Дистрофические заболевания скелета – 4. – / :
Дистрофические и атрофические процессы в костях
В основе происхождения трофических расстройств костной ткани лежит недостаточность или извращения иннервации отдельных участков скелета.
К этим заболеваниям относятся: алиментарная остеодистрофия (рахит), ангионеврогенная остеодистрофия (остеохондропатии), паратиреоидная остеодистрофия, причисляемая к группе эндокринных остеодистрофий. К разбираемой группе принадлежат также бластоматозный ретикулез кости, спонтанное рассасывание костей и др.
В последнее время появилась тенденция к некоторому сокращению перечня заболеваний, ранее неправильно относимых к остеодистрофиям. На современном уровне знаний наименование ряда заболеваний, в обозначении которых фигурировало определение «дистрофия», изменено или они вовсе признаны несуществующими, так как включали в себя группу разных по происхождению и течению заболеваний дистрофического характера. Отсутствует как таковая фиброзная остеодистрофия.
При сохранении генерализованной паратиреоидной остеодистрофий (болезни Реклингаузена) перестала существовать местная, локальная форма болезни со времени открытия В. Я. Брайцевым ее диспластического характера (1927) и выделения Lichtenstein (1938) фиброзной остеодисплазии — отдельного врожденного заболевания, ибо под osteodystrophia fibrosa localisata скрывались фиброзная остеодисплазия и кистозная форма остеобластокластомы (А. В. Русаков).
Наблюдения Axhausen показывают, что остеохондропатия головки бедра протекает по типу первичного асептического некроза, как и остеохондропатии костей других локализаций. В I стадии — стадии некроза — поражается губчатое вещество головки при интактности суставного хряща (субхондральный асептический некроз, стадия остеопороза). Во II стадии происходит сплющивание головки из-за непрочности ее в результате перелома от сдавления (стадия сплющивания)….
Прогрессирующий остеолиз, по-видимому, относится к заболеваниям, в патогенезе которых определенную роль играет нарушение иммунологического статуса организма. Это подтверждают данные, полученные при исследовании некоторых иммунологических показателей у 3 больных с прогрессирующим остеолизом, обследованных в иммунологической лаборатории ЦИТО (В. И. Говалло и М. П. Григорьева). У больных был нарушен нормальный ответ лимфоцитов периферической крови на воздействие фито-гемагглютинина…
Остеохондропатия эпифиза головки бедра протекает вначале бессимптомно, лишь позднее появляется небольшая болезненность в тазобедренном суставе и хромота. Иногда первые боли возникают в области коленного сустава. Они усиливаются к концу дня, а ночью затихают. При нагрузке конечности по оси и со стороны большого вертела болей не бывает. Время от времени боли на определенный период затихают. Позже…
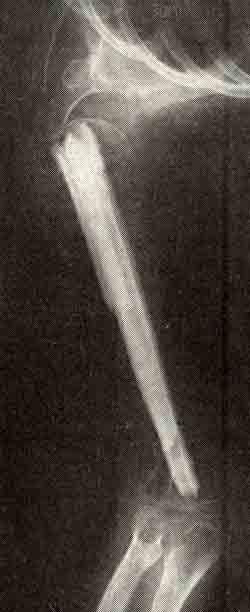
Анатолий X., 10 лет, поступил в клинику детской костной патологии ЦИТО 11/XII 1965 г. Болен с декабря 1964 г. Играя в хоккей, упал и получил перелом правой плечевой кости. Через месяц после наложения гипсовой лангеты сращения не обнаружено. В Курской областной больнице после 2/г месяцев пребывания в торакобрахиальной гипсовой повязке имелось увеличение дефекта между отломками,…

Рентгенологическое исследование является решающим при дифференциальной диагностике заболеваний области тазобедренного сустава. В сложных в диагностическом отношении случаях рекомендуется не ограничиваться снимком в одном положении, а производить рентгенографию в положении Лауенштейна и различных ротационных положениях головки и шейки бедра. Головка бедра на рентгенограмме в зависимости от стадии заболевания имеет уменьшенные размеры, сплющенную форму и остеопорозную, фрагментированную…
Спонтанное рассасывание костей может быть отнесено к группе заболеваний аутоиммунного характера. Необходимо искать причины аутоиммунизации в каждом конкретном случае, подбирая иммунологическую терапию. Очень подробное биохимическое и эндокринологическое обследование больного выявило полную непричастность фосфорно-кальциевого обмена к данному процессу, отсутствие нарушений гормональной функции. Можно предположить, что спонтанное рассасывание костей есть остеодистрофический процесс, развивающийся как результат аутоиммунизации собственными…
Лечение болезни Легга — Кальве — Пертеса сводится к своевременной разгрузке конечности в целях предупреждения деформации мягкой головки бедра и к общеукрепляющей терапии, способствующей быстрейшей регенерации остеопорированной костной ткани головки бедра. Наряду с основным, консервативным, методом лечения остеохондропатии головки бедра существуют хирургические методы, стимулирующие оссификацию разреженных костных очагов. Для ускорения оссификации некротических участков эпифиза головки…
Из физиотерапевтических процедур может применяться поперечная ионогальванизация с хлористым кальцием на область тазобедренного сустава (в восстановительном периоде), лечение озокеритом и грязями. Большой опыт санаторного лечения остеохондропатии головки бедренной кости накоплен в Евпатории, Алупке, Сергеевке (Молдавская ССР). Наиболее эффективным методом разгрузки больной конечности при остеохондропатии эпифиза головки бедра является горизонтальное липкопластырное вытяжение в постели, проводить которое…
Большое значение в процессе выздоровления имеет своевременное разрешение нагружать ногу. Преждевременная нагрузка по оси даже в стадии начавшегося остеосклероза может привести к сплющиванию головки бедра. Общая продолжительность течения остеохондропатии эпифиза головки бедра исчисляется 2 — 4 годами. Говорить об окончательном выздоровлении и разрешить полную нагрузку можно лишь при рентгенологически доказанном восстановлении структуры пораженного эпифиза бедра….
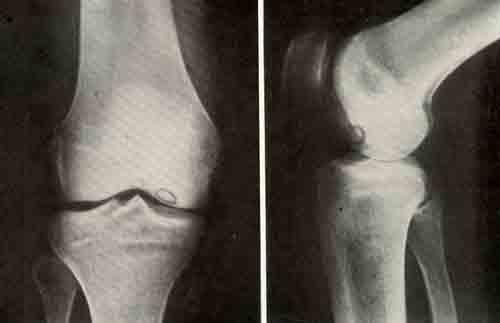
Остеохондропатия бугристости большеберцовой кости — болезнь Осгуда — Шлаттера встречается чаще у мальчиков в возрасте 13 — 18 лет. В большинстве случаев это двустороннее поражение. Болезненная припухлость области бугристости может образоваться после травмы. При ходьбе (подъеме или спуске по лестнице) в области бугристости появляется боль. Остеохондропатия мыщелка бедренной кости у подростка 16 лет В покое…
ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
ние питания хряща и его дезорганизацию, изменение структуры коллагена с уменьшением устойчивости его к механической нагрузке. Результатом этого является разрыв коллагеновой сети и выход протеогликанов из хряща. К указанным нарушениям метаболизма хондроцитов приводят генетические, эндокринные, нейрогенные, циркуляторные, диспластические, травматические факторы. Степень участия перечисленных факторов в развитии коксартроза различна.
Патологоанатомические изменения характеризуются прогрессирующими дистрофическими и некротическими процессами в суставном хряще, вторичными изменениями в субхондральной костной ткани с последующей деформацией суставных концов костей. Наиболее типичными проявлениями являются образование остеофитов по краям суставных поверхностей. Полагают, что эти изменения носят компенсаторный характер, поскольку увеличивают площадь контакта сочленяющихся поверхностей и уменьшают нагрузку на единицу площади сустава.
Клиническая картина. Больных беспокоит боль в суставе, которая усиливается при движениях и после физической нагрузки. При начальных проявлениях заболевания подвижность в суставе ограничена незначительно, по мере прогрессирования процесса контрактура увеличивается.
Диагноз артроза подтверждают рентгенологическим исследованием. При посттравматическом артрозе выполняют компьютерную томографию.
На основании клинико-рентгенологических данных выделяют три стадии заболевания. I стадия — незначительное заметное сужение щели сустава в местах наибольшей нагрузки и незначительная деформация суставных поверхностей; II стадия — отчетливое сужение щели сустава, деформация суставных концов костей и выраженные костные разрастания; III стадия — значительная деформация сочленяющихся поверхностей с нарушением формы суставного конца, субхондральным склерозом и образованием кистозных полостей. Наиболее часто артроз развивается в тазобедренном и коленном суставах.
ДЕФОРМИРУЮЩИЙ АРТРОЗ ТАЗОБЕДРЕННОГО СУСТАВА
Деформирующий артроз тазобедренного сустава (коксартроз) развивается на почве дисплазии сустава (врожденные подвывихи), последствий остеохондропатии головки бедренной кости и ее асептического некроза, а также после переломов области тазобедренного сустава (рис. 188, а). При врожденных подвывихах коксартроз является следствием перегрузки части суставной поверхности головки бедренной кости (перегрузочные артрозы). В этих случаях на единицу площади нагружаемой части головки приходится нагрузка, превышающая нормальную в 10—20 раз. В начале заболевания появляется боль в суставе к концу дня. Затем она беспокоит и в течение дня и нередко иррадиирует в коленный сустав. С течением времени развивается подвывих го-
studfile.net
причины, симптомы, диагностика и лечение

Остеодистрофии – группа заболеваний и вторичных патологических состояний, обусловленных местными нарушениями обмена веществ. Сопровождается усиленным рассасыванием костной ткани. Причиной развития остеодистрофии могут стать заболевания пищеварительной системы, эндокринные заболевания, болезни почек, авитаминозы, отравления, обменные нарушения и нарушения местного кровоснабжения. Может проявляться болями, патологическими переломами, и деформацией костей. Диагноз выставляется на основании осмотра, данных рентгенографии и других исследований. Лечение чаще консервативное.
Общие сведения
Остеодистрофии – синдром, возникающий при целом ряде заболеваний различного генеза. Обусловлен местными трофическими расстройствами, в результате которых меняется структура костной ткани либо костная ткань рассасывается и замещается фиброзной. Проявляется снижением прочности костей, вследствие чего могут возникать деформации и патологические переломы. Может развиваться при заболеваниях, сопровождающихся нарушением обмена веществ и болезнях, возникающих вследствие локальных нарушений кровообращения в определенных участках костей.
Симптоматические остеодистрофии, обусловленные нарушениями обмена веществ, могут выявляться у людей любого пола и возраста. Течение зависит от причины развития и успешности лечения основного заболевания. Остеодистрофии ангионевротического характера поражают преимущественно детей и подростков, отличаются цикличным течением и в большинстве случаев заканчиваются выздоровлением. При неблагоприятном развитии возможны отдаленные последствия в виде остаточных деформаций, ранних артрозов, остеохондроза и т. д. Лечение остеодистрофий осуществляют ортопеды.
Остеодистрофии
Классификация
В настоящее время в ортопедии и травматологии существует несколько вариантов систематизации остеодистрофий: по этиологии, по характеру патологических изменений, по локализации и т. д. С учетом причин возникновения все остеодистрофии делятся на эндогенные и экзогенные. Экзогенные остеодистрофии обусловлены воздействием неблагоприятных внешних факторов: поступлением в организм токсинов (при отравлениях химикатами, болезни Кашина-Бека и т. д.), недостатком или избытком витаминов в пище (рахит, цинга, другие авитаминозы и гипервитаминозы).
Причиной развития экзогенных остеодистрофий являются тяжелые заболевания почек (почечная остеодистрофия), эндокринные болезни (паратиреоидная, гипофизарная и тиреотоксическая остеодистрофии), некоторые заболевания желудочно-кишечного тракта (кишечная, желудочная, панкреатическая и печеночная остеодистрофии), а также локальные остеодистрофии вследствие нарушения местного кровоснабжения. В группу эндогенных остеодистрофий относятся остеодистрофии при почечном тубулярном ацидозе, витамин-Д резистентном и витамин-Д-зависимом рахите, бластоматозном ретикулезе, синдроме де Тони-Дебре-Фанкони и т. д. Подгруппа эндогенных ангионевротических остеодистрофий включает в себя остеохондропатии, атрофию Зудека, костные кисты, прогрессирующий остеолиз, остеодистрофию костей, возникающую при повреждении нервов и сосудов.
С учетом характера патологического процесса различают три формы остеодистрофии: остеомаляцию, остеопороз, а также остеохондроз и остеосклероз. Остеомаляция сопровождается снижением количества минералов при сохранении белковой структуры кости. При остеопорозе разрушается белковая матрица кости, нарушается ее архитектура, снижается минеральная плотность костной ткани. При остеохондрозе и остеосклерозе наблюдается локальное увеличение минерализации и отложение костеподобной ткани (кальцинатов) в сухожилиях и периартикулярных тканях.
Системные остеодистрофии
Основной особенностью вторичных (системных) остеодистрофий является отсутствие новообразования или первичного воспалительного процесса. Многообразие причин, по которым развивается данный синдром, обуславливает значительную вариабельность патологических изменений. Общим признаком в морфологической картине остеодистрофии является изменение костной структуры. При этом полноценные костные элементы рассасываются и замещаются новой тканью, которая отличается от нормальной определенными структурными особенностями.
При остеодистрофии, обусловленной болезнями кишечника или печени, наблюдается распространенный остеопороз, возможна остеомаляция. При недостатке витамина А выявляется нарушение периостального и энхондрального костеобразования, наблюдается раннее закрытие ростковых зон, вследствие чего возникает низкорослость. Гипервитаминоз А сопровождается гиперостозом диафизов длинных трубчатых костей. При авитаминозе С нарушается образование коллагена, развивается остеопороз, у детей наиболее ярко выраженный в метафизарных зонах, у взрослых – на границе хрящевой и костной части ребер.
При тиреотоксикозе наблюдается ускорение обмена, которое становится причиной усиленной перестройки костей с развитием остеопороза и частыми патологическими переломами. При тиреотоксикозе возникает недостаток витамина Д, костная ткань частично замещается остеоидной, что может приводить к развитию остеомаляции. При врожденном гипотиреозе замедляется возрастная перестройка костей, у взрослых сохраняется большое количество интерстициальных пластин, рано закрываются ростковые зоны, что обуславливает снижение прочности кости и развитие карликовости.
В числе токсических поражений наибольшее клиническое значение имеют остеодистрофии, развивающиеся вследствие действия фтора или свинца. Особенно сильно соли свинца влияют на детские кости – отложение солей в метафизах вызывает выраженный остеосклероз. Интоксикация фтором также может провоцировать остеосклероз или рарефикацию костей в сочетании с периостальным гиперостозом.
Диагностика остеодистрофии основывается на выявлении характерных рентгенологических изменений. При остеомаляции, паратиреоидной остеодистрофии, гипотиреозе, почечной остеодистрофии и рахите выявляется распространенный остеопороз. При гипофизарной карликовости, гипотиреозе, детской цинге и рахите выявляются нарушения эпихондрального роста. При акромегалии обнаруживается гиперостоз. При паратиреоидной остеодистрофии и рахите выявляются зоны перестройки Лоозера. Для уточнения причины развития остеодистрофии назначают консультации соответствующих специалистов: терапевта, гастроэнтеролога, нефролога, эндокринолога и проводят специальные исследования.
Остеохондропатии
Ангионевротические остеодистрофии (остеохондропатии) – большая группа заболеваний, для которых характерно поражение определенной кости (или нескольких костей) и стадийность патологического процесса. Причиной развития таких остеодистрофий являются местные расстройства кровоснабжения, обусловленные врожденными, травматическими или обменными факторами. Болезнь обычно манифестирует в подростковом возрасте, в период активного роста и у взрослых практически не встречается.
Могут поражаться различные кости, в том числе – головка бедра (болезнь Пертеса), бугристость большеберцовой кости (болезнь Осгуд-Шляттера), фаланги пальцев рук (болезнь Тиманна), кости запястья (болезнь Кинбека), кости предплюсны (болезнь Изелина), таранная кость (болезнь Хаглунда-Севера), надколенник (болезнь Синдинга-Ларсена), головка плеча (болезнь Гасса), апофизы позвонков (болезнь Шейермана-Мау), тела позвонков (болезнь Кальве), плюсневые кости стопы (болезнь Келера II) и ладьевидная кость стопы (болезнь Келера I).
Все ангионевротические остеодистрофии протекают стадийно. Вначале возникают участки некроза кости, появляются боли и нарушения функции. Затем разрушенный участок костной ткани «проседает», возникает компрессионный перелом. Потом пораженные участки рассасываются, замещаются остеокластами и грануляционной тканью. Все виды остеохондропатии длятся 2-4 года и заканчиваются выздоровлением. При отсутствии лечения возможно сохранение остаточной деформации, которая в последующем может обуславливать развитие раннего деформирующего артроза.
Другие остеодистрофии
Прогрессирующий остеолиз (эссенциальный остеолиз, спонтанная абсорбция, болезнь исчезающей кости) – редкое заболевание, сопровождающееся рассасыванием одной или нескольких костей. Причина развития не выяснена, предполагается аутоиммунный характер болезни. Рассасыванию подвергаются нормально сформированные кости: мелкие и длинные трубчатые кости, позвонки, грудина, кости таза, лопатка, ребра, ключицы, челюсти и кости основания черепа. Сопровождается болями, нарушениями функции, деформациями и патологическими переломами. На рентгенографии пораженного сегмента выявляется характерная картина «тающей кости». Лечение симптоматическое.
Солитарная и аневризмальная костная киста – заболевание, при котором образуется полость в костной ткани. Обусловлено локальным нарушением кровоснабжения и активизацией разрушающих кость ферментов. Развивается в детском и подростковом возрасте, при этом солитарные кисты чаще выявляются у мальчиков, а аневризмальные – у девочек. На рентгенограммах выявляется бесструктурный очаг разрежения, который в последующем замещается склерозированной костной тканью. Протекает стадийно, длится несколько лет, заканчивается выздоровлением. При отсутствии лечения возможны остаточные укорочение и деформации конечностей. Аневризмальные кисты в области позвонков могут осложняться сдавлением спинного мозга и нервных корешков. Лечение симптоматическое.
www.krasotaimedicina.ru
Дистрофические заболевания скелета – анализы, признаки, свечи, схема
Мышечно-тонический синдром: что это такое?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Что это такое мышечно-тонический синдром (МТС)? Состояние представляет собой мышечный спазм, который сопровождает разные дегенеративно-дистрофические болезни позвоночного столба и приводит к раздражению нервных корешков.
Подобный процесс является рефлекторным и на ранних этапах развития основной патологии возникает рефлекторно, как специфическая защитная реакция на внешние воздействия по направлению к пораженному костному аппарату.
Длительный мышечный спазм принимает вид патологии и характеризуется изменениями структуры мышечной ткани: ее значительным отеком, уплотнением или укорочением.
Основные причины
Чаще всего развивается мышечно-тонический синдром при остеохондрозе позвоночника, когда патологический процесс провоцирует невозможность органа опоры полноценно выполнять свою функцию во время статических нагрузок. В это время мышечные структуры постоянно находятся в состоянии напряжения, что способствует нарушениям венозного оттока, а также нормальной циркуляции лимфы, и ведет к появлению отека мягких тканей.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вместе с этим в зоне отечности происходит сдавливание нервных волокон и сосудов. Возникает выраженный и стойкий болевой синдром.
Рефлекторный мышечно-тонический синдром из-за болевых ощущений вызывает еще больший спазм мускулатуры. Это является причиной усугубления ситуации и нарушения функции скелетных мышц, которые укорачиваются, уплотняются и теряют способность к выполнению возложенного на них объема движений.
Виды патологического спазма и его клинические проявления
Классификация мышечно-тонического синдрома основана на принципе определения зональности патологического процесса.
В зависимости от расположения пораженной мышцы принято выделять:
- спазм мышц передней станки грудной клетки;
- нарушения функции нижней косой головной мышцы и передней лестничной мышцы;
- синдром малой грушевидной и малой грудной мышцы;
- подвздошно-поясничный и лопатково-реберный синдром;
- судорожные спазмы спины и икроножной области;
- повышения тонуса мускулатуры, натягивающей широкую фасцию бедра;
- вертеброгенная цервикалгия с выраженным мышечно-тоническим синдромом;
- вертеброгенная люмбалгия с мышечно-тоническим синдромом.
Каждый из перечисленных типов нарушения на практике проявляется своими особенностями, но в большинстве случаев синдром сопровождается ноющими болями, которые распространяются на достаточно обширные зоны.
Распространенный болевой мышечно-тонический синдром тяжело переносится пациентами, которые жалуются на следующие изменения:
- появление ощущения скованности, особенно в утренние часы;
- нарушение сна;
- чувство постоянной усталости;
- цервикалгии;
- невозможность выполнять необходимые объемы движений в спине;
- развитие депрессивного состояния.
Симптомы мышечно-тонического синдрома шейного отдела
Симптомы мышечно-тонического синдрома шейного отдела позвоночника неразрывно связаны цервикалгией вертеброгенного генеза. Они сопровождаются скованностью мышц, резким ограничением подвижности в шее, периодическим головокружением и проблемами со зрительным анализатором.
Зачастую такие проявления патологии могут расцениваться, как последствия нескольких патологий, что существенно осложняет диагностику и не способствует назначению адекватной терапии.
Большая редкость – шейный мышечно-тонический синдром у детей. Данный вид заболевания не характерен для малышей из-за особенностей строения их позвоночного столба. Мышечно-тонический миофасциальный синдром шейного уровня чаще всего возникает в результате травм, органических повреждений скелета, а также дегенеративно-дистрофического перерождения хрящевой ткани.
Симптомы мышечно-тонического синдрома поясничного отдела
Симптомы мышечно-тонического синдрома поясничного отдела выражаются в появл
detityt.ru
Дистрофические заболевания скелета – вылечить, классификация, проявления, у взрослых
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание статьи:
- Возможные причины патологии
- Факторы риска
- Характерные симптомы избытка жидкости в колене
- Подробнее про боль
- Про отек
- Что происходит при травмах
- Методы диагностики
- Как лечить
- Общая схема консервативного лечения
- Хирургическое вмешательство
- Резюме
Жидкость в коленном суставе (другие ее названия: синовия, синовиальная жидкость) – густая эластичная масса, заполняющая суставную полость. Это своеобразная суставная смазка, выполняющая амортизирующую функцию: она предотвращает трение сочленяющихся суставных поверхностей, защищает суставные структуры от изнашивания, обеспечивает питание хряща и обмен веществ с ним.
Данная жидкость вырабатывается эпителиальными клетками синовиальной оболочки суставной капсулы. В норме ее содержание не превышает 2–3 мл.
Избыточная выработка синовиальной жидкости (тогда ее называют еще «выпотом») не является отдельным заболеванием; это лишь одно из проявлений травмы или воспаления (синовиальной сумки либо другого элемента коленного сустава).
Вследствие травм, острых синовитов, бурситов и остальных воспалительных заболеваний суставов, реже из-за аллергической реакции на определенный вид аллергенов – выработка синовии возрастает, она скапливается в синовиальной полости, сопровождаясь местным отеком, болезненностью и другими симптомами.
В зависимости от причины ее чрезмерной выработки, состав жидкости меняется. Она может быть:
Колено – один из самых крупных опорных суставов, поэтому он больше многих других подвержен травмам и перегрузкам. Вероятность накопления избыточной жидкости в его суставной полости из-за схожих причин выше, чем, например в голеностопном, плечевом либо мелких суставах.
Качество жизни пациента меняется относительно степени тяжести основного заболевания или травмы. Избыток синовиальной жидкости плюс воспаление приводят к ограничению движений в поврежденном суставе, сказываясь на двигательной активности. Также возможно усиление болей при ходьбе и даже их возникновение в покое, стоя при опоре на больную ногу.
Лечение патологий и травм, приведших к избытку выпота, проводит врач-травматолог, ревматолог, артролог или хирург.
Важно независимо то первопричины недуга начать лечение как можно раньше. В противном случае могут развиться необратимые изменения хрящевой ткани и синовиальной оболочки, которые неизбежно приведут к нарушению двигательной функции ноги. При гнойном воспалении не исключено развитие угрожающего жизни пациента сепсиса.
Далее из статьи вы узнаете о конкретных причинах патологической выработки суставной жидкости, о симптомах, сопровождающих это состояние, и способах консервативного и хирургического лечения.
Причины повышенного образования синовиальной жидкости
Избыток выпота может быть признаком множества заболеваний и патологических состояний. В таблице перечислены конкретные виды травм и болезней, которые могут привести к данной проблеме:
(если та
lebedushkca.ru
Диспластические и дистрофические заболевания костей у детей
Актуальность проблемы в деятельности педиатра. Понятие о дисплазиях и дистрофических заболеваниях скелета. Клиника и диагностика различных форм дисплазий и дистрофий скелета, тактика их лечения
В повседневной деятельности врача-педиатра нередко встречаются больные, жалующиеся на боли в конечностях. Причины этих болей чрезвычайно многообразны. Чаще всего у детей они связаны с травмами костей и мягких тканей, их лечение является компетенцией травматологов. В периоды быстрого роста наблюдаются ночные боли в конечностях, связанные с диспропорцией роста костей, мышц и нервов. Быстрее всего в эти периоды растут кости, медленнее — мышцы и еще медленнее — нервы, в силу чего возникает натяжение нервных стволов, обусловливающее боли, образно названные болями роста. С течением времени диспропорция роста выравнивается, исчезают и связанные с нею боли. Однако под этими болями роста могут «маскироваться» воспалительные заболевания в виде различных вариантов остеомиелита, лечение которых является уделом хирургов. Специалисты-педиатры лечат детей с поражениями мягких тканей при коллагенозах. Гораздо реже боли в конечностях обусловлены диспластическими и дистрофическими поражениями костей, лечение которых — компетенция ортопедов. Их диагностика в ранние сроки — залог полного выздоровления. Между тем дифференциальный диагноз болей в конечностях у детей порой чрезвычайно труден, а запоздалое начало лечения ортопедических заболеваний нередко приводит к инвалидности детей. В связи с этим мы, считаем необходимым вооружить педиатра самыми необходимыми сведениями о диспластических и дистрофических заболеваниях костей у детей с тем, чтобы они сумели вовремя привлечь специалиста-ортопеда к их диагностике, которая подчас чрезвычайно трудна.
В классификации, предложенной академиком М. В. Волковым, эти заболевания, среди многообразия патологических поражений костей у детей, выделены в отдельные группы (2 и 6). Остальные их группы мы рассматривали в предыдущих лекциях.
325
Классификация заболеваний костей у детей
1. Пороки развития формы и величины отдельных костей
2. Дисплазии скелета
3. Новообразования костей (опухоли остеогенного, неостеогенного и метастатического происхождения)
4. Травматические заболевания костей
5. Воспалительные заболевания костей
6. Дистрофические и атрофические процессы в костях Приведенные в классификации заболевания костей у детей подразделяются также на врожденные и приобретенные. Однако между ними есть такие, которые являются следствием травматичного родового акта, одними авторами они рассматриваются как врожденные, а другими — как приобретенные. Примером такого разночтения могут служить деформации верхней конечности, являющиеся остаточными явлениями родовых параличей типа Эрба и Клюмпке.
К врожденной патологии следует отнести дисплазии костей, являющиеся результатом несовершенного их формирования вследствие нарушений эмбриональной закладки костной и хрящевой тканей, замедленного и извращенного их развития и оссификации.
Дистрофические заболевания костей являются приобретенными и развиваются под влиянием неблагоприятных воздействий на них эндогенных и экзогенных факторов. Ими могут быть расстройства обмена и питания из-за недостаточности поступления в организм или усвоения питательных веществ тканями, нарушения кровообращения или иннервации какого-то участка скелета. К заболеваниям, связанным с расстройством питания и обмена, можно отнести алиментарную остеодистрофию при рахите и целиакии, паратиреоидную остеодистрофию. Результатом нарушения кровоснабжения костей являются ангионеврогенные остео-дистрофии (остеохондропатии, дистрофические детские и юношеские костные кисты, в том числе аневризмальные).
К дисплазиям скелета относятся заболевания, связанные с нарушением развития хрящевой, костной и фиброзной ткани. Примерно 50 % поражений скелета у детей приходится на долю диспластических.
Извращенное развитие хрящевой ткани называется дисхондроп-лазией. Сущность ее состоит в замедлении и нарушении оссификации эмбрионального хряща. При этом в силу определенных (и пока недостаточно выясненных) факторов у 3—4-месячного эмбриона не происходит полноценной замены хрящевого скелета на костную ткань. В различных костях эмбриона, а иногда и во всем скелете остаются островки не-обызвествленного эмбрионального хряща. Чаще других страдают кости
327
кистей и стоп. Поражения могут быть однои двусторонними. Дисхон-дроплазия может иметь скрытое течение и диагностироваться случайно как рентгенологическая находка. Течение болезни может быть непрогрессирующим, с маловыраженными симптомами, и прогрессирующим.
При прогрессировании заболевания у детей формируются осевые варусно-вальгусные деформации конечностей, порочные положения стоп и кистей, контрактуры в суставах и прогрессирующее отставание больных конечностей в росте.
Другой часто встречающейся формой дисплазии являются кост-но-хрящевые экзостозы — костно-хрящевые образования в мягких тканях конечностей, связанные основанием с метафизом трубчатой кости. При множественых экзостозах костей говорят об экзостозной хондро-дисплазии. Это так называемые физарные дисплазии или дисплазии ростковых пластинок (зон). К ним также относится болезнь Маделунга — постепенное отклонение кисти в сторону лучевой кости (лучевая косорукость) из-за поражения зоны роста дистального конца лучевой кости. Еще один вариант физарной дисплазии — нарушение роста проксимального конца большеберцовой кости в области внутреннего мыщелка, результатом которого является варусная деформация нижней конечности, как правило, двусторонняя (болезнь Блаунта).
Встречаются также фиброзные остеодисплазии в виде костных кист, суставные формы хондродисплазии, дающие деформации кистей и стоп, спондилоэпифизарные дисплазии, приводящие к деформациям позвоночника. Все описанные формы дисплазий подлежат ортопедической коррекции и потому страдающие ими дети должны своевременно направляться под наблюдение ортопеда.
Из дистрофических заболеваний педиатр чаще всего встречается с рахитическими деформациями скелета. Рахит обстоятельно изучается в клинике детских болезней, и мы остановимся только на некоторых его моментах, важных с точки зрения ортопеда. Это системное заболевание всего организма с дистрофией преимущественно костей, хрящей и мышц. Клинически оно проявляет себя отставанием в физическом развитии, мышечной слабостью, является причиной различных искривлений и деформаций позвоночника, грудной клетки, черепа и конечностей. Искривление нижних конечностей при рахите проявляется после того, как ребенок начинает стоять и ходить. Оно бывает разной формы и степени выраженности. Наиболее характерны деформации нижних конечностей по типу вальгусных и варусных искривлений.
С позиций детской ортопедии в клиническом течении рахита следует рассматривать острый период, когда возможна профилактика деформаций. Она складывается из организации правильного двигательного режима с обязательной разгрузкой конечностей, рационального питания и медикаментозной терапии. В период остаточных явлений рахита в виде стойких деформаций скелета приходится проводить активные ортопедические и хирургические мероприятия, направленные на их устранение.
На втором году жизни ребенка подобная рахиту клиническая картина разыгрывается при фосфат-диабете или витамин-Д-резистентном рахите. Родители отмечают быструю утомляемость детей, отставание в росте, нарушение походки, которая напоминает «утиную», сами дети жалуются на боли в костях. Рентгенологическая картина изменений костей очень сходна с таковой при обычном рахите. Лечение в основном консервативное, направленное на профилактику развития деформаций.
Дистрофические костные кисты у детей и подростков располагаются преимущественно в метафизах и метадиафизах трубчатых костей. Представление о патогенезе костных кист в последние четыре десятилетия благодаря исследованиям А. В. Русакова, Т. П. Виноградовой, и М. В. Волкова и их учеников изменилось. Установлено, что появление дистрофических кист в детском и юношеском возрасте обусловлено усиленным кровообращением растущей кости именно в ее метафизах с бурным развитием в них красного костного мозга. Однако дискуссии о природе костных кист продолжаются до сих пор. В. Д. Чаклин относил костную кисту к группе заболеваний, пограничных с опухолями. Он же приводит классификацию французских авторов, которые рассматривают костные кости как первично доброкачественные опухоли.
По клиническому течению кисты подразделяют на пассивные, активные и аневризмальные. Компактный слой кости в области аневриз-мальных кист иногда истончается до надкостницы, что проявляется болезненной реакцией при пальпации кости.
В большинстве случаев дистрофические кисты выявляются при патологических переломах костей, иногда они являются рентгенологическими находками. На рентгенограмме виден резко вздутый участок кости с нарушением ее структуры. Лечение этой патологии осуществляют ортопеды.
Часто встречающимися заболеваниями дистрофического характера у детей и подростков являются остеохондропатии. Это относительно доброкачественное заболевание, протекающее стадийно в течение 2-4 лет. Угрозы жизни болезнь не представляет, однако при отсутствии или неадекватности лечения она может закончиться деформирующим артрозом и инвалидностью. Поражаются обычно суставные концы трубчатых костей, а также губчатые кости в зонах наибольших статических нагрузок. Основная роль в их этиопатогенезе отводится по вышению внутрикостного давления из-за большой статической нагрузки, что приводит к нарушениям кровообращения и иннервации, а они в свою очередь — к развитию некрозов губчатой кости, особенно в субхонд-ральных отделах.
Наиболее удобна для практического врача классификация остео-хондропатий, предложенная С. А. Рейнбергом, принципом построения которой является локализация поражений. Она подразделяет остеохонд-ропатии на четыре группы:
1. Эпифизов трубчатых костей
2. Коротких губчатых костей
3. Апофизов
4. Суставных поверхностей (частичный клиновидный, рассекающий остеохондрит)
Наступление некроза в кости клинически проявляется быстро наступающим чувством усталости конечности, непостоянными, без четкой локализации, но иррадиирующими по ней болями, ограничением движений. После отдыха дискомфортные состояния проходят, но в последующем они отмечаются все чаще и чаще. Из-за нечеткости локализации боли и ее иррадиирущего характера часто прицельно обследуют здоровые суставы и, естественно, не находят патологии. В дальнейшем появляются и постепенно нарастают признаки синовита пораженного сустава, лишь к этому времени клинические признаки становятся локальными.
Стадийность заболевания наиболее четко прослежена и изучена при поражении головки бедренной кости. Эта локализация остеохон-дропатии носит название болезнь Легг — Кальве — Пертеса. В повседневной практике ее обычно называют короче — болезнь Пертеса. Педиатр встречается обычно с описанными выше проявлениями уже в начальной стадии этого заболевания. На мысль о болезни Пертеса его должны навести упорный нелокализованный характер болей на протяжении всего бедра, из-за чего ребенок щадит конечность. При осмотре следует уточнить характер движений в тазобедренном суставе, особенно ротационых и отводящих, а так же искать «скрытые» сгибательные контрактуры. При их наличии показана рентгенография обоих тазобедренных суставов. Но даже при отсутствии на рентгенограмме характерных признаков заболевания (это может быть рентгенологический латентный период заболевания) снимать предположительный диагноз не следует.
Ребенку назначается лечение: временное ограничение физических нагрузок на конечность, электрофорез эуфиллина на тазобедренный сустав — для улучшения кровотока в кости, сухое тепло на ночь. Для уточнения диагноза больной должен быть консультирован ортопедом травматологом или детским хирургом. При подтверждении диагноза болезни Пертеса лечение проводится этими специалистами в стационаре и специализированном санатории. Установление диагноза в начальной стадии болезни дает надежду на полноценное восстановление морфологических структур и функции тазобедренного сустава.
Следующая, вторая стадия остеохондропатии называется стадией импрессионного перелома, вызванного тем, что нагрузки на конечность продолжаются, и в резельтате происходит компрессия головки из-за множества мелких переломов костных «балочек» внутри участка некроза кости. В эту стадию болезни рентгенологические изменения головки совершенно отчетливы.
Третья стадия болезни — это «фрагментация», или рассасывание головки бедра. На рентгенограмме она выглядит уплощенной, распадающейся или уже распавшейся на отдельные фрагменты.
Четвертая стадия называется стадией репарации. В этот период идет восстановление, реконструкция головки, но уплощение ее формы сохраняется.
В пятой стадии имеются последствия перенесенного заболевания. Его исход зависит от того, как рано было начато и насколько последовательно проводилось лечение. При несвоевременной диагностике, когда лечение начинают при уже фрагментированной головке, прогноз обычно неблагоприятный: у ребенка или подростка развивается деформирующий артроз.
При остеохондропатиях всех других локализаций костная ткань претерпевает те же изменения и проходит те же стадии, которые четко выражены при болезни Пертеса. У детей встречаются остеохондропатии тел позвонков в виде клиновидной их деформации (болезнь Кальве), апофизов тел позвонков (болезнь Шойерманна — Мау), которые приводят к кифосколиотическием деформациям позвоночника. Чаще эта патология встречается у мальчиков, имеющих большие физические и спортивные нагрузки постоянного характера в периоды «толчков» роста.
Довольно часто встречается остеохондропатия бугристости боль-шеберцовой кости, которая называется болезнью Осгуда — Шлаттера, остеохондропатия пяточного бугра — болезнь Хаклунда (Гаглунда). Лечение этих заболеваний проводится ортопедами или детскими хирургами. Врачу-педиатру нужно помнить об их существовании, при подозрении на них своевременно консультировать детей у детских ортопеда или хирурга, помня, что от стадии болезни при начале лечения зависит его конечный результат. Другие формы остеохондропатий, как болезнь
329
Кинбека, первая и вторая болезни Келера у детей встречаются довольно редко.
Во всех случаях многообразных деформаций скелета, нарушений структуры костей, — выявленных дефектов конечностей и туловища ребенок должен быть направлен для консультации к врачу-ортопеду. Вместе с этим должны решаться вопросы по оформлению инвалидности, организации диспансеризации и лечения. Педиатр обычно участвует и в осуществлении полноценного реабилитационного лечение пациента своего педиатрического участка.
Материал взят из книги Детская хирургия (В. А. Кудрявцев)
Тестовое задание № 27
Диспластические и дистрофические заболевания костей | |
1. | Какие из перечисленных групп заболеваний костей относятся |
к врожденным? | |
1.1. | Пороки развития формы и величины отдельных костей |
1.2. | Дисплазии скелета |
1.3. | Новообразования костей |
1.4. | Воспалительные заболевания костей |
1.5. | Дистрофические и атрофические процессы в костях |
2. | К дисплазиям скелета из перечисленных заболеваний относятся: |
2.1. | Дисхондроплазия |
2.2. | Рахитические деформации |
2.3. | Болезнь Блаунта |
2.4. | Дистрофические костные кисты |
2.5. | Болезнь Маделунга |
2.6. | Костно-хрящевые экзостозы |
2.7. | Остеохондропатии |
3. | К дистрофическим заболеваниям скелета относятся: |
3.1. | Дисхондроплазия |
3.2. | Рахитические деформации |
3.3. | Болезнь Блаунта |
3.4. | Дистрофические костные кисты |
3.5. | Болезнь Маделунга |
3.6. | Костно-хрящевые экзостозы |
3.7. | Остеохондропатии |
329
4. При болезни Пертеса поражаются:
4.1. Пяточный бугор
4.2. Бугристость большеберцовой кости
4.3. Тела позвонков
4.4. Головка бедра
4.5. Апофизы тел позвонков
5. При болезни Осгуда — Шлаттера поражаются:
5.1. Пяточный бугор
5.2. Бугристость большеберцовой кости
5.3. Тела позвонков
5.4. Головка бедра
5.5. Апофизы тел позвонков
6. Причиной остеохондропатий являются:
6.1. Опухолевые процессы
6.2. Хронические интоксикации
6.3. Механическое травмирование
6.4. Нарушения кровоснабжения
6.5. Хронические лучевые воздействия
7. Какой из перечисленных принципов лечения остеохондропатий является основным?
7.1. Антибактериальная терапия
7.2. Лучевая терапия
7.3. Разгрузка кости до окончания перестройки пораженной костной ткани
7.4. Операция удаления пораженных участков кости
7.5. Терапия цитостатическими препаратами
330
Материал взят из книги Детская хирургия (В. А. Кудрявцев)
studik.net
виды, причины, симптомы заболеваний скелета. Болезни костей и суставов
Кость – это твердое образование в человеческом теле, которое является составной частью скелета. Болезни костей могут появляться как у взрослых, так и у детей. Кости нуждаются в постоянной подпитке витаминами и минералами. При нарушении этого процесса возможно развитие заболеваний костных структур или полное их разрушение.
Причины
Кости выполняют важную роль в организме. Они защищают внутренние органы и мягкие ткани от повреждений, являются составляющей частью опорно-двигательного аппарата. Это самые крепкие структурные элементы скелета, выдерживают вес всего тела, но даже они подвергаются болезням.
Причины:
- врожденные пороки опорно-двигательного аппарата;
- возрастные дегенеративные изменения;
- лишний вес;
- травмы;
- чрезмерные перегрузки;
- эндокринные нарушения;
- несбалансированное питание, дефицит витаминов и микроэлементов, в частности, кальция и фосфора;
- инфекционные заболевания;
- воспалительные болезни суставов или мышечно-связочного аппарата;
- малоподвижный образ жизни, в результате чего нарушается питание и кровообращение, атрофируются мышцы;
- частые переохлаждения;
- наследственная предрасположенность;
- злокачественная или доброкачественная опухоль.
Частой причиной болезней костей человека становятся инфекционные сердечные заболевания, например, эндокардит.
Заболевания костей часто сопровождаются поражением суставов. В большинстве случаев болезни вызваны травмами.
Симптомы
Признаки зависят от вида заболевания. Воспалительно-инфекционные болезни сопровождаются выраженными местными и общими симптомами. Может повышаться температура тела, появляться озноб, лихорадка, головная боль, тошнота, возникать боль в пораженном участке, припухлость, отечность.
Также костные болезни проявляются скованностью и ограниченностью подвижности. Кости деформируются, может меняться осанка и походка, появляется хромота.
Болевые ощущения на начальной стадии носят умеренный характер, усиливаются после физических нагрузок. По мере развития патологии боль не покидает пациента даже в состоянии покоя.
При дегенеративно-деструктивных поражениях, например, в результате появляются такие симптомы – уменьшение роста, разная длина конечностей, самопроизвольные переломы.
Основные заболевания
Все костные болезни можно сгруппировать в такие группы:
- воспалительно-инфекционного характера;
- посттравматические;
- врожденные;
- метаболические.
Наиболее распространены первые две группы.
Воспалительно-инфекционные заболевания вызваны инфекцией. Она может попасть в костную структуру через кровь или непосредственно во время травмы. Наиболее тяжелым заболеванием из этой группы является .
Посттравматические болезни чаще возникают вследствие трещин и переломов костей. Вероятность повреждения костной структуры возрастает при недостатке питательных веществ, в результате чего она истончается и становится менее прочной.
Открытые травмы могут стать вратами для проникновения инфекций, а закрытые приводят к нарушению обменных процессов и воспалению.
Метаболические болезни вызваны дефицитом витамина D и кальция. Распространенными является остеопороз и остеомаляция. Из-за неполноценного питания костной ткани и нарушения микроциркуляции возникает некроз костной ткани.
Встречаются такие костные болезни:
- Остеохондроз – дистрофия костных и хрящевых тканей.
- Кифоз, сколиоз или лордоз — искривление позвоночного столба.
- – воспаление суставов, которое приводит к разрушению костной ткани.
- – разрушение суставных сочленений и костей.
- Остеоартроз – дегенеративно-дистрофические изменения, которые чаще затрагивают бедренную, тазобедренную кость, голени.
- – ревматическое поражение.
- (остреодистрофия) – Данное заболевание развивается при нарушении восстановления костных тканей, в результате чего деформируются мелкие и крупные кости. Другое название — деформирующий остеит.
- Туберкулез костей – воспалительно-дистрофический процесс после перенесенного туберкулеза легких.
- Остеомиелит – это гнойно-некротическое заболевание. Оно является наиболее опасным, сопровождается большим количеством осложнений, приводит к инвалидности и даже смерти пациента. Остеомиелит вызван инфекцией, которая проникает в костные структуры из отдаленных инфицированных очагов через кровь, в результате травмы или оперативного вмешательства.
- Остеопороз – снижение плотности и повышение ломкости кости. Это хроническое обменное заболевание, возникающее на фоне других патологических процессов.
- – это сращение нескольких костей друг с другом. Он бывает физиологическим и патологическим.
Наибольшую опасность несет миеломная болезнь. Раковые клетки проникают в костные структуры с током крови. Чаще болезнь встречается у людей в возрасте после 40 лет.
Любое заболевание костей может спровоцировать осложнения. Наприме
eardoc.ru

