Артропластика тазобедренного сустава – виды суставной пластики, показания и техника проведения операции, рекомендации в реабилитационный период, противопоказания и стоимость процедуры
АРТРОПЛАСТИКА ТАЗОБЕДРЕННОГО СУСТАВА
Хирургия тазобедренного сустава ¦ Артропластика тазобедренного сустава
Артропластика – хирургическое вмешательство, направленное на восстановление функции тазобедренных суставов.
Операция заключается в том, что после формирования и уменьшения в размере суставных концов, их окружают каким-либо пластическим материалом. Это может быть кожа пациента или фасция. Также для этого используют колпачки из плодных оболочек (амниона) и из хрящевой ткани самого больного.
Могут применяются и консервированные, взятые от трупа суставные части кости (гомополусустав) либо даже суставы целиком (гомосустав). Разновидностью артропластики является эндопротезирование, искусственные компоненты для проведения которого изготавливаются из высокопрочного полиэтилена, металлических сплавов и композитной керамики.
Решение о целесообразности того или иного подхода принимается с учётом выраженности болевого синдрома и степени ограничения подвижности. Наиболее частым показанием к проведению артропластики тазобедренного сустава является коксартроз с развитием контрактуры. Хорошее состояние стабилизирующих сустав мышц: ягодичных, брюшного пресса, разгибателей спины и квадрицепса бедра – непременное условие для данного метода лечения.
Операция производится под общим наркозом. После разъединения мягких тканей, капсулу тазобедренного сустава сначала вскрывают, а затем отсекают.
После этого головку бедренной кости вывихивают в рану. Если она сохранна, для создания прокладки между вновь сформированными суставными поверхностями с наружной стороны бедра берут фасцию и создают её дупликатуру либо используют аллопластические материалы, специальные колпачки, изготавливаемые из пластмассы или стали. После вправления головки в вертлужную впадину подшивают ранее отсеченные от большого вертела мышцы и послойно наглухо закрывают операционную рану. По окончании хирургического вмешательства конечность фиксируют гипсовой лонгетой, а в некоторых случаях накладывают на неё вытяжение с грузом. Через три недели постепенно начинают разработку движений.
При тяжёлых формах деформирующего коксартроза оперативное вмешательство, как правило, сводится к их резекции и углублению вертлужной впадины. Пациенту имплантируют эндопротез той или иной конструкции. После этого начинается долгий и ответственный процесс реабилитации.
На сегодняшний день артропластика – наиболее эффективный и перспективный оперативный подход. Она применяется не только для борьбы с деформирующим артрозом, но и для устранения других серьёзных патологий суставов.
(495) 506-61-01 – где лучше оперировать тазобедренный сустав
ЗАПРОС в КЛИНИКУ
Оперативное лечение коксартроза: поверхностное эндопротезирование или тотальная артропластика?
Разрушение хряща и деформации тазобедренных суставов приводят к устойчивому болевому синдрому, ограничению подвижности, а нередко и к инвалидности. Традиционно многие хирурги-ортопеды рекомендуют в качестве лечения артроза и остеоартроза оперативное вмешательство. Однако методики протезирования отличаются между собой. В чем разница между поверхностным эндопротезированием и тотальной артропластикой? А может, есть и альтеративные решения?

Замена сустава – серьезный стресс для любого организма
Что такое поверхностное эндопротезирование
Процедура имеет другое название – ресерфисинг и включает такие этапы:
- обпиливание головки бедра;
- покрытие подготовленной поверхности металлическим протезом;
- установка вогнутой металлической чаши на суставную впадину.
После такой операции во время движения в суставе происходит трение уже не поврежденных биологических поверхностей, а прочного медицинского сплава о такое же прочное металлическое основание. Болевой синдром уходит, подвижность возвращается.

Поверхностное эндопротезирование сравнивают с установкой зубной коронки
Преимущества и недостатки поверхностного эндопротезирования
Этот метод предпочтителен тем, что позволяет сохранить большую часть тазобедренного сустава. Поэтому его практикуют среди молодых пациентов, у которых еще не произошли серьезные дегенеративные изменения костных тканей. Но есть у него и недостатки.
- После операции в организме начинается интенсивное накопление ионов металла, которые попадают в кровь и постепенно отравляют ее. Особую опасность это представляет для пациентов с заболеваниями почек, а также молодых женщин.
- Со временем металлические поверхности, трущиеся друг о друга, изнашиваются и разрушаются – возникают новые проблемы.
- Люди, которые перенесли операцию по поверхностному эндопротезированию, попадают в группу риска по переломам верхней трети бедренной кости. Такой исход наступает особенно часто при выраженных дегенеративных процессах в тканях и на фоне остеопороза, например после наступления менопаузы.

Металлические суставы часто «заклинивают» из-за износа поверхностей
Кому хирурги-ортопеды рекомендуют поверхностное эндопротезирование
Несмотря на ряд недостатков, лечение артроза и остеоартроза этим методом показано в качестве временной помощи молодым людям. Метод позволяет сохранить большой объем собственной кости, а в будущем воспользоваться при необходимости тотальным эндопротезированием или решить проблему другим способом, например пройти курс внутрисуставных инъекций «Нолтрекс» и вообще избежать оперативного вмешательства.
Что такое тотальная артропластика тазобедренного сустава
Тотальная артропластика – это полная замена сустава эндопротезом, в результате которой функции восстанавливаются, а болевые ощущения исчезают на годы. Поверхность искусственной суставной впадины покрывают сверхпрочным полиэтиленом, повышающим устойчивость к износу. Головку изготавливают из пластика или керамики (последний вариант – более долговечный).
В последнее время хирурги-ортопеды отдают предпочтение именно этой методике, аргументируя это так:
- из-за отсутствия трения металла о металл, как в случае с поверхностным эндопротезированием, вероятность заклинивания сустава снижается в разы;
- в кровь не попадают ионы металла, отслоившиеся с разрушенной поверхности.
Искусственные суставы хорошо проявляют себя на протяжении 10-18 лет. Они показаны при артрозах и остеоартрозах, сопровождающихся серьезными дегенеративными процессами. По мнению хирургов-ортопедов, именно тотальная артропластика снижает риск переломов близлежащих участков.

Тотальное эндопротезирование рекомендуют всем пациентам с серьезными формами артроза
О чем стоит помнить, прежде чем решиться на операцию
Даже самая эффективная оперативная методика всегда сопровождается рисками для здоровья и жизни. После операции возможны осложнения – присоединение вторичной инфекции, смещение протеза, тромбозы и тромбоэмболии. Некоторые пациенты отмечают остаточные боли и ограничение двигательной активности, несмотря на полную замену изношенного сустава. К тому же каждые 10-15 лет процедуру необходимо повторять, снова и снова подвергая организм риску. Но есть и другие факторы, о которых стоит задуматься до операции:
- Несмотря на развитие технологий, в организм все-таки вживляется инородное тело, имплантант, который может повести себя непредсказуемо через год-два или пять лет.
- Стоимость эндопротезирования при лечении остеоартроза тазобедренного сустава в нашей стране очень высока и не финансируется государством.
- После операции вернуться к прежнему образу жизни с активными физическими нагрузками не удастся: играть в теннис или футбол после тотальной артропластики могут единицы.
Делать или нет операцию по эндопротезированию сустава при коксартрозе? При каких условиях хирургическое вмешательство можно отложить? Мнение авторитетного врача:
Есть ли альтернатива?
Даже на поздних стадиях артроза приостановить прогрессирование заболевания и вернуть тазобедренному суставу подвижность можно без операции. Прогрессивные ревматологи-ортопеды рекомендуют пациентам регулярно проходить курс внутрисуставных инъекций для восстановления синовиальной жидкости. Манипуляции выполняются квалифицированными медработниками в условиях медкабинетов, однако по степени вмешательства в работу организма они гораздо менее травматичны и не имеют осложнений, по сравнению с эндопротезированием.
Так, инъекции синтетического препарата «Нолтрекс» позволяют отменить операцию и вернуться к привычному образу жизни. Средство представляет собой искусственный эндопротез в жидкой форме, который равномерно покрывает суставные поверхности и прекращает болезненное трение.
Вязкостные характеристики медпрепарата близки к естественной синовиальной жидкости, поэтому после его введения пациенты очень быстро отмечают облегчение. В отличие от хирургического вмешательства, проходить курс инъекций придется чаще – раз в год-полтора, однако за ним не последует длительного восстановительного периода, осложнений и серьезных рисков для здоровья.

Прежде чем отдаться в руки хирургу, стоит пройти хотя бы один курс инъекций «Нолтрекс» и посмотреть на результат
Что выбрать – более частые, но эффективные и безопасные курсы внутрисуставных инъекций Noltrex или опасную операцию, – каждый решает сам. Однако есть еще один вариант: отсрочить эндопротезирование путем курса инъекций и посмотреть на результат. Большинство пациентов, выбравших такой путь, и дальше доверяют здоровье тазобедренного сустава не хирургу, а ортопеду, некогда порекомендовавшему ему этот инновационный метод.
АРТРОПЛАСТИКА тазобедренного сустава
АРТРОПЛАСТИКА (ПОЛНОЕ ЗАМЕЩЕНИЕ) ТАЗОБЕДРЕННОГО СУСТАВА ПО ПОВОДУ АРТРИТА
Женщина в возрасте 63 лет была направлена на операцию артропластики тазобедренного сустава. Она страдает артритом, в связи с чем лечилась ацетилсалициловой кислотой и кортикостероидами, у нее выявлены застойная сердечная недостаточность, по поводу которой она принимала дигоксин, и метастазирующий рак грудной железы, в связи с чем потребовалось лечение тамоксифеном (антиэстроген). Интубация трахеи во время вводного наркоза была произведена с большими трудностями. Вскоре после аппликации метилметакрилатового цемента развились гипоксия и гипотензия.
ВОПРОСЫ
1. Что такое артрит?
2. Каковы хирургические манипуляции при артропластике тазобедренного сустава?
3. Каково физиологическое воздействие акрилового цемента?
4. Какие мероприятия могут уменьшить возможность осложнений, связанных с применением метилметакрилата?
5. Как оценить состояние больного с артритом перед операцией?
6. Как проводить премедикацию у больного с артритом перед тотальной артропластикой тазобедренного сустава?
7. Как проводить анестезию у больного с артритом при тотальной артропластике тазобедренного сустава?
1. Что такое артрит? Артрит представляет собой заболевание соединительной ткани, при котором в процесс вовлекаются суставные поверхности. При остеоартрите процесс чаще всего развивается в коленных и тазобедренных суставах, но иногда может развиться в телах позвонков, в результате чего происходит сдавление нервных корешков и образуется грыжа студенистого ядра. Уменьшение размеров межпозвонковых дисков можно четко видеть на рентгенограммах позвоночника. Лечение заключается в глубоком прогревании и приеме противовоспалительных нестероидных препаратов, например ацетилсалициловой кислоты или индометацина. Существуют относительные противопоказания к лечению стероидами, поскольку они могут способствовать развитию дегенеративных изменений в суставах. Реконструктивные операции, такие как артропластика коленного или тазобедренного сустава, часто бывают необходимы из-за персистирующих болей.
Ревматоидный артрит, чаще всего встречающийся в лечебной практике, представляет собой системную патологию. Для него типично поражение суставов рук, кистей, коленных, шейного отдела позвоночника, суставов нижней челюсти и сочленения гортани. Подвывих I шейного позвонка может привести к вклиниванию зубовидного отростка в большое затылочное отверстие или в спинной мозг и к квадриплегии. При вовлечении в процесс суставов нижней челюсти в них значительно ограничивается объем движений, при поражении сочленений гортани (перстневидно-черпаловидное сочленение) суживается голосовая щель и становится аномальной кривизна голосовых связок. Общие изменения при ревматоидном артрите, вероятнее всего, связаны с накоплением иммунных комплексов в микроциркуляторном русле и последующим развитием воспаления. Дегенеративные изменения в сердечно-сосудистой системе, легких, нервно-мышечных структурах, кроветворных органах и глазных яблоках также представляют собой составную часть общего ревматического процесса.
Лечение при ревматическом артрите проводится противовоспалительными иммунодепрессивными средствами, а также хирургическими методами. К классическим нестероидным противовоспалительным препаратам, применяемым при ревматическом артрите, относится ацетилсалициловая кислота. Правда, салицилаты могут нарушать функцию тромбоцитов, вызывать раздражение желудочно-кишечного тракта и изменения в печени. Альтернативными нестероидными препаратами из группы противовоспалительных средств служат индометацин, фунилбутазон, изопрофен, напроксен и др. Кортикостероиды назначают при неэффективности нестероидных препаратов. Следует помнить, что стероиды не купируют и не предотвращают дальнейшего развития дегенеративных процессов — они лишь подавляют воспаление и связанные с ним болевые ощущения. В некоторых случаях эффект наступает после лечения солями золота, D-пенициллиамином и азатиоприном. К хирургическим методам лечения типа артропластики, высвобождения туннеля кисти или синовэктомии прибегают в крайних случаях, как к последнему средству, поскольку большинство больных относятся к группе высокого анестезиологического и операционного риска.
2. Каковы хирургические манипуляции при артропластике тазобедренного сустава? Больной лежит на боку, тазобедренный сустав вскрывают, головку бедренной кости вывихивают и удаляют. Вертлужную впадину обрабатывают одним из предложенных для этого методов, не допуская ее прободения, грозящего повреждением тазовых органов и нервов. Протез вертлужной впадины укрепляется с помощью акрилового костного клея. Затем обрабатывают конец бедренной кости, расчищают и расширяют внутрикостную полость, стараясь удалить больше детрита и костного мозга. Иногда в обработанный конец вставляют специальный переходник, чтобы уменьшить внутрикостное давление, повышающееся в последующем. На проксимальном конце бедренной кости устанавливают временный протез и вправляют его в подготовленную вертлужную впадину, чтобы оценить и при необходимости корригировать длину кости. После соответствующей коррекции временный протез удаляют и на его место вставляют заранее подобранный постоянный протез головки бедренной кости. Его закрепляют акриловым костным цементом, после затвердения которого протез вправляют в подготовленную вертлужную впадину, большой вертел фиксируют в правильном положении. Мышцы и мягкие ткани зашивают послойно, что обеспечивает нормальное функционирование сустава. Рентгенологический контроль после операции необходим для подтверждения правильности протезирования сустава.
3. Каково физиологическое воздействие акрилового цемента? Акриловый цемент, обычно используемый в ортопедической практике, по химической структуре представляет собой метилметакрилат, в организме окисляющийся с образованием преимущественно пиру вата. Он метаболизируется столь полно, что в моче не удается обнаружить продуктов его распада. Поскольку пируват — вполне естественный для организма продукт, метилметакрилат теоретически нетоксичен.
К сожалению, в действительности применение метилметакрилата упомянутым методом сопряжено с рядом опасных для жизни осложнений. Известно о развитии тяжелой формы гипотензии уже через 1 мин после введения метилметакрилата в проксимальный отдел бедренной кости. Внутривенное введение мономера метилметакрилата также сопровождается гипотензией и тахикардией, сопровождающийся увеличением сердечного выброса. Центральное венозное давление при это остается стабильным. Все это свидетельствует о снижении общего сосудистого сопротивления под влиянием мономера метилметакрилата.
Опубликованы данные и о другом механизме развития гипотензии. Впрессовывание цемента и протеза в костномозговой канал значительно повышает внутрикостное давление, в связи с чем капельки жира и костномозговое вещество с силой выталкиваются в венозную систему с последующей легочной микроэмболией. Результаты проведенных исследований, подтвердившие существование подобного механизма, позволили определить резкое повышение центрального венозного давления на протяжении 3 мин и снижение оксигенации крови в течение 10 мин после окончательного введения протеза головки бедренной кости. При проведении этой процедуры иногда происходит воздушная эмболия.
4. Какие мероприятия могут уменьшить возможность осложнений, связанных с применением метилметакрилата?
Усилия по предупреждению осложнений, связанных с применением метилметакрилата, должны быть ориентированы в соответствии с упомянутыми механизмами их развития. Гипотензия после введения мономера метилметакрилата обусловлена расширением периферических сосудов, поэтому могут быть успешными попытки уменьшить абсорбцию мономера. Максимальное его испарение достигается при увеличении до допустимого предела времени смешивания жидкости и порошка. Их смешивают до тех пор, пока цемент не начнет загустевать и склеиваться, о чем свидетельствует образование нитей. Консистенция келия к этому моменту должна быть тестообразной. На короткое время смешивание прекращают, что позволяет испариться дополнительному количеству мономера. После этого любые манипуляции с цементом сводят к минимуму, чтобы уменьшить смешивание мономера из внутренних слоев с наружными, из которых в основном он и всасывается. Эти меры увеличивают испарение мономера и сводят к минимуму его абсорбцию.
Разработаны рекомендации по уменьшению опасности легочной эмболии. Для этого следует тщательно промыть канал бедренной кости, удаляя из него потенциальные микроэмболы, и очистить его от костного мозга, крови и детрита. Кроме того, подъем дистального конца бедренной кости выше проксимального помогает дренированию содержимого из обрабатываемого конца кости и предохраняет от попадания в канал постороннего материала. Попытки промывания диафиза дистального отдела кости с помощью катетера не получили широкого распространения (табл. 39).
5. Как оценить состояние больного с артритом перед операцией? Обследование больного с артритом до операции начинают с оценки проблем, которые могут представлять опасность для его жизни во время операции или после нее (табл. 40). К одной из наиболее важных проблем относится состояние верхних дыхательных путей. Анкилоз шейного отдела может обусловить тяжелую форму его деформации, из-за которой интубировать трахею приходится у больного, находящегося в сознании, на фоне спонтанной вентиляции легких. В этих случаях интубация может быть проведена слепым методом через нос или под непосредственным контролем с помощью фиброскопа. Из-за анкилоза суставов нижней челюсти больной не может широко открыть рот, в связи с чем становится невозможной традиционная интубация через рот или даже ларингоскопия. Интубацию в этом случае проводят через нос. Действительно, большинство врачей в таких случаях предпочитают интубиро-вать трахею через нос у больного, находящегося в сознании, или же применять фиброскоп. Воспаление сочленений гортани служит причиной затруднений при интубации, которые обычно невозможно предвидеть до операции. Симптомами их воспаления могут быть чувство заполненности, уплотнение или ощущение инородного тела в горле, охриплость голоса, стридор, дис-фагия, диспноэ и боли, иррадиирующие в соответствующее ухо. При прямой ларингоскопии обнаруживают покраснение и отек слизистой оболочки над областью сочленения, сужение голосовой щели и выгибание голосовых связок во время вдоха. При этих изменениях требуется интубация при сохраненном сознании больного или же применение фиброскопа. Традиционная ларингоскопия при этом также затруднена из-за сужения и неподвижности голосовых связок.
Таблица 39. Побочное действие метилметакрилата костного цемента
Действие мономера метилметакрилата | повышение внутрикостного давления и его последствия | ||
физиологические изменения | Гипотензия, тахикардия центральное венозное давление не изменяется | Гипотензия, тахикардия Гипоксемия Повышение центрального венозного давления | |
механизм действия | Расширение периферических сосудов | Микроэмболия легких | |
Профилактика | Смешивание цемента до тестообразной консистенции Оставить цемент на короткое время Возможно меньше манипулировать с отстоявшимся цементом | Удаление костного мозга, крови и детрита Промывание диафиза бедренной кости (±) | |
Таблица 40. Осложнения артрита и их значение для анестезиолога
Орган, система | Патологические Отрицательное Рекомендации изменения действие | ||
Верхние дыхательные пути | Анкилоз шейного отдела позвоночника | Трудности при интубации трахеи из-за сгибательной деформации шейного отдела позвоночника | Интубация трахеи при сохраненном сознании Интубация фиброскопом |
Анкилоз суставов нижней челюсти | Трудности при интубации трахеи из-за невозможности достаточно открыть рот | Интубация при сохраненном сознании Интубация фиброскопом Интубация через нос | |
Анкилоз сочленении гортани | Трудности интубации трахеи из-за сужения голосовой щели и неподвижности связок | Интубация при сохраненном сознании Интубация фиброскопом Не допускать сгибания шей- ного отдела позвоночника | |
Сердечно- сосудистая система | Перикардиальный выпот с тампонадой сердца | Гипотензия из-за уменьшения преднагрузки | Перикардэктомия |
Заболевание коронарных артерий (артериит) | Ишемия и инфаркт из-за нарушения перфузии миокарда | Бета- блокаторы Блокаторы кальциевого канала | |
Поражение клапанов сердца (фиброз) | Нитраты | ||
Ревматоидные узелки в проводящей системе сердца | Нарушения ритма | Лечение основного заболевания Купирование аритмии | |
Легкие | Плевральный выпот | Гипоксемия | Дренирование плевральной полости |
Костальный хондрит | Гипоксемия из-за рестриктивных изменений в легких Пневмоторакс из-за высокого давления на вдохе при вентиляции под положительным давлением | Снижение дыхательных объемов легких Повышение уровня кислорода в дыхательной смеси | |
Интерстициальный легочный фиброз | Гипоксемия на фоне диффузионного блока | Повышение уровня кислорода во вдыхаемой смеси | |
Нервно- мышечная система | Подвывих I шейного позвонка Сдавление корешков шейных нервов | Сдавление шейного отдела спинного мозга Нарушения чувствительности и движений | Интубация трахеи при сохраненном сознании Удержание головы в нейтральном положении Интубация трахеи при сохранении сознания и укладка головы в оптимальное положение до вводного наркоза |
Кровет-ворная система | Нарушение функции тромбоцитов при приеме ацетилсали-циловой кислоты | Кровоточивость | Контроль за временем кровотечения перед операцией |
Эндокрин-ная система | Снижение продукции эндогенных стероидов при лечении кортикостероидами | Гипотензия | Заместительная экзогенная терапия кортикостеро-идами |
Оценка состояния средечно-сосудистой системы включает в себя распознавание возможных осложнений. У многих больных при ревматоидном артрите происходит выпот в перикард, который может накапливаться и вызывать тампонаду сердца. Больному в этом случае перед проведением наркоза необходимо ввести дренаж в полость перикарда. Недиагностированная тампонада может очень быстро привести к необратимой гипотензии, как только под действием анестезирующих препаратов снизится сократимость миокарда, что еще более уменьшит преднагрузку. Заболевание коронарных артерий, прежде всего артериит, способствует развитию ишемии или даже инфаркта миокарда из-за нарушения его перфузии. Лечение нитратами, бета-блокаторами и блокаторами кальциевого канала должно продолжаться вплоть до операции. При болезни клапанов сердца, сопровождающейся их фиброзированием, необходимо лечение в соответствии с особенностями этиологии и тяжестью процесса. При нарушениях ритма, обусловленных развитием ревматоидных бугорков в проводящей системе сердца, требуется специфическое лечение в соответствии с особенностями развившейся аритмии и сопровождающих ее нарушений гемодинамики. Регургитация аортальных клапанов обычно бывает результатом аортита и расширения устья аорты. Выпот может появляться не только в полости перикарда, но и в плевральных полостях. При значительном накоплении плеврального выпота перед операцией необходимо дренировать плевральные полости. Воспалительные изменения хрящевых отделов ребер в ряде случаев могут способствовать развитию рестриктивных поражений легких и гипоксемии. Многие больные в этом случае нуждаются в кислородотерапии. Пневмоторакс служит постоянной и реальной угрозой у больных с тяжелыми формами рестриктивных процессов в легких при проведении им вентиляции под положительным давлением. В этих случаях требуется особенно тщательный контроль за давлением на вдохе. Вентиляцию проводят несколько меньшими объемами при несколько большей частоте дыхания. Интерстициальный фиброз легких может привести к диффузионному кислородному блоку и к последующему усугублению гипоксемии. Эти больные нуждаются в дополнительном количестве кислорода.
Ревматические осложнения со стороны нервно-мышечной системы также могут представлять опасность для жизни. Так, подвывих I шейного позвонка приводит к вдавливанию зубовидного отростка в спинной мозг, его компрессии и опасности квадриплегии. Риск последней уменьшается при проведении интубации трахеи у больного, находящегося в сознании, с фиксированными головой и шейным отделом позвоночника. Его деформация часто сопровождается сдавлением корешков спинномозговых нервов с нарушениями чувствительности и движений в соответствующих зонах. Интубация трахеи в этом случае также проводится при сохраненном сознании больного, что позволяет ему выбрать положение, наиболее соответствующее его ощущениям и сводящее к минимуму травму нервных корешков. Вводный и поддерживающий наркоз проводятся после интубации трахеи и укладки больного.
У больных с артритом чаще всего встречаются две проблемы, связанные с осложнениями при лечении. Салицилаты (ацетилсалициловая кислота) часто вызывают нарушения функции тромбоцитов и как результат кровотечение перед операцией и во время нее. Надежным скрининговым тестом при оценке функции тромбоцитов служит время кровотечения. Кортикостероиды часто назначают для купирования воспалительного процесса и связанных с ним болей. При длительном лечении они могут подавлять выработку собственных эндогенных стероидов, в результате чего в стрессовых ситуациях у больного может развиться гипотензия. Лечение стероидами часто бывает необходимо продолжать и в послеоперационном периоде.
Специально следует оценить анамнестические данные каждого больного. Естественно, что при любом подозрении на нестабильность в шейном отделе позвоночника требуется консультация нейрохирурга в отношении возможности подвывиха I шейного позвонка. Энергичные исследования и движения в подобных случаях противопоказаны. При анкилозе шейного отдела позвоночника, напротив, необходимо определить максимальную подвижность для суждения о трудностях предстоящей интубации трахеи и выбора оптимального положения головы во время операции (табл. 41). При анкилозе суставов нижней челюсти необходимо оценить степень возможного открывания рта. Если он раскрывается на ширину менее 21/2 пальцев, то это чревато значительными трудностями при ларингоскопии и интубации трахеи. Анамнестические данные, указывающие на поражение черпаловидных хрящей, должны быть подтверждены с помощью непрямой ларингоскопии. Рентгенологическое исследование органов грудной клетки позволяет определить степень выраженности рестриктивных изменений в легких и исключить пневмонию и обширный экссудативный плеврит. Содержание кислорода в крови отражает состояние процессов оксигенации.
Таблица 41. Обследование перед операцией больных с артритом
Предполагаемая патология | Тесты |
Подвывих атланта | Консультация нейрохирурга |
Анкилоз шейного отдела позвоночника | Определение максимальной подвижности |
Анкилоз нижней челюсти | Рот должен открываться на 21/2 пальца |
Артрит черпаловидных хрящей | Непрямая ларингоскопия |
Тяжелые формы рестриктивных поражений легких | Определение РаО2, рентгенография органов грудной клетки |
Выпот в перикаде, угроза тампонады сердца | Снижение пульсового давления Гипотензия Глухие тоны сердца Тахикардия Расширение яремных вен Парадоксальный пульс Рентгенография грудной клетки Эхокардиография |
Нарушение функции тромбоцитов | Определение времени кровотечения |
Уменьшение пульсового давления, гипотензия, тахикардия, расширение яремных вен и парадоксальный пульс заставляют подозревать экссудативный перикардит с угрозой тампонады сердца. На рентгенограммах тень сердца в этих случаях приобретает характерную конфигурацию, однако диагноз уточняется после получения данных эхокардиографии. Катетеризация полостей сердца, если это допускает состояние больного, позволяет выявить выравнивание давления в них. Нарушение функции тромбоцитов оценивают по времени кровотечения.
6. Как проводить премедикацию у больного с артритом перед тотальной артропластикой тазобедренного сустава?
Перед проведением премедикации при артропластико тазобедренного сустава требуется учитывать все сопутствующие заболевания. Больным с экссудативным плевритом, особенно при угрозе тампонады сердца, предварительно требуется дренировать полость перикарда или даже произвести перикардэктомию. При заболеваниях коронарных артерий или пороках клапанов сердца больные должны получать соответствующие препараты, обычно дигоксин, бета- блокаторы, блокаторы кальциевого канала. При нарушениях в проводящей системе из-за развития в ней ревматоидных бугорков больным следует назначать соответствующее лечение противоаритмическими средствами. При значительном плевральном выпоте необходимо дренировать плевральную полость. Менее глубокая премедикация показана при опасности нарушения оксигенации или вентиляции из-за костохондрального анкилоза, вызывающего выраженные рестриктивные изменения в легких. Длительный прием салици-латов служит показанием для проверки функции тромбоцитов (время кровотечения) перед операцией. Анамнестические данные о длительном лечении кортикостероидами могут послужить основанием для парентерального введения стероидов в предоперационном периоде.
В целом выбор седативных, снотворных, наркотических и противорвотных средств проводится индивидуально без строго определенной последовательности. Общее требование к премедикации заключается в купировании боли, снятии чувства страха и напряжения. В то же время премедикация у больных со значительными нарушениями функции сердечно-сосудистой или дыхательной системы должна быть облегченной, иногда ее вообще не проводят. Больные с выраженной деформацией шейного отдела позвоночника, анкилозом суставов нижней челюсти, компрессией корешков спинномозговых нервов или рестриктивными изменениями в легких должны находиться в полном сознании вплоть до начала операции. Это позволяет поддерживать у них адекватную вентиляцию, оксигенацию и предохраняет от усиления компрессии нервных корешков.
7. Как проводить анестезию у больного с артритом при тотальной артропластике тазобедренного сустава? Анкилоз шейного отдела позвоночника, суставов нижней челюсти или сочленений черпаловидных хрящей сопряжен с затруднениями при интубации трахеи и служит показанием для ее проведения на фоне сохраненного сознания. Из-за этих трудностей вводить миорелаксанты никогда не следует раньше, чем будет обеспечена возможность проводить вентиляцию с помощью маски. Введение релаксантов непосредственно после вводного наркоза барбитуратами иногда приводит к невозможности вентилировать легкие больного, находящегося в состоянии апноэ. В тех случаях, когда интубация трахеи через рот невозможна, ее необходимо проводить другими методами. К ним относятся интубация фиброскопом, слепая назальная или слепая интубация через рот у больного со спонтанным дыханием и сохраненным сознанием, реже — после его отключения. В отдельных случаях бывает необходима трахеостомия для обеспечения проходимости дыхательных путей.
Выбор препаратов для поддерживающего наркоза проводится с учетом всех особенностей состояния больного. Использование ламинарного потока уменьшает опасность инфекции, но усиливает испарение и потерю тепла. Положение больного на боку, в котором он находится в течение всей операции, требует особого внимания к участкам повышенного сдавления и возможным нервно-сосудистым изменениям. Рекомендуется помещать в подмышечную область небольшой валик для предупреждения растяжения плечевого сплетения и окклюзии подмышечной артерии на соответствующей стороне. Наблюдение за больным в этом случае обычно предусматривает введение катетера в артерию для прямого определения давления и газового состава артериальной крови.
АРТРОПЛАСТИКА ТАЗОБЕДРЕННОГО СУСТАВА
Тазобедренный сустав – хирургия тазобедренного сустава // Артропластика тазобедренного сустава
Методы проведения артропластики тазобедренного сустава
Артропластика – это хирургическое вмешательство, направленное на восстановление функции повреждённых суставов, как мелких, так и крупных, в частности тазобедренных.
.gif)
Суть операции заключается в том, что после формирования и уменьшения в размере суставных концов, их окружают каким-либо пластическим материалом, которым, к примеру, может быть кожа пациента или фасция. Используют для этого также колпачки из плодных оболочек (амниона) и из хрящевой ткани самого больного. Применяются и консервированные, взятые от трупа суставные части кости (гомополусустав) либо даже суставы целиком (гомосустав).
Разновидностью артропластики является популярное на сегодняшний день эндопротезирование, искусственные компоненты для проведения которого изготавливаются из высокопрочного полиэтилена, металлических сплавов и композитной керамики.
В каждом конкретном случае решение о целесообразности того или иного подхода принимается с учётом выраженности болевого синдрома и степени ограничения подвижности.
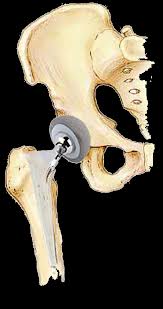
Показания к артропластике тазобедренного сустава
Наиболее частым показанием к проведению артропластики тазобедренного сустава является коксартроз с развитием контрактуры. Непременное условие для данного метода лечения, хорошее состояние стабилизирующих сустав мышц: ягодичных, брюшного пресса, разгибателей спины и квадрицепса бедра.
Методика проведения артропластики тазобедренного сустава
Операция производится под общим наркозом, преимущественно через доступ Олье-Мерфи-Лексера, Смит-Петерсена или Мовшовича.
После разъединения мягких тканей, капсулу тазобедренного сустава сначала вскрывают, а затем отсекают. После чего головку бедренной кости вывихивают в рану. Если она сохранна, для создания прокладки между вновь сформированными суставными поверхностями с наружной стороны бедра берут фасцию и создают её дупликатуру либо используют аллопластические материалы, специальные колпачки, изготавливаемые из пластмассы или стали. После вправления головки в вертлужную впадину подшивают ранее отсеченные от большого вертела мышцы и послойно наглухо закрывают операционную рану.
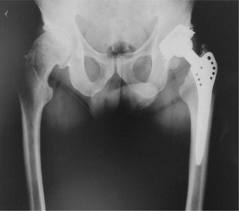
По окончании хирургического вмешательства конечность фиксируют гипсовой лонгетой, а в некоторых случаях накладывают на неё вытяжение с грузом где-то 5-7 кг. В среднем недели через три постепенно начинают разработку движений.
При тяжёлых формах деформирующего коксартроза, при разрушении головки и шейки бедра оперативное вмешательство сводится к их резекции и углублению вертлужной впадины. Пациенту вместо патологически изменённого и функционально неполноценного тазобедренного сустава имплантируют эндопротез той или иной конструкции. После чего начинается достаточно долгий и ответственный процесс реабилитации.
На сегодняшний день артропластика – наиболее эффективный и перспективный оперативный подход, применяемый не только для борьбы с деформирующим артрозом, но и для устранения другой серьёзной патологии суставов. Но не смотря на всё разнообразие своих вариантов, данный способ лечения ещё не совершенен и имеет определённые недостатки. Тем не менее, преимущества его неоспоримы.
(495) 545-17-44 – хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Резекционная артропластика тазобедренного сустава. Операция по удалению головки и шейки бедренной кости
Автор: Дуганец И. В., ветеринарный врач-хирург, Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург, 2018 г.Резекционная артропластика тазобедренного сустава – операция по удалению головки и шейки бедренной кости, которая проводится с целью устранения болевого синдрома у животных. После проведения резекционной артропластики образуется ложный сустав между бедренной костью и костями таза. В связи с отсутствием контакта между этими костями опороспособность на конечность восстанавливается.
Данная процедура считается спасительной, и к ней прибегают только в крайнем случае, когда другие методы лечения неэффективны или их невозможно выполнить из-за финансовых обстоятельств (замена тазобедренного сустава).
После операции происходит некоторое укорочение конечности, уменьшение амплитуды движения сустава, может возникать мальпозиция бедренной кости и, как следствие, изменение походки. Степень восстановления пациента зависит от длительности заболевания, степени выраженности симптомов и техники выполнения оперативного лечения, а также от физиотерапии в послеоперационный период.
При выполнении операции используют несколько техник:
- Резекционная артропластика с ушиванием капсулы сустава.
- Резекционная артропластика с репозицией глубокой ягодичной мышцы между костями таза и бедренной костью.
- Резекционная артропластика с репозицией лоскута бицепса между костями таза и бедренной костью.
- Комбинированные техники – резекционная артропластика с ушиванием капсулы сустава и репозицией глубокой ягодичной мышцы или лоскута бицепса между костями таза и бедренной костью.
- Резекционная артропластика тазобедренного сустава с остеотомией малого вертела или без него. В данной статье описана остеотомия без малого вертела.
Если необходимо провести двустороннюю резекционную артропластику, ее рекомендуется выполнять с интервалом 8–10 недель.
Подбор пациента: животные с повторяющимся или невправимым вывихом тазобедренного сустава, внутрисуставными переломами ТБС, не поддающимися восстановлению, с дегенеративными заболеваниями ТБС, аваскулярным некрозом головки и шейки бедренной кости, кошки с метафизарной остеопатией.
Техника выполнения
Если сустав перед началом проведения операции находится в вывихнутом положении, его необходимо вправить, иначе оперативный доступ может быть сделан неправильно. Осуществляют краниолатеральный разрез (рис. 1), анатомическими ориентирами которого является большой вертел бедренной кости, бугор седалищной кости и крыло подвздошной кости. Разрез делается проксимально и дистально от большого вертела. После рассечения кожи и подкожной клетчатки рассекают широкую фасцию бедра. Необходимо обеспечить визуализацию дистально от латеральной широкой мышцы бедра и до ягодичных мышц проксимально.
Далее обеспечивают визуализацию головки и шейки бедра с помощью ранорасширителей: напрягатель широкой фасции отводится краниально, латеральная широкая мышца бедра – дистально и немного каудально, ягодичные мышцы отводятся проксимально (рис. 2). Тазовую конечность поворачивают латерально для лучшей визуализации головки и шейки бедренной кости. Если капсула сустава цела, ее рассекают максимально близко к шейке бедра (это делается для удобства и более качественного ушивания), затем рассекают круглую связку и вывихивают тазобедренный сустав (рис. 3).
Тазовую конечность необходимо повернуть латерально на 90° (рис. 4). Для контроля ротации конечности проверяют положение коленного сустава: он должен располагаться перпендикулярно телу животного. После этого приступают к определению линии остеотомии. Линия остеотомии идет от проксимального участка большого вертела к дистальному участку малого вертела бедра (рис. 5).
Очень важно, чтобы угол остеотомии был прямым (90°) по отношению к бедренной кости (рис. 6). В случае, если угол остеотомии будет острым или тупым, мягкие ткани будут травмироваться острым краем, что будет влиять на степень восстановления, а животные могут продолжать испытывать болезненность.
Остеотомию проводят с помощью осциллирующей пилы, размер пилы (режущего полотна) подбирается в зависимости от размера животного. Во время проведения остеотомии на полотно пилы необходимо подавать охлаждающий раствор для предупреждения перегрева кости. В случае перегрева кости возможно развитие воспаления, что будет влиять на скорость и степень восстановления пациента после оперативного лечения.
После проведения остеотомии необходимо пальпаторно оценить края кости: они не должны быть острыми. Острые края кости необходимо закруглить при помощи бормашины, костных кусачек. Завершив остеотомию и закругление краев кости, промывают операционную рану для удаления костной стружки и проводят ушивание капсулы сустава – это будет предотвращать контакт между костями.
Далее проводят репозицию мягких тканей между костными фрагментами, для этого используют глубокую ягодичную мышцу или ножку бицепса.
Репозиция глубокой ягодичной мышцы: частично отсекают мышцу в месте ее прикрепления к большому вертелу, потом отделяют отсеченную часть мышцы, проводят ее между бедренной костью и вертлужной впадиной, фиксируют шовным материалом в месте прикрепления латеральной широкой мышцы бедра с каудальной стороны (рис. 7а, б, в).
Репозиция ножки бицепса: отсекают от проксимальной части бицепса ножку (краниальная часть), репонируют ее между бедренной костью и вертлужной впадиной, прикрепляют шовным материалом с медиальной стороны латеральной широкой мышцы бедра (рис 8а, б, в).
Ушивание раны проводят по общим принципам. После операции выполняют рентген для контроля правильности выполненной остеотомии (рис. 9).
Репозиция глубокой ягодичной мышцы или ножки бицепса значительно улучшает прогноз на восстановление, особенно у крупных собак и кошек.
Восстановление
После проведения резекционной артропластики назначают физиотерапию. Восстановление опороспособности и ее полноценность у животных, которым проводят физиотерапию, гораздо лучше, чем у животных, у которых она не проводилась. Таких пациентов необходимо направлять на прием к реабилитологу, поскольку правильное выполнение физиотерапевтических процедур помогает животным восстановиться быстрее и полноценнее.Хороший эффект достигается у животных весом до 25 кг, у животных весом более 25 кг восстановление может быть менее полноценным.
На степень восстановления функции конечности влияют характер, степень и длительность повреждения, техника операции, физиотерапия в послеоперационный период и вес животного. Последний фактор является очень важным.
Осмотр проводят на повторных приемах – во время снятия швов и через 1 месяц.
Литература
- Piermattei D. L., Johnson K. A. An atlas of surgical approaches to the bones and joints of the dog and cat, ed 4, Philadelphia, WB Saunders, 2004.
- Piermattei D. L., Johnson K. A. Approach to the craniodorsal and caudodorsal aspects of the hip joint by osteotomy of the greater trochanter. In An Atlas of Surgical Approaches to the Bones and Joints of the Dog and Cat, 4th ed. Philadelphia, WB Saunders, 2004.
- Lewis D. D. Femoral head and neck excision the controversy concerning adjunctive soft tissue interposition. Compend Contin Educ Pract Vet, 14: 1463–1473, 1992.
- Piermattei D. L., Johnson K. A. Approach to the craniodorsal aspect of the hip joint through a craniolateral incision. In An Atlas of Surgical Approaches to the Bones and joints of the Dog and Cat, 4th ed. Philadelphia, WB Saunders, 2004.
- Braden T., Johnson M. Technique and indications of a prosthetic capsule for repair of recurrent and chronic coxofemoral luxations. Vet Comp Orthop Traumatol, 1:26–29, 1988.
- Bone D. L., Walker M., Cantwell H. D. Traumatic coxofemoral luxation in dogs: Results of repair. Vet Surg, 13(4): 263–270, 1984.
- Martini F. M., Simonazzi B., Bue M. D. et al: Extra-articular absorbable suture stabilization of coxofemoral luxation in dogs. Vet Surg, 30(5): 468–475, 2001.
- Hamish R. Denny A, Steven J. Butterworth. A Guide to Canine and Feline Orthopaedic Surgery, 4th Edition, Blackwell Science Ltd, 2000.
- Brinker, Piermattei and Flo’s Handbook of Small Animal Orthopedics and Fracture Repair, 4th Edition, 2006.
Артропластика — описание, случаи применения, виды пластики
Артропластика – оперативное вмешательство, направленное на восстановление утраченных функций сустава. Такую манипуляцию проводят на суставной области, пораженной какой-либо патологией, например, деформирующим остеоартрозом, инфекционным процессом, травмой. В ходе операции сочленение восстанавливают или заменяют искусственным. Чаще всего хирурги-ортопеды прибегают к артропластике коленного и тазобедренного суставов.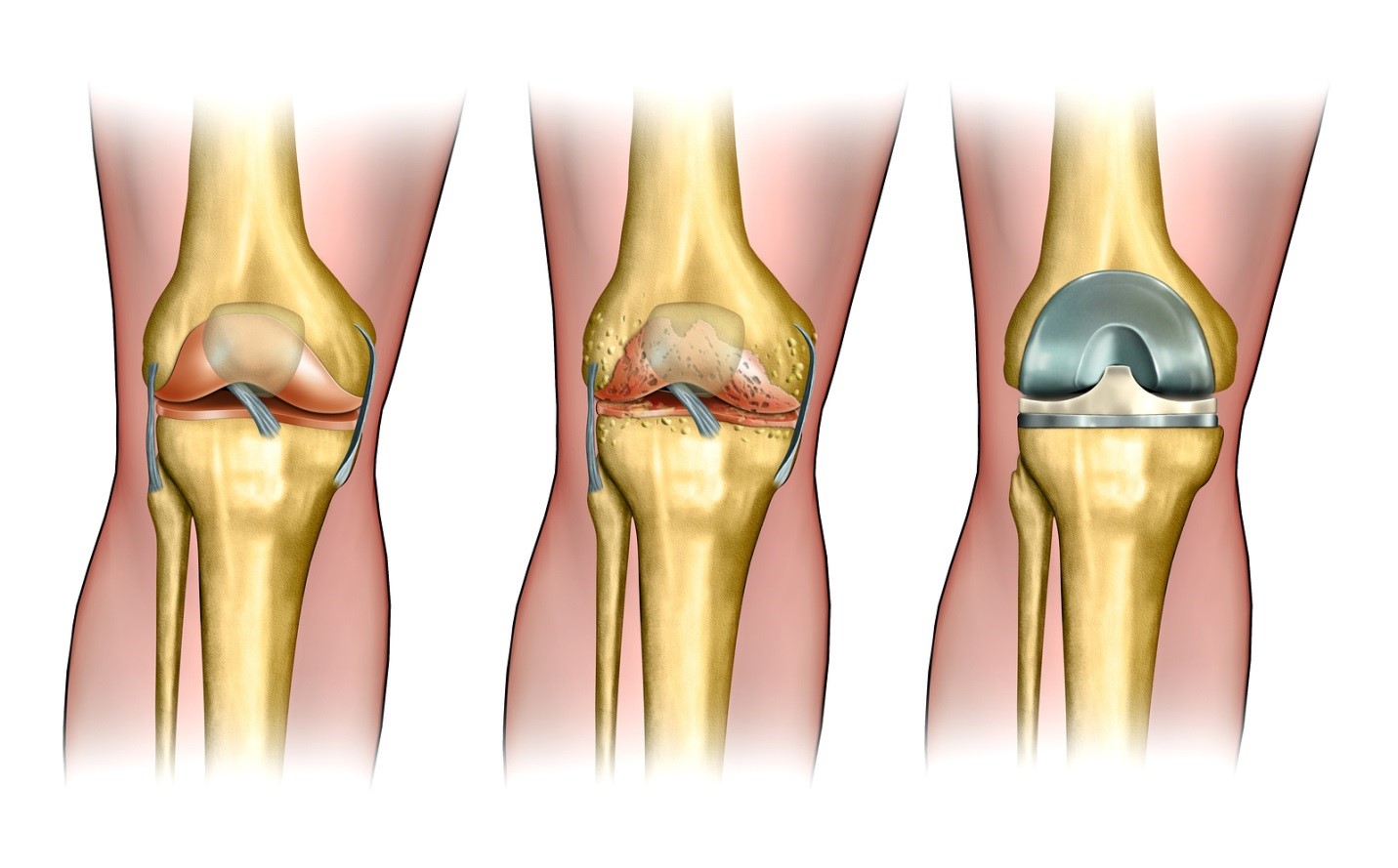
Содержание страницы
Артропластика коленного и тазобедренного суставов: показания, виды, техника проведения
Показания для пластики коленного и тазобедренного суставов:
- Болевой синдром, сохраняющийся на фоне приема больших доз противовоспалительных средств и анальгетиков.
- Значительное ограничение подвижности сочленения, нарушающее самообслуживание.
- Хроническое воспаление и выраженный отек в пораженной суставной области.
- Перелом шейки бедра.
- Новообразование в полости сустава или около него.
В результате проведенной артропластики должны быть восстановлены опорная функция, подвижность и одинаковая длина нижних конечностей. Болевой синдром должен быть полностью купирован.
Виды суставной пластики
Резекционная артропластика – удаление поврежденных суставных поверхностей и формирование новых. В этом случае в качестве суставных прокладок применяются биологический материал. Обычно используют кожу и фасции самого пациента, соединительную ткань крупного рогатого скота. Недостатком этого вида пластики являются сложность восстановления полноценных движений.
Второй вид пластики – эндопротезирование. Оно может быть частичным и тотальным. Частичное вмешательство (гемиартропластика) используется только при оперировании тазобедренного сустава. Гемиартропластика тазобедренного сустава означает замену в ходе операции головки тазобедренной кости. Чаще этот способ используется у пожилых пациентов при переломе шейки бедра.
При тотальной суставной пластике коленный или тазобедренный суставы заменяют полностью.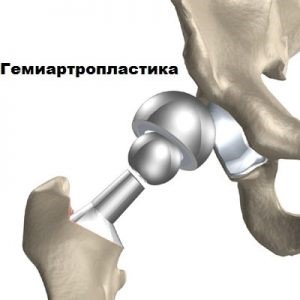
Операция может быть выполнена при помощи цементного, бесцементного или комбинированного способов крепления. Бесцементный способ применяют у молодых активных людей, учитывая более быструю изнашиваемость эндопротеза и необходимость его замены.
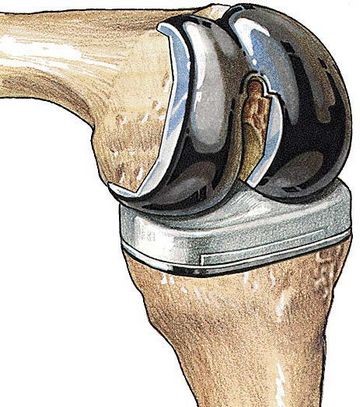
Артропластика коленного сустава
В предоперационном периоде показано укрепление мышц нижних конечностей. Это будет способствовать ускорению восстановления после операции. Можно выполнять специальные легкие упражнения для ног, посещать бассейн в течение нескольких месяцев перед оперативным вмешательством.
Непосредственно перед операцией пациенту необходимо пройти полное обследование, в том числе сдать общий и биохимический анализы крови, сделать рентгеновский снимок колена или компьютерную томографию пораженной области.
Оперативное вмешательство выполняется под спинальной анестезией, но может быть проведено и общее обезболивание. После рассечения кожных покровов и мышечной ткани в области пораженного сочленения и раздвигания производят вскрытие полости сустава. Затем деформированные суставные поверхности удаляют и вместо них при помощи шурупов фиксируют протезы.
Возможными осложнениями пластики являются тромбозы, пневмонии, проникновение инфекции, потеря подвижности сочленения, кровотечение.
В послеоперационном периоде пациент находится в стационаре в течение недели. Восстановительный период продолжается около полутора месяцев. Через 12 недель возможно передвижение без вспомогательных приспособлений. В запущенных случаях реабилитация может затянуться до двух лет.
После выписки из стационара пациент нуждается в постороннем уходе. Передвижение возможно только при помощи вспомогательных приспособлений. Под контролем специалиста необходимо выполнять специальные физические упражнения, постепенно увеличивая кратность их повторения. Оптимально проводить восстановление в реабилитационном центре.
При наличии болевого синдрома разрешен прием обезболивающих препаратов. В рационе должны присутствовать белки, витамины и минералы в физиологическом количестве.
Артропластика тазобедренного сустава
Перед артропластикой ТБС также рекомендовано укрепление мышц бедра посредством выполнения специальных упражнений.
Оперативное вмешательство проводится под местной или общей анестезией. После разреза кожи, вскрытия суставной капсулы головку бедра смещают в область раны. В случае сохранения ее целостности в суставную полость вставляется уплотняющая прокладка. Материалом может служить полусинтетический металл или сплав металлов. Затем головку устанавливают в область вертлужной впадины, фиксируют мышечную ткань к большому вертелу. Раневой дефект ушивают.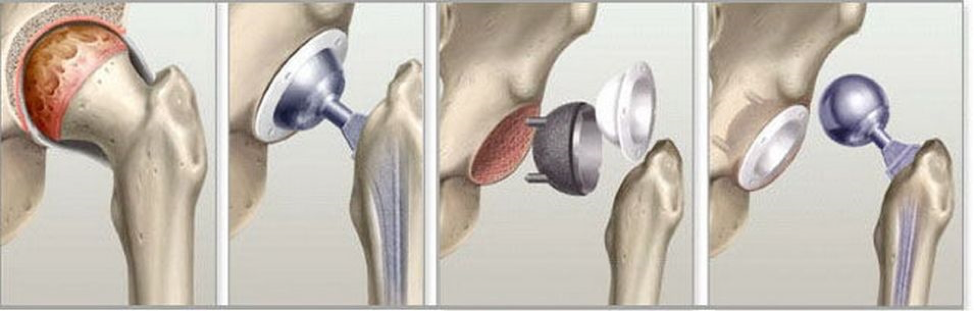
В послеоперационном периоде рекомендовано полное обездвиживание тазобедренного сочленения в течение месяца. Для этого устанавливается корсет или шина. После пластики тазобедренных суставов для передвижения пациенты используют костыли в течение 4-6 недель.
Реабилитация после хирургического вмешательства делится на 3 периода:
- До 10 дней после вмешательства.
- От 10 дней до трех месяцев после операции.
- Восстановление в отдаленном периоде.
Вернуться к профессиональной деятельности пациенты могут через 3—6 месяцев. Срок восстановления работоспособности зависит от рода занятий пациента.
Заключение
Артропластика – спасательный круг для многих людей, страдающих заболеваниями тазобедренного и коленного суставов. Хирургическое вмешательство избавит от болей и вернет возможность движений в пораженном сочленении.
Все об артропластике тазобедренного сустава
Оглавление
Артропластика тазобедренного сустава – это тип хирургического вмешательства, которое применяется для замены тазобедренного сустава (частичной или полной).
Данная манипуляция бывает трех видов:
- В первом случае меняется чашечка сустава, используется при поражении заболеванием или травмой одной стороны сустава, при этом эндопротез необходимо менять раз в 7 лет
- Во втором меняется поверхностная часть, может потребовать проведения ревизионной операции спустя 5 лет после артропластики
- В третьем протезируется весь сустав, применяется при тяжелых поражениях сустава, такой протез необходимо менять раз в 15–30 лет
Эндопротез обычно изготавливается из высокопрочных титановых, кобальтовых сплавов и состоит из головки, ножки для установки в зону бедренной кости и чашечки для размещения в выемке повздошной кости. Также могут быть использованы керамические детали.
Показания и риски
Артропластику применяют в таких случаях, как:
- Тяжелая форма открытого перелома тазобедренного сустава (ТС), шейки бедра
- Дегенеративные заболевания ТС
- Деформирующий артроз
- Врожденная дисплазия ТС
- Ревматоидный артрит
- Гипотрофия мышц таза, голени или бедра
- Ограничения движения сустава
- Асептический некроз, сопровождающийся деформацией головки бедра
- Фиброзный и костный анкилоз
- Ложный сустав
- Посттравматические осложнения
Но данную операцию не назначают (даже при наличии показаний), в следующих случаях:
- У пациента ожирение
- Больные, проходящие интенсивное лечение при помощи ряда кортизоновых, инсулиновых и т. п. препаратов
- У пациента диагностированы некоторые хронические заболевания (печени, сердечно-сосудистой и дыхательной систем)
- Больной имеет алкогольную или наркотическую зависимость
Перед операцией
Прежде чем назначить процедуру, специалист направит пациента на прохождение ряда обследований и анализов:
- Рентгенографию сустава
- Анализы крови
Поскольку во время операции будет использоваться наркоз, пациенту необходимо заранее сообщить врачу о наличии аллергии на лекарственные препараты, если таковая у него имеется. В соответствии с этими данными будет подобрана оптимальная схема анестезии.
Ход операции
Артропластика тазобедренного сустава проводится следующим образом:
- Пациента укладывают на операционный стол и вводят наркоз
- Над областью сустава производится надрез
- Мышечные ткани раздвигаются или разрезаются (в таком случае впоследствии их сшивают)
- Извлекаются разрушенные части сустава
- Устанавливается эндопротез
- Сустав ставится в необходимое положение
- Все разрезы сшиваются
В течение 5–10 дней за состоянием пациента ведется врачебное наблюдение, чтобы отследить, насколько успешно прошло хирургическое вмешательство.
Осложнения после артропластики
После проведения операции возможны следующие осложнения:
- Кровотечение
- Тромбы
- Инфекционное воспаление
- Пневмония
- Ухудшение состояния больного
В последнем случае это значит, что вмешательство прошло неуспешно, и требуется повторная операция.
Постоперационный период
В начале реабилитационного периода рекомендуется предпринимать следующие действия:
- Выполнять дыхательные упражнения
- Совершать двигательные движения (перевороты) с одного бока на другой
- Пользоваться специальными приспособлениями для ванной комнаты и туалета
- Принимать обезболивающие препараты (по назначению врача)
- Делать компрессы на оперированной области
- Постепенно наращивать двигательную активность
На следующий день после операции пациент может начать передвигаться на костылях. Сидеть можно на 1–2 сутки. Спустя 10–40 дней (в зависимости от типа проведенного вмешательства и вида протеза) возможно сменить костыли на трость. Выздоровление наступает через 1,5–2 после проведения хирургического вмешательства.
Преимущества проведения процедуры в МЕДСИ
- Центр травматологии и ортопедии МЕДСИ проводит артропластику в Москве по оптимальным условиям
- Прием ведут специалисты высоких квалификационных категорий
- Клиники сети располагают широким спектром современного диагностического оборудования
- При необходимости, возможна госпитализация в день обращения
- Прием проходит без длительного ожидания и очередей
Для записи на прием звоните по круглосуточному телефону: 8 (495) 7-800-500





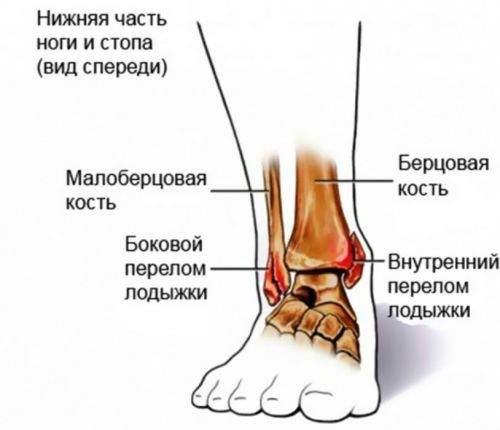
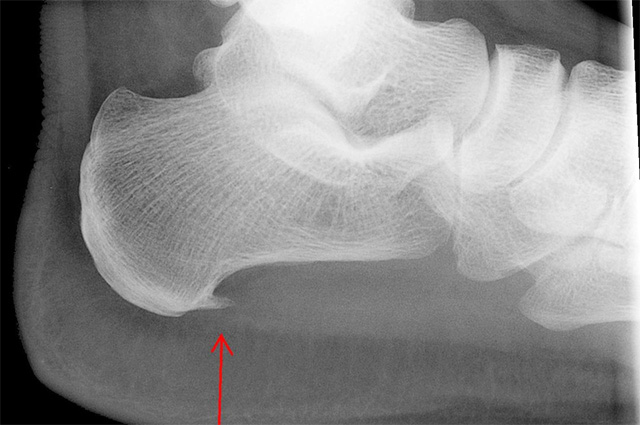 Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы. Фото: Commons.wikimedia.org
Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы. Фото: Commons.wikimedia.org






























 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »











 Мы все знаем, что есть целый ряд вещей, которые могут помочь уменьшить целлюлит.
Мы все знаем, что есть целый ряд вещей, которые могут помочь уменьшить целлюлит.





















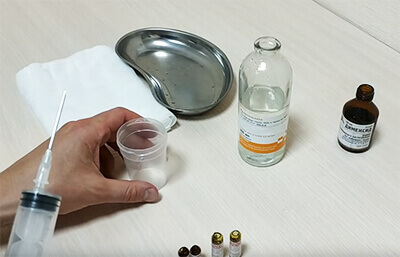 Из препаратов, которые применяются в виде компрессов для лечения заболеваний суставов и опорно-двигательного аппарата, хорошо известен Димексид. Он применяется не только самостоятельно, но и входит в состав некоторых лечебных кремов и мазей, например «Долобене». Но чаще его используют в виде аппликаций и компрессов.
Из препаратов, которые применяются в виде компрессов для лечения заболеваний суставов и опорно-двигательного аппарата, хорошо известен Димексид. Он применяется не только самостоятельно, но и входит в состав некоторых лечебных кремов и мазей, например «Долобене». Но чаще его используют в виде аппликаций и компрессов.
 Последствия наиболее распространенных травм
Последствия наиболее распространенных травм МРТ пояснично-крестцового отдела позвоночника
МРТ пояснично-крестцового отдела позвоночника Лечение позвоночника. Особенности китайской медицины
Лечение позвоночника. Особенности китайской медицины Головные боли
Головные боли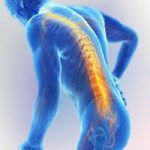 Причины болей в позвоночнике
Причины болей в позвоночнике







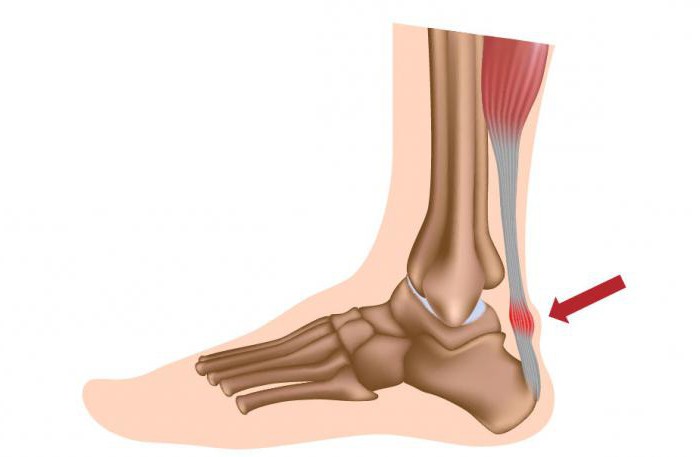
 Наиболее уязвимым местом является нижний отдел сухожилия на 4-5 см выше места его прикрепления к пяточной кости. на 4-5 см выше места его прикрепления к пяточной кости. Здесь практически нет сосудов, обменные процессы в тканях сухожилия обеспечиваются в основном за счет диффузии из окружающих тканей. Поэтому волокна менее прочны и менее эластичны, и при избыточном и частом их напряжении развивается воспалительный процесс.
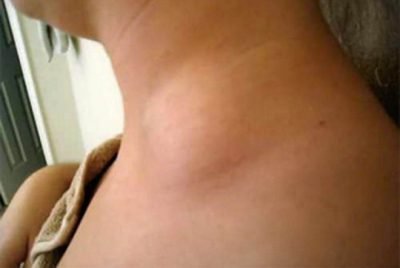
Наиболее уязвимым местом является нижний отдел сухожилия на 4-5 см выше места его прикрепления к пяточной кости. на 4-5 см выше места его прикрепления к пяточной кости. Здесь практически нет сосудов, обменные процессы в тканях сухожилия обеспечиваются в основном за счет диффузии из окружающих тканей. Поэтому волокна менее прочны и менее эластичны, и при избыточном и частом их напряжении развивается воспалительный процесс. Фото тендинита ахиллова сухожилия
Фото тендинита ахиллова сухожилия
 Кальцификация сухожилия – это отложения солей кальция в виде включений, шиповидных разрастаний. Чаще всего этот процесс начинается в области прикрепления его к пяточной кости, образуются шипы, «шпоры». Причиной заболевания ахиллова сухожилия является воспалительный процесс плюс нарушение кровообращения и гиподинамия (ограничение физической активности). Также кальцификаты могут откладываться после травмы – растяжения, надрыва и разрыва волокон.
Кальцификация сухожилия – это отложения солей кальция в виде включений, шиповидных разрастаний. Чаще всего этот процесс начинается в области прикрепления его к пяточной кости, образуются шипы, «шпоры». Причиной заболевания ахиллова сухожилия является воспалительный процесс плюс нарушение кровообращения и гиподинамия (ограничение физической активности). Также кальцификаты могут откладываться после травмы – растяжения, надрыва и разрыва волокон.
 Чрезмерные нагрузки или ходьба обычно вызывают перенагрузку на сухожилие и возникает воспаление. В группе риска – спортсмены. Однако не всегда тенденит возникает вследствие физических перегрузок. Например, ревматоидный артрит, инфекционные заболевания способны спровоцировать воспаление ахиллова сухожилия.
Чрезмерные нагрузки или ходьба обычно вызывают перенагрузку на сухожилие и возникает воспаление. В группе риска – спортсмены. Однако не всегда тенденит возникает вследствие физических перегрузок. Например, ревматоидный артрит, инфекционные заболевания способны спровоцировать воспаление ахиллова сухожилия.



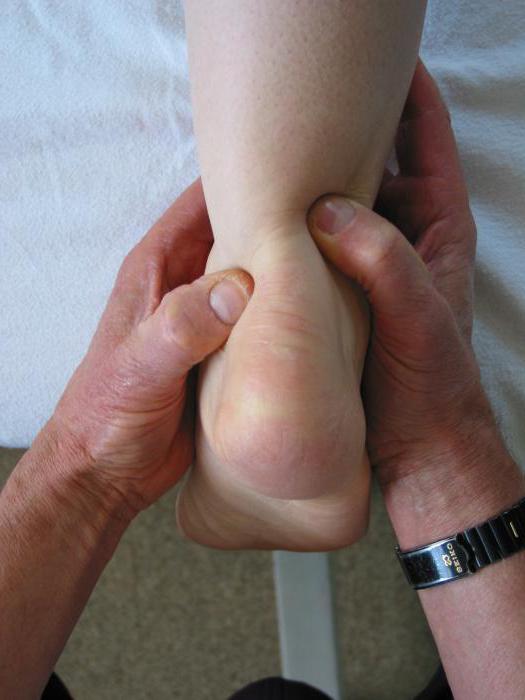













 Поражения ахиллова сухожилия могут возникать и у спортсменов. Объясняется это чрезмерными нагрузками и излишней напряженностью тканей. При беспрерывных тренировках сухожилие не имеет возможности восстанавливаться и утрачивает способность к расслаблению. Достаточно часто на ранних стадиях заболевание остается незамеченным. Затем оно начинает доставлять незначительные неудобства. Это свидетельствует о появлении микроразрывов.
Поражения ахиллова сухожилия могут возникать и у спортсменов. Объясняется это чрезмерными нагрузками и излишней напряженностью тканей. При беспрерывных тренировках сухожилие не имеет возможности восстанавливаться и утрачивает способность к расслаблению. Достаточно часто на ранних стадиях заболевание остается незамеченным. Затем оно начинает доставлять незначительные неудобства. Это свидетельствует о появлении микроразрывов.


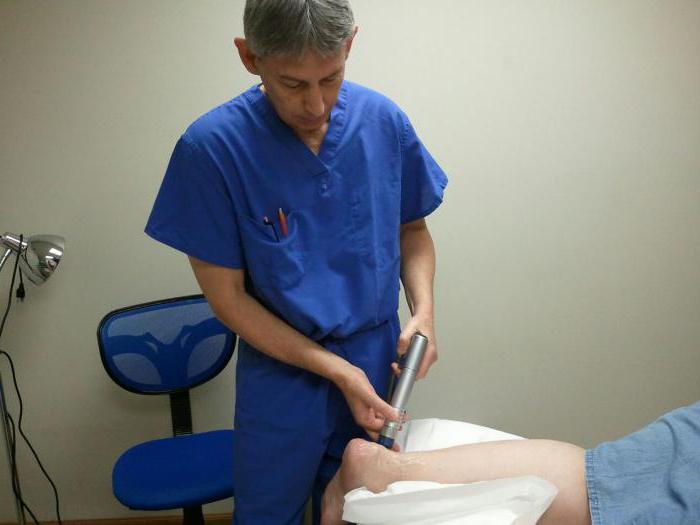
 Лечить воспаление пяточного сухожилия можно несколькими способами. Возможно, врач порекомендует иммобилизировать сустав. Помогают в этом различные ортопедические устройства, которые можно увидеть на фото.
Лечить воспаление пяточного сухожилия можно несколькими способами. Возможно, врач порекомендует иммобилизировать сустав. Помогают в этом различные ортопедические устройства, которые можно увидеть на фото.

 Не менее эффективными являются упражнения в воде. Тело человека в таком случае утрачивает большую часть веса, что позволяет снизить нагрузки на крупные суставы. Все действия должны выполняться под контролем опытного инструктора. Начинают тренировку простыми упражнениями, постепенно переходя к более сложным.
Не менее эффективными являются упражнения в воде. Тело человека в таком случае утрачивает большую часть веса, что позволяет снизить нагрузки на крупные суставы. Все действия должны выполняться под контролем опытного инструктора. Начинают тренировку простыми упражнениями, постепенно переходя к более сложным.
 При остром бурсите оперативное вмешательство показано в случае нагноения, выполняют вскрытие сумки, промывание растворами антисептиков и дренирование. При хронической форме операцию делают, когда имеются грубые изменения в сумке, в самом сухожилии. Удаляют патологически измененные ткани грубые наросты, оссификаты, иногда делают бурсэктомию — полное удаление сумки. При необходимости выполняют пластику сухожилия.
При остром бурсите оперативное вмешательство показано в случае нагноения, выполняют вскрытие сумки, промывание растворами антисептиков и дренирование. При хронической форме операцию делают, когда имеются грубые изменения в сумке, в самом сухожилии. Удаляют патологически измененные ткани грубые наросты, оссификаты, иногда делают бурсэктомию — полное удаление сумки. При необходимости выполняют пластику сухожилия.


















 Комплекс гимнастики для позвоночника
Комплекс гимнастики для позвоночника

















 Радикулит – медицинский термин, применяемый при поражении нервных корешков спинного мозга. Наиболее частой причиной возникновения недуга является остеохондроз и межпозвонковая грыжа. В результате этих заболеваний может произойти сдавливании корешков, с их последующим воспалением и появлением отёка окружающих тканей, что будет характеризоваться сильным болевым синдромом. Проявляет себя радикулит обычно в острой форме, после чего зачастую протекает хронически, с иногда возникающими периодами обострения, сопровождающимися резкой болью в спине, а порой и ограничением двигательной активности.
Радикулит – медицинский термин, применяемый при поражении нервных корешков спинного мозга. Наиболее частой причиной возникновения недуга является остеохондроз и межпозвонковая грыжа. В результате этих заболеваний может произойти сдавливании корешков, с их последующим воспалением и появлением отёка окружающих тканей, что будет характеризоваться сильным болевым синдромом. Проявляет себя радикулит обычно в острой форме, после чего зачастую протекает хронически, с иногда возникающими периодами обострения, сопровождающимися резкой болью в спине, а порой и ограничением двигательной активности. Обезболивающие: «Баралгин», «Пенталгин», «Анальгин». Эти средства способны быстро и эффективно снять острый приступ боли в спине.
Обезболивающие: «Баралгин», «Пенталгин», «Анальгин». Эти средства способны быстро и эффективно снять острый приступ боли в спине. «Фастум гель» — относится к разряду НПВС. Основным действующим веществом является кетопрофен. Мазь обладает обезболивающим и противовоспалительным эффектом. Препарат имеет ряд противопоказаний, основным из которых является период беременности и грудного вскармливания, а также детский возраст (до 15 лет). Отпускается из аптек без рецепта, но при самостоятельном использовании курс лечения не должен превышать 14 дней.
«Фастум гель» — относится к разряду НПВС. Основным действующим веществом является кетопрофен. Мазь обладает обезболивающим и противовоспалительным эффектом. Препарат имеет ряд противопоказаний, основным из которых является период беременности и грудного вскармливания, а также детский возраст (до 15 лет). Отпускается из аптек без рецепта, но при самостоятельном использовании курс лечения не должен превышать 14 дней. «Кетонал крем» — НПВС наружного применения. Аналогично «Фастум гелю» содержит в себе активное вещество кетопрофен. Обладает анальгезирующим, противовоспалительным и противоотёчным воздействием. В аптеках продаётся без рецепта. Мазь нельзя наносить на открытые раны, использовать в период беременности, применять детям не достигшим 15 лет. Имеются также и другие противопоказания.
«Кетонал крем» — НПВС наружного применения. Аналогично «Фастум гелю» содержит в себе активное вещество кетопрофен. Обладает анальгезирующим, противовоспалительным и противоотёчным воздействием. В аптеках продаётся без рецепта. Мазь нельзя наносить на открытые раны, использовать в период беременности, применять детям не достигшим 15 лет. Имеются также и другие противопоказания. «Финалгон» — относится к группе местнораздражающих средств. Основные вещества в составе мази — нонивамид и никобоксил. Препарат помогает улучшить местное кровообращение, устраняет боль и обладает сосудорасширяющим воздействием. Действие мази становится максимальным, через 25-30 минут после нанесения. Имеет некоторые противопоказания, в аптеках отпускается без рецепта врача.
«Финалгон» — относится к группе местнораздражающих средств. Основные вещества в составе мази — нонивамид и никобоксил. Препарат помогает улучшить местное кровообращение, устраняет боль и обладает сосудорасширяющим воздействием. Действие мази становится максимальным, через 25-30 минут после нанесения. Имеет некоторые противопоказания, в аптеках отпускается без рецепта врача. Компресс с чесноком. Три крупных головки чеснока нужно очистить и сварить в воде. Затем потереть чеснок на мелкой тёрке, полученную массу выложить на марлю и приложить на больное место. Сверху можно закрыть целлофаном и обмотать тёплым шарфом. Компресс необходимо носить на протяжении целого дня и снять его только перед сном.
Компресс с чесноком. Три крупных головки чеснока нужно очистить и сварить в воде. Затем потереть чеснок на мелкой тёрке, полученную массу выложить на марлю и приложить на больное место. Сверху можно закрыть целлофаном и обмотать тёплым шарфом. Компресс необходимо носить на протяжении целого дня и снять его только перед сном. Компресс из редьки. Натрите на тёрке предварительно очищенную чёрную редьку, затем выложите её на тонкую ткань и заверните. Приложите компресс к болезненному участку позвоночника и обмотайте сверху тёплой повязкой. Удерживайте компресс как можно дольше. Редька обладает согревающим воздействием и порой болевые ощущения проходят после 2-3 таких процедур.
Компресс из редьки. Натрите на тёрке предварительно очищенную чёрную редьку, затем выложите её на тонкую ткань и заверните. Приложите компресс к болезненному участку позвоночника и обмотайте сверху тёплой повязкой. Удерживайте компресс как можно дольше. Редька обладает согревающим воздействием и порой болевые ощущения проходят после 2-3 таких процедур. Листья крапивы (2ст. ложки) залить стаканом водки и дать настояться в течение недели, затем готовой настойкой делать растирания спины на протяжении 20 минут, 1 раз в день. В случаях, когда нужна экстренная помощь при боли в спине, можно залить листья крапивы стаканом горячей воды и дать настояться 1 час, после чего делать данным раствором растирания.
Листья крапивы (2ст. ложки) залить стаканом водки и дать настояться в течение недели, затем готовой настойкой делать растирания спины на протяжении 20 минут, 1 раз в день. В случаях, когда нужна экстренная помощь при боли в спине, можно залить листья крапивы стаканом горячей воды и дать настояться 1 час, после чего делать данным раствором растирания. Из воды и сухих листьев шалфея сделайте настойку и смешайте её со свежевыжатым морковным соком в соотношении 15:1. Вылейте смесь в ванну, температура воды в которой должна составлять 37°С. Курс лечения 13-15 ванн, каждая по 10 минут.
Из воды и сухих листьев шалфея сделайте настойку и смешайте её со свежевыжатым морковным соком в соотношении 15:1. Вылейте смесь в ванну, температура воды в которой должна составлять 37°С. Курс лечения 13-15 ванн, каждая по 10 минут.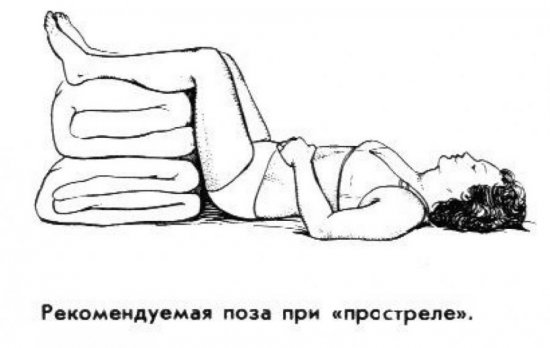







 Артрит тазобедренного сустава или коксопатия от воспалительных процессов в других сочленениях отличается целым рядом особенностей.
Артрит тазобедренного сустава или коксопатия от воспалительных процессов в других сочленениях отличается целым рядом особенностей. Взрослые люди более уязвимы перед заболеваниями дегенеративного характера, а дети подвержены воспалительным болезням. Поэтому у детей артроз тазобедренного сустава возникает гораздо чаще, нежели у взрослых людей. Немалую роль в этом плане играет несовершенство детской иммунной системы.
Взрослые люди более уязвимы перед заболеваниями дегенеративного характера, а дети подвержены воспалительным болезням. Поэтому у детей артроз тазобедренного сустава возникает гораздо чаще, нежели у взрослых людей. Немалую роль в этом плане играет несовершенство детской иммунной системы. Артропластика – показана пожилым пациентам после устранения воспалительного процесса.
Артропластика – показана пожилым пациентам после устранения воспалительного процесса.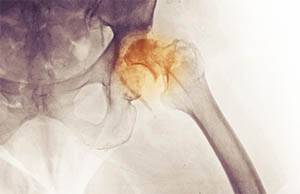



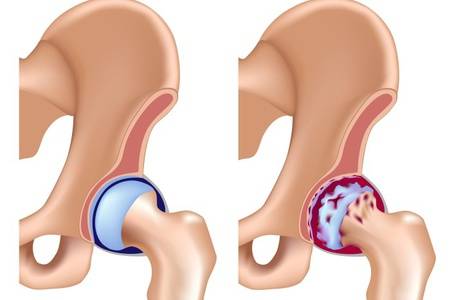
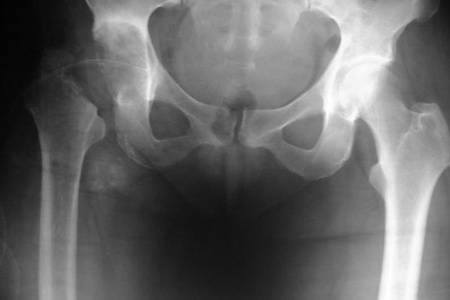


 От других видов артритов коксит отличается глубиной и объемом поражения тканей, обусловленными размерами тазобедренного сустава – самого крупного сочленения в опорно-двигательном аппарате человека.
От других видов артритов коксит отличается глубиной и объемом поражения тканей, обусловленными размерами тазобедренного сустава – самого крупного сочленения в опорно-двигательном аппарате человека. В зависимости от причины возникновения и особенностей течения заболевания выделяют несколько его видов:
В зависимости от причины возникновения и особенностей течения заболевания выделяют несколько его видов: В зависимости от вида и причины возникновения патологии, симптомы заболевания могут различаться и иметь разную степень выраженности у разных больных. Тем не менее, общая клиническая картина будет сходной:
В зависимости от вида и причины возникновения патологии, симптомы заболевания могут различаться и иметь разную степень выраженности у разных больных. Тем не менее, общая клиническая картина будет сходной: При подозрении на коксит для точной постановки диагноза клинического осмотра недостаточно. Чтобы выявить степень и характер изменения тканей сустава, применяются инструментальные методы:
При подозрении на коксит для точной постановки диагноза клинического осмотра недостаточно. Чтобы выявить степень и характер изменения тканей сустава, применяются инструментальные методы: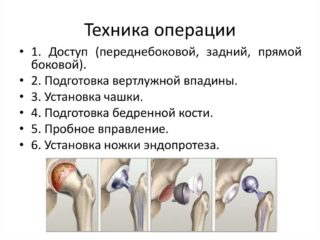
 Прогноз течения заболевания индивидуален и зависит от первопричины, формы патологии и общего состояния здоровья пациента, а также от того, насколько вовремя было начато и в каком объеме проводится его лечение. Как правило, наиболее благоприятный прогноз имеют кокситы инфекционно-аллергической природы у детей, так как в большинстве случаев симптомы заболевания полностью исчезают при устранении инфекционного очага. Туберкулезные и ревматические кокситы требуют длительного комплексного лечения и часто принимают хроническую форму.
Прогноз течения заболевания индивидуален и зависит от первопричины, формы патологии и общего состояния здоровья пациента, а также от того, насколько вовремя было начато и в каком объеме проводится его лечение. Как правило, наиболее благоприятный прогноз имеют кокситы инфекционно-аллергической природы у детей, так как в большинстве случаев симптомы заболевания полностью исчезают при устранении инфекционного очага. Туберкулезные и ревматические кокситы требуют длительного комплексного лечения и часто принимают хроническую форму.