Пальцы на руках немеют и болят – Немеют, болят и покалывают пальцы рук: причины, что делать
Немеют, болят и покалывают пальцы рук: причины, что делать
Чувство онемения, покалывания, ползания мурашек знакомо многим людям разного пола и возраста. Эти явления могут быть не связаны с наличием какой-либо патологии, а могут быть проявлением серьезных заболеваний. Поэтому если такие ощущения возникают, то необходимо обратиться к врачу.
Причины
Онемение и покалывание связано с тем, что нарушается кровообращение в кисти или страдает работа периферических нервов. Это может возникать вследствие причин, не связанных с болезнью: неудобное положение руки во время сна, переохлаждение на воздухе или после длительного нахождения кистей в холодной воде.
Возможно, что кисти затекают после однообразной работы (вязание, печатание на клавиатуре, длительное рисование). Если после интенсивного растирания ладони онемение и боль проходят, то причин для беспокойства нет. Если пальцы рук часто немеют, то причинами могут быть различные заболевания:
- Болезни эндокринной системы (сахарный диабет, патология щитовидной железы).
- Травмы кисти и предплечья с повреждением нервных волокон.
- Ущемление нерва в анатомическом канале (туннельные синдромы).
- Патологии сердечно-сосудистой системы (атеросклероз, инсульт, тромбозы периферических сосудов).
- Синдром Рейно.
Синдром запястного канала
Это патология, обусловленная механическим повреждением волокон срединного нерва при прохождении через запястный канал. Чаще всего синдром запястного канала встречается у людей, выполняющих однообразное движение кистью на протяжении длительного времени:
- Любители компьютерных игр.
- Программисты.
- Секретари, много работающие за компьютером.
- Пианисты.
- Барабанщики.
- Художники со стажем.

Срединный нерв иннервирует большой, средний и указательный палец, поэтому именно в них появляются неприятные ощущения
В начале заболевания пальцы слегка покалывают, возникает чувство ползания мурашек, но эти симптомы проходят достаточно быстро. Затем присоединяется онемение и покалывание, которое становится все более продолжительным. По мере прогрессирования симптоматика нарастает и особенно ярко проявляется ночью, когда пальцы сильно болят и не дают возможности полноценно отдохнуть.
На начальной стадии болезни все проявления обратимы и эффективно устраняются консервативными методами. На поздних стадиях может потребоваться операция, при которой проводят расширение канала и удаление части сухожилий.
Кубитальный синдром
Кубитальный синдром возникает вследствие травмы локтевого нерва. Причем имеет значение именно хронические небольшие травмы или сдавления (компрессии). Часто кубитальным синдромом страдают профессиональные водители из-за имеющейся привычки класть согнутую в локте руку на открытое окно машины. Вследствие такого положения кубитальный (локтевой) нерв длительно подвергается компрессии.
И также в группе риска находятся:
- Спортсмены (гимнасты, тяжелоатлеты, метатели копья, гольфисты).
- Грузчики.
- Люди, много работающие за клавиатурой компьютера.
Обычно болезнь начинается с онемения мизинца и безымянного пальца. Затем присоединяется покалывание и боль, которые усиливаются при сгибании руки в локте. Со временем присоединяются нарушения двигательной функции – человеку трудно поднести ложку ко рту, держать около уха мобильный телефон, пользоваться различными инструментами.
Синдром лестничной мышцы
Получил своё название от мышц, между которыми происходит сдавливание подключичного сосудисто-нервного пучка. Компрессия сосудов и нервов может возникать в силу разных причин, наиболее частыми из которых являются:
- Шейный остеохондроз.
- Искривление позвоночника.
- Врожденные аномалии развития (например, наличие дополнительного ребра).
- Профессиональное занятие спортом.
- Повышенная масса тела, особенно при быстром ее наборе.
Для этого синдрома характерно острое начало: интенсивная боль в голове, боль в шее с иррадиацией в плечо и кисть. Пальцы руки отекают, пациент жалуется на онемение или жжение в ладони.

Провоцирует приступ боли предшествующая длительная статическая нагрузка на мышцы шеи и верхнего плечевого пояса
Остеохондроз
Остеохондроз является одной из самых частых причин чувства онемения в руке. Как правило, процесс носит односторонний характер. У правшей чаще немеет правая рука, а у левшей – левая. Онемение связано со сдавливанием нервных окончаний в районе позвонков C3-C5. Эти позвонки отвечают за чувствительность верхних конечностей. Кроме онемения в руке, может наблюдаться чувство покалывания или ползания мурашек.
Неприятные ощущения в руке при остеохондрозе сочетаются с болями в спине и ограничением подвижности позвоночника.
Тромбоз
Тромбоз (закупорка) сосудов – это серьезная патология, требующая немедленного обращения к врачу. При тромбозе рука не только немеет, но и пациент ощущает сильную боль в конечности. Если не обратиться за помощью вовремя, то ткани омертвеют без кровоснабжения и, возможно, придется проводить ампутацию.
Сахарный диабет
Так называемая диабетическая полинейропатия выявляется у 70% больных сахарным диабетом. Это состояние характеризуется нарушением структуры периферических нервов вследствие определенных биохимических процессов, запускаемых высоким уровнем глюкозы в крови. Поражаются обычно нервы не только верхних конечностей, но и нижних.
Проявлениями нейропатии являются:
- Онемение пальцев рук, ног.
- Чувство покалывания или жжения в конечностях.
- Постепенно теряется температурная чувствительность, вследствие чего возрастает риск случайных ожогов и обморожений.
- По ночам беспокоят парестезии рук и ног.
- Кожа становится сухой, на ногах появляются мозоли и трещины, которые длительно не заживают и склонны к нагноению.
Болезнь и синдром Рейно
Болезнь Рейно представляет собой заболевание, характеризующееся приступообразным спазмом мелких сосудов верхних и/или нижних конечностей в ответ на холод или психоэмоциональное напряжение. Почему развивается Болезнь Рейно, науке до сих пор точно неясно. Если такой симптомокомплекс является следствием какого-либо другого заболевания (болезней соединительной ткани, климакса и других), то говорят о синдроме Рейно.
Этой патологией страдает 5–10% населения, чаще женщины детородного возраста. Для болезни и синдрома Рейно характерно симметричное поражение обеих конечностей и трехфазность в окраске кожных покровов в момент приступа.
- Фаза ишемии. Вследствие спазма сосудов и ограничения притока крови кожа становится бледной. Ощущается зябкость, онемение, покалывание, боль.
- Фаза цианоза. Кожные покровы приобретают синюшный оттенок, так как повышается содержание углекислого газа в крови. Боль немного уменьшается.
- Фаза гиперемии. Кожа становится красной из-за компенсаторного притока крови. Боль и онемение проходят, руки становятся теплыми.

Фаза ишемии при болезни Рейно
Нарушения мозгового кровообращения
При нарушении мозгового кровообращения онемение чувствуется в одной руке и сопровождается другими тревожными симптомами, такими как затруднение речи, онемение половины лица, слабость в ноге, головокружение, выраженная потливость, непроизвольное мочеиспускание. Эти признаки при любой степени выраженности требуют неотложной медицинской помощи.
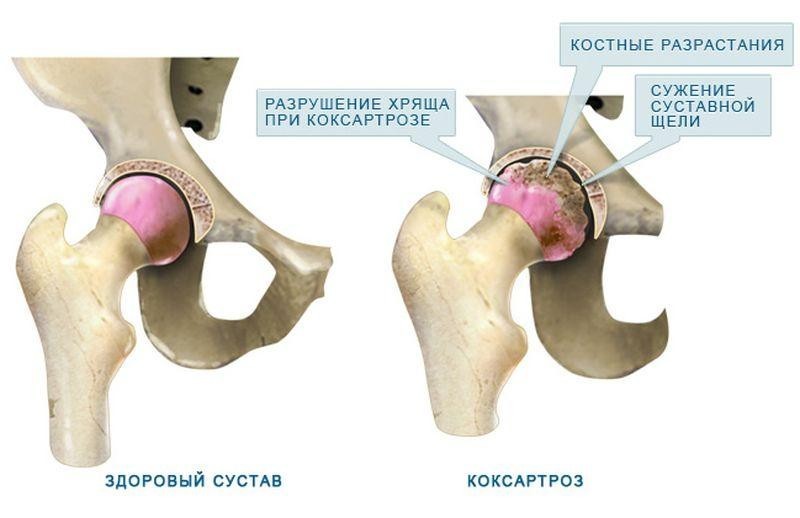
Артрозы
Артрозы представляют собой дегенеративные заболевания суставов. На начальных стадиях обычно нарушений чувствительности не возникает. Если болезнь прогрессирует, то появляются остеофиты – костные наросты, которые оказывают давление не только на сам сустав, но и на окружающие ткани. Нервные окончания подвергаются длительной компрессии, что может вызывать онемение, покалывание и боль в кисти, особенно в период обострения, когда присоединяется отек сустава.
Анемия
При анемии наблюдается нехватка кислорода в крови и ухудшение питания всех тканей и органов. Наряду с другими признаками этого заболевания, часто возникает чувство онемения в кистях, покалывания, ползания мурашек.
Диагностика
В первую очередь необходимо обратиться к терапевту, чтобы выявить причину неприятных ощущений в руке. Врач проведет осмотр и, кроме стандартных анализов (общий анализ крови, общий анализ мочи, биохимический анализ крови), назначит дополнительные исследования, в зависимости от предварительного диагноза.
- Рентген суставов и позвоночника.
- Доплерография сосудов шеи, чтобы оценить степень проходимости артерий и вен.
- Магнитно-резонансную томографию (МРТ) для выявления возможных поражений нервов, сосудов, позвонков.
- Эхоэнцефалография. Это методика, которая позволяет выявить структурные нарушения в головном мозге.
После получения результатов обследования терапевт решит, что нужно делать дальше. Скорее всего, он направит пациента на консультацию к соответствующему узкому специалисту (неврологу, эндокринологу, артрологу, ревматологу).
Читайте также:
Лечение
Тактика лечения зависит от того, какая причина привела к чувству онемения и боли. Главная задача терапии – восстановить нормальный кровоток в конечности и устранить поражение нервных волокон насколько это возможно.
Основные подходы к восстановлению нормальной работы кисти следующие:
- Чем на более ранних стадиях заболевания начать лечение, тем лучше.
- Восстановление кровоснабжения в конечности. Из лекарств применяют Пентоксифиллин, Трентал, Вазонит.
- Снятие боли, приведшей к мышечному напряжению и компрессии нервов. Применяют Ибупрофен, Нимесулид, Диклофенак. При необходимости проводят новокаиновую блокаду или вводят глюкокортикоиды.
- Улучшение нервно-мышечной передачи с помощью комплексных препаратов витаминов группы В в высоких дозах.
- При необходимости компрессию сосуда или нерва устраняют хирургическим путем. Чаще это бывает при травме, опухоли, протрузии межпозвонковой грыжи.
- Коррекция основного заболевания (сахарный диабет, анемия).
- Возможно использование местных средств, улучшающих кровообращение, в том числе методов народной медицины. Применяют ванночки с лекарственными травами, компрессы, настойки для растирания.

Обязательно нужна лечебная физкультура после консультации с инструктором ЛФК (лечебной физкультуры)
Профилактика
Профилактические меры сводятся к активному образу жизни, выполнению лечебной гимнастики, регулярному посещению врача и лечению имеющихся заболеваний. Онемение и покалывание в пальцах рук не всегда является безобидным состоянием, поэтому при часто повторяющихся эпизодах необходимо посетить врача. На ранних стадиях практически любого заболевания принятые консервативные меры могут полностью восстановить работу кисти.
elemte.ru
Пальцы рук немеют, болят и покалывают: причины, лечение, гимнастика, профилактика
Синдром карпального канала, при котором неприятные ощущения могут возникать как в левой, так и в правой руке.Особое внимание стоит обращать при возникновении болевых ощущений в левой руке, поскольку это может свидетельствовать о предынсультном состоянии. В данном случае требуется срочная медицинская помощь, ведь промедление может иметь негативные последствия для человека.
Онемение верхних конечностей может происходить и по иным факторам:
- сильное переохлаждение;
- стрессовое состояние;
- судороги;
- длительный прием некоторых лекарственных средств;
- злоупотребление алкогольными напитками;
- травматическое повреждение предплечья и кисти, при котором возникает повреждение нервных волокон;
- долгое нахождение рук в неудобной позе.
Симптоматика
Онемение и болезненность пальцев верхних конечностей будет сопровождаться следующей общей симптоматикой:
- слабостью;
- потерей чувствительности в руках;
- бледностью;
- плохим самочувствием;
- болевым синдромом.
Если у человека имеется в анамнезе такое аутоиммунное заболевание, как склеродермия, то неприятные ощущения в пальцах рук будут сопровождаться следующими признаками:
- уплотнением кожных покровов;
- появлением пятен на коже верхних конечностей;
- одышкой;
- проблемами с пищеварением;
- снижением зрения;
- появление хрипов.
При анемии онемение и болезненность пальцев верхних конечностей помимо общей симптоматики будет сопровождаться также ухудшением состояния ногтей и волос, кожным зудом.
Когда дискомфорт в пальцах возник из-за психологических проблем, то вместе с онемением и покалыванием пальцев будет возникать раздражение, гипергидроз, учащенное сердцебиение, проблемы со сном.
При сильной нехватке витамина В1 у человека может развиться заболевание Бери-Бери. Такая патология сопровождается нарушениями в нервной системе. К симптомам данного заболевания можно отнести:
- мышечные судороги;
- проблемы с памятью;
- атрофия мышечных волокон;
- психические расстройства;
- патологические нарушения в головном мозге;
- снижение артериального давления;
- обморочное состояние;
- нарушение пищеварения.
Если покалывание и болезненность в пальцах рук связано с шейным остеохондрозом, то могут возникать следующие признаки:
- боли в голове;
- хруст, возникающий во время движения головы;
- головокружение;
- снижение чувствительности в руках.
Врачи и диагностика
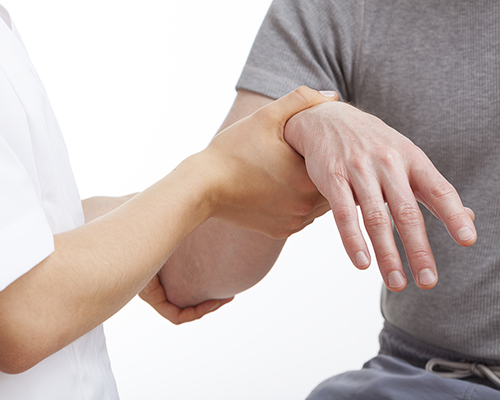
При возникновении болезненных ощущений в пальцах рук необходимо пройти осмотр у врача – терапевта. Во время приема медицинский специалист будет выполнять следующие действия:
- Побеседует с пациентом и проведет пальпацию больной области руки. На основании полученной информации лечащим врачом будет составлен анамнез;
- При специфических признаках недомогания порекомендует обратиться за дополнительной консультацией к специалистам узкого профиля. К таким врачам относятся невролог, ревматолог, иммунолог, психиатр, эндокринолог и артролог;
- Назначит ряд клинических и компьютерных обследований.
В лабораторию пациент должен будет сдать общий и биохимический анализ крови и общий анализ мочи. При подозрении на наличие аутоиммунного заболевания необходимо дополнительно сдать биопсию поврежденной области и анализ на аутоантитела.
К компьютерным обследованиям, которые помогут врачу поставить точный диагноз, можно отнести:
- Рентген;
- МРТ. Проводится для выявления патологии в нервах, позвонках и сосудах;
- Допплерографию сосудов шеи. Это аппаратное исследование поможет медицинскому специалисту оценить состояние вен и артерий, расположенных в шейном отделе;
- Эхоэнцефалографию;
- КТ;
- Электронейромиография.
На основании результатов всех обследований медицинский специалист расскажет своему пациенту, почему болят и покалывают пальцы верхних конечностей, и назначит необходимые лечебные мероприятия.
Лечение
Все мероприятия для устранения дискомфорта в пальцах верхних конечностей должны проводиться комплексно. В первую очередь лечащим врачом назначается медикаментозная терапия. Во время лечения необходимо применять противовоспалительные и обезболивающие препараты, а также хондропротекторы и витаминные комплексы
Во – вторых, одновременно с медикаментозным лечением человеку нужно будет пройти курс физиопроцедур. К таким оздоровительным процедурам относятся:
- электрофорез;
- магнитная терапия;
- иглорефлексотерапия;
- вакуум – терапия;
- гирудотерапия;
- токотерапия.
Когда иные методы лечения не приносят нужного результата, лечащим врачом будет назначено оперативного вмешательство, к которому можно отнести следующие виды операций:
- Рассечение поперечной связки руки будет происходить при карпальном синдроме;
- Эндопротезирование (замена поврежденного сустава) назначается при артрите, который сопровождается искривлением суставов пальцев;
- При лестничном синдроме врач-хирург удалит у человека первое ребро. Результатом такого оперативного вмешательства будет высвобождение защемленного нерва и зажатых кровеносных сосудов.
Народные методы лечения
Уменьшить болевой синдром и избавиться от покалывания и онемения в пальцах верхних конечностей помогут народные методы лечения. Для достижения положительного эффекта можно воспользоваться следующими рецептами:
- Компресс из растительного масла и молотого перца. В чистую кастрюлю налить 100 миллилитров масла и добавить в него 10 грамм черного молотого перца. Кастрюлю с ингредиентами ставят на плиту. Раствор варят в течение 10 минут. Когда отвар будет готов, его остужают и тщательно перемешивают. Теперь лечебный отвар можно втирать в область верхней конечности, где возникли неприятные ощущения;
- Лечебная ванночка для рук. В чистую кастрюлю наливают литр кипяченой воды, 2 литра молока. К жидким ингредиентам добавляют 600 грамм соли и 50 грамм меда и все тщательно перемешивают. Кастрюлю с раствором ставят на плиту. Когда отвар нагреется до 60 градусов по Цельсию, кастрюлю нужно будет снять с плиты. Теперь раствор выливают в глубокую емкость и опускают в него руки. После процедуры необходимо лечь в постель. Для облегчения состояния нужно пройти курс лечения, состоящий из 12 процедур;
- Чесночная настойка. Для приготовления лечебного отвара берут несколько головок чеснока, очищают их от шелухи и мелко нарезают. Измельченный чеснок кладут в банку и заливают 500 миллилитрами кипяченой воды. Полученный раствор нужно поставить в темное место на 14 дней. При этом каждый день содержимое банки нужно будет хорошо встряхивать. Когда лечебный раствор будет готов, необходимо взять чайную ложку воды, добавить в нее 5 капель чесночной настойки и выпить. Такой раствор принимают по 3 раза в день. Курс лечения составляет не более 1 месяца;
- Огуречно-водочный раствор. Для приготовления необходимо взять по 3 красных перца, 3 соленых огурца и 500 миллилитров водки. Для начала, огурцы нужно порезать на кубики, а перец — мелко нарезать. В чистую банку сначала положить огурцы, а потом перцы. Теперь все ингредиенты заливают 500 миллилитрами водки. Полученный раствор необходимо поставить на неделю в темное место. Когда отвар будет готов, его нужно профильтровать. Готовый раствор необходимо втирать в пораженные суставы пальцев, когда возникает онемение.
Важно всегда помнить, что проводить лечение с помощью народных средств, можно только с разрешения медицинского специалиста.
Профилактика
Для того чтобы в пальцах не возникало неприятных ощущений, важно соблюдать некоторые профилактические правила:
- Правильно питаться;
- Не есть много перед сном;
- Вести здоровый образ жизни;
- Во время работы за компьютером необходимо каждый час давать рукам отдых;
- Одевать удобную одежду, резинки которой не будут доставлять дискомфорта рукам;
- Не поднимать тяжелые пакеты или сумки;
- По возможности избегать травматических повреждений;
- Не подвергать организм нервным и стрессовым перенапряжениям;
- Перед сном делать ванночки для суставов рук;
- Ежегодно проходить профилактические осмотры.
Гимнастика при онемении и боли в пальцах рук
При онемении и покалывании в пальцах можно делать специальную гимнастику. Несложные упражнения помогут улучшить кровоснабжение в руках и тем самым избавиться от неприятных ощущений.
Ежедневно нужно выполнять следующий комплекс упражнений:
- Утром, лежа в кровати, человек должен поднять руки вверх и сжать ладони в кулаки. Теперь нужно сжимать и разжимать ладони;
- Прижать ладони друг к другу, сжать их в кулак и затем разжать;
- Ладони нужно прижать друг к другу, скрестить пальцы рук. Теперь нужно осторожно сгибать и разгибать пальцы;
- Держа большой палец неподвижно, нужно коснуться его подушечки остальными пальцами. Такое упражнение выполняется для обеих рук
После гимнастики можно сделать массаж для пальцев рук. Для выполнения такой процедуры можно катать между ладошками специальный мячик, поглаживать и вытягивать пальцы рук.
Поскольку пальцы выполняют очень важные функции, необходимо внимательно смотреть за их состоянием. Если у человека возникли покалывания и онемение в руке, то не следует заниматься самолечением, нужно прийти на осмотр к лечащему врачу. Соблюдая все рекомендации и выполняя специальный комплекс упражнений, можно избавиться от дискомфорта в верхних конечностях.
simptom.guru
причины и что делать, почему немеют, лечение
Онемением называют малоприятное ощущение покалывания, жжения и «бегающих мурашек» по коже, сопровождаемое снижением или исчезновением чувствительности. В зависимости от причины, вызвавшей такой симптом, онемение может сопровождаться болью и скованностью движений.
Причины
В большинстве случаев онемение является нормальной реакцией на сдавливание нервов или кровеносных сосудов – например, после длительного нахождения в неудобной позе или тесной одежде.
Несколько реже проблемы с чувствительностью обусловлены патологией нервной или сердечно-сосудистой системы вплоть до инсульта. В отдельных случаях онемение связано с ростом опухоли.
Причины онемения весьма разнообразны, как и механизмы, по которым оно развивается. Лечить заболевание, вызвавшее расстройство чувствительности, нужно обязательно, однако иногда даже полное выздоровление не гарантирует избавления от онемения навсегда.
Онемение пальцев правой руки может сопутствовать таким патологиям, как:
- шейный остеохондроз и межпозвоночные грыжи;
- туннельные синдромы;
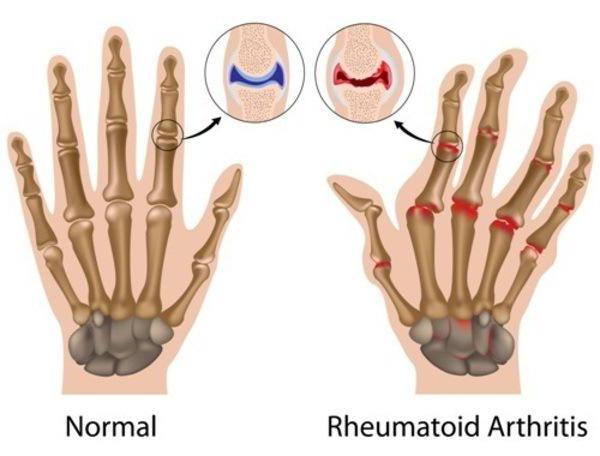
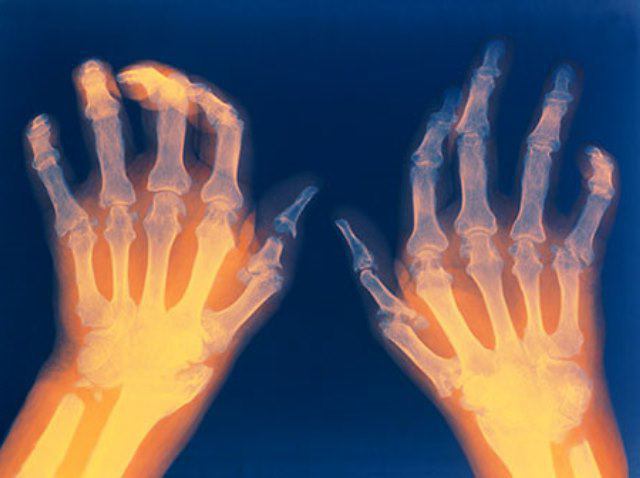
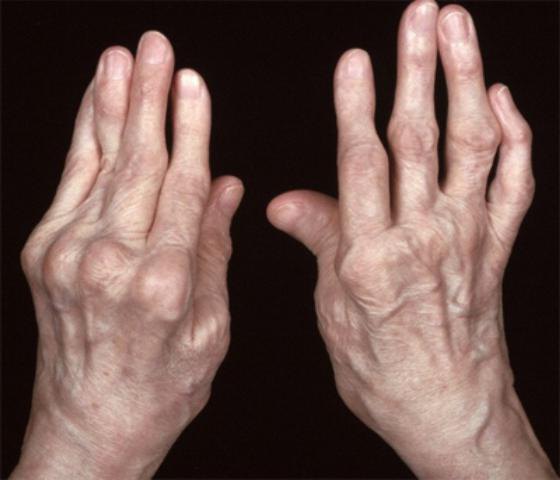
- ревматизм, ревматоидный артрит;
- спондилез шейного отдела позвоночника;
- травмы шейно-воротниковой зоны;
- рассеянный склероз;
- атеросклероз сосудов;
- болезнь Паркинсона;
- тромбоз;
- гормональные скачки, в том числе при беременности;
- сахарный диабет, гипотиреоз;
- ишемический инсульт;
- полиневропатия на фоне злоупотребления спиртными напитками;
- болезнь Рейно;
- тяжелый физический труд;
- дефицит витамина В12.
Читайте также:
Если немеют и покалывают пальцы рук на обеих конечностях, при этом чувствительность симметрично нарушается в ногах на тех же пальцах, можно предположить полиневропатию. Это заболевание способно развиваться при разных патологиях, но наиболее часто оно встречается при хроническом алкоголизме.
Нехваткой витамина В12 чаще страдают женщины, которые могут жаловаться не только на онемение пальцев, но и на слабость, одышку, частое сердцебиение, расстройство пищеварения. Характерным симптомом авитаминоза являются жгучие боли языка при употреблении кислой и острой еды.
Болезнь Рейно – это вазоспастическое заболевание, при котором поражаются мелкие концевые артерии пальцев. В большинстве случаев поражение двустороннее и симметричное, то есть если онемел один или несколько пальцев на правой руке, то немеют те же пальцы на левой.
Болезнь Рейно имеет довольно яркую клиническую картину: пальцы рук могут резко менять цвет на белый, красный и даже синеватый, они болят и постоянно мерзнут. Спровоцировать патологию способны неблагоприятные условия в быту или на производстве, когда человек вынужден подолгу находиться на холоде или держать кисти рук в ледяной воде.

Болезнь Рейно еще называют синдромом Рейно, разница в этих понятиях состоит в причинах и механизме развития – что вызывает болезнь, неизвестно, а синдром возникает при сопутствующих патологиях
Причиной болезни Рейно может быть системное аутоиммунное заболевание – ревматизм, красная волчанка, склеродермия, узелковый периартрит, а также некоторые патологии сосудов и ЦНС. В некоторых случаях причину установить не удается.
Почему немеют пальцы на правой руке постоянно и без видимых причин? Вполне возможно, это признак поражения одного из отделов нервной системы или развития аутоиммунного процесса в организме. В такой ситуации медицинская помощь необходима.
ВНИМАНИЕ: согласно статистике, самой распространенной причиной онемения пальцев становится защемление нервных корешков при дегенеративных поражениях позвоночника.
Если немеет безымянный палец и мизинец
Такой тандем свойственен туннельным нейропатиям, или туннельным синдромам, при которых страдает обычно только доминирующая рука. Непосредственная причина – компрессия локтевого нерва, вызванная травмой. Это может быть сильный ушиб, вывих локтя или кисти, перелом костей руки.
Туннельный синдром нередко диагностируется у людей, привыкших опираться на локоть или работающих с ручными инструментами – отвертками, молотками, ножницами, щипцами и пр.
Характерным симптомом защемления локтевого нерва является слабость кисти. Возникают затруднения с захватом и удержанием предметов: сложно взять чашку или открыть дверь за ручку, играть на пианино или печатать на клавиатуре.
Стоит отметить, что чаще всего безымянный палец немеет лишь наполовину, основной «удар» приходится по мизинцу и краю ладони – именно эти области немеют сильнее всего. Больные жалуются также на дискомфорт в локтевом суставе, иногда ощущают в нем болезненность, отдающую в кисть.
Что делать
В острой фазе туннельного синдрома, когда пальцы сильно немеют и болят, очень важно исключить или хотя бы снизить нагрузку на верхние конечности. Необходимо как можно меньше сгибать руку и держать ее большую часть времени в разогнутом состоянии.
На ночь к руке можно привязывать свернутое валиком полотенце, чтобы предотвратить излишнее сгибание. После стихания острой симптоматики назначается комплекс специальных упражнений для восстановления двигательной активности конечности.
Выбор метода терапии зависит от причины компрессии нерва. При необходимости хирургическим путем удаляются гематомы, опухоли, которые давят на локтевой нерв. Если подобных образований нет, вылечить туннельный синдром помогают медикаментозные средства и физиотерапия.
Для устранения онемения, болезненности и восстановления нервного волокна назначаются противовоспалительные препараты (Диклофенак, Кеторолак), анальгетики (Баралгин), при выраженных болях делают инъекции с местными анестетиками.
В терапевтическую схему могут также входить вазоактивные средства – Пентоксифиллин, Никотиновая кислота; антихолинэстеразные лекарства – Неостигмин, Ипидакрин; Альфа-липоевая кислота и витамины группы В. Из физиопроцедур эффективен лекарственный электрофорез, УВЧ, магнитотерапия, электромиостимуляция и массаж.
Если немеет средний палец
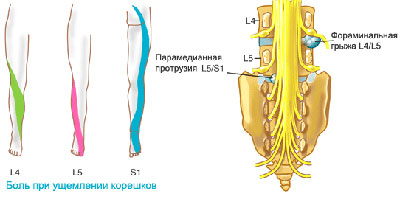
Потеря чувствительности в среднем пальце может указывать на функциональные нарушения в шейном отделе позвоночника. Это характерный симптом остеохондроза и развивающейся грыжи межпозвоночного диска, к которому часто добавляются боли в шее, плече и руке. Причина кроется в защемлении спинномозгового нерва сместившимся диском или позвонком. На начальных стадиях остеохондроза компрессию нерва может вызвать даже мышечный спазм.
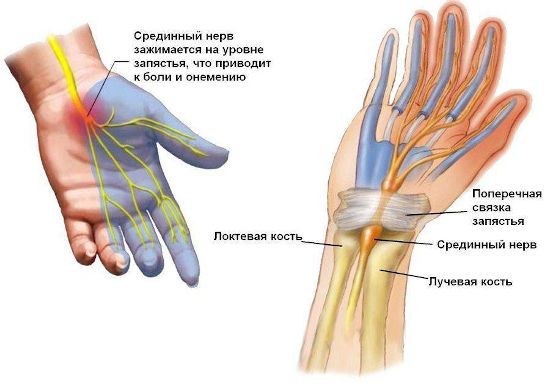
Онемение пальцев при карпальном туннельном синдроме вызывает давление на срединный нерв, проходящий в канале запястья
Средний палец правой руки немеет при туннельном синдроме запястного канала, но здесь чувствительность пропадает еще и в первых двух пальцах – большом и указательном. Заболевание начинается с незначительного снижения тактильной чувствительности и боли, возникающей время от времени.
В области первых трех пальцев и половине ладони отмечаются болевые прострелы. Болевой синдром, как правило, носит распространенный характер и отдается в предплечье. Зачастую он появляется ночью и заставляет человека проснуться: после активных движений кистью – встряхивания и размахивания – боль уменьшается. Помогает также массирование ладоней.
Наиболее часто поражается доминирующая конечность, но изредка встречается и двусторонний запястный синдром. В 90% случаев туннельная невропатия лечится консервативно, при неэффективности терапии прибегают к операции поперечного рассечения связки запястья.
Ответом на вопрос «почему немеет средний палец» может быть повреждение концевых ответвлений лучевого нерва при периферической полинейропатии. Причина – растяжение или надрыв нервных отростков при ушибе, подвывихе или вывихе локтевого сустава.
Лечение
Начальные стадии остеохондроза легко поддаются лечению физиологическими методами – физиотерапией и ЛФК. Запущенные формы требуют комплексного подхода и назначения медикаментов, массажа. Хороший эффект дают сеансы мануальной терапии и тракционного вытяжения позвоночника. Однако выбор терапевтической тактики осуществляется только врачом.
Лечение онемения при туннельном синдроме заключается в устранении причин сужения карпального канала, где проходит срединный нерв. В комплекс осуществляемых мероприятий входит вправление вывихов и подвывихов, обездвиживание (иммобилизация) кисти шиной, коррекция нарушения обменных процессов, купирование воспалительных отеков.
Проблемы с указательным пальцем
Изолированное онемение указательного пальца может быть признаком остеохондроза, артроза и артрита суставов. Если причина в остеохондрозе – значит, поражен шестой, предпоследний шейный позвонок и нерв, проходящий рядом с ним.
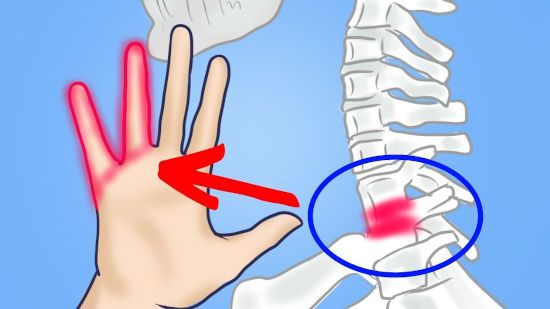
Локализация онемения зависит от того, какие пальцы иннервируются поврежденным нервом
При остеохондрозе страдают межпозвоночные диски и мелкие фасеточные суставы, соединяющие позвонки. Диски истончаются из-за недополучения питания и влаги, и соседние позвонки сближаются. В результате такого процесса спинномозговые нервы попадают в буквальном смысле «под пресс» и оказываются зажатыми сместившимися структурами.
Онемение в пальцах рук свидетельствует о проблеме в шейном или начале грудного отдела: например, если поврежден 7 шейный или 1 грудной позвонок, немеет мизинец на правой руке. Нервные корешки отходят от спинного мозга с двух сторон позвоночника, но компрессии подвергается чаще всего один из них. Защемление нерва справа вызовет онемение пальцев правой руки, а слева – соответственно, левой.
ВАЖНО: типичными признаками остеохондроза и грыж шейного отдела являются скачки артериального давления, шум в ушах, частые головные боли, расстройство координации и мелькание мушек перед глазами.
Причина онемения может быть в суставном заболевании, когда поражаются ткани локтевого сустава. При артрозе разрушается хрящ, покрывающий суставные поверхности костей, что нередко приводит развитию воспалительного процесса в локте. Воспаление, в свою очередь, вызывает боль, которая отдает в кисть, скованность движений, онемение пальцев. При обострении артроза кисть невозможно сжать в кулак.
Артрит локтя возникает как следствие травмы, физических перегрузок, инфицирования или имеющегося аутоиммунного заболевания. Хроническое воспаление в суставе сопровождается ухудшением нервной проводимости и снижением чувствительности в пальцах.
Онемение большого пальца
Как отмечалось выше, большой палец может онеметь при синдроме запястного канала и дистрофическом поражении межпозвоночных дисков. Однако есть и другие причины – в частности, облитерирующий тромбангиит и атеросклероз сосудов. Именно эти патологии чаще проявляются односторонне, в то время как большинство других вызывают онемение пальцев обеих рук.
Отдельно следует сказать об утрате чувствительности пальцев у беременных, поскольку она нередко тревожит будущих мам. Его причиной является изменение микроциркуляции, происходящее под влиянием гормонов.
Основной приток крови получает растущая матка для обеспечения плода питанием и кислородом, что достигается за счет повышения тонуса периферических сосудов, к которым относятся и мелкие капилляры пальцев. Онемение при этом, как правило, распространяется на несколько пальцев и нарастает при низкой температуре окружающего воздуха.
Из-за такой особенности обычную перестройку организма можно принять за проявления болезни Рейно. Чтобы убедиться в физиологичности процесса и исключить патологию, рекомендуется пройти обследование.
К какому врачу обратиться
Если онемение беспокоит постоянно или часто, а причин этому не наблюдается (не было долгого нахождения в неудобной позе, длительной тяжелой работы и пр.), нужно обратиться к терапевту. При резком и сильном снижении чувствительности, которая никак не возвращается, лучше вызвать бригаду скорой помощи.

Самый опасный диагноз при онемении – закупорка сосуда тромбом (тромбоз), требующая скорейшей медицинской помощи
Количество заболеваний, сопровождающихся онемением пальцев, очень велико. Определить их тип и направление, где следует искать причину, сможет врач общей практики – терапевт, который при необходимости отправит к узкому специалисту. Это может быть:
- кардиолог;
- невропатолог;
- психиатр, психотерапевт;
- нейрохирург;
- сосудистый хирург;
- физиотерапевт;
- ревматолог;
- инфекционист.
К кардиологу обращаются при гипертонии, так как на фоне стойкого повышения давления часто немеют и руки, и пальцы. Гематологи занимаются диагностикой и лечением хронических анемий, которые развиваются при дефиците витаминов.
В компетенцию ревматологов входят суставные заболевания, включая артриты разного происхождения и артрозы. Невропатолог поможет выявить и вылечить остеохондроз и его последствия в виде межпозвоночных грыж, а также опухоли головного мозга, боковой амиотрофический склероз, нейросифилис и пр. Иногда для этого дополнительно привлекается нейрохирург.
Поскольку одной из причин расстройства чувствительности являются неврозы и длительное психоэмоциональное напряжение, пациенту может потребоваться психологическая помощь. В зависимости от тяжести расстройства обращаются к психотерапевту или психиатру.
Физиотерапевтическое лечение показано при большинстве самых разных заболеваний, начиная с остеохондроза и заканчивая онкологическими процессами. При подозрении на атеросклероз сосудов нужна консультация ангиохирурга, который лечит болезни сосудов.
На прием к инфекционисту направляются люди, имеющие признаки боррелиоза или клещевого энцефалита. Данные инфекции тоже проявляются онемением пальцев и других частей тела.
Особенности диагностики и лечения
После первичного осмотра и опроса врач ставит предварительный диагноз и дает направление на обследование. Особенно информативными в данном случае являются инструментальные исследования – рентген позвоночника при остеохондрозе, ангиография и допплерография при поражении сосудов.
Сложное обследование требуется далеко не всегда, для выявления причин онемения часто достаточно обычного рентгена
Магнитно-резонансная томография и электроэнцефалография позволяют оценить состояние сосудов головного мозга. В сомнительных ситуациях назначается КТ – компьютерная томография. По результатам обследования назначается лечение.
Иногда достаточно нескольких массажных процедур, чтобы устранить нарушение. Некоторым пациентам помогает лечебная гимнастика и коррекция образа жизни: в частности, перерывы в тяжелой физической работе. При дефиците витаминов рекомендуется принимать витаминно-минеральные комплексы и ввести в рацион продукты, богатые витамином B12 – печень, мясо, рыбу, яйца, морепродукты.
Лечение системных заболеваний может быть как консервативным, так и хирургическим. При их наличии важно своевременно провести диагностику и как можно раньше приступить к лечебным мероприятиям.
sustavik.com
Онемение пальцев рук | По какой причине немеют пальцы рук?
Симптомы онемения пальцев рук
Пучок сухожилий, приводящий наши пальцы в движение, проходит через узкий канал. Через этот канал также проходит нерв, отвечающий за чувствительность всей ладони. Обычно он защищен. Но иногда бывает, что рука отекает при длительной монотонной работе. Онемение пальцев рук сопровождается при этом пульсирующей болью, покалыванием, ощущением мурашек и потерей чувствительности, зудом и жжением, мышечными спазмами и подергиванием. Если вовремя не лечить синдром запястного канала, можно потерять способность сгибать большой палец руки. Возможны и другие причины онемения пальцев рук. О них говорилось выше. Но симптомы похожи, например, как при профессиональных злоупотреблениях, так и при поражении позвоночника и даже при приступах паники. Уточнить причину должен врач.
При инсульте может беспокоить онемение нижней части руки, нарушение речи и координации движений. При боли в груди и затруднении дыхания можно заподозрить сердечный приступ. Оперативные вмешательства, спайки в легких и бронхах также могут стать причиной онемения пальцев рук.
Чаще всего проблему удается решить, назначив курс таблеток и мазей. В качестве профилактики можно рекомендовать избегать перегрузок психики, инфекций, переохлаждений.
 [14]
[14]
Онемение больших пальцев рук
Онемение больших пальцев рук часто бывает при обморожении, рассеянном склерозе, инсульте, некоторых болезнях сосудов и нервов, радикулите и синдроме запястного канала, при травмах руки, нарушении кровообращения, болезни Рейно, остеохондрозе, артрите, сахарном диабете, панкреатите, дефиците некоторых витаминов и микроэлементов. Если онемение возникает часто и сопровождается слабостью, становится тяжело выполнять повседневные задачи, нарушается мелкая моторика, если добавляются нарушения зрения и походки, нужно срочно выяснять у невролога, что предпринять. Возможно потребуется госпитализация, например, при инсульте. Онемение большого пальца вместе с указательным говорит о том, что что-то не так с шейным отделом позвоночника.
Онемение пальцев рук – частое явление сегодня. Нельзя работать без перерывов. Полезен бег, лыжи, плавание, контрастные ванночки для рук и медовое обертывание. Достаточно смазать медом пальцы рук и обернуть кисть тканью.
Онемение кончиков пальцев рук
Просыпаясь утром, иногда мы чувствуем покалывание в кончиках пальцев из-за неудобной позы. Чаще подобные симптомы беспокоят пожилых. Но бывают и более серьезные причины, по которым возникает онемение пальцев рук, ощущение покалывания в кончиках пальцев. Например, при тромбозе артерия может закупориваться и вызывать онемение. Тромбоз – опасное состояние. Если его не лечить, можно потерять руку.
При угрозе инсульта онемение всегда возникает только в одной руке. У больного повышено давление. Могут быть расстройства речи. В таком случае помощь следует оказать немедленно, не теряя драгоценного времени. При неправильном или запоздалом лечении инсульт приводит к стойким функциональным расстройствам.
Диабетическая нейропатия – также довольно частая причина этого нарушения. При диабете сахар из крови разъедает сосуды. У страдающих диабетом также повышен риск получить гангрену. Держите уровень глюкозы в крови под контролем.
Редко онемение бывает при ревматизме, нервных перенапряжениях или после травм. Иногда причина онемения – в гипервентиляции легких, поверхностном частом дыхании. Иногда встречаются спазмы сосудов на руках при болезни Рейно. При этой болезни человек постоянно чувствует зябкость в руках и жжение. Иногда пальцы могут чесаться. Пальцы могут становиться синими или, напротив, очень сильно бледнеть.
Какой бы ни была причина, невозможно установить ее без консультации грамотного специалиста. Он может посоветовать вам пройти курс остеопатии. При полинейропатии у страдающих диабетом могут быть назначены как препараты для коррекции уровня глюкозы в крови, так и изменяющие свойства крови. Нужно усовершенствовать свое питание, не есть продукты с красителями и консервантами, отдавать предпочтение мясу, овощам и зелени.
 [15]
[15]
Онемение и покалывание пальцев рук
Иногда причиной неприятных симптомов может стать банальная смена погоды. Но все же чаще возникает на фоне переломов и других травм или грыжи диска, остеопороза. Причина заболевания, к сожалению, может скрываться также в очень серьезных патологиях головного мозга, например, опухолях.
При шейной миелопатии, когда спинной мозг сдавлен остеофитами или позвоночной грыжей, нарушения нарастают постепенно, кисти становятся очень слабыми с течением времени. При сгибании шеи спинной мозг сильно натягивается. Может возникнуть его обширный инфаркт. У больных шейной миелопатией в спинномозговой жидкости при лабораторном исследовании можно выявить повышенный уровень белка.
 [16]
[16]
Онемение пальцев и кистей рук
Чувство онемения кистей особенно часто встречается у пожилых. Это происходит оттого, что пожилые меньше двигаются. Но есть и другие факторы, из-за которых появляется онемение. Причин этому огромное множество. Среди них:
- Полиневропатия при авитаминозе, сахарном диабете. Поражаются пальцы рук также из-за анемии.
- Синдром Рейно, при нем пальцы мерзнут, бледнеют и синеют.
- Закупорка сосуда головного мозга тромбом.
- Неудобное положение во сне.
- Воспаление суставов.
- Рассеянный склероз.
- Шейный спондилез.
- Сдавливание нервов.
Вы можете самостоятельно распознать инсульт. Следует знать, что первым признаком надвигающегося инсульта может быть как раз онемение пальцев. Затем появляются трудности с дыханием и ходьбой, нарушения зрения и паралич. При обнаружении у себя или близких таких симптомов, вызывайте скорую!
При игнорировании проблемы вас могут долгое время беспокоить боли. Возможен даже полный паралич рук.
Если руки онемели во время работы, разведите их в стороны и двигайте пальцами, сожмите их в кулак.
Может быть, есть какие-то продукты, которые хорошо употреблять при онемении? Да, мы советуем вам есть побольше зелени, содержащей особые вещества – оксалаты. Они есть в щавеле и капусте. А вот соль в больших количествах вам вредна. Стоит подумать над тем, чтобы найти хорошего мануального терапевта, пройти курс водных процедур или акупунктуры.
 [17], [18], [19]
[17], [18], [19]
Онемение пальцев рук во сне
Онемение пальцев рук ночью, во время сна чаще всего бывает из-за нарушения нормального кровообращения в руке. Чтобы избежать этого, советуем вам купить ортопедическую подушку. Она будет поддерживать во сне голову в правильном положении, что поможет избежать зажимов в шейном отделе позвоночника. Она прекрасно снимает напряжение в мышцах шеи. Также причиной онемения может стать неудобная одежда с тугими манжетами. Купите более свободную пижаму. На ночь снимайте украшения. Можете попробовать поменять позу во время сна. Не следует спать, держа руки выше головы, «обняв» подушку. В этом случае кровь может просто недостаточно поступать к рукам, так как во сне сердце чуть медленнее работает.
Если у вас хрустит и болит шея, можно предположить, что пальцы рук немеют ночью из-за шейного остеохондроза. Боли при нем постоянные, тянущие.
Все же, если устранить причину онемения у вас не получается, запишитесь к неврологу, кардиологу и ортопеду и найдите решение проблемы вместе со специалистом. Например, вы можете не знать, что потеря чувствительности в руках у вас возникла из-за тромба, который просто перекрыл нормальное кровоснабжение верхней конечности.
Онемение пальцев рук и ног
Головная боль, снижение работоспособности, сухость во рту, краснеющее лицо, онемение пальцев рук и ног, их покалывание, жжение и зуд – очень серьезные неврологические симптомы. Они могут указывать на угрозу инсульта или на то, что приступ уже атаковал вас. Также это может быть микроинсульт, который при отсутствии лечения может закончиться очень плачевно, вы можете получить стойкие физические и психические расстройства.
Еще одна причина онемения – болезнь Рейно, проявляется она расстройством чувствительности кистей и стоп. Причина заболевания – наследственный фактор и курение, инфекции. Больные мерзнут, сильно страдают третий и четвертый пальцы на руках и ногах.
Также онемение конечностей бывает при позвоночной грыже, пережимающей нервные окончания. Сидение долгое время в одной позе усиливают ощущение бегающих мурашек. Лечение межпозвоночной грыжи сначала консервативное: с помощью мануальной терапии, ЛФК, физиотерапии. Лишь при неэффективности таких мер задумываются об операции.
Выраженный сколиоз и радикулит, ишиас даже до появления грыж могут приводить к ощущению дискомфорта, «мурашек» в конечностях. На эти симптомы вам лучше обратить внимание как можно раньше.
Болезни обмена веществ – довольно распространенная причина онемения пальцев рук и ног. При подагре, например, в суставах откладывается мочевина. Это приводит к онемению больших пальцев. Подагра чаще встречается у мужчин.
Особое внимание следует уделять случаям, когда вместе с онемением конечностей нарушается речь и координация движений. Такой человек немедленно должен быть доставлен в больницу и осмотрен неврологом. Нужно установить, не привел ли к онемению рук и ног инсульт, возможно, найдется другая причина, например, застарелая травма или дефицит витаминов, проблемы с позвоночником, его артроз или остеохондроз, грыжа, переохлаждение, туннельная нейропатия, диабетическая нейропатия, мигрень, панкреатит, болезнь Рейно. Список можно продолжить.
Вы можете попробовать справиться с легким онемением с помощью бега и плавания, а вот велосипед вам не рекомендуется. Не храните тяжелые вещи в карманах. Делайте перерывы в работе, во время которых активно двигайте руками, прохаживайтесь, в обед лучше выходите из офиса на свежий воздух. Поможет даже простая ходьба по лестнице вместо лифта. В рацион необходимо включить как можно больше фруктов, салатов, овощных блюд. Не злоупотребляйте диетами. Откажитесь от алкоголя. Недостаток витамина В12 негативно сказывается на общем тонусе организма, человек становится раздражительным и его конечности могут неметь.
 [20], [21], [22]
[20], [21], [22]
Онемение пальцев рук по утрам
В наши дни даже молодые просыпаются от неприятного онемения пальцев рук, хотя раньше эта неприятность намного чаще встречалась у людей старшего возраста. Причина этому – повсеместное распространение компьютеров и ноутбуков, длительная постоянная работа за которыми способствует расстройству нормального кровообращения. При онемении пальцев утром после пробуждения советуем вам сделать вот что: проанализируйте, что может стать причиной пережимания кровеносных сосудов. Возможно, вы спите в неудобной тесной пижаме. Если с одеждой все в порядке, стоит подумать о том, чтобы чаще делать разминку во время работы. Также неплохо знать уровень глюкозы и железа в крови, так как сахарный диабет и анемия также могут вызывать такие ощущения.
 [23]
[23]
Онемение лица и пальцев рук
Онемение лица и рук с потерей сознания бывает, если просвет сосуда сужается. Например, при его перекрытии тромбом или атеросклеротической бляшкой.
Иногда оно может возникать после неаккуратных стоматологических манипуляций. Курение, кроме онемения лица, может привести еще и к вкусовым расстройствам. Кстати, онемение конечностей – довольно частая проблема у курящих, так что желаем вам избавиться побыстрее от вредных привычек.
Анемия, нарушение походки, онемение лица и пальцев бывает при дефиците витамина В12. Чтобы выявить его, нужно сдать биохимический анализ крови. Витамин В12 содержится в красном мясе и печени, употребляйте их в достаточном количестве.
 [24], [25]
[24], [25]
Постоянное онемение пальцев рук
Количество людей, жалующихся на онемение пальцев рук, растет с каждым годом. Об этом с тревогой говорят неврологи и травматологи. И если человек приходит к врачу, то, как правило, это повторяется ни один раз, то есть не получается обвинять во всем неудобную позу, одежду или подушку. Вот некоторые причины:
- Шейный остеохондроз. При этой болезни онемение возникает не только по утрам, но и в течение всего дня.
- Воспаление суставов.
- Психо-эмоциональные перегрузки.
При постоянном онемении рук попробуйте рецепт академика Болотова. Возьмите 3 литра сыворотки, три стакана толченого чеснока и стакан сахара. Перемешайте. Добавьте чайную ложку сметаны и дайте побродить 3 мес. Принимайте по 100 мл 3 раза в день за 30 мин до еды.
Делайте массаж и самомассаж шеи.
Также может помочь настой болотного багульника. 2 ст. л. травы нужно залить стаканом кипяченой воды. Выдержите на водяной бане 15 мин. Дайте остыть настою и смешайте его с яблочным уксусом 1:3. Делайте растирания.
Может помочь согревающий компресс из теплой тыквенной каши на всю руку.
Помните, что вам нельзя пить крепкий кофе и чай. Они приводят к спазму сосудов. Лучше на завтрак поешьте пророщенного зерна или овсянки, ревень, щавель, гречневую кашу. Бегайте, зимой катайтесь на коньках, летом – на роликах, плавайте. В мороз не ходите без шапки и варежек. Во время работы за компьютером хотя бы изредка вращайте кистями. Руки при работе за компьютером держите на столе, близко к телу, они не должны свисать.
 [26], [27]
[26], [27]
Частичное онемение пальцев рук
Частичное онемение пальцев рук должно заставить вас действовать. Проверьте состояние позвоночника, особенно шейного отдела, сделайте рентген и МРТ. По результатам вам назначат массаж и ЛФК. Отслеживайте то, как вы реагируете на стресс. Если у вас частые панические атаки, время посетить невролога или психотерапевта. Вспомните, были ли у вас травмы плеча, локтя или запястья.
Прежде всего невролог на приеме пациента с такими жалобами исключает у него нарушения мозгового кровообращения – ишемию и инсульт. Для выяснения причины онемения вам может понадобиться сдать анализ крови на гормоны или токсины, если у вас работа связана с профессиональными вредностями.
После того, как проведено обследование, назначают медикаменты для снятия боли и улучшения чувствительности. Своевременное обращение к врачу позволит вам за короткий срок избавиться от неприятных симптомов и повлиять на причину болезни.
Онемение пальцев рук после родов
Отеки часто сопровождают последние месяцы беременности, руки не исключение. Скопившаяся жидкость пережимает нервный пучок на запястье, находящийся в узком канале, отсюда и начинаются все неприятности. Конечно, женщина привыкает во время беременности к неприятным ощущениям, иногда проще думать, что это из-за того, что рука долгое время находилась в неудобном положении. Но все же, стоит поискать причину внутри организма, который в этот период изменяется каждый день.
Советуем во время беременности контролировать вес. Увеличение массы тела способствует онемению пальцев рук. На кисти рук не должно быть нагрузок во время беременности. Не поднимайте больше 4 кг.
Онемение пальцев рук после родов иногда указывает на проблемы с сердцем, при беременности испытавшем перегрузки. Не нервничайте во время беременности. Это прекрасный период в вашей жизни! Нервные перегрузки также иногда ведут к онемению.
ilive.com.ua
Почему немеют пальцы на руках: 5 вероятных причин
Если вы только что вернулись с мороза, где почему-то находились без перчаток, то онемение пальцев — как следствие резкого изменения температуры — история очень даже логичная. Но что если пальцы немеют просто так? Спешим успокоить: чаще всего речь не идет о страшном заболевании, требующем немедленной госпитализации. Что, впрочем, не отменяет того факта, что причину происходящего всегда лучше знать, чем не знать.
В этом материале — пять наиболее вероятных причин онемения пальцев на руках.
Кистевой туннельный синдром
По данным Американского общества кистевой хирургии (American Society for Surgery of the Hand), синдром запястного канала, также известный как кистевой туннельный синдром, является одной из самых распространенных причин онемения в пальцах. Это нередко случается с офисными работниками, которые постоянно используют компьютерную мышь, но держат руку в неправильном положении.
По словам специалистов, справиться с проблемой здесь поможет замена мышки и, возможно, фиксация руки с помощью специальной подушки.
Компрессионная невропатия
Компрессионная невропатия — мышечная слабость, спазмы или потеря чувствительности, вызванная давлением на нерв. По словам врачей, нерв может оказаться под давлением по самым разным причинам, включая травмы, расширение кровеносных сосудов, набухание мышц или образование кисты. К онемению пальцев, возвращаясь к основному вопросу, может привести зажатый нерв запястья, локтя, предплечья и даже шеи. Справляться с проблемой в таких случаях правильнее с помощью массажа и физиотерапии.
Периферическая невропатия
Периферическая невропатия — это повреждение периферической нервной системы человека, передающей сигналы по всему телу. В зависимости от нервов, которые повреждены, симптомом состояния способно стать онемение пальцев. Периферическая невропатия может быть генетической, но может развиваться при диабете 2 типа, дефиците витамина В12, хронических болезнях печени и почек и чрезмерном потреблении алкоголя. А ее лечение всегда будет зависеть от совокупности симптоматики и начинаться с коррекции основного состояния.
Фибромиалгия
Фибромиалгия —
med.vesti.ru
Немеют пальцы рук – причины и профилактика
Мизинец
Немеющий мизинец в ночное время красноречиво свидетельствует о заболеваниях сердечно сосудистой системы. Боли и неприятные ощущения могут распространяться от мизинца ко внутренней стороне предплечья.
Возможные причины, вызывающие онемение
Обобщеные причины которые вызывают онемения могут быть следующими:
Повышенная чувствительность кончиков пальцев в переходный период говорит о явном недостатке в организме витамина А, а также витаминов группы В. Также этот дефицит может проявиться слущиванием кожи на ладони. После 45 лет недостаток витаминов этих групп приводит к проявлению первых признаков атеросклероза сосудистых каналов рук. А выражается он онемением конечностей, не только пальцев, но и целых рук.
Регулярные неприятные ощущения проявляют нарушения в работе внутренних систем, таких органов как: печень, почки, воспаление легких. Они также могут явится следствием перенесенных ранее операций или стрессовых ситуаций, или же возникновения спаек, дисфункции диафрагмы и др.
Лечение онемения пальцев рук
Онемение рук – это не болезнь, поэтоу следует обратить особое внимание не на симптом, а на недуг, который его вызывает. Поставить правильный диагноз непосредственно может лишь грамотный специалист. Если игнорировать признаки воспалительных процесов можно запустить ситуацию окончательно, однако если заниматься самолечением результата тоже не будет.
Определившись с болезнью следует предпринемать дальнейшие действия. Так, если причиной стал сбой сердечнососудистой системы без консультации врача-кардиолога не обойтись. Пройдя все клинические и лабораторные анализы, получив результы диагностического обследования, а также учитывая индивидуальные особенности организма пациенту назначат правильную терапию.
Если причиной стали отклонения в области невралгии, следует обратиться к соответствующему специалисту. Невролог или неврапотолог сможет определить состояние нервной системы. Частыми случаями становятся защемления нервных окончаний, расслабить их помогут медикаменты соответвующего назначения. Помогают также витамины групп В, РР, Мg, а в некоторых ситуациях и физиологические процедуры.
Затекание ваших конечностей может возникать, когда вы чрезмерно нагружаете их. Из-за этих причин необходимо снизить напряжение вызванное излишними физическими упражнениями. Лечение при таких случаях можно не назначать, но в обязательном порядке следует разнообразить рацион и включить в него употребление витаминов. Показана также и диета, однако в нее должны входить морепродукты, фрукты, овощи и другие продукты, в составе которых высокое содержание омега-3 жирных кислот.
Лечение невралгии локтевого сустава рекомендуется после уточнения диагноза при помощи электронейромиографии. Врач в праве назначить препараты, которые содержат широкий комплекс витаминов, а также средства, предназначеные для расслабления нервной системы и воздействия на нервные окончания. В этом случае также не помешает диетическое питание и полое воздержание от употребления акгололя и табачных изделий. Заметим также, что болезненные ощущения при невропатии локтевого сустава вызваны длительным сидением за компьютером, за рулем, во всех случаях, когда руки напрягаются и длительное время находятся в неправильном положении. Чтобы от них избавиться необходимо проконсультираваться с врачем и регулярно выполнять комплекс несложных упражнений.
www.wmj.ru
Немеют большие пальцы на руках: причины и лечение
Немеют большие пальцы на руках достаточно часто, и в основном это случается у людей определенных профессий, при наличии различных заболеваний, а также в пожилом возрасте. Многие просто игнорируют этот тревожный признак, что приводит к ухудшению самочувствия и развитию многих проблем.
Стоит отметить, что онемение – не только признак перенапряжения, но и может говорить о наличии серьезных патологий, которые протекают в организме. Именно поэтому нужно провести комплексную диагностику и последующее лечение.
Причины онемения
В руках расположено много нервных окончаний. Многие терапевты считают, что по этим признакам можно определить особенность протекание физиологических процессов в организме. Многие люди интересуются, почему немеют большие пальцы на руках и с какими проблемами, протекающими в организме, это может быть связано.

Онемение – не всегда отдельная болезнь, а только симптом патологии. Зачастую оно сопровождается ощущением легкого покалывания. Неприятная симптоматика беспокоит человека в ночное время или сразу после пробуждения.
Если палец не просто немеет, но еще холодеет, то это говорит об ухудшении кровообращения. Такая проблема может быть спровоцирована местными патологиями или болезнями внутренних органов.
Если своевременно не прибегнуть к медицинской помощи, то можно полностью утратить их чувствительность, а затем и возможность сгибать пальцы.
Внешние причины
Если немеют большие пальцы на руках, то это не всегда говорит о протекании воспалительных процессов в организме. Если дискомфорт возникает по утрам сразу после пробуждения, то это может быть по причине того, что во время сна произошло передавливание артерий. В основном дискомфорт очень быстро проходит.
От неприятного покалывания поможет избавить легкая зарядка. Ухудшает кровообращение также ношение тесной одежды. Поводом для беспокойства должно стать постоянное онемение и чувство покалывания больших пальцев. Это говорит о протекании различных нарушений в организме и требует комплексного лечения.
Внутренние причины
Если немеет большой палец на руке, причины этого могут скрываться в протекании различных болезней, в частности, таких как:
- остеохондроз;
- полиневропатия;
- тромбоз;
- синдром Рейно.
Остеохондроз характеризуется тем, что происходит поражение нервных окончаний, что приводит к возникновению значительного дискомфорта в конечностях. Он может одновременно проявляться в правой и левой руке.
Полиневропатия поражает нервные окончания кистей и пальцев рук. Покалывание может возникать по нескольку раз в день. Эта болезнь очень редко проявляется самостоятельно и зачастую она сопровождается другими нарушениями, в частности, такими как авитаминоз и анемия.
Синдром Рейно протекает с ухудшением кровообращения и в результате этого поражаются верхние конечности. Тромбоз характеризуется тем, что происходит закупорка тромбом кровеносных сосудов, в результате чего нарушается кровообращение. Если своевременно не принять соответствующие меры, то онемение может распространиться на всю руку. Помимо этого, если немеют большие пальцы на руках, то это может быть связано с такими болезнями как:
- перебои в работе эндокринной системы;
- ревматизм;
- диабет;
- склероз;
- артроз;
- грыжа межпозвоночных дисков.
Все эти болезни также сопровождаются другими признаками. Если немеют большой и указательный пальцы правой руки, то это может быть признаком артроза, артрита и опухоли. Помимо этого, это может быть проявлением поражения срединного нерва, который подвергается нагрузкам. Если немеют большой, указательный и средний пальцы рук, то это может быть связано с профессиональной деятельностью и зачастую подобное нарушение встречается у ювелиров, пианистов, часовщиков, а также тех, чья работа связана с компьютерами.
Очень часто онемение вызывают опухолевые процессы, в частности нейрофибромы и гемангиомы. Если немеют большой и указательный пальцы рук, то это может говорить о неврологических болезнях, сердечнососудистых патологиях, непроходимости почечных каналов, а также многих других нарушениях.
Онемение на правой руке
Многие интересуются, почему немеет большой палец на правой руке и с какими именно болезнями связано подобное нарушение. Спровоцировать подобную проблему могут быть нарушение микроциркуляции крови, а также патологии позвоночника. Лечение подбирается сугубо индивидуально, после проведения комплексной диагностики.

Очень важно своевременно определить, почему немеет большой палец на правой руке, так как неправильное или несвоевременное лечение может привести к множеству различных осложнений. Доктор-невролог сможет найти причину онемения пальцев правой руки и определить:
- травмы позвоночника и руки;
- нарушения нервной системы;
- воспаление суставов;
- нарушения кровообращения;
- болезни позвоночника;
- эндокринные нарушения.
Если немеет большой палец на правой руке, то это может быть причиной воспаления локтевого сустава. Невропатолог сможет совершенно точно определить основную причину возникновения дискомфорта. Если голова длительное время пребывала в неудобном положении, то вполне защемление нервных окончаний шейно-воротниковой зоны, и при этом онемение отдает в правую руку.
Онемение на левой руке
Почему немеет большой палец левой руки – интересует очень многих пациентов, которые часто страдают от подобного нарушения. Редкое или продолжительное онемение может спровоцировать защемление нервных окончаний, что в основном наблюдается при тяжелых нагрузках или неудобном положении во время сна. При возникновении подобной симптоматики обязательно нужно обратиться к доктору для определения:
- патологии нервной системы;
- нарушения кровообращения;
- остеохондроза;
- защемления нервов и сосудов;
- межпозвоночной грыжи;
- солевых отложений;
- сколиоза.
Если немеют большой и указательный пальцы левой руки, то это может говорить о предынсультном состоянии, что очень опасно и требует своевременной госпитализации больного.
Онемение при переломе
Одной из причин онемения после перелома является некачественно наложенный гипс, травма локтевого сустава или повреждение нервных окончаний. Повреждение срединного и лучевого нерва может спровоцировать онемение большого, указательного и среднего пальцев.
Обычно через некоторое время чувствительность постепенно возвращается. Все зависит от тяжести травмы, а также процесса заживления.
Онемение пальцев во сне
Человек во время сна может занимать неудобное положение, которое он не может контролировать. Это положение приводит к затеканию фалангов рук. Среди наиболее частых причин затекания пальцев во сне можно выделить такие как:
- остеохондроз;
- чрезмерный вес;
- неудобное положение, передавливание нервных окончаний;
- диабет;
- травмы позвоночника.
Все это приводит к онемению, однако, дискомфорт очень быстро проходит, особенно, если провести легкую гимнастику.
Онемение после сна
Причины возникновения отечности и онемения во сне и после сна одинаковы. Если всю ночь тело находилось в достаточно неудобном положении, то вполне возможно возникновение покалывания в кончиках пальцев после сна, а также наблюдается потеря чувствительности кисти. Если подобные ощущения возникают редко, то нужно использовать разминку и упражнения. Подобные занятия помогут быстро нормализовать кровообращение и устранить отечность.

Если же наблюдается постоянная отечность и онемение после сна, то это может быть признаком определенного заболевания, в частности, такого как туннельный синдром. Это достаточно сложное невропатическое состояние, которое обязательно требует комплексного лечения.
Онемение при беременности
Очень часто у беременных немеют большие пальцы на руках, что связано с дополнительной нагрузкой на организм, которая оказывается на организм женщины во время вынашивания ребенка. Зачастую в этот период обостряются многие имеющиеся хронические болезни.
В основном онемение проявляется в ночное время, а также после сна. Большинство беременных испытывает неудобство подобного рода во 2-3 триместре беременности. Среди основных причин онемения во время беременности можно выделить такие как:
- онкологические болезни;
- снижение физической активности;
- повышение веса;
- воспаление в шейном отделе позвоночника;
- нарушения обмена веществ;
- ухудшение кровообращения.
Правильно поставленный диагноз значительно повышает шансы на успешное выздоровление. Если же запустить проблему, то могут возникать самые различные нарушения и осложнения.
К какому врачу обратиться
Если немеет большой палец на правой руке или левой, то обязательно нужно обратиться к терапевту для проведения комплексной диагностики и направления к узкому специалисту. Если характер болезни неврологический, то лечение должен проводить доктор-невропатолог.
В зависимости от того, какие именно пальцы немеют, и на какой руке, доктор назначает соответствующее обследование, чтобы можно было поставить правильный диагноз.
Особенность диагностики
Если наблюдается онемение пальцев на руках, то обязательно нужно обратить к врачу и провести соответствующее медицинское обследование. Для выяснения причин возникновения нарушения нужно пройти такие виды обследования как:
- рентгенография шейного отдела;
- томография;
- анализы крови, в том числе и биохимия;
- электронейромиография;
- допплерорграфия;
- эхоэнцефалография.
По результатам проведенного обследования будет поставлен правильный диагноз, а самого пациента могут направить для последующего лечения к таким специалистам, как:
- эндокринолог;
- кардиолог;
- вертебролог;
- иммунолог;
- невролог.
После того как будет установлена причина возникновения проблемы, можно будет подобрать требуемое лечение.
Проведение лечения
Схема проведения терапии в каждом конкретном случае сугубо индивидуальная и подбирается в зависимости от тяжести протекания основной болезни, которая провоцирует онемение пальцев. Помимо медикаментозного лечения дополнительно нужно также проводить лечебную физкультуру и массаж.

Основная схема лечения дополняется приемом специальных витаминно-минеральных комплексов и сеансов физиотерапии. Нормализовать кровообращение в пальцах поможет лечение лазером, магнитотерапия, а также ультразвук. Широко применяются нетрадиционные методики, такие как гирудотерапия, мануальная терапия, а также иглорефлексотерапия.
Лечебная гимнастика, физиотерапия, массаж
Для устранения неприятных ощущений обязательно нужно проводить гимнастику, также показана ходьба, аэробные нагрузки. При проведении гимнастики нужно в положении лежа поднять руки вверх и сжимать пальцы, также нужно проводить сжимание рук в локтевом суставе. На протяжении 1 минуты нужно стоять, подняв руки вверх. Регулярное выполнение комплекса упражнений поможет быстро избавиться от болезненных ощущений.

Защемление сосудов и нервов поможет массаж. Массажные процедуры рекомендуется проводить для устранения неприятной симптоматики. Еще одним методом, который применяется в случае сильного онемения в руках, является физиотерапия.
Народные методики
Избавиться от боли в пальцах и онемения поможет тыквенная каша. Ее нужно приготовить обычным способом и остудить. Затем прикладывать кашицу в теплом виде к больной руке, перевязать конечность теплой чистой тканью и оставить на некоторое время.

В подсолнечном масле нужно проварить черный перец на протяжении 30 минут, охладить, затем втирать в кисти рук. Перец обладает разжижающим качеством и помогает избавиться от сгустков крови, нормализуя обменные процессы. Можно растирать руки камфорным или нашатырным спиртом.
Проведение профилактики
Чтобы на протяжении длительного времени не заниматься лечением, обязательно нужно проводить профилактические мероприятия, в частности, такие как:
- не носить синтетические перчатки;
- пересмотреть свои привычки;
- не допускать перемерзания рук;
- при работе за компьютером делать легкую разминку;
- регулярно проходить обследование у доктора.
При возникновении первых признаков нарушения обязательно нужно посетить доктора и уделить достаточно внимания имеющемуся нарушению.
fb.ru






 Рисунок показывает строение поясничного отдела позвоночника
Рисунок показывает строение поясничного отдела позвоночника Рисунок показывает здоровый межпозвоночный диск поясничного отдела
Рисунок показывает здоровый межпозвоночный диск поясничного отдела Не забывайте о профилактике остеохондроза, она поможет избежать вам многих проблем
Не забывайте о профилактике остеохондроза, она поможет избежать вам многих проблем




 Начальные стадии воспалительных состояний связаны с токсичностью и устраняются путем детоксикации. Разрушение токсических примесей состоит из 3 частей. При легкой степени интоксикации пациентам необходимо пересмотреть ежедневный рацион, изменить привычки, больше отдыхать и пить только теплую воду. Умеренный уровень зашлакованности организма требует использование отваров трав, которые помогают печени метаболизировать, выводить токсины.
Начальные стадии воспалительных состояний связаны с токсичностью и устраняются путем детоксикации. Разрушение токсических примесей состоит из 3 частей. При легкой степени интоксикации пациентам необходимо пересмотреть ежедневный рацион, изменить привычки, больше отдыхать и пить только теплую воду. Умеренный уровень зашлакованности организма требует использование отваров трав, которые помогают печени метаболизировать, выводить токсины.

 Ирина, 45 лет, Брянск
Ирина, 45 лет, Брянск Аюрведа описывает два типа заболеваний суставов:
Аюрведа описывает два типа заболеваний суставов: Основной прием пищи должен приходиться на полдень, ужин должен быть легким, и желательно не позже 18:00. Полезен масляный массаж (идеально кунжутное и оливковое масло). Также читайте про кокосовое масло для массажа.
Основной прием пищи должен приходиться на полдень, ужин должен быть легким, и желательно не позже 18:00. Полезен масляный массаж (идеально кунжутное и оливковое масло). Также читайте про кокосовое масло для массажа. Если вы почувствовали тяжесть или скованность суставов, сразу же начинайте принимать меры, чтобы не допустить отложения токсинов в них.
Если вы почувствовали тяжесть или скованность суставов, сразу же начинайте принимать меры, чтобы не допустить отложения токсинов в них.



 Воспаление типа Питта сопровождается сильным отеком.
Воспаление типа Питта сопровождается сильным отеком. Лечебное голодание по Аюрведе освободит тело от амы (токсинов).
Лечебное голодание по Аюрведе освободит тело от амы (токсинов). Комплекс Ситали усиливает Ауру.
Комплекс Ситали усиливает Ауру.



 Рецептура Йогорадж Гуггул. Она достаточно сложна, поскольку в её состав входит порядка 30 компонентов, которые обладают очень сильным антитоксичным действием. Целебные свойства данной рецептуры направлены на ослабленную опорно-двигательную систему. Принесёт пользу, как при поддержании здоровья суставов, нервов, мышечной ткани, так и для здоровья всего организма.
Рецептура Йогорадж Гуггул. Она достаточно сложна, поскольку в её состав входит порядка 30 компонентов, которые обладают очень сильным антитоксичным действием. Целебные свойства данной рецептуры направлены на ослабленную опорно-двигательную систему. Принесёт пользу, как при поддержании здоровья суставов, нервов, мышечной ткани, так и для здоровья всего организма.








 При мультисистемном воспалительном заболевании невыясненного происхождения – болезни Стилла, у человека наблюдается комплекс патологических признаков:
При мультисистемном воспалительном заболевании невыясненного происхождения – болезни Стилла, у человека наблюдается комплекс патологических признаков:



















 Скелет человека должен обладать прочностью и гибкостью, так как выполняет важные функции.
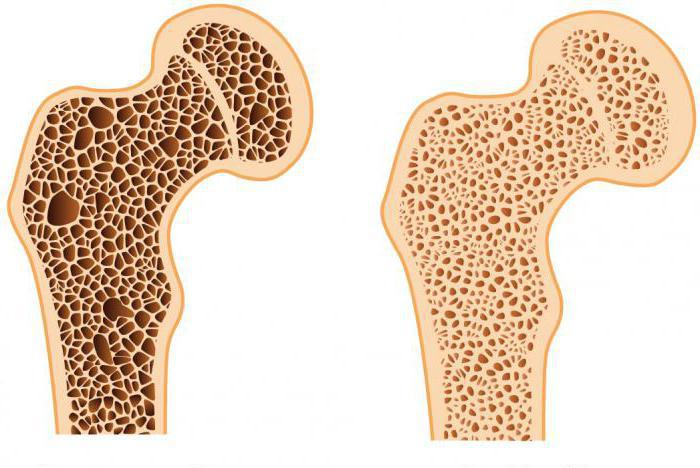
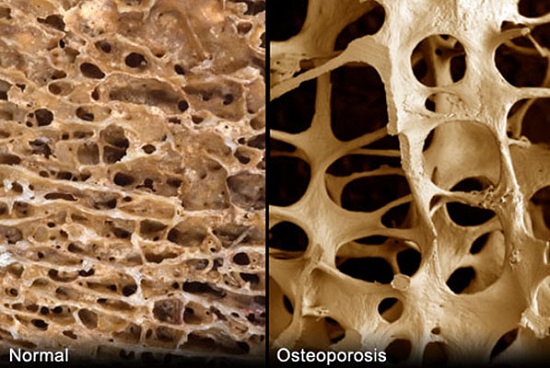
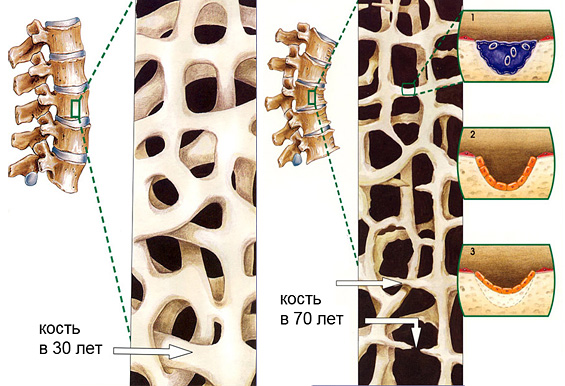
Скелет человека должен обладать прочностью и гибкостью, так как выполняет важные функции. Костная ткань напоминает соты, в которых при заболевании появляются полости и различные дефекты. Кости начинают ломаться, так как их плотность значительно снижается. Патология наиболее часто наблюдается среди пожилых людей, для которых любой перелом будет тяжёлым осложнением остеопороза.
Костная ткань напоминает соты, в которых при заболевании появляются полости и различные дефекты. Кости начинают ломаться, так как их плотность значительно снижается. Патология наиболее часто наблюдается среди пожилых людей, для которых любой перелом будет тяжёлым осложнением остеопороза. Степень тяжести заболевания выявляется при диагностике.
Степень тяжести заболевания выявляется при диагностике. Человек всё время ощущает тянущую боль, которая локализуется в поясничной области и зоне лопаток. Болезненные ощущения при длительной ходьбе, а также неудобной позе. Недостаток кальция вызывает мышечные судороги, особенно часто ночью. Кальциевый дефицит негативно влияет на функционирование сердца: учащается сердцебиение, появляется аритмия.
Человек всё время ощущает тянущую боль, которая локализуется в поясничной области и зоне лопаток. Болезненные ощущения при длительной ходьбе, а также неудобной позе. Недостаток кальция вызывает мышечные судороги, особенно часто ночью. Кальциевый дефицит негативно влияет на функционирование сердца: учащается сердцебиение, появляется аритмия. Это самая тяжёлая форма течения болезни. Светлые участки на рентгенограмме видны до такой степени, что кости выглядят прозрачными. Чётко просматриваются утолщённые трабекулы. Рост человека снижается почти на 10 сантиметров. Скелет деформируется. Костно-мозговой канал расширяется в два раза, а компактный слой значительно уменьшается. Сильная деминерализация вызывает изменение формы костей.
Это самая тяжёлая форма течения болезни. Светлые участки на рентгенограмме видны до такой степени, что кости выглядят прозрачными. Чётко просматриваются утолщённые трабекулы. Рост человека снижается почти на 10 сантиметров. Скелет деформируется. Костно-мозговой канал расширяется в два раза, а компактный слой значительно уменьшается. Сильная деминерализация вызывает изменение формы костей.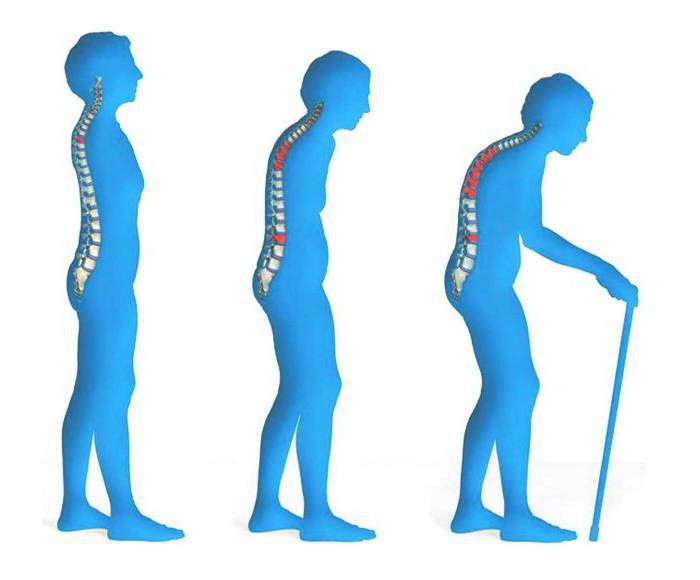















 Существует одно очень важное условие – регулярность проведения процедуры массажа, потому как из-за позвоночно-костных факторов появляется аномальное перенапряжение, которое провоцирует в дальнейшем все негативные проявления остеохондроза. Именно напряжение становится основной причиной рецидива болезни и дегенерации мышечных волокон. Если массаж проводится постоянно, таких последствий можно избежать.
Существует одно очень важное условие – регулярность проведения процедуры массажа, потому как из-за позвоночно-костных факторов появляется аномальное перенапряжение, которое провоцирует в дальнейшем все негативные проявления остеохондроза. Именно напряжение становится основной причиной рецидива болезни и дегенерации мышечных волокон. Если массаж проводится постоянно, таких последствий можно избежать. Доктора рекомендуют начинать первый курс массажа на третьи сутки после того, как назначаются основные методики терапии. Иногда в период обострения массаж проводится, но только в очень редких случаях. При этом основная задача специалиста по массажу – воздействовать на точки, которые являются причиной болезненных ощущений.
Доктора рекомендуют начинать первый курс массажа на третьи сутки после того, как назначаются основные методики терапии. Иногда в период обострения массаж проводится, но только в очень редких случаях. При этом основная задача специалиста по массажу – воздействовать на точки, которые являются причиной болезненных ощущений.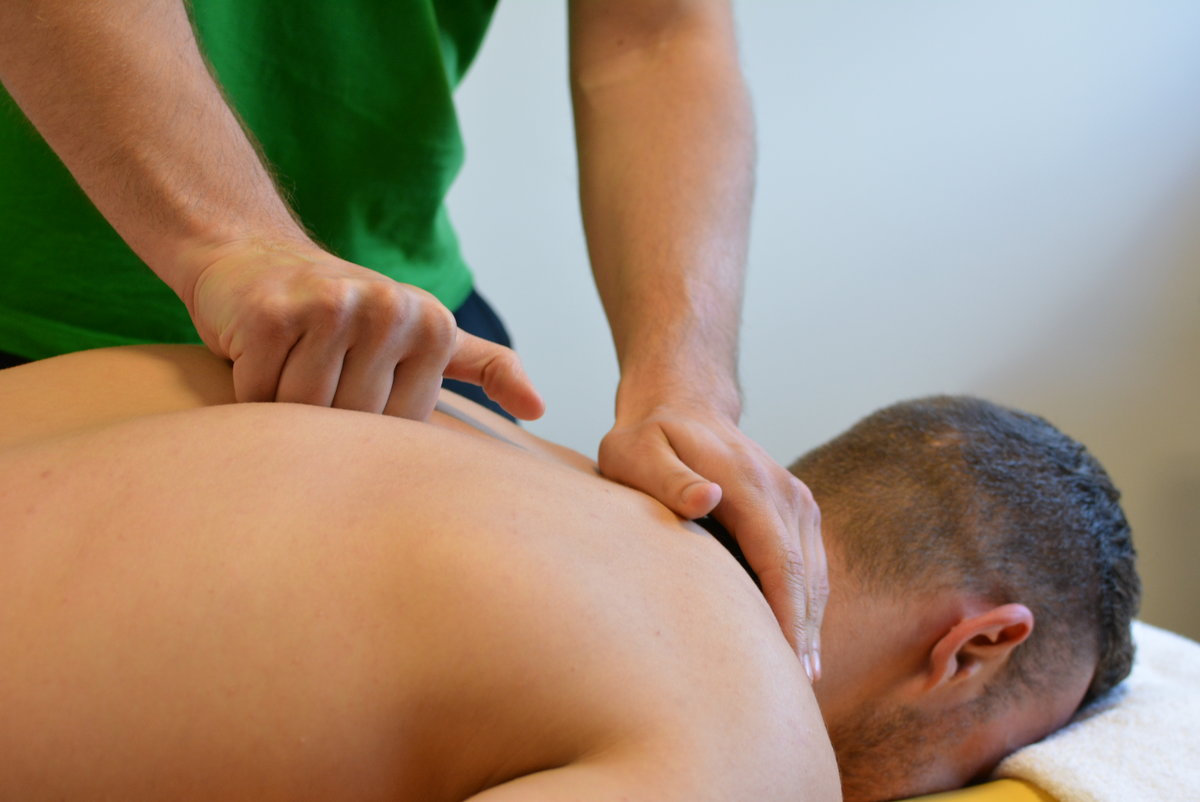
 Такие массажеры снабжены пультами управления и имеют несколько режимов активности
Такие массажеры снабжены пультами управления и имеют несколько режимов активности