Укол блокада что это – Что такое блокада в медицине и ее разновидности
Что такое блокада в медицине и ее разновидности
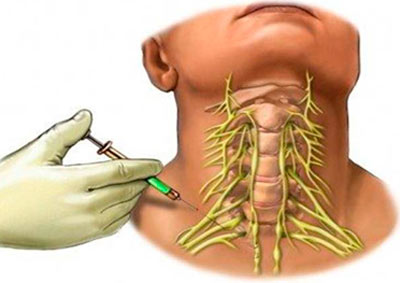 Что такое блокада? Это лечебная методика, в процессе которой человеку в определенную часть тела или в определенные зоны вводятся специальные лекарственные препараты. Чаще всего их вводят в нервные образования и ткани, которые так или иначе принимают участие в иннервации пораженного органа. Блокада той или иной части тела позволяет облегчить общее состояние или самочувствие больного человека, оказывая своим действием положительное влияние на заболевание. Одна из главных целей блокады и всех уколов – это устранить болевые ощущения и их источник.
Что такое блокада? Это лечебная методика, в процессе которой человеку в определенную часть тела или в определенные зоны вводятся специальные лекарственные препараты. Чаще всего их вводят в нервные образования и ткани, которые так или иначе принимают участие в иннервации пораженного органа. Блокада той или иной части тела позволяет облегчить общее состояние или самочувствие больного человека, оказывая своим действием положительное влияние на заболевание. Одна из главных целей блокады и всех уколов – это устранить болевые ощущения и их источник.
Одним из наиболее важных моментов блокады является то, что лечебное воздействие на пораженные части тела должно проводиться максимально быстро и с наименьшим количеством возможных негативных эффектов. Также важно, чтобы при проведении блокады не было лишних затрат времени или финансов. Блокада действует максимально эффективно, поэтому неудивительно, что этим способом лечения пользуются врачи многих специальностей — травматологи, хирурги, ортопеды, неврологи, урологи, гинекологи, акушеры и другие.
Виды
По методу воздействия
По методике воздействия блокады делятся на локальные и сегментные.
Локальные
Локальные делают прямо в место поражения. Также их делают вокруг очагов поражения или под ними. Они делятся, в свою очередь, на периартикулярные (производятся в околосуставные ткани) и периневральные (производятся в каналы, в которых проходят нервы).
Сегментные (сегментарные)
Сегментные блокады воздействуют опосредованно, через перекрёстные нервные волокна. Делятся на паравертебральные и вертебральные.
Задайте свой вопрос врачу-неврологу бесплатноИрина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \”Московская поликлиника\”.Задать вопрос>>
Паравертебральная (околопозвоночная) блокада является 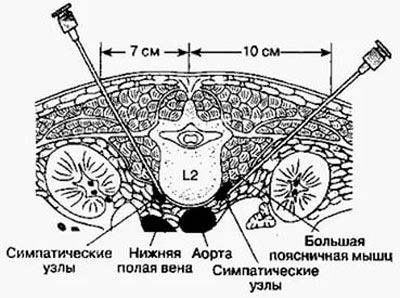 квалифицированной процедурой, которую выполняют для купирования или же снижения интенсивности болевых ощущений. Применяется преимущественно при болях в позвоночнике.
квалифицированной процедурой, которую выполняют для купирования или же снижения интенсивности болевых ощущений. Применяется преимущественно при болях в позвоночнике.
С технической точки зрения, блокада паравертебрального характера — это введение квалифицированным медицинским специалистом раствора в пораженные места. Другими словами – это обыкновенный укол, инъекция, которая выполняется возле позвоночника. С её помощью можно на некоторое время отключить рефлексы, значительно снизить отек и улучшить питание нервного корешка, т. е. паравертебральная блокада отлично совмещает в себе такие функции, как обезболивание и профилактические методики обнаружения сопутствующих заболеваний.

Мнение эксперта
Астафьев Игорь Валентинович
Врач-невролог – городская покровская больница. Образование: Волгоградский государственный медицинский университет, Волгоград. Кабардино-Балкарский государственный университет им. Х.М. Бербекова, Нальчик.
В случае болевого синдрома хронического характера возможно спазмирование мышц, что в итоге может стать причиной их неполного или неправильного функционирования.
Вертебральная блокада является одним из видов лечения и диагностики заболеваний позвоночника. В качестве лечения помогает избавиться от дискомфортных и болезненных ощущений, особенно в поясничной области, а в роли метода диагностики позволяет более подробно рассмотреть картину болезней, связанных с позвоночником.
По принципу использования
Лечебные
Лечебная блокада является безопасным методом, необходимым для лечения синдромов или каких-либо болезней и недугов, сопровождающихся сильной болью, носящей неврологический, ревматоидный, постоперационный и иной характер.
Диагностические
Диагностическая блокада дает доктору возможность максимально точно и быстро установить причины болевых ощущений, поставить диагноз. В некоторых случаях ощущения могут быть результатом воспаления или раздражения одной или нескольких структур с болевыми рецепторами. После введения анестетика в так называемый «генератор боли» все болевые ощущения на некоторое время затихают, что дает доктору возможность поставить более точный диагноз. От этого зависит эффективность и курс лечения.
По разработчику
По Вишневскому
Основа новокаиновых блокад была разработана и предложена А. В. Вишневским. Основная цель – прерывание импульсов в случае плевропульмонального шока, возникающего из-за ранений в грудной полости.
Автор блокады пришел к следующим выводам, на основе которых были созданы различные квалификации блокад:
- Разные по своей этиологии воспалительные процессы подчиняются одинаковым закономерностям, особенно в стадии развития.
- Развитие воспалений можно замедлить или приостановить, если они находятся в состоянии серозного пропитывания тканей.
- Абсцедирующие виды воспалений ограничиваются, начинают нагнаиваться и разрешаться, а скрытые — проявляются.
- Происходит восстановление сосудистой стенки, если её физиологическое состояние было нарушено в результате патологических процессов, связанных с нарушением тонуса и проницаемости мелких сосудов.
Согласно выводам, А. В. Вишневским были разработаны следующие разновидности блокад, с применением которых медицина значительно шагнула вперёд:
Шейная. Показаниями являются: травмы грудной клетки или головы. Применяется и при плевропульмональном шоке. Осложнения: в 1 случае из 100, при некомпетентности врача или из-за особенностей проведения процедуры игла может войти в сонную артерию.
Короткая. Показаниями являются: процессы воспаления клетчатки или кожного покрова на начальных стадиях (карбункулы, фурункулы), маститы, базис-анестезия в случае вскрытия гнойников. Осложнений нет.
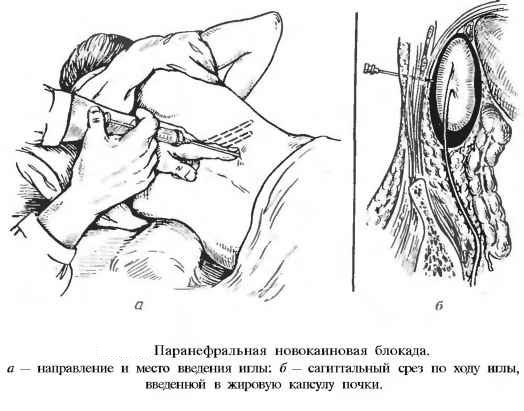 Паранефральная. Показаниями являются: кишечная непроходимость в острой стадии, инфильтрат, парез кишечника, шок, почечные колики. К основным осложнениям относятся проколы почки или кишки.
Паранефральная. Показаниями являются: кишечная непроходимость в острой стадии, инфильтрат, парез кишечника, шок, почечные колики. К основным осложнениям относятся проколы почки или кишки.
Пресакральная. Показаниями являются: оперативные вмешательства, проведенные на кишке, воспаления в области таза, ущемление геморроидальных узлов. Осложнений нет.
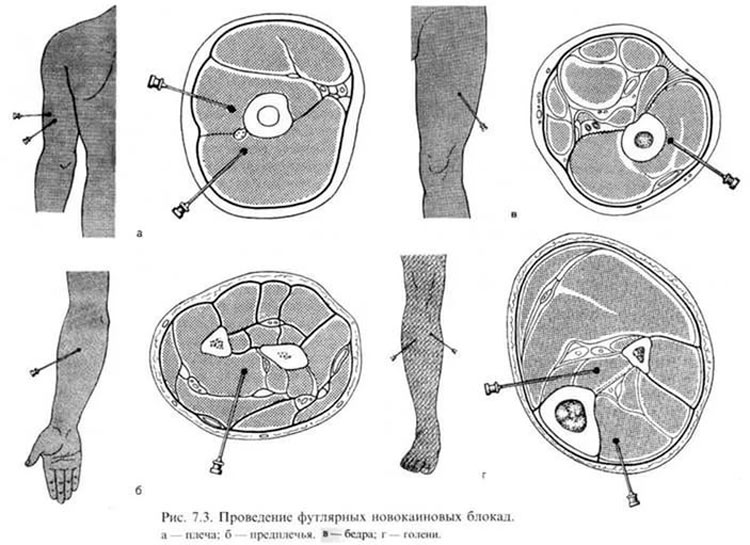 Футлярная. Показаниями являются: воспалительные процессы, укусы змей, отморожения или ожоги конечностей. Осложнений нет.
Футлярная. Показаниями являются: воспалительные процессы, укусы змей, отморожения или ожоги конечностей. Осложнений нет.
Также на основе разработок А. В. Вишневского были придуманы и другие виды новокаиновых блокад. Наиболее популярными из них являются:
Внутритазовая. Применима при переломах или аналогичных повреждениях тазовой кости. Осложнения: нет, если процедура была проведена правильно.
Межреберная. Наиболее часто данный вид блокады используется в неврологии и травматологии. Применима при невралгии, переломах ребер или при торакотомии. Возможные осложнения: ранение артерии или проколы плевры.
Местная внутривенная. Применяется при артрозе, тендовагинитах, гнойных заболеваниях, распространяющихся на конечности. Осложнений нет.
Паравертебральная. Применяется при травмах грудной клетки или переломах ребер. Осложнений нет.
По Катлену
Блокада, осуществляемая по Катлену, – это каудальная (иначе – крестцовая) блокада, при которой место для ввода препарата-анестетика определено самой процедурой – это отверстие (длиной в большинстве случаев 2 сантиметра, а шириной — не более 1,5 сантиметров) крестцового канала. Оно располагается как раз на вершине крестца. Ограничивается крестцовыми рожками.
Применяется чаще всего в ортопедической практике при поясничном и пояснично-крестцовом остеохондрозе.
Противопоказаниями являются: вероятность шока, интоксикации, сепсиса или гиповолемии, а также заболевания позвоночника, если они каким-либо образом препятствуют вводу иглы.
В качестве осложнений возможны: реакции на токсины, паралич.
По локализации
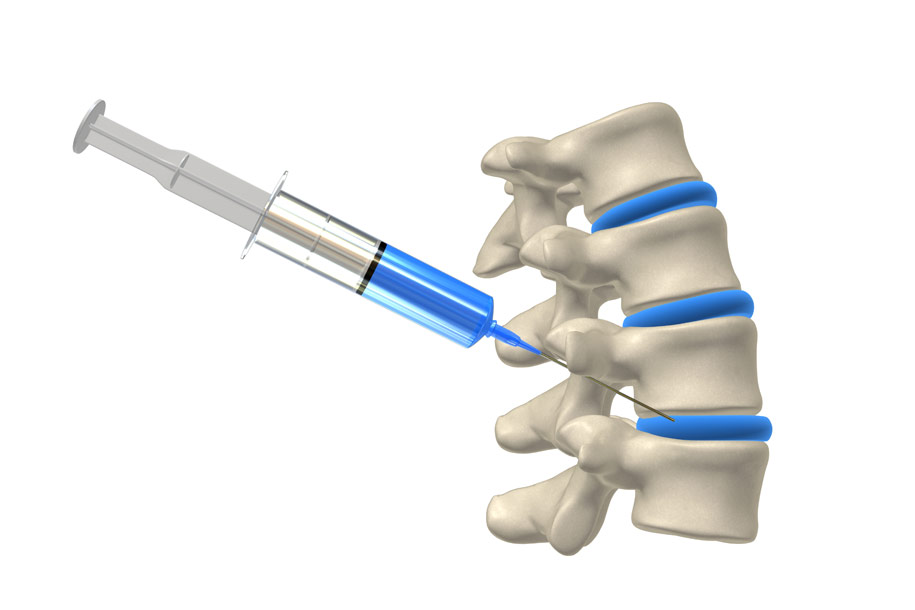
Блокада позвоночника
Такой вид блокады — единственный допустимый метод избавления человека от болевых ощущений повышенной интенсивности в кратчайшие сроки. Технически процедура является инъекцией в пораженные участки. Помимо обезболивающего, у блокады есть и терапевтический положительный и быстро проявляющийся эффект, который становится единственным способом безболезненного и безоперационного лечения грыжи позвоночника.

Мнение эксперта
Митруханов Эдуард Петрович
Врач-невролог, городская поликлиника, Москва. Образование: Российский государственный медицинский университет, ГБОУ ДПО Российская медицинская академия последипломного образования МЗД РФ, Волгоградский государственный медицинский университет, Волгоград.
Особенностью процедуры является то, что сразу после ввода препарата в тело человека или в сустав необходимо контролировать процесс распространения лекарства. Делает это квалифицированный медицинский специалист с помощью флюороскопа.
При каких болезнях применяется?
- Остеохондроз позвоночных отделов;
- Грыжа или протрузия диска;
- Невралгия и невриты, если нервы выходят из области позвоночного канала;
- Опоясывающий герпес;
- Миозит.
В зависимости от области болевых ощущений выделяются:
Межреберная блокада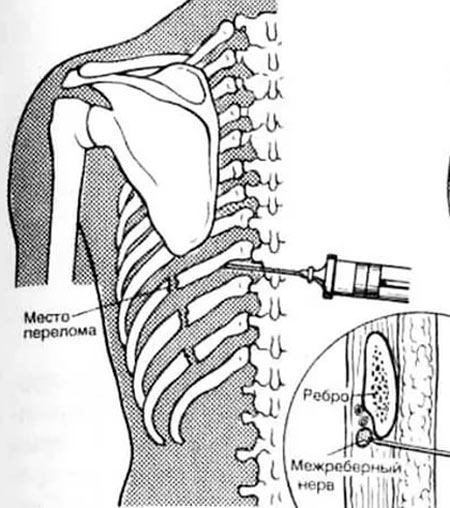 Для проведения межреберной блокады человека для начала укладывают на бок. Это должен быть здоровый бок. После этого производится внутрикожная инфильтрация. Делается это тонкой иглой. Через некоторое время вводится толстая игла, которая должна быть направлена перпендикулярно к нижнему краю ребра.
Для проведения межреберной блокады человека для начала укладывают на бок. Это должен быть здоровый бок. После этого производится внутрикожная инфильтрация. Делается это тонкой иглой. Через некоторое время вводится толстая игла, которая должна быть направлена перпендикулярно к нижнему краю ребра.
Препарат вводится в межреберье. Это важно для того, чтобы достичь затронутый нерв. Применяется при появлении болевых ощущений в затылке, а также при раздражении шейных корешков и остеохондрозе.
Блокада поясницы
У блокады поясницы есть два метода проведения.
При первой методике больной будет лежать на животе. Доктор должен определить локализацию самой сильной боли. Методика проверки – пальпаторная. Место с самой сильной болью чаще всего соответствует проекции канатика. После этого поле для работы обрабатывается специальным раствором-антисептиком. Новокаин вводится вплоть до появления «корочки». Для того чтобы выполнить блокаду, берется вторая, более толстая и длинная игла. Игла вводится до того момента, пока она не упрется прямо в поперечный отросток. Потом игла частично извлекается и направляется прямо в отросток, но лишь на 2 сантиметра или меньше.
Вторая методика проведения отличается от предыдущей тем, как вводится игла. Здесь она входит прямо над остистым отростком. Создается “лимонная корка”, а потом длинная игла вводится вдоль боковой поверхности отростка. Новокаин вводится непрерывно. Как только появляется сопротивление, движение иглы останавливается.
Блокада шейного сплетения
Главной причиной болей в шее является раздражение ее корешков. Боль может вызывать как спондилез, так и такие заболевания, как грыжа или не менее опасное заболевание, известное как остеохондроз. При подобных проявлениях боли необходима блокада шейного сплетения.
При ее применении используется новокаиновый раствор или его смесь с гидрокортизоном.
В процессе блокады используется латеральный доступ. При нем больной человек находится в положении сидя. Голова должна быть повернута в сторону от места введения препарата.
Препарат вводится в человеческий организм на глубину 3 сантиметров. Обязателен контроль всей процедуры с помощью рентгена.
Блокада суставов
 Процедура направлена на снятие боли, а также на восстановление функций конечности. С помощью небольшой, но длинной иглы медикаментозное средство вводится прямо в проблемную зону, что позволяет не только снизить болевой синдром, но и восстановить работу двигательного аппарата.
Процедура направлена на снятие боли, а также на восстановление функций конечности. С помощью небольшой, но длинной иглы медикаментозное средство вводится прямо в проблемную зону, что позволяет не только снизить болевой синдром, но и восстановить работу двигательного аппарата.
Показаниями для введения лекарства в сустав являются:
- Воспаления;
- Контрактура мышц;
- Мышечное спазмирование;
- Боли, которые стали результатом невралгии, ущемления или травм;
- Нарушения трофики.
Блокада суставов может быть назначена при посттравматических, постоперационных, неинфекционных артритах, периартрите, в т. ч. плечелопаточном, артрозе, тендовагините, бурсите, неврите, а также в случае проблем с околосуставными тканями. Также блокада суставов показана и при мышечных спазмах, нарушениях подвижности или ущемлении нервов. Процедура отличается лечебным и обезболивающим эффектом, при котором приходит в норму обмен веществ.
Запрещена при хронических артритах, деформирующих остеоартрозах, артрозах с выраженным нарушением формы и функций сустава, околосуставном остеопорозе, слабости сухожильно-связочных аппаратов, некротических изменениях (омертвение), при отсутствии положительной динамики после 3-х процедур.
Ниже рассмотрим особенности введения препаратов в различные суставы:
Блокада в колено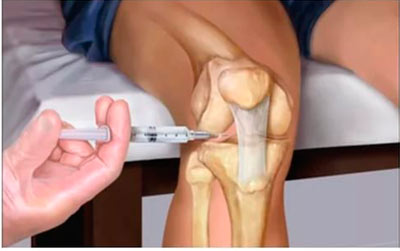 В подавляющем большинстве случаев проводится при травмировании, если оно сопровождается болевым синдромом. Лекарственные препараты в таком случае вводятся в сустав колена периартикулярно или же прямо в суставную полость. В зависимости от степени запущенности и тяжести процесса, обработка может быть проведена только с наружной или с внутренней стороны, или с обеих сторон.
В подавляющем большинстве случаев проводится при травмировании, если оно сопровождается болевым синдромом. Лекарственные препараты в таком случае вводятся в сустав колена периартикулярно или же прямо в суставную полость. В зависимости от степени запущенности и тяжести процесса, обработка может быть проведена только с наружной или с внутренней стороны, или с обеих сторон.
В процессе проведения процедуры блокады пациент ложится на спину, а под его колено помещается валик. После завершения манипуляции у человека наблюдается снижение интенсивности боли или же ее отсутствие. За счет создания защитной пленки увеличивается подвижность сустава.
Блокада в плечо
Часто болезненные ощущения в плече обуславливаются мышечными разрывами. Боль беспокоит не только в процессе нагрузок на сустав, но и в покое. Дискомфорт усиливается при любых движениях и попытках двинуть плечом.
Особенности блокады плечевого сустава:
- Процедура безболезненна.
- Нет необходимости в применении анестетиков.
- Нет осложнений, которые бывают после проведения процедуры.
Блокада седалищного нерва
При лечении боли используется множество техник, но одной из популярных стала техника введения медикаментозных средств в нерв с целью прекращения движения импульсов по нервному стволу. Эта процедура называется блокада нерва.
Для каких целей следует выполнять блокаду седалищного нерва?
- Снятие болевых симптомов.
- Уменьшение воспаления.
- Устранение спазмов.
- Нормализация трофических процессов.
Принцип работы
Принцип основан на создании анальгезирующего блока, предотвращающего поступление импульсов и болезненных ощущений в ЦНС. Самые популярные средства, которые используются при проведении блокады, — это лидокаин или более знаменитый препарат — новокаин. Также используются НПВС или стероидные лекарства. Негативные эффекты или отсутствуют, или минимальны, так как часть лекарственных средств проникает сразу же в очаг поражения. Лишь их минимальное количество попадает в кровь.
Блокада грушевидной мышцы
Чаще всего грушевидная мышца располагается над седалищным нервом, поэтому при его защемлении она также страдает и иногда требуется и её блокада. Но в данном случае блокада является временным способом лечения, так как она ненадолго выключает звенья дуги болевых рефлексов, а также из-за неё вытягиваются ягодичные мышцы.
Техника проведения: игла идет небольшими, поступательными, нерезкими движениями до края поперечного отростка. Игла прокалывает межпоперечную мышцу и проникает внутрь замкнутых каналов артерии позвоночника. Инфильтрация зоны мышц может быть проведена только на основе рентгенографии.
Блокада пяточной шпоры
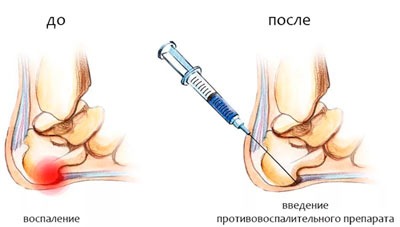 Блокада шпоры (место ввода — пятка) чаще всего назначается в случае ярко выраженного отека стопы, а также при сильных болях, справиться с которыми традиционными методами (мази, физиопроцедуры, массаж) не получается.
Блокада шпоры (место ввода — пятка) чаще всего назначается в случае ярко выраженного отека стопы, а также при сильных болях, справиться с которыми традиционными методами (мази, физиопроцедуры, массаж) не получается.
Манипуляция представляет собой прицельное введение фармацевтических средств в мягкие ткани над остеофитом, в самую болезненную точку для наиболее выраженного результата. Обычно проводится от 3-х до 7-ми уколов для достижения устойчивого положительного эффекта (минимум 6 месяцев), хотя снятие болевых ощущений происходит уже после первой процедуры.
Для того чтобы достигнутый результат сохранялся как можно дольше и боль не возвращалась, необходимо устранить факторы, приведшие к образованию шпоры. Обычно ими являются:
- плоскостопие;
- лишний вес;
- некачественная/неудобная обувь;
- чересчур активные занятия спортом, особенно насыщенные бегом, прыжками и пр.
- слабое кровоснабжение стоп;
- нарушения обмена веществ.
Кроме плюсов, данная манипуляция обладает недостатками:
- высокой болезненностью;
- может возникнуть аллергия на препарат;
- при частом использовании возникает привыкание к препаратам;
- развивается остеопороз в месте укола.
Если блокада проводилась в нестерильных условиях или неквалифицированным специалистом, то возможно появление осложнений в виде:
- гнойного воспаления;
- воспаления сухожилия икроножной мышцы;
- некроза;
- травматизации подошвенной (плантарной) фасции.
По виду используемых лекарств
- Монокомпонентная блокада, при которой применяется только одно средство;
- Дикомпонентная – используются два средства;
- Поликомпонентная – свыше 2-х лекарств.
Какие медикаментозные средства применяются?
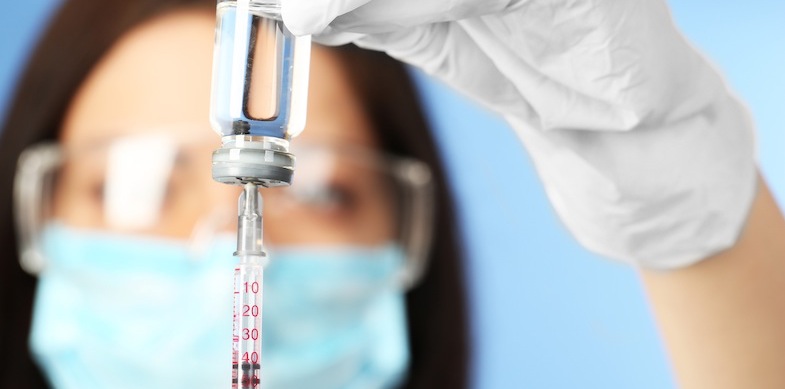
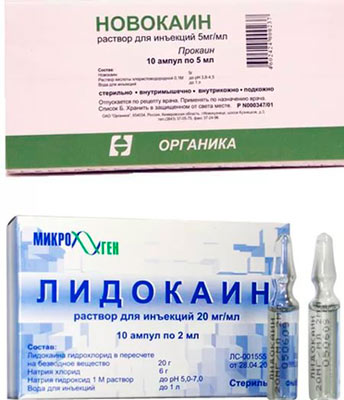 Новокаин — является эфирным анестетиком, именно с ним в основном проводятся блокады. Новокаин выпускается и производится как раствор, предназначенный для инъекций. Может быть различным по процентности – от 0,25 % до 2 %. Боль уходит примерно через 2-7 минут с момента введения. Эффект длится около 2-х часов. В подавляющем количестве случаев этого времени достаточно для того, чтобы прервать болевые импульсы, а также улучшить самочувствие пациента. Минусом являются частые сосудистые реакции и аллергия.
Новокаин — является эфирным анестетиком, именно с ним в основном проводятся блокады. Новокаин выпускается и производится как раствор, предназначенный для инъекций. Может быть различным по процентности – от 0,25 % до 2 %. Боль уходит примерно через 2-7 минут с момента введения. Эффект длится около 2-х часов. В подавляющем количестве случаев этого времени достаточно для того, чтобы прервать болевые импульсы, а также улучшить самочувствие пациента. Минусом являются частые сосудистые реакции и аллергия.
Лидокаин. Анестетик амидного типа пока занимает почетное второе место, но всё больше претендует на лидирующую позицию, обгоняя Новокаин, поскольку уколы с лидокаином обладают хорошей проницаемостью, малой токсичностью, отсутствием негативных реакций. Также препарат отличается повышенным терапевтическим индексом и быстрым началом действия. Эффект, порождаемый лидокаиновой блокадой, может продолжаться несколько часов.
Бупивакаин (Маркаин). Препарат является одним из местных анестетиков амидного ряда. Действие этого лекарства характеризуется поздним началом работы (через 10-20 минут с момента введения), однако продолжительность действия препарата может составлять от 3-х до 5-ти часов. Используется для проведения эпидуральных, каудальных блокад и блокад периферических нервов. Есть опасность проявления побочных эффектов, из которых главным по опасности является воздействие токсинов на сердце, печень и почки.
Гидрокортизон. Является стероидным гормоном. Выпускается в виде суспензии. Это связано с тем, что это вещество не растворяется в воде. Поэтому перед тем как вводить его в человеческий организм, Гидрокортизон смешивают с анестетиком. Используется для внутрисуставных или околосуставных блокад.
Дексаметазон. Также является гормональным средством, с активностью в 30 раз выше, чем у Гидрокортизона. Практически не влияет на обмен электролитов. Этот лекарственный препарат действует очень быстро, однако эффект от его применения продолжается недолго. Чаще всего он используется для медицинской блокады мягких тканей (при его применении не бывает некроза) и суставов.
Депо-Медрол. Является одной из разновидностей метилпреднизолона, имеющего пролонгированное действие на организм. Наиболее часто используется для внутрисуставных, периартикулярных, интрабурсальных блокад, а также для инъекций в мягкие ткани. При проведении эпидуральных блокад препарат используется с особой внимательностью и очень осторожно, так как может стать одной из главных причин развития арахноидита.
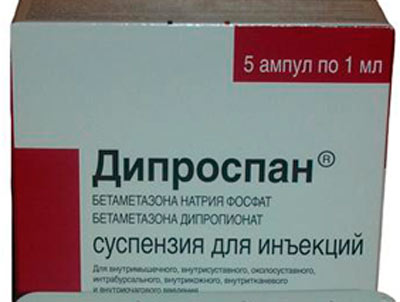 Дипроспан. Является стероидным препаратом. Подходит, если необходимо устранить болезненные ощущения или патологии в области суставов (в т. ч. при пяточной шпоре) или позвоночника. Действовать начинает уже через несколько часов, сохраняет эффект около трёх недель. Используется для ввода блокад неврального характера. Также применяется на мягких тканях, в т. ч. околосуставных, при блокадах в сустав и в суставную сумку.
Дипроспан. Является стероидным препаратом. Подходит, если необходимо устранить болезненные ощущения или патологии в области суставов (в т. ч. при пяточной шпоре) или позвоночника. Действовать начинает уже через несколько часов, сохраняет эффект около трёх недель. Используется для ввода блокад неврального характера. Также применяется на мягких тканях, в т. ч. околосуставных, при блокадах в сустав и в суставную сумку.
Для лучшего терапевтического эффекта и сглаживания возможных побочных реакций в комплексе с вышеперечисленными препаратами рекомендуют использовать витамины группы В, антигистаминные и сосудорасширяющие средства.
Преимущества метода
- Быстрый и относительно хороший на фоне остальных методов эффект полного обезболивания пораженного участка. Он достигается за счет того, что медикаментозные средства действуют на проводниковый элемент и окончания, распространяющие болевые ощущения.
- Отсутствие или минимальное количество возможных побочных эффектов. Объясняется это тем, что медикаментозные вещества проникают не в кровь, а сразу поставляются к очагу боли.
- Возможность неоднократного повторения процедуры в течение долгого времени. Это помогает, если болевые ощущения проявляются и обостряются периодически.
- Комплексные положительные результаты от блокад, к которым относятся: уменьшение или снятие напряжения мышц, снятие спазмов сосудов, воспалений и отёков, а также восстановление нарушенной трофики.
Противопоказания
- Лихорадка или похожие состояния.
- Геморрагические синдромы.
- Почечная/печеночная недостаточность.
- Невосприимчивость организма к некоторым лекарственным препаратам или к их активным компонентам.
- Инфекции, в т. ч. в месте, в которое необходимо сделать блокаду.
- Болезни ЦНС.
- Сердечно-сосудистые заболевания, в т. ч. склонность к гипотонии.
- Вероятность обострения других заболеваний.
- Кормление грудью или беременность.
Осложнения и побочные эффекты
Любая разновидность блокады несет риск появления осложнений, особенно если сделанный укол был произведен неопытным врачом. Наиболее часто встречаются следующие реакции:
- Токсические — возникают при неправильном подборе дозировки или концентрации лекарства, а также при случайном попадании препарата в сосудистое русло. Могут проявляться как небольшим головокружением, так и комой — в зависимости от серьёзности ошибки врачей.
- Аллергические — могут проявляться незамедлительно, даже при введении минимальных доз, обычно характеризуются падением артериального давления, затруднённостью дыхания, в критических случаях — остановкой сердца, или спустя несколько часов после укола — тогда они выражаются в высыпаниях на коже, зуде, отёках.
- Травматические — различаются в зависимости от области повреждения: если поврежден сосуд, то возможны гематома и кровоподтёк; если нерв, то происходит нарушение чувствительности, в т. ч. может быть онемение ноги, руки, участка спины и нарушение двигательной функции; если плевральной полости, то возникают боли в груди, наблюдается поверхностное и ослабленное дыхание, уменьшаются размеры лёгких; если брюшной полости, то велика вероятность нагноения, требующего хирургического вмешательства.
- Воспалительные — возникают при занесении инфекции, наиболее опасными являются менингит, остеомиелит, периостит.
- Местного характера — могут возникнуть при неправильной технике выполнения, неверно подобранном лекарстве или смеси, при использовании просроченных медикаментов. Проявляются усилением болевых ощущений, отёками, воспалением, некрозом тканей.
Профилактика
Сократить вероятность осложнений можно благодаря высокой квалификации доктора и правильной подготовке пациента, а также благодаря соблюдению норм проведения блокады — не более 4-х раз в год.
Врач должен:
- чётко знать, как проводится блокада при конкретном заболевании и владеть техникой её проведения;
- изучить анамнез больного, его склонность к аллергиям, сопутствующие заболевания;
- подготовить инструменты и процедурный кабинет по всем правилам стерильности.
Больной должен:
- настроиться на положительный исход процедуры;
- после завершения блокады не вставать и не совершать активные движения в течение 2-3-х часов;
- следить за образом жизни после проведения медикаментозной процедуры — рекомендуется исключить вредные привычки и неправильное питание;
- сократить до минимума возможность травмирования.
Блокада – это один из быстрых и максимально результативных методов избавления человека от приступов боли. Поэтому к этой процедуре не рекомендуется относиться пренебрежительно. Блокада – это серьезная манипуляция, которая при неправильном проведении может стать причиной серьезных последствий и даже смерти.
zdorovya-spine.ru
Блокада: виды, противопоказания, терапия
Блокада
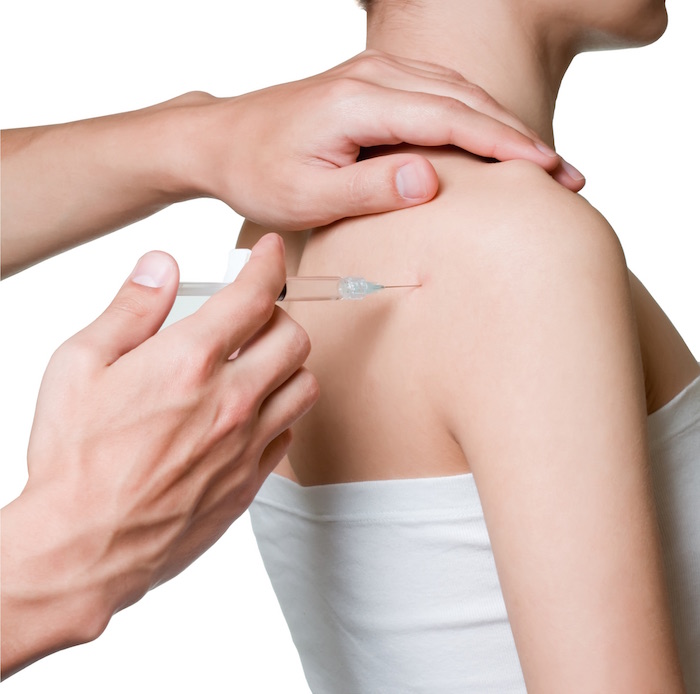
Блокада — разновидность укола при заболеваниях спины. Инъекцию делают в очаг поражения нерва для облегчения или полного устранения болевого синдрома.
Блокада основывается на временном устранении или отключении одного или нескольких рефлекторных болевых звеньев мышечной дуги. Используется медиками для лечения заболеваний и установлений точного диагноза. Селективная блокада помогает в случаях когда неврологические симптомы не подтверждены клиническими исследованиями (КТ, МРТ).
При лечении позвоночника (особенно в позвоночнике) одним из наиболее важных факторов является устранение болей и помогает этого достичь блокада нервных корешков.
Для локальной анестезии нерва применяется укол блокирующий ноциорецепторы в пределах зоны анатомического расположения боли. Чтобы локальная анестезия имела более высокий результат к анестетикам добавляют кортикостероиды, уменьшающие дискомфорт и воспалительный процесс в тканях. Такая терапия применяется в случаях не эффективности простого медикаментозного лечения и физиотерапии.
Блокада рекомендуется и применяется при лечении неврита, радикулита, миозита. Уколы помогают снять не только болевой синдром, но и частично восстанавливают нервно-трофические функции.
Существуют наиболее распространенные виды блокад:
- Паравертебральная блокада выполняется после предварительного обеззараживания участка укола спиртом или раствором йода. Укол производится тонкой иглой сразу в четырех участках (справа и слева от остистых отростков). Потом в одну из точек обезболивания более толстой иглой (от 10см) вводится лидокаин с некоторым содержанием кортикостероидных препаратов. Укол делается с постепенным введением иглы на полную длину, количество препарата не должно превышать разовую дозу. Паравертебральные блокады применяются в комплексном лечении с другими методиками лечения поясничного отдела позвоночника. При таком способе блокады раствор анестетика вводится непосредственно в структуру связок и мышц, особенно это касается лечения клинических вариантов остеохондроза.
- Артикулярная блокада дугоотростчатых суставов выполняется путем пункции поясничного отдела, сустав выбирается в зависимости от ориентации фасеток. При фронтальной пункции укол делается по линии остистых отростков, игла вводится непосредственно в костную ткань. Для прохождения в суставчатую полость, соединение должено находиться на одной линии с иглой, в этот момент наблюдается рефлекторное сокращение мышечной ткани. Чтобы избежать мышечного напряжения обезболивание проводится на протяжении всего пути иглы до капсулы сустава. При полном введении иглы, производится проба на эвакуацию суставной жидкости. Для блокады используется игла не менее 12 см. Внутрисуставные блокады делаются в случаях клинического проявления поясничного спондилоартроза. Курс лечения может включать 3 или 4 укола, с перерывом в 5, 7 дней.
- Блокада задних спинномозговых нервов выполняется после полной обработки участка нуждающегося в обезболивании. Укол производится под углом в 15 — 20о, до полного упора кончика иглы в основание поперечного отростка и межпоперечных связок. При таком способе обезболивания блокируется срединная и латеральная ветви спинномозгового нерва. Блокады задних ветвей спинного нерва применяют для диагностирования болевого синдрома, вызванного патологией костно-мышечного и суставно-связочного комплекса, для расслабления мышц в соединении с другими методами консервативного лечения. При таком способе блокады есть риск неправильного введения иглы, что может привести к возникновению парестезий спинномозгового нерва.
- Эпидуральная блокада применяется при обезболивании крестцово-копчиковых связок. Укол делается тонкой иглой, в крестцовый канал вводится небольшое количество анестетика, после чего проводится спинномозговая анестезия. Игла вводится до момента, пока не исчезнет ощущение сопротивления, глубина прокола не должна превышать 2 — 3 см, в противном случае возможно повреждение дурального мешка. Иглу поворачивают дважды на 900, но только в том случае если нет выделения спинномозговой жидкости. Положение иглы меняется до тех пор, пока не будет определенно ее внесосудистое местоположение. Эпидуральная анестезия отличается быстрым положительным эффектом, благодаря блокаде пораженных позвоночных сегментов, приводит к уменьшению воспалительного процесса в тканях. При правильно сделанном обезболивании чувствуется небольшая тяжесть в поясничной области, распространяющаяся постепенно выше.
- Блокада мышц груди. Малую мышцу йодом расчерчивают на проекционные зоны, места соединения мышц отмечаются прямыми линиями. Между наружной и средней частью биссектрисы, делается укол, игла продвигается до малой грудной мышцы. При блокаде большой грудной мышцы пальпация делается в наиболее болезненных точках.
- Блокада подключичной мышцы делается по нижнему краю ключицы. Укол производится перпендикулярно к плоскости прокола, до касания иглой края ключицы, после чего осуществляется поворот вверх под углом в 45о.
- Периваскулярная блокада позвоночной артерии делается путем прокола кожи и фасций шеи до упора в поперечные отростки, после чего игла двигается вверх по краю нервного отростка. Важно следить чтобы кончик иглы не находился в сосуде. При правильном проведении блокады, боль в затылочной области проходит, исчезает шум в ушах, зрение становится более четким.
Подобная методика лечения имеет ряд своих преимуществ:
- быстрый обезболивающий эффект за счет непосредственного воздействия лекарственного вещества на нервные проводники и окончания;
- незначительный процент побочного эффекта;
- многократное применение методики лечения;
- противовоспалительное, противоотечное, действие в очаге патологии.
В зависимости от применяемых препаратов, блокады могут быть:
- анестезирующими — новокаин, лидокаин;
- противовоспалительными — стероидные препараты;
- смешанными (отличаются длительностью положительного эффекта).
Блокада рекомендуется пациентам со следующими болезнями: 1. Реактивные синовиты, то есть такие стадии заболевания, которые протекают на фоне артрозов суставных поверхностей. 2. Неинфекционные артриты — реактивный, псориатический, ревматоидный, острый микрокристаллический, болезнь Бехтерева и Рейтера. 3. Посттравматические и постоперационные серозные артриты. 4. Периартриты, бурситы, тендовагиниты, ганглии.
Чаще всего для укола используется новокаиновая блокада, производится укол непосредственно в мышечные ткани. Новокаиновая блокада является традиционной терапией. В месте развития патологии, после введения препарата периферическая иннервация временно перестает работать, наступает обезболивание.
Для увеличения действия к основному препарату добавляется лидокаин, тримекаин, дикаин, раствор кровезаменителей на крупномолекулярной основе, спирт этиловый, в некоторых нетипичных случаях могут добавляться антибиотики и (или) витамины.
Существуют следующие виды новокаиновой терапии:
- Новокаиновая блокада паравертебральная, осуществляется путем введения раствора новокаина в ткани позвоночной области. Применяется при лечении невралгии и туннельного, синдрома, невропатии, радикулите, шейном болевом синдроме.
- Глубокая новокаиновая блокада. Делается укол новокаина или другого анестетика внутримышечно. Новокаиновая блокада такого типа характерна при лечении синдрома грушевидной мышцы.
- Новокаиновая блокада периферических нервов. Новокаин или другой анестетик вводят в пространство вокруг нерва или в мягкие ткани по ходу периферического нерва. Рекомендуется при невралгии 1 — 3 пары ветвей тройничного нерва, синдроме ресничного узла.
- Новокаиновая блокада эпидурального характера. Укол новокаина делается непосредственно в эпидуральное пространство. Рекомендуется при люмбалгии, для улучшения кровоснабжения.
- Новокаиновая блокада субдурального пространства выполняется исключительно в условиях специализированного нейрохирургического или неврологического отделения. Укол новокаина делается сразу в субдуральное пространство. Рекомендуется только при нейропатии подошвенных ветвей большеберцового нерва, нейропатии пяточного нерва, синдроме дорзального и подошвенного нерва.
Новокаиновые блокады применяется при нарушениях тонуса мышечного волокна, воспалительных процессах, болевом шоке при ранениях, переломах, почечных коликах, сосудистых заболеваниях. Блокады новокаином снижают мышечный спазм, повышают мышечный тонус при атонии. Новокаиновая блокада позволяет выявить непроходимость кишечника у больных с заболеваниями ЖКТ.
Новокаиновая блокада — противопоказания.
При лечении новокаиновая блокада имеется свои противопоказания, которые должен учитывать невролог при назначении ее для лечения. К таким противопоказаниям относятся:
- любые сроки беременности и период лактации;
- острая почечная недостаточность;
- нестабильность артериального давления;
- туберкулез в активной форме;
- воспалительные процессы кожи и подкожных областей;
- аллергические реакции на препарат;
- возраст младше 18 лет;
- травмы спины и позвоночника, до момента появления болевого синдрома;
- интоксикация, лихорадка, инфекции;
- наличие сахарного диабета;
- наличие декомпенсированного остеопороза;
- несвойственный характер боли для корешкового синдрома;
- отсутствие связи возникновения боли и смены положения тела;
- связь приема пищи, дефекации, половым актом и болей в спине.
Заниматься самолечением, игнорирую противопоказания, крайне опасно, ведь блокада нерва и нервных сплетений (окончаний) возможна лишь в том случае если врач анестезиолог четко понимает и знает куда и каким образом он будет вводить препарат, в противном случае повышается риск осложнений и возникновения непредсказуемых последствий.
Если вам предстоит перенести процедуры блокады, отдавайте предпочтение проверенным клиникам с хорошей репутацией и квалифицированными специалистами.
Похожие статьи
pozvonochnikok.ru
как делают блокаду боли в суставах и позвоночнике и где в Москве можно сделать укол-блокаду боли?
Боль в суставах встречается чаще, чем любая другая хроническая боль. По данным одного американского исследования[1], 22,7% взрослого населения Америки страдает от артрита, а это 52,5 миллиона человек. К 2030 году, по прогнозам ученых, от болей в суставах будет страдать каждый четвертый взрослый. Хроническая боль в суставах значительно ухудшает жизнь человека, и медики ищут все новые и новые способы борьбы. Лечение включает в себя прием лекарств, физиотерапию и даже операции по замене сустава. Одним из способов уменьшить боль является укол-блокада.
Лечебная блокада: что такое обезболивание при помощи уколов
Чтобы быстро помочь при боли в суставах, в ткани с помощью тонкой иглы вводятся различные препараты. Введение лекарственных веществ прерывает передачу болевых импульсов и сразу приносит облегчение пациенту. Выполнение медикаментозных блокад начало развиваться как направление в анестезиологии. Так, различные блокады использовались, например, при хирургических операциях на конечностях. Однако не меньшее значение играют блокады в лечении различных хронических болей. В частности, эффектами от лечебной блокады при остеохондрозе позвоночника и проблемах с суставами являются:
- быстрое уменьшение боли;
- уменьшение спазма мышц;
- уменьшение воспаления и отека тканей;
- улучшение подвижности;
- улучшение кровоснабжения сустава.
Дополнительное преимущество местного введения лекарственных веществ — отсутствие системного действия и побочных эффектов. Например, можно избежать негативного влияния на желудок, возникающего при приеме нестероидных противовоспалительных препаратов. К тому же при местном введении создается высокая концентрация лекарственных препаратов непосредственно в зоне поражения. Эффект наступает гораздо быстрее, чем при приеме обезболивающих средств в таблетках.
Следует отметить
Очень важно соблюдать технику выполнения блокады и правильно подбирать лекарственное средство. При выполнении инъекции нужно точно ориентироваться, куда вводится вещество, чтобы не попасть в крупный сосуд. Поэтому для выполнения лечебных блокад необходимо обращаться к врачу-ортопеду, специалисту с большим опытом таких процедур. Возможно проведение таких инъекций под контролем УЗИ.
Механизм действия уколов от боли
Действие лечебных блокад зависит от вводимых препаратов. Обычно это местные анестетики, иногда в сочетании с гормональными препаратами и другими средствами.
Местные анестетики
Чаще всего используются такие препараты, как лидокаин, прокаин (новокаин), тримекаин и другие. Анестетик проникает в нервные волокна и блокирует так называемые натриевые каналы, после чего передача нервного импульса становится невозможной и сигналы от болевых рецепторов не попадают в мозг. Эффект наступает очень быстро — в течение пары минут — и сохраняется несколько часов.
Так как прекращается передача болезненных импульсов, уменьшается рефлекторный спазм мышц, облегчается движение в пораженной области. Кроме того, указанные анестетики могут расширять сосуды. Однако стоит учитывать, что данные препараты иногда вызывают аллергическую реакцию, поэтому перед введением рекомендуется провести специальную внутрикожную пробу.
Гормональные препараты
Гидрокортизон — один из первых кортикостероидов, применявшийся для внутрисуставных инъекций. Характеризуется коротким действием. Средняя продолжительность действия наблюдается у метилпреднизолона и триамцинолона, а к препаратам длительного действия относится бетаметазон (дипроспан). За счет длительного эффекта повторные уколы дипроспана в сустав нужно делать не раньше, чем через 1,5–2 месяца[2].
Противовоспалительный эффект гормональных препаратов обусловлен несколькими причинами. Происходит уменьшение синтеза воспалительных веществ — медиаторов, уменьшается проницаемость клеточных мембран. Глюкокортикоиды действуют на клеточный иммунитет, уменьшают миграцию лимфоцитов в область воспаления. Также кортикостероиды оказывают противоаллергическое действие и уменьшают отечность тканей.
Хондропротекторы
Это вещества, которые используются не столько для блокады болевых ощущений, сколько для лечения артрозов. Задача этих лекарственных средств — защита и восстановление хрящевой ткани, которая покрывает поверхности суставов. К хондропротекторам относятся такие препараты, как глюкозамин и хондроитин сульфат. Действие основано на увеличении образования гликозаминогликанов — веществ, входящих в состав хряща. Ускорение синтеза внутрисуставной жидкости облегчает подвижность в суставах, для улучшения подвижности и скольжения суставных поверхностей применяют также инъекции гиалуроновой кислоты в сустав. Есть исследования[3], которые подтверждают, что терапия и хондроитин сульфатом, и гиалуроновой кислотой приводила к замедлению развития остеоартроза.
Кроме вышеперечисленных, в сустав могут вводиться и другие вещества, например витамины группы В.
Какие суставы могут быть обезболены при блокаде: особенности процедуры
Блокады можно провести практически для любого сустава: от небольшого лучезапястного до крупного тазобедренного. Чаще всего выполняются внутрисуставные инъекции в коленный сустав, а также паравертебральные блокады при остеохондрозе позвоночника. Иногда уколы от боли в спине проводятся не в область сустава, а в мышцу — для уменьшения спазма и болезненных ощущений. Примером может служить блокада грушевидной мышцы при болях в пояснице.
По технике проведения можно выделить несколько типов блокад:
- внутрисуставная блокада подразумевает введение препаратов в полость сустава;
- периартикулярная блокада заключается во введении лекарств в мягкие ткани вокруг сустава;
- паравертебральная блокада — это уколы в ткани, окружающие позвонки.
При выполнении внутрисуставной блокады сначала проводится обработка места инъекции. Кожу в месте укола сдвигают. Обезболивают кожу и подкожную клетчатку, раствор анестетика создает небольшую прослойку при продвижении иглы. Игла проходит через капсулу сустава и попадает в суставную полость. Таким способом можно не только вводить в полость сустава лекарственные вещества, но и удалять содержимое суставной сумки. Блокада может производиться с нескольких сторон. По окончании процедуры сдвинутую кожу возвращают на место, таким образом обеспечивается дополнительное закрытие прокола. Периартикулярная блокада выполняется сходным образом. С помощью уколов можно лечить следующие суставы:
- блокада боли в тазобедренном суставе;
- блокада боли в коленном суставе;
- блокада голеностопного сустава;
- блокада плечевого сустава;
- блокада локтевого сустава;
- блокада лучезапястного сустава.
Уколы от боли в спине могут выполняться по различным методикам: блокада в шею, блокада для спины или блокада боли в копчике. В любом случае от врача требуется квалификация в области болезней опорно-двигательного аппарата и большой опыт проведения лечебных блокад.
Проведение таких блокад не обязательно требует условий стационара. Процедуру можно провести амбулаторно, она занимает около 20 минут. Сразу после инъекции пациент может двигаться. Количество процедур зависит от клинической ситуации, но чаще всего это курс из 3–5 уколов, с перерывами от двух дней до недели.
Даже один укол, блокада сустава или позвоночника, может значительно облегчить состояние человека. А если в комплексе с другими методами лечения сделать блокаду в виде курса уколов, то положительный эффект может сохраниться на очень долгое время.

aif.ru
что это такое, как делают и зачем, опасна ли
Блокада позвоночного столба используется как эффективный метод устранения основного симптома заболеваний спины – боли. Сильная боль связана с патологиями в позвоночном столбе, при которых происходит ущемление нерва спинномозгового столба. Подобная процедура не является методом лечения заболеваний спины, а лишь способом облегчить болевой синдром.
Для позвоночника укол не является легкой процедурой, потому к блокаде прибегают только в крайнем случае, если простые методы лечения болевого синдрома не помогают.


Боль ущемленного нерва отдается в конечности, в зависимости от пораженного нерва и его иннервации. В случае хронического болевого синдрома развивается централизованный очаг воспаления в коре головного мозга. Подобный очаг удалить данным методом уже невозможно и к лечению приходится прибегать только при помощи сильных антидепрессантов и противоэпилептиков.
Содержание статьи
Что такое блокада
Блокада позвоночника, что это такое отвечает определение — блокадой называют временное отключение нервной проводимости подверженных боли волокон. Для блокады используют местные анестетики, блокирующие проведение клетки методом ингибирования потенциал-зависимых натриевых каналов. Кроме лечения симптоматической боли, укол от боли в спине позволяет наиболее точно определить, в каком месте находится очаг боли. Не всегда врачам удается установить место пережима нерва или спинного диска, потому данный метод определяет то, до какого сегмента позвоночника распространяется боль.
При болях в столбе позвоночника введение анестетика моментально отключит болевой синдром.
Если этого не происходит, то врачам стоит обратиться к другим методам диагностики, поскольку причиной боли является совершенно другая патология. Лечебная блокада позвоночника производится исключительно врачом, имеющим высшее медицинское образование. Данная манипуляция требует от специалиста знаний анатомии и топографии вертебрального отдела спины, потому проводится в основном в неврологических, нейрохирургических и травматологических отделениях.
Поскольку спинной мозг является крайне незащищенным от внешних угроз в виде бактерий и вирусов, лечебная блокада позвоночника обязательно проводится в стерильных перчатках, а делают блокаду позвоночника в условиях операционной или стерильной процедурной. В целом сам процесс похож на пункцию люмбальной жидкости, с тем различием, что пациент ложится на живот, а не на бок, и укол делается не обязательно в поясницу.
Блокада боли в спине как метод борьбы несет несколько преимуществ. В первую очередь она дает крайне быстрый результат для пациента, снимая болевой синдром. Процедура не несет в себе долгих последствий для человека, что позволяет выполнять её многократно, тем самым эффективно борясь с симптомами.
Некоторые медикаменты в растворе несут в себе ещё и противовоспалительный эффект, например, глюкокортикостероиды. Действуя на иммунитет, они снижают количество выделения гистамина в ткани, что противодействует развитию воспаления.
Не стоит ни в коем случае пробовать сделать блокаду самостоятельно на дому, особенно не имея должного образования, даже со знанием того, как делают блокаду. Сделанный неправильно укол может привести к потере функции позвоночника, вирусным заболеваниям спинного мозга, ухудшению состояния больного, миелиту, энцефалиту и менингиту.
Показания к проведению блокады
Поскольку блокада несет за собой главную цель – устранение болевого синдрома, показанием являются острые болевые синдромы при:
- Остеохондрозах;
- Протрузия диска;
- Межпозвоночная грыжа;
- Межреберная невралгия;
- Невралгия чувствительных нервов спины;
- Миозит;
- Спондилоартроз.
Наиболее частым показанием является дегенеративно-дистрофические нарушения отделов позвоночника. Согласно рекомендациям, нельзя проводить процедуру чаще, чем 4 раза в год. Иногда блокады назначают курсами по 10-15 уколов, которые ставятся с перерывом в 5-6 дней. Это позволяет исключить возможное образование болевого очага в корковых отделах полушарий.


Виды блокад
В зависимости от места расположении очага боли, различают следующие виды блокад позвоночника:
- Шейные блокады;
- Грудные блокады;
- Торако-люмбальная блокада;
- Сакро-люмбальная блокада;
- Копчиковая блокада;
- Паравертебральные блокады.
Читайте также: как делается блокада при грыже поясничного отдела позвоночника?
Шейная и грудная
Название блокад происходит напрямую от места их расположения. Шейные делаются на уровне 1-7 шейных позвонков. Блокады вышележащего позвонка позволяет снять не только болевой синдром на уровне шеи, но и на всем протяжении позвоночника. Грудные позволяют снять болевые синдромы нервов, отвечающих за верхние конечности, внутренние органы и иннервацию мышц туловища. Ставятся на уровне 1-12 грудных позвонков, позволяя обезболить данные области.
Торако-люмбальная
Торако-люмбальная блокада позволяет обезболить нижние конечности, за счет того, что иннервация, которая проходит на их уровне, отвечает за мышцы таза, нижних конечностей и некоторых отделов кишечника. Блокады, которые делаются ниже перехода грудных позвонков в поясничные имеют по большей части диагностическую цель – блокада поясничного отдела позвоночника и копчиковые блокады.
Паравертебральная
Паравертебральные блокады ставятся в отдельную ветвь нерва, не задевая всего спинного мозга. Это позволяет обезболить лишь одну половину тела, чего порой бывает достаточно как для снятия болевого синдрома, так и для диагностики места поражения мышц, сустава или нерва. Процедура проделывается методом введения анестетика в область паравертебральной линии. Данная линия располагается на уровне поперечных отростков позвонков. Понятие паравертебральной блокады обозначает не только блокаду на паравертебральной линии, но и как блокаду, производимую не в сам позвоночник, а в область рядом с ним.
В таком случае паравертебральные блокады можно делить на:
- Внутрикожную;
- Подкожную;
- Внутримышечную;
- Периневральную или корешковую.
Также, как и приведенные выше типы блокады, они называются от места введения анестетика. Внутрикожная и подкожная позволяют обезболить слои эпителия у позвоночника. Внутримышечная приводит к расслаблению напряженных и воспаленных мышц, оказывает антигипертензивное действие, снимая болевой синдром. Периневральная направлена на отключение больного нерва пациента.
Медикаменты для блокад
В качестве основного блокадного препарата используются растворы новокаина и лидокаина.
Они прерывают проведения нервного импульса по нерву при помощи ингибирования натриевых каналов действия. Кроме данных препаратов могут использоваться глюкокортикостероидные препараты, задачей которых является снижение воспаления в поврежденных суставах. Отдельно без лидокаина или новокаина их не используют, поскольку не имеют выраженного противоболевого эффекта. Также применяются витамины, лидазы, АТФ или тромболизины, в зависимости от повреждения и развивающейся патологии.
Противопоказания к постановке блокады
Все противопоказания отталкиваются от вида патологии спины. Относят к наиболее частым противопоказаниям:
- Кровотечения, провоцируемые гемофилией, отсутствием тромбоцитов, патология систем гемопоэза, прием антикоагулянтов;
- Инфекции в организме;
- Отсутствие сознания;
- Чувствительность к используемым растворам в блокаде;
- Патологии сердца и сердечной мышцы;
- Миастения;
- Гипотонус сосудов;
- Эпилепсия;
- Психические заболевания;
- Поражения печени;
- Беременность.
В процессе постановки блокады разрываются ткани, образуются кровотечения. Если кровь пациента не сворачивается достаточно быстро, то кровь она попадает в полость спинного мозга и вызывает повреждения нервной ткани. Подобным образом и инфекции попадают в спинной мозг и разрушают ткань.


Наличие сознания важно для диагностических целей. Кроме этого, без сознания невозможно оценить состояние спинного мозга и поставить диагноз. Чувствительность к препаратам главным противопоказанием – анафилактический шок ставит под угрозу жизнь пациента. Анестетики влияют на сердечный ритм и на сердце. Если с ним наблюдаются проблемы, то требуется найти другой метод снять болевой синдром. То же относится к гипотонии сосудов и миастении. Эпилепсия является следствием образования болевого очага в мозгу, потому необходимо учитывать это при постановке блокады.
Вводимые препараты метаболизируются печенью, потому при её гипофункции необходимо правильно рассчитывать дозу, дабы не получить негативные последствия на вроде желтухи.
Осложнения
Процедура не исключает развитие осложнений. К ним относят кровотечение, инфекции в месте прокола, повреждения оболочек мозга. При проведении неопытным врачом, либо без должной доли аккуратности, возможно повреждение мягких тканей спины. Подобные повреждения приводят к развитию нежелательных побочных синдромов. Это ещё одно строгое показание к проведению процедуры только в медицинских учреждениях под руководством врача. К этому относится и анафилактический шок. Такое проявление требует срочного вмешательства врачей, дабы не допустить смерть пациента.


Осложнения возможны и при введении анестетиков и кортикостероидов. Реакцию организма исследует при помощи пробной инъекции интракутанно. Но и сами препараты по себе имеют негативные реакции. Анестетики влияют на сердце, а кортикостероиды имеют реакцию ослабления иммунитета. Вы должны понимать, что процедура является сложной и делается только специалистом. Неправильно поставленный укол и его осложнения могут поставить под угрозу жизнь человека. Отдавайте отчет себе о своих действиях.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
pozvonochnik.guru
Блокада уколы что это такое
Что такое блокада? Это лечебная методика, в процессе которой человеку в определенную часть тела или в определенные зоны вводятся специальные лекарственные препараты. Чаще всего их вводят в нервные образования и ткани, которые так или иначе принимают участие в иннервации пораженного органа. Блокада той или иной части тела позволяет облегчить общее состояние или самочувствие больного человека, оказывая своим действием положительное влияние на заболевание. Одна из главных целей, которых придерживается блокада и все уколы – это устранить болевые ощущения и их источник.
Одним из наиболее важных моментов блокады является то, что борьба с пораженными частями тела должна проводиться максимально быстро и с самым маленьким количеством возможных негативных эффектов. Также важно, чтобы при проведении блокады не было лишних затрат по времени или финансовой части. В общем, блокада – это то, что действует максимально эффективно, поэтому неудивительно, что этим способом лечения пользуются врачи многих специальностей — травматологи, хирурги, ортопеды, неврологи, урологи, гинекологи, акушеры и другие.
Виды
По методу воздействия
По методике воздействия блокады делятся на локальные и сегментные.
Локальные
Локальные делают прямо в место поражения. Также их делают вокруг очагов поражения или под ними. Делятся, в свою очередь, на периартикулярные (производятся в околосуставные ткани) и периневральные (производятся в те каналы, в которых проходят нервы).
Сегментные (сегментарные)
Сегментные блокады воздействуют опосредованно, через перекрёстные нервные волокна. Делятся на паравертебральные и вертебральные.
Паравертебральная (околопозвоночная) блокада является квалифицированной процедурой, которую выполняют для купирования или же снижения болевых ощущений. Применяется преимущественно при болях в позвоночнике.
С технической точки зрения блокады паравертебрального характера — это введение квалифицированным медицинским специалистом смеси в пораженные места. Другими словами – это обыкновенный укол, инъекция, которая выполняется возле позвоночника. С её помощью можно на некоторое время отключить рефлексы, значительно снизить отек и улучшить питание нервного корешка, т.е. паравертебральная блокада отлично совмещает такие функции, как обезболивание и профилактические методики обнаружения сопутствующих заболеваний.
В случае болевого синдрома хронического характера возможно спазмирование мышц, что в итоге может стать причиной их неполного или неправильного функционирования.
Вертебральная блокада является одним из видов лечения и диагностики заболеваний позвоночника. В качестве лечения помогает избавиться от дискомфортных и болезненных ощущений, особенно в поясничной области, а в роли метода диагностики позволяет рассмотреть более подробно картину болезней, которые связаны с позвоночником.
По принципу использования
Лечебные
Лечебная блокада является безопасным методом, необходимым для
lechim-nogi.ru
Блокада: что это, виды и проведение
Сколько эпитетов придумано для боли? «Сильная», «Режущая», «Ноющая», «Выматывающая», «Невыносимая»… Поэтому не иссякает людской поток к врачам в надежде избавиться от страданий, отравляющих жизнь. Отрадно, что медицина сегодняшнего дня благодаря новым технологиям имеет полный арсенал средств, способных побеждать боль и останавливаться на достигнутом не собирается.
Одной из широко использующихся современными эскулапами антиболевых методик является медицинская блокада, существующая в работе врачей уже более 100 лет, о которой здесь и пойдёт речь.
Что понимается под блокадой в медицине
Блокадой называется лечебная процедура купирования болевого приступа путём доставления анальгезирующего вещества непосредственно к нервным волокнам. Далее вещество-анестетик на молекулярном уровне вступает в сложное взаимодействие с нервными окончаниями, постепенно и избирательно блокирует возбуждение в рецепторе и продвижение его по нервному стволу. Таким образом достигается антиболевой результат.
Манипуляция выполняется методом инъекции в соответствии с определёнными правилами и с использованием специальных лекарственных препаратов, что позволяет скоро и эффективно облегчить состояние больного.
Глубокая инъекционная анестезия, обладая рядом преимуществ, способна решить многие проблемы со здоровьем:
- Быстрое обезболивающее действие.
- Борьба с воспалением и отёчностью.
- Возможное неоднократное применение до полного устранения болезненности.
- Восстановление нервных связей.
- Минимализация побочных эффектов.
- Дополнительная терапевтическая польза (расслабление чрезмерно напряжённых мышц и сосудов).
Основные показания для назначения анальгезирующей манипуляции неврологического характера:
- Остеохондроз.
- Невралгии и невриты.
- Сильные боли в шее, спине, пояснице различного генеза.
- Фантомная боль.
- Болевые приступы при грыжах межпозвоночного диска.
- Ревматизм и суставной остеоартроз.
- Различные травматические повреждения и другое.
Типы и разновидности обезболивающей процедуры
Классификаций у анальгезирующей медицинской процедуры немало. Например, в зависимости от поставленной цели проведения, известны следующие группы:
- Диагностическая (для уточнения и установки окончательного диагноза).
- Лечебная (направлена непосредственно на устранение причины патологии).
- Профилактическая (в целях предупреждения возможных осложнений на фоне боли).
Важно отметить и вид местных блокад, при которых доставление лекарства производится прямо в указанную область недуга:
- Периартикулярная (введение анальгетика происходит в околосуставную область).
- Периневральная (препарат вводится непосредственно в нервный канал).
- Сегментарная (обезболивающее средство подают в нужный сегмент позвоночного столба).
Наряду с локальной разновидностью существует и регионарная (периферическая), проходящая под контролем ультразвукового оборудования, к которой причисляют:
- Проводниковую.
- Эпидуральную и спиномозговую.
- Внутрисосудистую и внутрикостную.
При необходимости медиками может быть избран смешанный вариант, который совмещает локальный и регионарный.
Также, врачи-специалисты классифицируют рассматриваемые медицинские действия в соответствии от анатомической локализации их выполнения. Наиболее часто в медицинских учреждениях умельцы-медики работают с такими типами блокад-манипуляций, как:
- Межрёберная.
- Шейногого, грудного или пояснично-крестцового отделов.
- Коленного и плечевого суставов.
- Седалищного нерва и других.
Кроме того, в хирургической среде принято разделять описываемые здесь врачебные мероприятия, по принадлежности к средству-анальгетику, задействованному при их исполнении. Чаще всего это новокаиновая или лидокаиновая блокады (более подробно о них будет рассказано ниже).
Показания и запреты
Блокада – достаточно серьёзная процедура, требующая особо ответственного подхода, поэтому, перед тем, как её проводить, необходимо ознакомиться с имеющимися запретами. В арсенале врачей-специалистов существуют противопоказания как общего, так и местного порядка.
К первым причисляются:
- Дети 10-12 лет.
- Нарушение свёртываемости крови.
- Инфекция в крови (сепсис).
- Психические расстройства и заболевания.
- Крайне тяжелое шоковое состояние.
- Возражение пациента.
Ко вторым принято относить:
- Любое инфицирование зоны, куда планировался ввод анальгезирующего раствора.
- Фиброзное видоизменение ткани области инъекции.
Какими препаратами работают врачи-специалисты
Итак, настало время подробнее остановиться на лекарственных средствах группы анальгетиков, применяемых для купирования острого болевого приступа.
Обычно при проведении блокад в лечебных учреждениях используют такие проверенные временем анальгезирующие средства, как новокаин (прокаин) и лидокаин (ксилокаин).
Новокаин – одно из старейших обезболивающих, обладающее такими важными качествами, как результативность и минимальная токсичность. Благодаря этим характеристикам прокаин широко применяют в связочно-мышечном аппарате. Недостатки этого лекарства заключаются в скоротечном эффекте и случающихся аллергических реакциях у пациентов.

Лидокаин – более новый препарат по сравнению с предыдущим. Отличается менее выраженной изначально, но в последующем более глубокой степенью действия, а также практически не вызывает непереносимость.
Это были основные лечебные вещества, применяемые для проведения процедуры-блокады, но есть ещё и вспомогательные добавки, каждая из которых включается лечащим специалистом с определённой целью. Познакомимся с некоторыми из них.
Адреналин – один из самых известных вазоконстрикторов. Его сочетание в точной дозировке с анальгетиком способно придавать последнему стойкость действия и нетоксичность.
Сильнодействующие кортикостероиды (дексаметазон, преднизолон, гидрокортизон) выполняют в составе с противоболевыми компонентами несколько задач:
- Купирование воспаления.
- Усиление терапевтического эффекта.
- Борьба с возможными осложнениями.
Важно помнить, что вышеуказанные вещества должны применяться с осторожностью у больных пожилого возраста, а также не назначаться страдающим язвенной болезнью, сахарным диабетом, гипертонией.
Витамины группы В часто рекомендуют пациентам с различными неврологическими недугами, поэтому закономерно их употребление в анальгезирующих блокадах, ведь благодаря их полезным свойствам:
- Улучшается тканевое питание.
- Активизируются биохимические процессы.
- Повышается общая эффективность манипуляции.
Медпрепараты-антигистамины (супрастин, димедрол) в обезболивающем коктейле служат прекрасной защитой от неожиданных аллергических проявлений.
Стоит отметить и такие сосудорасширяющие составляющие антиболевого состава, как но-шпа или папаверин. Им под силу расслабить гладкую мускулатуру и упрочить результат от введения основного средства — анальгетика.
Как это происходит на практике
Для выполнения любой блокады в хирургии существуют общие принципы:
- Действие происходит (без учёта чрезвычайных обстоятельств) в малой операционной.
- Соблюдаются все необходимые условия асептики, как в случае с операцией.
- Во избежание нестандартной ситуации перед основной работой больному проводят внутрикожную пробу с медикаментом.
- По показаниям возможна предшествующая премедикация.
- Врач-специалист сначала обрабатывает руки, затем приступает к подготовке операционной зоны растворами йода и спирта (возможны и другие антисептики).
- Локальная область укола обкладывается стерильными пелёнками.
- Перед инъекционными мероприятиями положена повторная асептическая обработка кожи.
- Для удобства больного место вокруг предполагаемого укола обкалывается анестезирующим веществом.
- Основную деятельность доктор осуществляет при помощи специального шприца с иглой, продвигая последнюю мягко, но уверенно.
- Во время процедуры состояние пациента находится под постоянным контролем.
- По завершении лечебной миссии задействованный участок кожи защищается наложением стерильной повязки.
- После обезболивания пациенту рекомендуется 2-3 часа полного покоя.
Из истории
Подытоживая всё вышесказанное, будет нелишним добавить, что огромный вклад в базу современной практической хирургии в общем и, в частности, в разработку тактики проведения новокаиновых блокад вложил великий русский врач и учёный Александр Вишневский.
Под его научным руководством знания процесса выполнения обезболивающих манипуляций получили распространение во врачебной среде, что позволило спасти не одну человеческую жизнь в годы Великой Отечественной войны.
Похожие материалы:
sustavos.ru
описание, показания и противопоказания, последствия, отзывы
Блокады суставов подразумевают под собой введение обезболивающих и противовоспалительных средств прямо в пораженную область. Подобная методика сейчас активно применяется врачами, которые занимаются вопросами лечения различных болезней, связанных с суставами, а также опорно-двигательным аппаратом.
В основе этой процедуры лежит принцип, позволяющий вводить лекарственные средства прямо в самый очаг поражения, что значительно повышает результативность лечебного процесса. Она помогает быстро и результативно устранить множество имеющихся побочных проявлений, которые могут возникнуть при обычном введении медикаментозных препаратов.
Что собой представляют блокады
Лечебно-медикаментозные блокады суставов – современный результативный метод устранения болевого синдрома и многих других проявлений неврологических болезней. Принцип действия подобной методики максимально простой и понятный совершенно каждому. В очаг воспаления вводится лекарственное средство, которое начинает сразу же действовать.
Результативность и уникальные свойства подобной методики лечения позволяют быстро избавиться даже от сильной боли и ощутить облегчение. Лечебные блокады суставов зарекомендовали себя с самой положительной стороны и применяются на протяжении многих лет.
Разновидности блокад
Существует несколько различных видов блокады суставов, в частности, такие как:
- параартикулярная;
- переартикулярная;
- интраартикулярная.
Под параартикулярной блокадой подразумевается один из самых результативных видов терапии, которая применяется при самых различных синдромах и болезнях суставов. Подобная методика основывается на введении лекарства в область, расположенную около пораженного сустава.
Основной ее целью является устранение очага боли и основной причины ее возникновения. Важное значение имеет борьба с локализацией болезненных проявлений. Основными плюсами такой блокады являются скорость и отсутствие побочных эффектов.
Периартикулярная блокада называется также околосуставной, так как лечебная смесь вводится прямо в область околосуставных тканей, таких как связки, сухожилия, мышцы. Применяемые препараты отличаются пролонгированным действием. Обезболивающее действие продолжается в течение длительного времени.
Периартикулярные блокады совершенно безболезненны и безопасны, что дает возможность не применять дополнительные анестетики. Дозировка подбирается строго отдельно для каждого человека.
Интраартикуллярные блокады относятся к минимально-инвазивным процедурам, при проведении которых лекарственное средство вводится прямо в сустав. Процедура проводится под контролем техники.
Показания для проведения инъекции
При возникновении скованности и первых неприятных симптомов блокады сустава проводятся в обязательном порядке при неврологических болезнях, к которым относятся осложнения грудного, шейного и поясничного отделов позвоночника. В частности, к подобным патологиям и нарушениям относятся такие, как:
- туннельный синдром;
- остеохондроз;
- боли в шее или спине;
- болезненные ощущения в позвоночнике при межпозвоночной грыже;
- ревматизм;
- головные боли;
- остеоартроз суставов.

Кроме того, могут проводиться и многие другие виды медикаментозных блокад по назначению лечащего доктора. Курс блокад невролог определяет строго отдельно.
Плюсы и минусы процедуры
При очень сильных болях в пораженной области показано проведение блокады. Укол в сустав имеет определенные плюсы и минусы. Среди основных плюсов нужно отметить такие, как:
- быстрое устранение боли;
- можно многократно применять подобную методику;
- практически нет побочных проявлений;
- внутрисуставные инъекции не несут риска занесения бактерий в полость суставов;
- наблюдаются терапевтические эффекты.
Однако стоит учитывать, что у подобной методики имеются определенные минусы, среди которых нужно отметить такие, как:
- не является основным методом проведения лечения;
- не приводит к устранению основной причины болезни;
- укол сам по себе травмирует сустав;
- продолжительное применение подобной методики приводит к разрушению сочленения.
Так как имеются определенные плюсы и минусы проведения подобной процедуры, то ее назначает только лечащий врач, так как она имеет определенные противопоказания, которые обязательно нужно учитывать.
Блокада коленного сустава
Тем, кого часто мучают сильные суставные боли, важно знать, что это такое – блокада суставов и как именно она проводится. Это наиболее востребованная процедура при артритах и артрозах. Ноги – одна из наиболее уязвимых областей скелета человека, так как на них приходится значительная часть нагрузки. Блокада коленного сустава при артрозе проводится как обезболивающая, так и лечебная. При этом можно устранить воспаление и болезненные ощущения, восстановить трудоспособность человека, что очень важно.
Для проведения блокады применяются специальные препараты узкого спектра действия. Вводятся не только обезболивающие инъекции, но и антисептики и антибиотики. Воздействие применяемых инъекций сохраняется длительное время. Среди основных показаний к проведению блокады можно отметить такие, как:
- реактивные синовиты;
- неинфекционные артриты;
- посттравматические и постоперационные артриты;
- бурситы, периартриты.
Кроме того, показано проведение лечебных блокад в случае отсутствия эффекта от обезболивающих препаратов, при наличии деформирующего остеоартроза и хронического протекания артрита.
Уколы в коленный сустав могут выполняться с обеих сторон или только с наружной. Доктора более предпочитают второй вариант, так как он проще в исполнении и наиболее безопасен для пациента. Если ситуация очень тяжелая и боли интенсивные, то можно делать уколы с обеих сторон.
При выполнении процедуры пациент лежит на спине, а под область колена подкладывается небольшой валик. В пораженную область надколенника вводится препарат “Новокаин”, затем ногу сгибают, разгибают, а также проводятся вращательные движения.
Инъекции в плечо
Блокада плечевого сустава характеризуется высокой степенью результативности при профессиональном осуществлении процедуры. В силу своего природного строения этот сустав отличается нестабильностью, именно поэтому вывихи, травмы, повреждения связок носят достаточно частый характер. Кроме того, у него высокая степень подвижности в сравнении с другими суставами.
Все это усугубляется небольшим количеством околосуставных тканей, связок и мышц, а также суставов. Благодаря тому, что задействовано несколько групп мышц, сохраняется нормальное функционирование плечевого сустава. Мышцы повреждаются при частых травмах, тяжелых физических нагрузках. В таком случае боль носит постоянный характер.
При возникновении острой боли обязательно выполняется блокада плечевого сустава, чтобы затем можно было провести дальнейшее комплексное лечение пораженной области.
При проведении процедуры человек ложится на спину и сгибает руку в локте. В результате этого начинает выступать небольшой бугорок. Он расположен между клювовидным отростком лопатки и плечевой костью. Именно в этой области проводится блокада.
Другие виды обезболивания
Блокада локтевого сустава осуществляется, когда человек согнет руку в локте до прямого угла. Область, в которую будет введена игла, расположена между локтевым отростком и нижней частью надмыщелка. Блокада лучезапястного сустава обязательно выполняется с тыльной стороны поверхности руки на линиях, соединяющих отростки локтевой и лучевой кости.
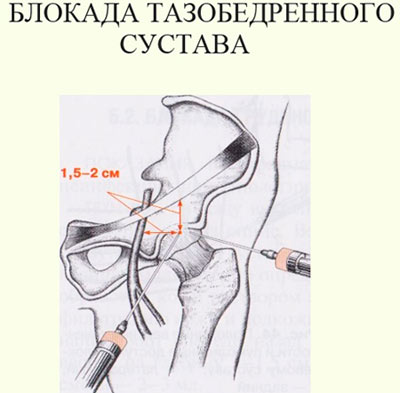
Блокада тазобедренного сустава осуществляется с любой стороны поверхности. Человек при этом обязательно должен находиться в положении лежа с прямым бедром. В процессе проведения пункции локализация области для ввода иглы находится немного ниже паховой складки. При проведении блокады тазобедренного сустава игла вводится строго до упора в кость.
Уколы в голеностопный сустав выполняются только по передней поверхности. Во время проведения процедуры стопе придают незначительное подошвенное сгибание. При проведении блокады голеностопного сустава игла должна проходить между таранной и большеберцовой костью.
Новокаиновая блокада
В зависимости от требуемого результата лечебные блокады могут быть анестезирующими, тромболитическими, противовоспалительными, спазмолитическими. В современной неврологии зачастую применяют обезболивающие блокады, в частности, новокаиновую.
Новокаиновая блокада подразумевает под собой то, что пациенту делают инъекцию обезболивающего препарата «Новокаин» прямо в область поражения, оказывая при этом практически мгновенное обезболивающее воздействие.
Она позволяет практически мгновенно устранить боль, что бывает очень важно при обострении таких болезней, как:
- радикулит;
- остеохондроз;
- межпозвоночная грыжа;
- люмбаго.
Возникшая боль провоцирует мышечный спазм, что еще больше усиливает болезненные ощущения. Со временем самочувствие больного резко ухудшается. Новокаиновая блокада помогает быстро и результативно устранить боль и спровоцированный подобным состоянием мышечный спазм.
При проведении инъекции действие препарата направлено прямо на источник боли, благодаря чему препарат дает очень быстрый обезболивающий эффект. Вместе с устранением боли новокаиновая блокада помогает снять воспаление, отек, спазмы сосудов, нормализовать кровообращение и питание тканей. Кроме того, при проведении инъекций стимулируются обменные процессы.
Препараты для блокады
Выбор препарата для проведения процедуры осуществляется строго индивидуально с учетом общего состояния и результатов диагностики. При надобности во время проведения терапии врач может сменить препарат и продолжить терапию другими лекарственными средствами или прекратить лечение. Стоит помнить, что каждое лекарство, применяемое для блокад, имеет определенные противопоказания, которые обязательно нужно учитывать. В частности, для лечения назначают такие средства, как:
- анестетики;
- хондропротекторы;
- гиалуроновая кислота;
- глюкокортикоиды;
- витамины.
Блокада сустава при артрозе в основном проводится при помощи анестетиков. Эти лекарственные средства применяются для точечного воздействия. Даже однократное их использование позволяет значительно уменьшить болезненные проявления. Зачастую проводят блокады при помощи таких препаратов, как «Тримекаин», «Новокаин», «Лидокаин». Однако стоит помнить, что эти лекарственные средства могут спровоцировать аллергические реакции, поэтому применять их нужно очень осторожно.
Хондропротекторы назначаются для стимуляции восстановительных процессов в суставе. Однако для таких лекарств свойственна и обезболивающая функция. Они могут назначаться при остром протекании болезни и в период ремиссии. Внутрисуставное введение хондропротекторов способно уменьшить болезненные проявления во время обострения. В отличие от таблетированных средств, они вводятся прямо в пораженную область и не требуют продолжительного применения.
Уколы препаратов гиалуроновой кислоты не способны устранить боль, однако, они достаточно результативно справляются с недостатком синовиальной жидкости. Благодаря введению в полость пораженного сустава гиалуроновой кислоты активируются восстановительные процессы.
Введение гормональных препаратов в сустав считается самым лучшим способом обезболивания пораженной области. Гормоны достаточно результативно справляются с воспалением и выступают в качестве иммуномодуляторов. Зачастую проводится блокада сустава «Дипроспаном», «Кеналогом», «Гидрокортизоном». Подобные лекарственные средства имеют длительное действие, поэтому не требуют слишком частого введения.
Препарат «Дипроспан» применяется чаще всего. Он выпускается в форме суспензии или раствора для инъекции. В зависимости от имеющихся показаний врач подбирает индивидуальную дозировку. При проведении блокады сустава «Дипроспаном» зачастую анестетики не применяются. Вводить лекарство нужно очень медленно, чтобы не спровоцировать усиление болезненных ощущений. Процедуру должен проводить квалифицированный врач, так как существует вероятность повреждения рядом расположенных сухожилий и мышц.
Блокада коленного сустава «Дипроспаном» достаточно результативна при бурситах различной этиологии и локализации. Проводить лечение этим лекарственным средством можно не чаще 1 раза в 2-3 месяца. Завершая курс терапии, дозировку нужно постепенно уменьшать, так как резкая отмена лекарства может спровоцировать ухудшение самочувствия.
Для проведения блокады также могут использоваться витамины. Их задача заключается в улучшении питания хрящевой ткани, а также создании условий для нормализации кровообращения. Зачастую назначают «Комбилипен» или «Мильгамму».
Особенность проведения процедуры
Блокады, вне зависимости от уровня сложности, проводятся только в специализированных медицинских учреждениях. Перед выполнением процедуры требуется подготовка. В частности, нужно осуществить такие действия, как:
- принять душ и переодеть чистое белье;
- взять с собой запасную одежду и сменную обувь;
- если у пациента довольно длинные волосы, их нужно спрятать под косынку или специальную шапочку;
- во время проведения процедуры запрещено разговаривать.
Изначально врач объясняет пациенту, как именно проводится процедура, затем пораженную область обрабатывает антисептическим средством и подбирает область для введения лечебной инъекции.
Пустым шприцем проводится прокол в пораженной полости суставов, чтобы можно было удалить образовавшуюся жидкость. Затем в шприц набирается препарат, прокалывается определенный участок в суставной полости, медленно вводится препарат.
После введения назначенного врачом медикаментозного средства нужно обеспечить покой пораженной области минимум на 3 часа. После выполнения процедуры рекомендуются исключить высокие нагрузки на пораженный сустав.
Противопоказания
Далеко не всегда может быть показано применение медикаментозной блокады. Существуют определенные ограничения, к которым относятся такие нарушения и состояния, как:
- склонность к сильным кровотечениям;
- чувствительность или противопоказания к препаратам;
- отсутствие сознания у человека;
- патологии крови;
- гемофилия;
- эпилепсия;
- беременность и лактация.
Очень важно учитывать противопоказания, так как могут возникать различного рода осложнения.
Осложнения и побочные проявления
Вероятность возникновения осложнений после проведения лечебной блокады незначительная. Риск последствий во многом зависит от самочувствия больного, а также от качества проводимой процедуры и ее разновидности. Существует несколько видов осложнений, в частности, таких, как:
- токсические;
- вегетососудистые;
- аллергические;
- воспалительные;
- травматические;
- местные реакции.
Токсические осложнения могут возникать в результате проникновения препаратов в просвет сосудов, а также неправильного выбора препарата или его дозировки. Подобная проблема может быть и при недостатке опыта у медицинского работника.
Аллергия на применяемые препараты может быть замедленного типа или проявляется в качестве анафилактического шока. В первом случае реакция характеризуется кожными проявлениями. При анафилактическом шоке самочувствие человека начинает очень резко ухудшаться. Развивается дыхательная недостаточность, а также может наступить остановка сердца.
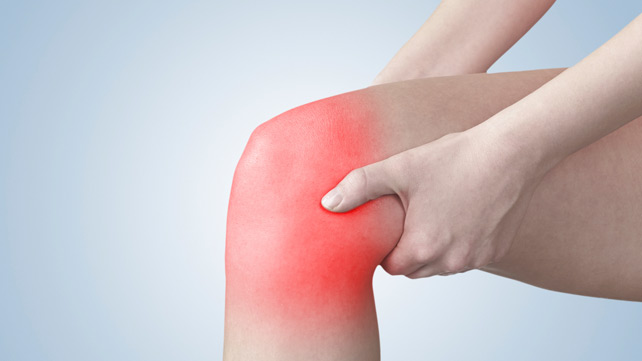
Вегетососудистые осложнения проявляются в виде резкого перепада давления. Стоит отметить, что нервная система при этом не сильно страдает. Помимо этого, отсутствуют изменения в функционировании сердца и дыхательной системы.
Воспалительные реакции могут развиваться в результате занесения инфекции. К самым опасным и тяжелым последствиям относят менингит, периостит, остеомиелит. Травматические осложнения проявляются при повреждении сосудов или нервов. При их наличии могут образовываться кровоподтеки.
В случае неправильно выбранного препарата могут возникнуть местные реакции. Они также возникают и при нарушении введения препарата. Последствия зачастую проявляются в виде сильного отека, усиления болезненных ощущений и воспалительных реакций.
Отзывы о процедуре
Отзывы о блокаде суставов достаточно разнообразны и имеют широкий спектр оценок. Одни говорят о том, что процедура не особо приятная, но вполне терпимая, тем более что эффект ощущается сразу же и его хватает надолго. Некоторые говорят о продолжительном результате, однако, для них каждый укол, как пытка, поэтому они стараются найти менее болезненные способы лечения.
Блокада коленного сустава отзывы имеет в основном положительные, так как пациенты говорят о том, что с ее помощью можно максимально быстро и результативно устранить болезненность и нормализовать самочувствие. Некоторые недовольны тем, что после проведения процедуры отмечаются местные аллергические реакции.
fb.ru








 Видео отзывы о замене коленного сустава
Видео отзывы о замене коленного сустава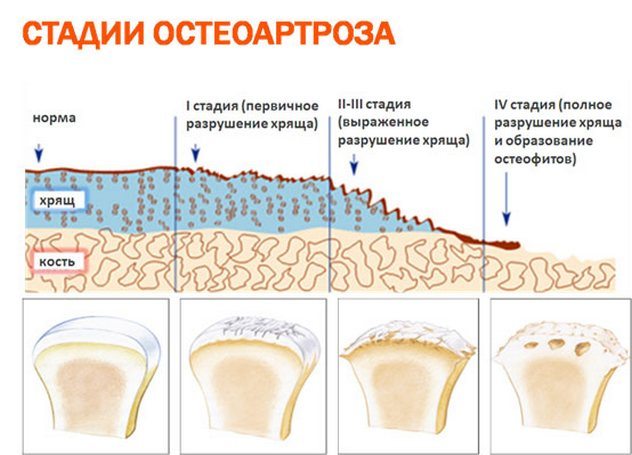







 Восстановление после замены колена длится от 3 до 6 месяцев и включает в себя такие мероприятия, как лечебный массаж, ЛФК, физиотерапия.
Восстановление после замены колена длится от 3 до 6 месяцев и включает в себя такие мероприятия, как лечебный массаж, ЛФК, физиотерапия. Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).



























 Загрузка…
Загрузка…


















 Румалон: инструкция по применению, аналоги, отзывы
Румалон: инструкция по применению, аналоги, отзывы Артрозилен: показания, инструкция по применению, отзывы
Артрозилен: показания, инструкция по применению, отзывы Алфлутоп: инструкция по применению, аналоги, отзывы
Алфлутоп: инструкция по применению, аналоги, отзывы Артрозан: описание, показания и инструкция по применению
Артрозан: описание, показания и инструкция по применению Нестероидные противовоспалительные препараты нового поколения: список и описание
Нестероидные противовоспалительные препараты нового поколения: список и описание Хонда для суставов: описание, инструкция, отзывы
Хонда для суставов: описание, инструкция, отзывы Мукосат: показания и противопоказания, инструкция, отзывы
Мукосат: показания и противопоказания, инструкция, отзывы Таблетки и препараты для восстановления суставов и хрящей: список и описание
Таблетки и препараты для восстановления суставов и хрящей: список и описание 0,9% водный раствор хлорида натрия (физраствор) – 200-300 мл.
0,9% водный раствор хлорида натрия (физраствор) – 200-300 мл. Введение препарата в организм человека осуществляется с целью избавления от боли. Смесь можно использовать при следующих диагнозах:
Введение препарата в организм человека осуществляется с целью избавления от боли. Смесь можно использовать при следующих диагнозах: Смесь Бойко – это комплекс лекарственных препаратов, который обладает выраженным обезболивающим, противовоспалительным и седативным действием. Однако надо помнить, что единого, стандартного, состава этого комплекса не существует, и каждый врач, который назначает его в качестве лечения, может добавить или, наоборот, исключить какой-то компонент.
Смесь Бойко – это комплекс лекарственных препаратов, который обладает выраженным обезболивающим, противовоспалительным и седативным действием. Однако надо помнить, что единого, стандартного, состава этого комплекса не существует, и каждый врач, который назначает его в качестве лечения, может добавить или, наоборот, исключить какой-то компонент. Смесь Бойко по инструкции по применению после внутримышечного или внутривенного введения действует не более 3 – 4 часов, поэтому при заболеваниях позвоночника, которые сопровождаются сильными болями, вводить раствор нужно от 3 до 5 раз в сутки.
Смесь Бойко по инструкции по применению после внутримышечного или внутривенного введения действует не более 3 – 4 часов, поэтому при заболеваниях позвоночника, которые сопровождаются сильными болями, вводить раствор нужно от 3 до 5 раз в сутки.
 Смесь Бойко – это комплекс лекарственных препаратов, который обладает выраженным обезболивающим, противовоспалительным и седативным действием. Однако надо помнить, что единого, стандартного, состава этого комплекса не существует, и каждый врач, который назначает его в качестве лечения, может добавить или, наоборот, исключить какой-то компонент.
Смесь Бойко – это комплекс лекарственных препаратов, который обладает выраженным обезболивающим, противовоспалительным и седативным действием. Однако надо помнить, что единого, стандартного, состава этого комплекса не существует, и каждый врач, который назначает его в качестве лечения, может добавить или, наоборот, исключить какой-то компонент. Смесь Бойко по инструкции по применению после внутримышечного или внутривенного введения действует не более 3 – 4 часов, поэтому при заболеваниях позвоночника, которые сопровождаются сильными болями, вводить раствор нужно от 3 до 5 раз в сутки.
Смесь Бойко по инструкции по применению после внутримышечного или внутривенного введения действует не более 3 – 4 часов, поэтому при заболеваниях позвоночника, которые сопровождаются сильными болями, вводить раствор нужно от 3 до 5 раз в сутки. 0,9% водный раствор хлорида натрия (физраствор) — 200-300 мл.
0,9% водный раствор хлорида натрия (физраствор) — 200-300 мл. Введение препарата в организм человека осуществляется с целью избавления от боли. Смесь можно использовать при следующих диагнозах:
Введение препарата в организм человека осуществляется с целью избавления от боли. Смесь можно использовать при следующих диагнозах: Стоимость приготовленной инъекции доступна по цене, препараты можно приобрести в аптеках любого населенного пункта, цена может варьироваться в зависимости от перечня препаратов и региона. По этим причинам так популярна готовая смесь Бойко, состав которой можно подбирать с учетом их переносимости больным. Медицинские специалисты обращают внимание больных на тот факт, что возникшая сильная боль — это только симптом серьезного заболевания, и инъекциями бороться только с болью, не устраняя основной недуг, очень опасно для здоровья. Поэтому, если больного беспокоит одно из перечисленных выше заболеваний, заниматься самолечением крайне опасно для здоровья, немедленно нужно обратиться за помощью в медицинское учреждение. Только дипломированный врач после осмотра и установки диагноза может назначить эффективное лечение. В нашей статье мы рассмотрели смесь Бойко, состав, применение и рекомендации к ее использованию. Надеемся, предоставленная информация поможет вам выбрать эффективное средство для избавления от боли.
Стоимость приготовленной инъекции доступна по цене, препараты можно приобрести в аптеках любого населенного пункта, цена может варьироваться в зависимости от перечня препаратов и региона. По этим причинам так популярна готовая смесь Бойко, состав которой можно подбирать с учетом их переносимости больным. Медицинские специалисты обращают внимание больных на тот факт, что возникшая сильная боль — это только симптом серьезного заболевания, и инъекциями бороться только с болью, не устраняя основной недуг, очень опасно для здоровья. Поэтому, если больного беспокоит одно из перечисленных выше заболеваний, заниматься самолечением крайне опасно для здоровья, немедленно нужно обратиться за помощью в медицинское учреждение. Только дипломированный врач после осмотра и установки диагноза может назначить эффективное лечение. В нашей статье мы рассмотрели смесь Бойко, состав, применение и рекомендации к ее использованию. Надеемся, предоставленная информация поможет вам выбрать эффективное средство для избавления от боли.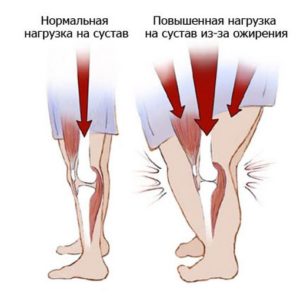 Лишний вес
Лишний вес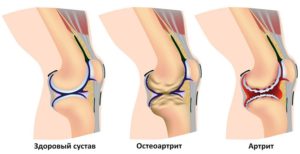 К этой группе относятся воспаления ткани сустава, приводящие к дегенерации хрящей со скоплением в колене экссудата. Развитие любого из артритов – реактивного, ревматического или подагрического – приведет к невозможности сгибать и разгибать больную конечность, опуханию и деформации сустава.
К этой группе относятся воспаления ткани сустава, приводящие к дегенерации хрящей со скоплением в колене экссудата. Развитие любого из артритов – реактивного, ревматического или подагрического – приведет к невозможности сгибать и разгибать больную конечность, опуханию и деформации сустава. Деформирующие изменения при остеоартрозе начинаются примерно в 30 лет, когда зарождаются естественные дегенеративные процессы в хрящевых тканях. Наибольший риск возникновения этого недуга – у женщин после 40 лет с лишним весом. В этом случае дегенерация хряща идет очень активно.
Деформирующие изменения при остеоартрозе начинаются примерно в 30 лет, когда зарождаются естественные дегенеративные процессы в хрящевых тканях. Наибольший риск возникновения этого недуга – у женщин после 40 лет с лишним весом. В этом случае дегенерация хряща идет очень активно.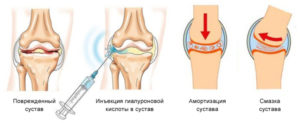 Гиалуроновая кислота – сложное органическое соединение, которое находится в составе мягких тканей, а также синовиальной жидкости.
Гиалуроновая кислота – сложное органическое соединение, которое находится в составе мягких тканей, а также синовиальной жидкости.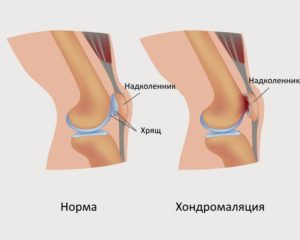 Проблемы с суставами могут быть не только у дам бальзаковского возраста. У девушек-подростков часто возникают боли, когда они поднимаются по ступеням лестницы, начинают делать приседания или при резком вставании. Это связано с таким недугом, как хондромаляция коленной чашечки. Сухожилия и другие мягкие ткани вокруг колена не успевают за общим ростом тела, возникает напряжение в надколенном сухожилии. Надколенник не закрепляется в коленном суставе, происходит его смещение внутрь.
Проблемы с суставами могут быть не только у дам бальзаковского возраста. У девушек-подростков часто возникают боли, когда они поднимаются по ступеням лестницы, начинают делать приседания или при резком вставании. Это связано с таким недугом, как хондромаляция коленной чашечки. Сухожилия и другие мягкие ткани вокруг колена не успевают за общим ростом тела, возникает напряжение в надколенном сухожилии. Надколенник не закрепляется в коленном суставе, происходит его смещение внутрь. Необходимо полноценное питание и употребление достаточного количества воды. Организму требуются белки, витамины, клетчатка. Белки воздействуют на образование хрящевой ткани, клетчатка помогает очищению, витамины питают и содействуют поддержанию общего тонуса всего организма.
Необходимо полноценное питание и употребление достаточного количества воды. Организму требуются белки, витамины, клетчатка. Белки воздействуют на образование хрящевой ткани, клетчатка помогает очищению, витамины питают и содействуют поддержанию общего тонуса всего организма.







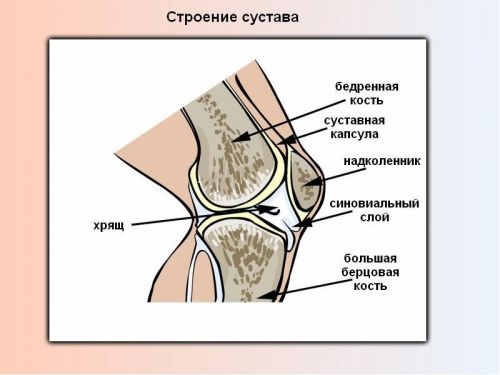

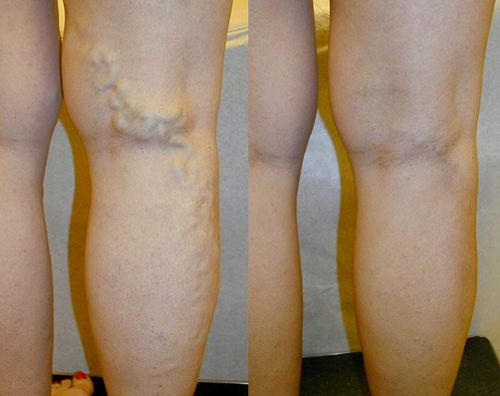
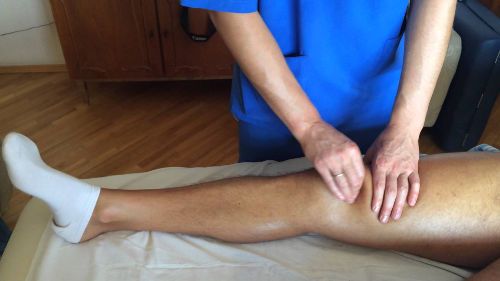

 При остеомиелите нижней челюсти развившийся инфекционный процесс стимулирует воспалительную реакцию, под влиянием которой изменяется среда и локальный метаболизм. Кроме того, усиливается тромбообразование, возникает локальная закупорка сосудов, происходит некроз (отмирание) костной ткани. В полости под зубом формируется гной, зубные связки ослабевают, причинный зуб и расположенные рядом зубы приобретают патологическую подвижность, начинают шататься. Из-за нарушения питания кости она становится более хрупкой, теряет свою первоначальную прочность. Особенно выражено это при тотальном остеомиелите, то есть в тех случаях, когда патологический инфекционно-воспалительный процесс охватывает всю нижнюю челюсть. Одонтогенный остеомиелит является одной из наиболее частых причин патологических переломов нижней челюсти. Данный недуг сопровождается сильной болью в пораженной области, усиливающейся при жевании, гнилостным запахом изо рта, кровоточивостью из ротовой полости, покраснением и отеком кожи над очагом.
При остеомиелите нижней челюсти развившийся инфекционный процесс стимулирует воспалительную реакцию, под влиянием которой изменяется среда и локальный метаболизм. Кроме того, усиливается тромбообразование, возникает локальная закупорка сосудов, происходит некроз (отмирание) костной ткани. В полости под зубом формируется гной, зубные связки ослабевают, причинный зуб и расположенные рядом зубы приобретают патологическую подвижность, начинают шататься. Из-за нарушения питания кости она становится более хрупкой, теряет свою первоначальную прочность. Особенно выражено это при тотальном остеомиелите, то есть в тех случаях, когда патологический инфекционно-воспалительный процесс охватывает всю нижнюю челюсть. Одонтогенный остеомиелит является одной из наиболее частых причин патологических переломов нижней челюсти. Данный недуг сопровождается сильной болью в пораженной области, усиливающейся при жевании, гнилостным запахом изо рта, кровоточивостью из ротовой полости, покраснением и отеком кожи над очагом.
 При подозрении на перелом нижней челюсти выполняется рентгенография как верхней, так и нижней челюсти в прямой и боковой проекции, которая также охватывает область лицевого скелета, свод и основание черепа, несколько шейных позвонков. В результате диагностика не ограничивается только лишь одной костью, а охватывает целое анатомическое образование. При переломе нижней челюсти рентгенография позволяет определить локализацию щели перелома, количество переломов, наличие либо отсутствие осколков, степень их смещения. При переломе верхней челюсти по рентгенограмме оценивается вовлеченность соседних костных структур, а также отмечаться затемнение верхнечелюстных пазух (в результате кровоизлияния в них). Следует отметить, что, несмотря на свои преимущества, рентгенография обладает рядом существенных недостатков, среди которых наиболее существенным является необходимость облучения пациента. С точки зрения гигиены окружающей среды, одной из задач которой является оценка радиологического фона и его воздействия на организм, проведение нескольких рентгенографических процедур увеличивает дозу облучения человека, но общее воздействие на здоровье при этом относительно небольшое. Однако, так как эффекты от ионизирующей радиации могут «накапливаться», крайне не рекомендуется подвергаться воздействию облучения без необходимости. Ортопантомография Ортопантомографией называется рентгенологический метод исследования, который позволяет получать панорамный снимок зубочелюстной системы. Выполняется с помощью специального аппарата – ортопантомографа, в котором изображение получается путем вращения источника рентгеновских лучей и пленки вокруг зафиксированной головы обследуемого пациента. В результате этого на пленке получается панорамное изображение зубных рядов, а также верхней и нижней челюсти и близлежащих костных образований. Данный метод исследования позволяет определить наличие и количество переломов костей челюсти, повреждения височно-челюстного сустава и зубов. Вся процедура занимает не более пяти минут и является относительно безвредной. Компьютерная томография (КТ) Сегодня метод компьютерной томографии является предпочтительным для диагностики переломов челюсти, так как дает более точную и детальную информацию. В основе метода также лежит рентгеновское излучение – пациент помещается в специальный компьютерный томограф, а вращающийся вокруг него рентгеновский аппарат делает множество снимков. После компьютерной обработки получается четкое послойное изображение исследуемой области, а при необходимости можно даже создать трехмерное изображение лицевого скелета. КТ дает четкую информацию о наличии и количестве переломов, локализации щели перелома, позволяет выявить небольшие переломы верхней и нижней челюсти, переломы и трещины близлежащих костных структур, визуализировать мелкие осколки, которые могут быть не видны на простой рентгенограмме. Компьютерная томография показана в следующих ситуациях:
При подозрении на перелом нижней челюсти выполняется рентгенография как верхней, так и нижней челюсти в прямой и боковой проекции, которая также охватывает область лицевого скелета, свод и основание черепа, несколько шейных позвонков. В результате диагностика не ограничивается только лишь одной костью, а охватывает целое анатомическое образование. При переломе нижней челюсти рентгенография позволяет определить локализацию щели перелома, количество переломов, наличие либо отсутствие осколков, степень их смещения. При переломе верхней челюсти по рентгенограмме оценивается вовлеченность соседних костных структур, а также отмечаться затемнение верхнечелюстных пазух (в результате кровоизлияния в них). Следует отметить, что, несмотря на свои преимущества, рентгенография обладает рядом существенных недостатков, среди которых наиболее существенным является необходимость облучения пациента. С точки зрения гигиены окружающей среды, одной из задач которой является оценка радиологического фона и его воздействия на организм, проведение нескольких рентгенографических процедур увеличивает дозу облучения человека, но общее воздействие на здоровье при этом относительно небольшое. Однако, так как эффекты от ионизирующей радиации могут «накапливаться», крайне не рекомендуется подвергаться воздействию облучения без необходимости. Ортопантомография Ортопантомографией называется рентгенологический метод исследования, который позволяет получать панорамный снимок зубочелюстной системы. Выполняется с помощью специального аппарата – ортопантомографа, в котором изображение получается путем вращения источника рентгеновских лучей и пленки вокруг зафиксированной головы обследуемого пациента. В результате этого на пленке получается панорамное изображение зубных рядов, а также верхней и нижней челюсти и близлежащих костных образований. Данный метод исследования позволяет определить наличие и количество переломов костей челюсти, повреждения височно-челюстного сустава и зубов. Вся процедура занимает не более пяти минут и является относительно безвредной. Компьютерная томография (КТ) Сегодня метод компьютерной томографии является предпочтительным для диагностики переломов челюсти, так как дает более точную и детальную информацию. В основе метода также лежит рентгеновское излучение – пациент помещается в специальный компьютерный томограф, а вращающийся вокруг него рентгеновский аппарат делает множество снимков. После компьютерной обработки получается четкое послойное изображение исследуемой области, а при необходимости можно даже создать трехмерное изображение лицевого скелета. КТ дает четкую информацию о наличии и количестве переломов, локализации щели перелома, позволяет выявить небольшие переломы верхней и нижней челюсти, переломы и трещины близлежащих костных структур, визуализировать мелкие осколки, которые могут быть не видны на простой рентгенограмме. Компьютерная томография показана в следующих ситуациях:
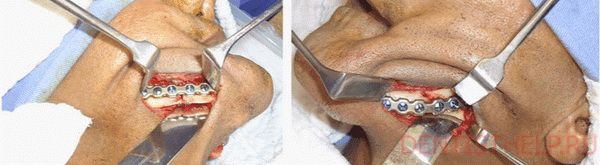 Также в качестве скрепляющих материалов могут быть использованы быстротвердеющие пластмассы, специальный клей (резорциновые эпоксидные смолы), скобы из металла с памятью, спицы Киршнера. Для закрытого остеосинтеза могут быть использованы различные внеротовые спицы и скобы. К ним относятся S-образные и унифицированные крючки, спицы Киршнера, статические и динамические внеротовые аппараты для иммобилизации и др. Выбор метода фиксации индивидуален и во многом определяется особенностями перелома.
Также в качестве скрепляющих материалов могут быть использованы быстротвердеющие пластмассы, специальный клей (резорциновые эпоксидные смолы), скобы из металла с памятью, спицы Киршнера. Для закрытого остеосинтеза могут быть использованы различные внеротовые спицы и скобы. К ним относятся S-образные и унифицированные крючки, спицы Киршнера, статические и динамические внеротовые аппараты для иммобилизации и др. Выбор метода фиксации индивидуален и во многом определяется особенностями перелома.
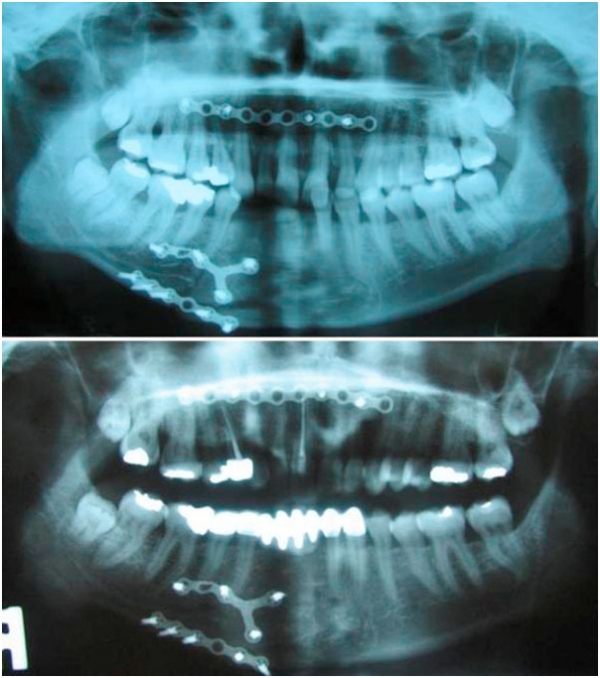













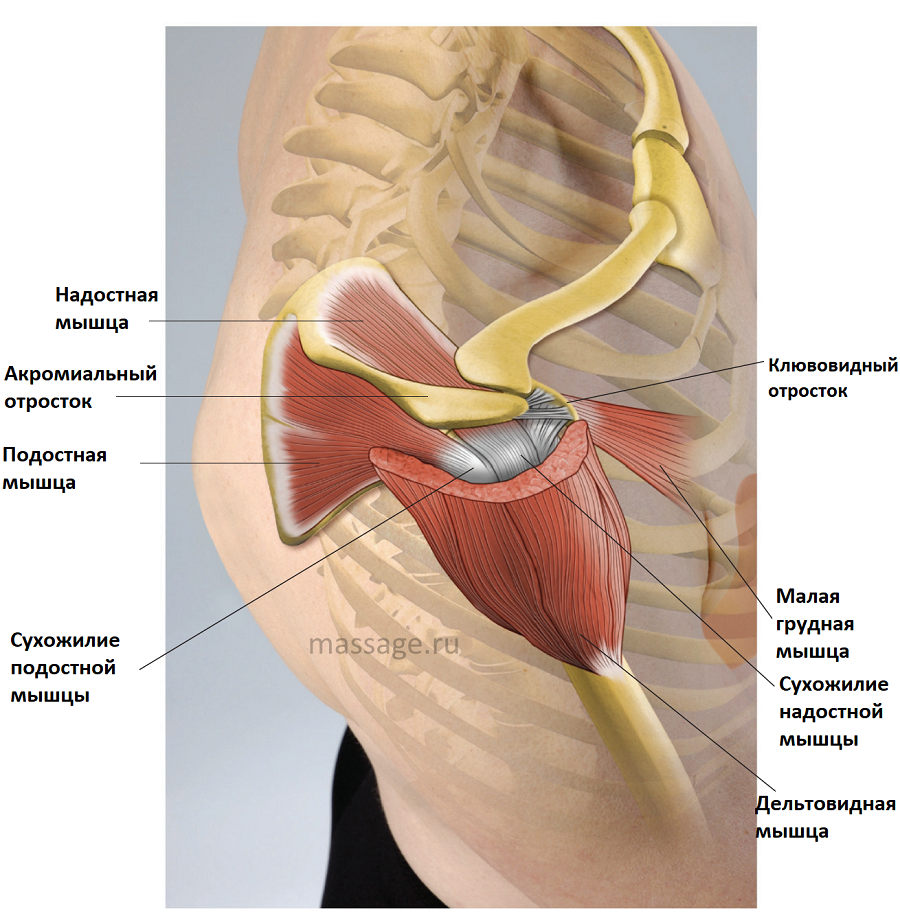
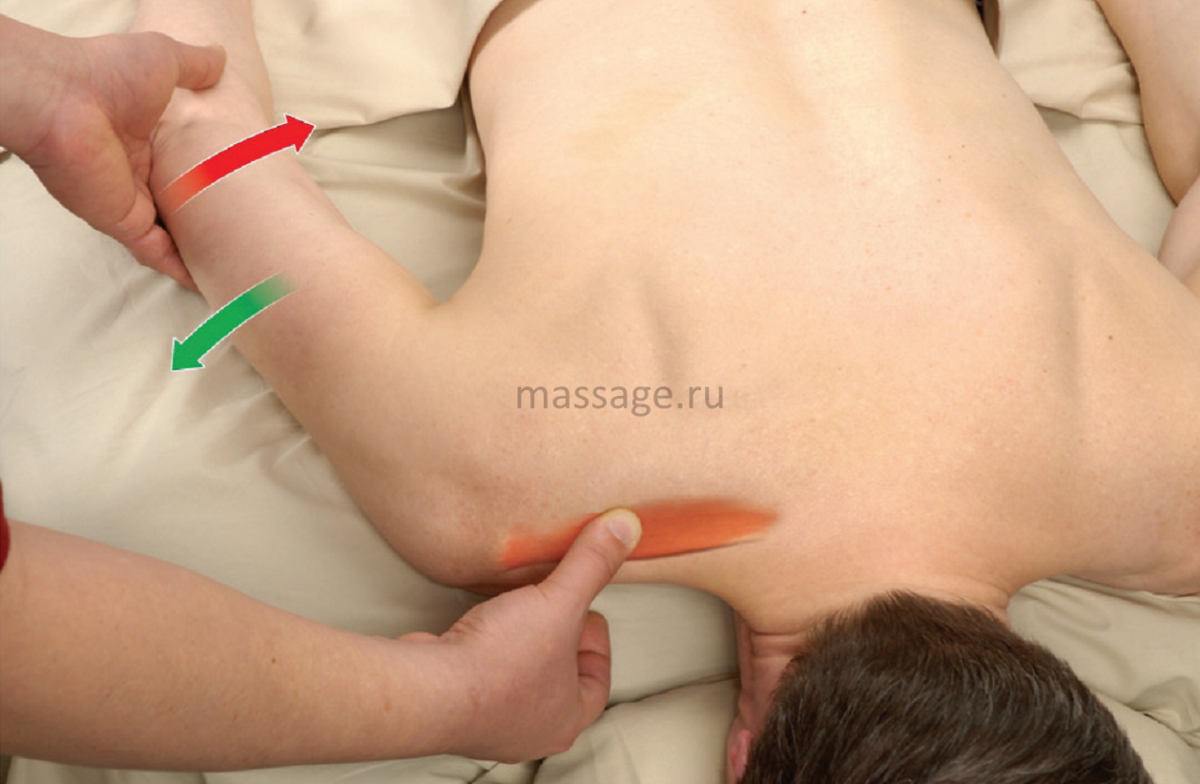





 Подостная мышца является одной из четырех мышц, которые образуют вращательную манжету плеча (группа мышц и сухожилий, обеспечивающих поддержку плеча). Подостная мышца имеет почти треугольную форму и является крупнейшей из мышц вращательной манжеты и располагается в области лопатки за плечом. Мышца берет начало на лопатке, покрывает лопатку и прикрепляется к плечевой кости. Основной функцией подостной мышцы является поворот плеча наружу. Повреждение подкостной мышцы может произойти из-за чрезмерных нагрузок или повторяющихся движений мышц (из мышц ротаторной манжеты подостная мышца вместе с надостной мышцей наиболее часто подвержены повреждениям). Занятия видами спорта, такими как бейсбол, теннис или плавание, где есть интенсивное вращение рук, могут привести к повреждению подостной мышцы. Такие виды деятельности, как управление автомобилем или работа за компьютером, когда нет поддержки плеча, могут также приводить к повреждению подостной мышцы. Могут возникать повреждения или воспаление сухожилий мышцы. У некоторых пациентов это может быть связано с импинджмент синдромом, когда происходит ущемление сухожилий мышц, которые проходят через узкое костное пространство (субакромиальное). Мышечно-болевые синдромы и нарушение двигательных функций могут быть связаны с наличием триггерных точек в подостной мышце. В связи с тем, что триггерные точки несут ингибирующий характер, происходит снижение тонуса и активности мышц плеча, что приводит к ухудшению стабильности и двигательных функциональных возможностей. Подостная мышца достаточно часто является виновником проблем в плече. Любая мышца для нормального функционирования должна периодически сокращаться и расслабляться. Без этого невозможно движение. Проблема в том, как часто и насколько хорошо эти мышечные сокращения происходят. Когда мышцы имеют триггерные точки, они становятся по сути плотными (жесткими), по аналогии с веревкой, на которой есть узлы и это приводит к укорочению первоначальной длины. Наличие триггерной точки и последующее уплотнение мышцы, в конечном счете, приводят к снижению диапазона движений. Триггерные точки оказывают также негативное влияние на суставы, и они теряют нормальную мобильность. По своей сути, организм пытается компенсировать ненормальное движение, в результате чего появляются другие области с наличием скованности и ограничением движения. Например, компенсаторным является желание вытянуться, что иногда временно позволяет снять дискомфорт и улучшить эластичность мышцы. Но подчас растяжение вызывает усиление симптомов.
Подостная мышца является одной из четырех мышц, которые образуют вращательную манжету плеча (группа мышц и сухожилий, обеспечивающих поддержку плеча). Подостная мышца имеет почти треугольную форму и является крупнейшей из мышц вращательной манжеты и располагается в области лопатки за плечом. Мышца берет начало на лопатке, покрывает лопатку и прикрепляется к плечевой кости. Основной функцией подостной мышцы является поворот плеча наружу. Повреждение подкостной мышцы может произойти из-за чрезмерных нагрузок или повторяющихся движений мышц (из мышц ротаторной манжеты подостная мышца вместе с надостной мышцей наиболее часто подвержены повреждениям). Занятия видами спорта, такими как бейсбол, теннис или плавание, где есть интенсивное вращение рук, могут привести к повреждению подостной мышцы. Такие виды деятельности, как управление автомобилем или работа за компьютером, когда нет поддержки плеча, могут также приводить к повреждению подостной мышцы. Могут возникать повреждения или воспаление сухожилий мышцы. У некоторых пациентов это может быть связано с импинджмент синдромом, когда происходит ущемление сухожилий мышц, которые проходят через узкое костное пространство (субакромиальное). Мышечно-болевые синдромы и нарушение двигательных функций могут быть связаны с наличием триггерных точек в подостной мышце. В связи с тем, что триггерные точки несут ингибирующий характер, происходит снижение тонуса и активности мышц плеча, что приводит к ухудшению стабильности и двигательных функциональных возможностей. Подостная мышца достаточно часто является виновником проблем в плече. Любая мышца для нормального функционирования должна периодически сокращаться и расслабляться. Без этого невозможно движение. Проблема в том, как часто и насколько хорошо эти мышечные сокращения происходят. Когда мышцы имеют триггерные точки, они становятся по сути плотными (жесткими), по аналогии с веревкой, на которой есть узлы и это приводит к укорочению первоначальной длины. Наличие триггерной точки и последующее уплотнение мышцы, в конечном счете, приводят к снижению диапазона движений. Триггерные точки оказывают также негативное влияние на суставы, и они теряют нормальную мобильность. По своей сути, организм пытается компенсировать ненормальное движение, в результате чего появляются другие области с наличием скованности и ограничением движения. Например, компенсаторным является желание вытянуться, что иногда временно позволяет снять дискомфорт и улучшить эластичность мышцы. Но подчас растяжение вызывает усиление симптомов.