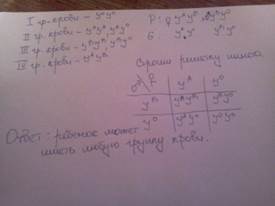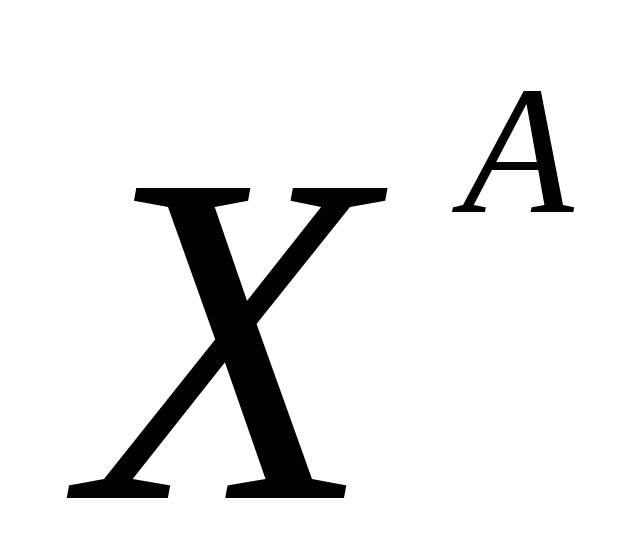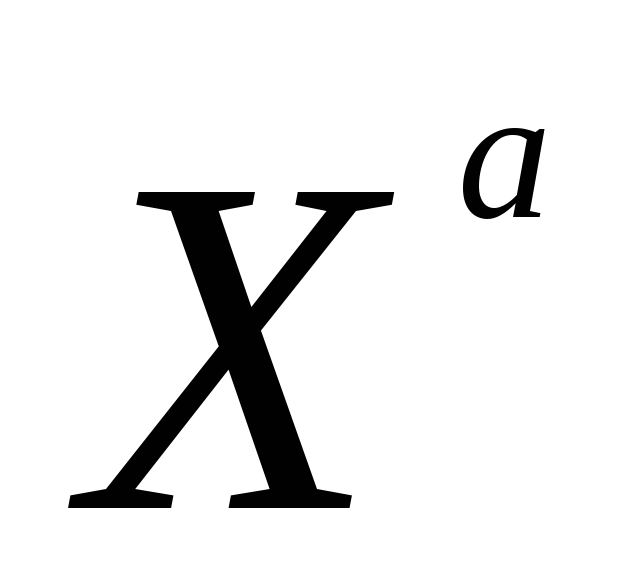Лимфаденопатия брюшной полости что это такое – Лимфаденопатия лимфоузлов забрюшинного пространства: что это такое, причины
что это такое, причины и лечение
Увеличение лимфатических узлов называется лимфаденопатией. Они располагаются группами, при лимфаденопатии может увеличивать как один узел, так и сразу несколько. Если патология затрагивает сразу группу узлов, например, в брюшной полости, нарушение называют регионарным. Регионарная лимфаденопатия является симптомом ряда патологий, но не самостоятельным заболеванием. Лечить необходимо не увеличенные лимфатические узлы, а причину их увеличения, выявить которую поможет только специалист.
Суть патологии

Патология характеризует себя общим упадком сил и постоянным недомоганием
Регионарная лимфаденопатия – это нарушение, затрагивающее определенную группу лимфатических узлов. В этой категории заболеваний выделяют три диагноза:
- лимфаденопатия брюшной полости;
- реактивная лимфаденопатия;
- увеличение узлов щитовидной железы.
Все эти нарушения являются лишь симптомом, поэтому для эффективного лечения необходимо пройти комплексное обследование и выявить первоначальную патологию.
По МКБ-10 нарушение выводится в отдельную группу, которая обозначается кодом R59 – увеличение лимфатических узлов. Этим кодом описываются лимфаденопатии любого типа.
Особенность увеличения узлов в брюшной полости – отсутствие видимых симптомов. В отличие от шейных или подмышечных узлов, брюшную полость невозможно прощупать самостоятельно, поэтому шишки, характерные для лимфаденопатии других зон, отсутствуют. Болезнь часто протекает в скрытой форме. При патологии в брюшной полости наблюдаются симптомы общего характера, что во многом затрудняет своевременную диагностику, так как большинство пациентов связывают недомогание с простудным заболеванием или пищевым отравлением.
Реактивная регионарная лимфаденопатия носит инфекционный характер. Лимфатические узлы выполняют важнейшую защитную функцию и выступают барьером иммунитета против инфекций, однако при тяжелых заболеваниях перестают справляться со своей функцией, из-за чего появляется специфическая симптоматика. Реактивная регионарная лимфаденопатия может затрагивать любые группы лимфатических узлов.
При увеличении узлов возле щитовидной железы причиной чаще всего выступают доброкачественные и злокачественные новообразования в этой зоне. Диагностировать патологию без специальных обследований невозможно в связи с расплывчатой симптоматикой. Регионарное увеличение узлов возле щитовидной железы очень опасно и требует своевременного лечения.
Типичные симптомы

Давление в области печени и селезенки – один из симптомов лимфаденопатии брюшной полости
Регионарная лимфаденопатия брюшной полости отличается смазанной симптоматикой. Общие признаки похожи на скрытые инфекции или воспалительные процессы органов брюшной полости. Достаточно часто патология ошибочно принимается за пищевое отравление.
Важно! При любом недомогании, которое сохраняется дольше нескольких дней, необходимо обращаться к врачу.
При увеличении узлов в области брюшной полости наблюдаются следующие симптомы:
- диспепсические нарушения;
- тошнота со рвотой;
- лихорадка;
- ощутимое увеличение печени и селезенки;
- общее недомогание;
- сильная потливость по ночам;
- ухудшение аппетита;
- упадок сил.
Диспепсические нарушения проявляются ухудшением аппетита и дискомфортом после приема пищи. Нарушение пищеварительных процессов может проявляться по-разному. Чаще всего пациенты жалуются на сильный метеоризм, рези в животе, различные нарушения дефекации (диарея или запор).
Нарушение работы лимфатической системы моментально сказывается на иммунитете. Увеличение лимфоузлов сопровождается повышением температуры тела. Обычно температура повышается незначительно – до 37,5 градуса, но если болезнь спровоцирована тяжелыми инфекционными заболеваниями, возможна сильная лихорадка с высокой температурой, которая сложно сбивается жаропонижающими средствами.
Недомогание отчетливо проявляется при ходьбе и физических нагрузках. Человек чувствует давление в области печени и селезенки, что объясняется увеличением размера этих органов.
Один из типичных симптомов – сильная потливость по ночам. В некоторых случаях это может выступать единственным выраженным признаком лимфаденопатии брюшной полости.
Проблема заключается в том, что пациенты не обращают внимания на такой дискомфорт, связывая его с жарой или сильными физическими нагрузками. Вскоре к ночной потливости присоединяются другие симптомы, игнорировать которые становится сложнее. При увеличении лимфатических узлов человек чувствует сильную усталость даже после долгого сна. Это связано с сильной нагрузкой на иммунную систему. При воспалении узлов могут появляться симптомы интоксикации, тошнота, слабость, приступы рвоты.
Особенности разных видов нарушения
При лимфаденопатии брюшной полости часто отмечается расширение кровеносных сосудов. Это объясняет увеличение размеров печени и селезенки. Этот вид заболевания часто возникает на фоне тяжелых инфекционных и вирусных заболеваний, в том числе туберкулеза и сифилиса.
Увеличение узлов возле щитовидной железы – очень опасный симптом. Он свидетельствует либо о воспалении соседних органов, либо о злокачественном процессе в щитовидной железе. Опасность такого рака заключается в том, что он очень долго протекает бессимптомно. Увеличение лимфатических узлов может указывать на тяжелую степень онкопатологии, когда начинается развитие и распространение метастазов.
Реактивная форма нарушения является следствием активной работы иммунитета при попадании инфекционных агентов в организм. Дело в том, что в ответ на действие инфекции иммунитет вырабатывает специальные антитела, которые накапливаются в лимфатической системе. В случае, когда собственных сил организма недостаточно для подавления инфекции, эти антитела становятся причиной увеличения и воспаления лимфатических узлов.
Реактивная форма лимфаденопатии может быть острой, хронической и рецидивирующей. В первом случае речь идет о первичном инфицировании и выделении соответствующих антител. Как правило, увеличение лимфатических узлов устраняется по мере лечения основного инфекционного заболевания. Хроническая форма характеризуется постоянным увеличениям регионарных лимфатических узлов из-за специфики реакции иммунитета на инфекционный агент. Это также может указывать на инфекции, протекающие скрыто. Рецидивирующая форма обостряется каждый раз при повторном инфицировании или снижении иммунитета. Причем болезнь может обостряться даже на фоне простых ОРВИ.
Причины увеличения лимфатических узлов

Заболевание может проявляться на фоне тяжелых остро – респираторных инфекций
Разобравшись, что такое регионарная лимфаденопатия, следует подробнее остановиться на причинах ее возникновения. Их условно можно подразделить на три крупные группы:
- инфекционные и вирусные;
- аутоиммунные;
- аллергические.
На самом деле причин увеличения лимфатических узлов очень много. К инфекционным и вирусным относят такие заболевания, как корь, краснуха, туберкулез, болезнь кошачьих царапин и т. д. Лимфаденопатия может проявляться на фоне тяжелых ОРВИ или гриппа из-за снижения иммунитета.
К аутоиммунным причинам развития патологии относят системную красную волчанку, ревматоидный артрит. Болезнь может возникать на фоне бубонной чумы. Кроме того, увеличение лимфатических узлов является специфическим признаком мононуклеоза.
Регионарные лимфаденопатии могут быть вызваны рядом заболеваний, которые подробно рассмотрены ниже.
Фелиноз
Другое название заболевания – болезнь кошачьих царапин. В МКБ-10 патология обозначается кодом А28.1. Как становится ясно из названия, болезнь развивается вследствие укусов и царапин кошек. Патология характеризуется тремя симптомами:
- лихорадка;
- увеличение регионарных лимфатических узлов;
- выраженная интоксикация организма.
Первые симптомы появляются спустя 4-10 дней после контакта с животным. Первым признаком является специфическая сыпь и покраснение поврежденной кожи в зоне царапины или укуса. Затем на этом месте образуются папулы, которые могут воспаляться. На месте папул часто образуются язвы. Спустя несколько недель после появления первых симптомов происходит увеличение регионарных лимфатических узлов – на шее, в подмышечных впадинах, брюшной полости или паховой зоне.
Заболевание лечится с помощью антибактериальных препаратов.
Укусы крыс
Увеличение регионарных лимфатических узлов может быть спровоцировано заболеваниями, возникающими из-за укусов крыс, такими как содоку и стрептобациллез. Содоку развивается вследствие заражения спириллами от грызунов. В месте укуса появляется выраженное воспаление, впоследствии развивается некроз пораженных тканей. Болезнь сопровождается высокой температурой, мышечной болью, увеличением лимфатических узлов. Патология носит приступообразный характер. Приступ длится около 4 дней, а затем самостоятельно проходит, но спустя 2-3 дня начинается снова. Болезнь необходимо лечить с помощью антибактериальных препаратов и лекарства от сифилиса, в противном случае существует риск тяжелых осложнений, вплоть до летального исхода.
Стрептобациллез имеет схожие симптомы, однако человек при укусе инфицируется другим возбудителем. Болезнь протекает в острой форме и требует антибактериальной терапии. Летальность при заражении стрептобациллезом и содоку – 10%.
По МКБ-10 эти болезни обозначаются кодом М25.1.
Туберкулез
Регионарная лимфаденопатия брюшной полости может развиться на фоне туберкулеза
Уплотнение в области лимфатических узлов является одним из первых симптомов туберкулеза. При этом заболевании наблюдается воспаление шейных и подмышечных лимфоузлов, реже поражаются грудные и брюшные. Патология требует длительной антибактериальной терапии несколькими сильнодействующими препаратами. Стоит отметить, что увеличение лимфатических узлов долгое время может выступать единственным симптомом туберкулеза.
Диагностика
Для постановки диагноза необходимо обратиться к врачу, в первую очередь следует посетить терапевта. Врач проведет физикальный осмотр и направит на анализы. Необходимые обследования зависят от того, какие регионарные лимфоузлы увеличены. Обычно применяют УЗИ зоны вокруг пораженного органа – щитовидной железы, брюшной полости, грудной клетки и т. д.
Увеличение лимфатических узлов не является самостоятельным заболеванием, поэтому задача врача – выявить первопричину этого нарушения.
Обязательно необходимо сдать биохимический анализ крови. Это позволит выявить скрыто протекающие инфекции. Список необходимых исследований зависит от симптоматики и общего состояния здоровья пациента. При лимфаденопатии применяют КТ, МРТ, рентген с контрастом, исследование крови и мочи.
Принцип лечения
Лимфаденопатия является лишь симптомом, поэтому специфического лечения не требует. Никакие гомеопатические, народные или медикаментозные средства не помогут при увеличении лимфатических узлов до тех пор, пока не будет выявлено и вылечено основное заболевание.
В случае инфекционных и вирусных причин лимфаденопатии пациенту назначают противовирусные препараты и иммуномодуляторы. При бактериальной природе заболевания необходим прием специально подобранных врачом антибактериальных препаратов.
Увеличение лимфатических узлов может происходить из-за поражения организма грибковой инфекций, и в таких случаях необходимо пройти курс лечения антимикотиками.
В случае аутоиммунной природы заболевания (ревматоидный артрит, системная красная волчанка) следует сначала купировать приступ основного заболевания с помощью глюкокортикоидов и других препаратов.
При лимфаденопатии брюшной полости необходимо обследовать сосуды, питающие внутренние органы кровью. При их чрезмерном расширении может быть показано хирургическое вмешательство. В крайнем случае проводится удаление пораженного лимфоузла.
Лимфаденопатия: что это такое, виды, код по МКБ-10
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т]
это рак или что, причины
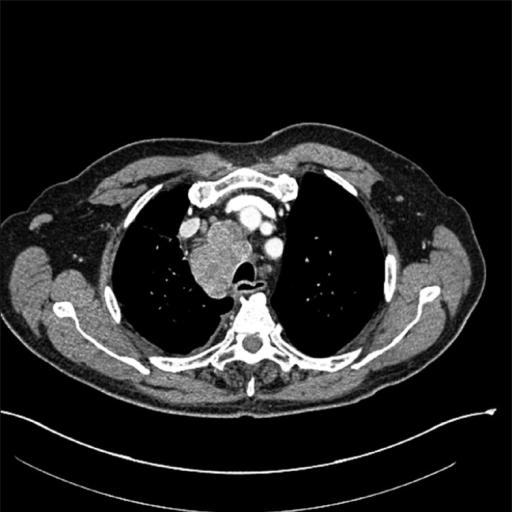
В брюшной полости расположено несколько групп лимфатических узлов, которые могут увеличиваться в ответ на действие различных патогенных факторов, в первую очередь инфекций и злокачественных новообразований. Одной из таких групп являются парааортальные лимфоузлы, располагающиеся рядом с брюшной частью аорты. Патология, характеризующаяся увеличением этой группы узлов, – это парааортальная лимфаденопатия. Нарушение не является самостоятельной болезнью, в связи с чем требует детального обследования пациента с целью выявления причины патологического состояния.
Суть нарушения

Парааортальная лимфаденопатия может быть связана с инфекционными заболеваниями и патологиями внутренних органов
Парааортальные узлы расположены по всему забрюшинному пространству. Их достаточно много, они локализованы возле печени и селезенки, вдоль брыжейки, вдоль брюшной части аорты. Увеличение этих лимфатических узлов свидетельствует о патологических процессах в организме, в частности, о злокачественных новообразованиях внутренних органов.
По МКБ-10 этот вид нарушения обозначается кодом R59.
Из-за особенности локализации парааортальные узлы не прощупываются, поэтому лимфаденопатию можно заподозрить по косвенным признакам.
Парааортальная лимфаденопатия ассоциируется с таким заболеванием, как рак. В то же время увеличение этой группы лимфатических узлов не всегда указывает на злокачественные процессы. Лимфаденопатия может быть связана с тяжелыми инфекционными заболеваниями и патологиями внутренних органов.
Тем не менее, лимфатические узлы забрюшинного пространства действительно первыми реагируют на злокачественные процессы в организме. Достаточно часто в эту область распространяются метастазы при раке желудка, кишечника, печени и других органов брюшной полости и репродуктивной системы.
Увеличение лимфатических узлов может наблюдаться у любого человека, независимо от возраста и пола. С лимфаденопатией нередко сталкиваются дети, как правило, при тяжелых инфекционных процессах.
Точно диагностировать патологию можно только после прохождения обследования, так как парааортальная лимфаденопатия не имеет специфических симптомов. Обследование необходимо для точного определения причины патологического процесса, затрагивающего лимфатическую систему. Лечение подбирается в зависимости от основного заболевания.
Симптомы и признаки
Как уже упоминалось, болезнь не имеет специфических симптомов, характерных только для лимфаденопатии. Это во многом осложняет своевременную постановку диагноза, так как пациенты связывают недомогания с простудными заболеваниями или гриппом, а не с патологическим процессом в забрюшинном пространстве.
Обратиться к врачу рекомендуется при появлении следующих симптомов:
- общая слабость;
- быстрая утомляемость;
- повышение температуры тела свыше 37 градусов;
- боль в желудке и поясничном отделе;
- тошнота и рвота;
- ухудшение аппетита;
- ощутимое увеличение печени и селезенки.
При увеличении лимфатических узлов забрюшинного пространства слабость становится постоянным спутником пациента. При этом сильная усталость отмечается даже при выполнении простых бытовых действий.
Лимфаденопатии характеризуются устойчивым повышением температуры тела. Показания термометра редко превышают 38 градусов, однако температура остается постоянной. В некоторых случаях отмечается увеличение температуры в первой половине дня и уменьшение ближе к вечеру.
При увеличении забрюшинных лимфатических узлов пациент чувствует дискомфорт в абдоминальной области. Боль скорее тупая и ноющая, а не резкая. При этом она может иррадиировать в поясничный отдел. Это объясняется тем, что увеличенные лимфатические узлы сдавливают нервные окончания, в результате боль чувствуется вне границ патологического очага.
Увеличение печени и селезенки обычно не чувствуется, в подавляющем большинстве случаев этот симптом удается выявить только при проведении УЗИ или МРТ. В то же время, если поражено сразу несколько лимфатических узлов, пациент может ощущать чувство давления и тяжести в области печени.
Виды нарушения
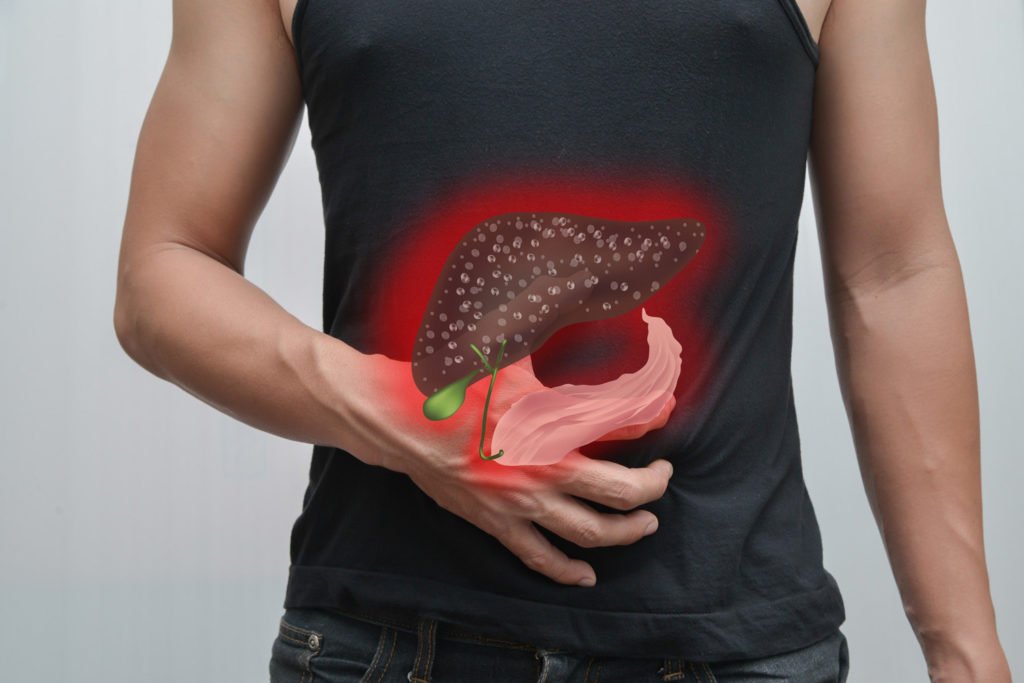
Хроническая лимфаденопатия проявляется увеличением печени и может быть диагностирована только на магнитно-резонансной томографии и УЗИ
Все лимфаденопатии характеризуются по особенностям течения и по локализации патологического процесса.
По течению выделяют острую, хроническую и рецидивирующую лимфаденопатию. Острым нарушение является в том случае, если возникло спонтанно, на фоне сильного ослабления иммунной защиты. При этом симптомы, характерные для парааортальной лимфаденопатии, выражены ярко.
Хронической лимфаденопатия будет в том случае, если лечение основного заболевания не было проведено своевременно. При этом отмечается постоянное увеличение лимфатических узлов, а вот симптомы, такие, как тошнота и боль в желудке, могут полностью отсутствовать. Как правило, такой тип патологии диагностируется только с помощью УЗИ или МРТ, которые позволяют визуализировать увеличенную печень, селезенку и лимфоузлы.
Рецидивирующей формой называется заболевание, повторно проявившееся в той же зоне спустя некоторое время после лечения основной причины. Это может происходить на фоне обострения хронических заболеваний, которые приводят к увеличению лимфатических узлов (например, ревматоидный артрит).
По локализации выделяют локальную, регионарную (региональную) и генерализованную формы патологии.
Локальной называется лимфаденопатия, затрагивающая 1-2 лимфатических узла в одной зоне. Регионарной формой считается увеличение более двух лимфатических узлов в одной области, например, в брюшной полости. Парааортальных лимфатических узлов много, и увеличение нескольких из них называется регионарной парааортальной лимфаденопатией.
Генерализованной формой является нарушение, при котором увеличены лимфатические узлы в трех и более регионарных зонах.
Причины патологии
Причин увеличения узлов лимфатической системы очень много. Условно их можно разделить на несколько крупных групп:
- инфекционные;
- паразитарные;
- иммунологические;
- злокачественные.
К инфекционным причинам относят действие различных вирусов и бактерий. Патология может быть вызвана вирусом Эпштейна-Барра (инфекционный мононуклеоз), сифилисом, фурункулезом, абсцессами внутренних органов, туберкулезом. Зоонозные инфекции являются причиной увеличения лимфатических узлов в 15% случаев. К ним относят болезнь кошачьих царапин, бруцеллез, содоку. Эти заболевания развиваются при укусе кошки, крысы, собаки.
Увеличение лимфатических узлов забрюшинного пространства может быть ассоциировано с заражением паразитами. Такое нарушение наблюдается при глистных инвазиях (гельминты), заражении аскаридами, лямблиозе.
Отдельно выделяют болезни, передающиеся половым путем. Лимфаденопатия может быть спровоцирована распространением сифилиса по всему организму, а также нередко наблюдается на фоне заражения хламидиями.
К вирусным причинам патологии также относится ВИЧ-инфекция.
Увеличение регионарных узлов лимфатической группы в течение 3-4 недель без сопутствующих симптомов – это весомый повод проверить ВИЧ-статус.
К иммунологическим причинам увеличения узлов относят такие аутоиммунные заболевания, как ревматоидный артрит и системная красная волчанка. Как правило, при этих болезнях развивается генерализованная форма патологии, поэтому, помимо парааортальных узлов, патологическое увеличение наблюдается и в других частях лимфатической системы.
Одной из самых опасных причин увеличения парааортальных узлов являются злокачественные новообразования. В парааортальную часть лифматической системы может метастазировать рак желудка, кишечника, печени, шейки матки, предстательной железы, яичек. Опровергнуть злокачественную природу заболевания можно только путем ряда обследований.
Кроме того, выделяют ряд заболеваний, для которых характерно увеличение именно парааортальных узлов.
Рак прямой кишки
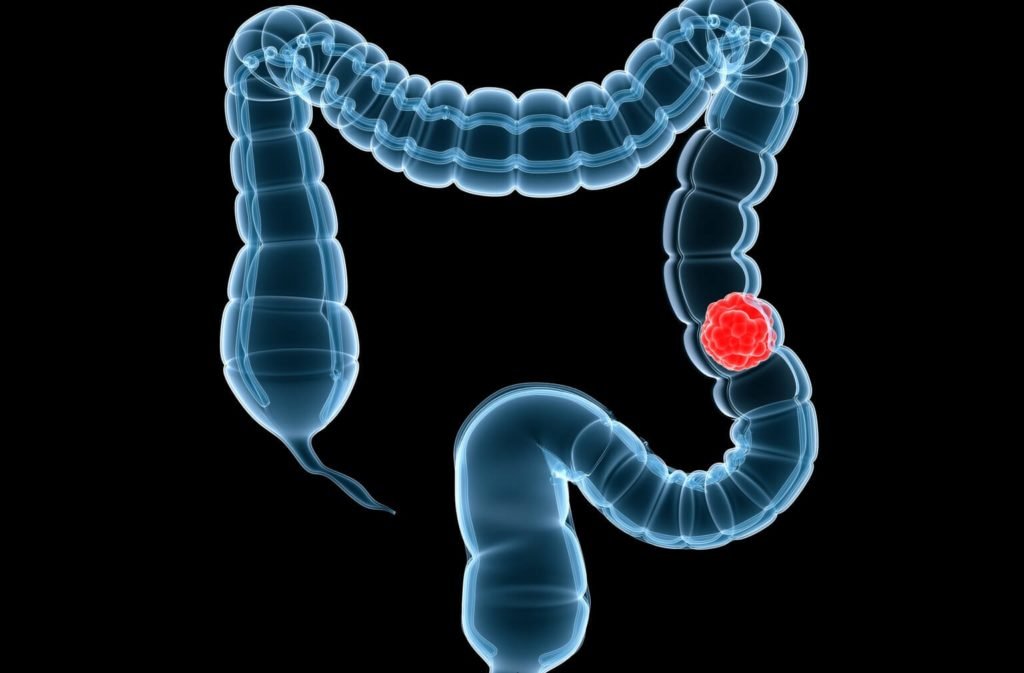
Первыми симптомами рака прямой кишки при большинстве локализаций рака являются нарушения стула в виде хронических запоров и поносов
В МКБ-10 это опасное заболевание обозначается кодом С20. На начальной стадии развития злокачественного процесса клинические симптомы отсутствуют. Человек может чувствовать упадок сил и слабость, однако не обращать на них внимания, принимая за последствия стресса или переутомления.
Увеличение лимфатических узлов характерно для второй стадии карциномы прямой кишки. При этом наблюдаются симптомы парааортальной лимфаденопатии. На этой стадии пациент должен обратить внимание на ухудшение самочувствия и отправиться к врачу.
В противном случае болезнь быстро переходит в третью стадию, на которой опухоль достигает значительных размеров, что приводит к появлению выраженного дискомфорта.
Первая и вторая стадии достаточно успешно лечатся. При выявлении патологии на первой стадии шанс на успешное излечение – около 90%, на второй стадии – около 78%.
Четвертая стадия рака характеризуется распространением метастазов, в первую очередь поражаются печень и селезенка. Последняя стадия патологии опасна летальным исходом.
Цистит
Относительно безобидной причиной увеличения парааортальных узлов лимфатической системы является воспаление мочевого пузыря, или цистит. С этим заболеванием встречаются преимущественно женщины, у мужчин оно диагностируется редко. Как правило, цистит у мужчин развивается на фоне других патологий, например, пиелонефрита, простатита или заболеваний, передающихся половым путем.
В МКБ-10 болезнь обозначают кодом N30.
Типичные симптомы: частые болезненные позывы к мочеиспусканию, гематурия, спазмы мочевого пузыря. Своевременно обнаруженный цистит хорошо лечится антибиотиками и мочегонными средствами с растительным составом. После устранения причины увеличения лимфатических узлов лимфаденопатия проходит самостоятельно.
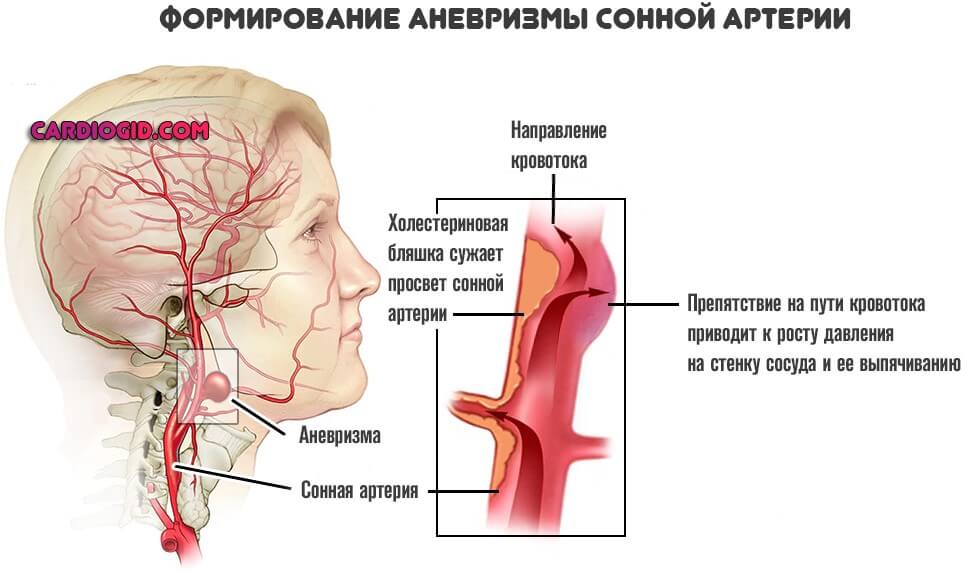
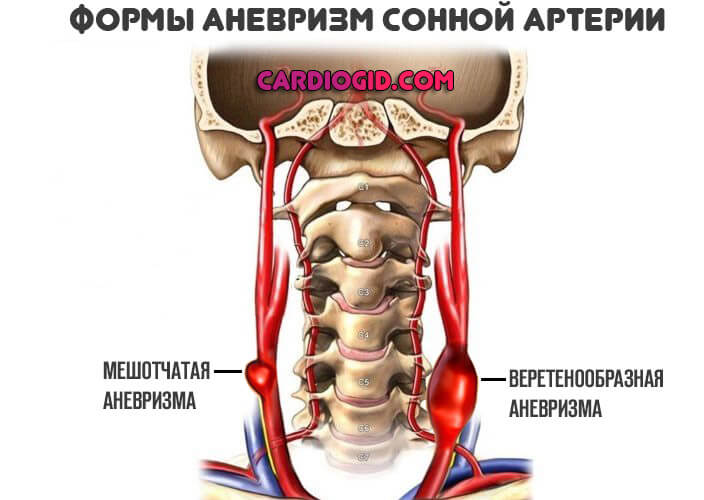
Аневризма брюшной аорты
Аневризма брюшной аорты очень опасна и требует своевременной медицинской помощи
Увеличение лимфатических узлов может быть связано с механическим повреждением участков лимфатической или кровеносной системы, например, при аневризме брюшной аорты. Патология характеризуется расширением участка артерии или выпячиванием ее стенки. Из-за расширения участка аорты происходит механическое сдавливание лимфатических узлов и сосудов, в результате они увеличиваются в размерах. В МКБ-10 это нарушение обозначается кодом I71.1-71.4.
Патология очень опасна и требует своевременной медицинской помощи. В противном случае существует риск что стенка аневризмы не выдержит давления крови и произойдет ее разрыв, что приводит к летальному исходу.
Диагностика
Для постановки диагноза “лимфаденопатия” достаточно обследовать брюшную полость. Диагноз ставится при подтверждении увеличения лимфатических узлов. В то же время необходимо определить причину парааортальной лимфаденопатии, поэтому пациенту назначают комплексное обследование, которое включает:
- общий и биохимический анализы крови;
- анализ мочи;
- анализ кала;
- УЗИ и МРТ органов брюшной полости;
- УЗИ органов репродуктивной системы;
- биопсию.
На основе анализа крови удается выявить скрытые инфекции. Анализ мочи необходим для оценки работы почек, так как увеличении лимфатических узлов может быть обусловлено пиелонефритом. Анализ кала назначают для исключения паразитарной инвазии.
УЗИ и МРТ органов брюшной полости позволяют определить степень увеличения лимфатических узлов и оценить состояние других органов. При подозрениях на рак назначается дополнительное обследование, включая биопсию (взятие фрагмента ткани с пораженного органа).
Для исключения цистита, простатита и других заболеваний органов мочеполовой системы назначают УЗИ этой области. Дополнительно рекомендуется сдать анализы на определение болезней, передающихся половым путем. При подозрениях на туберкулез назначают флюорографию и микроскопию мазка из зева.
Принципы лечения

Самолечением заниматься не следует, лучше обратиться к квалифицированному специалисту
Лечить лимфатические узлы без терапии основного заболевания нецелесообразно. По сути, лимфаденопатия не требует специфического лечения, так как проходит после устранения причины. Схема лечения будет зависеть от того, что послужило причиной увеличения парааортальных лимфатических узлов.
При раке проводят химио– и лучевую терапию.
При аневризме брюшной аорты необходима плановая операция, в противном случае эта патология может со временем привести к летальному исходу.
При туберкулезе назначают длительную антибактериальную терапию. Если причиной патологии стал распространенный сифилис, практикуют терапию антибиотиками пенициллинового ряда.
В случае обострения аутоиммунных заболеваний, таких, как ревматоидный артрит, назначается курс терапии глюкокортикостероидами и противовоспалительными средствами.
Самостоятельно определить причину увеличения узлов лимфатической системы невозможно, поэтому не следует заниматься самолечением, рекомендуется довериться квалифицированному специалисту.
что это такое, причины патологии лимфоузлов
Увеличение лимфатических узлов – это тревожный симптом, указывающий на то, что в организме произошел какой-то сбой. Чаще всего это нарушение связывают с ослаблением иммунной защиты вследствие инфекционных патологий. Такое явление называется лимфаденопатией и требует внимания. Лимфаденопатия у детей может указывать на инфекционные процессы, но также выступает симптомом злокачественных новообразований. Разобраться в причинах патологии и подобрать оптимальную схему лечения может только врач.
Особенности нарушения

При снижении иммунной системы лимфатические узлы могут воспаляться
Увеличение лимфатических узлов – нормальная реакция организма на различные патологические процессы. Это объясняется тем, что лимфатические узлы являются важной частью иммунной системы. При снижении иммунитета они первыми реагируют на нарушения в работе организма.
Как правило, лимфаденопатию у детей связывают с инфекционными заболеваниями. Причем увеличение узлов в лимфатической системе не является самостоятельным заболеванием, а лишь специфической реакцией иммунитета на ухудшение работы всего организма.
По МКБ-10 патология обозначается кодом R59.
В большинстве случаев лимфаденопатия не опасна, однако требует внимания. Избавиться от проблемы можно только после выявления причины и грамотного лечения основного заболевания, которое повлекло за собой лимфаденопатию.
В теле человека расположено около 500 лимфоузлов. Все они могут реагировать на патологический процесс, протекающий в организме. Как правило, увеличиваются те узлы, которые расположены ближе всего к патологическому очагу. Например, при хроническом тонзиллите у детей наблюдается шейная лимфаденопатия, характеризующаяся увеличением узлов на шее. При воспалении мочевого пузыря увеличиваются узлы в паху, при патологиях ЖКТ – в брюшной полости.
В некоторых случаях могут увеличиваться одновременно несколько групп лимфатических узлов. Такую патологию связывают с системными заболеваниями, тяжелыми инфекционными процессами, онкологией.
Симптомы лимфаденопатии
Точная симптоматика зависит от того, какие лимфатические узлы отреагировали на нарушение в работе организма. Общие симптомы:
- упадок сил и постоянная слабость;
- повышение температуры тела;
- головная боль;
- ночная потливость;
- ухудшение аппетита;
- потеря веса.
Если узлы расположены поверхностно, как, например, паховые или подмышечные, увеличенный узел будет прощупываться как шишка. При этом пальпация бывает достаточно болезненна.
Увеличение внутренних узлов, например, грудных или брюшных, можно диагностировать только путем аппаратного обследования – УЗИ или МРТ. Это объясняется тем, что они расположены глубоко и прощупать их самостоятельно невозможно.
На увеличение лимфатических узлов всегда реагирует печень и селезенка. Эти органы увеличиваются в размере, что связано с ослаблением барьерной функции лимфатической системы и повышением нагрузки на печень. В некоторых случаях это ощущается как чувство тяжести и давления в области печени, но чаще всего этот симптом не имеет клинических проявлений и определяется посредством УЗИ.
Виды нарушения

Если патологию вовремя не лечить, она может обрести хроническую форму
Увеличение лимфатических узлов у детей классифицируется по трем признакам:
- локализация патологического процесса;
- характер течения;
- количество увеличенных лимфоузлов.
Лимфатические узлы расположены по всему телу. Например, увеличение шейных узлов у детей называется лимфаденопатия шейных узлов. Патология может проявляться увеличением подмышечных, паховых, грудных, забрюшинных и других групп лимфатических узлов.
По характеру течения выделяют острую, хроническую и рецидивирующую формы патологии. Первично проявившееся увеличение лимфатических узлов на фоне инфекционных заболеваний – это острая лимфаденопатия. Если она не была вылечена, а причина не выявлена и не устранена, нарушение переходит в хроническую форму. При этом острые симптомы отсутствуют, но наблюдается постоянное увеличение узлов. Рецидивирующей называется лимфаденопатия, повторно поражающая те же лимфатические узлы спустя некоторое время после лечения.
По степени вовлеченности узлов лимфатической системы в патологический процесс различают локальную, регионарную и генерализованную лимфаденопатию. Локальным называется нарушение, при котором увеличивается один узел в определенной зоне. Регионарная лимфаденопатия диагностируется в том случае, если увеличены сразу несколько узлов в одной зоне. Так, односторонняя лимфаденопатия шеи является локальной, а двусторонняя – регионарной. Генерализованной формой считается нарушение, при котором увеличены узлы сразу в нескольких регионарных областях, например, на шее, в паху и подмышками. Полилимфоаденопатия у ребенка также относится к регионарной форме, если увеличены узлы одной области, или к генерализованной форме, если в патологический процесс вовлечены сразу несколько разных зон.
Причины увеличения лимфоузлов
У детей чаще всего встречается лимфаденопатия шейных узлов. Это нарушение является первым симптомом различных инфекционных заболеваний, включая ОРВИ и тонзиллит. Из-за слабости иммунной системы ребенка лимфоузлы практически всегда увеличиваются во время простудных заболеваний.
Причины можно разделить на несколько групп:
- вирусные инфекции;
- бактериальные инфекции;
- грибковые заболевания;
- опухолевые новообразования;
- вакцинация.
Отдельно выделяют ряд патологий, которые сопровождаются увеличением лимфатических узлов.
Самой распространенной причиной лимфаденопатии у детей являются ОРВИ, грипп и тонзиллит. На фоне этих заболеваний сильно снижается иммунитет, поэтому увеличиваются шейные и подмышечные лимфатические узлы.
Вирусных причин патологии очень много – это детские инфекции (корь, краснуха), инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барра, вирус простого герпеса.
Среди бактериальных причин на первом месте стоят зоонозные инфекции. Это группа заболеваний, передающихся через укус животного – собаки, крысы или кошки. Существует несколько заболеваний и нарушений, основным симптомом которых выступает увеличение узлов лимфатической системы. Знание признаков этих болезней поможет быстрее поставить диагноз и начать лечение.
Инфекционный мононуклеоз

Мононуклеоз – это острое вирусное инфекционное заболевание, которое сопровождается лихорадкой, поражением ротоглотки и лимфатических узлов
В МКБ-10 болезнь можно встретить под кодом В27.0. Это вирусная патология, возбудитель – вирус Эпштейна-Барра. Симптомы заболевания следующие:
- сильная слабость;
- бронхит и трахеит;
- цефалгия;
- головокружение;
- боль в горле.
Заболевание сопровождается значительным увеличением лимфатических узлов, достаточно часто они воспаляются. При пальпации увеличенных узлов чувствуется сильная боль. Также наблюдается увеличение селезенки и печени.
Эта болезнь не имеет специфической терапии, практикуется симптоматическое лечение и ограничение физических нагрузок.
Туберкулез
В зависимости от особенностей течения болезнь обозначается кодами А15-А19. Это заразное заболевание, вызванное палочкой Коха. Туберкулез обычно поражает дыхательную систему, однако бактерия может проникать и в другие органы и системы. Особенность патологии – длительное бессимптомное течение. Достаточно часто на начальных этапах специфических признаков нет, и увеличение лимфатических узлов долгое время может быть единственным симптомом. Как правило, при этой болезни увеличиваются грудные лимфоузлы, однако может наблюдаться подмышечная, шейная и паховая лимфаденопатия.
Своевременное обнаружение туберкулеза до появления острых симптомов (кашель, слабость и т.д.) значительно упрощает терапию, поэтому важно своевременно обратиться к врачу при увеличении лимфоузлов.
Корь, краснуха, ветрянка
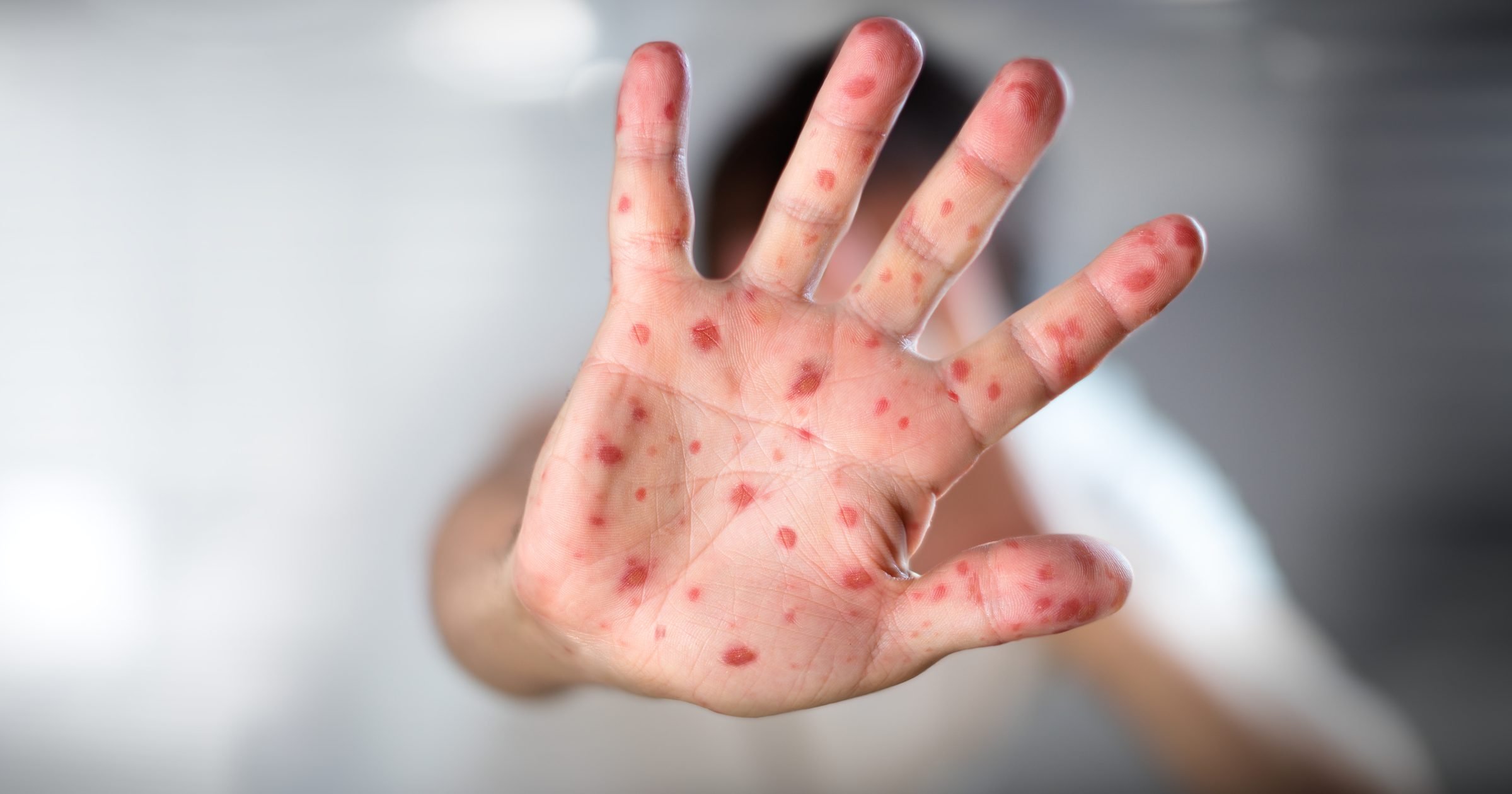
При поражении организма инфекциями, происходит воспаление лимфатических узлов
Эти три вирусных заболевания объединяет то, что они встречаются преимущественно в детском возрасте. Взрослые люди ими практически не болеют, так как после эпизода заражения организм вырабатывает пожизненный иммунитет к этим инфекциям.
Корь по МКБ-10 обозначается кодом В05. Характерные особенности: высокая степень заразности (почти 100%), значительное повышение температуры тела (до 40-41 градусов), образование пятнисто-папулезной сыпи, поражение горла и верхних дыхательных путей.
Краснуха обозначается кодом В06. Отличается мягким течением. Типичные симптомы: умеренное повышение температуры тела (до 38 градусов), головная боль, пятна на коже, лимфаденопатия и фарингит.
При краснухе увеличиваются затылочные и заднешейные лимфоузлы, при кори – шейные и подмышечные, при тяжелых формах ветряной оспы наблюдается генерализованная лимфаденопатия.
Ветрянка обозначается кодом В01. Она проявляется образованием пузырьковой сыпи по всему телу и на слизистых оболочках, повышением температуры тела, общей слабостью. Сыпь сильно зудит; если ее расчесывать, существует риск образования мелких рубцов.
Диагностика
Заметив увеличение узлов лимфатической системы у ребенка, следует отвести его на осмотр к педиатру. Врач проведет физикальное обследование, соберет анамнез и направит на дополнительные анализы. Обязательно сдается анализ крови, мочи и кала. Это позволяет выявить скрытые инфекции и исключить паразитарные инвазии, при которых также могут увеличиваться лимфатические узлы.
Дополнительно может быть назначено УЗИ увеличенных лимфатических узлов, МРТ или рентгенография.
Принципы лечения

Лечение лимфаденита у детей базируется на терапии антибиотиками
Схема терапии зависит от причины лимфаденопатии, так как само по себе это нарушение не лечится.
Как правило, в 70% случаев причиной патологии выступают ОРВИ. В этом случае назначают симптоматическую терапию – противовирусные и жаропонижающие средства, иммуномодуляторы.
При бактериальных поражениях организма (тонзиллит, пневмония, туберкулез и т.д.) назначают антибиотики. Препараты подбирают индивидуально в каждом конкретном случае.
Детские инфекционные заболевания, такие, как ветрянка, не лечатся. При тяжелом течении болезни врач может порекомендовать общеукрепляющие и противозудные средства, в остальном же организм справляется с болезнью своими силами.
При увеличении узлов у грудничков необходимо сначала исключить прорезывание зубов, прежде чем начать лечение, так как такой симптом не всегда указывает на патологию.
Малыши первого года жизни могут сталкиваться с лимфаденопатией в ответ на вакцинацию, что также не является патологическим состоянием.
причины, симптомы, диагностика и лечение
Под термином «аденопатия лимфоузлов» понимается патологическое состояние, характеризующееся изменением формы и увеличением в размерах одного или сразу целой группы скоплений, являющихся частью сосудистой системы. В большинстве случаев заболевание не возникает самостоятельным образом, а развивается на фоне недуга, являющегося провоцирующим фактором. При своевременном лечении прогноз, как правило, благоприятный. Игнорирование же проблемы может привести к осложнениям, представляющим опасность для жизни больного.
Механизм развития
Лимфатическая система по своему строению схожа с нервной и кровеносной. Внешне она напоминает корни деревьев. Особенностью лимфатической системы является то, что разрозненные органы она объединяет в одно целое. Кроме того, она отвечает за удаление из тканей излишков жидкости, токсичных соединений, патогенов. Она также принимает участие в транспортировке жизненно важных веществ и укреплении иммунной системы.
Лимфатические узлы расположены по всему телу. Отдельные группы скоплений локализуются в подмышечных зонах, шее, паху. При этом небольшое увеличение лимфоузлов (менее 1 см в диаметре) не является тревожным признаком. Подобная ситуация может произойти и у здорового человека, что связано с протеканием физиологических процессов в организме.
Под воздействием различных неблагоприятных факторов может произойти значительное увеличение лимфатических узлов (1 см в диаметре и более). При этом во время пальпации можно обнаружить измененные в размерах скопления только в одной зоне или же сразу нескольких. В первом случае принято говорить о локализованной аденопатии лимфоузлов, во втором – о генерализованной.
Заболевание развивается следующим образом: небольшое количество плазмы и патогенов, попавших в организм, проникают в биологическую жидкость, циркулирующую по скоплениям. При этом лимфатические узлы должны ее очистить от вредных соединений до того, как она поступит в центральное венозное русло. Патогены же могут инфицировать скопления (как правило, это происходит при ослаблении защитных сил организма) и оставаться в них, осуществляя свою жизнедеятельность. В это время лимфатические узлы начинают увеличиваться в размерах, формируя иммунный ответ и пытаясь справиться с чужеродными агентами. Нередко скопления приобретают болезненность. Клиническая картина напрямую зависит от того, какая зона организма поражена.
Согласно Международной классификации болезней (МКБ-10), лимфаденопатии присвоен код R59.
Причины
Патология редко носит самостоятельный характер. Лимфаденопатия – заболевание, которое чаще всего развивается на фоне иных недугов, послуживших провоцирующими факторами.
Основные причины возникновения патологии:
- Различного рода инфекции. Наиболее часто у пациентов в качестве основного заболевания выступают стоматит, фарингит, абсцесс зуба, ВИЧ, туберкулез, мононуклеоз, токсоплазмоз, ЗППП. Реже причиной инфекционных лимфаденопатий является цитомегаловирус, бруцеллез, гистоплазмоз, чума, туляремия, лихорадка крысиного укуса, паракокцидиоидомикоз. В большинстве случаев поражаются скопления, расположенные на шее, реже – в области паха, зоне над ключицами. При наличии ВИЧ-инфекции аденопатия лимфоузлов носит генерализованный характер.
- Новообразования. Заболевание развивается на фоне лейкоза, лимфомы, а также при метастазировании опухолей.
- Патологии системного характера: красная волчанка, саркоидоз, болезнь Кавасаки.
- Прием некоторых лекарственных средств. К увеличению лимфатических узлов нередко приводит употребление медикаментов, активными веществами которых являются аллопуринол, атенолол, карбамазепин, хинидин, каптоприл, фенитоин. Также патология развивается на фоне приема антибиотиков, принадлежащих к следующим группам: пенициллины, цефалоспорины, сульфаниламиды.
- У женщин нередко причиной заболевания является установка в молочные железы силиконовых имплантатов.
Лимфатическая система принимает непосредственное участие в формировании иммунного ответа при поступлении в организм различных чужеродных агентов. Именно поэтому ее вовлечение в патологический процесс может произойти по многим причинам, основными из которых являются воспалительные и инфекционные заболевания, а также различного рода опухоли.
Туберкулез, онкологические патологии и ВИЧ – недуги, представляющие опасность для жизни больного. Однако чаще всего аденопатия лимфоузлов диагностируется у пациентов с менее угрожающими состояниями.
С точки зрения механизма развития заболевания не имеет значения тот факт, какого рода провоцирующий агент поступил в организм. Это обусловлено тем, что характер изменений в структуре узла всегда одинаков.

Симптомы
Клиническая картина заболевания напрямую зависит от его формы, индивидуальных особенностей организма человека и основной патологии. В некоторых случаях поражение даже одного узла может иметь более сильную интенсивность проявления, чем изменения в целой группе скоплений.
Существует такое понятие как «реактивная лимфаденопатия». Это тяжелая форма недуга, при которой происходит значительное ухудшение состояние больного. Его беспокоит лихорадка, озноб, повышенное потоотделение, локальная гиперемия и болезненность. При отсутствии лечения происходит нарушение целостности тканей пораженного лимфоузла. При этом воспалительные элементы разносятся по организму с током крови, провоцируя развитие сепсиса генерализованного характера.
В первую очередь, при лимфаденопатии происходит увеличение узлов в размерах. Важно понимать, что их нормальные параметры для различных участков тела различны.
Клиническая картина и выраженность симптомов воспаления лимфоузлов в каждом случае различны. Они напрямую зависят от того, скопления в какой зоне вовлечены в патологический процесс. Виды заболевания:
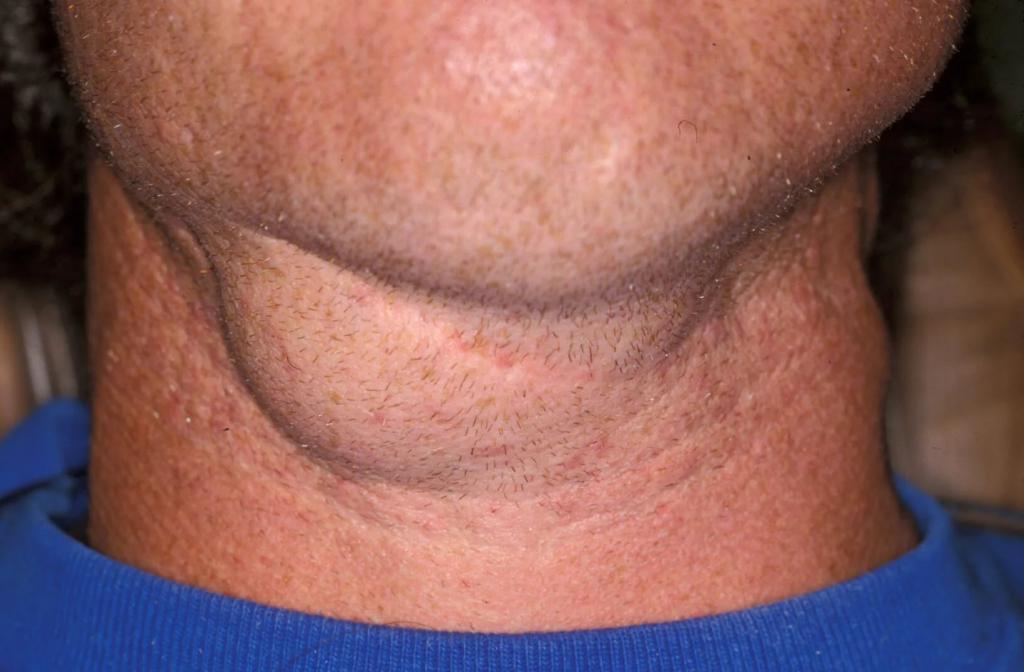
- Шейная лимфаденопатия. Самая распространенная форма недуга. Узел хорошо прощупывается. Он имеет бугристую поверхность и плотную консистенцию. Кожа, расположенная непосредственно над узлом, краснеет и натягивается. Больной испытывает недомогание, возможно возникновение признаков аллергической реакции. Узлы болезненные. Если они наполнены гнойным содержимым, к общим симптомам шейной лимфаденопатии добавляется жар. В данной зоне находится несколько групп узлов. Наиболее часто воспаляются: околоушные, затылочные, подчелюстные. Аденопатия лимфоузлов в области шеи наиболее часто развивается на фоне инфекционных заболеваний. Реже она возникает из-за онкологии и аутоиммунных патологий.
- Подмышечная лимфаденопатия. Недуг сопровождается увеличением узлов, которые сразу приобретают шишкообразную форму. Кроме того, у больных отмечаются следующие симптомы: общее ухудшение самочувствия, чрезмерное потоотделение (как правило, во время ночного отдыха), резкое уменьшение массы тела, лихорадочное состояние, высыпания на кожном покрове, локальное покраснение, отечность в области скоплений. Важно знать, что аденопатия подмышечных лимфоузлов – это доброкачественная патология в большинстве случаев. Тем не менее, иногда у пациентов диагностируются и раковые новообразования.
- Лимфаденопатия средостения. Наиболее часто развивается после перенесенной пневмонии. Общие симптомы аденопатии внутригрудных лимфоузлов: болезненные ощущения, кашель, одышка, опущение верхнего века, чувство дискомфорта при прохождении еды по пищеводу, повышенная температура тела, общая слабость, головная боль, зуд кожного покрова. Заболевание может носить как добро-, так и злокачественный характер.
- Забрюшинная лимфаденопатия. Особенностью данного вида заболевания является тот факт, что увеличенные лимфоузлы невозможно обнаружить при поверхностном осмотре. Для диагностики патологии необходимо провести рентгенологическое или ультразвуковое исследование. Симптомы аденопатии лимфоузлов брюшной полости: избыточное потоотделение, слабость, незначительное повышение температуры тела, диарея. При пальпации врач обнаруживает увеличение в размерах селезенки и печени.
При появлении симптомов воспаления лимфоузлов необходимо как можно скорее обратиться к специалисту. Это обусловлено тем, что патогенные микроорганизмы очень быстро разносятся с током биологической жидкости, циркулирующей в скоплениях.
Диагностика
При возникновении первых тревожных признаков, указывающих на лимфаденопатию (подмышечную, шейную, средостения и т. д.) необходимо обратиться к терапевту. При необходимости он направит на консультацию к узким специалистам (инфекционисту, онкологу, хирургу, фтизиатру, эндокринологу, урологу или гинекологу).
Важную роль в диагностике аденопатии лимфоузлов имеет сбор анамнеза. Специалисту необходимо предоставить информацию относительно имеющихся симптомов и степени их выраженности, а также рассказать об эпизодах получения травм, перенесенных инфекционных заболеваниях, а также о характере половой жизни. После этого врач проводит осмотр, в процессе которого оценивает размер, форму, плотность, болезненность и локализацию пораженного узла или группы скоплений.
На основании результатов первичной диагностики специалист оформляет направление на комплексное обследование, включающее:
- Клинический и биохимический анализы крови и мочи.
- Пробу Вассермана.
- Серологическое исследование.
- Анализ на ВИЧ.
- УЗИ.
- Рентгенологическое исследование.
- КТ, МРТ.
При наличии подозрений на злокачественную природу заболевания осуществляется забор образца биоматериала костного мозга или содержимого узла для проведения цитологического и гистологического исследований.
Консервативные методы терапии
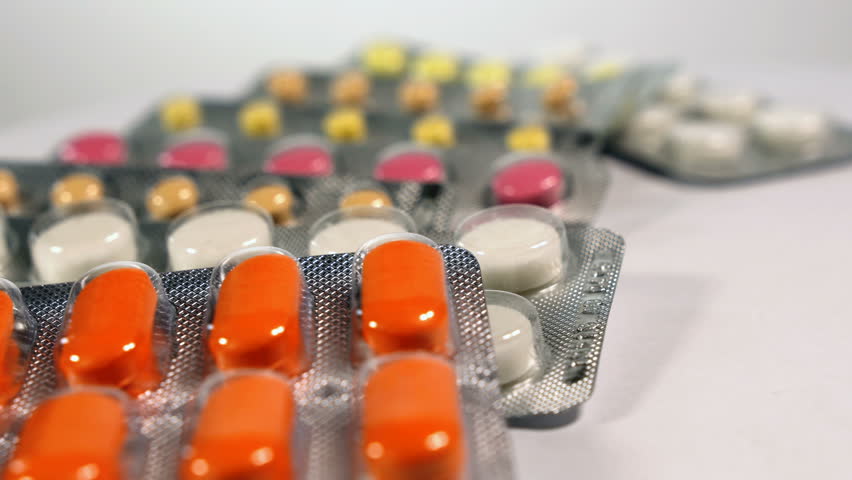
Объем лечебных мероприятий напрямую зависит от возраста пациента, формы недуга, степени тяжести состояния пациента. Выбор тактики лечения аденопатии лимфоузлов осуществляется после выявления основной патологии, послужившей провоцирующим фактором.
При поражении скоплений и окружающих тканей инфекцией показан прием антибактериальных препаратов. До того, как будет выявлена степень чувствительности патогенов к тем или иным веществам, врачи назначают антибиотики, принадлежащие к группе цефалоспоринов и фторхинолонов. Как правило, специалисты рекомендуют принимать «Медаксон» и «Левофлоксацин». Длительность лечения зависит от индивидуальных особенностей здоровья пациента и тяжести заболевания.
Патогены очень быстро распространяются по организму посредством лимфоузлов. В связи с этим к местной терапии заболевания следует относиться с осторожностью. Все средства должны назначаться врачом, только он может оценить целесообразность их применения. Практически во всех случаях специалисты рекомендуют использовать мазь Вишневского. Средство необходимо наносить непосредственно на пораженный лимфоузел.
Если в процессе проведения биопсии было выяснено, что патологический процесс носит злокачественный характер, пациенту назначают курс химиотерапии. Исход заболевания в этом случае напрямую зависит от степени тяжести основного недуга.
В качестве дополнительного лечения врачи назначают иммуностимулирующие средства. Они предназначены для укрепления защитных сил организма в период борьбы с недугом. Высокую эффективность на практике показал препарат «Глутоксим».
Хирургическое вмешательство
В большинстве случаев лечение аденопатии проводится с помощью медикаментов. Выполнение оперативного вмешательства целесообразно только в том случае, когда содержимое лимфоузлов представлено гнойной жидкостью.
В подобных ситуациях осуществляется вскрытие образования. Оно проводится, как правило, с помощью стандартной методики – открытой операции. После получения доступа хирург удаляет гнойное содержимое, устанавливает дренажную систему, посредством которой будет происходить отток отделяемого, и накладывает швы.
Народные методы
Использование нетрадиционных способов не избавляет от необходимости обращения за квалифицированной медицинской помощью. Применение народных методов допустимо, но только после получения одобрения лечащего врача. Это обусловлено тем, что в некоторых случаях природные средства могут существенно ухудшить течение заболевания.
Наиболее действенные рецепты:
- Измельчить свежесобранную траву одуванчика. В выделившемся соке смочить ватный тампон и приложить последний непосредственно на пораженный лимфоузел. Примочки допускается делать до 3 раз в день.
- Смешать в равных пропорциях крапиву и тысячелистник. Данные компоненты соединить и залить их 500 мл воды. Поставить емкость на огонь. Кипятить в течение 20 минут. Дать отвару остыть. Принимать средство трижды в день до трапезы.
- Смешать 500 г гусиного или барсучьего жира с норичником (лекарственным растением). Последнего необходимо взять 6 ст. л. Полученной мазью обрабатывать пораженные участки.
Особенности болезни у детей
До тех пор, пока ребенок не достиг 12-летнего возраста, его лимфатическая система является незрелой. При этом формироваться она начинает еще в период внутриутробного развития. Именно из-за незрелости системы среди детей очень часто диагностируется аденопатия лимфоузлов.
У новорожденного ребенка скопления не должны пальпироваться. В противном случае принято говорить об их увеличении, а, следовательно, и о наличии патологического процесса.
Первые 12 месяцев жизни считаются критичными. В связи с этим при обнаружении любых пальпируемых образований необходимо обращаться к педиатру. В этом возрасте наиболее часто происходит воспаление скоплений на затылке, в паху и на шее. У ребенка причиной увеличения лимфоузлов чаще всего являются инфекционные заболевания. Кроме того, аденопатия нередко развивается на фоне системных патологий и иммунодефицита. В единичных случаях недуг возникает при глистной инвазии и аллергической реакции. Согласно статистике, у 10% маленьких пациентов диагностируются злокачественные образования.
Если у ребенка увеличены лимфоузлы на шее, причиной также может быть воспалительный процесс в ротовой полости, в том числе банальное прорезывание зубов. Если после первого месяца жизни генерализованная форма болезни сочетается с дерматитом, лихорадкой, диареей и кандидозом, врач предполагает наличие иммунодефицита.
Прогноз
Исход патологии напрямую зависит от своевременности обращения к специалисту. Детей до 12 лет при наличии пальпируемых образований следует незамедлительно показывать педиатру, чтобы исключить наличие серьезных недугов. Взрослым также необходимо своевременно обращаться за медицинской помощью.
Сама по себе лимфаденопатия не опасна, угрозу представляет основное заболевание. Важно знать о том, что причиной недуга может стать злокачественный процесс, игнорирование которого приводит к летальному исходу.
В заключение
Аденопатия лимфоузлов – это патология, которая не является самостоятельным заболеванием, а служит симптомом многочисленных недугов. При возникновении первых тревожных признаков необходимо обратиться к врачу, который оформит направление на комплексное обследование и на основании его результатов составит максимально эффективную схему лечения.
Как уже было сказано, что в международной классификации болезней (МКБ-10) лимфаденопатии присвоен код R59.


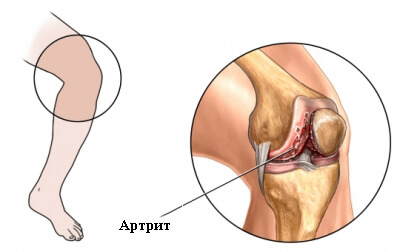
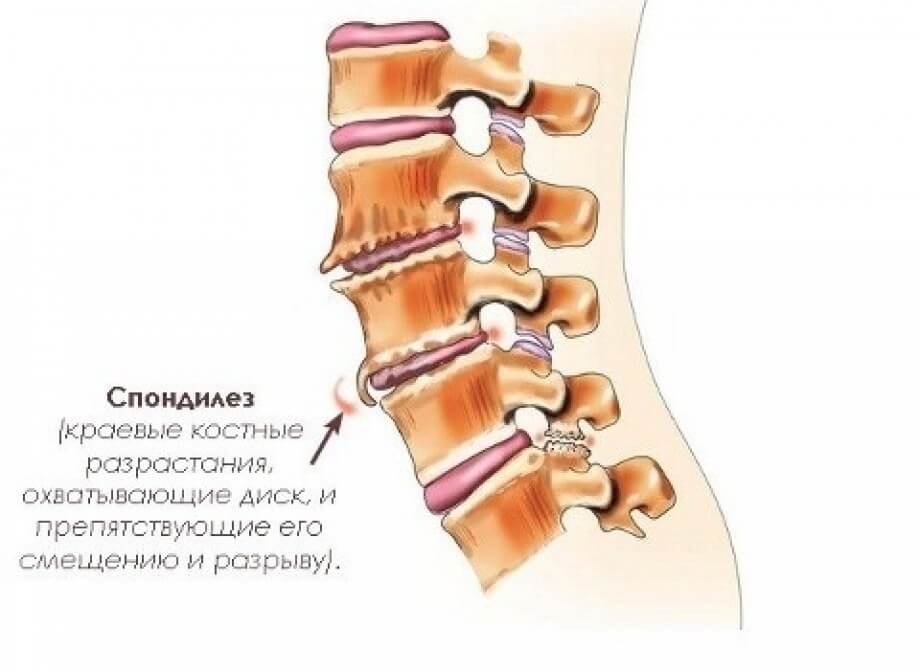 К распространенной причине появления специфического жжения относятся и иррадиирущие ощущения, которые появляются из-за проблем с позвоночником. Любая патология нижних отделов позвоночного столба в виде остеохондроза, спондилеза, болезни Бехтерева, различных невралгий, компрессионного перелома, наличия протрузий или грыж сопровождается нарушением местного кровотока и корешковым синдромом. При этом симптоматика может появляться в соответствующих частях нижних конечностей. Нередко позвоночные патологии провоцируют жжение непосредственно в колене. К более серьезным осложнениям можно отнести полную потерю чувствительности, и даже парез или паралич.
К распространенной причине появления специфического жжения относятся и иррадиирущие ощущения, которые появляются из-за проблем с позвоночником. Любая патология нижних отделов позвоночного столба в виде остеохондроза, спондилеза, болезни Бехтерева, различных невралгий, компрессионного перелома, наличия протрузий или грыж сопровождается нарушением местного кровотока и корешковым синдромом. При этом симптоматика может появляться в соответствующих частях нижних конечностей. Нередко позвоночные патологии провоцируют жжение непосредственно в колене. К более серьезным осложнениям можно отнести полную потерю чувствительности, и даже парез или паралич.








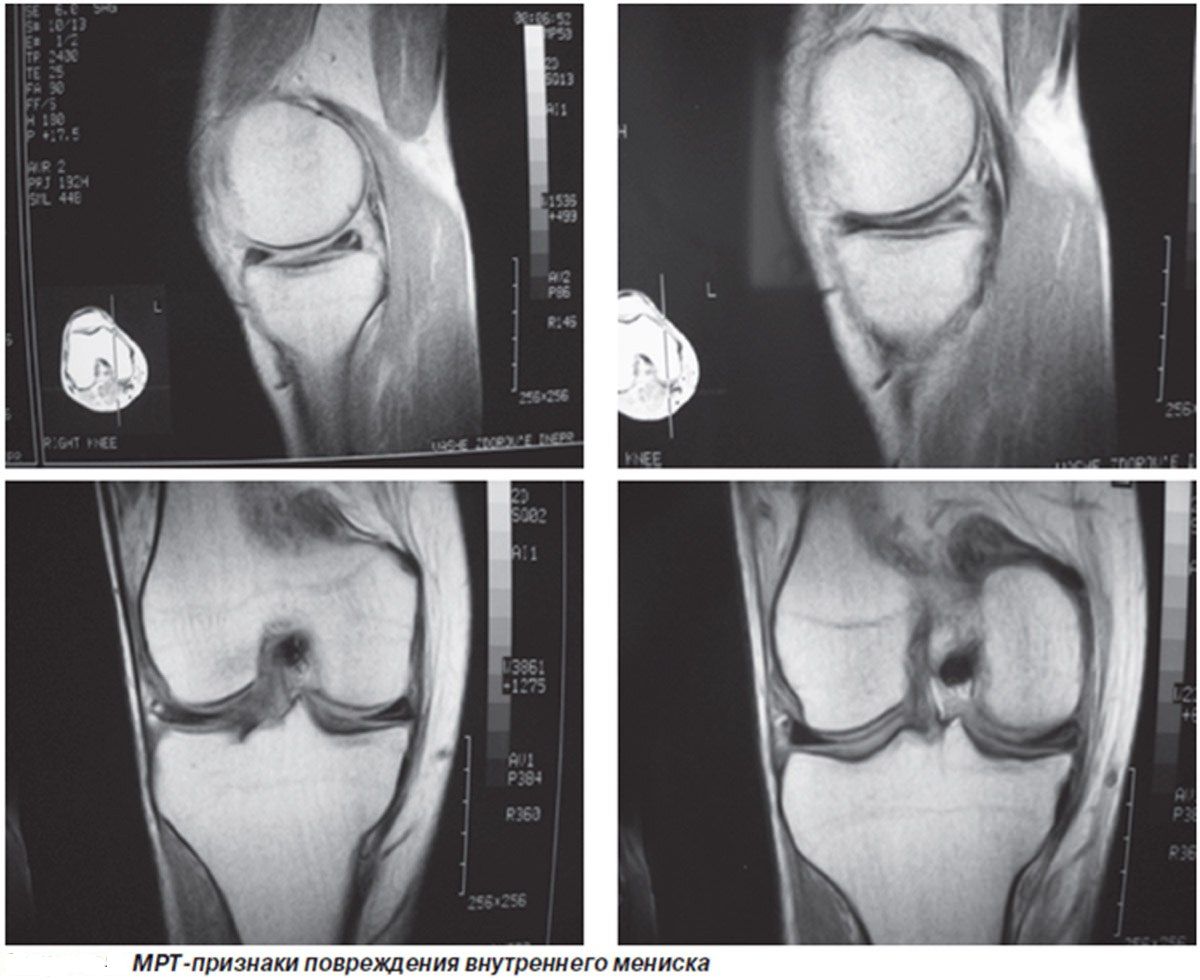







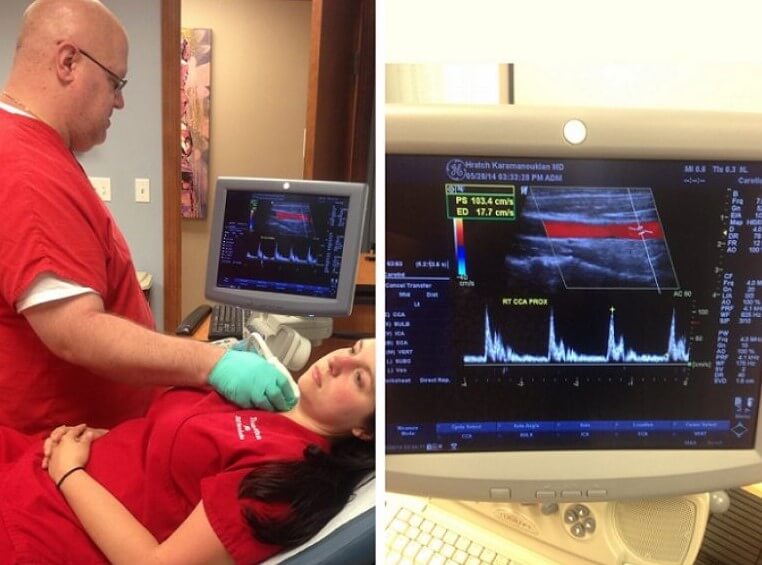
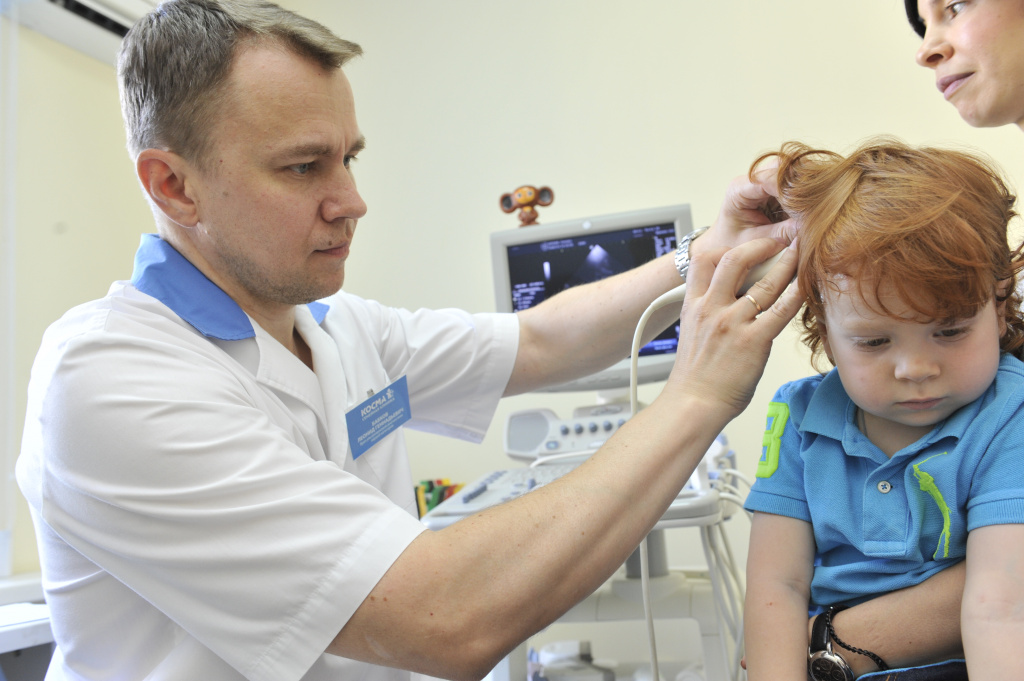 Проблемы с сосудами, вопреки распространенному мнению, свойственны и несовершеннолетним пациентам, и особенно часто страдают сосуды головы и шеи. Поэтому ультразвуковая допплерография сосудов головы и шеи – это очень востребованный сегодня метод исследования.
Проблемы с сосудами, вопреки распространенному мнению, свойственны и несовершеннолетним пациентам, и особенно часто страдают сосуды головы и шеи. Поэтому ультразвуковая допплерография сосудов головы и шеи – это очень востребованный сегодня метод исследования.
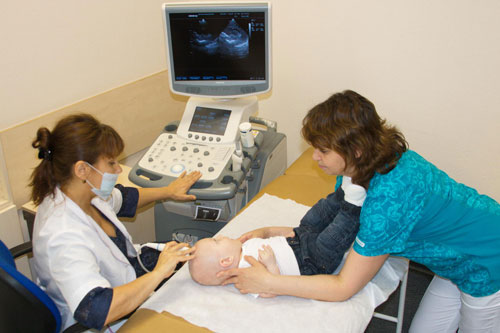 УЗДГ сосудов головы и шеи требует в первую очередь психологической подготовки ребенка: необходимо объяснить ему, что это безболезненная процедура и подробно рассказать о том, как она проводится. Также перед ней детям можно показывать видео и отзывы об УЗДГ сосудов головы. Если по болезни ребенок принимает сосудистые препараты, от них необходимо отказаться для того, чтобы результаты исследования были достоверными.
УЗДГ сосудов головы и шеи требует в первую очередь психологической подготовки ребенка: необходимо объяснить ему, что это безболезненная процедура и подробно рассказать о том, как она проводится. Также перед ней детям можно показывать видео и отзывы об УЗДГ сосудов головы. Если по болезни ребенок принимает сосудистые препараты, от них необходимо отказаться для того, чтобы результаты исследования были достоверными.



























 говорит о том, что человеку, у которого обнаружены отклонения, связанные с коленными суставами, важно научиться прощать. Он должен открыть в себе такие качества, как понимание других и умение им сострадать. Когда этот человек научится воспринимать чужие эмоции и чужую боль как свои собственные, у него изменится отношение к самому миру, и он сможет гармонизировать общение с природой. Главной установкой в этом случае должно быть: «Я поддаюсь и уступаю, и все идет хорошо».
говорит о том, что человеку, у которого обнаружены отклонения, связанные с коленными суставами, важно научиться прощать. Он должен открыть в себе такие качества, как понимание других и умение им сострадать. Когда этот человек научится воспринимать чужие эмоции и чужую боль как свои собственные, у него изменится отношение к самому миру, и он сможет гармонизировать общение с природой. Главной установкой в этом случае должно быть: «Я поддаюсь и уступаю, и все идет хорошо».



















 Как уже было сказано выше, афония обычно связана с ларингитом. Воспалительные процессы в гортани вызываются бактериальными агентами. Они оседают на слизистой, начинают активно размножаться, создавая обширный патогенный очаг. Нередко микробы проникают в трахею. Сопутствующими симптомами ларингита являются першение в горле, сильные кашлевые приступы и общая слабость (как результат интоксикации организма продуктами жизнедеятельности бактерий).
Как уже было сказано выше, афония обычно связана с ларингитом. Воспалительные процессы в гортани вызываются бактериальными агентами. Они оседают на слизистой, начинают активно размножаться, создавая обширный патогенный очаг. Нередко микробы проникают в трахею. Сопутствующими симптомами ларингита являются першение в горле, сильные кашлевые приступы и общая слабость (как результат интоксикации организма продуктами жизнедеятельности бактерий). Они способствуют трансформации сухого непродуктивного кашля в мокрый, то есть продуктивный. В качестве полезного дополнения следует принимать препараты в виде сосательных таблеток, чтобы смягчить горло и устранить в нем першение. Кроме того, не стоит забывать и о «тяжелой артиллерии» – медикаментозных противовирусных средствах:
Они способствуют трансформации сухого непродуктивного кашля в мокрый, то есть продуктивный. В качестве полезного дополнения следует принимать препараты в виде сосательных таблеток, чтобы смягчить горло и устранить в нем першение. Кроме того, не стоит забывать и о «тяжелой артиллерии» – медикаментозных противовирусных средствах: Хорошо восстанавливает голос горячее молоко, смешанное с минеральными щелочными водами. Соблюдайте пропорцию один к одному и употребляйте напиток небольшими глотками на протяжении всего дня.
Хорошо восстанавливает голос горячее молоко, смешанное с минеральными щелочными водами. Соблюдайте пропорцию один к одному и употребляйте напиток небольшими глотками на протяжении всего дня. Что нужно делать, чтобы поскорее выздороветь и вернуть утраченный голос? Голосовым связкам требуется постоянный покой. Сведите общение к минимуму, а лучше – и вовсе молчите. Причем не желательно говорить даже шепотом.
Что нужно делать, чтобы поскорее выздороветь и вернуть утраченный голос? Голосовым связкам требуется постоянный покой. Сведите общение к минимуму, а лучше – и вовсе молчите. Причем не желательно говорить даже шепотом.


















































 Ларингит является острым воспалительным заболеванием гортани. Он сопровождается сухим кашлем, першением и болью в горле, потерей голоса. Полная или частичная потеря голоса очень пугает пациентов, у них появляется страх навсегда лишиться возможности говорить. Также неприятно сознавать, что голос даже после лечения заболевания останется грубым, осипшим и охрипшим.
Ларингит является острым воспалительным заболеванием гортани. Он сопровождается сухим кашлем, першением и болью в горле, потерей голоса. Полная или частичная потеря голоса очень пугает пациентов, у них появляется страх навсегда лишиться возможности говорить. Также неприятно сознавать, что голос даже после лечения заболевания останется грубым, осипшим и охрипшим. Воспаленному голосовому аппарату нужен покой. Поэтому в первые дни разговоры даже шепотом следует свести к минимуму.
Воспаленному голосовому аппарату нужен покой. Поэтому в первые дни разговоры даже шепотом следует свести к минимуму. До выздоровления повторяйте такую процедуру трижды в день: оливковое масло или рыбий жир закапывайте в нос по 2 капли.
До выздоровления повторяйте такую процедуру трижды в день: оливковое масло или рыбий жир закапывайте в нос по 2 капли. Каждый день проводите ингаляции физраствором или минеральной водой.
Каждый день проводите ингаляции физраствором или минеральной водой. Ларингит возникает у женщин в положении довольно часто вследствие сниженного иммунитета. Нередко он обостряется, если до наступления беременности заболевание протекало в хронической форме. В этом случае самолечение опасно, а бездействие вдвойне. Неправильно подобранные лекарства и развитие инфекции способны причинить плоду непоправимый вред, иногда вызывая его гибель.
Ларингит возникает у женщин в положении довольно часто вследствие сниженного иммунитета. Нередко он обостряется, если до наступления беременности заболевание протекало в хронической форме. В этом случае самолечение опасно, а бездействие вдвойне. Неправильно подобранные лекарства и развитие инфекции способны причинить плоду непоправимый вред, иногда вызывая его гибель.










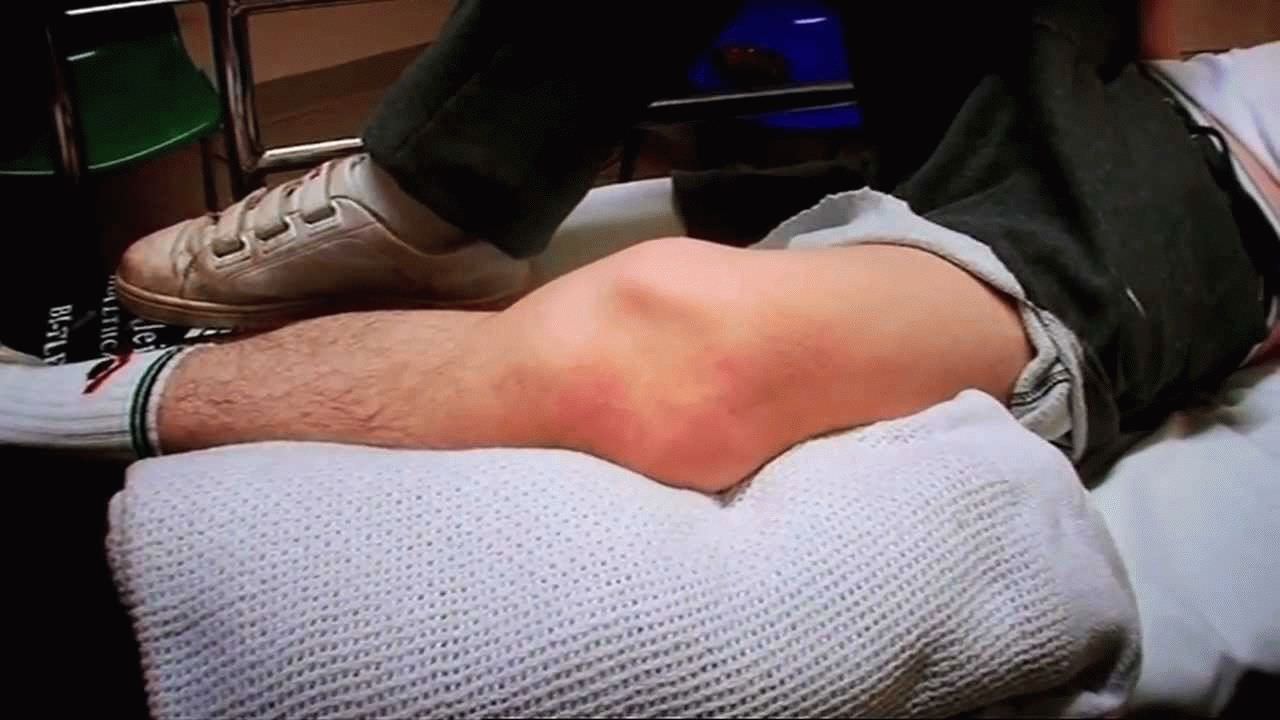
 При незначительном ушибе лечить пострадавшего будет довольно несложно. В первую очередь нужно заботиться о том, чтобы пострадавший не ощущал болевого синдрома. Для этого, область травмы обрабатывают специальными нестероидными мазями и гелями, оказывающие противовоспалительное действие. Также рекомендуется использование ненаркотических болеутоляющих препаратов. Во время всего периода восстановления больной должен снизить до минимума все физические нагрузки.
При незначительном ушибе лечить пострадавшего будет довольно несложно. В первую очередь нужно заботиться о том, чтобы пострадавший не ощущал болевого синдрома. Для этого, область травмы обрабатывают специальными нестероидными мазями и гелями, оказывающие противовоспалительное действие. Также рекомендуется использование ненаркотических болеутоляющих препаратов. Во время всего периода восстановления больной должен снизить до минимума все физические нагрузки.
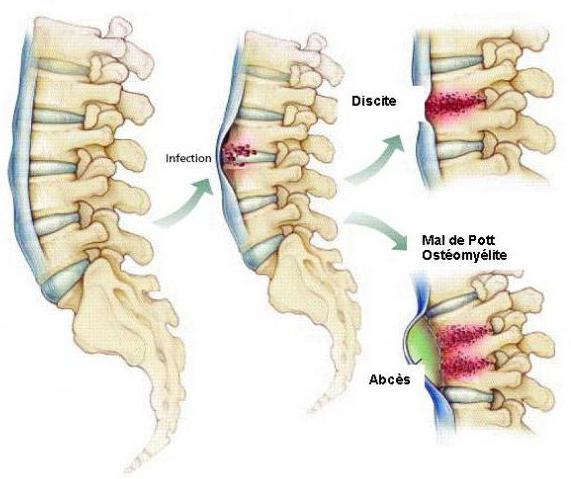
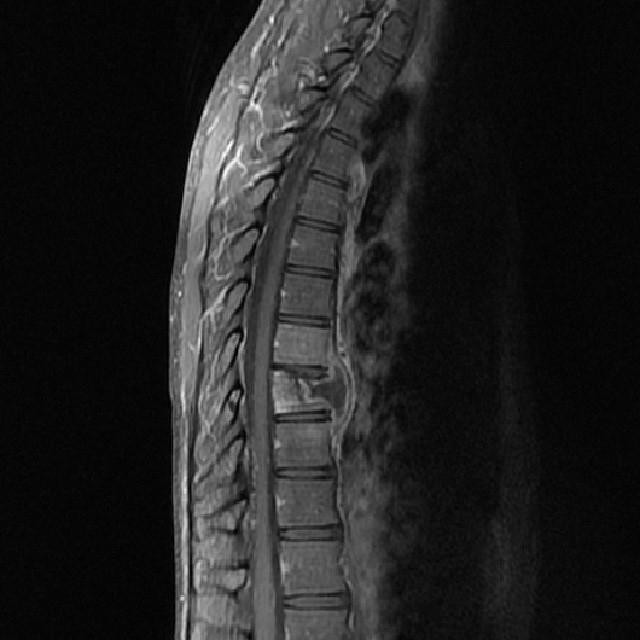
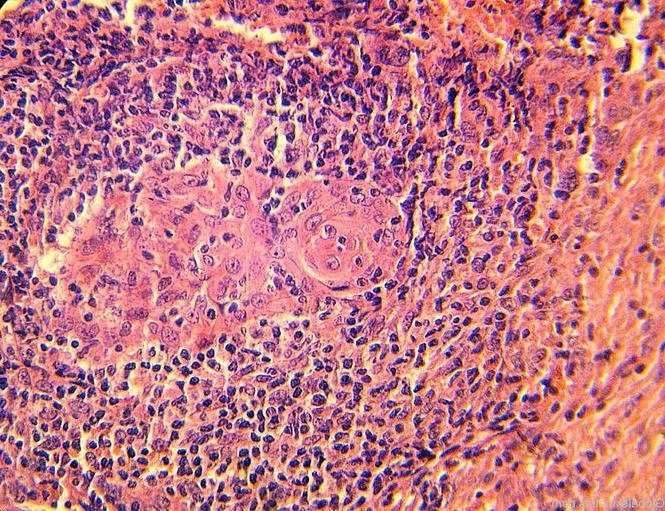
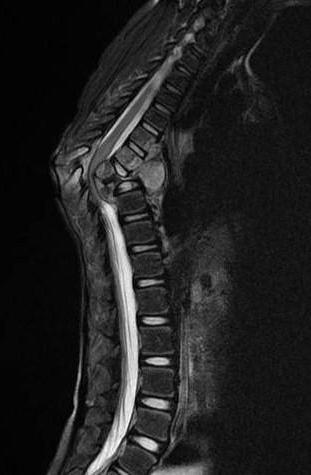






 нарастающих негативных реакций организма провоцирует образование бугорка в области поражения позвоночного столба. С течением времени процесс может увеличиваться до состояния горба. Аномалия вызывает передавливание нервной ткани, провоцируя нарушения в работоспособности отдельных внутренних органов.
нарастающих негативных реакций организма провоцирует образование бугорка в области поражения позвоночного столба. С течением времени процесс может увеличиваться до состояния горба. Аномалия вызывает передавливание нервной ткани, провоцируя нарушения в работоспособности отдельных внутренних органов.






 рациона на рекомендуемый диетический стол – продуктами питания, максимально обогащенными витаминами и минеральными веществами;
рациона на рекомендуемый диетический стол – продуктами питания, максимально обогащенными витаминами и минеральными веществами;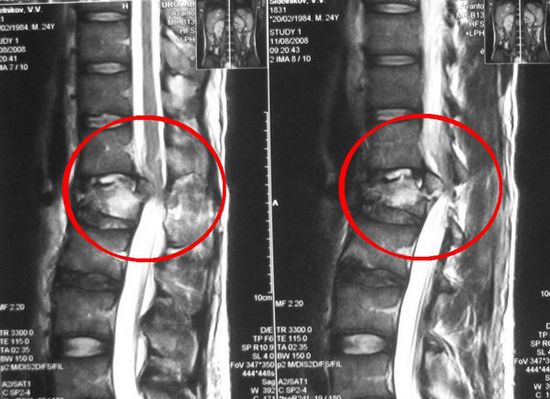

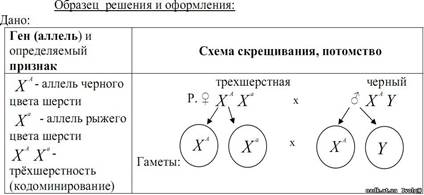
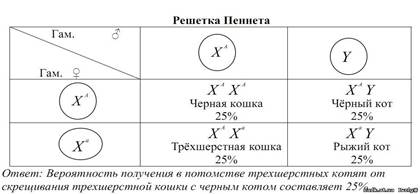





 нормального сына и одного сына дальтоника; в) еще нормальную дочь, имеющую пятерых нормальных сыновей. Каковы генотипы родителей, детей и внуков?
нормального сына и одного сына дальтоника; в) еще нормальную дочь, имеющую пятерых нормальных сыновей. Каковы генотипы родителей, детей и внуков?

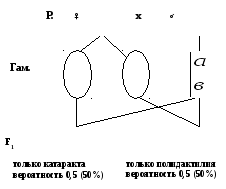
 Какова вероятность того, что следующий ребенок в этой семье будет также без обеих аномалий?
Какова вероятность того, что следующий ребенок в этой семье будет также без обеих аномалий?