У малыша грыжа пупочная – причины, симптомы, лечение у хирурга и дома
симптомы и лечение, операция в 2 года по удалению грыжи, бандаж от грыжи на животе

Пупочная грыжа у детей — явление довольно распространенное, особенно в первый год жизни. Чем она опасна, как распознать у ребенка такую патологию и как ее лечить, мы расскажем в этой статье.
Что это такое
Пупочная грыжа — это выпирание внутренних органов за пределы брюшной полости через пупочное отверстие. Пуповина во время беременности обеспечивает тесную связь ребенка с мамой, питает кроху, доставляет ему кислород и все необходимое для развития. Когда карапуз родился, и у него появилось собственное легочное дыхание, возможность принимать пищу через рот, то в пуповине больше биологической необходимости нет.
Ее отсекают в родзале, завязывают или защепляют место отсечения специальной прищепкой (на усмотрение акушера). В идеале пупочный канатик, часть которого остается внутри животика ребенка, должен зарасти плотной соединительной тканью примерно в течение 30 суток. К моменту окончания периода новорожденности пупок должен зажить.


Однако на практике не все так радужно — довольно часто бывает так, что канатик зарастает не полностью, образование соединительной ткани происходит слишком медленно, и это становится причиной развития грыжи. Есть у этой патологии и иные причины — от врожденных пороков развития брюшной стенки до неумелых и неграмотных действий акушера при перерезании пупочного каната. В более позднем возрасте предпосылки для появления грыжи совсем иные — более травматичные.
Распространенность проблемы чрезвычайно широка. По статистике каждый третий недоношенный младенец страдает грыжей пупка в той или иной степени.
Среди детей, которые появились на свет в положенный им срок, проблема обнаруживается примерно у 20% карапузов. Примерно у 4% ребят грыжа остается до 6-7 лет.
Виды
Все пупочные грыжи принято делить на врожденные и приобретенные. В первом случае доктора предполагают, что проблема началась задолго до появления крохи на свет, еще в период внутриутробного развития. Это различные пуповинные патологии и неправильно сформированная брюшная стенка.

Приобретенные грыжи бывают косыми и прямыми. Прямые грыжи связаны с изменениями фасции в области околопупочного пространства. Это приводит к выходу грыжи сразу через пупочное кольцо. При косой грыже путь чуть длиннее – сам грыжевой узелок появляется не на пупке, а по соседству с ним, чаще между местом истончения стенки и поперечной фасцией и белой линией живота. И только после этого грыжевой мешок появляется в пупочном кольце.
В зависимости от сложности патологии грыжи делятся на те, которые можно вправить, и те, которые механическому воздействию не подлежат. Сложные грыжи часто приводят к ущемлению грыжевого мешка, острым болям.
Причины возникновения
Дети, которые появились на свет с грыжей, по мнению большинства современных медиков, претерпевали внутриутробные страдания. Причиной врожденной грыжи может быть нарушение формирования брюшины на клеточном уровне, это может происходить при гипоксии плода, при некоторых генетических заболеваниях.
Новорожденным могут поставить такой диагноз из-за того, что пупочное кольцо после перерезания пуповины зарастает слишком медленно. В результате в надпупочной области или непосредственно под пупком образуется пустое пространство, куда, при напряжении мышц пресса (при сильном плаче, например), может выйти петля кишечника.


У новорожденных, к слову, очень много факторов риска для появления грыжи:
- частный громкий плач;
- запоры;
- повышенное газообразование;
- наследственная слабость пупочного кольца;
- острые и хронические респираторные заболевания, связанные с появлением сильного кашля.
У детей более старшего возраста грыжа может появиться из-за подъема тяжестей, слабости мышц живота. Очень часто родители сами провоцируют появление грыж уже после 1 года тем, что слишком рано ставят ребенка на ножки, помещают в различные вертикализирующие устройства вроде прыгунков и ходунков. Пока мышцы пресса не готовы к вертикальной нагрузке, ребенок должен ползать, именно так он укрепляет и спинку, и животик, и только потом – вставать. Если природой предусмотренная последовательность развития нарушается, часто уже после года появляются признаки растущей грыжи.
У детей 6-7 лет и старше на появление грыжи может повлиять ожирение, а также рубцы, которые имеются на животе вследствие перенесенных хирургических операций. Сильный длительный кашель повышает шансы на получение ребенком грыжи в любом возрасте. Повышенные физнагрузки, особенно после долгого периода отсутствия физических тренировок, тоже запускают стартовый механизм по формированию абдоминальной грыжи.
Симптомы и признаки
Почти у всех младенцев пупок торчит. У кого-то больше, у кого-то меньше. Сам по себе торчащий и сильной выступающий пупок у малыша считать грыжей нельзя. Поэтому у грыжи, как у вполне определенной патологии, есть свои клинические симптомы, среди которых торчание пупка — далеко не главный признак.
Тяжелые эмбриональные пороки развития брюшины, которые сопровождаются большого размера грыжевыми мешками, в которые выходят порой сразу несколько внутренних органов (печень, кишечник), заметны еще в период беременности. Специалист, который станет делать будущей маме плановое УЗИ, обязательно обратит на них внимание. Такие дети считаются практически нежизнеспособными. Они редко доживают до 3 суток в условиях реанимации, хотя единичные положительные исходы медицине все-таки известны. Чаще всего у плода с такой грыжей имеется серьезное генетическое заболевание.

Грыжи, которые здоровый малыш приобретает уже после своего рождения, например, в период новорожденности, редко беспокоят его. Они значительно сильнее беспокоят его родственников. Малыш же не испытывает сильных болевых ощущений. Сам узелок имеет небольшие размеры — от 1 до 5 сантиметров в диаметре, и «показывается» только тогда, когда чадо кричит, плачет, тужится при запоре или кишечных коликах. Когда ребенок спокоен, спит, расслаблен, выпуклость уходит, становится незаметной.
Одним из начальных симптомов развития настоящей абдоминальной грыжи у ребенка можно считать некоторую припухлость в районе пупочного кольца. Поначалу его легко пальцем вправить обратно, но потом, по мере появления спаек, вправление становится затрудненным, а то и совсем невозможным. На поведение ребенка наличие грыжи никак не влияет, у него от этого не ухудшается сон, аппетит, стул. Попытки списать колики, запоры и капризность ребенка на наличие пупочной грыжи не выдерживают никакой критики. Ведь кричат, капризничают и страдают животом, особенно в дождь или снегопад, 90% всех детей – и с грыжами, и без них.

Такой симптом, как тошнота, которую часто приписывают абдоминальной грыже детей первого года жизни, больше связана не с этой патологией, а с банальным перекармливанием ребенка. На работу желудочно-кишечного тракта грыжевой мешочек у ребенка не влияет, если не произошло его защемления. Это всегда — неотложное состояние, но, к счастью, защемление случается в детском возрасте чрезвычайно редко.
У большинства малышей от 1 месяца к 1 году грыжа проходит самостоятельно, по мере роста и укрепления мышц живота. Приобретенная в более позднем возрасте грыжа (в 5,7,10 лет) нуждается в более тщательном обследовании и выборе способа хирургического лечения. Для таких детей легкая тошнота, склонность к запорам является косвенным симптомом развития грыжи. Основным способом справиться с недугов в старшем возрасте считается оперативное вмешательство, поскольку иные способы считаются неэффективными.
Опасность
Грыжа в пупочном и околопупочном пространстве опасна только тем, что может вызвать ущемление внутренних органов, которые попадают в грыжевой мешок. Чаще всего это кишечное кольцо. Как уже говорилось, такой риск у маленьких детей считается минимальным. А вот у детей старше он повышается.

Признаками ущемления являются:
- сильная, внезапная, острая, почти нестерпимая боль в области грыжи с распространением на весь животик;
- сильная тошнота, частая рвота;
- у ребенка появляется чувство распирания в животе, отхождение газов затруднено или отсутствует;
- в каловых массах могут быть заметны выраженные примеси крови;
- грыжевой мешок выглядит надутым, напряженным, меняет свой цвет на более темный. Если ребенка положить в горизонтальное положение, грыжа не «уходит», как обычно, а продолжает оставаться снаружи.
Ущемление происходит обычно в случаях, если грыжевые ворота узкие. У детей с широкими грыжевыми воротами до острого состояния обычно не доходит. В любом случае симптомы, говорящие о том, что может быть ущемлен грыжевой мешок, нельзя игнорировать. Родителям следует уложить ребенка на бок, вызвать «Скорую помощь» и доставить ребенка в хирургическое отделение ближайшей детской больницы.
У более чем 95% малышей в этом возрасте грыжи успешно «вправляются» самостоятельно, но бывают и сложные случаи. Понятно, что ожидание не должно быть синонимом бездействия. Кроме регулярных посещений хирурга с целью промежуточного контроля за состоянием грыжи, родителям будут даны другие рекомендации, которые желательно неукоснительно соблюдать.

Категорически запрещается давать ему много пить, пытаться снять боль какими-либо обезболивающими препаратами, прикладывать к животу теплую грелку или холод. И уж совсем не стоит пытаться вправить грыжу обратно своими силами. Это может получиться. Точнее, родители подумают, что все получилось. Ведь визуально грыжа исчезнет, да и боль стихнет. На самом деле она может уйти в межмышечное пространство, и когда боль, спустя время вернется, хирург сможет обнаружить признаки перитонита, некроза части кишечника и другие очень нежелательные проблемы.
Диагностика
Поставить диагноз может детский хирург. Со своими подозрениями на грыжу родители должны обращаться именно к этому специалисту. Он внимательно осмотрит пупочек ребенка, прощупает его, почитает медицинскую карточку, задаст множество вопросов о протекании беременности, послеродовых особенностях заживания пупочной ранки.

Если ребенок в силу возраста способен по просьбе врача покашлять, то такой тест тоже обязательно будет включен в первичное обследование. Опытный хирург сможет определить грыжу и ее приблизительные характеристики даже на ощупь, но для постановки точного диагноза и принятия решения о лечении, понадобится пройти еще несколько исследований. Сначала родителям дают направление на УЗИ брюшной полости. Такая диагностика позволяет подтвердить факт наличия грыжи, определить ее размеры, точное место дислокации. Затем может понадобиться рентгенография органов брюшной полости и ирригоскопия. Для ее проведения в кишечник клизмой вводят контрастный раствор, который позволяет на готовом рентгеновском снимке увидеть все отделы кишечника и определить, есть ли в районе грыжи пороки, перфорация, спайки и другие осложняющие факторы.

Иногда ребенку бывает показано эндоскопическое исследование ЭГДС. Обязательно придется сдать традиционные анализы крови и мочи на общее клиническое исследование.
Лечение
Основным и самым действенным способом лечения считается хирургическое вмешательство по удалению грыжи. Но в отношении детей все не так просто. Поскольку грыжа еще может регрессировать самостоятельно, обычно без острой необходимости малышей на операционный стол не отправляют. Острой необходимостью считается защемление грыжевого мешка. По сложившейся практике, наиболее часто выбирается тактика ожидания. Если до 5 лет у ребенка грыжа не втянулась, то может быть проведена операция.

У более чем 95% малышей в этом возрасте грыжи успешно «вправляются» самостоятельно, но бывают и сложные случаи. Понятно, что ожидание не должно быть синонимом бездействия. Кроме регулярных посещений хирурга с целью промежуточного контроля за состоянием грыжи, родителям будут даны другие рекомендации, которые желательно неукоснительно соблюдать.
Действия родителей
Лучшее упражнение, которое показано абсолютно всем малышам начиная с рождения – это ежедневное выкладывание на животик. Делать это лучше за 10-20 минут до еды, чтобы не спровоцировать срыгивание. Выкладывать следует не на мягкий диван или родительскую кровать, а на жесткую, ровную поверхность. Это упражнение не только позволяет малышу быстрее научиться держать головку, но и эффективно укрепляет мышцы живота, в том числе косые мышцы. А также способствует более быстрому отхождению газов из кишечника и снижению интенсивности кишечных колик.

Первое выкладывание на животик не должно превышать 2-4 минут, потом время увеличивают и постепенно доводят процедуру до 15-20 минут. Детям постарше рекомендуется специальный, тонизирующий мышцы живота массаж.
- Массаж. Массаж не потребует специальных медицинских навыков, освоить его технику могут все родители без исключения. Для грудничков процедуры можно начинать проводить сразу после того, как заживет и подсохнет пупочная ранка, обычно это происходит к 1 месяцу. Массажные движения следует осуществлять большим пальцем руки, совершая круговые движения вокруг пупка по часовой стрелке.


Детям старше можно усложнить массаж, добавив в него массаж косых мышц животика, проводя по их анатомическому пути снизу вверх (от лобка к ребрам) указательным и средним пальцами, а также совершая горизонтальные движения в надпупочной области. Детям от года массаж делают с применением тех же приемов, только добавляют к манипуляциям легкие постукивающие движения кончиками пальцев по животу в области пресса.
- Бандаж. Специальные приспособления — бандажи при пупочных грыжах используют и как средство консервативной терапии, и в послеоперационном периоде. Бандаж позволяет удерживать мышцы брюшины в правильном зафиксированном положении. Благодаря небольшому постоянному давлению на область выпирания грыжевого мешка, достигается состояние, при котором выход мешка через грыжевые ворота становится невозможным.

Детский бандаж отличается от взрослого, он изготовлен из мягкой эластичной ленты, которую надевают на голое тело. Среднестатистические размеры для детей: 42-54 см в длину и 5 см в ширину. Бандаж можно начинать надевать сразу после того, как заживет пупочная ранка. Приспособление нельзя использовать при выраженном поражении кожи в районе живота (например, атопическом дерматите, экземах, во время болезни ветрянкой, корью, когда на животе имеется сыпь). При грыжах малых размеров бандаж считается самым действенным способом консервативной терапии. Его ношение обязательно следует согласовывать с наблюдающим ребенка хирургом.
- Гимнастика. Гимнастику можно начинать делать после того, как крохе исполнится 1 месяц. Для самых маленьких она должна обязательно включать в себя перевороты с животика на бок, со спины на бок. С 3 месяцев можно делать эти же перевороты, но еще и в обратном направлении. Чтобы малыш повернулся, нужно потянуть его за правую ручку в левую сторону, тогда произойдет переворот на левый бочок. Еще одно отличное упражнение — поджимание ножек к животу. Их следует подвести, удерживать около 30 секунд, после чего подводить и выпрямлять попеременно.

Детям старше полугода полезно занимать на фитболе. Следует поощрять ползание, поскольку именно при нем мышцы животика развиваются наиболее анатомически правильно. Полезны занятия с перекладиной в положении лежа на животе.

Деткам до 5 лет с установленным диагнозом «абдоминальная пупочная грыжа» имеет смысл установить в детской комнате шведскую стенку, и научить его правильно укреплять мышцы пресса. Для этого используют упражнения «Уголок» (ножки под прямым углом к животу в висячем на перекладине положении) и «Маятник» (раскачивание тела в висячем положении на перекладине).


Лечение народными и нетрадиционными средствами
Поскольку до 5 лет врачи стараются ожидать развития событий, наиболее вольготно начинают чувствовать себя всевозможные клиники, которые предлагают нетрадиционное лечение детской проблемы за вполне традиционную национальную валюту. Родители, которые всеми силами стараются не допустить операции, готовы пойти на все. И вот уже их крохе делает массаж животика специалист в области энергетического массажа и берет за это немалые суммы.
Если присмотреться, то животик массируется точно так же, как это делает любая мама в домашних условиях, и, с этой точки зрения, ничего нового для ребенка не происходит. Хорошо, если специалист не навредит, но порой бывает и в точности наоборот. Народная медицина и бабушкины методы избавления младенца от столь неприятной «болячки» немногочисленны и хорошо известны. Об их пользе говорить сложно, тут вопрос веры в чудо, а вот о том, что может быть потенциально опасным, сказать необходимо:
- Пятачок на пупок. Совет привязать или приклеить с помощью пластыря ребенку на пупочное кольцо пятирублевую монетку может прозвучать не только из уст бабушки или соседки, но и от участкового врача-педиатра, особенно если этот доктор сам находится в возрасте бабушки и учился в медицинском ВУЗе очень и очень давно. Современные врачи не нашли никакой пользы от монетки на пупке. Если грыжа существует только в понимании родителей, то в пятачке нет смысла вообще, а если грыжа настоящая, то тут пятачок бессилен.


А вот что реально порой происходит на самом деле, так это развитие местного воспаления в области пупка, инфицирование пупка бактериями, потница. К тому же сама грыжа грудничка не беспокоит, а вот приклеенная к нежной коже монета может доставить немало неприятных минут.
- Пластырь. Ничего плохого в этом методе нет, и он действительно позволяет поддерживать пупок и грыжевой мешок, если он имеется, в фиксированном правильном состоянии. Есть два нюанса, соблюдение которых обеспечит успешное лечение. Во-первых, пластырь должен быть хорошим (лучше брать продукцию производителей, которые делают качественный стерильный пластырь для использования в хирургических стационарах или специальный детский гипоаллергенный Porofix, «Чикко».


Во-вторых, пластырь должен накладывать ребенку исключительно хирург. Самостоятельные попытки инициативных родителей вправить грыжу вручную могут закончиться весьма плачевно — ущемлением кишечного кольца и необходимостью срочной операции. Правильно доверить первое наложение доктору, попросить его показать и объяснить процесс, чтобы потом менять пластырь на пупочке самостоятельно без риска покалечить ребенка. Заклеенный пластырем пупок следует не реже двух раз в месяц показывать врачу. В случае если грыжа начнет увеличиваться в размерах, ее нахождение под пластырем становится опасным для здоровья малыша.
- Мази и компрессы. Очень популярный у ценителей народной медицины рецепт домашней мази, которую нужно накладывать на ночь на область пупка, включает в себя сливочное масло, настойку прополиса и йод. Смесью масла и прополиса пупок мажут, накладывают компресс, а затем наутро делают вокруг грыжи йодную сетку. О том, как масло действует на грыжу, официальная медицина умалчивает, поскольку случаев исцеления маслом и прополисом не зарегистрировано.


Однако прополис, а тем более его спиртовая настойка может вызвать у малыша серьезную аллергическую реакцию, которая потребует уже самого настоящего традиционного лечения. А частые наложения йодной сеточки приводят к очень тяжелому состоянию — передозировке йодом, ведь детская кожа, нежная и чувствительная, впитывает его полностью.
- Отвары и напитки. Народная медицина готова предложить массу рецептов изготовления отваров и настоек из ревеня, пастушьей сумки и других трав и корешков против грыжи. Обсуждать такое лечение всерьез сложно, поскольку ожидать, что грыжа втянется и рассосется после десятидневного питья травяного отвара, в 21 веке как-то странно.


- Если хочется поить ребенка травами, можно и поить. Но обязательно следует согласовать набор трав с педиатром, ведь многие лекарственные растения являются довольно сильными аллергенами. Также не стоит ожидать от такого «лечения» чуда. Его не произойдет.
Хирургическое вмешательство
После 5 лет, если признаки грыжи не исчезли, она превышает в размерах 1,5 сантиметра, если есть тенденция к росту и увеличению грыжевого мешка, если велик риск защемления из-за узких грыжевых ворот, принимается решение о хирургическом удалении грыжи. Операция носит название «герниопластика». При такой хирургической манипуляции иссеченный мешок заменяют либо на фрагмент собственных тканей организма, либо вводят сетчатый имплантат, который принимает нагрузку на себя и сводит к минимуму вероятность рецидива грыжи.
По этой причине лучше всего для детей подходит метод ненатяжной герниопластики, при котором используют специальные вживляемые сеточки. Во время операции хирург не обязательно будет иссекать грыжу. Если возможно ее вправление и удается ее зафиксировать в естественном положении в нужном месте, то удалять ее совсем необходимости нет.


Сетчатый имплантат может быть установлен как над пупочным кольцом, так и под ним, это зависит от размера грыжевых ворот. Заключительным этапом операции всегда становится ушивание грыжевых ворот. Достаточно часто в последнее время при неосложненной грыже такие операции проводятся при помощи лапароскопии. Это минимизирует травматическое воздействие, быстрее помогает восстановиться. Операции по иссечению и вправлению грыжевых мешочков проводятся и с применением современных технологий, пример, лазером.
Для операции можно использовать любой вид наркоза и это большое преимущество в лечении детей. К слову, не все хирургические стационары практикуют такой род операций для пациентов в детском возрасте, есть врачи – приверженцы натяжной хирургии. Но этот вопрос в любом случае родителям стоит обсудить с лечащим врачом в процессе подготовки к вмешательству.
Послеоперационный период и реабилитация
Если ребенку сделали операцию натяжным методом, без сетчатых имплантатов, то восстановительный период будет более долгим. Он может занять от 1 месяца до полугода. Ребенку будут противопоказаны физические нагрузки. Риск рецидива при таком вмешательстве значительно выше, чем при операции с применением имплантата. В случае проведения ненатяжной герниопластики реабилитация менее длительная. Уже через 3-4 недели ребенок сможет заниматься привычными делами без ограничений, сможет посещать спортивные секции. А вероятность рецидива после такого вмешательства оценивается не более, чем в 1%.


Для детей, перенесших операцию по удалению пупочной грыжи, важно придерживаться правильной диеты, которая не будет вызывать повышенного газообразования. Из рациона нужно временно исключить капусту, горох, газированные напитки, кефир. В случае возникновения запоров таким детям следует давать мягкое слабительное, разрешенное к применению по возрасту. Не стоит делать клизмы и ждать, пока ребенок сходит в туалет самостоятельно.
В первую неделю после операции не стоит давать мальчикам и девочкам твердой и густой пищи. Желательно варить кашу-размазню, кисель, компоты. Постепенно расширять рацион можно лишь в конце первой недели. Приветствуется ношение детского бандажа, а также массаж и гимнастика, о которых говорилось выше. Более старшим детям обязательно стоит заняться спортом.
Рекомендации
- Для профилактики пупочной грыжи, для ее лечения, если диагноз имеет место быть, а также в рамках реабилитации после оперативного лечения ребенку рекомендуется заниматься плаванием. В бассейн можно записать ребенка от 1 месяца, сейчас существуют такие группы для самых крошечных пловцов. Плавание способствует наиболее быстрому укреплению всех групп мышц, особенно мышц живота, боков.
- Для профилактики грыж у детей в период новорожденности некоторые педиатры не рекомендуют тугое пеленание.
- Любимая забава пап «полетаем-полетаем» с подбрасыванием ребенка вверх имеет свойство в момент подбрасывания увеличивать внутрибрюшное давление, что способствует появлению грыжи у ребенка, склонного к такой патологии.
- Лечить абдоминальную грыжу можно только хирургически. А потому ее легче и проще предупредить, вовремя соблюдая все рекомендации врача, с детства укрепляя мышцы живота.
Так же вы можете послушать полезные советы от профессионального доктора на видеоролике ниже.
o-krohe.ru
Пупочная грыжа у детей – причины, симптомы, диагностика и лечение

Пупочная грыжа у детей – смещение внутренних органов (кишечника, большого сальника) за пределы передней брюшной стенки через пупочное кольцо. Пупочная грыжа у детей проявляется округлым или овальным выпячиванием в области пупка, увеличивающимся при натуживании; в редких случаях – ущемлением. Пупочная грыжа у детей распознается на основании осмотра; дополнительно могут выполняться УЗИ и рентгенография органов брюшной полости. Методы лечения пупочной грыжи у детей включают массаж передней брюшной стенки, ЛФК, наложение лейкопластырной повязки; в некоторых случаях – хирургической устранение грыжи.
Общие сведения
Пупочная грыжа у детей – грыжа передней брюшной стенки, при которой происходит выпячивание внутренних органов через расширение пупочного кольца. Пупочная грыжа встречается у каждого пятого доношенного и каждого третьего недоношенного ребенка, что позволяет считать данную патологию одной из наиболее распространенной в педиатрии и хирургии детского возраста. Среди общего количества грыж, встречающихся у детей (паховых, бедренных, вентральных, белой линии живота и др.), пупочные грыжи составляют 12-15%. Чаще всего пупочные грыжи встречаются у девочек и проявляются до 10-летнего возраста. В большинстве случаев пупочные грыжи у детей имеют небольшую величину; в редких случаях достигают значительных размеров и ущемляются.

Пупочная грыжа у детей
Причины пупочной грыжи у детей
В норме у новорожденных после отпадения пуповины пупочное кольцо смыкается, а отверстие облитерируется рубцово-соединительной тканью. У многих детей нижняя часть пупочного кольца, содержащая мочевой проток и пупочные артерии, сокращается хорошо, а верхняя, содержащая пупочную вену, не имеет мышечной оболочки и сокращается слабо. Важное участие в укреплении пупочного кольца принимают брюшные мышцы, обеспечивающие дополнительное стяжение отверстия. До тех пор, пока процессы облитерации пупочного кольца не завершены, любое повышение внутрибрюшного давления может спровоцировать выход брюшины, сальника и петель кишечника в околопупочное пространство. Таким образом, пупочная грыжа у детей формируется вследствие незаращения пупочного кольца и слабости брюшинной фасции.
В качестве основного фактора, приводящего к возникновению пупочной грыжи у детей, рассматривается наследственно обусловленная слабость брюшинной фасции. Так, при наличии в детстве у одного из родителей пупочной грыжи, риск ее возникновения у ребенка составляет 70%. Кроме этого, формированию пупочной грыжи способствуют различные заболевания детей, сопровождающиеся увеличением внутрибрюшного давления: коклюш, бронхит, пневмония, дизентерия, дисбактериоз, лактазная недостаточность, запоры, фимоз и др. Кашель или натуживание способствуют еще большему расширению пупочного кольца и увеличению выпячивания брюшины. При пупочных грыжах у детей в грыжевой мешок обычно входит сальник и тонкий кишечник.
Пупочные грыжи чаще встречаются у детей, рожденных раньше срока, страдающих синдромом Дауна, врожденным гипотиреозом, гипотрофией, рахитом, асцитом и другими заболеваниями, снижающими тонус мышц брюшной стенки.
Симптомы пупочной грыжи у детей
Для удобства рассмотрения целесообразно выделить эмбриональные пупочные грыжи (грыжи пупочного канатика) и постнатальные пупочные грыжи. Каждая из этих разновидностей пупочных грыж у детей отличается своими анатомическими и клиническими особенностями, показаниями к хирургическому лечению.
Эмбриональные пупочные грыжи (грыжи пуповины)
Формирование эмбриональной пупочной грыжи происходит еще в раннем эмбриогенезе. Данный вид грыжи у детей фактически представляет собой эвентрацию органов брюшной полости вследствие недоразвития передней брюшной стенки. Эмбриональные грыжи редки; встречаются примерно в 2 случаях на 7000 родов.
Эмбриональной пупочной грыже у детей обычно сопутствует расщепление грудины, дефекты диафрагмы, врожденные пороки сердца (тетрада Фалло), недоразвитие лонного сочленения, эктопия мочевого пузыря, расщелины лица («заячья губа» и «волчья пасть»), врожденная кишечная непроходимость, дивертикул Меккеля, киста урахуса, атрезия ануса и др.
При осмотре ребенка сразу после рождения видны расположенные вне брюшной полости и просвечивающие через прозрачную оболочку петли кишечника и печень. В процессе родового акта или в первые часы жизни ребенка легко может произойти разрыв тонкой оболочки, покрывающей эмбриональную пупочную грыжу. В этом случае присоединение инфекции и последующее нагноение вызывают развитие перитонита, от которого дети погибают, как правило, на третьи сутки жизни. Другими частыми причинами гибели новорожденных с эмбриональной пупочной грыжей служат пневмония и сепсис. В большинстве случаев дети с такими тяжелыми пороками нежизнеспособны.
Грыжи пупочного канатика (зародышевые или пуповинные грыжи у детей, омфалоцеле) формируются на 3-м месяце внутриутробного развития вследствие задержки развития брюшины. Грыжи пупочного канатика встречаются с частотой 1:3000-5000 родов.
Грыжа пупочного канатика покрыта трехслойной оболочкой, состоящей из амниона, вартонова студня и брюшины. Грыжевое выпячивание, включающее петли кишечника и часть печени, переходит на пупочный канатик, увеличивается при плаче ребенка. Размеры зародышевой грыжи могут варьировать от небольших (до 5 см) до гигантских (более 10 см).
Наиболее тяжелым осложнением грыжи пупочного канатика является разрыв оболочек грыжевого мешка, что может повлечь за собой выпадение внутренностей и последующее развитие перитонита. Детям с пуповинной грыжей показано срочное хирургическое вмешательство в первые часы после рождения. Летальность при данном врожденном дефекте составляет 20-60%.
Постнатальные пупочные грыжи у детей
Постнатальные пупочные грыжи у детей чаще всего проявляются в первые 2-3 месяца или на первом году жизни. Основным, а иногда и единственным проявлением пупочной грыжи у детей служит наличие в области пупка округлого или овального выпячивания, которое увеличивается при напряжении ребенка (плаче, натуживании, кашле) и уменьшается либо исчезает в положении лежа. Грыжевое выпячивание покрыто кожей, иногда с признаками пигментации. В большинстве случаев пупочная грыжа у детей не вызывает беспокойства и дискомфортных ощущений. Однако при больших грыжевых дефектах старшие дети могут жаловаться на коликообразные боли в животе, тошноту, запоры, болезненность в области выпячивания.
Ущемление пупочной грыжи у детей возникает относительно редко. В том случае, когда происходит странгуляция части кишечника, отмечается невправляемость грыжи, увеличение в размерах и изменение цвета кожи грыжевого выпячивания, тошнота и рвота, вздутие живота, выраженные болевые ощущения. Ущемление пупочной грыжи у детей может привести к механической кишечной непроходимости и некрозу части кишечника.
Диагностика пупочной грыжи у детей
Обычно наличие пупочной грыжи у детей устанавливается педиатром или детским хирургом при профилактическом осмотре ребенка в первые месяцы жизни. В этом случае при пальпации живота определяется расширение пупочного кольца. При подъеме головы и туловища хорошо контурируется расхождение прямых мышц живота и грыжевое выпячивание.
Дополнительные обследования детям с пупочной грыжей обычно проводятся, если встает вопрос о хирургическом лечении патологии. В этом случае может потребоваться выполнение УЗИ органов брюшной полости, обзорной рентгенографии брюшной полости, рентгенографии пассажа бария по тонкому кишечнику, герниографии.
Эмбриональные пупочные грыжи у детей необходимо выявлять еще в антенатальном периоде с помощью акушерского УЗИ. Также важно проводить дифференциальную диагностику между омфалоцеле и гастрошизисом (экстраумбиликальным расщеплением брюшной стенки).
Лечение пупочной грыжи у детей
Поскольку пупочные грыжи у детей в подавляющем большинстве случаев склонны к самостоятельному излечению, в их отношении обоснована выжидательная тактика. Самоликвидации грыжи способствуют мероприятия, направленные на укрепление передней брюшной стенки: выкладывание ребенка на животик, массаж, ЛФК, плавание. Консервативное лечение пупочной грыжи у детей может включать наложение лейкопластырной повязки и ношение бандажа, которые механически закрывают дефект. Обычно при диаметре пупочного кольца не превышающем 1,5 см, грыжи у детей исчезают самостоятельно к 5-7-летнему возрасту.
Показаниями к оперативному лечению пупочной грыжи у детей служат ее большие размеры, расстройства пищеварения, отсутствие спонтанного излечения в дошкольном возрасте, ущемление грыжи. В процессе герниопластики производится возвращение содержимого в брюшную полость, иссечение грыжевого мешка, ушивание и укрепление грыжевых ворот. Операция грыжесечения у детей продолжается не более 30 минут и сопровождается хорошим косметическим результатом. Как правило, после нескольких часов наблюдения в клинике ребенок может вернуться домой.
Ущемление пупочной грыжи у детей диктует необходимость резекции некротизированного участка тонкой кишки с последующим восстановлением ее целостности.
Прогноз и профилактика пупочной грыжи у детей
При эмбриональных грыжах, сочетающихся с множественными пороками развития, прогноз выживаемости неблагоприятный. Постнатальные пупочные грыжи у детей ликвидируются самостоятельно или с помощью хирургического лечения. Рецидивы пупочной грыжи у детей маловероятны.
Самоизлечению пупочной грыжи у детей способствует правильное физическое развитие ребенка, достаточная двигательная активность, нормализация деятельности кишечника, лечение сопутствующих заболеваний, сопровождающихся повышением внутрибрюшного давления. Для своевременного выявления пупочной грыжи важное значение имеет диспансеризация детей.
www.krasotaimedicina.ru
Пупочная грыжа у детей: причины, симптомы и лечение
У детей пупочной грыжей называют округлое выпячивание кишечных петель и большого сальника через переднюю стенку брюшины вследствие слабости мышц пупочного кольца. Такое состояние называется — пупочная грыжа. При несильном надавливании эта выпуклость легко уходит внутрь. Зачастую недуг проходит самостоятельно, но иногда возникает нужда в терапии или даже удалении пупочной грыжи у детей.
Причины недомогания
Пупочная грыжа у новорожденных возникает из-за того, что пупочное кольцо смыкается не полностью. Через оставшееся отверстие выпирают наружу внутренние органы.
 Дополнительным фактором риска появления выпуклости считается повышенное внутрибрюшное давление. Его вызывает:
Дополнительным фактором риска появления выпуклости считается повышенное внутрибрюшное давление. Его вызывает:
- Частый плач малыша;
- Рахит;
- Сильный кашель;
- Дисфункции нервной системы;
- Избыточное газообразование;
- Частые запоры.
Рекомендуем также прочитать статьи:
Часто грыжа бывает у детей до года с непереносимостью лактозы. Из-за невозможности полностью переварить молоко в кишечнике возникают бродильные процессы, вызывающие вздутие и запоры.
Недуг может проявиться и у годовалого ребенка – после того, как кроха начнет ходить. Это следствие чересчур ранних попыток принять вертикальное положение.
По данным врачей, играет роль и наследственный фактор. Если у мамы или папы крохи был этот дефект, он передастся в наследство потомку с 70-процентной вероятностью.
Основные признаки заболевания
По статистике этот дефект возникает у каждого пятого малютки, родившегося в срок и у трети недоношенных новорождённых. Определить пупочную грыжу можно обычно в первый месяц после появления на свет. Выпячивание замечают спустя недолгое время после того, как отпадет пуповина. Как выглядит пупочная грыжа у детей? Внешне она напоминает мягкий шарик. Но выпуклость на пупке совсем не обязательно говорит о болезни. Вполне возможно и подобное анатомическое строение органа.

Пупочная грыжа у ребенка
Основные симптомы пупочной грыжи у детей:
- Под торчащим пупком прощупывается уплотнение и «грыжевые ворота».
- Выпуклый участок «распухает» при плаче, кашле и натуживании.
- Возможно увеличение выпирающей части в процессе взросления крохи.
- Такими детьми плохо переносятся любые перемены погоды.

Начальная стадия развития пупочной грыжи

Развитие пупочной грыжи у ребенка

Развитие пупочной грыжи у ребенка
Болезненные ощущения при этом дефекте обычно не ощутимы: ущемление или разрыв грыжи у малышей редкость. В этих случаях требуется срочное хирургическое вмешательство.
Как определить недуг точно? Обратиться к педиатру либо к детскому хирургу. Выявить симптомы и лечение назначать может только врач.
Как лечить пупочную грыжу
Примерно к 6-летнему возрасту большинство таких грыж самоизлечивается. Вероятность исчезновения недуга велика, если дефект пупочного кольца не превышает полутора сантиметров. Поэтому врачи при постановке у грудного ребенка диагноза «пупочная грыжа» рекомендуют подождать с оперативным вмешательством. Велик шанс, что помогут консервативные методы, направленные на укрепление стенки брюшины. К ним относятся:
- Массаж;
- Укладывание на животик;
- Лечебная физкультура.
Также используют наложение пластыря либо бандажа, предварительно вправив выпяченный участок.
Массаж и гимнастика при пупочной грыже у ребенка

Занятия лечебной гимнастикой нужно проводить под руководством опытного инструктора, поскольку излишние усилия способны привести к напряжению мышц и росту внутрибрюшного давления. А это усугубит ситуацию.
Что касается массажа, то некоторые приемы для укрепления стенок брюшины вполне возможно использовать и в домашних условиях.
Крохе возрастом в 1 месяц и старше поглаживают животик по часовой стрелке, а затем укладывают его спинкой вверх на 7–8 минут. Поглаживать нужно очень нежно, ладонью, без излишнего нажима.
Небольшая грыжа у месячного крохи может самостоятельно уйти, если регулярно выкладывать его на пеленальный столик на живот за четверть часа до кормления. В это время следует нежно поглаживать спинку, ножки и ручки младенца.
 Другие виды укрепляющего брюшину массажа можно найти в Интернете в форме инструкций по процедурам при пупочной грыже у детей с фото или видео. Но лучше предварительно посоветоваться со специалистами в области медицины, чтобы не сделать крохе еще хуже.
Другие виды укрепляющего брюшину массажа можно найти в Интернете в форме инструкций по процедурам при пупочной грыже у детей с фото или видео. Но лучше предварительно посоветоваться со специалистами в области медицины, чтобы не сделать крохе еще хуже.
Лечение без операции с помощью пластырей и бандажа
Как вылечить болезнь с помощью фиксирующих материалов. Рассмотрим особенности таких терапевтических методик, достоинства и недостатки:
| Метод | Как проводится | Отличительные особенности |
| Пластырная повязка вокруг живота | Широкая полоса пластыря (4 см) клеится вокруг животика так, чтобы концы располагались на пояснице. Перед наклеиванием пупочная грыжа у ребенка вправляется, а над кольцом формируются две продольные складочки из мышечной ткани. | Накладывает только врач. Три курса по 10 суток приводят обычно к полному излечению. Недостаток методики в том, что широкий лейкопластырь может навредить коже крохи. |
| Укрепление пластырем околопупочной зоны | Лейкопластырь клеится около пупка. Складки не формируются. | Лечение проводится в продолжение нескольких недель. Пластырь требуется менять каждые двое суток, но делать это могут сами родители. Способ считается более щадящим, чем предыдущий. |
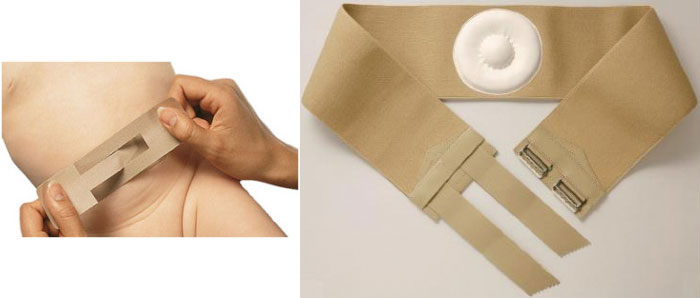
| Ношение бандажа | Ребенку надевают эластичный пояс из гипоаллергенного материала после вправления выпуклости. Специальная подушечка фиксирует грыжу у ребенка и не дает ей выпасть. | Надевают лечебный бандаж утром, вечером – снимают. Обычно его назначают после заживания пупочной ранки. |

Бандаж от пупочной грыжи Orlett
Особые лейкопластыри и бандажи можно купить в аптеках и магазинах для детей.
Некоторые родители практикуют лечение пупочной грыжи у детей народными средствами. К ним относится прикладывание к проблемному участку различных компрессов, медных монет, и даже чтение заговоров. К сожалению, народное лечение может усугубить ситуацию и привести к повреждению нежной кожи малютки, проникновению инфекции и осложнениям. А непрофессиональное вправление к ущемлению – тогда точно потребуется оперативное лечение. Неправильное вправление грыжи способно стать причиной ее ущемления. Грыжу у грудничков следует лечить только под контролем врачей.
Необходимость оперативного вмешательства
 Что делать, если у детей 6 лет дефект не исчез самостоятельно? Может потребоваться операция по удалению пупочной грыжи. В более раннем возрасте ее сделать можно, только если есть ущемление или разрыв.
Что делать, если у детей 6 лет дефект не исчез самостоятельно? Может потребоваться операция по удалению пупочной грыжи. В более раннем возрасте ее сделать можно, только если есть ущемление или разрыв.
Оперативное вмешательство важно для девочек с 5–6 лет, чтобы во взрослом возрасте не было проблем с деторождением.
У мальчиков не ущемленную грыжу оперируют обычно в косметических целях. Также понадобится вмешательство, если содержимое грыжи соединилось спайками с внутренней поверхности брюшины.
Операция ребёнком переносится хорошо. Сам процесс длится примерно четверть часа под общим наркозом. После операции швы практически не видны. Реабилитационный период длится в среднем 10 дней. Но физические нагрузки после операции не желательны месяц.
Профилактика недуга
 Чтобы избежать неприятного дефекта, нужно по возможности устранить все факторы риска. У детей лечение и профилактика недуга включает предупреждение избыточного газообразования и запоров. Очень важно грудное вскармливание. Но, чтобы кроха не страдал от газиков и запоров, маме придется исключить из рациона цельное молоко, бобовые, орехи, колбасные изделия. Полезны цельнозерновые каши, овощи, кисломолочные продукты. Для искусственников подбирайте правильную смесь, не вызывающую проблем с кишечником.
Чтобы избежать неприятного дефекта, нужно по возможности устранить все факторы риска. У детей лечение и профилактика недуга включает предупреждение избыточного газообразования и запоров. Очень важно грудное вскармливание. Но, чтобы кроха не страдал от газиков и запоров, маме придется исключить из рациона цельное молоко, бобовые, орехи, колбасные изделия. Полезны цельнозерновые каши, овощи, кисломолочные продукты. Для искусственников подбирайте правильную смесь, не вызывающую проблем с кишечником.
Помимо правильного питания врач может порекомендовать специальные фармпрепараты: «Эспумизан», «Саб-симплекс», «Плантекс» и другие. Отзывы родителей говорят, что от запоров, приводящих к излишнему натуживанию, хорошо помогает «Дюфолак», глицериновые свечи и микроклизмы «Микролакс».
Для грудничка, страдающего непереносимостью лактозы, педиатр может порекомендовать дополнительную добавку фермента лактазы.
Даже если у вашего малыша возник этот неприятный дефект, пугаться не стоит. Правильный терапевтический курс, назначенный педиатром, и спокойный микроклимат в семье поможет быстро справиться с недугом.
Рекомендуем также прочитать статьи:
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
lechenie-baby.ru
Пупочная грыжа у детей. Причины и способы лечения пупочной грыжи

Пупочная грыжа у маленьких детей — это выпирание внутренних органов или тканей через брюшную стенку сквозь отверстие в области пупка, так называемое «пупочное кольцо».
Пупочная грыжа у маленьких детей — это выпирание внутренних органов или тканей через брюшную стенку сквозь отверстие в области пупка, так называемое «пупочное кольцо». Выглядит это как припухлость или расширение пупочного кольца. Особенно такое явление становится заметным, когда малыш кричит или плачет. В состоянии покоя грыжа уходит в брюшную полость.
Как часто встречается это заболевание?
Грыжа встречается у 20 процентов новорожденных детей. Особенно часто — у мальчиков. В случае недоношенности такое явление наблюдается ещё чаще, у 35 процентов малышей.
Как правило, грыжу обнаруживают уже на первом месяце жизни. У большинства деток пупочная грыжа проходит к шести месяцам, а у остальных — примерно к 5 годам, при этом пупочное кольцо постепенно уменьшается и закрывается.
Бывают случаи, когда грыжа не проходит и к пяти годам. Тогда доктора, во избежание дальнейших осложнений, предлагают родителям сделать ребёнку операцию.
В устранении пупочной грыжи эффективными средствами являются массаж и гимнастика. С их приёмами вас должен ознакомить врач-педиатр.
Причины врождённой пупочной грыжи у детей
Чаще всего малыши уже рождаются с пупочной грыжей. Причинами её могут быть:
- Особенности размещения внутренних органов новорождённых;
- Слабость связочного аппарата и брюшной стенки.
Такая патология чаще всего обусловлена неблагоприятными факторами течения беременности или наследственностью.
Если во время беременности женщина болеет инфекционными заболеваниями, тогда под воздействием вредных веществ, попавших в её организм, может произойти задержка в развитии плода.
Ребёнок в таких случаях нередко рождается с недоразвитой соединительной тканью, ослабленными мышцами и связками. Это и является главной причиной грыжи у недоношенных детей.
Причины приобретённой грыжи у младенцев
- Рахит, гипотрофия — эти заболевания ослабляют мышечный тонус;
- Частые запоры — ребёнок тужится, при этом происходит давление кишечника на пупочное кольцо;
- Повышенное газообразование.
Симптомы пупочной грыжи у детей 1–2 месяца жизни
- Расширение пупочного кольца;
- Выпячивание внутренних органов, которое практически незаметно в спокойном состоянии в положении на спинке и значительно увеличивается, когда малыш или плачет, или тужится, или просто находится в вертикальном положении.
Профилактика
С первого дня старайтесь не допускать, чтобы ваш малыш подолгу плакал, боритесь с кишечными коликами и повышенным газообразованием, следите за регулярным стулом у малыша.
Примерно с 3х недель, когда пуповина заживёт, можно начинать делать несложные упражнения, которые укрепят стенки животика:
- Держа малютку за ножку и за ручку, помогите ему перевернуться на бочок, на правый и на левый, по очереди;
- «Покатайте» ребёночка на большом надувном мяче. Поддерживая его в области груди, покачивайте мяч в разные стороны.
- Лежащего на спинке ребёнка возьмите за ручки (пусть он обхватит ваши большие пальцы, остальными четырьмя поддерживайте его кисти). Выпрямите ручки ребёнка, разведите их в стороны и слегка потяните кроху к себе, тем самым побуждая его поднять головку и верхнюю часть тела.
Способы лечения пупочной грыжи у детей
- Наиболее действенным методом лечения является частое выкладывание ребёнка на животик — 2–3 раза в день перед кормлением на 10–15 минут. Поверхность, на которую вы кладёте малыша, должна быть твёрдой, а настрой его во время такой процедуры — только положительным. Ребёночек должен активно двигаться, шевелить ножками и ручками, ни в коем случае не плакать, а вы в это время делайте ему лёгкий массаж спинки, всего тела, поглаживайте, разговаривайте с маленьким.
- Массаж и гимнастика — прекрасные средства избавления от этого недуга. С приёмами такого лечения вас должен ознакомить специалист.
Комплекс упражнений, которые вы будете выполнять по рекомендации специалиста, можно дополнить следующими несложными действиями.
Большой и указательный пальцы наложите справа и слева от пупка ребёнка на расстоянии 2–3 см и сделайте 10 несильных ритмичных нажатий, направляя пальцы навстречу друг другу. Малыш не должен при этом испытывать болевых ощущений или неудобств.
Затем таким же образом расположите пальцы повыше и пониже пупка. И опять сделайте 10 нажатий. Затем сомкните пальцы и делайте круговые движения по часовой стрелке вокруг пупка 10 раз. Эти упражнения нужно повторять перед каждым кормлением, после выкладывания на животик. Они укрепят связочный аппарат и мышцы новорожденного.
Накладывание лейкопластыря
Ещё один метод лечения заключается в наложении на область пупка повязки из лейкопластыря. Сейчас в аптеках можно купить специальные пластыри для лечения грыж у младенцев. Такую повязку должен делать врач. Накладывается она широкой полосой, соединяя прямые мышцы живота в виде двух складок над пупочным кольцом. Повязка накладывается на 10 дней. Если в течение этого времени пупочное кольцо не сомкнулось, процедуру повторяют.
www.babyblog.ru
Пупочная грыжа у ребенка | Материнство
Грыжами называют выпячивание внутренних органов из той полости, в которой они расположены, из-за дефектов в стенках полости. У малышей самым частым видом грыжи является пупочная – это выпячивание части кишечника в область пупочного кольца, области, где внутриутробно крепилась пуповина и где расположен пупок. Обычно пупочная грыжа является результатом нарушения внутриутробного развития и образования порока в области пупочного кольца с его незаращением. Также могут возникать проблемы при нарушениях перевязки пуповины или как результат повышенного газообразования в кишечнике. Иногда грыжи в области пупка возникают при крике и беспокойстве ребенка, легко вправляясь на место при покое.Почему возникают пупочные грыжи?
Примерно к четвертым-пятым суткам жизни ребенка у него отпадает пуповина, и остается ранка в области пупочного кольца. Само пупочное кольцо состоит из двух условных половин. В нижней части, где проходили пупочные артерии и мочевой проток, стенки хорошо сокращаются и затем формируют плотную рубцовую ткань пупка. Верхняя часть состояла из пупочной вены, имевшей тонкие стенки без мышечного слоя, и она сокращается не очень активно. Зачастую при ослаблении особой брюшной фасции в области животика ребенка и при слабом заращении пупочной вены образуется особое образование – пупочная грыжа.

Помимо этого, одним из важных факторов в формировании пупочных грыж становятся также и такие проблемы ребенка, которые вызывают резкое повышение внутрибрюшного давления. Это может возникать как результат частого плача или крика ребенка, запоров или повышенного газообразования. Область дефекта в зоне верхней части пупочного кольца может быть достаточно широкой, и тогда грыжа не причиняет беспокойства ребенку, но если дефект небольшой, а края его твердые, ребенок может проявлять беспокойство в связи с этим образованием. Обычно у детей область пупочной грыжи легко вправима, и ущемленные пупочные грыжи можно встретить только достаточно взрослом возрасте. Но иногда хирурги встречаются также и с не вправляющимися грыжами пупочного кольца, если грыжевое содержимое образует спайки с внутренними стенками кожи.
К основной причине формирования грыж относят наследственную предрасположенность и слабость мышц в области передней брюшной стенки крохи. Такое обычно бывает у детей, чьи папа или мама в детстве сами страдали от данного заболевания. В таких случаях вероятность того, что у ребенка возникнет грыжа, равняется примерно 70%.
Но также регистрируются и случаи, когда у родителей не было данной проблемы, а у ребенка после рождения возникает пупочная грыжа. Существует неверное мнение о том, что пупочные грыжи возникают вследствие того, что при родах акушеры неправильно перерезают пуповину и накладывают скобки. Это утверждение не имеет под собой оснований – методика наложения пупочных скобок никаким образом не может повлиять на формирование пупочной грыжи, неправильно «завязать пупочек» просто невозможно. Основа пупочной грыжи – анатомические дефекты тканей в зоне пупка.
Содержимым в пупочной грыже являются обычно кишечные петли, и при таком строении грыжевое выпячивание можно свободно убрать вовнутрь. При очень широкой зоне пупочного кольца и большом размере грыжи иногда визуально можно увидеть перистальтику кишечника, а точнее сокращение стенок кишки и передвижение содержимого по ним, что может сильно пугать родителей, но самому ребенку не причиняет никакого беспокойства. Обычно диагноз пупочной грыжи устанавливается педиатром, который будет наблюдать ребенка в первые месяцы его жизни. В таких случаях ребенка с родителями обычно отправляют на консультации к хирургу для получения рекомендаций по лечению.
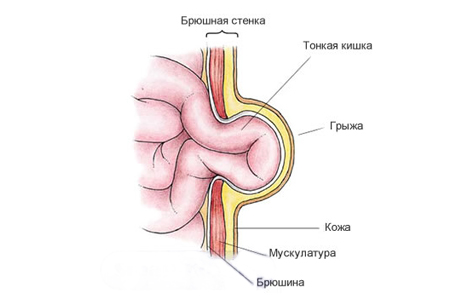
Проявления пупочных грыж у детей
Пупочные грыжи являются достаточно частой патологией среди детей – они могут возникать у каждого пятого доношенного ребенка, и у каждого третьего – недоношенного. При рождении минимальные дефекты в области пупочного кольца можно определить практически у любого из новорожденных. Когда ребенок плачет или кричит, может возникать грыжевое выпячивание, что обычно приводит родителей в состояние паники. Зачастую родители связывают крики и плачи, беспокойство детей именно с наличием пупочной грыжи, но случаи серьезных проблем и ущемлений именно пупочной грыжи в младенчестве практически не выявляются.
Чаще всего пупочные грыжи возникают в периоде новорожденности, в первый месяц жизни, и через некоторое время после того, как отпадает остаток пуповины, может возникать небольшое выпячивание в зоне пупка, которое без усилий вправляется внутрь брюшной полости. Сам пупок при этом выглядит торчащим на 10-20 мм выше поверхности живота, хотя выпуклый пупок может быть и особенностью анатомии ребенка.
Сама же пупочная грыжа – это не обязательно торчащий пупок, это дефект в области передней брюшной стенки, который вызван слабостью зоны пупочного кольца, он может быть и плоским, но прощупывается под зоной пупка. Область грыжи может возникать при запорах или сильном кашле ребенка, при продолжительном натужном крике. Кроме того, к грыже будет предрасполагать наличие у ребенка рахита или гипотрофии мышц, что приводит к снижению тонуса в том числе и мышц брюшного пресса и создает благоприятные условия для формирования пупочной грыжи.
Внешне пупочная грыжа может проявляться овальным или круглым выпячиванием в зоне пупочного кольца, легко вправляемым пальцами назад, в брюшную полость. Помимо грыжи может также наблюдаться расхождение в области прямых мышц живота из-за общей слабости зоны передней брюшной стенки. Размеры грыжевого выпячивания будут зависеть от размеров дефекта в самом пупочном кольце (мышцах, окружающих пупок).
При маленьких размерах грыжи, она может лишь изредка появляться во время плача или натуживания, при прощупывании области пупка происходит проваливание пальца в брюшную полость, что дает врачу возможность определить размер пупочного кольца и четко ограничить края грыжевых ворот. Края грыжевых ворот – это та область, которая окружает выпячивание грыжи. При значительном размере кольца и самой грыжи, может быть постоянно видной «шишка» в области пупка, которая будет существенно увеличиваться при натуживании или плаче. Размер грыжи в первые месяцы может как увеличиваться, так и уменьшаться, многое зависит от особенностей анатомии ребенка. Также грыжа может возникать и при раннем вертикальном положении ребенка, когда он начинает ходить.
Пупочные грыжи, диагностированные в раннем возрасте, чаще всего проходят бесследно примерно к пяти годам. Исчезновению пупочной грыжи активно способствует укрепление мышц и всех других тканей передней брюшной стенки. В этом активно помогают массажи и гимнастика, выкладывание детей на живот с раннего возраста.
К хирургическому же лечению обычно прибегают в возрасте старше пяти лет, и при правильно и точно выполненной операции есть возможность полностью устранить грыжу с достижением отличных косметических эффектов. Рецидивирования такие грыжи обычно не дают.
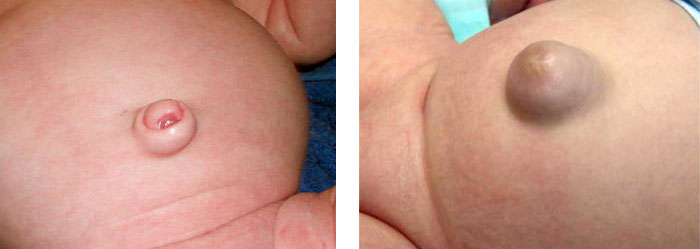
Как чувствует себя ребенок с пупочной грыжей?
Ущемления, то есть сжатия грыжевого содержимого в области грыжевых ворот, при пупочных грыжах практически не возникает. Но многие из врачей могут замечать, что дети с наличием грыжи пупочного кольца могут быть менее спокойными в сравнении с такими же малышами без грыжи, они же могут быть особенно чувствительными к переменам погоды. Дети не испытывают никаких болевых ощущений из-за наличия самого дефекта, но в результате его наличия у детей часто могут возникать вздутия живота, что и будет приводить к выраженному беспокойству у крошки.
Само по себе наличие пупочной грыжи у такого ребенка является по большому счету все-таки косметическим дефектом. Если ребенок развивается по возрасту и родители все делают правильно, нормализуется деятельность кишечника, у ребенка достаточно двигательной активности, вполне может происходить быстрое излечение грыжи. При этом такие грыжи склонны к самостоятельному исчезновению даже при очень большом размере дефекта в пупочном кольце и грыжевом выпячивании. При этом будет полезно выполнение специальных упражнений, которые помогут в укреплении брюшной стенки, и проведение особого тонизирующего животик массажа.
Что могут сделать врачи?
При обнаружении пупочной грыжи врач будет наблюдать за ее состоянием по мере роста младенца. Если же пупочная грыжа не имеет тенденции к исчезновению, может понадобиться операция, но ее проведение будет отложено до того времени, когда ребенок достигнет возраста пяти-шести лет. Если это мальчик, то грыжу ему оперируют только при условии, если она причиняет болевые ощущения, а у девочек операции делают в любом случае, так как при наличии грыжи под вопросом может быть вынашивание беременности во взрослом возрасте.
Как же нужно лечить грыжу, если она обнаружилась у вашего ребенка?
При диаметре дефекта менее полутора сантиметров грыжа, скорее всего, устранится бесследно до трех-пяти лет. Если же пупочная грыжа будет сохраняться в возрасте пяти и более лет, нужно консультироваться с хирургом по вопросу ее оперативного лечения.
При наличии в пупочном кольце отверстия большого диаметра, грыжа вряд ли закроется самостоятельно, и может потребоваться операция в более раннем возрасте – около трех лет. При всем этом стоит помнить – любая пупочная грыжа требует динамического наблюдения у врача-хирурга. Именно врач будет определять тактику лечения каждой отдельно взятой грыжи.

Что могут сделать родители дома?
Основные метолы лечения пупочной грыжи у детей первого года жизни – выкладывание ребенка на живот и проведение общего массажа, лечебной физкультуры (его выполняют по назначению врача массажисты в специальных кабинетах ЛФК) и массажа передней брюшной стенки.
Массаж животика в условиях поликлиники назначают с двух месяцев, но родители могут проводить его и ранее, сразу после того, как заживет ранка в области пупочка. Для самых маленьких достаточно всего три-четыре движения поглаживания по животику по направлению часовой стрелки, начиная с области правой нижней части. При поглаживании происходит расслабление мышц, и движения должны быть нежными и комфортными для малыша. Проводится поглаживание ладонью одной руки.
Детям старше двух месяцев можно проводить массаж методикой “I Love U” – это помогает при вздутии живота и газиках, при грыжах и коликах. Для такого массажа нужно взять массажное масло и нанести на руки, разминать животик нужно плашмя лежащими пальцами и круговыми движениями. Сначала делаем массаж по левой стороне животика в направлении сверху вниз, как бы изображая букву “I”. Такими движениями происходит перемещение газиков вниз, подгоняя их к ободочной кишке. Затем нужно нарисовать на животике перевернутую кверху ногами букву “L”, чтобы продвинуть газики по поперечным участкам кишки и затем снова по левой стороне вниз, к паху. В конце сеанса нужно провести пальцами по траектории перевернутой буквы “U”, от правого угла в паху, вверх, затем поперек животика к левой стороне и затем вниз, стимулируя движение газов и перистальтику в правильном направлении.
Также нужно особенное внимание уделить и околопупочной области, обычно расширение пупочного кольца формируется из-за слабости в области прямых мышц живота и таким образом возникает и сама грыжа. Область прямых мышц живота расположена слева и справа от области пупка почти по всей передней брюшной стенке. Нужно поставить большой и указательный пальцы слева и справа от области пупка примерно на 1-2 см от центра. Делайте точечные мелкие нажатия в этой зоне десять раз, переместите пальцы чуть выше пупка и чуть ниже, повторите нажатия. Эти движения должны быть аккуратными, нежными и не причинять дискомфорта ребенку. Затем средним и указательным пальцами на таком же расстоянии от пупка проведите по кругу десять раз по направлению часовой стрелки. И закончить массаж нужно аккуратным вправлением выпячивания грыжи вовнутрь.
По интенсивности эти процедуры должны быть комфортными для ребенка, если он плачет, не стоит продолжать, массаж должен приносить ребенку положительные эмоции. За день подобные массажи стоит проводить не менее двух-трех раз, по длительности – около пяти минут, причем стоит делать это до кормления в период бодрствования, до купания или после него.
После массажа ребенка выкладывают на животик минут на десять. Выкладывания на живот проводят не реже трех раз в день, используя ровные и твердые поверхности пеленального стола или просто стола с пеленкой. Важно неотступно находиться рядом с ребенком и следить за ним, даже если он не умеет переворачиваться, так как это опасно падениями. При выкладывании нужно провести массаж спинки, ручек и ножек крохи, поглаживания от пальцев к телу и от ягодичек к шее.
Но при грыже больших размеров не стоит сильно надеяться на эффективность данных методов.
Заклеивание пупочной грыжи пластырем
Одним из методов консервативной терапии пупочных грыж является заклейка – наложение на область грыжи особых лейкопластырных повязок. Этот метод может рекомендовать педиатр или хирург при осмотре и лечении ребенка.
Для терапии пупочной грыжи существует несколько методов наложения лейкопластырных повязок. Специальные пластыри для исправления пупочной грыжи выпускаются разными фирмами, они продаются в аптеках и детских магазинах. Пластырь представляет собой полоску шириной 4-5 см. Такие повязки накладывает врач от одной стороны живота к другой, сроком на 10 суток. При наложении повязки выпячивание вправляют пальцами, и прямые мышцы живота сводятся в области пупочного кольца двумя продольными полосами. Правильное наложение пластыря подразумевает оставление складки из прямых мышц, которая не расправляется. Через десять суток повязку снимают и осматривают место наложения. Если выявлено, что пупочное кольцо не уменьшилось, и грыжа не прошла, можно наложить повязку еще на 10 суток. Обычно проводится курс из трех наложений повязок для полного излечения грыжи, но сегодня данный вариант заклеек используют нечасто из-за возможности раздражения кожи ребенка под пластырем и дискомфорта.
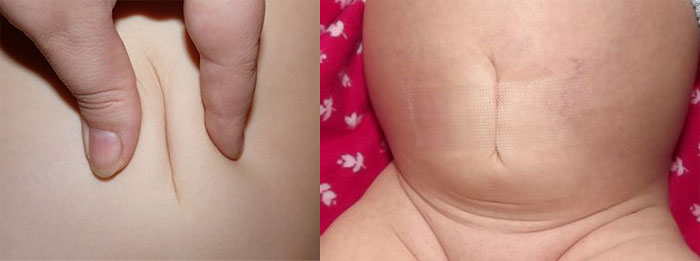
Применяется и методика наложения пластыря непосредственно в околопупочную область на протяжении нескольких недель без образования складки кожи и мышц. При этом пластырь меняется раз в два-три дня, а ребенка купают прямо с пластырем, не снимая его. При таком методе лечение более щадящее, и родители могут сами заменить пластырь без помощи врача. Важно применять для заклеек гипоаллергенные виды пластырей, которые не отклеиваются при купании. Методику и сроки наложения определит врач, он же и научит родителей самих менять пластыри и правильно их накладывать.
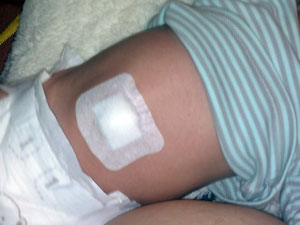
Дети, которые имеют пластырные заклейки в области пупочной грыжи, также лечатся при помощи легкого массажа живота, выкладываются на живот и делают гимнастику. Все процедуры по лечению пупочной грыжи проводятся только после полного заживления области пупочной ранки и при отсутствии проблем с кожей на животе, в том числе воспалительных или аллергических высыпаний. Если до трехлетнего возраста все методики консервативной терапии не дают никакого эффекта, грыжа сохраняется или прогрессирует после этого возраста, совместно с педиатром и хирургом родители решают вопрос об оперативном закрытии дефекта.
Хирургические методы устранения грыжи
Существуют и оперативные методы устранения пупочных грыж. Их суть состоит в ушивании дефектов в области пупочного кольца. Разрезы небольших размеров производят над областью пупка в кожных складках, что позволяет сделать послеоперационный рубец практически невидимым.
Если же не устранять дефектов, то с возрастом при снижении эластичности тканей небольшой дефект в области пупочного кольца, который не устранили в детстве, может превратиться в достаточно большую по размерам пупочную грыжу у взрослых. Зачастую пупочные грыжи начинают увеличиваться в размерах у женщин сразу после родов. У взрослых пупочные грыжи склонны к частым рецидивам и ущемлениям. Именно поэтому оперативное лечение пупочной грыжи проводят у детей в дошкольном возрасте.
Хирургическое лечение особенно показано девочкам старше пяти лет, так как в дальнейшем во время беременности может возникать опасность увеличения грыжи и ее ущемления. У мальчиков ее проводят из-за косметического дефекта и при опасности ущемления. Операция длится около 20 минут под общим наркозом, период восстановления примерно две недели. После операции запрещают физические нагрузки на месяц.
Распространенные мифы и заблуждения о грыжах
Зачастую родители не хотят обращаться к врачу по поводу пупочной грыжи, боясь операции или трудного лечения, и обращаются вместо этого к знахарям и «бабкам», чтобы «заговорить» грыжу. Эффект от этих ритуалов объясняется просто – как мы говорили выше, многие грыжи закрываются самостоятельно без лечения, по мере роста ребенка и укрепления брюшной стенки. Зная об этом, шарлатаны успешно зарабатывают на «эффективном» лечении детей от грыжи. Этот вариант практически беспроигрышный, так как физиология организма помогает в поддержании мифа. При этом заговоры обычно сопровождается пощипыванием, покусыванием или массажем пупка, что играет роль своеобразного массажа и рефлексотерапии. И поэтому грыжа и закрывается.
Одним из популярных методов «лечения» является приклеивание монетки к области пупочной грыжи, что является аналогом заклеек пластырем, но менее корректным и более аллергенным. Некоторые заклеивают пупок листом капусты или кусочком сырой картошки с предварительным вправлением грыжи. Эти методы имеют в себе основу ту же, что и традиционные заклейки, что, по сути, не стоит того, чтобы возить малыша к сомнительным личностям.
Дата публикации 23.04.2015
Автор статьи: Алена Парецкая
materinstvo.ru
фото, лечение и симптомы у детей
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- Циннаризин
- Другие заболевания
- Адвантан (дерматологические заболевания)
- Азитромицин (ЛОР-заболевания)
- Диазолин (от аллергии)
- Лоратадин (при аллергии)
- Овесол (для печени)
- Эссенциале форте Н (для печени)
- Полидекса (ЛОР-заболевания)
- Клотримазол (грибок, инфекция половых органов)
- Циклоферон (инфекционные, бактериальные, грибковые заболевания)
- при ОРВИ
- для детей
- Грудное вскармливание
- Питание при ГВ
- Кормление грудью
- Таблетки при ГВ
- Болезни при ГВ
- Прикорм грудничка
- Вопросы и рекомендации
- Калькуляторы
- Калькулятор ХГЧ
- Спермограмма: расшифровка результата
- Календарь овуляции для зачатия
- Срок беременности по неделям и дням
- Дата родов по месячным, дате зачатия
- Календарь беременности по неделям
- Рассчитать пол ребенка
- Калькулятор роста и веса ребенка
Поиск
- Инструкции по применению (по алфавиту):
- А
- Б
- В
- Г
- Д
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Э
- 0-9


- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- при ОРВИ
- для детей
zdorrov.com
4 причины, 4 симптома, правила ухода
Последнее обновление статьи:
Как возникает грыжа?
Грыжа — дефект в мышечных слоях в различных частях тела, что приводит к выпячиванию внутренних органов.
Грыжа появляется в виде выпуклости или комочка под кожей, обычно рядом с пахом или животом у младенцев. Размер может варьироваться в зависимости от положения и движения тела. Исходя из местоположения, новорождённые могут иметь либо пупочную грыжу (возникает вокруг пупка), либо паховую грыжу (обнаруживается в паху).
Пупочная грыжа у ребёнка возникает, когда часть кишечника выходит через отверстие вокруг области пуповины.
Как вы знаете, плод в утробе связан с матерью через пуповину, которая должна быть обрезана после рождения. Однако у ребёнка сохраняется небольшое отверстие в мышцах живота. Иногда этот тканевый слой не закрывается полностью, что позволяет маленькой части кишечника выпячивать, создавая таким образом детскую пупочную грыжу.
Причины
Наследственность является основной причиной патологии. Если у мамы или у папы в раннем детстве возникали проблемы с закрытием пупочного кольца, высокая вероятность того, что ребёнок тоже встретится с этой патологией.
Мамы часто винят докторов в неправильном пересечении пуповины, думая что это служит причиной развития грыжи. Но действия специалистов не связаны со слабостью абдоминальных мышц, а именно из-за этого и возникает выпирание органов брюшной полости. Поэтому подобное заключение можно считать принципиально неправильным.

 Младенцы, рождённые преждевременно или с низкой массой тела, изначально имеют слабые мышцы живота и соединительные ткани. У таких детей часто встречается выпадение частей органов.
Младенцы, рождённые преждевременно или с низкой массой тела, изначально имеют слабые мышцы живота и соединительные ткани. У таких детей часто встречается выпадение частей органов.Но у сильных и здоровых детей также возможно развитие этой патологии. Как правило, это происходит не сразу, а обнаруживается на первом году жизни. Причинами могут быть:
- частый непрекращающийся плач;
- постоянный кашель;
- стойкий запор;
- регулярный метеоризм.
Как выглядит пупочная грыжа у детей?
Пупочная грыжа у новорождённых легко узнаваема, потому что она весьма заметна. Вы увидите выпуклость вокруг области пупка. Конечно, пупок грудных детей не похож на пупок взрослого человека, так как пуповина только что была отрезана. Но разница между нормальным пупком и пупком с грыжей обычно достаточно заметна.
Чтобы отличить грыжу от банального отёка из-за пуповины, обратите внимание на кожу. Если она натянута и напряжена, это, скорее всего, грыжа.
Тем не менее, можно не заметить пупочную грыжу, пока часть пуповины, прикрепленная к ребёнку, не упадёт. Кроме того, её размер может измениться. Иногда грыжа будет такой же большой, как и припухлость, но в отдельных случаях увидеть её будет сложнее.
Иногда грыжа видна только тогда, когда у грудничка напряжённый живот, и она остается незаметной, когда живот расслаблен.

 Если вы подозреваете, что у малыша есть пупочная грыжа, но не уверены в этом, наблюдайте за зоной пупка, когда малыш плачет или тужится.
Если вы подозреваете, что у малыша есть пупочная грыжа, но не уверены в этом, наблюдайте за зоной пупка, когда малыш плачет или тужится.
Пупочная грыжа обычно не проявляется болезненными симптомами, если не существует какого-либо осложнения, поэтому не беспокойтесь о том, что ваш ребёнок страдает.
Пупочная грыжа редко вызывает осложнения. Но родители должны знать о возможности ущемления грыжи. Оно происходит, когда содержимое грыжи «застревает» и не может быть возвращено назад в брюшную полость.
Когда это происходит, кровоснабжение в ущемлённом участке нарушается. А это уже чрезвычайная ситуация.
Если вы видите следующие симптомы, вызовите экстренную медицинскую помощь:
- боль в области грыжи;
- обесцвечивание (побледнение) грыжи;
- грыжа, которая не возвращается назад в брюшную полость, когда ребёнок расслаблен;
- грыжа, которая выглядит иначе, чем раньше.
Диагностика
Диагноз «пупочная грыжа» ставится после комплексного обследования:
- физическое обследование квалифицированным педиатром;
- тщательное изучение истории болезни;
- важно распознать признаки и симптомы непроходимости и ишемии (нарушения кровоснабжения) кишечника в пупочных грыжах;
- методы визуального исследования потребуются для выявления любых осложнений.
Многие клинические состояния могут иметь сходные признаки и симптомы. Врач выполнит дополнительные исследования для исключения других клинических ситуаций, чтобы прийти к окончательному диагнозу.
Как лечить пупочную грыжу у ребёнка?
Обычно, когда есть пупочная грыжа у детей, специальное терапевтическое лечение или хирургическое вмешательство не требуется.
У младенцев выступ диаметром менее одного сантиметра затягивается усилением мышц живота в возрасте 2 — 4 лет. Но даже большие дефекты могут затягиваться сами при помощи простой гимнастики и массажа для усиления мышц живота.

 Вне зависимости от размера грыжи посещение педиатра или хирурга включено в обязательную программу. Только врач сможет определить степень выпирания органов и перспективы затягивания пуповины. Врач назначит необходимый набор упражнений и процедур.
Вне зависимости от размера грыжи посещение педиатра или хирурга включено в обязательную программу. Только врач сможет определить степень выпирания органов и перспективы затягивания пуповины. Врач назначит необходимый набор упражнений и процедур.Надлежащая медицинская помощь играет важную роль для лечения и профилактики младенческой пупочной грыжи.
Иногда врач может протолкнуть грыжевой мешок обратно в живот. Только важно, чтобы это делал грамотный специалист.
Массаж при пупочной грыже у ребёнка
Массаж – действенный и безопасный метод борьбы с патологией у младенцев. Достаточно ежедневно массировать животик малыша по часовой стрелке. Совет. Выполняйте поглаживающие движения плавно, без резких толчков. Затем переходите к лёгким пружинным надавливаниям кончиками пальцев.
Положительный эффект появится через месяц регулярного массажа. Кроме того, каждый день младенца необходимо выкладывать на живот. Это содействует уменьшению внутрибрюшного давления, отходу газиков, повышению двигательной моторики ног и рук ребёнка. В общем, эта поза тренирует и усиливает мышцы передней брюшной стенки.
Для деток постарше выполняется тот же массаж, с единственным различием в том, что движения могут быть выполнены более интенсивно.
Начиная с четырёхмесячного возраста, можно заниматься гимнастикой. Но для выбора оптимального набора упражнений вам нужно обратиться к специалисту по лечебной физкультуре.
Бандаж для пупочной грыжи для новорождённых
Кроме применения мер по наращиванию мышц живота, хирург, возможно, порекомендует носить специальный бандаж от пупочной грыжи для новорождённых.

 Это средство предназначено для помощи в лечении патологии:
Это средство предназначено для помощи в лечении патологии:
- Детский бандаж от пупочной грыжи удерживает живот младенца и препятствует увеличению выпячивания при сильном плаче, газах, стойком запоре.
- Плотный, пропускающий воздух пояс, примыкая к животу, дополнительно активизирует мышцы и как будто их тренирует.
- Бандаж рекомендуют для борьбы с уже выпятившейся грыжей, а также для предотвращения её развития при слабых мышцах в области пупочного кольца.
- В центре пояса есть уплотнение, которое продавливает грыжу внутрь живота. Это способствует расположению органов в правильном положении.
Противопоказания
- Бандаж нельзя надевать, если у младенца грыжа уже защемилась. Здесь необходимо экстренное хирургическое вмешательство.
- Нельзя носить бандаж новорождённому, у которого пупочная ранка не зажила.
- Бандаж не рекомендуется к применению для младенцев, склонных к возникновению опрелости и аллергии. Трение плотной материи может усилить имеющиеся у новорождённого проблемы с кожей.
Бандаж сам не вылечит детскую грыжу. Исключительно в сочетании с массажем, плаванием, гимнастикой будет возможно нарастить и укрепить мышцы живота. Чтобы кожа малыша дышала, пояс необходимо снимать каждые 3 — 4 часа.
Хирургическая операция по удалению пупочной грыжи у детей
Рекомендуется лучше и полезнее подождать, пока пупочная грыжа закроется сама. Это происходит по мере того, как растёт малыш и мышцы живота укрепляются, естественно закрывая грыжу. Обычно случается это в 3 или 5 лет, если не раньше.
Хирургия рекомендуется, если:
- грыжа не исчезает до 5 лет;
- происходит защемление;
- грыжа очень велика и поэтому вряд ли закроется сама.
Если вашему ребёнку требуется хирургическое вмешательство на органах брюшной полости по другой причине, хирург может исправить пупочную грыжу в течение этой операции.
Как проходит операция?
Хирургическое удаление пупочной грыжи выполняется под общим наркозом. Хирург делает небольшой разрез под пупком и закрывает грыжу, наложив швы.
После операции не будет никаких швов, требующих снятия, потому что они будут под кожей и растворятся самостоятельно. На разрез у ребёнка будут наложены небольшие повязки. Возможность рецидива грыжи очень мала.


Осложнения встречаются редко, но могут появляться.
Обратитесь к врачу, если возникли следующие симптомы у ребёнка:
- инфекция (покраснение, отёчность, болезненность) на месте раны;
- рецидив грыжи;
- головная боль;
- онемение в ногах;
- тошнота.
Уход за ребёнком после операции
- Боль: большинству детей требуется только Парацетамол для облегчения боли. Эти препараты следует принимать только в случае необходимости и давать каждые шесть часов.
- Перевязочные материалы: вы можете удалить повязку через 48 часов после операции.
- Отёк: в области разреза будет припухлость. Вы почувствуете плотный тяж под разрезом, который сохраняется несколько месяцев.
- Купание: ребёнка можно купать через 2 дня после операции.
Чтобы не допустить осложнения грыжи, вам необходимо предоставить ребёнку правильную диету, режим сна и убедиться, что чадо находится в комфортной и непринужденной обстановке.
Профилактические меры помогут снизить риск развития грыжи. И если у ребёнка появляются симптомы выпирания органов брюшной полости, вы должны принять соответствующие меры. Чем раньше начнёте действовать в направлении укрепления мышц, тем легче будет избавиться от этого недуга.
От рождения и до 5 лет пупочная грыжа, если не принимать во внимание особые случаи, не требует вмешательство хирургов. Здоровье ребёнка целиком зависит от действий родителей. Надлежащий уход и профилактические меры позволят избежать или избавиться от аномального выпячивания внутренних органов.
kroha.info



 Отечность голеностопного сустава чаще всего вызвана травмой или воспалением суставных тканей
Отечность голеностопного сустава чаще всего вызвана травмой или воспалением суставных тканей При травме ограничивают движения в голеностопном суставе
При травме ограничивают движения в голеностопном суставе Воспаление всех мягких тканей сустава и эпителия
Воспаление всех мягких тканей сустава и эпителия Воспаление сустава вызвано артритами или артрозами
Воспаление сустава вызвано артритами или артрозами При опухоли надо приложить охлаждающий компресс
При опухоли надо приложить охлаждающий компресс

 Вывих
Вывих Ушиб
Ушиб Растяжение связок
Растяжение связок
 Тромбофлебиты, характеризующиеся патологическими процессами внутренних стенок сосудов. Они чаще поражают вены, подвергшиеся расширению в результате варикоза. На венозных стенках образуются уплотнения, в близлежащих поверхностных тканях отмечаются участки покраснений. Эти изменения становятся причиной нарушения оттока крови, поэтому низ голени и голеностоп часто отекают, появляется болезненность, возможно повышение температуры тела.
Тромбофлебиты, характеризующиеся патологическими процессами внутренних стенок сосудов. Они чаще поражают вены, подвергшиеся расширению в результате варикоза. На венозных стенках образуются уплотнения, в близлежащих поверхностных тканях отмечаются участки покраснений. Эти изменения становятся причиной нарушения оттока крови, поэтому низ голени и голеностоп часто отекают, появляется болезненность, возможно повышение температуры тела. При тромбозе, в результате патологического процесса, внутри вен образуются кровяные сгустки – тромбы, препятствующие нормальному кровотоку. Если тромботический сгусток закрывает более половины просвета сосуда, нарушается циркуляция крови, ткани недополучают кислород, в них накапливаются метаболические продукты, включая молочную кислоту. Все это проявляется болезненностью и отеками. К слову, этим часто объясняется ситуация, почему отекает голеностопный сустав только на одной ноге. Дело в том, что отечность более выражена там, где закупорка вен больше.
При тромбозе, в результате патологического процесса, внутри вен образуются кровяные сгустки – тромбы, препятствующие нормальному кровотоку. Если тромботический сгусток закрывает более половины просвета сосуда, нарушается циркуляция крови, ткани недополучают кислород, в них накапливаются метаболические продукты, включая молочную кислоту. Все это проявляется болезненностью и отеками. К слову, этим часто объясняется ситуация, почему отекает голеностопный сустав только на одной ноге. Дело в том, что отечность более выражена там, где закупорка вен больше.









 Адонис
Адонис Тысячелистник
Тысячелистник Чистотел
Чистотел Зверобой
Зверобой Липа
Липа Мать-и-мачеха
Мать-и-мачеха
 Желательно подобрать удобную пару обуви для повседневного ношения, с высотой каблука не больше 4 см. Слишком высокий каблук вынуждает напрягаться мышцы икр, в них замедляется кровоток, что способствует развитию отека.
Желательно подобрать удобную пару обуви для повседневного ношения, с высотой каблука не больше 4 см. Слишком высокий каблук вынуждает напрягаться мышцы икр, в них замедляется кровоток, что способствует развитию отека.









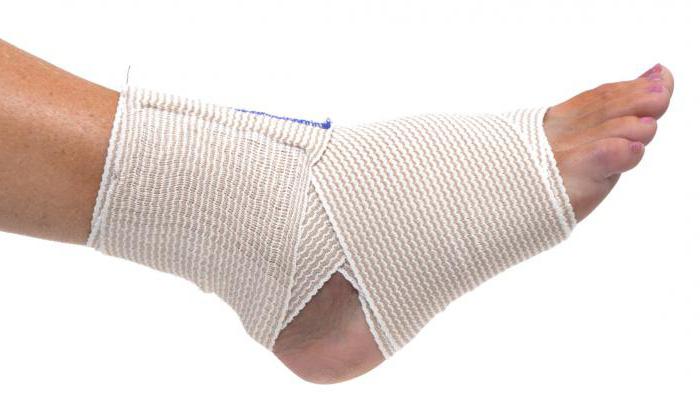







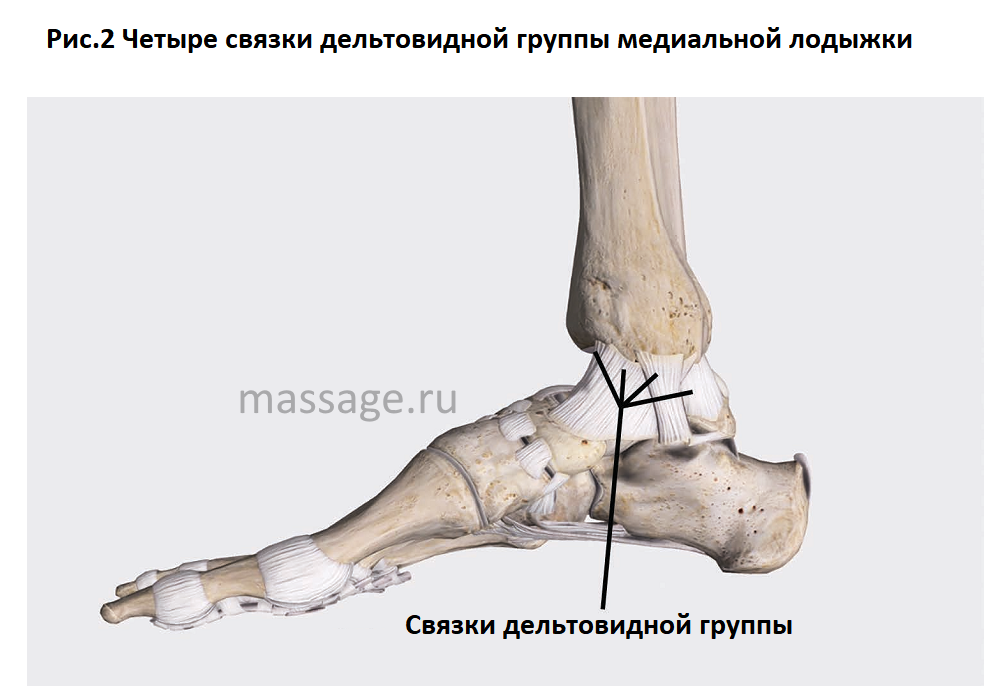
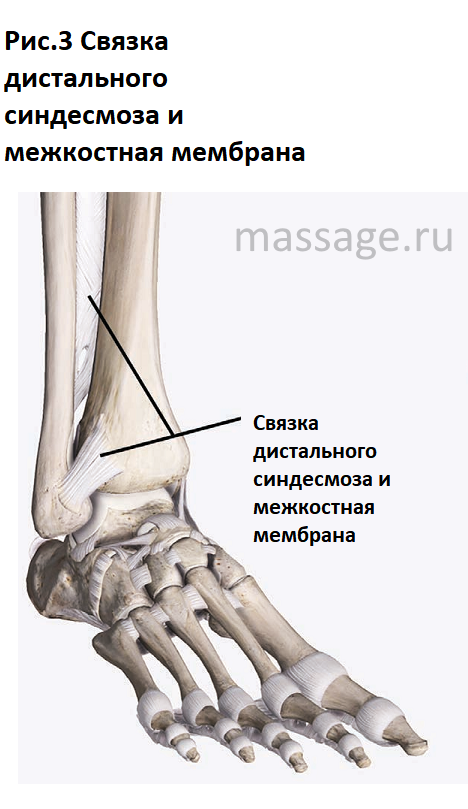








 К сожалению, такое заболевание как межпозвоночная грыжа сегодня беспокоит не только людей в возрасте, но и молодежь. Причинами такой ситуации, как правило, выступают:
К сожалению, такое заболевание как межпозвоночная грыжа сегодня беспокоит не только людей в возрасте, но и молодежь. Причинами такой ситуации, как правило, выступают: Паховая грыжа характеризуется выходом грыжевого мешка непосредственно через увеличенное паховое кольцо. Такая разновидность заболевания может быть, как вправимой, так и невправимой. Кроме того, патология может быть генетической предрасположенностью или же в результате сильных физических нагрузок. В большинстве случаев заболевание протекает практически бессимптомно, однако замечено характерное выпячивание. Основная проблема заключается в том, что может произойти защемление части кишечника, тогда обойтись без хирургического вмешательства не получится.
Паховая грыжа характеризуется выходом грыжевого мешка непосредственно через увеличенное паховое кольцо. Такая разновидность заболевания может быть, как вправимой, так и невправимой. Кроме того, патология может быть генетической предрасположенностью или же в результате сильных физических нагрузок. В большинстве случаев заболевание протекает практически бессимптомно, однако замечено характерное выпячивание. Основная проблема заключается в том, что может произойти защемление части кишечника, тогда обойтись без хирургического вмешательства не получится. Призывникам, как правило, предоставляют отсрочку для решения проблем со здоровьем. Обычно назначается системное противовоспалительное лечение с использованием специальных средств. В большинстве случаев наиболее эффективным оказывается хирургическое вмешательство. Однако, это достаточно опасная процедура, которая может привести к появлению всевозможных осложнений и отрицательных последствий.
Призывникам, как правило, предоставляют отсрочку для решения проблем со здоровьем. Обычно назначается системное противовоспалительное лечение с использованием специальных средств. В большинстве случаев наиболее эффективным оказывается хирургическое вмешательство. Однако, это достаточно опасная процедура, которая может привести к появлению всевозможных осложнений и отрицательных последствий.












 Грыжа может иметь разную направленность, у многих она может не подходить определенному упражнению. Далее будет описаны различные методы гимнастики и, если один из них вызывает острую боль, нужно срочно остановить упражнение.
Грыжа может иметь разную направленность, у многих она может не подходить определенному упражнению. Далее будет описаны различные методы гимнастики и, если один из них вызывает острую боль, нужно срочно остановить упражнение. Хождение на четвереньках — упражнение к которому все относятся с наибольшим пренебрежением. Однако нет ничего более доступного, чем походить на четвереньках по дому.
Хождение на четвереньках — упражнение к которому все относятся с наибольшим пренебрежением. Однако нет ничего более доступного, чем походить на четвереньках по дому. Думаю, вопрос самомассажа можно отбросить за ненадобностью – достаточно попробовать почесать спину между лопаток. Если же использовать членов семьи или других знакомых — нужно придерживаться нескольких простых правил:
Думаю, вопрос самомассажа можно отбросить за ненадобностью – достаточно попробовать почесать спину между лопаток. Если же использовать членов семьи или других знакомых — нужно придерживаться нескольких простых правил: Еще нужно повторить главный тезис безопасности упражнений при грыже позвоночника. Если упражнение вызывает сильные болевые приступы — это значит надо отложить его на время (неделя или две), не делать резких движений. Четко руководствуясь этим простым правилам, большинство людей сможет перебороть этот недуг самостоятельно.
Еще нужно повторить главный тезис безопасности упражнений при грыже позвоночника. Если упражнение вызывает сильные болевые приступы — это значит надо отложить его на время (неделя или две), не делать резких движений. Четко руководствуясь этим простым правилам, большинство людей сможет перебороть этот недуг самостоятельно.
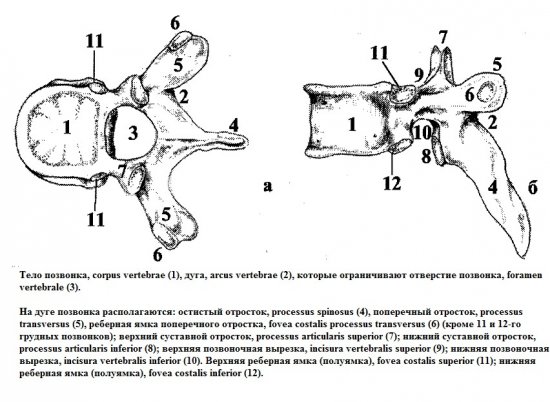
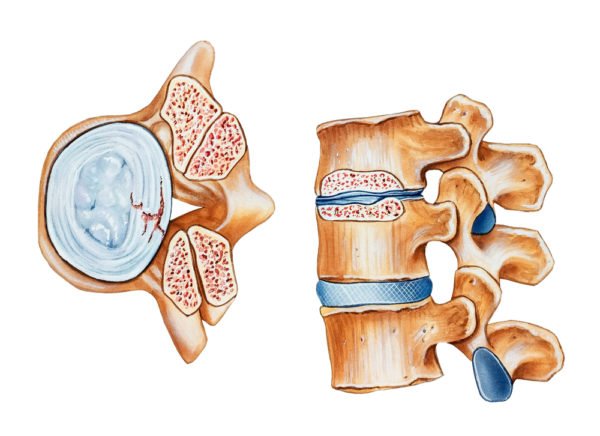
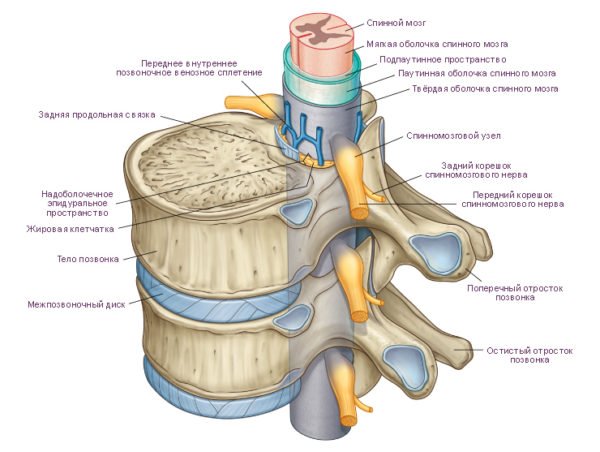
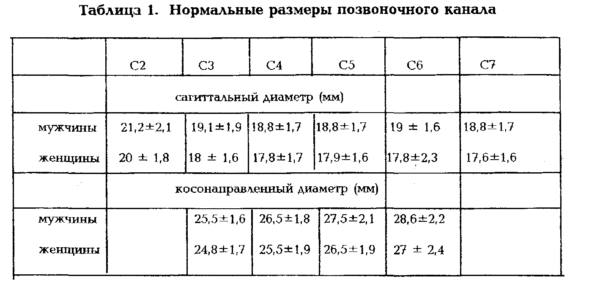

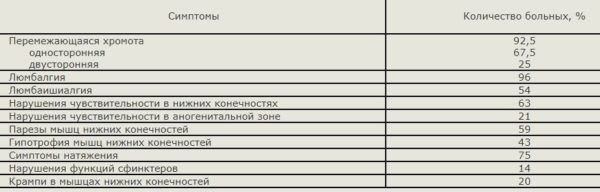









 Опухли и болят суставы кистей рук — причины и лечение.
Опухли и болят суставы кистей рук — причины и лечение.












 Пораженное место воспаляется, кожа становится красного цвета, если не лечить данное заболевание, может развиться хроническая подагра. Вокруг пораженного сустава образуются тофусы (подагрические шишки).
Пораженное место воспаляется, кожа становится красного цвета, если не лечить данное заболевание, может развиться хроническая подагра. Вокруг пораженного сустава образуются тофусы (подагрические шишки).




 Выявление поражения шейного отдела проводится с помощью рентгенологического исследования и компьютерной томографии. Заболевание сложно лечить, это длительный процесс.
Выявление поражения шейного отдела проводится с помощью рентгенологического исследования и компьютерной томографии. Заболевание сложно лечить, это длительный процесс. Причины появления шишек на пальцах рук, методы лечения
Причины появления шишек на пальцах рук, методы лечения Гигрома запястья: лечение без операции и хирургическое вмешательство
Гигрома запястья: лечение без операции и хирургическое вмешательство Гигрома запястья (гигрома лучезапястного сустава кисти): лечение, причины и симптомы патологии
Гигрома запястья (гигрома лучезапястного сустава кисти): лечение, причины и симптомы патологии Узелки Гебердена и Бушара: симптомы, диагностика и лечение
Узелки Гебердена и Бушара: симптомы, диагностика и лечение Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев
Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев Болит большой палец на руке в суставе: список причин и методов лечения
Болит большой палец на руке в суставе: список причин и методов лечения Как лечить полиартрит пальцев рук народными средствами?
Как лечить полиартрит пальцев рук народными средствами? Артрит пальцев рук: лечение народными средствами в домашних условиях
Артрит пальцев рук: лечение народными средствами в домашних условиях Боль в руке от локтя до кисти: причины боли, методы лечения
Боль в руке от локтя до кисти: причины боли, методы лечения Артроз кисти рук и его лечение, причины и симптомы заболевания
Артроз кисти рук и его лечение, причины и симптомы заболевания
 Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.
Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.
 Лечение флебита вены должно быть своевременным.
Лечение флебита вены должно быть своевременным.
 Флебит бывает поверхностный и внутренний. Первая форма не опасна, но вторая приводит к образованию тромбов в сосудах, что чревато последствиями.
Флебит бывает поверхностный и внутренний. Первая форма не опасна, но вторая приводит к образованию тромбов в сосудах, что чревато последствиями.

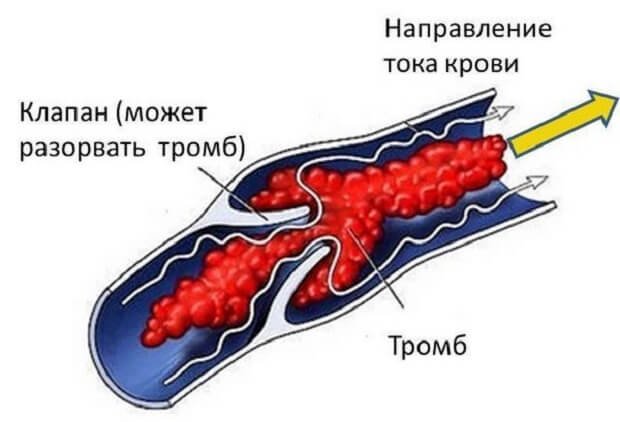
 Постинъекционный флебит рук возникает в итоге применения катетеров, которые травмируют стенки вен.
Постинъекционный флебит рук возникает в итоге применения катетеров, которые травмируют стенки вен. Первые признаки флебита — это покраснение в месте установки катетера, покраснение, опухлость кожного покрова.
Первые признаки флебита — это покраснение в месте установки катетера, покраснение, опухлость кожного покрова. Постинъекционный тромбофлебит сопровождается развитием воспалительного процесса в области пораженной вены. Подобное заболевание может возникать после осуществления внутривенных инъекций или инфузий с последующим занесением инфекции. Постинъекционная форма болезни встречается в современной медицине намного чаще.
Постинъекционный тромбофлебит сопровождается развитием воспалительного процесса в области пораженной вены. Подобное заболевание может возникать после осуществления внутривенных инъекций или инфузий с последующим занесением инфекции. Постинъекционная форма болезни встречается в современной медицине намного чаще. Постинъекционный тромбофлебит может разиться под воздействием следующих факторов:
Постинъекционный тромбофлебит может разиться под воздействием следующих факторов: Может наблюдаться острое и хроническое течение заболевания. При хронической форме болезни пораженная вена чрезмерно напряжена и провоцирует развитие болевых ощущений. Кожные покровы в месте воспаления могут утолщаться и становиться горячими на ощупь. Хроническое течение заболевания не сопровождается развитием каких-либо тревожных процессов и может быть выявлено случайно в ходе проведения очередного планового осмотра у врача. При переходе болезни в хроническую форму увеличивается риск развития печеночной недостаточности.
Может наблюдаться острое и хроническое течение заболевания. При хронической форме болезни пораженная вена чрезмерно напряжена и провоцирует развитие болевых ощущений. Кожные покровы в месте воспаления могут утолщаться и становиться горячими на ощупь. Хроническое течение заболевания не сопровождается развитием каких-либо тревожных процессов и может быть выявлено случайно в ходе проведения очередного планового осмотра у врача. При переходе болезни в хроническую форму увеличивается риск развития печеночной недостаточности. Для того, чтобы предотвратить развитие заболевания рекомендовано скорректировать привычный образ жизни:
Для того, чтобы предотвратить развитие заболевания рекомендовано скорректировать привычный образ жизни:







 Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.
Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.