Перелом поясничного отдела позвонка – симптомы, последствия, лечение, первая помощь
лечение и реабилитация, возможные последствия
Главная страница » Травмы » Переломы
Время на чтение: 5 минут
АА
Перелом позвонка поясничного отдела — нарушение целостности его структуры. Причиной могут выступать как травмы из-за несоблюдения правил безопасности, так и различные заболевания опорно-двигательного аппарата, недостаток питательных веществ, чрезмерные нагрузки на позвоночный столб.


Основными симптомами выступают выраженный болевой синдром и ограничение подвижности травмированной области, нижних конечностей.
Как случается такой перелом
К главным причинам перелома можно отнести воздействие большой силы на позвоночник и ослабление тканей из-за сопутствующих заболеваний. Получить травму возможно при:
- Падении с высоты более 2-3 метров, особенно если приземление происходит на ноги или спину.
- ДТП.
- Занятиях спортом.
- Тяжелых условиях труда.
Склонность к потере прочности позвоночника диагностируется у лиц, которые болеют остеопорозом, остеохондрозом или имеют злокачественное новообразование в этой области.
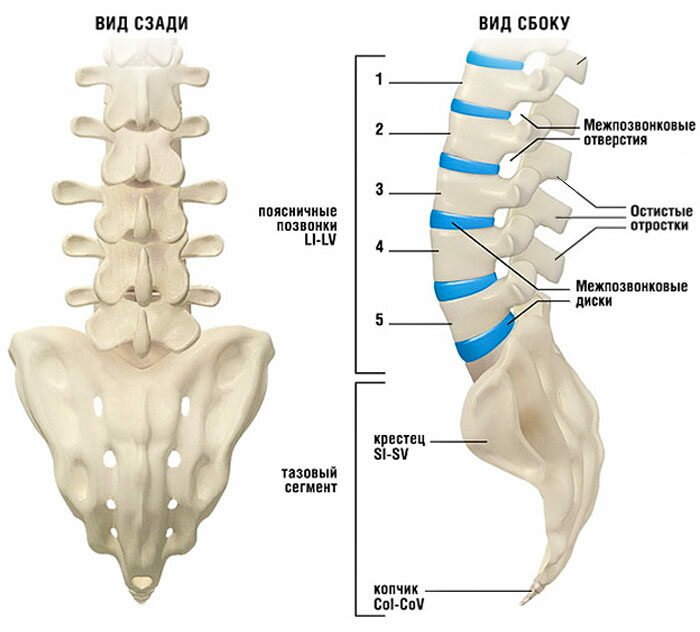

Перелом 1 позвонка чаще всего случается при прыжке или травме в этой области. Эта часть самая уязвимая в поясничной зоне, травма обычно сопровождается полным разрушением позвонка. Легкий ушиб способен вызвать осложнения только при наличии сопутствующего остеопороза.
Второй позвонок при повреждении нарушает структуру всего сегмента. Эта зона травмируется реже, но страдают смежные участки — 1 и 3 позвонки.
Третий позвонок чаще повреждается при ударе именно в его области.
Перелом 4 позвонка случается, когда наблюдается проседание межпозвоночного хряща. Трещина в его теле может появиться при компрессии 2-го и 3-го.
5 позвонок травмируется при падении на ягодицы, так как имеет тесную связь с центром крестцового отдела.
Разновидность переломов
По характеру они подразделяются на:


- Компрессионный перелом. Он встречается чаще остальных. Может происходить сдавливание, расплющивание или раздробление передней части позвонка. Обычно задействуется один фрагмент позвоночного столба, не влияя на другие структуры.
- Оскольчатый перелом, когда край вышележащего позвонка вклинивается в позвонок, находящийся снизу. Может наблюдаться большое количество мелких осколков кости.
- Краевой перелом. Характеризуется отделением тонкого плоского обломка.
- Переломовывих отличается смещением позвонков вперед. Обычно сочетается со сдвигом иных компонентов позвоночных структур.
- Изолированный перелом тел позвонков, дужек, суставных или поперечных отростков.
Классификация переломов в пояснице
Опираясь на степень травмирования и наличие осложнений, выделяют 2 вида переломов:
- Стабильный без осложнений. Отсутствует повреждение спинного мозга, костные структуры не смещены, нервные корешки не зажаты.
- Нестабильный перелом. Отличается разрушением или повреждением нервных структур и спинного мозга, осколки костной ткани имеют нехарактерное расположение.
В зависимости от причины образования перелома различают:
- Травматический вид. Целостность здорового позвоночника нарушается из-за интенсивного воздействия.
- Патологический тип характеризуется наличием провоцирующих процессов в организме. Например, присутствием остеопороза, туберкулеза, опухоли.
Симптоматика
Перелом поясничного позвонка сопровождается:


- Присутствием сильной боли в области поясницы.
- Снижением чувствительности травмированной зоны и конечностей.
- Онемением.
- Слабостью мышц ног.
- Скованностью движений.
- Отечностью и покраснением тканей, что характерно для сильных ушибов.
- Нарушением мочеиспускания или, напротив, недержанием.
- Параличом или парезом ног.
Осложнения
При травме чаще всего повреждаются не только единичные позвонки, но и спинной мозг в целом. Пострадать могут межпозвоночные диски и нервные окончания, поэтому последствия перелома бывают самые различные:
- Пережатие сосудистого русла, что вызывает онемение отдельных участков, которые питает данный отвод.
- Защемление нервных окончаний, что нарушает проходимость нервных импульсов, выражаясь в ограничении подвижности пациента.
- Кифотические деформации и образование горба сказываются на функционировании смежных органов.
- Пролежни, омертвение мягких тканей происходят при нарушении кровоснабжения из-за отсутствия движений после перелома. Процесс может доходить до костей и сухожилий.
- Нарушение работы тазобедренных органов. К ним относят недержание мочи, импотенцию у мужчин, у женщин может произойти выпадение матки.
- Поражение спинного мозга провоцирует потерю функциональных возможностей, в тяжелом случае происходят необратимые изменения, что приводит к инвалидности.
Диагностика
После тщательного осмотра пациента направляют на инструментальные обследования:


- Рентген.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
Оказание доврачебной помощи
При подозрении на присутствие перелома необходимо обеспечить пострадавшему покой и максимально обездвижить пораженную область.
При наличии носилок его аккуратно перемещают на упругую поверхность и фиксируют положение тела перед транспортировкой. Выраженный болевой синдром устраняют приемом обезболивающих препаратов.
Лечение
Консервативное лечение показано при стабильном переломе и отсутствии осложнений, когда нервные отростки и спинной мозг не затронуты.
- Постельный режим может продолжаться от 2 недель до 3 месяцев. Двигательная активность повышается постепенно.
- Медикаментозная терапия состоит из приема обезболивающих, иммунных и витаминизированных препаратов.
- Лечение перелома может включать метод вытяжки позвоночного столба. Реклинация заключается в единичном проведении манипуляции на специальном столе. Репозиция предполагает изменение наклона ортопедического устройства.
- Физиотерапевтические процедуры в среднем показаны через 2 месяца после травмы.
Реабилитация включает ношение корсетов, ЛФК, массаж. Длительность восстановительного периода зависит от вида перелома, наличия осложнений, возраста пациента.
Корсет для фиксации позвонка
Бандаж после перелома помогает снять спазм мышц и снизить нагрузку на спину. Показанием к ношению изделия являются перелом более 3 позвонков и послеоперационный период.


Если диагностирован неосложненный перелом, то альтернативой корсету может стать поясничный бандаж. Выбирать необходимо поддерживающие модели. Они плотно фиксируют положение тела, не допуская смещения позвонков.
После операции показан жесткий корсет, обладающий специальными вставками, выполненными из пластика или металла. Пластины защищают позвоночник от травм и смещения.
При выборе гипсового варианта его изготовление выполняется в индивидуальном порядке для сохранения анатомических форм тела. Изделие обладает большим весом, поэтому его ношение может быть довольно дискомфортным. Подбор необходимого вида корсета осуществляется врачом.
Упражнения, ЛФК и массаж
ЛФК назначают при отсутствии острой боли. Гимнастика способствует улучшению кровообращения и подвижности. На первой неделе упор делается на улучшение дыхательной способности, воздействие распространяется на мышцы сердца и спины.
Массаж помогает избежать пролежней и онемения. Стимуляция поврежденных участков улучшает кровообращение и регенерацию тканей.


Последующий двухмесячный курс рассчитан на восстановление функциональности спины. Далее показаны упражнения с отягощением и сопротивлением. Длительность манипуляций зависит от состояния больного.
Когда необходима операция?
Хирургическое вмешательство показано при неэффективности консервативных методов терапии. Необходимость в проведении процедуры может возникнуть при наличии серьезных осложнений или из-за большого присутствия мелких осколков.


В процессе оперативного вмешательства извлекаются небольшие раздробленные кусочки кости. Крупные части позвонков скрепляются пластинами или болтами, по показаниям может выполняться пластика позвонков.
После завершения операции, чтобы обездвижить пораженную область до полного сращения, в качестве фиксатора накладывается гипс, бандаж или корсет, который снимают через 1,5-2 месяца.
В хирургии существует два метода корректировки высоты позвоночника:
- Кифопластика заключается во введении в структуру позвонка специального шаровидного устройства. Его надувают до необходимой величины и закрепляют в неподвижном состоянии специальным цементом.
- Вертебропластика – это малоинвазивное вмешательство, когда вводится вещество для фиксации костей.
Эти процедуры позволяют быстрее пройти реабилитационный период.
Народная медицина
Самостоятельное лечение перелома недопустимо, но некоторые рецепты способны снять воспаление и ускорить сращение:


- Мазь из лопуха стимулирует регенерацию тканей. На 70 г измельченных свежих корней лопуха необходим 1 стакан масла. Салфетку, смоченную в настое, накладывают на зону поражения.
- Кору дуба и цветки маргаритки берут в равных пропорциях (по 1 ст. ложке) и настаивают в 1 стакане кипятка 30 минут. После чего используют в качестве компрессов.
Особенность получения перелома в детском возрасте
Травма в детском возрасте отличается преимущественно симптоматикой. В первое время ребенок испытывает затруднение при дыхании и ограничение подвижности.
Спустя 15-20 минут состояние может стабилизироваться, за исключением сильной боли в месте повреждения, головокружения и дискомфорта в области ЖКТ.
Из-за активности малыша родители могут не придать значения ушибу и не заподозрить перелом.
Профилактика
Чтобы избежать перелома поясничного отдела, необходимо соблюдать ряд правил:
- Аккуратно переходить дорогу и водить автомобиль так, чтобы снизить риск возникновения ДТП.
- Следить за своим питанием, чтобы организм в полной мере получал все необходимые вещества.
- Заниматься спортом, в частности, укреплять мышечную структуру спины.
- Стараться не перенапрягать позвоночник чрезмерными нагрузками.
Перелом позвоночника может привести к серьезным последствиям, вплоть до инвалидности.
Повреждение позвонков негативно сказывается на работе мышц, сосудов, нервной и кровеносной систем, из-за чего страдает весь организм.
Соблюдение элементарных правил личной безопасности в большинстве случаев помогает избежать травмирования спины.
ПредыдущаяПереломыПерелом руки в запястье
vsekosti.ru
Перелом позвонка поясничного отдела: лечение, последствия и реабилитация
Последствия перелома позвонков поясничного отдела весьма серьезные, часто необратимые для здоровья. Он часто является следствием падения с высоты или аварии, хотя могут встречаться и другие причины. В каких еще ситуациях может произойти компрессионный перелом позвонка поясничного отдела с последствиями? Какие симптомы на него указывают? В чем заключается лечение? Как оказать первую помощь человеку с подозрением на перелом 1 позвонка поясничного отдела до лечения?
Последствия
Это явление непосредственно угрожает жизни и влечет за собой серьезные, часто необратимые последствия для здоровья. Как показывает опыт врачей, перелом и другие повреждения позвоночника чаще всего касаются шейного отдела. Самой серьезной травмой в этой части позвоночника является повреждение спинного мозга, что вызывает паралич или парез верхних или нижних конечностей, а также расстройства дыхания, нарушения контроля мочевого пузыря и сфинктеров заднего прохода.
Виды и причины
Самым распространенным видом перелома позвоночника является перелом шеи. В этом случае доходит до изгиба позвоночника вперед в степени, которая превышает физиологический диапазон движения. Это чаще всего происходит в результате резкого поворота головы или подачи туловища вперед, например, у пассажиров автомобиля при аварии (если они пристегнуты ремнями безопасности).
Наиболее частой причиной перелома позвоночника в России являются падения с высоты (особенно прыжок «на голову» в воду) и дорожно-транспортные происшествия. Другие причины — сдавливания тяжелым предметом и потеря костной массы. Во всех случаях лечение компрессионного перелома позвонка поясничного отдела обязательно начинается незамедлительно.
Особо опасны случаи ушиба либо перелома шейного отдела позвоночника. Они возникают при выполнении длительной и тяжелой физической работы. Травма грудного отдела позвоночника, копчика возникает в результате резкого воздействия на эти части. Такой вид травмы редко приводит к повреждению спинного мозга, поэтому она считается не самой опасной для жизни.
Компрессионный перелом позвоночника — это нарушение, при котором происходит сдавливание позвонков, в основном в передней части. Такого типа нарушения возникают обычно в результате срабатывания внешней силы в теменной области черепа (например, при аварии) или в результате падения с высоты на ноги или ягодицы. Фактором риска для компрессионного перелома позвоночника является также раковая опухоль, преклонный возраст и остеопороз или другие заболевания, снижающие качество костной ткани.
Перелом 1 позвонка поясничного отдела с последствиями наиболее часто затрагивает молодых мужчин трудоспособного возраста.
Случаи, когда нет давления на спинной мозг, считают менее опасными, потому что дело не доходит до перемещения позвонков. Однако, если сила большая, то может оказаться поврежденным спинной мозг. Такие переломы позвоночника известны как наиболее опасные, случаются чаще всего у шейного отдела и возникают в результате падения на голову с большой высоты, прыжков в мелкую воду (когда голова ударяется о дно или о что-то твердое, что на дне лежит) или при аварии.
Перелом позвоночника: симптомы
Первые симптомы — боли в спине, шее или плечах. Сильнейший очаг их в месте перелома, он «расходится» по всей спине. Симптомы появляются в случае внезапного перелома позвоночника. Перелом 1 позвонка поясничного отдела до последствий наиболее опасного рода (например, такое может возникнуть в результате остеопороза) может не давать никаких симптомов.
Дополнительные симптомы:
- отек или деформация по ходу позвоночника;
- онемение или отсутствие чувствительности ниже определенного уровня и/или в конечностях;
- дряблость конечностей, невозможность выполнения движений;
- сниженная частота сердцебиения (ниже 50 ударов в минуту) ;
- затруднение дыхания (повреждение спинного мозга может вызвать паралич мышц или диафрагмы) ;
- недержание мочи и кала (нарушение функции сфинктеров) ;
- стойкая эрекция полового члена (приапизм) ;
- горячая и сухая кожа.
Первая помощь
Считаются серьезными последствия компрессионного перелома позвонка поясничного отдела, лечение по этой причине начинают незамедлительно. Важно уметь оказывать первую помощь в таких случаях. Если у пострадавшего предполагается перелом позвоночника, во время оказания первой помощи следует оставить пострадавшего в таком положении, в каком его нашли, чтобы не подвергать его дополнительным травмам.
Исключением является ситуация, когда необходимо сделать искусственное дыхание или остановить кровотечение. Когда необходимо перенести пострадавшего в другое место, следует стабилизировать голову, держа ее вдоль оси тела, а затем уложить больного на твердой поверхности.
Диагностика и лечение
В диагностике используется визуальное исследование — рентген, компьютерная томография или МРТ. Лечение зависит от типа перелома (стабильный, нестабильный). Если произошел перелом, но позвоночник стабилизирован с помощью связок и суставных сумок и нет опасности повреждения спинного мозга, операция не требуется.
Наиболее серьезные травмы — перелом позвоночника в шейном отделе. В этом случае обездвиживают поврежденные отделы с помощью воротника или корсета ортопедического. К стабильным переломам позвоночника относятся, например, травмы, являющиеся следствием остеопороза.
В случае переломов, которые приводят к тому, что позвоночник становится нестабилен, выполняют операцию. Ее целью является сращивание поврежденных отделов и освобождение спинного мозга или нервных корешков от чрезмерного сдавливания. Операция в срочном порядке проводится у пациентов с признаками частичного повреждения спинного мозга, это становится заметно в ходе исследований. После операции необходима реабилитация. Последствия лечения перелома 1 позвонка поясничного отдела после хирургического вмешательства могут быть благоприятными.
Реабилитация
В отношении пациента с подобной травмой используется весь спектр реабилитационных действий. В начальном периоде применяются процедуры, целью которых является восстановление и стимулирование роста костей (магнитная лазерная терапия) и улучшение кровоснабжения и питания тканей мягких (импульсные токи малой частоты, массаж). Для уменьшения боли можно использовать криотерапию.
Следующим этапом реабилитации, уже после стабилизации кости, является кинезитерапия, то есть выполнение упражнений, целью которых является укрепление мышц позвоночника. Полезно также ношение специальных гибких пластинок, которые оказывают стабилизирующее действие.
Когда происходит перелом позвонков поясничного отдела, лечение не во всех случаях происходит незамедлительное, так как симптомы не всегда видны сразу. Перелом позвоночника чаще всего является результатом механической травмы или нарушений в области костной ткани.

Последствия лечения перелома 1 позвонка поясничного отдела считаются крайне серьезными. В зависимости от того, в какой степени было повреждение, они будут разными.
Можно ли ходить?
Ответ зависит от типа травмы, ситуации, в которой произошел перелом, и степени повреждения спинного мозга. Когда дело доходит до перелома 1 позвонка поясничного отдела, лечение (с последствиями, какими бы они ни были) предполагает, что больной чаще всего может продолжать ходить, порой это даже желательно. Стимулируются клетки, вырабатывающие костную ткань, они способствуют заживлению поврежденной области. Но нужно учитывать, что могут быть нарушения, которые не выдают явных симптомов. Пациент активен, а позвонки изнашиваются, появляются трещины.
Среди переломов позвоночника различают случаи, когда он стабилен и нестабилен. Первый случай является достаточно безопасным, это исключает повреждение спинного мозга. Последствия перелома не угрожают близлежащим тканям. В этом случае часто достаточно консервативного лечения, применения средств, дополнительно стабилизирующих столб, например, ортопедии и реабилитации, в том числе физиотерапевтической.

Во втором случае позвонки повреждены настолько, что в местах травмы столб раздавлен, и ответвления позвонков угрожают целостности спинного мозга. Доходит до состояний, угрожающих жизни.
Остеопороз
Вопросом последствий лечения перелома 3 позвонка поясничного отдела часто задаются люди с остеопорозом. Остеопорозный перелом — это вид компрессионного перелома позвоночника. Из-за этой болезни изменения в костных тканях приводят к тому, что они становятся значительно менее прочными, под давлением и весом собственного тела они не выдерживают долго. Часто борются с остеопорозом лица с лишним весом и женщины постменопаузального возраста. Когда таким образом происходит перелом 3 позвонка поясничного отдела, при лечении последствий фокусируются на области пояснично-крестцового отдела, в этих местах происходит нарушение при остеопорозе чаще всего.
Повреждение шеи возникает чаще всего в результате удара по голове, падения с высоты на голову и при прыжке в воду. Когда происходит перелом тела позвоночника без повреждения спинного мозга, реабилитация поддерживает быстрое восстановление здоровья. Однако когда возникает компрессионный перелом, лечение может быть сложным и трудоемким, часто начинается оно с операции. Перелом шейного отдела позвоночника является наиболее опасным для жизни травма из-за того, что рядом сосредоточены главные центры жизни, например, дыхательные органы. Перелом в шейном отделе с повреждением спинного мозга может привести к поражению верхних и нижних конечностей, нарушениям дыхания, отсутствию контроля за мочевым пузырем или сфинктерами заднего прохода.
Сломанный грудной отдел встречается часто после падения с высоты на спину, ягодицы, прямые ноги и во время сильного резкого изгиба позвоночника. Даже незначительный перелом грудного отдела позвоночника со смещением может вызвать неврологические расстройства, поэтому важно, чтобы реабилитация после такой травмы была качественной.
Последствия
Последствия перелома позвонка поясничного отдела при лечении редко взаимодействуют с расстройствами неврологическими. Реабилитация в данном случае протекает мягче из-за стабильного состояния, продолжения нормального функционировании организма.
Важно помнить, что последствия лечения перелома позвонка поясничного отдела по этой причине не всегда возникают непосредственно после травмы. Обнаружение нарушений этого типа происходит в ходе исследований, проводимых на фоне других заболеваний, например, рентгена легких. Типичные симптомы перелома — это отек и деформация позвоночника в месте, где есть нарушения, сильные разлитые боли в области травмы, иррадиация в конечности, затруднения при ходьбе, изменение осанки, снижение роста тела, онемение, нарушение чувствительности ниже места перелома, дряблость конечностей, пониженная частота сердцебиения, сухость кожи.
Как выбирают лечение
Когда происходят патологические изменения, перелом позвонка поясничного отдела, лечение последствий необходимо. Часто самое главное — это первая помощь. При любом типе ушиба позвоночника появляются боль в пояснице, отек и гематома. Применяется в основном консервативное лечение путем применения иммобилизации позвоночника. После лечения важна правильная реабилитация. Ушибы, перелом позвонков поясничного отдела при лечении последствий встречаются реже, чем травмы шейного отдела.
Ортопед
Травмы позвоночника могут быть опасными даже для жизни пациента. Если возникает сильная боль даже при попытке движения или онемение конечностей, следует обязательно зафиксировать позвоночник в шейном отделе. Затем следует транспортировать пациента в больницу для полноценного обследования и лечения. В случае небольших недомоганий может быть достаточно отдыха в течение нескольких дней и обезболивающих. Если симптомы не исчезли, следует обратиться к врачу.
Дополнительная информация
Травмы поясничного отдела возникают в результате падения на спину, ягодицы или нижние конечности, а также при ударе в районе позвоночника. Иногда перелом позвоночника в нескольких эпизодах может свидетельствовать об патологическом положении в результате сопутствующих заболеваний, например, остеопороза, болезни Педжета или метастазов рака.
В случае остеопороза компрессионные переломы 4 позвонка поясничного отдела с последствиями случаются гораздо чаще. Воздействие для травмы не должно быть большим — может к нему привести, например, наклон или подъем чуть более тяжелого, чем обычно, предмета.
Такой перелом позвонка может также протекать медленно и постепенно. В этом случае боль может иметь меньшую выраженность, иметь хронический характер или отсутствовать вообще.
Характерными, а иногда и единственными симптомами, могут быть: снижение роста и деформация осанки (углубление кифоза грудной клетки).
Остеопороз развивается типично у женщин постменопаузального возраста и реже у мужчин в преклонном возрасте.
Факторы риска развития остеопороза:
- преклонный возраст;
- женский пол;
- белая раса;
- низкий ИМТ;
- курение табака;
- генетическая предрасположенность;
- дефицит половых гормонов: например, ранняя менопауза, преждевременное прекращение работы яичников, позднее половое созревание;
- дефицит кальция и витамина D3;
- некоторые лекарства: продолжительно применяются глюкокортикоиды, гормоны щитовидной железы в больших дозах, гепарин, противосудорожные препараты.
Кроме того, влияют на появление остеопороза некоторые заболевания.
labuda.blog
Компрессионный перелом позвоночника поясничного отдела: последствия
Из-за отсутствия выраженной симптоматики далеко не всем пациентам удаётся вовремя предупредить возникновение компрессионного перелома позвоночника в поясничном отделе и начать лечение. Поэтому данное повреждение считают опасным и коварным. Причиной патологии может стать травма, но иногда объясняется наличием заболеваний, которые провоцируют хрупкость костной ткани.
Возможные причины
Компрессионная травма возникает на фоне большой нагрузки на самый слабый из позвонков поясничного отдела. Это может произойти из-за травмы или заболевания, которое негативно влияет на плотность костной ткани. Перелом поясничных позвонков может произойти из-за механического повреждения. Например, если человек неправильно приземлился с большой высоты на ноги или ягодицы, сильно ударился о воду или не придерживался правил безопасности при занятии тяжелыми видами спорта.


Говоря о заболеваниях, которые могут спровоцировать перелом, стоит выделить следующие:
- при остеохондрозе пациент страдает от нехватки витаминных веществ, дефицита кальция и гормональных сбоев, из-за чего кости теряют плотность. Они могут ломаться даже от незначительного ушиба. Говоря о лечении в пожилом возрасте, здесь часто возникают проблемы, так как восстанавливаются ткани долго и не всегда успешно. На фоне патологического процесса на спине начинает расти горб;
- туберкулез костей и злокачественные новообразования. Данные заболевания постепенно изменяют внутреннюю структуру тканей, что часто является причиной компрессионного перелома;
- остеохондроз также негативно воздействует на структуру дисков и хрящей, находящихся между позвонками. Повреждение происходит из-за нехватки питания, влаги и уменьшения в размерах. Впоследствии это отражается на амортизирующих свойствах позвоночника.
Классификация
Учитывая особенности перелома, врачи выделяют три разновидности повреждения поясничных позвонков:
- Переломовывих. В данном случае пациент страдает от смещения верхних отделов позвоночника. Кроме этого, повреждение сочетается со сдвигом межсуставной поверхности или с травмой суставных дужек и отростков. Данное состояние осложнено разрывом нервных корешков, а также спинного мозга.
- Компрессионная травма. Сопровождается раздроблением, сдавливанием и клиновидной компрессией передних отделов поясничных позвонков. В большинстве случаев повреждается один позвонок, реже страдают сразу несколько. Говоря о межпозвонковых дисках и суставных отростках, в данном случае они не пострадают. Этот перелом часто возникает из-за падения с большой высоты, неправильного приземления на пятки или ягодицы, что также может сопровождаться повреждением таза.
- Оскольчатый. Характеризуется вклиниванием переднего края находящегося выше позвонка в тело нижнего. Межпозвонковый диск разрушается, а краевой отломок позвонка выпячивается вперед. Если он смещается назад, это может спровоцировать повреждение спинного мозга.


Учитывая состояние нервных структур, переломы в поясничном отделе делят на осложненные и неосложненные (простые). Последние не сопровождаются повреждением нервной системы, а при осложненной патологии наблюдается сдавливание или разрушение нервной структуры. В первые 2-3 дня после получения травмы пациент может не ощущать явных симптомов патологического процесса.
Говоря об особенностях пострадавшего позвонка, перелом может быть патологическим и травматическим. Последний спровоцирован интенсивным травматическим воздействием. Его провоцируют конкретные заболевания, например опухоль, остеопороз или туберкулез. Чтобы повредить костную ткань, достаточно слабого удара в область поясницы.
Признаки перелома в пояснице
Чтобы вовремя начать лечение перелома позвонка поясничного отдела до того момента, как человек не пострадал от последствий, следует применять аппаратные методы. Пока пациент не добрался до больницы, ему следует обратить внимание не то, имеются ли следующие симптомы:
- тошнота и рвота;
- усиление боли при пальпации области поясницы;
- болевой синдром в груди, спине и шее;
- отеки в зоне поясницы;
- затрудненное дыхание;
- во время смены положения наблюдается боль средней интенсивности в разных отделах позвоночного столба;
- спазмы спинных мышц;
- скованность движений или полное отсутствие подвижности поясницы.
Если перелом повлек за собой повреждение спинного мозга, сразу после получения травмы пациент страдает от паралича и непроходимости кишечника. Возникает нарушение стула, вздутие живота из-за газообразования в кишечнике, рвота и тошнота. Если повреждены нервные корешки и спинной мозг одновременно, наблюдается локальное изменение чувствительности, повышение или снижение рефлексов, паралич ниже поясницы, а также потеря чувствительности или слабость нижних конечностей.


При патологическом компрессионном переломе выраженная симптоматика отсутствует. У пациента не наблюдается задержки дыхания или сильной боли. В связи с этим многие люди не спешат обращаться за помощью в больницу, так как считают это временной проблемой, которая решится сама собой. У людей с остеопорозом иногда наблюдаются многочисленные сросшиеся переломы, что опасно образованием старческого горба.
При оскольчатой травме характерны те же симптомы, но при этом признаки проявляются более ярко. Первое, что замечает пациент, это неврологические нарушения средней степени выраженности. Сюда также относят задержку мочеиспускания и парез кишечника. В тяжелых случаях может развиться травматический шок.
Оказание первой помощи
Если человек пострадал от компрессионного перелома, оказывая первую помощь, необходимо придерживаться следующих правил:
- если наблюдается сильный болевой синдром, разрешается принять обезболивающие препараты;
- если потерпевший потерял сознание, потребуется провести искусственное дыхание и непрямой массаж сердца;
- человека необходимо обязательно обездвижить и сразу вызвать скорую помощь. Если есть возможность, на поясницу необходимо надеть специальный бандаж. Если его не оказалось, используется шарф либо другая повязка. Если не уверены, что можете зафиксировать поясницу без лишних движений, то не вмешивайтесь, чтобы не сместить позвонки еще больше;
- при транспортировке пациента используются только специальный щит или жесткая носилка. Чтобы переместить человека на медицинскую каталку, понадобится помощь 3 человек для предотвращения движений в пояснице.
Диагностика и лечение
При подозрении на перелом обращаются к травматологу. Первая процедура, на которую он отправит пациента после осмотра, это рентгенография. С помощью данного диагностического исследования можно понять, какой именно позвонок поврежден и насколько сильно.


Кроме этого, для получения более подробной клинической картины пострадавшего могут направить на компьютерную или магнитно-резонансную томографию. Данные методы позволяют не только определить степень повреждения позвонка, но и разобраться с тем, вовлечены ли в повреждение ближайшие отделы позвоночного столба и спинной мозг.
После постановки диагноза можно приступать к лечению перелома позвоночника поясничного отдела. При незначительном повреждении позвонка терапия включает в себя консервативные методы. Пациенту назначают обезболивающие средства и специальную гимнастику, которая поможет восстановить гибкость позвоночника и укрепит мышечный корсет.
Кроме этого, для отдыха понадобится жесткая кровать с небольшим наклоном. Через полтора месяца после успешного лечения пациента направляют на физиотерапевтические процедуры и массаж. Также врач рекомендует носить специальный корсет не менее 2 месяцев, который зафиксирует позвоночник в правильном положении.
Говоря о восстановлении трудоспособности, это произойдет не ранее чем через 6 месяцев. В сложных ситуациях потребуется хирургическое вмешательство. При повреждении спинного мозга и нервных корешков делают открытую операцию. Если данных осложнений не наблюдается, проводится кифопластика или вертебропластика.
Советуем посмотреть видео:
Какие могут быть последствия?
Если перелом спровоцирует компрессию спинного мозга, пациент будет страдать не только от сильной боли, но и нарушения работы тазобедренных органов. Кроме этого, происходит паралич нижних конечностей, нарушается чувствительность и работоспособность двигательной системы. Также пациент не в силах контролировать мочеиспускание и работу прямой кишки.
Реабилитация
В период реабилитации советуют проводить процедуры и занятия, способствующие восстановлению организма, учитывая особенности травмы. В первую очередь, это лечебная физкультура для укрепления мышечного корсета. Первые занятия лучше проводить под надзором врача.
Когда пациент начинает выздоравливать, нагрузка постепенно увеличивается. Человек начинает выполнять больше упражнений в вертикальном положении, используя тяжести и сопротивление. Также врачи советуют избавляться от вредных привычек и питаться свежими овощами и фруктами.
poyasnica.com
симптомы, признаки, виды переломов, классификация, лечение, последствия
Для опорно-двигательного аппарата перелом позвоночника — самая серьёзная травма. У переломов такого рода — широкий спектр классификации и несколько разных исходов. В одних случаях разрушение кости одного из сегментов может окончиться только долгим лечением и неудобным корсетом. В другой ситуации для излечения понадобится несколько лет, и всё равно будут последствия. А часть пострадавших погибает ещё до приезда скорой помощи.

Что такое перелом позвоночника? Это опасная патология, которая возникает из-за нарушенной целостности костей в позвоночном столбе и грозит тяжёлыми осложнениями для дальнейшей жизни.
Причины
Перелом позвоночника возникает при разноплановых травмах. Костная ткань позвонков не выдерживает давления и разрушается в результате неудачного падения на спину, выпрямленные ноги или на ягодицы. Разрыв дисков и связок часто происходит из-за резкого торможения автомобиля и запрокидывания головы в результате ДТП.

Падение с высоты, прямой сильный удар в спину при драке или спортивных занятиях — ещё одна категория распространённых причин. Кроме этого, любой позвонок может сломаться при многолетнем остеомиелите и остеопорозе. Особенно в пожилом возрасте. Рахит, врождённые генетические патологии или онкопроцесс в костях — тоже потенциальная угроза перелома.
Классификация
Классификация переломов позвоночника включает категории по нескольким признакам. По механизму возникновения:
Флексионный — позвоночный столб внезапно сгибается при падении на ягодицы, при падении на плечи сильной тяжести и когда человек прыгает с большой высоты на прямые ноги.
Экстензионный — из-за сильного разгибания позвоночника разрывается продольная связка, межпозвоночный хрящ, и разрушается тело позвонка. Такой перелом в основном характерен для хлыстовой травмы в шейном отделе при автомобильных авариях.
Ротационный — позвоночник в шейном или поясничном отделе сгибается и поворачивается по оси. Возникает переломо-вывих или вывих позвонка. В большинстве случаев такая травма сопровождается повреждением спинного мозга и отличается последующей нестабильностью позвонков.
Компрессионный — возникает при чрезмерном вертикальном давлении на тело позвонка и межпозвоночные диски. Позвонки деформируются — сплющиваются. Часто страдает спинной мозг.
В некоторых случаях у пострадавшего диагностируют не только изолированные типы переломов, но и их комбинации.
Отдельно различают переломы по количеству сломанных позвонков:
- Множественные;
- Изолированные.
В зависимости от угрозы смещения:
- Стабильные;
- Нестабильные.
Если тело позвонка раздроблено на несколько отломков, это взрывной или оскольчатый вид перелома.
При вторичном повреждении спинного мозга, разрыве дисков и связок перелом считается осложнённым. Если пострадала исключительно кость, — перелом без осложнений.
В зависимости от определённого места повреждения травмы классифицируются на переломы шейного, грудного, поясничного, крестцового и копчикового отделов позвоночника.
Переломы шейного отдела

Семь позвонков в шейном отделе — самые хрупкие и гибкие. Целостность кости в этом сегменте может нарушиться даже от резкого поворота головы. Наиболее опасным для жизни обоснованно считается перелом с 1 по 3 позвонок. Подобные травмы в основном происходят при дорожных авариях, нырянии на мелководье, падении на голову тяжёлого предмета и во время занятий экстремальными видами спорта.
К явным признакам перелома относятся:
- Боль в шее разной интенсивности;
- Тошнота, головокружение;
- Иногда — недержание мочи;
- Гипертонус шейных мышц;
- Дисфункция дыхательной и сердечно-сосудистой систем вплоть до клинической смерти — в случаях тяжёлого осложнённого перелома;
- Нарушение чувствительности от лёгкого онемения до полной утраты тактильныхощущений как в шее, так и в конечностях.
Множественный перелом двух и более позвонков отличается затруднением дыхания, сильной головной болью с головокружением и нередко — болевым шоком. В остальных случаях перелом позвонка может ощущаться лишь как небольшой дискомфорт. И такая ситуация аналогично опасна из-за развивающихся последствий в ближайшей перспективе, если своевременно не провести диагностику.
Переломы позвоночника в шейном отделе бывают компрессионные, оскольчатые и компрессионно-оскольчатые. Последний тип перелома — самый опасный и сложный.
Переломы грудного и поясничного отдела

В сравнении с травмами в шейном отделе эти виды перелома позвоночника — явление более частое. Высокая степень подверженности травмам грудного отдела объясняется ограниченной подвижностью и в силу этого — меньшей амортизацией межпозвоночных дисков.
Наиболее часто ломаются самые крупные 10, 11 и 12 позвонки, которые функционируют как опора для грудной клетки. Перелом тела позвонка может быть как изолированным, так и сочетаться с ЧМТ, переломами рёбер, травмами брюшной полости и переломами в верхних или нижних конечностях. Это в основном происходит при падениях с большой высоты, происшествиях на дороге, как производственная травма и на фоне патологий костей. Например, в группе риска все, кто страдают костным туберкулёзом, остеомиелитом, остеопорозом и онкологией с метастазами в позвоночнике.
Кроме сильной боли при малейших движениях, определить перелом в грудном отделе можно по таким признакам:
- Онемение и потеря чувствительности в ногах вплоть до паралича;
- Асфиксия;
- Трудности с мочеиспусканием;
- Иррадиация боли в сердце, лопатки или брюшную полость;
- Травматический шок.
Для грудного отдела характерен компрессионный тип перелома, когда сплющивается тело позвонка под сильным давлением. Из-за непосредственной близости сердца и лёгких тяжёлые осложнённые переломы для пострадавшего оканчиваются иногда летальным исходом.
В поясничном отделе 5 позвонков. Из них наиболее уязвимый — первый, и, если случается его перелом, тело позвонка разрушается полностью. Сломанный второй позвонок встречается реже и обычно приводит к травматизации первого и третьего.
Четвёртый позвонок обычно ломается из-за компрессии второго и третьего. Это случается в результате сильного проседания межпозвоночного диска. Разрушение 5-го позвонка нередко происходит после внезапного падения на ягодицы с высоты, включая высоту собственного роста человека.
Из наиболее типичных симптомов при переломе позвоночника в этом случае отмечаются:
- Сильная мышечная слабость в ногах;
- Сильная боль в пояснице;
- Недержание мочи или наоборот — затруднённое мочеиспускание;
- Парез или полный паралич нижних конечностей.
Только спустя 3 или 4 месяца активной реабилитации наступает период, когда можно сидеть после компрессионного перелома позвоночника.
Как и в случае переломов в других позвоночных отделах, прогнозы напрямую зависят от того, задет ли спинной мозг и в какой степени. Например, его полный поперечный разрыв полностью обездвиживает пострадавшего и негативно отражается на работе прямой кишки и мочевого пузыря человека на многие годы или пожизненно.
Переломы крестцового и копчикового отделов

Перелом клиновидной кости у основания позвоночника — травма довольно редкая, но очень серьёзная. Изолированный перелом крестца встречается не более чем в 20% всех случаев травм в этом сегменте. Во всех остальных ситуациях крестец повреждается вместе с костями тазового кольца.
Среди самых частых причин перелома — падение на ягодицы с высоты, сдавление тазовых костей в результате бытовой или производственной травмы, и иногда — тяжёлые роды.
В этом случае переломы позвонков проявляются болью в пояснице и паховой области. Особенно в положении сидя. Пострадавшие также жалуются на проблемы с мочеиспусканием, ограниченность в движениях и онемение кожи в области поясницы.
Перелом копчика случается по аналогичным причинам, как и перелом крестца. К тому же среди дополнительных предрасполагающих для этого факторов — систематическая сильная тряска в процессе езды и катание с горки на пластмассовых гладких ледянках.
Заподозрить перелом можно по сильной продолжительной боли, отёку и гематоме в области копчика, затруднённой и болезненной дефекации. В некоторых случаях последствия только консервативного лечения без операции приводят к хроническим запорам, частым мигреням на фоне смещения костного мозга, подагре и воспалению нервного сплетения в копчике.
Признаки перелома
Признаки перелома позвоночника проявляются по-разному. Каждый симптом всегда зависит от локализации повреждения, затронут или нет спинной мозг, задеты ли связки и соседние органы.
При разрушении одного или нескольких позвонков у пострадавших наблюдаются:
- Локальная боль от незначительного дискомфорта до нестерпимой;
- Слабость в конечностях вплоть до парезов и паралича;
- Сильно ограниченная активность движений в повреждённом сегменте;
- Иррадиация боли в спину, голову и брюшную полость;
- Состояние травматического шока;
- Отёки и гематомы на повреждённом участке;
- Головокружение и сильная слабость;
- Затруднённое дыхание;
- Трудности с полноценным мочеиспусканием;
- Непроизвольные сокращения мышц.
Самые яркие проявления симптоматики встречаются при оскольчатых переломах позвоночника и осложнённых компрессионных повреждениях. В таких ситуациях зачастую повреждается спинной мозг, нервные окончания, сосуды, и в наличии перелома сомнений не возникает.
Первая помощь

Для пострадавшего перелом позвоночника — иногда не только угроза здоровью, но и большая опасность в целом для жизни. Первую помощь необходимо оказать в сжатые сроки, но каждое действие должно быть предельно грамотным. В противном случае — большая вероятность значительно усугубить состояние человека. Особенно, если травма — перелом позвоночника со смещением. Каждая ошибка способна привести как к пожизненной инвалидности, так и к мгновенной смерти.
Итак, что делать, если кто-то на ваших глазах сломал позвоночник? В первую очередь, человека необходимо максимально ограничить в движениях. Для этого аккуратно уложите его на спину на ровной поверхности. После этого как-либо перемещать его до приезда медицинской помощи категорически запрещается.
Если перелом в шейном отделе, зафиксируйте пострадавшему шею до плеча воротником из плотной ткани или картона. В каком бы сегменте ни произошёл перелом, самостоятельно вправлять позвонки строго запрещено.
Чтобы предупредить болевой шок в том случае, когда пострадавший испытывает нестерпимую боль, ему нужно дать любой сильный анальгетик в виде инъекции или таблеток. Но таблетки категорически исключаются из-за риска попасть в дыхательные пути, если человек на грани потери сознания.
Перемещать пострадавшего для транспортировки должны минимум три человека. Один держит шею и голову, второй отвечает за область грудной клетки, а третий — ноги и таз. Если у медиков мягкие тканевые носилки, человека укладывают на живот. Все позвоночные отделы, включая ноги, надёжно фиксируют специальными ремнями или жгутами.
Диагностика

Признаки перелома травматолог окончательно подтверждает результатом рентгена в боковой и прямой проекциях. Если есть подозрения на повреждение спинномозгового канала, понадобятся результаты КТ или МРТ позвоночника. Часто требуется осмотр и заключение невролога, а также исследование цереброспинальной жидкости. Без такого обследования поставить точный диагноз — перелом позвоночника невозможно.
Лечение
Как лечить перелом позвоночника? Лечение перелома позвоночника непростое и длительное. Закрытое вправление перелома и метод вытяжения сейчас применяются достаточно редко. Самые результативные способы — это консервативная терапия и операция в зависимости от сложности перелома.
Консервативная методика
Применяется в случае закрытого, стабильного и неосложнённого перелома без травмы спинного мозга или смещения позвонков. Лечение предполагает ношение фиксирующих корсетов или воротника, если сломана шея. Важная часть терапии — продолжительный постельный режим с валиком в области травмы. Точный период напрямую зависит от тяжести перелома и наличия осложнений: срок составляет от одного до нескольких месяцев. То же самое касается использования корсетов. В ряде случаев его необходимо носить до полугода.
Пациенту обязательно назначают несколько групп препаратов.
- Препараты с содержанием кальция и мультивитаминные комплексы, чтобы ускорить процессы сращения — Кальцемин, Кальций D3;
- Препараты, которые поддерживают полноценную структуру межпозвоночного диска — Алфлутоп, Терафлекс, Дона и их аналоги;
- Мелоксикам, Диклофенак, Нимесулид — в качестве обезболивающего и противовоспалительного средства;
- Наружные мази и гели для снятия отёков и устранения гематом — Фастум гель, Ультрафастин, Кетопрофен и Вольтарен.
В лечебном комплексе большое значение имеет физиотерапия и посильная лечебная гимнастика с постепенно растущей нагрузкой.
Корсет для фиксации позвонка

В лечении используют поддерживающий жёсткий корсет из прочного пластика или сплава лёгких металлов. В чём суть корсета? Он стабильно фиксирует все позвонки в повреждённом сегменте. Таким образом, лечебный эффект заключается в следующем:
- Позвонки, к примеру, грудного отдела в течение долгого времени практически полностью обездвижены. В силу этого они привыкают к полноценному стабильному положению и закрепляются в нём;
- Мышцы спины прекращают спазмировать, смещённые кости не задевают нервные окончания, что значительно снижает болезненность;
- Корсет на себя принимает всю тяжесть спины, разгружая мышцы;
- В костной и мышечной ткани хорошо циркулирует кровь, снабжая их кислородом и необходимыми питательными веществами. Благодаря этому они восстанавливаются быстрее;
- Активный кровоток хорошо прогревает спину. В этом случае корсет выполняет функции радикулитного пояса.
Через 4 или 5 месяцев жёсткий корсет желательно заменить на эластичный с возможностью полусвободной фиксации. Такой вариант позволяет делать наклоны, принимая на себя значимую часть нагрузки и при этом надёжно фиксирует позвонки.
Операция

Травмы, осложнённые повреждением спинного мозга и компрессией нервных окончаний, открытые, нестабильные и оскольчатые переломы требуют хирургического вмешательства. При этом конкретный вид операции зависит не только от характера перелома, но и от возраста пациента, и его общего состояния.
В случае неосложнённого компрессионного перелома применяется вертебропластика. Разрушенное тело позвонка восстанавливают методом ввода костного цемента — специальной пластмассы. Костный цемент транспедикулярно вводят через иглу, контролируя каждое действие рентгенографией. Срок госпитализации после операции минимальный. Большинство пациентов ощущают значительное облегчение уже через несколько часов.
Вертебропластика актуальна только для тех пациентов, у которых высота тела позвонка в результате компрессии снизилась менее, чем на 70%.
Аналогичная вертебропластике — кифопластика. Кифопластику также применяют для восстановления объёма повреждённого позвонка. В этом случае в кость позвоночника восстанавливающий материал подаётся при помощи специального кислородного баллона. В тело позвонка сначала вводят баллон с непрерывной подачей воздуха, и только потом — пункционную иглу с фиксирующим материалом.
В отличие от вертебропластики, кифопластика требует большего количества времени и механически больше травмирует кожу.
При взрывных и оскольчатых переломах проводят операции, во время которых сначала извлекают отломки, восстанавливают высоту позвоночного тела и по мере необходимости корректируют его деформацию. Между сломанным и смежными позвонками хирург создаёт неподвижный блок при помощи переднего спондилодеза. Тело позвонка полностью или частично замещается имплантом.
Лечение в домашних условиях
Результаты домашнего лечения полностью зависят от строгого соблюдения всех полученных рекомендаций. Исключаются любые нагрузки и активная бытовая подвижность. Соблюдение постельного режима крайне важно.
Если пациент носит корсет, необходимо придерживаться нескольких правил:
- Его нельзя надевать на голое тело. В качестве одежды нужна натуральная хлопковая майка или футболка;
- На ночь фиксатор необходимо снимать;
- Корсет не должен препятствовать свободному дыханию и циркуляции крови. Если это происходит, это говорит о том, что он подобран неправильно.
Пациент должен спать на достаточно твёрдой поверхности. Для этого под матрас необходимо положить прочную жёсткую фанеру соответствующего размера. В некоторых случаях кровать должна стоять под наклоном, чтобы голова пациента была выше его ног.
Для профилактики пролежней крайне важно протирать кожу больного камфорным спиртом и антисептиками. Под колени и стопы можно положить мягкие валики. Если лежачий больной страдает запорами, ему необходимы систематические сифонные клизмы.
Реабилитация
Неизбежность продолжительной иммобилизации — атрофия прилегающих мышц. За этот период мышцы ослабевают, и спустя определённое время после перелома пострадавший нуждается в функциональном восстановлении и укреплении позвоночника.

Упражнения лфк и массаж
Лечебная физкультура назначается в соответствии со степенью тяжести перелома и индивидуальными особенностями его лечения. Не менее важны возраст пациента и временной интервал с момента полученной травмы.
Полноценное восстановление без ЛФК практически невозможно, и особенно после операции и ношения корсета. Но в каждом случае комплекс гимнастики подбирается сугубо индивидуально, и для каждого этапа реабилитации меняется по возрастающей сложности.
Дыхательные упражнения важны для сердечно-сосудистой системы, и иногда назначаются уже в самое ближайшее время с момента произошедшего перелома. Это может быть простое дыхание диафрагмой, надувание шариков и другие подобные упражнения.
Кроме этого, на первом этапе, можно делать руками вращательные движения. При любых движениях ногами, чтобы предупредить возможное давление на повреждённый сегмент, стопа не должна отрываться от постели. Продолжительность этапа составляет, как правило, не более 10–14 дней, после чего пациенту разрешается плавно и аккуратно переворачиваться на живот.
Для второго этапа реабилитации подбирают упражнения на укрепление мышц спины.
- Из положения лёжа на животе — приподнимание плеч и головы;
- Лёжа на спине — поочерёдный подъём ног под углом;
- Круговые движения согнутыми в коленях ногами — упражнение «Велосипед».
Третий этап восстановления наступает спустя 1,5 — 2 месяца со дня полученной травмы. В комплекс гимнастики включают:
- Поочерёдное поднятие вверх ног из положения лёжа на животе;
- Лёжа на спине — одновременный подъём и разведение в стороны выпрямленных ног;
- Медленная ходьба с приподнятием на носочки и разведением локтей в стороны.
На финальном этапе реабилитации показаны упражнения в положении стоя. Это махи ногами прямо, назад и в стороны, перекаты с носка на пятку и наоборот, а также плавные приседания.
Для улучшения кровотока и восстановления мышц не менее важен массаж. Оптимальное количество сеансов для одного курса — от 10 до 15. Но для разных возрастов пациентов техника его выполнения тоже разная. Например, для молодых пациентов после травмы важно сформировать мышечный каркас. В то же время пациентам пожилого возраста необходима мягкая и щадящая техника.
Каждый сеанс начинается с поглаживающих расслабляющих движений, после чего приступают к разминанию. Однако некоторые приёмы могут причинить вред ещё не окрепшей костной ткани. Поэтому процедуру должен проводить только квалифицированный специалист, который умеет разбивать мышечные узлы без малейшего воздействия на кости.
Реабилитация и последствия перелома у детей

В первые 3–5 дней после перелома ребёнку необходимо надёжно блокировать боль и разгрузить повреждённый отдел позвоночника. Назначается строгий постельный режим с вытяжением позвоночника и реклинирующим валиком. Кровать необходимо приподнять на 30 градусов и обеспечить твёрдую поверхность постели.
Из физиотерапевтических процедур чаще всего назначают электрофорез. Так же, как и для взрослых, очень важна дыхательная и лечебная гимнастика для полноценной работы лёгких и нормального кровообращения. Но все упражнения ребёнок выполняет исключительно лёжа, не поднимая ни ноги, ни голову. Через 2 недели после травмы к процедурам подключают магнитотерапию.
Чтобы сформировать полноценный мышечный корсет, назначают симметричный массаж и соответствующие упражнения из лечебного комплекса. Для этого ребёнку можно лечь на живот с опорой на локти. Со временем поворачиваться со спины на живот необходимо от 6 до 8 раз ежедневно. Суммарное количество времени в таком положении должно составлять не менее полутора часов. Ещё через 3 недели в комплекс включаются упражнения на четвереньках.
Лучше всего поддаётся лечению компрессионный перелом I степени. Но, к сожалению, это ещё не гарантия, что в подростковом или даже во взрослом возрасте последствия перелома позвоночника о себе не напомнят. Даже через несколько лет ребёнок может периодически испытывать боль в ранее сломанной спине на фоне остеохондроза, спондилита, межпозвоночной грыжи или кифоза. Подобные заболевания развиваются в результате нестабильности позвоночных сегментов. Поэтому родителям стоит последовательно и без отклонений терпеливо пройти все этапы лечения.
Прогноз выздоровления
На начальном и последующих этапах лечения спрогнозировать однозначный результат невозможно, потому как многое зависит от степени перелома. Для прогноза на полное излечение тяжесть травмы определяется не количеством разрушенных позвонков, а процентом продольного и поперечного повреждения спинного мозга.
Как скоро после перелома позвоночника пациент сможет полноценно ходить? На основании результатов МРТ и неврологического обследования специалист может сделать прогноз лишь приблизительный. Но спустя несколько месяцев после реабилитации он может сильно разойтись с фактическим результатом, если пациент, например, перенёс перелом 3 степени и речь идёт о разрыве в спинном мозге.
Что касается переломов, при которых не пострадали ни спинной мозг, ни связки с сосудами, здесь шансы полностью вылечить позвоночник максимально высокие. В любом случае многое зависит не только от разновидности перелома и профессионализма реабилитолога, но и от терпения, и настойчивости самого пациента.
moitravmatolog.ru
Компрессионный перелом позвоночника поясничного отдела

Позвоночник является одной из самых важных костных структур нашего тела. Отдельные элементы его выполняют амортизирующую функцию и помогают «гасить» колебания тела при ходьбе и выполнении других движений. Вместе с тем, позвоночник также и весьма уязвим, особенно в случае падений и резких рывков. Одним из самых распространенных типов травм можно отметить компрессионный перелом позвоночника поясничного отдела, а о причинах и возможных методиках лечения расскажет наша статья.
Как устроен наш позвоночник, его функции и уязвимые места
Позвоночник является самой важной структурой опорно-двигательного аппарата, обеспечивающей поддержку и амортизацию во время совершения любых движений. Это обеспечивается за счет особого скрепления позвонков между собой, а также межпозвоночных дисков — своеобразной «прокладки», позволяющей структуре двигаться и функционировать. В целом, позвоночник представляет собой надежную конструкцию, но ресурс его не бесконечен.
При поражении отдельных элементов дегенеративно-дистрофическим заболеваниям, структура тканей становится очень хрупкой, поэтому даже обычные движения, особенно совершенные резко, представляют угрозу и становятся причиной травм и переломов. Еще одним негативным фактором, влияющим на целостность позвоночного столба, являются механические травмы и падения.
Перелом поясничного отдела позвоночника чаще всего проявляется при следующих ситуациях:
- Падение с большой высоты;
- Неудачное «приземление» на вытянутые ноги при прыжке;
- Резкий рывок тела;
- Воздействие физического усилия на позвоночный столб.

Что касается позвонков, ослабленных дегенеративными изменениями костной ткани, например, при остеопорозе, негативным фактором может выступить практически любое движение, особенно совершенное резко. Именно поэтому у пожилых пациентов нередки случаи появления компрессионного перелома позвонка поясничного отдела даже после поднятия нетяжелого груза, повороте или сгибании корпуса тела, выполнении привычной работы.
Также перелом поясничного позвонка может стать последствием прогрессирования межпозвоночной грыжи, опухолей и метастаз позвоночного столба.
Поясничный отдел испытывает максимальную нагрузку даже при обычной ходьбе, поэтому к его возможным травмам следует отнестись с максимальным вниманием.
Особенности проявления заболевания
Определить точный диагноз и причину болезни поможет специалист. Обычно после получения травмы или резком болевом синдроме к врачу приходится обращаться даже самым недоверчивым пациентам. Вместе с тем, медленное прогрессирование остеопороза часто приводит к ситуации, когда болевой синдром выражен менее интенсивно. В таких случаях боли и дискомфорт в позвоночном столбе появляются исключительно после сильных физических нагрузок, поднятии тяжести и резких движениях. Если боли в спине становятся частым «спутником» вашей жизни, обязательно стоит обратиться к хорошему специалисту и пройти обследования, которые помогут выявить возможную причину недуга.
Последствия вовремя невылеченного перелома
Ввиду сильной нагрузки на позвоночный столб, разрушения позвонков быстро прогрессируют и охватывают все больше отделов. Если вовремя не принять меры, дегенеративные изменения коснуться и других областей. Кроме того, происходит нарушение нормального питания позвонков и близлежащих тканей, что негативно отражается на их состоянии и может даже привести к некрозу и отмиранию.
позвоночный столб, разрушения позвонков быстро прогрессируют и охватывают все больше отделов. Если вовремя не принять меры, дегенеративные изменения коснуться и других областей. Кроме того, происходит нарушение нормального питания позвонков и близлежащих тканей, что негативно отражается на их состоянии и может даже привести к некрозу и отмиранию.
Если перелом позвонка поясничного отдела произошел вследствие прогрессирующего остеопороза, обязательное лечение поможет предотвратить дальнейшее ослабление и разрушение костной ткани. Одним из самых тяжелых последствий таких состояний может стать сдавливание спинного мозга. Это приводит к потере чувствительности нижних отделов позвоночника и конечностей. Пациенты с запущенными стадиями остеопороза, осложненного компрессионным переломом, часто оказываются на инвалидном кресле.
Неутешительная статистика свидетельствует, что в последнее время возраст пациентов с остеопорозом значительно уменьшился, поэтому любые тревожные состояния, особенно после перенесенных травм и падений, должны рассматриваться как сигнал к оказанию медицинской помощи.
Как определить компрессионный перелом
Обычно такое состояние сопровождается сильными болями в пояснице, невозможностью совершать любые привычные действия, вплоть до простого выпрямления спины. Следует отметить, что при обнаружении подобных проблем, следует незамедлительно обратиться к врачу для постановки точного диагноза и назначения лечения.

Какие процедуры помогу определить патологию:
- Рентген позвоночника. Обычно требуется сделать несколько снимков в разных проекциях. Рентген обеспечит информацию о расположении и типе перелома, возможной области локализации изменений в структуре костной ткани, а также смещении относительно друг друга.
- Магнитно-резонансная томограмма. Позволяет не только «увидеть» место перелома, но и оценить степень сопутствующих повреждений. При этом будут видны корешки нервных окончаний, поврежденные мышечные волокна, спиной мозг и кровеносные сосуды.
- Миелографическое исследование. Необходимость возникает в случае обнаружения повреждений нервных волокон. В этом случае также необходима консультация невропатолога. Суть процедуры — определение проходимости ликворопроводящих путей спинного мозга.
- Денситометрия. Необходима при подозрении на остеопороз. Обязательно назначается пациентам пожилого возраста. Процедура позволяет определить степень плотности костной ткани. Профилактика переломов включает обязательное обследование дважды в год пациентов в группе риска, в первую очередь, женщин после менопаузы.
-

- Рентген позвоночника
-

- Магнитно-резонансная томограмма
-

- Миелографическое исследование
-

- Денситометрия
На основании результатов обследования, а также личного осмотра и опроса больного делается вывод и ставится окончательный диагноз. От своевременного и правильного заключения зависит не только план лечения, но и дальнейший прогноз для пациента.
Компрессионный перелом позвоночника поясничного отдела: лечение
Основная трудность в терапии такого типа заболеваний — длительный период лечения. Даже самые легкие формы компрессионного перелома подразумевают ограничение активности и применение специальных процедур на срок не менее трех месяцев. Кроме того, пациенту необходимо обеспечить комфортные и подходящие условия для проживания, ведь обычно лечение компрессионного перелома позвоночника поясничного отдела происходит дома.
Комплекс лечебных мероприятий включает:
- Строгий постельный режим и полное обездвиживание в первые дни после перелома. Для снятия боли используются анальгетики и противовоспалительные средства. Если интенсивность болевого синдрома очень велика, обычно для облегчения состояния больного используют специальную блокаду. Так называется введение обезболивающих средств непосредственно в область позвонка. Это поможет купировать болевой приступ, но не обеспечит моментального выздоровления.
- Если диагностированы
 повреждения спинного мозга, либо сильное сдавливание позвонков, необходимо несколько месяцев пролежать на специальной «вытяжке». Пациенту в этот период строго противопоказана любая активность, дальнейшее лечение зависит от скорости восстановления.
повреждения спинного мозга, либо сильное сдавливание позвонков, необходимо несколько месяцев пролежать на специальной «вытяжке». Пациенту в этот период строго противопоказана любая активность, дальнейшее лечение зависит от скорости восстановления. - В период выздоровления пациенту необходимо обеспечить дополнительную поддержку при физической активности. Для этого используются ортопедические корсеты и ортезы. Запрещено поднятие любых тяжестей, повороты и наклоны туловища, а также любые виды спорта. Кроме того, нельзя садиться, чтобы не спровоцировать смещение позвонков.
- При необходимости искусственного восстановления структуры позвоночного столба, проводится оперативное вмешательство. Оно подразумевает фиксацию позвонков при помощи металлических пластин, а также более прогрессивные методики. Тип операции и дальнейшая реабилитация определяется в индивидуальном порядке.
Лечение компрессионного перелома поясничного позвонка направлено на восстановление естественной формы, высоты и функций скелетной конструкции.
Кроме того, необходимо наладить нормальное кровообращение поврежденной области, устранить болевой синдром. Обычно сращивание костных позвонков занимает от трех месяцев, но еще больше времени придется уделить последующему восстановлению функций позвоночника.
Дальнейшая реабилитация
После успешного лечения компрессионного перелома позвоночника поясничного отдела пациенту понадобится еще немало времени, чтобы вернуться к привычному образу жизни. Для этого необходимо не только укрепить костную ткань, но и восстановиться физически.

Обычно после повторного обследования врач может назначить подходящие физиопроцедуры, курс массажа, либо лечебную гимнастику. Все эти процедуры дают хороший результат и помогают вернуть физическую форму после длительного бездействия.
Какие методы реабилитации используются:
- Мануальная терапия позволяет укрепить мышцы спины, развить необходимую гибкость и правильную функцию позвонков;
- Физиотерапия также обеспечит оптимальное сращивание костной ткани, а также поможет избежать последствий травмы;
- Прогрессирующий остеопороз нуждается в медикаментозном лечении, назначенном в индивидуальном порядке;
- Лечебная гимнастика, в особенности, плавание, также помогут укрепить мышцы спины и быстрей выздороветь.
Реабилитация после компрессионного перелома позвоночника поясничного отдела также требует несколько месяцев, в течение которых необходим контроль за состоянием пациента и, при необходимости, корректировка лечебных мероприятий. Также очень важно обеспечить полноценное питание при компрессионном переломе позвоночника поясничного отдела.
Главное требование: разнообразный рацион и необходимое число калорий. Набор лишнего веса в этот момент крайне нежелателен, ведь это увеличит нагрузку на позвоночник, а значит, снизить лечебный эффект. В то же время, питание должно быть сбалансированным, чтобы не допустить дефицита минеральных и органических веществ, необходимых организму для успешного выздоровления.
Компрессионный перелом поясничного отдела позвоночника имеет серьезные последствия, поэтому требует длительного лечения и курса реабилитации. Такие состояния обычно проявляются после травмы или падения, в результате автомобильной аварии. Если у пациента до этого также были проблемы с позвоночником, в частности, межпозвонковые грыжи, прогрессирующий остеопароз и другие дегенеративные изменения костной ткани, перелом может появиться, что говориться, «на пустом месте».
Причиной травмы могут стать привычные движения, например, поворот туловища, либо наклон корпуса. Кроме того, компрессионный перелом поясничного отделаможет стать следствием опухоли спинного мозга и близлежащих органов в случае распространения метастаз. Особенности лечения и реабилитации после компрессионного перелома рассмотрены в нашей статье.
mysustavy.ru
Компрессионный перелом позвоночника поясничного отдела: симптомы, лечение дома

 Компрессионный перелом в области поясничного отдела очень серьёзная травма и, как ни странно, встречается довольно часто.
Компрессионный перелом в области поясничного отдела очень серьёзная травма и, как ни странно, встречается довольно часто.
К перелому может привести падение или неудачный прыжок с высоты.
Такие травмы часто наблюдаются при наличии остеопороза, когда имеется дефицит кальция.
Перелом опасен и последствиями, поэтому помощь следует оказывать немедленно, до приезда врача.
После адекватного лечения необходима и правильная реабилитация.
Что такое компрессионный перелом?
Позвоночник является осью организма и состоит позвонков, которые достаточно прочные и выдерживают большие нагрузки. Но при резком ударе прочность костной ткани ограничена, а при сопутствующих болезнях вообще хрупкая.
Естественно, при неприятных обстоятельствах случается компрессионный перелом. Это повреждение возникает из-за сильно сжатия или давления на позвоночный столб. Образуется деформация, появляются трещины и расплющивание позвонков. Нередко они принимают клиновидную форму и давят на нервные окончания.


Поясничный отдел повреждается очень часто, так как он испытывает постоянные нагрузки. К тому же, он нередко подвержен дегенеративно-дистрофическим заболеваниям. Обычно травмируются первые позвонки.
В зависимости от степени сложности компрессионные переломы разделяют:
| Первая степень | высота позвонка уменьшается не более 40% |
| Вторая степень | высота снижается наполовину |
| Третья степень | снижение больше чем на 50% |
Разделение переломов по форме:
- Осложнённый. Кроме болевого синдрома возникают явления неврологического характера. Костные обломки могут повредить нервные окончания, что вызовет появление церебральных нарушений.
- Неосложнённый. При этой форме спинной мозг не затронут, боль незначительная, неврологические расстройства не наблюдаются. Но такие переломы опасны скрытым течением, структуры позвонков поражаются постепенно. На фоне этого перелома нередко развивается остеохондроз.
Основные причины переломов
Компрессионный перелом поясничного отдела может произойти не только от удара, но и при резком сжатии позвоночника. Область поясницы очень уязвима и часто подвергается чрезмерным нагрузкам.
Причинами перелома в этом отделе могут стать:

 Травмы в профессиональном спорте.
Травмы в профессиональном спорте.- Падения с большой высоты.
- Наличие патологий, которые влияют на прочность костей, например, остеопороз.
- Злокачественные новообразования в позвоночнике.
- Неожиданные удары в область позвоночника (драка, авария).
- Деформирование или усыхание хряща, вызванное болезнями костной системы.
- Преклонный возраст.
- Слабая структура костной ткани.
- Индивидуальные особенности дисков, которые имеют склонность к переломам.
Естественно, угроза переломов увеличивается при деформации поясничного отдела (сколиоз и лордоз).
Возможные последствия
Необходимо знать, что последствия могут проявляться постепенно.
Осложнения, которые могут возникнуть:
- Нестабильность поражённого сегмента. Когда уменьшается высота позвонка, то это приводит к возникновению дегенеративных процессов.
- Кифосколиоз. Стойкая деформация позвоночника обычно развивается после остеопорозных переломов. Появляется ноющая боль, утомляемость, одышка, нарушается работа ЖКТ и сердца.
- Посттравматический остеохондроз.
- Травмирование спинного мозга. Такая травма грозит параличом, поэтому требуется хирургическое вмешательство, а затем продолжительное восстановление.
Нередко немеют руки и ноги, проявляется мышечная слабость, возникает гипотрофия. Такое осложнение называется стеноз позвоночного канала.
Симптомы и методы диагностики
Признаки компрессионного перелома зависят от локализации и тяжести травмы. Но нередко на проявление симптомов влияют и причины их появления.
Поэтому принято делить симптомы на категории, учитывая провоцирующие факторы:
- Компрессионный перелом, связанный с травматическим повреждением. Сопровождается острой болью большой интенсивности. Локализуется обычно в области поясницы, но нередко распространяется в ноги.
- Поражение нервных окончаний, расположенных в зоне позвоночника. Возникают симптомы: внезапное снижение чувствительности, общая слабость и онемение.
- Медленное разрушение позвонков. В основном, считается следствием остеопороза и характеризуется умеренной болью, которая постепенно усиливается.


Такая симптоматика характерна для любых переломов в поясничном отделе, но имеются признаки, зависящие от области травмирования.
Поясничный отдел состоит из 5 позвонков, которые, естественно, могут повреждаться. Локализация боли будет определяться по номеру травмированного позвонка. Это выявляют диагностическими мероприятиями.
Симптомы, которые проявляются при наличии деструктивных заболеваний:
- Боль ноющая и постоянная, но интенсивность нарастает. Боль усиливается при метастазах злокачественных опухолей.
- Переломы, вызванные болезнями, обычно провоцируются резкими наклонами. Один позвонок наезжает на другой, и агрессивное сжатие вызывает клиновидный перелом.
У компрессионного перелома нет специфических симптомов, поэтому необходимо пройти ряд исследований:
- МРТ. Проводится, если имеется подозрение на изменение структуры позвоночника.
- Рентгенография. Данная процедура является основной. С её помощью можно обнаружить повреждение и оценить тяжесть перелома, а также опасность осложнений.
- Компьютерная томография. Проводится после рентгенографии для анализа повреждённого участка.
- Миелография. Исследуется спинной мозг.
- Денситометрия. Выявляется остеопороз.
Диагностика при переломе в поясничном отделе не является сложной. Характер повреждения и жалобы пострадавшего могут помочь сразу поставить предварительный диагноз.
Видео: “Боли при компрессионном переломе позвонка”
Лечение
В период терапии необходимо ограничить подвижность области перелома с помощью корсета или гипсовой повязки. Приспособление придётся носить в течение 4 месяцев.
Особенности консервативной терапии
Следующий факт
Снизить болевой синдром помогут анальгетики. Важно предупредить воспаление и осложнения инфекционного характера. Чтобы этого не произошло, назначаются антибиотики и НПВС.
Иногда врачи рекомендуют использование местных средств. Это обезболивающие мази и препараты, улучшающие кровообращение.
Всегда назначаются витаминно-минеральные комплексы. Они укрепляют иммунитет и улучшают питание хрящей.
Если спинной мозг и нервные корешки подвергаются давлению, применяют вытяжение позвоночника.
Хирургическое вмешательство
Операции проводят, если выявлено спинномозговое или нервно-корешковое сдавливание, отключились функции важных органов или нависла угроза паралича.
При хирургическом лечении применяют следующие методы:
| Традиционные (позвоночник открыт): | Неполостные малоинвазивные операции: |
|
|
Операции проводятся только, если поражены нервные волокна.


ЛФК
На первом этапе терапии следует выполнять только дыхательные упражнения с передвижениями ног на кровати. Стопы отрывать нельзя, так как усилится давление на травмированный сегмент. Тренироваться следует не дольше 15 минут в течение 10 дней.
На следующем этапе уже нужно укреплять мышечный корсет. В этот период выполняемые упражнения (назначаются врачом) подготавливают позвоночник к интенсивным нагрузкам.
На 3 этапе нагрузки увеличиваются добавлением тяжестей. К таким тренировкам приступают через полтора месяца после перелома.
На последнем этапе пациент уже адаптируется к вертикальному положению. В лечебный комплекс включают махи ногами, приседания и наклоны.
Больше о переломах позвоночника и методах лечения в следующих статьях:Массаж
Для восстановления позвоночника применяется специальная техника. Чтобы достичь положительного результата, необходимо выполнять определённые движения в каждой зоне.
Во время массажа используют только следующие приёмы: поглаживание – движения расслабляют спинные мышцы; лёгкое разминание – усиливает кровообращение в травмированном месте.
Благодаря массажным движениям ускоряется регенерация тканей. Сеанс массажа при переломах длится не больше 15 минут.
Период реабилитации
Чтобы после перелома не возникло последствий, нужно правильно провести восстановление. Целью реабилитации является нормализация эластичности повреждённых структур и возвращение к физической активности.
В реабилитацию включают физиотерапию, массаж, стимуляцию электрическим током. Подбирается комплекс лечебных упражнений. Также необходимо пересмотреть рацион питания.
Профилактика
Главное, избегать рискованных ситуаций. Не следует нарушать правила дорожного движения, нужно соблюдать технику безопасности на работе, необходимо укреплять мышечный корсет спины и желательно пересмотреть рацион питания.
Если перелома избежать не удалось, то необходимо употреблять как можно больше продуктов, богатых витаминами и микроэлементами.


Наиболее полезные вещества при травме позвоночника:
| Кальций |
|
| Магний |
|
| Цинк |
|
| Фолиевая кислота и витами В6 |
|
Из рациона необходимо исключить кофе, алкоголь и жирные продукты. К профилактическим мерам относят своевременное лечение остеопороза и осторожные спортивные занятия.
Прогноз
На первом этапе лечения врачи очень осторожно прогнозирует исход терапии. Некоторые пациенты умирают от спинального шока. В случае, если травмирован спинной мозг, у пострадавших возникает паралич на всю жизнь. Если перелом неосложнённый, то со временем развивается остеохондроз, образуются грыжи. Поэтому прогноз зависит от грамотной реабилитации, как в стационаре, так и дома.
Заключение
Компрессионный перелом лечится только в стационаре. Об альтернативном или домашнем лечении не может быть и речи. Схема довольно проста: перелом ‒ лечение ‒ реабилитация. И только в больнице! Иногда терапия оказывается запоздалой, поэтому принимают радикальные меры, которые могут повредить позвоночник. До такого состояния лучше не доводить, нужно немедленно обратиться за помощью к медикам.


Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.Другие авторыКомментарии для сайта Cackle
spinatitana.com
первые признаки, причины, симптомы, диагностика, лечение и восстановление
Переломы поясничного отдела позвоночника встречаются чаще других. Именно эта часть скелета испытывает максимальную нагрузку. Сильная компрессия, травма или физиологические изменения в костной ткани провоцируют ее разрушение. Кроме самого опорного аппарата, повреждаться может и спинной мозг, мягкие ткани. Лечение патологии следует начинать немедленно, чтобы избежать осложнений и инвалидности.
Причины появления

Перелом поясничного отдела позвоночника можно получить на производстве, в быту, на улице. Спровоцировать его могут такие негативные факторы:
- ДТП.
- Падение с большой высоты с приземлением на ягодицы или прямые ноги.
- Огнестрельное ранение позвоночника.
- Спортивные травмы.
- Анемия.
- Злокачественная опухоль в поясничном отделе.
- Повышенная хрупкость костной ткани вследствие плохого усвоения кальция.
- Туберкулез костей.
- Лимфома или лейкоз.
- Снижение плотности костной ткани из-за использования большого количества глюкокортикостероидов.
- Возрастное старение позвоночника.
- Длительная голодовка и неправильное питание.
- Вымывание кальция из организма из-за патологий щитовидной железы.
- Проседание межпозвоночного хряща.
Переломы поясничного отдела позвоночника случаются вследствие дистрофических изменений в тканях, которые развиваются из-за недостаточности функционирования почек, проблем с эндокринной системой.
Классификация травмы
Переломы поясничного отдела позвоночника бывают разными. Классифицируют их по нескольким параметрам (см. таблицу ниже).
| Критерий | Типы повреждения |
| По степени сложности |
|
По этиологическому фактору |
|
| По особенностям травмы |
|
Перелом позвоночника в поясничном отделе – непростая травма, которая требует стационарного лечения. Причем его длительность составляет 3-4 месяца – год.
Симптоматика патологии

Перелом грудного и поясничного отдела позвоночника имеет определенные симптомы. В первом случае травма характеризуется такими проявлениями:
- Острой сильной болью, которая со временем распространяется на промежность, ноги.
- Потерей сознания.
- Тошнотой и рвотой.
- Травматическим шоком.
- Общими нарушениями подвижности позвонков.
- Проблемами с работой и опорожнением кишечника.
- Мышечной слабостью в нижних конечностях.
- Онемением кожи.
- Снижением чувствительности в ногах.
- Паралитической непроходимостью кишечника.
- Частичным или полным параличом ног.
В МКБ-10 перелом поясничного отдела позвоночника имеет код S32.0. Если повреждение носит легкий компрессионный характер, то человек способен передвигаться, но он хромает. Также начинаются проблемы с функциональностью мочеполовой системы.
Диагностика патологии
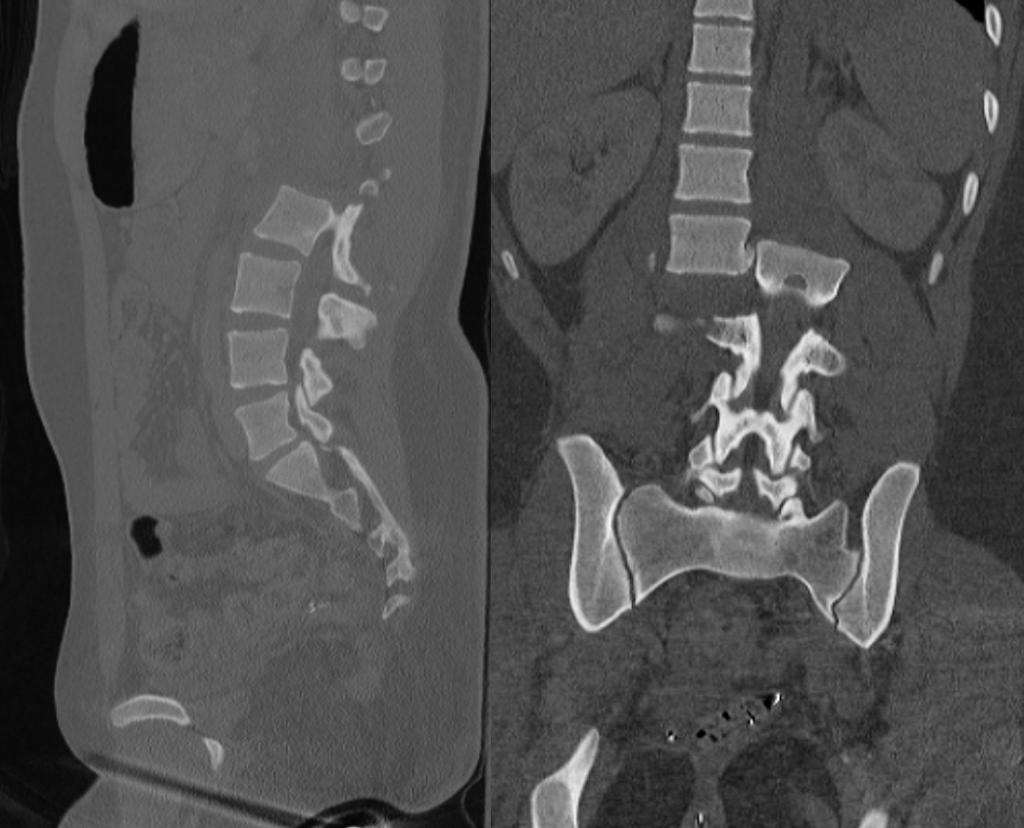
Прежде чем начинать лечение компрессионного перелома поясничного отдела позвоночника (равно как и другой его формы), пациенту необходимо пройти тщательно обследование. Оно предусматривает:
- Сбор анамнеза и данных о полученной травме (если пациент в сознании). Также специалист должен осторожно сделать физикальный осмотр поврежденного участка.
- Проверку рефлексов и неврологическое обследование пострадавшего.
- Рентгенографию. Она покажет общее состояние поврежденных позвонков. Проводится исследование в нескольких проекциях.
- МРТ или КТ. Такая диагностическая методика применяется при необходимости. Она показывает состояние не только костей, но и мягких тканей, позволяет определить повреждение спинного мозга, наличие гематом, размещение осколков.
- Миелографию. Тут производится оценка состояния спинного мозга.
- Денситометрию – исследование плотности костей. Чаще всего методика используется для диагностики женщин, достигших 50-летнего возраста. Именно у этой категории пациентов чаще всего наблюдается остеопороз.
Также необходим осмотр невропатолога и травматолога. Последствия перелома поясничного отдела позвоночника могут быть очень тяжелыми: нарушение подвижности, работы внутренних органов, паралич ног или даже летальный исход.
Первая помощь при получении травмы

Лечение компрессионного перелома поясничного отдела позвоночника производится в стационаре. Однако, до приезда врачей пострадавшему нужно оказать помощь:
- Уложить на горизонтальную твердую поверхность (если человек в сознании). При этом под поясницу кладется валик, а под голову – небольшая жесткая подушка. Важно, чтобы пациент не шевелился, так как может произойти смещение осколков. Если он находится без сознания, то менять его положение запрещается.
- Голову повернуть набок и зафиксировать ее в таком положении. Так можно избежать западения языка и перекрытия дыхательных путей (рвотными массами в том числе).
- Постоянно следить за дыханием, пульсом и давлением.
- Постоянно разговаривать с пострадавшим, чтобы он не уснул до приезда врачей.
- При возможности на поломанный участок позвоночника следует наложить широкую шину.
До приезда врачей человеку запрещено давать какие-либо лекарства.
Общие принципы терапии
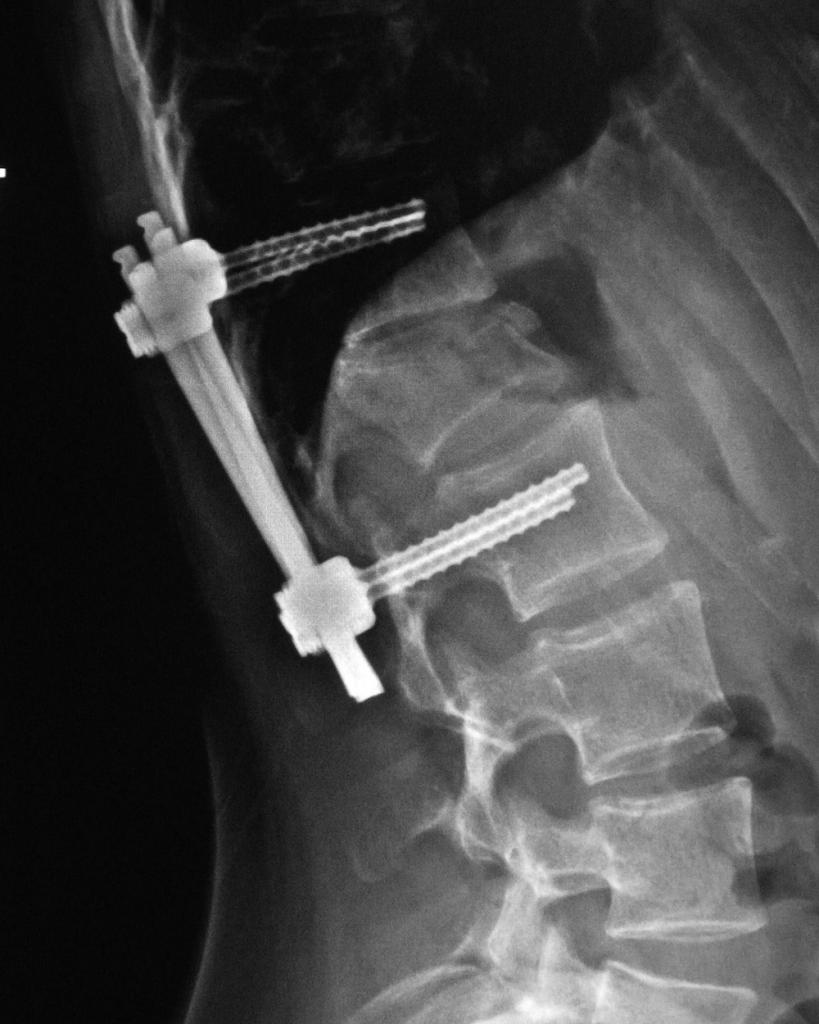
Лечение перелома поясничного отдела позвоночника предусматривает комплексный подход. Пострадавшему требуются:
- Лекарственные средства. Тут чаще всего применяются обезболивающие препараты. Также необходимы поливитамины для улучшения питания костной и хрящевой ткани.
- Оперативное вмешательство (при наличии больших разрушений поясничных позвонков).
- Физиотерапия и физическая активность. Любые движения в первые недели нужно ограничить. Подъем тяжестей запрещается на длительный срок.
- Применение поддерживающего корсета. Он позволит убрать лишнюю нагрузку, поддержать позвоночник в правильном положении.
Правильная терапия позволит пациенту быстрее восстановиться.
Оперативное вмешательство
Оно назначается по медицинским показаниям. Операция необходима, если:
- Наблюдается нестабильность позвонков.
- Имеется значительное количество костных отломков.
- Консервативная терапия не дает положительного результата.
- Наблюдается избыточное давление на мягкие ткани в месте перелома.
- Осколки повреждают спинной мозг, ухудшая его функциональность.
Существует несколько видов оперативных вмешательств:
- Кифопластика. В поврежденный позвонок вводится специальный баллон, при помощи которого в нем создается определенное пространство. После извлечения приспособления пустота заливается специальным костным цементом. Это позволяет скрепить позвонок, повысить его плотность, восстановить высоту.
- Вертебропластика. Специальное цементирующее вещество вводится в позвонок посредством специального металлического стержня.
- Радикальная операция по установке импланта. Она необходима при сильном разрушении позвоночных структур, а также при повреждении нервов.
Оперативное вмешательство – крайняя мера. После него также необходима реабилитация.
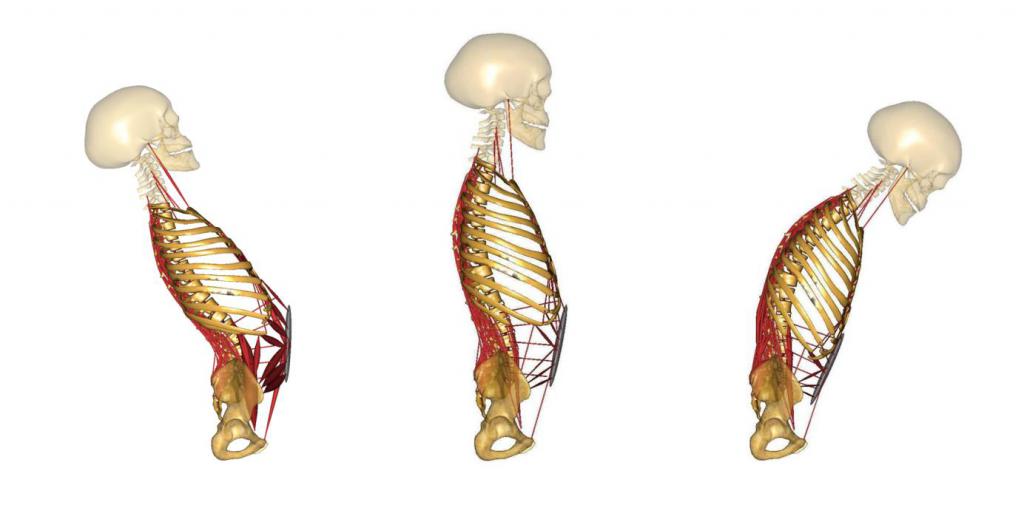
Массаж при переломе
Массаж при переломе позвонка в поясничном отделе производится практически всегда. Пациенту требуются такие упражнения:
- Поглаживание (расслабляет спинные мышцы).
- Разминание (усиливает кровообращение в травмированной области).
Движения специалиста не должны доставлять пострадавшему боль или другой дискомфорт. Длительность сеанса составляет 15 минут. Их количество колеблется в пределах 10-15.
Использование ЛФК
ЛФК при переломе поясничного отдела позвоночника является основным способом реабилитации. Ее можно объединять с дыхательной гимнастикой. При передвижении нижних конечностей их запрещается отрывать от постели. Поднимать две ноги одновременно тоже нельзя.
Длительность тренировки не превышает 15 минут. Начальный этап реабилитации осуществляется 15 дней. В общем же курс может превышать 12 месяцев. На втором этапе происходит укрепление мышечного корсета. Тут позвоночник необходимо подготовить к интенсивным нагрузкам завершающего этапа. В последнюю очередь добавляются силовые нагрузки.
ЛФК нельзя делать, если у пациента:
- Повысилась базальная температура.
- Постоянно присутствует боль.
- Есть проявления невралгии.
- Развился астенический синдром.
Любые упражнения назначаются врачом и начинаются еще в условиях стационара под контролем реабилитолога.
Применение физиотерапевтических процедур
Чтобы улучшить результат консервативного и оперативного лечения, необходимы физиотерапевтические процедуры. Полезными для пациента будут:
- Электрофорез. Он устраняет болевой синдром, так проводится с применением новокаина. Процедура ускоряет попадание других лекарственных средств в поврежденный участок. Обычные методы лечения не могут обеспечить такой эффект.
- Магнитная терапия. Процедура заключается в обработке поврежденной части поясницы импульсным магнитным полем. Длительность одного сеанса составляет 15 минут. При этом боль уходит, а поломанные позвонки быстрее восстанавливаются.
Какие-либо согревающие процедуры нужно согласовывать с врачом, так как при таких травмах они могут быть противопоказаны.
Особенности использования корсета

Корсет при переломе поясничного отдела позвоночника позволяет уменьшить нагрузку на поврежденную область. Он бывает полужесткий, жесткий с металлическими вставками, гипсовый. Выбор изделия осуществляет врач в зависимости от степени сложности травмы. Также есть некоторые правила его применения:
- Запрещено надевать изделие на голое тело – под ним должна быть майка.
- Перед сном его следует снимать.
- Регулировать приспособление должен специалист.
Корсет позволит человеку быстрее начать реабилитацию, восстановить нормальную подвижность позвоночника.
Возможные осложнения и профилактика
По МКБ перелом поясничного отдела позвоночника считается тяжелой травмой, при отсутствии лечения которой у человека могут появляться такие осложнения:
- Межпозвоночные грыжи.
- Парезы и параличи нижних конечностей.
- Нарушение сексуального влечения у мужчин и женщин.
- Недержание мочи, заболевания выделительной системы и половых органов.
- Инфекционное заражение.
- Сепсис.
- Стеноз спинномозгового канала.
- Хроническая нестабильность позвонков.
- Летальный исход.
Чтобы травма не произошла, лучше соблюдать такие меры предосторожности: избегать падений, быть внимательным за рулем или на производстве, вовремя лечить воспалительные процессы в скелете. Также следует закалять организм и употреблять поливитаминные препараты, позволяющие увеличить плотность костной ткани. Заниматься физкультурой для укрепления мышечного корсета, профилактики дегенеративных и дистрофических процессов.
Перелом поясничного отдела – сложное повреждение, которое требует точного выполнения рекомендаций врачей. Правильная реабилитация и своевременное лечение позволят быстро восстановить травмированные участки, и вернуть человека к полноценной жизни.
fb.ru






 повреждения спинного мозга, либо сильное сдавливание позвонков, необходимо несколько месяцев пролежать на специальной «вытяжке». Пациенту в этот период строго противопоказана любая активность, дальнейшее лечение зависит от скорости восстановления.
повреждения спинного мозга, либо сильное сдавливание позвонков, необходимо несколько месяцев пролежать на специальной «вытяжке». Пациенту в этот период строго противопоказана любая активность, дальнейшее лечение зависит от скорости восстановления.
 Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди:
Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди: Для правильной диагностики врачу нужно знать характер болевого синдрома:
Для правильной диагностики врачу нужно знать характер болевого синдрома: Это заболевание можно предположить, если присутствуют следующие симптомы:
Это заболевание можно предположить, если присутствуют следующие симптомы: Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.
Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.


 Любые болевые ощущения, возникающие в организме как при активности, так и в состоянии покоя, не являются нормой и имеют какую-либо причину. Чаще всего таким образом “сообщает” о себе болезнь, которая уже начала свое развитие в организме.
Любые болевые ощущения, возникающие в организме как при активности, так и в состоянии покоя, не являются нормой и имеют какую-либо причину. Чаще всего таким образом “сообщает” о себе болезнь, которая уже начала свое развитие в организме. Консервативное лечение включает в себя в зависимости от диагноза:
Консервативное лечение включает в себя в зависимости от диагноза: Хирургические методы применяются в ситуациях, когда болезнь прогрессировала настолько, что консервативные методы не оказывают ожидаемого эффекта.
Хирургические методы применяются в ситуациях, когда болезнь прогрессировала настолько, что консервативные методы не оказывают ожидаемого эффекта.



 Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть:
Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть:
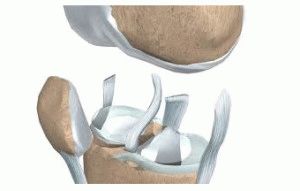



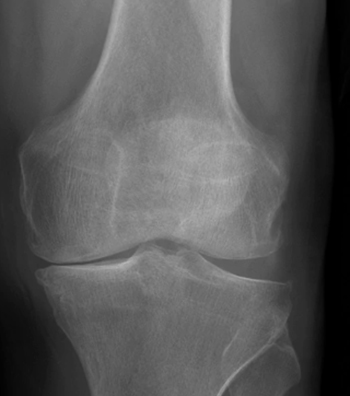














 Depositphotos
Depositphotos Depositphotos
Depositphotos Depositphotos
Depositphotos Depositphotos
Depositphotos Depositphotos
Depositphotos Depositphotos
Depositphotos Wikipedia
Wikipedia



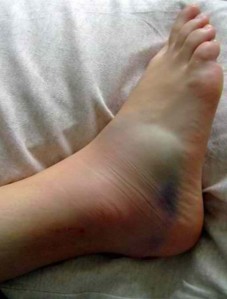
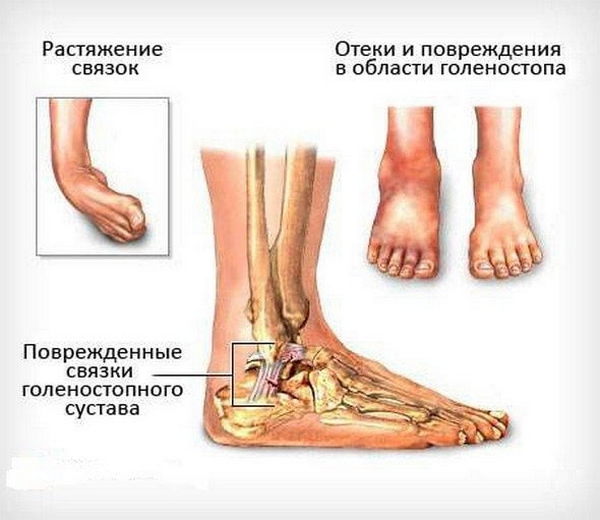
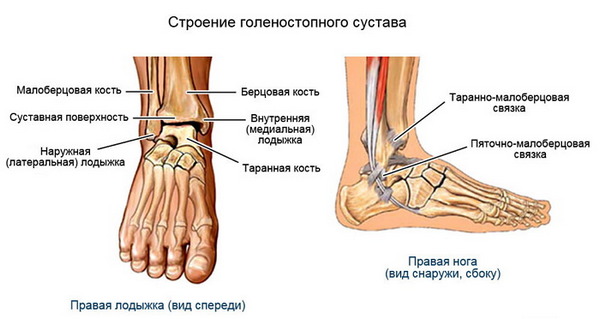
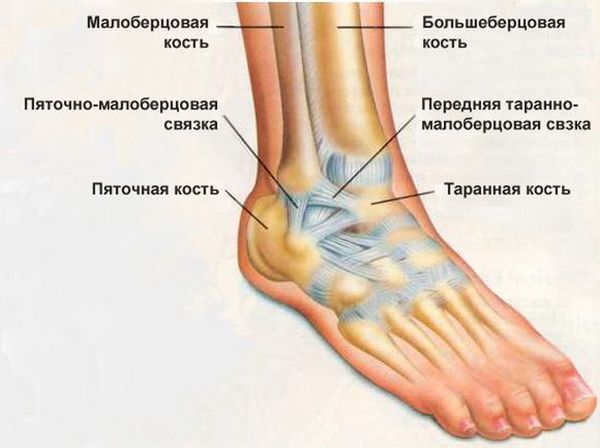
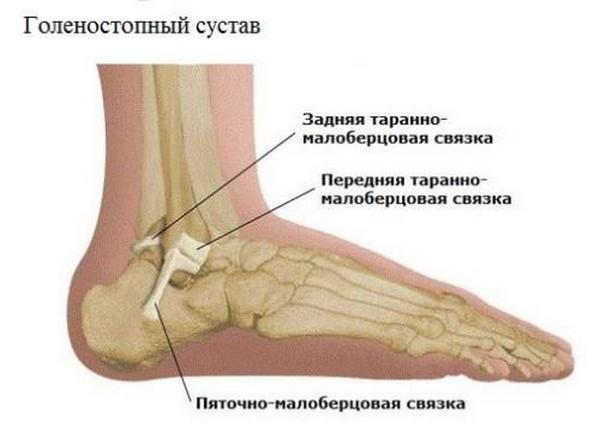
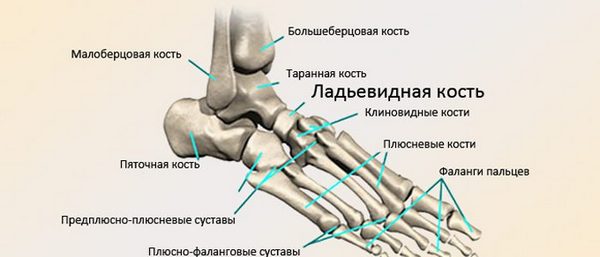
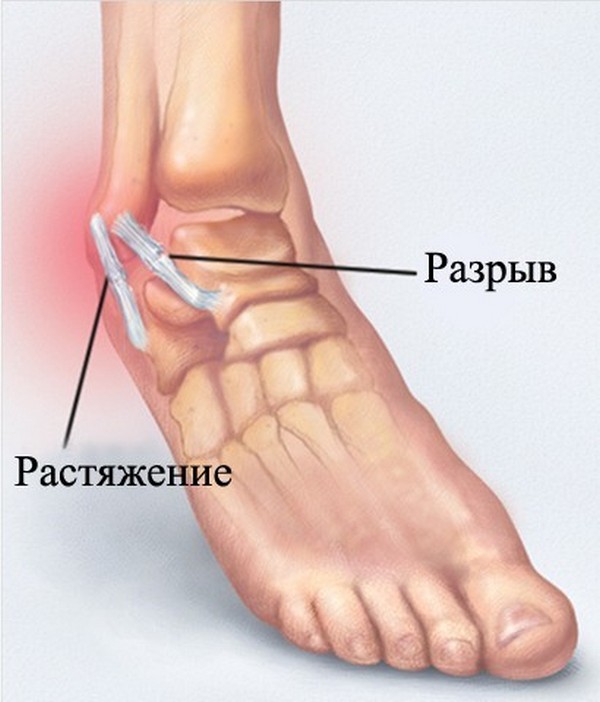
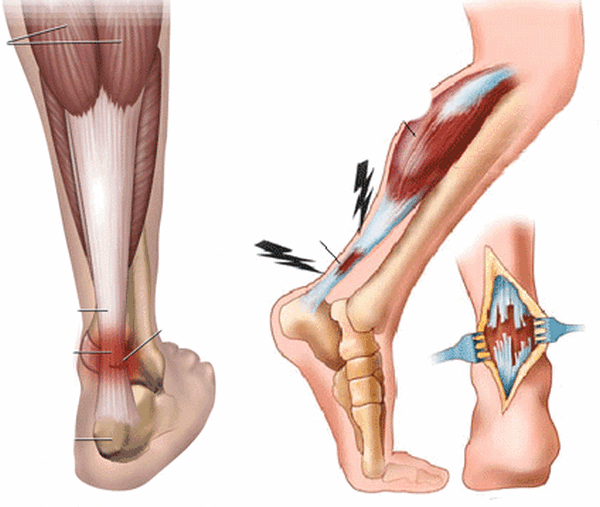
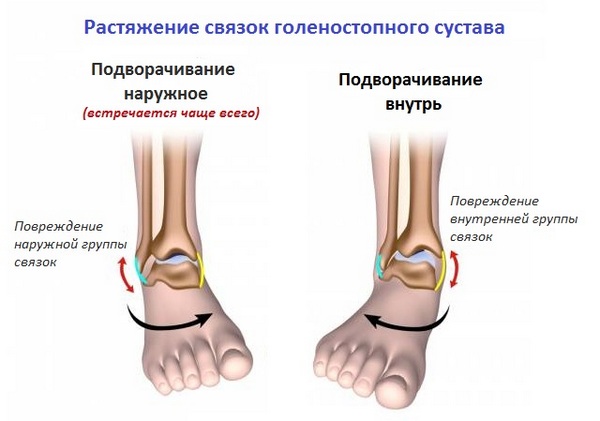
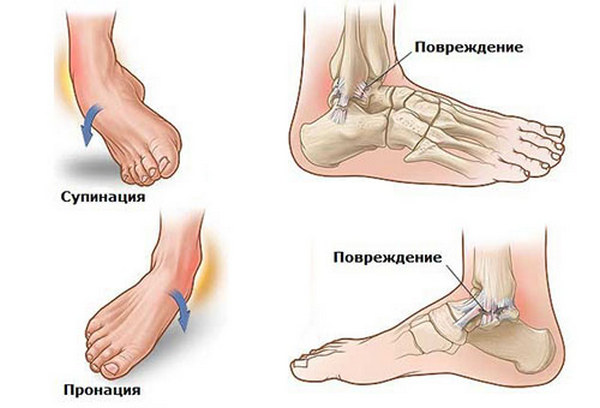
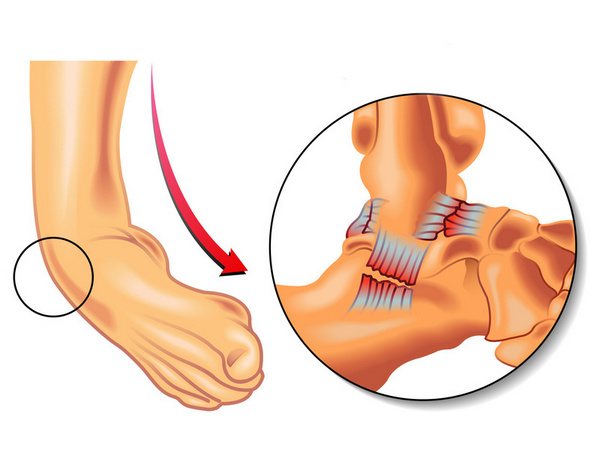

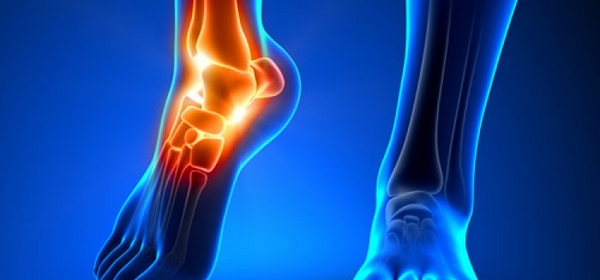
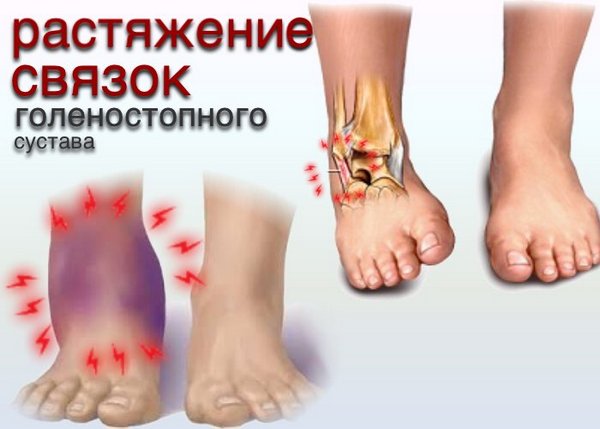



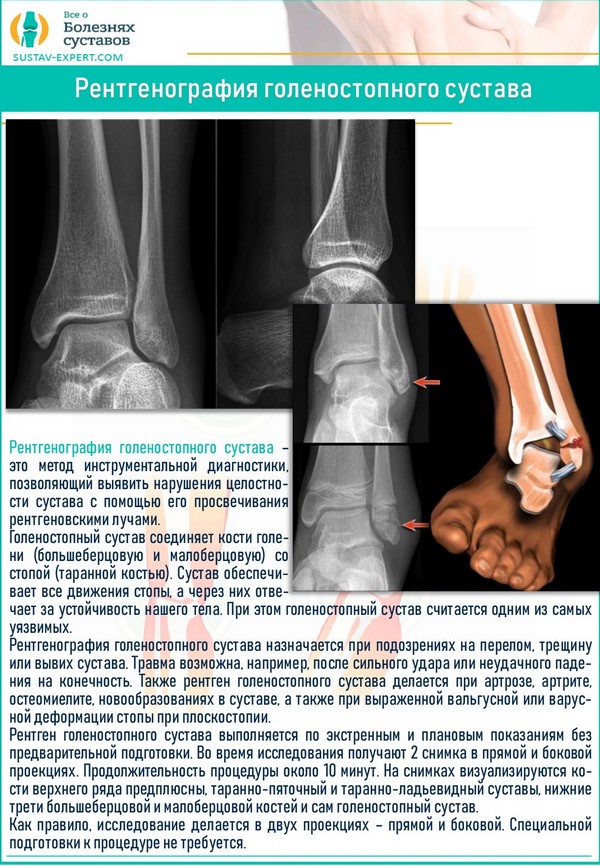
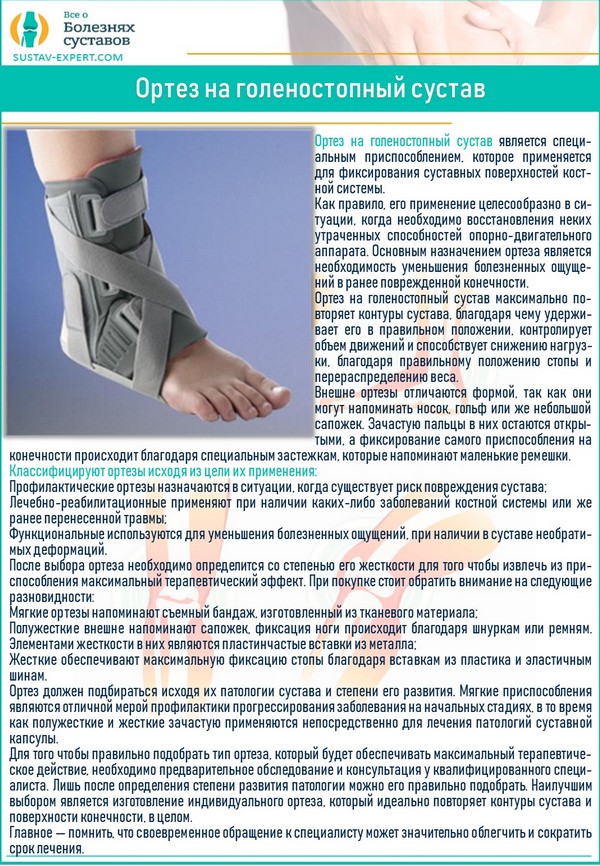


 При травме второй степени отечность и гематома ярко выражены.
При травме второй степени отечность и гематома ярко выражены. Чтобы исключить перелом сочленения, нужно пройти осмотр у врача.
Чтобы исключить перелом сочленения, нужно пройти осмотр у врача. Для постановки правильного диагноза может понадобиться УЗИ сочленения.
Для постановки правильного диагноза может понадобиться УЗИ сочленения. Чтобы конечность быстрее восстановилась, можно мазать проблемное место мазью Найз.
Чтобы конечность быстрее восстановилась, можно мазать проблемное место мазью Найз. В восстановительный период можно выполнять вращение стопой.
В восстановительный период можно выполнять вращение стопой. Последствием травмы может стать развитие артроза сочленения.
Последствием травмы может стать развитие артроза сочленения.



 Опубликовано: 24.08.2016
Опубликовано: 24.08.2016





 Лилия Рашитовна Гараева
Лилия Рашитовна Гараева



 Клиническая картина плечелопаточного периартроза складывается из болевого синдрома, двигательных нарушений и локальных изменений, определяемых при осмотре пациента.
Клиническая картина плечелопаточного периартроза складывается из болевого синдрома, двигательных нарушений и локальных изменений, определяемых при осмотре пациента.

 Выраженность болевого синдрома при плечелопаточном периартрозе можно уменьшить при помощи НПВС. При этом могут быть использованы таблетированные формы препаратов, кремы и мази для наружного нанесения, внутримышечные инъекции и лечебные блокады. При применении НПВС следует учитывать возможность развития побочных эффектов: гастралгии, язвы желудка и ДПК, лейкопении, изменения свертываемости крови, фотодерматита и поражения почек.
Выраженность болевого синдрома при плечелопаточном периартрозе можно уменьшить при помощи НПВС. При этом могут быть использованы таблетированные формы препаратов, кремы и мази для наружного нанесения, внутримышечные инъекции и лечебные блокады. При применении НПВС следует учитывать возможность развития побочных эффектов: гастралгии, язвы желудка и ДПК, лейкопении, изменения свертываемости крови, фотодерматита и поражения почек.








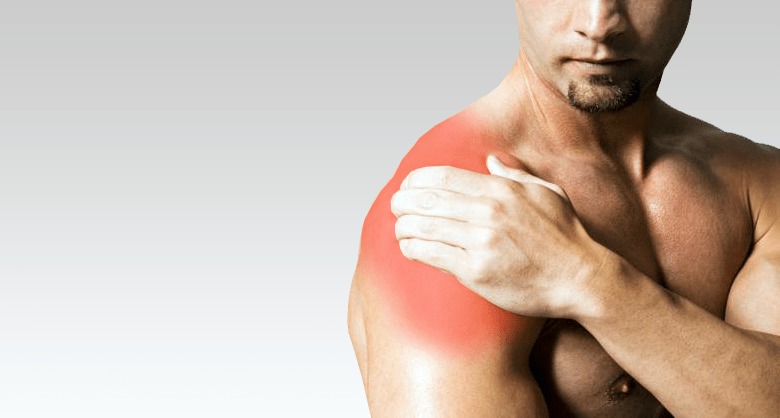

 Плечелопаточный периартроз
Плечелопаточный периартроз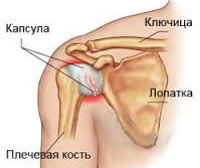 Плечелопаточный периартроз
Плечелопаточный периартроз




























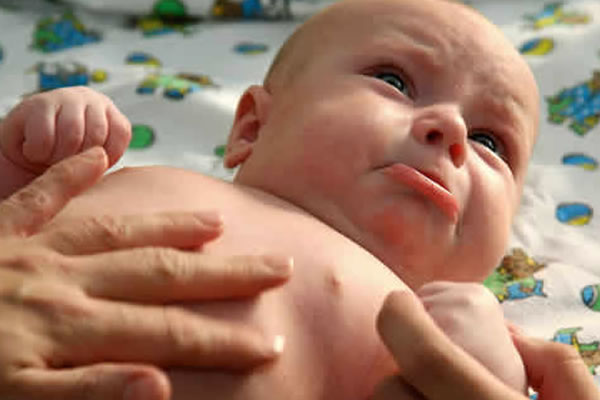






 Фебрильные судороги у ребенка могут быть разных типов и локализаций
Фебрильные судороги у ребенка могут быть разных типов и локализаций
 Чаще всего судороги встречаются у малышей, рожденных раньше положенного срока
Чаще всего судороги встречаются у малышей, рожденных раньше положенного срока
 Для родителей главное не растеряться при виде судорог у ребенка и немедленно вызвать «скорую»
Для родителей главное не растеряться при виде судорог у ребенка и немедленно вызвать «скорую»










 Аневризматическая костная киста позвоночника встречается преимущественно у людей молодого возраста. Главным симптомом кисты позвоночника является сильная боль в спине. Локализации новообразования могут быть самые различные: киста грудного, шейного, крестцового, пояснично-крестцового или поясничного отделов позвоночника. В большинстве случаев киста образуется в области дуг или корней и только изредка в теле позвонков.
Аневризматическая костная киста позвоночника встречается преимущественно у людей молодого возраста. Главным симптомом кисты позвоночника является сильная боль в спине. Локализации новообразования могут быть самые различные: киста грудного, шейного, крестцового, пояснично-крестцового или поясничного отделов позвоночника. В большинстве случаев киста образуется в области дуг или корней и только изредка в теле позвонков. Нехирургическое лечение кист позвоночника заключается в назначении противовоспалительных лекарственных средств и методов физиотерапии. Подобное лечение позволяет уменьшить симптомы кисты позвоночника, однако перед началом лечения необходима консультация с доктором.
Нехирургическое лечение кист позвоночника заключается в назначении противовоспалительных лекарственных средств и методов физиотерапии. Подобное лечение позволяет уменьшить симптомы кисты позвоночника, однако перед началом лечения необходима консультация с доктором.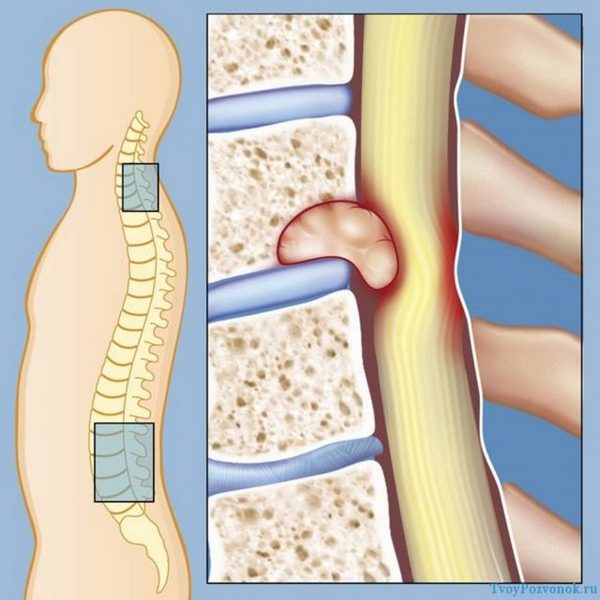
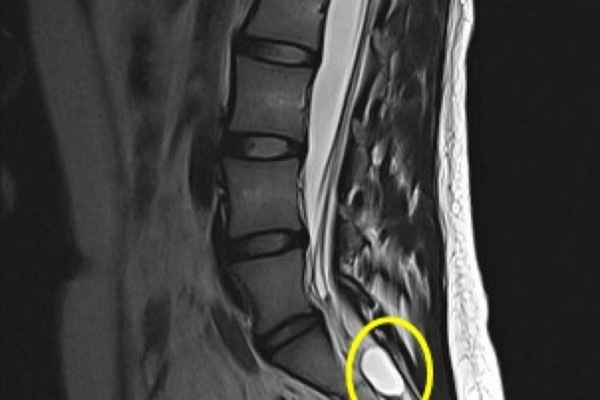




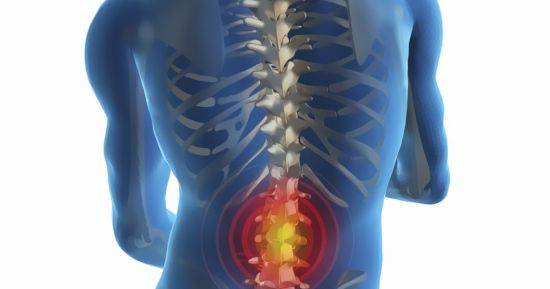

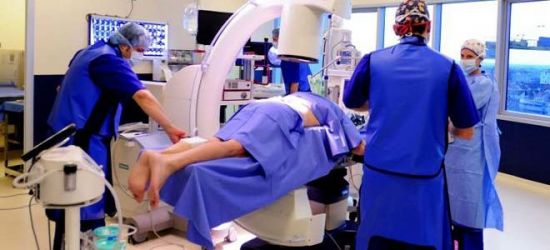
 [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
[13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
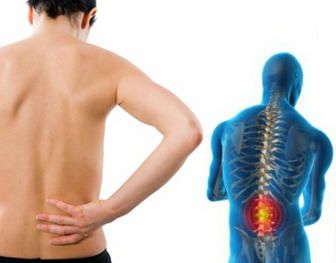
 Причины боли в пояснице слева
Причины боли в пояснице слева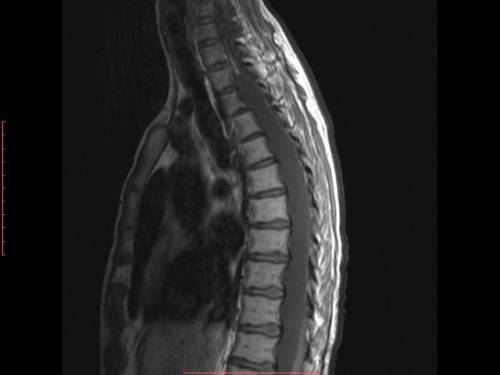


 Киста поясничного отдела позвоночника вызывает следующие симптомы:
Киста поясничного отдела позвоночника вызывает следующие симптомы:
 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.















































