Заболевание доа – что это такое, симптомы и причины, виды лечения и профилактика
что это такое, симптомы и причины, виды лечения и профилактика
Если верить наиболее актуальной на текущий момент статистике, деформирующий остеоартроз является наиболее распространенным в мире заболеванием суставов, которым страдает от 10 до 15 процентов населения планеты. В этой статье мы попробуем максимально подробно разобраться в том, диагноз ДОА что это такое, чем характеризуется это заболевание, как оно протекает и, конечно же, как лечить деформирующий остеоартроз.
Что такое деформирующий остеоартроз?
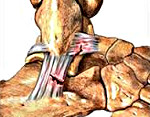
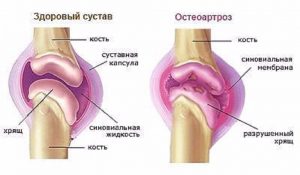
Отвечая на вопрос, что такое ДОА (деформирующий остеоартроз) – это медленно прогрессирующее хроническое дегенеративное изменение тканей суставов, имеющее невоспалительную природу. Характеризуется оно главным образом тем, что соединительные структуры между тканями сустава разрушаются, нарушается их регенерация, то есть теряется способность к восстановлению, что приводит к преждевременному старению суставного хряща. Он истончается, становится шероховатым, менее эластичным и прочным, трескается. Разрушенный хрящ больше не защищает кость, она как бы оголяется, что приводит к ее постепенному уплотнению, образованию кист и остеофитов – краевых разрастаний тканей.
 Деформирующий остеоартроз (ДОА) – это хроническая ревматическая патология
Деформирующий остеоартроз (ДОА) – это хроническая ревматическая патологияПричины заболевания, факторы риска
Основной причиной данной формы остеоартроза специалисты называют некое несоответствие между нагрузкой, которой подвергаются суставы, и их прочностью, выносливостью. Стоячая работа, избыточная масса тела, неправильная осанка, профессиональные занятия спортом – все это потенциально может стать фактором риска развития ДОА суставов.
Предположительно свою негативную роль сыграть может нарушение кровообращения в суставе, наследственность, а также некоторые сопутствующие хронические заболевания – псориаз и ревматоидный артрит.
Специалисты выделяют первичную и вторичную разновидности деформирующего остеоартроза. В первом случае выносливость хряща является врожденной, его функции изначально снижены, хотя в целом он здоров. Вторичная форма возникает в случае, когда происходит травматизация хряща, повлекшая за собой его деформацию. Также к возникновению дефектов хрящевой ткани можгут привести воспаление костно-суставных тканей, асептический некроз кости, гормональные или метаболические сбои в организме.
Определенной закономерности относительно того, кто может страдать от этого заболевания, нет. Чаще ему подвержены женщины в возрасте 45-55 лет, но и мужчины, а также женщины любых других возрастных категорий от него не застрахованы. Кроме того, после 60-65 лет количество страдающих деформирующим остеоартрозом приближается к 100%.
Общая симптоматика заболевания, клиническая картина
К наиболее обобщенным основным симптомам остеоартроза в независимости от формы, стадии и локализации заболевания, принято относить:
 Зачастую клиническая картина начинается с неинтенсивных болевых ощущений в суставах, которые подвержены наибольшей нагрузки
Зачастую клиническая картина начинается с неинтенсивных болевых ощущений в суставах, которые подвержены наибольшей нагрузки- Механическую боль в суставах, возникающую во время чрезмерных нагрузок, зачастую – вечером и утихающую ночью, во время сна и в состоянии полного покоя. Природа ее появления объясняется трабекулярными микропереломами, венозным стазом и общим раздражением воспаленных околосуставных тканей.
- Так называемые «стартовые» боли, возникающие в ходе попыток совершения первых шагов после длительного отдыха, например, утром.
- Периодически возникающее «заклинивание» в сустав, проявляющееся внезапной болью при резком движении.
- Характерный хруст в суставах.
- Постепенно развивающаяся и усугубляющаяся деформация суставов.
Стадии деформирующего остеоартроза и их симптоматическая картина
Деформирующий остеоартроз условно принято делить на 3 стадии развития, каждая из которых имеет свои причины возникновения и характерную симптоматическую картину.
- На первой стадии сустав обретает незначительную скованность в своей подвижности. Суставная щель немного сужается, а на краях кости начинают образовываться остеофиты.
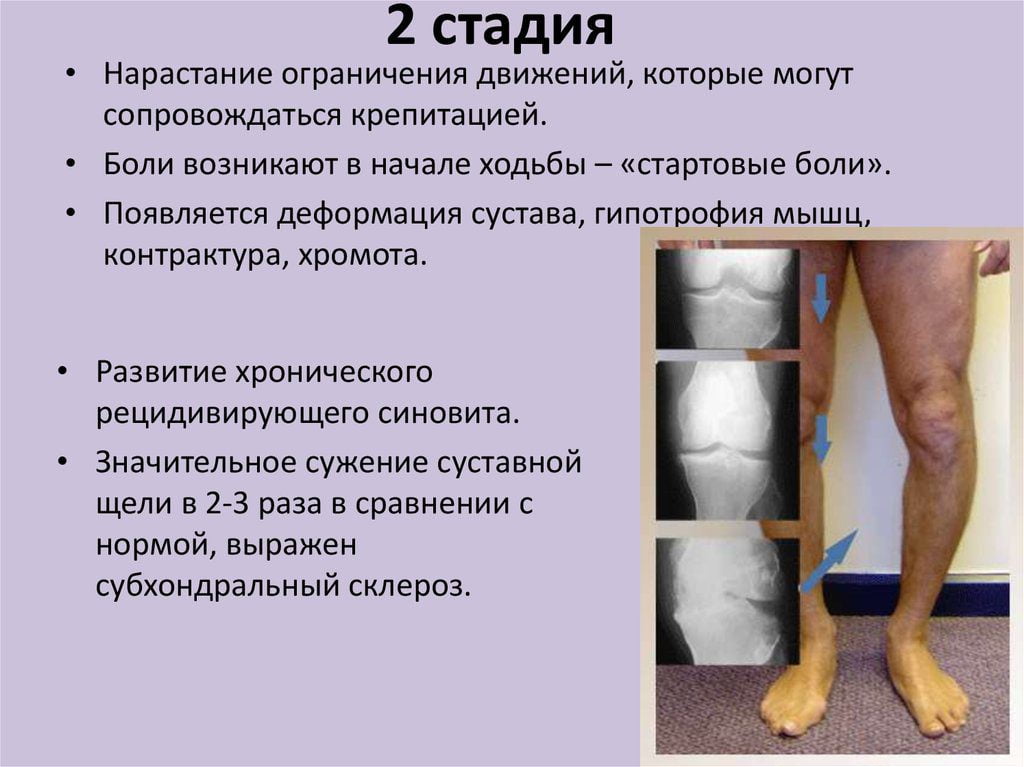
- Вторая стадия деформирующего артрита характеризуется существенным снижением подвижности сустава. Кроме того, на этой стадии может появляться хруст, а суставная щель сужается еще больше, становясь едва заметной, в костной ткани формируется устойчивый субхондральный остеопороз.
- На последней стадии сустав практически обездвиживается и существенно деформируется, как и сама кость. Суставная щель на данном этапе уже совсем отсутствует, а остеофиты обширны. Возможно образование кист.
Некоторые специалисты выделяют дополнительно так называемую «нулевую стадию» остеоартроза, которая характеризуется тем, что определенный дискомфорт пациент уже ощущает, но причину его возникновения определить с помощью рентгеновского снимка невозможно.
 В большинстве случаев деформирующий остеоартроз развивается постепенно
В большинстве случаев деформирующий остеоартроз развивается постепенноРазновидности деформирующего остеоартроза, их особенности и основные признаки
Коксартроз
Это одна из наиболее распространенных и определенно самая серьезгная форма деформирующего остеоартроза, чаще остальных влекущая за собой полную потерю функции сустава и инвалидизацию. Начинается коксартроз с прихрамывания на больную ногу и тех самых стартовых болевых ощущений. На более поздних стадиях боли, локализующиеся в паховой области, усиливаются, начинают «отдавать» в колено. В самых запущенных случаях возникает заклинивание тазобедренного сустава, осложнение приведения и отведения бедра, развивается атрофия мышц в данной области.
Гонартроз
Зачастую бывает вторичным, то есть, возникшим как следствие травмирования колена. В целом он протекает менее активно, чем коксартроз, а последствия его не так страшны. Основным симптомом данной формы деформирующего остеоартроза является боль в суставе, возникающая при его сгибании, главным образом – во время подъема по лестнице. Зачастую может наблюдаться некоторая утренняя скованность движений.
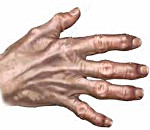
Артроз суставов кисти
Форма, характеризующаяся образованием в мелких суставах кисти твердых узелков , болью и скованностью движений. В запущенной стадии может привести к утрате функций кисти и значительному ухудшению качества жизни больного, связанному с этим.
 Гонартроз или остеоартроз коленного сустава считается одной из самых распространённых форм заболевания
Гонартроз или остеоартроз коленного сустава считается одной из самых распространённых форм заболеванияДиагностика
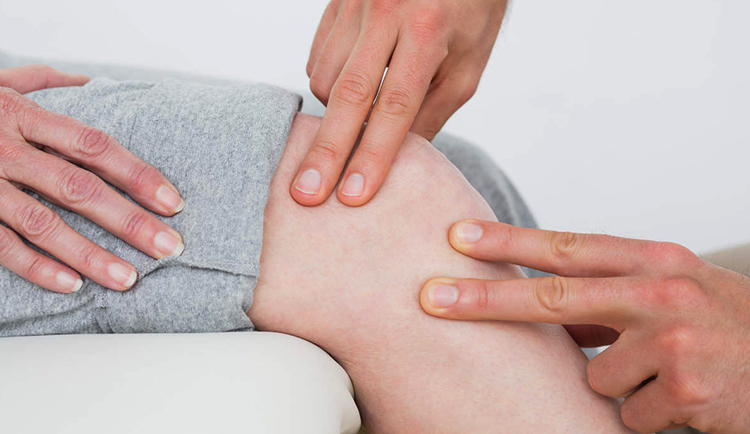
Как и в случае с любым другим заболеванием, диагностика деформирующего остеоартроза начинается с подробного сбора анамнеза. Специалист должен опросить пациента и сделать визуальный осмотр больного сустава, пропальпировать его. Таким образом измеряется объем движений и определяется этиология болезни.
После такого первичного осмотра обычно назначается ряд инструментальных и лабораторных исследований, среди которых:
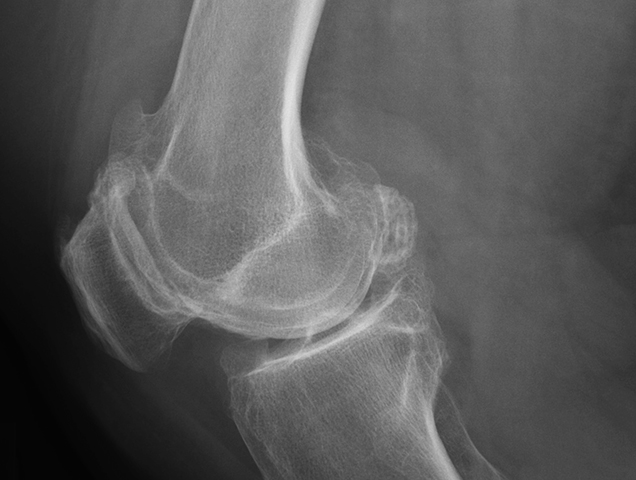
- рентгенологический снимок, на котором при артрозе будет видно уплотнение поверхности сустава, сужение суставной щели и наличие остеофитов. Рентген – один из самых доступных и точных методов исследования;
- пункция суставной жидкости назначается с целью уточнения предварительного диагноза, исключив туберкулез, аллергию, вирусные инфекции и другие возможные причины поражения суставов;
- биопсия хряща также может быть назначена, чтобы отличить деформирующий артроз от других похожих на него по симптоматике заболеваний.
Диагноз ДОА может быть установлен только на основании проведенных в полном объеме исследований.
Лечение деформирующего остеоартроза
Терапия данного заболевания должна быть комплексной и осуществляться с учетом индивидуальных особенностей организма, этиологии болезни, а также множества других факторов.
Если установлен диагноз деформирующий остеоартроз, клинические рекомендации и схематический алгоритм лечения можно изобразить так:
- медикаментозная терапия;
- физиотерапия;
- реабилитация, лечебная физкультура.
 Комплексность, непрерывность и индивидуальность – это основные принципы лечения деформирующего остеоартроза (ДОА) любой локализации
Комплексность, непрерывность и индивидуальность – это основные принципы лечения деформирующего остеоартроза (ДОА) любой локализацииМедикаментозное лечение
Лекарственную терапию обычно начинают с применения противовоспалительных нестероидных препаратов. Они снимают воспаление и болевой синдром. При назначении препаратов данной группы должен учитываться возраст пациента, а также сопутствующие заболевания, поскольку эти лекарства имеют весьма обширный перечень возможных побочных эффектов, негативно влияют на работу внутренних органов (в особенности – пищеварительной системы).
Если в силу тех или иных обстоятельств использование НПВП не представляется возможным, пациенту выписывается препарат из группы глюкокортикостероидов. Естественно, их также подбирают индивидуально, в зависимости от индивидуальных особенностей организма. Вводят их непосредственно в суставную полость. Важно знать, что при коксартрозе (воспалении тазобедренного сустава) это может привести к ишемическому некрозу головки сустава.
В случае с коксартрозом альтернативой НПВП становятся хондропротекторы, которые бывают двух видов:
- воздействующие непосредственно на сам суставной хрящ;
- воздействующие на субхондральную кость.
Очень полезны в лечении деформирующего артроза сосудорасширяющие препараты. Они улучшают суставной кровоток, тем самым значительно улучшая состояние пациента, облегчая боль, снимая спазмы. Для достижения максимального результата их обычно совмещают с хондропротекторами.
 Применение лекарственных препаратов является неотъемлемой частью лечения деформирующего остеоартроза
Применение лекарственных препаратов является неотъемлемой частью лечения деформирующего остеоартрозаМестное лечение
Целесообразным при деформирующем артрозе является применение препаратов местного действия в виде спреев, мазей и гелей. Существенно повлиять на состояние они не смогут, поскольку через поры кожи к месту действия проникает всего лишь 5 процентов действующего вещества препарата, однако способствуют купированию воспалительной реакции, а также снятию болевого синдрома. Среди наиболее эффективных препаратов традиционно присутствуют средства на основе диклофенака.
Физиотерапия
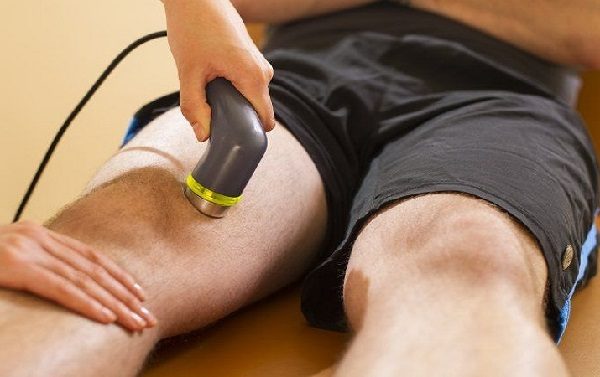
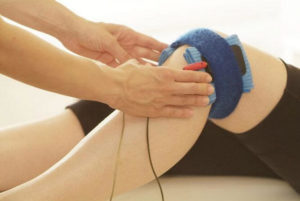
Наиболее эффективным физиотерапевтическим методом лечения ДОА считается электрофорез. Эта процедура, осуществляемая, как правило, двухнедельным курсом, способствует снятию боли и воспалительного процесса.
Гимнастика, лечебная физкультура
Ни один даже самый современный лекарственный препарат не продемонстрирует полный потенциал своей эффективности в лечении данного заболевания, если не сочетать его с упражнениями ЛФК и гимнастикой. Несмотря на то что физические упражнения действительно помогают снизить нагрузку на больные суставы и облегчить состояние пациента, от них стоит отказаться в период острой фазы ДОА. Кроме того, комплекс упражнений должен подбираться сугубо индивидуально, исходя из локализации пораженного сустава, степени тяжести заболевания, наличия факторов, отягощающих и усугубляющих состояние, возраста и уровня физической подготовки пациента.
 Для улучшения функциональности поражённых суставов в комплексную терапию обязательно включают физиопроцедуры, лечебный массаж и специальные физические упражнения
Для улучшения функциональности поражённых суставов в комплексную терапию обязательно включают физиопроцедуры, лечебный массаж и специальные физические упражненияХирургическое лечение
Оперативного вмешательства обязательно требует запущенная форма деформирующего остеоартроза либо же заболевание, осложненное сопутствующими болезнями. Как правило, хирургическое вмешательство в данном случае имеет радикальный характер и позволяет наиболее эффективно справиться с возникшей проблемой.
Эндопротезирование, то есть замена «родного» сустава индивидуально подобранным протезом, позволяет существенно улучшить качество жизни и сохранить двигательную активность еще на долгие годы.
Диета при ДОА
Огромное значение в лечении деформирующего артроза отведено правильному диетическому питанию. Благодаря пересмотру своего повседневного рациона и отказу от вредных привычек, пациент сам способствует тому, что суставы становятся крепче и выносливее.
Людям, страдающим от проблем с суставами, стоит обратить особое внимание на продукты с большим содержанием кальция (рыба, кисломолочные продукты), а также коллагена (желатиносодержащие блюда – холодец, различные желе). Если у пациента ярко выражен лишний вес, питание должно быть скорректировано таким образом, чтобы уменьшить суточную дозу потребляемых калорий.
Профилактические меры и прогноз
Говоря о вероятном исходе деформирующего остеоартроза, стоит отметить, что его успешность во многом зависит от наличия сопутствующих осложнений, степени тяжести заболевания на том этапе, когда больной обратился к специалисту. Своевременное обращение к компетентному врачу и дальнейшее строгое следование его предписаниям значительно повышают шансы пациента на выздоровление, значительное улучшение состояния. При этом важно понимать, что полностью восстановить пораженный и уже начавший разрушаться хрящ, к сожалению, не представляется возможным. Что касается профилактических мер, то их как таковых не существует, специфических и особенных. Нужно просто бережно и щадяще относиться к своим суставам, не подвергать их чрезмерной нагрузке, а также своевременно лечить всевозможные травмы и ушибы.
osteo.expert
Деформирующий остеоартроз – причины, симптомы, диагностика и лечение
Деформирующий остеоартроз – прогрессирующее дистрофическое изменение костных суставов с первичным повреждением хрящевых тканей и последующей дегенерацией всего комплекса костно-суставного аппарата. Деформирующий остеоартроз характеризуется артралгией, функциональной недостаточностью суставов и выраженными изменениями их формы. Фармакотерапия деформирующего остеоартроза направлена на замедление прогрессирования дегенеративных процессов, уменьшение боли и улучшение функционирования суставов; в некоторых случаях показано эндопротезирование суставов. Течение деформирующего остеоартроза медленно прогрессирующее с развитием анкилоза или патологической нестабильности сустава.
Общие сведения
Деформирующий остеоартроз – частая патология суставов, при которой нарушение регенерации соединительнотканных структур приводит к преждевременному старению суставного хряща – его истончению, шероховатости, растрескиванию, потере прочности и эластичности. Субхондральная кость обнажается и уплотняется, в ней происходят остеосклеротические изменения, образуются кисты и краевые разрастания – остеофиты.
Деформирующий остеоартроз по первичному типу развивается в изначально здоровом хряще при врожденном снижении его функциональной выносливости. Случаи вторичного деформирующего остеоартроза возникают на фоне имеющихся дефектов суставного хряща, вызванных травматизацией, воспалением костно-суставных тканей, асептическим некрозом костей, гормональными или обменными нарушениями.
Деформирующий остеоартроз
Классификация
В соответствии с клинико-рентгенологической картиной в развитии деформирующего остеоартроза выделяют 3 стадии:
- I – характеризуется незначительным уменьшением подвижности сустава, небольшим нечетким сужением суставной щели, начальными остеофитами на краях суставных плоскостей;
- II – протекает со снижением подвижности и хрустом в суставе при движении, умеренной мышечной атрофией, заметным сужением суставной щели, формированием значительных остеофитов и субхондрального остеосклероза в костной ткани;
- III – отличается деформацией сустава и резким ограничением его подвижности, отсутствием суставной щели, выраженной костной деформацией, наличием обширных остеофитов, субхондральных кист, суставных «мышей».
Авторы Kellgren и Lawrence выделяют 0 стадию деформирующего остеоартроза с отсутствием рентгенологических проявлений.
Симптомы деформирующего остеоартроза
Для всех разновидностей деформирующего остеоартроза характерны болевые ощущения в суставах (артралгии). Механический тип боли возникает во время нагрузок на сустав (вследствие микропереломов трабекулярной костной ткани, венозного застоя и внутрисуставной гипертензии, раздражающего действия остеофитов на окружающие ткани, спазма околосуставных мышц) и стихает в состоянии покоя или ночью. «Стартовая» боль длится кратковременно, появляется с началом движения в результате развития отека сустава и реактивного синовита. «Блокадная» боль в суставе носит периодический характер, возникает при движении и «заклинивает» сустав при ущемлении части разрушенного хряща («суставной «мыши») между двумя суставными поверхностями.
К проявлениям деформирующего остеоартроза относятся крепитация (хруст) в суставах при движении; ограниченность подвижности суставов, связанная с уменьшением суставной щели, разрастанием остеофитов и спазмом периартикулярных мышц; необратимая деформация суставов, вызванная дегенерацией субхондральных костей.
В первую очередь деформирующий остеоартроз затрагивает опорные коленные и тазобедренные суставы, суставы позвоночника, а также мелкие фаланговые суставы пальцев ног и рук. Наиболее тяжело протекает деформирующий остеоартроз с вовлечением тазобедренных суставов – коксартроз. Пациента беспокоят боли в области паха, иррадиирующие в колено, «заклинивание» сустава. Развитие гипотрофии мышц бедра и ягодицы, сгибательно-приводящей контрактуры ведет к функциональному укорочению нижней конечности, хромоте, вплоть до неподвижности.
Деформирующий остеоартроз с заинтересованностью коленных суставов (гонартроз) проявляется болью при длительной ходьбе, подъеме в лестницу, хрустом и затруднением при выполнении сгибательных и разгибательных движений. При деформирующем остеоартрозе мелких суставов кистей рук появляются плотные узелки по краям межфаланговых проксимальных и дистальных суставов (узелки Гебердена и узелки Бушара), сопровождающиеся болезненностью и скованностью.
При генерализованной форме деформирующего остеоартроза (болезни Келлгрена, полиостеоартрозе) отмечаются множественные изменения периферических и межпозвонковых суставов. Полиостеоартроз обычно сочетается с остеохондрозом межпозвоночных дисков, спондилёзом в шейном и поясничном отделах позвоночника; периартритами и тендовагинитами.
Осложнения
Длительное прогрессирование деформирующего остеоартроза может осложняться развитием вторичного реактивного синовита, спонтанного гемартроза, анкилоза, остеонекроза мыщелка бедра, наружного подвывиха надколенника.
Диагностика
В ходе диагностики деформирующего остеоартроза пациент проходит консультацию ревматолога и исследования, позволяющие определить состояние и степень функциональной полноценности сустава по характерным клиническим критериям. Основными являются данные рентгенодиагностики, показывающие сужение суставных щелей, разрастание остеофитов, деформацию суставных участков кости: наличие кист, субхондрального остеосклероза. Для более детальной оценки изменений хряща при деформирующем остеоартрозе дополнительно проводят УЗИ, КТ позвоночника и МРТ больного сустава.
По показаниям выполняют пункцию сустава. В сложных случаях выполняют артроскопию с прицельным забором материала и морфологическим изучением биоптатов синовиальной оболочки, суставной жидкости, хрящевой ткани, выявляющим дистрофические и дегенеративные изменения сустава.
Лечение деформирующего остеоартроза
Терапия деформирующего остеоартроза включает комплексный подход с учетом этиологических обстоятельств, систематичность и длительность лечения. В первую очередь требуется разгрузить больной сустав (особенно опорный), снизить двигательную активность, избегать длительной ходьбы, фиксированных поз и ношения тяжестей, при ходьбе пользоваться тростью.
Уменьшение воспаления и боли в суставах при деформирующем остеоартрозе достигается назначением НПВС: диклофенака, нимесулида, индометацина. Сильный болевой синдром снимают внутрисуставными блокадами с введением гормональных препаратов. При риске развития язвенной болезни показаны препараты мелоксикам, лорноксикам, местно – противовоспалительные мази, гели. При медленном рассасывании внутрисуставного выпота выполняют его пункционную эвакуацию.
В начальной стадии деформирующего остеоартроза эффективны хондропротекторы (гидрохлорид глюкозамина и хондроитинсульфат), помогающие приостановить дальнейшее разрушение хряща и восстановить его структуру. При деформирующем остеоартрозе назначают локальную физиотерапию – аппликации парафина и озокеритолечение, высокочастотную электротерапию, электрофорез с новокаином и анальгином, магнитотерапию и лазеротерапию. Для укрепления мышечно-связочных структур и улучшения двигательной функции суставов показана лечебная гимнастика, кинезотерапия, регулярное санаторное лечение и бальнеотерапия.
При тяжелом инвалидизирующем поражении тазобедренного или коленного суставов выполняют эндопротезирование, в случае развития деформирующего остеоартроза голеностопных суставов эффективна операция полного обездвиживания сустава (артродез). Инновационным в лечении деформирующего остеоартроза является применение стволовых клеток, замещающих собой поврежденные клетки хрящевой ткани и активизирующих регенеративные процессы.
Прогноз и профилактика
Скорость и степень прогрессирования деформирующего остеоартроза определяется его формой, локализацией, а также возрастом и общим фоном здоровья пациента. Коксартроз может серьезно нарушить функции конечности, стать причиной нетрудоспособности и даже инвалидности. При многих формах деформирующего остеоартроза достигается устранение болевой реакции, улучшение функционирования сустава, однако полного восстановления хряща у взрослого пациента достичь невозможно.
Профилактика деформирующего остеоартроза состоит в ограничении перегрузок суставов, своевременном лечении травм (растяжений связок, ушибов), заболеваний костного аппарата (дисплазии, плоскостопия, сколиоза), регулярных занятиях гимнастикой, поддержании оптимальной массы тела.
www.krasotaimedicina.ru
Деформирующий остеоартроз суставов – симптомы, лечение
«Вот уже который месяц боли в колене к вечеру», «… когда засыпаю не могу уложить ногу, натираю разными мазями, ничего не помогает…», «болит спина, сил никаких нет…» — это типичные жалобы, с которыми обращаются к лечащему врачу. Таких пациентов врач определяет «с порога», обычно это щадящая походка, трость в руках, потирание больных суставов….
Многие с этим живут долгие годы, особенно в пожилом возрасте. Боли в тазобедренных суставах, боли при ходьбе в голеностопном суставе, боли в кистях рук, в плечах при движении. Все это можно отнести к хроническим изменениям в суставах, которые объединены одним диагнозом — деформирующий остеоартроз или остеоартрит. По официальным данным, во всем мире болеют 5-7 процентов мужчин и женщин. Мужчины заболевают раньше, в возрасте 45 лет, женщины после 55 лет, это связано с гормональными особенностями, женщины чаще заболевают после климакса.
Что происходит с суставами при остеоартрозе
В норме хрящи, покрывающие суставные поверхности, эластичные, они активно обновляются, выдерживают большие нагрузки. Это достигается тем, что молекулы хряща насыщены водой. С возрастом все меняется, снижается эластичность, организм теряет жидкость, «усыхает».

Уменьшается количество смазки внутри сустава, меньше обновляется хрящ. При интенсивных нагрузках, травмах случаются микропереломы, надрывы связок, на хряще образуются эрозии. Нагрузку может давать и лишний вес, который усиливает давление на суставы. Переохлаждение, артриты в прошлом дают повреждение костной и хрящевой ткани. Остеопороз (вымывание кальция из костей) также усиливает явления артроза.
Любое нарушение целостности костной и хрящевой ткани вызывает воспалительный процесс, а воспаление способствует разрастанию костной ткани, но уже неправильному. Это хорошо заметно на фалангах пальцев пожилых людей — становятся видны «косточки», по научному, узелки Гебердена. Крупные суставы тоже часто деформируются, подвижность в них уменьшается, задействуются и окружающие ткани, сухожилия и даже мышцы. И вот такой пораженный сустав уже не может функционировать нормально, утром очень трудно «расходится», вечером усиливается боль, отёк. При обострении появляются признаки артрита – т.е. активного воспаления.
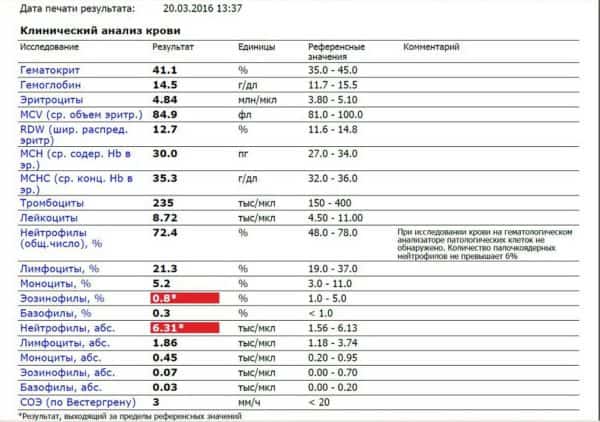
Диагноз очевиден. Деформирующий остеоартроз отличается от ревматоидного артрита, артритов при аутоиммунных заболеваниях или реактивных артритов тем, что изменения в крови минимальны. Тут нет аутоиммунного компонента. Основные тесты, которые мы используем для выявления воспаления в общем анализе крови – это скорость оседания эритроцитов (СОЭ), количество лейкоцитов. В биохимическом анализе крови назначают такие тесты как С-реактивный белок, ревматоидный фактор, при остеоартрозе они почти не отличаются от нормы.
Обязательно назначается рентгенологическое исследование сустава, чтобы выявить стадию заболевания. Потому что изменения в суставе могут не соответствовать симптомам заболевания. Тяжелые изменения в суставе могут протекать почти без боли, в то же время пациент может жаловаться на сильные боли, хотя в самом суставе изменения минимальны. Чтобы выявить нарушения связочного аппарата, воспаление синовии – суставной оболочки, назначают УЗИ сустава. КТ или МРТ назначают для уточнения изменений. А также когда требуется хирургическое вмешательство.
Поражаться могут разные суставы, как крупные – тазобедренные, коленные, плечевые, локтевые, так и мелкие суставы – кистей и стоп. Зависит от того, какой сустав был перегружен. Если лишний вес – больше страдают суставы ног, тазобедренные, позвоночник. Если нагрузка на кисти рук при работе, поражаются фаланги пальцев и лучезапястный сустав.
Лечение остеоартроза
Основные цели лечения – сохранить и улучшить функции суставов, уменьшить боль. На начальном этапе это терапевтическая помощь, по мере прогрессирования требуется помощь физиотерапевтов, врачей ЛФК, хирургов и ортопедов.
Для больного важно снизить нагрузку на пораженный сустав, обязательно снизить массу тела, при ходьбе лучше использовать трости, ходунки.
ЛФК (лечебная физкультура) – просто необходима для суставов. Существует много разных систем для укрепления мышц и для увеличения подвижности. Конечно, если болят суставы, без специальных упражнений никак нельзя. Много упражнений для суставов и в восточной традиции, например Дарума-тайсо – одна из эффект
azbyka.ru
Деформирующий остеоартроз: лечение, симптомы и профилактика
7 из 10 пациентов с ревматическими патологиями страдают от деформирующего остеоартроза. Он проявляется острыми или ноющими, тупыми болями в суставах, утренней припухлостью и скованностью движений. На начальных этапах развития остеоартроза проводится консервативное лечение. Используются физиотерапевтические и массажные процедуры, анальгетики, хондропротекторы, согревающие мази. А при тяжелом поражении хрящевых и костных структур пациентам показано хирургическое вмешательство.
Описание болезни
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Деформирующим остеоартрозом называется дегенеративно-дистрофическая патология, чаще поражающая крупные суставы — голеностопные, тазобедренные, коленные, плечевые. Вначале повреждаются хрящи, выстилающие поверхности костей. Из-за нарушения питания они не могут удерживать необходимую для их восстановления влагу. Хрящевые прослойки становятся тонкими, плотными, покрываются трещинами. При сгибании и разгибании сустава они «цепляются» друг друга, что еще более их травмирует.
Теперь хрящи не выполняют должным образом свои амортизационные функции, поэтому постепенно разрушаются и костные поверхности. Они разрастаются с формированием наростов — остеофитов. Эти острые шипы травмируют мягкие ткани, ущемляют нервные окончания и кровеносные сосуды, еще более усугубляя течение заболевания.
Причины появления деформирующего остеоартроза
Первичным деформирующим остеоартрозом называется патология, развивающаяся без каких-либо причин. Вторичное заболевание часто бывает спровоцировано повышенными нагрузками на сустав. Из-за них микротравмированные ткани не успевают восстанавливаться, что и становится толчком для разрушения хрящевой прослойки. Исследователи выделяют и такие причины развития остеохондроза:
- предшествующие травмы — переломы, вывихи, разрывы мышц, повреждения связочно-сухожильного аппарата;
- эндокринные заболевания, например, сахарный диабет, гипотиреоз;
- нарушения кровообращения в области сустава;
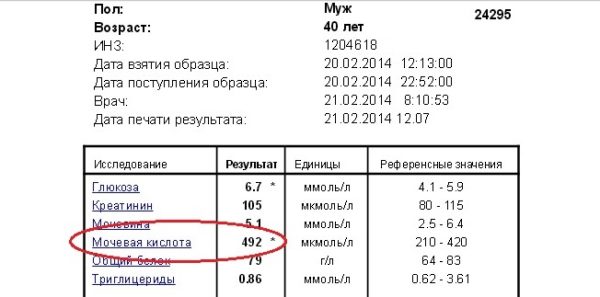
- системные воспалительные патологии — склеродермия, красная волчанка, подагра, ревматоидный артрит.
Остеоартроз возникает на фоне естественного старения организма, в том числе и в результате ослабления связок, сухожилий. К провоцирующим его факторам относятся низкая двигательная активность, ожирение, курение, дефицит в организме витаминов и микроэлементов.

Признаки и симптомы заболевания
Для деформирующего остеоартроза характерно бессимптомное течение на начальном этапе развития. По мере разрушения сустава появляются первые боли. Они выражены слабо, возникают обычно после физических нагрузок. Интенсивность болей медленно, но неуклонно возрастает. Им сопутствуют и другие симптомы патологии:
- отечность сустава в утренние часы;
- скованность движений в течение 30 минут после пробуждения;
- хруст, щелчки при сгибании и разгибании сустава.
Течение остеоартроза нередко сопровождают синовиты — воспаление синовиальной оболочки. В таких случаях ухудшается общее самочувствие пациента, вплоть до появления озноба и лихорадочного состояния.
Принципы диагностики
Под симптомы деформирующего остеоартроза могут маскироваться бурситы, тендиниты, артриты. Поэтому по результатам внешнего осмотра и анамнестическим данным диагноз выставить затруднительно. Наиболее информативна рентгенография, помогающая не только выявить остеоартроз, но и установить его стадию, характер течения. На полученных в двух проекциях изображениях визуализируются все рентгенографические признаки заболевания:
- сужение суставной щели;
- формирование единичных или множественных остеофитов;
- деформация костных поверхностей с образованием кист;
- субхондральный остеосклероз.
Более детально оценить состояние хрящей позволят результаты других инструментальных исследований — УЗИ, КТ, МРТ. При необходимости выполняется суставная пункция с забором биоптатов для их дальнейшего морфологического изучения.
Как вылечить деформирующий остеоартроз
Основные цели лечения деформирующего остеоартроза — устранение всех симптомов, предупреждение распространения деструктивно-дегенеративного процесса на здоровые хрящи, кости, связки. К терапии практикуется комплексный подход. Пациентам назначается прием препаратов, массаж, электрофорез с анестетиками, ЛФК. Для ортопедической коррекции им показано ношение мягких, полужестких, а в некоторых случаях — жестких ортезов.
Медикаментозная терапия
При острых болях внутримышечно вводятся нестероидные противовоспалительные средства (НПВС) — Мелоксикам, Вольтарен, Кеторолак. Если применение инъекционных растворов оказалось малоэффективным, пациентам назначаются медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Метилпреднизолон) и анестетиками (Новокаин, Лидокаин). Умеренные боли устраняются приемом таблеток НПВС. Это Целекоксиб, Найз, Эторикоксиб, Кеторол, Ибупрофен. В терапии деформирующего остеоартроза используются и такие препараты:
- миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон;
- средства для улучшения кровообращения — Пентоксифиллин, Эуфиллин, Ксантинола Никотинат;
- препараты с витаминами группы B — Комбилипен, Мильгамма, Нейромультивит.
В лечебные схемы включаются хондропротекторы Артра, Терафлекс, Структум, Хондроксид, Алфлутоп. При остеоартрозе 1 степени тяжести они частично восстанавливают хрящевые ткани, в остальных случаях — замедляют дегенеративные изменения всех суставных структур.
Местное
Мази, гели, бальзамы, в том числе БАД, применяются для устранения слабовыраженных болей. Они обычно возникают в период ремиссии после переохлаждения, повышенных физических нагрузок, во время гриппа ил ОРВИ. Наружные обезболивающие средства также могут быть назначены в подостром периоде для снижения доз системных препаратов, нередко токсично воздействующих на внутренние органы.
| Мази для лечения деформирующего остеоартроза | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Вольтарен, Ортофен, Фастум, Быструмгель, Долгит, Диклофенак, Артрозилен, Индометацин | Обезболивающее, противовоспалительное |
| Средства с согревающим действием | Капсикам, Випросал, Капсикам, Наятокс, Апизартрон, Скипидарная мазь, Эфкамон | Улучшающее кровообращение, анальгетическое |
| Хондропротекторы | Хондроитин-Акос, Хондроксид, Терафлекс | Стимулирующее частичное восстановление хрящей |
| БАД | Бальзамы Дикуля и Софья, Артроцин, Артро-Актив, Акулий жир, Хонда | Улучшающее общее состояние суставов |
Физиотерапия
В остром и подостром периоде деформирующего остеоартроза применяются электрофорез и ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B. После купирования острых болей пациентам назначается до 10 сеансов таких физиотерапевтических процедур:
После курса физиопроцедур улучшается кровоснабжение поврежденного сустава питательными веществами. Ускоряется регенерация мягкотканных структур, замедляются или полностью останавливаются деструктивные процессы.
Диета
Диетологи рекомендуют пациентам снизить количество соли или полностью отказаться от нее. Также необходимо ежедневно выпивать около 2,5 литров жидкости — чистой воды, слабосоленых минеральных вод (Славяновская, Смирновская, Ессентуки №2), ягодных морсов, овощных соков, фруктовых киселей и компотов.
Диета, как метод лечения, показана пациентам с избыточной массой тела. Им нужно обязательно похудеть, чтобы снизить нагрузку на пораженные остеоартрозом суставы. Для этого следует отказаться от жирной, жареной пищи, колбасных и кондитерских изделий. Вместо них в рацион необходимо включить кисломолочные продукты, свежие овощи, фрукты, зелень.

Хирургический метод лечения
При деформирующем остеоартрозе 3 степени тяжести ортопеды сразу предлагают пациентам хирургическое вмешательство. Показаниями к операции становятся боли, не устраняемые медикаментозно, быстрое прогрессирование патологии. Наиболее востребовано и терапевтически эффективно однополюсное или двухполюсное эндопротезирование. Так называется замена разрушенного сустава искусственным имплантатом. Средний срок службы эндопротеза — 15 лет. После эндопротезирования и реабилитации пациент может вести активный образ жизни, выполнять профессиональные обязанности.
Если к замене сустава есть противопоказания, то проводится артродез. Суставные структуры закрепляются в функционально выгодном положении, чтобы пациент мог передвигаться с костылями, выполнять простые движения.
Лечебная гимнастика и ее роль
Фармакологические препараты часто только устраняют симптомы остеоартроза, а ежедневные занятия лечебной гимнастикой предупреждают их появление. Это становится возможным за счет многопланового воздействия дозированных нагрузок на поврежденные суставы:
- улучшения кровообращения, устранения дефицита питательных веществ;
- укрепления мышечного корсета, стабилизирующего хрящевые и костные структуры;
- улучшения состояния связочно-сухожильного аппарата.
Регулярные тренировки помогают избавиться от скованности движений, повысить их амплитуду. Улучшается осанка, правильно распределяются нагрузки при ходьбе. Лечебная физкультура — самый эффективный способ лечения и профилактики деформирующего остеоартроза.
Народные способы
В терапии остеоартроза любой локализации применяются мази домашнего приготовления, спиртовые и масляные растирания, компрессы, аппликации. Особенно востребованы чаи из лекарственных растений, оказывающие мягкое успокаивающее действие, улучшающие психоэмоциональное состояние человека. Полезны и настойки с обезболивающими, противовоспалительными свойствами. Вот самые терапевтически эффективные народные средства при остеоартрозе:
- в керамический чайник положить по 0,5 чайной ложки сухих листьев мелиссы, мяты, душицы, влить стакан кипятка. Через час процедить, добавить немного цветочного меда, принимать по 100 мл 2 раза в день;
- емкость их темного стекла наполнить на 1/3 свежими листьями и корнями хрена, добавить пару стручков красного жгучего перца. Влить водку до горлышка, настаивать 1-2 месяца. Втирать при болях.
Народные средства используются только на этапе ремиссии, после проведения основного лечения. Их применение в остром и подостром периоде остеоартроза может исказить действие фармакологических препаратов.
Возможные последствия
Постепенно развивается гипотрофии мышц, возникают контрактуры (ограничение пассивных движений в суставе). При поражении суставов ног это приводит к функциональному укорочению конечности, заметному прихрамыванию при ходьбе, а при отсутствии врачебного вмешательства — к полному обездвиживанию (анкилозу).
К осложнениям деформирующего остеоартроза также относятся спонтанные гемартрозы (кровоизлияния в полость сустава), вторичные реактивные синовиты.
Прогноз специалистов
При выявлении заболевания на начальном этапе развития оно хорошо поддается лечению, особенно у молодых пациентов. В остальных случаях полностью восстановить разрушенные структуры суставы невозможно. Но при соблюдении всех врачебных рекомендаций получается полностью избавиться от всех симптомов деформирующего остеоартроза или значительно снизить их выраженность.
Как предупредить патологию
Не допустить развития заболевания помогут дозированные физические нагрузки, сбалансированный рацион, использование ортезов во время спортивных тренировок. Ортопеды советуют избавиться от вредных привычек (курения, злоупотребления алкоголем), ухудшающих состояние кровеносных сосудов. В качестве профилактики остеоартроза рекомендуется заниматься плаванием, йогой, аквааэробикой, пилатесом, скандинавской ходьбой.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
sustavlive.ru
что это такое, причины, степени, лечение
Деформирующий остеоартроз (ДОА) – это заболевание, которое носит невоспалительный характер. По достижению среднего возраста могут появляться клинические проявления первичного поражения суставов, а также обусловленные перенесенными болезнями и травмами различного характера. Болезнь поражает длинные трубчатые кости (апофизы, эпофизы) и мелкие кости (их губчатое вещество), сухожилия, связки в местах суставного сочленения. Возникновение очагов деформации и перерождения вызвано различными причинами. Важную роль в развитии недуга играют непосильные физические и механические нагрузки на костное соединение.
Что такое деформирующий остеоартроз?
ДОА относится к недугам, возникающим чаще других в костных сочленения, подверженных интенсивным функциональным нагрузкам, под воздействием которых нарушается структура рыхлого вещества костей, ткани хрящей. В результате таких патологических изменений происходит сужение суставной щели, что провоцирует сдавление кровеносных сосудов с последующим нарушением их целостности. Если болезнь не диагностирована своевременно, отсутствует адекватное лечение и не снижена нагрузка, происходят деформационные изменения костной структуры, проявляющиеся ощущением боли и скованности костного соединения. К самым частым из этой группы заболеваний относится ДОА коленного сустава.
Для благоприятного прогноза при появлении характерной симптоматики важно как можно раньше установить диагноз ДОА.
 Деформирующий остеоартроз – считается частой патологией суставов
Деформирующий остеоартроз – считается частой патологией суставовКлассификация
Деформирующий остеоартроз относится к группе заболеваний полиэтиологических – вызванных множеством различных причин. В зависимости от причин, которые вызвали развитие болезни, определяют первичную форму (когда болезнь получила развитие в здоровом до этого костном соединении) и вторичную (вызванную предшествующими травмами и заболеваниями в анамнезе).
Исходя из формы клинических проявлений, определяют:
- Полиостеоартроз или полиартроз (при поражении нескольких костных соединений).
- Моноостеоартроз или остеоартроз (поражено одно сочленение).
- Олигоостеоартроз (когда в патологический процесс вовлечено не больше 2 сочленений).
Учитывая анатомическую зону поражения этим недугом, различают остеоартроз:
- тазобедренного сочленения;
- голеностопного;
- коленного;
- суставов кистей рук;
- плечевого;
- локтевого.
Существует несколько стадий развития заболевания, основанных на тяжести патологических нарушений, вызванных ДОА:
- Начальная – утренняя скованность сустава, периодические боли.
- Вторая – снижение суставной подвижности, болевые ощущения, щелчки при движениях.
- Поздняя –сужение суставной щели, мышечная контрактура, образование единичных или множественных остеофитов, изменение контуров поврежденного сустава, заметная припухлость тканей вокруг сочленения.
 Основные типы недуга отличаются по своим рентгенологическим данным, отчего клиницистами принято выделять несколько стадий протекания такой патологии
Основные типы недуга отличаются по своим рентгенологическим данным, отчего клиницистами принято выделять несколько стадий протекания такой патологииПричины
Причины развития ДОА первичной формы неизвестны. Среди предположительных факторов, способствующих развитию болезни, выделяют:
- Дефекты в строении костей.
- Врожденные вывихи суставов.
- Наследственная предрасположенность.
- Механическая функциональная перегрузка костного соединения.
Вторичную форму деформирующего остеоартроза чаще всего вызывают:
- Травмы различного характера в анамнезе.
- Предшествующие инфекционные и вирусные заболевания.
- Функциональная патология эндокринной системы.
- Нарушения обмена веществ.
- Аутоиммунные заболевания.
- Избыточный вес.
- Профессиональная принадлежность (труд, сопряженный с непосильной нагрузкой).
- Переохлаждение или проживание в сыром холодном климате.
 Главной причиной развития подобной патологии выступает чрезмерная физическая нагрузка
Главной причиной развития подобной патологии выступает чрезмерная физическая нагрузкаСимптомы
ДОА встречается чаще, чем принято было думать. По последним статистическим данным, 22% людей среднего возраста столкнулись с подобным диагнозом. Итак, диагноз ДОА, что это такое и как проявляется?
Клиническая картина зависит от локализации и стадии патологического процесса. Очень часто ранними симптомами ДОА 1 степени служат:
- Незначительная боль неопределенной локализации и характера.
- Скованность сустава после продолжительной неподвижности.
- Ранняя утомляемость сочленения.
Деформирующий остеоартроз 2 степени имеет такие признаки:
- Нарушение функций костного соединения.
- Утолщение сустава при пальпации.
- Атрофия мыщц.
- Сильная постоянная боль, независящая от состояния покоя или подвижности.
- Пастозность околосуставных тканей.
- Во время движений отчетливо слышны щелчки.
ДОА поздней степени характеризуют симптомы:
- Выраженная припухлость пораженного костного соединения.
- Деформация больного сустава.
- Интенсивная, нарастающая болезненность.
- Гиперемирована кожа вокруг сустава.
- Развитие стойких анкилозов.
 Для всех разновидностей ДОА, в первую очередь, свойственно появление болевых ощущений, различной степени выраженности
Для всех разновидностей ДОА, в первую очередь, свойственно появление болевых ощущений, различной степени выраженностиПри деформирующем остеоартрозе болевой синдром связан с:
- Сужением суставной щели.
- Сдавливанием нервных веток.
- Нарушением целостности кровеносных капилляров и сосудов.
- Механическим повреждением остеофитами суставных поверхностей.
Методы диагностики
Рентгенологическое исследование имеет решающее значение для диагностики остеоартроза деформирующего, оно позволяет на ранних стадиях уточнить в ряде случаев диагноз и выявить иногда бессимптомные очаги локализации болезни. Однако при рентгенологическом заключении все же нужно учитывать клинические данные, что позволяет с большей достоверностью прийти к правильному диагнозу.
Лабораторные исследования могут оказать помощь в диагностике ДОА:
- Клинические анализы крови, мочи.
- МРТ.
- Ультразвуковое исследование.
- Диагностическая артроскопия.
- Пункция синовиальной жидкости.
- Биохимия крови.
Дифференцированный диагноз определяют с учетом сопутствующих заболеваний.
 Деформирующий остеоартроз стопы и любой другой области требует проведения целого комплекса диагностических мероприятий
Деформирующий остеоартроз стопы и любой другой области требует проведения целого комплекса диагностических мероприятийМетоды лечения деформирующего остеоартроза
Превалирующими задачами проведения терапевтического воздействия являются:
- устранение причин, вызвавших развитие недуга;
- снижение симптоматических проявлений, ухудшающих состояние больного;
- возвращение утерянных по болезни функциональных способностей;
- предотвращение развития осложнений.
Рано начатое лечение благоприятно влияет на прогноз и дальнейшую жизнь пациента.
Лечение деформирующего остеоартроза предполагает применение следующих методов:
- Лечение немедикаментозное, на сегодня признано основным. Включает в себя физиотерапевтические процедуры (УВЧ, магнитотерапию, криотерапию, грязелечение), ЛФК, ортопедические средства иммобилизации, массаж, тепловое воздействие.
- Лечение медикаментами – используют препараты различного терапевтического воздействия (НПВП, хондропротекторы, миорелаксанты, сосудорасширяющие, анальгетики, кортикоиды, антибактериальные препараты, средства наружного использования).
- Лечение оперативное (хирургическое). Показанием к хирургическому лечению служит отсутствие положительной динамики после проведенной ранее терапии. К таким манипуляциям относят: остеотомию, артроскопию, пластическую резекцию, эндопротезирование, артодез.
- Лечение целебными народными средствами – народная медицина насчитывает огромное количество рецептов, улучшающих состояние больного и снижающих симптоматику недуга (компрессы, настойки, отвары, мази, обертывания, иглоукалывание).
Наибольшую терапевтическую результативность дает комплекс лечебных мероприятий, направленных на выздоровление.
 Сразу же после подтверждении диагноза терапия направлена на проведение комплекса мероприятий
Сразу же после подтверждении диагноза терапия направлена на проведение комплекса мероприятийПрогноз и профилактика деформирующего остеоартроза
Прогноз тем благоприятнее, чем раньше диагностирован ДОА, определена схема терапии и начато лечение. Полное выздоровление и восстановление костной структуры невозможно. При своевременном правильном лечении можно снизить проявления и затормозить прогрессирование болезни.
В запущенной форме ДОА может привести к инвалидности и потере способности к самообслуживанию, в зависимости от локализации патологии. Вспомогательным способом предотвращения развития болезни и ускорения процесса реабилитации является профилактика.
Среди профилактических мер стоит отметить:
- Контроль массы тела.
- Оптимизация рациона и диета при деформирующем остеоартрозе .
- Исключение функциональной перегрузки костного сочленения.
- Предупреждение травматизма.
- Своевременное лечение инфекционных болезней.
Цены на лечение
Ценообразование на предоставление квалифицированной медицинской помощи зависит от:
- Характера и количества диагностических исследований.
- Квалификации медицинского персонала.
- Выбранной схемы лечения (стоимость медикаментов, эндопротезов, вспомогательных средств).
- Территориальной принадлежности медицинского учреждения.
- Условий оказания медицинской помощи (амбулаторно или в условиях стационара).
- Аккредитации учреждения, оказывающего медицинскую помощь.
Заключение
Во избежание потери трудоспособности и нарушения привычного образа жизни при первых очевидных проявлениях недуга рекомендуется обратиться за медицинской помощью. Самолечение ДОА опасно развитием патологических осложнений.
moysustav.expert
Деформирующий остеоартроз: виды, симптомы, лечение
Деформирующий остеоартроз – считается частой патологией суставов, на фоне которой происходит развитие дегенеративно-воспалительного процесса, приводящее к разрушению их структур и преждевременному их старению. Главной причиной развития подобной патологии выступает чрезмерная физическая нагрузка, однако существует ряд иных предрасполагающих факторов. К ним стоит отнести лишнюю массу тела, профессиональное занятие спортом, сидячие условия труда и многие другие источники.
Онлайн консультация по заболеванию «Деформирующий остеоартроз».
Задайте бесплатно вопрос специалистам: Травматолог.Исходя из названия недуга, становится понятно, что главным клиническим проявлением выступает изменение внешнего вида пораженного сустава. В клинической картине также присутствует функциональная недостаточность, болевой синдром и появление характерного хруста.
Диагноз устанавливается на фоне ярко выраженной специфической симптоматики, однако процесс диагностирования также требует осуществления нескольких инструментальных обследований.
Лечение при деформирующем остеоартрозе зачастую носит консервативный характер и заключается в применении медикаментов и прохождении физиотерапевтических процедур. Тем не менее, при тяжелом протекании патологии показано хирургическое вмешательство, а именно – протезирования пораженного сегмента.
Согласно международной классификации заболеваний десятого пересмотра такое заболевание имеет несколько значений, которые отличаются по месту локализации патологического процесса. Например, деформирующий полиостеоартроз имеет код по МКБ-10 – М15, деформация тазобедренного сустава – М16, вовлечение коленных суставов – М17. Другие виды деформирующего остеоартроза код по МКБ-10 имеют М19.
На сегодняшний день точная причина формирования такого расстройства остается до конца неизвестной, однако клиницисты предполагают, что основную роль в развитии дегенеративно-воспалительного процесса играет чрезмерная физическая нагрузка на слабые суставы.
Помимо этого, провокаторами ДОА также принято считать:
- генетическую предрасположенность;
- присутствие у человека лишней массы тела или какой-либо стадии ожирения;
- профессиональное занятие тяжелыми видами спорта;
- широкий спектр травм, полученных в быту или на производстве;
- специфику работы, при которой люди вынужденные большую часть рабочего дня проводить в сидячем или в стоячем положении;
- протекание сопутствующих болезней суставов, например, остеопороза;
- патологии со стороны органов эндокринной системы;
- различные метаболические нарушения;
- перенесенные ранее хирургические вмешательства на суставах;
- воспалительное поражение суставного аппарата, что происходит при артрите;
- длительную тяжелую интоксикацию организма;
- широкий спектр недугов инфекционной природы;
- врожденную или приобретенную суставную гипермобильность;
- неправильное питание, из-за чего в организм не получает достаточное количество полезных и питательных веществ;
- многолетнее пристрастие к распитию спиртных напитков;
- нарушение процесса местного кровообращения;
- аномальное строение какой-либо части опорно-двигательного аппарата;
- асептическое некротизирование костей.
Стоит учитывать, что основную группу риска составляют лица старше 50 лет, однако это вовсе не означает, что заболевание не развивается среди людей других возрастных категорий.
Механизм возникновения деформирующего остеоартроза голеностопного сустава, коленного или любого иного сегмента состоит в том, что влияние эндогенных и экзогенных факторов запускают механизм быстрого старения структурных частей того или иного сегмента, что развивается на фоне его метаболических нарушений.
Изменения в метаболизме чреваты тем, что происходит омертвение хондроцитов, сильное снижение концентрации протеогликанов и деполимеризация главного вещества. На фоне прогрессирования подобного недуга начинают вырабатываться вещества, не свойственные нормальному хрящу.
Все вышеуказанные процессы чреваты тем, что хрящевая ткань теряет эластичность. Совокупность всех факторов и приводит к возникновению дегенеративно-воспалительного разрушения сустава.

Стадии развития деформирующего остеоартроза
Основные типы недуга отличаются по своим рентгенологическим данным, отчего клиницистами принято выделять несколько стадий протекания такой патологии:
- на первой стадии – наблюдается присутствие незначительного ограничения подвижности больного сегмента и небольшое сужение его щели. В некоторых ситуациях на этом этапе осуществляется формирование остеофитов;
- на второй стадии – происходит значительное снижение подвижности пораженного сегмента. Примечательно то, что каждое движение будет сопровождаться хрустом. Помимо этого, отмечается слабая мышечная атрофия, ярко выраженные остеофиты и склерозирование костной ткани;
- на третьей стадии – присутствует деформация и практически полное отсутствие двигательной способности того или иного сустава, а его щель полностью перекрыта. Также происходит возникновение остеофитов, кистозных и иных новообразований.
Стоит учитывать, что некоторые специалисты используют нулевую стадию деформирующего остеоартроза. В таких ситуациях на рентгеновских снимках отсутствуют какие-либо изменения, однако человек иногда может чувствовать дискомфорт.
Для всех разновидностей ДОА, в первую очередь, свойственно появление болевых ощущений, различной степени выраженности. Усиление болей отмечается даже при слабой физической активности, однако пациенты указывают на стихание подобного симптома в ночное время суток или в состоянии покоя. Болевой синдром при протекании такой болезни бывает:
- стартовым – отличается своей непродолжительностью и возникает только при движениях, в которых принимает участие поврежденный сустав;
- блокадным – носит периодический характер, приводит к «заклиниванию» сустава между двумя суставными поверхностями.
Общими для всех типов недуга клиническими проявлениями также выступают:
- характерный хруст, появляющийся только во время движений;
- значительное снижение подвижности;
- спазмирование мышц, расположенных вблизи пораженного сегмента;
- медленно прогрессирующая деформация сустава.
Прежде всего, в патологию вовлекаются:
- коленные суставы;
- тазобедренные суставы;
- суставы позвоночника;
- мелкие суставы пальцев верхних и нижних конечностей.
Наиболее тяжелым течение отличается поражение тазобедренной зоны. В таких случаях симптоматика будет состоять из:
- болевых ощущений, локализующихся в районе паха – на остеоартроз тазобедренного сустава 1 степени указывают незначительные периодические боли, но по мере прогрессирования недуга симптом будет становиться более ярко выраженным и проявляться на постоянной основе;
- распространение болезненности в колено;
- гипотрофия мышц в области бедра и ягодиц;
- укорочение больной конечности;
- хромота и другие нарушения походки;
- полное отсутствие подвижности – такой симптом развивается при остеоартрозе тазобедренного сустава 3 степени.
Поражение мелких суставов развивается наиболее редко и составляет лишь 20% среди всех случаев диагностирования ДОА. Деформирующий остеоартроз кистей рук очень часто протекает совершенно бессимптомно, а в качестве главного клинического проявления выступает постепенно прогрессирующее снижение подвижности. Наравне с таким симптомом происходит формирование небольших узелков, приводящих к ярко выраженной деформации суставов. Некоторые пациенты также предъявляют жалобы на:
- периодическое усиление болезненности;
- отечность сустава;
- покраснение кожного покрова, покрывающего пораженный сегмент.
На деформирующий остеоартроз коленного сустава могут указывать такие признаки:
- появление болей после длительной ходьбы;
- трудности с выполнением сгибательных и разгибательных движений;
- возникновение крепитации или хруста;
- снижение двигательной функции.
Деформирующий остеоартроз плечевого сустава, локтя и голеностопа встречается в самых редких случаях, но симптоматика будет включать в себя:
- болезненность во время движений;
- утреннюю скованность;
- отечность суставов;
- появление хруста;
- прогрессирующее ограничение подвижности;
- атрофию околосуставных мышц;
- деформацию.
При возникновении одного или нескольких из вышеуказанных клинических проявлений следует как можно скорее обратиться за квалифицированной помощью к врачу-ревматологу.

Рентгенограмма коленного сустава при деформирующем остеоартрозе
Деформирующий остеоартроз стопы и любой другой области требует проведения целого комплекса диагностических мероприятий, основывающихся на инструментальных процедурах. Тем не менее, в первую очередь клиницисту необходимо самостоятельно:
- ознакомиться с историей болезни – очень часто это дает возможность выявить базовый недуг, послуживший толчком к ДОА;
- собрать и изучить анамнез жизни – для определения возможного влияния сопутствующих физиологических факторов;
- тщательно осмотреть и пальпировать больную область, а также в обязательном порядке оценить двигательную функцию того или иного сустава;
- детально опросить пациента – для выяснения первого времени появления и степени выраженности симптоматики, что укажет на стадию протекания подобного заболевания.
Наиболее ценными в диагностике деформирующего остеоартроза являются такие процедуры:
- рентгеноскопия;
- ультрасонография;
- пункционная биопсия;
- КТ и МРТ.
Что касается лабораторных исследований, то они ограничиваются осуществлением общего и биохимического анализа крови, а также микроскопическим изучением биоптата.
Сразу же после подтверждении диагноза терапия направлена на проведение комплекса мероприятий. Однако в первую очередь пациентам необходимо:
- снизить интенсивность двигательной активности;
- избегать тяжелой физической нагрузки;
- не допускать фиксированных поз тела.
Для устранения болевых ощущений и воспаления применяют:
- нестероидные противовоспалительные средства;
- внутрисуставные блокады, подразумевающие использование гормональных веществ;
- мази и гели для местного применения с противовоспалительным действием;
- пункционную эвакуацию выпота.
Лечение плечевого сустава или иных сегментов на ранней стадии развития недуга осуществляется при помощи:
- перорального приема хондропротекторов;
- парафиновых аппликаций;
- лекарственного электрофореза;
- магнитотерапии;
- лазерной терапии;
- кинезотерапии;
- высокочастотной электротерапии;
- ЛФК;
- бальнеотерапии.

Бальнеотерапия
Лечить заболевание при тяжелом течении, в особенности при остеоартрозе тазобедренного или коленного сустава 3 степени, необходимо при помощи операции, которая заключается в эндопротезировании.
При протекании остеоартроза голеностопного сустава показано его нужно обездвиживание, что достигается путем осуществления артродеза.
Профилактические мероприятия, направленные на предупреждение развития деформирующего остеоартроза, включают в себя ряд общих правил, к которым стоит отнести:
- отказ спиртного и никотина;
- правильное и сбалансированное питание;
- ведение в меру активного образа жизни;
- избегание травм или своевременное их лечение;
- регулярное занятие гимнастикой, в особенности при малоподвижном образе жизни;
- раннее выявление и профессиональное устранение любых патологий костного аппарата;
- контроль над массой тела;
- прохождение полного профилактического осмотра в медицинском учреждении, что должно проводиться не реже 2 раз в год.
Прогноз деформирующего остеоартроза диктуется несколькими факторам:
- вариант протекания;
- скорость и степень прогрессирования патологического процесса;
- возрастная категория пациента;
- общее состояние здоровья больного.
Практически во всех случаях удается достичь благоприятного исхода – болевые ощущения полностью устраняются, а функционирование сустава – улучшается. Тем не менее, при полном отсутствии терапии, а также при самостоятельном лечении народными средствами высока вероятность таких осложнений, как нетрудоспособность и инвалидность.
simptomer.ru
Деформирующий остеоартроз – симптомы, лечение, диагноз
Если суставы человеческого организма начинают деформироваться, то такую болезнь в медицине принято называть – деформирующий артроз. Несмотря на то, что по всему миру огромное количество людей больны деформирующим остеоартрозом, до сих пор нет однозначных мнений по отношению к вопросу появления болезни, правильности выбранного лечения. В большей степени у каждого человека развивается оно индивидуально, и лечить его также нужно учитывая индивидуальные особенности каждого организма.
Если посмотреть на строение сустава, то можно невооруженным взглядом увидеть наличие в нем хряща. С возрастом данный хрящ стареет и изнашивается, поэтому место сгибов рук, ног и пальцев начинает болеть, после чего начинает развиваться болезнь различной стадии. Деформирующий остеоартроз начинается с повреждений хрящей, но почему происходит именно так, единого мнения нет.
Факторы, влияющие на развитие заболевания
| Внутренние факторы
| Внешние факторы | ||
| 1 | Как только у женщины в организме начинается период климакса, данная болезнь начинает себя проявлять. | 1 | Усиленная физическая нагрузка на суставы. |
| 2 | В случае если в семье кто-то болел данным заболеванием, то оно, как правило, передается по наследству и степени риска достаточно велики. | 2 | При избыточном весе, хрящевые ткани изнашиваются быстрее. Если есть зародыши болезни, то это можно определить самостоятельно. Можно сгибать колено и прислушиваться к звукам. Если слышен характерный скрежет, то значит, заболевание имеет место быть. |
| 3 | При нарушении выделения катепсина-Д хрящики, которые есть в суставах, начинают разрушаться. | 3 | Деформирующий остеоартроз могут сразу диагностировать у младенца после его рождения, связано это с врожденной аномалией. |
| 4 | Если нарушается кровообращение, заболевание развивается с новой силой. | 4 | Если у пациента был ранее поставлен диагноз артрит, то, скорее всего он плавно перейдет в деформирующий остеоартроз. |
Ученые – медики до сих пор не могут со 100 % уверенностью сказать, какой фактор больше влияет на развитие остеоартроза. Также уболезни может быть несколько степеней:
- Первичная степень;
- Вторичная степень.
Как развивается остеоартроз
Болезнь практически во всех случаях развивается медленно и незаметно для самого пациента. Поэтому до тех пор, пока хрящ не начнет изнашиваться, а боль не даст о себе знать, определить на глаз его просто не возможно. Болезнь может появиться в любом суставе, но степени ее будут разные. Это может быть деформирующий остеоартроз коленного сустава или тазобедренного сустава. Но при этом боль одинаковая не зависимо от места развития заболевания. В данном случае можно сделать только один вывод, что болезнь начинает появляться в тех суставах чаще, где идет сильная нагрузка. Особенно ему подвержен голеностопные суставы, коленные и сустав кистей рук.
 Стадии остеоартроза
Стадии остеоартрозаКаковы симптомы заболевания
Как уже было ранее сказано, определить степень болезни посмотрев на сустав просто не возможно. Но есть ряд симптомов, обнаружив которые необходимо посетить врача. Среди них:
- При ходьбе или беге начинает появляться боль в том месте, где сустав был поражен;
- Если в течение дня приходилось много передвигаться, то к вечеру боль усиливается настолько, что вытерпеть ее может не каждый;
- После того как человек просыпается с утра, боль пропадает и самочувствие намного лучше, чем было вечером;
- В случае если человек немного времени провел в сидячем положении, затем встал и пошел, при этом почувствовал боль при движении, то это означает, что поврежденные хрящи трутся друг о друга. Но если человек расходится, боль пропадает;
- Если болезнь не первой степени, то боль может появиться даже при длительном стоянии на одном месте. Даже при минимальном движении боль становится сильнее. Это связано с тем, что сустав перестает выдерживать ту нагрузку, которая ранее считалась обыденной.
- Поднимаясь по лестнице, при сгибании колена боль усиливается;
- Резкая и пронзительная боль после того как человек был в покое, а потом встал и пошел.
Нельзя однозначно сказать, что болит все время в одном месте. Чаще всего боль появляется в суставах или же в прилегающих в нему мышцах.
Одним из характерных признаков наличия остеоартроза является то, что человек начинает движение чувствует сильную боль. После того как он пройдет определенное расстояние боль пропадает.
Чаще всего ему подвергаются женщины в возрасте старше 45 лет и как правило, это те женщины, у которых на протяжении всей жизни фиксировался лишний вес. Если заболевание достигает высшей стадии развития, то при визуальном осмотре видно, как изменяют свою форму суставы. Чаще всего это заметно на пальцах рук и ног, они просто становятся кривыми.
Также замечена припухлость суставов, даже есть вероятность повышения температуры в том месте, где поврежден сустав.
Разделение остеоартроза по формам
Если говорить о формах заболевания, то нельзя не сказать о клинической форме заболевания. К таким заболеваниям относятся: артроз суставной кисти, гонартроз, деформирующий остеоартроз тазобедренных суставов. Последнее заболевание наиболее серьезное, так как влияет на двигательный аппарат человека.
Артроз суставной кисти, как правило, развивается во время начала климакса. При этом становятся заметны уплотнения в виде узелков в области кости. При данной болезни боль можно чувствовать даже в спокойном состоянии.
Как проводят диагностику заболевания
В случае, когда диагноз зафиксирован у пациента, при сдаче анализа крови могут наблюдаться изменение и увеличение количества СОЭ, лейкоцитов. При этом в лаборатории нет специфических анализов, которые могли бы говорить о наличии заболевания. Практически всегда при проведении лабораторных исследований, данные в анализах не изменяются, и обнаружить болезнь при проведении лабораторных исследований просто не возможно.
Основным и самым главным обследованием, при помощи которого можно выявить наличие болезни и ее степени является рентген. На снимке видно уплощение суставной поверхности.
Само заболевание длительное и прогрессирующие, у него нет периода, когда человек не чувствует боли. Заболевание начинает развиваться и человек начинает чувствовать боль, ремиссии при данном заболевании не существует.
После того как поведены все исследования и как правило в комплексе, можно говорить о стадиях заболевания. При первой стадии происходит изменения при движениях в суставе и, как правило, это происходит в одном направлении. Например, только при движении ноги вперед. При второй стадии начинает происходить умеренная деформация, но движения уже становятся ограниченными. На третьей стадии уже идет сильная деформация суставов, мышцы начинают атрофироваться.
Постановка диагноза
Постановка диагноза происходит после проведения комплексного обследования. Чаще всего основным является рентген. Особое внимание уделяется вопросу появления заболевания или анамнезу – это наследственный фактор, наличие травматических повреждений, условия труда при которых человеку приходится работать (так как и сидячая работа и работа, на которой приходится человеку находиться долгое время, сильно влияет на разрушение хрящевой ткани).
Для того чтобы с точностью был поставлен диагноз, пациенту делают пункцию, для исследования синовиальной жидкости.
Лечение деформирующего остеоартроза
Вылечить данное заболевание практически невозможно, так как все процессы, которые начались в суставных тканях, уже необратимы и если заболевание уже есть, то оно будет продолжать развиваться. Для того чтобы поддержать организм и остановить заболевание на той стадии, которая была зафиксирована изначально при проведении диагностики. Лечение заболевания необходимо проводить комплексно и включать в себя: постоянное лечение, которое не должно прерываться.
При назначении лечения, доктор устраняет сначала внешние факторы, из-за которых идет прогрессирующий процесс заболевания. Далее назначаются препараты, которые устраняют боль и воспаление в суставной ткани. Все лечение назначается в комплексе, который включает в себя прием медикаментов, физиотерапевтическое лечение, посещение санаториев, а иногда требуется и хирургическое вмешательство, когда производят замену суставов. Сотрите упражнения по методу бубновского в домашних условиях.
Обязательной рекомендацией является снижение физической нагрузки на суставы, необходимо снизить массу тела, чтобы вашим суставам стало легко. Необходимо меньшее количество времени находиться на ногах, избегать сквозняков.
Лечение медикаментами

Практически всегда лечение начинают назначать с приема нестероидных препаратов, благодаря их приему происходит уменьшение боли и уменьшается воспалительный процесс. Для того чтобы это все уменьшить назначают мази Вольтарен и Индометацин. Так как практически всегда заболевание является возрастным, то людям пожилого возраста необходимо назначать препараты, которые щадяще относятся к желудочно-кишечному тракту. Эти средства являются еще и хорошими обезболивающими. В случае если фиксируется заболевание деформирующий остеоартроз рецидивного характера, тогда назначают такие препараты как Делагил, Хлорохин.
Применение терапии в комплексе
При лечении заболевания в комплексе, обязательно назначение комплекс приема витаминов , применяют анаболические средства.
Как правило, рассматриваемое заболевание протекает на фоне хронического тонзиллита или холицестита. При таких заболеваниях боль становится постоянной и редко когда проходит. Связано это с тем, что мало того, что в организме есть воспалительный процесс, так еще он развивается на фоне инфекции. Поэтому, если данные заболевания зафиксированы, то вылечить их, принимая одно лекарственное средство просто невозможно.
Независимо от того, на какой стадии находится заболевание поставленное пациенту, он должен быть под постоянным наблюдением врача. Именно врач должен назначать средства, которые помогут избавиться от боли.
kaklechitsustavy.ru


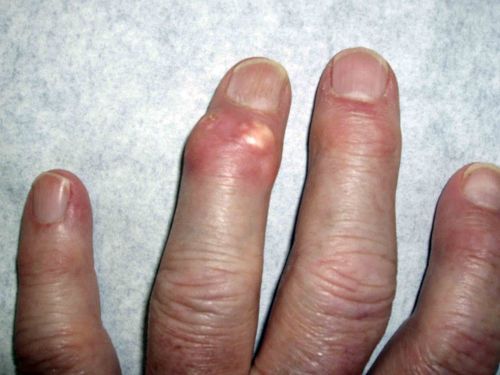
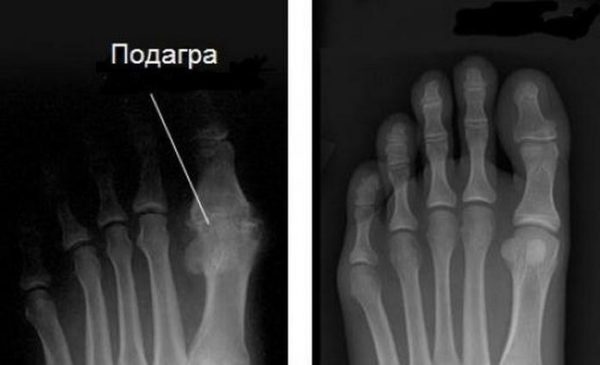
 Подагра – давно известное заболевание, долгое время считавшееся болезнью аристократов. Одним из характерных признаков ее является подагрический артрит стопы.
Подагра – давно известное заболевание, долгое время считавшееся болезнью аристократов. Одним из характерных признаков ее является подагрический артрит стопы. Употребление пищи богатой пуринами. Различные мясопродукты, колбасы, морепродукты, сельдь, бобовые, алкоголь, грибы, спаржа, чай, кофе, шоколад.
Употребление пищи богатой пуринами. Различные мясопродукты, колбасы, морепродукты, сельдь, бобовые, алкоголь, грибы, спаржа, чай, кофе, шоколад.











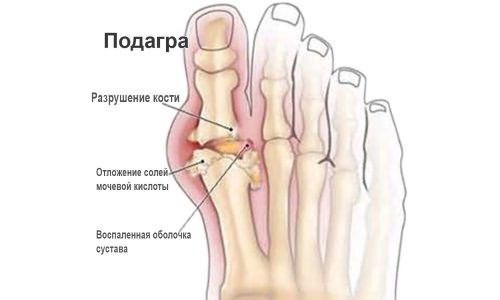









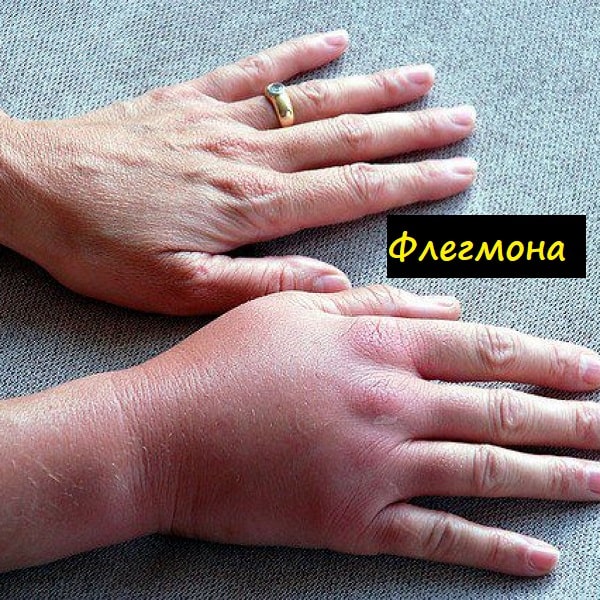
 Подагра – давно известное заболевание, долгое время считавшееся болезнью аристократов. Одним из характерных признаков ее является подагрический артрит стопы.
Подагра – давно известное заболевание, долгое время считавшееся болезнью аристократов. Одним из характерных признаков ее является подагрический артрит стопы. Употребление пищи богатой пуринами. Различные мясопродукты, колбасы, морепродукты, сельдь, бобовые, алкоголь, грибы, спаржа, чай, кофе, шоколад.
Употребление пищи богатой пуринами. Различные мясопродукты, колбасы, морепродукты, сельдь, бобовые, алкоголь, грибы, спаржа, чай, кофе, шоколад.

 Подагрический артрит традиционно выбирает мужчин в возрасте 45-50 лет, реже от заболевания страдают женщины.
Подагрический артрит традиционно выбирает мужчин в возрасте 45-50 лет, реже от заболевания страдают женщины.


 Чтобы избежать подагры, необходимо также следить за своим общим здоровьем, ежегодно проходить диспансеризацию и вовремя проводить санацию любых инфекционных заболеваний, даже простудных.
Чтобы избежать подагры, необходимо также следить за своим общим здоровьем, ежегодно проходить диспансеризацию и вовремя проводить санацию любых инфекционных заболеваний, даже простудных.



 Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень
Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень Фото: сколько и в каких продуктах содержится пуринов
Фото: сколько и в каких продуктах содержится пуринов Рецепты диеты 10 представлены в статье: диета 10.
Рецепты диеты 10 представлены в статье: диета 10. Фото: гречневая каша
Фото: гречневая каша Фото: морковные котлеты
Фото: морковные котлеты Фото: фаршированные кабачки
Фото: фаршированные кабачки Фото: свекольник
Фото: свекольник Фото: картофельное пюре
Фото: картофельное пюре Фото: тушеная капуста
Фото: тушеная капуста Как выглядит диета стола № 3 для детей, рассказывается в статье: диета 3.
Как выглядит диета стола № 3 для детей, рассказывается в статье: диета 3.








 Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости.
Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости. Гонартроз или деформирующий остеоартроз сустава колена является самой частой причиной болей. Данное заболевание развивается медленно, в течение нескольких лет.
Гонартроз или деформирующий остеоартроз сустава колена является самой частой причиной болей. Данное заболевание развивается медленно, в течение нескольких лет. Чтобы правильно избавиться от боли в коленных суставах, важно, в первую очередь, точно выяснить ее причину.
Чтобы правильно избавиться от боли в коленных суставах, важно, в первую очередь, точно выяснить ее причину.



 Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди:
Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди: Для правильной диагностики врачу нужно знать характер болевого синдрома:
Для правильной диагностики врачу нужно знать характер болевого синдрома: Это заболевание можно предположить, если присутствуют следующие симптомы:
Это заболевание можно предположить, если присутствуют следующие симптомы: Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.
Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.








 Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди:
Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди: Для правильной диагностики врачу нужно знать характер болевого синдрома:
Для правильной диагностики врачу нужно знать характер болевого синдрома: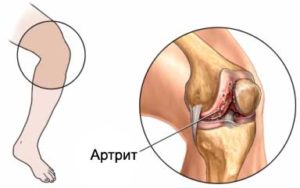 Это заболевание можно предположить, если присутствуют следующие симптомы:
Это заболевание можно предположить, если присутствуют следующие симптомы: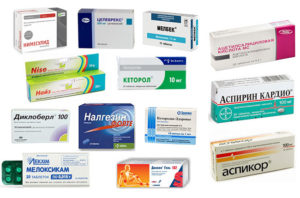




 Все перечисленные заболевания обладают ярко выраженной симптоматикой в виде усиления боли при увеличении физической нагрузки. Провоцирующими боль действиями и могут быть: подъем по лестнице, бег, долгая или быстрая ходьба, некоторые виды упражнений. При кисте Бейкера ещё одной особенностью заболевания может стать интенсивная ноющая боль под коленом, которая усиливается при попытке согнуть конечность. При отсутствии адекватного лечения, данные заболевания могут привести к хроническому нарушению подвижности коленного сустава и послужить показанием к хирургическому вмешательству.
Все перечисленные заболевания обладают ярко выраженной симптоматикой в виде усиления боли при увеличении физической нагрузки. Провоцирующими боль действиями и могут быть: подъем по лестнице, бег, долгая или быстрая ходьба, некоторые виды упражнений. При кисте Бейкера ещё одной особенностью заболевания может стать интенсивная ноющая боль под коленом, которая усиливается при попытке согнуть конечность. При отсутствии адекватного лечения, данные заболевания могут привести к хроническому нарушению подвижности коленного сустава и послужить показанием к хирургическому вмешательству. Компьютерная томография.
Компьютерная томография. Приложить лёд к больному колену для устранения отека.
Приложить лёд к больному колену для устранения отека. Медикаментозное лечение.
Медикаментозное лечение. Желатин
Желатин

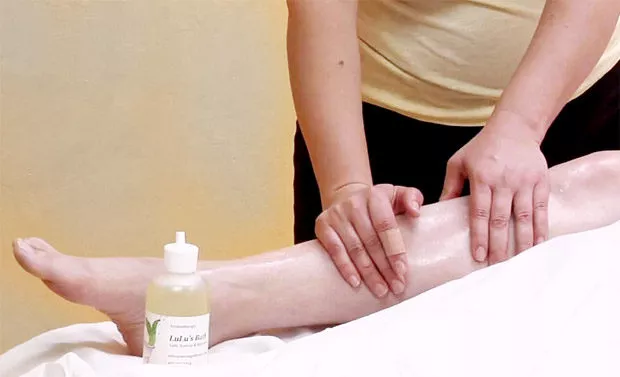




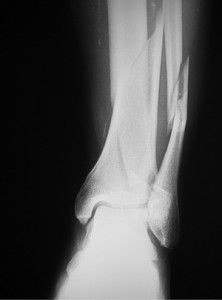


 Если у пострадавшего диагностируют перелом ноги, лечение состоит в наложении гипсовой повязки. После снятия гипса конечность необходимо разрабатывать, сама по себе подвижность костей и суставов не восстановится, а мышцы после длительного отдыха атрофируются. Правильная реабилитация нижней конечности проходит в несколько этапов.
Если у пострадавшего диагностируют перелом ноги, лечение состоит в наложении гипсовой повязки. После снятия гипса конечность необходимо разрабатывать, сама по себе подвижность костей и суставов не восстановится, а мышцы после длительного отдыха атрофируются. Правильная реабилитация нижней конечности проходит в несколько этапов. тобы суставы и мышцы после снятия гипса лучше поддавались растяжению и разработке, желательно каждый раз перед комплексом ЛФК проводить самомассаж. Преимущество самостоятельного массажа состоит в том, что вы чувствуете состояние ноги, тканей, кожных покровов и можете регулировать нажим и поглаживания, растирания. Помните, что применение физической силы недопустимо – нога после массажа не должна неметь, болеть или уставать.
тобы суставы и мышцы после снятия гипса лучше поддавались растяжению и разработке, желательно каждый раз перед комплексом ЛФК проводить самомассаж. Преимущество самостоятельного массажа состоит в том, что вы чувствуете состояние ноги, тканей, кожных покровов и можете регулировать нажим и поглаживания, растирания. Помните, что применение физической силы недопустимо – нога после массажа не должна неметь, болеть или уставать. В положении сидя на стуле вращайте обе конечности в голеностопных суставах по часовой, а затем и против часовой стрелки. 10 повторений должно быть в каждом направлении.
В положении сидя на стуле вращайте обе конечности в голеностопных суставах по часовой, а затем и против часовой стрелки. 10 повторений должно быть в каждом направлении.







 После того как доктор снял гипс, можно разрабатывать ногу с помощью следующих упражнений:
После того как доктор снял гипс, можно разрабатывать ногу с помощью следующих упражнений:




















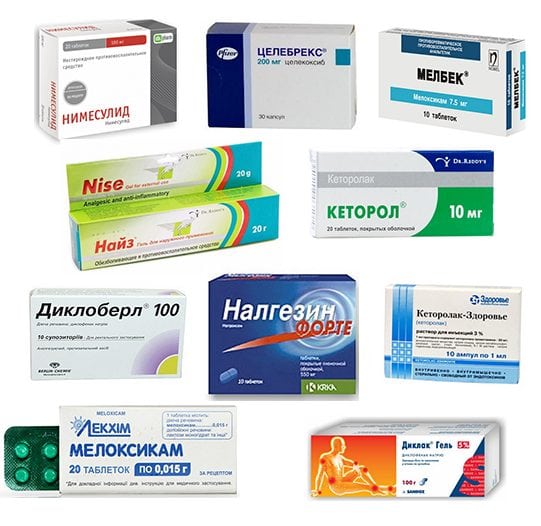







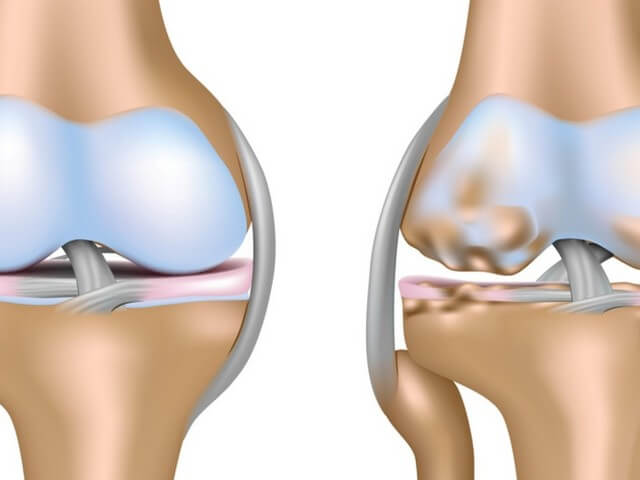


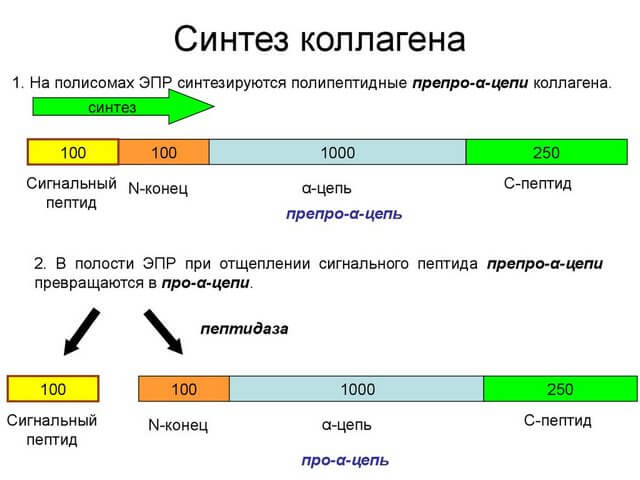



 Показания к использованию средства «Артра»
Показания к использованию средства «Артра» Способ использования
Способ использования Противопоказания
Противопоказания
 После лечения могу возникнуть такие негативные реакции:
После лечения могу возникнуть такие негативные реакции: При приёме Артра по инструкции случаев передозировки выявлено не было. Если количество препарата, попавшего внутрь, привело к появлению признаков отравления, то следует:
При приёме Артра по инструкции случаев передозировки выявлено не было. Если количество препарата, попавшего внутрь, привело к появлению признаков отравления, то следует:











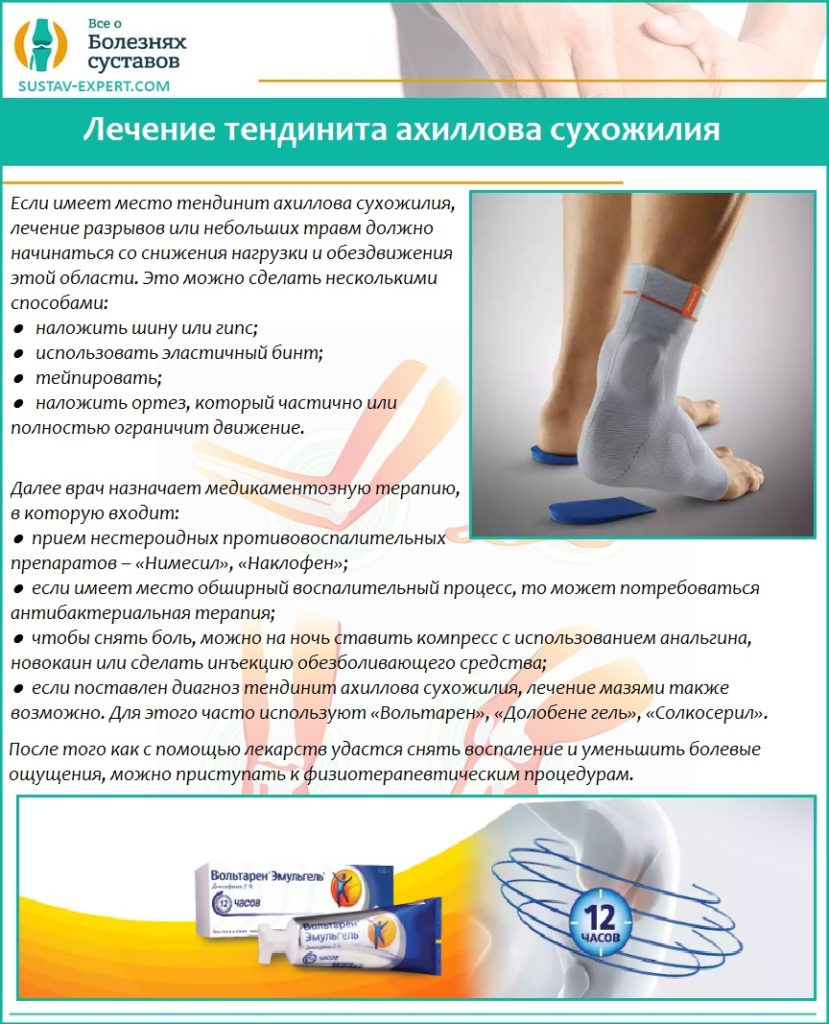
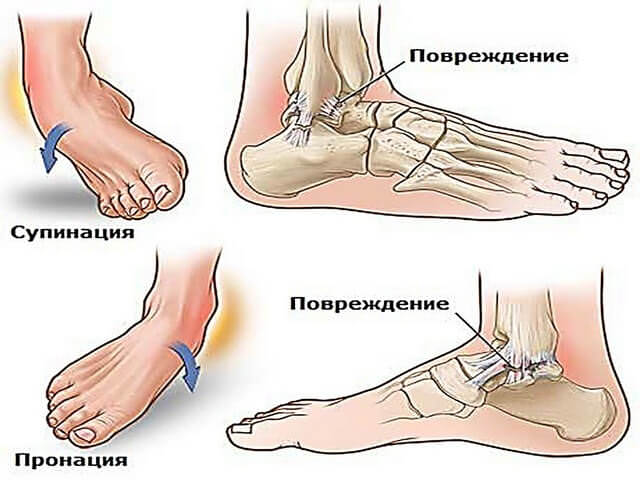
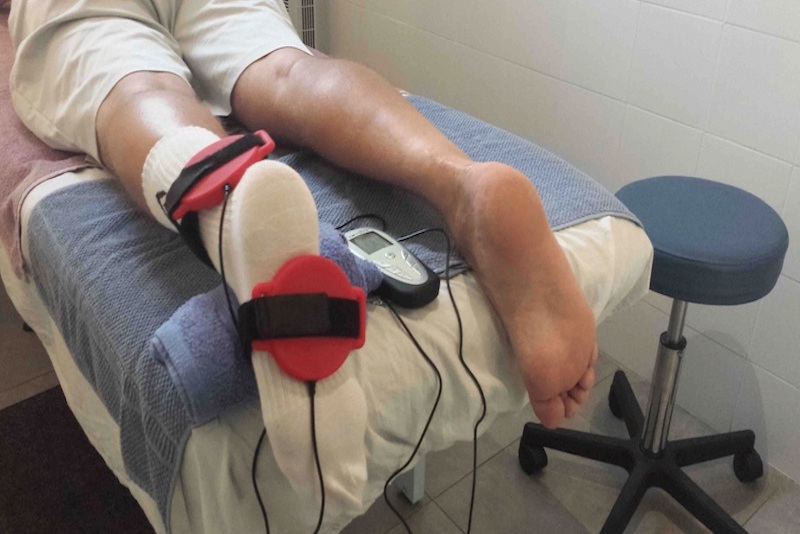
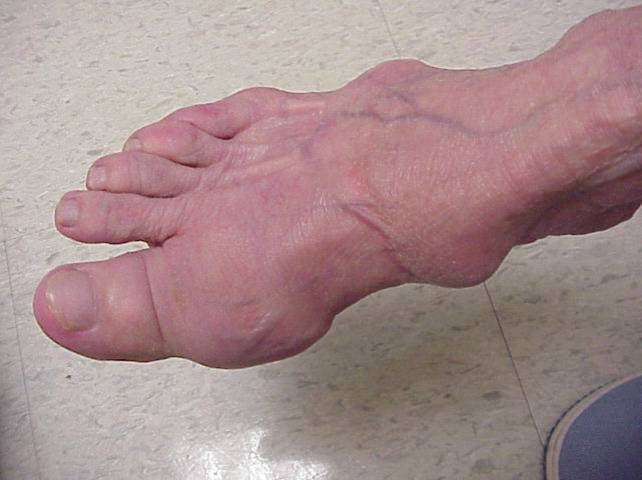



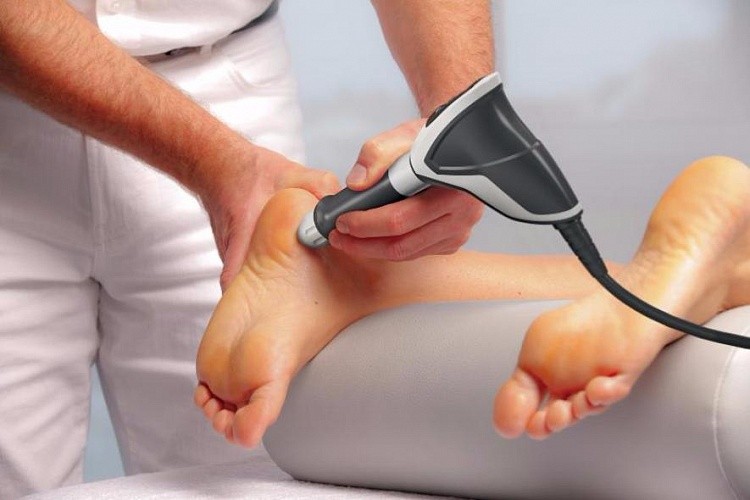
 Если наступать на ногу мучительно больно, возможно, имеет место такое заболевание как «пяточная шпора», основные осложнения которого — это разрушенные фасции, нагноение, некроза тканей. Важно вовремя пройти диагностику и начать лечение, чтобы избежать негативных последствий. Читайте на нашем сайте подробную статью о безопасном лечении и профилактике пяточных шпор.
Если наступать на ногу мучительно больно, возможно, имеет место такое заболевание как «пяточная шпора», основные осложнения которого — это разрушенные фасции, нагноение, некроза тканей. Важно вовремя пройти диагностику и начать лечение, чтобы избежать негативных последствий. Читайте на нашем сайте подробную статью о безопасном лечении и профилактике пяточных шпор.

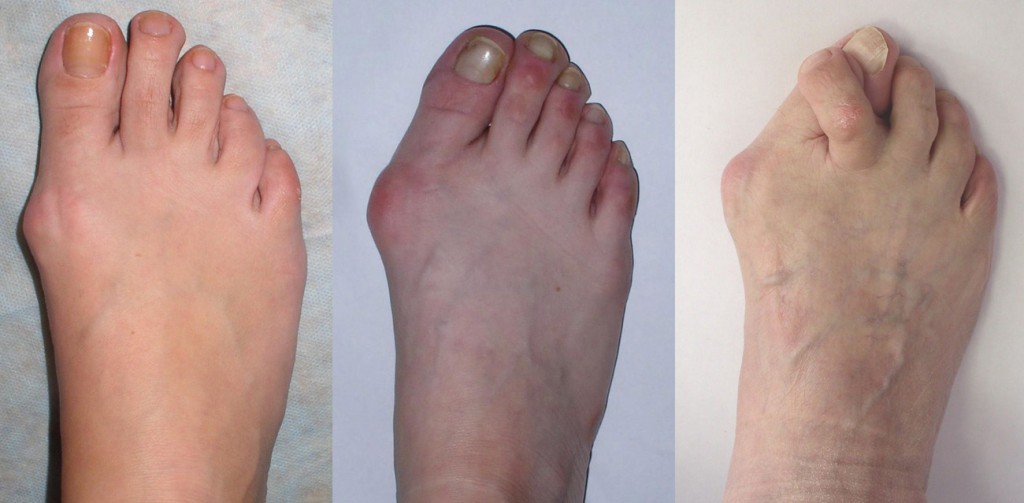
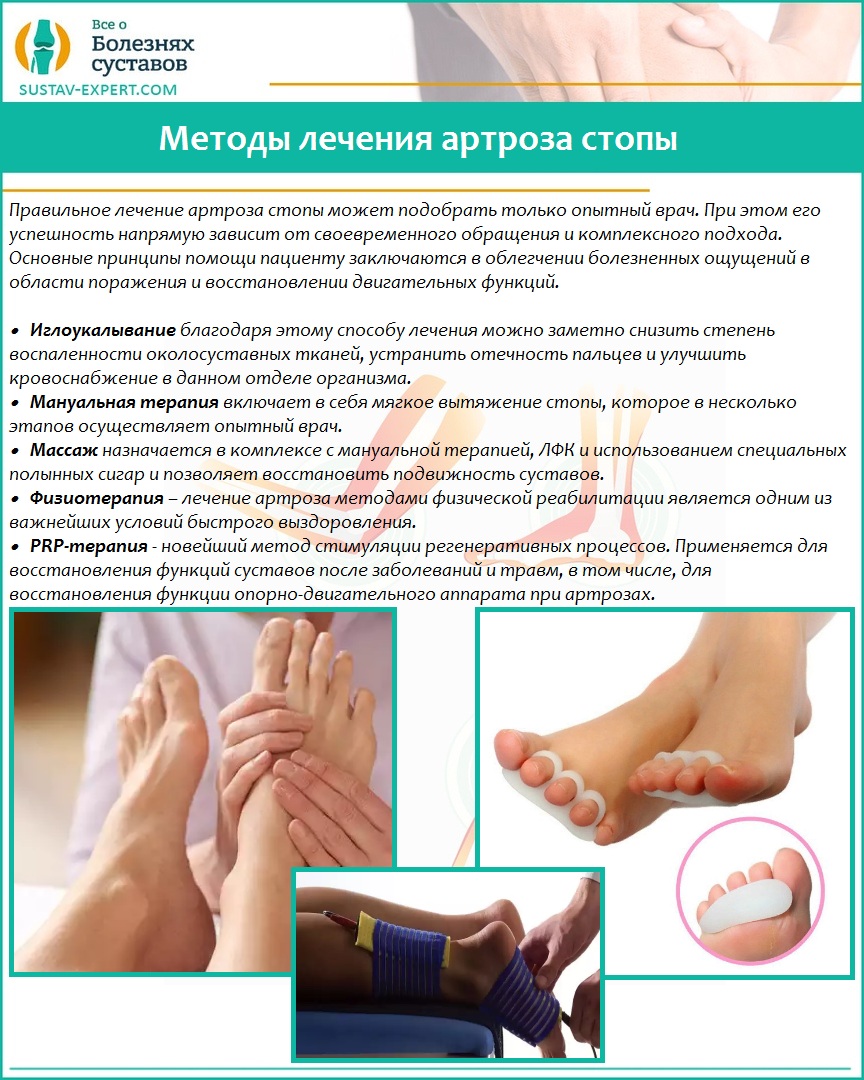
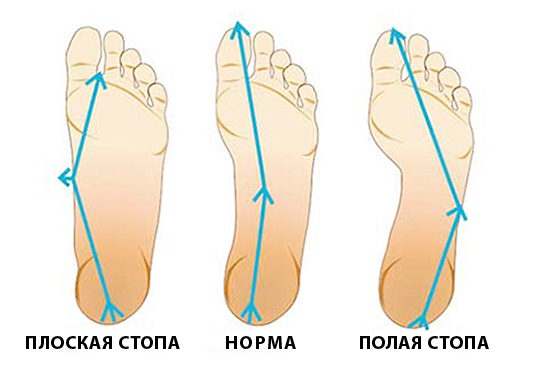
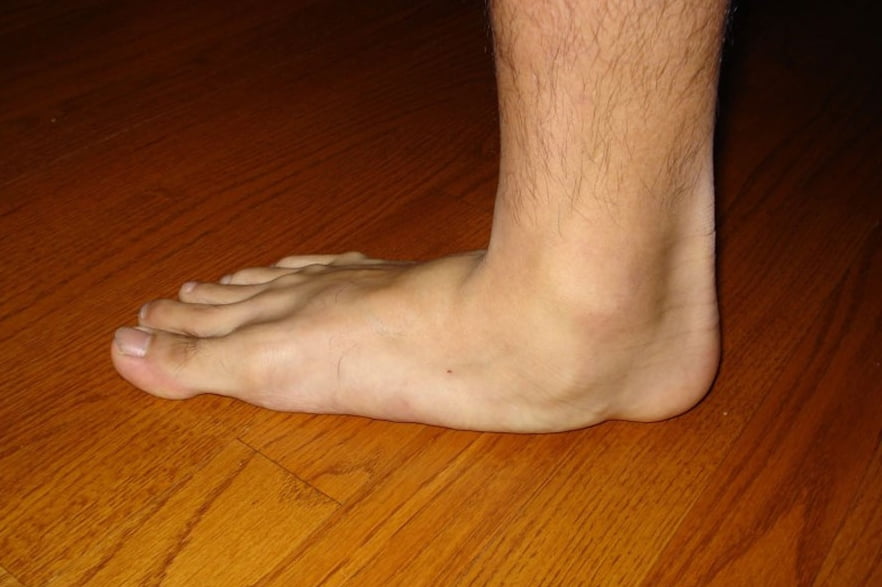
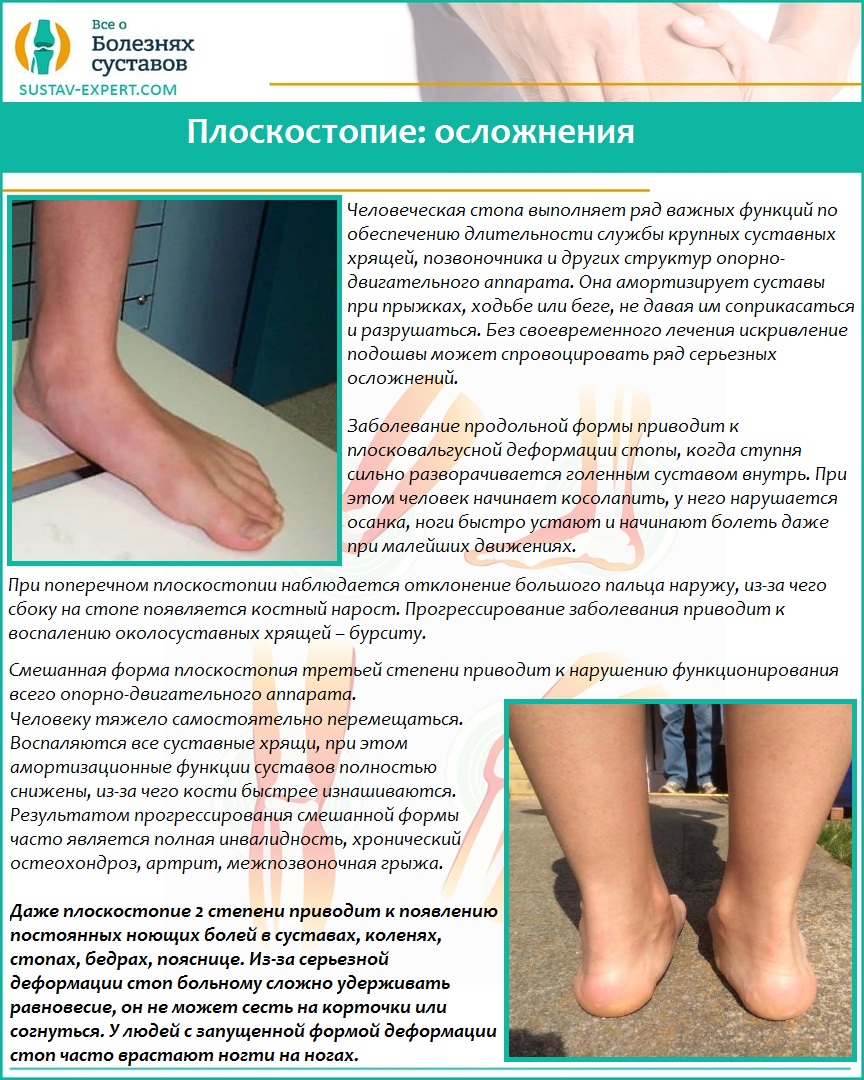


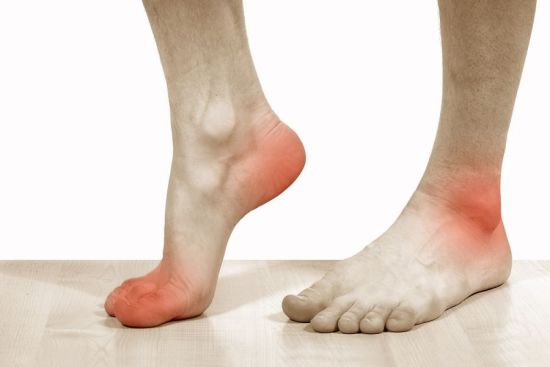














 Для очищения такого средства можно воспользоваться солью Экстра.
Для очищения такого средства можно воспользоваться солью Экстра. В состав мази включается сода.
В состав мази включается сода. Порошок и керосин нужно тщательно смешать.
Порошок и керосин нужно тщательно смешать. Перед заливанием орехов этим веществом их нужно измельчить.
Перед заливанием орехов этим веществом их нужно измельчить. Если лекарство используется неправильно, то такое лечение может отразиться на состоянии поджелудочной железы.
Если лекарство используется неправильно, то такое лечение может отразиться на состоянии поджелудочной железы.




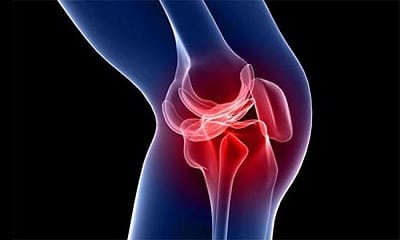



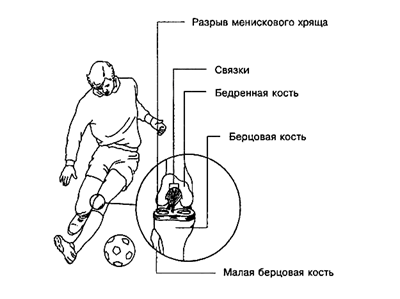
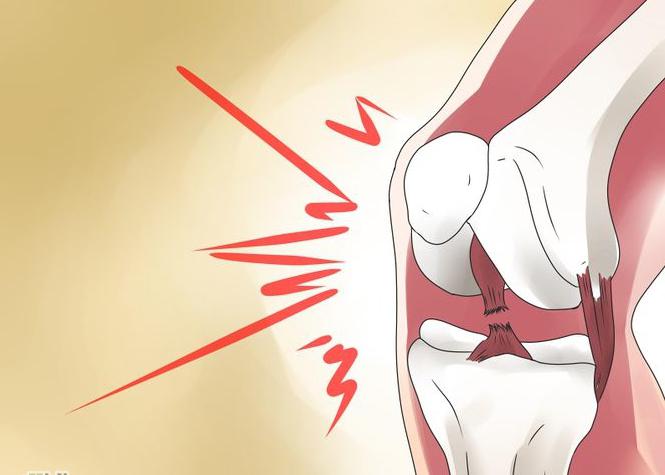
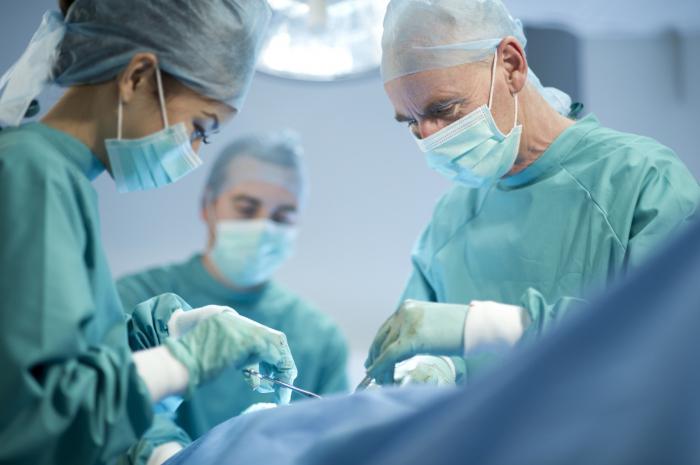
 Выясните, имеются ли в данном случае такие признаки растяжения как боль, мышечная слабость и спазмы. Также признаками растяжения могут быть воспаление, отечность, появление синяков, нарушение двигательной функции. Имейте в виду, что в зависимости от тяжести растяжения эти признаки могут иметь различную интенсивность. Если у вас есть признаки растяжения, срочно обратитесь к врачу, если:- вы испытываете очень сильную боль и не можете ходить или двигать поврежденным суставом;
Выясните, имеются ли в данном случае такие признаки растяжения как боль, мышечная слабость и спазмы. Также признаками растяжения могут быть воспаление, отечность, появление синяков, нарушение двигательной функции. Имейте в виду, что в зависимости от тяжести растяжения эти признаки могут иметь различную интенсивность. Если у вас есть признаки растяжения, срочно обратитесь к врачу, если:- вы испытываете очень сильную боль и не можете ходить или двигать поврежденным суставом;