Деформация сустава – Деформация сустава, причины и лечение
Деформация сустава – это… Что такое Деформация сустава?
- Деформация сустава
изменение формы сустава, вызванное смещением концов сочленяющихся костей при вывихе, развитием в суставе патологических тканевых разрастаний и т.п.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Дефолиа́нты
- Дефосфорили́рование
Смотреть что такое “Деформация сустава” в других словарях:
деформация сустава — (deformatio articulationis) изменение формы сустава, вызванное смещением концов сочленяющихся костей при вывихе, развитием в суставе патологических тканевых разрастаний и т. п … Большой медицинский словарь
деформация — [дэ и де], и, ж. 1) Изменение размеров и формы тела под действием внешних сил без изменения его массы. Деформация сустава. Пластическая деформация. Деформация рельса. Деформация оконной рамы. Исследование деформации. Синонимы: взду/тие … Популярный словарь русского языка
Деформация тела человека — т. е. изменения его природного вида и нормальной формы и соотношения его частей, могут быть естественные и искусственные. Естественные Д., в свою очередь, могут быть или врожденные, как, напр., шестипалость (присутствие лишнего пальца на руках… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Дисплазия тазобедренного сустава — Врождённый вывих бедра … Википедия
Локтевой сустав — I Локтевой сустав (articulatio cubiti) сложное прерывистое сочленение плечевой кости с локтевой и лучевой костями предплечья. Л.с. объединяет плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы. которые заключены в общую суставную… … Медицинская энциклопедия
Hallux valgus — Hallux valgus … Википедия
Коленный сустав — I Коленный сустав (articulatio genus) прерывистое синовиальное соединение бедренной, большеберцовой костей и надколенника. По форме и объему движений К. с. является сложным блоковидно вращательным суставом. Образован суставными поверхностями:… … Медицинская энциклопедия
Ревмато́идный артри́т — системное воспалительное заболевание соединительной ткани с преимущественным поражением суставов по типу хронического прогрессирующего эрозивно деструктивного полиартрита. Встречается во всех климатогеографических зонах примерно у 0,4 1%… … Медицинская энциклопедия
АРТРОПАТИЯ — (от греч. arthron сустав и pathos страдание), трофическое изменение сустава. А. наблюдаются при заболеваниях головного и спинного мозга и периферических нервов, но могут быть и эндокринного происхождения (в последнем случае чаще всего при… … Большая медицинская энциклопедия
АРТРОПАТИЯ НЕВРОГЕННАЯ — мед. Неврогенная артропатия дистрофическое поражение суставов, обусловленное нарушением их вазомоторной иннервации, сопровождающееся потерей болевой или проприоцептив ной чувствительности. Костные изменения проявляются остеопорозом, остеолизом,… … Справочник по болезням
ОСТЕОАРТРИТ — (Osteoarthritis), деформирующий артрит, воспаление сустава с поражением суставных костей. Наблюдают у лошадей, волов и собак. Чаще поражаются коленный, лопатко плечевой, венечный, запястный суставы. При О. развивается периостит, экзостозы,… … Ветеринарный энциклопедический словарь
dic.academic.ru
лечение, причины, симптомы, как лечить
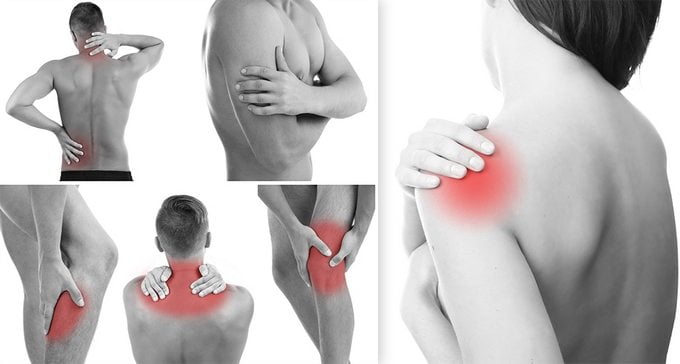
Деформирующий артроз диагностируется у 30% пожилых пациентов, преимущественно женщин. Но в молодом возрасте он обычно поражает мужчин, суставы которых чаще подвергаются повышенным нагрузкам. Ведущие симптомы деформирующего артроза — боль, хруст в суставах, утренняя припухлость, ограничение подвижности. На начальных этапах развития патологии лечение консервативное. При выраженной деформации костных и хрящевых суставных структур проводится хирургическая операция.
Что такое деформирующий артроз сустава
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Деформирующий артроз — дегенеративно-дистрофическая патология, поражающая хрящевую прокладку сустава. Она становится тонкой, плотной, растрескивается. Кости не плавно смещаются при сгибании, разгибании сустава, а «цепляются» друг за друга. Это приводит к еще большому повреждению гиалинового хряща. Костные ткани разрастаются с формированием острых костных «шипов» — остеофитов, травмирующих мягкие ткани, сдавливающих сосуды, нервные окончания.
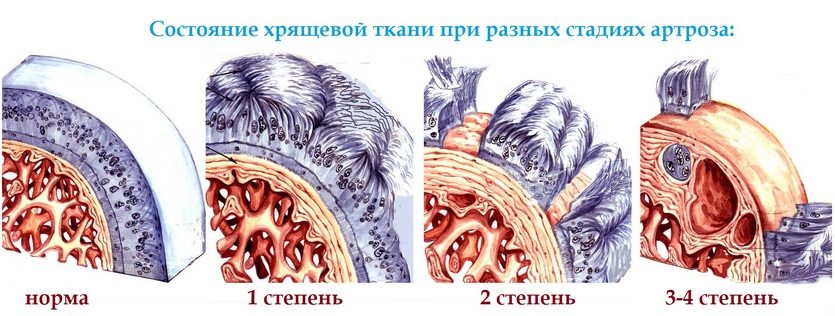
 Степени заболевания
Степени заболевания
Степень тяжести артроза устанавливают с помощью рентгенограмм. Она соответствует определенной стадии патологии, характеризуется специфическими симптомами и рентгенографическими признаками. Чем выраженнее деформация костных и хрящевых структур, тем разнообразнее и интенсивнее клинические проявления.
| Степень артроза | Характерные симптомы и рентгенографические признаки |
| Первая | Подвижность сустава ограничена незначительно, боли умеренные, деформация отсутствует. Наблюдается нечеткое небольшое сужение суставной щели, формирование начальных остеофитов |
| Вторая | Объем движений уменьшается, боли сопровождаются хрустом, отечностью. Обнаруживается умеренная мышечная атрофия, заметное сужение суставной щели, субхондральный остеосклероз, множественные остеофиты |
| Третья | Сустав деформирован, увеличен в размере. Подвижность резко ограничена из-за полного или частичного сращения суставной щели, образования кист и обширных остеофитов |
Подтипы деформирующего артроза
Деформирующие артрозы делятся на группы не только в зависимости от степени их тяжести. В ортопедии используется классификация, в основе которой лежит локализация заболевания.
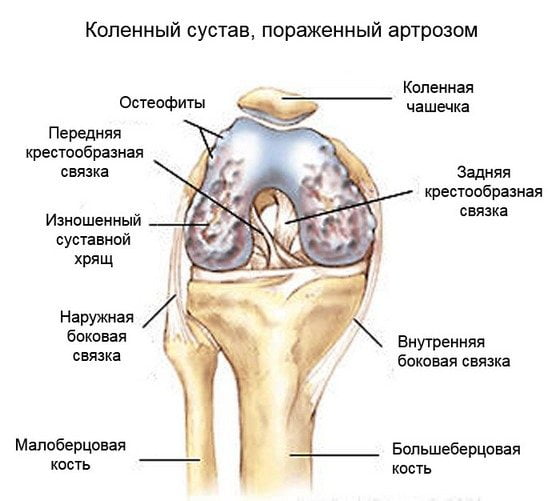
Гонартроз (артроз коленного сустава)
Гонартроз поражает гиалиновый хрящ, покрывающий мыщелки большеберцовой и бедренной костей. Он занимает 1 место по распространенности среди деформирующих артрозов. Это объясняется повышенными нагрузками на коленный сустав при ходьбе. По мере прогрессирования патологии в деструктивный процесс вовлекаются связки, сухожилия, суставная сумка, мышцы.
Деформирующий артроз стопы
Повреждение межфаланговых суставов стопы, большого пальца, мелких сочленений приводит к изменению походки, хромоте. Патология данной локализации нередко сопровождается воспалением мягких тканей, синовиальных оболочек, что еще более усугубляет его течение. Частой причиной ее развития становится соединительнотканная дисплазия.
Деформирующий артроз плечевого сустава
Плечевой сустав имеет шаровидную форму, то есть в нем возможны практически все движения — приведение, отведение, сгибание, разгибание, круговое вращение и даже вращение вокруг своей оси. Подобное строение предрасполагает к высокой вероятности микротравмирования хрящевой прокладки и дальнейшему развитию деформирующего артроза.
Деформирующий артроз тазобедренного сустава
На втором месте по распространенности находится артроз тазобедренного сустава, или коксартроз. Для патологии характерно тяжелое течение с гипертрофией бедренных мышц, ягодиц, развитием сгибательно-приводящих контрактур, укорочением ноги, перемежающейся хромотой, болями в ТБС, иррадиирущими в область паха.
Артроз пальцев рук
Поражение патологией мелких суставов кистей проявляется образованием округлых уплотнений на краях межфаланговых проксимальных и дистальных суставов. Они называются узелками Гебердена и Бушара. Образования болезненны при надавливании, а их формирование приводит к еще большему ограничению подвижности суставов пальцев.
Причины появления
Первичный артроз обычно развивается в пожилом возрасте на фоне естественного старения организма. Процессы регенерации замедляются, выработка коллагена снижается, поэтому микротравмированный хрящ не успевает восстанавливаться. Причинами возникновения вторичного артроза становятся уже присутствующие в организме патологии:
- ревматоидный, реактивный, подагрический артрит;
- эндокринные заболевания, в том числе сахарный диабет, гипо- и гипертиреоз;
- склеродермия, системная красная волчанка;
- нарушения кровообращения, например, варикозное расширение вен;
- предшествующие травмы — вывихи, внутрисуставные переломы, разрывы связок, сухожилий, переломы трубчатых костей.
К повреждению гиалинового хряща предрасполагают и повышенные нагрузки на сустав, часто повторяющиеся в течение длительного времени монотонные движения.

Симптомы и признаки болезни
На начальной стадии патология клинически почти не проявляется. Изредка возникают слабые болезненные ощущения после физических нагрузок, напоминающие мышечное перенапряжение. Но выраженность их постепенно повышается. При артрозе 2 степени боли становятся привычными, сопровождаются хрустом, скованностью движений. В утренние часы поврежденный сустав немного отекает, выглядит крупнее здорового.По мере прогрессирования заболевания ослабевают мышцы, теряют прочность, эластичность связки, сухожилия. Небольшие частицы хряща отщепляются и при попадании между поверхностями образующих сустав костей вызывают его блокаду.
Диагностика деформирующего артроза
На первом приеме ортопед осматривает пациента, задает наводящие вопросы о характере болей и сопутствующих им симптомов. Под признаки артроза могут маскироваться артриты, подагра, тендиниты, синовиты. Поэтому требуется проведение лабораторной, инструментальной дифференциальной диагностики.
Рентгенография
Это самый информативный метод диагностики артроза. На рентгенограммах хорошо просматриваются остеофиты, изменения контуров и сращение суставной щели, признаки субхондрального остеосклероза. МРТ, КТ проводится для визуализации мягкотканных структур, не отображающихся на рентгенографических снимках.
Оценка стадии артроза по тестовой шкале
Выявить артроз, установить стадию его течения позволяет определение значения индекса Лекена. Пациент должен ответить на вопросы врача о наличии болей в ночные часы, при вставании, длительном нахождении на ногах, подъеме по лестнице, утренней скованности движений. Полученные баллы суммируются. Чем выше значение, тем тяжелее повреждение артрозом суставов.

Общее лечение патологии
Деформирующий артроз пока не поддается окончательному излечению. Терапия направлена на устранение болей и скованности движений, профилактику ее прогрессирования. Основная цель лечения — достижение устойчивой ремиссии, во время которой самочувствие человека существенно улучшается.
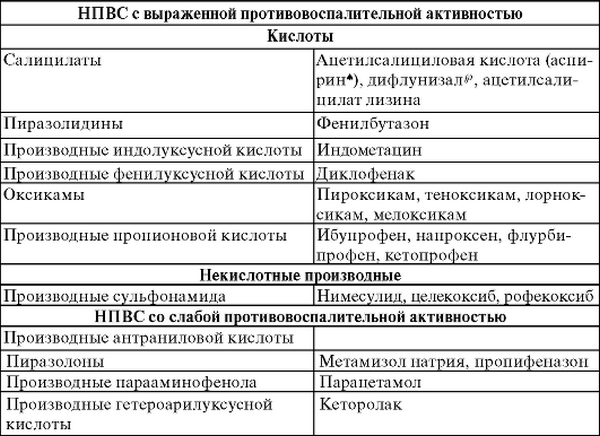
Медикаментозное лечение
Для устранений болей, возникающих в состоянии покоя или при движении, используются нестероидные противовоспалительные средства (НПВС) в различных лекарственных формах. Это гели — Вольтарен, Фастум, Артрозилен, таблетки — Найз, Ибупрофен, Кеторол, Диклофенак, растворы для инъекций — Ортофен, Ксефокам, Кеторолак.
При неэффективности НПВС применяются внутрисуставные или периартикулярные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Дексаметазон) и анестетиками (Новокаин, Лидокаин).
Также для лечения артроза пациентам могут быть назначены следующие препараты:
- миорелаксанты Сирдалуд, Мидокалм, Баклосан для устранения мышечных спазмов;
- вазодилататоры, антикоагулянты Пентоксифиллин, Эуфиллин, Никотиновая кислота для улучшения кровообращения;
- хондропротекторы Артра, Дона, Структум, Терафлекс для частичного восстановления хряща, улучшения обмена веществ в суставных структурах;

- Нейромультивит, Комбилипен, Мильгамма с витаминами группы B для нормализации трофики и иннервации.
При невыраженных, умеренных болях в лечебные схемы включаются согревающие мази, гели Финалгон, Капсикам, Випросал. Для профилактики рецидивов в период ремиссии применяются и БАДы — бальзамы Дикуля и Софья, Хонда, Артро-Актив.

Немедикаментозные методы
В остром периоде для снижения выраженности болей и стабилизации сустава пациентам показан полупостельный режим и ношение полужестких ортезов. Снизить нагрузку на колени, голени, тазобедренные сочленения позволяет использование при ходьбе тростей или костылей. На этапе ремиссии применяются другие методы лечения:
- физиотерапевтические процедуры — лазеротерапия, магнитотерапия, УВЧ-терапия, ударно-волновая терапия, аппликации с парафином, озокеритолечение, бальнеолечение, ультрафиолетовое облучение;
- классический, акупунктурный, вакуумный, сегментарный, соединительнотканный массаж;
- иглорефлексотерапия;
- гирудотерапия;
- санаторно-курортное лечение.
После купирования острых болей пациент с результатами диагностики направляется к врачу ЛФК для составления индивидуального комплекса упражнений. Их ежедневное выполнение способствует укреплению мышц, улучшению кровообращения, устранению тугоподвижности.

Народные методы
Применение народных средств в терапии артроза возможно только с разрешения врача после достижения устойчивой ремиссии. Они используются для устранения слабых болезненных ощущений, обычно появляющихся после повышенных нагрузок. Втирание в суставы масляных и спиртовых настоек, употребление травяных чаев, отваров, наложение компрессов и аппликаций не отменяет приема фармакологических препаратов.
Возможные осложнения и последствия
Прогрессирование артроза сопровождается спонтанными кровоизлияниями, реактивными синовитами, подвывихами, вывихами. На завершающем этапе развития артроза суставная щель полностью сращивается и сустав обездвиживается. Человек не может обслуживать себя в быту, посещать место службы, становится инвалидом.
Прогноз и профилактика
При своевременном обнаружении деформирующего артроза, проведении грамотного лечения прогноз благоприятный. Выраженные изменения хрящевых и костных структур удается устранить хирургическим вмешательством — эндопротезированием.

В роли провоцирующих развитие артроза факторов выступают дефицит в организме микроэлементов и витаминов, лишний вес, малоподвижный образ жизни, несвоевременное лечение инфекционных заболеваний, курение. В целях профилактики следует исключить их из привычного образа жизни.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
sustavlive.ru
Деформация коленного сустава | Суставы
Артроз коленного сустава — симптомы, лечение. Деформирующий артроз коленного сустава
Артроз коленного сустава – это медленно прогрессирующее воспалительно-дегенеративное заболевание суставов. Чаще всего этот недуг наблюдается у людей среднего и пожилого возраста и является наиболее распространенной причиной скелетно-мышечной боли в зоне коленного сустава и инвалидности. Из этой публикации вы узнаете, как лечить артроз коленного сустава.
Общее описание
В коленном суставе бедренная и большеберцовая кости покрыты суставным хрящом. Там же расположен второй тип хрящевой ткани, образующий так называемые мениски, которые выступают в качестве прослоек или амортизаторов. Дополнительную защиту и плавность движения добавляет суставная жидкость. Остеоартроз начинает развиваться, если нарушается и повреждается хрящевая ткань, защищающая кости, в результате чего поверхность костей оголяется, а суставная смазка перестает вырабатываться в необходимом количестве. При этом может наблюдаться как полная, так и частичная потеря хряща. Этот процесс нередко изолирован определенным участком в суставе, в таких случаях это может быть вызвано травмой и хроническим износом сустава.

Деформирующий артроз коленного сустава характеризуется процессом разрушения его хрящевых оболочек. В дальнейшем в процесс могут включаться и ближайшие ткани, например связки и кости. Гонартроз, или артроз коленного сустава, из-за потери хряща сопровождается увеличением жесткости и деформацией сустава. Костные шпоры (остеофиты), которые являются патологическим разрастанием костей, иногда даже могут прощупываться снаружи. Поверхности костей деформируются и уже не смыкаются и не подходят друг к другу, как в здоровых суставах. В результате увеличивается ограничение движений.
В то же время возникает боль, которая особенно сильна при движении после продолжительной неподвижности, например по утрам, а также ночью, что в конечном итоге приводит к снижению качества жизни. Стресс также может спровоцировать болезненные ощущения в области пораженного сустава. Косвенным признаком патологического изменения хряща является просматриваемое сужение полости сустава между бедренной и большеберцовой костью на рентгеновском снимке.
Причин артроза несколько: это процесс старения и износа хряща, избыточный вес, травма, аутоиммунные заболевания, при которых иммунитет атакует собственную суставную ткань, вызывая воспаление и последующее ее разрушение. Примером может служить ревматоидный артрит, при котором поражаются оба сустава одновременно и развивается инвалидность. Некоторые специалисты объединяют такие понятия, как артрит и артроз коленного сустава, симптомы этих недугов схожи и нередко вызваны одинаковой причиной.
Снижение кровоснабжения головки бедренной кости также может стать причиной деформации хряща, в таком случае говорят об асептическом некрозе. К смещению механической оси и дегенерации коленного сустава может приводить неадекватное формирование коленного сустава в раннем детском возрасте. Посттравматические артрозы являются вторичными и развиваются в результате повреждения менисков, передней или задней крестообразной связки.
Различают три степени артроза коленного сустава, каждая из которых имеет свои признаки. На первой стадии отмечается несильная боль, дискомфорт в больном месте и периодически возникающая отечность. Вторая степень сопровождается усилением симптомов, появлением хруста и ограничением подвижности. Когда болезненные ощущения практически не покидают человека, а хрящевая ткань основательно разрушена, недуг переходит в артроз коленного сустава 3 степени.

Боль при артрозе может появиться внезапно, но чаще всего она развивается медленно. Человек может заметить боль с утра, после подъема с постели. Колени могут болеть при ходьбе по лестнице, или когда приходится вставать на колено, а нередко болевые ощущения возникают просто во время пешей прогулки. Для метеочувствительных людей изменения погоды также могут стать причиной боли в суставе.
Отечность является последствием воспаления, которое периодически усиливается при артрозе. Отеки также могут быть связаны с образованием костной шпоры или накоплением излишней жидкости в колене. Они могут быть более выражены после долгого периода бездействия, например утром или после долгого пребывания за рабочим столом. Кожа может стать красноватой и горячей при прикосновении. Если возникает хроническое воспаление сустава, снятие боли и отеков обычно достигается приемом противовоспалительных препаратов.
Потеря устойчивости развивается с течением времени из-за ослабления мышц и нестабильности всей системы. Время от времени возникают ситуации, когда человек просто не в состоянии согнуть или полностью разогнуть ногу в колене. Такой симптом обычно сопровождает артроз коленного сустава 2 степени. Хруст чувствуется при движении потому, что хрящевая поверхность утратила свою первоначальную гладкость и необходимое количество синовиальной смазки. На поздних стадиях скрипящий звук может быть вызван тем, что костные шпоры трутся друг о друга при движении.

Ограниченный диапазон движений можно заметить при подъеме по лестнице или во время выполнения физических упражнений. Многие вынуждены прибегать к помощи ходунков или трости, чтобы перемещаться. Деформация коленного сустава – это, пожалуй, самый страшный симптом артроза, поскольку он указывает на необратимые изменения в суставе, превращая человека в инвалида. Колени могут быть обращены друг к другу внутрь, а также наружу. Деформация колена бывает от едва заметной до значительной.
Диагностика
Определение остеоартроза коленного сустава начинается с физического осмотра доктора, изучения истории болезни и беседы с пациентом. Обязательно обратите внимание врача на то, что чаще всего становится причиной боли, и расскажите о случаях заболевания в семье, если таковые имелись.
Дополнительная диагностика осуществляется с помощью:
- рентгенографии, которая может показать наличие костных шпор и изменений в хряще;
- магнитно-резонансной томографии;
- анализы крови позволяют выявить аутоиммунные нарушения.

Как лечить артроз коленного сустава, какие препараты необходимы для этого? Ответы на эти вопросы ищите далее.
Принципы лечения
Стандартное лечение такого недуга, как артроз коленного сустава, направлено в первую очередь на устранение боли и снятие функциональных ограничений. Стоит знать, что обезболивающие препараты лишь ослабляют симптомы, но не способны повлиять на течение болезни и восстановить поврежденный хрящ. Для лечения используют наркотические анальгетики, нестероидные противовоспалительные средства, медленно действующие препараты золота, кортикостероиды, метотрексат и др.
Кроме того, может понадобиться хирургическое вмешательство, а также лечебная физкультура и физиотерапевтические процедуры. Гимнастика при артрозе коленного сустава ощутимо помогает в лечении, упражнения подбираются лечащим врачом. Несмотря на то что в современной фармакологии ведутся активные исследования и разработки наиболее эффективных и в то же время безопасных препаратов для лечения артроза, большинство лекарств все же имеют свои побочные эффекты и при длительном применении нарушают нормальное функционирование систем и органов.

Лечение препаратами
Медикаментозная терапия артроза коленного сустава предусматривает три основных направления:
- применение нестероидных противовоспалительных препаратов, которые нужны для того, чтобы снять боль и уменьшить интенсивность воспалительного процесса в тканях;
- прием медикаментов для восстановления хрящей, к которым относятся хондропротекторы: глюкозамин и хондроитин;
- использование кремов и мазей в комплексной терапии деформирующего артроза.
В сочетании с лечебной физкультурой, мануальной терапией прием лекарственных средств позволяет замедлить процесс разрушения суставного хряща, ускорить регенерацию хрящевой ткани и восстановить нормальное функционирование конечности.
Основная цель медикаментозного лечения – это устранение болевого синдрома, улучшение питания хряща, активизация восстановительных процессов, увеличение подвижности сустава и нормализация кровообращения в колене.
Нестероидные препараты
Самыми распространенными для лечения артроза являются такие нестероидные противовоспалительные средства, как «Диклофенак», «Индометацин», «Пироксикам», «Кетопрофен» и другие. Они используются для облегчения боли и уменьшения воспаления, но длительное лечение этими средствами не рекомендуется, поскольку лекарства этой группы имеют нежелательные побочные эффекты, включая негативное воздействие на слизистую желудка и кишечника, влияние на почки, печень и сердечно-сосудистую систему. Впрочем, каждый препарат имеет свои особенности. А в последнее время стали разрабатываться средства с минимальным риском для здоровья пациента.
Вдобавок, несмотря на необходимость применения этих средств, некоторыми исследованиями было выявлено, что НПВП способны приводить к снижению выработки протеогликанов, тем самым обезвоживая хрящевую ткань, поэтому принимать такие препараты нужно строго по рецепту врача и под его контролем. Частота побочных эффектов НПВП возрастает при их продолжительном применении, что выступает необходимостью для многих пациентов с артрозом. Специалисты рекомендуют выбирать для длительного использования селективные противовоспалительные средства, имеющие меньше побочных эффектов и не оказывающих негативного влияния на метаболизм в хрящевой ткани.
Из современных НПВП можно назвать средства «Целебрекс», «Нимесулид», «Напроксен», «Мелоксикам». Большинство нестероидных противовоспалительных средств выпускаются в разных формах: в виде капсул или таблеток, в виде раствора для инъекций и мазей или гелей для местного наружного применения.

Средства для восстановления хряща
Для питания и регенерации хряща к его тканям необходимо постоянное поступление таких соединений, как хондропротекторы – глюкозамина и хондроитина. Это полезнейшие вещества для людей, страдающих остеоартрозом коленного сустава. Их прием должен осуществляться на протяжении очень длительного времени, от полугода и более, только в этом случае можно рассчитывать на положительный лечебный эффект. Хондропротекторы улучшают качество и количество синовиальной жидкости, в отличие от НПВП они увеличивают синтез протеогликанов и способствуют регенерации хрящевой пластины. Однако из-за таких полезных свойств этих соединений не стоит рассматривать их в качестве основного лечения артроза. Деформирующий артроз коленного сустава требует использования препаратов хондроитина и глюкозамина не менее 1,5 лет. Также учитывается, что они не способны восстановить полностью разрушенный хрящ.
Мази и кремы
Лечение такого заболевания, как артроз коленного сустава, должно включать в себя местное использование гелей и мазей. На эти формы лекарственных средств не стоит полагаться как на единственный вариант терапии, их применение следует рассматривать как необходимое дополнение к приему НПВП и хондропротекторов. Такие препараты значительно снижают дискомфорт, боль, отеки, улучшают подвижность суставов.
Этот эффект объясняется тем, что проникая в кровь через кожу, мази и кремы улучшают кровообращение в суставе, ускоряют метаболизм в хряще и, соответственно, его регенерацию. Среди этих средств можно выделить мази «Индометацин», «Вольтарен», «Фастум-гель» и др.
Аппликации при остеоартрозе имеют больший эффект, нежели нанесение мазей. Для лечебных компрессов часто назначается средство «Димексид», которое имеет хорошее противовоспалительное и обезболивающее действие, хорошо проникает в ткани. Также эффективен бишофит, ускоряющий обменные процессы в хряще.
В пределах коленного сустава синовиальная жидкость очень вязкая, это обеспечивает отсутствие трения тканей. Важной составной частью этой смазки выступает гиалуроновая кислота, которая связывает протеогликаны для стабилизации структуры хрящевой ткани. У больных артрозом уровень этого соединения в синовиальной жидкости значительно снижен, вследствие чего последняя становится менее вязкой, трение увеличивается.
Инъекции в колено препаратов на основе гиалуроновой кислоты способны замедлить прогрессирование остеоартроза, но симптоматическое облегчение получает лишь половина людей с таким диагнозом. Курс уколов составляет обычно три недели, при этом каждые семь дней осуществляется одна инъекция. Через полгода процедуры рекомендуют повторить.
Народные средства
Артроз коленного сустава предусматривает комплексный подход к лечению, а рецепты народной медицины выступают в качестве дополнительной терапии. Заслуживают внимания такие средства, как отвар луковой шелухи, настой из листьев одуванчика, смесь из алоэ, водки и меда в равных объемах, ночные компрессы из соли с медом и многие другие. Также рекомендуется употреблять в пищу больше холодца и желе.

Замена сустава
Если все перечисленные методы лечения не принесли результата, то показана операция по замене сустава на эндопротез. Основной целью операции является восстановление естественной механической оси ноги и полное освобождение от боли и дискомфорта. При этом может заменяться либо часть сустава, либо весь сустав полностью. Постоянное совершенствование хирургического оборудования и качества имплантатов сделало такую процедуру достаточно успешной и распространенной.
Лечение деформирующего артроза коленного сустава и его степени
Деформирующий артроз коленного сустава – заболевание, которое считается хроническим. При болезни сустав деформируется из-за поражения мышц, костей, хрящевой ткани.
Пациентам приходится сталкиваться с болевыми ощущениями разной степени. Можно полностью потерять свою функциональность, стать полностью недвижимым.
Согласно мкб 10 коленный деформирующий артроз относится к классу М17.
Причины возникновения деформирующего коленный сустав артроза
Болезнь чаще беспокоит женщин, реже мужчин. Причин возникновения много, в первую очередь рискуют заболеть артрозом, деформирующим колени, имеющие лишние килограммы, люди, у которых больные вены. Не случайно, что после сорока лет полные женщины имеют немалые проблемы с суставами – это закономерность.
Незащищенной категорией являются пожилые люди. Они часто жалуются на болевые синдромы, невозможность быстро передвигаться.
Встречаются двусторонние, односторонние артриты. Зависит от того, сколько поражено ног – две или одна.

Можно заболеть артрозом деформирующим колени в юности. Обычно происходит от полученных травм при занятии спортом, физической работы. Происходит изначально на уровне клеток, после начинается разрушение хрящевого элемента сустава. Он становится тонким, расслаивается, по нему идут трещины. Изучая хрящевую ткань, можно обнаружить начавшиеся изменения, думать, как лечить их, дабы разрушение не привело к обнажению косточки.
Существуют первопричины артрита, деформирующего колени:
- Травматизм. Вывихи, травмы мениска, переломы. После них в молодости начинается развитие гонартроза. Поврежденный коленный сустав больно приводить в движение. Для лечения выбирают временное обездвиживание, фиксируют ногу в одном положении. В итоге нарушается кровообращение, результат – посттравматический артроз колена;
- Повреждение менисков. Эта «прокладка» из хряща амортизирует коленный сустав, при малейшей его травме колено «зацикливается». Удаление мениска приведет к артрозу;
- Чрезмерная перегруженность сустава. Спортивные достижения обязаны учитывать возраст человека. Пожилым людям не стоит заниматься тренировками, как в былые времена. Повышенная активность в данном случае – это травматизм, переломы, растяжения. Появление микротравм, которые на первый взгляд не ощутимы, сулят в дальнейшем суставам большими проблемами. Они не в силах справиться с нагрузкой, из-за изнашивания, истончения хрящевой ткани. Поэтому двигаться на тренировках стоит плавно. Нельзя бегать по твердому покрытию, приседать. Стоит заменить упражнения на другие;

- Наличие избыточного веса, ожирения. Это не причина, по которой сустав может повредиться, но из-за этого травмируются мениски. Повреждение плохо переносится, колено трудно восстанавливается, развивается деформирующий артроз. Лишний вес создает коленям нагрузку, при наличии варикозной болезни ситуация тяжела вдвойне. В данном случае способна развиться тяжелейшая степень коленного артроза;
- Слабые связки. Человек при этом садится на шпагат, делает без подготовки растяжки, другие упражнения. Такие физические нагрузки часто выливаются в небольшие травмы колен. Когда повреждения часты, развивается артроз. Если чувствительность ног нарушена, человек не замечает, что у него что-то болит;
- Болезни суставов. Артроз, приводящий к деформации – зачастую последствие артрита. В результате болезни жидкость скапливается в суставном мешке, появляется опухоль. Процессы влияют на скорость истончения хрящевых тканей, на прогрессирование артроза;
- Нарушения в обмене веществ. Нехватка в организме витаминов, минералов, к примеру, кальция, имеет плохое влияние на костную, хрящевую ткань. При начальных стадиях болезни стоит правильно питаться;
- Стрессовые ситуации. Частая перемена настроения, нервные срывы, переживания плохо влияют на здоровье. Нужна частая смена обстановки. Физические занятия стоит выполнять поочередно с умственной работой. Не следует забывать о подвижности, двигаться необходимо часто.
Эти причины содействуют развитию начальной стадии деформирующего артроза коленных суставов. Если хотя бы один из пунктов к вам относится – направляйтесь к докторам для подтверждения, опровержения диагноза. Спешка поможет избавиться от болезни на ранних сроках.
Симптоматика артроза с деформацией коленных суставов
На начальных сроках развития заболевания боль возникает неожиданно, человек ее слабо ощущает. Может продолжаться долго, пока болезнь не обострится. Боль, появившаяся резко – не признак деформирующего артроза коленного сустава. Насторожить должно постепенно возникающее нарастающее болевое ощущение.
На поздних этапах артроза возникает деформирование коленных суставов. Выглядит, как будто коленка припухла, форма обычная.
При артрозе появляется хруст в коленях. Не следует путать с обычной чрезмерной подвижностью, слабыми связками. Хруст резкий, после возникает боль.
Последняя стадия артроза часто приводит к ограниченной подвижности сустава колена. Сгибать его трудно, болезненно. Сустав деформируется, становится видно невооруженным взглядом.
Каким бывает артроз?
Существует три степени артроза коленного сустава:

- Первая степень – можно охарактеризовать незначительной болью, которая возникает чаще при активном движении. Ткани повреждаются постепенно, деформация не заметна. Диагностировать заболевание на этом этапе по рентгену невозможно, нужно использовать различные методики обследования.
- Вторая степень – суставная щель сужается, хрящи повреждаются в большей мере. Снимок рентгена покажет разрастание косточек. Боли становятся острыми, сопровождают любое движение. Появляется хруст, когда коленную чашечку сгибают, разгибают. Колени меньше гнутся, доктору видна изменяющаяся форма кости.
- Третья степень – истончение хрящевой ткани окончательно, в некоторых местах обнажает кость. Рентген показывает много отложившейся в суставах соли, в некоторых случаях встречаются свободные элементы. Заметны изменения. Боль не стихает.
Какое лечение эффективно при артрозе
Врачи рекомендуют лечение медикаментами. Чаще применимы гомеопатические средства. Их принимают в небольших дозах. Для выздоровления достаточно короткого курса, длящегося несколько недель.
Если препараты правильно подобраны, кровообращение восстановится полностью, клетки хрящевой ткани получат нормальное питание. Препараты гомеопатического характера укрепят иммунитет пациента, улучшат общее состояние.
Часто используют в комплексе с медикаментами кинезитерапию. Это упражнения, способствующие налаживанию оттока крови, улучшению клеточного питания. Программа подбирается индивидуально, проводится под строгим контролем доктора.

Популярным стало лечение по методике Евдокименко. Используются:
- Нестероидные противовоспалительные средства, снимающие воспаление, боль;
- Инъекции, которые ставят внутрь сустава;
- Хондропротекторы, чтобы хрящевые ткани быстро восстановились;
- Обезболивающие сустав кремы, мази;
- Не тяжелые нагрузки физического характера;
- Физиотерапевтические средства;
- Мануальные терапии;
- Компрессы с использованием «Бишофита», «Димексида».
Необходима строгая диета.
Лечение 1 степени артроза сможет прогнать болезнь за один год. Избавитесь от нее, забудете, что такое суставы.
Для лечения 2 степени времени понадобится больше. Болевые ощущения стали более острыми, чаще повторяются, на избавление уйдет несколько лет.
Лечение при 3 степени заболевания не эффективно, требует хирургических действий.
Существует методика доктора Бубновского. Предполагает бороться с артрозом колен без лекарств, операбельного вмешательства. Согласно способу лечения пациенту нужна гимнастика при деформирующем артрозе коленного сустава. Нужно ходить в баню, посещать бассейн, делать массаж.
Народная медицина против артроза
На различных этапах развития артроза, лечение народными средствами дает результаты.
Компрессы, мази, растирки заставят кровь быстрее бежать по сосудам.
Распространенными являются следующие рецепты от артроза:
- Компресс из сока чистотела. Пропитать ткань соком, приложить к больному суставу. Сверху укутать полиэтиленом. Делать компресс на протяжении недели, с недельным перерывом повторить процедуру не менее трех раз.
- Компресс с использованием хрена. Натереть корень на терке, нагрев на водяной бане, приложить к колену. Укутать. Повторять через 1-2 дня. Сделать не меньше 10 подходов.
- Медовый массаж. Больные суставы распаривают в течение 15 минут при помощи грелки. После намазать мед, плавно массировать 20 минут. Закончив процедуру, приложите к колену лист капусты, укутайте сустав. Через две недели непрерывных сеансов массажа вы почувствуете себя лучше.
- Применение настойки на картофельных ростках. Наполнить банку картофельными ростками, добавить водку. Стоять смесь должна три недели. Когда настойка потемнеет, необходимо процедить, втирать в больное место. Делать на ночь, пока болевые ощущения не уменьшатся.
Современное лечение вальгусной деформации коленных суставов

Коленный сустав может иметь вальгусную или варусную деформацию. При любой деформации усиливается нагрузка на позвоночник, развиваются сколиоз и плоскостопие. Здоровый образ жизни, правильное питание и качественная обувь помогут избежать вальгусной деформации.
Содержание
Характеристика заболевания
Есть распространенное мнение, что вальгусная деформация коленных суставов может быть только у детей или в пожилом возрасте. Большинство случаев заболевания действительно приходится на эти категории граждан, однако деформация суставов может развиться в любом возрасте.
Вальгусная деформация — это искривление суставов. При этом ноги принимают форму буквы Х.
Важно! У новорожденных изначально есть легкое искривление, однако оно вскоре проходит. Если этого не произошло, стоит бить тревогу: сильная деформация коленного сустава приводит к серьезным заболеваниям.
Какие еще бывают деформации?
Есть два вида деформации коленного сустава: вальгусная и варусная. Их легко отличить наглядно. Кроме того, вальгус может перейти и на другие суставы. Деформации стопы и большого пальца также распространены. В основном это происходит после того, как ребенок начинает ходить, когда возрастает нагрузка на суставы ног в целом.

При вальгусной деформации сустав принимает форму буквы Х, а при варусной — буквы О
Совет. Не стоит сразу впадать в панику, если у ребенка ножки «иксом». Необходимо проконсультироваться с ортопедом, чтобы оценить степень деформации и необходимость ее исправления.
Вальгусная деформация может быть односторонней или двусторонней. Проще заметить первый вариант, так как ноги теряют симметричность. Человек начинает хромать, переваливаясь на один бок. Деформируется сустав одной ноги.

Чем опасна вальгусная деформация?
В организме все взаимосвязано, поэтому одно заболевание не может пройти бесследно для всех систем организма. При вальгусной деформации коленного сустава значительно возрастает нагрузка на позвоночник. Если деформация односторонняя, может произойти искривление. Вальгус — это одна из основных причин развития сколиоза.
Любая деформация негативно влияет на сам сустав: истончается хрящ, положение сустава в сумке неправильное, следовательно, человека беспокоят боли. У ребенка развивается плоскостопие, по мере взросления малыш все чаще жалуется на болезненные ощущения и быструю утомляемость.
Ранее мы писали о лечении вальгусной деформации стопы и рекомендовали добавить эту статью в закладки.

При вальгусной деформации коленного сустава положение стопы остается прежним, изменяется лишь положение коленей. Это легко заметить даже невооруженным взглядом: малыш не может свести стопы вместе.
Это интересно. Чаще всего вальгусной деформацией страдают люди с широким тазобедренным суставом. Варусная деформация развивается у тех, у кого таз очень узкий.
Симптоматика заболевания
В каких случаях стоит бить тревогу и обращаться к врачу:
- Пораженные суставы выворачиваются наружу.
- Развитие плоскостопия.
- При ходьбе быстро наступает усталость, имеют место тяжесть, боль.
- При односторонней деформации развивается сколиоз, следовательно, возникают боли в спине.
- Изменение походки, шарканье.
- Искривление шейки бедра.
Ранее мы писали о варусной деформации стоп у детей и рекомендовали добавить эту статью в закладки.

На рентгенограмме пораженного сустава хорошо видна скошенность, нарушается процесс окостенения
Стадии деформации
Самый простой способ обнаружить и диагностировать вальгусную деформацию коленных суставов — пройти рентгенодиагностику. Это позволит определить степень развития заболевания, выявить все поврежденные участки, вовремя начать лечение:
- На легкой стадии отклонение происходит на 10-15 градусов.
- На средней стадии отклонение достигает 15-20 градусов.
- Тяжелая стадия характеризуется отклонением более 20 градусов.

Врач проводит ось, соединяя наружный мыщелок большой берцовой кости с мыщелком бедренной кости. В тяжелой стадии она проходит вне коленного сустава.
Что провоцирует деформацию?
Сами по себе суставы не деформируются. Есть ряд причин, которые влияют на это:
- Врожденный порок. Это редкая причина, однако ее обнаружить легче всего. Также может быть наследственная предрасположенность, если у родителей деформированы суставы.
- Быстрый рост ребенка. Мышцы и связки могут не выдерживать нагрузку, в результате чего повышается давление на сустав, и он деформируется. Эта причина является наиболее распространенной. Когда ребенок только родился, его сустав чаще всего находится в согнутом состоянии, что продолжается до того момента, пока он не встанет на ноги. После этого привычным положением является прямое. Мышцы малыша слабы, поэтому он неосознанно ставит ноги шире. Можно заметить, что ноги сначала имеют форму буквы «О», после чего переходят в форму буквы «Х» (по мере развития). Если к 3-4 годам коленные суставы не пришли в прямое состояние, следует срочно обратиться к врачу.
- Вальгусная деформация может сопровождать рахит, паралич конечностей, болезнь Эрлахера-Блаунта и иные хронические заболевания. В данном случае лечить следует первопричину болезни, а затем бороться с патологией коленного сустава.
- Нарушение роста костей.
- Некачественная обувь, подобранная не по размеру. У женщин зачастую вальгус возникает при частой ношении высоких каблуков. Причем страдает не только коленный сустав, но большой палец и стопа в целом.
- Избыточный вес. Огромная нагрузка может привести к вальгусу коленного сустава в любом возрасте. Люди с избыточным весом очень часто подвержены такой патологии, так как мышцы не могут удерживать нагрузку, и она переходит на суставы.
- Травмы и воспалительные процессы в суставах.

Вальгусная деформация нередко переходит на другие суставы, поражая голеностоп. Такая патология часто развивается у людей с избыточным весом.
Источники:
http://www.syl.ru/article/159670/new_artroz-kolennogo-sustava—simptomyi-lechenie-deformiruyuschiy-artroz-kolennogo-sustava
http://otnogi.ru/bolezn/artroz/deformiruyushhij-artroz-kolennogo-sustava.html
http://sustavinfo.com/bolezni/drugoe/valgusnaya-deformaciya-kolennyh-sustavov/
ostamed.ru
Деформация коленного сустава лечение | Суставы
Лечение деформирующего артроза коленного сустава и его степени
Деформирующий артроз коленного сустава – заболевание, которое считается хроническим. При болезни сустав деформируется из-за поражения мышц, костей, хрящевой ткани.
Пациентам приходится сталкиваться с болевыми ощущениями разной степени. Можно полностью потерять свою функциональность, стать полностью недвижимым.
Согласно мкб 10 коленный деформирующий артроз относится к классу М17.
Причины возникновения деформирующего коленный сустав артроза
Болезнь чаще беспокоит женщин, реже мужчин. Причин возникновения много, в первую очередь рискуют заболеть артрозом, деформирующим колени, имеющие лишние килограммы, люди, у которых больные вены. Не случайно, что после сорока лет полные женщины имеют немалые проблемы с суставами – это закономерность.
Незащищенной категорией являются пожилые люди. Они часто жалуются на болевые синдромы, невозможность быстро передвигаться.
Встречаются двусторонние, односторонние артриты. Зависит от того, сколько поражено ног – две или одна.

Можно заболеть артрозом деформирующим колени в юности. Обычно происходит от полученных травм при занятии спортом, физической работы. Происходит изначально на уровне клеток, после начинается разрушение хрящевого элемента сустава. Он становится тонким, расслаивается, по нему идут трещины. Изучая хрящевую ткань, можно обнаружить начавшиеся изменения, думать, как лечить их, дабы разрушение не привело к обнажению косточки.
Существуют первопричины артрита, деформирующего колени:
- Травматизм. Вывихи, травмы мениска, переломы. После них в молодости начинается развитие гонартроза. Поврежденный коленный сустав больно приводить в движение. Для лечения выбирают временное обездвиживание, фиксируют ногу в одном положении. В итоге нарушается кровообращение, результат – посттравматический артроз колена;
- Повреждение менисков. Эта «прокладка» из хряща амортизирует коленный сустав, при малейшей его травме колено «зацикливается». Удаление мениска приведет к артрозу;
- Чрезмерная перегруженность сустава. Спортивные достижения обязаны учитывать возраст человека. Пожилым людям не стоит заниматься тренировками, как в былые времена. Повышенная активность в данном случае – это травматизм, переломы, растяжения. Появление микротравм, которые на первый взгляд не ощутимы, сулят в дальнейшем суставам большими проблемами. Они не в силах справиться с нагрузкой, из-за изнашивания, истончения хрящевой ткани. Поэтому двигаться на тренировках стоит плавно. Нельзя бегать по твердому покрытию, приседать. Стоит заменить упражнения на другие;

- Наличие избыточного веса, ожирения. Это не причина, по которой сустав может повредиться, но из-за этого травмируются мениски. Повреждение плохо переносится, колено трудно восстанавливается, развивается деформирующий артроз. Лишний вес создает коленям нагрузку, при наличии варикозной болезни ситуация тяжела вдвойне. В данном случае способна развиться тяжелейшая степень коленного артроза;
- Слабые связки. Человек при этом садится на шпагат, делает без подготовки растяжки, другие упражнения. Такие физические нагрузки часто выливаются в небольшие травмы колен. Когда повреждения часты, развивается артроз. Если чувствительность ног нарушена, человек не замечает, что у него что-то болит;
- Болезни суставов. Артроз, приводящий к деформации – зачастую последствие артрита. В результате болезни жидкость скапливается в суставном мешке, появляется опухоль. Процессы влияют на скорость истончения хрящевых тканей, на прогрессирование артроза;
- Нарушения в обмене веществ. Нехватка в организме витаминов, минералов, к примеру, кальция, имеет плохое влияние на костную, хрящевую ткань. При начальных стадиях болезни стоит правильно питаться;
- Стрессовые ситуации. Частая перемена настроения, нервные срывы, переживания плохо влияют на здоровье. Нужна частая смена обстановки. Физические занятия стоит выполнять поочередно с умственной работой. Не следует забывать о подвижности, двигаться необходимо часто.
Эти причины содействуют развитию начальной стадии деформирующего артроза коленных суставов. Если хотя бы один из пунктов к вам относится – направляйтесь к докторам для подтверждения, опровержения диагноза. Спешка поможет избавиться от болезни на ранних сроках.
Симптоматика артроза с деформацией коленных суставов
На начальных сроках развития заболевания боль возникает неожиданно, человек ее слабо ощущает. Может продолжаться долго, пока болезнь не обострится. Боль, появившаяся резко – не признак деформирующего артроза коленного сустава. Насторожить должно постепенно возникающее нарастающее болевое ощущение.
На поздних этапах артроза возникает деформирование коленных суставов. Выглядит, как будто коленка припухла, форма обычная.
При артрозе появляется хруст в коленях. Не следует путать с обычной чрезмерной подвижностью, слабыми связками. Хруст резкий, после возникает боль.
Последняя стадия артроза часто приводит к ограниченной подвижности сустава колена. Сгибать его трудно, болезненно. Сустав деформируется, становится видно невооруженным взглядом.
Каким бывает артроз?
Существует три степени артроза коленного сустава:

- Первая степень – можно охарактеризовать незначительной болью, которая возникает чаще при активном движении. Ткани повреждаются постепенно, деформация не заметна. Диагностировать заболевание на этом этапе по рентгену невозможно, нужно использовать различные методики обследования.
- Вторая степень – суставная щель сужается, хрящи повреждаются в большей мере. Снимок рентгена покажет разрастание косточек. Боли становятся острыми, сопровождают любое движение. Появляется хруст, когда коленную чашечку сгибают, разгибают. Колени меньше гнутся, доктору видна изменяющаяся форма кости.
- Третья степень – истончение хрящевой ткани окончательно, в некоторых местах обнажает кость. Рентген показывает много отложившейся в суставах соли, в некоторых случаях встречаются свободные элементы. Заметны изменения. Боль не стихает.
Какое лечение эффективно при артрозе
Врачи рекомендуют лечение медикаментами. Чаще применимы гомеопатические средства. Их принимают в небольших дозах. Для выздоровления достаточно короткого курса, длящегося несколько недель.
Если препараты правильно подобраны, кровообращение восстановится полностью, клетки хрящевой ткани получат нормальное питание. Препараты гомеопатического характера укрепят иммунитет пациента, улучшат общее состояние.
Часто используют в комплексе с медикаментами кинезитерапию. Это упражнения, способствующие налаживанию оттока крови, улучшению клеточного питания. Программа подбирается индивидуально, проводится под строгим контролем доктора.

Популярным стало лечение по методике Евдокименко. Используются:
- Нестероидные противовоспалительные средства, снимающие воспаление, боль;
- Инъекции, которые ставят внутрь сустава;
- Хондропротекторы, чтобы хрящевые ткани быстро восстановились;
- Обезболивающие сустав кремы, мази;
- Не тяжелые нагрузки физического характера;
- Физиотерапевтические средства;
- Мануальные терапии;
- Компрессы с использованием «Бишофита», «Димексида».
Необходима строгая диета.
Лечение 1 степени артроза сможет прогнать болезнь за один год. Избавитесь от нее, забудете, что такое суставы.
Для лечения 2 степени времени понадобится больше. Болевые ощущения стали более острыми, чаще повторяются, на избавление уйдет несколько лет.
Лечение при 3 степени заболевания не эффективно, требует хирургических действий.
Существует методика доктора Бубновского. Предполагает бороться с артрозом колен без лекарств, операбельного вмешательства. Согласно способу лечения пациенту нужна гимнастика при деформирующем артрозе коленного сустава. Нужно ходить в баню, посещать бассейн, делать массаж.
Народная медицина против артроза
На различных этапах развития артроза, лечение народными средствами дает результаты.
Компрессы, мази, растирки заставят кровь быстрее бежать по сосудам.
Распространенными являются следующие рецепты от артроза:
- Компресс из сока чистотела. Пропитать ткань соком, приложить к больному суставу. Сверху укутать полиэтиленом. Делать компресс на протяжении недели, с недельным перерывом повторить процедуру не менее трех раз.
- Компресс с использованием хрена. Натереть корень на терке, нагрев на водяной бане, приложить к колену. Укутать. Повторять через 1-2 дня. Сделать не меньше 10 подходов.
- Медовый массаж. Больные суставы распаривают в течение 15 минут при помощи грелки. После намазать мед, плавно массировать 20 минут. Закончив процедуру, приложите к колену лист капусты, укутайте сустав. Через две недели непрерывных сеансов массажа вы почувствуете себя лучше.
- Применение настойки на картофельных ростках. Наполнить банку картофельными ростками, добавить водку. Стоять смесь должна три недели. Когда настойка потемнеет, необходимо процедить, втирать в больное место. Делать на ночь, пока болевые ощущения не уменьшатся.
Деформация коленных суставов
Деформация коленного сустава бывает двух видов – вальгусной и варусной. Каждый вид деформации нуждается в индивидуальном лечении. Давайте подробнее рассмотрим каждый вид патологии, а также разберёмся, как проводится лечение у детей и взрослых .

Вальгусные патологии в коленных суставах
При вальгусной деформации коленных суставов они искривляются на бок. Появляется открытый наружу угол между голенью и бедром. Искривление в свою очередь может произойти как в области одного колена, так и сразу в двух. При двухсторонней патологии человек приобретает Х-образную форму ног.
У новорожденных детей очень часто встречается вальгусное положение ножек. Если физиологическое состояние не выходит за медицинские рамки, значит, такое положение не считается опасным и патологическим. Физиологическая норма деформации у детей, следующая: голени отведены в разные стороны, а колени сведены вместе. Между внутренними лодыжками наблюдается промежуток не более пяти сантиметров.
Правильная форма ног – это когда условно можно провести прямую линию от головки бедра к первому промежутку между пальцами ножек. Прямая линия при этом ещё должна проходить через середину колена. Если есть патология коленного сустава, значит невозможно провести прямую линию между описанными точками. Выправленные щиколотки должны находиться на расстоянии не больше двух сантиметров от сведённых ножек. Если расстояние больше – ребёнка нужно срочно показать доктору.
Причины появления вальгусной деформации суставов у детей заключаются в большой нагрузке на ножки из-за быстрого роста костей, когда связочный и мышечный аппарат ещё не достаточно сильный. Часто вместе с деформацией коленных суставов встречается и вальгусное плоскостопие, для которого характерно сильное отклонение пятки наружу.
Чтобы ребёнок в дальнейшем имел красивую походку важно своевременно предпринимать меры по устранению дефектов. Если заболевание запустить, оно может привести к быстрой утомляемости ребёнка, серьёзным искривлениям позвоночника и к сильным болям в ногах.
Диагностика патологии
Вальгусная деформация коленных суставов у детей диагностируется с помощью рентгена ног и тазобедренного сустава. Если обследование проводится у взрослого человека, на снимке врач может обнаружить развитие коксартроза или артроза коленных суставов.
Лечим вальгусную деформацию суставов
Лечение вальгусной деформации нуждается в настойчивости и терпении, как родителей, так и самих маленьких пациентов. Следите, чтобы малыш слишком широко не расставлял ножки, много не стоял на ногах, не ходил на дальние расстояния пешком.
Вальгусная деформация коленных суставов лечится следующим образом:
- Ребёнку нужно покупать специальную ортопедическую обувь. Посоветуйтесь с врачом-ортопедом по поводу модели обуви;
- Дополнительно рекомендуется вставлять в ботиночки или сандалики специальные ортопедические стельки, которые изготавливаются индивидуально для каждого ребёнка по его ножке;
- Лечение патологии иногда проводится путём применения специальных ночных шин;
- Если заболевание находится в тяжёлом виде, доктор вынужден прибегнуть к хирургическому вмешательству;
- Вовремя лечения патологии полезно делать массаж. Курс должен длиться не меньше двадцати дней. Затем можно сделать перерыв на месяц и снова повторить курс. Важно чтобы массаж нравился ребёнку. Если он плачет, и манипуляции массажиста пациенту предоставляют боль, лучше от массажа отказаться на некоторое время;
- Полезно делать парафиновые обёртывания. Такие физические процедуры рекомендуется проводить сразу же после массажа;
- После парафиновых обёртываний рекомендуется выполнить вместе с малышом комплекс упражнений со сгибанием и разгибанием ножек в голеностопных суставах. Интенсивно повращайте стопами малыша. Полезно также учить кроху хватать стопами и пальчиками маленькие мячики или карандашики;
- Научите кроху ходить на носочках, потягиваться, приседать с разведёнными коленками.
Массаж при вальгусной патологии коленного сустава
Массажные процедуры должны проводиться не больше двадцати сеансов с перерывами в один месяц. Массаж рекомендуется проводить таким образом:
- Погладьте и разотрите от центра кнаружи поясницу;
- Круговыми поглаживаниями, растиранием, разминанием, поколачиванием и поглаживанием пройдитесь по ягодицам;
- Заднюю поверхность бедра интенсивно разотрите от коленного сустава вверх по бедру. Погладьте указанную область;
- Растирать и разминать внутреннюю часть голени нужно интенсивными движениями, а наружную область – мягкими.
Описанный курс массажа стимулирует внутренние мышцы и расслабляет наружные, благодаря чему правильно устанавливается стопа и коленной сустав.
Если к лечению патологии отнестись серьёзно и своевременно даже самые трудные случаи деформации можно исправить до достижения ребёнком четырёх лет.
Варусные патологии в коленных суставах
Варусная деформация коленных суставов характерна при О-образной форме голеней. Основные причины образования такой формы следующие:
- Перенесённый в детском возрасте рахит;
- Рано сделанные первые шаги.
При данной патологии коленной сустав неравномерно развивается. При росте и формировании организма данное явление становится настоящей патологией, которую исправить очень сложно.
По разным причинам расширяется суставная щель с наружной стороны и уменьшается с внутренней. Затем начинают растягиваться связки с наружной стороны сустава.
При перерастяжении мышц колено начинает сильно болеть. Внутренние мышцы подвергаются гипотрофическим изменениям. Описанные изменения в организме приводят к нарушению физического развития ребёнка, а также к патологическому развитию внутренних органов.
Патология диагностируется также с помощью рентгена. Если её не лечить, в дальнейшем может развиться прогрессирующий деформирующий артроз, формирование анкилозов и тяжёлых контрактур.
Лечение варусной деформации коленных суставов происходит благодаря таким действиям:
- Лечебному массажу и ЛФК;
- Ношению специальной ортопедической обуви;
- Корригирующей укладке в тяжёлых случаях.
Если консервативные методы лечения не принести результата, проводят вальгирующую остеотомию. При такой операции выпиливается фрагмент клиновидной формы из большеберцовой кости. Далее косточки соединяются с помощью зажимов или винтов. В качестве реабилитации после хирургического вмешательства проводится массаж, который закрепляет полученный медицинский эффект.
Для установки правильного строения ног полезно плавать, ездить на велосипеде, ходить босиком по песку, травке или гальке, а также играть в футбол, заниматься на шведской стенке, лазить по лестницам.
Профилактические меры
В качестве профилактики варусной деформации коленей важно регулярно посещать ортопеда, чтобы своевременно диагностировать заболевание. Также профилактические меры заключаются в следующем:
- Нужно покупать правильную обувь для повседневного ношения;
- Важно сбалансировано питаться;
- Каждый день нужно выполнять посильные физические упражнения.
Благодаря таким простым методам профилактики можно снизить риск возникновения варусной деформации коленных суставов.
Деформирующий артроз коленного сустава: 15 рекомендаций врача для здоровья суставов
Дистрофические и дегенеративные процессы в суставных хрящах – это проблема современного общества. Деформирующий артроз коленного сустава 1 степени – это лишь начало развития серьезного заболевания, которое способно приковать человека к инвалидному креслу.

Причины развития
Такое заболевание, как дефартроз колена, встречается чаще всего у спортсменов, полных людей, диабетиков, а также в старшем возрасте. Особенно склонны к его развитию женщины в период климакса ввиду особенностей своей гормональной системы.

Спровоцировать патологические процессы в колене способны такие факторы:
- Травмы. Повреждение колена при падении, ударе, ранении в дальнейшем может привести к развитию осложнений. Особенно опасны переломы и вывихи. При резком движении можно заработать разрыв связок.
- Оперативные вмешательства. Преимущественно операции связаны с травмами менисков. После их удаления риск развития артроза увеличивается в разы.
- Повышенная нагрузка. Поднятие тяжестей, длительная ходьба, бег и прыжки – все это стресс для коленей, провоцирующий ускорение износа хрящевых тканей. Спортсмены, строители и грузчики – потенциальная группа риска.
- Лишний вес. Люди, страдающие ожирением, практически всегда сталкиваются с проблемами опорно-двигательного аппарата, так как их ноги испытывают колоссальную нагрузку из-за наличия лишних килограммов.
- Несбалансированное питание. Нехватка витаминов и минералов, алкоголь, несоблюдение режима, вредная пища – это предпосылки для снижения количества кальция и накопления солей. Также страдает обмен веществ.
- Стрессы. Эмоциональные нагрузки не менее вредны, нежели физические и ведут к ухудшению здоровья в целом.
- Заболевания опорно-двигательного аппарата. Наличие одной проблемы в этой системе увеличивает вероятность развития схожих патологий.
- Врожденные дефекты. Сюда относят нарушение внутриутробного развития, нестабильность сустава, слабые связки, генетическую склонность к проблемам такого рода.
- Влияние других проблем со здоровьем. Заболевания щитовидной железы, нарушение гормонального фона и т.д. Системы организма тесно взаимосвязаны.
Некоторые потенциальные причины дефартроза оказывают влияние на человека ежедневно, поэтому для снижения рисков стоит пересмотреть свой образ жизни.
Симптомы и признаки
Большинство людей не замечают начальные проявления болезни. В связи с этим лечение затягивается, а в суставе происходят процессы, разрушающие хрящевую ткань.
Деформированный артроз коленного сустава проявляется такими симптомами:
- Боли. Изначально беспокоят ноющие боли при длительной ходьбе или с утра, но в течение дня дискомфорт исчезает. В дальнейшем боли являются остро ощутимыми, а избавиться от них становится все труднее.
- Хруст. Он отличается от обычного хруста, он громче и всегда сопровождается неприятными ощущениями. Щелчки возникают при движении сустава.
- Синовит. В полости колена скапливается синовиальная жидкость, что приводит к образованию кисты Бейкера, а иногда и к воспалению.
- Снижение подвижности. Постепенно, по мере истончения хряща, сгибать и разгибать ногу становится все труднее, что сказывается на способности передвигаться, приседать и т.д. Блокировка движений усиливается, когда костная ткань начинает разрастаться, а в суставе образуются соляные отложения и остеофиты.
- Искривление. Признаками деформации изначально становится отек колена, на поздней стадии искривление заметно с первого взгляда.
Запущенная форма заболевания характеризуется искривлением ног дугой или иксом.

Стадии развития
Выделяют три стадии развития остеоартроза. Так как некоторые процессы являются необратимыми, важно как можно раньше выявить патологию и приступить к ее лечению.
Однако в самом начале заметить изменения довольно трудно, даже при проведении аппаратной диагностики. По достижению второй степени четко распознаются характерные для болезни симптомы, а изменения видны как на рентгеновских снимках, так и невооруженным глазом.
Рассмотрим подробнее особенности каждой стадии:
Источники:
http://otnogi.ru/bolezn/artroz/deformiruyushhij-artroz-kolennogo-sustava.html
Деформация коленных суставов
Деформирующий артроз коленного сустава: 15 рекомендаций врача для здоровья суставов
ostamed.ru
Деформация коленного сустава | Блог о здоровье
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
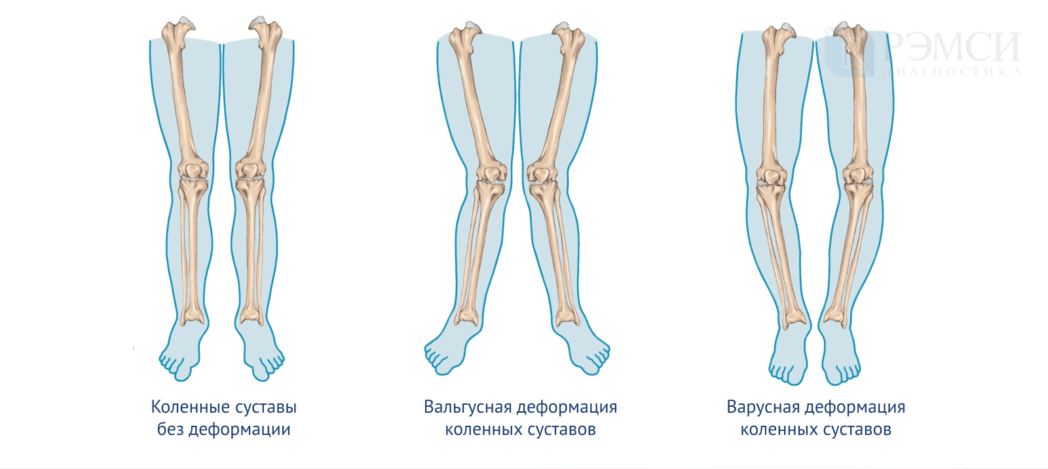
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
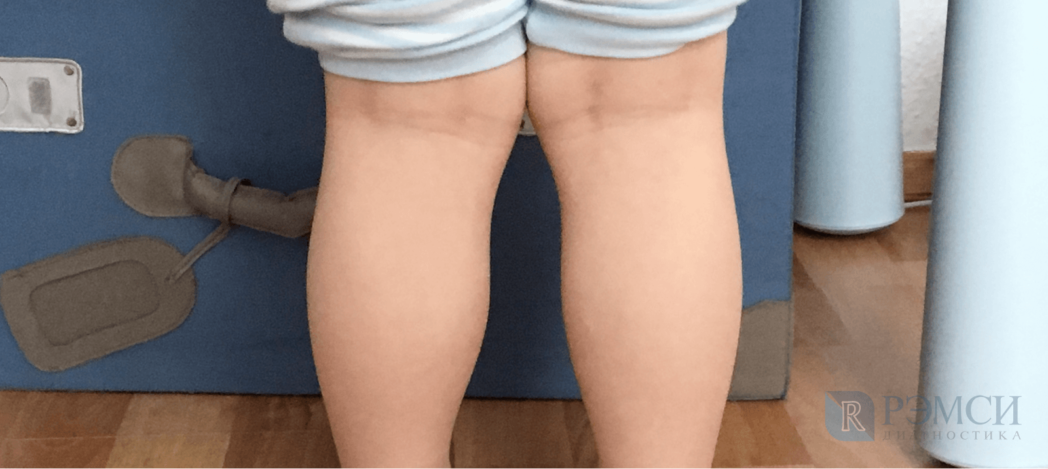
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
msk.ramsaydiagnostics.ru
Деформация сустава — Все про суставы
Вальгусная деформация коленных суставов — это заболевание, которому подвержены преимущественно дети, из-за некрепкого костного остова и только начинающего развития скелета.Кроме того данное заболевание может встречаться и у достаточно взрослых людей со сформированной костной системой, что обусловлено гипертрофией мышц бедра.
Однако всё не так однозначно, часто так же может встречаться и вальгусная деформация голени. Не своевременное оказание помощи, банальное не желание посещение клиники с данными патологиями, а так же неправильная обувь и осанка — всё это чревато такими осложнениями как, например, сколиоз либо плоскостопие.
Полная перечень возможных последствий, симптомов, а так же различные методы лечения вальгуса коленных суставов у взрослых и детей представлена ниже в статье. Помните: если Вас беспокоят боли либо быстрая усталость, стоит задуматься о возможной патологии с Вашими суставами и обратиться к специалисту-ортопеду.
Содержание статьи:
Вальгусная деформация коленных суставов — характеристика
 Вальгусная деформация коленных суставов
Вальгусная деформация коленных суставовВальгусная деформация конечностей очень опасная, неприятная болезнь, при которой сильно выражены боковые искривления ног, через патологию суставов. Признаком изменений коленного соединения является сильно заметный, вывернутый наружу угол, образовывающийся между бедром и голенью.
Иначе говоря, у детей формируется Х- образная форма ног. Данная вальгусная деформация бывает односторонней и двусторонней. Обычно небольшое вальгусное отклонение у новорожденных детей типичное явление не вызывающее опасения.
Еле заметная деформация коленного сустава, не должна вызывать тревогу, если с развитием ребенка исправляется естественным путем, а угол между голенью и бедром становится в нормальное положение. У некоторых детей отмечается такая деформация ног, как отведение голеней, сведение коленей, когда промежуток между лодыжками составляет около пяти сантиметров.
Данные изменения свойственны младенцам, поэтому не должна вызывать опасений Внутренние мыщелки бедра у больных развиваются лучше наружных, что приводит к расширению суставной щели внутри и сужению ее снаружи.
При этом связки, поддерживающие сустав, растягиваются с внутренней стороны. О патологии можно говорить, когда расстояние между внутренними лодыжками при выпрямленных и плотно сжатых коленях больше 4-5 см.
Вальгусная деформация может возникнуть у людей в любом возрасте, но чаще всего от нее страдают дети и пожилые люди. Болезнь прогрессирует, приводя к необратимым изменениям мышц и суставов. Она хорошо поддается корректировке на ранних стадиях заболевания, поэтому важно вовремя определить признаки вальгуса.
Опасная вальгусная деформация коленного сустава представляет собой опасное заболевание, которое характеризуется сильным боковым искривлением. При этом образуется открытый наружу угол между голенью и бедром. Такое серьезное искривление может быть как простым односторонним, так и более серьезным — двусторонним. Такая уникальная патология двустороннего типа нередко провоцирует Х-образную форму ног у человека.
Следует отметить, что у многих новорожденных детей небольшое вальгусное положение типично для коленных суставов. Такое неопасное физиологическое состояние обусловлено особой латеропозицией немаловажной четырехглавой мышцы и абсолютно не является патологическим, если не выходит за определенные пределы медицинских показателей.
У некоторых малышей отмечается определенное положение нижних конечностей, когда голени отведены, а колени сведены. В этом случае характерен промежуток до 5 см между внутренними лодыжками. Такая деформация также является физиологической нормой для ребенка.
Форма ног считается правильной, когда условно проведенные линии непосредственно от головки бедра к самому первому промежутку именно между пальцами ноги обязательно получаются прямыми, при этом проходят только через середину колена.
Про деформацию говорят, если между такими тремя точками провести прямую линию невозможно. Расстояние между выпрямленными щиколотками и сведенными ножками у малыша должно быть не более 2 см. При других показателях следует незамедлительно обратиться к врачу.
Следует отметить, что встречается не только вальгусная деформация, но и варусная деформация детских коленных суставов. В отличие от варусной вальгусный тип искривления отличается Х-образной формой ног.
Голени ребенка в районе колен всегда смещены внутрь. В большинстве случает такой опасный дефект родители замечают, когда ребенок самостоятельно начинает ходить. Причиной появления этой серьезной патологии является значительная нагрузка на ноги.
Нередко она связана со слишком быстрым ростом костей у детей, в такой период, когда связочный и мышечный аппарат маленького человечка ещё не имеют достаточной силы. В некоторых случаях к деформации коленных суставов со временем присоединяется и вальгусное плоскостопие.
У многих детей оно выражается в сильном отклонении пятки наружу. Чтобы заболевание не прогрессировало, рекомендуется вовремя принять меры. Тогда можно будет полностью избежать определенных нарушений в походке ребенка, повышенной утомляемости, серьезных искривлений в позвоночнике и сильных болей в ногах.
Вальгусная деформация голени — особенности

В норме форма ног считается правильной когда линия, проходящая через головку бедренной кости, образующей тазобедренный сустав, идет затем через середину надколенника и первый межпальцевой промежуток. Несоответствие линии ног данной условной линии сопровождается нарушением правильной функции конечности.
Деформация голеней может как вальгусной, так и варусной. Вальгусная деформация характеризуется Х-образной формой голеней. При этом середина голеней как бы смещена кнутри, и ноги приобретают форму буквы Х.
Обычно эта деформация голеней появляется в детском возреста через несколько месяцев после того, как ребенок начал ходить. Причиной этого является чрезмерная нагрузка на нижние конечности в период быстрого роста костей при слабости связочно-мышечного аппарата.
Основные изменения при вальгусной деформации голеней происходят в коленном суставе. Если на такого ребенка посмотреть сбоку, то можно заметить переразгибание ног в коленях. Постепенно происходит деформация стоп, они приобретают устойчивое плосковальгусное положение – отклонение пяток кнаружи.
Постепенно развивается плоскостопие. В дальнейшем при прогрессировании заболевания нарушается походка – она становится неуверенной, неловкой, быстро возникает усталость, появляются жалобы на боли в ногах. Если одна нога искривлена другой, то зачастую развивается боковое искривление позвоночника – сколиоз.
В подростковом возрасте деформация голеней может быть последствием дефицита в пище витамина D и кальция, нехватки прогулок на свежем воздухе при солнечном освещении. Различные патологические процессы в области тазобедренных или коленных суставов.
Лечение вальгусной деформации голеней представляет собой длительный и трудоемкий процесс, который требует от родителей ребенка терпения, постоянного внимания и настойчивости. Необходимо, чтобы ребенок избегал длительного стояния, особенно с широко расставленными ногами.
Такая манера стоять вредна, ввиду того, что она усиливает отклонение коленей кнутри и отведение стоп наружу. При сомкнутых ногах вся тяжесть тела передается через середину коленей на наружный край стопы, назначение которого – нести тяжесть тела. Периодически нужно давать ногам отдых.
Старайтесь воздерживаться от длительной ходьбы и продолжительных игр стоя. При ходьбе рекомендуется ношение специально подобранной ортопедической обуви со скошенными кнаружи каблуками или специальными стельками.
В любом случае, прежде чем выбирать такую обувь необходимо посоветоваться с ортопедом. Такая обувь должна быть удобной, обязательно с жестким задником. Летом так же очень полезно ходить босиком по песку, траве. При значительных деформациях голеней проводится лечение специальными ортопедическими шинами, коррегирующими укладками либо хирургическое лечение.
Стадии искривления

Вальгусная деформация колена характеризуется боковым искривлением в коленном суставе и образованием открытого кнаружи угла между бедром и голенью. Искривление может быть односторонним или двусторонним. В последнем случае ноги приобретают Х-образную форму.
Небольшое вальгусное положение колена является физиологическим и у новорожденных достигает 50, а затем с возрастом несколько увеличивается (до 70). Оно обусловлено физиологической латеропозицией четырехглавой мышцы и в указанных пределах не является патологическим.
Клинически отмечается характерное положение нижних конечностей со сведенными коленями и отведенными голенями. Промежуток между внутренними лодыжками указывает на степень деформации (расстояние между ними до 5 см является физиологическим).
Вальгусная деформация коленных суставов подразделяется на несколько стадий. Это зависит от расположения механической оси относительно латерального мыщелка. Установить степень искривления можно по рентгенологической картине. Кроме того, врач замеряет: на сколько градусов голень отклонена кнаружи. Выделяют следующие стадии деформации:
- Легкая степень. Характеризуется тем, что механическая ось, проведенная вдоль всей ноги, расположена вдоль центра латерального мыщелка бедренной кости. Голень при этом отклонена кнаружи на 10-15 градусов. Кроме того, механическая ось проходит через середину наружной половины мыщелка большой берцовой кости.
- Средняя степень. Механическая ось ноги затрагивает наружную часть латерального мыщелка бедра. Угол отклонения голени составляет 15-20 градусов. Кроме того, ось касается наружного мыщелка большеберцовой кости только с краю.
- Тяжелая степень. Характеризуется тем, что коленный сустав остается за пределами прохождения механической оси ноги. Голень отклонена кнаружи более чем на 20 градусов.
Установление стадии вальгусной деформации колена необходимо. От степени выраженности искривления зависит лечебная тактика.
Вальгус коленных суставов у взрослых и детей — причины
В некоторых случаях может возникнуть вальгусная деформация коленных суставов у взрослых. Чаще это происходит у людей, страдающих гипотрофией мышц бедра. Слабость мускулатуры ног может возникнуть после перенесенных неврологических патологий, таких как инсульт.
У женщин деформация коленей чаще возникает в период постменопаузы. В пожилом возрасте из-за недостатка половых гормонов развивается остеопороз. Эта патология связана с «вымыванием» кальция. Вследствие его дефицита костная ткань становится разряженной и ломкой.
Поэтому привычные физические нагрузки могут привести к искривлению опорных суставов. В большинстве случаев деформация возникает у людей, имеющих повышенную массу тела. Факторами риска развития вальгусного искривления коленей являются патологии суставов и костей.
Среди них – хронические воспаления коленного сочленения (артриты). Чаще всего они возникают на фоне травм или инфекционных поражений. Еще одна распространенная патология, приводящая к деформации, это гонартроз.
Она характеризуется изменением структуры хрящевой ткани. К специфическим патологиям, вызывающим деформацию коленей, относят подагру, болезни Бехтерева, ревматоидный артрит и другие системные поражения соединительной ткани.
Довольно редко данная патология является врождённой, при этом она может быть односторонней и двухсторонней. Главной причиной вызывающей вальгус считают большую нагрузку на ноги. Обычно это связано с тем, что кости в детском возрасте растут слишком быстро, в то время, когда связки и мышцы еще недостаточно окрепли и развились.
Если коленное соединение повреждено, но этого вовремя не обнаружено, со временем патология может прогрессировать, и перерасти в более сложное заболевание – вальгусное плоскостопие, при котором проявляется сильная деформация пятки наружу.
Врожденная деформация коленных суставов у детей чаще всего возникает вследствие генетических патологий. Еще один фактор, влияющий на неправильное формирование суставных, костных и мышечных структур колен – неблагоприятные внешние факторы, приводящие к сбоям процесса эмбриогенеза (развития эмбриона в утробе матери). Ими могут стать:
- экологические загрязнения;
- попадание в организм матери химических веществ, в том числе токсинов;
- неконтролируемый прием лекарств, в том числе антибиотиков, во время беременности;
- стрессовые ситуации и травмирование органов брюшной полости во время вынашивания плода.
Помимо этого, деформация коленного сустава, лечение которого представляет собой достаточно длительный и сложный процесс, может развиться вследствие воздействия на организм матери и развивающийся плод ионизирующего излучения.
При этом тяжесть патологии зависит от времени и длительности воздействия лучей: на начальном этапе развития эмбриона наблюдаются пороки закладки суставных структур, на более позднем – пороки их развития (искривление, недоразвитость и тому подобное).
Недостаток витаминов и минералов может поспособствовать развитию данной патологии
И варусная, и вальгусная деформация коленных суставов могут диагностироваться у детей, чьи матери в период вынашивания перенесли острые инфекционные заболевания.
Не менее опасны в этом плане и сбои в работе эндокринной системы будущей матери, а также наличие аутоиммунных заболеваний, обострение которых пришлось на период формирования у плода костных структур.
Вальгусная и варусная деформация коленных суставов у взрослых может наблюдаться лишь в случае травмирования нижних конечностей с последующим изменением структуры мышц, сухожилий и костей. К ним относятся:
- сложные переломы со смещением;
- разрывы связок с их последующей некротизацией;
- повторяющиеся вывихи и подвывихи колен;
- приобретенные иммунные и эндокринные заболевания, которые влияют на кости и мышцы;
- артрозы, артриты и прочие воспалительные заболевания суставов;
- неблагоприятные экологические условия и острый недостаток минералов и витаминов.
Симптомы и диагностика заболевания
Родители часто задают вопрос о том, когда начинает проявляться вальгусная деформация коленных суставов у детей? Возраст ребенка важно учитывать при постановке диагноза. Ведь у детей до 2 лет небольшая деформация коленей считается вариантом нормы. Это объясняется возрастными особенностями мышечной системы. К симптомам вальгусной деформации коленей относят:
- Искривление ног по типу «Х». Для уточнения диагноза стоит измерить расстояние между щиколотками. При патологии оно превышает 5 см.
- Быстрая утомляемость при ходьбе. Дети, страдающие искривлением коленных суставов, постоянно просятся на руки.
- Дискомфорт в ногах при ходьбе. Дети могут жаловаться на боль в области колена.
Важно вовремя заметить, что у ребенка имеется вальгусная деформация коленных суставов. Фото подобного искривления можно увидеть на медицинских сайтах или в литературе по детской хирургии и ортопедии. Если изменение формы ног напоминают наблюдаемую на изображениях патологию, стоит обратиться к врачу.
Кроме перечисленных признаков, отмечаются симптомы основного заболевания. При рахите у детей раннего возраста наблюдается облысение затылочной области, уплощение живота и грудной клетки. Большой родничок на голове долгое время не зарастает.
Рахит часто сочетается с анемией, проявляющейся побледнением кожного покрова, слабостью. Вальгусной деформации больше подвержены дети, имеющие повышенную массу тела. У этого заболевания есть свои симптомы, которые хорошо выражены в самом начале болезни и на всём её протяжении. Среди самых популярных можно назвать:
- Колени и стопы поворачиваются наружу, и всё это приводит к быстрому развитию плоскостопия.
- При ходьбе человек жалуется на быструю усталость и боли в ногах, особенно в коленях и голенях.
- Если ноги деформированы не равномерно, то это приводит к началу сколиоза.
- В самых запущенных случаях есть изменения в походке, человек начинает шаркать ногами.
- Нередко данная врождённая патология сочетается с искривлением шейки бедра.
- При рентгенограмме заметны все изменения в суставах и костях, поэтому заболевание очень просто диагностировать.
При помощи рентгена можно определить и стадию заболевания. Так, например, при начальной патологии отклонение голеней составляет от 10 до 15 градусов. При второй стадии отклонение голеней достигает уже 15 – 20 градусов, а на самой последней стадии воображаемая ось от надмыщелка бедра не проходит через колено, а голени отклоняются кнаружи более, чем на 20 градусов.
Каким образом выявляется вальгусная деформация коленных суставов? Рентген считается основным методом диагностики искривления ног. После получения снимков врач проводит механическую ось ноги и определяет ее положение.Если линия отклонена от середины коленного сустава, значит, имеется искривление.
Чтобы заподозрить патологию, достаточно посмотреть на форму ног ребенка и измерить расстояние между щиколотками при сомкнутых голенях и стопах. По рентгенологической картине измеряется еще один показатель – угол отклонения костей.
Если он составляет более 10 градусов, то искривление имеется. Помимо выявления деформации следует установить ее причину. Для этого проводят лабораторную диагностику. Важно определить уровень кальция и фосфора.
Для исключения суставных патологий выполняют биохимический анализ крови. Оценивают такие показатели, как наличие С — реактивного белка, ревматоидного фактора, уровень мочевой кислоты в крови.
Искривление коленных суставов по вальгусному (Х-образному типу) диагностируется чаще, чем другие виды деформации. Как правило, подобную патологию можно распознать без специальной аппаратуры. Для этого достаточно положить ребенка на ровную поверхность и выпрямить его нижние конечности, сведя их вместе.
Чем больше расстояние между стопами, тем выше степень искривления, и тем более сложное лечение предстоит пациенту. При диагностике с применением рентгенографии на снимках при вальгусном искривлении колен явно видны скошенность внешнего мыщелка бедра и патология окостенения костных структур колен.
Также в 80% случаев у таких больных наблюдается искривление бедренного сустава по вальгусному типу. У взрослых пациентов с диагнозом вальгусная деформация коленей во время диагностики в 90% случаев выявляется коксартроз или артроз коленных суставов.
Варусная деформация диагностируется при внешнем осмотре и с помощью рентгенографии. На снимках у пациентов наблюдается искривление коленного сустава, при котором внешняя его часть находится в нормальном состоянии, а внутренний мыщелок бедра недоразвит.
При прогрессировании заболевания наблюдается растяжение внешних коленных связок, сопровождающиеся преждевременным изнашиванием внутреннего бедренного мыщелка. Нередко при отсутствии терапии варусная деформация приводит к образованию трудноизлечимых контрактур и анкилозов вследствие развития деформирующего артроза.
Лечение
Вальгусная деформация коленных суставов у детей и взрослых может лечиться несколькими способами. Во-первых, это применение специальной ортопедической обуви или специальных накладок и вставок, которые помогают выровнять походку, устраняют болевые ощущения и необходимы, чтобы предотвратить дальнейшее развитие поражения суставов, хрящевой ткани и связок.
Цель лечения состоит в расслаблении мышц и связок на внутренней поверхности коленного сустава, и их укреплении на внешней. Ещё одно действенное лечение – это электростимуляция мышц. Однако эту процедуру, которая даёт неплохие результаты, нельзя использовать при наличии злокачественных новообразований, кровотечений, тромбофлебите. повышенной температуре.
Ортопеды советуют пациентам заняться ездой на велосипеде, плаванием, лыжным спортом. Желательно на протяжении дня носить специально подобранные или сшитые на заказ ортопедические ботинки. В летнее время очень полезно ходить босиком.
И, конечно, не надо забывать выполнять упражнения лечебной физкультуры. Причём делать это нужно постоянно и регулярно, и желательно под контролем врача. В тяжёлых случаях предпочтительнее хирургическое лечение.
Оно, как правило, чаще всего проводится у пожилых людей, когда вылечить заболевание консервативным путём не получается. Проводится коррекция положения ног при помощи аппарата Илизарова. Общая длительность пребывания человека в стационаре составляет 3 -5 дней, затем каждые 10 дней проводится подкручивание гаек, чтобы сдвинуть кости и установить их в нормальном положении.
Физиотерапия
Электростимуляция плантарных мышц. Слабые растянутые мышечные волокна сокращаются под действием тока, происходит улучшение кровообращения, наращивание массы и увеличение силы. В результате комплекса таких процедур мышцы укрепляются и приобретают способность поддерживать нормальное физиологическое положение ног при ходьбе.
При электростимуляции мышц применяются импульсы тока различной продолжительности: от 0,5 мс до 300 мс при его силе до 50 мА. Они проходят через волокна, возбуждая клетки и стимулируя в мышцах двигательную активность. Импульсы чередуются с паузами, во время которых мышцы расслабляются и отдыхают.
Кожа под электродами при этом не повреждается, что делает процедуру достаточно комфортной. У электростимуляции мышц имеются противопоказания:
- склонность к злокачественным новообразованиям и кровотечениям,
- острые воспалительные процессы,
- тромбофлебит,
- повышенная температура тела.
Массаж
Стабильность функционирования суставов зависит от состояния мышц, которые их окружают. Поэтому массаж делается с акцентом на мышцы спины, поясницу, ягодицы и внутреннюю поверхность ног. Кроме того, тонизируется голень и внутренняя поверхность бедра.
Процедура делается курсами по 12-20 занятий ежедневно или через день с перерывом на 2-4 недели. При массировании растянутые ослабленные мышцы тонизируются, а слишком напряженные расслабляются. К середине курса необходимо увеличивать интенсивность воздействия.
Избегать болезненных и резких движений. Исходное положение при массаже – пациент лежит на животе, а под голеностопным суставом находится валик. Процедура проходит в несколько этапов:
- Сначала массируется поясница. Поглаживание по направлению от позвоночника вниз и в стороны, затем интенсивное растирание, разминание-надавливание или сдвигание. Техника ударов на этом этапе процедуры не применяется.
- Работа с ягодицами и крестцовым отделом позвоночника. Поглаживание в Х-образном направлении и по кругу, Растирание тыльной стороной согнутых пальцев, разминание одной или двумя руками, а затем – ударные приемы: поколачивание, рубление, похлопывание. В конце – поглаживание.
- Массаж бедра сзади. Поглаживание от подколенной ямки кнаружи и вверх, растирание, разминание, легкое похлопывание и рубление пальцами. Закончить поглаживанием.
- Голень. Поглаживание от подколенной ямки вверх и кнаружи. Растирание наружной части голени и внешней стороны головки икроножной мышцы делается мягко, а внутренних поверхностей голени и головки – интенсивно. Разминание мышц, после которого для внутренней части применяется техника легких ударов, а для наружной – растягивание и вибрация. Закончить поглаживанием.
- Коррекция коленного сустава. Сначала – поглаживание его боковых поверхностей, растирание и надавливание на внутреннюю сторону (мыщелок бедра). При выполнении последнего приема свободной рукой следует удерживать голень внизу, стараясь привести ее к средней линии.
- Массаж ахиллова сухожилия: поглаживание и щипцеобразное растирание. Работа со стопой. Поглаживание тыльной стороны в направлении от пальцев к голеностопу, поперечное и граблеобразное растирание. Так же следует промассировать поверхность вокруг лодыжек, особенно возле внутренней. Затем — растереть внутренний край стопы, завершив поглаживанием.
- Снова вернуться к коленному суставу, совершив круговое поглаживание его области, растирание боковых поверхностей и надавливание на внутренний мыщелок бедра с приведением голени.
- Повторная работа с голенью: поглаживание по направлению от стопы до колена, растирание и поглаживание.
- Бедро: поглаживание, мягкое растирание и разминание, снова поглаживание от колена кнаружи и вверх.
Оперативное вмешательство

Назначают, как правило, пожилым людям, так как у них деформация протекает тяжелее, осложняясь воспалением суставов. Перед операцией направляют на обследование, включающее: осмотр, фотографирование, компьютерную томографию и рентген колена и близлежащих суставов, обследование ортопеда, лабораторные анализы мочи и крови.
Хирургическое вмешательство предполагает для выравнивания оси ног их искусственный перелом с последующей фиксацией отломков кости при помощи аппарата Елизарова. Операция проводится под общей или местной анестезией.
Больному придется находиться в стационаре от 3 до 5 дней. В первые дни после хирургического вмешательства проводится охлаждение и обезболивание конечности, затем пациенту можно становиться на ноги, используя специальные ходунки, а позже – костыли.
На 10 сутки после операции начинается коррекция ног путем подкручивания гаек в аппарате. Интервалы между подкрутками рассчитываются специально разработанной программой. Осложнения после операции возникают крайне редко. Это может быть воспаление костей, мягких тканей и уменьшение подвижности сустава. После хирургического вмешательства наблюдается хороший косметический эффект, однако возможно повторное развитие заболевания.
Упражнения
https://www.youtube.com/watch?v=hwfKQzb-fQI
Не рекомендуется:
- долго стоять и ходить, особенно с широко расставленными ногами,
- скольжение по полу сведенными стопами,
- прижимание коленей друг к другу в положении сидя,
- упражнения с сопротивлением.
Процесс исправления деформации длительный. Условия, которые способствуют нормальному развитию ног, могут возникнуть только при постоянном систематическом выполнении упражнений. Делать их следует несколько раз в день: один раз после сеанса массажа, пока мышцы расслаблены, второй – во время обычных занятий.
Упражнения можно разделить на несколько групп.
Приседания. Приседания на рейке гимнастической стенки или на набивном мяче из положения стоя. На пятках и носках. При этом носки немного врозь, а колени также «смотрят» в стороны. На канате или палке из положения стоя.
Варианты упражнения: пятки вместе стоят на полу, а носки — врозь на палке, пятки вместе на палке, а носки, разведенные в стороны, находятся на полу. Пружинистые приседания, при которых колени разводятся в стороны. Приседания с перекрещенными ногами.
Исходное положение — сидя по-турецки. Стопы перекрещены. Сесть и встать, опираясь на руки. Ноги по очереди менять.
Позы йоги. Поза «Воина 1»: сделать выпад вперед правой ногой, колено при этом должно находиться точно под лодыжкой, левая нога — прямая, а стопа развернута наружу на 45 градусов.
Надо стараться поставить левую стопу в пол, при этом руки должны быть подняты вверх, ладони соединены, а взгляд направлен на большие пальцы рук. Детям дошкольного возраста замереть на 5-10 секунд, школьникам – на 20. Поза «Воина 2»: ноги широко расставить, развернув левую стопу на 90 градусов, чтобы пятка находилась напротив свода правой стопы.
На 15 градусов повернуть правую стопу, стараясь при этом не наклонять тело вперед и держать руки разведенными в стороны. Согнуть левое колено так, чтобы левое бедро было параллельно полу, а колено — под лодыжкой (не перед ней).
Сильно прижать внешний край правой стопы к полу, при этом опираться надо на правую прямую ногу. Стоять в этой позе следует от 5 (для дошкольников) до 20 секунд (школьникам). То же сделать, начиная с правой ноги.
«Планка» + «Отжимание». Исходное положение: стоя напротив кресла, дивана, скамейки или стула. Наклониться, коснуться пола и медленно передвигаться руками вперед до скамейки, опираясь на стоящий впереди предмет и сохраняя прямое положение ноги. Помощник оттягивает пятки назад к полу, после чего больной делает отжимание и возвращается в исходное положение.
Последствия вальгуса

Многие родители полагают, что незначительное деформирование коленного и голеностопного сустава у детей, пребывающих во младенческом возрасте – это абсолютно естественное явление. В действительности у маленького ребенка голени отведены, а колени сведены.
По прошествии времени коленные суставы приобретают нормальную форму. Такой вид деформации не опасен и не несет неблагоприятных последствий для развивающегося детского организма, если его суставы нормально развиваются. Различают два типа деформирования:
Если кривизна колена не проходит сама по себе, тогда родители начинают тревожиться. Если варусная, также как и вальгусная деформация, не будет вылечена своевременно, тогда в процессе взросления для ребенка это может обернуться массой неприятностей.
Вальгусная деформация коленей сильно заметна, когда ребенок начинает ходить самостоятельно. На этом этапе взросления искривление случается по причине возрастающей нагрузки на конечности. В первые годы жизни связки и мышцы у ребенка еще несформированные.
К тому же масса верхней части тела оказывает давление на зону колена. Родители должны знать, что вальгусная деформация может распространиться за пределы коленного сустава, так может появиться варусная форма искривлений.
К тому же вальгус часто добирается до стоп, охватывая их суставные ткани. Что в итоге заканчивается тем, что деформирование конечности в области стопы становится еще заметнее. Х-образная форма конечностей и отклонение пяток наружу – это частые проявления заболевания- вальгусная деформация стопы у детей.
Кроме того, вальгусная деформация может стать причиной искривления позвоночника. Кстати, вальгус не в каждом случае поражает обе конечности. Иногда искривляется лишь один сустав. В этом случае, когда заболевание будет прогрессировать, позвоночной столб подвергнется изменениям. Поэтому на фоне вальгуса часто развивается сколиоз.
Искривление конечностей и деформация коленей негативно сказываются на растущем организме. Зачастую от этого страдают стопы. Следовательно, по мере взросления плоскостопие проявляется все сильнее.
У тех людей, у кого в детском возрасте было диагностировано искривление колена, плоскостопие начинает развиваться весьма быстро. По мере взросления дети все чаще начинают жаловаться на болевые ощущения в ногах.
Источники: knigamedika.ru средства-лечения.рус sustavkoleni.ru binogi.ru mojastopa.ru zdorove-detej.ru
Читайте также
sustav.nextpharma.ru
Деформирующий артроз. Разрушение хрящевых тканей и деформация сустава
Деформирующий артроз относится к патологиям, несущим дегенеративные и дистрофические изменения в тканях, постепенно разрушая их. При деформирующем артрозе разрушаются хрящи в суставах, происходит разрастание костных тканей, что приводит к постепенной деформации сустава, потере им своей функциональности и сильным болям, которые испытывает пациент.
Деформирующий артроз. Разрушение хрящевых тканей и деформация сустава
Общая информация ^
Деформирующий артроз относится к самым распространенным заболеваниям на нашей планете и, по приблизительным подсчетам, им страдает каждый пятый человек, а, в старшей возрастной группе от 40 лет, так и вовсе каждый второй. Деформирующий артроз на фоне травмы может развиться даже у ребенка. Патология относится к прогрессирующим, то есть вылечиться от деформирующего артроза нельзя, и целью лечения является отсрочить время наступления более поздних стадий.
Причины деформирующего артроза ^
Существует два вида деформирующего артроза: первичный и вторичный, каждый из которых имеет свои собственные причины.
На первичный приходится около 40% диагностируемых случаев деформирующего артроза.
Первичным называют артроз, возникающий как самостоятельное заболевание, а не являющийся следствием других патологий.
Причины деформирующего артрозаТочные причины возникновения деформирующего артроза до сих пор не установлены и находятся лишь в статусе предположений и версий.
Так, считается, что основной причиной первичного деформирующего артроза являются нарушение обмена веществ в организме в целом и его хрящевых тканях в частности. Нельзя исключать и возрастные изменения в организме и связанные с ними негативные изменения в тканях.
Постоянные травмы и микротравмы суставов при физическом труде и занятиях спортом, особенно при отсутствии их лечения, часто приводят к развитию вторичного деформирующего артроза.
Для деформирующего артроза колена это постоянные травмы мениска у футболистов, гимнастов, легкоатлетов, баскетболистов, лыжников.
Деформирующий артроз тазобедренного сустава называется коксартроз. Узнать о коксартрозе подробнее можно тут>>>
Существует и генетическая предрасположенность к болезням суставов, а, также, врожденные проблемы, как, например нарушения развития (дисплазия) соединительных тканей, на фоне которых развивается деформирующий артроз.
Причины деформирующего артрозаЧасто деформирующий артроз является следствием инфекций и связанных с ними воспалений в суставах (инфекционный артрит) и заболеваний аутоиммунного характера.
Кроме того, подвержены риску возникновения деформирующего артроза люди с болезнями щитовидной железы, сахарным диабетом, ожирением, варикозом, атеросклерозом, женщины постклимактерического возраста.
Те, кто ведет малоподвижный образ и решит в один прекрасный день стать спортсменом, должны знать, что рискуют заполучить деформирующий артроз и другие проблемы с суставами. Это связано с тем, что мышечная система абсолютно не подготовлена к физическим нагрузкам, и они полностью ложатся на суставы, разрушая их. Поэтому если вы офисный сотрудник и решите избавиться от лишних килограмм с помощью пробежек, то нельзя сразу пытаться пробежать кросс 10 километров. Нужно начинать с обыкновенных пеших прогулок на свежем воздухе, постепенно увеличивая их продолжительность. И лишь затем постепенно переходить к пробежкам на небольшие дистанции.
Симптомы деформирующего артроза ^
Симптоматика деформирующего артроза развивается постепенно и большинство людей не спешат обращаться к врачу, при появлении первых признаков заболеваний суставов, тем самым, значительно ускоряют развитие патологии.
Симптомы деформирующего артрозаПервые симптомы появляются, как только суставный хрящ начинает терять свою эластичность. Это приводит к тому, что нагрузка на него возрастает и, при движении, в суставе появляется чувство дискомфорта и боль.
Например, если речь идет об артрозе коленного сустава, то, вначале, появляется боль при ходьбе в надколеннике, многократно усиливающаяся при сгибании или, скажем, подъеме по лестнице.
После этого далее патологические процессы начинают проникать внутрь сустава, он быстро начинает терять свою подвижность, а боль становится еще сильнее, не отступая даже в состоянии полного покоя.
При пальпации острой боли не возникает.
Какие признаки могут служить сигналом деформирующего артроза:
- скованность сустава после сна или длительного нахождения в одной позе. Неприятные ощущения проходят после 20-30 минут ходьбы или активных движений;
- дискомфорт и боль в суставе после сна;
- воспаление околосуставных тканей и боль при их пальпации;
- внезапные приступы боли и мышечные спазмы.
Степени деформирующего артроза ^
Кроме первичного и вторичного, деформирующий артроз принято классифицировать и по степеням.
Степени деформирующего артроза1 степень
Характеризуется ощущениями дискомфорта и несильной боли, которые не ограничивают трудоспособность. Деформации сустава нет, и его подвижность полностью сохраняется. Неприятные ощущения практически полностью исчезают после «разработки» сустава. Если же они появляются после интенсивной физической нагрузки, то, напротив, проходят после небольшого отдыха.
2 степень
Появляется выраженная скованность пораженного сустава после сна и продолжительного покоя. При движении наблюдается боль и хруст в суставах, невозможно полностью согнуть и разогнуть их. Ткани вокруг сустава отекают, а контуры становятся расплывчатыми.
3 степень
Является наиболее тяжелой. При ней боль в суставе носит постоянный характер, не утихая во время покоя и сна. Усиление боли происходит не только при движении, но, например, и при смене погодных условий. Сустав почти или полностью теряет свою подвижность, а его деформация носит ярковыраженный характер и продолжает увеличиваться со временем.
Выявить деформирующий артроз и его степень помогают исследования КТ, МРТ, УЗИ, а, также процедура артроскопии.
МРТ дает наиболее полную картину, позволяя наиболее точно определить наличие и характер патологических изменений в хрящевых тканях суставов и их степень.
Диагностика УЗИ может применяться лишь для крупных суставов.
Рентгенография, в данном случае, не так информативна, так как на снимке не будет виден хрящ и оценку можно производить лишь по размеру суставной щели.
Лечение деформирующего артроза ^
Подход к лечению деформирующего артроза должен носить комплексный и разносторонней характер. Целью методик является максимальное замедление разрушительных процессов в хрящевых тканях суставов, нормализация кровообращения и питания в окружающих тканях. Важно максимально снизить нагрузку на хрящи и сустав, но не за счет ограничения его подвижности, а путем укрепления мышечной группы.
Лечение деформирующего артрозаСнятие боли и воспаления в суставе за счет приема нестероидных противовоспалительных препаратов являются первоочередными мерами, но ограничиваться лишь ими нельзя – так как разрушение хрящей и сустава будет продолжаться с прежней скоростью. Наиболее быстрый способ снять боль при деформирующем артрозе – внутрисуставная инъекция, но применять их слишком часто врачи не рекомендуют.
Лечение деформирующего артрозаОдним из основных препаратов, которые назначаются больным с деформирующим артрозом, являются хондропротекторы. Они, постепенно, восстанавливают ткани хрящей и способствуют выработке суставной жидкости, необходимой для их смазки. Альтернативы у данных лекарств, на сегодняшний день, не существует.
Прием лекарств необходимо совмещать с массажем и лечебной гимнастикой. Без них невозможно снять мышечные спазмы, улучшить кровообращение и питания тканей.
Питание при деформирующем артрозе ^
Правильный подход к выбору рациона питания является важной составляющей комплексного лечения деформирующего артроза, а, также, действенной мерой профилактики для людей, склонных к данной патологии.
Прежде всего, необходимо следить за тем, чтобы рацион питания был сбалансированным, содержал в себе все необходимые витамины, микроэлементы минералы и не вел к набору избыточного веса.
Продукты с высоким содержанием белка необходимы для процессов регенерации хрящевых тканей. Также необходимы растительные жиры и сложные углеводы.
Специалисты рекомендуют использовать дробное питание, когда прием пищи разбивается на несколько с промежутком в 2-3 часа и не допускается переедание.
Примерно половина рациона должна приходиться на свежие фрукты и овощи, как в чистом идее, так и в составе других блюд и свежеотжатых соков.
В вечернее время (после 7 часов) количество еды необходимо свести к минимуму, а, лучше, полностью отказаться от нее.
Безусловной необходимостью является полный отказ от спиртных напитков. Питье вой режим должен быть обильным (от 2 литров в сутки) и, преимущественно, состоять из чистой питьевой воды без газа и натуральных чаев на травах.
Лечебная физкультура при деформирующем артрозе ^
Без занятий ЛФК мышцы быстро начнут терять свой тонус и, под действием нагрузок, разрушение хрящей и деформация сустава, произойдет намного быстрее.
Лечебная физкультура при деформирующем артрозеЗаниматься лечебной гимнастикой необходимо не только для лечения деформирующего артроза, но и его профилактики, причем не только тем людям, которые ведут малоподвижный образ жизни, но и тем, кто занят физическим трудом или профессионально тренируется.
Эффективность ЛФК определяется не только правильным подбором упражнений для гимнастики, но и регулярности занятий. Рекомендуется разбивать тренировку на несколько промежутков по 15 мин в течение дня. Для сустава, пораженного, деформирующим артрозом, очень важен полноценный отдых, время на который нужно выделять каждые 4 часа.
Во время, отличное от тренировок, нужно носить ортопедические изделия, снижающие нагрузки на сустав.
Пример общефункционального комплекса упражнений при деформирующем артрозе
Все упражнения выполняются от 5 до 10 раз, а весь комплекс 2-3 раза в день, причем первый раз сразу после пробуждения, не вставая с постели.
- Принять положение лежа. Вытянуть руки вдоль туловища, ноги распрямлены. Носки ног тянутся максимально к себе и от себя.
- В положении лежа на спине подвести кисти рук к плечам и выполнять разведение локтей в сторону одновременно с максимально глубоким вдохом и, соответственно, выдохом на сведении.
- Лежа на спине вытянуть руки вдоль туловища и выполнять поочередное отведение прямых ног в стороны.
- Лежа на спине поднести кисти к плечам и выполнять полукруговые движения руками вперед-назад.
- Оставаясь лежать на спине развести прямые руки в стороны и выполнять повороты корпусом в стороны.
- Лечь на бок и сгибать разгибать ноги в коленях. Сначала вместе, потом только ту, что сверху, после чего повторить, перевернувшись на другой бок.
- Лежа на боку отводить ногу максимально вверх.
- Лечь на живот и поочередно поднимать распрямленные ноги максимально вверх.
- Лежа на животе имитировать движения при плавании.
Видео: Деформирующий артроз суставов ^
gryzha-pozvonochnika.ru


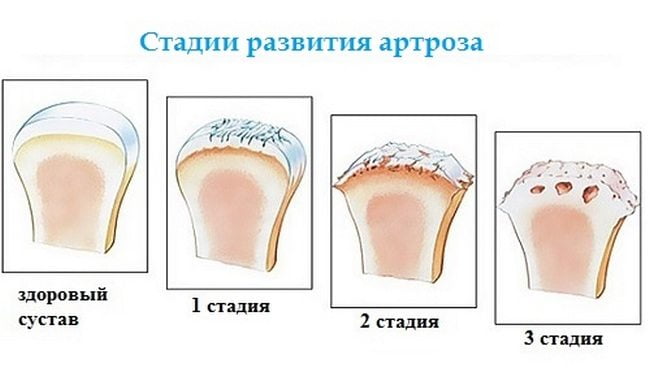 Степени заболевания
Степени заболевания