Тыльная сторона стопы: Стопа — Википедия – Анатомия костей стопы человека – рисунок с подписями и фото
Тыльная сторона стопы это где фото — Здоровье ног
Человек в процессе эволюции встал на ноги и превратился в прямоходящее существо. В природе существует множество конечностей для ходьбы и бега по суше, поэтому различают хождение на стопе, на пальцах (лапах) и фалангах (копытах).
Количество костей у всех конечностей одинаковое, но их расположение и форма различаются. Стопа человека и стопа медведя также различны. У человека развилось индивидуальное, сводчатое, строение стоп. Итак, стопа человека — сложное сочленение из множества костей, связок и мышц. Она схожа с кистью руки, но, поскольку у неё иные функции, она менее подвижна, но зато прочнее: кости плотнее, связки толще и короче, жировая прослойка и кожа на подошве довольно толстые.
На подошвах стоп, как и на ладонях, много чувствительных рецепторов и потовых желёз, есть папиллярные узоры. На стопах они имеют свои особенности — в области пальцев и плюсны они более сложны, чем под сводом и у пятки. Специальные подушечки под пальцами и пяткой состоят из жира и коллагена, к старости они утончаются, от чего пожилым людям бывает больно ходить.
Хотя стопа и достаточно прочная, она всё же может немного менять форму при распределении нагрузок. Стопа выполняет три основные функции: опорная, амортизационная и балансовая (установка положения тела в пространстве). Стопа имеет в силу своего строения три точки опоры: пятку и две точки впереди, образуя три опорных свода. Это позволяет учитывать самые маленькие неровности при поддержании равновесия.
При перемещении вес сначала падает на пятку, потом плавно переходит по внешнему краю стопы, а потом поверхности касаются плюсневые кости. Пальцы при положении стоя не задействуются, они включаются при переносе веса, когда человек встаёт на мысочки и когда стопа отрывается от поверхности при движении вперёд. Если у человека большой палец заметно длиннее остальных, то при поднятии на мыски вес распределяется неравномерно. По длине пальцев различают стопу греческую — когда второй палец самый длинный, египетскую — когда пальцы становятся короче от большого к мизинцу, германскую — когда большой палец длинный, а остальные примерно равны, и римскую — когда все пальцы примерно одинаковые.
Кости стопы
Стопа состоит из 26 костей и делится на несколько отделов: пальцы, кости плюсны и предплюсну.
Предплюсна состоит из пяти костей и образует два отдела. Средний отдел представлен крупными костями: таранной и пяточной, — а дальний — клиновидной, ладьевидной и кубовидной.
Таранная кость самая высокая, она соединяет стопу с голенью. Эта кость имеет целых пять суставных сочленений, покрытых хрящами, но не имеет прикреплённых к ней мышц. Таранная кость образует для стопы угол поворота до 90 градусов и служит для её поднятия и опускания. Двигаться влево и вправо стопа может весьма ограниченно, поэтому среди травм чаще встречается растяжение или разрыв связок лодыжки.
Пяточная кость имеет шесть суставных сочленений и крепится множеством связок, в т. ч. ахилловым сухожилием.
Так называемый подъём стопы образует ладьевидная кость. Ладьевидная, кубовидная и клиновидная кости, прочно связанные между собой сухожилиями, образуют очень малоподвижный сустав.
Плюсна состоит из пяти костей, первая из которых самая прочная, а вторая — самая длинная. Внешне они похожи на трубки с тремя гранями и округлыми концами. Плюсневая кость в месте сочленения с фалангой большого пальца часто страдает от отложения солей.
Фаланги пальцев ног насчитывают 14 костей (в большом пальце не три, а две кости), и они не такие длинные, как на кистях рук. Но, как и на руках, в пальцах нет мышц, — только связки, поэтому кости хорошо прощупываются. Часто на мизинцах вторая и третья фаланги срастаются, это никак не влияет на здоровье и функциональность.
Иногда у человека есть две дополнительные косточки, которые доставляют их обладателям определённые проблемы. В первом случае это добавочная ладьевидная кость (внешняя большеберцовая), встречается она у одного из десяти человек и расположена в толще сухожилия, идущего от ладьевидно
ТЫЛ СТОПЫ
Dorsum pedis
Кожа области тонкая, легко смещается и берется в складку.
В слабо развитой подкожной клетчатке располагаются кожные артерии, мелкие подкожные вены, конечные разветвления кожных нервов. Тыльная венозная сеть стопы и более крупные кожные нервы расположены в расщеплении листка поверхностной фасции.
Рис. 180. Подкожные сосуды и нервы тыла стопы; вид спереди и сверху.
Вены тыла пальцев vv. digitales dorsales pedis, сливаясь, образуют vv. metatarseae dorsales pedis, которые впадают в arcus venosus dorsalis pedis. Медиальная часть тыльной венозной дуги направляется назад впереди медиальной лодыжки и переходит в v. saphena magna. Латеральная часть тыльной венозной дуги стопы идет по латеральному краю тыла стопы и, обогнув латеральную лодыжку снизу и сзади, продолжается в v. saphena parva, часто латеральная часть венозной дуги направляется назад соответственно IV межплюсневому промежутку, а затем проходит по передней или по латеральной поверхности наружной лодыжки, у заднего края последней соединяется с веной, огибающей лодыжку снизу, и далее продолжается как v. saphena parva.
Рис. 181. Сосуды, нервы, мышцы и синовиальные влагалища тыла стопы; вид спереди и сверху.
Тыльная венозная дуга стопы хорошо выражена в 56% случаев, в 8% случаев она бывает двойной и в 44% — слабо выражена или отсутствует, будучи замещена сетью мелких вен. В тыльную венозную дугу впадают многочисленные вены, в целом вместе с дугой образующие rete venosum dorsale pedis. Подкожные вены тыла стопы анастомозами соединены с глубокими подфасциальными венами. Такой наиболее постоянный анастомоз встречается у переднего края медиальной лодыжки. Другой постоянный анастомоз, соединяющий венозную дугу с тыльными венами стопы, сопровождающими одноименную артерию, встречается в 87% случаев в проксимальной части первого межплюсневого промежутка.
На верхней поверхности медиальной лодыжки часто встречается крупная вена, идущая в расщеплении листков собственной фасции. На ощупь эта вена кажется плотной и не смещается.
Рис. 182. Глубокие мышцы, сосуды и нервы тыла стопы вид спереди и сверху.
Иннервируют кожу тыла стопы и пальцев n. saphenus, пп. cutanei dorsales medialis и intermedius — ветви n. peroneus superficial, n. cutaneus dorsalis lateralis — продолжение n. suralis и ветви n. peroneus profundus. N. saphenus иннервирует кожу в области медиальной лодыжки и медиального края предплюсны (87%). Нерв может распространяться и дальше, заканчиваясь на различных уровнях медиального края стопы, вплоть до основания большого пальца. N. peroneus superficialis делится под фасцией (32%) или поверх нее (68%) на медиальный и промежуточный дорсальные кожные нервы, чаще (55,4%) выше линии голеностопного сустава, реже ниже (25,3%) или на уровне сустава (19,3%).
N. cutaneus dorsalis medialis идет вперед и медиально и делится на различных уровнях на пп. digitales dorsales pedis, направляющиеся к коже медиальной стороны большого пальца и обращенных друг к другу поверхностей II и III пальцев. Иногда встречается средняя ветвь нерва, которая делится на две ветви, иннервирующие кожу первого межпальцевого промежутка.
Рис. 183. Артерии стопы (рентгенограмма).
Основной ствол нерва проецируется в половине случаев по линии, проведенной от середины межлодыжкового расстояния к проксимальной части I межплюсневого промежутка, в 37% случаев — от границы между наружной и средней третями межлодыжкового расстояния вверху к тому же ориентиру внизу.
Рис. 184. Варианты ветвления передней большеберцовой артерии и тыльной артерии стопы
1 a. recurrens tibialis anterior; 2 — a. tibialis anterior; 3 — гг. musculares; 4 — n. peroneus profundus; 5 — r. perforans a. peroneae; 6 — a. malleola-rlor lateralis, 7 a. malleolans anterior medialis, 8 — a. tarsea lateralis; 9 — a. dorsalis pedis; 10 aa. tarseaemediates II —a arcuat 12 — metatarseae dorsales, 13 — r. plantaris profundus; 14 — aa. digitales dorsales
Рис. 184. Варианты ветвления передней большеберцовой артерии и тыльной артерии стопы
1 — a. recurrens tibialis anterior; 2 a. tibialis anterior; 3 rr. musculares; 4 — n. peroneus profundus; 5 — r. perforans a. peroneae; 6 a. malleola-ris anterior lateralis; 7 — a. malleolaris anterior medialis; 8 — a. tarsea lateralis; 9 a. dorsalis pedis; 10 aa. tarseae mediales; 11 — a. arcuata; 12 aa. raetatarseae dorsales; 13 — r. plantaris profundus; 14 — aa. digitales dorsales.
N. cutaneus dorsalis intermedius делится на пальцевые ветви, идущие к коже обращенных друг к другу поверхностей III—IV и IV—V пальцев. Нерв проецируется на тыл стопы по линии, идущей от медиальной части наружной трети межлодыжкового расстояния к основанию IV плюсневой кости.
N. cutaneus dorsalis lateralis идет вперед к коже латерального края V пальца, располагаясь вдоль наружного края стопы чаще кнаружи от латеральной краевой вены.
Кожу обращенных друг к другу поверхностей I и II пальцев иннервируют: nn. digitales dorsales hallucis lateralis и digiti secundi medialis, являющиеся ветвями от n peroneus profundus. Последний выходит в подкожную клетчатку из-под fascia dorsalis pedis в дистальной части I межплюсневого промежутка.
В иннервации кожи тыла стопы наблюдается значительная изменчивость: может отсутствовать промежуточный дорсальный кожный нерв (17%), а зона распространения латерального дорсального кожного нерва простирается до латеральной стороны III пальца (29%). Соединение между латеральным и промежуточным дорсальными кожными нервами создает условия для двойной иннервации кожи в области III и IV межплюсневых промежутков. Медиальный дорсальный кожный нерв может в одних случаях идти только к коже внутренней поверхности I пальца, а в других случаях он может замещать ветви глубокого малоберцового нерва и иннервировать кожу первого межпальцевого промежутка. Связь между медиальным дорсальным кожным нервом и глубоким малоберцовым нервом существует почти постоянно. Дорсальная фасция стопы (fascia dorsalis pedis) является продолжением фасции голени. Вверху она укреплена уплотнением фасции — retinaculum mm. extensorum superius, идущим от большеберцовой к малоберцовой кости над основаниями лодыжек, и другим, дистально расположенным уплотнением фасции — retinaculum mm. extensorum inferius, идущим от предплюсневой пазухи двумя ножками: верхней — к медиальной лодыжке, нижней — к медиальной клиновидной кости. С боков фасция прикрепляется на лодыжках и костях боковых отделов тыла стопы.
Рис. 185. Подкожные сосуды и нервы тыла и латерального края стопы.
Дистально дорсальная фасция стопы оканчивается на головках плюсневых костей. Через фасцию просвечивают длинные (сухожилия) и короткие разгибатели.
Рис. 186. Мышцы тыла стопы и их синовиальные влагалища; вид снаружи.
На уровне связок, удерживающих сухожилия разгибателей, фасциальные футляры мышц голени, уплотняясь, переходят в три фиброзных канала (медиальный, средний и латеральный), образованные расщеплением дорсальной фасции стопы и удерживателей мышц-разгибателей. В медиальном канале, в vagina tendinis ш. tibialis anterioris, окруженном вторым фасциально-клетчаточным футляром, состоящим спереди из фасции, сзади из клетчатки, располагается сухожилие передней большеберцовой мышцы. Оно прикрепляется к внутренней поверхности медиальной клиновидной кости и к основанию I плюсневой кости. Задняя стенка медиального канала расположена спереди от большеберцовой, таранной, ладьевидной и медиальной клиновидной костей и образуемых ими суставов. Она связана с ними фасциальными отрогами. Задняя стенка канала связана также с фасциальным футляром тыльного сосудисто-нервного пучка стопы, представленного а. и vv. dorsales pedis и n. peroneus profundus. В среднем канале окруженное фасциально-клетчаточным футляром и vagina tendinis m. extensoris hallucis longi проходит сухожилие длинного разгибателя большого пальца стопы, прикрепляющееся к основанию дистальной фаланги I пальца и участвующее в образовании тыльного апоневроза большого пальца. В латеральном канале, окруженные тонким слоем клетчатки, в vagina tendinum m. extensoris digitorum longi располагаются четыре сухожилия длинного разгибателя П—V пальцев. Дистальнее, вне фиброзных каналов, сухожилия сопровождаются фасциальными футлярами, где они окружены тонким слоем клетчатки. Задняя стенка латерального канала соединена с суставными сумками голеностопного и таранно-ладьевидного суставов, а также с футляром короткого разгибателя пальцев. Сухожилия длинного и короткого разгибателей II—V пальцев участвуют в образовании тыльных апоневрозов этих пальцев и прикрепляются к средней и дистальной фалангам. Если имеется m. peroneus tertius, начинающийся от малоберцовой кости, то его сухожилие прикрепляется к основанию V плюсневой кости, а сама мышца располагается вдоль наружного края длинного разгибателя пальцев.
Рис. 187. Подкожные сосуды и нервы медиального края стопы.
Под тыльной фасцией стопы располагается подфасциальное клетчаточное пространство, ограниченное: проксимально — сращением тыльной фасции стопы с капсулой голено-стопного сустава на уровне верхнего края retinaculum mm. extensorum superius, дистально — основаниями или серединами плюсневых костей, с боков — сращением в I и IV межплюсневых промежутках тыльной фасции с тыльной межкостной фасцией.
Тыльное подфасциальное клетчаточное пространство разделено у верхнего края короткого разгибателя пальцев сращением тыльной фасции стопы со связками шопарова сустава. В подфасциальном пространстве в фасциальном влагалище, образованном за счет фасций соседних мышц и отрогов суставных капсул, располагаются тыльная артерия стопы, сопровождающие ее вены и глубокий малоберцовый нерв. Здесь же в фасциальном футляре, образованном отрогами тыльной фасции стопы, лежат короткие разгибатели пальцев и большого пальца стопы.
М. extensor hallucis brevis начинается от верхней части передне-наружной поверхности пяточной кости и направляется вперед и медиально, располагаясь под сухожилиями длинного разгибателя пальцев. Своим сухожилием мышца с латеральной стороны подходит к сухожилию длинного разгибателя большого пальца и прикрепляется к основанию его проксимальной фаланги.
М. extensor digitorum brevis, начавшись там же, где и предыдущая мышца, направляется вперед и медиально, располагаясь под сухожилием длинного разгибатели пальцев и латеральнее короткого разгибателя большого пальца. Дистально мышца переходит в три сухожилия, которые, подойдя к сухожилиям длинного разгибателя пальцев с латеральной стороны, прикрепляются к тыльной поверхности оснований проксимальных фаланг II—IV пальцев.
Рис. 188. Мышцы, сосуды и нервы медиального края стопы.
Тыльная артерия стопы является продолжением a. tibialis anterior.
A. dorsalis pedis в сопровождении двух вен направляется сверху вниз и вперед, она проецируется по линии, проведенной от середины межлодыжкового расстояния к проксимальной части первого межплюсневого промежутка. В этом промежутке артерия делится на конечные ветви: г. plantaris profundus и a. metatarsea dorsalis I. На этом пути позади артерии (считая сверху вниз) располагаются: большеберцовая кость, капсула голено-стопного сустава, таранная кость, капсула шопарова сустава, кубовидная и промежуточная клиновидная кости, лисфранков сустав. Спереди от артерии на уровне лодыжек располагается длинный разгибатель большого пальца стопы, а на уровне I межплюсневого промежутка — короткий разгибатель большого пальца. Обе мышцы артерия Пересекает в направлении снутри кнаружи и на значительном протяжении идет между ними. Описанное положение артерии чаще встречается на относительно узких стопах. При широкой стопе артерия чаще располагается более медиально, проецируясь по линии, проведенной от точки на границе между медиальной и средней третями межлодыжкового расстояния к проксимальной части I межплюсневого промежутка. Иногда артерия в верхнем отделе резко смещается в латеральную сторону, особенно в случаях ее происхождения от а. регопеа, и может проецироваться по линии, идущей проксимально от середины латеральной трети межлодыжкового расстояния к той же точке дистально. В этих случаях артерия располагается под сухожилиями длинного разгибателя пальцев, а ниже латеральной лодыжки может лежать под коротким разгибателем большого пальца стопы.
Из ветвей тыльной артерии стопы наиболее крупной является латеральная предплюсневая артерия. A. tarsea lateralis начинается чаще в пределах ладьевидной кости от латеральной поверхности a. dorsalis pedis и распространяется по передне-латеральной поверхности стопы под коротким разгибателем пальцев. Артерия может частично или полностью заменять отсутствующую a. arcuata (27%), отдавая в большем или меньшем числе принадлежащие последней aa. metatarseae dorsales II—IV.
Дугообразная артерия начинается на уровне клиновидных костей и, пересекая поперечно основания II—IV плюсневых костей, направляется кнаружи, часто заканчиваясь латеральной тыльной пальцевой артерией V пальца. От a. arcuata начинаются aa. metatarseae dorsales, которые под сухожилиями разгибателей пальцев по поверхности тыльных межкостных мышц и их фасций направляется вперед и делится на aa. digitales dorsales, кровоснабжающие дорсо-латераль-ные поверхности пальцев стопы.
В случаях отсутствия a. arcuata ее ветви замещаются или ветвями из a. tarsea lateralis (как уже упоминалось), или прободающими ветвями артерий подошвы, или ветвями из а. регопеа.
Ramus plantaris profundus через первый меж-плюсневый промежуток между I плюсневой костью и тыльной межкостной мышцей уходит на подошву, где, анастомозируя с a. plantaris lateralis, образует arcus plantaris.
A. metatarsea dorsalis I в сопровождении n. peroneus profundus или его ветвей, которые по отношению к артерии могут занимать различные положения, направляется вперед и делится на aa. digitales dorsales, кровоснабжающие обращенные друг к другу поверхности I и II пальцев.
Глубокий малоберцовый нерв идет совместно с тыльной артерией стопы, занимая по отношению к артерии различные положения, из которых медиальное встречается чаще переднего и латерального. На различных уровнях п. peroneus profundus делится на nn. digitales dorsales hallucis lateralis и digiti secundi medialis. От нерва отходят мышечные ветви, которые направляются вперед и латерально и со стороны нижней поверхности проксимальной трети мышц вступают в короткий разгибатель большого пальца стопы (до 4 ветвей) и в короткой разгибатель пальцев (до 8 ветвей). Глубже располагаются кости стопы с их суставами, связками, а также тыльные межкостные мышцы, расположенные в межплюсневых промежутках и покрытые тыльной межкостной фасцией, которая полностью отделяет фасциальные футляры межкостных мышц от клетчаточных пространств тыла стопы.
Похожие материалы:
Подошва
Суставы стопы
Нижняя конечность
Ягодичная область
Болит нога в области стопы при ходьбе и в покое (сбоку, в середине): причины, что делать?
Возможные типы боли
Боль в стопе, которая всегда несет определенный дискомфорт, ограничивает возможность совершения того или иного движения, часто сковывает все тело пострадавшего, так как невозможно наступать на больные стопы. Боль в стопе в нижней части ступни принято делить на следующие зоны:
- боль в ступне сконцентрирована в пятке;
- болезненность возникла в своде, он не касается поверхности земли;
- болит внешняя сторона стопы, сбоку;
- болит стопа посередине на подошве;
- боль возникла с наружной, верхней стороны стопы.
По месторасположению болевого синдрома можно выделить следующие области:
- боль с внутренней стороны;
- дискомфорт с внешней стороны;
- болезненность в своде;
- дискомфорт возникает в боковой части на подошве;
- страдает пятка ноги.
В том случае, если начинается дискомфорт в подошве, боль возникает обычно в ее средней, внутренней части. То же самое можно сказать и о своде. При этом могут возникнуть следующие ощущения:
- Резкая острая боль. Обычно она кратковременна и появляется внезапно.
- Есть возможность возникновения хронических болей, которые постоянно мучают больного.
- Болевой шок в виде резкого укола.
- Колющие боли.
- Дискомфорт из-за ноющего болевого синдрома.
Указанные виды боли могут сочетаться с такими проявлениями на поверхности стоп, как зуд, онемение, могут возникнуть отеки и жжение. У некоторых больных происходит изменение кожного покрова в пораженных местах. Болезненность возникает как во время ходьбы, так и при состоянии покоя. Болезнь определяют от ее месторасположения, типа дискомфорта, степени его проявления.
Лечение
Наши ноги не просто выдерживают вес всего тела, они амортизируют при ходьбе, беге, прыжках, что помогает беречь от встряски внутренние органы. Кости, связки и мышцы ног поглощают большое количество колебаний за время жизни человека, испытывая огромные нагрузки, которые добавляются особенно, если человек спортсмен или страдает ожирением.


Жалобы на боль в стопе в медицинской практике довольно частое явление. Она может возникать как на ограниченном участке, так и охватывать всю стопу, быть и общей, и диффузной.
Мы рассмотрим разные причины появления этой боли и поговорим о том, как можно бороться с ней и предупредить ее возникновение.
Если стопа болит только во время ходьбы или иной нагрузки, но не дает других поводов для беспокойства, то это может оказаться проявлением недостатка в организме кальция (так называемой остеопатии) и связанных с этим патологий в виде рахита, остеомаляции (размягчения костей) и старческого остеопороза.
Кстати, боль в стопе при легком надавливании на кость является в этих случаях характерным признаком описываемой патологии.
В состоянии покоя боли в ступнях ног бывают особенно сильными при остеопорозе, который вызывается как травмами, так и распространяющимися от голеностопа до стопы воспалительными процессами в суставах, костях и мягких тканях. Они могут привести даже к полной потере опорной функции ног.
Еще одна довольно частая причина, при которой появляется боль– это плоскостопие. При нем свод опускается и становится плоским, а сама стопа при этом утрачивает функцию амортизатора. В таких случаях возникает боль в стопе при ходьбе, беге и при длительном стоянии.


Нужно сказать, что врожденное плоскостопие довольно редкое явление, как правило, к нему со временем приводят излишние нагрузки на ноги, искривления позвоночника, недостаток витаминов в период активного роста, а также ношение тяжестей.
Переломы костей лодыжек или стопы могут привести к развитию травматического плоскостопия. Причем интересно, что при переломе такое плоскостопие может развиться и на другой ноге.
Избыточный вес также является причиной возникновения плоскостопия.
Чтобы не допустить развития названного дефекта, нужно еще в детском возрасте обязательно обратить внимание на наличие сколиоза и лечить его.
Важно следить за своим весом, правильно подбирать обувь – подошва должна быть мягкой, а каблук небольшим, регулярно делать массаж стопы и выполнять специальный комплекс упражнений. Помогает предупредить развитие плоскостопия и уменьшить боль в стопе, если оно уже есть, ношение ортопедических стелек.
Если вы будете следить за своим весом и периодически давать отдых ногам, особенно при работе стоя, то приобретенное плоскостопие минует вас.
Боль в верхней части стопы может подтолкнуть врача поставить вам диагноз «маршевая стопа».
Это любопытное словосочетание обозначает состояние, при котором появляются деформации, приводящие к изменениям в костной структуре, и боли в ногах.
Как правило, это случается после нагрузок, связанных с длительной ходьбой, подъемом тяжестей и другими физическими нагрузками, которые оказывают на суставы и связки сильное давление и вызывают болезненные ощущения.
Между прочим, на эти симптомы часто жалуются солдаты в первые месяцы службы в армии.
- Если вас беспокоит тяжесть в ногах, появление отеков, а также боль от колена до стопы, скорее всего, это связано с нарушением кровообращения в нижних конечностях.
- Если на коже ног видны сосудистые «звездочки» или под коленями и на икрах становится заметной венозная паутина, необходимо обратиться к флебологу, врачу, занимающемуся лечением заболеваний венозной системы.
- Развитие заболевания может привести к серьезным нарушениям кровоснабжения тканей ног, появлению дефектов кожных покровов в виде потемнения, покраснения, воспаления и даже язв.
- Лечение заболеваний сосудов – это длительный процесс, требующий соблюдения диеты, восстановления венозного оттока при помощи ношения компрессионного белья или физиотерапевтических процедур, а в тяжелых случаях применяется и хирургическое вмешательство.
Если на стопе появляется довольно плотная шишка, которая начинает разрастаться и болеть, то, скорее всего, у вас гигрома стопы. Это доброкачественное образование, которое является скоплением жидкости и слизи в подкожной области.
Как правило, ее развитие вызывает неудобная обувь или большие нагрузки на ноги. Поначалу это новообразование не беспокоит пациента, но в дальнейшем, при надавливании или во время движения, может ощущаться тупая боль в стопе.
Лечение данного заболевания зависит от степени разрастания опухоли. При ее сильном увеличении показано хирургическое иссечение гигромы. Если же она небольшая, то больному прокалывают уплотнение и выкачивают содержимое, а в образовавшуюся полость вводят склерозирующие препараты и накладывают сдавливающую повязку.
Симптомом подошвенного фасцита является возникающая в момент первых шагов после ночного сна или длительного отдыха боль в стопе. Причины, вызывающие эту патологию, кроются в многократных микротравмах подошвенной фасции – жесткого слоя соединительной ткани, который поддерживает свод, идя от пятки до переднего отдела стопы.
Это довольно распространенное заболевание, им страдает в среднем один человек из десяти. А особенно подвержены этой патологии бегуны. Одной из причин патологии может выступать растяжение связок подошвенных фасций, и в результате этого подворачивание ступни внутрь (так называемая пронация).


Ее могут провоцировать как избыточный вес человека, так и ношение неудобной обуви, плоскостопие или возраст (большинство заболевших, как правило, достигали 40 лет).
В некоторых случаях развивается осложнение – «шпора», которая образовывается на пяточной кости, в месте, где прикрепляется сухожилие. При этом появившийся костный выступ постоянно травмирует окружающие ткани, вызывая мучительную боль под стопой.
Лечение фасцита
Универсального метода для лечения фасцита не существует. Как правило, для облегчения состояния применяют симптоматические средства в виде обезболивающих препаратов, например, «Адвил» или «Ибупрофен».
Чтобы снять отечность, врачи советуют прикладывать к подошвам лед или холодные компрессы, ограничивать нагрузку на ноги, избегать твердых поверхностей и несколько раз в день выполнять упражнения для растяжки голени.
А особенное внимание этому нужно уделять утром, только проснувшись.
В тяжелых случаях развития этой болезни применяется хирургическое вмешательство, которое предполагает отделение связки фасции от пяточной кости, что не даст ей впоследствии тянуть кость, причиняя боль в стопе при ходьбе. Такое вмешательство делается при помощи микрохирургических инструментов через два небольших разреза на ноге.
Остеоартрит известен также как дегенеративное изменение хрящевых тканей или болезнь их «износа». Он является проблемой для многих людей, достигших среднего возраста, когда способность хряща к самовосстановлению сильно снижается.
На протяжении многих лет гладкая, скользкая поверхность на концах кости (хрящ) изнашивается и теряет свои качества, что обычно приводит к появлению отеков и боли в пальцах стопы или других суставах.
Остеоартрит прогрессирует, как правило, медленно, а симптомы с течением времени становятся все более выраженными. Кстати, ожирение также может служить причиной возникновения этой патологии.
Как правило, основной задачей при лечении остеоартрита является замедление развития заболевания и уменьшение боли. Очень важно, чтобы лечение способствовало сохранению подвижности пораженных суставов.
Для этого применяют массажи стопы, специальные упражнения, физиотерапевтические процедуры, ванны для ног. В качестве лечебных препаратов принимают противовоспалительные средства, способные уменьшить боль в стопе ноги.
В случае деформирующего артроза применяется хирургический метод лечения, при котором удаляются костные разрастания или протезируется поврежденный сустав.
Ревматоидный артрит относят к аутоиммунным заболеваниям, выражающимся в воспалительных процессах внутри сустава и приводящим к их деформации. Этот процесс провоцируется собственными иммунными атаками, которые со временем разрушают хрящ.
Боли в суставах стоп, сопровождающие ревматоидный артрит, как правило, усиливаются при движении. Появляется припухлость сустава, а по утрам обнаруживается и скованность в нем. Еще одним симптомом ревматоидного артрита служит периодически возникающее повышение температуры до 38°С и более, которое может свидетельствовать о присоединении инфекции.
Если пациент успеет обратиться за медицинской помощью еще в период сковывающих ощущений в ногах по утрам, то лечение ревматоидного артрита будет наиболее эффективным.
Как правило, больному назначают нестероидные противовоспалительные препараты. Они действуют именно на воспалительный процесс, вызывающий боль в стопе, и с первых дней приема дают хороший лечебный эффект. Самым эффективным из них считается препарат «Диклофенак форте».
- Еще одна важная составляющая лечебного комплекса – это гормональные препараты (например, «Преднизолон»), которые имеют более мощное противовоспалительное действие.
- Но следует учесть, что препараты в каждом случае должны быть подобраны только врачом.
- Кроме того, пациенту придется пересмотреть свою диету и уделять время физическим упражнениям, специально разработанным для таких больных.
Как вы уже догадались, причиной развития посттравматического артрита выступают травмы стопы или лодыжки. В особенности переломы, из-за которых, кстати, риск развития артрита увеличивается в семь раз.
Если травмирование хрящей повторялось неоднократно, то это может привести к дистрофическим изменениям в суставах. Как правило, боль в стопе, причины которой лежат в развитии посттравматического артрита, нарастает постепенно и приводит в конечном результате к ограничению двигательной способности пораженного сустава.
Болезненные ощущения сопровождаются также и ломотой в костях, припухлостью в месте поражения, а также хрустом в суставе.
Лечение
https://www.youtube.com/watch?v=24lYhsMpGPs
Первоочередная задача лечения – это уменьшение боли. Но часто для того, чтобы восстановить работу пораженного сустава, применяется хирургическое вмешательство. Это так называемый метод эндопротезирования, позволяющий избавить пациента от постоянных болевых ощущений и хромоты.
СТОПА – это… Что такое СТОПА?
СТОПА — стопы, вин. стопу, мн. стопы, стопам, жен. 1. (мн. стопы). Нижняя часть ноги, имеющая форму плоского свода, опирающегося на землю ступней (анат.). Плоская стопа. 2. (мн. стопы) перен. Нога, шаг (устар., поэт.). Направил свои стопы в город. «Не ты … Толковый словарь Ушакова
СТОПА — жен. (стоять) нижняя часть ноги, от мыщелок, берца, до подошвы; ступня, лапа, плюсна, ножная кисть. Нога состоит из бедра (лядвея, стегна), берца (голени, будыля) и стопы (ступни, лапы). | Задняя, пяточная часть всей лапы или ступни, что запястье … Толковый словарь Даля
Стопа — (др. греч. πους лат. pes) термин античной метрики, к рый означает сочетание долгих и кратких слогов, закономерно повторяющееся в стихе. С. является ритмической единицей античного стиха, т. е. наименьшей ритмической группой, подчиненной одному… … Литературная энциклопедия
стопа — 1. СТОПА, ы; мн. стопы; ж. 1. Нижняя часть ноги, от щиколотки вниз, служащая опорным и пружинящим органом при стоянии, ходьбе, беге и прыжках. Плоская с. Боли в стопе. Кости стопы. // Трад. поэт. и книжн. Вообще нога. 2. обычно мн.: стопы, стоп.… … Энциклопедический словарь
Стопа — СТОПА является первичной ритмической единицей в стихе и представляет собою объединение ударного слога с одним или двумя неударными. Поскольку ритм осуществляется делением речи на равновеликие интервалы, стопа и является тем, на чем… … Словарь литературных терминов
стопа — СТОПА, ы, мн. стопы, стоп, стопам, жен. 1. Часть ноги, состоящая из предплюсны, плюсны и пальцев. Плоская с. (плоскостопие). 2. перен. Нога, шаг (устар. и ирон.). Направить куда н. свои стопы. Смелыми стопами отправиться куда н. • По стопам кого… … Толковый словарь Ожегова
СТОПА — ступня (pes), дистальный отдел задней конечности наземных позвоночных, сочленённый вверху с голенью и выполняющий роль опорного элемента. С. состоит из 3 отделов: предплюсны, плюсны и фаланг жальцев. У большинства животных опора производится на… … Биологический энциклопедический словарь
стопа — идти по стопам, припадать к стопам.. Словарь русских синонимов и сходных по смыслу выражений. под. ред. Н. Абрамова, М.: Русские словари, 1999. стопа шаг, стаканчик, ступня, стопка, сосуд, нога, бокал, фужер, мера, походка, кубок Словарь русских… … Словарь синонимов
стопа — 1 іменник жіночого роду частина ноги * Але: дві, три, чотири стопи стопа 2 іменник жіночого роду купа; частина віршованого рядка * Але: дві, три, чотири стопи стопа 3 іменник жіночого роду стіс * Але: дві, три, чотири стопи рідко … Орфографічний словник української мови
СТОПА 1 — СТОПА 1, Шы, мн. стопШы, стоп, стопам, ж. Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949 1992 … Толковый словарь Ожегова
Точка тай-чун 5 | ACUPUNCTURU.RU
Точка тай-чун 5
Часть 5
Тыльная сторона стопы – тыльная межкостная область
F-3
Третья точка печени [F-3] – это одна из моих любимых (не существующих) акупунктурных точек или областей. На самом деле есть несколько врачей, которые считают, что я не знаю ничего в акупунктуре, кроме точки F-3. Я применяю её каждый день, поскольку она имеет столь универсальное применение, что можно уловить, прочитав главу V.
[Её] расположение (рис. 5.1), которое я обычно использую, находится на тыле стопы между первой и второй плюсневыми костями, где артерия тыла стопы и вена поворачивают к пятке, между двумя головками 1-й тыльной межкостной мышцы. Кнутри располагается сухожилие длинного разгибателя большого пальца, снаружи – первое сухожилие длинного разгибателя пальцев. Сухожилие короткого разгибателя большого пальца может пересекать эту область. Внутренняя конечная ветвь глубокого малоберцового нерва может проходить внутри или снаружи. На пятке артерия тыла стопы встречается с глубокой подошвенной дугой. Некоторые авторы помещают эту точку также между 1 и 2 плюсневыми костями, но на 1-2 см дистальнее.
Игла прокалывает кожу в этом расположении и потом идет внутрь, чтобы встретить периост на наружной стороне 1-й плюсневой кости.
Рис. 5.1
Рис. 5.2
Одно время вместо укалывания точки F-3 я колол кончик большого пальца примерно у 20 идущих друг за другом пациентов (рис. 5.2). Это не расположение акупунктурной точки, настолько не в ту степь, что я могут сказать, было тем же, как при укалывании тыла стопы – тыльной межкостной области. Конечно возможно, что и была некоторая разница, которую я не заметил, но, если так, она была столь мала, что имеет малую клиническую важность. Возможно укалывание в любом месте на внутренней и дистальной половине стопы будет давать тот же самый эффект; возможно укалывание в любом месте на гораздо большем участке будет, подобно этому, иметь более-менее тот же самый эффект. Там есть бесконечное число противопоказаний (см. главу II).
Иррадиация
Получаемая иррадиация может варьировать. Она может возникать только, скажем, на сантиметр вокруг иглы. Она может идти в большой палец или, чрезвычайно редко, во 2-й палец. Она может подниматься по внутренней стороне стопы. Она может идти в пятку, оставаясь на внутренней стороне или идя поперек к наружной стороне (рис. 5.3).
Рис. 5.3
Наиболее отдаленная иррадиация идет вверх по ноге. Меридиан печени, согласно традиционным источникам, проходит вверх по внутренней стороне нижней части голени и бедра до паха. Иррадиация, однако, как правило «просто поднимается по ноге» таким образом, что многие больные затрудняются указать её более точно. Часто она идет также внутри ноги, в этом случае её нельзя соотнести с наружными ориентирами. Если она идет вблизи поверхности, то может проходить внутри, снаружи, спереди или сзади; возможно немного чаще внутри и спереди и менее часто – сзади. Эта иррадиация, будь она поверхностной или внутренней, может занимать пару миллиметров или же четверть голени или всей ноги (рис. 5.3).
У сильных реагентов такая иррадиация может идти вверх по телу, в этом случае она обычно поднимается по крестцу и позвоночнику, хотя неизвестно, чтобы она шла по животу, обычно неясным путем. После этого, как правило, она поднимается по задней стороне шеи, поверх затылка к макушке головы, после чего может создавать ощущение потрескивания в середине головы, вероятно связанное с синусами. При этом шея и плечи могут чувствовать расслабление, щеки розовеют, а глаза ощущают необычную ясность.
Тем самым это отличается от иррадиации вверх ноги иногда связанной с путем главного меридиана печени, но обычно этого не происходит или происходит лишь частично. Иррадиация, продолжающаяся вверх до туловища, шеи и головы на самом деле вовсе не соответствует пути главного меридиана печени, лишь изредка, ни, фактически, ветвям главного меридиана печени, особого меридиана печени, Ло сосуда или мышечного меридиана (см. Руководство по акупунктуре, стр. 394, 402-403, 454-457). Также не соответствует она пути родственного меридиана желчного пузыря.
Болезни и симптомы, которые можно лечить
Болезни и симптомы, которые можно лечить раздражением области печени, включают почти все. Это одно из нескольких мест на теле при раздражении которых, даже на одной стороне, можно вызвать, у сильного реагента, ощущения по всему телу с обеих сторон. Такое всеохватное ощущение может, конечно, возникать и при укалывании довольно большого числа других мест, но для тыла стопы – тыльной межкостной ямки это не является редким явлением. Именно поэтому симптомы со всех областей тела можно лечить точкой F-3. В некоторых случаях F-3 является лечение первого выбора, тогда как другие, где эффект не столь сильный, следует пробовать, если другие методы потерпели неудачу. Как пиво, «которое освежает все части тела»; действительно, если пациент ощущает именно «заторможенность», вызванную, нравится это или нет, у людей Запада, умеренной дисфункцией печени, укалывание F-3 может дать очень хорошую реакцию (рис. 5.4).
Рис. 5.4
Подобно французам, я описываю всё множество болезней и симптомов печени и получаю поэтому отдельную главу, посвященную этому вопросу (глава V). Симптомы, которые можно лечить через F-3, описаны далее в этой главе.
Область суставов шеи [букв. область опоры суставов шеи]
Не соответствует стандартным точкам акупунктуры; область Феликса Манна
В ранние годы моей практики акупунктуры для лечения больных с болями в шее или с болями в плече и предплечье я применял укалывание тыла стопы в F-3 (тыл стопы – тыльная межкостная область) или впереди локтя в P-5 (головка плеча – область головки лучевой кости) (рис. 4.1). Результаты были хорошими в умеренных случаях и при определенных других обстоятельствах, но терпели неудачу довольно во многих случаях.
Стопа — Вікіпедія
Матеріал з Вікіпедії — вільної енциклопедії.
 Людські стопи
Людські стопи 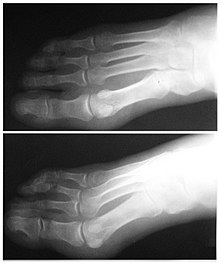 Рентгнівський знімок аномальної ступні — відсутній 5-й палець
Рентгнівський знімок аномальної ступні — відсутній 5-й палець 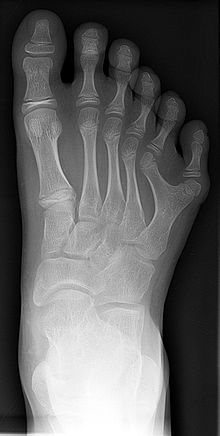
Стопа́[1], ступня́ (лат. pes) — дистальний відділ кінцівки стопоходячих чотириногих, плоске склепіння, що безпосередньо стикається з поверхнею землі і служить опорою при стоянні і пересуванні.
Стопа людини є найнижчим відділом нижньої кінцівки. Частина стопи, яка безпосередньо дотикається землі називається ступнею (або підошвою). Стопа має три точки кісткової опори, дві розташовуються в передньому відділі стопи й одна в задньому. Задній відділ називають п’яткою; передній, котрий включає п’ять пальців — носків. Крайні пальці стопи (I і V) називаються за аналогією з пальцями рук; внутрішній, найтовстіший палець — великий палець, найтонший короткий — мізинець. З тильної сторони стопи кінці пальців покриті нігтями, які являють собою захисні рогові пластини. З внутрішньої сторони стопи пальці мають м’які подушечки. Пальці ніг розташовуються паралельно один одному і мають меншу рухливість ніж пальці рук.
Пальці ніг включають фаланги кістяка стопи. Кістки стопи протягаються від кінчиків пальців до п’яти, з’єднуючись в тілі стопи. Плесневі кістки і фаланги схожі на п’ясті і фаланги руки, але менш розвинуті через їхню меншу рухливість. При ходьбі першої з поверхнею стикається п’ята, потім бічний край стопи, подушечки підошви і великий палець.
По довжині пальців у людей розрізняють три типи стопи:
- Грецький тип. Великий і третій палець поступаються по довжині другому, за ними в порядку зменшення йдуть четвертий і мізинець.
- Єгипетський тип. Найдовшим є великий палець, далі в порядку зменшення йдуть другий, третій, четвертий, мізинець.
- Прямокутний тип. Усі пальці приблизно однакової довжини. Великий палець дорівнює другому, наступні зменшуються так: третій, четвертий, мізинець.
У більшості культур поза приміщенням (включаючи європейську і японську) прийнято покривати стопи взуттям, в основному, з метою запобігання випадковому пораненню стопи. Існують розбіжності в правилах носіння взуття в приміщенні. У країнах Європи, Канади і Нової Зеландії прийнято роззуватися при вході в будинок; у більшості будинків США такого правила не існує. У Японії традиція знімати взуття при вході в приміщення настільки поширена, що підлогове покриття спеціально роблять м’яким, не пристосовуючи його для ходіння у взутті.
У деяких культурах демонстрація босих ніг вважається непристойної і навіть образливою. Наприклад, в арабському світі та Таїланді неприкриті стопи є ознакою бідності або нетрадиційних релігійних переконань.
Область медицини, яка займається вивченням будови і лікування людських стоп називається подологією (англ. podiatry).
Кістки стопи людини включають 26 кісток і утворюють три відділи:
Суглоби стопи
М’язи тилу стопи
М’язи підошви стопи
М’язи між плесновими кістками
Усього в тілі людини нараховується 206 кісток, 52 кістки знаходиться в стопах, що становить четверту частину від усіх кісток тіла.
- ↑ Черкасов В. Г. та ін. Кістки стопи // Міжнародна анатомічна термінологія (латинські, українські, російські та англійські еквіваленти) / Під ред. проф. В. Г. Черкасова. — Вінниця : Нова книга, 2010.
Подушечка стопы — Википедия
Материал из Википедии — свободной энциклопедии
Подушечка стопы или подушка стопы — выпуклая упругая часть подошвы переднего отдела человеческой стопы, находящаяся у основания пальцев и имеющая непосредственный контакт с поверхностью, в котором она выполняет защитную функцию. Находясь в опорной точке стопы, жировая ткань подушечки смягчает давление на плюсневый отдел скелета стопы, в частности, в локомоторном цикле ходьбы, когда на него перемещается центр тяжести при поднятой пятке. Подушечка стопы также предохраняет подошвенные нервы и сухожилия, проходящие к пальцам через контактный отдел стопы, в том числе от сдавливания находящимися над ними плюсневыми костями[1]. Патологические изменения в подушечке и костном отделе плюсны могут вызывать болевую симптоматику известную как метатарзалгия. В боевых искусствах и танцах подушечка стопы выделяется в отдельную функциональную часть подошвы.
Анатомически подушечка стопы расположена на границе продольного свода стопы на месте плюснефаланговых суставов и состоит из белковых коллагеновых волокон и жирового образования — «подушки». В расслабленном состоянии подушечка стопы находится в мягком и податливом состоянии, её кожа может быть смещена в проксимальном и дистальном направлениях. Если пальцы ноги вытянуты или отведены как например в фазе заднего толчка, подушечка становится напряженной и твердой, а движения кожи становятся невозможными. В дистальном отделе стопы подушечка заканчивается межпальцевыми складками[2]. Внешне в подушечке стопы выделяют межпальцевые подушечки (II, III, IV) и подушечку большого пальца (Th/I), которая соответствует возвышению большого пальца стопы также известному как дистальный тенар (Thd). На подошве в отличие от ладоней Th/I, II, III и IV межпальцевые подушечки морфологически представляют собой одно общее возвышение. Папиллярные узоры схожи с соответствующими узорам на ладонях. Обычно на II, III и IV межпальцевых подушечках встречаются петли, открытые дистально (U, или Ld) и проксимально (П, или lp), следы узора (V), открытые поля (0) и завитки (W). Узоры на межпальцевых подушечках иногда могут смещаться, т. е. не соответствовать строго межпальцевым промежуткам[3].
Выпуклость и мягкость подушечке стопы придаёт жировая подушка, которая расположена в теле стопы между слоями подошвенной фасции. Волокна апоневроза подушечки стопы образуют продольные, поперечые и вертикальне связки. Вместе с жировыми телами инкапсулированными между связками и путями, они образуют тканевую структуру, которая привязывает кожу к скелету стопы, в то же время позволяя в продольном направлении проходить сосудам, нервам и сухожилиям мышц-сгибателей пальцев, и защищая их от давления головок плюсневых костей[2][4].
Традиционно выделяют три точки опоры стопы: пятку в заднем отделе стопы и головки I-й и V-й плюсневых костей в переднем отделе с которыми соответственно сочленяются фаланги большого пальца и мизинца. Подушечка стопы со стороны подошвы защищает поперечный свод стопы образованный плюсневыми костями[5]. Существуют также данные, что бо́льшую нагрузку испытывают головки II-й и III-й плюсневых костей [6], в частности в исследованиях атрофии жировой ткани подушечки было выявлено, что наиболее изнашивается область соответствующая II головке плюсневой кости[7]. Подушечка стопы играет важную роль в при ходьбе в опорный период, когда происходит так называемый перекат через стопу, завершающей стадией которого является включение в опору головок плюсневых костей и носка[8].
Через область подушечки стопы проходят преимущественно мышцы-сгибатели, а именно мышцы возвышения большого пальца, возвышения мизинца и срединного возвышения[9]. При надавливании у новорождённого на подушечку стопы в области второго и третьего пальцев будет вызван один из врождённых физиологических рефлексов — хватательный рефлекс стопы или подошвенный рефлекс. Штриховое раздражение подошвы новорождённого в виде лёгкого проведения твёрдым предметом от пятки к подушечке стопы вызывает рефлекс Бабинского выражающийся в тыльном сгибании большого пальца стопы и веерообразном расхождении остальных[10].
К патологическим проявлениям относится боль в подушечке стопы при ходьбе и называется метатарзалгией. Боль обычно бывает вызвана перегрузкой одной или нескольких головок плюсневых костей, в том числе по причине их врождённого дефекта. Метатарзалгия может быть симптомом болезни Мортона — сдавливания подошвенного нерва IV пальца между III и IV плюсневыми костями или их головками[11]. Болезнь Мортона проявляется сильной болью в области третьего межпальцевого промежутка у основания третьего и четвёртого пальцев[12][13]. Патологическое уплощение поперечного свода, при котором стопа начинает опираться сразу на все головки плюсневых костей, называют поперечным плоскостопием.
В результате травм и с возрастом жировая подушка склонна уплотнению и атрофии. Для восстановления амортизирующей функции подушечки стопы применяют инъекции силикона или пересаживают бесклеточные регенерационные матрицы[14].
Подушечка стопы входит в число танцевальных терминов необходимых непосредственно при обучении технике танца[15]. В восточных единоборствах подушечка стопы носит функции ударной поверхности и имеет свои названия: «апчук», «апкумчи» в тхэквондо, «чусоку», «тюсоку» в карате. Китайская оздоровительная гимнастика тайцзи выделяет малую и большую подушечки стопы, которые анатомически примерно соответствуют возвышениям мизинца и большого пальца и являются двумя из девяти важных точек, с помощью которых, согласно этой практике, человек восполняет энергию инь от Земли[16].
- ↑ The American Heritage Medical Dictionary, 2008.: «Ball of foot — The padded portion of the sole of the human foot between the toes and the arch on which the weight of the body rests when the heel is raised»
- ↑ 1 2 Finn Bojsen-Møller, K. E. Flagstad, Plantar aponeurosis and internal architecture of the ball of the foot, 1975.
- ↑ Т.Д.Гладкова, Кожные узоры кисти и стопы обезьян и человека, «Наука», Москва 1966.
- ↑ Jim Barrie and Patrick Whatmough, Anatomy of the lesser toes
- ↑ Функциональная анатомия стопы
- ↑ Evaluation of the transverse metatarsal arch of the foot with gait analysis // Archives of Orthopaedic and Trauma Surgery, Volume 123, Number 4 / Май 2003 г.
- ↑ Chao C.Y. et al, Biomechanical properties of the forefoot plantar soft tissue as measured by an optical coherence tomography-based air-jet indentation system and tissue ultrasound palpation system. // Clin Biomech, Bristol, Avon, 2010
- ↑ Анатомическое строение и функции стопы (недоступная ссылка) на сайте Крейзи Хорс
- ↑ Учение о мышцах в Большой медицинской энциклопедии
- ↑ http://www.medeffect.ru/neurology/neurodiagn-0007.shtml Подошвенный рефлекс
- ↑ Без наименования
- ↑ Мортона болезнь
- ↑ Pain in the Ball of the Foot – Metatarsalgia
- ↑ Thomas M. Rocchio, Atrophic Plantar Fat Pad Augmentation with Acellular Dermal Graft // Podiatry Management, 2008
- ↑ АНГЛИЙСКИЙ ЯЗЫК: актуальные проблемы лингвистики и методики (недоступная ссылка), Федеральное агентство по образованию Российской Федерации, Екатеринбург (2009)
- ↑ Мантэк Чиа, Хуан Ли, Внутренняя структура тайцзи. Тайцзи-цигун I”

