Трещина голеностопа симптомы: Трещина голеностопа симптомы | Суставы
Трещина лодыжки: симптомы, лечение, реабилитация
Трещина в области лодыжки – распространенная травма нижней конечности. От правильности оказанной первой медицинской помощи зависит протекание и длительность периода лечения и реабилитации.
Причины и симптомы трещины
В организме взрослого человека насчитывается около 200 костей, которые могут быть подвижными и неподвижными (или малоподвижными). Особенность строения голеностопного сустава в том, что он состоит как из подвижных, так и из малоподвижных сочленений. Малоподвижные сочленения голеностопа называются синдесмозами, представлены тяжами и соединительной тканью. Основная функция этих сочленений – обеспечение стабильности в голеностопе. Наиболее часто травмированию подвергается передний и задний синдесмоз.
Причиной этого вида травм становится повышенная физическая нагрузка на нижние конечности. Трещина в области лодыжки часто диагностируется у людей, занимающихся:
- спортом,
- цирковыми трюками,
- балетом,
- садоводством.

Часто данная травма случается с женщинами, любящими ходить на высоком каблуке, во время соскальзывания ноги со ступеньки или тротуара. При механическом повреждении (ушиб) трещина также может появляться в виде осложнения травмы.
Трещины часто сочетаются с разрывами тяжей, переломами, растяжениями связочного аппарата, образованием межсуставной щели, поражением связок и мышц.
При травмировании голеностопа симптомами трещины могут быть:
- сильная боль в области сустава,
- изменение физиологичного расположения конечности,
- нарушение движения в голеностопном суставе,
- покраснение в месте травмы,
- выраженный отек ткани.
Дифференциальную диагностику проводят с переломами и полным разрывом связок. Самым информативным методом исследования является рентгенография в нескольких проекциях. Признаками трещины на снимке являются трещины и деформация в суставе.
Только после изучения снимков врач сможет поставить точный диагноз и назначить адекватную терапию.
Лечение
Трещина в голеностопе может лечиться двумя методами:
- консервативно,
- оперативно.
Консервативное лечение включает в себя снятие отека, болевого синдрома и иммобилизацию сустава. С целью обезболивания и снятия отека тканей используют Новокаиновое обкалывание. Для иммобилизации сустава применяют гипсовую повязку в виде «сапожка». Для полного восстановления и срастания тканей в щиколотке гипсовую повязку необходимо носить 1,5-2 месяца.

Ставать на костыли разрешено сразу же после накладывания гипсового сапожка. Процесс восстановления напрямую зависит от правильности оказания первой помощи пострадавшему, которая должна включать такие этапы:
- успокоить пациента и уложить его с приподнятой пораженной конечностью,
- к пораженному суставу приложить пузырь со льдом или заморозить с помощью специального медицинского спрея,
- зафиксировать сустав с помощью повязки из эластичного бинта или шины,
- уменьшить отек поможет нанесение мази Гапариновая, Троксерутин, Лиотон,
- снять или уменьшить боль помогут препараты группы нестероидных противовоспалительных средств Диклофенак, Ортофен, Ибупрофен.
После оказания первой неотложной помощи необходимо в обязательном порядке обратиться за квалифицированной врачебной помощью. Во время транспортировки пациента следует минимизировать движение и нагрузку на пораженный голеностоп.
Консервативное лечение не всегда дает гарантию на полное выздоровление. В осложненных случаях трещины голеностопа операция необходима для полного восстановления подвижности и функции в суставе. Трещины часто сопровождаются поражением сухожилий, сосудов и нервов. В таких случаях оперативное вмешательство неизбежно. Операции на голеностопе могут быть нескольких типов, но чаще всего это:
- упрочнение голеностопной вилки с помощью стяжечного или компрессионного винта,
- тендопластика (пластика костной мембраны) – применение для фиксации голеностопа биоткани, например широких бедренных сухожилий, которые применяют с помощью пересадки.
Тип оперативного вмешательства определяется лечащим врачом, учитывая тяжесть травмы и индивидуальные особенности пациента.
Реабилитационный период

После проведения лечебных мероприятий наступает не менее ответственный период – реабилитация, от качества которого зависит выздоровление. Стоит отметить, что в большинстве случаев после снятия гипса еще 1-2 недели рекомендуют носить гипсовую лонгету. Именно в этот период начинается реабилитационный курс. Лечащий врач назначит комплекс необходимых физиотерапевтических процедур, который включает:
- диетотерапию,
- массаж,
- комплекс лечебной физкультуры,
- физиотерапию.
Чтобы кости голеностопного сустава быстрее срастались, необходимо обеспечить организм всеми необходимыми веществами. Для заживления трещин крайне важно наличие достаточного количества коллагена. Он содержится в таких продуктах питания: рыбное или мясное заливное, холодец, желе. Творог зернистый и куриные яйца являются природным источником кальция и витамина Д. Овощи и фрукты должны присутствовать ежедневно на столе, ведь они являются природными источниками витаминов и микроэлементов.
Массаж и ЛФК позволяют быстрее на ноги вставать и выполнять необходимые движения. Чтобы ускорить процесс полного выздоровления, рекомендуют массажировать ногу еще во время ношения гипсовой лонгеты, растирая плавными движениями пораженную конечность. Лечебную физкультуру назначают после снятия гипса. Все упражнения должны выполняться плавно и быть направленными на восстановление двигательной активности голеностопа. Лучше всего выполнять комплекс ЛФК под руководством опытного инструктора.

Физиотерапевтические процедуры назначают еще в период ношения гипса. Чаще всего применяют СВЧ, УВЧ и магниторезонансную терапию, которые способствуют активизации процессов кровообращения, регенерации, снимают боль, спазм мышц и отек тканей.
После снятия гипса физиотерапевтический комплекс дополняют такими процедурами, как ванны с морской солью, грязевые обертывания. После снятия гипса период реабилитации длится около 2 месяцев.
Возможные осложнения
При отсутствии адекватной медицинской помощи возможно развитие множественных осложнений, которые негативно сказываются на функции самого сустава, вызывают боль и ограничение подвижности конечности, тем самым нарушая качество жизни пациента.
Голеностопный сустав человека – одно из наиболее травмоопасных анатомических сочленений в организме. Все дело в том, что на эту часть тела приходится наибольшая нагрузка во время спортивных упражнений, при выполнении физической работы и даже в повседневной жизни.


Симптомы трещины голеностопного сустава
Каждому человеку полезно знать основные признаки трещины голеностопного сустава. Это поможет самостоятельно заподозрить такого рода травму и своевременно обратиться за квалифицированной медицинской помощью. Трещина голеностопного сустава сопровождается следующими клиническими признаками:
- Резкая боль в области голеностопного сустава, которая возникает после травматического повреждения. При переломе малоберцовой кости боль в большей мере ощущается с наружной стороны сустава, при переломе большеберцовой кости – с внутренней. Любые движения ногой в подобном случае приводят к резкому усилению болевого синдрома.
- Отек мягких тканей в области сустава. Как правило, он возникает мгновенно после травмы, поскольку его причиной является кровоизлияние в мягкие ткани с поврежденной кости. Сторона локализации отека также зависит от названия сломанной кости.
- Кровоподтеки в области трещины. Как правило, они возникают не сразу же после травмы, а спустя несколько часов, за которые кровь просачивается сквозь мягкие ткани в кожные покровы.


- Нарушения движений в голеностопном суставе. В большей мере, они вызваны отеком мягких тканей, поскольку конфигурация костей при трещине сохранена.
Реабилитация
Гипсовая иммобилизация – это основной метод лечения трещины голеностопа. Сроки ношения гипсовой повязки зависят от того, какое количество костей было повреждено при травме. Обычно трещина локализируется только в одной из костей голени. Таким пациентам показана гипсовая иммобилизация сроком на 1 месяц. Если при травме повреждается 2 кости, срок ношения гипса может быть увеличен до 2‐х месяцев.
После снятия гипсовой лонгеты человек нуждается в обязательной реабилитации, так как конечность длительное время находилась в обездвиженном положении. Существуют специальные методики, которые используется для реабилитации при трещине голеностопа.
Методы реабилитации после трещины голеностопа:
- Ортопедическая обувь. Пациентам прописывают специальные виды лечебной обуви на протяжении 1‐го после трещина голеностопа. Она удерживает поврежденный сустав в правильном анатомическом положении, что стимулирует процессы восстановления.
- Лечебная физкультура. Пациентам после трещины голеностопа рекомендуется выполнять простые упражнения:
- сгибание‐разгибание стопы,
- круговые движения в голеностопе,
- сгибание‐разгибание пальцев ног.
Как правило, после 3‐х минут подобных упражнений возникает боль, которая заставляет человека остановить тренировку. Со временем, длительность выполнения упражнений постепенно увеличивается.
- Самомассаж. Ежедневно утром и вечером необходимо делать самомассаж голеностопного сустава, который заключается в постукивании, поглаживании, растирании и выкручивании. Каждое движение необходимо повторять до 10–12 раз.


- Ванночки с морской солью. Готовится раствор морской соли, для которого берется 5 литров воды, температурой 36–38 градусов и 100 грамм морской соли. Голеностоп опускается в эту ванночку на 15 минут. Процедуру необходимо повторять ежедневно на протяжении месяца. Она помогает эффективно бороться с отеками, которые нередко возникают после снятия гипса.
Сколько заживает лодыжка
Описанное состояние – достаточно неприятная травма, которая может случиться даже в повседневной жизни. При своевременной диагностике и правильном лечении работоспособность восстанавливается практически у 100% пациентов в течение 3 месяцев.
Наша жизнь полна неожиданностей как хороших, так и плохих. Довольно часто мы подвергаемся разнообразным травмам, которые подстерегают нас практически на каждом шагу. Так на спортивных тренировках, во время занятий балетом, разучивания цирковых трюков, в результате ДТП или же любого несчастного случая мы можем легко получить трещину в голеностопе, которая внесёт в нашу жизнь массу неприятностей. При этом степень риска получить трещину в таких ситуациях очень высока.
Распространенные причины
 Так, одними из самых вероятных факторов, которые могут привести к возникновению трещины, относят:
Так, одними из самых вероятных факторов, которые могут привести к возникновению трещины, относят:
- Неправильно спланированные тренировки. Вы очень рискуете, когда резко увеличиваете интенсивность занятий спортом, или выполняете новое, совсем не знакомое вам упражнение.
- Неудобная обувь, что плохо фиксирует ногу и доставляет ужасный дискомфорт при ходьбе, либо беге.
- Сильно низкая плотность костной ткани.
- Неправильно подобранный рацион питания, который приводит к нехватке в организме кальция и других полезных микроэлементов.
- Разнообразные заболевания щитовидной железы.
- Длительное употребление гормональных препаратов и анаболических стероидов.
- Нарушенный цикл менопаузы у женщины.
- Слишком резкое движение.
- Недостаточное количество жира, либо наоборот его переизбыток.
При этом трещина возникает, когда прочность ткани значительно меньше от силы нагрузки.
Виды трещин
Зависимо от расположения кости относительно осевой линии различают следующие травмы: спиральные, косые и линейные. Также исходя из количества образовавшихся трещин их разделяют на одиночные и множественные.
Следует принять во внимание, что зачастую трещины и даже незначительные микротрещины в голеностопе идут плечом к плечу с такими разнообразными травмами, как растяжки, переломы, разрывы, а также поражение связок и мышц. При этом все эти травмы имеют очень схожую симптоматику, потому их без специального обследования очень трудно будет различить между собой.
Симптомы образования трещины
Следует заметить, что трещина, в отличие от перелома, в очень редких случаях сопровождается звуком, который напоминает треск. Однако клиническая картина очень схожа на ту, которая появляется при переломах. К основным симптомам тещины в голеностопе относят следующие показатели:
- Возникновение интенсивных болевых ощущений в области голеностопа. При этом чем больше травма, тем боль сильнее.
- Значительные перемены в физиологическом положении сустава.
- Появление большого отёка.
- Необычное положение голени при смещении суставного сочленения.
- Повреждённая зона приобретает красноватый оттенок.
- Гематома.
- Значительное ограничение в движении.
- Если повреждены связки и ткани, то возникнет кровоизлияние и нога резко синеет.
В том случае, когда врач увидит такую клиническую картину, то он точно вам назначит рентгенографию с нескольких ракурсов, которая поможет точно распознать степень повреждения и назначить грамотное лечение.
Травмирование у детей

Однако превосходством детского возраста является то, что такие травмы у них заживают значительно быстрее и лучше, чем у взрослых.
Профилактические меры
Конечно же, разумнее будет придерживаться определённых правил и беречь свои голеностопы, чем потом мучиться от боли и стараться как можно быстрее вылечить свои ноги. А лечение при хорошем уходе и соблюдении всех рекомендаций специалиста может занять не меньше, чем 1,5 месяца.
Потому, когда вы интенсивно занимаетесь спортом и поддаётесь тяжёлым физическим нагрузкам, то следует использовать специальный фиксатор голеностопного сустава.
Последствия
И не забывайте, что с трещиной в голеностопе шутить не стоит, поскольку отсутствие должного лечения может привести к весьма плачевным последствиям. Например, таким как деформирующий артроз или к ограничениям подвижных функций конечности. К тому же частым результатом такой травмы является хронический болевой синдром. Неутешительной будет также ситуация, когда трещина долго не заживает или превратилась в перелом со смещёнными обломками. В этом случае необходимо делать операцию, иначе может произойти угловая деформация.
Но если же ваша травма зажила, и всё закончилось благополучно, то это ещё не значит, что сразу же можно будет нагружать свою ногу. Врач вам разрешит на неё понемногу наступать и лишь со временем постепенно можно будет увеличить нагрузку.
Трещина лодыжки сопровождается болью, отеком, посинением кожи и нарушением двигательной активности ноги. Патология не вызывает серьезных осложнений. Однако не вовремя леченная трещина лодыжки может неправильно срастись, что приведёт к формированию хронического болевого синдрома и хромоте.
Что такое трещина щиколотки
Трещина – это частичный перелом костей лодыжки, сопровождающийся клинической картиной перелома. Трещина лодыжки составляет 80–82% трещин костей нижних конечностей.


По происхождению патология бывает травматической и патологической. Первая группа представляет собой трещины, возникшие в результате воздействия направленной механической силы, которая превышает устойчивость кости (сильный удар).
Трещина – это неполный перелом щиколотки.
Патологические трещины возникают при острых и хронических заболеваниях, сопровождающихся нарушением обмена веществ и целостности кости. К таким болезням относят остеомиелит, кисты в костях, опухоли и метастазы, разрушающие целостность кости и повышающие вероятность ее перелома под воздействием слабых по силе факторов.
Симптомы
При трещине без смещения внутренней и внешней лодыжки отмечаются одни и те же симптомы.
Болевой синдром. 
 Боль возникает в момент травмы, длится несколько часов или до тех пор, пока конечность не будет обезболена. Боль утихает быстрее, если ноге обеспечить покой. При движении, если пытаться пальпировать и трогать лодыжку, болевой синдром усиливается. Иногда болевые ощущения возникают спустя 10–15 минут после перелома. Это объясняется попаданием в кровь адреналина и норадреналина, благодаря чему в первую четверть часа пострадавший может не ощущать болезненности.
Боль возникает в момент травмы, длится несколько часов или до тех пор, пока конечность не будет обезболена. Боль утихает быстрее, если ноге обеспечить покой. При движении, если пытаться пальпировать и трогать лодыжку, болевой синдром усиливается. Иногда болевые ощущения возникают спустя 10–15 минут после перелома. Это объясняется попаданием в кровь адреналина и норадреналина, благодаря чему в первую четверть часа пострадавший может не ощущать болезненности.

 Изменение цвета кожи. Посинение конечности и гематома – обязательные признаки трещины лодыжки. Выраженный синий цвет усиливается в отдаленных участках ноги – голеностопе и стопе. В момент травмы мелкие сосуды, которые находятся в мышцах и коже, повреждаются. Кровь выходит за пределы сосудистой стенки и скапливается в области трещины лодыжки.
Изменение цвета кожи. Посинение конечности и гематома – обязательные признаки трещины лодыжки. Выраженный синий цвет усиливается в отдаленных участках ноги – голеностопе и стопе. В момент травмы мелкие сосуды, которые находятся в мышцах и коже, повреждаются. Кровь выходит за пределы сосудистой стенки и скапливается в области трещины лодыжки.
Неестественное положение треснутых костей может повредить артерии, что приведет к кровоизлиянию. Это может спровоцировать инфицирование раны и нагноение. В дальнейшем кровоизлияние и рана могут осложниться гнойно‐септическими явлениями.
Отек и набухание. Из‐за повреждения сосудов область трещины лодыжки воспаляется. В эту зону выходят медиаторы воспаления, из‐за чего плазма из кровяного русла скапливается в мягких тканях.
Расстройство чувствительности. Из‐за трещины могут повредиться нервы, нарушается тактильное восприятие. Возникает онемение, пострадавший ощущает парестезии – покалывание, чувство ползания мурашек по коже.
Нарушение двигательной активности. Возникает сильная боль, повреждаются нервы. Совокупность этих факторов осложняют человеку движения ногой. Ограничиваются активные и пассивные движения.
Подробнее о симптомах и реабилитации при трещине голеностопа читайте в этой статье.
Лечение трещины голеностопа без смещения
Предоставьте больному первую помощь. Она состоит из 8 простых шагов:
- Оцените ситуацию. Если что‐то угрожает здоровью пострадавшего – перетащите или перенесите его в безопасное место. Избавьтесь от потенциально угрожающих факторов.
- Вызовите скорую помощь и успокойте пострадавшего. Уложите человека, обеспечьте ноге полный покой, попросите больного не двигаться.
- Обезбольте трещину лодыжки. Используйте таблетки: Диклофенак, Ибупрофен, Нимесулид.
- Освободите лодыжку от одежды: приподнимите брюки, снимите носки и обувь. Осмотрите место трещины на наличие повреждений кожи. Если повреждения присутствуют – обработайте рану Перекисью водорода или антисептиком (Хлоргексидин). Если таких средств нет, подставьте ногу под прохладную проточную воду и очистите рану от грязи. Перевяжите ногу бинтом.
- Теперь следует приложить холод к ноге. Достаньте из морозилки лед или замороженное мясо. Приложите к трещине лодыжки на 15 минут, но сначала заверните холод в ткань – так вы предотвратите переохлаждение кожи и обеспечите целостность нервов.
- Спустя 15 минут уберите лед и приступите к фиксации лодыжки. Это можно сделать подручными средствами. Найдите длинный и твердый предмет, по размеру подходящий расстоянию от колена до пятки. Приложите его к ноге, прикрепите эластичным бинтом или марлей. Если вы не можете найти такой предмет – прибинтуйте здоровую ногу к больной.
- Придайте ноге возвышенную позицию. На подушку положите лодыжку так, чтобы она была выше уровня сердца. Так вы уменьшите отек и боль.
- Ожидайте скорую помощь и находитесь рядом с пострадавшим. Дайте больному питье: теплый чай или воду.


После оказания первой помощи трещина лодыжки нуждается в консервативной терапии. Хирургическая операция не показана. Оперативное лечение и рекомендации по избежанию хромоты описаны в этой статье.

 Консервативная терапия представляет собой наложение гипсовой лангетки. Она накладывается по задней поверхности ноги, включая стопу и подошву. Свежий гипс закрепляется бинтом. Гипс накладывается по контуру голени и не должен сдавливать конечность, в противном случае нарушится кровообращение. После наложения лангетки выполняется контрольная рентгенография ноги – это позволяет врачу оценить правильность наложения. Подробное описание фиксаторов для голеностопа и лодыжки читайте здесь.
Консервативная терапия представляет собой наложение гипсовой лангетки. Она накладывается по задней поверхности ноги, включая стопу и подошву. Свежий гипс закрепляется бинтом. Гипс накладывается по контуру голени и не должен сдавливать конечность, в противном случае нарушится кровообращение. После наложения лангетки выполняется контрольная рентгенография ноги – это позволяет врачу оценить правильность наложения. Подробное описание фиксаторов для голеностопа и лодыжки читайте здесь.
Сколько ходить в гипсе
Пострадавшему с трещиной лодыжки необходимо проходить с гипсом от 7 до 12 недель. Такой период обуславливается скоростью срастания костей, эффективностью лечения. Пожилому человеку с дистрофическими заболеваниями опорно‐двигательного аппарата необходимо ходить в гипсе 12 недель, а молодому пациенту – 7–8 недель.
Во время ношения гипса пациенту с трещиной лодыжки нужно проходить контрольную рентгенографию. Это необходимо, чтобы оценить степень срастания лодыжки и процесс образования костной мозоли.
Когда можно наступать на ногу
На ногу можно наступать после снятия гипса. Во время ношения лангетки делать из больной ноги опорную – противопоказано, так как может возникнуть повторная трещина лодыжки и вызвать полный перелом со смещением костных отломков. В таком случае назначается операция, лечение продлевается на 1–2 месяца и настолько же замедляется реабилитация. В первое время после снятия гипса необходимо использовать костыли или трость. Подробнее о том, как правильно их использовать, читайте в этой статье.
Сколько лечить повреждение, сроки реабилитации
Лечение заканчивается в момент, когда пациент начинает ходить без вспомогательных приспособлений. Для этого необходимо от 6 до 12 недель терапии. После снятия гипса начинается реабилитация – восстановление утраченных функций конечности.
При трещине лодыжки реабилитация длится 2–3 месяца и состоит из таких периодов:
- Ранний период (длится первый месяц). Пациент разрабатывает мелкую моторику пальцев стопы, голеностопный сустав и колено.
- Поздний период (от 1 до 3 месяцев). Пациент учится ходить на носках, прыгать со скакалкой, бегать и приседать на носочках.
Сроки реабилитации зависят от таких факторов:
- возраст;
- масштаб трещины;
- сопутствующие травмы;
- питание и выполнение назначений врача.
Прогноз при трещине лодыжки благоприятный: до 80% пациентов полностью восстанавливаются за 3 месяца. У 20% возникают осложнения и нарушения сращения трещины, патологии голеностопного сустава. Причина – непослушание врачей, нежелание придерживаться назначений по лечению и питанию, небрежное выполнение восстановительных упражнений.
Полезное видео
На видео врач отвечает на такие вопросы:
- что делать при травме лодыжки;
- что представляет собой консервативное лечение трещины лодыжки;
- в чем смысл реабилитации после травмы;
- что случится, если не оказать первую помощь и не приступить к лечению лодыжки.
Травмы голеностопа. Перелом лодыжки. Симптомы, лечение, реабилитация. Алексей Олейник #footclinic
Watch this video on YouTube
Заключение
- Трещина – это неполный перелом щиколотки. По происхождению бывает травматическим и патологическим.
- Симптомы травмы: боль, изменение цвета кожи, отек и набухание, нарушение чувствительности и движений.
- Первая помощь при трещине щиколотки: вызвать скорую, дать обезболивающие, обработать рану, зафиксировать конечность, придать ноге возвышенное положение.
- Травма лечится консервативно и не нуждается в хирургическом вмешательстве. Средний срок хождения в гипсе – 10 недель. Впервые на ногу можно наступить после снятия лангетки. Полное выздоровление, включая реабилитацию, занимает 4–5 месяцев.
- Прогноз при трещине благоприятный. У 80% пациентов наступает полное восстановление ноги. У 20% возникают осложнения.
Трещина в голеностопе сколько заживает
Симптомы и реабилитация при трещине голеностопа
Голеностопный сустав человека – одно из наиболее травмоопасных анатомических сочленений в организме. Все дело в том, что на эту часть тела приходится наибольшая нагрузка во время спортивных упражнений, при выполнении физической работы и даже в повседневной жизни.
Трещиной голеностопного сустава принято называть травматическое повреждение, которое проявляется переломом без смещения одной из костей, которые формируют это сочленение. Чаще всего, в подобном случае страдает одна из костей голени – большеберцовая или малоберцовая. Намного реже трещина диагностируется в таранной кости стопы и участвует в формировании голеностопного сустава.

Симптомы трещины голеностопного сустава
Каждому человеку полезно знать основные признаки трещины голеностопного сустава. Это поможет самостоятельно заподозрить такого рода травму и своевременно обратиться за квалифицированной медицинской помощью. Трещина голеностопного сустава сопровождается следующими клинически ми признаками:
- Резкая боль в области голеностопного сустава, которая возникает после травматического повреждения. При переломе малоберцовой кости боль в большей мере ощущается с наружной стороны сустава, при переломе большеберцовой кости – с внутренней. Любые движения ногой в подобном случае приводят к резкому усилению болевого синдрома.
- Отек мягких тканей в области сустава. Как правило, он возникает мгновенно после травмы, поскольку его причиной является кровоизлияние в мягкие ткани с поврежденной кости. Сторона локализации отека также зависит от названия сломанной кости.
- Кровоподтеки в области трещины. Как правило, они возникают не сразу же после травмы, а спустя несколько часов, за которые кровь просачивается сквозь мягкие ткани в кожные покровы.

- Нарушения движений в голеностопном суставе. В большей мере, они вызваны отеком мягких тканей, поскольку конфигурация костей при трещине сохранена.
Реабилитация
Гипсовая иммобилизация – это основной метод лечения трещины голеностопа. Сроки ношения гипсовой повязки зависят от того, какое количество костей было повреждено при травме. Обычно трещина локализируется только в одной из костей голени. Таким пациентам показана гипсовая иммобилизация сроком на 1 месяц. Если при травме повреждается 2 кости, срок ношения гипса может быть увеличен до 2‐х месяцев.
Методы реабилитации после трещины голеностопа:
- Ортопедическая обувь. Пациентам прописывают специальные виды лечебной обуви на протяжении 1‐го после трещина голеностопа. Она удерживает поврежденный сустав в правильном анатомическом положении, что стимулирует процессы восстановления.
- Лечебная физкультура. Пациентам после трещины голеностопа рекомендуется выполнять простые упражнения:
- сгибание‐разгибание стопы,
- круговые движения в голеностопе,
- сгибание‐разгибание пальцев ног.
Как правило, после 3‐х минут подобных упражнений возникает боль, которая заставляет человека остановить тренировку. Со временем, длительность выполнения упражнений постепенно увеличивается.

Сколько заживает лодыжка
Описанное состояние – достаточно неприятная травма, которая может случиться даже в повседневной жизни. При своевременной диагностике и правильном лечении работоспособность восстанавливается практически у 100% пациентов в течение 3 месяцев.
Трещина в голеностопе: симптомы, диагностика и лечение
Считается, что голеностопный сустав – это самая уязвимая часть тела у человека. А все потому, что на эту часть приходится наибольшая нагрузка не только во время физических упражнений, но и в повседневной жизни.
Что такое голеностоп
Голеностоп является таким суставом, который соединяет голень со стопой, а благодаря связкам, нервным окончаниям, сухожилиям и мышцам зависит прочность и подвижность сустава. Сустав отвечает за подвижность человека и его строение имеет замысловатый характер. Кости соединены друг с другом с помощью мышц, а питание они получают с помощью сосудов и нервов, которые и помогают ходить.
Обычно трещина в голеностопе случается в синдесмозах, другими словами, в межберцовых связках, потому, что именно на них приходится 1/5 часть всех травм. Их ткань плотная, но при резком движении или нагрузке происходит растяжение и даже разрыв внутренних слоев ткани.
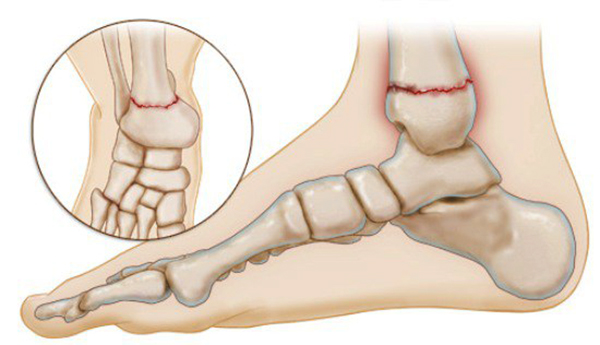
Причины трещин и разрывов
За движение костей в любом суставе отвечают связки и если движения приобретают резкий и неестественный характер, то связки теряют свою эластичность и прочность, что ведет к разрыву или трещине соединительной ткани. Причины, по которым может возникнуть трещина в голеностопе следующие:
- Неестественные повороты: стопа может подогнуться наружу и при этом нога двигаться дальше, обычно такая травма случается у спортсменов.
- Если стопа подвернулась внутрь, то на нее уже идет давление всей массы тела, при этом происходит натяжение и разрыв связок, обычно такие травмы происходят на бытовом уровне.
- Сильный удар или ушиб способен привести к трещине или разрыву синдесмоза.
Симптомы
Спортсмены и обычные люди всегда должны знать основные симптомы трещины голеностопа. Благодаря правильно поставленному диагнозу можно получить своевременную помощь и это поможет избежать различных проблем в будущем.
Естественно, симптомы трещины голеностопа зависят от степени повреждения, но клинические признаки проявляются одинаково:
- Резкая боль. Обычно внезапная боль появляется после травмы. Если травма произошла в малоберцовой кости, то боль будет ощущаться с наружней стороны, если же произошел перелом большеберцовой кости, то неприятные ощущения возникнут внутри. При этом любое движение голеностопом приводит к усилению боли.
- Отек. Он появляется сразу после травмы, потому что происходит кровоизлияние в мягких тканях к поврежденному месту.
- Если все-таки образовалась трещина в суставе, то это можно определить по кровоподтекам. Они появляются лишь через несколько часов после травмы и именно в том месте, где образовалась трещина.
- Проблемы с движением. Голеностоп становится малоподвижным, потому что в мягких тканях образуется отек.
В чем же заключается первая помощь при клинических признаках трещины голеностопного сустава? Если были замечены симптомы трещины, то сразу необходимо организовать человеку неподвижность, но так, чтобы поврежденная нога была выше уровня тела для обеспечения оттока крови от ушиба. Желательно туго перевязать место ушиба, начиная с лодыжки и вплоть до пальцев ног, но при этом нельзя сильно перетягивать кровеносные сосуды.
Помимо этого, сразу после травмы нужно к ушибленному месту прикладывать лед, это позволит убрать отечность и уменьшить боль. И, конечно же, чем раньше обратиться к специалисту, тем будет лучше для больного. Травматолог проведет полную диагностику и назначит лечение. Трещины голеностопа зарастают медленно и при этом могут дать осложнения, которые со временем приведут к инвалидности и чтобы не доводить до этого, лучше всего сразу обратиться к специалисту.
Диагностика
Диагностика трещины голеностопа может быть как внешней, с помощью осмотра, так и инструментальной:
- Пальпация, внешний осмотр, анамнез. Травматолог в первую очередь проводит анамнез для установления полной картины получения травмы. После этого специалист осматривает ушиб, визуально определяет размер отека и наличие гематомы. Благодаря пальпации врач может определить разрыв связки или трещину, но чтобы уточнить внутреннее состояние ушиба назначается инструментальная диагностика.
- Рентген. При переломах или трещинах костей всегда назначается рентген, чтобы определить следующее: сдвиг костей или разрыв связки, расстояние между берцовыми костями при травме, увеличение объема мягких тканей.
- МРТ позволяет провести исследование благодаря воздействию магнитного излучения и считается самым точным методом обследования. С помощью томографии можно определить нарушение целостности суставов, отделение связок, разрыв синдесмозов, переломы, смещение костей, трещины, кровоизлияние на место ушиба.
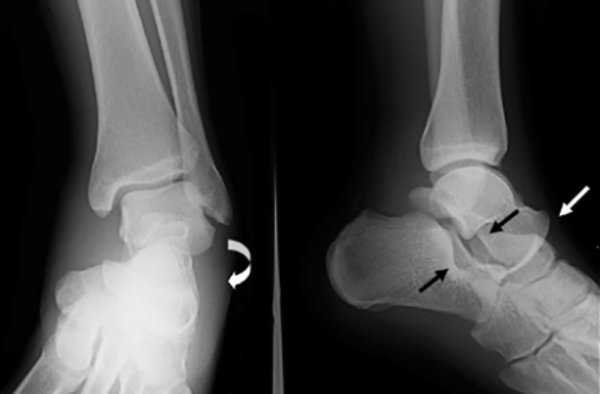
Лечение и реабилитация
В первую очередь лечение любой травмы голеностопа необходимо начать с обезболивания, затем нужно снять отек и убрать гематому. При этом нужно создать все условия, чтобы связки срослись правильно без осложнений, и нормализовать движение сустава.
Консервативное лечение направлено на ликвидацию гемартроза. Кровь скапливается на месте ушиба и чтобы ее откачать, нужно сделать пункцию. Если этого не сделать хрящевая ткань костей может воспалиться и появится посттравматический артрит.

Кроме этого, нужно обездвижить сустав и поэтому накладывается гипсовая повязка. Срок ношения зависит от того, сколько костей затронула трещина. Также необходима лекарственная терапия. Препараты, назначенные врачом, принимаются орально и в виде инъекции.
Оперативный метод лечения используется при тяжелых травмах, которые требуют вмешательствах хирургов, проводимые по одной из следующих методик:
- Тендопластика применяется при сильном разрыве связке, при этом травмированный участок удаляется, а на его место вживляется здоровая ткань.
- Вита-компрессор применяется для монтирования в сустав болта, который укрепляет пораженный участок голеностопа, это позволяет обеспечить суставу прочность и надежность.
Реабилитация осуществляется с помощью медикаментозного лечения, лечебной физкультуры, массажа и определенной диеты. Обычно реабилитация составляет 1,5 – 2 месяца.
Возможные осложнения
Если врач поставит неправильный диагноз или было принято несвоевременное лечение, то могут случиться осложнения, которые впоследствии приведут к инвалидности:
- Инфекция может попасть в рану.
- Кости способны срастись неправильно и появится артроз.
- Отечность ступни хронического характера и хромота.
Трещина в голеностопе: первая помощь и реабилитация
Трещина в области лодыжки – распространенная травма нижней конечности. От правильности оказанной первой медицинской помощи зависит протекание и длительность периода лечения и реабилитации.
Причины и симптомы трещины

В организме взрослого человека насчитывается около 200 костей, которые могут быть подвижными и неподвижными (или малоподвижными). Особенность строения голеностопного сустава в том, что он состоит как из подвижных, так и из малоподвижных сочленений. Малоподвижные сочленения голеностопа называются синдесмозами, представлены тяжами и соединительной тканью. Основная функция этих сочленений – обеспечение стабильности в голеностопе. Наиболее часто травмированию подвергается передний и задний синдесмоз.
Причиной этого вида травм становится повышенная физическая нагрузка на нижние конечности. Трещина в области лодыжки часто диагностируется у людей, занимающихся:
- спортом,
- цирковыми трюками,
- балетом,
- садоводством.

Часто данная травма случается с женщинами, любящими ходить на высоком каблуке, во время соскальзывания ноги со ступеньки или тротуара. При механическом повреждении (ушиб) трещина также может появляться в виде осложнения травмы.
Трещины часто сочетаются с разрывами тяжей, переломами, растяжениями связочного аппарата, образованием межсуставной щели, поражением связок и мышц.
При травмировании голеностопа симптомами трещины могут быть:
- сильная боль в области сустава,
- изменение физиологичного расположения конечности,
- нарушение движения в голеностопном суставе,
- покраснение в месте травмы,
- выраженный отек ткани.

Дифференциальную диагностику проводят с переломами и полным разрывом связок. Самым информативным методом исследования является рентгенография в нескольких проекциях. Признаками трещины на снимке являются трещины и деформация в суставе.
Только после изучения снимков врач сможет поставить точный диагноз и назначить адекватную терапию.
Лечение
Трещина в голеностопе может лечиться двумя методами:
Консервативное лечение включает в себя снятие отека, болевого синдрома и иммобилизацию сустава. С целью обезболивания и снятия отека тканей используют Новокаиновое обкалывание. Для иммобилизации сустава применяют гипсовую повязку в виде «сапожка». Для полного восстановления и срастания тканей в щиколотке гипсовую повязку необходимо носить 1,5-2 месяца.

Ставать на костыли разрешено сразу же после накладывания гипсового сапожка. Процесс восстановления напрямую зависит от правильности оказания первой помощи пострадавшему, которая должна включать такие этапы:
- успокоить пациента и уложить его с приподнятой пораженной конечностью,
- к пораженному суставу приложить пузырь со льдом или заморозить с помощью специального медицинского спрея,
- зафиксировать сустав с помощью повязки из эластичного бинта или шины,
- уменьшить отек поможет нанесение мази Гапариновая, Троксерутин, Лиотон,
- снять или уменьшить боль помогут препараты группы нестероидных противовоспалительных средств Диклофенак, Ортофен, Ибупрофен.
После оказания первой неотложной помощи необходимо в обязательном порядке обратиться за квалифицированной врачебной помощью. Во время транспортировки пациента следует минимизировать движение и нагрузку на пораженный голеностоп.

Консервативное лечение не всегда дает гарантию на полное выздоровление. В осложненных случаях трещины голеностопа операция необходима для полного восстановления подвижности и функции в суставе. Трещины часто сопровождаются поражением сухожилий, сосудов и нервов. В таких случаях оперативное вмешательство неизбежно. Операции на голеностопе могут быть нескольких типов, но чаще всего это:
- упрочнение голеностопной вилки с помощью стяжечного или компрессионного винта,
- тендопластика (пластика костной мембраны) – применение для фиксации голеностопа биоткани, например широких бедренных сухожилий, которые применяют с помощью пересадки.
Тип оперативного вмешательства определяется лечащим врачом, учитывая тяжесть травмы и индивидуальные особенности пациента.
Реабилитационный период

После проведения лечебных мероприятий наступает не менее ответственный период – реабилитация, от качества которого зависит выздоровление. Стоит отметить, что в большинстве случаев после снятия гипса еще 1-2 недели рекомендуют носить гипсовую лонгету. Именно в этот период начинается реабилитационный курс. Лечащий врач назначит комплекс необходимых физиотерапевтических процедур, который включает:
- диетотерапию,
- массаж,
- комплекс лечебной физкультуры,
- физиотерапию.
Чтобы кости голеностопного сустава быстрее срастались, необходимо обеспечить организм всеми необходимыми веществами. Для заживления трещин крайне важно наличие достаточного количества коллагена. Он содержится в таких продуктах питания: рыбное или мясное заливное, холодец, желе. Творог зернистый и куриные яйца являются природным источником кальция и витамина Д. Овощи и фрукты должны присутствовать ежедневно на столе, ведь они являются природными источниками витаминов и микроэлементов.
Массаж и ЛФК позволяют быстрее на ноги вставать и выполнять необходимые движения. Чтобы ускорить процесс полного выздоровления, рекомендуют массажировать ногу еще во время ношения гипсовой лонгеты, растирая плавными движениями пораженную конечность. Лечебную физкультуру назначают после снятия гипса. Все упражнения должны выполняться плавно и быть направленными на восстановление двигательной активности голеностопа. Лучше всего выполнять комплекс ЛФК под руководством опытного инструктора.

Физиотерапевтические процедуры назначают еще в период ношения гипса. Чаще всего применяют СВЧ, УВЧ и магниторезонансную терапию, которые способствуют активизации процессов кровообращения, регенерации, снимают боль, спазм мышц и отек тканей.
После снятия гипса физиотерапевтический комплекс дополняют такими процедурами, как ванны с морской солью, грязевые обертывания. После снятия гипса период реабилитации длится около 2 месяцев.
Возможные осложнения
При отсутствии адекватной медицинской помощи возможно развитие множественных осложнений, которые негативно сказываются на функции самого сустава, вызывают боль и ограничение подвижности конечности, тем самым нарушая качество жизни пациента.
Трещина голеностопного сустава
Трещина в голеностопе
В человеческом организме кости делятся на подвижные и неподвижные. Но основной их разновидностью все же являются подвижные сочленения или суставы.
Их строение достаточно сложное, особенно это относится к крупным суставам, таким как, тазобедренный, коленный, локтевой и голеностопный.
В состав суставных сочленений входят:
- Костные сочленения.
- Связочный и мышечный аппарат.
- Хрящевая ткань.
- Синдесмозы.
- Синовиальные сумки.
Синдесмозы – это суставные и костные соединения, имеющие малую подвижность, формирующиеся на основе тяжей из плотной соединительной ткани. Они находятся не только в голеностопе, но и между костями черепной коробки, таза, предплечий и между костными сочленениями позвоночника.
Форма синдесмозов напоминает тонкую мембранную перепонку или шов. Эта мембрана соединяет:
- позвоночные сочленения с их поперечными поверхностями.
- Лучевые и локтевые костные сочленения.
- Малую и большую берцовые кости.
Те синдесмозы, которые соединяют между собой костные участки черепа, напоминают швы. Они представлены плоскими, чешуйчатыми и зубчатыми разновидностями.
Причины
Зачастую повреждения касаются именно заднего и переднего синдесмоза голеностопного сустава. Эти участки как раз и отвечают за то, чтобы голеностоп был стабильным.
Его разрыв или по-другому трещина, встречается у спортсменов, занимающихся прыжками и бегом либо же у балерин и цирковых акробатов, чья деятельность связана с перегрузками нижних конечностей.
Разрывы тяжей голеностопного сустава могут сочетаться с:
Если же повреждается черепной или позвоночный синдесмоз, врачи диагностируют черепно-мозговые травмы или повреждения позвоночника. Примером травмы голеностопного сустава можно назвать подворачивание ноги на быстром ходу или во время бега и падение с высоты. В таком случае синдесмозы разрываются, вызывая кровоизлияние и сильную боль.
Если говорить о малоподвижных сочленениях, соединяющих между собой участки позвоночного столба, то здесь при получении травмы, они остаются целыми, но вызывают вдавливание одного позвонка в другой. Из этого можно сделать вывод что синдесмозы, расположенные в нижних конечностях гораздо больше, страдают при травматизме, чем, к примеру, те, что соединяют позвоночный столб или кости черепа.
Осложнения
Межберцовый синдесмоз представляет собой соединительным малоподвижным мембранным участком, который соединяет медиальную поверхность малой и большой берцовой кости по всей длине. Основной участок синдесмоза – это межкостная перепонка, имеющая нижнюю межберцовую мембрану.
Ширина щели между берцовыми костными сочленениями в нормальном состоянии опорно-двигательного аппарата должна быть не более 3-х миллиметров. Ее покрывает фиброзная соединительная ткань, чьи волокна имеют параллельное перекрещивание друг с другом. Они имеют многослойное строение. Внутренние ее слои более тугие, чем внешние, которые при травмах часто растягиваются и разрываются, что и приводит к трещинам голеностопного сустава ввиду его нестабильности.
Трещина в голеностопе зачастую приводит к разрыву синдесмозов. Практически все травмы голеностопа, особенно его нижние участки, приводят к тому, что повреждаются межберцовые сочленения. В итоге травмы голеностопа всегда ведут к проблемам с межберцовыми сочленениями и наоборот. А растяжения, которым на протяжении всей жизни подвергается лодыжка, становятся причиной повреждения верхней доли межберцовой мембранной ткани. Эти повреждения зачастую проходят сами, но бывают и такие травмы, которые требуют серьёзно лечения.
Чаще всего с трещинами в лодыжке сталкиваются спортсмены, подвергающие свои ноги поперечным силовым ударам. Подобная травма знакома футболистам и хоккеистам. В данных видах спорта часто практикуют сталкивания для ведения мяча или шайбы, в результате которых спортсмены падают и сильно ударяются нижними конечностями. Но от травм голеностопа не застрахованы и обычные люди.
Трещины в лодыжке и другие повреждения, касающиеся синдесмозов можно получить в результате травмирования нижних конечностей при падении во время гололеда ,серьезных автомобильных аварий или падения с высоты.
Также подобную травму часто получают и женщины носящие туфли на высоких шпильках. В этом случае можно повредить не только голеностоп, но и разорвать связки тазобедренного суставного сочленения. Вывих стопы или перелом голени зачастую приводит к разрыву мембраны находящейся между берцовыми костями.
Трещины в голеностопе могут появиться в результате пронации ступни с одновременной ее ротацией. В таком случае следует немедленно обратиться к врачу и соответственно оказать первую помощь пострадавшему на месте получения травмы.
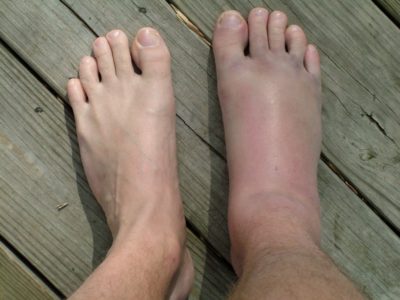
Симптомы
Гематома под голеностопным суставом
Определить наличие повреждений голеностопа можно по:
- Интенсивности болевых ощущений при прощупывании голеностопа и изменении его положения.
- Сильной отечности.
- Принятию голени неестественного положения.
- Гиперемированию поврежденной области.
При подобной симптоматике врач назначает рентгенографию в двух проекциях, для того чтобы можно было рассмотреть насколько сильно деформирован голеностоп, есть ли перелом и каковы линии разрыва связок.
«Рентгеновский снимок позволит исключить перелом, растяжение связок и повреждения мембранных сочленений».
Лечение
Частичное или полное повреждение межберцовых сочленений, не осложненных переломами и прочими повреждениями, зачастую лечат, используя консервативные терапевтические методики.
Для того чтобы снять отечность и болезненные ощущения поврежденную область обкалывают новокаином. Также травматолог назначает полную иммобилизацию поврежденной голени для сжатия межберцовой щели. Для того чтобы связки восстановились и трещина исчезла необходимо длительное время.
Для сращения связок на голень накладывают гипсовую повязку, которая называется «сапожок». Ее необходимо носить около двух месяцев. Когда «сапожок» снимают, то на сустав еще на 14 дней накладывается съемная шина, а также назначают массаж, физиотерапию и гимнастику для разработки голени.
Консервативные методики не всегда дают стопроцентный результат, и поэтому в пятидесяти процентах случаев назначается оперативное вмешательство
Хирургическое
Как уже говорилось выше, консервативные методики, особенно при осложненных травмах не всегда помогают избавиться от недуга и зачастую их применение приносит больше вреда, чем пользы. Именно для таких случаев и назначается хирургическое вмешательство.
Оперативное лечение может быть представлено:
- Использованием стяжечного болта или компрессионного винта, помогающих упрочнить голеностопную вилку и стянуть межсуставную щель.
- Тендопластикой. Эта методика представляет собой пересадку широких бедренных сухожилий, на место разорванных сочленений голеностопа. Новую связку вживляют в отверстия, сделанные в берцовой кости. Результатом такого вмешательства становится полное выздоровление, на которое понадобится несколько месяцев.
Трещина в голени зачастую приводит к нарушению кровотока и образованию тромбов в крупных венах. Для того чтобы предотвратить осложнения пациенту назначают кроворазжижающие препараты и антикоагулянты.
Синдесмозы, расположенные в голеностопе, позволяют прочно фиксировать сустав и не дают его участкам смещаться. Разрывы этих мембран – это одно из самых распространенных травм опорно-двигательного аппарата. К появлению трещины в голеностопе могут привести удары, подворачивание подошвы и падение со скольжением.
О появлении трещины в голени можно судить по сильной алгии, сильной отечности, деформации ступни, гематоме и неестественном положении ноги. Часто травму сопровождают переломы со смещением и без него. Чтобы точно поставить диагноз, пациенту назначают рентгеновскую диагностику, при помощи которой врач назначает правильное лечение, ведущие к полному выздоровлению.
Трещина в лодыжке без смещения сколько лечить
Считается, что голеностопный сустав – это самая уязвимая часть тела у человека. А все потому, что на эту часть приходится наибольшая нагрузка не только во время физических упражнений, но и в повседневной жизни.
Что такое голеностоп
Голеностоп является таким суставом, который соединяет голень со стопой, а благодаря связкам, нервным окончаниям, сухожилиям и мышцам зависит прочность и подвижность сустава. Сустав отвечает за подвижность человека и его строение имеет замысловатый характер. Кости соединены друг с другом с помощью мышц, а питание они получают с помощью сосудов и нервов, которые и помогают ходить.
Обычно трещина в голеностопе случается в синдесмозах, другими словами, в межберцовых связках, потому, что именно на них приходится 1/5 часть всех травм. Их ткань плотная, но при резком движении или нагрузке происходит растяжение и даже разрыв внутренних слоев ткани.

Причины трещин и разрывов
За движение костей в любом суставе отвечают связки и если движения приобретают резкий и неестественный характер, то связки теряют свою эластичность и прочность, что ведет к разрыву или трещине соединительной ткани. Причины, по которым может возникнуть трещина в голеностопе следующие:
- Неестественные повороты: стопа может подогнуться наружу и при этом нога двигаться дальше, обычно такая травма случается у спортсменов.
- Если стопа подвернулась внутрь, то на нее уже идет давление всей массы тела, при этом происходит натяжение и разрыв связок, обычно такие травмы происходят на бытовом уровне.
- Сильный удар или ушиб способен привести к трещине или разрыву синдесмоза.
Симптомы
Спортсмены и обычные люди всегда должны знать основные симптомы трещины голеностопа. Благодаря правильно поставленному диагнозу можно получить своевременную помощь и это поможет избежать различных проблем в будущем.
Естественно, симптомы трещины голеностопа зависят от степени повреждения, но клинические признаки проявляются одинаково:
- Резкая боль. Обычно внезапная боль появляется после травмы. Если травма произошла в малоберцовой кости, то боль будет ощущаться с наружней стороны, если же произошел перелом большеберцовой кости, то неприятные ощущения возникнут внутри. При этом любое движение голеностопом приводит к усилению боли.
- Отек. Он появляется сразу после травмы, потому что происходит кровоизлияние в мягких тканях к поврежденному месту.
- Если все-таки образовалась трещина в суставе, то это можно определить по кровоподтекам. Они появляются лишь через несколько часов после травмы и именно в том месте, где образовалась трещина.
- Проблемы с движением. Голеностоп становится малоподвижным, потому что в мягких тканях образуется отек.

В чем же заключается первая помощь при клинических признаках трещины голеностопного сустава? Если были замечены симптомы трещины, то сразу необходимо организовать человеку неподвижность, но так, чтобы поврежденная нога была выше уровня тела для обеспечения оттока крови от ушиба. Желательно туго перевязать место ушиба, начиная с лодыжки и вплоть до пальцев ног, но при этом нельзя сильно перетягивать кровеносные сосуды.
Помимо этого, сразу после травмы нужно к ушибленному месту прикладывать лед, это позволит убрать отечность и уменьшить боль. И, конечно же, чем раньше обратиться к специалисту, тем будет лучше для больного. Травматолог проведет полную диагностику и назначит лечение. Трещины голеностопа зарастают медленно и при этом могут дать осложнения, которые со временем приведут к инвалидности и чтобы не доводить до этого, лучше всего сразу обратиться к специалисту.
Диагностика
Диагностика трещины голеностопа может быть как внешней, с помощью осмотра, так и инструментальной:
- Пальпация, внешний осмотр, анамнез. Травматолог в первую очередь проводит анамнез для установления полной картины получения травмы. После этого специалист осматривает ушиб, визуально определяет размер отека и наличие гематомы. Благодаря пальпации врач может определить разрыв связки или трещину, но чтобы уточнить внутреннее состояние ушиба назначается инструментальная диагностика.
- Рентген. При переломах или трещинах костей всегда назначается рентген, чтобы определить следующее: сдвиг костей или разрыв связки, расстояние между берцовыми костями при травме, увеличение объема мягких тканей.
- МРТ позволяет провести исследование благодаря воздействию магнитного излучения и считается самым точным методом обследования. С помощью томографии можно определить нарушение целостности суставов, отделение связок, разрыв синдесмозов, переломы, смещение костей, трещины, кровоизлияние на место ушиба.

Лечение и реабилитация
В первую очередь лечение любой травмы голеностопа необходимо начать с обезболивания, затем нужно снять отек и убрать гематому. При этом нужно создать все условия, чтобы связки срослись правильно без осложнений, и нормализовать движение сустава.
Консервативное лечение направлено на ликвидацию гемартроза. Кровь скапливается на месте ушиба и чтобы ее откачать, нужно сделать пункцию. Если этого не сделать хрящевая ткань костей может воспалиться и появится посттравматический артрит.

Кроме этого, нужно обездвижить сустав и поэтому накладывается гипсовая повязка. Срок ношения зависит от того, сколько костей затронула трещина. Также необходима лекарственная терапия. Препараты, назначенные врачом, принимаются орально и в виде инъекции.
Оперативный метод лечения используется при тяжелых травмах, которые требуют вмешательствах хирургов, проводимые по одной из следующих методик:
- Тендопластика применяется при сильном разрыве связке, при этом травмированный участок удаляется, а на его место вживляется здоровая ткань.
- Вита-компрессор применяется для монтирования в сустав болта, который укрепляет пораженный участок голеностопа, это позволяет обеспечить суставу прочность и надежность.
Реабилитация осуществляется с помощью медикаментозного лечения, лечебной физкультуры, массажа и определенной диеты. Обычно реабилитация составляет 1,5 – 2 месяца.
Возможные осложнения
Если врач поставит неправильный диагноз или было принято несвоевременное лечение, то могут случиться осложнения, которые впоследствии приведут к инвалидности:
- Инфекция может попасть в рану.
- Кости способны срастись неправильно и появится артроз.
- Отечность ступни хронического характера и хромота.
Самая большая нагрузка приходится на ноги. Четверть всех травм ног составляют травмы голеностопного сустава. Его классифицируют на несколько типов. В этой статье мы рассмотрим тему трещины лодыжки без смещения, которая является менее опасной травмой, чем со смещением. Не рекомендуется заниматься самолечением. При первых же симптомах следует обратиться к квалифицированным специалистам. Что приводит к перелому лодыжки? Как он проявляется? Сколько ходить в гипсе при трещине лодыжки?
Общая информация и причины перелома
Лодыжка – часть кости, формирующая голеностопный сустав. Он относится к синдесмозам, которые отличаются малой подвижностью и плотной соединительной тканью. Щиколотка выполняет очень значимую функцию для человека, амортизируя движение и регулируя давление веса. При различной нагрузке на ноги лодыжки становятся природными ограничителями, одновременно воздействуя на направление движения стопы. Находится эта часть сустава в нижней части голени. Выглядит она как костный выступ, который при ощупывании отличается твердостью и сложной рельефностью.
Для того, чтобы образовалась трещина в зрелой лодыжке, потребуется очень сильное механическое воздействие. Чаще всего переломом щиколотки страдают пожилые люди. Наиболее распространенным поводом возникновения перелома лодыжки без смещения — механический удар. Травма может быть как прямой, так и непрямой. При прямой травме повреждается сустав, происходит перелом голеностопа. Вероятность того, что это произойдет, есть при автомобильной аварии, землетрясении или же падении каких-то тяжелых предметов на стопу.
Непрямой удар встречается намного чаще. Одновременно с трещиной лодыжки могут образовываться осколки голеностопа, вывихи и подвывихи этого сустава, разрыв связок. В качестве примера, спровоцировать непрямой удар может соскальзывание на льду, на ступеньках, активные виды спорта, неаккуратное передвижение. Тем не менее существуют факторы, которые значительно увеличивают вероятность перелома щиколотки.
1. Физиологический дефицит кальция. Это случается с детьми или подростками в период интенсивного роста, с людьми пожилого возраста, в особенности с женщинами по причине нехватки гормонов во время менопаузы, и с женщинами в период беременности и кормления грудью.
2. Нефизиологический недостаток кальция. Нередко уровень микроэлемента снижается при регулярном приеме женщинами оральной контрацепции. Также это может произойти по причине неправильного рациона питания, при котором употребляется недостаточное количество кальция. Дефицит его провоцируют некоторые болезни почек и пищеварительного тракта, при которых плохо усваивается и слишком быстро выводится кальций. Кроме этого причинами дефицита могут стать заболевания щитовидной железы и надпочечников, нехватка витамина Д3.
3. Костные заболевания. Являются наиболее опасными причинами травм голеностопного сустава, так как в таких условиях она может происходить без ударов и серьёзных повреждений. К таковым болезням относят остеопороз, остеопатии, генетические заболевания (синдром Морфана и другие), воспалительные процессы в костях (провоцируются сифилисом или туберкулезом), остеит, артрит, злокачественные опухоли костной ткани.
Виды переломов лодыжек без смещени
В общем травмы лодыжек, нарушающие целостность кости, классифицируют на открытый и закрытый типы. При открытом типе помимо трещины происходит повреждение мышечных тканей и кожи. Закрытый вид отличается наличием повреждений только внутренних тканей и кости и распознается по болевым симптомам.
1. Пронационный вид. Он случается по причине подворачивания стопы наружу. Пронационная травма может комбинироваться с такими: трещина малоберцовой кости, растяжение или разрыв мышечных связок, повреждение межберцового синдесмоза, перелом Дюпюитрена. Если присутствуют все травмы в совокупности, то перелом относят к завершенным.
2. Супинационный перелом. Он возникает при вывихе ноги вовнутрь. В этом случае возможны такие варианты трещины: отрыв латеральной щиколотки, трещина медальной щиколотки, большеберцовой кости, вывих ноги внутрь. При совокупности всех травм перелом относится к завершенным.
3. Ротационный перелом. Он образуется при повороте голеностопа вокруг оси и проявляется трещиной малоберцовой и большеберцовой кости, разрывом связок, переломом и вывихом лодыжки. Если перелом комбинируется с вывихом, то травму называют переломо-вывихом. Такой вариант исхода является самым тяжелым.
Клинические проявления трещины лодыжки
Основные симптомы перелома щиколотки — хруст, болевые ощущения, отек мягких тканей, гематомы и кровоизлияния. Рассмотрим, какой из симптомов в каких случаях проявляется чаще всего.
• Хруст – признак проявляется при изменении целости кости;
• Болевые ощущения – проявляются в тех случаях, когда задеты нервные окончания, сразу во время перелома или через определенное время;
• Отечность – образуется на нижней конечности в месте ушиба из-за повреждения капилляров, регулирующих баланс жидкости между тканями;
• Болевой шок – возможен при множественных травмах и чаще всего проявляется при нарушении целости кости со смещением;
• Ухудшение функций сустава – симптом проявляется при разрыве связок, сухожилий, мышц;
• Гематомы – признак чаще всего обнаруживают в области пятки.
Трещина лодыжки без смещения характеризуется слабо выраженными симптомами, поэтому боль терпима. Многие пострадавшие не обращаются за помощью к врачу, что усложняет лечение в будущем.
Диагностика и обследование перелома
При обнаружении симптомов рекомендуется сразу же обратиться за консультацией к врачу. Зачастую специалист для обнаружения трещины дает направление на рентген голеностопа в прямой, косой, или боковой проекциях. Практически всегда проводится рентген в прямой проекции. В данном случае пациент лежит с согнутой в колене ногой. Рентген также делают после операции и восстановления целостности кости, чтобы оценить качество и правильность лечения.
Симптомы, подтверждающие перелом лодыжки на рентгене:
• Линия трещины кости – может быть косой, прямой или изогнутой;
• Увеличение щели голеностопа – возникает при разрыве связок;
• Изменения щели голеностопа в форме клина — признак подвывиха стопы;
• Смещение осколков кости выявляется в качестве всевозможных сочетаний плоскостей сустава.
В отдельных случаях проводится компьютерная томография, УЗИ голеностопного сустава или МРТ.
Видео
Видео — Перелом лодыжки 18+
Как лечить перелом лодыжки?
После выявления трещины лодыжки больной проходит обследование в отделении травматологии. Там доктор устанавливает методику лечения в зависимости от вида и сложности повреждения. Консервативное лечение подходит для закрытого перелома без смещения, несложного повреждения связок голеностопа, трещины лодыжки со смещением осколков при эффективном вправлении их доктором.
Вправление обломков кости закрытого типа проводится при местном или общем обезболивании. Такую процедуру должен проводить только высококвалифицированный врач. Для этого пациенту требуется согнуть ногу в коленном суставе. Ассистент врача фиксирует тазобедренный сустав, в то время как врач поворачивает стопу в нормальное положение. После вправления костей на ногу накладывается гипс.
При установленном диагнозе «перелом лодыжки» пациенту показано накладывание гипса на заднюю часть голени и стопу. По голени гипс фиксируется снизу-вверх, на стопе – сверху-вниз. Чтобы лангету зафиксировать наиболее надежно, наматывают много слоев бинта. В процессе накладывания гипса врач спрашивает у пациента о самочувствии и наблюдает за ним, поскольку необходимо исключить онемение ноги или трение кожи в области лодыжки. В процессе сращивания костей пациенту ни в коем случае нельзя вставать на больную ногу и рекомендуется передвигаться на костылях до заживления. В период накладывания гипса необходимо сделать повторный рентген, чтобы убедиться в правильном вправлении обломков кости.
Всегда ли необходимо накладывание гипса?
Лечение перелома лодыжки всегда сопровождается накладыванием гипса. В настоящее время существует огромное количество разнообразных лангет и бандажей. Заживляющие бандажи – это такое устройство из легкого металла или прочного пластика с плотной материей и фиксацией при помощи липучек. При необходимости их можно регулировать или снимать. Можно ли использовать бандаж вместо гипса? Этот способ гипсования не одобряется врачами, поскольку нет уверенности, что пострадавший не снимает его надолго. В таком случае есть риск неправильного сращивания костей.
Сколько необходимо носить гипс?
Срок использования лангеты определяется индивидуально в зависимости от степени сложности перелома и возраста пациента. Его определяет врач-травматолог. Чем взрослее пострадавший, тем дольше заживает перелом. К примеру, ребенку гипс накладывают по времени на один месяц, взрослому человеку — на 4-6 недель, а пожилым людям потребуется от 2 и более месяцев. Полное снятие гипса осуществляется после проведения рентгенографии, которая покажет, что кость срослась. Если кость срослась неправильно, то у пациента появляются осложнения, такие как: артроз голеностопа, формирование ложного сустава, нарушение вилки сустава и другие.
Оперативное лечение трещины лодыжки
В некоторых случаях консервативного лечения будет недостаточно, поэтому применяется оперативное. Зачастую показаниями этому становятся открытые переломы, неправильное ручное вправление костей, застарелые трещины и травмы обеих щиколоток.
• Восстановление вилки голеностопа при ротации;
• Хирургическое соединение латеральной лодыжки при пронационном переломе;
• Репозиция медиальной лодыжки при супинации;
• Остеосинтез обломков большеберцовой кости.
После операции пациенту надлежит пройти реабилитацию. Удаление всех использованных деталей при операции можно изъять в течение полугода. Передвигаться без костылей допускается только через 3-4 месяца. Пациенту показана лечебная гимнастика, которая оказывает положительную динамику на восстановление голеностопного сустава.
Трещина в области лодыжки – распространенная травма нижней конечности. От правильности оказанной первой медицинской помощи зависит протекание и длительность периода лечения и реабилитации.
Причины и симптомы трещины

В организме взрослого человека насчитывается около 200 костей, которые могут быть подвижными и неподвижными (или малоподвижными). Особенность строения голеностопного сустава в том, что он состоит как из подвижных, так и из малоподвижных сочленений. Малоподвижные сочленения голеностопа называются синдесмозами, представлены тяжами и соединительной тканью. Основная функция этих сочленений – обеспечение стабильности в голеностопе. Наиболее часто травмированию подвергается передний и задний синдесмоз.
Причиной этого вида травм становится повышенная физическая нагрузка на нижние конечности. Трещина в области лодыжки часто диагностируется у людей, занимающихся:
- спортом;
- цирковыми трюками;
- балетом;
- садоводством.

Часто данная травма случается с женщинами, любящими ходить на высоком каблуке, во время соскальзывания ноги со ступеньки или тротуара. При механическом повреждении (ушиб) трещина также может появляться в виде осложнения травмы.
Трещины часто сочетаются с разрывами тяжей, переломами, растяжениями связочного аппарата, образованием межсуставной щели, поражением связок и мышц.
При травмировании голеностопа симптомами трещины могут быть:
- сильная боль в области сустава;
- изменение физиологичного расположения конечности;
- нарушение движения в голеностопном суставе;
- покраснение в месте травмы;
- выраженный отек ткани.

Дифференциальную диагностику проводят с переломами и полным разрывом связок. Самым информативным методом исследования является рентгенография в нескольких проекциях. Признаками трещины на снимке являются трещины и деформация в суставе.
Только после изучения снимков врач сможет поставить точный диагноз и назначить адекватную терапию.
Лечение
Трещина в голеностопе может лечиться двумя методами:
Консервативное лечение включает в себя снятие отека, болевого синдрома и иммобилизацию сустава. С целью обезболивания и снятия отека тканей используют Новокаиновое обкалывание. Для иммобилизации сустава применяют гипсовую повязку в виде «сапожка». Для полного восстановления и срастания тканей в щиколотке гипсовую повязку необходимо носить 1,5-2 месяца.

Ставать на костыли разрешено сразу же после накладывания гипсового сапожка. Процесс восстановления напрямую зависит от правильности оказания первой помощи пострадавшему, которая должна включать такие этапы:
- успокоить пациента и уложить его с приподнятой пораженной конечностью;
- к пораженному суставу приложить пузырь со льдом или заморозить с помощью специального медицинского спрея;
- зафиксировать сустав с помощью повязки из эластичного бинта или шины;
- уменьшить отек поможет нанесение мази Гапариновая, Троксерутин, Лиотон;
- снять или уменьшить боль помогут препараты группы нестероидных противовоспалительных средств Диклофенак, Ортофен, Ибупрофен.
После оказания первой неотложной помощи необходимо в обязательном порядке обратиться за квалифицированной врачебной помощью. Во время транспортировки пациента следует минимизировать движение и нагрузку на пораженный голеностоп.

Консервативное лечение не всегда дает гарантию на полное выздоровление. В осложненных случаях трещины голеностопа операция необходима для полного восстановления подвижности и функции в суставе. Трещины часто сопровождаются поражением сухожилий, сосудов и нервов. В таких случаях оперативное вмешательство неизбежно. Операции на голеностопе могут быть нескольких типов, но чаще всего это:
- упрочнение голеностопной вилки с помощью стяжечного или компрессионного винта;
- тендопластика (пластика костной мембраны) – применение для фиксации голеностопа биоткани, например широких бедренных сухожилий, которые применяют с помощью пересадки.
Тип оперативного вмешательства определяется лечащим врачом, учитывая тяжесть травмы и индивидуальные особенности пациента.
Реабилитационный период

После проведения лечебных мероприятий наступает не менее ответственный период – реабилитация, от качества которого зависит выздоровление. Стоит отметить, что в большинстве случаев после снятия гипса еще 1-2 недели рекомендуют носить гипсовую лонгету. Именно в этот период начинается реабилитационный курс. Лечащий врач назначит комплекс необходимых физиотерапевтических процедур, который включает:
- диетотерапию;
- массаж;
- комплекс лечебной физкультуры;
- физиотерапию.
Чтобы кости голеностопного сустава быстрее срастались, необходимо обеспечить организм всеми необходимыми веществами. Для заживления трещин крайне важно наличие достаточного количества коллагена. Он содержится в таких продуктах питания: рыбное или мясное заливное, холодец, желе. Творог зернистый и куриные яйца являются природным источником кальция и витамина Д. Овощи и фрукты должны присутствовать ежедневно на столе, ведь они являются природными источниками витаминов и микроэлементов.
Массаж и ЛФК позволяют быстрее на ноги вставать и выполнять необходимые движения. Чтобы ускорить процесс полного выздоровления, рекомендуют массажировать ногу еще во время ношения гипсовой лонгеты, растирая плавными движениями пораженную конечность. Лечебную физкультуру назначают после снятия гипса. Все упражнения должны выполняться плавно и быть направленными на восстановление двигательной активности голеностопа. Лучше всего выполнять комплекс ЛФК под руководством опытного инструктора.

Физиотерапевтические процедуры назначают еще в период ношения гипса. Чаще всего применяют СВЧ, УВЧ и магниторезонансную терапию, которые способствуют активизации процессов кровообращения, регенерации, снимают боль, спазм мышц и отек тканей.
После снятия гипса физиотерапевтический комплекс дополняют такими процедурами, как ванны с морской солью, грязевые обертывания. После снятия гипса период реабилитации длится около 2 месяцев.
Возможные осложнения
При отсутствии адекватной медицинской помощи возможно развитие множественных осложнений, которые негативно сказываются на функции самого сустава, вызывают боль и ограничение подвижности конечности, тем самым нарушая качество жизни пациента.
Можно ли ходить с трещиной в голеностопе
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
По праву, одним из основных органов опорно двигательного аппарата можно назвать лодыжку. Голеностопный сустав является опорой всего организм, амортизирует тело при движении, участвует в удержании равновесия и выполнении других важный функций. Посему, перелом голеностопного сустава является очень неприятным недугом. Реабилитация после перелома лодыжки может затянуться на долгое время — из-за нагрузки, оказываемой на ногу при лечении и восстановлении.
Анатомия
По статистике, 20% всех травм опорно-двигательного аппарата приходится на повреждение голеностопного сустава. Чаще всего страдает сочленение в зимнее время года, когда одно неосторожное движение на скользкой поверхности приводит негативным последствиям.
Знание анатомии этой части нашего тела позволит понять, какие именно элементы сустава подвержены переломам, отличить перелом и вывих друг от друга, а также предупредить получение той или иной травмы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Голеностопный сустав состоит из нескольких основных элементов:
- латеральной лодыжки, которая является продолжением малоберцовой кости;
- медиальной лодыжки, являющейся концом большой берцовой кости;
- таранной кости, которая является своеобразным блокиратором двух предыдущих и обеспечивает стабильность сочленению.
Две лодыжки образуют собой нечто похожее на вилку, которая охватывает таранную кость, образуя тем самым голеностопный сустав.
Виды переломов
Чтобы перейти к переломам голеностопного сустава, необходимо разобраться с двумя основными причинами их возникновения:
- Группа прямых травм, чаще всего ударное воздействие, которое непосредственно влияет на целостность одного или нескольких компонентов лодыжки.
- Группа непрямого воздействия — самая частая причина обращения в пункт травматологии. К ней относят: проскальзывание на льду, неаккуратная ходьба, подворачивание ноги на ступеньках и другие. При этом перелом сопровождает вывих и подвывих, образуются осколки костной ткани, которые повреждают мышцы и приводят к открытому перелому.
Соответственно определенной причине, различаю открытые и закрытые переломы латераль
Сломанная лодыжка возникает, когда имеется частичный или полный перелом одной или нескольких костей, составляющих лодыжку, а именно большеберцовой кости или малоберцовой кости. Термины с трещинами и с трещинами являются взаимозаменяемыми, поскольку они означают одно и то же с медицинской точки зрения.
Сломанные лодыжки – очень распространенные травмы лодыжки, которые часто возникают, когда лодыжка катится внутрь или наружу.
Ранняя диагностика имеет решающее значение для обеспечения здорового процесса выздоровления и заживления. Часто перелом лодыжки ошибочно принимают за растяжение лодыжки, и лечение откладывается до ухудшения состояния.
Разрывы гораздо серьезнее, чем деформации и растяжения, и они происходят по-разному. Переломы можно отнести к категории напряженных переломов, простых переломов, отрывных переломов и раздробленных переломов.
Стресс переломы происходят, когда есть трещина во внешней оболочке кости.Простые переломы являются немного более серьезными, и происходят, когда кость полностью ломается. Простые переломы могут быть смещены или нет.
Отрывные переломы возникают, когда небольшой кусочек или кусочки кости были сняты сухожилием или связкой. Острые переломы являются наиболее тяжелыми и возникают, когда кость разбивается на несколько фрагментов.
Эмпирическое правило заключается в том, что если человек не может нести вес на конечности, если есть болезненный диапазон движений или болезненны кости голеностопного сустава, тогда необходим рентген.
Сломанная лодыжка может быть подразделена на:
- Перемещено: сломанные кости перемещены из своего нормального положения
- Неразмещенный: кости не смещены
- Открыть: часть кости выступает из кожи
- Закрыто: не ломает поверхность кожи

Моя лодыжка сломана?
Сломанная лодыжка обычно сопровождается различными симптомами, в том числе:
- Сильная боль в месте перелома или перелома
- Невозможность нести вес на ноге
- Значительный отек, который не всегда локализуется на месте перелома
- Волдыри на ногах, особенно на месте перелома
- Синяк, развивающийся практически сразу после травмы
- Изменение внешнего вида голеностопного сустава
- Кость может выступать из кожи
СОВЕТ : сломанная лодыжка не обязательно обездвиживает жертву.На самом деле, многие люди ошибочно принимают перелом за растяжение или растяжение, потому что они все еще могут ходить. Если вы испытываете какие-либо из этих других симптомов, но можете ходить, вам все равно следует немедленно обратиться к врачу, чтобы предотвратить дальнейшие осложнения.
Как я сломал лодыжку?
Сломанная лодыжка может быть вызвана различными событиями, в том числе:
- Мощные силы, такие как столкновение автомобилей
- Старение
- Болезни костей
- Неправильный шаг по неровной поверхности
- На ногу наступает во время движения
- Неправильная посадка после прыжка
- Прыжки в неуравновешенном положении
Быстрое увеличение веса также может вызвать перелом лодыжки.Например, если вы были беременны и когда-то в прошлом ломали лодыжку, и вы не теряете лишний вес и не лечитесь от предыдущей травмы, это может привести к увеличению небольшого перелома.
Как врач диагностирует мою сломанную лодыжку?
Очень важно, чтобы вы обратились к врачу вскоре после травмы лодыжки – ожидание может усугубить проблему. Ваш врач задаст вопросы о вашей истории болезни и деятельности перед тем, как сдать вам медицинский осмотр.
Он или она также закажет рентген, чтобы определить тяжесть и точное местоположение перелома и как лечить проблему. Рентгеновские снимки – это наиболее распространенный диагностический тест, используемый для диагностики этого типа травмы, хотя ваш врач может также заказать МРТ или КТ.
Как я могу починить сломанную лодыжку?
Вам нужно будет правильно поставить диагноз, прежде чем начнется лечение вашей лодыжки. Существуют хирургические и нехирургические методы лечения, и ваше лечение будет зависеть от степени перелома лодыжки.
Если перелом не тяжелый, вам может быть просто предложено использовать метод RICE. RICE означает Отдых, Лед, Сжатие и Возвышение. Ваш врач также попросит вас как можно больше избегать травм, чтобы обеспечить правильное заживление.
От вас может потребоваться использование костылей в течение нескольких недель, пока заживает перелом. Ваш врач также может назначить вам обезболивающее, чтобы уменьшить боль и воспаление.
Если у вас перелом от средней до большой, вам может потребоваться операция.Когда происходит перелом лодыжки, всегда есть повреждение окружающих тканей.
Первоначальное лечение переломов включает в себя предварительную настройку перелома, льда и подъема сломанной кости. Хирургическое вмешательство, которое обычно включает в себя установку металлического оборудования, лучше всего откладывать до тех пор, пока опухоль не уменьшится.
В случае сложного перелома (травмы, при которой кость выступает из кожи), для предотвращения инфекции необходимы экстренная операция, антибиотики и профилактика столбняка.После операции пациенты могут быть немедленно мобилизованы или помещены в гипс или ботинок, в зависимости от состояния мягких тканей и целостности восстановления кости.
Большинству пациентов рекомендуется не набирать вес на лодыжке в течение шести-двенадцати недель. Этот период восстановления удваивается у больных диабетом.
Чтобы избежать атрофии мышц (потери мышечной массы от неиспользования), ваш врач попросит вас начать использовать лодыжку вскоре после окончания периода иммобилизации.Ваш врач сообщит вам, когда и как двигать и тренировать травмированную лодыжку.
Небольшой процент переломов не заживает при начальном лечении. Неизлеченный перелом называется отсроченным или несоединением, в зависимости от того, сколько времени прошло. Если это происходит, вашему доктору может потребоваться пересмотреть фиксацию и выполнить операцию на костном трансплантате, чтобы способствовать заживлению.
Во время костного трансплантата маленькие кусочки кости берутся из банка костей или из другой части вашего тела и помещают вокруг перерыва.Иногда врачи могут использовать искусственный заменитель кости для трансплантата. Электрическая стимуляция перелома иногда используется для ускорения процесса заживления.
Каковы осложнения сломанной лодыжки?
Риск осложнений увеличивается, если вы не обращаетесь за лечением сразу после травмы этого типа. Общие осложнения включают в себя:
- Повреждение может произойти в соседних тканях.
- Сломанные кости могут терять кровоснабжение, вызывая их гибель, разрушение и, возможно, попадание в организм.
- Острые фрагменты кости могут сдавить или разорвать близлежащие кровеносные сосуды или нервы.
- Сломанные кусочки кости могут начать соединяться, пока еще не выровнены.
- Кости, возможно, придется повторно сломать и перестроить хирургическим путем.
Процесс восстановления может занять больше времени, если вы не обращаетесь за немедленным лечением. Это может помешать вам вернуться к вашей обычной деятельности своевременно. Повреждение других частей лодыжки также может увеличить стоимость лечения.
Что я могу сделать, чтобы предотвратить сломанную лодыжку?
Вот несколько советов, которые помогут вам избежать перелома лодыжки:
- Поддержите безопасный дом, чтобы предотвратить падения.Избегайте скользких полов или ковриков или свободных перил, а также используйте коврики в ваннах и душах.
- Если вы страдаете от заболевания костей или состояния здоровья, которое влияет на ваши кости, контролируйте это состояние, соблюдая все программы лечения.
- Используйте ремни безопасности, когда едете в автомобиле, и никогда не пейте и не принимайте наркотики, изменяющие сознание, перед поездкой.
- Носить защитное снаряжение при занятиях спортом.
Разговаривая с врачом
Вот несколько вопросов, которые вы можете задать своему врачу, если у вас сломана лодыжка:
- Какие симптомы я должен наблюдать во время процесса заживления, чтобы указать, что кости не заживают должным образом?
- Если это произойдет, как долго я должен ждать, прежде чем связаться с вами снова?
- Когда я смогу вернуться на работу?
- Если у меня дома нет ванны, как еще я могу принять ванну?
Обязательно обсудите с врачом любые рецептурные, безрецептурные или рекреационные препараты, которые вы используете ежедневно.Это может повлиять на тип лекарства, которое вам даст врач, чтобы помочь вам справиться с болью, инфекцией или любыми другими проблемами, с которыми вы можете столкнуться.
,Сломанная лодыжка также называется перелом лодыжки. Это происходит, когда одна или несколько костей в голеностопном суставе ломаются.
Голеностопный сустав состоит из следующих костей:
- Голень является большей костью в нижней части ноги. Это также называется голенью.
- Также называемая кость голени, малоберцовая кость – это меньшая кость в нижней части ноги.
- Таранная кость – это небольшая кость между пяточной костью (пяточная кость) и большеберцовой костью и малоберцовой костью.
Сломанная лодыжка очень болезненна.
Вы можете услышать перелом кости во время травмы. Это может звучать как щелчок или скрежет. Другие симптомы включают в себя:
- сильная боль
- отек
- нежность
- синяки
- трудно ходящая или движущаяся нога
- вес, несущий трудность
- нога кажется изогнутой (вывихнутой)
- головокружение (от боли) выпячивание из кожи
- кровотечение (если кость прокалывает кожу)
Сломанная лодыжка – это не то же самое, что растяжение лодыжки.Растяжение связок лодыжки происходит, когда связки рвутся или растягиваются. Связки – это жесткая ткань, которая удерживает кости на месте.
Если лодыжка вывихнута, у вас появятся боль и отек. Степень боли и припухлости будет определяться типом растяжения связок: растяжение I степени будет незначительным, а у III степени – значительным отеком. Вы можете или не сможете набрать вес на лодыжке сразу после травмы.
Сломанная лодыжка может быть более болезненной. Сразу после травмы вы можете или не можете ходить или ставить вес на лодыжку.Это зависит от типа и причины перелома (например, дорожно-транспортное происшествие или падение). Вы можете иметь или не иметь серьезные синяки и отеки.
Единственный способ определить наличие перелома или растяжения – обратиться к врачу.
Для диагностики вашей травмы ваш врач проведет различные анализы. Это может включать в себя:
- Физический экзамен. Врач осмотрит вашу лодыжку на предмет отечности и нежности. Если по связке ощущается болезненность, то травма, скорее всего, растяжение связок.Если нежность над костью, это, скорее всего, перелом. Они также могут двигать вашей ногой, чтобы определить диапазон движения.
- Рентген . Рентгенография позволяет врачу увидеть место, тип и серьезность перелома.
- Стресс-тест. Стресс-тест определяет необходимость операции на растянутой лодыжке. Врач окажет давление на лодыжку и сделает рентген. Если сустав раскрывается, это указывает на разрыв III степени, который необходимо будет отремонтировать.
- КТ. КТ позволяет получать более детальные изображения, снимая лодыжки в нескольких поперечных сечениях.
- МРТ. МРТ-сканирование использует магнитное поле и радиоволны, чтобы показать кости и окружающие ткани. Это может помочь доктору найти переломы, которые не обнаруживаются на рентгенограмме. Также можно увидеть слезы на связках.
Сломанная лодыжка возникает, когда на лодыжку приложено слишком много силы. Наиболее распространенные причины:
трипс и падений
Потеря баланса может привести к трипсам и падениям, которые могут привести к чрезмерному весу на лодыжке.
Это может произойти, если вы идете по неровной поверхности, носите плохо подходящую обувь или ходите без надлежащего освещения.
Тяжелый удар
Сила прыжка или падения может привести к поломке лодыжки. Это может произойти, даже если вы прыгаете с низкой высоты.
Ошибки
Вы можете сломать лодыжку, если неловко опустите ногу. Ваша лодыжка может повернуться или перевернуться в сторону, когда вы на нее наденете.
Спорт
Спорт с сильным воздействием включает интенсивные движения, которые создают нагрузку на суставы, включая лодыжку.Примеры спортивных состязаний с высокой отдачей включают футбол, футбол и баскетбол.
Автомобильные столкновения
Внезапное тяжелое автомобильное столкновение может привести к поломке лодыжек. Часто эти травмы нуждаются в хирургическом ремонте.
Тип и степень разрыва лодыжки зависит от силы, вызвавшей его. Типы повреждений лодыжки:
Боковой перелом лодыжки
Этот разрыв происходит в нижней части малоберцовой кости. Это вовлекает костную «ручку» вне Вашей лодыжки, названную боковой лодыжкой.
Боковые переломы лодыжки являются наиболее распространенным типом переломов голеностопного сустава.
Медиальный перелом лодыжки
Медиальный перелом лодыжки происходит в конце большеберцовой кости. В частности, это влияет на медиальную лодыжку, которая является ручкой внутри лодыжки.
Они обычно требуют хирургического вмешательства, потому что слизистая оболочка надкостницы складывается в место перелома во время травмы и препятствует заживлению кости.
Bimalleolar перелом лодыжки
Bimalleolar перелом лодыжки включает обе ручки в лодыжке, которая включает малоберцовую кость (латеральная лодыжка) и большеберцовую кость (медиальная лодыжка).Это почти всегда требует хирургического вмешательства для ремонта.
Это второй наиболее распространенный тип разрыва лодыжки.
Бималлеолярный эквивалентный перелом
Бималлеолярный эквивалентный перелом включает в себя как ручки, так и связки внутри лодыжки.
Задний перелом лодыжки
Задний перелом лодыжки происходит на задней части большеберцовой кости.
Обычно этот разрыв происходит при боковых переломах лодыжки. Это потому, что задняя лодыжка и боковая лодыжка имеют общие связки.
Трималлеолярный перелом
Трималлеолярный перелом включает все три части голеностопного сустава, которые включают медиальную (внутреннюю), боковую (наружную) и заднюю (заднюю) лодыжки. Как и бималеолярный перелом, это обычно требует хирургического вмешательства.
Перелом пилона
Перелом пилона происходит в «крыше» лодыжки, которая находится в конце голени. Это также называется переломом плафона.
Как правило, эта травма также включает перелом малоберцовой кости. Подвздошная кость часто до некоторой степени повреждена.Хрящ, покрывающий таранную кость, также часто повреждается, поэтому может возникнуть артрит.
Перелом пилона обычно вызывается тяжелыми травмами, такими как падения или автомобильные аварии.
Перелом мезонитева
Перелом мезонетва включает две травмы: растяжение связок голеностопного сустава и разрыв верхней части малоберцовой кости. Разлом находится возле колена.
Эта травма возникает при падении во время вращения, в результате чего нога неловко падает на землю. Это чаще всего встречается у гимнастов, танцоров и лыжников.
Синдесмотическая травма
Эта травма затрагивает сустав синдесмоса, который расположен между малоберцовой и большеберцовой костью. Он удерживается на месте связками.
Если повреждена только связка, это также называется высоким растяжением голеностопного сустава.
Однако большинство синдесмотических повреждений включают растяжение связок и по крайней мере один перелом.
Если вы считаете, что у вас сломана лодыжка, обратитесь к врачу как можно скорее.
Между тем, вот что вы можете сделать, чтобы позаботиться о себе:
- Избавьтесь от лишнего веса .Поднимите лодыжку и положите ее на подушки.
- Применить лед . Это сведет к минимуму боль и отек.
- Подать давление . Если у вас кровотечение, оберните рану чистой повязкой.
Если ваша сломанная лодыжка была вызвана автоматическим столкновением или травмой, или если кость торчит из кожи, немедленно обратитесь за медицинской помощью.
Рентгеновские снимки могут показать местоположение, тип и серьезность перелома лодыжки.
Это поможет вашему врачу определить подходящий способ лечения вашей травмы.
Каждая травма отличается. Лучшее лечение зависит от типа и серьезности перелома лодыжки.
Лед
Лед можно уменьшить, чтобы уменьшить боль и отек сразу после травмы. Оберните это в полотенце прежде, чем поместить это в кожу.
Ботинок для ходьбы, отливка или шина
Легкие переломы лодыжки можно лечить с помощью ботинка, отливки или шина для ходьбы. Эти процедуры сохраняют кость на месте, так как она заживает.
При более серьезных травмах вам необходимо пройти хирургическое вмешательство перед использованием ботинка, слепка или шины.
Костыли
Костыли помогают вам ходить без нагрузки на травмированную лодыжку. Они используются во время ношения ботинка, гипса или шины.
СокращениеЕсли сломанная кость сместилась с места, вашему доктору может потребоваться физически вернуть ее в нужное положение. Это нехирургическое лечение называется закрытым сокращением.
Перед процедурой вы можете получить мышечный релаксант, седативный или общий наркоз для контроля боли.
Хирургия
Хирургия рекомендуется при тяжелых переломах голеностопного сустава, которые не поддаются лечению с помощью ботинка, гипса или шины.
Хирург может использовать металлические стержни, винты или пластины для выравнивания кости. Это будет держать кость на месте при заживлении. Процедура называется открытой редукцией и внутренней фиксацией.
Как правило, сломанные лодыжки заживают в течение 6-12 недель. Травмы, которые не нуждаются в операции, могут зажить через 6 недель. В течение этого времени ваш врач может регулярно делать рентген для проверки кости.
Травмы, которые требуют хирургического вмешательства, могут заживать в течение 12 недель или дольше. Общее время восстановления зависит от вашей травмы, возраста и общего состояния здоровья.
Во время выздоровления важно следовать рекомендациям вашего врача. Это поможет правильно зажить сломанной лодыжке. Вот что вы можете сделать для обеспечения плавного восстановления:
Избегайте давления
Старайтесь не использовать поврежденную ногу. Когда вы идете или двигаетесь, не применяйте вес на лодыжке, пока это не разрешено вашим врачом.
Отдых
Не носить тяжелые предметы и не заниматься спортом. Если вам нужно куда-то пойти, спросите семью или друзей. Ваш врач скажет вам, когда можно безопасно использовать лодыжку.
Физическая терапия
Когда ваши кости начинают заживать, врач может назначить вам физическую или трудовую терапию.
Физиотерапевт или специалист по профессиональным заболеваниям может показать вам, как тренировать лодыжку. Эти движения укрепят кости лодыжки.
Ешьте здоровую
Как и все травмы, сломанная лодыжка нуждается в достаточном количестве питательных веществ для заживления. Употребление здоровой, хорошо сбалансированной диеты будет способствовать выздоровлению.
Избегать курения
Курение замедляет заживление костей.Сигаретный дым содержит ингредиенты, которые нарушают способность вашего организма создавать новые костные ткани.
Бросить курить может быть сложно, но врач может помочь вам составить план отказа от курения именно для вас.
Посещать последующие приемы
Во время выздоровления вам следует регулярно посещать врача. Им нужно проверить, что ваша кость заживает правильно.
Сломанная лодыжка – ты еще можешь ходить?
Как правило, небольшой перелом лодыжки не помешает вам ходить.Вы можете даже ходить сразу после травмы.
Если у вас серьезный перерыв, вам следует избегать ходьбы в течение нескольких месяцев. Когда ваша лодыжка станет лучше, вы можете постепенно вернуться к нормальной деятельности.
Сломанная или сломанная лодыжка возникает, когда ломается одна или несколько костей в лодыжке. Эти кости включают большеберцовую кость, малоберцовую кость и осыпь.
Обычно поломки голеностопного сустава вызваны падениями, спортивными ударами, автомобильными авариями или травмами, которые создают чрезмерную силу для голеностопного сустава.
Лечение зависит от тяжести перелома. Если у вас небольшой перелом лодыжки, вы можете получить прогулочный ботинок, гипс или шину. Если это серьезно, вам может потребоваться операция для выравнивания кости.
Восстановление может занять от 6 до 12 недель. Тяжелые переломы лодыжки, которые требуют хирургического вмешательства, могут занять больше времени.
Треснувший зуб: симптомы, диагностика и лечение
Любая часть зуба может быть треснута. Трещина может быть видна, хотя это не всегда так.
Если человек испытывает боль при пережевывании пищи или если зубы внезапно становятся чувствительными к жаре и холоду, один зуб может быть потрескавшимся.
Любая боль, связанная с треснувшим зубом, имеет тенденцию приходить и уходить. Это может усложнить для стоматолога обнаружение трещины, особенно если она очень мала.
Любой, кто подозревает, что у него есть треснувший зуб, должен записаться на прием к стоматологу как можно скорее.Оставление необработанного зуба без лечения может со временем привести к новым проблемам, боли и дискомфорту.
Share on PinterestПри отсутствии лечения треснувший зуб может привести к дальнейшей боли и дискомфорту.Треснутый зуб не обязательно вызывает какие-либо симптомы. Люди часто ломают зубы, даже не осознавая этого.
Некоторые виды трещин безвредны и не требуют обработки.
Однако, если человек замечает следующие симптомы, у него может быть более обширный тип трещины, требующий лечения зубов:
- боль при еде, особенно при жевании или кусании
- опухших десен вокруг треснутого зуба
- зубов, которые внезапно стали чувствительными к сладости
- зубы, которые внезапно стали чувствительными к горячей или холодной пище
- боль, которая имеет тенденцию приходить и уходить
- дискомфорт вокруг зубов и десен, который трудно определить
Есть много разных причин, почему зубы могут треснуть.
Причины появления потрескавшегося зуба включают:
- , слишком сильно прикусывая кусочек пищи
- чрезмерное измельчение зубов
- физическая травма
- большое существующее пломбирование, которое может ослабить структуру оставшегося зуба
A внезапное изменение температуры может также сломать зуб. Например, это может произойти, если человек жжет рот во время чаепития, а затем выпивает стакан холодной воды, чтобы успокоить боль.
Треснувший зуб не всегда просто диагностировать.
Если трещина не видна, стоматолог попытается поставить диагноз, спросив человека об истории его зубов и симптомах, которые у него возникают.
Затем стоматолог осмотрит зубы, возможно, используя увеличительное стекло, чтобы помочь выявить трещины.
Они также могут использовать остроконечный инструмент, называемый стоматологом, который зацепляется за любые грубые, потрескавшиеся края на поверхности зубов.
Зубной краситель также может сделать трещины более заметными.
Во время обследования стоматолог проверит десны на наличие признаков воспаления, потому что трещины на зубах имеют тенденцию раздражать десны.Они также могут попросить человека укусить что-нибудь, попытаться определить источник боли.
Стоматолог может сделать рентген зубов. Рентген не всегда показывает, где образовались трещины, но они могут выявить проблемы в пульпе зубов. Если мякоть зуба кажется нездоровой, это может указывать на трещину.
Любой, кто подозревает, что у него треснул зуб, должен как можно скорее записаться на прием к стоматологу. Это особенно важно делать, когда есть боль и дискомфорт.
Тем временем следующие домашние средства могут облегчить неприятные симптомы:
- полоскать рот теплой водой, чтобы поддерживать его в чистоте
- , принимая безрецептурные обезболивающие препараты, такие как ибупрофен
- , используя холодный компресс против щека, помогающая уменьшить отечность
Чем дольше треснутый зуб не лечится, тем сложнее может быть стоматологу, чтобы спасти зуб. Также могут возникнуть осложнения, такие как инфекция.
Трещины на зубах чаще встречаются у людей старше 40 лет, и женщины развивают их чаще, чем мужчины.
Трещины могут различаться по длине, глубине, в зависимости от расположения на зубе.
Самые маленькие трещины известны как линии крейза, и они развиваются внутри зубной эмали. Человек вряд ли заметит повальное увлечение, и никакое лечение не требуется, если оно не вызывает симптомов.
Ниже перечислены другие типы трещин на зубах:
- Наклонные наддесневые трещины. Они влияют только на коронку и не распространяются ниже линии десны. В результате они обычно не очень болезненны.
- Косые субгингивальные трещины. Они распространяются ниже линии десен, и они могут быть болезненными. Лечение необходимо, чтобы выставить коронку и восстановить зуб.
- Разделенный зуб. Эта трещина разделяет зуб на две части. Стоматолог, скорее всего, сможет сохранить только одну часть, которая обычно восстанавливается короной. Человек также может нуждаться в лечении корневых каналов.
- Косые корневые трещины. Эти трещины обычно не появляются на поверхности зуба.Повреждение происходит ниже линии десны, чаще всего ниже челюстной кости. Удаление зуба часто является единственным лечением для этого типа трещины.
- Перелом перелома. Это происходит, когда кусок жевательной поверхности зуба ломается. Сломанная вершина чаще всего встречается вокруг зубной пломбы.
- Вертикальные апикальные корневые трещины. Этот тип трещины начинается в корне зуба и распространяется к коронке. Длина может варьироваться, но зуб часто приходится удалять из-за боли.
Лучшая обработка зависит от местоположения трещины и степени повреждения.
Если трещина крошечная и не вызывает дискомфорта, лечение может не потребоваться.
Обработка трещин на зубах включает:
- наклеивание на сколотую или сломанную часть зуба
- для ремонта трещины пластиковой смолой, в процессе, называемом склеиванием
- с использованием начинки
- с использованием коронки, которая представляет собой колпачок который полностью покрывает растрескавшийся зуб
В наиболее серьезных случаях, когда трещина проникла в пульпу зуба, может потребоваться лечение корневого канала.Если зуб сильно треснут, стоматолог может удалить его полностью.
Если зуб с пломбой треснет, стоматологу, возможно, потребуется удалить пломбу, чтобы более тщательно изучить повреждение.
Треснувшие зубы могут вызвать осложнения, особенно если их не лечить. Например, может возникнуть инфекция. Признаки инфекции включают в себя:
- увеличение боли
- отек десен
- повышение чувствительности к горячим и холодным
- неприятный запах изо рта
- боль в шейных железах
При возникновении инфекции может потребоваться дренирование гноя, и человеку может потребоваться принимать антибиотики.
Треснувшие зубы не всегда можно предотвратить, но несколько стратегий могут помочь. К ним относятся:
- избегать продуктов, которые трудно пережевывать, таких как лед и не нарезанные ядра попкорна
- , чтобы покончить с привычками, которые могут повредить зубы, такими как растирание или прикус на ручках
- , стараясь не сжимать зубы
- носить каппу для защиты зубов во время занятий спортом
Если человек скрипит зубами или сжимает челюсти во сне, он может захотеть поговорить со своим стоматологом о ношении каппы ночью.
опухших лодыжек – симптомы, причины и лечение
опухшие лодыжки возникают, когда жидкость остается в промежутках между нашими клетками.
Это накопление жидкости может иметь ряд различных причин, в частности, недостаточность венерической системы, задержка воды, вторичная по отношению к сердечным, почечным, печеночным или эндокринным заболеваниям, а также местные проблемы со скелетно-мышечной системой, такие как травма, инфекции или опухоли.
Все это может привести к опуханию лодыжек.
Беременные женщины ежедневно сталкиваются с опухшими лодыжками из-за увеличения веса и задержки воды. Официанты и официантки также имеют дело с опухшими лодыжками после долгого стояния и ходьбы. Спортсмены часто страдают от опухших лодыжек по тем же причинам, а также из-за повторяющихся микротравм.
Распухшие лодыжки могут возникнуть у любого человека в любом возрасте. Большинство опухших лодыжек приписывают деформации или растяжения связок, но они также распространены среди людей, которые страдают от состояний, которые вызывают чрезмерное накопление жидкости, состояние, известное в медицинских кругах как отек.
Отек может затронуть одну или обе лодыжки. Отек также может сопровождаться другими симптомами, такими как покраснение, скованность или тепло.
Симптомы опухшей лодыжки, которые могут развиться
Важно понимать, что опухшая лодыжка иногда может быть симптомом основной проблемы. В дополнение к опуханию лодыжки, симптомы могут включать в себя:

Почему моя лодыжка опухла?
Вот краткий обзор некоторых причин опухшей лодыжки:
- Боль в лодыжке
- Тендонит
- Артрит
- Жук или укус
- Ожирение
- Ожог
- Целлюлит (инфекция кожи)
- Цирроз печени ( )
- Застойная сердечная недостаточность
- Тромбоз глубоких вен (ТГВ)
- Перелом голеностопного сустава
- Почечная недостаточность
- Остеомиелит (инфекция кости)
- Pseudogout
- Ревматоидный артрит
- Склеродермия
- растяжений и деформаций
- Васкулит
- Опухоль
- Травма
- Инфекция
- Стресс-перелом
- Лекарство
- Недоедание
- Совместная инфекция
- Длительное сидение, стоя или ходьба
- Спортивные мероприятия
- Беременность
- Лимфатические заболевания
Поскольку опухшие лодыжки, как правило, являются симптомом основной проблемы, крайне важно, чтобы опухшие лодыжки были осмотрены врачом без лишних задержек.
Общие лекарства, которые могут вызвать отек лодыжек, включают:
- Эстроген и тестостерон, которые иногда встречаются в противозачаточных таблетках или используются в заместительной гормональной терапии
- Стероиды
- Антидепрессанты, включая ингибиторы МАО и трициклические вещества, такие как:
- Фенелзин
- Транилципромин
- Нортриптилин
- Дезипрамин
- Амитриптилин
- блокаторы кальциевых каналов или лекарства от кровяного давления, включая:
- Амлодипин
- Дилтиазем
- фелодипин
- Верапамил
- Нифедипин
Диагностирование опухшей лодыжки
Ваш врач должен быть в состоянии диагностировать вашу опухшую лодыжку при осмотре, особенно если опухоль является значительной.
Ваш врач, скорее всего, задаст вам различные вопросы о вашей личной и семейной истории болезни, повседневной деятельности и образе жизни, а также о том, как возникла проблема. Он или она может также заказать рентген для поиска дополнительных проблем.
Цель всего этого – определить причину отека. Как только причина будет установлена, можно поставить правильный диагноз и начать лечение. Дополнительные тесты могут быть заказаны, в том числе:
- СОЭ Скорость оседания эритроцитов: используется для поиска воспаления
- Полный анализ крови: ищет инфекции, которые предполагают септический артрит
- C-Reactive Protein: маркер для инфекции
- Анализ мочи: используется для измерения уровня белка
- Тест функции щитовидной железы
- Тест функции печени
- Визуальные тесты могут включать рентген, ультразвук, радионуклидное сканирование или венозные ультразвуковые исследования, которые помогают обнаружить тромбоз глубоких вен
Как правило, эти тесты проводятся только тогда, когда причина отека не очевидна (например, если вы не повредили лодыжку и у вас нет известных заболеваний).
вариантов лечения опухшей лодыжки для вас
Лечение опухшей лодыжки будет зависеть от диагноза. Как только ваш врач определит причину проблемы, он или она сможет обсудить с вами варианты лечения.
В большинстве случаев для опухшей конечности рекомендуется поднять стопу на восемь дюймов выше уровня сердца. Это увеличивает возврат крови без значительного уменьшения потока обогащенной кислородом крови в стопу. Другие способы уменьшить отеки на лодыжках включают в себя:
- Увеличение мышечной активности с помощью упражнений
- Как избежать стояния в одном положении в течение длительного периода
- Ограничение потребления соли или натрия
- Пить много воды, особенно в очень жарких или холодных условиях
- Избежание слабительных по возможности
- Избежание противозачаточных таблеток
- Предотвращение заместительной гормональной терапии, когда это возможно
- Носить поддерживающие носки
- Использование компрессионного насоса для возврата жидкости в кровеносные сосуды
- Не злоупотреблять диуретиками!
Прежде чем действовать по любому из этих предложений, вам следует проконсультироваться с врачом.Он или она может предпочесть другие методы лечения, чем те, которые перечислены выше. Например, если вы испытываете опухшие лодыжки из-за принимаемых вами лекарств, вам, возможно, просто нужно сменить рецепт.
Как я могу предотвратить отек моих лодыжек?
В большинстве случаев опухшие лодыжки можно предотвратить, особенно если проблема не связана с основным заболеванием или внезапной травмой.
Избегайте сидеть или стоять без движения в течение длительного времени.Если вам нужно совершить пятичасовую поездку на самолете, попробуйте встать или настроить себя, чтобы распространить свою кровь. Если вы едете на дальние расстояния, останавливайтесь каждый час или около того, чтобы размять ноги.
Регулярно делайте физические упражнения и всегда растягивайтесь до и после каждой тренировки, чтобы согреться и остыть. Если у вас избыточный вес, поговорите со своим врачом о программе снижения веса или изменениях, которые необходимо внести в свой рацион.
Избегайте ношения ограничительной одежды, такой как носки с резинкой вокруг лодыжек.Если опухоль вызвана приемом лекарства, поговорите с врачом о побочных эффектах.
К сожалению, опухшие лодыжки иногда являются симптомом другой проблемы, такой как заболевание печени. Управление основной проблемой может предотвратить появление таких симптомов, как отек.
Если вы занимаетесь спортом, вы можете увеличить риск получения травм и, в конечном итоге, опухшие лодыжки. Ношение защитной и поддерживающей обуви может снизить ваши шансы на опухшие лодыжки.
Разговор с вашим доктором
Вот несколько вопросов, которые вы можете задать своему врачу по поводу опухших лодыжек
- Должен ли я носить повязку ACE или шланг TED в течение ночи?
- Можно ли мне замочить ноги в соленой воде Эпсома? Что делать, если я диабетик?
- Должен ли я поднимать ноги ночью, чтобы уменьшить отек?
- Помогут ли изменения в моей диете уменьшить опухшие лодыжки?
- Какие упражнения или растяжки принесут мне наибольшую пользу, когда мои лодыжки опухшие?
- На основании причины моих опухших лодыжек, какие домашние средства помогут?



