Спондилез позвоночника: Причины, симптомы, лечение спондилеза позвоночника в Ижевске
Спондилез позвоночника — Клиника
Спондилез является хроническим заболеванием позвоночника, которое сопровождается деформацией позвонков, в силу разрастания костной ткани на поверхности позвонков, которые имеют вид выступа или шипа, вследствие чего сужаются межпозвоночные отверстия и позвоночный канал. Разрастающиеся остеофиты могут давить на нерв, вызывая тем самым его раздражение, выражающееся в боли. В этой статье мы рассмотрим, какие виды спондилеза существуют и как лечить спондилез.
Разновидности спондилеза
К большому сожалению, такая болезнь, как спондилез – травмирует и затрагивает различные участки позвоночника, что, естественно, негативно сказывается на состоянии всего организма человека. Рассмотрим, какие существуют разновидности спондилеза:
- Спондилез грудной является очень редкой, но особо сложной формой данного заболевания, когда очень сильно ограничивается подвижность позвоночника, и чувствуются сильнейшие боли.

- Шейный спондилез появляется чаще остальных видов, обнаруживаются боли и покалывания в затылочной области, плечевого пояса, может привести к нарушениям сосудистой системы.
- Поясничный спондилез вредит четвертому и пятому позвонку, может возникнуть спондилоартроз поясничного отдела. Появляется вследствие чрезмерных физических нагрузок на поясничный отдел.
Чтобы определить, в каком месте у Вас может бить спондилез диска или грыжа, и в какой степени выражено – пройдите полное обследование.
Симптомы спондилеза
У 27-37% людей симптомы спондилеза проявляются не сразу. Часто возникают боли в области шеи и спины. Причиной боли является защемление нерва. Когда нерв сжимается, то выпячивается диск, вследствие чего возникают костяные шпоры на суставах, и сужаются отверстия, через которые нервные корни вылезают из спинномозгового отдела.
В случае, даже если сжатие не особо сильное для зажатия нерва, то все равно выпуклые диски могут негативно влиять на нервы, вызывая их раздражение.
Диагностика и лечение
Диагностируется спондилез при помощи аппарата МРТ (магнитно-резонансная томография) или аппарата КТ (компьютерная томография). На рентгене можно заметить образовавшиеся наросты или шпоры, заметить утолщение суставов, которые соединяют позвонки, и сужение межпозвоночного пространства между дисками. С помощью КТ можно получить более качественную информацию, определить суженный канал, если таковой имеется. А использование МРТ, хотя и самое дорогое, однако, оно лучше всего освещает клиническую ситуацию спондилеза позвоночника, а также пояснично крестцового отдела.
Лечения, которое бы обеспечило полное прекращение, и обращение назад процесса, вызванного спондилезом, на данный момент, к сожалению нет. Цель лечения заключена в облегчении болей и страданий больного, устранение процесса воспаления, улучшение качества кровоснабжения, а также замедление дистрофических изменений тканей. Обычно, при лечении применяют медикаментозные препараты, физические упражнения, а также используют вспомогательную мануальную терапию. Чтобы определить точное лечение – позвоните и запишитесь на прием к доктору.
Как вылечить спондилез? – медицинский центр Эволайф
Спондилёз (деформирующий спондилез) — процесс постепенного изнашивания и старения анатомических структур позвоночника, сопровождающийся дистрофией наружных волокон передних или боковых отделов фиброзного кольца, выпячиванием его под давлением сохранившего свой тургор мякотного ядра, отложением и оссификацией передней продольной связки и образованием краевых костных разрастаний (остеофитов) вдоль оси позвоночника только по окружности передних и боковых отделов.
При нём длительное время сохраняется высота диска и не нарушается анатомо-топографическое взаимоотношение элементов позвоночного канала. Поэтому спондилез в «чистом» виде, не осложненный спондилоартрозом, не имеет клинического проявления. При более тяжелых стадиях возможны боли, сопровождающиеся ограничением подвижности позвоночника, утомляемость, обездвиженность соответствующего отдела позвоночника.
Спондилез представляет собой особую патологию, при которой костная ткань суставов разрастается, при чем образуются так называемые остеофиты, то есть, нежелательные образования костной ткани (по мере нарастания костный вырост распространяется к соседнему позвонку, тогда как от соседнего позвонка образуется такой же вырост, в некоторых случаях окостенение начинается на уровне межпозвоночного диска). В особо тяжелых случаях наступает сращение позвонков, от чего страдают сосуды, нервы и мышечная ткань, а также близлежащие органы.
Разрастание остеофитов представляет собой защитно-компенсаторную реакцию организма, направленную на то, чтобы с помощью данных новообразований «заполнить» образованные в процессе травмированы трещины в суставах.
Почти одинаково часто встречается у мужчин (80%) и женщин (60%) старше 50 лет, а первые его признаки могут быть выявлены в возрасте 20—30 лет.
Причины
Спондилез может являться следствием: переохлаждения, нарушается иннервация позвонков, связок и сосудов; возрастных изменений; тяжелых физических нагрузок; нарушений метаболизма; остеохондроза шейных позвонков, при котором давление на суставы значительно усиливается, а позвонки стираются; травм или деформаций позвоночника, а так же плоскостопия, эндокринных заболеваний.
Как вылечить спондилез?
Предлагаем пройти безоперационное лечение спондилёза в медицинском центре Эволайф. Ниже представлены основные методы лечение заболевания, которые можно пройти как по отдельности, так и в составе индивидуально составленного курса.
Записаться на консультацию к профильному врачу для точной постановки диагноза и назначения эффективного лечения.
Комплекс лечебных упражнений на медицинском тренажере «Ормед-кинезо», восстанавливающий нарушения метаболизма в позвоночнике, мышцах и внутренних органах.
Акустическая ударная волна улучшает кровообращение в пораженных тканях, активизирует процессы их заживления, разрушает микрокристаллы и окаменелые фибробласты в суставах.
Ознакомительный курс, который позволит вам оценить уровень сервиса и опробовать лечебные процедуры медцентра без существенных затрат.
Применение свойств электрического тока для борьбы с различными патологиями: травмами опорно-двигательной системы, заболеваниями нервной системы, при восстановлении после операции.
Активация резервных возможностей организма воздействием сверхнизких температур.
Спондилёз. Лечение спондилёза позвоночника
- Быстро снимаем боль в спине, часто уже после первого сеанса
- Возвращаем правильное положение позвонков без операции
- Эффективно лечим смещения позвонков
Спондилез – это дегенеративно-дистрофический процесс в позвоночнике, в результате которого на позвонках формируются костные наросты (остеофиты).
Причины
В настоящее время ученые выделяют следующие факторы, приводящие к развитию спондилеза:
- малоподвижный образ жизни (гиподинамия)
- редкие форсированные нагрузки на фоне малоподвижного образа жизни (периодические выезды на дачу, сезонные занятия фитнесов)
- последствия травм
- врожденные аномалии, недостаточность соединительной ткани
- чрезмерные физические нагрузки
В связи с вышеуказанными причинами, возникают зоны микротравм связок позвоночника, в последующем замещающиеся костной тканью.
Симптомы
Спондилез характеризуется следующими симптомами:
- болевой синдром ярко не выражен, нет острого или простреливающего характера. Боль, ноющая, тупая, проходящая со временем.
- чувство скованности и усталости в спине, шее, пояснице.
- метеозависимость (зависимость от погодных условий).

Спондилез не имеет ярких и специфичных симптомов, поэтому обнаружить его можно только после тщательного осмотра врачом с применением дополнительных методов диагностики.
Диагностика
«Золотым стандартом» диагностики спондилеза является рентгенография. На рентгенограмме отчетливо видны костные разрастания – остеофиты, форма которых может быть различной.
Осложнения
Если вовремя не обратиться к врачу, не прервать или затормозить процесс роста остеофитов, то болезнь может закончиться сращением двух позвонков между собой.
Классификация
В зависимости от области, где развился спондилез, он носит название соответствующих анатомических структур: шейного, грудного или поясничного отделов позвоночника.
Лечение спондилеза
В «Костной клинике» используются самые современные физиотерапевтические методики лечения спондилеза: компьютеризованная тракционная система, массаж, и многие другие методы. Самое главное, это предотвратить дальнейшее прогрессировавшие процесса.
Самое главное, это предотвратить дальнейшее прогрессировавшие процесса.
Профилактика
- лечебная гимнастика, массаж
- избегать длительного положения тела (сидя или стоя)
- воспитание культуры движения и соблюдение техники безопасности при работе с тяжестями
Если Вам установлен диагноз спондилез, необходимо проходить курсы поддерживающей терапии 1-2 раза в год.
Программа лечения данного заболевания в «Костной клинике» может включать в себя:
Посмотреть все методикиЛечение спондилеза в Израиле, цены в клинике Ассута
СпондилезСпондилез, лечение в Израиле в медицинском центре ASSUTA Express Medical: лучшие врачи, инновационная аппаратура, цены без посредников.
Терапия в Израиле спондилеза возвращает пациентов к нормальной жизни, позволяя навсегда забыть о характерной болезненной симптоматике. При спондилезе лечение осуществляется исключительно опытными, профильными специалистами с применением инновационных методик и самого современного оборудования.
Спондилез – это патология дегенеративно-дистрофического характера, поражающая область позвонков и межпозвоночных дисков. При спондилезе позвоночника, в большинстве случаев, требуется лечение поражений поясничного или же шейного отдела. Данная патология развивается на фоне травматических повреждений, недостаточной двигательной активности или же других заболеваний в области позвоночного столба.
План лечения бесплатноМетоды лечения спондилеза в Израиле
Лечение поясничного и других разновидностей спондилеза, в первую очередь, должно быть направлено на устранение болезненных симптомов и улучшение состояния пациента.
На первых стадиях развития патологического процесса израильские специалисты прибегают к методам консервативной терапии. Пациентам для устранения болевого синдрома и мышечных спазмов назначают миорелаксанты, обезболивающие, нестероидные противовоспалительные препараты. При сильных перманентных болях могут быть рекомендованы антидепрессанты трициклической группы.
Хороший терапевтический эффект дает инъекционное введение стероидов в область пораженных суставов и эпидуральную зону.
В программу комплексной терапии при спондилезе обязательно входят и физиотерапевтические процедуры, направленные на уменьшение болевого синдрома и нормализацию процессов микроциркуляции. В большинстве случаев больным рекомендуют лечебную физкультуру и мануальную терапию.
При отсутствии эффективности консервативной терапии и активном прогрессировании спондилеза поясничного отдела требуется хирургическое лечение. Израильские специалисты отдают предпочтение максимально безопасным и щадящим малоинвазивным методам. Хирургическое лечение позволяет уменьшить степень давления на область нервных окончаний и спинного мозга.Малоинвазивные операции на позвоночнике в ИзраилеПричины возникновения и симптомы заболевания
Проявления спондилеза могут разниться при различной локализации патологического процесса. При шейном спондилезе у больных проявляются следующие симптомы:
- Приступы головной боли
- Появление головокружений
- Ощущение в ушах звона
- Нарушение зрительной функции
Поясничный спондилез характеризуют такие клинические признаки, обуславливающие последующее лечение:
- Боль, локализующаяся в области поясницы, с тенденцией к усилению при сидении или же ходьбе
- Чувство онемения икры или бедра
- Пониженная чувствительность ног
- Болезненные ощущения в процессе ходьбы
Помимо этого, спондилез могут сопровождать такие симптомы, как нарушение координации движений, непроизвольное мочеиспускание.
Для спондилеза характерны следующие стадии развития патологического процесса:
- 1 стадия — характеризуется наличием болевого синдрома. Лечение осуществляется методами медикаментозной терапии.
- 2 стадия — характеризуется присоединением дегенерации хрящевых тканей.
- 3 стадия — процессы дегенеративно-дистрофического характера протекают в активной форме. Лечение включает в себя применение хондопротекторов, а также физиотерапевтические процедуры.
- 4 стадия — характеризуется присоединением сопутствующих осложнений. В данном случае пациенту необходимо исключительно хирургическое лечение.
По мнению специалистов медицинской сферы, спровоцировать развитие спондилеза позвоночника могут следующие факторы:
- Нарушение сосудистой проницаемости
- Заболевания сердечно-сосудистого происхождения
- Нарушение обменных и метаболических процессов
- Наличие холестериновых бляшек
- Многочисленные мышечные и связочные разрывы
- Возрастная категория пациента старше 55 лет
- Травматические повреждения позвоночника
- Наличие опухолевых новообразований доброкачественного или же злокачественного типа
- Нарушения в функционировании эндокринной системы
- Чрезмерные физические нагрузки
- Процессы воспалительного характера
- Генетическая предрасположенность
Лучшие врачи- Ортопеды Израиля
Методы диагностики спондилеза в Израиле
Диагностика спондилеза в Израиле включает в себя проведение следующих диагностических обследований:
Как приехать к нам на лечение в Израиль
1
Подать заявку на сайте или связаться с нами любым удобным для Вас способом
Подать заявку2
Медицинский координатор свяжется с Вами для сбора анамнеза и уточнения деталей приезда
3
Врач клиники составит для вас индивидуальную медицинскую программу
4
Координатор сообщает стоимость лечения в клинике и помогаем с заказом билетов и арендой апартаментов
5
Высылаем приглашение из клиники «Ассута» и расписание прохождения консультаций и процедур
Обзорная экскурсия по ТЕЛЬ-АВИВУВ подарок
Отзывы о лечении в клинике ассута
Петр С.
Пациент: Петр С.
Возраст:69
Страна:Россия
Обратился в центр EXPRESS MEDICAL с просьбой установить диагноз, у меня нарушилась координация движения и речь. Прошел обследование, попал к врачу Ароновичу. Врач всё объяснил, поставил диагноз, буду лечиться – спасибо!!!
Центр EXPRESS MEDICAL
Я и моя супруга Оксана выражаем ВАМ всем спасибо, очень внимательные, ответственные, любят свою работу.
Огромное спасибо генеральному директору Мени!!! Лично принимал участие в моем обследование, спасибо!!! Мы Вас любим с уважением Савченко П.
24. 06. 2018Сергей Ш.Пациент:Сергей Ш.
Страна:Украина
Очень высокий уровень и профессионализм персонала. Всё четко организовано. Если объективно, то в этом медицинском учреждении спасли жизнь.
Неверно поставленный диагноз в Украине мог бы привести к тяжелым последствиям – неправильному лечению.
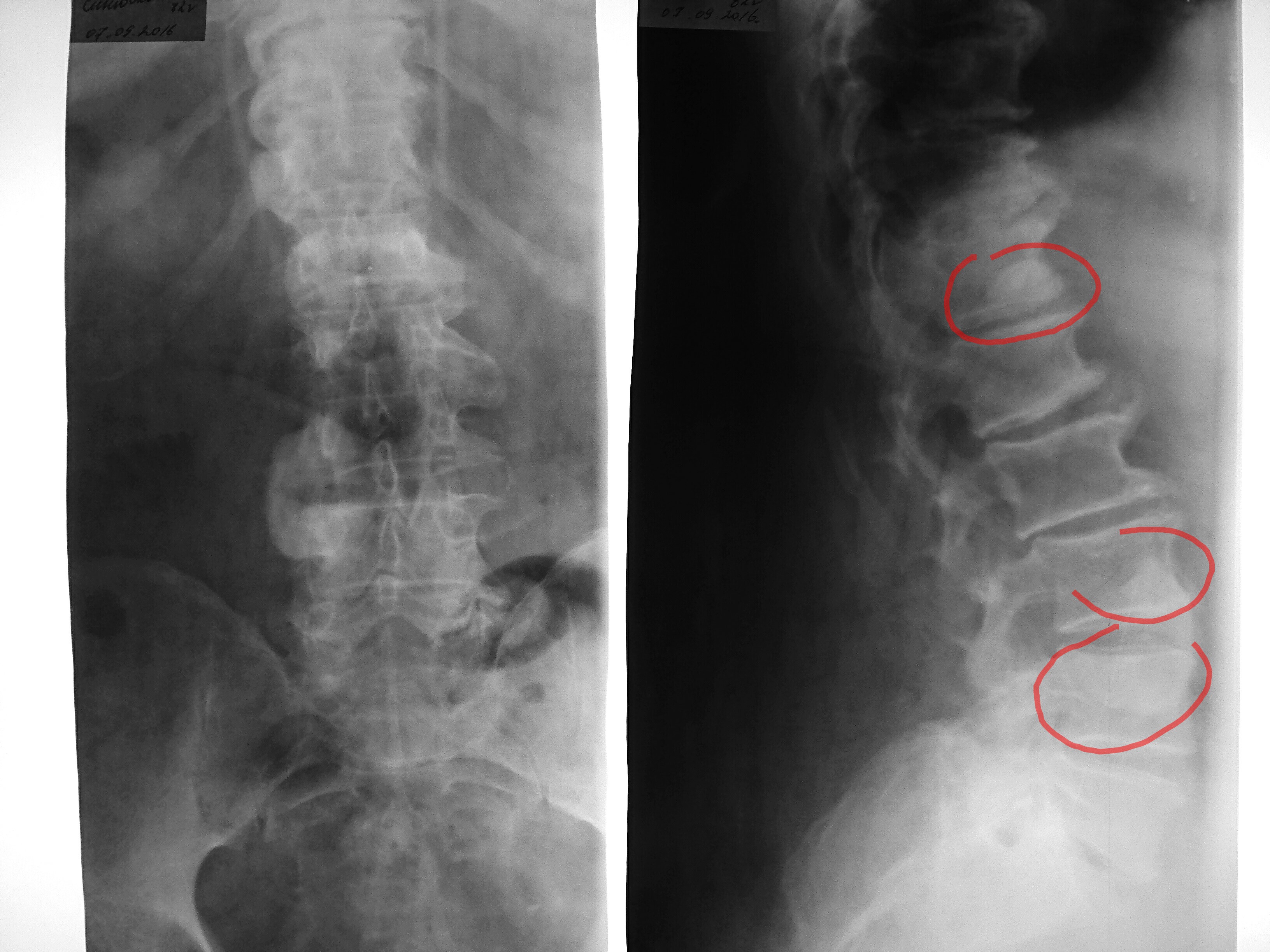
Специалисты Israel Express Medical помогли вовремя выправить ситуацию. Корректировка диагноза и правильное лечение дали надежду на выздоровление.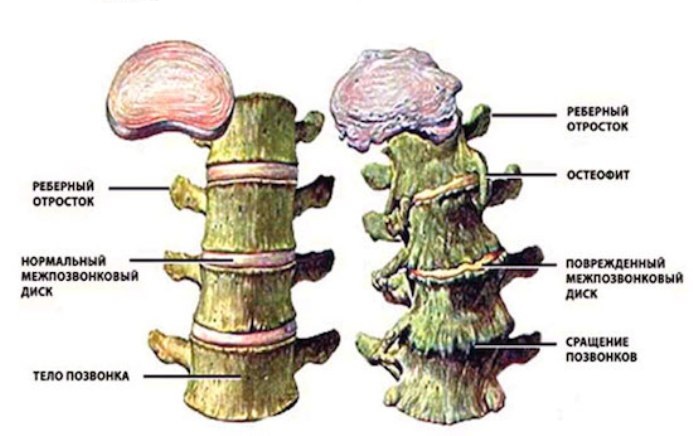
Спондилез позвоночника – симптомы, причины и лечение спондилеза
Деформирующий спондилез позвоночника – хроническое и очень неприятное заболевание позвоночника, развивающееся обычно после 50 лет, но в последние годы всё чаще встречается в более раннем возрасте. На начальных стадиях больной регистрирует лишь некоторое ограничение в подвижности суставов позвоночника, но со временем симптомы нарастают, появляются боли, и это существенно снижает качество жизни.
Почему развивается спондилез
Спондилез позвоночника может развиваться в любом отделе, но чаще всего поражает шейный. Выражается в разрастании костной ткани в виде крючков или шипов (остеофитов) в сторону сустава, которые существенно ограничивают подвижность. Чрезмерная нагрузка на позвоночник плюс нарушение обменных процессов ведут дегенерации межпозвоночных дисков, и чтобы снизить нестабильность позвонков, остеофиты, своего рода, фиксируют поражённый сустав.
То есть с одной стороны спондилез – это защитный механизм, призванный защитить сустав от разрушения.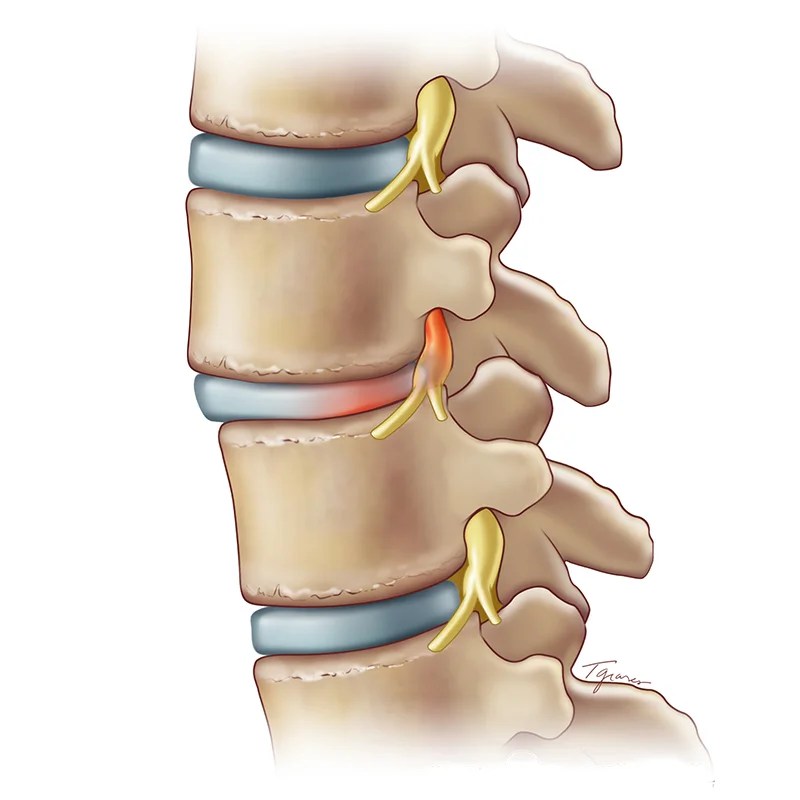 Но с другой, ведёт к передавливанию кровеносных сосудов и нервов, что вызывает нарушение работы органов и болевой синдром. А если рост остеофитов не прекращается, это может привести к сращиванию соседних позвонков (анкилоз) и полному обездвиживанию сустава, со всеми сопутствующими последствиями.
Но с другой, ведёт к передавливанию кровеносных сосудов и нервов, что вызывает нарушение работы органов и болевой синдром. А если рост остеофитов не прекращается, это может привести к сращиванию соседних позвонков (анкилоз) и полному обездвиживанию сустава, со всеми сопутствующими последствиями.
Симптомы спондилеза
Боли в спине и шее могут быть спровоцированы многими заболеваниями. Характерными признаками именно спондилеза являются:
-
резкое ограничение движении сустава (часто на ранних стадиях – безболезненное),
-
при движении слышен щелчок или хруст, что многие ошибочно расценивают, как отложение солей (а это остеофиты трутся друг о друга),
-
со временем – боли в поражённом суставе,
-
при шейном спондилёзе передавливаются артерии и больной отмечает:
o головокружение,
o полуобморочные состояния,
o боль в затылке, «растекающуюся» во все стороны,
o постоянную слабость и сонливость,
o нарушения сна (так как сложно выбрать позу, в которой бы не болела шея),
o шум в ушах и ощущение заложенности,
o нарушения зрения,
o сложности со сосредоточением и запоминанием,
o напряжённость плечевого пояса,
o иногда со временем возникают боли, онемение и даже параличи верхних конечностей;
-
при поражении поясничного отдела возникают боли в спине, слабость тазобедренных суставов, хромота, ущемление седалищного нерва.

В любом случае, какими бы ни были ваши личные подозрения, при любых болях в спине необходимо обратиться к специалисту.
Диагностика спондилеза позвоночника
Поставить диагноз исходя исключительно из жалоб больного на ограниченность в движениях и боли при сгибании/разгибании позвоночника не сможет даже опытный врач, так как многие заболевания проявляются в подобных симптомах. Неврологи клиники Аксимед перед постановкой окончательного диагноза проводят комплексное обследование, включая основные методы:
-
рентген позвоночника в разных проекциях,
-
магнитно-резонансная томография,
и дополнительные:
И какой бы диагноз не подтвердился, любое заболевание требует неотложного лечения, так как проблемы с позвоночником склонны со временем усиливаться. Например, спондилез ведёт к протрузии, грыже и даже разрыву межпозвоночного диска, иммобилизации целого отрезка позвоночника, постоянным болям и общему дискомфорту, а все эти факторы очень сильно снижают качество жизни.
Лечение и профилактика спондилеза
Лечение спондилеза направлено на снятие воспаления и болевого синдрома, и также восстановление обменных процессов, питания и кровоснабжения дисков. Увы, разросшиеся остеофиты не рассасываются. Если их размеры невелики и не доставляют особого дискомфорта, с ними ничего не делают, в запущенных же случаях можно удалить наросты хирургическим путём.
В консервативном лечении применяют следующие методики:
-
блокада позвоночника – противовоспалительный препарат вводится прямо в сустав,
-
уколы гиалуроновой кислотой – для питания хрящей,
-
хондропротекторы для восстановления хрящевой ткани,
-
ударно-волновая терапия призвана «разбить» уплотнённые элементы и повысить подвижность суставов (однако при лечении запущенных остеофитов эффективность терапии не доказана),
-
лечение низкочастотными электрическими импульсами,
-
ЛФК,
-
иглоукалывание и фармакотерапия.

Для профилактики спондилеза специалисты клиники Аксимед рекомендуют следить за осанкой, особенно, работая за компьютером: не выгибать спину «колесом», подтягивая таз кпереди и не опускать плечи, при этом запрокидывая голову на них. Такая поза создаёт колоссальную нагрузку на позвоночный столб и ведёт к довольно быстрой его деформации.
Основная же профилактика любых проблем с позвоночником – здоровый образ жизни. Отказ от вредных привычек, которые нарушают обменные процессы, умеренная физическая активность (пробежки, зарядка), сон на ортопедическом матрасе – всё это убережёт вас от таких неприятных «спинных» болей.
При любом дискомфорте обращайтесь в клинику неврологии Аксимед, наши специалисты дадут вам качественную консультацию, проведут обследование с точной постановкой диагноза и назначат наиболее эффективное лечение. А инструкторы ЛФК индивидуально для вас составят комплекс упражнений, который вернёт вам былую подвижность и лёгкость.
Болезни позвоночника: спондилёз поясничного отдела
С возрастом, а также в силу различных внешних факторов, в позвоночном столбе развивается остеопороз. Он харакеризуется истончением межпозвонковых дисков. Сами позвонки при этом становятся ниже. К сожалению, диски не обладают способностью к самостоятельному восстановлению. В силу прямохождения человека хрящевая ткань не может полноценно питаться. Это приводит к излишней нагрузке на позвоночный столб. Происходит постепенное, но постоянное разрушение гиалинового хряща. В тех местах, где хрящ исчезает, нарастает соединительная ткань.
Результатом становится то, что позвоночник уже не может сопротивляться даже незначительным нагрузкам. Возникает потеря амортизации межпозвонковых дисков и отсутствие возможности выполнения возложенных на них функций.
По мнению врача ортопеда, спондилез является залеченным остеохондрозом. Он является хроническим заболеванием позвоночника, суть которого состоит в деформации позвонков, являющейся следствием увеличения костной ткани. Наблюдаются процессы дегенерации в позвоночном канале, что выражается в появлении наростов.
Наблюдаются процессы дегенерации в позвоночном канале, что выражается в появлении наростов.
Патогенетические морфологические изменения обусловлены отложением солей кальция на связках. Внешне это проявляется тем, что появляются костные наросты (остеофиты). Происходит ущемление нервов, расположенных в позвоночном канале, что клинически проявляется болью. Ее локализация в основном затрагивает область IV и V поясничных позвонков. В результате появления остеофитов у позвоночника исчезает подвижность.
Данный процесс обычно характерен для пожилых людей. К сожалению, имеется тенденция к тому, что заболевание может возникать и у более молодых людей. Случается это не часто, но все же такая возможность существует. В результате можно сделать вывод о том, что заболеть может человек в любом возрасте, что врачам приходится наблюдать в своей клинической практике.
Спондиллез развивается в силу различных причин:
- В позвоночном столбе имеется искривление, которое возникла по причине неправильной осанки или травмы.

- Затяжное развитие патологического процесса, связанное с остеохондрозом.
- Поднятие и перенос непомерных грузов, что явно не коррелирует с физическим развитием и телосложением человека.
- Малая подвижность, приводящая к атрофии мышечно-связочного аппарата спины.
- Нарушение обменных процессов в организме, приводящее к слабости хрящевой ткани.
- Возрастные изменения в тканях.
- Постоянно действующие на поясничную область динамические нагрузки.
В клинических проявлениях присутствуют неврологические симптомы:
- Чувство онемения нижних конечностей.
- Больной жалуется на скованность в поясничной области.
- Дискомфортные ощущения в бедрах и ягодице.
- При длительном передвижении утрачивается чувствительность в пояснице и ногах.
При наклонах вперед боль несколько теряет свою интенсивность. Это вполне объяснимо, поскольку отростки в таком положении меньше давят на нервные окончания. Спина расслабляется вследствие исчезновения спазма.
Спина расслабляется вследствие исчезновения спазма.
В диагностике существенную помощь оказывает МРТ или рентгенография. Болезнь имеет способность к прогрессированию. Поэтому запускать ее нельзя. Как только появились первые симптомы, следует обращаться к врачу. Если болезнь не начать лечить вовремя, то она непременно перейдет в хроническую форму. Результатом будет являться срастание позвонков. В результате позвоночный столб в этом месте потеряет свою подвижность. Присоединится грыжа, появится радикулит.
Специфического лечения спондилеза не существует до сих пор. Проводится лишь симптоматическая терапия. В первую очередь, мероприятия направлены на купирование болей. Для этого назначают НПВП и миорелаксанты. Противовоспалительными препаратами нестероидного ряда снимается боль. Назначение миорелаксантов проводят для снятия спазмов.
Если боли достаточно сильные, то назначают ненаркотические анальгетики. При хронических болях страдает состояние нервной системы. С целью устранения этих проявлений назначают антидепрессанты.
С целью устранения этих проявлений назначают антидепрессанты.
Определенный эффект способны дать сеансы мануальной терапии, гирудотерапии, криолечения. Определенную пользу принесут сеансы массажа и иглоукалывания. Положительный эффект наступает после проведения физиопроцедур, электрофорез, ультразвук.
При обращении пациента к врачу ортопеду будет составлен индивидуальный план лечения.
Обязательным этапом в лечении спондилеза является лечебная гимнастика. Она необходима для закрепления проведенного лечения. Занятия лечебной физкультурой способствуют укреплению мышц спины, а это, в свою очередь, является профилактикой развития спондилеза.
При неэффективности проводимых мероприятий иногда показано хирургическое лечение.
Профилактические мероприятия в предупреждении развития дегенеративных изменений состоят в правильном уходе за спиной и выполнении врачебных рекомендаций.
Запишитесь на прием консультацию, задать вопрос ортопеду-травматологу клиники вы можете по телефону +7 (978) 088 86 97 или записаться на приём на сайте.
Спондилез лечение – цена на услуги в Ижевске
Спондилез – это хроническое заболевание позвоночника, характеризующееся разрастанием костной ткани по поверхности позвонков в виде выступов, щипов (остеофиты).
Остеофиты суживают позвоночный канал и давят на нервные корешки. Разрастание таких отростков приводит к ограничению подвижности. Со временем в хрящевых дисках появляются микротрещины и разрывы, что приводит к развитию межпозвонковой грыжи.
Часто встречающееся формой спондилеза является шейный спондилез.
| № | Наименование процедуры |
Стоимость (руб) |
|||
|---|---|---|---|---|---|
|
НЕВРОЛОГИЯ |
|||||
| 1 |
Первичная консультация врача и осмотр в т.ч.:
|
|
|||
Симптомы
- Симптомы спондилеза шейного отдела позвоночника:
- Ноющая боль и тяжесть в позвоночнике;
- Боли в спине усиливаются в течении дня и беспокоят ночью;
- Боли в шее и затылке;
- Боли в плечевом поясе;
- Ограничение подвижности;
- Боли, отдающие в уши, глаза;
- Боли в лопатках, руках.
Причины
Причины появления спондилеза:
- Травмы и перегрузки позвоночника;
- Сидячий образ жизни;
- Нарушения осанки;
- Остеохондроз;
- Плоскостопие;
- Пожилой возраст.

Данное заболевание провоцирует развитие межпозвонковых грыж и связанных с ними неврологических нарушений: онемения конечностей, болей в спине, шее, нарушений в работе органов. Шейный спондилез может сопровождаться головными болями, головокружениями, шумом в ушах.
Чтобы поставить точный диагноз, необходимо обратиться к врачу-неврологу, который проведёт:
- рефлекторно пальпаторное обследование позвоночника;
- специальные диагностические тесты для оценки работы опорно-двигательного аппарата.
- При необходимости врач может назначить дополнительные методы исследования, такие как рентген, МРТ.
Методы лечения
В медицинском центре Докториус применяется комплексное лечение спондилеза.
Одними из процедур являются:- Физиотерапия, рефлексотерапия, массаж – для снятия болевых ощущений.
- Гирудотерипия, массаж – для улучшения кровообращения позвоночника и окружающих тканей
Во время всего курса лечения, лечащий доктор постоянно анализирует состояние здоровья и при необходимости корректирует лечение.
Причины спондилеза
Старение является основной причиной спондилеза, также известного как спинальный артрит. Каждый день мы подвергаем свое тело большому стрессу и напряжению, и с годами это может изменить различные структуры позвоночника. Еще до того, как вы испытаете симптомы спондилеза – например, боль и скованность – ваши суставы и другие структуры позвоночника дегенерируют (что означает изнашивание).
Основной причиной спондилеза является старение, но то, как старение влияет на позвоночник, может привести к другим изменениям и проблемам.Источник фото: 123RF.com.
Вы должны рассматривать причины спондилеза как «причинно-следственный» сценарий. Основная причина – это старение , но то, как старение влияет на позвоночник, может привести к другим изменениям и проблемам. Спондилез – это каскад: происходит одно анатомическое изменение, которое приводит к еще большей дегенерации и изменениям структур позвоночника.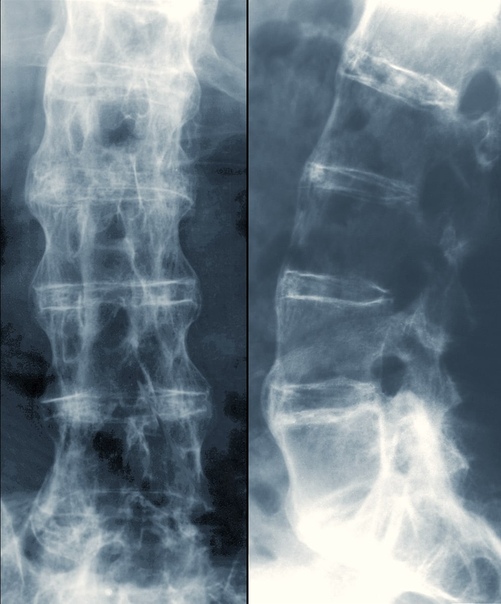 Эти изменения вместе вызывают спондилез и его симптомы.
Эти изменения вместе вызывают спондилез и его симптомы.
Как правило, в первую очередь изнашиваются межпозвоночные диски.По этой причине пациенты со спондилезом часто также страдают остеохондрозом. Эффекты этих двух заболеваний позвоночника очень взаимосвязаны.
Изменения начинаются в ваших дисках, но в конечном итоге процесс старения затронет другие двигательные сегменты ваших позвонков. (Диски и фасеточные суставы считаются движущимися сегментами, что означает, что они помогают вам двигаться.) Со временем структура коллагена (белка) фиброзного кольца (это внешняя часть межпозвонкового диска) изменяется.Кроме того, количество притягивающих воду молекул – и, следовательно, воды – в диске уменьшается. Оба эти изменения снижают способность диска справляться с движением назад.
В результате дегенерации диск станет менее губчатым и намного более тонким. Более тонкий диск означает, что пространство между позвонком выше и ниже диска становится меньше, что вызывает новую проблему, на этот раз с фасеточными суставами.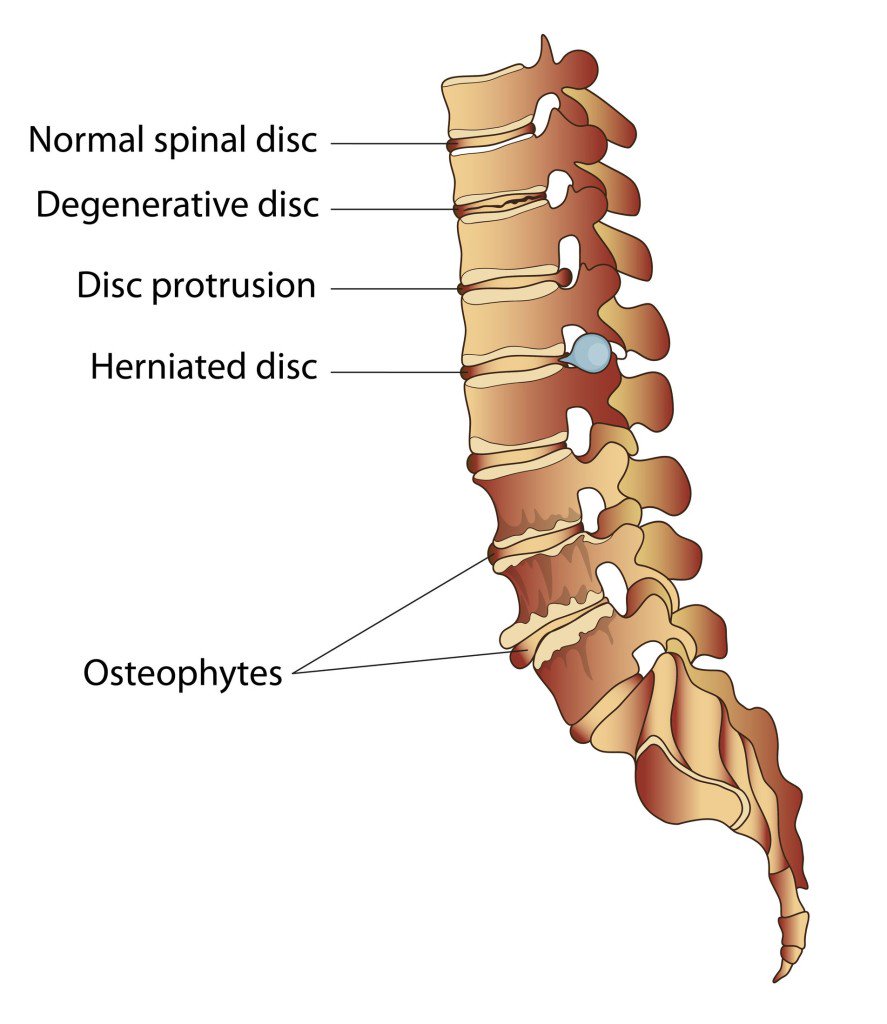 Они помогают стабилизировать позвоночник, а если диск теряет высоту, то движение фасеточных суставов меняется. Затем хрящ, защищающий фасетки, начинает изнашиваться, что может вызвать раздражение и воспаление корешков спинномозговых нервов.Без хряща фасеточные суставы начинают слишком сильно двигаться: они «перекрывают» и становятся слишком подвижными.
Они помогают стабилизировать позвоночник, а если диск теряет высоту, то движение фасеточных суставов меняется. Затем хрящ, защищающий фасетки, начинает изнашиваться, что может вызвать раздражение и воспаление корешков спинномозговых нервов.Без хряща фасеточные суставы начинают слишком сильно двигаться: они «перекрывают» и становятся слишком подвижными.
Эта гипермобильность вызывает еще одно изменение в вашем позвоночнике. Он пытается остановить движение за счет роста мелких костных элементов, называемых костными шпорами (остеофитами). К сожалению, костные шпоры иногда защемляют нервные структуры и вызывают боль. Костные шпоры могут сужать пространство для спинного мозга и нервов – это заболевание называется стенозом позвоночника.Дегенеративная болезнь диска не у всех вызывает стеноз позвоночного канала, но вам следует знать об этом, если у вас спондилез.
Роль генетики Ваши гены также могут вызывать спондилез. Вы можете быть предрасположены к чрезмерному износу суставов и дисков, поэтому, если кто-то в вашей семье болел или болел спондилезом, у вас также может развиться боль в спине или шее, связанная со спондилезом.
Вы можете быть предрасположены к чрезмерному износу суставов и дисков, поэтому, если кто-то в вашей семье болел или болел спондилезом, у вас также может развиться боль в спине или шее, связанная со спондилезом.
Наконец, путь , по которому вы живете, может привести к спондилезу.Например, курение отрицательно сказывается на ваших дисках и может привести к их более быстрому разрушению. Курение фактически уменьшает количество воды в ваших дисках, и вода является частью того, что помогает вашим дискам поглощать движения. При меньшем содержании воды межпозвоночные диски изнашиваются быстрее.
Безоперационное лечение спондилеза (остеоартроза позвоночника)
Спондилез – остеоартроз позвоночника. Симптомы могут варьироваться от легких и эпизодических до агрессивных и болезненно хронических.Спондилез поражает суставы позвоночника; фасеточные суставы шейного (шея), грудного (середина спины) и / или поясничного (поясничного) отдела позвоночника. К счастью, большинству людей с остеоартрозом позвоночника операция не требуется. Ниже описаны многие из распространенных неоперационных методов лечения.
К счастью, большинству людей с остеоартрозом позвоночника операция не требуется. Ниже описаны многие из распространенных неоперационных методов лечения.
Пациентам с хронической болью в спине рекомендуется проконсультироваться со специалистом по позвоночнику. Источник фото: 123RF.com.
- Иглоукалывание – популярное лечение, используемое для облегчения боли в спине и шее. Крошечные иглы размером с человеческий волос вставляются в определенные точки на теле.Каждую иглу можно вращать, электрически стимулировать или нагревать для усиления эффекта лечения. Считается, что иглоукалывание работает (частично), побуждая организм вырабатывать химические вещества, которые помогают уменьшить боль.
- Постельный режим: В тяжелых случаях спондилеза может потребоваться постельный режим не более 1-3 дней. Избегают длительного постельного режима, поскольку он подвергает пациента риску тромбоза глубоких вен (ТГВ, сгустки крови в ногах).
- Использование скобы: Временная фиксация (1 неделя) может помочь облегчить симптомы, но длительное использование не рекомендуется.
 Подтяжки, которые носят длительное время, ослабляют мышцы позвоночника и могут усилить боль, если их не носить постоянно. Лечебная физкультура более полезна, поскольку она укрепляет мышцы.
Подтяжки, которые носят длительное время, ослабляют мышцы позвоночника и могут усилить боль, если их не носить постоянно. Лечебная физкультура более полезна, поскольку она укрепляет мышцы.
- Хиропрактика: Хиропрактики считают, что здоровая нервная система является синонимом здорового тела. Подвывих или смещение позвонка может повредить нервную систему и привести к заболеванию, вызывающему боль в спине и шее. Хиропрактики не назначают лекарства и не прибегают к хирургическому вмешательству. Их практика включает в себя лед / тепло, ультразвук, массаж, изменение образа жизни и коррекцию позвоночника – также называемую манипуляцией позвоночника.
- Изменение образа жизни: Похудение и поддержание здорового веса, употребление питательной пищи, регулярные упражнения и отказ от курения являются важными «здоровыми привычками», которые помогают позвоночнику в любом возрасте.
- Мышечные релаксанты: Миорелаксанты помогают облегчить мышечный спазм и боль.

- Наркотики: Наркотики (опиоиды) могут быть прописаны на короткие периоды времени для уменьшения острой боли.
- НПВП: Нестероидные противовоспалительные препараты (НПВП) снимают воспаление, которое часто способствует возникновению боли. Многие НПВП отпускаются без рецепта, а другие отпускаются только по рецепту. Не сочетайте безрецептурные препараты с рецептурными препаратами без разрешения врача. Это может вызвать серьезные и неблагоприятные последствия.
- Физиотерапия сочетает в себе пассивное лечение с лечебной физкультурой. Пассивные методы лечения включают тепло / лед, ультразвук и электрическую стимуляцию для облегчения мышечного спазма и боли.Лечебные упражнения учат пациента, как увеличить гибкость и диапазон движений при наращивании силы. Пациентам не нужно бояться физиотерапии. Даже пациенты, испытывающие боль и большие трудности с передвижением, обнаружили, что изометрические упражнения полезны.

- Спинальные инъекции: Существует много видов спинномозговых инъекций, включая эпидуральные инъекции стероидов и инъекции в фасеточные суставы. Эти инъекции сочетают в себе местный анестетик и стероидные препараты для уменьшения воспаления нервных тканей и, таким образом, часто помогают уменьшить боль.
Очень немногие пациенты со спондилезом нуждаются в хирургическом вмешательстве. Когда необходима операция, она редко бывает экстренной. Сначала пробуют консервативную терапию. Врач может определить, что сочетание двух или более методов лечения может помочь пациенту быстро избавиться от симптомов. В большинстве случаев безоперационные методы лечения работают.
Однако у некоторых пациентов наблюдается неврологический дефицит; такие как слабость, недержание мочи или развитие нестабильности позвоночника.Причина тяжелых симптомов часто определяет тип необходимой операции. Например, может потребоваться хирургическое удаление костных шпор или ткани диска, сдавливающих спинномозговые нервы или вызывающих сдавление спинного мозга.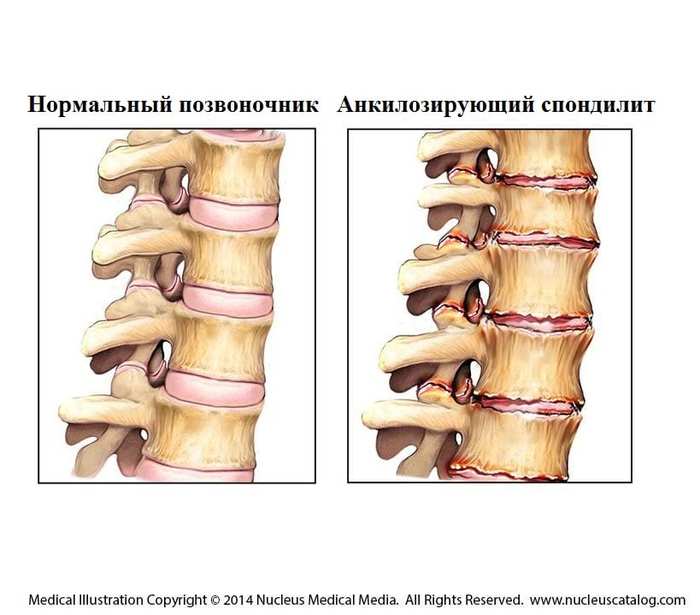 В зависимости от объема операции может потребоваться спондилодез для стабилизации позвоночника. К счастью, новые малоинвазивные хирургические методы на позвоночнике приносят большую пользу пациентам. Минимально инвазивная хирургия позвоночника позволяет пациентам быстрее вернуться к нормальной деятельности.
В зависимости от объема операции может потребоваться спондилодез для стабилизации позвоночника. К счастью, новые малоинвазивные хирургические методы на позвоночнике приносят большую пользу пациентам. Минимально инвазивная хирургия позвоночника позволяет пациентам быстрее вернуться к нормальной деятельности.
Пациентам с хронической болью в спине рекомендуется проконсультироваться со специалистом по позвоночнику.Важнейшим первым шагом к облегчению боли в спине и шее является постановка правильного диагноза. Боль в спине может быть вызвана множеством проблем, включая стеноз позвоночника, фибромиалгию, спондилолистез, остеопороз, компрессионные переломы и опухоли костей. Глубокие и специализированные тренинги для врачей-ортопедов позволяют им лечить различные заболевания, вызывающие боли в спине и шее.
Серия видео: Упражнения при поясничном спондилезе
Какие упражнения помогают облегчить симптомы поясничного спондилеза (остеоартроза позвоночника)? Если вы хотите уменьшить боль от поясничного спондилеза (остеоартроза позвоночника в пояснице), добавление физических нагрузок в свой распорядок дня – разумный шаг. Врачи когда-то считали, что постельный режим – лучший подход для людей с остеоартритом позвоночника, но теперь они считают, что упражнения могут безопасно помочь позвоночнику оставаться подвижным и сильным.
Врачи когда-то считали, что постельный режим – лучший подход для людей с остеоартритом позвоночника, но теперь они считают, что упражнения могут безопасно помочь позвоночнику оставаться подвижным и сильным.
Специалист по позвоночнику может порекомендовать 3 упражнения на растяжку и упражнения для снятия боли и скованности при поясничном спондилезе: наклон таза, подъем коленей и скручивание. Каждое упражнение показано на видео выше, а дополнительные сведения приведены ниже.
Наклон тазаНазначение: Для укрепления нижних мышц кора и растяжения поясничного отдела позвоночника.
Как выполнять наклон таза:
- Лягте на спину.
- На выдохе сократите и задействуйте мышцы живота, толкните пупок к полу и распрямите поясницу.
- Удерживайте это положение 5 секунд. Расслабиться.
- Повторить 10 раз, удерживая каждый раз по 5 секунд.
Как узнать, правильно ли я наклоняю таз?
- Одной рукой положите мизинец на бедренную кость, а большой палец – на нижнее ребро.

- По мере того, как вы сжимаете брюшной пресс, пространство между мизинцем и большим пальцем должно уменьшаться.
Наклоны таза могут помочь вам мягко растянуть поясницу. Источник фото: 123RF.com.
Коленный подъемник (маршевый)Назначение: Для стабилизации поясничного отдела позвоночника и укрепления кора.
Как выполнять подъемы колен:
- Лягте на спину, согнув колени и поставив ступни на пол.
- Начните с наклона таза: задействуйте мышцы живота и надавите на пупок вниз. Важно поддерживать это сокращение брюшного пресса на протяжении всего упражнения.
- Поднимите правую ногу на 3–4 дюйма от пола. Осторожно опустите ногу на пол.
- Повторите упражнение левой ногой.
- Сделайте упражнение 5 раз на каждую ногу до 3 подходов.
Лежа на спине, поднимайте по одной ноге.Источник фото: 123RF.com.
Сгибание рук (Crunch) Назначение: Для укрепления и стабилизации вашего ядра.
Как выполнять свертывание калачиком:
- Лягте на спину в положении лежа на крючке (колени согнуты, ступни на полу).
- Скрестите руки на груди.
- Медленно поднимите голову, шею, верхнюю часть спины и плечи от пола.
- Поднимаясь, выдохните.Когда вы опускаетесь, вдохните.
- Повторить 10 раз и довести до 3 подходов.
Готовы попробовать расширенную версию? Вместо того, чтобы скрестить руки на груди, заведите руки за голову, широко расставив локти. Аккуратно поднимите (стараясь не тянуть за шею) и опустите 10 раз, выполняя до 3 подходов.
Сгибания рук – это упражнение на скручивание брюшного пресса, которое помогает укрепить ядро вашего тела. Источник фото: 123RF.com.
Эти упражнения при спондилезе поясницы направлены на укрепление системы поддержки позвоночника – спины и основных (брюшных) мышц.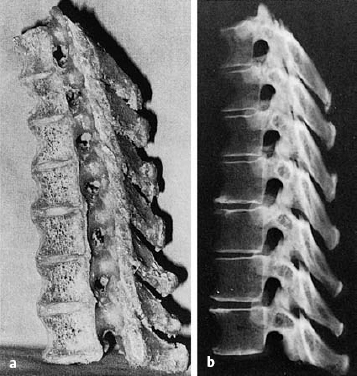 Если мышцы вокруг позвоночника поддерживают и стабилизируют спину, у вас может быть меньше боли – и позвоночник станет более здоровым.
Если мышцы вокруг позвоночника поддерживают и стабилизируют спину, у вас может быть меньше боли – и позвоночник станет более здоровым.
Крепкое ядро - залог здоровья. Мышцы кора работают как «передний якорь» позвоночника. Когда поддерживающие мышцы позвоночника сильны, у вас, вероятно, уменьшатся симптомы остеоартрита позвоночника, такие как боль в суставах и скованность.
Могут ли мне повредить упражнения при поясничном спондилезе?Ваш специалист по позвоночнику должен дать вам зеленый свет перед тем, как вы начнете новую программу растяжки или упражнений.Даже если какое-то действие кажется безвредным, оно может привести к дальнейшим травмам, если будет выполнено без указаний врача.
Три описанных здесь отрезка предназначены для широкой аудитории, но это не значит, что они подходят для всех. Ваш врач знает вашу конкретную историю болезни, поэтому он или она может направить вас к физиотерапевту или другому тренеру, чтобы показать вам, как выполнять другие упражнения и растяжки с учетом вашего конкретного диагноза поясничного спондилеза. Физиотерапевт может разработать план ПК при остеоартрите позвоночника, основанный на ваших индивидуальных потребностях, и научить вас, как безопасно выполнять упражнения.
Физиотерапевт может разработать план ПК при остеоартрите позвоночника, основанный на ваших индивидуальных потребностях, и научить вас, как безопасно выполнять упражнения.
Наконец, не зацикливайтесь на тренировках. Поясничный спондилез достаточно болезнен – прислушайтесь к своему телу и сообщите специалисту по позвоночнику, если вы испытываете боль или другие симптомы (например, онемение и покалывание) во время физической активности.
Улучшение подвижности и силы поясницы не произойдет в одночасье, но постоянство окупится. Включение в свой распорядок дня легких упражнений и растяжек, таких как три описанных здесь, поможет вам справиться с поясничным спондилезом (остеоартроз позвоночника) и сохранить здоровье позвоночника на долгие годы.
Продолжить чтение … Если у вас остеоартрит шеи, посмотрите эту серию видео: Упражнения при шейном спондилезе для растяжек, специально предназначенных для лечения шейного остеоартрита.
Поясничный спондилез | Мичиган Медицина
Обзор темы
Что такое спондилез?
Спондилез – это возрастное изменение костей (позвонков) и дисков позвоночника. Эти изменения часто называют остеоартрозом и остеоартрозом.
Эти изменения часто называют остеоартрозом и остеоартрозом.
Эти изменения не всегда вызывают симптомы. Но они являются частой причиной проблем с позвоночником, которые могут варьироваться от легких до тяжелых.
Что вызывает поясничный спондилез?
По мере того как ваше тело стареет, диски между костями позвоночника становятся жестче и могут сломаться. Кости также изнашиваются, и на них могут расти костные шпоры.
Это заболевание в пояснице называется поясничным спондилезом.
Каковы симптомы?
Часто симптомы отсутствуют.Когда есть симптомы, главными из них являются боль в спине и скованность. Обычно они ухудшаются по утрам и улучшаются в течение дня.
Если костные образования давят на нервный корешок или спинной мозг, у вас может быть онемение, покалывание, слабость или ноющая, стреляющая боль в ягодицах и ногах.
Как диагностируется поясничный спондилез?
Поясничный спондилез обычно можно диагностировать на основании ваших симптомов в анамнезе, физического осмотра и визуализационных тестов.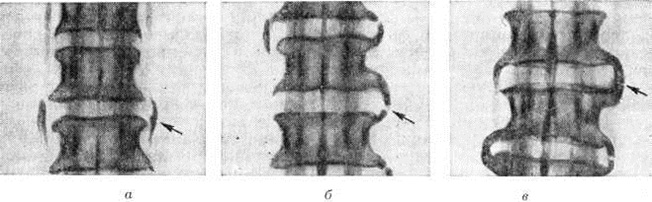 Это тесты, позволяющие получить различные изображения вашего тела. К таким тестам относятся:
Это тесты, позволяющие получить различные изображения вашего тела. К таким тестам относятся:
- рентгеновских лучей. Они могут помочь измерить степень артрита или травм костей.
- МРТ. Этот тест проверяет ваши спинномозговые нервы и ищет проблемы с диском.
- Компьютерная томография. Этот тест проверяет ваш позвоночный канал, кости и суставы.
Как лечится?
Боль и скованность сначала лечат льдом или теплом, а также лекарствами, отпускаемыми без рецепта. Могут быть полезны физиотерапия и ежедневные упражнения.
Если эти методы лечения недостаточно помогают, вам могут потребоваться другие методы лечения. Это может быть более вероятно, если у вас есть проблемы с позвоночником, такие как грыжа межпозвоночного диска или стеноз позвоночника. В некоторых случаях введение лекарства в область сустава может дать кратковременное облегчение. В случае серьезной проблемы, операция может быть вариантом.
Кредиты
По состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Кэтлин Ромито, доктор медицины, семейная медицина
Мартин Дж.Габица – семейная медицина
Адам Хусни – семейная медицина
Адам Хусни – семейная медицина
По состоянию на: 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Кэтлин Ромито, доктор медицины, семейная медицина, Мартин Дж. Габика, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, и Адам Хусни, доктор медицины, семейная медицина,
Лечение дегенеративного спинномозгового спондилеза Центральный Техас
Спондилез, иногда называемый шейным, поясничным или грудным спондилезом, обычно относится к возрастному износу костей позвоночника (позвонков).Это включает уменьшение размеров дисков, развитие остеоартрита и рост костных шпор. Спондилез является распространенным явлением и поражает более 85 процентов мужчин и женщин старше 60 лет.
Здоровье и профилактика
Спондилез связан с нормальными изменениями в организме, которые происходят с возрастом, и его нельзя предотвратить. Однако чем лучше вы будете заботиться о своем теле и здоровье костей в молодые годы, тем меньше вероятность того, что вы испытаете серьезную дегенерацию позвоночника:
- Соблюдайте диету, которая дает вашим костям достаточно кальция и витамина D
- Регулярно выполняйте физические упражнения для сохранения прочности костей и мышц
- Практикуйте правильную осанку
- Обратитесь к врачу, если вы заметили постоянную боль в шее или скованность, которая не проходит
Диагноз
Термин «спондилез» используется чаще как описание, чем диагноз.Это может относиться к любому заболеванию позвоночника, которое вызывает как боль, так и дегенерацию. Многие другие заболевания позвоночника могут привести к спондилезу, включая стеноз позвоночника и остеохондроз. Для лучшего лечения важен более точный диагноз.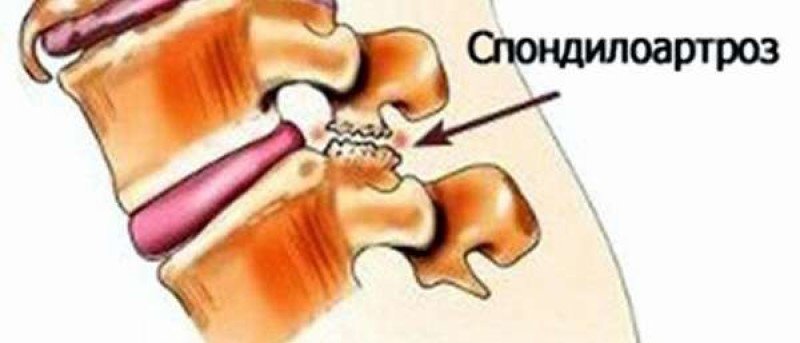
Хотя спондилез с возрастом прогрессирует, симптомы часто не вызывают никаких проблем, кроме скованности или боли в спине или шее. Более тяжелый спондилез может сдавливать спинной мозг, что может привести к более серьезным симптомам:
- Онемение или покалывание в конечностях
- Чувство слабости в руках, руках, ногах или ступнях
- Проблемы при ходьбе с координацией мышц
- Потеря контроля мочевого пузыря или кишечника
Есть несколько тестов, которые могут быть выполнены для проверки на спондилез:
- Тесты на диапазон движений, которые показывают ограниченную способность двигать шеей.
- Во время теста на сжатие шейки матки человек наклоняет голову вниз и прикладывает дополнительное давление. Боль в шее или плече в сторону, к которой повернута голова, считается положительным признаком спондилеза.
- Анамнез для определения наличия симптома Лермитта. Этот симптом представляет собой ощущение поражения электрическим током при сгибании шеи.
В некоторых случаях может оказаться полезным сканирование изображений, например МРТ или КТ. Однако эти результаты анализов рассматриваются только в сочетании с физическим обследованием и историей болезни.
Лечение
Поскольку симптомы спондилеза обычно слабо выражены, большинство методов лечения консервативны:
- Изменения образа жизни , такие как потеря веса при избыточном весе, регулярные физические упражнения и здоровая диета – все это может помочь улучшить общее состояние здоровья. Это может уменьшить симптомы спондилеза.
- Лекарство , включая безрецептурные препараты, такие как аспирин или ибупрофен, можно принимать по мере необходимости при незначительном дискомфорте. В некоторых случаях врачи могут назначить миорелаксант или другое лекарство.
- Физиотерапия может показать людям разные способы передвижения, которые не усугубят симптомы. Физическая терапия также может помочь улучшить диапазон движений и гибкость.
- Спинальные инъекции сочетают в себе местный анестетик (болеутоляющее) и стероидные препараты для уменьшения воспаления.
- Некоторые люди сообщают об успехе альтернативных методов лечения , таких как иглоукалывание, йога, терапия триггерной точки и массаж для снятия дискомфорта и скованности.
В более серьезных случаях могут потребоваться более сложные методы лечения:
- Поддерживающую скобу можно носить в течение коротких периодов времени, хотя обычно это не рассматривается как долгосрочное решение.
- Постельный режим можно попробовать в течение нескольких дней, пока симптомы не исчезнут.
- Хирургия может быть вариантом для тех, у кого есть более серьезные проблемы, связанные со спондилезом, которые не поддаются лечению другими методами. Некоторые виды хирургии могут облегчить компрессию спинного мозга, а операция по сращению позвоночника может помочь стабилизировать позвоночник.
Последующий уход
Поскольку спондилез прогрессирует, необходим постоянный уход. Постоянные изменения в образе жизни и уделение первоочередного внимания уходу за спиной важны для оптимального здоровья.Восстановление после операции по поводу спондилеза, особенно операции слияния, может занять несколько месяцев и более.
При правильном подходе можно лучше справиться с болью в спине, вызванной спондилезом. Хотя нет никакого способа остановить процесс старения, принятие мер по заботе о здоровье позвоночника может свести к минимуму некоторые эффекты старения на спине и шее.
Спондилез – Госпиталь позвоночника при Неврологическом институте Нью-Йорка
Резюме
Спондилез – это общий термин для различных форм возрастной дегенерации позвоночника.
Кости позвоночника называются позвонками . Между каждой парой позвонков по три сустава. В передней части позвоночника есть сустав, который называется межпозвоночным диском . В задней части позвоночника есть два сустава, которые называются фасеточными суставами. Эти суставы сделаны из хряща и служат амортизатором для костей. Связки окружают позвоночник и соединяют позвонки вместе. Они помогают поддерживать суставы и кости.
С возрастом у людей меняются кости, диски, хрящи и связки. Могут развиться костные шпоры (аномальное разрастание костей), диски могут высыхать и трескаться, хрящи могут изнашиваться, а связки могут утолщаться. Эти возрастные дегенеративные изменения представляют собой все формы спондилеза.
Симптомы
Спондилез не всегда вызывает симптомы. Когда симптомы действительно возникают, они обычно включают боль в шее или спине или скованность.
Спондилез может привести к стенозу позвоночника, то есть сужению позвоночного канала.В результате спинной мозг и / или корешки спинномозговых нервов могут сдавливаться (защемляться). Например, шейный отдел спинного мозга может быть поражен сдавлением от спондилеза. Это называется шейной спондилотической миелопатией. Симптомы шейной спондилотической миелопатии включают:
- Покалывание и онемение в руках, кистях, ногах и / или ступнях
- Слабость в мышцах рук, плеч, ног, ступней и / или рук
- Проблемы с координацией
Причины и факторы риска
Спондилез вызывается износом компонентов позвоночника.Основным фактором риска развития спондилеза является возраст. Фактически, к 60 годам у большинства людей на рентгеновских снимках появляются признаки спондилеза.
Анализы и диагностика
Если у пациента появляются симптомы, связанные со спондилезом, врач может назначить рентген, чтобы помочь выявить любые изменения в костях позвоночника.
Врач также может назначить следующие диагностические процедуры:
- Магнитно-резонансное сканирование (МРТ) – дает подробное изображение спинного мозга и окружающих нервов.Эта диагностическая процедура может помочь определить, сдавливается ли нерв.
- Компьютерная томография (КТ) – предоставляет более подробные изображения костей
Если есть опасения, что спондилез начал сдавливать нервную ткань в позвоночнике, врач может назначить тест, чтобы оценить, распространяются ли нервные сигналы. правильно к мышцам.
Лечение
Обычно безоперационные меры эффективны при лечении симптомов, связанных со спондилезом.К неоперативным мерам относятся обезболивающие и физиотерапия.
Однако, если спондилез привел к компрессии спинного мозга или корешков спинномозговых нервов, для снятия давления может потребоваться операция.
Тип необходимой операции зависит от причины компрессии спинного мозга. Нейрохирурги в больнице позвоночника при Неврологическом институте Нью-Йорка умеют определять наилучшее лечение для каждого пациента и каждой ситуации.
Варианты включают:
- Дискэктомия для удаления грыжи межпозвоночного диска
- Ламинэктомия для удаления костной шпоры или части позвонка, называемого пластинкой
- Ламинопластика, чтобы открыть пространство для нервной ткани путем изменения положения пластинки
- Спинальный спондилодез сращивание сегмента позвоночника с использованием трансплантированной кости с инструментами или без них (например, стержни и винты)
Подготовка к приему
Drs.Кристофер Э. Мандиго и Патрик С. Рид – эксперты в лечении спондилеза. Они также могут предложить вам второе мнение.
клиническая картина и подходы к лечению
Curr Rev Musculoskelet Med. 2009 июн; 2 (2): 94–104.
1 и 2Кимберли Миддлтон
1 Отделение физической медицины и реабилитации, Медицинский центр Вашингтонского университета, Сиэтл, Вашингтон, США
Дэвид Э. Фиш
2 Отделение ортопедической хирургии , Физическая медицина и реабилитация, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе, 1250 16th Street, 7th Floor Tower Building Room 745, Santa Monica, CA
USA
1 Департамент физической медицины и реабилитации, Медицинский центр Вашингтонского университета, Сиэтл , WA USA
2 Отделение ортопедической хирургии, физической медицины и реабилитации, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе, 1250 16th Street, 7th Floor Tower Building Room 745, Santa Monica, CA
USA
Автор, отвечающий за переписку.Поступило 26 ноября 2007 г .; Принято 25 февраля 2009 г.
Эта статья распространяется на условиях Некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.
Эта статья цитируется в других статьях в PMC.Abstract
Боль в пояснице (LBP) затрагивает примерно 60–85% взрослых в определенный момент их жизни. К счастью, у подавляющего большинства людей симптомы легкие и преходящие, 90% проходят в течение 6 недель.Хроническая боль в пояснице, определяемая как болевые симптомы, сохраняющиеся более 3 месяцев, затрагивает примерно 15–45% населения. Для меньшинства с трудноизлечимыми симптомами влияние на качество жизни и экономические последствия значительно. Несмотря на высокую распространенность боли в пояснице среди населения в целом, диагностический подход и терапевтические возможности разнообразны и часто непоследовательны, что приводит к росту затрат и вариативности лечения по всей стране. Частично это связано с трудностями установления четкой этиологии для большинства пациентов, когда известные генераторы ноцицептивной боли идентифицируются по всему осевому отделу позвоночника.Боль в спине называют «болезнью в поисках болезни». Действительно, после исключения таких диагнозов, как рак и перелом, дифференциальные источники боли в пояснице остаются широкими, включая обширную область дегенеративных изменений в осевом отделе позвоночника, для которых радиологическая оценка неспецифична, а причинно-следственные связи являются предварительными. . Мы подробно остановимся на этих дегенеративных процессах и их клинических последствиях. Далее мы обсудим диагностические подходы и эффективность существующих вариантов лечения.
Ключевые слова: Боль в пояснице, спондилез, остеофит, дегенеративное заболевание диска, межпозвонковый остеохондроз
Введение
Боль в пояснице (LBP) затрагивает примерно 60–85% взрослых в определенный момент их жизни [1–3] . К счастью, у подавляющего большинства людей симптомы легкие и преходящие, 90% исчезают в течение 6 недель [4]. Хроническая боль в пояснице, определяемая как болевые симптомы, сохраняющиеся более 3 месяцев, затрагивает примерно 15–45% населения [5, 6].Для меньшинства с трудноизлечимыми симптомами влияние на качество жизни и экономические последствия является значительным [7].
Несмотря на высокую распространенность боли в пояснице среди населения в целом, диагностический подход и терапевтические возможности разнообразны и часто непоследовательны, что приводит к росту затрат и вариативности лечения по всей стране [8]. Частично это связано с трудностью установления четкой этиологии для большинства пациентов, когда известные генераторы ноцицептивной боли идентифицируются по всему осевому отделу позвоночника [9].Боль в спине получила название «болезнь в поисках болезни» [10]. Действительно, после исключения таких диагнозов, как рак и перелом, дифференциальные источники боли в пояснице остаются широкими, включая обширную область дегенеративных изменений в осевом отделе позвоночника, для которых рентгенологическая оценка неспецифична, а причинно-следственные связи являются предварительными. [11, 12].
Мы подробно рассмотрим эти дегенеративные процессы и их клинические последствия. Далее мы обсудим диагностические подходы и эффективность существующих вариантов лечения.
Терминология
Термины поясничный остеоартрит , дегенерация диска , дегенеративное заболевание диска и спондилез используются в литературе для описания анатомических изменений тел позвонков и межпозвонковых дисков. при клинических болевых синдромах.
Остеоартрит позвоночника (ОА) – это дегенеративный процесс, радиологически определяемый сужением суставной щели, остеофитозом, субхондральным склерозом и образованием кист [13, 14].Остеофиты, включенные в это определение, относятся к одной из двух основных клинических категорий [14]. Первый, spondylosis deformans , описывает костные выросты, возникающие в основном по переднему и латеральному периметру апофизов замыкательной пластинки позвонка. Считается, что эти гипертрофические изменения развиваются в местах напряжения кольцевой связки и чаще всего возникают на уровне грудного T9-10 и поясничного L3 [15]. Эти остеофиты оказывают минимальное влияние на высоту межпозвоночного диска [16] и часто протекают бессимптомно, лишь с редкими осложнениями, возникающими из-за их тесного анатомического родства с органами, расположенными перед позвоночником [15].
Напротив, межпозвонковый остеохондроз описывает формирование более патологических остеофитов концевой пластинки, связанное с сужением дискового пространства, феноменом вакуума и реактивными изменениями тела позвонка [16]. Если эти костные образования выступают в позвоночный канал или межпозвонковые отверстия, они могут сдавливать нервы, что приводит к радикулопатии или стенозу позвоночника. Более того, эти костные выступы могут ограничивать подвижность суставов и проникать в другие органы или ткани [14]. Термин «остеоартрит» предполагает патологию, ограниченную костной тканью.Тем не менее, в этом контексте это имеет очевидные последствия для здоровья соседних дисков и нервных корешков.
Для сравнения, дегенеративная болезнь диска (DDD) относится к симптомам боли в спине, связанным с дегенерацией межпозвонкового диска. К таким патологическим изменениям относятся высыхание диска, фиброз и сужение. Кольцо может вздуться, потрескаться или подвергнуться муцинозной дегенерации. В анатомическое определение DDD также входят дефекты и склероз замыкательных пластинок и остеофиты в апофизах позвонков [16].С учетом этих костных изменений, включенных в рентгенографическое описание как ОА, так и DDD, существует диагностическое совпадение между состояниями. В результате эти термины часто используются в медицинской литературе как синонимы для описания подобных явлений.
Спондилез поясничного отдела позвоночника, предмет данной статьи, – это термин, имеющий множество определений. В литературе он использовался во многих различных контекстах, использовался как синоним артроза, спондилита, гипертрофического артрита и остеоартрита.В других случаях спондилез рассматривают механистически как гипертрофический ответ смежной позвоночной кости на дегенерацию диска (хотя остеофиты могут нечасто формироваться при отсутствии пораженных дисков) [17]. Наконец, спондилез может применяться неспецифически к любым дегенеративным состояниям, поражающим диски, тела позвонков и / или связанные суставы поясничного отдела позвоночника [17, 18]. Для целей этого обзора мы будем использовать это окончательное, широкое определение спондилеза, признавая высокую частоту совпадающих дегенеративных изменений и динамическое взаимодействие между соседними дисками, позвонками и нервами, которые создают клинические болевые синдромы в осевом отделе позвоночника и связанных нервы.
Эпидемиология
Дегенеративные изменения позвоночника широко распространены в популяционных исследованиях. Симмонс и др. [19] исследование людей в возрасте 45–64 лет выявило у 85,5% участников наличие остеофитов в поясничном отделе позвоночника. О’Нил и др. [20] изучали остеофитоз среди взрослого населения Великобритании в возрасте старше 50 лет, обнаружив, что у 84% мужчин и 74% женщин обнаружен хотя бы один остеофит позвоночника, с повышенным уровнем заболеваемости среди лиц с большей физической активностью, болью в спине или более высокой частотой Показатели ИМТ.Несмотря на заметную изменчивость в популяции, у мужчин, по-видимому, более значительные дегенеративные изменения, чем у женщин, как в отношении количества, так и тяжести образования остеофитов [20].
Рентгенологические свидетельства дегенеративного заболевания поясничного отдела позвоночника у бессимптомных лиц впечатляют. МРТ у бессимптомных пациентов старше 60 лет выявляет протрузии диска в 80% [21] и дегенеративный стеноз позвоночного канала в 20% [11]. Исследование, сравнивающее рентгенологические доказательства дегенерации позвоночника среди категорий мужчин, у которых не было боли, с умеренной болью или с сильной болью в пояснице, обнаружило одинаковую частоту сужения дискового пространства и костных шпор во всех трех группах [22].
Кроме того, дегенеративные изменения могут появиться у молодых людей без десятилетий нагрузки на позвоночник. Лоуренс [23] обнаружил, что 10% женщин в возрасте 20–29 лет демонстрируют признаки дегенерации диска. Поясничный спондилез, поражающий 80% пациентов старше 40 лет, тем не менее, был обнаружен у 3% лиц в возрасте 20–29 лет в одном исследовании [15]. Высокая частота дегенерации среди молодых и бессимптомных людей подчеркивает проблему, связанную с установлением причинно-следственной связи между результатами визуализации и болевыми симптомами у пораженных пациентов.
Патогенез
Высокая частота одновременных дегенеративных изменений межпозвонкового диска, тела позвонка и связанных суставов предполагает прогрессивный и динамический механизм с взаимозависимыми изменениями, возникающими вторично по отношению к сужению дискового пространства [17].
Считается, что межпозвонковые диски претерпевают то, что впервые предложили Киркалди Уиллис и Бернард [24], «дегенеративный каскад» (рис.) Из трех перекрывающихся фаз, которые могут происходить в течение десятилетий. Фаза I (фаза дисфункции) описывает начальные эффекты повторяющихся микротравм с развитием периферических болезненных разрывов внешнего, иннервируемого кольца и связанного с ними отделения концевой пластинки, что может поставить под угрозу питание диска и удаление шлаков.Такие разрывы могут сливаться в радиальные разрывы, более склонные к выступам и влиять на способность диска удерживать воду, что приводит к высыханию и уменьшению высоты диска. Трещины могут врастать в сосудистую ткань и нервные окончания, увеличивая иннервацию и способность диска передавать болевой сигнал [25]. Фаза II (фаза нестабильности) характеризуется потерей механической целостности с прогрессирующими изменениями резорбции диска, внутренними нарушениями и дополнительными кольцевидными разрывами в сочетании с дальнейшей дегенерацией фасетки, которая может вызвать подвывих и нестабильность.Во время фазы III (фаза стабилизации) продолжающееся сужение дискового пространства и фиброз происходят вместе с образованием остеофитов и трансдискальных мостиков [26].
Спектр патологических изменений лицевых суставов и диска и взаимодействие этих изменений. Верхняя светлая горизонтальная полоса представляет собой дисфункцию, средняя темная полоса нестабильность, а нижняя темная полоса стабилизация
Шнек представляет дальнейшую механическую прогрессию, основанную на этом дегенеративном каскаде межпозвоночного диска, для объяснения других дегенеративных изменений осевого отдела позвоночника.Он предлагает несколько вариантов сужения дискового пространства. Соседние ножки сближаются с сужением верхнего и нижнего диаметра межпозвонкового канала. Слабость из-за небольшой избыточности продольных связок делает возможным выпячивание желтой связки и потенциальную нестабильность позвоночника. Увеличение подвижности позвоночника приводит к подвывиху верхнего суставного отростка (SAP), вызывая сужение переднезаднего размера межпозвонковых каналов и корневых каналов верхних нервов. Слабость также может привести к изменению весовых механизмов и соотношению давления на позвоночные кости и суставные пространства, которые, как считается, влияют на формирование остеофитов и фасеточную гипертрофию как нижних, так и верхних суставных отростков с риском проецирования в межпозвонковый канал и центральный канал соответственно.Косая ориентация суставных отростков может в дальнейшем вызвать ретроспондилолистез с последующим поражением передних отделов позвоночного канала, корневого канала нерва и межпозвонкового канала [17].
Биохимические исследования образования остеофитов подтверждают вышеуказанный процесс. Считается, что остеофитная губа формируется в надкостнице [27] в результате разрастания периферического суставного хряща, который впоследствии подвергается эндохондральной кальцификации и оссификации [28]. Изменение механики веса и сил давления, а также изменения напряжения кислорода и динамического давления жидкости, по-видимому, являются влиятельными факторами в образовании остеофитов [14].Мезенхимальные стволовые клетки синовиальной оболочки или надкостницы являются вероятными предшественниками, причем синовиальные макрофаги и среда из факторов роста и молекул внеклеточного матрикса действуют как вероятные медиаторы в этом процессе [29].
Клиническая картина
Боль в осевом отделе позвоночника в месте этих дегенеративных изменений неудивительна, поскольку генераторы ноцицептивной боли были идентифицированы в фасеточных суставах, межпозвонковых дисках, крестцово-подвздошных суставах, твердой мозговой оболочке нервных корешков и миофасциальных структурах в осевом отделе позвоночника [ 9].
Эти дегенеративные анатомические изменения могут завершиться клиническими проявлениями стеноза позвоночного канала или сужения позвоночного канала [30] из-за прогрессирующего врастания остеофитов, гипертрофии нижнего суставного отростка [31], грыжи диска, выпячивания желтой связки [30]. 17], или спондилолистез. Клинический результат: совокупность болевых симптомов, объединенных термином нейрогенная хромота (NC). NC может включать (в различной степени) боль в пояснице, боль в ногах, а также онемение и двигательную слабость нижних конечностей, которые ухудшаются при вертикальном положении и ходьбе и улучшаются при сидении и положении на спине [30].
Клинические проявления радикулопатии могут происходить из многих источников, все из которых можно объяснить дегенеративным процессом. Выбухание диска может повлиять на нисходящие корешки конского хвоста, нервные корешки, выходящие из следующего нижнего межпозвонкового канала, или спинномозговый нерв в пределах его вентральной ветви, если он выступает центрально, заднебоковой или латерально, соответственно [32]. Остеофиты, выступающие вдоль задней поверхности тел позвонков, вдоль верхнего или нижнего края, могут подобным образом воздействовать на те же нервные структуры, что и выпуклый диск, описанный выше [17, 33].Гипертрофические изменения верхнего суставного отростка могут проникать в нервные корешки в пределах корневого канала верхнего нерва, дурального мешка или до выхода из следующего нижнего межпозвоночного канала, в зависимости от их проекции [34]. Эти теоретические формы столкновения были подтверждены исследованиями на трупах. Уменьшение на 70% или 30% остаточного диаметра нейроформного пространства считается критическим количеством окклюзии, вызывающим нарушение нервной системы [15]. Более того, компрессия заднего диска до высоты менее 4 мм или фораминальной высоты до менее 15 мм также была определена в качестве критических размеров для стеноза отверстия и ущемления нерва [35].
Этиология / факторы риска
Какие факторы опосредуют это дегенеративное прогрессирование? Что заставляет большую часть населения проявлять спондилез даже в раннем возрасте? Учитывая значительную вариабельность количества и степени изменений позвоночника, наблюдаемых у людей, и широкий спектр клинических проявлений, ответы на эти вопросы обещают расширить возможности лечения.
Влияние возраста
Крупные исследования остеоартрита давно признали, что процесс старения является самым сильным фактором риска дегенерации костей, особенно позвоночника [36].Обширное исследование аутопсии, проведенное в 1926 году, показало, что деформирующий спондилит увеличивается линейно с 0% до 72% в возрасте от 39 до 70 лет [37]. Последующее исследование вскрытия, проведенное Miller et al. [38] аналогичным образом отметили увеличение дегенерации диска с 16% в возрасте 20 лет до примерно 98% в возрасте 70 лет на основе макроскопической степени дегенерации диска у 600 образцов. Другие исследования подтверждают этот вывод [20, 39].
Тем не менее ассоциации несовершенные. Kramer [40] обнаружил, что увеличение возраста в значительной степени связано с образованием остеофитов, но не позволяет предсказать степень сужения дискового пространства, наблюдаемого в ретроспективном обзоре рентгенограмм женщин.Она отметила значительную вариабельность, отметив, что «хотя немногие более молодые женщины имеют высокие средние баллы, у некоторых пожилых женщин нет рентгенологических признаков ОА, а у других это серьезно». Многочисленные исследования также продемонстрировали наличие значительной дегенерации поясницы, которая проявляется уже в течение первых двух десятилетий [38, 39]. Такая изменчивость среди членов одной возрастной категории предполагает влияние других факторов.
Влияние деятельности и занятия
Создание дисков долгое время ассоциировалось с определенными действиями.Ретроспективные исследования указывают на индекс массы тела (ИМТ), травму спины, ежедневную нагрузку на позвоночник (скручивание, подъем, сгибание и устойчивые ненейтральные позы) и вибрацию всего тела (например, вождение автомобиля) как на факторы, которые увеличивают вероятность и серьезность спондилеза [20, 41]. Хотя эти корреляции существуют, исследование, проведенное после прогрессивных рентгенографических изменений DDD пиломатериалов, не обнаружило значительной связи со степенью физической активности, отметив только возраст, боль в спине и связанный с этим OA тазобедренного сустава, чтобы предсказать DDD и изменения остеофитов [42].
Роль наследственности
Вероятно, генетические факторы влияют на формирование остеофитов и дегенерацию диска. Spector и MacGregor [43] предположили, что 50% вариабельности остеоартрита можно отнести к наследственным факторам. Аналогичным образом, исследования с близнецами, оценивающие прогрессирование дегенеративных изменений на МРТ поясничного отдела позвоночника, показывают, что примерно половина (47–66%) дисперсии может быть объяснена генетическими факторами и факторами окружающей среды, при этом только 2–10% дисперсии объясняются физической нагрузкой и тренировками с отягощениями. [44].Другое исследование близнецов выявило высокую степень сходства в интенсивности сигнала, сужении диска по высоте, выпуклости диска и изменениях концевой пластинки [45]. Поиск этих лежащих в основе генетических факторов выявил полиморфизм в генах, регулирующих воспалительные пути, и аллель рецептора витамина D, который соответствует рентгенологическому прогрессированию дегенерации поясничного диска [46].
Функциональная адаптация?
Является ли образование остеофитов патологическим по своей природе? van der Kraan и van den Berg задаются вопросом, может ли образование остеофитов представлять собой процесс ремоделирования, функционально адаптируясь к нестабильности или изменениям требований позвоночника [14].Точно так же Хамза и Сомс [47] подчеркивают динамические и репаративные качества межпозвоночного диска, реагируя на изменения механической нагрузки и влияя на кинематику позвонков, чтобы расширить этот аргумент. Остеофиты могут образовываться при отсутствии других дегенеративных процессов, а хрящевые повреждения могут существовать без соответствующих остеофитов [14]. Хотя остается сильная связь между наличием остеофитов и другими дегенеративными изменениями позвоночника, встречаются отдельные случаи, когда одно происходит без другого при отсутствии явных симптомов.
Диагностический подход
Первичная оценка пациентов с болью в пояснице начинается с сбора точного анамнеза и тщательного медицинского осмотра с соответствующими провокационными тестами. Эти первые шаги осложняются субъективностью переживания пациентом хронической боли в спине и присущей ему трудностью изолировать интересующую анатомическую область во время провокационного тестирования без влияния соседних структур.
Радиографические исследования, будь то обычная пленка, КТ, КТ-миелограмма или МРТ, могут предоставить полезные подтверждающие доказательства в поддержку результатов обследования и локализации дегенеративного поражения или области сдавления нерва.Однако визуализация – несовершенная наука, выявляющая основную причину LBP только у 15% пациентов при отсутствии четкой грыжи диска или неврологического дефицита [25]. Более того, остается частое несоответствие между серьезностью симптомов и степенью анатомических или рентгенологических изменений [18]. Хотя существует корреляция между количеством и тяжестью остеофитов и болями в спине [20, 22], распространенность дегенеративных изменений среди бессимптомных пациентов лежит в основе трудности определения клинической значимости наблюдаемых рентгенологических изменений у пациентов с LBP.
Симптомы сдавления нерва в анамнезе также могут быть подтверждены электромиографическими исследованиями, демонстрирующими нормальные исследования дистальной моторной и сенсорной проводимости нервов с ненормальной иглой. Диагностические инъекции могут облегчить локализацию путем изоляции и анестезии раздраженных нервных корешков (через эпидуральную анестезию) или путем блокирования предполагаемых генераторов боли в фасеточных суставах, крестцово-подвздошных суставах или в самом дисковом пространстве (с помощью дискографии) [48].
Варианты вмешательства и лечения
Учитывая наши ограниченные возможности по выявлению причинных источников хронической боли в пояснице, существует небольшое согласие в отношении окончательного подхода к лечению.Между практикующими врачами по всей стране существуют существенные различия в лечении с помощью консервативного и инвазивного подходов [8]. Мы кратко опишем эти варианты лечения синдромов хронической боли в пояснице в рамках каждой из четырех основных категорий: физиотерапия (и связанные с ней методы и поведенческие методы), фармакотерапия, инъекционная терапия и хирургическое вмешательство.
Физические упражнения и поведенческие вмешательства
Лечебная физкультура
Лечебная физкультура (ЭТ) остается одним из консервативных методов лечения хронической боли в поясничном отделе позвоночника и может включать в себя аэробные упражнения, укрепление мышц и упражнения на растяжку [49 ].Значительные различия в режимах, интенсивности и частоте назначенных программ создают проблемы для оценки эффективности у пациентов [50]. Один метаанализ текущей литературы, посвященной изучению роли ЭТ у пациентов с различной продолжительностью симптомов, показал, что дифференцированная программа упражнений, реализованная в профессиональных условиях, продемонстрировала некоторую эффективность при подострой боли в спине. Среди тех, кто страдает симптомами хронической боли, у пациентов наблюдались небольшие, но статистически значимые улучшения в отношении уменьшения боли и функционального улучшения [49].Оптимальным подходом к лечебной физкультуре у страдающих хронической болью в пояснице, по-видимому, являются схемы, включающие индивидуально разработанную программу упражнений с упором на растяжку и укрепление мышц, применяемую под контролем, с высокой частотой и строгим соблюдением. Такие результаты дополняются другими консервативными подходами, включая НПВП, мануальную терапию и ежедневную физическую активность [50].
Чрескожная электрическая стимуляция нервов (TENS)
Устройство «TENS» – это терапевтический метод, в котором используются электроды на поверхности кожи, которые обеспечивают электрическую стимуляцию периферических нервов с целью неинвазивного облегчения боли.Такие устройства часто доступны в амбулаторных условиях лечебной физкультуры, при этом до трети пациентов после лечения испытывают легкое раздражение кожи [51]. В то время как одно небольшое исследование выявило немедленное уменьшение болевых симптомов через 1 час после применения TENS, остается мало доказательств долгосрочного облегчения. В другом более крупном исследовании не было обнаружено значительных улучшений при применении TENS по сравнению с плацебо в отношении боли, функционального статуса или диапазона движений [52, 53].
Back school
Back School была впервые введена в Швеции с целью минимизации симптомов боли в пояснице и их повторения путем изучения с пациентами поясничной анатомии, концепций осанки, эргономики и соответствующих упражнений для спины [54].Два метаанализа пришли к выводу, что существуют умеренные доказательства улучшения как боли, так и функционального статуса при хронической боли в пояснице в течение коротких и промежуточных временных курсов, если сравнивать их с другими методами, такими как упражнения, манипуляции с суставами, миофасциальная терапия и / или другие образовательные методы. терапия [52, 54].
Поясничные опоры
Поясничные опоры для спины могут принести пользу пациентам, страдающим хронической LBP, вторичной по отношению к дегенеративным процессам, посредством нескольких потенциальных, обсуждаемых механизмов.Опоры предназначены для ограничения подвижности позвоночника, стабилизации, исправления деформации и уменьшения механических усилий. Кроме того, они могут оказывать воздействие, массируя болезненные участки и применяя полезное тепло; однако они также могут действовать как плацебо. Имеются умеренные доступные доказательства, оценивающие эффективность поясничных опор в смешанной популяции пациентов с острой, подострой и хронической LBP, чтобы предположить, что поясничные опоры не более эффективны, чем другие формы лечения; данные противоречат друг другу в отношении улучшения состояния пациента и функциональной способности вернуться к работе [52].
Вытяжение
Поясничное вытяжение прикладывает продольную силу к осевому позвоночнику за счет использования ремня безопасности, прикрепленного к гребню подвздошной кости и нижней части грудной клетки для облегчения хронической боли в пояснице. Силы, открывающие межпозвоночное пространство и уменьшающие лордоз позвоночника, регулируются как по уровню, так и по продолжительности, и их можно точно измерить с помощью моторизованных устройств и устройств для постельного режима. Предполагается, что временная перестройка позвоночника улучшает симптомы, связанные с дегенеративным заболеванием позвоночника, путем снятия механического напряжения, компрессии нервов и спаек фасетки и фиброзного кольца, а также за счет нарушения сигналов ноцицептивной боли [52].Тем не менее, пациенты с хроническими симптомами и корешковой болью не находят тракции, обеспечивающей значительное уменьшение боли или повседневного функционирования [55–57]. Мало что известно о рисках, связанных с приложенными силами. В отдельных отчетах о случаях упоминается поражение нервов тяжелыми силами, а также возможность респираторных ограничений или изменений артериального давления из-за размещения и расположения ремней безопасности [52].
Манипуляции с позвоночником
Манипуляции с позвоночником – это метод мануальной терапии, включающий низкоскоростные манипуляции с длинным рычагом сустава за пределами привычного, но не анатомического диапазона движений.Точный механизм улучшения у людей, страдающих болями в пояснице, остается неясным. Манипулятивная терапия может действовать через: «(1) освобождение захваченных синовиальных складок, (2) расслабление гипертонической мышцы, (3) нарушение суставной или околосуставной адгезии, (4) отстегивание движущихся сегментов, подвергшихся непропорциональному смещению, (5) ) уменьшение выпуклости диска, (6) изменение положения крохотных структур внутри суставной поверхности, (7) механическая стимуляция ноцицептивных суставных волокон, (8) изменение нейрофизиологической функции и (9) уменьшение мышечного спазма »[58].
Доступные исследования относительно его эффективности в контексте хронической LBP показывают, что манипуляции на позвоночнике «более эффективны» по сравнению с фиктивными манипуляциями в отношении как краткосрочного, так и долгосрочного облегчения боли, а также краткосрочного функционального улучшения [52 ]. По сравнению с другими традиционными консервативными подходами к лечению, такими как лечебная физкультура, занятия спортом и назначение НПВП, манипуляции с позвоночником кажутся сопоставимыми по своей эффективности как в краткосрочной, так и в долгосрочной перспективе [52, 59].Исследования, посвященные изучению безопасности такой терапии среди обученных терапевтов, показали очень низкий риск осложнений, при этом клинически обострение грыжи диска или синдром конского хвоста встречается менее чем у 1/3,7 миллиона [60].
Лечебный массаж
Лечебный массаж при хронической боли в спине, похоже, приносит некоторое положительное облегчение. По сравнению с другими вмешательствами, он оказался менее эффективным, чем ЧЭНС и манипуляции, сравним с корсетами и режимами упражнений, и превзошел иглоукалывание и другие методы релаксации при соблюдении годичного курса.Такие предварительные результаты нуждаются в подтверждении и оценке экономической эффективности, но, тем не менее, предполагают потенциальную роль у некоторых заинтересованных пациентов [61].
Мультидисциплинарная терапия спины: биопсихосоциальный подход
Психопатология хорошо известна своей связью с хронической болью в позвоночнике и, при отсутствии лечения, способностью поставить под угрозу усилия по лечению [25]. По этой причине пациенты могут найти облегчение с помощью усвоенных когнитивных стратегий, называемых «поведенческой» или «биопсихосоциальной» терапией.Стратегии, включающие подкрепление, измененные ожидания, техники образов / релаксации и наученный контроль физиологических реакций, направлены на снижение восприятия пациентом инвалидности и болевых симптомов. На сегодняшний день данные об эффективности оперантного, когнитивного и респондентного подходов к лечению ограничены [52].
Фармакотерапия
Для лечения боли и отека, минимизации инвалидности и улучшения качества жизни при поясничном спондилезе часто требуются лекарства, дополняющие нефармакологические вмешательства.В ходе обширных исследований была изучена эффективность различных пероральных препаратов при лечении боли в пояснице, вызванной дегенеративными процессами. Тем не менее, нет четкого консенсуса относительно золотого стандарта подхода к фармакологическому лечению [62].
НПВП
НПВП широко считаются подходящим первым шагом в лечении, обеспечивая обезболивающее и противовоспалительное действие. Имеются достаточные данные, демонстрирующие эффективность уменьшения боли в контексте хронической боли в пояснице [63–66], при этом использование, как правило, ограничивается жалобами на желудочно-кишечный тракт (ЖКТ).Ингибиторы COX2 предлагают умеренное облегчение при хронической LBP и улучшают функцию в долгосрочной перспективе. Хотя они вызывают меньше осложнений со стороны желудочно-кишечного тракта, их использование ограничено из-за данных о повышенном риске сердечно-сосудистых заболеваний при длительном применении [52].
Опиоидные препараты
Опиоидные препараты могут рассматриваться как альтернативная или усиливающая терапия для пациентов, страдающих желудочно-кишечными эффектами или плохим контролем боли при приеме НПВП. Практика назначения наркотиков пациентам, страдающим хронической болью в пояснице, очень различается среди практикующих врачей: от 3 до 66% пациентов с хронической LBP принимают те или иные формы опиоидов в различных литературных исследованиях [67].Эти пациенты, как правило, сообщают о более сильном дистрессе / страдании и более высоких показателях функциональной инвалидности [68, 69]. Два метаанализа предполагают умеренную краткосрочную выгоду от использования опиоидов для лечения хронической LBP, в то же время предупреждая об ограниченном качестве доступных исследований и высоком уровне толерантности и злоупотребления, связанного с длительным употреблением наркотиков в этой популяции пациентов [ 62, 67].
Антидепрессанты
Использование антидепрессантов для лечения симптомов LBP также значительно изучалось, учитывая их предполагаемую анальгетическую ценность в низких дозах и двойную роль в лечении обычно коморбидной депрессии, которая сопровождает LBP и может отрицательно влиять как на сон, так и на переносимость боли [ 52].Два отдельных обзора доступной литературы обнаружили доказательства облегчения боли с помощью антидепрессантов, но не оказали значительного влияния на функционирование [70, 71].
Миорелаксанты
Миорелаксанты, принимающие форму спазмолитических или антиспастических препаратов, могут оказывать положительное воздействие при хронической боли в пояснице, связанной с дегенеративными состояниями. В нескольких исследованиях, сравнивающих бензодиазепин или небензодиазепин с плацебо, остаются от умеренных до убедительных доказательств того, что миорелаксанты оказывают благоприятное действие в отношении кратковременного обезболивания и общего функционирования [52, 62, 72].
Инъекционная терапия
Эпидуральные инъекции стероидов
Эпидуральные инъекции стероидов (ESI) стали распространенной интервенционной стратегией при лечении хронической осевой и корешковой боли из-за дегенерации поясничного отдела позвоночника. Эти инъекции могут выполняться через интерламинарный, трансфораминальный или каудальный доступы. Обычно с помощью иглы, направляемой под рентгеноскопией, контраст, затем местный анестетик и стероид вводятся в эпидуральное пространство на уровне целевого позвонка и омываются выходящие нервные корешки.Теоретически облегчение симптомов происходит за счет дополнительных механизмов. Местные анестетики обеспечивают быстрое диагностическое подтверждение и терапевтически могут сократить «цикл спазма боли» и заблокировать передачу сигнала боли [73]. Кортикостероиды хорошо известны своей способностью уменьшать воспаление за счет блокады провоспалительных медиаторов.
Менее чем за одно десятилетие (1998–2005 гг.) Количество выполненных процедур ESI увеличилось на 121% [73]. Несмотря на такое широкое использование, по-прежнему существуют разногласия относительно эффективности этих инъекций, вызванные расходами и нечастыми, но потенциальными рисками, связанными с введением иглы и побочными реакциями на лекарства.Доступные опубликованные данные указывают на широкий разброс показателей успешности из-за различий в дизайне исследований, различных процедурных методик, небольших когорт и несовершенных контрольных групп [74]. Например, до 2000 года в нескольких исследованиях эффективности поясничной ЭСИ использовалась рентгеноскопия для определения правильного положения иглы. Исследования показывают, что без подтверждения рентгеноскопии положение иглы может быть неподходящим в 25% случаев, даже у опытных врачей [75]. Как обзорные статьи, так и практикующие врачи должны интерпретировать такие методологические различия между исследованиями, чтобы собрать мнения об эффективности и полезности ESI для лечения LBP.
В одном из таких обзоров, посвященных изучению эффективности межслойных поясничных инъекций, были сделаны убедительные доказательства кратковременного облегчения боли и ограниченного преимущества для долгосрочного улучшения [73], среди множества рандомизированных контролируемых исследований (РКИ) Ардена и Каретта односторонняя боль в седалищном нерва , обнаружив статистически значимое улучшение у 75% пациентов, получавших стероиды / анестезию, по сравнению с инъекциями физиологического раствора через 3 недели, с уменьшением эффекта к 6 неделям и 3 месяцам, соответственно [76, 77].
В том же обзоре, оценивающем трансфораминальную инъекцию при одностороннем ишиасе, были обнаружены убедительные доказательства краткосрочных и умеренных доказательств долгосрочных симптомов и функционального улучшения, основанные на результатах нескольких РКИ.Vad et al. [78] изучали 48 пациентов с грыжей пульпозного ядра или корешковой боли, получавших трансфораминальный ЭСИ по сравнению с инъекциями триггерной точки, указав на 84% улучшение функциональных баллов по сравнению с 48% в контрольной группе, с продлением периода наблюдения в течение 1 года. . Lutz et al. [79] лечили и наблюдали другую когорту из 69 пациентов с теми же основными диагнозами, при этом трансфораминальный ЭСИ в течение 80 недель продемонстрировал 75% пациентов с успешным долгосрочным исходом, определяемым как более чем 50% снижение оценки боли.При стенозе позвоночника трансфораминальный ЭСИ позволяет снизить боль на> 50%, улучшить ходьбу и повысить толерантность к стоянию у пациентов с симптомами в течение 1 года наблюдения [80]. Более того, проспективные исследования Yang и Riew показали, что пациенты с тяжелыми поясничными радикулопатиями и стенозом позвоночника, получавшие трансфораминальные инъекции, испытывали такие устойчивые функциональные и симптоматические преимущества, что позволяли избежать запланированного хирургического вмешательства [81–83].
Фасеточные инъекции
Фасеточные суставы, также называемые зигапофизарными суставами, представляют собой парные диартродиальные суставы между соседними позвонками.Эти суставы иннервируются от медиальных ветвей дорсальных ветвей и, согласно анатомическим исследованиям, обладают свободными и инкапсулированными нервными окончаниями, механорецепторами и ноцицепторами. Воспаление сустава создает болевые сигналы, которые проявляются у 15–45% пациентов с болью в пояснице [25].
Диагностические блоки сустава вводят анестезию непосредственно в суставную щель или связанную медиальную ветвь (MBB). Систематические обзоры как ретроспективных, так и проспективных исследований показывают, что единичные диагностические фасеточные блоки несут ложноположительные результаты от 22% до 47% [84], а блоки медиальной ветви в поясничном отделе позвоночника – 17–47% [85].
Последующие терапевтические инъекции аналогичным образом выполняются при любом подходе, при этом систематические обзоры содержат умеренные доказательства краткосрочного и долгосрочного обезболивания с помощью фасеточной блокады [86]. Эти данные получены из исследований, таких как РКИ Фуха, показывающих значительное облегчение боли, функциональное улучшение и улучшение качества жизни с интервалами в 3 и 6 месяцев [87]. Напротив, Carette et al. [88] не обнаружили значимой разницы в воспринимаемой пользе между пациентами, получавшими инъекции стероида и физиологического раствора (контроль) с интервалами 3 и 6 месяцев.Доступная литература по MBB аналогичным образом демонстрирует умеренные доказательства краткосрочного и долгосрочного облегчения [86], основанные на РКИ MBB при рентгеноскопии, демонстрируя значительное облегчение (посредством обезболивания, физического здоровья, психологической пользы, снижения потребления наркотиков и статуса занятости). ), с 1–3 инъекциями у 100% пациентов через 3 месяца, 75–88% через 6 месяцев и 17–25% через 1 год [89].
Инъекции в суставы SI
Крестцово-подвздошная суставная щель представляет собой диартродиальный синовиальный сустав с спорным паттерном иннервации, который включает как миелинизированные, так и немиелинизированные аксоны.Травма или воспаление сустава создает болевые сигналы, которые проявляются у 10–27% пациентов с болью в пояснице [25], а также могут относиться к ягодицам, паху, бедрам и нижним конечностям.
Имеются умеренные доказательства в пользу использования как диагностических, так и терапевтических блокад подвздошного сустава [25]. Перейра пролечил 10 пациентов двусторонними инъекциями стероидов в КП под контролем МРТ, восемь из которых сообщили о «хорошем или отличном» обезболивании, сохраняющемся в течение 13 месяцев наблюдения [90].Maugers сравнил инъекции кортикостероидов и плацебо под рентгеноскопическим контролем в SI-суставы 10 пациентов с симптомами, сообщая о пользе для пациентов только в группе кортикостероидов. Со временем это преимущество уменьшалось с 70% пациентов через 1 месяц до 62% через 3 месяца и 58% через 6 месяцев [91]. На данный момент существует ограниченное количество доказательств в пользу радиочастотной нейротомии (процедуры абляции) SI-сустава [92].
Недавний метаанализ предоставил следующие руководящие принципы относительно частоты применения этих процедур в клинической практике.В случае ESI, фасеточной и крестцово-подвздошной инъекций диагностические инъекции следует рассматривать с интервалом не раньше, чем через 1-2 недели. Терапевтические инъекции можно проводить не чаще, чем каждые 2–3 месяца, при условии, что пациент почувствует облегчение более чем на 50% в течение 6 недель. Инъекции следует выполнять только в том случае, если они необходимы с медицинской точки зрения, с учетом связанных с ними рисков и значительных затрат [25].
Интрадискальные неоперационные методы лечения дискогенной боли
Дискогенная боль была идентифицирована как источник у 39% пациентов с хронической болью в пояснице.Как описано выше, каскад эффектов вызывает изменения в диске, вызывающие боль. Дискография стремится, когда неинвазивная визуализация не удалась, идентифицировать поврежденные диски путем инъекции жидкости в уровни дисков в попытке воспроизвести симптомы пациента. Полезность этого метода остается спорной, учитывая значительную вероятность ложных срабатываний. Спровоцированная боль может также представлять собой центральную гипералгезию, отражать хроническую боль или психологическое состояние пациента или быть результатом технических трудностей, связанных с самой процедурой [93].
Если обнаружен больной диск, существует несколько вариантов лечения. Помимо хирургической коррекции существуют малоинвазивные варианты. Как интрадискальная электротермическая терапия (IDET), так и радиочастотная задняя аннулопластика (RPA) включают размещение электродов в диске. Тепло и электрический ток коагулируют заднее кольцо и при этом укрепляют волокна коллагена, уплотняют фигуры, денатурируют воспалительный экссудат и коагулируют ноцицепторы [25]. Текущие данные обеспечивают умеренную поддержку IDET у страдающих дискогенной болью.Предварительные исследования RPA предоставляют ограниченную поддержку краткосрочной помощи с неопределенной долгосрочной ценностью. Обе процедуры имеют сопутствующие осложнения, включая неисправность катетера, травмы нервных корешков, грыжу межпозвоночного диска после процедуры и риск инфицирования [25].
Хирургические варианты
Хирургические вмешательства, как правило, предназначены для пациентов, у которых не удалось применить консервативные варианты. Пациентов следует рассматривать как подходящих «кандидатов на хирургическое вмешательство», принимая во внимание сопутствующие заболевания, а также возраст, социально-экономический статус и прогнозируемый уровень активности после процедуры [18].Многие хирургические подходы были разработаны для достижения одной из двух основных целей: спондилодеза или декомпрессии позвоночника (или того и другого).
Спондилодез рассматривается у пациентов со смещением или чрезмерным движением позвоночника, как при DDD и спондилолистезе. Существует несколько подходов к хирургическому сращиванию, все из которых включают добавление костного трансплантата для роста между позвоночными элементами для ограничения связанного движения. Декомпрессионная операция показана пациентам с явными признаками неврального импинджмента, корректируя интрузию кости или диска, что может наблюдаться при стенозе позвоночного или фораминального канала, грыже диска, остеофитии или дегенеративном спондилолистезе.Несмотря на резкое увеличение количества процедур, выполняемых за последние несколько десятилетий, до сих пор остаются разногласия относительно эффективности этих процедур в лечении хронической болезни поясницы, не поддающейся консервативному лечению.
Разногласия возникают частично из-за неотъемлемых проблем при сравнении имеющихся исследований. Систематические обзоры указывают на неоднородность текущих испытаний, в которых оцениваются различные хирургические методы с разными группами сравнения и ограниченным последующим наблюдением, часто без учета ориентированных на пациента или болевых исходов [18].Некоторые серии случаев показывают многообещающие результаты [94]. Тем не менее, недавний метаанализ 31 рандомизированного контролируемого исследования пришел к выводу, что «[нет] четких доказательств относительно наиболее эффективной техники декомпрессии при стенозе позвоночника или степени этой декомпрессии. Имеются ограниченные доказательства того, что дополнительный спондилодез в дополнение к декомпрессии при дегенеративном спондилолистезе дает менее прогрессирующее смещение и лучшие клинические результаты, чем одна декомпрессия ». Другой обзор, в котором отмечалось отсутствие статистически значимого улучшения у пациентов, перенесших спондилодез, по сравнению с нехирургическими вмешательствами, прокомментировал: «Хирурги должны осторожно рекомендовать спондилодез пациентам с хронической болью в пояснице.Для получения более убедительных доказательств в пользу того или иного лечения необходимы дальнейшие долгосрочные наблюдения за исследованиями, рассмотренными в этом метаанализе »[95].
Заключение
Поясничный спондилез – сложный диагноз. Мы решили определить это в широком смысле как дегенеративное состояние позвоночника, но определения широко варьируются в литературе. Хотя это может не представлять проблемы для рентгенологической идентификации, его распространенность среди всех групп пациентов делает точную диагностику симптоматических случаев чрезвычайно трудной.Более того, в настоящее время не существует конкретного, золотого стандарта подхода к лечению разнообразных представлений пациентов, несмотря на значительные исследовательские усилия по выявлению консервативных и более инвазивных методов лечения симптомов и замедления прогрессирующего ухудшения состояния. Учитывая заболеваемость болями в пояснице среди населения и ее социальные и экономические последствия, эта область будет по-прежнему оставаться в центре внимания исследований. Получены важные подсказки на основе генетических исследований, анализа факторов риска и исследовательских подходов к лечению.Эти усилия и будущие усилия, несомненно, дадут точную настройку и представят средства не только для борьбы с симптомами, но и для противодействия прогрессированию и, в конечном итоге, для предотвращения болезней в ближайшие годы.
Открытый доступ
Эта статья распространяется на условиях Некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.