Протрузия мкб 10 – Дегенеративные заболевания поясничного отдела позвоночника со спинальной нестабильностью (оперативное лечение) > Клинические протоколы МЗ РК
Протрузия код по мкб 10
Содержание
Названия
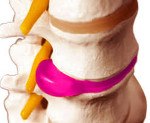
Название: Межпозвоночная грыжа поясничного отдела.
 Межпозвоночная грыжа поясничного отдела
Межпозвоночная грыжа поясничного отделаОписание
Межпозвоночная грыжа поясничного отдела. Выпячивание межпозвонкового диска за пределы тел позвонков в поясничном отделе позвоночного столба. Клинически манифестирует люмбалгией и позвоночным синдромом. Осложняется дискогенной радикулопатией и миелопатией. Диагностируется преимущественно по данным МРТ позвоночника. Лечение может быть консервативным (противовоспалительные средства, миорелаксанты, вытяжение, мануальная терапия, физиотерапия, ЛФК, массаж) и хирургическим (лазерная вапоризация, электротермальная терапия, микродискэктомия, дискэктомия, установка B-Twin-импланта).
Дополнительные факты
Межпозвоночная грыжа поясничного отдела выступает серьезным осложнением остеохондроза позвоночника. Ее формирование может быть обусловлено как пониженной двигательной активностью, так и чрезмерными нагрузками на позвоночный столб. Наиболее часто грыжа локализуется в дисках, расположенных между последними 2-мя поясничными позвонками (L4 и L5) или между последним поясничным позвонком (L5) и первым крестцовым (S1). В отдельных случаях наблюдается поражение дисков между 3-м и 4-м поясничными позвонками (L3 и L4), крайне редко — в верхних дисках поясничного отдела.
Заболеванию подвержены люди в возрастной категории 30-50 лет, чаще мужчины. Межпозвоночная грыжа поясничного отдела может манифестировать яркой клинической картиной на ранних стадиях, а может иметь длительное субклиническое течение вплоть до развития осложнений. Распространенность, трудоспособный возраст пациентов, вероятность инвалидизируюших осложнений ставят поясничную грыжу в ряд актуальных проблем современной вертебрологии, неврологии и ортопедии.
 Межпозвоночная грыжа поясничного отдела
Межпозвоночная грыжа поясничного отделаПричины
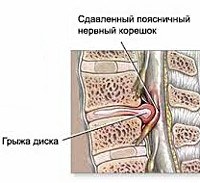
Межпозвоночная грыжа поясничного отдела формируется вследствие происходящих в межпозвонковом диске дегенеративных изменений, причиной которых являются локальные дисметаболические нарушения. Расстройство трофики диска сопровождается понижением его гидрофильности и эластичности. В таких условиях травма или неадекватная нагрузка на позвоночник приводят к образованию трещин или надрывов межпозвонкового диска, в результате чего он выпячивается за пределы тел позвонков, между которыми находится. Образуется протрузия диска. Дальнейшее развитие заболевания приводит к разрыву фиброзного кольца диска с выпадением пульпозного ядра. Формируется экструзия диска. Зачастую она становится причиной таких осложнений поясничной грыжи, как компрессия спинномозгового корешка и сдавление спинного мозга. В первом случае развивается корешковый синдром (радикулит), во втором — компрессионная миелопатия.
Среди причин нарушения трофики межпозвонкового диска наиболее распространенными являются недостаточная двигательная активность и неправильное распределение нагрузки на позвоночный столб. Последнее может быть обусловлено аномалиями развития позвоночника, приобретенным искривлением позвоночника (чрезмерным поясничным лордозом, сколиозом), статической или динамической нагрузкой в неудобной позе, подъемом тяжестей, перекосом таза (например, вследствие дисплазии тазобедренного сустава), ожирением. К основным этиофакторам поясничной грыжи относят также перенесенные травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника, подвывих позвонка), дисметаболические процессы в организме, различные заболевания позвоночника (болезнь Бехтерева и другие спондилоартриты, спондилоартроз, болезнь Кальве, туберкулез позвоночника и тд ).
Симптомы
В своем клиническом развитии межпозвоночная грыжа поясничного отдела обычно проходит несколько стадий. Однако у ряда пациентов отмечается длительное латентное течение, и манифестация грыжи происходит только на стадии возникновения осложнений. Основными клиническими синдромами выступают болевой и позвоночный.
Болевой синдром в начале заболевания имеет непостоянный характер. Возникает преимущественно при физической нагрузке на поясницу (наклоны, подъем тяжести, работа в позе наклона, длительное сидение или стояние, резкое движение). Боль локализуется в пояснице (люмбалгия), имеет тупой характер, постепенно исчезает в удобном горизонтальном положении. Со временем интенсивность болевого синдрома нарастает, люмбалгия становится постоянной и ноющей, разгрузка позвоночника в горизонтальном положении приносит пациентам лишь частичное облегчение. Присоединяется позвоночный синдром, возникает ограничение двигательной активности.
Позвоночный синдром обусловлен рефлекторными мышечно-тоническими изменениями, возникающими в ответ на хроническую болевую импульсацию. Паравертебральные мышцы приходят в состояние постоянного тонического сокращения, что еще более усугубляет болевой синдром. Мышечный гипертонус, как правило, выражен неравномерно, вследствие чего происходит перекос туловища, создающий условия для развития сколиоза. Уменьшается объем движений в поясничном отделе позвоночника. Пациенты не способны до конца разогнуть спину, наклониться, поднять ногу. Наблюдаются затруднения при ходьбе, при необходимости встать из положения сидя или сесть.
Дискогенная миелопатия наблюдается, когда поясничная грыжа начинает сдавливать вещество спинного мозга. Вначале ее симптомы затрагивают только пораженную сторону, но в последующем могут приобретать двусторонний характер. Болевой синдром теряет свою интенсивность. На первый план выходит моторный и сенсорный неврологический дефицит. Развивается периферический вялый парез нижней конечности с выпадением сухожильных рефлексов. Присоединяются тазовые расстройства. Вследствие сенсорных нарушений наблюдается сенситивная атаксия.
Диагностика
Заподозрить образование поясничной грыжи в начальных стадиях затруднительно, поскольку ее клиническая картина сходна с симптомами неосложненного остеохондроза и дебютом других патологических процессов (поясничного спондилеза, поясничного спондилоартроза, люмбализации, сакрализации и пр. ). Сами пациенты зачастую обращаются к неврологу, ортопеду или вертебрологу только на стадии корешкового синдрома.
В случае поясничной грыжи рентгенография позвоночника имеет лишь вспомогательное значение, поскольку не позволяет «увидеть» мягкотканные образования. Она может выявить признаки остеохондроза, уменьшение межпозвонкового расстояния, наличие деформации позвоночника. Визуализировать поясничную грыжу можно при помощи КТ или МРТ позвоночника. Томография также позволяет определить наличие и степень спинальной компрессии, что имеет основополагающее значение для выбора лечебной тактики.
Лечение
На ранних стадиях, до развития осложнений, и даже при наличии корешкового синдрома возможно консервативное лечение поясничной грыжи. Симптомы дискогенной миелопатии являются поводом для решения вопроса о неотложном хирургическом вмешательстве, поскольку, чем дольше они существуют, тем более необратим развивающийся неврологический дефицит. Малоинвазивные способы оперативного лечения грыж межпозвоночных дисков применяются на более ранних стадиях, до развития спинальной компрессии. Однако они могут давать некоторые осложнения (инфицирование, кровотечение).
Консервативная терапия поясничной грыжи носит комплексный характер. Медикаментозная составляющая включает противовоспалительные (кеторолак, мелоксикам, диклофенак, нимесулид), миорелаксирующие (толперизона гидрохлорид, тизанидин), метаболические (витамины гр. В) фармпрепараты. Для купирования интенсивного болевого синдрома назначаются паравертебральные блокады. Наряду с этим используются методы мануальной терапии или вытяжение позвоночника, позволяющие скорректировать анатомическое расположение структур поясничного отдела и увеличить расстояние между поясничными позвонками. Применение постизометрической релаксации, рефлексотерапии и физиотерапии (УВЧ, фонофорез, лекарственный электрофорез) направлены на снятие болевого и тонического синдромов.
Первостепенное значение в лечении поясничной грыжи имеет индивидуально подобранная лечебная физкультура. Покой необходим пациенту лишь в период купирования болевого синдрома. После того, как воспалительные явления идут на убыль, необходимо приступать к специальным гимнастическим упражнениям, со временем позволяющим нарастить мышечный каркас, удерживающий структуры позвоночного столба в нормальном положении. Кроме того, физические упражнения (особенно в сочетании с массажем) способствуют улучшению трофики. Таким образом, правильно подобранный при помощи врача ЛФК или реабилитолога комплекс гимнастики с постепенным наращиванием нагрузки препятствует дальнейшему пролабированию грыжи. Следует сказать, что для предупреждения возникновения новых проблем с позвоночником пациенту необходимо будет выполнять специальную гимнастику весь последующий период жизни.
Хирургическое лечение поясничных грыж большого размера носит радикальный характер: производится дискэктомия или микродискэктомия. При меньшем размере грыжи (не более 0,6 мм) возможна эндоскопическая микродискэктомия. После удаления грыжи для поддержания межпозвонкового расстояния и стабилизации позвоночника может проводиться установка B-Twin-имплантата. На начальных этапах формирования поясничной грыжи для увеличения прочности диска и предупреждения его дальнейшей протрузии могут применяться внутридисковая электротермальная терапия и пункционная лазерная вапоризация.
Описание
Межпозвоночная грыжа поясничного отдела. Выпячивание межпозвонкового диска за пределы тел позвонков в поясничном отделе позвоночного столба. Клинически манифестирует люмбалгией и позвоночным синдромом. Осложняется дискогенной радикулопатией и миелопатией. Диагностируется преимущественно по данным МРТ позвоночника.
Дополнительные факты
Межпозвоночная грыжа поясничного отдела выступает серьезным осложнением остеохондроза позвоночника. Ее формирование может быть обусловлено как пониженной двигательной активностью, так и чрезмерными нагрузками на позвоночный столб. Наиболее часто грыжа локализуется в дисках, расположенных между последними 2-мя поясничными позвонками (L4 и L5) или между последним поясничным позвонком (L5) и первым крестцовым (S1).
В отдельных случаях наблюдается поражение дисков между 3-м и 4-м поясничными позвонками (L3 и L4), крайне редко — в верхних дисках поясничного отдела. Заболеванию подвержены люди в возрастной категории 30-50 лет, чаще мужчины. Межпозвоночная грыжа поясничного отдела может манифестировать яркой клинической картиной на ранних стадиях, а может иметь длительное субклиническое течение вплоть до развития осложнений.
Причины
Межпозвоночная грыжа поясничного отдела формируется вследствие происходящих в межпозвонковом диске дегенеративных изменений, причиной которых являются локальные дисметаболические нарушения. Расстройство трофики диска сопровождается понижением его гидрофильности и эластичности. В таких условиях травма или неадекватная нагрузка на позвоночник приводят к образованию трещин или надрывов межпозвонкового диска, в результате чего он выпячивается за пределы тел позвонков, между которыми находится.
Образуется протрузия диска. Дальнейшее развитие заболевания приводит к разрыву фиброзного кольца диска с выпадением пульпозного ядра. Формируется экструзия диска. Зачастую она становится причиной таких осложнений поясничной грыжи, как компрессия спинномозгового корешка и сдавление спинного мозга. В первом случае развивается корешковый синдром (радикулит), во втором — компрессионная миелопатия.
Среди причин нарушения трофики межпозвонкового диска наиболее распространенными являются недостаточная двигательная активность и неправильное распределение нагрузки на позвоночный столб. Последнее может быть обусловлено аномалиями развития позвоночника, приобретенным искривлением позвоночника (чрезмерным поясничным лордозом, сколиозом), статической или динамической нагрузкой в неудобной позе, подъемом тяжестей, перекосом таза (например, вследствие дисплазии тазобедренного сустава), ожирением.
К основным этиофакторам поясничной грыжи относят также перенесенные травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника, подвывих позвонка), дисметаболические процессы в организме, различные заболевания позвоночника (болезнь Бехтерева и другие спондилоартриты, спондилоартроз, болезнь Кальве, туберкулез позвоночника и тд ).
Симптомы
В своем клиническом развитии межпозвоночная грыжа поясничного отдела обычно проходит несколько стадий. Однако у ряда пациентов отмечается длительное латентное течение, и манифестация грыжи происходит только на стадии возникновения осложнений. Основными клиническими синдромами выступают болевой и позвоночный. Болевой синдром в начале заболевания имеет непостоянный характер.
Возникает преимущественно при физической нагрузке на поясницу (наклоны, подъем тяжести, работа в позе наклона, длительное сидение или стояние, резкое движение). Боль локализуется в пояснице (люмбалгия), имеет тупой характер, постепенно исчезает в удобном горизонтальном положении. Со временем интенсивность болевого синдрома нарастает, люмбалгия становится постоянной и ноющей, разгрузка позвоночника в горизонтальном положении приносит пациентам лишь частичное облегчение.
Присоединяется позвоночный синдром, возникает ограничение двигательной активности. Позвоночный синдром обусловлен рефлекторными мышечно-тоническими изменениями, возникающими в ответ на хроническую болевую импульсацию. Паравертебральные мышцы приходят в состояние постоянного тонического сокращения, что еще более усугубляет болевой синдром.
Мышечный гипертонус, как правило, выражен неравномерно, вследствие чего происходит перекос туловища, создающий условия для развития сколиоза. Уменьшается объем движений в поясничном отделе позвоночника. Пациенты не способны до конца разогнуть спину, наклониться, поднять ногу. Наблюдаются затруднения при ходьбе, при необходимости встать из положения сидя или сесть.
Дискогенная миелопатия наблюдается, когда поясничная грыжа начинает сдавливать вещество спинного мозга. Вначале ее симптомы затрагивают только пораженную сторону, но в последующем могут приобретать двусторонний характер. Болевой синдром теряет свою интенсивность. На первый план выходит моторный и сенсорный неврологический дефицит.
Диагностика
Заподозрить образование поясничной грыжи в начальных стадиях затруднительно, поскольку ее клиническая картина сходна с симптомами неосложненного остеохондроза и дебютом других патологических процессов (поясничного спондилеза, поясничного спондилоартроза, люмбализации, сакрализации и пр. ). Сами пациенты зачастую обращаются к неврологу, ортопеду или вертебрологу только на стадии корешкового синдрома.
В случае поясничной грыжи рентгенография позвоночника имеет лишь вспомогательное значение, поскольку не позволяет «увидеть» мягкотканные образования. Она может выявить признаки остеохондроза, уменьшение межпозвонкового расстояния, наличие деформации позвоночника. Визуализировать поясничную грыжу можно при помощи КТ или МРТ позвоночника. Томография также позволяет определить наличие и степень спинальной компрессии, что имеет основополагающее значение для выбора лечебной тактики.
Лечение
На ранних стадиях, до развития осложнений, и даже при наличии корешкового синдрома возможно консервативное лечение поясничной грыжи. Симптомы дискогенной миелопатии являются поводом для решения вопроса о неотложном хирургическом вмешательстве, поскольку, чем дольше они существуют, тем более необратим развивающийся неврологический дефицит.
Малоинвазивные способы оперативного лечения грыж межпозвоночных дисков применяются на более ранних стадиях, до развития спинальной компрессии. Однако они могут давать некоторые осложнения (инфицирование, кровотечение). Консервативная терапия поясничной грыжи носит комплексный характер. Медикаментозная составляющая включает противовоспалительные (кеторолак, мелоксикам, диклофенак, нимесулид), миорелаксирующие (толперизона гидрохлорид, тизанидин), метаболические (витамины гр.
В) фармпрепараты. Для купирования интенсивного болевого синдрома назначаются паравертебральные блокады. Наряду с этим используются методы мануальной терапии или вытяжение позвоночника, позволяющие скорректировать анатомическое расположение структур поясничного отдела и увеличить расстояние между поясничными позвонками.
Применение постизометрической релаксации, рефлексотерапии и физиотерапии (УВЧ, фонофорез, лекарственный электрофорез) направлены на снятие болевого и тонического синдромов. Первостепенное значение в лечении поясничной грыжи имеет индивидуально подобранная лечебная физкультура. Покой необходим пациенту лишь в период купирования болевого синдрома.
После того, как воспалительные явления идут на убыль, необходимо приступать к специальным гимнастическим упражнениям, со временем позволяющим нарастить мышечный каркас, удерживающий структуры позвоночного столба в нормальном положении. Кроме того, физические упражнения (особенно в сочетании с массажем) способствуют улучшению трофики.
Таким образом, правильно подобранный при помощи врача ЛФК или реабилитолога комплекс гимнастики с постепенным наращиванием нагрузки препятствует дальнейшему пролабированию грыжи. Следует сказать, что для предупреждения возникновения новых проблем с позвоночником пациенту необходимо будет выполнять специальную гимнастику весь последующий период жизни.
Хирургическое лечение поясничных грыж большого размера носит радикальный характер: производится дискэктомия или микродискэктомия. При меньшем размере грыжи (не более 0,6 мм) возможна эндоскопическая микродискэктомия. После удаления грыжи для поддержания межпозвонкового расстояния и стабилизации позвоночника может проводиться установка B-Twin-имплантата.
симптомы и лечение, коды по МКБ-10, виды
Содержание статьи:
Протрузия поясничного, грудного и шейного отдела позвоночника – заболевание, которое частично можно отнести к грыжам. Согласно МКБ 10, код М.51 объединяет все типы протрузий. Это заболевание может приводить к серьезным осложнениям, если не лечить его. Симптомы даже на ранних стадиях дают существенный дискомфорт и мешают работоспособности человека. При запущенном состоянии протрузия образует грыжу, а также вызывает параличи, что может потребовать хирургического вмешательства.
Причины протрузии
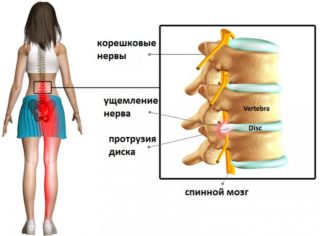 Протрузии дисков поясничного отдела позвоночника – это выпячивания за нормальные пределы позвоночного столба. Патология относится к подготовительной стадии грыжи, до образования которой остаются считаные миллиметры здоровой ткани. Из-за различных дегенеративных процессов хрящевые ткани изменяются по всему позвоночнику, но сильнее всего патология выражена в пояснице. Вызывают ее следующие факторы:
Протрузии дисков поясничного отдела позвоночника – это выпячивания за нормальные пределы позвоночного столба. Патология относится к подготовительной стадии грыжи, до образования которой остаются считаные миллиметры здоровой ткани. Из-за различных дегенеративных процессов хрящевые ткани изменяются по всему позвоночнику, но сильнее всего патология выражена в пояснице. Вызывают ее следующие факторы:
- чрезмерные, регулярные физические перегрузки;
- нарушение обменных процессов и гормонального баланса;
- наследственность и возрастные изменения;
- более 20 кг лишнего веса;
- травмы спины и позвоночника;
- слабый мышечный корсет, неспособный удерживать спину в нужном положении;
- злоупотребление кофе, никотином и алкогольными напитками;
- обезвоживание организма, приводящее к снижению эластичности тканей;
- недостаток фосфора, магния, кальция и калия;
- патологические изменения формы позвоночника: сколиозы, кифозы, лордозы;
- хронические заболевания, влияющие на метаболизм.
Постепенно протрузия в области поясницы может приводить к таким нарушениям, как отеки, защемление нервных окончаний, воспаление. Все это сопровождается очень сильной болью.
Виды протрузий и их симптомы
- ощущение прострелов;
- болезненность разного характера и интенсивности;
- уменьшение подвижности как самой поясницы, так и нижних конечностей;
- боль, идущая по ходу нервного окончания в ягодицу, бедра и голени;
- изменение терморегуляции ног;
- покалывание и снижение чувствительности в зоне поврежденного нервного окончания;
- боль в почках и половых органах.
Чем сильнее протрузия, тем более выраженными симптомами она будет сопровождаться. На первом этапе это могут быть слабо выраженные боли, на последнем – невыносимые, стреляющие, колющие и режущие ощущения.
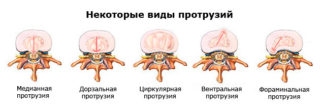
Протрузия делится на несколько видов:
- Заднебоковая поясничного отдела. Наиболее распространенная форма, сопровождающаяся болью в зависимости от стадии.
- Задняя протрузия. Диск выпячивается к спинномозговому каналу, что приводит к раздражению нервного пучка в области поясничного отдела «конский хвост», что ведет к болям в малом тазу.
- Латеральная, или боковая. Смещение пульпозного ядра происходит влево или вправо.
Также выделяют циркулярную протрузию, при которой фиброзное кольцо находится равномерно по всей окружности, и диффузную, когда деформации протекают неравномерно.
От симптомов протрузии межпозвонковых дисков поясничного отдела позвоночника зависит тактика лечения. Но перед его назначением требуется пройти полноценную диагностику.
Методы постановки диагноза

МРТ снимок
Для выявления протрузии поясничного отдела используют общеклинические методы: пациента осматривают, проводят пальпацию больного места, опрашивают, собирают сведения о заболевании у других членов семьи. Обязательно назначают инструментальную диагностику:
- МРТ – дает представление о мягких тканях и процессах в них, о состоянии сосудов;
- УЗИ – позволяет определить наличие новообразований и других патологий, исключить болезни малого таза;
- рентген – дает полную информацию о состоянии позвонков, костей;
- электромиография – изучает состояние мышечной ткани и нервных окончаний.
Анализ мочи и крови требуется для определения воспалительного процесса и вовлеченности органов малого таза в патологическую деятельность.
Методы лечения

Миорелаксанты снижают тонус мышц, расширяют сосуды, улучшают питание тканей
Протрузию нередко выявляют на начальных стадиях, ее лечение связано в основном с домашними методиками воздействия и физиотерапевтическими процедурами.
Медикаментозная терапия
При заболевании используют разные формы лекарственных препаратов:
- НПВС. Нестероидные противовоспалительные средства снимают боль, помогают бороться с воспалением. Они работают эффективнее других обезболивающих лекарств, но употреблять НПВС нужно грамотно, строго по инструкции, не нарушая предписаний врача. Это могут быть такие таблетки и мази, как Кетопрофен, Диклофенак, Ибупрофен.
- Миорелаксанты. Препараты помогают бороться с мышечным тонусом и часто используются вместе с НПВС. Они улучшают моторику спины, снимают боль. Чаще всего используют Мидокалм и Тетразепам.
- Наркотические анальгетики. Назначаются только в медицинских условиях для снятия боли и воспаления. Также используют их ненаркотические аналоги – анальгин, реопирином.
Иногда пациентам назначают антидепрессанты, если протрузия вызывает депрессию, апатию и другие негативные психологические состояния.
Лечение фармакологическими средствами – долгий и сложный процесс. Самостоятельно подобрать себе лекарство невозможно, дозировка в каждом случае может отличаться от той, что указана в инструкции.
Физиотерапевтические методы
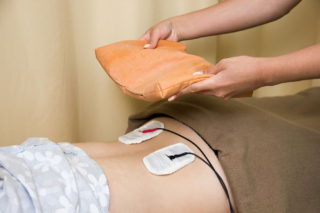 Физиотерапия очень эффективна при протрузии позвоночника поясничного отдела. К самым эффективным методам относят:
Физиотерапия очень эффективна при протрузии позвоночника поясничного отдела. К самым эффективным методам относят:
- Магнитотерапию. Действие магнитного поля снимает воспаление, отек, предотвращает разрушение дисков и улучшает работу суставов. Также восстанавливает обмен веществ и кровоток, вдвое ускоряет восстановление.
- Лазерная терапия. Лазер разогревает ткани, усиливая их регенерацию, нормализуя работу нервных окончаний.
- Иглотерапия. Иголки устанавливаются в биологически активные точки, стимулируя их. Это приводит к улучшению всех процессов и к устранению болезненных ощущений.
Дополнительно могут назначать фонофорез, грязелечение и другие методы физиотерапии.
Массажные процедуры
Классический массаж с разминаниями, растираниями и поглаживаниями делают после устранения острых симптомов боли. Массаж восстанавливает рефлексы, снимает спазмы, улучшает кровоток. Однако выполнять его нужно крайне аккуратно и лучше в кабинете у специалиста.
Мануальная терапия
Методика прямого воздействия на позвонки помогает восстановить их естественное положение. Курс мануальной терапии избавляет пациента от болей и других симптомов, улучшает общее самочувствие и двигательные функции. Выполнять терапию может только врач-ортопед и мануальный терапевт.
Лечебная физкультура и нагрузки
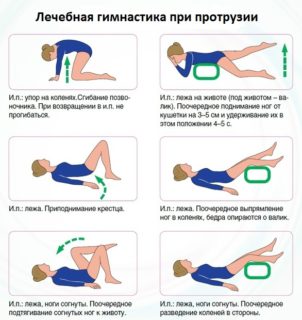 ЛФК при протрузии нормализует моторику, укрепляет мышцы, снимает боли и воспаление. Первые упражнения делают с врачом в специальном кабинете. Далее можно перейти на домашние занятия. Также при протрузии полезно заниматься плаванием.
ЛФК при протрузии нормализует моторику, укрепляет мышцы, снимает боли и воспаление. Первые упражнения делают с врачом в специальном кабинете. Далее можно перейти на домашние занятия. Также при протрузии полезно заниматься плаванием.
Диета при заболевании
Одним из самых значимых методов лечения считается диета. Она восстанавливает баланс кальция, помогает похудеть и улучшает питание позвонков и нервных окончаний:
- важно восстановить питьевой режим;
- включить в рацион кунжутное молоко;
- использовать свежее непастеризованное молоко;
- есть холодец и хрящи;
- включать в рацион добавки с витамином Д;
- есть рыбу, яйца и мясо.
Полное вегетарианство при протрузии нужно исключить.
Народные средства используются в качестве дополнительных методов лечения. Хорошо помогают компрессы из чеснока с водкой, ванны со скипидаром, мазь из барсучьего жира и другие виды растительных компрессов.
Профилактика протрузии
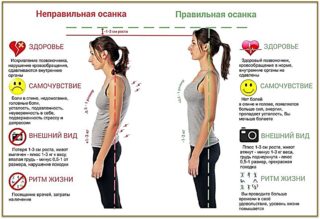 Избежать развития патологии можно только в том случае, если пациент с раннего возраста будет придерживаться определенных рекомендаций:
Избежать развития патологии можно только в том случае, если пациент с раннего возраста будет придерживаться определенных рекомендаций:
- заниматься зарядкой, плаванием и другими легкими физическими нагрузками;
- следить за осанкой и исправлять ее нарушения при первых признаках;
- каждые 2 года ходить на курсы массажа, чтобы улучшить кровообращение и состояние мышц поясничной зоны;
- соблюдать правила рационального питания, есть много свежих овощей и фруктов;
- не курить, не злоупотреблять алкоголем;
- отказаться от жирной, соленой пищи, магазинных сладостей и газировок;
- не поднимать тяжести очень часто, особенно на вытянутые руки;
- менять положение при сидячей работе как можно чаще.
Если у пациента удалось обнаружить первые признаки протрузии и поставить верный диагноз, он должен полностью изменить образ жизни и отказаться от старых вредных привычек.
Протрузия поясничного отдела 1 степени – это заболевание, которое легко поддается контролю. Связано оно с выходом пульпозного кольца за пределы позвонка, истончением межпозвоночного диска. При 2-3 стадиях патологии симптомы могут быть очень сильными. Протрузию можно замедлить и даже частично обратить вспять, если использовать комплексный метод терапии.
Протрузия позвоночника мкб 10 – диагноз, побочные эффекты, препараты, признаки
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Протрузия диска является одной из самых распространенных форм дистрофических нарушений, которые появляются в межпозвоночных дисках. Чаще всего эта патология возникает в поясничном отделе позвоночника, что объясняется тем фактом, что именно на этот отдел приходится самая большая нагрузка. Лечение протрузии поясничного отдела не является сложным, при этой болезни крайне редко возникает необходимость хирургического вмешательства. Практически всегда удается обойтись консервативными методами лечения.
Причиной появления дегенеративно-дистрофического процесса, который и приводит к появлению протрузии, обычно является травма, нездоровый образ жизни или возрастные изменения.
Протрузия представляет собой раннюю стадию развития грыжи межпозвоночного диска. Проблемой является и тот факт, что протрузия может долгое время развиваться практически бессимптомно до того момента, пока она не защемит находящиеся поблизости нервные окончания.
Стадии болезни
Дегенерация межпозвоночного диска происходит в несколько этапов.
Сначала происходит выпячивание диска. На этом этапе пульпозное ядро смещается и начинает давить на внешние границы фиброзного кольца. В результате появляется небольшая выпуклость, которая может составлять до половины окружности диска.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Следующим этапом является собственно протрузия межпозвоночного диска. Ядро все еще удерживается фиброзным кольцом, но выпуклость серьезно увеличивается, в результате чего оказывается значительное давление на позвоночник.
Последней стадией дегенерации является грыжа межпозвоночного диска. На этом этапе фиброзное кольцо не выдерживает нагрузки и разрывается, в результате чего часть пульпозного ядра выплескивается за его пределы.
Причины развития протрузии
Как мы уже сказали, чаще всего такое заболевание появляется в поясничном отделе позвоночника. Причины просты – этот отдел отличается очень большой амплитудой движений, при этом именно здесь расположен центр тяжести человека. Именно этим обусловлен тот факт, что именно на межпозвоночные диски поясничного отдела приходится максимальная нагрузка, именно поэтому они являются самыми уязвимыми.
Если добавить к этим фактам дегенеративные процессы или возрастные изменения, то появление протрузии в поясничном отделе практически гарантировано. Дегенеративные процессы обычно начинаются в результате остеохондроза, но может быть и масса других причин. Например, малоподвижный образ жизни, спортивные травмы, нарушения обмена веществ и т.д.
Суть в том, что межпозвоночные диски не имеют кровеносных сосудов, они получают все питательные вещества посредством диффузии из соседних тканей. Если по какой-то причине диффузия не происходит (например, из-за отсутствия физических нагрузок), то межпозвоночный диск начинает «голодать», что и становится причиной появления дегенеративных процессов.
Как определить симптомы «бессимптомной» болезни?
Как мы уже говорили, протрузия может долгое время развиваться без проявления симптомов. Только в тот момент, когда протрузия «доберется» до ближайших нервных окончаний, появятся характерные для этой болезни симптомы. При этом поначалу боль может быть довольно слабой, и больной ее «успешно» проигнорирует. Но через день-два боль усилится и начнет всерьез беспокоить человека.
Наиболее характерными симптомами протрузии межпозвоночного диска поясничного отдела являются:
- скованность в пояснице;
- локальная боль;
- онемение стоп и пальцев на ногах;
- слабость в мышцах ног;
- потеря упругости и подвижности мышц;
- в некоторых случаях может происходить нарушение функций мочевого пузыря.
Как видите, большая часть симптомов и
Дегенеративные заболевания поясничного отдела позвоночника со спинальной нестабильностью (оперативное лечение) > Клинические протоколы МЗ РК
С противовоспалительной целью для купирования послеоперационного отека корешков спинного мозга (дексаметазон 8мг) [6,7,8,9]
• Лорноксикам 8 мг, флак порошок лиофилизированный для в/в, в/м введения.
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
• Бетаметазон 7,5 мг, суспензия для в/м инъекций
• Карбамазепин 200 мг, таб.Медикаментозное лечение, оказываемое на стационарном уровне:
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
• Кетопрофен 50 мг/мл – 2 мл, амп
• Диклофенак 25 мг/мл – 3 мл, амп
• Метамизол натрия 250 мг/мл – 2 мл, амп
• Лорноксикам 8 мг, флак порошок лиофилизированный для в/в, в/м введения
• Дифенгидрамин 10 мг/мл, амп
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
• Фуросемид 20мг/мл – 2 мл, амп
• Дексаметазон 4 мг, амп
• Бетаметазон 7,5 мг, суспензия для в/м инъекций
• Декстроза 5% – 400 мл
• Калия хлорид 4% – 10 мл, амп
• Изотонический раствор натрия хлорида 0,9% – 400 мл
• Карбамазепин 200 мг, таб
• Габапентин 300 мг, капс
• Толперизон 150 мг, амп
• Пентоксифиллин 100 мг, флак, для инфузий
• Фентанил 0,05мг/мл (0,005 % – 2 мл), амп
• Повидон-йод 1 л, флак
• Хлоргексидин 0,05% – 100 мл, флак
• Трамадол 100 мг (5% – 2мл) амп
• Цефазолин 1 г, флак
• Цефтазидим 1 г, флак
• Ванкомицин 1 г, флак
• Омепразол 40 мг, флак. порошок лиофилизированный для в/в инъекций
• Омепразол 20 мг, таб
• Эналаприл 1,25 мг/мл – 1 мл, амп
• Надропарин 3800 ME анти-Ха/0,4 мл, шприц-тюбик для п/к введения
• Калия магния аспарагинат 500 мл, для инфузий.
Медикаментозное лечение, оказываемое на этапе скорой помощи: нет.
Другие виды лечения:
Со 2 суток после операции занятия ЛФК под руководством инструктора. Со 2-3 суток после операции начинают физиотерапию по назначению врача физиотерапевта. Она включает (по показаниям) электростимуляцию, магнитотерапию, электрофорез, фонофорез (ультразвук), УВЧ терапию, лазеротерапию, иглорефлексотерапию, массаж и другие.Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
• микроскопическая (эндоскопическая) декомпрессия структур спинного мозга с установкой PLIF-кейджей и чрезкожной транспедикулярной фиксацией
• микроскопическая декомпрессия структур спинного мозга с полной резекцией и фиксацией переднего и заднего опорного комплексов позвоночника
Профилактические мероприятия:
• ЛФК постоянно, направленная на укрепление паравертебральных мышц;
• избегать переохлаждения;
• избегать физических нагрузок в течение месяца;
• избегать сидячего положения в течение месяца после операции.Дальнейшее ведение:
Первый этап (ранний) медицинской реабилитации – оказание МР в остром и подостром периоде заболевания в стационарных условиях (отделение реанимации и интенсивной терапии или специализированное профильное отделение) с первых 12-48 часов при отсутствии противопоказаний. МР проводится специалистами МДК непосредственно у постели больного с использованием мобильного оборудования или в отделениях (кабинетах) МР стационара.
Пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений БСФ МДК в соответствии с международными критериями и назначением врачом-координатором следующего этапа, объема и медицинской организации для проведения МР. [5]
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе [1,3,4]:
• Регрессирование или уменьшение неврологической симптоматики (люмбалгического, корешкового, миелопатического синдромов).
• Восстановление анатомической оси позвоночника по данным контрольных послеоперационных КТ-томограмм;
• Правильное расположение имплантированных эндокорректоров (винты, кейджи, фиксаторы и т.д.) по данным контрольных послеоперационных КТ-томограмм;
• Заживление раны.
Протрузия шейного отдела позвоночника мкб 10
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Содержание статьи:
- Симптомы заболевания
- Диагностика
- Лечение, физические упражнения
- Гимнастика
- Профилактика
Остеохондроз шейно-грудного отдела – серьезная болезнь позвоночника. В ее основе лежит разрушение губчатых тканей костей. Процесс происходит хронически, годами, нередко он приводит к инвалидности. Остеохондроз такого типа достаточно широко распространен. Подкрадывается он незаметно, прогрессируя с возрастом. Самая большая выраженность и частота клинических проявлений бывает у людей самого активного возраста – между 30 и 50 годами. Как лечить это заболевание? Давайте разберем его более подробно.
Симптомы остеохондроза в шейно-грудной части позвоночника
Как гласит классификация болезней в периферической нервной системе, в случае шейного остеохондроза следует различать синдромы корешко-сосудистые, корешковые и рефлекторные. Синдромы рефлекторного типа проявляются нейродистрофическими, вегетативно-сосудистыми и мышечно-тоническими нарушениями. Остеохондроз в шейном отделе позвоночника немного отличается по своим проявлениям от других типов остеохондроза. Такое можно объяснить особенностью анатомической структуры позвоночного столба в этом месте.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Прежде всего, в районе шеи имеется много нервов и сосудов, которые питают ткани лица, черепа и шеи. Одна из наиболее важных артерий — позвоночная, как раз и проходящая в специальных отверстиях, предусмотренных в отростках позвонков. Именно по этой причине патологические перемены в них (смещение позвонка, разрастания фиброзной и костной ткани), неизменно ведет к патологическим переменам в нормальном ходе данных сосудов. Это может проявиться в повышенной усталости и стойких головных болях.
Во-вторых, у различных позвонков в шейном отделе различно само строение, из-за чего они плотнее прилегают один к другому. Вот почему при любых, даже незначительных патологических изменениях в вашем позвоночнике (или повышенных нагрузках), бывает нарушение нормальной работы всего отдела. При этом случается смещение или сжатие сосудов и нервов. Также чаще обычного зажимается спинной мозг в области грудного или поясничного отделов. Причиной смещения служит, чаще всего, грыжа на диске позвонка. Она смещается внутрь, к позвоночному каналу, где расположен мозг.
Отличительными чертами сдавливания мозга в области шеи являются весьма большие объемы поражения в тканях и значительное снижение функций. Например, наблюдаются расстройства чувствительности мышц и кожи на лице, шее,

