Процедуры при гипертонии – Физиотерапия при гипертонической болезни: эффективные методы
методы лечения, польза и вред, отзывы
Физиотерапевтическое лечение гипертонии позволяет нормализовать состояние кровяного показателя, привести в норму сердечную деятельность и улучшить общее самочувствие пациента. Однако высокие лечебные результаты от процедур данной методики наблюдаются только в том случае, если человек неукоснительно будет соблюдать и другие составляющие комплексного гипотензивного лечения.
Разберем, какие же варианты физиотерапии могут применяться при нестабильном артериальном давлении, в чем их полезность и как они проводятся.
Польза и вред физиотерапии

Что подразумевается под медицинским термином «физиотерапия»? Это самостоятельная лечебная методика, при которой используются терапевтические возможности природы и физики, к примеру:
- Тепло.
- Холод.
- Лазер.
- Магнитное поле.
- Электрический ток.
- Инфракрасные лучи.
- Ультразвуковое излучение.
Данный способ терапии применяется в различных областях медицины. Оказывает следующее действие:
- Успокаивает.
- Тонизирует.
- Обезболивает.
- Расслабляет.
- Снимает воспаление.
- Повышает иммунитет.
В отношении возможного вреда физиопроцедур, тот они практически не проявляют побочных эффектов, так как их конкретный вариант подбирается специалистом в индивидуальном порядке, с учетом особенностей организма и протекания болезни, а продолжительность курса строго контролируется врачом.
Как физиотерапия помогает нормализовать нестабильное давление?
Физиотерапия при гипертонии и гипотонии применяется параллельно с медикаментозным лечением либо в качестве самостоятельного лечебного мероприятия в реабилитационный период.
Физиопроцедуры выполняются не только в поликлиниках, а и на курортах и санаториях. Однако пациентам с проблемным давлением не стоит забывать, что данная терапевтическая методика не способна полностью заместить лекарственные препараты — она выступает как вспомогательное средство.
При кардиологических заболеваниях проявляет целый ряд положительных воздействий:
- Позволяет уменьшить дозу принимаемых препаратов.
- Нормализует артериальное давление.
- Усиливает прочность сосудистых стенок.
- Улучшает работоспособность сердца.
- Повышает лечебное действие медикаментов.
- Предупреждает скачки внутричерепного давления.
- Стабилизирует отделы ЦНС, отвечающие за нормализацию кровяного давления.
- Купирует чрезмерные проявления нервозности и возбудимости.
- Ускоряет регенерацию поврежденных нервных клеток.
- Затормаживает прогрессирование гипертонической болезни.
- Предотвращает возникновение осложнений кардиологических пороков.
Физиотерапия при повышенном давлении особенно действенна при первых стадиях гипертонии, поэтому пациентам не стоит отказываться от подобных лечебных процедур. Их использование пойдет только на пользу не только кровеносным сосудам и сердцу, а и всему организму.
Самые эффективные методики физиотерапии
Современная кардиология использует различные физиотерапевтические способы при повышенном и пониженном давлении. При сердечно-сосудистых проблемах специалисты рекомендуют применение трех групп методик со следующими лечебными возможностями:
- Гипотензивные.
- Седативные.
- Вегетокорригирующие.
Какой именно метод может быть назначен, определяет врач, исходя из самочувствия человека, истории заболевания и результатов обследования. Например, при гипотонии показана физиотерапия тонизирующего действия, способная помочь:
- Нормализовать тонус сосудов.
- Поднять артериальное давление.
- Повысить физическую активность.
- Улучшить умственную работу.
При гипертонии принесут пользу методики, оказывающие расслабляющий, расширяющий, успокаивающий и прочий эффект.
| Методика | Особенности |
| Гипотензивная | Напрямую влияет на сосуды, способствует их расширению и нормализации АД. К данной группе причисляются: ванны с теплой пресной водой, углекислые ванны, хлоридно-натриевые процедуры. |
| Седативная | Методика успокаивающего действия использует: электросон, электрофорез, дарсонвализация, йодобромные ванны, хвойные ванночки. |
| Вегетокорригирующая | Основная задача методики – увеличивать синтез биологически активных элементов, которые расслабляют сосуды, ускоряют кровоток и ускоряют доставку кислорода в сердце: гальванизация, электрофорез, низкочастотная магнитотерапия, УВЧ терапия, диадинамотерапия, лечение инфракрасным лазером, амплипульстерапия. |
Рассмотрим более внимательно особенности этих физиотерапевтических методик, рекомендуемых для лечения гипертонии и других сосудистых заболеваний.
Лечебные особенности гипотензивных ванн

Оздоровительные ванны не только позволяют нормализовать кровяной уровень, а и улучшить общее самочувствие организма:
- Углекислые ванны.При проблемном давлении применяются ванночки с диоксидом углерода, который способствует расширению артерий, что содействует понижению высокого давления. Температура воды – не более 32-35 градусов. Продолжительность лечебного мероприятия – 7-12 минут через сутки.
- Хлоридно-натриевые. Подобные процедуры оказывают воздействие аналогично углекислым ваннам, но температура воды не должна быть ниже или выше 35-36 градусов, при этом их принимают по схеме: 2 дня подряд, затем однодневный перерыв и так далее. Курс лечения – 10-12 процедур. Минерализованная вода проявляет благотворное действие на весь организм.
- Ванночки с теплой пресной водой. Для таких процедур вода подогревается до 38-40 градусов. Они назначаются для стабилизации АД. Длительность сеанса – не больше 15 минут, курс – 12-15 процедур.
Седативное воздействие физиотерапии
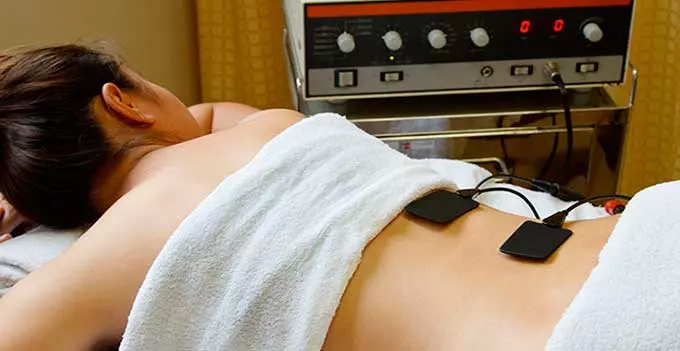
Методики с успокаивающим эффектом помогают устранить симптоматику невротического характера, например, головокружение, бессонницу и повышенную эмоциональность.
Купирование подобных клинических проявлений достигается посредством понижения активности определенных центров в головном мозге, отвечающих за сосудистую систему. Повышенная возбудимость этих участков ведет к сужению артерий:
- Электрофорез с седативными средствами. При данной процедуре применяется электрический ток. Основное лечебное действие заключается в следующем: пропитанную гипотензивными средствами ткань накладывают на определенные участки тела. Человек начинает ощущать легкое покалывание. Под воздействием тока молекулы проникают под кожу и начинают проявлять свои целительные свойства.
- Электросон. При помощи влияния тока малой частотности на ЦНС человек погружается в искусственный сон. Длительность сеанса – 20-40 минут, через сутки.
- Хвойные ванны. Ароматические масла хвойного дерева проявляют успокаивающее воздействие на рецепторы обоняния. Около 50-70 г. сухого хвойного вещества добавляют в тепловатую водичку с температурой 35-37 градусов. Длительность терапии – 10-12 сеансов.
- Дарсонвализация. При проблемном АД данная методика физиотерапии применяется для влияния на воротниковую область, посредством переменчивого импульсного тока повышенной частотности синусоидальной конфигурации. Разряды газа, проходят через кожу и начинают понижать способность нервов отправлять сигналы головному мозгу. Длительность процедуры – 3-5 минут, курс – 10-15 суток.
- Ванны с йодобромом. Активные вещества брома и йода через кожный покров попадают в кровь, а затем с кровотоком достигают головного мозга и начинают тормозить его рабочие процессы. Лечебные йодобромные процедуры проводятся в санаторно-курортных или стационарных условиях под присмотром специалиста.
Вегетокорригирующая методика
Применение вегетокорригирующей методики позволяет уменьшить частотность сердечных сокращений, снять болезненный дискомфорт в сердечной области, а так же отрегулировать уровень кровяного давления.
При проблемном артериальном давлении назначается:
- Гальванизация. Лечебная суть гальванического метода состоит в следующем: на голову (область глаз либо виски и затылок) человека прикрепляют специальные металлические пластинки (электроды). Осуществляется воздействие на головной мозг посредством низких разрядов тока. В организм поступают сигналы о необходимости вырабатывания новых веществ, предотвращающие значительные колебания давления. Продолжительность процедуры – 15-20 минут, лечение – 10-15 дней.
- Электрофорез с использованием гипотензивных лекарств (Обзидан, Аминазин и прочее). Препараты просасываются сквозь кожу при помощи воздействия низкочастотного электрического разряда. При данной методике используются те же самые приборы, что и при гальванизации. Различие – под электроды подкладывается ткань, обработанная средствами для нормализации АД.
- Магнитотерапия. Одна из эффективных методик физиотерапии, которая часто рекомендуется врачами при гипертензии. Магнитное поле обладает способностью активизировать химические процессы, происходящие в организме человека. Механизм лечения: на затылочную область устанавливаются электромагнитные индукторы, посредством которых осуществляется активация центров в головном мозге, отвечающих за регулирование АД. Под их влиянием мозг активирует процессы, которые совершенствуют кровоснабжение и уменьшают частотность сокращения мышечных тканей сердца.
- Ультравысокоточная терапия. Данная методика физиотерапии, при которой применяются импульсы переменного электротока, помогает предупредить образование тромбов, нормализует процессы метаболизма в артериях. Дисковые электроды укладываются на область солнечного сплетения. Продолжительность процедуры – 5-7 минут, курс терапии – 7-10 сеансов.
- Диадинамотерапия. Лечебное влияние токов устремлено на почки и мочеполовую структуру с целью понижения вырабатывания гормонального вещества ангиотензина, который провоцирует сжатие сосудов. Длительность мероприятия – 5-7 минут, курс — 8-12 сеансов.
- Лазеротерапия инфракрасными лучами. Используются лечебные возможности инфракрасного света, который содействует расширению артерий, что позволяет существенно уменьшить нагрузку на мышцы сердца. При выполнении процедуры лучи лазера направляют на кожный покров тела в зоне второго межреберья с левой стороны грудины.
- Амплипульстерапия. Лечебное действие аналогично диадинамотерапии, но используется ток слабых частот синусоидального типа.
Показания к использованию физиотерапии для лечения различных недугов

Благодаря высоким целебным свойствам физиотерапии она назначается при различных болезнях, особенно при следующих патологических состояниях:
- Воспалительные процессы.
- Травмы и переломы.
- Ожирение.
- Гипертония.
- Расстройства ЖКТ.
- Отечность тканей.
- Гипотония.
- Бронхиальная астма.
- Сердечная недостаточность.
- Гинекологические проблемы.
- Болезни мочеполовой системы.
- Почечная недостаточность.
- Нарушение функций ЦНС.
- Венозная недостаточность.
- Стоматологические болезни.
- Хронические сосудистые патологии.
В каких случаях противопоказано применение физиотерапии
Существует ряд болезней, при которых назначение физиотерапии не рекомендовано. Противопоказанием к ее применению является:
- Туберкулез.
- Инсульт.
- Инфаркт.
- Онкология.
- Эпилепсия.
- Гематология.
- Синдром кахексии.
- Сердечная аритмия.
- Гипертонический криз.
- Гипертензия третей степени.
- Болезни длительного течения.
- Недостаточная свертываемость крови.
Советы и рекомендации при физиотерапии

Ведение корректного образа жизни – залог скорейшего избавления от сердечных и сосудистых болезней. Если пациент будет курить, употреблять в непомерном количестве алкоголь и не соблюдать режим дня, то лекарства и физиотерапия в полной мере вряд ли смогут помочь. Безответственное отношение к своему здоровью только усугубить течение недуга.
Для того чтобы физиотерапевтические процедуры при гипертонической болезни принесли максимальную пользу организму, врачи рекомендуют придерживаться следующих правил:
- Не забывать гулять пешком на свежем воздухе.
- Несмотря на пользу водных процедур, стоит следить за их продолжительностью.
- Регулярно употреблять назначенные гипотензивные препараты. Отменить прием того или иного препарата можно только с разрешения врача.
- Устранение лишнего веса при ожирении значительно уменьшит интенсивность напряжения мышцы сердца.
- Ложиться спать следует не позже 22-23 часов вечера, а длительность сна не должна быть меньше 7-8 часов.
- Отрегулировать рацион питания.
- Уменьшить потребление выпечки, сладких и копченых продуктов, а также напитков с газом.
- Исключить из меню жареные и жирные блюда.
- Приоритет – зелень, овощи, фрукты, рыба и продукты, богатые на клетчатку.
- Следует придерживаться активного образа жизни, обязательно заниматься лечебной гимнастикой и разрешенными видами спорта.
Отзывы о методах физиотерапевтического лечения
Люди с проблемным давлением, которым была назначена та или иная методика физиотерапии отмечают ее лечебную эффективность, подчеркивая, что такие процедуры ускоряют процесс нормализации АД.
Наталья, 49 лет. У меня начальная стадия гипертонии. Врач назначил не только медикаментозное лечение, а и курс физиотерапии. После ее прохождения уменьшилась частота скачков давления, исчезли неприятные симптомы, как головная боль и повышенная раздражительность. Теперь чувствую себя стабильно хорошо.
Евгений, 63 года. В последние годы стало пошаливать сердце, и артериальное давление скачет. Прием назначенных препаратов давал лишь временный эффект. Кардиолог порекомендовал пройти лечение электрофорезом и ваннами. После его завершения признаки гипертензии стали проявляться намного реже, исчезли болезненные симптомы остеохондроза, улучшилось общее самочувствие.
Виктория, 26 лет. С самого детства страдаю пониженным давлением, а после рождения ребенка, которому требуется постоянное внимание, гипотонические проявления стали наблюдаться намного чаще. Помимо таблеток специалист порекомендовал физиотерапию тонизирующего воздействия. Лечебные сеансы действительно улучшили мое здоровье, нормализовался кровяной показатель, ушла хроническая усталость, повысилась жизненная энергия.
Заключение
Применение физиотерапии в комплексном лечении заболеваний сердечно-сосудистой системы позволяет добиться хороших лечебных результатов. Она повышает и закрепляет медикаментозное действие синтетических препаратов от давления, увеличивает физический и психоэмоциональные потенциал организма.
Несмотря на широкие терапевтические возможности физических процедур, не стоит прибегать к ним без разрешения врача. Особенно категорически запрещены при тяжелом течении гипертонии и при наличии некоторых заболеваний. Если не уверены в целесообразности физиотерапии, лучше уточнить у доктора, поскольку безответственное отношение к здоровью может привести к серьезным осложнениям.
 Загрузка…
Загрузка…pro-davlenie.ru
Процедуры при гипертонии — Давление и всё о нём
Физиотерапевтическое лечение при гипертонической болезни – комплекс процедур, благодаря которым активизируется выработка соединений, способствующих расслаблению сосудов и улучшению кровотока. Применение таких методик целесообразно на первой и второй стадиях развития гипертонии и запрещено на третьей.
Цели физиотерапии при гипертонической болезни
Физиотерапевтические методы при гипертонии дополняют основной курс лечения. Польза таких манипуляций заключается в том, что они:
- снижают выраженность побочных явлений, которые могут возникать из-за приема лекарственных средств;
- улучшают работу сердечной мышцы;
- стимулируют кровоток;
- повышают тонус сосудов, делают их менее уязвимыми;
- повышают функциональные возможности организма;
- оказывают мощное противовоспалительное действие;
- обладают обезболивающим эффектом;
- снимают раздражительность;
- приостанавливают процесс развития патологии;
- понижают артериальное давление;
- нормализуют деятельность нервной системы;
- ускоряют обмен веществ.

Физиотерапевтические процедуры полезны не только в процессе лечения: любой из таких методов может применяться в целях профилактики развития гипертонии у пациентов, находящихся в группе риска.
Особенности проведения процедур, результаты терапии
Польза физиотерапевтических процедур при повышенном давлении заключается в том, что они усиливают эффект от принимаемых лекарственных препаратов и увеличивают продолжительност
feedjc.org
Гипертоническая болезнь: симптомы, лечение, профилактика
По данным Всемирной Организации Здравоохранения гипертония является одним из самых распространенных заболеваний. Гипертоническая болезнь встречается у каждого третьего человека, и отличается высокими показателями смертности на тяжелых стадиях. Успешным может быть только комплексное лечение, сочетающее в себе медикаменты и ведение здорового образа жизни.

Что такое гипертоническая болезнь
Что такое гипертония — это хроническое заболевание, патология сердечно-сосудистой системы. Развивается она в результате нарушения работы высших центров, отвечающих за функциональность сосудов. Опасна гипертоническая болезнь осложнениями и сопровождающимися внутренними болезнями.
Одно из основных проявлений заболевания – высокое АД (артериальное давление), снижающееся только после принятия специальных и сильных медикаментов.
К гипертонии относят давление от 140/90 мм.рт.ст. и выше, если оно подтверждается в течение двух врачебных осмотров.
Делится гипертоническая болезнь на несколько типов:
- Эссенциальная артериальная гипертония,
- Симптоматическая артериальная гипертония,
- Хроническая гипертония,
- Сосудистая гипертония.
Симптоматическая или вторичная гипертония составляет лишь 10% от всех зафиксированных случаев заболевания. Гипертонический синдром – второе название заболевания – чаще всего сопровождает красную системную волчанку, мочекаменную болезнь, аномалию и опухоли почек, ишемию, токсикоз на поздних сроках беременности, почечный туберкулез. Несмотря на то что гипертонический синдром не имеет собственных признаков и особенностей, он серьезно отягощает основное заболевание.
Эссенциальная гипертония – самостоятельная форма болезни.
Хроническая гипертония обычно вызвана переизбытком кальция в крови, инфекционными заболеваниями (перешедшими в хронические), сахарным диабетом и наследственностью. Проявляется в виде нервозности, рассеянности, усталости и слабости, частом онемении рук и ног, нарушении речи, гипертрофии левого желудочка и частых болях в области сердца.

Как развивается гипертония
Механизм развития гипертонической болезни следующий: в ответ на стрессовый фактор возникает нарушение в периферических сосудах регуляции тонуса. Результат – спазм артериол, и формирование дисциркуляторного и дискинетического синдрома. Секреция нейрогормонов в альдостероновой системе значительно увеличивается. Это вызывает задержку в сосудистом русле натрия и воды, что увеличивает объем циркуляции крови и повышает давление. Во время заболевания возрастает и вязкость крови, что приводит к снижению скорости процесса обмена веществ в тканях. Стенки сосудов увеличиваются в размерах, просвет между ними сужается, что сказывается на кровотоке. Высокий уровень сопротивления в периферии делает заболевание необратимым. В результате повышенной проницаемости и пропитывания стенок сосудов плазмой крови происходит развитие артериосклероза и элластофиброза, а это ведёт к серьезным изменениям в тканях некоторых органов.
Спонтанно гипертония не может появиться у человека. Обычно гипертонии предшествует вегето-сосудистая дистония (СВД), частым спутником которой является варикозное расширение вен.
Варикоз и гипертония связаны между собой: повышенная активность стенок сосудов при СВД приводит к уменьшению их диаметра. Сопротивление стенки сосуда потоку крови увеличивается, что повышает артериальное давление. Варикоз отличается утолщением сосудной стенки, образования внутри карманов и сужений, которые препятствуют нормальному току крови. Больные вены уже не справляются с кровотоком, что ведет к образованию в тканях отках и хроническому застою в венах. Обернуться это может развитием гангрены, сепсисом и даже летальным исходом.
Классификация заболевания
Гипертоническая болезнь различается по причинам подъема давления, поражению органов, уровню артериального давления и течению. Болезнь может быть доброкачественной, или прогрессирующей медленно, или быстро прогрессирующей – злокачественной. Более важной является классификация по уровню и стабильности давления. Различают:
- нормальную ГБ (до 129/85 мм.рт. ст.),
- пограничную (до 140/90 мм.рт.ст.),
- гипертензию 1 степени (до 160/100 мм.рт.ст.),
- 2 степени (до 180/110 мм.рт.ст.),
- 3 степени (свыше 180/110 мм.рт.ст.).
Доброкачественная гипертония имеет три стадии. Первая или легкая характеризуется подъемами давления до 180 на 104 мм.рт.ст., но после непродолжительного отдыха оно нормализуется. Некоторые люди жалуются на головные боли, проблемы со сном, утомляемость и снижение работоспособности. Однако же в большинстве случаев легкая стадия протекает без выраженных отдельных симптомов.

Вторая или средняя стадия отличается давлением до 200 на 115 мм.рт.ст. в состоянии покоя. Ее сопровождают сильные и пульсирующие боли головы, головокружения, болезненные ощущения в области сердца. Во время обследования обнаруживают поражение сердца. Иногда выявляется субэндокардиальная ишемия. Возможны мозговые инсульты, транзиторная ишемия мозга.
Третья или тяжелая стадия сопровождается стабильными и сильными повышениями давления. В начале стадии повышенное давление носит непостоянный характер, и обычно проявляется после физических нагрузок, а также перепадов атмосферного давления, эмоциональных потрясений. Нормализация возможна после инфаркта миокарда или инсульта. После инфаркта часто возникает обезглавленная гипертония. То есть, состояние, когда понижается только систолическое или пульсовое давление.
Причины развития заболевания
Причины гипертонии кроются в нарушении регуляторной деятельности главных отделов центральной нервной системы, которые контролируют работу всех внутренних органов. К развитию могут привести частые перенапряжения и переутомления, как физического, так и умственного характера, длительные, постоянные и сильные волнения, стрессы.
Работа по ночам, частое нахождение в шумной обстановке также могут спровоцировать заболевание.
В группу риска входят любители соленой пищи. Соль вызывает спазмы артерий и препятствует выведению жидкости. Немаловажную роль играет и наследственность. Вероятность появления заболевания возрастает, если гипертония имеется у двух и более родственников.
Некоторые заболевания также провоцируют развитие гипертонической болезни. К ним относят:
- Болезни надпочечников и почек,
- Заболевания железы щитовидной,
- Ожирение,
- Диабет сахарный,
- Тонзиллит,
- Атеросклероз.
Среди женщин в группе максимального риска те, кто находится в климактерическом возрасте. Связано это с гормональными перестройками в организме, эмоциональными обострениями, нервными реакциями. Именно на период климакса приходится около 60% всех заболеваний у женщин.

У мужчин определяет повышенный риск возраст и половая принадлежность. Гипертония в 20 лет и 30 лет развивается примерно у 9% мужчин. В возрасте от 40 лет процент увеличивается до 35, а после 65 лет – уже 50%. Гипертоническая болезнь встречается чаще у представителей мужского пола в возрасте до 40 лет, чем у женщин. В более старшей возрастной группе соотношение меняется – объясняется это большим процентом мужской смертности от осложнений.
Причины гипертонии кроются в гиподинамии и вредных привычках. Составляющие табачного дыма провоцируют спазмы сосудов и повреждают тонкие стенки артерий. Гиподинамия сопровождается замедленным обменом веществ, а в случае повышения нагрузки нетренированное сердце устает в разы быстрее.
Симптоматика
Клиника гипертонической болезни на начальных стадиях может быть неярко выраженной. Человек длительное время может даже не подозревать о повышенном давлении и развивающихся в сосудах процессах. Ранние и первые признаки гипертонии- раздражительность без видимых причин и повышенная утомляемость.
Симптомы гипертонии на ранних стадиях: невротические нарушения, слабость, нарушения сна, шум и звон в ушах и головокружение, учащенное сердцебиение.
Люди отмечают снижение работоспособности, потерю концентрации. Появляется отдышка. Головная боль при гипертонии появляется чаще по утрам в височной и затылочной области. К концу дня и в положении лежа может усиливаться. Связаны они с нарушением тонуса венул и артериол. Симптомы гипертонии включают в себя и болезненные ощущения в области сердца. Связано это с усилением работы сердечной мышцы для преодоления возрастающего сопротивления. В результате между потребностями и возможностями миокарда возникает диссоциация, которая ведет к стенокардии.

Признаки гипертонической болезни на более поздних сроках – пелена и мелькание «мушек» перед глазами, а также прочие фотопсии. Объясняются они спазмами артериол сетчатки глаза. Злокачественная гипертония может сопровождаться кровоизлияниями в сетчатке, которые ведут к слепоте. В редких случаях симптомы гипертонии проявляются рвотными позывами, отечностью рук и онемением пальцев, ознобом, по утрам – тяжестью в веках и одутловатостью лица, повышенной потливостью.
Осложнения во время гипертонии
Осложнения гипертонической болезни:
- Гипертонический криз,
- Нарушение зрения,
- Нарушение кровообращения в головном мозге,
- Нефросклероз,
- Кровоизлияние субарахноидального характера,
- Расслаивающая аневризма аорты,
- Брадикадия,
- Поражение органов-мишеней (почек, сердца, мозга, вены и артерии, сосуды глазного дна),
- Гипертоническая кардиомиопатия (глж, гипертония левого желудочка)
- Ангиодистония по гипертоническому типу.
Гипертонический криз
Для начала нужно разобраться, что такое гипертонический криз. Данным термином называют острый и значительный подъем АД, который сопровождается характерной для заболевания симптоматикой. Помимо гипертонии, его могут спровоцировать:
- Хронический и острый гломерулонефрит,
- Токсикоз на поздних сроках беременности,
- Реноваскулярная гипертензия,
- Доброкачественные опухоли головного мозга,
- Отравление тяжелыми металлами,
- Почечная недостаточность.
Кризы могут быть вызваны нарушением гормонального фона и резкими переменами погоды. Одна из самых частых причин – травмы психоэмоционального характера. Симптомы: сильная и резкая головная боль, тошнота с позывами ко рвоте, головокружение, обмороки, кратковременная слепота и другие нарушения зрения, адинамия, резкие перепады настроения, плаксивость. Проявления симптомов со стороны мозга:
- Спазм сосудов,
- Нарушение проницаемости сосудных стенок,
- Попадание плазмы крови в мозговое вещество, которое ведёт к отеку.
На начальных стадиях заболевания кризы протекают легко и имеют кратковременный характер.

Опасность криза в возможном развитии:
- Отслоения сетчатки,
- Инсульта,
- Острого отека легких,
- Сердечной астмы,
- Инфаркта миокарда,
- Стенокардии.
Осложнения гипертонии вызывают серьезную угрозу жизни человека, и требуют регулярного наблюдения у врача.
Брадикадия
Частое и опасное осложнение гипертонического заболевания. Проявляется оно в зависимости от формы. Легкая форма может протекать незаметно. Сильное, часто и продолжительное головокружение при гипертонии может говорить о выраженной форме заболевания. Также к симптомам относят – полуобморочное состояние и частые обмороки, резкие перепады давления. Тяжелая форма сопровождается обмороками и краткосрочными остановками сердца. Лечение брадикардии при гипертонии может происходить гомеопатическими и медикаментозными средствами. Обычно назначают мочегонные препараты, альфа-адреноблокаторы, нифедиципин. Из гомеопатии назначают календулу, зверобой, ягоды земляники, трясунку.
К осложнениям относят и следующие синдромы при гипертонической болезни:
- Поражения миокарда,
- Поражения почек,
- Сосудистой энцефалопатии,
- Синдром артериальной гипертензии.
Ассоциированные клинические состояния: ишемический инсульт, ХСН, коронарная реваскуляция, почечная недостаточность, поражение артерий, отек дисков зрительных нервов.

Поражение органов-мишеней
Сердце
Чаще всего развивается гипертрофия левого желудочка. Происходит это потому, что сердечной мышце приходится с большим усилием проталкивать кровь в деформированные сосуды. Такая работа приводит к утолщению мышечной стенки и нехватки кровообращения. Опасно это растяжением мышц и уставанием сердца. Еще одна патология – нарушение диастолической фунцкии лж. Нарастающая усталость сердечной мышцы приводит к моменту, когда оно не может принять расслабленное положение. Утолщенная стенка не может расслабиться в диастолическую фазу, в которой обычно происходит насыщение кислородом. Все это приводит к третьей патологии – хронической недостаточности. Развивается она в результате постоянного кислородного голодания. Лечить заболевание очень сложно, а в сочетании с другими патологиями оно приводит к летальному исходу.
Сосуды
Артериальные сосуды при гипертонической болезни находятся в постоянном суженом состоянии из-за сокращения мышечного слоя. Приводит это к тому, что сосуды перестают расслабляться, а мышечная ткань заменяется соединительной. Называется это ремоделирование сосудистого русла. С этим сложным и необратимым последствием связана потеря зрения, периферический атеросклероз конечностей и другие заболевания.
Головной мозг
Кровоизлияние становится причиной почти 25% всех инсультов. А гипертония – основная причина кровоизлияний, которые имеют большой процент смертельных исходов. Недостаточное кровоснабжение головного мозга приводит к ишемическому инсульту. На долю этого осложнения приходится более 70% случаев. Вызван он сужением мозговых артерий или закупоркой канала тромбом. Еще одна патология – гипертоническая энцефалопатия. Это экстренно состояние, сопровождающееся сильной головной болью, повышенным АД, невролгической симптоматикой. Если запустить гипертонию, то есть шанс развития когнитивных нарушений и деменции. Это изменения подкорного вещества и атрофии мозга, которые отвечают за нарушения мыслительных процессов.
Почки
Одно из самых распространенных осложнений – микроальбуминурия. Наиболее ранний признак поражения почек и развития почечной недостаточности. Хроническая форма почечной недостаточности характеризуется потерей почками способности выводить из крови продукты обмена веществ.
Диагностика заболевания
Эффективное лечение гипертонии возможно только при ранней диагностике и соблюдении всех правил и рекомендаций. Не всегда повышенное давление является показателем гипертонии, оно может иметь ситуационный характер. И при повторных обращениях к врачу не выявляться. Однократное измерение давления может не выявить болезнь: при повторяющихся симптомах необходимо измерять АД в динамике. После постановки диагноза врачи проводят дифференциальную диагностику на определение симптоматической формы заболевания.
Симптоматическая гипертония выявляется проще всего с помощью обследования и минимальных лабораторных методик. Нефрогенная гипертония чаще всего сопутствует хроническим заболеваниям почек. Тахикардия, расширение зрачков, повышенное содержание сахара в крови говорит о наличии центрально-нервной гипертонической болезни. Диагноз подтверждается выявлением в период очередного криза повышенной концентрации катехоламинов в мочевине и крови. Транзиторная гипертония диагностируется сложно. Для подтверждения диагноза назначаются рентгеноскопия и УЗИ сердца, осмотр у офтальмолога, биохимический анализ крови и ФКГ.

Измерение давления
Для определения степени и наличия заболевания используют динамическое измерение давления. Проводят его следующим образом: обстановка должна быть комфортной и спокойной. Измерять начинают не ранее, чем через десять минут после начала приёма пациента. За час перед визитом исключают курение, прием любой пищи и крепких напитков (чай, кофе, алкоголь), любые физические нагрузки, применение глазных или назальных капель. Во время первого обращения показания АД снимают с двух рук пациента, с повторным измерением через 2 минуты.
При разнице в показаниях более 5 мм.рт.ст. продолжают измерения на руке с большим давлением.
Лечение гипертонической болезни
Как лечить гипертонию –зависит от стадии заболевания, осложнений, возраста и многих других параметров. Медикаментозные пути лечения подбирает лечащий врач. Желание бороться самостоятельно с заболеванием может обернуться плачевными последствиями. Современное лечение гипертонической болезни начинается с немедикаментозных методов, которые в несколько раз повышают эффективность лекарств. Начать нужно с установления дневного режима, исключения любых стрессов, не забывать о физических упражнениях и длительных прогулках. Важный пункт в том, как справиться с гипертонией, диета. Больному следует отказаться или в значительной степени уменьшить потребление соленого, меньше пить, полностью исключить алкогольные напитки и кофе. Если соблюдать все рекомендации, то можно избежать медикаментозного лечения заболевания.
В лечении важно не только как бороться с гипертонией, но и как устранить причины повышенного артериального давления.
Обычно для лечения используют препараты:
- Мочегонные,
- Ингибиторы,
- Антагонисты рецепторов второго типа,
- Блокаторы кальциевых каналов.
Цель медикаментозного лечения — снижение риска образования осложнений. Врачи стараются подобрать комплекс лекарств, который бы одинаково эффективно снижал давление, и позволял «защитить» органы-мишени. Для начального лечения молодым и пожилым больным чаще всего назначаются ингибиторы АПФ и блокаторы кальциевых каналов. Они нормализуют давление, обладают ярко выраженными защитными действиями. Диуретики также популярны, а при сопутствующей сердечной патологии назначают бета-адреноблокаторы.
В редких и сложных случаях назначают кровопускание. Кровопускание при гипертонии – древний, но спорный способ лечения. Сегодня для него используют пиявок. Плюсы терапии – краткосрочное улучшение состояния. Минусы – нет доказанных данных о положительном влиянии на заболевание.

Лекарства от давления — только по назначению врача
Гомеопатическое лечение
Рассматривая вопрос, как избавиться от гипертонии, стоит уделить внимание и гомеопатическим препаратам. Обычно их рекомендуют, когда уже поражены органы-мишени. Гомеопатия при гипертонии имеет важное преимущество: мягкое воздействие. Лекарства не имеют противопоказаний или побочных эффектов. Недостаток – лечение гомеопатическими препаратами довольно медленное. При выборе этого метода необходимо учитывать:
- Гомеопатические препараты назначаются одновременно с медикаментами,
- Совмещение приема лекарств и здорового образа жизни,
- При средней степени риска этот вид часто является единственно возможным.
Что принимать в домашних условиях для понижения давления на начальных стадиях заболевания:
- Корвалол,
- Капотен,
- Энап,
- Диротон,
- Кардосал,
- Атаканд,
- Верапамил,
- Локрен.
Стационарное лечение гипертонии
На стационарное лечение обычно поступают с осложненным гипертоническим кризом :
- Острой гипертонической энцефалопатией,
- Сердечной астмой,
- Отеком легких,
- Острым коронарным синдромом (нестабильной стенокардией и инфарктом миокарда),
- Аневризмом аорты,
- Тяжелым артериальным кровотечением,
- Эклампсией.
Диагностика осложнений: внезапное начало приступа, повышенный уровень ад (повышены показатели систолического давления и диастолического), тошнота и рвота, течение из носа крови, сильные головные боли, судороги, парестезия кончиков пальцев, щек и губ, преходящие нарушения речи и гемипарезы, гипергидроз, кардиальная дисфункция, нарушения работы почек.
При поступлении врачи клиники начинают проводить основные диагностические действия:
- Каждый 15 минут измерение динамики АД,
- Электрокардиография,
- Общий анализ крови и мочи,
- Эхокардиография,
- Анализ биохимический на выявление калия, натрия, мочевины, кальция, креатинина, фибриногена, коагулограмма,
- Офтальмоскопия.
Также больному обязательно назначается прием у невропатолога, проба Реберга и реоэнцефалография, а также определение вида мозговой гемодинамики. Во время нахождение в стационаре, стационарное лечение зависит от наличия осложнений, тяжести приступа и других заболеваний. Первая помощь направлена на снижение активности работы левого сердечного желудочка и устранение таких симптомов, как:
- Переферическая вазоконстракция,
- Ишемия мозга,
- Сердечная недостаточность.
Большое значение при лечении осложненного приступа имеет введение гипетензивных медикаментов, госпитализация в ОИТ и регулярная проверка АД.
Немедикаментозное лечение гипертензивного состояния включает в себя повышение иммунитета, очищение организма, массаж, гимнастику, диету. Важно придерживаться предписания врачей, и не нарушать установленного режима.

Как жить с гипертонией
Сколько живут с гипертонией – важный вопрос для тех, кому поставлен диагноз. Последствия болезни зависят от стадии и характера ее протекания. Тяжелая форма, поражение сосудов, третья стадия заболевания и нарушение работы органов-мишеней ухудшают прогнозы. Преждевременная смерть наступает от инфарктов и инсультов, острой сердечной недостаточности. Неблагоприятные прогнозы и для тех, кто заболел в раннем возрасте.
Продолжительность жизни гипертоников зависит не только от правильности приема лекарств и регулярного посещения врача, но и от личного настроя, и соблюдения основных правил. К ним относятся:
- Психологический климат,
- Диета,
- Физические упражнения,
- Отсутствие вредных привычек.
Еще одно важное условие – понимать, что это за болезнь, как она развивается и какие последствия оказывает на весь организм. Для того чтобы разобраться в особенностях течения болезни необязательно иметь медицинское образование. Есть много хороших книг и пособий, написанных для простых людей. Одна из них – « Пропедевтика внутренних болезней» Яковлева А. В книге кратко и доступно изложены основные положения о гипертонии, а также наиболее популярные схемы лечения гипертонии.

Психологический климат
Осознав, как лечить гипертоническую болезнь и выбрав метод лечения, нужно перейти к не менее важному вопросу – здоровому образу жизни. Он невозможен при работе в ночную смену, частых ссорах, постоянных и дальних командировках, сильных эмоциональных нагрузках, негативных эмоциях, страхах, злости. Все эти состояния сопровождаются производством адреналина в больших количествах, что ведет к нарушению работы кровеносной и нервной системы. Важно контролировать свои эмоции, больше думать о позитивном, исключить из своего окружения любые источники стресса. Помогут в этом травяные чаи, медитации, прогулки, занятия любимым делом.
Создавая вокруг себя максимально комфортные условия, человек повышает шансы на свое выздоровление.
Диета
Лишний вес и гипертония несовместимы. Даже если лишних килограммов нет, лечение начинается с коррекции питания. На начальных стадиях этого бывает достаточно для того, чтобы контролировать давление и не допускать его повышения. Есть несколько способов, как похудеть при гипертонии. И основной из них – ограничение калорий. Добиться этого можно за счет исключения или уменьшения в дневном рационе сладкой и жирной пищей, мучных изделий. Диету для похудения не стоит путать с голоданием: оно запрещено для гипертоников. Для потери веса и нормализации давления стоит также следить за количеством животных жиров в пище. Стоит максимально исключить богатые холестерином продукты, а также перейти на нежирные сорта рыбы, фрукты и овощи, натуральные растительные масла. Полностью отказаться стоит от колбас, сала, жареных котлет и жирного мяса, сливочного масла, жирных сыров.
Противопоказания при гипертонии – любые напитки и продукты, возбуждающие нервную систему. К ним относят не только чай, кофе и алкоголь, но и газированные напитки, острые пряности, пахучие специи.
Важно включить в рацион продукты, богатые калием и магнием. Эти элементы оказывают хорошее влияние на сердечную мышцу, укрепляют стенки сосудов и нервную систему. Много калия содержится в:
- Черносливе,
- Абрикосах,
- Капусте,
- Тыкве,
- Бананах.
Магнием богаты:
- Гречневая, овсяная и пшенная крупа,
- Морковь,
- Свекла,
- Черная смородина,
- Зелень петрушки и листья салата
- Грецкие орехи.
Важное правило: данные продукты не следует сочетать с молоком. Кальций негативно влияет на усвояемость элементов.

Физические упражнения
Осложнения артериальной гипертонии и само заболевание не означают, что пациенту стоит отказаться от любой активности. Гимнастика, несложные упражнения, йога или длительные прогулки, плавание – показаны гипертоникам. Движение не только несет заряд положительных эмоций, но и помогает бороться с лишним весом.
Начинать следует с простейших тренировок, постепенно увеличивая время и сложность занятий. Это относится также к плаванию и ходьбе.
Реабилитация при гипертонической болезни третьей стадии, а также с такими осложнениями, как гипертонический инсульт, ишемическая болезнь сердца, стенокардия, должна проходить только под наблюдением врачей. Обычно для прохождения реабилитации пациентов отправляют на специальный курорты, на санаторно-курортное лечение. Которое включает в себя полный комплекс мер: соблюдение правильного питания, физические нагрузки, медикаментозные препараты.
venlife.ru
Физиотерапия при гипертонии – показания, рекомендации и отзывы
Четверть взрослого населения моложе 40 лет страдает повышенным артериальным давлением, а что говорить о старшем поколении. На начальной стадии заболевания помогут таблетки. Интенсивная физиотерапия при гипертонии входит в комплексное лечение уже хронической формы. Медицина в этом направлении предлагает больному процедуры с применением оборудования и без него.


Интенсивная физиотерапия при гипертонии входит в комплексное лечение хронической формы данной болезни.
Задачи физиотерапии при гипертонии
Физиотерапию проводят курсами наряду с лекарствами или самостоятельно в качестве средства реабилитации. Помимо посещения поликлиники и лечения в стационаре, процедуры назначают на курортах и санаториях.
Важно! Процедуры не заменят полностью лечение гипертонической болезни, а являются вспомогательным средством.
Вода, электромагнитные волны, физкультура влияют на организм человека и регулируют артериальное давление:
- Лучше функционируют мышцы сердца;
- Снижается тонус сосудов кровеносной системы – они становятся крепче;
- Уменьшается возбудимость и раздражительность за счет восстановления нервных клеток.
Показания к физиотерапии
Любая физиотерапия при гипертонии — индивидуальная программа реабилитации. Врач при назначении учитывает особенности организма пациента и наличие других заболеваний, поэтому одинакового лечения быть не может. К тому же от непредсказуемой реакции организма никто не застрахован.
[color-box color=”white”]Процедуры прописывает лечащий врач, а при проведении находится рядом медицинский персонал. Кардиологи категорически запрещают воздействие излучений и других внешних воздействий при некоторых заболеваниях.[/color-box]Обратите внимание на следующие проблемы организма:
- Гипертонию 3-ей степени;
- Аритмию сердца;
- Инфаркт миокарда;
- Гипертонический криз;
- Инсульт;
- Нарушения свертываемости крови;
- Онкологию;
- Туберкулез;
- Хронические заболевания.


Кардиологи категорически запрещают воздействие излучений и других внешних воздействий при туберкулезе.
Рекомендации при физиотерапии
- Здоровый образ жизни должен стать основой при лечении больного, где бы он ни находился: в больнице, дома, профилактории. Приём алкоголя, курение, неправильный режим дня тормозят динамику выздоровления. И даже самая продвинутая физиотерапия при гипертонии не способна принести результат. Пренебрежение рекомендацией чревато последствием — заболевание прогрессирует.
- Если врач назначил лечебную гимнастику в домашних условиях, не добавляйте самостоятельно дополнительные упражнения, тем более силовые. Не увеличивайте их количество.
- Проводите время на свежем воздухе и принимайте водные процедуры. Не забывайте о чувстве меры, находясь в царстве Нептуна.
- Снижение массы тела при ожирении различных степеней поможет снизить нагрузку на сердце.
- Пересмотрите рацион и снизьте количество сладостей, мучных и копченых изделий, газированных напитков. Правильное сбалансированное питание – залог успешного лечения. Кушайте больше зелени, рыбы, овощи, фрукты, продукты с цельными зернами. Поменьше употребляйте жареного и жирного мяса.
- Ложитесь спать в 22-23 часов и спите не менее 7-8 часов. Полноценное пребывание в царстве Морфея поможет в борьбе с болезнью.
Методы физиотерапии
Еще наши предки умели лечить скачки артериального давления. Кардиологи усовершенствовали методы, и нашли новые способы физиотерапевтического воздействия при гипертонической болезни.


Людям с заболеваниями сердца рекомендуют пешие прогулки.
- Лечебная гимнастика — основное средство при физической реабилитации больных. Людям с заболеваниями сердца рекомендуют пешие прогулки.
- Хороший терапевтический эффект дает пребывание человека в сауне и грязелечение. Тепло от воздуха или лечебной массы передается организму человеку и всей сердечно-сосудистой системе, которая нормализует деятельность.
- Воздействие на сосуды с целью их расслабления и соответственно снижению артериального давления заслужило название гипотензивного метода. Вода в качестве средства физиотерапии применяют в медицине для процедур в ваннах, душе, обливаниях.
- Вегетокорригирующие методы с помощью приборов заставят вырабатывать в организме человека биологически активные вещества. Они становятся катализаторами, расслабляя сосуды. Кровь течет быстрее — сердце лучше снабжается кислородом и другими важными соединениями.
Физиопроцедуры при лечении гипертонии
Гальванизация
На голову пациента прикрепляют пластины — электроды. Длительность сеанса 15- 20 минут. Слабые разряды электрического тока воздействуют на головной мозг. Организм получает импульсы, которые воспринимает, как приказ, вырабатывать новые вещества. Те влияют на кровеносные сосуды и соответственно не дают давлению «скакать».
Электрофорез
С помощью электрического тока проводят электрофорез.


С помощью электрического тока проводят электрофорез.
Ткань, пропитанную лекарствами гипотензивного направления, накладывают на кожу.
Человек может ощутить легкое приятное покалывание.
В это время ток заставляет молекулы проникать в подкожные слои и оказывать лечебное действие.
Низкочастотная магнитотерапия
Физиотерапия при гипертонической болезни использует свойство магнитного поля, которое ускоряет процессы в организме человека. Электромагнитные индукторы кладут на затылок пациента. Центры головного мозга под воздействием импульса способствуют кровоснабжению и снижают частоту сокращений сердца.
Ультравысокочастотная терапия
Импульсы переменного электрического поля способны снизить образование тромбов в сосудах за счет улучшения обмена веществ. Электроды в форме дисков кладут на область солнечного сплетения. Время воздействия 5-7 минут.
Физиотерапия инфракрасными лучами
С помощью лазера расширяют сосуды, которые, в свою очередь, стабилизируют деятельность мышцы сердца. Во время процедуры на кожу человека направляют инфракрасный свет. Облучают строго область второго межреберья слева от грудины.


Импульсивные токи влияют на область мочеполовой системы и снижают выработку гормона ангиотензина.
Лечение импульсными токами
Терапия электрическими импульсами, или говоря на медицинском языке, диадинамотерапия у некоторых больных вызывает вопрос: почему лечат почки?
Токи влияют на область мочеполовой системы и снижают выработку гормона ангиотензина.
Вещество практически перестает сужать сосуды.
При лечении низкочастотными токами или амплипульстерапии наблюдается аналогичный терапевтический эффект.
Ванны с теплой пресной водой
Теплая вода расслабляет тело и успокаивает нервную систему. Достаточно 15 минут, чтобы получить прилив оптимизма.
Сухие углекислые ванны в “коконе”
Процедура с использованием диоксида углерода назвали революцией в медицине. Температура ванны 32-35ºС. Ощущения приятные. СО2 расширяет сосуды и снижает давление. Таким же терапевтическим эффектом обладают хлоридно-натриевые ванны. Минерализованная вода благоприятно влияет и на общее состояние организма.
[morkovin_vg video=”QyNYBL-K-Xg;Rvrsrs3Nxxg”]Помогают в выздоровлении электросон, хвойные ванны и другие процедуры. Сеансы физиотерапии при гипертонии воспринимаются больными как форма релакса. Обычно курс составляет 10 дней.
Отзывы о физиотерапии
Физическая реабилитация даёт хорошие результаты при выполнении всех указаний врача. Пациенты считают действенным домашним средством диеты, которые помогают избавиться от избыточного веса, нравятся им ванны и другие процедуры.
В отзывах гипертоники благодарят за эффективную помощь, отмечают продолжительный эффект от лечения. Пусть больные не видят процессов, происходящих на клеточном уровне, но ощущают улучшение самочувствия.
upraznenia.ru
Что противопоказано при артериальной гипертензии, гипертонии?

Содержание статьи
Диета
Внимательное отношение к своему здоровью позволит не только нормализовать уровень давления, но и предотвратит возможные осложнения.
В ходе исследований было доказано, что неправильное питание существенно увеличивает риск развития гипертонической болезни. В первую очередь это касается обилия жирной пищи. Это некоторые сорта мяса (свинина, баранина), сливочное масло и молочные продукты с высоким процентом жирности. Такой рацион богат холестерином, который, накапливаясь, образует на стенках сосудов атеросклеротические бляшки, существенно сужающие просвет сосудов.
Для того чтобы очистить сосудистые стенки от холестериновых отложений, необходимо ввести в рацион продукты, богатые полиненасыщенными кислотами и Омега-3. Это морская рыба, оливковое и подсолнечное масла.
К абсолютному противопоказанию при артериальной гипертензии можно отнести повышенное употребление соли. Задерживаясь в организме, она провоцирует отечность мягких тканей и сужение сосудов. Это основной фактор повышения артериального давления. Пациентам, страдающим гипертензией, крайне не рекомендуется введение в рацион копченостей, консервированных продуктов, соленой рыбы.
С целью снижения негативного воздействия соли на организм, необходимо достаточное употребление в пищу продуктов, богатых калием и магнием. Это бананы, изюм, помидоры, морская капуста и красный перец.
Рацион пациента, страдающего артериальной гипертензией, не должен быть беден минералами. Особенно это касается витамина С, укрепляющего сосудистую стенку. Несоблюдение этого условия приводит к ее ослаблению, с последующим резким колебанием цифр АД. Для того чтобы с пищей поступало максимальное количество питательных веществ, овощи и фрукты должны подвергаться минимальной термической обработке.
Одной из самых частых причин развития гипертонии становиться ожирение пациента. Поэтому питание должно быть сбалансированным и направленным на урегулирование массы тела. Если индекс массы тела больного превышает нормальное значение, то врачи назначают разгрузочную диету.
Она подразумевает следующие правила:
- снижение калорийности продуктов;
- дробное питание не менее 5 раз день;
- категорически запрещено переедание, порции должны быть небольшими;
- между ужином и завтраком не должно быть более 9 часов.
Многие пациенты, стремясь похудеть, садятся на жесткую диету и резко сбрасывают большие объемы массы тела. При гипертонии такое похудение строго противопоказано. Нарушается работа внутренних органов, что негативно сказывается на работе сосудов. Существует понятие физиологического похудения. Оно составляет 2 — 4 кг в месяц.
Фактором риска для развития артериальной гипертензии может стать и повышенный уровень глюкозы в крови. Именно по этой причине пациентам противопоказано употребление большого количества сладкого. В ситуациях, когда глюкоза крови приближается к верхней границы нормы, больного переводят на специальную диету, актуальную при сахарном диабете.
Что касается напитков, то при гипертонии, не рекомендуется употребление кофе и энергетиков. Содержащийся в них кофеин способствует сужению сосудов с последующим повышением давления. Соблюдение диеты в совокупности с выполнением рекомендаций врача поможет избежать развития гипертонического криза и других серьезных осложнений.
Физическая активность
Противопоказанием при артериальной гипертензии является как малоподвижный образ жизни, так и повышенная физическая активность.
Чаще всего заболеванием сосудов страдают люди с сидячей работой, так как при таком образе жизни развивается застой в большом круге кровообращения. Поэтому очень важно включать в режим дня умеренные занятия спортом. Идеальным вариантом в такой ситуации будет лечебная физкультура. Но она должна проводиться под строгим наблюдением врача ЛФК.
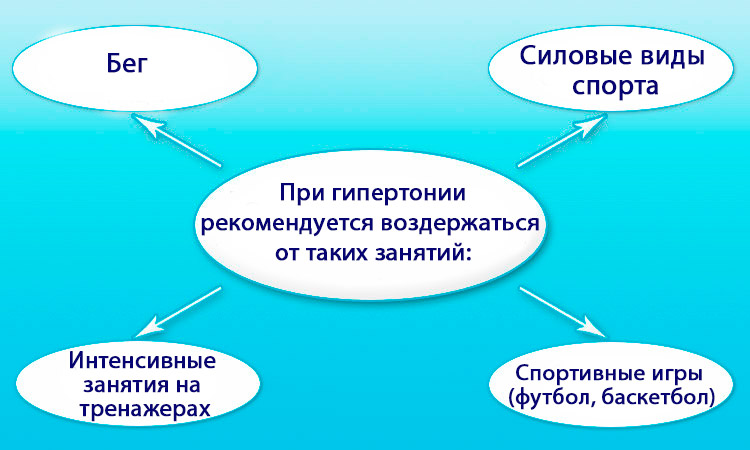 К списку запрещенных занятий при гипертонии можно отнести следующие виды деятельности:
К списку запрещенных занятий при гипертонии можно отнести следующие виды деятельности:
- Бег. Его заменяет ходьба по неровной местности.
- Силовые виды спорта.
- Интенсивные занятия на тренажерах, беговой дорожке. Особенно это опасно при аритмии и в период обострения заболевания.
- Спортивные игры с повышенной физической нагрузкой (футбол, баскетбол, хоккей).
Очень полезно при гипертонии проводить ежедневную утреннюю зарядку. Это не только укрепляет мышцы и поднимает иммунитет, но и улучшает работу сосудистой системы.
Комплекс индивидуальных спортивных занятий подбирается специалистом индивидуально после полного обследования пациента. Если при выполнении упражнений повышается артериальное давление, появляется одышка и головная боль, то нагрузку снижают. Занятия продолжают проводить в той интенсивности, при которой пациент чувствует себя комфортно.
Довольно часто задаваемый вопрос: можно ли при артериальной гипертензии проводить массаж? Сама патология не является противопоказанием для этой процедуры. Однако ее не рекомендуют делать при гипертоническом кризе и несколько дней после него, а также при тяжелой, 3 стадии заболевания.
Еще одним фактором развития гипертонии может стать рабочая деятельность, связанная с постоянным нервным напряжением. Это медработники, педагоги, люди, занимающие руководящие должности. В такой ситуации рекомендуется проводить регулярное профилактическое лечение заболеваний ЦНС с применением успокоительных препаратов.
Помимо этого гипертония развивается у людей, работа которых связана с быстрой переработкой большого объема информации. Это операторы сотовой связи, диспетчеры. При таком потоке и постоянном нервном напряжении развивается невроз, провоцирующий периодические подъемы артериального давления. Если не придать этому должного внимания и не пройти курс лечения, то возникает риск перехода эпизодического подъема АД в хроническую форму.
Также для гипертоников опасен и ненормированный, сменный график работы. Активность в ночное время суток провоцирует перестроение кровоснабжения организма. Это может привести к развитию аритмии и гипертонической болезни.
Полноценный сон очень важен при хроническом повышении артериального давления. Постоянное недосыпание приводит к ослаблению организма, снижению иммунитета, нарушению работы сосудов. Исследования доказали, что у людей, чей сон длится менее 5 часов в сутки, гипертония развивается в несколько раз чаще.
При артериальной гипертензии противопоказаны путешествия с резкой переменой климата. Это поездки на юг из средней полосы России, в жаркие страны. Также не рекомендуются длительные перелеты со сменой часовых поясов.
Вредные привычки
 Абсолютным противопоказанием при артериальной гипертензии являются вредные привычки. При приеме алкоголя происходит сужение просвета сосудов. Это, в свою очередь, приводит к повышению артериального давления. Регулярное злоупотребление спиртными напитками приводит к хронически высоким цифрам на тонометре и возможному развитию гипертонического криза.
Абсолютным противопоказанием при артериальной гипертензии являются вредные привычки. При приеме алкоголя происходит сужение просвета сосудов. Это, в свою очередь, приводит к повышению артериального давления. Регулярное злоупотребление спиртными напитками приводит к хронически высоким цифрам на тонометре и возможному развитию гипертонического криза.
Курение также негативно влияет на течение болезни, прогрессируя ее дальнейшее развитие. Поэтому при появлении первых признаков повышения артериального давления рекомендуется как можно раньше бросить курить. Для того чтобы облегчить этот процесс, рекомендуются следующие методики.
- Лекарственные средства. Они выпускаются в виде таблеток и пластырей. Чаще всего используются два вида препаратов — вызывающие отвращение к никотину и снимающие зависимость.
- Иглоукалывание. Воздействие на определенные точки способствует максимально быстрому отказу от вредной привычки.
- Работа с психологом. Специальные аутотренинги помогают легче перенести отвыкание от никотиновой зависимости.
При повышенной нервозности в период отказа от сигарет рекомендуется принимать легкие успокоительные препараты. Они помогают снизить напряжение и сконцентрироваться на другом виде деятельности.
К седативным средствам и помощи психолога прибегают и при стрессах, нервозной обстановке в семье и на работе, постоянных конфликтах. Они приводят к выделению адреналина, способствующему повышению давления. Это может привести к развитию гипертонической болезни или к усугублению уже имеющейся патологии.
Принято считать, что артериальная гипертензия не поддается полному излечению. Но внимательное отношение к своему здоровью, регулярное обращение к врачу и выполнение всех его назначений поможет существенно улучшить качество жизни пациента.
Стандартные рекомендации для профилактики гипертонического криза выглядят следующим образом:
- контроль давления утром и вечером (целевой уровень 120/80).
- диета с ограничением углеводов, животных жиров, поваренной соли; обогащенной клетчаткой,фруктами и овощами – для нормализации массы тела.
- ЛФК, регулярная физическая активность.
- отказ от вредных привычек
Соблюдение этих пунктов гарантирует сильную профилактику и отсутствие риска развития угрожающих жизни состояний (инсульт, инфаркт миокарда, стенокардия напряжения).
cardiograf.com
стандарты терапии ИБС, гипертонии, препараты
Госпитализации в стационар подлежат пациенты с осложненным гипертоническим кризом. Он может проявляться энцефалопатией, сердечной недостаточностью, инфарктом. Для лечения внутривенно вводят гипотензивные средства под непрерывным контролем давления и ЭКГ.
📌 Читайте в этой статье
Показания к госпитализации при гипертонии
Основное состояние при гипертонической болезни и симптоматической гипертензии, требующее стационарного лечения – это кризовое повышение артериального давления. При отсутствии осложнений экстренная госпитализация не требуется, нормализация состояния происходит обычно на протяжении нескольких часов после оказания скорой медицинской помощи. Основное отличие такого криза – отсутствие поражения головного мозга, миокарда, сетчатки глаза, почек.
Осложненный гипертонический криз характеризуется наступлением:
К критериям диагностики осложненного криза относятся:
- резкое, внезапное ухудшение самочувствия;
- повышение давления выше обычных значений, диастолический показатель превышает 120 мм рт. ст.;
- симптомы энцефалопатии – сильная головная боль распространенного характера, тошнота, позывы на рвоту, шум в ушах, головокружение, падение зрения, судорожные подергивания мышц, сонливость, обморочное состояние;
- признаки очагового нарушения мозгового кровообращения – онемение конечностей и лица, снижение силы и объема движений в них, двоение в глазах, нарушение речи;
- вегетативные расстройства – сухость во рту, дрожание рук или тела, озноб, потливость, частое и усиленное сердцебиение;
- боль в сердце по типу приступа стенокардии;
- изменения глазного дна.
Первая помощь препаратами при гипертоническом кризе
Пациентов госпитализируют в реанимационное отделение или палату интенсивной терапии. Главное условие – это возможность постоянного контроля давления, ЭКГ, дыхания. Целью лечения является снижение давления на 20% на протяжении 1 — 1,5 часов. Более быстрый темп угрожает нарушением кровообращения головного мозга, сердца и почек. К «рабочим» цифрам, к которым адаптирован больной, приближаются в первые 24 — 48 часов.
Препараты используют внутривенно, наиболее распространенными являются Нитроглицерин, Нанипрус, Бревиблок, Энап, Эбрантил. При выборе дозировок учитывают возраст (для пожилых нужны более низкие дозы), работу почек и печени.
Нанипрус
Обладает свойством расширять артерии и вены, снижая нагрузку на сердце. Эффективен, быстро начинает действовать, и половина его выводится в первые 5 минут. При этом имеет ряд негативных последствий:
- рано развивается привыкание;
- необходима защита от разрушения светом;
- образует большое количество свободных радикалов;
- может привести к отравлению цианидами.
Последнее побочное действие очень опасно, так как возможна остановка сердца, коматозное состояние, энцефалопатия, очаговое разрушение головного мозга. Применяется при отсутствии других препаратов или эффекта от них, чаще используют при отеке легких или расслоении аневризмы аорты. Противопоказан при ишемии миокарда, особенно в остром периоде инфаркта.
Нитроглицерин
Также, как и Нанипрус, снижает нагрузку на сердце, но его сосудорасширяющий эффект в основном направлен на венозное депонирование крови. При всех осложнениях, кроме отека легких, это ведет к падению сердечного выброса, снижению питания мозга и почек. При обезвоживании или кровотечении быстро вызывает тахикардию и гипотонию.
Применяется при остром коронарном синдроме (инфаркт, предынфарктное состояние) и отеке легких. Действие начинается в первые 5 минут после введения в вену, продолжается не более 10 минут после окончания инфузии. К недостаткам относится развитие устойчивости и головной боли.
Эбрантил
Снижает периферическое сопротивление артерий, не вызывая при этом ускорения пульса. К преимуществам относится:
- отсутствие негативного влияния на кровообращение в головном мозге, почках, миокарде;
- не меняет внутричерепное давление;
- защищает клетки головного мозга, предупреждает ишемию и распространение кровоизлияния;
- показан при отеке легких;
- может использоваться при эклампсии у беременных;
- хорошо переносится.
С осторожностью применяется при нарушении работы печени или почек, для лечения лиц пожилого возраста, противопоказан при стенозе аорты.
Бревиблок
Относится к бета-блокаторам с ультракоротким действием. Снижает частоту и силу сокращений, но не снижает сосудистый спазм, что иногда требует одновременного применения вазодилататоров. Гипотензивный эффект наступает «на острие иглы», продолжается не более 20 минут.
Результат лечения не меняется при почечно-печеночной недостаточности, уменьшается при анемии. Показан при сопутствующей стенокардии и инфаркте, тахикардии, стрессе только при отсутствии сердечной недостаточности.
Противопоказан при наличии:
- блокады проведения импульсов,
- брадикардии,
- декомпенсации кровообращения,
- интоксикации кокаином,
- феохромоцитомы.
Лакардия
При внутривенном введении этого препарата максимально проявляется бета-блокирующее действие и меньшее влияние на альфа-адренорецепторы. Практически не изменяется ритм сокращений, величина сердечного выброса, кровообращение головного мозга и почек.
Поэтому Лакардия может быть введена при всех формах осложненного криза. А так как отсутствует прохождение через плацентарный барьер, то и при беременности. Противопоказан медикамент при бронхиальной астме и блокаде проводимости. Начало действия проявляется на 5 минуте, максимума достигает к 15-й, а заканчивается к концу второго часа.
Лакардия может быть введена при всех формах осложненного кризаЭнап
Тормозит образование активной формы ангиотензина 2, обладающего сильным сосудосуживающим эффектом. После введения снижается артериальный спазм без изменения частоты пульса, сердечного выброса и давления в легочной артерии. К отрицательным характеристикам препарата относится позднее начало гипотензивного эффекта – от 15 минут до получаса, достижение пика к 4 часу и продолжительность не менее 12 — 16 часов, иногда до суток.
Такие фармакодинамические особенности не дают быстро добиться результата, а также повышают риск чрезмерного падения давления. Чаще всего Энап рекомендуется при тяжелой недостаточности кровообращения, признаках транзиторной ишемии головного мозга, подозрении на ишемический или геморрагический инсульт. Препарат может быть назначен и для лечения неосложненного гипертонического криза. Противопоказан при остром нарушении коронарного кровотока, сужении просвета сонных артерий с двух сторон, беременности.
Стационарное лечение гипертонического криза у беременных
Снижение давления при угрозе развития эклампсии необходимо для матери и плода. Гипотензивная терапия предотвращает энцефалопатию и кровоизлияние в головной мозг, отслоение плаценты, сердечную недостаточность. Рекомендуемый уровень составляет не менее 140 — 150 для систолического и 90 — 100 мм рт. ст. для диастолического показателя. Меньшие значения ухудшают мозговое и плацентарное кровообращение.
Небольшой диапазон оптимального уровня давления для беременных женщин и нестабильность его значений создают требования к постоянному контролю ЭКГ и гемодинамики. Препарат, который мог бы идеально соответствовать критериям эффективности и безопасности, пока не найден. Для гипотензивной терапии могут быть использованы:
- Лакардия внутривенно;
- Нифедипин, Коринфар 5 — 10 мг под язык;
- Эбрантил в капельнице;
- Магния сульфат внутримышечно или внутривенно медленно.
Ингибиторы АПФ (Энап) и Нанипрус при беременности противопоказаны.
Стандарты лечения ИБС и гипертонии в стационаре
Эти два заболевания протекают одновременно так часто, что иногда трудно установить, какое из них является первичным, а какое состояние – его осложнением. Стандарты лечения и подход к контролю гипертензии определяются:
- уровнем давления крови;
- наличием недостаточности кровообращения;
- сопутствующим поражением головного мозга, глаз, почек.
Гипотензивная терапия начинается при увеличении показателей до 160/100 мм рт. ст. Вначале добиваются их снижения на 20% на протяжении часа. Если планируется проведение тромболизиса, то обязательным является стабилизация давления, так как при повышении до 180 единиц и выше резко возрастает опасность кровотечения.
При сочетании ишемической и гипертонической болезни сердца используют в первую очередь Нитроглицерин и бета-блокаторы. Нитраты снижают нагрузку на сердце, потребление кислорода миокардом, расширяют коронарные артерии, что обеспечивает улучшение кровообращения в сердце, снижение болевого синдрома, а значит, и выброса адреналина, дофамина.
До применения Нитроглицерина или аналогичных средств нужно уточнить, не предшествовало ли кризу употребление Виагры и подобных медикаментов для лечения эректильной дисфункции. В таких случаях на протяжении суток (для Сиалиса 48 часов) нельзя применять нитраты. Для нормализации давления и коронарного кровотока могут быть использованы:
- Лакардия – снижает смертность при инфаркте, предупреждает нарушения ритма и повторные приступы, показана при незначительном подъеме сегмента SТ, тяжелой гипертензии, тахикардии. Не применяется при блокадах, отеке легких.
- Ингибиторы АПФ назначают всем пациентам с инфарктом при отсутствии противопоказаний, при этом предпочтение отдается таблеткам. Хороший эффект получен при применении Пренеса, Перинева. Внутривенное введение Энапа запрещено.
- Эбрантил может быть альтернативой нитратам и бета-блокаторам. Его применяют в первые дни лечения.
Критерии эффективности лечения
Для артериальной гипертензии успешной является терапия, если удалось стабилизировать давление крови в диапазоне 110-140/ 70-90 мм рт. ст. Для пациентов с сахарным диабетом или почечной недостаточностью нужно верхним уровнем считать 130/80 мм рт. ст. При злокачественном течении гипертонической болезни критериями эффективного лечения являются:
- уменьшение показателей давления не менее чем на 25%;
- отсутствие признаков энцефалопатии;
- улучшение состояния сетчатой оболочки глаза;
- положительная динамика функции почек.
А здесь подробнее о сосудорасширяющих препаратах при гипертонии.
Стационарное лечение гипертонической болезни проводится при возникновении гипертонического криза с одновременным поражением органов-мишеней. Такие пациенты госпитализируются по срочным показаниям в палаты интенсивной терапии или реанимацию.
Для снижения давления применяют сосудорасширяющие средства, нитраты, бета и альфа блокаторы, ингибиторы АПФ. Их вводят в вену до уменьшения показателей на 20% за первый час. При сочетании ишемии миокарда и гипертонии предпочтительнее нитраты, Эбрантил и Лакардия.
Полезное видео
Смотрите на видео о лечении гипертонии:
Читайте также
Лучшие препараты для лечения гипертонии
Современные, новейшие и самые лучшие препараты для лечения гипертонии позволяют контролировать свое состояние с наименьшими последствиями. Какие препараты выбора назначают врачи?Лечение систолической артериальной гипертонии
Довольно неприятная систолическая гипертония может быть изолированной, артериальной. Она проявляется зачастую у пожилых, но может возникнуть и у молодых. Лечение должно проводиться систематически.Сосудорасширяющие при гипертонии: какие препараты…
До недавнего времени сосудорасширяющие средства при гипертонии применялись довольно часто. Однако препараты при давлении не давали должного результата. Или же средства действовали кратковременно. Можно ли их применять? Как действуют спазмолитики?Лечение почечной гипертонии: симптомы, таблетки…
Необходимость лечения почечной гипертонии обусловлена симптомами, которые серьезно ухудшают качество жизни. Таблетки и препараты, а также народные лекарства помогут в лечении гипертонии при стенозе почечных артерий, при почечной недостаточности.Давление при бронхиальной астме: как подобрать…
В связи с тем, что есть определенные схожие факторы у больных людей, выявлена закономерность и между давлением с бронхиальной астмой. Подобрать препараты непросто, ведь часть таблеток угнетает дыхание, другие провоцируют сухой кашель. Например, Бронхолитин повышает давление. А кашель может стать побочным явлением от таблеток. Но есть препараты от АД, которые не провоцируют кашля.
cardiobook.ru
Как жить гипертонику – Памятка что можно и нельзя
На показатели артериального давления влияет тонус сосудов, сила сокращения сердца и объем крови. Если в системе регуляции АД произошел сбой, то начинает развиваться гипертоническая болезнь. Гипертония имеет несколько стадий, и не является приговором. Гипертоники могут прожить долгую и полноценную жизнь, но есть ряд ограничений. Знать их необходимо для предотвращения развития болезни, снижения риска возникновения криза и осложнений.

Образ жизни гипертоников
Главное правило — регулярное посещение врача. Доктор наблюдает динамику развития заболевания, назначает медикаментозное или немедикаментозное лечение, дополнительную терапию, корректирует питание. Для больных разрабатывают памятку при гипертонической болезни, в которой отражается дата следующего визита к врачу, меры неотложной помощи при возможных осложнения при гипертонической болезни и список лекарств.
Справиться с болезнью только при помощи медикаментов невозможно. Здоровый образ жизни при гипертонии и соблюдение рекомендаций врача — половина успеха в борьбе за здоровье.
Больные обязательно должны придерживаться диеты, высыпаться, регулярно отдыхать, заниматься физкультурой, много гулять и избегать негативных эмоций.

Кардинально менять образ жизни при гипертонии не рекомендуется — это спровоцирует стресс и повышение АД. Все новое вводится постепенно, как постепенно избавляются и от вредных привычек. Обязательно нужно исключить алкоголь при второй и третьей стадии заболевания. А на начальном этапе врачи разрешают немного красного вина. Курение при гипертонии недопустимо. У курящих людей воспаляются сосуды, что приводит к образованию в больших количествах холестерина. Бляшки затрудняют нормальное движение крови. Курение и гипертония вместе приводят к быстрому развитию криза, и могут закончиться летальным исходом.
Диета при гипертонии
Есть несколько простых правил, как жить с гипертонией. И первое из них — соблюдение постоянной диеты. Чтобы избавиться от этого заболевания, гипертоникам необходимо полностью пересмотреть свое меню, и исключить ряд продуктов.
Врачи составили список того, что нельзя есть при гипертонии и повышенном давлении. В него входит:
- Консервы и пряности,
- Соленая, острая и копченая пища,
- Жирные продукты,
- Выпечка,
- Фастфуд,
- Газированные напитки,
- Энергетики,
- Субпродукты,
- Продукты быстрого приготовления.
Готовая пища должна быть не пережаренной: рекомендуется продукты тушить или отваривать, готовить на пару. Можно пить воду, травяные чаи, натуральные соки.
От крепкого чая и кофе нужно отказаться, но на начальных стадиях разрешены кофейные напитки.
Ограничить же придется следующие продукты:
- Соль. Дневное количество соли не должно превышать 5 г,
- Сахар, мед, варенье и джемы, конфеты,
- Жирную сметану, творог, йогурт, майонез,
- Количество жидкости: вместе с супами нужно выпивать в день не более 1,5 л.

Правильно сформировать рацион означает включить в него продукты, понижающие давление: обезжиренное молоко, шпинат, запеченный белый картофель, бананы, черный шоколад, несоленые семечки подсолнуха. Эти же продукты рекомендуется употреблять в пищу даже людям с нормальным АД с целью профилактики. Категория полезных продуктов включает в себя:
- Рыбу,
- Морепродукты,
- Нежирное мясо (телятина, ягнятина, кролик),
- Молочные продукты с низким процентом жирности,
- Каши (гречневая, пшенка, манка, булгур, киноа, овсянка, чечевица),
- Бульоны и нежирные супы,
- Овощи и фрукты.

Не менее важен и режим питания. Завтрак должен быть не позднее чем через час после пробуждения. В течение дня приемы пищи разбиваются на три — четыре раза. Ужин рекомендуется легкий, без мяса и трудноперевариваемых продуктов.
Психологический климат и работа
Негативные эмоции, стрессовые ситуации, умственное перенапряжение провоцируют рост давления. Проблемы в семье, неудовлетворенность личной жизнью, сложности в общении с коллегами и друзьями также негативно сказываются на самочувствии гипертоника. Все это — главные источники появления и развития заболевания.
Для людей с диагнозом гипертония противопоказана работа, связанная с большими физическими или эмоциональными нагрузками, ночные смены, продолжительный рабочий день, работа в шумной обстановке. Если стресса нельзя избежать, нужно научиться контролировать эмоции и отдыхать. Наличие негативных эмоций приводит к появлению высокого уровня адреналина в крови. Результат — нарушение работы центральной нервной и кровеносной системы.

Организация отдыха играет важную роль. Отдых необходим не только для восстановления физических сил, но и психологической разгрузки.
Гипертоникам полезен активный отдых: прогулки, йога, плавание, иппотерапия, медитации. Нужно найти несколько занятий, которые будут приносить удовольствие: вышивка, вязание, рисование и т.д.
Где лучше жить гипертоникам
Уровень артериального давления зависит и от атмосферного давления. Где лучше жить людям с диагнозом гипертония — зависит от многих факторов. Регион не должен иметь резкой и частой перемены погоды, больших температурных разниц между днем и ночью, затяжных дождей в летний период. Для жизни и отдыха климат подойдет с мягкой зимой, теплым и в меру влажным летом. Для отпуска идеальны климатические условия Анапы, Крыма, Дагестана в осенний период.
Климат для гипертоников должен иметь средний уровень влажности и летнюю температуру, не превышающую +22+24°С. Высокая влажность и жара могут спровоцировать сбои в работе легких и сердца. Сухой и жаркий климат подходит больше.

Хорошим выбором для жизни станет горный регион или прибрежный. Воздух в горах или у моря всегда более чистый, богатый кислородом. Польза же лесной зоны — отсутствие резкой перемены погоды, невысокий уровень влажности, отсутствие ветров и достаточное количество тени. Особенно полезен воздух хвойных лесов, насыщенный фитонцидами.
Врачи отмечают, что у людей, которые живут в северных городах, таких как Мурманск, Архангельск или Норильск гипертония развивается активнее. Объясняется это влажностью, отсутствием солнца, ветрами и затяжными зимами.
Полеты на самолете и гипертония
Во время взлета и посадки в салоне самолета искусственно меняется давление. Чаще всего это происходит довольно быстро. Если для здоровых людей долгие перелеты безопасны, то для гипертоников они могут закончиться ухудшением самочувствия. У человека могут развиться такие симптомы, как боли в груди, одышка, учащенный сердечный ритм. Долгое сидение приводит к повышенной нагрузке на ноги, отечности и болезненным ощущениям.
Гипертония и самолет могут быть совместимы при соблюдении ряда правил. Первое из них — при продолжительности полета более 2 часов — регулярно вставать с места, вращать ступнями, сгибать и разгибать ноги в коленных суставах. Если диагностирована вторая степени гипертонии, то лучше забронировать место с кислородным ингалятором. Это снизит возможные риски при полете до минимума. Перед посадкой в самолет можно принять валидол для большего спокойствия. Если наблюдаются приступы стенокардии, то рекомендуется выпить нитроглицерин и 70 мг аспирина.
Во время полета лучше отвлекать внимание чтением, просмотром фильма или общением с соседями.
Нельзя концентрироваться на самочувствии и выискивать симптомы болезни. Также рекомендуется пить больше жидкости.
При тяжелой форме болезни полеты противопоказаны. Также нельзя летать в течение 6 месяцев после инфаркта.
Разрешенные и запрещенные виды спорта
Во время консультации больных о том, как жить с гипертонией, много внимания врачи уделяют физической активности. Небольшие посильные нагрузки и занятия спортом необходимы для здоровья гипертоников. Но профессиональный спорт, сопряженный с эмоциональными нагрузками, запрещен. Как запрещены и любые сложные занятия во время обострения болезни, а также для больных с 3 стадией ГБ. Перед началом любой тренировки необходимо измерить частоту пульса и показатели АД.

К наиболее распространенным видам спорта, разрешенным при гипертонической болезни, относятся:
- Плавание и акваэаробика,
- Дыхательная гимнастика,
- Йога,
- Ходьба со скандинавскими палками,
- Танцы,
- Легкий бег,
- Гимнастика с фитболом,
- Лечебная физкультура,
- Лечебная верховая езда,
- В зимний период — лыжи,
- Сквош,
- Теннис.
В теплое время года показаны долгие прогулки и велопрогулки. Езда на велосипеде укрепит мышцы тела и нервную систему, положительно скажется на насыщении кислородом тканей и органов, улучшит сон. Ездить нужно с умеренной скоростью и по прямым дорогам: подъем в гору может вызывать повышенную нагрузку на сердце. Можно заменить велосипед на велотренажер. Утро полезно начинать с неторопливых пробежек. Ими же хорошо заканчивать день: это нормализует тонус сосудов, улучшает работу сердца, понижает АД, насыщает мозг кислородом и укрепляет весь организм. Во время бега необходимо контролировать пульс. Его норма индивидуальна для каждого пациента, но чтобы установить предельное значение — из 220 вычитают свой возраст. Бег лучше начинать с 15-минутного занятия. Репризы бега сочетать со спокойным шагом, а со второй недели увеличивать продолжительность пробежки на 5 минут.

При занятиях фитнесом в спортзале и в тренажерном зале гипертоникам противопоказаны силовые упражнения. Они направлены на коррекцию отдельных групп мышц, но приводят к резкому повышению АД. Внимание лучше уделить изотоническим нагрузкам. В них задействованы основные мышцы тела, а в результате происходит насыщение кислородом тканей и органов, нормализуется работа сердца, укрепляется сердечная мышца.
Можно заниматься бодибилдингом при гипертонии, если соблюдать простые условия:
- Тренировки начинать с разминок,
- Основной комплекс упражнений начинается с нагрузки для ног,
- Чередовать нагрузки на разные части тела,
- Не употреблять ничего сладкого перед занятиями,
- Во время тренировки выпивать не более 500 мл жидкости,
- Не допускать появления одышки,
- Не выполнять упражнения, требующие нижнего положения головы,
- Выбирать снаряды с регулируемым уровнем нагрузки.

Запрещены гипертоникам любые силовые тренировки, поднятие большого веса и длительная аэробика. Если во время занятия появилась одышка, тахикардия, боль в области груди, головокружение или слабость — тренировку необходимо прекратить до нормализации пульса и самочувствия. Если же симптомы усиливаются — немедленно обратиться к врачу.
venlife.ru

