Переломы костей предплечья: Переломы костей предплечья
Переломы костей предплечья
Переломы костей предплечья составляют четвертую часть от переломов всех костей скелета. Переломы верхних отделов предплечья реже наблюдаются у детей.
Предплечье состоит из лучевой и локтевой костей. Лучевая расположена со стороны большого пальца, локтевая находится со стороны мизинца. Лучевая кость, соединяясь с костями запястья, образовывает лучезапястный сустав.
Локтевая кость, соединяясь с плечевой и лучевой, образуют локтевой сустав. Верхняя и нижняя части предплечья соединяются при помощи сочленений, средняя — при помощи межкостной мембраны.
Для сочленения с плечевой в верхней части локтевой кости имеется выемка, которая носит название полулунной. Впереди от выемки располагается венечный отросток локтевой кости, сзади находится локтевой отросток. Сбоку от венечного отростка расположена выемка для сочленения с головкой лучевой кости.
Выделяются следующие виды переломов костей предплечья:
• лучевой кости в типичном месте;
• средней части, или диафиза обеих костей предплечья;
• диафиза локтевой кости;
• диафиза лучевой кости;
• головки либо шейки лучевой кости;
• Монтеджа;
• Галеацци;
• локтевого отростка;
• венечного отростка.
Симптомы
Симптомы перелома костей предплечья в зависимости от локализации:
• лучевой кости в типичном месте является самым распространенным повреждением и подразделяется на сгибательные и разгибательные переломы. При возникновении разгибательного перелома дистальный (находящийся дальше от центра тела человека) фрагмент смещается в лучевую сторону и к тылу, с разворотом кнаружи, проксимальный же (находящийся ближе к центру тела человека) смещается в ладонную и локтевую сторону. При сгибательном переломе центральный фрагмент смещается в сторону тыла и разворачивается кнаружи, периферический же смещается в сторону ладони, разворачиваясь кнутри. Объективно предплечье деформировано, отечно, синюшно. Активные и пассивные движения невозможны из-за боли. Возможно наличие патологической подвижности. В случае если повреждаются нервы, возникает нарушение чувствительности и ограничение движений IV пальца;
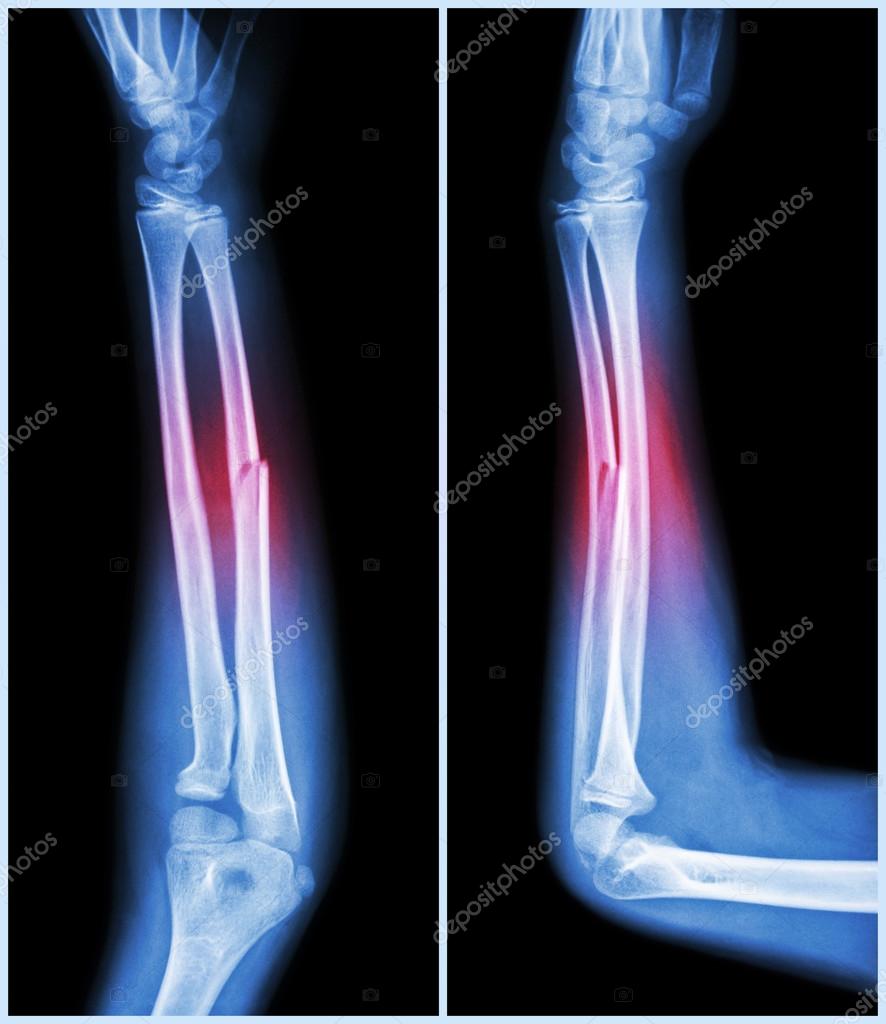
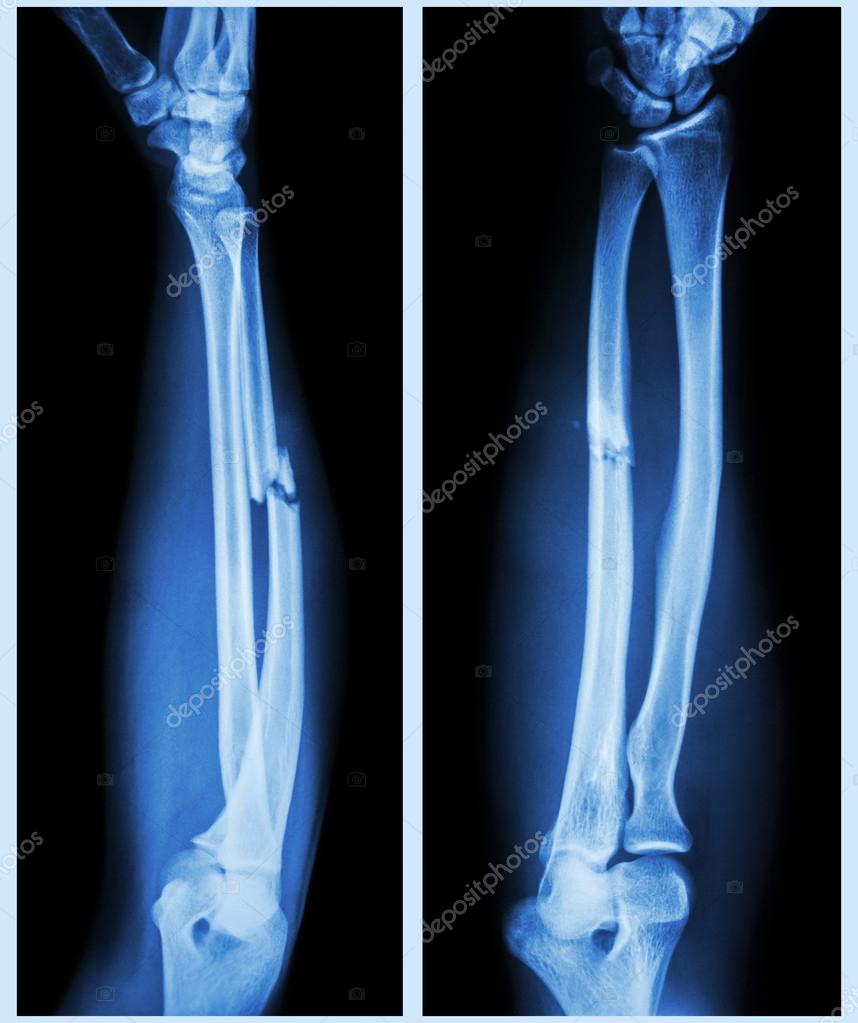
• средней части, или диафиза обеих костей предплечья характеризуется сближением и смещением фрагментов локтевой и лучевой костей ввиду сокращения костной мембраны.
 Активные и пассивные движения невозможны из-за боли, могут присутствовать патологические движения в предплечье.
Активные и пассивные движения невозможны из-за боли, могут присутствовать патологические движения в предплечье.• диафиза локтевой кости характеризуется деформацией, отеком. Активные движения ограничены из-за боли. При сдавлении предплечья с боков или осевой нагрузке также возникает болезненность;
• головки либо шейки лучевой кости характеризуется возникновением боли и отека немного ниже локтевого сустава. Активные сгибательные движения, как и вращательные движения кнаружи резко ограничены из-за боли;
• Монтеджа — комбинированное повреждение, которое включает в себя перелом локтевой кости, сочетающееся с вывихом головки лучевой кости и с возможным присоединением повреждения локтевого нерва.
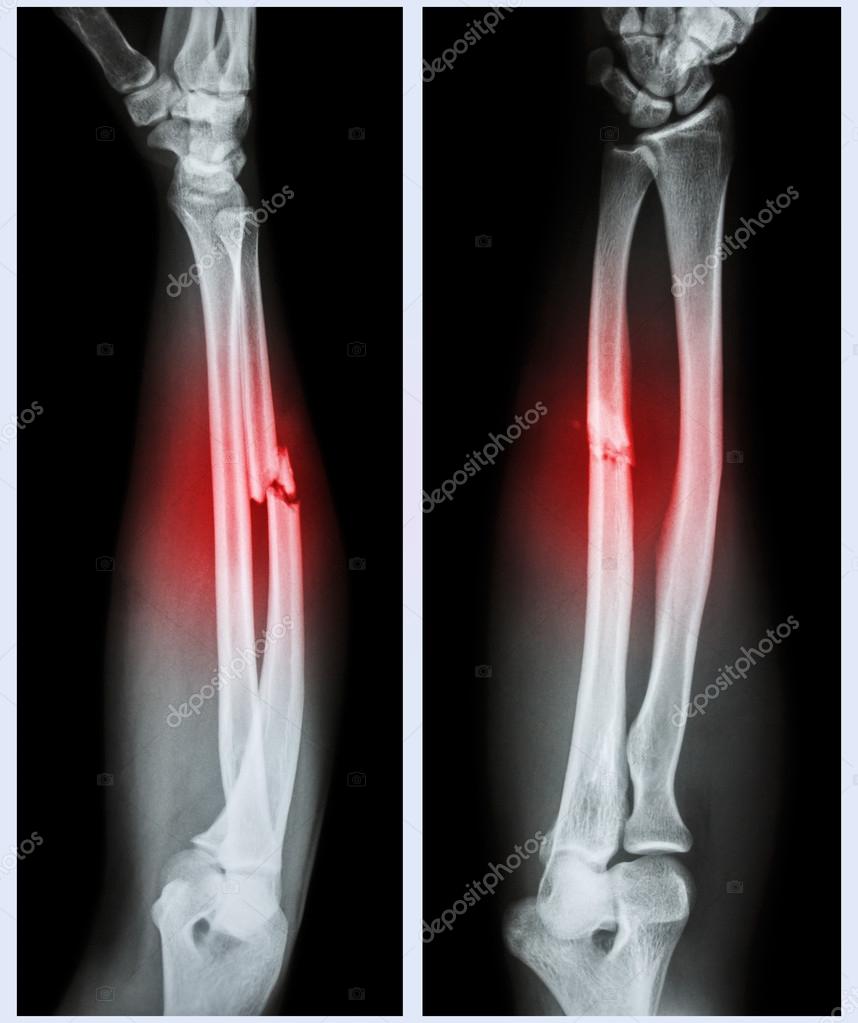 По смещению отломков выделяют сгибательный и разгибательный переломы Монтеджа. При сгибательном осколки лучевой кости смещаются назад, а головка вперед, образуя открытый кпереди угол. При разгибательном осколки смещаются вперед, а головка лучевой кости назад и наружу, образуя открытый кзади угол. Травмированное предплечье укорочено, со стороны лучевой кости определяется выпячивание, со стороны локтевой — западение. Активные движения невозможны из-за боли, при выполнении пассивных возникает пружинящее сопротивление;
По смещению отломков выделяют сгибательный и разгибательный переломы Монтеджа. При сгибательном осколки лучевой кости смещаются назад, а головка вперед, образуя открытый кпереди угол. При разгибательном осколки смещаются вперед, а головка лучевой кости назад и наружу, образуя открытый кзади угол. Травмированное предплечье укорочено, со стороны лучевой кости определяется выпячивание, со стороны локтевой — западение. Активные движения невозможны из-за боли, при выполнении пассивных возникает пружинящее сопротивление;• Галеацци — комбинированное повреждение, характеризующееся переломом лучевой кости в нижней трети с присоединением вывиха головки локтевой кости. Осколки лучевой кости смещаются вперед, головка лучевой кости при этом уходит в сторону ладони или тыльной ее части. При осмотре наблюдается выпячивание на ладони и западение с тыльной стороны, либо наоборот. При надавливании на головку кости она возвращается в физиологичное положение, но при прекращении давления снова вывихивается;
• локтевого отростка характеризуется отечностью, синюшностью и деформацией.
• венечного отростка характеризуется отеком и обширной гематомой в области локтевой ямки. Активные сгибательные движения затруднены. При пальпации в области локтевой ямки возникают болезненные ощущения.
Причины
Причины перелома костей предплечья в зависимости от локализации:
• лучевой кости в типичном месте возникает вследствие падения на прямую руку с упором на ладонь. Немного реже такого рода перелом возникает при падении на тыльную часть ладони. Более распространены такие переломы среди людей, страдающих заболеваниями костей, снижающими их плотность. В большинстве случаев кость ломается на пару сантиметров выше лучезапястного сустава;
 Возникает как следствие падения на руку или сильного удара по предплечью;
Возникает как следствие падения на руку или сильного удара по предплечью;• диафиза локтевой кости возникает как следствие удара по предплечью;
• диафиза лучевой кости возникает как следствие удара по предплечью;
• головки либо шейки лучевой кости возникает вследствие падения на прямую руку;
• Монтеджа возникает вследствие отражения удара согнутым и поднятым предплечьем, либо падения на прямую руку;
• Галеацци возникает при ударе по предплечью либо при падении на прямую руку;
• локтевого отростка
• венечного отростка возникает как следствие падения на согнутый локоть.
Лечение
Первая помощь при переломах костей предплечья заключается в обезболивании, фиксации поврежденной конечности.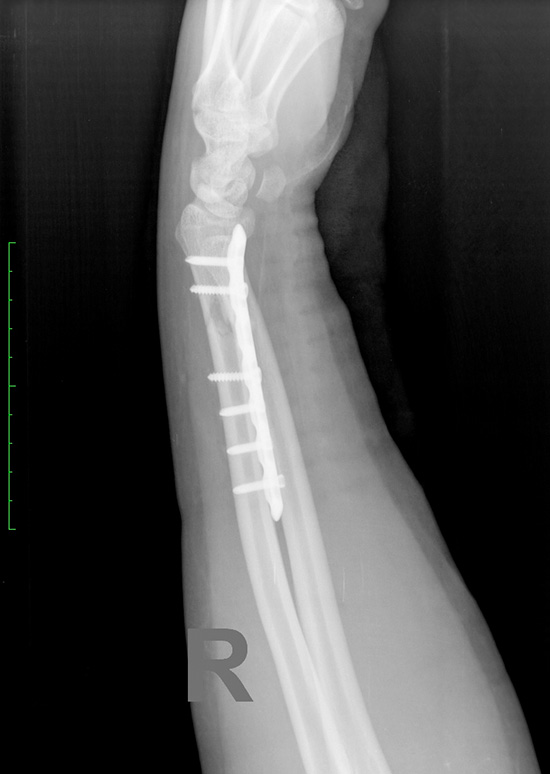 В течение нескольких часов рекомендуют наложение холода для предотвращения развития отека. Больной доставляется к врачу.
В течение нескольких часов рекомендуют наложение холода для предотвращения развития отека. Больной доставляется к врачу.
При переломе локтевого и венечного отростка без смещения накладывают гипсовую повязку сроком на 3-4 недели. При смещении фрагментов больше чем на 5мм при переломе локтевого отростка проводят оперативное вмешательство методом остеосинтеза (соединение костных отломков при помощи фиксирующих конструкций, которые обеспечивают неподвижность костных фрагментов). При вклинивании осколка в локтевой сустав при переломе венечного отростка оперативно удаляют этот фрагмент.
При несмещенном переломе головки и шейки лучевой кости на согнутый локтевой сустав накладывают лонгет с фиксацией лучезапястного и локтевого сустава и до середины плеча сроком на три недели. При смещении показан остеосинтез.
При диафизарном переломе локтевой и лучевой кости, не осложненной смещением, предплечье фиксируют в положении сгиба с захватом лучезапястного и локтевого суставов сроком на пять недель. При переломе со смещением выполняют репозицию (восстановление правильного положения смещенных отломков кости) и накладывают гипсовую повязку сроком до шести недель.
При переломе со смещением выполняют репозицию (восстановление правильного положения смещенных отломков кости) и накладывают гипсовую повязку сроком до шести недель.
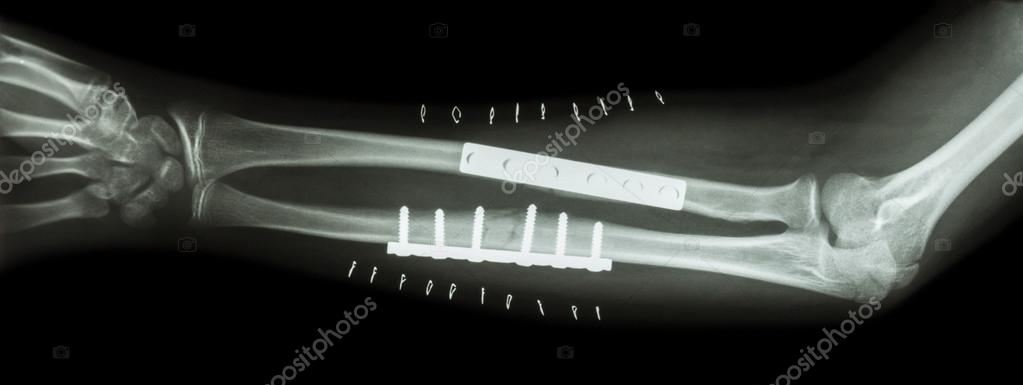
При диафизарном переломе обеих костей предплечья без смещения на руку, согнутую в локте, накладывают лонгет, захватывая лучезапястный и локтевой сустав сроком до восьми недель. При смещении отломков проводят репозицию или остеосинтез в зависимости от тяжести повреждения. После оперативного вмешательства накладывают гипсовую повязку сроком до трех месяцев.
Хирургическое лечение в нашей клинике:
В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома.
Операционный доступ: 1. Доступ Томсона; 2. Доступ Генри; 3. Доступ к локтевой кости.
Положение пациента на спине. Обезболивание: проводниковая анестезия или эндотрахеальный наркоз. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь.
Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь.
До операции:
После операции:
До операции:
После операции:
До операции:
После операции:
До операции:
После операции:
После операции, пациенты на следующий день могут приступать к восстановлению функции конечности. В нашем отделении с каждым пациентом работает инструктор ЛФК. Проводят гимнастику, массаж, физиолечение. Пациенты после операции в кратчайшие сроки возвращаются к повседневной жизни.
Переломы костей предплечья | ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
Перелом костей предплечья — нарушение анатомической целостности лучевой и (или) локтевой кости, возникающее в результате прямого удара или при падении.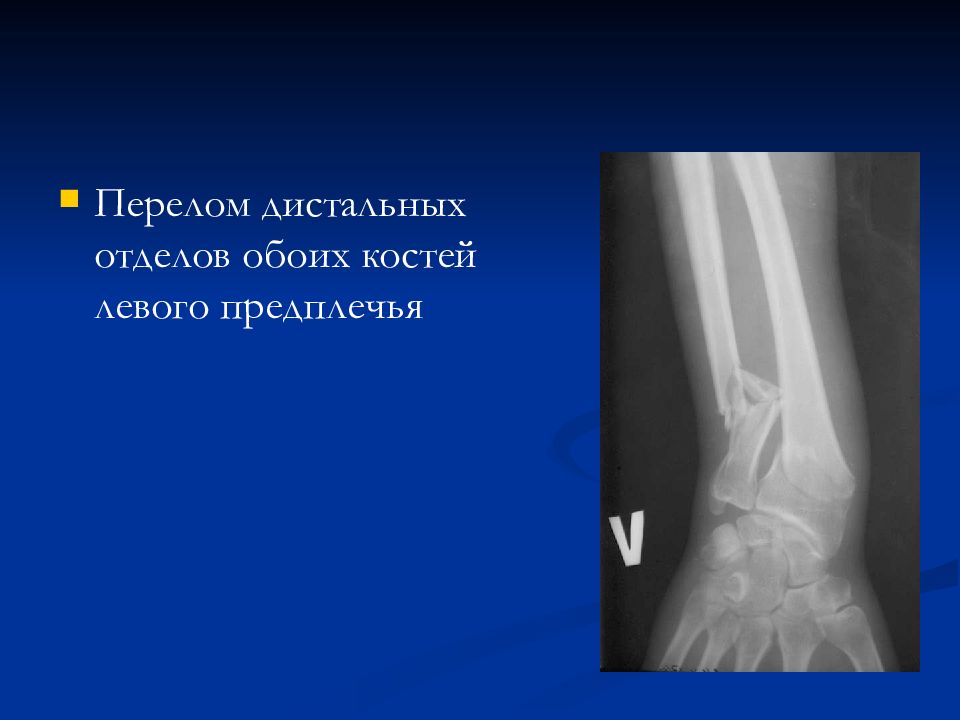
Переломы костей предплечья проявляются резкой болью в месте травмы, отеком, болезненностью при пальпации, крепитацией отломков. При переломе проксимального отдела костей предплечья возникает ограничение движений в локтевом суставе, при переломе дистального отдела костей предплечья — в лучезапястном суставе. При переломе обеих костей предплечья в средней трети возникает видимая деформация и укорочение предплечья. Переломы дистального метаэпифиза лучевой кости часто называют переломами «в типичном месте». Такие переломы чаще встречаются у женщин пожилого и старческого возраста на фоне остеопороза и возникают при падении на вытянутую руку.
Классификация переломов предплечья
1. Переломы проксимального отдела лучевой и локтевой костей
А = Внесуставные переломы
- А1 Внесуставные переломы локтевой кости при интактной лучевой
- А2 Внесуставной перелом лучевой кости при целой локтевой
- A3 Внесуставной перелом обеих костей
В = Внутрисуставные переломы одной кости
- В1 Внутрисуставной перелом локтевой кости при интактной лучевой
- В2 Внутрисуставной перелом лучевой кости при интактной локтевой
- ВЗ Внутрисуставной перелом одной из костей и внесуставной перелом другой
С = Внутрисуставные переломы обеих костей
- С1 Внутрисуставные переломы обеих костей простые
- С2 Внутрисуставной перелом обеих костей: одной простой, другой многооскольчатый.

- СЗ Внутрисуставные переломы обеих костей многооскольчатые.
Переломы проксимального отдела костей предплечья
2. Переломы диафизарного отдела лучевой и локтевой костей
А = Простые переломы
- А1 Простой перелом локтевой кости при интактной лучевой
- А2 Простой перелом лучевой кости при интактной локтевой)
- A3 Простой перелом обеих костей
В = Переломы с клиновидным фрагментом
- В1 Клиновидный перелом локтевой кости при интактной лучевой
- В2 Клиновидный перелом лучевой при интактной локтевой
- ВЗ Клиновидный перелом одной кости, и простой или клиновидный перелом другой кости
С = Сложные переломы
- С1 Сложный перелом локтевой
- С2 Сложный перелом лучевой
- СЗ Сложные переломы обеих костей
Переломы диафизарного отдела костей предплечья
3. Переломы дистального отдела лучевой локтевой костей
А = Внесуставные переломы
- А1 Внесуставной перелом локтевой при интактной лучевой
- А2 Простой или вколоченный перелом лучевой кости внесуставной
- A3 Внесуставной многооскольчатый перелом лучевой кости
В = Частично внутрисуставные переломы
- В1 Частично внутрисуставной сагитальный перелом лучевой кости
- В2 Частично внутрисуставной перелом тыльного края лучевой кости(
- ВЗ Частично внутрисуставной перелом ладонного края лучевой кости
С = Полные внутрисуставные переломы
- С1 Полный внутрисуставной перелом лучевой кости: простой внутрисуставной, простой метафизарный
- С2 Полный внутрисуставной перелом .
 тучевой кости: простой внутрисуставной, многооскольчатый метафизарный
тучевой кости: простой внутрисуставной, многооскольчатый метафизарный - СЗ Полный внутрисуставной многооскольчатый перелом лучевой кости
106. Переломы дистального отдела костей предплечья
При переломах лучевой кости «в типичном месте» обычно проводится консервативное лечение. При наличии смещения отломков под местной анестезией выполняется закрытая репозиция с последующей иммобилизацией. Срок иммобилизации 4–6 недель с последующим назначением восстановительного лечения (физиотерапевтических процедур, лечебной гимнастики). В ряде случаев показано назначение препаратов кальция и сосудистых препаратов. Переломы костей проксимального отдела предплечья без смещения также обычно не требуют выполнения хирургического вмешательства. Для сохранения функции локтевого сустава важно раннее начало лечебной гимнастики.
Хирургическое лечение переломов предплечья
Для стабильно-функционального остеосинтеза костей предплечья применяют пластины (узкие, желобоватые, реконструктивные и малые Т-образные), малые спонгиозные, кортикальные винты, а также 8-образный серкляж.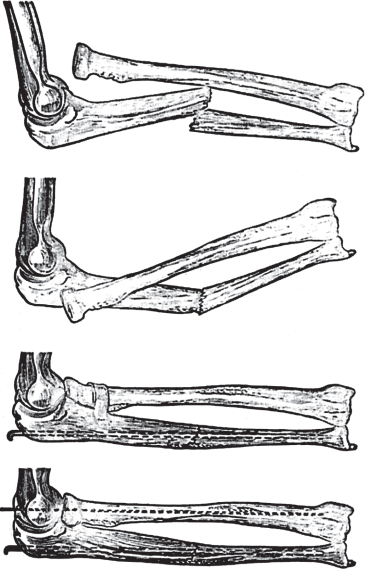
Остеосинтез стержнями часто не обеспечивает стабильной фиксации, а введение прямого стержня в лучевую кость приводит к выравниванию физиологической кривизны лучевой кости, что ведет к нарушению ротационных движений.
При переломах локтевого отростка прочная фиксация достигается при применении метода 8-образного серкляжа, при оскольчатых переломах в ряде случаев целесообразна дополнительная фиксация малым спонгиозным винтом.
Остеосинтез локтевого отростка методом 8-образного серкляжа.
При переломе венечного отростка остеосинтез выполняют 3,5 мм винтом. Для остеосинтеза перелома головки лучевой кости применяют фиксацию малым спонгиозным винтом.
Остеосинтез головки лучевой кости и венечного отростка локтевой винтами.
При переломах диафиза и метафиза обеих костей или изолированных переломах лучевой и локтевой костей остеосинтез производят прямыми узкими, желобоватыми пластинами.
Принципы экстракортикального остеосинтеза костей предплечья.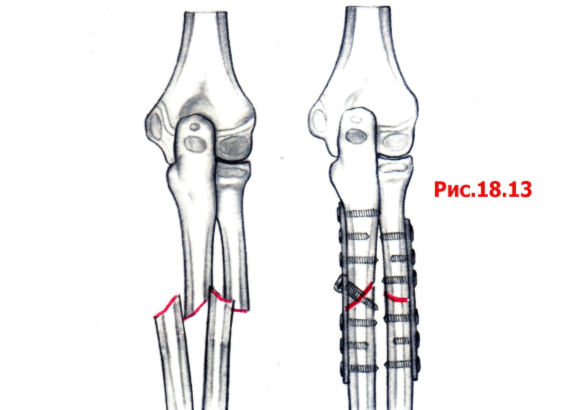
Остеосинтез при переломах дистального отдела лучевой кости производят редко, как правило, при неудаче консервативного лечения. Для остеосинтеза применяют малую Т-образную пластину (Рис. 140).
Первый винт вводят через продолговатое отверстие в проксимальный отломок, тем самым создавая опору для дистального фрагмента. Сам отломок фиксируют компрессионным спонгиозным винтом через отверстие пластины. Рану ушивают с тщательным восстановлением квадратного пронатора. Движения в лучезапястном суставе разрешают через 3–5 дней.
В некоторых случаях остеосинтез производят спицами или спонгиозным винтом.
Остеосинтез лучевой кости в дистальном отделе
Аппарат внешней фиксации применяют при открытых переломах костей предплечья, а также при переломах дистального отдела предплечья.
При диафизарных переломах предплечья внешний фиксатор применяют как временное устройство до заживления раны мягких тканей, после чего производят внутренний остеосинтез. При закрытом остеосинтезе в исключительных случаях для анатомической репозиции можно выполнить малый разрез над линией перелома.
Вешняя фиксация при переломе лучевой кости в типичном месте.
После стабильно-функционального остеосинтеза костей предплечья обычно иммобилизация в гипсовой повязке не требуется. С первых дней после остеосинтеза назначается лечебная гимнастика направленная на восстановление функции травмированной конечности.
Перелом диафизов костей предплечья — симптомы, диагностика, лечение в ЦКБ РАН
Переломы диафизов костей предплечья (лучевой и локтевой кости)
Диафиз – это часть кости, которая располагается в середине между суставами.
Перелом в этой области в основном возникает при падении на руку, либо при прямой травме – ударе по руке и т.п.
Симптомы перелома общеизвестны – появляется резкая боль, которая усиливается при попытке движения, может возникнуть отек.
Часто происходят переломы диафиза обеих костей предплечья – лучевой и локтевой. Эти кости отвечают за ротационные движения руки , то есть обеспечивают вращательные движения кисти. Поэтому при лечении переломов диафиза очень важно правильно сопоставить отломки и предотвратить их повторное смещение.
Поэтому при лечении переломов диафиза очень важно правильно сопоставить отломки и предотвратить их повторное смещение.
Консервативное лечение перелома диафиза лучевой и/или локтевой кости (лечение в гипсовой повязке)
Гипсовая повязка при подобных переломах используется в том случае, когда нет смещения отломков, или оно крайне незначительно. Гипс накладывается на 6-8 недель, руку необходимо держать на косыночной повязке. После того, как гипс снят, может потребоваться физиотерапия, направленная на улучшение состояния мягких тканей, лечебная физкультура для разработки локтевого и лучезапястного суставов.
Оперативное лечение диафиза лучевой и/или локтевой кости
Переломы без смещения или с незначительным смещением в этой области достаточно редки, поэтому большинство подобных переломов требует оперативного лечения. Оно заключается в фиксации отломков (остеосинтез). Возможные варианты фиксации – установка пластины на кость или специальных штифтов (стрежней) внутрь кости. Метод выбирается по показаниям – в зависимости от величины отека, смещения отломков и других факторов (возраст, род занятий пациента).
Метод выбирается по показаниям – в зависимости от величины отека, смещения отломков и других факторов (возраст, род занятий пациента).
Остеосинтез лучевой/локтевой кости пластиной
После выставления отломков в правильное положение металлическая пластина фиксируется на кости с помощью специальных винтов, не давая отломкам сместиться. Если сломаны и лучевая, и локтевая кость, устанавливается две пластины. После операции на руку накладывается защитная гипсовая лонгета, в среднем – на 2-3 недели. Средний срок госпитализации при подобном оперативном вмешательстве – 7 дней. После выписки необходимо делать перевязки в амбулаторном режиме (в поликлинике). Через 2-3 недели лонгета снимается, и назначается курс восстановительного лечения – лечебная физкультура, физиотерапия. Пластины удаляются в среднем через год.
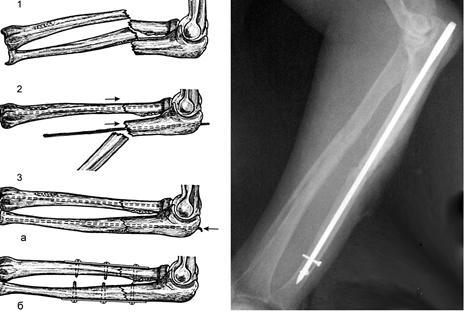
Остеосинтез лучевой/локтевой кости штифтом (стержнем)
Лучевая и локтевая кости по строению изнутри полые. И если пластина ставится на кость, то штифт вводится внутрь кости. Для установки штифта делаются несколько небольших разрезов (проколов кожи) – в области лучезапястного и локтевого суставов. Удаляют штифты примерно через год. Полноценные нагрузки, в т. ч. Спортивные, вне зависимости от выбранного метода остеосинтеза, можно начинать не менее чем через три месяца.
Для установки штифта делаются несколько небольших разрезов (проколов кожи) – в области лучезапястного и локтевого суставов. Удаляют штифты примерно через год. Полноценные нагрузки, в т. ч. Спортивные, вне зависимости от выбранного метода остеосинтеза, можно начинать не менее чем через три месяца.
Перелом предплечья — Официальный сайт ФГБУЗ КБ №85 ФМБА России
О предплечье
Предплечье (лат. – ossa Antebrachii) — сегмент свободной верхней конечности, состоящий из двух парных костей — лучевой и локтевой. Предплечье является продолжением плеча, и соединено с ним посредством локтевого сустава. Продолжением предплечья является кисть, которая соединяется с предплечьем с помощью кистевого сустава.
Предплечье выполняет важную роль в осуществлении функции верхней конечности, имеет сложное строение. Кости предплечья образуют 6 суставов, благодаря чему человек может выполнять сложнейшие движения рукой в своей жизнедеятельности.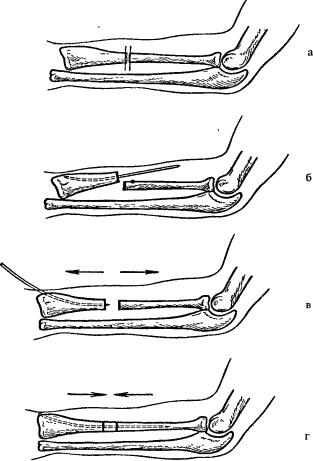
Кости предплечья служат местом прикрепления многих мышц сгибателей и разгибателей пальцев и кисти и др. Сложное строение и функция предплечья имеет большое значение при лечении повреждений костей образующих данный сегмент.
Переломы предплечья
Переломы костей предплечья довольно распространены среди всех переломов костей скелета. Повреждение костей предплечья, как правило, происходит в результате прямого воздействия сил высокой энергии. Данное повреждение распространено как среди молодых, так и пожилых пациентов, однако наиболее часто встречается у спортсменов, у людей попавших в дорожно-транспортные аварии, при боевых действиях и катастрофах.
Переломы костей предплечья могут быть изолированными, а могут и сочетаться с другими повреждениями. Переломы костей предплечья чаще встречаются со смещением отломков, реже без смещения. В зависимости от уровня перелома различают — повреждение проксимального отдела, повреждение диафиза, повреждение дистального отдела предплечья. Переломы костей предплечья могут быт закрытыми — встречаются чаще, и открытыми — более реже.
Переломы костей предплечья могут быт закрытыми — встречаются чаще, и открытыми — более реже.
Довольно распространены также повреждения костей предплечья при которых происходит перелом одной из костей и вывих головки другой — это так называемые переломо-вывихи костей предплечья. Наиболее часто встречаются перелом Монтеджи (Monteggia 1814 г.) — перелом локтевой кости в сочетании с вывихом головки лучевой кости, и перелом Галеацци (Galeazzi) — перелом лучевой кости и вывих головки локтевой кости.
Наиболее частый вид перелома среди костей предплечья — это перелом лучевой кости в «типичном месте», который распространен среди пожилых женщин.
Диагностика переломов предплечья
Диагностика переломов костей предплечья, а так же переломо-вывихов в большинстве случаев не представляет сложности, при условии правильного ее выполнения. Часто бывает достаточно проведения врачом-травматологом клинического (осмотр, сравнительная оценка, измерение, пальпация и т. д.) и рентгенологического обследования больного.
д.) и рентгенологического обследования больного.
Вид больного часто характерен — он поддерживает приведенную и согнутую в локтевом суставе руку. Визуально в зависимости от уровня повреждения, переломам костей предплечья присущи практически все симптомы характерные для переломов костей — это деформация в проекции перелома, отек мягких тканей, подкожное кровоизлияние, нарушение функции и др. Более детальная характеристика перелома возможна после проведения рентгенологического обследования.
Осложнения при переломах костей предплечья
Осложнения при переломах костей предплечья — встречаются в 12-22% случаев, и довольно разнообразны. Большое значение имеет вид перелома, локализация, метод лечения, а так же время, прошедшее с момента травмы и последующего лечения. При лечении переломов костей предплечья осложнения встречаются как при консервативном, так и при оперативном методах лечения.
Лечение переломов костей предплечья
В травматолого-ортопедическом отделении нашей клиники проводится лечение переломов костей предплечья, переломов бедра, переломов голени, лечение травм мениска, с учетом наиболее современных и общепринятых во всем мире взглядов на данный вид повреждения.
Приоритетными целями при лечении являются: наиболее возможно высокий функциональный результат поврежденного сегмента, скорейшая реабилитация, косметический результат, разумно допустимый комфорт при лечении, пожелания пациента и др.
Переломы костей предплечья – ГКБ имени А.К. Ерамишанцева
Перелом костей предплечья является одной из самых распространенных травм скелета. По данным разных источников и авторов, частота этой патологии находится в пределах от 11 до 30% от общего числа переломов. Развитие этого состояния у людей разных возрастов неодинаково.
Симптоматика патологии характеризуется:
- отечностью конечности;
- синюшностью;
- нарушенной формой конечности в месте перелома;
- крепитацией обломков;
- резкой болезненностью при попытке совершить движение рукой.
При внутрисуставных переломах предплечья к перечисленным симптомам добавляется гемартроз. При подозрении на развитие этого состоянии показано проведение внутрисуставной пункции.
Основным методом диагностики перелома костей предплечья является рентгенологический. Снимки могут выполняться в разных проекциях.
В отделении травматологии и ортопедии ГКБ им. А.К. Ерамишанцева выполняется плановая и экстренная госпитализация пациентов с переломами костей предплечья. Отделение обладает современной диагностической и лечебной базой, штатом опытных, высококвалифицированных докторов. С их помощью пациенты возвращаются к возможности полноценного, ничем не ограниченного использования травмированной конечности.
Благодаря высокой квалификации и опыту ортопедов и травматологов, работающих в ГКБ им. А.К. Ерамишанцева прогноз при переломах костей предплечья благоприятен. Как правило, общий срок лечения при переломах предплечья составляет 3 месяца. При переломах лучевой кости в типичном месте срок лечения составляет 2 месяца. При неосложненных случаях основным методом лечения является репозиция и иммобилизация конечности гипсовой лонгетой. При переломах со смещением может применяться ручная или аппаратная репозиция с иммобилизацией конечности.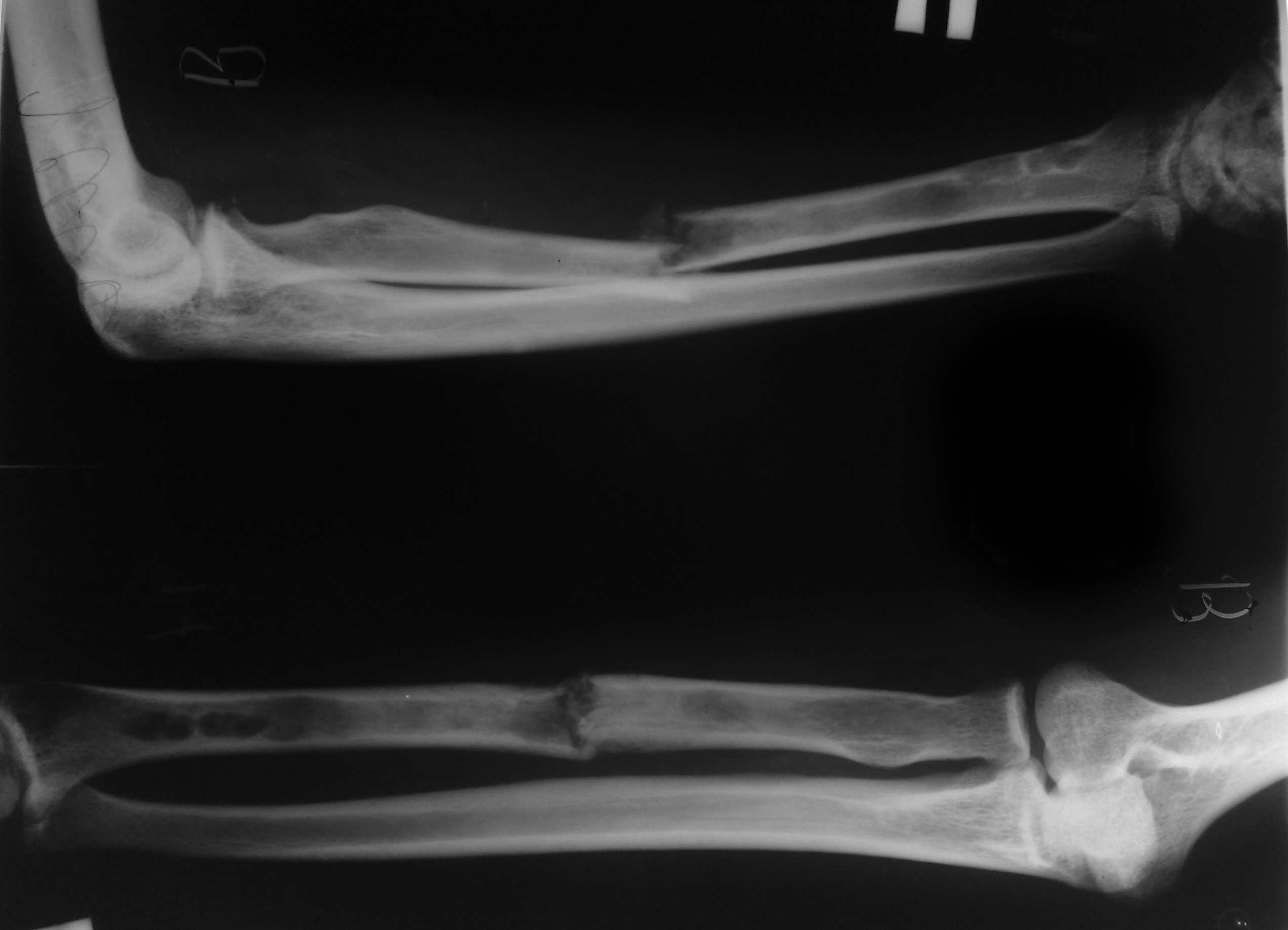 В случаях повреждения нервных тканей показано применение витаминов группы В, анаболических гормонов, неостигмина.
В случаях повреждения нервных тканей показано применение витаминов группы В, анаболических гормонов, неостигмина.
Важную роль в устранении последствий этого патологического состояния играют реабилитационные мероприятия. В нашем отделении активно применяются методы ЛФК, массажа, физиотерапевтического воздействия.
По вопросам получения консультационной помощи и госпитализации в отделение травматологии и ортопедии ГКБ им. А.К. Ерамишанцева вы можете обратиться по телефонам справочной службы стационара в Москве: +7 (499) 940-04-30.
Полезная информация о переломах плеча и костей предплечья
Какие бывают переломы плеча.
Различают перелом проксимального и дистального эпифиза, а также диафиза.
Перелом проксимального эпифиза плечевой кости наступает при падении на локоть или на вытянутую руку. Различают переломы головки, анатомической шейки (внутрисуставные), чрезбугорковые переломы, переломы хирургической шейки (внесуставные) и отрывы большого бугорка плечевой кости.
Симптомы перелома плеча
Плечевой сустав увеличен за счет отека и кровоизлияния. Движения ограничены или невозможны из-за болей. Поколачивание по локтю вызывает боль в плечевом суставе. В месте перелома определяется патологическая подвижность, крепитация. Клинические проявления меньше выражены при вколоченном переломе.
Перелом диафиза – наиболее частый перелом плечевой кости и занимает более 50% от числа всех переломов, плеча. Наступает как от прямого удара по плечу, так и при падении на локоть, резком движении (метании гранаты и др.). У взрослых перелом диафиза плечевой кости всегда полный (поперечный, косой, винтообразный, оскольчатый), у детей – поднадкостничный. Чаще наблюдаются переломы в средней трети плеча, где поперечник кости наиболее узок.
Симптомы перелома плеча.
Боль, патологическая подвижность, резкая деформация. При пальпации четко прощупываются отломки кости. Часто травмируется лучевой нерв, при этом обнаруживается нарушение кожной чувствительности и невозможность разгибания пальцев кисти.
Деформация нижней трети плеча и локтевого сустава. Предплечье согнуто, движения в локтевом суставе резко болезненны.
При чрезмыщелковых переломах нарушается соотношение линий, соединяющих мыщелки и локтевой отросток (сравнить со здоровой стороной).
Перелом костей предплечья.
Различают переломы проксимального эпифиза, диафиза и дистального эпифиза.
Перелом проксимального эпифиза разделяется на перелом локтевого и венечного отростков локтевой кости и перелом головки и шейки луча. Возникают эти переломы в основном при падении на локоть (удар по локтю) или вытянутую руку.
Симптомы перелома костей предплечья.
Боль и отечность в месте перелома, нарушение функции конечности. При переломе локтевого отростка характерно полусогнутое положение руки (рука свисает), пострадавший поддерживает ее здоровой рукой. При переломе венечного отростка определяется припухлость в области локтевого сгиба и болезненность при пальпации. При переломе головки или шейки лучевой кости определяется резкая болезненность в области наружного отдела локтевого сгиба и нарушение вращательных движений предплечья. Иногда при этом ощущается костный хруст. Предплечье находится в положении пронации и согнуто в локтевом суставе.
Иногда при этом ощущается костный хруст. Предплечье находится в положении пронации и согнуто в локтевом суставе.
Переломы диафиза костей предплечья.
Возникают от непосредственного удара. Наблюдаются переломы как одной, так и двух костей на одном (чаще) или на разных уровнях. Иногда переломы сопровождаются вывихом лучевой кости. У детей переломы диафизов предплечья, как правило, поднадкостничные (“зеленая веточка”).
Симптомы перелома диафиза костей предплечья.
Боль при осевой и фронтальной нагрузке, отечность (при смещении отломков – деформация), патологическая подвижность.
Перелом дистального эпифиза костей предплечья.
Наиболее частый перелом костей предплечья. Его называют еще переломом предплечья (лучевой кости) в типичном месте. Возникает при падении с упором на разогнутую (экстепзнонпый перелом) или на согнутую (флексионный перелом) кисть. Часто сопровождается отрывом шиловидного отростка локтевой кости, что приводит к образованию штыкообразной деформации.
Симптомы перелома дистального эпифиза костей предплечья.
Наличие штыкообразной деформации и выпуклости на ладонной поверхности, припухлость, локальная болезненность при пальпации и нагрузке по оси, резкое ограничение движения в лучезапястном суставе указывает на перелом костей предплечья в дистальном конце.
Публикации в СМИ
Переломы костей предплечья составляют 11,5–30,5% от общего числа закрытых повреждений.
Классификация • Перелом локтевого отростка • Перелом венечного отростка • Перелом головки и шейки лучевой кости • Изолированный перелом локтевой кости • Изолированный перелом диафиза лучевой кости • Перелом обеих костей предплечья • Перелом локтевой кости с вывихом головки лучевой кости • Перелом лучевой кости с вывихом головки локтевой кости • Перелом лучевой кости «в типичном месте».
Перелом локтевого отростка • Причины: прямая травма, резкое сокращение трёхглавой мышцы плеча • Клиническая картина: припухлость локтевого сустава, рука выпрямлена, свисает; пассивные движения причиняют боль, активное разгибание при переломе со смещением невозможно, треугольник Хютера деформирован, вершина локтевого отростка находится выше линии, соединяющей надмыщелки плеча • Лечение •• Переломы без смещения: гипсовая повязка на 3–4 нед в положении сгибания предплечья в локтевом суставе на 90–110°, в среднем положении между пронацией и супинацией •• Перелом со смещением более 5 мм — остеосинтез •• ЛФК.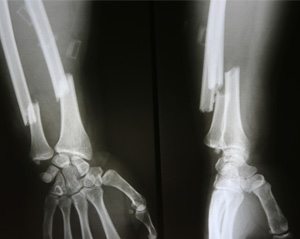
Перелом венечного отростка • Причина: падение на согнутый локтевой сустав • Клиническая картина: припухлость и гематома на передней поверхности локтевого сустава, ограничено максимальное сгибание предплечья, локальная болезненность внутренней поверхности локтевой ямки • Лечение. Гипсовая лонгета в положении сгибания под прямым углом на 3–4 нед, при больших отломках — остеосинтез.
Перелом головки и шейки лучевой кости • Причина: падение на вытянутую руку • Клиническая картина: припухлость и болезненность над плечелучевым суставом, ограничено разгибание, резкая болезненность при ротации предплечья кнаружи и осевой нагрузке • Лечение. При переломах без смещения — гипсовая лонгета в положении сгибания предплечья на 90–100° на 3 нед. При смещении — остеосинтез или удаление головки лучевой кости (при неэффективности репозиции, раздроблении головки).
Изолированный перелом диафиза локтевой кости • Причина: прямая травма • Клиническая картина.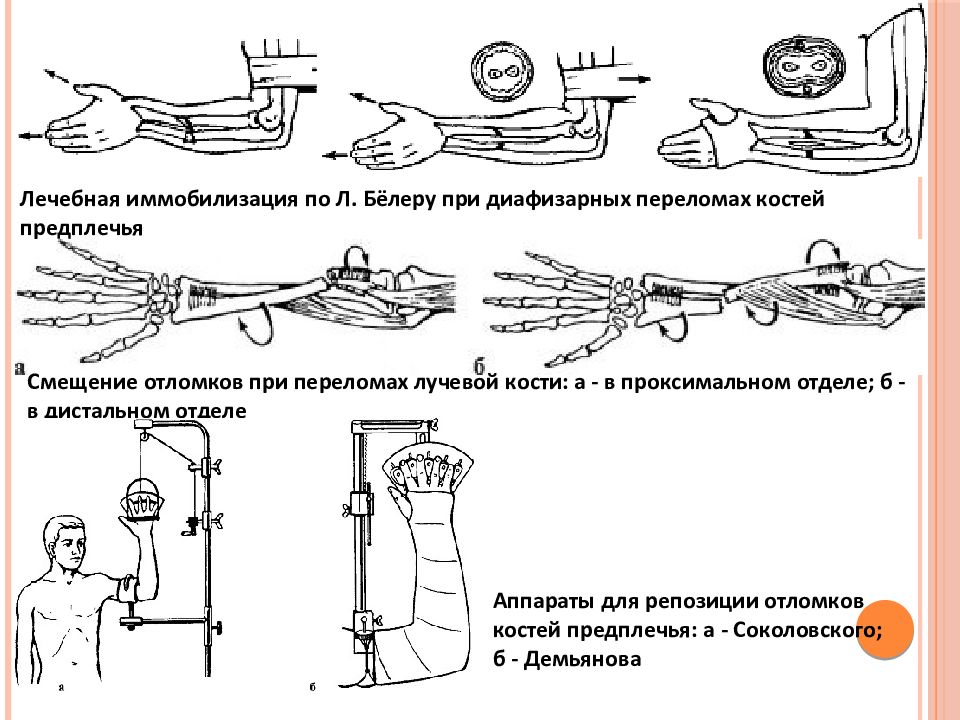 Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке и сдавлении с боковых поверхностей предплечья, активные движения в локтевом суставе ограничены • Лечение. Гипсовая повязка на 4–6 нед в положении сгибания предплечья под прямым углом в среднем положении между супинацией и пронацией. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке и сдавлении с боковых поверхностей предплечья, активные движения в локтевом суставе ограничены • Лечение. Гипсовая повязка на 4–6 нед в положении сгибания предплечья под прямым углом в среднем положении между супинацией и пронацией. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Изолированный перелом диафиза лучевой кости • Причина: прямая травма • Клиническая картина. Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке, ротации и сдавлении с боковых поверхностей предплечья, отсутствие активной пронации и супинации • Лечение. При переломах в верхней и средней третях — гипсовая повязка в положении сгибания предплечья под прямым углом и в положении супинации. При переломах в нижней трети — гипсовая повязка в среднем положении между пронацией и супинацией.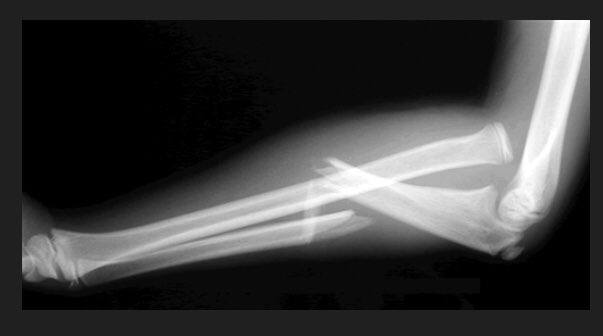 Иммобилизация в течение 4–5 нед. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Иммобилизация в течение 4–5 нед. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Перелом обеих костей предплечья • Частота — 53% всех переломов костей верхней конечности • Причина: прямая и непрямая травмы • Патоморфология. Характерно сближение отломков лучевой и локтевой кости из-за сокращения межкостной мембраны • Клиническая картина. Больной фиксирует повреждённую руку здоровой рукой. Характерна деформация и укорочение конечности, резкая болезненность при пальпации, осевой нагрузке, сжатии предплечья на удалении от перелома, патологическая подвижность • Лечение •• При переломах без смещения — лонгетно-циркулярная гипсовая повязка в среднем положении предплечья между супинацией и пронацией, тыльном сгибании кисти под углом 25–35° до 8 нед •• При переломах со смещением — одномоментная репозиция ручным способом или с помощью дистракционного аппарата, фиксация гипсовой повязкой на 8–10 нед, чрескостный компрессионно-дистракционный остеосинтез •• При переломах в верхней трети руку иммобилизируют в положении максимальной супинации, в средней трети — в положении полупронации, в нижней трети — вправление в положении пронации, затем переводят в положение полупронации •• Оперативное лечение (остеосинтез) показано при интерпозиции мягких тканей, смещении отломков более чем на половину диаметра, вторичном и угловом смещении костей.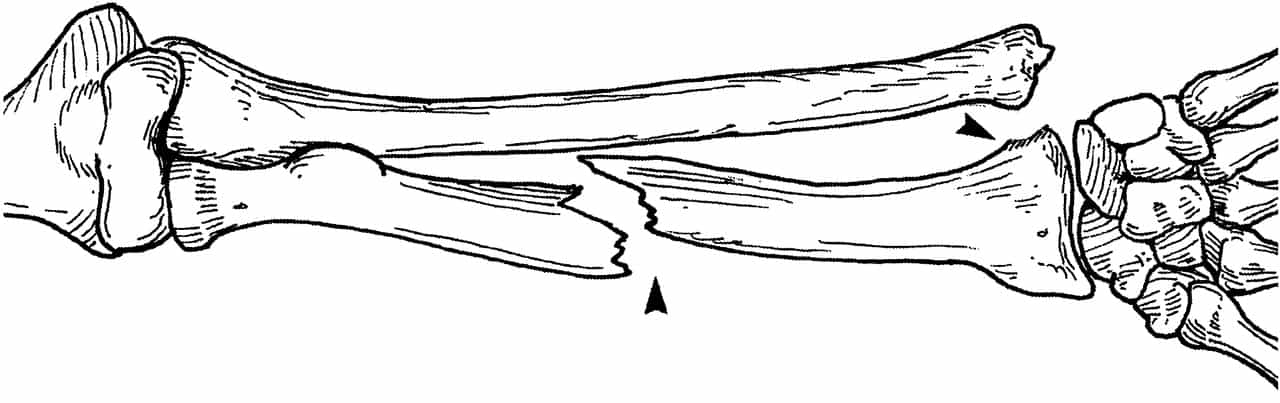 Иммобилизация в послеоперационном периоде в положении сгибания предплечья под прямым углом на срок до 10–12 нед.
Иммобилизация в послеоперационном периоде в положении сгибания предплечья под прямым углом на срок до 10–12 нед.
Перелом локтевой кости с вывихом головки лучевой кости (перелом Монтеджа) • Причины: падение на руку, отражение удара поднятым вперёд и вверх согнутым под прямым углом предплечьем • Патоморфология. Различают сгибательный (головка лучевой кости смещена кпереди, отломки локтевой кости — кзади; образуется угол, открытый кпереди) и разгибательный (головка лучевой кости вывихнута кзади и кнаружи, отломки локтевой кости смещены кпереди; образуется угол, открытый кзади) переломы • Клиническая картина. Характерная деформация (западение со стороны локтевой кости и выбухание со стороны лучевой), укорочение конечности, обнаружение при пальпации перелома локтевой и вывихнутой головки лучевой костей, отсутствие активных движений, боль и пружинящее сопротивление при пассивном сгибании. Возможно повреждение лучевого нерва. Необходима обязательная рентгенография с захватом локтевого сустава и области перелома • Лечение •• Сгибательный перелом — репозиция и вправление вывиха в положении разгибания, фиксация конечности в положении разгибания руки и супинации предплечья на 6–8 нед. При невозможности одномоментной репозиции — оперативное вправление вывиха и остеосинтез •• Разгибательный перелом — репозиция и вправление вывиха в положении супинации, гипсовая повязка (4–5 нед в положении супинации, 4–6 нед в среднем положении между супинацией и пронацией). Оперативное лечение при невозможности одномоментной репозиции (разрыв кольцевидной связки, интерпозиция мягких тканей).
Необходима обязательная рентгенография с захватом локтевого сустава и области перелома • Лечение •• Сгибательный перелом — репозиция и вправление вывиха в положении разгибания, фиксация конечности в положении разгибания руки и супинации предплечья на 6–8 нед. При невозможности одномоментной репозиции — оперативное вправление вывиха и остеосинтез •• Разгибательный перелом — репозиция и вправление вывиха в положении супинации, гипсовая повязка (4–5 нед в положении супинации, 4–6 нед в среднем положении между супинацией и пронацией). Оперативное лечение при невозможности одномоментной репозиции (разрыв кольцевидной связки, интерпозиция мягких тканей).
Перелом лучевой кости с вывихом головки локтевой кости (перелом Галеацци) • Причины: падение на вытянутую руку, удары по предплечью • Патоморфология: лучевая кость ломается в нижней трети, её отломки смещаются кпереди (дистальный отломок дополнительно занимает положение пронации из-за сокращения мышц), образуя угол, открытый кзади; головка локтевой кости смещается в ладонную или тыльную сторону • Клиническая картина: характерная деформация (западение на тыльной поверхности предплечья с лучевой стороны и выпячивание на ладонной), искривление оси лучевой кости, пальпируется головка лучевой кости на локтевой стороне лучезапястного сустава, болезненность при пальпации и осевой нагрузке. Надавливание на головку лучевой кости вызывает вправление, при прекращении давления головка снова вывихивается. Необходимо проводить в обязательном порядке рентгенографию с захватом лучезапястного сустава • Лечение: репозиция, гипсовая повязка на 8–10 нед, при неэффективности консервативного лечения — открытая репозиция и остеосинтез лучевой кости, открытое вправление головки локтевой кости.
Надавливание на головку лучевой кости вызывает вправление, при прекращении давления головка снова вывихивается. Необходимо проводить в обязательном порядке рентгенографию с захватом лучезапястного сустава • Лечение: репозиция, гипсовая повязка на 8–10 нед, при неэффективности консервативного лечения — открытая репозиция и остеосинтез лучевой кости, открытое вправление головки локтевой кости.
Перелом лучевой кости «в типичном месте» — перелом лучевой кости на 2–3 см проксимальнее суставной поверхности • Частота. 15–20% всех переломов. У пожилых женщин возникает в 2–3 раза чаще, чем у мужчин • Причины: падение на вытянутую руку с согнутой кистью • Патоморфология •• При падении на кисть в положении разгибания возникает разгибательный перелом Коллиса — дистальный отломок смещается в тыльную и лучевую сторону и супинирует, центральный смещается в ладонно-локтевую сторону •• При падении на кисть в положении ладонного сгибания возникает сгибательный перелом Смита — дистальный отломок смещается в ладонную сторону и пронирует, центральный — в тыльную сторону и супинирует • Клиническая картина: вилкообразная или штыкообразная деформация, при переломе Коллиса пальпируется на тыльной поверхности дистальный отломок, на ладонной — проксимальный, при переломе Смита дистальный отломок пальпируется на ладонной поверхности, проксимальный — на тыльной; резкая болезненность при пальпации лучевой кости и шиловидного отростка, осевой нагрузке. Часто повреждаются срединный нерв, межкостные ветви срединного и лучевого нервов (неврит Турнера) — резкие боли, парестезии, зоны анестезии, остеопороз костей кисти, ограничение движения IV пальца • Лечение •• Перелом без смещения — гипсовая лонгета (предплечье в среднем положении между супинацией и пронацией, кисть — лёгкое тыльное сгибание) на 3–4 нед •• Переломы со смещением — ручная или аппаратная репозиция, гипсовая повязка на 4–5 нед •• Неврит Турнера — витамины группы В, неостигмина метилсульфат, анаболические гормоны, тиреокальцитонин, прокаин внутрикостно.
Часто повреждаются срединный нерв, межкостные ветви срединного и лучевого нервов (неврит Турнера) — резкие боли, парестезии, зоны анестезии, остеопороз костей кисти, ограничение движения IV пальца • Лечение •• Перелом без смещения — гипсовая лонгета (предплечье в среднем положении между супинацией и пронацией, кисть — лёгкое тыльное сгибание) на 3–4 нед •• Переломы со смещением — ручная или аппаратная репозиция, гипсовая повязка на 4–5 нед •• Неврит Турнера — витамины группы В, неостигмина метилсульфат, анаболические гормоны, тиреокальцитонин, прокаин внутрикостно.
МКБ-10 • S52 Перелом костей предплечья
Общие переломы предплечья у взрослых
Переломы верхней конечности часто оцениваются врачами первичной медико-санитарной помощи при первичном обращении пациента или при последующем наблюдении после отделения неотложной помощи. На эти переломы приходится около 2 миллионов обращений в отделения неотложной помощи ежегодно. 1 Восемнадцать процентов посещений связаны с переломами плечевой кости; 31 процент приходится на лучевые или локтевые переломы; и 51 процент – переломы запястья, пястной кости или фаланги. Падения являются основной причиной переломов верхних конечностей.2
1 Восемнадцать процентов посещений связаны с переломами плечевой кости; 31 процент приходится на лучевые или локтевые переломы; и 51 процент – переломы запястья, пястной кости или фаланги. Падения являются основной причиной переломов верхних конечностей.2
Первоначальное лечение трещин обычно следует традиционному протоколу PRICE (защита, отдых, лед, сжатие и подъем). Травмированную руку следует защитить и положить в состояние покоя, используя шину и перевязку. Лед и возвышение могут помочь контролировать боль и отек. В остром периоде следует избегать компрессии конечности из-за возможных осложнений, связанных с отеком, таких как синдром острого компартмента. При необходимости для снятия боли могут быть назначены анальгетики. Окончательное лечение переломов предплечья может варьироваться от функциональной фиксации до хирургической фиксации.Поскольку потеря подвижности является наиболее частым осложнением, обычно рекомендуется ранняя мобилизация.3
Первоначальная оценка
Целями первоначальной оценки переломов предплечья являются определение механизма травмы, определение степени перелома и выявление любых дополнительных травмы. Это требует тщательного осмотра всей руки. Любые трещины на коже должны быть оценены, чтобы исключить возможность открытого перелома. Вывих суставов, открытые переломы и сосудисто-нервные повреждения являются показаниями для немедленного обращения к ортопеду (таблица 1).4–7 Нейроваскулярное обследование включает оценку наполнения капилляров, а также пульса в лучевой и локтевой артериях. Сенсорные и двигательные функции кисти и запястья должны быть задокументированы, с акцентом на функцию срединного нерва из-за его предрасположенности к травмам при травмах предплечья.
Это требует тщательного осмотра всей руки. Любые трещины на коже должны быть оценены, чтобы исключить возможность открытого перелома. Вывих суставов, открытые переломы и сосудисто-нервные повреждения являются показаниями для немедленного обращения к ортопеду (таблица 1).4–7 Нейроваскулярное обследование включает оценку наполнения капилляров, а также пульса в лучевой и локтевой артериях. Сенсорные и двигательные функции кисти и запястья должны быть задокументированы, с акцентом на функцию срединного нерва из-за его предрасположенности к травмам при травмах предплечья.
Посмотреть / распечатать таблицу
Таблица 1.Показания к ортопедической консультации при лечении переломов предплечья
Абсолютные показания | |||||||||||||||||||||||||||||
Вывих сустава | |||||||||||||||||||||||||||||
Нестабильность сустава | Нервно-сосудистая травма | ||||||||||||||||||||||||||||
Открытые переломы | |||||||||||||||||||||||||||||
Относительные показания | |||||||||||||||||||||||||||||
Размоление | |||||||||||||||||||||||||||||
Смещение | |||||||||||||||||||||||||||||
Внутрисуставное поражение . Показания к ортопедической консультации при лечении переломов предплечья
Последующая оценка во многом основана на радиологической оценке. Просмотр / печать Рисунок Рисунок 1. Перелом головки лучевой кости типа I по Мэйсону. Излияние в сустав видно по смещению передней жировой подушечки или знака паруса (черная стрелка). Задняя жировая подушечка (белая стрелка) также является признаком перелома. Рис. 1. Перелом головки лучевой кости типа I по Мейсону. Излияние в сустав видно по смещению передней жировой подушечки или знака паруса (черная стрелка). Задняя жировая подушечка (белая стрелка) также является признаком перелома. Типы переломовПЕРЕЛОМЫ ДИСТАЛЬНОГО РАДИУСА Переломы дистального радиуса, также известные как переломы Кол-ле, составляют до одной шестой всех обработанных переломов.Они наиболее распространены у молодых людей и пожилых людей.4 Механизм травмы, как правило, различен в этих двух группах: у более молодого населения обычно возникают переломы в результате высокоэнергетической травмы, а у пожилого населения обычно возникают травмы с малой степенью воздействия. Эти переломы традиционно лечили закрытыми манипуляциями и литьем. Однако теперь признано, что многие из этих трещин нестабильны, и литье может не поддерживать приемлемого восстановления.5 Кроме того, достижения в хирургической технике улучшили стабильность переломов, что позволило раньше начать движение и реабилитацию. 5 Большая часть доказательств в поддержку различных методов лечения недостаточно развита. Кокрановские обзоры рандомизированных контролируемых исследований хирургических и медицинских вмешательств по поводу переломов дистального отдела лучевой кости у взрослых выявили недостаточные доказательства для выбора лечения.9,10 Из-за этого решения о лечении часто принимаются на основе опыта врачей и мнений экспертов. Для врачей первичного звена первичное ведение включает принятие решения о направлении пациента к ортопеду.Молодой, активный пациент, занятие или хобби которого требует высокофункциональной руки и запястья, может предпочесть более агрессивное лечение, чем пожилой, сидячий пациент, который больше заинтересован в обезболивании и может терпеть некоторую потерю подвижности. Для полной рентгенологической оценки перелома дистального отдела лучевой кости требуется как минимум два вида (задне-передний и боковой) запястья. Косая рентгенография часто требуется для полной оценки степени перелома.Рентгенограммы следует тщательно исследовать на предмет внутрисуставных переломов, травм запястья, вывиха дистального лучевого сустава и других связанных переломов, например, переломов шиловидного отростка локтевой кости. Угол и смещение перелома можно оценить с помощью рентгенографии путем измерения радиальной высоты, радиального наклона и ладонного наклона. Радиолог может предоставить их по запросу. Рисунки 2 и 3 иллюстрируют эти измерения.13 Мнения расходятся относительно допустимой величины смещения, но общепризнано, что вероятность неблагоприятного исхода увеличивается по мере того, как каждый параметр отклоняется от нормы. Показания для репозиции и направления включают потерю ладонного наклона, в результате чего дорсальный угол дистальной лучевой суставной поверхности составляет более 5-10 градусов, изменение радиального наклона более 5-10 градусов или радиальное укорочение более 2 мм. –7,14 Просмотр / печать рисунка Рисунок 2. Радиальная высота (синие линии) – это разница в мм между самой дистальной точкой радиального шиловидного отростка и самой дистальной точкой локтевой суставной поверхности. Информация из справочного материала 13. Рисунок 2. Радиальная высота (синие линии) – это разница в мм между самой дистальной точкой радиального шиловидного отростка и самой дистальной точкой локтевой суставной поверхности.Радиальный наклон (красные линии) – это относительный угол дистальной лучевой суставной поверхности к линии, перпендикулярной длинной оси лучевой кости. На этом рисунке представлены нормальные значения. Информация из справочника 13. Просмотр / распечатка Рисунок Рисунок 3. Воллярный наклон – это угол, образованный линией, соединяющей дистальные точки ладонной и дорсальной кромок лучевой кости, и вторая линия, перпендикулярная длинной оси радиуса.На этом рисунке представлены нормальные значения. Информация из справочного материала 13. Рис. 3. Волярный наклон – это угол, образованный линией, соединяющей дистальные точки ладонного и дорсального края лучевой кости, и второй линией, перпендикулярной длинной оси лучевой кости. радиус. На этом рисунке представлены нормальные значения. Информация из справочника 13. Переломы дистального отдела лучевой кости, которые минимально смещены или повреждены (рис. 4), можно лечить с помощью иммобилизации на срок от четырех до восьми недель.5,11,12 Первоначально может потребоваться наложение шины на ладонную часть или сахарный язык, если имеется значительный отек. Окончательное лечение должно основываться на характеристиках перелома и предпочтениях пациента. Более молодые пациенты с хорошим здоровьем костей и переломами без смещения часто можно лечить с помощью ладонной шины, тогда как пациенты с минимальным смещением или остеопоротической костью должны иметь дополнительную защиту с помощью короткой повязки на руку. Посмотреть / распечатать Рисунок Рисунок 4. Минимально смещенный перелом дистального отдела лучевой кости (стрелки). (A) Задний вид спереди.(B) Вид сбоку. Рис. 4. Минимально смещенный перелом дистального отдела лучевой кости (стрелки). (A) Задний вид спереди. (B) Вид сбоку. ПЕРЕЛОМЫ СРЕДНЕЙ ПЕРЕДНИИ Переломы лучевой и локтевой костей (переломы обеих костей) сложны и трудно поддаются успешному лечению. Хотя изолированные переломы диафиза локтевого сустава встречаются редко, их можно успешно лечить консервативными методами. Часто называемые «ночными палочками» переломы, многие переломы диафиза локтевой кости вызваны прямым ударом по приподнятому предплечью.16 Для полного обследования требуется задне-передняя и боковая рентгенография всего предплечья, включая запястье и локоть. Врач должен убедиться, что при переломах проксимальной трети локтевой кости (т.е.например, перелом Монтеджи), поскольку для этого требуется консультация ортопеда. Изолированные переломы диафиза локтевой кости, которые не смещены более чем на 50 процентов диаметра кости и угол наклона менее 10 градусов, можно лечить с помощью короткой повязки на руку или функционального бандажа на предплечье в течение четырех-восьми недель11,15-17 A Функциональный бандаж позволяет неограниченное движение запястья и локтя, снижая риск постиммобилизационной скованности. ЛУЧЕВЫЕ ПЕРЕЛОМЫ ГОЛОВКИПереломы лучевой головки составляют до 5,4% всех переломов и около 33% переломов локтя18. Обычно они вызваны падением на вытянутую руку с пронацированным предплечьем или с небольшим сгибанием локтя. , или прямой удар в боковой локоть. Движения предплечья болезненны и ограничиваются переломами головки лучевой кости. Болезненность может проявляться над головкой лучевой кости дистальнее латерального надмыщелка.Обычно достаточно стандартной рентгенографии, хотя может потребоваться косой или радиокапителлярный обзор. Переломы головки лучевой кости классифицируются с использованием системы Мейсона (таблица 2) .19 Переломы типа I по Мейсону обычно лечат консервативно, и их можно лечить в условиях первичной медико-санитарной помощи. Просмотр / печать таблицы Таблица 2.Классификация трещин головки лучевой кости по Мэйсону
 Классификация трещин головки лучевой кости по Мэйсону
Визуализация каменщика Переломы типа I следует повторить через одну-две недели для обеспечения надлежащего выравнивания. Переломы Мэйсона типа II с небольшим смещением можно лечить без хирургического вмешательства.Значительное смещение (более 2 мм) или изгиб (более 30 градусов) требует хирургического вмешательства путем иссечения или открытой репозиции с внутренней фиксацией. Травмы Мэйсона III типа могут потребовать фиксации, иссечения или замены оскольчатой части головки лучевой кости.24 Консультация ортопеда обычно требуется для лечения переломов Мэйсона II-IV типа. ПЕРЕЛОМЫ ОЛЕКРАНОНА Подкожное положение локтевого сустава делает его уязвимым для переломов, особенно при сгибании локтя. Переломы локтевого сустава можно разделить на внутрисуставные или внесуставные, в зависимости от их рентгенологического вида. Внесуставные переломы встречаются реже (рис. 5) и, как правило, вызваны отрывом трицепса. С ними можно справиться нехирургическим путем, если разгибательный механизм не поврежден.25 Многие переломы локтевого сустава имеют внутрисуставной характер повреждения и классифицируются по смещению, стабильности локтя, измельчению и целостности разгибательного механизма. Рис. 5. Перелом внесуставного локтевого сустава со смещением (стрелка). ПЕРЕЛОМЫ КОРОНОИДНОГО ПРОЦЕССА Переломы венечного отростка проксимального отдела локтевой кости встречаются редко. Венечный отросток представляет собой треугольный выступ на передней поверхности локтевого сустава, который действует как опора для предотвращения смещения локтя назад. Эти переломы лучше всего видны на боковых рентгенограммах локтя (рис. 6), они присутствуют в 10–15% локтевых вывихов.26 Обычно они являются частью спектра травм, связанных с вывихом локтя. Неотложная помощь должна быть направлена на уменьшение вывиха с уделением внимания сосудисто-нервному статусу верхних конечностей. Посмотреть / распечатать Рисунок Рисунок 6. Перелом без смещения (стрелка) венечного отростка локтевой кости. Рисунок 6. Перелом без смещения (стрелка) венечного отростка локтевой кости. Переломы локтевой кости и лучевой кости (переломы предплечья)Переломы локтевой кости и лучевой кости: что нужно знать
Что такое перелом предплечья?Предплечье состоит из двух костей, лучевой и локтевой, причем локтевая кость расположена на стороне мизинца, а лучевая – на стороне большого пальца. Переломы предплечья могут возникать на разных уровнях: около запястья на самом дальнем (дистальном) конце кости, в середине предплечья или около локтя на верхнем (проксимальном) конце кости. Они могут возникнуть в результате прямого удара (падение на предплечье или прямое попадание предмета) или косвенной травмы. Последнее обычно вторично по сравнению с приземлением на вытянутую руку. Какие бывают типы переломов предплечья?Переломы предплечья могут быть одиночными (только лучевая или локтевая кость) или комбинированными (обе кости). Когда обе кости сломаны на разных уровнях и есть травма сустава запястья или локтя, они называются переломами Галеацци или Монтеджиа:
Как лечить перелом предплечья?Безоперационное лечение Стабильный, простой и изолированный перелом локтевой кости (вторичный по отношению к прямому удару) можно лечить с помощью гипса в течение примерно четырех-шести недель. Ваш врач будет внимательно следить за вашим прогрессом с помощью рентгеновских лучей, чтобы гарантировать отсутствие смещения перелома и надлежащее заживление костей. После снятия гипса вы начнете физиотерапию со специальными упражнениями, чтобы восстановить полный диапазон движений локтя и запястья и вращения предплечья.Ваш врач будет все чаще разрешать вам поднимать тяжести в зависимости от того, как заживает ваш перелом. Хирургические методы леченияОперация выполняется в большинстве случаев на предплечье и обычно выполняется через один или два разреза на разных уровнях и с разных сторон предплечья. Трещины уменьшаются и удерживаются пластинами и винтами. После операции на ваше предплечье наложат короткую шину для комфорта и защиты. Вам не разрешат поднимать вес в течение шести недель после операции. OrthoKids – Переломы предплечьяОписание В предплечье две кости: одна называется лучевой (на той же стороне предплечья, что и большой палец), а другая – локтевой (на той же стороне предплечья, что и мизинец). Переломы предплечья могут возникать в любом месте этих костей, от локтя до запястья, и даже могут быть связаны с вывихом (когда кость выскакивает из сустава). Переломы предплечья часто происходят из-за пластинки роста, которая состоит из хряща, потому что хрящ слабее кости. Переломы предплечья часто происходят из-за пластинки роста, которая состоит из хряща, потому что хрящ слабее кости.Дети любят играть и бегать, и это может привести к тому, что ребенок упадет им на руку, что приведет к перелому. Переломы предплечья – самые частые переломы у детей (до 50% всех переломов у детей!) И встречаются у 1 из 100 детей. Подавляющее большинство этих переломов можно вылечить с помощью гипсовой повязки или шины, хотя некоторые из них, возможно, потребуется восстановить, чтобы улучшить выравнивание костей. Виды переломов Physeal (пластина роста) перелом : Это происходит, когда в травму вовлечена пластинка роста или физический слой запястья.Эти переломы особенно часто встречаются около запястья. Когда переломы происходят рядом с физическим телом или через него, особенно у детей младшего возраста, существует большой потенциал ремоделирования. Рентгеновский пример перелома пластинки роста (красная стрелка) на запястье. Перелом тора или пряжки : Это происходит, когда только одна сторона кости сжимается и выгибается, но не ломается полностью. Это похоже на то, когда вы нажимаете на пустой рулон бумажного полотенца, и рулон застегивается, но не ломается.Другая сторона той же кости не затронута. Рентгеновский пример перелома тора или пряжки (красные стрелки) запястья (AP). Рентгеновский пример перелома тора или пряжки (красные стрелки) запястья (латеральный) Перелом по Гринстику :Это происходит, когда одна сторона кости ломается, а другая просто сгибается (красные стрелки). Это происходит потому, что кости детей все еще очень мягкие по сравнению с костями взрослых. Изломы пластической деформации : Рентгенологический пример полных переломов лучевой и локтевой костей Переломы Монтеджи :Это происходит при переломе локтевой кости и вывихе головки лучевой кости (часть лучевой кости около локтя) из локтевого сустава. Рентгеновский пример перелома Монтеджи. Локтевая кость сломана, головка лучевой кости смещена в локтевом суставе (красная стрелка) Рисунок: рентгеновский снимок перелома Монтеджи.Локтевая кость сломана, головка лучевой кости смещена в локтевом суставе (красная стрелка). Перелом Галеацци : Эта травма связана с переломом лучевой кости и вывихом локтевой кости на запястье.  При переломе-вывихе Галеацци лучевая кость сломана (красная стрелка), а запястье вывихнуто (красный кружок). Симптомы Искривленная рука, отек, боль, невозможность двигать рукой и синяк – наиболее очевидные признаки перелома.При тяжелых травмах на коже возле кости может образоваться открытая рана с кровотечением. Если это произойдет, это чрезвычайная ситуация, и вам следует доставить ребенка в отделение неотложной помощи, чтобы предотвратить инфицирование кости. Тяжелые травмы также могут сопровождаться онемением и покалыванием в руке или предплечье. Если это произойдет, вам следует доставить ребенка в отделение неотложной помощи. Боль, которая не проходит сама по себе, также может быть признаком перелома, даже если рука не выглядит кривой. Осмотр Врач внимательно осмотрит кожу вокруг локтя, предплечья и запястья, а также коснется этих участков, чтобы определить, что болит.Он или она также может попытаться аккуратно пошевелить суставами.  Также важно проверить нервы и кровообращение в руке. Также важно проверить нервы и кровообращение в руке. Другие тесты В большинстве случаев для диагностики перелома предплечья достаточно простого рентгена. Поскольку переломы предплечья могут быть связаны с переломами запястья и локтя, ваш врач обычно также сделает рентгеновские снимки этих областей. Лечение Подавляющее большинство переломов предплечья можно вылечить без хирургического вмешательства.Стабильные переломы, такие как пряжка или перелом тора, обычно можно лечить с помощью шины или гипсовой повязки в течение 3-4 недель. Если кости расположены под углом, врачу может потребоваться переустановить кости, чтобы добиться лучшего выравнивания, а затем наложить гипс, чтобы удерживать кости на месте, пока они заживут. В зависимости от того, насколько велика деформация, эта манипуляция может происходить в клинике, под седацией в отделении неотложной помощи или даже в операционной. У маленьких детей некоторые углы и смещения часто допустимы из-за быстрого заживления и надежного ремоделирования.  Часто вашему ребенку нужно будет вернуться на повторный рентген через 7-10 дней, чтобы убедиться, что кости остаются в хорошем положении. Для большинства переломов предплечья требуется гипсовая повязка на срок не менее 6 недель, а иногда даже 12 недель, в зависимости от тяжести перелома и того, насколько хорошо он заживает. Иногда на 6-й неделе гипсовая повязка на длинную руку может быть заменена на более короткую. Часто вашему ребенку нужно будет вернуться на повторный рентген через 7-10 дней, чтобы убедиться, что кости остаются в хорошем положении. Для большинства переломов предплечья требуется гипсовая повязка на срок не менее 6 недель, а иногда даже 12 недель, в зависимости от тяжести перелома и того, насколько хорошо он заживает. Иногда на 6-й неделе гипсовая повязка на длинную руку может быть заменена на более короткую. Хирургическое лечение В некоторых случаях может потребоваться операция:
 Результаты Переломы около запястья обычно заживают быстро, а травмы около середины предплечья заживают дольше и имеют более высокую вероятность повторного перелома.Скованность в локтевом суставе и / или запястье часто возникает после снятия гипса или шины. Обычно это проходит само по себе через несколько недель, но в редких случаях требуется физиотерапия, чтобы вернуть движения. Поскольку кости все еще слабы после снятия гипса, ваш врач может порекомендовать вашему ребенку избегать занятий спортом и физкультурой в течение 4-6 недель после этого, чтобы предотвратить повторное сломание кости, если ваш ребенок упадет на руку. Если перелом касается пластинки роста, ваш врач может захотеть повторить рентгенографию через 6–12 месяцев, чтобы убедиться, что кость все еще растет нормально. Дополнительная информация Переломы предплечья – Core EM Классификация переломов Монтеджи по Бадо (Случай любезно предоставлен доктором Бенудиной Самир, Radiopaedia. Система классификации трещин
Галеацци Тип I + II Переломы (Атесок 2011) Список литературы Атесок К.И. и соавт.Галеацци перелом. J Am Acad Orthop Surg 2011; 19 (10): 623-33. Delpont M et al. Травмы Монтеджи. Orthop Traumatol Surg Res. 2017. PMID: 29174872 Эгол К.А. и соавт. Справочник переломов 4 -е изд. Lipincott 2010: 261-268 Джордж А.В., Лоутон Дж. Лечение осложнений переломов предплечья. Hand Clin. 2015; 31 (2): 217-33. PMID: 25934198 Хьюстон Дж. С.. Перелом дистального отдела диафиза лучевой кости: ошибки в лечении. J Bone Joint Surg Am 1957 г .; 39: 249-264.PMID: 13416321 Джонсон Н.П., Смоленский А. Разлом, Галеацци. В: StatPearls. Остров сокровищ (Флорида): StatPearls Publishing; 2017 июн-. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK470188/ PMID: 29262123 Perron AD et al. Ортопедические подводные камни в отделении неотложной помощи: перелом-вывих Галеацци и Монтеджи. Am J Emerg Med. 2001; 19 (3): 225-8. PMID: 11326352 Smith H, Sage F P. Медуллярная фиксация переломов предплечья. J Bone Joint Surg 1957 г .; 39 91-98. PMID: 13385267 Сонин А. Переломы предплечья: основы практики, анатомия, патофизиология.Сингх С., Бхатиа М., Хоусден П. Индексы гипсовых характеристик и подкладки, используемые для принятия клинических решений при переломах предплечья у детей. Acta Orthop . 2008 июн.79 (3): 386-9. [Медлайн]. Hotchkiss RN, An KN, Sowa DT, Basta S, Weiland AJ. Анатомо-механическое исследование межкостной перепонки предплечья: патомеханика проксимальной миграции лучевой кости. J Hand Surg Am . 1989 14 марта (2, часть 1): 256-61. [Медлайн]. Schemitch EH, Richards RR. Влияние неправильного сращения на функциональный результат после пластинчатой фиксации переломов обеих костей предплечья у взрослых. J Bone Joint Surg Am . 1992 августа 74 (7): 1068-78. [Медлайн]. Naranje SM, Erali RA, Warner WC Jr, Sawyer JR, Kelly DM. Эпидемиология детских переломов в отделениях неотложной помощи США. Дж. Педиатр Ортоп . 2016 июн. 36 (4): e45-8. [Медлайн]. Маккуин ММ. Эпидемиология переломов предплечья. Маккуин ММ, Юпитер Дж. Б. Радиус и локтевая кость . Оксфорд: Баттерворт-Хайнеманн; 1997. 1-11. Chung KC, Spilson SV. Частота и эпидемиология переломов кисти и предплечья в США. J Hand Surg Am . 2001 Сентябрь 26 (5): 908-15. [Медлайн]. Надь Л., Янкаускас Л., Дюмон CE.Коррекция неправильного сращения предплечья по предоперационной жалобе. Clin Orthop Relat Res . 2008 июн. 466 (6): 1419-28. [Медлайн]. Souer JS, Lozano-Calderon SA, Ring D. Предикторы функции запястья и состояния здоровья после оперативного лечения переломов дистального отдела лучевой кости. J Hand Surg Am . 2008 Февраль 33 (2): 157-163. [Медлайн]. Osada D, Kamei S, Takai M, Tomizawa K, Tamai K. Неправильные переломы дистального отдела лучевой кости, леченные с помощью корректирующей остеотомии с использованием ладонной фиксирующей пластины и корково-ракового костного трансплантата после немедленной мобилизации. Ручной хирург . 2007. 12 (3): 183-90. [Медлайн]. Маккенни П.Дж., Маккуин М.М., Элтон Р. Прогнозирование нестабильности дистальных переломов лучевой кости. J Bone Joint Surg Am . 2006 сентябрь 88 (9): 1944-51. [Медлайн]. Андерсон ЛД. Переломы. Crenshaw AH, изд. Оперативная ортопедия Кэмпбелла . 5-е изд. Сент-Луис: Мосби; 1971. Vol 1: 477-691. SAGE FP. Медуллярная фиксация переломов предплечья.Изучение костномозгового канала лучевой кости и отчет о пятидесяти переломах лучевой кости, обработанных прегнутым треугольным стержнем. J Bone Joint Surg Am . 1959 декабрь 41-A: 1489-516. [Медлайн]. Mandziak DG, Watts AC, Bain GI. Вклад связок в структуру суставных переломов дистального отдела лучевой кости. J Hand Surg Am . 2011 Октябрь, 36 (10): 1621-5. [Медлайн]. Mullett H, Hausman M, Zaidemberg C. Непокорное несращение дистального отдела плечевой кости и проксимального отдела предплечья: спасение с использованием расширенного костного лоскута лучевой кости предплечья на ножке. J Травма . 2008 апр. 64 (4): E60-4. [Медлайн]. Ричард MJ, Wartinbee DA, Riboh J, Miller M, Leversedge FJ, Ruch DS. Анализ осложнений ладонной пластинки по сравнению с внешней фиксацией при переломах дистального отдела лучевой кости. J Hand Surg Am . 2011 окт. 36 (10): 1614-20. [Медлайн]. Galletebeitia Laka I, Samson F, Gorostiza I, Gonzalez A, Gonzalez C. Полезность клинического ультразвукового исследования для выявления переломов дистального отдела предплечья в педиатрическом отделении неотложной помощи. Eur J Emerg Med . 2019 26 апреля (2): 118-122. [Медлайн]. Epema AC, Spanjer MJB, Ras L, Kelder JC, Sanders M. Ультразвук в месте оказания медицинской помощи по сравнению с традиционным рентгенографическим обследованием у детей с подозрением на переломы дистального отдела предплечья в Нидерландах: исследование диагностической точности. Emerg Med J . 2019 Октябрь, 36 (10): 613-616. [Медлайн]. Samora JB, Klingele KE, Beebe AC, Kean JR, Klamar J, Beran MC и др.Есть ли еще место для заклинивания гипса при переломах предплечья у детей ?. Дж. Педиатр Ортоп . 2014 апрель-май. 34 (3): 246-52. [Медлайн]. Мерфи Р.Ф., Пламбли Л., Слизман Б., Барфилд В., Доу Массачусетс, Муни Дж. Ф. 3-й. Клиническое и рентгенологическое сравнение шины с одним сахарным ключом и иммобилизацией на длинной руке при переломах предплечья у детей. J Педиатр Ортоп B . 2019 28 ноября (6): 549-552. [Медлайн]. Auer RT, Mazzone P, Robinson L, Nyland J, Chan G.Детское ожирение увеличивает риск неудачи при лечении переломов дистального отдела предплечья. Дж. Педиатр Ортоп . 2016 г., 36 (8): e86-e88. [Медлайн]. Okoroafor UC, Cannada LK, McGinty JL. Ожирение и безоперационное лечение переломов обеих костей предплечья у детей. J Hand Surg Am . 2017 Сентябрь 42 (9): 711-716. [Медлайн]. Сармьенто А., Купер Дж. С., Синклер ВФ. Переломы предплечья. Ранняя функциональная фиксация – предварительный отчет. J Bone Joint Surg Am . 1975 апр. 57 (3): 297-304. [Медлайн]. Bowman EN, Mehlman CT, Lindsell CJ, Tamai J. Безоперационное лечение переломов диафиза обеих костей предплечья у детей: предикторы ранней рентгенологической неудачи. Дж. Педиатр Ортоп . 2011 янв-фев. 31 (1): 23-32. [Медлайн]. Дролл К.П., Перна П., Поттер Дж., Харниман Э., Шемич Э.Х., Макки, доктор медицины. Результаты пластинчатой фиксации переломов обеих костей предплечья у взрослых. J Bone Joint Surg Am . 2007 декабрь 89 (12): 2619-24. [Медлайн]. Henle P, Ortlieb K, Kuminack K, Mueller CA, Suedkamp NP. Проблемы фиксации мостовидной пластины при лечении переломов диафиза предплечья с помощью фиксирующей компрессионной пластины. Хирургическая хирургия для лечения травм ортопедической дуги . 2011, январь, 131 (1): 85-91. [Медлайн]. Райт Р.Р., Шмелинг Г.Дж., Шваб Ю.П. Необходимость острой костной пластики при диафизарных переломах предплечья: ретроспективный обзор. J Orthop Trauma . 1997 Май. 11 (4): 288-94. [Медлайн]. Ким С.Б., Хео Ю.М., Йи Дж. У., Ли Дж. Б., Лим Б. Г.. Переломы диафиза обеих костей предплечья: результаты хирургического лечения с использованием только гальванических покрытий и комбинированного покрытия и интрамедуллярного гвоздя. Clin Orthop Surg . 2015 Сентябрь 7 (3): 282-90. [Медлайн]. Шах А.С., Лесняк Б.П., Вольтер Т.Д., Кэрд М.С., Фарли Ф.А., Вандер Хаве К.Л. Стабилизация переломов обеих костей предплечья у подростков: сравнение интрамедуллярного гвоздя с открытой репозицией и внутренней фиксацией. J Orthop Trauma . 2010 июл.24 (7): 440-7. [Медлайн]. Dietz JF, Bae DS, Reiff E, Zurakowski D, Waters PM. Однокостная интрамедуллярная фиксация локтевой кости при переломах обеих костей предплечья у детей: анализ краткосрочных клинических и рентгенологических результатов. Дж. Педиатр Ортоп . 2010 июл-авг. 30 (5): 420-4. [Медлайн]. Memeo A, Verdoni F, De Bartolomeo O, Albisetti W, Pedretti L. Новый способ лечения посттравматического несращения предплечья у молодых пациентов с интрамедуллярным швом и плазмой, богатой тромбоцитами. Травма . 2014 Февраль 45 (2): 418-23. [Медлайн]. Reinhardt KR, Feldman DS, Green DW, Sala DA, Widmann RF, Scher DM. Сравнение интрамедуллярного гвоздя с гальваническим покрытием при переломах обеих костей предплечья у детей старшего возраста. Дж. Педиатр Ортоп . 2008 июн. 28 (4): 403-9. [Медлайн]. Krzykawski R, Król R, Kamiński A. Результаты заблокированного интрамедуллярного гвоздя для несращения костей предплечья. Ortop Traumatol Rehabil .2008 янв-фев. 10 (1): 35-43. [Медлайн]. Mseddi MB, Manicom O, Filippini P, Demoura A, Pidet O, Hernigou P. [Интрамедуллярное закрепление диафизарных переломов обеих костей предплечья у взрослых: 46 случаев]. Rev Chir Orthop Reparatrice Appar Mot . 2008 апр. 94 (2): 160-7. [Медлайн]. Duncan R, Geissler W, Freeland AE, Savoie FH. Немедленная внутренняя фиксация открытых переломов диафиза предплечья. J Orthop Trauma .1992. 6 (1): 25-31. [Медлайн]. Kloen P, Wiggers JK, Buijze GA. Лечение диафизарных несращений локтевой кости и лучевой кости. Хирургическая хирургия для лечения травм ортопедической дуги . 2010 декабрь 130 (12): 1439-45. [Медлайн]. Чжан Х., Фанелли М., Адамс К., Грэм Дж., Сили М. Возникающая тенденция безоперационного лечения открытых переломов предплечья I типа у детей. J Детский ортопед . 2017 1 августа. 11 (4): 306-309. [Медлайн]. [Полный текст]. Маккуин М.М., Уэйкфилд А.Дистальная лучевая остеотомия по поводу неправильного сращения с использованием немостовой внешней фиксации: хорошие результаты у 23 пациентов. Acta Orthop . 2008 июнь 79 (3): 390-5. [Медлайн]. Стерн П.Дж., Друри В.Дж. Осложнения пластинчатой фиксации переломов предплечья. Clin Orthop Relat Res . 1983 Май. 25-9. [Медлайн]. Eaton RG, зеленый WT. Ишемия Фолькмана. Синдром ладонного отдела предплечья. Clin Orthop Relat Res . 1975 ноябрь-декабрь.58-64. [Медлайн]. AO / OTA Классификация переломов и вывихов – 2018. Фонд АО. Доступно на https://classification.aoeducation.org/. 2018; Дата обращения: 30 октября 2019 г. Auld TS, Hwang JS, Stekas N, Gibson PD, Sirkin MS, Reilly MC и др. Корреляция между системой классификации OTA / AO и компартмент-синдромом при переломах обоих костей предплечья. J Orthop Trauma . 2017 31 ноября (11): 606-609. [Медлайн]. Vopat BG, Kane PM, Fitzgibbons PG, Got CJ, Katarincic JA. Осложнения, связанные с сохранением имплантатов после пластинчатой фиксации предплечья у детей. J Orthop Trauma . 2014 июн. 28 (6): 360-4. [Медлайн]. Mih AD, Cooney WP, Idler RS, Lewallen DG. Долгосрочное наблюдение диафизарного покрытия костей предплечья. Clin Orthop Relat Res . 1994 256-8 февраля. [Медлайн]. Bauer G, Arand M, Mutschler W.Посттравматический лучевой синостоз после остеосинтеза перелома предплечья. Хирургическая хирургия для лечения травм ортопедической дуги . 1991. 110 (3): 142-5. [Медлайн]. Сломанное предплечье | Детская больница ФиладельфииСломанное предплечье – это перелом одной или обеих костей, соединяющих локоть и запястье. В предплечье две кости: лучевая кость находится на стороне большого пальца предплечья; локтевая кость находится на стороне мизинца. Переломы предплечья – одна из самых распространенных переломов костей в детстве.Сломанные руки часто случаются, когда дети играют и неожиданно падают. Переломы предплечья могут возникать вблизи суставов запястья или локтя или в середине кости. В большинстве случаев и лучевая, и локтевая кости ломаются. От того, как сломается предплечье у вашего ребенка, будет зависеть его тяжесть, рекомендованное лечение и то, сколько времени потребуется вашему ребенку, чтобы выздороветь. Различают шесть типов переломов предплечья у детей:
Если у вашего ребенка перелом предплечья, который вызывает сильную боль, разрывает кожу или повреждает пластинки роста, следует немедленно обратиться за лечением. Переломы предплечья часто встречаются у активных детей, когда они играют и занимаются спортом. На переломы лучевой и локтевой костей приходится более трети всех переломов у детей. В большинстве случаев перелом предплечья является результатом травмы от удара, например, ребенка, упавшего на вытянутую руку, ребенка, упавшего прямо на предплечье, или ребенка, получившего прямой удар по предплечью. Симптомы перелома руки могут включать:
Кроме того, ваш ребенок может почувствовать потребность поддержать травмированную руку другой рукой. В детской больнице Филадельфии (CHOP) диагностика перелома предплечья обычно начинается с физического осмотра руки, запястья и локтя вашего ребенка.Врач будет искать любую деформацию руки, а также отек, болезненность и невозможность поворачивать пораженную руку. В большинстве случаев врачи порекомендуют сделать рентген предплечья вашего ребенка, чтобы подтвердить диагноз и определить степень травмы вашего ребенка. Рентген позволяет получить изображения костей и помочь врачам определить тип перелома, чтобы порекомендовать лучшее лечение для вашего ребенка. В дополнение к медицинскому осмотру и рентгеновскому обследованию ваш ребенок также может пройти:
Чем больше у нас информации о состоянии вашего ребенка, тем лучше мы сможем вылечить его уникальную травму. Лечение перелома предплечья вашего ребенка будет зависеть от типа перелома, а также от возраста и развития вашего ребенка. Консервативное лечениеЕсли у вашего ребенка перелом предплечья не слишком серьезный и кость расположена правильно, сломанное предплечье, скорее всего, будет помещено в гипс до тех пор, пока кость не заживет. Для детей с простым переломом со смещением, когда кость не выровнена должным образом, для репозиции кости может потребоваться процедура, называемая «закрытая репозиция».В этой процедуре кость выпрямляется без необходимости открывать кожу. Клиницисты введут вашему ребенку местную анестезию, чтобы обезболить пораженную область, и осторожно подтолкнут фрагменты предплечья, чтобы они выровнялись. После завершения будет наложена шина или гипсовая повязка, чтобы удерживать кость на месте во время заживления. В зависимости от сложности перелома и степени опухания области после репозиции кости в течение нескольких дней можно использовать шину, чтобы опухоль отступила перед наложением гипсовой повязки. Хирургическое лечениеЕсли у вашего ребенка перелом предплечья серьезный, повреждена кожа, повреждены пластинки роста или невозможно изменить положение наружу, потребуется операция. Детский анестезиолог сделает вашему ребенку анестезию, чтобы он не чувствовал боли и ощущений во время операции. Хирург сделает надрез, чтобы получить доступ к костям предплечья и выровнять их. Чтобы стабилизировать перелом и сохранить кости в правильном положении во время их заживления, хирург может использовать гипс, металлические штифты, пластину и винты, внешний фиксатор или комбинацию методов. Врач вашего ребенка обсудит, как лучше всего зафиксировать предплечье вашего ребенка во время его заживления. Хирургическая безопасностьХотя операция при переломах предплечья очень эффективна, мы понимаем, что любая операция может стать стрессом для детей и семей. В CHOP мы предлагаем множество ресурсов о том, как подготовить вашего ребенка к операции и чего ожидать во время операции. Последующее наблюдение при переломах предплечья будет зависеть от необходимого лечения. Дети с простыми переломами, которым требуется только наложение гипсовой повязки, смогут вернуться к обычным занятиям быстрее, чем те, кому требуется операция. Дети со сложными переломами, которым требуется хирургическое вмешательство, будут носить гипс или внешний фиксатор в течение шести недель. После снятия гипса или внешнего фиксатора будет сделан рентген, чтобы убедиться, что кости предплечья вашего ребенка заживают должным образом. Когда перелом стабилизируется, вашему ребенку будет предложено начать двигательные упражнения, чтобы уменьшить скованность и восстановить диапазон движений. В зависимости от сложности перелома вашего ребенка также может быть рекомендована физиотерапия. Врач вашего ребенка предоставит вам конкретную информацию о программе восстановления вашего ребенка и о том, как скоро он сможет вернуться к повседневной деятельности. Переломы предплечья часто встречаются в детстве. Хотя ваш ребенок может испытывать некоторую скованность в руке в первый год после травмы, обычно это не оказывает длительного воздействия на движения или активность. В длительном наблюдении нет необходимости. Переломы предплечьяКоллес переломПерелом Коллеса – это перелом одной или обеих костей предплечья чуть выше запястья. Этот тип перелома чаще всего возникает, когда человек пытается схватиться за себя при падении вперед, вытягивая руки и ноги, чтобы уменьшить удар от удара о землю. Симптомы
ЛечениеЛечение перелома Коллеса обычно включает иммобилизацию запястья и руки гипсовой повязкой. Если перелом более серьезный, может потребоваться операция, которая будет включать шпильки или винты, чтобы скрепить кости. ВосстановлениеБольшинство людей возвращаются к своей прежней деятельности после перелома коллеса.Характер травмы, вид полученного лечения и реакция организма на лечение – все это имеет значение, поэтому ответ для каждого человека индивидуален. Почти у всех пациентов наблюдается некоторая жесткость запястья. Обычно это уменьшается через месяц или два после снятия гипса или после операции и продолжит улучшаться в течение как минимум 2 лет. Большинство пациентов смогут возобновить легкую деятельность, такую как плавание или упражнения для нижней части тела в тренажерном зале, в течение 1-2 месяцев после снятия гипса или в течение 1-2 месяцев после операции.Активные занятия, например катание на лыжах или футбол, можно возобновить через 3–6 месяцев после травмы. Перелом дистального отдела лучевой костиЛучевая и локтевая кости – две кости предплечья. Перелом дистального конца лучевой кости, конца кости около запястья, является наиболее часто переломом костей запястья. Падение на вытянутую руку обычно вызывает этот тип перелома. Симптомы
ЛечениеВарианты лечения перелома дистального отдела лучевой кости различаются в зависимости от тяжести перелома.Если концы костей выровнены, будет применена скоба. Если перелом смещен, врачу может потребоваться выровнять концы костей, а затем наложить скобу, чтобы обездвижить запястье, пока кости заживают. Наши ручные врачи в Emory обсудят лучший вариант лечения перелома дистального отдела лучевой кости. ВосстановлениеПредполагается, что полное восстановление займет не менее года. В течение первого года можно ожидать некоторой боли при активной деятельности. Некоторая остаточная жесткость или боль ожидается в течение 2 лет.Однако жесткость обычно незначительна и не может влиять на общую функцию руки. . |



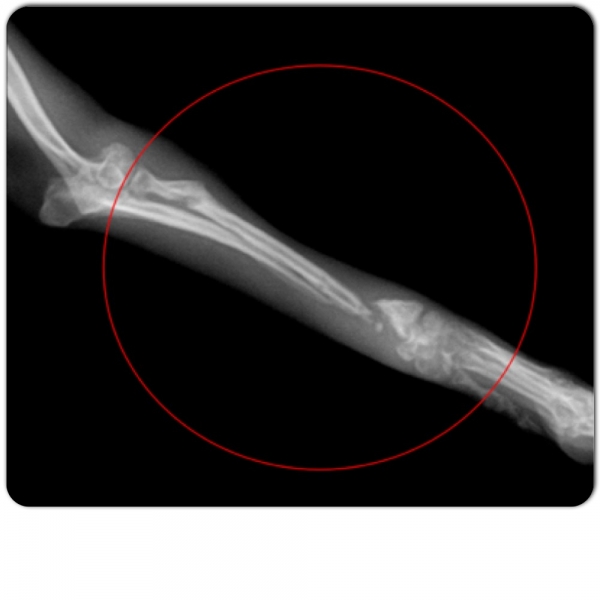 тучевой кости: простой внутрисуставной, многооскольчатый метафизарный
тучевой кости: простой внутрисуставной, многооскольчатый метафизарный
 перелом.Стандартная рентгенография должна включать задний вид спереди и сбоку. Если наличие перелома остается под сомнением, можно использовать виды под углом для дополнения основной серии. Небольшие, скрытые или внутрисуставные переломы могут не быть замечены на первичной рентгенографии. Передняя жировая подушечка обычно визуализируется в локте, но излияние вызывает подъем жировой подушечки (знак паруса). Задняя жировая подушечка является аномальной находкой.8 Наличие знака паруса или визуализированной задней жировой подушечки свидетельствует о переломе или другом внутрисуставном процессе (рис. 1).При наличии недавней травмы пациентов с визуализированной задней жировой подушечкой и отсутствием других признаков травмы скелета следует лечить так, как если бы произошел перелом. При высоком подозрении на перелом целесообразно выполнить повторную рентгенографию через 10–14 дней. Если требуется немедленное подтверждение или исключение перелома, или если есть вопрос о наличии нестабильности сустава или связанного с ним повреждения связок, может быть проведена магнитно-резонансная томография.
перелом.Стандартная рентгенография должна включать задний вид спереди и сбоку. Если наличие перелома остается под сомнением, можно использовать виды под углом для дополнения основной серии. Небольшие, скрытые или внутрисуставные переломы могут не быть замечены на первичной рентгенографии. Передняя жировая подушечка обычно визуализируется в локте, но излияние вызывает подъем жировой подушечки (знак паруса). Задняя жировая подушечка является аномальной находкой.8 Наличие знака паруса или визуализированной задней жировой подушечки свидетельствует о переломе или другом внутрисуставном процессе (рис. 1).При наличии недавней травмы пациентов с визуализированной задней жировой подушечкой и отсутствием других признаков травмы скелета следует лечить так, как если бы произошел перелом. При высоком подозрении на перелом целесообразно выполнить повторную рентгенографию через 10–14 дней. Если требуется немедленное подтверждение или исключение перелома, или если есть вопрос о наличии нестабильности сустава или связанного с ним повреждения связок, может быть проведена магнитно-резонансная томография.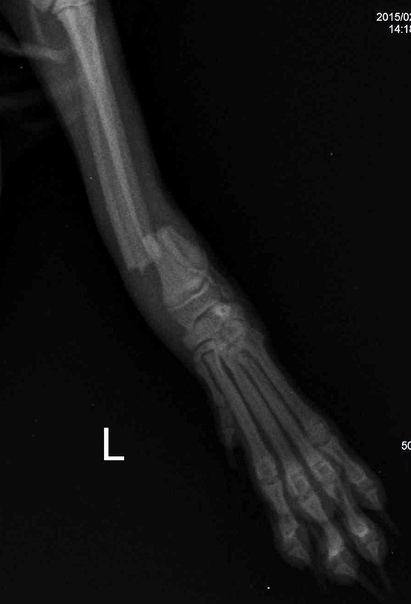
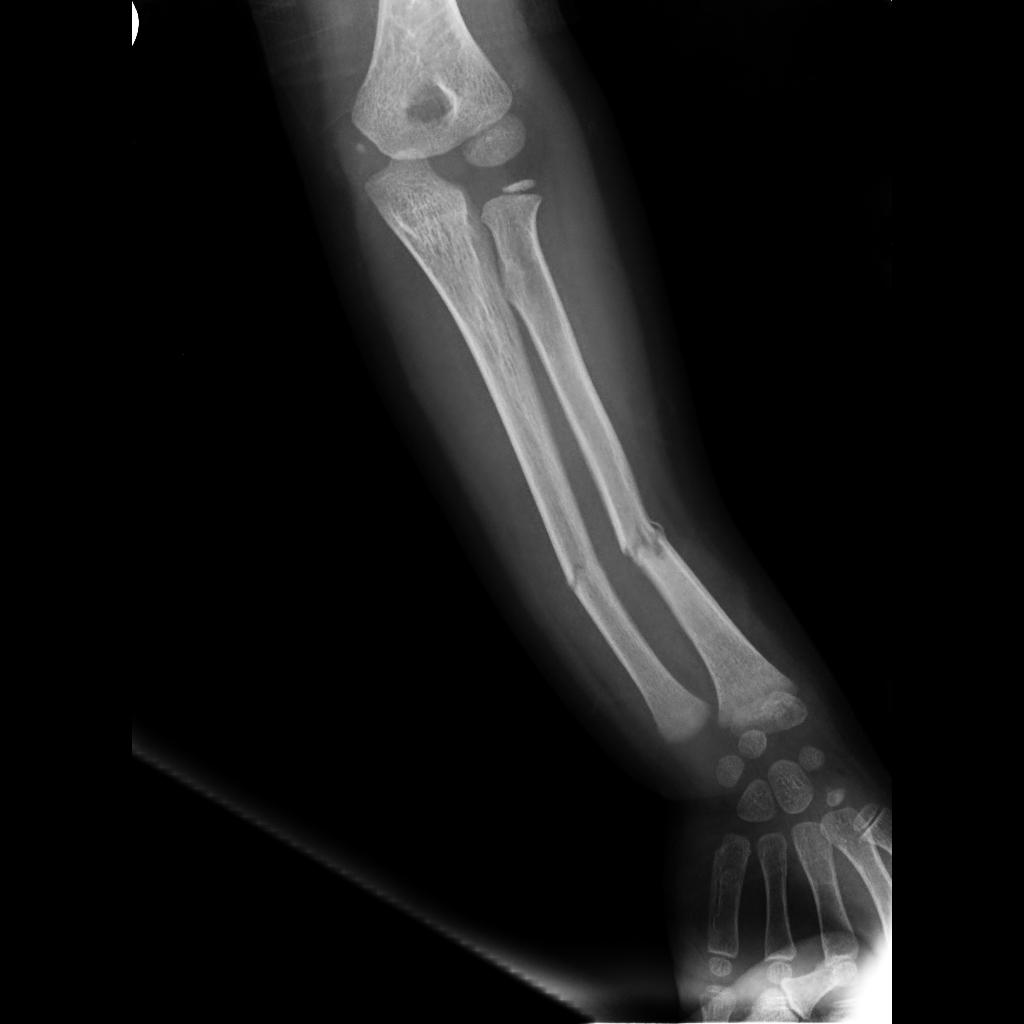 например, от простого падения.
например, от простого падения. Поскольку нехирургическое лечение лиц с внутрисуставными переломами увеличивает риск осложнений, таких как лучезапястный артрит, 4,6,7,11 следует настоятельно рекомендовать направление к специалисту при любом переломе, который распространяется на лучезапястный сустав или дистальный лучевой сустав.Кроме того, переломы, требующие репозиции, потенциально нестабильны и могут потребовать хирургической фиксации.7,11,12 Если врач первичной медико-санитарной помощи не имеет большого опыта лечения переломов, лучше всего направить пациентов с переломами дистального отдела лучевой кости, требующими манипуляций, к хирургу-ортопеду.
Поскольку нехирургическое лечение лиц с внутрисуставными переломами увеличивает риск осложнений, таких как лучезапястный артрит, 4,6,7,11 следует настоятельно рекомендовать направление к специалисту при любом переломе, который распространяется на лучезапястный сустав или дистальный лучевой сустав.Кроме того, переломы, требующие репозиции, потенциально нестабильны и могут потребовать хирургической фиксации.7,11,12 Если врач первичной медико-санитарной помощи не имеет большого опыта лечения переломов, лучше всего направить пациентов с переломами дистального отдела лучевой кости, требующими манипуляций, к хирургу-ортопеду. Наличие любого из этих результатов требует направления к ортопеду.
Наличие любого из этих результатов требует направления к ортопеду. Радиальный наклон (красные линии) – это относительный угол дистальной лучевой суставной поверхности к линии, перпендикулярной длинной оси лучевой кости. На этом рисунке представлены нормальные значения.
Радиальный наклон (красные линии) – это относительный угол дистальной лучевой суставной поверхности к линии, перпендикулярной длинной оси лучевой кости. На этом рисунке представлены нормальные значения.
 5,11,12 Университет Оттавы, Онтарио, Канада , предлагает видео демонстрации правильной техники литья и наложения шин на http: // intermed.med.uottawa.ca/procedures/cast. Крайне важно выполнять еженедельную рентгенографию в течение первых трех недель, потому что даже переломы, которые кажутся стабильными, могут смещаться на раннем этапе лечения, особенно у пожилых пациентов.6 Любая гипсовая повязка или шина не должны препятствовать движению локтя, пястно-фалангового сустава или пальцев.
5,11,12 Университет Оттавы, Онтарио, Канада , предлагает видео демонстрации правильной техники литья и наложения шин на http: // intermed.med.uottawa.ca/procedures/cast. Крайне важно выполнять еженедельную рентгенографию в течение первых трех недель, потому что даже переломы, которые кажутся стабильными, могут смещаться на раннем этапе лечения, особенно у пожилых пациентов.6 Любая гипсовая повязка или шина не должны препятствовать движению локтя, пястно-фалангового сустава или пальцев.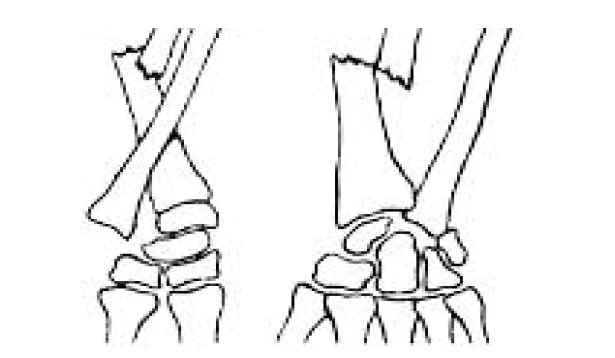 11,15 Переломы без смещения могут смещаться, несмотря на внешнюю иммобилизацию.11 С изолированными переломами диафиза лучевой кости также трудно справиться. Пациентов с такими переломами следует направлять к ортопеду, если только лечащий врач не имеет значительного опыта в этом лечении.
11,15 Переломы без смещения могут смещаться, несмотря на внешнюю иммобилизацию.11 С изолированными переломами диафиза лучевой кости также трудно справиться. Пациентов с такими переломами следует направлять к ортопеду, если только лечащий врач не имеет значительного опыта в этом лечении.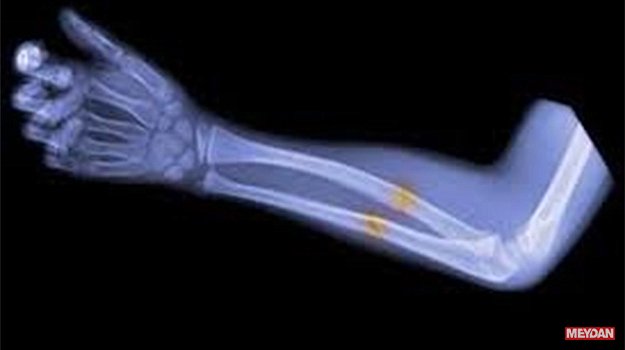 Если вначале используется короткая повязка на руку, ее следует заменить на функциональную скобу примерно через две недели.Рентгенографию следует повторять еженедельно в течение первых трех недель для выявления смещения перелома.
Если вначале используется короткая повязка на руку, ее следует заменить на функциональную скобу примерно через две недели.Рентгенографию следует повторять еженедельно в течение первых трех недель для выявления смещения перелома.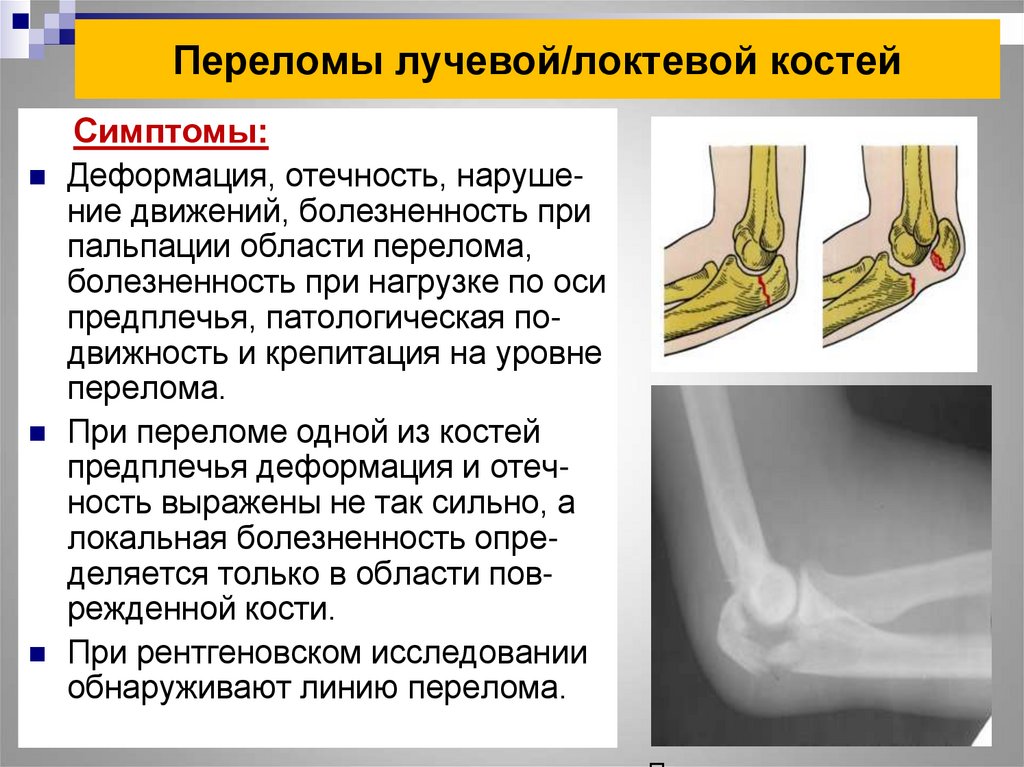 При таких переломах на локоть накладывают заднюю шину на пять-семь дней, после чего следует ранняя мобилизация и перевязка для комфорта. Аспирацию выпота можно рассматривать как облегчение боли и более раннюю подвижность.Есть данные, подтверждающие немедленное начало движения локтя у пациентов с переломом Мэйсона I. В одном исследовании 60 пациентов с минимально смещенными переломами головки лучевой кости были рандомизированы для немедленной мобилизации или пятидневной задержки перед мобилизацией.20 Не было изменений в результатах через четыре недели или три месяца; однако пациенты с более ранней мобилизацией имели меньше боли и лучше функционировали через семь дней после травмы. Рандомизированное исследование немедленной мобилизации с помощью повязки для обеспечения комфорта по сравнению с двумя неделями гипсовой повязки не выявило никаких преимуществ при использовании повязки.21
При таких переломах на локоть накладывают заднюю шину на пять-семь дней, после чего следует ранняя мобилизация и перевязка для комфорта. Аспирацию выпота можно рассматривать как облегчение боли и более раннюю подвижность.Есть данные, подтверждающие немедленное начало движения локтя у пациентов с переломом Мэйсона I. В одном исследовании 60 пациентов с минимально смещенными переломами головки лучевой кости были рандомизированы для немедленной мобилизации или пятидневной задержки перед мобилизацией.20 Не было изменений в результатах через четыре недели или три месяца; однако пациенты с более ранней мобилизацией имели меньше боли и лучше функционировали через семь дней после травмы. Рандомизированное исследование немедленной мобилизации с помощью повязки для обеспечения комфорта по сравнению с двумя неделями гипсовой повязки не выявило никаких преимуществ при использовании повязки.21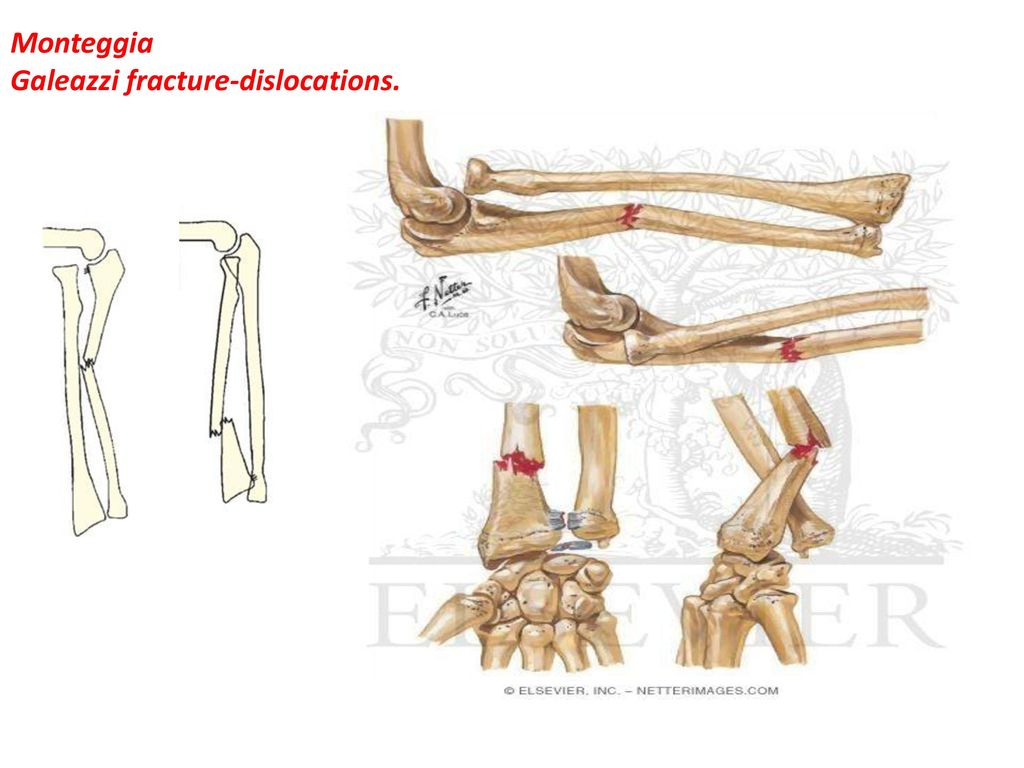 Для улучшения диапазона движений может быть добавлена физиотерапия22. Более 85% пациентов с переломом типа Мэйсона I имеют хорошие результаты, с исчезновением боли и возвращением к нормальному функционированию через два-три месяца.23 В частности, потеря движений невозможность полностью разогнуть локоть – наиболее частое осложнение. Постоянная боль или задержка восстановления функции локтя указывают на необходимость повторной визуализации или консультации с ортопедом.
Для улучшения диапазона движений может быть добавлена физиотерапия22. Более 85% пациентов с переломом типа Мэйсона I имеют хорошие результаты, с исчезновением боли и возвращением к нормальному функционированию через два-три месяца.23 В частности, потеря движений невозможность полностью разогнуть локоть – наиболее частое осложнение. Постоянная боль или задержка восстановления функции локтя указывают на необходимость повторной визуализации или консультации с ортопедом. Обычный механизм травмы – прямая травма. Травма также может возникать в виде отрыва в месте прикрепления сухожилия трехглавой мышцы. Сопутствующий отек может быть значительным, поскольку прилегающий мешок бурсы наполняется жидкостью. При отсутствии выпота пальпация перелома возможна из-за отсутствия структур мягких тканей. Поэтому важен тщательный осмотр открытых ран. Во время первоначальной оценки врач должен убедиться, что пациент может разгибать локоть.Любые недостатки разгибательного механизма требуют консультации ортопеда. Поскольку перелом обычно хорошо визуализируется на боковой рентгенограмме локтя, расширенная визуализация требуется редко.23
Обычный механизм травмы – прямая травма. Травма также может возникать в виде отрыва в месте прикрепления сухожилия трехглавой мышцы. Сопутствующий отек может быть значительным, поскольку прилегающий мешок бурсы наполняется жидкостью. При отсутствии выпота пальпация перелома возможна из-за отсутствия структур мягких тканей. Поэтому важен тщательный осмотр открытых ран. Во время первоначальной оценки врач должен убедиться, что пациент может разгибать локоть.Любые недостатки разгибательного механизма требуют консультации ортопеда. Поскольку перелом обычно хорошо визуализируется на боковой рентгенограмме локтя, расширенная визуализация требуется редко.23 Лечение внутрисуставных переломов локтевого сустава несколько противоречиво и обычно требует консультации ортопеда. У более активных пациентов может потребоваться хирургическая фиксация. Пациенты с минимальным смещением (менее 2 мм), нормальной стабильностью локтя, отсутствием измельчения и неповрежденным механизмом разгибания могут рассматриваться для нехирургического лечения.19,24
Лечение внутрисуставных переломов локтевого сустава несколько противоречиво и обычно требует консультации ортопеда. У более активных пациентов может потребоваться хирургическая фиксация. Пациенты с минимальным смещением (менее 2 мм), нормальной стабильностью локтя, отсутствием измельчения и неповрежденным механизмом разгибания могут рассматриваться для нехирургического лечения.19,24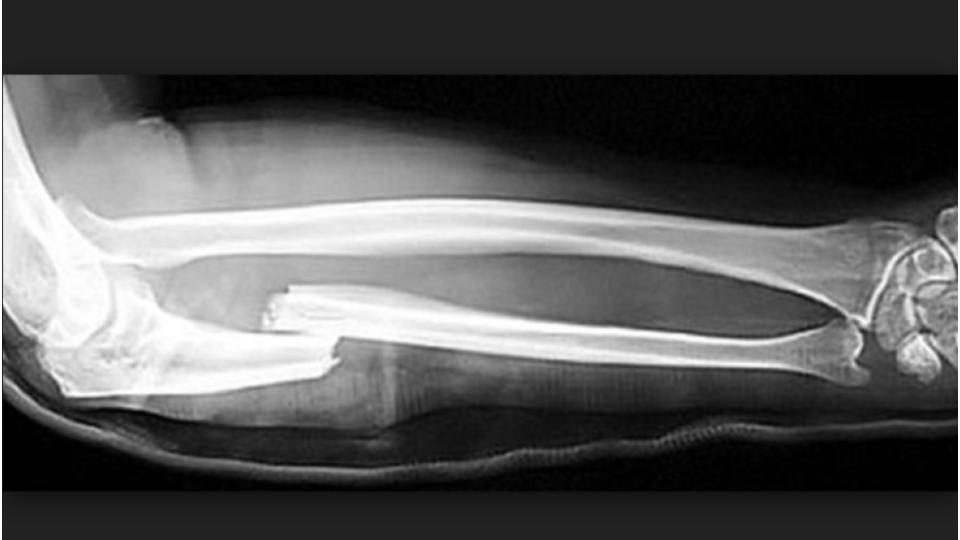 Пульс на лучевой артерии следует исследовать при сгибании руки на 90 градусов. Консультация ортопеда уместна при любом вывихе локтя или переломе венечного отростка со значительным смещением или нестабильностью. В качестве изолированной травмы переломы со смещением менее 5 мм и стабильным локтем можно лечить консервативно с помощью шины на длинную руку с локтем, согнутым на 90 градусов, в течение одной-трех недель.Если повторная визуализация не показывает признаков дальнейшего смещения, можно инициировать диапазон двигательной активности.
Пульс на лучевой артерии следует исследовать при сгибании руки на 90 градусов. Консультация ортопеда уместна при любом вывихе локтя или переломе венечного отростка со значительным смещением или нестабильностью. В качестве изолированной травмы переломы со смещением менее 5 мм и стабильным локтем можно лечить консервативно с помощью шины на длинную руку с локтем, согнутым на 90 градусов, в течение одной-трех недель.Если повторная визуализация не показывает признаков дальнейшего смещения, можно инициировать диапазон двигательной активности.

 В это время запрещены подъем тяжестей и опора.
В это время запрещены подъем тяжестей и опора.
 Опять же, это происходит у детей только потому, что их кости еще очень мягкие.
Опять же, это происходит у детей только потому, что их кости еще очень мягкие.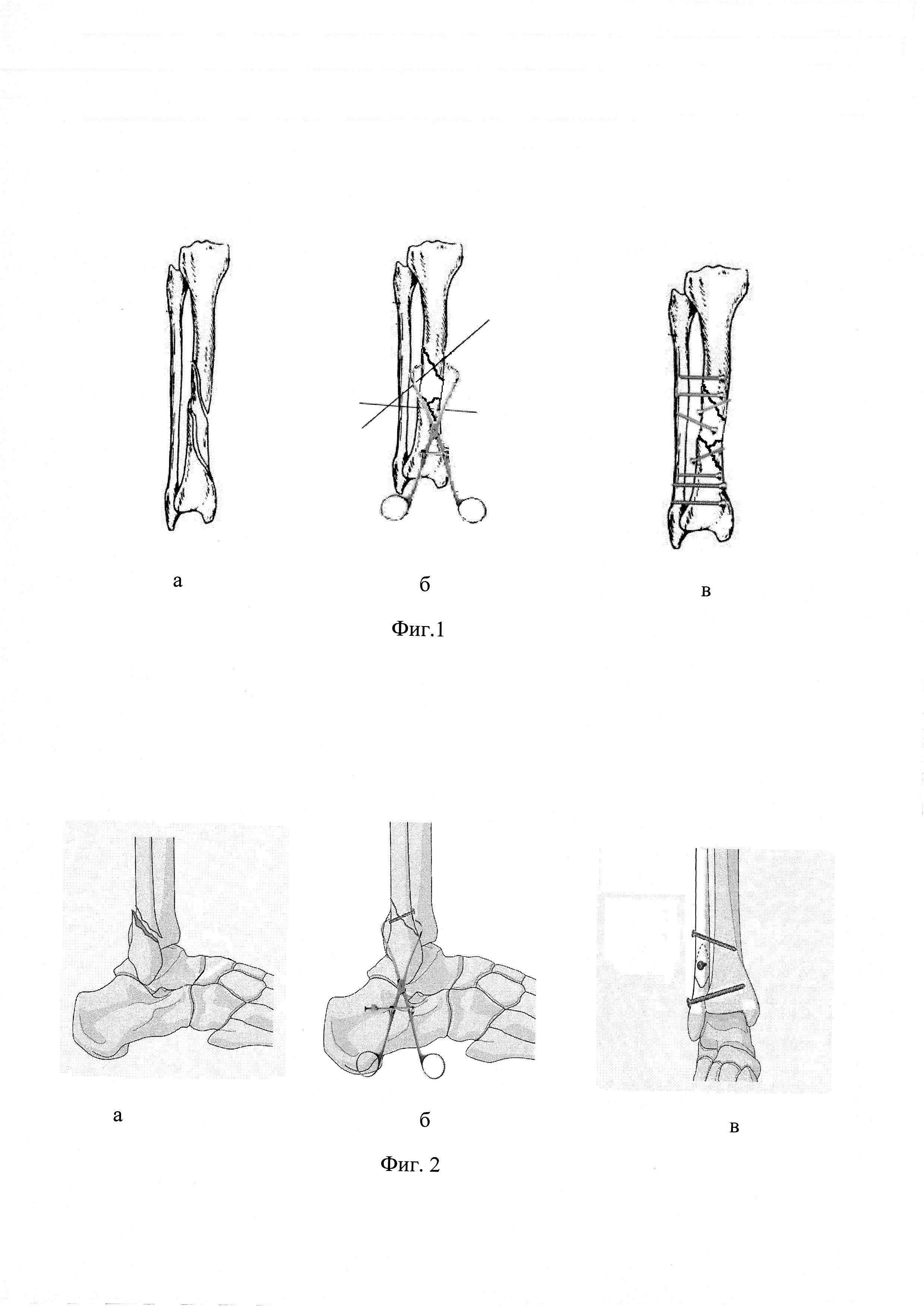 org. Из дела rID: 39720)
org. Из дела rID: 39720)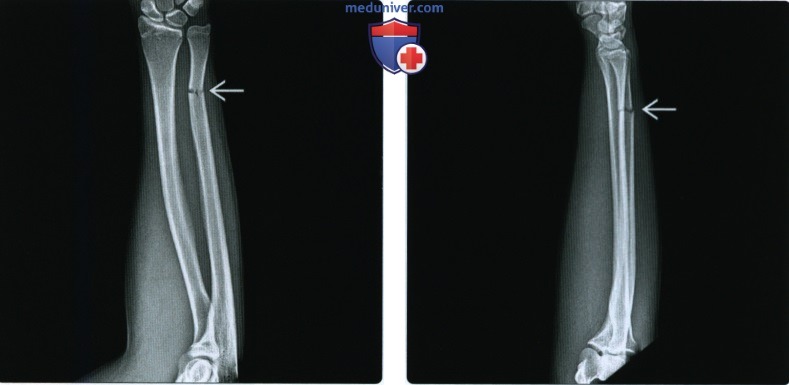 PMID: 21980027
PMID: 21980027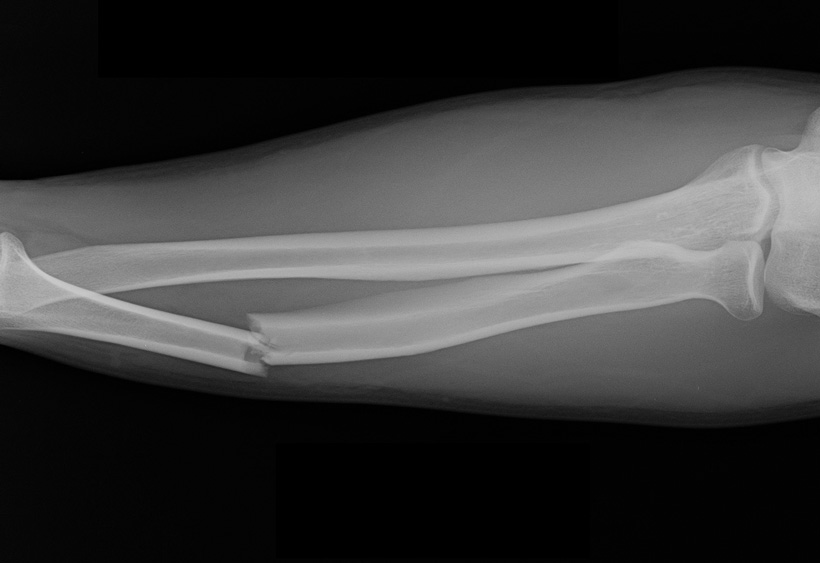 Переломы локтя и предплечья. Semin Musculoskelet Radiol. 2000; 4 (2): 171-91. PMID: 11061700
Переломы локтя и предплечья. Semin Musculoskelet Radiol. 2000; 4 (2): 171-91. PMID: 11061700