Перелом нижней челюсти классификация – классификация и причины травмы, внешние признаки и основные симптомы, первая помощь пострадавшему и методы лечения, возможные осложнения
Перелом нижней челюсти: лечение, классификация, виды
 Перелом нижней челюсти – нарушение целостности лицевой кости после травмы или патологического смещения. Среди всех лицевых увечий этот вид встречается часто.
Перелом нижней челюсти – нарушение целостности лицевой кости после травмы или патологического смещения. Среди всех лицевых увечий этот вид встречается часто.Особенность строения костной ткани значительно затрудняет лечение.
Используй поиск
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.↑
О переломе
 Повреждения челюсти относятся к травмам лицевых костей. Возникают после падений, транспортных аварий, огнестрельных ранений, во время драк, занятий спортом. Нарушение целостности кости сопровождается разрывами лицевых мышц, мягких тканей, нервов, слизистой оболочки полости рта.
Повреждения челюсти относятся к травмам лицевых костей. Возникают после падений, транспортных аварий, огнестрельных ранений, во время драк, занятий спортом. Нарушение целостности кости сопровождается разрывами лицевых мышц, мягких тканей, нервов, слизистой оболочки полости рта.Встречаются прямые переломы и отраженные. При прямом – ткань повреждается в точке локализации удара, отраженная травма возникает в других местах из-за смещения костной дуги.
Первые симптомы увечья челюсти: значительный отек на месте удара, усиливающаяся боль. Пострадавшие могут отмечать признаки:
- Кровь во рту;
- Гематомы;
- Изменение прикуса;
- Боли при открывании рта;
- Повышенная чувствительность зубов;
- Асимметрия лица;
- Онемение губ, подбородка;
- Тошнота.
После ушиба пациенты жалуются на невозможность пережевывания пищи, сильную боль при открывании рта. Если травма осложняется сотрясением мозга, возможны головокружение и рвота.
↑ https://gidpain.ru/perelom/nizhnej-chelyusti.htmlЛечение
Первая помощь заключается в предупреждении или остановке кровотечения, купировании асфиксии и шока. Полноценная диагностика травмы производится с помощью рентгена в нескольких проекциях. Лечебные действия направлены на соединение отломков в правильном положении, их фиксации с помощью шин.

В качестве терапии назначаются: антибактериальные, противовоспалительные, антигистаминные препараты. Для улучшения срастания тканей нужно прием витаминных комплексов.
Лечение бывает консервативным и оперативным. При традиционной терапии выполняется стандартная схема восстановления костей методом шинирования. Оперативное вмешательство производится при открытых переломах, смещениях с осколками.
Фиксирующие шины крепятся снаружи от подбородка к своду черепа. В случае повреждения надкостницы применяются внутриротовые повязки. При потере зубов устанавливаются ортопедические конструкции.
Классификация переломов
Повреждение может быть единичным, в 2 местах или нескольких. При множественных переломах часто обнаруживается раздробление кости со смещением осколков.
Челюстные повреждения бывают:
- Одиночные.
- Двойные.
- Множественные.
По локализации ушиба делятся на типы:
- Угловые.
- Альвеолярные.
- Мыщелковые.
- Срединные.
- Беззубый.
Нарушение креплений альвеолярных отростков – смещение сегмента челюсти в области нижних резцов. Сопровождается повреждением ротовой полости и зубов. Лечение этой патологии проводится совместно с ортодонтами. Чтобы восстановить целостность челюсти, выполняется внешняя и внутренняя фиксация дугообразной шиной.
Травма мыщелкового отростка характеризуется невозможностью полностью сомкнуть зубы. Боль возникает при максимальном открывании ротовой полости.
↑Строение челюсти
Обязательное условие успешных действий по восстановлению челюсти – знание ее строения.
↑Строение верхней челюсти
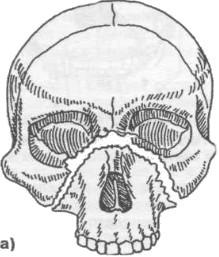
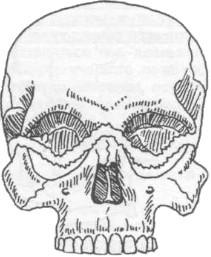
Верхняя челюсть включает тело и отростки.
Тело содержит 4 поверхности:
- Передняя – изогнута, на ней расположены клыковая ямка, подглазничное пространство.
- Задняя – включает бугор с примыкающей небной бороздкой, альвеолярные отверстия.
- Глазничная, функциональные элементы которой подглазничная бороздка с глазничным каналом и слезная выемка.
- Носовая поверхность с верхнечелюстной расщелиной.
В составе верхней челюсти различают небный, скуловой, лобный, альвеолярный отростки. На последнем располагаются альвеолярные отверстия, примыкающие к верхнечелюстному бугру, к которому крепится латеральная мышца. В состав челюсти входит набор зубов: резцы, клыки и премоляры первого, второго порядков.
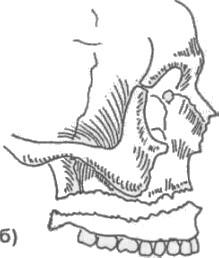
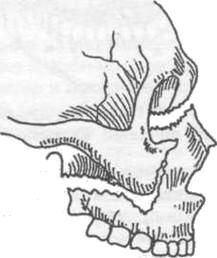
↑Строение нижней челюсти
Состоит нижняя челюсть из 2 поверхностей (внешней, внутренней) тела и 2 отростков. На внутренней расположен подбородочный шип, к которому крепится язычная и подъязычная мышцы. Ниже – двубрюшная ямка, выше – подъязычная ямка и челюстная линия. На внешней локализуется подбородочный выступ, альвеолярные возвышения, над которыми находятся зубы.
Выше угла нижней челюсти имеются жевательная бугристость, позадимолярная ямка, щечный гребень, язычок, мыщелковый и венечный отростки. Ветви челюсти, переходящие в эти отростки, определяют тип лица.
↑Осложнения при переломах
Осложнения, наблюдающиеся в случаях несвоевременного или неправильного оказания медицинской помощи:
- Развитие травматического гайморита;
- Замедление консолидации отломков;
- Травматический остеомиелит;
- Образование ложного сустава;
- Срастание отломков в неправильном положении.
Травматический гайморит
Развитие обусловлено травматическим поражением верхней челюсти, сопровождающимся попаданием в пазуху мелких осколков кости и прочих инородных тел, инициирующих разрывы слизистой пазухи. Поврежденные зоны пазухи обволакиваются грануляцией, при созревании образующей рубцовую ткань.
Появляющиеся в результате врастания костных фрагментов самостоятельные полости нагнаиваются, вызывая ряд симптомов:
- Затруднённое дыхание;
- Головная боль;
- Общее ухудшение самочувствия;
- Ощущение тяжести при наклоне;
- Гнойные выделения из носа;
- Опухание в области перелома.
Лечение оперативное, путем гайморотомии с конструированием искусственного соустья, прилегающего к нижнему носовому входу. Профилактическая мера – иссечение отмерших участков слизистой и хирургическая обработка раны.
↑Замедление консолидации отломков
В норме срастание отломков наблюдается к исходу 4-5 недели, в конце идет минерализация первичных структур из коллагена, и подвижность исчезает. Из-за генетической предрасположенности, либо авитаминоза, инфекционных заболеваний, неправильного положения фрагментов консолидация затягивается сроком на 3 недели.
О развитии осложнения свидетельствуют припухлости в районе перелома, патологическая подвижность, сохранение деформации. Устраняется методами остеосинтеза с фиксацией отломков. Профилактика включает повышение защитных сил организма и стимуляцию остеогенеза.
↑Остеомиелит
Развитие данного вида осложнения связано с:
- Бактериальным поражением костной ткани;
- Поздним оказанием медицинской помощи;
- Затруднением питания тканей на месте;
- Нахождением корней зубов в щели перелома;
- Очагом инфекции одонтогенного характера;
- Снижением иммунитета;
- Нарушением врачебного режима и гигиены.
Острая стадия наступает на третий-четвертый день, сопровождается повышением температуры, ухудшением состояния, потливостью, слабостью, болью в области перелома и появлением неприятного запаха изо рта. Возникает абсцесс, открытие рта затруднено и сопровождается болезненными ощущениями.
Подострая стадия – переходная форма от острой к хронической. Боль становится тупой, менее выраженной, температура субфебрильная. Чувствуется небольшая слабость, головная боль отсутствует. Хроническая характеризуется сохранением субфебрильной лихорадки и незначительной боли.
Лечение заключается в удалении корней из щели, вскрытии гнойника с последующей детоксикацией, антибактериальной и общеукрепляющей терапией.
↑Ложный сустав
Наблюдается при повреждении челюсти из-за поздней иммобилизации отломков, при недостаточной эффективности ее, неправильного положения костных фрагментов. Возникает такой тип осложнения и в результате замедленной консолидации либо на фоне остеомиелита.
Причина образования ложного сустава на фоне травматического остеомиелита – превалирование фиброгенеза по сравнению с остеогенезом, что происходит из-за гипоксии тканей.
Симптомы при обследовании:
- Деформация лица;
- Нарушение прикуса;
- Выраженное перемещение отломков при открывании рта;
- Патологическая подвижность;
- Наличие замыкательных пластин на рентгенограмме.
Лечение предполагает оперативное иссечение рубцовой ткани и фиброзных спаек между отломками, замыкательные пластинки отсекают. Применяется остеосинтез и трансплантаты, показанные в конкретном клиническом случае.
↑Срастание отломков в неправильном расположении
Консолидация в неправильном расположении происходит по ряду причин:
- Неверный выбор метода иммобилизации,
- Нарушение режима и рекомендаций лечащего врача,
- Запоздалое обращение за специализированной помощью.
Фрагменты срастаются, смещаясь либо по горизонтали, либо по вертикали. Иногда возможно сочетание. Симптоматика осложнения состоит в затруднении пережевывания пищи, неправильном прикусе, опухании, отклонении нормального положения подбородка.

Лечение либо хирургическое, либо возможно вытягивание, если прошло не больше пяти недель.
↑Как определить тип перелома
Челюстные переломы классифицируют по локализации на верхнечелюстные и нижнечелюстные, по форме – на открытые и закрытые.
По характеру расположения осколков костей различают:
- Перелом со смещением. Отломки под действием внутренних или внешних факторов смещаются, отклоняясь от правильного положения.
- Перелом без смещения. Характеризуется появлением линии перелома, щели, но соотношение фрагментов остается правильным.
- Оскольчатый возникает при сильном ударе, возникает много мелких осколков.
Перелом челюсти – наиболее распространенный тип, определить можно по следующим клиническим признакам:
- Болевой синдром, локализующийся в верхней части челюсти;
- Кровотечение при открытой форме;
- Невозможность открыть рот на всю ширину;
- Выраженная асимметричность лица;
- Нарушение прикуса;
- Отек и гематома;
- Покраснение кожи и локальное повышение температуры;
- Сенсибилизация зубов на поврежденном участке;
- Расфокусировка зрения;
- Местное онемение лица.
Повреждения верхней челюсти часто сопровождается симптоматикой сотрясения мозга, сопутствующего травме. Клиническая картина, позволяющая выявить этот тип, следующая: наблюдается тошнота, рвота, болевой синдром высокой интенсивности, нарушение дыхания, прикуса, жевание сопровождается резкой болью.
Диагностировать перелом челюсти возможно в медицинском учреждении при рентгенологическом исследовании, МРТ, КТ или ортопантомографии.
↑Восстановление
Реабилитационный период зависит от своевременности проведения операции при переломе челюсти и успешности остеосинтеза. Общее состояние больного играет важную роль в восстановлении, как и послеоперационная терапия, включающая антибиотики, иммуномодуляторы, физиопроцедуры, ЛФК и тщательную гигиену раневой поверхности и полости рта.
Питание должно быть сбалансировано и отрегулировано, из рациона исключается твердая и агрессивная в химическом и температурном плане пища. Первые 4 недели допустима только жидкая и полужидкая, измельченная пища. ЛФК, направленную на восстановление мимики, речи, жевания и глотания, проводят после снятия фиксаторов по истечении 4-5 недель.
↑Особенности питания
Заживает перелом челюсти, как минимум 30 суток.
В этот период пациент не должен делать большие нагрузки на челюсть.
Ежедневное меню должно быть представлено бульончиками и супами, мягкими овощами и фруктами, тщательно перемолотыми или перетертыми.

Наличие молочных блюд в рационе -.
После снятия шины переходить моментально на любимую пищу не рекомендовано. Требуется некоторое время посидеть на щадящей диете. Это нужно для нормализации работы желудка.
↑Клиническое исследование
Во время клинического обследования врач выявляет основные объективные (видимые или ощущаемые сторонним наблюдателем) и субъективные (воспринимаемые пациентом) симптомы, выясняет обстоятельства происшествия.
Субъективные признаки перелома обычно включают боль в области перелома и первичного травматизма, изменение чувствительности на фрагменте, расположенном за линией перелома.
Связанно это с тем, что при переломе возникает структурное или функциональное (за счет отека и воспаления) повреждение нерва, что снижает чувствительность соответствующей зоны или вызывает в ней специфические ощущения онемения.
Эта травма сочетается с черепно-мозговыми, она сопровождается тошнотой, рвотой, головными болями, заторможенностью, потерей ориентации. Эти ощущения могут указывать на тяжелые осложнения, которые принимают во внимание при планировании лечения.
Кроме выявления признаков перелома, врач, особенно на этапе оказания первичной помощи, проверяет проходимость дыхательных путей пострадавшего, выявляет наличие дыхательных движений и сердечных сокращений (пульс).
При наличии отклонений врач оказывает медицинскую помощь путем восстановления проходимости дыхательных путей и осуществления сердечно-легочной реанимации.
↑Двойное повреждение
Самая опасная из всех травм, поскольку больной может погибнуть от удушья.
Средняя часть челюсти наклонена вниз, а боковые – во внутреннюю часть и вверх. Важно сбыть предельно внимательными, поскольку возможно заглатывание языка.
↑Причины
Возможные факторы:
- Механическое повреждение любого рода, вызванные внешними факторами.
- Опухолевые заболевания.
- Остеомиелит.
- Другие болезни.
Категория риска – мужчины в возрасте от 15 до 40 лет.
При повреждении челюсти самолечение запрещено, поскольку диагностируются переломы со смещением или осколочные, которые вызывают осложнения:
- Проблемы с прикусом;
- Неспособность самостоятельного пережевывания пищи;
- Инфицирование ротовой полости;
- Появление воспалительных процессов.
По частоте повреждений первое место занимает перелом суставного отростка. Частым стало травмирование средней части тела челюсти и ее угла.
Различают переломы:
- Закрытые;
- Открытые;
- Полные;
- Неполные.
Признаки:
- Невозможность широкого открывания рта.
- Появление болевых ощущений при разговоре.
- Изменение прикуса.
- Появление онемения лица.
- Асимметрия скул.
- Двоение в глазах.
Травма со смещением
Для этого потребуется шина, которая должна фиксироваться за зубы. Без врачебного вмешательства не обойтись.
Хирург вручную собирает кости. В это время больной находится под действием местной анестезии или под наркозом. Зафиксировать челюсть можно капроновой жилой.
Потом больное место закрепляется с наружной части спицами. Пациенту нужно обеспечить покой и прием противомикробных препаратов.

Заниматься лечением может только врач.
Чем экстреннее будет исправлена ситуация, тем быстрее восстановится больной:
- Проводится обработка раны стерильным материалом.
- Выравнивается перегородка носа в случае ее повреждения.
- Складываются обломки осколков и костей.
- Проводится фиксирование челюсти шиной.
- Продолжительность ношения шины составляет полтора месяца. Времени достаточно для срастания костей.
- В сложных случаях проводится вживление пластинки, которая фиксируется винтами.
- Прием противовоспалительных препаратов.
После завершения основного лечения перелома челюсти начинается реабилитационный период, который направлен на полное восстановление речевых и жевательных функций.
↑Помощь дома
Рекомендации:
- Проведите фиксирование челюсти с использованием повязки. Под зубы нужно положить линейку.Эту процедуру можно проводить если больной находится в полном сознании, поскольку при бессознательном состоянии можно не заметить заглатывание языка или попадание рвоты в легкие.
- При наличии кровотечения зажмите рану тампоном или другим материалом. Положите холод на поврежденное место. Он поможет остановить кровотечение, обезболит.
- Проведите очистку ротовой полости от посторонних предметов и наполнителей.
- Успокойте больного, постарайтесь обездвижить до приезда скорой.
- Придайте ему сидячее положение, а в случае невозможности – уложите больного вниз лицом.
- При сильных болях дайте больному анальгин или другое обезболивающее. Проследите, чтобы человек смог самостоятельно проглотить таблетку. Придется растолочь ее в порошок. При внутримышечной инъекции обезболивающим, пациент быстрее почувствует облегчение.
- В случае долгого отсутствия скорой, доставьте больного в больницу самостоятельно и доверьте его специалистам, поскольку нередкими стали случая параллельного повреждения сопутствующих органов и частей тела.
От степени тяжести зависит дальнейшее течение заболевания и его лечение. Для ее определения нужно провести диагностирование, предусматривающее проведение рентгенографии в 2 проекциях, по которым возможна идентификация травмы.
Лекция «переломы и вывихи нижней челюсти. Клиника, диагностика, лечение»
Вывихи нижней челюсти.
В зависимости от смещения головки нижней челюсти вывихи делятся на передние и задние, одно- и двусторонние. Чаще возникают передние вывихи. Смещение головки внутрь или наружу наблюдается очень редко, лишь при сочетании вывиха с переломом мыщелкового отростка. В зависимости от частоты возникновения вывихи делят на острые и привычные..
Чаще всего вывих происходит при зевание, кашле, рвоте, попытке откусить большой кусок, при удаление зуба, когда на нижнюю челюсть производят слишком большое давление щипцами, может произойти при неожиданно возникших болевых ощущениях во время лечения зубов, при нанесение удара по нижней челюсти.
Передний двусторонний вывих: больные не могут членораздельно изложить жалобы, т.к. не могут закрыть рот.
При осмотре конфигурация лица изменена за счет удлинения нижней трети и смещения подбородка кпереди. Изо рта обильно вытекает слюна. Ткани впереди козелка уха слева и справа западают, а под скуловыми дугами пальпируются сместившиеся головки мыщелковых отростков. При попытки закрыть больному рот, нижняя челюсть оказывает пружинящее сопротивление, что сопровождается болевыми ощущениями. Прикус открытый, контактируют лишь последние моляры.
Рентгенологически на боковой проекции головка нижней челюсти располагается на переднем скате суставного бугорка. Кроме рентгенологического исследования можно проводить томографию в боковой проекции.
При одностороннем переднем вывихе клинические признаки аналогичны приведенным выше, но определяются с одной стороны. Зубы не смыкаются, средняя линия смещена в здоровую сторону. Односторонний вывих следует дифференцировать от одностороннего перелома мыщелкового отростка, при котором характерно смещение в сторону перелома, кроме того, амплитуда нижней челюсти достаточная, зубы на стороне перелома плотно контактируют.
Задний вывих. Встречается редко, происходит при ударе в область подбородка. Головка челюсти смещается кзади. Это иногда сопровождается разрывом капсулы сустава и переломом костной стенки слухового прохода, вследствие чего из наружного слухового прохода возможно кровотечение.
Привычный вывих возникает у лиц с плоской головкой нижней челюсти или плоским суставным бугорком, при слабом связочном аппарате сустава и растянутой суставной сумке. Вывих может происходить даже при умеренном давление на челюсть. Характерно самопроизвольное его вправление и перемещение головки челюсти в правильное положение без врачебного вмешательства.
Лечение. Для вправления переднего двустороннего вывиха применяют следующие методы.
Метод Гиппократа. Больного усаживают на стул или табурет спиной к стене так, чтобы затылочная часть головы имела прочную опору. Нижняя челюсть больного находится на уровне локтевого сустава опущенной руки врача или немного ниже. Большие пальцы рук (предварительно обернув марлевыми салфетками или краями полотенца) врач помещает на жевательные поверхности нижних больших коренных зубов, а остальными захватывает нижнюю челюсть снизу. Вправляемая головка нижней челюсти должна проделать путь вниз, назад и вверх. Для этого врач производит умеренное давление вниз, постепенно увеличивая усилие. Затем следует подтянуть подбородок, вверх одновременно отдавливая задний отдел челюсти вниз. После этого нижнюю челюсть следует сместить назад и подтянуть в области углов вверх. Соскальзывание головки во впадину по переднему скату бугорка сопровождается энергичным смыканием зубов, поэтому врач должен своевременно переместить большие пальцы на вестибулярную поверхность альвеолярного отростка
При выраженных болевых ощущениях нижнюю челюсть вправлять довольно трудно. В таких случаях следует предварительно провести анестезию по Berchet-М.Д.Дубову.
Метод Г.Л.Блехмана-Ю.Д.Гершуни. Суть метода Г.Л.Блехмана заключается в том, что врач надавливает указательными пальцами на выступающие (при вывихе) в преддверие рта венечные отростки нижней челюсти в направлении назад и вниз. Возникающее при этом болевое ощущение приводит к рефлекторному расслаблению жевательных мышц; вправление челюсти происходит в течение нескольких секунд.
После вправления вывиха больному следует наложить подбородочную пращу на 3-5 дней, рекомендовать мягкую пищу и запретить широко, открывать рот в течение 7-10 дне
Устранение застарелого переднего вывиха нижней челюсти. Устранить застарелый вывих нижней челюсти таким же способом, как и свежий, часто очень трудно или невозможно. В таких случаях следует попытаться вправить нижнюю челюсть по методу Попеску, который заключается в следующем. Больного укладывают на спину, рот открывают как можно шире и между большими коренными зубами вводят туго скатанные марлевые валики диаметром 1,5-2 см; непрерывно надавливая рукой на подбородок снизу вверх, низводят головки нижней челюсти. Затем надавливают на подбородок спереди назад. После вправления вывиха проводят иммобилизацию нижней челюсти на 2-3 недели, а затем назначают дозированную механотерапию.
У больных с застарелым вывихом вправлять челюсть следует под местной анестезией (по Berchet-М.Д.Дубову) или под наркозом. Если такая попытка оказалась безуспешной, нужно производить вправление оперативным путем, обнажив край вырезки нижней челюсти разрезом длиной 2-2,5 см по нижнему краю скуловой дуги. Захватив прочным крючком, ветвь нижней челюсти за полулунную вырезку, оттягивают ее вниз, а затем, нажав на подбородок, смещают головку челюсти назад и устанавливают ее в нижнечелюстной ямке. Если же этой репозиции препятствует деформированный суставной диск, его удаляют.
Вправление заднего вывиха. При вправление заднего вывиха большие пальцы рук врач располагает между вестибулярной поверхностью альвеолярного отростка нижней челюсти и косой линией у последнего большого коренного зуба. Остальными пальцами захватывают тело нижней челюсти. Большими пальцами смещают нижнюю челюсть вниз, а остальными перемещают ее кпереди. Это позволяет установить головку в правильное положение.
Привычные передние вывихи. Привычные вывихи могут возникать по несколько раз в день и легко устраняться самим больным. Причиной возникновения привычного вывиха могут быть ревматизм, подагра и другие органические патологические поражения височно-нижнечелюстных суставов. Нередко привычные вывихи наблюдаются у эпилептиков, а так же у ли, перенесших энцефалит и страдающих клоническими судорогами. Привычный вывих может возникнуть в результате неправильного лечения острого вывиха нижней челюсти (отсутствие иммобилизации ее на определенное время после вправления). Впоследствии этого происходит значительное растяжение суставной капсулы и связочного аппарата.
Лечение привычных вывихов консервативное или хирургическое. Консервативное лечение включает терапию основного заболевания (ревматизм, подагра, полиартрит) и ортопедическое лечение, например ношение специальной шины (на верхнюю челюсть) с пелотом, упирающимся в слизистую оболочку переднего края ветви нижней челюсти (шина К.С.Ядровой), либо аппарат Ю.А.Петросова, который ограничивает открывание рта до уровня, при котором не происходит смещения суставной головки за пределы суставного бугорка. Он состоит из двух коронок на верхние зубы и шарнира-ограничителя, фиксированного на них и установленного для каждого больного индивидуально.
Хирургические методы лечения привычных передних вывихов предусматривают либо увеличение высоты суставного бугорка, либо углубление поднижнечелюстной ямки, либо укрепление связочно-капсулярного аппарата. Например, Lindemann увеличивал высоту суставного бугорка за счет отщепления его и отведения вниз на передней ножке; А.А.Кьяндский образует впереди поднижнечелюстной ямки костную шпору, подкрепленную хрящом (за счет пересадки хряща под небольшой костно-надкостничный лоскут).
Однако наиболее простым и эффективным методом является повышение суставного бугорка по А.Э.Рауэру. В этом случае производят разрез мягких тканей в области заднего отдела скуловой дуги и вводят под надкостницу в области суставного бугорка кусочек реберного хряща, взятого у оперируемого больного, для этой цели можно использовать консервированный аллохрящ, что еще больше упрощает операцию.
Перелом нижней челюсти: лечение, классификация
Классификация переломов нижней челюсти выделяет разные степени тяжести вреда здоровью. Данная травма — серьезна и опасна, ее обязательно нужно грамотно лечить. Что может спровоцировать перелом? Каковы его симптомы? И какого лечения требует человек с переломом нижней челюсти.
Причины и классификация
Переломы нижней челюсти – опасная травма, часто сопровождающаяся сотрясением головного мозга. Человек может получить данное повреждение в результате драки, огнестрельного ранения, аварийной ситуации, дорожно-транспортного происшествия.
Данная травма относится к средней степени тяжести вреда здоровью, согласно действующему законодательству.
Наиболее часто в медицинской практике фиксируются неогнестрельные переломы нижней челюсти. В зависимости от причин возникновения, данного вида переломы подразделяют на 2 категории:
- Травматический — может возникнуть в результате механического воздействия (удара, выстрела). Степень тяжести вреда при нанесении данного повреждения устанавливается после проведения судебно-медицинской экспертизы.
- Патологический — может быть спровоцирован заболеваниями и поражениями костной ткани (остеомиелит, метастазы, опухолевое новообразование и т.д.).
В зависимости от локализации повреждения выделяется следующая классификация:
- Ангулярный перелом нижней челюсти — локализуется в области углового участка.
- Коронарный — фиксируется при поражении венечного отростка.
- Клыковой — повреждение в области крепления клыков.
- Метальный — зона перелома приходится на подбородочное отверстие.
- Резцовый — располагается в области между боковых резцов.
- Серединный — локализуется между центральными резцами.
- Шеечный — локализуется в области мыщелкового отростка нижней челюсти.
Выделяют также открытый перелом — сопровождающийся кровотечением, наличием открытой раневой поверхности, и закрытый перелом — без нарушения целостности кожных покровов.
Наиболее тяжелым считается двухсторонний тип перелома, локализованный сразу в двух половинах челюсти.
Кроме того, травматологи подразделяют данную травму на 2 следующие категории:
- Перелом нижней челюсти со смещением — сопровождается сдвигом костных обломков.
- Повреждение без сопутствующего смещения — называется неполным переломом.
При данной травме большое внимание уделяется диагностике. Локализация, степень тяжести вреда, влияют на выбор лечебной тактики, реабилитации и сроки восстановления больного.
Как проявляется?
Симптомы перелома нижней челюсти следующие:
- Острые, сильные, ярко выраженные болезненные ощущения;
- Смещение зубного ряда;
- Нарушение прикуса;
- Слюнотечение;
- Нарушение глотательной и жевательной функции;
- Деформация челюстной части лица;
- Снижение показателей чувствительности в области подбородка и губ;
- Затруднение дыхания;
- Нарушение речевой функции;
- Характерный, специфический щелчок в момент получения травмы;
- Кровотечение;
- Отечность;
- Обширные подкожные гематомы;
- Щель, возникающая между зубами.
Двусто
Перелом нижней челюсти со смещением отломков > Клинические протоколы МЗ РК
Цели лечения:
– ликвидация болевого синдрома, кровотечения;
– профилактика воспалительных осложнений;
– начало образования костной мозоли.
Тактика лечения
Немедикаментозное лечение
Для больных с челюстно-лицевой травмой имеются 2 диеты (стола), которые по химическому составу одинаковы и отличаются лишь консистенцией.
– Первая челюстная (зондовая, трубочная) диета отличается пищей консистенции сливок. Назначают ее на весь период лечения, когда наложены шины с зацепными петлями и осуществляется межчелюстное скрепление резиновыми кольцами. У этих больных утрачена функция жевания и неполноценна функция глотания.
– Вторая челюстная диета характеризуется пищей консистенции густой сметаны. Показана больным, у которых нарушена функция жевания, но сохранена функция глотания. Назначают ее на определенном этапе лечения, когда можно снимать межчелюстную фиксацию, или после остеосинтеза отломков.
Больному с переломом челюсти следует назначить физиологически полноценный рацион. Пища должна быть механически и химически щадящей. Свежие продукты тщательно измельчают, разбавляют бульоном. Исключают специи, ограничивают поваренную соль. Температура пищи должна быть 45—50C. При нарушении функции жевания для приема пищи удобно пользоваться поильником, на кончик которого надета резиновая трубка длиной 20 см. Больной может самостоятельно подвести конец трубки к дефекту в зубном ряду или позадимолярной щели и ввести в преддверие рта около 10 мл жидкой пищи. Затем, используя сохраненную присасывающую способность, он может перевести пищу в рот и проглотить ее. Больных с челюстно-лицевой травмой следует кормить не менее 4 раз в сутки, распределяя дневной рацион по калорийности неодинаково: завтрак 30%, обед 40%, ужин 20—25%, второй ужин 5—8%.
Общий стол (№ 15) назначают больным после консолидации отломков.
Немаловажное значение имеет уход за больными. Специальный уход за полостью рта. Если больной в бессознательном состоянии, ему необходимо не реже 2 раз в сутки протирать зубы и слизистую оболочку полости рта раствором фурацилина, калия перманганата. Ходячие больные сами осуществляют уход за полостью рта. Для очистки рта больные должны применять зубные щетки, у которых пучки срезаны через ряд. Продолжительность процедуры по 5 мин 3 раза в день. В связи с тем, что после шинирования процесс самоочищения рта нарушен, следует тщательно не реже 8—10 раз в сутки проводить ирригацию полости рта. Для этого в стоматологических стационарах оборудовано специальное место с емкостью для антисептического раствора и набором стерильных наконечников индивидуального пользования. [1, 3].
Рациональная психотерапия с момента обращения больного до полной реабилитации[4].
Медикаментозное лечение
Обезболивающая и противовспалительная терапия:
– Диклофенак натрия 100 мг амп х 1раз в день в/м, 5-6 дней
– Кетотифен 1 таб х 1раз в день, 3-4 дня
Антибактериальная терапия:
– Линкомицина гидрохлорид 30 % 2 мл 2 раза в день в/м№5-7
– Цефалоспорины 1 г 2 раза в день в/м №5-7 (Цефтриаксон, Цефазолин, Цефоперазон, Цефамандол)
– Метронидазол фл 100 мл х 1раз в день, в/в, 3-4 дня
– Нистатин 500 000 ЕД таб х 1р. день, 5-7 дня или Флуконазол капс. 50 мг х однократно
– Димедрол 1% 1 мл х 1раз в день, в/м, 3-4 дня
Кальций – Д3 никомед, 1 таб. х 2 р. день 7-8 дней
Интраоперационно:
1. Реопорлюгликин фл. 400 мл
2. Физ р-р 400 фл. мл
3. *Аскорбиновая кислота (С), амп
4. *Бриллиантовый зеленый раствор спиртовой 1%, 2% во флаконе 10, 20 мл
5. * Перекись водорода раствор 3% во фл 25 мл, 40 мл
6. *Нитрофурал 1:5000 фл
7. *Этанол раствор 70% (денатурированный)
8. *Хлоргексидин раствор 0,05% 100мл
9. *Повидон-йод раствор 10% во флаконе 120мл
10 *Мирамистин раствор 0,01%
При сочетанных травмах дополнительноe назначениe специалистов нейрохирурга(невропатолога), травматолога[4].
Другие виды лечения:
– Иммобилизация отломков челюстей может быть временной (включающей транспортную) и лечебной (постоянной).
– Круговая бинтовая теменно-подбородочная повязка по Гиппократу. Стандартная повязка для транспортной иммобилизации обеспечивает более надежную фиксацию отломков. [1]
– При госпитализации в стационар применяется лечебная иммобилизация, методом выбора является двучелюстная индивидуальная шина Тиггерштедта с зацепными петлями для межчелюстной фиксации, либо стандартная шина Васильева.
Хирургическое вмешательство. Смещение отломков осложняются мышечной интерпозицией, что является прямым показанием к остеосинтезу.
Существуют различные способы внутрикостного и накостного оперативного закрепления отломков нижней челюсти и их сочетаний, фиксирующее отломки устройство может соединять их концы, пересекая щель перелома, проходя внутри кости.
Оно может прилежать к ее компактной пластинке или частично входить в кость (прямой остеосинтез). Прямой остеосинтез предполагает рассечение мягких тканей и обнажение концов костных отломков (за исключением закрытого введения спиц) с последующим ушиванием раны наглухо. Фиксирующее приспособление полностью закрыто мягкими тканями.
Приспособление для остеосинтеза может быть наложено на костные фрагменты на расстоянии от щели перелома и закреплено вне костной раны (непрямой остеосинтез). При непрямом остеосинтезе оно всегда выходит через кожу или слизистую оболочку полости рта наружу. Скелетирование (обнажение) отломков при этом проводят значительно реже, чем в случае прямого остеосинтеза.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
– отсутствие воспалительных явлений, разрешение отеков и инфильтрации околочелюстных мягких тканей;
– восстановление чувствительности кожи красной каймы нижней губы и подбородка;
– восстановление физиологического прикуса больного;
– восстановление функции нижней челюсти.
частота, виды, механизм перелома и смещения отломков, клиническая картина, диагностика, возможные осложнения, лечение.
Частота, виды
Перелом мыщелкого отростка встречается довольно-таки часто. Он стоит на втором месте после перелома в области угла нижней челюсти. Перелом в области мыщелкого отростка может быть:
1.
1) односторонний; 2)двусторонний; 2.
1) перелом основания»
2) перелом в области шейки;
3) перелом головки мыщелкового отростка;
3.
1) внутрисуставной перелом;
2) внесуставмой перелом.
Механизм перелома и смещения отломков
Переломы мыщелковых отростков возникают при ударе, направленном спереди назад, в случае действия силы на большой поверхности подбородочного отдела. Это бывает при падении лицом вниз на землю, при ударе подбородком и широкую поверхность какого-либо предмета. Если травмирующая сила приложена к боковому отдела тела нижней челюсти, то возникает перелом основания вследствие перегиба (толщина кости в медиола-тералыюм направлении меньше, чем в переднезаднем).
При повреждении основания суставного отростка плоскость перелома, как правило, проходит от полулунной вырезки косо вниз и кзади. При этом в большинстве случаев линия перелома на наружной и внутренней пластинках не совпадает. В зависимости от того, какая из линий перелома выше, наблюдается различное совмещение отломков,
Переломы в области шейки суставного отростка бывают поперечными и косыми. В случаях смещения отломков при этих переломах нередко наблюдаются вывихи суставной головки и чем выше проходит плоскость перелома, тем заметнее сказывается «вывихивающее действие» латеральной крыловидной мышцы. Кроме того, при косых переломах с плоскостью перелома, идущей снаружи кнутри и книзу, большой отломок, подтягиваясь кверху, содействует смещению малого отломка кнутри.
При переломах головки нижней челюсти чаще всего наблюдается от-лом медиального мыщелка, и при разрыве суставной капсулы он смещается кнутри и несколько кпереди.
Клиническая клиника
Основная жалоба пострадавшего — боль в области нижней челюсти, усиливающаяся при открывании рта, разговоре, попытке разжевать пищу.
При одностороннем переломе средняя линия смещена в сторону перелома. На стороне зубы плотно контактируют, а на. здоровой стороне контакта нет.
В случае двустороннего перелома, в результате подтягивания вверх обеих ветвей нижней челюсти, верхняя и нижняя дуги соприкасаются лишь молярами. Это дает картину, несколько напоминающую открытый прикус.
Возможно изменение окраски кожных покров в результате кровоизлияния, припухлость мягких тканей в области перелома.
При внутрисуставных переломах мыщелкового отростка иногда наблюдается кровотечение из слухового прохода в результате повреждения его стенки острым краем отломка.
Отмечаться может западение ткани кпереди от козелка уха, отсутствие активных движений суставной головки во впадине. Отсутствует при одностороннем переломе синхронность движений головок.
Диагностика
При постукивании пальцем или надавливании на подбородок больного появляется боль в области суставного отростка (симптом непрямой нагрузки).
Клиническая картина и рентгенологическое исследование позволяют точно поставить диагноз.
Возможные осложнения
1. Развитие инфекционно-воспалительного процесса в области перелома.
2. Формирование ложного сустава.
3. Неправильное сращение отломков.
4. Развитие анкилоза височно-нижнечелюстного сустава. Лечение
Цель лечения и репозицию смотри в вопросе •: ■>. ЧЧ
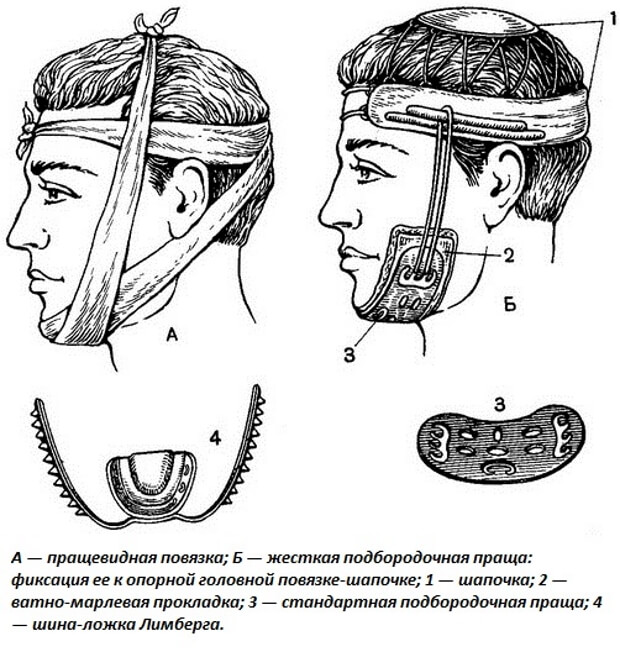
Временная иммобилизация требует использования повязок, фиксирующих нижнюю челюсть к верхней или к своду черепа марлевых круглых и пращевидных; эластичных по Урбаской; жесткой стандартной подбородочной пращи; гипсовой пращевидиой.
Для постоянной фиксации отломков при переломе нижней челюсти используют проволочные шины (по Тигерштедту, стандартные по Васильеву) на обе челюсти с межчелюстной резиновой тягой. При этом в области моляров помещается межчелюстная резиновая или пластмассовая прокладка с одной или двух сторон.
Также можно использовать шины Вебера, Вапкевича.
При невозможности консервативного лечения применяют оперативные способы закрепления отломков.
Для этого •’применяют костный шов; комбинацию костного шва с двумя тонкими металлическими спицами, которые располагаются на наружной и внутренней пластинках нижней челюсти или внутренней пластинках нижней челюсти или внутрикостно; закрепление отломков самотвердеющей пластмассой (по Магариллу).
Возможно использование эластического «подвешивания» нижней челюсти к костям лицевого скелета (к передней ости носа, за наружную стенку грушевидного отверстия, к скуловой кости).
Больным назначается противовоспалительная терапия, гшюсенсибшш-зирующая, стимулирующая, общеукрепляющая.
Для улучшения консолидации отломков на 12-14-й день после иммобилизации проводится электрофорез кальция на область перелома.
БИЛЕТ26.
76.Флегмона крыловидно-челюстного пространства: топографическая анатомия, пути проникновения инфекции, клиническая картина, пути дальнейшего распространения инфекционно-воспалительного процесса, лечение.
Границы
Наружная — внутренняя поверхность ветви нижней челюсти и нижний отдел височной мышцы, внутренняя, задняя и нижняя — наружная поверхность медиальной крыловидной мышцы, верхняя — наружная крыловидная мышца, передняя — щечно-глоточный шов.
Основные источники и пути инфицирования
Очаги инфекции в пародонте “Щ зубов, инфицирование во время проводниковой анестезии нижнего луночкового нерва,’ распространение инфекционного процесса по протяжению с небной миндалины.
Клиническая картина
Больные жалуются на затрудненное открывание рта, боль в горле, которая иррадиирует в ухо, усиливающаяся при глотании. Из-за этого больные отказываются от приема пищи, стараются меньше говорить.. Общее состояние оценивается обычно как состояние средней тяжести. Гематологические и биохимические сдвиги выражены умеренно. Ассиметрия лица отсутствует, цвет кожных покровов не изменен. Характерно резко выраженное ограничение открывания рта за счет воспалительной контрактуры медиальной крыловидной мышцы. С контрактурой наружной крыловидной мышцы связано уменьшение амплитуды бокового смещения нижней челюсти в здоровую сторону. При осмотре полости рта после блокады по Берше-Дубову выявляются отек и гиперемия слизистой оболочки крыловидно-челюстной складки. При пальпации в этом месте определяется болезненный инфильтрат. Поднижнечелюстные лимфатические узлы увеличены, болезненны. Пальпация нижнего отдела медиальной крыловидной мышцы также болезненно, мышца напряжена.
Возможные осложнения
Наиболее вероятные пути дальнейшего распространения инфекции — окологлоточное пространство, подчелюстная, область, подвисочная ямка. Возможно развитие медиастенита и сепсиса.
Лечение
Смотри вопрос .
Оперативный доступ
При ограниченном поражении крыловидно-челюстного пространства применяют внутриротовой доступ. Для этого под проводниковой (по Берше-Дубову) и местной инфильтрационной анестезией делают разрез слизистой оболочки вдоль крыловидно-челюстной складки на протяжении 2-2,5 см. Затем, расслаивая ткани кровоостанавливающим зажимом, проникают вдоль внутренней поверхности ветви челюсти в крыловидно-челюстное пространство. В рану вводят дренаж. При флегмонах крыловидно-челюстного пространства поднижнечелю-стным доступом. С этой целью делают разрез кожи длиной 5-6 см, окаймляющий угол нижней челюсти и продолжающийся в подчелюстную область. Разрез производят, отступя 1,5-2 см от края нижней челюсти. Обнажив край челюсти, пересекают сухожилие медиальной крыловидной мышцы и с помощью распатора отслаивают указанную мышцу от внугренней поверхности ветви челюсти, т.е. вскрывают крыловидно-челюстное пространство.
77.Одонтогенные кисты челюстей: определение понятия «киста», морфогенез, патогенез, классификация, клиническая картина, диагностика, возможные исходы и осложнения, методы лечения.
Киста — патологическое полостное образование, состоящее из оболочки, в которую заключено жидкое содержимое.
Морфогенез
В оболочке кисты выделяют два слоя: соединительно-тканную основу и эпителиальную внутреннюю выстилку. Эпителиальная выстилка кист преимущественно построена по типу многослойного плоского эпителия. Содержимое кист: от прозрачного серозного до гнойного.
1. Одонтогенная киста:
• радикулярная;
« фолликулярная;
2. Неодоптогенная киста:
• киста носонебного канала. Патогенез
Радикулярная киста развивается из эпителиальных элементов под влиянием раздражающих воздействий очага воспаления в периодонте.
Происхождение фолликулярной кисты связывают с кистовидным перерождением тканей зубного фолликула.
Киста носонебного канала развивается из участков эпителия, отщепившихся в эмбриональном периоде.
Клиническая картина
1. Радикулярная киста.
Проявляется в виде деформации альвеолярного отростка. Растет киста обычно медленно, безболезненно и большей частью сторону преддверия полости рта. Разрастаясь, киста оказывает давление на окружающую костную ткань, в результате чего кость истончается и становится податливой при пальпации. Прогибаясь, она дает характерный пергаментный хруст. Нередко зубы, расположенные рядом с кистой, оказываются смещенными, корни их при этом веерообразно расходятся, а коронки наклоняются друг к Другу (конвертируют).
Рентгенологически киста представляет очаг округлой формы с четкими границами и с выступающей в полость кисты верхушкой корня.
2. Фолликулярная киста: Возникает вследствие кистевидного перерождения остатков зубного фолликула.
Длительное время течет бессимптомно. Иногда кисты могут достигать больших размеров. При этом истончается кортикальная пластинка челюсти, что проявляется в виде деформации выбухания кости. При пальпации истонченного участка кости характерно наличие хруста (симптом Дюпоитре-на).
Фолликулярная киста может нагнаиваться. В результате возникают болевые ощущения в области расположения кисты.
Рентгенологически проявляется как округлой или овальной формы очаг разрежения костной ткани с четкими контурами и тонкой плоской уплотнения костной ткани вокруг полости. В просвете ее проецируется коронко-вая часть сформированного зуба или зубного зачатка на разных стадиях развития.
Диагностика
Диагноз основывается на клинико-рентгенологических данных.
Дифференциальная диагностика
Радикулярную кисту целесообразно дифференцировать с фолликулярной кистой, иногда с адамантииомой и остеобластокластомой при наличии у последних монокистозных полостей.
Аналогично осуществляется дифференциальная диагностика фолликулярной кисты и кисты носонебного канала.
Возможные осложнения
Может возникнуть нагноение кисты, следствием чего могут быть ос-теомиелитические процессы, флегмоны и т.п. Относительно редко при больших размерах кисты нижней челюсти наблюдаются патологические переломы нижпечелюстной кости.
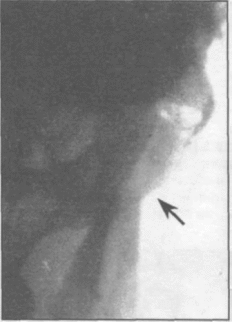
Рентгенограммы нижней челюсти больных с переломом мыщелкового отростка:

В отличие от единственной непарной и подвижной нижней челюсти, все остальные кости лицевого скелета, формирующие среднюю зону лица, – парные и неподвижные.
Учитывая сложность средней зоны лица, в настоящее время используют следующую классификацию переломов верхнечелюстных костей:
♦ перелом по нижнему типу (субназальный) – Ле Фор I
♦ перелом по среднему типу (суборбитальный) – Ле Фор II
♦ перелом по верхнему типу (суббазальный) – Ле Фор III
Переломы в большинстве своем также открытые и первично-инфицированные. При переломах этой локализации возможны менингиальные симптомы, потеря, замутнение сознания, тошнота, рвота, нарушение зрения, эмфизема тканей лица при повреждении придаточных пазух, истечение ликвора. Рентгенологическая диагностика затруднена, поэтому преимущественно использовать КТ и другие методы исследования.
Первый тип перелома верхней челюсти (субназальный):
Второй тип перелома верхней челюсти (суборбитальный):
Третий тип перелома верхней челюсти (суббазальный):
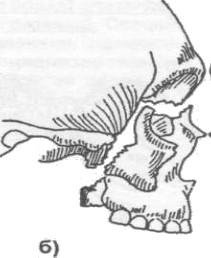
Определение подвижности отломков верхней челюсти при ее переломе:
Захватывают пальцами одной руки верхние зубы и осторожно перемещают челюсть в передне -заднем направлении.

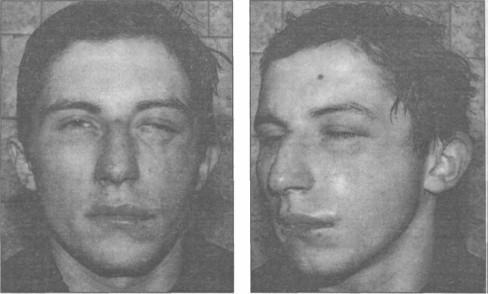
Скуловая кость, состоящая из тела и дуги, соединяет кости лицевого и мозгового (височные) черепа в единое целое. По типу перелома описаны открытые и закрытые (без нарушения костных стенок пазухи), оскольчатые переломы. По локализации возможны переломы тела скуловой кости, часто сочетающиеся с повреждением стенок пазухи, нижнеглазничного нерва, глазного яблока, и переломы скуловой дуги в ее средней трети, сопровождающиеся болями в области височной мышцы и ограничением движений нижней челюсти. Характерным симптомом перелома скуловой кости является западение в области тела и дуги, возникновение болезненной острой «ступеньки» по нижнеглазничному краю, нарушение чувствительности в зоне иннервации нижнеглазничного нерва. «Звук треснувшего горошка» – при перкуссии зубов в зоне перелома (Е.И. Малевич).
Внешний вид больного с переломом левой скуловой кости:
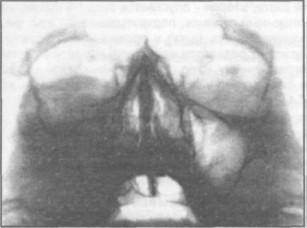
Рентгенограммма больного с переломом скуловой кости справа:
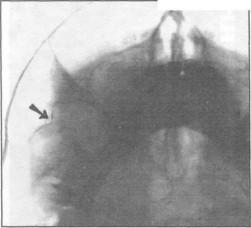
Вправление скуловой дуги при помощи однозубого крючка с поперечно расположенной ручкой (крючком Лимберга):
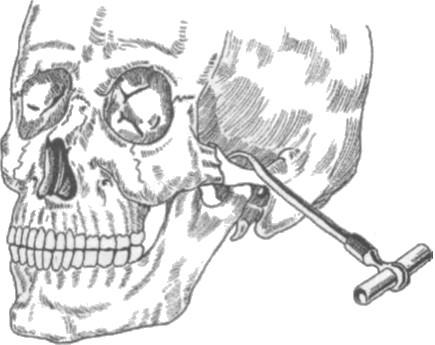
Лечение переломов костей по травматологическим канонам складывается из двух этапов:
♦ транспортная иммобилизация отломков с введением обезболивающих средст для предупреждения вторичного смещения отломков, снятия болевого синдрома, предупреждения развития шока
♦ специализированная помощь в условиях стационара, которая предусматривает целый ряд мероприятий по лечению больного.
Для транспортной иммобилизации используют как стандартные средства: шина-праща Энтина, праща Померанцевой-Урбанской, лигатурное связывание зубов, различные шины-ложки, так и подручные – бинтовые подбородочно-теменные повязки, дощечки, карандаши, шпатели. Непосредственное лечение – включает в себя ряд обязательных, необходимых действий по лечению собственно перелома и лечебных мероприятий, определяемых индивидуальными особенностями пострадавшего, объемом, характером травмы, сопутствующими повреждениями и возможными осложнениями.
Необходимыми компонентами лечения любой поврежденной кости является последовательное выполнение, с использованием соответствующих видов обезболивания, следующих манипуляций:
♦ Репозиция отломков, которая может быть ручной, инструментальной, одномоментной, длительной, кровавой.
♦ Фиксация отломков, которая может осуществляться ортопедическими (консервативными) методами с использованием различных шин; хирургическими вмешательствами в виде остеосинтеза, когда отломки соединяются между собой различными накостными, внутри- и чрескостными фиксирующими устройствами из вне- и внутриротового доступа.
♦ Иммобилизация нижней челюсти, т.е. обеспечение покоя челюсти, выключения ее движений.
При лечении переломов верхнечелюстных и скуловых костей соблюдают те же принципы с использованием в первом случае ортопедохирургической методики. При переломах скуловых костей производят кровавую репозицию фрагментов с закреплением их различными методами.
Параллельно с выполнением необходимых действий по лечению перелома кости решают проблему лечения больного с переломом, а именно:
♦ Создание оптимальных условий для течения процесса репаративногоостеогенеза. При этом стоит учитывать возраст, пол больного, стадийность процесса костеобразования, темпы и качество которого зависят от срока, прошедшего после травмы, наличия сопутствующих заболеваний, вида и качества репозиции и фиксации, медико-географических условий и т.д.
♦ Профилактика осложнений воспалительного характера и их лечение. Для предупреждения развития осложнений необходимо в каждом конкретном случае определять объем терапии, решать вопрос о судьбе зуба в щели перелома и т.п.
♦ Мероприятия, направленные на восстановление функции поврежденной кости, восстановления жевания.
Повреждения мягких тканей лица
Повреждения мягких тканей лица являются достаточно частым видом повреждений как в мирное, так и в военное время. В зависимости от вида ранящего снаряда, они могут быть: точечные, колотые, резаные, линейные рваные, рвано-ушибленные, рвано-размозженные, лоскутные, скальпированные, с дефектом и без дефекта мягких тканей. Выделяют также укушенные раны (животными, человеком) – они требуют специальной тактики обработки и лечения. Нередко повреждения мягких тканей сочетаются с нарушением целостности сосудов, включая и магистральные, нервов, что может привести к парезу (параличу) мимических мышц.
Мягкие ткани лица представляют собой сложное, многокомпонентное переплетение различных тканевых структур, травмирование которых предопределяет особую картину повреждения, с одной стороны, тактику и методику хирургического вмешательства – с другой. Необходимо учитывать, что:
♦ Большое количество рыхлой клетчатки, наличие густой капиллярной сети, эластичность кожных покровов приводит к значительному быстроразвивающемуся отеку тканей, особенно в подглазничной и приротовой областях.
♦ Густая капиллярно-венозная сеть, проток слюнной железы, мышечная масса языка при повреждениях подъязычной области и языка, способствуют возникновению профузного, трудно останавливаемого кровотечения или значительного отека тканей подъязычной области вплоть до нарушения дыхания.
♦ Повреждение мягких тканей в зоне распространения периферических ветвей лицевого нерва вызывает паралич или парез соответствующих групп мимических мышц, что ведет к обезображиванию лица.
♦ Круговая мышца рта или глазничного яблока при ее повреждении теряет свою замыкательную функцию, что приводит к постоянному слюноистечению и мацерации кожи или к развитию конъюктивита, блефарита и других осложнений.
♦ Наличие в тканях лица железистых структур определяет опасность развития стойких слюнных свищей при повреждении паренхимы или протоковых структур железы.
♦ Ткани поднижнечелюстной области и переднебоковой поверхности шеи содержат крупные магистральные сосуды, повреждение которых может привести к смертельному исходу от острой кровопотери или от воздушной эмболии, возможно также развитие гематомы и стенотической асфиксии.
♦ В период заживления ран рубцовые стяжения могут вызвать выворот век, крыльев носа, губы с развитием слюно-, слезотечения, кроме того происходит обезображивание лица.
Процесс заживления происходит по трем основным вариантам: первичное заживление с формированием тонкого, малозаметного эластичного рубца, вторичное заживление через формирование соединительной ткани и образование грубого деформирующего рубца с переходом иногда в келоид, и заживление под струпом – характерное для заживления ссадин.
В процессе заживления мягких тканей выделяют ряд сменяющих друг друга фаз:
♦ Начальный период микробного загрязнения и очищения раны (первые 2 суток).
♦ Период дегенеративно-воспалительных изменений – возможно развитие гнойно-некротических осложнений; при их отсутствии активизируются процессы формирования грануляционной ткани, уменьшается лимфоидная инфильтрация, нарастает количество фибробластов, образуется соединительнотканный матрикс (3-5 сутки).
♦ Период активного роста фиброзной, эпителиальной ткани, ретракция раны, формирование первичного рубца (5-12 сутки).
♦ Завершение формирования первичного рубца, исчезновение отека, инфильтрации тканей (12-18 сутки).
♦ Период окончательного формирования рубца (до 0,5-1 года)
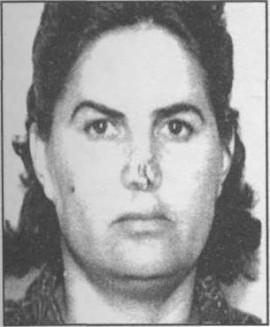
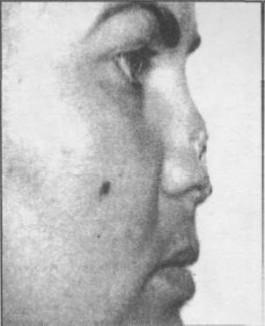
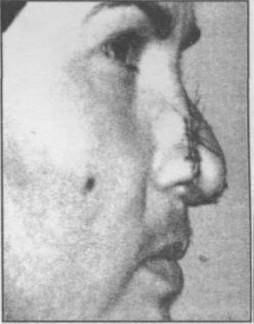
Внешний вид больной с укушенной раной носа и травматической ампутацией тканей. Вид больной после проведения пластической операции (до снятия швов):
Переломы нижней челюсти
Из всех костей лицевогочерепа наиболеечасто повреждается нижняя челюсть (до 75—78 %) .Среди причин напервом месте стоят транспортные происшествия,затем бытовая, производствен- ная и спортивная травма.
Клиническая картина переломовнижней челюсти, кромеобщих симптомов(нарушение функции, боль, деформация лица, нарушение окклюзии,подвижность челюсти в необычномместе идр.), имеет ряд особенностей в зависимости отвида перелома, механизма смещения отломков исостояния зубов. При диагнос- тикепереломов нижнейчелюсти важно выделять признаки, ука- зывающие навозможность выбора того или иногоспособа им- мобилизации: консервативного, оперативного, комбинированного(табл. 18).
Таблиц а18. Диагностическое значение клинических признаков пере- ломов нижней челюсти для выбора способа иммобилизации
Вид перелома и клинические признаки | Способ иммобилизации | ||
консерва- тивный | оператив- ный | комбиниро- ванный | |
Перелом тела: наличие устойчивых зубов на от- ломках (не менее двух на каждом отломке) наличие подвижных зубов на от- ‘ ломках полное отсутствие зубов незначи- тельное смещение отломков значительное смещение отломков Перелом в области угла нижней че- люсти: без смещения со смещением Перелом ветви: без смещения со смещением Перелом мыщелкового отростка: без смещения со смещением Множественные переломы Переломы с костным дефектом | • | ||
Наличие устойчивых зубов наотломках челюстей; незначи- тельное смещениеих; локализация перелома вобласти угла, вет- ви,мыщелкового отростка без смещенияотломков свидетельству- ют о возможностиприменения консервативногоспособа иммо-
билизации. Востальных случаях имеютсяпоказания киспользо- ванию оперативного икомбинированного способовфиксации отломков.
Клиническая диагностика переломовнижней челюсти допол-няется рентгенографией. Порентгенограммам, полученным в передней ибоковых проекциях, определяют степеньсмещения отломков, наличиеосколков, расположение зуба в щели пере- лома.
При переломах мыщелкового отростка ценнуюинформацию дает томографияВНЧС. Наиболееинформативной являетсяком- пьютернаятомография, которая позволяет воспроизвестидеталь- ную структуру костейсуставной области и точно выявить взаим- ное расположение отломков.
Основной задачей лечения переломовнижней челюсти явля- ется восстановление ее анатомической целости ифункции. Из- вестно,что наилучший терапевтическийэффект наблюдается прираннем подключении кфункции поврежденного органа.Этот подход предусматривает проведениелечения переломов в усло-
. виях функции нижней челюсти,что достигаетсяпутем надежной(жесткой) фиксации отломков одночелюстнойшиной, своевре-менным переходом отмежчелюстной фиксации кодночелюст- ной иранним проведением лечебной гимнастики.
При межчелюстной фиксации вследствие длительной непод- вижностинижней челюсти возникают функциональные расстрой-ства в височно-нижнечелюстномсуставе. В зависимости от сро- ков межчелюстнойфиксации послеснятия шин наблюдается частичное или полное ограничениедвижений нижней челюсти (контрактура).Одночелюстная фиксация отломковлишена этих недостатков. Более того,функция нижней челюсти оказывает бла- гоприятное действие на заживление переломов, сокращаятем са- мым срокилечения больных.
Описание преимущества одночелюстнойфиксации недела- ют их единственным способомфиксации отломковнижней че- люсти.Существуют определенныепротивопоказания кним: на-пример, припереломах нижней челюсти вобласти угла, когда линия переломапроходит вместах прикрепления жевательных мышц. Втаких случаях показана межчелюстная фиксация, аина- чеможет возникнуть контрактура напочве рефлекторно-болево- госокращения жевательной мускулатуры.
Вместе с тем прииспользовании межчелюстнойфиксации отломков нижней челюсти важен своевременныйпереход наод- ночелюстную шину. Срокиперехода зависят отвида перелома,характера смещения отломков иинтенсивности репаративных процессов и колеблется впределах от 10—12 до 20—30 дней.
Выбор конструкцииортопедического аппарата вкаждом кон- кретномслучае зависит отвида перелома,его клинических осо- бенностей или же определяется последовательностьюлечебных вмешательств. Например, присрединном перелометела нижней
18* 499
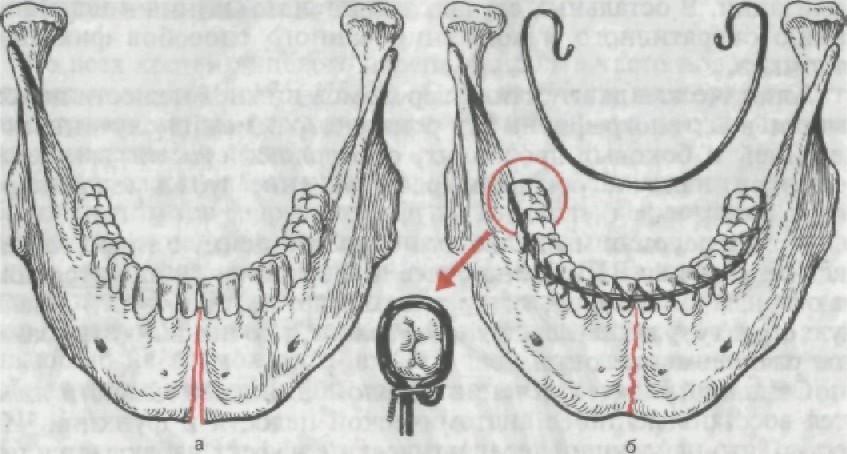
Рис. 256. Срединный перелом нижней челюсти (а) и фиксация отлом- ков при помощи одночелюстной проволочной назубной шины (б).
челюсти с достаточным количествомустойчивых зубов на отлом-ках проводят ручную репозицию и фиксируют фрагменты при помощи одночелюстной назубнойшины. Наиболее простой кон-струкциейявляется гнутая проволочная шина в виде гладкойскобы, укрепленной назубах лигатурнойпроволокой (рис. 256).При одностороннем боковом переломе теланижней челюс-
ти, когда происходиттипичное смещение фрагментов: вверх малого под влиянием жевательной, медиальнойкрыловидной, височной мышц ивниз большого врезультате тягидвубрюшных, подбородочно-подъязычныхмышц, конструкция фиксирующего аппарата должнабыть прочной. Онадолжна противостоятьтяге указанныхмышц, обеспечивая прифункции нижней челюсти неподвижность отломков.
Эту задачу вполне удовлетворительно решаетприменение одночелюстной назубной проволочнойпаяной шины накорон- ках или кольцах (рис. 257).
При двустороннем боковом переломе,когда образуется три фрагмента, возникает опасностьасфиксии вследствие западенияязыка, который смещается назад,вниз вместе со среднимфраг- ментом,требуется срочнаярепозиция ификсация отломков.
Во время оказания первойпомощи следует помнить о необ-ходимости вытяженияязыка ификсации его в переднемполо- жении обыкновенной булавкой (рис. 258).
Из возможных вариантовиммобилизации отломков при этомвиде переломовнижней челюсти оптимальнойявляется межче- люстнаяфиксация припомощи назубных шин: проволочные па-яные шины сзацепными петлями, гнутые алюминиевыешины сзацепными петлями,ленточные стандартныешины Василье-
500
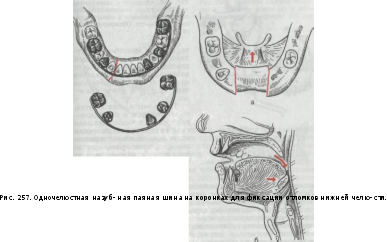
Рис.
258.
Двойной
перелом
ниж-
ней
челюсти.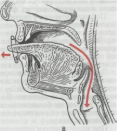
а — смещение кзади среднего фраг- мента; б — западение языка; в — вы- тяжение языка и его фиксация в пе- реднем положении с помощью булав- ки.
501
Рис. 259.
Аппарат сшарнирным
межчелюстным
соединением
для лечения
переломов вобласти угла
нижней челюсти.
Объяснение втек- сте.
‘
ва, шины сзацепными высту- пами из быстротвердеющей пластмассы. Выбор их зависит от конкретных условий,наличия материала, технологических возможностей идругих факто- ров.
Переломы вобласти угла,
ветвей челюсти
и мыщелково- го отростка с
незначительнымсмещением
отломков
также могут
быть вылечены
перечис-ленными
аппаратами,
обеспе-чивающими
межчелюстную
фиксацию. Кроме
них, дляле- чения
переломов
указанной
локализации
применяют другие
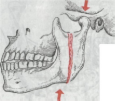
аппараты — сшарнирным межчелюстным соединением (рис.259). Такаяконструкция устраняет горизонтальноесмещение большо- гофрагмента при вертикальных движенияхнижней челюсти.
Лечение множественных переломов нижней челюсти осуще-ствляется комбинированным методом (оперативным и консерва-тивным). Сущность ортопедическихмероприятий заключается врепозиции фрагментов,удержании отдельных фрагментов в со-ответствии сокклюзионными соотношениями зубных рядов. Ре-позиция каждого фрагмента проводится поотдельности и лишьпослеэтого осуществляется фиксация фрагментов единой шиной.Пофрагментарная репозиция может быть произведена припомощи назубных шин. Дляэтого изготавливают шины с зацеп- ными петлями накаждый отломок и шину на верхний зубнойряд. Затем с помощьюрезиновой тягиперемещают отломки в правильное положение. После сопоставления их связывают еди-ной проволочнойшиной и фиксируютвесь блок кшине верхне-
го зубного ряда по типумежчелюстной фиксации.
Ортопедическое лечение переломовнижней челюсти сдефек- том кости проводится с использованиемвсех основныхметодов лечения челюстно-лицевой ортопедии:репозиции, фиксации, формирования изамещения. Последовательноеприменение их уодного итого жебольного может быть осуществлено разными аппаратами или одним аппаратом —комбинированного множе- ственного действия.
При использовании ортопедических аппаратов, выполняющих
502
Рис. 260. Перелом
нижней челю-
сти сдефектом
кости (а)
и кап-пово-штанговый
аппарат (б)
для его
лечения.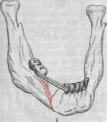

одну или двефункции (репозиция, репозиция ификсация), возникаетнеобходимость заменыодного аппарата надругой, что значительноусложняет процесслечения. Поэтому целесообраз- ноприменение аппаратовкомбинированного действия. При пе-реломах нижней челюсти с дефектомкости, когда имеется дос- таточное количествоустойчивых зубов наотломках, применяют капповоштанговый аппарат (рис.260). Он позволяет провестипо- следовательную репозицию отломков, ихфиксацию, формиро- вание мягкихтканей. Известнаконструкция аппарата(И. М. Ок-смана), с помощью которой можноосуществить ирепозицию, ификсацию отломков, и замещение дефектакостной ткани (рис.261). Вместе стем это вовсе не значит,что аппараты одно- или двухфункционального действия полностьюутратили свое значе- ние.
При боковом переломе теланижней челюсти сдефектом кости и при наличии опорныхзубов наотломках задачи репози- ции ификсации успешномогут быть решены с помощью аппа- ратаКурляндского (рис. 262).
Лечение переломов нижней челюсти сдефектом костной ткани приотсутствии возможностейконструирования аппаратов с опорой назубах осуществляется оперативным иликомбиниро- ванным способом. Из ортопедических аппаратовширокое при- знание получила шина Ванкевич.
В большинстве случаев исходы лечения переломовбывают благоприятными.При неогнестрельныхпереломах через4—5 нед отломки срастаются,хотя рентгенологически щель перелома можноопределить ичерез 2 мес.Для получения такогоблаго- приятногоисхода необходимо обеспечить три основных условия:
аккуратное анатомическое сопоставление отломков; 2) меха- ническую стабильность соединения отломков; 3) сохранение кро- воснабжения фиксированных отломков и функции нижней че- люсти.
503
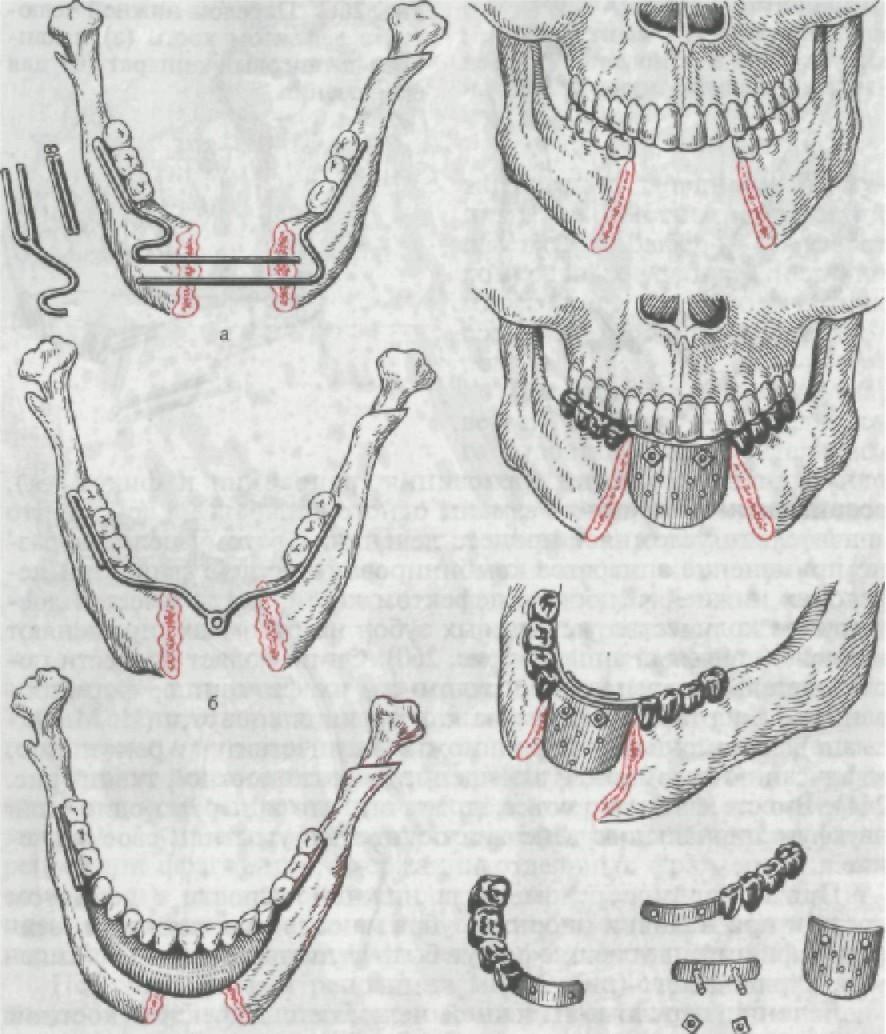
Рис.261. Аппарат комбинирован- Рис.262.Репонирующий и фик-ного последовательного действия сирующий аппарат,
(по И.М.Оксману). Объяснение втексте.
При нарушении даже одного изуказанных условийисход лечения может быть неблагоприятный ввиде срастанияотлом- ков внеправильном положении илиполного несрастания с образованием ложногосустава нижней челюсти.
Длительная межчелюстная фиксация отломков идругие при- чины могут привести к контрактуренижней челюсти.

