Перелом ладьевидная кость стопы: Перелом ладьевидной кости кисти, стопы: лечение, сроки выздоровления
Перелом ладьевидной кости кисти, стопы: лечение, сроки выздоровления
При травмировании костей чаще всего встречаются переломы верхних или нижних конечностей, вследствие чего нередко происходит нарушение целостности ладьевидной кости запястья или стопы. Переломы последних встречаются реже, но вследствие такой травмы может остаться хромота и хронические боли в поврежденной ноге. Опасность переломов ладьевидных костей в том, что их часто путают с ушибом или трещиной в силу слабо выраженной симптоматики. Но отсутствие своевременного лечения может повлечь осложнения, а также ограничения работоспособности и подвижности больной конечности.
1
Анатомия запястья и стопы, виды переломов
Ладьевидная кость запястья (на латыни os scaphoideum) является важным элементом верхней конечности и помогает координировать движения руки. Ее можно почувствовать, выполнив пальпацию в области «анатомической табакерки» – впадине между сухожилиями большого пальца и отводящей мышцы. Особенность структуры запястья в том, что кости фиксируются лишь связками, они очень мягкие и не имеют надкостницы. Отсутствие последней обуславливает их плохое кровоснабжение, что имеет важное значение в лечении переломов.
Ладьевидная кость стопы (на латыни os naviculare pedis) расположена в ее среднем отделе, соединяется с таранной, кубовидной и клиновидными костями. Стопа состоит из 26 соединенных хрящевой тканью костей. Такое строение конечности делает ее очень гибкой и одновременно уязвимой – при нарушении целостности ладьевидной часто повреждаются и расположенные рядом кости.
По направлению линии повреждения возможны 2 вида нарушения целостности ладьевидной кости: поперечные и косые. По локализации выделяют 4 варианта переломов:
- 1. Средней трети.
- 2. Проксимальной трети.
- 3. Дистальной трети.
- 4. Бугорка.
Повреждения бывают со смещением и без него, а также внутрисуставные и внесуставные. Переломы практически всегда закрытые. Если происходит травмирование мягких тканей, то их провоцируют действия повреждающего фактора, а не костные обломки.

Перелом плюсневой кости стопы: признаки и лечение
2
Причины и признаки травмы
Перелом ладьевидной кости кисти возникает чаще всего при падении на вытянутую руку. Происходит переразгибание в зоне кистевого сустава. Максимальную нагрузку получает ладьевидная кость. Иногда травмирование становится следствием прямого воздействия. Перелом ладьевидной кости стопы относится к костным повреждениям средней части ступни. Нарушение целостности происходит при сильном сжатии конечности или падении на нее массивного предмета. Другими причинами перелома становятся занятия спортом или дорожно-транспортные происшествия.
Симптоматика при нарушении целостности ладьевидной кости часто напоминает ушиб или трещину.
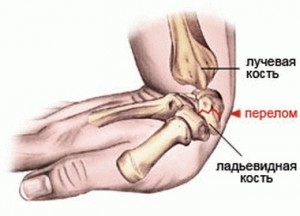

Перелом ладьевидной кости кисти
Признаки перелома кисти:
- боль в области «анатомической табакерки», усиливающаяся при движениях или надавливании;
- припухлость в пораженной области;
- крепитация (хруст) отломков;
- ограничение функционирования руки.
Возможно появление кровоизлияния вокруг запястья вследствие повреждения связок.
Симптомы перелома ладьевидной кости стопы:
- ноющая боль, усиливающаяся при ходьбе;
- появление отека вокруг травмированного участка;
- при переломе со смещением на тыльной стороне стопы выпирает видимый бугор.


Ладьевидная кость стопы
Если дискомфорт в поврежденной конечности не проходит в течение дня – высока вероятность перелома.


Почему болит запястье правой или левой руки и что делать?
3
Диагностика и первая помощь
Диагностика начинается со сбора анамнеза и осмотра. Пациент сообщает о причине, спровоцировавшей травму. Также специалисту необходимо знать о перенесенных недугах опорно-двигательного аппарата. Затем доктор начинает осмотр поврежденного участка. Пальпация позволяет выявить место, которое максимально болит. Врач может попросить пациента выполнить движения травмированной конечностью.
Для уточнения вида травмы назначается рентгенография лучезапястного или голеностопного сустава в 2 проекциях: прямой и боковой. При переломе без смещения линия разлома может быть не видна на снимке. Выполняют шинирование и назначают повторную процедуру через 10 дней. За этот период времени происходит резорбция кости. Повторная рентгенограмма показывает щель по линии излома. Иногда становится необходимой компьютерная томография для получения трехмерного изображения поврежденной кости.
После получения травмы необходимо оказать больному первую помощь. На ноге или руке нужно зафиксировать повязку, поскольку движение конечности или напряжение мышц провоцируют смещение костных отломков и травмирование мягких тканей. Для уменьшения дискомфортных ощущений можно зафиксировать на пораженном месте холодный компресс (бутылку с водой, снег, лед, мокрое полотенце, кусок замороженного мяса и т. д.). Держать его нужно, проложив между ним и кожными покровами ткань. Время воздействия холода – не более 15 минут, иначе может произойти обморожение. Нельзя допускать загрязнения открытой раны.


Классификация, симптомы и методы лечения перелома голени
4
Терапия и возможные последствия
При переломах с отсутствием смещения выполняется обездвиживание травмированного сустава (иммобилизация). На руку – от сустава локтя до пястных костей – с обязательной фиксацией большого пальца накладывается гипсовая повязка. При травмировании стопы необходима повязка «сапожок». Она накладывается от плюснефаланговых суставов до середины голени, с фиксацией сустава в области голеностопа. Под свод стопы вправляют предотвращающий уплощение стопы металлический супинатор. Гипсование необходимо на срок от 1 до 3 месяцев. При ослаблении повязки выполняется ее обновление. Раз в месяц проводится рентгенологический контроль. Сроки сращения перелома индивидуальны и зависят от его локализации, состояния здоровья, возрастной категории пациента, повреждения связок. Самый благоприятный вариант заживления – через формирование костной мозоли.
При многооскольчатом переломе со смещением отломков или при невозможности другим образом сопоставить осколки необходимо хирургическое вмешательство, целью которого является стабилизация поврежденной конечности. Во время операции специалист через разрез длиной 3-5 мм корректирует костные фрагменты, скрепляет их имплантатом (винтом).
Если повреждение срослось в неправильном положении, необходим разрез и проведение остеотомии (искусственного перелома), чтобы восстановить правильную анатомию конечности.
Если ладьевидная кость ломается более чем на 2 части, проводится операция, даже с полным удалением костных отломков. Опустевшее место закрывают специальным костным трансплантатом. Для этого чаще всего применяют части большеберцовой кости.
Несвоевременно проведенная терапия может стать причиной появления осложнений, например:
- неправильного сращения кости – под небольшим углом;
- контрактуры – ограничения подвижности конечности;
- остеоартроза – нарушения дистрофического характера в суставе;
- асептического некроза – отмирания костной ткани на фоне недостаточного кровоснабжения;
- анкилоза – неподвижность сустава.
Удаление ладьевидной кости приводит к ухудшению подвижности кисти из-за сильной деформации. При устранении этого фрагмента из стопы меняется походка, появляется хромота.
5
Восстановительный период
Для сокращения риска развития осложнений, стимуляции метаболических процессов через 4-5 недель после травмирования рекомендуется начинать выполнять комплекс специальных упражнений.
Сначала делаются круговые, маятниковые движения в лучезапястном, локтевом суставах, упражнения на сгибание и разгибание пальцев. Через 14 дней нагрузки усиливаются, добавляются комплексы на станке и с гимнастическим мячом. Спустя некоторое время включаются отжимания, ходьба, упражнения на шведской стенке, подтягивания, приседания.
Могут быть назначены физиотерапевтические процедуры:
- лазеротерапия;
- парафин-озокеритовые аппликации;
- магнитотерапия;
- электрофорез;
- массаж.
Полное восстановление возможно через 4-5 месяцев.
После перелома ладьевидной кости стопы в течение года для профилактики плоскостопия нужно носить ортопедическую обувь и стельки, специальные супинаторы.
Перелом ладьевидной кости | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
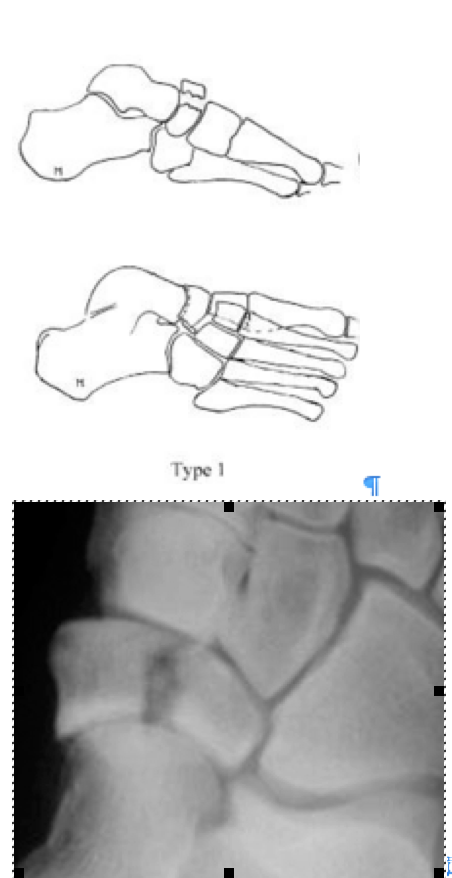
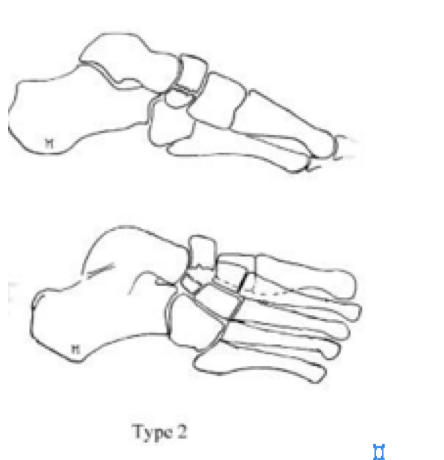
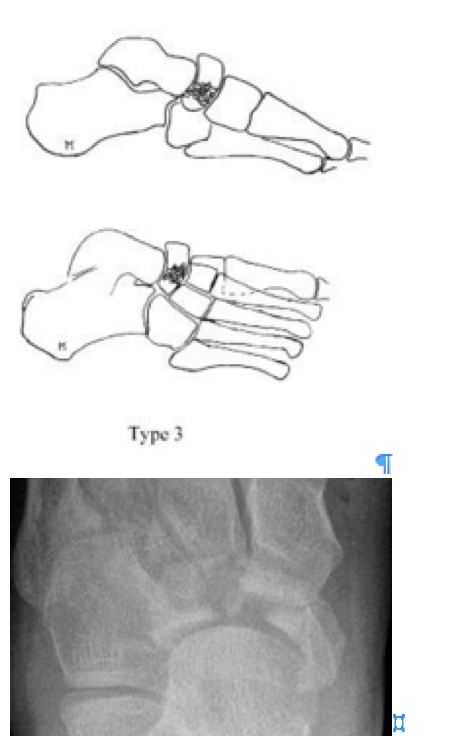
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
|
1 тип |
Поперечный перелом тыльной части <50% кости вовлечено |
|
|
2 тип |
Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
|
3 тип |
Центральный и латеральный оскольчатый, импрессионный перелом. |
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в\3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТ\МРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип – изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
диагностика и лечение в Москве
Стрессовые переломы ладьевидной кости впервые описаны у легкоатлетов Эти переломы встречаются на самом деле не так уж редко и чаще у спортсменов.
Механизмом повреждения, как и при других стрессовых переломах, является избыточная физическая нагрузка.
Пациенты обычно рассказывают о постепенном развитии болевого синдрома в среднем отделе стопы или по передней поверхности голеностопного сустава, который четко определеить невозможно.
Некоторые пациенты описывают дискомфорт или болезненность на тыле стопы или в области продольного свода при физической активности.
Риск развития подобных переломов выше у пациентов с полой стопой. Крайне важна своевременная диагностики таких повреждений у спортсменов, поскольку в противном случае высок риск смещения фрагментов ладьевидной кости.
Диагностика переломов
Первичное обследование пациента с подозрением на стрессовый перелом ладьевидной кости включает рентгенограммы в положении стоя Однако стоит отметить, что рентгенограммы при усталостных переломах ладьевидной кости, особенно в свежих случаях, нередко оказываются неинформативными.

Рис. А, Сагиттальный КТ-срез пациента со стрессовым переломом ладьевидной кости. В и С, КТ-срезы этого же пациента.
Если на рентгенограммах никаких изменений не обнаруживается, может быть назначена сцинтиграфия, однако ввиду ее высокой стоимости и длительности, более оптимальным и доступным в большинстве случаев методом исследования может оказаться компьютерная томография.
КТ позволяет оценить характер перелома и степень смещения.
Лечение и результаты
Отмечаются определенные сложности в лечении стрессовых переломов ладьевидной кости. Во многих случаях эффективным оказалось консервативное лечение, некоторым требуется операция.
Важным является предотвратить смещение фрагментов при стрессовых переломах ладьевидной кости.
Для этого мы рекомендуем отстранять спортсменов от занятий спортом.
ри отсутствии смещения рекомендуют иммобилизацию и исключение нагрузки в течение 6-8 недель. Частота несращений после такой иммобилизации и 6-недельной реабилитации с постепенным возвращением к физической активности невысока.
При переломах со смещением Torg et al и Hunter рекомендовали выполнять открытую репозицию и внутреннюю фиксацию перелома.
Техника операции, включает открытый доступ к ладьевидной кости, ее открытую репозицию и фиксацию стягивающим винтом.
При наличии дефицита кости между фрагментами дефект заполняется аутокостью.
После операции нагрузка на стопу исключается на срок 6-8 недель, возможна иммобилизация стопы короткой гипсовой шиной.
При появлении рентгенологических признаков консолидации пациентам разрешают дозированно нагружать ногу в ортопедическом ботинке.
К физическим нагрузкам/занятиям спортом пациенты обычно возвращаются через 12 недель после операции.
В случаях полой деформации стопы лечение включает использование амортизирующих стелек.
Основным критерием возвращения пациентов к нагрузке и занятиям спортом является отсутствие боли.
Осложнения
Основным осложнением стрессовых переломов ладьевидной кости является замедленная консолидация или несращение.
Частота несращений при хирургическом лечении этих переломов достигает 20%.
Однако отмечаются проблемы с заживлением этих переломов и при консервативном лечении.
При несращении перелома пациенты будут продолжать жаловаться на боль. На рентгенограммах обычно будет виден промежуток между фрагментами, а иногда их полное расхождение фрагментов.
Перелом ладьевидной кости: симптомы, лечение, реабилитация
Перелом ладьевидной кости часто возникает из-за удара, сильного неправильного приземления на стопу, падения с высоты или по другим причинам. Он сопровождается ноющими болезненными ощущениями, отечностью, резкой болью при движении и другими признаками. Для диагностики требуется осмотр у врача и рентген. Для лечения накладывают циркулярную гипсовую повязку. Может потребоваться репозиция костей, фиксация с помощью спиц и другие методы терапии. Период реабилитации включает в себя диету, ЛФК, физиотерапевтические процедуры и массажи. При необходимости можно носить ортез.
Анатомия ладьевидной кости
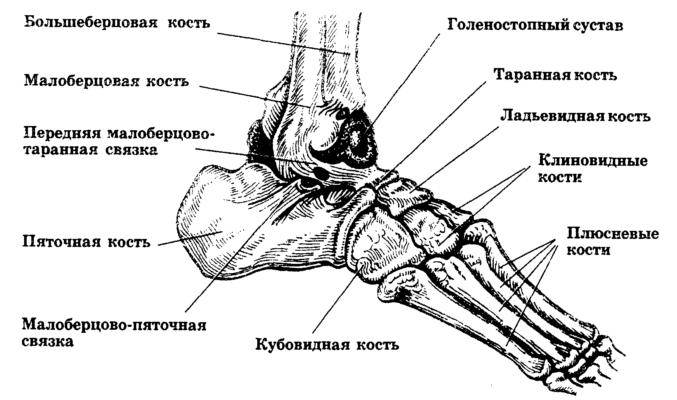
Стопа человека выполняет важную роль опоры и поддержки всего скелета. Кроме того, стопа несет на себе огромную нагрузку веса человека, амплитуды всех движений и удерживает равновесие. По своему строению делится на три сектора:
- предплюсневый, состоящий из 7 костей, в том числе: ладьевидная, таранная, кубовидная, пяточная и другие, соединенные с плюсневым отделом стопы,
- плюсневый, который состоит из 5 трубчатых костей,
- фаланги пальцев:14 маленьких костей цилиндрической формы, образующих пальцы ног.
Перелом кубовидной кости при травмах ноги, равно как и ладьевидной кости стопы явление частое. Происходят травмы в силу уязвимости области стоп и анатомического строения. В частности, эти области расположены с тыльной стороны стопы и при ударе повреждения в первую очередь отражаются на предплюсневом и плюсневом отделах.
Причины перелома
Причины, по которым происходит перелом ладьевидной кости стопы:
- прямой удар предметом непосредственно на область стопы,
- приземление после прыжка на стопы,
- падение с высоты на ноги,
- резкое насильственное сгибание ноги, в результате которого происходит отрывной перелом (от кости отрывается маленький осколок либо происходит отрыв самой костной ткани),
- возраст чем старше человек, тем более хрупкая у него костная ткань,
- усталостные переломы травмы стопы, случающиеся у спортсменов, под воздействием ежедневной нагрузки на ноги в костных структурах происходят изменения, которые сопровождаются соответствующими патологиями голеностопа,
- ношение сдавливающей ноги обуви, обуви на каблуках,
- травмы в результате ДТП или в ситуациях, когда автомобиль наезжает на ногу человека.
Интересная статья по теме признаки перелома стопы.
Симптоматика перелома
 При наличии перелома ладьевидной кости, пострадавший переживает следующие симптомы, говорящие о травме:
При наличии перелома ладьевидной кости, пострадавший переживает следующие симптомы, говорящие о травме:
- боль ноющего характера, усиливающаяся при ходьбе или надавливании на область повреждения,
- при ходьбе пострадавший может опираться только на пятку,
- отек, который бывает как в области самой кости, так и по всему голеностопному суставу,
- гематома,
- практически невозможно двигать конечностью вверх-вниз или в стороны из-за резких болевых ощущений,
- при смещении костных отломков, как правило, они видны под кожным покровом, при смещении костных структур сверху ступни видно возвышение.
Застарелый перелом не имеет таких выраженных симптомов, однако представляет собой сложный для диагностики и лечения случай. Восстановление после лечения подобной травмы занимает долгий период времени.
Помощь и диагностика
 После травмы ладьевидной кости стопы или при подозрении на перелом очень важно зафиксировать стопу в неподвижном состоянии. В этом может помочь палка или элемент доски, которую необходимо привязать к поврежденной конечности. После этого стоит сразу направиться в отделение травмпункта или вызвать скорую помощь, которая окажет первую помощь и доставит пациента к врачу-травматологу.
После травмы ладьевидной кости стопы или при подозрении на перелом очень важно зафиксировать стопу в неподвижном состоянии. В этом может помочь палка или элемент доски, которую необходимо привязать к поврежденной конечности. После этого стоит сразу направиться в отделение травмпункта или вызвать скорую помощь, которая окажет первую помощь и доставит пациента к врачу-травматологу.
Диагностика переломов ладьевидной кости заключается во:
- внешнем осмотре и пальпации повреждения,
- опросе пострадавшего о характере и силе травмы,
- рентгенологическом исследовании, которое поможет определить диагноз и обозначит наличие или отсутствие смещения отломков ладьевидной кости.
Методы лечения
После проведения рентгенологического исследования становится ясным характер и степень повреждения.
- В случае, если после травмы ладьевидной кости произошел перелом без смещения костных отломков, врач-травматолог накладывает циркулярную гипсовую повязку от колена до пальцев ног. Эту повязку накладывают для фиксации травмированной области и дальнейшего срастания костной ткани. Важно правильно наложить повязку, так как есть вероятность искажения свода стопы, которое приводит к дальнейшему плоскостопию. Чтобы избежать уплощения свода ступни врачом устанавливается супинатор из металла. Иммобилизацию проводят на 2,5-3 недели.
- В осложненных случаях, когда повреждение сопровождается смещением отломков, требуется их репозиция, то есть сопоставление костных фрагментов и их осколков после травмы. Репозицию проводят либо под внутривенным наркозом либо под внутрикостной анестезией двумя врачами-травматологами.
- Если дополнительно обнаруживается вывих или большое количество отломков, то под общим наркозом проводят операцию и фиксируют элементы спицами с помощью специальной конструкции Черкес-Заде. Одну из них врач вставляет через пяточную кость, а другую через верхушки плюсневых костей.
- Когда врач не может полностью провести репозицию элементов, ему приходится прибегать к частичному их удалению с последующим заполнением пустой области костным трансплантатом.
- Учитывая, что костные структуры в стопе связаны между собой, перелом одной из костей приводит к изменениям, затрагивающим всю конечность. Поэтому не рекомендуется даже в очень тяжелых ситуациях удалять ладьевидную кость. Это может стать причиной деформации и искривления ступни.
Реабилитация
Ключом к выздоровлению, восстановлению целостности кости и всех функций конечности после травмы является реабилитация.
Если не упускать из внимания предписания врача, возможно вернуть первоначальную подвижность ступни после перелома.

Основные методы реабилитации:
- Лечебный массаж. Из-за длительного неподвижного положения и ношения гипса нога имеет плохое кровоснабжение, поэтому на этапе реабилитации показан массаж для нормализации кровообращения в тканях и устранения атрофии.
- Выполнение упражнений ЛФК. На первом этапе упражнения носят щадящий характер и выполняются еще при наложенном гипсе. После его снятия начинается второй этап. Нагрузка увеличивается постепенно, чтобы конечность успевала заново приспосабливаться к нагрузке. При болях во время упражнений или иных неприятных ощущениях стоит немедленно прекратить занятия и проконсультироваться с врачом, так как чрезмерная нагрузка может привести к нежелательным осложнениям.
- Физиотерапевтические процедуры способствуют уменьшению боли и отеков: УВЧ, электрофорез, магнитотерапия.
- Плавание в бассейне благотворно сказывается на восстановительных функциях. Рекомендуется плавать в ластах для развития эластичности мышц и связок, для восстановления двигательных функций.
- Использование ортопедической обуви, стелек или супинатора. Срок ношения определяет врач. В среднем, специальную обувь носят около 6-7 месяцев, а супинатор до года.
- Ношение ортеза.
- Сбалансированное питание, прием витаминов и минералов.
- Принятие теплых ванночек для ног, особенно после длительной нагрузки на ноги, в конце рабочего дня или при длительной ходьбе.
Виды переломов ладьевидной кости и методы лечения
Ладьевидная кость, вместе с таранной, пяточной и еще четырьмя костями составляют предплюсну стопы. Из всех отделов стопы предплюсна самая малоподвижная. У внутреннего края она имеет бугристость ладьевидной кости. Бугристость хорошо прощупывается под кожей. Бугристость является точкой, которая служит для определения высоты внутренней части продольного свода стопы. Перелом ладьевидной кости, так же, как и перелом другой кости среднего отдела стопы, вызывает боль, ограничивает движения стопы, приводит к потере трудоспособности, а иногда и к инвалидности.
Наиболее распространенным переломом ладьевидной кости – перелом дорсальной губы. Дальше следует перелом бугорка. Перелом бугорка может быть продольным переломом и поперечным. По убывающей идут: перелом тела и компрессионный перелом.
Чаще всего перелом ладьевидной кости стопы возникает под действием прямой травмирующей силы. Изолированные переломы ладьевидной кости – явление редкое. В большинстве случаев они совмещаются с переломами клиновидной кости или кубовидной. Прямая травма, это падение тяжелого предмета на тыловую сторону стопы и прижатия стопы к чему-то твердому.
Симптомы переломов и методы лечения
Ступня припухает, в области перелома видны кровоподтеки, при пальпации усиливается боль. Усиливается боль и при вращательных движениях переднего отдела стопы. Переломы кубовидной, ладьевидной и клиновидной кости бывают оскольчатыми, но без больших смещений отломков. Для уточнения характера перелома, делают рентгенографию в двух проекциях. Диагностируя перелом бугорка ладьевидной кости, не следует забывать о том, что в этом районе могут быть добавочные косточки.
При подозрении на перелом травмированной ноге нужно обеспечить неподвижность. Для этого можно использовать палку или доску. Ногу нужно фиксировать выше колена. Прибинтовать к ней ногу и вызвать скорую помощь, или на машине доставить в ближайший травмпункт.
Чтобы убрать сомнения, сравнивают расположение добавочных косточек на второй ноге. Если сомнения остались – делают рентгенограмму второй стопы. Если на здоровой стопе такая же картина, как и на травмированной, то подозрения на наличие перелома отпадают. Кость и отломок имеют зазубренные края, а добавочные косточки гладкие, и прорисуются на рентгенограмме.
При переломе ладьевидной кости лечение состоит в наложении круговой гипсовой повязки. Повязка типа «сапожок» накладывается от пальцев ног и до коленного сустава. В районе среднего отдела стопы вгипсовуют стремя. После того как повязка высохнет, разрешают ходить нагружая ступню.
Пациенту придется ходить в сапожке три недели. По окончании этого процесса — короткий реабилитационный период, около двух недель. Через 4–5 недель пациент достаточно хорошо ходит, и может приступить к работе.
При переломе ладьевидной кости со смещением, перед наложением циркулярной повязки ставят на место сместившийся отломок. Для этого делают операцию под местным или внутрикостным наркозом. Для вправления сместившегося фрагмента, лежащему пациенту сгибают конечность в колене, до образования угла в 90 градусов. На операции присутствуют врач, два ассистента. Один из них удерживает ногу в согнутом состоянии, а второй сгибает передний отдел стопы, увеличивая тем самым расстояние между суставами таранной и клиновидной костей. Врач в это время нажимает на смещенный фрагмент, и устанавливает его на место.
Если консервативным путем сдвинувшийся отломок не удалось поставить на место, прибегают к операции. Чтобы предотвратить повторное смещение, через первую клиновидную кость и тыльный отломок проводят металлическую тонкую спицу. Кончик спицы откусывают щипцами, а рану зашивают послойно. Далее, стопу приводят к небольшому подошвенному сгибанию, и фиксируют сапожком повязкой до колена. Удаляют спицу через шесть недель, и продолжают лечение.
После этой процедуры делают повторную рентгенограмму. Если контрольный снимок показал, что отломок встал на место, ступне придают необходимое положение и накладывают гипсовую повязку. В «сапожок» вгипсовывают стремя или гипсовый каблук. На срок около двух недель, пациенту предписано передвигаться на костылях, не нагружая ногу. Через две недели, если повязка не стала свободной, ногу разрешают нагружать.
В повязке пациент пребывает в течение десяти недель. По окончании этого срока сапожок снимают, и приступают к процессу реабилитации. В реабилитационные мероприятия включаются: массаж, упражнения лечебной физкультуры и физиотерапевтические процедуры. В течение года рекомендуется носить супинатор. Через четыре месяца после снятия гипсовой повязки разрешается давать ноге полноценную нагрузку. За это время восстанавливается трудоспособность у пациентов, занятых физическим трудом или длительно находящихся на ногах.
Последствием переломов ладьевидной, кубовидной или таранной костей иногда становится деформирующий артроз, долго сохраняющиеся боли, которые не позволяют нагружать ногу. В таких случаях прибегают к артродезированию мелких сосудов.
При отрыве бугорка ладьевидной кости сначала вправляют отломок, потому что к нему крепится сухожилие задней большеберцовой мышцы. Вправление производится под местным обезболиванием.
Дальше накладывают гипсовую повязку, сроком до шести недель. Нагружать ногу разрешается со второй недели ношения сапожка. После снятия сапожка делают повторную рентгенограмму. Если на снимке заметно объединение, разрешается нагрузка на ногу при условии ношения супинатора.
Для улучшения функций травмированной стопы рекомендуются процедуры восстановления: массаж; лечебная физкультура, физиотерапия. Быстро разработать ногу поможет плавание в бассейне. Трудоспособность полностью восстанавливается к 7–8 неделе.
Последствия недолеченных переломов
Переломовывихи ладьевидной кости с невправленным оторвавшимся бугорком, раннее снятие гипсовой повязки приводят к несращению. Переломы тела могут привести к асептическому некрозу или травматическому артриту. Здесь консервативные методы лечения не дадут результата. Пациент отправляется в хирургию для оперативного вмешательства. Во время операции оторвавшийся бугорок несколькими стежками или специальным металлическим винтом прикрепят на месте. Дальше больного можно лечить амбулаторно.
В слишком сложных случаях переломовывиха ладьевидной кости или с большим смещением отломков вправление делается при помощи аппарата Черкес – Заде. При этом одну спицу проводят сквозь пяточную кость, а другую через головки плюсневых костей.
После растяжения смещенный отломок становится на место от легкого на него надавливания.
Удалять ладьевидную кость ноги не рекомендуется даже при сильном ее повреждении. При ее удалении происходит сильное уплощение свода стопы и развивается вальгусное искривление переднего отдела стопы.
После любого перелома ладьевидной кости травмированную ногу нужно разрабатывать после длительного ношения гипсовой повязки.
Сразу после снятия гипсовой повязки нельзя заниматься спортом. Ногу нужно оберегать во избежание образования ложного сустава. Ложный сустав требует сложного и длительного хирургического лечения. Процесс реабилитации нужно соблюдать, чтобы не сделать ноге хуже.
Ладьевидная кость подвержена травмам больше, чем какая-либо другая, а лечение долгое. Но ладьевидная кость стопы поддается лечению лучше, чем ладьевидная кость кисти.
Ладьевидная кость стопы перелом симптомы

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
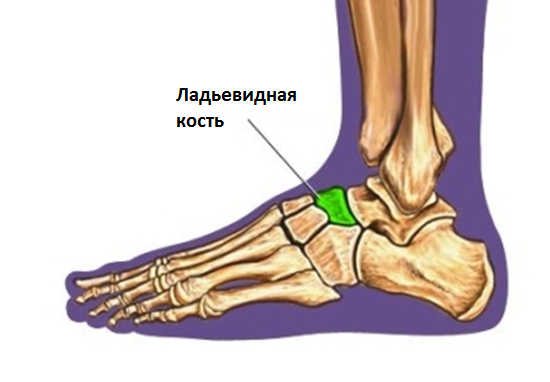
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
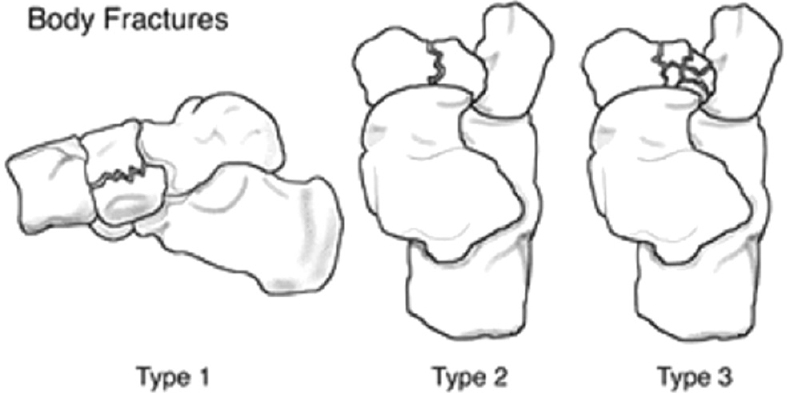
1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
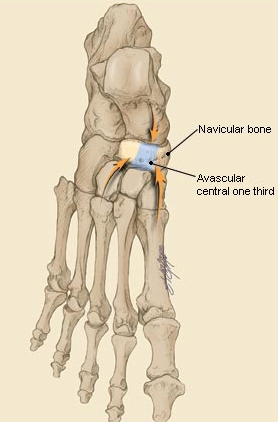
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
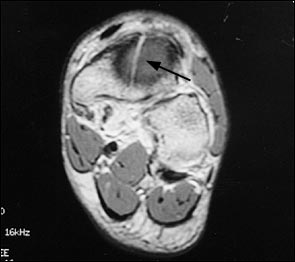
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
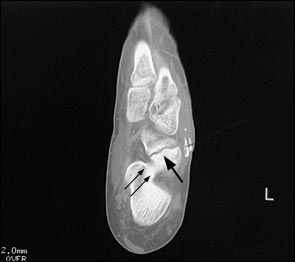
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип — изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Перелом ладьевидной кости правой стопы

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.

Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.

1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.

В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.

Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.

При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.

Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип — изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Стрессовые переломы ладьевидной кости предплюсны – американский семейный врач
ЭРИК Э. КОРИС, доктор медицины, и ДЖОН А. ЛОМБАРДО, доктор медицины, Медицинский колледж Университета штата Огайо, Колумбус, Огайо
Am Fam Physician. 2003, 1 января; 67 (1): 85-91.
Стресс-переломы ладьевидной кости предплюсны все чаще выявляются у физически активных людей. Диагностика обычно откладывается, и исход часто страдает, потому что врачи не знакомы с этим заболеванием.Стрессовые переломы ладьевидной кости обычно возникают у бегунов, у которых постепенно усиливается боль в дорсальной части средней части стопы с периодическим распространением боли вниз по медиальной дуге. Поскольку первоначальные простые снимки часто бывают нормальными, следующим диагностическим методом выбора является трехфазное сканирование костей, которое дает положительный результат на ранних этапах процесса и хорошо локализует поражение. После положительного результата сканирования кости необходимо выполнить компьютерную томографию, чтобы получить анатомические детали и направить терапию. Несмещенные, неискаженные переломы хорошо реагируют на шесть недель иммобилизации гипсовой повязкой без нагрузки.Смещение, измельчение, отсроченные переломы или переломы без сращения являются показаниями для хирургической внутренней фиксации открытой репозиции.
Ладьевидная кость стопы представляет собой уплощенную вогнутую лодковидную кость, зажатую между головкой таранной кости и тремя клинописью. Некоторые распространенные варианты имеют дополнительное фасеточное сочленение с кубовидной костью. Медиальнее ладьевидный бугорок обеспечивает место прикрепления сухожилия задней большеберцовой мышцы (рис. 1). Расположение и уникальный удар во время удара стопы о ладьевидную кость предрасполагают к хорошо локализованному стрессу и ремоделированию.1 Во время удара стопой ладьевидная кость сталкивается с максимальным усилием между проксимальной таранной костью и дистальной клинописью. Биомеханический анализ движения ладьевидной кости во время шага показывает, что большая часть этой силы удара сосредоточена в центральной трети ладьевидной кости. 2–4
Просмотр / печать Рисунок
РИСУНОК 1.
Рентгенограмма стопа, переднезадний вид: пяточная кость (черная стрелка), таранная кость (белая стрелка) и ладьевидная кость (наконечник стрелки).
РИСУНОК 1.
Рентгенограмма стопы, переднезадний вид, показывающая пяточную кость (черная стрелка), таранная кость (белая стрелка) и ладьевидная кость (наконечник стрелки).
Этот анатомический удар является еще более значительным в свете анатомии сосудов ладьевидной кости. Микроангиопатическое исследование5 трупной стопы показало, что, хотя ладьевидная кость снабжается кровью как передней, так и задней большеберцовой артерии, ветви входят в тонкую «талию» кортикальной кости и разветвляются, чтобы питать медиальную и боковую трети.2 Эта конструкция оставляет центральную треть, область наибольшего напряжения, как область относительной аваскулярности (рис. 2).
Просмотр / печать Рисунок
РИСУНОК 2.
Вид на предплюсневую ладьевидную кость сверху. Бессосудистая центральная треть также является точкой опоры сил удара со стороны первой и третьей пястных костей, а также таранной кости.
РИСУНОК 2.
Вид снизу ладьевидной кости предплюсны.Бессосудистая центральная треть также является точкой опоры сил удара со стороны первой и третьей пястных костей, а также таранной кости.
Напряженные переломы ладьевидной кости предплюсны были впервые описаны в 1958 году при исследовании гоночных серых гончих.6 Переломы всегда наблюдались на правой задней лапе и первоначально назывались «переломом скакательного сустава». Гонки борзых против часовой стрелки по наклонной дорожке, возможно, предрасполагали их ступни в гору к повышенному стрессу. Поражение было впервые описано у людей в исследовании 1970 года.7 Даже тогда была отмечена сложность локализации поражения на простых рентгенограммах. Из-за вертикального характера перелома было понятно, что для диагностики «может потребоваться специальный вид и ламинография для обнаружения». 7
Исследования8–10 в 1980-х годах прогнозировали, что частота переломов ладьевидной кости составляет от 0,7 до 2,4 процента всех стрессовых переломов. Недавние исследования1,11,12 показывают, что частота всех стрессовых переломов составляет от 14 до 35 процентов. Исследование11 спортсменов высокого уровня показало, что на легкоатлетов приходилось 59% всех стрессовых переломов ладьевидной кости костей предплюсны.
Расплывчатая симптоматика и неуловимая рентгенологическая локализация обычно приводят к задержке постановки диагноза в среднем на четыре месяца с момента появления первых симптомов.5,13 Ранняя диагностика этих поражений и надлежащее лечение обычно дает благоприятный результат5; однако отсроченная диагностика может привести к неадекватному лечению и задержке сращения или несращения перелома.13,14 В историческом исследовании 5 было обнаружено, что наиболее распространенным лечением стрессовых переломов ладьевидной кости является ограничение активности, которое имело удручающие 26 процент излечения.
Механизм травмы
Считается, что анатомическая предрасположенность к локализации напряжения в бессосудистой центральной трети ладьевидной кости в сочетании с повторяющимися ударами стопы в упражнениях с отягощением, включающих антагонистическую мышечную нагрузку, в конечном итоге приводит к костной недостаточности15. Предупреждающие симптомы «деформации кости» ладьевидной кости, как правило, не обнаруживаются с помощью рентгенограмм и компьютерной томографии (КТ). Пока не будет поставлен диагноз, наблюдается повышенное напряжение и резорбция кости, сосредоточенная в центральной трети ладьевидной кости.Сканирование костей, выполненное на этом этапе, будет положительным. Если стрессовая деятельность продолжается, резорбтивные изменения продолжают прогрессировать до тех пор, пока линия перелома не станет очевидной на компьютерной томографии и простых рентгенограммах.1,16
Некоторые авторы пытались идентифицировать людей с повышенным риском стрессового перелома ладьевидной кости. В одном исследовании17 использовался анализ силовой пластины и предложены угол наклона пяточной кости, таранно-метатарзальный угол и скорость пронации в качестве потенциальных факторов риска переломов ладьевидной кости при напряжении.Другие исследования (5,18-20) показали, что следующие факторы предрасполагают человека к переломам ладьевидной кости при напряжении: полая стопа, обувь на широком каблуке, короткие первые плюсневые кости, приведенная плюсневая кость, гиперостоз плюсневой кости, медиальное сужение таранно-ладьевидного сустава, таранный клюв, ограниченный подтаранный сустав. движение и ограниченное тыльное сгибание голеностопного сустава. Однако никаких статистически значимых факторов риска продемонстрировано не было, и нет единого мнения относительно лиц, подверженных риску. Как и в случае со всеми травмами, вызванными чрезмерным использованием, ошибки в тренировках, неправильное оборудование, неправильная техника, окружающая среда и анатомические варианты могут увеличить риск травмы.
Клиническая картина
Часто встречающиеся у легкоатлетов (таблица 1) 1,5,7,10,13,17,18,21–23 переломы ладьевидной кости при напряжении проявляются в виде нечеткой ноющей боли в дорсальной части среднего отдела стопы, которая может лучистые вдоль медиальной дуги. Боль обычно усиливается при такой активности, как бег и прыжки. При постоянном участии боль возникает раньше во время активности и длится дольше в периоды постактивного отдыха.1,5,17,24 Симптомы редко бывают двусторонними.
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Частота возникновения стрессовых переломов ладьевидной кости в зависимости от активности
| Активность | Частота (%) | ||
|---|---|---|---|
Легкая атлетика | 59 | ||
Футбол | |||
Австралийский | 19 | ||
Американский | 3 | ||
Футбол | 1 | 10 | |
Хоккей на траве | 2 | ||
Ракетные виды спорта | 2 | ||
Балет | 3 7 | 1 | |
Cricket | 1 | ||
Частота переломов ладьевидной кости в зависимости от активности
| Активность | Частота (%) | |
|---|---|---|
59 | ||
Футбол | ||
Австралийский | 19 | |
Американский | 3 | |
Баскетбол | 10 | |
Хоккей на траве | 2 | |
Ракетный спорт | 2 | |
| 1 | ||
Гимнастика | 1 | |
Крикет | 1 | |
Распространенная задержка диагностики переломов ладьевидной кости из-за напряжения связана с различными факторами.Часто спортсмены могут продолжать активность до тех пор, пока боль не станет слишком сильной, изменив походку и уменьшив использование передней части стопы.18 Боль также быстро проходит во время отдыха, что позволяет спортсменам возобновить занятия после недели отдыха.
Физикальное обследование
Пациенты со стрессовыми переломами ладьевидной кости обычно имеют нормальный диапазон движений и силу для мануального мышечного теста, а нервно-сосудистое обследование нормальное. Экхимозов, деформаций и опухолей нет.Таранно-ладьевидный сустав можно локализовать, перевернув переднюю часть стопы. Область размером с никель в центральной области проксимального отдела дорсальной ладьевидной кости, называемая пятном «N», является болезненной у 81 процента пациентов с переломами ладьевидной кости от напряжения.5 Пациенты обычно проявляют повышенную боль при подпрыгивании, подскакивании пальцев ног и стоя на носках в положении эквинуса.18
Радиологические исследования
ОБЫЧНАЯ РАДИОГРАФИЯ
Когда подозрение оправдывает диагностические исследования, первым шагом обычно являются простые рентгенограммы.К сожалению, только 33 процента обычных рентгенограмм имеют чувствительность к переломам ладьевидной кости, 1,25, потому что большинство переломов являются неполными.1 Кроме того, для резорбции кости требуется от 10 дней до трех недель, чтобы можно было визуализировать эти переломы на простых рентгенограммах, даже полные переломы часто не видны на исходных снимках.26 Однако обычные пленки полезны, если они положительны, и они также помогают исключить другие этиологии.27
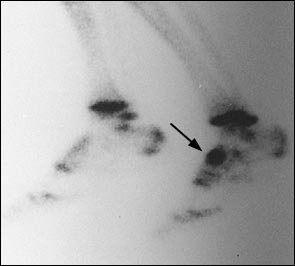
СКАНИРОВАНИЕ КОСТИ
Если простые пленки отрицательны или неубедительны, трехфазное сканирование кости следующая рекомендуемая диагностическая процедура.Сканирование костей, в отличие от простой рентгенографии, дает положительный результат на ранней стадии и почти на 100% чувствительно к стрессовым переломам ладьевидной кости.1 Вся ладьевидная кость демонстрирует поглощение во всех фазах положительного теста24 (Рисунок 3); Для восстановления нормального состояния изображений с отсроченной фазой после сращения может потребоваться до двух лет. Высокая отрицательная прогностическая ценность сканирования костей по существу исключает диагноз с отрицательным тестом; однако положительная прогностическая ценность ниже. Сканирование костей может быть положительным при отрицательных результатах последующих исследований (например,ж., компьютерная томография, магнитно-резонансная томография [МРТ]). Считается, что это явление представляет собой «деформацию костей» или субклиническую реакцию на стресс, и оно неизбежно переходит к настоящему перелому, если физическая активность продолжается на том же уровне интенсивности.28 Положительные результаты сканирования костей всегда должны коррелировать с дальнейшими изображениями (например, компьютерной томографией). из-за отсутствия специфичности, плохой демонстрации измельчения и смещения, а также отсутствия разрешения анатомических характеристик этих переломов. 24
Просмотр / печать Рисунок
РИСУНОК 3.
Трехфазное сканирование костей нижних конечностей, показывающее интенсивное поглощение всей левой ладьевидной костью (стрелка), классический признак перелома ладьевидной кости от напряжения.
РИСУНОК 3.
Трехфазное сканирование костей нижних конечностей, показывающее интенсивное поглощение во всей левой ладьевидной кости (стрелка), классический признак перелома ладьевидной кости под напряжением.
КТ-СКАНИРОВАНИЕ
КТ-сканирование – золотой стандарт для оптимальной оценки перелома, если сканирование кости продемонстрировало повышенное поглощение в ладьевидной кости.24 В отличие от сканирования костей, анатомическое разрешение компьютерной томографии превосходное. Наилучшие изображения получаются с 1,5-миллиметровыми срезами с использованием костного алгоритма через плоскость таранно-ладьевидного сустава.29 Ложноотрицательные отчеты КТ, оцениваемые в 7 процентов, обычно вызваны путаницей фактического перелома с питательными артериями.13
КТ наиболее часто демонстрирует частичный перелом, идущий от проксимальной дорсальной центральной трети ладьевидной кости и распространяющийся к дистальному подошвенному полюсу кости1 (Рисунок 4).Фрагментация наблюдается примерно в 14 процентах переломов ладьевидной кости.13 Склероз обычно наблюдается на проксимальном крае сустава; этот результат, как полагают, отражает нормальную нагрузку на нагрузку, а не раннее свидетельство несращения. 29
Просмотр / печать Рисунок
РИСУНОК 4.
Компьютерное томографическое сканирование левой стопы. На этом осевом снимке виден полный перелом ладьевидной кости (стрелка), расположенный более латерально, чем обычно.Между прочим отмечена пяточно-ладьевидная коалиция предплюсны (двойная стрелка).
РИСУНОК 4.
Компьютерный томографический снимок левой стопы. На этом осевом снимке виден полный перелом ладьевидной кости (стрелка), расположенный более латерально, чем обычно. Между прочим отмечена пяточно-ладьевидная коалиция предплюсны (двойная стрелка).
.Стресс-перелом ладьевидной кости – FootEducation
Под редакцией Энтони Ван Бергейк, MD
Сводка
Стрессовые переломы ладьевидной кости (NSF) – редкие, но серьезные травмы, характеризующиеся хронической болью в средней части стопы в верхней части свода стопы перед лодыжкой. Причина – повторяющаяся хроническая нагрузка на среднюю часть стопы, часто в результате динамичных занятий спортом. NSF сложно диагностировать, так как его нельзя увидеть на обычном рентгеновском снимке. Лечение предполагает период длительного отсутствия нагрузки на вес тела.Стрессовые переломы ладьевидной кости, которые не заживают, могут потребовать хирургического вмешательства для стабилизации перелома с помощью одного или нескольких винтов.
Клиническая презентация
Пациенты, у которых развиваются стрессовые переломы ладьевидной кости, будут иметь хроническую боль в средней части стопы. Хотя любой может получить NSF, наиболее частая презентация наблюдается у спортсмена. Однако, в отличие от типичного стрессового перелома плюсневых костей (который встречается гораздо чаще), эти эпизоды нагрузки имеют тенденцию быть более динамичными. Некоторые примеры включают ведущую ногу активного игрока в гольф, бегуна на средние дистанции, любого профессионального спортсмена или спортсмена, выполняющего динамические повторяющиеся действия.
Симптомы часто распространяются на среднюю часть стопы. Относительно неопределенное расположение симптомов затрудняет диагностику NSF. Боль может быть только при занятиях спортом; однако некоторые пациенты могут даже хромать при ходьбе.
Осмотр
При физикальном осмотре выявляется общая болезненность в верхней части средней части стопы. Проницательный врач может определить местонахождение болезненности в верхней части ладьевидной кости. Безусловно, попытки подпрыгнуть или подняться на носках пораженной стопы будут болезненными.Есть предположение, что пациенты с несколько более высоким сводом стопы, а также пациенты с необычно длинным вторым пальцем ноги (в любом случае второй палец обычно является самым длинным пальцем) могут иметь повышенный риск развития переломов ладьевидной кости при напряжении. Эти две ситуации могут увеличивать силу, передаваемую в ладьевидную кость, особенно у пациентов, выполняющих действия, требующие вставания на цыпочки, такие как бег и прыжки. Но чаще всего у человека со стрессовым переломом ладьевидной кости нормальная ступня.
Исследования изображений
Рентген часто воспринимается как нормальный. Иногда можно определить тонкую линию перелома. В более запущенных случаях или в случаях дегенерации таранно-ладьевидного сустава рентген будет ненормальным.
Диагноз можно поставить с помощью МРТ, компьютерной томографии или сканирования костей. МРТ или компьютерная томография позволят определить ориентацию перелома. Кроме того, эти исследования позволят определить, является ли перелом костью полным или неполным.МРТ также может быть полезна для определения наличия или отсутствия кровотока к кости, но стоит дороже.
Лечение
Стрессовые переломы ладьевидной кости трудно поддаются лечению из-за плохого кровоснабжения ладьевидной кости (хорошее кровоснабжение необходимо для заживления любой травмы костей), а также из-за довольно большой силы, которую эта кость поглощает как при обычной ходьбе, так и при занятиях спортом. виды деятельности. Сообщалось о хороших результатах при лечении стрессовых переломов ладьевидной кости без смещения с использованием гипсовых повязок и периода отсутствия нагрузки в течение 6 недель.Сообщается о 85-90% успешности этого метода лечения. Врачи могут также порекомендовать использовать костный стимулятор, который разработан для ускорения заживления костей. Однако нет четких доказательств того, что стимулятор сокращает время до заживления.
Удивительно, но если пациент ходит на гипсе, скорость заживления может упасть до 25%. Обычно для полного восстановления после стрессового перелома ладьевидной кости без смещения ладьевидной кости требуется три, четыре или более месяцев, и для спортсмена это может быть травма, завершающая сезон.К сожалению, пациенты, у которых развился стрессовый перелом ладьевидной кости, подвержены риску повторного перелома, потому что первоначальные причины NSF обычно не меняются даже после того, как перелом зажил.
Некоторым пациентам может быть рекомендовано хирургическое вмешательство, особенно если начальный период безоперационного лечения не увенчался успехом. Хирургия может включать просверливание перелома, установку одного или нескольких винтов и, возможно, добавление костного трансплантата для улучшения заживления. Операция обычно приводит к успешному заживлению, но после операции требуется период покоя и отсутствия нагрузки, а общее время восстановления все еще увеличивается.
Стрессовые переломы со смещением ладьевидной кости
В редких случаях перелом ладьевидной кости может продолжаться смещением. Безоперационное лечение больше не подходит; необходима операция, чтобы уменьшить перелом (установить его в точном положении), закрепить его винтами и, возможно, добавить костный трансплантат.
Возможные осложнения стрессовых переломов ладьевидной кости
Самая очевидная и потенциально опасная проблема при консервативном лечении – это постоянство перелома и сопровождающая его боль.Если перелом не показывает признаков заживления, следует рассмотреть возможность хирургического вмешательства.
В редких случаях может разрушиться ладьевидная кость. Это может быть частью более сложного и редкого заболевания. Коллапс нарушает функцию суставов задней части стопы, и с ним трудно справиться.
Если перелом ладьевидной кости заживает в неправильном положении, возникает артрит связанного сустава (таранно-ладьевидного сустава), что приводит к боли и скованности. Операция по сращению таранно-ладьевидного сустава может значительно облегчить боль в средней части стопы, связанную с таранно-ладьевидным артритом.Тем не менее, у него довольно продолжительное время восстановления – шесть или более недель без нагрузки. Кроме того, это значительно увеличивает жесткость средней части стопы.
Отредактировано 14 августа 2017 г.
Ранее редактировалось Mark Perry, MD и Justin Greisberg, MD
мф / 11.21.19
,Лечение и профилактика стрессовых переломов ладьевидной кости
 Стресс-переломы ладьевидной кости – довольно частая травма стопы, особенно у спортсменов. Стрессовые переломы ладьевидной кости чаще всего возникают у спортсменов, которые занимаются спортом с большим количеством прыжков и сменой направления, такими как баскетбол, футбол, прыгуны в высоту и спринтеры.
Стресс-переломы ладьевидной кости – довольно частая травма стопы, особенно у спортсменов. Стрессовые переломы ладьевидной кости чаще всего возникают у спортсменов, которые занимаются спортом с большим количеством прыжков и сменой направления, такими как баскетбол, футбол, прыгуны в высоту и спринтеры.
Стресс-перелом ладьевидной кости
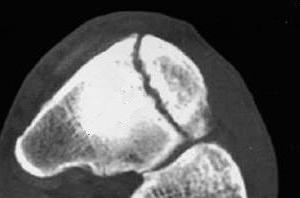
Рис. 1. Стресс-перелом ладьевидной кости.
Напряженный перелом ладьевидной кости (рис. 1) – это повреждение кости на внутренней стороне стопы между лодыжкой и средней частью стопы.Люди с травмой ладьевидной кости обычно испытывают неопределенную боль в средней части стопы – прямо перед щиколоткой. Вначале боль усиливается во время и сразу после занятий спортом и уменьшается после периода отдыха. Позже или при более тяжелых травмах ладьевидной кости боль может возникать при более спокойных занятиях, таких как ходьба. Обычно пациенты не имеют в анамнезе острых травм. Вместо этого большинство пациентов описывают тянущую боль, которая со временем усиливается. Это может быть проблемой, так как может привести к задержке диагностики.
Диагностика стресс-переломов ладьевидной кости
Мы подозреваем стрессовый перелом ладьевидной кости, когда у пациента возникает боль при прямом давлении на верхнюю часть ладьевидной кости. непосредственно над ладьевидной костью. Иногда в этой области появляется небольшая припухлость. Иногда стрессовый перелом ладьевидной кости виден на рентгеновском снимке, но часто требуется сканирование костей, компьютерная томография или МРТ.
 Лечение переломов ладьевидной кости – 1 этап
Лечение переломов ладьевидной кости – 1 этап
При неправильном лечении стрессовые переломы ладьевидной кости обычно не заживают.Крайне важно устранить давление на кость, чтобы она могла зажить. Если вы подозреваете, что у вас может быть травма ладьевидной кости, немедленно обратитесь к нам в Сиэтл или к ортопеду в вашем районе. Вам придется носить гипс или «съемный гипс» и неделями не держать вес. Вы можете не поднимать вес, используя костыли или «колено ходунки», как показано справа. Большинство пациентов проводят в гипсе около 6 недель, но некоторым пациентам может потребоваться больше времени. Если через 6 недель у вас все еще будет боль из-за давления на ладьевидную кость, вы проведете еще несколько недель без веса.У небольшого процента пациентов стрессовый перелом ладьевидной кости не заживает и может потребовать хирургического вмешательства.
Лечение переломов ладьевидной кости, фаза 2 – ортопедическая защита
Когда вы снимаете гипс, пациенты проводят следующие несколько месяцев в устойчивой обуви с ортезом, который очень плотно прилегает к своду стопы, чтобы уменьшить давление на ладьевидную кость. Эти ортезы « total contact » действуют для передачи давления с травмированной области на другие части стопы.
Если у вас нет индивидуального ортопеда, то вы должны носить в обуви очень устойчивый сборный ортопедический элемент. Мы,  , обычно рекомендуем FootChair Medical Grade Orthotic , поскольку это самый стабильный сборный ортез, который мы нашли.
, обычно рекомендуем FootChair Medical Grade Orthotic , поскольку это самый стабильный сборный ортез, который мы нашли.
FootChair также поставляются с подушечками, которые можно добавить под чехол для увеличения высоты свода стопы. Эта увеличенная высота свода может защитить ладьевидную кость.
Тапочки и сандалии для защиты ладьевидной кости
Пациенты носят сандалии или тапочки Vionic , которые имеют исключительную поддержку свода стопы  и помогают снизить давление на ладьевидную кость.
и помогают снизить давление на ладьевидную кость.
Обувь для защиты ладьевидной кости
Также очень важно носить прочную обувь. Воспользуйтесь нашим Список рекомендованной обуви , чтобы найти хорошую. Мы часто  рекомендуем обувь Orthofeet. Смотрите Orthofeet Shoes for Women and Orthofeet Shoes for Men здесь.
рекомендуем обувь Orthofeet. Смотрите Orthofeet Shoes for Women and Orthofeet Shoes for Men здесь.
Симптомы, причины и общие вопросы ушиба стопы
5 Причины ушиба стопы
Этот список не является медицинской консультацией и может не точно отражать то, что у вас есть.
Ушиб стопы
Ушиб стопы (синяк) является результатом физического повреждения вен и капилляров (которые помогают перемещать кровь обратно к сердцу). Кровь скапливается в поврежденной области и образует синий / фиолетовый цвет.
Редкость: Часто
Основные симптомы: Боль в одной ступне, травма ступни, боль в ступне от травмы, боль при прикосновении к ступне, ушиб ступни
Симптомы, которые всегда возникают при синяке ступни: Боль в ступне в результате травмы, травмы стопы
Симптомы, которых никогда не бывает при ушибе стопы: недавний несчастный случай пореза
Срочность: Самостоятельное лечение
Перелом Джонса (сломанная стопа)
Перелом Джонса – это перелом кости на внешняя сторона стопы (называемая пятой плюсневой костью).Перелом Джонса может быть стрессовым (крошечный разрыв волосяного покрова, который развивается со временем) или внезапным переломом в результате травмы. Это может вызвать боль, отек и болезненность на внешней стороне стопы.
Редкость: Редко
Основные симптомы: затруднения при ходьбе, постоянная боль в стопе, боль в одной ступне, ушиб стопы, травма стопы
Симптомы, которые всегда возникают при переломе Джонса (сломанной стопе): Боль в стопе от травма, боль при прикосновении к стопе, постоянная боль в стопе, боль в передней половине стопы, боль вне стопы
Срочность: Личное посещение
Перелом пяточной кости
Переломы пяточной кости возникают при к кости прилагается сила, более сильная, чем сама пяточная кость.Переломы пяточной кости встречаются редко, хотя чаще всего это переломы предплюсны. Эти переломы могут возникать во многих различных ситуациях, но чаще всего возникают при высоких ..
Перелом стопы (перелом ладьевидной кости)
Ладьевидная кость – одна из костей стопы.
Редкость: Редко
Основные симптомы: затруднения при ходьбе, постоянная боль в стопе, боль в одной ступне, недавняя травма лодыжки, боль в стопе от чрезмерного использования
Симптомы, которые всегда возникают при переломе стопы (перелом ладьевидной кости): Боль в одной стопе, постоянная боль в стопе, недавняя травма лодыжки
Срочность: Личное посещение
Растяжение стопы
Растяжение связок стопы – это повреждение связок стопы.Термин «растяжение связок» относится к чрезмерному растяжению или разрыву связок – прочных волокнистых полос ткани, которые удерживают кости вместе в суставах. Растяжения стопы обычно бывают спортивными или танцевальными травмами. Любые беговые движения, требующие ..
.

 Лечение переломов ладьевидной кости – 1 этап
Лечение переломов ладьевидной кости – 1 этап