Мкб парез лицевого нерва – Парез лицевого нерва: описание и причины заболевания, особенности у детей и новорожденных, симптомы, лечение, периферический и центральный парез, прогноз
Паралич Белла — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 марта 2016; проверки требуют 11 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 марта 2016; проверки требуют 11 правок.Паралич Белла — неврит лицевого нерва; идиопатическая, самая распространённая форма паралича лицевого нерва. Он встречается примерно у 23 человек на 100 000 ежегодно или у одного человека на 60—70 на протяжении всей жизни. Патогенез заболевания неизвестен. Иногда при аутопсии обнаруживали лишь неспецифические изменения со стороны лицевого нерва, которые, однако, не были воспалительными, какими их принято считать.
Назван в честь Чарлза Белла, шотландского физиолога XIX века.
Паралич Белла начинается внезапно, максимальной выраженности слабость, как правило, достигает через 48 часов. За 1—2 дня до развития паралича пациент может ощущать боли позади уха. Иногда утрачивается вкусовая чувствительность и присутствует гиперакузия. У некоторых больных обнаруживают легкий плеоцитоз. До 80 % больных выздоравливают в течение нескольких недель или месяцев. Электромиографические признаки денервации 10 дней спустя свидетельствуют об аксональной дегенерации и о том, что регенерация наступает с длительным запозданием и может оказаться неполной. Электромиография помогает дифференцировать временный дефект проводимости от анатомического перерыва хода нервных волокон. Если в течение первой недели болезни у пациента диагностируют неполный паралич, это служит благоприятным прогностическим признаком.
Показаны меры предохранения глаз во время сна, массаж ослабленных мышц и шина, препятствующая опусканию нижней части лица. Может оказаться эффективным курс преднизолона, который начинают с ежедневного назначения 60—80 мг в первые 5 дней. В последующие 5 дней дозу препарата постепенно снижают. Рекомендуется хирургическая декомпрессия лицевого нерва в его канале, однако данных в пользу эффективности этого метода нет. Более того, его воздействие может оказаться пагубным.
Заболевания соматической нервной системы | |||
|---|---|---|---|
| |||
Неврит лицевого нерва: симптомы, лечение, фото, последствия
Неврит лицевого нерва (синоним — паралич Белла) – заболевание из группы мононевропатий, характеризующееся острым началом, быстрым развитием клинических проявлений, вероятными стойкими последствиями.
Содержание:
При этом заболевании вовлекаются различные участки лицевого нерва, в том числе различные ветви, что может приводить к несколько разным симптомам. Также следует отметить, что яркая клиническая картина со «страшными» проявлениями в виде обвисания половины лица зачастую служит поводом заподозрить инсульт или другие тяжелые патологии со стороны головного мозга.
На самом же деле неврит лицевого нерва достаточно легко излечивается и, как правило, не оставляет последствий при своевременном начале терапии.
Информация для врачей: по МКБ 10 неврит лицевого нерва шифруется под кодом G51.0. Также следует указывать причину заболевания (инфекция, травма и т.п.), фазу (обострение, неполная ремиссия и т.д.), поражение проксимального или дистального отделов, выраженность пареза и других симптомов.
Причины
Причин много, зачастую невозможно четко дифференцировать конкретный фактор, именно тогда речь идет об идиопатическом параличе Белла. Часто причиной является инфекционно-аллергическое поражение. Оно развивается на вторую-третью неделю после перенесенной острой вирусной инфекции. Также дополнительной причиной может являться переохлаждение.

Часто неврит развивается при травматических поражениях, иногда – при пластических операциях, операциях на слюнных железах, операциях по поводу гайморита. В данном случае есть четкая связь с травмой; лечение, как правило, не дает хороших результатов.
Симптомы
Симптомы достаточно многочисленны. В зависимости от степени поражения, локализации основного очага поражения, фазы заболевания:
- Слабость мимической и жевательной мускулатуры с одной стороны, проявляющееся в асимметрии лица, обвисании щеки.
- Подтекание пищи изо рта.
- Лагофтальм – невозможность полностью закрыть глаз, остается небольшая полоска белка.
- Нарушение чувствительности языка.
- Слезотечение или, наоборот, сухость глаза.
- Онемение щеки, мягкого неба и языка.
- Нарушение чувствительности кожи лица.
- Боли в околоушной области, особенно часты при инфекционно-аллергическом поражении.
Длительно нелеченный неврит может приводить к стойким патологическим проявлениям. Клиника в данном случае будет следующей:
- Стойкий парез лицевой мускулатуры.
- Нарушения чувствительности лица.
- Патологические подергивания – синкинезии – в щеке, брови и т.п. Нередко сопровождаются выраженными неприятными или даже болезненными ощущениями.
Диагностика
Диагностика обычно не представляет для неврологов сложности. Диагноз устанавливается на данных анамнеза, неврологических проявлениях. При застарелом процессе имеет смысл провести ЭНМГ лицевого нерва, при которой выявляется снижение возбудимости нервных волокон, уменьшение скорости проведения импульса.


Лечение
Лечение неврита лицевого нерва, особенно при остро развившихся проявлениях следует начинать незамедлительно. Терапия включает в себя медикаментозное лечение, методики физиотерапии, ЛФК, тейпинг терапию (лейкопластырное вытяжение).
- Медикаментозное лечение обязательно включает в себя назначение нейропротективных препаратов (прежде всего, витамины группы В), сосудистую терапию (трентал, как препарат выбора), антиоксидантное лечение (может использоваться мексидол, витамин Е), гормональное лечение. Преднизолон при неврите лицевого нерва назначается в случае инфекционно-аллергического характера поражения и лишь в случае раннего обращения пациента (на первые-четвертые сутки после начала заболевания). Назначение гормона идет по убывающей схеме. Стандартно в первый день назначается 50-70 мг (10-14 таблеток, в два или три приема), первые три дня доза накапливается, потом идет постепенное (в день на 5 мг) снижение дозировки вплоть до полной её отмены.
- Из физиопроцедур используются различные методики. Часто используется электрофорез с прозерином, магнитные поля. Назначение процедур происходит лишь после консультации с физиотерапевтом, выявления противопоказаний и наилучшего метода лечения. В восстановительной фазе, а также при отдаленных последствиях можно назначить массаж. Массаж лица делается очень осторожно, по активирующей методике с пораженной стороны. Массаж является отличной процедурой для предотвращения развития синкинезий.
- Комплекс ЛФК состоит из упражнений, позволяющих провести раннюю активизацию мускулатуры. При проведении упражнений здоровая сторона, как правило, придерживается рукой. Это необходимо для того, чтобы не усугублялось дальнейшее перераспределение тонуса в пользу здоровых мышц.
- Тейпинг терапия представляет лейкопластырное натяжения слабых мышц пораженной терапии. Иногда именно во время проведения тейпинг терапии целесообразно заниматься упражнениями ЛФК. В зависимости от количества пораженных мышц накладывается разное число лейкопластырных наклеек. Время проведения одной процедуры 1-2 часа.
Фото


Видеоматериал автора
Последствия
Развитие стойких последствий при заболевании происходит примерно в 10% случаев, при этом более половины составляют случаи с несвоевременным лечением. Среди последствий неврита лицевого нерва следует выделить контрактуры (стойкий спазм мышц пораженной стороны), упомянутые уже синкинезии, а также парез мышц лица, развивающийся чаще при травматическом поражении. Лечение последствий симптоматическое, при выраженных синкинезиях возможно проведение инъекций ботулотоксина.
Автор статьи: Алексей Борисов (врач-невролог)
Практикующий врач-невролог. Окончил Иркутский государственный медицинский университет. Работает в факультетской клинике нервных болезней. Подробнее…Паралич лицевого нерва : причины, симптомы, диагностика, лечение
Лекарства назначают непосредственно после обращения пациента за медицинской помощью. Именно с комплексной медикаментозной терапии начинается основное лечение паралича лицевого нерва.
Мочегонные средства | |||
Способ применения | Побочные действия | Особые указания | |
Фуросемид | Принимают внутрь по 40 мг утром. | Тошнота, диарея, кожные реакции, понижение кровяного давления, головокружение, сухость во рту. | Не рекомендуется длительное применение препарата. |
Верошпирон | Принимают по 50-100 мг утром. | Диспепсия, заторможенность, головная боль, сонливое состояние. | Препарат не совместим с алкоголем. |
Противовоспалительные средства | |||
Способ применения | Побочные действия | Особые указания | |
Нимесулид | Перорально по 100 мг утром и на ночь, запивая водой. | Боли в голове, апатия, диспепсия, изжога. | Не следует применять длительно. |
Нурофен | Принимают внутрь по 0,2-0,8 г до 4-х раз в сутки. | Тошнота, метеоризм. | Рекомендуется запивать препарат молоком. |
Глюкокортикоиды | |||
Способ применения | Побочные действия | Особые указания | |
Преднизолон | Средняя дозировка составляет 5-60 мг в день. Препарат принимают 1 раз в день, с утра. | Слабость мышц, нарушение пищеварения, язвенная болезнь, головокружение, повышение кровяного давления. | Препарат не назначают при системных грибковых поражениях. |
Дексаметазон | В начале заболевания внутримышечно вводят 4-20 мг препарата до 4-х раз в сутки. | Тошнота, судороги, головная боль, увеличение массы тела, аллергия, приливы крови к лицу. | Препарат отменяют постепенно из-за риска появления синдрома «отмены». |
Противовирусные препараты | |||
Способ применения | Побочные действия | Особые указания | |
Зовиракс | Принимают по 200 мг 5 раз в сутки, на протяжении 5 дней. | Расстройства пищеварения, боль в голове, чувство усталости, аллергическая сыпь. | Во время лечения Зовираксом необходимо пить большое количество жидкости. |
Ацикловир | Принимают по 200 мг 5 раз в сутки, в течение 5 дней. | Боль в животе, боль в голове, сонливость, аллергия. | Препарат не следует принимать длительно. |
Спазмолитические средства | |||
Способ применения | Побочные действия | Особые указания | |
Спазмол | Принимают по 1-2 таблетки до 3-х раз в сутки. | Учащенное сердцебиение, понижение кровяного давления, головокружение, аллергия. | Не рекомендуется применять при глаукоме и гиперплазии простаты. |
Дротаверин | Принимают от 40 до 80 мг трижды в сутки. | Понижение кровяного давления, боль в голове, тошнота, аллергия. | Препарат не назначают при тяжелых заболеваниях печени и почек. |
Нейротропные препараты | |||
Способ применения | Побочные действия | Особые указания | |
Карбамазепин | Принимают внутрь по 100-400 мг до 3-х раз в сутки. Дозировку повышают постепенно. | Дрожь в конечностях, депрессивные состояния, тревожность, аллергия, расстройства пищеварения. | Препарат не совместим с алкоголем. |
Дифенин | Принимают в среднем по 200-500 мг в сутки. | Слабость в мышцах, головокружение, расстройство стула, нервозность. | Во время лечения может повыситься потребность организма в витамине D. |
Витаминные средства | |||
Способ применения | Побочные действия | Особые указания | |
Пиридоксин | Вводят внутримышечно в количестве от 50 до 150 мг в сутки. | Иногда – аллергия, усиленное выделение соляной кислоты в желудке. | Требует осторожности при язве желудка и 12-перстной кишки. |
Тиамин | Вводят внутримышечно 1 раз в день по 25-50 мг. Продолжительность терапии – 10-30 дней. | Аллергия, потоотделение, учащенное сердцебиение. | Инъекции могут быть болезненными. |
Средства, тормозящие холинэстеразу | |||
Способ применения | Побочные действия | Особые указания | |
Прозерин | Принимают внутрь по 10-15 мг до 3-х раз в сутки. | Тошнота, боль в голове, аритмия, одышка. | На время лечения желательно отказаться от управления автомобилем. |
Галантамин | Принимают внутрь, в количестве от 8 до 32 мг в три приема, запивая водой. | Перепады кровяного давления, отеки, жажда, диспепсия, спазмы мускулатуры, нарушения мочеиспускания. | Препарат не назначают при патологиях мочевыделительной системы. |
Лекарственные препараты назначает только врач. Чаще всего лечение проводят в стационаре, так как в домашних условиях качественно вылечить паралич лицевого нерва очень затруднительно. К тому же, это может привести к различным негативным последствиям.
Физиотерапевтическое лечение
Физиотерапия используется в качестве вспомогательного, но обязательного терапевтического метода при параличе лицевого нерва. Возможно назначение таких физиотерапевтических процедур:
- УВЧ представляет собой нагрев тканей при помощи электрического поля, что приводит к улучшению трофических процессов, снятию отека и воспаления. Продолжительность одного сеанса УВЧ – около 10 минут. Лечебный курс обычно состоит примерно из 10 сеансов, которые проводят каждый день, либо 3-4 раза в неделю.
- УФО пораженной части лица можно применять, начиная примерно с 6 дня от начала заболевания. Ультрафиолет активирует синтез гормонов, улучшает работу иммунитета, что положительно сказывается на выздоровлении. Лечебный курс может состоять из 7-15 сеансов.
- ДМВ-терапия – это применение электромагнитных дециметровых волн для активации обменных процессов в пораженных тканях лица. Процедура продолжается около 10 минут. Курс может быть коротким (3-5 процедур) или стандартным (10-15 процедур).
- Электрофорез с дибазолом, витаминами, прозерином представляет собой воздействие определенных доз электрического тока, при помощи которого лекарственному средству удается проникнуть в пораженные ткани. Продолжительность одного сеанса электрофореза – около 20 минут. Длительность лечения – от 10 до 20 сеансов.
- Диадинамические токи помогают восстановить работу мышц, вызывая их спастическое сокращение. Одновременно снимается отек и восстанавливаются нервные волокна. Лечение обычно продолжительное: для восстановления может понадобиться от 10 до 30 процедур.
- Аппликации парафином или озокеритом ускоряют процесс регенерации и способствуют скорейшему выздоровлению. Аппликацию накладывают на 30-40 минут. Для восстановления иннервации при параличе лицевого нерва может потребоваться примерно 15 процедур.
После каждого сеанса физиотерапии важно беречь лицо от сквозняков и холода, так как резкий перепад температур может усугубить течение воспалительного процесса.
Массажные процедуры при параличе лицевого нерва
Массаж при параличе лицевого нерва считается очень действенным, однако проводят его, минуя острый период болезни. Первые сеансы массажа назначают не ранее, чем через неделю после начала заболевания. Что собой представляет лечебный массаж от паралича лицевого нерва?
- массажную процедуру начинают с разогрева и разминания шейной мускулатуры, используя медленные наклоны и вращения шеей;
- далее массируют затылочную область, усиливая тем самым лимфоток;
- массируют волосистую часть головы;
- переходят к массажу лица и висков;
- важно: массажные движения должны быть легкими, неглубокими, чтобы не спровоцировать мышечные спазмы;
- хорошо использовать поглаживающие и расслабляющие движения;
- поглаживание проводят по ходу лимфатических сосудов;
- лицо массируют от центральной линии к периферии;
- следует избегать массирования мест локализации лимфоузлов;
- проводят массаж внутренней части щеки при помощи большого пальца;
- в конце процедуры снова массируют шейную мускулатуру.
Процедура массажа должна продолжаться не более 15 минут. Общая длительность курса – до полного излечения пациента.
Специальная гимнастика
Гимнастика при параличе лицевого нерва состоит из комплекса упражнений на разминку шейного отдела и области плеч. Пациента усаживают напротив зеркала, чтобы он видел свое отражение. Это гарантирует качество выполняемых упражнений.
Во время занятия лицо должно быть расслаблено. Делают по 5 повторов каждого из следующих упражнений:
- пациент поднимает и опускает брови;
- хмурится;
- смотрит максимально книзу, одновременно закрывая глаза;
- щурится;
- двигает глазными яблоками по кругу;
- улыбается с зажатыми губами;
- поднимает и опускает верхнюю губу, демонстрируя верхний ряд зубов;
- опускает и поднимает нижнюю губу, демонстрируя нижний зубной ряд;
- улыбается при открытой ротовой полости;
- прижимает подбородок к груди и фыркает;
- двигает ноздрями;
- пытается надуть щеки, попеременно и одновременно;
- набирает воздух и выдувает его, сложив губы «трубочкой»;
- пытается свистеть;
- втягивает щеки;
- опускает и приподнимает уголки губ;
- поднимает нижнюю губу на верхнюю, затем верхнюю накладывает на нижнюю;
- делает движения языком при сомкнутых и разомкнутых губах.
Если какое-либо упражнение не удается, рекомендуется расслабиться и провести поглаживающие движения кончиками пальцев по пораженной части лица.
Обычно предложенный ряд упражнений повторяют до 3-х раз в сутки.
Гомеопатические препараты при параличе лицевого нерва
Гомеопатия также предлагает ряд средств, которые помогут ускорить выздоровление при параличе лицевого нерва. Гомеопатические препараты не должны быть основой терапии, но они могут усилить действие других видов лечения. Далее – более подробно о лекарствах, которые предлагают гомеопаты для облегчения состояния при параличе лицевого нерва.
- Траумель C – инъекционный препарат в ампулах. Обычно назначают по 1-2 ампулы от 1 до 3 раз в неделю в виде внутримышечных инъекций. Продолжительность терапии – не менее 1 месяца. Возможно сочетанное применение с Траумель мазью и таблетками.
Препарат редко вызывает аллергию, однако может появляться покраснение и небольшой отек на месте введения лекарства. В подобной ситуации рекомендуется консультация доктора.
- Нервохеель – это гомеопатический препарат, который улучшает работу нервной системы, способствует функциональному обновлению нервных волокон, устраняет последствия стрессов и переутомления. Препарат принимают по 1 таблетке трижды в день, рассасывая под языком за полчаса до приема пищи. Лечение продолжают около 3-х недель. Особенности применения препарата: на протяжении первой недели приема Нервохеель возможно временное ухудшение состояния, что считается вариантом нормы.
- Гирель – препарат, который используют при параличе лицевого нерва, который является следствием вирусных инфекционных заболеваний. Гирель принимают по 1 таблетке трижды в день, рассасывая под языком. Длительность приема рассчитывает доктор.
- Валерианахеель – успокаивающее средство, которое можно применять при неврозах, невропатиях, неврастении. Прием данного препарата может послужить прекрасной профилактикой рецидивов паралича лицевого нерва. Препарат назначают по 15 капель с ½ стакана чистой воды, трижды в сутки на полчаса до приема пищи. Продолжают прием 20-30 дней.
Оперативное лечение
Доктор может прибегнуть к оперативному вмешательству, если медикаментозное лечение не окажет ожидаемого эффекта на протяжении 9 месяцев. Раньше этого срока назначать операцию не стоит, так как медикаменты ещё могут оказать свое положительное влияние. Если проходит более 1 года, то проводить хирургическое лечение уже бессмысленно, так как к этому времени уже происходят атрофические изменения мышечной ткани, восстановить которую невозможно.
В большинстве случаев оперативное вмешательство применяют при ишемии нерва, которая развивается вследствие хронического отита или после травм головы. Также операция уместна при механическом разрыве нервного ответвления.
Подводя итог, можно выделить следующие ситуации с параличом лицевого нерва, при которых может понадобиться помощь хирурга:
- травматический разрыв нервного ствола;
- неэффективность проводимого медикаментозного лечения на протяжении около 9 месяцев;
- опухолевые процессы.
Как проводится операция?
- При сдавливании лицевого нерва вмешательство проводят следующим образом:
- за ухом проводится разрез;
- выделяется место выхода нерва из шилососцевидного отверстия;
- внешняя стенка отверстия расширяется специальными приспособлениями;
- накладываются швы.
Для операции применяют общую анестезию.
- Для сшивания поврежденного разрывом нервного ствола проводят следующие хирургические манипуляции:
- за ухом делается разрез;
- под кожными покровами обнаруживаются концы порванного нервного ствола, которые зачищаются для наилучшего сращения;
- концы сшиваются сразу или сначала пропускаются по другому, более короткому пути;
- в некоторых случаях может понадобиться трансплантация нерва из другого участка тела, например, из нижней конечности.
Операция достаточно сложная, однако реабилитационный период, как правило, недлителен.
Народное лечение
- Полезно ставить компрессы из пюре на основе ягод бузины. Ягоды распаривают и перетирают, распределяют на поверхности чистой ткани и накладывают в виде компресса на пораженную часть лица на полчаса. Процедуру проводят дважды в сутки.
- Хороший эффект ожидается от регулярного употребления фиников с молоком, которые едят трижды в сутки по 6 шт. Продолжительность лечения – 1 месяц.
- Набирают в ротовую полость теплую воду, в которую добавлено несколько капель валериановой настойки. Удерживают лекарство во рту, не глотая, 3-4 минуты.
- Принимают мумиё утром, днем и на ночь по 0,2 г, в течение 10 суток. Ещё через 10 суток прием повторяют. Обычно для излечения бывает достаточно три таких курса.
Кроме этого, можно использовать и лечение травами по следующим рецептам.
- Берут 100 г травы шалфея, заливают 1 стаканом горячей воды и настаивают в течение ночи. Пьют по 1 ч. л. между приемами пищи, запивая молоком.
- Готовят равнозначную смесь из корневища валерианы, травы душицы, тысячелистника и омелы белой. Готовят настой из расчета 1 ст. л. смеси на стакан воды. Пьют лекарство по 100 мл трижды в сутки за 20 минут до приема пищи.
- Готовят равную смесь из мяты, мелиссы, душицы, тимьяна, омелы, пустырника. Заливают 1 ст. л. смеси 200 мл кипятка, настаивают в течение часа и принимают по 100 мл два раза в сутки между приемами пищи.
- Берут 1 ст. л. травы буквицы, заливают 200 мл кипятка и настаивают 2 часа. Пьют лекарство по 60 мл до 4-х раз в сутки.
 [54], [55], [56], [57], [58], [59]
[54], [55], [56], [57], [58], [59]
Паралич отводящего нерва — Википедия
Паралич отводящего нерва — нарушение, связанное с дисфункцией черепного отводящего нерва, который ответственен за сокращение прямой латеральной мышцы, для абдукции (то есть поворота наружу) глаза . Неспособность глаза поворачиваться наружу приводит к эзотропии, основным симптомом которой является диплопия, при которой два изображения появляются бок-о-бок. Состояние обычно одностороннее, но может также происходить и на двусторонней основе.
Односторонний паралич отводящего нерва является наиболее распространенным из изолированных глазных двигательных нервных параличей.[3]
- Паралич боковой прямой мышцы
- Паралич черепного нерва VI
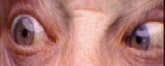 Ограничение абдукции правого глаза. Этот человек пытается смотреть вправо, но правый глаз отказывается поворачмваться в эту сторону.
Ограничение абдукции правого глаза. Этот человек пытается смотреть вправо, но правый глаз отказывается поворачмваться в эту сторону.Дисфункцию нерва вызывает эзотропия, сходящееся косоглазие на расстоянии фиксации. На фиксации вблизи пострадавший человек может иметь только латентное отклонение и быть в состоянии поддерживать бинокулярность или иметь эзотропию меньшего размера. Пациенты иногда предпринимают поворот лица в сторону пораженного глаза, перемещая глаз от поля действия пострадавшей латеральной прямой мышцы, с целью управления диплопией и поддержания бинокулярного зрения.
Диплопию, как правило, испытывают взрослые с параличем отводящего нерва, но детей в этом состоянии, диплопия может не возникнуть вследствие супрессии.[4]Нейропластичность присутствует в детстве и позволяет ребенку «выключить» информацию, поступающей из одного глаза, таким образом, уменьшая какие-либо симптомы диплопии. Хотя это положительная адаптация в краткосрочной перспективе, в долгосрочной перспективе она может привести к отсутствию надлежащего развития зрительной коры, приводящему к постоянной потере зрения в супрессированном глазе; состояние, известное как амблиопия .
Поскольку нерв выходит в нижней части головного мозга, он часто сжимается первым при повышении внутричерепного давления. Различные представления состояния или объединения с другими условиями, могут помочь локализовать место повреждения по пути отводящего нерва.
Общая этиология[править | править код]
Наиболее распространенными причинами паралича отводящего нерва у взрослых являются:
- Более распространённые: Васкулопатия (сахарный диабет, артериальная гипертензия, атеросклероз), травма, идиопатия.
- Менее распространенные: Повышение внутричерепного давления, артериит гигантских клеток, синус кавернозной массы (например менингиома, глиобластома аневризма ствола мозга , метастазы), рассеянный склероз, саркоидоз/васкулит, люмбальная пункция , инсульт (как правило, не изолированные), киари, гидроцефалия, внутричерепная гипертензия.
У детей, Harley[5] сообщает типичные этиологии, травматического, опухолевого (чаще всего глиомы ствола мозга), а также идиопатического характера. Паралич отводящего нерва вызывает отклонение глаз внутрь (см патофизиологию косоглазия). Валле и др.[6] сообщают, что доброкачественный и быстро восстанавливающийся, изолированный паралич отводящего нерва может произойти в детстве, иногда от инфекций уха, носа и горла.[7]
Патофизиология[править | править код]
Патофизиологическим механизмом паралича отводящего нерва с повышенным внутричерепным давлением традиционно считалось растяжение нерва в своем длинном внутричерепном пути, или прижатия связкой височной кости или ребром височной кости. Колье, однако, «не смог принять это объяснение», по его мнению, так как отводящий нерв выходит прямо из передней части ствола головного мозга, в то время как другие черепные нервы выходят под углом или поперек, он более подвержен механическим эффектам вытеснения внутричерепного пространства, занятого поражением задней части ствола головного мозга. (J Neurol Neurosurg Психиатрия 2003; 74: 415—418)
Признаки локализации[править | править код]
1. Ствол мозга
Изолированные поражения ядра отводящего нерва не будет приводить к изолированному параличу отводящего нерва, поскольку формирование парамедианных мостовых ретикулярных волокон проходит через ядро противоположного глазодвигательного нерва. Таким образом, ядерное поражение приведёт к параличу ипсилатерального взгляда. Кроме того, волокна лицевого черепного нерва обернуты вокруг ядроотводящего нерва, и, если они также поражены, паралич отводящего нерва приведёт к ипсилатеральному параличу лицевого нерва. В синдроме Миллард Габлер, одностороннее размягчение тканей мозга, вытекающее из непроходимости кровеносных сосудов моста с участием отводящего и лицевого черепных нервов и кортикоспинального тракта, паралич отводящего и парез ипсилатерального лицевого нерва происходят с контралатеральным гемипарезом.[8] Синдром Foville также может возникнуть в результате стволовых поражений, которые влияют на тройничный, лицевой и отводящий черепные нервы.
2. Субарахноидальное пространство
Так как отводящий нерв проходит через субарахноидальное пространство, он находится рядом с передней нижней и задней нижней мозжечковой и базилярной артериями и, следовательно, уязвим для сжатия напротив ската черепа. Обычно паралич в этом случае будет связан с признаками и симптомами головной боли и/или повышения внутричерепного давления.
3. Каменистая верхушка
Нерв проходит рядом с сосцевидным синусом и является уязвимым для мастоидита, что приводит к воспалению мозговых оболочек, которые могут привести к синдрому Градениго. Это условие приводит к параличу отводящего нерва с соответствующим ипсилатеральным снижением слуха, а также парализующей лицевой болью и светобоязнью. Похожие симптомы могут возникать вторично вследствие переломов каменистой части или опухолей носоглотки.
4. Кавернозный синус
Нерв проходит в пазухи тела, смежные с внутренней сонной артерией и окулосимпатическими волокнами, ответственными за управление зрачком, таким образом, поражения здесь могут быть связаны с дисфункциями зрачка, такими как синдром Горнера . Кроме того, участие глазодвигательного, блокового, V1 и V2 тройничного нерва, может также указывать на поражение синуса, так как все идут в пазухи стенки глазницы. Поражения в этой области могут возникнуть в результате сосудистых проблем, воспалений, метастазов и первичных менингиом.
5. Орбита
Конечно, отводящий нерв короткий и поражение в орбите редко приводит к изолированному параличу отводящего нерва, но более типично включать в признаки одну или более из других групп внутриглазных мышц.
Дифференциальный диагноз не вызывает затруднений у взрослых. Начало заболевания, как правило, внезапное с симптомами горизонтальной диплопии. Ограничения движения глаз связаны с абдукцией пострадавшего глаза (или абдукцией обоих глаз, если двусторонний) и размер полученной эзотропии всегда больше на удалённой фиксации — где латеральная прямая мышца более активна, — чем на близкой фиксации — где доминирует медиальная прямая мышца. Ограничения абдукции, которые имитируют паралич отводящего нерва могут оказаться вторичными относительно операции, травмы или результата других условий, таких как миастения или заболевание щитовидной железы глаз .
У детей, дифференциальная диагностика является более трудной из-за проблем, связанных с тем, что с детьми трудно сотрудничать для полного расследования движения глаз. В качестве альтернативы возможна диагностика дефицита абдукции, которая будет включать в себя:
. 1 Синдром Мёбиуса — редкое врожденное расстройство, при котором и отводящий и лицевой нервы с двухсторонним поражением, приводящее к типично «невыразительному» лицу.
2. Синдром Дуэйн — состояние, при котором страдают как абдукция так и аддукция, возникающее в результате частичнй иннервации латеральной прямой мышцы от глазодвигательного черепного нерва.
3. Перекрёстная фиксация, которая развивается в присутствии инфантильной эзотропии или синдрома блокировки нистагма и приводит к слабости латеральной прямой мышцы.
4. Ятрогенные травмы. Паралич отводящего нерва как известно, происходит от размещения гало ортезов. В результате паралич идентифицируется посредством потери боковой взгляда после установки ортеза и является наиболее распространенной черепно-мозговой травмой нерва, связанного с этим устройством.[9]
Первые цели ведения должны заключаться в выявлении причины заболевания и лечении, там, где это возможно или для облегчения симптомов пациента, где они присутствуют. У детей, которые редко обращают внимание на диплопию, цель будет заключаться в поддержании бинокулярности зрения и, таким образом, содействию надлежащего визуального развития.
После этого необходим период наблюдения от 9 до 12 месяцев без дальнейшего вмешательства, так как некоторые параличи могут восстановливаться без хирургического вмешательства.
Облегчение симптомов и/или обслуживание бинокулярного зрения[править | править код]
Это обычно достигается за счет использования призм Френеля. Эти тонкие гибкие пластиковые призмы могут быть прикреплены к очкам пациента, или очкам с простыми стеклами, если пациент не имеет ошибок рефракции, и служат для компенсации несоосности внутри пораженного глаза. К сожалению, призма является правильной в пределах определенной степени смещения, а поскольку степени несоосности пострадавшего индивидуума будут меняться в зависимости от направления взгляда, они все ещё могут испытывать диплопию при взгляде на пораженной стороне. Призмы имеются с разными углами и должны подбираться для конкретного пациента. Тем не менее, у пациентов с большими отклонениями, толщина требуемой призмы может снизить зрение настолько, что бинокулярность окажется недостижима. В таких случаях может быть более подходящим просто временно закрывать один глаз. Окклюзия никогда не должна использоваться для детей, во-первых из-за риска индукции стимула амблиопии и во-втрых потому, что они не испытывают диплопии .
Другие варианты ведения на этом начальном этапе включают в себя использование ботулинического токсина, который вводится в ипсилатеральную медиальную прямую мышцу. Использование BT служит ряду целей. Во-первых, это помогает предотвратить контрактуры медиальной прямой мышцы, которые могут возникнуть в результате сопротивления её действию в течение длительного периода. Во-вторых, за счет уменьшения размера отклонения можно временно использовать призматическую коррекцию, использование которой было невозможно ранее и, в-третьих, удаления тяги медиальной прямой мышцы может служить для определения, частичный паралич или полный, путём предоставления возможности любому движению латеральной прямой мышце. Таким образом, токсин работает как терапевтически, способствуя уменьшению симптомов и улучшению перспектив для более полных глазных движений после операции, и диагностически, помогая определить тип операции, наиболее подходящий для каждого пациента.
Долгосрочное ведение[править | править код]
Где полное восстановление не произошло в течение от 9 до 12 месяцев наблюдения, ведение будет либо «консервативным» или курсом хирургии.
1. Консервативное лечение Если остаточная эзотропия мала и есть риск хирургической гиперкоррекции или когда пациент не годится или не желает хирургии, призмы могут быть вмонтированы в его очки, для обеспечения более стабильного облегчения симптомов. Где отклонение слишком велико для эффективной призматической коррекции, постоянная окклюзия может быть единственным вариантом для непригодных или не желающих хирургии пациентов.
2. Хирургическое
Выбор процедуры будет зависеть от степени остаточной функции в пострадавшей латеральной прямой мышце. В случае полного паралича, предпочтительным вариантом является выполнение процедуры транспозиции вертикальной мышцы, такой как процедуры Дженсена, Hummelheim или полной транспозиции всех мышц, с целью использования функционирования нижних и верхних прямых мышц, чтобы добиться хоть какой-то степени абдукции.[10][11][12] В качестве альтернативного, и менее удовлетворительного, подхода, можно оперировать как латеральную так и медиальную прямые мышцы пораженного глаза, с целью стабилизации его на средней линии, тем самым давая единое видение прямо впереди, но с диплопией при левом и правом взгляде. Эта процедура используется редко, но может быть уместной для лиц с полным параличем, которые из-за других проблем со здоровьем, подвергаются повышенному риску ишемии переднего сегмента, связанной со сложными процедурами мультимышечной транспозиции.
Если некоторые функции остаются в поврежденном глазу, предпочтительная процедура зависит от степени развития мышечных осложнений. При параличе отводящего нерва можно было бы ожидать в течение периода наблюдения от 9 до 12 месяцев, что большинство пациентов покажет следующую картину изменения их глазных мышечных действий: во-первых, сверхактивность медиальной прямой мышцы пораженного глаза, затем сверхактивность медиальной прямой мышцы противоположного глаза и, наконец, слабая активность латеральной прямой мышцы непораженного глаза — то, что известно как замедленный паралич. Эти изменения служат для уменьшения вариаций перекоса глаз в разных позициях взгляда. Там, где этот процесс полностью осуществляется, предпочтительным вариантом является простая рецессия, или ослабление медиальной прямой мышцы пораженного глаза в сочетании с резекцией латеральной прямой мышцы того же глаза. Однако там, где замедленный паралич противоположной латеральной прямой мышцы не сложился, все еще будет несоответствие между позициями глаз, более заметным в поле действия пострадавшей мышцы. В таких случаях рецессия медиальной прямой мышцы пораженного глаза сопровождается рецессией и/или увяданием противоположной медиальной прямой мышцы.
Те же подходы пригодны и для двустороннего паралича, когда затронуты оба глаза.
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Ehrenhaus, MP. Abducens Nerve Palsy. eMedicine.com. October 9, 2003.
- ↑ Значение этого термина можно найти, например https://en.wikipedia.org/wiki/Suppression_(eye)
- ↑ Harley RD. Paralytic strabismus in children. Etiologic incidence and management of the third, fourth, and sixth nerve palsies.Ophthalmology. 1980 Jan;87(1):24-43.
- ↑ Vallée L, Guilbert F, Lemaitre JF, Nuyts JPAnn Pediatr (Paris). 1990 May;37(5):303-5.Benign paralysis of the 6th cranial nerve in children,
- ↑ False localising signs — Larner 74 (4): 415 — Journal of Neurology, Neurosurgery & Psychiatry
- ↑ A. M. Gubler: De l’hémiplégie alterne envisagée comme signe de lésion de la protubérance annulaire et comme preuve de la décussation des nerfs faciaux.Gazette hebdomadaire de médecine et de chirurgie, Paris, 1856; 3: 749—754, 789—792, 811—816.English translation in Wolf, The classical brain stem syndromes. Springfield, Thomas, 1971.
- ↑ Halo Orthosis Immobilization — Spine — Orthobullets.com
- ↑ Bansal S, Khan J, Marsh IB.Unaugmented vertical muscle transposition surgery for chronic sixth nerve paralysis.Strabismus. 2006 Dec;14(4):177-81
- ↑ Britt MT, Velez FG, Thacker N, Alcorn D, Foster RS, Rosenbaum AL.Partial rectus muscle-augmented transpositions in abduction deficiency.J AAPOS. 2003 Oct;7(5):325-32.
- ↑ Neugebauer A, Fricke J, Kirsch A, Rüssmann W. Modified transposition procedure of the vertical recti in sixth nerve palsy. Am J Ophthalmol. 2001 Mar;131(3):359-63

