Меланоцитарная дисплазия: Лентигинозная меланоцитарная дисплазия 2 степени, что это: диспластические невусы – Лентигинозная меланоцитарная дисплазия: степени и лечение
Лентигинозная меланоцитарная дисплазия: степени и лечение
Любые неприятности со здоровьем чреваты последствиями. Особенно тяжело переносятся пациентами заболевания кожи, носящие злокачественный характер. К сожалению, раковые опухоли, онкология стоят в первых рядах причин смертности больных. В пожилом возрасте возрастают факторы риска возникновения онкологических заболеваний. Лентигинозная меланоцитарная дисплазия считается заболеванием, проявляющим тяжёлые, порой необратимые последствия.
Особое внимание пациенты должны уделять состоянию кожи. Родинки способны оказывать влияние на здоровье организма. Всевозможные новообразования на поверхности кожного покрова желательно отслеживать внимательно, в особенности, если у пациента присутствует наследственная предрасположенность к онкологическим заболеваниям. Пигментация на коже, разные по размеру коричневые пятна и бляшки, родинки, именуются специалистами невусами. Чаще они представляют образования, не несущие угрозы жизни и здоровью человека. Чтобы не допустить злокачественного образования, важно следить за состоянием невуса, при изменении размера, структуры, цвета обратиться к врачу-онкологу либо дерматологу для консультации.


Консультация с онкологом
Что это такое
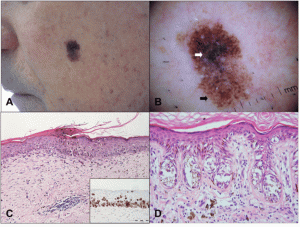
Лентигинозная меланоцитарная дисплазия – опасная разновидность невусов, способная перерасти в злокачественное новообразование. Дисплазия – нетипичная опухоль, возникает в результате неправильного созревания клетки. Ядро клетки увеличивается, изменяется соотношение органов клетки и клеточный полиморфизм. Злокачественная опухоль не возникает в здоровых тканях, почвой для процесса становится изменение в клетках, приводящее к новообразованию. Пятна лентигинозной меланоцитарной дисплазии возможно обнаружить на кожном покрове в молодом возрасте. Обычно встречаются в большом количестве, заметны единичные образования. Преобразуются родинки в злокачественное новообразование примерно за три- девять лет в 45% случаев – короткий промежуток времени.
Пятна, характерные для заболевания, имеют плоское строение или либо слегка возвышаются над кожным покровом. Круглые по форме, с чёткими границами. Окрашены в светло-коричневые и чёрные цвета, достигают в диаметре от пяти до двенадцати миллиметров.Подобные родинки отличаются отсутствием роста волос. Место расположения пятнышек обычно спина, ноги, плечи, периодически – ягодицы, руки, в редких случаях – слизистые оболочки.
Диагностика лентигинозной меланоцитарной дисплазии проводится врачом с использованием специальной лупы (дерматоскоп). Врач способен обнаружить изменение невуса в виде множества мелких точек, расположенных вокруг пятна, изменения окраса и неоднородности. Потом врач назначает дополнительные лабораторные исследования, предоставляющие полную картину состояния пациента.


Опасный невус
Симптоматика дисплазии
Первый этап лечения дисплазии зависит от пациента, вовремя обнаружившего недомогание. Лечение начинается с самостоятельного осмотра тела. Если у человека присутствует генетическая предрасположенность к увеличению родинки или множества, следует иметь в виду возможность преобразования пятен в злокачественную опухоль. Первыми и главными симптомами затруднений со здоровьем считаются:
- Зуд, жжение, покалывание в области родинки либо пятна;
- Увеличение пятна на коже в объёмах, возвышение над поверхностью кожного покрова;
- Изменение чёткости пятна, расплывчатость, блеск, ощущение натяжения;
- Изменение цвета;
- Вокруг родинки образуется розовый венчик.
Симптоматика обязана насторожить пациента, промедление недопустимо в подобных случаях. Желательно обратиться за консультацией к врачу дерматологу и онкологу. Доктор направит пациента на гистологию, признанную исчерпывающим методом обнаружения дисплазии. Анализы обычно определяют дисплазию, если обнаруживаются изменения эпидермиса, меланоцитов, развита реакция дермы. Врач обязательно определяет степень выраженности пятна на коже, чтобы предположить факторы риска превращения дисплазии в меланому.
Степень поражения лентигинозной меланоцитарной дисплазией
Причины появления невуса на коже остаются неясными. Факторами риска становятся длительное пребывание человека на солнце, множественность родинок на теле, генетическая предрасположенность, индивидуальные особенности, старение. Известен перечень стадий прогрессирования лентигинозной меланоцитарной дисплазии:
- К первой стадии относится рост меланоцитов;
- Ко второй стадии болезни относят выраженный рост меланоцитов, разрастание невуса;
- К третьей стадии дисплазии относят ярко выраженный характер, обнаруживающий тенденцию к образованию меланомы.

Развитие дисплазии
Дисплазия поражает дерму и верхние слои эпидермиса. Особую опасность представляет для пациента быстрое появление на коже диспластических невусов, повышающих риск появления меланомы в семьдесят раз. В отдельных случаях дисплазия становится наследственным заболеванием, которое появляется в результате мутации избранных генов. Они передаются по наследству и активируются в случае, если кожа человека долго и часто подвергается воздействию солнечных лучей.
В медицине принято различать ряд типов множественных лентигинозных меланоцитарных дисплазий:
- Первый тип А: относятся невусы, которые не имеют меланомы.
- Второй тип В: к типу относят невусы, передающиеся по наследству, не имеющие склонности к меланомам.
- Третий тип С: для указанного типа невуса характерен спорадический характер с меланомой.
- Четвёртый тип D-1: семейный дисплатический невус с меланомой.
- Пятый тип D-2: семейный дисплатический невус с меланомой, наблюдается у нескольких членов семьи. Последний тип самый тяжёлый.Провоцирует меланому кожи, риск заболеть повышается в тысячу раз.
Возникновение дисплазий у членов семьи носит признак наследственного синдрома. Если подобное происходит, риск заболеть раком кожи возрастает на сто процентов.
Опасность невусов
Невусы не считаются злокачественными новообразованиями, но играют большую роль в появлении меланомы. Невусы, пятна, являются приобретёнными в течение жизни, распознают на коже по нечеткой форме, превышающей диаметр шесть миллиметров. Образуются на здоровой коже, могут возникнуть из родинки. Характерными чертами пятен на коже считается возможность быстро и хаотично распространяться, что признается меланоцитарным поражением кожного покрова. Пятна представляют нечто среднее между доброкачественным и злокачественным новообразованием. Появление невуса на коже предшествует более серьёзному недугу.
Невус представляет округлость, способную слегка выступать над поверхностью кожи. В центре пятна обычно находится небольшой узелок. Визуально различают несколько типов невусов:
- По форме родинки напоминают глазунью, ореол размыт, в середине расположен выступающий узел.
- Лентигинозное пятно. Слегка выступает над поверхностью кожи либо сплошное, имеет темно-коричневый или чёрный окрас.
- Появление на коже кератонического невуса легко спутать с себорейным кератозом. Пятно темно-коричневого цвета, похожее на бородавку.
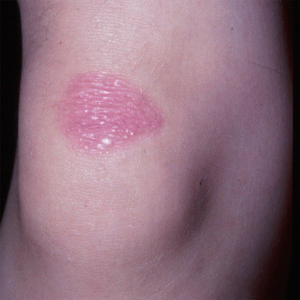
- Эритематозное пятно имеет розовый окрас, незначительно возвышается над кожей.

Визуальный осмотр невуса
Появление невуса на коже нужно ждать, если человек часто находится на солнце, любит загорать, пренебрегая средствами защиты, присутствуют родинки в большом количестве.
Принцип лечения болезни
Лечение лентигинозной меланоцитарной дисплазии назначается после постановки пациенту окончательного диагноза на основании индивидуальной картины заболевания, с учетом пола, возраста и других особенностей. Терапия заболевания делится на этапы:
- После обнаружения невуса на коже врач проводит осмотр кожного покрова, чтобы исключить или подтвердить наличие прочих очагов. Характерной особенностью признана множественность проявления болезни;
- Удаление злокачественного невуса происходит исключительно хирургическим путём;
- После операции выполняют дополнительно гистологическое обследование;
- Затем лечащий врач даёт рекомендации по уходу за местом поражения, предупреждает о возможном появлении других пятен на коже;
- По необходимости назначаются антисептические, лекарственные мази, гели, медикаменты;
- Немаловажной считается коррекция рациона питания и образа жизни.
Пациент должен помнить, что самым тяжёлым последствием лентигинозной меланоцитарной дисплазии считается меланома. Однако наличествует большая вероятность, что ЛМД перерастёт в доброкачественную опухоль, не представляя угрозы жизни человеку. Неприятным и опасным последствием терапии невуса считается рецидив.
К сожалению, дать стопроцентную гарантию благополучного лечения невозможно. Главное в терапии – своевременность и следование входящих в группу риска. Пациентам необходимо завести карточку, где прописаны правила соблюдения предписаний врача. Пациентам, которые показывают наследственную предрасположенность к меланоме, важно вовремя удалять пятна на коже хирургическим методом.
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТА С ДИСПЛАСТИЧЕСКИМ НЕВУСОМ.
Журнал «Клиническая дерматология и венерология», 2015 год, №2, том 14, стр.92 – 97.
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТА С ДИСПЛАСТИЧЕСКИМ НЕВУСОМ.
(краткое содержание статьи)
О.А.Романова, Н.Г.Артемьева, Э.А.Ягубова, И.М.Рудакова, В.Н.Марычева,А.А.Вещевайлов.
ЗАО Центральная поликлиника Литфонда, ОАО «Медицина».
Сведения об авторах. О.А.Романова – к.м.н., врач-онколог ЗАО «Центральная поликлиника Литфонда», Н.Г. Артемьева – к.м.н.,зав. хирургическим отделением ЗАО «Центральная поликлиника Литфонда»,Э.А.Ягубова – к.м.н., патоморфолог, консультант отделения патоморфологии ОАО «Медицина»,И.М.Рудакова. В.Н.Марычева, А.А.Вещевайлов – сотрудники отделения патоморфологии ОАО «Медицина».
Известно, что диспластические невусы, впервые описанные ClarkW.H. в 1978 году, способны трансформироваться в меланому. Процесс трансформации происходит постепенно, по мере развития лентигинозной меланоцитарной дисплазии (ЛМД) от 1-ой до 3-ей степени. В проведенных исследованиях мы попытались определить клинические признаки диспластического невуса с ЛМД 2 – 3 степени, т.е. прогрессирующего диспластического невуса, подлежащего удалению с целью профилактики меланомы.
Материалы и методы. С 2009 по 2014 год в хирургическом отделении «ЗАО Центральная поликлиника Литфонда» путем эксцизионной биопсии удалены 82 пигментных образования с клиническим диагнозом диспластический невус. В 62 случаях диагноз подтвержден, т.е. при гистологическом исследовании установлена лентигинозная меланоцитарная дисплазия, в том числе ЛМД 2 – 3 степени была обнаружена в 20 случаях из 62. в 2х случаях была выявлена начальная меланома.
Результаты. Сопоставляя клинические и гистологические при знаки диспластического невуса, мы пришли к выводу, что наиболее значимым признаком прогрессирующего диспластического невуса (ЛМД 2 -3 степени) является возникновение пигментного образования на неизмененной коже и рост его у лиц старше 17 лет, или изменения существующего невуса в течение 6 – 12 месяцев или 1– 5 лет у лиц после полового созревания.
Диспластический невус, который встречается у 5%-9% белого населения, в последнее время привлекает внимание исследователей, так как может являться предшественником поверхностно-распространяющейся меланомы: его обнаруживают практически у всех больных с наследственной меланомой и у 30 – 50% больных со спорадической меланомой
Диспластические невусы впервые были описаны Кларком с соавторами в 1978 году у 2х больных с наследственной меланомой (В-К- моль синдром). Авторы выявили пигментные образования, которые характеризовались пролиферативной активностью эпидермальных меланоцитов с нарастанием их атипии: неправильно ориентацией, плеоморфизмом, гиперхромными ядрами, изредка фигурами митозов, сегрегацией, склонностью к проникновению как в вышележащие слои эпидермиса, так и в дерму; в последней имелись меланофоры, выраженная лимфоидно-плазмоклеточная инфильтрация, ангиоматоз и нежная фиброплазия (1). Позже эту картину Elder D.E. с соавторами назвали лентигинозной меланоцитарной дисплазией (ЛМД), так как подобная картина имеет место при простом лентиго [2), а Гольберт с соавторами в 1982 году выделила 3 степени развития ЛМД и показала, что 3 степень ЛМД приближается к картине меланомы in-situ (3).
Меланоцитарная дисплазия может встречаться изолированно (лентигинозный диспластический невус) или в сочетании в невоидными структурами в дерме (смешанный диспластический невус Диспластический невус имеетс сходство с пограничным (или обычным) невус ом, однако в отличие от последнего он не проходит этапы развития, свойственные пограничному невусу, который перехоит в смешанный, а затем во внутридермальный папилломатозный невус, а в дальнейшем теряет пигмент и фиброзируется. Диспластические невусы начинают появляться позже – в подростковом возрасте и появляются в дальнейшей жизни до глубокой старости, они длительно существуют без изменений или исчезают, но никогда не превращаются в папилломатозные внутридермальные невусы и не фиброзируются. Пограничный невус никогда не переходит в меланому, диспластический невус в отдельных случаях может трансформироваться в меланому.
Клинически диспластический невус имеет сходство с пограничным невусом и представляет собой пигментное пятно или слегка возвышающееся образование неоднородной окраски, с неровными краями, в то время как для пограничного невуса характерна однородная окраска и ровные края (4,5). Нередко в центре диспластического невуса отмечается точечное образование, напоминающее мишень.
Диспластические невусы могут быть наследственными и спорадическими. Наследственные диспластические невусы бывают крупным – 0,5 – 1,0 см в диаметре, множественными, , располагаются как на открытых, так и на закрытых участках тела (ягодицы, низ живота), часто сочетаются с папилломатозными невусами. Цвет наследственных невусов у одного и того же больного может варьировать от розового до темно-коричневого, иногда наблюдается пестрая окраска: темные участки на розовом или светло-коричневом фоне. Наследственные диспластические невусы часто наблюдаются у белокожих, плохо загорающих пациентов, со светлыми глазами и волосами
Спорадические диспластические невусы обычно бывают меньших размеров – от 0,2 до 0,6 см имеют однородную окраску, появляются не только в подростковом периоде, но и во взрослой жизни и нередко связаны с длительным пребыванием на солнце. Спорадические диспластические невусы часто сочетаются с множественными веснушками у молодых и пигментными пятнами у пожилых лиц .
Диспластические невусы являются доброкачественными образованиями, поэтому удалять их не следует. Задача клинициста состоит в выявление прогрессирующего невуса (ЛМД 2- 3 степени) и удаление его в целях профилактики меланомы. В своих исследованиях мы попытались определить основные клинические при знаки прогрессирующего диспластического невуса.
Начиная с 2009 года в хирургическом отделении Центральной поликлиники Литфонда проводится иссечении е диспластических невусов с целях профилактики меланомы (6). С июня 2009 года по апрель 2014 года были иссечены 82 пигментных образования с клиническим диагнозом диспластический невус. Диагноз был установлен на основании клинических признаков: неправильная форма невуса, очень темная или неравномерная окраска. Собирая анамнез, старались выяснить, существует невус с детства, или появился во взрослой жизни и имелись ли его изменения в последние 1 – 5 лет. Осмотр невусов проводился при хорошем освещении, дерматоскоп применяли при необходимости дифференцировать невус от немеланоцитарных образовании кожи – кератомы, гемангиомы, дерматофибромы и других.
Иссечение диспластических невусов производили в амбулаторных условиях, под местной анестезией, отступя от видимых границ 0,5 см – 1,0 см, с подкожной клетчаткой. Гистологическое исследование проводили в Клинико-диагностическом отделении ОАО «Медицина», при необходимости препараты пересматривались в МНИОИ им. П.А.Герцена.
Нередко больные воздерживались от иссечения невуса, объясняя это тем, что он их не беспокоит. В этих случаях мы назначали повторный осмотр через 6 месяцев. При обнаружении изменений невуса за истекший срок повторно предлагали операцию, при отсутствии изменений – дальнейшее наблюдение. Всем пациентам с диспластическими невусами мы рекомендовали избегать длительной инсоляции, защищать кожу от солнца одеждой, пользоваться солнцезащитными кремами.
Из 82 удаленных пигментных образований клинический диагноз диспластический невус был подтвержден морфологически в 62 случаях, т.е. в этих образованиях при гистологическом исследовании найдены структуры лентигинозной меланоцитарной дисплазии (ЛМД). В 7 случаях выявлен внутридермальный невус, в 10 – смешанный невус, в 1 – невус сальных желез. В 2х случаях выявлена начальная меланома, развившаяся на фоне ЛМД: в одном случае меланома in-situ, в другом – «тонкая» меланома, толщиной по Бреслоу 0,75 мм, с уровнем инвазии по Кларку – 2.
В 24 случаях из 62 лентигинозная меланоцитарная дисплазия встречалась изолированно (лентигинозный диспластический невус), в 38 случаях – имела место комбинация ЛМД с невоидными структурами в дерме (смешанный диспластический невус). Ряд зарубежных авторов также отмечают, что диспластические невусы в большинстве являются сложными невусами с компонентами внутридермального невуса. Меланома в двух наших наблюдениях обнаружена на фоне смешанного диспластического невуса. В 36 случаях из 62 имелась ЛМД 1-2 степени, в 6 – степень не указана, в 20 – была выявлена ЛМД 2 – 3-ей степени, т.е. в этих случаях имел место прогрессирующий диспластический невус.
Анализ клинических признаков 20 прогрессирующих диспластических невусов (ЛМД 2-– 3 степени), и 2х меланом показал, что наиболее важным признаком прогрессирования диспластического невуса является возникновение пигментного образования на неизмененной коже и дальнейший его рост на протяжении 6 – 12 месяцев или 1- 5 лет у лиц старше 18 лет, т.е. во взрослой жизни.
Важным признаком прогрессирующего диспластического невуса также является очень темная окраска (почти черная), или неравномерное окрашивание образования с участками темно-коричневого или черного цвета, неровные края, неправильная форма невуса.
На фото 1 представлен диспластический невус без признаков прогрессирования, размером 0,6 х 0,5, светло-коричневого цвета, с характерной «мишенью» в центре. Гистологическое исследование – лентигинозная меланоцитарная дисплазия 1 – 2 степени.
На фото 2 представлен диспластический невус размером 1,0 х 0,4 см, также без признаков прогрессирования: овальной формы, с ровными контурами, темно-коричневого цвета. Гистологическое исследование – смешанный пигментный невус с фокусами лентигинозной меланоцитарной дисплазии 1 степени.
На фото 3 представлен невус грудной стенки у пациентки 27 лет, размером 0,3 см в диаметре, круглой формы, который потемнел после пребывания на юге (признак прогрессирования). Гистологическое исследование – смешанный диспластический пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
На фото 4 представлен невус ягодичной области размером 0,5 х 0,4 см у пациентки 29 лет с фототипом кожи 1. Невус, со слов пациентки, появился 7 месяцев назад в виде точечного образования, которое постепенно увеличивалось (признак прогрессирования). Никаких других пигментных невусов или веснушек на теле не обнаружено. Гистологическое исследование – лентигинозный пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
В заключении следует сказать, что тактика ведения пациента с диспластическими невусами определяется наличием или отсутствием у него диспластического невуса с признаками прогрессирования. При выявлении прогрессирующего диспластического невуса показано его иссечение с гистологическим исследованием, при отсутствии убедительных данных за прогрессирование – повторный осмотр больного через 6 месяцев. Всех больных с диспластическими невусами необходимо осматривать 1 раз в год, рекомендовать им избегать интенсивного солнечного воздействия, защищать кожу одеждой, солнцезащитными кремами.
ЛИТЕРАТУРА
1. ClarkW.H., ReimerR.R., GreeneM., AinsworthA.M., MastrangeloM.J. « Origin of Familial Malignant Melanomas from Heritable Melanocytic Lesions. The B – K mole Syndrom». Archives of Dermatology, 1978. vol. 114, № 5, 732-739.
2. Elder D.E., Leonardi J., Goldman J., Goldman S.C., Greene M.H., Clark W.H. « Displastic Nevus Syndrome . A Pfenotypic Assotiation of Sporadic Cutaneous Melanoma». Cancer, 1980, № 8.
3. Гольберт З.В., Червонная Л.В., Клепиков В.А., Романова О.А. « Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы». Архив патологии №12, 1982, стр. 36 – 41.
4. Романова О.А. «Ранняя диагностика и профилактика меланомы кожи». Руководство – атлас. МИА, Москва, 2012, стр.20 – 25.
5. Mindy A. Smith, MD,MS. «Диспластический невус». Атлас-справочник практикующего врача, перевод с английского, 2012, стр. 288 – 291.
6. Романова О.А., Артемьева Н.Г. «Хирургическая профилактика меланомы кожи». Онкохирургия №3, 2013, стр. 12 – 18.
Хирургическая профилактика меланомы кожи
Романова О.А., Артемьева Н.Г.
ЗАО Центральная поликлиника Литфонда, Москва
Контакты: Романова О.А.
Цель: изучить ближайшие и отдаленные результаты лечения больных раком желчного пузыря.
В статье представлены данные сопоставления клинических признаков удаленных диспластических невусов с результатами гистологического исследования.
Материалы и методы
Диспластическиий невус (лентигинозная меланоцитарная дисплазия, ЛМД) является предшественником поверхностно распространяющейся меланомы кожи. Профессор З.В. Гольберт в 1982 г. выделила 3 степени развития ЛМД и показала, что 3-я степень развития ЛМД приближается к картине меланомы insitu. В целях профилактики меланомы мы стали предлагать больным иссечение имеющихся диспластических невусов.
С 2009 по 2012 г. были иссечены 43 пигментных образования, которые были расценены как диспластические невусы. Пигментные образования не возвышались над уровнем кожи или возвышались не более чем на 0,1 см, размеры их составляли от 0,3 до 1,2 см в диаметре. Иссечение производили под местной анестезией, отступя от видимых границ 0,4–0,5 см.
Результаты
При гистологическом исследовании удаленных пигментных образований в 6 наблюдениях выявлен внутридермальный невус, в 8 – смешанный невус, в 28 – ЛМД, в т. ч. 1 степени – 10, 1-2 степени – 4, 2 степени – 6, 2-3 степени – 1. В 7 наблюдениях степень развития лентигинозной меланоцитарной дисплазии не указана. У одного пациента выявлена меланома insitu, развившаяся на фоне ЛМД 3 степени.
При сопоставлении клинических признаков удаленных диспластических невусов с морфологической картиной установлено, что выраженность клинических признаков невуса (асимметрия формы, неровности границ, неравномерная окраска) соответствовала степени развития ЛМД.
Выводы
Наиболее важными признаки развития ЛМД – изменения размеров, формы или окраски невуса за последние несколько месяцев или лет, а также появление диспластического невуса на неизмененной коже и дальнейшее его развитие у лиц старше 17 лет, что является показанием для иссечения диспластического невуса в целях профилактики меланомы. Иссечение диспластического невуса следует производить, отступив от видимых границ 0,4–0,5 см.
Данный объем операции будет достаточным для полного излечения выявленной при гистологическом исследовании поверхностно распространяющейся меланомы 1–2 уровней инвазии толщиной менее 0,1 см («тонкой» меланомы). Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий достаточный опыт исследования меланоцитарных образований, чтобы установить степень ЛМД и возможный переход ЛМД в меланому. При отказе больного от операции необходимо осматривать диспластические невусы 1 раз в 6–12 мес.
Ключевые слова: лентигинозная меланоцитарная дисплазия; диспластический невус; поверхностно распространяющаяся меланома.
Среди разнообразных пигментных образований, встречающихся у лиц белой расы, большинство составляют доброкачественные невоклеточные невусы, которые проходят этапы развития от пограничного к смешанному и внутридермальному невусу, подвергаясь с возрастом инволюции [8]. Но есть и другие меланоцитарные образования – диспластические невусы, которым инволюция не свойственна. Эти пигментные образования способны трансформироваться в меланому.
Впервые меланотические образования, способные трансформироваться в меланому, были описаны W.H. Clark с соавт. в 1978 г. [5]. При обследовании больных наследственной меланомой и их родственников авторы выявили особые невусы, которые гистологически представляли собой атипическую меланоцитарную гиперплазию, лимфоидную инфильтрацию, нежную фиброплазию и новообразованные кровеносные сосуды. Был документально зафиксирован переход этих невусов в меланому у 2 больных. Наличие множества особых невусов у больных меланомой кожи и их родственников авторы обозначили как «В-К моль синдром» (по начальным буквам 2 больных, у которых наблюдалось развитие меланомы из этих невусов). Они делают вывод, что невусы этого синдрома гистогенетически являются предшественниками некоторых наследственных меланом.
Со слов авторов, термином меланоцитарная дисплазия они обозначают ситуацию, когда отдельные меланоциты или их небольшие группы имеют некоторые структурные черты злокачественных меланоцитов, тенденция развития которых пока не ясна. Авторы проводят аналогию с дисплазией шейки матки, когда очаги эпителиальных клеток имеют признаки злокачественности, но могут оставаться вялотекущими, регрессировать или прогрессировать в явный рак.
В 1980 г. D.E. Elder с соавт. [6], продолжая иcследования W.H. Clark, выявили невусы с меланоцитарной дисплазией у больных спорадической меланомой. В 5 наблюдениях спорадической меланомы они обнаружили остаточные элементы меланоцитарной дисплазии в первичной опухоли. Авторы подчеркнули, что невусы В-К моль синдрома и невусы с меланоцитарной дисплазией у больных спорадической меланомой были идентичны и назвали их «диспластическими невусами». Авторы показали, что диспластический невусный синдром, как и наследственный «В-К синдром», является фактором риска развития меланомы кожи.
При гистологическом исследовании диспластических невусов эти авторы обнаружили 2 типа нарушения роста внутриэпидермальных меланоцитов. Наиболее частый тип – лентигинозная меланоцитарная дисплазия – наблюдался во всех диспластических образованиях и напоминал изменения, происходящие в lentigo simplex. Второй тип нарушений роста – эпителиоидно-клеточная меланоцитарная дисплазия – был найден в 2 образованиях в дополнение к лентигинозной дисплазии. Этот тип роста напоминал классическую поверхностно распространяющуюся меланому.
В 1982 г. профессор МНИОИ им. П.А. Герцена З.В. Гольберт, расценивая лентигинозную меланоцитарую дисплазию (ЛМД) как вариант меланоза Дюбрея, аналогично стадиям развития этого заболевания [1] выделила 3 степени развития ЛМД [2]. При 1 степени отмечалось увеличение числа меланоцитов в базальном слое эпидермиса и некоторая их атипия (атипия расположения, увеличение размеров, укрупнение ядра, в отдельных клетках – гиперхромия, полиморфизм ядер).
При 2 степени имелась более выраженная пролиферация меланоцитов, местами полностью замещающих базальный ряд кератиноцитов, и нарастание признаков их анаплазии. Для этой стадии характерны наличие удлиненных акантотических тяжей и склонность меланоцитов собираться в группы и скопления, особенно в акантотических тяжах, что создавало их колбообразное утолщение. Последние структуры особенно характерны для 3 степени ЛМД: здесь имелась тенденция к врастанию меланоцитов в выше расположенные слои эпидермиса, а также к врастанию атипичных меланоцитов вглубь, в сосочковый слой дермы.
Эта картина приближается к картине меланомы in situ. З.В. Гольберт подчеркивала, что отличительной особенностью всех образований типа ЛМД, как и меланозы Дюбрея, является лимфо-плазмоцитарная инфильтрация подлежащей дермы. С самого начала пролиферации меланоцитов, еще без заметных признаков их атипии и анаплазии, имелись реактивная лимфо-плазмоклеточная инфильтрация и ангиоматоз в основе дермы, указывающие на уже существующий очаг пролиферации меланоцитов [2].
Клинически диспластический невус имеет сходство с пограничным невусом, однако есть и отличия [3, 8]. Так, диспластический невус представляет собой гладкое пигментное пятно, в то время как пограничный несколько возвышается над уровнем кожи. Последний чаще имеет правильную форму (круглую или овальную), в то время как диспластический часто бывает неправильной формы.
Окраска пограничного невуса чаще однородна, цвет варьирует от светло-коричневого до темно-коричневого, в диспластическом невусе нередко отмечается более темная окраска или точечное образование в центре, напоминающее мишень [9]. Невоклеточные невусы никогда не появляются у пожилых, а те, которые есть, в пожилом возрасте фиброзируются или исчезают.
Диспластические невусы, наоборот, продолжают появляться до самой старости [8]. На рисунках 1–6 представлены диспластические невусы, а также поверхностно распространяющаяся меланома 1–2 уровней инвазии, развившаяся из диспластического невуса.
Рис. 1. Диспластический невус (коричневого цвета)
грудной стенки
Рис. 2. Папиломатозный невус (розового цвета)
спины
Рис. 3. Диспластический невус
молочной железы
Рис. 4. Диспластический невус
левого предплечья
Рис. 5а,б. Диспластический невус
левого плеча
Рис. 5а
Рис. 5б
Рис. 6а,б. Поверхностно распространяющаяся меланома 1–2 уровней инвазии,
развившаяся на фоне диспластического невуса.
Рис. 6а
Рис. 6б
Окончательный диагноз диспластического невуса устанавливают только при гистологическом исследовании. В связи с определенными трудностями дифференциальной диагностики невоклеточного и диспластического невусов исследование должен проводить патоморфолог, имеющий достаточный опыт диагностики меланоцитарных образований.
Осматривая больных в хирургическом отделении Центральной поликлиники Литфонда, мы обнаруживали диспластические невусы у 5–10% здоровых лиц. Клинически мы выделили 2 варианта диспаластических невусов.
В первом варианте (этих пациентов было меньше) диспластические невусы появлялись в подростковом возрасте, и после 17–20 лет количество их оставалось неизменным Носители этих невусов были, как правило, белокожие, плохо загорающие лица, со светлыми или рыжими волосами, со светлыми глазами. Диспластические невусы у этих пациентов были крупные (0,5–1,0 см в диаметре), располагались как на открытых, так и на закрытых участках тела (ягодицы, живот), часто сочетались с папилломатозными невусами.
Цвет невусов у одного и того же больного мог варьировать от розового до темно-коричневого, иногда наблюдалась пестрая окраска: темные участки на розовом или светло-коричневом фоне. Из анамнеза следовало, что невусы нередко имели также близкие родственники, т. е. они были наследственными.
Подобная картина была описана W.H. Clark с соавт. [5] и D.E. Elder с соавт. [6] как «диспластический невусный синдром». После периода полового созревания новые невусы в этой группе больных не появлялись. Это можно объяснить тем, что белокожие люди ограничивали свое пребывание на солнце, т. к. быстро обгорали, а также были информированы о вредном воздействии ультрафиолетового облучения.
Во втором варианте в подростковом возрасте диспластические невусы были немногочисленны, большинство из них появлялись в дальнейшей жизни и были связаны с длительным пребыванием на солнце. Диспластические невусы в этом варианте были мелкие (от 0,1 до 0,4 см в диаметре), многочисленные, правильной округлой формы, однородной окраски.
У белокожих блондинов невусы были светло-коричневого, у русых – коричневого и темно-коричневого цветов. Наибольшее их количество располагалось на открытых участках тела: лице, шее, верхних конечностях, верхней половине туловища (у женщин – по типу «широкого декольте»).
Диспластические невусы часто сочетались с множественными веснушками и пигментными пятнами типа «лентиго», которые также располагались на открытых участках тела.
Появление диспластических невусов в результате солнечного воздействия указывает на их сходство с меланозом Дюбрея. Морфологически сходство лентигинозной меланоцитарной дисплазии с меланозом Дюбрея отметила З.В. Гольберт [2].
О влиянии солнечной радиации на возникновение поверхностно распространяющейся меланомы кожи сообщают многие исследователи. Так, К.А. Кларк из Стэндфордского университета и Калифорнийского центра по предотвращению рака сообщила, что молодые жительницы богатых районов на 70% чаще остальных страдали от меланомы.
Это объясняют тем, что молодые состоятельные женщины часто проводят каникулы в тропических странах или посещают солярии, однако у них есть страховка, что влияет на показатели выявления опухоли на ранней стадии.
Учитывая тот факт, что появление диспластических невусов и дальнейшее развитие ЛМД стимулируется ультрафиолетовым облучением, мы всем больным с диспластическими невусами рекомендовали ограничить время пребывания на солнце с 11 до 15 часов, защищать кожу туловища и конечностей одеждой, использовать головной убор, солнцезащитные кремы.
Материалы и методы
В целях предупреждения перехода диспластического невуса в меланому мы стали предлагать пациентам иссечение невусов, которые имели признаки выраженной лентигинозной меланоцитарной дисплазии, для проведения гистологического исследования.
Исходя из опыта предыдущих лет, выбирали для иссечения невусы, которые представляли собой пигментные пятна, не возвышающиеся над поверхностью или возвышающиеся не более чем на 0,1 см, имеющие неправильную форму (в виде ромба, треугольника, капли, полулуния и пр.), неравномерную окраску, неровные края.
Показанием к иссечению служили также изменения невуса за последние 1–5 лет или появление невуса на неизмененной коже и дальнейший его рост. Осмотр невусов проводили при хорошем освещении, без применения диагностического оборудования. Чтобы уточнить характер изменений невуса, тщательно собирали анамнез, задавая наводящие вопросы.
Дерматоскоп применяли при необходимости дифференцировать невус от немеланоцитарных образований кожи – кератомы, гемангиомы, дерматофибромы и др.
Нередко больные воздерживались от операции, поскольку невус их не беспокоил: зуда, воспаления, болезненности они не отмечали. Таким пациентам мы назначали осмотр через 6 мес. При обнаружении изменений невуса за этот период повторно предлагали операцию, при отсутствии изменений–- дальнейшее наблюдение.
Иссечение невусов производили в амбулаторных условиях, под местной анестезией, отступя от видимых границ 0,4–0,5 см. Наименьшие размеры образований составляли 0,3 см, наибольшие – 1,2 см. Гистологическое исследование проводили в Городской клинической больнице № 52, а с 2010 г. – в Клинико-диагностическом отделении ОАО «Медицина», при необходимости препараты консультировали в МНИОИ им. П.А. Герцена.
Результаты
С 2009 по 2012 г. были иссечены 43 пигментных образования у больных с клиническим диагнозом диспластический невус. При гистологическом исследовании в 6 наблюдениях выявлен внутридермальный невус, в 8 – смешанный невус, в 28 – ЛМД, т. е. диспластический невус, в одном – поверхностно распространяющаяся меланома 1 уровня инвазии, развившаяся на фоне ЛМД 3 степени.
Из 28 морфологически подтвержденных диспластических невусов они были удалены у 22 пациентов, в т. ч. у одного – 4, у одного – 3, у одного – 2, у 19 – по одному невусу. У одной пациентки из 22 кроме диспластического невуса была также удалена меланома.
При гистологическом исследовании в 10 наблюдениях из 28 была установлена 1 степень развития лентигинозной меланоцитарной дисплазии, в 4 – 1–2 степень, в 6 – 2 степень, в 1 – 2–3 степень, в 7 степень развития ЛМД не указана. В одного пациента выявлена поверхностно распространяющаяся меланомы 1 уровня инвазии, развившаяся на фоне ЛМД 3 степени.
По возрасту 22 пациента распределились следующим образом: 20–29 лет – 6 человек, 30–39 лет – 10, 40–49 лет – 4, 50–59 лет – 0, 60–69 лет – 2. Женщин было 18, мужчин – 4. Контингент поликлиники составляют в основном лица женского пола, молодого и зрелого возраста, что и отразилось на половом и возрастном составе оперированных больных. Возраст пациентки с удаленной меланомой – 49 лет.
Поводом для обращения к онкологу у 5 пациентов были изменение невуса или появление его на неизмененной коже, при этом никаких субъективных ощущений в области невуса не отмечалось. У 9 пациентов диспластические невусы выявлены при профилактическом осмотре онкологом, хирургом или дерматологом, 8 человек (в т. ч. пациентка с меланомой), были направлены терапевтом в связи с наличием множественных невусов. Таким образом, у большинства больных диспластические невусы выявлены при профилактическом осмотре кожных покровов.
Диспластические невусы локализовались на шее у 1 пациента, плече – у 2, предплечье – у 1, бедре – у 4, голени – у 3, спине – у 4, поясничной области – у 3, грудной стенке – у 2, брюшной стенке – у 8. Меланома локализовалась в области предплечья.
В 25 наблюдениях форма удаленных образований была неправильной, напоминала треугольник, полулуние, ромб, в 3 – правильной (округлая или овальная).
Размеры пигментных образований были следующие: 0,3 см в наибольшем измерении – 2 наблюдения, 0,4 см – 6, 0,5 см – 5, 0,6 см – 2, 0,7 см – 6, 0,8 – 1, 1,0–1,2 см – 6. Меланома имела размеры 0,5 х 0,4 см.
Окраска диспластических невусов в 25 наблюдениях была равномерной, цвет от коричневого до темно-коричневого и черного. Невусы светло-коричневого цвета иссечению не подлежали. Неравномерная окраска отмечалась в 3 наблюдениях, когда один край или одна половины невуса были темнее другой. У всех з больных при гистологическом исследовании выявлена 2 степень развития ЛМД. Меланома имела неоднородную окраску коричневого цвета.
Неровные края диспластического невуса (волнистые или зубчатые) отмечены у 3 пациентов из 28. При гистологическом исследовании у всех 3 установлена ЛМД 2 степени развития.
Изменение диспластического невуса отмечено у 4 больных: у 2 – за последние 8–12 мес., у 2 – за последние 2 и 5 лет. Локализация невусов в местах, доступных для самонаблюдения (средняя треть плеча, нижняя треть голени, брюшная стенка), была у 3 пациентов. Эти больные заметили изменения невуса и обратились по этому поводу к врачу.
У пациентки с невусом поясничной области изменения выявлены онкологом при динамическом наблюдении. Гистологическое исследование у одного больного выявило 2 степень развития ЛМД, еще у одного – 2–3 степень. В одном наблюдении отмечена «выраженная лентигинозная меланоцитарная дисплазия» без указания степени.
Появление диспластического невуса на неизмененной коже отметили 4 пациента. Пигментные образования у них локализовались на передней поверхности шеи, в нижней трети плеча, в области предплечья, на брюшной стенке, т. е. в местах, доступных для самонаблюдения.
Гистологическое исследование у одного больного выявило ЛМД 2 степени, у одном – 2–3 степени, у 2 степень ЛМД не указана.
Таким образом, при сопоставлении клинических данных с результатами гистологического исследования установлено, что выраженность клинических признаков диспластического невуса соответствует степени развития ЛМД. Наиболее важными признаками развития ЛМД являются: асимметрия окраски, когда одна половина невуса темнее другой, неровные краев, (волнистые, зубчатые), а также изменения невуса за последние несколько месяцев или лет, или появление невуса на неизмененной коже и дальнейший его рост у лиц старше 17 лет.
Диспластические невусы с перечисленными признаками подлежат иссечению в целях предупреждения дальнейшего развития ЛМД. В некоторых случаях удаление диспластического невуса может явиться ранней диагностикой и излечением поверхностно-распространяющейся меланомы.
Приводим клинические наблюдения.
При профилактическом осмотре у пациента 62 лет обнаружен невус на боковой поверхности шеи размером 0,8 х 0,5 см, неравномерной окраски: нижняя половина – светло-коричневого цвета, верхняя – коричневого. Со слов больного, невус появился 8 мес. назад. Гистологическое исследование удаленного невуса выявило ЛМД 2 степени.
Пациентка 39 лет обратилась по поводу невуса в области брюшной стенки черного цвета, размером 0,4 х 0,4 см. Невус появился на неизмененной коже 5 лет назад. Гистологическое исследование удаленного невуса выявило ЛМД 2–3 степени.
Пациентка 37 лет, обратилась по поводу невуса в надлобковой области 1,0 х 1,0 см, коричневого цвета, более темной окраски у правого края. Со слов больной, невус в течение последних 2–3 лет увеличился в размерах. При гистологическом исследовании удаленного невуса выявлена ЛМД 2 степени.
Пациентка 29 лет, обратилась по поводу невуса в области левого плеча, 0,4 х 0,3 см, окраска которого изменилась в течение последнего года: на фоне розового цвета появился участок коричневого цвета. При гистологическом исследовании первоначально была установлена меланома 1–2 уровней инвазии, однако при пересмотре препарата в МНИОИ им. П.А. Герцена диагноз меланомы не подтвердился, установлен диагноз: диспластический невус с выраженной ЛМД.
Пациентка 49 лет, обратилась по поводу множественных пигментных невусов. При осмотре: на туловище и конечностях – множественные мелкие диспластические невусы коричневого цвета от 0,2 до 0,5 см диаметре, однородной окраски. В средней трети правого предплечья обнаружен слегка возвышающийся невус телесного цвета, к которому примыкает и частично располагается на его поверхности пигментное пятно неправильной формы, темно-коричневого цвета, 0,5 х 0,4 см. Образование иссечено, отступя от видимых границ 0,4 см.
При гистологическом исследовании в ГКБ № 52 выявлена меланома с инвазией в ретикулярный слой дермы (3 уровень инвазии). Препарат пересмотрен в МНИОИ им. П.А. Герцена патоморфологом к.м.н. Ягубовой Э.А. Было сделано заключение: на фоне смешанного невуса имеется лентигинозная меланоцитарная дисплазия 3 степени с микрофокусом поверхностно распространяющейся неизъязвленной пигментной меланомы 1 уровня инвазии по Кларку, с минимальной (в пределах плоскоэпителиального покрова ) толщиной по Бреслау.
Таким образом, у больной была диагностирована меланома insitu. При осмотре пациентки через 1 год у нее был удален диспластический невус левой голени с ЛМД 1–2 степени развития. Пациентка осмотрена через 3,5 года после удаления меланомы, признаков рецидива не выявлено.
Наши наблюдения показали также, что установить степень лентигинозной меланоцитарной дисплазии и выявить ее переход в поверхностно-распространяющуюся меланому может только опытный патоморфолог. При гистологическом исследовании нередко выявляется сочетание смешанного или внутридермального невуса с лентигинозной меланоцитарной дисплазией, что также представляет трудности для патоморфолога. Клинически подобное сочетание представляет собой папилломатозный невус, на котором располагается, или к которому примыкает пятно темно-коричневого цвета, неправильной формы.
Как показали наши исследования, большинство диспластических невусов, подлежащих удалению, были обнаружены при профилактическом осмотре онкологом, хирургом или дерматологом. Чтобы повысить выявляемость диспластических невусов, необходимо чтобы все практические врачи – терапевты, хирурги, гинекологи, и узкие специалисты обращали внимание на пигментные образования кожи.
Выявление диспластических невусов будет способствовать их своевременному удалению, что позволит снизить высокую смертность от меланомы кожи. По данным J.F. Аitken с соавт., проведенный в Австралии осмотр кожных покровов (скрининг) в 2000–2003 гг. позволил увеличить количество выявляемых «тонких» меланом, т. е. меланом на ранней стадии развития и снизить смертность от этого заболевания [4].
Больным следует также рекомендовать периодический самостоятельный осмотр имеющихся невусов, чтобы во-время заметить изменение размеров, формы или окраски невуса. A. Sapadin с соавт. справедливо отмечают, что у большинства пациентов имеется неправильное представление о невусах, имеющих высокий риск перехода в меланому. Необходимо разъяснять больным, что плоские пигментные невусы более опасны в этом плане, чем возвышающиеся [7], и если они соответствуют критериям АВСD (А – асимметрия, В – неровные края, С – неравномерная окраска, D – размер более 0,6 см ), необходимо обратиться к специалисту.
Выводы
1. Иссечение диспластического невуса с признаками выраженной лентигинозной меланоцитарной дисплазии является профилактикой, а в некоторых случаях – ранней диагностикой и излечением поверхностно распространяющейся меланомы.
2. Диспластический невус с выраженной лентигинозной меланоцитарной дисплазией имеет неправильную форму, неровные края, асимметричную окраску. Наиболее важным признаком развития лентигинозной меланоцитарной дисплазии следует считать замеченные за последние несколько месяцев или лет изменения невуса или появление невуса на неизмененной коже и его дальнейший рост у лиц старше 17 лет. Указанные признаки являются показанием к иссечению невуса для гистологического исследования. При отказе пациента от операции необходимо наблюдать больных 1 раз в 6–12 мес. При наличии изменений невуса за этот период показано его иссечение, при отсутствии изменений – дальнейшее наблюдение.
3. Иссечение диспластического невуса, представляющего собой пигментное пятно, возвышающееся над уровнем кожи не более чем на 0,1 см, следует производить, отступя от видимых границ 0,4–0,5 см. Такое иссечение при выявлении поверхностно распространяющейся меланомы 1–2 уровня инвазии будет достаточным для полного излечения заболевания.
4. Гистологическое исследование диспластических невусов должен проводить опытный патоморфолог, способный отличить диспластический невус от пограничного и смешанного, определить степень лентигинозной меланоцитарной дисплазии и дать правильное заключение об уровне инвазии при обнаружении поверхностно распространяющейся меланомы.
5. Чтобы выявлять диспластические невусы, подлежащие удалению, необходимо, чтобы терапевты, хирурги, гинекологи, а также узкие специалисты при осмотре кожных покровов пациента обращали внимание на пигментные образования кожи и своевременно направляли больных к онкологу.
6. Больным с множественными диспластическими невусами необходимо рекомендовать избегать длительного пребывания на солнце, защищать кожу от солнца одеждой, пользоваться солнцезащитными кремами, а также посещать врача 1 раз в год и периодически осматривать имеющиеся пигментные невусы, чтобы своевременно заметить изменения размеров, формы, цвета или краев пигментного образования.
Литература/References
- Гольберт З.В. Гистогенез, гистология, классификация пигментных (меланоцитарных) опухолей кожи. В кн.: Пигментные опухоли человека. Серия Онкология. Том 7. Под общей ред. А.И. Шнирельмана. М.: ВИНИТИ, 1975.
- Гольберт З.В., Червонная Л.В., Клепиков В.А., Романова О.А. Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы. Архив патологии 1982; 12: 36–41.
- Романова О.А. Ранняя диагностика и профилактика меланомы кожи: Руководство–атлас. М.:МИА, 2012; 20–25.
- Aitken JF, Elwood M, Baade PD, Youl P, English D. Clinical whole-body examination reduces the incidence of thick melanomas. Intern J Cancer 2010; 126(2): 450–8.
- Clark WH, Reimer RR, Greene M, Ainsworth AM, Mastrangelo MJ. Origin of familial malignant melanomas from heritable melanocytic lesions. The B–K mole syndrom. Arch Dermatol 1978; 114(5): 732–9.
- Elder DE, Leonardi J, Goldman J, Goldman SC, Greene MH, Clark WH. Displastic nevus syndrome. A phenotypic association of sporadic cutaneous melanoma. Cancer 1980; 8.
- Saparadin A, Bronstein M, Saparadin S. Prevalence of patient misperceptions regarding melanoma. Dermatology 2012; 66(4, suppl. 1): AB–147.
- Фицпатрик Т., Джонсон Р., Вульф К., Полано М., Сюрмонд Д. Диспластический невус. Дерматология: Атлас–справочник, 1999; 190–4.
- Мерта Дж. Справочник врача общей практики. Глава 97. Пигментные образования. Пер. с англ. Италия: Мак-Гроу-хилл Либри, 1998.
Клинический случай прогрессирующего диспластического невуса с переходом в меланому
Романова О.А., Артемьева Н.Г., Солохина М.Г.
ЗАО «Центральная поликлиника Литфонда», Москва, Россия
Опубликовано: Журнал «Клиническая дерматология и венерология», 2018, 17(2): 34-37.
Приведено наблюдение крупного диспластического невуса с переходом в меланому in situ. Подчеркнуты трудности при морфологическом установлении диагноза меланомы in situ.
Ключевые слова: прогрессирующий диспластический невус, меланома in situ.
Диспластические невусы в настоящее время привлекают внимание исследователей в связи с их возможной трансформацией в меланому. Диспластические невусы могут быть множественными и единичными, наследственными и спорадическими. В 1978 году Кларк с соавторами впервые описали множественные наследственные невусы, являющиеся предшественниками меланомы, и обозначили эту ситуацию как «В-К моль синдром» [1]. Гистологически эти образования, которые в дальнейшем стали называться диспластическими невусами, представляли собой атипическую меланоцитарную гиперплазию, лимфоидную инфильтрацию, нежную фиброплазию и новообразованные кровеносные сосуды. В 1980 году Элдер с соавторами описали подобные невусы у больных ненаследственной меланомой и показали, что диспластический невусный синдром, как и наследственный «В-К-моль синдром», является фактором риска развития меланомы кожи [2]. При гистологическом исследовании диспластических невусов авторы обнаружили 2 типа нарушения роста внутриэпидермальных меланоцитов, наиболее частый тип – лентигинозная меланоцитарная дисплазия (ЛМД) – наблюдался во всех диспластических образованиях и напоминал изменения, происходящие в lentigo simplex. Второй тип нарушения роста – эпителиоидно-клеточная меланоцитарная дисплазия – был найден в 2 образованиях в дополнение к лентигинозной меланоцитарной дисплазии и напоминал классическую поверхностно-распространяющуюся меланому. В 1982 году профессор МНИОИ им. П.А. Герцена З.В. Гольберт [3] впервые выделила 3 степени развития лентигинозной меланоцитарной дисплазии (ЛМД). При 1 степени отмечалось увеличение числа меланоцитов в базальном слое эпидермиса и некоторая их атипия. При 2 степени имелись более выраженная пролиферация меланоцитов, местами полностью замещающих базальный ряд кератиноцитов, и нарастание признаков их анаплазии. 3 степень ЛМД, при которой имеется тенденция к врастанию меланоцитов в вышерасположенные слои эпидермиса и вглубь, в сосочковый слой дермы, приближается к картине меланомы in situ.
Возможное развитие меланомы на фоне невуса отмечали многие авторы. Н.Н. Трапезников в своей монографии 1976 года приводит данные зарубежных авторов, которые в 1971-1973 годах отмечали в пограничных невусах скопления патологически измененных меланоцитов [4]. Н.Н. Трапезников с соавторами также полагали, что пограничные невусы могут озлокачествляться, в связи с чем требуют наблюдения. Однако авторы отнесли к признакам озлокачествления невуса такие симптомы, как мокнутье, кровоточивость. Эти признаки характерны не для невуса, а для уже развившейся меланомы в фазе горизонтального роста. Авторы явно недооценили открытие Кларком в 1969 году поверхностно-распространяющейся меланомы, которая проходит длительную фазу горизонтального роста под маской невуса [5]. Экзофитный рост образования, который авторы считают признаком озлокачествления невуса и связывают его с травмой, свидетельствует о переходе уже развившейся меланомы из горизонтальной фазы роста в вертикальную [5]. Основным фактором прогноза меланомы в настоящее время считается толщина опухоли, определяемая в миллиметрах при гистологическом исследовании. Хороший прогноз относится к опухолям толщиной 1 мм и менее. Такая опухоль называется «тонкой меланомой» и клинически выглядят как гладкое пигментное пятно или слегка возвышающееся пигментное образование. Экзофитный рост свидетельствует о том, что толщина опухоли увеличивается и обозначает плохой прогноз.
Диспластические невусы могут быть малыми – до 0,3 см, средними – 0,4-0,8 см и крупными – 0,9-1,5 см, они представляют собой пигментные пятна или слегка возвышающиеся образования рыжеватого или коричневого цвета. В отличие от обычных (пограничных) невусов, которые обнаруживаются у детей, диспластические невусы появляются в подростковом возрасте и в дальнейшей жизни до глубокой старости. Наши наблюдения показали, что диспластические невусы могут быть как лентигинозными, так и смешанными, но во внутридермальные они не превращаются и не фиброзируются, как это происходит с пограничными невусами у детей. Диспластические невусы являются доброкачественными образованиями, они длительно существуют без каких-либо изменений или регрессируют, однако в отдельных случаях могут прогрессировать с переходом в меланому. О прогрессировании диспластического невуса (дисплазия 2-3 степени) могут свидетельствовать неправильная форма, волнистые или фестончатые края, неоднородная окраска коричневых или черных тонов [6-8]. Диспластические невусы с дисплазией 1 степени клинически имеют правильную форму, равномерную окраску, ровные края. Однако основным признаком прогрессирующего диспластического невуса, как показали наши наблюдения, является изменение размеров, окраски или конфигурации невуса за последние 6-12 месяцев или 1-10 лет. Быстрый (в течение 6-12 месяцев) рост невуса, появившегося на здоровой коже после наступления полового созревания, является важным признаком прогрессирования, поэтому подобные невусы необходимо подвергать эксцизионной биопсии даже при отсутствии других клинических признаков. Должно настораживать появление синюшных или розоватых тонов в окраске невуса, которое может свидетельствовать о переходе невуса в меланому.
Клинически отличить прогрессирующий диспластический невус от меланомы in situ не представляется возможным, так как озлокачествление происходит на клеточном уровне. Диагноз устанавливается только при гистологическом исследовании, при этом требуется высокая квалификация патоморфолога.
В Центральной поликлинике Литфонда мы в амбулаторных условиях с 2009 года производим иссечение (эксцизионную биопсию) диспластических невусов в целях профилактики меланомы [6-8]. Эксцизионной биопсии подлежат малые и средние диспластические невусы с признаками прогрессирования. Пациентов с крупными прогрессирующими диспластическими невусами мы направляем в онкологический стационар, так как в этих случаях нельзя исключить поверхностно-распространяющуюся меланому в фазе горизонтального роста. При гистологическом исследовании этих образований, удаленных в онкологических стационарах, обнаруживалась меланома, однако в двух случаях был установлен диагноз – пигментный невус. Приводим эти наблюдения.
Пациентка К., 63 лет, обратилась в Центральную поликлинику Литфонда 06.11.15 по поводу пигментного пятна в области спины, которое заметила 5 лет назад, в последние 6 месяцев отмечает зуд в области пятна. При осмотре: в левой лопаточной области имеется пигментное пятно 2,0×1,8 см, неправильной формы, неоднородной окраски коричневых и темно-коричневых тонов, с участками синюшно-розового цвета у верхнего наружного края. Пятно имеет неровные, «фестончатые» края (рис. 1, 2). Подмышечные лимфатические узлы не увеличены. Пациентка направлена к онкологу по месту жительств с подозрением на меланому. В Онкологическом диспансере №4 произведен соскоб образования для цитологического исследования, получены клетки меланомы. Больная направлена в Городскую клиническую больницу №5 для хирургического лечения. Осмотр в стационаре: на коже левой лопаточной области имеется образование 2,0×2,0 см, черно-коричневого цвета, с неровной поверхностью и неровными фестончатыми краями, без экзофитного компонента, с небольшой корочкой.
Рисунок 1. Прогрессирующий диспластический невус с переходом в меланому у женщины 63 лет.
Рисунок 2. Прогрессирующий диспластический невус с переходом в меланому у женщины 63 лет (крупный план).
25.11.15 произведено иссечение образования, отступя от видимых границ 2,0 см. Гистологическое исследование №82986: в зоне пятна, в центре кожного лоскута картина эпителиоидной меланоцитарной дисплазии атипического характера, в одном из участков крайне подозрительная по переходу в меланому (?). Пациентка выписана из стационара с диагнозом «Пигментный невус кожи левой лопаточной области». Гистологический препарат был консультирован в МНИОИ им. П.А. Герцена к.м.н. Ягубовой Э.А., заключение: эпителиоидно-клеточная пигментная неизъязвленная лентиго-меланома in situ на фоне смешанного диспластического невуса, с умеренной лимфоидно-плазмоклеточной инфильтрацией в основе. Удалено в пределах здоровых тканей.
В приведенном наблюдении у больной имелась яркая клиническая картина прогрессирующего диспластического невуса: неправильная форма, неровные «фестончатые» края, неоднородная окраска, возникновение пятна на здоровой коже 5 лет назад и дальнейший его рост. В связи с наличием участков розовато-синюшной окраски была заподозрена меланома кожи. При соскобе образования в Онкологическом диспансере №4, вероятно, именно на участке розовато-синюшной окраски были выявлены клетки меланомы. Однако следует отметить, что мы встречали меланому in situ при наличии пигментного пятна с относительно равномерной окраской. Несмотря на выявленную при гистологическом исследовании внутриэпидермальную дисплазию меланоцитов, патоморфологом стационара не было дано заключение о наличии диспластического невуса, хотя для клинициста важно получить такую информацию. Меланоцитарная дисплазия 2-3 степени свидетельствует о высоком риске развития меланомы у данного больного. Следует отметить, что в последнее время некоторые зарубежные авторы также стали выделять 3 степени дисплазии меланоцитов: легкую, умеренную и тяжелую.
Данное наблюдение показало, что диагноз «меланома in situ» вызывает затруднения у отечественных патоморфологов. Этим можно объяснить тот факт, что меланома in situ в РФ диагностируется крайне редко, в то время как в США и Австралии – очень часто. По данным John W. Kelly [9], в Австралии за период с 1996 по 2000 год было выявлено 5117 меланом, при этом меланома in situ установлена в 1711 случаях (33,4%). В 2007 году в США было зарегистрировано 59940 случаев инвазивной меланомы и 48290 случаев меланомы in situ [10].
Приводим еще одно наблюдение, где при наличии типичной картины прогрессирующего диспластического невуса диагноз морфологически подтвержден не был.
Больной П., 50 лет, обратился к онкологу в Центральную поликлинику Литфонда 03.04.15 по поводу пигментного образования кожи спины, которое заметил 3 года назад. При осмотре: в левой лопаточной области имеется пятно черного цвета 1,2×0,9 см, неправильной формы, с неровными краями, в центре – небольшое возвышение 0,2 см светло-коричневого цвета (рис. 3). Пациент был направлен в Онкологическую больницу №40 с подозрением на меланому. 13.04.15 произведено широкое иссечение образования. Гистологическое исследование – пограничный пигментный невус.
Рисунок 3. Прогрессирующий диспластический невус у мужчины 50 лет.
Учитывая клиническую картину, характерную для прогрессирующего диспластического невуса, мы, несмотря на отсутствие морфологического подтверждения, сообщили больному, что у него высокий риск развития меланомы. Через 1,5 года, 30.12.16. пациент сам обратился к онкологу в Центральную поликлинику Литфонда с жалобами на появление 1,5 месяца назад пигментного пятна на туловище. При осмотре – на спине слева, по задне-подмышечной линии имеется пятно 0,4×0,3 см, темно-коричневого, почти черного цвета. В Центральной поликлинике Литфонда 17.01.17 произведена эксцизионная биопсия образования, отступя от границ 0,5 см. Гистологическое исследование, проведенное в МНИОИ им. П.А. Герцена (Ягубова Э.А.), выявило смешанный пигментный невус с тяжелой (3 степени) меланоцитарной ленигинозной дисплазией, удаленный в пределах здоровых тканей. В основе – выраженная лимфоидно-плазмоклеточная инфильтрация.
Приведенные наблюдения показывают, что для своевременного выявления прогрессирующих диспластичеких невусов и меланомы in situ необходимо повышать квалификацию отечественных патоморфологов. Считаем целесообразным организовать курсы повышения квалификации патоморфологов на базе МНИОИ им П.А. Герцена, это будет способствовать своевременному выявлению меланомы in situ и снижению смертности от этой опасной опухоли кожи.
Литература
- Clark WH, Reimer RR, Greene M, Ainsworth AM, Mastrangelo MJ. Origin of Familial Malignant Melanomas from Heritable Melanocytic Lesions. The B-K mole Syndrom. Archives of Dermatology, 1978; 114(5): 732-739.
- Elder DE, Leonardi J, Goldman J, Goldman SC, Greene MH, Clark WH. Displastic nevus syndrome. A pfenotypic assotiation of sporadic cutaneous melanoma. Cancer. 1980; 46(8): 1787-1794.
- Гольберт З.В., Червонная Л.В., Клепиков В.А., Романова О.А. Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы. Архив патологии. 1982; 12: 36-41.
- Трапезников Н.Н., Рабен А.С., Яворский В.В., Титинер Г.Б. Пигментные невусы и новообразования кожи. М., 1976.
- Clark WH, From L, Bernardino EA, Mihm MC. The histogenesis and biologic behavior of primary human malignant melanoma of skin. Cancer Research. 1969; 29: 705-726.
- Романова О.А., Артемьева Н.Г. Хирургическая профилактика меланомы кожи. Онкохирургия. 2013; 5(3): 12-18.
- Романова О.А., Артемьева Н.Г., Ягубова Э.А., Марычева И.М, Рудакова В.Н., Вещевайлов А.А. Тактика ведения пациента с диспластическим невусом. Клиническая дерматология и венерология. 2015; 14(2): 92-97.
- Романова О.А., Артемьева Н.Г., Ягубова Э.А., Марычева И.М., Рудакова В.Н., Вещевайлов А.А. Принципы эксцизионной биопсии диспластического невуса в амбулаторных условиях. Онкология. Журнал имени П.А. Герцена. 2016; 5(1): 36-41.
- Kelly J. The management of early skin cancer in the 1990s. Austr Fam Fhysician. 1990; 19: 1714-1729.
- Усатине Р.П., Смит М.А., Мэйо Э.Д. и др. Дерматология. Атлас-справочник практикующего врача. Пер. с англ. М., 2012; 324-335.
Тактика ведения пациента с диспластическим невусом – Клиническая дерматология и венерология – 2015-02
Диспластический невус — это пигментное образование, которое обладает характерными клиническими и гистологическими признаками, отличающими его от невоклеточного невуса. Диспластический невус, который встречается у 5—9% белого населения [1, 2], в последнее время привлекает внимание исследователей, так как может являться предшественником поверхностно-распространяющейся меланомы: его обнаруживают практически у всех больных с наследственной меланомой и у 30—50% больных со спорадической меланомой [1]. Диспластический невус может возникнуть на неизмененной коже или быть компонентом сложного невоклеточного невуса [1, 3].
Диспластические невусы впервые были описаны в 1978 г. W. Clark и соавт. [3]. При обследовании больных наследственной меланомой и их родственников авторы выявили особые пигментные образования, которые гистологически представляли собой атипическую меланоцитарную гиперплазию, лимфоидную инфильтрацию, нежную фиброплазию и новообразованные кровеносные сосуды, которые встречаются в смешанном невусе или de novo. Авторы поясняют, что термин меланоцитарная гиперплазия есть синоним меланоцитарной дисплазии, когда отдельные меланоциты или их небольшие группы имеют некоторые структурные черты злокачественных меланоцитов, тенденция развития которых пока не ясна. W. Clark и соавт. проводят аналогию с дисплазией шейки матки, когда очаги эпителиальных клеток имеют признаки злокачественности, но могут оставаться вялотекущими, регрессировать или прогрессировать в явный рак.
Термин диспластический невус предложили D. Elder и соавт. [4], которые, продолжая исследования W. Clark, выявили невусы с меланоцитарной дисплазией у больных ненаследственной, т. е. спорадической меланомой. Авторы обозначили этот феномен как «диспластический невусный синдром». Они обнаружили два морфологических типа нарушения роста внутриэпидермальных меланоцитов у больных с этим синдромом: наиболее частый тип — лентигинозная меланоцитарная дисплазия (ЛМД) — наблюдался во всех диспластических образованиях и напоминал изменения, происходящие в lentigo simplex, что и отразилось в названии «лентигинозная». Второй тип нарушений роста — эпителиоидно-клеточная меланоцитарная дисплазия — был найден в двух образованиях в дополнении к лентигинозной дисплазии. Этот тип роста напоминал классическую поверхностно распространяющуюся меланому.
В 1982 г. З.В. Гольберт, профессор МНИОИ им. П.А. Герцена, расценивая ЛМД как вариант меланоза Дюбрея аналогично стадиям развития этого заболевания, выделила три степени развития ЛМД [5]. При I степени отмечалось увеличение числа меланоцитов в базальном слое эпидермиса и некоторая их атипия (атипия расположения, увеличение размеров, укрупнение ядра, в отдельных клетках отмечались гиперхромия, полиморфизм ядер). При II степени имелись более выраженная пролиферация меланоцитов, местами полностью замещающих базальный ряд кератиноцитов, и нарастание признаков их анаплазии. Для этой стадии характерны наличие удлиненных акантотических тяжей и склонность меланоцитов собираться в группы и скопления, особенно в акантотических тяжах, что создавало их колбообразное утолщение. Последние структуры особенно характерны для III степени ЛМД: здесь имелась тенденция к врастанию меланоцитов в выше расположенные слои эпидермиса, а также к врастанию атипичных меланоцитов вглубь, в сосочковый слой дермы. Эта картина приближается к картине меланомы in situ. Подобный диспластический невус в 2005 г. обнаружили M. Sachdeva и соавт. [6]: они описали образование, которое не укладывается в классическую картину диспластического невуса, но еще не имеет достаточно данных для меланомы in situ.
З.В. Гольберт и соавт. [5] отмечали, что при ЛМД, так же как и при меланозе Дюбрея, с самого начала пролиферации меланоцитов еще без заметных признаков их атипии и анаплазии имеются реактивная лимфо-плазмоклеточная инфильтрация и ангиоматоз в основе дермы. Сходство морфологической картины диспластического невуса и злокачественного лентиго (меланоз Дюбрея) выявили также F. Farrarhi и соавт. [7].
Клинически диспластический невус имеет сходство с пограничным невусом, но имеются и отличия [1, 2, 8—10]. Так, диспластический невус представляет собой пятно неправильной формы, в то время как пограничный имеет правильную форму — круглую или овальную. Окраска диспластического невуса чаще бывает неоднородная, с участками темного пигмента, в то время как для пограничного невуса характерна однородная окраска, цвет обоих невусов варьирует от светло-коричневого до темно-коричневого. Нередко в центре диспластического невуса отмечается точечное образование, напоминающее мишень [9]. При сочетании диспластического и смешанного невусов имеется картина «яичницы-глазуньи» с приподнятым желтком в центре [2]. Невоклеточные невусы появляются в детском или подростковом возрасте, проходят этапы развития от пограничного к смешанному и внутридермальному, а в пожилом возрасте теряют пигмент и фиброзируются. Диспластические невусы появляются в течение всей жизни, начиная с подросткового возраста до глубокой старости, длительное время остаются в покое или исчезают, фиброзирование им не свойственно [1, 2]. A. Mindy [2] сообщает, что 20% больных с диспластическими невусами старше 50 лет отмечали появление новых пигментных образований во взрослой жизни.
Окончательный диагноз диспластического невуса устанавливается при гистологическом исследовании. В связи с определенными трудностями дифференциальной диагностики невоклеточного невуса и ЛМД исследование должен проводить патоморфолог, имеющий опыт диагностики меланоцитарных образований.
В наших наблюдениях диспластические невусы обнаруживались у 5—10% пациентов, которые обращались к хирургу или онкологу по поводу различных заболеваний. У одних невусы были единичными (от 3 до 10 образований), у других — множественными (от 50 до 100 и более). Наблюдая больных с множественными диспластическими невусами мы выделили два типа этих образований.
При первом типе (таких пациентов было меньше) диспластические невусы появлялись в детском и подростковом возрасте, часто были наследственными, но о меланоме у родственников эти пациенты не сообщали. Носители невусов были, как правило, белокожие, плохо загорающие лица, со светлыми или рыжими волосами и светлыми глазами. Диспластические невусы этого типа были крупные (0,5—1,0 см в диаметре), располагались на открытых и закрытых участках тела (ягодицы, низ живота), часто сочетались с папилломатозными невусами. Цвет невусов у одного и того же больного мог варьировать от розового до темно-коричневого, иногда наблюдалась пестрая окраска: темные участки на розовом или светло-коричневом фоне. Подобная картина невусов была описана W. Clark и соавт. [3] как В-К mole синдром и D. Elder и соавт. [4] как «диспластический невусный синдром». После периода полового созревания новые невусы в этой группе больных не появлялись. Этот факт можно связать с тем, что белокожие люди ограничивали свое пребывание на солнце, так как быстро обгорали, а также были информированы о возможном появлении новых «родинок» в результате воздействия ультрафиолетового излучения.
При втором типе диспластические невусы в подростковом возрасте были редки, большинство невусов появились во взрослой жизни и были связаны с частым и длительным пребыванием на солнце во время отдыха в южных широтах. Диспластические невусы этого типа были мелкие (от 0,1 до 0,4 см в диаметре), правильной округлой формы, однородной окраски, сочетались с множественными веснушками у молодых пациентов и пигментными пятнами типа меланоза Дюбрея у пожилых. У белокожих пациентов с I—II фототипом кожи невусы были светло-коричневого цвета, у других — коричневого или темно-коричневого цвета. Плотность невусов была выше на открытых солнцу участках тела: на лице, предплечьях, наружной поверхности плеч, верхней половине спины и грудной стенки (по типу «широкого декольте»). M. Sachdeva и соавт. [6], наблюдая 75 больных с диспластическими невусами, возникшими de novo, также отметили, что у 73 пациентов невусы располагались на открытых солнцу участках тела. Все это указывает на некоторое сходство диспластических невусов второго типа с меланозом Дюбрея, который представляет собой пролиферацию меланоцитов базального слоя эпидермиса у лиц с I—II фототипом кожи под влиянием многократных солнечных ожогов.
Материал и методы
С июня 2009 по апрель 2014 г. в хирургическом отделении Центральной поликлиники Литфонда в целях профилактики и ранней диагностики меланомы кожи были иссечены 82 пигментных образования с клиническим диагнозом диспластического невуса. Диагноз был установлен на основании клинических признаков: неправильная форма невуса, очень темная или неравномерная окраска. Собирая анамнез, исследователи старались выяснить, существует невус с детства или появился во взрослой жизни, были или нет его изменения в последние 1—5 лет. Осмотр невусов проводился при хорошем освещении, дерматоскоп применяли при необходимости дифференцировать невус от немеланоцитарных образований кожи (кератомы, гемангиомы, дерматофибромы и др.). Следует отметить, что в последнее время возможности дерматоскопии расширяются и при определенном опыте она может помочь в дифференциальном диагнозе доброкачественного невуса и ранней меланомы, поэтому дерматоскопия должна быть в арсенале дерматолога при исследовании меланоцитарных образований.
Иссечение диспластических невусов с подкожной клетчаткой производили в амбулаторных условиях под местной анестезией, отступя от видимых границ 0,4—1,0 см. Гистологическое исследование проводили в Клинико-диагностическом отделении ОАО «Медицина», при необходимости препараты пересматривались в МНИОИ им. П.А. Герцена.
Нередко больные воздерживались от иссечения невуса, объясняя это тем, что он их не беспокоит. В этих случаях мы назначали повторный осмотр через 6 мес. При обнаружении изменений невуса за истекший срок повторно предлагали операцию, при отсутствии изменений — продолжали дальнейшее наблюдение. Всем пациентам с диспластическими невусами мы рекомендовали избегать длительной инсоляции, защищать кожу от солнца одеждой, пользоваться солнцезащитными кремами.
Необходимо отметить, что почти все диспластические невусы в наших наблюдениях были обнаружены при профилактическом осмотре хирургом, онкологом или дерматологом. Сами больные по поводу диспластических невусов к врачам не обращались, так как они их не бепокоили. Терапевты также крайне редко направляли к онкологу больных с диспластическими невусами. Все это можно объяснить тем, что и пациенты, и врачи считают, что все плоские пигментные образования являются доброкачественными и не обращают на них внимания. Неправильное представление об опасных пигментных образованиях у врачей и пациентов отмечают также и зарубежные авторы [11]. Необходимо добиваться того, чтобы врачи и пациенты обращали внимание не на папилломатозные невусы, которые являются доброкачественными, а на плоские пигментные образования, имеющие необычную форму и темную или неравномерную окраску.
Из 82 удаленных пигментных образований клинический диагноз диспластический невус был подтвержден морфологически в 62 случаях, т. е. в этих образованиях при гистологическом исследовании найдены структуры ЛМД. В 2 случаях выявлена меланома, развившаяся на фоне ЛМД, в 7 — внутридермальный невус, в 10 — смешанный невус, в одном — невус сальных желез.
Морфологически верифицированные диспластические невусы и две меланомы были удалены у 45 пациентов (у некоторых лиц — по 2—3 невуса). Распределение больных по возрасту было следующим: 20—29 лет — 11 человек, 30—39 лет — 18, 40—49 лет — 9, 50—59 лет — 1, 60—69 лет — 6. Меланома была выявлена у женщин 49 и 30 лет. Всего женщин было 36, мужчин — 9. Контингент поликлиники составляют в основном лица молодого и зрелого возраста, большинство из них женского пола, что и отразилось на половом и возрастном составе больных. Некоторые авторы [10], однако, отмечают, что меланома является самой частой злокачественной опухолью у женщин 25—29 лет.
Удаленные диспластические невусы были небольших размеров: 0,3 см — в 3 случаях, 0,4 см — в 11, 0,5 — в 10, 0,6 см — в 5, 0,7 см — в 13, 0,8 см — в 4, 1,0–1,5 см в диаметре — в 16 случаях. Меланома в 1 случае имела размеры 0,5×0,4 см, в другом — 0,5 см. Как видно из приведенных данных, диспластические невусы 0,5 см и менее отмечены в 24 случаях. Зарубежные авторы [1, 2, 10] рекомендуют удалять диспластические невусы размером 0,6 см и более, по данным наших исследований, удалению подлежат также невусы меньших размеров (0,4—0,5 см в диаметре).
Большинство удаленных диспластических невусов локализовались на туловище, из них на брюшной стенке — 21 образование, в верхней части спины — 7, в поясничной области — 7. Меньше невусов располагалось на грудной стенке — 4, ниже лопаток — 1, в области крестца — 2. В паховой области было два невуса, на нижней конечности — 10, на верхней — 7, на шее — 1. Меланома локализовалась на предплечье и грудной стенке.
Учитывая распределение диспластических невусов на туловище, можно предположить, что на отдыхе в жарких странах верхняя часть спины, грудная, брюшная стенка и поясничная область подвергаются интенсивному солнечному облучению.
При гистологическом исследовании 62 диспластических невусов ЛМД, развившаяся de novo, обнаружена в 24 случаях, в 38 случаях имела место комбинация ЛМД со смешанным, внутридермальным или пограничным невусом (см. таблицу). Наши исследования согласуются с данными других авторов, которые отмечают, что диспластические невусы в большинстве являются сложными невусами с компонентами пограничного и внутридермального невуса [5, 6, 9]. Меланома в двух наших наблюдениях также обнаружена на фоне смешанного невуса.
Степень развития лентигинозной меланоцитарной дисплазии, выявленной при гистологическом исследовании удаленных диспластических невусов
Как видно из таблицы, ЛМД II—III степени была выявлена в 20 образованиях, т. е. в этих случаях имел место прогрессирующий диспластический невус.
Анализируя клинические признаки 20 прогрессирующих диспластических невусов (с гистологическими признаками ЛМД II—III степени) и двух меланом, мы выявили некоторые признаки, отличающие их от невусов с легкой (I и I—II) степенью дисплазии.
Согласно нашим наблюдениям, наиболее важным признаком прогрессирования диспластического невуса является возникновение пигментного образования на неизмененной коже и дальнейший его рост на протяжении нескольких месяцев или лет у лиц старше 18 лет, т. е. во взрослой жизни. Изменения в последние 3—5 лет длительно существующего невуса могут свидетельствовать о прогрессировании диспластического невуса, который сочетается с пограничным или смешанным невусом.
Важным признаком прогрессирующего диспластического невуса является очень темная окраска (почти черная) или неравномерное окрашивание образования с участками темно-коричневого или черного цвета. Неправильная форма невуса может быть мало заметна при небольших размерах прогрессирующего диспластического невуса, в то же время она может наблюдаться и в длительно существующем невоклеточном невусе — пограничном или смешанном.
На рис. 1 представлен диспластический невус без признаков прогрессирования, размером 0,6×0,5 см, светло-коричневого цвета, с характерной «мишенью» в центре. По данным гистологического исследования — ЛМД I—II степени.
Рис. 1. Диспластический невус без признаков прогрессирования. По данным гистологического исследования — ЛМД I—II степени.
На рис. 2 представлен диспластический невус размером 1,0×0,4 см, также без признаков прогрессирования: овальной формы, с ровными контурами, темно-коричневого цвета. По данным гистологического исследования — смешанный пигментный невус с фокусами ЛМД I степени.
Рис. 2. Диспластический невус без признаков прогрессирования. По данным гистологического исследования — смешанный пигментный невус с фокусами ЛМД I степени.
На рис. 3 представлен невус грудной стенки у пациентки 27 лет, размером 0,3 см в диаметре, круглой формы, который потемнел после пребывания на юге (признак прогрессирования). По данным гистологического исследования, смешанный диспластический пигментный невус с тяжелой ЛМД (III степени).
Рис. 3. Диспластический невус с признаками прогрессирования. По данным гистологического исследования — смешанный диспластический пигментный невус с тяжелой меланоцитарной лентигинозной дисплазией (III степени).
На рис. 4 представлен невус ягодичной области размером 0,5×0,4 см у пациентки 29 лет с I фототипом кожи. Невус, со слов пациентки, появился 7 мес назад в виде точечного образования, которое постепенно увеличивалось в размерах (признак прогрессирования). Никаких других пигментных невусов или веснушек на теле не обнаружено. По данным гистологического исследования, лентигинозный пигментный невус с тяжелой ЛМД (III степени).
Рис. 4. Диспластический невус с признаками прогрессирования.
Прогрессирующие диспластические невусы требуют иссечения в целях профилактики, а также ранней диагностики меланомы кожи. При выявлении меланомы вопрос о необходимости повторной операции (иссечение послеоперационного рубца) решается в зависимости от толщины опухоли, определяемой при гистологическом исследовании. По данным зарубежных авторов, а также по рекомендациям ВОЗ, адекватное отступление от границ образования при меланоме in situ является 0,2—0,5 см, при инвазивной меланоме толщиной менее 1,5 мм — 1,0 см [12].
В наших наблюдениях в случае, где у больной 49 лет была выявлена меланома in situ, образование было иссечено, отступя от границ 0,4 см, поэтому повторная операция не потребовалась. Больная наблюдается 5 лет без рецидива заболевания. Во втором случае у пациентки 30 лет с клиническим диагнозом диспластический невус грудной стенки образование было иссечено, отступя от видимых границ 1,0 см. При гистологическом исследовании выявлена меланома толщиной менее 0,75 мм, уровень инвазии по Кларку — 2, повторная операция также не потребовалась.
1. Пигментные невусы неправильной формы, темной или неравномерной окраски должны выявляться при профилактическом осмотре кожных покровов терапевтами и хирургами. Больных с подобными невусами следует направлять к дерматологам, задача которых выявление диспластических невусов с признаками прогрессирования и направление больных на эксцизионную биопсию.
2. Наиболее значимый признак прогрессирующего диспластического невуса — возникновение пигментного образования на неизмененной коже и рост его у лиц старше 17 лет, а также изменения существующего невуса в течение нескольких лет или месяцев у лиц после полового созревания. Важными признаками прогрессирования диспластического невуса является очень темная или неравномерная окраска с наличием участков темно-коричневого или черного цвета.
3. Иссечение невуса (эксцизионная биопсия) следует производить с подкожной клетчаткой под местной анестезией, отступя от видимых границ 0,4—1,0 см. Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований.
4. При отказе больного от операции или при отсутствии явных признаков прогрессирования диспластического невуса следует назначить повторный осмотр через 6 мес. При наличии изменений невуса за истекший срок предлагается операция, при отсутствии — дальнейшее наблюдение. Больным с диспластическими невусами необходимо рекомендовать избегать длительного пребывания под прямыми солнечными лучами, защищать кожу одеждой, применять солнцезащитные кремы.
Журнал «ОНКОХИРУРГИЯ»: Хирургическая профилактика меланомы кожи
Хирургическая профилактика меланомы кожи
Романова О.А., Артемьева Н.Г.
ЗАО Центральная поликлиника Литфонда, Москва, Россия
Контакты: Романова О.А., e-mail:
В статье представлены данные сопоставления клинических признаков удаленных диспластических невусов с результатами гистологического исследования.
Материалы и методы. Диспластическиий невус (лентигинозная меланоцитарная дисплазия, ЛМД) является предшественником поверхностно распространяющейся меланомы кожи. Профессор З.В. Гольберт в 1982 г. выделила 3 степени развития ЛМД и показала, что 3 степень развития ЛМД приближается к картине меланомы in situ. В целях профилактики меланомы мы стали предлагать больным иссечение имеющихся диспластических невусов. С 2009 по 2012 г. были иссечены 43 пигментных образования, которые были расценены как диспластические невусы. Пигментные образования не возвышались над уровнем кожи или возвышались не более чем на 0,1 см, размеры их составляли от 0,3 до 1,2 см в диаметре. Иссечение производили под местной анестезией, отступя от видимых границ 0,4-0,5 см.
Результаты. При гистологическом исследовании удаленных пигментных образований в 6 наблюдениях выявлен внутридермальный невус, в 8 – смешанный невус, в 28 – ЛМД, в т. ч. 1 степени – 10, 1-2 степени – 4, 2 степени – 6, 2-3 степени – 1. В 7 наблюдениях степень развития лентигинозной меланоцитарной дисплазии не указана. У одного пациента выявлена меланома in situ, развившаяся на фоне ЛМД 3 степени. При сопоставлении клинических признаков удаленных диспластических невусов с морфологической картиной установлено, что выраженность клинических признаков невуса (асимметрия формы, неровности границ, неравномерная окраска) соответствовала степени развития ЛМД.
Выводы. Наиболее важные признаки развития ЛМД – изменение размеров, формы или окраски невуса за последние несколько месяцев или лет, а также появление диспластического невуса на неизмененной коже и дальнейшее его развитие у лиц старше 17 лет, что является показанием для иссечения диспластического невуса в целях профилактики меланомы. Иссечение диспластического невуса следует производить, отступив от видимых границ 0,4-0,5 см. Данный объем операции будет достаточным для полного излечения выявленной при гистологическом исследовании поверхностно распространяющейся меланомы 1-2 уровней инвазии толщиной менее 0,1 см («тонкой» меланомы). Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий достаточный опыт исследования меланоцитарных образований, чтобы установить степень ЛМД и возможный переход ЛМД в меланому. При отказе больного от операции необходимо осматривать диспластические невусы 1 раз в 6-12 мес.
КЛЮЧЕВЫЕ СЛОВА: лентигинозная меланоцитарная дисплазия; диспластический невус; поверхностно распространяющаяся меланома.
Литература
- Гольберт З.В. Гистогенез, гистология, классификация пигментных (меланоцитарных) опухолей кожи. В кн.: Пигментные опухоли человека. Серия Онкология. Том 7. Под общей ред. А.И. Шнирельмана. М.: ВИНИТИ, 1975.
- Гольберт З.В., Червонная Л.В., Клепиков В.А., Романова О.А. Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы. Архив патологии, 1982; 12: 36-41.
- Романова О.А. Ранняя диагностика и профилактика меланомы кожи: Руководство-атлас. М.: МИА, 2012; 20-25.
- Aitken JF, Elwood M, Baade PD, Youl P, English D. Clinical whole-body examination reduces the incidence of thick melanomas. Intern J Cancer, 2010; 126(2): 450-8.
- Clark WH, Reimer RR, Greene M, Ainsworth AM, Mastrangelo MJ. Origin of familial malignant melanomas from heritable melanocytic lesions. The B-K mole syndrom. Arch Dermatol, 1978; 114(5): 732-9.
- Elder DE, Leonardi J, Goldman J, Goldman SC, Greene MH, Clark WH. Displastic nevus syndrome. A phenotypic association of sporadic cutaneous melanoma. Cancer, 1980; 8.
- Saparadin A, Bronstein M, Saparadin S. Prevalence of patient misperceptions regarding melanoma. Dermatology, 2012; 66(4, suppl. 1): 147.
- Фицпатрик Т., Джонсон Р., Вульф К., Полано М., Сюрмонд Д. Диспластический невус. Дерматология: Атлас–справочник, 1999; 190-4.
- Мерта Дж. Справочник врача общей практики. Глава 97. Пигментные образования. Пер. с англ. Италия: Мак-Гроу-хилл Либри, 1998.
Стр. 12-18
Миеланоцитарные опухоли кожи у пациентов детского и подросткого возраста
С каждым годом существенно возрастает число пациентов детского и юношеского возраста, обращающихся в медицинские учреждения по поводу пигментных новообразований кожи. Составляя структурно не более 10% от всех форм рака кожи, она ответственна за 80% летальных исходов, приходящихся на эту группу опухолей.
«Особые» пигментные пятна – лентигиозную меланоцитарную дисплазию (AMs) выделяют из общей группы невусов– доброкачественных опухолей меланоцитарного генеза, основываясь на биологических особенностях указанных новообразований. Современные подходы в освоении новых молекулярно-генетических методов, включая определение генетических маркеров, цитокинов и пролиферацию их индексов, все это требует дополнительного более детального их изучения. Всемирная Ассоциация Национальных Институтов определила раннюю меланому или синдром множественных атипичных невусов (диспластический невус) как FAMM (Famial Atypic Mole Melanoma Syndrome) синдром. Также установлены официальные критерии FAMM и АMs cиндрома. Пациенты с FAMM синдромом имеют повышенный риск развития меланомы.
По данным WHOMP (the World Health Organisation Melanoma Program) малигнизация невуса отмечается в 35% случаев у пациентов с FAMM синдромом (полный В-К синдром) и 17% со спорадическими диспластическими невусами – Ams.
Установлено, что FAMM синдром имеет аутосомно-доминантный тип наследования.
По-видимому, лентигиозно меланоцитарная дисплазия (диспластический невус или AMs) может служить маркером для индентификации людей с высоким риском развития меланомы. Определение степени выраженности иммунных параметров (гуморальный и клеточный иммунитет) у больных с предмеланомными и меланомными образованиями на ранних этапах развития дают основания для уточнения прогноза. Существенный сдвиг в онкологии произошел в связи с обнаружением опухолевых антигенов, открытием Т-системы иммунитета и иммунологической толерантности.Так известно, что FAMMM синдром отмечает мутацию в трех генах: CDK2NA (9p21), CDK4 (12q14) и CMM1 (1p). Все данные находятся в настоящий момент в стадии разработки патента. Генетическим маркером опухолевых клеток являются онкогены – участки ДНК, которые существуют в любые клетки организма для нормальной ее дифференциации и развития. Учитывая сложности в дифференциации дисплазированного меланоцита лентигиозной меланоцитарной дисплазии и злокачественного трансформированного меланоцита, необходимо в качестве дополнения к классическому гистологическому методу исследования новообразования использовать новые методики, доступные в специализированных учреждениях. В частности, перспективно применение компьютерной плоидометрии (количественного определения содержания ДНК в ядрах опухолевых клеток, выражаемых в единицах плоидности). Наиболее приемлемым в практической гистопатологии может быть гистоплоидометрический метод исследования, включающий в себя традиционное светооптическое исследование сразов опухоли с последующим уточнением диагноза с помощью компьютерной плоидометрии. Метод основан на получении количественных показателей содержания ДНК в ядрах клеток, изменяющихся при малигнизации ткани.
Канцерогенез – многоступенчатый процесс разнообразных генетических изменений, приводящий к неконтролируемой пролиферации опухолевых клеток. Он проявляется в нарастании показателей содержания ДНК в ядрах клеток нормальной ткани к полиплоидным и анеуплоидным значениям ядер опухолевых клеток.
Клиническая диагностика минимальной меланомы обычно соответствует ее поздним, развернутым стадиям развития с признаками инвазивного роста (по объединенной классификации эти формы меланомы выделены в рубрику инвазивных форм), что в большой степени определяет плохой прогноз заболевания.
К одному из клинических критериев агрессивности течения и прогноза злокачественной меланомы относится локализация ее первичного очага. Наихудший прогноз наблюдается у мужчин при локализации опухоли на верхних конечностях, у женщин – при поражении гениталий и при локализации опухоли в области головы и шеи.
Для возникновения меланомы на фоне некоторых вариантов невуса (диспластический невус и гигантский пигментный невус) особое значение придается хронической бытовой травме, а также неадекватной «агрессивной» лечебной травме – различными химическими и термическими прижиганиям, инцизионной биопсии и экономным операциям.
За период с 2000 по 2011 год в ОАО «ИПХ и К» наблюдалось 526 пациентов детского и подросткового возраста с диспластическими невусами, с врожденными гигантскими невусами на фоне которых был обнаружен диспластический невус. При обращении таких пациентов в медицинские учреждения возникают большие сложности в выборе метода лечения и тактики последующего ведения, поскольку иногда площадь поражения достигает значительных размеров, а эстетические и физические неудобства приносят большие страдания.
В исследованных нами наблюдениях пациентов детского и юношеского возраста применяли поэтапное динамическое иссечение гигантских врожденных пигментных невусов и диспластических невусов, дермабразию средних пигментных невусов, в том числе «пятнистого» и «волосатого» и глубокую дистермокоагуляцию диспластических невусов с эксцизией для гистологического исследования. При гистологическом исследовании очагов злокачественной меланомы обнаружено не было. Гистологическая картина отличалась выраженным разнообразием различных вариантов новообразований меланоцитарного генеза. Таким образом, хотя ни в одном наблюдении при гистологическом исследовании гигантских врожденных невусов не было выявлено меланомы, в большинстве наблюдений гигантских невусов обнаруживались участки диспластического невуса I-III степени, которые можно расценивать как потенциально опасные очаги по малигнизации.
Из них только 76 пациентам был поставлен диагноз FAMM синдром, все остальные пациенты наблюдались с AMs (cо спорадическими диспластическими невусами) или диспластическими невусами на фоне врожденных пигментных новообразований как истинно гигантский и средний пигментный невус. Диагноз 3 степень дисплазии отмечалась в 37% наблюдений. Причина обращения к врачу была обусловлена: в 20% случаев направлением от онколога; 50% пациентов отмечали за последнее время увеличения количества новообразований; 30% пациентов обратились к врачу в связи эстетическим дискомфортом. Рецидивов и случаев малигнизации новообразований выявлено не было. Данные проведенных клинических наблюдений лишний раз доказывают о необходимости выявления и курации пациентов с врожденными пигментными невусами, с FAMM-cиндромом и AMs до и после проведенного лечения.
Опубликовано 17.11.2016 15:16
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас.
тел.: +7 (495) 695-33-18, +7 (966) 161-65-56

