Лимфоузлы увеличены в брюшной полости: Лимфома брюшной полости: симптомы, диагностика и лечение.
Увеличение лимфатических узлов – причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.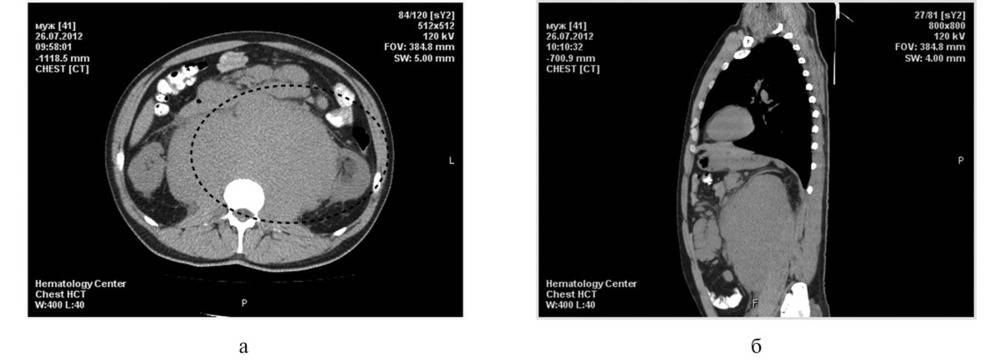
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.

Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.

Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к врачу-терапевту, а ребенка и подростка осматривает педиатр. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов: Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Метастазы в лимфоузлы брюшной полости, забрюшинного пространства и малого таза
Лимфоузлы брюшной полости и забрюшинного пространства и малого таза — лечение распространенного рака
В случае, если опухоль не была обнаружена на ранней стадии, она начинает свое распространение в другие части организма. Одной их наиболее частых «мишеней» метастазирования становятся лимфоузлы. При этом большинство злокачественных опухолей органов брюшной полости дают метастазы в близлежащие отделы лимфатической системы.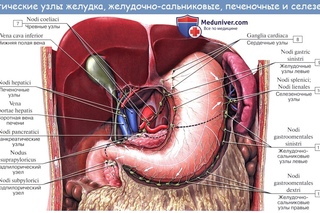
А это значит, что с высокой долей вероятности пациенту, одновременно с лечением первичной опухоли предстоит лечение метастазов в лимфоузлы брюшной полости, забрюшинного пространства и малого таза. В современных условиях тактика лечения предусматривает одновременное лечение первичной опухоли и метастазов в лимфоузлы КиберНожом (радиохирургия), либо хирургическое удаление пораженных лимфоузлов (если проводилось хирургическое лечение первичной опухоли), а также лучевую терапию пораженных лимфоузлов, либо тех, на которые с высокой долей вероятности мог распространиться опухолевый процесс. Также в качестве лечения метастазов (в том числе и в лимфоузлы) широко применяется химиотерапия.
Сочетанное лечение метастазов в лимфоузлы
Традиционно, локальное распространение клеток первичной опухоли в в близко расположенные лимфоузлы встречается довольно часто. В случае, если выбор методом радикального лечения была избрана хирургия, пациенту рекомендовано удаление близлежащих лимфоузлов. Если лимфоузлы поражены отдаленными метастазами (лимфогенное метастазирование), их хирургическое лечение (второе хирургическое вмешательство) может быть затруднено ввиду тяжести состояния пациента либо большого объема требуемого вмешательства.
В случае, если выбор методом радикального лечения была избрана хирургия, пациенту рекомендовано удаление близлежащих лимфоузлов. Если лимфоузлы поражены отдаленными метастазами (лимфогенное метастазирование), их хирургическое лечение (второе хирургическое вмешательство) может быть затруднено ввиду тяжести состояния пациента либо большого объема требуемого вмешательства.
В случае наличия множественных метастазов пациенту показана химиотерапия, а для лечения единичных метастазов в мировой практике широко применяется высокоточная лучевая терапия IMRT. Также, лучевая терапия комбинируется с хирургическим лечением первичной опухоли, после которого большинство мировых протоколов предусматривают облучение ложа удаленной опухоли и лимфоузлов.
Метастазы в лимфоузлы брюшной полости и забрюшинного пространства, план лучевой терапии IMRT на современном линейном ускорителе
Лечение метастазов в лимфатическую систему на КиберНоже
Радиохирургическая система КиберНож — самый эффективный метод борьбы с метастазами рака
Во многих случаях для того, чтобы провести лечение метастазов в лимфоузлы не обязательно применять хирургическое вмешательство, которое связано с необходимостью проведения наркоза, повреждением здоровых тканей во время доступа к метастазу, а также восстановительным периодом на время заживления. Такой бескровной альтернативой традиционной хирургией является стереотаксическая радиохирургия, реализуемая на системе КиберНож.
Такой бескровной альтернативой традиционной хирургией является стереотаксическая радиохирургия, реализуемая на системе КиберНож.
Однозначной рекомендации том, что любой метастаз в лимфоузел подлежит лечению на КиберНоже, не существует. В ряде случаев лечение метастазов в лимфоузлы брюшной полости, забрюшинного пространства и малого таза большей эффективности можно добиться радикальным лечением на высокоточном линейном ускорителе (IMRT). Поэтому, как и любое другие лечение, радиохирургия на КиберНоже для метастазов в лимфоузлы назначается после проведения междисциплинарного консилиума, на котором врачи различных специализаций рассматривают все аспекты конкретного случая с тем, чтобы определить максимально эффективную схему лечения.
Если пациенту показана радиохирургия на КиберНоже, проводится предварительное планирование, во время которого на основание данных КТ- и МРТ-диагностики будет создана объемная модель взаимного расположения пораженного лимфатического узла, окружающих его здоровых тканей, а также будет учтены расположенные вблизи структуры организма, в которые недопустима подача ионизирующего излучения.
Во время каждого из сеансов лечения (фракций) КиберНож на основании плана лечения подаст множество одиночных пучков ионизирующего излучения, на пересечении которых будет сформирована зона высокой дозы, отвечающая форме и объему метастаза в лимфатический узел. Кроме того, лечение метастазов на КиберНоже может включаться в состав фракции (сеанса) по лечению первичной опухоли или других метастазов.
Как правило, стоимость лечения на КиберНоже ниже, чем при хирургическом вмешательстве, т.к. нет необходимости в наркозе и восстановительном периоде.
Диагностика
Компьютерная томография (КТ) не всегда позволяет дифференцировать метастазы и неизмененную ткань лимфатических узлов. Магнитно-резонансная томография (МРТ) имеет небольшое преимущество перед КТ, потому что МРТ позволяет с большей точностью определять стадию опухолевого процесса органов малого таза.
Что такое метастазы и откуда они берутся?
У значительного числа больных при росте опухоли, которая не получила достаточного или своевременного лечения, в близлежащих и удаленных органах появляются метастазы — вторичные опухолевые узлы.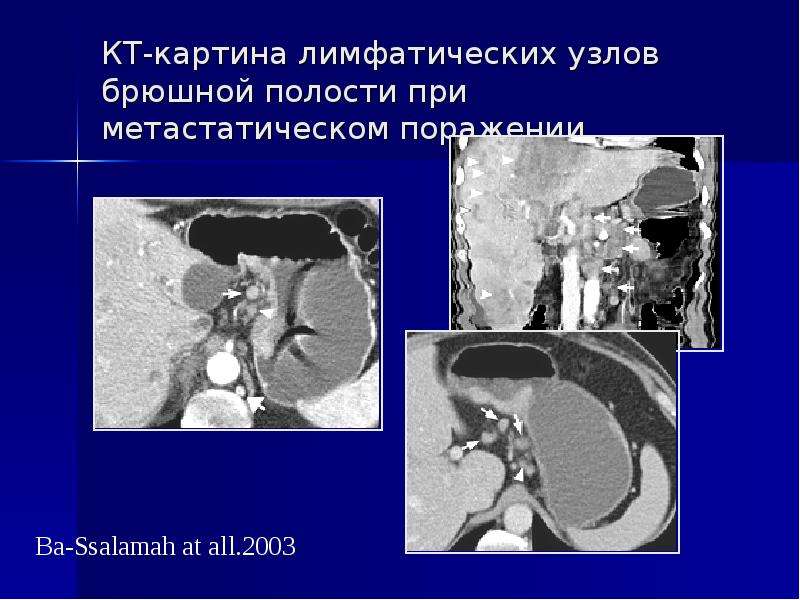 Лечение метастазов проходит легче, когда они имеют небольшие объемы, но микрометастазы и циркулирующие опухолевые клетки, часто не обнаруживаются доступными способами диагностики.
Лечение метастазов проходит легче, когда они имеют небольшие объемы, но микрометастазы и циркулирующие опухолевые клетки, часто не обнаруживаются доступными способами диагностики.
Метастазы могут возникать в виде единичных узлов (единичные метастазы), но могут быть и множественными. Это зависит от особенностей самой опухоли и стадии ее развития.
Различают следующие пути метастазирования раковых опухолей: лимфогенный, гематогенный и смешанный.
- лимфогенные — когда опухолевые клетки, проникнув в лимфатический узел, с током лимфы проходят в ближайшие (регионарные) либо отдаленные лимфоузлы. Раковые опухоли внутренних органов: пищевода, желудка, толстой кишки, гортани, шейки матки нередко направляют опухолевые клетки данным путем в лимфатические узлы.
- гематогенные — когда раковые клетки, проникая в кровеносный сосуд, с током крови проходят в иные органы (легкие, печень, кости скелета и т.
 д.). Данным путем появляются метастазы от раковых опухолей лимфатической и кроветворной ткани, саркомы, гипернефромы, хорионэпителиомы.
д.). Данным путем появляются метастазы от раковых опухолей лимфатической и кроветворной ткани, саркомы, гипернефромы, хорионэпителиомы.
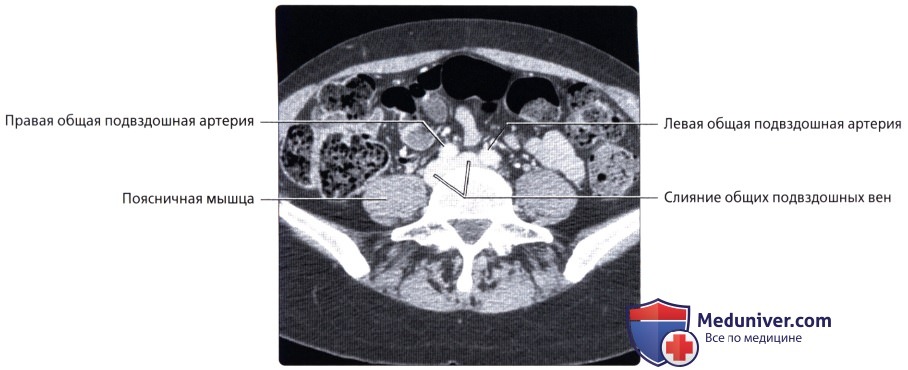
Лимфатические узлы брюшной полости подразделяются на пристеночные и внутренностные:
- пристеночные (париетальные) узлы концентрируются в поясничной области. Среди них выделяют левые поясничные лимфатические узлы, к которым относятся латеральные аортальные, предаортальные и постаортальные узлы, промежуточные поясничные узлы, располагающиеся между воротной и нижней полой венами; и правые поясничные узлы, включающие в себя латеральные кавальные, предкавальные и посткавальные лимфатические узлы.
- внутренностные (висцеральные) узлы располагаются в несколько рядов. Часть их располагается на пути лимфы от органов по ходу крупных внутренностных сосудов и их ветвей, остальные собираются в области ворот паренхиматозных органов и около полых органов.
Лимфа от желудка поступает в левые желудочные узлы, располагающиеся в области малой кривизны желудка; левые и правые желудочно-сальниковые узлы, залегающие в области большой кривизны желудка; печеночные узлы, следующие вдоль печеночных сосудов; панкреатические и селезеночные узлы, находящиеся в воротах селезенки; пилорические узлы, направляющиеся по ходу желудочно-двенадцатиперстно-кишечной артерии; и в кардиальные узлы, образующие лимфатическое кольцо кардии.
При раковых опухолях в брюшной полости (желудка) и полости малого таза (яичника) возникает диссеминация процесса по брюшине в форме мелких «пылевых» метастазов с развитием геморрагического выпота — асцита.
Метастатический рак яичника может возникать из любого органа, пораженного раком, но чаще всего наблюдается при раке желудка, откуда опухолевые клетки заносятся либо током крови, либо ретроградно по лимфатическим путям (опухоль Крукенберга). Метастатический рак яичника обладает быстрым ростом и более злокачественным течением. Чаще поражаются оба яичника. Опухоль рано переходит на брюшину малого таза, образуя множественные бугристые опухолевые узлы.
При метастазировании раков яичника в различные органы на первом месте стоят метастазы в брюшину, на втором месте – в забрюшинные лимфатические узлы, затем – большой сальник, подвздошные лимфатические узлы, печень, малый сальник, второй яичник, плевру и диафрагму, лимфатические узлы брыжейки, брыжейку топкой кишки, параметральную клетчатку, паховые лимфатические узлы, легкие, селезенку, матку, шейные лимфатические узлы, почки, надпочечники, пупок.
Почему воспаляются лимфоузлы? | Блог о здоровье
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью.  |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
- общая слабость и чувство недомогания;
- высокая температура;
- болит во рту, в горле, ушах и голова в целом;
- заложен нос;
- есть проблемы с дыханием, сложно глотать;
- через две недели лимфоузла не вернулись в обычное состояние.
Бьём тревогу, когда:
- в лимфоузле начался гнойный процесс, из-за чего кожа над ним покраснела и стала горячей;
- лимфоузлы воспалились сразу в нескольких местах;
- узел не перемещается, если на него нажать;
- есть гипергидроз, непроходящая лихорадка, потеря веса без причины.
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
- Выпейте обезболивающее, чтобы сбить температуру и немного снять боль.
 Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача.
Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача. - Отдохните — это поможет быстрее справиться с болезнью. Возьмите больничный или отгул, если есть такая возможность.
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
УЗИ лимфатических узлов брюшной полости и забрюшинного пространства
/Услуги
/ /УЗИ лимфатических узлов брюшной полости и забрюшинного пространства
Специалисты
Цены
| УЗИ лимфатических узлов брюшной полости и забрюшинного пространства | 1000 ₽ |
УЗИ лимфоузлов брюшной полости и забрюшинного пространства — это высокоточный метод инструментальной диагностики, позволяющий определить структуру лимфоузлов, изменение их формы, увеличение размеров и наличие воспалений, вызванных возбудителями бактериальных и вирусных инфекций (стафилококков, стрептококков, энтеровирусов и др. ). Исследование назначает лечащий врач после осмотра пациента. На основании полученных результатов специалист подбирает соответствующее лечение. Ультразвуковое обследование лимфоузлов брюшной полости — безопасная и безболезненная процедура.
). Исследование назначает лечащий врач после осмотра пациента. На основании полученных результатов специалист подбирает соответствующее лечение. Ультразвуковое обследование лимфоузлов брюшной полости — безопасная и безболезненная процедура.
Показания
Обычно УЗИ брюшных лимфатических узлов назначается при:
припухлости, асимметрии лимфоузлов;
утомляемости, сниженной работоспособности, частых эпизодах озноба;
подозрении на новообразования, метастазы в данной области:
Воспаление лимфоузлов может привести к их нагноению и распространению инфекций в брюшную полость, поэтому при появлении перечисленных симптомов необходимо сразу обратиться к врачу.
Подготовка
К процедуре необходимо тщательно подготовиться. За несколько дней до нее нужно исключить из рациона черный хлеб, молоко, фрукты и бобовые, а также другие продукты, вызывающие повышенное газообразование.
Почему у нас
-
Все УЗИ-исследования проводятся на современном оборудовании с определением кровотока в органе и образованиях (с ЦДК-цветным дуплексным сканированием).
 Например образование(узел или какое-либо уплотнение) , который активно кровоснабжается, требует особого внимания. Все это позволяет точно поставить диагноз и своевременно направить на лечение
Например образование(узел или какое-либо уплотнение) , который активно кровоснабжается, требует особого внимания. Все это позволяет точно поставить диагноз и своевременно направить на лечение -
Мы предлагаем инновационный консилиумный подход к каждому пациенту.
-
Результаты (УЗИ, осмотра, ЭКГ, Холтер-ЭКГ, СМАД, велоэргометрии, анализов) распечатываются и выдаются сразу в удобной папке пациенту. Кроме того они сохраняются в электронном виде в базе данных (электронная медицинская карта пациента) МЦ «Широких сердец» и позволяют врачу оценить динамику лечения и наблюдения. Так же на нашем сайте есть услуга: Личный кабинет, где все результаты хранятся в электронном виде и могут быть открыты пациентов в любом месте и в любое время самостоятельно. Логин личного кабинета это номер телефона, а пароль высылается посредством смс на указанный телефон после оплаты услуг. При возникновении проблем можно связаться с администраторами центра по телефону.

-
Мы оказываем диагностические услуги в Воронеже самым маленьким пациентам (с первого месяца жизни) и взрослым без возрастных ограничений.
Узнайте больше о проведении всех видов ультразвукового исследования у администратора МЦ «Широких сердец» по телефону: (473) 280-20-30.
Лимфоаденопатии у детей | Детский Клинико Диагностический центр в Домодедово
07.10.2014
Большаков Игорь Викторович, хирург-ортопед
Хирургические аспекты лимфоаденопатии у детей
Лимфоаденопатия – это увеличение лимфоузлов, как единичных, так и нескольких групп при различных заболеваниях. Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
При осмотре здоровых детей можно пальпировать отдельные группы лимфоузлов, которые обычно расположены в подчелюстных, шейных, подмышечных и паховых областях. Размеры их варьируют от 0,3 – 0,5 см в период новорожденности до 1,5 см в более старшем возрасте. В норме лимфоузлы мягко-эластической консистенции, подвижные, безболезненные.
Увеличение лимфоузлов происходит за счет активизации лимфоцитов в узле в ответ на внешний фактор, который приводит к лимфоаденопатии. Среди причин лимфоаденопатии можно выделить местную и распространенную инфекции, заболевания соединительной ткани и онкологический компонент..JPG) Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе. При заболеваниях соединительной ткани (артриты, системная красная волчанка) нередки проявления реакции лимфоузлов. Онкологические заболевания (лимфогранулематоз, лимфома), которые у детей значительно реже, чем у взрослых, также вызывают лимфоаденопатию.
Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе. При заболеваниях соединительной ткани (артриты, системная красная волчанка) нередки проявления реакции лимфоузлов. Онкологические заболевания (лимфогранулематоз, лимфома), которые у детей значительно реже, чем у взрослых, также вызывают лимфоаденопатию.
Для выявления причины лимфоаденопатии педиатром и хирургом необходим тщательный сбор анамнеза (выявление болезней ЛОР-органов, полости рта, кожи, контактов с больными, а также контактов с насекомыми, домашними животными).
Наряду с общим осмотром необходимо обратить внимание на состояние периферических лимфоузлов, их размеры, локализацию, консистенцию, подвижность, болезненность, цвет кожи над лимфоузлом, наличие флюктуации. Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Описанное выше обследование не является обязательным для всех детей с лимфоаденопатией. В 90 – 95% случаев последняя является следствием неспецифического процесса (на фоне банального бактериального или вирусного компонента). Грамотное лечение (устранение причины, вызывающей лимфоадленопатию) приводит к нормализации лимфатических узлов течение 1,5 – 2 месяцев. Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Детским хирургам приходится заниматься лимфоаденопатиями при наличии острого гнойного процесса, возникающего в одном или нескольких лимфатических узлах. Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
В итоге можно заключить, что в большинстве случаев лимфоаденопатии обусловлены неспецифическими (доброкачественными) процессами. Своевременное выявление причин лимфоаденопатии на всех уровнях диагностики поможет выявить группу риска больных детей, нуждающихся в помощи онколога.
Возврат к списку
Почему и как болит мезаденит?
Мезаденит — воспаление лимфатических узлов брыжейки кишечника, сопровождающееся интоксикацией и болью в животе. В настоящее время считается, что причиной мезаденита (по аналогии с лимфаденитом других локализаций) являются разнообразные инфекционные (в основном неспецифические) возбудители — как бактерии, так и вирусы. Среди наиболее частых «виновников» заболевания встречаются респираторные вирусы (аденовирус, энтеровирус), возбудители инфекционного мононуклеоза и кишечного иерсиниоза, цитомегаловирус, стрептококки, стафилококки…
В настоящее время считается, что причиной мезаденита (по аналогии с лимфаденитом других локализаций) являются разнообразные инфекционные (в основном неспецифические) возбудители — как бактерии, так и вирусы. Среди наиболее частых «виновников» заболевания встречаются респираторные вирусы (аденовирус, энтеровирус), возбудители инфекционного мононуклеоза и кишечного иерсиниоза, цитомегаловирус, стрептококки, стафилококки…Лимфоузлы брюшной полости человека служат серьезным барьером на пути распространения инфекции из кишечника и других органов (например, верхних дыхательных путей, легких). Неудивительно, что в сезон простудных заболеваний количество пациентов (особенно детей и подростков) с мезаденитом и «нехирургической» болью в животе значительно увеличивается. Какие же симптомы и признаки присущи острому мезадениту? Как не пропустить более серьезное заболевание, требующее хирургического вмешательства?
Достаточно часто клиническая картина мезаденита напоминает таковую при остром аппендиците..jpg) Заболевание начинается с появления приступообразной или постоянной боли в центре живота, но при этом, несмотря на ее острый характер, общее состояние пациента страдает незначительно. Боль при мезадените, как правило, усиливается при смене положения тела, движении и кашле. Иногда человек не может точно указать локализацию боли: говорит, что «болит весь живот». Мезаденит обычно сопровождается лихорадкой, тошнотой и рвотой, иногда расстройством стула в виде диареи или, наоборот, запора. Общая продолжительность боли в животе редко превышает несколько дней. Наряду с перечисленными симптомами могут беспокоить катаральные явления со стороны верхних дыхательных путей в виде насморка, першения и боли в горле, кашля.
Заболевание начинается с появления приступообразной или постоянной боли в центре живота, но при этом, несмотря на ее острый характер, общее состояние пациента страдает незначительно. Боль при мезадените, как правило, усиливается при смене положения тела, движении и кашле. Иногда человек не может точно указать локализацию боли: говорит, что «болит весь живот». Мезаденит обычно сопровождается лихорадкой, тошнотой и рвотой, иногда расстройством стула в виде диареи или, наоборот, запора. Общая продолжительность боли в животе редко превышает несколько дней. Наряду с перечисленными симптомами могут беспокоить катаральные явления со стороны верхних дыхательных путей в виде насморка, першения и боли в горле, кашля.
Несмотря на благоприятное течение мезаденита, все же в редких случаях возможно развитие и серьезных осложнений — нагноения и некроза брыжеечных лимфатических узлов, перитонита, кишечной непроходимости и даже сепсиса. Поэтому так важны своевременное выявление и лечение этого заболевания!
При подозрении на мезаденит диагностика должна быть всеобъемлющей и распространяться также на другие органы и системы, поскольку причиной увеличения и/или воспаления брыжеечных лимфоузлов могут быть и более серьезные заболевания. В затруднительных случаях для постановки точного диагноза требуется выполнение ультразвукового исследования органов брюшной полости или компьютерной томографии, а иногда даже диагностической видеолапароскопии. Указанные методы визуализации позволяют не только установить наличие или отсутствие мезаденита, но и исключить возможные осложнения этого недуга. Из лабораторных тестов особенно важным является общий анализ крови. Необходимо помнить и о том, что только врачу под силу дифференцировать мезаденит с целым рядом хирургических и терапевтических заболеваний органов брюшной полости, в связи с чем, как известно, при появлении какой бы то ни было боли в животе необходимо незамедлительно обращаться за медицинской помощью!
В затруднительных случаях для постановки точного диагноза требуется выполнение ультразвукового исследования органов брюшной полости или компьютерной томографии, а иногда даже диагностической видеолапароскопии. Указанные методы визуализации позволяют не только установить наличие или отсутствие мезаденита, но и исключить возможные осложнения этого недуга. Из лабораторных тестов особенно важным является общий анализ крови. Необходимо помнить и о том, что только врачу под силу дифференцировать мезаденит с целым рядом хирургических и терапевтических заболеваний органов брюшной полости, в связи с чем, как известно, при появлении какой бы то ни было боли в животе необходимо незамедлительно обращаться за медицинской помощью!
Лечение неспецифического мезаденита осуществляется консервативными методами и, как правило, проводится в условиях хирургического стационара. Основными компонентами терапии являются антибактериальные препараты широкого спектра действия, спазмолитические и обезболивающие средства, физиотерапевтические процедуры. Разумеется, подобное лечение вправе назначить только врач, поскольку самостоятельный прием анальгетиков и спазмолитиков может исказить клиническую картину заболевания и тем самым затруднить его диагностику.
Разумеется, подобное лечение вправе назначить только врач, поскольку самостоятельный прием анальгетиков и спазмолитиков может исказить клиническую картину заболевания и тем самым затруднить его диагностику.
Пожалуй, наиболее обоснованным методом профилактики мезаденита является санация очагов хронической инфекции в организме — хронического тонзиллита, холецистита, пиелонефрита, бронхита, Helicobacter–ассоциированного гастродуоденита…
И помните: самолечение мезентериального лимфаденита недопустимо! Залог вашего успешного выздоровления — своевременное обращение к врачу.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Полная перепечатка текста и фотографий запрещена. Частичное цитирование разрешено при наличии гиперссылки.
Частичное цитирование разрешено при наличии гиперссылки.Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
БИБЛИОТЕКА
Значение и возможности диагностических методов оценки состояния лимфатических узлов средостения и забрюшинного пространства у больных с опухолями яичка
А.Б.Лукьянченко
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Как известно, одним из ярких клинических проявлений опухолей яичка является поражение лимфатических узлов различных групп, в частности средостения и забрюшинного пространства. Методы оценки их состояния у соответствующих больных весьма разнообразны: ультразвуковое исследование (УЗИ), стандартная рентгенография, рентгеновская компьютерная томография (КТ), магнитно-резонансная томография (МРТ), радионуклидные исследования (в том числе, позитронная эмиссионная томография – ПЭТ). Выбор того или иного метода в странах СНГ часто зависит от оснащенности медицинских учреждений, но может быть вполне адекватным современным стандартам диагностики.
Выбор того или иного метода в странах СНГ часто зависит от оснащенности медицинских учреждений, но может быть вполне адекватным современным стандартам диагностики.
При исследованиях грудной клетки основными методами можно считать традиционную 2-проекционную рентгенографию и КТ. Последняя может играть как вспомогательную, так и ведущую, самостоятельную роли. Например, при выявлении при стандартной рентгенографии выраженного увеличения лимфатических узлов средостения целесообразность выполнения КТ грудной клетки представляется сомнительной. Однако, при неоднозначных или отрицательных данных рентгенографии, необходимость выполнения КТ становится бесспорной, учитывая ее высокие разрешающие возможности в выявлении “скрытого” увеличения лимфатических узлов (т.е. малых размеров). Кроме того, применение КТ может быть оправдано при детализации состояния легочной ткани и динамической оценки состояния пораженных лимфатических узлов в процессе лечения.
Мы не сочли необходимым описывать картину поражения лимфатических узлов средостения, т. к. она в целом общеизвестна. Следует напомнить лишь, что увеличение одного или нескольких лимфатических узлов не является достоверным признаком их вовлечения в опухолевый процесс, т.к. может иметь место лишь реактивная (неспецифическая) гиперплазия. Тем не менее, считается, что если лимфатические узлы уплотнены и увеличены до 1.0-1.5 см в диаметре, есть вероятность их опухолевого поражения (1,2).
к. она в целом общеизвестна. Следует напомнить лишь, что увеличение одного или нескольких лимфатических узлов не является достоверным признаком их вовлечения в опухолевый процесс, т.к. может иметь место лишь реактивная (неспецифическая) гиперплазия. Тем не менее, считается, что если лимфатические узлы уплотнены и увеличены до 1.0-1.5 см в диаметре, есть вероятность их опухолевого поражения (1,2).
Применение прочих из упомянутых выше методов исследования грудной клетки возможно при желании получить какую-либо дополнительную (в основном, дублирующего характера) информацию.
Оценка состояния органов и лимфатических узлов брюшной полости и забрюшинного пространства базируется преимущественно на результатах УЗИ, КТ и МРТ. Следует отметить, что результативность различных методов в квалифицированных медицинских учреждениях может быть сходной, поэтому выбор применяемых методов не является строго стандартным и определяется оснащенностью медицинского учреждения и опытом его сотрудников.
Картина отображения вовлеченных в опухолевый процесс забрюшинных лимфатических узлов также хорошо известна из специальной литературы и поэтому в подробном дополнительном освещении, на наш взгляд, не нуждается. Можно только кратко напомнить, что при УЗИ увеличенные лимфатические узлы выглядят как округлые или продолговатые объемные образования с четкими контурами, однородной структурой и отражениями средней интенсивности.
При КТ пораженные лимфатические узлы отображаются как округлые мягкотканные образования различной величины (до нескольких см в поперечнике), с четкими контурами, однородной структурой и плотностью, рассеянные или сливающиеся между собой в конгломераты. В забрюшинном пространстве они локализуются пре- и паравертебрально (парааортально и паракавально), иногда сливаясь в крупные муфтообразные массивы, охватывающие позвоночный столб, брюшной отдел аорты и нижнюю полую вену. Визуализация последних, без внутривенного контрастирования (при КТ) может быть крайне затруднена и даже невозможна. В таких ситуациях при обоснованной необходимости оценки состояния магистральных сосудов (планирование хирургического вмешательства) целесообразно выполнение КТ с внутривенным контрастированием, либо УЗИ или МРТ. Последние два метода обеспечивают визуализацию крупных сосудов (среди опухолевых масс) без применения специальных контрастных препаратов. В то же время, о наличии или отсутствии инвазии сосудистой стенки можно судить лишь по данным ангиографии или эндоваскулярного УЗИ. Соответствующие данные позволяют хирургам решать вопросы об объеме и/или целесообразности оперативного вмешательства.
В таких ситуациях при обоснованной необходимости оценки состояния магистральных сосудов (планирование хирургического вмешательства) целесообразно выполнение КТ с внутривенным контрастированием, либо УЗИ или МРТ. Последние два метода обеспечивают визуализацию крупных сосудов (среди опухолевых масс) без применения специальных контрастных препаратов. В то же время, о наличии или отсутствии инвазии сосудистой стенки можно судить лишь по данным ангиографии или эндоваскулярного УЗИ. Соответствующие данные позволяют хирургам решать вопросы об объеме и/или целесообразности оперативного вмешательства.
При МРТ пораженные лимфатические узлы лучше визуализируются в Т2-FS последовательностях, а при контрастировании – в Т1-FS (в интерстициальную фазу). Они имеют низкую интенсивность сигнала в Т1 (без контрастирования) и высокую интенсивность сигнала в Т1-FS (после контрастирования) и в Т2-FS.
При позитивной сцинтиграфии с 67GA-цитратом пораженные забрюшинные лимфатические узлы проявляются как очаги интенсивного накопления препарата с равномерным его включением.
В целом выявление пораженных лимфатических узлов в забрюшинном пространстве существенных диагностических проблем не представляет. Некоторые трудности возникают тогда, когда неконтрастированные петли тонкой кишки, располагаясь превертебрально, могут напоминать (при КТ) увеличенные лимфатические узлы. Подобные трудности преодолеваются с помощью перорального контрастирования. При УЗИ и МРТ упомянутых затруднений практически не отмечается.
Основными критериями динамической оценки состояния пораженных лимфатических узлов (в процессе терапии) являются: изменение их количества и/или размеров, их кистозная трансформация. Значение первых двух критериев общеизвестно: уменьшение количества и размеров вовлеченных в опухолевый процесс лимфатических узлов свидетельствует об эффективности проводимого лечения (и наоборот).
О значении факта кистозной трансформации увеличенных лимфатических узлов известно меньше. По данным ряда авторов (3), обнаружение подобного изменения внутренней структуры лимфатических узлов в сочетании с нормализацией уровня опухолевых маркеров (a-фетопротеина и хорионического гонадотропина) расценивается как факт “созревания” герминогенных опухолей яичка, т. е. своеобразной трансформации агрессивного процесса в латентную, зрелую форму – тератому. Другими словами, так фиксируется эффективность и результативность проводимого лечения, на основе чего возможно принятие решения о целесообразности выполнения циторедуктивных оперативных вмешательств и их объеме.
е. своеобразной трансформации агрессивного процесса в латентную, зрелую форму – тератому. Другими словами, так фиксируется эффективность и результативность проводимого лечения, на основе чего возможно принятие решения о целесообразности выполнения циторедуктивных оперативных вмешательств и их объеме.
Выявление указанного выше изменения внутренней структуры пораженных лимфатических узлов осуществляется с помощью любого из основных диагностических методов. Картина отображения данного симптома при УЗИ, КТ и МРТ в специальном дополнительном описании на наш взгляд также не нуждается, т.к. вполне понятна, известна и ясно представима исходя из самого названия симптома. При позитивной сцинтиграфии с 67GA-цитратом в таких случаях отмечаются лишь разрозненные (фрагментарные) очажки повышенного накопления препарата, что, по данным отдельных авторов, свидетельствует о низкой активности опухолевой ткани (4).
Обнадеживающие перспективы применения у обсуждаемого контингента больных с опухолями яичка (как первичных, так и получающих лечение) имеет метод позитронной эмиссионной томографии (ПЭТ). Данный метод позволяет одновременно оценивать степень вовлечения в опухолевый процесс различных органов, тканей и всех групп лимфатических узлов. При наличии технических возможностей и определенного опыта можно полностью избежать применения прочих диагностических методов, либо они будут иметь вспомогательное, дублирующее значение.
Данный метод позволяет одновременно оценивать степень вовлечения в опухолевый процесс различных органов, тканей и всех групп лимфатических узлов. При наличии технических возможностей и определенного опыта можно полностью избежать применения прочих диагностических методов, либо они будут иметь вспомогательное, дублирующее значение.
Библиография.
1. Cancer Medicine – edited by J.F. Holland e.a., 4th Edition, Williams&Wilkins, 1997
2. Oxford Textbook of Oncology – edited by M. Peckman e.a., Oxford Med. Publ., 1995
3. Lorigan J, Efthekari F, David C, Shirkoda F. The growing teratoma syndrome: an unusual manifestation of treated non-seminomatous germ-cells tumors of the testis. Am J Radiol 1988, 151, 325-329.
4. Ширяев С.В., Богдасаров Ю.Б. – Возможности позитивной сцинтиграфии с 67Ga-цитратом в дифференциальной диагностике метастазов опухолей яичка в забрюшинные лимфоузлы. В сб. “Возможности современной лучевой диагностики в медицине”, Москва, 1995
Мезентериальный лимфаденит: причины, симптомы и лечение
Мезентериальный лимфаденит – это воспаление лимфатических узлов.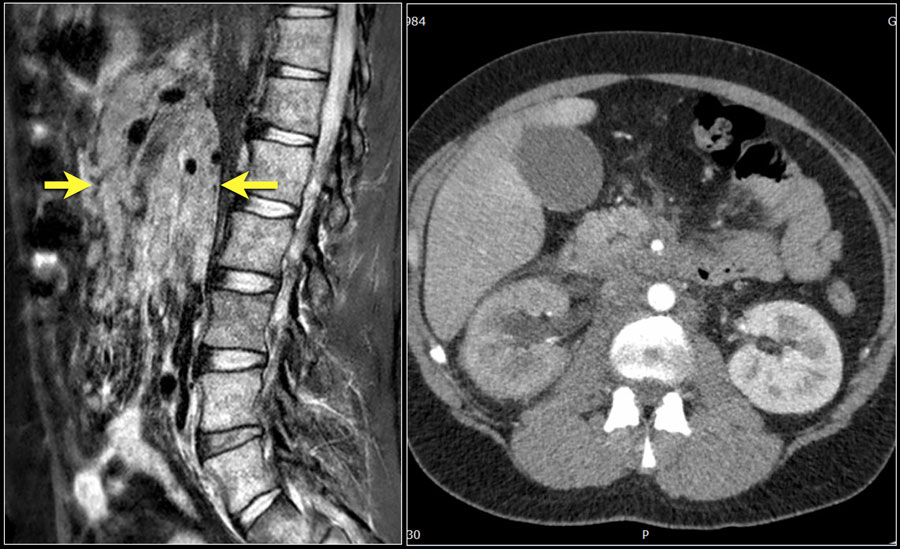 Воспаленные лимфатические узлы находятся в мембране, которая прикрепляет кишечник к брюшной стенке.
Воспаленные лимфатические узлы находятся в мембране, которая прикрепляет кишечник к брюшной стенке.
Эти лимфатические узлы – одни из сотен, которые помогают вашему телу бороться с болезнями. Они улавливают и уничтожают микроскопических «захватчиков», таких как вирусы или бактерии.
Брыжеечный лимфаденит часто вызывает боль в животе. Чаще всего встречается у детей и подростков.
Причины мезентериального лимфаденита
Иногда врачи не могут определить причину мезентериального лимфаденита. Но наиболее частая причина – инфекция.
Воспалительные состояния также могут быть связаны с мезентериальным лимфаденитом.
Гораздо реже воспаленные брыжеечные лимфатические узлы являются результатом рака, в том числе:
Инфекции, вызывающие брыжеечный лимфаденит, могут локализоваться в одном месте (локально) или по всему телу (системно). Инфекции могут быть вызваны:
Общие инфекции, вызывающие мезентериальный лимфаденит, включают:
- Гастроэнтерит.
 Это может быть результатом вирусных инфекций, таких как ротавирус или норовирус. Это также может быть результатом бактериальных инфекций, таких как сальмонелла, стафилококк или стрептококк . Гастроэнтерит часто ошибочно называют желудочным гриппом.
Это может быть результатом вирусных инфекций, таких как ротавирус или норовирус. Это также может быть результатом бактериальных инфекций, таких как сальмонелла, стафилококк или стрептококк . Гастроэнтерит часто ошибочно называют желудочным гриппом. - Yersinia enterocolitica. Это наиболее частая причина мезентериального лимфаденита у детей. Эта бактерия может вызвать гастроэнтерит и другие проблемы. Это может напоминать болезнь Крона или острый аппендицит.
Продолжение
К другим инфекциям, вызывающим мезентериальный лимфаденит, относятся:
- Прямые или косвенные инфекции, связанные с ВИЧ.Это вирус, который может привести к СПИДу.
- Туберкулез. Это бактериальная инфекция, которая обычно поражает легкие. Но он также может атаковать другие части тела.
- Острый терминальный илеит. Это воспаление конца тонкой кишки. Это может быть вызвано бактерией или болезнью Крона.
Воспалительные состояния, обычно связанные с брыжеечным лимфаденитом:
- Аппендицит, воспаление аппендикса
- Воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит
- Заболевания соединительной ткани, такие как волчанка, склероз или ревматоидный артрит , воспаление слизистой оболочки толстой кишки
- Панкреатит, воспаление поджелудочной железы
Мезентериальный лимфаденит Признаки и симптомы
При мезентериальном лимфадените инфекция верхних дыхательных путей может возникнуть прямо перед появлением любых других симптомов. Это может вызвать такие симптомы, как боль в горле.
Это может вызвать такие симптомы, как боль в горле.
Продолжение
Общие симптомы мезентериального лимфаденита:
Продолжение
Мезентериальный лимфаденит часто вызывает симптомы в нижней правой части живота. Поэтому люди часто принимают это за аппендицит.
У вас могут быть и другие признаки и симптомы. Это зависит от причины воспаления. Признаки и симптомы включают:
Когда следует обращаться к врачу?
Немедленно позвоните своему врачу, если у вас или вашего ребенка возникла резкая или внезапная боль в животе.Также позвоните, если это происходит вместе с другими симптомами, такими как перечисленные выше. Опишите своему врачу степень тяжести и локализацию боли, а также то, что ее усугубляет. Будьте готовы обсудить любые другие симптомы, которые были у вас или вашего ребенка.
Брыжеечный лимфаденит Диагноз
Иногда брыжеечный лимфаденит протекает бессимптомно. Врач может просто обнаружить это, делая визуализационные тесты для какой-то другой проблемы.
Иногда симптомы мезентериального лимфаденита могут побудить вас обратиться к врачу.Врач спросит об этих симптомах и тщательно изучит историю болезни. Они также могут провести некоторые тесты.
Продолжение
Анализ крови может помочь обнаружить инфекцию. Анализы мочи могут помочь исключить инфекцию мочевыводящих путей. УЗИ брюшной полости или компьютерная томография могут помочь исключить другие причины симптомов.
Многие состояния связаны с мезентериальным лимфаденитом – одни серьезные, другие нет. Итак, вы понимаете, почему так важен диагноз.
Лечение мезентериального лимфаденита
Мезентериальный лимфаденит часто проходит без лечения.Тем не менее, вам может потребоваться лекарство, чтобы снизить температуру или снять боль. Покой, жидкость и теплое тепло, прикладываемое к животу, также могут помочь облегчить симптомы.
Вам может потребоваться лечение от причины воспаления. Антибиотики могут предотвратить осложнения тяжелой бактериальной инфекции (сепсиса), которая может привести к смерти.
Обзор увеличенных забрюшинных лимфатических узлов
Лимфатические узлы – это небольшие бобовидные структуры, расположенные по всему телу. Они являются частью лимфатической системы, сети сосудов, которые функционируют как иммунные форпосты, фильтруя жидкости из тканей, чтобы помочь нейтрализовать инфекцию и минимизировать токсическое воздействие.
Когда лимфатические узлы брюшной полости (известные как забрюшинное пространство) увеличиваются, это может быть вызвано множеством потенциальных причин, и не все из них являются злокачественными. Фактически, в большинстве случаев рак – последняя проблема в списке.
Тем не менее, существуют определенные модели увеличения, которые вызывают озабоченность и требуют более тщательной оценки, включая исследования изображений и биопсию.
Веривелл / Гэри ФерстерОсновные причины
Забрюшинные лимфатические узлы расположены в определенной части брюшной полости сразу за кишечником, которая ближе к позвоночнику, чем к пупку. Набухание самих узлов называется лимфаденопатией.
Набухание самих узлов называется лимфаденопатией.
В отличие от других типов лимфатических узлов, забрюшинные лимфатические узлы обычно не прощупываются или не видны при увеличении. Из-за этого врачи часто обнаруживают увеличение только после проведения визуального исследования, такого как компьютерная томография (КТ) брюшной полости и таза.
Часто опухоль является результатом инфекции, проявляясь либо диффузным характером, если основная инфекция носит системный характер (затрагивает все тело), либо ограниченным характером, если инфекция локализована.
Среди наиболее частых причин увеличения забрюшинных лимфатических узлов:
- Инфекции, такие как туберкулез
- Воспалительные состояния, такие как саркоидоз
- Рак, распространяющийся (метастазирующий) в лимфатические узлы
- Рак крови, развивающийся в лимфатических узлах или распространяющийся на лимфатические узлы
- Редкие незлокачественные состояния, такие как болезнь Кастлемана, вызывающая чрезмерный рост лимфатических узлов
Хотя увеличенные лимфатические узлы сами по себе мало что могут сказать нам об основном заболевании, врачи будут искать некоторые тревожные сигналы.
Определенные модели увеличения вызывают беспокойство, например, те, при которых большая масса лимфатических узлов кажется слипшимися и консолидированными при визуализирующих исследованиях. Подобные паттерны часто указывают на метастатическое злокачественное новообразование.
В таких случаях врач может порекомендовать биопсию для получения образца ткани для оценки или исследование с помощью визуализации, известное как позитронно-эмиссионная томография (ПЭТ), которая способна обнаружить метастатическое злокачественное новообразование лучше, чем другие технологии визуализации.
Вторичные причины
Чаще всего причина увеличения забрюшинных лимфатических узлов является вторичной, что означает, что на них влияет сопутствующее заболевание или нарушение, поражающее орган в забрюшинном пространстве или рядом с ним. К ним относятся такие органы, как:
- Надпочечники
- Восходящая или нисходящая ободочная и двенадцатиперстная кишки
- Пищевод
- Почки и мочеточники
- Поджелудочная железа
Иногда заболевание, поражающее один из этих органов, также влияет на связанные лимфатические узлы, и наоборот.
Например, мочеточники переносят мочу из почек в мочевой пузырь. Образования в этой области могут блокировать мочеточник, вызывая симптомы со стороны мочевыводящих путей, которые вызывают воспаление и выработку воспалительных цитокинов. Когда это происходит, почти всегда возникает забрюшинная лимфаденопатия.
Раки
Рак, несомненно, является наиболее опасной причиной забрюшинной лимфаденопатии. Двумя наиболее распространенными злокачественными новообразованиями, связанными с этим, являются лимфома и рак яичек.Взаимодействие с другими людьми
Лимфома
Лимфомы – это группа видов рака, которые считаются лимфопролиферативными (это означает, что они вызывают чрезмерное производство лейкоцитов, называемых лимфоцитами). Лимфомы обычно начинаются в лимфатических узлах; Забрюшинные лимфатические узлы обычно поражаются. Выделяют две основные категории лимфомы:
При HL тип увеличения обычно определяется переходом от одной группы лимфатических узлов к другой. При НХЛ распространение более беспорядочное и может затрагивать удаленные лимфатические узлы и системы органов (в первую очередь желудочно-кишечный тракт).
При НХЛ распространение более беспорядочное и может затрагивать удаленные лимфатические узлы и системы органов (в первую очередь желудочно-кишечный тракт).
Более того, при лимфоме компьютерная томография обычно показывает, что и печень, и селезенка увеличены вместе с забрюшинными лимфатическими узлами.
Рак яичка
Раковые опухоли часто могут метастазировать из первичной опухоли в забрюшинные лимфатические узлы. Одним из таких видов рака является рак яичек.
Как и лимфома, метастатический рак яичка обычно распространяется предсказуемым образом, постепенно перемещаясь по лимфатической системе и обычно закрепляясь в узлах забрюшинного пространства.В некоторых случаях операция, называемая диссекцией забрюшинных лимфатических узлов, может использоваться для лечения запущенного заболевания.
Слово от Verywell
Когда обнаруживаются увеличенные лимфатические узлы в забрюшинном пространстве, важность этого открытия зависит от всей другой информации, включая историю болезни человека с увеличенными узлами.
Одним из важных аспектов увеличенных узлов в этом конкретном месте является то, что они довольно изолированы от остальной части тела и не так легко обнаруживаются, как, например, лимфатические узлы на шее, подмышках или паху.
Иногда лимфатические узлы “погранично увеличены” при визуализации, то есть они немного больше, чем обычно, но это не обязательно является поводом для беспокойства. В этих случаях может быть выполнено последующее сканирование и сравнение с предыдущими исследованиями, чтобы увидеть, было ли увеличение за промежуток времени.
Всегда обращайтесь к своему лечащему врачу, если у вас есть вопросы о результатах, таких как увеличение забрюшинных лимфатических узлов, или о значении этих результатов.
Мезентериальный аденит: причины, симптомы и лечение
Мезентериальный лимфаденит, также известный как мезентериальный аденит, представляет собой воспаление лимфатических узлов брыжейки.
Брыжейка прикрепляет кишечник к брюшной стенке и удерживает ее на месте. Обычно мезентериальный лимфаденит возникает в результате кишечной инфекции.
Обычно мезентериальный лимфаденит возникает в результате кишечной инфекции.
Инфекция обычно легкая и проходит без лечения. Его можно спутать с аппендицитом. Это чаще встречается у детей младше 16 лет, чем у взрослых.
Лимфатические узлы или железы являются частью лимфатической системы.
Они встречаются по всему телу. Являясь частью иммунной системы, лимфатические узлы помогают защитить организм от инфекций и болезней.
Они хранят лимфоциты, белые кровяные тельца, которые борются с инфекциями.
При заражении увеличивается количество лейкоцитов, лимфатические узлы набухают и становятся болезненными. Больше всего пострадают лимфатические узлы, которые находятся ближе всего к инфекции.
Если лимфатические узлы брыжейки реагируют на инфекцию в брюшной полости или кишечнике, они набухают и становятся болезненными, вызывая дискомфорт в животе.
Мезентериальный аденит обычно возникает в результате вирусной или бактериальной инфекции.Это также может произойти при некоторых видах рака или воспалительном заболевании кишечника (ВЗК).
Симптомы мезентериального аденита аналогичны симптомам аппендицита, но состояние не такое серьезное.
Симптомы включают:
Боль в желудке может быть локализована около пупка, внизу, справа или, возможно, широко распространена. Иногда боль в горле или симптомы простуды могут возникнуть до того, как боль начнется.
Также может развиться инфекция верхних дыхательных путей.
Мезентериальный аденит обычно протекает в легкой форме и длится всего несколько дней.В большинстве случаев проблема решается без вмешательства.
Однако следует обращаться за медицинской помощью, если боль усиливается или возникает одно из следующих событий:
- внезапная сильная боль в желудке
- боль в желудке с лихорадкой
- боль в желудке с диареей или рвотой
Человек также должен Обратитесь к врачу, если боль мешает спать, а также если есть изменение аппетита или привычки кишечника, которые не проходят самостоятельно.
Мезентериальный аденит обычно не опасен, но увеличение лимфатических узлов в течение длительного времени может быть признаком чего-то более серьезного.
Если железы опухли из-за тяжелой бактериальной инфекции и не лечить, она может распространиться в кровоток, что может привести к сепсису. Сепсис – это инфекция крови, опасная для жизни.
Симптомы мезентериального аденита можно спутать с симптомами внематочной беременности, а также аппендицита. Если у женщины есть симптомы и она может забеременеть, ей следует немедленно обратиться за медицинской помощью.
Поделиться на PinterestВрач может диагностировать мезентериальный аденит с помощью УЗИ брюшной полости.В некоторых случаях мезентериальный аденит трудно диагностировать, потому что боль широко распространена.
Врач может подтвердить диагноз мезентериального аденита:
- Осмотрев человека и изучив его историю болезни.
- Проведение визуализирующих исследований, таких как УЗИ брюшной полости или компьютерная томография (КТГ) брюшной полости, чтобы определить, есть ли у человека мезентериальный аденит или аппендицит.
- Сканирование может показать увеличение лимфатических узлов или утолщение стенки кишечника.

- Отправка образца крови на лабораторный анализ, чтобы узнать, есть ли инфекция, и если да, то какого она типа. Это может быть ряд патогенов. В Северной Америке бактерии, наиболее часто вызывающие мезентериальный аденит, – это Yersinia enterocolitia .
Легкие случаи мезентериального аденита часто проходят сами по себе, хотя некоторые методы лечения могут помочь облегчить симптомы.
Лекарства, отпускаемые без рецепта (OTC) для снятия боли и лихорадки, могут помочь облегчить некоторый дискомфорт.
При умеренных и тяжелых бактериальных инфекциях врач может назначить антибиотики.
Другие предложения, которые помогут выздороветь, включают:
- как можно больше отдыхать, чтобы помочь организму восстановиться
- пить много жидкости, чтобы предотвратить обезвоживание, особенно после рвоты и диареи
- прикладывать тепло к области живота для облегчения некоторых из них. боль
Домашние средства также могут помочь при брыжеечном адените.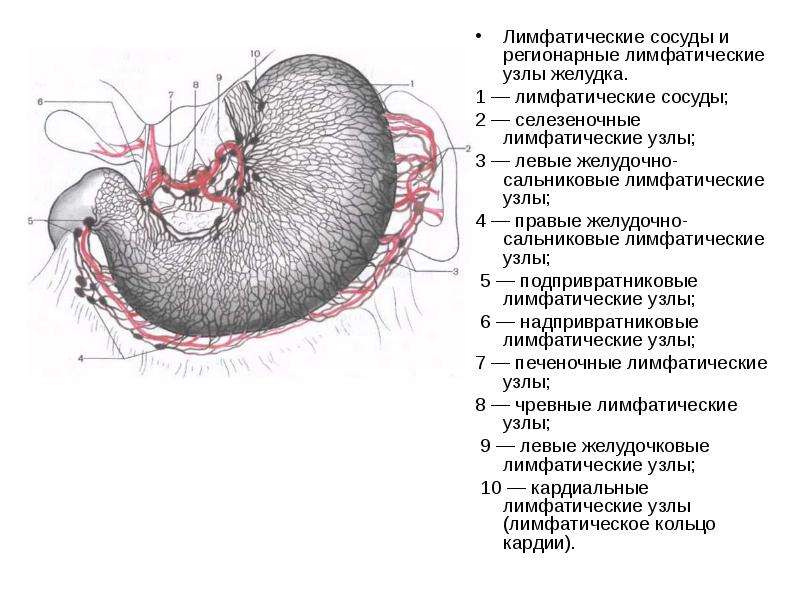 К естественным вариантам лечения, которые могут поддерживать здоровье иммунной системы и помочь в борьбе с инфекцией, относятся:
К естественным вариантам лечения, которые могут поддерживать здоровье иммунной системы и помочь в борьбе с инфекцией, относятся:
- Эхинацея : трава, полученная из растения эхинацея и используемая для борьбы с инфекциями.Трава укрепляет иммунную систему и выводит токсины, вызывающие инфекцию. Это может помочь ускорить процесс заживления.
- Дикий индиго : Эта добавка известна своими свойствами борьбы с инфекциями, но ее необходимо использовать с эхинацеей, иначе она может быть токсичной. При правильном использовании он может очистить иммунную систему и помогает бороться с болезнями.
- Солодка : Используется для лечения различных инфекций, поскольку обладает противовоспалительным действием и усиливает защиту слизистых оболочек.Он также может помочь при мезентериальном адените, загружая кишечник полезными бактериями.
Однако в настоящее время существует мало научных данных, подтверждающих использование этих природных средств.
Профилактика
Мезентериальный аденит не всегда можно предотвратить, но иногда можно снизить риск бактериальных и вирусных инфекций.
Некоторые вещи, которые люди могут сделать для снижения риска мезентериального аденита, включают:
- Регулярное мытье рук водой с мылом.Это может убить бактерии и вирусы, чтобы не передать их другим людям.
- Избегать больного человека. Некоторые бактерии и вирусы могут передаваться при тесном контакте с другими.
- Дезинфекция. Старайтесь содержать в чистоте места, где готовят пищу, и регулярно дезинфицируйте места, например ванные комнаты, которые могут быть заражены.
Исследования показывают, что те, кто страдает мезентериальным аденитом в детстве или подростковом возрасте, имеют более низкий риск развития язвенного колита в более позднем возрасте.
Симптомы, причины, тесты и лечение
Обзор
Что такое мезентериальный лимфаденит?
Мезентериальный лимфаденит (также известный как мезентериальный аденит) – это воспаление (опухоль) лимфатических узлов в брюшной полости (животе). Лимфатические узлы – это органы, которые являются частью иммунной системы организма.Они фильтруют вредные вещества, такие как бактерии и вирусы, чтобы они не распространялись на другие части тела. Обычно лимфатические узлы небольшие (размером с горошину), но они могут увеличиваться в размерах и становиться болезненными при воспалении.
Лимфатические узлы – это органы, которые являются частью иммунной системы организма.Они фильтруют вредные вещества, такие как бактерии и вирусы, чтобы они не распространялись на другие части тела. Обычно лимфатические узлы небольшие (размером с горошину), но они могут увеличиваться в размерах и становиться болезненными при воспалении.
Кто страдает мезентериальным лимфаденитом?
Брыжеечный лимфаденит часто встречается у детей и подростков. Обычно это не происходит у людей старше 20 лет.
Симптомы и причины
Что вызывает мезентериальный лимфаденит?
Брыжеечный лимфаденит обычно вызывается инфекцией, вызванной вирусом или бактериями.Обычно основная инфекция находится в кишечном тракте, часто вызывая симптомы диареи. Поскольку бактерии или вирусы фильтруются мезентериальными лимфатическими узлами, лимфатические узлы становятся больше и болезненнее, вызывая боль.
Каковы симптомы мезентериального лимфаденита?
Симптомы мезентериального лимфаденита включают:
- Боль в животе, часто в правом нижнем углу
- Болезненность живота
- Лихорадка
- Тошнота
- Рвота
- Диарея
Диагностика и тесты
Как диагностируется мезентериальный лимфаденит?
Врач проведет медицинский осмотр и получит историю болезни ребенка, чтобы узнать, какие еще медицинские проблемы были у ребенка.Врач также может назначить анализы; например, анализ крови может подтвердить инфекцию и определить ее тип.
Поскольку имеется большое количество лимфатических узлов в той же области, что и аппендикс (правая нижняя часть живота), симптомы мезентериального лимфаденита аналогичны симптомам аппендицита (воспаленного аппендикса). Ваш врач может использовать визуализационные тесты, такие как УЗИ или компьютерная томография, чтобы исключить аппендицит, который требует неотложной медицинской помощи.
Ваш врач может использовать визуализационные тесты, такие как УЗИ или компьютерная томография, чтобы исключить аппендицит, который требует неотложной медицинской помощи.
Ведение и лечение
Как лечится мезентериальный лимфаденит?
Большинство людей с мезентериальным лимфаденитом поправляются без лечения в течение 1-4 недель.Состояние не вызывает каких-либо длительных последствий после выздоровления.
Врач может прописать лекарства для лечения симптомов, в том числе антибиотики для лечения инфекции и безрецептурные обезболивающие.
Другие меры по лечению симптомов мезентериального лимфаденита включают:
- Остальное
- Питьевая вода для поддержания водного баланса после рвоты и диареи
- Применение тепла к животу
Какие осложнения связаны с мезентериальным лимфаденитом?
Инфекции верхних дыхательных путей иногда развиваются у людей с мезентериальным лимфаденитом.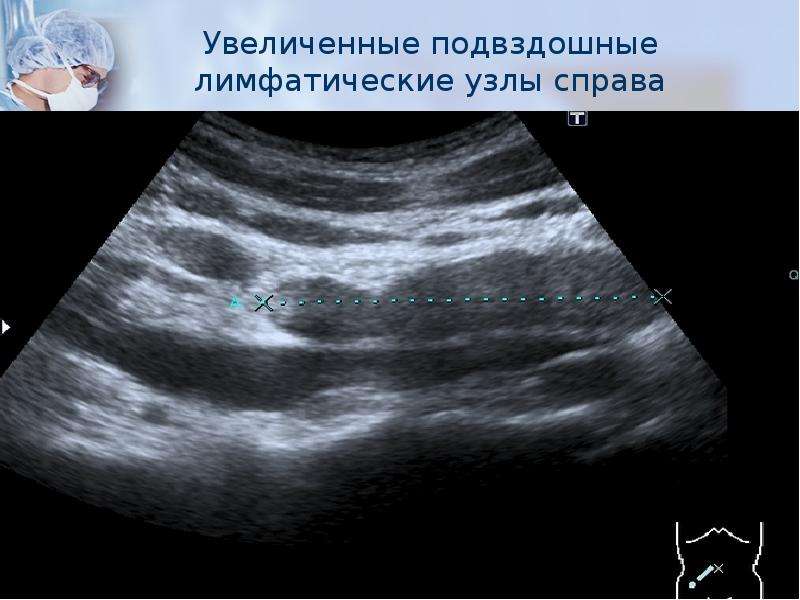 Врачи обычно лечат эти инфекции антибиотиками.
Врачи обычно лечат эти инфекции антибиотиками.
Профилактика
Можно ли предотвратить мезентериальный лимфаденит?
Вы можете снизить риск развития мезентериального лимфаденита, вызванного инфекцией, с помощью:
- Регулярное мытье рук с мылом
- Избегать близкого контакта с больным
- Поддержание чистоты в местах приготовления пищи для предотвращения распространения вирусов и бактерий
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с мезентериальным лимфаденитом?
Большинство людей с мезентериальным лимфаденитом возвращаются в школу и к нормальной деятельности, как только симптомы исчезают. Некоторым людям может потребоваться отдыхать больше обычного, пока они полностью не выздоровеют.
Некоторым людям может потребоваться отдыхать больше обычного, пока они полностью не выздоровеют.
Жить с
Когда мне следует позвонить врачу по поводу мезентериального лимфаденита?
Обратитесь к врачу, если у вашего ребенка быстро возникает сильная боль в животе.
Какие вопросы я должен задать врачу о мезентериальном лимфадените?
Если у вашего ребенка мезентериальный лимфаденит, вы можете спросить своего врача:
- Насколько серьезен мезентериальный лимфаденит?
- На какие осложнения следует обращать внимание?
- Чего следует избегать моему ребенку во время выздоровления?
КТ-диагностика 52 пациентов с лимфомой в лимфатических узлах брюшной полости
Диагностическая ценность КТ для LALN
КТ играет важную роль в диагностике и стадировании лимфом брюшной полости..jpg) Основываясь на особенностях КТ LALN, мы классифицировали LALN на одиночный массовый тип, многоузловой тип и диффузный тип.
Основываясь на особенностях КТ LALN, мы классифицировали LALN на одиночный массовый тип, многоузловой тип и диффузный тип.
Одиночный массовый тип LALN включал единичные увеличенные лимфатические узлы и слияние нескольких увеличенных лимфатических узлов (в большинстве случаев). КТ характеризовалась огромной круглой массой или дольчатой массой однородной плотности с равномерным усилением.
Множественные узловые лимфоузлы, наиболее часто встречающиеся, характеризовались увеличенными лимфатическими узлами с региональным распределением. Части увеличенных лимфатических узлов слились вместе и образовали огромную массу.КТ показала поражения однородной плотности с умеренным однородным усилением. Иногда также наблюдалось сосуществование умеренного гомогенного усиления и усиления обода, но полное усиление обода всех поражений наблюдалось редко.
Все образования одиночной массы или множественных узлов имели четкие края. Сосуды, такие как брыжеечные сосуды, почечные сосуды, брюшная аорта и нижняя полая вена, могут быть встроены в слитые множественные увеличенные лимфатические узлы, формируя уникальные «сосудистые признаки» [5,6], которые обычно наблюдались при множественных узловых образованиях. тип.«Дуоденальные признаки», названные нами и обнаруженные в множественном узловом типе, могли быть вызваны LALN из-за богатой лимфоидной ткани в горизонтальном сегменте двенадцатиперстной кишки, что отличалось от кишечных лимфом в проявлениях CT. Первый был отмечен сужением кишечной полости, окруженной слиянием множественных мелких узловых поражений с полосатым видом, а второй проявлялся в виде кругового утолщения кишечной стенки и иногда осложнялся растяжением кишечника.Таким образом, «кишечные признаки» имеют важное значение для диагностики ЛАЛ, хотя в предыдущих документах об этом не сообщалось.
тип.«Дуоденальные признаки», названные нами и обнаруженные в множественном узловом типе, могли быть вызваны LALN из-за богатой лимфоидной ткани в горизонтальном сегменте двенадцатиперстной кишки, что отличалось от кишечных лимфом в проявлениях CT. Первый был отмечен сужением кишечной полости, окруженной слиянием множественных мелких узловых поражений с полосатым видом, а второй проявлялся в виде кругового утолщения кишечной стенки и иногда осложнялся растяжением кишечника.Таким образом, «кишечные признаки» имеют важное значение для диагностики ЛАЛ, хотя в предыдущих документах об этом не сообщалось.
КТ-признаки диффузного типа включали диффузные, но неконфлюэнтные увеличенные лимфатические узлы в брыжеечной и забрюшинной области с однородной плотностью и видом булыжника, названные «признаками булыжника». Это имеет важное значение для диагностики диффузного типа ЛАЛ, поскольку не наблюдалось при других заболеваниях. Кроме того, часто вовлекались забрюшинные лимфатические узлы ниже уровня поясничных 2-3 позвонков (HD 94%, NHL 89% соответственно), что имеет большое значение в дифференциальной диагностике туберкулезных лимфатических узлов [1,6].
Приведенная выше классификация проявлений КТ на 3 типа в LALN может не только помочь в рентгенологической диагностике LALN, но и направлять клиническое ведение LALN, например сфера лучевой терапии.
LALN часто ассоциируется с абдоминальными экстраузловыми лимфомами, и около 54% пациентов имели поражение желудочно-кишечного тракта [4]. Это важно для диагностики ЛАЛ, особенно лимфом желудочно-кишечного тракта, которые имеют высокую заболеваемость и показывают характерное круговое утолщение стенки желудочно-кишечного тракта с заметным растяжением кишечной полости на КТ.Более половины пациентов в этой серии были связаны с лимфомами желудочно-кишечного тракта. Кроме того, связь с другими лимфомами твердых органов, такими как печень и селезенка, также полезна для диагностики. Брюшина и сальник редко поражаются LALN [7-11]. В этой серии было 2 случая, и КТ показала большое количество асцита и сальников.
Результаты КТ HD отличаются от результатов НХЛ. Согласно литературным данным и этому отчету [6,14], мы резюмируем различия следующим образом: увеличенные лимфатические узлы HD редко встречаются в брыжейке, менее 5% [14], 8. 3% в этой статье, с небольшим количеством мелких поражений, распределенных рассредоточенно. Слияние увеличенных лимфатических узлов HD наблюдается редко (16,7%), что в основном встречается при множественном узловом типе (60%). НХЛ имеет широкое распространение, включая все участки лимфатических узлов брюшной полости, при этом часто поражается брыжейка (45%). Слияние увеличенных лимфатических узлов является обычным (60%), проявляя признаки заложенности сосудов, признаки заложенности кишечника и признаки булыжника. НХЛ наблюдается не только в многоузловом типе (60%), но также почти во всех диффузном типе и одиночном типе (22.5%, 17,5% соответственно).
3% в этой статье, с небольшим количеством мелких поражений, распределенных рассредоточенно. Слияние увеличенных лимфатических узлов HD наблюдается редко (16,7%), что в основном встречается при множественном узловом типе (60%). НХЛ имеет широкое распространение, включая все участки лимфатических узлов брюшной полости, при этом часто поражается брыжейка (45%). Слияние увеличенных лимфатических узлов является обычным (60%), проявляя признаки заложенности сосудов, признаки заложенности кишечника и признаки булыжника. НХЛ наблюдается не только в многоузловом типе (60%), но также почти во всех диффузном типе и одиночном типе (22.5%, 17,5% соответственно).
КТ-проявления LALN до радиохимиотерапии отличаются от проявлений LALN после лечения [22], включая уменьшение размеров поражений и изменения характеристик внутренних узлов. КТ-характеристики ЛАЛ после лечения характеризуются уменьшением количества увеличенных лимфатических узлов и уменьшением очагов поражения. Хотя большинство увеличенных лимфатических узлов остаются однородной по плотности на КТ, очевидное увеличение неоднородности или усиление краев поражений может происходить из-за внутриузлового некроза после лечения, а в отдельных случаях может наблюдаться кальцификация поражений [5]. Результаты этой серии показали, что 20% поражений исчезли после радиохимиотерапии, и большинство из них произошло по многоузловому типу с относительной концентрацией увеличенных лимфатических узлов. Таким образом, компьютерная томография имеет важное значение для оценки терапевтической эффективности радиохимиотерапии и помогает при выборе следующего лечения.
Результаты этой серии показали, что 20% поражений исчезли после радиохимиотерапии, и большинство из них произошло по многоузловому типу с относительной концентрацией увеличенных лимфатических узлов. Таким образом, компьютерная томография имеет важное значение для оценки терапевтической эффективности радиохимиотерапии и помогает при выборе следующего лечения.
Дифференциальный диагноз LALN
Туберкулез лимфатических узлов: Туберкулез лимфатических узлов можно легко спутать с лимфомами, и к нему следует относиться решительно.Поражения туберкулеза лимфатических узлов относительно концентрированы (негематогенный диссеминированный тип), и обычно поражаются брыжеечные лимфатические узлы. КТ показывает периферическое или многокомпонентное увеличение увеличенных лимфатических узлов, а иногда и внутриузловые кальцификации. Это заболевание часто связано с туберкулезным перитонитом, который имеет характерные признаки сальника, признаки размазанной брыжейки и асцит высокой плотности. LALN относительно рассредоточен, и мезентериальные лимфатические узлы обычно не вовлечены в HD.КТ показывает однородное увеличение лимфатических узлов с меньшим количеством кальцификатов (только 0,84%) в нелеченых случаях [12–13], а перитонеальный и сальниковый лимфоматоз выявляется нечасто. Кроме того, усиление краев увеличенных лимфатических узлов при ЛАЛ (в том числе до и после радиохимиотерапии) на КТ отличается от такового при туберкулезе лимфатических узлов. Поражения LALN с четкими краями и мультилокулярным усилением обнаруживаются нечасто.
LALN относительно рассредоточен, и мезентериальные лимфатические узлы обычно не вовлечены в HD.КТ показывает однородное увеличение лимфатических узлов с меньшим количеством кальцификатов (только 0,84%) в нелеченых случаях [12–13], а перитонеальный и сальниковый лимфоматоз выявляется нечасто. Кроме того, усиление краев увеличенных лимфатических узлов при ЛАЛ (в том числе до и после радиохимиотерапии) на КТ отличается от такового при туберкулезе лимфатических узлов. Поражения LALN с четкими краями и мультилокулярным усилением обнаруживаются нечасто.
Метастатическая опухоль: Возникновение метастазов в брюшные лимфатические узлы обычно следует за развитием первичной опухоли.Увеличенные лимфатические узлы расположены рядом с первичным поражением, демонстрируя неоднородное или увеличенное ободок из-за некроза лимфатических узлов с частым возникновением асцита. Ни туберкулезные лимфатические узлы, ни метастатическая лимфаденопатия не имеют признаков наличия кровеносных сосудов, кишечных признаков или признаков булыжника.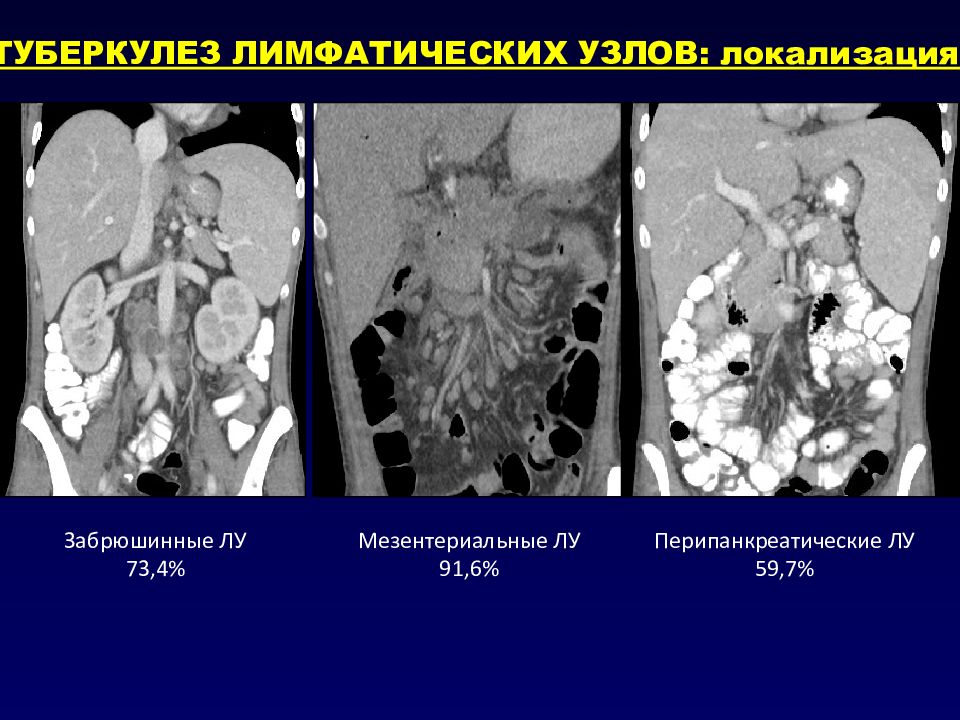
Таким образом, LALN имеет три типа проявлений CT, и каждый из них имеет некоторые уникальные особенности, ценные для качественной диагностики LALN. КТ также полезна для патологической классификации LALN и терапевтической оценки при последующем наблюдении.
Аденит брыжейки – Консультант по терапии рака
Мезентериальный аденит
I. Что нужно знать каждому врачу.
Боль в правом нижнем квадранте (RLQ) является частой первичной жалобой, наиболее частой причиной которой является острый аппендицит. Мезентериальный аденит, также известный как мезентериальный лимфаденит, вызывается воспалением брыжеечных лимфатических узлов и является второй по частоте причиной острой боли в животе при RLQ. Мезентериальный аденит можно разделить на первичный и вторичный.
Первичный мезентериальный аденит определяется как три или более лимфатических узла RLQ размером 5 мм или больше с умеренным утолщением стенки подвздошной кишки менее 5 мм или без него. Первичный мезентериальный аденит – обычно самоограничивающееся заболевание, вызываемое как вирусами, так и бактериями. Средний возраст пациентов с мезентериальным аденитом составляет примерно 25 лет в возрастном диапазоне от 5 до 44 лет. Классически большинство случаев диагностировалось после операции по поводу подозрения на аппендицит. В эпоху визуализации примерно у 2-16% пациентов с симптомами острого аппендицита обнаруживается мезентериальный аденит.
Первичный мезентериальный аденит – обычно самоограничивающееся заболевание, вызываемое как вирусами, так и бактериями. Средний возраст пациентов с мезентериальным аденитом составляет примерно 25 лет в возрастном диапазоне от 5 до 44 лет. Классически большинство случаев диагностировалось после операции по поводу подозрения на аппендицит. В эпоху визуализации примерно у 2-16% пациентов с симптомами острого аппендицита обнаруживается мезентериальный аденит.
Вторичный мезентериальный аденит определяется как лимфаденит, связанный с основным воспалительным процессом, таким как болезнь Крона, системная красная волчанка и дивертикулит.
Если у этих пациентов есть острое начало, они относительно молоды и не имеют тревожных симптомов, таких как потеря веса, то предположительный диагноз мезентериального аденита может быть обоснованным. Наблюдение в больнице может быть разумным, и тщательное амбулаторное наблюдение позволит своевременно выявить большинство ошибочных диагнозов.
Пациенты пожилого возраста, пациенты с множественными сопутствующими заболеваниями, пациенты с тревожными симптомами, такими как потеря веса, или пациенты с подострым течением, могут иметь заболевания, имитирующие мезентериальный аденит, такие как злокачественные новообразования, болезнь Крона или разрыв дивертикулит слепой кишки. В этих случаях для постановки диагноза может потребоваться оперативная или неоперационная биопсия.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента мезентериальный аденит?
Первичный мезентериальный аденит классически проявляется лихорадкой, болью в животе при RLQ и лейкоцитозом, имитирующим острый аппендицит.Недавнее исследование, проведенное среди детей, показало, что клинически невозможно точно различить мезентериальный аденит и острый аппендицит. Следовательно, для постановки диагноза требуется визуализация. Если диагноз остается неопределенным, для подтверждения может потребоваться лапароскопическая аппендэктомия, иногда с биопсией брыжеечных лимфатических узлов..jpg) Первичный мезентериальный аденит возникает по разным причинам, в большом количестве случаев из-за Yersina enterocolitica или Yersina pseudotuberculosis. Однако сообщалось о случаях, связанных с Mycobacterium tuberculosis, Staphlococcus aureus, бета-гемолитическим стрептококком, парвовирусом B19, ВИЧ и, в редких случаях, Cryptococcus.
Первичный мезентериальный аденит возникает по разным причинам, в большом количестве случаев из-за Yersina enterocolitica или Yersina pseudotuberculosis. Однако сообщалось о случаях, связанных с Mycobacterium tuberculosis, Staphlococcus aureus, бета-гемолитическим стрептококком, парвовирусом B19, ВИЧ и, в редких случаях, Cryptococcus.
A. История, часть I: Распознавание образов:
Типичный пациент – подросток или молодой взрослый с острым началом боли RLQ, часто с легкой диареей. Боль может начаться в верхней части живота или в околопупочной области, но локализоваться в RLQ. О диарее сообщалось более чем в одной трети случаев, а о лихорадке – более чем в половине подтвержденных случаев мезентериального аденита, вызванного Y. enterocolitica. Данных о болезнях, вызываемых другими патогенами, очень мало. Болезненность при пальпации может быть менее локализованной, чем при аппендиците.У некоторых пациентов могут быть признаки или симптомы инфекции в другом месте, например фарингит или лимфаденопатия.
B. История, часть 2: Распространенность:
НЕТ
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать мезентериальный аденит.
Дифференциальный диагноз – острая боль в животе, особенно в квадранте RLQ. Некоторым процентам пациентов, перенесших аппендэктомию, будет поставлен патологический диагноз мезентериального аденита. У пациентов с диареей болезнь можно спутать с болезнью Крона.Другие причины болезненной мезентериальной лимфаденопатии включают злокачественные новообразования и, особенно у хозяев с ослабленным иммунитетом, менее распространенные инфекции, такие как комплекс Mycobacterium avium. Это может происходить практически с любым инфекционным или воспалительным заболеванием брюшной полости, включая острый дивертикулит, холецистит, панкреатит и прободение внутренних органов.
D. Результаты физикального осмотра.
Болезнь в правом нижнем квадранте живота болезненна при пальпации. Могут также возникать субфебрильная температура, защитное состояние, отскок и болезненность прямой кишки.Из-за этого заболевание трудно отличить от острого аппендицита. Лимфаденопатия в другом месте на экзамене может помочь отличить это состояние.
Могут также возникать субфебрильная температура, защитное состояние, отскок и болезненность прямой кишки.Из-за этого заболевание трудно отличить от острого аппендицита. Лимфаденопатия в другом месте на экзамене может помочь отличить это состояние.
E. Какие диагностические тесты следует провести?
1. Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Общий анализ крови и, для женщин детородного возраста с маткой, тест на беременность являются важными лабораторными исследованиями. Легкий лейкоцитоз встречается часто, но не специфично.Посев крови должен быть получен у пациентов с лихорадкой, а посев стула – у пациентов с диареей. Те, кто старше, плохо выглядят, имеют множественные сопутствующие заболевания или атипичные проявления, могут получить пользу от химического профиля, функциональных тестов печени и, возможно, амилазы или липазы. Эти тесты более полезны для исключения альтернативных диагнозов и определения тяжести заболевания, чем для подтверждения диагноза брыжеечного аденита.
Эти тесты более полезны для исключения альтернативных диагнозов и определения тяжести заболевания, чем для подтверждения диагноза брыжеечного аденита.
2. Какие визуализационные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Если высока вероятность аппендицита, хирургическое вмешательство может быть целесообразным без визуализации.Если есть желание избежать лучевой терапии, то ультразвуковое исследование может иногда выявить увеличенные брыжеечные узлы, а также исключить патологию придатков у женщин и, в случае выявления, аппендицит. Компьютерная томография (КТ) позволяет легко увидеть брыжеечные лимфатические узлы и помогает исключить широкий спектр заболеваний, которые могут имитировать мезентериальный аденит.
Если аппендикс плохо визуализируется, нельзя исключить острый аппендицит. Ранняя консультация хирурга часто бывает разумной. Кроме того, визуализация не может определить причину аденопатии, если не обнаружены другие явные патологии. Таким образом, даже если острый аппендицит исключен, тщательное стационарное наблюдение и амбулаторное наблюдение имеют решающее значение для исключения вторичных причин мезентериального аденита.
Таким образом, даже если острый аппендицит исключен, тщательное стационарное наблюдение и амбулаторное наблюдение имеют решающее значение для исключения вторичных причин мезентериального аденита.
III. Управление по умолчанию.
Основная цель – отличить пациентов с определенным или вероятным хирургическим вмешательством брюшной полости от тех, у которых наблюдение, эмпирическое лечение или биопсия под контролем КТ являются разумными вариантами. Если это неясно, необходима ранняя хирургическая консультация.
A. Немедленное управление.
Хотя мезентериальный аденит обычно является легким заболеванием, которое проходит самостоятельно, начальное лечение должно быть направлено на стабилизацию состояния пациента и коррекцию электролитного истощения и обезвоживания. В тяжелых случаях могут использоваться антибиотики с активностью против Yersinia, которые частично совпадают с антибиотиками, которые действуют на кишечные патогены, такие как цефалоспорины второго и третьего поколений, пиперациллин, хинолоны и имипенем. Нет никаких доказательств в поддержку лечения легких и умеренных случаев энтероколита Yersinia с ассоциированным мезентериальным аденитом.В случаях тяжелого системного заболевания, бактериемии и пациентов с ослабленным иммунитетом показано лечение антибиотиками. Поскольку многие из этих пациентов могут пойти на операцию, необходимо провести любые предоперационные исследования, которые могут быть показаны, и уделить внимание любым активным сопутствующим заболеваниям, которые могут повлиять на результат. Большинству пациентов следует держать NPO (ничего не перорально) до тех пор, пока не будет принято решение об операции.
Нет никаких доказательств в поддержку лечения легких и умеренных случаев энтероколита Yersinia с ассоциированным мезентериальным аденитом.В случаях тяжелого системного заболевания, бактериемии и пациентов с ослабленным иммунитетом показано лечение антибиотиками. Поскольку многие из этих пациентов могут пойти на операцию, необходимо провести любые предоперационные исследования, которые могут быть показаны, и уделить внимание любым активным сопутствующим заболеваниям, которые могут повлиять на результат. Большинству пациентов следует держать NPO (ничего не перорально) до тех пор, пока не будет принято решение об операции.
B. Советы медицинского осмотра для руководства.
Если решение о посещении операционной еще не принято, то симптомы пациента, жизненно важные признаки и обследование брюшной полости следует проверять каждые несколько часов в течение первого дня, как это делается при возможном аппендиците.Если диагноз был подтвержден патологически, эти же признаки следует отслеживать с меньшей частотой.
C. Лабораторные тесты для мониторинга реакции и корректировок в управлении.
Периодический общий анализ крови и биохимические профили могут быть полезны для отслеживания тяжести заболевания и контроля за восполнением жидкости.
D. Долгосрочное управление.
Мезентериальный аденит обычно проходит самостоятельно и не требует длительного лечения. Однако, если операция не проводится, потребуется периодическое амбулаторное наблюдение, чтобы гарантировать полное выздоровление и исключить диагноз вторичного мезентериального аденита.Кроме того, первичный мезентериальный аденит иногда протекает рецидивирующе-ремиттирующим образом. Если пациент продолжает болеть, может быть показана повторная визуализация и возможная биопсия любых постоянно увеличенных брыжеечных лимфатических узлов. Поскольку лимфаденопатия может присутствовать где-то еще при многих неопластических и воспалительных состояниях, которые изначально имитируют мезентериальный аденит, хорошее обследование с вниманием к пальпируемым лимфатическим узлам может избавить пациента от дополнительного риска биопсии под контролем КТ.
E.Общие ловушки и побочные эффекты управления.
Основная ошибка в лечении – отказ от консультации общего хирурга на ранних этапах болезни. Аппендицит может привести к увеличению брыжеечных лимфатических узлов. Если клиническое впечатление предполагает аппендицит, то раннее хирургическое вмешательство является самым безопасным курсом, если только визуализация четко не идентифицирует нормальный аппендикс. Тем не менее, другие хирургические состояния, такие как перфорированный дивертикулит слепой кишки, также могут привести к болезненному увеличению брыжеечных лимфатических узлов.В случаях, когда проводится наблюдение, за пациентом необходимо регулярно наблюдать, как описано выше, чтобы гарантировать полное исчезновение симптомов. Если заболевание перешло в подострую форму и в больнице не был поставлен патологический диагноз, необходимо незамедлительно найти альтернативный диагноз.
IV. Лечение сопутствующих заболеваний.
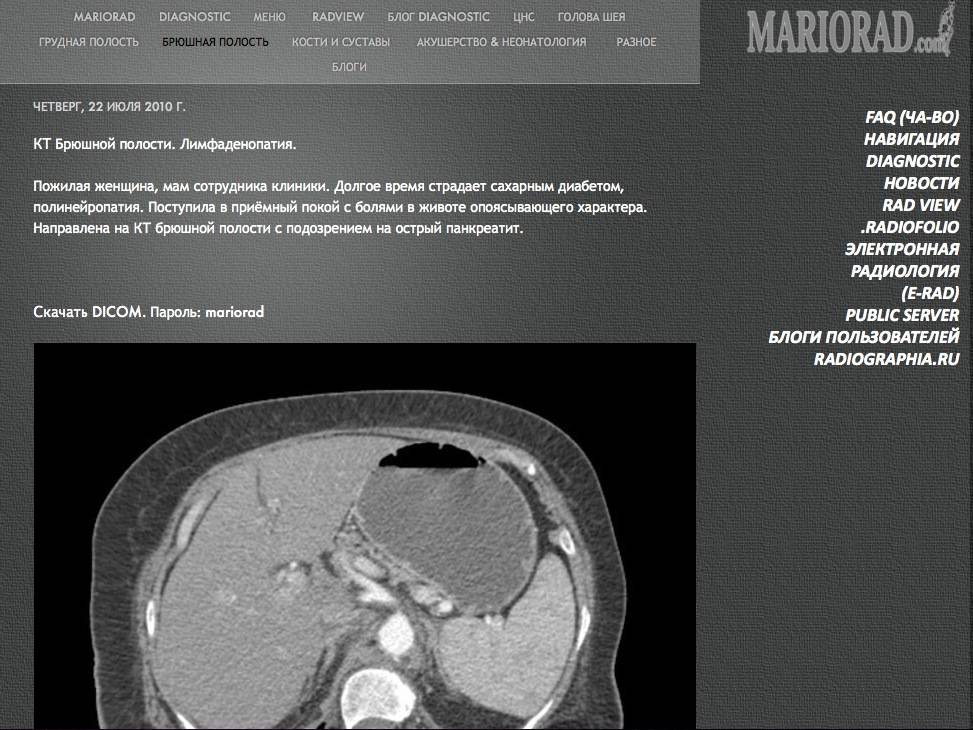
Коморбидные состояния в значительной степени влияют на риск хирургического вмешательства и послеоперационного ведения. Однако пациенты с ослабленным иммунитетом чаще страдают оппортунистическими инфекциями, имитирующими мезентериальный аденит.ВИЧ, лимфома, комплекс Mycobacterium avium, туберкулез, криптококкоз и даже саркома Капоши могут изначально имитировать мезентериальный аденит. Эти заболевания чаще проявляются в подострой форме и не проходят спонтанно. Если у пациента нет хирургической брюшной полости, этой популяции часто будет полезна биопсия под визуальным контролем.
Как указано выше, хороший медицинский осмотр и тщательный анализ всех изображений с радиологом определят, есть ли альтернативные места для биопсии, которые имеют более низкий риск осложнений.У пациентов с первичными воспалительными заболеваниями, такими как болезнь Крона или системная волчанка, первичное заболевание может быть причиной мезентериальной аденопатии. У людей с известным раком часто встречается злокачественная аденопатия. В этих случаях могут быть очевидны множественные другие участки аденопатии.
В этих случаях могут быть очевидны множественные другие участки аденопатии.
А. Почечная недостаточность.
НЕТ
B. Печеночная недостаточность.
НЕТ
C. Систолическая и диастолическая сердечная недостаточность.
НЕТ
D. Заболевание коронарной артерии или заболевание периферических сосудов.
НЕТ
E. Диабет или другие эндокринные проблемы.
НЕТ
F. Злокачественность.
НЕТ
G. Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
НЕТ
H. Первичное заболевание легких (ХОБЛ, астма, ILD).
НЕТ
I. Проблемы с желудочно-кишечным трактом или питанием.
НЕТ
J.
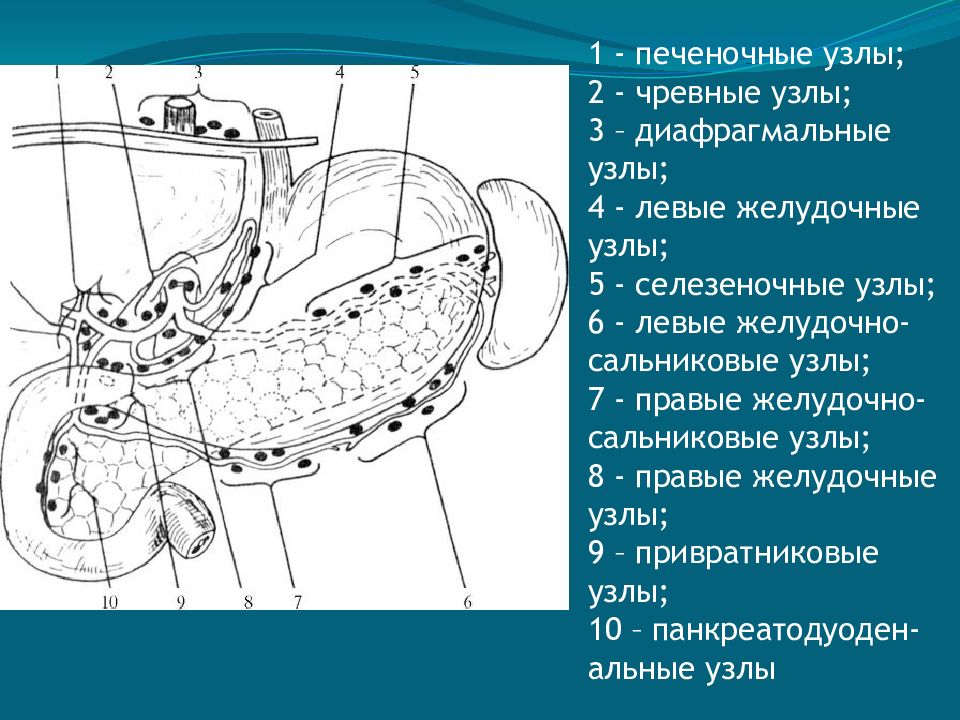 Проблемы гематологии или коагуляции.
Проблемы гематологии или коагуляции.НЕТ
K. Деменция или психическое заболевание / Лечение.
НЕТ
V. Переходы опеки.
A. Рекомендации по выходу из системы во время госпитализации.
Если диагноз не был подтвержден хирургическим путем, могут потребоваться серийные обследования брюшной полости. Выход из системы должен гарантировать это, а также информацию о статусе любой хирургической консультации. Это снижает вероятность пропущенного хирургического вмешательства на брюшной полости.
B. Ожидаемая продолжительность пребывания.
Хотя в современную эпоху имеется мало данных о взрослых, большинство пациентов с патологически подтвержденным мезентериальным аденитом молоды и здоровы.Пребывание в больнице для перенесших операцию должно составлять примерно 3-4 дня.
C.
 Когда пациент готов к выписке.
Когда пациент готов к выписке.Пациенты, перенесшие операцию, готовы к выписке, когда их количество питательных веществ соответствует адекватным суточным потребностям в калориях, когда у них регулярно выделяются газы и когда они могут безопасно передвигаться. Кроме того, их боль следует контролировать с помощью пероральных препаратов.
D. Организация последующего наблюдения в клинике.
1. Когда и с кем следует организовать наблюдение в клинике?
Если пациенту была сделана операция, последующее наблюдение должно быть у его хирурга в течение одной недели после выписки.Если пациент не перенес операцию и состояние его здоровья значительно улучшилось, последующее наблюдение можно будет провести у лечащего врача в течение 1-2 недель. Если пациент не подвергался хирургическому вмешательству, но его выписывают без значительного улучшения или с сохраняющейся неопределенностью диагностики, то последующее наблюдение должно быть у хирурга в течение 1-2 дней, а у врача первичного звена – в течение одной недели.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего получить возможность первого посещения клиники?
Никаких дополнительных тестов не требуется, но инструкции по выписке и сводка по выписке должны четко указывать, какие тесты, если таковые имеются (т.е., посевы или патология) еще не рассмотрены. Пациент и / или его семья должны быть проинформированы о том, кто предоставит им выдающиеся результаты анализов.
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники?
Никаких анализов перед повторным визитом не требуется, если на это не указывает конкретная клиническая ситуация.
E. Соображения по размещению.
Полное выздоровление является нормой, и почти все пациенты должны вернуться в прежнее место жительства.
F. Прогноз и консультирование пациентов.
Ожидается полное выздоровление у людей с подтвержденным диагнозом, а также у тех, кто не подвергался хирургическому вмешательству, но имеет высокую вероятность мезентериального аденита.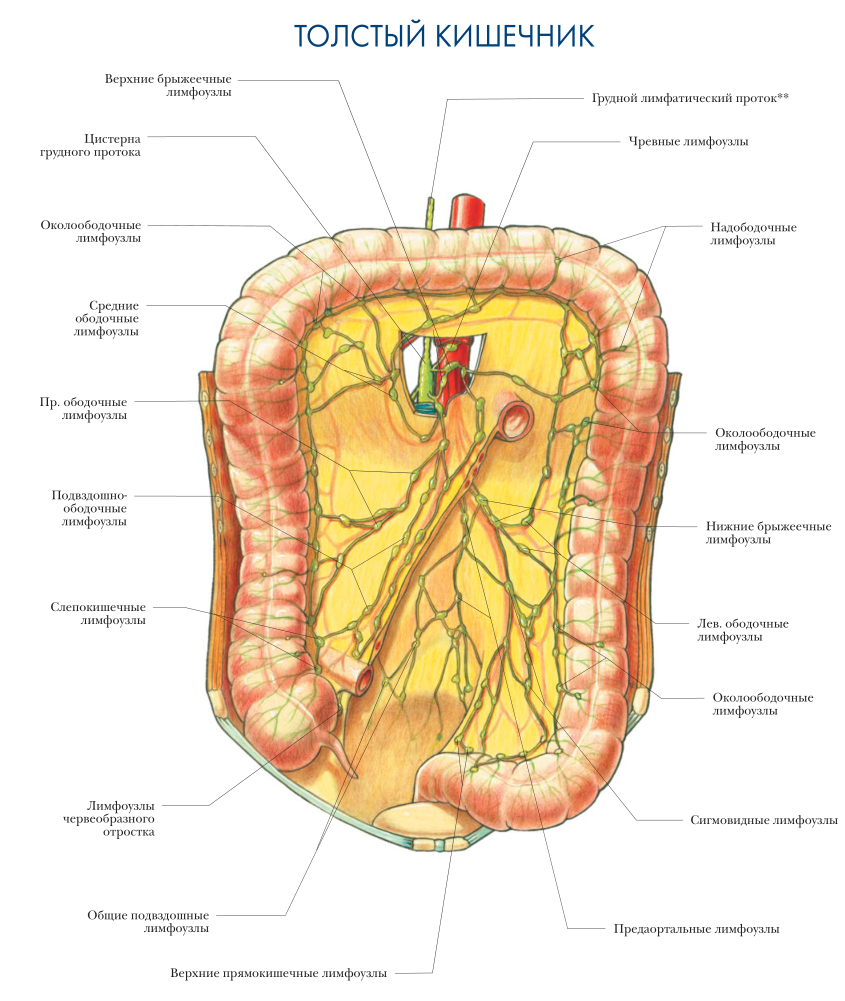 Для тех, кто выписан без четкого диагноза, у которых может быть другая причина болезненных брыжеечных лимфатических узлов, следует подчеркнуть важность раннего и регулярного наблюдения.
Для тех, кто выписан без четкого диагноза, у которых может быть другая причина болезненных брыжеечных лимфатических узлов, следует подчеркнуть важность раннего и регулярного наблюдения.
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
НЕТ
VII. Какие доказательства?
Ян, Эйрд. «Острый неспецифический мезентериальный лимфаденит». Британский медицинский журнал. 1945. С. 680–682. (Это типичный документ периода времени, в течение которого мезентериальный аденит стал общепринятым. Документ носит описательный характер и дает подробную информацию об анамнезе и обследовании, которые могут позволить клиницисту отличить это заболевание от острого аппендицита.)
Макари, М., Хайнс, Дж., Бальтазар, Э, Мегибоу, А. «Мезентериальный аденит: КТ-диагностика первичных и вторичных причин, заболеваемости и клинического значения у детей и взрослых». Американский журнал рентгенологии. об. 178. 2002. С. 853-858. (Большинство современных статей о мезентериальном адените есть в радиологической литературе. Эти исследования полезны, так как большинству наших пациентов с острой болью в животе и лихорадкой RLQ будет выполнена визуализация в отделении неотложной помощи до того, как госпиталист попросит их увидеть их. Эти статьи помогают мы понимаем преимущества и недостатки этих визуализационных исследований и подчеркиваем необходимость прямого разговора с радиологом, если есть какая-либо диагностическая неопределенность.)
Американский журнал рентгенологии. об. 178. 2002. С. 853-858. (Большинство современных статей о мезентериальном адените есть в радиологической литературе. Эти исследования полезны, так как большинству наших пациентов с острой болью в животе и лихорадкой RLQ будет выполнена визуализация в отделении неотложной помощи до того, как госпиталист попросит их увидеть их. Эти статьи помогают мы понимаем преимущества и недостатки этих визуализационных исследований и подчеркиваем необходимость прямого разговора с радиологом, если есть какая-либо диагностическая неопределенность.)
Toorenvliet, B, Vellekoop, A. «Клиническая дифференциация острого аппендицита и симпатичного мезентериального лимфаденита у детей». Европейский журнал детской хирургии. об. 21. 2011. С. 120–123. (Современная статья, демонстрирующая трудности клинической дифференциации острого аппендицита и мезентериального аденита.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Абдоминальные проявления лимфомы: спектр характеристик визуализации
Неходжкинские лимфомы и лимфомы Ходжкина часто поражают многие структуры в брюшной полости и тазу. Экстранодальное заболевание чаще встречается при неходжкинской лимфоме, чем при лимфоме Ходжкина. Хотя это может быть часть системной лимфомы, единичное начало узловой лимфомы не редкость. Экстранодальная лимфома описана практически во всех органах и тканях.В порядке убывания частоты вовлекаются селезенка, печень, желудочно-кишечный тракт, поджелудочная железа, брюшная стенка, мочеполовые пути, надпочечники, брюшная полость и желчевыводящие пути. Цель этого обзора – обсудить и проиллюстрировать спектр проявлений узловых и экстранодальных лимфом, включая лимфомы, связанные со СПИДом, в брюшно-тазовой области с использованием мультимодального подхода, особенно методов поперечной визуализации. Показаны наиболее распространенные рентгенологические паттерны поражения.Знакомство с визуализационными проявлениями, диагностически специфичными для лимфомы, важно, потому что визуализация играет важную роль в неинвазивном лечении болезни.
Показаны наиболее распространенные рентгенологические паттерны поражения.Знакомство с визуализационными проявлениями, диагностически специфичными для лимфомы, важно, потому что визуализация играет важную роль в неинвазивном лечении болезни.
1. Введение
Злокачественные лимфомы, болезнь Ходжкина (HD) и неходжкинская лимфома (NHL) составляют примерно от 5% до 6% всех злокачественных новообразований [1]. Лимфомы часто поражают узловые и экстранодальные структуры брюшной полости и таза [2, 3].
HD обычно почти полностью ограничивается лимфатическими узлами [4, 5].Экстранодальная лимфома встречается примерно у 40% пациентов и описана практически во всех органах и тканях. В порядке убывания частоты вовлекаются селезенка, печень, желудочно-кишечный тракт, поджелудочная железа, брюшная стенка, мочеполовые пути, надпочечники, брюшная полость и желчевыводящие пути [2].
Цель этого обзора – обсудить и проиллюстрировать спектр проявлений узловых и экстранодальных лимфом, включая лимфомы, связанные со СПИДом, в брюшно-тазовой области с использованием мультимодального подхода, особенно методов поперечной визуализации.
2. Узловая болезнь
Большинство нормальных лимфатических узлов (ЛУ) имеют размер около 1 см; однако этот размер варьируется в зависимости от их местоположения [6]. Узловая болезнь может быть одиночной или чаще множественной [3]. Одиночный массовый тип узловой лимфомы включает единичное увеличенное ЛУ и слияние нескольких увеличенных ЛУ (Рисунок 1). КТ обычно показывает огромную круглую массу или дольчатую массу однородной плотности с равномерным усилением [3].
Множественные узловые лимфомы, наиболее часто встречающиеся, могут характеризоваться увеличенными ЛУ с региональным распределением (Рисунки 2 и 3).Увеличенные ЛУ могут сливаться вместе и образовывать огромную массу и могут быть замечены на КТ как поражения однородной плотности с умеренным гомогенным усилением [3]. На рисунках 4 и 5 показаны брыжеечные лимфатические узлы.
3. Болезнь Ходжкина в сравнении с неходжкинской лимфомой
ЛУ HD редко встречаются в брыжейке (менее 5–8,3%), с небольшим количеством мелких поражений, распределенных рассеянно. НХЛ имеет широкое распространение, включая все участки брюшной ЛУ (рис. 6), при этом часто поражается брыжейка (45%).Слияние увеличенных ЛУ HD наблюдается редко (16,7%), что в основном встречается при множественном узловом типе (60%). Однако слияние увеличенных ЛУ является обычным (60%) в НХЛ, проявляя признаки заложенности сосудов, признаки заложенности кишечника и признаки булыжника [3].
НХЛ имеет широкое распространение, включая все участки брюшной ЛУ (рис. 6), при этом часто поражается брыжейка (45%).Слияние увеличенных ЛУ HD наблюдается редко (16,7%), что в основном встречается при множественном узловом типе (60%). Однако слияние увеличенных ЛУ является обычным (60%) в НХЛ, проявляя признаки заложенности сосудов, признаки заложенности кишечника и признаки булыжника [3].
КТ-проявления поражения узлов до и после радиохимиотерапии различны, включая изменения во внутренних характеристиках узлов. После лечения может наблюдаться усиление гетерогенного или периферического усиления ЛУ из-за внутриузлового некроза и кальцификации поражений (Рисунок 7) [3].
Экстранодальное поражение при HD гораздо реже, чем в НХЛ. Экстранодальная инвазия соседних тканей наблюдается в 15% случаев, а гематогенное распространение – в 5–10%. Экстранодальное поражение (кроме селезенки и вилочковой железы) указывает на HD IV стадии. Прилегающее заболевание, которое требует местной лучевой терапии, следует отличать от болезни IV стадии, которая лечится только химиотерапией или в сочетании с общей лучевой терапией. Также необходимо оценить степень экстранодального вовлечения, поскольку это считается прогностическим [5].
Также необходимо оценить степень экстранодального вовлечения, поскольку это считается прогностическим [5].
КТ является предпочтительным методом, хотя могут также оказаться полезными ультразвуковое исследование и МРТ. КТ предпочтительнее для оценки лимфомы печени и диагностики лимфомы желудка и почечных или околопочечных новообразований [5].
ФДГ-позитронно-эмиссионная томография (ПЭТ) является важным методом как для определения стадии, так и для последующего наблюдения за узловыми и экстранодальными лимфомами [4]. Недавние исследования показывают, что ПЭТ / КТ превосходит КТ в обнаружении экстранодальных заболеваний брюшной полости, особенно селезенки и печени [2, 4, 7, 8].
5. Селезенка
Селезенка обычно считается «узловым органом» при HD и экстранодальным органом при НХЛ [5]. Он поражен у 20–40% больных лимфомой. Поражение селезенки обнаруживается при первичном проявлении лимфомы у 30-40% пациентов с HD и у 10-40% пациентов с NHL [7].
Типы поражения включают диффузную инфильтрацию со спленомегалией или без нее и очаговые узелки [2]. Поражение селезенки обычно диффузное, и только в небольшом количестве случаев обнаруживаются узелки размером более 1 см в диаметре.Диффузная инфильтрация может присутствовать в селезенках нормального размера. Заметная спленомегалия почти всегда указывает на инфильтрацию. Однако реактивная спленомегалия легкой и средней степени тяжести (рис. 8) встречается примерно у 30% пациентов при отсутствии отложений лимфомы [5, 8].
Поражение селезенки обычно диффузное, и только в небольшом количестве случаев обнаруживаются узелки размером более 1 см в диаметре.Диффузная инфильтрация может присутствовать в селезенках нормального размера. Заметная спленомегалия почти всегда указывает на инфильтрацию. Однако реактивная спленомегалия легкой и средней степени тяжести (рис. 8) встречается примерно у 30% пациентов при отсутствии отложений лимфомы [5, 8].
5.1. Визуализация
Узелки обычно гипоэхогенные при УЗИ (рис. 9), но очень маленькие отложения могут не обнаруживаться.
На КТ изображения демонстрируют низкое затухание (рисунки 10, 11, 12, 13 и 14) с уменьшенным усилением контрастного материала (CM) по сравнению с нормальной тканью селезенки [5, 8].
Узлы на МРТ гипоинтенсивны или изоинтенсивны на T1-взвешенных изображениях (T1-WI) и гиперинтенсивны на T2-WI и демонстрируют пониженное усиление после введения гадолиния (Gd) по сравнению с нормальной селезенкой [2 ].
Для начальной стадии поражения селезенки при злокачественной лимфоме чувствительность и специфичность ПЭТ / КТ могут достигать 100% и 95%. Чувствительность комбинированного подхода выше, чем чувствительность любого метода по отдельности [7].
6. Печень
Первичная печеночная HD встречается очень редко [5]. Однако вторичное поражение печени довольно распространено и обычно связано с заболеванием лимфатических узлов. БГ печени почти всегда ассоциируется с заболеванием селезенки (рис. 15). Поражение печени встречается у 15% (6–20%) пациентов с лимфомой и может быть очаговым или диффузным с гепатомегалией или без нее [2, 5]. Обычно он диффузный, с дискретными узловыми поражениями только в 10% случаев. HD проявляется чаще в виде милиарных поражений (<1 см в диаметре), чем в виде образований (Рисунок 16) [5, 8].
6.1. Визуализация
FDG ПЭТ / КТ более точна, чем другие методы поперечного сечения для обнаружения диффузного поражения печени [2].
Очаговая лимфома печени выглядит как ограниченные узелки, которые являются гипоэхогенными и не показывают заднего акустического усиления при УЗИ.
На КТ с контрастным усилением узелки имеют низкое затухание (рисунки 17 и 18), а на МРТ они могут выглядеть как гипоинтенсивные или изоинтенсивные по сравнению с нормальной печенью на T1-WI и как гиперинтенсивные на T2-WI (Рисунок 19) и может иметь пониженное усиление [2, 8].
7. Желудочно-кишечный тракт
HD редко затрагивает желудочно-кишечный тракт. Первичная HD желудочно-кишечного тракта обычно включает один участок. Множественные сайты редко участвуют в распространяемом HD [5].
Экстранодальная лимфома желудочно-кишечного тракта встречается у 10–30% всех пациентов с НХЛ [9]. Желудок, тонкий кишечник, глотка, толстый кишечник и пищевод участвуют в порядке убывания частоты [2].
7.1. Желудок
Желудок является наиболее частым очагом злокачественной лимфомы желудочно-кишечного тракта (60–75% случаев) [9, 10].Однако первичная желудочная HD крайне редко. Паттерны поражения желудка включают полиповидное образование, диффузную или фокальную инфильтрацию, язвенное поражение или узелковость слизистой оболочки [2]. Инфильтрирующая форма является наиболее распространенной (рис. 20), и ее трудно отличить от скиррозной карциномы. КТ демонстрирует утолщение стенки желудка с гладкой дольчатой внешней границей [5].
7.2. Поражение тонкой кишки
Лимфома является наиболее распространенным злокачественным новообразованием тонкой кишки, и в последние годы частота ее возникновения, связанная с гиперактивацией В-клеток, у ВИЧ-инфицированных пациентов увеличилась.Были описаны первичная НХЛ, лимфома Беркитта, лимфома MALT-типа и, в редких случаях, HD с вовлечением тонкого кишечника [10]. Паттерны поражения тонкой кишки включают одиночные или множественные узелки, утолщение периферической стенки (Рисунок 21) с аневризматической дилатацией или без нее и прямое распространение от брыжеечных узлов [2, 10].
7.3. Поражение толстой кишки
HD толстой кишки встречается редко [5, 10]. Чаще всего поражаются слепая и прямая кишки [10]. Паттерны поражения толстой кишки включают объемное полиповидное образование, инфильтративную опухоль и аневризматическую дилатацию (Рисунки 22, 23 и 24) [2].В отличие от аденокарциномы желудочно-кишечного тракта, лимфома чаще поражает несколько и более длинных сегментов кишечника и с меньшей вероятностью вызывает непроходимость кишечника.
МРТ используется для местной диагностики рака прямой кишки. Лимфома обычно имеет однородную промежуточную интенсивность сигнала на T1-WI, гетерогенную гиперинтенсивность на T2-WI и от легкого до умеренного усиления после инъекции Gd [10].
7.4. Приложение
Первичная лимфома аппендикса также очень редка, в литературе имеется лишь несколько сообщений о случаях, хотя чаще встречается лимфома слепой кишки, распространяющаяся до основания аппендикса [10, 11].Аппендицит клинически может проявляться как острый аппендицит [11].
7,5. Поджелудочная железа
Панкреатическая HD является чрезвычайно редкой и почти во всех случаях вторичной по отношению к болезни смежных лимфатических узлов [5, 12]. Поскольку поджелудочная железа не имеет определяемой капсулы, может быть трудно отличить соседнюю болезнь ЛУ от внутренней инфильтрации поджелудочной железы [5].
Поджелудочная железа поражается примерно в 30% случаев НХЛ, обычно в результате инфильтрации смежных узлов [2, 12]. Паттерны поражения включают ограниченное образование и диффузное увеличение железы, имитирующее острый панкреатит.Хотя может произойти обструкция желчных протоков, умеренная или тяжелая дилатация главного протока поджелудочной железы встречается редко [12].
Сосудистая инвазия, атрофия поджелудочной железы дистальнее опухоли, кальцификация и некроз опухоли на начальном этапе необычны. Эти особенности могут помочь отличить лимфому поджелудочной железы от аденокарциномы [2].
На КТ видны два разных морфологических паттерна: локализованная, четко очерченная форма опухоли (рис. 25) и диффузное увеличение с инфильтрацией (рис. 26) или замена большей части поджелудочной железы увеличением железы и нерегулярной инфильтрацией перипанкреатического жира [ 12].
8. Мочеполовые пути
Внутреннее поражение систем мочеполовых органов при поступлении редко [5]. Чаще всего поражается мочеполовая почка [2, 13].
8.1. Почка
Поражение почек встречается крайне редко, при этом HD является скорее периренальным и с рентгенологическим проявлением, часто состоящим из инвазии периренального пространства HD без вовлечения паренхимы почек [5]. Поражение почек встречается у 3–8% пациентов с лимфомой.Паттерны поражения почек, в порядке убывания частоты, включают множественные ограниченные образования (Рисунок 27), прямую инфильтрацию из соседних узлов, одиночную массу, изолированную перинефрическую массу (Рисунок 28) и диффузную инфильтрацию (Рисунок 29) [2, 13].
Несмотря на то, что перипельвикальная лимфома покрывает почечные прикорневые структуры, сосуды часто остаются открытыми, и часто наблюдается минимальный гидронефроз (рис. 30), который помогает дифференцировать перипельвикальную лимфому от переходно-клеточной карциномы или метастазов [2].
Почечно-клеточный рак часто можно отличить от лимфомы по характеру гиперваскулярного усиления [2].
8.2. Мочеточник
Мочеточник часто поражается забрюшинными узлами, но первичное поражение мочеточника лимфомой встречается редко.
8.3. Мочевой пузырь
Поражение мочевого пузыря также встречается крайне редко [5]. Около 8% пациентов с лимфомой имеют поражение мочевого пузыря при вскрытии. Паттерны поражения мочевого пузыря включают ограниченные одиночные или множественные образования и диффузную инфильтрацию [2].
8.4. Яичко
Лимфома яичек – редкое и смертельное заболевание, составляющее от 1 до 2% всех NH и примерно 5% всех новообразований яичек. Наиболее распространенной формой лимфомы яичек является диффузная В-крупноклеточная лимфома. Вторичное поражение яичка НХЛ встречается чаще, чем первичное экстранодальное заболевание [14].
Лимфома – самая распространенная опухоль яичка у пожилых мужчин; двустороннее поражение встречается в 38% случаев. Паттерны поражения яичек включают очаговые образования и диффузную инфильтрацию с увеличением яичек или без него [2, 14].
9. Надпочечник
Надпочечник участвует примерно в 4% случаев НХЛ. Двустороннее поражение надпочечников происходит примерно в 50% этих случаев (Рисунок 31). Паттерны поражения включают округлую ограниченную однородную массу и увеличенный надпочечник, который сохраняет свою нормальную форму [2].
10. Полость брюшины
Брюшинный лимфоматоз – это редкое клиническое проявление, которое часто связано с первичной желудочно-кишечной НХЛ высокой степени и рентгенологически неотличимо от перитонеального карциноматоза [2, 15].Паттерны поражения включают дискретные узелки, диффузную инфильтративную массу и асцит (рис. 32). Экссудативный асцит от перитонеального лимфоматоза значительно ослабляется из-за повышенного содержания белка. Диффузная лимфоматозная инфильтрация брыжейки вызывает звездчатый вид брыжейки и вызывает фиксацию петель тонкой кишки [2].
11. Желчные пути
Лимфоматозное поражение желчных путей встречается редко.
11.1. Желчный пузырь
Паттерны поражения желчного пузыря включают внутрипросветную полиповидную массу, большую массу, замещающую желчный пузырь, и диффузное утолщение стенок [2].
11.2. Желчные протоки
Типы поражения желчных протоков включают стриктуру желчных протоков, имитирующую холангиокарциному, и очаговое образование [2].
12. Брюшная стенка
Лимфома может поражать брюшную стенку путем прямого распространения от кости или может возникать отдельно в мышцах, подкожно-жировой клетчатке или коже в результате гематогенного распространения [2].
13. Лимфомы, связанные со СПИДом
В 1987 году Центры по контролю и профилактике заболеваний (CDC) включили несколько гистологических типов НХЛ высокой и средней степени злокачественности в список заболеваний, которые указывают на диагноз СПИДа у пациентов с лабораторные доказательства ВИЧ-инфекции [16]. Лимфома – второе по распространенности новообразование, связанное со СПИДом. Лимфомы, связанные со СПИДом (ARL), имеют ряд весьма необычных особенностей по сравнению с лимфомами без ARL, включая поражение костного мозга и кожи.Кроме того, ARL имеют поразительную предрасположенность к экстранодальным областям поражения, а желудочно-кишечный тракт является наиболее распространенным экстранодальным участком [15]. ARL может поражать любой орган брюшной полости, чаще всего ЛУ, желудочно-кишечный тракт, печень, почки, надпочечники, сальник и брюшную стенку.
13.1. Печень
Очаговые опухоли лимфомы в печени гораздо чаще встречаются у больных СПИДом, чем у людей, не страдающих СПИДом. Внешний вид может варьироваться от одной или нескольких больших масс с низким затуханием до множества мелких узелков.Гепатомегалия часто встречается у пациентов со СПИДом, и иногда в большой печени может быть лимфома без очаговых поражений, очевидных на КТ [16, 17].
13.2. Селезенка
Очаговые поражения селезенки также чаще встречаются при ARL, чем при лимфоме без СПИДа. Могут присутствовать один или несколько очагов с низким затуханием. Спленомегалия довольно часто встречается при СПИДе и не является предиктором поражения лимфомой [17].
13.3. Лимфатические узлы
Аденопатия, особенно забрюшинная и брыжеечная, является частым проявлением абдоминальной ARL.Подозрение на новообразование или конкретную инфекцию ограничивается пациентами с более крупными узлами, узлами в других местах или большими кластерами более мелких узлов. Если в узлах есть центры с низкой аттенуацией, вероятна скорее микобактериальная инфекция, чем лимфома [17].
13,4. Сальник
Сальник может быть сильно инфильтрирован лимфомой как одно из проявлений перитонеального лимфоматоза [16, 17].
13,5. GI Tract
Очаговые образования ARL могут быть замечены в желудке, тонкой кишке или толстой кишке.Образования в желудочно-кишечном тракте могут быть единичными находками, но признаки болезни в других местах являются обычным явлением.
Рентгенологические, КТ и бариевые особенности внутреннего поражения кишечника схожи у пациентов со СПИДом и иммунокомпетентных пациентов, при этом никаких серьезных морфологических различий между различными гистологическими типами не обнаружено [17, 18].


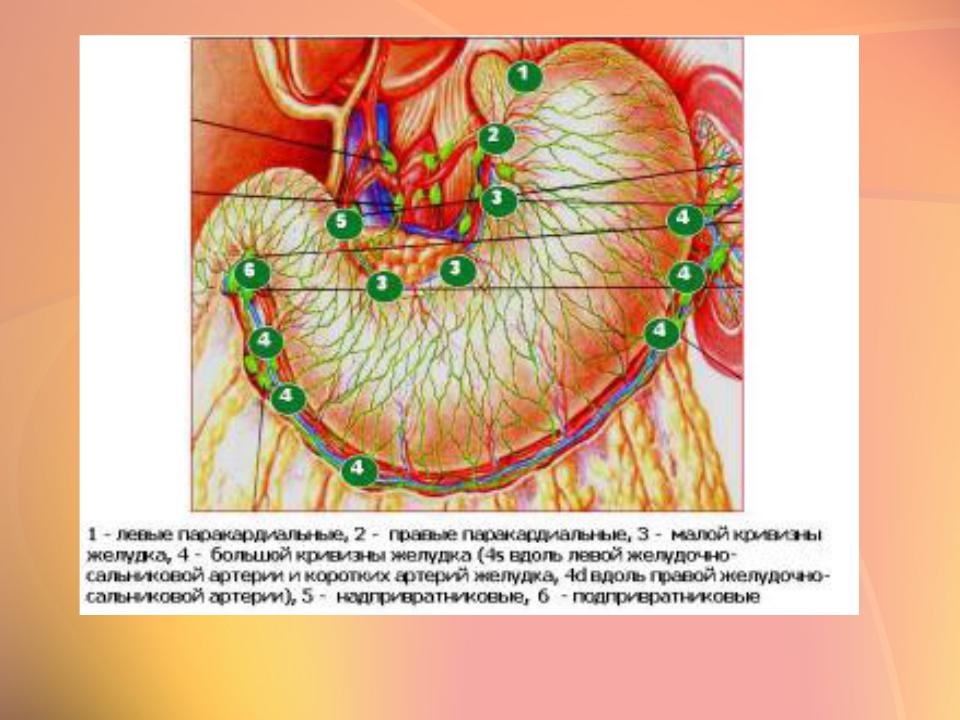
 д.). Данным путем появляются метастазы от раковых опухолей лимфатической и кроветворной ткани, саркомы, гипернефромы, хорионэпителиомы.
д.). Данным путем появляются метастазы от раковых опухолей лимфатической и кроветворной ткани, саркомы, гипернефромы, хорионэпителиомы.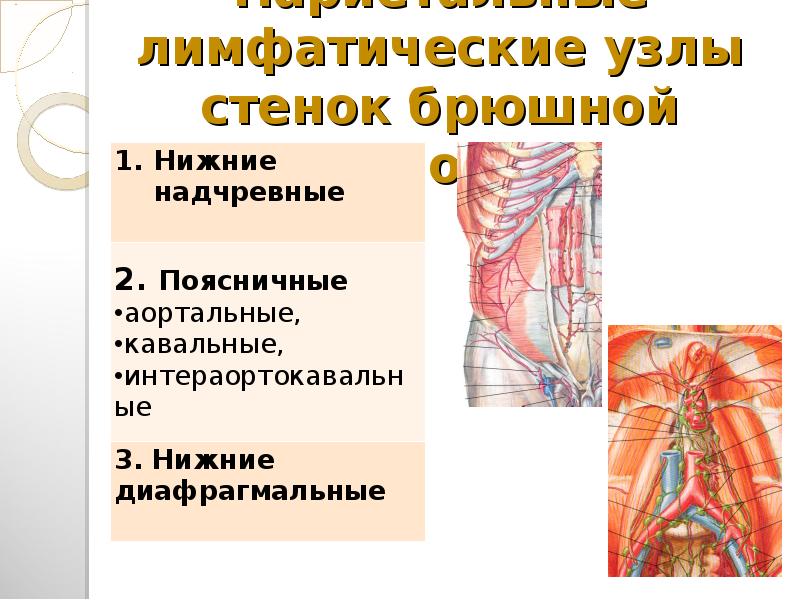 Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача.
Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача. Например образование(узел или какое-либо уплотнение) , который активно кровоснабжается, требует особого внимания. Все это позволяет точно поставить диагноз и своевременно направить на лечение
Например образование(узел или какое-либо уплотнение) , который активно кровоснабжается, требует особого внимания. Все это позволяет точно поставить диагноз и своевременно направить на лечение
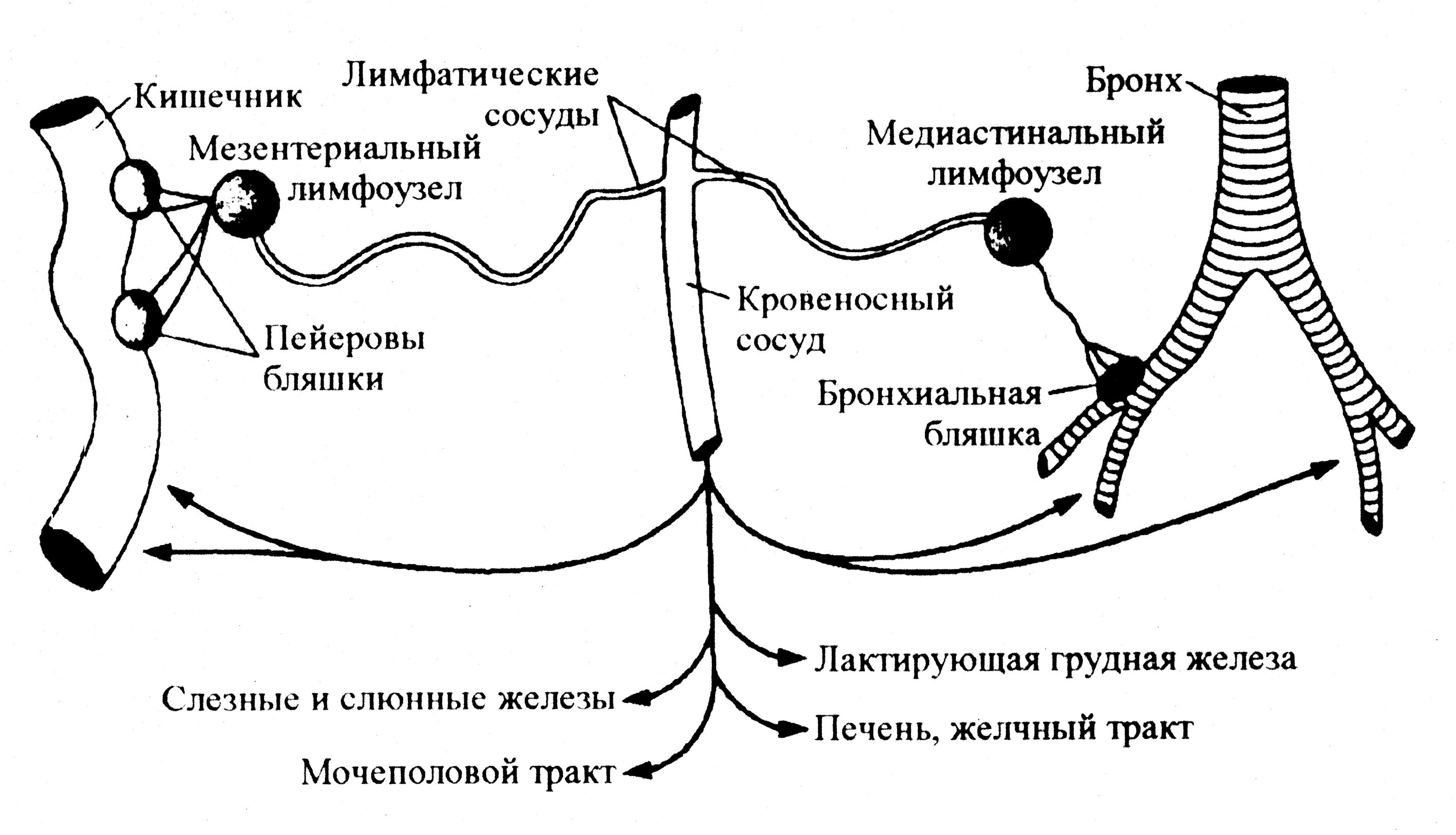 Это может быть результатом вирусных инфекций, таких как ротавирус или норовирус. Это также может быть результатом бактериальных инфекций, таких как сальмонелла, стафилококк или стрептококк . Гастроэнтерит часто ошибочно называют желудочным гриппом.
Это может быть результатом вирусных инфекций, таких как ротавирус или норовирус. Это также может быть результатом бактериальных инфекций, таких как сальмонелла, стафилококк или стрептококк . Гастроэнтерит часто ошибочно называют желудочным гриппом.