Лекарственная терапия после операции на позвоночнике: Реабилитация после операций на позвоночнике
Реабилитация после операций на позвоночнике
С точки зрения последующей консервативной терапии и реабилитации целесообразно разделить послеоперационное ведение пациента на следующие этап:
- Ранний послеоперационный период (7-14 дней после операции)
Рекомендуется назначение плановой антибиотикопрофилактики в соответствии с клинической картиной , с учетом особенностей местной микрофлоры и ее чувствительности к антибактериальным препаратам.
Наличие у пациента болевого синдрома той или иной степени выраженности, с явлениями отека в области оперативного вмешательства предусматривает назначение НПВС, которые обладают противовоспалительным и анальгезирующим эффектом. Кроме того, для купирования болевого синдрома ,который возникает на фоне мышечного спазма применяются миорелаксанты и медикаментозные блокады.
При наличии у пациента в дооперационном периоде грубых неврологических нарушений, двигательной и чувствительной сферы ,нарушения функции тазовых органов, назначаются нейрометаболические препараты, лекарственные средства, улучшающие нервно–мышечную проводимость.
Ранняя активизация предполагает палатный режим у пациента на следующие сутки после операции, расширенный палатный режим – на 2–3–е сут., общий режим – с 4–х сут. до окончания срока госпитализации, а также, если у больных наблюдалась грубая дооперационная неврологическая симптоматика (парезы, нарушения глубокой чувствительности) , то восстановление объема движений, походки следует начинать уже со 2–3–го дня после проведенного хирургического вмешательства.
Восстановление нормальной жизнедеятельности пациентов после удаления грыж межпозвонкового диска пояснично–крестцового отдела позвоночника, в том числе эндоскопического, предполагает ношение полужесткого корсета. Его ношение считается обязательным в течение первых 2 нед. после проведенного хирургического вмешательства, так как доказано, что этот метод эффективен для профилактики ранних рецидивов грыж диска. Далее его ношение показано, при физических нагрузках, так как чрезмерное ношение корсета в послеоперационном периоде может способствовать ослаблению мышц спины.
Не рекомендуется в течение около 3 нед. после операции удаления грыжи диска положение сидя. Поэтому должны быть исключены длительные перелеты и вождение автомобильного транспорта
Противопоказаны любые физические нагрузки.
- Поздний послеоперационный период (2-8 нед. после операции)
В позднем послеоперационном периоде пациент уже находится дома, при отсутствии противопоказаний и различного рода послеоперационных осложнений, так как ранняя активизация способствует снижению риска инфекционных осложнений, а также снижает психоэмоциональный стресс, характерный в той или иной степени для всех больных, длительное время находящихся в стационаре.
Группа препаратов, которая может применяться в данном периоде – хондропротекторы, которые обладают способностью стимулировать выработку хрящевого матрикса и осуществлять неспецифическую защиту от химического повреждения хряща. Эти факторы помогают снизить послеоперационные воспалительные явления, а также болевой синдром, ускорить регенерацию и восстановление суставного хряща, уменьшить явления рубцеобразования.
В случае сохранения остаточного болевого синдрома могут применяться НПВС, миорелаксанты о которых говорилось выше, а также антидепрессанты, которые не только изменяют фон настроения, но и могут усиливать обезболивающий эффект НПВС.
По мере стихания воспалительных явлений могут применяться физиотерапевтические процедуры и ЛФК:
- Лечебную гимнастику применяют с целью укрепления мышц спины, брюшного пресса, конечностей, устранения миофасциального блока, нарушений осанки. Для исключения осевой нагрузки используются упражнения лежа на спине,животе,боку. Противопоказаны упражнения с наклоном туловища вперед. Недопустимы подъемы прямых ног в положении лежа и сидя, резкие ротационные движения.
- УВТ (Ударно Волновая Терапия). Оказывает противовоспалительное действие, улучшает регенерацию тканей за счет усиления выработки коллагена.
- Лазеротерапию проводят контактным методом, пальпаторно определяют паравертебральные болезненные зоны.
 Способ обеспечивает противовоспалительное, противоотечное действие,улучшает трофику тканей.
Способ обеспечивает противовоспалительное, противоотечное действие,улучшает трофику тканей. - Электростимуляция мышц вызывает двигательное возбуждение и сокращение мышц, тем самым улучшая трофику, усиливая кровообращения в тканях.
- Отсроченный послеоперационный период (более 2 месяцев)
Продолжается всю жизнь пациента.На первом месте на данном этапе стоит коррекция образа жизни пациента. Мероприятия должны быть направлены на укреплению мышц спины созданию эффективного мышечного корсета данной области. Доказано, что положительное влияние на состояние позвоночника оказывают занятия плаванием, ЛФК. Что касательно различных видов спорта: должно производится только с разрешения лечащего доктора и специалиста по спортивной медицине при отсутствии повышенного риска и рецидива и осложнений.
Необходимо соблюдение ортопедического режима ,который включает в себя ограничение сгибания в пояснице, равномерную нагрузку на руки при ношении тяжестей, использование ортопедического матраса и подушки.
Реабилитация после операции по удалению грыжи межпозвонкового диска
Межпозвоночная грыжа может возникнуть в грудном, шейном и поясничном отделах. Локализация обуславливается наличием нагрузки на определенный участок и его подвижности. Операция является радикальным методом лечения, но на ней восстановление здоровья не останавливается. После следует этап реабилитации, который является определяющим в лечении грыжи позвоночника. Это период может занимать месяц или год, в зависимости от типа проведенной операции, особенностей организма и соблюдения всех предписаний врача пациентом.
Основа послеоперационной реабилитации
Правильное восстановление складывается из нескольких важнейших пунктов:
- Комплексное наблюдение профильных специалистов – хирурга, невролога, реабилитолога и других при необходимости.

- Грамотно составленный план действий по восстановлению с учетом всех особенностей пациента.
- Использование мер профилактики рецидива, изменение образа жизни и устранение провоцирующих факторов.
Пациент чувствует облегчение после удаления грыжи, боли больше нет и можно постепенно возвращаться к нормальной жизни. Однако если рекомендации не будут выполняться в полном объеме, ситуация может вернуться и усугубиться. Восстановление может быть эффективным только при грамотной организации периода восстановления и полного соблюдения предписаний.
Вопросами восстановления пациентов после операции по удалению межпозвоночной грыжи занимается реабилитационный центр клиники.
Длительность послеоперационной реабилитации после удаления грыжи межпозвоночного диска
Срок определяется несколькими важными факторами:
- Типом проведенной операции. Например, после дискоэктомии система будет восстанавливаться не менее шести месяцев.

- Если вмешательство было малоинвазивным, срок восстановления сильно сокращается и может составлять менее месяца. Риск осложнений при таком подходе также минимален.
- Возраст пациента, его вес и общее состояние здоровья также являются определяющими факторами для срока восстановления.
- Также важную роль играет возраст грыжи, время, за которое она появилась и сложности, с которыми пришлось столкнуться при ее лечении.
В распоряжении реабилитологов целый ряд методик, позволяющих пациентам восстанавливаться максимально быстро и без рисков.
Адаптационный период после операции
После того, как пациента выписывают домой, начинается его адаптация. В домашней обстановке необходимо соблюдение ряда правил, чтобы процесс шел быстрее. Пациенту необходимо:
- Носить корсет, фиксирующий позвоночник в правильном положении и защищающий от травмирования.
- Отказаться от долгого стояния или сидения.

- Избегать резких движений, сильных поворотов, наклонов, поднятия тяжелых предметов.
- Передвигаться в транспорте в первые месяцы после операции не рекомендуется. Если это необходимо – пациент должен занимать положение полулежа.
- Через четыре недели после выписки можно начинать упражнения лечебной физкультуры.
- Любые упражнения или нагрузки должны быть согласованы с врачом.
Активная реабилитация может начаться через 2-4 месяца.
ЛФК
Так как заниматься спортом пациенту не разрешается, назначается курс лечебной физкультуры. Упражнения помогут поддержать ткани в тонусе, вернуть позвоночнику нормальные функции. Все упражнения выполняются в щадящем режиме, в основном в положении лежа на спине.
Массаж
Курс массажа является одним из важнейших элементов реабилитации и может проводиться только специалистом. Воздействие мягкое, направлено на обеспечение притока крови, разогрев тканей и ускорение собственных восстановительных процессов организма. Приложение усилий и приемы мануально терапии строго противопоказаны.
Приложение усилий и приемы мануально терапии строго противопоказаны.
Физиотерапия
Процедуры можно начинать в любое время после операции. В арсенале – лазерное воздействие, ультразвук, магнитное поле, ионофорез. Все манипуляции направлены на снятие тонуса мышц, устранение отечности и болевых ощущений, обеспечение активной микроциркуляции в тканях.
Соблюдение диеты
Питание оказывает важнейшее действие при восстановлении позвоночника. Пища должна быть грамотно подобрана для лучшего усвоения всех полезных элементов. Важен баланс клетчатки, мягкое переваривание без раздражения кишечника. Если возникнут проблемы впищеварением и стулом, это неизбежно спровоцирует ненужную нагрузку на мышцы. Калорийность также должна контролироваться, чтобы пациент не набирал лишний вес. Лишние килограммы дадут нагрузку на позвоночник, который и без того уязвим в послеоперационный период.
Лечение в санаториях
Через полтора месяца после начала восстановления пациент может отправиться санаторий и продолжить реабилитацию. Оптимальным выбором станут грязевые или минеральные курорты, которые предполагают соблюдение диеты, лечебные упражнения, аппаратную и физиотерапию. Также пациентам показано плавание без ныряния и прыжков в воду.
Оптимальным выбором станут грязевые или минеральные курорты, которые предполагают соблюдение диеты, лечебные упражнения, аппаратную и физиотерапию. Также пациентам показано плавание без ныряния и прыжков в воду.
Правильно подобранная программа восстановления обеспечит максимально быстрое и правильное возвращение к обычной здоровой жизни.
Реабилитация после операции на позвоночнике в Москве
- Главная
- Услуги
- Реабилитация после операций на позвоночнике
Благодаря техническим усовершенствованиям и средствам мониторинга хирургическое лечение дегенеративных заболеваний позвоночника (грыж межпозвонковых дисков, стеноза, спинальной нестабильности) стало менее инвазивным. В настоящее время оно широко и успешно применяется в клинической практике с минимальными осложнениями.
Однако послеоперационный период должен обязательно включать в себя реабилитационное лечение, объем которого зависит от функционального состояния пациента.
Наиболее частый тип хирургического лечения – это удаление грыжи межпозвонкового диска или декомпрессия стеноза позвоночного канала на шейном или поясничном уровне.
Зачастую при оперативных вмешательствах используют специальные металлические конструкции. Операции на позвоночнике с применением металлоконструкции обеспечивают надежную стабилизацию прооперированного позвоночно-двигательного сегмента, но в тоже время требуют грамотной реабилитации.
Важно осознавать, что может быть проведена самая высокотехнологичная и современная операция на позвоночнике, но если после нее пациент не пройдет полную программу реабилитации, то вероятность возвращения к привычному образу и качеству жизни стремительно снижается.
Стоимость лечения может меняться в зависимости от категории палаты и индивидуальных особенностей здоровья пациента.
Отделение
Отделение специализируется на реабилитации пациентов после инсультов, спинальных и черепно-мозговых травм, удаления опухолей головного и спинного мозга,.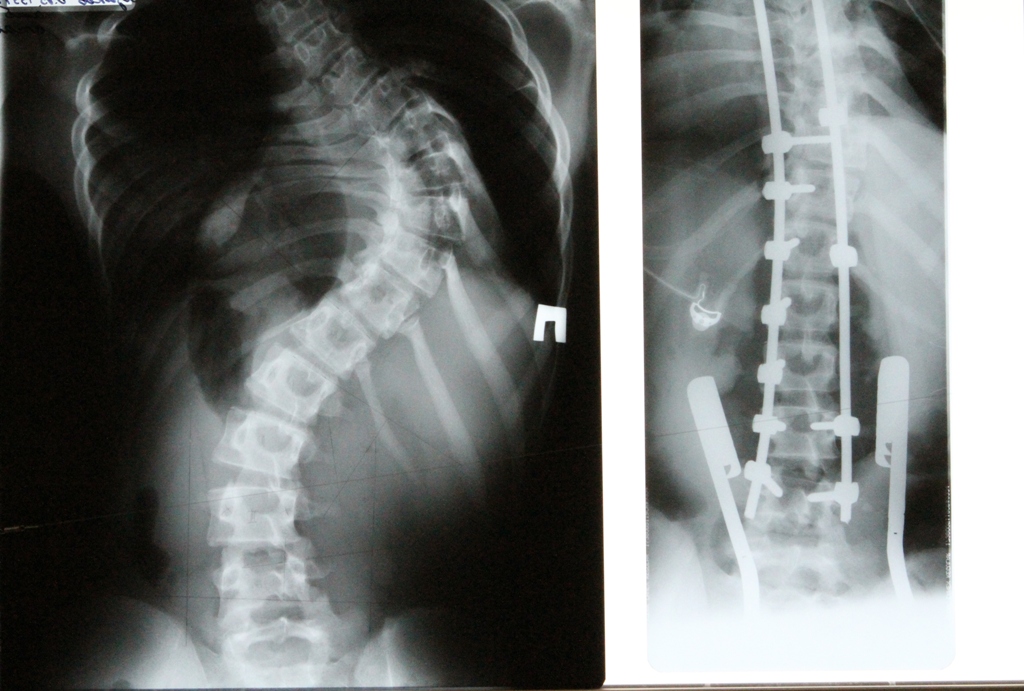 ..
..
Специалисты
Принимающие участие в оказании данной услуги
Макаренко Иван Анатольевич
- врач-невролог
Павлова Елена Михайловна
Шевченко Наталья Сергеевна
- заведующая отделением
Оборудование
Методы реабилитации
Метод физиотерапии, основанный на использовании пресной воды и способной оказывать реабилитационный и профилактический эффект на организм
Метод аппаратной физиотерапии, в основе которого лежит действие на организм магнитных полей, имеющих различные характеристики
Одно из направлений светолечения, основанное на особых физико-химических свойствах и высокой биологической активности лазерного излучения
Метод физиотерапии, в основе которого лежит лечебное воздействие на ткани организма электрического тока или электромагнитного поля
Дополнительная информация
Методы реабилитации
Ключевым моментом восстановления после операции на позвоночнике является формирование правильного стереотипа ходьбы и бытовых движений. С этой целью в программу включаются индивидуальные занятия лечебной гимнастикой с постепенным расширением двигательного режима.
С этой целью в программу включаются индивидуальные занятия лечебной гимнастикой с постепенным расширением двигательного режима.
Также проводятся занятия в бассейне и на тренажерах (Dr. Wolff для формирования и укрепления глубокого мышечного корсета).
При наличии остаточного неврологического дефицита в виде нарушения движений в конечности проводятся занятия на специальных тренажерах механотерапии (Armeo, Con-trex).
В программе реабилитационного лечения используются процедуры физио- и бальнеотерапии для ускорения регенераторных процессов, улучшения микроциркуляции, устранения отечности и локального мышечного спазма (электротерапия, низкоинтенсивная лазеротерапия, магнитотерапия, гидромассажные ванны, сероводородные ванны, грязевые аппликации), а также щадящий массаж с дозированным увеличением нагрузки.
Все программы восстановительного лечения подбираются индивидуально для каждого пациента врачом-специалистом.
Записаться на прием в Реабилитационный центр для получения консультации Вы можете по телефону +7 (495) 620-83-83.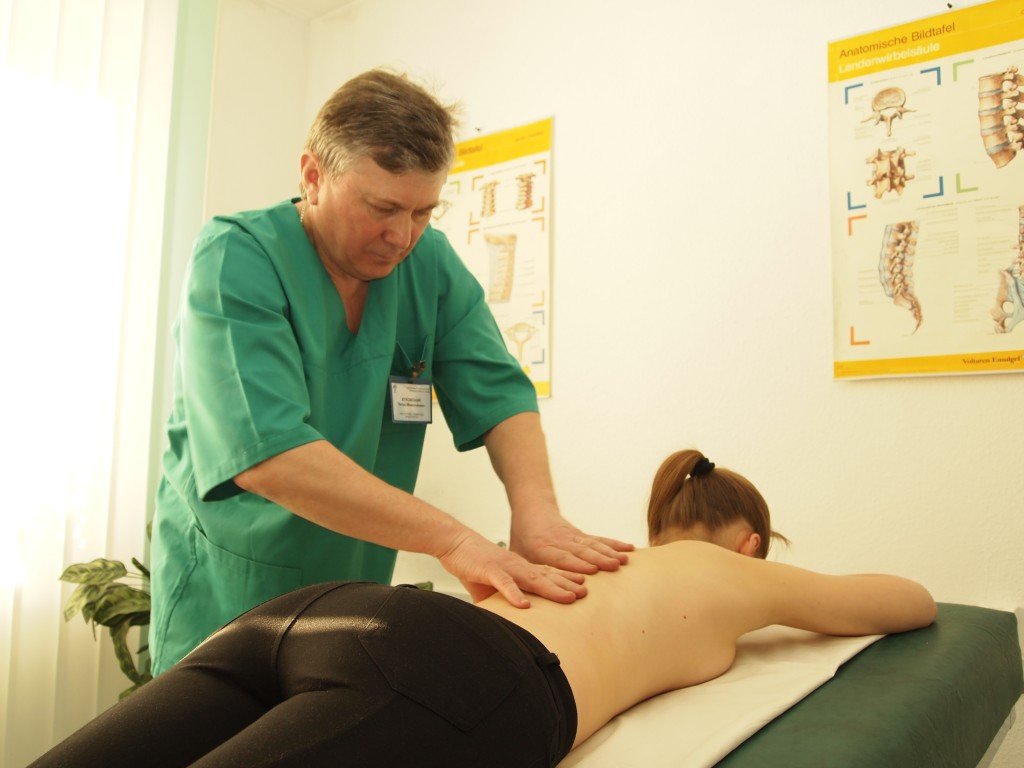
Адрес центра: г. Москва, Лосиноостровская ул. 45.
Нашли ошибку? Выделите ее и нажмите CTRL + ENTER
Реабилитация после травм позвоночника | Санаторий Подмосковье УДП РФ
| Назначения | Срок путевки 12 дней | Срок путевки 21 день | Примечания | Эффекты |
| Общие ванны (лекарственные, с местной минеральной водой) | 5-6 | 9-10 | 1 вид | Оказывают общерегулирующее действие на организм, уменьшают боль, обладают антиспастическим действием, способствуют коррекции нарушений центральной и вегетативной нервной системы. |
| Ванны вихревые камерные | 5-6 | 9-10 | Спазмолитическое, трофическое действие, улучшение микроциркуляции и обмена веществ в конечностях. | |
| Душ (веерный, Шарко, циркулярный) | 5-6 | 9-10 | 1 вид | Влияют на тонус мышц и сосудов, активизируют кровообращение и обменные процессы, улучшают психо-эмоциональное состояние. |
| Массаж (до 2 ед.) при заболеваниях позвоночника или подводный душ-массаж | 5-6 | 9-10 | 1 вид | Улучшение крово-и лимфотока в мышцах и связках, расслабление мышц, улучшение тургора тканей, анальгезирующий эффект. |
| Общая криотерапия | 6-8 | 10-14 | Исключает применение теплолечения | Обладает иммуномодулирующим действием, нормализует обменные процессы и гормональный фон, улучшает кровообращение. |
| Иглорефлексотерапия при болезнях костно-мышечной системы | 6-8 | 10-12 | Нормализует обменные процессы в организме и гормональный фон. | |
| Теплолечение (фанго-терапия, грязелечение, компрессы с бишофитом)** | 5-6 | 9-10 | Исключает применение общей криотерапии | Снимает мышечный спазм, увеличивает подвижность суставов. Оказывает противовоспалительное, десенсибилизирующее, иммунокоррегирующее действие. Улучшает состояние хрящевой ткани. |
| Аппаратная физиотерапия: -воздействие низкоинтенсивным лазерным излучением -воздействие магнитными полями (в том числе общая магнитотерапия) -воздействие синусоидальными модулированными токами (СМТ) — электрофорезы лекарственных веществ — вазоактивная электронейростимуляция с помощью системы «Body Drain». — воздействие ультразвуком — транскраниальная электротерапия | 1 вид: 8-10 процедур 2 вида: 10-12 процедур | 2 вида:18-20 процедур | Не более 2х методик на разные зоны с учетом сочетаемости процедур. | Улучшение крово- и лимфообращения, усиление регенераци костной и хрящевой ткани, противовоспалительный, обезболивающий, рассасывающий эффект. Способствует уменьшению контрактур суставов. Противовоспалительный, обезболивающий, трофический, нейромиостимулирующий, противоотечный эффект. Стимулирует обменные процессы, регенерацию костной и нервной ткани, обладает выраженным противовоспалительным действием |
| Антигомотоксическая терапия | 3 | 5 | Лекарственные препараты входят в стоимость путевки | Противовоспалительное, болеутоляющее, иммунокоррегирующее, лимфадренажное действие, улучшает обмен веществ в соединительной ткани |
| Лечебная физкультура при заболеваниях (групповая или индвидуальная) | 8-10 | 16-18 | В зале или бассейне | Тренировка опорно- двигательного аппарата, укрепление мыщц, связок, увеличение объема движений. |
| Детензортерапия | 8-10 | 15 | Тренировка опорно- двигательного аппарата, укрепление мыщц, связок, увеличение объема движений. | |
| Электромиостимуляция с биологической обратной связью | 8-10 | 12-14 | ежедневно | Повышение тонуса мускулатуры, повышение уровня кровообращения в стимулируемой мышце. |
| Ксенонотерапия* | 3-4 | 5-6 | Уменьшает боль, обладает иммуномодулирующим действием, повышает устойчивость к стрессам и перегрузкам. | |
| Терренкур, спортигры | Тренировка опорно- двигательного аппарата, укрепление мыщц, связок, увеличение объема движений. | |||
| Назначения диетической терапии | Нормализация пуринового, водно-солевого обмена веществ | |||
| Плавание в бассейне | Ежедневно, 1 раз в день | Тренировка опорно- двигательного аппарата, укрепление мыщц, связок, увеличение объема движений, закаливающий эффект. | ||
| Медикаментозная терапия | По показаниям | По неотложным показаниям |
Реабилитация после неудачных операций на позвоночнике
Реабилитация после операции на позвоночнике
Реабилитация после операции на позвоночнике
Процесс восстановления организма после перенесённого хирургического вмешательства называется реабилитацией.
После операции на позвоночнике реабилитация особенно необходима, поскольку направлена на скорейшее становление и укрепление утраченных или ограниченных функций опорно-двигательного аппарата.
Заболевания, приводящие к операции
Хирургические манипуляции на таком важном органе, как позвоночник человека, проводятся только в том случае, когда устранить заболевание другими методами не удаётся.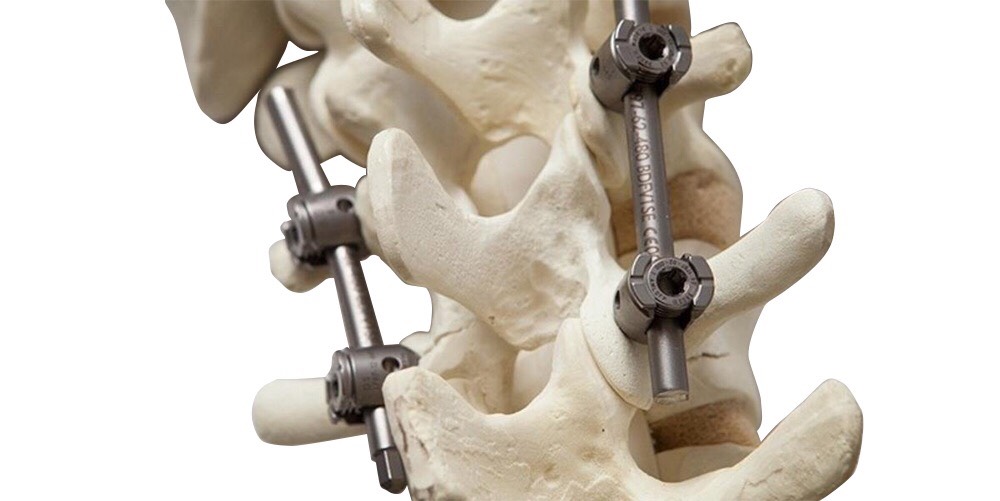 К таким патологиям относят:
К таким патологиям относят:
– деформирующие нарушения позвоночного столба, которые сопровождаются сильным болевым синдромом и отрицательным давлением на соседние органы;
– наличие опухолей в составных частях позвоночника или в сопряженных с ним областях;
– нарушения целостности в результате травм;
– сколиозы, характеризующиеся углом искривления в 40°C и более;
– защемление нервных окончаний скелетного остова вследствие образования межпозвонковой грыжи или стеноза позвоночного канала;
– нарушения функций «конского хвоста»;
– врожденные дефекты.
Все перечисленные недуги, как правило, сопровождаются сильными болями в области спины, ограничением или отсутствием нормальной гибкости позвоночника, неспособностью занимать определенные положения тела (сидеть, наклоняться, передвигаться).
Цели восстановительного периода:
Хирургическое вмешательство является необходимой мерой по устранению причин конкретного недуга.
Однако, чтобы полностью победить болезнь, одной операции недостаточно. Ослабленному организму требуется комплексное восстановление и правильная подготовка для возвращения к нормальной здоровой жизни.
За это как раз и отвечает реабилитация, а именно:
– максимальное восстановление опорной и двигательной функций;
– приведение всех физических параметров к нормальным значениям;
– устранение привычек, возникших в результате приспособления к болезни;
– организация правильного распределения нагрузок, жизненного ритма для закрепления достигнутого результата;
– профилактические действия.
Комплекс реабилитационных мер подбирается индивидуально в зависимости от сложности перенесенной операции и физических данных пациента (возраст, вес, наличие хронических или сопутствующих болезней и так далее). Все процедуры назначаются только лечащим врачом. От их тщательного и неукоснительного выполнения зависит скорость восстановления и эффективность проведенного лечения.
От их тщательного и неукоснительного выполнения зависит скорость восстановления и эффективность проведенного лечения.
Особенности реабилитации после операции на позвоночнике с металлоконструкцией
Тот факт, что в человеческом теле теперь находится металлическая составляющая (например, титановые болты), не должен пугать.
Она призвана компенсировать часть поврежденного позвоночника с возможностью максимального восстановления всех его функций.
Однако реабилитационный процесс в этом случае особенно важен для того, чтобы имплантированная деталь успешно прижилась и не вызывала тревожных ощущений.
Постельный режим. Его неукоснительно соблюдают первое время после операции. Сколько времени это займет, решит лечащий врач в зависимости от физического состояния больного, площади фиксации обездвиженного участка (чем она больше, тем продолжительнее будет положение неподвижности тела).
Разрешение двигаться пациент получает только от врача. Сначала это могут быть самые простые движения, относящиеся к лечебной физкультуре (ЛФК), которые пациент совершает, лёжа в постели (шевеление пальцами на конечностях, кистями и стопами, локтевые и коленные сгибания-разгибания, дыхательные упражнения). Постепенно перечень движений расширяется. Больному можно вставать, а вот сидеть категорически запрещено. Такая нагрузка на ещё неокрепший позвоночник может привести к серьёзным осложнениям. Запрет на положение «сидя» снимает только врач, как только это будет возможно.
Пациент обязан носить специальный ортопедический корсет, обеспечивающий дополнительную поддержку и неподвижность прооперированной части позвоночника. Последняя необходима для оптимального сращения костных фракций и скорейшего заживления.
Кроме обязательного ЛФК после операции на позвоночнике с конструкцией пациенту назначают восстанавливающие курсы физиотерапии и массажа.
Медикаментозная реабилитация заключается в принятии больным препаратов, направленных на снятие послеоперационных явлений, а также для предотвращения возможных осложнений.
Физические нагрузки, а также динамичные продолжительные движения строго ограничены.Нельзя совершать резких махов руками или ногами, движений большой амплитуды, наклонов, прогибов, поворачиваний корпусом. Запрещен бег, прыжки.
Восстановительный курс, в среднем, длится 3-4 месяца. Тем не менее он может увеличиваться до года, если этого требуют медицинские показания.
Особенности восстановления после удаления межпозвонковой грыжи
Восстановительная послеоперационная программа состоит из трех этапов:
Ранний восстановительный этап. Его длительность составляет около двух недель. Больному прописан полный покой в положении лёжа. Назначена медикаментозная терапия, в которую включены противовоспалительные препараты, анальгетики, хондопротекторные препараты , антидепрессанты.
Поздний восстановительный этап. Он длится два месяца.
Здесь больному показаны упражнения ЛФК, направленные на укрепление и тонизирование мышечных масс; физиотерапия (электрофорез, массаж, магнитотерапия, ультразвуковое или лазерное воздействие). Запрещены активные физические действия (прыжки, бег, подтягивания), перенос тяжестей более 3 кг.
Профилактическая реабилитация. Она заключается в соблюдении определенных правил, касающихся образа жизни, двигательной активности и распределения нагрузок таким образом, чтобы не спровоцировать рецидивные явления.
Методы послеоперационного восстановления.
ЛФК
Реабилитационный период необходим для полноценного восстановления всех жизненно-важных систем человеческого тела. Именно от выполнения его обязательных предписаний зависит здоровье и качество жизни людей, перенесших операции на позвоночнике.
Комплекс физических упражнений, направленный на укрепление мышечных связок в области позвоночного столба, помогает пациенту эффективно восстановить двигательную активность, тонизировать общее состояние и психоэмоциональный фон. ЛФК (лечебная физкультура) проводится по назначению врача – реабилитолога.
На первом этапе послеоперационного периода нагрузки при ЛФК на организм минимальны, но постепенно они увеличиваются за счет числа повторений программы.
Массаж
В зависимости от особенностей проведенного вида хирургии, врач подбирает подходящий массаж. Он усиливает кровоток и обменные процессы в организме, тонизирует и укрепляет мышцы, снимает боль, расслабляет. Оздоровительный массаж вместе с ЛФК входит в обязательную программу реабилитации в послеоперационный период.
Кинезитерапия
Этот нетрадиционный метод основан на выполнении ЛФК, лечебных упражнений, с одновременным преодолением боли. Разработчики метода считают, что, преодолевая боль при физической нагрузке на позвоночник, пациент преодолевает само заболевание. Таким образом , происходит укрепление опорно-двигательного аппарата, способного выдерживать нагрузки больше допустимых. Подобная лечебная физкультура назначается только опытным врачом, имеющим соответственный сертификат на проведение таких процедур.
Наш центр специализирован на методе кинезитерапии по методу доктора Бубновского, на многофункциональных тренажерах. Наши специалисты имеют действующие сертификаты на применение данной методики.
Только в нашем центре внедрена программа «Реабилитация после перенесенных операциях на позвоночник».
Добро пожаловать в наш центр!
Реабилитация после травм спины (спинного мозга) – сроки восстановления и диета после операции
Оглавление
Спинной мозг является важным элементом центральной нервной системы. Именно он определяет работу многих внутренних органов и систем, связочно-мышечного аппарата, обеспечивает чувствительную и двигательную функцию. Основная задача органа – передача головному мозгу информации о состоянии всего организма. Различают 31-33 элемента спинного мозга. Каждый отвечает за определенные функции. Травмы органа очень опасны, так как могут приводить к:
- Снижению и полному отсутствию мышечных рефлексов
- Нарушению терморегуляции
- Сокращению половой функции
- Нарушениям дыхания и др.
Важно! Серьезные патологические процессы развиваются в организме при травме более 3 элементов (сегментов) спинного мозга. Без необходимой терапии пациенты становятся инвалидами или умирают. Следует понимать, что важно провести не только квалифицированное лечение, но и профессиональное восстановление после подобных травм. Реабилитация спинного мозга – длительный процесс. Он должен сопровождаться постоянной поддержкой профессионалов и осуществляться только в условиях современного медицинского центра.
Характер спинномозговых травм
Серьезность спинномозговых травм во многом определяется тем, какой участок спинного мозга и какой участок позвоночника затронуты. Влияние на сложность травмы оказывают и такие сопутствующие факторы, как:
- Наличие и тип переломов костей
- Дополнительные термические, химические и другие воздействия
- Наличие и особенности повреждений внутренних органов
Выделяют и несколько видов самих травм.
Они могут быть связаны с:
- Сжатием
- Ушибом
- Сотрясением
- Повреждением корешков спинного мозга
При травмах спинного мозга повреждается и позвоночник. Обычно происходит деформация позвонков, их вывихи, смещения и проникающие переломы.
Важным фактором оценки тяжести повреждения является сохранение стабильности позвоночника. Если позвоночный столб нестабилен, нарушается целостность связок и костей, что становится причиной сжатия спинного мозга.
Травмы классифицируются и в зависимости от задетых отделов позвоночника.
Различают следующие:
- Шейные
- Грудные
- Пояснично-крестцовые
От типа травмы во многом зависит дальнейшая способность пациента к самостоятельным передвижениям.
Определением типа и основных характеристик занимаются специалисты. Обязательно проводится комплексная диагностика с применением таких методов, как рентгенография, компьютерная томография, магнитно-резонансная томография, УЗИ и др. Осуществляются и лабораторные исследования. Они позволяют оценить степень повреждения внутренних органов и систем.
Последствия травм спинного мозга
Последствия травм спинного мозга во многом зависят от:
- Времени, которое прошло с момента повреждения
- Характера повреждения
- Места расположения поврежденного участка и др.
К основным последствиям травм спинного мозга относят:
- Потерю чувствительности в конечностях
- Болевой синдром
- Судороги
- Снижение слуха, зрения
- Парезы и параличи
- Патологии мочевыделительной и иных систем
- Поведенческие нарушения
- Сосудистые и нейротрофические патологические процессы. К ним относят: тромбозы вен, деформацию тканей (в том числе образование пролежней), отеки и некрозы, кровотечения
Заранее определить, к каким последствиям приведет та или иная травма спины, очень сложно. Зачастую сделать это не может даже команда опытных специалистов. Тем не менее, можно сказать, что травма спинного мозга, реабилитация после которой проведена по современному медицинскому протоколу, в большинстве случаев не станет причиной инвалидизации пациента и его смерти.
Зачем нужна реабилитация после травм спины
Реабилитация при травмах позвоночника проводится только после окончания основной терапии, которая обычно включает:
- Прием пациентом лекарственных препаратов
- Использование наружных средств
- Применение ортопедических конструкций
- Хирургическое вмешательство (в крайних случаях)
Реабилитация больного после травмы позвоночника проводиться с целью решения таких задач, как:
- Предупреждение инвалидизации пациента
- Помощь при адаптации к новым физическим ощущениям
- Восстановление двигательной активности
- Устранение социальных последствий травм (временной ограниченности в подвижности и др.)
- Сокращение негативных эмоциональных факторов (депрессия из-за проблем со здоровьем и др.)
Реабилитация с повреждением спинного мозга, как правило, включает несколько этапов.
В их числе:
- Возвращение подвижности. К сожалению, полное возвращение подвижности возможно не всегда
- Формирование навыков движения. Нередко после серьезных травм пациенту приходится долгое время проводить в неподвижном состоянии в постели. Это приводит к тому, что человек утрачивает даже такие базовые навыки, как ходьба, удержание ложки, надевание одежды и др. Реабилитация после травмы спинного мозга позволяет заново научиться ходить, самостоятельно есть, держать в руках различные предметы
- Укрепление мышечной системы, которая может частично атрофироваться при длительной неподвижности пациента
- Регуляция кровообращения и др.
Реабилитация после повреждения спинного мозга всегда проводится комплексно даже при небольших травмах. Только в этом случае она является максимально эффективной и успешной. К работе с человеком привлекается несколько специалистов. Все они работают с определенными органами и системами.
Методы реабилитации
Реабилитация при поражении спинного мозга сегодня проводится с использованием тщательно отработанных методик. Программы всегда разрабатываются индивидуально для каждого пациента. При их создании учитываются особенности человека, его текущее состояние, нюансы функциональности отдельных органов и систем, тяжесть перенесенной травмы и др.
Физическая реабилитация больного после травмы позвоночника включает целый ряд направлений.
Лекарственное лечение
Для реабилитации применяется целый комплекс препаратов. Он индивидуально подбирается врачом.
ЛФК
Лечебная физкультура позволяет:
- Восстановить двигательные функции
- Укрепить мышечный корсет
- Устранить риски повторных повреждений позвоночника
Все упражнения выполняются с особой осторожностью и только под контролем специалиста. Начинают обычно с простейших комплексов. Со временем физические нагрузки постепенно увеличиваются. В процессе ЛФК пациент регулярно проходит обследования. Они позволяют оценить эффективность подобранного комплекса и при необходимости скорректировать его. Специалисты тщательно следят за состоянием пациента, контролируют его пульс, показатели артериального давления. При выраженном дискомфорте и боли занятия прекращаются до определения и устранения причин неприятных ощущений.
Массаж
Различные массажные методики позволяют:
- Оказать благоприятное воздействие на мышцы
- Обеспечить приток крови к пораженной области
- Усилить лимфоток
- Обеспечить правильное распределение нагрузки на суставы
Массаж выполняется профессионалом с соответствующей подготовкой. Во время сеансов делаются только нерезкие, медленные и осторожные движения. Особое внимание уделяется поврежденной области.
Физиотерапия
Физиотерапевтическая реабилитация пациентов с поражением спинного мозга проводится с целью:
- Сокращения болевого синдрома
- Снятия отечности
- Улучшения кровообращения
Кроме того, физиотерапия позволяет предупредить образование пролежней (у пациентов, которые временно или постоянно ограничены в подвижности) и развитие патологий различных органов и систем.
Рефлексотерапия
Такая реабилитация при травмах позвоночника позволяет стимулировать все восстановительные процессы, запустить двигательные функции, предупредить расстройства работы различных органов и систем. Основными методами рефлексотерапии являются иглорефлексотерапия, апитерапия, гирудотерапия, а также лазерный акупунктурный массаж.
Некоторым пациентам также рекомендуют подводное вытяжение позвоночника и другие методы.
Проводится и психологическая реабилитация пациентов.
Она возможна как в группах, так и индивидуально. Особенно актуальна такая реабилитация для пациентов, которые временно или постоянно ограничены в подвижности. Опытные психологи помогают социализироваться, избавиться от полученных комплексов, устранить последствия серьезного стресса.
Преимущества реабилитации в МЕДСИ
- Современное оборудование для реабилитации, соответствующее мировым стандартам. В клиниках используются системы последнего поколения (комплекс «Амадео», рефлекторно-нагрузочные костюмы и др.), направленные на улучшение общего самочувствия пациента и восстановление всех функций его организма
- Использование современных методик и их сочетаний
- Высокая квалификация специалистов. Наши врачи регулярно проходят обучение и стажировки в лучших мировых клиниках. Это позволяет врачам использовать последние методики восстановления
- Комфортные условия реабилитации. В наших клиниках пациенты чувствуют себя спокойно и уверенно вне зависимости от своего физического состояния
- Мультидисциплинарная бригада специалистов
- Комплексное восстановление (в том числе и в условиях стационара)
- Индивидуальный подход к пациенту. Программа реабилитации составляется в соответствии с возрастом и другими индивидуальными особенностями и предпочтениями пациента, характером полученной травмы, проведенным ранее лечением
- Диагностика во время реабилитации. В наших клиниках существуют возможности для комплексного обследования пациентов, перенесших травмы позвоночника и спинного мозга. У нас проводятся магнитно-резонансная томография, компьютерная томография, рентгенологические и другие исследования
- Возможности для лечения после травм спинного мозга
Если вы хотите пройти реабилитацию в нашей клинике, позвоните по телефону +7 (495) 7-800-500. Специалисты ответят на все вопросы и расскажут о возможностях восстановления после конкретных травм.
Нейрохирургическое отделение – Городская больница №41 г. Екатеринбург
| Лечение в общей палате (1 к/д) | 3 300 |
| Обследование в общей палате (1-5 к/д) | 28 500 |
| Лечение в 2-хместной палате (1 к/д) | 3 600 |
| Обследование в 2-хместной палате (1-5 к/д) | 34 500 |
| Лечение в одноместной палате (1 к/д) | 4 700 |
| Обследование в одноместной палате (1-5 к/д) | 41 000 |
| Предоперационное обследование и лечение (1 к/д) | 6 000 |
| Анестезиология-реанимация и интенсивная терапия | |
| Суточное наблюдение реанимационного пациента, находящегося на на ИВЛ (1 к/д) | 16 500 |
| Суточное наблюдение реанимационного пациента без ИВЛ (1 к/д) | 12 000 |
| Суточное наблюдение пациента в палате интенсивной терапии (отделение терапевтическое, кардиологическое, неврологическое) (1 к/д) | 6 500 |
| Суточное наблюдение пациента в палате интенсивной терапии (отделение хирургическое, оториноларингологическое, травматолого-ортопедическое, урологическое, проктологическое, гинекологическое, нейрохирургическое, онкологическое, эндокринологическое, сердечно-сосудистой и пластической хирургии) (1 к/д) | 11 000 |
| Операции | |
| 6 категория сложности | 22 500 |
| Удаление липом различной локализации. | |
| Декомпрессия срединного, локтевого, лучевого, малоберцового, большеберцового нерва. | |
| Выделение нерва в кистьевом туннеле. | |
| 7 категория сложности | 27 500 |
| Ревизия послеоперационной раны в течение 3 недель после операции | |
| Удаление невром различной локализации. | |
| Декомпрессивная трепанация черепа. | |
| Удаление кисты головного мозга. | |
| 8 категория сложности | 33 500 |
| Невролиз и шов периферических нервов. | |
| Сшивание нерва с использованием микрохирургической техники. | |
| 9 категория сложности | 44 500 |
| Закрытое наружное дренирование субдуральной гематомы. | |
| Удаление эпидуральной гематомы головного мозга. | |
| Удаление опухолей костей черепа с пластикой дефекта. | |
| Пластика дефекта свода черепа. | |
| Вентрикуло-перитонеальное шунтирование. | |
| Удаление грыжи межпозвоночного диска на поясничном уровне в одном сегменте – микродискэктомия. | |
| 10 категория сложности | 55 500 |
| Удаление грыжи межпозвоночного диска на 2-х сегментах на поясничном уровне. | |
| Невролиз и шов одного, двух и трех нервов. | |
| Операция Торкильдсена. | |
| Люмбо-перитонеальное шунтирование. | |
| Цистоперитонеальное шунтирование. | |
| Сирингомиелическая киста – опорожнение и дренирование. | |
| Вентрикулоцистерностомия. | |
| Ляминопластика. | |
| 11 категория сложности | 66 500 |
| Удаление грыжи межпозвоночного диска на поясничном уровне с использованием системы METRx. | |
| Фиксация зуба С2 позвонка винтом. | |
| Удаление гематомы головного мозга. | |
| Рассечение спаек и декомпрессия стволов нервных сплетений. | |
| Биопсия интрамедуллярных опухолей. | |
| Биопсия внутримозговой опухоли*. | |
| 12 категория сложности | 88 500 |
| Транспедикулярная фиксация на поясничном уровне (4 винта и 1 кейдж). | |
| Грыжа межпозвонкового диска на шейном уровне – дискэктомия (1-2 диска) и удаление грыжи (грыж), передний спондилодез пластиной и кейджем (1-2 кейджа). | |
| Опухоль (перелом) 1-2 позвонков на шейном уровне – резекция тела (тел) позвонка (-ов), передний спондилодез пластиной и кейджем (сеткой MESH, телескопические кейджи). | |
| Опухоль (перелом) 1-2 позвонков на поясничном и грудном уровнях – резекция тела (тел) позвонка (-ов), передний спондилодез кейджем (сеткой MESH, телескопические кейджи). | |
| Удаление новообразований спинного мозга микрохирургическое. | |
| Удаление новообразований оболочек спинного мозга с применением микрохирургической техники. | |
| Менингеома (конвекситальная, парасагиттальная, фалькс-) – удаление опухоли*. | |
| Удаление новообразований головного мозга микрохирургическое*. | |
| Транспедикулярная фиксация и трансфораминальный межтеловой спондилодез кейджем на поясничном уровне (4-6 винтов и 1-2 кейджа). | |
| Удаление метастазов в головной мозг*. | |
| 13 категория сложности * | 99 500 |
| Транспедикулярная фиксация на поясничном, грудном и шейном уровнях (6-12 винтов, 2 и более кейджев). | |
| Опухоль (перелом) 1-2 позвонков на поясничном и грудном уровнях – резекция тела (тел) позвонка (-ов), передний и задний спондилодез. | |
| Декомпрессия позвоночного канала с имплантацией стабилизирующей системы (4-6 винтов, 1-2 кейджа). | |
| Аденома гипофиза – транскраниальное и (или) трансназальное удаление. | |
| Клиппирование шейки аневризмы артерий головного мозга. | |
| Удаление кавернозной ангиомы головного мозга*. | |
| Удаление новообразования больших полушарий головного мозга с применением микрохирургической техники*. | |
| Удаление новообразования оболочек головного мозга микрохирургическое с пластикой твердой мозговой оболочки и свода черепа ауто- или искусственными имплантами*. | |
| Удаление новообразования мозжечка и IV желудочка с применением микрохирургической техники. | |
| Менингеома намета мозжечка – декомпрессивная трепанация и удаление опухоли. | |
| Удаление новообразования оболочек головного мозга микрохирургическое с пластикой твердой мозговой оболочки ауто- или искусственными имплантами*. | |
| Аномалия Арнольда-Киари – декомпрессия кранио-вертебрального отдела позвоночника, частичная резекция миндалин мозжечка. | |
| Опухоль (перелом) трех позвонков на шейном уровне – резекция тел позвонков, передний и (или) задний спондилодез. | |
| Опухоль (перелом) трех позвонков на поясничном и грудном уровнях – резекция тел позвонков, передний и задний спондилодез. | |
| Трансоральное удаление зубовидного отростка и окципитоспондилодез. | |
| Удаление грыжи межпозвоночного диска с использованием видеоэндоскопических технологий. | |
| * При данном виде вмешательства возможно применение МР-навигации. | |
| Анестезиологическое пособие | |
| Тотальная внутривенная анестезия (до 30 минут) | 6 000 |
| Тотальная внутривенная анестезия (более 30 минут) | 11 000 |
| Спинальная анестезия | 9 500 |
| Комбинированный эндотрахеальный наркоз (продолжительность до 2 часов) | 11 500 |
| Комбинированный эндотрахеальный наркоз (продолжительность от 2 до 6 часов) | 17 500 |
| Комбинированный эндотрахеальный наркоз (продолжительность более 6 часов или для торакальных и кардиохирургических операций) | 22 500 |
| Спинально-эпидуральная анестезия | 13 500 |
| Атаралгезия | 4 000 |
| Местная анестезия | 1 150 |
| Эпидуральная анестезия | 8 000 |
| Патолого-анатомические исследования | |
| Патолого-анатомическое исследование биопсийного (операционного) материала 1 категории сложности* | 1 050 |
| Патолого-анатомическое исследование биопсийного (операционного) материала 2 категории сложности* | 1 300 |
| Патолого-анатомическое исследование биопсийного (операционного) материала 3 категории сложности* | 1 600 |
| Патолого-анатомическое исследование биопсийного (операционного) материала 4 категории сложности* | 1 800 |
| Патолого-анатомическое исследование биопсийного (операционного) материала 5 категории сложности* | 2 100 |
| Калькуляция осуществляется следующим образом: предоперационное обследование (1 к/д)+кол-во к/д в выбранной категории палаты+кол-во к/д пребывания в отделении реанимации+операция соответствующей категории сложности+анестезия+патолого-анатомическое исследование операционного материала |
Оценка имеющихся опций
J Craniovertebr Junction Spine. 2015 июль-сентябрь; 6 (3): 105–110.
Сухминдер Джит Сингх Баджва
Отделение анестезиологии и интенсивной терапии, Медицинский колледж и больница Джан Сагар, Банур, Пенджаб, Индия
Рудрашиш Халдар
1 Отделение анестезиологии, SGPGIMS, Индия Отделение анестезиологии и интенсивной терапии, Медицинский колледж и больница Джан Сагар, Банур, Пенджаб, Индия
1 Отделение анестезиологии, SGPGIMS, Лакхнау, Уттар-Прадеш, Индия
Автор для переписки: д-р.Сухминдер Джит Сингх Баджва, дом № 27-А, Ратан Нагар, Трипури, Патиала – 147 001, Пенджаб, Индия. Электронная почта: moc.oohay@1002awjab_rednimhkus Авторские права: © 2015 Journal of Craniovertebral Junction and SpineЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим делать ремиксы, настраивать и строить произведение на некоммерческой основе при условии, что автор указан и новые произведения лицензируются на идентичных условиях.
Эта статья цитируется в других статьях в PMC.Abstract
Спинальные процедуры обычно сопровождаются сильной болью в послеоперационном периоде, особенно в первые несколько дней. Было замечено, что адекватное обезболивание в этот период хорошо коррелирует с улучшением функционального результата, ранним перемещением, ранней выпиской и предотвращением развития хронической боли. Существует множество разнообразных фармакологических вариантов для эффективного облегчения боли после операции на позвоночнике.Каждому из этих препаратов присущи преимущества и недостатки, что ограничивает их универсальное применение. Таким образом, комбинированная терапия или мультимодальная анальгезия для надлежащего контроля боли представляется лучшим подходом в этом отношении. В текущей рукописи обсуждалась патофизиология послеоперационной боли, включая ее природу, различные инструменты для оценки и различные фармакологические агенты (как традиционные, так и будущие), доступные в нашем распоряжении для ответа на боль после операции на позвоночнике.
Ключевые слова: Гипералгезия, инфузия, внутривенное введение, мультимодальная анальгезия, обезболивание, измерение боли, хирургия позвоночника
ВВЕДЕНИЕ
За некоторыми исключениями, операции на позвоночнике в основном носят плановый характер [1]. Обычно выполняемые операции на позвоночнике включают ламинэктомию, дискэктомию, спондилодез, инструментарий, коррекцию сколиоза и удаление опухоли позвоночника. Обычные операции на позвоночнике (не минимально инвазивные) часто включают обширное рассечение подкожных тканей, костей и связок, что приводит к значительной послеоперационной боли.Боль сильная и обычно длится 3 дня. [2] Следовательно, адекватное обезболивание является важным аспектом послеоперационного ухода за такими пациентами. Адекватное лечение боли у этих пациентов усугубляется тем фактом, что большинство этих пациентов уже страдали от ранее существовавшей хронической боли, которую лечили обычными анальгетиками или наркотиками. Существующая ранее боль вместе с длительным приемом анальгетиков и / или опиоидов изменяет восприятие боли у этих пациентов, тем самым усложняя лечение боли.[3,4] Эффективный контроль боли облегчает раннюю мобилизацию, а также ускоряет выписку из больницы. В этом обзоре делается попытка обсудить физиологические основы боли после операций на позвоночнике, оценку послеоперационной боли, а также проанализировать различные аспекты традиционных методов лечения, используемых для облегчения послеоперационной боли после операций на позвоночнике.
ФИЗИОЛОГИЧЕСКИЙ ГЕНЕЗ И ХАРАКТЕРИСТИКИ БОЛИ ПОСЛЕ ОПЕРАЦИЙ ПОЗВОНОЧНИКА
Послеоперационная боль является результатом активации различных болевых механизмов, включая ноцицептивную, невропатическую и воспалительную.[5] Боль в спине возникает из-за различных тканей, таких как позвонки, межпозвонковые диски, связки, твердая мозговая оболочка, рукава нервных корешков, капсулы фасеточных суставов, фасции и мышцы. Эти ощущения передаются различными ноцицепторами и механорецепторами, способными вызывать боль. Иннервация этих структур осуществляется через задние ветви спинномозговых нервов, соединенных с симпатическими и парасимпатическими нервами. Механическое раздражение, сдавливание или послеоперационное воспаление вызывают боль. Поскольку существует обширная перекрестная связь этих нервов, отраженная боль является обычным явлением.По сравнению с послеоперационной болью пациенты с ранее существовавшей хронической болью чаще жалуются на отраженную боль, чем на локальную или диффузную боль. Однако в послеоперационном периоде боль более локализована, и у субъектов, у которых отраженная боль сохранялась, их баллы по визуальной аналоговой шкале (ВАШ), как правило, были выше [6]. Интенсивность послеоперационной боли прямо пропорциональна количеству позвонков, вовлеченных в операцию. [7] Периферическая, а также центральная сенсибилизация еще больше способствует усилению боли.Более того, область операции, похоже, не влияет на тяжесть боли, и она аналогична операциям на шейном, грудном и поясничном отделах позвоночника. [8,9] Послеоперационная боль отличается от хронической боли тем, что она преходящая и со временем происходит постепенное улучшение. Эта характеристика делает его более поддающимся медикаментозной терапии по сравнению с хронической болью. [10]
ИЗМЕРЕНИЕ БОЛИ ПОСЛЕ ОПЕРАЦИИ ПОЗВОНОЧНИКА
Точное измерение послеоперационной боли является обязательным условием для оптимального обезболивания.Инструменты для оценки боли должны быть способны измерять интенсивность, качество, ее влияние на функцию и качество жизни, а также объективную оценку количества обезболивающих. Для количественной оценки боли в ее различных измерениях можно использовать различные инструменты оценки боли, чтобы можно было предпринять соответствующие корректирующие меры. Цифровая рейтинговая шкала и ВАШ – хорошо проверенные инструменты для количественной оценки интенсивности боли. Более полные и многомерные обзоры, такие как опросник Макгилла о боли, помогает оценить нейрофизиологические и психологические аспекты боли.[11] Это позволяет определить место и качество боли. Краткое описание боли помогает оценить влияние боли на общую активность, настроение, передвижение, отношения, сон и удовольствие от работы. Анкета по инвалидности Роланда Морриса и индекс инвалидности Освестри (ODI) / индекс инвалидности шеи (NDI) – это проверенные системы, которые можно использовать у пациентов с болями в спине для определения их уровней инвалидности из-за боли. ODI предпочтительнее, чем шкала Роллана-Морриса, из-за ее возможности и оперативности у пациентов с ограниченными возможностями.[12] NDI – это модификация ODI, используемая у пациентов с заболеваниями шейки матки. [13] Для объективной оценки использования обезболивающих все наркотические средства могут быть преобразованы в их соответствующие эквиваленты сульфата морфина с использованием таблицы эквианальгетических доз, в которой обезболивание с помощью парентерально вводимого морфина в дозе 10 мг используется в качестве эталонного стандарта [14].
СТРАТЕГИИ УПРАВЛЕНИЯ БОЛИ ПОСЛЕ ОПЕРАЦИЙ ПОЗВОНОЧНИКА
Парентеральные и пероральные методы
Наркотические анальгетики
Наркотические анальгетики являются распространенными и эффективными лекарствами для лечения сильной боли и обеспечивают превосходное обезболивание.Однако их широкое применение ограничено их неприятными побочными эффектами, такими как угнетение дыхания, тошнота, рвота и другие побочные эффекты, связанные с опиоидами. Внутримышечная или внутривенная доставка наркотических анальгетиков обеспечивает разумную степень обезболивания, однако обезболивание, контролируемое пациентом (PCA), доказало превосходство с точки зрения качества обезболивания и простоты использования по сравнению с прерывистым разделенным дозированием. Среди наркотиков морфин является терапией первой линии при отсутствии каких-либо противопоказаний или предшествующих побочных эффектов.Оксикодон лучше контролирует галлюцинации; однако другие побочные эффекты аналогичны. Метадон, который часто используется в качестве заместительного опиоида в терапии опиоидной зависимости, был исследован для облегчения боли после грудопоясничных операций. Однократная периоперационная доза снизила оценку боли и потребность в наркотиках на 72 часа после многоуровневых операций на позвоночнике [15]. Являясь неконкурентным антагонистом рецепторов N-метил-D-аспартата (NMDA), [16,17] он смягчает боль, а также снижает (или предотвращает) толерантность к опиоидам.[18] Его длительная продолжительность действия снижает потребность в PCA. Для пациентов, у которых развилась толерантность из-за ранее существовавшей хронической боли, необходимы модификации дозирования. Их базовые потребности в наркотических средствах следует заменить или сохранить. Прием опиоидов должен быть прекращен к определенному сроку, а потребности в опиоидах должны быть пересмотрены во время выписки. После выписки пациентам может потребоваться пероральный прием наркотических средств, поэтому слабительные и противорвотные следует назначать одновременно.
Нестероидные противовоспалительные препараты
Эти препараты действуют путем блокирования фермента циклооксигеназы (ЦОГ) и последующего образования простагландинов и воспалительных путей. Они доказали свою эффективность в облегчении послеоперационной боли [19] и особенно боли после операций на позвоночнике. [20,21,22] Нестероидные противовоспалительные препараты (НПВП) уменьшают боль, воспаление, лихорадку и улучшают послеоперационную способность ходить после операций на позвоночнике. Однако исключительное использование НПВП для обеспечения послеоперационной анальгезии сомнительно.Тем не менее, существует достаточно доказательств того, что их одновременное применение вместе с опиоидами обеспечивает лучшее обезболивание по сравнению с одним из двух классов препаратов. [23,24,25] НПВП можно вводить либо внутривенно (кеторолак, кетопрофен, диклофенак), либо перорально ( ибупрофен, диклофенак, мефенамовая кислота). Кеторолак обеспечивает приемлемую степень обезболивания, а также имеет опиоидсберегающие эффекты. [22,24,26] НПВП также эффективны в обеспечении обезболивания педиатрических пациентов, перенесших операции на позвоночнике, в качестве адъювантов к опиоидам, обеспечивая более низкий уровень боли и меньшее количество побочных эффектов, связанных с опиоидами.[27,28,29] Прием НПВП обычно начинается в течение 3 дней после операции и продолжается в течение 3 или более дней. Дисфункция тромбоцитов, риск кровотечения, язвы желудка и почечная токсичность – известные побочные эффекты этих препаратов. [30] Важно отметить, что были высказаны опасения относительно влияния НПВП на метаболизм костей и пролиферацию остеобластов. [30] Однако за последние несколько лет было собрано все больше доказательств того, что нарушение заживления костей зависит от более высоких доз (120–240 мг / день) [31] и большей продолжительности [32] лечения кеторолаком.Ингибиторы ЦОГ-2 (парекоксиб, целекоксиб) являются подклассом НПВП, которые своим избирательным действием сохраняют функцию тромбоцитов и слизистую желудка. Они предпочтительны, если гемостаз вызывает беспокойство. Однако COX-2-зависимая продукция PGE2 необходима для адекватной регенерации скелета. Этот эффект снижения остеогенетического потенциала ограничивает их широкое применение. Хотя было продемонстрировано, что введение целекоксиба за 1 час до индукции и через 12 часов после этого в течение следующих 5 дней улучшило оценку боли и снизило потребление опиоидов после операции спондилодеза без влияния на частоту несращения.[33] Ингибиторы ЦОГ-2 противопоказаны при почечной дисфункции, их следует с осторожностью применять пациентам с коронарными и цереброваскулярными заболеваниями в анамнезе. [30] Кроме того, все НПВП могут увеличивать риск абсорбции натрия и воды, увеличивая риск обострения гипертонии и сердечной недостаточности.
Парацетамол
Парацетамол и его пролекарство ацетаминофен приобрели известность как эффективный, безопасный и дешевый метод лечения послеоперационной боли при внутривенном применении.Это полезно для обеспечения обезболивания в ближайшем послеоперационном периоде, когда перистальтика желудочно-кишечного тракта снижена или когда требуется быстрое установление анальгезии. Обезболивание наступает через 5-10 мин после внутривенного введения парацетамола. Механизмы действия парацетамола являются предположительными и могут включать центральные и периферические участки действия, [34,35] ингибирование простагландинов [36] и ингибирование нисходящих серотонинергических путей. [37] Парацетамол в качестве единственного агента может быть неприменим в качестве анальгетика [38,39], тем не менее, комбинированная терапия с опиоидами, как было показано, приводит к значительному снижению потребления опиоидов.[40,41] Несмотря на распространенное мнение о том, что ацетаминофен обладает опиоидсберегающим действием, некоторые авторы опровергают утверждения о сокращении потребления опиоидов после приема парацетамола. Хиллер и др. . продемонстрировали, что даже несмотря на то, что использование ацетаминофена в качестве адъюванта обеспечивает более сильное обезболивание, потребление оксикодона не снижается. [42] Парацетамол предлагает более безопасный вариант обезболивания у пациентов, которым необходимо избегать приема НПВП из-за риска кровотечений, астмы или почечных нарушений.
Кетамин
Кетамин полезен для ослабления послеоперационной боли за счет своего прямого обезболивающего действия и предотвращения сенсибилизации ноцицептивного пути в центральной нервной системе. Будучи антагонистом рецептора NMDA, считается, что он снижает или отменяет толерантность к опиоидам у пациентов, которые постоянно употребляют опиоиды. Предполагаемый вклад рецепторов NMDA в толерантность к опиоидам и развитие гипералгезии подтверждает эффективность субанестетических доз кетамина в облегчении послеоперационной боли.Исследования пациентов, перенесших операции на позвоночнике, не дали окончательных результатов. [43] Loftus и др. . продемонстрировали снижение послеоперационной потребности в наркотических средствах после интраоперационного введения кетамина без каких-либо побочных эффектов. [4] Субраманиам и др. . однако опровергают эту точку зрения своим исследованием, которое не продемонстрировало какого-либо улучшения обезболивания после интраоперационных и послеоперационных инфузий. [44] Дисфория, седативный эффект, диплопия, слюноотделение, тошнота и галлюцинации ограничивают широкое использование этого препарата в практике обезболивания.
Кортикостероиды
Стероидная терапия была постулирована для уменьшения воспаления и уменьшения образования рубцовой ткани, которая способствует послеоперационной боли. Помимо противовоспалительного действия, стероиды также подавляют экспрессию фосфолипазы A2 и предположительно уменьшают высвобождение вещества P в ганглии дорсального корешка. [45] Исследования, проведенные Аминмансуром и др. . показали, что внутривенное введение 40 мг дексаметазона во время операции снижает корешковую боль и потребность в опиоидах после операции по поводу грыжи межпозвоночного диска.[46] Аналогичные результаты были получены Уоттерсом и др. . где пероральное и внутривенное введение стероидов снизило оценку боли, потребление наркотиков и время пребывания в больнице. [47] Интраоперационная ирригация дексаметазоном также сократила продолжительность госпитализации и употребления наркотиков после микродискэктомии [48].
Нейроаксиальные методы
Интратекальное введение лекарств
Местные анестетики – это обычно используемые препараты, вводимые интратекальным путем.Другие препараты, используемые этим путем, включают опиоиды и стероиды. [49] Недостаток местных анестетиков как единственного средства заключается в том, что они вызывают моторный и сенсорный блок, который препятствует адекватному неврологическому обследованию. Интратекальный морфин и фентанил могут снизить совокупную потребность в опиоидах у пациентов после операций на позвоночнике. [50,51] Однако интратекальные опиоиды, особенно морфин, могут вызывать позднее угнетение дыхания из-за его гидрофильности и диффузии в цефале через спинномозговую жидкость. Таким образом, необходим бдительный контроль.Комбинация местных анестетиков с опиоидами обеспечивает синергетический эффект, снижающий дозировку опиоидов и побочные эффекты.
Эпидуральное введение лекарств
Эпидуральное введение лекарств обеспечивает хорошую безопасность, длительное обезболивание и снижает частоту респираторных и тромбоэмболических событий, что делает его многообещающим путем доставки лекарств для послеоперационной анальгезии. Эпидуральная анальгезия приводит к значительному снижению оценки боли и потребления наркотиков. Местные анестетики, наркотики и стероиды – это обычные препараты, которые используются эпидурально.Эпидуральное введение лекарств осуществляется с помощью различных методов, таких как одинарные и двойные катетеры, периодические болюсы, устройства PCA или непрерывные инфузии. Эпидуральные катетеры могут быть установлены хирургами во время операции под прямым наблюдением, что увеличивает вероятность успеха. Использование исключительно местных анестетиков сопряжено с риском развития моторного блока и гипотонии, опосредованной симпатэктомией. По сравнению с бупивакаином ропивакаин предлагает лучший системный запас безопасности и более высокую селективность в отношении сенсорных волокон.Опиоиды также можно вводить отдельно или в сочетании с растворами местных анестетиков. Опиоиды изменяют ноцицептивную активность на уровне рецепторов дорсального рога. Guilfoyle и др. . обнаружили более низкие показатели по ВАШ после эпидуральной анестезии болюсов фентанила у пациентов, перенесших поясничную декомпрессию [52]. Использование только раствора опиоидов через эпидуральную анестезию может предрасполагать к побочным эффектам, таким как тошнота, рвота и зуд. Комбинированный раствор опиоидов и местных анестетиков позволяет избежать этих эффектов, снижает дозировку парентеральных опиоидов [53] и обеспечивает лучшее качество обезболивания.[54,55] Более того, облегчение динамической боли усиливается после использования комбинированных растворов. О’Хара и др. . и Fisher и др. . [56,57] показали, что как внутривенная, так и эпидуральная PCA одинаково эффективны; однако в группе, получавшей эпидуральную анестезию, чаще наблюдались побочные эффекты [57]. Как и при интратекальном применении, следует осторожно контролировать эпидуральное введение опиоидов, чтобы предотвратить непреднамеренное угнетение дыхания из-за диффузии опиоидов в спинномозговой жидкости.Эпидуральное введение стероидов также является многообещающим вариантом, поскольку стероиды уменьшают немедленную и позднюю боль из-за перидурального фиброза. Они значительно сокращают потребление анальгетиков и продолжительность пребывания в больнице после операций на поясничном отделе позвоночника. [58] Побочные эффекты, такие как инфицирование послеоперационной раны, были редкими осложнениями при их использовании. Осторожное использование эпидуральных методов рекомендуется пациентам, получающим хроническую антикоагулянтную терапию, и тем, кто принимает антитромбоцитарные препараты, учитывая риск развития гематомы позвоночника.
Новые возможности для обезболивания после операции на позвоночнике
Антагонисты альфа-2-адренорецепторов
И клонидин, и дексмедетомидин стали эффективными агентами для обезболивания после операции на позвоночнике. Использование этих агентов в качестве дополнений к местным анестетикам, опиоидам или их комбинации усиливает анальгетические свойства. Гемодинамическая стабильность и отсутствие угнетения дыхания – дополнительные преимущества этих препаратов. Клонидин использовался для обеспечения послеоперационной анальгезии различными методами.Эпидуральное введение вместе с подкожным бупивакаином в месте разреза показало лучшую анальгезию и гемодинамическую стабильность у пациентов, перенесших операции на позвоночнике. [59] Подходы с двойным катетером с использованием бупивакаина, фентанила и клонодина показали обнадеживающие результаты. [60] Также было замечено снижение потребности в морфине на 43% в первые 36 часов после операций на позвоночнике. [61]
Более высокое сродство и селективность дексмедетомидина способствует снижению дозировок, а также побочным эффектам местных анестетиков и опиоидов при одновременном применении с дексмедетомидином.Было обнаружено, что в качестве дополнения к тотальной внутривенной анестезии на основе пропофола, он уменьшает послеоперационную боль за пределами ближайшего послеоперационного периода (48 часов) и снижает потребность в PCA. Дексмедетомидин предположительно действует на ноцицептивный каскад и предотвращает сенсибилизацию ноцицепторов, присутствующих в дорсальном роге. Более того, индуцированная опиоидами гипералгезия, которая может возникнуть после интраоперационного использования опиоидов, может быть устранена с помощью интраоперационной инфузии на основе дексмедетомидина, которая расширяет его действие за пределы продолжительности его действия.[62] При одновременном применении с ингаляционными анестетиками в форме внутривенной инфузии дексмедетомидин снижает потребность в анальгетиках в послеоперационном периоде. [63] Раннее выздоровление, обеспеченное дексмедетомидином, также позволило провести раннее неврологическое обследование, которое важно после операций на позвоночнике.
Чрескожная электрическая стимуляция нервов
Было исследовано, что это эффективный и избавляющий от опиоидов метод обезболивания после обширных операций на позвоночнике. Чрескожная электрическая стимуляция нервов (ЧЭНС), применяемая до и после операции, снижает потребность в опиоидах в послеоперационном периоде и обеспечивает достаточную анальгезию.Однако не удалось продемонстрировать благотворное влияние TENS на когнитивные функции [64].
Составы с пролонгированным высвобождением
Эти препараты вызвали интерес из-за большей продолжительности их действия. Мультивезикулярные липосомы, содержащие бупивакаин, вызывают замедленное высвобождение лекарств вблизи операционного поля. [65] Введение однократной дозы в место операции вызывает обезболивание в течение нескольких дней. Эффективность этих липосом была подтверждена в ходе различных операций; однако их применение в операциях на позвоночнике не изучалось.Подобно им, разработан эпидуральный морфин пролонгированного действия, который можно вводить на уровне поясницы. Более длительная анальгезия (до 48 часов) [66], более низкие системные концентрации морфина и лучший уровень активности пациента [67] – преимущества этого метода, которые делают его новым и новым подходом к лечению боли после операции на позвоночнике.
ЗАДАЧА ДЛЯ БУДУЩИХ ИССЛЕДОВАНИЙ
Недавний обзор 179 хирургических процедур включил операции на позвоночнике в число шести основных процедур, вызывающих наивысшую степень послеоперационной боли.[68] Адекватное и энергичное обезболивание необходимо для улучшения функционального результата после операции. Поскольку послеоперационная боль, которую не лечили надлежащим образом, способствует более длительному пребыванию в больнице, замедлению передвижения, респираторным осложнениям, венозному тромбозу, развитию хронического функционального дефицита и, наконец, повышению стоимости лечения, важность контроля послеоперационной боли после операции на позвоночнике нельзя недооценивать. Несмотря на улучшения в методах обезболивания и лекарствах, одно лекарство или терапию еще предстоит назвать «золотым стандартом» для обезболивания после операций на позвоночнике, и существуют широкие различия в методах лечения между различными центрами.Эксперты настоятельно рекомендуют включить мультимодальную анальгезию для лечения таких пациентов, поскольку качество обезболивания значительно улучшается, а побочные эффекты отдельных препаратов уменьшаются. Кроме того, заметно снижается и зависимость от опиоидов. Таким образом, это представляется идеальной стратегией в настоящее время. Хотя мультимодальная анальгезия является рекомендуемой стратегией послеоперационной анальгезии, также отсутствует консенсус в отношении соответствующих протоколов или алгоритмов мультимодальной анальгезии. [69] Выявление и использование таких стратегий должно стать направлением будущих исследований.
ЗАКЛЮЧЕНИЕ
Эффективный контроль боли, подкрепленный разумным использованием различных методов обезболивания, может значительно улучшить общий успех операции. Соблюдение надлежащего плана контроля боли после операции и обсуждение его с пациентом, чтобы сформировать реалистичные ожидания относительно типа и уровня боли, может иметь большое значение для улучшения комфорта и удовлетворения пациентов.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Чоу Р., Байсден Дж., Карраги Э. Дж., Резник Д. К., Шаффер В. О., Лозер Дж. Д.. Хирургия боли в пояснице: обзор доказательств для Руководства по клинической практике Американского общества боли. Spine (Phila Pa 1976) 2009; 34: 1094–109. [PubMed] [Google Scholar] 2. Бьянкони М., Ферраро Л., Риччи Р., Заноли Г., Антонелли Т., Джулия Б. и др. Фармакокинетика и эффективность непрерывной инстилляции ропивакаина в рану после операции сращения позвоночника. Anesth Analg. 2004. 98: 166–72. [PubMed] [Google Scholar] 4.Лофтус Р. У., депутат Йегера, Кларк Дж. А., Браун Дж. Р., Абду В. А., Сенгупта Д. К. и др. Интраоперационный кетамин снижает потребление опиатов в периоперационном периоде у опиатно-зависимых пациентов с хронической болью в спине, перенесших операцию на спине. Анестезиология. 2010. 113: 639–46. [PubMed] [Google Scholar] 5. Mathiesen O, Dahl B., Thomsen BA, Kitter B, Sonne N, Dahl JB и др. Комплексное мультимодальное лечение боли снижает потребление опиоидов после многоуровневой хирургии позвоночника. Eur Spine J. 2013; 22: 2089–96. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6.Klimek M, Ubben JF, Ammann J, Borner U, Klein J, Verbrugge SJ. Боль у нейрохирургических пациентов: проспективное обсервационное исследование. J Neurosurg. 2006; 104: 350–9. [PubMed] [Google Scholar] 7. Бернард Дж. М., Серблд М., Лагард Д., Треннек А. Обезболивание после операции на позвоночнике у взрослых и подростков. Cah Anesthesiol. 1995; 43: 557–64. [PubMed] [Google Scholar] 8. Баджва С.Дж., Кульшрестха А. Операции на позвоночнике: сложные аспекты и последствия для анестезии. J Spine Neurosurg. 2013; 2: 3. DOI: 10.4172 / 2325-9701.1000114. [Google Scholar] 9. Яффе Р.А., Сэмюэлс С.И. Руководство анестезиолога по хирургическим процедурам. 3-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2004. [Google Scholar] 10. Насир М., Латиф К., Ахмад М.Дж. Упреждающее обезболивание: сравнение кеторолака и диклофенака натрия. Проф. Мед Дж. 2007; 14: 591–7. [Google Scholar] 11. Мелзак Р. Опросник по боли Макгилла: основные свойства и методы оценки. Боль. 1975; 1: 277–99. [PubMed] [Google Scholar] 12. ДеВайн Дж., Норвелл Д.К., Эккер Э., Фурни Д.Р., Ваккаро А., Ван Дж. И др.Оценка корреляции и реакции пациента на боль с функцией и качеством жизни после операции на позвоночнике. Позвоночник (Phila Pa 1976) 2011; 36: S69–74. [PubMed] [Google Scholar] 13. Вернон Х., Майор С. Индекс инвалидности шеи: исследование надежности и достоверности. J Manipulative Physiol Ther. 1991; 14: 409–15. [PubMed] [Google Scholar] 14. Бердин Х. Дж., Несбит С.А. Эквианальгетическое дозирование опиоидов. J Pain Palliat Care Pharmacother. 2006. 20: 79–84. [PubMed] [Google Scholar] 15. Gottschalk A, Durieux ME, Nemergut EC.Интраоперационный метадон улучшает контроль послеоперационной боли у пациентов, перенесших сложные операции на позвоночнике. Anesth Analg. 2011; 112: 218–23. [PubMed] [Google Scholar] 16. Фишман С.М., Уилси Б., Махаджан Г., Молина П. Реинкарнация метадона: новые клинические применения со связанными проблемами. Pain Med. 2002; 3: 339–48. [PubMed] [Google Scholar] 17. Дэвис М.П., Уолш Д. Метадон для облегчения боли при раке: обзор фармакокинетики, фармакодинамики, лекарственных взаимодействий и протоколов введения. Поддержка лечения рака.2001; 9: 73–83. [PubMed] [Google Scholar] 18. Inturrisi CE. Клиническая фармакология опиоидов для снятия боли. Clin J Pain. 2002; 18: S3–13. [PubMed] [Google Scholar] 19. Dumont AS, Verma S, Dumont RJ, Hurlbert RJ. Нестероидные противовоспалительные препараты и метаболизм костей в хирургии спондилодеза: фармакологическое затруднение. J Pharmacol Toxicol Methods. 2000; 43: 31–9. [PubMed] [Google Scholar] 20. Nissen I, Jensen KA, Ohrström JK. Индометацин в лечении послеоперационной боли. Br J Anaesth. 1992; 69: 304–6.[PubMed] [Google Scholar] 21. Рубен С.С., Коннелли Н.Р., Стейнберг Р. Кеторолак в качестве дополнения к контролируемому пациентом морфину у пациентов послеоперационной хирургии позвоночника. Рег Анест. 1997. 22: 343–6. [PubMed] [Google Scholar] 22. Тернер Д.М., Варсон Д.С., Вирт Т.С., Скалли Р.Д., Кокран Р.С., Миллер К.Дж. Использование кеторолака в хирургии поясничного отдела позвоночника: анализ затрат и результатов. J Расстройство позвоночника. 1995; 8: 206–12. [PubMed] [Google Scholar] 23. Jirarattanaphochai K, Jung S. Нестероидные противовоспалительные препараты для послеоперационного обезболивания после операции на поясничном отделе позвоночника: метаанализ рандомизированных контролируемых исследований.J Neurosurg Spine. 2008; 9: 22–31. [PubMed] [Google Scholar] 24. Ле Ру П.Д., Самудрала С. Послеоперационная боль после операции на поясничном диске: сравнение парентерального кеторолака и наркотиков. Acta Neurochir (Вена) 1999; 141: 261–7. [PubMed] [Google Scholar] 25. Севарино Ф. Б., Синатра Р. С., Пейдж Д., Нинг Т., Брулл С. Дж., Сильверман Д. Г.. Эффективность внутримышечного кеторолака в сочетании с внутривенным морфином PCA для послеоперационного обезболивания. Дж. Клин Анест. 1992; 4: 285–8. [PubMed] [Google Scholar] 26. Гвирц К.Х., Ким Х.С., Надь Д.Д., Янг СП, Байерс Р.С., Ковач Д.А. и др.Внутривенное введение кеторолака и субарахноидальной опиоидной анальгезии при лечении острой послеоперационной боли. Рег Анест. 1995; 20: 395–401. [PubMed] [Google Scholar] 27. Эберсон С.П., Пачикка Д.М., Эрлих М.Г. Роль кеторолака в сокращении продолжительности пребывания в стационаре и сокращении наркотических осложнений у послеоперационных детских ортопедических пациентов. J Pediatr Orthop. 1999; 19: 688–92. [PubMed] [Google Scholar] 28. Манро Х.М., Уолтон С.Р., Мальвия С., Меркель С., Вопель-Льюис Т., Лодер Р.Т. и др. Низкие дозы кеторолака улучшают обезболивание и снижают потребность в морфине после заднего спондилодеза у подростков.Может Дж. Анаэст. 2002; 49: 461–6. [PubMed] [Google Scholar] 29. Саттерс К.А., Шоу Б.А., Герарди Дж. А., Хеберт Д. Сравнение контролируемой пациентом обезболивания морфином с и без кеторолака для послеоперационной анальгезии в детской ортопедической хирургии. Ам Дж. Ортоп (Белль Мид, штат Нью-Джерси), 1999; 28: 351–8. [PubMed] [Google Scholar] 30. Синатра Р.С., Торрес Дж., Бустос А.М. Обезболивание после серьезной ортопедической операции: текущие стратегии и новые концепции. J Am Acad Orthop Surg. 2002; 10: 117–29. [PubMed] [Google Scholar] 31.Рубен С.С., Аблетт Д., Кей Р. Нестероидные противовоспалительные препараты в высоких дозах нарушают сращение позвоночника. Может Дж. Анаэст. 2005; 52: 506–12. [PubMed] [Google Scholar] 32. Li Q, Zhang Z, Cai Z. Высокие дозы кеторолака влияют на спондилодез у взрослых: метаанализ влияния периоперационных нестероидных противовоспалительных препаратов на спондилодез. Позвоночник (Phila Pa 1976) 2011; 36: E461–8. [PubMed] [Google Scholar] 33. Рубен СС, Экман Э.Ф. Влияние ингибирования циклооксигеназы-2 на анальгезию и спондилодез. J Bone Joint Surg Am.2005; 87: 536–42. [PubMed] [Google Scholar] 34. Мур У. Дж., Марш В. Р., Эштон СН, Сеймур РА. Влияние анальгетиков периферического и центрального действия на сомато-сенсорные вызванные потенциалы. Br J Clin Pharmacol. 1995; 40: 111–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Piletta P, Porchet HC, Dayer P. Центральный обезболивающий эффект ацетаминофена, но не аспирина. Clin Pharmacol Ther. 1991; 49: 350–4. [PubMed] [Google Scholar] 36. Флауэр Р.Дж., Вейн-младший. Подавление простагландинсинтетазы в головном мозге объясняет жаропонижающее действие парацетамола (4-ацетамидофенола) природы.1972; 240: 410–1. [PubMed] [Google Scholar] 37. Tjølsen A, Lund A, Hole K. Антиноцицептивный эффект парацетамола у крыс частично зависит от спинномозговой серотонинергической системы. Eur J Pharmacol. 1991; 193: 193–201. [PubMed] [Google Scholar] 38. Hans P, Brichant JF, Bonhomme V, Triffaux M. Обезболивающая эффективность пропацетамола гидрохлорида после операции на поясничном диске. Acta Anaesthesiol Belg. 1993; 44: 129–33. [PubMed] [Google Scholar] 39. Йылмаз М.З., Сарихасан Б.Б., Келсака Э., Тас Н., Торунь А.С., Коксал Э. и др. Сравнение анальгетических эффектов парацетамола и трамадола при хирургии поясничных дисков.Turk J Med Sci. 2015; 45: 438–42. [PubMed] [Google Scholar] 40. Даль В., Редер Дж. Неопиоидная послеоперационная анальгезия. Acta Anaesthesiol Scand. 2000; 44: 1191–203. [PubMed] [Google Scholar] 41. Тойгар П., Аккая Т., Озкан Д., Озель О, Услу Э, Гюмюс Х. Имеет ли в / в парацетамол упреждающий обезболивающий эффект при операциях на деревянных дисках? Agri. 2008; 20: 14–9. [PubMed] [Google Scholar] 42. Хиллер А., Хелениус I, Нурми Э., Неувонен П.Дж., Кауконен М., Хартикайнен Т. и др. Ацетаминофен улучшает анальгезию, но не снижает потребность в опиоидах после обширных операций на позвоночнике у детей и подростков.Spine (Phila Pa 1976) 2012; 37: E1225–31. [PubMed] [Google Scholar] 43. Grathwohl KW. Улучшает ли кетамин послеоперационное обезболивание. Больше вопросов, чем ответов? Pain Med. 2011; 12: 1135–6. [PubMed] [Google Scholar] 44. Субраманиам К., Ахури В., Глейзер П.А., Рахлин Дж., Кунце Л., Кронин М. и др. Интра- и послеоперационная инфузия очень низких доз кетамина внутривенно не способствует облегчению боли после обширных операций на позвоночнике у пациентов, получавших дооперационный прием наркотических анальгетиков. Pain Med. 2011; 12: 1276–83. [PubMed] [Google Scholar] 45.Вонг HK, Тан KJ. Влияние кортикостероидов на восстановление нервного корешка после компрессии корешка спинного нерва. Clin Orthop Relat Res. 2002; 403: 248–52. [PubMed] [Google Scholar] 46. Аминмансур Б., Халили Х.А., Ахмади Дж., Нуриан М. Влияние высоких доз внутривенного дексаметазона на боль после дискэктомии поясничного отдела. Spine (Phila Pa 1976) 2006; 31: 2415–7. [PubMed] [Google Scholar] 47. Уоттерс В.К., 3-й, Темпл А.П., Гранберри М. Использование дексаметазона в первичной хирургии поясничных дисков. Проспективное рандомизированное двойное слепое исследование.Позвоночник (Phila Pa 1976) 1989; 14: 440–2. [PubMed] [Google Scholar] 48. Foulkes GD, Robinson JS., Jr. Интраоперационное орошение дексаметазоном при поясничной микродискэктомии. Clin Orthop Relat Res. 1990; 261: 224–8. [PubMed] [Google Scholar] 49. Langmayr JJ, Obwegeser AA, Schwarz AB, Laimer I, Ulmer H, Ortler M. Интратекальные стероиды для уменьшения боли после операции поясничного диска: двойное слепое, плацебо-контролируемое проспективное исследование. Боль. 1995; 62: 357–61. [PubMed] [Google Scholar] 50. Цигелер С., Фритч Э., Бауэр С., Менке Т., Мюллер Б.И., Солтес С. и др.Терапевтический эффект интратекального морфина после операции заднего поясничного межтелового спондилодеза: проспективное, двойное слепое, рандомизированное исследование. Spine (Phila Pa 1976) 2008; 33: 2379–86. [PubMed] [Google Scholar] 51. Чан Дж. Х., Хейлперн Г. Н., Пакхэм I, Трехан Р. К., Марш Г. Д., Книбб А. А.. Проспективное рандомизированное двойное слепое исследование использования интратекального фентанила у пациентов, перенесших операции на поясничном отделе позвоночника. Spine (Phila Pa 1976) 2006; 31: 2529–33. [PubMed] [Google Scholar] 52. Гилфойл М.Р., Мэннион Р.Дж., Митчелл П., Томсон С.Эпидуральный фентанил для послеоперационной анальгезии после декомпрессии поясничного канала: рандомизированное контролируемое исследование. Spine J. 2012; 12: 646–51. [PubMed] [Google Scholar] 53. Bajwa SJ. Редкие и серьезные побочные эффекты при хронической боли после приема опиоидов. Облегчение боли, 2012; 1: 106. [Google Scholar] 54. Schenk MR, Putzier M, Kügler B, Tohtz S, Voigt K, Schink T. и др. Послеоперационная анальгезия после обширной операции на позвоночнике: эпидуральная анальгезия, контролируемая пациентом, по сравнению с внутривенной анальгезией, контролируемой пациентом. Anesth Analg.2006; 103: 1311–7. [PubMed] [Google Scholar] 55. Лоури К.Дж., Тобиас Дж., Киттл Д., Бурд Т., Гейнс Р.В. Послеоперационное обезболивание с помощью эпидуральных катетеров после переднего спондилодеза при подростковом сколиозе. Позвоночник (Phila Pa 1976) 2001; 26: 1290–3. [PubMed] [Google Scholar] 56. О’Хара Дж. Ф., младший, Цивински Дж. Б., Тецлафф Дж. Э., Сюй М., Гурд А. Р., Андриш Дж. Т.. Эффект эпидуральной анальгезии по сравнению с внутривенной анальгезией в хирургии заднего спондилодеза. Педиатр Анаест. 2004. 14: 1009–15. [PubMed] [Google Scholar] 57. Фишер К.Г., Белэнджер Л., Гофтон Э.Г., Умедали Х.С., Нунан В.К., Абрамсон С. и др.Проспективное рандомизированное клиническое исследование, сравнивающее внутривенную анальгезию, контролируемую пациентом, с контролируемой пациентом эпидуральной анальгезией после поясничного спондилодеза. Spine (Phila Pa 1976) 2003; 28: 739–43. [PubMed] [Google Scholar] 58. Рангуис С.К., Ли Д., Вебстер А.С. Периоперационные эпидуральные стероиды для хирургии поясничного отдела позвоночника при дегенеративных заболеваниях позвоночника. Обзор. J Neurosurg Spine. 2010. 13: 745–57. [PubMed] [Google Scholar] 59. Jellish WS, Abodeely A, Fluder EM, Shea J. Эффект спинального бупивакаина в комбинации с эпидуральным клонидином и / или 0.5% бупивакаин вводят в место разреза после операции у пациентов, перенесших поясничную ламинэктомию. Anesth Analg. 2003. 96: 874–80. [PubMed] [Google Scholar] 60. Ekatodramis G, Min K, Cathrein P, Borgeat A. Использование двойного эпидурального катетера обеспечивает эффективную послеоперационную анальгезию после операции по деформации позвоночника. Reg Anesth Pain Med. 2002; 49: 173–7. [PubMed] [Google Scholar] 61. Farmery AD, Wilson-MacDonald J. Обезболивающий эффект эпидурального клонидина после операции на позвоночнике: рандомизированное плацебо-контролируемое исследование.Anesth Analg. 2009; 108: 631–4. [PubMed] [Google Scholar] 62. Hwang W, Lee J, Park J, Joo J. Дексмедетомидин в сравнении с ремифентанилом при послеоперационном обезболивании после операции на позвоночнике: рандомизированное контролируемое исследование. BMC Anesthesiol. 2015; 15:21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 63. Келес Г.Т., Озер М., Деде Г., Темиз С., Хорасан Г.Д., Циви М. и др. Сбалансированная анестезия с добавлением дексмедетомидина, десфлурана или севофлурана в хирургии позвоночника. J Anesth Clin Res. 2012; 3: 216. [Google Scholar] 64. Unterrainer AF, Uebleis FX, Gross FA, Werner GG, Krombholz MA, Hitzl W.TENS по сравнению с опиоидами в послеоперационной анальгетической терапии после обширных операций на позвоночнике в отношении когнитивной функции. Ближний Восток J Anaesthesiol. 2012; 21: 815–21. [PubMed] [Google Scholar] 65. Тонг Ю.К., Кайе А.Д., Урман Р.Д. Липосомальный бупивакаин и клинические результаты. Лучшая практика Res Clin Anaesthesiol. 2014; 28: 15–27. [PubMed] [Google Scholar] 66. Хартрик К.Т., Хартрик К.А. Эпидуральный морфин с пролонгированным высвобождением (DepoDur): обзор и анализ безопасности. Эксперт Rev Neurother. 2008; 8: 1641–8. [PubMed] [Google Scholar] 67.Карвалью Б., Райли Е., Коэн С. Е., Гэмблинг Д., Палмер С., Хаффнагл Г. Дж. И др. Однократная доза эпидурального морфина пролонгированного действия при лечении послеоперационной боли после планового кесарева сечения: результаты многоцентрового рандомизированного контролируемого исследования. Anesth Analg. 2005; 100: 1150–8. [PubMed] [Google Scholar] 68. Gerbershagen HJ, Aduckathil S, van Wijck AJ, Peelen LM, Kalkman CJ, Meissner W. Интенсивность боли в первый день после операции: проспективное когортное исследование, сравнивающее 179 хирургических процедур.Анестезиология. 2013; 118: 934–44. [PubMed] [Google Scholar] 69. Девин CJ, МакГирт MJ. Лучшие доказательства мультимодального обезболивания в хирургии позвоночника и средства оценки послеоперационной боли и функциональных результатов. J Clin Neurosci. 2015; 22: 930–38. [PubMed] [Google Scholar]1–4 недели после
Пациенты обычно начинают чувствовать себя немного сильнее с каждым днем после операции поясничного спондилодеза, но им необходимо знать о рисках инфицирования и проблемах безопасности лекарств.
Заживление разреза
Инфекции в месте хирургического разреза чаще всего возникают через 2–4 недели после операции. 1 Некоторые симптомы, о которых следует помнить, включают:
- Лихорадка (101 градус и выше)
- Расширяющееся покраснение в месте разреза
- Усиливающаяся боль в спине
- Изменение количества, внешнего вида или запаха дренажа
При появлении этих признаков важно немедленно связаться с лечащим хирургом. Пациента, у которого развивается глубокая инфекция, обычно лечат длительным курсом (обычно около 6 недель) внутривенных антибиотиков. 2 Может потребоваться дальнейшая операция по очистке разреза.Если инфекция переходит в хроническую форму, может потребоваться удаление оборудования, вставленного во время операции.
См. Риски и осложнения сращения позвоночника
Чтобы разрез оставался чистым, важно мыть его водой с мылом не реже одного раза в день и промокать насухо. Мазь или лосьон не рекомендуется. Любые швы или скобки, используемые для закрытия хирургического разреза, обычно удаляются примерно через 2 недели после операции, когда хирург также может разрешить вернуться к принятию ванн, плаванию и другим занятиям в воде, если рана полностью зажила.
объявление
Переход на лечение
Если используется опиоидное обезболивающее, рецепт обычно включает инструкции о том, как постепенно прекратить прием лекарства в течение нескольких недель. Если этих инструкций нет, обратитесь за рекомендациями к хирургу и / или фармацевту.
См. Опиоидные обезболивающие
Обычно потребность в опиоидах отпадает примерно через 2 недели – 1 месяц.
Переход от опиоидных обезболивающих требует, чтобы пациент знал о некоторых плюсах и минусах других вариантов обезболивания.
Ацетаминофен (например, Тайленол) . Ацетаминофен считается относительно безопасным и эффективным обезболивающим и может использоваться при прекращении приема опиоидных обезболивающих. Однако важно внимательно следить за дозировками, чтобы избежать повреждения печени. Поскольку он влияет на печень, люди, употребляющие алкоголь, должны быть особенно осторожны, чтобы понять потенциальные риски парацетамола, прежде чем принимать его. Также существует риск случайного приема слишком большого количества парацетамола, поскольку он входит в состав многих безрецептурных и рецептурных лекарств.Суточная доза не должна превышать 4000 миллиграммов (8 таблеток Тайленола повышенной прочности).
См. Ацетаминофен при боли в спине
Нестероидные противовоспалительные препараты (НПВП) . Обычно рекомендуется избегать продуктов аспирина и НПВП, таких как ибупрофен (Адвил), напроксен (Алив) или ингибиторы ЦОГ-2 (Целебрекс), по крайней мере в течение 3 месяцев после поясничного спондилодеза. Эти продукты могут мешать росту и развитию костного сращения. Однако в некоторых ситуациях эти продукты могут быть необходимы для лечения других заболеваний.
См. Потенциальные риски и осложнения при приеме НПВП
Важно обсудить личную историю болезни и все лекарства с хирургом, врачом первичного звена и / или фармацевтом.
В этой статье:
Ходьба играет главную роль
Ходьба – идеальная форма упражнений в этот период. Он не только увеличивает мышечную силу, чтобы лучше поддерживать исцеляющийся позвоночник, но и помогает сердцу, легким и пищеварительной системе. Лучше всего постепенно увеличивать ходьбу и останавливаться при обострении боли.Хирург или врач может также порекомендовать другие упражнения.
См. Методы эффективной ходьбы с упражнениями
объявление
Максимальное удобство передвижения позволяет пациенту занять удобное положение для следующего шага в выздоровлении, который часто включает амбулаторную физиотерапию и вождение.
См. Руководство по физиотерапии после спондилодеза
Ссылки
- 1. Чахуд Дж., Канафани З., Канж СС.Инфекции в области хирургического вмешательства после операции на позвоночнике: устранение противоречий в диагнозе. Фронт Мед (Лозанна). 2014; 1: 7. DOI: 10.3389 / fmed.2014.00007.
- 2. Павар А.Ю., Бисвас, СК. Послеоперационные инфекции позвоночника. Азиатский позвоночник J. 2016; 10 (1): 176-183. DOI: 10.4184 / asj.2016.10.1.176.
Больничное лечение после операции спондилодеза (от 2 до 4 дней)
Восстановление в больнице после операции слияния направлено на облегчение боли и обучение безопасным движениям при укреплении сращения поясничного отдела позвоночника.затвердевает. Обычно пребывание в больнице составляет от 2 до 4 дней.
Сразу после операции спондилодеза
Просыпаясь после операции, большинство пациентов испытывают боль и сонливость. Более сильная боль обычно длится пару дней после операции, и для ее устранения регулярно вводятся обезболивающие. Это лекарство можно вводить в вену или путем инъекции в мышцу руки или ноги. Иногда используется насос для обезболивания, управляемый пациентом (PCA), в котором пациент контролирует, когда подключенное устройство вводит обезболивающее.По мере уменьшения боли произойдет переход на прием пероральных препаратов.
См. Получение адекватного обезболивания после операции на спине
После операции слияния можно периодически сдавать анализы крови. Например, из-за потери крови во время операции будет проводиться мониторинг гемоглобина, чтобы гарантировать, что уровень кислорода в крови не упадет слишком низко. Также можно заказать другие анализы крови.
См. Раздел «Подготовка к потере крови после операции спондилодеза»
Кислород может быть введен для облегчения дыхания, а кардиомонитор может отслеживать частоту сердечных сокращений и ритм после операции.
объявление
Ходьба и движение после операции спондилодеза
Сохранение правильного положения позвоночника важно после операции, чтобы свести к минимуму его рабочую нагрузку и снизить риск нарушения процесса заживления. Пациенты работают с физиотерапевтами и эрготерапевтами каждый день, чтобы научиться наиболее безопасным способам одеваться, сидеть, стоять, ходить и принимать участие в других занятиях без дополнительной нагрузки на спину. Даже для того, чтобы встать с постели, требуется особая техника, известная как перекатывание бревен, чтобы избежать скручивания позвоночника.
См. Руководство по физиотерапии после спондилодеза
В некоторых случаях физиотерапевт может посоветовать пациенту использовать ходунки для обеспечения устойчивости. Эрготерапевт или физиотерапевт также помогает организовать медицинское оборудование для последующего использования в доме человека, если это необходимо.
Многие люди считают полезным принести в больницу прочные тапочки, так как хирурги и персонал больницы поощряют пациентов вставать и ходить как можно быстрее после операции.
Задняя скоба
Некоторым пациентам устанавливают спинной бандаж для ограничения движений в позвоночнике. Ношение плотно прилегающей футболки или майки под корсетом помогает обеспечить более комфортное прикосновение к коже и предотвращает раздражение кожи, такое как сыпь или волдыри.
Узнайте, когда лучше использовать задний бандаж
В этой статье:
Уход за разрезами
Большая повязка, называемая хирургической повязкой, закрывает разрез (хирургическую рану) примерно в первый день после операции.В конце концов медсестра меняет повязку на меньшую. Разрез проверяют каждый день, чтобы убедиться, что он остается сухим и чистым.
Обычно душ не разрешается в первые несколько дней после операции по сращению позвоночника. Однако можно использовать губку, если место разреза не намокнет.
Выписка из больницы после операции спондилодеза
На протяжении всего пребывания персонал больницы следит за прогрессом каждого пациента. Вот некоторые ориентиры, которых обычно необходимо достичь пациентам перед выпиской из больницы, чтобы выздороветь дома:
- Боль под контролем пероральных препаратов
- Может встать с постели и передвигаться без посторонней помощи
- Может опорожнить мочевой пузырь
- Нет признаков инфекции в месте разреза
См. Практические советы по восстановлению после операции на спине
Пациенты не смогут самостоятельно добраться до дома.Если до дома больше часа езды, рекомендуется остановиться и ненадолго выйти погулять.
объявление
Иногда пациент выздоравливает достаточно, чтобы покинуть больницу, но недостаточно, чтобы оставаться дома. В этих ситуациях пациент может быть выписан в реабилитационное учреждение для дополнительного ухода и восстановления до тех пор, пока не будет рекомендовано вернуться домой.
См. Реабилитация после поясничного спондилодеза
Переход из больницы будет более плавным, если дом заранее приспособлен для выздоровления.Если члены семьи или друзья не могут помочь с выполнением основных домашних обязанностей, может быть назначен помощник по уходу на дому.
См. Видео о восстановлении дома для хирургии позвоночника
Медикаментозное лечение синдрома неудачной хирургии спины
Лекарства, отпускаемые без рецепта (OTC), и рецептурные препараты могут быть частью вашего многопрофильного плана по лечению боли при синдроме неудачной операции на спине (FBSS) и связанных с ним симптомов. Включена информация о растущем использовании медицинской марихуаны от боли FBSS.
Тип лекарства (без рецепта, по рецепту), который рекомендует ваш врач, зависит от основной причины боли в спине или шее и связанных с ней симптомов. Источник фото: 123RF.com.
Какие лекарства помогают облегчить боль и симптомы после неудачной операции на спине?Тип лекарств, рекомендуемых или прописываемых вашим врачом, зависит от основной причины боли в спине или шее и связанных с ней симптомов. Например, если у вас возникла нервная боль после операции на позвоночнике, ваш врач может назначить противосудорожное средство, такое как гапапентин, чтобы облегчить этот симптом.
Ниже в алфавитном порядке перечислены некоторые распространенные типы безрецептурных препаратов и рецептурных препаратов, которые используются для облегчения боли и симптомов FBSS.
Ацетаминофен: Это относительно безопасное безрецептурное обезболивающее является одним из наиболее распространенных средств первой линии при болях в спине или шее. Поскольку многие лекарства от боли включают парацетамол, пациенты должны быть осторожны и не принимать несколько лекарств с парацетамолом, поскольку случайная передозировка очень серьезна. Пример фирменного наименования: Тайленол.
Противосудорожные средства: При нервной боли (например, невропатической боли, радикулопатии) ваш врач может назначить противосудорожное средство для уменьшения боли этого типа. Эти препараты были первоначально открыты для использования при эпилепсии, но также было обнаружено, что они приносят некоторую пользу людям с нервной болью. Примеры торговых марок: Neurontin, Lyrica.
Антидепрессанты: Антидепрессанты не только лечат депрессию: они также помогают улучшить качество сна и могут уменьшить мышечную и нервную боль, связанную с синдромом неудачной операции на спине.Доступны различные типы антидепрессантов, в том числе:
- Трициклические антидепрессанты : Торговые марки включают Элавил, Памел.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) : Торговые марки включают Prozac, Zoloft.
- Ингибиторы обратного захвата серотонина и норадреналина (ИОЗСН) : Торговые марки включают Cymbalta, Savella.
Миорелаксанты: Этот класс рецептурных лекарств применяется для облегчения мышечных спазмов и мышечной боли.В некоторых случаях врач порекомендует сначала попробовать ацетаминофен или нестероидное противовоспалительное средство, прежде чем переходить к миорелаксантам. Примеры торговых марок: Лиоресал, Сома.
Нестероидные противовоспалительные препараты (НПВП): Эти обезболивающие и снимающие воспаление препараты доступны как в безрецептурных, так и в рецептурных формах, в зависимости от силы и побочных эффектов. Один из типов НПВП, отпускаемых по рецепту, известный как ингибитор ЦОГ-2 (например, торговая марка Celebrex), заявляет о более низком риске проблем с желудком по сравнению с другими НПВП.Примеры торговых марок: Адвил, Мотрин, Алев.
Опиоиды: Этот класс контролируемых обезболивающих препаратов включает фентанил (синтетический опиоид), оксикодон, гидрокодон, кодеин и морфин. Опиоиды взаимодействуют с рецепторами мозга, которые помогают контролировать боль. Растущее понимание того, что опиоиды обладают вызывающими привыкание свойствами и серьезными побочными эффектами, привело к снижению использования опиоидов при хронической боли. Опиоиды подходят только для очень краткосрочного использования и / или для пациентов с неизлечимыми заболеваниями.Примеры торговых марок: Actiq, Norco, Percocet, OxyContin.
Местные обезболивающие: Хотя большинство обезболивающих принимают внутрь (внутрь), ваш врач может порекомендовать местные лекарства – кремы, мази, спреи, гели и пластыри – для облегчения воспаления и нервной боли. Местные обезболивающие доступны как в безрецептурной, так и в рецептурной форме. Обычное фирменное наименование рецепта: Lidoderm.
Растущее использование медицинской марихуаны для лечения боли при синдроме неудачной операции на спинеВсе чаще медицинская марихуана и каннабиноиды (то есть химические вещества, содержащиеся в марихуане) используются для облегчения боли – и люди, страдающие от FBSS, могут обнаружить, что это помогает облегчить хроническую боль в спине или шее.
По данным Национального института по борьбе со злоупотреблением наркотиками, медицинская марихуана – это использование цельного необработанного растения марихуаны или его экстрактов для лечения боли и других симптомов. 1 Хотя многие штаты США легализовали медицинскую марихуану, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) не одобряет и не признает марихуану в медицинских целях.
Однако FDA одобрило два каннабиноида для лечения двух редких форм эпилепсии (синдром Леннокса-Гасто и синдром Драве).Эти каннабиноиды, дронабинол и набилон , доступны в виде таблеток.
Дополнительные исследования, показывающие, что преимущества медицинской марихуаны перевешивают ее риски, могут привести к новым применениям медицинской марихуаны и, возможно, открыть дверь для одобрения FDA. Источник фото: 123RF.com.
Хотя только два каннабиноида одобрены FDA для узких лечебных целей, каннабиноиды THC (который отвечает за «высокий» наркотика) и каннабидиол (CBD) также могут оказывать обезболивающее.Более того, некоторые исследования показали, что легализация медицинской марихуаны привела к меньшему количеству выписанных опиоидов и снижению смертности. 1
Дополнительные исследования, показывающие, что преимущества медицинской марихуаны перевешивают ее риски, могут привести к новым применениям медицинской марихуаны и, возможно, открыть дверь для одобрения FDA. На данный момент штаты, легализовавшие марихуану, требуют, чтобы пациенты предоставляли рецепт или письменную рекомендацию врача в диспансер марихуаны. Кроме того, пациенты должны иметь диагноз, который соответствует критериям лечения медицинской марихуаной (в штатах указывается, какие диагнозы соответствуют критериям).В некоторых штатах также требуется, чтобы пациенты, имеющие право на получение медицинской марихуаны, имели идентификационную карту медицинской марихуаны.
Могут ли одни лекарства лечить мою неудавшуюся боль при синдроме спины?В большинстве случаев одних лекарств недостаточно для устранения боли и симптомов FBSS. Синдром неудачной операции на спине часто является сложным заболеванием и требует мультидисциплинарного подхода к лечению. Междисциплинарный подход включает сочетание одного или нескольких специализированных методов лечения с медикаментозным лечением, например, пассивной и активной физиотерапией, психологической помощью и интервенционными процедурами – спинномозговыми инъекциями, стимуляцией спинного мозга и интратекальной доставкой лекарств.
Использование обезболивающих после операции на позвоночнике | Медицина боли
Уважаемый редактор:
Хирургия позвоночника – одна из самых сложных областей для достижения хорошего клинического результата после операции. По сравнению с другими ортопедическими специальностями, такими как операция по замене суставов, у более высокого процента послеоперационных пациентов по-прежнему наблюдаются симптомы, требующие приема обезболивающих, а некоторым требуется дальнейшее хирургическое вмешательство. Частота неудач, связанных с операциями поясничного спондилодеза, колеблется от 10% до 40% [1].Этот высокий уровень неудачных операций на позвоночнике породил термин «синдром неудачной операции на спине». Убедительными показаниями к хирургии позвоночника являются нестабильность позвоночника и неврологические нарушения, включая двигательный дефицит и дисфункцию мочевого пузыря и кишечника, в то время как боль остается строго относительным показанием. Однако в последнее время все чаще делают операции на позвоночнике, в основном из-за болевых симптомов.
Использование послеоперационных обезболивающих после операций на позвоночнике практически повсеместно.Однако, несмотря на распространенность использования, не существует стандартизированного протокола, детализирующего тип, силу или продолжительность использования обезболивающих после определенных процедур. Оптимально, операция должна облегчить симптомы, которые привели пациента к операции, с прекращением приема обезболивающих после острого послеоперационного периода, как правило, в течение 1 месяца. Однако прием обезболивающих часто продолжается еще долгое время после периода выздоровления. Причина применения обезболивающих зависит от индивидуальных обстоятельств; однако они часто необходимы для неполного разрешения симптомов, по которым первоначально было показано хирургическое вмешательство.Фактически, в предыдущей литературе описывалось постоянное использование обезболивающих у значительной части пациентов в течение более 1 года после операции на позвоночнике. Али и др. [2] сообщили, что 35% пациентов продолжали принимать обезболивающие по поводу симптомов через 38 месяцев после операции слияния по поводу идиопатического сколиоза у взрослых. При сравнении артропластики поясничного диска со спондилодезом при одноуровневой остеохондрозе Blumenthal et al. [3] сообщили, что уровень употребления наркотиков составил 64% в группе артропластики и 80,4% в когорте поясничного спондилодеза через 24 месяца после операции.Несмотря на эту высокую потребность в наркотиках, эти пациенты входили в подгруппу пациентов, которые были классифицированы как успешные. Hallet et al. [4] сообщили, что 64–83% пациентов с заболеванием поясничного диска на одном уровне принимали по крайней мере одно пероральное сильное обезболивающее или противовоспалительное средство через 2 года после операции декомпрессии или слияния. Среди пациентов, достигших общего успеха после операции по поводу остеохондроза поясничного отдела позвоночника на одном уровне через 24 месяца, Zigler et al. [5] сообщили, что 31% пациентов ProDisc и 39% пациентов слияния продолжали принимать наркотики.Хотя у некоторых пациентов может развиться дополнительная патология позвоночника через 5–10 лет после операции, эти состояния не должны влиять на результаты через 1–2 года после операции. Таким образом, операция не обязательно может быть столь успешной, как показали бы показатели результатов, у пациентов, показывающих улучшенную оценку по визуальной аналоговой шкале (ВАШ) или показатели клинического исхода после операции, которые, тем не менее, продолжают принимать сильные обезболивающие. Действительно, могут остаться некоторые другие патологии позвоночника или операция может быть не показана при диагностированной патологии.Фактически, Эпштейн и Худ [6] сообщили, что 47 (17,2%) из 274 спинальных консультаций, посещенных одним нейрохирургом, были запланированы на «ненужную операцию».
Частота операций на позвоночнике растет во всем мире, что сопровождается увеличением количества публикаций, описывающих клинические результаты. В литературе есть многочисленные сообщения об оценке клинических исходов после операции на позвоночнике, в которых сообщается о различных показателях клинических исходов. Наиболее часто используются шкала ВАШ, индекс инвалидности Освестри, SF-36, опросник Роланда – Морриса, оценка Японской ортопедической ассоциации, опросник Общества исследования сколиоза (SRS), оценка Одома, шкала Нурика и индекс инвалидности шеи.Однако большинство из этих мер не включает оценку использования обезболивающих. Некоторые критерии клинических исходов включают такие оценки, а именно: опросник SRS, шкалу Проло, шкалу Штауффера – Ковентри, шкалу Робинсона и шкалу Божона. Действительно, все эти меры имеют отдельный компонент для использования обезболивающих. В анкете SRS использование обезболивающих является переменной в разделе, посвященном боли. Помимо перечисленных выше критериев клинических исходов, во многих клинических исследованиях для оценки боли используется только шкала ВАШ.Thalgott et al. [7] сообщили, что после периферического переднего межтелового спондилодеза средний результат боли в спине для «с лекарствами» составил 3,21 (шкала от 1 до 10), а для «без лекарств» – 5,58. Таким образом, разница в оценке составила 2,37 балла в зависимости от приема лекарств. Следовательно, использование обезболивающих является очень важным фактором, который следует учитывать при точной оценке показателей боли и клинических исходов после операции на позвоночнике. Кроме того, может потребоваться рассмотрение предоперационного, а также послеоперационного использования обезболивающих, чтобы сделать достоверную оценку послеоперационных клинических исходов и / или боли.Также следует учитывать тип, дозировку и частоту приема обезболивающих. Например, употребление наркотиков, вероятно, влияет на оценку боли больше, чем прием нестероидных противовоспалительных препаратов.
В заключение, обезболивающие могут влиять на клинические исходы, и рекомендуется подробное описание использования обезболивающих при сообщении в литературе о клинических исходах после операции на позвоночнике, чтобы его можно было лучше оценить; в противном случае результаты могут ввести в заблуждение. Ожидается, что в будущих исследованиях будет оцениваться эффект каждого обезболивающего относительно балла по шкале ВАШ и соответственно измениться балл.В качестве альтернативы, возможно, потребуется разработать новую меру оценки боли, которая корректно учитывает использование обезболивающих.
Список литературы
.
Синдром неудачной операции на спине
.Pain Med
2011
;12
(4
):577
–606
..
Функциональные и рентгенологические исходы после операций по поводу сколиоза у взрослых с использованием инструментальных технологий третьего поколения
.Позвоночник
2003
;28
(11
):1163
–1169
, обсуждение 1169–70.et al.
Проспективное, рандомизированное, многоцентровое исследование по исключению исследуемых устройств для администрации пищевых продуктов и лекарственных препаратов при полной замене поясничного диска искусственным диском CHARITE по сравнению с поясничным спондилодезом: Часть I: Оценка клинических исходов
.Позвоночник
2005
;30
(14
):1565
–1575
..
Фораминальный стеноз и остеохондроз диска на одном уровне: рандомизированное контролируемое исследование, сравнивающее декомпрессию с декомпрессией и инструментальным спондилодезом
.Позвоночник
2007
;32
(13
):1375
–1380
.et al.
Результаты проспективного, рандомизированного, многоцентрового исследования по исключению исследуемых устройств для администрации пищевых продуктов и медикаментов при сравнении тотального протезирования диска ProDisc-L и периферического спондилодеза для лечения остеохондроза 1-го уровня
.Позвоночник
2007
;32
(11
):1155
–1162
..
«Ненужная» хирургия позвоночника: проспективное годичное исследование опыта одного хирурга
.Surg Neurol Int
2011
;2
:83
.et al.
Проспективное, рандомизированное, слепое, одноцентровое исследование для оценки клинических и рентгенографических различий между замороженным и лиофилизированным аллотрансплантатом при использовании в рамках процедуры периферического переднего межтелового спондилодеза
.Позвоночник
2009
;34
(12
):1251
–1256
.© 2014 Американская академия медицины боли
обезболивающих эффектов габапентина после операций на позвоночнике | Анестезиология
После получения одобрения Институционального этического комитета (Университет Тракья, Эдирне, Турция) и письменного согласия пациентов были изучены 50 пациентов, классифицируемых как Американское общество анестезиологов с физическим статусом I или II, перенесших плановую поясничную дискэктомию или операцию по слиянию позвоночника.Пациенты имели право на участие, если им было не менее 18 лет, они весили более 40 кг и могли использовать устройство для обезболивания, контролируемое пациентом (PCA). Критерии исключения включали известную аллергию, чувствительность, астму, противопоказания к морфину или любому другому исследуемому препарату, почечную недостаточность, язвенную болезнь или кровоточащий диатез в анамнезе, использование наркотических анальгетиков или габапентина и беременность.
Пациенты были случайным образом разделены на две группы по 25 человек.Дизайн исследования был рандомизированным и двойным слепым; Пациенты были распределены случайным образом в соответствии с компьютерной рандомизацией. Для премедикации за 45 мин до операции внутримышечно вводили 0,07 мг / кг мидазолама и 0,01 мг / кг атропина. Контрольная группа получала пероральное плацебо, а группа габапентина получала 1200 мг габапентина (нейронтин, капсула 400 мг; Pfizer, Goedecke GmbH, Германия) за 1 час до операции. Исследуемые препараты были приготовлены в аптеке, и им был присвоен соответствующий кодовый номер.
В операционной была начата инфузия кристаллоидов и контролировалось среднее кровяное давление, частота сердечных сокращений и периферическое сатурация кислорода (Cato PM 8040; Dräger, Любек, Германия). Анестезия вызывалась внутривенно пропофолом 2 мг / кг и цисатракурием 0,2 мг / кг и поддерживалась севофлураном с потоком свежего газа 2 л / мин (% 50 воздуха в кислороде) и ремифентанилом (0,2–1 мкг · кг -1. · мин -1 ).Настой ремифентанила титровали в соответствии с потребностями каждого пациента; от анестезиолога требовалось поддерживать среднее артериальное давление и частоту сердечных сокращений в пределах ± 30% от исходных значений. Вентиляция контролировалась механически (Cato; Dräger) и регулировалась таким образом, чтобы содержание углекислого газа в конце выдоха составляло от 34 до 36 мм рт. Пациенты получали 2 мг морфина внутривенно перед закрытием севофлурана, ремифентанил был отменен после завершения последнего хирургического шва. В конце операции нервно-мышечный блок был нейтрализован 1.5 мг неостигмина и 0,5 мг атропина. Регистрировали общее интраоперационное потребление ремифентанила каждым пациентом.
После экстубации трахеи пациенты переведены в PACU. Оценка послеоперационной боли была основана на визуальной аналоговой шкале (0 = «нет боли» и 10 = «самая сильная боль, которую только можно представить»). Послеоперационная анальгезия выполнялась с помощью внутривенного устройства PCA (Abbott Pain Management Provider, North Chicago, IL). Пациентам во время предоперационного визита были объяснены техника PCA и визуальная аналоговая шкала.Пациенты были подключены к устройству PCA по прибытии в PACU. Все пациенты получали 1 мг / мл морфина через PCA с дополнительной дозой 2 мг, интервалом блокировки 10 минут и 4-часовым пределом 40 мг. Дополнительная доза была увеличена до 3 мг, а 4-часовой предел – до 50 мг, если обезболивание было недостаточным через 1 час. Седативный эффект оценивали по шкале седативного действия Рамзи. Пациенты были опрошены в течение первого часа в PACU, а затем были оценены в палате через 1, 2, 4, 6, 12 и 24 часа.Оценка боли, частота сердечных сокращений, сатурация кислорода, среднее кровяное давление, частота дыхания, седативный эффект, употребление морфина и общая доза морфина регистрировались резидентом-анестезиологом, не участвовавшим в исследовании. Пациентов спрашивали о возникновении каких-либо побочных эффектов, таких как тошнота и рвота, запор, угнетение дыхания, головокружение, сонливость, периферические отеки, диарея, головная боль и зуд. Морфин был отменен, если у пациента была частота дыхания менее 12 вдохов в минуту, сатурация кислорода, измеренная пульсоксиметрией, менее 95% или серьезное нежелательное явление, связанное с введением морфина.По просьбе пациента или при появлении тошноты и рвоты внутривенно вводили 4 мг ондансетрона.
Физиотерапия после операции на спине
Если вы страдали от боли в пояснице и готовитесь к операции, физиотерапия после операции на спине является жизненно важным компонентом вашего выздоровления. В ортопедической и спортивной медицине Pontchartrain наша команда физиотерапевтов может разработать план лечения, чтобы сделать вас максимально активными.
В сегодняшнем посте мы обсудим, почему так важно пройти физиотерапию после операции на спине и чего ожидать после операции.
Нужна ли мне физиотерапия после операции на спине?
Короткий ответ – да. Благодаря физиотерапии после операции на спине у вас будет меньше боли и улучшится подвижность. Хотя после операции на спине вы почувствуете некоторое облегчение боли, вы можете поверить, что одной операции достаточно. Однако позвоночник и окружающие его мышцы сложны, и компенсация, которую вы, возможно, делали, чтобы двигаться и справляться с болью до операции, потребует внимания после операции. Исследования физиотерапии после операции на деревянных дисках показывают, что ощущения пациентов значительно уменьшают боль и улучшают функцию позвоночника.
Цели физиотерапии
Первые цели физиотерапии после операции на спине – помочь вам справиться с болью и ограничить любое воспаление, которое у вас может возникнуть. Также важно минимизировать мышечные спазмы. Ваш физиотерапевт покажет вам упражнения, которые укрепят мышцы, контролирующие и стабилизирующие спину. Уменьшение боли и восстановление полного диапазона движений, чтобы вы снова могли быть полностью активными, – вот долгосрочные цели вашей физиотерапии.
«Первая цель физиотерапии после операции на спине – помочь вам справиться с болью и ограничить воспаление.”
Когда следует начинать физиотерапию?
Вам следует встретиться со своим физиотерапевтом через несколько дней после операции. Ваш терапевт, скорее всего, посоветует вам начать лечение как можно скорее после заживления разреза. Фактически, после операции ваш врач захочет, чтобы вы сразу же встали с постели. Чем раньше вы начнете двигаться, а затем заниматься спортом, тем меньше времени у вашего тела для того, чтобы напрячься или сжаться.
Ожидается, что после того, как вы начнете физиотерапию, вы начнете выполнять базовые движения.По мере вашего прогресса вы будете увеличивать сложность и вес в упражнениях. Что касается физиотерапии, чем раньше, тем лучше.
Что будет, когда я пойду на терапию?
Если вы никогда раньше не ходили на физиотерапию, перспектива может быть немного устрашающей. Но после нескольких посещений физиотерапевта вы увидите, что это совместный процесс, цель которого – помочь вам стать лучше. Вот что произойдет, если вы перейдете на физиотерапию после операции на спине.Сначала вы получите тщательную оценку, а затем начнете лечение, которое будет представлять собой комбинацию упражнений на растяжку и укрепление, а также методы:
Оценка
Ваш физиотерапевт соберет информацию о наилучшем способе лечения с помощью оценки с несколькими подходами. В частности, ваша оценка может включать:
история болезни
Ваш физиотерапевт расскажет вам об уровне вашей боли, о том, как произошла травма, и о вашей операции.
Оценка осанки
Ваш физиотерапевт проверит вашу осанку, исследуя позвоночник, когда вы сидите, стоите и двигаетесь.
диапазон движений
Используя устройство, называемое гониометром, ваш терапевт может измерить ваш начальный диапазон движений, чтобы отслеживать ваш прогресс по мере того, как вы работаете над планом лечения.
Измерение силы
Будет измерена сила ваших мышц живота, бедер, спины и бедра, чтобы определить, с каких упражнений и весов вам следует начать.
Тесты на гибкость
У вас может быть напряжение в мышцах и суставах до и после операции. В частности, седалищный нерв часто оказывается особенно напряженным. Ваш физкультурник проверит, насколько гибки вы подколенные сухожилия, квадрицепсы и икроножные мышцы.
Оценка рубцовой ткани
После операции на вашем разрезе может быть рубцовая ткань. Ваш физиотерапевт будет уверен, что ткань не будет мешать движению.
функциональная оценка
Ваша общая функциональность будет оценена после операции. Ваш СТ будет видеть, какие движения вы можете делать на работе или во время отдыха.
Лечение
Ваша физиотерапия будет адаптирована для вас на основе результатов вашего обследования. Физиотерапевты обладают глубокими знаниями о костно-мышечной системе и о том, как лучше всего лечить вас после операции. Вот различные виды лечения, которые они пропишут:
Растяжка
Сразу после операции вы начнете растягиваться, чтобы предотвратить образование спаек или образование рубцов.В частности, вы будете работать над растяжкой квадрицепсов и подколенных сухожилий. Растяжки могут включать:
Укрепление бедра и кора
Физические методы
Наряду с упражнениями на растяжку и укрепление, вы можете получить физические методы, которые могут облегчить боль, возникающую после операции.Условия могут включать:
TENS (чрескожная электрическая стимуляция нервов)
Ваш физиотерапевт также будет работать с вами и научит вас правильно двигаться, чтобы вы могли избежать будущих травм спины. Хотя физиотерапевтическое лечение может длиться от четырех до шести недель, выздоровление может длиться до четырех месяцев.
Пройдите физиотерапию после операции на спине
После операции на спине встретитесь с одним из наших физиотерапевтов, который будет работать с вами во время вашего выздоровления.Физиотерапевты обучены лечению поясницы, особенно после операций на спине, таких как ламинэктомия или дискэктомия. Они могут помочь вам уменьшить боль и восстановить силы и гибкость с помощью упражнений и различных методов. Физическая терапия является неотъемлемой частью полного выздоровления после операции на спине.
Если у вас есть вопросы о физиотерапии после операции на спине или о записи на прием по плану послеоперационного физиотерапевтического лечения, свяжитесь с нами сегодня.
.

 Способ обеспечивает противовоспалительное, противоотечное действие,улучшает трофику тканей.
Способ обеспечивает противовоспалительное, противоотечное действие,улучшает трофику тканей.
