Иммунодепрессанты при ревматизме – Иммунодепрессанты при ревматизме — Все про суставы
Иммунодепрессанты при ревматизме — Все про суставы
Общеизвестно, что симптомы артрита очень сложно выявить на ранней стадии заболевания, также невозможно точно установить причины ревматоидного артрита. Поэтому полностью вылечить артрит невозможно, а только облегчить симптомы и остановить развитие болезни. Современные методы направлены на уменьшение воспаления, улучшение функции суставов и предотвращение инвалидизации больных. Раннее начало лечения улучшает прогноз.
Лечение ревматоидного артрита заключается в применении двух типов препаратов: противовоспалительных и базисных.
Хирургическое лечение применяют для коррекции выраженных деформаций суставов.
Содержание статьи:
Симптоматическое (противовоспалительное) лечение
Итак, первыми в линии препаратов выбора для симптоматического лечения ревматоидного артрита располагаются противовоспалительные или быстродействующие препараты. Это нестероидные противовоспалительные препараты (НПВП) и гормоны (кортикостероиды), которые снимают воспаление и уменьшают боль.
Нестероидные противовоспалительные препараты (НПВП).
Они эффективно снижают воспаление в суставах и уменьшают болевые ощущения. Эти препараты способны существенно облегчить жизнь больного, но вылечить ревматоидный артрит с помощью НПВП не возможно, так как при их отмене болезнь постепенно возвращается.Однако, существует несколько правил для правильного выбора подходящего НПВП.
Во-первых, начинать лечение следует с наименее токсичных препаратов, которые быстро всасываются и легко выводятся из организма:
– диклофенак (диклоберл, наклофен),
– ибупрофен (ибупром, ибутард),
– кетопрофен (кетонал) и их производные,
– мовалис , селективный противовоспалительный препарат.
– индометацин,
– пироксикам,
– кеторолак и их аналоги.
Во-вторых, одним из основных критериев является эффективность препарата. Если лечебный эффект от применения НПВП не наступил в течение 3-7 дней, то его необходимо поменять на другой.
Селективные противовоспалительные препараты
очень хорошо зарекомендовали себя в лечении ревматоидного артрита. Данная группа препаратов была разработана, с целью, снизить количество побочных эффектов при длительном приеме лекарства. Одними из наиболее назначаемых, являются– мелоксикам (мовалис),
– целекоксиб (целебрекс).
Кортикостероидные гормональные препараты (кортикостероиды)
не сдают своих позиций в назначении терапии больному артритом. Среди данной группы препаратов выделяют – преднизолон,
– триамцинолол,
– дексаметазон,
– метилпреднизолон,
– бетаметазон.
Базисное лечение ревматоидного артрита
Главным же средством в лечении являются, так называемые, медленнодействующие препараты«второй линии» или базисные препараты. Считается, что они воздействуют на основание болезни, ее “базис”. Эти препараты вызывают ремиссию и предотвращают или замедляют разрушение суставов, но не являются противовоспалительными препаратами. В настоящее время в качестве базисной терапии используют чаще всего: цитостатики, антималярийные препараты, сульфаниламиды, пеницилламин.
1. Цитостатики.
Цитостатические препараты: метотрексат, арава, ремикейд, азатиоприн (имуран), циклофосфан (эндоксан), циклоспорин (сандимун, экворал), были заимствованы ревматологами у онкологов.По мнению большинства современных ревматологов цитостатики – лучшая группа базисных препаратов для лечения не только ревматоидного, но и псориатического артрита.
Не стоит пугаться от названия «цитостатики», зная спектр их побочных эффектов: дозы этих препаратов при лечении артритов примерно в 5-20 раз меньше используемых при лечении опухолей! Использование цитостатиков помогает, как минимум, 70-80% больных, побочные явления возможны у 15-20% пациентов и редко бывают тяжелыми.
В течение всего периода терапии цитостатиками необходимо, с помощью лабораторных методов исследования, контролировать показатели крови и мочи у пациента. Если же пациент легко переносит цитостатическую терапию, можно ждать улучшения самочувствия уже через 2-4 недели после начала лечения.
В настоящее время, учитывая постоянно ведущиеся разработки новых препаратов, перечень цитостатиков для лечения ревматоидного артрита довольно широк.
Метотрексат. Для базисного лечения ревматоидного артрита метотрексат принимают только 1 раз (по 10 мг) в неделю. В первый раз выбирают конкретный день недели и с этих пор на протяжении всего курса лечения, метотрексат принимают только в этот день недели. Терапевтический эффект обычно проявляется через 5-6 недель от начала приема и достигает максимума обычно за полгода, год. В день приема метотрексата желательно обойтись без употребления НПВП.
Арава рекомендуется больным, у которых артрит протекает очень активно, и тем, кто плохо переносит метотрексат. Терапевтический эффект обычно проявляется через 4-6 недель от начала приема аравы и может нарастать в течение 4-6 месяцев.
(Химерными принято называть антитела с человеческими Fc-фрагментами (часть молекулы имуноглобулина), выработанные грызунами при помощи техники рекомбинантной ДНК).
Ремикейд (инфликсимаб) – быстродействующий и довольно эффективный базисный препарат. По сути представляет собой химерные мышино-человеческие IgGL моноклональные антитела к фактору некроза опухоли-? и фрагмента молекулы Iglk человека. Его применяют в тех случаях, когда другие базисные препараты, в частности метотрексат, не дают должного эффекта.Ремикейд действует быстрее многих других базисных препаратов.
Однако применять ремикейд надо с большой осторожностью. До начала лечения ремикейдом необходимо выявить и пролечить все имеющиеся у пациента инфекции. Если этого не сделать, применение ремикейда может спровоцировать сильнейшее обострение недолеченных инфекционных процессов вплоть до развития сепсиса.
Также, во время лечения ремикейдом рекомендуется применять антиаллергические препараты, чтобы предотвратить возможные аллергические реакции.
Биологические препараты это одна из новейших групп препаратов для лечения ревматоидного артрита. Они инактивируют специальный белок (фактор некроза опухоли (ФНО)), который играет важную роль в воспалительной процессе. Эти препараты действуют быстро и эффективно уменьшают воспаление. К ним относится ингибитор ФНО этанерцепт (энбрел), анакинра (кинерет), хумира (адалимубаб), актемра (тоцилизумаб), ритуксимаб (ритуксан, мабтера), оренция (абатацепт).
Этанерцепт (энбрел) – ингибитор ФНО. ФНО — это цитокин, продуцируемый моноцитами и макрофагами, двумя типами лейкоцитов. ФНО стимулирует иммунный ответ за счет увеличения транспорта лейкоцитов к местам воспаления, а также с помощью дополнительных молекулярных механизмов, инициирующих и усиливающих воспаление. Его ингибирование этанерцептом ослабляет воспалительный процесс, что особенно полезно при лечении, аутоиммунных заболеваний.
Анакинра (кинерет) еще один новый биологический препарат, используемый при лечении тяжелопротекающего ревматоидного артрита. Действие препарата основано на ингибировании специального сигнального белка (интерлейкин-1), который активирует воспалительные клетки.
Хумира (адалимубаб) от компании Abbot Laboratories хорошо зарекомендовал себя в мировой практике ревматологов. Это селективный иммунодепрессант, который представляет собой рекомбинантное моноклональное антитело, пептидная последовательность которого идентична lgG1 человека. Адалимумаб селективно связывается с ФНО-? и нейтрализует его биологические функции за счет блокады взаимодействия с поверхностными клеточными р55 и р75 рецепторами к ФНО-?.
Актемра (тоцилизумаб), результат сотрудничества компаний Ф.Хоффман Ля Рош и Чугай (Chugai), первое моноклональное антитело, ингибирующее интерлейкин-6, один из важнейших медиаторов фазы воспаления, одобренное для лечения ревматоидного артрита в качестве монотерапии или в комбинации с метотрексатом. Первоначально этот препарат был зарегистрирован в Японии для лечения болезни Кастельмана. В апреле же 2008, после серии исследований, его начали применять и для лечения ревматоидного артрита.
Ритуксимаб (ритуксан, мабтера) – препарат от компании Ф.Хоффман Ля Рош, содержащий антитела, изначально применялся в качестве терапии неходжкинской лимфомы (онкогематологическое заболевание). Позднее же выявилась его эффективность и в лечении ревматоидного артрита. Фармакологический эффект ритускимаба основан на снижении числа ?-лимфоцитов, которые играют важную роль в воспалении. Нужно отметить, что применение препарата никак не влияет на осуществление иммунной системой организма нормальных защитных функций.
Оренция (абатацепт) от Bristol-Myers Squibb Holdigs Pharma Ltd. (США) – блокирует активацию Т – лимфоцитов. Лечение этим селективным модулятором Т-клеточной костимуляции – является рациональной альтернативной терапией детей с ювенильным идиопатическим артритом (ЮИА), которые резистентны или интолерантны к препаратам базисной монотерапии, включая метотрексат.
Все эти препараты были разработаны в течение последнего десятилетия, а на мировом фармацевтическом рынке начали появляться не более пяти лет назад. В связи с этим они ещё весьма дороги. Ещё одним их недостатком является то, что они могут вводиться только в инъекционной форме (подкожно или внутривенно), причем в стационарных условиях, так как процедура проводится от получаса до нескольких часов под контролем специалиста. Поэтому данные препараты пока еще не получили широкого применения. Обычно их применяют в комбинации с метотрексатом или с другим базовым препаратом.
Также необходимо знать, что биологические препараты обычно не комбинируют друг с другом из-за высокой вероятности развития побочных эффектов!
Другие цитостатические препараты, такие как азатиоприн (имуран), циклофосфан (эндоксан) и циклоспорин (имуспорин, консупрен, сандимун, экворал), из-за их плохой переносимости и высокой частоты побочных эффектов, применяются только при неэффективности остальных базисных препаратов.
2. Антималярийные препараты
Антималярийные препараты делагил и плаквенил (иммард) с давних пор использовались инфекционистами для лечения тропической лихорадки.Однако в XX в. ревматологи заметили, что при очень длительном применении делагил и плаквенил способны влиять на активность ревматоидного процесса. К сожалению, со временем выяснилось, что эти препараты действуют медленно: лечебный эффект развивается спустя полгода – год непрерывного приема лекарства. Единственное их достоинство – хорошая переносимость и малое количество побочных эффектов.
3. Сульфаниламиды.
Сульфасалазин (салазопирин EN-Табс) – антимикробные препараты, успешно применяемые в базисном лечении ревматоидного артрита.По силе лечебного действия сульфаниламиды совсем немного уступают цитостатикам, вполне сопоставимы по эффективности с пеницилламином, и явно превосходят по силе действия делагил и плаквенил. Главным преимуществом сульфаниламидов является их хорошая переносимость – при длительном приеме побочные эффекты развиваются только у 10-20% больных. Однако, для достижения лечебного эффекта данной группой препаратов, необходим весьма длительный промежуток времени – около 3-х месяцев, а “пик формы” достигается спустя 6-12 месяцев от начала лечения.
4.Пеницилламин.
Пеницилламин (купренил) обычно назначается в тех случаях, когда терапия цитостатиками не приносит больному облегчения.Однако, следует учитывать, что пеницилламин является довольно токсичным препаратом, который значительно чаще вызывает осложнения – при его применении побочные реакции возникают в 30-40% случаев.
Также, к итогу вышеперечисленной базисной терапии, можно добавить. Ранее, для лечения применялись препараты солей золота (тауредон, кризанол), однако, ввиду серьезных побочных эффектов: «золотой» дерматит, «золотая» нефропатия, а также дороговизны данных лекарственных средств, врачи постепенно от них отказались.
В современной науке продолжаются исследования по разработке новых препаратов для лечения артрита
Оптимальное лечение включает в себя не только медикаментозную терапию, но и немедикаментозное лечение: лечебную физкультуру, изменение образа жизни и другие мероприятия.
© Провизор 1998–2017
sustav.nextpharma.ru
Общие принципы терапии ревматоидного артрита. Иммунодепрессанты
Благодаря своим цитостатическим свойствам иммунодепрессанты дают неспецифический антивоспалительный эффект за счет тормозящего действия на клеточную (пролиферативную) фазу воспаления. В отличие от прежних представлений, подавление воспалительного процесса происходит неодновременно с явной иммунодепрессией, а иногда достоверных признаков последней по общепринятым иммунологическим показателям вообще не наблюдается.
Мы не рекомендуем назначать без особых показаний (неэффективность всех остальных препаратов) ранее очень популярный иммунодепрессант хлорбутин (лейкеран), на фоне лечения которым в наших наблюдениях у 4 больных развились злокачественные опухоли. Ряд авторов считают, однако, что в подобных случаях речь может идти лишь о случайных совпадениях. Метотрексат, считающийся в настоящее время лучшим иммунодепрессантом, назначают преимущественно в малых дозах, что почти полностью устранило проблему его побочных эффектов. Применяют обычно по 7,5 мг в неделю: в течение любых двух последовательных дней 3 раза по 2,5 мг с интервалом между приемами по 12 ч.
Азатиоприн назначают по 150 мг/сут, хлорбутин—по 6—8 мг/сут. Первые признаки клинического эффекта наступают обычно через 3—4 нед. Через 2— 3 мес при хорошей переносимости этих лекарств больных переводят на поддерживающее лечение, которое может продолжаться длительно (при необходимости и терапевтическом эффекте до 2—3 лет). Поддерживающие суточные дозы азатиоприна составляют 100—75—50 мг, хлорбутина — 2 мг. Метотресат обычно назначают в неизменной дозе (7,5 мг в неделю), при полной ремиссии или сомнениях в переносимости эта доза может быть уменьшена до 5 мг. Эффективность каждого из этих препаратов при РА приблизительно равна эффекту препаратов золота.
Переносимость их, как правило, хорошая (лучше, чем большинства остальных базисных средств). Однако иммунодепрессанты назначают реже в связи с традиционными представлениями об опасности аплазии, кроветворения, а также подавления противоинфекционного и особенно противоопухолевого иммунитета. В действительности же используемые при РА дозы иммунодепрессантов лишь у небольшого числа больных вызывают умеренное угнетение кроветворения (нейтропения, реже тромбоцитопения и анемия), нарушение менструального цикла и сперматогенеза, тошноту, кожный зуд.
Азатиоприн у некоторых больных вызывает холестатическую желтуху. Активирование инфекций встречается редко. Вероятность риска онкологических осложнений при лечении больных РА азатиоприном пока неясна. Метотрексат считается единственным иммунодепрессантом, не оказывающим потенциального канцерогенного действия.
Значительно реже используется при РА такой иммунодепрессант, как циклофосфамид. Это объясняется тем, что серьезные побочные влияния свойственны ему чаще (помимо осложнений, характерных для всей группы иммунодепрессантов, он способен вызвать обратимое облысение и такое осложнение, как геморрагический цистит). Однако собственно лечебный эффект этого препарата при РА, по-видимому, выше, чем эффект метотрексата, хлорбутина и азатиоприна, т. е. его можно использовать в более резистентных случаях болезни. Начальная суточная доза циклофосфамида составляет 100—150 мг, поддерживающая — 75—50— 25 мг и даже 25 мг через день.
Среди новых иммунодепрессантов заслуживает внимания циклоспорин А, хорошо зарекомендовавший себя в трансплантологии. Он представляет собой грибковый метаболит, обладающий выраженным тормозящим влиянием на пролиферацию и функцию Т-лимфоцитов, особенно хелперов. Предполагается, в частности, что препарат угнетает образование рецепторов для интерлейкина2 и блокирует рецепторы для пролактина.
При РА циклоспорин применялся у ограниченного числа больных в суточной дозе 2,5—10 мг/кг, отмечено отчетливое клиническое улучшение, в том числе в двойном слепом исследовании [van Rijthoven A. et al., 1986]. В то же время наблюдались серьезные побочные эффекты: снижение функции почек с нарастанием уровня креатинина, артериальная гипертония, желудочно-кишечные расстройства, гиперплазия десен, парестезии, тремор, гипертрихоз, повышение уровня печеночных ферментов. Побочное действие препятствует более широкому применению циклоспорина в ревматологии. Наиболее перспективны малые дозы: 2,5—3 мг/кг в день.
В последние годы в литературе появились положительные отзывы об отечественном иммунодепрессивном препарате проспидине. Однако отсутствие проверочных исследований пока не позволяет судить о его действительном месте в лечении больных РА.
При появлении инфекционных или гематологических осложнений (в частности, снижение абсолютного числа нейтрофилов ниже 2·109/л) иммунодепрессанты необходимо отменить. Их можно назначать вновь после полного исчезновения осложнений, но в уменьшенной дозе (50% от исходной). Противопоказания к их назначению — выраженные цитопении, паренхиматозные поражения печени, сопутствующие инфекции, беременность.
Таким образом, в настоящее время препараты золота и иммунодепрессанты (особенно метотрексат) являются бесспорно, наиболее эффективными длительно действующими препаратами для лечения больных РА, значительно превосходя в этом отношении остальные базисные средства. В результате их назначения ремиссии развиваются не только значительно чаще, но оказываются более длительными и полными, что позволяет отказаться в эти периоды от приема остальных лекарственных препаратов (включая преднизолон и НПВП).
В применении базисных препаратов осложняющим обстоятельством является длительный период, требующийся для установления их эффективности либо неэффективности (до нескольких месяцев). Относительно более коротким этот период оказывается для и^мунодепрессантов. Для конкретного больного не существует надежных показателей, по которым до начала лечения можно надежно предсказать эффект терапии.
Тем не менее на основании обобщенных данных о сравнительной эффективности базисных препаратов представляется целесообразной следующая схема их использования. При отсутствии явных противопоказаний (изменения в анализах мочи и т. д.) следует начинать терапию с препаратов золота. В случае их неэффективности, что становится ясным через 3—4 мес, или непереносимости назначают D-пеницилламин.
При отсутствии удовлетворительных результатов через такой же срок препарат заменяют сульфасалазином или салазопиридазином. «Очередность» использования этих базисных средств и D-пеницилламина может меняться, т. е. после вынужденной отмены ауротерапии вполне допустимо назначить сульфасалазин или салазопиридазин, а D-пеницилламин при необходимости применить позже. Хинолиновые препараты занимают в этой иерархии последнее место, причем только при относительно легких вариантах болезни. Рассчитывать на их лечебный эффект при тяжелых формах РА практически невозможно. Левамизол не рекомендуется для повседневной практики.
Если возможности всех перечисленных базисных средств оказались исчерпанными и активность болезни не подавляется противовоспалительными препаратами, то при отсутствии противопоказаний следует начать терапию одним из иммунодепрессантов. Представляется наиболее рациональным первым применить метотрексат (исходя из возможности применения малых доз, их хорошей переносимости и отсутствия канцерогенное), а при необходимости его замены из-за малого эффекта или побочного действия назначать другие иммунодепрессанты в следующем порядке: азатиоприн, циклофосфамид, хлорбутин.
Подбор адекватного базисного средства может у отдельных больных потребовать весьма много времени. В этот период, особенно если он затягивается, чрезвычайно важно подавить активность процесса и устранить болевой синдром с помощью НПВП, средств местной терапии (см. ниже) и при необходимости — кортикостероидов.
Применение кортикостероидов при РА следует максимально ограничить в связи с частым развитием стероидозависимости и возможностью серьезных осложнений. Не случайно существует афоризм об обратной пропорциональности квалификации ревматолога и частрты назначения им стероидных препаратов при РА. Тем не менее у некоторых больных воспалительный процесс бывает настолько ярким, что негормональные противовоспалительные препараты оказываются явно неэффективными и не уменьшают боли в суставах, экссудативные изменения, лихорадку (динамика лабораторных показателей в первый период терапии имеет гораздо меньшее значение).
Необходимо подчеркнуть, что существует своеобразная категория больных РА, у которых практически полностью неэффективны любые нестероидные препараты (даже в сочетании и при использовании больших доз), но быстрое и яркое клиническое улучшение достигается при назначении даже малых доз преднизолона. Возможно, что это связано с некоторыми качественными особенностями воспалительного процесса. В таких случаях приходится назначать стероидные препараты—лучше всего преднизолон в суточной дозе 10—15 мг с последующим медленным снижением дозы (после достижения эффекта) на ¼ —1/8 таблетки каждые 5—7 дней.
При редко встречающихся особенно тяжелых гиперпиретических и суставно-висцеральных формах РА дозу преднизолона иногда необходимо повысить до 25—30 мг/сут; в подобных случаях отменить его бывает очень трудно. Следует учитывать, что уменьшить дозу и тем более отменить гормональные препараты надежно удается лишь в тот период, когда проявляется эффект длительно действующих антиревматоидных средств (т. е. через несколько месяцев приема последних).
В большинстве случаев присоединение небольшой дозы преднизолона к оказавшемуся неэффективным НПВП не сопровождается отменой последнего. В период развития ремиссии или яркого улучшения на фоне лечения базисными препаратами вначале делается попытка снизить дозу преднизолона (до его отмены) и лишь затем, если эта попытка удалась, начать уменьшать дозу нестероидных средств с тем, чтобы при наиболее благоприятных результатах оставить в терапии только поддерживающие дозы базисного препарата.
Сигидин Я.А.
Опубликовал Константин Моканов
medbe.ru
Иммунодепрессанты при ревматизме – лечение, методы терапии, народные средства, что это
Содержание
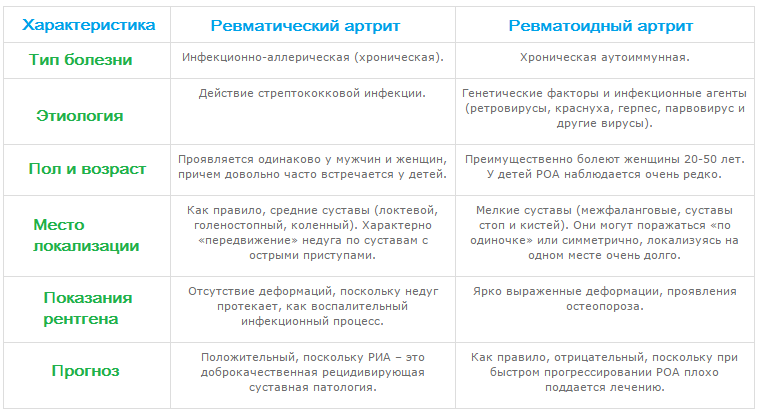
- 1 Ревматический артрит и ревматоидный артрит: отличия и особенности патологий
- 1.1 Какие особенности патологий?
- 1.2 Чем отличается ревматический от ревматоидного артрита?
- 1.2.1 Признак Ревматический артрит Ревматоидный артрит Время развития Стремительное развитие Медленно прогрессирующий процесс Причина недуга Перенесенная инфекция (ангина, грипп), чаще стрептококковая Аутоиммунные процессы Симптомы начала болезни Выраженный воспалительный процесс: резкое начало, лихорадка, интенсивная боль, симметричное острое воспаление суставов, вначале мелких Постепенное нарастание воспалительного процесса, умеренная боль, переход поражения от мелких к крупным суставам Особенности поражения суставов «летучий» характер поражения, чаще страдают средние суставы конечностей Выраженные деформации суставов, скованность движений, поражение мелких суставов кистей и стоп Осложнения Поражение сердечно-сосудистой, дыхательной систем, хорея и др. Анкилозы, контрактуры Лабораторные исследования Увеличение титров антистрептогиалуронидазы (АСГ) и антистрептолидазы (АСЛ-О) Наличие ревматоидного фактора, положительные ревмопробы Прогноз При своевременном лечении заболевание суставов полностью обратимо Хроническое рецидивирующее заболевание. Лечение может отсрочить разрушение сустава. Диагностика ревматического и ревматоидного артрита Осмотр и сбор анамнеза заболевания
- 1.2.2 Лабораторные исследования
- 1.2.3 Инструментальные исследования
- 1.3 Лечение ревматического артрита
- 1.4 Что такое ревмокардит и хорея?
- 1.5 Профилактика
- 2 Лечение ревматизма суставов: что приводит к заболеванию
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание статьи:
- Принцип 1: найди и исключи проблемные продукты
- Принцип 2: держи курс на вегетарианство
- Принцип 3: не экономь на овощах и фруктах
- Принцип 4: во время лечения щади желудок, почки и печень
- Принцип 5: позаботься о кальции
- Принцип 6: держи вес под контролем
- Принцип 7: принимай пищу с благодарностью
- Заключение
Что может сделать определенная диета при ревматоидном артрите? Оказывается, многое. Сотни страдающих данным заболеванием отмечают значительное улучшение своего состояния при соблюдении некоторых простых принципов питания, о которых речь пойдет ниже.
Принцип 1: найди и исключи проблемные продукты
Ревматоидный артрит – аутоиммунное заболевание. Это значит, что иммунная система борется против своего собственного организма, и в первую очередь – против своих же суставов, вызывая их воспаление и постепенный «выход из строя».
Замечено, что если употреблять продукты, способствующие возникновению аллергических реакций, то течение ревматоидного артрита обостряется. Как и в случае обычной аллергии, то, что опасно для одного, совершенно спокойно переносится другим. Поэтому лучший способ – изучить свой организм, придерживаясь некоторое время элиминационной диеты. Как это сделать?
Для этого на 1-2 недели из рациона полностью исключается определенный продукт в чистом виде, а также все те блюда, которые могут его содержать. Например, необходимо отказаться не только от молока, но и всех молочных каш, супов, коктейля с добавлением молока, пломбира. Затем на 1 день продукт снова вводится в рацион, и в течение следующих дней наблюдаем: обострился ревматоидный полиартрит или нет. Через 3 дня снова вводим тестируемый продукт в диету на 1 день и опять наблюдаем. Для точности результата так можно повторить несколько раз.
Выявленные таким способом «виновные» продукты исключаем из своей диеты если не навсегда, то уж точно на период обострения.
Как показывают наблюдения, чаще всего вызывают обострение ревматоидного полиартрита следующие продукты (поэтому их необходимо протестировать с помощью элиминационной диеты в первую очередь):
- цитрусовые,
- цельное молоко,
- пшеничная крупа,
- рожь,
- кукурузная крупа,
- овсян
lebedushkca.ru
Лечение ревматоидного артрита
Когда в суставах костей возникает воспаление, говорят об артрите. Последующие деформации и поражения других органов свидетельствуют уже о хроническом течении болезни, которую имеет ревматоидный артрит. Лечить его сложно, т. к. здесь в какой-то мере играет роль генная патология.
Доктор осматривает кисти рук, поражённые артритом
Оставлять проблему без внимания нельзя – финалом может быть не только инвалидность, но и преждевременная смерть.
Чаще всего страдают ревматоидным артритом женщины, т. к. их гормональный баланс менее стабилен, чем мужской. Факторов, влияющих на развитие болезни, можно назвать несколько – различные инфекции, переохлаждения, а также физические и психические травмы. Но все эти причины были бы безобидными и легко поддавались лечению, если бы к процессу не подключалась собственная иммунная система организма.
Начавшиеся в синовиальной жидкости воспаления, система «сослепа» воспринимает за чужеродные тела. Включается ответная реакция по выработке патогенных антител, цель которых – уничтожить «инородцев». Стараясь удалить воспаление, антигены постепенно уничтожают и весь сустав.
Сравнительная характеристика кистей рук – в нормальном состоянии и поражённом ревматоидным артритом
Процесс аутоиммунных разрушений называют ревматоидным синдромом. И длиться он может годами, захватывая всё больше органов. Помимо обездвиженности больного, в «копилку» артриту добавляются почечная недостаточность, поражение аортального и митрального клапанов сердца, серозиты, увеличения селезёнки и печени, а также лимфатических узлов.
Симптомы и течение болезни
Болезнь эта может проявляться по-разному, принимая всевозможные формы. Отчего будут зависеть некоторые симптомы, сопровождающие артрит, и продолжительность его лечения.
Симптомы:
- Иногда можно увидеть лишь незначительные изменения и лёгкие деформации суставов. При этом особого прогрессирования не наблюдается.
- В других ситуациях возникают рецидивы болезни с более затяжными обострениями. Начавшись с воспаления одного сустава, артрит быстро захватывает позиции, перекидываясь на другие части скелета.
Для ревматоидного артрита характерно воспаление мелких суставов в верхних и нижних конечностях. При этом можно видеть в проксимально-межфаланговых сочленениях и лучезапястных суставах утолщения. Для этой болезни типичны также отклонения ульнарных кистей и анкилозы (срастания суставов с последующей неподвижностью). Захватывает также ревматоидный артрит кости челюстной области и весь позвоночник.
Мужчина страдает от ревматоидного артрита кости челюстной области
Когда болезнь находится в стадии обострения, в районе воспалённого сустава появляются припухлость и покраснение. Не только во время движения, но и при пальпации ощущается сильная боль.
Но бывает, что заболевание проходит без выраженных симптомов, и прогрессирует, приводя к сильным деформациям суставов. Чтобы понять в этом случае, что болезнь уже внутри, стоит обратить внимание на утреннюю скованность в некоторых суставах. Затем это начинает сопровождаться нарушением в движениях и в итоге возникает атрофия мышц.
Поэтому необходимо вовремя обратиться к врачу, чтобы сделать рентгеновское обследование. Оно сразу же выявит проблему от начального раздражения костной ткани и до остеопороза.
Диагностика проводится также на основании анализов крови, где явным признаком присутствия воспаления являются увеличение количества лейкоцитов и СОЭ, сдвиги белковых фракций. Добавленные к этому лихорадка и пробы на ревматоидный фактор помогают с точность поставить диагноз и начать лечение ревматоидного артрита.
Терапия
Это заболевание относится к тяжёлым заболеваниям, которые не поддаются стопроцентному излечению. Поэтому начав с момента постановки диагноза, пациенту придётся до конца своих дней лечить ревматоидный артрит. При этом терапия будет комплексной, включающей в себя разнообразные лекарства и другие методы лечения:
- Базовая терапия даёт не сиюминутное облегчение при болезненных ощущениях, а воздействует на продление постепенно, накапливаясь в организме несколько месяцев. Цель лекарств – воздействовать на сам базис болезни, не давая ей развиваться дальше, а загнав в ремиссию.
- Противовоспалительная терапия имеет несколько направлений, но все эти препараты относятся к категории «скорой помощи», дающие сиюминутное облегчение при сильных болях и позволяющие снимать лихорадочное состояние. Включают в себя стероидные, нестероидные медикаменты.
- Среди дополнительных процедур можно назвать физиотерапию, механические и физические воздействия, а также наружное лечение участков тела в области поражённых суставов. К этому пункту относятся и рецепты народной медицины.
Пациент, у которого наблюдается ревматоидный артрит, проходит физиотерапию в специализированном кабинете
- Не стоит забывать о важности питания – всё, что попадает с продуктами в организм, оставляет в нём свой «след». Насколько он будет положительным и полезным для здоровья, зависит от качества рациона. Поэтому в терапии ревматоидного артрита не обойтись без консультаций у диетолога.
Чтобы достичь положительного результата в облегчении страданий, необходимо набраться терпения и настроиться на длительные курсы, внося в это и свою лепту.
Базовое лечение
Всё лечение ревматоидного артрита, которое должно воздействовать на базис болезни, включает в себя непросто лекарства пролонгированного действия – эти препараты должны подбираться индивидуально под каждого больного исходя из его особенностей восприятия на предлагаемую терапию. И здесь без врачебного опыта работы не обойтись.
Новые базовые назначения наряду с традиционными можно представить препаратами 5-ти групп:
- В 2016 году активно используют средства на основе золота.
- Также хорошо воздействуют на аутогенный синдром иммунодепрессанты.
- Продолжают лечить болезнь и антрималярийными препаратами, снимая лихорадочные состояния.
- Достаточно сильным воздействием обладают сульфаниламиды.
- «Д-пеницилламин» применяют в крайних случаях, когда вышеописанные средства не приносят облегчения.
Женщина проходит курс базового лечения ревматоидного артрита
У каждой из перечисленных групп базового лечения имеются и преимущества, и недостатки, а также противопоказания, поэтому необходимо план терапии подбирать по индивидуальной программе.
Эти препараты обладают настолько мощным воздействием, что лечить ими следует с осторожностью, т. к. они почти всегда дают побочные эффекты. Но и обойтись без них нельзя, потому что заболевание серьёзное, и бороться приходится с генными особенностями. А здесь всегда сложно предугадать последствия лечения болезни, возникшей неизвестно по какой причине.
Если не воздействовать на базис, заболевание остановить невозможно, но вот усугубить его ещё больше и ускорить при этом смерть пациента вполне реально. Поэтому, как бы ни реагировал организм в целом на базовые средства, отказываться от них не следует, чтобы хоть как-то устранить серьёзную проблему под названием ревматоидный артрит.
Ауротерапия
Лечение солями золота – это не новое веяние, действует терапия на протяжении уже 75 лет, и даёт хорошие результаты. Правда, пытались препараты типа «Метотрексата» отодвинуть аутотерапию на задний план, т. к. считаются более безобидными, но соли золота хороши уже тем, что подходят практически всем больным.
Препараты на основе золота используются в ауротерапии ревматоидного артрита
На первых этапах болезни именно ауросодержащие препараты хорошо дополняют противовоспалительные нестероидные средства, усиливая их действие.
Ауротерапия обычно назначается в начальных стадиях болезни, когда ещё идут серопозитивные моменты, при серьёзных стадиях – лекарства на основе золота уже не справятся, и придётся привлекать более действенные медикаменты.
К преимуществам солей золота относится и такой момент – они отлично замедляют негативные проявления «сухого синдрома» даже у детей и подростков. Попутно эти средства помогут воздействовать на различные грибки и бактерии, избавляя человека от других болезней (например, язвы и гастрита). Оказывает аутотерапия и патогенное влияние на опухолевые разрастания.
Эффективность от лечения ревматоидного артрита наблюдаться будет только спустя 4-6 месяцев, стойкое же воздействие появится и того позже – примерно через год после начала приёма.
Из-за пролонгированности препаратов не следует прерывать их приём даже на день, чтобы не начать курс лечения заново.
Но насколько бы ни была хороша терапия препаратами золота, она при длительном лечении даёт серьёзные побочные осложнения. Проявляются на коже пузырьки с прозрачной жидкостью и мелкие розовые пятнышки, которые называют «золотым дерматитом».
Сопровождается дерматит сильным зудом, который усиливается под воздействием ультрафиолета, но при окончании курса ауротерапии, через некоторый период симптомы проходят. Запущенные формы кожного высыпания, которые забывают лечить, переходят в иные формы – лишай или экзему.
Ещё соли золота могут спровоцировать развитие воспалительных процессов на многих слизистых оболочках (глаз, рта, глотки, кишечника, влагалища). Следующим побочным эффектом является гепатит, который быстро поддаётся лечению после окончания курса ауротерапии.
Людям с больными почками препараты на основе солей золота не назначаются, т. к. терапия может закончиться «золотым нефритом», у которого в перспективе клинический исход.
Проводя лечение солями золота, врач должен держать пациента под постоянным контролем, регулярно назначая ему анализы и следя за состоянием кожи и слизистых. Как только первые признаки «левого» воздействия проявятся, курс ауротерапии прерывается. Но, несмотря на такие серьёзные побочные эффекты, соли золота продолжают применять, т. к. они прошли апробацию временем и доказали свою эффективность в лечении ревматоидного артрита.
Иммунодепрессанты
В основе ревматоидного артрита (РА) лежит аутоиммунный фактор, поэтому лечить болезнь нужно препаратами, подавляющими слишком активную иммунную систему. В группу «цитостатики» входят средства более нового (современного) поколения, которые в некоторых случаях заменили собой ауротерапию.
Эти препараты перекочевали в ревматологию из онкологии, где цитостатики эффективно подавляют рост клеток. При ревматоидном артрите наблюдается патогенное влияние средств на аутоиммунный синдром, вводя эту активность антител в депрессивное состояние.
В 2016 году иммунодепрессанты в базовой терапии заняли ведущее место. Дозировки идут малые, зато дают хороший эффект подавления антител.
Если сравнивать с аутотерапией, то побочных эффектов эти средства дают меньше, проявляясь кожной сыпью и ощущением бегающих по телу мурашек, затруднённым мочеиспусканием и запорами или поносами. Иногда наблюдается угнетение кроветворения, но это единичные случаи. Чтобы вовремя отменить базовое средство, необходимо держать под контролем анализы пациента.
Цитостатики современного поколения представлены большим рядом препаратов, но активнее всего медики используют описанные ниже:
- «Метотрексат» является лидером базисной терапии. Препарат достаточно удобный в применении – по капсуле в неделю, на протяжении многих месяцев. В этот день нельзя принимать другие препараты нестероидного характера из-за их несовместимости.
Препарат «Метотрексат» является лидером базисной терапии при артрите
- «Ремикейд» – достаточно новое средство ревматологии, которое уже проявило себя отличным быстродействием. Правда, стоит лекарство недёшево, но эффект даёт хороший. Прежде чем назначать этот препарат, в организме следует излечить все имеющиеся инфекции, иначе при полном подавлении иммунитета все эти микробы, бактерии и вирусы будут активно атаковать больного.
- «Арава» – ещё одно новое средство, которое считается перспективным при лечении РА. Через месяц уже наблюдаются результаты воздействия этого иммунодепрессанта, а через полгода – оздоровление костей. Но не каждый пациент может вынести такую активность препарата, поэтому назначают его уже при тяжёлых формах болезни, когда медлить нельзя.
Список иммунодепрессантов можно продолжать и дальше, но описанные препараты относятся к самым эффективным, и искать что-то другое даже по меньшей цене не стоит.
Биологическое лечение
Среди новейшего поколения антииммунных препаратов можно выделить биологические средства, которые в 2016 году в большом количестве появились на прилавках аптек. Это достаточно быстрые эффективные лекарства на основе живых организмов, и являются современными разработками с использованием биотехнологических методов.
Биологические средства действуют достаточно быстро, устраняя в короткие сроки прогрессию в воспалительных суставных процессах.
Но если в организме имеется хоть какая-то инфекция, то биологические медикаменты просто-напросто подхлестнут её к действию. В данной ситуации лучше несколько раз взвесить необходимость приёма препарата и перед назначением пройти усиленное обследование.
Биологическое «оружие» имеет обширный список средств терапии современного поколения, но выделить можно несколько из них:
- «Лефлуномид» очень эффективно останавливает прогрессирование РА с помощью блокировки фермента, активирующего иммунную систему. Принимать следует с осторожностью это средство, а женщинам, планирующим в будущем зачатие, и вовсе не следует использовать биологические медикаменты.
Препарат «Лефлуномид» является биологическим «оружием» при ревматоидном артрите
- «Этанерсепт» и подобные ему, являются перехватчиками сигнального белка, который активно распространяет воспаление в суставах. Одни препараты вводятся подкожно, другие внутривенно. Несмотря на их эффективность, прибегать ко второй линии средств следует в крайних случаях, когда привычные уже не оказывают должного эффекта. Противопоказаны данные лекарства сердечникам и при наличии нервных болезней (есть риск развития атеросклероза).
- «Ритуксимаб» – это биологическое средство на основе моноклональных антител. Первоначально подразумевалось этим препаратом лечить лимфомы, но эффективность подавлять больные ткани пришлась к месту и в терапии РА. Участвует медикамент в подавлении аутогенных клеток, вызвавших разрушение суставов. Параллельно вырабатываются антитела, которые и влияют на излечение.
Описанные средства можно комбинировать с другими группами лекарств для усиления лечебного эффекта. Но вот применять биологические медикаменты с другими представителями своей группы не стоит, т. к. такое сочетание только усилит развитие инфекций, скрывающихся в организме.
Гормонотерапия
«Пожарным» средством, которое мгновенно снимает болевые симптомы, можно назвать любой из кортикостероидов, применяемых в ревматологии. Это, по сути, гормональные препараты (чаще всего применяется «Преднизолон»), которые также следует подбирать индивидуально и использовать по системе.
Достаточно быстрое улучшение состояния, снятие скованности движений и устранение лихорадки радует многих пациентов, и они стремятся заменить нестероидные противовоспалительные средства гормональными, чего как раз делать и не стоит, используя эти группы параллельно.
Кортикостероиды относят к гормону стресса, которым и подавляют все негативные симптомы РА. Постоянно на них сидеть нельзя, т. к. идёт привыкаемость организма, и он уже не воспринимает последующую терапию, как облегчающую. Если до приёма гормональных препаратов ещё можно было легко переносить болевые ощущения, то потом боль усиливается троекратно.
Такое лечение должно быть сбалансированным и проводиться строго под наблюдением врачей, т. к. последствия кортикостероидов могут быть тяжёлыми и необратимыми.
Среди назначаемых препаратов для лечения РА можно выделить такие медикаменты этой группы:
- «Преднизолон» является самым популярным средством этой группы и представляет собой аналог гормона, выделяемого надпочечниками. Препарату свойственны такие воздействия: антитоксическое, противошоковое, антиаллергическое, противовоспалительное. «Преднизолон» достаточно активен и не вызывает задержки в организме воды и натрия (в отличие от других гормональных средств).
Препарат «Преднизолон» широко применяется при ревматоидном артрите
- «Преднизолон» стал прообразом другого препарат – «Метилпреднизолона». Этот, последний, воспринимается организмом мягче и сам оказывает меньше отрицательных воздействий, чем его предшественник. Хотя, как и «Преднизолон», препарат имеет массу противопоказаний, и неправильное применение гормонотерапии будет иметь нежелательные последствия.
- Ещё один представитель кортикозоновых препаратов – «Дексаметазон», который аналогичен по действию описанным выше. Влияет на белковый и углеводный обмены в организме, поэтому перебор в приёме этого препарата нежелателен.
Видео. Лечение ревматоидного артрита
Все описанные выше методы воздействия на ревматический артрит активно применяются медиками в 2016 году, и останутся основой терапии в последующие годы, пока не придумают учёные что-то новое. При этом любое лечение должно подбираться грамотно, с учётом сложности РА и индивидуальных особенностей пациента.
bsustavov.ru
Использование цитостатических иммунодепрессантов в лечении заболеваний
Установление роли иммунных нарушений в патогенезе ревматоидного артрита и ряда других ревматических болезней побудило использовать в терапии этих заболеваний иммунодепрессивные препараты. Механизм лечебного действия таких классических противовоспалительных средств, как кортикостероиды, также во многом связан с угнетающим влиянием на клетки иммунокомпетентной системы, т. е. с их иммунодепрессивным свойством.Однако в современной медицине собственно иммунодепрессантами обычно считают синтетические химиотерапевтические препараты, оказывающие относительно быстрое и неспецифическое цитостатическое действие, особенно выраженное по отношению к быстропролиферирующим клеткам. Таким образом, эти препараты оказывают ингибирующее влияние на разные виды клеток, но именно на уровне лимфоидных клеток цитостатический эффект становится иммунодепрессивным.
Такому эффекту способствует то обстоятельство, что при заболеваниях с иммунным и аутоиммунным патогенезом воспаления лимфоидные клетки находятся в состоянии повышенной пролиферативной активности и поэтому особенно чувствительны к рассматриваемым цитостатическим препаратам. По этой же причине понятия «цитостатические препараты» и «иммунодепрессанты» (или «цитостатические иммунодепрессанты») употребляются как синонимы.
При ревматоидном артрите иммунодепрессанты являются высокоэффективными базисными средствами, по активности приблизительно равными препаратам золота. Поэтому они особенно показаны при тяжелых и быстропрогрессирующих вариантах заболевания с недостаточным эффектом обычной терапии, плохой переносимости глюкокортикоидов или необходимости назначения их слишком высоких поддерживающих доз (применение иммунодепрессантов, как и ауротерапии, позволяет в этих случаях уменьшить дозу гормональных препаратов или даже отменить их).
Однако ввиду описываемых ниже потенциальных побочных эффектов их традиционно назначают последними среди рассматриваемых лекарств после установления недостаточного эффекта или плохой переносимости иных базисных препаратов. Лечебный эффект иммунодепрессантов при иммуно-воспалительных заболеваниях (в том числе ревматоидном артрите) совершенно не параллелен действительной иммунодепрессии и, по-видимому, в не меньшей степени зависит от тормозящего влияния на клеточную фазу воспалительного процесса как такового. Отдельным иммунодепрессантам (в частности, циклофосфамиду) приписывается и собственно противовоспалительный эффект.
Переносимость иммунодепрессантов в целом может считаться удовлетворительной. Частота побочных эффектов этих препаратов меньше, чем большинства других медленно действующих антиревматоидных средств (исключение составляют лишь хинолиновые производные, оказывающие наименьшее лечебное действие). Тем не менее потенциальная опасность особо тяжелых осложнений, хотя и встречающихся сравнительно редко, является главным фактором, ограничивающим использование иммунодепрессантов и объясняющим взгляд на них в основном как на «препараты резерва», назначаемые в последнюю очередь.
Отдельные иммунодепрессанты дают характерные побочные эффекты, но большинство осложнений оказываются общими для всей группы. За исключением не имеющих существенного значения гастралгий, тошноты, кожных аллергических высыпаний, эти общие проявления побочных эффектов представлены в табл. 2.4.
Таблица 2.4. Побочные эффекты иммунодепрессантов| Побочный эффект | Хлорбутин | Циклофосфамид | Азатиоприн | Метотрексат |
| Нарушения менструального цикла | + | + | 0 | 0 |
| Азооспермия | + | + | 0 | о |
| Поражение печени | ? | 0 | + | ++ |
| Угнетение функции костного мозга | + | + | + | + |
| Развитие инфекции | + | + | + | + |
| Хромосомные аберрации | ? | ++ | + | + |
| Тератогенность | + | + | 0 | ++ |
| Канцерогенность | ++ | + | + | о |
Нарушения менструального цикла и азооспермию (без уменьшения либидо и потенции) вызывают преимущественно алкилирующие агенты, а изменения печени — антиметаболиты. Угнетение функции костного мозга встречается редко и может относиться к любому из трех ростков кроветворения (чаще регистрируется умеренная лейкопения). После отмены препарата или уменьшения его дозы оно в большинстве случаев обратимо. Однако описаны случаи и необратимых костномозговых аплазий с летальным исходом.
Иммунодепрессанты при назначении в больших дозах способны уменьшить противоинфекционный и противоопухолевый иммунитет, что обусловливает особую настороженность врачей относительно соответствующих осложнений. Свойственная этим препаратам способность вызывать хромосомные аберрации и отмеченная в ряде случаев тератогенность, косвенно свидетельствующая о вероятности мутагенного эффекта у человека, усугубляет опасения относительно канцерогенного эффекта.
Тем не менее при современных тенденциях начинать лечение с небольших доз иммунодепрессантов и сравнительно быстро уменьшать их до поддерживающих риск развития инфекции и опухолей, хотя и должен приниматься во внимание, в действительности оказывается минимальным. Необходимо иметь в виду, что иммунодепрессанты часто назначают при особенно тяжелых вариантах ревматоидного артрита с быстрым прогрессированием, обездвиженностью из-за болей, стероидозависимостью и наличием угрожающих осложнении стероидной терапии.
Естественно, что риском отдаленных проблематичных осложнений в таких случаях приходится пренебрегать. Кроме того, приписываемые иммунодепрессантам инфекционные осложнения у некоторых больных ревматоидным артритом могут явиться следствием большей чувствительности к инфекциям, свойственной заболеванию как таковому, особенно при лечении большими дозами глюкокортикоидов.
При беременности назначение иммунодепрессантов нежелательно. Это в основном относится к метотрексату. Явной тератогенности азатиоприна не зарегистрировано даже при его назначении в первом триместре беременности.
Побочные реакции, свойственные конкретным представителям группы иммунодепрессантов, описываются ниже при рассмотрении отдельных препаратов.
Хлорбутин (лейкеран, хлорамбуцил) до последнего времени применялся при резистентном ревматоидном артрите весьма часто, чему в значительной степени способствовала его хорошая переносимость. Препарат выпускается в таблетках по 2 и 5 мг. Начальные суточные дозы для взрослых 6—8 мг. После достижения клинического улучшения, начинающегося приблизительно через 1 мес и в дальнейшем нарастающего, они постепенно уменьшаются. Поддерживающие дозы составляют 2—4 мг/сут и даже менее (например, 2 мг 1 раз в 2—3 дня). Имеются сообщения о повышении эффективности хлорбутина при его назначении в «связанном» виде с антителами к той ткани, на которую предполагается преимущественное воздействие (в частности, с антителами к Т-лимфоцитам и т.д.).
Побочное действие хлорбутина наблюдается относительно редко и исчерпываетя рассмотренными выше побочными эффектами, свойственными группе иммунодепрессантов в целом. Однако за последние годы накоплены материалы о сравнительно более частом развитии злокачественных заболеваний (в том числе острого лейкоза) у лиц, лечившихся этим препаратом, что делает сомнительным его дальнейшее широкое использование в ревматологии.
Циклофосфамид — эффективный, но в то же время и потенциально наиболее опасный среди иммунодепрессантов, в связи с чем при ревматоидном артрите применяется относительно редко. В ревматологии он оказался препаратом выбора у больных гранулематозом Вегенера, при котором в ряде случаев вызывает полную ремиссию. Эффективен и при других тяжелых системных артериитах, в том числе при узелковом периартериите, в случае неэффективности глюкокортикоидов и других лекарственных средств.
Начальные суточные дозы 100—150 мг. Как и у других иммунодепрессантов, первые признаки лечебного эффекта отмечаются через 3—4 нед; в дальнейшем симптомы клинического улучшения нарастают. После стабилизации клинической картины суточные дозы циклофосфамида постепенно уменьшаются и, наконец, становятся поддерживающими. Последние могут быть весьма малыми: 50—25 мг и даже 12 мг. При появлении явного эффекта и хорошей переносимости препарат (как и иммунодепрессанты вообще) в небольших дозах принимают длительно — до 1 года и более. Выпускается в таблетках по 50 мг и в ампулах по 200 мг, в связи с чем его при необходимости можно применять и внутримышечно (начиная со 100 мг ежедневно или 200 мг через день).
К побочным эффектам, свойственным именно циклофосфамиду и отличающим его от других иммунодепрессантов, относятся обратимое облысение, более частое развитие половой стерильности в период лечения и особенно возможное поражение мочевого пузыря (фиброз, тяжелый геморрагический цистит, рак).
Для предотвращения последних осложнений рекомендуется профилактический прием больших количеств жидкости (взрослым при отсутствии противопоказаний до 3—4 л/сут) и частое опорожнение мочевого пузыря во избежание длительного контакта его эпителия с препаратом. В случае приема больших доз циклофосфамида описано действие, подобное эффекту антидиуретического гормона: задержка в тканях жидкости и натрия, что иногда приводило к гипонатриемии и требовало дополнительного назначения раствора натрия хлорида.
Циклофосфамид активно выводится почками, поэтому при наличии почечной недостаточности может повыситься токсичность препарата и требуется уменьшение его суточной дозы.
Азатиоприн (имуран) среди иммунодепрессантов, используемых для лечения больных ревматоидным артритом, является весьма самым популярным.
Начальные суточные дозы ранее назначали из расчета 2— 5 мг/кг массы тела. В последние годы большие дозы (4—5 мг/кг) перестали применять и лечение обычно начинают со 150 мг/сут (реже 100 мг/сут). Лечебный эффект начинает проявляться после 3—4 нед применения. По достижении явного улучшения дозы уменьшают до поддерживающих — 75—25 мг/сут. Выпускается в таблетках по 50 мг.
Доза азатиопирина должна быть уменьшена (до 25% от обычной) при его сочетании с аллопуринолом, так как последний замедляет расщепление бмеркаптопурина — основного активного метаболита азатиоприна. Помимо рассмотренных выше общих побочных реакции иммунодепрессантов, при назначении азатиоприна могут развиться стоматит, тошнота, аллергические реакции, включающие кожные сыпи, и гепатит. Не исключено, что аллергической является и «гриппоподобная» реакция, проявляющаяся лихорадкой и болями в мышцах. Кроме умеренной лейко и тромбоцитопении, описана острая задержка созревания костномозговых элементов (даже после очень кратковременного приема).
Метотрексат. До недавнего времени основными показаниями к применению метотрексата в ревматологии являлись тяжелые прогрессирующие формы псориатического артрита и в несколько меньшей степени — дерматомиозит, резистентный к гормональной терапии. В последние годы стало очевидным, что препарат весьма эффективен также у многих больных ревматоидным артритом. При этом очень важно, что клиническое улучшение может быть достигнуто назначением малых доз метотрексата, почти не вызывающих серьезных осложнений. Поэтому в настоящее время препарат становится основным иммунодепрессантом для лечения больных с тяжелым и резистентным ревматоидным артритом.
Метотрексат выпускается в таблетках по 2,5 мг и в ампулах по 5 мг. В основном применяется внутрь. Наиболее популярна следующая методика приема метотрексата: по 2,5 мг 3 раза в неделю с интервалом 12 ч (например, в 8 и 20 ч в понедельник и в 8 ч во вторник; затем следует перерыв до 8 ч следующего понедельника и т. д.). При этой методике отмечены несомненный лечебный эффект препарата и почти полное отсутствие побочного действия.
Редкие побочные эффекты, отличающие метотрексат от других иммунодепрессантов, включают язвенный стоматит (при продолжении лечения язвы могут развиться и в других отделах пищеварительного тракта), депигментацию кожи, алопецию, мегалобластную анемию, фиброз печени. Описан своеобразный легочный синдром (возможно, иммунной природы), проявляющийся лихорадкой, кашлем, одышкой, эозинофилией, диффузной легочной инфильтрацией и иногда кровохарканьем.
Особенность этого синдрома — отсутствие склонности к рецидивированию и обратимость даже при продолжении лечения, хотя при развитии побочных явлений препарат следует отменить. Наличие почечной недостаточности увеличивает токсичность метотрексата. Преимуществом препарата является отсутствие канцерогенности.
Сигидин Я.А.
Опубликовал Константин Моканов
medbe.ru
что такое, симптомы и лечение, отличия от ревматического
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры. Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов. Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.
В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.
Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
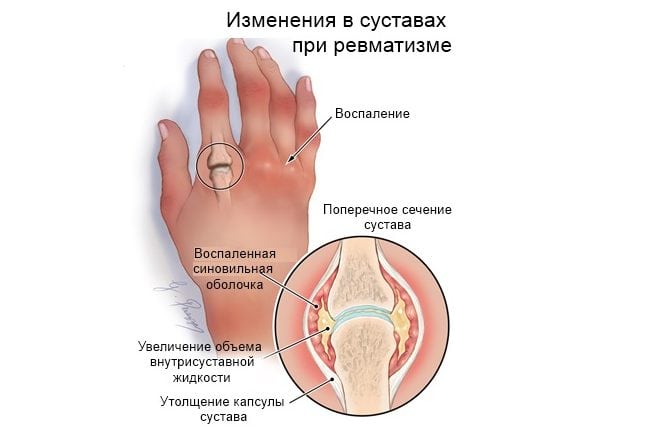
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
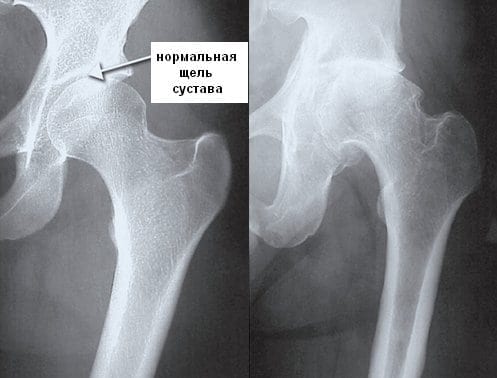
Пример поражения ТБС.
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов. Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках. Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.
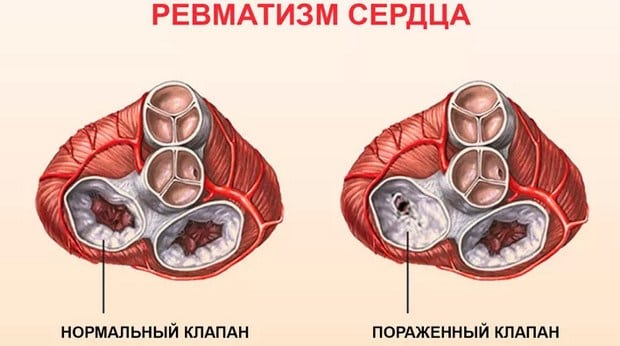
Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей. Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости. Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.

Инфекционные агенты.
Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.
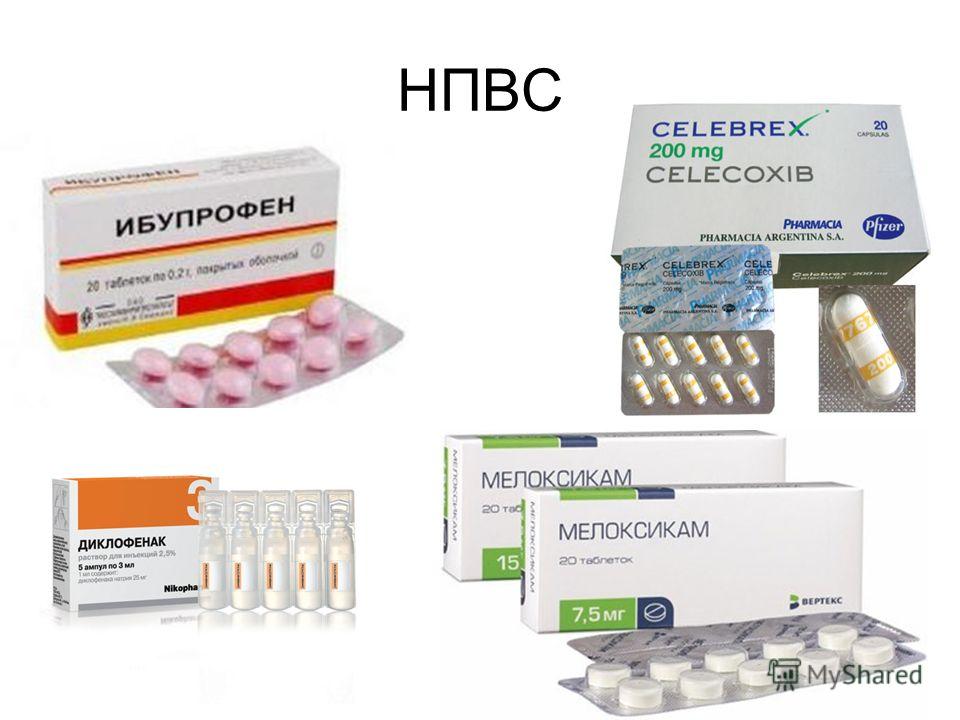
Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;

- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.

После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Использование цитостатических иммунодепрессантов в лечении заболеваний
Установление роли иммунных нарушений в патогенезе ревматоидного артрита и ряда других ревматических болезней побудило использовать в терапии этих заболеваний иммунодепрессивные препараты. Механизм лечебного действия таких классических противовоспалительных средств, как кортикостероиды, также во многом связан с угнетающим влиянием на клетки иммунокомпетентной системы, т. е. с их иммунодепрессивным свойством.Однако в современной медицине собственно иммунодепрессантами обычно считают синтетические химиотерапевтические препараты, оказывающие относительно быстрое и неспецифическое цитостатическое действие, особенно выраженное по отношению к быстропролиферирующим клеткам. Таким образом, эти препараты оказывают ингибирующее влияние на разные виды клеток, но именно на уровне лимфоидных клеток цитостатический эффект становится иммунодепрессивным.
Такому эффекту способствует то обстоятельство, что при заболеваниях с иммунным и аутоиммунным патогенезом воспаления лимфоидные клетки находятся в состоянии повышенной пролиферативной активности и поэтому особенно чувствительны к рассматриваемым цитостатическим препаратам. По этой же причине понятия «цитостатические препараты» и «иммунодепрессанты» (или «цитостатические иммунодепрессанты») употребляются как синонимы.
При ревматоидном артрите иммунодепрессанты являются высокоэффективными базисными средствами, по активности приблизительно равными препаратам золота. Поэтому они особенно показаны при тяжелых и быстропрогрессирующих вариантах заболевания с недостаточным эффектом обычной терапии, плохой переносимости глюкокортикоидов или необходимости назначения их слишком высоких поддерживающих доз (применение иммунодепрессантов, как и ауротерапии, позволяет в этих случаях уменьшить дозу гормональных препаратов или даже отменить их).
Однако ввиду описываемых ниже потенциальных побочных эффектов их традиционно назначают последними среди рассматриваемых лекарств после установления недостаточного эффекта или плохой переносимости иных базисных препаратов. Лечебный эффект иммунодепрессантов при иммуно-воспалительных заболеваниях (в том числе ревматоидном артрите) совершенно не параллелен действительной иммунодепрессии и, по-видимому, в не меньшей степени зависит от тормозящего влияния на клеточную фазу воспалительного процесса как такового. Отдельным иммунодепрессантам (в частности, циклофосфамиду) приписывается и собственно противовоспалительный эффект.
Переносимость иммунодепрессантов в целом может считаться удовлетворительной. Частота побочных эффектов этих препаратов меньше, чем большинства других медленно действующих антиревматоидных средств (исключение составляют лишь хинолиновые производные, оказывающие наименьшее лечебное действие). Тем не менее потенциальная опасность особо тяжелых осложнений, хотя и встречающихся сравнительно редко, является главным фактором, ограничивающим использование иммунодепрессантов и объясняющим взгляд на них в основном как на «препараты резерва», назначаемые в последнюю очередь.
Отдельные иммунодепрессанты дают характерные побочные эффекты, но большинство осложнений оказываются общими для всей группы. За исключением не имеющих существенного значения гастралгий, тошноты, кожных аллергических высыпаний, эти общие проявления побочных эффектов представлены в табл. 2.4.
Таблица 2.4. Побочные эффекты иммунодепрессантов| Побочный эффект | Хлорбутин | Циклофосфамид | Азатиоприн | Метотрексат |
| Нарушения менструального цикла | + | + | 0 | 0 |
| Азооспермия | + | + | 0 | о |
| Поражение печени | ? | 0 | + | ++ |
| Угнетение функции костного мозга | + | + | + | + |
| Развитие инфекции | + | + | + | + |
| Хромосомные аберрации | ? | ++ | + | + |
| Тератогенность | + | + | 0 | ++ |
| Канцерогенность | ++ | + | + | о |
Нарушения менструального цикла и азооспермию (без уменьшения либидо и потенции) вызывают преимущественно алкилирующие агенты, а изменения печени — антиметаболиты. Угнетение функции костного мозга встречается редко и может относиться к любому из трех ростков кроветворения (чаще регистрируется умеренная лейкопения). После отмены препарата или уменьшения его дозы оно в большинстве случаев обратимо. Однако описаны случаи и необратимых костномозговых аплазий с летальным исходом.
Иммунодепрессанты при назначении в больших дозах способны уменьшить противоинфекционный и противоопухолевый иммунитет, что обусловливает особую настороженность врачей относительно соответствующих осложнений. Свойственная этим препаратам способность вызывать хромосомные аберрации и отмеченная в ряде случаев тератогенность, косвенно свидетельствующая о вероятности мутагенного эффекта у человека, усугубляет опасения относительно канцерогенного эффекта.
Тем не менее при современных тенденциях начинать лечение с небольших доз иммунодепрессантов и сравнительно быстро уменьшать их до поддерживающих риск развития инфекции и опухолей, хотя и должен приниматься во внимание, в действительности оказывается минимальным. Необходимо иметь в виду, что иммунодепрессанты часто назначают при особенно тяжелых вариантах ревматоидного артрита с быстрым прогрессированием, обездвиженностью из-за болей, стероидозависимостью и наличием угрожающих осложнении стероидной терапии.
Естественно, что риском отдаленных проблематичных осложнений в таких случаях приходится пренебрегать. Кроме того, приписываемые иммунодепрессантам инфекционные осложнения у некоторых больных ревматоидным артритом могут явиться следствием большей чувствительности к инфекциям, свойственной заболеванию как таковому, особенно при лечении большими дозами глюкокортикоидов.
При беременности назначение иммунодепрессантов нежелательно. Это в основном относится к метотрексату. Явной тератогенности азатиоприна не зарегистрировано даже при его назначении в первом триместре беременности.
Побочные реакции, свойственные конкретным представителям группы иммунодепрессантов, описываются ниже при рассмотрении отдельных препаратов.
Хлорбутин (лейкеран, хлорамбуцил) до последнего времени применялся при резистентном ревматоидном артрите весьма часто, чему в значительной степени способствовала его хорошая переносимость. Препарат выпускается в таблетках по 2 и 5 мг. Начальные суточные дозы для взрослых 6—8 мг. После достижения клинического улучшения, начинающегося приблизительно через 1 мес и в дальнейшем нарастающего, они постепенно уменьшаются. Поддерживающие дозы составляют 2—4 мг/сут и даже менее (например, 2 мг 1 раз в 2—3 дня). Имеются сообщения о повышении эффективности хлорбутина при его назначении в «связанном» виде с антителами к той ткани, на которую предполагается преимущественное воздействие (в частности, с антителами к Т-лимфоцитам и т.д.).
Побочное действие хлорбутина наблюдается относительно редко и исчерпываетя рассмотренными выше побочными эффектами, свойственными группе иммунодепрессантов в целом. Однако за последние годы накоплены материалы о сравнительно более частом развитии злокачественных заболеваний (в том числе острого лейкоза) у лиц, лечившихся этим препаратом, что делает сомнительным его дальнейшее широкое использование в ревматологии.
Циклофосфамид — эффективный, но в то же время и потенциально наиболее опасный среди иммунодепрессантов, в связи с чем при ревматоидном артрите применяется относительно редко. В ревматологии он оказался препаратом выбора у больных гранулематозом Вегенера, при котором в ряде случаев вызывает полную ремиссию. Эффективен и при других тяжелых системных артериитах, в том числе при узелковом периартериите, в случае неэффективности глюкокортикоидов и других лекарственных средств.
Начальные суточные дозы 100—150 мг. Как и у других иммунодепрессантов, первые признаки лечебного эффекта отмечаются через 3—4 нед; в дальнейшем симптомы клинического улучшения нарастают. После стабилизации клинической картины суточные дозы циклофосфамида постепенно уменьшаются и, наконец, становятся поддерживающими. Последние могут быть весьма малыми: 50—25 мг и даже 12 мг. При появлении явного эффекта и хорошей переносимости препарат (как и иммунодепрессанты вообще) в небольших дозах принимают длительно — до 1 года и более. Выпускается в таблетках по 50 мг и в ампулах по 200 мг, в связи с чем его при необходимости можно применять и внутримышечно (начиная со 100 мг ежедневно или 200 мг через день).
К побочным эффектам, свойственным именно циклофосфамиду и отличающим его от других иммунодепрессантов, относятся обратимое облысение, более частое развитие половой стерильности в период лечения и особенно возможное поражение мочевого пузыря (фиброз, тяжелый геморрагический цистит, рак).
Для предотвращения последних осложнений рекомендуется профилактический прием больших количеств жидкости (взрослым при отсутствии противопоказаний до 3—4 л/сут) и частое опорожнение мочевого пузыря во избежание длительного контакта его эпителия с препаратом. В случае приема больших доз циклофосфамида описано действие, подобное эффекту антидиуретического гормона: задержка в тканях жидкости и натрия, что иногда приводило к гипонатриемии и требовало дополнительного назначения раствора натрия хлорида.
Циклофосфамид активно выводится почками, поэтому при наличии почечной недостаточности может повыситься токсичность препарата и требуется уменьшение его суточной дозы.
Азатиоприн (имуран) среди иммунодепрессантов, используемых для лечения больных ревматоидным артритом, является весьма самым популярным.
Начальные суточные дозы ранее назначали из расчета 2— 5 мг/кг массы тела. В последние годы большие дозы (4—5 мг/кг) перестали применять и лечение обычно начинают со 150 мг/сут (реже 100 мг/сут). Лечебный эффект начинает проявляться после 3—4 нед применения. По достижении явного улучшения дозы уменьшают до поддерживающих — 75—25 мг/сут. Выпускается в таблетках по 50 мг.
Доза азатиопирина должна быть уменьшена (до 25% от обычной) при его сочетании с аллопуринолом, так как последний замедляет расщепление бмеркаптопурина — основного активного метаболита азатиоприна. Помимо рассмотренных выше общих побочных реакции иммунодепрессантов, при назначении азатиоприна могут развиться стоматит, тошнота, аллергические реакции, включающие кожные сыпи, и гепатит. Не исключено, что аллергической является и «гриппоподобная» реакция, проявляющаяся лихорадкой и болями в мышцах. Кроме умеренной лейко и тромбоцитопении, описана острая задержка созревания костномозговых элементов (даже после очень кратковременного приема).
Метотрексат. До недавнего времени основными показаниями к применению метотрексата в ревматологии являлись тяжелые прогрессирующие формы псориатического артрита и в несколько меньшей степени — дерматомиозит, резистентный к гормональной терапии. В последние годы стало очевидным, что препарат весьма эффективен также у многих больных ревматоидным артритом. При этом очень важно, что клиническое улучшение может быть достигнуто назначением малых доз метотрексата, почти не вызывающих серьезных осложнений. Поэтому в настоящее время препарат становится основным иммунодепрессантом для лечения больных с тяжелым и резистентным ревматоидным артритом.
Метотрексат выпускается в таблетках по 2,5 мг и в ампулах по 5 мг. В основном применяется внутрь. Наиболее популярна следующая методика приема метотрексата: по 2,5 мг 3 раза в неделю с интервалом 12 ч (например, в 8 и 20 ч в понедельник и в 8 ч во вторник; затем следует перерыв до 8 ч следующего понедельника и т. д.). При этой методике отмечены несомненный лечебный эффект препарата и почти полное отсутствие побочного действия.
Редкие побочные эффекты, отличающие метотрексат от других иммунодепрессантов, включают язвенный стоматит (при продолжении лечения язвы могут развиться и в других отделах пищеварительного тракта), депигментацию кожи, алопецию, мегалобластную анемию, фиброз печени. Описан своеобразный легочный синдром (возможно, иммунной природы), проявляющийся лихорадкой, кашлем, одышкой, эозинофилией, диффузной легочной инфильтрацией и иногда кровохарканьем.
Особенность этого синдрома — отсутствие склонности к рецидивированию и обратимость даже при продолжении лечения, хотя при развитии побочных явлений препарат следует отменить. Наличие почечной недостаточности увеличивает токсичность метотрексата. Преимуществом препарата является отсутствие канцерогенности.
Сигидин Я.А.
Опубликовал Константин Моканов
medbe.ru