Форма остеомиелита – описание и классификация заболевания, причины и симптомы воспаления, методы диагностики и лечения, возможные осложнения и меры профилактики
ЭНДОГЕННЫЕ ФОРМЫ ОСТЕОМИЕЛИТА
Глава 11. ХИРУРГИЧЕСКИЕ ИНФЕКЦИИ
Патогенез. Гнойно-некротический процесс развивается вторично и, как правило, ограничивается зоной оперативного вмешательства.
После интрамедуллярного остеосинтеза возможно поражение мозговой полости с развитием флегмоны костного мозга, формированием секвестров на всем протяжении и включением в процесс метафизарных отделов.
После накостного остеосинтеза очаги воспаления локализуются не только вдоль пластины, но и в каждом перфорационном отверстии. Применение проволочных (серкляжных) швов приводит к сдавлению сосудов и нередко к циркулярному некрозу кости на протяжении. При внешнем остеосинтезе под влиянием быстро вращающейся спицы возникает ожог костной ткани и ее некроз, приводящий к образованию цилиндрических секвестров.
Впатологоанатомической картине послеоперационного остеомиелита встречаются все морфологические образования, характерные для остеомиелита: остеомиелитическая полость, секвестры, свищи, гнойные грануляции, новообразованная костная ткань.
Клиническими проявлениями заболевания являются лихорадка, нарастающие явления интоксикации, острофазовые воспалительные реакции в анализах крови. При внешнем осмотре обращает на себя внимание отечность, гиперемия краев раны, болезненность при пальпации и движениях. При диагностической пункции можно получить гемолизированную кровь, а при частичном раскрытии раны — гноетечение.
Вдальнейшем длительное гноетечение, несмотря на раскрытие краев раны, свидетельствует о переходе острого процесса в хроническую стадию.
Лечение направлено на нормализацию нарушений гомеостаза. При несросшихся переломах раскрывают рану, удаляют патологические грануляции, вскрывают гнойные затеки, осуществляют поэтажное дренирование с длительным постоянным орошением (до 2-3 нед). Конструкцию удаляют после появления признаков консолидации перелома или тенденции к генерализации инфекции.
Впоследующем лечение определяется стадией заболевания, локализацией гнойного очага, состоянием мягких тканей и степенью трофических расстройств конечности. При необходимости выполняют некр-, секвестрэктомию, краевую резекцию отломков, мышечную или костную пластику.
Гематогенный остеомиелит
Гематогенный, или истинный, остеомиелит — это заболевание организма, а не местный процесс. Чаще возникает в детском возрасте.
Этиология. Как правило, заболевание развивается у больных алиментарной дистрофией, сахарным диабетом, на фоне или после перенесенной инфекции (грипп, ангина, пневмония и др.), при переохлаждении, а также у больных со скрытыми очагами инфекции (кариес,
5.3. ОСТЕОМИЕЛИТ
5.3. ОСТЕОМИЕЛИТ
Термин “остеомиелит” означает “воспаление костного мозга”, предложен он в первой половине XIX в. Однако при этом воспалении патологический процесс не ограничивается только поражением костного мозга, а распространяется на все структурные части кости и окружающие ее мягкие ткани. Поэтому существующее название не соответствует сущности данного заболевания. В дальнейшем были предложены следующие названия этого патологического процесса: флегмона кости, гаверсит, остеит, остит, паностит и другие. Но все же термин “остеомиелит” является официально признанным.
Остеомиелит челюстей представляет собой инфекционно- аллергический гнойно- некротический процесс, который развивается в кости под воздействием как внешних (физических, химических, биологических), так и внутренних (нейрогуморальных, аутоинтоксикация) факторов. Он может распространяться и на окружающие ткани.
Рассматривая патогенез остеомиелита, следует отметить работы Э. Лексера (1884), А.А. Боброва (1889). Они высказали мнение о том, что травма не является единственным фактором, вызывающим возникновение остеомиелита. Большое значение в его развитии имеют анатомо-физиологические особенности костной ткани.
Обобщив свои клинико- экспериментальные наблюдения, авторы сформулировали так называемую инфекционно-эмболическую теорию происхождения гематогенного остеомиелита. Они предполагали, что бактериальный эмбол, занесенный током крови из первичного очага инфекции в кость, оседает в одном из концевых сосудов и является источником гнойного процесса. Основанием для создания такой теории послужило установление особенностей кровоснабжения длинных трубчатых костей новорожденного и детей младшего возраста. Было доказано, что оно осуществляется тремя системами сосудов: диафизарной, метафизарной и эпифизарной. В растущей кости сосуды каждой из этих систем заканчиваются слепо, не образуя анастомозов. В дальнейшем в работах анатомов было выяснено, что концевой тип сосудов можно наблюдать только в период внутриутробной жизни плода, в дальнейшем система концевых капилляров сменяется хорошо анастомозированной системой сосудов. Результаты исследований В.М. Уварова (1934) свидетельствуют о наличии экстра- и интраоссальной системы кровоснабжения челюстей с развитой системой анастомозов.
С резкой критикой работ Э. Лексера (1884) выступил Генке (1903), который на основании своих опытов пришел к выводу, что костный мозг обладает выраженными бактерицидными свойствами и при непосредственном введении микроорганизмов в костно-мозговую полость (одно- или двукратно) экспериментальный остеомиелит вызвать невозможно.
Выдающаяся роль в изучении патогенеза остеомиелита принадлежит отечественному ученому СМ. Дерижанову (1940). Автор сенсибилизировал животное одновременно лошадиной сывороткой и незначительным количеством микробных тел. При введении такой же смеси в виде разрешающей дозы в костно-мозговую полость был получен острый инфекционный остеомиелит. Если сенсибилизированному животному, например кролику, ввести в вену уха разрешающую дозу лошадиной сыворотки и незначительное количество микробных тел, то после этого даже легкое постукивание по кости деревянной палочкой приведет к развитию остеомиелита. С.М. Дерижанов указывает, что острый инфекционный остеомиелит развивается только у сенсибилизированного человека при наличии “дремлющей” инфекции и неспецифического раздражителя (травмы, охлаждения и др.), а тромбоз и эмболия в патогенезе этого патологического процесса значения не имеют. Аллергическая теория С.М. Дерижанова значительно расширила представление о патогенезе гематогенного остеомиелита и открыла широкие возможности для изучения проблемы развития остеомиелита нижней челюсти. Результаты исследований Г.А. Васильева и Я.М. Снежко (1953) также свидетельствуют о том, что для получения экспериментального инфекционного остеомиелита челюстей необходима предварительная сенсибилизация организма. Одонтогенный остеомиелит челюстей с выраженной деструкцией костной ткани чаще встречается у больных с сопутствующими заболеваниями, такими как грипп, ангина, острые респираторные инфекции (B.C. Дмитриев, 1981; А.А. Тимофеев, 1982).
На основании экспериментальных исследований ПИ. Семенченко (1956) пришел к выводу, что в развитии остеомиелита решающее значение имеет иннервация челюсти. Ему удалось воспроизвести остеомиелит нижней челюсти у кроликов. Он достиг этого в результате продолжительного механического раздражения нижнеальвеолярного нерва при помощи металлического кольца. По мнению автора, ведущая роль в возникновении остеомиелита нижней челюсти принадлежит не сенсибилизации организма, а нейротрофическим расстройствам, возникающим при поражении (раздражении) нервов.
В. И. Лукьяненко (1958) отметил, что длительное раздражение нижнечелюстного нерва кольцом из металла можно трактовать как неспецифическую сенсибилизацию организма.
М.М. Соловьев (1969) высказал мнение о том, что угнетение местного иммунитета и мобилизация очага хронической одонтогенной инфекции могут происходить под влиянием гормонов коры надпочечников (глюкокортикоидов), активизирующих инфекционно- аллергический процесс.
Увеличение содержания этих гормонов в организме может быть следствием их введения в лечебных целях или результатом усиления их секреции под влиянием интоксикации, переохлаждения, перегревания, мышечного или эмоционального перенапряжения. В. И. Лукьяненко считает, что обширная секвестрация на нижней челюсти связана с тромбозом, эмболией или сдавлением основного ствола нижнеальвеолярной артерии. Правы М.М. Соловьев и соавторы (1985), которые полагают, что такой механизм нарушения кровообращения следует учитывать, однако они сомневаются, что ему принадлежит ведущая роль в патогенезе остеомиелита челюсти.
Приведенные теории одонтогенного остеомиелита не исключают, а дополняют друг друга, хотя некоторые авторы считают, что в развитии воспалительного процесса ведущими являются рефлекторные компоненты.
Одонтогенный остеомиелит, челюсти характеризуется следующими патоморфологическими изменениями: мелкими и крупными очагами гнойной инфильтрации костного мозга, тромбозом сосудов, гнойным расплавлением тромбов, многочисленными участками кровоизлияний, очагами остеонекроза (А.С. Григорян, 1974). Патогистологические изменения, наблюдаемые при периодонтите и периостите, не могут быть охарактеризованы как остеомиелит, так как при этих заболеваниях не наступает некроз костной ткани и не обнаруживаются другие изменения, характеризующие остеомиелит. Разная морфологическая картина этих заболеваний челюстей дает основание для выделения их в отдельные нозологические формы.
Остеомиелитический процесс может развиваться у людей всех возрастных категорий, но чаще всего он возникает в 20-40-летнем возрасте, то есть поражает наиболее трудоспособную группу населения. Женщины болеют реже, чем мужчины, что обусловлено более внимательным уходом за зубами и своевременным обращением к врачу. У госпитализированных больных остеомиелит верхней челюсти составляет 16,3% от общего числа случаев заболевания, а нижней – 83,7% (А.И. Евдокимов. 1972). Среди больных, обращающихся за амбулаторной помощью, процент случаев остеомиелитического поражения верхней челюсти значительно выше. По данным Ю.И. Вернадского (1984), у больных, обращающихся за помощью в поликлинику, остеомиелит верхней челюсти встречается в 3 раза чаще, чем у тех, кто находится на лечении в стационаре. Это свидетельствует о том, что клиническое течение остеомиелита верхней челюсти более легкое, чем нижней. По нашим наблюдениям, одонтогенный остеомиелит нижней челюсти встречается чаще (у взрослых – 68%, у детей – 62%), чем верхней (соответственно 32 и
В зависимости от характера клинического течения процесса некоторые авторы выделяют три стадии остеомиелита: острую, подострую
По распространенности процесса различают ограниченный, очаговый и разлитой (диффузный) остеомиелит. Считают, что процесс, который локализуется в пределах пародонта двух- трех зубов, следует рассматривать как ограниченный. При распрост-ранении его на тело челюсти или ветвь – как очаговый (рис. 5.3.1). Разлитой остеомиелит характеризуется поражением половины или всей челюсти.
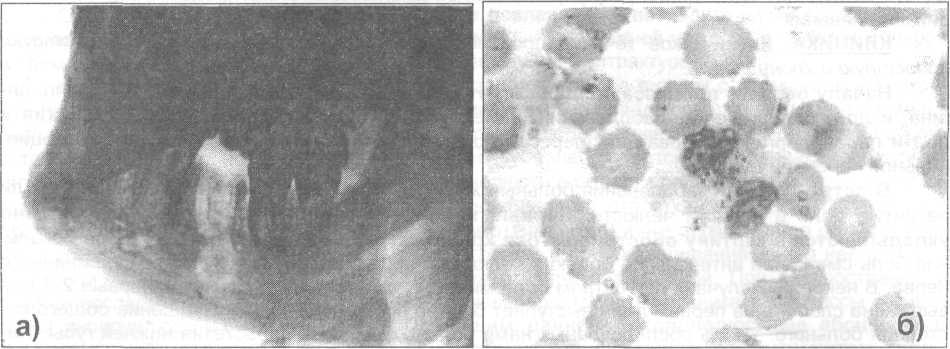
Рис. 5.3.1. Больной с очаговой формой хронического одонтогенного остеомиелита: а) рентгенограмма нижней челюсти; б) низкая фагоцитарная активность лейкоцитов.
В последние годы все чаще приходится наблюдать остеомиелиты челюстей, протекающие атипично, без температурной реакции тела и образования свищей, с незначительной деструкцией костной ткани. Такой остеомиелит относят к первично хроническим формам заболевания.
Существует много классификаций различных форм одонтогенного остеомиелита. Заслуживает внимания классификация, предложенная Н.М. Александровым (1954), в которой он выделяет такие важные клинические показатели, как обострение хронического остеомиелита, а также указывает на наличие или отсутствие осложнений этого процесса (табл. 5.3.1).
Г.И. Семенченко (1958) предлагает систематизировать воспалительный процесс на каждой челюсти в отдельности и выделяет на нижней челюсти пять форм его течения:
• 1. Ограниченный или распространенный остеомиелит альвеолярного отростка.
• 2. Ограниченный или распространенный остеомиелит тела или ветви нижней че-люсти.
• 3. Множественные гнездные поражения нижней челюсти с секвестрами или без них.
• 4. Ограниченный или распространенный остеомиелит альвеолярного отростка и тела нижней челюсти; альвеолярного отростка, тела и ветви челюсти.
• 5. Гипертрофическая форма хронического остеомиелита нижней челюсти.
В.И. Лукьяненко (1968) считает целесообразным дополнить классификацию клинических форм одонтогенного остеомиелита челюстей Н.М. Александрова таким существенным показателем, как степень тяжести заболевания (легкая, средняя и тяжелая), и конкретизировать клинические формы остеомиелита при распространенности патологического процесса. Автор выделяет не две (ограниченная и разлитая), а три формы распространения процесса: остеомиелит, ограниченный пределами альвеолярного отростка; очаговое поражение тела челюсти (угла, ветви), разлитой, или диффузный, остеомиелит.
Таблица 5.3.1. Классификация клинических форм одонтогенного остеомиелита по Н.М. Александрову (1954)
Форма воспаления | Локализация | Распространенность | Клиническое течение |
Острая | Верхняя челюсть | Ограниченная | Неосложненное |
Хроническая | Нижняя челюсть | Разлитая | Осложненное |
Обостренная хроническая | (флегмоны и др.) |
Заслуживает внимания классификация одонтогенных остеомиелитов, предложенная М.М. Соловьевым и И. Худояровым (1979) (табл. 5.3.2).
Клиническая картина одонтогенных остеомиелитов челюстей довольно разнообразна. Глубина и объем поражения костной ткани при одонтогенной инфекции определяется вирулентностью микроорганизмов, уровнем общей иммунологической и специфической (аллергической) реактивности организма, функциональным состоянием иммунологических систем челюсти, топографо- анатомическими особенностями костей челюсти (М.М. Соловьев, И. Худояров, 1979). В последние годы нам приходится все чаще наблюдать одонтогенные остеомиелиты, которые протекают атипично, без выраженной клинической симптоматики, что затрудняет проведение дифференциальной диагностики этого процесса в ранней стадии заболевания.
КЛИНИКА. Клиническое течение процесса можно разделить на три стадии: острую, подострую и хроническую.
Началу острого процесса предшествует инфекционное заболевание (ОРВИ, грипп, ангина, и др.), аллергические заболевания (аллергический насморк, лекарственная аллергия и др.) и парааллергические реакции (переохлаждение, перегревание, физическое или эмоциональное перенапряжение).
В острой стадии заболевания больные жалуются на интенсивную, локализованную или разлитую боль в области челюсти. Первые клинические проявления процесса обычно укладываются в картину обострившегося хронического периодонтита. Но вскоре локальная боль сменяется интенсивной болью в челюсти с иррадиацией по ходу ветвей тройничного нерва. В некоторых случаях при остром остеомиелите местная симптоматика в первые 2-3 дня выражена слабо, а на первый план выступает быстро прогрессирующее ухудшение общего состояния больного. У 20% обследованных нами больных имелась парестезия нижней губы. Наблюдался этот симптом при локализации воспалительного процесса на нижней челюсти в области малых и больших коренных зубов. При переходе гнойно- воспалительного процесса за пределы челюсти больные жаловались на болезненную припухлость мягких тканей, затруднение открывания рта, боль при глотании, жевании, отмечали нарушение функции дыхания и речи.
Таблица 5.3.2. Классификация форм одонтогенного остеомиелита по М.М. Соловьеву и И. Худоярову (1979)
Клинико- рентгенологические формы остеомиелита | Фаза заболевания | Распространенность процесса | Форма деструкции | Течение заболевания |
Гнойный одонтогенный | Острая Подострая | Ограниченный Очаговый Диффузный | — | — |
Деструктивный одонтогенный | то же | то же | Литическая секвестирующая | — |
Деструктивно- гиперостозный одонтогенный | то же | то же | —– | — |
Хронический деструктивный одонтогенный | то же | то же | Литическая секвестирующая | Первично-подострый рецидивирующий |
Хронический деструктивно- гиперостозный одонтогенный | то же | то же | —– | то же |
По мнению Г.А. Васильева и Т. Г. Робустовой (1981), характерным симптомом острого остеомиелита является озноб, нередко повторяющийся. Нами выявлено, что озноб почти с одинаковой частотой встречается и при других острых одонтогенных воспалительных заболеваниях челюстей. Температура тела у 43% больных превышала 38°С, а у 50% – колебалась от 37 до 38°С. Нормальная температура тела в острый период одонтогенного остеомиелита наблюдалась у 7% обследуемых. Это, по-видимому, связано с ранним применением антибиотиков и сульфаниламидных препаратов, снижающих интоксикацию организма (А.А. Тимофеев, 1982).
Общее состояние больных в острый период заболевания чаще характеризуется средней тяжестью или бывает тяжелым. Обычно больной бледен, вял, заторможен. Сознание сохранено, но иногда отмечается его затемнение, бред. Наблюдается головная боль, нередко боль во всем теле, нарушение сна, общая слабость, отсутствие аппетита, быстрая утомляемость, повышенная раздражительность или апатия. Тоны сердца приглушены. Пульс учащен (тахикардия). Если интоксикация организма нерезко выражена, то общее состояние организма может быть удовлетворительным.
При обследовании челюстно- лицевой области у больных отмечаются симптомы, которые встречаются и при других острых одонтогенных воспалительных заболеваниях челюстей. Обращает на себя внимание выраженная в той или иной степени припухлость лица, размеры которой зависят от локализации гнойно- воспалительного очага. Кожа над местом припухлости чаще бывает гиперемированная, отечная, в складку не берется. При пальпации определяется плотный малоподвижный болезненный воспалительный инфильтрат. В центре его может отмечаться флюктуация.
Открывание рта ограничено в результате вовлечения в воспалительный процесс жевательных мышц. При локализации острого остеомиелита на нижней челюсти в области моляров и премоляров почти всегда наблюдается воспалительная контрактура.
Изо рта исходит гнилостный запах, язык обложен, слюна в связи с угнетением ее секреции густая и тягучая. В начале заболевания причинный зуб неподвижен, но вскоре он начинает расшатываться. Становятся подвижными и рядом расположенные зубы. При развитии острого остеомиелитического процесса после удаления зуба наблюдается выделение из его лунки гнойного содержимого. При пальпации участка челюсти в области пораженных зубов определяется некоторая сглаженность и утолщение альвеолярного отростка. Слизистая оболочка на протяжении нескольких зубов гиперемирована и отечна. На З-и-4-е сутки десна в области причинного зуба отслаивается от альвеолярного отростка и при надавливании из-под нее выделяется гной. Слизистая оболочка становится цианотичной и пастозной. При распространении гнойно- воспалительного процесса на клетчаточные пространства возникают абсцессы и флегмоны околочелюстных мягких тканей. По нашим данным, околочелюстные абсцессы и флегмоны наблюдаются у 67% больных острым одонтогенным остеомиелитом челюстей. Их клиническая симптоматика зависит от локализации и распространенности воспалительного процесса (A.M. Солнцев, А.А. Тимофеев, 1989).
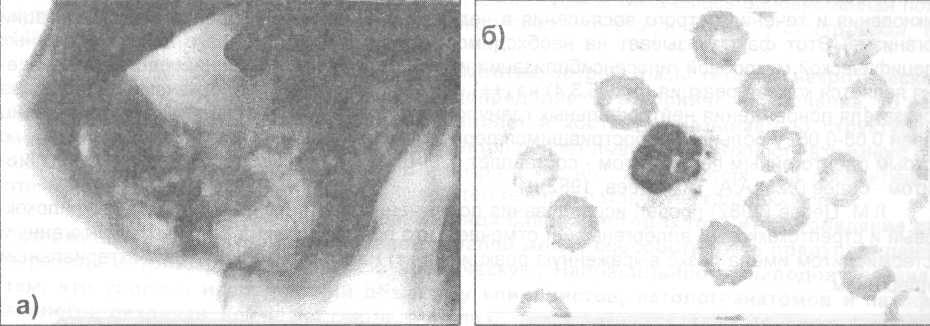
Рис. 5.3.2. Больной с деструктивной формой одонтогенного остеомиелита нижней челюсти:
а) рентгенограмма нижней челюсти; б) очень низкая фагоцитарная активность лейкоцитов крови.
По мнению В.И. Лукьяненко (1968), острый одонтогенный остеомиелит нижней челюсти, в отличие от аналогичного поражения верхней челюсти, характеризуется более тяжелым клиническим течением заболевания, вовлечением в патологический процесс значительных участков кости, а также более частыми и разнообразными осложнениями со стороны окружающих мягких тканей, обусловливающих развитие самостоятельных нагноительных процессов в отдаленных от основного очага участках.
В первые дни после возникновения у больного острого одонтогенного остеомиелита челюсти на рентгенограммах могут быть выявлены только те патологические процессы, которые обусловлены изменениями, возникшими в результате имеющегося хронического периодонтита. Первые костные изменения можно выявить с помощью рентгенологического исследования не ранее чем на 10-14-е сутки или спустя 2-3 недели от начала заболевания (Ю.И. Вернадский, 1970; A.M. Солнцев, 1979; А.И. Евдокимов, 1972; М.М. Соловьев, И. Худояров, 1979; ГА. Васильев, Т.Г. Робустова, 1981; Н.Н. Бажанов, 1984; А.Г. Шаргородский, 1985). Изменения в челюсти проявляются нечеткостью костной структуры, в дальнейшем – очагами остеолиза и некроза.
Наблюдается увеличение в крови числа нейтрофильных гранулоцитов от 12-20*109 /л до 30*109 /л. Появляются молодые формы нейтрофильных гранулоцитов (миелоциты, юные, палочкоядерные). Отмечаются эозино- и лимфопения.
СОЭ крови у больных с острым одонтогенным остеомиелитом реже увеличивается до 15-17 мм/ч, у большинства из них находится в пределах от 15 до 40 мм/ч. Наиболее грозным в прогностическом отношении является сочетание лейкопении, моноцитопении, эозинофилии и СОЭ, увеличенной до 30-70 мм/ч. Со стороны красной крови изменений обычно нет, лишь у ослабленных больных может наблюдаться снижение содержания гемоглобина.
У 62% больных острым одонтогенным остеомиелитом челюстей достоверно увеличиваются показатели фагоцитоза (процент фагоцитоза – 84,0±4,0; фагоцитарное число – 14,3±1,8). Фагоцитарная активность нейтрофильных гранулоцитов крови здоровых людей составляет соответственно 73,6±1,7 и 6,4±0,4. У 38% больных показатели неспецифической клеточной защиты организма снижены, фагоцитарная активность нейтрофильных гранулоцитов составила: процент фагоцитоза – 50,4±4,2, фагоцитарное число – 2,2+0,7 (А.А. Тимофеев, 1982). Плохим признаком является развитие остеомиелита при снижении реактивности организма (рис. 5.3.2 и 5.3.3).
ГА. Васильевым (1972) была выявлена закономерность между состоянием аллергии к стафилококку, стрептококку, небактериальным белкам и развитием острого гнойного одонто-генного воспаления в челюсти. В дальнейшем с помощью кожных проб определено наличие сенсибилизации организма больных к бактериальным аллергенам, которые выделялись из периапикальных очагов воспаления. Результаты наших исследований свидетельствуют о том, что основным предрасполагающим фактором возникновения острого одонтогенного остеомиелита челюстей является микробная сенсибилизация организма к гемолитическому стафилококку, частота и выраженность которой коррелируют с тяжестью и распространенностью процесса. При этом заболевании предварительная сенсибилизация к гемолитическому стафилококку была выявлена у 96% больных. Установлена взаимосвязь возникновения и течения острого воспаления в челюсти с наличием микробной сенсибилизации организма. Этот факт указывает на необходимость включения в комплекс лечения больных специфической микробной гипосенсибилизации и иммунотерапии. Показанием для их проведения является кожная реакция (рис. 5.3.4) на (++) и (+++) к микробным аллергенам или величина показателя повреждения нейтрофильных гранулоцитов более 0,25. Последний у здоровых лиц равен 0,05-0,06, у больных с обострившимся периодонтитом – не выходит за пределы нормы, с острым одонтогенным периоститом – составляет 0,11-0,17, а с острым одонтогенным остеомиелитом – более 0,25 (А.А. Тимофеев, 1982).
Л.М. Цепов (1982) провел исследования по изучению внутрикожных проб на стафилококковый и стрептококковый аллергены. Он отмечает, что почти половина больных одонтогенным остеомиелитом имела резко выраженную реакцию (+++) на чувствительность к бактериальным аллергенам.
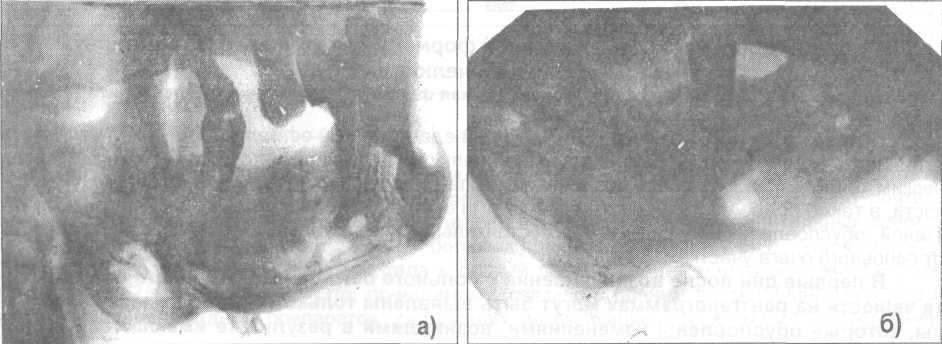
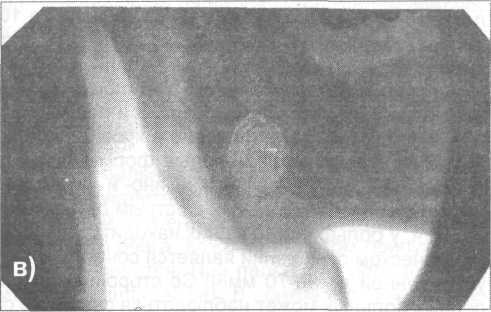
Рис. 5.3.3. Рентгенограмма нижней челюсти больного с гнездной формой хронического одонтогенного остеомиелита:
а) боковая рентгенограмма нижней челюсти;
б) боковая рентгенограмма в области тела челюсти;
в) боковая рентгенограмма в области ветви.

Рис. 5.3.4. Положительные кожные пробы у больно-го к микробным аллергенам (стрелками указаны кожные изменения).
Мы исследовали у больных острым остеомиелитом наличие микробной сенсибилизации к таким бактериальным аллергенам, как гемолитический стафилококк, гемолитический стрептококк, непатогенный белый стафилококк, кишечная и си-негнойная палочки, энтерококк, пневмококк, протей и дифтерийная палочка. В результате обследования нами установлено, что практически все больные имели выраженную положительную реакцию (на ++ и +++) к микробным аллергенам, преимущественно стафилококку (96% больных) и стрептококку (48%), в меньшей мере – к пневмококку (24%) и кишечной палочке (16%). У 48% обследуемых отмечалась одновременная положительная кожная реакция к аллергенам гемолитического стафилококка и стрептококка, а у 44% – к нескольким микробным аллергенам.
А.С. Григорян (1974) указывает, что развитие острой фазы гнойно- некротического процесса (остеомиелита) уже как бы предопределяет его хроническое течение, то есть остеомиелитический процесс всегда оставляет в кости так называемую структурную метку. На основе результатов исследований автор делает вывод о возможности взаимного отягощения факторов гнойного воспаления и некроза костной ткани, которое на определенном этапе может обусловить самодвижущий характер течения патологического процесса.
Мы считаем ошибочным суждения ряда специалистов о том, что проведение при остеомиелите адекватной интенсивной терапии может способствовать предупреждению перехода острой фазы процесса в хроническую. Неправильность выводов связана с тем, что уровень исследований объекта у клиницистов, патологоанатомов и патофизиологов различен. Клиницист считает, что выздоровление у больного с острым остеомиелитом наступает тогда, когда исчезают клинические симптомы заболевания (свищи с гнойным отделяемым и др.) и рентгенологические признаки (секвестрация). Патологоанатомическими исследованиями в эксперименте доказано, что костная ткань в очаге остеомиелитического воспаления становится нежизнеспособной на 2-4-е сутки от начала его развития (Н.А. Груздев, 1978). Гнойные транзиторные процессы в кости, которые можно принять за остеомиелит, прекращаются после проведения курса противовоспалительного лечения в фазе острого воспаления. Это также может явиться причиной ошибок при проведении дифференциальной диагностики острых одонтогенных воспалительных заболеваний челюстей, особенно если врачи не пользуются дополнительными методами обследования больного.
64. Хронический остеомиелит. Определение, этиология, патогенез, классификация, клиника, диагностика, лечение.
Хронический остеомиелит – гнойное или пролиферативное воспаление костной ткани, характеризующееся образованием секвестров или отсутствием тенденции к выздоровлению и нарастанием резорбтивных и продуктивных изменений в кости и периосте спустя 2-3 мес от начала острого процесса.
Этиология. Ведущим возбудителем при данном заболевании является золотистый стафилококк, выделяемый, по нашим данным, в 82,8 % случаев. Среди других возбудителей встречаются кишечная палочка, протей, синегнойная палочка, микроскопические грибы и т.д.
Патогенез. Переход острой стадии остеомиелита в хроническую проявляется в нарушении пролиферативных оссифицирующих процессов, кость постепенно утолщается, очаги разрушения чередуются с очагами остеосклероза.Образование секвестров является результатом нарушения кровоснабжения кости, а не следствием действия бактериальных токсинов. Иногда полностью секвестрировавшаяся кость оказывается не только жизнеспособной, но с течением времени ее структура полностью восстанавливается, что свидетельствует о высокой выживаемости костной ткани в условиях острого воспаления костного мозга. Изменения в надкостнице характеризуются ее утолщением, разрастанием соединительной ткани и образованием серозного экссудата.
В последующем прирост отслаивается гноем, проникшим из костномозгового пространства по костным каналам с образованием субпериостальных абсцессов (экстрамедуллярная фаза). При разрыве надкостницы гной проникает в параоссальное пространство, что сопровождается развитием воспалительно-некротических изменений в мягких тканях конечности (некроз мышц, тромбофлебит, тромбоартериит, неврит).
Классификация остеомиелита
По этиологическому признаку: 1. Неспецифический (вызывается гноеобразующими микробами). 2. Специфический (туберкулезный, сифилитический, бруцеллезного). В зависимости от путей проникновения инфекции: 1. Гематогенный.(в результате заноса по кровеносному руслу возбудителей гнойной инфекции из отдаленного очага) 2. Негематогенний (вторичный): a) травматический; b) огнестрельный; c) при переходе воспаления на кость с окружающих тканей. По клиническому течению: 1. Острый (формы остеомиелита по Т. Н. Краснобаева): a) токсичный; b) септикопиемический; c) местный.
2. Хронический: d) хронический остеомиелит как результат острого; e) первично-хронический остеомиелит: • склерозирующий остеомиелит Гарре; • альбуминозний остеомиелит Оллье; • абсцесс Броди; • антибиотическое остеомиелит Попкирова; • опухолевидное остеомиелит.
Клиника. Клиническое течение хронического остеомиелита условно подразделяется на три фазы:
Окончательный переход острого патологического процесса в хронический.
Фаза затихания (ремиссии).
Рецидив (фаза обострения воспаления).
В период перехода острого гематогенного остеомиелита в хроническую стадию отмечается постепенное ослабление болей, самочувствие пациента улучшается, снижается температура и признаки интоксикации, улучшается аппетит.
При затихании воспалительного процесса (в фазе ремиссии) боли проходят полностью, и улучшается общее состояние больного. В этот период заканчиваются процессы секвестрации, и из свищей выделяется незначительное количество гнойного содержимого.
В рецидивирующей фазе хронического остеомиелита признаки патологического процесса схожи с симптомами острого остеомиелита, однако степень интоксикации организма и воспаление менее выражены. Зачастую незадолго до возникновения рецидива происходит временное закрытие гнойного свища.
Диагностика. Рентгенологическое исследование имеет первостепенное значение (определяется секвестр). Особенно ценна томография. У всех больных со свищевой формой показана фистулография. Фистулография — введение рентгенконтрастного (йодолипол, верографин и т. п.) вещества в остеомиелитическую полость кости через свищевой ход с последующей рентгенографией в двух проекциях.
Лечение. Хирургическое лечение назначается пациенту при наличии секвестров и свищей, остеомиелитических язв и полостей в костях, при ложном суставе и малигнизации, а также при возникновении частых рецидивов заболевания, нарушениях функции опорно-двигательного аппарата и обнаружении морфологических изменений в паренхиматозных органах.
Хирургическая операция предусматривает:
Удаление всех некротизированных тканей (радикальную некрэктомию).
Промывание пораженного сегмента антисептиками, а также их обработка СО2-лазером.
Костную пластику (пластику остаточных полостей аутогенной костной стружкой).
Радикальная некрэктомия является основой современного лечения хронического остеомиелита. Она предусматривает полную ликвидацию хронического гнойного очага в пораженной кости и окружающих её мягких тканях.После удаления секвестров, вскрытия всех имеющихся патологических полостей и последующего иссечения гнойных свищей приступают к санации и пластике костной полости. В настоящее время для этого применяется пластика мышечным лоскутом на ножке, хондропластика и костная пластика с использованием консервированной и аутогенной костной ткани. Гораздо реже проводится кожная пластика.
Первично-хронический остеомиелит
Наряду с рассмотренным выше острым и хроническим гематогенным остеомиелитом встречаются редкие формы гематогенного остеомиелитического процесса, которые объединены под названием первично-хронический остеомиелит, в связи с тем что заболевание с самого начала протекает атипично (подостро или вообще обнаруживается уже в хронической стадии). К этим формам относятся: абсцесс Броди, склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Оллье.
Внутрикостный абсцесс Броди
Внутрикостный абсцесс Броди – ограниченный некроз губчатого вещества кости с последующим её расплавлением и образованием полости. Последняя заполнена гнойной, серозной или кровянистой жидкостью, иногда в ней находят тканевый детрит. Возбудителем в большинстве случаев является стафилококк. Локализуется процесс чаще в проксимальном отделе большеберцовой кости. Этот вид остеомиелита патогенетически связан с маловирулентной инфекцией и пониженной реактивностью организма.
Клинические проявления заболевания различны. Наблюдается ограниченная чувствительность при надавливании на кость, однако нередко очаги ничем не проявляются, боль возникает лишь временами – ночью, после физического напряжения, при перемене погоды. Повышение температуры тела, озноб и другие общие симптомы обычно отсутствуют. Встречаются, однако, и формы с периодическим обострением, повышением температуры тела, покраснением кожи, болезненностью при надавливании и движениях. Процесс может длиться годами, периоды обострения сменяются временной ремиссией. Осмотр обычно малоинформативен, в более выраженных случаях находят утолщение в области метафиза, нередки реактивные явления в суставе.
На рентгеновских снимках можно видеть в губчатой части метафиза полость диаметром 2-2,5 см, округлой или овальной формы, окружённую хорошо выраженной зоной склероза в виде узкой или широкой каймы, на поверхности кости нередко видны нежные периостальные наложения (рис. 142).
Основной метод лечения абсцесса хирургический. Производят трепанацию полости, выскабливают внутреннюю стенку. Рану зашивают наглухо. При больших полостях применяют мышечную пластику.
Склерозирующий остеомиелит Гарре
Склерозирующий остеомиелит Гарре начинается подостро, без резких болей в конечности или выраженных воспалительных явлений. Флегмоны и гнойные свищи образуются крайне редко. Течение воспалительного процесса вялое, клинически оно характеризуется болями в конечности, чаще ночными, нарушением её функций, умеренным повышением температуры тела, СОЭ и лейкоцитозом. Особенность этой формы остеомиелита – резко выраженный склероз поражённой кости (чаще длинной трубчатой), определяемый рентгенологически. На фоне склероза имеются небольшие очаги разрежения костной ткани. Костномозговой канал со временем суживается и может полностью склерозироваться, одновременно диафиз кости веретенообразно утолщается (рис. 143).
Основной вид лечения – консервативный с введением антибиотиков (линкомицина, фузидовой кислоты, полусинтетических пенициллинов), электрофорезом трипсина и применением физиотерапевтического лечения (УВЧ-терапии). Хирургическое лечение направлено на удаление множества мелких остеомиелитических очагов.
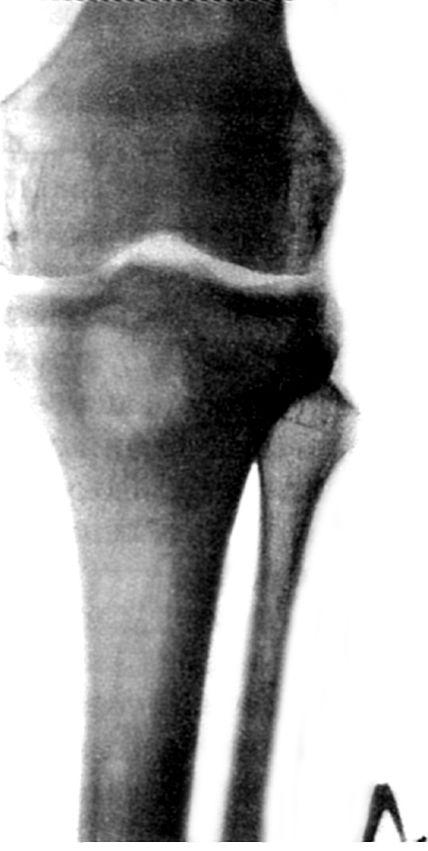
Рис. 142. Абсцесс Броди большеберцовой кости. Рентгенограмма
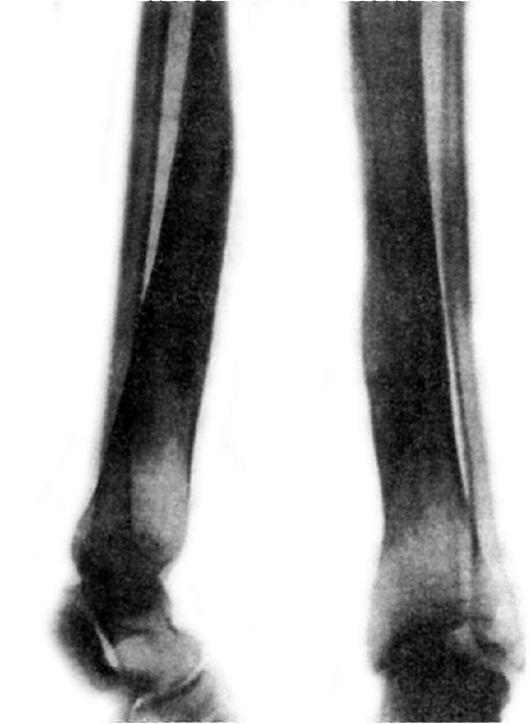
Рис. 143. Остеомиелит Гарре.
Посттравматический остеомиелит
Посттравматический остеомиелит – воспаление всех элементов кости и параоссальных тканей в результате повреждения кости и экзогенного заноса в кость возбудителей инфекции. Различают острый и хронический гематогенный остеомиелит.
Этиология и патогенез
Острый посттравматический остеомиелит (остеит) чаще всего развивается после открытых переломов. Особенно часто им осложняются переломы большеберцовой кости и костей стопы. Почти всегда развивается остеомиелит при открытых многооскольчатых и огнестрельных переломах. Нередкими причинами развития хронического остеомиелита явились осложнения после оперативного лечения закрытых переломов (послеоперационные остеомиелиты) с использованием внутрикостных металлофиксаторов. Особая форма послеоперационного остеомиелита – спицевой остеомиелит – развивается после наложения аппаратов внешней фиксации (Г.А.Илизарова и пр.).
В ряде случаев посттравматический остеомиелит развивается и после закрытых переломов без оперативного лечения. В этих случаях распространение инфекции происходит эндогенно. Такие остеомиелиты так же считаются посттравматическими. В зоне перелома первично инфицируется гематома и поврежденные мышцы. Чаще осложняются многооскольчатые переломы с массивным повреждением мягких тканей, переломы губчатых костей. Развитию остеомиелита способствует плохая транспортная иммобилизация, наличие очагов хронической инфекции и пониженная реактивность организма.
Как и для любой другой формы хронического воспаления, для остеомиелита характерно параллельное течение процессов альтерации (разрушения костной ткани) и пролиферации (образования новой костной ткани). В результате перелом может срастись, а зона деструкции отграничивается от здоровой кости секвестральной коробкой.
В дальнейшем как хронический гаматогенный, так и хронический посттравматический остеомиелиты протекают фазно, периоды ремиссии, характеризующиеся отсутствием симптомов интоксикации, болей, закрытием свищей чередуются с периодами обострения.
Продолжительность периодов ремиссии при хроническом остеомиелите может достигать 25–30 лет. Обострение провоцируется переохлаждением, простудными заболеваниями, физической нагрузкой или травмой. Появляются боли в области очага остеомиелита, затем развиваются местные и общие симптомы гнойного воспаления. После выхода гноя за пределы кости открываются старые свищи, по которым опорожняется гнойник и отходят мелкие секвестры, или развиваются параоссальные и межмышечные флегмоны.
Хронический остеомиелит не является изолированным поражением кости. Тесная связь венозной систем кости и мягких тканей приводит к развитию хронической лимфовенозной недостаточности пораженной конечности, нарастают рубцовые изменения мышц и кожи, развивается вторичный иммунодефицит.
Клиника и диагностика
Острый посттравматический остеомиелит проявляется нагноением раны при открытых переломах или глубокой флегмоной конечности при закрытых. О развитии хронического остеомиелита можно судит по:
Клиническим данным – купирование нагноения в ране, отсутствие симптомов гнойной интоксикации
Рентгенологическим данным – формирование зоны склероза вокруг области повреждения кости
Весьма достоверным симптомом является наличие свищей, при ревизии которых зондом определяется лишенная надкостницы кость. В некоторых случаях в области деструкции кости формируется так называемая «костная язва» – дефект мягких тканей, дном которой является пораженная кость.
Основным методом диагностики хронического остеомиелита является рентгенологический. На снимках определяются признаки деструкции кости – дефекты с изъеденными контурами, свободно лежащие секвестры и проявления пролиферативной реакции – зона склероза вокруг очага деструкции (секвестральная коробка), заращение костно-мозговых каналов, утолщение надкостницы, часто в виде «луковичного» периостита.
При диагностике посттравматического остеомиелита часто бывает сложно рентгенологически дифференцировать свободно лежащие жизнеспособные осколки и некротизированные костные фрагменты (некроосты). Кроме описанных признаков деструкции, следует отметить, что некроосты и секвестры имеют большую рентгенологическую плотность, чем здоровая кость.
Не менее часто возникают проблемы в дифференцировке краевой деструкции кости и пролиферативной реакции (периостит, параоссальная и периостальная мозоль). И тот, и другой процесс дает на рентгенограммах тени неравномерной плотности с нечеткими контурами. Помочь в диагностике может то, что процессы деструкции приводят к «изъеденному» контуру «минус ткань», а пролиферативные процессы дают «плюс ткань» типа «перистых разрастаний». В сомнительных случаях необходимо сравнение снимков, выполненных с интервалом 1,5–2 месяца.
При наличии свищей большой диагностической ценностью обладает метод фистулографии. Выполнять фистулографию целесообразно в условиях стационара, тому хирургу, который будет в дальнейшем оперировать данного пациента, поскольку при введении рентгенконтрастного вещества определяется его объем, сопротивление введению, что дает дополнительную информацию об анатомии свища. Снимки выполняются в двух проекциях, в тех же укладках, что и обзорные рентгенограммы. Оценка фистулограмм состоит в выявлении дополнительных теней по сравнению с обзорными рентгенограммами. Метод фистулографии позволяет определить топографию свищей, наличие гнойных затеков, карманов, сообщение свищей с костно-мозговым каналом.
В ряде случаев возникает необходимость в выполнении томографии. Показанием к применению этого рентгенологического метода является длительное течение заболевания с развитием мощной зоны склероза в области поражения, затрудняющая визуализацию очагов деструкции и секвестров даже при полипроекционном исследовании. Целесообразно выполнение томограмм в плоскости диафиза кости с шагом 2–3 см.
Кроме того, необходимо учитывать, что многие препараты, применяемые для местного лечения, являются в той или иной мере рентген контрастными (мазь А.В.Вишневского, йодоформ, ксероформ, цинковая паста, йодпироновая мазь, йод, марганцево-кислый калий и пр.). Перед выполнением рентгенологического исследования рана, свищи и кожа вокруг них должны быть тщательно очищены.
Необходимо подчеркнуть, что при обострении хронического остеомиелита мягкотканные гнойные осложнения (флегмоны) развиваются раньше, чем изменения в кости.
Высокой ценностью в диагностике хронического остеомиелита обладает радионуклидная сцинтиграфия. Метод позволяет выявлять очаги воспаления в костной ткани намного раньше, чем появляются рентгенологические изменения. Особенно информативной бывает сцинтиграфия при гематогенном остеомиелите без свищей. При посттравматическом остеомиелите диагностическая ценность этого метода определяется тем, что он позволяет определить объем (протяженность) поражения. Собственно в области перелома процессы регенерации кости приводят к такому же накоплению изотопа, как и воспаление.
Возможности применения ультразвукового сканирования в диагностике хронического остеомиелита в настоящее время ограничены. Большинство использующихся в отечественном здравоохранении аппаратов не позволяет визуализировать внутрикостные структуры. УЗИ применяется в основном для диагностики гнойных осложнений в мягких тканях – поднадкостничных и глубоких межмышечных флегмон, абсцессов. В этом плане диагностическая ценность метода весьма высока, особенно при поражении костей, окруженных большими массивами мягких тканей (бедро, кости таза).
Высокой информативностью в диагностике хронического остеомиелита имеет компьютерная томография (КТ) и магнитоядернорезонансная томография (МРТ). Методы позволяют выявлять даже мелкие очаги деструкции и секвестры.
В литературе имеются сообщения о применении в диагностике хронического остеомиелита и его осложнений термографии. По приведенным данным при развитии воспаления параоссально в мягких тканях отмечается повышение температуры по сравнению с симметричным участком противоположной конечности на 2–7ºC. Наибольшей информативностью метод обладает при исследовании верхних конечностей и голеней, меньшей – бедер и таза, поскольку мощный мышечный слой экранирует тепловые процессы в кости и вокруг нее. В период ремиссии и для выявления деструктивных изменений в кости метод не применяется. К несомненным достоинствам термографии следует отнести ее абсолютную безвредность.
Диагностические пункции мягких тканей выполняются при подозрении на развитие глубокой флегмоны на фоне острого или обострения хронического остеомиелита. При выполнении пункции следует использовать достаточно толстые и длинные иглы (диаметром не менее 1 мм), что обуславливает необходимость обеспечения адекватного обезболивания. Необходимо точно представлять себе топографическую анатомию пунктируемого участка и ход сосудисто-нервных пучков на конечности. Иглу при пункции следует продвигать вглубь мягких тканей по направлению к кости до упора в нее. При необходимости выполняют несколько пункций из разных точек или из одного вкола в разных направлениях, всякий раз вынимая иглу до подкожной клетчатки. При получении гноя следует быть готовым сразу же вскрыть флегмону “по игле”. Данный метод должен выполняться только хирургами в условиях стационара.
При длительном течении хронического остеомиелита со свищами целесообразно выполнение гистологического исследования стенок свищей, поскольку возможна их малигнизация.
Бактериологическое исследование отделяемого из свищей по нашему мнению не имеет существенной клинической ценности. Во-первых, флора в устье свища существенно отличается от внутрикостной, а во-вторых, существующие методы бактериологического исследования не позволяют выявлять всех представителей полимикробной ассоциации гнойного очага, что требует применения в любом случае препаратов широкого спектра действия.
Альбуминозный остеомиелит Оллье
Альбуминозный остеомиелит Оллье с самого начала протекает без выраженной картины инфекционного заболевания, с незначительными локальными изменениями в конечности в виде небольшой инфильтрации мягких тканей и слабой гиперемии кожи. При данной форме заболевания вместо гноя в остеомиелитическом очаге скапливается серозная, богатая белками или муцином жидкость, что получило отражение в самом названии. При посеве жидкости иногда обнаруживают стафилококк и стрептококк. Патогенез альбуминозного остеомиелита не совсем ясен. Видимо, вследствие малой вирулентности микрофлоры, высокого уровня иммунобиологических защитных сил организма или по каким-то другим причинам в первичном гематогенном остеомиелитическом фокусе не происходит нагноения. Воспаление остаётся на стадии экссудации, в связи с чем в остеомиелитической полости содержится серозная или слизистая жидкость. Вялое течение заболевания иногда осложняется деструкцией кости с образованием секвестров или вторичным присоединением гнойной инфекции.
Лечение альбуминозного остеомиелита хирургическое, его цель – ликвидация очага хронического гнойного воспаления.
Другие формы остеомиелита Атипичные формы остеомиелита
Помимо первично-хронического остеомиелита, описаны следующие атипичные формы.
Антибиотический остеомиелит с самого начала протекает вяло, без выраженного болевого синдрома и гиперемии, с умеренным лейкоцитозом и повышением СОЭ. Параоссальные флегмоны и свищи, как правило, не возникают. В костной ткани образуются мелкие остеомиелитические очаги, отмечается чередование участков остеопороза и склероза. Такое развитие заболевания связывают с длительным приёмом антибиотиков больными до развития остеомиелитического процесса.
Послетифозный остеомиелит – собирательное название особой формы остеомиелита, который начинается вскоре после перенесённых инфекционных болезней или в конце их течения. Заболевание может развиваться после скарлатины, гриппа и других, но наиболее часто – после тифа (брюшного, сыпного, паратифа), в связи с чем оно и получило своё название. Остеомиелитические изменения чаще происходят под влиянием обычной гнойной микрофлоры, а не возбудителя перенесённого инфекционного заболевания. Вирулентность гнойной флоры при этом обычно понижена, в связи с чем течение остеомиелитического процесса вялое, с медленным переходом в хроническую стадию. Для правильного диагноза важны два обстоятельства: 1) развитие остеомиелита сразу после перенесённого инфекционного заболевания; 2) торпидное (вялое, подострое) течение заболевания.Лечение – обычное для хронического гематогенного остеомиелита.
Фиброзный остеомиелит
Фиброзный остеомиелит – особая форма остеомиелитического процесса, при котором подостро протекающее воспаление костного мозга и самой кости (паностит) приводит не к деструктивным изменениям (секвестрации и образованию полостей), а к замещению костного мозга соединительной тканью, которая в последующем почти полностью склерозируется и метаплазируется в костную ткань.
Хронический остеомиелит: причины, симптомы и лечение
Хронический остеомиелит – результат неправильного лечения острой формы заболевания или его отсутствия. У детей хроническая патология иногда возникает на фоне других гематогенных болезней. Рассмотрим симптомы болезни, правила ее диагностики и лечения.
Причины появления патологии
Хронический остеомиелит появляется после острой формы заболевания при отсутствии лечения или его не эффективности. Позднее начало терапии, неправильный подбор препаратов, ошибки при операционном вмешательстве могут спровоцировать появление очага воспаления в кости.
Причиной возникновения хронического остеомиелита у детей обычно является попадание возбудителя болезни с током крови от гнойных ран, поражений на коже и воспалений внутренних органов.


Хронический остеомиелит у человека, проявления
У взрослых болезнь переходит в хроническую форму после травм, открытых и огнестрельных переломов. Гораздо реже встречается остеомиелит, вызванный распространившейся инфекцией (флегмоной, абсцессом).
Интересно!
Обычно возбудителем хронического остеомиелита становится золотистый стафилококк. В редких случаях провоцирующим фактором могут оказаться синегнойная или кишечная палочка, грибок или протей. Возможно присоединение инфекции после заражения инфекционными заболеваниями сифилисом, бруцеллезе и туберкулезе (хронический туберкулезный свищевой остеомиелит).
Классификация остеомиелита
Существует несколько разновидностей хронического остеомиелита. Существует несколько критериев их классификации.
По условиям развития:
- Гематогенный остеомиелит. Чаще встречается у малышей, причиной являются микробы из гнойных поражений в организме. Характеризуется резким повышением температуры, основными симптомами интоксикации. В течение 2 суток развивается отек в пораженной конечности, сопровождаемый сильнейшим болевым синдромом;
- Посттравматический, или вторичный остеомиелит развивается после операций на костях, при открытых переломах или огнестрельном ранении. Основными причинами появления является неправильная подготовка хирургических инструментов, присутствие гематом или инородных предметов, провоцирующих рост и размножение бактерий.
Также различают острый и хронический остеомиелит. Если острую форму не лечить, то заболевание переходит в постоянно рецидивирующий вид патологии.
В последние годы участился диагноз первично хронический остеомиелит. Он появляется из-за экологически неблагоприятной обстановки, снижения качества продуктов питания, ослабление иммунитета, неправильный прием антибиотиков. Заболевание протекает бессимптомно, из-за чего возникают проблемы с постановкой диагноза.
Различают несколько разновидностей первично хронического остеомиелита:
- Абсцесс Броди не отличается явной симптоматикой. Очаг заболевания локализуется внутри кости, возбудитель сохраняется там продолжительное время. Болезненность появляется при нажатии на пораженную область, на рентгене выявляется полость внутри кости. Чаще страдает большеберцовая и бедренная кость;
- Антибиотический остеомиелит появляется из-за неправильного приема антибиотиков. При постоянном небольшом содержании лекарства в крови инфекция, попадая в кость, не умирает, а медленно размножается;
- Альбуминозный остеомиелит проявляется отечностью и скоплением в пораженном участке серозной жидкости, обычно возникает в бедренной кости;
- Склерозирующая форма патологии утолщает и деформирует одну голень или бедро.
На заметку!
В зависимости от разновидности хронического остеомиелита код по МКБ 10 может быть от 86.3 до 86.6.


Рентгенологические снимки патологии
Симптомы патологии
Клиническая картина хронического остеомиелита зависит от обширности воспалительного процесса, его локализации и характера протекания.
Часто во время обострения у пациента заметно ухудшается самочувствие: появляются признаки интоксикации и боли при пальпации пораженных частей тела. Гнойные свищи, абсцессы и флегмоны сопровождают патологическое состояние.
Хронический остеомиелит часто определяется по следующим признакам:
- Бледность кожи;
- Ухудшение аппетита;
- Проблемы со сном;
- Вялость, слабость и апатия.
Важно!
При появлении подозрений на хронический остеомиелит, следует незамедлительно обратиться к врачу. Этой патологией занимаются хирурги, травматологи и ортопеды.
Патогенез болезни
Развитие заболевания обычно происходит следующим образом:
- Переход недуга из острой формы в хроническую;
- Период ремиссии;
- Обострение, или рецидив.
При переходе остеомиелита из острой в хроническую форму симптомы патологии постепенно отступают, значительно улучшается состояние пациента, боль и дискомфорт исчезает. Вероятность возникновения хронического остеомиелита зависит от состояния иммунной системы, особенностей костного строения и кровообращения пациента.
Около месяца требуется на то, чтобы патология приобрела постоянный характер. За это время появляются секвестры (омертвевшие ткани внутри кости), свищи (ранки, соединяющие две полости или выводящие очаг воспалении на поверхность тела).
Во время ремиссии воспалительный процесс прекращается, пациент может чувствовать себя здоровым до следующего приступа остеомиелита. Частота и тяжесть рецидивов зависит от состояния иммунитета.
Способы диагностики
При появлении первых подозрений на хронический остеомиелит необходимо обратиться к врачу для уточнения диагноза. После визуального осмотра и опроса о состоянии пациента специалист может назначить следующие методы обследования:
- Биохимический и общий анализ крови помогут выявить наличие инфекции;
- Цитология костного мозга пораженной области;
- Ультразвуковое исследование укажет на скопление жидкости;
- Ангиография выявляет затруднения кровообращения;
- Рентген покажет изменения структуры костной ткани;
- МРТ и КТ дают наиболее обширную информацию о том, как выглядят патологические изменения – локализация, размеры поврежденной ткани;
- Радионуклидное исследование расскажет о сложности протекающего процесса, воспалении, при проведении на ранних стадиях помогает выявить болезнь.
Внимание!
Чаще всего для диагностики остеомиелита используется рентгенография. На снимке видна степень разрушения тканей, количество и местоположение секвестров, свищей.


Диагностика хронического остеомиелита у человека
Способы лечения заболевания
Эта болезнь требует скорейших мер по устранению. Лечение хронического остеомиелита проводится в хирургическом стационаре, включает в себя комплексную терапию, состоящую из приема медикаментов, физиотерапевтических процедур и оперативного вмешательства.
Медикаментозная терапия
При остеомиелите обязательно принимать антибиотики. Они необходимы, чтобы уничтожить патологическую микрофлору. Особенно это актуально в период обострения.
Чаще всего выписывают Ципрофлоксацин, Амикацин, Метронидазол, Цефтриаксон. Принимать их можно в виде таблеток или инъекций, а также обязательно промывать гнойные поражения на коже.
Для снятия симптомов болезни врачи могут назначить нестероидные противовоспалительные препараты или, в запущенных случаях – кортикостероиды.
Физиотерапия
Для снятия боли и воспалений, регенерации тканей и улучшения иммунитета используют физиотерапевтические процедуры. В зависимости от состояния пациента применяют разные способы терапии.
На заметку!
Физиотерапия противопоказана при интоксикации организма и повышенной температуре, абсцессах без выхода гнойного содержимого и септикопиемии (вид сепсиса, провоцирующий появление абсцессов в тканях и органах тела).
Устранить воспалительный процесс проходит в сочетании с приемом антибиотиков. Применяются следующие процедуры:
- СВЧ-терапия;
- УВЧ-терапия;
- Инфракрасная лазерная терапия;
- Субэритемное ультрафиолетовое облучение.
Хорошо восстанавливают поврежденные ткани такие манипуляции:
- Электрофорез в сочетании со средствами, стимулирующими обмен веществ;
- Магнитотерапия высокими частотами;
- Ультразвуковое воздействие;
- Грязевые аппликации;
- Компрессы озокерита и парафина.
Стимуляция обменных процессов происходит под воздействием:
- Ультразвука;
- Минеральных, сероводородных ванночек;
- Стимуляции поврежденного участка кожи электрическим током.
Повышение иммунитета достигается не только приемом иммуностимулирующих препаратов, но и следующими процедурами:
- Прием солнечных ванн;
- Электрофорез с препаратами, усиливающими работу иммунной системы;
- Облучение крови лазером;
- Магнитотерапия высоких частот.


Физиотерапевтические методики лечения
Хирургическое вмешательство
Когда затихают воспалительные процессы можно провести операцию, чтобы удалить очаги некроза. Выполняется секвестрэктомия – удаление пораженных участков кости, иссечение свищевых каналов. Когда рана будет чистой после промывания антисептическими растворами, трансплантируется костная ткань.
В запущенных случаях лечение может затянуться. Если у пациента выявляется выраженная деформация, то проводят остеотомию, удаление участка кости. Неправильное положение сустава и кости помогает устранить аппарат Илизарова.
Последствия и осложнения заболевания
Хроническая форма остеомиелита – опасное заболевание, которое при отсутствии лечения может существенно навредить пациенту и даже привести к летальному исходу.
Патология может спровоцировать появление фиброзной дисплазии, последствиями которой являются опухоли, в том числе и злокачественные.
Если костную ткань заменит рубцовая, то скопившийся гной распространится по организму и станет причиной сепсиса и заражения крови.
Остеомиелит влияет на весь организм, поэтому страдают не только кости, но и печень, почки и эндокринная система.
Лечение патологии следует начинать незамедлительно. От своевременности и адекватности терапии зависит быстрота улучшения состояния. Хроническая форма болезни не исчезает полностью, а только переходит в стадию ремиссии, проявляясь в период снижения иммунитета.

