Электрофорез при вальгусной деформации стопы у детей – Электрофорез при вальгусной стопе у детей
Электрофорез при вальгусной стопе у детей
Вальгусные стопы образовываются в том случае, когда снижается высота сводов ступней. Ось искривляется и своей формой напоминает букву Х. Когда ребенок пытается делать первые шаги, патология начинает проявляться. Давайте подробнее рассмотрим, когда и каким образом применяется электрофорез при вальгусной стопе у детей. А также какими еще способами можно вылечить вальгусную деформацию.
Симптоматика патологии
Главные симптомы вальгусного деформирования стоп проявляются с момента начала хождения ребенка.
Симптоматика при патологии следующая:
- ступни при хождении приобретают форму буквы Х;
- ребенок становится неуклюжим;
- при хождении ножки быстро устают;
- ребенок ступает на внутреннюю часть стопы;
- походка становится менее уверенной;
- при хождении ребенок шаркает ногами.
Если малыш ходит давно, перечисленные симптомы должны насторожить родителей. Покажите кроху доктору. Оцените форму стоп и то, как ребенок становится на пятку.
Почему возникает патология?
Вальгусная стопа может быть врожденной или приобретенной. Врожденная форма развивается ещё во внутриутробном периоде. Деформация в таком случае диагностируется опытным специалистом ещё в раннем возрасте.
Приобретенная вальгусная деформация ступней возникает из-за слабого и несовершенного связочного аппарата.
Толчком к развитию патологии могут послужить простудные заболевания в младенческом возрасте, недоношенность плода, также обувь не по размеру и без фиксации ступни, чрезмерный вес, развитие полиомиелита или рахита, получение травмы стопы.
А еще внутренняя сторона ступни может деформироваться из-за наследственности.
Терапия патологии
Терапия врожденной патологии исправляется гипсовыми и другими повязками. Доктором назначается лечение согласно индивидуальным особенностям маленького пациента.
Приобретенная вальгусная деформация лечится с помощью массажа, специальных ванночек для ног, комплекса ЛФК, электрофореза, иглоукалывания, электростимуляции ступней.
Особенности электрофореза при вальгусной деформации стоп
При вальгусной деформации стоп или при плоскостопии у детей грудного возраста противопоказаний к проведению электрофореза нет. Важно только придерживаться схемы проведения процедуры, а также применять только такое лекарство, которое можно по возрасту.
Благодаря электрофорезу, лекарственное средство поставляется непосредственно в нужное место без применения уколов и приема таблеток. Так как детки все разные, некоторые физиопроцедуру переносят хорошо, а другие капризничают.
Осуществить процедуру электрофореза с лекарством ребенку может только специалист по назначению доктора.
Лекарство наносится на бинт или специальные салфетки, которые прикладываются к ножкам. Затем подключается ток с определенной частотой и мощностью. Процедура обычно продолжается 3 — 10 минут. Длительность зависит от возраста и заболевания малыша.
Упражнения при вальгусе
Для укрепления ступней рекомендуется проводить детям следующий комплекс упражнений:
- Поворачивайте стопы внутрь.
- Сгибайте тыльные стороны стоп.
- Сгибайте подошвы.
- Выполните сгибание пальчиков на ножках.
- Поворачивайте стопы внутрь с захватом и старайтесь ими удерживать мелкие игрушки.
- Выполняйте ступнями вращательные движения.
Легкую гимнастику рекомендуется выполнять с ребенком ежедневно по утрам. Когда малыш подрастет, он сможет сам в любое время делать весь комплекс лечебных движений.
Кроме упражнений, рекомендуется давать ребенку возможность ходить ступнями по рифленому коврику, расположенному в ванночке с водой. Водные процедуры с ребристой поверхностью помогут детским ступням окрепнуть, чтобы избежать вальгусные и другие деформации.
Проведение массажа
Массаж при вальгусной деформации ступни выполняется курсом, который состоит из 12 — 20 сеансов. Важно, чтобы между курсами были перерывы в две — четыре недели. Интенсивность массажа рекомендуется увеличить к середине курса. Избегайте резких и болезненных движений. Массаж должен приносить малышу удовольствие.
Ребенка кладут на живот, под голени подкладывается маленький валик. Массируется поясница, ягодично-крестцовая область, бедро. Постепенно подходят к ступням. Стопы разминаются, мнутся, гладятся, ощипываются и так далее.
Лучше всего доверить проведение массажа специалистам. Массажист выполнит все действия правильно и в нужной последовательности, больше уделяя времени ступням. Можно также взять уроки у мастера массажа и выполнять аналогичные действия дома. Массаж дополнит упражнения и процедуры электрофореза при вальгусных патологиях ступней.
Терапия косолапости электрофорезом
При косолапости у ребенка ступня выворачивается внутрь и сгибается в подошве. Пятка поднимается вверх. Ребенок не может её поставить плоско на пол. Патология также может быть врожденной или приобретенной.
Лечение косолапости проводится с помощью гипсования, мягких повязок, специальных шин, ортезирования, массажа, лечебной физкультуры, физиотерапии, ношения специальной ортопедической обуви или проведения операции. Также терапия осуществляется и медикаментами.
Разновидности физиотерапии
Физиотерапия во время косолапости у детей применяется с двух лет. Она помогает исправить врожденную патологию. Чаще всего доктор прибегает к следующим физиопроцедурам:
- Электромагнитному воздействию. Стимулируются мышцы и нервы.
- При магнитотерапии голеностопный сустав подвергается воздействию электромагнитного поля.
- Электрофорезу и фонофорезу. Лекарственные препараты проникают в стопу через кожу при электромагнитном или ультразвуковом излучении.
Также косолапость лечится с помощью парафиновых аппликаций, которые прикладываются к голеностопному суставу.
Проведение электрофореза с кальцием
Кальций не всегда всасывается в организм при употреблении его в виде таблеток или через уколы, поэтому рекомендуется при ортопедических заболеваниях стоп делать электрофорез с кальцием.
Во время процедуры электрофореза электричество способствует прониканию через кожу и накоплению кальция в области ступней. Организм забирает нужное ему количество ценного химического элемента, а также расходует его по мере необходимости.
Электрофорез с кальцием применяется при ортопедических патологиях, невралгии, неврите, миозите, а также заболеваниях дыхательных путей.
Процедура назначается только после тщательного осмотра пациента доктором, чтобы исключить возможные противопоказания. Нельзя прибегать к процедуре при онкологии, гнойном или воспалительном процессе, плохой свертываемости крови и при непереносимости гальванических токов.
Если у малыша на ступнях есть кожные повреждения, обработайте пострадавшие места вазелином и прикройте вощеной бумагой. В некоторых случаях после процедуры может понизиться давление, появиться брадикардия или проблема с ЖКТ. Чтобы избежать нежелательные побочные эффекты, рекомендуется перед началом лечения кальцием посетить доктора.
Электрофорез с кальцием при ортопедических патологиях ступней проводится следующим образом:
- К коже ребенка прикрепляются активные электроды, под которые подкладывают слой ткани или бумаги, пропитанные хлоридом кальция или другими лекарственными средствами.
- Пассивные электроды нужно проложить с помощью чистой воды или слабого раствора кальция.
- Иногда доктор рекомендует дополнительно активные вещества растворять глюкозой.
- Катионы препаратов проникают в ступни через позитивно заряженный электрод. Анионы же — через отрицательно заряженный электрод.
Электрофорез с кальцием проводится на таком же оборудовании, что и процедуры гальванизации. Кроме кальция, для проведения физиопроцедур используется натрий, гидроген, цинк.
Профилактические меры
Как известно, лучше провести своевременную профилактику любой ортопедической патологии (в том числе и вальгусной стопы), чем в дальнейшем долго и систематически её лечить.
Правила профилактики заключаются в следующем:
- Регулярно показывайте малыша педиатру и врачу-ортопеду.
- Не покупайте обувь на вырост. Стелька должна соответствовать длине ступни ребенка.
- Обувь ребенка обязательно должна быть оснащена ортопедической стелькой и небольшим каблучком.
- Обеспечьте ребенку возможность ходить босыми ножками по неровным поверхностям.
Ортопедическая обувь должна быть сшита из натуральных материалов, например, из кожи. Босоножки или сапожки должны обладать мягкой подошвой, которая сгибается в области носка, а не по центру ступни.
Теперь вы знаете, каким образом проводится электрофорез при ортопедических патологиях ступней. Важно любые физиопроцедуры выполнять только после консультации с доктором, чтобы от них был положительный эффект, а не вред, особенно когда речь идет о здоровье ребенка.
ladysmed.ru
Лечим вальгус. лечим X-образные голени. – вальгусная деформация голени у детей – запись пользователя koтенok ГAB ツ (maryyy) в сообществе Детские болезни от года до трех в категории Ортопедия
сустав колена лечениеНашла статью. Написано КАК делать массаж при вальгусе и иксах. как делать гимнастику и прочие рекомендации.
(красную часть можно пропустить...)
о вальгусном искривлении ног можно говорить тогда, когда расстояние между внутренними лодыжками при плотно сжатых и выпрямленных коленях превышает 4-5 сантиметров, вопреки распространённому мнению, это не врождённый порок, не наследственное качество, а приобретённый дефект. Искривление ног появляется чаще всего через несколько месяцев после того, как ребёнок встал на ноги и начал ходить, это объясняется чрезмерной нагрузкой на нижние конечности в период быстрого роста и ещё слабым мышечно-связочным аппаратом. Основной причиной деформации ног является рахит, перенесённый в младенческом возрасте, особенно его малосимптомная и нелечёная форма, в тяжёлых случаях возможно искривление костей голени выпуклостью кнутри, к более редким причинам относятся некоторые дефекты стоп, врождённый вывих бедра, болезни и травмы коленных суставов. неблагоприятно сказывается на формировании ног излишний вес малыша, однако у детей коренастого телосложения предрасположенность к этому дефекту меньше, чем у худых, девочки болеют чаще, что связано с их более широким тазом. При вальгусной деформации основные изменения происходят в коленном суставе, неравномерное развитие мыщелков бедренной кости (более быстрый рост внутренних мыщелков, чем наружных) приводит к тому, что суставная щель становится шире внутри и уже снаружи, связки, укрепляющие сустав, растягиваются, особенно с внутренней стороны, колено теряет свою стабильность, если посмотреть на такого ребёнка сбоку, то заметно переразгибание ног в коленных суставах. Стопы постепенно деформируются и приобретают устойчивое плосковальгусное положение- пятки отклонены кнаружи, развивается плоскостопие. В далеко зашедших случаях страдает походка, ребёнок ходит неуверенно, неловко, быстро устаёт, жалуется на боли в ногах, если одна нога искривлена больше другой, часто развивается искривление позвоночника, сколиоз. Лечение вальгусной деформации- дело трудное и длительное, требует от родителей постоянного внимания и настойчивости, постарайтесь убедить ребёнка в необходимости лечебных мероприятий, придав им вид увлекательной игры, создайте устойчивую привычку.
Во-первых, ребёнок должен избегать длительного стояния, особенно с широко расставленными ногами, стоять таким образом вредно, так как это усиливает отклонение колен вовнутрь и отведение стоп кнаружи, зато при сомкнутых ногах тяжесть тела падает через середину коленного сустава на наружный край стопы, назначение которого- нести тяжесть тела.
Во-вторых, необходимо периодически давать отдых ногам, воздерживаться от длительной ходьбы и продолжительных игр стоя.
В-третьих, надо подобрать малышу такие игры и упражнения, которые устраняли бы вредное воздействие тяжести тела на коленные и голеностопные суставы, одновременно способствуя развитию и укреплению мышечно-связочного аппарата.
Упражнения для ног необходимо делать ежедневно, постепенно увеличивая нагрузку, упражнения для других мышечных групп стоит, по возможности, выполнять из исходных положений сидя, сидя по-турецки, очень полезны таким детям занятия на гимнастических снарядах (шведской стенке, трапеции, лесенке), плавание, езда на велосипеде. Снижение излишнего веса также приводит к уменьшению нагрузки на ноги и благоприятно сказывается на состоянии колен и стоп.
Во время прогулок следует носить специально подобранную ортопедическую обувь со скошенными кнаружи каблуками или корригирующими стельками, но вопрос о ношении такой обуви должен решать врач-ортопед, в любом случае обувь должна быть удобной, новой (нельзя донашивать чужую обувь) и обязательно с жёстким задником, дома, если нет необходимости носить ортопедическую обувь постоянно, лучше ходить босиком, чтобы тренировать мышцы стопы, летом также очень полезно ходить босиком по песку, гальке, траве, предоставляя стопам и пальцам свободу движений, в случае значительных деформаций ног применяется лечение ортопедическими шинами, корригирующими укладками, хирургическое лечение.
Массаж- стабильность и нормальное функционирование коленных и голеностопных суставов зависит от состояния окружающих мышц, с помощью массажа и специально подобранных упражнений укрепляются ослабленные и растянутые мышцы, расслабляются излишне напряжённые. Массаж проводится курсами по 12-20 процедур ежедневно или через день, с перерывами между курсами две-четыре недели, интенсивность массажа постепенно увеличивается к середине курса, необходимо избегать резких, болезненных движений, у ребёнка должно оставаться приятное ощущение после массажа.Исходное положение: ребёнок лежит на животе, под голеностопный сустав кладётся небольшой валик.
План массажа:поясничная область спины- поглаживание в направлении от позвоночника в стороны и немного вниз, интенсивное растирание, разминание по типу надавливания или сдвигания, ударные приёмы не применяются.
Ягодично-крестцовая область- поглаживание в круговом или X-образном направлении, интенсивное растирание (тыльной поверхностью согнутых пальцев), разминание двумя или одной рукой, тонизирующие ударные приёмы (поколачивание, похлопывание, рубление), поглаживание.
Задняя поверхность ноги- Педро- поглаживание в направлении от подколенной ямки вверх и кнаружи, интенсивное растирание, разминание одной или двумя руками, лёгкие ударные приёмы (похлопывание, рубление одним-двумя пальцами), поглаживание, голень- общее поглаживание от пятки вверх до подколенной ямки, дифференцированное растирание (наружная часть голени- наружная головка икроножной мышцы- растирается мягко, внутренняя поверхность- внутренняя головка- интенсивно), разминание одной или двумя руками по всей мышечной группе, по внутренней поверхности лёгкие ударные приёмы, по наружной- вибрация, растягивание, в конце- поглаживание, область коленного сустава- коррекция (поглаживание боковых поверхностей сустава, их растирание, надавливание на внутреннюю поверхность- внутренний мыщелок бедра), при надавливании на внутренний мыщелок бедра одной рукой, другой удерживайте голень в нижней трети и старайтесь привести её к средней линии, ахиллово сухожилие- поглаживание и растирание (щипцеобразное). Исходное положение: ребёнок лежит на спине, под коленями- валик- передняя поверхность ноги- стопа- поглаживание по тыльной поверхности от пальцев к голеностопному суставу, граблеобразное или поперечное растирание, поглаживание и растирание вокруг лодыжек (интенсивно вокруг внутренней лодыжки), растирание внутреннего края стопы, поглаживание, коленный сустав (оррекция)- круговое поглаживание области сустава, растирание боковых поверхностей (мыщелков бедренной кости), надавливание на внутренний мыщелок с приведением голени, голень- поглаживание от стопы вверх до колена, лёгкое растирание, поглаживание, бедро- поглаживание, мягкое, но тщательное растирание, мягкое разминание, поглаживание в направлении от коленной чашечки вверх и кнаружи.
Лечебная гимнастика- упражнения лечебной гимнастики лучше делать несколько раз в день, один раз после массажа, другой- во время ежедневных занятий, включая их в обычный комплекс, некоторые упражнения должны стать привычными, например, поза сидя по-турецки, поэтому следует сажать ребёнка таким образом как можно чаще. Вставание из позы сидя по-турецки- ребёнок сидит по-турецки, предложите ему встать, опираясь на наружные края стоп, помогайте ребёнку, поддерживая за руки, при повторении упражнения следует менять положение ног так, чтобы в исходном положении Сидя сверху была поочерёдно то левая, то правая нога. Приседание с разведением колен- научите ребёнка приседать с широким разведением колен, полезно сидение на корточках таким же образом, необходимо только следить за положением стоп, они должны полностью опираться о пол и стоять параллельно. Вставание на носки- предложите ребёнку встать на носочки и потянуться вверх, затем опуститься на полную стопу. Ходьба на наружных краях стоп- попросите малыша пройти немного, опираясь на наружные края стоп (мишка косолапый по лесу идёт, шишки собирает, песенку поёт). Ходьба по двускатной ребристой доске, по узкой дорожке- приучайте малыша ходить и стоять со стопами, установленными близко друг к другу, с этой целью можно использовать любую неширокую (10-15 сантиметров) доску, полосу на ковре, можно нарисовать узкую дорожку мелом, отметить её верёвками. Сгибание и разгибание стоп в голеностопных суставах проводится поочерёдно для одной ноги, затем для другой, можно помогать ребёнку, сгибая его стопу одной рукой, другой фиксировать голень. Вращение стоп- сначала одна, затем другая стопа вращается в обе стороны, если надо, помогайте ребёнку, только вращение должно быть мягким, безболезненным. Захват игрушки подошвами- предложите ребёнку захватить и удерживать подошвами некоторое время удобную игрушку (кеглю, маленький мячик).
www.babyblog.ru
Электрофорез при вальгусной стопе у детей и взрослых
Плосковальгусная стопа – распространенное заболевание, которое диагностируется у детей и взрослых. Первые признаки выявляются в раннем детстве: патология часто является врожденной из-за слабости мышц стопы. У взрослых причиной деформации может быть поперечное плоскостопие, эндокринные нарушения и остеопороз. В комплексном лечении вальгусной стопы часто применяются физиотерапевтические процедуры, в т.ч. и электрофорез. Подробнее о них мы расскажем в нашей статье.
Разновидности физиотерапии
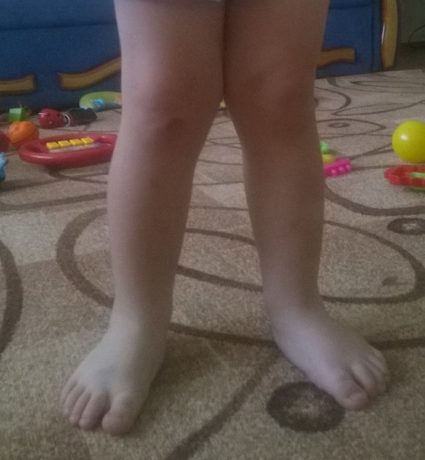
При плоскостопии у взрослых нарушается кровоснабжение передней части стопы. Это через несколько лет приводит к развитию артрита и артроза.
Провоцирующими факторами появления деформации, кроме названных причин, могут быть перенесенные заболевания хрящевых тканей сустава, длительное нахождение на ногах и лишний вес. Облегчить боли у взрослых и предотвратить развитие различных осложнений у детей помогает физиотерапия.
Примеры ее типов:
- воздушные ванны,
- компрессы,
- иглоукалывание,
- водо- и грязелечение,
- баротерапия (воздействие давлением),
- применение холода и тепла,
- механическое воздействие (массаж, лечебная физкультура, мануальная терапия),
- криотерапия и миостимуляция,
- электрическое и электромагнитное воздействие.
Физиотерапия помогает в достижении большего эффекта при лечении деформаций стопы у детей и взрослых. Это самый безопасный метод лечения на сегодняшний день. Электрофорез часто назначают при плоскостопии.
Показания к электростимуляции

Электростимуляция – один из способов воздействия на организм человека с помощью физиотерапии. Эта безопасная процедура помогает восстановить функцию мышц и нервов в тканях стопы. Неврологом рекомендуется физиотерапия при плоскостопии, вальгусе и других патологических состояниях голеностопного сустава.
Физиотерапевтическое лечение назначается врачом с учетом особенностей пациента, в том числе:
- стадии заболевания,
- истории болезни,
- возраста,
- сопутствующих патологий,
- физического и психического состояния.
Электрофорез назначается при таких заболеваниях ног:
- тендинит (воспаление и отмирание сухожильных тканей),
- при слабости мышц свода стоп и голеней,
- бурсит стопы (воспаление одной из синовиальных сумок (бурс) ступни),
- болезни Келлера (омертвление отдельных костей стоп),
- подагра,
- вальгусная стопа у пациентов любого возраста и пола,
- для ускорения восстановления сустава после переломов,
- другие патологии суставов ног.
Существует немало противопоказаний к проведению электростимуляции мышц: болезни сердца, повышенная температура, кожные заболевания, ишемические заболевания мозга, злокачественные новообразования и другие. Поэтому при назначении электрофореза при вальгусной деформации стопы и других заболеваниях (плоскостопии) учитываются все нюансы состояния здоровья пациентов. Электростимуляция противопоказана также беременным.
Подготовка к процедуре

Доктор назначает курс процедур, длительность проведения, препараты, которые усиливают лечебное действие электрофореза. Особенной подготовки не требуется. Для проведения этого метода лечения следует принести с собой:
- 2 пеленки (одна подкладывается под ноги, другой они накрываются сверху),
- эластичный бинт (от него отрезается 2 куска для крепления электродов),
- назначенные доктором лекарства.
Медицинская сестра в физкабинете подготовит необходимые медикаменты, нанесет их на прокладку и положит на больные ступни. Это могут быть как готовые вещества, так и приготовленные перед процедурой растворы. Их концентрацию определяет врач при назначении препарата. Жидкость для электрофореза должна быть подогретой до температуры тела.
Часто при лечении плоскостопия применяют спазмолитик «Эуфиллин», кальций с фосфором и другие медикаменты. Электрические токи разогревают и стимулируют мышцы и сосуды стопы, и с их помощью достигается лучший фармацевтический лечебный эффект.
Проведение электрофореза с кальцием
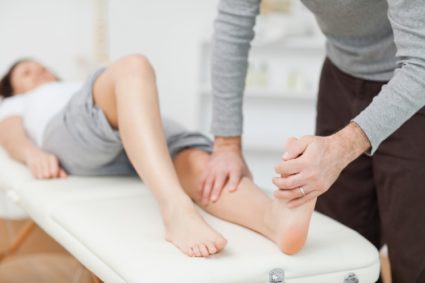
Электрофорез с данным микроэлементом врачи рекомендуют при многих заболеваниях. В сравнении с обычными инъекциями этот вариант дает гораздо лучшее локальное усвоение медицинских препаратов. Особенно это касается кальция, который плохо усваивается организмом человека.
Механизм работы электрофореза дает хорошие результаты. Медикаменты, содержащие кальций, под воздействием электричества впитываются в кожу больного человека и накапливаются там. По мере необходимости организм расходует его на свои нужды. При болезнях опорно-двигательной системы, в том числе плоскостопии у детей и взрослых, врачи рекомендуют проводить процедуру, сочетая кальций с фосфором.
Во время процедуры на стопу больного крепят активные электроды, под них укладывают ткань, пропитанную кальция хлоридом и другими веществами. Пассивные электроды прокладывают материалом с чистой водой или 0,9% раствором микроэлемента.
Катионы активных медицинских препаратов через позитивно заряженный электрод попадают в верхние слои кожи. Помимо кальция это могут быть цинк, гидроген, натрий и манган. В тот же момент анионы проникают в организм пациента через отрицательно заряженный электрод.
При болезнях суставов и деформаций свода стопы проводится такая популярная физиотерапевтическая процедура, как СМТ (синусоидально-модулированные токи). Другое ее название – амплипульстерапия. У этого вида манипуляций много положительных качеств:
- Быстрый эффект, который проявляется после первых сеансов. Он достигается за счет того, что СМТ действует прямо на нервные окончания.
- Абсолютная безопасность. Величина тока во время процедуры приблизительно равна обычному показателю тела. Поэтому амплитудная пульсация показана даже детям.
- Отсутствие побочных эффектов. Когда назначается данный метод, можно не опасаться негативных последствий.
Этот способ физиотерапии помогает при болях и воспалительных процессах в суставах, в том числе при плоскостопии у взрослых и детей.
Основные противопоказания для проведения электрофореза и СМТ

Физиотерапевтические процедуры назначаются доктором только после тщательного осмотра пациента и оценки его общего состояния здоровья.
Это необходимо для исключения противопоказаний. Нельзя применять электрофорез при таких патологиях:
- плохая свертываемость крови,
- онкология,
- непереносимость гальванических токов,
- гнойные и воспалительные процессы,
- кожные заболевания,
- перепады давления.
Недопустимо также превышение дозы рекомендованных препаратов. Важно учитывать противопоказания к лекарственным средствам, которые используются во время процедуры. Перечень болезней и состояний, при которых нельзя проводить СМТ, не слишком велик:
- туберкулез,
- переломы костей,
- любые опухоли,
- тромбофлебит,
- беременность,
- установленный кардиостимулятор,
- лихорадка.
Во всех случаях решение по назначению этих методов терапии должен принимать исключительно специалист.
Профилактические меры

Основная причина вальгусной деформации ступней, включая плоскостопие – слабые мышцы и связочный аппарат. В отличие «взрослого» варианта такая патология у детей со временем может исчезнуть, если своевременно принять меры.
Помимо физиопроцедур рекомендуется массаж, гимнастика, хождение дома босиком по специальному жесткому коврику, камушкам и песку. Хорошо совмещать игры с подыманием ногами мелких предметов.
У взрослых вальгусная деформация развивается в течение длительного времени по разным причинам, среди которых ношение тесной обуви, остеопороз, эндокринные патологии, наследственность, плоскостопие и другие. Выражается она в образовании разрастающейся косточки на внутренней области стопы. На 3 и 4 стадиях часто возникают различные осложнения: появление натоптышей и мозолей, врастание ногтя и искривление пальцев.
Чтобы не пришлось лечить эту болезнь хирургическим путем, желательно предпринять профилактические меры:
- выполнять простые упражнения для улучшения подвижности стоп и укрепления мышц свода,
- носить удобную ортопедическую обувь или специальные стельки,
- делать массаж ступней и голеней,
- принимать ванночки с экстрактом хвои или морской солью.
Желательно наладить правильное питание: меньше есть пищи, богатой пуринами (мясо и морепродукты, бобовые, крепкие бульоны, шоколад, чай и кофе). Еще проведите ревизию своего гардероба, удалите из него тесную и на высоком каблуке обувь. Шпильки отложите до больших праздников, а повседневные туфли и сапоги купите на низкой и удобной танкетке.
Не нужно забывать и о спорте, ведь постоянные занятия плаванием, ездой на велосипеде, гимнастикой и другими видами физкультуры укрепят мышцы стоп и послужат профилактикой вальгусных деформаций и плоскостопия. Все эти рекомендации помогут сохранить ваши ножки красивыми и здоровыми.
 Загрузка…
Загрузка…mosspravki.ru
Смт физиотерапия для детей при плоскостопии — Плоскостопие
Почему возникает патология?
Главной причиной развития плоскостопия является слабость мышц и связок стопы и голени, особенно в сочетании с повышенными нагрузками (избыточным весом, стоячим образом жизни, ношением неправильной обуви – узкой, тесной, на высоком каблуке).
Эти факторы приводят к развитию наиболее распространенной формы заболевания – статического плоскостопия, которое нередко сопровождается вальгусной деформацией стопы и подошвенным фасцитом.
К факторам развития статического плоскостопия относятся также сидячий образ жизни, недостаточная физическая активность, врожденная предрасположенность (слабость связочного аппарата).Кроме того, плоскостопие может быть спровоцировано травмой стопы и голеностопа.
По мере развития заболевания оно проявляется болями (причем не только в стопе, но и в коленях, бедрах, спине), изменением походки, осанки, нарушением равновесия. Со временем плоскостопие может привести к образованию вросшего ногтя, косточки стопы, пяточной шпоры, деформации коленных суставов и другим осложнениям.
Вальгусная стопа может быть врожденной или приобретенной. Врожденная форма развивается ещё во внутриутробном периоде. Деформация в таком случае диагностируется опытным специалистом ещё в раннем возрасте.
Это ситуация, когда точкой опоры становится еще одна или несколько костей: если уплощается продольная ось, то плоскостопие называется продольным, если поперечная – поперечным. Заболевание, пуск которому дала одна или сразу несколько причин, без лечения прогрессирует.
В итоге теряется рессорная функция стопы. Именно поэтому лечение плоскостопия должно начинаться как можно раньше: как только вы заметили неправильно стоптанную обувь или услышали жалобы на усталость ног – не мешкая, идите к ортопеду.
Разновидности физиотерапии
При плоскостопии у взрослых нарушается кровоснабжение передней части стопы. Это через несколько лет приводит к развитию артрита и артроза.
Провоцирующими факторами появления деформации, кроме названных причин, могут быть перенесенные заболевания хрящевых тканей сустава, длительное нахождение на ногах и лишний вес. Облегчить боли у взрослых и предотвратить развитие различных осложнений у детей помогает физиотерапия.
Примеры ее типов:
- воздушные ванны,
- компрессы,
- иглоукалывание,
- водо- и грязелечение,
- баротерапия (воздействие давлением),
- применение холода и тепла,
- механическое воздействие (массаж, лечебная физкультура, мануальная терапия),
- криотерапия и миостимуляция,
- электрическое и электромагнитное воздействие.
Физиотерапия помогает в достижении большего эффекта при лечении деформаций стопы у детей и взрослых. Это самый безопасный метод лечения на сегодняшний день. Электрофорез часто назначают при плоскостопии.
Как различается заболевание по степени тяжести
Для разных видов плоскостопия имеются свои признаки. Так, степени продольного плоскостопия отличаются такими показателями:
- Плоскостопие 1 степени имеет такие симптомы: усталость ног появляется только при длительной ходьбе или беге. Можно заметить изменение походки, а к вечеру стопы начинают отекать.
- При 2 степени боль распространяется уже на лодыжки, голени, свод стопы исчезает.
- 3 степень характеризуется деформацией стопы, видимой «на глаз» неосведомленным человеком. Становится трудно ходить вообще. Боль распространяется на поясницу, начинает даже болеть голова.
Степени плоскостопия поперечного
- 1 степень характеризуется отклонением большого пальца стопы на 20 градусов или менее. Человек отмечает боль в стопе после долгого стояния или ходьбы. У подростков, взрослых (реже – у детей) видно натоптыши в области пальцев стопы, кожа под большим пальцем становится красной и болезненной.
- При 2 степени все симптомы усиливаются: большой палец отставлен уже на 20-35 градусов. Боль при ходьбе становится продолжительной, эпицентр боли – в области первого пальца. Мозоли в области пальцев увеличиваются в размерах.
- 3 степень поперечного плоскостопия: резко отставленный в сторону большой палец, часто его сустав воспален (похоже на подагру), остальные пальцы деформируются в виде молота.
Плоскостопие: вальгусная стопа у ребенка
Вальгусные стопы образовываются в том случае, когда снижается высота сводов ступней. Ось искривляется и своей формой напоминает букву Х. Когда ребенок пытается делать первые шаги, патология начинает проявляться. Давайте подробнее рассмотрим, когда и каким образом применяется электрофорез при вальгусной стопе у детей. А также какими еще способами можно вылечить вальгусную деформацию.
Симптоматика патологии
Главные симптомы вальгусного деформирования стоп проявляются с момента начала хождения ребенка.
Симптоматика при патологии следующая:
- ступни при хождении приобретают форму буквы Х;
- ребенок становится неуклюжим;
- при хождении ножки быстро устают;
- ребенок ступает на внутреннюю часть стопы;
- походка становится менее уверенной;
- при хождении ребенок шаркает ногами.
Если малыш ходит давно, перечисленные симптомы должны насторожить родителей. Покажите кроху доктору. Оцените форму стоп и то, как ребенок становится на пятку.
Плоскостопие является распространенной проблемой в современном обществе. А наибольшее число случаев приходится на детский и подростковый возраст, что лишь увеличивает медицинскую и социальную значимость патологии.
Подобная деформация встречается в нескольких разновидностях, но основную массу составляет вальгусное плоскостопие. Это ситуация, когда продольный свод стопы уплощается, ее задний отдел отклоняется наружу с X-образным искривлением, а передний находится в состоянии отведения и внутренней ротации.
Общие сведения
Внутренний свод стопы формируется у ребенка уже в первые месяцы жизни. Его высота нарастает пропорционально возрасту, однако происходит это неравномерно, а заканчивается к 6–8 годам.
У некоторых детей плоскостопие может расцениваться как этап развития стопы, но к указанному возрасту оно исчезает. В отличие от взрослых, у маленьких пациентов мышечно-связочный аппарат нижних конечностей обладает большей эластичностью, что позволяет быстро восстанавливать исходное положение после нагрузки.
В норме у детей дошкольного возраста высота свода находится в пределах от 19 до 24 мм, а у взрослых этот показатель составляет около 40 мм. Важное значение также имеет величина следующих углов:
- Между пяточной и первой плюсневой костями (125 градусов).
- Наклон пяточной кости к опорной плоскости (20–25 градусов).
- Вальгусное отклонение заднего отдела стопы (7–8 градусов).
Поддержание переднего свода стопы осуществляется несколькими мышцами: передней большеберцовой, длинной малоберцовой, коротким сгибателем пальцев, длинным сгибателем большого пальца. А дополнительное укрепление осуществляется подошвенными связками: длинной, плюсневыми, кубовидно-ладьевидной, межклиновидными.
Причины и механизмы
Формирование плоскостопия происходит под влиянием различных причин. Одни из них воздействуют на стопу извне, приводя к ее постепенной деформации, а для других точкой приложения становится непосредственно сама костная структура. Наибольшее значение имеют следующие факторы:
- Ношение неудобной обуви.
- Избыточный вес.
- Травмы.
- Рахит.
- Аномалии стопы.
- Дисплазия соединительной ткани.
- Слабость мышц (при ДЦП, полинейропатии, полиомиелите, миопатиях).
Как правило, наблюдается сочетание нескольких причин, когда на фоне слабости связочно-мышечного аппарата, стопе приходится испытывать высокие нагрузки. А предпосылки для этого могут скрываться еще во внутриутробном периоде: гипоксия, гипотрофия, недоношенность, перенесенные инфекции, аномалии костной системы.
В результате под нагрузкой свод стопы уплощается, а мышцы и связки растягиваются, утрачивая способность фиксировать твердые структуры в правильном положении. Голеностопный сустав смещается внутрь, а пальцы и пятка – наружу.
Вальгусная стопа развивается при сочетании нескольких факторов. Чаще всего речь идет об избыточной нагрузке на ноги в условиях недостаточно сформированного мышечно-связочного аппарата.
Классификация
Различают несколько степеней плоскостопия с учетом морфологических изменений в стопе:
- Легкая: высоты стопы уменьшается до 15 мм, угол продольного свода – до 140 градусов, а угол наклона пятки – до 15 градусов; вальгусное положение заднего отдела увеличивается до 10 градусов, отведение переднего отдела составляет 8–10 градусов.
- Средняя: свод стопы снижается до 10 мм, а углы наклона пятки и продольного свода – до 10 и 160 градусов соответственно; передний и задний отделы отклонены на 15 градусов.
- Тяжелая: отмечается снижение высоты свода до 5 мм и менее, углы продольного свода и наклона пятки уменьшены до 180 и 5 градусов соответственно; отведение переднего отдела и вальгусное отклонение заднего составляют 20 градусов.
Если легкая и средняя степени плоскостопия не имеют яркой клинической картины, поскольку стопа подвижна и может изменять свое положение, то тяжелые случаи патологии сопровождаются ригидностью костного-суставного каркаса, постоянным болевым синдромом и нарушением походки.
Симптомы
Вальгусное плоскостопие можно заметить в разные возрастные периоды. Все зависит от происхождения деформации. Врожденные аномалии диагностируются еще в роддоме или до 1 года жизни. Приобретенные случаи выявляются чаще при профилактических осмотрах или после целенаправленного обследования в связи с жалобами родителей.
Оперативное лечение
Лечение плоскостопия должно быть комплексным. Помимо консервативной терапии или хирургического вмешательства необходимо соблюдать ряд рекомендаций, препятствующих появлению плоскостопия в дальнейшем:
- Выбирайте качественную и удобную обувь по размеру. Женщинам придется отказаться от высоких шпилек, каблук должен быть устойчивым и не более 3-4 см. Растоптанную, узкую, тесную лучше всего выкинуть, нежелательно донашивать чужие ботинки, где стелька уже деформировалась под особенности стопы предыдущего владельца;
- Ведите активный образ жизни. Прогулки, бассейн, легкие тренировки, катание на велосипеде, хождение босиком по каменистой поверхности или газону благоприятно сказывается на состоянии ступней. От спорта с высокой нагрузкой на нижние конечности (легкая и тяжелая атлетика) лучше воздержаться, он способствует появлению патологии сводов стоп;
- Правильно питайтесь. Сбалансированный рацион помогает сохранить кости крепкими, а мышцы и связки упругими и эластичными. Жирная, жареная и мучная пища приводит к накоплению лишнего веса, что нередко становится причиной плоскостопия. Включите в свое меню молочные продукты с низким содержанием жира (молоко, творог, сыр), они богаты кальцием и витамином D, которые препятствуют деформации костей.
Существуют различные методы лечения плоскостопия, среди них выделяют консервативную терапию, которая направлена на устранение симптомов болезни и не решает проблему полностью, и радикальный способ – хирургическое вмешательство.
Операции на ногах не всегда дают желаемый результат, они достаточно сложные и некоторые виды требуют продолжительной реабилитации. Лучше всего бороться с недугом под наблюдением врача, только специалист сможет составить индивидуальный план лечения, который подойдет пациенту.
Бороться с плоскостопием ног, когда искривление достигает той крайности, что препятствует нормальному передвижению ногами, можно хирургическими методами. Такие операции считаются сложными и не могут дать гарантию восстановления анатомически правильной высоты и функциональности свода.
Это могут быть остеотомии, резекционные операции или методики с последующим неподвижным соединением костных участков. Чаще такие операции используются с целью коррекции плоскостопия поперечного типа, которое встречается в большинстве обращающихся случаев.
Полное излечение плоскостопия можно провести только в детстве. Если у взрослого ставится такой диагноз, значит, ему всю жизнь придется выполнять правила, касающиеся физических нагрузок, ношения обуви, определенные упражнения.
До 3 степени исправить положение можно консервативными методами. При третьей степени заболевания лечение – хирургическое: производится удаление деформированных участков костей, а также пересадка сухожилий и другие косметические операции.
Лечение плоскостопия продольного характера.
Вечером можно подержать ноги в горячей ванночке с настоем ромашки или морской соли, а также хвойного экстракта — все эти средства обладают тонизирующим действием. Если после такой процедуры вы обольете ноги холодной водой или протрете кусочком льда, усталость уйдет, как будто ее и не было.
Перед обливанием хорошо бы помассировать стопы. Для этого сначала просто погладьте их, а потом дайте хорошую нагрузку — с усилием разомните большими пальцами или даже кулаком.
Пройдитесь от пятки к пальцам по внутреннему краю стопы, посередине и по наружному краю (его нужно разминать особо энергично). На первой стадии боли в ногах можно вылечить в течение двух месяцев при помощи теплых ежедневных ножных ванночек с добавлением морской соли, а также при помощи ручного массажа и лечебной гимнастики.
Что касается ванночек — требования к ним не сложные — температура воды должна быть 40-50 градусов С, продолжительность процедуры составляет от 15 до 20 минут, а пропорции их составляющих написаны на упаковке и бывают различными в зависимости от содержания сухого вещества.
В самых тяжелых и запущенных случаях спасет только скальпель хирурга, если консервативное лечение не эффективно и деформация прогрессирует, то показана операция.
При резкой деформации большого пальца, постоянной боли и невозможности подобрать обувь приходится прибегать к хирургическому лечению. Однако искусственно создать нормальную форму стопы и восстановить ее функции удается далеко не всегда, да и восстановительный период после таких операций достаточно долог.
Оперативное лечение показано при тяжёлых формах плоскостопия, постоянных сильных болях: пересадка сухожилия длинной малоберцовой мышцы на внутренний край стопы, при костных изменениях — клиновидная или серповидная резекция таранно-пяточного сустава, корригирующая остеотомия с применением метода Илизарова, артродез в таранно-пяточном и таранно-ладьевидном суставах.
При поперечном плоскостопии производят сухожильную пластику (операция Мак-Брайта) и костную пластику (операция Шеде-Юсевича-Альбрехта).
При начальных степенях плоскостопия необходимо подбирать рациональную обувь, уменьшать нагрузку на стопы при стоянии и ходьбе, применять массаж и лечебную гимнастику. Кроме того, назначают супинаторы и индивидуально изготовляемую ортопедическую обувь.
Профилактику плоскостопия необходимо начинать с первых лет жизни ребенка. Она должна быть направлена на предупреждение развития плоскостопия или на предупреждение его прогрессирования: профилактические динамические осмотры детей, общеукрепляющий режим, рациональная обувь, лечебная физкультура.
Самые качественные супинаторы изготавливаются на заказ после обследования, снятия размеров стопы и установления уровня уплощения свода. Материалы, из которых изготавливаются супинаторы, претерпели свою эволюцию: от пробковых, наиболее древних и достаточно эффективных, до синтетических (из европластика, супралена, силикона), а также из мягкого вспененного материала.
Лечебную физкультуру назначают при всех формах плоскостопия, как одно из средств комплексной терапии, направленной на исправление деформации стоп и закрепление результатов коррекции. Под исправлением деформации стопы понимают уменьшение степени уплощения сводов и пронации пятки.
Подбирая для решения этих задач специальные средства ЛФК следует учитывать особенности работы мышц нижних конечностей. Упражнения в начале лечебного курса выполняют из исходных положений сидя и лежа, в которых масса тела не действует на свод стоп.
Специальные упражнения чередуют с общеразвивающими для всех мышечных групп. Необходимо добиться восстановления баланса мышц, удерживающих продольный свод стопы в правильном положении, улучшения координации движений.
В стадии предболезни пациенту рекомендуют выработать правильную походку (без разведения носков), ходить босиком по песку или неровной поверхности и регулярно разгружать мышцы свода стопы, во время стояния периодически перенося нагрузку на наружные поверхности стоп. Больному плоскостопием назначают ЛФК, массаж и физиолечение: магнитотерапия, СМТ, гидромассаж и др.
Однако, в ходе опроса обычно выясняется, что пациента с плоскостопием в течение продолжительного времени беспокоят более или менее выраженные жгучие или ноющие боли в стопе во время ходьбы. При осмотре выявляется деформация стопы: уплощение ее поперечного свода, характерная деформация I плюснефалангового сустава, при выраженном плоскостопии – молоткообразные пальцы стопы.
Гимнастика
Подготовка к процедуре
Доктор назначает курс процедур, длительность проведения, препараты, которые усиливают лечебное действие электрофореза. Особенной подготовки не требуется. Для проведения этого метода лечения следует принести с собой:
- 2 пеленки (одна подкладывается под ноги, другой они накрываются сверху),
- эластичный бинт (от него отрезается 2 куска для крепления электродов),
- назначенные доктором лекарства.
Медицинская сестра в физкабинете подготовит необходимые медикаменты, нанесет их на прокладку и положит на больные ступни. Это могут быть как готовые вещества, так и приготовленные перед процедурой растворы. Их концентрацию определяет врач при назначении препарата. Жидкость для электрофореза должна быть подогретой до температуры тела.
Часто при лечении плоскостопия применяют спазмолитик «Эуфиллин», кальций с фосфором и другие медикаменты. Электрические токи разогревают и стимулируют мышцы и сосуды стопы, и с их помощью достигается лучший фармацевтический лечебный эффект.
Основные противопоказания для проведения электрофореза и СМТ
Электростимуляция – один из способов воздействия на организм человека с помощью физиотерапии. Эта безопасная процедура помогает восстановить функцию мышц и нервов в тканях стопы. Неврологом рекомендуется физиотерапия при плоскостопии, вальгусе и других патологических состояниях голеностопного сустава.
Физиотерапевтическое лечение назначается врачом с учетом особенностей пациента, в том числе:
- стадии заболевания,
- истории болезни,
- возраста,
- сопутствующих патологий,
- физического и психического состояния.
Электрофорез назначается при таких заболеваниях ног:
- тендинит (воспаление и отмирание сухожильных тканей),
- при слабости мышц свода стоп и голеней,
- бурсит стопы (воспаление одной из синовиальных сумок (бурс) ступни),
- болезни Келлера (омертвление отдельных костей стоп),
- подагра,
- вальгусная стопа у пациентов любого возраста и пола,
- для ускорения восстановления сустава после переломов,
- другие патологии суставов ног.
Существует немало противопоказаний к проведению электростимуляции мышц: болезни сердца, повышенная температура, кожные заболевания, ишемические заболевания мозга, злокачественные новообразования и другие.
Поэтому при назначении электрофореза при вальгусной деформации стопы и других заболеваниях (плоскостопии) учитываются все нюансы состояния здоровья пациентов. Электростимуляция противопоказана также беременным.
Физиотерапевтические процедуры назначаются доктором только после тщательного осмотра пациента и оценки его общего состояния здоровья.
Это необходимо для исключения противопоказаний. Нельзя применять электрофорез при таких патологиях:
- плохая свертываемость крови,
- онкология,
- непереносимость гальванических токов,
- гнойные и воспалительные процессы,
- кожные заболевания,
- перепады давления.
Недопустимо также превышение дозы рекомендованных препаратов. Важно учитывать противопоказания к лекарственным средствам, которые используются во время процедуры. Перечень болезней и состояний, при которых нельзя проводить СМТ, не слишком велик:
- туберкулез,
- переломы костей,
- любые опухоли,
- тромбофлебит,
- беременность,
- установленный кардиостимулятор,
- лихорадка.
Во всех случаях решение по назначению этих методов терапии должен принимать исключительно специалист.
Профилактические меры
Как известно, лучше провести своевременную профилактику любой ортопедической патологии (в том числе и вальгусной стопы), чем в дальнейшем долго и систематически её лечить.
Правила профилактики заключаются в следующем:
- Регулярно показывайте малыша педиатру и врачу-ортопеду.
- Не покупайте обувь на вырост. Стелька должна соответствовать длине ступни ребенка.
- Обувь ребенка обязательно должна быть оснащена ортопедической стелькой и небольшим каблучком.
- Обеспечьте ребенку возможность ходить босыми ножками по неровным поверхностям.
Ортопедическая обувь должна быть сшита из натуральных материалов, например, из кожи. Босоножки или сапожки должны обладать мягкой подошвой, которая сгибается в области носка, а не по центру ступни.
Теперь вы знаете, каким образом проводится электрофорез при ортопедических патологиях ступней. Важно любые физиопроцедуры выполнять только после консультации с доктором, чтобы от них был положительный эффект, а не вред, особенно когда речь идет о здоровье ребенка.
Основная причина вальгусной деформации ступней, включая плоскостопие – слабые мышцы и связочный аппарат. В отличие «взрослого» варианта такая патология у детей со временем может исчезнуть, если своевременно принять меры.
Помимо физиопроцедур рекомендуется массаж, гимнастика, хождение дома босиком по специальному жесткому коврику, камушкам и песку. Хорошо совмещать игры с подыманием ногами мелких предметов.
isustav.top
Электрофорез при вальгусной деформации стопы у детей
Особенности вальгусной деформации стопы у детей: симптомы, лечение и профилактика
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Вальгусная деформация стоп — такой диагноз выставляет ортопед некоторым детям первых лет жизни. При раннем выявлении и лечении патологии вероятность полного исправления стопы приближается к ста процентам, в запущенных случаях у ребенка в последующей жизни появляется множество проблем с позвоночником.
При нормальном положении у любого человека, в том числе и у ребенка, стопы расположены параллельно друг другу. Во время совершения шагов параллельность сохраняется, основная нагрузка при этом приходится на область под пальцами и пятку.
При развитии вальгусной деформации у детей нагрузка при ходьбе приходится на внутреннюю часть стопы, наружная при этом приподнята, мизинец не упирается в пол, а находится в «подвешенном» состоянии.
Именно в это время предпосылки к неправильному формированию стопы и отсутствие профилактических мер могут привести к запущенной стадии вальгусной деформации.
Причины патологии
Вальгусная деформация бывает врожденной или приобретенной. Врожденная патология возникает редко, гораздо чаще заболевание выявляется на втором году жизни. К основным причинам вальгусной деформации стоп у детей относят:
- Дисплазия соединительной ткани является самой частой причиной патологии. Основой связочного аппарата всего организма является соединительная ткань, ее неправильное развитие приводит к слабости связок. В свою очередь слабый связочный аппарат не может выдержать нагрузку всего позвоночника на ноги.
- Неправильно подобранная обувь. Отсутствие каблучка, мягкая подошва не способны зафиксировать стопу, поэтому она начинает изгибаться в самом легком для нее положении.
- Плохая экология приводит к нарушению обменных процессов, что также неблагоприятно сказывается на соединительной ткани.
- Вальгусная деформация часто формируется у недоношенных детей.
- Неправильное положение стопы относится к вторичным проявлениям рахита, ДЦП, полинейропатии. Все эти заболевания так или иначе связаны с нарушением функционирования нейромышечных волокон.
- Генетическая предрасположенность.
- Избыточный вес. Вероятность патологии повышается, если малыш с большой массой тела начинает рано ходить.
- Слабый иммунитет – частые ОРВИ, бронхиты, пневмонии.
- Травмы, долгое нахождение стоп в гипсе.
Классификация
Ортопедами используется определенная классификация вальгусной деформации стоп, основанная на причинах развития патологии:
- Статическая развивается при формировании неправильной осанки.
- Структурная связана с врожденной патологией – анатомически неправильном положении таранной кости.
- Компенсаторная возникает под воздействием укороченного ахилловом сухожилия, при косом положении голени, при расположении большеберцовой кости кнутри.
- Гиперкоррекционная. Данная форма деформации связана с неправильным лечением косолапия.
- Спастическая вальгусная деформация развивается у ребенка подверженного экстензорным мышечным спазмам, возникающим при нарушении работы коры головного мозга.
- Паралитическая является осложнением полиомиелита или энцефалита.
- Рахитическая формируется при рахите.
- Травматическая. Привести к неправильному положению стопы могут переломы костей стопы и голеностопного сустава, разрывы связок. Ось конечностей может отклоняться от нормального положения при повреждении бедра, колена, тазобедренного сустава.
Степени деформации
По тяжести протекания болезнь подразделяется на несколько степеней:
- Первая выставляется при отклонении от 10 до 15 градусов. Первая степень вальгусной деформации хорошо поддается корректировки профилактическими мерами.
- Вторая – отклонение от нормы до 20 градусов. Корректировка проводится несложными процедурами.
- Третья – угол отклонения до
blogera.ru
диагностика, как передается, показатели, разновидности болезни
Плоско — вальгусная деформация стоп у детей: лечение, причины, симптомы
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Первые признаки вальгусной деформации стопы у детей проявляются ближе к году, когда ребенок начинает делать первые шаги. При ходьбе он опирается не на всю стопу, а только на ее внутреннюю часть. Лечение начинается сразу после диагностирования патологии. При слабой или умеренно выраженной вальгусной деформации достаточно использования консервативных методов — ортопедической коррекции, физиотерапевтических и массажных процедур.
Особенности вальгусной деформации стопы у детей
Вальгусная деформация стопы – патология, сопровождающаяся уплощением стоп и их «заваливанием» на внутреннюю сторону. Если ребенок туго сожмет и выпрямит колени, то расстояние между его лодыжками составит примерно 5 см. На патологию указывает отклонение пальцев и пятки во внешнюю сторону, «заваливание» сводов внутрь. В ортопедии подобная кривизна конечностей называется Х-образной. В некоторых случаях у детей диагностируется плоско-вальгусная деформация, для которой характерно снижение высоты сводов.
Степени патологии
Степень вальгусной деформации имеет основное значение при определении тактики лечения. Она устанавливается уже при первом осмотре ребенка детским ортопедом на основании отклонения пятки наружу, уплощения сводов стопы, выпячивания внутренней части лодыжки с одновременным сглаживанием наружной.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
| Степень вальгусной деформации стопы | Отличительные признаки патологии |
| Легкая | Для незначительной деформации характерно отведение переднего отдела стопы на 8-10 градусов, а заднего — до 10 градусов. Пятка наклонена под углом до 15 градусов, а высота продольного свода равна 15-20 мм. Угол высоты свода не превышает 140 градусов |
| Средняя | При осмотре ребенка выявляется отведение переднего свода на 15 градусов и менее. Задний отдел находится в вальгусном положении, высота свода не превышает 10 мм, пятка наклонена под углом до 10 градусов. Угол высоты свода – около 150 градусов |
| Тяжелая | Патология этой степени тяжести проявляется отведением переднего и заднего отдело |
infonod.ru
👉👉Массаж при вальгусной деформации стопы у детей в домашних условиях 👈👈
Патология развития ступней встречается почти у половины детей в возрасте до 5 лет. Причин развития деформации несколько, и они могут быть как травматического характера, так и последствием неправильного роста, болезней. А чтобы предупредить боль и нарушение подвижности конечности, лечить патологию нужно начинать сразу после подтверждения диагноза. Обязательным условием эффективного лечения является проведение массажных сеансов.
Что такое вальгусная деформация
Вальгусной стопой называют состояние, когда при плотном сжатии и выпрямлении коленей внутреннее расстояние между лодыжками превышает 4-5 см. Различают два типа патологии стопы: если пятки и пальцы разведены в стороны, а свод стопы завален внутрь, то это Х-образное нарушение. Более распространен второй тип: плоско-вальгусная деформация, при которой высота свода стопы снижается.
Медики выделяют 3 степени вальгусной деформации стопы. Для легкой степени высота продольного свода составляет от 1,5 до 2 см, при средней — до 1 см, при тяжелой — менее 0,5 см. В нормальном состоянии высота равна 3-4 см.
Поскольку стопа является основой и несет повышенную нагрузку ее искривление влечет за собой деформацию коленных и голеностопных суставов, таза, позвоночника. Нарушение осанки приводит к быстрому развитию артроза и остеохондроза.
При варусной деформации ног происходит О-образное искривление, когда колени не выпрямляются полностью и не могут быть сведены вместе. Отличается от вальгусного нарушения тем, что стопа смещается внутрь и развивается искривление икроножного сегмента. Причины и лечения патологий одинаковы.
Причины патологии
Все причины болезни делятся на 2 группы: врожденные и приобретенные. Врожденную патологию диагностируют в первые месяцы жизни. Приобретенное заболевание развивается на фоне:
- нарушения работы сухожильно-связочного аппарата;
- отклонениями в развитии опорно-двигательного аппарата;
- мышечной гипотонии;
- рахита;
- детского церебрального паралича, полиомиелита;
- ожирения;
- долгого восстановления после травм;
- дисплазии;
- эндокринных заболеваний;
- неправильно подобранной обуви;
- ограниченности движений.
Выявить приобретенную патологию можно только к окончанию первого года, когда малыши начинают ходить, наступая на внешний край стопы. Со временем это приводит к искривлению ножек и болевым ощущениям, быстрой усталости. Первичный диагноз ставится педиатром и подтверждается детским ортопедом после проведения подометрии, рентгена, компьютерной плантографии.
Лечение плосковальгусной стопы
Обычно плоские стопы начинают лечить, когда они причиняют боль и беспокойство, и становятся тугоподвижными. Цель лечения вальгусной стопы у ребенка — восстановление нормальной формы, функциональности, укрепление мышечного корсета и связок.
При врожденной патологии используют гипсовые повязки. Их подбирает ортопед в зависимости от типа нарушения и фактических отклонений от нормы. На раннем этапе приобретенной патологии врачи назначают:
- ванны для ног;
- массаж при вальгусе для улучшения кровообращения и подвижности;
- грязевые и иные аппликации;
- электрофорез;
- магнитотерапию;
- электростимуляцию;
- акупунктуру;
- лечебную физкультуру и плавание;
- ортопедическую обувь.
Хирургическое лечение от вальгусной деформации назначают редко, однако, есть несколько видов операций:
- Грайса, состоящая в выравнивании плоскостопия и укреплении свода стопы;
- Доббса, состоящая в исправлении положения костей суставов;
- мягкотканые и артродезирующие.
После операций обязательным является восстанавливающий массажный курс, лечебная физкультура, акупунктура и плавание. Для правильного развития в дальнейшем необходимо подбирать удобную обувь, много двигаться и правильно питаться.
Лечебная физкультура
Комплекс лечебной физкультуры при вальгусной стопе у ребенка состоит из упражнений, которые можно выполнять и для профилактики патологии у взрослого или малыша. Первая часть комплекс выполняется из положения сидя. Удобнее использовать невысокий стул с твердым сидением. Начинают с перекатывания мячика или массажного шарика с шипами правой и левой ногой. Затем на полу раскладывают кусочки ткани или мелкие предметы, которые ребенок должен собрать пальцами ног. После чего перекатывают деревянную скалку или жердь поверхностью стопы.
Из положения стоя выполняют:
- ходьба на месте на пятках и мысочках;
- ходьба по гимнастической палке;
- ходьба елочкой на внешней и внутренней стороне стопы по рельефной поверхности;
- приседание и ходьба на корточках.
Завершающие упражнения проводят из положения лежа:
- малыш совершает движения, имитирующие езду на велосипеде. Ножками нужно упираться в ладони мамы;
- согнуть ноги в коленных суставах, пятки свести вместе. Одной рукой придерживать стопы. Ребенок приподнимает таз так, чтобы под ним можно было поставить кулак;
- ребенок держится за руки мамы, и приподнимает и опускает корпус.
Упражнения совершают сначала лежа на спине, затем — на животе. Для повышения нагрузки на ноги можно установить дома шведскую стенку, часто ходить по лестницам или переступать через лежащие на полу палочки.
Комаровский о деформации стоп
По мнению доктора Комаровского, частой причиной появления вальгусной деформации является хождение по ровной поверхности, а не тесная обувь. Обувь лишь корректирует постав, а ходьба по плоскому ступнями не требует напряжения мышц.
Можно ходить босиком по траве и песку, гальке, по воде. Дома активно использовать массажный коврик для ног и укреплять опорно-двигательный аппарат гимнастикой и бегом, во время которого задействуются все мышцы стопы.
Доктор Комаровский полагает, что полностью излечить врожденную форму нельзя, но скорректировать — можно. К хирургическому вмешательству доктор советует прибегать только в сложных случаях, а основным методом лечения считает:
- массаж стоп;
- изготовленную по индивидуальным меркам обувь;
- физическую активность.
При вальгусной стопе детям обязательно назначают лечебные упражнения, направленные на повороты, сгибание и вращение ступни. Также при ежедневной терапии выполняется массаж для улучшения движения биологических жидкостей и повышения подвижности.
Польза и важность массажа
Массаж при плосковальгусной стопе у детей в домашних условиях — это основное средство лечения патологии. Регулярные сеансы помогают:
- снизить напряжение в мышцах и повысить их тонус;
- активировать лимфоток и кровоток;
- уменьшить болевые ощущения;
- нормализовать форму стопы.
Массирование плоскостопия приводит к возобновлению рессорной функции стопы. Массаж при вальгусной деформации стопы у детей также направлен на укрепление связок, не задействованных во время ходьбы. Процедуры назначают при вальгусе стоп детей 1 и 2 степени.
Сеанс проводят либо терапевты, либо родители после прохождения небольшого обучающего курса. Для правильности выполнения процедур необходимо придерживаться простых рекомендаций:
- сеансы массажа проводят ежедневно;
- продолжительность первых процедур не превышает 10 минут, и постепенно доходит до 20 минут;
- недопустимо появление болевых ощущений;
- курс проводят по схеме: 12-14 процедур, перерыв на 3-4 недели, повтор сеансов;
- при врожденной патологии массаж начинают проводить с двухмесячного возраста.
Одновременно необходимо следить за весом малыша и при склонности к лишнему весу следует обратиться к диетологу для подбора оптимального рациона. При регулярности массажных процедур на восстановление может уйти 1,5-2 года.
Массажная техника при вальгусной патологии
Массаж необходимо делать по утрам. Во время сеансов обычно используются основные классические приемы:
- похлопывания;
- растирание;
- разминание;
- поглаживание;
- вибрации.
Массаж начинают со спины: поглаживающими движениями проходят от поясницы к шее. Затем поглаживают боковую поверхность по направлению к подмышечным впадинам. Когда ребенок расслабился переходят к растиранию. Обычное растирание проводят подушечками пальцев, а пилящее движения — фалангами. После этого активно поглаживают всю поверхность спины. Пояснично-крестцовую область прорабатывают аналогично, однако, растирание проводят по обе стороны от позвоночника. На ягодицы воздействуют круговыми поглаживаниями, растираниями, разминаниями, похлопываниями и рубящими приемами.
Для работы с задней поверхностью важно положение ног: они должны лежать прямо и ровно, без напряжения. Начинают с поглаживания снизу вверх, затем — от подколенных впадин вверх и наружу. После этого ноги активно разминают, растирают, похлопывают и в завершение — мягко и глубоко поглаживают.
Затем переходят к наружной части икры: ее поглаживают, растирают и разминают. По внутренней поверхности икроножной мышцы проходят:
- поглаживаниями;
- потряхиваниями;
- растяжениями;
- растираниями;
- разминаниями;
- рублениями с похлопывающими вибрациями.
Сила воздействия должна соответствовать возрасту ребенка: малышам разрешено только мягкое воздействие. Стопы поглаживают и активно растирают. Разминания проводят с использованием щипцеобразных захватов.
Для заключительной части меняют положение: ребенок теперь должен лежать на животе. Валик подкладывают под колени. Поглаживаниями проходят всю переднюю поверхность ног. Для массирования бедра и голени вместе с поглаживаниями применяют растирание и разминание. Завершают процедуру мягким поглаживанием всей поверхности ног.
Массаж для взрослых
При вальгусной деформации стопы взрослого человека техника лечебного массажа определяется врачом-ортопедом. Однако есть несколько простых и общих рекомендаций как делать массаж при вальгусной патологии дома:
- начать массировать икроножные мышцы, затем — ахиллово сухожилие и голеностоп;
- разогреть растираниями всю ступню, включая пальцы и свод стопы;
- большим пальцем массировать подошву плавными и круговыми движениями;
- проработать разминаниями шишку у большого пальца;
- всю стопу пройти интенсивным прожимающим приемом;
- завершить глубокими поглаживаниями стопы, голеностопного сустава, мышц голени.
Эта техника доступна для самостоятельного использования, но полноценный сеанс массажа должен начинаться с проработки поясницы. Поэтому лучше прибегнуть к помощи родственников или массажиста.
Подбор ортопедической обуви
При выраженной вальгусной симптоматике малышам необходимо купить специальные стельки со супинаторами. Цель их использования — ограничение стопы от заваливания внутрь. Ортопедическую обувь всегда шьют на заказ. Ботинки должны иметь твердый каркас для надежной фиксации правильного положения стопы и пятки.
При выборе обувь необходимо придерживаться правил:
- ботинки не покупаются на вырост. Размер должен подходить ноге сейчас;
- малышу должно быть удобно в обуви;
- обязательно использование натуральных материалов;
- недопустимо наличие каблуков или острых мысов.
Эффективность ортопедической обуви объясняется специальной конструкцией: внутренняя сторона стельки выше, чем наружная. Это необходимо для удерживания и фиксирования стопы в правильном физиологическом положении.
Вальгусная деформация или изменение нормального положения стопы — это не приговор. Несмотря на сложность и длительность восстановления патологию можно вылечить. Результативность зависит от своевременности диагностирования, типа лечения и соблюдения всех предписаний врача. Важная часть лечения — массаж. Он направлен на снижение болевых ощущений, улучшение движения биологических жидкостей, укрепление мышечного корсета и повышение подвижности суставов и связок. Массажные сеансы можно проводить и дома: техника включает все основные классические приемы, а при проработке важно соблюдать последовательность движений. Научиться делать правильный массаж можно всего за несколько процедур. Чтобы усилить эффективность лечения необходимо приобрести для ребенка специальную ортопедическую обувь, следить за весом, заниматься физкультурой, много гулять и плавать.
figuradoma.ru

