Ахиловая связка – Что будет если не сшивать ахиллово сухожилие. Разрыв ахиллова сухожилия симптомы, лечение и последствия травмы. Можно ли заниматься спортом
Тендинит ахиллова сухожилия и другие проблемы с ахиллом
Тендинит ахиллова сухожилия — это хроническое состояние, характеризующееся болью и увеличением объема ахиллова сухожилия.
Симптомы тендинита обусловлены отеком и воспалением окружающей ахиллово сухожилие оболочки — паратенона. Поэтому такое состояние правильней было бы описать термином «теносиновит ахиллова сухожилия».
Воспаление сухожилия может быть следствием постоянного давления на него со стороны обуви, однако чаще оно является частью воспалительного ответа, развивающегося при микроповреждениях сухожилия вследствие избыточных физических нагрузок.
Выделяют два варианта тендинита ахиллова сухожилия: неинсерционный и инсерционный тендинит.
Неинсерционной тендинит ахиллова сухожилия
При классическом неинсерционном тендините ахиллова сухожилия патологические изменения локализуются в толще сухожилия в пределах 2-6 см от области его прикрепления к пяточной кости.
При этом состоянии пациенты нередко указывают на усиление в ближайшем прошлом интенсивности физических нагрузок (например, новый режим тренировок или попытка вернуться к прежнему уровню активности после травмы или вынужденной гипомобильности).
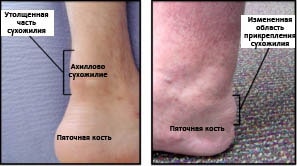
Рис. Локализация симптомов при неинсерционном (слева) и инсерционном тендините ахиллова сухожилия.
При физикальном обследовании нередко обнаруживается отек и локальная болезненность вокруг ахиллова сухожилия. Часто выявляется избыточное натяжение икроножной мышцы (контрактура). Локализация болевых ощущений помогает отличить неинсерционный тендинит от инсерционного, при котором боль локализуются ниже.
Неинсерционный тендинит ахиллова сухожилия обычно связан с увеличением уровня физической активности и чаще встречается у лиц 30-40 лет. Согласно данным исследований, ежегодная частота тендинита ахиллова сухожилия среди профессиональных бегунов составляет 7-9%.
Инсерционный тендинит ахиллова сухожилия
При т.н. «инсерционном» тендините ахиллова сухожилия патологический процесс локализуется в области прикрепления ахиллова сухожилия к пяточной кости. Инсерционный тендинит является результатом «износа» в области его прикрепления. Дегенерация сухожилия в этой области провоцирует развитие воспалительного ответа и, соответственно, болевых ощущений. Постепенно воспаленное ахиллово сухожилие может подвергаться кальцификации, в результате которой в толще сухожилия образуются участки, напоминающие по структуре костную ткань. Иногда пациенты называют их «шпорами».
Патологический процесс, связанный с инсерционным тендинитом ахиллова сухожилие, включает три компонента («несчастливая триада»):
- Дегенерация ахиллова сухожилия в области его прикрепления.
- Воспаление позадипяточной бурсы.
- Деформация Хаглунда (образование костного выступа на задней поверхности пяточной кости).
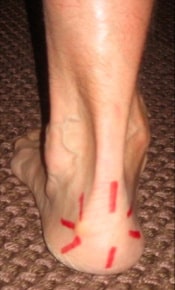
Рис. Локализация боли у пациентов с «несчастливой триадой»: инсерционный тендинит ахиллова сухожилия, позадипяточный бурсит и деформация Хаглунда.
Деформация Хаглунда — это костный вырост в области задне-верхнего края пяточной кости. Этот вырост формируется в течение нескольких лет и постепенно начинает воздействовать на окружающие структуры, в частности — на позадипяточную бурсу и ахиллово сухожилие. Этот костный вырост также является источником дискомфорта при ношении обуви.
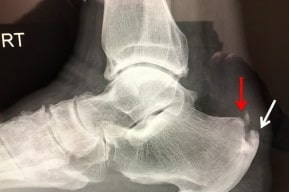
Рис. Деформация Хаглунда: на представленной рентгенограмме видны признаки деформации Хаглунда (красная стрелка), а также кальцификации в области прикрепления ахиллова сухожилия (белая стрелка).
В условиях имеющейся деформации Хаглунда может воспаляться позадипяточная бурса. Это воспаление приводит к появлению выраженной болезненности в области задней поверхности пяточной кости.
Инсерционный тендинит ахиллова сухожилия и связанная с ним «несчастливая триада» обычно развиваются в среднем возрасте у пациентов с избыточной массой тела, однако различные варианты этого состояния можно видеть и у молодых бегунов.
Разрыв ахиллов сухожилия
Разрыв ахиллова сухожилия обычно случается при нагрузке на него непосредственно перед тем, как произойдет отталкивание стопой от опоры. Подобное возможно при внезапном изменении направления движения, в начале бега или при подготовке к прыжку. Это значительно увеличивает нагрузку на ахиллово сухожилие и может вызвать его разрыв.
Многие пациенты описывают ощущение, будто «кто-то ударил их в заднюю часть голени», хотя удара на самом деле никакого не было.
Разрывы ахиллова сухожилия чаще всего встречаются у мужчин среднего возраста, достаточно интенсивно, но непостоянно занимающихся спортом (т.н. «воскресные бойцы»). С возрастом ахиллово сухожилие утрачивает свою эластичность, в его толще могут формировать участки тендиноза (дегенеративные изменения), на фоне которых сухожилие теряет свою прочность.
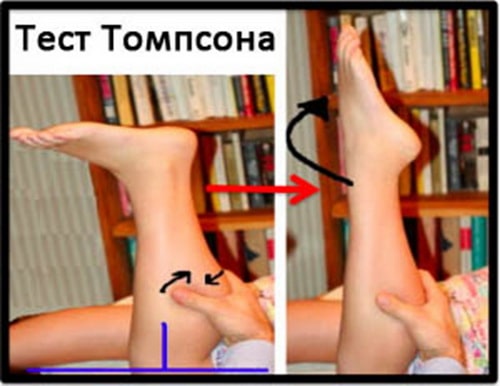
Диагноз разрыва ахиллова сухожилия врач подозревает у любого пациента предъявляющего жалобы на боль в области пяточной кости или в области тотчас выше нее. Таким пациентам для исключения разрыва ахиллова сухожилия выполняется тест Томпсона.
Тест Томпсона заключается в сдавлении мышц голени пациента при согнутом коленном суставе, что должно приводить к подошвенному сгибанию стопы, но только при условии сохранения целостности ахиллова сухожилия.
Пациенты с разрывами ахиллова сухожилия обычно описывают острую интенсивную боль в соответствующей области в момент травмы. После травмы в области ахиллова сухожилия возникает в той или иной мере выраженный отек. Если пациенты сохраняют способность самостоятельно передвигаться, то делают они это со значительной хромотой.
Ахиллово сухожилие: где находится, как происходит разрыв ахилла, симптомы, причины, лечение, реабилитация после операции
Ахиллово сухожилие считается наиболее мощным и крепким во всем теле. Ему отводится важнейшая роль в возможности передвигаться. Травмирование влечет за собой тяжелые последствия (до получения инвалидности).
Несмотря на высокую прочность, повреждение происходит часто, особенно у пациентов 30-50 лет. Происходит при чрезмерных физических нагрузках или в результате тяжелых травм.
Анатомия и физиология ахиллового сухожилия
Ахиллесово сухожилие представляет собой сильную плотную связку, расположенную на задней поверхности голени, образованную соединением сухожилий латеральной и медиальной головок камбаловидной и икроножной мышц, крепится к пяточному бугру.
Сухожилия камбаловидной мышцы расположены косо, прикреплены к медиальной стороне, окружены сухожилиями мышц икры, находящимися с латеральной стороны.
За счет такого строения пяточный апоневроз имеет высокую механическую прочность, эластичность. Ахилл состоит из следующих тканей:
- коллагеновых волокон,
- фиброцитов,
- прослоек эндотенония,
- перитенония.
Функции пяточного апоневроза:
- прямохождение (обеспечивается за счет положения ступни относительно голеностопа),
- амортизация (за счет скрученных волокон мышц).
Повышенная нагрузка на мышцы голени увеличивает риск отрыва связки от кости. Повреждение ахиллова сухожилия чаще происходит под влиянием травмы (во время бега, ходьбы, спортивных упражнений).
Виды травм ахиллова сухожилия
Разрыв ахилла происходит под влиянием внешнего воздействия. Различают несколько видов травм.
Механическое повреждение случается из-за сильного удара или перенапряжения. В большинстве случаев подобные травмы встречаются у спортсменов или пострадавших в ДТП. Разрыв сухожилия на ноге редко встречается при производственных травмах, падении с высоты.
Редко развивается острое воспаление. Патология носит затяжной характер, поражает расположенные по соседству анатомические образования. Осложнениями хронической формы становятся надрывы сухожилия, его обезыствление. Воспаление, протекающее длительное время, вызывает истончение волокон, снижение эластичности, повышение риска возникновения травм.
Дегенеративный разрыв развивается в результате хронического воспалительного процесса, часто повторяющихся микротравм. Патологический процесс может возникнуть при нарушении кровообращения в данной области из-за малоподвижного образа жизни.
Провоцирующими факторами становятся:
- возраст пациентов,
- прием глюкокортикоидов, антибиотиков группы фторхинолонов,
- вредные привычки,
- плохая экология и др.
Разрыв может произойти без видимых причин в результате нарушения структуры волокон, являющихся основой связочного аппарата.
Травмы ахилла могут быть:
- открытыми —, после пореза, разрыва (повреждается не только связка, но и все слои),
- закрытыми —, с сохранением целостности кожных покровов,
- непрямыми разрывами —, в результате мышечных сокращений (прыжки спортсменов, резкое сгибание стопы),
- прямыми разрывами —, под влиянием удара в место, где соединяются мышцы голени и пяточной кости.
Повреждения бывают частичные или полные, свежие или застарелые.
Симптомы и диагностика разрыва ахилла
Для травмы ахиллова сухожилия существуют специфические проявления:
- острый разрыв сопровождается резкими болевыми ощущениями в области нижней части голени (сзади),
- отечность, начиная от стопы, распространяется вверх, захватывает всю голень,
- гематома образуется в результате разрыва кровеносных сосудов,
- хруст слышен в момент разрыва сухожилия,
- выраженность ограничений движений зависит от вида травмы, в случае полного разрыва невозможно совершать движения, частичный —, вызывает боль во время ходьбы, бега, прыжков.
Независимо от вида травмы меняется походка: пострадавшему трудно наступать на травмированную конечность, он хромает.
Диагностику начинают с опроса пациента. Пальпация поврежденной области выявляет провал тканей. Применение инструментальной диагностики помогает поставить точный диагноз:
- УЗИ —, назначают для выявления нарушения (частичного или полного),
- рентгенография используется реже,
- МРТ позволяет оценить степень и причину повреждения.
Первая доврачебная помощь и лечение
Оказание доврачебной помощи при разрыве ахиллова сухожилия включает:
- освобождение области разрыва от обуви, лишней одежды,
- создание конечности возвышенного положения,
- прикладывание холода к месту травмы (при закрытом повреждении), в случае открытой травмы нужно остановить кровотечение,
- наложение шины (с внутренней стороны конечности от пятки до середины бедра),
- транспортировку пострадавшего в медицинское учреждение.
Консервативное лечение заключается в применении медикаментозных средств и фиксации с помощью:
- гипсовой лонгеты,
- гипса из пластика,
- ортеза.
Также есть возможность использовать функциональную иммобилизацию, которая позволяет частично опираться на поврежденную конечность. Длительность лечения составляет не меньше 6 недель.
Появление сильных болей купируют анальгетиками или НПВС, развитие воспалительного процесса —, применением антибактериальных средств.
Консервативное лечение применяют и при наличии противопоказаний к хирургическому вмешательству. Оперативное лечение требуется при отсутствии результата от применения медикаментозных препаратов. Операция проводится открытым или закрытым способом под наркозом.
При открытом способе после небольшого разреза на коже сшивают поврежденное сухожилие. Закрытый способ заключается в проведении чрезкожного шва для сшивания поврежденных участков. У такого способа есть недостаток: риск неправильного соединения связок.
Операцию можно проводить при условии, что с момента разрыва прошло не больше 3-х недель. В противном случае травма считается застарелой, соединить края с помощью привычных способов не удается. Требуется проведение ахиллопластики с применением наращивания участка ткани.
Показаниями для пластики являются:
- дегенеративные разрывы,
- обширные гематомы,
- пожилой возраст.
За хирургическим вмешательством следует реабилитация после разрыва ахиллова сухожилия.
Реабилитация и прогноз
Насколько эффективным станет лечение, во многом зависит от реабилитации. Рекомендуется выполнять упражнения, физиопроцедуры, ЛФК даже во время иммобилизации.
После снятия гипса необходимо выполнение упражнений, улучшающих растяжение мышц голени, повышение эластичности сухожилия. Укрепление связки поможет предотвратить повторный разрыв. Для восстановления функций назначают массаж.
Реабилитация после разрыва ахиллова сухожилия начинается через 7-50 дней после хирургического вмешательства. Рекомендуется строго дозированная нагрузка, при постепенном ее увеличении требуется согласование с доктором, проводившим операцию.
После снятия швов и гипса назначают:
- простые движения в области голеностопа,
- электростимуляцию мышц, расположенных на задней поверхности голени,
- изокинетические упражнения (после исчезновения острого болевого синдрома),
- плавание с ластами,
- прыжки в воду,
- санаторно-курортное лечение.
При выполнении реабилитационной программы, которая может длиться до полугода, полностью восстанавливается подвижность стопы, болезненный ощущения исчезают.
Отказавшимся от восстановления после операции при разрыве ахиллесова сухожилия пациентам не всегда удается восстановить подвижность сустава. В результате образования контрактуры сустава меняется походка.
Иногда развивается атрофия мышц, возникает спаечный процесс в месте повреждения. Тяжелым последствием является тромбоз глубоких век.
 Загрузка…
Загрузка…где находится и какова его анатомия
Ахиллово сухожилие способно, не разрываясь, выдерживать нагрузку более 400 кг, чем не может больше «похвастаться» ни одно из сухожилий в человеческом теле. Но анатомия человека настолько парадоксальна, что, несмотря на свою прочность, травмируется это сухожилие намного чаще других.
Анатомия ахиллова сухожилия
Сухожилия – это соединительный материал, которым мышцы надежно крепятся к костям скелета. Состоят сухожилия из очень прочных пучков коллагеновых волокон, разделенных между собой рядами тендоцитов. Как и у любого другого сухожилия, его главное предназначение – прикреплять. Конкретнее: крепить трехглавую мышцу голени к пяточной кости.
Ахиллово сухожилие или, сокращенно, ахилл – чрезвычайно прочный тяж.
Анатомия человеческого тела такова, что состоящая из двух мышц – икроножной и камбаловидной – трехглавая мышца задействована почти во всех движениях стопы при ходьбе, беге, прыжках и т. п. Причем эта мышца настолько сильная, что с легкостью поднимает и удерживает наше тело, когда нам приходится встать на цыпочки.
Сам же механизм приведения стопы в движение предельно прост. Сокращаясь, трехглавая мышца через тяж ахилла тянет пятку вверх, соответственно, сама стопа опускаются вниз. Чтобы защищать от повреждений при интенсивных движениях плотные ткани нашего организма (сухожилия, мышцы, кости), между ними всегда расположены заполненные специальной жидкостью синовиальные сумки. Главная задача этих сумок – снижение в разы силы трения между двигающимися сочленениями. Не является исключением из общего правила и ахиллово сухожилие. Его от чрезмерного трения также предохраняет сумка с синовиальной жидкостью, находящаяся в районе пяточной кости.
Основные заболевания
Первопричина повреждения ахиллова сухожилия – большие физические нагрузки на ноги, вызывающие чрезмерное сокращение трехглавой мышцы. Поэтому чаще всего ахилл повреждают спортсмены, у которых такие нагрузки являются регулярными, а также люди, ведущие активный образ жизни или занятые тяжелым физическим трудом. Чаще всего врачи диагностируют такие поражения ахилла:
- бурсит;
- тендинит;
- разрыв.
Причиной ахиллобурсита является воспаление синовиальной сумки. Симптомами ахиллобурсита являются покраснение и отек в области пятки, постоянные боли в области ахилла, усиливающиеся при попытке встать на ногу после сна или длительного отдыха, а также определенные трудности при движении лодыжки.
Ахиллотендинит – также воспалительное заболевание, но возникающее по причинам, отличным от ахиллобурсита. Его вызывает постоянная (хроническая) микротравматизация ахила, т. е. часто повторяющиеся микроразрывы отдельных коллагеновых волокон. Сами по себе такие микроразрывы неизбежны и в подавляющем большинстве случаев практически неощутимы, но они имеют свойство рубцеваться в местах порыва, увеличивая тем самым толщину волокон. И когда количество рубцов в определенном месте ахилла достигает критической величины, ахилл воспаляется.
Симптомы ахилотенденита почти идентичны симптомам ахиллобурсита. Основным показателем является постоянно пульсирующая внизу голеностопа боль, заметно усиливающаяся при попытке двигать стопой.
Оба воспалительных процесса – ахиллобурсит и ахиллотендинит – зачастую взаимосвязаны: воспалившаяся синовиальная сумка способна спровоцировать воспаление зарубцевавшихся микротравм и наоборот.
Разрыв и другие травмы
Разрыв ахилла – самое опасное из повреждений. Подобная травма часто преследует людей, занимающихся игровыми видами спорта: футболом, гандболом, баскетболом, теннисом и т. д. Ее главной причиной является неправильная подготовка организма к нагрузке. Другими словами, если человек начинает тренироваться, не разогрев как следует мышцы, то проблемы с ахиллом ему обеспечены. Причем с возрастом вероятность их возникновения возрастает многократно.
На травму указывает внезапно возникшая в районе ахилла сильная боль, не дающая встать на пятку или носок, отек в области пятки. Разрыв бывает двух видов.
| Виды | Симптомы | Лечение |
| Полный. | Невозможно даже опереться на травмированную ногу. | Оперативное вмешательство неизбежно. |
| Неполный. | Нога продолжает функционировать, несмотря на сильные боли в районе пятки. | Если своевременно обратиться за помощью, операции в большинстве случаев удается избежать. |
Во время операции хирург сшивает порванные концы ахилла, скрепляя их сверхпрочными синтетическими нитями. Еще сравнительно недавно такая операция требовала обязательного прямого доступа, но сегодня, если травма свежая, то подобная операция может быть выполнена прямо через кожу, без хирургического разреза. По окончании операции на поврежденную ногу накладывают фиксирующую шину или даже гипс, и носить подобное «украшение» приходится 1,5–2 месяца.
При неполном разрыве операция в большинстве случаев не нужна. Достаточно обезопасить ахиллово сухожилие от дальнейшего разрыва, наложив на стопу лангетную повязку или фиксирующую шину, и дать время, обычно 1–1,5 месяца, для полного восстановления.
Профилактика повреждения ахилла
Основная причина травм ахилла – излишняя самоуверенность. Зачастую мы отмахиваемся от появившихся ноющих болей в области ахилла, списывая их на обычную усталость или же считая, что наши мышцы «разленились». И даже при появившихся отеках в пяточной области не спешим к доктору, пытаясь устранить их самостоятельно, используя согревающие и обезболивающие мази.
Но коварство воспаления ахилла (а именно оно является предвестником надрыва или даже полного разрыва) в том, что зачастую не возникает особого дискомфорта. Боль проявляется только временами, а при длительном отдыхе совсем исчезает. Анатомия ахилла такова, что воспаление, если его не лечить или лечить неправильно, переходит в хроническую форму.
Длительное воспаление коллагеновых волокон значительно уменьшает их прочность и эластичность, и через 6–8 недель подобного состояния сухожилие может порваться даже от неосторожного резкого движения. Это как раз тот случай, когда геройствовать и терпеть боль, а тем более заниматься самолечением не стоит. Ведь серьезное повреждение ахилла способно на несколько месяцев выбить вас из привычного ритма жизни.
Главное правило профилактики: контролировать физические нагрузки при беге, прыжках, во время спортивных игр и езды на велосипеде; при появлении в области ахилла болевых ощущений сразу же остановиться и сообщить об этом врачу.
Классификация и диагностика видов повреждений травм ахиллова сухожилия
По статистике, повреждение мягких тканей голени и ахиллова сухожилия – наиболее распространенный вид травмы. Она часто возникает у людей, ведущих активный образ жизни и после 30 лет. Несмотря на то, что сухожилие является одним из самых крепких во всем организме, нерациональные нагрузки часто являются причиной разрывов и надрывов, а также растяжений.


Причины возникновения и развития травм
Основная причина получения травмы ахиллова сухожилия – механическая. Она происходит при чрезмерном воздействии на связку прямым или непрямым способом.
В механической теории повреждения отмечают несколько вариантов:
- Прямое – когда травматизация происходит при ударе напрямую по сухожилию. Такую травму часто получают футболисты.
- Непрямое – когда воздействие на связку происходит при падении с высоты на носок, при падении с лестницы и подвороте стопы, а также при резком сокращении мускулов голени во время прыжка.
Все эти причины могут происходить без дегенеративных повреждений на абсолютно здоровом сухожилии. Такие травмы еще часто называют болезнью «спортсменов выходного дня». Это связано с некоординированностью действий икроножной и трехглавой мышц при физической нагрузке. Мышцы бедра начинают отставать при натяжении сухожилия. Такое происходит после длительных перерывов в тренировке или в начале занятий без предварительной подготовки и разогрева.
Еще одной причиной разрывов ахиллова сухожилия является дегенерация. При определенных нарушениях в выработке коллагена (эластичного вещества связок) возникает потеря эластичности волокон. Такие изменения приводят к микротравмам и за счет потери упругости, что часто служат причиной спонтанного разрыва без механического вмешательства. Дегенеративные повреждения встречаются при:
- Длительном приеме кортикостероидов.
- Ответной реакции на прием антибиотиков фторхинолонового ряда.
- Хронических воспалительных реакциях связок – тенопатии, тендиниты.
- Деформации Хлаглунда – образование костного нароста в области пяточной кости, чуть выше места прикрепления ахиллесовой связки.
Гипертермическая теория травм ахиллова сухожилия – основана на нагревании образования во время физической нагрузки (сухожилие нагревается до 45о С при беге в течение 7 минут). Повышение температуры провоцирует дегенеративные процессы, особенно при нарушении кровообращения у людей в возрасте и при упражнениях без «разогрева». В группу риска входят пациенты от 30 до 50 лет, где риск получить травму усиливается из‐за сочетания гипертермических реакций, дегенеративных явлений и переоценки своей физической подготовки.
Специфика травм ахиллова сухожилия
Ахиллесова связка является одной из самых прочных и плохо тянущихся образований. К единому мнению о происхождении ее травм ученые не пришли до сих пор. Часто развитие начинается со множественных микроскопических надрывов.
Помимо теорий о возникновении травм, есть ряд факторов, которые увеличивают шанс возникновения повреждения:
- Высокий подъем стоп.
- Деформационные изменения пяточной кости.
- Нарушения в работе икроножных и бедренных мышц, недостаточная из растянутость или подготовка.
- Чрезмерная жесткость ахилловой связки.
- Неправильное положение ноги при ходьбе или занятиях спортом – поворот стоп вовнутрь.
Классификация видов повреждений
Выделяют 2 основных вида травмы – растяжение и разрыв. Они имею схожие симптомы, однако оказание медицинской помощи и лечение у них разное.
Разрывы

Разрывы ахиллова сухожилия классифицируют по срокам, локализации и типу повреждения.
При учете времени, которое прошло после травмы, разрывы следует разделять на свежие (когда с момента получения прошло менее 3 суток), несвежие (более 3 суток) и застарелые (время после получения травмы составляет более 1 месяца).
Самой обширной классификацией является учет места получения надрыва:
- Полный.
- Неполный.
- Открытый – происходит при травматическом поражении связки острым предметом.
- Закрытый – возникает при излишнем сопротивлении трехглавой мышцы голени.
Классификация травм ахиллова сухожилия включает в себя не только общие случаи, но и локализацию повреждений относительно кости и мышечных апоневрозов. Она может быть в верхней, средней и нижней трети самого сухожилия, а также с отрывом костного блока пяточной кости и полным отрыв от пяточного бугра.
Растяжения
Такой тип повреждений не принято выделять в отдельный раздел (см. статью об отличии и определении растяжения или разрыва связок), однако врачи предпочитают для облегчения диагностики растяжения считать отдельным заболеванием. К ним относят самую первую стадию разрыва, когда сохраняется целостность сухожилия, но часть волокон подвержена разрыву.
Диагностика
Основу диагностики составляет сопоставление клинических признаков, осмотра, специализированных тестов и рентгенографии.
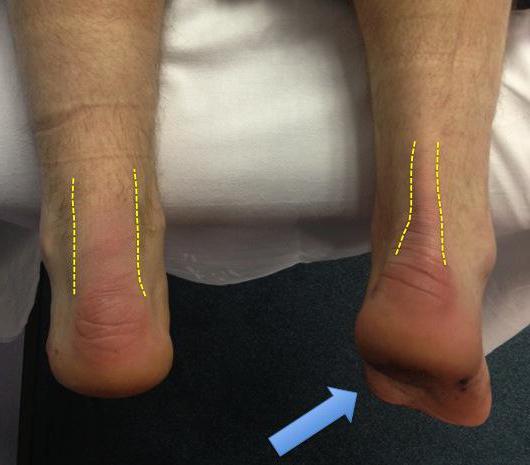
Клиника – чаще всего появлению симптомов предшествовала травма или удар. Пациент жалуется на сильную боль в области голеностопа, невозможность согнуть стопу в подошве и хромоту. Также в месте повреждения возможно появление отека и гематомы.
Осмотр – врач‐травматолог обнаруживает западение ахиллова сух или выемку в месте самого разрыва.


Диагностика видов повреждений ахиллова сухожилия обязательно включает в себя проведение диагностических тестов:
- Тест Симондса‐Томпсона – при одновременном сжимании треглавых мышц голени на обеих ногах на пораженной конечности происходит вытягивание стопы.
- Тест с помощью иголки – в место соединения сухожилия и мускулов вводят иглу от шприца и производят вращательные движения стопой. Определяют по отклонении иглы.
- Тест Матлеса – ногу сгибают в коленном суставе в положении лежа на животе, при травме сухожилия стопа будет свисать ниже, чем у здоровой конечности.
- Тест Копеланда – для определения разрыва применяют манжету сфигмоманометра (прибор для измерения артериального давления). Ее устанавливают на икру и накачивают грушей до деления в 100 мм рт. столба. Затем делают повороты ступней. Если давление увеличивается более, чем мм рт. столба, то целостность связки сохранена. В качестве инструментальных методов диагностики применяют УЗИ, МРТ и рентгенографию. Последний метод редко позволяет установить разрыв или растяжение, так как сухожилия не задерживают излучение. Рентген используется при подозрении на сочетание с переломами или отрывом части кости. МРТ позволяет четко разграничить минимальные повреждения, а также обозначить воспаления и дегенеративные процессы.
Первая помощь
Очень важно при подозрении на травму ахиллова сухожилия иммобилизовать стопу. Это можно сделать с помощью шины Крамера или эластичного бинта. Не в коем случае не тереть и не массировать место повреждения, чтобы избежать ухудшение травмы.
Желательно наложить охлаждающий компресс, а также обработать края раны при открытом разрыве.
Не затягивайте визит к врачу, лечение травм сухожилия проводится под обязательным контролем врача‐травматолога, который определит необходимую терапию, наложит гипс или рассмотрит целесообразность операции.


