Лечение вальгусной деформации у детей – классификация и причины развития патологии, специфические симптомы и методы лечения, полезные рекомендации доктора Комаровского
Вальгусная деформация стопы у детей: причины, лечение, массаж и профилактика в домашних условиях
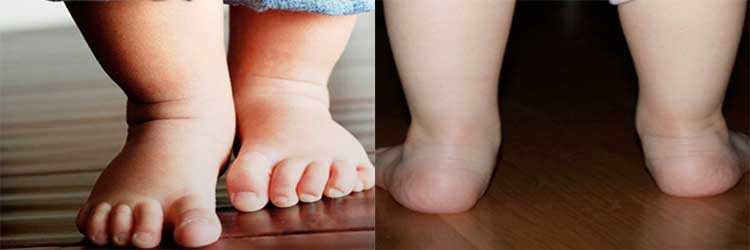
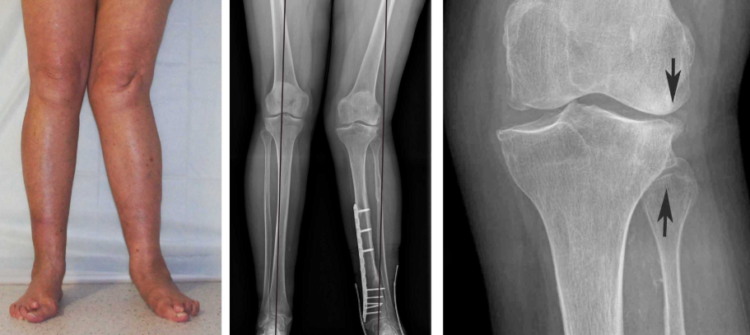
Вальгусная деформация стопы у детей часто проявляется в раннем возрасте, когда ребенок только встает на ноги. Дефект выражается в снижении высоты свода стопы и Х-образном искривлении оси. Т.е. происходит разворот пятки и пальцев наружу, при этом походка становится неуклюжей, ребенок быстро устает, появляются болевые ощущения в конечностях.
Для постановки точного диагноза проводится не только внешний осмотр, но и рентгенография стоп в 3 проекциях. После назначается лечение –, ношение специальной обуви, лечебная гимнастика, массажные процедуры и т.д. В тяжелых случаях практикуется наложение ортопедических шин. Если перечисленные меры результата не дадут, то проводится хирургическая операция.

Этиология
Вальгус –, бытовое название описываемой патологии. С латыни переводится как “,искривленный”,. Это видно и из симптомов заболевания.

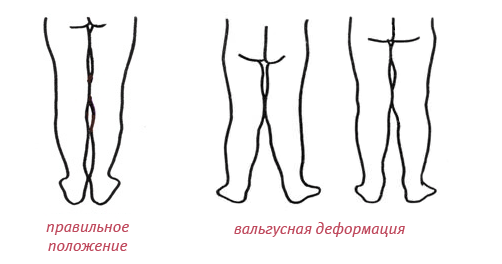
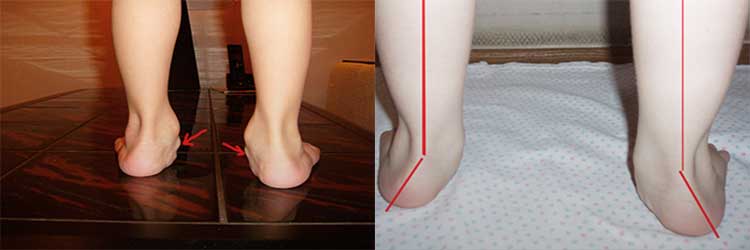
Вальгусная деформация стопы у ребенка отличается характерными признаками. Например, если происходит тугое сжатие и выпрямление коленей, наблюдается достаточно большое расстояние между внутренними краями лодыжек. Выглядит оно так –, пятка и пальцы сильно отклоняются к наружной стороне, в то время как внутренняя часть стоп как бы заваливается внутрь. Такое искривление ног называют Х-образным, но существует еще О-образная (или варусная) деформация.
Отдельно выделяют случай, когда снижается высота сводов стопы. Это плоско-вальгусная деформация, которую в быту называют плоскостопием (самая распространенная форма патологии у детей). В каждом случае для постановки диагноза нужно обращаться к врачу.

Проблема может быть как приобретенной, так и врожденной. В последнем случае причиной являются патологии внутриутробного развития, когда нарушаются расположение и форма костей стопы. Тогда деформация наблюдается сразу, еще до того, как ребенок станет ходить. Существуют несколько видов такого нарушения, наиболее тяжелыми считаются “,вертикальный таран”, и “,стопа-качалка”,.

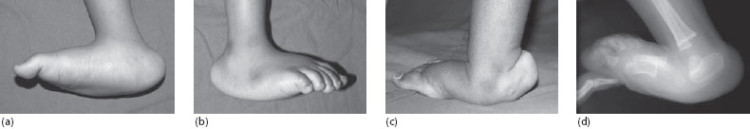
Приобретенная вальгусная деформация обусловлена отклонениями в развитии опорно-двигательного аппарата в раннем возрасте. Она связана с несовершенством сухожильно-связочной системы.
Стандартно такие деформации стопы с отклонениями пятки и пальцев от нормального положения определяются только к 10-12 месяцам, когда ребенок пытается делать первые шаги самостоятельно. Часто это бывает у детей с мышечной гипотонией, новые нагрузки оказываются слишком высокими.
Факторы, влияющие на развитие деформации
Помимо нарушений внутриутробного развития существует немало факторов, приводящих к развитию подобного заболевания и искривлению стопы. Причины развития вальгусной деформации сводятся к следующему:
- врожденная слабость соединительных тканей,
- ослабление мышц, вызванное частыми ОРВИ, перенесенными в раннем возрасте бронхитом или пневмонией,
- рахит,
- различные нейромышечные заболевания, включая ДЦП, полинейропатию, полиомиелит,
- ожирение и повышение нагрузок из-за излишней массы тела.

Бывает так, что плосковальгусную деформацию диагностируют после того, как ребенок получает сильную травму связок, костей или мышц. Иногда такая патология развивается при дисплазии или наличии врожденного вывиха бедра.
Далеко не все из перечисленного родители могут предотвратить. Но есть кое-что важное, на что они должны обратить внимание. Например, плосковальгусная деформация может развиваться из-за того, что ребенка слишком рано ставят на ноги, поэтому не стоит торопить события.


Кроме того, такая патология возникает из-за плохо подобранной обуви. В связи с этим туфли или ботинки должны быть достаточно жесткими и хорошо фиксирующими стопу. И ни в коем случае нельзя носить обувь, купленную “,на вырост”,.
Степени развития заболевания
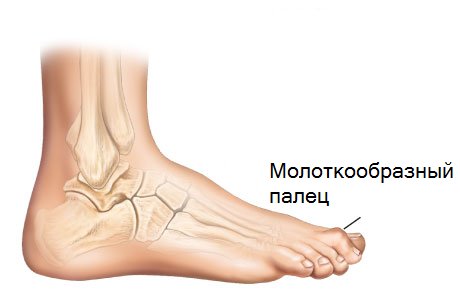
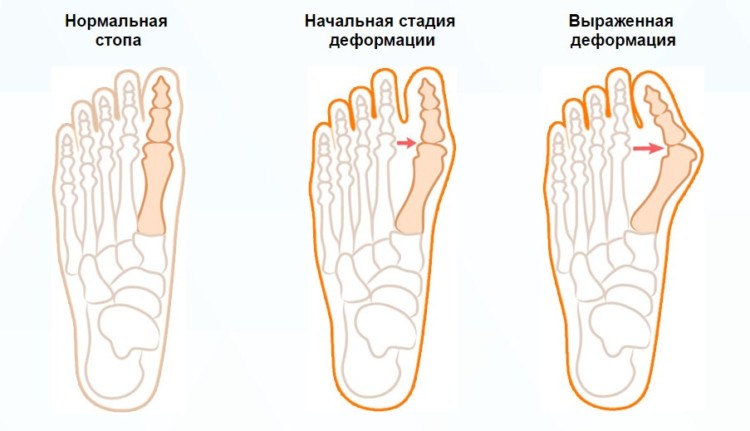
Даже у новорожденного заболевание может проявляться в достаточно тяжелой форме. При таком искривлении сначала происходит нарушение функции связок, мышц стопы и сухожилий. Головка косточки, расположенной в основании пальца, постепенно смещается внутрь, в то время как сам палец отклоняется в противоположную сторону. Со временем угол отклонения увеличивается.

Этот палец оказывает давление на второй, который начинает сгибаться, и через какое-то время уже постоянно фиксируется в согнутом положении. Такое явление называется молоткообразным пальцем. Пятка также постепенно меняет свое положение.

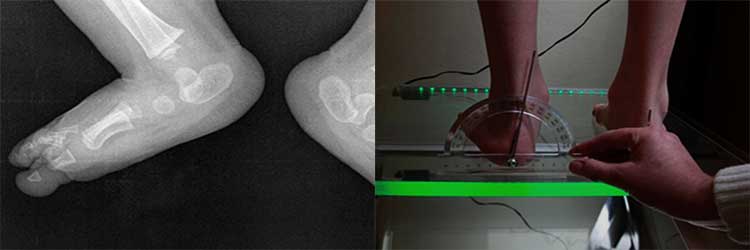
В медицине принято различать 3 степени заболевания, которые отличаются углом наклона первого пальца. Если речь идет об относительно небольшом показателе до 20° –, это первая степень, если угол наклона попадает в диапазон от 20 до 35° –, вторая. И самая тяжелая степень заболевания –, третья, при которой угол наклона превышает 35°.

Вальгусные деформации любой стадии –, повод для обращения к врачу. Но чем раньше это произойдет, тем больше шансов все исправить при минимальном вмешательстве.
Какую опасность представляет для здоровья ребенка?
Многие родители считают, что вальгусная деформация –, это больше косметический дефект. Но и для грудничка, и для ребенка постарше патология представляет собой большую проблему.
Из-за деформации такого типа дети ходят “,неправильно”,, поскольку нарушается работа всех мышц. Это влияет и на сосудистую систему, так что в дальнейшем возрастает риск развития варикозного расширения вен.


Кроме того, если вальгусную деформацию не лечить, со временем она приведет к артриту или артрозу коленного сустава. Хотя такие заболевания в большей степени характерны для взрослых (пожилых) людей, они могут развиваться и у подростков. И что еще хуже –, часто проблема сочетается с другими патологиями опорно-двигательного аппарата.

Больше всего страдает позвоночник, вплоть до появления протрузий (выпячивания межпозвонковых дисков) или грыжи. Это приводит к тяжелому болевому синдрому, ухудшению кровоснабжения других внутренних органов, в том числе и головного мозга.
Характерные симптомы и проявления
Признаки вальгусной деформации стопы родители замечают к моменту, когда ребенок начинает делать первые шаги. В таких случаях он наступает не на всю стопу, а только на внутренний ее край.


У таких пациентов наблюдается Х-образная постановка ног и стопы, походка неуверенная, шаркающая, они кажутся неуклюжими. Дети с таким диагнозом быстро устают от подвижных игр, к вечеру могут жаловаться на боль в ногах и позвоночнике, иногда у них возникают судороги в икроножных мышцах, есть припухлость стопы.
Внимание! Характерный признак –, неравномерное снашивание обуви, которая стаптывается в основном по внутренней стороне подошвы.
Способы диагностики
Важно правильно диагностировать вальгусную деформацию. Она может быть по своим симптомам схожа с деформирующим остеоартрозом, подагрой и артритом.

Для диагностики используются такие методики, как:
- Рентгенография стоп, причем она делается в 3 проекциях. Тогда можно посмотреть и взаимные изменения положения стоп.
- Компьютерная плантография. Она представляет собой отпечаток стопы, который делается на специальной платформе. Так можно оценить правильность распределения нагрузки.
- Компьютерная подометрия. Благодаря методу можно диагностировать заболевание даже тогда, когда внешних проявлений еще нет.
Иногда врач дополнительно может назначить УЗИ суставов, но этот вид обследования не является обязательным.
Методика лечения
Для восстановления нормальной формы и положения стопы, укрепления мышц и связок могут использоваться разные методы. Многое зависит от ситуации.
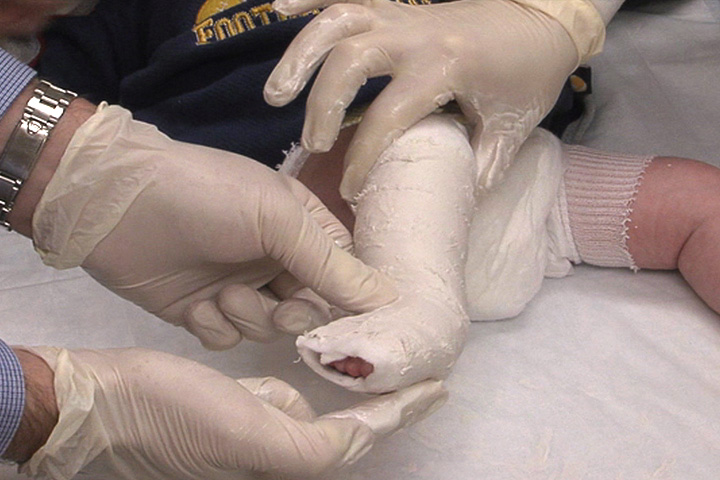
Например, при врожденной деформации у детей раннего возраста проводится иммобилизация конечности с применением гипсовой повязки. Подбор техники наложения и длительность ношения повязки определяются градусом отклонения сустава от нормы.

Если речь идет о приобретенной вальгусной деформации, то используются разные методы –, это и ножные ванночки, и массаж (причем не только стопы, но и пояснично-крестцовой области), и физиотерапевтические процедуры, и лечебная физкультура.


В тяжелых случаях применяется хирургическое лечение. Но они встречаются редко –, не более 7% от общего числа случаев заболевания.
Травяные и солевые ванночки
Никакие ванночки не помогут исправить положение костей, но они избавят от болей в ногах и помогут укрепить мышцы, связки и суставы.
Для этого делают ванночки с морской солью (1 ст.л. на литр горячей воды), можно капнуть туда 2-3 капли эфирного масла кедра, сосны или ели. Можно делать ванночки с добавлением отвара ромашки и тысячелистника (1 ст.л. сухого растительного сырья на 0,5 л кипятка).


Преимуществом такого метода является то, что в отличие от физиотерапевтических процедур, его можно применять в домашних условиях.
Есть еще нюанс –, для такой процедуры на дно тазика рекомендуют насыпать обкатанную волнами гальку (чтобы не было травмоопасных краев) или рифленый резиновый коврик. Получится дополнительный массажный эффект.


Специальные упражнения
Вальгусная постановка стопы требует выполнения специальных упражнений. Комплекс лечебной гимнастики разрабатывает врач. На ранней стадии заболевания достаточно просто поочередно ходить на наружной и внутренней стороне стопы, перекатывать ногой предметы цилиндрической формы, собирать мелкие игрушки.


Можно катать стопой упругий мячик. Это делается поочередно правой и левой ногой. Мяч катают ступней в разных направлениях –, вперед-назад и влево-право. Периодически на изделие можно нажимать, водить его по кругу. Лучше всего использовать для этого массажные мячики с неострыми шипами.

Еще одно упражнение –, поднимать с пола пальчиками стопы бумажные салфетки или тканевые носовые платки. Ходьба на носочках, на пяточках, прогулка по гимнастическому бревну, приседания –, все тоже даст эффект. Подобная гимнастика является и профилактикой патологии.
Массаж стоп
Вальгусную деформацию стараются лечить с применением сразу нескольких методов, и одним из них является массаж. Такую процедуру может проводить только специалист с опытом. Массаж позволяет улучшить кровоснабжение, снять мышечные спазмы, укрепить связки и мышцы, избавляет от болей в ногах. Чтобы исправить вальгусное искривление стопы, нужно как минимум 12 сеансов массажа, причем их проводят с дневным интервалом.


От деформации стопы страдают не только ноги, но и мышцы спины, особенно в области поясницы (сильно напряжены), поэтому массаж рекомендуется начинать со спины, а затем постепенно спускаться к коленям и ступням. Процедура может выполняться и дома, но только специалистом. Особенно это касается грудничков.
Физиопроцедуры
Чтобы вернуть стопе нормальное положение, могут использоваться физиопроцедуры. Это могут быть криотерапия, миостимуляция, массаж, иглоукалывание и грязелечение. Хорошо зарекомендовали себя такие методы, как электрическое и электромагнитное воздействие.
Одним из наиболее распространенных вариантов является проведение электрофореза с кальцием. Иногда врач дополнительно прописывает фосфор. Все это помогает укрепить опорно-двигательный аппарат. Благодаря воздействию токов оба вещества лучше усваиваются организмом.

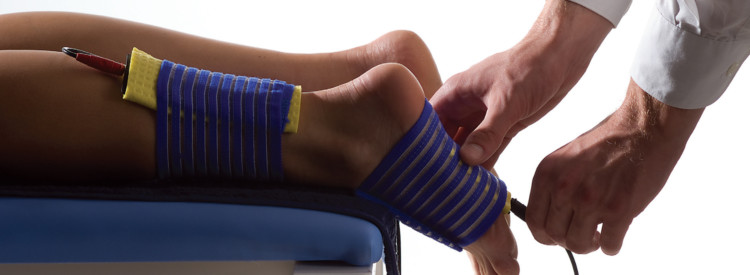
Существует ряд противопоказаний. К их числу относятся патологии сердечно-сосудистой системы, кожные заболевания, повышенная температура. Проводится сеанс только по назначению врача.
При деформации стопы проводится такая процедура, как амплипульстерапия, которая предполагает использование синусоидально-модулированных токов. Они действуют непосредственно на нервные окончания, укрепляют мышцы, способствуют фиксации стопы в правильном положении. У такого метода практически нет противопоказаний и побочных эффектов.

Ортопедическая обувь
Ортопедическая обувь для ребенка должна быть подобрана точно по размеру. Она ни в коем случае не должна быть слишком тесной или большой. Следует отдать предпочтение обуви, изготовленной из прочного натурального материала. А еще нужно, чтобы у нее были жесткие задники и боковины, плотный супинатор.

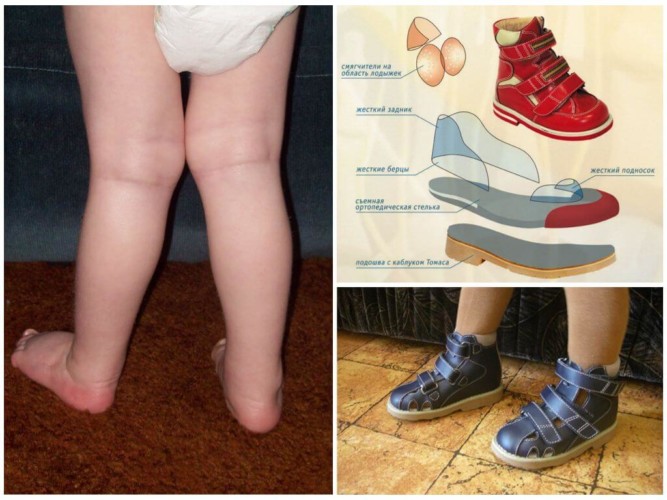
Вальгусная установка стоп требует ответственного подхода к выбору обуви. Должны соблюдаться и другие условия:
- наличие небольшого каблука,
- удобная и надежная фиксация (это могут быть как шнурки, так и качественные липучки),
- качественная и не скользкая подошва,
- наличие специальной съемной стельки.


Хотя детей редко берут в магазины на примерку, здесь как раз тот случай, когда это нужно обязательно сделать, чтобы убедиться, что все подобрано правильно.
Хирургическое вмешательство
Если перечисленными выше методами вылечить вальгусную деформацию не удалось, то прибегают к хирургическому вмешательству.

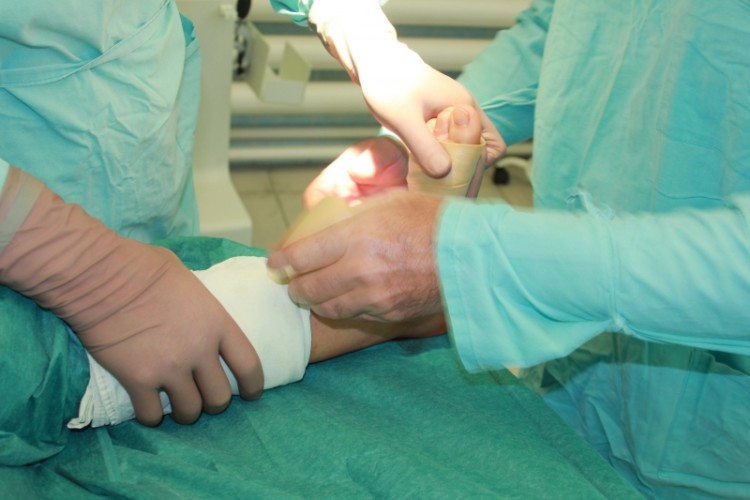
Существует множество видов операций такого плана, но наиболее распространенными вариантами считаются следующие:
- Операция Грайса, которая позволяет выровнять плоскостопие и стабилизировать движения стопы. Это достаточно сложная операция, которая предполагает сопоставление таранной, пяточной и предплюсневых костей таким образом, чтобы они приняли анатомическое положение. Чтобы зафиксировать результат, используется костный аутотрансплантат. Он временно закрепляется с помощью спицы.
- Метод Доббса –, еще один вид хирургического вмешательства, который предполагает повторяющееся ручное исправления положения костей. После каждой такой манипуляции стопа фиксируется гипсовой повязкой, накладываемой выше колена и до пальца. При этом нога сгибается в коленном суставе до 90°. Процедуру приходится повторять 6-7 раз, гипс накладывается на неделю.
Внимание! Выбор вида хирургического вмешательства осуществляется врачом в зависимости от ситуации, возраста и состояния здоровья маленького пациента.
Профилактика
Вальгусная деформация стоп может приводить к тяжелым последствиям, поэтому профилактика заболевания в данном случае играет не менее важную роль, чем лечение. Чтобы избежать патологии, нужно избегать высоких нагрузок на нижние конечности ребенка до тех пор, пока ему не исполнится 7-8 месяцев.


Когда ребенок начнет вставать на ноги и будет учиться ходить, вместе с родителями он может делать несложную гимнастику. Для выполнения упражнений понадобится помощь и папы, и мамы. Например, это касается приседаний. Мама ставит ребенка ровно, папа придерживает стопы так, чтобы они были прижаты друг к другу. Мама берет ребенка за руки и побуждает приседать и потом вставать, причем так, чтобы коленки были разведены в стороны.


Часть упражнений связана исключительно с ходьбой. Для профилактики вальгусного искривления стоп полезно ходить по бордюру на улице, по бревну на детской площадке. Если есть желание потренироваться дома –, можно положить дощечки, но ребенка нужно придерживать при этом.


Хождение по рельефной поверхности –, хорошая профилактика плоскостопия и деформации. Для этого можно использовать рельефные коврики или самим сделать специальные мешочки, которые рекомендуется заполнять песком или камешками. Нужно учить ребенка ходить по очереди на внутренней и внешней стороне стопы, на носочках и на пяточках.
Комплекс профилактических мер включает в себя закаливание, массаж, полноценное питание, которое поможет получить все необходимые витамины.
 Загрузка…
Загрузка…s-voi.ru
Вальгусная деформация стопы у детей (плосковальгусная) с фото: способы лечения искривления
Вальгусная деформация стопы у детей встречается довольно часто в ортопедической практике – на 100 здоровых приходится 9-10 ребят с различной степенью плоскостопия. Пугаться этого диагноза не стоит, нужно разобраться в проблеме и приступить к ее решению под руководством опытного специалиста. В большинстве случаев искривление стоп лечится в домашних условиях с помощью ЛФК, массажа и других вспомогательных методов, и только в запущенной стадии требуется хирургическое вмешательство.


Что такое вальгусная и плосковальгусная деформация?
Вальгусная стопа – это изменение осей нижних конечностей, при котором стопа заваливается внутрь, а пяточная область и пальцы оттопыриваются наружу. При своевременной диагностике и выполнении всех рекомендаций врача, дефект поддается корректировке и формируется правильный свод стопы. Отсутствие лечения приводит к плосковальгусной деформации стопы и пожизненному изменению работы опорно-двигательного аппарата.
Признаки и симптомы вальгусной деформации у ребенка
Плосковальгусные стопы у детей диагностируются к 1-1,5 годам, когда малыш начинает самостоятельно ходить. При врожденной патологии ортопед заметит отклонение от нормы уже на 2-3 месяце жизни малыша.
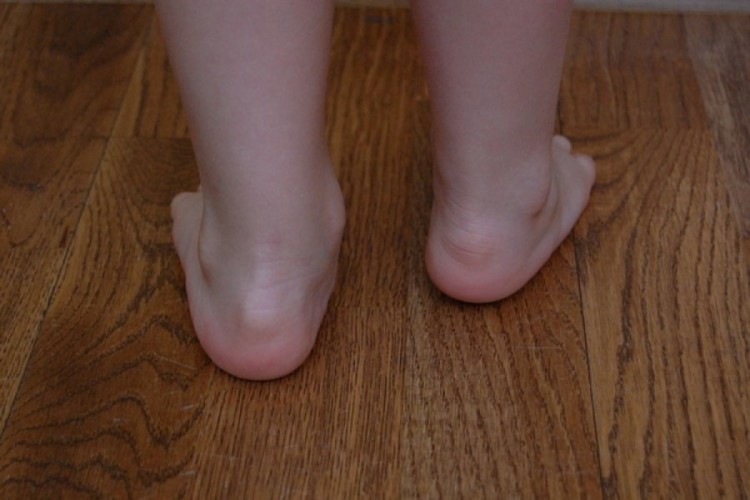
Родители могут сами распознать начало недуга, заметив, что ребенок неправильно наступает на ножку, смещая центр тяжести внутрь. Походка может быть неуклюжей, косолапой, наблюдается выраженное плоскостопие. Если ребенка поставить прямо и свести вместе колени, между стопами образуется расстояние 4-5 сантиметров. При развитии деформации с двух сторон, голени приобретают очертания буквы «Х». В народе бытует сравнение этой патологии с «целующимися коленками» (смотрите фото).
Вальгусная деформация стопы
Неправильное распределение нагрузки приводит к быстрой усталости ребенка, часто он предпочитает пассивные игры, избегает физических нагрузок. Старшие дети часто жалуются на боли в голени, суставах и позвоночнике, к вечеру может появляться отечность стоп. Постепенно пальцы и пятки деформируются и отклоняются наружу, кожа на стопах утолщается, появляются мозоли. Обувь у ребенка с такой деформацией стопы снашивается неравномерно – внутренняя часть подошвы стирается быстрее.
Анатомическое и функциональное плоскостопие и их причины
У всех новорожденных наблюдается анатомическое плоскостопие, так как мышцы, связки и сухожилия постоянно расслаблены. Когда ребенок начинает вставать и пробует ходить, связочный аппарат укрепляется, и формируется правильный свод стопы. Если этого не происходит, ортопеды говорят о развитии функционального плоскостопия.
Причины развития плоскостопия у детей раннего возраста:
- Последствия недостатка кальция и других микроэлементов во время беременности. Женщине необходимо соблюдать все рекомендации врача, придерживаться здорового образа жизни и правильно питаться.
- Генетический фактор. Патология может передаваться по наследству, поэтому если плоскостопие присутствует у родителей, следует уделить должное внимание профилактике деформации стопы у ребенка.
- Перенесенный рахит. Одна из причин патологического формирования стопы – нехватка витамина Д. Кости размягчаются, происходит искривление опорно-двигательного аппарата, свод стопы уплощается.
Некоторые родители гордятся, что их малыш рано начинает ходить, но всему свое время – и в полугодовалом возрасте поощрять попытки опираться на ножки не стоит
- Ранняя постановка на ножки. Хотя малышу может нравиться опираться на ножки, не стоит позволять ему это делать раньше 7-8 месяцев.
- Неправильно подобранная обувь – слишком свободная или сдавливающая ногу, на плоской подошве. Не стоит покупать обувь для ребенка «на вырост» (запас допускается максимум на один размер), так как стопа будет находиться в свободном положении. Ходьба босиком по плоской поверхности (дома по полу).
- Спровоцировать плосковальгусную установку стоп могут следующие заболевания: ДЦП, полиомиелит, ожирение, врожденный вывих бедра. Различные травмы стопы, длительное нахождение в гипсе.
Степени развития патологии
Различают четыре степени развития плосковальгусного искривления стоп:
- Первая степень – малыш выворачивает стопы не более, чем на 15 градусов. Это начальная стадия деформации, при серьезном подходе к лечению вальгус хорошо поддается корректировке, и стопа полностью выправляется.
- Вторая стадия характеризуется отклонением стопы на 15-20 градусов. Для лечения потребуется немного больше времени и усилий.
- При третьей степени отклонение составляет 20-30 градусов. Требуется продолжительное лечение (использование ортопедической обуви, массаж, ЛФК, физиопроцедуры).
- Четвертая – самая тяжелая, искривление стоп более 30 градусов. При отсутствии эффекта от комплексного лечения проводится хирургическая коррекция нижних конечностей.
Методы лечения
Для достижения стойкого положительного результата, следует уделить должное внимание лечению. Оно должно быть комплексным и длительным, после появления первых результатов ни в коем случае нельзя прекращать лечить малыша. От приложенных усилий и упорства родителей зависит нормальная походка и здоровье ребенка. Ниже рассмотрены основные виды исправления вальгусной деформации нижних конечностей.
Медикаментозная терапия
Медицинские препараты при Х-образном искривлении нижних конечностей применяют для снятия воспаления и обезболивания суставов, однако невозможно избавиться от болезни только при помощи медикаментозной терапии. Обычно специалист назначает внутрисуставное введение лекарств (Алфлутоп, Дипроспан и другие).
Ортопедическое лечение с применением приспособлений и выбор обуви для детей
По назначению врача для лечения вальгусного искривления стоп возможно применение специальных ортопедических приспособлений – различных фиксаторов, бандажей и шин. Обязательное условие для достижения стойкого положительного результата – ношение ортопедической обуви.
На качественной ортопедической детской обуви экономить нельзя
Выбирая такую обувь, нужно обратить внимание на следующие пункты:
- обувь должна быть из натуральных, дышащих материалов;
- ребенок должен чувствовать себя в ней комфортно, нигде не должно давить или натирать;
- обязательно наличие жесткого, высокого задника, чтобы голеностопный сустав и пятка были зафиксированы в правильном положении;
- наличие застежек, регулирующих обувь по ширине стопы;
- наличие небольшого, широкого каблука, в идеале – «каблука Томаса» (с внутренней стороны стопы он чуть-чуть длиннее, чем с наружной).
Лечебная физкультура и упражнения для ежедневного выполнения в домашних условиях
При регулярном выполнении упражнений, занятий ЛФК в комплексе с другими методами, терапия оказывает хороший эффект и поможет исправить заваливание стоп.
Упражнения необходимо выполнять ежедневно, вот некоторые из них:
- попеременная ходьба на носочках и ходьба на пятках (сначала с поднятыми, затем поджатыми пальцами ног) в течение 5 минут;
- сидя на полу с вытянутыми ногами сжимать и разжимать пальцы ног;
- можно предложить ребенку попробовать поднять с пола различные мелкие предметы;
- хождение по неровной поверхности, например, можно принести домой речную гальку или приобрести массажный коврик;
- хождение на наружном крае стопы;
- катание ногами деревянного валика или маленького шарика;
- вращение ступнями слева направо и наоборот.
Массаж и физиотерапия
Массаж выполняется дома, курсами по 2-3 недели, затем перерыв. Это поможет укрепить мышцы и снять с них напряжение, специальных навыков для этого не требуется. Общее время проведения массажа – 20-30 минут. Начинать следует с общего массажа – ребенок в положении лежа на животе, руки вытянуты вдоль тела, голова повернута на бок. Движения рук не должны причинять боли малышу:
- легко поглаживать ладонями вдоль спины, постепенно усиливая нажатие;
- похлопывать спинку ребром ладони, несильно пощипать;
- перебирать складки кожи по направлению от поясницы к плечам;
- закончить массаж спины поглаживаниями;
- поглаживать ноги от пяток к ягодицам и обратно, легко пощипывать;
- размять голени и бедренные мышцы;
- закончить поглаживанием ног.
Большой терапевтический эффект при вальгусной стопе несут массажные процедуры
После общего массажа, когда все мышцы достаточно расслаблены, перейти к основной задаче – воздействию на проблемную зону стоп. Необходимо удобно усадить малыша на диван или в кресло, при необходимости подложить под спину подушку. Мама или папа должны выполнять движения:
- растирать ступни ребром ладони, постепенно увеличивая нажатие;
- большим пальцем руки «рисовать» цифру 7 на подошве;
- одной рукой придерживать ногу за пятку, второй – растирать голеностопный сустав;
- легко потянуть ногу за пальцы «на себя».
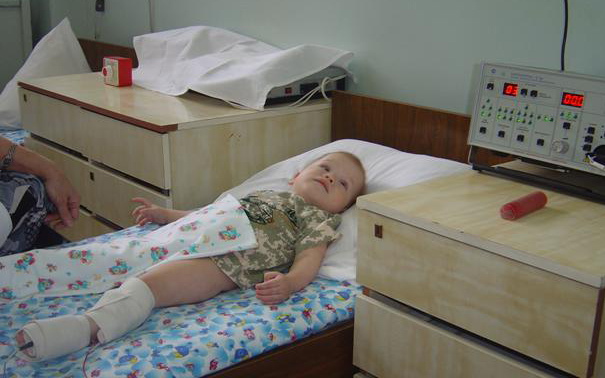
При необходимости врач может назначить физиотерапию, например: магнитотерапию, иглоукалывание, электрофорез, парафиновые обертывания. Это улучшит обмен веществ в проблемной зоне и поможет добиться полного усвоения лекарственных средств.
Хирургическое вмешательство
В исключительных случаях, когда комплексная терапия не дает результата, родителям предлагают решить проблему хирургическим путем. Современные методы, применяемые при операции, позволяют обходиться без металлических конструкций и ношения гипса. Врач корректирует направление связок и выравнивает угол расположения стоп. После коррекции следует восстановительный период и обязательное ношение ортопедической обуви.
Обычно на второй день после проведения операции маленький пациент может самостоятельно вставать и ходить.
Можно ли полностью вылечить деформацию?
При своевременном обращении к специалисту и серьезном подходе к лечению, выправить вальгусную постановку стоп вполне возможно. При этом лечение должно быть начато до двухлетнего возраста, тогда к школе можно полностью избавиться от вальгусного искривления стоп. У детей старше 2 лет и с запущенной деформацией нижних конечностей до конца вылечить недуг довольно сложно, но можно намного улучшить ситуацию.
Какие могут быть последствия если не лечить искривление?
Плосковальгусные стопы у детей не выправятся сами по себе, поэтому симптомы патологии нельзя оставлять без внимания. Такое отклонение стоп приводит к изменению во всем опорно-двигательном аппарате. Из-за неравномерно распределяющейся нагрузки возникают проблемы с коленными и тазобедренными суставами, а также с позвоночником. У ребенка не только портится походка, но и становятся невозможными физические нагрузки (бег, активные игры), т. к. это вызывает боль и воспаление в суставах.
Профилактика патологии
Ежедневное хождение по массажному коврику пойдет на пользу даже здоровому ребенку (рекомендуем прочитать: как сделать массажный коврик для ребенка своими руками в домашних условиях?)
- Начиная с периода новорожденности, необходимо наблюдать за развитием ножек малыша, осматривать их на предмет наличия травм, делать легкий массаж и гимнастику. Своевременно проходить профилактические осмотры у ортопеда, а при его отсутствии – у хирурга.
- Не следует слишком рано ставить малыша на ножки – для неокрепших мышц ног и суставов это огромная нагрузка. Когда он почувствует силу, сам будет пробовать вставать, придерживаясь за опору. По этой же причине нежелательно использование ходунков и прыгунков, как минимум до восьмимесячного возраста.
- Особое внимание нужно уделить походке – она должна быть правильной и соответствовать возрасту. При малейших сомнениях следует проконсультироваться у специалиста.
- Детская обувь должна быть качественной, с небольшим каблуком и ортопедической стелькой (рекомендуем прочитать: стельки для детей при плоскостопии). С семи месяцев, когда ребенок начнет самостоятельно вставать на ножки, рекомендуется одевать ему легкие сандалии с жестким задником, так стопа будет зафиксирована в правильном положении, нагрузка на мышцы и суставы будет распределена равномерно. Если имеется деформация стоп 1-2 степени, желательно приобретать ортопедическую обувь в специализированных магазинах и аптеках.
- Профилактика рахита. Ребенок должен достаточно времени проводить на улице, так как витамин Д образуется в коже под действием солнечных лучей. В целях профилактики можно давать ребенку витамин Д в дозировке, назначенной врачом. Необходимо обеспечить полноценное, сбалансированное питание.
- Летом полезно давать ребенку побегать босиком, мелкие камешки оказывают массажный эффект. Дома ежедневно в течение нескольких минут использовать массажный коврик с различными неровностями.
- Физические упражнения укрепляют опорно-двигательный аппарат и предупреждает развитие плоскостопия. По возможности можно записать ребенка на плавание или в спортивную секцию (рекомендуем прочитать: как проводится плавание для новорожденных в ванной или бассейне?).
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Поделитесь с друьями!
vseprorebenka.ru
Вальгусная деформация стопы у детей: лечение, операция, профилактика
Развиться вальгусная стопа у ребенка может по самым разнообразным причинам, поэтому чтобы лечение было эффективным, важно правильно определить фактор, спровоцировавший нарушение. Поставить окончательный диагноз сможет врач-ортопед на основании рентгенологических и других методов исследования. Проблему можно исправить, применяя комплексную схему терапии. Если своевременно не исправить деформацию, развиваются опасные осложнения, вследствие которых существенно нарушается работа опорно-двигательного аппарата.
Основные причины нарушения
Вальгусная деформация стопы у ребенка характеризуется Х-образным искривлением оси конечностей и образованием большого расстояния между внутренними краями лодыжки, при этом пятки и пальцы ног вывернуты во внешнюю сторону, а внутренняя часть стопы больше отклоняется к внутренней стороне. Отклонение может быть 2-х видов:
- Врожденный. Дефекты начинают развиваться еще в период внутриутробного формирования вследствие генетических нарушений или патологического состояния будущей матери во время вынашивания плода. Определить деформацию стопы такой разновидности можно уже в первые месяцы жизни грудничка.
- Приобретенный. В этом случае вальгусные стопы у детей начинают формироваться вследствие неполноценного развития сухожильно-связочного аппарата ног и снижения мышечного тонуса. Спровоцировать такие дефекты могут:
- преждевременные роды;
- большая масса тела при рождении;
- врожденные патологии строения соединительных тканей;
- осложнения после вирусно-инфекционных болезней;
- недостаток витамина Д;
- полиомиелит;
- системные нарушения;
- врожденные вывихи и подвывихи тазобедренных суставов.
И приобретенная и врожденная вальгусная деформация стопы требует своевременного диагностирования и лечения. Запрещено самостоятельно пытаться исправить проблему и проводить лечение исключительного дома. Проблемой должен заниматься специалист, который подберет оптимальные методы терапии и исправит положение нижних конечностей.
Вернуться к оглавлениюСимптоматика
Во время движения нагрузка на стопу неравномерно распределяется.
У грудничков и малышей постарше вальгусное искривление ног выглядит как Х-образная деформация, при которой коленки ребенка соединяются, а голеностопы расходятся в разные стороны, выворачиваясь одновременно внутрь. Пятка и пальцы ступни отведены к внешней стороне, из-за этого наблюдается изменение походки — при ходьбе вся нагрузка концентрируется на средней части стопы. Мышца, приводящая в движение пальцы ног, деформируется, поэтому происходит искривление большого пальца.
Со временем связки голеностопа ослабевают, малыш в 3 года будет неуверенно ходить, косолапить, шаркать ножками. Часто наблюдается отечность стоп у детей, кроха отказывается долго ходить, потому что ножки быстро устают и начинают болеть. Если не лечить вальгус стоп, начинает страдать позвоночник и суставы нижних конечностей, развивается плоскостопие, остеохондроз, артроз, деформация тазовых костей.
Вернуться к оглавлениюСтепени патологии
Вальгусная деформация у детей протекает в 4 стадии:
Вернуться к оглавлению
- На 1 степени диагностируется самая легкая форма, при которой отклонение не превышает 10—15 °. Проблема лечится курсами массажа и физиотерапии.
- На 2 стадии фиксируются отклонения в 15—20 °. Вылечить патологию все еще можно консервативным путем, но период реабилитации будет продолжительным.
- На 3 степени отклонения находятся в диапазоне 20—30 °, у новорожденного или малыша постарше присутствуют все признаки нарушения. Исправление стоп будет продолжительным, но все еще можно обойтись без операции.
- Тяжелая 4 стадия характеризуется отклонением, больше 30 °, и если не предпринимать никаких мер, проблему нужно будет устранять с помощью хирургического лечения.
Диагностика вальгусной деформации стопы у детей
Лечением деформации стопы занимается ортопед.
Поставить диагноз «плосковальгусная деформация стопы» (ПВДС) сможет врач ортопед, к которому нужно обратиться в первую очередь при подозрении на развитие патологии. Сначала доктор проведет внешний физиологический осмотр и визуально определит, есть ли какие-либо нарушения. Если грудничок или кроха постарше развивается неправильно, назначаются дополнительные диагностические исследования:
Вернуться к оглавлению
- рентгенография, на которой будут видны изменения в размещении стоп;
- компьютерная плантография позволяет врачу рассчитать необходимые параметры;
- УЗИ тазобедренного, коленного и голеностопного сустава.
Какое назначается лечение?
Ортопедия
Если ортопед подтвердил, что у годовалого ребенка, который уже научился ходить, вальгусная постановка стоп, необходимо подобрать ортопедическую обувь, которая должна соответствовать следующим параметрам:
- материал для пошива должен быть качественным и натуральным;
- обязательно наличие супинатора, задника и каблучка до 10 мм;
- нога в обуви должна хорошо фиксироваться;
- стелька должна корректировать продольный свод стопы.
Вернуться к оглавлениюСтоит иметь в виду, что такие виды обуви нужно покупать детям, у которых диагностирована вальгусная установка стоп. Малышам, не имеющим ортопедические патологии, носить такую обувку противопоказано.
Как проводить массаж?
Массаж – неотъемлемая часть лечения и профилактики.
Массажные процедуры рекомендуется делать в период основного лечения и в качестве профилактики. Чтобы кроха получил удовольствие, а массаж пошел на пользу, важно проводить манипуляции, когда малыш в хорошем, спокойном настроении. Ребенка нужно положить на коврик, сначала сделать поглаживающие движения снизу вверх. Затем проводится разминка ручек, после чего можно начинать массировать стопы. Движения должны быть осторожным, чтобы не причинить боли и дискомфорта малышу. Большим пальцем руки массируется голень, потом стопа. Затем выполняются надавливания по всей длине ступни, чтобы пальчики ребенка рефлекторно сжимались. Массаж всегда стоит заканчивать легкими поглаживаниями, чтобы мышцы расслабились.
Вернуться к оглавлениюУпражнения
Если ребенку 1—4 года, выполнять зарядку в домашних условиях нужно с помощью взрослых. Занятия должны быть направлены на тренировку мышц ног, голеностопа и ступни. Рекомендуется применять такой комплекс:
- «гонять» мячик;
- пытаться захватить пальчиками ног мелкий предмет;
- «рисовать» ступней воображаемый предмет в воздухе;
- ходить по полу сначала на пятках, потом на носочках.
Комплекс лечебных упражнений необходимо согласовать с доктором.
У подростков упражнения более сложные:
- В положении стоя, приподнять переднюю часть ступни, перенеся нагрузку на пятку. Поочередно сжимать-разжимать пальцы.
- В том же положении «перекатываться» на ступнях вперед-назад.
- Лежа на коврике поднять ноги перпендикулярно полу. Передавать от одной конечности к другой мелкий предмет, стараясь не уронить его.
- Сесть «по-турецки», концентрируя нагрузку на нижние конечности, попытаться привстать.
- Сесть на стул и похлопать ступнями 10—15 раз.
Детям всех возрастов полезным в терапии такого нарушения будет плавание. Грудничкам подойдет обычная ванна, старшие подростки могут записаться в бассейн. Важно только уведомить тренера о диагнозе. Тогда он подберет специальные лечебные упражнения, которые сделают лечение вальгусной деформации более эффективным.
Вернуться к оглавлениюФизиотерапия
Физиотерапевтические процедуры также назначают для лечения и профилактики ПВДС. Эффективными зарекомендовали себя:
- парафинотерапия;
- грязевые ванны;
- озокерит;
- диадинамотерапия;
- магнитотерапия;
- ИРТ;
- электростимуляция мышц.
Процедура безвредна для здоровья малыша.
Также активно применяется электрофорез при вальгусной стопе, во время которого в организм поставляется лекарственный препарат, оказывающий лечебное влияние. Лекарство наносится на специальные салфетки, которые затем прикладывают к ступням. К ножкам подаются электрические импульсы, которые способствуют проникновению средства внутрь организма. Процедура длится не более 10—15 мин., дети обычно хорошо переносят электрофорез.
Вернуться к оглавлениюКогда необходима операция?
Если детская вальгусная деформация находится в запущенной стадии и консервативные методы оказались бессильными, принимается решение о проведении хирургического лечения. Во время хирургии выполняются такие манипуляции:
Вернуться к оглавлению
- устанавливается аппарат, оснащенный внешними фиксаторами;
- осуществляется артодез таранно-пяточной кости;
- проводится операция по удалению ахиллового сухожилия.
Какими бывают осложнения?
Запущенные стадии болезни провоцируют патологии позвоночника.
Если диагностика и лечение проблемы были своевременными, постепенно состояние малыша нормализуется, и негативных последствий не возникает. В запущенных случаях функционирование конечности не восстанавливается даже после операции на стопах, вследствие чего ребенок становится инвалидом. Другие последствия:
Вернуться к оглавлению
- укорочение конечностей;
- сколиоз;
- остеохондроз;
- деформация тазобедренного, коленного и голеностопного сустава;
- артроз;
- хронический бурсит;
- болезнь Дейчлендера.
Профилактика и прогноз
Чтобы предотвратить развитие вальгусной деформации у малыша до года, необходимо исключить нагрузки нижних конечностей. Не настаивать на том, чтобы кроха учился ходить, если он к этому не готов. Важно регулярно делать массаж ножек, учиться плавать в ванне, закаляться, гулять на свежем воздухе. Старшим детям рекомендуется спать на ортопедическом матрасе, носить качественную и удобную обувь, заниматься спортом и свести к минимуму малоподвижный образ жизни. При подозрении на ПВДС нужно посетить детского ортопеда, выяснить причины патологии, пройти диагностические исследования и приступить к лечению. Если соблюдать выше приведенные правила профилактики и не заниматься самолечением, с проблемой удастся справиться консервативным способом без нежелательных осложнений и последствий.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
osteokeen.ru
Вальгусная деформация стопы у детей – чем опасно это заболевание?
Это всегда радостное событие в семье, когда малыш начинает ходить сам. Сначала неуклюже, вперевалочку, потом все увереннее. Но вскоре мама с папой замечают, что в походке ребенка чувствуется что-то подозрительное — как-то не так он ставит ноги, старается ходить, опираясь на внутреннюю сторону стопы. Если есть этот признак, то у ребенка вальгусная стопа. Это заболевание в МКБ-10 (Международная классификация болезней) зарегистрировано под кодом Q66.6.
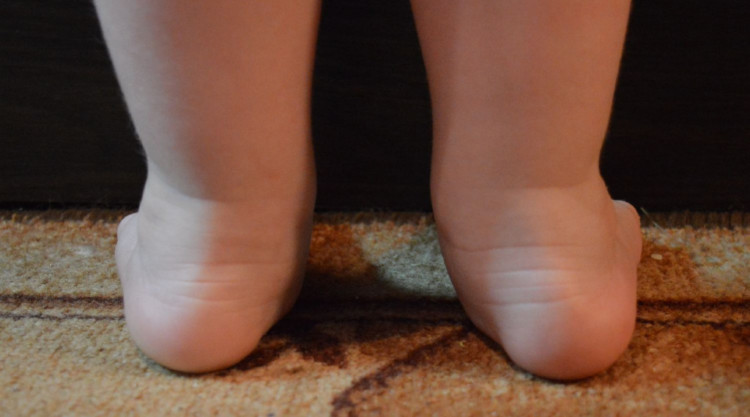
Вальгусная деформация стопы у детей
Что представляет собой эта патология? Это Х-образная установка стоп с их заваливанием внутрь. Пальцы и пятки при этом дефекте разворачиваются в наружную сторону. Если туго сжать и выпрямить колени младенца, расстояние между внутренними сторонами лодыжек составит больше четырех-пяти сантиметров. Бывают также плосковальгусные стопы у детей (ПВДС) или вальгусное плоскостопие. О них говорят, когда вышеперечисленные симптомы дополняются тем, что понижена высота свода стопы.
Ноги при данной патологи
Причины
Вальгус стопы у детей может быть диагностирован еще до первых попыток малыша ходить. Речь идет о врожденной форме заболевания. При такой патологии образуются внутриутробные нарушения формы и расположения костей. Самыми тяжелыми врожденными деформациями являются патологии «вертикальный таран» и «стопа-качалка». Эти дефекты строения стопы обнаруживаются либо еще в родильном доме, либо в первый месяц жизни.
Существует целая группа предпосылок, ведущих к приобретенной патологии:
- Патология может развиться у недоношенного ребенка. Недоношенность диагностируется, когда ребенок рождается раньше срока, при этом масса тела ниже 2500 граммов, а длина тела меньше 45 сантиметров.
- Следующая причина — внутриутробная гипотрофия, когда у еще не родившегося ребенка из-за нарушенного питания наблюдается маленькая масса для его возраста.
- Привести к развитию патологии может дисплазия соединительной ткани. Она развивается во внутриутробном или постнатальном периоде, характеризуется наличием дефектов волокон и основного вещества ткани.
- Рискуют приобрести это дефект дети, которые в раннем возрасте часто болеют острыми респираторными вирусными инфекциями, пневмониями, бронхитами.
Заболевание может возникнуть на фоне некоторых нейромышечных заболеваний. К ним относятся полиомиелит, детский церебральный паралич, миодистрофия, полинейропатия. Рахит у ребенка
- Еще одна причина – рахит. Заболевание, при котором наблюдаются недостаточная минерализация костей и нарушения в их образовании.
Ожирение вредит стопам
- В группе риска находятся дети с ожирением, поскольку избыточный вес ведет к повышенной нагрузке на кости и суставы ног.
- Патология может стать следствием травм связок, мышц, костей стопы и голени и долгого нахождения ноги в гипсе.
- Вызвать деформацию могут дисплазия тазобедренного сустава и врожденный вывих бедра.
- Иногда виновниками патологии становятся сами родители, которые пытаются заставить ходить малыша раньше времени.
- Неправильно подобранная обувь также может стать фактором, обуславливающим развитие дефекта.
Симптоматика
О болезни можно судить по следующим признакам:
- Ребенок ходит неуклюже, шаркает ногами.
- Дети не могут играть в подвижные игры наравне с другими, потому что быстро устают.
- Они жалуются, что у них болят ноги и спина.
- К вечеру стопы опухают, не исключаются судороги икроножных мышц.
- При осмотре обуви ребенка видно, что она снашивается по внутренней стороне подошвы.
При обнаружении этих симптомов нужно обратиться к детскому ортопеду.
Запускать болезнь нельзя, потому что она может привести к ряду нежелательных последствий, которые не только помешают ребенку нормально развиваться и становиться полноценным членом общества, но и могут обернуться инвалидностью.
Может произойти укорочение конечностей. Под этим термином понимается уменьшение длины одной или обеих ног с нарушением пропорции тела. Могут образоваться сколиоз (стойкое искривление позвоночника в разных плоскостях), а также его перекручивание, остеохондроз (поражение межпозвоночных дисков и хрящей), артроз (постепенное разрушение хряща внутри сустава).
Не исключается деформация таза, коленных и голеностопных суставов.
Рентген стоп
Диагностика
Диагноз может поставить детский травматолог или ортопед при первичном осмотре. Однако, чтобы провести полноценное лечение, необходима инструментальная диагностика. Используются рентгенография стоп, компьютерная плантография и подометрия.
- Рентгенография является простым и надежным средством визуализации дефектов стопы. Обычно делают рентген в двух плоскостях: боковой и прямой. При недостаточной информативности для постановки диагноза может быть сделан снимок в косых проекциях (под разными углами).
Может применяться рентген стопы с нагрузкой. В данном случае пациенту приходится переносить вес на одну ногу, другая в это же время сгибается в колене и прижимается. Считается, что этот метод более информативен, но достоверность информации зависит от правильности проведения процедуры.
- Компьютерная плантография позволяет оценить, в каком состоянии находится опорная поверхность стопы, и вычислить степень уплощения поперечного и продольного сводов. Однако метод неинформативен, когда необходимо определить деформацию во фронтальной и сагиттальной плоскости. Поэтому плантография применяется не как самостоятельный метод, а как дополнение к другим способам исследования.
- При подометрии оценивается в количественных показателях состояние продольных сводов. Для этого либо используется специальный прибор (стопомер), либо врач определяет их при помощи линейки, циркуля и транспортира. Целью является вычисление подометрического индекса. Норма находится в пределах 29-31. При плоскостопии индекс ниже 29. При чрезмерно высоком своде (экскавации стопы) он больше 31.
Иногда для уточнения диагноза приходится направлять ребенка на ультразвуковое исследование суставов.
Обязателен осмотр детским неврологом, чтобы исключить нарушения со стороны центральной и периферической нервной системы.
Вид сзади при патологии
Лечение
Комплекс лечебных мер, который будет применяться, чтобы исправлять повреждение стопы, зависит от степени тяжести заболевания. Классифицируют четыре степени детского вальгуса:
- При первой степени отклонение находится в пределах 10-15 градусов. Терапия при таком отклонении не представляет сложности.
- При 15-20 градусах диагностируется вторая степень. Избавляться от патологии сложнее.
- При угле отклонения 20-30 градусов фиксируется третья степень. Дефект исправляется, но курс лечения потребуется длительный.
- Так же долго придется лечиться при четвертой степени (более 30 градусов). Консервативное лечение не всегда может быть успешным. В этом случае не обойтись без хирургического вмешательства для устранения дефекта.
Если деформация имеет врожденный характер, используются гипсовые повязки для иммобилизации суставов. Подбирает повязки и моделирует их ортопед с учетом типа патологии и величины отклонения.
Потом, а в случае приобретенного дефекта с самого начала терапевтического курса, происходит назначение физиотерапии, массажа, физических упражнений из арсенала лечебной физкультуры (ЛФК).
Физиотерапия включает в себя:
- грязевые и озокеритовые аппликации;
- электрофорез;
- электростимуляцию мышц;
- диадинамотерапию;
- парафинотерапию;
- ножные ванны.
Массаж
Известный детский врач Комаровский отмечает особую полезность массажа, который улучшает кровоснабжение, регулирует тонус мышц, снимает напряжение, повышает их эластичность, прочность.
В своих многочисленных видеоуроках, которые можно найти в Интернете, Комаровский детально рассказывает, как в домашних условиях нужно массировать, чтобы предупреждать и вылечивать вальгус (при легкой степени болезни).
Помогает ортопедическая обувь, которая жестко фиксирует с боковой стороны пятку и стопу в целом. Когда ребенок носит обычную обувь, необходимо подбирать индивидуальные функциональные стельки.
Хирургическая коррекция практикуется сравнительно редко. Используются различные операции. Вид их зависит от самого дефекта и его тяжести.
Прогноз и профилактика
Прогноз зависит от тяжести дефекта, своевременности и адекватности лечения. В начальной стадии прогноз благоприятный. Можно полностью избавиться от повреждения стопы.
В целях профилактики нельзя учить ребенка ходить, пока он не достиг возраста семи-восьми месяцев.
Профилактические меры включают в себя также гимнастику, массаж, закаливание, правильное питание. Важно, чтобы ребенок полноценно высыпался, прогуливался на свежем воздухе.
Нужно следить, чтобы ребенок правильно сидел за столом во время занятий, поскольку неправильная осанка может оказывать негативное влияние на стопы.
Следует родителям уделить внимание профилактике рахита. Ребенку необходимо принимать витамин Д (таблетки, масляный раствор и т. д.) и микроэлементы (кальций и т. д.).
Нужно правильно выбирать обувь для ребенка. Основные требования к обуви такие: точный размер, жесткая боковая и задняя стороны, качественный материал.
Рекомендуется периодический осмотр у ортопеда.
Успех борьбы с детскими патологиями опорно-двигательной системы зависит от родителей. Нужно не упускать из виду все малейшие отклонения от нормы в походке, постановке стоп, а при их обнаружении без промедления обращаться к врачу.
Дополнительную информацию по теме статьи можно получить из видео:
О том, как заниматься дома при этом заболевании, можно узнать из видео:
lechisustavv.ru











 Во время движения нагрузка на стопу неравномерно распределяется.
Во время движения нагрузка на стопу неравномерно распределяется. Лечением деформации стопы занимается ортопед.
Лечением деформации стопы занимается ортопед. Массаж – неотъемлемая часть лечения и профилактики.
Массаж – неотъемлемая часть лечения и профилактики. Комплекс лечебных упражнений необходимо согласовать с доктором.
Комплекс лечебных упражнений необходимо согласовать с доктором. Процедура безвредна для здоровья малыша.
Процедура безвредна для здоровья малыша. Запущенные стадии болезни провоцируют патологии позвоночника.
Запущенные стадии болезни провоцируют патологии позвоночника. Ноги при данной патологи
Ноги при данной патологи Рахит у ребенка
Рахит у ребенка Ожирение вредит стопам
Ожирение вредит стопам Рентген стоп
Рентген стоп Вид сзади при патологии
Вид сзади при патологии Массаж
Массаж