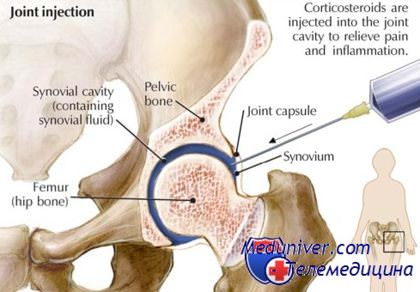
Гимнастика при боли в тазобедренном суставе: Упражнения при болях в тазобедренном суставе – https://www.youtube.com/watch?v=1ohsbnb2bze
Упражнения при боли в бедренном суставе
Гимнастика для тазобедренного сустава
Упражнения при болях в тазобедренном суставе нужно выполнять регулярно, увеличивая нагрузку постепенно. Это поможет надолго закрепить полученные лечебные эффекты. Гимнастика – самый простой и доступный метод лечения заболеваний тазобедренных суставов. Периодическое расслабление и растяжение мышечных тканей в пораженной области помогает укрепить мышцы и связки, что повышает стабильность соединений в тазобедренном суставе.
Комплекс упражнений может включать в себя как динамическую, так и статическую нагрузку. Последняя поможет нагрузить необходимые группы мышц без совершения движений тела. Причем статические нагрузки считаются более предпочтительными для пораженных тазобедренных суставов, так как динамические движения при нарушениях техники могут нанести еще больший вред.
Довольно часто больные, у которых диагностируются заболевания тазобедренных суставов, жалеют их и пренебрегают физическими нагрузками, что провоцирует атрофию мышц и снижение функционирования пораженной нижней конечности.
Чтобы упражнения для развития тазобедренного сустава принесли максимальный лечебный эффект, нужно придерживаться следующих правил:
- Прежде чем начинать упражнения, рекомендуется провести тепловые процедуры посредством грелки либо лампы. Если вы приняли ванну, можно делать гимнастику только спустя 40 минут после выполнения этой процедуры.
- Комплекс должен подбираться индивидуально, совместно со специалистом после проведенного обследования.
- Заниматься нужно каждый день, не делая перерывов. Сначала упражнения делаются в течение трех минут, и постепенно эта нагрузка увеличивается.
- Упражнения нужно выполнять мягко и плавно, наращивая нагрузку и увеличивая амплитуду движений постепенно. Иногда можно делать паузы для отдыха.
- Иногда показано использование дозированного отягощения, в качестве которого выступает резиновый жгут или манжеты, закрепляемые на область голеностопа.
- Дышать в процессе выполнения упражнений можно произвольно.
- Заканчивайте комплекс упражнений плавным подъемом рук вверх при вдохе и спокойным их опусканием вниз на выдохе и расслаблении.
Гимнастика для тазобедренных суставов в домашних условиях выполняется в течение сорока минут утром и вечером. Если это для вас тяжело, можно разбивать ее на циклы по 15 минут.
Если в процессе выполнения упражнений вы ощутили сильную боль, делайте их в положении лежа и по максимуму медленно.

Если речь идет о тяжелой болезни тазобедренного сустава, симптомы которой очень выражены, то лечение упражнениями должно проводиться в течение не более чем десяти минут, а нагрузка повышается постепенно. При значительном поражении суставов пациент может ощущать сильные боли. Потому врачи рекомендуют применять технику микродвижений и делать паузы, пока вы не избавитесь от неприятных ощущений. Использовать рекомендуется те упражнения, в которых основная нагрузка возлагается на здоровую ногу.
По мере того, как боль будет исчезать, можно будет использовать усложненные движения, постепенно увеличивая амплитуду движений пострадавшей ноги. Темп выполнения может быть медленным и средним, в зависимости от того, каково состояние суставов.
- Нужно поставить здоровую ногу на возвышение, руки располагаются на опоре. Больная конечность пусть свободно свисает. Выполняйте ею раскачивающие движения вперед и назад. Амплитуду движений можно увеличивать постепенно.
- Нужно сесть на стул, поставить ноги на ширине плеч. Ступни плотно прижмите к полу. Колени аккуратно сведите в центр, не отрывая ступни, и верните их в исходное положение.
- Лягте на спину, вытяните ноги, чуть расставив их в сторону. Поместите под колено больной ноги мягкий валик. Поочередно каждой ногой совершайте вращающие движения наружу и внутрь.
Течение заболевания и симптоматика
В начале человек совсем не ощущает болезнь. Иногда у него могут возникнуть болевые ощущения в районе паха или непосредственно в самом суставе. Такие моменты настолько редки, что им не придается никакого значения.
На начальной стадии боли носят стихийный характер, появляясь и пропадая на неопределенное время. Чаще всего они возникают при движении, а когда человек находится в спокойном состоянии, боли уходят. Если нет никакой генетической предрасположенности или других факторов, провоцирующих заболевание, первичные признаки чаще всего проявляются у людей среднего возраста, после сорока-сорока пяти лет.
Вторая стадия развивается при наличии врожденной костной аномалии тазобедренного сустава. В этом случае болезнь начинает себя проявлять в молодом возрасте, примерно в восемнадцать-двадцать пять лет.
Симптоматика заболевания проявляется следующими признаками:
- Регулярные болевые ощущения во время движения в состоянии покоя;
- Пораженная нога заметно укорачивается по длине;
- Появление хромоты;
- Движения становятся скованными.
По мере того, как болезнь развивается, человека начинают беспокоить боли не только при движении. Длительные болевые ощущения все чаще мучают, когда сустав находится в состоянии покоя, и даже во время ночного сна.

Двигательная активность снижается, а деформация костей увеличивается настолько, что больному приходится опираться на костыли
Упражнения на начальной стадии заболевания
Если начать выполнять упражнения для тазобедренного сустава для выполнения дома как можно раньше, можно предупредить развитие болезни и воспаление суставов еще на ранней стадии. Часто врачи назначают следующие движения:
- Нужно сесть на пол и максимально сильно развести ноги в стороны. Больную конечность согните в колене и осторожными покачивающими движениями наклоните ее внутрь.
- Согните ногу в коленном суставе, руками плотно обхватите ее за пятку и аккуратно притяните к подмышке.
- После этих движений нужно выполнять махи и ногами в расслабленном состоянии.
По окончании гимнастики врачи советуют в течение пяти минут провести массаж нижних конечностей. Затем пораженный сустав нужно смазать согревающей мазью либо гелем.
Стадии развития заболевания
Специалисты выделяют три степени развития заболевания:
- Первый уровень – возникновение болей чаще всего связано с физической активностью, например, после занятий спортом. При исследовании рентгеновского снимка пациента с 1 степенью заболевания видны едва заметные остеофиты (наросты на костной ткани). Их размер невелик, поэтому они не прикасаются к бедренной кости.
- Второй уровень – болевые ощущения усиливаются, отдаются в паховой области. При длительной ходьбе может возникнуть хромота. Врач-рентгенолог на этой стадии констатирует увеличение размеров шейки бедра, тазобедренный сустав подвергается сильной деформации.
- Третий уровень – пациента мучают постоянные боли. Человек не может передвигаться самостоятельно, для этого ему требуются костыли. Стадия характеризуется аномальным увеличением шейки бедра, распространением остеофитов по всему суставу. Вылечить артроз тазобедренного сустава 3 степени можно только оперативным путем, чаще всего больной сустав требует замены.
Основной комплекс
Когда сустав уже будет разработан, и основные упражнения будут выполняться легко, рекомендуется выполнять физические упражнения при болях в тазобедренном суставе с повышенной нагрузкой.
- Здоровую ногу поместите на скамейку, руки должны располагаться на опоре. Больной ногой нужно совершать махи вперед, назад и в стороны, плавно подтягиваясь к животу.
- Нужно встать на четвереньки. Поочередно разгибайте конечности, на несколько секунд задерживаясь на весу. Освоив движения, можете добавить отягощающую манжету.
- Нужно лечь на живот, руки опустить вдоль тела. Имитируйте в таком положении ползающие движения.
Лечебная гимнастика для тазобедренных суставов, разработанная докторами Евдокименко и Бубновским, предусматривает выполнение упражнений в положении лежа. Ниже описан комплекс терапевтической программы, которая направлена на восстановление работоспособности суставов.
Упражнение №1
Для выполнения этого упражнения необходимо соблюдать следующие правила инструкции:
- Лечь животом на твёрдую поверхность пола.
- Голову держать ровно, а руки расположить вдоль туловища.
- На вдохе неспешно и без рывков поднять левую ногу вверх, создавая максимальную нагрузку на мышцы ягодицы.
- Удерживать нижнюю конечность в приподнятом положении не более 2 с.
- На выдохе плавно опустить ногу на пол.
- Выполнить упражнение для следующей ноги.

Данный вид физической нагрузки обеспечивает безопасную тренировку задней части тазобедренного сустава. Для каждой конечности достаточно делать по 15 повторений в 3 подхода.
Упражнение №2
Пошаговая инструкция по выполнению этого упражнения выглядит следующим образом:
- Необходимо лечь на правый бок.
- Правую руку положить под голову, согнув её в локте.
- Левую руку расположить на поверхности туловища.
- Пятки и носки ног должны быть сомкнуты и находиться друг возле друга.
- На вдохе поднять левую ногу вверх, чтобы создавалась нагрузка на внешнюю часть бедра.
- Удерживать нижнюю конечность в течение 1 с, а затем плавно опустить.
- Выполнить 15 повторений, а затем перевернуться на левый бок.
- Сделать аналогичные упражнения для правой ноги.
Для достижения положительного терапевтического результата необходимо выполнить 2-3 подхода. Это упражнение направлено на укрепление внешней части тазобедренного сустава.
Упражнение №3
Это упражнение направлено на развитие подвижности и восстановление тканей внешней части бедра.
Техника его выполнения выглядит следующим образом:
- Лечь на спину.
- Расположить руки вдоль туловища, касаясь ладонями поверхности пола.
- Пятки и носки ног сомкнуть вместе.
- На вдохе выполнить поднятие нижней конечности, стараясь держать её максимально ровно, не сгибая в колене.
- Удерживать ногу в поднятом положении не дольше 2 с.
- На выдохе плавно вернуть нижнюю конечность в исходное положение.
- Выполнить данное упражнение для другой ноги.

В среднем для каждой конечности необходимо сделать не менее 15 повторений в 3 подхода. Преимуществом этого упражнения является то, что распределяется равномерная нагрузка для всех элементов тазобедренного сустава, но сама конечность находится в расслабленном состоянии.
Упражнение №4
Данное упражнение позволяет обеспечить лечебную нагрузку сразу для 2 тазобедренных суставов.
Для его выполнения необходимо руководствоваться следующими правилами инструкции:
- Лечь на спину.
- Расположить руки вдоль туловища, касаясь ладонями к поверхности пола.
- Ноги согнуть в коленях, зафиксировав подошвенную часть стопы на полу.
- На вдохе выполнить поднятие сразу 2 нижних конечностей, колени которых соприкасаются друг с другом.
- Удерживать согнутые ноги в поднятом положении не более 2 с.
- На выдохе опустить нижние конечности.
- Выполнить 15 повторений в 3 подхода.
Во время поднятий ног необходимо следить за тем, чтобы руки и спина не отрывались от поверхности пола. Данное упражнение способствует укреплению всей структуры тазобедренного сустава.
Упражнение №5
Для выполнения этого упражнения, которое является частью лечебного комплекса, необходимо соблюдать следующие правила инструкции:
- Сесть ягодицами на поверхность пола.

- Сомкнуть ноги вместе, чтобы пятки и носки соприкасались друг с другом.
- На вдохе выполнить наклон туловища, стараясь тянуться руками к носкам нижних конечностей.
- На выдохе возвращаться в исходное положение, удерживая спину максимально ровной.
- Выполнить 20 повторений в 3 подхода.
Для того, чтобы минимизировать риск получения травмы, рекомендуется выполнить предварительную разминку не только тазобедренных суставов, но и поясничного отдела позвоночника. При появлении чувства тянущей боли в спине необходимо прекратить дальнейшее занятие гимнастикой.
Упражнение №6.
Данный вид упражнения подходит людям с не осложнёнными заболеваниями тазобедренных суставов, которые не сопровождаются острым болевым синдромом.
- Лечь спиной на ровную поверхность пола.
- Руки расположить на поясе по бокам.
- Ноги согнуть в коленях, зафиксировав подошвенную часть стопы на полу.
- На вдохе выполнять поднятие таза и поясничного отдела спины, отрывая их от поверхности пола.
- Прогибать спину максимально глубоко.
- Находиться в данном положении в течение 2 с.
- На выдохе расслабить мышцы спины и таза, возвратив их на поверхность пола.
- Стопы ног при этом все время находятся в неподвижном состоянии.

Это упражнение необходимо выполнять по 20 повторений в 3 подхода. В тот же момент оно противопоказано людям, которые имеют сопутствующие заболевания позвоночника.
Упражнение №7
Это эффективное упражнение, которое показано к применению при тяжёлых формах коксартроза, сопровождающегося некрозом головки тазобедренного сустава.
Для его выполнения необходимо соблюдать следующие правила инструкции:
- Лечь спиной на поверхность пола.
- Руки расположить вдоль туловища.
- Пятки ног сомкнуть вместе.
- На вдохе осуществлять медленное сгибание и одновременное разведение нижних конечностей в стороны.
- На выдохе ноги плавно возвращаются в исходное положение.
В процессе выполнения данного упражнения пятки должны все время находиться сомкнутыми вместе. Рекомендуется делать по 25 повторений в 3 подхода. Это не сложное упражнение, которое позволяет не допустить срастание костной и соединительной ткани органа, а также восстанавливает его подвижность.
Лечение
Лечение артроза тазобедренного сустава должно проводиться со всей ответственностью, причем со стороны самого больного. При боли в тазобедренном суставе медики рекомендуют использовать набор процедур, в который входит прием медикаментозных препаратов, физиотерапия и гимнастика. Хорошо показала себя йога.
Все упражнения, которые необходимо будет делать для снятия боли в тазобедренном суставе, должны назначаться только лечащим врачом. Их количество и уровень нагрузки зависит от степени тяжести заболевания. Первые занятия лучше всего проводить под руководством специалиста, чтобы избежать случайного травмирования сустава с последующим обострением болезни.
Чтобы не болел тазобедренный сустав, врачи назначают пациенту комплекс специальных упражнений. Этот метод лечения артроза является эффективнейшим и помогает справиться с болезнью даже на стадии обострения. Для наилучшего результата специалисты рекомендуют использовать упражнения в исходных позициях стоя и лежа на животе.
Особое место в лечении артроза тазобедренного сустава занимает йога. Во время занятий пациент выполняет все движения плавно, не перегружая больной сустав. Главное, чтобы комплекс упражнений был разработан знающим инструктором с медицинским образованием.

Йогой надлежит заниматься только в присутствии специалиста и под его четким руководством
Перед началом занятий он должен ознакомиться с диагнозом и рекомендациями врача, чтобы скорректировать уровень нагрузки для пациента. Одним из основополагающих свойств йоги является сохранение ровного, спокойного дыхания.
Какой результат ждет больного артрозом тазобедренного сустава при регулярных занятиях лечебной физкультурой?
- Снимается отечность в зоне поражения;
- Восстанавливается хрящевая ткань;
- Исчезают хромота и болевые приступы;
- Улучшается двигательная функция;
- Процесс выздоровления ускоряется.

Если при выполнении упражнений в тазобедренном суставе возникли боли, то гимнастику следует сразу прекратить. В этом случае доктор может пересмотреть уровень нагрузки, убавить или прибавить некоторые упражнения.
Занятия лечебной физкультурой должны быть регулярными. Начинать следует с щадящих упражнений, постепенно увеличивая нагрузку на мышцы. Такой подход позволяет не только вылечить болезнь, но надолго закрепить результат.
Во время выполнения упражнений происходит посменное натяжение и расслабление мышечной ткани, что влечет за собой укрепление мышц и пораженных связок.
Со временем все соединения в тазобедренном суставе максимально укрепляются.
Лечебная гимнастика при болях в тазобедренном суставе включает в себя упражнения различного характера (динамические и статические). При выполнении статических упражнений пациент задействует требуемую группу мышц, но при этом его тело не двигается. Нагрузка идет на мышечную ткань пораженного сустава, в то время как другие кости остаются незадействованными.
Какие упражнения показаны при каждой стадии заболевания
После постановки диагноза «Артроз тазобедренного сустава», пациент старается, как можно меньше задействовать пораженный участок, что приводит к атрофии мышечной ткани, значительному ухудшению двигательной функции. Лечебная гимнастика становится действенным способом улучшить состояние всех составляющих больного сустава без особой нагрузки на него.
Перед тем, как приступить к занятиям, необходимо знать и придерживаться некоторых правил, которые позволят выполнять упражнения с максимальной эффективностью.
- Начинать гимнастику лучше всего с проведения прогревающих процедур. Для этого можно использовать специальную лампу или грелку. После приема ванны, наоборот, не рекомендуется сразу приступать к выполнению упражнений. Следует немного отдохнуть в течение сорока минут и затем начинать гимнастику.
- Упражнения для гимнастики подбирает только лечащий врач по результатам обследования. Самолечение в этом случае грозит пациенту еще большими неприятностями и травмами.
- При сильных болях в тазобедренном суставе больному рекомендуется выполнять упражнения в исходной позиции «лежа» и как можно медленнее, чтобы не травмировать сустав.
- Гимнастика должна проводиться ежедневно, без исключений и перерывов. Время каждого упражнения вначале занимает три минуты, со временем период выполнения и нагрузка увеличиваются.
- Сами упражнения выполняются как можно более щадяще для больного сустава, нагрузку и размах движений следует увеличивать постепенно. Между подходами делаются небольшие перерывы.
- В качестве дополнительного отягощения пациенту может быть рекомендовано выполнение некоторых упражнений с помощью резинового жгута (повязки), которая крепится на голеностоп.
- При выполнении упражнений необходимо сохранять ровное, спокойное дыхание, стараясь не сбивать его.
- Завершать гимнастику всегда следует подъемом рук вверх в медленном режиме на вдохе и таким же опусканием вниз на выдохе. При этом стараться максимально расслабиться.
Зарядку при болях в тазобедренном суставе надлежит выполнять дважды в день (после пробуждения и перед сном) в течение сорока минут. При возникновении сильных болей время выполнения комплекса упражнений можно раздробить на периоды по пятнадцать минут каждый.
Какие упражнения рекомендованы при болях в тазобедренном суставе на каждой стадии заболевания?
Начальный этап
Ранняя диагностика заболевания и своевременно принятые меры позволяют устранить болезнь на начальной стадии и избежать разрушения суставов.
Рекомендуется выполнение следующих упражнений:
- Исходная позиция – сидя на полу с разведенными как можно сильнее в разные стороны ногами. Выполнение упражнения – больную ногу следует согнуть в колене и стараться при помощи покачивающих движений наклонить ее вовнутрь.
- Сходная позиция та же. Выполнение упражнения – нога сгибается в колене, затем больной рукой берется за пятку и старается подтянуть колено как можно ближе к подмышке.
- Исходная позиция – стоя. Выполнение упражнения – больной выполняет произвольные махи руками и ногами, при этом старается достичь как можно большего расслабления.
После выполнения комплекса упражнений лучше всего промассажировать больной сустав в течение пяти минут, затем смазать его мазью (гелем) с разогревающим эффектом.
Если пациент спокойно выполняет простые упражнения без приступов боли, то ему может быть рекомендован комплекс упражнений с более высокой нагрузкой.
- Здоровую ногу следует установить на скамейки, а руками опереться на стену или другую опору. Больной ногой совершаются взмахи вперед и назад, вправо и влево, как можно выше.
- Исходная позиция – стоя на четвереньках. Следует поочередно производить махи ногами, в расправленном состоянии конечность немного задерживается. В качестве усиления можно прикрепить манжету.
- Исходное положение — лежа на животе. Больной, извиваясь, старается ползти.
Острая стадия
Если у больного диагностирована тяжелая стадия артроза, то время выполнения упражнений не должно быть больше десяти минут. Сильно пораженные суставы будут вызывать резкую боль, поэтому надлежит увеличивать нагрузку только после того, как болевой синдром снизится.
После того, как боли исчезнут, можно приступать к выполнению более сложных упражнений с нагрузкой на больную ногу. Скорость выполнения здесь будет зависеть от того, насколько поражен сустав.
- Исходное положение – стоя, здоровая нога на лавке, руки опираются на стену или другую опору. Больная нога производит махи вперед и назад.
- Исходное положение – сидя на стуле, ноги разведены на ширину плеч. Колени сводятся вместе, при этом ступни не отрываются от пола. Затем необходимо вернуться в исходную позицию.
- Исходная позиция – лежа на спине, ноги вытянуты и разведены в стороны, под коленями небольшой валик. Каждой ногой попеременно производятся вращательные движения.
Острая стадия
Упражнения по системе Евдокименко
Известный врач-ревматолог и психофизиолог Павел Евдокименко разработал свою систему упражнений для тазобедренного сустава. Она дает возможность дать правильную нагрузку на мышцы ног и проработать пораженные суставы.
Вот некоторые из рекомендуемых упражнений:
- Лягте на пол на живот. Ноги соедините вместе, а руки вытяните вдоль тела. Оторвите одну ногу от пола настолько, насколько можете, задержите ее в верхней точке на пять секунд и опустите. Сделайте не меньше 5 раз. То же самое повторите для другой ноги. Важно задействовать именно тазобедренные мышцы. При опускании ноги нужно полностью расслабляться.
- В том же положении максимально согните в колене одну ногу. Оторвите ее от пола и задержитесь на 30-60 секунд в верхней точке. После опустите ногу и расслабьте тело. То же самое повторите для второй ноги.
- Перевернитесь на правую сторону. Согните в колене левую ногу, а правую вытяните и поднимите. Удерживайте ее на весу в течение примерно 30 секунд, затем опустите и полностью расслабьте. То же самое проделайте для второй ноги.
- Теперь проделайте предыдущее упражнение, но для другой стороны. Лягте на правый бок, но согните правую ногу, а вытяните левую. Прямую ногу поднимите на 35-40 градусов, задержитесь на полминуты в верхней точке и опустите ее. Перевернитесь и повторите то же самое для второй ноги.
- Следующее упражнение может выполняться в двух вариантах – статике и динамике. Для статической позы достаточно одной минуты. Лягте на спину, вытяните руки вдоль бедер. Согните ноги и разведите колени на ширину плеч. Приподнимите таз и задержитесь в верхней точке приблизительно на минуту. Опуститесь на пол, расслабьтесь. В динамике постарайтесь задерживаться в верхней точке на пару секунд. Повторяется упражнение 10-15 раз (в динамике).
- Сядьте на пол, расслабьтесь, ноги соедините вместе. На стопы накиньте полотенце и руками возьмитесь за его концы. Вдохните и начните нагибаться вперед. Достигнув крайней точки, расслабьтесь и выдохните. В таком положении задержитесь на минуту и снова наклоняйтесь, помогая себе руками. Снова задержитесь на минуту и расслабьтесь. В этот момент нужно постараться секунд на 10 напрячь бедренные мышцы и расслабиться. Потянитесь вперед снова, помогая себе полотенцем.
Выполнять предложенный комплекс нужно раз в день, и обязательно регулярно. Спустя несколько месяцев вы сможете полностью снять напряжение с задней бедренной мышцы и облегчить состояние тазобедренного сустава.
Упражнения при боли в бедренном суставе

Артроз включает в себя заболевания суставов, в процессе которых хрящевая ткань атрофируется, расслаивается и истончается до такой степени, что на костях образуются оголенные участки. Наибольшему риску подвергаются суставы коленной и тазобедренной области, потому что на них приходится основная нагрузка при движении.
Лечить больные суставы необходимо только комплексным путем. Требуется принимать медикаментозные препараты, проходить физиопроцедуры. В качестве дополнительной терапии показаны упражнения при боли в бедренном суставе и массаж.
Специальная гимнастика, подобранная знающим специалистом, поможет максимально уменьшить болевой синдром, восстановить хрящевую ткань суставов. Из множества методик, рекомендующих лечебную физкультуру для больных артрозом тазобедренного сустава, особое место занимает система упражнений Бубновского. На сегодняшний день она считается самым действенным методом борьбы с заболеванием.
Течение заболевания и симптоматика
В начале человек совсем не ощущает болезнь. Иногда у него могут возникнуть болевые ощущения в районе паха или непосредственно в самом суставе. Такие моменты настолько редки, что им не придается никакого значения.

На начальной стадии боли носят стихийный характер, появляясь и пропадая на неопределенное время. Чаще всего они возникают при движении, а когда человек находится в спокойном состоянии, боли уходят. Если нет никакой генетической предрасположенности или других факторов, провоцирующих заболевание, первичные признаки чаще всего проявляются у людей среднего возраста, после сорока-сорока пяти лет.
Вторая стадия развивается при наличии врожденной костной аномалии тазобедренного сустава. В этом случае болезнь начинает себя проявлять в молодом возрасте, примерно в восемнадцать-двадцать пять лет.
Симптоматика заболевания проявляется следующими признаками:
- Регулярные болевые ощущения во время движения в состоянии покоя;
- Пораженная нога заметно укорачивается по длине;
- Появление хромоты;
- Движения становятся скованными.
По мере того, как болезнь развивается, человека начинают беспокоить боли не только при движении. Длительные болевые ощущения все чаще мучают, когда сустав находится в состоянии покоя, и даже во время ночного сна.

Двигательная активность снижается, а деформация костей увеличивается настолько, что больному приходится опираться на костыли
Стадии развития заболевания
Специалисты выделяют три степени развития заболевания:
- Первый уровень – возникновение болей чаще всего связано с физической активностью, например, после занятий спортом. При исследовании рентгеновского снимка пациента с 1 степенью заболевания видны едва заметные остеофиты (наросты на костной ткани). Их размер невелик, поэтому они не прикасаются к бедренной кости.
- Второй уровень – болевые ощущения усиливаются, отдаются в паховой области. При длительной ходьбе может возникнуть хромота. Врач-рентгенолог на этой стадии констатирует увеличение размеров шейки бедра, тазобедренный сустав подвергается сильной деформации.
- Третий уровень – пациента мучают постоянные боли. Человек не может передвигаться самостоятельно, для этого ему требуются костыли. Стадия характеризуется аномальным увеличением шейки бедра, распространением остеофитов по всему суставу. Вылечить артроз тазобедренного сустава 3 степени можно только оперативным путем, чаще всего больной сустав требует замены.
Лечение
 Лечение артроза тазобедренного сустава должно проводиться со всей ответственностью, причем со стороны самого больного. При боли в тазобедренном суставе медики рекомендуют использовать набор процедур, в который входит прием медикаментозных препаратов, физиотерапия и гимнастика. Хорошо показала себя йога.
Лечение артроза тазобедренного сустава должно проводиться со всей ответственностью, причем со стороны самого больного. При боли в тазобедренном суставе медики рекомендуют использовать набор процедур, в который входит прием медикаментозных препаратов, физиотерапия и гимнастика. Хорошо показала себя йога.
Все упражнения, которые необходимо будет делать для снятия боли в тазобедренном суставе, должны назначаться только лечащим врачом. Их количество и уровень нагрузки зависит от степени тяжести заболевания. Первые занятия лучше всего проводить под руководством специалиста, чтобы избежать случайного травмирования сустава с последующим обострением болезни.
Лечебная физкультура
Чтобы не болел тазобедренный сустав, врачи назначают пациенту комплекс специальных упражнений. Этот метод лечения артроза является эффективнейшим и помогает справиться с болезнью даже на стадии обострения. Для наилучшего результата специалисты рекомендуют использовать упражнения в исходных позициях стоя и лежа на животе.
Особое место в лечении артроза тазобедренного сустава занимает йога. Во время занятий пациент выполняет все движения плавно, не перегружая больной сустав. Главное, чтобы комплекс упражнений был разработан знающим инструктором с медицинским образованием.

Йогой надлежит заниматься только в присутствии специалиста и под его четким руководством
Перед началом занятий он должен ознакомиться с диагнозом и рекомендациями врача, чтобы скорректировать уровень нагрузки для пациента. Одним из основополагающих свойств йоги является сохранение ровного, спокойного дыхания.
Какой результат ждет больного артрозом тазобедренного сустава при регулярных занятиях лечебной физкультурой?
- Снимается отечность в зоне поражения;
- Восстанавливается хрящевая ткань;
- Исчезают хромота и болевые приступы;
- Улучшается двигательная функция;
- Процесс выздоровления ускоряется.
Если при выполнении упражнений в тазобедренном суставе возникли боли, то гимнастику следует сразу прекратить. В этом случае доктор может пересмотреть уровень нагрузки, убавить или прибавить некоторые упражнения.
Занятия лечебной физкультурой должны быть регулярными. Начинать следует с щадящих упражнений, постепенно увеличивая нагрузку на мышцы. Такой подход позволяет не только вылечить болезнь, но надолго закрепить результат.
 Во время выполнения упражнений происходит посменное натяжение и расслабление мышечной ткани, что влечет за собой укрепление мышц и пораженных связок.
Во время выполнения упражнений происходит посменное натяжение и расслабление мышечной ткани, что влечет за собой укрепление мышц и пораженных связок.
Со временем все соединения в тазобедренном суставе максимально укрепляются.
Лечебная гимнастика при болях в тазобедренном суставе включает в себя упражнения различного характера (динамические и статические). При выполнении статических упражнений пациент задействует требуемую группу мышц, но при этом его тело не двигается. Нагрузка идет на мышечную ткань пораженного сустава, в то время как другие кости остаются незадействованными. Динамические упражнения должны выполняться с большой осторожностью. Если переборщить с нагрузкой, то и без того поврежденному суставу можно нанести большой вред. По уровню эффективности наибольший результат дают именно статические упражнения.
Какие упражнения показаны при каждой стадии заболевания
После постановки диагноза «Артроз тазобедренного сустава», пациент старается, как можно меньше задействовать пораженный участок, что приводит к атрофии мышечной ткани, значительному ухудшению двигательной функции. Лечебная гимнастика становится действенным способом улучшить состояние всех составляющих больного сустава без особой нагрузки на него.
Перед тем, как приступить к занятиям, необходимо знать и придерживаться некоторых правил, которые позволят выполнять упражнения с максимальной эффективностью.
- Начинать гимнастику лучше всего с проведения прогревающих процедур. Для этого можно использовать специальную лампу или грелку. После приема ванны, наоборот, не рекомендуется сразу приступать к выполнению упражнений. Следует немного отдохнуть в течение сорока минут и затем начинать гимнастику.
- Упражнения для гимнастики подбирает только лечащий врач по результатам обследования. Самолечение в этом случае грозит пациенту еще большими неприятностями и травмами.
- При сильных болях в тазобедренном суставе больному рекомендуется выполнять упражнения в исходной позиции «лежа» и как можно медленнее, чтобы не травмировать сустав.
- Гимнастика должна проводиться ежедневно, без исключений и перерывов. Время каждого упражнения вначале занимает три минуты, со временем период выполнения и нагрузка увеличиваются.
- Сами упражнения выполняются как можно более щадяще для больного сустава, нагрузку и размах движений следует увеличивать постепенно. Между подходами делаются небольшие перерывы.
- В качестве дополнительного отягощения пациенту может быть рекомендовано выполнение некоторых упражнений с помощью резинового жгута (повязки), которая крепится на голеностоп.
- При выполнении упражнений необходимо сохранять ровное, спокойное дыхание, стараясь не сбивать его.
- Завершать гимнастику всегда следует подъемом рук вверх в медленном режиме на вдохе и таким же опусканием вниз на выдохе. При этом стараться максимально расслабиться.
Зарядку при болях в тазобедренном суставе надлежит выполнять дважды в день (после пробуждения и перед сном) в течение сорока минут. При возникновении сильных болей время выполнения комплекса упражнений можно раздробить на периоды по пятнадцать минут каждый.
Какие упражнения рекомендованы при болях в тазобедренном суставе на каждой стадии заболевания?
Начальный этап
Ранняя диагностика заболевания и своевременно принятые меры позволяют устранить болезнь на начальной стадии и избежать разрушения суставов.
Рекомендуется выполнение следующих упражнений:
- Исходная позиция – сидя на полу с разведенными как можно сильнее в разные стороны ногами. Выполнение упражнения – больную ногу следует согнуть в колене и стараться при помощи покачивающих движений наклонить ее вовнутрь.
- Сходная позиция та же. Выполнение упражнения – нога сгибается в колене, затем больной рукой берется за пятку и старается подтянуть колено как можно ближе к подмышке.
- Исходная позиция – стоя. Выполнение упражнения – больной выполняет произвольные махи руками и ногами, при этом старается достичь как можно большего расслабления.
После выполнения комплекса упражнений лучше всего промассажировать больной сустав в течение пяти минут, затем смазать его мазью (гелем) с разогревающим эффектом.
Если пациент спокойно выполняет простые упражнения без приступов боли, то ему может быть рекомендован комплекс упражнений с более высокой нагрузкой.
- Здоровую ногу следует установить на скамейки, а руками опереться на стену или другую опору. Больной ногой совершаются взмахи вперед и назад, вправо и влево, как можно выше.
- Исходная позиция – стоя на четвереньках. Следует поочередно производить махи ногами, в расправленном состоянии конечность немного задерживается. В качестве усиления можно прикрепить манжету.
- Исходное положение — лежа на животе. Больной, извиваясь, старается ползти.
Острая стадия
Если у больного диагностирована тяжелая стадия артроза, то время выполнения упражнений не должно быть больше десяти минут. Сильно пораженные суставы будут вызывать резкую боль, поэтому надлежит увеличивать нагрузку только после того, как болевой синдром снизится.
Для снижения болевых ощущений движения лучше всего выполнять с наименьшей амплитудой и с частыми паузами. При этом стараться нагружать больше здоровую конечность.
После того, как боли исчезнут, можно приступать к выполнению более сложных упражнений с нагрузкой на больную ногу. Скорость выполнения здесь будет зависеть от того, насколько поражен сустав.
- Исходное положение – стоя, здоровая нога на лавке, руки опираются на стену или другую опору. Больная нога производит махи вперед и назад.
- Исходное положение – сидя на стуле, ноги разведены на ширину плеч. Колени сводятся вместе, при этом ступни не отрываются от пола. Затем необходимо вернуться в исходную позицию.
- Исходная позиция – лежа на спине, ноги вытянуты и разведены в стороны, под коленями небольшой валик. Каждой ногой попеременно производятся вращательные движения.
Упражнения при болезни тазобедренного сустава
Гимнастика для тазобедренного сустава
Лечебный комплекс упражнений, направленный на укрепление тазобедренных суставов — наиболее простой и безопасный способ борьбы с болезнями этого суставного отдела. Индивидуально подобранный специалистами комплекс лечебной гимнастики и контроль врачей помогает достаточно быстро вылечить заболевания, укрепить связки и сочленения. Комплекс доступен для выполнения дома.

В чем польза?
Лечебная зарядка позволяет замедлить разрушение или деформацию хряща сустава, укрепить мышцы, развить подвижность. Помогает разминать и разрабатывать суставы после переломов или вывихов, снизить нагрузку на них и растянуть мышцы, которые нужны для сгибания и разгибания бедер. Комплекс состоит из упражнений, не затрагивающих остальные группы мышц. Упражнения выполняются в пределах безболезненности, а при систематических занятиях увеличивается амплитуда и снижаются болевые ощущения сустава.
Показания для ЛФК
- Артрит.
- Артроз.
- Растяжения связок.
- Остеопороз.
- Вывихи или переломы.
Вернуться к оглавлению
Общие рекомендации по выполнению упражнений
ЛФК для ТБС
Комплекс для снятия болевых ощущений в суставах бедра, для растяжения и расслабления мышц. Зарядка должна проводиться каждый день, не имеет противопоказаний и возрастных ограничений. В норме не должна вызывать боли, в случае их наличия требуется снизить темп и не делать резких движений. Общие упражнения для тазобедренного сустава из положения лежа:
- Согнутые в коленях конечности упереть в пол. Сначала медленно, затем быстрее сводить и разводить колени. Выполнить 20 повторений.
- Качать поднятыми прямыми конечностями 15 секунд каждой.
- Поочередно поднимать и опускать конечности.
- Каждую ногу по очереди притягивать к груди и медленно вращать по кругу.
- Пытаться развернуть конечность, держа одной рукой лодыжку, а второй — колено.
Вернуться к оглавлению
При артрозе
При артрите
- Чтобы размять мышцы и суставы перед ЛФК, а также успокоить их после занятия, подойдет ходьба на месте в течение 15 минут.
- Эффективное упражнение — делать махи в стороны, стоя боком к стене или держась за спинку стула.
- Вставать и садиться на низкий стул, при этом не делать резких движений.
- Лечь на спину, согнуть колени и упереться в пол стопами, поднимать и опускать таз, напрягая ягодичные мышцы. Помогает снизить боль в бедре, отличная тренировка мышц тазобедренной области.
Вернуться к оглавлению
При травмах связок
- Сидя на стуле, держась за сидение, поднимать конечности, согнутые в коленях, и задерживать на 3 секунды.
- Вытянуть перед собой нижние конечности, выполнять сгибание и разгибание в коленных суставах, при этом держа их на весу.
- Стоя на одной ноге, разведя руки в стороны, пытаться держать равновесие как можно дольше.
Вернуться к оглавлению
При остеопорозе
Упражнения при болях, вызванных остеопорозом:
- Лежа на животе, держать руки за головой и пытаться раскачаться, образовывая дугу, прогибаясь в спине.
- Приседать на одной ноге, держась за стену.
- Делать обычные выпады.
- Упражнение выполнять сидя на полу, с небольшим мячом (примерно 16 см), который зажимают между коленей и пытаются то сжать, то расслабить мышцы. Помогает облегчить боль в тазобедренном суставе.
Вернуться к оглавлению
Вывихи и переломы
Комплекс упражнений для разработки сустава после травмы:
- Лечь на пол, упершись в стенку, согнуть колени под углом 90 градусов и шагать вверх.
- Стать возле стены и поднимать поочередно конечности, сгибая в коленях до прямого угла.
- Использовать специальную эластичную ленту. Зацепить за лодыжку, к ножке стула и отводить в сторону.
Вернуться к оглавлению
Упражнения после хирургического вмешательства
Наиболее частая операция, которой подвергают тазобедренный сустав — эндопротезирование, период реабилитации довольно долгий. Наиболее подходящий метод реабилитации — лечебная гимнастика. Заниматься нужно начинать до того, как врачи разрешат вставать, ведь длительное нахождение в лежачем положении приведет к атрофии. Упражнения можно выполнять в кровати: простые круговые вращения ступнями, также напрягать и расслаблять мышцы, медленно отводить в сторону конечности, сгибая в колене.
Особенности упражнений при дисплазии
Дисплазия тазобедренного сустава требует особого внимания при разработке ЛФК. При заболевании элементы сустава размещены неправильно, смещается кость бедра. Чаще болезнь врожденная и требует лечения еще в детском возрасте. Бывает сложно диагностировать в детстве, поэтому приходится лечить дисплазию уже взрослым.
Для взрослых
Для избавления от этого недуга можно прибегнуть к помощи гимнастики, самые стандартные упражнения при тазобедренной дисплазии:
- Ходьба с коррекцией направления стоп.
- Поочередное сгибание и разгибание конечностей.
- Медленное разведение и сведение ног, лежа на спине с согнутыми коленями, упираясь в пол стопами.
Важно выполнять упражнения не допуская возникновения болевых ощущений в больном суставе, при их наличии делать более медленные, плавные движения и сокращать амплитуду. Боли быть не должно, иначе можно не только усугубить проблему, но и вызвать осложнения или повреждения сустава.
Для маленьких детей
Важно начинать лечение при диагностике в раннем возрасте. Новорожденным вылечить заболевание легче и быстрее, чем взрослому человеку так, как детские суставы более податливы, а также быстро принимают нужное положение при правильной терапии. Гимнастику ребенку делают, положив его на спину или на живот. При легких формах малышей достаточно просто правильно носить на руках или пеленать особым образом. Если такие методы не эффективны, то назначается дополнительная терапия, которую родители выполняют дома в положении ребенка лежа. Главное при выполнении упражнения — комфорт ребенка и плавность движений. Комплекс упражнений подбирает врач.
Ограничения и противопоказания
Комплекс лечебной физкультуры противопоказан людям с онкологическими заболеваниями, инфекционными в острой форме, при нарушениях нормального функционирования нервной системы, болезнях сердца, кровообращения мозга. Важно исключить приседания, прыжки, езду на велосипеде, а также воздерживаются от длительного хождения. Перед началом выполнения любых упражнений, важно проконсультироваться с врачом.
Гимнастика и упражнения при болях и артрите тазобедренного сустава
Гимнастика при болезнях суставов (артрозе, коксартрозе) – один из действенных способов сохранить их подвижность и не превратиться в инвалида. Пациент должен помнить, что во время острых болей делать какие-либо, даже самые простые, упражнения не рекомендуется. Необходимо снять воспаление и только потом приступать к зарядке.
Заболевания тазобедренных суставов
Коксартроз (или деформирующий артроз) – самая распространённая патология суставных поверхностей бедра. Она возникает из-за микротравм (неудачные падения или ушибы), избыточных нагрузок (в частности, лишний вес), артрит, вызывающий вторичный артроз, асептический некроз тазобедренного сустава, затяжной стресс и эмоциональная сдержанность.
Физкультура для суставов
Задача ЛФК – снять ограничение подвижности (насколько возможно), уменьшить болевые ощущения, укрепить атрофирующиеся мышцы бедра. Гимнастику можно делать пациентам любого пола и возраста. Важна регулярность. Начинают с маленьких нагрузок и очень медленного темпа. Гимнастику прекращают при первых признаках боли.
Постепенно нагрузку увеличивают. Пациент должен вести дневник и записывать все улучшения/ухудшения своего состояния. Эти записи анализируются лечащим врачом для корректировки методов лечения и добавления/удаления определённых видов упражнений.
Главный аспект для усиления нагрузки – увеличение амплитуды движения больного сустава.
Если ваш организм способен выдержать более длительные занятия и при этом не испытывает боли, то длительность тренировки можно понемногу удлинять.
Из большого комплекса лечебной гимнастики для суставов бедра при артрозе и коксартрозе выделяются 5 упражнений, делать которые можно даже без консультации со специалистом. Три из них выполняются в положении лёжа, одно сидя и одно стоя, а также упражнения по Евдокименко.
Упражнения в положении лёжа
Для выполнения этих упражнений нужен гимнастический мат, коврик или одеяло. Проветрите комнату и расслабьтесь:
- Лягте на пол, руки прямые лежат вдоль тела. Ноги согните в коленях. Основная цель упражнения – увеличить подвижность тазобедренных суставов вправо/влево. Медленно разведите колени в стороны, но не доводите до болезненных ощущений. Затем соедините. Повторите минимум 5 раз (максимум зависит от вашего состояния), пытаясь каждый раз хотя бы на сантиметр увеличить угол отклонения.
- Попробуйте сделать маятник каждой из ног. Исходное положение аналогично первому упражнению. Ноги выпрямлены. Поднимите одну ногу, не сгибая её в колене, и начните качать ею из стороны в сторону (как маятник). Проделайте те же манипуляции с другой ногой. Если позволяет физическая подготовка, можно поднять обе ноги и сделать упражнение ножницы (правая нога идёт влево, левая вправо, затем наоборот).
- Исходное положение тоже. Поднимите одну ногу вверх и потянитесь пяткой к потолку. Сделайте так минимум 10 раз. Повторите с другой ногой.
Упражнение в положении сидя
Для выполнения этого упражнения вам потребуется удобный, устойчивый стул. Сядьте на него, спина прямая, руки вдоль тела, ноги вместе. Теперь нагнитесь вперёд и достаньте кончиками пальцев рук пол возле стоп. Минимальное количество повторений – 10. Упражнение должно приносить чувство напряжения и работы, но ни в коем случае не боли.
Упражнение в положении стоя
При упражнениях на координацию внимательно следите за своим самочувствием, при малейших признаках головокружения немедленно прекратите занятие и присядьте.
Понадобится стул и небольшое устойчивое возвышение. Встаньте на него одной ногой, рукой возьмитесь за стул. Совершайте махи вперёд/назад свободной ногой. Минимальное количество повторений – 10 (можно меньше по самочувствию). Повторите махи с другой ногой.
Теперь можно лечь на пол и расслабиться. Лечебная гимнастика даёт хороший результат при артрозе только при регулярных занятиях.
Упражнения для суставов бедра по Евдокименко
Известный ревматолог и психофизиолог – Павел Валерьевич Евдокименко – разработал свою систему упражнений. Она позволяет правильно прокачать мышцы ног и разработать тазобедренные суставы, которых поражены коксартрозом.
Даже в сложных случаях Евдокименко может вернуть пациентам радость самостоятельного передвижения, используя свои методы лечения. Комплекс включает в себя 11 упражнений, большинство из которых выполняются в положении сидя или лёжа. Вот некоторые из них:
- Расстелите на полу коврик и лягте на него животом. Соедините ноги вместе, а руки вытяните вдоль тела. Оторвите одну ногу от пола (насколько можете), задержите её в верхней точке на 5 секунд и опустите. Повторите минимум 5 раз. Аналогичные действия проведите с другой ногой. Важно поднимать ногу при помощи только тазобедренных мышц, а в момент опускания полностью расслаблять её. Для поражённых коксартрозом суставов очень важно иметь мощный мышечный корсет, который бы поддерживал их, снижая нагрузку на хрящи.
- Продолжаете лежать на животе в том же положении, только одну ногу согните, насколько можете, в колене. Теперь оторвите её от пола и задержитесь в верхней точке максимум на минуту (минимум – полминуты). Дальше нога опускается и всё тело расслабляется. Аналогично отработайте с другой ногой.
- Перевернитесь на правый бок. Сгибаете левую ногу в колене, правую вытягиваете и поднимаете. Нужно удержать её на весу в течение примерно полминуты. Опустите и полностью расслабьтесь. Повторите с другой ногой.
- Зеркальное отражение упражнения № 3. Нужно лечь на правый бок, но согнуть придётся правую ногу, а вытянуть левую. Поднимите прямую ногу градусов на 35.40, задержитесь в верхней точке секунд на 30 и опустите. Перевернитесь и отработайте с другой ногой.
- Это упражнение можно выполнять двумя разными вариантами – в статике и в динамике. Для статической позы достаточно одного раза длительностью 1 минута (или меньше, в зависимости от состояния). Лягте на спину, руки вытяните вдоль бёдер. Снова работаете с ногами. Их нужно согнуть и развести колени на ширину плеч. Теперь приподнимите таз и задержитесь в верхней точке примерно на 60 сек. Опуститесь на пол и расслабьтесь. В динамике нужно задерживаться в верхней точке всего на пару секунд. Повторите упражнение в динамике от 10 до 15 раз.
- Сядьте на пол, спина прямая, ноги вместе, пальцы ног смотрят на вас. Накиньте на стопы полотенце и возьмитесь руками за его концы. Сделайте вдох и начните нагибаться вперёд. Достигнув максимума, расслабьтесь насколько можете и выдохните. Задержитесь в этом положении около минуты и снова начните наклоняться, помогая себе руками (понемногу подтягивайте себя вперёд). Ещё раз задержитесь на минуту и расслабьтесь. В этот момент попробуйте секунд на 10 сильно напрячь мышцы бёдер, а потом расслабить. И ещё раз потянитесь вперёд, помогая себе полотенцем.
Упражнения гимнастики выполняются раз в день. Очень важна регулярность. Через несколько месяцев вам удастся полностью снять напряжение с задней бедренной мышцы и освободить тазобедренный сустав.
Артроз коварен. Заболевание долгое время может протекать незаметно, подтачивая ваши суставы. Вывести организм из равновесия могут избыточные или непривычные нагрузки (например, длительная пешая прогулка), травмы (падение).
Важно выполнять описанные упражнения постоянно, не дожидаясь появления боли.
Они полезны не только пациентам с больными суставами, но и абсолютно здоровым людям.
Гимнастика и упражнения при болях и артрите тазобедренного сустава
Гимнастика при болезнях суставов (артрозе, коксартрозе) – один из действенных способов сохранить их подвижность и не превратиться в инвалида. Пациент должен помнить, что во время острых болей делать какие-либо, даже самые простые, упражнения не рекомендуется. Необходимо снять воспаление и только потом приступать к зарядке.
Заболевания тазобедренных суставов
Коксартроз (или деформирующий артроз) – самая распространённая патология суставных поверхностей бедра. Она возникает из-за микротравм (неудачные падения или ушибы), избыточных нагрузок (в частности, лишний вес), артрит, вызывающий вторичный артроз, асептический некроз тазобедренного сустава, затяжной стресс и эмоциональная сдержанность.
Физкультура для суставов
Задача ЛФК – снять ограничение подвижности (насколько возможно), уменьшить болевые ощущения, укрепить атрофирующиеся мышцы бедра. Гимнастику можно делать пациентам любого пола и возраста. Важна регулярность. Начинают с маленьких нагрузок и очень медленного темпа. Гимнастику прекращают при первых признаках боли.
Постепенно нагрузку увеличивают. Пациент должен вести дневник и записывать все улучшения/ухудшения своего состояния. Эти записи анализируются лечащим врачом для корректировки методов лечения и добавления/удаления определённых видов упражнений.
Главный аспект для усиления нагрузки – увеличение амплитуды движения больного сустава.
Если ваш организм способен выдержать более длительные занятия и при этом не испытывает боли, то длительность тренировки можно понемногу удлинять.
Из большого комплекса лечебной гимнастики для суставов бедра при артрозе и коксартрозе выделяются 5 упражнений, делать которые можно даже без консультации со специалистом. Три из них выполняются в положении лёжа, одно сидя и одно стоя, а также упражнения по Евдокименко.
Упражнения в положении лёжа
Для выполнения этих упражнений нужен гимнастический мат, коврик или одеяло. Проветрите комнату и расслабьтесь:
- Лягте на пол, руки прямые лежат вдоль тела. Ноги согните в коленях. Основная цель упражнения – увеличить подвижность тазобедренных суставов вправо/влево. Медленно разведите колени в стороны, но не доводите до болезненных ощущений. Затем соедините. Повторите минимум 5 раз (максимум зависит от вашего состояния), пытаясь каждый раз хотя бы на сантиметр увеличить угол отклонения.
- Попробуйте сделать маятник каждой из ног. Исходное положение аналогично первому упражнению. Ноги выпрямлены. Поднимите одну ногу, не сгибая её в колене, и начните качать ею из стороны в сторону (как маятник). Проделайте те же манипуляции с другой ногой. Если позволяет физическая подготовка, можно поднять обе ноги и сделать упражнение ножницы (правая нога идёт влево, левая вправо, затем наоборот).
- Исходное положение тоже. Поднимите одну ногу вверх и потянитесь пяткой к потолку. Сделайте так минимум 10 раз. Повторите с другой ногой.
Упражнение в положении сидя
Для выполнения этого упражнения вам потребуется удобный, устойчивый стул. Сядьте на него, спина прямая, руки вдоль тела, ноги вместе. Теперь нагнитесь вперёд и достаньте кончиками пальцев рук пол возле стоп. Минимальное количество повторений – 10. Упражнение должно приносить чувство напряжения и работы, но ни в коем случае не боли.
Упражнение в положении стоя
При упражнениях на координацию внимательно следите за своим самочувствием, при малейших признаках головокружения немедленно прекратите занятие и присядьте.
Понадобится стул и небольшое устойчивое возвышение. Встаньте на него одной ногой, рукой возьмитесь за стул. Совершайте махи вперёд/назад свободной ногой. Минимальное количество повторений – 10 (можно меньше по самочувствию). Повторите махи с другой ногой.
Теперь можно лечь на пол и расслабиться. Лечебная гимнастика даёт хороший результат при артрозе только при регулярных занятиях.
Упражнения для суставов бедра по Евдокименко
Известный ревматолог и психофизиолог – Павел Валерьевич Евдокименко – разработал свою систему упражнений. Она позволяет правильно прокачать мышцы ног и разработать тазобедренные суставы, которых поражены коксартрозом.
Даже в сложных случаях Евдокименко может вернуть пациентам радость самостоятельного передвижения, используя свои методы лечения. Комплекс включает в себя 11 упражнений, большинство из которых выполняются в положении сидя или лёжа. Вот некоторые из них:
- Расстелите на полу коврик и лягте на него животом. Соедините ноги вместе, а руки вытяните вдоль тела. Оторвите одну ногу от пола (насколько можете), задержите её в верхней точке на 5 секунд и опустите. Повторите минимум 5 раз. Аналогичные действия проведите с другой ногой. Важно поднимать ногу при помощи только тазобедренных мышц, а в момент опускания полностью расслаблять её. Для поражённых коксартрозом суставов очень важно иметь мощный мышечный корсет, который бы поддерживал их, снижая нагрузку на хрящи.
- Продолжаете лежать на животе в том же положении, только одну ногу согните, насколько можете, в колене. Теперь оторвите её от пола и задержитесь в верхней точке максимум на минуту (минимум – полминуты). Дальше нога опускается и всё тело расслабляется. Аналогично отработайте с другой ногой.
- Перевернитесь на правый бок. Сгибаете левую ногу в колене, правую вытягиваете и поднимаете. Нужно удержать её на весу в течение примерно полминуты. Опустите и полностью расслабьтесь. Повторите с другой ногой.
- Зеркальное отражение упражнения № 3. Нужно лечь на правый бок, но согнуть придётся правую ногу, а вытянуть левую. Поднимите прямую ногу градусов на 35.40, задержитесь в верхней точке секунд на 30 и опустите. Перевернитесь и отработайте с другой ногой.
- Это упражнение можно выполнять двумя разными вариантами – в статике и в динамике. Для статической позы достаточно одного раза длительностью 1 минута (или меньше, в зависимости от состояния). Лягте на спину, руки вытяните вдоль бёдер. Снова работаете с ногами. Их нужно согнуть и развести колени на ширину плеч. Теперь приподнимите таз и задержитесь в верхней точке примерно на 60 сек. Опуститесь на пол и расслабьтесь. В динамике нужно задерживаться в верхней точке всего на пару секунд. Повторите упражнение в динамике от 10 до 15 раз.
- Сядьте на пол, спина прямая, ноги вместе, пальцы ног смотрят на вас. Накиньте на стопы полотенце и возьмитесь руками за его концы. Сделайте вдох и начните нагибаться вперёд. Достигнув максимума, расслабьтесь насколько можете и выдохните. Задержитесь в этом положении около минуты и снова начните наклоняться, помогая себе руками (понемногу подтягивайте себя вперёд). Ещё раз задержитесь на минуту и расслабьтесь. В этот момент попробуйте секунд на 10 сильно напрячь мышцы бёдер, а потом расслабить. И ещё раз потянитесь вперёд, помогая себе полотенцем.
Упражнения гимнастики выполняются раз в день. Очень важна регулярность. Через несколько месяцев вам удастся полностью снять напряжение с задней бедренной мышцы и освободить тазобедренный сустав.
Артроз коварен. Заболевание долгое время может протекать незаметно, подтачивая ваши суставы. Вывести организм из равновесия могут избыточные или непривычные нагрузки (например, длительная пешая прогулка), травмы (падение).
Важно выполнять описанные упражнения постоянно, не дожидаясь появления боли.
Они полезны не только пациентам с больными суставами, но и абсолютно здоровым людям.
Разнообразные комплексы упражнений ЛФК для консервативной терапии коксартроза
Тазобедренные сочленения ежедневно испытывают сильнейшие нагрузки, и со временем хрящи, которые покрывают суставные поверхности костей, разрушаются. Синовиальная жидкость меняет состав, ее количество уменьшается, поэтому нарушается нормальное скольжение головки бедренной кости внутри впадины сустава. Заболевание нельзя излечить полностью, можно лишь замедлить его прогрессирование и не допустить развитие осложнений, таких как стриктуры и анкилозы. Болезненные симптомы можно устранить, регулярно выполняя специальные упражнения при артрозе тазобедренного сустава.
 Вид пораженного сустава
Вид пораженного сустава
Особенности техники ЛФК при коксартрозе
Коксартроз – болезнь, которая тяжело поддается лечению, вдобавок большинство людей обращается к специалистам достаточно поздно, когда диспластический процесс находится в поздней степени своего течения и сложно контролируется. Одной из самых главных проблем при коксартрозе является срастание головки и шейки бедренной кости с впадиной, которая формируется костями таза. Испытывая боль, человек старается больше щадить пораженную конечность, что усугубляет ситуацию. Это становится причиной атрофии мышц и тугоподвижности сустава. Отсутствие движений приводит к стиранию и удалению суставных хрящей, поэтому задачей лечебной гимнастики и спорта является мягкая постепенная разработка суставов, увеличение амплитуды движений в них и снятие болевых ощущений.
Физические упражнения при остеоартрите, остеоартрозе или остеопорозе достаточно специфичны, они должны учитывать то, что нагрузка на сустав должна быть дозированной, упражнения должны выполняться плавно и медленно, чтобы ни в коем случае не нанести дополнительную травму и деформировать суставы, а, наоборот, лечить болезнь. В условиях специализированных лечебных центров используют специальные тренажеры.
Занятия нужно начинать с разминки для разогрева мышц, а после тренировки выполнять массаж мышц бедра.
Особенностью лечебных упражнений при артрозе является то, что они исключают осевую нагрузку на тазобедренные сочленения, ведь резкие и быстрые движения могут значительно ухудшить ситуацию.
Эффективно уменьшить напряжение в мышцах и снять боль помогут водные процедуры. Им следует отдавать предпочтение людям с запущенным артрозом. Теплая вода расслабляет и улучшает кровообращение в тканях. Аквааэробика показана всем больным артритом и другими заболеваниями опорно-двигательного аппарата, особенно в пожилом возрасте. Водная гимнастика позволяет сохранить нормальную подвижность суставов без излишней нагрузки, даже приседать в воде легче, ведь она удерживает почти всю массу тела. Целебный эффект будет и от обычного плавания в бассейне, море или водоеме, что является профилактикой болезней костно-суставной системы.
 Занятия в воде
Занятия в воде
Обратите внимание! Очень важно внимательно прислушиваться к своему организму и не выполнять тех упражнений, которые причиняют резкие болевые ощущения. Увеличивать нагрузку нужно постепенно, чтобы не нанести вред.
Пример 10 упражнений
Наиболее часто врачи-реабилитологи назначают гимнастику, которая состоит из комплекса упражнений в положении лежа и стоя. Она не очень сложная, подходит для тренировок в домашних условиях, направлена на разогрев мышц и глубокую равномерную разработку суставов. Обычно специалисты индивидуально подбирают длительность, интенсивность и кратность подходов гимнастических упражнений, исходя из физических возможностей пациента и стадии заболевания.
 Упражнения с мячом
Упражнения с мячом
Разминочные упражнения для тазобедренного сустава
В первую очередь, делают разминочные разогревающие упражнения для мышц бедер и таза:
- В положении лежа на спине выполнять медленное сгибание поочередно правой и левой ноги в колене, не отрывая стопы от горизонтальной поверхности. В это время бедро должно подтягиваться к туловищу, в конце упражнения выпрямляют ногу. Выполнять, в среднем, 8-10 раз.
- Лежа, выпрямляют ногу и поднимают её в горизонтальном положении с увеличением высоты, на которой должна находиться пятка. Сначала 5 см по очереди правой и левой ногой, затем 10 см, 15 см, 20, 25 и завершают нагрузку подъемом на высоту 30 см.
- Положение лежа на животе с руками, расположенными вдоль туловища. Сгибают и разгибают обе ноги в коленных суставах под максимальным углом, который удобен для пациента. При этом необходимо следить, чтобы таз был прижат к полу.
- Лежа выполнять сгибание коленей таким образом, чтобы пятками можно было прикоснуться к ягодицам. Поначалу можно помогать себе руками, однако не стоит усердствовать, если сопротивление слишком большое или сустав вдруг начал болеть. Необходимо сделать 5-7 повторений для каждой ноги.
Дополнительно можно сделать общие упражнения, направленные на растяжку мышц, или обычные приседания.
 Упражнения в положении лежа
Упражнения в положении лежа
Рабочие упражнения для тазобедренного сустава
Рабочие упражнения необходимы для того, чтобы максимально задействовать мышцы бедер и делать наиболее амплитудные движения в суставах:
- Нужно лежать на спине с прижатыми к туловищу руками и выполнять сгибание бедра. При этом колено должно быть фиксировано в разгибательном положении. Таким образом поднимают выпрямленную ногу на 15 см от поверхности и одновременно поворачивают стопу вовнутрь. Далее возвращаются к исходному положению и выполняют упражнение второй ногой. Всего необходимо сделать 8-10 повторений.
- В положении лежа руки располагают на поясе и фиксируют локтевые суставы на поверхности. Выполняют упражнение «велосипед». Одну ногу, несколько согнутую в колене, поднимают на 40 см, а другую – на 10 см. Необходимо прокрутить ногами 4-6 раз в обоих направлениях.
- В положении сидя необходимо поставить колени на ширине плеч, а стопами крепко упереться в пол. Легко, без чрезмерных усилий сводить и разводить колени. Амплитуда должна составлять примерно 0,5-1 см. Чтобы её лучше контролировать, нужно ладони положить на колени.
Упражнения для тазобедренного сустава стоя
Силовые упражнения в положении стоя способствуют наиболее полной нагрузке мышц и связок бедра, они приводят в движение головку бедренной кости в вертлужной впадине. Более активно вырабатывается суставная жидкость, и полноценно питаются хрящи. Стоя выполняют такие основные упражнения:
- Стопы необходимо поставить прямо, они должны быть прижаты друг к другу, а руки положить на пояс. Выпрямленную ногу требуется отводить в сторону на 15 см от противоположной ноги. Последующие повторения нужно делать с отведением на 30 см, а затем на 40, 50 и доводя до 60 см (при условии отсутствия дискомфортных и болевых ощущений).
- В том же самом положении, что в предыдущем упражнении, необходимо выпрямить ногу и выставлять её вперед носков противоположной конечности на 20 см. После принять исходное положение и отвести ногу за противоположную пятку на 20 см. Повторять по 5 раз справа и слева, а затем увеличить амплитуду отведения до 30 см и сделать еще по 5 выпадов для каждой ноги.
- Стоя выполнять вращение в тазобедренном соединении. Сделать по 4 вращения влево, затем по 4 вправо и поменять конечность. Рекомендуется делать по 3 подхода.
 Мужчина занимается гимнастикой
Мужчина занимается гимнастикой
Противопоказания
Несмотря на пользу и универсальность методики ЛФК, есть особые состояния, при которых такая физическая нагрузка категорически противопоказана:
- в период обострения хронических заболеваний;
- после инсульта и после инфаркта миокарда;
- в случае резкого повышения артериального давления;
- при повышенном внутричерепном давлении;
- в раннем периоде после операций и травм;
- при высоком риске тромбофлебита;
- при аневризмах артерий;
- при трофических язвах;
- в период менструаций у женщин;
- на поздних сроках беременности.
При правильном выполнении лечебных упражнений не возникает побочных эффектов. Кроме того, с помощью этой терапии можно успешно контролировать такое заболевание, как коксартроз. ЛФК как метод кинезиотерапии издавна помогала восстанавливать состояние здоровья и способность к свободному передвижению, поэтому не утратила своей актуальности и по сей день.
Страница не найдена ~ Суставы


Спондилез
Симптомы деформирующего типа Название «спондилез» произведено от слова греческого происхождения spondylos, переводящегося как «позвонок».


Суставы
Состав и свойства Медикамент относится к группе нестероидных противовоспалительных препаратов (НПВП) с селективным ингибированием


Перелом
Основы доврачебной помощи Обездвиживание достигается при помощи наложения медицинских шин или тех, которые сделаны


Артроз
Какие виды мазей от артроза колена предлагают аптеки? Медицинские препараты, направленные на лечение артроза


Спондилез
Причины боли мечевидного отростка Когда возникают боли, можно говорить о наличии патологий в органах,


Суставы
Травмы Кисти очень часто подвергаются травмированию. Кисти часто подвергаются травмированию, видов которого несколько. Так,


Остеопороз
Лечение мышечной невралгии Главными «зачинщиками» невритов значатся травмы, заболевания суставов, опухоли ног. Кроме того,


Остеома и остеомиелит
Применение силиконовых накладок Накладка на косточку большого пальца — это специальное бандажное устройство, накладываемое


Остеома и остеомиелит
Общие сведения Обморок также называют синкопе (это слово происходит от латинского слова syncope, которое,
Суставы
Диагностика Обязательно надо разобраться, какие же причины могут вызывать различные заболевания тазобедренного сустава. Так,


Остеома и остеомиелит
Остеохондроз позвоночника РЦРЗ (Республиканский центр развития здравоохранения МЗ РК) Версия: Клинические протоколы МЗ РК


Массаж и ЛФК
Сильное жжение в грудной клетке: причины, лечение Прежде чем выявить, почему печет в грудной


































 Болевые ощущения с явной локализацией, которые значительно усиливаются при резких движениях в поврежденном суставе.
Болевые ощущения с явной локализацией, которые значительно усиливаются при резких движениях в поврежденном суставе. Для лечения эпикондилита коленного сустава можно сделать чудодейственную мазь. Для этого потребуются листья окопника (100 г), масло подсолнечное (1 стакан), воск пчелиный (50 г). Листья следует мелко нарезать и перемешать с маслом. Затем прокипятить смесь на водяной бане и добавить пчелиный воск. Мазь далее необходимо остудить и поместить в холодильник. Ежедневно наносите мазь на пораженный сустав и надевайте бандаж. Терапию следует продолжать пока не наступит облегчение.
Для лечения эпикондилита коленного сустава можно сделать чудодейственную мазь. Для этого потребуются листья окопника (100 г), масло подсолнечное (1 стакан), воск пчелиный (50 г). Листья следует мелко нарезать и перемешать с маслом. Затем прокипятить смесь на водяной бане и добавить пчелиный воск. Мазь далее необходимо остудить и поместить в холодильник. Ежедневно наносите мазь на пораженный сустав и надевайте бандаж. Терапию следует продолжать пока не наступит облегчение.
 Эпикондилит колена
Эпикондилит колена Схема возникновения «колена прыгуна»
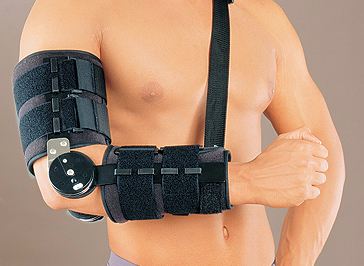
Схема возникновения «колена прыгуна» Фиксация колена
Фиксация колена Артроскопическая операция
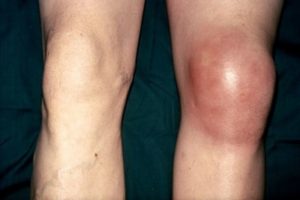
Артроскопическая операция Воспаление в колене развивается, когда происходят небольшие надрывы мышц и сухожилий в области их прикрепления к надмыщелку. Вследствие таких повреждений происходит появление ограниченного травматического периостита.
Воспаление в колене развивается, когда происходят небольшие надрывы мышц и сухожилий в области их прикрепления к надмыщелку. Вследствие таких повреждений происходит появление ограниченного травматического периостита. В случае подострой стадии болезни боль возникает при нагрузке на сустав либо сразу после нее. А для хронической стадии эпикондилита характерно волнообразное течение, где период ремиссии сменяется обострением.
В случае подострой стадии болезни боль возникает при нагрузке на сустав либо сразу после нее. А для хронической стадии эпикондилита характерно волнообразное течение, где период ремиссии сменяется обострением. Лечение эпикондилита колена осуществляется в амбулаторных условиях. С этой целью нужно обратиться к ортопеду либо травматологу. Основная задача терапии заключается в устранении болевого синдрома. Таким образом, необходимо частично либо полностью ограничить подвижность сочленения.
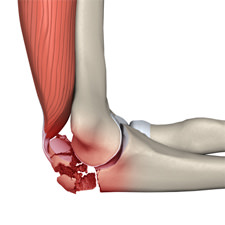
Лечение эпикондилита колена осуществляется в амбулаторных условиях. С этой целью нужно обратиться к ортопеду либо травматологу. Основная задача терапии заключается в устранении болевого синдрома. Таким образом, необходимо частично либо полностью ограничить подвижность сочленения. Медицинский термин эпикондилит определяет воспалительный процесс, который развивается в надмыщелках дистальной (нижней) части плечевой кости. Данное заболевание является достаточно распространенным, оно часто встречается у спортсменов, а также людей, профессиональная деятельность которых связана с повышенной нагрузкой на предплечья и кисти.
Медицинский термин эпикондилит определяет воспалительный процесс, который развивается в надмыщелках дистальной (нижней) части плечевой кости. Данное заболевание является достаточно распространенным, оно часто встречается у спортсменов, а также людей, профессиональная деятельность которых связана с повышенной нагрузкой на предплечья и кисти.
 Эпикондилит сустава в зависимости от локализации микроповреждений разделяется:
Эпикондилит сустава в зависимости от локализации микроповреждений разделяется:
 Самой распространенной причиной формирования микроповреждений в области налмыщелков плечевой кости и развития воспалительного процесса является занятие спортом, который подразумевает достаточно высокие нагрузки на мышцы предплечья, кисть и пальцы руки (теннис, гольф, волейбол). Также достаточно часто заболевание может развиваться вследствие воздействия провоцирующих факторов, не связанных с занятиями спортом, к ним относятся:
Самой распространенной причиной формирования микроповреждений в области налмыщелков плечевой кости и развития воспалительного процесса является занятие спортом, который подразумевает достаточно высокие нагрузки на мышцы предплечья, кисть и пальцы руки (теннис, гольф, волейбол). Также достаточно часто заболевание может развиваться вследствие воздействия провоцирующих факторов, не связанных с занятиями спортом, к ним относятся:
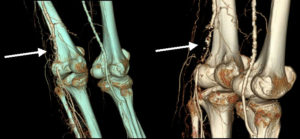
 Диагноз эпикондилит устанавливается на основании результатов клинического обследования (обстоятельный опрос пациента, осмотр области локтевого сустава, пальпация тканей, а также определение объема активных и пассивных движений в руке) и объективного исследования. Оно включает современные методы визуализации внутренних структур локтевого сустава, к которым относятся:
Диагноз эпикондилит устанавливается на основании результатов клинического обследования (обстоятельный опрос пациента, осмотр области локтевого сустава, пальпация тканей, а также определение объема активных и пассивных движений в руке) и объективного исследования. Оно включает современные методы визуализации внутренних структур локтевого сустава, к которым относятся:
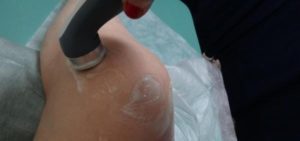
 При длительном (хроническом) воспалении в качестве монотерапии или в дополнение к использованию медикаментозных средств, врачом могут назначаться физиотерапевтические процедуры. Они подразумевают воздействие определенными физическими факторами на ткани с целью уменьшения выраженности воспалительной реакции, а также более быстрого восстановления. Для этого современные специализированные клиники применяют:
При длительном (хроническом) воспалении в качестве монотерапии или в дополнение к использованию медикаментозных средств, врачом могут назначаться физиотерапевтические процедуры. Они подразумевают воздействие определенными физическими факторами на ткани с целью уменьшения выраженности воспалительной реакции, а также более быстрого восстановления. Для этого современные специализированные клиники применяют:
 Причиной травмы руки может стать неудачное падение на скользкой поверхности.
Причиной травмы руки может стать неудачное падение на скользкой поверхности.
 Зачастую головка лучевой кости от сильного удара деформируется. Тяжелее всего лечить застарелый перелом локтя. Перед наложением шины поврежденную руку необходимо согнуть под углом 90 градусов.
Зачастую головка лучевой кости от сильного удара деформируется. Тяжелее всего лечить застарелый перелом локтя. Перед наложением шины поврежденную руку необходимо согнуть под углом 90 градусов.














 Отличия КТ, МРТ
Отличия КТ, МРТ Артрит
Артрит
 Киста ВЧП
Киста ВЧП




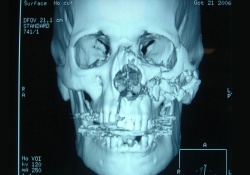 3d изображение челюсти и черепа Настоящий метод томографического исследования основан на воздействии электромагнитных волн на область сканирования. Высокочастотное магнитное поле создает энергетические изменения (выделяющие или поглощающие электромагнитные импульсы вещества), на основании которых получаются высококачественные снимки объектов исследования.
3d изображение челюсти и черепа Настоящий метод томографического исследования основан на воздействии электромагнитных волн на область сканирования. Высокочастотное магнитное поле создает энергетические изменения (выделяющие или поглощающие электромагнитные импульсы вещества), на основании которых получаются высококачественные снимки объектов исследования.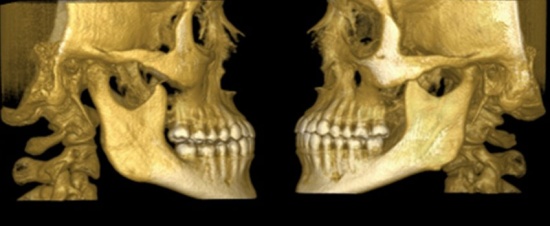 трехмерный снимок челюстно-лицевого сустава
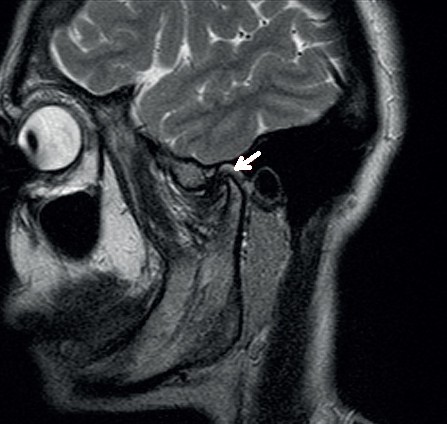
трехмерный снимок челюстно-лицевого сустава МРТ является одним из методов диагностического исследования, позволяющим рассмотреть структуру сустава, который расположен между височной костью и нижней челюстью. В силу анатомических особенностей, данная часть тела является сложно диагностируемой. Однако благодаря МРТ челюсти можно получить полноценную картину ее состояния.
МРТ является одним из методов диагностического исследования, позволяющим рассмотреть структуру сустава, который расположен между височной костью и нижней челюстью. В силу анатомических особенностей, данная часть тела является сложно диагностируемой. Однако благодаря МРТ челюсти можно получить полноценную картину ее состояния. Чаще всего суставы лицевой области подвергаются различным воспалительным процессам и некрозу, которые сложно диагностировать обычными способами. КТ позволяет четко увидеть воспалительные или патологические процессы и области, которые были поражены. Благодаря данному методу диагностики нет необходимости в проведении дополнительных исследований, например, артроскопии или пункции.
Чаще всего суставы лицевой области подвергаются различным воспалительным процессам и некрозу, которые сложно диагностировать обычными способами. КТ позволяет четко увидеть воспалительные или патологические процессы и области, которые были поражены. Благодаря данному методу диагностики нет необходимости в проведении дополнительных исследований, например, артроскопии или пункции. МРТ является безопасным методом диагностики ВНЧС. Она не вредит здоровью человека и не дает на организм практически никакой лучевой нагрузки. Кроме того, она является полностью безболезненной.
МРТ является безопасным методом диагностики ВНЧС. Она не вредит здоровью человека и не дает на организм практически никакой лучевой нагрузки. Кроме того, она является полностью безболезненной.









 МРТ четко показывает воспаления, некрозы, деструктивные изменения в костной ткани, стоматологические проблемы (нагноения в нижней челюсти, флюсы и т.д.). По результатам обследования профильные специалисты ставят следующие диагнозы:
МРТ четко показывает воспаления, некрозы, деструктивные изменения в костной ткани, стоматологические проблемы (нагноения в нижней челюсти, флюсы и т.д.). По результатам обследования профильные специалисты ставят следующие диагнозы:




 Всегда консультируйтесь со специалистом, именно о своем случае
Всегда консультируйтесь со специалистом, именно о своем случае Местное прогревание или компресс
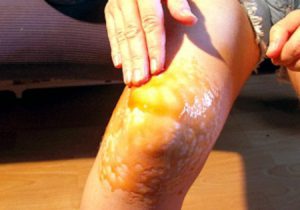
Местное прогревание или компресс боль постоянный спутник этого заболевания
боль постоянный спутник этого заболевания Лечение артроза в домашних условиях
Лечение артроза в домашних условиях Компресс для коленного сустава
Компресс для коленного сустава








 ОАК и ОАМ;
ОАК и ОАМ; Учитывайте, что назначать антибиотики может исключительно лечащий врач.
Учитывайте, что назначать антибиотики может исключительно лечащий врач.























 Упражнения для плеч включают обязательные упражнения для шеи, в частности наклоны и повороты головы.
Упражнения для плеч включают обязательные упражнения для шеи, в частности наклоны и повороты головы.
 Прочитав этикетку, можно определиться с выбором нужного средства.
Прочитав этикетку, можно определиться с выбором нужного средства. Имбирный крем устраняет воспаление в сочленениях.
Имбирный крем устраняет воспаление в сочленениях. Такой бальзам эффективен при хронической форме суставной болезни.
Такой бальзам эффективен при хронической форме суставной болезни. Бальзам с куркумой разрешен для лечения суставных болезней у детей.
Бальзам с куркумой разрешен для лечения суставных болезней у детей. Белый бальзам – сильнейший препарат из всей линейки средств тайской медицины.
Белый бальзам – сильнейший препарат из всей линейки средств тайской медицины.
















