Сильный ушиб мизинца на ноге что делать как быстро вылечить: что делать в домашних условиях, снятие боли
Как лечить ушиб мизинца на ноге?
Ушиб мизинца на ноге – это распространенная травма опорно-двигательного аппарата, которая возникает при падении или во время удара. Травма сопровождается болевыми ощущениями, иногда прихулостью и отечностью. Если своевременно предоставить больному нужные меры и первую помощь, можно избежать осложнений, которые увеличивают период восстановления.
Симптомы ушиба мизинца на ноге
Мизинец чаще всего подвергается ударам и ушибам, и сопровождается резкой и выраженной болью, которая на несколько секунд лишает человека подвижности. Сильная боль возникает вследствие присутствия мягкой костной ткани на пальце. Среди основных проявлений вывиха мизинца на ноге можно отметить следующие:
-
Возникновение резкой и сильной боли;
-
Появление отечности, которая распространяется и на соседние пальцы;
-
Усиление болевых ощущений при попытке опуститься на всю стопу;
-
Отслоение ногтевой пластины, она может приобретать темно-коричневый цвет;
-
Нарушается подвижность в пальце;
-
Возникновение покраснения в области повреждения;
-
Ощущение пульсации в пальцы.
Симптомы могут быть и другого характера, некоторые сталкиваются с резким появлением синюшности и боли, увеличением пальца в размерах. При таких проявлениях необходимо обязательно посетить специалиста, сделать рентген пальца, чтобы определить, не сопровождается ли ушиб переломом.
Первая помощь при ушибе мизинца
Сильный ушиб мизинца на ноге характеризуется резкой болью, которую нужно мгновенно купировать путем применения первой помощи. Первая помощь при ушибе мизинца на ноге подразумевает выполнение следующих действий:
-
Если ушиб произошел в обуви, нужно срочно от нее избавиться, стараясь оказывать минимальное воздействие на травмированный мизинец;
-
К месту ушиба нужно приложить холодный компресс, это может быть, как холодная бутылка, так и лед, замотанный в полотенце;
-
Если сильная боль не проходит, больной должен принять обезболивающее средство, а именно: Но-шпа, Кетанов, Анальгин;
-
Если, помимо болевых ощущений и ограничения в подвижности, наблюдается гематома, резкая боль, синюшность, необходимо срочно обратиться за помощью к специалисту, который сделает нужный осмотр и определит наличие возникновения перелома или другого серьезного повреждения.
Первой помощи необходимо уделять повышенное внимание, потому что именно от нее зависит скорость восстановления, а также уровень боли при травмировании. Если нет представления о том, что делать в подобной ситуации, единственным правильным вариантом является обращение за помощью к специалисту.
Как отличить ушиб от перелома?
Чтобы подобрать нужное лечение, устранить болевые ощущения, необходимо понимать, какой вид травмы присутствует. Давайте разберем, как отличить перелом от ушиба, и на какие моменты нужно обращать внимание.
Болевые ощущения при возникновении обеих травм идентичные, человек требует принятия обезболивающего средства, которое устранит данные проявления. Отличия будут наблюдаться только во внешних проявлениях. Если возникает ушиб, то деформируются только мягкие ткани, в результате чего возникает синюшность, отеки, покраснения. В случае возникновения перелома травмируется целостность кости, которая сопровождается полным отсутствием движения в мизинце, а также резкими и длительными болевыми ощущениями.
Если после получения травмы больной не обращается за помощью к специалисту, и наблюдает болевые проявления в течение нескольких дней, можно говорить о том, что присутствует перелом или вывих. Определить точный характер травмы можно только после проведения рентгена в медицинском учреждении.
Что нельзя делать при ушибе мизинца?
Чтобы не спровоцировать возникновение осложнения в случае приобретения травмы, необходимо ознакомиться с правилами, которые говорят о запретных действиях при ушибах:
-
Разогревать поврежденное место;
-
Растирать палец, это может привести к закупорке вен, а также к внутреннему кровотечению;
-
Самостоятельно вправлять палец, потому что это вызовет еще больше негативных последствий;
-
Назначать себе обезболивающие средства, не зная обо всех последствиях приема.
В лучшем случае стоит обратиться к специалисту за помощью, который на месте сделает осмотр пальца, определит болевой синдром и назначит нужное лечение.
Лечение народными средствами
Ушиб – это не продолжительный вариант травмы, но который тоже нуждается в лечении. Можно использовать средства народной медицины, которые направлены на снижение болевых ощущений, отечности, устранение воспалительного процесса. Народная медицина предлагает использовать множество средств, которые положительно воздействуют на мягкие ткани, устраняя все негативные проявления травмы. Рассмотрим лучшие рецепты при ушибе мизинца.
-
Компресс из лука. Необходимо взять свежую луковицу, натереть ее на терке и размешать с 20 г сахара. Полученная кашица накладывается на мизинец под повязку на 2 часа.
-
Ванночка из коры дуба и цветков календулы. Необходимо залить растения кипятком на 20 минут, затем добавить полученный отвар в ванночку и опустить травмированную ногу. Принимать ванночки нужно 2 раза в день до исчезновения симптомов.
-
Аппликация из капустного листа. Нужно взять свежий капустный лист и приложить его на поверхность поврежденного пальца. Сверху при необходимости наложить бинт на 2 часа.
-
Холодные компрессы. Снять воспаление и отечность поможет лед, который прикладывается к пораженному участку. Лед нужно завернуть в полотно и приложить в закрытом виде на несколько секунд. Повторять 3-4 раза на день.
-
Сок подорожника. Из данного растения можно создавать примочки путем использования сока подорожника. Им промачивается поврежденный палец каждые 3 часа ежедневно.
Использовать народные средства нужно до того момента, пока не пройдет боль и не устраняться другие симптомы. Как долго болит ушиб мизинца на ноге? Длительность боли зависит от степени повреждения, в одних случаях боль уходит через 2-3 дня, в других случаях понадобится более длительное лечение, от одной недели.
Лечение ушиба медикаментами
Медикаментозная терапия при лечении ушиба на ноге играет важную роль, она назначается врачом, после осмотра повреждения и определения степени тяжести. Чаще всего назначается использование мазей и обезболивающих препаратов, среди которых отмечают:
-
Кетопрофен;
-
Ортофен;
-
Ибупрофен;
-
Рациниол;
-
Диклофенак.
Эти средства предназначены для наружного применения, они используются 2-4 раза в день в течение недели до полного исчезновения повреждения. Чтобы эффект сохранялся на длительное время, можно добавить и лечение спиртовыми компрессами, которые в комплексе будут давать хороший эффект.
В некоторых случаях врачи могут назначать использование физиотерапевтических процедур, которые более глубоко воздействуют на повреждение и устраняют болевые проявления. Среди процедур отметим:
Эти методы проводятся только под присмотром специалиста, который дозирует воздействие, знает все особенности проведения манипуляций. Восстановление с помощью медицинских методов лечения происходит намного быстрее, нежели при лечении народной медициной.
Реабилитация после ушиба
Иногда сильные ушибы требуют проведения реабилитационных мероприятий, которые позволят быстрее восстановить нарушенную подвижность. В качестве реабилитационных мер используют фиксирующие повязки, имеющие вид части носка. Передняя часть стопы характеризуется плотным основанием, позволяет крепко удерживать пальцы.
Помимо того, что пациент должен ежедневно пользоваться данной повязкой, ему показано принятие ванночек из морской солью, которая позволит быстрее восстановить подвижность и устранить любые негативные проявления после травмы. Парить стопы нужно в горячей воде не менее 20 минут, после процедуры укутать в одеяло или надеть теплые носки.
Также стоит пристальное внимание уделить обуви на момент восстановления. Носок не должен сжимать пальцы, он должен быть мягким и просторным. В летнее время выбирается открытая обувь, в зимнее время можно брать обувь на размер больше. Если болевые ощущения не проходят, нужно приобрести ортопедические стельки, которые будут смягчать давление на поврежденный палец.
- 29 Июня, 2019
- Ортопедия и травматология
- Ксения Степанищева
Наверное, каждый человек хоть раз сталкивался с ушибом пальцев ног. Это происходит при ударе о какие-либо предметы, например, о шкаф или бордюр. Если ударился мизинцем на ноге, то появляется сильная боль, отек, гематома. Это может быстро пройти, но иногда данное явление весьма болезненно. Как лечить ушиб мизинца на ноге, рассказано в статье.
Анатомия
У самого маленького пальца сложное строение. Он состоит из мелких костей и тонких сухожилий, которые подвергаются травмированию. Ногтевая пластина маленькая, поэтому способна треснуть даже при незначительном ударе. Мягкие ткани пальца включают множество нервных окончаний. Из-за данной особенности даже его небольшие повреждения приводят к сильной боли.
Маленький размер мизинца не снижает его значимости. На стопе пальцы, находящиеся у края, ответственны за равновесие. Еще мизинец необходим при беге, прыжках и других физических нагрузках. За укрепление свода стопы ответственна мышца – короткий сгибатель, отводящий и сгибающий палец.
При ударе или давлении обычно болит мизинец на ноге. Еще по причине этой травмы могут возникнуть отеки и синяки. Чтобы узнать, случился ушиб или перелом мизинца на ноге, необходима правильная диагностика.
Симптомы травмы
По причине своего размера палец оснащен мелкими костями и тонкими сухожилиями, которые легко травмируются и надрываются. К симптомам данного явления относят:
- Боль. Сначала она сильная, а затем стихает, но не исчезает полностью. Постепенно боль становится ноющей, пульсирующей. Причиной этого является то, что у пальца много нервных окончаний.
- Отек, припухлость, которая распространяется на соседние пальцы и по конечности вверх.
- Гематома. Из-за сильного удара она переходит на ноготь и далее по ноге. Кровь способна скопиться под ногтевой пластиной, которая через несколько дней становится черной, начинает отслаиваться.
- Если всего один маленький мизинец болит на ноге, человек начинает испытывать сильный дискомфорт. При ушибе подвижность не теряется, но наблюдается другое неприятное явление — больно носить обувь, особенно узкую. Симптомом перелома мизинца на ноге является невозможность движения.
- Развивается хромота.
- При сильном ушибе может наблюдаться размозжение тканей с их отмиранием.
- Травмирование ногтя заметно по изменению его цвета на синий или черный. Также наблюдается отторжение ногтя.
- На коже заметны раны и ссадины.
- При повреждении нервных волокон происходит онемение, подергивание пальца.
Симптомы могут не проявляться сразу. Сначала появляется 2 или 3 признака, но на них следует обратить внимание. Если они не исчезают в течение 5 дней, то нужно посетить врача, чтобы не допустить осложнений.
Ушиб или перелом
Нередко травмирование пальца является причиной появления его повреждений. Ушиб может сопровождаться вывихом, переломом кости или растяжением связок. Как отличить перелом от ушиба и прочих повреждений?
Симптомом перелома мизинца на ноге считается его оттопыривание, неестественное выворачивание. При пальпации можно услышать хруст обломков костей. При ушибе мизинец не меняет свое положение. Данные признаки отличают ушиб от перелома. Накладывают ли гипс на мизинец на ноге? Если это ушиб, то данная процедура не требуется. Она нужна при переломе.
Точно поставить диагноз способен только травматолог. Врачу нужно показать участок повреждения. Обычно на рентгеновском снимке хорошо виден вид травмы. Самовольно выполнять диагностику не стоит, так как при этом повышается риск смещения костных обломков, если они имеются в пальце. После получения травмы нужно вызвать скорую помощь, а до этого попробовать оказать первую помощь.
Диагностика
Только врач может прописать средства и методы, как лечить ушиб мизинца на ноге. Но сначала выполняется диагностика. Травматолог проводит пальпацию травмированного места, чтобы установить тяжесть ушиба. Кроме внешнего осмотра выполняют рентген всей стопы, а в некоторых случаях МРТ или КТ.
Если выявлен перелом, ставится гипс. При ушибе выбирается индивидуальное лечение. Обычно терапия комплексная. Но в любом случае ее должен назначать врач.
Первая помощь в домашних условиях при ушибе
После повреждения нужна доврачебная помощь, чтобы не довести дело до осложнений – появления гематом и уплотнений в участке ушиба. Выполнять ее следует без паники по общепринятой инструкции:
- У пострадавшего с ноги снимают обувь, ведь она может сжимать травмированный палец.
- Выполняется визуальный осмотр травмированной области на выявление серьезных повреждений. Нужно проверить, активен ли палец. Если есть ограничения подвижности в первые часы после ушиба, то это может свидетельствовать о вывихе, переломе, растяжении.
- На поврежденный участок кладут холодный компресс на 10 минут. Он ослабляет сильную боль. Кровеносные сосуды от холода сужаются, что защищает от возникновения отеков и синяков. При необходимости процедура повторяется через 20 минут. Это позволит не допустить, чтобы мизинец на ноге опух.
- Выполняется дезинфекция поврежденного места кожи. Если есть царапины, порезы, раны, то их промывают водой и обрабатывают антисептиком. Перекись водорода позволяет остановить кровотечение.
- Накладывается стерильная повязка. Данная мера нужна при открытых ранах, чтобы исключить попадание грязи и проникновение инфекции.
Какие действия можно производить самостоятельно
При ушибе мизинца люди редко спешат у врачу. Как правило, последствия такой травмы стараются лечить дома. Действия, которые рекомендуют врачи:
- Накладывается давящая повязка, если ногтевая пластина отслаивается после ушиба. Перед накладыванием повязки следует устранить висящие части ногтя.
- Требуется иммобилизация мизинца с помощью его бинтования к безымянному пальцу пластырем или куском ткани. Повязка накладывается не очень туго, поскольку не исключается и перелом.
- Поврежденную ногу надо разместить на возвышении и обеспечить покой. Это позволяет не допустить нарушение в кровообращении.
- Используется обезболивающее средство. Это могут быть таблетки или мазь.
Запрещенные действия
Если повреждение сильное, то обезболивание и лечение мизинца на ноге должно выполняться травматологами. Нередко при первой помощи совершаются ошибки:
- Растирание, разминание, надавливание на ушибленный палец.
- Прикладывание теплых компрессов и применение разогревающего геля.
- Принудительное сгибание или разгибание сустава.
Этого делать нельзя ни в коем случае.
По причине повреждения пальца на нижней конечности ограничивается свобода движения. Поэтому не следует заниматься самолечением, а также отказываться от врачебной помощи.
Лечение
Важное значение при такой травме имеет своевременная терапия, иначе вероятно развитие симптомов посттравматического артроза, который способен появиться через несколько месяцев или лет. Во время передвижения артроз приводит к дискомфорту, болям и отеку стопы.
Только врач способен правильно обследовать травму, а также назначить терапию. Как лечить ушиб мизинца на ноге? Травматологами назначаются следующие процедуры:
- Медикаменты.
- Физиотерапия.
- Хирургическое вмешательство.
Средства для лечения ушиба представлены в виде мазей и кремов с противовоспалительным, противоотечным, обезболивающим действием. Физиотерапию выполняют при отеках и гематомах на пальце. Эффективно проведение электрофореза, грязелечения, УВЧ-терапии, магнито- и лазеротерапии. При значительных травмах может потребоваться хирургическое вмешательство.
Таблетки
Эффективно действуют анальгетики для внутреннего приема. Лучшими считаются следующие средства:
- «Парацетамол». Обезболивающие таблетки, снижают реакцию на боль благодаря блокированию выделяемых ферментов. Препарат применяется в лечении взрослых и детей. Дозу рассчитывает врач на основе возраста пациента, веса и прочих особенностей. Средство может сочетаться с иными препаратами, у него мало побочных действий. Имеет небольшое время действия (до 4 часов), поэтому нечасто применяется в траматологии.
- «Ибупрофен». Является нестероидным противовоспалительным средством. Часто применяется травматологами при лечении разных повреждений тканей. Обладает более долгим действием – около 6 часов. «Ибупрофен» запрещается использовать при болезнях ЖКТ. Допускается применение в лечении детей.
- «Кетанов». Это сильное средство, которое чаще применяется при серьезных повреждениях. Не стоит использовать его больше 2 суток. Препарат неэффективен при гематомах, но позволяет обезболить ушиб быстро и надолго. Средство нельзя использовать пациентам в возрасте до 16 лет, а также при беременности и лактации. Эти обезболивающие таблетки запрещено принимать при заболеваниях, сердца, почек, нарушении свертываемости крови. У «Кетанова» есть много побочных эффектов, поэтому данный препарат используется лишь в случаях, если эффект будет выше возможных негативных последствий.
- «Диклофенак». Устраняет боль, уменьшает отек и ускоряет рассасывание гематом. Является безопасным средством, к побочным действиям относят лишь аллергию на входящие в состав препарата вещества.
Использовать любые таблетки необходимо после получения консультации у врача. Не менее важным является предварительное ознакомление с инструкцией выбранного препарата. Необходимо соблюдать дозировки и период лечения. Тогда курс терапии будет эффективным.
Советы знахарей
Как лечить ушиб мизинца на ноге в домашних условиях? Существует много способов, позволяющих выполнять быстрое лечение. Из народных средств эффективны следующие рецепты:
- Выполняют компрессы на основе измельченной кожуры банана. Нужна чистая кожура, которую пропускают через мясорубку. Затем готовая масса выкладывается на хлопчатобумажный материал или марлю и прикладывается к поврежденному участку. Компресс закрепляют с помощью пищевой пленки и оставляют на 2 часа. Процедура может выполняться 2 раза в сутки – утром и вечером.
- Помогает порошок бодяги. Это высушенные и измельченные морские губки. Купить их можно в аптеке. Такое средство избавляет от воспаления, питает кожу, восстанавливает ткани. Применяется в виде компресса.
- Аппликации с охлаждающими эфирными маслами. Они обладают местным раздражающим и охлаждающим эффектом. Например, масло перечной мяты устраняет воспаление, боль, отек. Нужно нанести несколько капель средства на марлю и приложить к поврежденному участку.
Народные рецепты помогают справляться с ушибами, но пользоваться или можно только при легком поражении. В остальных случаях нужна консультация со специалистом.
Восстановление
Реабилитация выполняется в режиме покоя и комфорта для травмированной конечности:
- На протяжении первых 2-3 дней не следует нагружать ногу ходьбой. Желательно применять фиксирующую повязку, ортопедические стельки или специальный вкладыш (пелот) для передней части стопы.
- На период восстановления требуется подобрать удобную обувь на толстой подошве и с широким носком.
- Можно выполнить массаж, но аккуратно.
- Через несколько дней после травмы можно делать теплые ванночки с морской солью (1 ст. л. на 1 литр воды). Процедура выполняется по 15 минут в день. После ее окончания не следует ополаскивать ноги. Это обеспечивает максимальный лечебный эффект.
Восстановление происходит в течение 2 недель, но при выполнении рекомендаций специалиста и своевременном лечении срок может составлять всего 7 дней.
Последствия
Многие люди после ушиба мизинца полагают, что все пройдет само, поэтому не обращаются к врачу. Также не все самостоятельное лечение. Это может привести к отрицательным последствиям. Осложнения могут быть такие:
- Подногтевая гематома. Поскольку мизинец – небольшой палец, то при ушибе обычно повреждается ноготь. Кровоизлияние наблюдается под ногтевой пластиной. В пальце возникает чувство распирания, пульсации от скопления крови под ногтем.
- Посттравматический артроз суставов пальца. Появляется через некоторое время. Характеризуется болью при ходьбе, отеком пальца.
- Перелом. Если он вовремя не диагностирована такая травма пальца, то при отсутствии лечения кости неправильно срастутся. В дальнейшем возникают болезненные ощущения, изменяется походка. В сложных случаях развивается хромота.
Вывод
Лечение при ушибе мизинца не такое сложное, как может показаться. Главное – выполняться оно должно своевременно и грамотно. Иначе последствия травмы будут сопровождать в течение всей жизни.
Ушиб мизинца на ноге – травма распространенная, возникает из-за сильного удара или падения. Деформация стопы может сопровождаться вывихом или переломом. Если игнорировать такое состояние, то возможно появление осложнений и длительного болевого синдрома. Своевременное лечение позволит быстро справиться с недугом. Главное – это научиться отличать вывих от перелома.

Признаки и симптомы ушиба
Сильный ушиб мизинца на ноге возникает чаще, чем у остальных пальцев стопы. Это происходит по причине крайнего расположения, а также из-за мягкости костной ткани. Данная травма характеризуется следующими симптомами:
- Появляется резкая боль. Это происходит прямо во время повреждения тканей. После человек отмечает появление боли ноющего характера.
- Во время ходьбы и при увеличении нагрузки болезненность усиливается. Симптомом развивается по причине смещения мягких тканей и нервных окончаний.
- Возникает отечность, которая способна захватывать не только поврежденный палец, но и соседние.
- Мизинец начинает сначала краснеть, а потом синеть. Именно так проявляется подкожное кровоизлияние. Гематома располагается не только по мягким тканям, но и под ногтевой пластиной.
- Снижается подвижность пальца только через некоторое время после ушиба.
- Поверхность пальца приобретает сплошную гладкость, кожа в месте повреждения становится тонкой.
- Ногтевая пластина отслаивается или приобретает темно-коричневый цвет. Это происходит из-за сильного удара. Ноготь со временем отслаивается и на его месте начнет формироваться новый. Такая симптоматика развивается чаще из-за сильного удара или падения тяжелого предмета на палец.
Некоторые люди добавляют к перечисленной симптоматике чувство пульсации в тканях. Яркость болевых ощущений зависит от сложности травмы.

Ушиб или перелом мизинца на ноге?
Как определить ушиб или перелом мизинца на ноге? Эти травмы отличаются между собой одним – повреждением костной ткани. При ушибе задеваются только мягкие ткани, сухожилья, нервные окончаний. Перелом представляет собой травматизацию кости. Чтобы их отличить, достаточно пошевелить мизинцем. При ушибе сделать такое движение получиться, хоть это и будет вызывать болезненность. Если есть перелом, то двигать мизинцем не выйдет.
Стоит обратить внимание на длительность проявления боли. Если она сохраняется больше 3-4 дней, то есть вероятность вывиха или перелома.
Говорить о наличии перелома уместно в случае явной деформации пальца. Для этого достаточно сравнить положение здорового и травмированного мизинца.

Что делать при ушибе мизинца на ноге?
Вывих мизинца на ноге, как и перелом, должен осмотреть врач травматолог. При ушибе человек способен помочь себе сам, но для избегания осложнений, лучше обратиться к врачу. Первая помощь:
- Необходимо пошевелить пальцем. При ушибе это сделать получиться, а при переломе нет. Если диагностирован перелом, то необходимо обездвижить конечность и отправить потерпевшего в больницу.
- Второе действие при ушибе заключается в охлаждение поврежденного места. Для этой цели применяется хлопчатобумажная ткань. Она должна быть простой, чтобы хорошо впитывала воду. Отрезок ткани или салфетки смочить в холодной воде и приложить к мизинцу на 10 минут. По мере нагрева ткань вновь смачивают. После 10 минут делается перерыв на 20 минут, чтобы ткани не переживали стресса еще и из-за переохлаждения. Прикладывать компресс по такому принципу в течение 40 минут. Охлаждение способствует сужению сосудов, уменьшению отека и болезненности.
- Если отмечается отслоение ногтевой пластины, то потребуется наложение тугой повязки. Ее накладывают на мизинец и соседний палец. Достаточно просто обмотать оба пальца бинтом. Во время наложения повязки необходимо контролировать силу натяжения бинта, чтобы к мизинцу поступала кровь.
- При ударе ткани повреждаются не только на глубинных слоях, но и поверху. Если есть ранки, царапины, то такие травмы обрабатываются любым антисептиком.
После первой медицинской помощи при ушибе мизинца пострадавшую конечность приподнимают. В таком положении боль будет менее яркой, так как кровь не будет активно пульсировать в очаге воспаления. Если после охлаждения и наложения повязки боль не утихает, то потерпевший должен выпить таблетку обезболивающего по типу: Ибупрофена, Темпалгина, Солпадеина.
Место ушиба нельзя трогать руками, разминать, растирать спиртовыми настойками. Не стоит делать попытки принудительно согнуть мизинец. Из-за отечности и повреждения мягких тканей это будет проблематично. Ногу лучше оставить в покое и не напрягать.
После первой медицинской помощи лучше все равно показаться врачу-травматологу. Сделав один рентгеновский снимок стопы, врач поставит точный диагноз и укажет дальнейший вектор терапии.

Лечение ушиба мизинца на ноге
Как долго болит ушиб мизинца на ноге? Дать точный ответ на этот вопрос не сможет ни один доктор, ведь все зависит от сложности травмы. После постановки диагноза травматолог приступает к назначению медикаментозных препаратов для местного применения. Они назначаются для снятия болевого синдрома, уменьшения отечности, борьбы с гематомой. Для скорейшего выздоровления врачи советуют проходить курсы физиопроцедур.
- Электрофорез;
- УВЧ-терапия;
- Магнитотерапия.
В качестве домашнего лечения акцент делается на проведение компрессов и ванночек.
Проходить медикаментозную терапию уместно с 2-3 дня после получения травмы. Чтобы снять боль и воспаление, используют следующие мази:
- Ибупрофен;
- Рациниол;
- Кетопрофен;
- Диклофенак;
- Ортофен.
Для достижения желаемого эффекта мази втираются в палец и ткани возле него на протяжении 5-7 дней от 2 до 4 раз в день. Чтобы эффект был заметным уже на 5-6 день терапии, к мазям уместно добавить лечение спиртовыми компрессами. Любые разогревающие процедуры проводить только на 3-4 день после получения повреждения пальца.
Если травма сопровождается обильными гематомами, то есть вероятность проведения хирургического вмешательства.

Народные средства от ушиба
Первая рекомендация, которая действительно работает из арсенала народной медицины при ушибе мизинца, заключается в использовании спиртовых компрессов или ванн. Для этого на поврежденный палец прикладывается салфетка, полностью пропитанная спиртом или водкой. Ее важно зафиксировать таким образом, чтобы она прогревала палец со всех сторон. Смоченную салфетку сверху накрыть полиэтиленовым пакетом или пищевой пленкой. Держать в течение 1 часа. Повторять такую процедуру 2 раза в день на протяжении минимум 7 дней.
Ушиб мизинца на ноге, симптомы которого вызывают длительную ноющую боль, уместно лечить с помощью следующих народных рецептов:
- Компресс из ягод калины. Она обладает активным противовоспалительным действием, снимает отек и уменьшает болезненность. Также этот метод лечения подойдет при отслоении ногтя. Для приготовления смешивают 2 столовых ложки ягод калины, 10 мл сока алоэ и 10 мл сока чистотела. Смесь перетирают. Наносить на всю поверхность ногтя на 12 часов. Чтобы состав не растекался, сверху приложить ватный тампон и примотать повязкой. Повторять 2-3 раза.
- Луковый компресс. 1 свежую луковицу натереть на мелкой терке. В полученную кашицу ввести 20 г сахара. Размешать и наложить на палец. Сверху укрыть ватным диском и примотать бинтом. Не снимать в течение 2 часов.
- Примочки из сока подорожника. Для этого рецепта важно получить 2 столовые ложки сока подорожника. Готовой смесью смазывать палец через каждые 2-3 часа.
- Компресс из полыни. Этот рецепт подойдет тем, кто не имеет аллергии на это растение. Чтобы проверить ее наличие, достаточно нанести сок полыни на кожу запястья на 10 минут. Если за это время не появилось покраснения, зуда или отека, то травма вполне безопасна для здоровья. Из листьев полыни необходимо получить 2 столовые ложки кашицы. Желательно выбирать свежие листья, чтобы было больше сока. Накладывать на палец на 1,5-2 часа, сверху обмотать повязкой. Процедуру повторять до 2 раз на день.
- Аппликация из свежего капустного листа. Необходимо взять свежий и сочный капустный лист. Им обматывают всю поверхность поврежденного пальца. Сверху для фиксации завязать бинт.
- Йодная сетка. Этот метод подойдет в случае появления после ушиба отслоившегося ногтя. Сетка поможет ускорить кровообращение в тканях.
- Компресс из сырого картофеля. 1 небольшую картофелину вместе с кожицей натереть на мелкой терке. Готовую кашицу приложить к пальцу на 30-40 минут. Сверху обмотать ватным диском и забинтовать, но не слишком туго. Повторять процедуру 2 раза в день.
Если представленные методики лечения ушиба не дают результата, то стоит повторно обратиться за врачебной помощью. Врач изменит тактику лечения, есть вероятность продления курсов физиопроцедур.

Реабилитационный период
Период реабилитации после ушиба представляет собой ношение фиксирующей повязки или пелота. Она продается в аптеках. На внешний вид напоминает часть носка, но передняя часть стопы имеет плотное основание. Оно помогает поддерживать пальцы.
Помимо фиксирующей повязки, пациент должен 2 раза в день делать ванночки с морской солью. Для этого в 2-3 л теплой воды добавляют 1-2 столовые ложки соли. Воду необходимо размешивать до того момента, пока все кристаллы не растворятся. Парить стопы в ванночке около 20-30 минут. После процедуры пальцы медленно и аккуратно массируют, сгибая в разные стороны.
Из обуви на время реабилитации лучше отдавать предпочтение широким фасонам. Носок не должен сжимать стопу. Если во время ходьбы имеются болевые ощущения, то уместно приобретение ортопедических стелек.

Советы по лечению
Чтобы ушиб быстрее зажил, нельзя на 2-3 день после получения травмы греть ткани, увеличивать нагрузку на ногу, разминать или двигать мизинцем. Мышцам потребуется минимум 5-7 дней для восстановления. Если ушиб сопровождается гематомами, то это время увеличивается до 2-3 недель.
Запрещено самостоятельно вправлять мизинец, если он изменил свое привычное положение по отношению к остальным пальцам. Такая симптоматика говорит о вероятности вывиха или перелома.
Чтобы ткани меньше отекали, их необходимо заматывать бинтом. Если опухоль незначительная, то повязку не накладывают.
В качестве охлаждения достаточно использовать простую холодную воду, без добавления кубиков льда. Если холодной воды нет, то кубик льда заматывают в хлопчатобумажную ткань и прикладывают к месту. Прямого контакта льда с кожей быть не должно.
От бытовых травм, произошедших по неосторожности, не застрахован ни один человек. Ушиб мизинца на ноге приносит пульсирующую боль и ухудшает двигательную активность. Ускорить выздоровление и защитить от осложнений может правильная терапия.
Симптомы и признаки
Анатомическое строение мизинца не отличается от других пальцев и включает сухожилия, мягкие ткани, фаланги, кровеносные сосуды и нервные окончания. Единственное отличие — размер. Мизинец — самый маленький палец, его кости тонкие и легко подвергаются травмированию. Даже незначительный удар может привести к ушибу, вывиху и трещине.
По медицинским данным, такие повреждения чаще всего диагностируются в быту, но могут произойти и во время спортивных занятий, на производстве, в результате дорожно-транспортного происшествия. Если причиной стал несчастный случай, поражение нередко сочетается с другими травмами опорно-двигательного аппарата.
Ушиб крайнего пальца на ноге имеет ярко выраженную симптоматику. Сразу после удара развиваются такие признаки:
- Острая боль. Постепенно интенсивность болевых ощущений снижается, но не проходит совсем. Пораженная область долго ноет из-за нарушения целостности нервных волокон и сосудов.
- Отечность. Удар провоцирует спазм мышц. В результате мягкие ткани опухают. При сильном повреждении палец может потерять чувствительность.
- Кровоизлияние. От ушиба нередко рвутся мелкие сосуды. Кровь вытекает и скапливается в мягких тканях. Появляется гематома. Кожный покров краснеет и постепенно приобретает синий цвет. Если повреждена ногтевая пластина, со временем она чернеет и отслаивается.
Признаком травмы является боль при нажатии на пораженное место. Человек чувствует дискомфорт, наступая на ногу, и может прихрамывать при ходьбе. Распространенные симптомы ушиба — царапины, ссадины на коже и неприятное покалывание внутри пальца. Вышеперечисленные характеристики могут проявляться частично. Клиническая картина зависит от силы удара и глубины травмы.
Степени
Различают ушиб мягких тканей, мышц и суставов. Кроме этого, повреждение мизинца классифицируется по степени тяжести:
- Первая — не нарушающая целостность мышечной и суставной ткани. Удар провоцирует легкие царапины и боль, которые проходят без последствий.
- Вторая — проявляющаяся сильной болью. На пораженном месте вырастает гематома, появляется припухлость, ухудшается подвижность конечности.
- Третья — возникающая после мощного удара тяжелым предметом или в результате падения. Палец и близлежащие ткани отекают, кожный покров наливается кровью и становится багровым. Наступить на ногу не получается. Любое прикосновение к мизинцу провоцирует нестерпимую боль.
- Четвертая — развивающаяся в тяжелых случаях. Она диагностируется при нарушении целостности связок, суставов, костей. Могут наблюдаться открытые раны. Палец теряет двигательную функцию, темнеет и отекает.
Сильный ушиб нуждается в квалифицированном лечении. Лучше обращаться к травматологу при любом повреждении. Только врач может правильно определить степень тяжести и подобрать грамотную терапию.
Как отличить ушиб от перелома
Удар по пальцу может стать причиной серьезных последствий. Важно дифференцировать обычный ушиб от перелома или вывиха сустава. Симптомы этих повреждений имеют схожие черты: боль, отечность, гематома. При переломе они проявляются интенсивнее и сочетаются с нарушением подвижности мизинца.
Отличительным признаком вывиха и трещины считается смещение пальца в сторону. При подозрении на перелом нужно сразу отвезти пострадавшего в больницу. Специалист отправит человека сделать рентген. На снимке будет наглядно видно, какие именно участки травмированы. Если диагноз подтвердится, врач под местным наркозом возвращает пальцу анатомическую форму и накладывает гипс, который надо носить минимум 3 недели.
Первая помощь
Когда человек ударился мизинцем о твердую поверхность или травмировал его при падении, медлить нельзя. При отсутствии неотложной помощи гематома стремительно разрастается, усугубляя проблему.
- Нужно срочно усадить пострадавшего на ровную поверхность и вытянуть ему ноги. Стянуть обувь и снять носки. Осмотреть конечность, проверив наличие открытых ран и царапин. Попросить больного подвигать плацами. Если мизинец плохо сгибается, это повод заподозрить вывих или трещину костной ткани.
- На ушибленное место следует воздействовать холодом. Это снизит сосудистый и мышечный спазм, усмирит боль и уменьшит отечность. Необходимо наполнить пакет льдом, завернуть в полотенце и поместить на мизинец на 15—20 минут. Если под рукой нет льда, можно взять натуральную ткань, смочить прохладной водой и обернуть ступню. Примочку менять по мере нагревания материала.
- Если присутствуют царапины, их требуется обеззаразить перекисью водорода, Хлоргексидином или зеленкой. Чтобы купировать отек, рекомендуется нарисовать на мизинце йодную сетку. Раны надо заклеить бактерицидным пластырем.
- Место ушиба положено зафиксировать. Для этого накладывается давящая повязка, которая не нарушает циркуляцию крови. Потом мизинец надо аккуратно прибинтовать к соседнему пальцу.
 Разрешается дать больному таблетку Ибупрофена или Нурофена. Когда боль снизится, транспортировать его в поликлинику для обследования.
Разрешается дать больному таблетку Ибупрофена или Нурофена. Когда боль снизится, транспортировать его в поликлинику для обследования.
Распространенные ошибки при оказании помощи
Своими действиями важно не навредить пострадавшему. Помогать нужно правильно. Запрещается:
- пытаться выровнять мизинец, когда он находится в неестественном положении;
- разминать суставы, если человек при этом испытывает боль;
- растирать зону поражения;
- смазывать кожу разогревающими мазями.
Традиционная терапия
Если ушиб мизинца не сопровождается трещиной в костной ткани, лечение занимает от 1 до 3 недель.
В первые дни рекомендуется ограничить подвижность и не перегружать ногу. В течение 2 суток после удара нужно каждые 2 часа ставить на пораженный участок прохладные компрессы на 20 минут. Они останавливают внутреннее кровотечение и снижают опухоль.
 Через 3 дня медики советуют приступать к прогреваниям ушибленного места. Можно нагреть на сковороде песок, пересыпать в тканевый мешочек и прикладывать к мизинцу 2 раза в день. Хорошие результаты обеспечивает использование синей лампы по 15 минут трижды в день.
Через 3 дня медики советуют приступать к прогреваниям ушибленного места. Можно нагреть на сковороде песок, пересыпать в тканевый мешочек и прикладывать к мизинцу 2 раза в день. Хорошие результаты обеспечивает использование синей лампы по 15 минут трижды в день.
Медикаментозная терапия включает применение обезболивающих и противовоспалительных наружных мазей, гелей и кремов. Врачи назначают:
- Диклофенак;
- Гепариновую мазь;
- Троксевазин;
- Кетонал гель.
Средства наносят на пораженную область тонким слоем и осторожно втирают в кожный покров массажными движениями 3—5 раз в сутки.
Для лечения сильного ушиба выписывают хондропротекторы и миорелаксанты. Чтобы ускорить заживление, применяют витаминные комплексы.
Восстановительная терапия включает физиопроцедуры. Они возвращают мизинцу подвижность, улучшают ток крови, рассасывают кровоподтеки и синяки. Быструю эффективность обеспечивают:
- электрофорез;
- инфракрасный луч;
- УВЧ.
 При тяжелой степени поражения возвратить двигательную функцию пальцу сложно. В период реабилитации медики советуют сеансы массажа, разрабатывающие суставы и связки.
При тяжелой степени поражения возвратить двигательную функцию пальцу сложно. В период реабилитации медики советуют сеансы массажа, разрабатывающие суставы и связки.
Народные способы
Схему терапии, выписанную врачом, полезно комбинировать с народными методами. С их помощью вылечить травму мизинца на ноге получается быстрее.
- На 3—4-й день полезно начинать делать теплые ванночки. Для приготовления подходит морская соль из расчета столовая ложка на литр воды. Можно воспользоваться ромашкой, дубовой корой, календулой. Ложку сырья нужно запарить в 250 мл кипятка. Настоять, отфильтровать, развести теплой водой наполовину и использовать для ванночки. Продолжительность сеанса — 20 минут. Длительность лечения — неделя.
- Хорошие результаты дают спиртовые компрессы. Востребована обычная водка или настойки, сделанные самостоятельно. Смешать по столовой ложке травы мать-и-мачехи и душицы с 0,5 л водки в стеклянной банке, закупорить и поставить в стол на 3 дня. Настойку отцедить и хранить в холодильнике. Для спиртовых компрессов смочить в жидкости марлю, обернуть мизинец, прикрыть полиэтиленом, ватой и завязать платком. Оставить на 1 час.
- Улучшить ток крови легко растираниями. Чтобы приготовить средство, потребуется корень лопуха. Двести граммов сырья измельчить и соединить с водкой в соотношении 1:2. Через 6 часов настойка готова. Ею следует растирать ушибленное место 3 раза в день.
- Простое средство снизить отечность — свежие листья подорожника или капусты. Их надо измельчить, завернуть в марлю, положить на мизинец и завязать. Можно применять цельные листы, обернув их вокруг ушибленного места и зафиксировав бинтом.

- Ускоряет восстановительные процессы в организме настойка арники. Ее легко приобрести в аптеке. Для приема внутрь рекомендуется 30—40 капель трижды в день до еды. Средство разводить в небольшом количестве воды. Наружная терапия осуществляется с помощью примочек. В настойке смачивают бинт и прикладывают на полчаса к больному участку.
Последствия
Отсутствие лечения может привести к осложнениям, поэтому не стоит откладывать визит к специалисту, который поможет отличить ушиб от перелома.
Повреждение, затрагивающее ноготь, часто становится причиной подногтевой гематомы, проявляющейся сильной болью и отеком. В некоторых случаях ушиб провоцирует развитие артроза суставов мизинца. Такие осложнения затрудняют терапию и могут потребовать хирургического вмешательства.
Источник
Как отличить ушиб мизинца на ноге от перелома
Практически любой человек время от времени ударяет ногу, испытывает сильную боль, а потом долгое время думает, является ли это переломом или просто небольшим ушибом. Рассмотрим в данной статье, как отличить ушиб мизинца на ноге от перелома, а также, что необходимо сделать для того, чтобы улучшить ситуацию самостоятельно.
5 основных отличий ушибов мизинца от перелома
Получить подобную травму может любой человек. Как правило, перелом или ушиб мизинца на ноге появляется в результате удара о твердый предмет, падение чего-то тяжелого на ногу или случайного вывиха ноги.
В любом из этих случаев именно первые минуты являются решающими для того, чтобы минимизировать риск возникновения неприятных последствий, а также избежать дальнейшего хирургического вмешательства.
Несмотря на сильную боль и шок, необходимо попытаться определить, является ли это переломом мизинца или просто ушиб.
Сделать это можно, ответив на следующие 5 вопросов:
- Расположен ли ваш палец на ноге как-то непривычно, может имеется небольшое отклонение в сторону;
- Был ли слышен во время травмы хруст костей;
- Можете ли вы самостоятельно двигать всеми пальцами на ногах в одинаковой степени интенсивности;
- Увеличивается ли болезненность в поврежденном участке со временем;
- Появился ли отек, шишки или иные виды травмы тканей на стопе.
Если хотя бы один из вышеперечисленных вопросов получил положительный ответ, то велика вероятность перелома. Следует знать, что мизинец, как и все кости, расположенные именно в данной части ступни, имеют довольно хрупкую структуру.
Сломать его возможно, если просто удариться о шкаф или если неудачно встать на собственную ногу. Не стоит исключать возможность перелома только исходя из того, что вы можете наступать на ногу.

При переломе пятой плюсневой кости (продолжение мизинца) можно неделями ходить, однако впоследствии придется проводить серьезную операцию и вставлять фиксаторы для того, чтобы кости срослись.
Доврачебная помощь при ушибе или переломе
Если вы не обладаете специальным медицинским образованием и не можете определить, является ли травма переломом или ушибом мизинца на ноге, следует выполнить следующую инструкцию:
- Зафиксировать поврежденный палец таким образом, чтобы в случае перелома не произошло бы смещение. Сделать это можно с помощью бинтов, жгутов или просто платка;
- Обработать все полученные раны и ссадины пероксидом водорода;
- Наложить холодный компресс на поврежденную ступню. Это также позволит определить, является ли травма переломом, так как в случае с ушибом после охлаждения возможен спад отека и посинения. Если же мизинец на ноге сломан, то он в любом случае вызовет серьезные гематомы из-за внутреннего повреждения мягких тканей;
- Если повреждены ногти, то необходимо их зафиксировать с помощью пластыря;
- Также поврежденную ногу лучше расположить немного выше корпуса тела для того, чтобы обеспечить необходимый отток крови;
- Если у человека произошел болевой шок, то следует обезболить с помощью анальгетиков в таблетках.

После прибытия врачей проводится полное обследование, которое включает также рентген и узи мизинца. На основе полученных данных врач ставит диагноз, является ли данная травма переломом или нет.
Симптомы ушиба мизинца на ноге
Указание некоторых основных симптомов, которые встречаются более, чем у 90% людей в данной ситуации, даст возможность определить, какой тип травмы произошел.
В первую очередь, при ушибе возникает моментальный сильный оттек, который уже спустя пару часов немного спадает. Также и с болезненностью. При ушибе мизинец спустя определенное время будет болеть все меньше и меньше. Вы спокойно сможете ходить, ощущая лишь небольшой дискомфорт.
Даже при самом сильном ушибе сохраняется полная подвижность конечностей. Особенно легко это проверить на двух ногах одновременно. Если на одной ноге мизинец сгибается, а на поврежденной — нет, то травма более серьезная.
Также стоит отметить, что и ушибы в свою очередь подразделяются на некоторые категории:
- Легкая степень травмы — небольшая болезненность, спокойно можно наступать на ступню и ходить в закрытой обуви. Может появиться небольшая отечность, которая спадет уже через пару часов. Возможно появление небольшого синяка;
- Средняя степень травмы — резкая острая боль и моментальное появление сильного отека. Возможно повреждение или полное удаление ногтевой пластины. Двигать мизинцем становится труднее, но получается. Также проявляется сильная гематома;
- Тяжелая травма — в данном случае синяк и остальные последствия проявляются после нескольких дней. Гематома распространяется также на неповрежденные участки ноги. При попытке шевелить пальцем ощущается острая боль, возможен болевой шок;
- Серьезное повреждение — невозможно шевелить пальцем, появляется гематома на всю ступню, а также сильный отек, который не проходит через пару часов. Больно наступать. По ощущениям очень похоже на перелом или трещину.

Симптомы перелома мизинца на ноге
Вне зависимости от того, какой именно палец пострадал, определить перелом можно также по дополнительным симптомам. Помимо всего вышеуказанного обратить внимание также следует на цвет кожи вокруг места травмы.
В отличие от ушиба, синяк или отек проявит себя при переломе не сразу, а спустя даже несколько дней. В это время могут появляться небольшие гематомы, покраснения, онемения пальца, а также болевые ощущения при смене привычного расположения.
Так же, как и ушиб, переломы бывают нескольких видов. Наиболее очевидный показатель: закрытый или открытый перелом. При открытом сразу же становится понятно, какого рода травма была получена. Однако в случае с мизинцами на ногах наиболее распространены закрытый переломы.
Часто это происходит не моментально, а постепенно в течение длительного времени. Особенно у профессиональных спортсменов или балерин и без того тонкие кости истончаются. В результате даже при небольшом механическом повреждении происходит перелом.

Помимо открытого или закрытого данный вид травмы можно разделить на перелом со смещением или без. Этот вопрос серьезно повлияет не только на дальнейшую жизнь пострадавшего, но и на схему и длительность лечения.
При переломе мизинца со смещением очень распространены операции для того, чтобы врач имел возможность правильно собрать кость и зафиксировать ее. Причина таких трудностей в том, что в конечностях, а тем более около мизинца, очень плохо работает кровоснабжение костного скелета. В результате при наличии смещения вероятность, что кость сама собой срастется правильно крайне невелика.
Крайне серьезным поводом для того, чтобы подозревать именно перелом мизинца или большого пальца на ноге является появление характерной шишки. Выглядит это следующим образом: на месте травмы образуется довольно плотное образование, которое раньше никогда не появлялось.
В первые часы после повреждения шишка может быть белой, затем она постепенно наливается кровью и становиться синей. Как правило, такое явление свидетельствует о наличие перелома плюсневых костей, которые отличаются тонкостью и тем, что срастаются довольно долго.
Обратите также внимание, что в ступне человека более 25 костей и далеко не все из них при переломе вызывают сильную боль.

В любом случае, если вы получили травму и хоть один намек есть на то, что кость сломалась или появилась трещина, необходимо срочно обращаться к врачу.
Диета при переломе или ушибе мизинца
После того, как окончательно поставлен диагноз, является ли травма переломом или просто ушибом, необходимо перейти к самому ответственному этапу — лечению.
Правильная диета является основой любого выздоровления, так как без нужных минералов и витаминов организм не сможет быстро восстановиться.
Если случился перелом, то в таком случае нужно все свои силы направить на укрепление костной системы.
Всем известно, что молоко и молочная продукция богата кальцием. Да, в данных продуктах много кальция, поэтому обязательно нужно включить в питание молочные продукты. Они снабдят организм кальцием и необходимым белком.
Благодаря употреблению молочных продуктов, можно ускорить срастание перелома на 25 % быстрее. Необходимо учесть, что продукты желательно приобретать или в эко-магазинах, или же непосредственно у производителя, так как молоко из порошка не только не улучшить, но и может ухудшить самочувствие.

Помимо молочных продуктов, кальция много содержится в кунжуте. В 100 граммах данных семян содержится около 970 мг кальция. Это соответствует суточной потребности в кальции. Из кунжута можно готовить пасту.
Для этого понадобятся 100 грамм кунжута (3 столовые ложки). Далее семена кунжута нужно замочить в воде на 12 часов. Семена размягчатся, и получится паста. С такой пастой получаются вкусные бутерброды. Они очень полезны и наполнены кальцием.
Кальция содержится много в миндале. В среднем в 100 граммах миндаля содержится 300 мг кальция, что является почти суточной нормой. Можно употреблять халву, но только натуральную, без вредных добавок.
При переломе нужно есть курицу. Данный продукт очень полезен для больных людей. В курице содержится много витаминов и минералов. В курином мясе содержатся следующие полезные вещества.
- Белок. Он очень полезен при повреждении костей, а также при повреждении мышц и сухожилий. Белок необходим для организма. Без него невозможно здоровое существование организма;
- При переломе, конечно, портится настроение. А курица содержит вещество, которое поднимает его. Триптофан повышает настроение больного человека. А это значит, у настроенного на оптимизм происходит лучшее сращение костей. Перелом очень быстро зарастает. При переломе рекомендуется употреблять курицу через день в количестве 500 грамм. Таким образом, организм получит достаточную дозу белка для восстановления поврежденных тканей и костей;
- Курица способна повышать иммунитет. А у человека с хорошим иммунитетом быстрее происходит восстановление костей и тканей;
- В курице содержится огромное количество кальция, железа, магния, калия.

При переломе нужно отказаться от алкоголя, сигарет. Вредные привычки только способствуют вымыванию кальция из организма. Перелом быстрее срастется, если соблюдать правильное питание и при этом отказаться от вредных привычек.
Очень важно помнить, что именно своевременная медицинская помощь позволит избавиться от проблемы всего за пару недель.
В то время, как если пропустить момент и обратить к врачу с переломом мизинца или другой кости слишком поздно, крайне велика вероятность инвалидности или, как минимум, необходимости повторно ломать и заново лечить палец. Внимательно обращение к организму даст возможность сэкономить здоровье, силы и деньги.
Если вы когда-нибудь попали в дверь или ударили молотком, у вас, вероятно, были общие симптомы разбитого пальца. Любая травма или травма пальца может привести к:
- сильной боли в пальце, особенно ноющей и пульсирующей боли
- воспаление (боль, покраснение и припухлость)
- затруднение при использовании кончика пальца
- потеря чувствительности кончика пальца
- кровоподтеки и изменение цвета кожи и ногтя
- жесткость в вашем пальце
Ноготь на сломанном пальце также может упасть в течение недели или двух после травмы.
Продолжайте читать, чтобы узнать больше о лечении разбитого пальца, и когда вам нужно обратиться за помощью.
Лучший способ получить немедленное облегчение от разбитого пальца – это лечение воспаления. Воспаление является основной причиной боли, отека и покраснения.
Общие советы по лечению разбитого пальца:
Отдых
После того, как вы поранились, прекратите все, что вы делаете, чтобы предотвратить дальнейшие травмы. Как бы болезненно это ни было, постарайтесь спокойно оценить ущерб и необходимость медицинской помощи.
Ice
Очень осторожно наносите на поврежденный палец пакет со льдом или компресс, завернутый в полотенце или тряпку для рук, на 10-минутные интервалы с 20-минутными перерывами, несколько раз в день.
Никогда не подвергайте кожу непосредственно льду или дольше, чем на 10-15 минут за один раз, чтобы избежать риска обморожения или дальнейшего воспаления.
Во избежание нанесения тяжести травме положите палец на покрытый ледяной компресс или пакет.
Elevate
Подъем поврежденного пальца выше уровня вашего сердца замедляет приток крови к участку, ограничивая воспаление и давление.Это чрезвычайно важно и должно выполняться непрерывно, а не только периодически.
Используйте безрецептурные (OTC) обезболивающие препараты
OTC противовоспалительные и обезболивающие препараты, такие как ибупрофен (Advil, Motrin), ацетаминофен (Tylenol) и аспирин, могут помочь уменьшить воспаление и связанную с ним боль.
Очистите и закройте открытые раны
Если поврежден ноготь или кожа, аккуратно очистите область с помощью мыла и воды или антибактериального ополаскивателя.Затем закройте рану стерильной марлей или повязками.
OTC антибиотические мази или кремы также можно наносить на раны после сеансов очистки, чтобы помочь предотвратить инфекцию.
Раны должны быть очищены и новые повязки наноситься не реже двух раз в день.
Убедитесь, что вы можете двигать пальцем
Никогда не оборачивайте, не шините и не держите поврежденный палец дома. Также важно стараться максимально осторожно двигать пальцем, не увеличивая боль.
Если вы не можете пошевелить пальцем, обратитесь к врачу.
Используйте обезболивающие кремы и растительные лекарственные средства
Обезболивающие лекарственные кремы и растительные формулы могут помочь уменьшить воспаление и боль. Арника может помочь уменьшить воспаление и улучшить время заживления ушибов.
В течение первых 48 часов после травмы рекомендуемый курс лечения – отдых, обледенение, подъем и прием безрецептурных обезболивающих препаратов. Ваша боль должна начать значительно улучшаться после одного или двух дней основного ухода.
Болезненный синяк может развиться на месте травмы после того, как начальный отек уменьшится. В зависимости от места повреждения и его тяжести, синяк может вызвать пульсацию, боль или онемение.
Как только начальная боль и отек улучшатся, вы должны все чаще пытаться растянуть и двигать поврежденный палец. Избегайте любых движений или действий, которые вызывают сильную боль.
Аккуратно массируя место травмы и прилегающую область, можно улучшить время восстановления, стимулируя приток крови к участку.Это также может помочь разрушить мертвые клетки крови и ткани.
Время восстановления разбитого пальца во многом зависит от тяжести травмы и местоположения. Большинство сломанных пальцев начинают чувствовать себя намного лучше через три-четыре дня. Более сложные или тяжелые случаи могут полностью исцеляться от нескольких недель или более.
Когда синяк развивается под ногтем, давление может нарастать и вызывать боль.
Если это давление станет серьезным, ноготь может упасть. В большинстве случаев, однако, ваш ноготь останется на месте, но вы можете заметить обесцвечивание вокруг места травмы.
Синяк будет оставаться видимым в течение нескольких месяцев, пока пораженная часть ногтя не вырастет.
Если вы подозреваете, что ваш ноготь может упасть, или синяк виден на 50 или более процентов ногтя, позвоните своему врачу. Ваш доктор может помочь предотвратить падение ногтя, сняв давление.
Пока ваш палец заживает, неплохо бы держаться подальше от любых действий, которые усиливают боль или вызывают сильное напряжение пальцев. Это может занять несколько недель, прежде чем можно будет безопасно вернуться к таким занятиям, как физические или контактные виды спорта.
Вы также не должны пытаться удалить поврежденный ноготь самостоятельно, или обернуть, заколоть или закрепить поврежденный палец.
Поговорите с врачом или медсестрой, если ваш разбитый палец вызывает сильную боль или затрагивает не только кончик пальца. Вам также следует обратиться за медицинской помощью, если:
- вы не можете выпрямить палец
- палец заметно согнут или изогнут
- ваш палец онемел сразу после травмы и перед использованием льда
- ваша ногтевая кровать, палец травмы суставов, суставов, ладони или запястья.
- Симптомы усиливаются после 24-48 часов базового домашнего ухода. Присутствуют
- глубоких ран.
- Вы думаете, что ноготь упадет или ушиб больше половины
- На месте раны возникает кровотечение или гной
- Вы слышите странный шум, такой как ломкость или растрескивание во время травмы.
- место травмы остается чрезвычайно опухшим в течение более 48 часов.
A разбито палец является распространенной травмой, которая включает травму пальца.Хотя они могут быть очень болезненными, большинство сломанных пальцев заживают после нескольких дней домашнего ухода.
Отдых, обледенение, возвышение и использование безрецептурных болеутоляющих и противовоспалительных препаратов, как правило, являются лучшим способом для немедленного и долгосрочного облегчения этой травмы.
Обратиться за медицинской помощью при травмах, которые включают суставы, имеют заметные отклонения или поломки, вызывают сильную боль или не реагируют на базовое лечение.
Синяк, также называемый контузией, возникает при повреждении кровеносных сосудов под вашей кожей. Это приводит к попаданию крови в ткани под кожей, в результате чего появляется сине-черное пятно.
В дополнение к появлению только под поверхностью вашей кожи, ушибы могут также развиваться в более глубоких тканях вашего тела. Внутренние кровоподтеки могут возникнуть в мышцах ног и спины. Это может также произойти во внутренних органах, таких как печень и селезенка.
Читайте дальше, чтобы узнать больше о симптомах, причинах и методах лечения.
Симптомы внутренних кровоподтеков могут включать:
- боль и нежность в области травмы
- кровоподтеки под кожей поврежденного участка, в некоторых случаях
- ограниченный диапазон движений в окружающих суставах (кровоподтеки мышц)
- гематома, лужа крови, которая собирается вокруг поврежденного участка
- кровь в моче (кровоподтеки почки)
Обратитесь к врачу, если вы заметили любой из следующих симптомов.Они могут указывать на более сильное внутреннее кровотечение или шок:
- симптомов, которые не улучшаются или ухудшаются
- лихорадка 100,4 ° F (38 ° C) или выше
- боль, онемение или слабость в одной или обеих ногах (синяки на спине)
- тошнота или рвота
- учащенный пульс
- бледная кожа
- поверхностное дыхание
- головокружение или обморок
- спутанность сознания
Внутренние кровоподтеки могут возникать разными способами, как правило, в результате несчастного случая или какой-либо тупой травмы ,
Ноги
Синяки на ногах очень распространены у людей, которые занимаются спортом. Прямые удары или падения обычно вызывают травмы. Когда происходит травма, мышцы вашей ноги сжимаются и неестественно растягиваются.
Синяки на ногах часто возникают в четырехглавой мышце в передней части бедра, области, которая может быть подвержена прямым ударам.
Желудок или брюшная полость
Синяки в области живота или живота обычно вызваны:
- прямыми ударами по животу
- падением, в результате которого вы получили травму или приземлились в животе
- несчастных случаев, например, автомобильная авария
Травма, вызванная травмой, приводит к разрыву кровеносных сосудов в пораженной ткани.Это приводит к появлению синяков.
Спина или спинной мозг
Подобно ушибам живота или брюшной полости, ушиб спины или спинного мозга может произойти в случае падения, несчастного случая или травмы. Синяки обычно возникают, когда область спины сжимается из-за несчастного случая или травмы.
Голова и мозг
Ушиб мозга может произойти из-за удара по голове или травмы шеи, часто в случае автомобильной аварии.
Синяки могут возникнуть в результате так называемой травмы в результате переворота.Первоначальные синяки, называемые переворотом, происходят на месте травмы. Поскольку мозг поврежден от травмы, он может ударить череп и вызвать другой синяк, называемый контрацептив.
Лечение внутренних кровоподтеков может быть очень индивидуальным, в зависимости как от места, так и от серьезности кровоподтеков.
Ноги
Лечение от ушибов в ноге включает в себя следующую формулу RICE:
- Отдых. Избегайте дальнейших напряженных действий.
- Лед. Применить лед в пострадавший район на 10-30 минут за один раз.
- Сжатие. Используйте мягкую обертку, такую как повязка ACE, чтобы сжать поврежденную область.
- Высота. Поднимите поврежденную область выше уровня сердца.
В случаях более серьезных кровоподтеков, когда вы не можете набрать вес на поврежденной ноге, вам могут понадобиться костыли, пока травма не заживет в достаточной степени. Ваш врач также может порекомендовать вам принимать лекарства для облегчения боли, такие как ибупрофен (Advil).
Избегайте нагревания и массажа пораженного участка во время заживления.
Прежде чем вы сможете повысить уровень своей активности, вам необходимо реабилитировать поврежденный участок. Это может занять несколько недель, в зависимости от степени вашей травмы. Начальные шаги включают в себя упражнения на растяжку, которые помогут вам восстановить диапазон движений в зоне поражения.
После этого ваш врач даст вам упражнения для укрепления сил и тяжелой атлетики, которые помогут вам вернуться к полной силе и выносливости.
Желудок или область живота
Лечение синяков в области живота зависит как от места, так и от степени тяжести травмы. В некоторых случаях ваше состояние необходимо контролировать в больнице. Лечение может включать в себя:
- избегание напряженной деятельности или постельного режима
- лекарства для контроля боли, отпускаемые без рецепта или назначенные врачом
- внутривенных (в / в) жидкостей
- тестирование на дополнительное повреждение или кровопотеря
- переливание крови
- хирургическое вмешательство, чтобы слить лишнюю жидкость из живота или найти и остановить источник кровотечения
Спина или спинной мозг
При ушибе спины врач рекомендует покой.Избегайте напряженных действий или подъема всего тяжелого. Ваш врач может порекомендовать нанести лед на место травмы. Это поможет уменьшить боль и отек. Они также могут назначать обезболивающие препараты.
Поврежденный или поврежденный спинной мозг не подлежит восстановлению, но врачи и исследователи продолжают изучать способы регенерации поврежденной ткани позвоночника. Вам может понадобиться операция, чтобы помочь стабилизировать поврежденную область или снять давление. Лечение и реабилитация, скорее всего, будут долгосрочными.
Голова и мозг
Как и во многих случаях внутренних ушибов, лечение от ушибов головы и мозга очень зависит от тяжести травмы.Лечение может включать:
- нанесение льда на место травмы
- постельный режим
- наблюдение в больнице
- наблюдение за повышенным давлением в черепе
- помощь при дыхании, например, нахождение на вентиляторе или дыхательном аппарате Операция
- для снятия нагрузки на мозг
Перспективы внутренних кровоподтеков зависят как от места, так и от тяжести кровоподтеков. В случае легких синяков ваш врач может порекомендовать уход на дому, который включает в себя отдых, нанесение льда и контроль боли.Случаи более серьезных внутренних кровоподтеков могут потребовать наблюдения в больнице или хирургического вмешательства для лечения.
Многие случаи внутренних кровоподтеков являются результатом тупой травмы, падения или несчастного случая. Из-за этого важно уменьшить риски, когда это возможно.
Всегда пристегивайте ремень безопасности во время вождения. Обязательно надевайте соответствующие защитные средства при занятиях спортом. Важно убедиться, что вы защищены настолько, насколько это возможно, в случае аварии. Это поможет предотвратить множество синяков.
6 советов по лечению ушибленных пальцев
Мы знаем, что при каждой проверке уровня глюкозы в крови вы принимаете упреждающее решение для упреждающего контроля над диабетом, и мы приветствуем это! При этом мы слышали отзывы наших клиентов о том, что со временем это может стать болезненным и разочаровывающим, поэтому мы хотели посмотреть, что мы можем сделать, чтобы помочь.
Частые анализы уровня глюкозы в крови имеют решающее значение для правильного лечения диабета, но иногда они могут оставлять у вас ушибы и боль.Хорошие методы с помощью пальца могут помочь обеспечить более точные показания, уменьшая количество повторных попыток проверки BG. Вот 6 советов, которые помогут минимизировать воспаленные черно-синие пальцы.
1. Часто меняйте ланцет
Хотя многие люди могут повторно использовать свои ланцеты, они, вероятно, со временем тускнеют, вызывая больше боли при длительном использовании. Обязательно меняйте ланцеты с каждым пальцем, чтобы они были острыми и чистыми. Поэтому обязательно носите с собой дополнительные ланцеты и помните, что вы никогда не должны делиться своими ланцетами или использовать устройство для прокалывания другого человека.Используйте самые низкие настройки на устройстве, чтобы получить достаточное количество крови. Чем глубже тыкают, тем меньше будет больно. Может потребоваться некоторое экспериментирование, чтобы увидеть, какие настройки лучше всего подходят для вас. Вы также можете попробовать поэкспериментировать, чтобы найти подходящий для вас ланцет или ланцетное устройство, или чаще менять его.
2. Мойте руки перед тестированием
Использование спирта, такого как дезинфицирующее средство для рук, для очистки рук перед тестированием может со временем высушить и ужесточить кожу, делая более трудным и болезненным получение капли крови.Кроме того, если алкоголь не высыхает полностью, он может смешаться с вашей кровью и привести к неточным показаниям. Если возможно, вместо спирта вымойте руки теплой водой с мылом. Мытье теплой водой с мылом поможет пролить кровь на поверхность ваших пальцев, снизить риск попадания ланцета под кожу, а также удалить остатки пищи с вашего последнего приема пищи или закуски. Даже если на ваших пальцах останется небольшое количество пищи или жидкости, они могут раствориться в капле крови и искусственно повысить уровень BG.(Кто-нибудь из вас когда-либо проверял свой BG после апельсинового сока и получил неправильное чтение? Это может быть причиной!)
3. Выберите менее болезненный сайт
Выберите стороны или кончик (не подушку или рядом с ногтевым ложем) пальца, чтобы взять BG. На боковых сторонах ваших пальцев меньше нервов и они менее толстые, чем подушечка на кончиках ваших пальцев, поэтому при уколах они болят меньше. Боковые стороны пальцев также имеют больше кровеносных сосудов ближе к поверхности, так что вам не нужно колоть так глубоко, чтобы получить количество крови, необходимое для чтения BG.
4. Подготовьте Ваш сайт
Чтобы увеличить кровоток в кончиках пальцев, после мытья рук теплой мыльной водой потрите пятно на пальце, которое вы собираетесь уколоть, пока оно не станет теплым, пока ваша рука не болтается на боку в течение минуты. Это помогает собирать кровь в ваших руках. Если у вас возникли проблемы с получением достаточного количества крови, не сжимайте и не доите кончик пальца. Это может вызвать боль и может привести к неправильному чтению BG.Вместо этого повесьте руку ниже пояса на 10 секунд. Этот метод может быть очень полезен для людей, которые долгое время проверяли свою ГК.
5. Поворот сайтов
Подобно вращению ваших инфузионных и сенсорных участков, также важно вращать ваши места прокалывания, чтобы позволить пальцам заживать. Поверните сайт вокруг всех доступных сторон всех ваших пальцев. Поскольку может быть сложно вспомнить, где именно вы в последний раз уколол палец, придумайте систему, в которой вы назначаете палец каждому дню недели.Вы можете использовать одну сторону пальца в утренние и дневные часы, а другую сторону пальца – с вечерних на ночные часы. Старайтесь не прокалывать больные места в течение нескольких дней, используя другие пальцы, пока больное место не заживет.
6. Остановить кровоток
После укола пальцем, приложите давление к месту, используя ватный тампон или салфетку, примерно на 30 секунд, держа руку над сердцем, пока кровь не сгустится. Если вы начнете делать другие вещи, не останавливая кровотечение, грязь может попасть в маленькое отверстие и потенциально вызвать инфекцию, и вы можете получить кровь в местах, которые вам не нужны! Если кровотечение продолжается, используйте лейкопластырь, чтобы остановить кровотечение и защитить прокол от инфекции.
На ваших кончиках пальцев могут быть синяки от всех частых анализов ГК, которые вы проводите, но обязательно проконсультируйтесь с врачом, чтобы устранить любые другие возможные причины. Какие у вас есть советы по лечению ушибленных и воспаленных пальцев? Дайте нам знать в комментариях ниже!
Метки: BG метр, уровень глюкозы в крови, ушиб пальцев, палец ,Первая помощь, хирургия и восстановление
Отрезанный палец может означать, что весь палец или его часть ампутированы или отрезаны от руки. Палец может быть полностью или только частично отрезан.
Ниже мы рассмотрим действия по оказанию первой помощи, которые вы можете предпринять в тот момент, когда вы или кто-то другой отрубите палец. Мы также обсудим, что вы можете ожидать во время лечения и восстановления при такого рода травмах рук.
Если у вас отрезанный палец, вы должны немедленно получить неотложную медицинскую помощь.Поврежденный или отрубленный палец может привести к проблемам с работой руки.
Американская ассоциация хирургов-ортопедов рекомендует эти шаги, если вы отрезали часть или весь палец.
Работа со сценой травмы
- Если вокруг есть люди, обратитесь за помощью к кому-то другому. Любое используемое оборудование должно контролироваться или отключаться.
- Не удаляйте украшения или одежду из пострадавшего района.
- Вызовите скорую помощь или попросите кого-нибудь срочно доставить вас в отделение неотложной помощи.
- Если у вас полная ампутация, найдите отрубленную часть пальца или попросите кого-нибудь ее найти.
Лечение травмы
- Слегка промойте травму водой или стерильным физиологическим раствором.
- Слегка прикрыть травму стерильной марлей или повязкой.
- Поднимите травмированную руку над сердцем, чтобы уменьшить кровотечение и отек.
- Слегка надавите на рану, чтобы остановить кровотечение.
- Не сжимайте и не плотно перевязывайте поврежденную область или любую часть пальца или руки – это может отрезать кровоток.
Уход за отрубленной цифрой
Если у вас отрубленный палец или пальцы:
- Не снимайте украшения или одежду с пальца.
- Аккуратно промойте ампутированный палец водой или стерильным физиологическим раствором – не чистите его.
- Накройте палец влажной марлевой пленкой.
- Положите палец в чистый водонепроницаемый пакет.
- Поместите пакет, в котором находится палец, в другой пластиковый пакет большего размера.
- Положите пачку полиэтиленовых пакетов на лед.
- Если вам ампутировали более одного пальца, положите каждый в свою чистую сумку. Это помогает предотвратить заражение и наносит больший ущерб каждой отдельной цифре.
Держите отрубленный палец холодным, не кладя его прямо на лед. Вы можете использовать лед или смесь льда и воды. Если у вас нет льда, держите его холодным, положив обернутый палец в пакет с замороженными продуктами или, если можете, поместите его в холодную воду, не намочив палец.
Не кладите отрубленный палец прямо на лед или что-либо замерзшее Это может привести к его повреждению.Держите его при себе, пока не сможете обратиться к врачу. Возьмите с собой ампутированный палец в отделение неотложной помощи. Не передавайте его кому-либо еще, если вас разлучат.
Борьба с шоком
Любой несчастный случай или травма могут вызвать шок. Это может произойти, потому что ваше кровяное давление падает слишком быстро. У вас может быть:
- беспокойство или возбуждение
- холодная или липкая кожа
- головокружение или обморок
- учащенное дыхание или сердцебиение
- тошнота
- бледная кожа
- дрожь
- рвота
- слабость
Клиника Майо перечисляет эти шаги по оказанию первой помощи при шоке после травмы:
- положите человека вниз
- слегка поднимите ноги и ступни
- держите человека неподвижным
- накройте человека одеялом или пальто
- приложите небольшое, но твердое давление область кровотечения
- переворачивает человека на бок, чтобы предотвратить удушье при рвоте
Самое важное – следить за человеком, испытывающим шок, поддерживать температуру тела в тепле и доставить его в больницу как можно скорее ,
Операция или операция по прикреплению отрубленного пальца также называется реплантацией.
Ваш врач или хирург внимательно посмотрят на ампутированный палец или пальцы с помощью микроскопа, чтобы выяснить, можно ли его снова прикрепить. Частично оторванные кончики пальцев или пальцы могут быть снова прикреплены. Пальцы полной длины, отрубленные у основания, сложнее прикрепить.
По данным Американского общества хирургии кисти, этапы восстановления отрубленного пальца включают:
- Анестезия. Вам сделают общий наркоз через укол. Это означает, что вы будете спать и не будете чувствовать боль.
- Санация. Вашему врачу может потребоваться удалить поврежденную или мертвую ткань из раны и пальца. Это называется удаление пятен; это помогает предотвратить инфекцию.
- Уход за костями. Вашему врачу может потребоваться обрезать концы костей в случае повреждения. Это помогает им лучше сочетаться друг с другом.
- Реконструктивная хирургия. Если ваш ампутированный палец может быть сохранен, вам может потребоваться микрохирургия.Ваш врач сшьет вместе нервы, кровеносные сосуды и сухожилия внутри вашего пальца. Это помогает поддерживать ваш палец живым и хорошо заживать после того, как он снова прикреплен.
- Прикрепление. кости соединяются с помощью винтов и пластин или проводов.
- Закрытие. Рана зашита закрытой и область перевязана.
Хирург-ортопед и пластический хирург часто работают вместе, чтобы восстановить отрубленный палец.
Когда палец не прикреплен заново
Если слишком много повреждений или прошло слишком много времени после аварии, оторванный палец, возможно, не сможет восстановиться.
Если ваш палец не может быть снова прикреплен, вам все равно потребуется операция для восстановления раны. Ваш хирург может использовать лоскут или трансплантат, сделанный из вашей кожи, чтобы покрыть поврежденный участок и закрыть рану.
Время восстановления и что ожидать после операции на пальце зависит от типа травмы и процедуры, необходимой для ее устранения. Ваше время восстановления может составлять от нескольких недель до нескольких лет.
Обезболивающее может помочь вам чувствовать себя комфортно во время лечения.
Вам, вероятно, потребуется принимать антибиотики через несколько дней после операции, чтобы предотвратить инфекцию.Немедленно позвоните своему врачу, если увидите какие-либо признаки инфекции, такие как:
- боль или нежность
- покраснение
- тепло
- отек
- медленное заживление
- лихорадка
- гной
- красные полосы в области
- плохо запах
- изменение цвета кожи или ногтей
Ваш врач или медсестра дадут вам инструкции о том, как сменить повязку. Возможно, вам понадобится обратиться к врачу примерно через неделю после операции, чтобы снять швы.Кроме того, обязательно посещайте все последующие встречи, чтобы ваш врач мог проверить область.
Нервы внутри пальца заживают дольше. Они также могут не лечить полностью. Повреждение нерва может привести к тому, что у поврежденного пальца будут:
- слабость
- онемение
- покалывание
- потеря чувствительности
- жесткость
- боль
Медицинский осмотр обнаружил, что если у вас чистая травма прямой порез, ваши нервы может начать возвращаться через три-семь дней после операции.Более сложные травмы, такие как слезы и травмы от раздавливания или если у вас есть инфекция, могут замедлить заживление. Как правило, заживление нервов может занять от трех до шести месяцев.
Физиотерапевтические упражнения для вашей руки и пальцев могут помочь вам исцелиться. Реабилитация важна для восстановления нормальной функции и силы рук. Ваш врач может порекомендовать начать физическую или трудовую терапию через четыре-восемь недель после операции. Спросите своего врача, когда можно начинать физические упражнения.
Вам может потребоваться продолжить физическую или трудовую терапию до 24-й недели после операции или даже дольше. Физиотерапевт также может порекомендовать регулярные домашние упражнения. Вам также может понадобиться рука или шина для пальцев, чтобы помочь заживлению области.
Физиотерапевтические упражнения для укрепления и гибкости рук и пальцев:
- Диапазон движения. Используйте неповрежденную руку, чтобы аккуратно выпрямить и согнуть палец.
- Разгибание пальца. Положите ладонь на стол и медленно поднимайте каждый палец по одному.
- Функция упражнения. Используйте большой и травмированный пальцы, чтобы подбирать мелкие предметы, например, мрамор или монеты.
- Упражнение на захват. Сожмите руку в кулак и отпустите; Держите теннисный мяч или мяч для стресса и сожмите.
Медицинское исследование из Турции отслеживало прогресс людей, которым сделали успешную операцию по поводу отрезанного пальца или большого пальца. Благодаря физической терапии в сочетании с техниками массажа, около 66 процентов людей выздоровели с хорошим или идеальным функционированием руки.
У вас могут быть другие виды повреждений на пальце или руке, даже после того, как вы вылечились от операции повторного прикрепления. Если у вас хроническое заболевание, такое как диабет, выздоровление может занять больше времени.
Проблемы, которые могут пройти через некоторое время или быть долгосрочными, включают:
Также возможно, что вы можете испытать посттравматическое стрессовое расстройство, беспокойство или депрессию после травмы и операции. Обратитесь к терапевту о том, как вам лучше всего справиться. Группа поддержки инвалидов или инвалидов также может помочь вам двигаться вперед позитивно.
Помните, что есть вещи, которые вы можете сделать, чтобы помочь вашему выздоровлению. Советы, которые помогают исцелить и улучшить общее состояние здоровья после выздоровления после отрубления пальца или пальца, включают:
- прием всех лекарств в соответствии с предписаниями
- отказ от курения и жевания табака
- при соблюдении сбалансированной диеты и употреблении большого количества воды
- при ношении шину в соответствии с предписаниями
- посещение физиотерапевтических упражнений
- в соответствии с инструкциями по домашним упражнениям
- посещение вашего врача для всех последующих посещений
- беседа с врачом о наилучшем способе управления вашим конкретным восстановлением





























































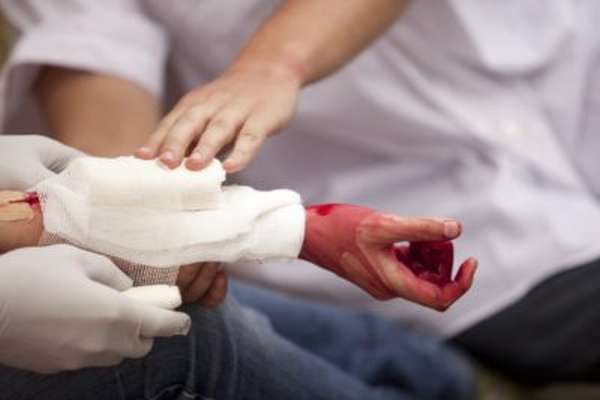
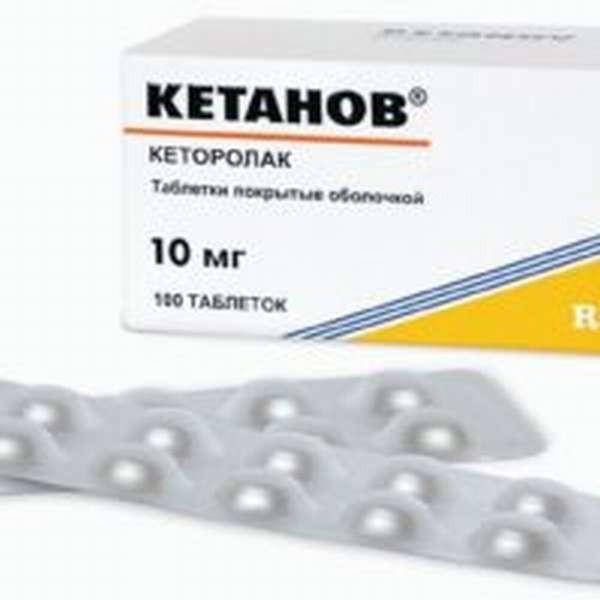






 Вначале нужно обратиться в регистратуру медицинского учреждения и попытаться там узнать, к какому врачу обращаться с артрозом или артритом. Но обычно выяснить это не удается. Тогда надо попробовать следующее: можно записаться на прием к терапевту, а затем у него выяснить, какой врач лечит артроз. Но сделать это будет достаточно сложно, так как обычно у кабинета терапевта собираются большие очереди пациентов. Поэтому придется потратить целый день на выяснение.
Вначале нужно обратиться в регистратуру медицинского учреждения и попытаться там узнать, к какому врачу обращаться с артрозом или артритом. Но обычно выяснить это не удается. Тогда надо попробовать следующее: можно записаться на прием к терапевту, а затем у него выяснить, какой врач лечит артроз. Но сделать это будет достаточно сложно, так как обычно у кабинета терапевта собираются большие очереди пациентов. Поэтому придется потратить целый день на выяснение.
 Он обследует ткани и суставы, даст свое заключение, с которым больной направляется к ревматологу. Врач этой специальности является основным при борьбе с артритом. Он делает главные назначения, проводит консультации с больным, курирует пациента до конца лечебного процесса.
Он обследует ткани и суставы, даст свое заключение, с которым больной направляется к ревматологу. Врач этой специальности является основным при борьбе с артритом. Он делает главные назначения, проводит консультации с больным, курирует пациента до конца лечебного процесса. Артропатия не имеет возрастных ограничений и поражает как людей преклонного возраста, так и лиц среднего и подросткового возраста. В современной медицине до сих пор не решен вопрос о прогнозе и профилактики этого тяжелого недуга, врачи и ученые ищут пути лечения от недуга.
Артропатия не имеет возрастных ограничений и поражает как людей преклонного возраста, так и лиц среднего и подросткового возраста. В современной медицине до сих пор не решен вопрос о прогнозе и профилактики этого тяжелого недуга, врачи и ученые ищут пути лечения от недуга.



 Диагностика складывается из нескольких частей:
Диагностика складывается из нескольких частей:

 О влиянии бани на организм известно давно, потому что при комбинации пара, очищенной воды, древесины и температуры в человеческом теле активируются разные процессы, отвечающие за выведение токсинов, обновление.
О влиянии бани на организм известно давно, потому что при комбинации пара, очищенной воды, древесины и температуры в человеческом теле активируются разные процессы, отвечающие за выведение токсинов, обновление. Лечить остеохондроз и болезни суставов можно не только аппаратными процедурами или таблетками, но и баней, так как пар заставляет активизировать процесс обновления, улучшения кровообращения, обновления клеток.
Лечить остеохондроз и болезни суставов можно не только аппаратными процедурами или таблетками, но и баней, так как пар заставляет активизировать процесс обновления, улучшения кровообращения, обновления клеток. Посещение бани и парилки при шейном остеохондрозе может оказывать прямое или частичное воздействие, когда наблюдается улучшение кровообращения в позвоночнике и шее, выведение токсинов, снятие напряжения, расслабление и обезболивающий эффект.
Посещение бани и парилки при шейном остеохондрозе может оказывать прямое или частичное воздействие, когда наблюдается улучшение кровообращения в позвоночнике и шее, выведение токсинов, снятие напряжения, расслабление и обезболивающий эффект. Лечение остеохондроза поясничного отдела при помощи бани использовали давно, хотя в комбинации с остеопатией.
Лечение остеохондроза поясничного отдела при помощи бани использовали давно, хотя в комбинации с остеопатией. Если наблюдается остеохондроз грудного отдела, то при посещении бани и парилки важно не переохлаждаться, не делать растирания снегом.
Если наблюдается остеохондроз грудного отдела, то при посещении бани и парилки важно не переохлаждаться, не делать растирания снегом. Посещать баню и парилку при остеохондрозе можно только после разрешения врача, потому что наличие запущенной фазы болезни, подагры, сердечных болезней или патологий может сыграть не на руку больному.
Посещать баню и парилку при остеохондрозе можно только после разрешения врача, потому что наличие запущенной фазы болезни, подагры, сердечных болезней или патологий может сыграть не на руку больному. Есть и ряд противопоказаний, при которых посещать баню, парилку для лечения остеохондроза запрещается. Об этом нужно заранее сообщить врачу и получить его рекомендации.
Есть и ряд противопоказаний, при которых посещать баню, парилку для лечения остеохондроза запрещается. Об этом нужно заранее сообщить врачу и получить его рекомендации.
 Существует и особые хитрости, которые можно использовать в бане или парилке при лечении остеохондроза. Рекомендуется брать не только чай, но и мед, которым нужно намазать шею или поясницу перед парилкой.
Существует и особые хитрости, которые можно использовать в бане или парилке при лечении остеохондроза. Рекомендуется брать не только чай, но и мед, которым нужно намазать шею или поясницу перед парилкой.





 Загрузка…
Загрузка… К сожалению, для миллионов людей, страдающих от остеохондроза, нет единого метода лечения. Как нет его и для людей, страдающих гипертонией, импотенцией и многими другими заболеваниями.
К сожалению, для миллионов людей, страдающих от остеохондроза, нет единого метода лечения. Как нет его и для людей, страдающих гипертонией, импотенцией и многими другими заболеваниями. При остеохондрозе можно ходить в баню один раз в три дня в течение 10 дней. Не стоит долго сидеть в парной, потому что это может создать чрезмерную нагрузку на сердце, сосуды и легкие.
При остеохондрозе можно ходить в баню один раз в три дня в течение 10 дней. Не стоит долго сидеть в парной, потому что это может создать чрезмерную нагрузку на сердце, сосуды и легкие.



 Для синдрома Марфана характерно наличие длинных пальцев на руках больного.
Для синдрома Марфана характерно наличие длинных пальцев на руках больного. При проведении теста большой палец легко выходит за пределы ладони при его размещении поперек нее.
При проведении теста большой палец легко выходит за пределы ладони при его размещении поперек нее. Для лечения заболевания назначается Остеогенон.
Для лечения заболевания назначается Остеогенон.






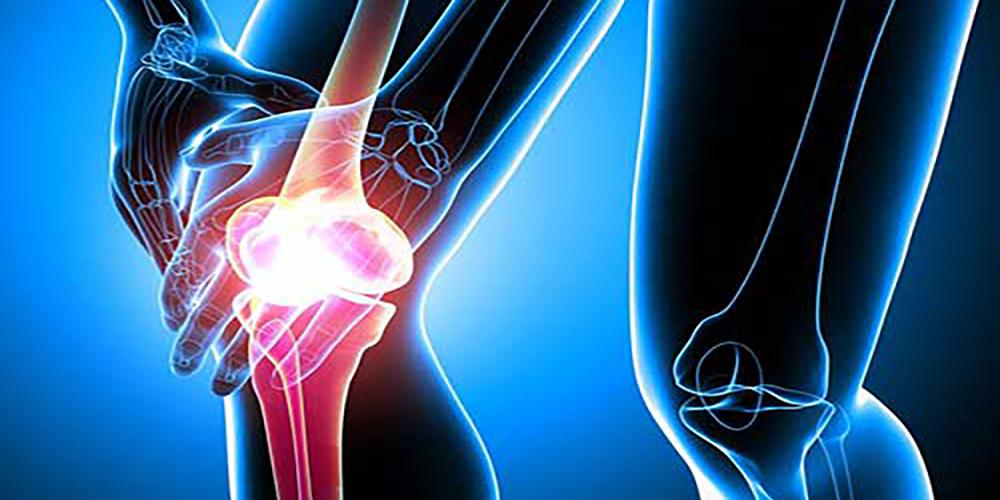

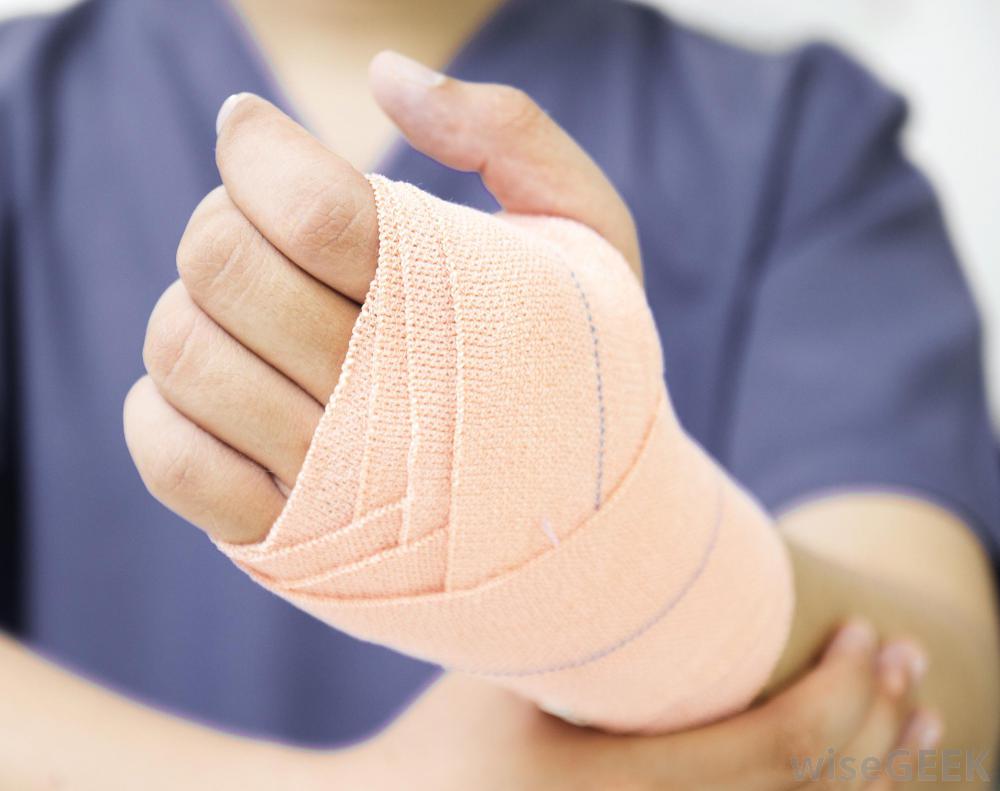
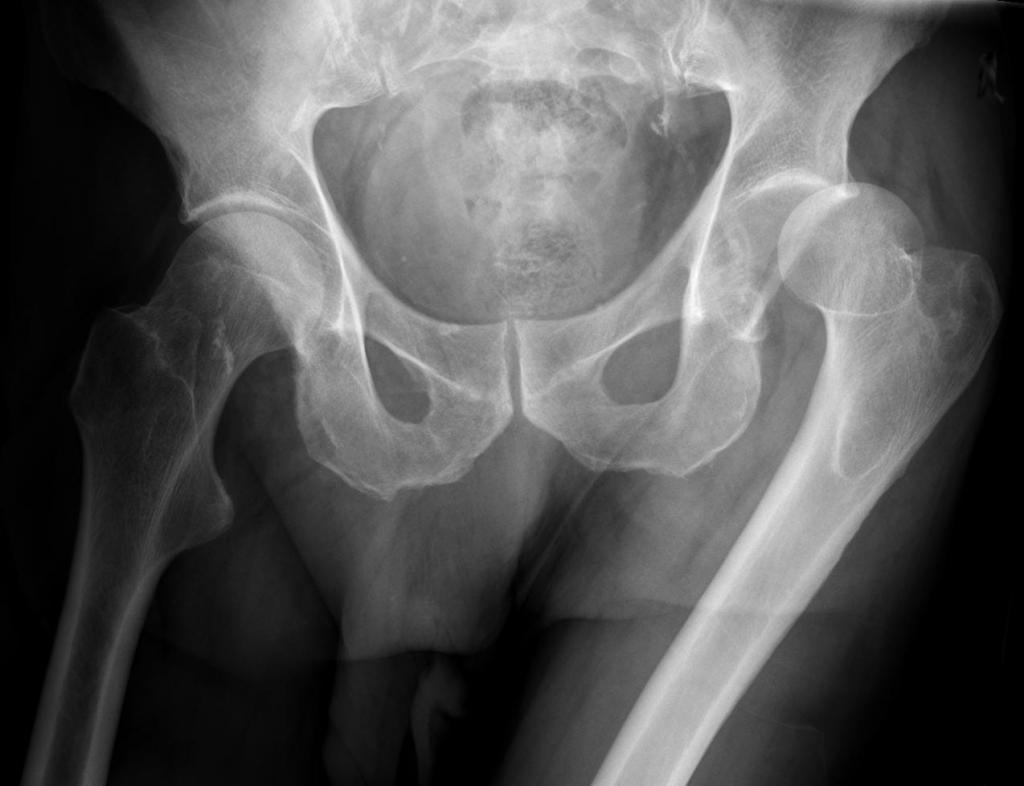









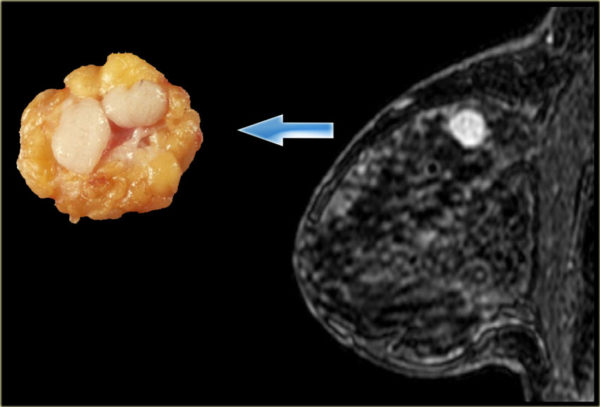
 Фиброаденома молочной железы – это очень распространенное доброкачественное заболевание груди.
Фиброаденома молочной железы – это очень распространенное доброкачественное заболевание груди.










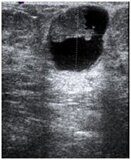
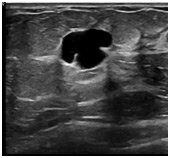
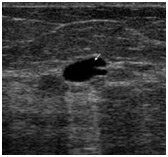


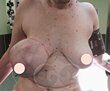





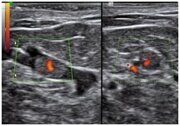

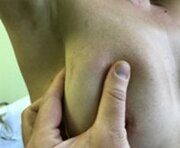

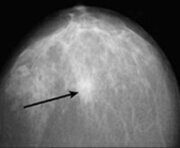

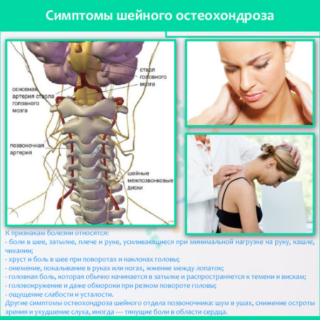 Напряженный ритм жизни, сидячая работа или, наоборот, трудовая деятельность, связанная с тяжелыми нагрузками, – все это отражается на состоянии позвоночника. Межпозвоночные диски начинаю деформироваться, нарушается их целостность. В результате происходит защемление кровеносных сосудов и нервов в шейном отделе. Если патология остается без лечения, это может привести к спазму сосудов и повреждению головного мозга.
Напряженный ритм жизни, сидячая работа или, наоборот, трудовая деятельность, связанная с тяжелыми нагрузками, – все это отражается на состоянии позвоночника. Межпозвоночные диски начинаю деформироваться, нарушается их целостность. В результате происходит защемление кровеносных сосудов и нервов в шейном отделе. Если патология остается без лечения, это может привести к спазму сосудов и повреждению головного мозга. Хорошего эффекта в лечении можно достичь при помощи лечебной физкультуры, физиотерапевтических методов. Собственную методику разработал врач Сергей Бубновский. Она состоит из комплекса лечебных упражнений. Ключевой особенностью является составление программ индивидуальных занятий после прохождения обследования. Перед началом ЛФК нужно установить локализацию боли.
Хорошего эффекта в лечении можно достичь при помощи лечебной физкультуры, физиотерапевтических методов. Собственную методику разработал врач Сергей Бубновский. Она состоит из комплекса лечебных упражнений. Ключевой особенностью является составление программ индивидуальных занятий после прохождения обследования. Перед началом ЛФК нужно установить локализацию боли. Показания к выполнению упражнений Бубновского при остеохондрозе шейного отдела позвоночника:
Показания к выполнению упражнений Бубновского при остеохондрозе шейного отдела позвоночника: Комплекс упражнений, разработанный доктором Бубновским, основан на принципах кинезитерапии и двигательной терапии. Выполнение этой гимнастики помогает активизировать все системы в организме, избавиться от воспалительного процесса в позвоночнике.
Комплекс упражнений, разработанный доктором Бубновским, основан на принципах кинезитерапии и двигательной терапии. Выполнение этой гимнастики помогает активизировать все системы в организме, избавиться от воспалительного процесса в позвоночнике. Доктор Бубновский выпустил книгу «Остеохондроз – не приговор». Также можно просмотреть видео с этапами гимнастики.
Доктор Бубновский выпустил книгу «Остеохондроз – не приговор». Также можно просмотреть видео с этапами гимнастики. Лечение остеохондроза часто отнимает огромное количество времени, особенно если речь идет о воспалении в шейном отделе.
Лечение остеохондроза часто отнимает огромное количество времени, особенно если речь идет о воспалении в шейном отделе. Гимнастика доктора Бубновского – это особая физкультура, в сущности которой лежит кинезитерапия и терапия при помощи движений. Это способствует активизации всех систем организма для избавления от воспалений в позвонках.
Гимнастика доктора Бубновского – это особая физкультура, в сущности которой лежит кинезитерапия и терапия при помощи движений. Это способствует активизации всех систем организма для избавления от воспалений в позвонках. Чтобы упражнения по методу доктора Бубновского в терапии остеохондроза были действенными, проводите их только после диагностики врача и при наличии таких показаний:
Чтобы упражнения по методу доктора Бубновского в терапии остеохондроза были действенными, проводите их только после диагностики врача и при наличии таких показаний: Чтобы восстановить состояние позвоночника, избавиться от шейного остеохондроза, необходимо выполнять такие упражнения по методике Бубновского:
Чтобы восстановить состояние позвоночника, избавиться от шейного остеохондроза, необходимо выполнять такие упражнения по методике Бубновского:
 Для укрепления позвоночника, профилактики шейного и поясничного остеохондроза был разработан и тренажёр Бубновского, занятия на котором стоит проводить в больнице, но не в домашних условиях.
Для укрепления позвоночника, профилактики шейного и поясничного остеохондроза был разработан и тренажёр Бубновского, занятия на котором стоит проводить в больнице, но не в домашних условиях.
 Достоинствами тренировок по методу Бубновского для избавления от шейного или грудного воспаления можно считать:
Достоинствами тренировок по методу Бубновского для избавления от шейного или грудного воспаления можно считать:



















 На первоначальной стадии межпозвонковые изменения незаметны, но со временем наблюдается ослабление дисков, позвоночного отдела и шейных подвижных соединений. У человека начинает болеть голова, ощущается тяжесть в плечевой области и шее.
На первоначальной стадии межпозвонковые изменения незаметны, но со временем наблюдается ослабление дисков, позвоночного отдела и шейных подвижных соединений. У человека начинает болеть голова, ощущается тяжесть в плечевой области и шее. Плюсы от выполнения гимнастики для воротниковой зоны по методике Шишонина такие:
Плюсы от выполнения гимнастики для воротниковой зоны по методике Шишонина такие: При остеохондрозе в затылочной области лечащий доктор может назначить занятия ЛФК. Цикл упражнений подбирает врач, который проводит лечебную физкультуру.
При остеохондрозе в затылочной области лечащий доктор может назначить занятия ЛФК. Цикл упражнений подбирает врач, который проводит лечебную физкультуру.






 Цикл тренировочных занятий гимнастикой, прописанный больным для лечебной терапии шейного остеохондроза врачом Шишониным, помогает решить множество проблем на этом участке.
Цикл тренировочных занятий гимнастикой, прописанный больным для лечебной терапии шейного остеохондроза врачом Шишониным, помогает решить множество проблем на этом участке.















 Парафинотерапия улучшает питание тканей, уменьшает воспаление и способствует процессам регенерации.
Парафинотерапия улучшает питание тканей, уменьшает воспаление и способствует процессам регенерации.
 Парафинолечение – метод теплолечения, при котором в качестве теплоносителя используют нагретый парафин, применяемый с лечебной целью или для омоложения кожи в косметологии
Парафинолечение – метод теплолечения, при котором в качестве теплоносителя используют нагретый парафин, применяемый с лечебной целью или для омоложения кожи в косметологии



