Сильная боль в запястье: ТОП 6 причин, почему болит запястье
Что делать, если болит запястье?
Дискомфорт в запястье — распространённая жалоба всех возрастов. Он возникает не только из-за болезни суставов: куда чаще запястье болит у тех, кто по работе много пишет или сидит за компьютером. Как правильно определить, из-за чего возникла боль, и как с ней справиться?
Возможные причины боли в запястье
От травм запястья никто не застрахован: зимой можно поскользнуться и приземлиться на руку, спортсмены получают вывихи и переломы запястья на тренировках, а в быту можно сильно ушибить руку даже дома. Основные травмы, от которых возникает боль в руке, это:
- перелом,
- вывих,
- растяжение.
Часто растяжения приходят вместе с вывихами — травмированные связки не могут нормально удерживать сустав.
Здоровое запястье болит от спазмов мышц, если рука постоянно напряжена в неудобной позе. Например, если человек целый день держит в руке ручку для письма и компьютерную мышь. Если игнорировать проблему, может развиться «туннельный синдром» — защемление срединного нерва. Это более серьёзная патология, требующая медицинского вмешательства.

Ещё одна причина боли в запястье — заболевания суставов, сухожилий, хрящей и костей. Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены:
- тендинит — воспаление сухожилий,
- синовит — воспаление синовиальной оболочки сустава,
- остеоартроз — истончение хрящей,
- ревматоидный артрит — воспаление соединительной ткани,
- новообразования.
У заболевания есть множество других симптомов: боль в теле, слабость, повышение температуры, онемение и потеря чувствительности. Поэтому их сложно перепутать с травмами или усталостью мышц.
Как отличить причину боли по симптомам
Боль в запястье может быть резкой или ноющей, проявляться при движении или чувствоваться постоянно. Характер боли, наличие покраснения, повышение температуры и общее самочувствие — хорошие указатели на причину недуга. Окончательный диагноз вам назовёт врач, но самостоятельно вы сможете определить, к кому идти: к неврологу, хирургу или травматологу.
- Ограниченная подвижность запястья, ноющая боль и припухлость — верные признаки растяжения. Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом.
- Лёгкая боль и усталость в руке говорит о перенапряжении запястья.
- Если чувствуется сильная боль при движении кистью, у основании ладони ощущается покалывание, а пальцы онемели и не могут держать вес — скорее всего, у вас туннельный синдром.
- Если к боли в суставе прибавились щелчки и хруст при движении и местное повышение температуры — высока вероятность тендинита.
- При остеоартрозе будет заметна деформация сустава в месте повреждения.
- Ревматоидный артрит можно заподозрить при боли, деформации запястного сустава, сниженной подвижности и опухших кистях рук.
- Если помимо боли в запястье у вас ещё и повышена температура тела, есть слабость, головная боль — это воспалено сухожилие из-за синовита.
- При новообразованиях снижается подвижность, ощущается сильная боль, а сами опухоли хорошо видны при осмотре.
Диагностика заболеваний запястья
Посещения врача требуют все ситуации, кроме мышечных спазмов. В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования:
- рентген запястья при травмах;
- УЗИ, МРТ или КТ при заболеваниях сустава;
- общий и биохимический анализ крови для определения наличия воспаления и инфекции;
- анализ синовиальной жидкости при артрите, остеоартрозе и тендините.
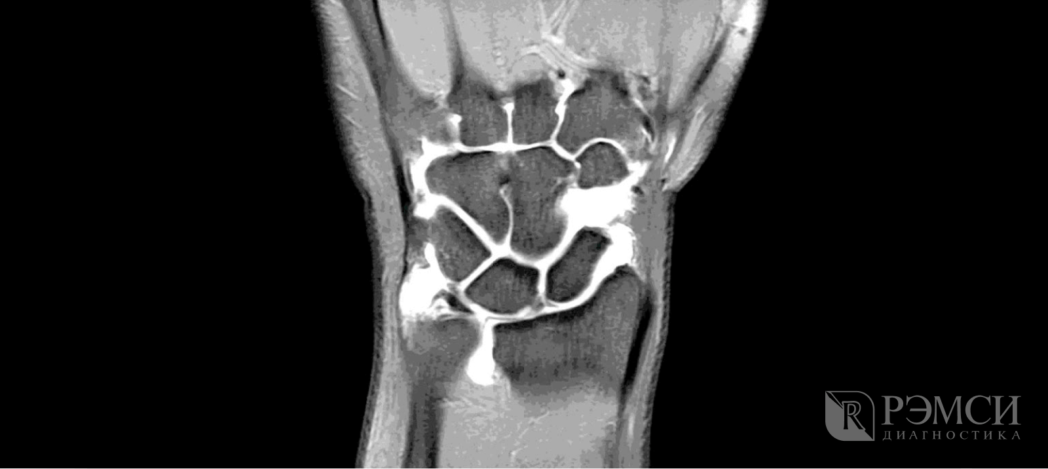
Благодаря этим исследованиям можно будет точно выяснить причину боли, уровень повреждения костей и мягких тканей, наличие заражения или некроза. Если при первом осмотре доктор не сможет сразу определить причину боли, то он назначит и рентген, и анализы крови. А по первым результатам уже будет понятно, как продолжать осмотр и начать лечение.
Что может помочь, когда болит запястье
Самое главное: обеспечьте покой и отсутствие движения больной конечности. Снять первые приступы помогают холодные компрессы. При сильной боли можно принять анальгетик (какой именно принимать — узнайте у лечащего врача).
При травме следует зафиксировать запястье повязкой или гипсом и обеспечить его полный покой на долгое время. Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение.
В остальных случаях доктор пропишет вам лекарства, ориентируясь на заболевание. Это могут быть хондропротекторы, противовоспалительные средства, препараты для снятия отёков. Не занимайтесь самолечением, если не знаете диагноз — можно ошибиться с выбранными лекарствами и усугубить проблему.
Ну а если дискомфорт вызван усталостью мышц и неудобной позой — просто разомните и помассируйте руки, сделайте перерыв в работе. Боль пройдёт через пять-десять минут, и к вам вновь вернётся отличное самочувствие.
Существует множество методов лечения боли в запястье, в зависимости типа, локализации и тяжести повреждения сустава, а также от возраста и состояния здоровья пациента.
Медикаментозная терапия
Справиться с болью помогут обезболивающие препараты, которые продаются без рецепта, такие как ибупрофен (Адвил, Мотрин) и ацетаминофен (Тайленол). Более сильные препараты отпускаются только рецепту врача.
Консервативное лечение
При травмах лучезапястного сустава и повреждении сухожилий физиотерапевт может назначить специально лечение и выполнение комплекса упражнений. Если вам требуется хирургическое вмешательство, физиотерапевт проведет курс реабилитации после операции. Также полезно будет оценить эргономичность вашего рабочего места, поскольку повреждения запястья часто связаны с профессиональной деятельностью.
Для нормального сращения переломов костей запястья необходима их правильная фиксация. Для этого применяется наложение гипсовой или пластиковой лонгеты.
Ношение лонгеты также показано при растяжениях и повреждениях сухожилий запястья для защиты поврежденной связки или сухожилия на время лечения. Также ношение лонгеты бывает полезным, если повреждение сустава связано с однообразными повторяющимися движениями.
Хирургическое лечение
В ряде случаев, необходимо хирургическое вмешательство, например:
- Тяжелые переломы костей. Хирург выполняет фиксацию костных отломков с помощью металлоконструкции.
- Карпальный туннельный синдром. Если симптомы выражены значительно, может потребоваться оперативное вмешательство — рассечение карпальной связки (стенки карпального туннеля) для устранения избыточного давления на нерв.
- Пластика сухожилий и связок. Иногда необходимо хирургическое вмешательство для восстановления целостности связок и сухожилий при их разрывах.
Образ жизни и народные средства
При болях в запястье медицинская помощь требуется не всегда. При небольших повреждениях вы можете самостоятельно приложить холод к месту травмы и повязать эластический бинт.
Боль в запястье | MedBoli.ru
Боль в запястье свидетельствует о травме или развитии серьёзного заболевания, так как отдел верхней конечности отвечает за вращательные функции кисти. После ушиба, при возникновении сильного дискомфорта необходимо оказать квалифицированную первую помощь.
Болеть запястье может из-за травмы или развития заболевания
Где находится запястье?
Лучезапястный сустав расположен в основании кисти, состоит из 8 костей – лучевой, локтевой и пяти пястных, соединяет кисть и предплечье. Благодаря особому строению костей, кисть может двигаться во всех трёх плоскостях. Более подробно состав запястья можно увидеть на фото.
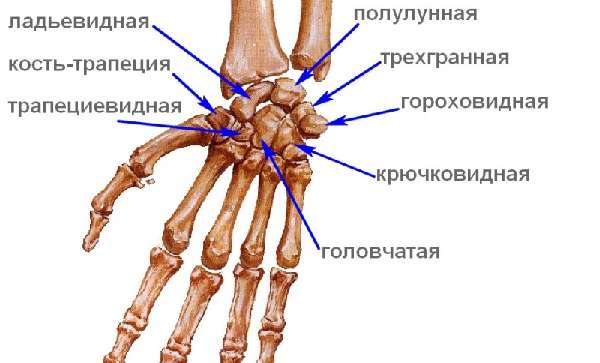
Кости запястья
В запястье у человека находится много важных нервных волокон и кровеносных сосудов кисти. При травмировании, хронических заболеваниях они травмируются, что становится причиной полной или частичной потери функциональных способностей ладони.
Почему болит запястье
Запястье отвечает не только за вращение и другие движения кисти, на него приходится основная часть силовых нагрузок верхних конечностей, поэтому боль разной степени интенсивности возникает на этом участке руки часто.
Травмы запястья
После падения с упором на верхние конечности, прямом ударе по кисти часто возникает сильная боль, которая свидетельствует о переломе, вывихе или растяжении, подобные травмы часто диагностируют у ребёнка, спортсменов, во время гололёда. В любом случае человек будет ощущать дискомфорт острого характера, меняется подвижность сустава, на запястье быстро возникает отёк.
Типы травм запястья руки и их симптомы:
- При переломе часто слышен характерный хруст, после чего возникает резкая боль. Визуально можно увидеть деформацию сустава, несвойственную ему подвижность, на повреждённом участке появляется заметная припухлость, гематома.
- При вывихе наблюдается только незначительный болевой синдром и отёчность запястья. Но подобные симптомы могут быть и при лёгком переломе, дифференцировать травмы можно только при помощи рентгеновского снимка.
- Растяжение или разрыв связок правой или левой руки – частая травма после тренировки с большой нагрузкой на руки. Патология характеризуется нестабильностью сустава, острым приступом боли, отёчностью повреждённого участка.
Боль в запястье может возникнуть на фоне патологий позвоночника – остеохондроз, межпозвоночная грыжа.
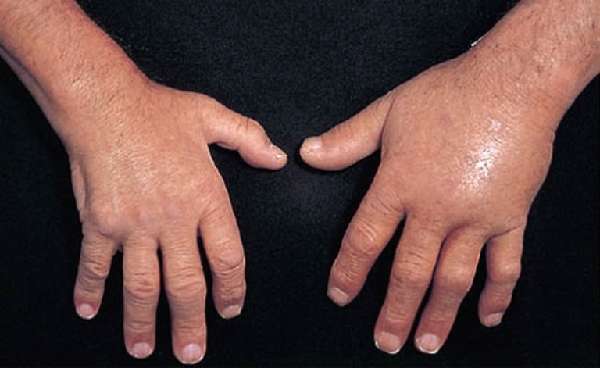
При вывихах запястье опухает
При каких болезнях возникает боль в запястье
Неприятные ощущения в области запястья часто носят профессиональный характер, появляются у спортсменов, людей, которым приходится много работать руками.
От чего болит запястье:
- Тендинит – профессиональное заболевание спортсменов, развивается из-за чрезмерных и регулярных нагрузок на запястье. Эту патологию диагностируют чаще других, поскольку оболочки, сквозь которые проходят сухожилия кисти, очень узкие, любое раздражение провоцирует появление шишек и уплотнений. Основной симптом – характерное потрескивание в сухожилиях, которые идут от запястья к пальцам, дискомфорт усиливается при нагрузке, постепенно появляется выраженный болевой синдром, человеку становится сложно захватывать большие предметы.
- Тендовагинит – заболевание встречается у пианистов, людей, которым часто приходится выкручивать бельё или тряпки, без надлежащего лечения человек может остаться инвалидом. При патологии поражается мышцы, которые отвечают за подвижность большого пальца. Болезнь сопровождается воспалением и покраснением кожи в области первого пальца, со временем эпидермис приобретает структуру апельсиновой корки, сильная боль возникает при надавливании на шиловидный отросток.
- Синдром запястного канала (СЗК) – это заболевание часто диагностируют при беременности во II, III триместре. Причина – увеличение массы тела, отёчность приводит к сдавливанию срединного нерва. Симптомы – боль, жжение в запястье при сгибании, тремор, слабость, онемение пальцев. При этом дискомфорт мизинец не охватывает, неприятные ощущения усиливаются по ночам.
- Туннельный синдром – ноющая или пульсирующая боль в запястье правой руки – частая проблема программистов, людей которые много времени проводят с компьютерной мышью. В течение дня мышцы страдают из-за чрезмерных и однообразных нагрузок, сухожилия и нервы начинают опухать, что и становится причиной появления дискомфорта.
- Однообразная работа может стать причиной развития перитендинита – воспалительного процесса в связках и сухожилиях, который характеризуется припухлостью, скрипом в суставах, болью, усиливающейся при прикосновении к поражённому участку.
Важно!Если боль в запястье сопровождается дискомфортом в грудной области, одышкой, сбоями сердечного ритма, следует незамедлительно вызывать скорую помощь. Подобные симптомы могут свидетельствовать о сердечном приступе или инфаркте.
Другие патологии сустава
Часто после снятия гипса с запястья человека начинают беспокоить сильные боли в повреждённой кисти руки – это проявления остеоартроза, одного из осложнений перелома. Основные симптомы – сильный дискомфорт при движении, вращении, снижение подвижности, часто сустав ломит при смене погоды.
Причины появления боли в запястье:
- Гигрома (ганглий) – новообразование доброкачественного характера, формируется в районе лучезапястного сустава. Причины развития заболевания до конца не изучены, но часто опухоль возникает из-за чрезмерных физических нагрузок, после травм, операций на кисти. На начальном этапе заболевания появляется небольшая припухлость на запястье, новообразование имеет упругую и мягкую консистенцию, дискомфорт отсутствует. По мере развития заболевания опухоль увеличивается в размерах, что становится причиной появления боли при повороте, сгибании кисти.
- Артроз лучезапястного сустава имеет посттравматическое происхождение, возникает после вывихов и переломов. Заболевание сопровождается суставным хрустом во время движения, в состоянии покоя дискомфорт появляется редко. Подвижность сустава снижается минимум на треть, при этом его внешний вид практически не меняется.
- Артриты – инфекционные поражения сустава, боль локализуется в запястье или в районе указательного и безымянного пальца. Неприятные ощущения усиливаются в состоянии покоя, во время сна, утром кисти могут быть совсем неподвижными, косточки суставов опухают, кожа вокруг них становится горячей, краснеет. Постепенно кисть деформируется, теряет свои двигательные функции.
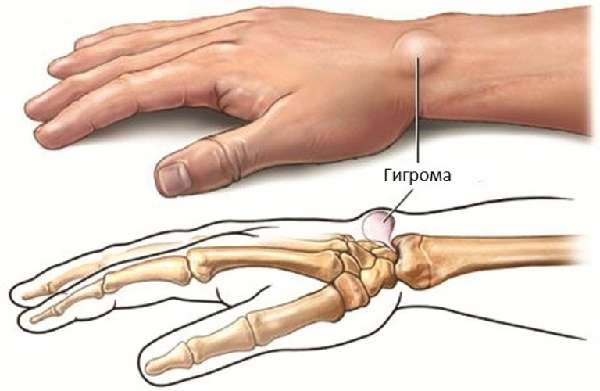
Гигрома доброкачественное образование
СЗК может быть проявлением сахарного диабета, артрита, часто появляется у женщин перед месячными. Тендовагинит бывает следствием бруцеллёза, гонореи, ревматизма.
К какому врачу обратиться?
Диагностикой и лечением боли в запястье занимается травматолог, хирург, спортивный врач. При подозрении на гигрому необходимо посетить онколога. Если дискомфорт носит длительный и хронический характер, потребуется консультация ревматолога, артролога.
Что делать при болях в запястье?
Тактика лечения зависит от причины, которая спровоцировала появление боли в запястье. При переломе костей придётся носить гипс минимум месяц, максимум – полгода, в зависимости от степени тяжести травмы, возраста пациента.
Первая помощь
Если человек упал на руку, у него возникла сильная боль, конечность опухла, нужно оказать первую помощь, которая направлена на фиксацию повреждённого сустава, уменьшение дискомфорта.
Как оказать первую помощь:
- При открытом переломе необходимо остановить кровотечение, для этого немного выше раны нужно наложить жгут, обязательно указать время наложения.
- Устранить кровотечение, уменьшить проявление боли при травме поможет лёд – его нужно завернуть в несколько слоёв тонкой ткани, подержать на ушибленном месте четверть часа.
- Рану необходимо прикрыть стерильной повязкой.
- Травмированную конечность следует зафиксировать при помощи шины, лангетки, или небольшой дощечки – это поможет предотвратить смещение костных обломков.
- Обратиться в травмпункт, вызвать скорую помощь.
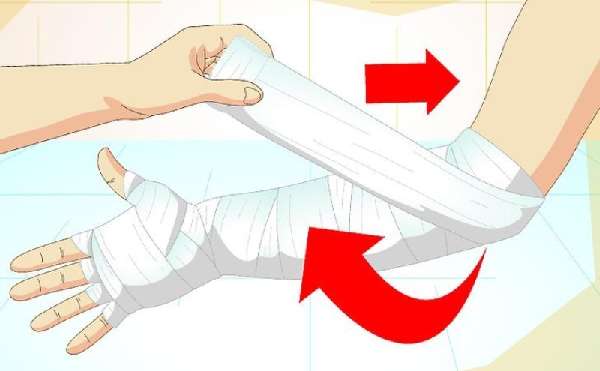
При ранах на запястье нужно наложить повязку
Врачи не рекомендуют принимать обезболивающие или успокоительные препараты до осмотра и рентгена, чтобы не смазать клиническую картину. Если болевой синдром очень сильный, можно выпить Кетанов, обязательно сообщить об этом специалисту.
Лечение лекарствами
Для устранения неприятных ощущений в запястье чаще всего используют препараты для местного применения – мази, гели, таблетки и уколы назначают при запущенных, хронических и тяжёлых формах заболевания. Дополнительно обязательно используют методы физиотерапии – электрофорез, грязевые аппликации, магнитотерапию, УВЧ, массаж.
Основные группы лекарственных средств:
- обезболивающие препараты – Тайленол, Кетанов;
- противовоспалительные средства нестероидной группы – Ортофен, Ларфикс, назначают при артритах, остеоартрозе;
- хондропротекторы – Артра, Терафлекс, таблетки и мази назначают при артрозе для восстановления подвижности суставов;
- антиревматические препараты – Арава, Имуран, необходимы для предотвращения развития необратимых изменений в суставах при артритах;
- препараты кальция – Кальцемин, необходимы при переломах;
- кортикостероиды – Преднизолон, Целестон, быстро устраняют боль при артритах и артрозе;
- комбинированные средства – гель Долобене устраняет отёки, воспалительные процессы, обезболивает, Диклак обладает жаропонижающим и противоревматическим действием.
Если медикаментозная и физиотерапия не приносит облегчения, то пациенту рекомендуют сделать операцию.
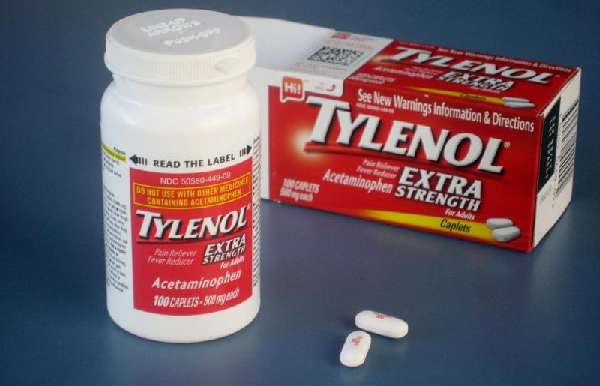
Тайленол действенный обезболивающий препарат
Как лечить народными средствами
Если развилась боль в руке, при этом признаков перелома и растяжения нет, избавиться от неприятных ощущений можно самостоятельно в домашних условиях при помощи средств нетрадиционной медицины.
Эффективные методы борьбы с болью в запястье:
- При сильной хронической боли в суставах необходимо измельчить 5 крупных зубчика чеснока, добавить 500 мл яблочного уксуса, 50 мл водки, 150 мл воды. Убрать жидкость в холодильник на 14 суток, ежедневно взбалтывать 3 раза. Процедить, добавить 15 капель эвкалиптового масла, втирать в запястье дважды в день на протяжении двух недель.
- При тендовагините следует приготовить мазь из равного количества измельчённых соцветий ромашки и обычного детского крема без добавок. Средство наносить перед сном, сверху фиксировать повязкой.
- Для устранения воспаления следует 10 г измельчённого зверобоя насыпать в термос, залить 220 мл кипятка, оставить на 30 минут. Пить 3 раза в сутки по 100 мл. Продолжительность терапии – 2 недели.
- При растяжении смешать в равных пропорциях чесночный и лимонный сок, раствором пропитать отрез стерильной марли, зафиксировать на запястье. Держать до тех пор, пока температура повязки не сравняется с температурой тела.
- При гигроме соединить 50 мл винного уксуса и сырое яйцо, тонкую ткань пропитать в жидкости, приложить к опухоли, держать 2 часа.

Отвар зверобоя помогает снять воспаление
Самый простой способ избавиться от боли и воспаления в суставах – повязать на левое запястье красную шерстяную нить. При воспалительном процессе замедляется движение крови в капиллярах, шерсть является источником небольшого заряда статического электричества, что приводит к ускорению движения крови – боль, отёчность исчезает.
Временная боль в запястье может быть причиной утомительной и однообразной работы кистью. Но если дискомфорт носит постоянный характер, сопровождается другими неприятными симптомами, необходимо пройти обследование, начать медикаментозное лечение. В противном случае кисть может полностью потерять двигательные функции, что негативно скажется на вашей работоспособности.
 Загрузка…
Загрузка…Почему сильная боль в запястье?
- ПРИЕМ ВЕДУТ: травматолог, сосудистый хирург, терапевт, мануальный терапевт;
- Эффективные решения вопросов здоровья по Швейцарским технологиям;
- Тысячелетние знания китайцев;
- Универсальные способы восстановления от «боевого» врача из Кабула.

Болит запястье – что делать?
Зачастую боли и заболевания запястья напрямую связаны с профессиональной деятельностью людей. И их привычные занятия вызывают эти заболевания.
Как болит при травме?
- В случае вывиха или растяжения запястья наблюдается постепенное появление отека и затруднения в движениях.
- Перелом связан с острой болью, сопровождающейся опухолью, кровоподтеком и порой полной потерей подвижности.
Отправить заявку
Тест: проведите первичную диагностику самостоятельно
Как болит запястье, если это артрит?
Артриты проявляются отеком и чувством скованности. Боль обычно сильно выраженная.
Ревматоидный артрит характерен утренней скованностью в суставах. Боль возникает при пальпации и движениях. Наблюдаются припухлости.
Какие боли при подагрическом артрите?
Приступы подагрического артрита беспокоят в основном по ночам. Боль интенсивная с покраснением кожи и образованием припухлостей.
Как болит при реактивном артрите?
При реактивном артрите зачастую можно обнаружить одновременное воспаление суставов нижних конечностей. Кроме болевого синдрома сопровождается отечностью кисти.
Методы диагностики

Наиболее эффективный и доступный метод исследования, представляющий информацию в 3d объеме. Снимки МРТ наглядная иллюстрация того, что происходит в данный момент с позвоночником, суставами или другими структурами пациента.

Метод быстрой оценки состояния внутренних структур при помощи получения изображения посредством рентгеновского излучения, прошедшего сквозь объект. Быстро, недорого, информативно.

Исследование организма при помощи ультразвуковых волн. Возможность оценить органы в движении. Проходя через структуры различной плотности ультразвук отражается от них – это и дает картину состояния на момент исследования.

Это анализ крови. Покажи мне свои анализы- и врач скажет, кто ты. Это самый быстрый и точных способов узнать все о биохимических процессах, протекающих в организме больного. Недорого, быстро, эффективно.

Электрокардиография-это исследование электрической активности сердца. Для измерения накладываются специальные электроды, кардиограф фиксирует малейшие изменения в работе сердца и отображает их в виде кардиограммы.
Что характеризует псориатический артрит?
Во время течения псориатического артрита наблюдается скованность и боль в лучезапястном суставе.
Как болит при инфекционном артрите?
Инфекционный артрит проявляется острой болью, опухолью, повышением температуры, лихорадкой.
Как отличить боль при остеоартрозе ?
Остеоартроз (остеартрит) протекает крайне медленно, в конечном счете выражается в припухлости и скованности суставов.
Что характерно для синовита запястного сустава?
Для синовита первым признаком является появление припухлости сустава, постепенно нарастающей. При движении боль усиливается, а пальпация вызывает болезненные ощущения. Ограничения в движениях порой появляются только на поздних стадиях заболевания.
Методы лечения
Скидка -30%! Только 3 дня!

Внедрение в капсулу сустава органической сыворотки с гиалуроновой кислотой. В результате происходит реконструкция хряща Подробнее…
Скидка -10%! Только 3 дня!

Нейропротекторы-препараты нового поколения, которые способны восстановить проводимость импульсов в нервных тканях. Подробнее…
Скидка -30%! Только 3 дня!
Лечение и заживлению хряща факторами роста. Восстановления тканей сустава очищенной тромбоцитарной кровью. Подробнее…
Показать остальные методикиСкидка -25%! Только 3 дня!

Введение глитеросольвата титана в больной сустав уникальный метод доставки лекарства без операции и болезненных уколов. Подробнее…
Скидка -25%! Только 3 дня!
Это инновационный способ введение лекарственных средств при помощи ультразвука, который обладает уникальной способностью разрыхлять ткан. Подробнее…
Скидка -25%! Только 3 дня!
Это перспективный метод физиотерапии за которым большое будущее. В жизни волны такого диапазона не доходят до земли, распыляясь в атмосфере. Аппарат генерирует эти волны сам. Подробнее…
Скидка -20%! Только 3 дня!
Комбинации лекарственных средств для капельного введения через вену. Высокая усвояемость и быстрое достижение терапевтического действия ставят инфузионную терапию Подробнее…
Скидка -20%! Только 3 дня!
Блокада сустава или позвоночника – это способ быстрой помощи суставу или спине. При острой боли блокада помогает оперативно снять болевой синдром и помочь локально Подробнее…
Скидка -20%! Только 3 дня!
«HONDRO» в переводе с латыни означает «хрящ» и этим все сказано. Введение хрящевых клеток в поврежденные сегменты позвоночника Подробнее…

Лечение при помощи клеток аутокрови пациента. Введение крови осуществляется внутримышечно, что провоцирует организм на усиленную борьбу с хронической инфекцией, нагноениями и трофическими язвами, иммунитет усиливается и эффективно противостоит новым заражениям. Подробнее…

Инфракрасное излечение длиной волны 0,8-0,9 мкм воздействует на внутренний очаг проблемы. Так снимается воспаление, отек и боль в суставе. Дегенеративные процессы в суставе затухают так как обменные процессы внутри сустава ускоряются во много раз. Подробнее…

Питание и рост хрящевых клеток при помощи наложения пелоидных повязок. Основа поставляется с озера Сиваш, где добываются грязи с высокой концентрацией микроводоросли Дуналиела Салина, которая богата бета-каротином.
Как проявляется тендинит лучезапястного сустава?
При тендините могут возникать серьезные проблемы с захватом предметов рукой. И болевой синдром связан с движениями кисти и пальцев. Ключевым признаком патологии считаются потрескиваниях в сухожилиях запястья.
Что происходит при тендовагините?
Тендовагинит характеризует сильная боль при движении в районе большого пальца руки с иррадиацией в локоть. При патологии кожа зачастую воспалена и болезненна к прикосновениям.
Как болит при туннельном синдроме?
Симптомы туннельного синдрома: онемения и покалывания ладоней, болевой синдром также сосредоточен в ладони. Чаще всего патология поражает рабочую руку, т.е. у правшей – правую. Наряду с этим происходит ослабление силы захвата. Другое название патологии – синдром запястного канала.
О синдроме запястного канала стоит сказать еще немного. Эта патология часто беспокоит женщин во время беременности. Кроме самой боли может ощущаться чувство покалывания, зуда, дрожи или жжения. Может сопровождаться чувством слабости в пальцах (трудно брать предметы), онемениями ладони и отечностью рук и ног. Симптоматика может нарастать ночью. Патологией страдают до 60% беременных. Обычно после родов боли исчезают, в крайнем случае через несколько месяцев после них.
Наши пациенты
Познакомьтесь с нашими пациентами
 Возраст64 года ДиагнозАртроз 2 ст. Результат леченияПациент доволен
Возраст64 года ДиагнозАртроз 2 ст. Результат леченияПациент доволенСергей Игоревич «Лечился в поликлинике…эффекта особого не дало! После первой процедуры плазмоцитофореза чувствую наполнение в суставе, подвижность улучшилась!»
 Возраст70 лет ДиагнозОстеоартроз Результат леченияПациент доволен
Возраст70 лет ДиагнозОстеоартроз Результат леченияПациент доволенГалина Федоровна «Во время процедуры плазмоцитофореза чувствовалось небольшое распирание, а потом все стало хорошо! Клиника мне помогла!»
 Возраст70 лет ДиагнозОстеохондроз Результат леченияПациентка довольна
Возраст70 лет ДиагнозОстеохондроз Результат леченияПациентка довольнаЛюдмила Емельяновна «В нашем возрасте главное сохранить ясность ума и возможность передвигаться. Уже посоветовала клинику своим подругам!»
 Возраст72 года ДиагнозОстеохондроз, артроз Результат леченияПациент доволен
Возраст72 года ДиагнозОстеохондроз, артроз Результат леченияПациент доволенБорис Хазиевич «У меня были боли в пояснице и в тазобедренном суставе. После лечения я стал засыпать без болей, я нормально сплю!»
 Возраст77 лет ДиагнозОстеоартроз Результат леченияПрошли боли
Возраст77 лет ДиагнозОстеоартроз Результат леченияПрошли болиТамара Григорьевна «У меня очень болела коленная чашечка, я не могла ходить. Сейчас мне восстанавливают сустав и я хожу без болей! Уже после 2-й процедуры наступило улучшение.»
 Возраст60 лет ДиагнозОстеопороз, артроз Результат леченияБоли прошли
Возраст60 лет ДиагнозОстеопороз, артроз Результат леченияБоли прошлиХанс Харвиг «Я из Голландии, я не мог ходить и стоять без костылей, ни в Германии ни в Голландии мне не могли помочь. Здесь помогли. Сейчас болей нет, я доволен.»
 Возраст66 лет ДиагнозОстеоартроз Результат леченияПациент доволен
Возраст66 лет ДиагнозОстеоартроз Результат леченияПациент доволенВладимир Михайлович «В коленных суставах при вставании, приседании была высокая болевая чувствительность. В поликлинике мне должным образом не помогли. А здесь все вовремя, спокойно и без нервов!»
 Возраст65 лет ДиагнозАртрит Результат леченияДоволен полностью
Возраст65 лет ДиагнозАртрит Результат леченияДоволен полностьюЕлена Антоновна «Была очень сильная боль в колене, я не могла даже ходить. И после первой процедуры мне очень и очень помогло. Мне хотелось сразу бежать, но врач не разрешил бегать.»
 Возраст71 год ДиагнозТрофическая язва Результат леченияПроведена аутодермопластика
Возраст71 год ДиагнозТрофическая язва Результат леченияПроведена аутодермопластикаЛюдмила Викторовна За месяц Людмила Викторовна избавилась от язвы! А после аутодермопластики не осталось и следа, что язва была! Теперь у нее здоровая нога, язва затянулась!
 Возраст64 года ДиагнозАртроз 3 степени Результат леченияБоль прошла
Возраст64 года ДиагнозАртроз 3 степени Результат леченияБоль прошлаВалентина Алексеевна Уже после 1-го введения жидкого протеза в капсулу сустава колено стало разгибаться, увеличилась амплитуда движения сустава, улучшилось качество жизни пациентки.
Лечение боли в запястье и диагностика должны проводиться строго под контролем специалиста. В зависимости от того, каков диагноз пациента назначается соответствующее лечение. В клинике «МЕДИКУС» используют наиболее эффективные и действенные методы, направленные на получение стабильного и быстрого результата. Более того, это один из немногих центров, где используют методики аккумулирующего отсроченного действия. То есть пациент получает результат во время лечения, а также продолжает укреплять результат и после него, занимаясь повседневной деятельностью.
Получите БЕСПЛАТНУЮ консультацию по телефону 986-66-36 или запишитесь по форме он-лайн регистратуры на сайте.
Результаты наших пациентов ДО и ПОСЛЕ лечения
Евгения Семеновна, 67 лет.

Артроз колена 3 стадии, отправляли на операцию по замене сустава. При помощи плазмы за 3 сеанса справилась с артрозом. Отказалось от трости. Избежала операции. Болей нет, восстановлен хрящ и сумка сустава. Срок лечения – 1 неделя.
Павел Иванович, 73 года

Периартроз плечевого сустава 2 стадия. Лечился у мануальщиков, пиявками, иглами – не помогло. Плазма вызвала регенерацию утраченных тканей. Вернулась полная подвижность, ушли хронические 15-летние боли. Срок лечения -10 дней.
Наталья Игоревна, 59 лет
Остеохондроз осложненный грыжеобразованием. Мучительные боли в спине купированы за один сеанс. Неврологические проявления-мурашки по ногам, онемение голени ушли со второй процедуры. Курс – 2 недели.
Таисия Романовна, 82 года
Артроз тазобедренного сустава 3 стадия. В операции отказали ввиду возраста и большого веса. Плазмацитоферез восстановил сумку сустава, произошло восстановление суставного хряща и продукции смазочной жидкости сустава. Курс – 7 дней.
Роман Степанович, 73 года

Головные боли, шейный остеоходроз и грыжи позвонков. По итогам лечния – уход головных болей, уменьшение болезненности шейного отдела. По снимкам-восстановление околопозвоночных тканей, уменьшение грыжи.
Мы знаем, как сделать жизнь наших пациентов лучше
- У нас действуют ВСЕ Ваши ДИСКОНТНЫЕ КАРТЫ*.
- Возврат НДФЛ за медицинские услуги – минус 13% от стоимости процедуры.
- БЕСПРОЦЕНТНАЯ рассрочка на лечение.
- Диагностика нужна врачам! ТОЛЬКО У НАС обследование БЕСПЛАТНО.
- ТЫСЯЧИ ПАЦИЕНТОВ избавились от инвалидности и костылей благодаря нашей помощи.
- Мы не лечим долго! МЕТОДЫ экстренной помощи из разряда «полевой» военной медицины.
- Скидки пенсионерам (60+ все по-честному!), инвалидам, блокадникам, участникам ВОВ.
- Новейшие ТЕХНОЛОГИИ, которых нет в поликлиниках. СКИДКИ до 30%!
*Вы можете использовать скидочные карты всех медицинских центров Санкт-Петербурга при лечении в ЛДЦ Медикус.
Позвоним в удобное для Вас время

Не терпите боль! Запишитесь на консилиум врачей. Лучшие доктора Петербурга принимают бесплатно!
Запись на скрининг
Боль в запястье: причины, симптомы и диагностика
Боль в запястье – это любой дискомфорт в запястье. Это часто вызывается синдромом запястного канала. Другие распространенные причины включают травму запястья, артрит и подагру.
Следующие условия являются частыми причинами боли в запястье.
Кистевой туннельный синдром
Срединный нерв является одним из трех основных нервов в предплечье. Кистевой туннельный синдром возникает, когда срединный нерв становится сжатым или зажатым. Он расположен на ладони, обеспечивая ощущение для следующих частей кисти:
- большой палец
- указательный палец
- средний палец
- часть безымянного пальца
Он также обеспечивает электрический импульс для мышца, ведущая к большому пальцу.Синдром запястного канала может возникнуть в одной или обеих ваших руках.
Отек запястья вызывает компрессию при синдроме запястного канала. Боль возникает из-за избыточного давления в запястье и срединном нерве.
Помимо причинения боли в области запястья, синдром запястного канала может привести к онемению, слабости и покалыванию в области кисти рядом с большим пальцем.
Отек запястья может возникнуть и вызвать синдром запястного канала из-за любого из следующих условий:
- выполнение повторяющихся задач своими руками, таких как набор текста, рисование или шитье
- при избыточном весе, беременности или менопаузе
- с определенными заболеваниями, такими как диабет, артрит или недостаточная активность щитовидной железы
Травма запястья
Травма запястья также может вызвать боль.Травмы запястья включают растяжения связок, переломы костей и тендинит.
Набухание, синяки или изуродованные суставы возле запястья могут быть симптомами травмы запястья. Некоторые травмы запястья могут произойти сразу же из-за травмы от удара. Другие могут развиваться медленно с течением времени.
Подагра
Подагра вызвана накоплением мочевой кислоты. Мочевая кислота – это химическое вещество, которое вырабатывается, когда организм расщепляет продукты, содержащие органические соединения, называемые пуринами.
Большая часть мочевой кислоты растворяется в крови и выводится из организма при мочеиспускании.Однако в некоторых случаях организм вырабатывает слишком много мочевой кислоты.
Избыток мочевой кислоты может откладываться в суставах, вызывая боль и отек. Эта боль часто возникает в коленях, лодыжках, запястьях и ступнях.
Распространенные причины подагры:
Артрит
Артрит – это воспаление суставов. Состояние может вызвать отек и скованность в пораженной части тела. У артрита есть много причин, включая нормальный износ, старение и переутомление рук.
Существует много форм артрита, но наиболее распространенными являются следующие:
- Ревматоидный артрит (РА) – это аутоиммунное заболевание, которое обычно поражает оба запястья. Он развивается, когда иммунная система по ошибке атакует слизистую оболочку суставов, в том числе запястья. Это может вызвать болезненный отек, который в конечном итоге может привести к эрозии кости.
- Остеоартроз (ОА) – это дегенеративное заболевание суставов, которое часто встречается у пожилых людей. Это вызвано разрушением хряща, который покрывает суставы.Защитная ткань повреждена возрастом и повторным движением. Это увеличивает трение, так как кости сустава трутся друг о друга, что приводит к опуханию и боли.
- Псориатический артрит (PsA) – это тип артрита, который встречается у людей с кожным заболеванием, называемым псориазом.
Боль в запястье может сопровождаться следующими симптомами:
- вздутые пальцы
- затруднение сжимания кулака или захвата предметов
- онемение или покалывание в руках
- боль, онемение или покалывание, которое усиливается ночью
- внезапная, резкая боль в руке
- отек или покраснение вокруг запястья
- тепло в суставе возле запястья
Немедленно позвоните своему врачу, если ваше запястье теплое и красное и если у вас температура выше 100 ° F ( 37.8 ° С).
Эти симптомы могут указывать на инфекционный (септический) артрит, который является серьезным заболеванием. Вам также следует немедленно обратиться к врачу, если вы не можете пошевелить запястьем или если ваша рука выглядит ненормально. Возможно, вы сломали кость.
Ваш врач должен также оценить боль в запястье, которая усиливается или мешает вам выполнять повседневные задачи.
Ваш врач проведет медицинское обследование и назначит определенные анализы для диагностики причины боли в запястье. Ваш врач может сделать следующее:
- согнуть запястье вперед на 60 секунд, чтобы увидеть, развивается ли онемение или покалывание.
- коснуться области над срединным нервом, чтобы увидеть, возникает ли боль.
- попросить вас держать предметы, чтобы проверить свою хватку
- заказ рентгеновского снимка вашего запястья для оценки костей и суставов
- заказ электромиографии для оценки состояния ваших нервов
- запрос теста скорости нервной проводимости для проверки повреждений нервов
- заказ мочи и анализы крови для выявления любых лежащих в основе медицинские условия
- требуют, чтобы из ваших суставов был взят небольшой образец жидкости для проверки на наличие кристаллов или кальция
Варианты лечения боли в запястье могут варьироваться в зависимости от причины.
Лечение синдрома запястного канала может включать в себя:
- с ношением запястья или шины для уменьшения отека и облегчения боли в запястьях
- с применением горячих или холодных компрессов в течение 10-20 минут за раз
- с противовоспалительным или обезболивающим повторные лекарства, такие как ибупрофен или напроксен
- с хирургическим вмешательством для восстановления срединного нерва, в тяжелых случаях
Лечение подагры может состоять из:
- с приемом противовоспалительных препаратов, таких как питьевые партии ибупрофена или напроксена
- воды, чтобы снизить концентрацию мочевой кислоты
- сокращая употребление продуктов с высоким содержанием жиров и алкоголя
- принимая лекарства, которые ваш врач назначает для уменьшения мочевой кислоты в вашей системе кровообращения
Если вы перенесли травму запястья, вы можете помочь Способствуйте исцелению:
- , носите наручную шину
- , опираясь на запястье и держите его поднятым
- , принимая умеренное обезболивающее, такое как ибупрофен или ацетаминофен
- , помещая пакет со льдом на пораженный участок на несколько минут за раз, чтобы уменьшить отек и боль
Если у вас артрит, рассмотрите возможность посещения физиотерапевта.Физиотерапевт может показать вам, как выполнять упражнения на укрепление и растяжку, которые могут помочь вашему запястью.
Вы можете помочь предотвратить боль в запястьях из-за синдрома запястного канала, применив некоторые из следующих стратегий:
- с помощью эргономичной клавиатуры, чтобы не дать согнуть запястья вверх
- , часто отдыхая руками во время набора текста или выполняя аналогичные действия
- работая с профессиональным терапевтом, чтобы растянуть и укрепить ваши запястья количество белка
- , принимая лекарства в соответствии с назначением врача
Вы также можете выполнять простые упражнения для запястья дома, чтобы облегчить боль в запястьях, которые могут включать:
сгибания и разгибания запястья
Это упражнение включает в себя размещение предплечья на столе, с подкладка под ваше запястье.Поверните руку так, чтобы она была лицом вниз. Поднимите руку вверх, пока не почувствуете нежное растяжение. Верните его в исходное положение и повторите.
Супинация и пронация запястья
Встаньте, вытянув руку в стороны и согнув локоть под углом 90 градусов. Поверните предплечье так, чтобы ваша рука была направлена вверх, а затем поверните его в другую сторону, чтобы ваша рука была направлена вниз.
Отклонение запястья
Положите предплечье на стол так, чтобы рука свисала и прокладывалась под запястьем.Держите большой палец вверх. Перемещайте руку вверх и вниз, как будто вы машете.
8 Возможные тяжелые состояния боли в запястье
В приведенном ниже списке показаны результаты использования нашего теста пользователями Buoy, которые испытали сильную боль в запястье. Этот список не является медицинским советом и может не совсем точно отражать то, что у вас есть.
Синдром запястного канала
Синдром запястного канала – это состояние онемения и покалывания в руке и руке, вызванное сдавлением срединного нерва при его прохождении через запястный канал.Причины включают чрезмерное использование запястья и кисти, особенно повторяющиеся действия, такие как набор текста или …
Подробнее
Растяжение запястья
Растяжение запястья часто связано с травмирующими событиями, такими как падения или спортивные несчастные случаи. Однако растяжение запястья также может быть связано с хроническими проблемами, такими как повторяющиеся стрессы и нормальный процесс старения. Запястья настолько необходимы и используются так часто, что иногда бывает трудно различить их …
Подробнее
Контузия запястья
Ушиб – это повреждение кровеносных сосудов, которые возвращают кровь к сердцу (капилляры и вены), что вызывает объединение крови.Это объясняет синий / фиолетовый цвет большинства синяков. Синяки запястья являются общими, часто из-за незначительных травм.
Редкость: Редкий
Основные симптомы: травма запястья, боль в одном запястье, боль в запястье от травмы, отек одного запястья, синяк запястья
Симптомы, которые всегда возникают при контузии запястья: запястье травма
Срочность: Самостоятельное лечение
Тенозиновит де Кервена
Теносиновит де Кервена – болезненное состояние, поражающее сухожилия со стороны большого пальца запястья.Если у вас тенозиновит де Кервейна, вы почувствуете боль, когда поворачиваете запястье, хватаете что-либо или сжимаете кулак.
Редкость: Необычно
Основные симптомы: онемение руки, боль в большом пальце, слабость в руке, слабость в одной руке, онемение в одной руке
Симптомы, которые всегда возникают при теносиновите де Кервена: боль в большом пальце
Срочность: Врач первичной медицинской помощи
Средство проверки симптомов сильной боли в запястье
Пройдите тест, чтобы выяснить, что может быть причиной вашей сильной боли в запястье. скованность во всем теле.Ревматоидный артрит (РА) – это хроническое заболевание, которое носит аутоиммунный характер. Это означает, что иммунная система организма, которая в норме защищает организм, …
Подробнее
Перелом пряжки дистального радиуса
Перелом запястья запястья , также известный как перелом тора, является состоянием, которое чаще всего встречается у детей в возрасте 5-10 лет из-за эластичности их костей. Этот перелом возникает, когда к радиусу прикладывается сила (одна из двух костей предплечья), что приводит к расщеплению кости вдоль ростовой пластинки.
Редкость: Общие
Основные симптомы: постоянная боль в области предплечья, боль в предплечье от травмы, боль в одном предплечье, опухшее предплечье, травма запястья
Симптомы, которые всегда возникают при переломе пряжки дистального радиуса: предплечья боль от травмы, постоянная боль в предплечье
Срочность: Врач первичной помощи
Болезнь Кинбока
Болезнь Кинбока – это состояние, при котором кровь, идущая к одной из мелких костей в запястье, нарушается, в результате чего кость умирает и запястье становится жестким и болезненным.Причина не известна, но может быть связана с травмой запястья.
Редкость: Редкий
Основные симптомы: слабость руки , боль в задней части запястья, боль в запястье от травмы, боль в запястье, усиливающаяся при захвате чего-либо, трудности при движении запястья
Симптомы, которые всегда возникают при болезни Кинбока: боль в запястье от травмы, боль в задней части запястья
Срочность: Врач первичной помощи
Псориатический артрит
Псориатический артрит – это состояние, которое вызывает воспаление суставов.В большинстве случаев псориатический артрит проявляется в возрасте от 30 до 50 лет и возникает после проявления симптомов псориаза, который является заболеванием кожи. Псориатический артрит …
Подробнее
.Тендонит запястья: симптомы, причины и лечение
Когда вы видите суффикс «итис», это означает «воспаление». Запястный тендинит – это просто воспаление сухожилий запястья.
Сухожилия – это толстые волокнистые шнуры, которые соединяют мышцы с костью. Когда внезапная травма вызывает растяжение связок или повторяющиеся движения заставляют сухожилие тереться о кость, может возникнуть воспаление.
Тинитит запястья не обязательно ограничен одним сухожилием или частью запястья.Есть несколько сухожилий, которые окружают сустав запястья, которые могут стать поврежденными или воспаленными.
Вместе эти сухожилия отвечают за сложные и тонкие движения, которые мы используем в запястье, руки и пальцы.
Легко определить, есть ли у вас тендинит запястья, потому что вы почувствуете боль и скованность в запястье, особенно после того, как вы проснулись утром. Область также будет чувствовать себя нежной и болезненной, когда вы оказываете на нее давление.
Легкая опухоль может быть видна.Кроме того, воспаленное сухожилие может издавать скрипящий звук при перемещении.
Боль от тендинита запястья не особенно сильна. Это часто описывается как более тупая, пассивная боль, чем острая, интенсивная боль.
тендинит запястья может уменьшить диапазон движения в вашей руке, и вы можете испытывать слабость при выполнении обычных движений, таких как:
- захват
- зажимание
- бросок
- ввод
- с использованием компьютерной мыши
- с использованием Контроллер компьютерной игры
Когда сухожилия запястья работают должным образом, они скользят в оболочке, покрытой синовиальной жидкостью, создавая движение без трения.Повреждение или воспаление сухожилия может привести к утолщению оболочки, увеличению ее и ограничению плавности движений.
Наиболее частой причиной этого воспаления обычно являются простые повторяющиеся движения, которые со временем создают нагрузку на сухожилие.
Фактически, тендинит запястья обычно описывается как травма от повторяющихся деформаций, потому что он часто вызывается обычными повседневными действиями, такими как:
- , занятия спортом
- с использованием компьютера
- , написание
- , физическая работа
, в то время как повторяющиеся ежедневные движения являются наиболее распространенным виновником тендинита запястья, это состояние также может быть вызвано травмами и образом жизни.Вот некоторые из этих причин:
- внезапная травма (падение, удар или сгибание запястья)
- плохо расположенные суставы или кости
- слабая осанка запястья
- артрит
- диабет
- возраст и / или гибкость
Важно не путать тендинит запястья с артритом запястья или запястного канала. Одно может усугубить другое, но у них разные состояния:
- Артрит – это воспаление сустава.
- Кистевой туннель вызван сдавлением нерва.
- Тендонит – это воспаление сухожилия.
У вашего врача есть несколько вариантов выбора при определении того, как лучше всего лечить тендинит запястья. Общие методы лечения включают в себя:
- шин и компрессию, чтобы дать переутомленному сухожилию время для отдыха и лечения
- растяжений для повышения гибкости
- горячая и холодная терапия для уменьшения отека
- ацетаминофена и нестероидных противовоспалительных препаратов (НПВП)
- кортикостероида инъекции для контроля воспаления
- трудовая терапия для исправления функционального поведения, которое приводит к тендиниту
В более экстремальных случаях хирургическое вмешательство может увеличить пространство между сухожилиями, но это решение редко требуется.
Важно поговорить с врачом о выявлении тендинита запястья и возможных вариантах лечения.
Если вы можете уменьшать или улучшать виды повторяющихся движений, которые вы делаете ежедневно руками, пальцами и запястьями, вы можете снять нагрузку с сухожилий и не дать им воспалиться.
Боль в запястье – NHS
Есть много причин боли в запястье. Вы часто можете облегчить боль самостоятельно. Но посмотрите на терапевта, если боль не улучшится.
Как вы можете облегчить боль в запястье самостоятельно
Если вы видите терапевта о боли в запястье, они обычно предлагают вам попробовать следующее:
до
- отдохни, когда сможешь
- положить пакет со льдом (или мешок с замороженным горошком) в полотенце и положить его на запястье на 20 минут каждые 2-3 часа
- принимать парацетамол, чтобы облегчить боль
- снимите любые украшения, если ваша рука выглядит опухшей
- остановить или сократить действия, которые причиняют боль – например, печатать, использовать вибрирующие инструменты для работы или играть на инструменте
- носите шину, чтобы поддержать запястье и облегчить боль, особенно ночью – вы можете получить их в большинстве аптек и супермаркетов
- подумайте об использовании гаджетов или инструментов для облегчения сложных или болезненных задач – например, чтобы открыть банки или нарезать овощи
- подумайте о том, чтобы получить мягкую подушку для поддержки запястья при наборе текста
Не
- не используйте ибупрофен в первые 48 часов после травмы
- не используйте термобары или принимайте горячие ванны в течение первых 2-3 дней после травмы
- не поднимайте тяжелые предметы и не держите их слишком крепко
Вы можете спросить фармацевта о:
- лучший болеутоляющий принимать
- – лучшая шина для поддержки запястья и облегчения боли – доступны гибкие резиновые шины, если вам все еще нужно использовать запястье
- процедур для лечения распространенных проблем с кожей
- , если вам нужно увидеть GP
Несрочный совет: обратитесь к врачу общей практики, если:
- боль сильна или мешает вам заниматься нормальной деятельностью
- боль усиливается или продолжает возвращаться
- боль не улучшилась после лечения в домашних условиях в течение 2 недель
- у вас покалывание или потеря ощущения в руке или запястье
- у вас диабет – проблемы с руками могут быть более серьезными, если у вас диабет
- Сильная боль:
- всегда рядом и так плохо, трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, встать с постели, пойти в ванную, помыться или одеться
- Умеренная боль:
- всегда есть
- затрудняет концентрацию или сон
- можно успеть встать, помыться или одеться
- Легкая боль:
- приходит и уходит
- раздражает, но не мешает делать такие вещи, как ходить на работу
Обновление Coronavirus: как связаться с GP
Тем не менее важно получить помощь от GP, если вам это нужно.Чтобы связаться с вашим врачом общей практики:
- посетите их веб-сайт
- , используйте приложение NHS
- , позвоните им
Узнайте об использовании NHS во время коронавируса
Срочная консультация: обратитесь в центр неотложной медицинской помощи или A & E, если вы:
- имеют сильную боль
- чувствую слабость, головокружение или тошноту от боли
- услышал щелчок, скрежет или треск во время травмы
- не в состоянии сдвинуть запястье или держать вещи
- имеют запястье, которое изменило форму или цвет, например синий или белый
Это могут быть признаки сломанного запястья.
Найти центр неотложной помощи
Что мы подразумеваем под сильной болью- Сильная боль:
- всегда рядом и так плохо, трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, встать с постели, пойти в ванную, помыться или одеться
- Умеренная боль:
- всегда есть
- затрудняет концентрацию или сон
- можно успеть встать, помыться или одеться
- Легкая боль:
- приходит и уходит
- раздражает, но не мешает делать такие вещи, как ходить на работу
Распространенные причины боли в запястье
Боль в запястье часто вызвана ушибом или травмой запястья.
Ваши симптомы могут также дать вам представление о том, что вызывает боль в вашем запястье.
| Симптомы | Возможная причина |
|---|---|
| Боль, отечность и синяки, трудно двигать запястьем или захватывать что-либо | вывихнул запястье |
| Боль, отечность и ригидность у основания пальца, которые длятся долго, может быть трудно двигаться пальцами и большим пальцем, могут иметь комок | тендинит (болезнь де Кервена) или артрит |
| Ноющая боль, усиливающаяся по ночам, онемение или булавки и иголки, слабый большой палец или трудности с захватом | синдром запястного канала |
| Гладкий комок возле сустава или сухожилия, может быть болезненным | киста ганглия |
| Внезапная, резкая боль, отек, треск или треск во время травмы | сломанный палец |
Не беспокойтесь, если вы не уверены, в чем проблема.Следуйте советам на этой странице и обратитесь к врачу общей практики, если боль не проходит через 2 недели.
Вы также можете прочитать о боли в других областях вашей руки.
,


 Подобная симптоматика объясняется целым рядом причин, которые могут быть разделены на две основные группы: патологические и физиологические. К первым относятся боли, связанные с заболеваниями той или иной системы или органа человеческого организма. Чтобы избавиться от них, необходимо устранить или смягчить патологию при помощи различных лечебных методик. Вторые являются следствием происходящих в организме естественных процессов, не нуждаются в каком-либо лечении и исчезают по мере нормализации ситуации.
Подобная симптоматика объясняется целым рядом причин, которые могут быть разделены на две основные группы: патологические и физиологические. К первым относятся боли, связанные с заболеваниями той или иной системы или органа человеческого организма. Чтобы избавиться от них, необходимо устранить или смягчить патологию при помощи различных лечебных методик. Вторые являются следствием происходящих в организме естественных процессов, не нуждаются в каком-либо лечении и исчезают по мере нормализации ситуации. Перестройка организма во время беременности может вызвать боли за грудиной
Перестройка организма во время беременности может вызвать боли за грудиной



































 Мазь обладает противовоспалительным эффектом
Мазь обладает противовоспалительным эффектом












 Если у человека грипп, он и без того чувствует себя очень плохо. Постоянное течение из носа, кашель, температура, а тут ещё и боль в мышцах при простуде. Откуда она взялась, если ещё вчера ощущения были вполне нормальное, а сегодня это недомогание? Стоит выяснить первопричины мышечной боли и способы борьбы с нею, чтобы в дальнейшем быть полностью готовым для борьбы с нею.
Если у человека грипп, он и без того чувствует себя очень плохо. Постоянное течение из носа, кашель, температура, а тут ещё и боль в мышцах при простуде. Откуда она взялась, если ещё вчера ощущения были вполне нормальное, а сегодня это недомогание? Стоит выяснить первопричины мышечной боли и способы борьбы с нею, чтобы в дальнейшем быть полностью готовым для борьбы с нею.