Болит ступня сверху около пальцев: 13 причин, лечение и риски – От чего может болеть нога сверху возле пальцев
Боль в ступне возле пальцев сверху. Почему возникает боль и припухлость в стопе сверху
Стопа содержит сложный набор сухожилий, мышц, суставов и костей, которые позволяют ей работать правильно, а также выдерживают хождение, стояние и другие повседневные движения. Однако многие состояния здоровья и травмы могут нарушить движение и равновесие стопы, вызывая проблемы и боль.
Боль на вершине стопы может показаться необычным местом, особенно, если там не было очевидной травмы. Однако на эту область могут влиять различные условия и травмы, не включающие переломы костей или синяки.
Боль в области ноги требует, по крайней мере, отдыха и дополнительной осторожности. Если боль вызвана основным состоянием здоровья, может потребоваться дополнительная медицинская помощь.
Принимая во внимание боль и симптомы, и то, что случилось до этого, можно определить причину. Это гарантирует правильное лечение.
Травмы верхней части стопы
Травмы, такие как растяжение связок или разрыв кости, могут возникать в любой части стопы, включая ее верхнюю часть.
Проблемы с верхней частью стопы могут быть связаны с тем, что вы уронили что-то на этот участок. Однако могут быть другие, менее очевидные причины.
Травма средней части стопы
Средняя часть стопы известна как район Лисфранка. Эта область состоит из группы небольших костей, которые помогают сформировать арку стопы.
Если одна из костей средней стопы сломана или сухожилие воспалено или разорвано, это может вызвать боль, отек, кровоподтеки и покраснение на верхушке стопы.
Тяжелые травмы могут быть вызваны несчастными случаями, такими как погрузка тяжелого объекта на ногу.
Тем не менее, не все травмы средней части стопы возникают из-за того, что на нее что-то сбросили или что ступня подвернулась. Они часто возникают, когда кто-то падает в позиции, когда нога сгибается вниз, вытягивая или напрягая сухожилия или вызывая переломы костей.
Стрессовый или усталостный перелом могут также возникать в этой области из-за чрезмерного использования, например, от длительных периодов работы или воздействия с высокой отдачей.
Травмы средней части стопы могут быть легкими и тяжелыми, в зависимости от того, сколько сухожилий или костей повреждены. Легкие травмы сухожилия могут потребовать только отдыха, прикладывания льда, перевязки эластичным бинтом и расположения в приподнятом положении до тех пор, пока сухожилие не заживет.
Тяжелые травмы и переломы костей могут потребовать наложения гипса, физической терапии или операции.
Перелом пятой плюсневой кости
Боль на внешней стороне стопы часто связана с пятой плюсневой костью. Это длинная кость, которая соединяет маленький палец с серединой стопы.
В пятой плюсневой кости могут возникать несколько типов переломов:
-
Толчковый перелом: он происходит, когда сухожилие или связка оттягивает небольшой кусочек пятой плюсневой кости от ее места. Толчковый перелом часто происходит с травмой лодыжки и может возникать вместе с ее растяжением.
-
Перелом Джонса: этот тип перелома часто встречается в верхней части пятой плюсневой кости, вблизи от внешней и средней области стопы. Это может быть небольшой стрессовый перелом, вызванный нагрузкой на стопу, или это может быть более серьезный перелом из-за травмы или падения.
-
Перелом среднего трети диафиза: этот тип перелома часто связан с несчастным случаем или скручиванием стопы. Он происходит около середины пятой плюсневой кости.
-
кость смещена;
-
есть множественные переломы в пятой плюсневой кости или других областях стопы;
-
перелом долго не заживает.
Тендинит разгибающей мышцы
 Тендинит может возникать во многих областях ног и стопы. Сухожилия разгибающей мышцы, расположенные в верхней части стопы, необходимы для сгибания или подтягивания ноги вверх.
Тендинит может возникать во многих областях ног и стопы. Сухожилия разгибающей мышцы, расположенные в верхней части стопы, необходимы для сгибания или подтягивания ноги вверх.
Если они перегружаются из-за чрезмерной нагрузки или ношения обуви без надлежащей поддержки, они могут разорваться или воспалиться. Это называется тендинит разгибающей мышцы, и он может вызвать значительную боль в верхней части стопы.
Боль при тендините обычно ухудшается с активностью, а также может возникать наряду с отеком верхней части стопы. Она может произойти после чрезмерных упражнений.
Состояние может быть довольно болезненным, но его часто можно лечить такими способами:
-
отдых, с или без наложения шины;
-
нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен;
-
инъекции стероидов;
-
физиотерапия или упражнения.
Как только сухожилие почувствует себя лучше, лучше всего медленно вернуться к активности, чтобы избежать повторного воспаления или травмы сухожилия.
Киста ганглия
Киста ганглия образуется ниже поверхности кожи, появляясь как рельеф или мешочек, наполненный жидкостью.
Она часто образуется на вершине стопы и может произойти после травмы в этом районе. Однако причина этих кист не всегда известна.
Киста ганглия может вызвать боль, если она прижимается к мышце или суставу в ноге. Она может также вызвать покалывание или жжение, если она расположено вблизи нерва. Если киста большая, она может вызвать дискомфорт или боль, когда трется о обувь.
Лечение ганглиозной кисты зависит от того, сколько боли она вызывает:
- Маленькие кисты, которые не вызывают боли, могут пройти сами.
- Для предотвращения трения и раздражения кисты можно использовать подушечки или специальную обувь.
- Кисту можно отсасывать, когда жидкость удаляется иглой. Иногда, однако, киста возвращается после этого лечения.
- Тяжелые, болезненные кисты можно удалить хирургическим путем.
Заболевания и боль в стопе
Не все боли в стопе связаны с травмой или чрезмерной нагрузкой. Некоторые состояния здоровья могут вызвать боль в стопе, особенно те, которые воздействуют на нервы и суставы. Некоторые из них включают:
Артрит
Стопа содержит 30 суставов, что делает ее общей зоной артрита.
Плюснефаланговое соединение расположено в основании каждого пальца ноги и может вызвать боль в верхней части стопы, если на него влияет артрит.
Диабет
Диабет может в
Опухла стопа сверху возле пальцев
Что делать, если болит нога в области стопы сверху? На такой вопрос пациенту ответит лечащий врач.
Стопы человека — очень важная часть организма. Каждый день они выдерживают огромную нагрузку, делая возможным передвижение тела. Удается им это за счет сложного строения скелета, сплетений связок и мышц. Вместе вся система действует как одно целое.
Случаются моменты, когда что-то идет не так и начинаются боли. Если они проходят быстро и без последствий, то о проблеме можно забыть. Но если боли беспокоят длительное время, то следует обратиться к врачу за помощью.
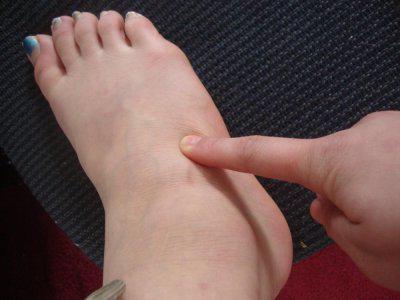

Каковы причины неприятных ощущений в области стопы сверху? Бывают боли физиологические и патологические. Физиологические боли появляются в конце рабочего дня. Они часто возникают у людей, занимающихся стоячей работой, страдающих ожирением, беременных. Для патологических форм характерны постоянные боли в стопах. Причинами могут быть:
- 1. Варикозное расширение вен — частое заболевание, встречающееся у женщин (особенно беременных и страдающих лишним весом), людей, занимающихся тяжелой стоячей работой. Из-за плохого оттока крови ноги опухают. Вдобавок, начинает давить обувь и нагрузка на стопы возрастает. Со временем боли в стопах становятся длительными.
- 2. Плоскостопие. Ступня человека устроена таким образом, чтобы амортизировать нагрузку. При плоскостопии этого не происходит. Свод опущен, суставы сдавливаются, получая дополнительную нагрузку, связки растягиваются. Такой синдром приводит к частому появлению болевых ощущений, которые могут быть в любой части стопы (и сверху тоже).
- 3. Подагра. Данная патология характеризуется отложением кристаллов мочевой кислоты в суставах. При движении человека суставы тоже двигаются. Кристаллы трутся о суставную поверхность кости, причиняя боль.
- 4. Артриты и артрозы. Эти заболевания возникают при поражении суставов, их деформации либо разрушении. Поверхности суставных частей кости трутся друг об друга, вызывая боли.
- 5. Травмы. Периостит — воспаление надкостницы. Как и любое другое воспалительное заболевание, оно вызывает боли, покраснение, больной замечает, что стопа опухла.
- 6. Гигрома — доброкачественная опухоль, возникающая в области околосуставного мешка. Обычно она заполнена жидкостью. Вначале она не представляет никакой опасности, однако спустя некоторое время гигрома может увеличиться. Это очень сильно влияет на суставной аппарат стопы, служит причиной боли. Становится сложно ходить, поднять стопу на носок. Причиной появления этого новообразования служит неудобная обувь и высокие нагрузки на ноги.
- 7. Ганглиома — опухоль, подобная гигроме. Разница лишь в том, что образуется она от воспаления нервных сплетений.


В зависимости от причины болей симптоматика может быть разной. Однако есть ряд признаков, по которым можно определить, что проблема кроется именно в стопе:
- 1. Смена цвета кожи на верхней части стопы (она может быть как синюшной, так и красноватой).
- 2. Припухлость. О том что проблема кроется именно в верхней части ступни можно говорить, когда опухает верхняя часть пальцев. Отеки не дают ноге спокойно входить в обувь, что влечет за собой дополнительные проблемы в виде натертых пальцев и стопы, что осложняет общую клиническую картину.
- 3. Боли при подъеме на носок. Синдром “маршевой стопы”. Он проявляется при патологических процессах, которые усиливают нагрузку на кости в середине ступни, что сопровождается сильной болью.
- 4. Искривление формы ступни. Такое может быть, когда наблюдаются сильные изменения в костях и суставах. Зачастую это происходит при травмах, инфекционных болезнях (артрит).


Также к симптоматике можно отнести более специфические симптомы:
- периодичность боли;
- новообразования;
- вздутость вен;
- иррадиация боли и т.д.
Как проводится диагностика? Для обследования и выяснения причин болезни врачи проводят опрос больного на предмет развития недуга, места работы, качества жизни пациента. Ознакомившись с анамнезом доктор принимается за осмотр ступни. Он может провести некоторые манипуляции со стопой, поворачивая ее в разные стороны. Пациент должен говорить, что он чувствует при этом, описывая свои ощущения.


После проведения внешнего осмотра больного направляют на дополнительное обследование. Часто назначают рентген-обследование, УЗИ, компьютерную томографию, магнитно-резонансную томографию, УЗДГ .
Не исключаются сдача крови и (или) мочи на лабораторный анализ. После тщательного осмотра врач ставит диагноз и приступает к лечению.
Как осуществляется лечение заболевания? В зависимости от причины возникновения недуга терапия может отличаться. При инфекционных заболеваниях упор делают на противовоспалительных препаратах (в том числе и стероидных) в комбинации с иммуностимуляторами и антибиотиками (если требуется). Купируют боли с помощью обезболивающих и отвлекающих препаратов.
При травмах стопы могут наложить гипс, тугую повязку. Если травма серьезная, проводится хирургическое вмешательство.
Назначают нестероидные противовоспалительные средства вместе с обезболивающими. Несколько недель пациент должен носить повязку для правильной регенерации стопы.
Если речь идет о новообразованиях (киста, гигрома, ганглиома, липома), то их как правило удаляют. Это позволяет уберечь стопу от дополнительных нагрузок и возможных осложнений в виде злокачественной опухоли.
В случае подагры лечить патологию нужно посредством нормализации питания, исключив жирные и плохо перевариваемые продукты. Следует включить в рацион каши, молоко, яйца, фрукты. Запрещаются алкогольные напитки. Назначают обезболивающие и противовоспалительные препараты.
Если же причина кроется в поражении иммунной, сердечно-сосудистой или нервной системы, то следует провести углубленную диагностику. После этого назначают необходимое лечение, которое зависит от степени сложности ситуации.
После проведения этиологического лечения заболевания приступают к симптоматической и поддерживающей терапии. Если припухлость стопы сильно выражена и мешает передвигаться, то могут назначить мочегонные средства.
Это поможет избавиться от лишней воды в ногах и уменьшит отеки.


Врачи могут назначить физиотерапевтические процедуры: электрофорез, гальванизацию, массаж. Для ускорения процесса пациент должен делать упражнения лечебной физкультуры. Это укрепит опорно-двигательный аппарат стопы и поможет снова встать на ноги.
Если приступить к процедурам в первые 2-3 дня после появления болей, то лечение проходит без последствий для стопы. Тут все зависит от причины недуга, скорости обращения за помощью и качества терапии. В большинстве случаев ступня лечится быстро.
В качестве профилактики недуга нужно начать вести здоровый образ жизни: правильно питаться, следить за своим состоянием, заниматься спортом.
Необходимо носить удобную обувь. Не всегда красивые туфли или ботинки полезны для ног. Выбирать нужно такую обувь, чтобы она не терла, не давила, не вызывала усталости и неприятных ощущений.


Следует умело распределять нагрузку на ноги. Нельзя постоянно нагружать свои стопы. Нужно научиться планировать рабочий день, чередуя работу с отдыхом.
Боли в верхней части стопы — всего лишь симптом, указывающий на сбой в работе ног. Нельзя медлить с посещением врача. Дополнительные нагрузки на больную ногу только усугубят ситуацию и приведут к нежелательным осложнениям.
Если болит нога в области стопы сверху, что делать, скажет врач после осмотра пациента. Синдром боли в данной части ноги проявляется при различных заболеваниях (остеопороз, варикоз, артроз).
Симптоматика болезней
Боль в подъеме бывает разная по характеру, отличается из-за первопричины симптома. Если боль острая, тогда пациент ощущает дискомфорт на протяжении короткого промежутка времени. Чаще встречаются хронические болевые ощущения, которые беспокоят больного длительное время. Боль распространяется в любую часть стопы. По статистике, около 10% случаев синдрома сопровождаются чесоткой, жжением, неприятными ощущениями. Возможно ощущение онемения, отека. Периодически пациенты наблюдают изменения на коже: пятна, покраснения, высыпания и др.


Возникающая боль в ступне может быть связана не только с заболеваниями нижней части конечности или всей ноги, но и с болезнями всего организма. Диагностика болезни проводится узкопрофильными специалистами. Лечение назначается на основании особенностей течения заболевания.
Терапия остеопороза
Для остеопороза характерны болевые ощущения в области стопы, которые сопровождаются рядом других симптомов. Возникновение боли происходит в моменты спокойствия, но при малейших физических нагрузках они усиливаются. При надавливании на ступню в месте расположения кости пациент ощущает ужасную боль.


Причиной остеопороза является вымывание микроэлементов (кальция, фосфатных веществ) из состава костей. Диагностировать недуг возможно во время проведения ряда исследований. Специалисты склоняются к МРТ (магнитно-резонансной томографии) и КТ (компьютерной томографии) ноги. Также можно использовать рентген, но он является менее эффективным. Перед лечением нужно не только поставить диагноз, но и учесть все особенности организма, сделать анализы, необходимые для выявления аллергических реакций на действующие вещества эффективных лекарственных препаратов.
Остеопороз — серьезный недуг, который нужно лечить в несколько этапов. При обнаружении запущенной стадии болезни, которая сопровождается сильными болями в области ступни, специалисты назначают прием анальгетиков. Данная группа препаратов облегчает болевые ощущения.
Пациентам прописано соблюдать постоянный покой, отказавшись от ходьбы. Подобные меры предосторожности сводят нагрузку ног и стоп до минимума. Во время лечения нагрузка должна практически отсутствовать, так как возможен риск переломов, вывихов и других травм. Врачи рекомендуют принимать витамины группы D, медикаменты с содержанием кальция. Специальное питание рекомендовано для насыщения организма данной группой витаминов.
Терапия остеопороза включает восстановительную гимнастику, физиотерапию (основывается на прогревании костей и их электростимуляции). Подобные манипуляции проводятся при обнаружении острого проявления недуга. Такое лечение несет определенные риски, поэтому его назначают только после полного осмотра пациента специалистом, диагностики, лабораторных исследований.
Варикозное расширение вен
Варикозная болезнь нижних конечностей возникает во время застоя крови в ногах. Это приводит к тому, что вены сильно растягиваются, обуславливая развитие различных патологий. Ранние стадии заболевания характеризуются легкой тяжестью и тянущими ощущениями в ступнях и голенях. В вечернее время пациенты отмечают припухлость в ногах.
Расширение вен и припухлость видно через кожу. Стопы отекают и болят на последних стадиях недуга. Кожа на ногах в эти периоды болезни имеет свойство испытывать кислородное голодание. Это приводит к тому, что возникает темный окрас кожи, появляются патологические пятна, трофические язвы. Лечение варикоза затягивается надолго, так как проблема является достаточно серьезной. Прямое воздействие на вены невозможно, поэтому терапия не оказывает быстрого действия.


При варикозном расширении вен на ногах принимают следующие препараты:
- Мазь, гель, эмульсия — обеспечивают непрямое, местное воздействие на область с расширенными венами. Обладают ярко выраженным терапевтическим эффектом: снимают тяжесть и ощущение усталости в области ног, успокаивают и мягко утоляют боль. Быстро избавиться от заболевания невозможно, так как через кожу действующие вещества проходят только в маленьком количестве. Влияют мази на близлежащие вены и сосуды. При использовании данного вида медикаментов на ранних стадиях можно полностью вылечиться от недуга.
- Венотоники — препараты, принимаемые под контролем врача. Устраняют признаки венозной недостаточности. Данная группа препаратов улучшает состояние стенок сосудов и кровоток, поэтому их принимают, если опухла стопа. Венотоники в комбинации с мазями и гелями — прекрасное средство против ухудшения состояния пациента, так как достигается максимальный эффект от лечения.
- Эндовазальная лазерная коагуляция (ЭВЛК) — один из самых распространенных и эффективных способов терапии при проявлении на коже ног сосудистых сеточек и «звездочек». Данные проявления диагностируют перед возникновением варикоза. Для устранения проблемы достаточно одного воздействия лазером на пораженную область. Для безболезненности процедуры принимают местные обезболивающие средства. На протяжении нескольких недель все следы «звездочек» исчезнут с кожного покрова.
- Склеротерапия — это специальная процедура для введения в больную вену веществ — склерозантов. Под действием таких препаратов происходит склеивание вены изнутри, что приводит к прекращению ее работы. Таким образом, кровь течет только по здоровым венам, что приводит к восстановлению правильного кровотока. Подобное влияние на кровоток подходит не всем больным варикозным расширением вен. Данная процедура проводится только при маленьких узлах.
- Озонотерапия — терапия «звездочек» и сосудистой сетки, появляющихся при варикозе. Проведение процедуры: просвет сосуда наполняется озоном, что вызывает его склеивание. Введение озона производится тонкой иглой с применением местного наркоза. Видимый эффект наступает не сразу, а после проведения 3-4 процедур. Лечение проводится до полного излечения стопы.
- Флебэктомия — считается наиболее действенным методом лечения варикозного расширения вен. Заключается в хирургическом вырезании вены. Ходить после операционного вмешательства можно уже на следующий день. Врачи прописывают постоянную ходьбу в компрессионных колготках для улучшения кровотока в ступне. При проведении операции производится ряд проколов в ноге, которые через 1 год становятся незаметными.
Облитерирующий эндартериит
Это заболевание развивается на протяжении длительного периода жизни человека. По статистике, чаще всего болеют люди в возрасте от 30 до 40 лет. Им очень больно ходить. Врачи диагностируют и другие симптомы:
- болит стопа сверху;
- онемение в области стопы;
- более сильное ощущение холода, при переохлаждении наблюдается жжение в подъеме стопы;
- на кожном покрове проявляются язвенные высыпания, которые являются признаком плохого кровообращения в конечностях;
- слабость и усталость в области стоп;
- хромота;
- опухла стопа.


Лечение данной болезни длительное и неприятное. Это обусловлено недостатком информации и способов терапии облитерирующего эндартериита. Методов терапии недостаточно для полного излечения заболевания, так как используемые способы не могут добиться обратного восстановления соединительной ткани в организме человека. Медикаментозные препараты способны только замедлить развитие облитерирующего эндартериита, облегчив общее самочувствие больного.
Лечение эндартериита основывается на отказе от курения и распивания спиртосодержащих напитков, так как данные процессы оказывают негативное влияние на сосуды человека (вызывают спазмы), что усугубляет состояние пациента. Диету специалисты не назначают, но рекомендуют не переедать. При появлении лишнего веса усиливается влияние и нагрузка на ноги. В таком случае рекомендуется похудеть.
Лечение включает в себя активный образ жизни. Показана ежедневная ходьба (на протяжении 1-2 часов). Даже если больного преследует хромота, все равно нужно ходить минимум 1 час в день. Если появилась сильная боль, тогда нужно остановиться и подождать, пока болевые ощущения не утихнут. Езда на велосипеде и плавание в бассейне — оптимальные виды спорта для восстановления кровообращения в нижних конечностях больного.


При неэффективности вышеописанных методов терапии врачи прибегают к хирургическому вмешательству:
- симпатэктомия — приводит к улучшению кровообращения и снабжению клеток нижних конечностей питательными элементами;
- шунтирование — считается наиболее эффективным методом устранения проблемы;
- тромбинтимэктомия — удаление тромба при перекрытии кровотока;
- ампутация конечности — крайняя мера, производится на последних, запущенных стадиях недуга (при проявлении гангрены, некроза мышечной ткани и других признаков отмирания ноги).
Диабетическая болезнь ног
Диабетическая стопа — это одно из осложнений сахарного диабета, которое не поддается лечению. Диабетической стопой называют изменения в области ступни, если во время сахарного диабета нарушается кровоснабжение конечностей. Заболевание по симптоматике схоже с облитерирующим эндартериитом. Симптомы:
- боль в стопе сверху;
- отеки и припухлости ног;
- хромота при ходьбе;
- язвенные высыпания на кожном покрове;
- онемение ступней;
- слабость и усталость в мышцах.


Вышеописанные признаки — это проявление нарушения кровотока в нижних конечностях. Лечение средней тяжести недуга направлено на устранение первопричины возникновения болезни, избежание нарушений строения стопы. При тяжелой форме заболевания применяют те методы терапии, которые направлены на устранение и лечение симптоматики болезни.
Фасциит в области подошвы
Фасция на подошве — это пластинка, состоящая из соединительной ткани, которая соединяет пяточную кость и головки плюсневых. Данное соединение проходит по всей поверхности подошвы стопы человека. Благодаря фасции происходит укрепление стопы, которое приводит к возможности переносить большие и тяжелые нагрузки.
При длительных нагрузках на фасцию происходит ее перерастяжение. Стопа травмируется и воспаляется. Главным симптомом являются болевые ощущения в ступне при ходьбе. Стопа также сверху и болит. Лечение имеет только консервативный характер:
- Важно максимально ослабить нагрузку на ступни, исключается небольшая и тяжелая физическая нагрузка. При ходьбе нужно останавливаться и отдыхать каждые 15-30 минут.
- Ежедневно нужно проводить массаж с чем-то холодным: льдом, мокрым холодным полотенцем. Такие манипуляции снимают раздражение и воспаление.
- Больному рекомендовано носить специальную обувь, назначенную ортопедом.
- 2 раза в день нужно мазать ступню мазью или гелем, снимающим болевые ощущения.
Профилактика боли в стопе включает в себя соблюдение режима дня, правильного питания, активного образа жизни.
Многие взрослые люди время от времени наблюдают у себя такое неприятное явление, как опухание стопы. Определить отек ноги в районе стопы несложно: обувь привычного размера начинает сдавливать ногу, а в самой конечности появляется ощущение тяжести и распирания. Что касается характера опухлости, то он напрямую зависит от причины такого состояния.
Почему могут опухать стопы?
У здоровых людей опухание ног в районе стоп может произойти по таким причинам:
- Нагрузка на ноги: интенсивная физическая нагрузка приводит к нарушению венозного кровообращения, из-за чего стопа равномерно увеличивается в размере и болит.
- Злоупотребление солью: отечность наблюдается на тыльной поверхности стопы и на пальцах.
- Жара: при высокой температуре ноги часто опухают в районе стоп.
- ПМС у женщин.
- Употребление алкоголя.


Отмечено, что у здоровых людей отеки ног держатся лишь некоторое время и исчезают, когда прекращается воздействие негативного фактора (жары, к примеру). Однако бывает так, что опухание стоп имеет постоянный характер, поэтому в таком случае отечность рассматривается как признак какого-либо заболевания.
Для чего назначают Верошпирон — читайте тут.
Чаще всего ноги опухают при следующих заболеваниях:
- Сердечная недостаточность: ноги симметрично опухают в районе стоп и лодыжек, но по мере развития недуга и отсутствия лечения опухлости распространяются на голени. Также может наблюдаться такой симптом, как похолодание ступней. Отеки при сердечной недостаточности плотные, однако уменьшаются после отдыха в горизонтальном положении.
- Тромбоз вен нижних конечностей: при этом заболевании могут отекать разные районы конечностей (стопа, лодыжка, голень), однако опухлости асимметричные. При тромбозе вен конечность может в несколько раз увеличиться в размерах. Опухлость сопровождается чувством скованности и боли в ноге.
- Варикоз: стопы опухают при этом заболевании в основном в вечернее время, после того как человек долго ходил или находился в положении стоя.
- Заболевания почек: отек локализуется сверху стоп и на пальцах. Опухлость наблюдается преимущественно в утреннее время.
- Расстройства лимфатической системы ног: лимфостаз, лимфовенозная недостаточность. Стопа сильно опухает сверху, а сама отечность на ощупь напоминает упругую подушку.
- Заболевания щитовидной железы: гипотиреоз провоцирует равномерное опухание обеих ног у человека.
- Артрит стопы: при этом заболевании наблюдается подвижность стопы, боль и отечность в области суставов, деформация самой стопы и ее пальцев.
- Травмы: при ушибах и переломах костей стоп у человека развивается отек, который локализуется в месте ушиба (перелома).
- Диабетическая артропатия: при поражении суставов ног у диабетиков развивается отечность и покраснение стоп. По мере прогрессирования артропатия может спровоцировать деформацию пальцев и укорачивание стопы.


Есть и другие причины опухания стоп:
- прием гормональных препаратов;
- укусы ядовитых насекомых и змей;
- беременность.
Что делать при опухании ног?
В первую очередь человек, заметивший у себя постоянное опухание ног, должен обратиться к врачу и пройти все необходимые исследования для того, чтобы выяснить причину отклонения. Обычно в процессе лечения первопричины опухания ног их состояние постепенно приходит в норму.
1) При сердечном опухании стоп пациенту назначаются петлевые диуретики, которые быстро выводят лишнюю воду из организма, из-за чего отечность быстро уменьшается. Для нормализации работы сердечно-сосудистой системы с целью недопущения застоя крови применяются сердечные гликозиды. Для лечения опухания стоп могут приниматься (после согласования с врачом) фитопрепараты с мочегонными травами.
2) При тромбозе вен ног пациенту назначаются препараты для разжижения крови (антикоагулянты). Ношение эластичных бинтов и компрессионных чулок позволяет предупредить отечность стоп и голеней, характерную для тромбоза вен.
3) При варикозе снять отек ног позволяет применение мазей и кремов для лечения этого заболевания. Венотоники (Троксевазин, Троксерутин) позволяют укрепить стенки вен и снять отечность. Для недопущения опухания стоп при этом заболевании необходимо ношение удобной обуви и компрессионного белья.
4) При заболеваниях почек для снятия припухлостей на ногах помимо основного лечения пациенту прописывают прием мочегонных сборов. Эти фитопрепараты не только лечат воспалительные процессы в почках и мочевыводящих путях, но и способствуют выведению лишней жидкости из организма.
5) При опухании стоп, спровоцированных застоем лимфы в конечностях, прописывается диета, обогащенная белком, растительными жирами и витаминами. Употребление соли, копченостей, животного жира, сдобы, сахара и консервантов ограничено при застое лимфы. Также пациенту прописываются физиопроцедуры (гидромассаж, лимфодренажный массаж, лазеротерапия и магнитотерапия) и медикаменты (венотоники, гомеопатические препараты и витамины).
6) Артрит стопы лечится нестероидными противовоспалительными средствами, антибиотиками и хондропротекторами. Также улучшить самочувствие пациента с отечными суставами стопы помогают физпроцедуры, ЛФК и использование ортопедических приспособлений.
7) При заболеваниях щитовидной железы, провоцирующих опухание ног, назначаются гормональные препараты и диуретики.
8) Что касается травм ног, то лечение и период выздоровления в данном случае будет зависеть от степени тяжести травмы. Обычно опухание стопы проходит при восстановлении мягких тканей после ушиба (срастания костей при переломе). Если человек получил ушиб ноги, то для недопущения развития припухлости к стопе следует как можно раньше приложить холодный компресс.
9) Если ноги отекают у беременной женщины, то она должна сказать об этом врачу, который ведет беременность. Для лечения опухлостей на стопах у беременных прописывается соблюдение бессолевой диеты, а также прием некоторых травяных сборов.
Если у здорового человека опухают стопы и пальцы ног, то можно взять на заметку некоторые способы, которые помогут справиться с проблемой:
- Правильное питание: ограничение употребления соли и введение в рацион продуктов с мочегонным эффектом позволяет предупредить задержку жидкости в организме. Также важно соблюдать питьевой режим.
- Если ноги склонны к опуханию, то человек должен подобрать для себя максимально удобную обувь.
- Для улучшения состояния ног можно делать прохладные ванночки с морской солью. Однако этот метод лечения не подходит пациентам с заболеваниями сосудов ног.
- Для укрепления сосудов и нормализации лимфотока полезно каждый день делать специальные упражнения.
- Отлично снимают опухлости специальные тонизирующие и противоотечные мази (Лиотон 1000, Троксевазин, Гепариновая мазь и т. д.), однако этими препаратами можно пользоваться лишь в том случае, если их прописал доктор.
- При отечности полезно делать тонизирующие компрессы для ног. Отлично снимает тяжесть в ногах аппликация из свежих листьев капусты. Для выполнения процедуры берут 2 крупных листа, отбивают их для того, чтобы выделился сок и кладут сверху на пораженные места на 20 минут.
- Десятиминутный ледовый массаж ног также поможет снять припухлости и усталость.
- Фитованны также помогают справиться с опуханием пальцев и ступней. Для приготовления ванночки берут в равных пропорциях листья рябины, полыни и календулы. Столовую ложку трав заливают стаканом кипятка. Затем настой нужно вылить в таз и добавить необходимый объем воды. В тазик опускают ноги и принимают ванночку 10 минут.
- Крупную свеклу трут на мелкой терке, затем полученную массу раскладывают на 2 отреза марли и закрепляют компрессы на обеих лодыжках. Продолжительность процедуры — 30 минут.
- 2 части масла касторки смешивают с 1 частью скипидара. На ночь полученным средством растирают пальцы и ступни, затем надевают на всю ночь носки.
Часто для лечения отеков, возникших из-за некоторых заболеваний, врачи прописывают пациентам диуретики. Самостоятельно выбирать и принимать такие препараты нельзя, поскольку они могут нанести урон здоровью. Что касается применения народных средств от припухлостей на ногах, то целесообразность такого лечения следует предварительно обсудить с врачом.
Почему болит ступня около пальцев Пальцы рук и ног
Болит ступня около пальцев при ходьбе как лечить
Боли в ступнях ног – это неприятно и дискомфортно, причем страдают от этого люди любого возраста и пола. Связаны подобные симптомы с патологиями и болезнями разных органов и систем. В запущенных ситуациях, человеку практически невозможно ходить.
Почему появляется боль?
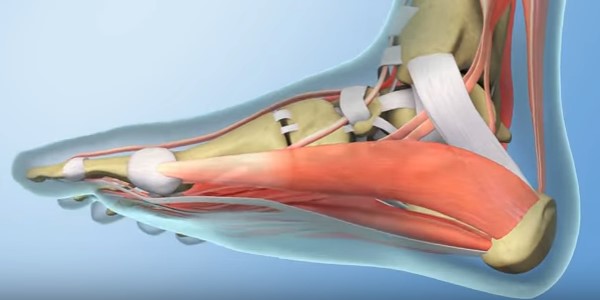
Стопа человека состоит из двух с половиной десятков костей, большого числа сочленений и связок, мышц и фасций, сосудов. Это значит, что болевой синдром может провоцировать патология любой из этих структур.
Стопа составлена из двух сводов – поперечного и продольного. Они образуются связками, которые и придают куполообразную форму.
Зачастую боль связана с воспалением связок, суставов. Поражаются они между плюсневыми костями и фалангами. Иногда могут страдать связки, если это так, то снижается функциональность свода стопы.
Боль может появляться в разных участках, от локации боли зависит диагноз и последующая терапия. Варианты:
- Вся стопа.
- Пятка.
- Боли свода или подушечек.
- Боль костей при давлении.
Определяется, связан ли болевой синдром с травмой, ударом, падением. Также важно узнать, в каких ситуациях проявляется боль:
- При хождении.
- В состоянии покоя.
- После пробуждения.
- После долговременной нагрузки.
Перед посещением врача эти данные нужно выяснить для себя, чтобы при опросе можно было дать полную информацию.
Причины
Самые часто встречаемые причины:
- Подошвенный фасцит. При таком заболевании, после повышенной нагрузки возникает болевой синдром от пятки до плюсневых костей. Появляется у людей с лишним весом, спортсменов, людей страдающих плоскостопием. Боли возникают зачастую в утренние часы, сосредоточены они в пятке и на своде.
- Артрит – при нем болит воспаленный сустав на стопе.
- Пяточная шпора или костный нарост на кости пятки. Это результат хронического подошвенного фасцита. Нарост мешает ходить, особенно при опоре на пятку.
- Сбои циркуляции крови. В таком случае боль будет и при ходьбе и в спокойном состоянии.
- Защемление нервов на стопе или в позвоночнике (поясничный отдел).
- Неврома – это опухоль, которая считается доброкачественной. Возникает она на одной ступне, поэтому и болит только она. Локализация ее между 3 и 4 пальцем. Боль будет сопровождаться ощущением жжения, покалывания.
- Травмы – это могут быть вывихи или переломы.
- Остеопороз – уменьшение плотности костей, зачастую происходит с возрастом и при нарушениях обменных процессов в организме. В таком случае появляются жалобы на боль в костях, которая проявляется с большей интенсивностью при надавливании.
- Мышечно-связочная недостаточность. Такое состояние развивается при длительном обездвиживании, быстром наборе веса, нагрузке при беременности. Боль может быть разной интенсивности, особенно если человек стоит или ходит.
- Подагра – это болезнь, для которой характерно нарушение пуринового обмена в организме. При такой патологии происходит скопление в крови мочевой кислоты, которая откладывается солью в тканях и суставах. Острый приступ начинается ночью, страдает большой палец.
- Плоскостопие. В данном случае опора при ходьбе идет на всю стопу, что ведет к переутомлению и возникновении болей.
- Мозоли, бородавки, бурсит, врастание ногтя. Все это результат ношения неудобной обуви.
- Возрастные изменения – истоньшается жировая ткань, кости, происходит деформация плюсневой кости, нарушается кровоснабжение. Эти патологи развиваются у всех пожилых людей.
Кроме патологий причинами боли может быть ношение неудобной обуви и перенапряжение ног во время интенсивной работы. Зачастую подобные состояния проходят сразу же после удаления провокатора, отдыха.
Как помочь ступням?
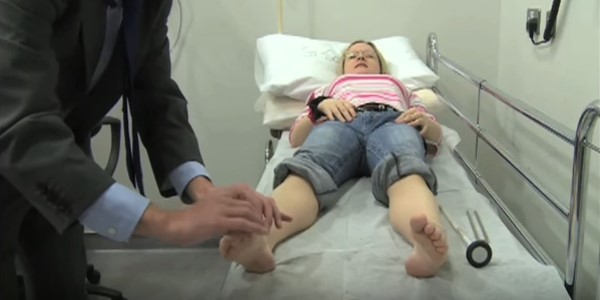
Определить причину болевого синдрома самостоятельно наверняка не удастся. Даже врач далеко не всегда может после визуального осмотра поставить диагноз. Для постановки его используются дополнительные методики: рентген, УЗД и другие.
То есть, начинать какое-то самостоятельное лечение тоже не стоит, ведь можно только навредить. Для обследования нужно посетить врача:
- Если боль возникала после травмы, то травматолога.
- При других причинах, первым делом, отправят на осмотр к врачу общей практики или терапевту. После консультации он может направить на дополнительное исследование к невропатологу, ортопеду, хирургу, ревматологу.
Варианты лечения зависят от обнаруженной патологии, но первой мерой в любом случает, является обеспечение щадящего режима для стопы.
При обнаружении воспаления, назначается противовоспалительная терапия, которая поможет облегчить состояние. Если причина – это вывих или перелом, то потребуется вправление, наложение ортеза или эластичной повязки. Если диагностирован остеопороз, то назначаются препараты кальция, гормональные лекарства и витамины.
Для больных страдающих плоскостопием и другими ортопедическими отклонениями рекомендуется ношение специальной стельки или обуви. Также могут быть предписаны курсы лечебной физкультуры, физиопроцедуры, массаж.
При обнаружении защемления нервов предписывается мануальная терапия, ЛФК. Помощь хирурга понадобится при прогрессирующих невромах и сбоях в циркуляции крови.
Способы лечение из народа
Народные средства могут быть эффективными для уменьшения боли, но они, зачастую, не борются с причиной их возникновения. Как экстренная мера, если нет доступа к квалифицированному врачу, их использовать можно. Также они подойдут как вспомогательная терапия при традиционном лечении. Популярные методики:
- Теплые ванночки с солью. Нужно взять на 1 л воды 100 г соли. Лучше использовать морскую или английскую.
- Пихтовое масло для растирания.
- Прикладывание льда к больному месту.
- Накладывание мази с конским каштаном, смальца, масла камфоры.
- Компресс с картофелем и хреном в сыром виде.
- Растирание спиртом.
- Примочки из оливкового масла, соли, уксуса в равных пропорциях.
- Ванночки с отваром полыни.
Профилактика

Для того чтобы исключить развитие патологий указанных выше нужно:
- Носить удобную обувь, которая подобрана по размеру и по погоде. Каждый день обувь на высоких каблуках лучше не носить.
- Избегать травм и повреждений ступни.
- Чередовать работу с отдыхом.
- Соблюдать гигиену стоп.
- Аккуратно подстригать ногти.
- Если палец поврежден, то нужно обеззаразить рану, чтобы исключить проникновение инфекции.
Вывод. Болезненность пальцев возле стопы явление не приятное, особенно если ощущения не сопряжены с травмой или перенапряжением. Это может указывать на патологии суставов, сосудов, костей, связок – а это нужно лечить.
 Загрузка…
Загрузка…Боль в ступне возле пальцев: причины и лечение
Боль в пальцах ног может возникнуть у человека в любом возрасте. Причины этого состояния могут быть самыми различными: патология костной или мышечной ткани, сосудистого русла, доброкачественные или злокачественные образования в ступне, особенности профессиональной деятельности или вредные привычки. Очень важно выяснить, почему именно возникают такие болезненные ощущения, так как правильное понимание причины помогает спланировать необходимое эффективное лечение.


Причины возникновения
Наиболее частые причины, обуславливающие возникновение болезненных ощущений в ступне, следующие.
- Травмы различного генеза (перелом, вывих, растяжение или разрыв связочного аппарата).
- Воспалительные процессы (бурсит, тендинит, артрит).
- Новообразования злокачественного или доброкачественного характера.
- Генерализованные процессы, протекающие не внутри одного сустава, а в нескольких, например, также в суставах руки (ревматизм, ревматоидный артрит, подагра).
- Нарушения минерального обмена (остеопороз).
- Изменение правильного анатомического строения свода стопы в результате травмы или других процессов (плоскостопие, косолапость).
- Особенности образа жизни (неудобная тесная обувь, у женщин – туфли на очень высоких каблуках), избыточные физические нагрузки у профессиональных спортсменов.
- Патология сосудистого русла (варикозное расширение вен, облитерирующий эндартериит).
Однократный эпизод болевых ощущений в ступне – это еще не основание для паники. Однако, повторяющиеся эпизоды или боль постоянного характера – достаточно весомый повод, чтобы обратиться за помощью к травматологу, ревматологу или хирургу.


Особенности образа жизни
Это те причины, устранить которые (а соответственно и болезненные ощущения) значительно проще, чем органическую патологию. Привычка, типичная для большинства женщин, продолжительное время носить обувь на высоком каблуке провоцирует хроническое напряжение мышц и связок в ступне, а также нарушение анатомически правильной опоры (на три точки свода стопы). Болевые ощущения могут быть различной интенсивности, как правило, носят ноющий продолжительный характер, даже после снятия неудобных туфель.
Особых затруднений диагностика не вызывает, так как налицо взаимосвязь болезненных ощущений в ступне и ношения не слишком удобной обуви. Необходимо поменять обувь если не кардинально, то хотя бы чередовать высокий каблук и плоскую подошву.
У профессиональных спортсменов (легкая атлетика, спортивная ходьба и прочее) нагрузки на нижние конечности нередко граничат с запредельными. Повторяющаяся боль в голеностопном суставе и своде стопы требует уменьшения физической нагрузки или изменения режима тренировок.
Травмы различного генеза
Для развития боли в ступне совершенно необязательно травма должна быть значительной, с огромной раной и массивным кровотечением. Вполне достаточно падения тяжелого предмета на стопу, прижатия крайней фланги с ногтем дверью общественного транспорта, прыжка с высоты и жесткого приземления, чтобы внутри костей, образующих стопу, возникла трещина или вывих в одном из многочисленных суставов.
Диагностика заключается в проведении рентгенологического обследования поврежденной конечности. При необходимости может быть наложена фиксирующая повязка или гипсовая лонгета.

Воспалительные процессы
К ним относят бурсит (поражение суставной сумки), тендинит (воспалительные изменения собственно сухожилий), артрит (изменения суставных поверхностей). Нередко причины развития воспалительных изменений в ступне остаются неизвестными, то есть непонятен механизм проникновения микроорганизма внутрь замкнутого пространства.
Иногда поражение суставов является результатом системного воспалительного процесса или его осложнением, например, после перенесенных детских инфекций наблюдаются поражения различных суставов на руках и ногах.
Особенностью воспалительных процессов в суставе стопы является:
- изменение конфигурации сустава;
- боль постоянного характера, не уменьшающаяся при спокойном состоянии;
- покраснение и отечность окружающих тканей.
Трудности диагностики заключаются в выяснении этиологии, то есть какой именно микроорганизм спровоцировал воспаление. От этого зависит выбор антимикробного препарата и последующая лечебная тактика.
Новообразования
Несмотря на значительные достижения современной медицины, не существует однозначного ответа, почему у людей развиваются злокачественные новообразования. Коварство таких опухолей заключается в сравнительно небольших размерах и, соответственно, умеренной клинической симптоматике. Опухолевые образования могут располагаться глубоко внутри тканей, около сосудов или нервных стволов и сдавливать их только при значительном прорастании.

На этом этапе заболевания уже возможно формирование метастазов, поэтому эффективность даже современного комплексного лечения значительно снижается. Небольших размеров единичную опухоль можно легко иссечь, а множественные очаги в ногах, руках, внутренних органах удалить практически невозможно. Расположение опухоли под ногтем, около нервного ствола (например, невринома Мортона) и ее прогрессирующий рост обуславливают нарастание интенсивности боли.
Ревматизм и ревматоидный артрит
Эти системные процессы соединительной ткани более типичны для людей среднего и пожилого возраста. В процесс вовлекаются не только сочленения нижней конечности, но и другие суставы (руки, позвоночника). Причины развития и прогрессирования этих заболеваний многочисленны, одним из главных моментов является микробный фактор – бета-гемолитический стрептококк.
При классическом ревматизме болевые ощущения в руках и ногах возникают при изменениях погоды, пребывания внутри сырого помещения, сочетаются с внешними изменениями суставов (отечность, покраснение, уменьшение подвижности). При ревматоидном артрите чаще поражаются мелкие суставы, а именно в ступне и кисти.
Лечение системных коллагенозов длительное и не всегда успешное. Применяются нестероидные противовоспалительные медикаменты, кортикостероиды, поливитаминные комплексы.


Подагра
Это нарушение обмена пуриновых соединений типично для людей среднего возраста, несколько чаще развивается у мужчин, чем у женщин. Характерным проявлением этого системного процесса является боль в большом пальце ноги. Она развивается остро в ночные часы, после нарушения диеты и режима. Болевые ощущения настолько сильные, что человек буквально не может ступить на ногу. Поражения других суставов (на руках, в позвоночнике) не характерны.
Диагностика заключается в изучении уровня содержания мочевой кислоты крови. Лечение приступа подагры осуществляется путем применения НПВС – боль в суставе исчезает. Профилактика приступов включает специальную диету и медикаменты.
Остеопороз
Это серьезная проблема современного человечества. Уменьшение содержания кальция в костях приводят к уменьшению их прочности и склонности к переломам. Причины остеопороза различны: от алиментарной недостаточности до глубоких гормональных нарушений. Остеопороз поражает все кости человека, а не только руки или ноги. Требуется системное лечение специальными препаратами кальция.
Рекомендуем почитать похожие статьи:
