Сломанный нос сколько заживает – Перелом костей носа: характерные симптомы, последствия повреждения, методы обследования и терапии
Сколько заживает перелом носа – особенности лечения
От «неудачных» падений и ударов не застрахован никто. Как показывают житейский опыт и медицинская практика, сломаться может все что угодно: и нога, и рука, и даже нос. Только на первый взгляд кажется, что травмы носа встречаются реже остальных, однако это вовсе не так. Драки, незамеченные дверные косяки, падения вниз лицом – что угодно из этого может стать причиной переломов носа. В особой группе риска, когда дело касается травм лица, находятся дети, ведь их скелет еще не сформировался до конца, а детская непоседливость нередко создает для получения травмы все условия.
В целом, перелом носа – повреждение достаточно серьезное. Помимо того, что оно нарушает косметическую эстетику лица и создает неудобства, оно также может стать причиной трудноизлечимых осложнений.
Крайне важно при любом повреждении костей носа, а, тем более при подозрении на перелом, немедленно обратиться за помощью в травмпункт, где квалифицированный специалист расскажет, сколько заживает перелом носа и как его правильно лечить. В дальнейшем же от пациента потребуется запастись терпением и усердием, чтобы скрупулезно выполнять рекомендации травматолога и проходить курс лечения постепенно.
Классификация переломов
В зависимости от тяжести переломов, врачи классифицируют их следующим образом:
- по целости кожи: открытый (может быть распознан визуально) и закрытый;
- по положению костей: перелом носа со смещением и без смещения.

Подробнее остановимся на второй классификации и разберем, сколько заживает закрытый перелом носа без смещения, а сколько – со смещением, и поговорим об опасности открытых переломов.
Травма с нарушением целости, при получении которой анатомическое положение костей не было нарушено, называется переломом без смещения. Внешне диагностировать ее непрофессионалу будет трудно. Он сможет лишь предположить ее наличие, распознав косвенные симптомы, как то: боль, отечность, кровоподтек в месте повреждения. Окончательный вывод о характере травмы и о расположении костей делает врач-травматолог после осмотра и на основании данных рентгенографии.
Читайте также
Сколько заживает сломанный нос
Перелом носа, как и любой другой, требует грамотного и комплексного лечения. Однако анатомические особенности носовых костей в случае несерьезных повреждений значительно облегчают заживление. Так, например, из-за того, что кости носа неподвижны и не имеют суставов, снижается риск травмироваться повторно, а хорошее кровоснабжение в этой зоне обеспечивает питание тканям и стимулирует их срастание. Зачастую при своевременно оказанной помощи на заживление простого закрытого перелома требуется около трех месяцев, на восстановление после открытого – до полугода (в особенно тяжелых случаях может понадобиться длительное лечение сроком до года).

Немаловажно в процессе лечения уделять внимание реабилитационным процедурам, которые должны проводиться параллельно с основной терапией. Так, существует ряд рекомендуемых мероприятий, которые помогут ускорить выздоровление:
- УВЧ-терапия. Обладает противовоспалительным эффектом, способствует восстановлению тканей.
- Лечение лампами инфракрасного излучения. Подобная процедура хорошо помогает избавиться от инфекции, что особенно важно, когда речь идет об открытом переломе.
- Электрофорез. Электрические импульсы ускоряют обменные процессы в тканях, что, в свою очередь, катализирует процесс регенерации.
Каждая из этих процедур имеет свои преимущества и недостатки, и подобрать подходящий вид физиотерапии исходя из требований в каждом конкретном случае, может только квалифицированный врач.
Неверные меры реабилитации, как и неверное лечение, могут стать причиной отклонений от нормального восстановления.
Особенности лечения перелома костей носа
То, как именно будет действовать врач-травматолог в случае перелома носовых костей, напрямую зависит от тяжести полученной травмы. Обычно, когда для этого нет специальных показаний, травматологи стараются ограничиться консервативной терапией. Но бывают и случаи, когда без операции не обойтись. К ним относятся открытые переломы со смещением либо оскольчатые. При таких травмах, когда носовые кости смещаются и могут давить на кровеносные сосуды либо нервные пучки, показана скорейшая репозиция костей. Ее часто проводят под общей анестезией, так как процедура очень болезненная.

Если сдвиг костей некритичен, а кожа не повреждена, врач обезболивает только травмированное место и накладывает на нос фиксирующую повязку. В случае когда есть риск инфицирования открытой раны, требуется дополнительная терапия, как, например, инъекции антибактериальных препаратов, сосудосуживающие капли и т.п.
Читайте также
Бандаж ключицы при переломе
В нынешнем ритме жизни людям бывает некогда следить за своим здоровьем. Многие не только не обращают внимания на уже…
Желательно доставить пострадавшего в больницу в течение первых пяти часов после получения травмы либо, если первый вариант невозможен, по прошествии пяти суток, когда отек спадет и не будет мешать проведению репозиции.
Специфика лечения перелома у ребенка
Дети становятся пациентами травмпункта ничуть не реже, а даже иногда чаще, чем взрослые. В организме ребенка процессы формирования прочного костного скелета еще незавершенный, а потому кости остаются хрупкими. Несмотря на это, дети намного более подвижны и подвержены получению травм, чем взрослые. Потому, если ребенок сломал или ушиб нос, следует немедленно обратиться к врачу.

Внешне распознать сломанную носовую кость позволит так называемое западание носа. Сложность лечения переломов у детей заключается в том, что не до конца сформированные костные и хрящевые ткани мешают травматологу вправить перелом и увеличивают время операции. К тому же, помимо того, что ребенок чувствует боль при осмотре и лечении, он также нередко боится врача. Поэтому детскому травматологу необходимо быть не только специалистом в области лечения костей, но и разбираться в психологии ребенка. Однако следует отметить, что срастается перелом носа у детей достаточно быстро при условии, что первая помощь была оказана грамотно и своевременно. Обычно на лечение перелома носа и реабилитацию уходит от двух до четырех месяцев.
Правила реабилитации после травмы
На срок, который требуется для полного восстановления после травмы, влияет ее тяжесть, объем врачебного вмешательства и правильность реабилитации. Этому виду терапии стоит уделить особое внимание, ведь, в конечном счете, именно реабилитация позволяет человеку нейтрализовать последствия травмы. Обычно неосложненный закрытый перелом не требует дальнейшей реабилитации в условиях стационара. А вот чтобы восстановиться после тяжелого повреждения, необходимо будет прибегнуть к помощи физиотерапевта и реабилитолога.

Есть также несколько правил, которым необходимо следовать в процессе реабилитации, чтобы не навредить себе. Эти правила представляют собой ряд запретов. В процессе восстановления после перелома носа нельзя:
- спать на животе и на боку, чтобы случайно не повредить травмированное место;
- носить очки;
- посещать баню и принимать горячую ванну, так как водяной пар в сочетании с высокой температурой могут усилить отек и кровотечение, если оно имело место;
- не заниматься травмоопасным (игры с мячом, легкая и тяжелая атлетика) спортом, дозировать физические нагрузки.
Для того чтобы поддержать организм, который направляет все ресурсы на восстановление после травмы, следует разнообразить рацион и включить в него продукты, содержащие кальций, фосфор, фолиевую кислоту, а также белок.
Читайте также
Возможные осложнения и последствия после перелома
Иногда, когда лечение было начато несвоевременно или было некачественным, осложнения могут возникать при любой степени тяжести повреждения. К наиболее распространенным относятся:
- деформация носовой перегородки и, как следствие, затрудненное дыхание носом;
- косметический дефект, выраженный в искривлении переносицы;
- нагноение (входит в группу возможных осложнений при открытом типе перелома).
Но, наряду с легкоустранимыми проблемами, встречаются и те осложнения, которые требуют немедленной врачебной помощи, потому как, в противном случае, могут привести к инвалидности и даже смерти.

Среди таких осложнений – сепсис (заражение крови) и поражение оболочек мозга. Они могут возникать исключительно при открытом переломе тогда, когда дезинфекция раны была проведена недостаточно тщательно, и в рану попала инфекция. В случае заражения крови (оно сопровождается высокой температурой тела, покраснением и натяжением кожи вокруг раны), срочно необходимо переливание крови и терапия антибиотиками. При диагностированном заражении оболочек мозга больному требуется срочная реанимация в условиях стационара и длительный курс лечения.
Мнение медиков
Несмотря на то что переломы носа – явление достаточно распространенное, пренебрегать их диагностикой и лечением врачи не советуют. Травматологи едины во мнении, что неквалифицированная помощь при такой травме, а, тем более, отсутствие помощи, может стать причиной как «рядовых» (воспаление слизистой оболочки носа, затрудненное дыхание), так и очень серьезных (сепсис, энцефалит) осложнений. Именно потому, даже когда вам кажется, что травма пустяковая, и вполне может пройти без посторонней помощи, следует обратиться за консультацией врача.
Итоги

В завершение следует сказать, что, столкнувшись с переломом носа, очень важно действовать правильно и без паники. Если пострадавший находится в сознании, а видимых повреждений, кроме отека и синяка, не наблюдается, приложите к месту травмы холод и доставьте человека в травмпункт. Если же от удара человек потерял сознание, первым делом нужно привести его в чувства. Для этого можно дать ему вдохнуть пары нашатырного спирта либо, когда такой возможности нет, положить человека таким образом, чтобы ноги находились выше головы, и растереть мочки ушей.
В случае открытого перелома, который сопровождается кровотечением, необходимо остановить кровь с помощью тугой повязки (однако накладывать ее непосредственно на поврежденное место строго запрещается!) и дождаться вместе с пострадавшим приезда скорой помощи. Помните, что пытаться вправить перелом и, вообще, как-либо влиять на положение костей нельзя ни в коем случае, ведь не имея представления о внутреннем характере травмы, вы можете только сильнее навредить человеку. Правильно оказанная доврачебная помощь – залог успешного лечения в дальнейшем.
otravmah.online
Сколько заживает перелом носа: диагностика и лечение

Повреждения носа являются самыми распространенными среди переломов всех костей тела человека
В статье говорится о сроках заживления переломов носовых костей (os nasale). Описываются различные методы, позволяющие ускорить срастание перелома.
Нос человека выполняет ряд важных функций. С его помощью люди дышат, различают запахи. Нос участвует в формировании звуков речи, защищает организм от влияния негативных факторов. Он образован костными, хрящевыми и мягкими тканями.
Любая травма носа, в том числе и перелом, негативно влияют на здоровье, внешний вид и привычный образ жизни человека. Сколько заживает такое повреждение, зависит от степени тяжести и вида повреждения.
Содержание статьи
Классификация и причины переломов носа
Перелом os nasale — это нарушение целостности костей в результате прямого удара по его поверхности. Чтобы определить, как долго заживает перелом носа, необходимо разобраться в том, какой перелом произошел и в какой степени повреждены кости.
Таблица №1. Виды повреждения:
| Признак | Виды травмы |
Локализация  Сломана перегородка носа | Переломы:
|
Наличие смещения  Переломы со смещением и без смещения |
|
Целостность кожи  Открытый перелом |
|
Направление смещения костных частей  Боковое смещение отломков |
|
Переломы происходят по разным причинам:
- падение;
- удар в область носа;
- травмы при занятиях спортом;
- профессиональные повреждения;
- ДТП.
Среди всех костей лица, нос чаще всего подвергается травмам из-за своей центральной локализации и возвышения над поверхностью лица.
Симптомы
Симптоматические проявления зависят от характера травмы, общими для всех видов повреждений являются:
- боль в области перелома;
- отек;
- гематомы;
- кровотечение из носа;
Закрытые переломы, сопровождающиеся смещением, характеризуются деформацией носа — увеличение или уменьшение ширины носа, образование горбинки, западение спинки носа, сплющивание. Открытые переломы проявляются теми же признаками, и дополняются повреждением кожи и слизистых оболочек носа.
Диагностика
Диагностикой и лечением занимается травматолог, челюстно-лицевой хирург, ЛОР-врач.
Для установления диагноза специалист проводит ряд мероприятий:
- Осмотр. Выявляются внешние признаки перелома — боль, гематомы, деформация, кровотечение, повреждение кожных покровов, крепитация отломков при пальпации. Оценивается состояние носовой полости и носовых ходов.
- Рентген (фото). Проводится рентгенография в двух проекциях. Уточняется локализация и характер повреждения, количество частей кости и степень их смещения.
- Компьютерная томография. Проводится в сложных случаях и позволяет оценить состояние носовых ходов, пазух, выявить возможное повреждение костей черепа. Процедура более информативна, чем рентген, но цена ее достаточно высока.
На основании клинических и инструментальных исследований ставится окончательный диагноз и назначается соответствующее лечение.

Сколько заживает травма — зависит от тяжести повреждения
Лечение
Лечение необходимо начинать сразу после травмы, иначе переломы могут срастись неправильно и привести к деформации носа. Это не только испортит внешний вид, но и вызовет проблемы с дыханием.
Сколько заживает нос после перелома — зависит от характера травмы. Терапия проводится как в условиях стационара, так и амбулаторно.
Показаниями к госпитализации являются такие разновидности переломов:
- открытый;
- с выраженной деформацией и большим количеством отломков;
- сочетанный с повреждениями черепа, околоносовых пазух, глазниц.
Также госпитализируются дети младшего возраста и люди старше 70 лет.
Основное лечение
В зависимости от повреждения, пациенту назначается консервативное лечение или операция.
Медикаментозная терапия заключается в введении противостолбнячной сыворотки, приеме обезболивающих и противовоспалительных препаратов, препаратов кальция и витаминного комплекса. Открытые переломы требуют проведения антибактериальной терапии. Если пациент находится на амбулаторном лечении, лекарства можно приобрести в аптеке. Для удобства применения в каждой упаковке имеется подробная инструкция.
Простые переломы без смещения лечат симптоматически. Сколько заживает перелом os nasale без смещения? Благодаря хорошему кровоснабжению, восстановление происходит через 15-30 дней.
Переломы со смещением требуют проведения репозиции с последующей внутренней или внешней фиксацией отломков. Репозиция проводится как можно раньше. Если это по каким-либо причинам оказалось невозможным, процедура откладывается до спадения отека. Сколько заживает перелом os nasale со смещением? В этом случае срок составляет около месяца.
Закрытые переломы заживают быстрее, чем открытые. Но сколько заживает травма, зависит еще и от возраста пациента, наличия у него сопутствующих заболеваний.
Открытые переломы нуждаются в хирургическом лечении. Сначала обрабатывают рану. Удаляются инородные тела, мелкие осколки костей, некротизированные участки тканей. Затем проводится репозиция отломков и их фиксация. Далее накладывается шов. О проведении операции можно узнать из видео в этой статье.
Реабилитация
После устранения острых симптомов перелома, пациенту назначают физиотерапевтические процедуры:
- инфракрасное облучение — усиливает кровообращение и ускоряет регенерацию тканей;
- лекарственный электрофорез — доставляет лекарства прямо в мягкие ткани;
- УВЧ-терапия — существенно снижает боль и повышает иммунитет.
В течении восстановительного периода пациенту рекомендовано спать на спине, чтобы не допустить давления на нос. С той же целью рекомендуется заменить очки линзами.

Физиопроцедуры помогают улучшить самочувствие
Важно! Нельзя точно сказать о сроках срастания перелома. У каждого человека это происходит индивидуально. Сколько заживает перелом носа, определяется индивидуально. В основном, пациенты полностью излечиваются через 2-3 месяца, при условии своевременного обращения и грамотной терапии.
travm.info
Сколько времени заживает сломанный нос
В статье говорится о сроках заживления переломов носовых костей (os nasale). Описываются различные методы, позволяющие ускорить срастание перелома.
Нос человека выполняет ряд важных функций. С его помощью люди дышат, различают запахи. Нос участвует в формировании звуков речи, защищает организм от влияния негативных факторов. Он образован костными, хрящевыми и мягкими тканями.
Любая травма носа, в том числе и перелом, негативно влияют на здоровье, внешний вид и привычный образ жизни человека. Сколько заживает такое повреждение, зависит от степени тяжести и вида повреждения.
Классификация и причины переломов носа
Перелом os nasale — это нарушение целостности костей в результате прямого удара по его поверхности. Чтобы определить, как долго заживает перелом носа, необходимо разобраться в том, какой перелом произошел и в какой степени повреждены кости.
Таблица №1. Виды повреждения:
| Признак | Виды травмы |
| Локализация |
- костей;
- перегородки;
- носовых отростков лобной кости.
- со смещением;
- без смещения.
- закрытый перелом;
- открытый перелом.
- боковое смещение;
- переднезаднее;
- вколоченный перелом.
Переломы происходят по разным причинам:
- падение;
- удар в область носа;
- травмы при занятиях спортом;
- профессиональные повреждения;
- ДТП.
Среди всех костей лица, нос чаще всего подвергается травмам из-за своей центральной локализации и возвышения над поверхностью лица.
Симптомы
Симптоматические проявления зависят от характера травмы, общими для всех видов повреждений являются:
- боль в области перелома;
- отек;
- гематомы;
- кровотечение из носа;
Закрытые переломы, сопровождающиеся смещением, характеризуются деформацией носа — увеличение или уменьшение ширины носа, образование горбинки, западение спинки носа, сплющивание. Открытые переломы проявляются теми же признаками, и дополняются повреждением кожи и слизистых оболочек носа.
Диагностика
Диагностикой и лечением занимается травматолог, челюстно-лицевой хирург, ЛОР-врач.
Для установления диагноза специалист проводит ряд мероприятий:
- Осмотр. Выявляются внешние признаки перелома — боль, гематомы, деформация, кровотечение, повреждение кожных покровов, крепитация отломков при пальпации. Оценивается состояние носовой полости и носовых ходов.
- Рентген (фото). Проводится рентгенография в двух проекциях. Уточняется локализация и характер повреждения, количество частей кости и степень их смещения.
- Компьютерная томография. Проводится в сложных случаях и позволяет оценить состояние носовых ходов, пазух, выявить возможное повреждение костей черепа. Процедура более информативна, чем рентген, но цена ее достаточно высока.
На основании клинических и инструментальных исследований ставится окончательный диагноз и назначается соответствующее лечение.
Лечение
Лечение необходимо начинать сразу после травмы, иначе переломы могут срастись неправильно и привести к деформации носа. Это не только испортит внешний вид, но и вызовет проблемы с дыханием.
Сколько заживает нос после перелома — зависит от характера травмы. Терапия проводится как в условиях стационара, так и амбулаторно.
Показаниями к госпитализации являются такие разновидности переломов:
- открытый;
- с выраженной деформацией и большим количеством отломков;
- сочетанный с повреждениями черепа, околоносовых пазух, глазниц.
Также госпитализируются дети младшего возраста и люди старше 70 лет.
Основное лечение
В зависимости от повреждения, пациенту назначается консервативное лечение или операция.
Медикаментозная терапия заключается в введении противостолбнячной сыворотки, приеме обезболивающих и противовоспалительных препаратов, препаратов кальция и витаминного комплекса. Открытые переломы требуют проведения антибактериальной терапии. Если пациент находится на амбулаторном лечении, лекарства можно приобрести в аптеке. Для удобства применения в каждой упаковке имеется подробная инструкция.
Простые переломы без смещения лечат симптоматически. Сколько заживает перелом os nasale без смещения? Благодаря хорошему кровоснабжению, восстановление происходит через 15-30 дней.
Переломы со смещением требуют проведения репозиции с последующей внутренней или внешней фиксацией отломков. Репозиция проводится как можно раньше. Если это по каким-либо причинам оказалось невозможным, процедура откладывается до спадения отека. Сколько заживает перелом os nasale со смещением? В этом случае срок составляет около месяца.
Открытые переломы нуждаются в хирургическом лечении. Сначала обрабатывают рану. Удаляются инородные тела, мелкие осколки костей, некротизированные участки тканей. Затем проводится репозиция отломков и их фиксация. Далее накладывается шов. О проведении операции можно узнать из видео в этой статье.
Реабилитация
После устранения острых симптомов перелома, пациенту назначают физиотерапевтические процедуры:
- инфракрасное облучение — усиливает кровообращение и ускоряет регенерацию тканей;
- лекарственный электрофорез — доставляет лекарства прямо в мягкие ткани;
- УВЧ-терапия — существенно снижает боль и повышает иммунитет.
В течении восстановительного периода пациенту рекомендовано спать на спине, чтобы не допустить давления на нос. С той же целью рекомендуется заменить очки линзами.
Важно! Нельзя точно сказать о сроках срастания перелома. У каждого человека это происходит индивидуально. Сколько заживает перелом носа, определяется индивидуально. В основном, пациенты полностью излечиваются через 2-3 месяца, при условии своевременного обращения и грамотной терапии.
Травма этого вида может повлечь за собой опасные последствия. Ведь нос − важный орган дыхательной системы. Кроме того, рядом находятся кости череп, и при сильном повреждении могут быть задеты важные сосуды, оболочки мозга. Рассмотрим, что же представляет собой перелом носа, виды его и возможные последствия.
Содержание статьи
Что указывает на перелом
Для начала определимся с признаками, которые укажут на то, что произошел перелом костей носа. При этой травме обычно возникают:
- сильная боль;
- кровотечение;
- повреждение кожи и слизистой;
- отек мягких тканей;
- кровоподтеки в районе век;
- синяки вокруг носа и под глазами;
- трудности с вдохом и выдохом.
- возможное смещение фрагментов.
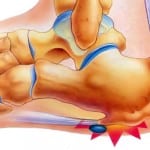
Кроме того, может произойти смещение. И тогда визуально заметна деформация спинки носа (сдвиг вправо или влево), а при ощупывании под пальцами чувствуется выпирание отдельных частей.
Если произошел открытый перелом носа, образуется разрыв тканей и рана, через которую видна вся поврежденная кость либо отдельные фрагменты. Часто происходит разъединение костей по так называемому шву, поскольку именно в этой зоне они наименее прочные и не в состоянии противостоять механическому воздействию. Если удар, во время которого получена травма, очень сильный, кости дробятся на мелкие кусочки, а весь нос выглядит расплющенным. Иногда отдельные фрагменты западают внутрь носовой полости, наблюдается «проседание» спинки носа. Такой вид травмы, как правило, сопровождается обильным кровотечением, что часто приводит к шоку и потере сознания.
Следует быть готовым к тому, что через открытую рану проникнет инфекция, начнется воспаление, сопровождающееся нагноением.
Сложнее определить закрытый перелом носа, особенно, если травма произошла без смещения. В этом случае деформация фактически отсутствует, а на месте разрушения наблюдается сильный отек, что и мешает быстро определить характер травмы. Часто такой перелом костей носа становится заметным только на рентгеновском снимке, но при осмотре врач может установить наличие или отсутствие некоторых признаков.
Так, даже в том случае, когда произошел перелом носа без смещения, при пальпации будет слышаться звук, похожий на скрип снега. В ходе осмотра определяется и степень повреждения перегородки носа, затруднено дыхание или нет.
Определение тяжести травмы
Безусловно, объективно установить степень тяжести травмы можно после обследования с помощью специального оборудования. Однако некоторые признаки определяются во время врачебного осмотра. На тяжелую травму указывает:
- затрудненное дыхание;
- кровоизлияние в области глазниц;
- ликворея или вытекание цереброспинальной жидкости;
- расширение зрачков;
- отсутствие реакции зрачков на свет;
- спутанность/потеря сознания;
- нарушения памяти и речи;
- ухудшение зрения.
При тяжелом переломе носа трудно сразу заметить вытекание ликвора, поскольку вначале выделения представляют собой прозрачную, бесцветную жидкость. Они внешне долго остаются незаметными, но это лишь усложняет ситуацию, поскольку происходит затекание в носоглотку, проникновение в подкожную клетчатку. Со временем жидкость может стать инфицированной и привести к различным осложнениям: менингиту, энцефалиту, миелиту и другим воспалительным заболеваниям.
На воспаление указывает изменение жидкости: она становится мутной. Ликворея часто становится признаком разрушения во время травмы решетчатой пластинки и твердой мозговой оболочки.
Во время осмотра врач может заметить, что пострадавший плохо понимает, что ему говорят, затрудняется что-либо написать, объяснить свое состояние. Кроме того, перелом костей носа в тяжелой форме сопровождается еще одной сложностью: при такой травме очень трудно остановить кровотечение, провести репозицию.
Осложнения при любой степени повреждения
При травме обычно страдает перегородка, и поэтому часто происходит ее искривление. Это не только дефект, который иногда больными воспринимается как незначительный, косметический. Однако со временем это приводит к нарушению дыхания с одной стороны носа, к частому появлению ринитов и синуситов. Причем, любое такое заболевание, однажды появившись, не исчезает, а приобретает хроническую форму.
При прямом ударе часто встречается перелом хряща носа. Это грозит таким осложнением, как подкожная эмфизема. В подкожной клетчатке происходит скопление воздуха, под давлением он начинает проникать в ткани других областей тела.
Детальное обследование после травмы необходимо также для выявления повреждений на участках, которые отдалены от носа. Так, при сильном ударе в область лица, к примеру, во время аварии, происходит повреждение шейного отдела позвоночника.
Травма часто сопровождается гематомой в области перегородки носа. Скопление крови под слизистой приводит еще к одному осложнению. Происходит уменьшение просвета носовых ходов, в результате чего нарушается носовое дыхание. В этом случае показано хирургическое лечение, и если гематому не удалить, хрящ начинает разрушаться.
Серьезные осложнения наблюдаются при открытой травме, поскольку здесь происходит присоединение инфекции, и развивается воспалительный процесс, который может поразить любой орган и систему в районе черепа. Из-за этого состояние больного ухудшается, иногда возможны необратимые последствия.
Среди осложнений отмечается также воспаление периферических нервов в области лица и шеи, утрата обоняния и кислотно-щелочного равновесия, частые мигрени, удушье, характерное для астмы.
Помощь и консервативное лечение
В плане первой помощи применяется компресс, для которого лучше брать лед. Кусочки льда рекомендуется завернуть в хлопчатобумажную ткань или полотенце, а затем приложить к месту травмы. Холодный компресс надо держать 15 минут, сделать перерыв на такое же время, а затем повторить процедуру. Это поможет уменьшить боль, отек и остановить кровотечение.
- Применение холодного компресса показано не только сразу после травмы, но и в течение первых двух суток после нее.
- Остановить кровотечение можно с помощью тампонов и 3-процентной перекиси водорода. Хорошо также сделать марлевые тампоны и смочить их холодной водой.
- Для уменьшения боли рекомендуется прием анальгетиков. Здесь чаще всего отдается предпочтение доступным обезболивающим препаратам − «Анальгину», «Ибупрофену», «Нурофену», «Трамадолу», «Кеторолу».
- Для снятия стресса и предотвращения шока применяется успокоительный препарат («Феназепам»).
- Если нарушена целостность кожи и слизистой, появился риск инфицирования, рекомендуется прием антибиотиков. Они помогают предотвратить нагноение, отторжение поврежденных тканей. Назначаются «Эритромицин», «Тетрациклин» или «Стрептомицин».
Уменьшить отек слизистой можно с помощью сосудосуживающих капель. Для этой цели применяется «Ксимелин», «Отривин», «Длянос». Благодаря им носовое дыхание становится легче.
Кардинальные меры
При раздроблении и смещении отломков показана репозиция (вправление). Проводится она только специалистом в условиях стационарного отделения и спустя 3-4 дня после травмы, когда уйдет отек.
В качестве одного из методов применяется тампонада, которая позволяет зафиксировать отломки в правильном положении. Делается это с помощью тампонов (или специальных шин), смоченных раствором антибиотика. Если произошло западение кости, ее ставят на место, используя тупоконечный элеватор, который вводится в носовой ход под вдавленной костью. Когда фиксация проводится без наложения шин, а только с применением тампонов, пропитанных парафином. Они снимаются, как правило, через неделю, а наложенные шины – через две.
Иногда сломанный нос требует более серьезной правки, и это может понадобиться при переломе с мелкими фрагментами. Вправление осколков происходит с помощью расширителя для носа и с использованием марлевых тампонов, смазанных вазелиновым маслом. Вначале в носовой ход заводится расширитель, затем его концы врач осторожно раздвигает и после этого ставит на место все осколки. Не убирая расширитель, в нос вкладывают марлевые тампоны, чтобы зафиксировать положение фрагментов.
Если в результате травмы произошло смещение, и образовались осколки, требуется более сложная процедура, и она проходит в два этапа. Вначале возвращаются в нормальное положение осколки, и только после этого врач приступает к исправлению смещения. Кроме того, при переломе с образованием мелких осколков требуется прочная фиксация вправленных фрагментов. Для этого используется гипс или фиксирующие валики. Если произошел перелом перегородки, возможно вживление имплантатов.
Известны случаи, когда при закрытом переломе пострадавший не сразу обратился к доктору. Сделать это заставляет деформация, а также затруднение дыхания. Однако если после травмы прошло более трех недель, быстрое проведение репозиции невозможно. Для того чтобы поставить фрагменты на место, кость надо снова сломать. Проводится эта операция, как и в остальных случаях, с применением анестезии.
Период для восстановления
Когда проходит первый шок и стресс после травмы, возникает вопрос, сколько заживает поврежденный участок. Так как зона лица обеспечена хорошим кровоснабжением, заживление ран проходит быстро и почти без осложнений. Даже после оказания врачебной помощи и операции по вправлению отломков в течение некоторого времени на лице пациента остаются синяки, сохраняется отечность. Такие же последствия могут наблюдаться в области глаз и других частей лица. Если не произошло никаких осложнений, эти симптомы исчезают спустя 10 суток, а общие результаты становятся заметными спустя полгода, но иногда для этого требуется 8-12 месяцев.
Показано также физиотерапевтическое лечение, и в этом случае вид и курс процедур подбирается отдельно для каждого пациента. При УВЧ-терапии на поверхность лица помещаются конденсаторные пластины, куда подается излучение. Такие процедуры дают противовоспалительный эффект, повышают защитные возможности организма, способствуют улучшению питания и восстановлению всех поврежденных тканей.
Практикуется также применение инфракрасных лучей, и для этого вида терапии используются лампы накаливания. Инфракрасные лучи уменьшают боль, улучшают кровоток в зоне воздействия и общий обмен веществ. Кроме того, при данном виде лечения уничтожается инфекция, что очень важно после открытых переломов.
Часто применяется электрофорез, и одним из его результатов считается активизация регенерации поврежденных тканей. На зону травмы воздействуют постоянным электрическим током, и поскольку процедуры проводятся с использованием препаратов, он их транспортирует через кожу к месту поражения. Но следует учесть, что после травмы на нос накладывать электроды нельзя, поэтому их помещают в другой области – ушной.
Чтобы ответить на вопрос, сколько заживает место перелома, следует учитывать и степень выполнения врачебных рекомендаций. В частности, после травмы некоторое время нельзя спать, лежа на животе и даже на боку, поэтому, пока кости не срастутся окончательно, следует это делать на спине.
В течение периода восстановления нельзя также носить очки, посещать баню, принимать горячую ванну, проводить тренировки с большими физическими нагрузками. Для более быстрого восстановления рекомендуется ввести в меню блюда на основе продуктов, богатых витаминами, кальцием и другими полезными для костей веществами.
От «неудачных» падений и ударов не застрахован никто. Как показывают житейский опыт и медицинская практика, сломаться может все что угодно: и нога, и рука, и даже нос. Только на первый взгляд кажется, что травмы носа встречаются реже остальных, однако это вовсе не так. Драки, незамеченные дверные косяки, падения вниз лицом – что угодно из этого может стать причиной переломов носа. В особой группе риска, когда дело касается травм лица, находятся дети, ведь их скелет еще не сформировался до конца, а детская непоседливость нередко создает для получения травмы все условия.
Крайне важно при любом повреждении костей носа, а, тем более при подозрении на перелом, немедленно обратиться за помощью в травмпункт, где квалифицированный специалист расскажет, сколько заживает перелом носа и как его правильно лечить. В дальнейшем же от пациента потребуется запастись терпением и усердием, чтобы скрупулезно выполнять рекомендации травматолога и проходить курс лечения постепенно.
Классификация переломов
В зависимости от тяжести переломов, врачи классифицируют их следующим образом:
- по целости кожи: открытый (может быть распознан визуально) и закрытый;
- по положению костей: перелом носа со смещением и без смещения.
Подробнее остановимся на второй классификации и разберем, сколько заживает закрытый перелом носа без смещения, а сколько – со смещением, и поговорим об опасности открытых переломов.
Травма с нарушением целости, при получении которой анатомическое положение костей не было нарушено, называется переломом без смещения. Внешне диагностировать ее непрофессионалу будет трудно. Он сможет лишь предположить ее наличие, распознав косвенные симптомы, как то: боль, отечность, кровоподтек в месте повреждения. Окончательный вывод о характере травмы и о расположении костей делает врач-травматолог после осмотра и на основании данных рентгенографии.
Читайте также
Сколько заживает сломанный нос
Перелом носа, как и любой другой, требует грамотного и комплексного лечения. Однако анатомические особенности носовых костей в случае несерьезных повреждений значительно облегчают заживление. Так, например, из-за того, что кости носа неподвижны и не имеют суставов, снижается риск травмироваться повторно, а хорошее кровоснабжение в этой зоне обеспечивает питание тканям и стимулирует их срастание. Зачастую при своевременно оказанной помощи на заживление простого закрытого перелома требуется около трех месяцев, на восстановление после открытого – до полугода (в особенно тяжелых случаях может понадобиться длительное лечение сроком до года).
Немаловажно в процессе лечения уделять внимание реабилитационным процедурам, которые должны проводиться параллельно с основной терапией. Так, существует ряд рекомендуемых мероприятий, которые помогут ускорить выздоровление:
- УВЧ-терапия. Обладает противовоспалительным эффектом, способствует восстановлению тканей.
- Лечение лампами инфракрасного излучения. Подобная процедура хорошо помогает избавиться от инфекции, что особенно важно, когда речь идет об открытом переломе.
- Электрофорез. Электрические импульсы ускоряют обменные процессы в тканях, что, в свою очередь, катализирует процесс регенерации.
Каждая из этих процедур имеет свои преимущества и недостатки, и подобрать подходящий вид физиотерапии исходя из требований в каждом конкретном случае, может только квалифицированный врач.
Особенности лечения перелома костей носа
То, как именно будет действовать врач-травматолог в случае перелома носовых костей, напрямую зависит от тяжести полученной травмы. Обычно, когда для этого нет специальных показаний, травматологи стараются ограничиться консервативной терапией. Но бывают и случаи, когда без операции не обойтись. К ним относятся открытые переломы со смещением либо оскольчатые. При таких травмах, когда носовые кости смещаются и могут давить на кровеносные сосуды либо нервные пучки, показана скорейшая репозиция костей. Ее часто проводят под общей анестезией, так как процедура очень болезненная.
Если сдвиг костей некритичен, а кожа не повреждена, врач обезболивает только травмированное место и накладывает на нос фиксирующую повязку. В случае когда есть риск инфицирования открытой раны, требуется дополнительная терапия, как, например, инъекции антибактериальных препаратов, сосудосуживающие капли и т.п.
Читайте также
В нынешнем ритме жизни людям бывает некогда следить за своим здоровьем. Многие не только не обращают внимания на уже…
Специфика лечения перелома у ребенка
Дети становятся пациентами травмпункта ничуть не реже, а даже иногда чаще, чем взрослые. В организме ребенка процессы формирования прочного костного скелета еще незавершенный, а потому кости остаются хрупкими. Несмотря на это, дети намного более подвижны и подвержены получению травм, чем взрослые. Потому, если ребенок сломал или ушиб нос, следует немедленно обратиться к врачу.
Внешне распознать сломанную носовую кость позволит так называемое западание носа. Сложность лечения переломов у детей заключается в том, что не до конца сформированные костные и хрящевые ткани мешают травматологу вправить перелом и увеличивают время операции. К тому же, помимо того, что ребенок чувствует боль при осмотре и лечении, он также нередко боится врача. Поэтому детскому травматологу необходимо быть не только специалистом в области лечения костей, но и разбираться в психологии ребенка. Однако следует отметить, что срастается перелом носа у детей достаточно быстро при условии, что первая помощь была оказана грамотно и своевременно. Обычно на лечение перелома носа и реабилитацию уходит от двух до четырех месяцев.
Правила реабилитации после травмы
На срок, который требуется для полного восстановления после травмы, влияет ее тяжесть, объем врачебного вмешательства и правильность реабилитации. Этому виду терапии стоит уделить особое внимание, ведь, в конечном счете, именно реабилитация позволяет человеку нейтрализовать последствия травмы. Обычно неосложненный закрытый перелом не требует дальнейшей реабилитации в условиях стационара. А вот чтобы восстановиться после тяжелого повреждения, необходимо будет прибегнуть к помощи физиотерапевта и реабилитолога.
Есть также несколько правил, которым необходимо следовать в процессе реабилитации, чтобы не навредить себе. Эти правила представляют собой ряд запретов. В процессе восстановления после перелома носа нельзя:
- спать на животе и на боку, чтобы случайно не повредить травмированное место;
- носить очки;
- посещать баню и принимать горячую ванну, так как водяной пар в сочетании с высокой температурой могут усилить отек и кровотечение, если оно имело место;
- не заниматься травмоопасным (игры с мячом, легкая и тяжелая атлетика) спортом, дозировать физические нагрузки.
Для того чтобы поддержать организм, который направляет все ресурсы на восстановление после травмы, следует разнообразить рацион и включить в него продукты, содержащие кальций, фосфор, фолиевую кислоту, а также белок.
Читайте также
Такое повреждение, как перелом костей ключицы без смещения, как правило, встречается у молодых людей. Эту травму, к…
Возможные осложнения и последствия после перелома
Иногда, когда лечение было начато несвоевременно или было некачественным, осложнения могут возникать при любой степени тяжести повреждения. К наиболее распространенным относятся:
- деформация носовой перегородки и, как следствие, затрудненное дыхание носом;
- косметический дефект, выраженный в искривлении переносицы;
- нагноение (входит в группу возможных осложнений при открытом типе перелома).
Среди таких осложнений – сепсис (заражение крови) и поражение оболочек мозга. Они могут возникать исключительно при открытом переломе тогда, когда дезинфекция раны была проведена недостаточно тщательно, и в рану попала инфекция. В случае заражения крови (оно сопровождается высокой температурой тела, покраснением и натяжением кожи вокруг раны), срочно необходимо переливание крови и терапия антибиотиками. При диагностированном заражении оболочек мозга больному требуется срочная реанимация в условиях стационара и длительный курс лечения.
Мнение медиков
Несмотря на то что переломы носа – явление достаточно распространенное, пренебрегать их диагностикой и лечением врачи не советуют. Травматологи едины во мнении, что неквалифицированная помощь при такой травме, а, тем более, отсутствие помощи, может стать причиной как «рядовых» (воспаление слизистой оболочки носа, затрудненное дыхание), так и очень серьезных (сепсис, энцефалит) осложнений. Именно потому, даже когда вам кажется, что травма пустяковая, и вполне может пройти без посторонней помощи, следует обратиться за консультацией врача.
Итоги
В завершение следует сказать, что, столкнувшись с переломом носа, очень важно действовать правильно и без паники. Если пострадавший находится в сознании, а видимых повреждений, кроме отека и синяка, не наблюдается, приложите к месту травмы холод и доставьте человека в травмпункт. Если же от удара человек потерял сознание, первым делом нужно привести его в чувства. Для этого можно дать ему вдохнуть пары нашатырного спирта либо, когда такой возможности нет, положить человека таким образом, чтобы ноги находились выше головы, и растереть мочки ушей.
В случае открытого перелома, который сопровождается кровотечением, необходимо остановить кровь с помощью тугой повязки (однако накладывать ее непосредственно на поврежденное место строго запрещается!) и дождаться вместе с пострадавшим приезда скорой помощи. Помните, что пытаться вправить перелом и, вообще, как-либо влиять на положение костей нельзя ни в коем случае, ведь не имея представления о внутреннем характере травмы, вы можете только сильнее навредить человеку. Правильно оказанная доврачебная помощь – залог успешного лечения в дальнейшем.
my-pozvonochnik.ru
Перелом носа: виды, симптомы, лечение, последствия
Нос человека анатомически состоит из основной кости (спинка носа) и хрящевой части (крылья и кончик носа). Носовая перегородка имеет костный скелет в заднем отделе и хрящевой – в переднем отделе. Перелом носа является одной из наиболее распространенных травм лица и по данным медицинской статистики составляет порядка 40 % всех случаев.
Перелом костей носа могут спровоцировать следующие факторы:
- различные травмы бытового характера, например, удары кулаком или любым тупым предметом, включая открывающуюся дверь, отскочивший тяжелый предмет;
- различные спортивные травмы, например, удары хоккейной клюшкой, футбольным мячом или кулаком в боксе;
- в результате производственных травм;
- падение с ударением о твердые предметы;
- падение тяжелых предметов на нос;
- ДТП и т.д.
Самые тяжелые и сложные переломы возникают в результате прямых ударов и при сильных ушибах о поверхность твердых предметов, а также при травмах спортивного характера.
Симптомы и виды сломанного носа
Все случаи перелома можно классифицировать на травмы со смещением и без смещения, и также закрытые и открытые. При закрытых переломах целостность кожных покровов носа не нарушается, а при открытых – имеются повреждения. В некоторых случаях в ране присутствуют размозжения осколков костей.
Можно выделить следующие симптомы перелома носа:
- назальное кровотечение, которое всегда сопровождает переломы носа, все остальные травмы носа, которые не сопровождаются кровотечением, можно отнести к ушибам (читайте про ушиб носа) без повреждения скелета в данной области;
- болевые ощущения во время пальпации;
- образование отечности под глазами и непосредственно в области воздействия;
- образование синяков в области носа и под глазами;
- визуально заметная деформация формы носа, в том числе западение или смещение относительно центральной оси;
- образование подкожной воздушной эмфиземы при разрыве слизистой оболочки;
- нарушение дыхательной функции.
При травмах носа чаще всего подвергается воздействию носовая кость и лишь в некоторых случаях страдают лобные отростки челюсти (верхней). Также возможно травмирование основания черепной коробки в районе передней ямки или носовых раковин, сошника.
Если воздействие на нос произошло по направлению спереди-назад, то возможен вариант продольного перелома. При этом нос пострадавшего приобретает так называемую седловидную форму с характерным западанием спинки в костном отделе (иногда, в хрящевом). Пациенты поступают в больницу с явно выраженной деформацией носовой перегородки и образованием гематомы.
Если травма была спровоцирован ударом сбоку, то со стороны удара может быть разъединение носовой кости и лобного отростка верхней челюсти. В данном случае возможен перелом перегородки носа, а кости носа теряют связь с отростком лобной кости. Характерные симптомы данной травмы — это западение ската носа сбоку со стороны удара, а также специфическое смещение противоположного ската или его выпячивание.
Диагностика и назначения врача
Лечение перелома носа начинается с тщательного обследования пациента. Специалист проводит риноскопию с анастезированием (раствором лидокоина), изучает симптоматику и интересуется, при каких обстоятельствах была получена травма. В некоторых случаях полость травмированного носа исследуется с помощью такого метода, как эндоскопия. Данная процедура выполняется с помощью тонкой трубочки с лампочкой и микроскопической камерой на конце, который вводится в носовую полость.
Наиболее информативным методом исследования считается рентген. С помощью рентгеновского снимка удается установить, действительно ли произошел перелом, место его локализации, характер травмы, а также наличие смещения костных фрагментов. Как правило, рентген выполняется в боковой и прямой проекции.
Лечение зависит от вида полученной травмы и как правило, происходит со следующими задачами:
- приподнятие либо выталкивание запавших частей;
- исправление при боковых смещениях;
- вдавливание запавших частей;
- редрессация носовой перегородки;
- фиксирование вправленных фрагментов в правильном положении.
Наиболее подходящий срок репозиции пострадавших костей носа припадает на первые 5 часов после полученной травмы или спустя 5 суток после нее, когда отек мягких тканей уменьшится и можно будет определить правильность состояния костей после репозиции. Как правило, вправление отломков проводится в лежачем положении.
Процедура выполняется с помощью давления на выступающий участок носовой кости большим пальцем, в противоположном смещению направлении.
Для репозиции травмированного носа при западении его спинки или смещении внутрь боковых отделов, используют специальный металлический элеватор или зажим Кохера с резиновой трубкой, надетой на бранши. При помощи данного инструмента, введенного в полость носового отверстия, производят поднятие сместившихся внутрь фрагментов, а с помощью пальцев контролируют правильность их сопоставления.
Если произошел перелом носа со смещением или западением в боковом направлении, то эндоназальным доступом производится смещение отломков внутрь. Далее спинка носа перемещается к средней линии.
После проведения репозиции отломков, нижний носовой ход заполняется хлорвиниловой трубкой, которую обворачивают слоем йодоформной марли, что обеспечивает вентиляцию носоглотки. Также производится тампонация пропитанными йодоформной смесью турундами сроком на 7-8 дней. Наружная часть боковых скатов носа обкладывается тугими марлевыми валиками, которые фиксируются пластырем.
Лечение и устранение смещения обычно усложняется обильным кровотечением. Для его остановки используется передняя тампонада с помощью тампонов, которые укладываются примерно на 48 часов. При неэффективной передней тампонаде производится задняя тампонада.
Период заживления костей
После лечения перелома носовых костей, особенно при устранении последствий смещения, на лице у пациента наблюдаются отечность и синяки. Эти характерные явления могут распространяться и на область глаз, либо других частей лицевой части головы. Как правило, отечность проходит на протяжении 7-10 суток, при условии, что в данный период пациент не злоупотреблял нагрузками и физической активностью.
После операции по устранению последствий перелома и смещения, может некоторое время наблюдаться назальное кровотечение. Это явление происходит в результате травмирования мягких тканей.
Тампонада, шины и фиксирующие повязки убираются примерно на 14 день после хирургического вмешательства. В дальнейшем на протяжении месяца у пациента может наблюдаться отек слизистой, что будет затруднять нормальное дыхание. Как только отечность пройдет, дыхание восстановится.
Что касается общих результатов операции, то их можно полноценно оценить лишь спустя 6-8 месяцев, а порой и через 12 месяцев.
Какие могут быть последствия?
При несвоевременном обращении за квалифицированной помощью при переломе костей носа, у пострадавшего могут наблюдаться некоторые осложнения. Например, это может быть деформация или гематома перегородки носа, расстройство дыхательной и обонятельной функции и, как следствие, невралгии, головные боли и хронические синуситы, рениты.
sustavko.ru
Сколько заживает нос после перелома — Plastica
Нос человека анатомически состоит из основной кости (спинка носа) и хрящевой части (крылья и кончик носа). Носовая перегородка имеет костный скелет в заднем отделе и хрящевой – в переднем отделе. Перелом носа является одной из наиболее распространенных травм лица и по данным медицинской статистики составляет порядка 40 % всех случаев.

Перелом костей носа могут спровоцировать следующие факторы:
- различные травмы бытового характера, например, удары кулаком или любым тупым предметом, включая открывающуюся дверь, отскочивший тяжелый предмет;
- различные спортивные травмы, например, удары хоккейной клюшкой, футбольным мячом или кулаком в боксе;
- в результате производственных травм;
- падение с ударением о твердые предметы;
- падение тяжелых предметов на нос;
- ДТП и т.д.
Самые тяжелые и сложные переломы возникают в результате прямых ударов и при сильных ушибах о поверхность твердых предметов, а также при травмах спортивного характера.
Симптомы и виды сломанного носа
Все случаи перелома можно классифицировать на травмы со смещением и без смещения, и также закрытые и открытые. При закрытых переломах целостность кожных покровов носа не нарушается, а при открытых – имеются повреждения. В некоторых случаях в ране присутствуют размозжения осколков костей.
Можно выделить следующие симптомы перелома носа:
- назальное кровотечение, которое всегда сопровождает переломы носа, все остальные травмы носа, которые не сопровождаются кровотечением, можно отнести к ушибам (читайте про ушиб носа) без повреждения скелета в данной области;
- болевые ощущения во время пальпации;
- образование отечности под глазами и непосредственно в области воздействия;
- образование синяков в области носа и под глазами;
- визуально заметная деформация формы носа, в том числе западение или смещение относительно центральной оси;
- образование подкожной воздушной эмфиземы при разрыве слизистой оболочки;
- нарушение дыхательной функции.
 При травмах носа чаще всего подвергается воздействию носовая кость и лишь в некоторых случаях страдают лобные отростки челюсти (верхней). Также возможно травмирование основания черепной коробки в районе передней ямки или носовых раковин, сошника.
При травмах носа чаще всего подвергается воздействию носовая кость и лишь в некоторых случаях страдают лобные отростки челюсти (верхней). Также возможно травмирование основания черепной коробки в районе передней ямки или носовых раковин, сошника.
Если воздействие на нос произошло по направлению спереди-назад, то возможен вариант продольного перелома. При этом нос пострадавшего приобретает так называемую седловидную форму с характерным западанием спинки в костном отделе (иногда, в хрящевом). Пациенты поступают в больницу с явно выраженной деформацией носовой перегородки и образованием гематомы.
Если травма была спровоцирован ударом сбоку, то со стороны удара может быть разъединение носовой кости и лобного отростка верхней челюсти. В данном случае возможен перелом перегородки носа, а кости носа теряют связь с отростком лобной кости. Характерные симптомы данной травмы — это западение ската носа сбоку со стороны удара, а также специфическое смещение противоположного ската или его выпячивание.
Диагностика и назначения врача
Лечение перелома носа начинается с тщательного обследования пациента. Специалист проводит риноскопию с анастезированием (раствором лидокоина), изучает симптоматику и интересуется, при каких обстоятельствах была получена травма. В некоторых случаях полость травмированного носа исследуется с помощью такого метода, как эндоскопия. Данная процедура выполняется с помощью тонкой трубочки с лампочкой и микроскопической камерой на конце, который вводится в носовую полость.
Наиболее информативным методом исследования считается рентген. С помощью рентгеновского снимка удается установить, действительно ли произошел перелом, место его локализации, характер травмы, а также наличие смещения костных фрагментов. Как правило, рентген выполняется в боковой и прямой проекции.
Лечение зависит от вида полученной травмы и как правило, происходит со следующими задачами:
- приподнятие либо выталкивание запавших частей;
- исправление при боковых смещениях;
- вдавливание
plastica.xyz
Сколько заживает перелом носа: диагностика и лечение
Классификация и причины переломов носа
Перелом os nasale — это нарушение целостности костей в результате прямого удара по его поверхности. Чтобы определить, как долго заживает перелом носа, необходимо разобраться в том, какой перелом произошел и в какой степени повреждены кости.
Переломы происходят по разным причинам:
- падение;
- удар в область носа;
- травмы при занятиях спортом;
- профессиональные повреждения;
- ДТП.
Среди всех костей лица, нос чаще всего подвергается травмам из-за своей центральной локализации и возвышения над поверхностью лица.
Виды травмы в соответствии с классификацией повреждения пальца на руке
Нарушенная целостность кости фаланги пальца может быть представлена в открытой или закрытой форме. Если в первом клиническом случае наблюдается открытая рана, на поверхности которой может виднеться один или сразу несколько отломков поврежденной кости, то во втором кожный покров остается целостным и неразорванным.
В зависимости от местоположения отломков кости впоследствии произошедшего классификация рассматривает два возможных вида перелома: с и без смещения костных фрагментов. Для травмы со смещенными костными элементами характерен высокий риск повреждения окружающих тканей, кровеносных сосудов и соседних суставов из-за удара по надкостнице.
Что касается перелом без смещения, то в таком случае косточки пальцев остаются в границе надкостницы, не выходя за ее пределы.
Характер поведения костной ткани влияет не только на то, через сколько срастается перелом пальца, но также и на конкретный вид повреждения.
Таким образом, идет речь о:
- компрессионном переломе, когда кость травмируется из-за сдавливания;
- оскольчатом переломе, из-за которого сильно повреждаются суставы и связки в результате формирования многочисленных костных отломков;
- прямом или поперечном, что зависит от формы разлома кости фаланги пальца руки.
Вовлеченность сустава в область произошедшей травмы является основой для определения суставного или внесуставного повреждения кости. В тоже время, если несколько травм кости сочетаются друг с другом, идет речь о сочетанном виде вышеуказанного диагноза.
Следует отметить, что наиболее опасным видом вышеуказанного повреждения является оскольчатый, в результате которого костные отломки могут травмировать соседние кровеносные сосуды и нервные окончания. Чаще всего в таких случаях встречаются разного рода последствия, связанные с невозможностью восстановить полностью функциональность поврежденного места из-за внутренних кровотечений, продолжительной иммобилизации кисти и онемению пальцев, соседних по отношению к сломанному.
Одной из основных причин, почему перелом пальца на руке не срастается, может быть локализация места травмы. Так, максимальная ограниченность в движениях окажется при повреждении большого пальца. Необходимо обратить внимание на то, что нарушение целостности в таких случаях может локализироваться, как в основании, так и ближе к расположению локтевой стороны верхней конечности.
Не менее распространенным является поврежденный мизинец. В преимущественном количестве случаев это легко удается объяснить с помощью локализации самого пальца и его предрасположенности к ударам о твердые предметы и поверхности.
Особенной сложностью отличается травма безымянного пальца. Нуждаясь в продолжительном восстановительном периоде, пациенту следует обязательно заботиться о легкости подвижности всех других пальцев руки, которая может оказаться нарушенной из-за длительной иммобилизации всей поврежденной кости.
Немедленное медицинское вмешательство нужно и в случаях травм среднего и указательного пальцев. Именно поэтому домашнее лечение остается рекомендуемым, но совершенно необязательным.
Особым видом вышеуказанной травмы считается краевой перелом. Главная симптоматическая характеристика связана с визуальной деформацией ногтевой пластины вследствие полученного удара или значительной приложенной силы.
Симптомы перелома
Симптоматические проявления зависят от характера травмы, общими для всех видов повреждений являются:
- боль в области перелома;
- отек;
- гематомы;
- кровотечение из носа;
Закрытые переломы, сопровождающиеся смещением, характеризуются деформацией носа — увеличение или уменьшение ширины носа, образование горбинки, западение спинки носа, сплющивание. Открытые переломы проявляются теми же признаками, и дополняются повреждением кожи и слизистых оболочек носа.
Диагностика
Диагностикой и лечением занимается травматолог, челюстно-лицевой хирург, ЛОР-врач.
Для установления диагноза специалист проводит ряд мероприятий:
- Осмотр. Выявляются внешние признаки перелома — боль, гематомы, деформация, кровотечение, повреждение кожных покровов, крепитация отломков при пальпации. Оценивается состояние носовой полости и носовых ходов.
- Рентген (фото). Проводится рентгенография в двух проекциях. Уточняется локализация и характер повреждения, количество частей кости и степень их смещения.
- Компьютерная томография. Проводится в сложных случаях и позволяет оценить состояние носовых ходов, пазух, выявить возможное повреждение костей черепа. Процедура более информативна, чем рентген, но цена ее достаточно высока.
На основании клинических и инструментальных исследований ставится окончательный диагноз и назначается соответствующее лечение.
Лечение
От степени тяжести травмы и производимого лечения напрямую зависит — как долго заживают ребра после перелома. Чтобы выяснить все необходимые моменты, предварительно необходимо пройти обследование с помощью рентгенологических аппаратов. Чтобы понять нужны ли дополнительные диагностические процедуры, врач осматривает и опрашивает пациента, прощупывает его compages thoracis.
Первые лечебные мероприятия нацелены на устранение боли и облегчение дыхания пострадавшего. Также необходимо вернуть костям естественное положение и при необходимости дополнительно зафиксировать их.
В тяжелых случаях назначается операция. Если присутствуют сопутствующие осложнения, нужно устранить их и предотвратить развитие новых проблем.
Лечебные мероприятия направлены на восстановление целостности и структуры кости, предупреждение развития осложнений.
Проводится лечение различными методами:
- оперативный;
- консервативный;
- реабилитационный.
Тактику определяет лечащий врач на основании характеристик повреждения. Как быстро заживает перелом лодыжки, в начале лечения можно сказать лишь приблизительно.
Оперативное
При сложных переломах и при повреждении связочного аппарата показано хирургическое вмешательство. Оно проводится путём фиксации костных отломков металлическими пластинами. Поврежденные связки ушивают.
Как заживает перелом лодыжки после операции? Заживление происходит значительно быстрее, чем при консервативном лечении. Это обусловлено достижением более прочной фиксации и неподвижности отломков. Ускорить восстановление поможет применение препаратов кальция и хондропротекторов.
Консервативное
Относительно легкие повреждения допускается лечить консервативными способами. К ним относят наложение гипсовой повязки и медикаментозную терапию для устранения симптомов.
Сколько заживает перелом лодыжки без смещения с наложенным гипсом? В среднем срок образования хорошей костной мозоли составляет 2-3 недели. По прошествии этого времени человеку делают контрольный снимок и при условии хорошего заживления гипс удаляют.
Таблица №1. Лекарственные средства для ускорения заживления.
Лечение необходимо начинать сразу после травмы, иначе переломы могут срастись неправильно и привести к деформации носа. Это не только испортит внешний вид, но и вызовет проблемы с дыханием.
Сколько заживает нос после перелома — зависит от характера травмы. Терапия проводится как в условиях стационара, так и амбулаторно.
Показаниями к госпитализации являются такие разновидности переломов:
- открытый;
- с выраженной деформацией и большим количеством отломков;
- сочетанный с повреждениями черепа, околоносовых пазух, глазниц.
Также госпитализируются дети младшего возраста и люди старше 70 лет.
Основное лечение
В зависимости от повреждения, пациенту назначается консервативное лечение или операция.
Медикаментозная терапия заключается в введении противостолбнячной сыворотки, приеме обезболивающих и противовоспалительных препаратов, препаратов кальция и витаминного комплекса. Открытые переломы требуют проведения антибактериальной терапии. Если пациент находится на амбулаторном лечении, лекарства можно приобрести в аптеке. Для удобства применения в каждой упаковке имеется подробная инструкция.
Простые переломы без смещения лечат симптоматически. Сколько заживает перелом os nasale без смещения? Благодаря хорошему кровоснабжению, восстановление происходит через 15-30 дней.
Переломы со смещением требуют проведения репозиции с последующей внутренней или внешней фиксацией отломков. Репозиция проводится как можно раньше. Если это по каким-либо причинам оказалось невозможным, процедура откладывается до спадения отека. Сколько заживает перелом os nasale со смещением? В этом случае срок составляет около месяца.


Закрытые переломы заживают быстрее, чем открытые. Но сколько заживает травма, зависит еще и от возраста пациента, наличия у него сопутствующих заболеваний.
Открытые переломы нуждаются в хирургическом лечении. Сначала обрабатывают рану. Удаляются инородные тела, мелкие осколки костей, некротизированные участки тканей. Затем проводится репозиция отломков и их фиксация. Далее накладывается шов. О проведении операции можно узнать из видео в этой статье.
Реабилитация
После устранения острых симптомов перелома, пациенту назначают физиотерапевтические процедуры:
- инфракрасное облучение — усиливает кровообращение и ускоряет регенерацию тканей;
- лекарственный электрофорез — доставляет лекарства прямо в мягкие ткани;
- УВЧ-терапия — существенно снижает боль и повышает иммунитет.
В течении восстановительного периода пациенту рекомендовано спать на спине, чтобы не допустить давления на нос. С той же целью рекомендуется заменить очки линзами.
Важно! Нельзя точно сказать о сроках срастания перелома. У каждого человека это происходит индивидуально. Сколько заживает перелом носа, определяется индивидуально. В основном, пациенты полностью излечиваются через 2-3 месяца, при условии своевременного обращения и грамотной терапии.
Особенности первой помощи, сроки лечебной и восстановительной методик
Оказание доврачебной помощи должно отталкиваться, в первую очередь, от риска осложнения произошедшей травмы. Так, наиболее рискованным оказывается открытый перелом с открытыми раневыми отверстиями, через которые организм может заразиться разного рода инфекциями.
В данном случае инструкция требует облегчить состояние больного с помощью остановки кровотечения. Таким образом, удается предотвратить большинство различных последствий для человека на все его дальнейшую жизнь. С этой целью рекомендуется использование обеззараживающих антисептических средств и наложение стерильных повязок с антисептическими препаратами.
В тоже время грамотная медицинская помощь заключается в том, чтобы врач правильно зафиксировал палец с помощью шины. После пальпации и диагностических исследований может быть установлен точный диагноз и метод лечения. Чтобы ответить, сколько может срастаться сломанный палец на руке, специалисту необходимо тщательно обследовать область повреждения.
В большинстве случаев, которые не сопровождаются осложнениями, контрольный рентгенографический снимок для подтверждения срастания кости можно делать уже после десяти – четырнадцати дней. При получении благоприятного результата пациенту разрешается снятие фиксирующего гипса и начало разработки травмированного пальца.
В тоже время цена и продолжительность ношения гипса при нарушенной целостности кости со смещением окажутся более существенными: срок выздоровления увеличивается до четырех – шести недель. Если идет речь о повреждении мизинца, то он вполне может срастись в течение двух – трех недель, в случае смещенных костных отломков для этого понадобиться на две недели больше.
В качестве лечения вышеуказанного диагноза могут быть применены следующие методики:
- противовоспалительная и антибактериальная терапия;
- оперативное вмешательство;
- фиксация.
При наличии угрозы для жизни и полного восстановления функциональности пальца назначается хирургическое лечение, предусматривающее современные практики использования спиц и пластин для скрепления травмированной кости.
Говоря о реабилитационном периоде, то в основном длиться около тридцати – сорока дней. В это время пациенту нужно носить гипсовую повязку для фиксации поврежденной костной ткани. Таким образом, снижается риск появления рубцов в месте полученного повреждения.
По сравнению со взрослыми, в детском организме восстановление целостности кости является намного более легким и быстрым процессом благодаря скорым метаболическим и обменным процессам.
Основная задача реабилитации пациента направлена на восстановление всех двигательных функций травмированной области.
Добиться положительного результата возможно с помощью:
- массажных процедур;
- механотерапии;
- физиопроцедур;
- аппликаций озокерита;
- йодо-бромных ванн;
- лечебной гимнастики.
Таким образом, быстрое срастание костной ткани связано с ускоренными природными процессами в человеческом организме. После тщательного осмотра и диагностических процедур, а также прохождения курса лечения проводится повторный, контрольный рентгенографический снимок с целью проверки качества срастания кости пальца верхней конечности.
От правильности оказанной помощи во многом зависит то сколько заживает повреждение в дальнейшем. Сразу же после получения травмы необходимо предпринять соответствующие меры, чтобы не спровоцировать развитие таких осложнений, как пневмония, гемоторакс, плевропульмональный шок и т. д.
Инструкция по оказанию первой помощи пострадавшему:
- Переведите травмированного человека в ту позу, в которой он может свободно дышать и не испытывать при этом сильной боли (обычно это полусидячее положение).
- При необходимости дайте ему обезболивающее лекарство (или уколите, если есть в наличии необходимые препараты и умеете делать инъекции).
- Приложите к поврежденному месту лед, чтобы снять отек и уменьшить проявления боли.
- Вызовите «скорую помощь», чтобы доставить больного в лечебное учреждение, где ему будет оказана дальнейшая необходимая медицинская помощь.
sustaw.top
Перелом носа со смещением сколько заживает — Plastica
Перелом носа возникает по разным причинам и может приводить к тяжёлым последствиям. При этом повреждаются не только кости, но и мягкие ткани, перегородка. Проблема распространена среди представителей мужского пола независимо от возраста. В группу риска больше попадают спортсмены, люди, работающие в органах правоохранения. Такая особенность связана с тем, что эта часть лица выступает, поэтому во время удара или падения она страдает чаще всего. Получить травму может даже годовалый ребёнок. Малыши особенно предрасположены к этому, так как часто падают.
Основные причины
МКБ-10 перелом лицевых костей и черепа код S 02.
Нарушение целостности костной ткани происходит, если на нос воздействуют тупые или острые предметы. Важную роль играет то момент, с какой силой и направленностью произошел удар.
Чаще всего проблема возникает:
- Во время занятий спортом на тренировках.
- В процессе работы на производстве.
- В бытовой жизни, если упасть или удариться.
- При дорожно-транспортных происшествиях.
- Во время военных действий.
- В результате драки.
- У людей во время эпилептического припадка, так как они падают на пол.
Этот вид переломов считается самым распространённым. Но не стоит халатно относиться к этому, так как в некоторых ситуациях может потребоваться оперативное вмешательство.
Особенности переломов
Часто взрослые и дети получают повреждения, во время которых нос смещается вбок, обычно в правую сторону. Это связывают с тем, что при драке чаще бью правой рукой.
Могут быть и другие варианты развития событий:
- Если ударяют сверху вниз, то нос защищает лобная кость.
- А также встречаются поперечные переломы.
- Повредиться может лобный отросток верхней челюсти.
Какой будет травма, зависит не только от того, в какую сторону направлено воздействие. На это влияют и особенности строения органа. Людям, нос которых крупный и хорошо выступает наружу, легче получить повреждение. Приплюснутые и не слишком развитые носы сломать труднее, что связано с более толстыми костями.
Симптомы
Признаки сломанного носа важно знать, чтобы своевременно провести терапию:
- Становится заметно, что орган деформирован. Изменения во внешнем виде сразу бросаются в глаза. Он может скривиться набок, на нём появляется горбинка, происходит увеличение или уменьшение ширины. Может наблюдаться западание спинки. Существуют изменения, представляющие серьёзную опасность, так как частица кости может попасть в череп и вызвать повреждения головного мозга. Поэтому не стоит игнорировать проблему. Если после травмы нос начал выглядеть не так, как до неё, то нужно посетить врача.
- Течёт кровь. Независимо от того, закрытый или открытый перелом, всегда появляется кровотечение. Чаще всего кровопотери незначительные и кровь останавливается сама по себе. Но если долгое время кровь течёт без остановки, то это довольно опасно.
- Возникают болезненные ощущения. Если на повреждение надавать, то симптом становится более выраженным. Ощупывание сопровождается хрустом костей.
- Появляется отёк. Этот признак проявляется практически сразу. Он возникает незадолго после воздействия на орган и постепенно увеличивается. Если произошло смещение и затронули перегородку, то нужно вправить нос до того, пока не начался отёк. Но если человек не успел это сделать, то нужно подождать спадания отёка.
- Под кожей образуются кровоизлияния. Это происходит, если после удара разрывается сосуд. Если появилось проявление в виде синяков вокруг глаз, напоминающее очки, то нужно проверить, не сломаны ли кости черепа. Такая симптоматика требует срочных мер.
- Становится трудно дышать носом. Это происходит потому, что костные отломки смещаются, увеличивается отёчность, происходит смещение носовой перегородки. Эти отклонения приводят к заметным трудностям с дыханием.
- Поражение затрагивает кожу. После травмы может появиться рана, которая может соединяться с носовой полостью или нет.
Как понять, что сломан нос полезно знать каждому. Ведь определённые виды переломов могут представлять серьёзную опасность.
Методы диагностики
Определять наличие проблемы будут в травматологии. На этом специализируются отоларингологи. А также можно посетить челюстно-лицевого хирурга. Важно сразу после повреждения попасть к врачу, который поможет справиться со смещением отломков, пока перелом не начал срастаться.
Сначала проводят внешний осмотр, прощупывает нос. С помощью риноскопа проверяют, в каком состоянии носовая полос
plastica.xyz





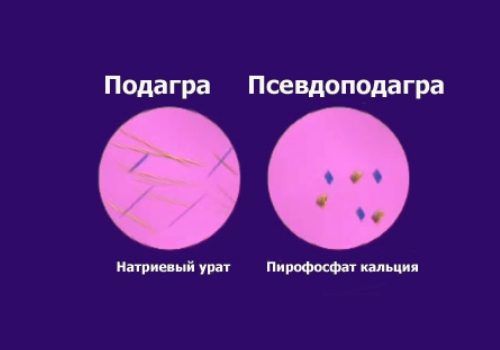
 Суставная боль может возникать при сердечно–сосудистых патологиях. Бывает так, что симптомы инфаркта проявляются болью за грудиной и отдают в левую руку, локоть или даже в область живота. Другими признаками патологии сердца является бледность кожных покровов, головокружение, одышка, потеря сознания.
Суставная боль может возникать при сердечно–сосудистых патологиях. Бывает так, что симптомы инфаркта проявляются болью за грудиной и отдают в левую руку, локоть или даже в область живота. Другими признаками патологии сердца является бледность кожных покровов, головокружение, одышка, потеря сознания.






 Если возникают боли в локте при физической нагрузке и в период восстановления сустава после травмы, врач может назначить ношение ортопедических приспособлений, таких как:
Если возникают боли в локте при физической нагрузке и в период восстановления сустава после травмы, врач может назначить ношение ортопедических приспособлений, таких как: При артрозе можно применять следующий рецепт. Смешивают яблочный уксус и мед в равных частях и настаивают 2 часа. Ежедневно растирают сустав в течение трех недель.
При артрозе можно применять следующий рецепт. Смешивают яблочный уксус и мед в равных частях и настаивают 2 часа. Ежедневно растирают сустав в течение трех недель. В зависимости от того, какая патология была выявлена у больного, методы физиотерапии могут быть следующими. Сильные изменения в суставе, которые сопровождаются развитием воспалительного процесса, можно предотвратить посредством криотерапии, которая представляет собой воздействие при помощи низких температур. Жидкий азот применяют в криосаунах или лечебных санаториях. Средство воздействует локально на место поражения, что вызывает быстрое охлаждение кожи, которое эффективно снимает болевой синдром.
В зависимости от того, какая патология была выявлена у больного, методы физиотерапии могут быть следующими. Сильные изменения в суставе, которые сопровождаются развитием воспалительного процесса, можно предотвратить посредством криотерапии, которая представляет собой воздействие при помощи низких температур. Жидкий азот применяют в криосаунах или лечебных санаториях. Средство воздействует локально на место поражения, что вызывает быстрое охлаждение кожи, которое эффективно снимает болевой синдром. Хлоридно-натриевые ванны позволяют обеспечить эффективное обезболивание, восстановить иммунитет и устранить симптомы патологии. При помощи солевого напыления осуществляется термическое воздействие на больной участок, происходит повышенное поглощение кислорода, которое нормализует кровоток и процессы обмена в тканях, что устраняет боли и сокращает период восстановления.
Хлоридно-натриевые ванны позволяют обеспечить эффективное обезболивание, восстановить иммунитет и устранить симптомы патологии. При помощи солевого напыления осуществляется термическое воздействие на больной участок, происходит повышенное поглощение кислорода, которое нормализует кровоток и процессы обмена в тканях, что устраняет боли и сокращает период восстановления.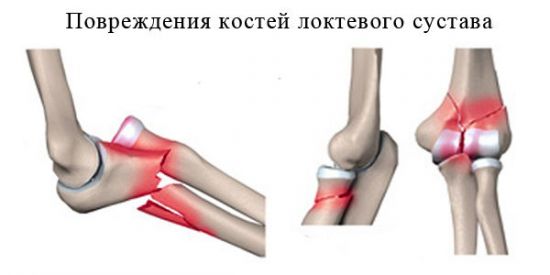
 Такие симптомы, как боль, могут представляться различной интенсивностью, могут в течение дня полностью исчезать и снова появляться к вечеру. При физических нагрузках боли всегда присутствуют и являются выраженными, так как происходит постоянное растяжение уже воспаленных тканей.
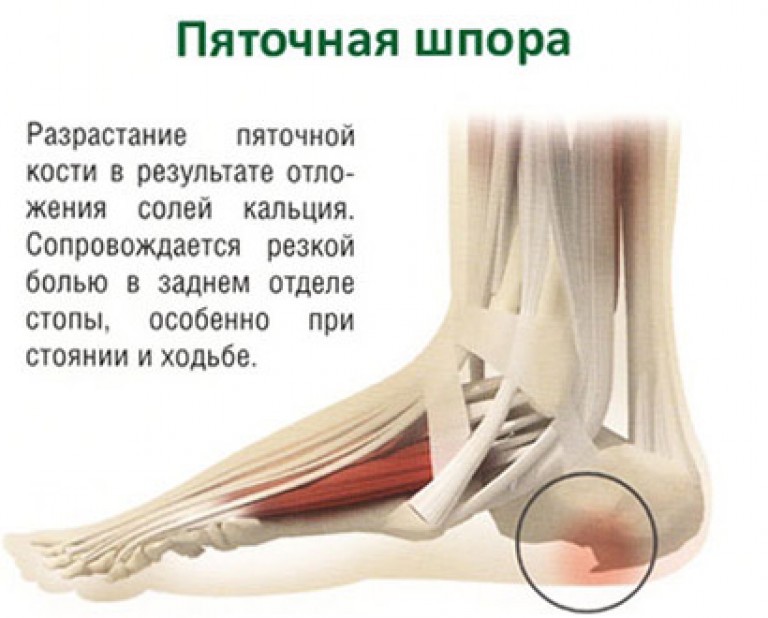
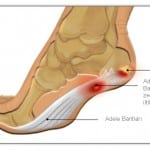
Такие симптомы, как боль, могут представляться различной интенсивностью, могут в течение дня полностью исчезать и снова появляться к вечеру. При физических нагрузках боли всегда присутствуют и являются выраженными, так как происходит постоянное растяжение уже воспаленных тканей. Электрофорез – производится введение лекарственных препаратов при помощи электромагнитного тока. Такой метод позволяет ввести препараты глубоко в ткани, что улучшает их эффективность и ускоряет лечение. В большинстве случае удается вылечить шпору уже после 10 сеансов.
Электрофорез – производится введение лекарственных препаратов при помощи электромагнитного тока. Такой метод позволяет ввести препараты глубоко в ткани, что улучшает их эффективность и ускоряет лечение. В большинстве случае удается вылечить шпору уже после 10 сеансов.








 Стадии вальгусной деформации стопы у детей
Стадии вальгусной деформации стопы у детей
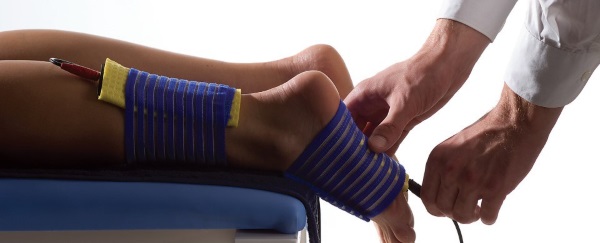
 Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.
Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.

































 Загрузка…
Загрузка…


































 Боль не появляется просто так. В этот момент тело сигнализирует, что в организме произошли нарушения. Ждать что она пройдет сама собой опасно. Необходимо как можно быстрее выяснить почему она возникла и принять меры. Боль в левом боку под ребрами сзади в спине тревожный признак, указывающий на болезни ЖКТ, сердечно-сосудистой, дыхательной систем. Рядом расположены легкие, почки, селезенка. И очень важно правильно определить причины.
Боль не появляется просто так. В этот момент тело сигнализирует, что в организме произошли нарушения. Ждать что она пройдет сама собой опасно. Необходимо как можно быстрее выяснить почему она возникла и принять меры. Боль в левом боку под ребрами сзади в спине тревожный признак, указывающий на болезни ЖКТ, сердечно-сосудистой, дыхательной систем. Рядом расположены легкие, почки, селезенка. И очень важно правильно определить причины.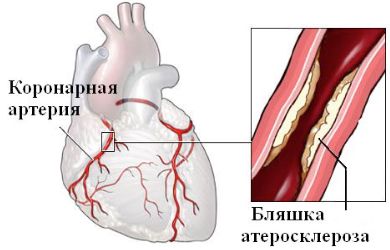 Описание
Описание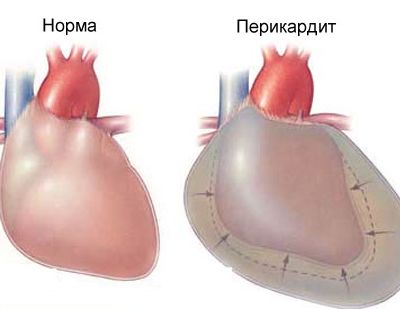 Описание
Описание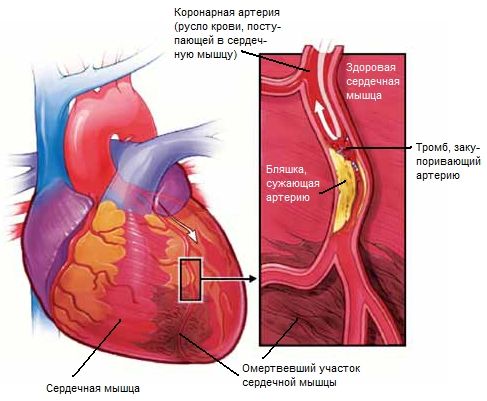 Состояние, возникающее при тромбозе коронарной артерии.
Состояние, возникающее при тромбозе коронарной артерии. При неправильном питании в желудке развиваются бактерии, которые разрушают слизистую. В результате происходит разъедание стенок желудочным соком. При этом образуются своеобразные поражения – язвы.
При неправильном питании в желудке развиваются бактерии, которые разрушают слизистую. В результате происходит разъедание стенок желудочным соком. При этом образуются своеобразные поражения – язвы. Воспаление отростка слепой кишки. Острый аппендицит широко распространенное заболевание органов пищеварения.
Воспаление отростка слепой кишки. Острый аппендицит широко распространенное заболевание органов пищеварения. Описание
Описание
























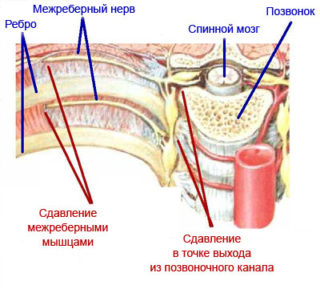



.jpg)













