При ходьбе болит ступня ноги почему – Почему болят ступни ног и больно ходить, лечение боли при ходьбе
почему больно наступать, лечение болей в ступне
Стопы человека имеют довольно сложное строение. Они выполняют опорную функцию и служат амортизатором, защищая суставы нижних конечностей и позвоночник от сотрясения и толчков. Это возможно благодаря тому, что состоят они из 26 косточек, подвижно соединенных суставами и связками. На стопы постоянно приходится большая нагрузка, поэтому они часто подвергаются различным патологиям. Многие люди замечают, что у них появилась болезненность в этом месте, особенно сильно ощущаемая при ходьбе.
Общая характеристика такого симптома
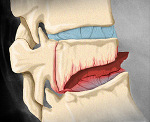
Кости стопы соединены так, что образуют два свода: продольный и поперечный. Благодаря им, она пружинит при ходьбе и беге, смягчая все толчки и удары, защищая от них нижние конечности и позвоночник. Кроме того, стопы помогают человеку удержать равновесие. При ходьбе человек сначала опирается на пятку, потом перекатывается по внешней стороне ступни, в конце отталкивается пальцами. Это обеспечивает плавность передвижения. Особое строение необходимо также для того, чтобы подпрыгивать, приседать и выполнять множество других движений.
Когда болят ступни ног, человек не может нормально передвигаться. Каждый шаг вызывает дискомфорт или резкие болезненные ощущения. Кроме того, могут возникнуть жжение, зуд, онемение. Боли могут быть диффузными, распространяющимися на всю стопу или локализованными в одном ее участке. При некоторых патологиях наблюдается деформация костей стопы, уплощение ее сводов, повреждение кожных покровов.
Чаще всего боль в стопе при ходьбе появляется из-за повышенных нагрузок, неправильно выбранной обуви или воспалительных заболеваний. Причем вызвать такие ощущения могут не только патологии самих стоп. Болезни позвоночника и суставов нижних конечностей, а также некоторые системные заболевания отражаются на их состоянии.
Причины
Болезненное ощущение в стопах может появиться у любого человека. Обычно боли возникают после длительной ходьбы, занятий спортом или переноса тяжестей. Причиной их может также стать слабость мышечно-связочного аппарата стопы, ожирение или врожденные аномалии строения. Но они не всегда указывают на патологические процессы. Основные причины такого состояния – переутомление и повышенные нагрузки на мышечно-связочный аппарат. Ведь стопы принимают на себя весь вес тела человека, а при длительной ходьбе, беге, прыжках эта нагрузка увеличивается.
Кроме того, часто болят стопы ног из-за ношения неудобной обуви. Особенно это относится к высоким каблукам, поэтому подобные боли чаще знакомы женщинам. При ходьбе на высоком каблуке основная нагрузка приходится на область пальцев, а ступня не перекатывается с пятки на носок, как должна. Поэтому мышцы и связки испытывают повышенные нагрузки. А после длительной ходьбы в такой обуви возникает резкая боль.
Неестественное положение стопы также бывает при ношении узкой обуви. Она сильно сжимает пальцы и мешает поперечному своду выполнять свои амортизирующие функции. Подобное состояние может наблюдаться, если у обуви слишком жесткая или тонкая подошва. При этом страдает не только сама стопа. Из-за того что она не пружинит, повышенные нагрузки приходятся на позвоночник и нижние конечности. Если ходить в такой обуви часто, могут появиться боли не только в стопе, но и в суставах.

Часто стопы болят у женщин, которые долго ходят на каблуках
Если дискомфорт несильный, появляется после нагрузки, а через некоторое время проходит, беспокоится не о чем. Нужно только правильно выбирать обувь для занятий спортом или длительной ходьбы, не носить высокие каблуки долго. Но бывает так, что боль очень сильная, резкая или жгучая, или она возникает не только при ходьбе. В таких случаях необходимо обратиться к врачу, который поможет определить, отчего появились неприятные ощущения.
Ведь это может быть травма костей, суставов или связок стопы. Даже при обычном ушибе или после наступания босой ногой на камень развивается отек, гематома. Боль обычно при этом возникает только при надавливании или при ходьбе. Если же повреждены связки или суставы, а также при переломе на стопу очень больно наступать, часто она совсем теряет опорные функции. Она быстро опухает, боль может ощущаться даже в покое.
Кроме того, такие ощущения могут появиться при воспалительных заболеваниях, нарушении кровообращения или деформации стопы. Чем раньше проведено обследование, тем легче избавиться от патологии.
А стопы могут болеть при наличии разных заболеваний:
- плоскостопия,
- фасциита,
- лигаментита,
- остеопороза,
- метатарзалгии,
- вальгусной деформации,
- артрита,
- подагры,
- сахарного диабета,
- облитерирующего эндартериита,
- тендинита,
- варикозного расширения вен,
- невромы.
Патологии стопы
Для того чтобы определить, почему болит стопа, нужно проконсультироваться у хирурга или ортопеда. Кроме внешнего осмотра и выяснения особенностей болевых ощущений, врач назначает обследование. Прежде всего это рентген, который поможет выявить наличие деформаций или травм костей и суставов. Иногда требуется еще сделать УЗИ или МРТ. Обследование позволяет вовремя поставить диагноз и назначить соответствующее лечение.
Фасциит
Чаще всего болит стопа посередине при ходьбе при подошвенном фасциите. Это воспаление продольной связки, которая проходит по подошве. При наступании на стопу возникает резкая невыносимая боль. Она усиливается по утрам, а к вечеру может утихнуть. Причиной патологии может стать длительное ношение высоких каблуков, повышенные нагрузки, ожирение.
Постоянный воспалительный процесс часто приводит к образованию нароста на пяточной кости. В этом случае говорят о появлении пяточной шпоры. Боль при этом наблюдается в середине стопы. Она очень сильная и мешает больному ходить.
Плоскостопие
Считается, что эта патология встречается в основном у детей и подростков. Но на самом деле плоскостопие распространено и у взрослых. Оно может появиться после травмы, причем на одной ноге, например, на левой, если перелом был на правой.
Часто встречающаяся у женщин вальгусная деформация стопы, известная как «косточка» – это осложнение поперечного плоскостопия. При этом уплощается свод стопы под пальцами, она становится шире и теряет функции амортизации. Из-за увеличения нагрузки большой палец деформируется. При ходьбе болит свод стопы, пальцы. Походка меняется, больному сложно подобрать подходящую обувь.

Плоскостопие приводит к неправильному распределению нагрузки при ходьбе, что вызывает болезненные ощущения
При продольном плоскостопии человек при ходьбе опирается на всю стопу. При этом она не пружинит, поэтому страдают все суставы ног и позвоночник. Такое состояние сказывается на походке. Ноги быстро устают, часто появляются отеки, сложно подобрать обувь. Стопы болят при длительной ходьбе, по вечерам после трудового дня, при ношении высоких каблуков. Без лечения постепенно начинают разрушаться коленные суставы, искривляется позвоночник.
Воспалительные заболевания
Самым распространенным из них является артрит. Причем суставы в области стопы чаще всего поражаются ревматоидным, подагрическим или инфекционным артритом. Симптомами этого заболевания является скованность в движениях, отек, покраснение кожи, боль в суставе.
Наиболее ярко эти ощущения выражены при подагре. Боль во время обострения острая, возникает не только при ходьбе, но и в покое. Особенно часто мучаются больные по ночам. Причем поражена может быть только одна правая или одна левая нога. А при ревматоидном артрите воспаляются суставы обычно симметрично.
Воспалиться также могут связки стопы и голеностопного сустава. Подъем стопы болит при ахиллотендините или ахиллобурсите. При ходьбе эти ощущения становятся резкими, стреляющими. Лигаментит – это посттравматическое воспаление связок в передней части стопы, на подошве или в области подъема. Воспалиться также могут суставные сумки. Это приводит к развитию бурсита.
Читайте также:
Нарушение кровообращения
Самой распространенной патологией стоп, связанной с сосудами, является варикоз. Начинается это заболевание с расширения вен на голени. Потом появляется тяжесть в ногах, судороги. На поздней стадии больного постоянно беспокоят болезненные ощущения в стопах. Если патологию не лечить, возможно появление тромбов, развитие флебита. Но боли в стопе могут возникать также при других патологиях. Ведь при нарушении кровоснабжения стоп замедляются обменные процессы, возникают язвы, ткани могут отмирать. При этом может появиться жжение, пекущие или колющие ощущения, онемение.
Болит стопа при ходьбе также у пациентов с такой патологией, как диабетическая стопа. Она является осложнением сахарного диабета. Выражается в появлении отеков, слабости мышц, онемения. На коже появляются язвы, они могут сильно разрастись и привести к необходимости ампутации. Причиной этого становится поражение мелких кровеносных сосудов из-за повышенного сахара в крови.
У больных с облитерирующим эндартериитом даже небольшая прогулка вызывает страдания. Боль в стопе при этом заболевании жгучая, мучительная. Она меняет походку больного, заставляет останавливаться каждые 20 метров.
Остеопороз
Эта патология поражает людей с возрастом. Происходит потеря кальция костной тканью, в результате чего стопы могут болеть даже в покое. Усиливаются неприятные ощущения при надавливании на косточки, а также после ходьбы.
Неврологические патологии
Если нарушена нервная проводимость или воспалены нервные корешки, тоже возникает боль в стопе. Чаще всего это связано с деформацией стопы из-за плоскостопия или травмы.
Но есть несколько заболеваний, которые характеризуются подобными симптомами:
- Фуникулярный миелоз – это патология, связанная с нарушением процессов проведения нервных импульсов в спинном мозге. Это происходит из-за недостатка витамина В12.
- Болевая нейропатия возникает при сахарном диабете или алкоголизме. Поражаются нервные корешки, что приводит к сильным болям в стопах.
- Неврома Мортона характеризуется резкими стреляющими болями в передней части стопы на сгибе пальцев. Возникает заболевание из-за утолщения межпальцевых нервов. Чаще всего происходит такое при длительном их сдавливании, например, во время ношения высоких каблуков.
Лечение
При появлении болей в стопе не каждый человек поймет, что делать, чтобы избавиться от них. Поэтому лучше обратиться к врачу, который после обследования определит их причины. Самостоятельно снимать боли можно только в том случае, когда они нечастые и несильные, возникают после переутомления или длительного пребывания на ногах в неудобной обуви. Лучше всего для этого принять теплую ножную ванночку с морской солью, сделать легкий массаж, можно с обезболивающим кремом, и лечь, подняв ноги на подушку. Обычно к утру боли проходят.

Если стопы болят от повышенных нагрузок, поможет теплая ножная ванночка и отдых
Но при наличии патологий стоп или других заболеваний лечить болезненные ощущения нужно комплексно. Прежде всего это снижение нагрузок, смена обуви на более удобную, а лучше – ортопедическую. Иногда требуется применение специальных бандажей или ортезов, а после травмы – наложение гипса. Кроме того, необходимо устранить причины болей, излечив заболевания, вызвавшие их. А в качестве симптоматического лечения применяются лекарственные препараты и физиотерапевтические процедуры.
Медикаментозное лечение назначается врачом с учетом причины болей и тяжести состояния больного. Чаще всего применяются нестероидные противовоспалительные средства в виде таблеток или мазей. Эффективны Диклофенак. Нимесулид, Мелоксикам, Кетанов, Ибупрофен. Иногда требуется применение инъекций кортикостероидов, например, Гидрокортизона. Кроме того, в зависимости от заболевания, вызывающего боли, назначают другие лекарства: антибиотики, хондропротекторы, поливитамины, сосудорасширяющие.
Из физиотерапевтических процедур особенно эффективны контрастные ванночки, грязевые аппликации, парафин, криотерапия. Полезно делать массаж со специальными мазями или эфирными маслами. При многих патологиях помогает рентгенотерапия, магнит, ударно-волновая терапия, электрофорез.
Эффективен при болях в стопах массаж, но при некоторых патологиях его можно делать только после стихания острого воспаления. Часто назначают также лечебную гимнастику. Она способствует восстановлению подвижности суставов и укреплению мышечно-связочного аппарата. Это поможет предотвратить повторение подобной проблемы.
Часто в дополнение к мероприятиям, назначенным врачом, рекомендуется лечение народными средствами. Они помогут быстрее избавиться от болей и вернуть стопам их функции. Чаще всего применяются такие рецепты:
- при подагре нужно втирать в сустав мазь из 50 г сухой горчицы, 200 г морской соли и керосина;
- при воспалении суставов помогает мазь из сливочного масла, еловой живицы и пчелиного воска;
- эффективно снимают боли настойки из березовых почек или цветков сирени;
- на ночь нужно делать компресс из мумие, растворенного в жидком меде;
- помогают ванночки с эфирным маслом гвоздики или эвкалипта.
Профилактика
Боли в стопах способны причинить серьезные неприятности человеку, сильно снизить его работоспособность. Поэтому лучше всего предотвратить их появление. Для этого рекомендуется вовремя проводить лечение воспалительных заболеваний и нарушения кровообращения. Нужно избегать травм и стараться носить удобную обувь, особенно при занятиях спортом.
Для укрепления мышц и связок стопы нужно больше гулять пешком, ездить на лыжах или на велосипеде. Но не стоит перенапрягаться, при появлении дискомфорта лучше немного отдохнуть. Полезно ходить босиком по траве или песку, плавать, делать гимнастику.
Боли в стопах сильно снижают качество жизни человека. Поэтому нужно как можно скорее от них избавляться. А для этого лечение должно быть назначено врачом в зависимости от причины патологии.
sustavik.com
что делать, причины и как лечить
Содержание статьи
Довольно часто люди страдают от сильной боли в ступнях, даже не зная, почему она возникает, к какому врачу с данной проблемой обращаться и стоит ли это делать вообще? Сразу необходимо сказать, что если у вас систематически болит ступня, откладывать визит к врачу не нужно. Ведь этот симптом может указывать на развитие различных заболеваний, в том числе и суставных.
Совсем другой вопрос, к какому врачу обращаться с такой проблемой? Лечением всех заболеваний опорно-двигательного аппарата занимается ортопед-хирург. Поэтому, если вы страдаете от болевого синдрома любого характера в ногах, то вам следует обращаться за помощью именно к нему.
А теперь, давайте поговорим с вами о том, что может являться причиной появления боли в ступнях и к чему халатное отношение к данной проблеме может привести?
Основные причины боли в ступнях
Довольно часто появление боли в ступнях связанно с развитием артрита. Это заболевание, при котором происходит повреждение сосудов и защемление нервов в капиллярной структуре стопы. Боль в данном случае может беспокоить больного постоянно. Особенно она усиливается при ходьбе или после сильных физических нагрузках. Отличительная черта данной болезни – покраснение и припухлость мягких тканей в месте поражения, то есть, в нашем случае, стопы.

Еще одно состояние, которое сопровождается болевым синдромом в стопе, это фасциит. Это заболевание, при котором происходит деформация соединительной ткани. Боли в основном отмечаются при ходьбе и нагрузках.
Вызывать болевой синдром в стопе могут и невромы. Они характеризуются стремительным ростом структуры нервов и близлежащих тканей. Чаще всего такое состояние провоцирует ношение неудобной узкой обуви.
Возрастные изменения также могут послужить появлению боли в стопе (метаталзаргия). Дело все в том, что по мере взросления человека, его связки и костные ткани начинают терять свою биохимическую активность и начинают постепенно разрушаться, вызывая сильную боль во время ходьбы.
Эритромелалгия – еще одно состояние, сопровождающееся болевым синдромом в области стопы. Для этого состояния характерно также жжение в пальцах ног и повышенная температура тела. При возникновении данных симптомов требуется незамедлительно обратиться к врачу, так как в данном случае речь идет о поражении нервов.
Если у вас болит ступня при ходьбе и при этом никаких других симптомов не наблюдается, то возможно, у вас плоскостопие. Это состояние нарушает естественную форму стопы и приводит к неравномерной нагрузки на ноги. Болевые ощущения при плоскостопии сильно увеличиваются при ношении неудобной обуви.
Данный симптом может также возникать по причине физиологических дефектов стопы, например, бородавок. Также послужить появлению болевого синдрома могут различные вывихи и травмы голеностопа или стопы в целом. При постановке диагноза большую роль играет локализация боли и ее характер.
Боли в ступне при ходьбе
Боль в ступне при ходьбе может возникать в какой то определенной области или охватывать всю часть тела. Так как во время ходьбы происходит увеличение нагрузки на стопы, то появление данного симптома может быть вызвано остеопарозом, сидячим образом жизни или нарушением связочно-мышечного аппарата.

В некоторых случаях боль в ступне при ходьбе может возникать на фоне органических повреждений сосудистой системы ног.
Боли в пальцах ноги
Острая боль в пальцах ступни может быть вызвана подагрой, при которой происходит нарушение обменных процессов в ногах. При этом состоянии происходит резкое увеличение концентрации солей и их отложение в суставных тканях.
В данном случае боль беспокоит пациента в ночное время. Но если данное заболевание запущенно и не поддавалось лечению, то болевой синдром может сопровождать больного на протяжении всего дня.
Стоит отметить, что боль в пальцах ступни может возникать и по причине развития артрита, артроза, бурсита и тендинита.
Боль в ступне снизу и сверху
Когда болевой синдром возникает в нижней и верхней части стопы, то это может свидетельствовать о плоскостопии. В этом случае требуется ношение ортопедической обуви, которая подбирается в индивидуальном порядке или изготавливается на заказ.
Плоскостопие в основном развивается на фоне ожирения. Поэтому если у вас имеются лишние килограммы, то вам необходимо обязательно избавиться от них. Для этого вовсе не обязательно сидеть на строгих диетах. Достаточно всего лишь соблюдать принципы раздельного питания. Питаясь правильно, вы сможете без проблем избавиться от лишнего веса и за одно избавиться от мучительных болей в ступнях.
Диагностика
Чтобы определить точную причину появления боли в ступне, необходимо обратиться к ортопеду, который на основе внешних признаков стопы и ваших жалоб сможет поставить предварительный диагноз. А для его подтверждения требуется пройти дополнительно обследование, которое может включать в себя рентген, МРТ и КТ.
По результатам исследования врач сможет поставить точный диагноз и определиться с дальнейшей тактикой лечения.

Лечение боли ступни
Лечение зависит от причины возникновения боли в стопе и стадии болезни. В каждом конкретном случае оно подбирается в индивидуальном порядке. В данном случае могут быть прописаны как медикаментозные средства, так и физиотерапевтические процедуры.
Может появиться необходимость в использовании кортикостероидов, антибиотиков или противовоспалительных препаратов. Кроме того, при лечении заболеваний опорно-двигательного аппарата практически во всех случаях назначается лечебно-профилактическая физкультура. Она необходима для укрепления прочности и гибкости мышц и сосудов голеностопа.
Также нередко назначается ударно-волновая терапия или магнитно-резонансная терапия. Все они направлены на восстановление функций голеностопа, а в частности его мышц и сосудов. при деформации стопы обязательным является ношение ортопедической обув и использование компрессионного белья.
В тяжелых случаях, когда медикаментозное лечение не приносит положительных результатов, применяется хирургическое вмешательство, после которого больному требуется пройти еще и продолжительную реабилитацию. Она также в обязательном порядке включает в себя посещение ЛФК, электрофорез и ряд других физиотерапевтических процедур.
Боль в ступнях не возникает просто так и это следует понимать. Ваше халатное отношение к ней может привести к серьезным осложнениям со стороны опорно-двигательного аппарата. Ведь когда появляются болевые ощущения в ногах, мы не произвольно начинаем хромать, подбирать для себя, как говориться, удобную позу. Но все это негативно сказывается на самом позвоночнике, а это может привести к инвалидности.
Поэтому, если вы любите себя и хотите на долгие годы сохранить свою подвижность, то вам следует сразу же обращаться к врачу, как только возникают систематические боли в ступнях. А еще лучше проходить профилактические осмотры у ортопеда каждые 6-12 месяцев. Это позволит выявить различные патологические процессы еще на начальных стадиях, что существенно сократит процесс лечения и снизит риск развития других заболеваний опорно-двигательного аппарата.
Видео о болях в ступнях ног
evehealth.ru
как лечить и с чем это связано, что делать
Боль в подошве стопы способны вызывать разные причины, которые могут быть как физиологическими, так и патологическими. В первом случае болезненность быстро проходит после кратковременного отдыха, во втором – продолжается долго или возникает регулярно. Иногда ноги болят после долгой ходьбы, стояния, особенно в жаркую погоду.
Подошва представляет собой нижнюю часть стопы, непосредственно соприкасающуюся с поверхностью земли. Она исполняет роль опоры и амортизатора, когда человек находится в вертикальном положении.
Подошва, или ступня, распределяет нагрузку, которая приходится на нижние конечности, тазовые кости и позвоночный столб. По состоянию подошвенной части ног можно судить о здоровье всего организма, поскольку первые признаки большинства патологий проявляются именно на ступнях.
Плантарный фасциит (пяточная шпора)
Если болит подошва стопы, причиной может быть плантарный, или подошвенный, фасциит. Болевые ощущения при этом заболевании концентрируются в области пятки и обусловлены воспалением подошвенной фасции, соединяющей пальцы с пяточной костью. Иногда боль вызывают костные разрастания, которые травмируют окружающие мягкие ткани и известны как «пяточные шпоры».
Для плантарного фасциита характерно усиление болей при ходьбе и движениях. Особенно сильно подошвы болят по утрам, когда человек становится на ноги после ночного отдыха. Причиной патологии является врожденное или приобретенное плоскостопие, лишний вес, заболевания опорно-двигательного аппарата (остеохондроз, артрит, подагра), нарушение кровообращения в нижних конечностях.
Что делать
Терапия пяточных шпор при воспалении подошвенной фасции включает физиопроцедуры, лечебную гимнастику для стоп и применение ортопедических стелек, подпяточников. Хороший эффект дают грязевые обертывания, минеральные ванны, массажные сеансы и согревающие компрессы.
Если болезнь связана с врожденной жесткостью фасций и сухожилий или с их укорочением, основной упор делают на массаж и ЛФК. Выполнение упражнений по утрам предотвращает микроразрывы плантарной фасции, возникающие при ходьбе.
При выраженных болях назначают физиолечение ультразвуком, лазером, внутримышечные инъекции гормональных средств и радиолечение гамма-волнами. Отсутствие эффекта от консервативных методик является показанием для хирургического удаления костного шипа или иссечения измененных структур.
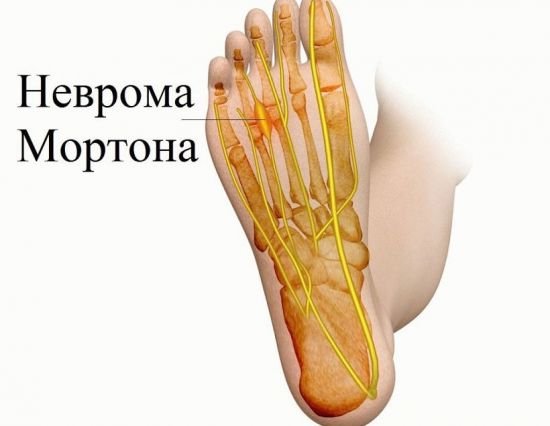
Метатарзалгия (неврома Мортона)
Метатарзалгией называют болевой синдром, возникающий в подошвенной части переднего отдела стопы. Чаще всего его провоцирует поражение нервов, проходящих между пальцами. В большинстве случаев страдает нерв, расположенный рядом с 3 и 4 пальцами. Поражение обычно одностороннее, но болеть могут и обе ноги.
Непосредственной причиной развития невромы является компрессия (сжатие) нерва головками плюсневых костей, к чему приводит ряд факторов:
- плоскостопие;
- перелом или наличие гематомы в районе подошвенного нерва;
- облитерирующий атеросклероз сосудов нижних конечностей;
- постоянные и существенные нагрузки на переднюю часть стоп – длительная ходьба, лишний вес;
- ношение тесной и жесткой обуви, особенно с узким носом и высоким каблуком.
Симптомы метатарзалгии развиваются постепенно. Сначала возникает онемение и дискомфорт после долгой ходьбы или стояния. При хождении в неудобной обуви патологический процесс прогрессирует быстрее, и вскоре боль усиливается и приобретает пульсирующий, дергающий характер.
На ранних стадиях болезненность появляется только под воздействием внешних факторов, но затем подошвы начинают болеть постоянно, независимо от нагрузок. Боль становится резче, если сдавить стопу руками с боков, что обусловлено еще большим давлением на нерв.
Как лечить неврому
Лечение метатарзалгии может быть консервативным и хирургическим. Консервативные мероприятия направлены на снижение компрессии нерва и обязательно включают использование ортопедических изделий – стелек, супинаторов и специальной обуви. Важным условием является отказ от «неправильной» обуви, которую нужно заменить свободными туфлями с широким носом и устойчивой колодкой.
Если принять меры сразу же после установки диагноза и сделать стельки по индивидуальным размерам, риск операции существенно снижается
Для снятия воспаления и боли назначаются нестероидные противовоспалительные препараты (НПВП) на основе Ибупрофена, Диклофенака и Индометацина. Выраженные боли устраняют комбинированными средствами, содержащими обезболивающий компонент и гормоны (Дипроспан, Дексаметазон, Гидрокортизон, Кеналог). Их вводят непосредственно в очаг поражения – неврому.
Консервативная терапия приводит к положительной динамике в подавляющем большинстве случаев. Если эффекта нет в течение нескольких месяцев, проводится хирургическое удаление части нерва либо расширение околоневрального пространства. Чтобы снизить давление на нерв, межплюсневую связку рассекают.
Справка: после удаления части нерва на прооперированном участке пропадает чувствительность.
Плоскостопие
Плоскостопие – это еще один из возможных ответов на вопрос о том, почему болят подошвы ног. Данная деформация характеризуется уплощением сводов стопы, вследствие чего нарушается биомеханика ходьбы и развиваются осложнения со стороны крупных суставов и позвоночника.
Плоскостопием страдают около половины жителей Земли, причем женщины болеют в 4 раза чаще мужчин. Заболевание бывает врожденным и приобретенным, возникающим под влиянием внешних и внутренних факторов.
Сильнейшим провокатором изменения формы стопы является обувь – узкая, жесткая, тесная и имеющая каблук выше 4 см. Именно этот фактор доминирует в качестве причины появления плоскостопия, что наглядно показывает статистика. Однако нужно отметить, что хождение в обуви на плоской подошве тоже вредно, поэтому плоскостопие встречается и у детей.
Типичными признаками плоскостопия являются следующие:
- быстрая усталость ног при ходьбе и стоянии;
- ноющая боль посередине стопы;
- болезненность в бедрах, голенях, пояснице, возникающая после нагрузки;
- отечность стоп, особенно к вечеру;
- возникновение участков огрубевшей кожи на подошвах – образование натоптышей;
- визуальное увеличение ширины стопы;
- ухудшение осанки.
Как лечить плоскостопие
Лечение плоскостопия предполагает активное участие самого больного, поскольку главным условием является подбор «правильной» обуви, а также использование ортопедических вкладышей. Гимнастика наиболее эффективна на первой стадии, с помощью лечебных упражнений укрепляется свод стопы, мышцы и связки, корректируется положение костей и исправляется походка.
На любой стадии плоскостопия полезен массаж, для которого используются специальные коврики и валики. Для восстановления подвижности суставов, улучшения кровообращения и обменных процессов в тканях назначаются физиопроцедуры – ударно-волновая терапия, электрофорез, аппликации с парафином и озокеритом.
Исправление деформации возможно и с помощью хирургической операции, которая может проводиться как на мягких тканях (мышцах и связках), так и на костных структурах. Показанием к оперативному вмешательству является неэффективность консервативного лечения и тяжелое течение плоскостопия.
Читайте также:
Эритромелалгия
Это редкое заболевание, впервые описанное в 1872 году. Эритромелалгия представляет собой поражение сосудов, которое проявляется болью в стопах или кистях рук. В подавляющем большинстве случаев болят именно стопы – они отекают, краснеют, сильно потеют и становятся горячими на ощупь.
Чем вызвана эритромелалгия, до сих пор неизвестно, однако она часто сопутствует другим патологиям. Стоит отметить, что симптомы первичной эритромелалгии выражены сильнее, чем вторичной. Течение болезни приступообразное, причем обострения отмечаются преимущественно в жаркую погоду или во время пребывания в натопленном помещении.
Легкая форма эритромелалгии может наблюдаться при эндартериите, воспалении вен (флебите), сахарном диабете
Приступ заболевания сопровождается заметным покраснением кожи, отечностью и резким болевым синдромом. Боль настолько сильная, что пациент практически неспособен ходить. Чаще всего характерные признаки появляются ближе к большому пальцу, по мере прогрессирования болезни они распространяются на всю ступню.
Эритромелалгический приступ длится от двух минут до нескольких часов, при этом может болеть одна нога или обе. Облегчить состояние помогает приподнятое положение и охлаждение конечности.
Методы лечения
Терапия эритромелалгии комплексная и включает препараты нескольких групп:
- сосудосуживающие – Эфедрин, Адреналин, Мезатон;
- антигистаминные – Тавегил, Супрастин, Клемастин, Хлоропирамин;
- нестероидные противовоспалительные – Ибупрофен, Диклофенак;
- лечебные блокады с Новокаином;
- средства для укрепления сосудистой стенки – Рутин, Аскорбиновая кислота;
- минеральные комплексы с кальцием – Кальция Хлорид, Глюконат Кальция.
В межприступный период рекомендуется принимать ванны с аспирином, радоном и углекислотой (бельнеотерапия), закаливать организм и посещать сеансы иглоукалывания.
При стойком болевом синдроме, не поддающемся лекарственному купированию, нервные симпатические узлы удаляют хирургически. Операция называется симпатэктомией и радикально устраняет боль, однако не избавляет от приступов эритромелалгии. После вмешательства они проходят безболезненно, но покраснение и отечность остаются.
Тендинит
Тендинитом называют воспалительный процесс в сухожилии. Чаще всего поражаются коленные, пяточные, бедренные, плечевые и локтевые сухожилия. Болями в подошве проявляется тендинит задней большеберцовой мышцы, возникающий вследствие перегрузки и микротравматизации.
Наиболее распространенной причиной заболевания является интенсивная физическая нагрузка, вызывающая чрезмерное натяжение сухожилия. Особенно опасны резкие движения неподготовленных, неразогретых мышц.
Задняя большеберцовая мышца располагается позади голени, а ее сухожилие начинается в задней части внутренней лодыжки и «уходит» под свод стопы. Данное сухожилие выполняет поддерживающую функцию, придавая своду правильное положение во время ходьбы.
Стоит отметить, что симптоматика тендинита появляется не сразу. Сначала воспаляется внешняя оболочка, что может вызывать дискомфорт, боль и хруст при движениях ноги. Если интенсивные нагрузки продолжаются, воспаление прогрессирует и меняется структура тканей. Итогом процесса становится рубцевание и возникновение утолщений по ходу сухожилия.
Типичными симптомами тендинита являются боли в подъеме стопы и опущение свода.
Лечение
Терапия тендинита зависит от его происхождения, поскольку болезнь может быть первичной и вторичной, возникающей на фоне системных патологий. Вторичный тендинит лечат с помощью антибиотиков, гормональных препаратов и противоподагрических лекарств. Их назначают в соответствии с заболеванием, вызвавшим воспаление сухожилия.
При любой форме тендинита базовое лечение включает:
- прикладывание холодных компрессов;
- ограничение подвижности ноги – иммобилизацию;
- прием противовоспалительных средств;
- посещение физиопроцедур.
Основным направлением терапии является снятие воспаления, поэтому обязательно используются такие средства, как Кетопрофен, Индометацин, Пироксикам. Кроме таблеток, применяется местное лечение с помощью мазей и гелей – Випросала, Долобене, Вольтарена и пр.
Для нормализации обменных процессов в пораженных структурах назначается электрофорез с Лидазой, ультразвуковые и лазерные процедуры, облучение ультрафиолетом.
Артрит
При артрите воспаляются суставы предплюсны, плюсны или пальцев стоп. В данной области чаще всего встречается ревматоидный артрит и подагра, поражающая первый сустав большого пальца. На фоне травм и сильных ушибов может развиваться травматический артрит.
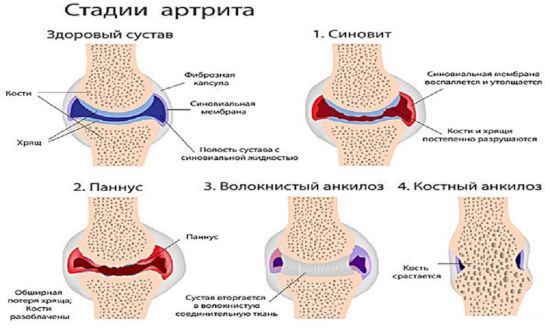
Спровоцировать воспалительный процесс в суставах способны нарушение обмена веществ, хроническая травматизация и высокие физические нагрузки на ноги.
Все артриты объединяет несколько общих признаков, к которым относится:
- постоянная боль, нарастающая при движениях и стихающая после отдыха;
- скованность и ограниченная подвижность по утрам;
- отечность и покраснение кожных покровов над пораженными суставами;
- когтеобразная и молоткообразная деформация пальцев (на поздних стадиях).
Лечение
При своевременном начале лечения и выполнении всех врачебных рекомендаций можно остановить или существенно замедлить патологический процесс. Для этого необходим комплексный подход с применением медикаментозных, ортопедических и физиотерапевтических методов.
При болевом синдроме назначаются средства из группы НПВП для парентерального, перорального и местного применения. Обязательно снижение любых нагрузок на ноги, при обострении рекомендуется соблюдать постельный или полупостельный режим.
Сильные боли снимают с помощью внутрисуставных инъекций глюкокортикостероидов. При необходимости выписываются хондропротекторы для восстановления хрящевой ткани. После снятия острой симптоматики проводится физиолечение. Наиболее эффективны при артрите магнитная и амплимпульстерапия, диадинамические токи и озокеритовые аппликации.
Хорошие результаты показывают занятия лечебной гимнастикой и массаж стоп. Особое внимание следует уделить выбору обуви, которая должна соответствовать размеру и иметь низкий каблук. Лучше всего ходить в ортопедической обуви или вкладывать в обычные туфли специальные поддерживающие стельки.
Таким образом, большинство проблем со стопами возникают из-за неправильно подобранной обуви и превышения физических возможностей организма. Боли в подошве в значительной степени провоцируются лишним весом, особенностями профессиональной деятельности (стоячая работа), а также различными травмами конечностей.
Однако в ряде случаев боль появляется без видимых причин и обусловлена системными нарушениями. Выявить заболевание в этом случае поможет медицинское обследование и консультация специалиста. Будьте здоровы!
sustavik.com
Боль в ступне при наступании и ходьбе, все 10 причин
Причины боли
Имея представление об анатомии и функции пяток, можно разобрать причины боли в пятках по утрам. Обычно эти боли возникают с первыми шагами после сна (стартовая боль) и имеют резкий, почти режущий характер, в большинстве случае проходят при ходьбе.
Основная причина боли пятки, а иногда и всей ноги, – плантарный фасциит. Он же – пяточный или подошвенный фасциит. В интернете можно найти и еще синоним – например, подошвенный апоневроз, это ошибочное название. Подошвенный апоневроз, aponeurosis plantaris, – это не болезнь, а еще одно название плантарной фасции, которая плотно срастается с кожей подошвы стопы и простирается от бугра пятки до основания пальцев.


Причины возникновения воспаления апоневроза подошвы до сих пор однозначно не определены. Предрасполагающими факторами считаются:
- Плоская обувь. Из-за понижения продольного свода стопы повышается напряжение плантарной фасции. Нужно носить обувь с небольшим каблуком – 2-3 см достаточно. Кроссовки и ортопедическая обувь являются приемлемым решением.
- Неадекватные вертикальные нагрузки. К таким относятся прыжки и бег без амортизирующей обуви или без предварительной разминки. Бег в принципе является фактором риска фасциита, особенно у людей с плоскостопием или чрезмерной пронацией. Также вредно много бегать по асфальту и бетону.
- Избыточный вес. Скорее относится к предыдущему пункту, так как при ожирении также возникают слишком высокие вертикальные нагрузки на пятку.
Все эти факторы действуют на фасцию, вызывая в ней дегенеративно-воспалительный процесс.
Основное проявление подошвенного фасциита – это болевые ощущения. Очень характерным является появление боли в пятках по утрам после сна. Постепенно после «расхаживания» боль утихает. Выраженность неприятных ощущений зависит от комплекции человека и времени, в течение которого он стоит на ногах.
Маршевая стопа
Эта патология связана с деформацией плюсневых костей стопы, что вызвано чрезмерными физическими нагрузками. В результате плюсневые кости становятся более плоскими, а стопа визуально кажется шире. Маршевая стопа чаще всего развивается у людей, которые не имеют физической подготовки, но испытывают физические перенапряжения в виде длительного хождения или стояния на одном месте.
Вид боли При хроническом течении недуга боль умеренная, жгучая и покалывающая.
В острой фазе болезненные ощущения могут быть нестерпимыми.
Локализация Больше всего страдает средняя доля стопы, поскольку на нее приходится самая большая нагрузка.
Диагностика В качестве диагностических мер используют осмотр стопы и рентген снимок.
Лечение Самый правильный и эффективный подход в лечении маршевой стопы – это полный покой конечности. Снизить боль помогают анальгетики и НПВС.
После того, как минует острая фаза, больному назначают массаж и сухое тепло.
Патологии нервной системы
Расстройства нервной системы, которые провоцируют боль в стопе, следующие:
- Эритромелалгия – расширение в объеме сосудов, что вызывает острую, нестерпимую боль.
- Судороги – развиваются при недостатке витаминов группы В, определяются самопроизвольными сокращениями тканей, что вызывает сковывающую боль.
Вид боли При эритромелалгие боль характеризуется высокой интенсивностью, приливом жара в место возникновения, а также спазмом.
Во время судорог болит стопа, движения скованы, а боль возникает приступами.
Локализация Боль распространяется по всей стопе, но максимально сильно болят пальцы и область под ними.
Диагностика Для того, чтобы поставить диагноз, достаточно разглядеть клиническую картину и опросить пациента о типах боли. Требуется консультация невропатолога, который на основании ряда опытов с нервными окончаниями, способен оценить всю ситуацию, а также поставить максимально точный диагноз.
Лечение Больному назначают комплексную медикаментозную терапию, которая включает такие препараты, как:
- витамины группы В;
- обезболивающие и седативные препараты;
- венотоники;
- препараты с гепарином.
В комплексе с физиотерапевтическими процедурами, полноценным отдыхом и правильным питанием данные патологии исчезают буквально через 2-3 недели.
В особо сложных ситуациях может быть произведена резекция поврежденных кровеносных сосудов.
Причины боли в стопах
В первую очередь, нужно определиться, почему болят ступни ног и больно наступать. Существует множество факторов, которые провоцируют подобный симптом:
- Подошвенный фасцит.
Основная причина такой болезни – высокая нагрузка на ступни. Это приводит к тому, что целостность фасции нарушается, и развиваются воспалительные процессы в этой области. Фасция образует полностью свод стопы, так как она располагается между плюсневой косточкой и пяткой. Такое заболевание можно обнаружить у людей, которые страдают от лишнего веса или плоскостопия. Боль в ступне будет ноющей. Это характерный признак. Неприятные ощущения распространяются на щиколотку, всю стопу и свод ноги. Утром больно вставать на ногу.
- Артриты различной природы.
К примеру, достаточно сильные неприятные ощущения мучают при артрите ревматоидной или подагрической природы. В местах, где воспалены суставы, ощущается сильная боль, которая усиливается при ходьбе.
- Пяточная шпора.
Это нарост из костной ткани, который отличается конусообразной острой формой. Располагается на пяточной кости. Формируется такой нарост в месте, где фасция фиксируется на пятке. Такую шпору называют отдельным видом фасцита, который перешел в хроническую форму. Причина боли связана с тем, что из-за нароста человек больше опирается на пятку при ходьбе, и как раз в этот момент ощущается сильная и резкая боль.
- Проблемы циркуляции крови в нижних конечностях.
Из-за этого боль будет иметь ноющий характер, ощущается тяжесть в ногах. Такие симптомы проявляются не только при ходьбе, но и в положении сидя и лежа.
- Защемление нерва.
Нерв в таком случае будет перекрыт в районе позвоночника. Нервная система является целостной. Если защемляется и воспаляется нервное окончание в позвоночнике, то симптомы будет переходить и на ноги. Спровоцировать это могут остеохондроз, межпозвоночная грыжа. Воспалительные процессы на седалищном нерве тоже приведут к такому результату. Нерв защемляется в области крестцового отдела и поясницы, как правило, у женщин в период беременности. Вот почему им бывает неприятно наступать на ступню.
- Неврома.
Это новообразование доброкачественного характера. Обычно оно развивается только на одной конечности. Чувствуется боль в ступне при наступании. Обычно неприятные ощущения у пациентов наблюдаются у третьего и четвертого пальцев. В таком случае нужно срочно проконсультироваться с ортопедом.
- Остеопороз и прочие подобные болезни.
Они развиваются, из-за того что кальций не усваивается в достаточной мере. Это приводит к тому, что костная ткань постепенно становится хрупкой и не такой плотной. Боль возникает в ступне при наступании и надавливании.
- Плоскостопия.
На стопу приходится давление от всей массы тела. При этом амортизация отсутствует, так как нет самого изгиба стопы. Боли в стопах ощущаются при длительной ходьбе.
- Атрофия мышц и связок.
Если человек долго не двигается, то развиваются такая болезнь. Кроме того, причиной могут быть беременность, увеличение веса человека за короткий промежуток времени. Неприятные симптомы проявляются, если долго ходить. Боль отличается ноющим характером.
Прежде чем приступать к лечению, нужно определиться с причиной недуга, а потом уже врач будет подбирать рецепты.
Причины болезненного дискомфорта
Полученные травмы
Проснувшись утром, человек может наблюдать болезненные ощущения в области подошвы, если ранее был получен перелом пяточной кости либо произошел разрыв сухожилий. Кроме этого, появляется боль в ступне в утренние часы при растяжении сухожилия, которое возникает при резких движениях, прыжках на месте и резких скачках. Болевой синдром, вызванный травмами, выражен сильно, иногда может сопровождаться прострелами и покалываниями. Пострадавшему тяжело встать на ногу и любые попытки двигаться сопровождаются нестерпимой болью.
Патологии опорно-двигательного аппарата
Больно вставать по утрам и тем, у кого были выявлены такие заболевания суставов, как:
- Бурсит большого пальца ноги. Это патологическое состояние сопровождается воспалительным процессом в околосуставной сумке плюснефалангового сочленения. В результате палец принимает неправильное положение, выступая вбок.
- Артрит. Болезнь, при которой очаг воспаления в области сустава влечет за собой застойные явления в окружающих его тканях, увеличивая тем самым размеры воспалительного очага.
- Артроз. Воспалительное поражение хрящевой ткани стоп, провоцирующее скованность движений и снижение эластичности соединительной ткани суставов.
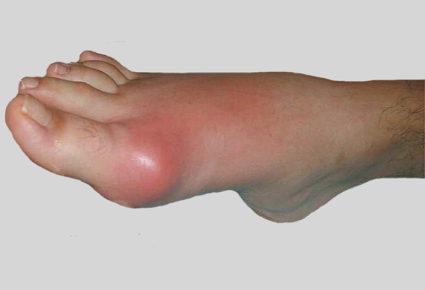

У больных артритом симптомы проявляются в виде резей и покалываний.
Особенно сильно с утра болят ступни при артрозе. Болевой дискомфорт сопровождается жжением и онемением пальцев. У больных бурситом боль носит ноющий характер, а в случае артрита, симптомы проявляются в виде резей и покалываний, которые отдают в область коленного сустава. Зачастую наблюдается отечность и покраснения мягких тканей.
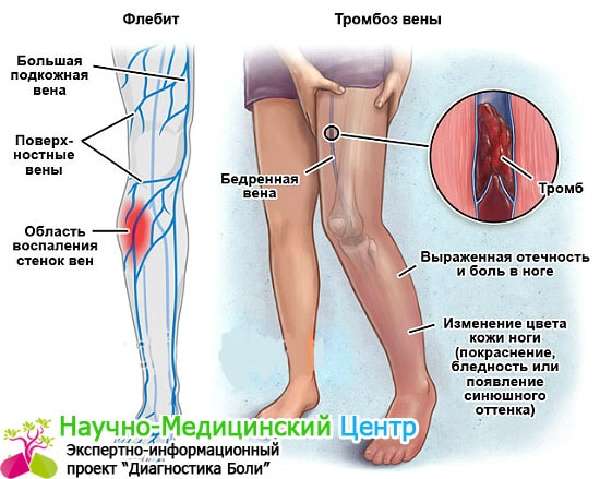
Болезни сосудов
Еще одна причина, почему после сна ощущается боль в стопе — нарушенное кровообращение, вследствие которого клетки нижней части ноги недостаточно снабжаются питательными веществами. Стенки сосудов становятся менее эластичными, снижается их сократительная способность и развивается варикоз. Но, кроме варикозной болезни, спровоцировать утреннюю боль в стопах может тромбофлебит. При этом заболевании в сосудистом просвете образуется кровяной сгусток, который прилегая к внутренней стороне сосуда, выступает препятствием для нормального кровотока. При проблемах с сосудами боль возникает в первые часы после сна, это объясняется тем, что пока нижние конечности неподвижны, полезные вещества к стопе доставляются в минимальном количестве. Болезненный симптом усиливается при наступании на стопу и носит ноющий, колющий характер.
Большой вес


При большом весе идет сильная нагрузка на нижнюю часть тела, что и вызывает дискомфорт.
Ожирение — как одна из причин утренней боли в стопах, обусловлена повышенной нагрузкой на нижнюю часть ноги вследствие большой массы тела. Поэтому часто люди, страдающие избыточным весом, сталкиваются с болезненностью стоп в утреннее время. Чтобы встать утром с кровати и не почувствовать боль в стопах, нужно сбросить лишние килограммы.
Заболевания ЦНС
Спровоцировать болевые ощущения в стопе с утра могут многие патологии центральной нервной системы. Одной из таких является эритромелалгия, представляющая собой расширение сосудов, что, в свою очередь, способствует появлению острой и невыносимой боли. Судороги, развивающиеся вследствие дефицита в организме витаминов группы В, вызывают сковывающий болезненный синдром, который зачастую проявляется сразу после пробуждения.
Заболевания, которые вызывают данный симптом
Другие причины. Плоскостопие — довольно обширная болезнь. Характеризуется опущенным сводом стопы, из-за чего подошва становится плоской. Такая стопа не может корректно выполнять амортизирующую функцию. Это чревато болевыми ощущениями в конце дня, ощущением усталости и тяжести в ногах. Человеку с такой проблемой трудно выполнять физическую нагрузку: бегать, прыгать, даже просто стоять. Человек начинает переносить нагрузку с ноги на ногу. Со временем начинаются боли не только в ногах, но и в позвоночнике. Наследственность, лишний вес, постоянная работа на ногах — это все причины образования плоскостопия.
Остеофит — пяточная шпора. Это еще одна причина, которая характеризуется образованием костного отростка на пяточной кости. При наступлении на ногу возникает ощущение резкой боли, из-за чего больно наступать на ногу, становится невозможно ходить. Появляется такое при ожирении, плоскостопии, травмах.
Воспаление фасции — фасциит. Такой процесс может распространиться на другие мягкие ткани, из-за чего и болят стопы ног. Причиной может быть ношение неудобной обуви, сильные нагрузки на стопы, ожирение.
Также причинами являются воспаление нервов, опухоли, воспаления суставной сумки (бурсит) стопы и еще множество заболеваний, вызывающих боль в ногах по утрам.
Диагностика. Кроме внешнего осмотра и мануальной диагностики, очень большую роль играют дополнительные методы исследования: магнитно-резонансная томография, компьютерная томография, рентгенография, УЗИ. С их помощью и ставят точные диагнозы, что позволяет избежать ошибок врача и неправильного курса лечения.
Лечение. Если не начать терапию, то это грозит человеку не только усилением боли. Могут возникнуть проблемы с ходьбой, распространение инфекции (если она есть), могут начаться осложнения. В таком случае с домашнего медикаментозного лечения приходится переходить к оперативному лечению. Иногда при сильно запущенных формах врачи рекомендуют ампутировать конечность, чтобы спасти жизнь человеку. Но это все крайние случаи.
Как лечат при острой незапущенной форме? Боль в стопе — всего лишь симптом. Лечат именно причину этого симптома, а уже вид терапии подбирается, исходя из диагноза. Этиологическое лечение может быть как консервативным, так и хирургическим. В случае хирургического лечения врачи удаляют новообразования, устраняют травму, укрепляют кости металлическими конструкциями. Обычно к такой методике приходят в последнюю очередь, но бывают случаи, когда без нее не обойтись. Если говорить о консервативном лечении, то из медикаментов могут назначить противовоспалительные препараты, антибиотики. В случаях перелома либо трещин могут наложить гипс.
Для снятия симптомов используют обезболивающие, согревающие мази с противовоспалительными средствами. Для ускорения лечения проводят курс реабилитации в физиотерапевтических отделениях и назначают курсы лечебной физкультуры.
Профилактика. Для предотвращения болевых ощущений в стопах следует придерживаться некоторых правил:
- Делать разминку перед физическими нагрузками и спортивными занятиями;
- Взять под контроль свой вес. Лишний вес тела только нагружает суставы, что плохо сказывается на их состоянии. Нужно начать носить удобную обувь, особенно это касается женщин при беременности.
- Укрепить кости и ступни в целом. Стоит начать коррекцию своего рациона, в котором будет содержаться достаточное количество витаминов и минералов. Нужно начать принимать препараты кальция. Для укрепления стопы следует заниматься спортом или физкультурой. Малоподвижный образ жизни еще никого ничем хорошим не наградил.
Сама по себе боль — симптом патологического процесса. Если болят ноги по утрам — это значит, что проблема уже начала развитие, и если ничего не предпринять, то все может завершиться плохо. Поэтому лучше не игнорировать боль и пойти к врачу, чтобы начать лечение.
В каком случае немедленно к врачу
Выделяют несколько симптомов, появление которых говорит о необходимости немедленного обращения к специалисту:
- Невыносимая боль в стопе, не позволяющая расслабиться и полноценно отдыхать.
- Повышение температуры тела.
- Изменение цвета кожи вокруг очага боли.
- Появление сильной отечности и гематомы.
Не стоит ждать и надеяться, что боль уйдет сама. Ее появление – это сигнал, что стопе требуется помощь специалиста.
Порой самолечение дорогого стоит. Оно не только неэффективно, но и отбирает драгоценное время.
Обязательно посмотрите следующее видео
Грибок на ноге и другие болезни
Причиной зуда и болей под ногой может быть также грибок ноги. Болезнь начинается с покраснения стопы, появляются пузыри на коже, может возникнуть отек. Изменения грибкового воспаления появляются в теплых, влажных местах и без доступа воздуха – чаще всего происходят в пространствах между IV и V пальцем.
Заболевания, при которых может возникнуть боль в подошве ноги, – это и ревматоидный артрит, артроз, сахарный диабет.
Диабетическая стопа – это осложнение плохо вылеченого сахарного диабета. Повреждения в кровеносных сосудах в результате гипергликемии приводят к снижению их эластичности и атеросклерозу. Это приводит к ишемии тканей и некрозу. К сожалению, часто заканчивается ампутацией пораженной части ноги.
Кроме того, боль ног может возникнуть у людей, имеющих грыжи позвоночника в поясничной области, когда дело доходит до угнетения нервных корешков (радикулит).
Лечение
Лечить фасциит пятки и пяточную шпору нужно как одно заболевание, поскольку последнее является следствием первого.
Лечение может быть консервативным и хирургическим. К последнему прибегают редко, в самых запущенных случаях. Начинают же лечение с программы мероприятий, выполнение которой гарантирует облегчение симптомов в течение 6 месяцев с начала лечения.
Пересмотр физической активности
С одной стороны, нагрузку на стопы нужно снизить. Но доказано, что лишь снижение нагрузки помогает облегчить боль в пятке. С другой стороны, необходимо выполнять специальную лечебную физкультуру (ЛФК) на растяжку апоневроза подошвы.
Некоторые упражнения для растяжки и укрепления плантарной фасции:
- Взять холодную пластиковую бутылку или банку из-под лимонада из морозилки. В положении сидя на стуле катать ее по полу сводом стопы массирующими движениями. Вместо бутылки можно использовать небольшой мячик. Выполнять в течение 2-3 минут.
- Встать на ступеньку, порожек или на любую другую устойчивую поверхность высотой несколько сантиметров от пола. Лицо по направлению к ступеньке. Встать на самый ее край пальцами ног, свесив пятки. Поочередно подтягивать и опускать пятки ниже уровня ступени. Для равновесия рекомендуется держаться за опору во время выполнения упражнения.
- Лицо направлено к стене, руки опираются об нее. Одну ногу приблизить к стене, а другую – отдалить. Получится поза полуприседания. Пятка отдаленной ноги – на полу. При этом чувствуется напряжение икроножной мышцы – это растяжка для нее. Упражнение повторить нужно проделывая для обеих ног.
- В положении сидя на полу производить растяжку с помощью полотенца, обхватив им стопы и аккуратно потягивая к себе.
Обувь, стельки и подпяточники
Выше уже было сказано о каблуке в 2-3 см. Материал подошвы должен быть устойчивым. Нужно правильно подбирать обувь по размеру, чтобы она не была тесной или слишком свободной. По мере изнашивания обувь нужно заменять.
Применение индивидуальных ортопедических стелек с супинатором – эффективный метод лечения. Подпяточники же являются скорее симптоматическим лечением, так как они лишь уменьшают пяточную боль, а не лечат ее первоисточник.
Бинтование (тейпирование)
Поддерживает свод стопы, не допуская его снижения. Однако это достаточно трудоемко и неудобно для пациента. Применяют тейпирование до изготовления индивидуальных стелек.
Ночные ортезы
Это ортопедические приспособления, используемые во время сна и предназначенные для обездвиживания стопы в максимально возможном сгибании. Апоневроз длительно время находится в удлиненном состоянии, что способствует заживлению его разрывов и препятствует повторным разрывам во время вставания с постели утром. При применении ортезов боль по утрам уменьшится или вовсе исчезнет.
Гормональная терапия
Используются кортикостероиды – в частности, гидрокортизон. Инъекции ими уменьшают воспаление и избавляют от боли. Однако при инъекциях есть риск, что фасция подошвы разорвется. Многие врачи считают, что эффект от стероидов того не стоит. Чтобы быстро купировать болевой синдром, лучше принять любой НПВС (например, ибупрофен).
Экстракорпоральная ударно-волновая терапия
Изначально ЭУВТ нашла свое применение при лечении камней в почках. Импульсные сигналы извне «дробят» камни. При фасциите ЭУВТ помогает восстановить кровоток и «перекрыть» боль. При ударных волнах нервные окончания перевозбуждаются и «отключаются», поэтому боль проходит.
Хирургическое вмешательство
Хирургическое лечение назначают тогда, когда все вышеизложенные методы не имели эффекта в промежуток от 6 до 12 месяцев (в зависимости от клинической ситуации, опыта врача и интенсивность боли у пациента). В настоящее время стандартом является эндоскопическое удаление под рентген-контролем. Производят рассечение подошвенного апоневроза, и удаляют остеофит (шпору) с помощью фрезы под местным обезболиванием.
Как показывает практика, можно попробовать лечить шпоры на пятках народными средствами. Эти методы не проходили клинических испытаний, поэтому сложно говорить об их эффективности.
Важно!
Перед применением каких-либо методик лучше посоветоваться с врачом, для назначения лечения которое подходит именно вам.
Избавиться от боли в пятке не так уж сложно, как многие думают. Точно следуя программе лечения, положительные результаты обрадуют очень скоро.
Бурсит стопы
Патология определяется наличием воспалительного процесса в суставной сумке стопы. Бурсит может локализоваться в суставах пальцев стопы и ахиллового сухожилия. В результате нарастания воспалительного процесса стопа приобретает неправильную форму, а любые нагрузки на нее сопровождаются сильной болью, отечность и покраснением.
Вид боли Боль острая, сковывающая, простреливающая.
Локализация Очаг боли находится в месте воспалительного процесса (палец, ахиллово сухожилие), а остальная часть стопы лишь незначительно вовлечена в нарастание боли.
Диагностика Диагноз ставится преимущественно на основании внешних проявлений: острая боль, деформация сустава, покраснение кожи возле сустава. Для подтверждения диагноза назначают рентгеноскопию, а для выявления возбудителя воспалительного процесса требуется исследование экссудата, взятого из околосуставной сумки.
Наличие воспалительного процесса в организме также покажет анализ крови и мочи, в которых будут завышены показатели лейкоцитов.
Лечение Первым, что необходимо сделать при лечении бурсита – это зафиксировать сустав в одном положении, ограничив его движения. Это поможет снизить воспалительный процесс, а также не допустить его распространение на соседние ткани.
Устранить отечность помогут НПВС, которые также способствуют снижению боли. Когда неприятные ощущения невозможно терпеть, могут использоваться новокаиновые блокады. Уколы в сумку сустава более эффективны, но проявляют кратковременную эффективность. Физиотерапия, грязевые компрессы и покой стопы ускорят процесс лечения.
В особо запущенных ситуациях может потребоваться операция, при которой часть пораженного сустава полностью удаляется.
Возможные причины болей в ступнях, не вызванные болезнями


Не только болезни могут стать причиной недомогания в нижних конечностях.
Поводом для дискомфорта часто становятся:
- Длительные физические нагрузки – многочасовая ходьбы, тренировка в спортзале, посещение бассейна. При мышечном перенапряжении чаще всего болят икры по той причине, что клеткам не хватает кислорода, из них перестает выводиться молочная кислота. Длительное лечение в таком случае ни к чему – нужно просто прилечь и несколько часов дать ногам отдохнуть.
- Беременность – в данном случае по мере вырастания живота увеличивается нагрузка на опорно-двигательный аппарат, в частности – ноги, что приводит к дискомфорту. Избавится от проблемы полностью можно только после родов, а до этого будущей маме нужно больше отдыхать в положении лежа.
- Лишний вес также дает нагрузку на нижние конечности, избавиться от проблемы можно только методом похудения.
Если чувствуется резкая боль в ноге, то это может быть сопровождающим симптомом устранения организма, что часто возникает у женщин и мужчин после 45 лет. Но, если с данной проблемой в специалисту обращаются молодые люди, то причина кроется в другом.
- Первое — боли на фоне остеохондроза, который повреждает даже подростков.
- Второе — сильные эмоциональные стрессы, на фоне которых возникает миозит – мышечная боль.
- Третье — переохлаждение и как результат – нарушение кровообращения, при восстановлении которого появляется болезненность.
Еще одна причина, по которой часто болят нижние конечности – синдром хронической усталости и витаминное голодание. Это нередко становится причиной нарушения двигательной деятельности. В запущенных случаях необходимо лечение в стационаре под наблюдением врача.
Лечение распространенных причин дискомфорта в ногах

Причиной дискомфорта в ногах иногда становится пяточная шпора, которая проявляется резкой острой болью в пятке во время ходьбы. Врачи не рекомендуют применять медикаментозное лечение, а заняться ездой на велосипеде и плаваньем.
Если регулярное недомогание в ступнях, голенях или бедрах стало последствием перелома, то следует носить специальное ортопедическое приспособление – ортез.
Если у пациента ранее поставлен диагноз «подагра», то лечение патологии сводиться к диете: необходимо исключить из рациона мясные и рыбные блюда, жирные наваристые бульоны, грибы, бобовые, чай, кофе и шоколад.
Эндартериит – еще одно заболевание кровеносной системы, при котором воспаляются внутренние оболочки артерий. Почти всегда течение заболевания усугубляет никотин, поэтому первое, что нужно сделать – отказаться от сигарет. Это же действие поможет устранить дискомфорт в нижних конечностях при атеросклерозе артерий, артрите и тромбофлебите.
Неврома Мортона
Неврома – это воспалительный процесс подошвенного нерва, который находится между третьим и четвертым пальцем стопы. Самая распространенная причина – это ношение высоких каблуков и чрезмерные физические нагрузки на стопу.
Вид боли Пациент изначально чувствует покалывание под пальцами, которое перерастает в жжение в промежности между четвертым и третьим пальцем стопы. При запущенной стадии может наблюдаться онемение всей стопы, а также снижение ее чувствительности.
Локализация Жжение возникает между третьим и четвертым пальцем, после чего боль растекается на всю подошву.
Диагностика Неврома Мортона диагностируется на основании пальпации болезненного участка стопы, а также опроса пациента об ощущениях. Для подтверждения предположений и дифференциации с артритом и артрозом может назначаться рентген снимок или МРТ.
Лечение На начальных этапах болезни используют консервативное лечение, направленное на облегчение работы стопы, а также снижение нагрузки на область пальцев. В запущенных ситуациях может потребоваться хирургическое вмешательство, при котором воспаленный участок нерва иссекают.
Важно носить ортопедическую обувь, соблюдать советы и рекомендации врача, а также снизить физические нагрузки
dobryjson.ru
причины боли в ступне ноги при наступании, лечение
Ходьба – основное движение, которое выполняет человек в течение суток. И особенно обидно, если оно дарит ему не легкость и радость, а боль. Почему болит стопа посередине при ходьбе, и как с этим справиться?
Возможные причины
Причин такого состояния может быть несколько. Некоторые из них появляются исключительно у людей солидного возраста. Если появляется боль в ступне при наступании, это может говорить об одном из следующих диагнозов:
- травма – перелом, разрыв и растяжение связок, ушиб;
- плоскостопие;
- остеопороз;
- артрит суставов стопы;
- подагра;
- межпозвонковая грыжа – ишиас;
- подошвенный фасциит.
Также подобное состояние может появляться в результате ношения неудобной обуви. Со временем это может привести к деформации правильной анатомии стопы и связанным с такой патологией заболеваниям. Наконец, если человек слишком долго ходит, то даже самая удобная обувь не сможет обеспечить комфорт. Хождение, которое является, по сути, нагрузкой на суставы стопы, необходимо обязательно чередовать с отдыхом (в положении сидя или лежа).
Травма
К объединенной причине «травма» относят вывихи, переломы, растяжения, ушибы. Травмы сопровождаются сильной резкой болью, быстро разрастающимся отеком и понижением чувствительности кожных покровов. Что делать при травме? В этом случае требуется срочная фиксация сочленения и доставка больного к медицинскому учреждению.
Боль может появиться в середине стопы, в задней или передней части, в зависимости от места перелома, растяжения или вывиха. Особенное внимание следует уделить посттравматическому периоду. Временные ограничения движения и нагрузок на стопы – это рекомендации, которые помогут предотвратить разрушения в конечностях.
Плоскостопие
Если болит свод стопы при ходьбе и во время стояния, то высока вероятность развития плоскостопия у человека. Кстати, плоскостопие может быть как врожденным, так и приобретенным. Это значит, что если в детстве у человека анатомия стопы сформировалась правильно, то это не гарантирует, что так и останется на всю жизнь. Плоскостопие в зрелом возрасте – это результат множества ошибок, которые совершает человек, особенно во время взросления и активного развития.
Так, излишние нагрузки, поднятие тяжестей и недостаток витаминов в подростковом возрасте – это зачатки для развития патологии в стопе в будущем. И конечно, многое зависит от осанки. Искривление позвоночника влияет на весь опорно-двигательный аппарат, и в том числе нередко является причиной плоскостопия и появления болей в ступнях ног при ходьбе. Терапия плоскостопия направлена на стабилизацию состояния конечностей пациента, а также предотвращение дальнейших разрушений сустава.

Массаж ступней при плоскостопии невозможно заменить другими терапевтическими методами
Очень эффективны меры профилактики:
- регулярный массаж стопы;
- правильная обувь – с мягкой подошвой и небольшим каблуком;
- специальный комплекс упражнений.
Остеопороз
Это очень грозное заболевание, которое может привести к полной потере опорной функции ног. При этом очень сильно болят ступни ног как при ходьбе, так и в состоянии покоя. Причиной развития остеопороза могут быть как многочисленные травмы в прошлом, так и воспалительные процессы, протекающие в хрящах и костной ткани сочленений стопы.
Читайте также:
Артрит
Кстати, причиной артрита в этой части опорно-двигательного аппарата обычно выступают травмы в анамнезе пациента. По статистике, перелом увеличивает вероятность развития артрита в дальнейшем в семь раз. Особенно опасно, если этих травм было несколько. Если хрящи травмировались не один раз, то в них начинают развиваться дистрофические процессы. Болезненные ощущения при артрите нарастают постепенно. Сначала появляется ломота в костях.
Боль в стопе при ходьбе в первое время незначительная, но со временем ее интенсивность возрастает. Далее может появиться припухлость в области стопы. В итоге, все заканчивается нарушением походки и ограничением подвижности. Основная терапия такого состояния – симптоматическая. При значительном поражении сустава необходимо обращаться за помощью к хирургам, которые проведут пластику сочленения и избавят пациента от болей и хромоты.
Подагра
При этом заболевании происходит отложение солей мочевой кислоты в сочленениях. Это приводит к деформации суставов, нарушению питательного обмена в них, а также защемлению нервов. Человеку больно ходить, но дискомфорт не исчезает и во время покоя. Сустав отекает, кожа вокруг него краснеет, может наблюдаться местная гиперемия. Обязательной частью лечения является диета. Она направлена на выведение солей из организма и нормализацию обмена веществ.
Поскольку очень часто подагрой страдают тучные люди, то им необходимо попытаться снизить вес. И конечно, воспалительный процесс в ступне снимают противовоспалительными препаратами.
Межпозвонковая грыжа
Как заболевание поясничного отдела позвоночника может влиять на свод опорно-двигательного аппарата? Очень просто, ведь нервная система едина, и именно благодаря этим сигналам человек получает информацию о боли в том или ином месте. Поражения или защемления седалищного нерва в позвоночнике могут приводить к таким симптомам, как боли в ягодицах, мышечной слабости, дискомфорте и жжению в нижних конечностях, причем ощущения в спине обычно намного меньше, чем в ноге.

При защемлении седалищного нерва в области спины боль может возникнуть на любом участке, где он проходит. Очень часто такой зоной становится стопа, поскольку именно движения этим участком конечности производится максимальное количество движений в сутки
Если появляется боль в ступне при наступании, которую невозможно терпеть, не стоит удивляться назначению врача пройти МРТ. Такая диагностика позволяет своевременно выявить многие заболевания, о которых человек даже не подозревал.
В основе лечения ишиаса – массаж. Действия профессионального массажиста позволят высвободить зажатые нервные корешки, восстановить нормальные обменные процессы и устранить спазмы.
Хорошо помогает иглоукалывание и электрическая стимуляция мышц в области позвоночника. На время терапии пациенту необходимо носить специальный корсет, чтобы снизить давление на нервные окончания. При отсутствии ожидаемого эффекта прибегают к хирургическому лечению. Применение противовоспалительных препаратов и анальгетиков при этом заболевании неэффективно. Такая терапия лишь временно снизит интенсивность болевых ощущений, однако не решит проблему.
Подошвенный фасциит
Неприятные болезненные ощущения при этом заболевании появляются после сна или длительного отдыха. При этом болит стопа в нижней части. Причины – многочисленные микроразрывы жесткого слоя соединительной ткани – фасции сочленения. Так, к подобным травмам приводит растяжение этого участка. Наиболее часто подобное состояние наблюдается у бегунов. В результате при походке наблюдается подворачивание стопы внутрь, поскольку в этом состоянии интенсивность боли спадает.
Провоцирующие факторы – возраст, лишний вес, неудобная обувь. Лечить это заболевание приходится всю жизнь. В основе терапии – упражнения для стоп ног, которые лучше проводить каждое утро. Также для снятия симптомов пациенту назначают обезболивающие препараты. Для снятия отечности можно прикладывать лед. При постановке этого диагноза желательно избегать длительных прогулок и чрезмерных нагрузок на стопы.

Боли при подошвенном фасциите появляются не непосредственно на пятке, а ближе к центру свода стопы
Другие заболевания
Причинами боли в стопе могут быть и иные заболевания, на первый взгляд, никак не связанные с опорно-двигательным аппаратом. Эти патологии могут быть сосудистого, неврологического, обменного и иного характера. Наиболее частые из них:
- Осложнения диабета. При сильной степени тяжести заболевания пациентам больно наступать и опираться на ноги, а со временем они и вовсе отказываются от движения и оказываются прикованы к стулу. Сначала дискомфорт появляется в виде жжения, а затем чувствительность ног пропадает. Ступня приобретает бледный, синюшный вид. На самых запущенных стадиях появляются язвы и гигромы, и может доходить до отмирания кожных покровов.
- Сосудистые патологии. Нарушение местного кровообращения неизменно сказывается на состоянии ног. Так, при тромбофлебите ступня болит сверху, а также ближе к лодыжкам. Пациенту больно опираться на стопу.
- Полинейропатия. При этом заболевании пациент теряет чувствительность кожных покровов. В результате человек без причины чувствует, что его кожные покровы в области ступни начинают словно гореть. Полинейропатия может затрагивать только одну конечность, то есть пациент чувствует дискомфорт только правой или левой ноги.
Подводим итоги
Если болит подъем стопы или самая простая ходьба приносит боль, нужно немедленно обращаться к врачу. Появившееся внезапно, такое состояние ног может привести к грозным осложнениям, которые останутся с пациентом на всю жизнь.
elemte.ru
Почему болит стопа после ходьбы в каких случаях она возникает
Болевые ощущения в стопах после ходьбы знакомы каждому. Если они проявились один раз, к примеру, после ношения высоких каблуков или длительной прогулки, переживать не стоит. Тем не менее, если ситуация повторяется постоянно и сопровождается дополнительными симптомами, нужно принимать меры. Существует множество причин болей в стопе после ходьбы, поэтому потребуется обследование.
Какие причины появления боли в стопе?
Боли в стопе могут быть последствием длительной ходьбы, повышенных нагрузок, ношения тяжестей. Также они часто связаны со слабостью мышечного аппарата, избыточным весом, врожденными аномалиями в строении стопы.
Далеко не всегда такое явление связано с патологическими процессами. Часто к нему приводит переутомление и повышенные нагрузки. Это вполне объяснимо, поскольку стопы выдерживают всю массу дела человека, а в процессе активности нагрузка увеличивается.
Еще одна распространенная причина – ношение неудобной обуви. Особенно часто болями страдают женщины, которые любят высокие каблуки. При их ношении главные нагрузки возлагаются на пальцы, а стопа при ходьбе не перекатывается на носок с пятки, как нужно. Поэтому связки и мышцы нагружаются сильнее.
 Стопа занимает неестественное положение и при ношении узкой обуви, которая сильно сжимает пальцы и не дает поперечному своду нормально выполнять функции амортизации.
Стопа занимает неестественное положение и при ношении узкой обуви, которая сильно сжимает пальцы и не дает поперечному своду нормально выполнять функции амортизации.
Вред стопе наносит слишком тонкая либо жесткая подошва. Также дополнительные нагрузки приходятся на опорно-двигательный аппарат в целом.
ВАЖНО! При частом использовании подобной обуви возможны постоянные боли не только в стопе, но также и в суставах.
Различные травмы
Если боль несильная и проходит быстро, беспокоиться не о чем. Скорее всего, причина в повышенных нагрузках на стопу или в ношении неудобной обуви. Тем не менее, сильный, резкий или жгучий болевой синдром, а также боли, которые проявляются не только после ходьбы, могут говорить о наличии травмы.
Речь может идти о поражении костей, связок и суставов. Даже при простом ушибе либо после того, как вы наступили ногой на камень, происходит развитие отеков и гематомы. Боль, как правило, возникает лишь при ходьбе или надавливании.
При поражении связок и суставов, а также переломе стопы наступать на нее будет очень больно. Стопа при ходьбе может вовсе утратить свои функции, начать отекать и болеть даже в состоянии покоя.
Болезни
Болевые ощущения могут быть следствием различных заболеваний – болезней воспалительного характера, нарушения кровообращения, деформации стопы. Чем раньше вы пройдете обследование и определите причину неприятности, тем проще будет с ней бороться.
Причины регулярных болей в стопе могут быть следующими:
 плоскостопие;
плоскостопие;- остеопороз;
- лигаменит;
- фасциит;
- метатарзалгия;
- артрит;
- вальгусная деформация;
- подагра;
- артрит;
- сахарный диабет;
- облитерирующий эндартериит;
- тендинит;
- неврома;
- варикозное расширение вен.
Заболевания сосудов
Самое распространенное нарушение сосудов – варикозное расширение вен. Сначала поражается голень, затем появляется тяжесть в ногах и судороги. На более поздних стадиях больной постоянно ощущает боль в стопах. При отсутствии лечения возможны опасные осложнения.
Другое заболевание, способное провоцировать боль – диабетическая стопа, являющаяся осложнением сахарного диабета. Кроме боли возможно появление отеков, онемения, слабости мышц, язвы на коже. Причиной является поражение мелких сосудов ввиду повышения сахара в крови.
Также боль в стопах после ходьбы провоцируют некоторые неврологические заболевания:
- Фуникулярный миелоз. Заболевание связано с нарушением проводимости нервных импульсов в спинном мозге.
- Болевая нейропатия. Появляется при алкоголизме либо сахарном диабете. Предполагает поражение нервных корешков, что и провоцирует сильные боли.
- Неврома Мортона. Проявляется редкой стреляющей болью в области сгиба пальцев. Причиной является утолщение межпальцевых нервов. Такое обычно происходит при длительном их сдавливании.
Патологии суставов
 Самое распространенное поражение суставов – артрит. Суставы стопы чаще всего поражает ревматоидный, инфекционный или подагрический вид данного заболевания.
Самое распространенное поражение суставов – артрит. Суставы стопы чаще всего поражает ревматоидный, инфекционный или подагрический вид данного заболевания.
Его симптомы – отек, покраснение кожи, болевые ощущения в суставе.
Эти признаки особенно ярко выражены при подагре. При обострении боль будет острой и может возникать не только при ходьбе, но и в состоянии покоя. В особенности часто больные страдают ночью. При подагре может поражаться только одна нога, а вот при артрите воспаление обычно симметрично.
Также возможно воспаление связок стопы либо голеностопного сустава. В данном случае боль при ходьбе будет резкой и стреляющей. Лигаменит – воспаление связок передней части стопы, в зоне подъема или подошвы, возникающее после травм. Также возможно воспаление суставной сумки, которое может стать причиной артрита.
Заболевания сухожилий
Нередко боли провоцируются воспалением сухожилий стопы – тендинитом. Оно может поразить как одну ногу, так и две одновременно. Основной симптом заболевания – сильная боль, которая возникает после любых нагрузок, а также при касании к пораженному участку. Возможно покраснение кожи и появление синяк.
СПРАВКА. Также при тендините нередко проявляется хруст при движениях. Он может быть и незначительным, и слышным на расстоянии.
Болезни стопы
Из заболеваний стопы боли после ходьбы могут провоцировать следующие заболевания:
- Фасциит. При такой патологии стопа обычно болит посередине. Она представляет собой воспаление проходящей по подошве продольной связки. При наступании возникает сильная острая боль. Обычно она утихает к вечеру. Воспаление может стать причиной появления нароста на пяточной кости – шпоры. Боль в таком случае очень сильная и не дает нормально ходить.
 Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы.
Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы.- Вальгусная деформация. Является осложнением поперечного плоскостопия. При ходьбе в таком случае болят пальцы и свод стопы. Возможно изменение походки и сложности в выборе подходящей обуви.
Советы врачей по лечению и профилактике
Терапия боли в стопе будет зависеть от причины, которая ее провоцировала. Снимать боли самостоятельно можно лишь в том случае, если они редкие и являются следствием повышенной нагрузки либо ношения неудобной обуви. Для этого можно использовать легкий массаж, теплые ванночки с морской солью, а также положение с поднятыми на подушку ногами.
Однако при наличии заболеваний нужна комплексная терапия. Важно снизить нагрузки на стопы и подобрать правильную, лучше ортопедическую обувь. Иногда необходимы специальные бандажи либо наложение гипса.
Медикаменты назначает врач с учетом заболевания. Могут использоваться нестероидные противовоспалительные средства (таблетки или мази). В некоторых случаях применяются кортикостероидные препараты, хондропротеторы, сосудорасширяющие средства, поливитаминные комплексы.
Из физиотерапии могут представлять пользу контрастные ванночки, парафинотерапия, грязевые аппликации, массаж с использованием специальных мазей либо эфирных масел.
Для профилактики нужно взять на вооружение следующие рекомендации:
- Важно своевременно выявлять и лечить заболевания суставов, сосудов, нарушения кровообращения.
 Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.
Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.- Важно избегать травм.
- Для укрепления связок и мышц стопы рекомендуется больше гулять, ездить на велосипеде либо лыжах. Но важно не напрягаться чрезмерно. Ощутив дискомфорт, дайте себе отдохнуть. Полезно босиком ходить по песку либо траве, плавать и выполнять несложные упражнения.
Боли в стопах могут существенно снизить качество жизни человека. Поэтому при регулярном их появлении нужно принимать меры. Лечение назначает специалист с учетом причины патологии.
Вконтакте
Google+
mybegom.com
Боли в стопах ног. Причины и лечение при ходьбе, после вставания. Народные средства, мази
У детей и взрослых часто возникают боли в стопах ног на фоне различных патологических состояний. Важно своевременно обратиться в больницу, чтобы врач определил причину нарушений и назначил эффективное лечение. Самостоятельно не рекомендуется ставить диагноз и начинать терапию, поскольку можно спровоцировать серьезные осложнения.
Содержание записи:
Виды боли в ступне
Интенсивность и место локализации болевого синдрома позволит врачу установить точный диагноз и определить заболевание, в результате которого возникли дискомфортные ощущения в стопах ног.
| Название | Описание |
| Резкая боль спереди | Указывает на воспалительный процесс в области передней части стопы около пальцев. Резкая боль чаще возникает при ходьбе, после бега она усиливается. Во время сна и утром неприятные ощущения слабее проявляются. |
| Болевой синдром спереди в верхней части стопы. | В большинстве случаев это признак плоскостопия или других костных деформаций. Появляются заметные характерные изменения анатомической структуры стопы. Искривление можно заметить невооруженным взглядом. Болевой синдром возникает также в пальцах, при подъеме ступни или в момент наступания на нее. |
| Острая боль тянущего характера под пальцами. | Чаще возникает у людей, которые носят неудобную или узкую обувь. Тянущая острая боль является результатом повреждения локальных нервных окончаний. Так развивается особая невралгия под названием метатарзалгия. Для устранения неприятных признаков, достаточно ограничить нагрузку на стопу, держать ее в постоянном покое. |
| Пульсирующая боль ноющего характера сзади. | Первый симптом перегрузки стопы. Пятка представляет собой основную точку опоры. Пульсирующая боль также может указывать на повреждения или костные деформации (пяточная шпора). В этой ситуации на пятке образуется костный нарост, который можно легко прощупать. Повреждения и деформации указывают на локальное разрастание тканей в области плюсневых костей. |
| Боль с внешней стороны около лодыжки. | Симптом свидетельствует о поражении связок и мышц. В некоторых ситуациях дискомфорт и боль переходят со ступни на голень, бедро. Неприятные ощущения колющего и жгучего характера указывают на повреждение сухожилий. При воспалительном процессе в области щиколотки, боль возникает с внутренней стороны посередине стопы. |

Вместе с болевым синдромом проявляются другие сопутствующие симптомы (опухание мягких тканей стопы, покраснение кожи в пораженной области, отек). Человек жалуется на ограничение подвижности, ему тяжело наступать на ногу. Характерными местными проявлениями являются варикозное расширение вен, гематома, ссадины.
Причины в зависимости от локализации боли
Боли в стопах ног (причины и лечение определит врач терапевт, при необходимости может понадобиться консультация хирурга, ортопеда или невролога) возникают в любом возрасте. Учитывая локализацию дискомфортных ощущений, специалист установит причину патологических процессов и назначит эффективную терапию.
Боли в пятке
Болевой синдром в пятке может быть следствием внешних или внутренних факторов.
Из основных причин следует выделить следующие источники боли:
| Название | Описание |
| Внешние факторы |
|
| Патологические причины |
|
 Подагра — опасность повышенного количества мочи в крови
Подагра — опасность повышенного количества мочи в кровиИсточником болей в пятках также может быть внелегочный туберкулез, бурсит, злокачественные новообразования или воспалительный процесс в области аххилового сухожилия. То же самое касается нарушенного вещественного обмена, по причине которого в суставах откладывается чрезмерное количество солей мочевой кислоты.
Боль в своде
Чтобы начать своевременную терапию, необходимо определить истинную причину появления болей в своде стопы.
Это может быть:
- заболевания воспалительного характера;
- дегенеративно-дистрофические процессы;
- травмы и повреждения;
- нарушенное функционирование связочного или суставного аппарата;
- аутоиммунные заболевания;
- нарушенный метаболизм.
Провоцируют патологические изменения в стопах ног переохлаждение организма, неправильно подобранная обувь, гормональные изменения или большие физические нагрузки на нижние конечности. Сюда же относится длительная усталость, ухудшение сна, хронические заболевания и плохое питание.
Боль с наружной стороны
Боли в стопах ног (причины и лечение требуют медицинского обследования) нельзя игнорировать, поскольку ее причиной может быть серьезная патология. Без лечения появятся осложнения, которые усугубят состояние здоровья.
Боль с наружной стороны стопы провоцируют следующие факторы:
Пассивный образ жизни, длительное стояние или сильные физические нагрузки на ноги провоцируют развитие патологических процессов, сопровождающиеся воспалительным процессом, опуханием мягких тканей, деформацией костей.
Болевой синдром спереди
Боль в пальцах ног указывает на развитие поперечного плоскостопия. Дискомфорт возникает в переднем отделе стопы. В большинстве ситуаций достаточно сменить обувь или уменьшить нагрузку, чтобы избавиться от болевого синдрома.
Помощь врача понадобится при возникновении отечности. Если боль тревожит длительное время, сопровождается также деформацией и высокой температурой тела.
Болят стопы ног после сна
Боли в стопах ног (причины и лечение поможет определить врач терапевт) после ночного сна провоцируют следующие патологические состояния:
- Подошвенный фасциит. Болезнь характеризуется воспалением соединительной ткани в области внешнего свода стопы, от пятки до пальцев.
- Остеопороз. Патология, которая возникает в результате вымывания из организма человека кальция. Причиной также являются повышенные нагрузки на стопы (ожирение, лишний вес, профессиональные спортивные занятия).
- Артрит, артроз. Воспалительный процесс переходит на суставы и стопу. Сильная боль и отеки чаще проявляются в вечернее время. Однако, если не лечить болезнь, симптомы проявляются утром после сна.
- Варикоз. Первым признаком патологии являются отечность и утренняя боль в стопах ног.

К второстепенным факторам относят травмы и нарушения функционирования суставов. Повышенные физические нагрузки, недостаточное количество витаминов и минералов, лишние килограммы также провоцируют боль в стопах ногах по утрам.
При ходьбе
Если больно наступать на ногу, необходимо обратиться в больницу, чтобы пройти полное обследование.
Существует большое количество причин боли в стопах при ходьбе:
| Название | Описание |
| Травма | Длительное время боль беспокоит человека во время передвижения после серьезного вывиха, перелома или разрыва связок. |
| Вросший ноготь | Появляется сильная боль и ограничивается передвижение. Устранить патологическое состояние можно исключительно оперативным путем. |
| Плоскостопие | Свод стопы выступает в роли амортизатора при ходьбе. При плоскостопии он отсутствует, что провоцирует болевой синдром в процессе передвижения. |
| Пяточная шпора | Развивается воспалительный процесс в области пяточной кости. Осложнение, чаще возникающее на фоне плоскостопия. |
| Остеопороз | Болезнь характеризуется повышенной пористостью и хрупкостью костей. Источник патологии – недостаток кальция и минеральных веществ в организме человека. |
| Подагра | Заболевание, при котором откладываются соли в суставе стопы. Патологические процессы провоцирует почечная недостаточность, неправильное питание. Подагрический артрит сопровождается сильным болевым синдромом при ходьбе или в состоянии покоя. Стопа отекает, ткани краснеют. Лечение проводится комплексно с применением медицинских препаратов и составлением специальной диеты. |
| Ревматоидный артрит | Болевые ощущения возникают на фоне сильных физических нагрузок, переохлаждения или по причине инфекционных патологий. |
| Сосудистые заболевания | Чаще возникает у людей с сахарным диабетом. В нижних конечностях нарушается кровообращение, появляется жгучая боль и трофические язвы. В тяжелой ситуации возникает гангрена, когда необходима ампутация пораженной части ноги. |
| Остеоартрит | Болезнь является следствием износа хрящевых тканей. С остеоартритом чаще сталкиваются люди пожилого возраста или имеющие избыточный вес. При прогрессирующем заболевании потребуется замена поврежденного сустава. |
| Подошвенный фасциит | Болевой синдром провоцируют микротравмы соединительных тканей в области свода стопы. То же самое происходит при растяжении связок фасций. Они тянут пяточную кость, вызывая сильную боль. |
Это малый перечень причин, которые провоцируют болевой синдром в стопах при ходьбе. В каждом случае необходима диагностика, чтобы определить патологические процессы и своевременно начать лечение. Без терапии возникают серьезные осложнения, приводящие к инвалидности.
В пожилом возрасте
Боли в стопах ног у людей старшего возраста чаще встречаются в результате деформаций или защемления нервных окончаний. Это связано с тем, что уменьшается объем жировых отложений в области плюсневых костей.
Причиной также может быть нарушенное кровообращение, изменение структуры костей. Без своевременного лечения патологические процессы приводят к деформации стопы. Сильную боль человек чувствует во время передвижения или стоя на одном месте длительное время.
Деформация стоп у пожилого человека проявляется быстрее и приводит к развитию артроза, анкилоза. Патологические изменения возникают в результате нарушенного вещественного обмена или на фоне износа сустава в стопе.
У беременных
В период вынашивания малыша в организме женщины происходит кардинальная перестройка.
Многие будущие мамы жалуются на боль в стопах при беременности, причиной тому могут быть следующие факторы:
- по мере роста плода, увеличивается вес женщины;
- смещается центр тяжести тела;
- увеличивается нагрузка на суставы и стопы.
У некоторых женщин беременность провоцирует нарушения в работе сердечно-сосудистой системы. Появляются не только болезненные ощущения в стопах ног, но и судороги. Нижние конечности отекают, возникает варикозное расширение вен. Особенно это происходит на позднем сроке беременности, поскольку матка увеличивается и передавливает вену в области малого таза.
После родов
Организму женщины необходимо некоторое время для восстановления после рождения малыша.
Боли в стопах остаются и тому есть определенные причины:
- Во время родовой деятельности растягивается позвоночник и мышцы таза, также связки лобкового сочленения, поэтому болит поясница, стопа и пятка.
- В период беременности объем циркулирующей крови увеличивается, растущая матка оказывает давление на вены. При их удлинении и расширении сосудистые клапаны не справляются со своей работой. Это приводит к застою крови в ногах, и как следствие возникновению болевых ощущений в стопах.
- Во время вынашивания малыша ноги женщины перегружены, лишние килограммы оказывают негативное воздействие на их состояние после родов.

В любой ситуации необходима помощь врача, чтобы определить причину, почему болят стопы ног. Своевременно подобранная терапия позволит предупредить развитие серьезных заболеваний.
Медикаментозное лечение
Терапия болей в стопах осуществляется комплексно. Учитывая источник заболевания, врач подбирает медикаментозное лечение или назначает хирургическое вмешательство. Операция позволяет кардинально решить проблему, устранить источник дискомфорта и неприятных ощущений, а также предупредить повторное возникновение болевого синдрома.
В случае медикаментозной терапии пациенту назначают следующие лекарства:
| Группа медикаментов | Название | Применение |
| Обезболивающие средства | Анальгин, Аспирин | Лекарство принимают во время еды по 100 мг 3 р. в сутки на протяжении 7-10 дней. |
| Противовоспалительные препараты | Диклофенак, Спазмалгон | Пациентам назначают по 1-2 таб. во время еды на протяжении 3-х дней. |
| Миорелаксанты | Тизанидин, Толперизон | Лекарство принимают 3 р. в день по 2 мг. |
 Троксевазин укрепляет сосуды и капилляры, предупреждает варикоз
Троксевазин укрепляет сосуды и капилляры, предупреждает варикозВ некоторых ситуациях по показаниям врач назначает новокаиновые блокады. Дополнительно для наружного применения врач рекомендует использовать гели, мази (Троксевазин, Гепарин). Средства быстро снимают боль и отек, воздействуя исключительно на пораженный участок тела. То же самое касается компресса с димексидом.
Народные средства от боли
Боли в стопах ног (причины и лечение требуют вмешательства терапевта) можно устранить рецептами знахарей и целителей, но перед их применением необходима консультация с врачом.
Среди наиболее эффективных народных средств можно выделить следующие методы:
- Ледяной компресс. Уменьшает болевой синдром и отек пораженных тканей. Перед прикладыванием льда, предварительно его рекомендуется обернуть в полотенце, чтобы предупредить переохлаждение кожи.
- Компресс из мела с чесноком. Помогает уменьшить болевой синдром при фасциите и пяточной шпоре. Необходимо измельчить мел и чеснок. Затем компоненты смешать в одинаковых пропорциях. Полученную кашицу следует наложить компрессом на пораженную область стопы, предварительно распаренную.
- Прогревание солью или песком. Метод народной медицины, который помогает уменьшить болевой синдром. Важно во время процедуры следить за температурой прогреваемой смеси, поскольку можно обжечься. Необходимо соль или песок прикладывать к пораженной области и оставлять до полного остывания.
- С растяжением помогает справиться компресс из теста. Для приготовления сырья необходимо смешать муку и соль в одинаковых пропорциях. Хорошо замесить крутое тесто, обкрутить им поврежденное место, затем зафиксировать, накрыть пищевой пленкой и укутать теплым материалом (полотенце, платок, одеяло).
Справиться с воспалительным процессом в области сухожилия стопы и устранить сильную боль поможет лук с морской солью. Компоненты необходимо смешать, измельчить и выложить полученную массу на поврежденное место. Затем накрыть марлей, укутать пищевой пленкой и оставить компресс на 6 ч.
Разной интенсивности боли в стопах ног возникают под влиянием различных негативных факторов. Дискомфорт человек может чувствовать во время передвижения или в состоянии покоя. Чтобы правильно определить причину, необходимо обратиться к врачу. Специалист назначит дополнительную диагностику и на основании полученных результатов подберет эффективное лечение.
Оформление статьи: Владимир Великий
Видео о болезнях стоп
Малышева расскажет о болезнях стоп и их лечении:
healthperfect.ru


 плоскостопие;
плоскостопие; Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы.
Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы. Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.
Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.


 По данным первичного осмотра терапевт направит к узкопрофильному специалисту.
По данным первичного осмотра терапевт направит к узкопрофильному специалисту.
























 Оперативное лечение
Оперативное лечение






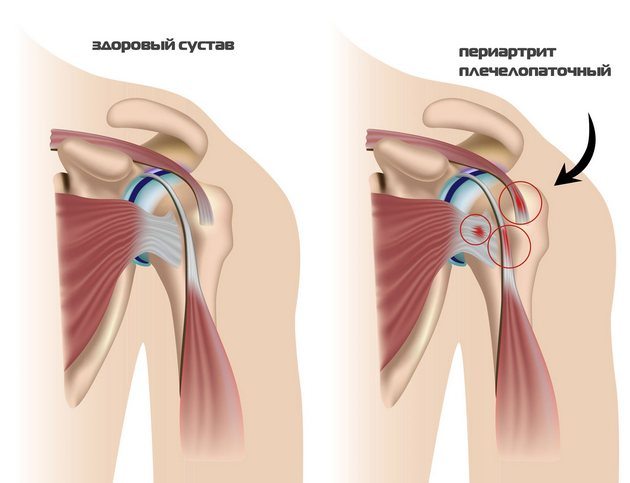

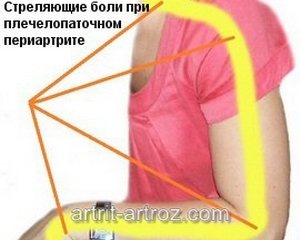


























 В иных случаях плекситы плечевого сустава развиваются по причине:
В иных случаях плекситы плечевого сустава развиваются по причине:
 Анатомия кисти
Анатомия кисти

 Зажим срединного нерва
Зажим срединного нерва












 Существует более десятка часто встречаемых болезней пальцев рук. Рассмотрим, почему болят суставы пальцев рук и основные методы лечения.
Существует более десятка часто встречаемых болезней пальцев рук. Рассмотрим, почему болят суставы пальцев рук и основные методы лечения. Подагра деформирует суставы пальцев
Подагра деформирует суставы пальцев Пальцы деформированные артрозом
Пальцы деформированные артрозом болят суставы пальцев рук в результате полученной травмы, наличие отека и деформации сустава;
болят суставы пальцев рук в результате полученной травмы, наличие отека и деформации сустава; Народные рецепты при болях в суставах
Народные рецепты при болях в суставах
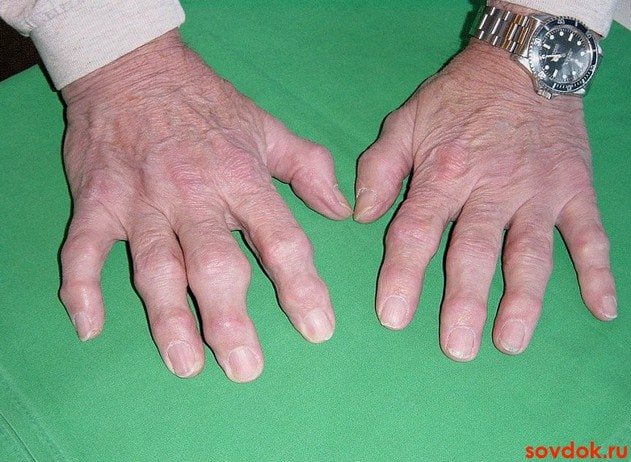
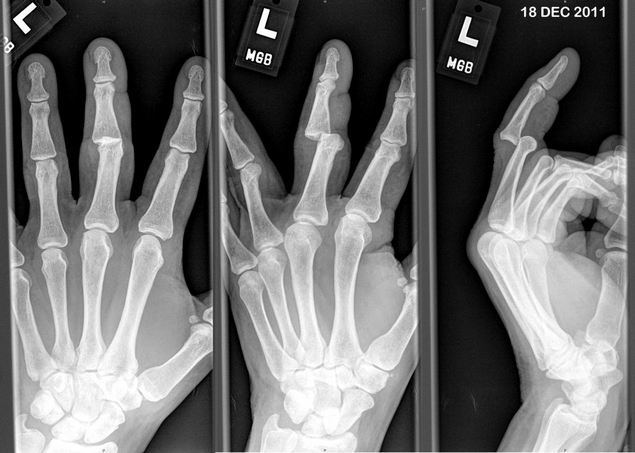

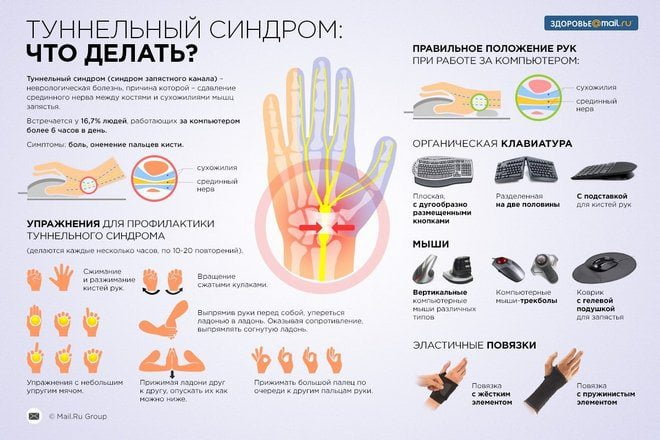















 Эглонил – средство для лечения невротических расстройств.
Эглонил – средство для лечения невротических расстройств. В острый период болезни и при выраженности психотической симптоматики лечение начинают с парентерального применения препарата внутримышечно. При стабильном состоянии пациента рекомендуют прием в виде таблеток.
В острый период болезни и при выраженности психотической симптоматики лечение начинают с парентерального применения препарата внутримышечно. При стабильном состоянии пациента рекомендуют прием в виде таблеток.








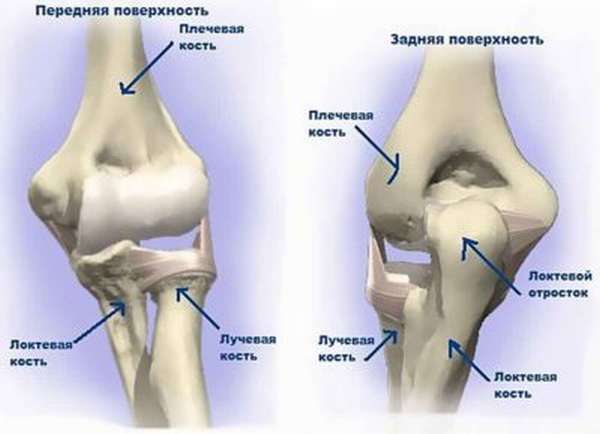





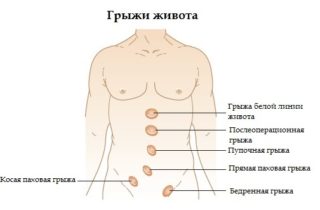 Самостоятельно определить грыжу в брюшной полости можно по специфическим признакам. Однако уточнить вид патологии в домашних условиях сложно. Они бывают следующими:
Самостоятельно определить грыжу в брюшной полости можно по специфическим признакам. Однако уточнить вид патологии в домашних условиях сложно. Они бывают следующими: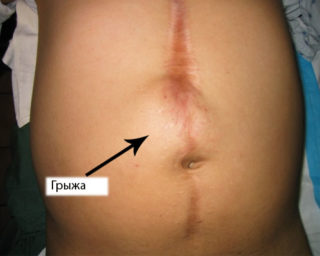
 Симптомы ущемления выпячивания сложно спутать с чем-либо еще. Оно отличается яркой клинической картиной и требует немедленной медицинской помощи:
Симптомы ущемления выпячивания сложно спутать с чем-либо еще. Оно отличается яркой клинической картиной и требует немедленной медицинской помощи:




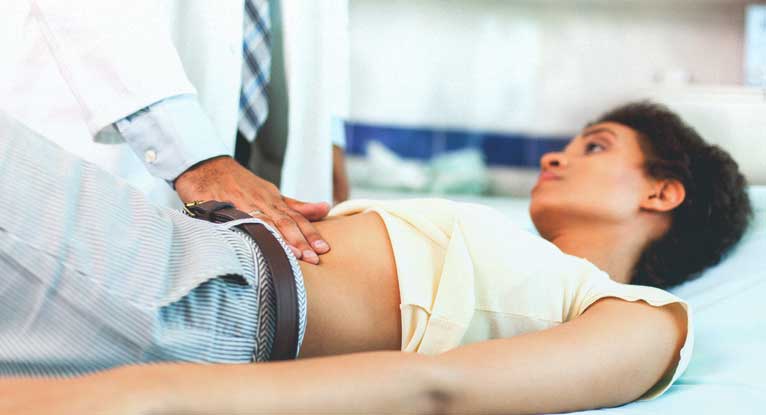


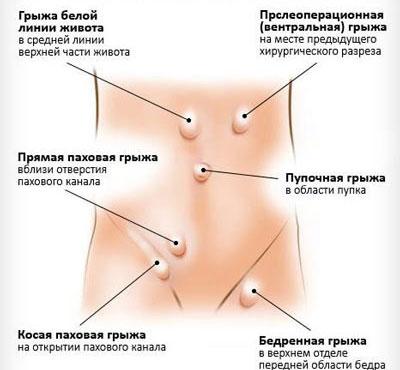
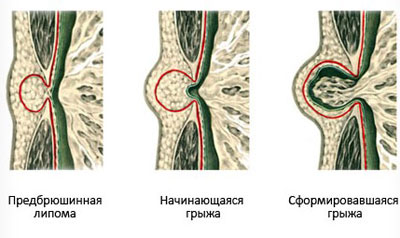
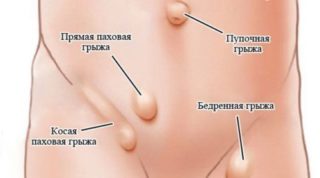

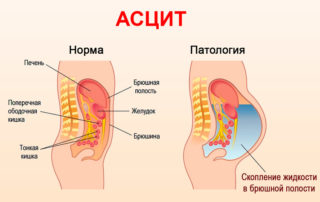

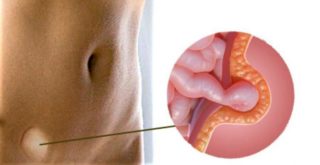




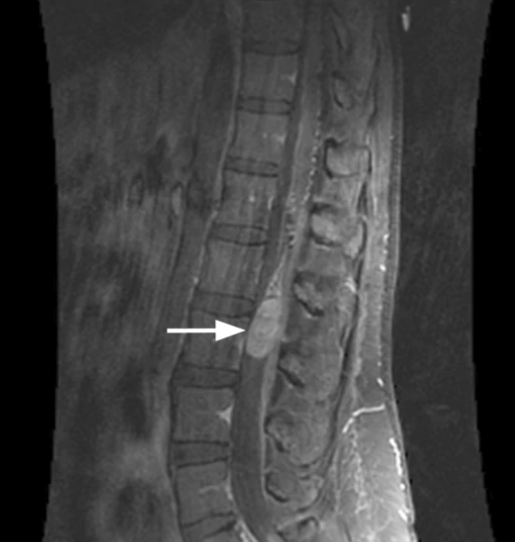

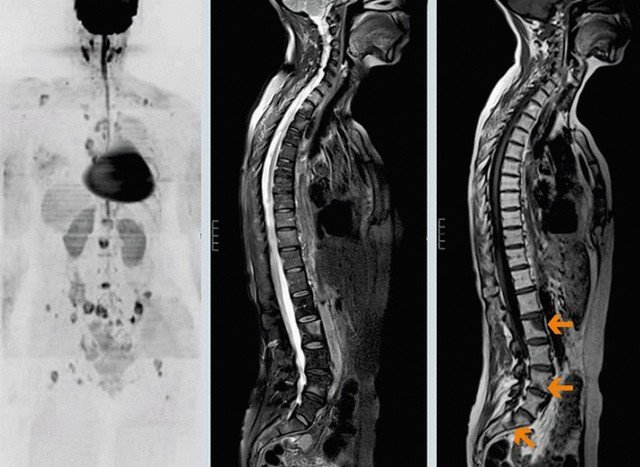
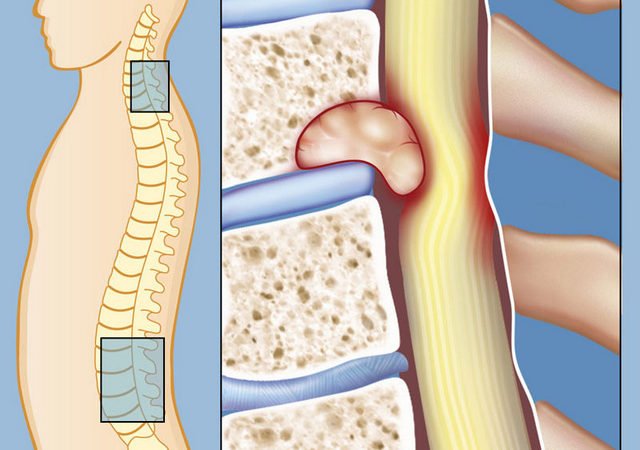
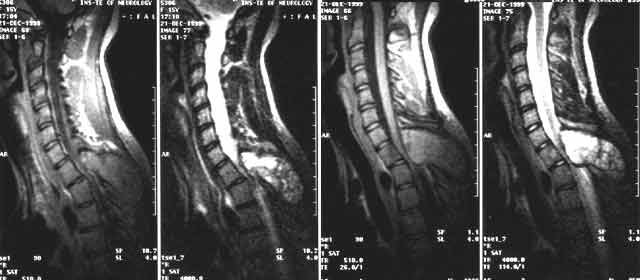
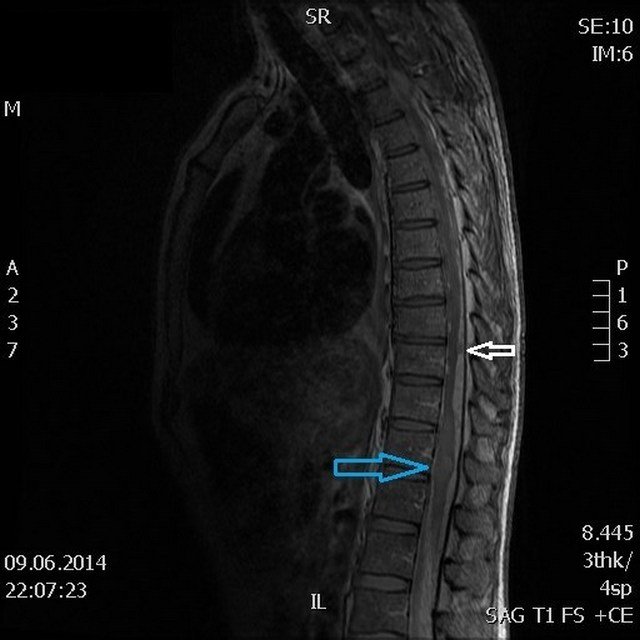
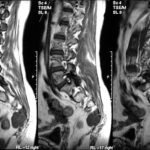
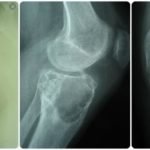
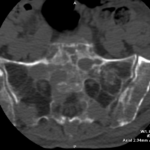
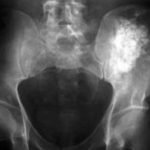
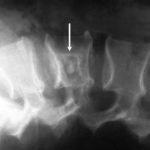
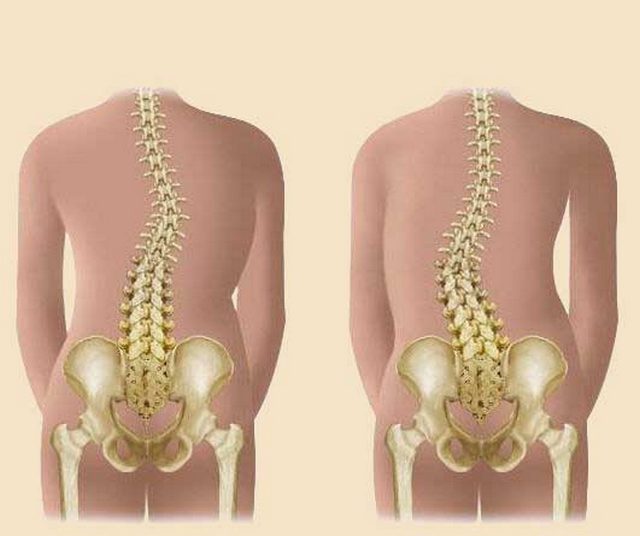
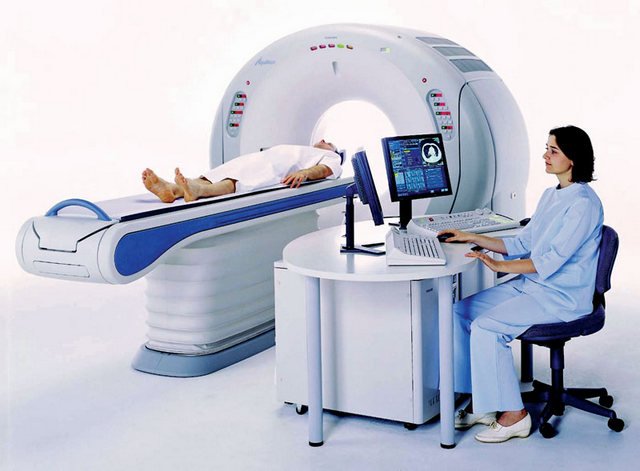
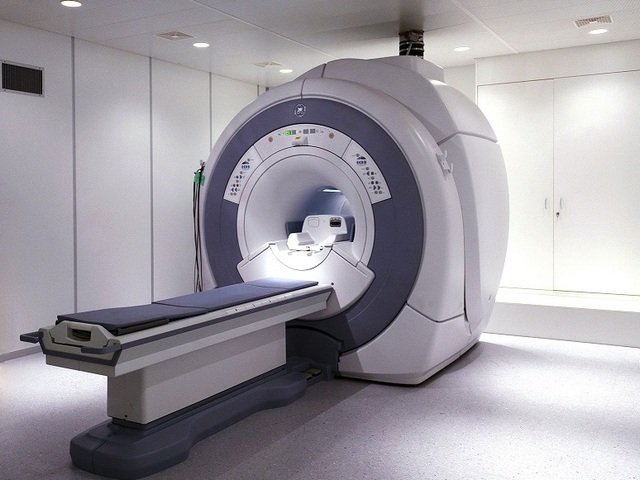













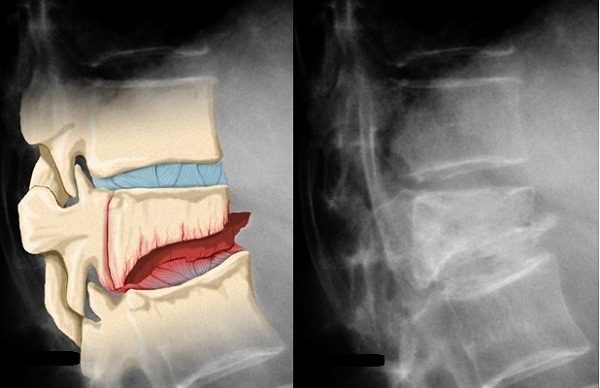

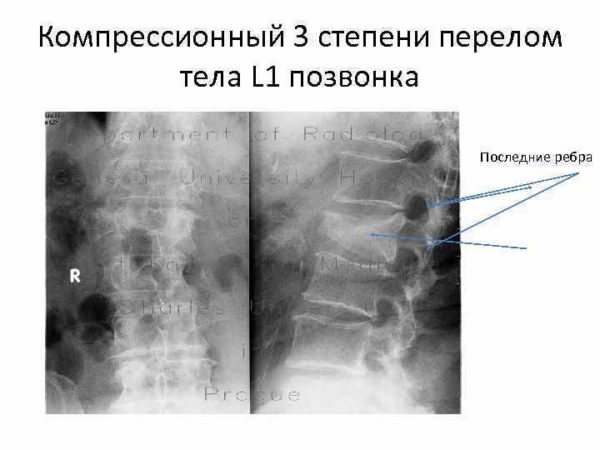
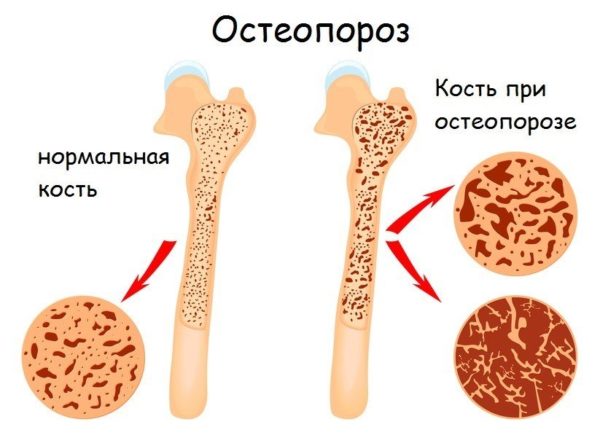
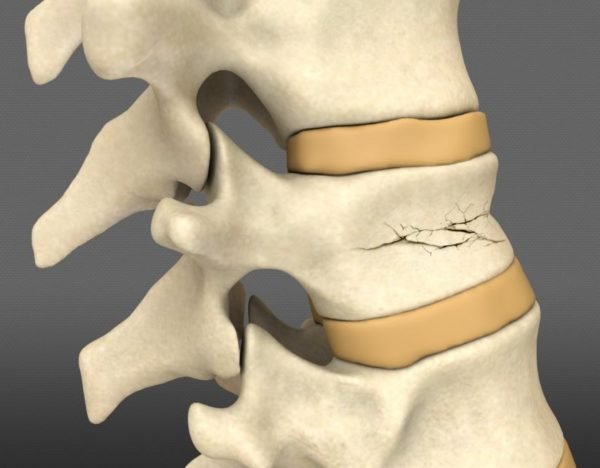

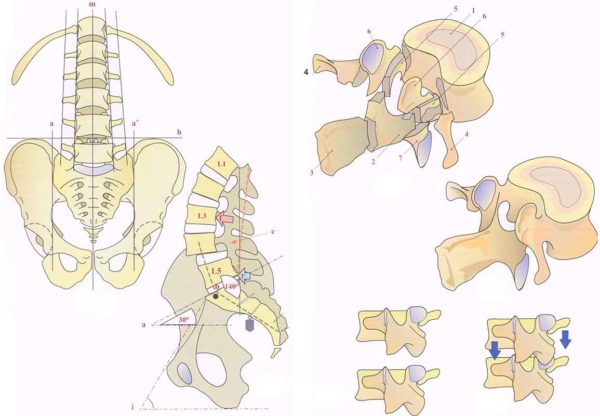
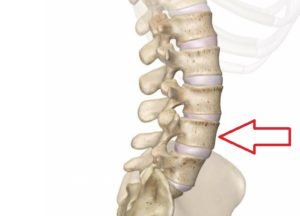
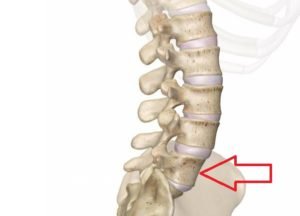

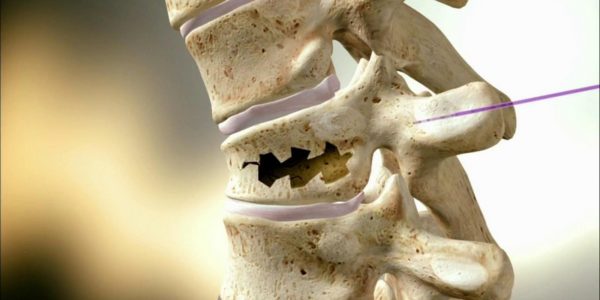
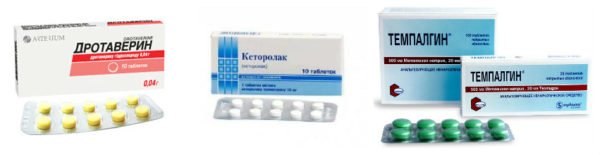



 Вероятность данной травмы повышается, если у человека имеются заболевания костной системы. Остеопороз, остеохондрозы, нарушают плотность и структуру костей, могут спровоцировать компрессионные переломы позвоночника.
Вероятность данной травмы повышается, если у человека имеются заболевания костной системы. Остеопороз, остеохондрозы, нарушают плотность и структуру костей, могут спровоцировать компрессионные переломы позвоночника.