При хондрозе мазь – виды и разница между ними, как правильно выбрать препарат?
виды и разница между ними, как правильно выбрать препарат?
Когда у пациента болит спина, врач в большей части случаев диагностирует либо хондроз, либо остеохондроз. Созвучность названий этих заболеваний заставляет обычных людей представлять их одной и той же патологией. Но эти болезни разные, несмотря на то что между ними есть определенное сходство.

Мазь от хондроза
Прежде всего эти два заболевания различаются тем, что хондроз представляет собой только начальную стадию патологии, а остеохондроз развивается уже позже, если хондроз не начать лечить вовремя. Если же лечение правильно и вовремя провести, остеохондроз начаться вообще не сможет. Ведь эта патология заключается в том, что разрушения проходят уже не только в межпозвоночных дисках, но и в костях и тканях вокруг позвоночника.
Чтобы избавиться от хондроза, важно знать, какие методы будут результативными. В статье разберемся, какая мазь от хондроза считается наиболее эффективной и какие еще средства смогут помочь в избавлении от такого недуга.
Существует ли различие между этими двумя заболеваниями?
Непрофессионалы все еще не могут сойтись во мнении насчет ответа на этот вопрос. Даже в поисковике, вводя «хондроз», невозможно попасть на страницу, посвященную искомой патологии – читателя постоянно перенаправляют на страницы, посвященные остеохондрозу. Однако это два разных заболевания. Хондроз представляет собой начальную стадию остеохондроза, когда заболевание еще не вышло за пределы дисков. В результате патологии, протекающей в хрящах, диски становятся тоньше, тургор начинает теряться, и затем гиалиновый хрящ становится волокнистым. Далее начинает образовываться фиброзная ткань, слои, прилежащие к позвонкам, начинают окостеневать и обызвествляться. Обычно хондроз проявляется в позвоночнике, однако вообще проявиться он может в любом месте, где есть хрящи. К примеру, могут пострадать ребра. Тогда можно диагностировать межреберный хондроз.
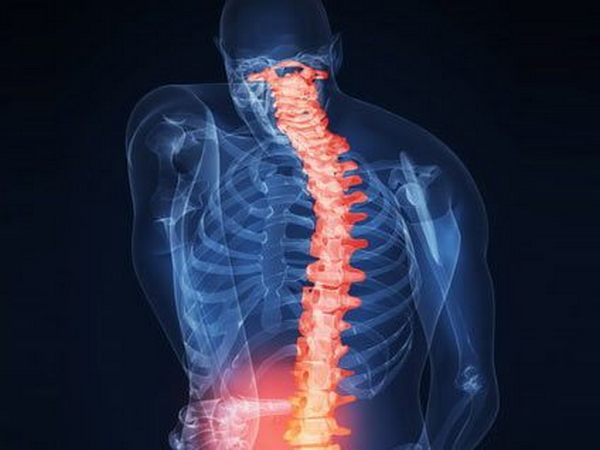
Хондроз и остеохондроз, вопреки распространенным мнениям, — разные заболевания
При остеохондрозе патологические изменения происходят как в дисках, так и уже в позвонках, хрящах, а также связках. При этом еще и ущемляются нервные корешки, развивается определенная клиническая картина.
Отчего возникает хондроз?
Одно время врачи полагали, что хондроз представляет собой следствие дистрофических изменений в хрящах позвоночного столба. Такое считалось возрастными изменениями из-за износа хрящей и их последующего разрушения, замены костями. Наращиваемая кость, по распространенному тогда среди врачей мнению, мешает работе мышц и нервных окончаний, вследствие чего спина начинает болеть.
Но недавние открытия показали, что причиной хондроза в шее могут оказаться заболевания мышц шеи. Те из-за патологий напрягаются, из-за чего защемляются нервы. Такое случается при недостатке активности – к примеру, если человек работает за компьютером. Мышцы оказываются в напряжении и в результате использованной неудобной подушки в течение нескольких ночей подряд. Более того, даже контрастный душ может вызвать подобную проблему, однако это случается нечасто и лишь у недостаточно подготовленного человека.
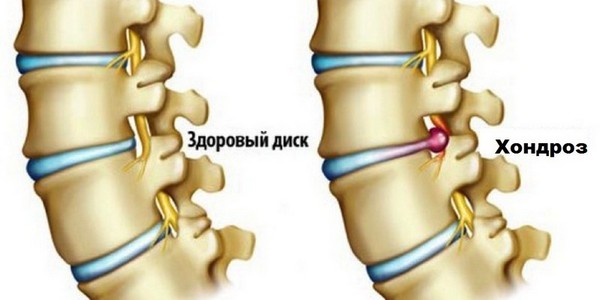
Хондроз может развиться как из-за иных заболеваний позвоночника, так и из-за неправильного образа жизни
Причиной хондроза любого отдела позвоночного столба могут оказаться постоянные стрессы и запредельные психологические перегрузки. Однако гораздо чаще хондроз начинается от следующего:
- ожирение;
- патологии сосудов;
- избыток сахара в крови;
- проблемы с метаболизмом;
- слишком высокое давление.
Повысить риск развития хондроза могут также серьезные проблемы с позвоночным столбом. К примеру, травмы спины, плоскостопие, сколиоз. Еще хондроз могут вызвать различные инфекции, а также общая интоксикация.
Хондроз шеи
Шейный хондроз можно заметить, резко повернув голову. Возможны такие первоначальные симптомы:
- головокружение;
- очень сильная слабость;
- боли, отдающие в руки.
Причина заключается в большом количестве нервов и сосудов, которые проходят через позвоночные отростки. Защемление этих тканей нарушает кровоснабжение головного мозга и способствует ущемлению нервов, которые отходят к рукам.
Если в шее появился характерный хруст, человек должен немедленно обратиться к врачу-ревматологу. Тот тщательно обследует пациента и назначит правильное лечение.
При мигрени обычный человек частенько списывает симптом на непогоду и магнитные бури. Однако очень редко подозрения падают на проблемы с шейным позвонком, конкретнее, на уже разрушающийся межпозвонковый диск.
Грудной хондроз: за что его можно принять, как лечить, когда может развиться межреберная невралгия?
Хондроз грудного отдела позвоночного столба запросто можно не заметить с самого начала. Он более редок, чем в шейном или поясничном отделах, к тому же, поначалу у него почти нет симптомов. У начальной стадии хондроза могут быть следующие симптомы:
- плохо слушающиеся конечности;
- шум в ушах;
- рвота;
- мигрень;
- режущая боль в глазах;
- общая слабость.
Если не обращаться к врачу с самого начала развития патологии, все эти симптомы станут повторяться все чаще и сильнее. При этом станет болеть грудь, и боль будет отдаваться в левое плечо, руку. Боль появляется и в легких, причем сочетается с другими острыми болями. При этом болит участок вдоль позвоночника, немеют места между лопатками и левой рукой. Также боль может чувствоваться внизу живота, маскируясь под боль от изжоги либо от обострения язвенной болезни.
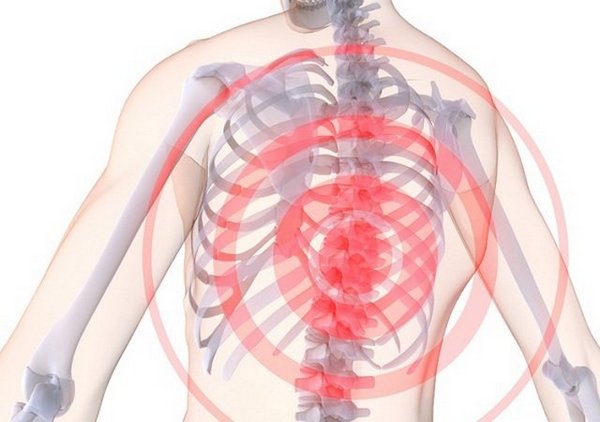
Грудной хондроз распознать непросто – он дает о себе знать лишь слабовыраженными симптомами
Если врач поставил неверный диагноз, патология может перерасти в ее запущенный аналог. Начинает развиваться осложнение в виде межреберной невралгии. Из-за сильного опоясывающего грудь спазма мышц, вызывающего боль, вообще невозможно набрать воздуха в грудь. Симптомы проявляются у женского пола в более зрелом возрасте, чем у мужского. Такое происходит потому, что хрящи женщины от симптомов защищает гормон эстроген. С возрастным падением уровня данного гормона растет и риск развития патологии.
Поясничный хондроз — прострел
Если данная патология стала беспрепятственно развиваться в поясничном отделе позвоночного столба, это может оказаться чревато воспалением седалищного нерва. Более того, не исключен и паралич.
Заболевание можно заподозрить, если начинает болеть поясница, крестцовая зона или ноги. Еще ощущения могут отдавать/распространяться в ягодицы. Важнее всего обратиться к врачу при онемении ноги.
При хондрозе могут быть проблемы с тем, чтобы справлять малую нужду. Может резко «стрелять» при активном движении или разгибании туловища. При остром хондрозе бывают приступы при следующих факторах:
- кашель;
- поднимание тяжелых предметов;
- чрезмерные физнагрузки.
Сходство хондроза и остеохондроза по симптомам
Хондроз протекает без симптомов. Разве что иногда движения могут оказаться немного скованны и побаливает спина, но не сильно. Пациент начинает что-то подозревать не ранее, чем нарушается его осанка. Для того чтобы диагностировать хондроз, врач делает пациенту рентген.
Симптомы остеохондроза заметны намного лучше:
- стреляющие/ноющие/колющие боли. Возникают в пораженном отделе позвоночника, отдают в другие зоны: в любую конечность, в лопатку, в грудь. Когда пациент двигается, боль становится сильнее;
- корешковый синдром, который выражается в онемении конечности, а также в жжении по нерву;
- пережимание сосудов больными позвонками, причем обычно такое случается при шейном остеохондрозе. Распознать такой симптом можно по рвоте, мигрени и шуму в ушах. Если резко поворачивать голову, можно упасть в обморок. Еще повышается потоотделение, наблюдается расширение/сужение зрачка, онемение половины лица, опускание века;
- образуясь, грыжа начинает сдавливать спинной мозг. Из-за этого находящиеся ниже органы начинают хуже работать.
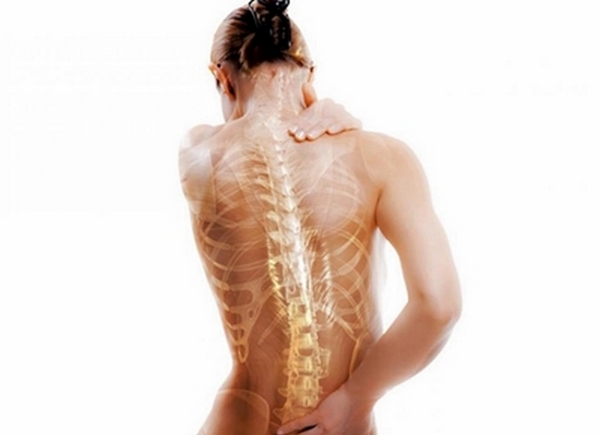
Важно отличать хондроз и остеохондроз, поскольку второй является следствием первого
Окончательно диагностировать остеохондроз тоже позволяет рентгенография.
Мази от хондроза
Где бы ни находился очаг хондроза, главное при его лечении – это снятие боли. Если она сильная, больному прописывается постельный режим.
Пациенту при хондрозе врач прописывает ряд препаратов. При обострении используются обезболивающие и противовоспалительные медикаменты. Если боли интенсивные, ставятся уколы. Если же боль умеренная, хватает мазей и пропивания таблеток.
Те мази, которые используются для того, чтобы избавить больного хондрозом от боли, успешно борются с самой болью, с воспалениями, а также оказывают местное согревающее действие. Вот примеры таких мазей:
- «Нурофен»;
- «Вольтарен»;
- «Фастум-гель»;
- «Кетонал»;
- «Индометацин».

Для успокоения болей при хондрозе рекомендуется использовать различные мази
Чем хороши местные препараты?
Комплексное лечение хондроза никогда не обходится без мазей. Большая часть местных медикаментов хороша для быстрого купирования воспаления, для того, чтобы расслабить напряженные мышцы, а также подготовить больной позвоночник к упражнениям ЛФК. У этих мазей следующие достоинства:
- почти полное отсутствие побочных эффектов;
- несложность и отсутствие трудностей в использовании;
- гели быстро всасываются, при этом на поверхности кожного покрова не остается следов;
- почти полное отсутствие противопоказаний;
- предупреждение продолжения патологических процессов в хрящевой ткани, а у некоторых мазей еще и стимуляция регенерации.
Использование местных препаратов хорошо тем, что побочные эффекты и противопоказания практически полностью отсутствуют
Производители лекарственных препаратов в настоящее время выпускают следующие группы медикаментов для лечения остеохондроза:
- массажные;
- комплексные;
- хондропротекторы;
- гомеопатические;
- противовоспалительные;
- согревающие и отвлекающие.
НПВП
Сейчас препараты для наружного применения являются самыми востребованными лекарствами от болей в спине. Они отпускаются без рецепта в каждой аптеке.
Принцип действия наружных средств основан на том, что они препятствуют деятельности циклооксигеназы. Это фермент, возбуждающий и продолжающий воспалительные процессы.
Хотя для того, чтобы унять боль, достаточно просто втереть препарат – чтобы вылечить патологию необходимо провести целый курс, причем делать это по инструкции по применению конкретного лекарства. Это потребует 7-14 дней.
Вот самые широко используемые действующие вещества и торговые названия НПВП.
Таблица №1. Действующие вещества и торговые названия НПВП.
| Действующее вещество | Описание вещества | Торговые названия |
|---|---|---|
| Кетопрофен | Действующее вещество в препаратах оказывает противовоспалительное действие, сокращает отечность в тканях, устраняет или уменьшает болевые ощущения. Положительный эффект достигается благодаря фармакодинамике, то есть кетопрофен действует местно, подавляя активность циклооксигеназ, участвующих в синтезе простагландинов. Гель и мазь с кетопрофеном, также уменьшают скованность в суставах и припухлость, что важно при хондрозах, остеохондрозах, артритах, артрозах и ревматизме. | «Фламакс» «Флексен» «Валусал» «Фастум гель» «Феброфид» «Быструмгель» «Кетонал» «Артрум» |
| Пироксикам | Ингибирует активность циклооксигеназы, способствует улучшению кровообращения в области применения. Уменьшает воспаление, купирует болевой синдром. Благодаря препаратам с пироксикамом можно успешно избавиться от утренней скованности и отечности. | «Финалгель» |
| Диклофенак | Устраняет боль как в состоянии покоя, так и при движениях, убирает скованность, возникающую по утрам, различные припухлости, улучшает функциональную способность суставов. При наличии воспалений, которые могут возникнуть после хирургических вмешательств, травм, при остеохондрозе, хондрозе и прочих заболеваниях локомоторной системы облегчает как внезапную боль, так и хроническую, уменьшает воспалительный отек в месте повреждения. | «Вольтарен Эмульгель» «Диклак» «Дикловит» «Ортофен» «Диклоран плюс» |
| Ибупрофен | Противовоспалительный эффект связан с сокращением проницаемости сосудов, улучшением кровообращения и микроциркуляции, уменьшением высвобождения из клеток медиаторов воспаления. Анальгезирующее действие обусловлено сокращением интенсивности воспаления, уменьшением выработки брадикинина. | «Нурофен» «Долгит» «Бруфен» |
| Мелоксикам | Фармакологическое действие – противовоспалительное, жаропонижающее, анальгезирующее. При наружном применении оперативно устраняет дискомфорт, вызванный заболеваниями позвоночника (в том числе и хондрозом), улучшает микроциркуляцию и способствует уменьшению отека. | «Амелотекс» |
| Кеторолак | При применении в виде мази или геля вызывает успокоение или полное исчезновение болей в пораженном месте, в том числе и болей в суставах, уменьшает скованность и припухлость. Эффективно способствует увеличению объема движений. | «Кеторол» |
| Нимесулид | В скором времени после нанесения геля или мази обеспечивает устранение боли, устраняет отек, способствует улучшению кровообращения. Препараты с нимесулидом рекомендуются к использованию при хондрозах, остеохондрозах, артритах и т.д. | «Найз» «Нимулид» |
При использовании этих средств необходимо принимать к сведению следующее: у них могут быть побочные эффекты. Обычно они портят работу ЖКТ. Явными противопоказаниями к использованию этих мазей являются язва и ее обострение, а также кровотечения в желудке и кишечнике. Если нет полной уверенности в том, что мазь не принесет организму вреда, рекомендуется проконсультироваться с врачом.
НПВП в виде мазей отлично справляются с болями при хондрозе
Видео – Отзыв о мази «Найз»
Согревающие
Действие этой группы гелей и мазей основано на ингредиенте, воздействующем на кожные рецепторы. При этом в большинстве случаев таким компонентом выступает никобоксил. Он оказывает на кожу раздражающее и разогревающее действие. Этот компонент делает активнее обмен веществ в очаге патологии, тем самым немного разогревая место, куда нанесли препарат.
Довольно часто от хондроза хорошо помогают гели. Следует обратить внимание на следующие:
- «Меновазин». Это спиртовой раствор. Его растирают по больному месту. Обезболивающее средство. В качестве побочного эффекта у него – возможность аллергии. Перед использованием лучше всего посоветоваться со специалистом;
- «Финалгон». Этот препарат, содержащий лимонный экстракт, знает каждый. К нему неизменно прилагается аппликатор, позволяющий втирать лекарство в кожу. На этот аппликатор, в большинстве случаев, наносят полоску средства до полусантиметра в длину, после чего ее втирают в больное место. Затем то место лучше накрыть теплой тканью, чтобы получить максимальный эффект от лекарства;
- «Эфкамон». Производится на основе салициловой кислоты. Прекрасный анальгетик. Делает кровоснабжение патологической зоны лучше. Еще эффективнее средство, если после использования сразу утеплять больное место. Метод использования: втереть в больную зону два-три грамма препарата;
- «Випросал». Комбинированный препарат, содержащий змеиный яд (яд гадюки). Противопоказанием является непереносимость змеиного яда. При использовании применяют до десяти грамм лекарства.

«Випросал»
Прежде чем использовать то или иное средство, рекомендуется максимально внимательно прочитать инструкцию по применению: это позволит избежать препарата, могущего навредить здоровью, если есть те или иные противопоказания.
Хондропротекторы
Эти лекарства защищают хрящ и способствуют его регенерации. Такие медикаменты изготавливают, обрабатывая гиалиновый хрящ КРС. В препарате есть и другие действующие компоненты: гиалуроновая и хондроитинсерная кислоты. Их сочетание дополнительно способствует регенерации и укреплению хряща.
Самые популярные хондропротекторы:
- «Хондротин». Этот гель усиливает обновление и регенерацию хрящей, анальгизирует и оказывает противовоспалительное действие. Использовать рекомендуется курсом, причем не дольше 21 дня;
- «Хондроксид». В том числе мазь и гель «Хонсурид» и «Хондролон». В этих лекарствах основным компонентом является хондроитинсерная кислота. Их лучше всего использовать циклами до 21 дня. У этих лекарств риск побочных эффектов сведен к минимуму.

«Хондроксид»
Видео – Как работает «Хондроксид»?
Комплексные лекарства
Во время дистрофических разрушений хрящевых тканей полезны препараты комплексного действия. Их действие:
- снятие боли и воспалений;
- предупреждение тромбообразования;
- активация регенерации ткани;
- бактерицидное воздействие.
Активные компоненты местных лекарств прекрасно попадают в очаг заболевания. Благодаря этому можно привести в норму кровообращение в патологических зонах, восстановить больные диски, а также сделать суставы вновь подвижными.
Стоит упомянуть три комплексные мази:
- «Фитобене»;
- «Долобене»;
- «Дип Рилиф».

«Дип Рилиф»
Гомеопатия
Гомеопатия основана на природных минералах или растительных ингредиентах, так что препараты только иногда обладают «побочкой», например, могут вызывать аллергию. Благодаря этому такие препараты могут применять беременные и кормящие матери. Эти лекарства действуют быстро, но недолго. Они неплохо попадают в патологические зоны, где способствуют регенерации мышц и костей.
Гомеопатия допускается на каком угодно этапе лечения при массаже. У нее есть такие свойства:
- болеутоляющее действие;
- активация регенеративных процессов;
- противовоспалительное действие.
Гомеопатическими препаратами являются «Траумель С» и «Цель Т».
Гомеопатические препараты, например, «Траумель С», также могут избавить от болей, вызванных хондрозом
Видео – Принцип работы препарата «Траумель С»
Мази для массажа
Для массажа используется очень много лекарств. Это противовоспалительные, анальгезирующие и восстановительные средства. В любом случае, с ними массаж делать гораздо лучше.
Существуют три вида таких препаратов:
- лекарства, в основе которых лежит пчелиный/змеиный яд;
- «Софья»;
- «Бадяга».
Прежде чем использовать какие-либо местные препараты, необходимо получить консультацию специалиста. Иначе есть немалый риск мало того, что сделать их применение недостаточно эффективным, так еще и нарваться на побочные эффекты или вовсе противопоказания. Причем побочные эффекты могут проявиться в виде развития еще какой-нибудь патологии.
Растительные препараты
Растительные медикаменты хороши благодаря природному происхождению и безопасности применения. Однако они медленно действуют, и для нужного эффекта необходимо много времени. Растительные препараты неплохи в качестве массажных мазей.
Травяные мази:
- «Живокост» — с окопником;
- «Сабельник-Эвалар» — соответственно, с сабельником;
- «Артро-плюс» крем — с целой коллекцией трав. Тут сабельник, можжевельник, красный перец, окопник, ментол, зверобой и так далее.

«Сабельник-Эвалар»
Какие препараты лучше выбрать?
Гели и крема различаются базовым веществом, а также основой, в которую это вещество помещено. Гели изготавливаются на водной основе, что способствует их быстрому впитыванию и усвоению. Крема же, благодаря жировой либо масляной основе, хоть и дольше впитываются, зато и действуют тоже более долгий срок.
Может возникнуть вопрос: какое средство наилучшее? Ответ предельно прост: прописанное специалистом, учитывающим индивидуальные особенности пациента.
Мази: рецепты народной медицины
В качестве подсобного средства могут пригодиться самодельные лекарства по старинным рецептам. Бабушки и дедушки очень положительно отзываются о таких медикаментах.
На основу препарата по народному рецепту может пойти вазелин либо ланолин.
Можно измельчить и перемешать часть зверобоя и две части тысячелистника. Растопить две части вазелина. Все перемешать. Добавить часть настойки морозника. Полученным препаратом дважды или трижды в день смазывать больное место.
Еще можно сделать компресс. Перетертую на терке картошку смешать с медом, причем количество обоих ингредиентов должно быть равным. Прикладывать к больному месту на пару часов. Закреплять хлопковой тканью. Дополнительно укутывать чем-нибудь теплым. Компресс накладывать ежедневно четырнадцать дней.

Мазь можно приготовить и самостоятельно
Прежде, чем использовать народные средства, необходимо проконсультироваться со специалистом. Домашние препараты запросто могут не подойти для того или иного случая.
Если подходить к лечению комплексно, вопрос, уйдет ли патология в прошлое, неуместен. Есть лишь вопрос, когда будет выздоровление. А оно когда-нибудь будет обязательно. Главное – не бросать лечиться.
Видео – Рецепт для самостоятельного приготовления мази для суставов
Меры, которые следует принимать при неэффективности мазей
При хондрозе лечение мазями представляет собой не более, чем снятие симптомов. Причина патологии ими не убирается. При отсутствии их эффективности следует поискать другие варианты лечения.
Необходимо записаться на прием к врачу. Тот пропишет адекватное лечение, в которое входят необходимые медикаменты, физиотерапия, немедикаментозное лечение. Только следует воздержаться от самолечения, своевременно обратившись к врачу.
Заключение
Методика лечения хондроза определяется многими обстоятельствами. Эффективное лечение может подобрать только специалист, который при этом обследует пациента, получив всю необходимую информацию о состоянии его организма.
Мазь – не панацея. Использовать ее следует лишь вместе с другими лечебными методиками. Еще полезны лекарства, предупреждающие заболевания шейного и остальных отделов позвоночного столба.
Также каждый больной просто обязан помнить следующее: точное и непреклонное следование всем рекомендациям врача непременно позволит полностью выздороветь.
spina-expert.ru
Мазь от хондроза шеи и спины: разновидности, какие самые эффективные

Подавляющее большинство взрослых людей в той или иной мере страдают от хондроза, поскольку хрящевые ткани позвоночника ежедневно подвергаются интенсивным нагрузкам. Чаще всего это заболевание затрагивает поясничный и шейный отдел. Развитие заболевания зачастую происходит без явных симптомов до тех пор, пока не перейдет в острую стадию. Чтобы уменьшить болевые проявления, люди зачастую пользуются мазью от хондроза. Такие средства способны быстро облегчить состояние пациента, а также улучшить эффект применения основных терапевтических процедур. Рассмотрим, какие существуют мази, и в каких случаях они применяются.
Содержание статьи
Признаки хондроза и способы лечения
Первым и главным симптомом развития хондроза является характерная боль в спине. Место, где сконцентрированы болевые ощущения, указывает на разновидность заболевания – шейный хондроз, поясничный или грудного отдела.
Если речь идет о хондрозе шейного отдела, пациент ощущает сильные мигрени, боли и онемение в руках и плечах. Хондроз поясничного отдела проявляет себя симптомами в виде болей и онемения в ногах, дискомфорта в тазовых костях.
О заболевании подробнее расскажет невропатолог Игорь Торчинов:
Добиться максимального эффекта от лечения можно только применяя в комплексе несколько методов:
- Пересмотр режима сна и отдыха, введение адекватных физических нагрузок, разработка диеты, включающей витамины группы В, а также продуктов с высоким содержанием кальция и фосфора. Желательно избавиться от лишнего веса.
- Ежедневное выполнение специальных упражнений.
- Прохождение курса массажа и мануальной терапии. Такая методика позволяет воздействовать на причины заболевания.
- Применение терапевтических препаратов – противовоспалительных средств и хондропротекторов.
- Снятие симптомов с помощью болеутоляющих, отвлекающих препаратов, а также рефлексотерапия.
В любом случае лечение необходимо подбирать индивидуально в каждом случае. Этим должен заниматься только лечащий врач.
Разновидности мазей
Все лекарственные средства, выпускаемые в форме мазей, гелей или кремов, разделяются на несколько групп:
- Противовоспалительные.
- Обезболивающие и согревающие.
- Комплексного воздействия.

Обезболивающие мази
- Гомеопатические.
- Хондропротекторы.
- Массажные.
Чтобы правильно подобрать мазь от хондроза шеи, следует учитывать стадию заболевания, форму его течения, наличие аллергических реакций на определенные компоненты, индивидуальные особенности организма.
Согревающие и обезболивающие
При шейном хондрозе, мази активно применяются для того, чтобы обезболивать, улучшать кровоснабжение мозга, стимулировать приток питательных компонентов к тканям и расслабить мышечный корсет. В этих же целях применяется и разогревающая мазь, которая способна локально повышать температуру, усиливая кровообращение кожного покрова, а также стимулировать метаболизм в проблемных зонах.
Большой популярностью пользуются разогревающие гели, которые не оставляют следов на одежде и быстрее впитываются:
- Финалгон. В составе геля содержится экстракт лимона. Специальным аппликатором небольшое его количество наносят на кожу и втирают в больное место. После этого обработанный участок утепляют шерстяной тканью.
- Випросал. Средство с комбинированным составом, которое среди прочего содержит яд гадюки. Допустимая норма вещества составляет 10 грамм за одно применение. При наличии аллергии использовать крем не стоит.
О лечебных свойствах препарата «Випросал» смотрите видео ниже:
- Меновазин. Спиртовой раствор, который оказывает обезболивающее воздействие. Им растирают пораженный участок. Возможно наличие аллергических реакций, так что перед применением проконсультируйтесь с врачом.
- Эфкамон. Содержит салициловую кислоту. Стимулирует усиление кровообращения пораженного места, производит сильный анестезирующий эффект. После единоразового втирания 2-3 г вещества пораженное место желательно утеплить.
Противовоспалительные
Принцип действия мазей данной группы состоит в устранении воспаления и отека, возвращении былой подвижности суставов и хрящей, а также приведении мышц в тонус. Параллельно, благодаря глубокой проникающей способности, такие средства уменьшают болевые проявления, оказывают спазмолитическое воздействие, улучшают кровообращение. Преимуществом противовоспалительных мазей является в первую очередь небольшой перечень противопоказаний. К тому же их цена вполне доступна для покупателей, а приобрести их можно практически в любой аптеке.
Нестероидные противовоспалительные мази по активному веществу можно разделить на несколько групп:
- На основе индолуксусной кислоты – Индометацин, Этодолак. Применять такие препараты можно в объеме не более 12-14 г в сутки.
- Включающие фенилуксусную кислоту – препарат Аэртал, Ацеклофенак, Вольтарен Эмульгель, Диклофенак, Ортофен и прочие. Допускается четырехкратное нанесение мази в сутки тонкой полосой в 3 см.
- Активное вещество – пропионовая кислота. К этой группе относятся: Ибупрофен, Кетопрофен, Напроксен и другие. По своим свойствам препараты идентичны предыдущей группе.
Читайте в подробной статье: мази от боли в пояснице: какая лучше?

Противовоспалительный препарат наружного применения. Цена в аптеках от 79 р.
Особенность противовоспалительных кремов заключается в том, что они приносят облегчение достаточно быстро – уже спустя несколько часов. Чтобы сделать эффект постоянным, необходимо применять эти средства в течение 2 недель.
Средства комплексного действия
К данной группе относятся гели и кремы, которые после нанесения начинают действовать сразу в нескольких направлениях:
- Обезболивают.
- Снимают воспаление.
- Восстанавливают поврежденную ткань.
- Работают в качестве антисептика.
- Растворяют мелкие тромбы.

Средняя цена в аптеках препарата «Апизартрон» от 262 р.
Благодаря глубокой проникающей способности таких кремов, они уничтожают мелкие тромбы в подкожных капиллярах, стимулируют кровообращение, снимают отек и воспаление. В результате, интенсивность боли существенно снижается, а суставы приобретают былую подвижность.
Наиболее востребованными средствами из данной группы являются: Долобене гель, Фитобене, Апизартрон, Димексид и другие. Отзывы о них по большей части только положительные, поскольку их можно применять не только при хондрозе шейного отдела, но и при болях в пояснице, суставах, особенно, после сезонных дачных работ.Хондропротекторы
Воздействие мазей данной группы направлено, в первую очередь, на торможение развития хондроза в шейном, грудном или поясничном отделе спины, а также регенерацию хрящевых тканей. В состав препаратов входят активные компоненты, которых так не хватает позвоночнику и хрящам. Следовательно, применение мазей восполняет недостаток питательных веществ, что позволяет укрепить и частично восстановить хрящевые ткани.
Кроме того, хондропротекторы предотвращают и снижают интенсивность воспаления, усиливают продуцирование суставной смазки, уменьшают боли. Мази позволяют уменьшить потери кальция, стимулируют регенерацию поверхности суставов и суставной сумки. В результате, скорость протекания хондроза в любом из отделов позвоночника существенно снижается.

Наиболее известны и востребованы хондропротекторы под названием:
- Хондроксид. Аналогами такой мази является Хондролон и Хонсурид. Все они считаются сильнодействующими. Активное вещество – хондроитинсерная кислота. Применяют такие гели курсами в 3 недели. При этом препараты практически не имеют противопоказаний.
- Гель Хондроитин. Он способен быстро и весьма эффективно восстанавливать хрящевую ткань, параллельно снимая воспаление и боль. Рекомендуют применять такой гель курсом не более 3 недель.
Мази для массажа
Массаж – это один из весьма результативных методов лечения хондроза и остеохондроза шеи и спины, при условии, что состояние пациента позволяет такие манипуляции. Если правильно подобрать схему массажа и качественную мазь, можно рассчитывать на существенное облегчение состояния. Массажная мазь подбирается так, чтобы она хорошо впитывалась в процессе массажа, не высушивая при этом кожу, а также хорошо разогревала.
Как правило, для массажа применяются мази с восстанавливающим и разогревающим воздействием. При этом значение имеет также и локализация болевых ощущений, поскольку интенсивность техники массажа будет отличаться. Если хондроз находится в остром течении, проводить массажные процедуры нельзя.
Существует большое количество препаратов для массажа:
Уважаемые читатели, на видео ниже мы покажем интервью с Валентином Ивановичем Дикулем, который расскажет о целебных свойствах своих бальзамов и мазей:
- Софья.
- Окопник.
- Гель Барсукор и другие.
Такие препараты могут производиться на основе барсучьего жира, разнообразных ядов, например, змеиного или пчелиного, а также включают разнообразные витамины, растительные экстракты и масла. Тем не менее, в некоторых случаях гели и кремы из данной группы применять нельзя, например, при обострении хондроза, при беременности или наличии аллергии на какой-либо из компонентов препарата.
Гомеопатические мази
Средства из данной категории в своем составе содержат натуральные компоненты. Воздействие препаратов направлено на снятие воспаления, обезболивание и восстановление тканей. Клинические исследования показали, что такие препараты довольно эффективны для лечения повреждений в хрящевых тканях.
Вещества натурального происхождения, которые входят в состав гомеопатических гелей, способствуют усилению роста и защите клеток костных тканей от повреждений.
Если в состав крема входят лишь растительные компоненты и минералы, то негативных последствий они обычно не вызывают. Побочные эффекты в виде аллергических реакций могут наблюдаться после применения средства, включающих токсичные вещества, то есть яды. В связи с этим, перед применением любого крема или мази стоит проконсультироваться с врачом.

Траумель – гомотоксикологический препарат комплексного действия. Цена в аптеках от 303 р.
Популярными гомеопатическими средствами являются:
- Бишофит.
- Живокост.
- Золотой Ус.
- Сабельник.
- Траумель.
- Препараты на основе пчелиного или змеиного яда.
Как быть, если мази не эффективны
Стоит отметить, что терапевтическое воздействие оказывают только мази-хондропротекторы. Все остальные препараты призваны лишь снять симптомы во время обострения, однако, действие их кратковременно. Чтобы лечение хондроза шеи, грудного отдела или поясницы было результативным, необходим комплексный подход.
В первую очередь, должна быть выполнена диагностика с применением КТ, рентгена и других методов. В случаях, когда мази и все прочие методы, в том числе мануальная терапия, оказываются бессильными, врач может принять решение о хирургическом вмешательстве.
spinahealth.ru
Эффективные мази при хондрозе шеи и спины
Хондроз — предшественник остеохондроза, относится к самому распространенному заболеванию шеи и спины. Опасно ли это? Какую роль в лечении играют мази? Какие из них эффективные?
Так как человек большую часть времени находится в вертикальном положении, основная нагрузка ложится на шею и спину. Условия, темп жизни вносят свои коррективы. Развивается хондроз — заболевание, влекущее за собой определенные трудности.
Чем опасен хондроз шеи и спины
Если обратить внимание на название заболевания — хондроз, то можно определить, что это заболевание хряща (хондро).
В случае нарушения обменных процессов, гиалиновая пластина, коллагеновые волокна истончаются, замещаются фиброзной тканью. Постепенно пластина обызвествляется, окостеневает. Просвет между дисками резко сокращается. Хрящевая ткань видоизменяется, что приводит к нарушению функции позвоночника.
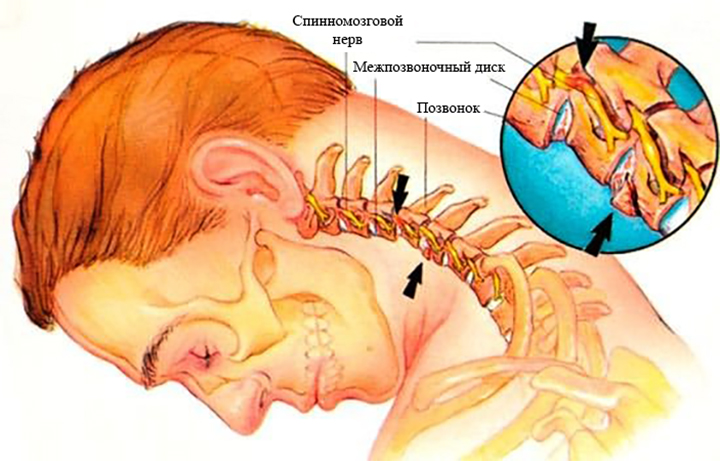
Зачастую хондроз не проявляет себя клинически. Человек испытывает скованность и периодически ноющую боль. Только на рентгеновских снимках можно увидеть нарушения в межпозвоночных дисках: деформацию, уменьшение просвета, смещение. Внешне прослеживается искривление осанки.
Если хондроз не лечить, он постепенно переходит в остеохондроз. Деформации подвергаются костные структуры. Отсюда название — остео или кость. Это заболевание гораздо сложнее, проявляется характерными симптомами и требует комплексного подхода к лечению.
Следовательно, во избежание осложнений, нужно бороться с хондрозом шеи и спины при первых его проявлениях.
Роль мазей в лечении
Задача терапии при хондрозе — расслабить мышечную мускулатуру, снять воспалительный процесс, обезболить, восстановить функцию хрящевой ткани.
Мази в данных процессах играют немаловажную роль. Они действуют локально и не подвергают лишней нагрузке весь организм человека.
Показания и противопоказания
Так как хондроз нарушает работу позвоночных хрящей, то значит воспалительный процесс затрагивает весь сложный механизм, находящийся вокруг позвоночного столба в области шеи и спины.
Для устранения нарушений, выпущено огромное количество всевозможных мазей, имеющих одни и те же показания, например:
- Повреждение мышц.
- Повреждение мягких тканей вокруг позвоночника.
- Воспаление позвонков, сухожилий, связок, хрящей.
- Острый болевой синдром.
Противопоказания:
- Чиперчувствительность к основному веществу.
- Индивидуальная непереносимость одного из компонентов.
- Выраженные нарушения работы почек, печени.
- Бронхиальная астма.
- Беременность.
- Локтация.
- Дети до 5 -12 лет.
Существует несколько видов мазей, каждый из них играет определенную роль при лечении хондроза. Все мази предназначены для наружного применения и направлены на устранение симптоматики. Они подразделяются на несколько видов, которые может порекомендовать лечащий врач. У каждой группы есть своё преимущество.
Рассмотрим виды мазей.
Мази комплексного действия
Этот вид мазей имеет комбинированный состав и оказывает действие сразу в нескольких направлениях.
Фитобене
Устраняет отек, воспаление мышц, связок, сухожилий. Уменьшает боль. Улучшает метаболические процессы. Содействует подвижности суставов, устраняя скованность.
Основные действующие вещества: гепарин натрия, декспантенол, диметилсульфоксид.
Взрослым пациентам средство наносят равномерным слоем на очаг 3-4 раза в сутки. Через несколько минут накладывают воздухопроницаемый перевязочный материал. Длительность применения определяет врач.
Препарат нельзя совмещать с Сулиндаком (НПВП). Его используют совместно с ионофорезом, благодаря чему усиливается терапевтическое воздействие ультразвуковых волн.
Долобене
Препарат является аналогом Фитобене, поэтому имеет тот же состав. Оказывает противовоспалительное, противоотечное, анестезирующее действие.
Общие побочные реакции — эритема, зуд, покраснение, крапивница, жжение, волдыри. Обычно такая реакция проходит через несколько процедур.
Противовоспалительные
Данный вид мазей содержит противовоспалительные нестероидные вещества.
Кетонал
Устраняет воспаление, мышечную, суставную боль. Основное действующее вещество — кетопрофен. Белый крем имеет однородную консистенцию, легко наносится на очищенную поверхность. Достаточно 2 раза на день лёгкими движениями втереть в больное место. Утепляющая повязка не накладывается.
Не применяется при дерматозах, экземах.
Долгит
Крем однородной, мягкой консистенции, от белого до кремового цвета. Легко наносится и впитывается. Имеет приятный лавандово-цитрусовый запах.
Основное действующее вещество — ибупрофен. Оказывает выраженное противовоспалительное действие, устраняет боль, уменьшает отечность, умеренное жаропонижающее действие. Улучшает подвижность суставов.
Наносят тонким слоем 3-4 раза на день, легко втирая в очаг боли. Максимальная дозировка — не больше 20 г крема (1г ибупрофена). Можно наложить повязку.
Хондропротекторы
Этот вид мазей замедляет разрушение хрящевой ткани и содействует восстановлению поврежденной ткани. Регулирует фосфорно-кальцевый обмен. Избавляет от воспаления и боли, восстанавливает хрящ.
Хондра-Сила

Мазь бледно-желтого цвета со специфическим запахом. Наносят 2-3 в сутки на пораженный участок, медленно втирают до полного впитывания. Курс 2-3 недели.
Основное действующее вещество — хондроитин натрия сульфат.
Оказывает хондропротекторное, противовоспалительное, хондростимулирующее, регенерирующее, обезболивающее действие.
Вспомогательное вещество диметилсульфоксид может вызывать раздражение кожи, а ланолин — контактный дерматит. Не применяют для лечения детей.
Хондроксид

Мазь светло-желтого цвета со специфическим запахом диметилсульфоксида. В составе вспомогательные вещества: ланолин безводный, вазелин медицинский.
Ускоряет процессы восстановления костной ткани, тормозит процесс дегенерации хрящевой ткани. Выступает в роли смазки для суставных поверхностей.
Наносят на больное место 2 раза в сутки. Курс 2-3 недели.
Согревающие
Мази этого вида оказывают обезболивающее, раздражающее, отвлекающее действие. За счёт согревания активизируются обменные процессы, скорость химических реакций. Основное вещество быстро проникает в очаг воспаления, улучшая
кровообращение, устраняя боль.
Випросал В

Основное вещество — яд гадюки обыкновенной.
Мазь быстро всасывается, вызывая небольшое жжение, гиперемию кожи, тепло. Обезболивание наступает через 30 минут. Сохраняется около 2 часов.
Наносят 5-10 г, втирая. Достаточно 1-2 раза в сутки. Не применяют для лечения детей.
Массажные
Используют в период ремиссии, когда острая боль утихает. Они ускоряют обменные процессы, кровообращение, регенерацию хрящей.
Тенториум

Используют наружно для массажа, аппликаций. Основные вещества: яд пчелиный, воск пчелиный, экстракт прополиса, экстракт хрена.
Массаж делают 10 дней. Затем 10 дней перерыв — крем применяют в виде аппликаций. Чередовать можно в течении 3-4 месяцев.
Противопоказан при повышенной температуре тела (от 38°). После применения крема запрещены горячие водные процедуры.
Гомеопатические
Преимущества данного вида — натуральность и отсутствие побочных реакций.
Живокост

Мазь однородной консистенции зеленоватого или светло-желтого оттенка с приятным запахом.
Аллантоин, основное вещество — уменьшает воспаление, боль. Восстанавливает повреждённые клетки. Хондроктин — устраняет отек. Олеорезин — усиливает кровообращение.
Наносят массажными движениями 1-3 раза на день. На ночь накладывают утепляющую повязку.
Траумель С
Мазь от белого до красно-белого оттенка со специфическим запахом.
Преимущества — применяют в лечении детей от рождения. Наносят тонким слоем 3-4 раза в сутки. При острой боли — 5-6 раз. Можно накладывать повязку. Вводят с фонофорезом. Курс — до 4 недель.
Похожие материалы:
sustavos.ru
Список мазей от хондроза шеи: противовоспалительные, согревающие и гомеопатические
Хондроз — одна из форм проявления остеохондроза шейного отдела позвоночника. В результате разрушения хрящевых тканей уменьшается расстояние между позвонками и межпозвонковыми дисками. Они начинают сдавливать чувствительные нервные окончания, повреждать расположенные поблизости соединительнотканные структуры. Итогом становится боль — острая пронизывающая в период рецидивов, немного стихающая на стадии ремиссии.
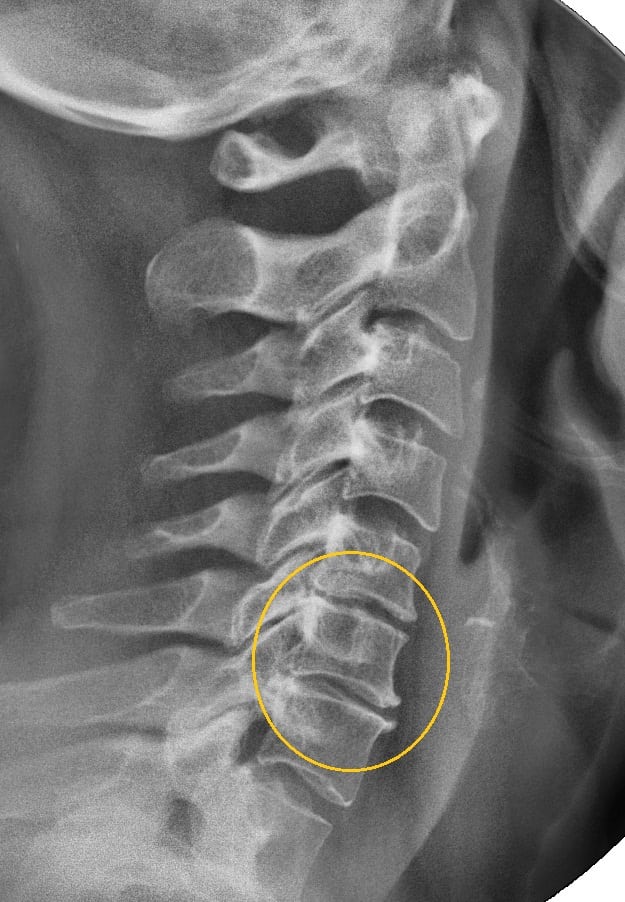
Диагноз на рентгене. Обратите внимание на уменьшение суставной щели и разрастание краевых остеофитов.
В терапии хондроза используются НПВП, анальгетики, глюкокортикостероиды. Их курсовой приём помогает быстро ослабить симптоматику за счет купирования отёка и воспаления. Но препараты токсичны, нередко проявляют выраженные побочные эффекты. Поэтому вертебрологи практикуют применение более безопасных наружных средств — мазей, гелей, кремов, бальзамов.
Противовоспалительные мази
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Чаще всего для лечения шейного хондроза используются мази с нестероидными противовоспалительными компонентами (НПВС) — ибупрофеном, диклофенаком, кеторолаком, мелоксикамом, нимесулидом. Эти ингредиенты блокируют циклооксигеназу, стимулирующую синтез медиаторов боли, отёчности, воспаления и лихорадочного состояния (простагландинов). Применение НПВС для локального нанесения позволяет устранить практически все клинические проявления хондроза. Мази, кремы, гели наносятся тонким слоем немного выше области болей и слегка втираются в кожу от 2 до 4 раз в сутки. Длительность терапевтического курса — 10-14 дней. При необходимости вертебролог продлевает лечение НПВС до 3 недель. Наибольшей эффективностью отличаются такие наружные средства:
- Кетопрофен и его импортные структурные аналоги Артрозилен, Быструм, Фастум. Препараты выпускаются в виде гелей, быстро проникают в поврежденные ткани, оказывая болеутоляющее, противоотёчное действие;

- Нимесулид и его аналоги — Нимулид, Найз. Препараты с активным ингредиентом нимесулидом считаются самыми безопасными для организма человека из всех НПВС. Для них характерно пролонгированное действие, поэтому для устранения болей достаточно наносить средство 1-2 раза в сутки;
- Диклофенак и препараты с идентичным действующим веществом — Вольтарен, Ортофен, Диклоген. В аптечном ассортименте есть 1%, 2% и 5% мази, гели, кремы с диклофенаком. Для снятия острых болей в период рецидивов лучше использовать 5% средство с лавандовым маслом;

- Пироксикам и его самый известный импортный аналог Финалгель. Наружные средства проявляют терапевтическую эффективность через несколько минут после нанесения на кожу. Применение гелей редко вызывает побочные проявления, они отличаются более длительным терапевтическим курсом — до 3 недель;

- Ибупрофен и его зарубежные структурные аналоги — Нурофен, Долгит. Для устранения острых болей используется гель, быстро оказывающий анальгетическое действие. Снижать выраженность ноющих болей лучше мазями, равномерно распределяющимися по всем эпидермальным слоям;

- Мелоксикам и его аналог Амелотекс. Наружные препараты предназначены для лечения хронического вялотекущего хондроза. Если наносить их при первых симптомах патологии, то можно избежать болезненных рецидивов.

Действующие вещества мазей и гелей с НПВС способны проникать в кровеносное русло, провоцируя системные побочные проявления. Их нанесение на большие поверхности кожи или слишком долгое применение становится причиной желудочно-кишечных или неврологических расстройств. Наружные НПВС не назначаются в период беременности и лактации, при наличии гиперацидных и эрозивных гастритов, язвенных поражений желудка. С осторожностью препараты применяются в терапии пациентов с тяжелыми патологиями печени и органов мочевыделительной системы.
Доктор Епифанов наглядно показывает как действуют НПВС:
Читайте статью о лечении межреберного хондроза.
Мази с согревающим и отвлекающим эффектом
Когда острые воспалительные процессы купированы, в терапевтические схемы шейного хондроза включаются мази с разогревающим эффектом. Их активные ингредиенты оказывают местнораздражающее, отвлекающее действие, стимулируют расширение кровеносных сосудов и приток крови к поврежденным хрящевым тканям. В них восполняются запасы питательных и биоактивных соединений, ускоряется регенерация всех суставных структур. Под воздействием тепла расслабляются спазмированные мышцы, улучшается передача нервных импульсов. Разогревающие мази можно использовать в течение месяца, нанося их тонким слоем на область боли 1-3 раза в день. Препараты помогают устранять как сильные, так и ноющие боли, предшествующие рецидиву. Чем лечить шейный хондроз, какие мази являются самыми эффективными:
- Финалгон. Содержит высокую концентрацию никобоксила, увеличивающего просвет кровеносных сосудов, и нонивамида, проявляющего местнораздражающую активность. Оказывает анальгетическое, местноанестезирующее, спазмолитическое действие. Даже после однократного нанесения средства существенно увеличивается подвижность шейного отдела позвоночника;
- Капсикам. Основной ингредиент нонивамид быстро проникают в очаги патологии, устраняя боль и отёчность. После нанесения на кожу появляется легкое жжение, сменяющееся ощущением тепла. Препарат расслабляет скелетную мускулатуру, повышает объём движений;

- Випросал. Действующие вещества препарата — камфора, терпентинное масло, змеиный яд, салициловая кислота. Випросал расширяет кровеносные сосуды, оказывает анальгетическое действие. Терпентинное масло и салициловая кислота обладают выраженными противомикробными, антисептическими свойствами;

- Эфкамон. Содержит ментол, метилсалицилат, экстракт красного жгучего перца, эфирные масла эвкалипта, гвоздики, горчицы. Воздействует на рецепторы, расположенные в подкожной клетчатке, снижая интенсивность болей в шее и позвонках. Натуральные ингредиенты ускоряют процессы метаболизма, заживление соединительнотканных структур;

- Апизартрон. Лечебные свойства препарата базируются на фармакологических действиях ингредиентов. Очищенный пчелиный яд — мощное противовоспалительное и анальгетическое средство. Горчичное масло повышает температуру в очагах патологии, а метилсалицилат блокирует продуцирование простагландинов;

- Никофлекс. Содержит высокую концентрацию капсаицина — алкалоида, получаемого из различных видов стручкового перца Capsicum. Для мази характерна раздражающая кожу и отвлекающая активность. Болеутоляющее действие Никофлекс оказывает сразу после нанесения на область шеи.

Компоненты согревающих мазей проникают в кровеносное русло в незначительном количестве, редко провоцируют развитие системных побочных проявлений. Но они подходят для лечения не всем пациентам. У больных с тонкой, чувствительной кожей капсаицин, скипидар, пчелиный и змеиный яды могут вызвать сильное раздражение, а иногда даже химический ожог. Поэтому, прежде чем наносить мазь на шею, следует провести тестирование. Для этого небольшое количество средства нужно втереть в запястье и подождать 30 минут. Если состояние кожи не изменилось, то можно начинать лечение.
Мази-хондропротекторы
Единственная группа препаратов, способных предотвратить прогрессирование шейного хондроза — хондропротекторы. Активные компоненты таких мазей, кремов, гелей — сульфат хондроитина, гидрохлорид глюкозамина, коллаген, гиалуроновая кислота. Хондропротекторы стимулирует выработку хондроцитов — структурных элементов хрящевых тканей. Поэтому длительное использование (от 1 месяца до 2-3 лет) мазей значительно улучшает состояние гиалинового хряща. Спустя 3-4 недели постоянного втирания средств в область шеи их компоненты накапливаются в тканях и начинают оказывать противовоспалительное, обезболивающее и противоотёчное действие. Это позволяет вертебрологам корректировать режим дозирования, снижать количество принимаемых НПВС или полностью их отменять. Какие мази от шейного хондроза самые эффективные:
- фармакологические препараты: крем Терафлекс, мазь, гель Хондроксид и Хондроксид Максимум, Хондроитин-Акос;
- биологически активные добавки с глюкозамином и хондроитином: Артро-Актив, Софья, Артроцин, бальзам Дикуля, Акулий жир, серия 911.
Хондроитин и глюкозамин — хондропротекторы, чья лечебная эффективность подтверждена широкой доказательной базой. Они подавляют энзимы, запускающие дегенеративные процессы, стимулируют биосинтез гликозаминогликанов. Длительное применение мазей повышает выработку синовиальной жидкости, выполняющей функцию амортизатора для суставных поверхностей. У хондропротекторов нет широкого перечня противопоказаний, они редко вызывают местные и системные побочные действия. Мази нельзя использовать при наличии на шее открытых раневых поверхностей и при выявлении у больного гиперчувствительности к ингредиентам. Некоторые наружные средства, например, Хондроксид, не применяются в терапии беременных, кормящих ребёнка грудью женщин, детей до 14 лет.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Борис Цацулин о хондропротекторах:
Гомеопатические мази
Активными ингредиентами препаратов являются не только экстракты лекарственных растение, но и продукты животного происхождения: яды пчел, гюрзы, гадюки, желчь. Мази могут содержать минералы, металлы, различные химические соединения в микроскопических дозах. Для лечения заболеваний опорно-двигательного аппарата используются такие мази и гели:
- Траумель. Мазь распределяется тонким слоем на области боли 2-3 раза в день, слегка втирается до полного поглощения кожей. Длительность терапевтического курса — 1 месяц. После 2-недельного перерыва лечение может быть продолжено. Препарат не используется в терапии пациентов с иммунодефицитными состояниями, рассеянным склерозом, туберкулёзом;

- Цель Т. При длительном применении мази укрепляется связочно-сухожильный аппарат, стимулируется восстановление хрящевых тканей. Цель Т наносится на заднюю область шеи 2-6 раза в сутки легкими массирующими движениями. Лечение продолжается в течение 1-2 месяцев. После небольшого перерыва оно возобновляется. Не назначается мазь пациентам, у которых выявлена гиперчувствительность к ее ингредиентам.

Все компоненты находятся в препаратах в сильно разведенном виде, поэтому не способны устранять симптоматику шейного хондроза даже после многократного применения. Основной принцип действия гомеопатических мазей — «приучение» организма к патологическому состоянию. Он просто не реагирует на клинические проявления хондроза, то есть самочувствие человека не ухудшается.
Для гомеопатических препаратов не характерно обычное лечебное воздействие на шейные позвонки и межпозвонковые диски. Они не обладают выраженными противовоспалительными, обезболивающими или противоотечными свойствами. Гомеопатические мази от хондроза шеи оказывают общее действие, программируя организм на выздоровление.
Информация о способах лечения шейного хондроза в домашних условиях.
Алмаг в терапии шейного хондроза
Алмаг – прибор, лечебное действие которого основано на использовании переменных, постоянных и бегущих токов. Устройство генерирует импульсное магнитное поле, обладающее противовоспалительным, анальгетическим и стимулирующим регенерацию тканей эффектом. Алмаг обычно используется в терапии сочетанного шейно-грудного типа, осложняющегося симптомами ВСД (вегето-сосудистой дистонии):
Регулярное использование компактного устройства помогает ускорить обмен веществ, нормализовать кровоснабжение позвонков питательными и биоактивными соединениями, улучшить микроциркуляцию. После проведения 20 лечебных сеансов ускоряется выработка синовиальной жидкости.
Лечением шейного хондроза должен заниматься только врач. Мази из любой клинико-фармакологической группы используются, как симптоматическая терапия, но не воздействуют на причину заболевания. Вертебролог составляет терапевтическую схему с учетом степени поражения тканей и формы течения патологии. Кроме наружных средств, в неё входят системные препараты для улучшения кровообращения и стимуляции восстановления поврежденных шейных позвонков.
Советы доктора Епифановна:
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Мазь от хондроза спины: какая лучше, названия
Мазь от хондроза является одной из самых популярных лекарственных форм. Это обусловлено не только удобством и простотой использования препарата, но и его достаточно высокой эффективностью. И хотя одной мазью полностью вылечить остеохондроз удается редко и требуется использование уколов либо таблеток, она обеспечивает не только снятие воспалительного процесса и обезболивание, но и в зависимости от состава может способствовать регенерации костных тканей.
Классификация

Также при проведении физиотерапевтических процедур в виде массажа в ходе лечения хондроза, могут использоваться специальные массажные составы.
Наиболее часто мазь используется при лечении шейного хондроза и заболевания спины. Исходя из особенностей состава, а также принципа воздействия на организм, все лечебные мази можно условно разделить на несколько групп:
- противовоспалительные;
- комплексного воздействия;
- обезболивающие с согревающим эффектом;
- хондропротекторы;
- гомеопатические средства.
Также при проведении физиотерапевтических процедур в виде массажа в ходе лечения хондроза, могут использоваться специальные массажные составы. Однако в большинстве случаев они представляют собой обычные согревающие мази с добавлением различных эфирных масел.
Противовоспалительные
Противовоспалительная мазь от хондроза обязательно содержит в своем составе нестероидные компоненты противовоспалительного типа. Именно благодаря им обеспечивается устранение болевых симптомов, а противовоспалительная составляющая помогает полноценно остановить развитие патологии, а также снять спазмы мышц, и возобновить подвижность суставов. Такой эффект достигается за счет обеспечения высокого уровня проницаемости сосудов.

К данной группе препаратов относятся лекарственные средства от хондроза спины и шеи, в составе которых содержатся компоненты в виде нимесулида, ибупрофена, кетопрофена или диклофенака. При этом наиболее эффективными мазями являются: Кетонал, Индометациновая и Ибупрофеновая мазь, а также Нурофен и Вольтарен.
Комплексного воздействия
Существуют мази для лечения хондроза шеи и спины, оказывающие полное комплексное воздействие. Их основными задачами является обезболивание поврежденного участка, устранение воспалительного процесса и восстановление поврежденной хрящевой ткани путем активизации регенеративных свойств клеток. Помимо этого, такие препараты способны оказывать противомикробное воздействие и даже предупреждать возникновение тромбов в кровеносных сосудах и устранять имеющиеся.
К основным мазям комплексного воздействия относятся такие препараты, как:
- Долобене;

- Фитобене.

Эффективность действия этих препаратов обусловлена особым составом, позволяющим действующим веществам с легкостью проникать вглубь кожных покровов, вплоть до пораженных участков тела. При воздействии на кровеносные сосуды, мази комплексного воздействия значительно улучшают кровообращение, путем расширения сосудов, а также благодаря возможности растворять уже образовавшиеся в системе тромбы. Именно благодаря этому обеспечивается полноценное устранение спазмов и быстрое восстановление нормальных двигательных функций.
Обезболивающие с согревающим эффектом
Использование при хондрозе мазей обезболивающего типа, обеспечивающих дополнительный эффект в виде согревания поврежденных участков, значительно улучшает кровообращение. Благодаря этому полезные элементы попадают в зону размещения поврежденных клеток. Достаточное питание организма при этом позволяет значительно повысить способности тканей к регенерации.
Наиболее эффективны лекарственные средства данной группы при лечении хондроза шейного отдела позвоночника. При этом для усиления эффекта от медицинского препарата подобного типа, после нанесения действующего вещества, шею можно утеплить обыкновенным шарфом.
К наиболее эффективным мазям разогревающего типа относятся лекарственные средства:
- Скипидарная мазь;
- Капсикам;

- Финалгон;

- Арпизартрон;
- Никофлекс.

Особенностью применения таких медицинских препаратов от хондроза является то, что их использование лучше всего производить днем. Использование обезболивающих мазей на ночь не рекомендуемо ввиду их стойкого тонизирующего воздействия на работу нервной системы.
При нанесении препаратов данной группы следует учитывать общие указания по применению, прописанные в инструкции. Согласно им, даже при интенсивных проявлениях боли, количество наносимой мази должно быть маленьким и легко, а также быстро полностью втираться в кожу поврежденного участка. При этом значительно усилить эффективность противовоспалительной мази от хондроза можно путем проведения массажа зоны повреждения с постепенным втиранием лекарственного средства.
Хондропротекторы
Действие мазей этого типа заключается в приостановлении разрушительных процессов хрящевой ткани. При воздействии мази также осуществляется дополнительная подпитка хрящей и костей, позволяющая весьма быстро накопить достаточное количество элементов, обеспечивающих запуск регенерационных процессов.
К наиболее действенным при лечении хондроза шеи и спины мазям, являющимися хондропротекторами относятся лекарственные средства:
- Хондроитин;

- Хондроксид;

- Хондроарт.
Помимо основного воздействия на костную и хрящевую ткань в виде ее подпитки, средства, относящиеся к группе хондропротекторов, эффективно способствуют снижению потерь кальция, останавливают и устраняют воспалительные процессы вокруг и внутри суставной сумки. Также мазь этого типа обеспечивает достаточную выработку суставной жидкости.
Гомеопатические средства
Нередко при хондрозе пациенты прибегают и к препаратам гомеопатического характера. Их высокая популярность, в первую очередь, проявляется за счет натурального состава терапевтических средств. Такие мази способны не только обеспечить стойкий обезболивающий эффект, но и остановить, а также устранить имеющийся воспалительный процесс.
Положительные результаты после применения гомеопатических мазей от хондроза наблюдаются и в виде активизации восстановительной функции тканей. Это происходит за счет воздействия компонентов натурального состава непосредственно на пораженные участки хрящевой и костной тканей.
Наиболее популярными и действенными веществами от хондроза спины и шеи, относящимися по характеру своего состава к гомеопатическим средствам, являются:
- Траумель С;
- Живокост;
- Золотой Ус;
- Сабельник;
- Бишофит.
Также высокой эффективностью обладают препараты, в основе которых используется яд змей и пчел. Однако ввиду их особого состава, перед началом использования, пациенту следует обязательно убедиться в отсутствии аллергических реакций на данные компоненты.
Несмотря на то, что на первый взгляд такое лечение хондроза является низкоэффективным, их способность точечного и прямого воздействия способствует стойкому положительному результату. А отсутствие необходимости внутреннего приема позволяет избежать большого количества побочных эффектов. Однако ввиду высокого уровня впитываемости действующих веществ, для выбора конкретного лекарственного средства от хондроза, необходимо обязательно проконсультироваться с лечащим врачом. Именно он не только поможет подобрать максимально эффективное средство, но и сделает это с учетом всех особенностей организма пациента, что позволит максимально избежать возникновения побочных эффектов.
hondrozz.ru
как использовать, обзор эффективных препаратов
Когда вследствие нарушения обмена веществ в тканях межпозвоночного хряща накапливаются измененные продукты метаболизма, начинает развиваться ряд дистрофических изменений, классифицирующийся, как хондроз. Заболевание вредит не только позвоночнику. Поражается вегетативная нервная система, ограничиваются двигательные функции, человек постоянно испытывает боль и дискомфорт. Для устранения неприятных симптомов используют мази от хондроза. Удобные в применении средства купируют воспаление, унимают боль, возвращают подвижность. Противовоспалительные, согревающие и комбинированные препараты имеют разную биологическую доступность, отличаются сроком терапевтического воздействия.
Чем опасен хондроз
Нарушение обменных процессов ведет к истончению эластичных коллагеновых волокон. Упругая белковая ткань заменяется на фиброзную, плотную, плохо растяжимую, склонную к образованию рубцов. Видоизмененная хрящевая ткань окостеневает. Сокращаются промежутки межу дисками. Нарушаются функции позвоночника, появляются смещения.
Человек начинает испытывать нарушающие качество жизни и работоспособность симптомы:
- ноющую боль;

- скованность движений;
- головные боли и головокружения;
- нарушение осанки;
- посторонние звуки;
- зрительные нарушения.
Отсутствие качественного лечения приводит к развитию хондроза. Деформации подвергаются уже костные структуры. Диски дегенерируют с образованием остеофитов — наростов.
К начальным признакам заболевания добавляются:
- онемение и слабость мышц;
- непроходящая боль;
- нарушение координации движений;
- скачки давления;
- нарушение функций органов.
Повреждаться может любой из отделов позвоночника, но чаще всего — шейный и поясничный. В первом случае опасность представляет близость головного мозга и сенсорных органов: слуха, зрения. Во втором случае возникает риск частых травм и временной потери работоспособности. Чтобы избежать осложнений, лечение следует начинать при первых признаках болезни.
Правильное использование мазей при лечении хондроза
На начальных стадиях патологии выбранную мазь от хондроза используют для самостоятельного лечения. А также в комбинации с миостимуляторами, таблетками, растворами для внутримышечного введения, физиотерапевтическими процедурами. В задачах терапии — расслабление мышц, снятие болезненных симптомов и воспаления, восстановление функциональности позвоночника.
Мази для лечения хондроза — средства наружного применения. Их активные вещества проникают сквозь кожный покров к месту локализации боли и оказывают терапевтический эффект. При этом побочных явлений фиксируется минимальное количество, в отличие от препаратов для применения внутрь. Поэтому врачи рекомендуют мази и в комплексном лечении, чтобы уменьшить фармакологическую нагрузку на организм пациента.
Показания и противопоказания
Разные виды мазей играют определенную роль в лечении хондроза. Противовоспалительные работают на снятие патологического процесса воспаления. Согревающие усиливают кровообращение и стимулируют местный обмен веществ. Хондропротекторы стимулируют регенерацию тканей хряща. Обезболивающие купируют болевой синдром.
Но есть и общие показания для всех типов средств:
- приступы боли в спине, прострелы;
- нарушение двигательной активности;
- функциональные нарушения позвоночника;
- воспаление хрящей и связок.
Выделим противопоказания:
- чувствительность и аллергические реакции на компоненты;
- почечная и печеночная недостаточность;
- беременность и период лактации;
- детский возраст.
Действие каждого средства определяется основным действующим веществом и вспомогательными ингредиентами.
Нестероидные противовоспалительные средства
Они устраняют воспаление, уменьшают отек, снимают мышечные спазмы. Препараты обладают хорошей проникающей способностью. Быстро восстанавливают нормальное кровообращение в тканях, уменьшают проявление боли. В аптеках средства представлены в широком ассортименте, что позволяет легко отыскать подходящий вариант.
Противовоспалительная мазь от хондроза в любой части спины помогает в течение нескольких часов. Чтобы закрепить лечебный эффект, необходимо применять средство 2 раза в день на протяжении 2 недель.
 Популярные препараты с одинаковым действующим веществом:
Популярные препараты с одинаковым действующим веществом:
- с ибупрофеном — Долгит, Нурофен;
- с кетопрофеном — Фастум, Кетонал, Быструм;
- с диклофенаком — Дикловит, Вольтарен, Ортофен;
- с нимесулидом — Немулекс, Найз.
Ощутимое улучшение наступает через 3-5 дней после начала курса НПВС. Если этого не происходит, следует скорректировать лечение с помощью врача. Превышение дозы и длительный курс могут привести к накоплению активного вещества в тканях и побочным эффектам. В качестве негативной реакции следует рассматривать нарушения пищеварения, головокружение, другие неврологические расстройства.
Мази комплексного действия
Комбинированные средства востребованы в терапевтических курсах при болях в спине, мышцах, суставах. С одной стороны, они устраняют боль и тугоподвижность. С другой, помогают бороться с такими неврологическими симптомами, как головные боли, скачки давления, нарушение координации движения. Неврология возникает по причине мышечных спазмов, сдавливания кровеносных сосудов, питающих позвоночный столб, защемления нервов, повреждения мягких тканей.
Комбинированными считаются такие препараты, в которых соединены 2 или несколько активных компонента. Вещества с действием разной направленности дополняют другу друга и усиливают лечебный эффект. Лучше всего использовать комбинированную мазь от хондроза при обширной симптоматике.
Индовазин
Средство на основе индовазина и троксерутина. Первое вещество останавливает воспалительный процесс. Второе оказывает венопротекторное действие. Применяют при выраженном болевом синдроме и нарушении кровообращения. Лекарственное средство с анальгезирующим и противоотечным действием стимулирует скорейшее восстановление поврежденных тканей, снижает ломкость капилляров.
Важно знать! “Эффективное и доступное средство от боли в суставах реально помогает…” Читать далее…

Долобене
Препарат на основе декспантенола, гепарина, диметилсульфоксида. Активные вещества эффективно нейтрализуют воспаление, снимают боль и отек. Улучшаются подкожные метаболические реакции. Диметилсульфоксид обладает высокой биологической доступностью. Благодаря этой способности он быстро устраняет отечность в месте воспаления и способствует лучшему проникновению других компонентов.

Согревающие мази
Они предназначены для активизации обменных процессов, местного раздражения, стимуляции кровообращения. Активное вещество быстро проникает к месту повреждения связок, суставов, успокаивает боль, ускоряет восстановление.
Разогревающий эффект получается благодаря следующим компонентам:
- камфоре;
- экстракту жгучего перца;
- живичному скипидару;
- ментолу;
- змеиному и пчелиному яду;
- эфирным маслам.
Согревающая мазь от хондроза Випросал содержит сразу яд гадюки, камфору, живичный скипидар. Оказывает болеутоляющее и противовоспалительное действие, возбуждает кожные рецепторы, стимулирует расширение сосудов. Уже после первого применения улучшается трофика тканей.
Препарат Апизатрон содержит пчелиный яд и аллилгорчичное масло — вещество со жгучим вкусом, которое применяется в горчичниках. Средство расслабляет мускулатуру, обезболивает, улучшает кровоток, уменьшает проявления отеков.
Мазь Никофлекс содержит капсаицин, что вырабатывается из жгучего перца. Оказывает раздражающее действие, сильно согревает, повышает температуру тканей в месте нанесения. Расширяет сосуды, стимулирует кровоток.
Средство Капсикам содержит скипидар и камфору. Улучшает кровоснабжение и клеточное питание тканей. Оказывает местное раздражающее и обезболивающее действие.
Хондропротекторы
Симптоматические препараты из группы хондропротекторов предназначены для комплексной терапии. Для них характерен замедленный эффект, накапливающийся в процессе применения. Мази создают на основе коллагена, глюкозамина, хондроитина. Главная цель — замедление дегенеративных изменений и стимуляция восстановительных процессов в хрящевой ткани.
Варианты мазей:
- Хондра-Сила;
- Хондроксид;
- Хондроитин-Акос;
- Терафлекс;
- Артро-Актив.
Мази для массажа
В комплексной терапии хондроза применяют разные методы, в том числе лечебный массаж. В этом случае массажисты используют специальные мази для ускорения обмена веществ, стимуляции кровообращения, снятия болевого синдрома.
Мазь Тенториум содержит пчелиный яд, воск, прополис, экстракт хрена. Средство с продуктами пчеловодства можно использовать также для аппликаций. Противопоказанием служит аллергия на мед и повышенная температура тела.
Популярное средство — Радикулитный бальзам. Средство с камфорой, ментолом, маслом эвкалипта и чайного дерева тонизирует, купирует боль, устраняет скованность мускулатуры.
Мази можно встретить в качестве фармакологического препарата, а также средства для ухода за кожей или массажа. Лекарственные средства обладают более выраженным эффектом, содержат большой процент активного вещества. Они прошли клинические испытания и подлежат распространению только через аптечные сети.
sustav-life.ru
Самая лучшая мазь при остеохондрозе шейного отдела
Мази при остеохондрозе шейного отдела назначаются для купирования болезненных ощущений, для согревания участка и для комплексного лечения.
 Чтобы правильно выбрать действенный препарат, необходимо разобраться со спецификой фармакологических групп.
Чтобы правильно выбрать действенный препарат, необходимо разобраться со спецификой фармакологических групп.Помогают ли мази при лечении шейного остеохондроза
На первых этапах развития заболевания мази являются эффективным консервативным методом терапии хондроза. На поздних стадиях местное лечение позволяет остановить прогрессирование патологии. Вещества, входящие в состав препаратов, помогают облегчить состояние больного. При использовании местных средств от шейного остеохондроза наблюдается значительное улучшение течения болезни:
- купируется острое воспаление;
- устраняется болезненность;
- нормализуется кровообращение в тканях;
- предотвращается дальнейшее разрушение и дегенеративные процессы позвоночника;
- ускоряется регенерация.
В процессе комплексных мероприятий исчезают сопутствующие симптомы заболевания — головная боль, шум в ушах, нарушение зрения, онемение.
Люди, страдающие остеохондрозом шейного отдела, часто приобретают различные мази в аптеке без обследования и назначения врача. В таких случаях эффективность терапии снижается, препараты подбираются не всегда правильно. Действенное средство для конкретной стадии болезни может выбрать исключительно лечащий врач.

Какие мази применяют при шейном остеохондрозе
В вопросе терапии остеохондроза большое внимание уделяется комплексному подходу. Целью является остановка деструктивно-дегенеративных процессов, устранения дискомфорта, восстановление нормального функционирования шейного отдела позвоночника. Используют несколько групп лекарств для наружного применения: согревающие противовоспалительные, хондропротекторы, мази общего действия.
Согревающие мази
Скипидарная мазь — препарат для местного использования с характерным запахом. Проникая сквозь слои тканей, оказывает раздражающее действие. Обладает противовоспалительным, бактерицидным эффектом. Во время использования средств при остеохондрозе шейного и других отделов позвоночника необходимо учитывать несовместимость с йодом и средствами народного целительства.
Випросал В — препарат от остеохондроза на основе змеиного яда, камфоры, салициловой кислоты. Мазь оказывает раздражающий, антибактерицидный, анальгезирующий, кератолитический эффект, согревает. Может вызвать аллергическую реакцию, перед использованием рекомендуется провести тест.
Капсикам — мазь на основе диметилсульфоксида. Содержит камфорное масло. Проявляет сосудорасширяющее, раздражающее действие. Помогает нейтрализовать очаг боли при остеохондрозе шейного отдела за 30-40 минут, удерживает эффект на протяжении 3-6 часов.
Эспол — средство на основе компонентов стручкового жгучего перца. После нанесения мази ощущается незначительно жжение, местное повышение температуры.
Противовоспалительные нестероидные мази

Диклофенак — мазь с выраженным противовоспалительным, противоревматическим, обезболивающим действием. Назначается для устранения остеохондроза шейного, поясничного, грудного отделов позвоночника, миозита.
Амелотекс гель на основе мелоксикама. Применяется для терапии симптоматических проявлений артрозов, остеохондрозов различной локализации.
Финалгель — мазь оказывает стойкое противовоспалительное, противоотечное действие. Основной компонент препарата — пироксикам. Терапевтический эффект от лекарства проявляется спустя несколько часов после нанесения.
Фастум гель — оказывает помощь при остеохондрозе шейного отдела благодаря активному компоненту — кетопрофену. За счет гелевой основы проникает глубоко в ткани. Оказывает эффективное действие на очаг поражения. Используют 1-2 раза/сут. Курс лечения не более 10 дней.
Долгит — НПВС на основе ибупрофена. Помогает убрать боль при остеоартрозе, снять воспаление, гипертермию, отечность. Мазь помогает при защемлениях. Обладает продолжительным действием. Наносят 3-4 раза в сутки на шею. Курс лечения устанавливается индивидуально.
Кеторол — лекарственное средство на основе кеторолака трометамина. Снимает воспалительный процесс в шее. Имеет широкий список противопоказаний, побочных явлений. Не применяется в педиатрии, во время беременности, в периоде лактации.
Индометацин — эффективная мазь при обострении шейного остеохондроза. Назначается при растяжении, защемлении нервов, миалгии, ишиасе, невралгии, артрозах и артритах.
Не лишним будет посмотреть вот это видео про лучшие мази, применяемые для лечения различных форм шейного остеохондроза:
Мази хондропротекторы
Хондроксид — крем для местного применения. Останавливает потерю кальция, предупреждает слияние соединительных тканей, нормализует естественное выделение суставной жидкости, исполняет роль смазки при дистрофических изменениях. При назначении препарата суточная норма соответствует 2-3 нанесениям мази. Во время лечения шейного остеохондроза верхнего отдела возвращает подвижность суставам, снимает боль, устраняет отечность, воспаление.
Алфлутоп — эффективная мазь от хондроза шеи. Оказывает выраженное противовоспалительное, анальгезирующее, обезболивающее и регенеративное действие. Стимулирует процессы восстановления в хрящевых тканях. Терапия проводится курсом в 90 дней, по 2-3 раза/сут.
Хондролон — регенерирующее вещество, влияющее непосредственно на функциональность гиалинового шейного хряща. При использовании мази уменьшается болезненность, возвращается подвижность позвоночника при остеохондрозе. Улучшение состояния наблюдается уже через 14-21 день терапии.
Хондроитиновая мазь стимулирует выработку гиалуроновой кислоты организмом для остановки дегенеративно-дистрофического процесса и восстановления работоспособности позвоночных суставов шейного отдела при остеохондрозе. Для эффективного действия средство наносят тонким слоем на пораженный участок 2-3 раза в день.
Вспомогательные мази
Живокост — мазь от шейного остеохондроза комплексного действия. Борется с воспалениями, отеками. Стимулирует регенерацию хрящевой ткани. Может вызвать аллергическую реакцию, рекомендуется предварительно провести тест.
Шунгит — крем-бальзам на основе натурального минерала. Предназначен для лечения болезненности в области позвоночника и других суставов. Улучшает кровоснабжение, производит дезинфицирующий эффект. Используется в комплексе медикаментозного лечения и профилактики болезней опорно-двигательного аппарата.
Гепариновая мазь. Применяется при варикозном расширении вен, но в некоторых случаях назначается в качестве противовоспалительного средства при обострении артроза и остеохондроза.
 Гепариновая мазь помогает устранить болезненность, воспаление и отек.
Гепариновая мазь помогает устранить болезненность, воспаление и отек.Артро плюс — крем на основе растительных компонентов. Применяется как универсальное средство для лечения костных и кожных заболеваний. Улучшает работу ЦНС, нормализует кровоснабжение.
Тенториум — крем натурального происхождения. В составе пчелиный воск и яд, камфорное масло, экстракты липы, хрена, прополиса. Универсальное средство для лечения множества различных заболеваний, в том числе и шейного остеохондроза. Оказывает противовоспалительное, тонизирующее, обезболивающее действие. Мазь нормализует работоспособность организма. Курс лечения не превышает 3-4 месяцев применения.
Сабельник Эвалар — средство на основе растительных компонентов и витаминных комплексов. Оказывает на шейный отдел позвоночника анальгезирующее действие, стимулирует кровоток, снимает болезненные ощущения.
Продолжительность курса лечения мазями
Согревающие средства результативны при развитии остеохондроза шейного отдела. Обладают выраженным обезболивающим эффектом, быстро снимают неприятную симптоматику, возвращают подвижность позвоночника. Согревающие мази бывают жгучие и нежгучие. Оказывают благотворное влияние на кровообращение в пораженном участке, восстанавливается питание головного мозга, исчезают неприятные симптомы зрительного и слухового восприятия, головокружение, онемение верхних конечностей.
Вещества подобного действия продаются без рецепта и ими злоупотребляют. Использовать лекарства для шейного отдела можно после того, как закончится обострение болезни, в период ремиссии. Мазать шею согревающим средством при остеохондрозе можно не более 10 суток.
 Определить точный терапевтический курс может исключительно врач.
Определить точный терапевтический курс может исключительно врач.Результат правильного лечения
С учетом соблюдения всех рекомендаций специалиста при терапии остеохондроза шейного отдела позвоночника мазями, через несколько недель наблюдаются следующие проявления:
- исчезает боль;
- нормализуется давление;
- пропадает головокружение, шум в ушах, онемение конечностей;
- устраняется дискомфорт при поворотах головы.
Противопоказания и возможные осложнения
Неправильное применение препаратов местного действия при остеохондрозе шейного отдела может вызвать ряд осложнений или негативных последствий, среди которых наиболее распространенными считаются ожоги, аллергические высыпания, передозировка.
Не рекомендуется пренебрегать обращением к доктору перед приобретением мази от шейного остеохондроза. Только опытный специалист может назначить эффективное лечение с учетом индивидуальных особенностей каждого пациента.
Статья источник: https://pozvonochnikpro.ru/osteohondroz/shejnyj/lechenie-mazi.html
ipozvonochnik.ru















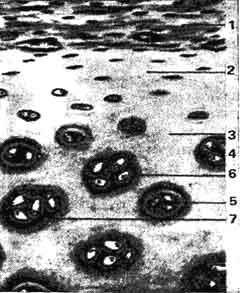
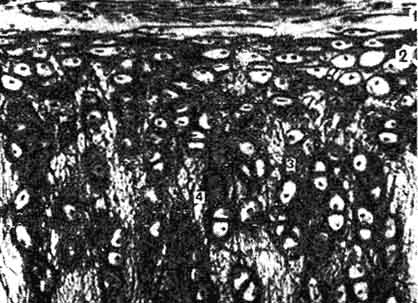







































 Воспалительный процесс распространяется на околосуставные мягкие ткани.
Воспалительный процесс распространяется на околосуставные мягкие ткани. Разрушение хрящевой ткани ограничивает подвижность конечности.
Разрушение хрящевой ткани ограничивает подвижность конечности. Боль имеет острый колющий характер.
Боль имеет острый колющий характер. Повреждение связок провоцирует сильную отечность.
Повреждение связок провоцирует сильную отечность. Аппаратные исследования установят степень повреждения суставных тканей.
Аппаратные исследования установят степень повреждения суставных тканей. Под воздействием тока лекарство действует на клеточном уровне.
Под воздействием тока лекарство действует на клеточном уровне. Болят суставы стопы
Болят суставы стопы Вовремя обращаются за консультацией к врачам
Вовремя обращаются за консультацией к врачам Артрит
Артрит Ревматоидный артрит
Ревматоидный артрит травмы, ушибы, переломы, трещины
травмы, ушибы, переломы, трещины народные средства
народные средства
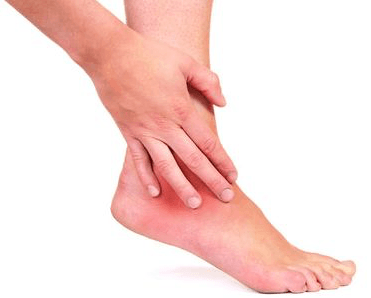 Пациенты нередко предъявляют жалобы на боль в голеностопном суставе и верхе стопы. Постановка правильного диагноза вызывает затруднения. Причиной является то, что существует широкое разнообразие заболеваний, при которых болит голеностоп и верх стопы.
Пациенты нередко предъявляют жалобы на боль в голеностопном суставе и верхе стопы. Постановка правильного диагноза вызывает затруднения. Причиной является то, что существует широкое разнообразие заболеваний, при которых болит голеностоп и верх стопы.
 Характер боли
Характер боли Описание болезни
Описание болезни Описание болезни
Описание болезни Описание болезни
Описание болезни
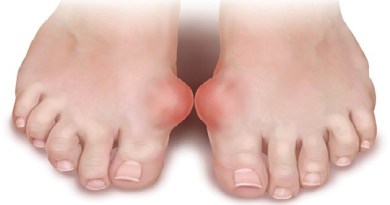 Описание болезни
Описание болезни Описание болезни
Описание болезни Описание
Описание Описание
Описание
 Холодный компресс поможет уменьшить кровотечение и снизить отечность.
Холодный компресс поможет уменьшить кровотечение и снизить отечность. Болезнь развивается на фоне воспалительного процесса.
Болезнь развивается на фоне воспалительного процесса. Присоединение бактериальной инфекции усложняет болезнь.
Присоединение бактериальной инфекции усложняет болезнь. Запущенный остеомиелит ограничивает подвижность.
Запущенный остеомиелит ограничивает подвижность. Защемление нерва провоцирует приступы острой стреляющей боли.
Защемление нерва провоцирует приступы острой стреляющей боли. Хондрокальциноз имеет с подагрой похожую симптоматику.
Хондрокальциноз имеет с подагрой похожую симптоматику. Застой синовиальной жидкости часто сопровождается присоединением бактериальной инфекции.
Застой синовиальной жидкости часто сопровождается присоединением бактериальной инфекции. Нарушения обменных процессов организма отражается на здоровье суставов.
Нарушения обменных процессов организма отражается на здоровье суставов. Лабораторная диагностика установит наличие воспалительного процесса.
Лабораторная диагностика установит наличие воспалительного процесса.



















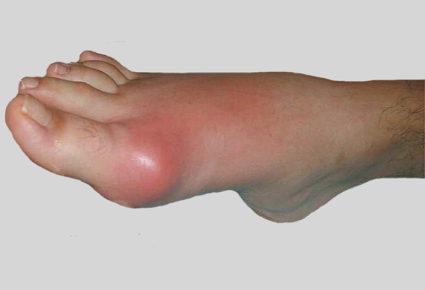





 Стопа занимает неестественное положение и при ношении узкой обуви, которая сильно сжимает пальцы и не дает поперечному своду нормально выполнять функции амортизации.
Стопа занимает неестественное положение и при ношении узкой обуви, которая сильно сжимает пальцы и не дает поперечному своду нормально выполнять функции амортизации. плоскостопие;
плоскостопие; Самое распространенное поражение суставов – артрит. Суставы стопы чаще всего поражает ревматоидный, инфекционный или подагрический вид данного заболевания.
Самое распространенное поражение суставов – артрит. Суставы стопы чаще всего поражает ревматоидный, инфекционный или подагрический вид данного заболевания. Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы.
Плоскостопие. Вопреки распространенному мнению это заболевание встречается не только у детей, но и у взрослых. Часто плоскостопие возникает в результате травмы. Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.
Необходимо использовать удобную обувь. Женщинам не стоит злоупотреблять ношением высоких каблуков.
 Подагра — опасность повышенного количества мочи в крови
Подагра — опасность повышенного количества мочи в крови


 Троксевазин укрепляет сосуды и капилляры, предупреждает варикоз
Троксевазин укрепляет сосуды и капилляры, предупреждает варикоз
 По данным первичного осмотра терапевт направит к узкопрофильному специалисту.
По данным первичного осмотра терапевт направит к узкопрофильному специалисту.
























 Оперативное лечение
Оперативное лечение






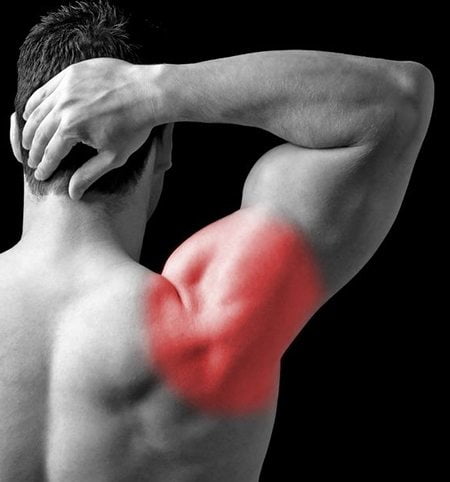

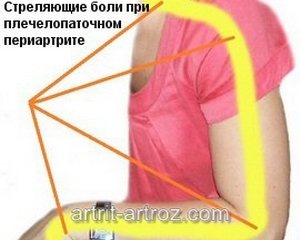


























 В иных случаях плекситы плечевого сустава развиваются по причине:
В иных случаях плекситы плечевого сустава развиваются по причине:
 Анатомия кисти
Анатомия кисти

 Зажим срединного нерва
Зажим срединного нерва












 Существует более десятка часто встречаемых болезней пальцев рук. Рассмотрим, почему болят суставы пальцев рук и основные методы лечения.
Существует более десятка часто встречаемых болезней пальцев рук. Рассмотрим, почему болят суставы пальцев рук и основные методы лечения. Подагра деформирует суставы пальцев
Подагра деформирует суставы пальцев Пальцы деформированные артрозом
Пальцы деформированные артрозом болят суставы пальцев рук в результате полученной травмы, наличие отека и деформации сустава;
болят суставы пальцев рук в результате полученной травмы, наличие отека и деформации сустава; Народные рецепты при болях в суставах
Народные рецепты при болях в суставах
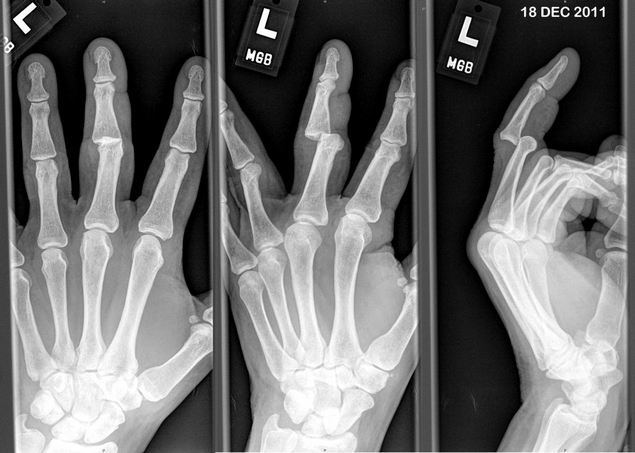
















 Эглонил – средство для лечения невротических расстройств.
Эглонил – средство для лечения невротических расстройств. В острый период болезни и при выраженности психотической симптоматики лечение начинают с парентерального применения препарата внутримышечно. При стабильном состоянии пациента рекомендуют прием в виде таблеток.
В острый период болезни и при выраженности психотической симптоматики лечение начинают с парентерального применения препарата внутримышечно. При стабильном состоянии пациента рекомендуют прием в виде таблеток.