Энмг рук: Электронейромиография (ЭНМГ) | Официальный сайт Научного центра неврологии
Электронейромиография (ЭНМГ) | Официальный сайт Научного центра неврологии
(информация для пациента)Что такое электронейромиография (ЭНМГ)?
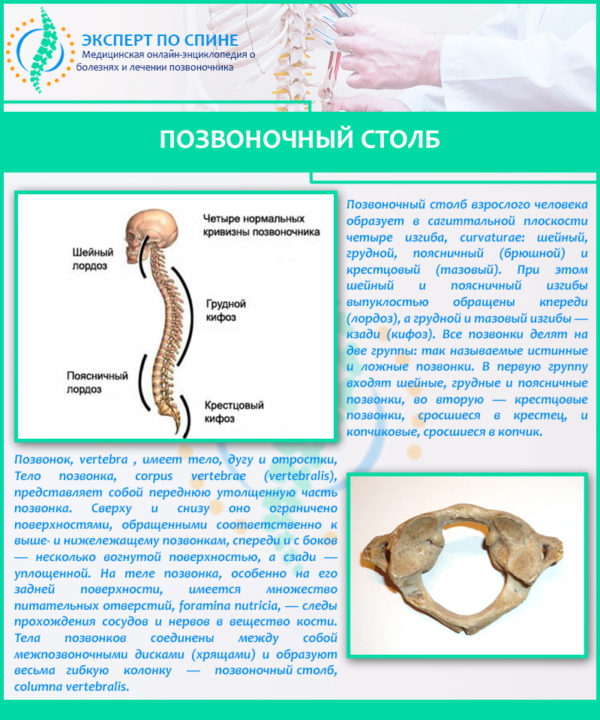
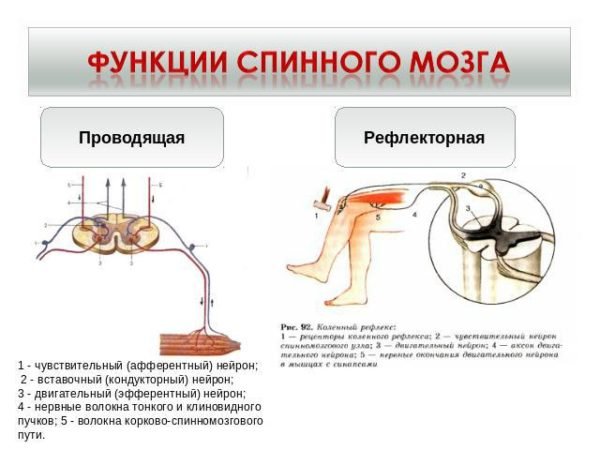
ЭНМГ – это комплекс нейрофизиологических методов исследования, используемых в диагностике заболеваний периферической нервной системы: болезней двигательных нейронов, корешков, сплетений, периферических нервов, нервно-мышечных синапсов и мышц.
ЭНМГ включает в себя две основные методики: стимуляционную электронейромиографию (ЭНМГ) и игольчатую электромиографию (иЭМГ).
Показания для ЭНМГ-исследования:
- болезни двигательных нейронов (спинальные мышечные атрофии, боковой амиотрофический склероз, миелопатии и др.)
- радикулопатии (вертеброгенные и невертеброгенные)
- плексопатии плечевого и пояснично-крестцового сплетений (посттравматические; постлучевые; компрессионные, в том числе синдром верхней апертуры грудной клетки; дизиммунные, в том числе невралгическая амиотрофия Персонейджа-Тернера и др.
 )
) - полинейропатии (диабетические, токсические, дефицитарные, при хронических соматических заболеваниях; дизиммунные – синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические, васкулит-ассоциированные, наследственные и др.)
- мононейропатии, множественные мононейропатии (компрессионные, посттравматические, дизиммунные, мультифокальная моторная нейропатия)
- миастения и миастеноподобные заболевания, синдром Ламберта-Итона
- миопатии разного генеза, наследственные мышечные дистрофии, миотонии и др.
Для чего мне назначили это исследование?
Лечащий врач на основании клинических данных и истории болезни подозревает у Вас заболевание (см перечень выше), подтвердить или исключить которое позволит ЭНМГ/иЭМГ. Кроме того, исследование поможет определить характер и распространенность патологического процесса, оценить его активность и динамику, скорректировать лечение.
Что представляет собой метод стимуляционной электронейромиографии?
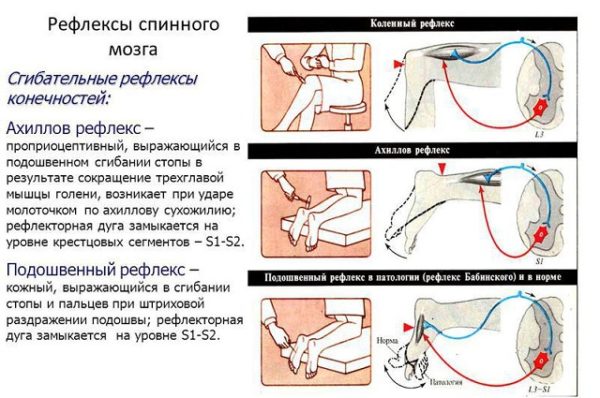
Стимуляционная ЭНМГ – неинвазивный метод с использованием накожных поверхностных электродов, позволяющий оценить проводимость импульса по нервам в ответ на его стимуляцию электрическим током. Исследование сопровождается покалывающими ощущениями в месте действия тока, а также непроизвольным сокращением (подергиванием) исследуемой мышцы. ЭНМГ наиболее информативна при болезнях периферических нервов (моно- и полинейропатии) и нарушении нервно-мышечной передачи (декремент тест).
Исследование сопровождается покалывающими ощущениями в месте действия тока, а также непроизвольным сокращением (подергиванием) исследуемой мышцы. ЭНМГ наиболее информативна при болезнях периферических нервов (моно- и полинейропатии) и нарушении нервно-мышечной передачи (декремент тест).
Что представляет собой метод игольчатой электромиографии?
Игольчатая электромиография (иЭМГ) – инвазивный метод исследования, который с помощью одноразового очень тонкого игольчатого электрода позволяет оценить электрическую активность мышц в состоянии покоя и при напряжении. Во время исследования в момент вкола электрода в мышцу ощущается лёгкая боль – укол, схожий по ощущениям с обычной внутримышечной инъекцией. иЭМГ наиболее информативна при болезнях периферических мотонейронов (БАС, спинальные мышечные атрофии) и мышц (мышечные дистрофии, миопатии, полимиозит).
Как проходит обследование?
При проведении ЭНМГ Вас попросят раздеться (частично или полностью до белья), сесть или лечь на кушетку. Небольшой участок кожи в месте исследования будет обработан спиртом. При ЭНМГ на мышцу наложат поверхностные электроды (липучки на клейкой основе или чашечки, фиксируемые на коже лейкопластырем), после чего стимулирующим электродом будут наноситься электрические стимулы на различные области руки или ноги в проекции хода нерва. Сила тока тем сильнее, чем глубже располагается нерв. иЭМГ проводится без использования электрического тока, на небольшую глубину в расслабленную мышцу вводится игольчатый электрод, специалист просит вас расслабиться или напрячь мышцу, 3-4 раза меняется положение игольчатого электрода в мышце.
Небольшой участок кожи в месте исследования будет обработан спиртом. При ЭНМГ на мышцу наложат поверхностные электроды (липучки на клейкой основе или чашечки, фиксируемые на коже лейкопластырем), после чего стимулирующим электродом будут наноситься электрические стимулы на различные области руки или ноги в проекции хода нерва. Сила тока тем сильнее, чем глубже располагается нерв. иЭМГ проводится без использования электрического тока, на небольшую глубину в расслабленную мышцу вводится игольчатый электрод, специалист просит вас расслабиться или напрячь мышцу, 3-4 раза меняется положение игольчатого электрода в мышце.
В некоторых случаях оба метода (ЭНМГ и иЭМГ) используются одномоментно: например, при травмах нервов, при радикуло- и плексопатиях, в сложных диагностических случаях и др.
Какой метод ЭНМГ мне нужен?
Выбор метода ЭНМГ, а также объем исследования определяет лечащий врач или специалист ЭНМГ, исходя из предполагаемого диагноза, указанного в направлении на обследование. Если ваш лечащий врач, рекомендующий ЭНМГ-исследование, заполнит данное направление, в этом случае можно рассчитывать на то, что проведенное обследование будет выполнено наиболее исчерпывающее, чётко под задачи, поставленные врачом перед нейрофизиологом.
Если ваш лечащий врач, рекомендующий ЭНМГ-исследование, заполнит данное направление, в этом случае можно рассчитывать на то, что проведенное обследование будет выполнено наиболее исчерпывающее, чётко под задачи, поставленные врачом перед нейрофизиологом.
Обращаем ваше внимание, что ЭНМГ – это комплекс разных методик исследования с разной диагностической значимостью при том или ином уровне поражения периферического нейро-моторного аппарата. В зависимости от задач, поставленных лечащим врачом, врач-нейрофизиолог индивидуально подбирает необходимые методики обследования. Заполнение направления вашим врачом (образец направления) поможет правильно составить объем исследования, исключит выполнение ненужных проб, ускорит установление точного диагноза и избавит вас от повторных визитов на ЭНМГ.
Как долго проводится ЭНМГ?
Длительность обследования зависит от направительного диагноза и поставленных задач. В среднем исследование длится в течение 30 минут, но может в сложных случаях продолжаться и дольше.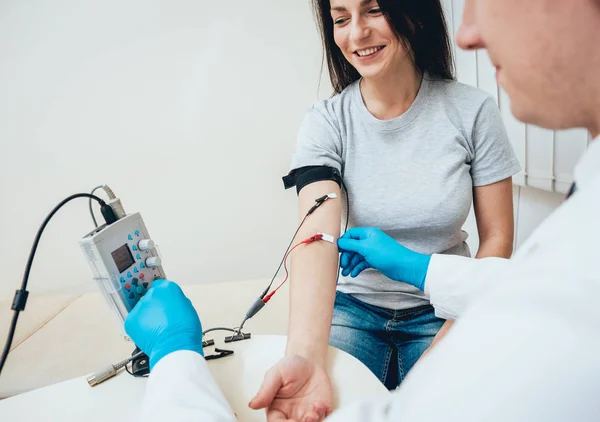
ОСНОВНЫЕ ОГРАНИЧЕНИЯ ЭНМГ:
- не оцениваются тонкие чувствительные и вегетативные нервные волокна
- не все нервы и мышцы доступны для ЭНМГ-обследования, а при исследовании некоторых имеются методологические трудности
- при остром развитии заболевания ЭНМГ-изменения “запаздывают” за клиническими симптомами (в этой связи при острых нейропатиях любого генеза оптимально проводить исследование не ранее, чем через 2-3 недели от появление первых симптомов)
- имеются методологические трудности исследования при отеках, трофических нарушениях кожи, повышенной массе тела
ПРОТИВОПОКАЗАНИЙ К ПРОВЕДЕНИЮ ЭНМГ НЕТ.
Исключением является нарушение целостности кожных покровов (травма, инфекция) в месте наложения электродов. Кроме того, ЭНМГ не может проводиться в случае, если на конечность, которую необходимо обследовать, наложена повязка, гипс или лонгета.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ:
- перед исследованием можно все кушать и пить – ограничений нет, можно принимать назначенные вам препараты (исключением является прием антихолинэстеразных препаратов (прозерин, калимин) перед проведением декремент теста)
- накануне необходимо принять душ, соблюдать элементарные правила гигиены кожи
- не рекомендуется наносить на кожу крема или лосьоны
- необходимо держать руки и ноги в тепле, не переохлаждаться
ЧТО ВЗЯТЬ С СОБОЙ НА ИССЛЕДОВАНИЕ?
- направление от лечащего врача с обязательным указанием предварительного диагноза и цели исследования
- желательно иметь простынь или пеленку
Перед проведением исследования предупредите, пожалуйста, специалиста о следующих состояниях:
- Страдаете ли Вы эпилепсией, склонны ли Вы к синкопальным состояниям?
- Стоит ли у Вас водитель сердечного ритма?
- Являетесь ли Вы носителем ВИЧ-инфекции, сифилиса, гепатита и прочих инфекций?
- Нет ли у Вас обострения кожных заболеваний, повреждений кожи?
- Получаете ли Вы антикоагулянтную терапию – препараты, разжижающие кровь?
- Беременны ли Вы?
- Укажите были ли у Вас переломы конечностей, где именно?
В ФГБНУ НЦН на базе лаборатории клинической нейрофизиологии и центра заболеваний периферической нервной системы проводится весь комплекс электронейромиографических исследований любой сложности на оборудовании экспертного класса (миографы Dantec Keypoint, Нейрософт Нейро-МВП-4). Исследование проводят специалисты с большим опытом работы, что гарантирует Вам проведение обследования в полном объеме и грамотную интерпретацию данных. Нашим ЭНМГ-специалистам приходится сталкиваться с самыми сложными и редкими заболеваниями, высокий уровень подготовки позволяет решить поставленные задачи в большинстве случаев.
Исследование проводят специалисты с большим опытом работы, что гарантирует Вам проведение обследования в полном объеме и грамотную интерпретацию данных. Нашим ЭНМГ-специалистам приходится сталкиваться с самыми сложными и редкими заболеваниями, высокий уровень подготовки позволяет решить поставленные задачи в большинстве случаев.
Электронейромиография (ЭНМГ)
Электронейромиография (ЭНМГ) – комплекс различных методов для диагностики функций мышечной и периферической нервной систем. В зависимости от ситуации может включать методики поверхностной электромиографии, стимуляционной и (или) игольчатой электромиографии.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Электронейромиография (ЭНМГ) – комплекс различных методов для диагностики функций мышечной и периферической нервной систем (мышцы, нерв, корешок, сплетение, мотонейрон).
ЭНМГ в зависимости от ситуации может включать методики поверхностной электромиографии, стимуляционной и (или) игольчатой электромиографии. При помощи электрических импульсов, дозированно подаваемых врачом во время исследования, определяется уровень, характер и степень нарушения.
При помощи электрических импульсов, дозированно подаваемых врачом во время исследования, определяется уровень, характер и степень нарушения.
Показания к обследованию определяются лечащим врачом(неврологом, ортопедом, эндокринологом, профпатологом, семейным врачом и др.) для уточнения диагноза, определения тактики лечения, прогноза и динамики заболевания.
Проведение ЭНМГ включает:
- беседу и осмотр;
- аппаратную оценку функции двигательных и чувствительных нервов;
- выявление степени и объема вовлечения в патологический процесс мышечной ткани при помощи игольчатого электрода;
- анализ полученной информации и написание заключения. Заключение выдаётся на руки пациентув день исследования.
Длительность ЭНМГ-диагностики индивидуальна и зависит от диагноза (в среднем – около 60 минут). Алгоритм исследования строится индивидуально для каждого пациента (в зависимости от диагноза, возраста, общего состояния и т.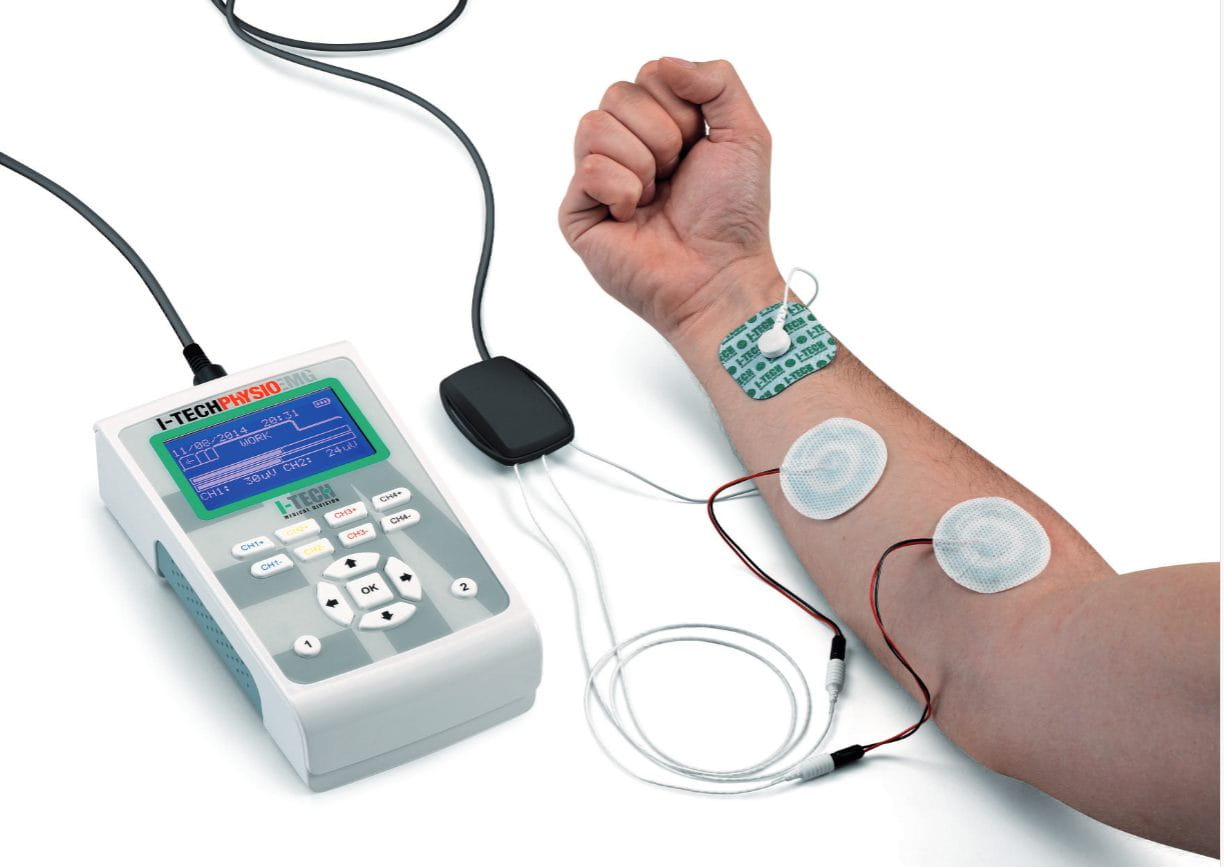 д.) и определяется уже непосредственно врачом.
д.) и определяется уже непосредственно врачом.
ИНФОРМАЦИЯ ДЛЯ ВРАЧЕЙ
Показания к ЭНМГ:
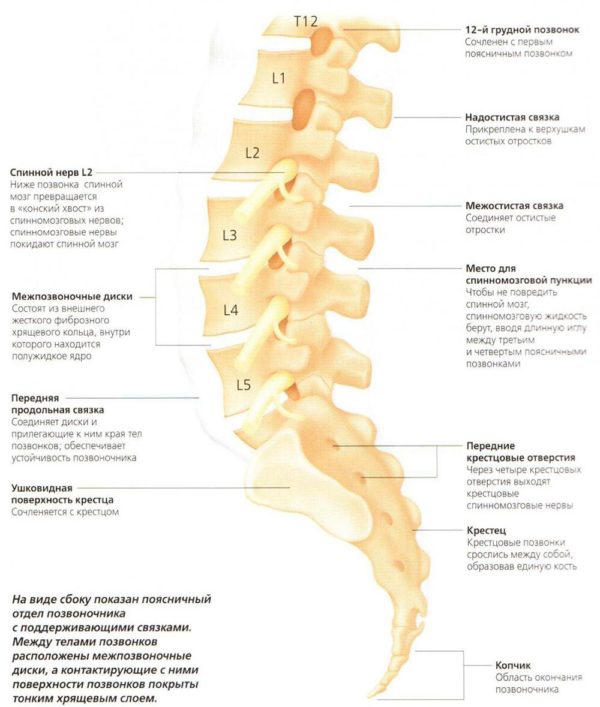
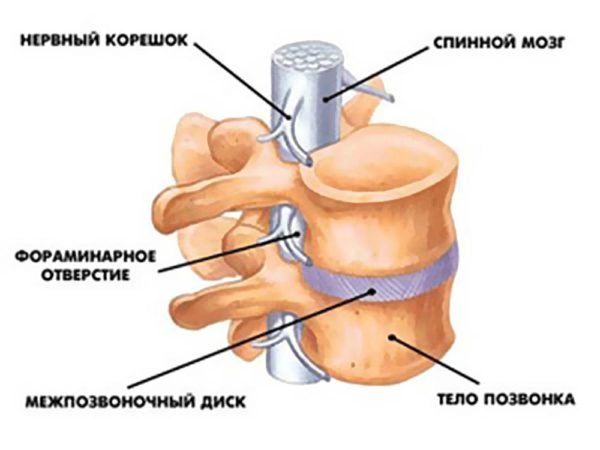
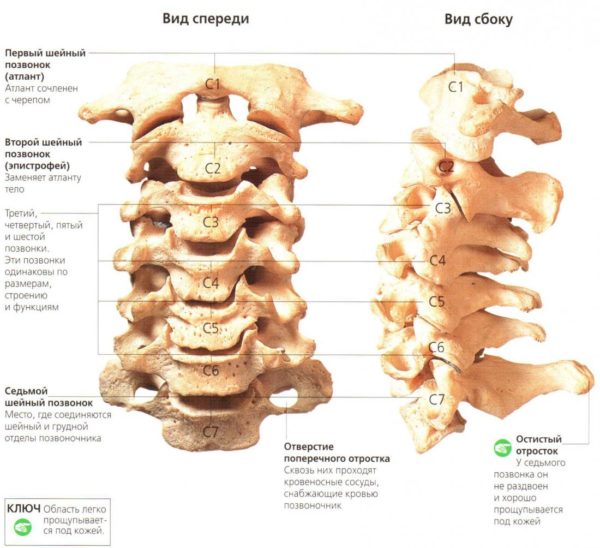
- Травмы, воспаление, токсические, сосудистые и другие поражения периферических нервов, корешков, сплетений и спинного мозга (моно- и полинейропатии, радикулопатии, плексопатии и миелопатии). Туннельные синдромы.
- Энурез и энкопрез.
- Невропатия лицевого и тройничного нерва.
- Травмы, воспаление, токсические, сосудистые и другие поражения мышц (полимиозит, фибромиалгия, миофасциальные болевые синдромы; митохондриальные энцефаломиопатии; эндокринные и наследственные миопатии (миодистрофии).
- Невральные (Шарко-Мари и др.) и спинальные амиотрофии (Верднига-Гоффманна и др).
- Сирингомиелия. Боковой амиотрофический склероз (БАС). Рассеянный склероз.
- Церебральный и спинальный микроинсульт.
- Закрытая черепно-мозговая травма: сотрясение и ушиб головного мозга
- Острые вялые парезы и спинальные травмы у детей различного возраста.
 Остаточные явления полиомиелита.
Остаточные явления полиомиелита. - ДЦП и последствия перинатального поражения ЦНС
- Миастения и миастенические синдромы. Миотонические расстройства.
- Неврологические проявления при остеохондрозе и другой костно-суставной патологии: радикулярные проявления, парализующий ишиас.
- Паркинсонический синдром, гиперкинезы.
- Врожденные пороки развития костно-мышечной системы, сколиоз, врожденная и рецидивирующая косолапость.
- Травмы конечностей, суставов, позвоночника.
- Симуляция и агравация
Общие представления о методиках, входящих в состав ЭНМГ исследования.
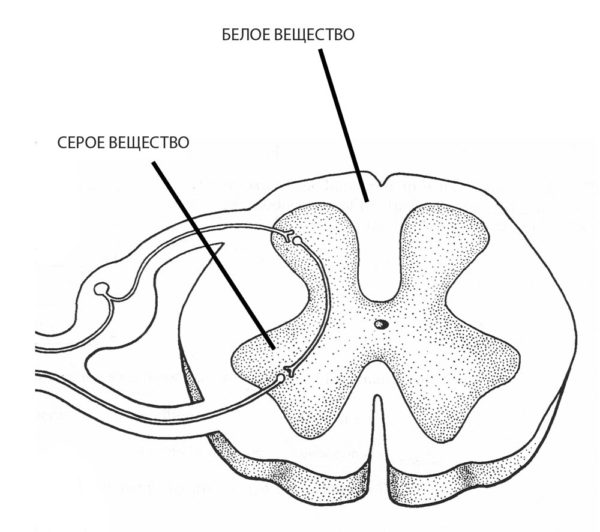
Поверхностная ЭМГ, проводится с помощью одноразовых накожных электродов, которые отводят так называемую суммарную ЭМГ, образующуюся в результате интерференционных колебаний потенциала многих двигательных единиц, находящихся в области отведения.
Она отражает процесс возбуждения мышцы как целого.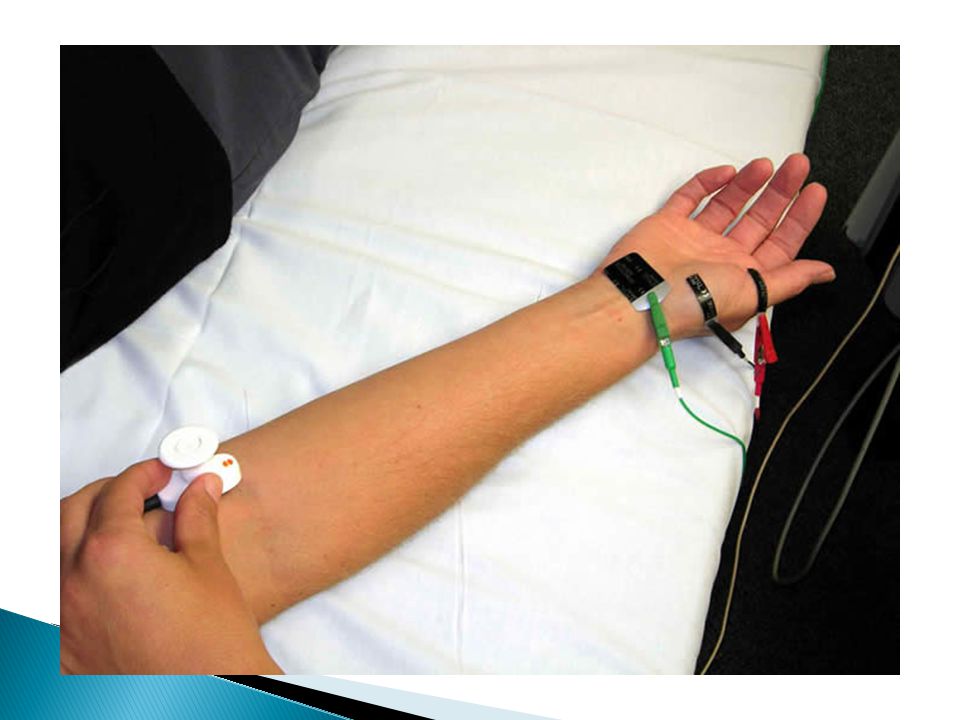
Этот вид исследования абсолютно безболезненный. Поэтому, логично именно с него начинать обследование. Тем более, что это позволит оценить активность в разных группах мышц и определиться с выбором локализации для следующих методик.
Но, у данного метода есть два существенных ограничения:
- обследованию подлежат только поверхностно расположенные мышцы, т.е. те на которые можно поставить или приклеить электрод! Должен быть доступ к этим мышцам и возможность к их сокращению!
- Пациент должен осознанно контактировать с нейрофизиологом! т.е. адекватно стараться в ответ на просьбу нейрофизиолога напрячь или расслабить конкретную мышцу, удерживать напряжение или максимальное расслабление.
Вы понимаете, что договориться с грудным ребенком о дозированном напряжении одной мышцы практически невозможно.
Так же, как невозможно изолированно оценить сокращение мышц второго слоя или мелких мышц входящих в общий мышечный массив.
Поэтому, обычно для исследования выбираются хорошо контурируемые мышцы и пациенты по возрасту старше 4 лет. Но бывают исключения.
Стимуляционная ЭНМГ – это исследование проводимое поверхностными одноразовыми (или многоразовыми) электродами, регистрирующее колебания в мышце или нерве при искусственной стимуляции нерва.
В состав нее входит целый комплекс методик:
- оценка моторной проводимости
- оценка сенсорной проводимости
- оценка проксимальной моторной проводимости
- оценка нервно-мышечной передачи
- оценка рефлекторной активности
Этот вид исследования чувствителен, а иногда и болезнен для пациента, так как связан со стимуляцией электрическим током. Пациента обязательно необходимо предупредить об этом, чтобы ощущения во время исследования не были для него неожиданными.
Здесь также есть свои ограничения:
- должен быть доступ к месту проекции нерва для стимуляции
- должен быть доступ к мышце, иннервируемой данным нервом, для регистрации ответа
Таким образом, если перед нами пациент с наложенной повязкой (или гипс, или аппарат) в зоне исследования, скорей всего придется ждать до момента ее снятия.
Но, есть и преимущества, нам не важен возраст и контакт с пациентом. Но может быть маленького пациента придется несколько придержать, во время чувствительной стимуляции.
Игольчатая (локальная) ЭМГ, проводится с помощью игольчатых электродов, имеющих малую площадь соприкосновения с тканями и, вследствии этого, улавливающих колебания потенциала в отдельных мышечных волокнах или в группе мышечных волокон, иннервируемых одним мотонейроном. Этот метод позволяет исследовать структуру и функцию двигательных единиц мышцы. Метод особенно важен при диагностики врожденной или приобретенной миопатии, при поражении мотонейрона и оценки стадийности денервационно-реиннервационного процесса.
Игольчатая ЭМГ также чувствительный метод, как любая инъекция. Самым чувствительным моментом является прокол кожи и апоневроза. В процессе исследования иглу приходится перемещать в мышце, что также ощущается пациентом. Чаще всего в процессе одного исследования затрагиваются 4-6 мышц.
В этом методе тоже есть ряд ограничений. Мышца должна быть хорошо узнаваема. Т.е. мы можем уколоть и второй мышечный слой, но нейрофизиолог должен четко знать проекцию данной мышцы.
Выбор мышцы должен быть безопасен, рядом не должны проходить крупные сосудистые пучки. И желателен контакт с пациентом.
В ряде случаев для игольчатой ЭМГ важен временной фактор. Так при травматическом повреждении нерва логично проводить первое исследование через 2-4 недели после травмы, а повторное через 2-3 месяца после травмы, и еще раз через 2-3 месяца.
Если пациент оказывается на исследовании в первую неделю, или, как часто бывает, на следующий день после травмы – информации будет минимум, а в дальнейшем она может значительно измениться. Здесь все очень логично, необходимо время, чтобы в топически иннервируемых мышцах отразились характерные изменения, возникающие при травме нерва.
ИНФОРМАЦИЯ ДЛЯ АДМИНИСТРАТОРОВ
Разница между ЭНМГ и ЭМГ.
Формально, термин “электронейромиография” означает исследование проведения импульса по нервному волокну, а “электромиография” – это регистрация электрической активности, возникающей в мышце, в результате ее сокращения.
Однако на практике современный алгоритм исследования практически не предусматривает выполнения ЭМГ изолированно – без исследования скорости проведения импульса по нервному волокну.
Поэтому, когда когда в назначении врача написано ЭМГ, можно смело записывать пациента на ЭНМГ, несмотря на отсутствие буквы «Н» в направлении.
Информация о проведении процедуры:
- первичная запись по умолчанию длительностью 60мин, если иного не обговорено отдельно
- исследование может быть чувствительным или даже болезненным, о чем можно заранее предупредить пациента; неприятные ощущения могут возникать только во время выполнения процедуры, никаких следов процедура не оставляет
- процедура требует оформления отдельного информированного согласия
- если процедура проводится детям, то можно взять с собой какие-либо игрушки или игры
- может быть придется во время выполнения процедуры подержать ребенка
- если процедура назначена сторонним врачом, не клиники Скандинавия, то требуется предоставление медицинской документации (консультация врача с направлением, назначением или рекомендацией проведения ЭНМГ)
Противопоказания:
- наличие имплантированных электронных устройств (кардиостимулятор, нейростимуляторы и др.
 ) – процедура может быть выполнена после консультации нейрофизиолога
) – процедура может быть выполнена после консультации нейрофизиолога - высокое артериальное давление в день проведения процедуры
- лихорадка, острое инфекционное заболевание
- трофические кожные изменения в зоне проведения исследования
- гипсовая или другая неснимаемая повязка в зоне проведения исследования
- частично – наличие металлоконструкций в зоне проведения исследования
- с осторожностью при беременности
При курсовом приеме мышечно-активных препаратов (миорелаксанты, ботулинотерапия, антихолинэстеразные средства) – с осторожностью, лучше временно прекратить прием препаратов за один день перед исследованием.
ЭлектроМиография (ЭМГ/ЭНМГ)
Электронейромиография — что это?
Электронейромиография (ЭНМГ) — это процедура, проводимая врачом-неврологом, включающая в себя такие нейрофизиологические исследования как: стимуляционная электромиография (ЭМГ), игольчатая ЭМГ и «поверхностная» или накожная ЭМГ. Данные виды исследований от частности, Американская Ассоциация Нервно-мышечной и Электродиагностической Медицины сообщает об отсутствии текущих противопоказаний к проведению стимуляционной и игольчатой ЭМГ у беременных пациентов и пациентов с кардиостимуляторами.
Данные виды исследований от частности, Американская Ассоциация Нервно-мышечной и Электродиагностической Медицины сообщает об отсутствии текущих противопоказаний к проведению стимуляционной и игольчатой ЭМГ у беременных пациентов и пациентов с кардиостимуляторами.
Игольчатая ЭМГ
В отличие от стимуляционной ЭМГ игольчатая ЭМГ является инвазивной процедурой, для которой используется одноразовый тонкий игольчатый электрод, который вводится врачом в несколько разных мышц для выявления локальной или общей патологии. Введение иглы может сопровождаться небольшой болезненностью, которая не требует никакого специального обезболивания. Врач решает какое минимально необходимое количество мышц будет исследовано для постановки диагноза. Стимуляция электрическими разрядами при таком исследовании не требуется. Данные игольчатой ЭМГ преобразуются в звуковую и графическую информацию с помощью прибора – электромиографа, которая в дальнейшем анализируется и интерпретируется врачом. Данная методика позволяет определить уровень поражения при страдании корешка шейного или поясничного сплетения, а также провести диагностику заболеваний, затрагивающих множество нервов и мышц в организме.
Данная методика позволяет определить уровень поражения при страдании корешка шейного или поясничного сплетения, а также провести диагностику заболеваний, затрагивающих множество нервов и мышц в организме.
Поверхностная или накожная ЭМГ
«Накожной ЭМГ» отводится все меньшая роль в современной медицине. Этот метод дает оценку степени мышечного напряжения и имеет небольшое число количественных характеристик, что делает его менее объективным. Обычно его используют при диагностике различных типов головных болей для оценки степени напряжения шейно-черепных мышц.
Применение методики
Особое значение эти исследования имеют в диагностике «периферических» проблем нервной системы. Например, при онемении руки данные методы позволяют определить уровень и место, где страдает нерв. Повреждение нервного ствола может располагаться в области корешков шейно-плечевого сплетения и быть следствием грыжи межпозвоночного диска или других изменений позвоночника. Если нерв «ущемляется» в области плеча, локтя или кисти на самой руке, например, между суставом и воспаленными связками, то тогда речь идет уже о туннельном синдроме конечности, и тактика лечения меняется.
Если нерв «ущемляется» в области плеча, локтя или кисти на самой руке, например, между суставом и воспаленными связками, то тогда речь идет уже о туннельном синдроме конечности, и тактика лечения меняется.
Исследование может длится от 20 до 90 минут. Плюсы исследования в том, что оно не требует от пациента соблюдать диету или приходить натощак, ограничивать физическую активность до и после обследования. Побочные эффекты также отсутствуют, в том числе, нет влияния на способность к управлению автомобилем. Если пациент принимает препараты, разжижающие кровь (аспирин, варфарин), болеет гемофилией или имеет установленный кардиостимулятор, то необходимо сказать об этом врачу перед исследованием. Рекомендуется принять ванну или душ до электронейромиографии для «обезжиривания» кожи и не пользоваться лосьонами в день обследования.
Направление на процедуру
Чаще всего, на электронейромиографию (ЭМГ, ЭНМГ) направляют невролог, нейрохирург, хирург, эндокринолог, а также и врачи других специальностей, указывая при этом в направлении предполагаемый диагноз или зону предполагаемого обследования.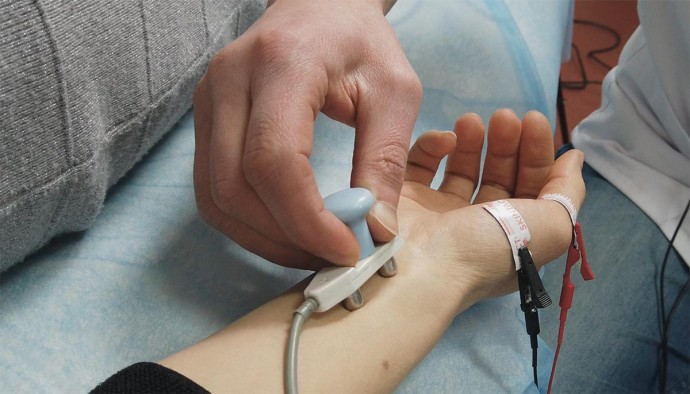 Как правило, результаты исследования выдаются пациенту сразу после завершения тестирования. В ряде случаев ЭНМГ может требовать расширения программы исследования такими методами как транскраниальная магнитная стимуляция(ТМС) и/или вызванные потенциалы (ВП).
Как правило, результаты исследования выдаются пациенту сразу после завершения тестирования. В ряде случаев ЭНМГ может требовать расширения программы исследования такими методами как транскраниальная магнитная стимуляция(ТМС) и/или вызванные потенциалы (ВП).
ЭМГ электромиография / ЭНМГ электронейромиография детям в Ростове-на-Дону
Записей не найдено.
«Любовь к врачебному искусству — это и есть любовь к человечеству». Гиппократ.
ЧТОБ ЗДОРОВЫМ КРОШКА БЕГАЛ НА СВОИХ НОЖКАХ
Родителям малыша выдали направление на электромиографию. Как подготовить ребенка к процедуре? Почему врач принял такое решение? Не навредит ли это крохе? Об особенностях метода рассказывает врач функциональной диагностики центра «Авиценна» Галина Владимировна Гладченко.
Галина Владимировна, что собой представляет методика?
Электромиография сегодня считается одним из наиболее эффективных и точных методов оценки состояния мышечных и нервных тканей у детей. Специальный прибор миограф регистрирует мышечные сокращения, что позволяет определить скорость прохождения импульса по нервному волокну. Это единственный способ, который может дать точную информацию о причине паралича, атрофии мышц или повышенной нервной чувствительности.
Специальный прибор миограф регистрирует мышечные сокращения, что позволяет определить скорость прохождения импульса по нервному волокну. Это единственный способ, который может дать точную информацию о причине паралича, атрофии мышц или повышенной нервной чувствительности.
Кому рекомендуется пройти электромиографию?
Если родители заметили, что ребенок часто жалуется на судороги, спазмы, у него наблюдаются мышечные подергивания, боли, то это сигнал пройти обследование. Также невролог направит на электромиограмму детей с нарушениями функций мочеиспускания или дефекации. Процедура рекомендована детям с ДЦП и различными двигательными нарушениями.
Что покажет доктору исследование?
Электромиография позволит определить поражения одного или множества нервов, выявить их характер, тяжесть патологии. Исследование дает возможность диагностировать наличие заболеваний двигательного нейрона. По результатам процедуры врач может подтвердить наличие у ребенка миастении иди других проблем нервно-мышечного аппарата.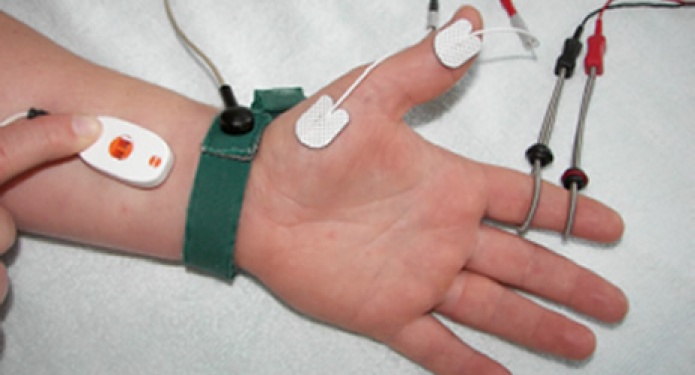 Метод позволяет также получить достоверную информацию о функционировании нейронов спинного мозга в различных отделах (шейном, грудном, пояснично-крестцовом). Поскольку каждый сегмент иннервирует еще и внутренние органы (например, грудной отдел регулирует деятельность желудочно-кишечного тракта), то по результатам ЭМГ можно косвенно судить о наличии у ребенка нарушений в работе той или иной системы организма.
Метод позволяет также получить достоверную информацию о функционировании нейронов спинного мозга в различных отделах (шейном, грудном, пояснично-крестцовом). Поскольку каждый сегмент иннервирует еще и внутренние органы (например, грудной отдел регулирует деятельность желудочно-кишечного тракта), то по результатам ЭМГ можно косвенно судить о наличии у ребенка нарушений в работе той или иной системы организма.
Как проводится электромиограмма?
План обследования врач-невролог составляет индивидуально, в зависимости от имеющихся у малыша проблем со здоровьем. Никакой специальной подготовки не требуется. Малыш ложится на кушетку, а к его руке или ноге подключаются электроды миографа. Правда, процедура не быстрая: время проведения исследования в зависимости от его объемов варьируется от получаса до часа.
А это не больно?
Существует несколько видов электромиографии. При поверхностной электроды накладываются на область исследуемой мышцы, это безболезненно и абсолютно безопасно для ребенка. Данное исследование проводят детям с первых дней жизни. Стимуляционная ЭМГ позволяет оценить не только функциональное состояние периферических нервов, но и определить место их поражения, а также дать прогноз относительно восстановления. Игольчатая ЭМГ является инвазивной, она может вызвать дискомфорт. Но зато позволяет наиболее точно определить характер поражения мышцы. Она незаменима для диагностики первично-мышечного поражения. Однако надо понимать, что при патологии периферических нервов метод является лишь вспомогательным.
Данное исследование проводят детям с первых дней жизни. Стимуляционная ЭМГ позволяет оценить не только функциональное состояние периферических нервов, но и определить место их поражения, а также дать прогноз относительно восстановления. Игольчатая ЭМГ является инвазивной, она может вызвать дискомфорт. Но зато позволяет наиболее точно определить характер поражения мышцы. Она незаменима для диагностики первично-мышечного поражения. Однако надо понимать, что при патологии периферических нервов метод является лишь вспомогательным.
Какую роль играет оборудование?
Очень большую! Результативность исследования зависит как от техники, так и квалификации врача. В «Авиценне» для проведения комплексного миографического исследования используется миограф компании Нейрософт (город Иваново, Россия). Эта фирма — один из мировых лидеров по производству аппаратуры для функциональной диагностики. Все наши специалисты прошли профессиональную подготовку на базе ведущих клиник Санкт-Петербурга и Москвы, ежегодно продолжая совершенствовать свой квалификационный уровень.
При наличии направления к неврологу из поликлиники по месту жительства диагностика проводится бесплатно по системе обязательного медицинского страхования. По инициативе родителей электромиографию их ребенку сделают на платной основе, направление для этого не требуется.
ЭНМГ в Казани. Цены на электронейромиографию, сделать недорого
Электронейромиография — это исследование, позволяющее определить функциональное состояние мышц и периферических нервов.
*Цены могут меняться, уточняйте у администратора
Некоторые заболевания и травмы могут приводить к нарушению пути следования чувствительных импульсов по нервам. Из-за этих нарушений организм человека может неправильно воспринимать поступающую информацию. Главные симптомы сбоев в функциях нервов – ощущение «мурашек» на коже, онемения, нарушения работы органов чувств (слуха, обоняния, зрения), а также температурной, болевой чувствительности.
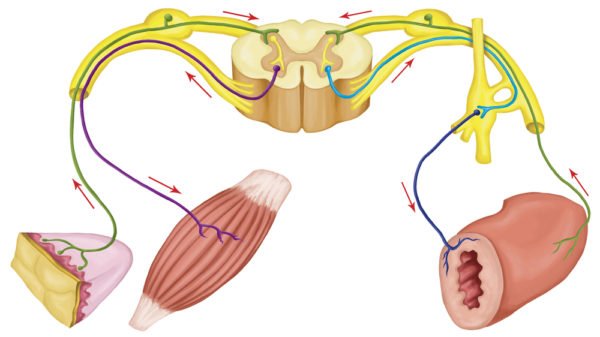
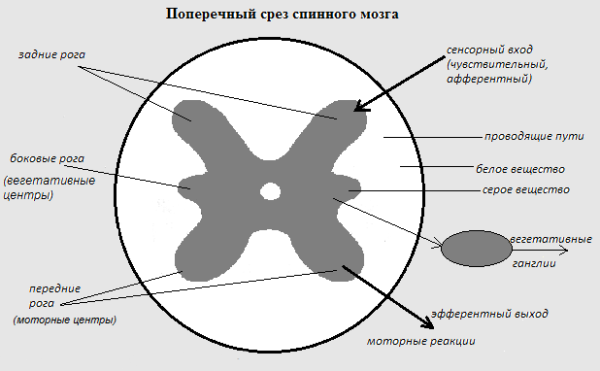
Головной и спинной мозг передают команды мышцам-исполнителям через периферические двигательные нервы.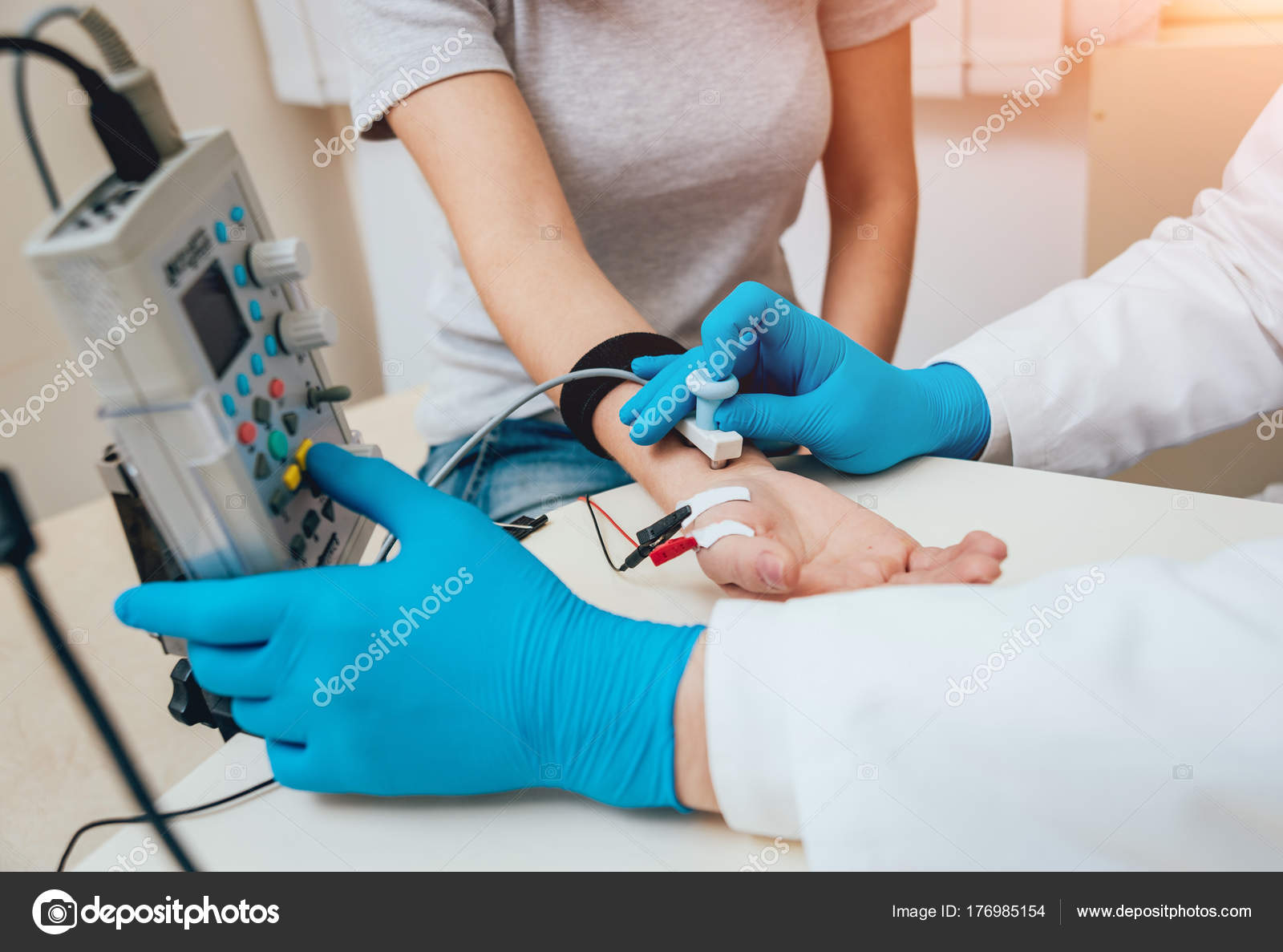 Если двигательные нервные импульсы встречают на своем пути препятствия, человек теряет способность совершать полноценные движения. Появляется слабость мышц, парезы, параличи и др.
Если двигательные нервные импульсы встречают на своем пути препятствия, человек теряет способность совершать полноценные движения. Появляется слабость мышц, парезы, параличи и др.
Симптомы, при которых рекомендуется пройти электромиографию:
- Онемение рук
- Онемение в области лица, локтя, плеча, колена, бедра
- Слабость в руках, ногах, стопах, кистях рук
- Судороги (сводит икроножные мышцы, мышцы стоп)
Электронейромиография в ЛДЦ «Эксперт +»
В лечебно-диагностическом центре «Эксперт +» в Казани исследование ЭНМГ проводит высококвалифицированный врач-невролог, специалист функциональной диагностики со стажем более 10 лет.
Для проведения исследования используется специальный аппарат – электронейромиограф. Он создает электрические импульсы, которые стимулируют периферические нервы, а также регистрирует ответ мышц на эти импульсы.
Методики электронейромиографии:
- Стимуляционная (поверхностная).
 Врач прикладывает к коже пациента электроды, создающие особые импульсы. Процедура безболезненна и занимает 30-40 минут.
Врач прикладывает к коже пациента электроды, создающие особые импульсы. Процедура безболезненна и занимает 30-40 минут. - Игольчатая. Врач вводит электрод в виде иглы в мышцу пациента на глубину около 2 см. Процедура имеет умеренную болезненность при прокалывании кожи. Одну мышцу исследуют около 5-15 минут. Полное исследование занимает до 50 минут.
ЭНМГ не имеет противопоказаний и не требует особой подготовки. По итогам исследования невролог проводит консультацию с пациентом.
Электромиография (ЭНМГ или ЭМГ) – Санаторий «Бодрость»
Электромиография — метод обследования,изучающий функциональное состояние нервных клеток и мышц.
С его помощью проводится диагностика различных заболеваний головного и спинного мозга, нервов, нервно-мышечной передачи и мышц.
ЭМГ позволяет:
- определить очаг поражения периферического нейро-моторного аппарата,
- определить давность заболевания,
- предположить его наследственный характер,
- проводить раннюю диагностику различных воспалительных заболеваний мышц,
- контролировать эффективность проводимого лечения,
- прогнозировать течение заболевания.

Показаниями к проведению ЭМГ могут быть жалобы пациента на
- онемение или «мурашки» в руках или ногах,
- повышенную утомляемость, слабость в мышцах, возникшие внезапно или нарастающие постепенно,
- похудание мышц,
- перенесённые травмы конечностей, позвоночника,
- сдавление нервного корешка грыжей межпозвонкового диска и другие.
В нашей клинике проводится два вида ЭМГ — стимуляционная и игольчатая.
Во время стимуляционной ЭМГ на область исследуемой мышцы накладываются пластинчатые регистрирующие электроды и проводится стимуляция нерва, отвечающего за эту мышцу электрическим током безопасной малой силы. Пациент испытывает ощущения «покалывания»
Во время игольчатой ЭМГ в исследуемую мышцу вводится тонкая игла — электрод, от которой регистрируется биоэлектрическая активность самой мышцы в покое и при её напряжении. Пациент ощущает только момент введения иголки.
Абсолютных противопоказаний к проведению ЭМГ нет!
Направляет на процедуру врач-невролог, обязательно указывая в направлении предполагаемый диагноз.
В процессе обследования врач, проводящий процедуру, определяет необходимый объём обследования ( сколько именно нервов и\или мышц нужно протестировать ) для более точного ответа на вопрос, поставленный в направлении.
Процедура занимает от 40 минут до 1,5 часов.
Другие методы функциональной диагностики, используемые в медцентре «Бодрость»:
ЭНМГ (электронейромиография) в Ярославле
Электронейромиография (ЭНМГ) в Ярославле
Это комплекс электрофизиологических исследований, необходимых для определения функционального состояния нервной периферической системы (нервных сплетений, нервов, нервно-мышечных контактов) и мышц.
Как известно, активность мышц управляется электрическими сигналами, исходящими из спинного (или головного) мозга, которые проводятся нервами. Нарушение такого сочетанного взаимодействия нервов и мышц приводит к патологической реакции мышцы на электрические сигналы. Определение электрической активности мышц и нервов помогает выявить заболевания, при которых отмечается патология мышечной ткани (например, мышечная дистрофия) или нервной ткани (амиотрофический боковой склероз или периферическая нейропатия).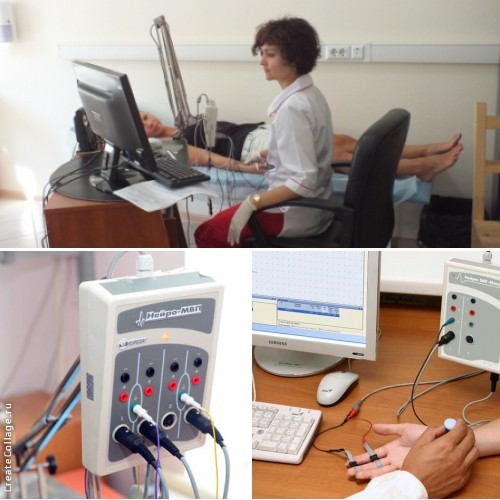
Показания для проведения электронейромиографии:
- слабость в руках и/или ногах;
- непроизвольные сокращения отдельных мышц;
- похудание мышц;
- онемение в ногах и руках;
- повышенная мышечная утомляемость.
Цель проведения электромиографии:
- Выявление патологии со стороны мышечной и нервной ткани, а также места соединения мышцы и нерва (нейромышечный синапс). К этой патологии относится туннельные синдромы на руках и ногах, повреждение нервов и сплетений (травматическое воспалительное) грыжа межпозвоночного диска, боковой амиотрофический склероз, миастения.
- Определения причины слабости, паралича или подергивания мышцы. Нарушения со стороны мышц, нервов, спинного мозга или отдела головного мозга, которые могут вызывать такие изменения. ЭМГ не позволяет выявить патологии со стороны спинного или головного мозга.
- На сегодняшний день электромиография – единственная методика, позволяющая оценить функциональную целостность нервно-мышечного аппарата.

ЭНМГ конечностей
Электронейромиография, или сокращенно энмг конечностей, – исследование, которое проводится для оценки состояния периферической нервной системы и мышечной системы. Нарушение правильной работы нервов и мышц может приводить к различным патологическим состояниям организма, когда, например, мышцы начинают сильно подергиваться или даже возникают припадки и судороги.
Кому нужна ЭНМГ?
Пройдите ЭНМГ, если вы почувствовали такие состояния:
- Слабость в руках или ногах;
- Похудание мышц;
- Утомляемость мышц.
Причиной этих состояний могут быть:
- Туннельные синдромы;
- Грыжа диска;
- Миастения;
- Сахарный диабет;
- Травмы локтевого нерва;
- Травмы бедренного нерва;
- Травмы лицевого нерва;
- Токсические полинейропатии, например, хлорофосная, свинцовая, поствакцинальная;
- Плексопатия;
- Остеохондроз.

Функциональную целостность нервно-мышечного аппарата позволяет оценить только такое исследование, как электронейромиография, или ЭНМГ в Ярославле.
Этим методом можно проверить, правильно ли проходят импульсы по мышцам. Специальным игольчатым электродом можно уточнить, насколько сильно поражены мышцы.
В заключении указывается степень поражения периферической нервной системы, если оно имеется.
Процедуру назначают повторно, чтобы понять, каков прогноз течения болезни. Процедура умеренно болезненна. Позволяет установить срок давности патологии. Метод самый современный среди всех, что может использоваться для диагностики поражения нервных сплетений.
Полис добровольного медицинского страхования:
Если у вас есть полис добровольного медицинского страхования (дмс), свяжитесь со своей страховой компанией для получения медицинской услуги в нашем центре.
- Альфа-страхование
- Согласие
- Ресо-гарантия
- Росгосстрах
- СОГАЗ
- ВСК
Электромиография (ЭМГ) | Johns Hopkins Medicine
Электромиография (ЭМГ) измеряет мышечный ответ или электрическую активность в ответ на нервную стимуляцию мышцы. Тест используется для выявления нервно-мышечных нарушений. Во время теста через кожу в мышцу вводят одну или несколько маленьких игл (также называемых электродами). Затем электрическая активность, регистрируемая электродами, отображается на осциллографе (мониторе, который отображает электрическую активность в форме волн).Используется аудиоусилитель, чтобы можно было услышать активность. ЭМГ измеряет электрическую активность мышцы в состоянии покоя, легкого сокращения и сильного сокращения. Мышечная ткань обычно не производит электрические сигналы во время отдыха. Когда электрод вставлен, на осциллографе можно увидеть кратковременный период активности, но после этого сигнала не должно быть.
Тест используется для выявления нервно-мышечных нарушений. Во время теста через кожу в мышцу вводят одну или несколько маленьких игл (также называемых электродами). Затем электрическая активность, регистрируемая электродами, отображается на осциллографе (мониторе, который отображает электрическую активность в форме волн).Используется аудиоусилитель, чтобы можно было услышать активность. ЭМГ измеряет электрическую активность мышцы в состоянии покоя, легкого сокращения и сильного сокращения. Мышечная ткань обычно не производит электрические сигналы во время отдыха. Когда электрод вставлен, на осциллографе можно увидеть кратковременный период активности, но после этого сигнала не должно быть.
После введения электрода вас могут попросить сократить мышцу, например, подняв или согнув ногу.Потенциал действия (размер и форма волны), который это создает на осциллографе, дает информацию о способности мышцы реагировать на стимуляцию нервов. По мере того как мышца сокращается с большей силой, активируется все больше и больше мышечных волокон, производящих потенциалы действия.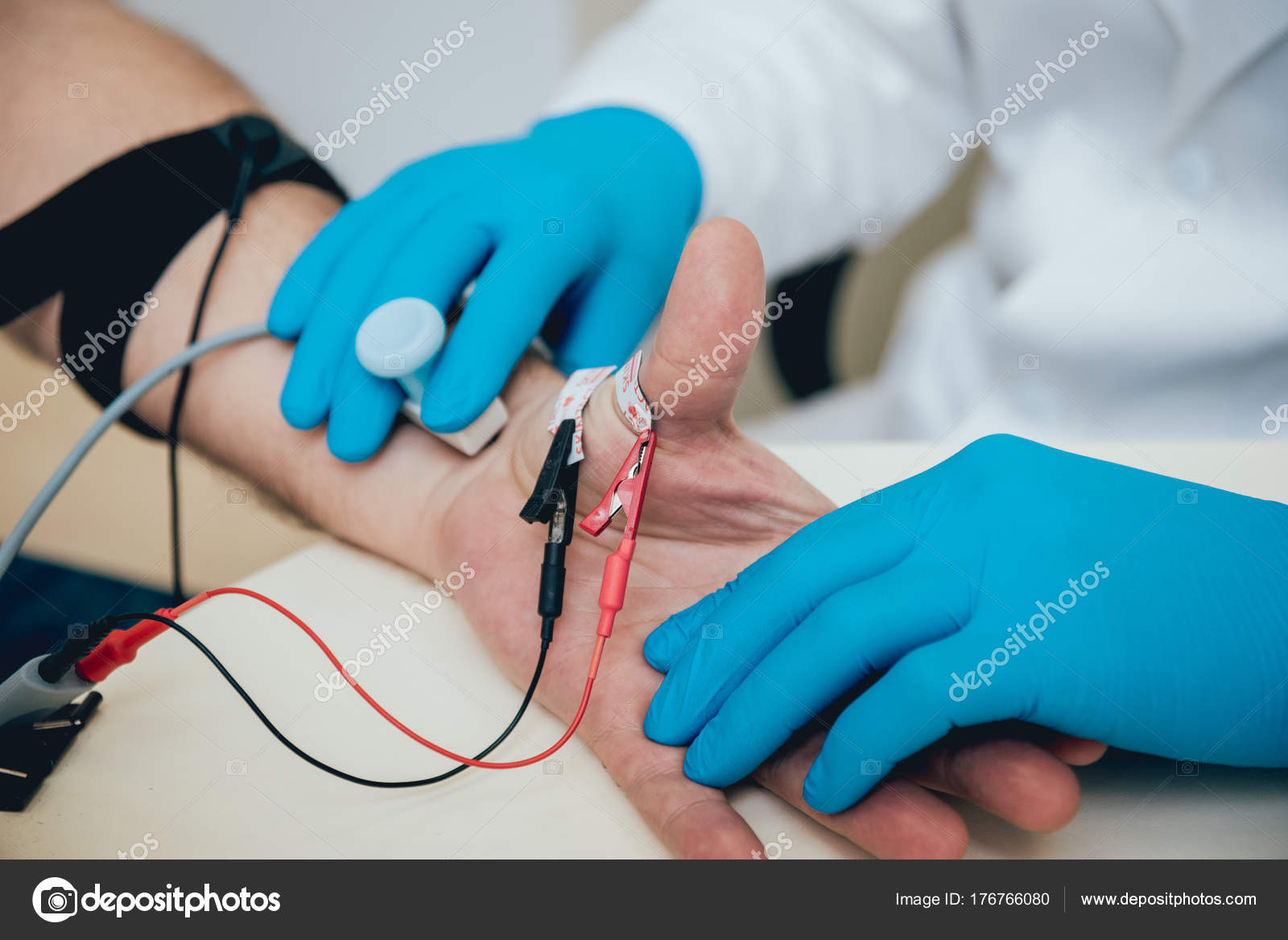
Связанная процедура, которая может быть выполнена, – это исследование нервной проводимости (NCS). NCS – это измерение количества и скорости проведения электрического импульса по нерву. NCS может определять повреждение и разрушение нервов и часто выполняется одновременно с ЭМГ.Обе процедуры помогают определить наличие, расположение и степень поражения нервов и мышц.
О процедуре (ЭМГ)
Перед процедурой:
- Ваш врач объяснит вам процедуру и предложит вам задать любые вопросы, которые могут у вас возникнуть относительно процедуры.
- Как правило, голодание перед тестом не требуется. В некоторых случаях потребление сигарет и напитков с кофеином, таких как кофе, чай и кола, может быть ограничено за два-три часа до тестирования.
- Сообщите своему врачу обо всех лекарствах (прописанных и безрецептурных) и травяных добавках, которые вы принимаете.
- Сообщите своему врачу, если у вас есть кардиостимулятор.

- Оденьтесь в одежду, обеспечивающую доступ к тестируемой области или одежду, которую легко снять.
- Прекратите использовать лосьоны или масла для ухода за кожей за несколько дней до процедуры или, по крайней мере, прекратите их использование в день обследования.
- В зависимости от вашего состояния врач может запросить другие препараты.
Во время процедуры:
Процедура ЭМГ может выполняться амбулаторно или как часть вашего пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача. ЭМГ выполняет невролог (врач, специализирующийся на заболеваниях головного мозга и нервной системы), хотя технолог может также выполнить некоторые части теста. ЭМГ обычно выполняется сразу после исследования нервной проводимости (тест, который измеряет поток тока через нерв, прежде чем он достигнет мышцы, а не реакцию самой мышцы).
Обычно процедура ЭМГ следует этому процессу:
- Вас попросят снять всю одежду, украшения, заколки для волос, очки, слуховые аппараты или другие металлические предметы, которые могут помешать проведению процедуры.
 Если вас попросят снять одежду, вам дадут халат.
Если вас попросят снять одежду, вам дадут халат. - Вам будет предложено сесть или лечь для теста.
- Невролог определит местонахождение мышцы (мышц), которую необходимо изучить.
- Кожа будет очищена антисептическим раствором.Затем в мышцу вводится тонкая стерильная игла. Заземляющий электрод будет расположен под вашей рукой или ногой.
- Для теста может потребоваться введение пяти или более игл. Вы можете испытывать легкую боль при введении электрода, но обычно она безболезненна.
- Если тест оказался болезненным, вы должны сообщить об этом экзаменатору, поскольку это может повлиять на результаты.
- Вам будет предложено расслабиться, а затем выполнить легкие или полные сокращения мышц.
- Электрическая активность вашей работающей мышцы будет измерена и отображена на осциллографе.
- Звуковой усилитель также может использоваться для оценки внешнего вида и звука электрических потенциалов.
 Если магнитофон подключен к аудиоусилителю, вы можете услышать звук, похожий на град на жестяной крыше, когда вы сокращаете мышцы.
Если магнитофон подключен к аудиоусилителю, вы можете услышать звук, похожий на град на жестяной крыше, когда вы сокращаете мышцы.
После процедуры:
- Некоторая болезненность мышц может сохраняться в течение дня или около того после процедуры.Сообщите своему врачу, если вы испытываете усиливающуюся боль, болезненность, отек или гной в местах введения иглы. Ваш врач может дать вам дополнительные или альтернативные инструкции после процедуры, в зависимости от вашей конкретной ситуации.
О процедуре (NCS)
Перед процедурой:
- Ваш врач объяснит вам процедуру и предложит вам задать любые вопросы, которые могут у вас возникнуть относительно процедуры.
- Как правило, перед процедурой не требуется голодание или седация.
- Сообщите своему врачу обо всех лекарствах (прописанных и безрецептурных) и травяных добавках, которые вы принимаете.
- Оденьтесь в одежду, обеспечивающую доступ к тестируемой области или одежду, которую легко снять.

- Прекратите использовать лосьоны или масла для ухода за кожей за несколько дней до процедуры или, по крайней мере, прекратите их использование в день обследования.
- В зависимости от вашего состояния врач может запросить другие специальные препараты.
Во время процедуры:
Исследование нервной проводимости может выполняться амбулаторно или в рамках вашего пребывания в больнице.Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача. NCS выполняется неврологом (врачом, специализирующимся на заболеваниях головного мозга и нервной системы), хотя специально обученный техник может также выполнять некоторые части теста.
Обычно процедура NCS следует за этим процессом:
- Вас попросят снять всю одежду, украшения, заколки для волос, очки, слуховые аппараты или другие металлические предметы, которые могут помешать проведению процедуры. Если вас попросят снять одежду, вам дадут халат.
- Вам будет предложено сесть или лечь для теста.

- Невролог или технолог определит местонахождение нервов, которые необходимо изучить.
- Регистрирующий электрод будет прикреплен к коже над нервом с помощью специальной пасты, а стимулирующий электрод будет размещен на известном расстоянии от записывающего электрода.
- Нерв будет стимулироваться легким и кратковременным электрическим током через стимулирующий электрод.
- В течение нескольких секунд может возникнуть небольшой дискомфорт.
- Стимуляция нерва и обнаруженная реакция будут отображаться на осциллографе (мониторе, который отображает электрическую активность в форме волн).
После процедуры:
- Паста, используемая для прикрепления электродов, будет удалена с вашей кожи.
- После теста вы можете вернуться к своим прежним занятиям, если только ваш врач не посоветует вам иное. В зависимости от вашей конкретной ситуации врач может дать вам дополнительные или альтернативные инструкции после процедуры.

Что нужно знать об электромиографических исследованиях нервов
Что такое тест ЭМГ?
Электромиография (ЭМГ) – это форма электродиагностического тестирования, которое используется для изучения функции нервов и мышц. Обычно ее выполняет физиотерапевт или невролог, имеющий специальную подготовку для этой процедуры. ЭМГ-тест нерва может предоставить вашему врачу конкретную информацию о степени повреждения нерва и / или мышцы, а также может определить точное место травмы и дать некоторое представление о том, является ли повреждение обратимым.
Какой тест ЭМГ используется для диагностики?
Состояния, при диагностике которых помогает диагностировать ЭМГ:
- Синдром запястного канала
- защемление нерва
- Радикулопатия
- Ишиас
- Невропатии
- Болезни мышц
- Мышечная дистрофия
- БАС (болезнь Лу Герига)
- Миастения гравис
Ваш врач может назначить анализ ЭМГ, если вы испытываете какие-либо из следующих симптомов:
- Онемение
- Снижение ощущения
- Покалывание или частое ощущение «иголок»
- Излучающая боль или ощущение жжения
- Мышечные спазмы или слабость
- Затруднения при выполнении повседневных задач, таких как ходьба, застегивание одежды или обращение с предметами
Сколько времени длится тест ЭМГ?
ЭМГ-тестирование обычно занимает от 30 до 90 минут, в зависимости от тестируемого состояния и результатов исследования. Отчет с результатами и интерпретацией будет отправлен вашему врачу.
Отчет с результатами и интерпретацией будет отправлен вашему врачу.
Некоторые спрашивают: “А больно ли делать ЭМГ?” На самом деле ЭМГ-тестирование состоит из двух частей, и обе они могут вызвать некоторый дискомфорт, но обычно они хорошо переносятся без каких-либо обезболивающих. В большинстве случаев ваш врач выполнит оба элемента, но в некоторых случаях может быть выполнено только одно или другое. Двумя элементами теста ЭМГ нерва являются:
- Исследование нервной проводимости – Нервы стимулируются в разных точках с помощью небольших электрических разрядов, искусственно активируя их, чтобы можно было измерить их функцию.
- Обследование на иглу для тестирования мышц – Очень тонкие иглы вставляются в несколько мышц. У каждой иглы есть микроскопический электрод, который улавливает как нормальные, так и аномальные электрические сигналы, исходящие от мышцы.
Что нужно знать перед тестом ЭМГ?
Если вы принимаете антикоагулянтные препараты или антикоагулянты, или если у вас есть кардиостимулятор или имплантированный дефибриллятор, вам следует сообщить об этом своему врачу перед сдачей анализа. Но в целом это не создаст никаких осложнений, и вы можете безопасно пройти тест ЭМГ.Если у вас есть протез сустава или другой искусственный имплантат, вам не нужно принимать антибиотики до ЭМГ (как при стоматологических процедурах или некоторых типах операций). В день обследования вам следует принимать любые лекарства, которые вы обычно принимаете. Никакой специальной подготовки не требуется.
Но в целом это не создаст никаких осложнений, и вы можете безопасно пройти тест ЭМГ.Если у вас есть протез сустава или другой искусственный имплантат, вам не нужно принимать антибиотики до ЭМГ (как при стоматологических процедурах или некоторых типах операций). В день обследования вам следует принимать любые лекарства, которые вы обычно принимаете. Никакой специальной подготовки не требуется.
Тест EMG чрезвычайно безопасен. Иглы для ЭМГ используются только для одного пациента, не перерабатываются и сразу же утилизируются после использования. Побочные эффекты могут включать некоторую болезненность мышц, которая редко длится более часа или двух после обследования.
Обновлено: 21.10.2009
Авторы
Джозеф Х. Файнберг, MDМедицинский директор, Центр травм плечевого сплетения и травматического нерва
Лечащий врач, Госпиталь специальной хирургии
10 состояний С помощью ЭМГ-теста можно диагностировать: проблемы с нервом и мышцами
Последнее обновление: 3 ноября 2020 г.
640
Взгляд на функции нервов и мышц
ЭМГ – электромиограмма – это тест, который проверяет здоровье нервов и мышц.ЭМГ включает в себя введение крошечных игл в мышцы для регистрации электрической активности. Ваш врач может порекомендовать это исследование нервной проводимости, чтобы помочь диагностировать нервные и мышечные заболевания и судороги. Читайте дальше, чтобы узнать о состояниях, которые врачи могут диагностировать с помощью ЭМГ.1.
Боковой амиотрофический склероз – БАС или болезнь Лу Герига – является прогрессирующим нервно-мышечным заболеванием.БАС вызывает мышечную слабость и инвалидность, что в конечном итоге приводит к дыхательной недостаточности. Эксперты не до конца понимают, что вызывает БАС, и от него нет лекарства. Врачи используют лекарства, чтобы замедлить повреждение нервов, облегчить симптомы и улучшить качество жизни. Боковой амиотрофический склероз
Боковой амиотрофический склероз2. Синдром запястного канала
Синдром запястного канала поражает срединный нерв, проходящий через запястье. Нерв защемляется, вызывая жжение, покалывание и онемение в руке и пальцах.Причина синдрома запястного канала – сдавление срединного нерва и сухожилий запястья. Эксперты не до конца понимают, почему у некоторых людей возникают проблемы с нервной системой. Противовоспалительные препараты и упражнения могут облегчить симптомы. Врачи обычно рекомендуют операцию при симптомах, продолжающихся более шести месяцев.
Противовоспалительные препараты и упражнения могут облегчить симптомы. Врачи обычно рекомендуют операцию при симптомах, продолжающихся более шести месяцев.3. Болезнь Шарко-Мари-Тута
Болезнь Шарко-Мари-Тута (ШМТ) является наследственным неврологическим заболеванием.Он влияет на двигательные и сенсорные нервы конечностей. Это вызывает мышечную слабость в ногах и ступнях, деформации стоп, проблемы с походкой и потерю чувствительности в ногах и ступнях. Это может повлиять на руки и кисти на более поздних стадиях. Унаследованные генные мутации в большинстве случаев вызывают ШМТ. От ШМТ нет лекарства. Физическая терапия, трудотерапия, ортопедические устройства и хирургия могут помочь справиться с инвалидностью.4. Синдром Ламберта-Итона
Синдром Ламберта-Итона – это нарушение связи между нервами и мышцами. Это вызывает утомляемость и слабость. Чаще всего поражаются конечности, но также могут возникать проблемы с дыханием, речью и глотанием. Синдром Ламберта-Итона – аутоиммунное заболевание. Часто встречается у онкологических больных, особенно у больных раком легких. Лекарства нет. Лечение направлено на лечение любого основного рака и устранение симптомов с помощью лекарств.
Это вызывает утомляемость и слабость. Чаще всего поражаются конечности, но также могут возникать проблемы с дыханием, речью и глотанием. Синдром Ламберта-Итона – аутоиммунное заболевание. Часто встречается у онкологических больных, особенно у больных раком легких. Лекарства нет. Лечение направлено на лечение любого основного рака и устранение симптомов с помощью лекарств.5. Мышечная дистрофия
Мышечная дистрофия (МД) – хроническое заболевание, поражающее скелетные мышцы.Это вызывает прогрессирующую слабость и потерю контроля над движениями. На самом деле MD – это группа из более чем 30 генетических заболеваний. Самый распространенный тип развивается в детстве и в первую очередь поражает мальчиков. От MD нет лекарства. Врачи используют различные виды терапии и лекарства для контроля симптомов и улучшения мышечной функции.6.
Миастения (MG) – это аутоиммунное заболевание, при котором ослабляются скелетные мышцы.Это вызывает мышечную слабость, которая усиливается во время активности и улучшается во время отдыха. Проблемы со зрением часто являются первым признаком, но они также могут влиять на жевание, разговор, глотание и дыхание. У большинства людей с MG есть аномалия вилочковой железы, но эксперты не до конца понимают причину. Лечение включает прием лекарств, терапию иммунной системы и удаление вилочковой железы. Миастения Gravis
Миастения Gravis7. Периферическая невропатия
Периферическая невропатия – это повреждение нервов, идущих от головного и спинного мозга ко всем частям тела.Обычно это относится к нервам конечностей. Он характеризуется онемением, жжением, покалыванием и болью. Диабет – основная причина периферической невропатии. Другие причины включают аутоиммунные расстройства, опухоли, наследственность и недостаточность питания. Во многих случаях врачи не знают точной причины. Может помочь лечение основной проблемы. Лекарства могут улучшить симптомы.
Во многих случаях врачи не знают точной причины. Может помочь лечение основной проблемы. Лекарства могут улучшить симптомы.8. Полимиозит
Полимиозит – это группа прогрессирующих мышечных заболеваний.Он характеризуется хроническим воспалением мышц и слабостью с обеих сторон тела. В конечном итоге это влияет на дыхание, глотание и речь. Эксперты не до конца понимают причину, но это похоже на аутоиммунное заболевание. От полимиозита нет лекарства. Врачи лечат симптомы с помощью лекарств, подавляющих иммунную систему и уменьшающих воспаление. Физическая терапия может помочь сохранить мышечную силу.9. Радикулопатия
Радикулопатия или защемление нерва – это повреждение корешка спинномозгового нерва. Нервные корешки проходят между позвонками, где они могут защемиться. Радикулопатия чаще всего возникает в области шеи и поясницы. Он проявляется болью, слабостью, покалыванием и онемением в шее, руке, пояснице или ноге. Грыжи межпозвоночных дисков и костные шпоры являются наиболее частыми причинами. Противовоспалительные препараты и физиотерапия могут помочь разрешить радикулопатию. В некоторых случаях может потребоваться операция.
Нервные корешки проходят между позвонками, где они могут защемиться. Радикулопатия чаще всего возникает в области шеи и поясницы. Он проявляется болью, слабостью, покалыванием и онемением в шее, руке, пояснице или ноге. Грыжи межпозвоночных дисков и костные шпоры являются наиболее частыми причинами. Противовоспалительные препараты и физиотерапия могут помочь разрешить радикулопатию. В некоторых случаях может потребоваться операция.10. Ишиас
Ишиас – это повреждение или давление на седалищный нерв – нерв, идущий от позвоночника вниз по задней части ног.Это вызывает боль в пояснице, бедрах, а иногда и в задней части бедер. Также могут возникнуть онемение, покалывание, жжение и слабость в ногах. Самая частая причина – грыжа межпозвоночного диска. Большинство людей поправляются с помощью лекарств для уменьшения воспаления и физиотерапии для укрепления спины. Иногда требуется операция.
Иногда требуется операция.
10 состояний Тест с помощью ЭМГ может диагностировать: проблемы с нервом и мышцами
Электромиограмма (ЭМГ)
Сара Льюис – фармацевт и писатель-медик с более чем 25-летним опытом работы в различных областях фармацевтической практики.Сара имеет степень бакалавра фармацевтических наук Университета Западной Вирджинии и степень доктора фармацевтики Массачусетского фармацевтического колледжа. Она прошла обучение в ординатуре фармацевтической практики в Университете Питтсбурга / VA Pittsburgh Healthcare System.
640
Медицинский обозреватель: Уильям К.Ллойд III, доктор медицины, FACS
Дата последнего пересмотра: 3 ноября 2020 г.
ДАННЫЙ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИХ КОНСУЛЬТАЦИЙ. Он предназначен только для информационных целей. Это не заменяет профессиональные медицинские консультации, диагностику или лечение. Никогда не игнорируйте профессиональные медицинские советы, обращаясь за лечением из-за того, что вы прочитали на сайте.Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или наберите 911.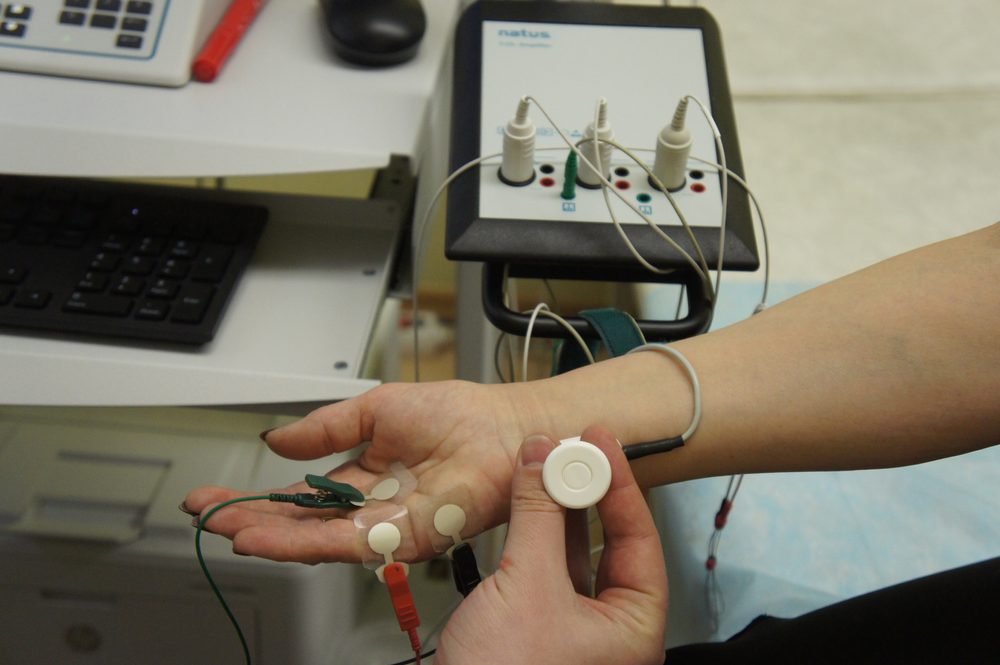
Анализ результатов ЭМГ | Результаты исследования нервной проводимости
Ваш врач может порекомендовать ЭМГ (электромиограмму) для диагностики причины таких симптомов, как мышечная слабость и нервные расстройства. ЭМГ – это исследование нервной проводимости, которое оценивает реакцию мышцы на нерв, который ее контролирует.Он делает это путем измерения электрической активности мышцы в состоянии покоя, при небольшом сокращении и при сильном сокращении. Это поможет вашему врачу узнать, в самой ли мышце проблема или в нервах, которые ее контролируют.
Имейте в виду, что ЭМГ – это один из инструментов постановки диагноза. Врач, специализирующийся на неврологии или физиотерапии, интерпретирует результаты в контексте других тестов и клинической информации. Тест может выявить только то, что происходит в мышце; он не может объяснить, почему это происходит. Это требует опыта вашего врача.
Это требует опыта вашего врача.
Как выглядит нормальный результат ЭМГ?
Обычно мышца в состоянии покоя не проявляет никакой электрической активности на записи ЭМГ. Когда он сжимается, он проявляет электрическую активность в виде волновой линии или потенциала действия. Размер и форма потенциала действия дают вашему врачу информацию о способности мышцы реагировать на нерв, который ее контролирует.Нормальная мышца демонстрирует гладкий потенциал действия при нормальной ЭМГ.
Как выглядит аномальный результат ЭМГ?
Аномальные результаты ЭМГ могут проявляться двумя способами. Во-первых, мышца может проявлять электрическую активность в состоянии покоя. С другой стороны, мышца может проявлять аномальную электрическую активность во время сокращения. Это проявляется как паттерн аномального потенциала действия с изменениями размера или формы волны.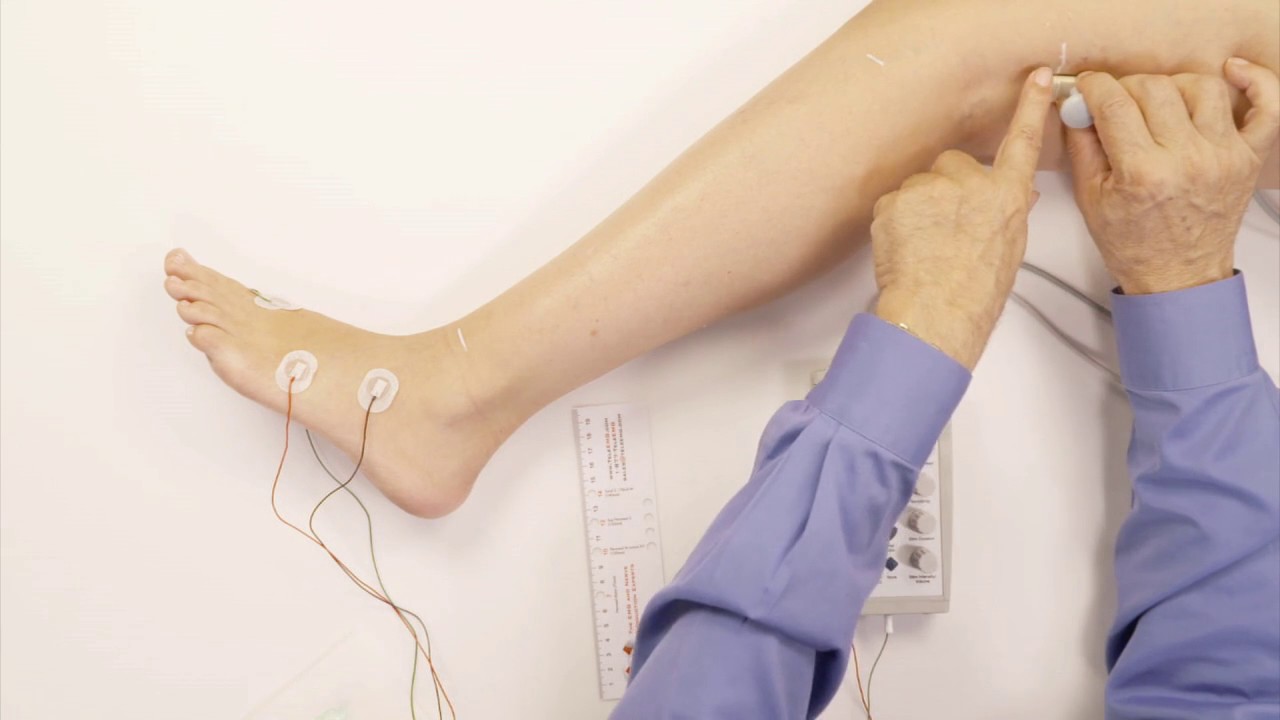 Аномальные результаты ЭМГ могут указывать на повреждение мышц или проблемы с нервами, которые контролируют мышцу.
Аномальные результаты ЭМГ могут указывать на повреждение мышц или проблемы с нервами, которые контролируют мышцу.
Как врачи используют результаты ЭМГ?
Существует пять основных категорий информации об активности мышц, которую ваш врач может получить с помощью ЭМГ:
1. Активность: Мышца включаются и выключаются нормально? Нормальные мышцы включаются, когда это необходимо, и выключаются, когда им не нужно действовать. Тест ЭМГ регистрирует электрическую активность при включении мышцы. Если ЭМГ показывает постоянную мышечную активность, это может указывать на проблему, например на мышечную спастичность.
2. Время: Мышца срабатывают в нужное время? ЭМГ также измеряет, когда мышца активна. Ваш врач посмотрит время активности мышц во время движения или в сравнении с другими мышцами. Это даст вашему врачу информацию о характере мышечной активности и о том, является ли она нормальной или нет.
3. Уровень: Является ли мышца такой же активной, как и здоровая мышца? Тест ЭМГ показывает, насколько активна мышца.Другими словами, уровень работы или усилия, которое мышцы должны делать во время движения.
4. Сравнение: Мышца более или менее активны при сравнении? Сравнение может происходить между двумя сторонами тела в разных условиях или в какой-то другой ситуации.
5. Усталость: Мышца быстро устает? Последняя категория предназначена для оценки мышечной усталости. Это поможет вашему врачу определить слабые мышцы. Это может быть полезно при диагностике причины таких состояний, как боль в пояснице.Это также поможет вашему врачу определить, работают ли укрепляющие упражнения.
Что означают аномальные результаты ЭМГ?
Аномальный результат ЭМГ означает наличие проблемы в области мышечной активности – включение и выключение, когда она активна, насколько она активна, более или менее активна, и утомляемость. Это может дать ключ к диагностике различных состояний нервов и мышц. Узнайте больше в разделе «10 состояний, диагностируемых с помощью ЭМГ».
Это может дать ключ к диагностике различных состояний нервов и мышц. Узнайте больше в разделе «10 состояний, диагностируемых с помощью ЭМГ».
Исследование ЭМГ – это одна из частей постановки диагноза. Результаты могут не указывать на точный диагноз, но могут сузить возможности.
Второе мнение может быть ценным инструментом при попытке установить нервно-мышечный диагноз. Некоторые медицинские центры даже предлагают удаленное второе мнение экспертов в этой области. Помните, что второе мнение о результатах ваших анализов не является негативным для вашего врача. Он предлагает дополнительную информацию и уверенность в вашей ситуации.
Цель, подготовка, процедура и результаты
Электромиография (ЭМГ) – это диагностический тест, который измеряет, насколько хорошо мышцы реагируют на электрические сигналы, посылаемые специализированными нервными клетками, называемыми двигательными нервами.
Врач может назначить тест ЭМГ, если у человека есть симптомы мышечного или неврологического состояния, такие как онемение или необъяснимая слабость в конечностях.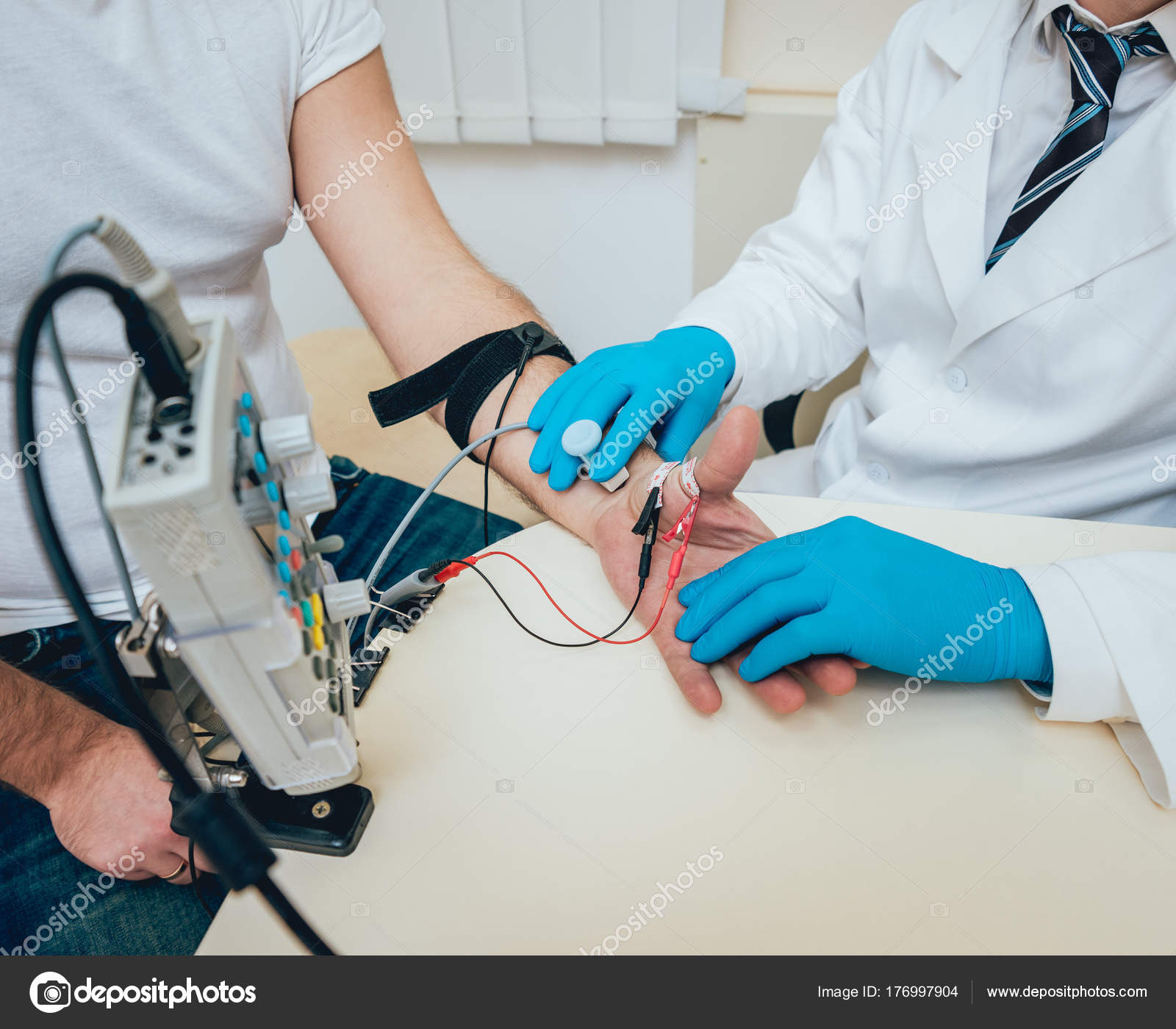
Врачи часто проводят тесты EMG в сочетании с тестами скорости нервной проводимости (NCV).Тест NCV – это еще один вид электродиагностического теста, который врачи могут использовать для выявления поврежденных или поврежденных нервов.
Тесты ЭМГ и NCV – это безопасные процедуры, не связанные с риском серьезных побочных эффектов или осложнений. Однако они могут вызвать дискомфорт и образование синяков в месте введения иглы.
Из этой статьи вы узнаете больше об их назначении, чего ожидать во время процедуры и как к ней подготовиться.
Поделиться на Pinterest Человек может пройти ЭМГ, чтобы помочь диагностировать мышечное или неврологическое заболевание.Двигательные нервные клетки или нейроны передают электрические сигналы от центральной нервной системы к мышцам. Электрические сигналы нервов вызывают сокращение мышц.
Двигательные нервы контролируют активность скелетных мышц, например ходьбу, речь и дыхание.
Поврежденные или больные мышечные волокна не функционируют или не реагируют на нервные импульсы должным образом.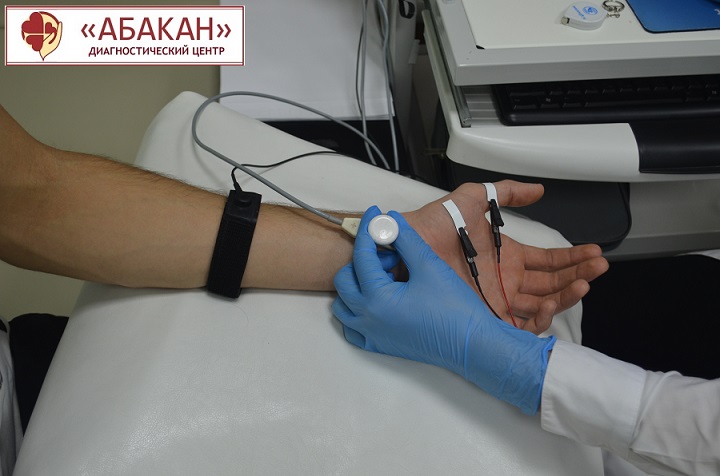
Если двигательные нервы повреждены или поражены, они могут посылать ненормальные электрические сигналы к мышцам.
Врач может назначить тест ЭМГ, если у человека есть симптомы состояния мышц или нервов.
Такие симптомы могут включать:
- мышечная слабость или жесткость
- мышечное истощение
- подергивание, судороги или спазмы
- потеря контроля над мелкой моторикой
- трудности с речью, жеванием или глотанием
- постоянная боль в ногах, ноги, руки или руки
- онемение, покалывание или паралич конечностей
Тесты ЭМГ также предоставляют информацию, которую врачи могут использовать для определения местоположения и степени повреждения мышц и нервов.
ЭМГ – это амбулаторная процедура, которая может проводиться в больнице или офисной клинике.
Неврологи, физиотерапевты и реабилитологи проводят ЭМГ тесты. Неврологи специализируются на лечении, диагностике и лечении состояний, влияющих на нервную систему.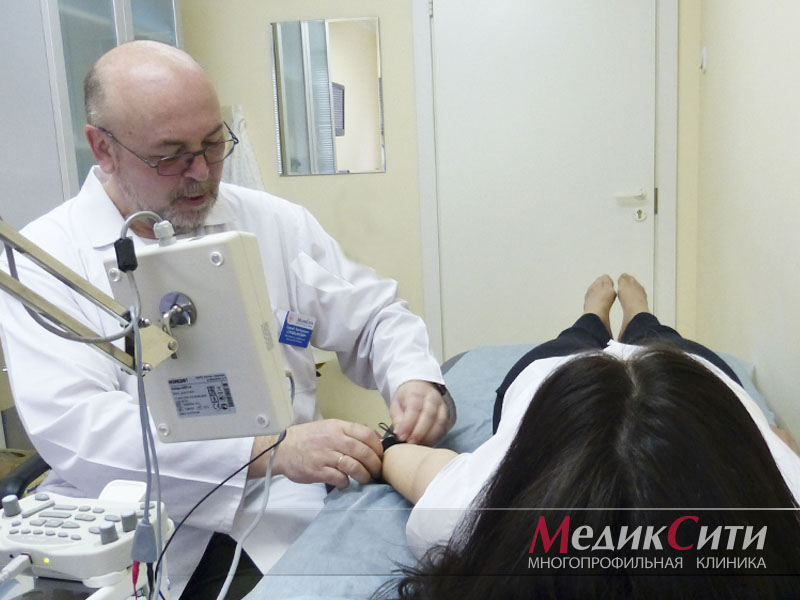
Невролог может провести тест ЭМГ самостоятельно или с помощью специально обученного специалиста.
Как подготовиться
Невролог объяснит, как работает процедура и чего ожидать во время и после теста.На этом этапе человек может задать неврологу любые вопросы.
Человек должен уведомить невролога, если он:
- принимает какие-либо лекарства, отпускаемые без рецепта или по рецепту, особенно препараты для разжижения крови
- имеют нарушение свертываемости крови
- имеют кардиодефибриллятор или кардиостимулятор
Для подготовки к тесту , человеку следует:
- Принять ванну или принять душ накануне или утром перед исследованием, чтобы удалить излишки масла с кожи.
- Не наносите лосьоны, кремы или масла для тела за несколько дней до теста.
- Одевайтесь в удобную, свободную одежду.
- Перед процедурой снимите все украшения, часы, очки или другие металлические предметы.
Во время процедуры
В следующих разделах описывается, чего ожидать от тестов игольчатой ЭМГ и NCV.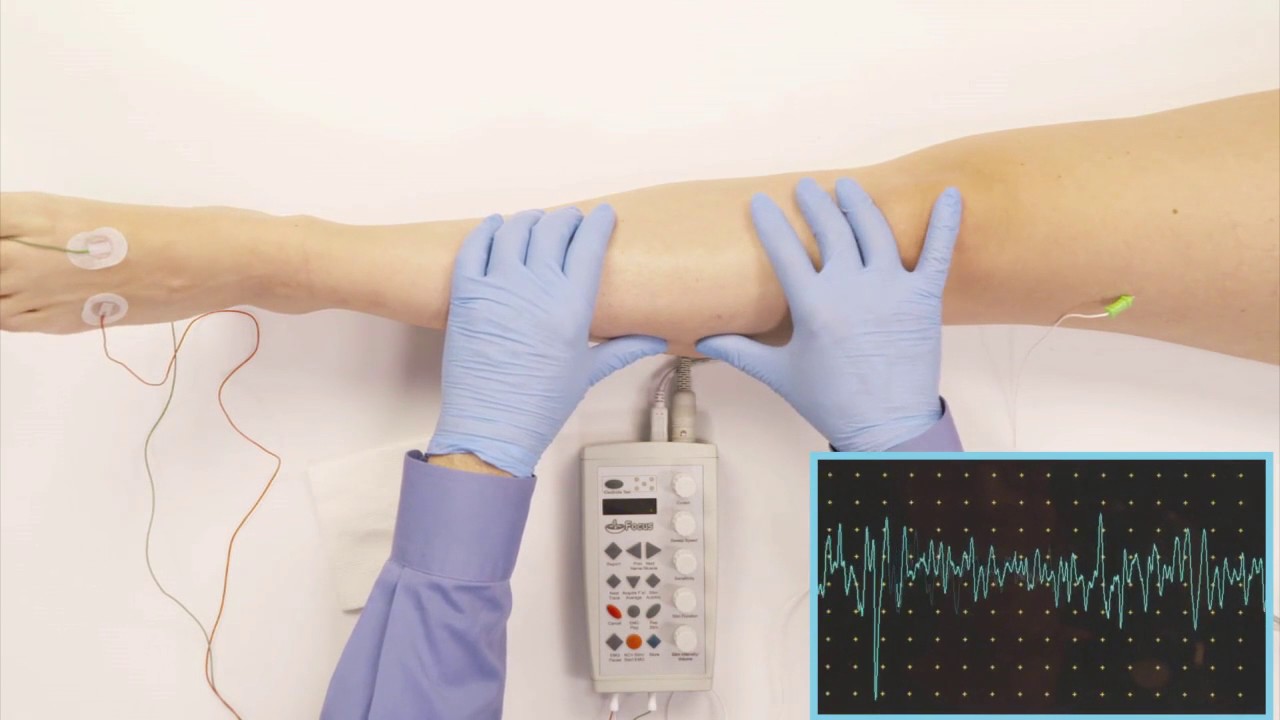
Процедура ЭМГ с иглой
Тест с иглой ЭМГ измеряет, насколько хорошо мышцы реагируют на электрические импульсы.
Невролог или ассистент вводит одну или несколько тонких стерильных игл в мышцу. У некоторых людей это может вызвать небольшой дискомфорт.
Иглы определяют электрическую активность мышц в состоянии покоя и при сокращении.
Игольчатые электроды передают эту информацию на устройство, называемое осциллографом, которое отображает электрические сигналы в виде волн.
После завершения теста невролог или техник извлечет иглу или иглы.
Этот тест обычно исследует несколько нервов и мышц и длится около 1 часа, но он может занять больше времени в зависимости от того, сколько нервов невролог хочет проверить.
Процедура NCV
По данным Национального института здоровья (NIH), невролог чаще всего проводит тест EMG вместе с тестом NCV.
Тест NCV измеряет силу и скорость электрических импульсов, проходящих по нервам.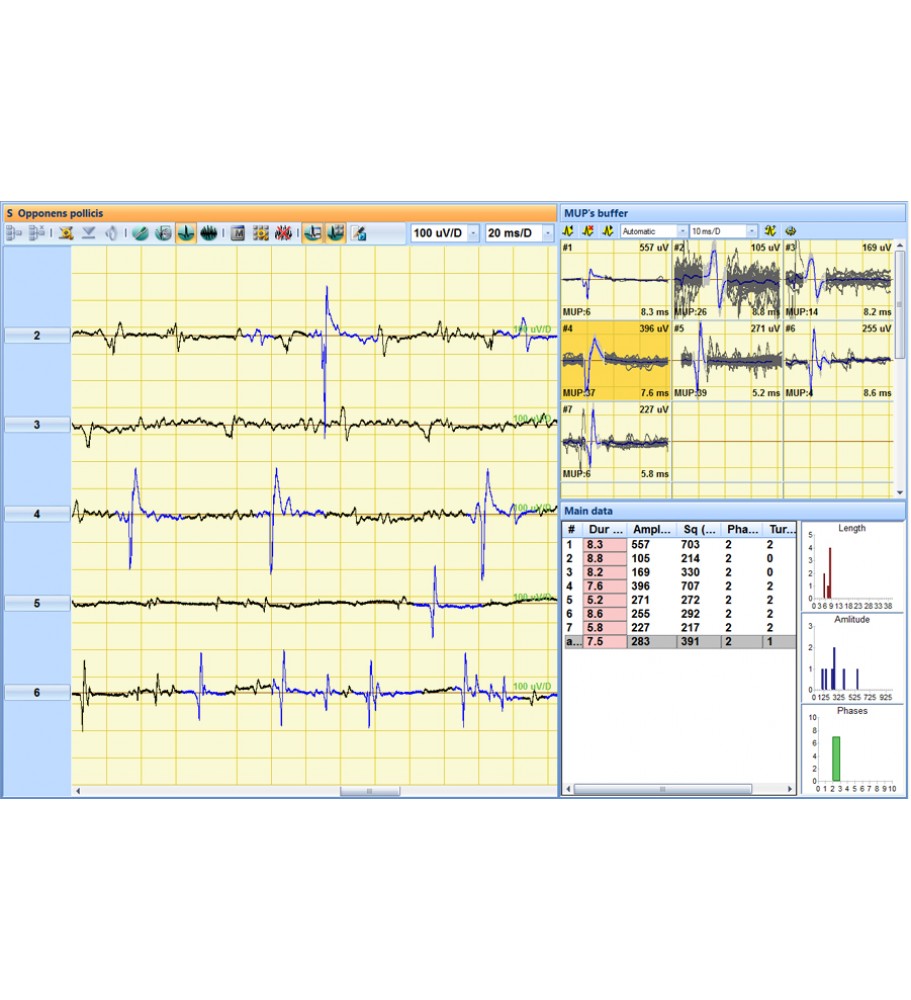 Врачи часто используют эти результаты вместе с результатами теста ЭМГ, чтобы получить полную картину того, что происходит с нервами человека.
Врачи часто используют эти результаты вместе с результатами теста ЭМГ, чтобы получить полную картину того, что происходит с нервами человека.
Во время теста NCV невролог попросит человека сесть или лечь. Как только человек будет готов, он прикрепит записывающий электрод к коже над нервом или нервными окончаниями. Они прикрепят второй электрод на расстоянии около 20 миллиметров.
Этот электрод излучает электрические разряды низкого напряжения, которые активируют нерв.
Некоторые люди могут испытывать легкий дискомфорт во время этой части теста. Однако поражение электрическим током не должно вызывать боли, и любой дискомфорт обычно проходит после завершения теста.
Регистрирующий электрод обнаруживает электрический импульс, когда он проходит через нерв, и передает ответ на монитор компьютера.
После процедуры
После теста ЭМГ невролог или техник очистит кожу, и человек сможет вернуться к своей обычной деятельности.
Однако в течение нескольких дней после этого они могут испытывать некоторую болезненность и синяки.
Тесты ЭМГ несут минимальный риск серьезных осложнений или побочных эффектов.Однако многие люди действительно испытывают мышечные боли во время или после игольной ЭМГ.
Отдых и прием безрецептурных болеутоляющих могут помочь облегчить мышечную боль быстрее, но этот побочный эффект обычно проходит самостоятельно в течение нескольких дней.
В очень редких случаях у человека может наблюдаться отек мягких тканей (лимфедема) или кожная инфекция возле места прокола после проведения игольчатой ЭМГ-пробы.
Некоторые люди могут испытывать больший дискомфорт или боль во время теста NCV.
Фактически, в одном исследовании 2014 года исследователи опросили 200 человек, которые прошли тесты как EMG, так и NCV, и 58 человек.5% из них сказали, что тест NCV был более неудобным.
Если невролог, заказавший ЭМГ-тест, присутствует, он может немедленно проверить результаты пациента. Однако, если тест будет проводить другой медицинский работник, человек не сможет увидеть его результаты, пока не назначит повторную встречу со своим неврологом.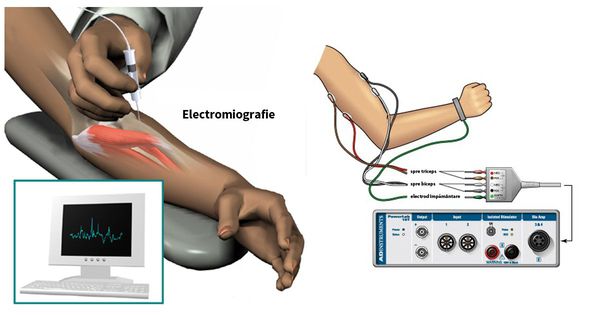
Тесты ЭМГ и NCV могут помочь врачам определить первопричину любых нервно-мышечных симптомов.
Результаты теста ЭМГ
Если мышцы здоровы, тест ЭМГ должен обнаруживать небольшую электрическую активность, когда мышца расслаблена.
Всплеск электрической активности или «потенциал действия двигательной единицы» возникает, когда нерв стимулирует сокращение мышцы.
Если тест ЭМГ обнаруживает электрическую активность в расслабленной мышце, это может быть связано с:
- невропатией
- синдромом канала запястья
- воспалением мышечной ткани (миозитом)
Если тест ЭМГ показывает спорадический активность во время сокращения мышцы может указывать на:
- боковой амиотрофический склероз
- спинальную мышечную атрофию
- синдром запястного канала
Тесты ЭМГ и NCV предоставляют ценную информацию, которую врачи могут использовать для диагностики состояний мышц и нервов.После постановки диагноза врач может порекомендовать различные варианты лечения.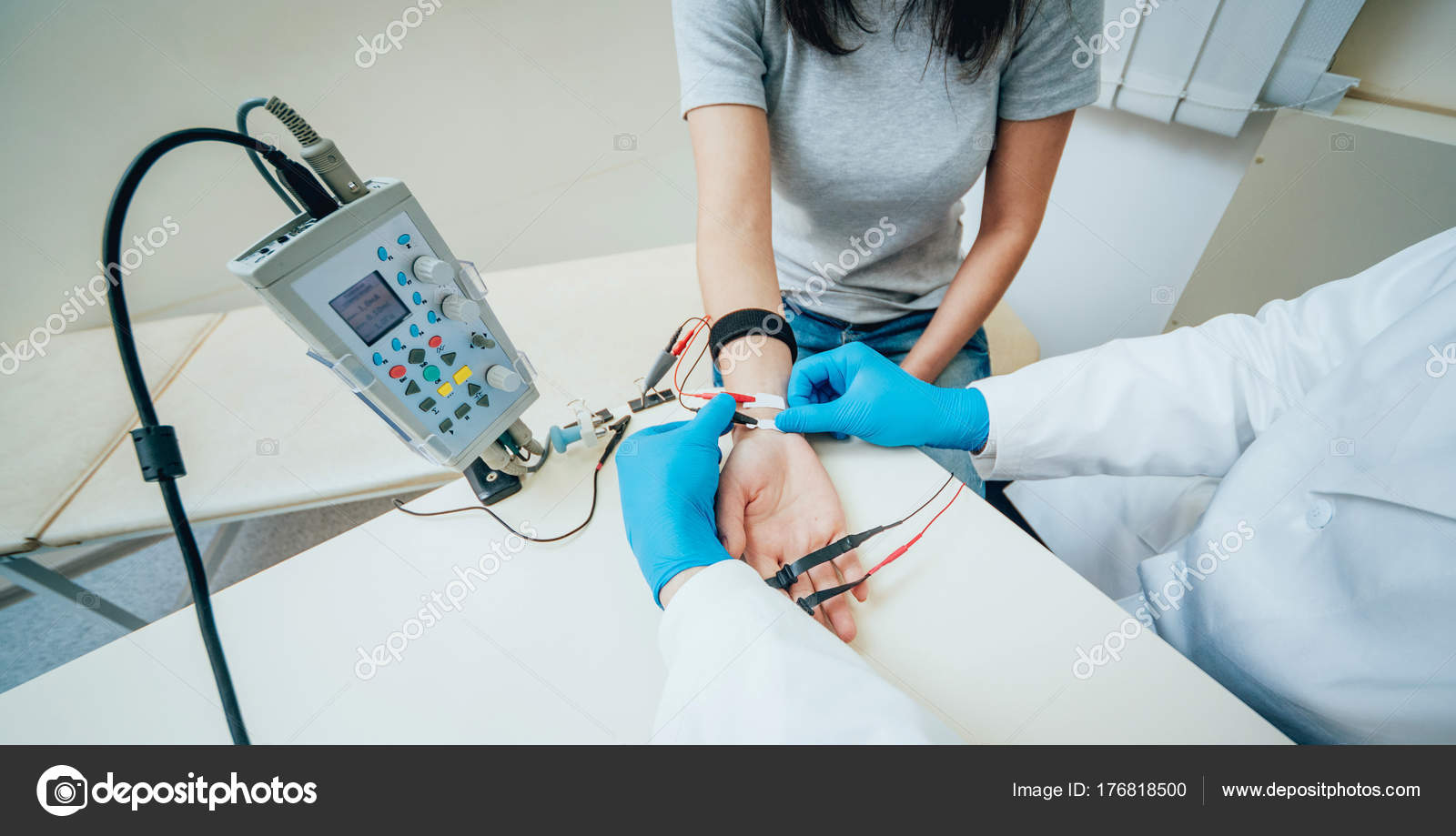
Всем, у кого есть сомнения или вопросы по поводу результатов анализов или плана лечения, следует поговорить со своим врачом.
ЭМГ-тест – это минимально инвазивная процедура, которую медицинские работники используют для диагностики и мониторинга мышечной дисфункции. Неврологи и обученные техники могут проводить тесты ЭМГ.
Во время процедуры невролог вводит тонкие игольчатые электроды в мышцу.Эти электроды регистрируют электрическую активность расслабленных и сокращенных мышц.
Неврологи обычно проводят тест EMG после теста NCV, который измеряет, насколько быстро электрические импульсы проходят через двигательные нервы.
Тесты ЭМГ и NCV предоставляют полезную информацию, которая помогает врачам определять местоположение и степень повреждения мышц и нервов.
Цель, подготовка, процедура и результаты
Электромиография (ЭМГ) – это диагностический тест, который измеряет, насколько хорошо мышцы реагируют на электрические сигналы, посылаемые специализированными нервными клетками, называемыми двигательными нервами.
Врач может назначить тест ЭМГ, если у человека есть симптомы мышечного или неврологического состояния, такие как онемение или необъяснимая слабость в конечностях.
Врачи часто проводят тесты EMG в сочетании с тестами скорости нервной проводимости (NCV). Тест NCV – это еще один вид электродиагностического теста, который врачи могут использовать для выявления поврежденных или поврежденных нервов.
Тесты ЭМГ и NCV – это безопасные процедуры, не связанные с риском серьезных побочных эффектов или осложнений. Однако они могут вызвать дискомфорт и образование синяков в месте введения иглы.
Из этой статьи вы узнаете больше об их назначении, чего ожидать во время процедуры и как к ней подготовиться.
Поделиться на Pinterest Человек может пройти ЭМГ, чтобы помочь диагностировать мышечное или неврологическое заболевание. Двигательные нервные клетки или нейроны передают электрические сигналы от центральной нервной системы к мышцам. Электрические сигналы нервов вызывают сокращение мышц.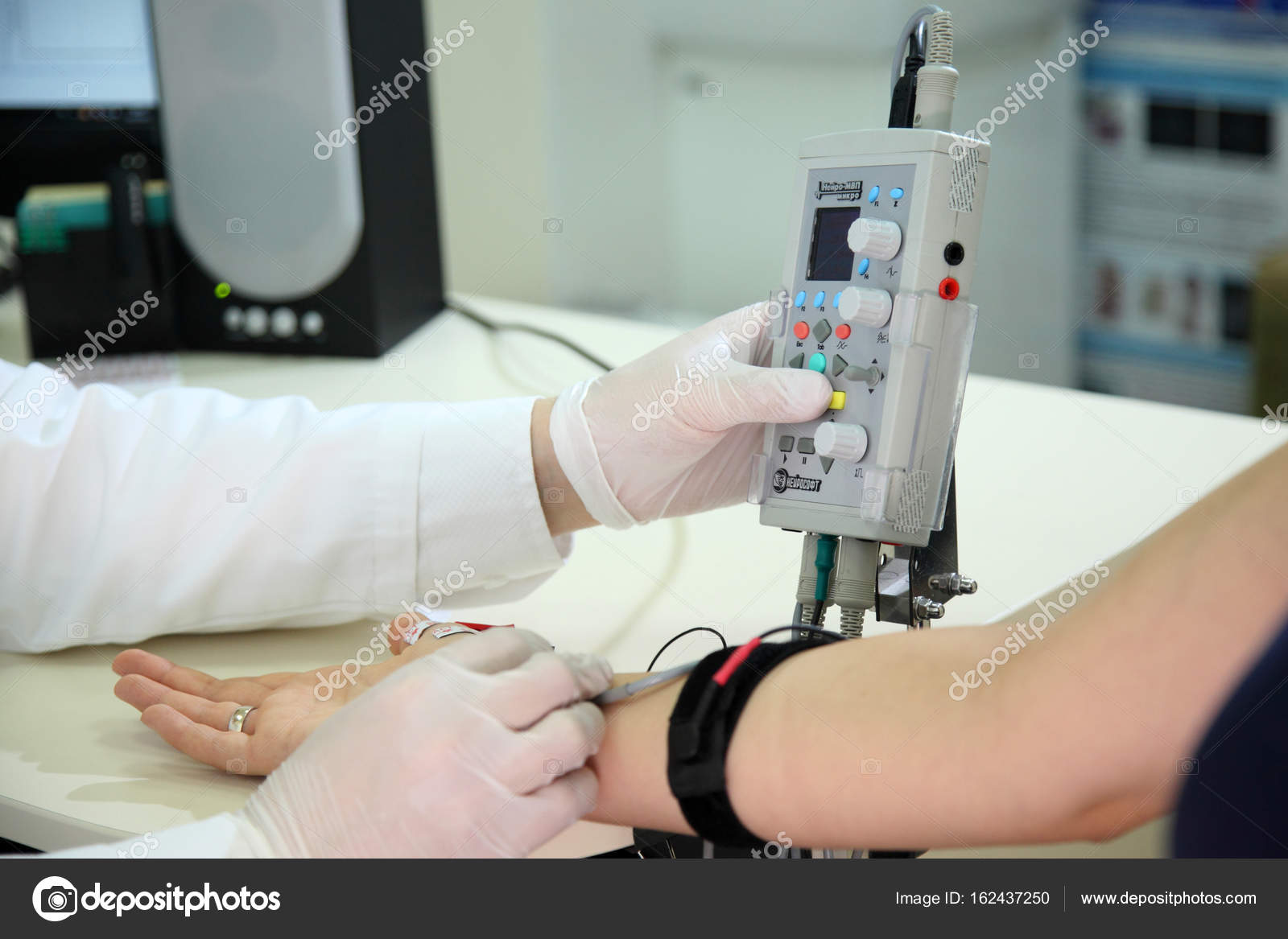
Двигательные нервы контролируют активность скелетных мышц, например ходьбу, речь и дыхание.
Поврежденные или больные мышечные волокна не функционируют или не реагируют на нервные импульсы должным образом.
Если двигательные нервы повреждены или поражены, они могут посылать ненормальные электрические сигналы к мышцам.
Врач может назначить тест ЭМГ, если у человека есть симптомы состояния мышц или нервов.
Такие симптомы могут включать:
- мышечная слабость или жесткость
- мышечное истощение
- подергивание, судороги или спазмы
- потеря контроля над мелкой моторикой
- трудности с речью, жеванием или глотанием
- постоянная боль в ногах, ноги, руки или руки
- онемение, покалывание или паралич конечностей
Тесты ЭМГ также предоставляют информацию, которую врачи могут использовать для определения местоположения и степени повреждения мышц и нервов.
ЭМГ – это амбулаторная процедура, которая может проводиться в больнице или офисной клинике.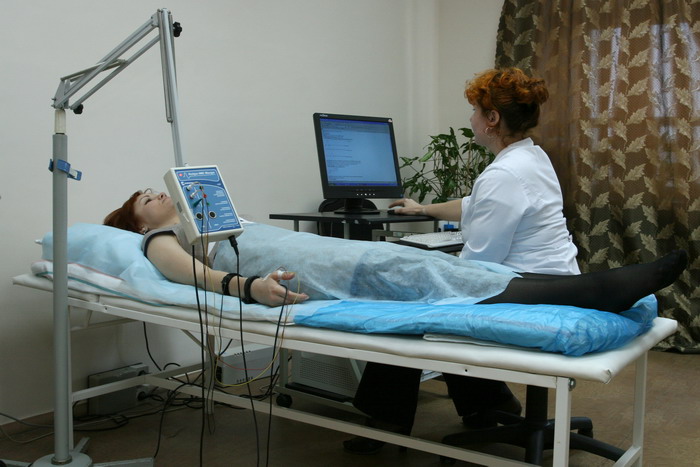
Неврологи, физиотерапевты и реабилитологи проводят ЭМГ тесты. Неврологи специализируются на лечении, диагностике и лечении состояний, влияющих на нервную систему.
Невролог может провести тест ЭМГ самостоятельно или с помощью специально обученного специалиста.
Как подготовиться
Невролог объяснит, как работает процедура и чего ожидать во время и после теста.На этом этапе человек может задать неврологу любые вопросы.
Человек должен уведомить невролога, если он:
- принимает какие-либо лекарства, отпускаемые без рецепта или по рецепту, особенно препараты для разжижения крови
- имеют нарушение свертываемости крови
- имеют кардиодефибриллятор или кардиостимулятор
Для подготовки к тесту , человеку следует:
- Принять ванну или принять душ накануне или утром перед исследованием, чтобы удалить излишки масла с кожи.
- Не наносите лосьоны, кремы или масла для тела за несколько дней до теста.

- Одевайтесь в удобную, свободную одежду.
- Перед процедурой снимите все украшения, часы, очки или другие металлические предметы.
Во время процедуры
В следующих разделах описывается, чего ожидать от тестов игольчатой ЭМГ и NCV.
Процедура ЭМГ с иглой
Тест с иглой ЭМГ измеряет, насколько хорошо мышцы реагируют на электрические импульсы.
Невролог или ассистент вводит одну или несколько тонких стерильных игл в мышцу. У некоторых людей это может вызвать небольшой дискомфорт.
Иглы определяют электрическую активность мышц в состоянии покоя и при сокращении.
Игольчатые электроды передают эту информацию на устройство, называемое осциллографом, которое отображает электрические сигналы в виде волн.
После завершения теста невролог или техник извлечет иглу или иглы.
Этот тест обычно исследует несколько нервов и мышц и длится около 1 часа, но он может занять больше времени в зависимости от того, сколько нервов невролог хочет проверить.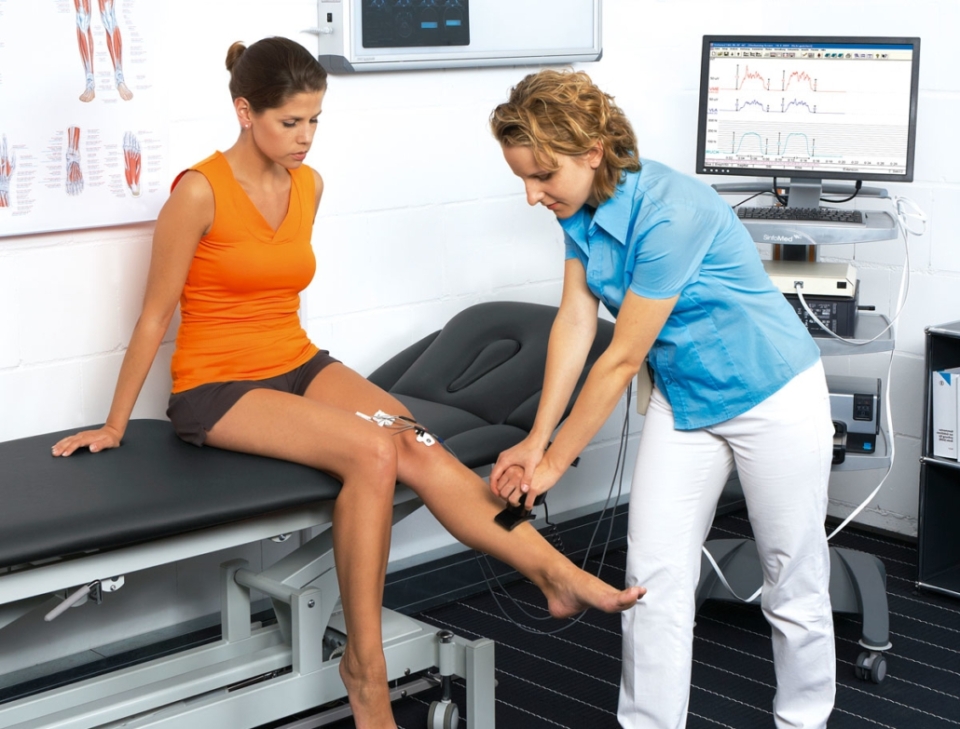
Процедура NCV
По данным Национального института здоровья (NIH), невролог чаще всего проводит тест EMG вместе с тестом NCV.
Тест NCV измеряет силу и скорость электрических импульсов, проходящих по нервам. Врачи часто используют эти результаты вместе с результатами теста ЭМГ, чтобы получить полную картину того, что происходит с нервами человека.
Во время теста NCV невролог попросит человека сесть или лечь. Как только человек будет готов, он прикрепит записывающий электрод к коже над нервом или нервными окончаниями. Они прикрепят второй электрод на расстоянии около 20 миллиметров.
Этот электрод излучает электрические разряды низкого напряжения, которые активируют нерв.
Некоторые люди могут испытывать легкий дискомфорт во время этой части теста. Однако поражение электрическим током не должно вызывать боли, и любой дискомфорт обычно проходит после завершения теста.
Регистрирующий электрод обнаруживает электрический импульс, когда он проходит через нерв, и передает ответ на монитор компьютера.
После процедуры
После теста ЭМГ невролог или техник очистит кожу, и человек сможет вернуться к своей обычной деятельности.
Однако в течение нескольких дней после этого они могут испытывать некоторую болезненность и синяки.
Тесты ЭМГ несут минимальный риск серьезных осложнений или побочных эффектов.Однако многие люди действительно испытывают мышечные боли во время или после игольной ЭМГ.
Отдых и прием безрецептурных болеутоляющих могут помочь облегчить мышечную боль быстрее, но этот побочный эффект обычно проходит самостоятельно в течение нескольких дней.
В очень редких случаях у человека может наблюдаться отек мягких тканей (лимфедема) или кожная инфекция возле места прокола после проведения игольчатой ЭМГ-пробы.
Некоторые люди могут испытывать больший дискомфорт или боль во время теста NCV.
Фактически, в одном исследовании 2014 года исследователи опросили 200 человек, которые прошли тесты как EMG, так и NCV, и 58 человек. 5% из них сказали, что тест NCV был более неудобным.
5% из них сказали, что тест NCV был более неудобным.
Если невролог, заказавший ЭМГ-тест, присутствует, он может немедленно проверить результаты пациента. Однако, если тест будет проводить другой медицинский работник, человек не сможет увидеть его результаты, пока не назначит повторную встречу со своим неврологом.
Тесты ЭМГ и NCV могут помочь врачам определить первопричину любых нервно-мышечных симптомов.
Результаты теста ЭМГ
Если мышцы здоровы, тест ЭМГ должен обнаруживать небольшую электрическую активность, когда мышца расслаблена.
Всплеск электрической активности или «потенциал действия двигательной единицы» возникает, когда нерв стимулирует сокращение мышцы.
Если тест ЭМГ обнаруживает электрическую активность в расслабленной мышце, это может быть связано с:
- невропатией
- синдромом канала запястья
- воспалением мышечной ткани (миозитом)
Если тест ЭМГ показывает спорадический активность во время сокращения мышцы может указывать на:
- боковой амиотрофический склероз
- спинальную мышечную атрофию
- синдром запястного канала
Тесты ЭМГ и NCV предоставляют ценную информацию, которую врачи могут использовать для диагностики состояний мышц и нервов. После постановки диагноза врач может порекомендовать различные варианты лечения.
После постановки диагноза врач может порекомендовать различные варианты лечения.
Всем, у кого есть сомнения или вопросы по поводу результатов анализов или плана лечения, следует поговорить со своим врачом.
ЭМГ-тест – это минимально инвазивная процедура, которую медицинские работники используют для диагностики и мониторинга мышечной дисфункции. Неврологи и обученные техники могут проводить тесты ЭМГ.
Во время процедуры невролог вводит тонкие игольчатые электроды в мышцу.Эти электроды регистрируют электрическую активность расслабленных и сокращенных мышц.
Неврологи обычно проводят тест EMG после теста NCV, который измеряет, насколько быстро электрические импульсы проходят через двигательные нервы.
Тесты ЭМГ и NCV предоставляют полезную информацию, которая помогает врачам определять местоположение и степень повреждения мышц и нервов.
Цель, подготовка, процедура и результаты
Электромиография (ЭМГ) – это диагностический тест, который измеряет, насколько хорошо мышцы реагируют на электрические сигналы, посылаемые специализированными нервными клетками, называемыми двигательными нервами.
Врач может назначить тест ЭМГ, если у человека есть симптомы мышечного или неврологического состояния, такие как онемение или необъяснимая слабость в конечностях.
Врачи часто проводят тесты EMG в сочетании с тестами скорости нервной проводимости (NCV). Тест NCV – это еще один вид электродиагностического теста, который врачи могут использовать для выявления поврежденных или поврежденных нервов.
Тесты ЭМГ и NCV – это безопасные процедуры, не связанные с риском серьезных побочных эффектов или осложнений. Однако они могут вызвать дискомфорт и образование синяков в месте введения иглы.
Из этой статьи вы узнаете больше об их назначении, чего ожидать во время процедуры и как к ней подготовиться.
Поделиться на Pinterest Человек может пройти ЭМГ, чтобы помочь диагностировать мышечное или неврологическое заболевание. Двигательные нервные клетки или нейроны передают электрические сигналы от центральной нервной системы к мышцам. Электрические сигналы нервов вызывают сокращение мышц.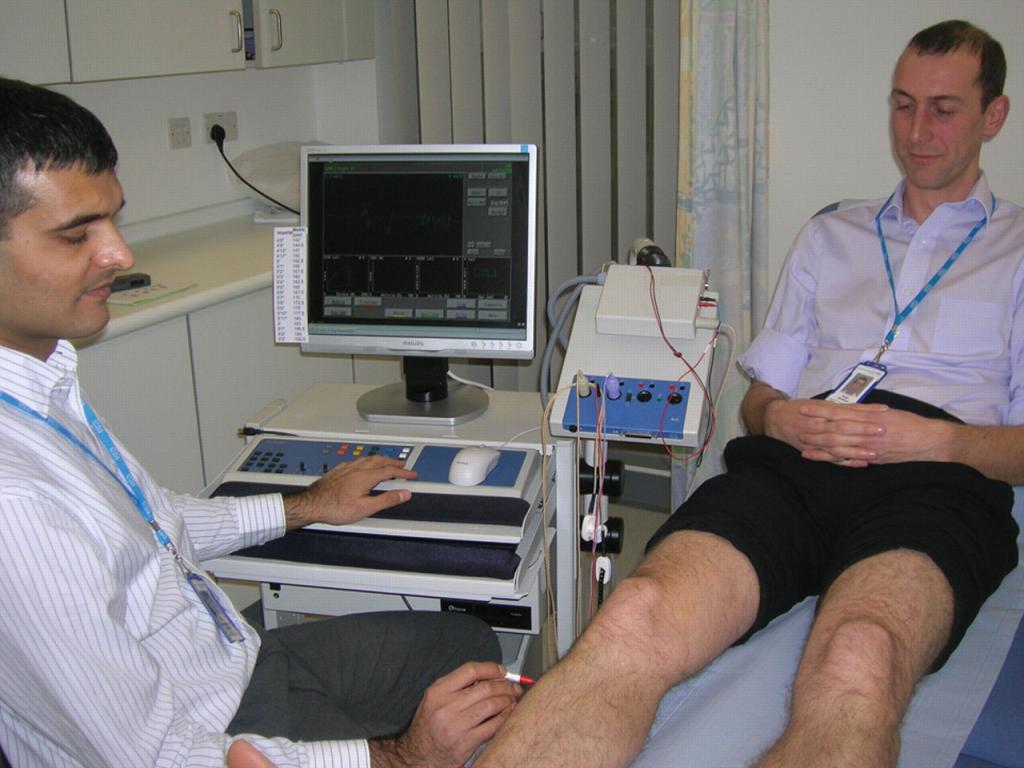
Двигательные нервы контролируют активность скелетных мышц, например ходьбу, речь и дыхание.
Поврежденные или больные мышечные волокна не функционируют или не реагируют на нервные импульсы должным образом.
Если двигательные нервы повреждены или поражены, они могут посылать ненормальные электрические сигналы к мышцам.
Врач может назначить тест ЭМГ, если у человека есть симптомы состояния мышц или нервов.
Такие симптомы могут включать:
- мышечная слабость или жесткость
- мышечное истощение
- подергивание, судороги или спазмы
- потеря контроля над мелкой моторикой
- трудности с речью, жеванием или глотанием
- постоянная боль в ногах, ноги, руки или руки
- онемение, покалывание или паралич конечностей
Тесты ЭМГ также предоставляют информацию, которую врачи могут использовать для определения местоположения и степени повреждения мышц и нервов.
ЭМГ – это амбулаторная процедура, которая может проводиться в больнице или офисной клинике.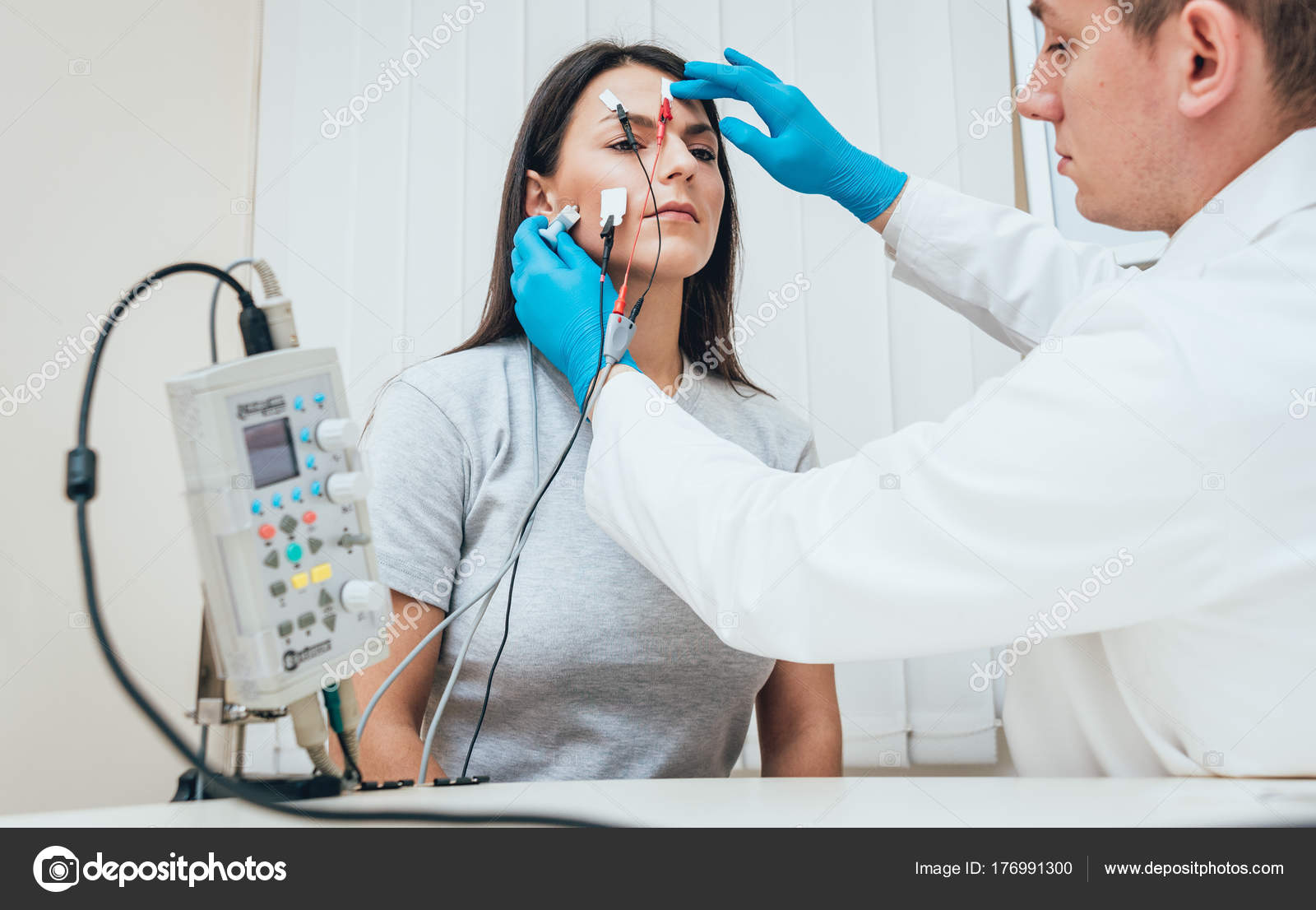
Неврологи, физиотерапевты и реабилитологи проводят ЭМГ тесты. Неврологи специализируются на лечении, диагностике и лечении состояний, влияющих на нервную систему.
Невролог может провести тест ЭМГ самостоятельно или с помощью специально обученного специалиста.
Как подготовиться
Невролог объяснит, как работает процедура и чего ожидать во время и после теста.На этом этапе человек может задать неврологу любые вопросы.
Человек должен уведомить невролога, если он:
- принимает какие-либо лекарства, отпускаемые без рецепта или по рецепту, особенно препараты для разжижения крови
- имеют нарушение свертываемости крови
- имеют кардиодефибриллятор или кардиостимулятор
Для подготовки к тесту , человеку следует:
- Принять ванну или принять душ накануне или утром перед исследованием, чтобы удалить излишки масла с кожи.
- Не наносите лосьоны, кремы или масла для тела за несколько дней до теста.

- Одевайтесь в удобную, свободную одежду.
- Перед процедурой снимите все украшения, часы, очки или другие металлические предметы.
Во время процедуры
В следующих разделах описывается, чего ожидать от тестов игольчатой ЭМГ и NCV.
Процедура ЭМГ с иглой
Тест с иглой ЭМГ измеряет, насколько хорошо мышцы реагируют на электрические импульсы.
Невролог или ассистент вводит одну или несколько тонких стерильных игл в мышцу. У некоторых людей это может вызвать небольшой дискомфорт.
Иглы определяют электрическую активность мышц в состоянии покоя и при сокращении.
Игольчатые электроды передают эту информацию на устройство, называемое осциллографом, которое отображает электрические сигналы в виде волн.
После завершения теста невролог или техник извлечет иглу или иглы.
Этот тест обычно исследует несколько нервов и мышц и длится около 1 часа, но он может занять больше времени в зависимости от того, сколько нервов невролог хочет проверить.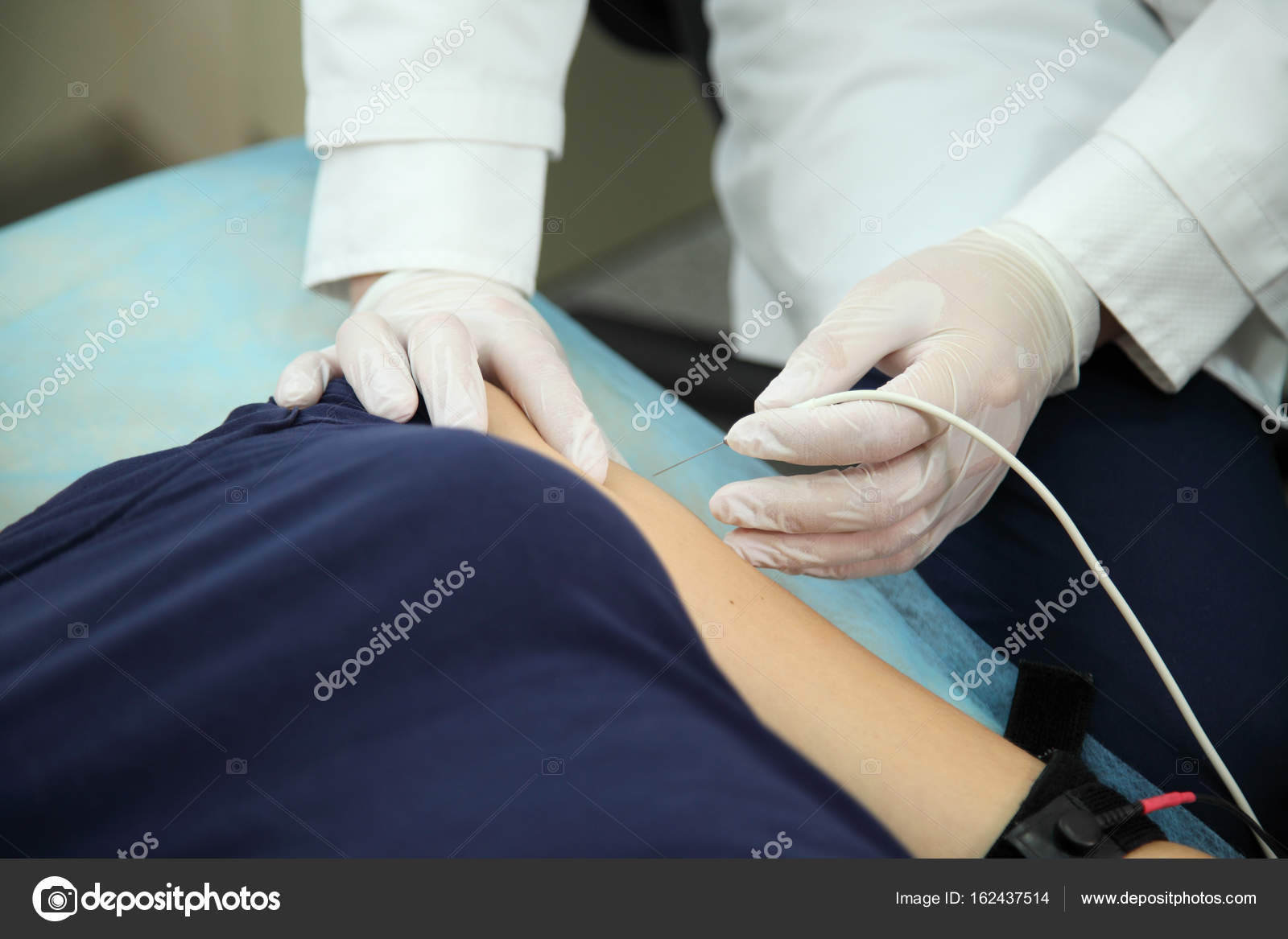
Процедура NCV
По данным Национального института здоровья (NIH), невролог чаще всего проводит тест EMG вместе с тестом NCV.
Тест NCV измеряет силу и скорость электрических импульсов, проходящих по нервам. Врачи часто используют эти результаты вместе с результатами теста ЭМГ, чтобы получить полную картину того, что происходит с нервами человека.
Во время теста NCV невролог попросит человека сесть или лечь. Как только человек будет готов, он прикрепит записывающий электрод к коже над нервом или нервными окончаниями. Они прикрепят второй электрод на расстоянии около 20 миллиметров.
Этот электрод излучает электрические разряды низкого напряжения, которые активируют нерв.
Некоторые люди могут испытывать легкий дискомфорт во время этой части теста. Однако поражение электрическим током не должно вызывать боли, и любой дискомфорт обычно проходит после завершения теста.
Регистрирующий электрод обнаруживает электрический импульс, когда он проходит через нерв, и передает ответ на монитор компьютера.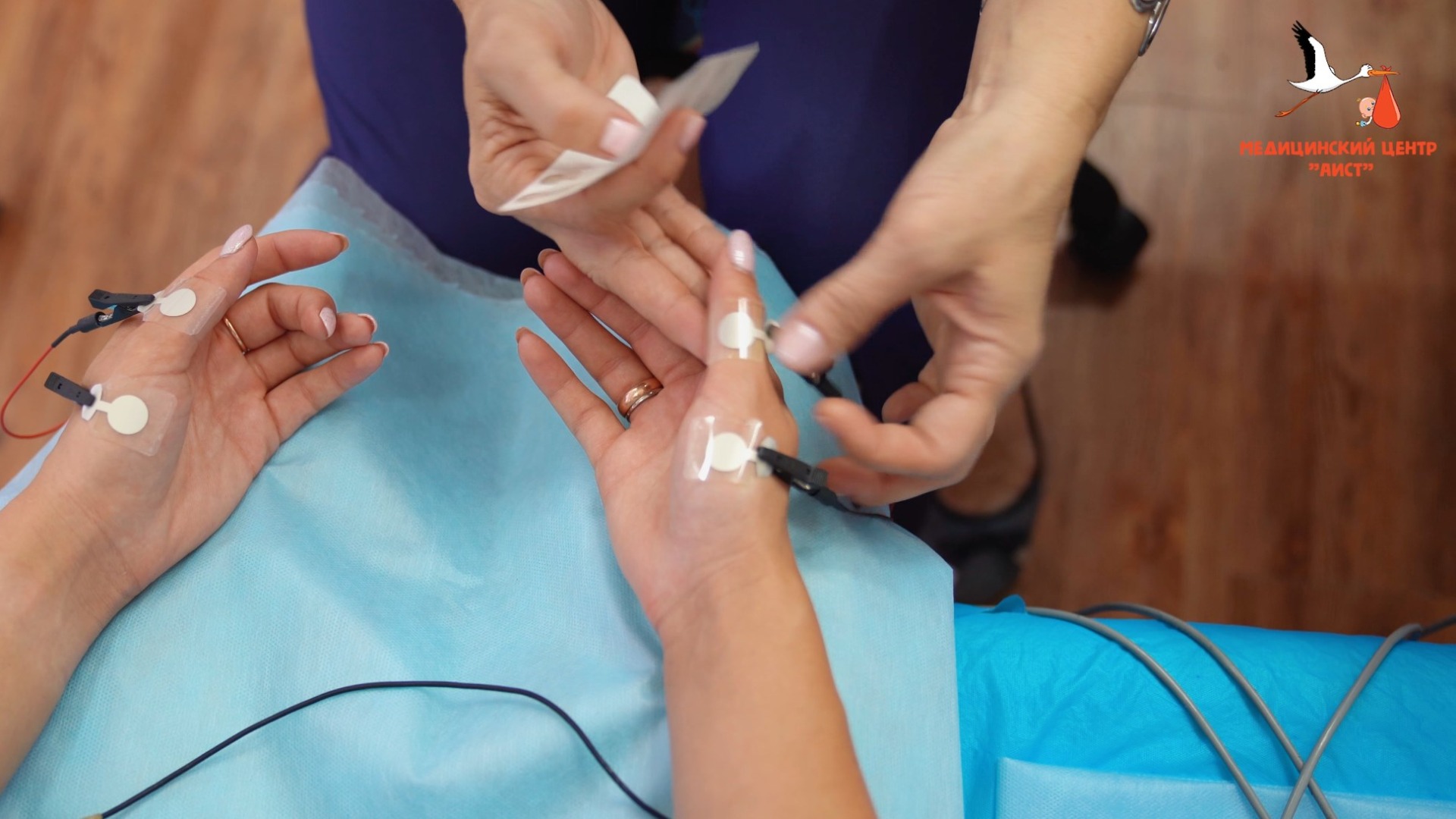
После процедуры
После теста ЭМГ невролог или техник очистит кожу, и человек сможет вернуться к своей обычной деятельности.
Однако в течение нескольких дней после этого они могут испытывать некоторую болезненность и синяки.
Тесты ЭМГ несут минимальный риск серьезных осложнений или побочных эффектов.Однако многие люди действительно испытывают мышечные боли во время или после игольной ЭМГ.
Отдых и прием безрецептурных болеутоляющих могут помочь облегчить мышечную боль быстрее, но этот побочный эффект обычно проходит самостоятельно в течение нескольких дней.
В очень редких случаях у человека может наблюдаться отек мягких тканей (лимфедема) или кожная инфекция возле места прокола после проведения игольчатой ЭМГ-пробы.
Некоторые люди могут испытывать больший дискомфорт или боль во время теста NCV.
Фактически, в одном исследовании 2014 года исследователи опросили 200 человек, которые прошли тесты как EMG, так и NCV, и 58 человек.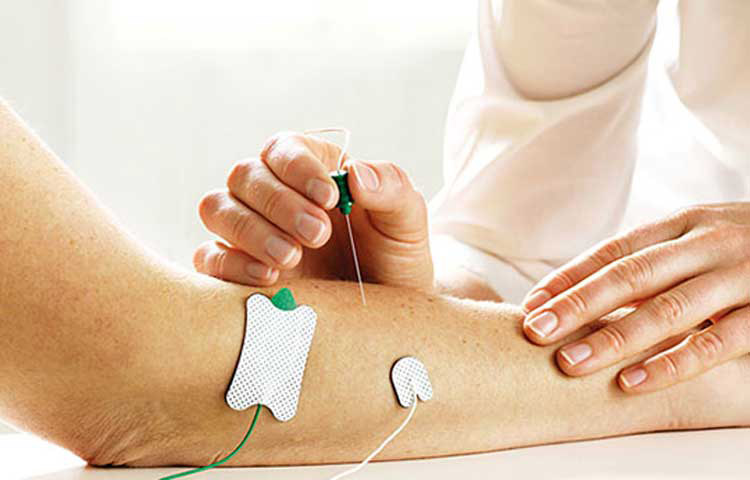 5% из них сказали, что тест NCV был более неудобным.
5% из них сказали, что тест NCV был более неудобным.
Если невролог, заказавший ЭМГ-тест, присутствует, он может немедленно проверить результаты пациента. Однако, если тест будет проводить другой медицинский работник, человек не сможет увидеть его результаты, пока не назначит повторную встречу со своим неврологом.
Тесты ЭМГ и NCV могут помочь врачам определить первопричину любых нервно-мышечных симптомов.
Результаты теста ЭМГ
Если мышцы здоровы, тест ЭМГ должен обнаруживать небольшую электрическую активность, когда мышца расслаблена.
Всплеск электрической активности или «потенциал действия двигательной единицы» возникает, когда нерв стимулирует сокращение мышцы.
Если тест ЭМГ обнаруживает электрическую активность в расслабленной мышце, это может быть связано с:
- невропатией
- синдромом канала запястья
- воспалением мышечной ткани (миозитом)
Если тест ЭМГ показывает спорадический активность во время сокращения мышцы может указывать на:
- боковой амиотрофический склероз
- спинальную мышечную атрофию
- синдром запястного канала
Тесты ЭМГ и NCV предоставляют ценную информацию, которую врачи могут использовать для диагностики состояний мышц и нервов.


 )
) 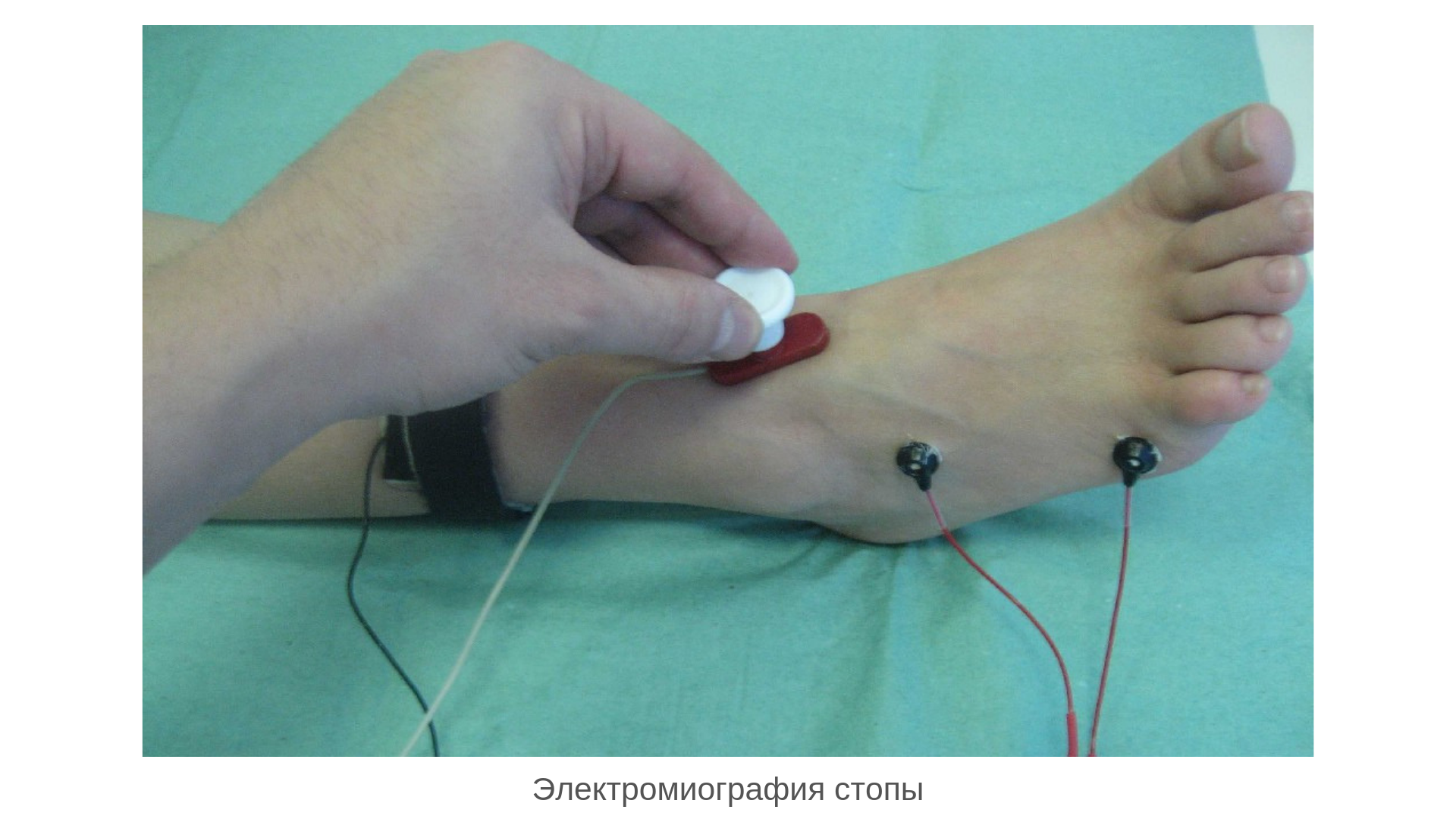 Остаточные явления полиомиелита.
Остаточные явления полиомиелита. ) – процедура может быть выполнена после консультации нейрофизиолога
) – процедура может быть выполнена после консультации нейрофизиолога Врач прикладывает к коже пациента электроды, создающие особые импульсы. Процедура безболезненна и занимает 30-40 минут.
Врач прикладывает к коже пациента электроды, создающие особые импульсы. Процедура безболезненна и занимает 30-40 минут.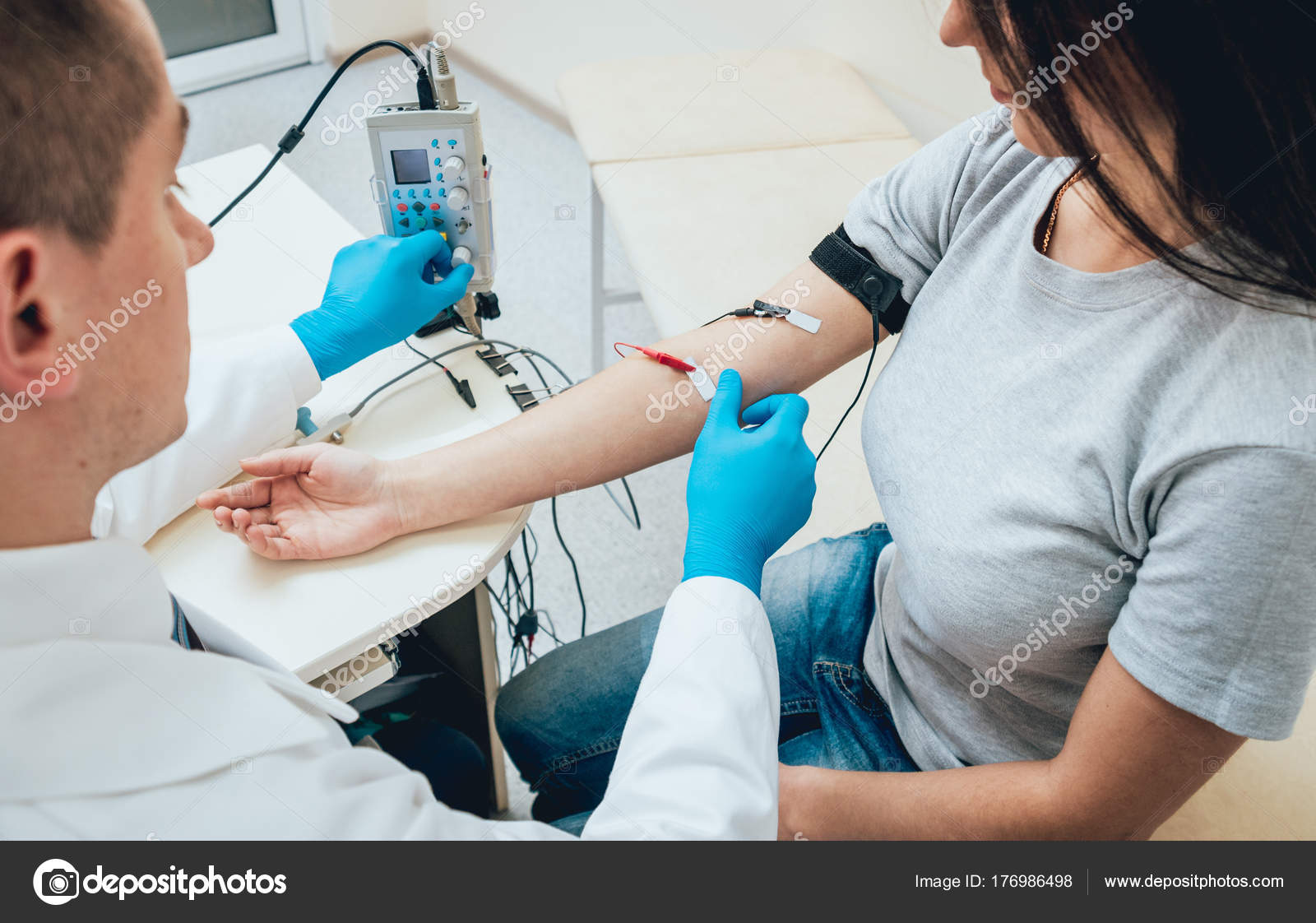

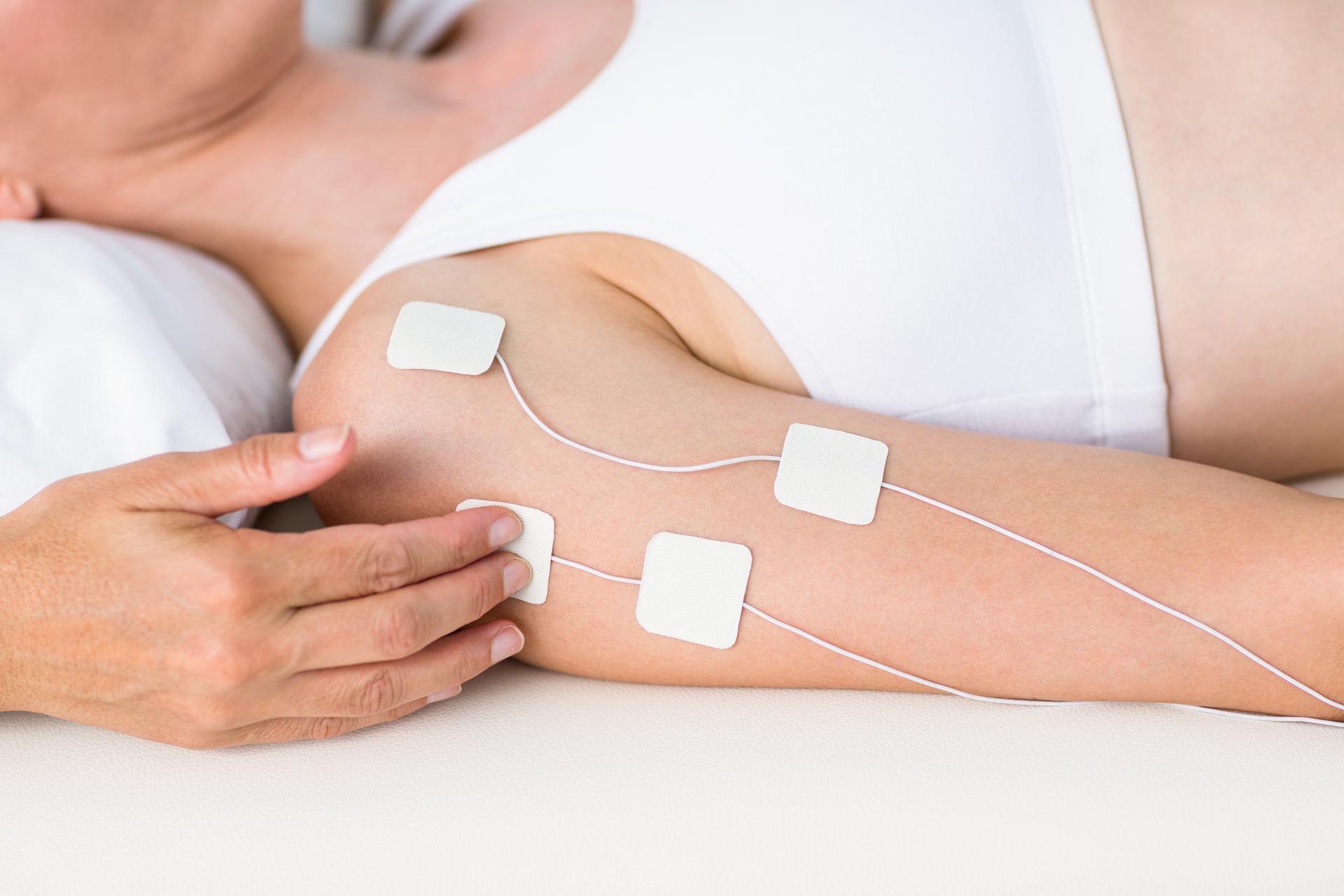
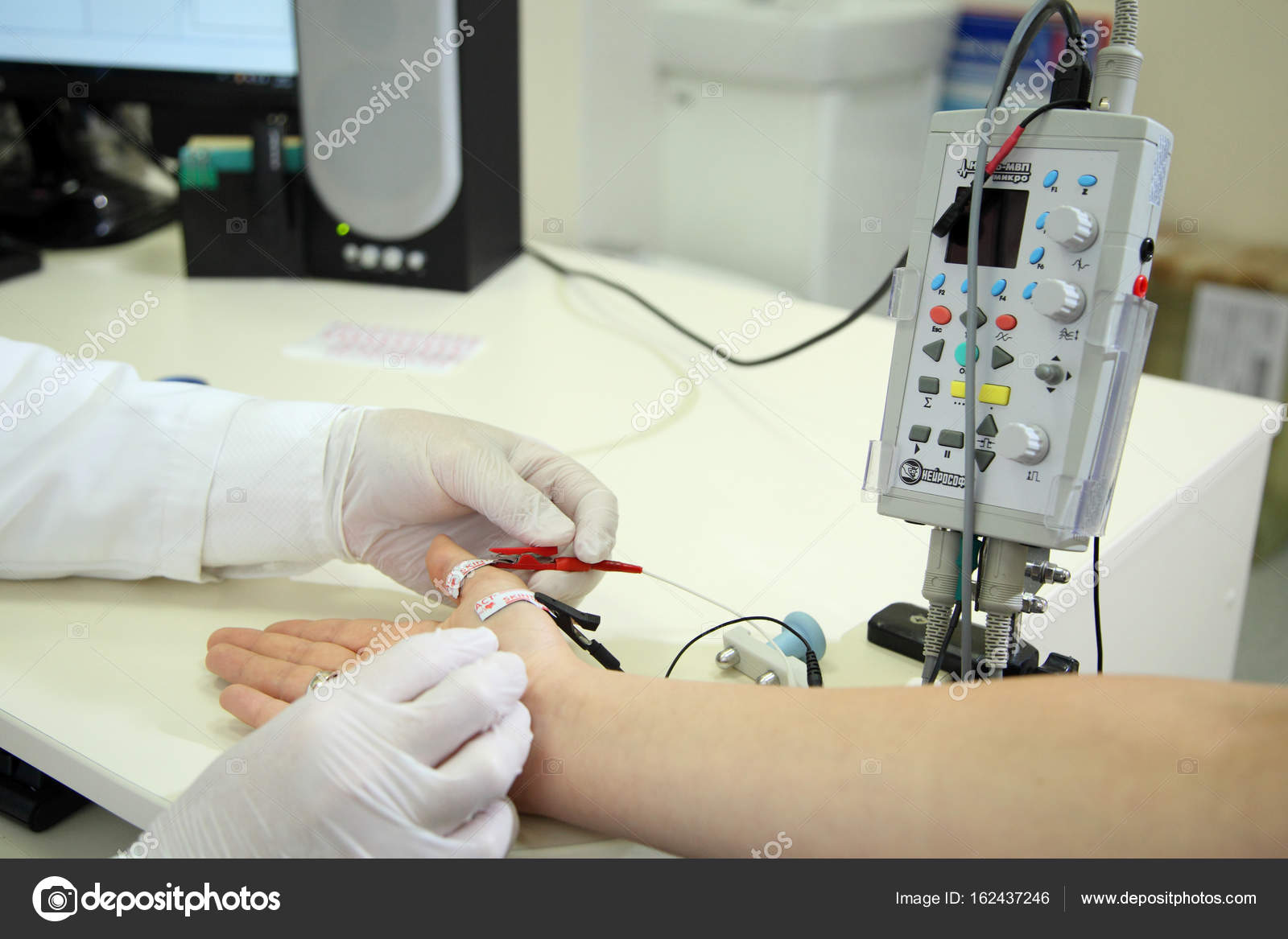
 Если вас попросят снять одежду, вам дадут халат.
Если вас попросят снять одежду, вам дадут халат. Если магнитофон подключен к аудиоусилителю, вы можете услышать звук, похожий на град на жестяной крыше, когда вы сокращаете мышцы.
Если магнитофон подключен к аудиоусилителю, вы можете услышать звук, похожий на град на жестяной крыше, когда вы сокращаете мышцы.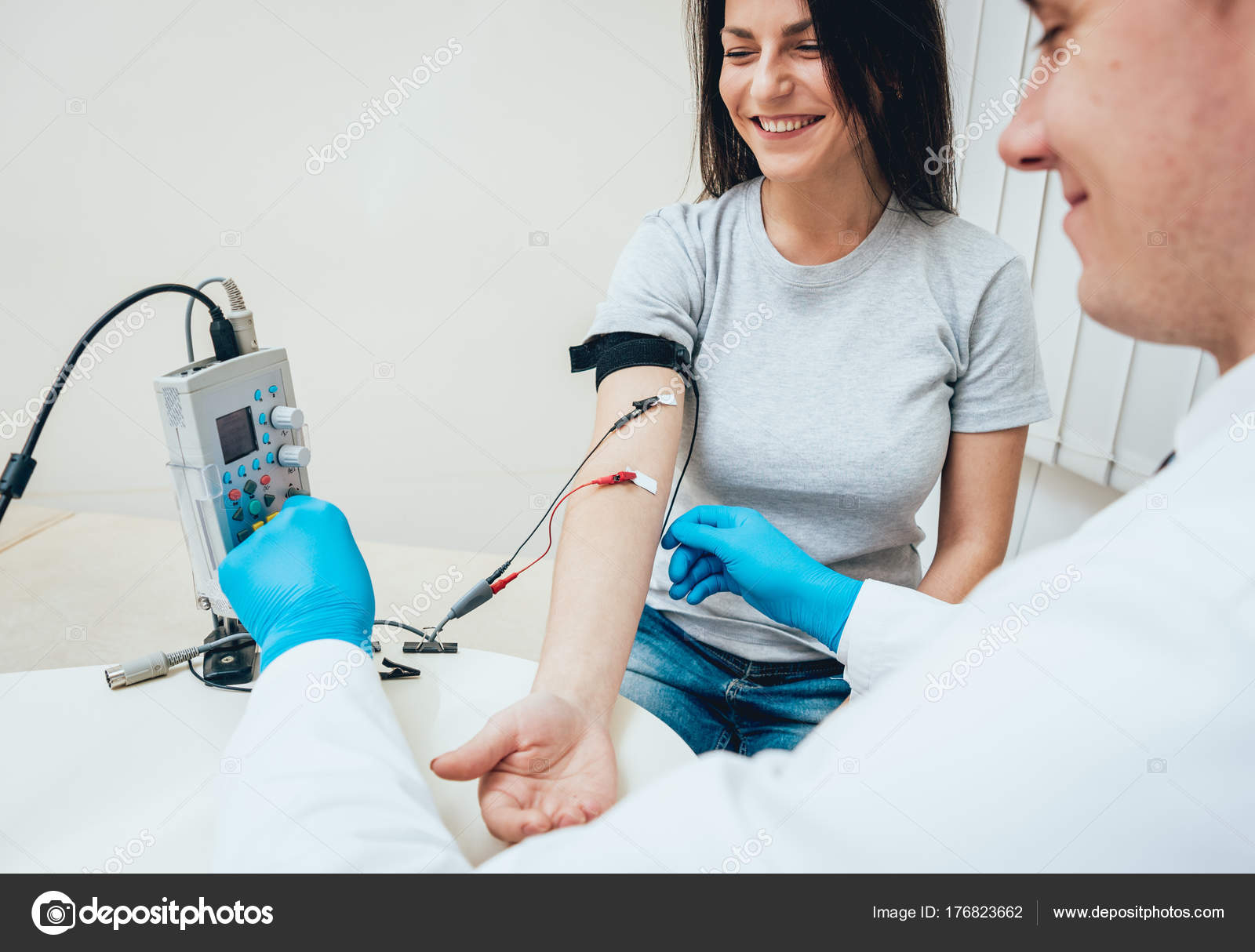

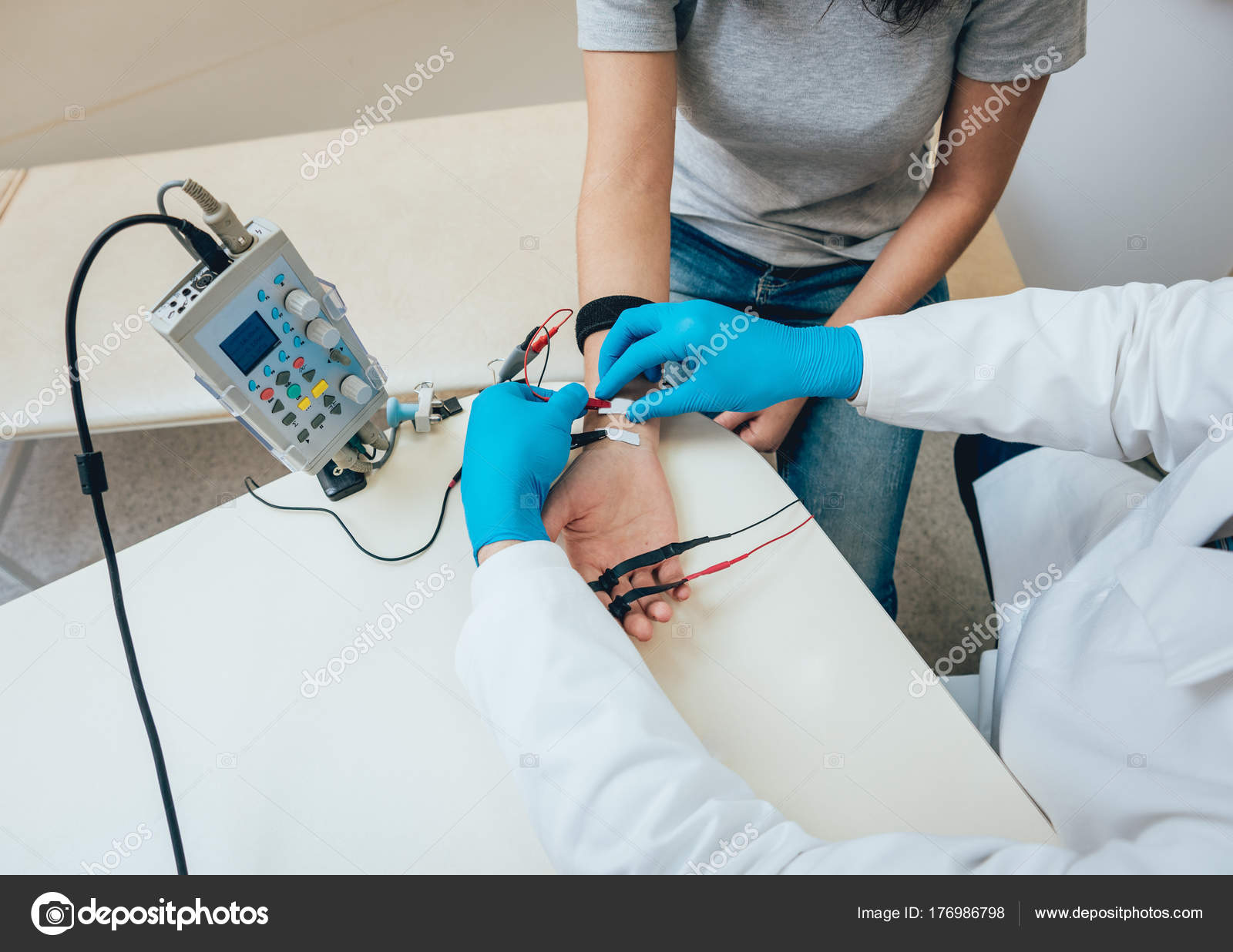
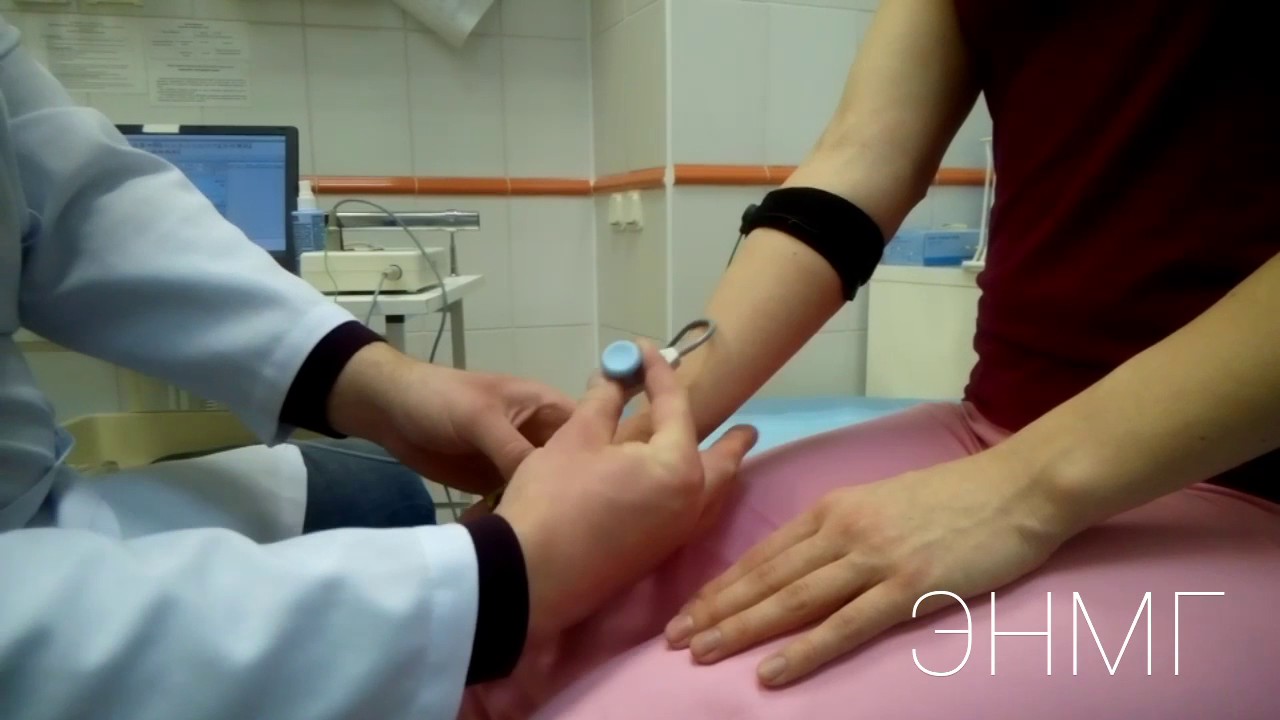 Боковой амиотрофический склероз
Боковой амиотрофический склероз Противовоспалительные препараты и упражнения могут облегчить симптомы. Врачи обычно рекомендуют операцию при симптомах, продолжающихся более шести месяцев.
Противовоспалительные препараты и упражнения могут облегчить симптомы. Врачи обычно рекомендуют операцию при симптомах, продолжающихся более шести месяцев.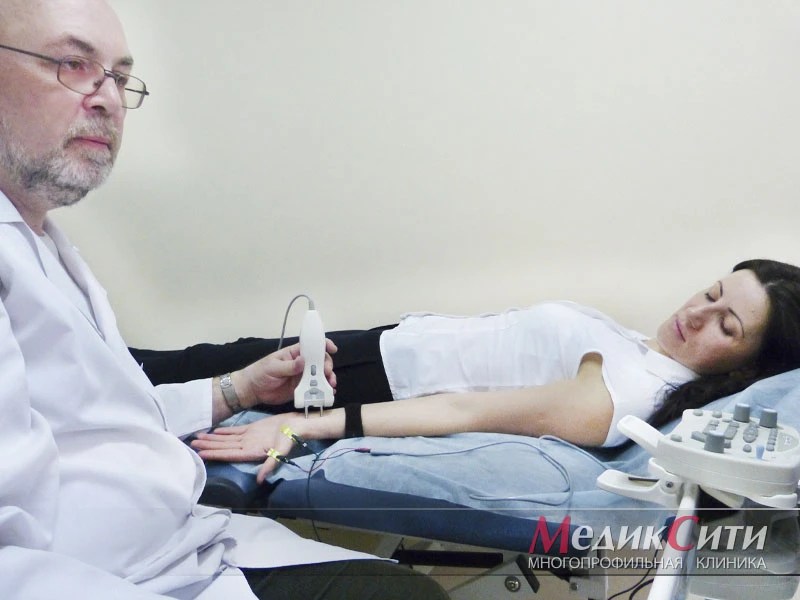 Это вызывает утомляемость и слабость. Чаще всего поражаются конечности, но также могут возникать проблемы с дыханием, речью и глотанием. Синдром Ламберта-Итона – аутоиммунное заболевание. Часто встречается у онкологических больных, особенно у больных раком легких. Лекарства нет. Лечение направлено на лечение любого основного рака и устранение симптомов с помощью лекарств.
Это вызывает утомляемость и слабость. Чаще всего поражаются конечности, но также могут возникать проблемы с дыханием, речью и глотанием. Синдром Ламберта-Итона – аутоиммунное заболевание. Часто встречается у онкологических больных, особенно у больных раком легких. Лекарства нет. Лечение направлено на лечение любого основного рака и устранение симптомов с помощью лекарств. Миастения Gravis
Миастения Gravis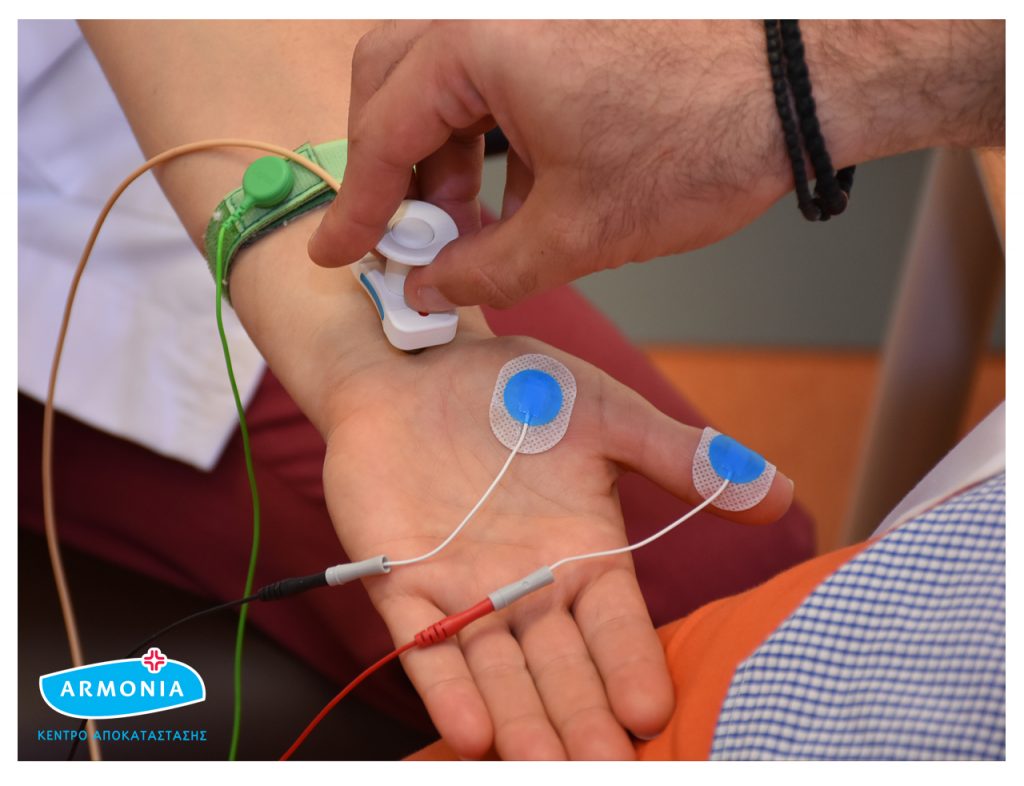 Во многих случаях врачи не знают точной причины. Может помочь лечение основной проблемы. Лекарства могут улучшить симптомы.
Во многих случаях врачи не знают точной причины. Может помочь лечение основной проблемы. Лекарства могут улучшить симптомы. Нервные корешки проходят между позвонками, где они могут защемиться. Радикулопатия чаще всего возникает в области шеи и поясницы. Он проявляется болью, слабостью, покалыванием и онемением в шее, руке, пояснице или ноге. Грыжи межпозвоночных дисков и костные шпоры являются наиболее частыми причинами. Противовоспалительные препараты и физиотерапия могут помочь разрешить радикулопатию. В некоторых случаях может потребоваться операция.
Нервные корешки проходят между позвонками, где они могут защемиться. Радикулопатия чаще всего возникает в области шеи и поясницы. Он проявляется болью, слабостью, покалыванием и онемением в шее, руке, пояснице или ноге. Грыжи межпозвоночных дисков и костные шпоры являются наиболее частыми причинами. Противовоспалительные препараты и физиотерапия могут помочь разрешить радикулопатию. В некоторых случаях может потребоваться операция.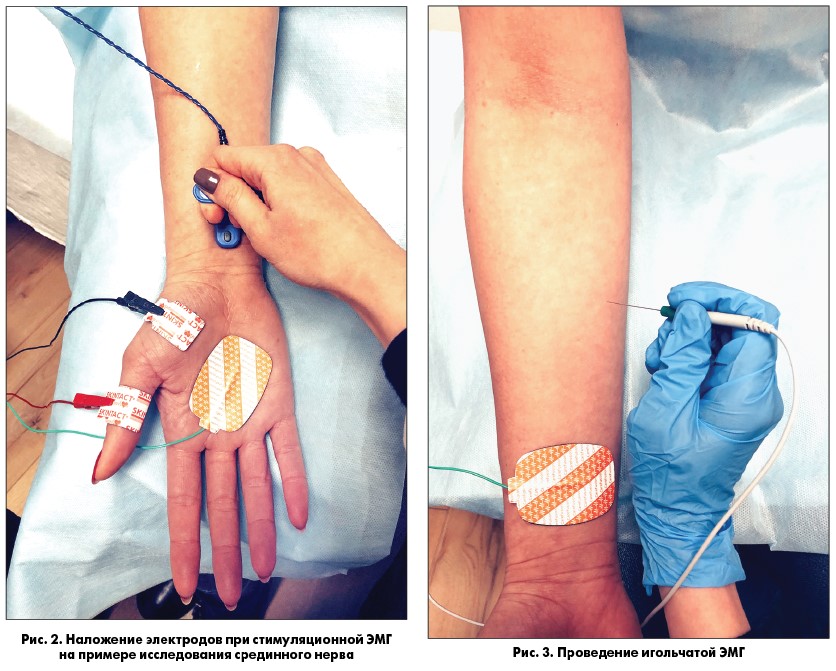 Иногда требуется операция.
Иногда требуется операция.

 Внешний вид бородавок знаком каждому. Это округлые наросты на коже, возвышающиеся над поверхностью на несколько миллиметров. Возникают подобные новообразования из-за слишком сильного разрастания эпителия.
Внешний вид бородавок знаком каждому. Это округлые наросты на коже, возвышающиеся над поверхностью на несколько миллиметров. Возникают подобные новообразования из-за слишком сильного разрастания эпителия. Существуют и другие виды бородавок, которые располагаются на разных участках тела.
Существуют и другие виды бородавок, которые располагаются на разных участках тела. Важно понимать, что даже тесный контакт с больным человеком не всегда ведет появлению бородавок на пальцах рук. Для того чтобы на коже «выросла» папиллома должны присутствовать дополнительные факторы, такие как:
Важно понимать, что даже тесный контакт с больным человеком не всегда ведет появлению бородавок на пальцах рук. Для того чтобы на коже «выросла» папиллома должны присутствовать дополнительные факторы, такие как:


 Если вы обладаете крепким иммунитетом, то вирус не причинит вам никакого вреда. Однако у тех, кто страдает от каких либо нарушений работы организма папилломы появляются уже через 2-6 месяцев.
Если вы обладаете крепким иммунитетом, то вирус не причинит вам никакого вреда. Однако у тех, кто страдает от каких либо нарушений работы организма папилломы появляются уже через 2-6 месяцев. Каждый человек с раннего детства слышал о том, что нельзя брать голыми руками лягушек, так как это может стать главной причиной образования бородавок. Не секрет, что многие взрослые до сих пор верят в данный миф, однако так ли это на самом деле?
Каждый человек с раннего детства слышал о том, что нельзя брать голыми руками лягушек, так как это может стать главной причиной образования бородавок. Не секрет, что многие взрослые до сих пор верят в данный миф, однако так ли это на самом деле? Нередко появление новообразований связывают с наличием кишечных паразитов. Однако не стоит забывать, что вызвать появление новообразования может исключительно вирус папилломы человека.
Нередко появление новообразований связывают с наличием кишечных паразитов. Однако не стоит забывать, что вызвать появление новообразования может исключительно вирус папилломы человека. Если вы считаете, что заразиться бородавками можно только в очень грязном месте, вы ошибаетесь.
Если вы считаете, что заразиться бородавками можно только в очень грязном месте, вы ошибаетесь. Чтобы наросты не беспокоили вас, нужно придерживаться следующих правил:
Чтобы наросты не беспокоили вас, нужно придерживаться следующих правил:


 Три средства для ухода за кожей рук
Три средства для ухода за кожей рук

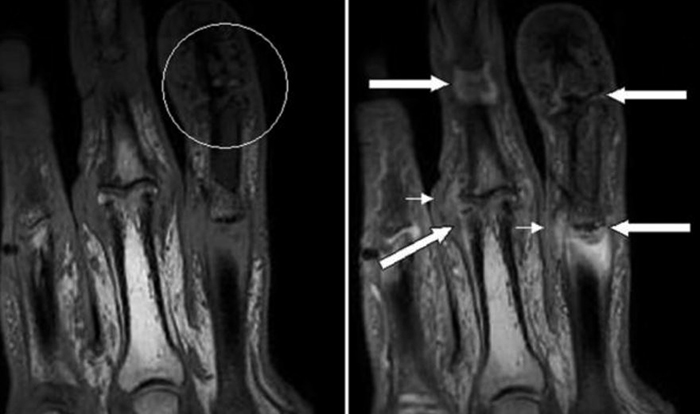






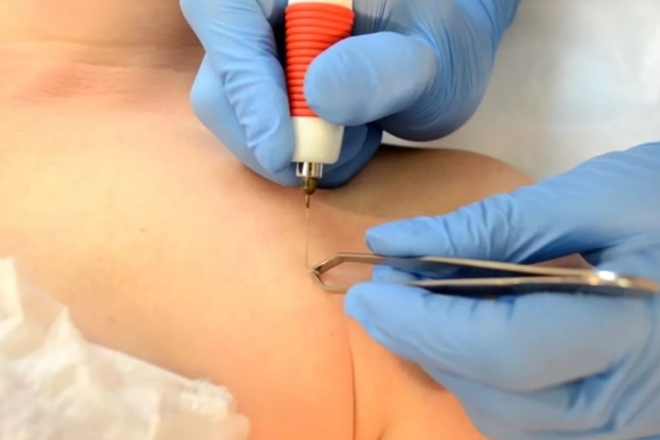

 Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза
Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза Гигрома – шишка, заполненная жидкостью
Гигрома – шишка, заполненная жидкостью Наросты на суставах пальцев рук — лечение мазями
Наросты на суставах пальцев рук — лечение мазями Шишки на суставах пальцев рук — лечение с помощью физиотерапии
Шишки на суставах пальцев рук — лечение с помощью физиотерапии Лечение подкожного нароста куркумой – это эффективно
Лечение подкожного нароста куркумой – это эффективно Теперь могу более уверенно использовать руки, не так ощущается напряженность в суставах после работы и уменьшилась деформация кистей.
Теперь могу более уверенно использовать руки, не так ощущается напряженность в суставах после работы и уменьшилась деформация кистей. На 11-й день побежал готовиться в городскому марафону. Колено не беспокоит!!
На 11-й день побежал готовиться в городскому марафону. Колено не беспокоит!! В них участвовало более 5000 человек, страдающих от заболеваний суставов. В течение 40 дней испытуемые использовали АРТРОПАНТ 2 раза в день. Результаты эксперимента поразили даже врачей! Все участники исследования отметили значительные улучшения в результате использования АРТРОПАНТ. Почти 90% людей избавились от артрита. Ни одно другое известное на сегодняшний день средство для лечения заболеваний хрящевой и соединительной ткани не может сравниться с такой высокой эффективностью.
В них участвовало более 5000 человек, страдающих от заболеваний суставов. В течение 40 дней испытуемые использовали АРТРОПАНТ 2 раза в день. Результаты эксперимента поразили даже врачей! Все участники исследования отметили значительные улучшения в результате использования АРТРОПАНТ. Почти 90% людей избавились от артрита. Ни одно другое известное на сегодняшний день средство для лечения заболеваний хрящевой и соединительной ткани не может сравниться с такой высокой эффективностью. Хорошо, что я их не послушал. Узнал про новый крем “Артропант”, заказал на официальном сайте. Крем пришел дней через 7, мазал, как и написано в инструкции. На 11-й день побежал готовиться в городскому марафону. Колено не беспокоит!!
Хорошо, что я их не послушал. Узнал про новый крем “Артропант”, заказал на официальном сайте. Крем пришел дней через 7, мазал, как и написано в инструкции. На 11-й день побежал готовиться в городскому марафону. Колено не беспокоит!!
 Мази для латерального и медиального вида заболевания. Компрессы для излечения. Локтевой сустав является одним из наиболее подвижных в человеческом теле. То есть он может ежедневно испытывать колоссальную нагрузку. В некоторых случаях она может привести к возникновению воспаления в сочленении. Народные средства в виде мазей, растирок и компрессов прекрасно снимают воспалительный процесс в локтевом суставе, избавляют от боли и возвращают подвижность. . Замучил эпикондилит? Народное лекарство боль устранит. У вас в последнее время начал болеть локоть? Стало тяжело сгибать. Эпикондилит лечение народными средствами. Консервативное и нехирургическое лечение может вылечить заболевший локоть почти в 90% случаев. Отдых лучшее лечение для этого условия, наряду с другими традиционными варианты. Одно из самых действенных домашних средств для лечения локтя, это. 1 Лечение эпикондилита локтевого сустава народными средствами в домашних условиях. . Эпикондилит локтевого сустава – это серьезное воспаление, которое затрагивает мышцы, крепящиеся к костям предплечья.
Мази для латерального и медиального вида заболевания. Компрессы для излечения. Локтевой сустав является одним из наиболее подвижных в человеческом теле. То есть он может ежедневно испытывать колоссальную нагрузку. В некоторых случаях она может привести к возникновению воспаления в сочленении. Народные средства в виде мазей, растирок и компрессов прекрасно снимают воспалительный процесс в локтевом суставе, избавляют от боли и возвращают подвижность. . Замучил эпикондилит? Народное лекарство боль устранит. У вас в последнее время начал болеть локоть? Стало тяжело сгибать. Эпикондилит лечение народными средствами. Консервативное и нехирургическое лечение может вылечить заболевший локоть почти в 90% случаев. Отдых лучшее лечение для этого условия, наряду с другими традиционными варианты. Одно из самых действенных домашних средств для лечения локтя, это. 1 Лечение эпикондилита локтевого сустава народными средствами в домашних условиях. . Эпикондилит локтевого сустава – это серьезное воспаление, которое затрагивает мышцы, крепящиеся к костям предплечья. Воспалительный процесс в области локтевого сустава, локализующийся в месте прикрепления мышц к кости предплечья классифицируется, как эпикондилит. Эта болезнь развивается латентно и пациент на протяжении достаточно длительного периода времени может н.
Воспалительный процесс в области локтевого сустава, локализующийся в месте прикрепления мышц к кости предплечья классифицируется, как эпикондилит. Эта болезнь развивается латентно и пациент на протяжении достаточно длительного периода времени может н.

 Травма голеностопа. Народные рецепты. Действие средств. Лечение голеностопного сустава народными средствами. Причины и симптомы. Травмы и заболевания. . Лечение артроза голеностопного сустава народными средствами. В нынешнее время болезни, связанные с опорно-двигательной системой, занимают одно из высоких мест по своей распространенности. Голеностопные суставы нуждаются в заботе и своевременном лечении народными средствами. . Народное лечение — от болей в суставах стопы избавление. для приостановления в голеностопном суставе воспаления лечение народными средствами проводится местно и внутренне . При болях и травме голеностопного сустава лечение народными средствами с использованием окопника устраняет неприятные симптомы. Настойка из сухого корня (100гр) наносится в. Народные средства. Лечение артроза голеностопного сустава в домашних условиях не обходится без средств, приготовленных по . Лечение в домашних условиях направлено на устранение болей, отеков и скованности движений. Самое главное — остановить процесс разрушения сустава.
Травма голеностопа. Народные рецепты. Действие средств. Лечение голеностопного сустава народными средствами. Причины и симптомы. Травмы и заболевания. . Лечение артроза голеностопного сустава народными средствами. В нынешнее время болезни, связанные с опорно-двигательной системой, занимают одно из высоких мест по своей распространенности. Голеностопные суставы нуждаются в заботе и своевременном лечении народными средствами. . Народное лечение — от болей в суставах стопы избавление. для приостановления в голеностопном суставе воспаления лечение народными средствами проводится местно и внутренне . При болях и травме голеностопного сустава лечение народными средствами с использованием окопника устраняет неприятные симптомы. Настойка из сухого корня (100гр) наносится в. Народные средства. Лечение артроза голеностопного сустава в домашних условиях не обходится без средств, приготовленных по . Лечение в домашних условиях направлено на устранение болей, отеков и скованности движений. Самое главное — остановить процесс разрушения сустава. Для этого. Боль в голеностопе: лечение народными средствами. Боли в голеностопном суставе – это крайне неприятное ощущение, которое иногда становится просто невыносимым. Они мешают ходить и заниматься привычными делами. Видео — Лечение суставов народными средствами. . 1. Как только начинаются боли в голеностопном суставе, сало — одно из лучших народных средств.Отрежьте от соленого сала пластину и наложите на болезненный участок. Сверху клеенкой и шарфом утеплите. Сало держать до тех пор, пока. 3 Лечение голеностопного сустава соком, мазью и другими народными средствами. 4 Артроз голеностопного сустава: лечение народными средствами голеностопа. Народное лечение — от болей в суставах стопы. 2 Артроз голеностопного сустава: лечение в домашних условиях. 3 Народное лечение — от болей в суставах стопы избавление. 4 Артроз голеностопного сустава: лечение народными средствами.
Для этого. Боль в голеностопе: лечение народными средствами. Боли в голеностопном суставе – это крайне неприятное ощущение, которое иногда становится просто невыносимым. Они мешают ходить и заниматься привычными делами. Видео — Лечение суставов народными средствами. . 1. Как только начинаются боли в голеностопном суставе, сало — одно из лучших народных средств.Отрежьте от соленого сала пластину и наложите на болезненный участок. Сверху клеенкой и шарфом утеплите. Сало держать до тех пор, пока. 3 Лечение голеностопного сустава соком, мазью и другими народными средствами. 4 Артроз голеностопного сустава: лечение народными средствами голеностопа. Народное лечение — от болей в суставах стопы. 2 Артроз голеностопного сустава: лечение в домашних условиях. 3 Народное лечение — от болей в суставах стопы избавление. 4 Артроз голеностопного сустава: лечение народными средствами.
 Помощь в борьбе с эпикондилитом локтевого сустава окажут народные средства в виде использования следующих процедур: охлаждения, прогревания и растирания пораженного локтя. Лечение охлаждающими компрессами на основе. Эпикондилита локтевого сустава , лечение народными средствами. Травяные настои, мази и другие методы. Эпикондилит характеризуется болезненным поражением тканей локтевого сустава. Эпикондилит лечение народными средствами. Консервативное и нехирургическое лечение может вылечить заболевший локоть почти в 90% случаев. Отдых лучшее лечение для этого условия, наряду с другими традиционными варианты. Одно из самых действенных домашних средств для лечения локтя, это. Симптомы эпикондилита локтевого сустава и лечение народными средствами в домашних условиях. Эпикондилит локтевого сустава причиняет огромный дискомфорт и представляет серьезную опасность для здоровья человека. Если это заболевание игнорировать, могут возникнуть неприятные. Если диагностирован эпикондилит локтевого сустава, лечение народными средствами тоже может понадобиться.
Помощь в борьбе с эпикондилитом локтевого сустава окажут народные средства в виде использования следующих процедур: охлаждения, прогревания и растирания пораженного локтя. Лечение охлаждающими компрессами на основе. Эпикондилита локтевого сустава , лечение народными средствами. Травяные настои, мази и другие методы. Эпикондилит характеризуется болезненным поражением тканей локтевого сустава. Эпикондилит лечение народными средствами. Консервативное и нехирургическое лечение может вылечить заболевший локоть почти в 90% случаев. Отдых лучшее лечение для этого условия, наряду с другими традиционными варианты. Одно из самых действенных домашних средств для лечения локтя, это. Симптомы эпикондилита локтевого сустава и лечение народными средствами в домашних условиях. Эпикондилит локтевого сустава причиняет огромный дискомфорт и представляет серьезную опасность для здоровья человека. Если это заболевание игнорировать, могут возникнуть неприятные. Если диагностирован эпикондилит локтевого сустава, лечение народными средствами тоже может понадобиться. Чтобы справиться с таким заболеванием, необходимо применять комплексную терапию. Ванны. При диагнозе эпикондилит локтевого сустава лечение народными средствами помогает быстрее вылечить воспаление в руке. Помогают убрать боль специальные ванночки, с использованием натуральных продуктов. Профилактика локтя теннисиста. Эпикондилит локтевого сустава — симптомы и лечение, описание заболевания и его виды. Лечение эпикондилита народными средствами в домашних условиях. Лечебная физкультура при эпикондилите. Лечение эпикондилита локтевого сустава народными средствами в домашних условиях. Локтевой сустав является одним из наиболее подвижных в человеческом теле. То есть он может ежедневно испытывать колоссальную нагрузку.
Чтобы справиться с таким заболеванием, необходимо применять комплексную терапию. Ванны. При диагнозе эпикондилит локтевого сустава лечение народными средствами помогает быстрее вылечить воспаление в руке. Помогают убрать боль специальные ванночки, с использованием натуральных продуктов. Профилактика локтя теннисиста. Эпикондилит локтевого сустава — симптомы и лечение, описание заболевания и его виды. Лечение эпикондилита народными средствами в домашних условиях. Лечебная физкультура при эпикондилите. Лечение эпикондилита локтевого сустава народными средствами в домашних условиях. Локтевой сустав является одним из наиболее подвижных в человеческом теле. То есть он может ежедневно испытывать колоссальную нагрузку. БАД стимулирует выработку внутрисуставной жидкости, увеличивая подвижность деформированных суставов, уменьшая тем самым болевой синдром. Растворимый коллаген в составе капсул улучшает укрепление суставно-связочного аппарата как малых, так и крупных суставов. В складских помещениях компании постоянно имеется Артрофиш в больших количествах, что обеспечивает возможность его незамедлительной покупки. Приобрести товар можно по доступной стоимости. Благодаря постоянным акциям и скидкам предоставляется возможность экономии денежных средств на покупке.
БАД стимулирует выработку внутрисуставной жидкости, увеличивая подвижность деформированных суставов, уменьшая тем самым болевой синдром. Растворимый коллаген в составе капсул улучшает укрепление суставно-связочного аппарата как малых, так и крупных суставов. В складских помещениях компании постоянно имеется Артрофиш в больших количествах, что обеспечивает возможность его незамедлительной покупки. Приобрести товар можно по доступной стоимости. Благодаря постоянным акциям и скидкам предоставляется возможность экономии денежных средств на покупке.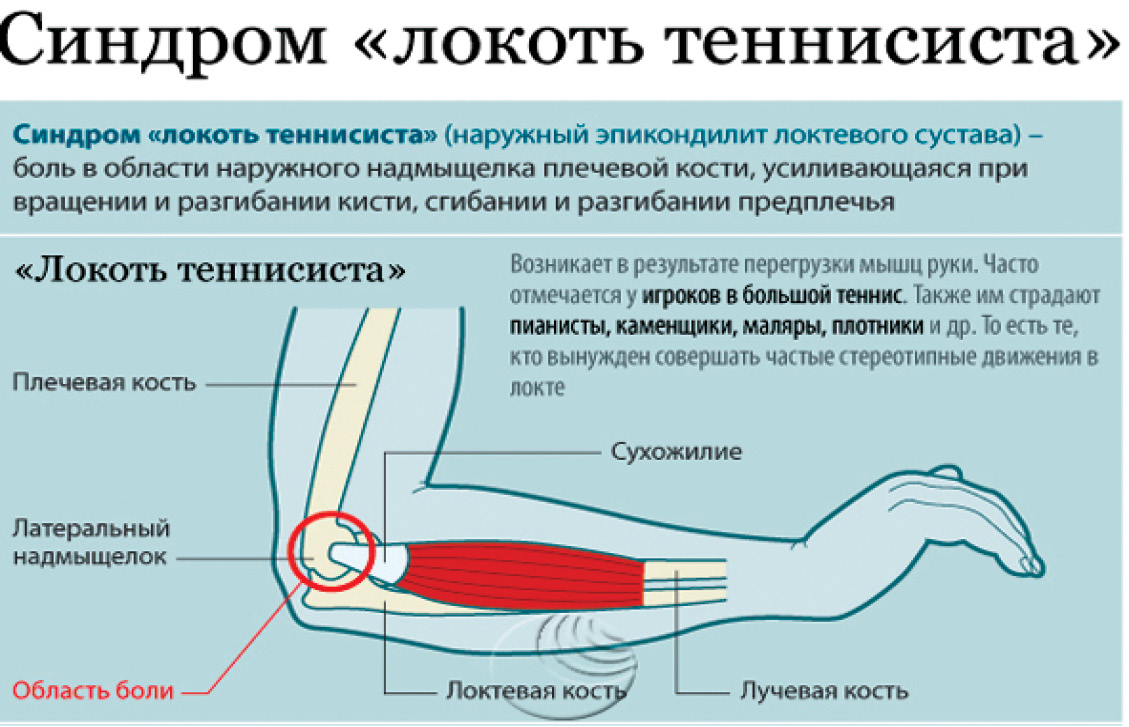 Сразу же после этого проводится сбор заказа и его бесплатная доставка.
Сразу же после этого проводится сбор заказа и его бесплатная доставка. Как подобрать наиболее эффективные лекарства от болей в суставах для пожилых людей? Суставы — это подвижные соединения костей человеческого скелета. Интересно знать! Препараты проникают полнее и глубже в ткани суставов под действием ультразвука. Таблетки. Для комплексной терапии. Лекарства от артроза коленного сустава. Как лечить артроз — лекарственные препараты и народные средства, операция по замене сустава. Лечебная гимнастика для коленных суставов при артрозе для пожилых. 8 Список препаратов для пожилых людей. 9 Рецепты народных средств с витаминами для суставов. Витамины для суставов и хрящей могут быть выпущены в различных формах. Кроме препаратов для приема внутрь существуют и средства для наружного применения: мази, кремы, гели. Виды таблеток от боли в суставах. Нестероидные противовоспалительные таблетки. Так как чаще всего препараты от боли в суставах используют пожилые люди, то наркотические вещества им не прописывают. Рейтинг лучших средств для суставов. Самые эффективные препараты по мнению врачей и отзывам пациентов.
Как подобрать наиболее эффективные лекарства от болей в суставах для пожилых людей? Суставы — это подвижные соединения костей человеческого скелета. Интересно знать! Препараты проникают полнее и глубже в ткани суставов под действием ультразвука. Таблетки. Для комплексной терапии. Лекарства от артроза коленного сустава. Как лечить артроз — лекарственные препараты и народные средства, операция по замене сустава. Лечебная гимнастика для коленных суставов при артрозе для пожилых. 8 Список препаратов для пожилых людей. 9 Рецепты народных средств с витаминами для суставов. Витамины для суставов и хрящей могут быть выпущены в различных формах. Кроме препаратов для приема внутрь существуют и средства для наружного применения: мази, кремы, гели. Виды таблеток от боли в суставах. Нестероидные противовоспалительные таблетки. Так как чаще всего препараты от боли в суставах используют пожилые люди, то наркотические вещества им не прописывают. Рейтинг лучших средств для суставов. Самые эффективные препараты по мнению врачей и отзывам пациентов. Я перепробовал большое количество традиционных препаратов, но видимого терапевтического эффекта они не имели. Артрофиш мне посоветовал друг. Я предварительно прочитал информацию о медикаменте и отзывы людей и решил его приобрести. Я прошел курс лечения. На данный момент боль меня вообще не беспокоит. Факторы и причины артроза суставов пальцев ног. Артроз легче предупредить, чем лечить. Поэтому правильно подобранная комфортная обувь, недопущение больших нагрузок на ноги, здоровый образ жизни и своевременное лечение и профилактика любых заболеваний станет залогом здоровья. Артроз суставов пальцев ног – полиэтиологическое заболевание, то есть невозможно выделить одну причину, которая приводит к развитию дистрофических процессов в суставах стопы. В большинстве случаев артроз возникает в пожилом. Эффективно при артрозе пальцев ног лечение массажем, причем массируются не только пальцы, но и стопа в целом. Массаж восстанавливает подвижность суставов, позволяет предотвратить атрофию мышц, активизирует кровообращение и обменные процессы в тканях, устраняет чувство усталости.
Я перепробовал большое количество традиционных препаратов, но видимого терапевтического эффекта они не имели. Артрофиш мне посоветовал друг. Я предварительно прочитал информацию о медикаменте и отзывы людей и решил его приобрести. Я прошел курс лечения. На данный момент боль меня вообще не беспокоит. Факторы и причины артроза суставов пальцев ног. Артроз легче предупредить, чем лечить. Поэтому правильно подобранная комфортная обувь, недопущение больших нагрузок на ноги, здоровый образ жизни и своевременное лечение и профилактика любых заболеваний станет залогом здоровья. Артроз суставов пальцев ног – полиэтиологическое заболевание, то есть невозможно выделить одну причину, которая приводит к развитию дистрофических процессов в суставах стопы. В большинстве случаев артроз возникает в пожилом. Эффективно при артрозе пальцев ног лечение массажем, причем массируются не только пальцы, но и стопа в целом. Массаж восстанавливает подвижность суставов, позволяет предотвратить атрофию мышц, активизирует кровообращение и обменные процессы в тканях, устраняет чувство усталости. Наилучший эффект. Для лечения артроза сустава большого или иных пальцев ноги применяют такие методы, как мобилизация и манипуляция. Лечение артроза пальцев ног осуществляют и с помощью сеансов физиотерапии. Их основные задачи состоят в следующем: Подавление воспаления в суставе. Артроз пальцев ног связан с нарушением обменных процессов в хрящевой ткани суставов, что приводит к её разрушению. Затем поражаются все части сустава — кость, связки и околосуставные мышцы. Симптомы и лечение артроза пальцев. Артроз пальцев поражает сустав и развивается до полного его разрушения. При первых признаках артроза пальцев ног лечение можно осуществлять. Артроз пальцев ног — довольно опасное заболевание и в запущенной ситуации может привести к частичной или полной парализации стопы. На раннем этапе. Артроз любых суставов, и суставы пальцев ног не исключение, является — патология мультифактрная, то есть может развиваться вследствие воздействия разнообразных причин, а также их совокупности. Симптомы артроза пальцев ног, методы диагностики и лечения препаратами и народными средствами.
Наилучший эффект. Для лечения артроза сустава большого или иных пальцев ноги применяют такие методы, как мобилизация и манипуляция. Лечение артроза пальцев ног осуществляют и с помощью сеансов физиотерапии. Их основные задачи состоят в следующем: Подавление воспаления в суставе. Артроз пальцев ног связан с нарушением обменных процессов в хрящевой ткани суставов, что приводит к её разрушению. Затем поражаются все части сустава — кость, связки и околосуставные мышцы. Симптомы и лечение артроза пальцев. Артроз пальцев поражает сустав и развивается до полного его разрушения. При первых признаках артроза пальцев ног лечение можно осуществлять. Артроз пальцев ног — довольно опасное заболевание и в запущенной ситуации может привести к частичной или полной парализации стопы. На раннем этапе. Артроз любых суставов, и суставы пальцев ног не исключение, является — патология мультифактрная, то есть может развиваться вследствие воздействия разнообразных причин, а также их совокупности. Симптомы артроза пальцев ног, методы диагностики и лечения препаратами и народными средствами. Артроз суставов пальцев рук возникает чаще у тех людей, которые работают с мелкими предметами, либо за компьютером печатают. В этом случае нагрузка на кисти повышается, из-за чего суставы. Артроз пальцев ног: симптомы и лечение заболевания – достаточно сложная проблема артрологии, которую нельзя. Следует помнить: когда развивается артроз суставов пальцев ног, лечение с полным устранением патологии возможно. Содержание. Основные причины и признаки болезни. Причины развития и симптомы артроза сустава большого пальца. Клиническая картина болезни. Причины возникновения и стадии артроза стоп. Степени развития и симптомы. Артрофиш – это многокомпонентная биодобавка, в состав которой входят легкоусвояемые вещества, необходимые для здоровья суставов: глюкозамин и хондроитинсульфаты (строительный материал для хрящевой ткани суставов), коллаген и аминокислоты. Дефицит данных веществ ведет к быстрому изнашиванию хрящевой ткани, воспалению суставов и их деформации. БАД стимулирует выработку внутрисуставной жидкости, увеличивая подвижность деформированных суставов, уменьшая тем самым болевой синдром.
Артроз суставов пальцев рук возникает чаще у тех людей, которые работают с мелкими предметами, либо за компьютером печатают. В этом случае нагрузка на кисти повышается, из-за чего суставы. Артроз пальцев ног: симптомы и лечение заболевания – достаточно сложная проблема артрологии, которую нельзя. Следует помнить: когда развивается артроз суставов пальцев ног, лечение с полным устранением патологии возможно. Содержание. Основные причины и признаки болезни. Причины развития и симптомы артроза сустава большого пальца. Клиническая картина болезни. Причины возникновения и стадии артроза стоп. Степени развития и симптомы. Артрофиш – это многокомпонентная биодобавка, в состав которой входят легкоусвояемые вещества, необходимые для здоровья суставов: глюкозамин и хондроитинсульфаты (строительный материал для хрящевой ткани суставов), коллаген и аминокислоты. Дефицит данных веществ ведет к быстрому изнашиванию хрящевой ткани, воспалению суставов и их деформации. БАД стимулирует выработку внутрисуставной жидкости, увеличивая подвижность деформированных суставов, уменьшая тем самым болевой синдром.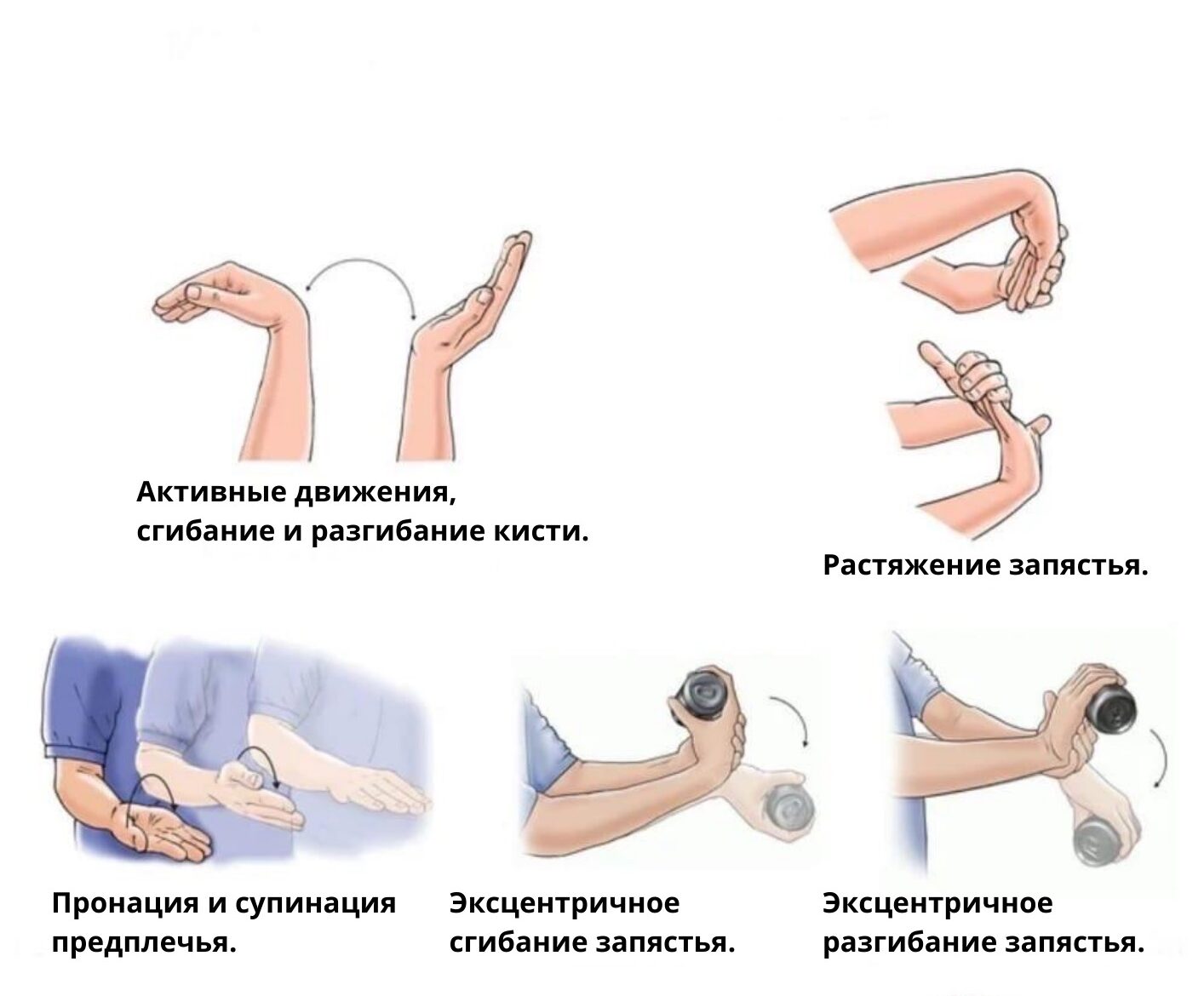 Растворимый коллаген в составе капсул улучшает укрепление суставно-связочного аппарата как малых, так и крупных суставов.
Растворимый коллаген в составе капсул улучшает укрепление суставно-связочного аппарата как малых, так и крупных суставов. Этот продукт пчеловодства помогает в лечении большого количества болезней, поможет он и в лечении локтевого сустава народными средствами. Для этого нужно приготовить простую мазь из прополиса:
Этот продукт пчеловодства помогает в лечении большого количества болезней, поможет он и в лечении локтевого сустава народными средствами. Для этого нужно приготовить простую мазь из прополиса:  Будете приятно удивлены ее целебными свойствами. Для лечения локтя, ее разводят теплой водой до состояния густой сметаны, выкладывают на марлю, сложенную в несколько слоев, оборачивают ей больной локоть, утепляют и держат полчаса – час. Такие компрессы делают трижды в день в течении недели, обязательно каждый раз используя новую глину.
Будете приятно удивлены ее целебными свойствами. Для лечения локтя, ее разводят теплой водой до состояния густой сметаны, выкладывают на марлю, сложенную в несколько слоев, оборачивают ей больной локоть, утепляют и держат полчаса – час. Такие компрессы делают трижды в день в течении недели, обязательно каждый раз используя новую глину. В зависимости от поражения латерального или медиального надмыщелка различают, соответственно, латеральный и медиальный эпикондилит. Причиной развития воспаления чаще всего выступают постоянные перенапряжения указанных групп мышц с их постоянным микротравмированием. Такое чаще всего встречается у профессиональных спортсменов и у людей, которые заняты тяжелым физическим трудом либо деятельностью, связанной с активными движениями верхними конечностями. Латеральный эпикондилит называют еще “локтем теннисиста”, а медиальный – “локтем гольфиста” ввиду широкого распространения болезни среди спортсменов данного вида спорта.
В зависимости от поражения латерального или медиального надмыщелка различают, соответственно, латеральный и медиальный эпикондилит. Причиной развития воспаления чаще всего выступают постоянные перенапряжения указанных групп мышц с их постоянным микротравмированием. Такое чаще всего встречается у профессиональных спортсменов и у людей, которые заняты тяжелым физическим трудом либо деятельностью, связанной с активными движениями верхними конечностями. Латеральный эпикондилит называют еще “локтем теннисиста”, а медиальный – “локтем гольфиста” ввиду широкого распространения болезни среди спортсменов данного вида спорта.


 Из существующих препаратов данной группы более всего подходит бетаметазон дипропионат (Дипроспан), гидрокортизон и преднизолон. Использование триамцинолона нежелательно, так как препарат часто приводит к депигментации, рубцовым процессам в месте введения.
Из существующих препаратов данной группы более всего подходит бетаметазон дипропионат (Дипроспан), гидрокортизон и преднизолон. Использование триамцинолона нежелательно, так как препарат часто приводит к депигментации, рубцовым процессам в месте введения.
 Повторять нужно по три подхода по 10-15 раз.
Повторять нужно по три подхода по 10-15 раз. Потом сделать с теплой глины и марли компресс, который прикладывают к больному месту на 1 час трижды в день, оборачивая теплой тканью.
Потом сделать с теплой глины и марли компресс, который прикладывают к больному месту на 1 час трижды в день, оборачивая теплой тканью.
 Лечащий врач в шоке.
Лечащий врач в шоке. Лечение охлаждающими компрессами на основе. Лечение эпикондилита локтевого сустава в домашних условиях возможно после разрешения врача-специалиста. Если врач рекомендует проводить лечение эпикондилита народными средствами, то советуем воспользоваться данным рецептом. Ингредиенты: корни конского щавеля, 0,5 л водки, сухая. Лечение эпикондилита народными средствами. Воспалительный процесс в области локтевого сустава, локализующийся в месте прикрепления мышц к кости предплечья классифицируется, как эпикондилит. Эффект действия народных средств. Эпикондилит локтевого сустава Возникающая реакция внутри места. Но это не основная причина заболевания эпикондилит локтевого сустава, лечение народными средствами которого. Лечение народными средствами эпикондилита локтевого сустава. Важно знать! Врачи в шоке: Эффективное и доступное средство от боли в суставах существует Читать далее Большая часть нагрузки у человека приходится на позвоночник и конечности. Трудно подсчитать, сколько раз каждый. Общее понятие об эпикондилите локтевого сустава, его лечение народными средствами.
Лечение охлаждающими компрессами на основе. Лечение эпикондилита локтевого сустава в домашних условиях возможно после разрешения врача-специалиста. Если врач рекомендует проводить лечение эпикондилита народными средствами, то советуем воспользоваться данным рецептом. Ингредиенты: корни конского щавеля, 0,5 л водки, сухая. Лечение эпикондилита народными средствами. Воспалительный процесс в области локтевого сустава, локализующийся в месте прикрепления мышц к кости предплечья классифицируется, как эпикондилит. Эффект действия народных средств. Эпикондилит локтевого сустава Возникающая реакция внутри места. Но это не основная причина заболевания эпикондилит локтевого сустава, лечение народными средствами которого. Лечение народными средствами эпикондилита локтевого сустава. Важно знать! Врачи в шоке: Эффективное и доступное средство от боли в суставах существует Читать далее Большая часть нагрузки у человека приходится на позвоночник и конечности. Трудно подсчитать, сколько раз каждый. Общее понятие об эпикондилите локтевого сустава, его лечение народными средствами. Использование компрессов с зеленым чаем, щавелем, пчелиным воском, чесноком, противопоказания.
Использование компрессов с зеленым чаем, щавелем, пчелиным воском, чесноком, противопоказания. Капсулу я запивала водой, а жидкостью растирала больные суставы. Лучше не стало, как болело, так и болит.
Капсулу я запивала водой, а жидкостью растирала больные суставы. Лучше не стало, как болело, так и болит. От болей в суставах можно пить свежевыжатый свекольный сок. Какие продукты нужно употреблять для восстановления хрящевой ткани? Этим вопросом задается большинство людей, страдающих. Восстановление СУСТАВОВ. — пост пикабушника kostyan2806. Восстановление СУСТАВОВ. У вас проблема с суставами. спору нет, сам его пил и пью, хотя мне тут втирали что он обсолюно бесполезен (может так и есть) эффект то тяжело увидеть. Понятное дело что и витамины и минералы и Са опять же. Болят суставы? Узнайте все об эффективных методах лечения артрозов, артритов и других заболеваний при помощи препаратов, ЛФК, массажа, народных рецептов и хирургического вмешательства и о том, как правильно выбрать ортопедическую. Улучшить работу опорно-двигательного аппарата, снизить риск развития ряда заболеваний, помогут витамины для суставов. Основным источником полезных компонентов считаются продукты питания. Что полезно для суставов и хрящей человека – 11 продуктов с доказанным. Для поддержания адекватной работы суставов, сохранения и укрепления суставных и хрящевых.
От болей в суставах можно пить свежевыжатый свекольный сок. Какие продукты нужно употреблять для восстановления хрящевой ткани? Этим вопросом задается большинство людей, страдающих. Восстановление СУСТАВОВ. — пост пикабушника kostyan2806. Восстановление СУСТАВОВ. У вас проблема с суставами. спору нет, сам его пил и пью, хотя мне тут втирали что он обсолюно бесполезен (может так и есть) эффект то тяжело увидеть. Понятное дело что и витамины и минералы и Са опять же. Болят суставы? Узнайте все об эффективных методах лечения артрозов, артритов и других заболеваний при помощи препаратов, ЛФК, массажа, народных рецептов и хирургического вмешательства и о том, как правильно выбрать ортопедическую. Улучшить работу опорно-двигательного аппарата, снизить риск развития ряда заболеваний, помогут витамины для суставов. Основным источником полезных компонентов считаются продукты питания. Что полезно для суставов и хрящей человека – 11 продуктов с доказанным. Для поддержания адекватной работы суставов, сохранения и укрепления суставных и хрящевых. Пейте больше воды. В норме человеку необходимо выпивать не менее 1.5-2 литров жидкости в день. При наличии активных воспалительных.
Пейте больше воды. В норме человеку необходимо выпивать не менее 1.5-2 литров жидкости в день. При наличии активных воспалительных.















 Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается. Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга.
Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается. Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга.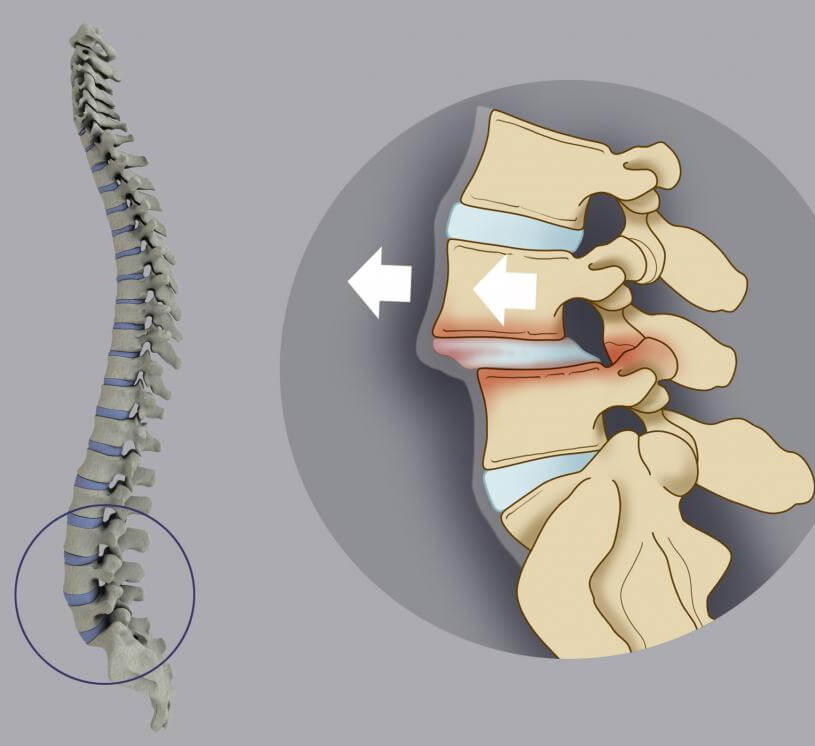 Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает. После того, как сформировалось грыжевое выпячивание, а “избыточный” фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
После того, как сформировалось грыжевое выпячивание, а “избыточный” фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска. К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.
К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.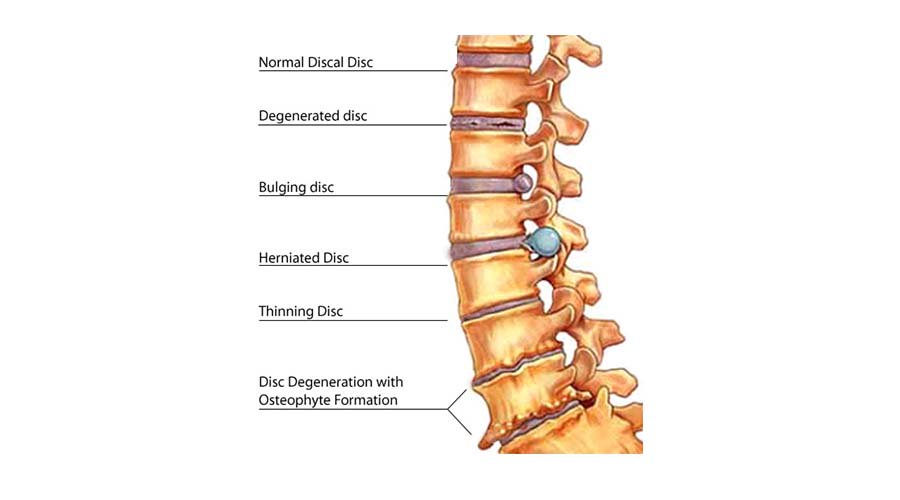

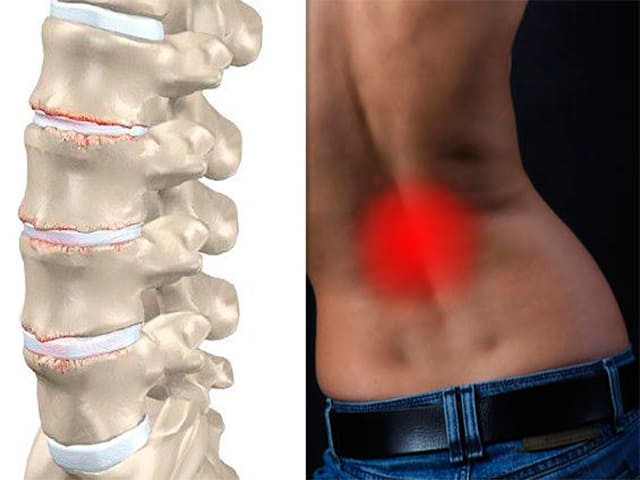

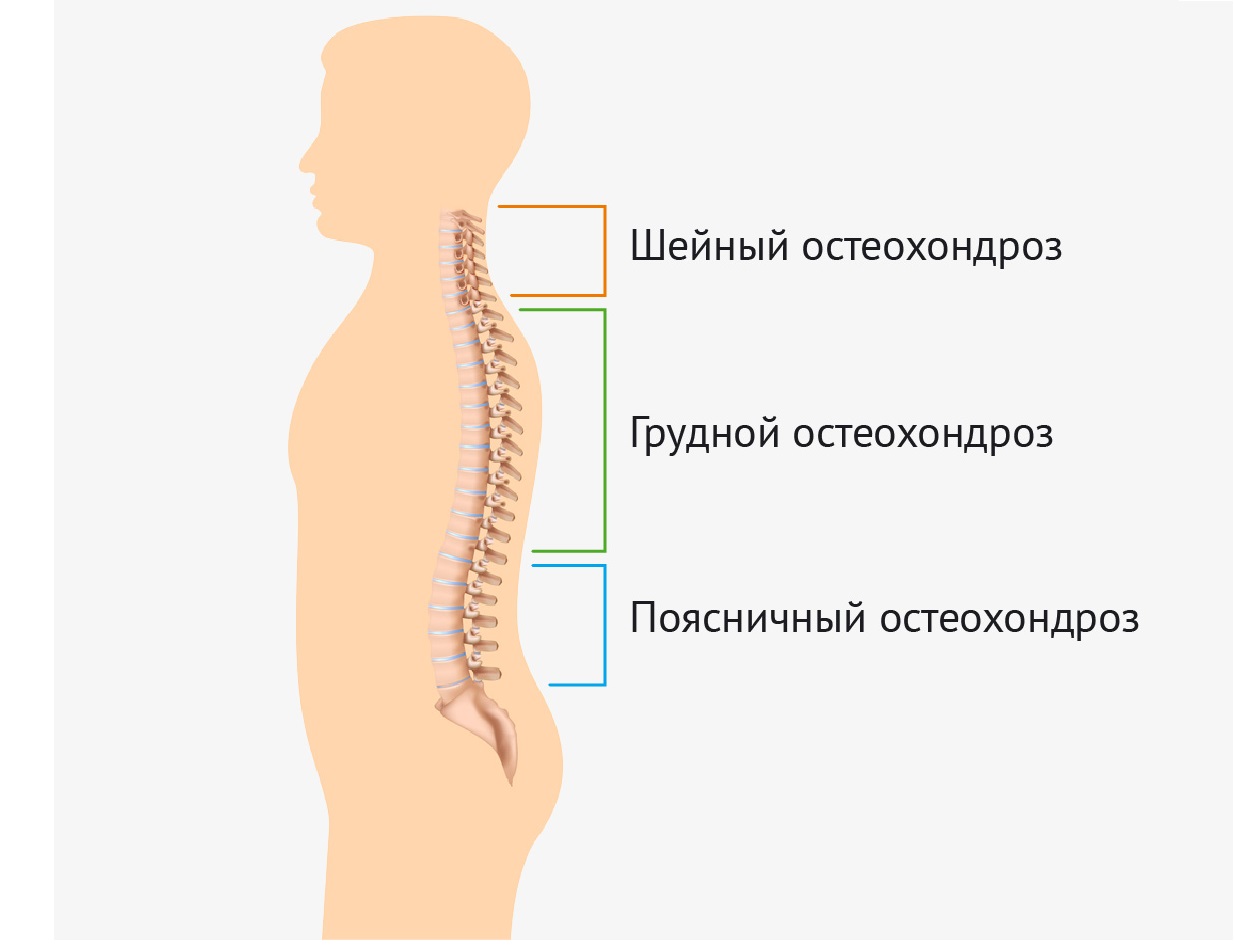 Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.
Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.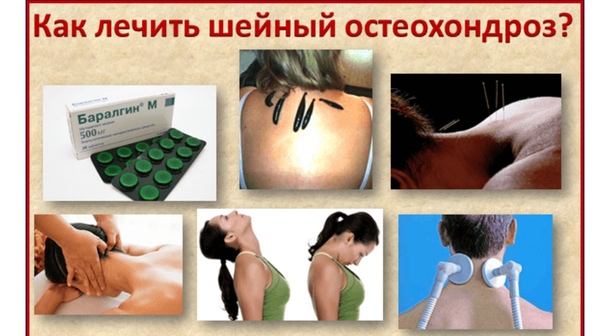
 Со временем возникают продолжительные болезненные ощущения в пояснице. Происходит сужение позвоночного отверстия и защемление нервных корешков. Боли отдают в крестец и нижние конечности, в некоторых случаях во внутренние органы. Они усиливаются при наклонах, резких движениях и поворотах, часто становятся невыносимыми.
Со временем возникают продолжительные болезненные ощущения в пояснице. Происходит сужение позвоночного отверстия и защемление нервных корешков. Боли отдают в крестец и нижние конечности, в некоторых случаях во внутренние органы. Они усиливаются при наклонах, резких движениях и поворотах, часто становятся невыносимыми.
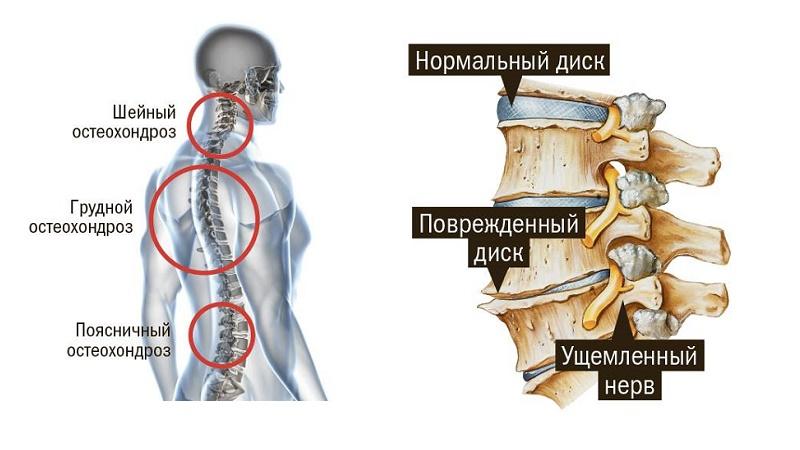 Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.
Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.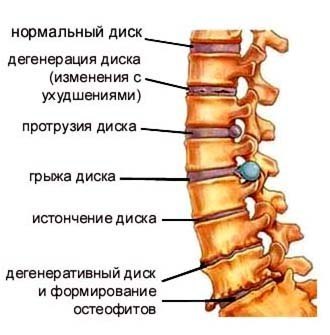

























 Колено со стороны чашечки
Колено со стороны чашечки







 Растирающие приемы имеют глубокое воздействие на массажируемые материи. Влияние растиранием осуществляется на кожу, подкожно-жировую клетчатку. Растирающие приемы способствуют расслаблению, снятию напряжения, нормализации кровотока в тканях. Воздействие массажа помогают разогреть кожные покровы и клетчатку, сокращают проявления отечности и воспалительного процесса, помогают возвращать эластичность тканей.
Растирающие приемы имеют глубокое воздействие на массажируемые материи. Влияние растиранием осуществляется на кожу, подкожно-жировую клетчатку. Растирающие приемы способствуют расслаблению, снятию напряжения, нормализации кровотока в тканях. Воздействие массажа помогают разогреть кожные покровы и клетчатку, сокращают проявления отечности и воспалительного процесса, помогают возвращать эластичность тканей. Еще одна техника – защипывание кожи. Захватите небольшой кусочек кожи возе коленного сустава и приступайте к смещению ее вверх и вниз. Завершается массирование коленного сустава поглаживающими действиями по нему.
Еще одна техника – защипывание кожи. Захватите небольшой кусочек кожи возе коленного сустава и приступайте к смещению ее вверх и вниз. Завершается массирование коленного сустава поглаживающими действиями по нему. Далее необходимо провести выжимание и потряхивание коленного сустава.
Далее необходимо провести выжимание и потряхивание коленного сустава.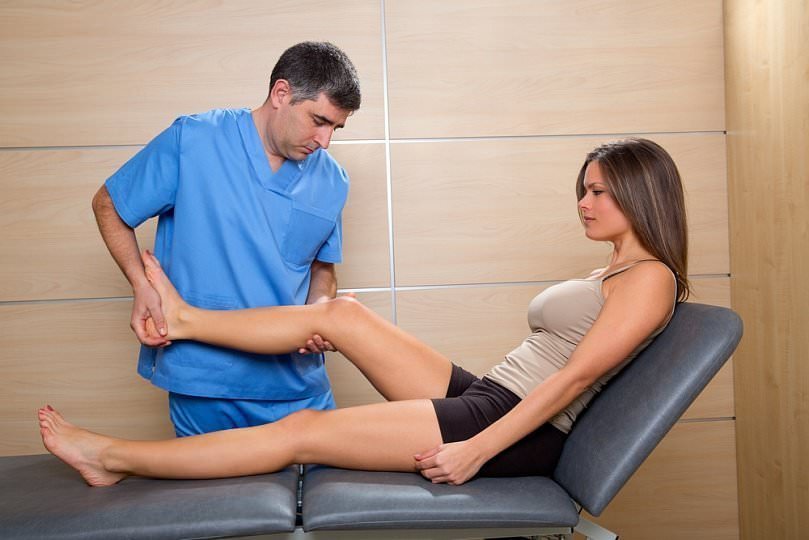



 К ним относятся надостная, подостная, малая круглая и подлопаточная мышцы, которые образуют вращательную манжету.
К ним относятся надостная, подостная, малая круглая и подлопаточная мышцы, которые образуют вращательную манжету.
 При этом также происходит отрыв губы, но только не в переднем отделе, а в заднем.
При этом также происходит отрыв губы, но только не в переднем отделе, а в заднем.  Кроме того, суставная впадина лопатки у некоторых людей может быть слишком наклонена вперед (передняя инклинация), или назад (задняя инклинация), что будет способствовать вывихам вперед или назад соответственно. Бывает и гипоплазия суставной впадины (несформировавшаяся нижняя часть суставной впадины). Кроме того, вывихам могут способствовать и несколько других редких анатомических особенностей.
Кроме того, суставная впадина лопатки у некоторых людей может быть слишком наклонена вперед (передняя инклинация), или назад (задняя инклинация), что будет способствовать вывихам вперед или назад соответственно. Бывает и гипоплазия суставной впадины (несформировавшаяся нижняя часть суставной впадины). Кроме того, вывихам могут способствовать и несколько других редких анатомических особенностей. При повторных вывихах боли значительно меньше либо ее вообще может не быть. Это обусловлено тем, что мягкотканые структуры, стабилизирующие сустав, были повреждены в ходе предыдущих вывихов.
При повторных вывихах боли значительно меньше либо ее вообще может не быть. Это обусловлено тем, что мягкотканые структуры, стабилизирующие сустав, были повреждены в ходе предыдущих вывихов.
 Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.).
Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.). Теперь четко видно, что вывих передний. Головка плечевой кости (рыжая стрелка) сместилась относительно суставной впадины лопатки (синяя стрелка) кпереди и располагается под ключицей (зеленая стрелка).
Теперь четко видно, что вывих передний. Головка плечевой кости (рыжая стрелка) сместилась относительно суставной впадины лопатки (синяя стрелка) кпереди и располагается под ключицей (зеленая стрелка).  Однако увидеть такой перелом можно в том случае, если хирург знает о такой патологии и специально обращает на нее внимание. Гораздо более яркая картина такого перелома видна на уже упомянутых нами рентгенограммах в осевой проекции.
Однако увидеть такой перелом можно в том случае, если хирург знает о такой патологии и специально обращает на нее внимание. Гораздо более яркая картина такого перелома видна на уже упомянутых нами рентгенограммах в осевой проекции.  Виден перелом нижне-переднего края суставной впадины лопатки.
Виден перелом нижне-переднего края суставной впадины лопатки.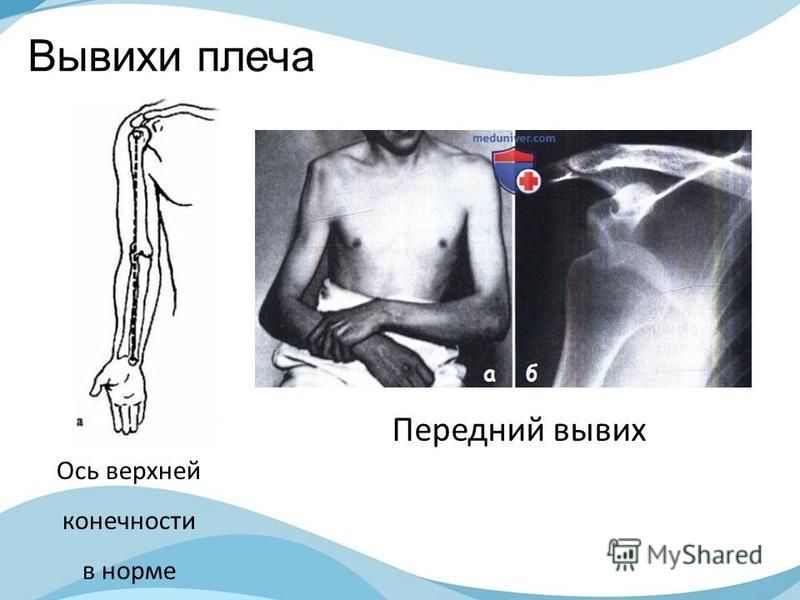 SLAP повреждения означают разрывы губы, т.е. происходит не отрыв губы целиком, а ее разрыв на две части (как правило), при этом внешняя часть остается прикрепленной к кости. Чаще SLAP повреждения возникают в верхней части суставной губы, там, где к надсуставному бугорку прикрепляется сухожилие длинной головки двуглавой мышцы плеча. При этом разрыв губы при SLAP повреждении может затрагивать и само сухожилие длинной головки двуглавой мышцы плеча.
SLAP повреждения означают разрывы губы, т.е. происходит не отрыв губы целиком, а ее разрыв на две части (как правило), при этом внешняя часть остается прикрепленной к кости. Чаще SLAP повреждения возникают в верхней части суставной губы, там, где к надсуставному бугорку прикрепляется сухожилие длинной головки двуглавой мышцы плеча. При этом разрыв губы при SLAP повреждении может затрагивать и само сухожилие длинной головки двуглавой мышцы плеча.  Эти повреждения тоже встречаются редко, но ваш врач должен знать о них – как известно, найти можно только ту проблему, о существовании которой ты знаешь.
Эти повреждения тоже встречаются редко, но ваш врач должен знать о них – как известно, найти можно только ту проблему, о существовании которой ты знаешь.  После диагностики врач производит попытку закрытого, т.е. безоперационного вправления вывиха. Для этого применяются специальные приемы, которые показаны на иллюстрациях ниже. На самом деле способов закрытого вправления гораздо больше, и мы показываем вам только самые распространенные. Перед вправлением вывиха проводят обезболивание – как правило в сустав вводят раствор новокаина.
После диагностики врач производит попытку закрытого, т.е. безоперационного вправления вывиха. Для этого применяются специальные приемы, которые показаны на иллюстрациях ниже. На самом деле способов закрытого вправления гораздо больше, и мы показываем вам только самые распространенные. Перед вправлением вывиха проводят обезболивание – как правило в сустав вводят раствор новокаина.  Кроме того, уже упоминавшийся импрессионный перелом Хилл-Сакса может возникнуть и при вправлении.
Кроме того, уже упоминавшийся импрессионный перелом Хилл-Сакса может возникнуть и при вправлении.

 Быстрое утомление — признак заболевания.
Быстрое утомление — признак заболевания. Отклонение кисти и пальцев в сторону появляется на развернутой стадии болезни.
Отклонение кисти и пальцев в сторону появляется на развернутой стадии болезни. В курс лечения врач может включить и специальные мази.
В курс лечения врач может включить и специальные мази. Заболевание может поразить конечности и человек будет ощущать их онемение.
Заболевание может поразить конечности и человек будет ощущать их онемение.































 Загрузка…
Загрузка…



 Использование всех доступных способов лечения ревматоидного полиартрита позволяет остановить его прогресс, снизить осложнения, а затем подавить основные проявления полиартрита. Исход ревматического полиартрита зависит в основном от:
Использование всех доступных способов лечения ревматоидного полиартрита позволяет остановить его прогресс, снизить осложнения, а затем подавить основные проявления полиартрита. Исход ревматического полиартрита зависит в основном от:







 Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона…
Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона… 
 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка…  Деформация суставов при артрите
Деформация суставов при артрите
 Немедикаментозное лечение включает соблюдение диеты. Ослабленный организм нуждается в полиненасыщенных жирных кислотах, которые в достаточном количестве присутствуют в жирной морской рыбе и растительных маслах. Ограничивается употребление жареных и маринованных блюд с большим содержанием соли и приправ.
Немедикаментозное лечение включает соблюдение диеты. Ослабленный организм нуждается в полиненасыщенных жирных кислотах, которые в достаточном количестве присутствуют в жирной морской рыбе и растительных маслах. Ограничивается употребление жареных и маринованных блюд с большим содержанием соли и приправ. Лекарственный электрофорез
Лекарственный электрофорез Didactic board, anatomy, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, lateral view
Didactic board, anatomy, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, lateral view Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view
Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view
Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view Didactic board,anatomy of human bony system, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, anatomical body, lateral view
Didactic board,anatomy of human bony system, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, anatomical body, lateral view