Комок в горле при остеохондрозе – Почему возникает ком в горле при остеохондрозе шейного отдела?
Почему возникает ком в горле при остеохондрозе шейного отдела?
Ком в горле — это дискомфортное ощущение в глотке при отсутствии какого-либо инородного тела. Это ощущение не считается отдельным заболеванием. Ком в глотке — сигнал начала самых разных патологий. Однако ощущение кома практически всегда ассоциировано с тревогой, связанной с нарушением глотания или дыхания, а также с канцерофобией (патологической боязнью злокачественных новообразований). К счастью, в большинстве случаев опасения не оправдываются, но психоэмооциональная нестабильность является неизменным спутником симптома.

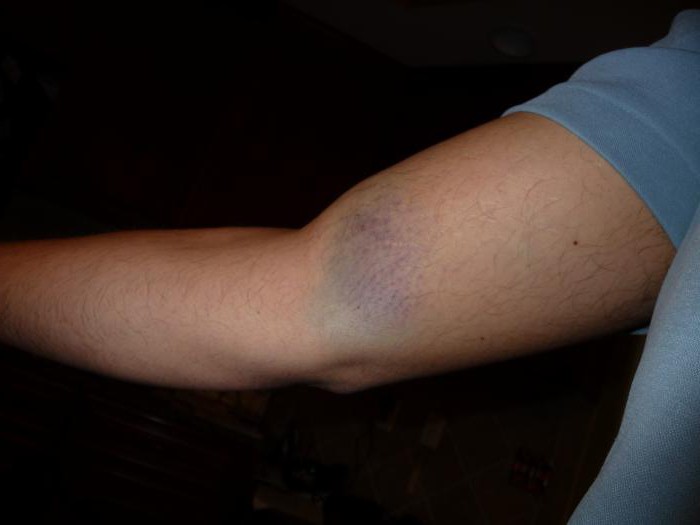
Ком в горле при остеохондрозе шейного отдела
В статье разберемся, что такое ком в горле при остеохондрозе шейного отдела позвоночника и каковы другие причины его возникновения.
Причины кома в горле
Ощущение кома в горле остается мультидисциплинарной проблемой, и подход к ней должен быть комплексным. В первую очередь, необходимо уделить внимание всем возможным причинам данного симптома.
Симптом может проявляться при ГЭРБ (гастроэзофагеальной рефлюксной болезни), патологии щитовидной железы, психосоматических болезнях, патологиях позвоночника, ЛОР-органов («ухо-горло-нос»), новообразованиях в шее. Ком в горле может быть последствием трофических изменений в верхней части пищевода, которая обусловлена гормональными изменениями в женском организме. В результате верхняя треть пищевода спазмирована. Оториноларингологическими причинами могут быть ангина, синусит, тонзиллит и т.д.
Ком в горле может также ощущаться из-за нестабильного эмоционального состояния, болезней некоторых внутренних органов
Во многих случаях ощущение кома в глотке проявляется при психоэмоциональных расстройствах. Любой стресс может привести к такому ощущению. В свою очередь симптом усиливает тревогу и включает достаточно распространенный патофизиологический механизм «порочного круга». Самолечение приводит к истинным соматическим болезням и усугубляет уже существующую психосоматику. К примеру, полоскания в горле при подозрении на простудные заболевания будут бесполезным мероприятием, если ком развился на фоне стресса. У пациента остается чувство неизлечимости своей болезни, а ощущение становится более интенсивным.
Все это следует учесть для дифференциальной диагностики, которую может провести только специалист.
Остеохондроз. Причины и патогенез
В основе остеохондроза лежат дистрофические и деструктивные изменения хрящевой ткани. Чаще всего поражаются межпозвоночные диски, для которых характерно грыжевое выпячивание в сторону позвоночного канала или вперед — в сторону передней продольной связки. Патологические процессы в межпозвоночных дисках ведут к локальным реактивным изменениям в костной ткани позвонков, что приводит к появлению костных отростков — остеофитов. Выпяченные диски в сторону канала играют роль в формировании компрессионных синдромов, тогда как остеофиты способствуют иммобилизации позвоночника из-за окостенения связочного аппарата.
Остеохондроз коррелируют с возрастным ухудшением кровообращения позвоночника, с травмами, тяжелыми нагрузками, неправильным питанием, эндокринными нарушениями и с лишним весом. Существует генетическая предрасположенность к остеохондрозу. Болезнь также связывают с иммунопатологическими механизмами (в частности, выработкой интерлейкина 1) и с инфекциями.
Шейный остеохондроз не всегда получается определить вовремя и правильно
Причинами шейного остеохондроза могут быть сидячая работа, родовые травмы. Шейный остеохондроз встречается достаточно часто. Распространенность может быть связана с эволюционно приобретенным прямохождением.
Шейный остеохондроз легко может замаскироваться под другие заболевания, поскольку этот отдел ближе к сосудам, питающим мозг, и к нервным сплетениям, область иннервации которых достаточно велика для отдающих болей. Остеофиты (костные отростки) и дислокации, которые характерны для остеохондроза, могут вызывать компрессию вертебральных артерий и базиллярной артерии (которая создана слиянием двух вертебральных). Нарушается кровообращение продолговатого мозга, в котором находится дыхательный центр. Это приводит к одышке. Возможны головные боли, скачки артериального давления. На более поздних стадиях возможны когнитивные нарушения, эмоциональная лабильность, нарушения функционирования вестибулярной системы и необратимые неврологические и ишемические синдромы. Возможны шум в ушах и головокружения.
Помимо сосудистых синдромов и центральных неврологических проявлений, для остеохондроза шейного отдела характерны периферические невропатии. Остеофиты и протрузии могут сдавливать шейное и плечевое сплетения, вызывать плекситы и радикулопатии, проявляющиеся отдающими болями в верхние конечности и в затылок.
Следует обратить внимание на медленную прогрессию заболевания. Из-за этого практически не происходит моментального сдавливания сосудов и ишемического инсульта. Однако пациенты обращаются на более поздних стадиях, поскольку начальные проявления незначительны и зачастую не похожи на патологии позвоночника.
Механизмы развития
Причинами кома в горле при остеохондрозе шейного отдела являются компрессионные процессы, обусловленные дистрофическими изменениями позвоночного диска. Важную роль играет воспаление. Остеофиты и смещенные позвонки, сдавливая периферические ветки сплетений (включая симпатические сплетения), нарушают моторную и чувствительную иннервацию глоточного аппарата.
Ком в горле при остеохондрозе появляется из-за компрессии сосудов и воспалений
Клиническая картина
Комок в горле при остеохондрозе отличается своей изменчивостью. Интенсивность ощущения кома иррадиационной боли может уменьшаться в дневное время суток и увеличиваться ночью. С этим увеличением возрастают тревожные расстройства. Возможны панические атаки, связанные со страхом задохнуться во сне. Однако эти опасения совершенно неоправданы, поскольку при остеохондрозе нет никаких препятствий для проходимости дыхательных путей. Боли и ком в горле могут становиться более ощутимыми при глотании. При этом возникает потребность в обильном слюноотделении, но это не снимает симптомов. Выраженность кома может уменьшаться при принятии удобной позы шеи.
Боль может проявляться только при остром течении болезни с выраженными воспалительными, а в последствии и компрессионными процессами. Боли при глотании могут замаскировать болезнь под ангину и другие инфекционные болезни дыхательных путей. Однако при остеохондрозе нет характерной для инфекции повышения температуры.
Ком в горле и боль чаще всего ощущаются при обострениях остеохондроза, а также преимущественно в ночное время суток
Ком в горле может сопровождаться другими симптомами остеохондроза. Например, напряженностью мышц (спазмирование мышц связано со сдавливанием нервов шейного и плечевого сплетений), икотой (при шейном плексите, поскольку диафрагмальный нерв выходит из шейного сплетения), головной болью, связанной с неврологическим и сосудистым патогенезом. Боль может проявиться в грудной и лопаточной областях и имитировать стенокардию. При остеохондрозе нитроглицерин не эффективен, что является способом проведения дифференциальной диагностики со стенокардией.
Синдром позвоночной артерии является проявлением более запущенных стадий и характеризуется симптомокомплексом спинальной ишемии из-за компрессии вертебральных артерий. Радикулопатия может проявляться не только болью, но и двигательной дисфункцией, если патологическими процессами затронуты и задние, и передние корешки спинного мозга (задние корешки являются чувствительными, а передние — моторными). Деструктивные процессы могут сопровождаться воспалением и распространяться на сплетения, вызывая плекситы. Боль в шейном отделе неизменно сопровождается мышечным спазмом, что сильнее снижает мобильность позвоночника.
Диагностика
Не только ком в горле является проявлением многих болезней, но и сам остеохондроз может имитировать другие заболевания, поэтому диагностика без инструментальных методов на основе сбора анамнеза не является полноценной.

Для точного определения диагноза нужно тщательное обследование
- На рентгеновском снимке можно выявить остеофиты и смещенные позвонки.
- Более чувствительным методом является магнитно-резонансная томография (МРТ). С помощью этого инструментального метода можно непосредственно наблюдать состояние дисков позвоночника. МРТ позволяет выявить межпозвоночную грыжу на ранних стадиях.
- Другие инструментальные методы применяются для дифференциальной диагностики, к примеру, рентгеноконтрастное исследование для исключения нарушений проводимости ЖКТ.
- УЗИ используют для диагностики заболеваний щитовидной железы.
- Фарингоскопия и непрямая ларингоскопия являются стандартными диагностическими методами заболеваний ЛОР-органов.

Фарингоскопия
Обычно жалующиеся на ком в горле пациенты обращаются к оториноларингологам, к гастроэнтерологам и к невропатологам. Но лучше и эффективней обратиться к терапевту, чтобы он направил к врачу нужной области. Ведет пациентов с остеохондрозом невропатолог и вертебролог (более узкая специальность, область изучения — позвоночник).
Лечение
Препараты
Лечение, в основном, носит симптоматический характер. В первую очередь необходимо купировать приступ обострения остеохондроза. Для этого применяются местные противовоспалительные средства, например, мази, основанные на НПВП (нестероидные противовоспалительные препараты, например, диклофенак). Также используются системные НПВП, например, оральный индометацин. Такие средства снимают воспалительные процессы, снижают ригидность мышц и купируют боль при обострении. Для спазма мышц также эффективно применять миорелаксанты.
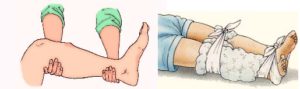
Лидокаиновые и новокаиновые блокады проводятся нейрохирургами, неврологами, анестезиологами и травматологами. Блокады нацелены на эффективное купирование боли и основаны на ингибировании потенциал-зависимых натриевых каналов. Это, в свою очередь, способствует прекращению проведения нервного импульса. Кроме того, у этой процедуры противовоспалительный и противоотечный эффект, поэтому блокаду можно отнести и к симптоматическому, и к патогенетическому способу лечения. Процедура позволяет улучшить кровообращение. Блокада одновременно являются диагностическим методом. Если боль купирована моментально после процедуры, то причина боли установлена верно. Следует отметить, что этот инвазивный метод применяется только в том случае, если другие способы были неэффективны.
Для избавления от дискомфорта, вызванного остеохондрозом, в том числе и кома в горле, принимают препараты различных групп
К патогенетическому лечению можно отнести применение хондропротекторов и витаминотерапию. Это способствует замедлению дегенеративных процессов в межпозвоночных дисках и улучшению трофических процессов в позвоночнике. Также используются стероидные противовоспалительные препараты — глюкокортикоиды, которые характеризуются более долговременным и системным эффектом.
Физиотерапия
Важную роль в лечении остеохондроза играет физиотерапия. К физиотерапевтическим методам относят лечебную гимнастику, которая назначается врачом. Лечебная гимнастика направлена на укрепление мышц шейного отдела (см. ниже). Кроме того, применяются и другие физиотерапевтические методы.
- Массаж выполняется профессиональным массажистом, который обучен технике массажа при позвоночных патологиях. Процедура необходима для снятия мышечного спазма и выведения продуктов мышечного обмена. Массируется шейная и другие области, в которых отмечается дискомфорт.
- С осторожностью применяется иглоукалывание, системное действие которого основано на выработке эндогенных анальгетиков и на улучшении кровообращения мышц и позвоночника.
- Применяется магнитная терапия и мануальная терапия, а также специальные воротники с целью фиксации и укрепления шейного отдела. Например, пневмоворотник поддерживает удобное и правильное положение шейного отдела, тем самым он снижает характерные для остеохондроза симптомы, в том числе ком в горле и головные боли. Воротники уменьшают нагрузку на шею.
- Фонофорез и диадинамотерапия способствуют облегченному местному введению фармакологических препаратов.

Диадинамотерапия
- Вытяжение (тракция) увеличивает межпозвоночные промежутки и снижает давление на корешки и нервные сплетения. Этот патогенетический метод эффективно купирует боль и уменьшает отечные воспалительные процессы.
- Существует парафинотерапия, которая основана на компрессах и аппликациях и парафина. Процедура связана с противопоказаниями. Для ее проведения требуется назначение врача.
Физиотерапия и фармакологические препараты применяются комплексно, это способствует долговременному симптоматическому эффекту и снижению риска рецидивов.
В литературе есть примеры более необычных методов лечения. К примеру, лечение ударной волной способствует деструкции остеофитов и способствует восстановлению гибкости позвоночника. У гирудотерапии (лечение пиявками) местный противовоспалительный эффект, а обертывание грязью способствует локальному снабжению минералами и улучшению трофики.
Даже нетрадиционные методы лечения, такие как гирудотерапия и обертывание, могут помочь в избавлении от такого недуга
Следует отметить, что комплексная терапия противопоказана беременным, поэтому практически полностью исключается применение фармакологических методов. На первый план выходят физиотерапия и народная медицина. В таком случае необходимо лечить остеохондроз под наблюдением гинеколога. Следует проконсультироваться со специалистом и о других возможных противопоказаниях. Например, дерматологические проблемы являются противопоказаниям к использованию местных нестероидных средств.
Народные средства
Для лечения кома в горле применяются народные средства. Особенно они эффективны в периоды обострений болезни.
Таблица №1. Народные средства для избавления от кома в горле при остеохондрозе.
| Состав | Описание |
|---|---|
| Обертывания шеи бинтами, предварительно обработанными смесью из каменного масла, красного перца, спиртового настоя и йодированных капель. | Для приготовления необходимо 10 капель каменного масла, щепотка красного молотого перца, 100 мл спирта и 5 капель йода. Такой компресс оставляют на 1-2 часа, делать его нужно раз в день. После обертывания желательно не производить движений шеи, поэтому процедура преимущественно проводится в ночное время. |
| Обертывания шеи бинтами, смоченными в морской соли и воде | На одну столовую ложку соли берут два стакана воды. Смесь кипитят. Хлопчатую ткань смачивают раствором и растирают глотку в течении двух недель. К такому же раствору можно добавить морскую капусту и дать немного настояться. Способ применения идентичен предыдущему рецепту. |
| Смесь из камфорного масла, меда и перемолотых горчичных семян | Соотношение ингредиентов должно быть 1:5:1. Смесь втирают в шейную область дважды в день. |
| Медово-картофельная кашица | Вареный картофель и мед в соотношении 1:1 смешивают и прикладывают в качестве компресса к шее. |
| Растительные отвары (например, из алое или петрушки) | 20 мл сока алоэ смешивают с 100 г петрушки, заливают 300 мл воды и доводят до кипения. Принимают как наружно (смачивают марлю и прикладывают к шее на 30-60 минут), так и внутренне. |
Важно отметить, что народные средства, как и средства классической медицины, не устраняют остеохондроз, а лишь снимают ощущение кома в горле и другие, более тяжелые симптомы. Самостоятельное лечение только народными средствами могут привести к осложнению болезни.
Профилактика
К профилактическим мерам при остеохондрозе шейного отдела относят ношение теплой одежды во время холодного сезона, поскольку остеохондроз связывают со снижением иммунитета. Для предотвращения дистрофических процессов необходимы полноценное питание и витаминотерапия. Рекомендовано употребление молочных продуктов, круп, а также продуктов, в которых содержится желатин. Рацион должен содержать достаточное количество кальция. Нельзя резко переходить от интенсивной физической нагрузки к гиподинамии. Кроме того, хондродистрофические процессы могут быть связаны с эндокринными патологиями, например, с нарушениями коры надпочечников, поэтому необходимо быть на учете у эндокринолога. Обязательно нужно следить за массой тела, поскольку лишний вес является дополнительной нагрузкой на позвоночник даже для области шеи.

В качестве профилактики кома в горле при остеохондрозе выступают витаминотерапия, контроль за питанием и физическими нагрузками
Желательно избегать тяжелых физических нагрузок. Люди с сидячей работой должны правильно сидеть за столом и компьютером и не находится в неудобной позе долгое время. Следует избегать чрезмерно мягкой мебели. Спина должна плотно прилегать к спинке кресла или стула, необходимо разминать шею каждые 15-20 минут. Сидеть нужно прямо. Стол должен быть достаточно высоким, чтобы во время чтения и других действий не было необходимости сильно нагибаться.
Важно правильное перераспределение тяжести при ношении предметов. К примеру, предпочтительней носить рюкзаки, а не сумки для одного плеча.
Риск остеохондроза повышен у лиц, страдающих патологическим сколиозом.
Остеохондроз шейного отдела связан с родовыми травмами, предупреждение которых требует не только правильного принятия родов, но и грамотного ведения всей беременности. При неизбежности травмы профилактика заключается в профессиональном контроле за ребенком с раннего возраста.
Важно принимать правильную позу во время сна. Рекомендованы сон на спине, в позе эмбриона и на боку с разогнутыми нижними конечностями (в таком случае, лучше подложить подушку между ног), методы самомассажа.
Лечебная гимнастика
Для купирования симптомов остеохондроза области шеи применима лечебная гимнастика.

ЛФК – отличный метод укрепления организма и избавления от остеохондроза
- Например, для снятия боли в затылке рекомендовано приложить ладони ко лбу и напрячь шейные мышцы. Продолжительность одного упражнения до 10 секунд по 4 подхода. Затем также прикладывают ладони к затылочной области. При надавливании на височную область, рука и голова должны друг другу противостоять. То же самое повторяется и на другом виске. Другими упражнениям являются повороты головы с прижатым к шее подбородком, а также запрокидывание головы с прижатием уха к плечам.
- Еще одним простым упражнением является поворот головы до упора и удерживание в течении 10 секунд. Точно так же поворачивает в другую сторону и чередуют. Затем можно наклонить голову и прижать подбородок к шее, удерживая 10 секунд. После следует откинуть голову в противоположное направление и удерживать столько же. Упражнения стоит повторить по 5-10 раз для всех направления.
- В лечебной гимнастике можно задействовать плечи. Одним из предложенных упражнений является поднятие плеч вверх на 10-15 секунд. В такой позиции плечи задерживаются 10 секунд. Количество повторов – 10-12 раз.
Лечебную гимнастику назначает специалист.
Видео — Как избавиться от кома в горле при помощи акупунктуры?
Заключение
Ком в горле на фоне шейного остеохондроза является проявлением начальных стадий болезни. Чаще всего пациенты не обращают внимание на небольшой дискомфорт в области шеи и горла, поэтому остеохондроз шейного отдела особенно опасен. После, если болезнь начала затрагивать церебральное кровообращение и периферические нервы, симптомы будут связаны с нарушениями высшей мозговой деятельности, болью и с моторными дисфункциями. Для предотвращения необратимых процессов необходимо обратиться к терапевту, который перенаправит к врачу соответствующего профиля. Любой метод лечения должен быть оговорен со специалистом, некоторые процедуры нельзя проводить амбулаторно.
Ком в горле является причиной психоэмоциональных расстройств на фоне любого заболевания. Это способствует усилению проявления симптома. Именно поэтому общение с врачом является не только причиной замедления деструктивных процессов и улучшения качества жизни, но и залогом психологического благополучия.
Остеохондроз – клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвыspina-expert.ru
Ком в горле при остеохондрозе шейного отдела
Привычно считать неприятные ощущения и боль в горле простудной или инфекционной природы. Однако такие симптомы, как ком и боль в горле могут проявляться и при остеохондрозе шейного отдела позвоночника.

Причины болей в горле
Причины кома и боли в горле различны это:
- Снижение общего и местного иммунитета;
- Проникновение инфекции;
- Патологические образования в гортани;
- Механические повреждения стенок гортани;
- Невралгии;
- Чрезмерное напряжение связок;
- Болезни ротовой полости;
При болезненности в горле наблюдение обычно проводят терапевт, ЛОР, стоматолог. Пациент сдает разнооразные анализы, проходит обследования, медицинские манипуляции, лечение. Но если результата от проведенных действий нет и горло продолжает болеть — причиной такой ситуации может быть остеохондроз шейного отдела позвоночника.
Шея — это опора для головы и защищает важные органы. Позвоночник – довольно подвижное образование в организме человека. Образ жизни нашего современника малоподвижен: это обычно сидение в офисе или на другой подобной работе. В результате позвоночный столб недополучает минимум нагрузки. А движение для суставов необходимо тем, что благодаря ему, вырабатывается суставная жидкость, необходимая для их смазки.
Малоподвижный образ жизни — одна из причин почему шейный остеохондроз стал выявляться среди людей моложе 25 лет.
Связь болей в горле с остеохондрозом
Шейный отдел спинного мозга вместе с нервами от него отходящими, обеспечивает работу внутренних органов головы и шеи, а также органов плечевого пояса. При остеохондрозе шейного отдела позвоночника поражается костная и хрящевая ткани.
Тело позвонков меняет свою структуру, на них нарастают шипообразные отростки. Они начинают давить на межпозвонковые диски, состоящие из хрящевой ткани и студенистой массы. Из-за этого происходит выпячивание межпозвонковых дисков.
Нервные волокна, отходящие от спинного мозга, сдавливаются этими образованиями. В зависимости, какие органы иннервируются данными нервами, возникает соответствующая симптоматика.
- Головные боли вызваны нарушением в первом шейном позвонке;
- Нарушения зрения и слуха – во втором и четвертом;
- Снижение или усиление функции щитовидной железы – в седьмом;
- Шестой шейный позвонок регулирует работу мышц шеи и рук, разлад нервной проводимости от него вызывает боль, онемение или другие неприятные ощущения в этих областях.
- Поражение пятого шейного позвонка провоцирует видимость воспалительных заболеваний горла и может вызывать ощущение кома в горле при остеохондрозе.
Сдавливание нервных волокон возможно и мышцами-удерживающими шею, которые напряжены из-за ослабевания позвоночника.
Болезненные изменения затрагивают чаще всего не один, а несколько позвонков, поэтому проявление заболевания будет зависеть от места локализации дегенеративных процессов.
Последствия нелеченого остеохондроза могут быть весьма неприятными: боль в горле, скачки давления, головокружение, головные боли, раздражительность.
Дисфагия
При остеохондрозе шейного отдела наблюдаеться дисфагия или нарушение глотания. Когда появляется этот недуг, пациенту трудно глотать, в горле ощущается ком, рефлекторно заглатывается воздух и происходят отрыжки воздухом.
Затрудненное глотание порождено спазмированием мышц глотки, вследствие ухудшения иннервации в этой области.

Затрудненное глотание вызвано еще и нарушениями в пищеварительной системе, на это и нацелена первичная диагностика. Исходя из этого иногда проходит много времени пока будет выяснена основная причина недуга.
Для своевременной постановки диагноза шейного остеохондроза если есть симптомы дисфагии — проводят рентгенологическое исследование шейного отдела позвоночника, а также компьютерную и магнитно-резонансную томографию. Последняя предоставляет более подробную картину проблемы.
Неприятные ощущения в горле при остеохондрозе

Наиболее распространенная жалоба при шейном остеохондрозе это ком в горле. Прочие неприятные ощущения в горле сопровождающие остеохондроз могут быть следующими:
- Онемение неба
- Дискомфорт в горле
В горле как будто что-то сдавливает из-за мышечного спазма, затрудненное глотание, жжение.
Ощущение кома в горле чаще происходит ночью и вызывает неприятное чувство необъяснимого страха, что может приводить к депрессии.
Примечательно что ощущение помехи в горле имеет одностороннюю локализацию. Это вызвано тем, что межпозвонковый диск сдвигается в одну сторону и с этой стороны давит на нерв.
Все эти проявления часто смешивают с простудными заболеваниями горла.
Назначенные мероприятия при заболеваниях верхних дыхательных путей, в таких случаях, бывают безрезультатными.
Может ли шейный остеохондроз отдавать в горло
Шейный остеохондроз может отзываться в горле и это объясняется физиологией шейного отдела спинномозгового канала и шейных нервов. Сдавленные корешки шейных нервов хуже проводят импульсы по спинному мозгу к голосовым связкам и гортани. Это влияет на горло, порождая сдавливающие ощущения.
Постоянное напряжение мышц гортани может вызывать боли в горле при шейном остеохондрозе. Это состояние вызвано дисфункцией двигательных волокон.
Так как нервные волокна несут не только двигательные импульсы, но и сигналы чувствительности, то нарушенная иннервация может вызывать искажение ощущений. Гиперестезия – усиление привычных ощущений, комфортных для этой области, в конкретном случае для горла. Проявляется болевым синдромом, раздражением слизистой оболочки, першением и т. д.
Гипостезия снижение интенсивности ощущений, может проявляться как онемение разных частей гортани. И парестезия – искаженная чувствительность.
Объективной физической помехи в гортани при шейном остеохондрозе нет, но неприятное ощущение «как будто что-то мешает» вполне может проявляться.
Может ли болеть горло при шейном остеохондрозе
Что связывает шейный остеохондроз и ком в горле? Шейный остеохондроз провоцирует сдавливание нервных волокон отходящих от шейного отдела позвоночника к органам головы, шеи.
Нервные волокна несут разные виды чувствительности, в их числе и болевая. Соответственно, нарушение движения нервных импульсов вызывают боли в горле. Боли могут быть разными: от сильного спазма до явного болевого синдрома. Также наблюдаются боли в горле при глотании.
Важно учитывать, что при остеохондрозе шейного отдела позвоночника, как правило, разрушается не один позвонок, а несколько, от этого болит не только горло. Сдавливание нервных волокон в приводит к головным болям, болям в ушах, области шеи и, даже к таким симптомам, которые приводят к онемению руки появлению стенокардии
Слизь, першение в горле
Нарушение глотания приводит к скоплению слюны во время сна. Загустевшая слюна образует слизь и вызывает першение в горле. После сна слизь откашливается.
Эти симптомы могут относить к заболеваниям бронхолегочной системы, но комплексное обследование позволит выявить реальную их причину.
Еще одна причина першения и образования слизи это повышенная секреция слизистой вследствие напряжения в гортани. Это же напряжение вызывает раздражение слизистой оболочки и першение.
Для устранения данных симптомов рекомендуется полоскание и ингаляции отварами успокаивающих и противовоспалительных трав: ромашка, календула, шалфей. Показано соблюдение питьевого режима (нужно чтобы в организм поступало достаточно жидкости) и увлажнение пересушенного воздуха.
Диагностика

Постановка диагноза при таком симптоме, как ком в горле проводится с учетом всего комплекса симптомов шейного остеохондроза и глоточных симптомов: онемение рук, боль в области шеи, мигрень, ухудшение слуха, тошнота, нарушение глотания и прочих.
Комплекс обследования состоит в консультации врачей: невропатолога, ЛОРа с проведением соответствующих исследований.
Запишись к одному из специалистов здесь:
[adsp-pro-5]
Иногда, когда необходимо исключить заболевания пищеварительной системы, нужна консультация врача-гастроэнтеролога.
Проблемы диагностики при остеохондрозе шейного отдела
Затруднения диагностики когда болит горло при шейном остеохондрозе связаны с совпадением признаков заболеваний сердечно-сосудистой, дыхательной, пищеварительной, систем, щитовидной железы.
Но чаще ком в горле вводит в заблуждение и причина болезни воспринимается как простудная. Однако, исключить разночтения помогает следующее отличие: отсутствие воспалительных проявлений, таких как:
- выделения из носа
- покраснение слизистых оболочек гортани
- повышенная температура.
Лечение боли в горле при остеохондрозе

Выбор средств лечения при боли в горле при остеохондрозе обусловлен спецификой заболевания и имеет целью восстановление иннервации мышц шеи. С этой целью применяют препараты для расслабления мышечного спазма, меры по выведению излишней жидкости в тканях, проводят противовоспалительную терапию.
В острый период, когда выражен болевой синдром в горле, мышцах шеи и плечевого пояса назначают обезболивающие препараты. При их неэффективности делают новокаиновую или лидокаиновую блокаду.
Если, несмотря на принятые меры, пациенту все же доставляет дискомфорт и вызывает тревогу комок в горле при шейном остеохондрозе, то подключают препараты для стабилизации психоэмоционального состояния.
Чтобы улучшить мозговое кровообращение, при головокружении, назначают препараты ноотропного ряда.
Дальнейшее лечение состоит в улучшении питания тканей, восстановления сосудистых стенок, костной и хрящевой ткани. Для этого назначают витамины, сосудовосстанавливающие препараты, хондропротекторы.
Что советуют медики

После того как сняты первые болезненные симптомы, необходимо обязательно продолжить лечение.
Остеохондроз – это дегенеративный процесс костной ткани, поэтому отнестись к восстановлению следует серьезно.
Восстановление процесс небыстрый. Он включает в себя медикаментозное лечение, физиотерапию, массаж, акупунктуру, а также лечебную и профилактическую гимнастику.
Как убрать ком в горле
Порой ощущение кома в горле при шейном остеохондрозе мешает очень сильно и в ожидании результатов плановой терапии пациент нуждается в избавлении от неприятного ощущения. Тогда на помощь приходит симптоматическое лечение. Об этом ниже.
Медикаментозное лечение
Для медикаментозного лечение комка в горле используют наружные средства. Обычные противопростудные препараты не дадут должного эффекта, так как собственно простудные проявления отсутствуют.
В качестве наружных, рекомендуются противовоспалительные или раздражающие мази или гели, которые расслабляют мышцы гортани, улучшают кровообращение.
[adsp-pro-4]
Средства для полоскания горла с противовоспалительным и успокаивающим действием тоже могут принести кратковременный эффект улучшения.
Физиотерапевтическое лечение
Физиотерапевтические процедуры представляют широкий спектр средств эффективно снимающих основные неприятные симптомы: напряжение, боль, воспаление.
При этом стоит учесть что применение физиолечение противопоказано в остром периоде заболевания, при повышенном давлении, наличии кожных проблем в области воздействия, а также будущим мамам.
Виды физиотерапевтических средств, применяемых при коме в горле при остеохондрозе:
- Магнитотерапия. Успокаивает нервную систему, подавляет рост патогенных бактерий и снимает воспаление. Для лечебного эффекта используют постоянные или переменные магнитные поля низкой частоты.
- Обезболивающий эффект дает и диадинамотерапия — воздействие на проблемную область слабым электрическим током разной частоты и силы. Также воздействие электротока восстанавливает кровообращение в тканях.
- Фонофорез помогает лучшему проникновению в ткани лекарственных средств для местного применения. Результат достигается благодаря волнам ультразвука.
- Парафинотерапия дает эффект за счет лечебного воздействия тепла. В результате снижается мышечное напряжение, улучшается тканевой, кровоток, уменьшаются воспалительные процессы.
В случае соблюдения мер предосторожности, физиолечение устраняет неприятные симптомы при перенапряжении мышц гортани.
Массаж, акупунктура, мануальная терапия

С целью уменьшения проявлений и лечения шейного остеохондроза применяются методы ручного воздействия на область воротниковой зоны.
Массаж улучшает кровообращение и питание тканей развивает мышечную ткань, суставы, уменьшая солевые отложения и предотвращая их развитие. Массаж должен проводиться хороший специалист.
Неправильное и неумелое воздействие на низлежащие ткани может привести к защемлению артерии что чревато таким осложнение, как паралич. Также специалист посоветует какие массажеры можно использовать самостоятельно и как правильно их применять.
Мануальная терапия — более глубокое воздействие на ткани, в том числе и на суставы. Лечение с помощью врача-мануалиста довольно длительное, но и эффективное.
Этот вид терапии помогает снимать мышечное напряжение, восстановить суставы и их работоспособность. Противопоказаниями являются различные воспаления в организме, гипертония, недавние травмы опорно-двигательного аппарата и некоторые другие.
Перед проведением необходимо проконсультироваться с лечащим врачом.
Акупунктура — это лечебное воздействие на определенные точки на теле с целью оздоровления. Воздействие осуществляется пальцами или специальными иглами.

Акупунктура при шейном остеохондрозе помогает организму вырабатывать гормоны, которые эффективно снимают воспаление и болевой синдром. Улучшается состав крови, сосудистая циркуляция, отток жидкости от спинного мозга, все это способствует снятию отеков тканей их улучшению их питания. Восстанавливается нервная проводимость шейных нервов, снимается напряжение в мышцах гортани и проходит ощущение комка в горле.
Видео как избавиться от кома в горле при помощи акупунктуры
Как снять плохие ощущения в горле в домашних условиях
При явных признаках остеохондроза необходимо обращаться за врачебной помощью. Но некоторые несложные манипуляции, помогающие ненадолго устранить неприятные ощущения в горле, все же можно применить в домашних условиях. Из немедикаментозных средств показаны теплые чаи на основе успокаивающих трав, например с мелиссой.
В состоянии напряжения организм нуждается в расслаблении.
С этой целью подойдут прием теплых ванн с аромамаслами, аутотренинг. Когда самому трудно справляться с психоэмоциональным напряжением, показана консультация психолога. Важно соблюдать режим сна.
И еще одно немаловажное условие для улучшения самочувствия: не давать мышцам находиться в постоянном напряжении, чаще меняя позу во время работы или вид деятельности.
Как осуществлять профилактику этого заболевания
Здоровый позвоночник – это образ жизни, позволяющий не давать излишней нагрузки на него, или, точнее сказать дающий возможность давать правильную и адекватную нагрузку с попеременным напряжением и расслаблением. И в этом ему незаменимые помощники лечебная физкультура (ЛФК) и гимнастика.
Комплекс лечебной физкультуры подбирает инструктор, с учетом локализации и интенсивности дегенеративного процесса. При этом в период лечения пациент выполняет предложенные упражнения под его чутким руководством. Когда необходимость в постоянном наблюдении специалиста отпадает все же остается потребность костно-мышечной системы в разгрузке и тренировке.
В домашних условиях возможно выполнение комплекса рекомендованного инструктором или же несложных упражнений, приведенных ниже.
- Повороты головой вправо-влево;
- Наклоны головы вправо-влево, стараясь коснуться плеча;
- Наклоны головы вперёд — назад;
- Поднимание-опускание плеч;
- Вращение плечами.
Все движения нужно делать плавно, без резких движений. Мышцы шеи желательно предварительно разогреть растиранием и легким разминанием. При болезненности нужно снизить амплитуду движений. Регулярные тренировки приведут подвижность шейного отдела в норму.
Важным профилактическим средством является своевременная смена положения тела. Опорно-двигательный аппарат человека нуждается в равномерной нагрузке на все его отделы. Поэтому когда кто-то долго находится в одном положении, возникает перенапряжение отдельных групп мышц с соответствующей нагрузкой на суставы и позвоночник. Постоянное нахождение в одной позе способствует патологическим изменениям в тканях подвергаемых нагрузке.
Правильное питание тоже важная часть профилактики остеохондроза. Основные принципы организации питания – снижение количества соли в пище, употребление достаточного количества воды, разгрузочная диета для людей с излишней массой тела. Продукты, рекомендуемые для укрепления костной и хрящевой ткани: желе и холодец.
Благодаря содержанию хорошо усвояемого коллагена они способны восстанавливать соединительную ткань суставов. Витамины необходимые в диете А,В, С, D и минералы кальций, магний, фосфор содержатся в разнообразных продуктах.
Ощущение комка в горле может быть следствием шейного остеохондроза. Остеохондроз заболевание прогрессирующее и если его не лечить это может привести к печальным последствиям. Лечение при этом заболевании должно быть комплексным с обязательным выполнением рекомендаций лечащего доктора. Профилактика остеохондроза по окончании лечения поможет сохранять позвоночник в хорошей форме и избежать неприятностей с горлом.
Поделиться ссылкой:
spinozadoc.ru
Как избавиться от кома в горле при шейном остеохондрозе
Когда появляется ком в горле при остеохондрозе шейного отдела, возникает ощущение жжения, рези, нехватки воздуха. Иногда бывает трудно глотать слюну.
Причины
Шейный отдел позвоночника отличается наибольшей уязвимостью. В этом месте расположен пищевод, трахея, питающие центральную нервную систему кровеносные сосуды.
Возникновение кома в горле при разрушении костных тканей и хрящей в позвоночнике – распространенный симптом. Нервное расстройство относится к главным причинам этой болезни. Проблемы возникают у пациентов, если образ жизни недостаточно подвижный.

Симптомы появляются из-за болезненной деформации, но подавляются нервной системой, поэтому возникает ощущение кома в горле при шейном остеохондрозе. Проблемы с гортанью часто вызывают невроз, который лечится с привлечением психотерапевта.
Работа внутренних органов не нарушается, когда появляется ком в горле. При этом многие пациенты боятся глотать, не хотят задохнуться. Деформация шейных суставов приводит к нейровегетативным расстройствам. В результате перенапрягаются мышечные ткани, появляется защитный рефлекс, позволяющий поддерживать позвонки в естественном положении. Часто возникают проблемы с нервными тканями из-за защемления.
Симптомы
Ком в горле при остеохондрозе шейного отдела появляется часто. Признаки расстройства похожи на простуду. Симптоматика: чувство, как будто в горле посторонний предмет, ком в горле, дискомфорт во время глотания пищи, мышцы глотки перенапрягаются, боль в шее, цервикалгия.
Неприятные симптомы появляются по причинам сжатия нервных корешков, ущемления нервных тканей. Увеличиваются костные наросты в разных сторонах позвонков.
Шея представляет собой опору для головы, которая двигается часто. Воспалительный процесс в нервных тканях шейного отдела вызывает болезненное перенапряжение. Возникает чувство комка. Подобные нарушения позволяют понять, что не только психологический факторы вызывают эту болезнь. Комплексная терапия требует употребления лекарств.

Диагностика
Чувство инородного тела в горле часто указывает на ангину. Поэтому нужно обращаться к специалисту для выбора подходящей методики лечения. Температура тела при остеохондрозе не поднимается, слизистая не воспаляется.
Часто шейный остеохондроз сопровождается болью в горле. Дискомфорт появляется в районе печени и сердца. Может возникать икота и проблемы с дыханием. Определить точный диагноз помогает обследование у таких специалистов: отоларинголог, невролог, гастроэнтеролог.
Нужно сделать рентген позвонков и пищевода. МРТ позволяет поставить диагноз наиболее точно.
Что предпринять?
При появлении неприятных симптомов нужно обращаться к терапевту, который поможет избавиться от реальных причин расстройства. Часто такой дискомфорт может указывать на начало воспаления. Если ОРЗ или ангина исключается терапевтом, обследование нужно продолжить.

Такие симптомы указывают на деформацию хрящевой ткани, из которой состоят межпозвоночные диски. Когда ОРЗ или ангина исключается терапевтами, обследование приходится продолжить. Подходящий комплекс мер подбирается специалистами на основании уровня повреждения дисков.
Терапия
Если возникает ком в горле при шейном остеохондрозе, расстройство прогрессирует. По отзывам пациентов и терапевтов можно понять, что самочувствие улучшается при правильном подходе к лечению.
Главная задача терапии – сдержать процесс разрушения хрящей. Нужно устранить воспаление, появившееся после ущемления нервов. Такие процессы возникают при смещении дисков и позвонков. Физиотерапия способствует устранению остеохондроза. Мануальная терапия и ЛФК может оказать подходящий эффект.
Диета
Когда появляется ком в горле, остеохондроз, нужно обеспечить себе здоровое питание, употреблять такие продукты кисломолочные, еда с большим количеством клетчатки, продукты с повышенной концентрацией витаминов.
Придется отказаться от таких продуктов: копченая еда, соль, сахар, жирная пища, газировка, спиртные напитки, выпечка, жидкость, содержащая кофеин, приправы.
Сегодня популярностью пользуется рисовая диета, помогающая устранить боль даже при сложных формах патологии. Чтобы еда не сказывалась негативно на почках, можно запивать ее отваром из брусники. Диета поможет снизить вес и удалить соли из организма, позволяет быстрее возобновить подвижность шейного отдела, устранить отечность, спазмы, ткани лучше заживляются. Продукты, содержащие витамин В и кальций, затормаживают деформацию хрящей и костной ткани.

Физиотерапия
Рекомендуемый список физиопроцедур для устранения кома в горле, обусловленного остеохондрозом, подразумевает: электофорез, лазеротерапию, УФО и многие другие процедуры.
Хирургическое вмешательство
Такие процедуры проводятся при сложных формах болезни. Только при участии хирурга можно проводить оперативное вмешательство. К основным осложнениям остеохондроза относятся грыжи дисков с последующим уменьшением позвоночных каналов. Существует высокая вероятность получения необратимых повреждений мозга от долгого сжатия позвонками и хрящами.
Когда ставится такой диагноз, процедуру нужно проводить быстро. Если вмешательство выполнить не вовремя, возникнут осложнения.
Сегодня операции по устранению межпозвоночных грыж относятся к малоинвазиыной хирургии. При сложных поражениях дисков выполняется дискэктомия, вместо хряща устанавливается титановый протез, позволяющий сохранить подвижность. Хирургия считается радикальным методом устранения болезни. После операции фиксируется мало осложнений. Спустя 1-2 недели пациентов выписывают, негативные симптомы больше не беспокоят.

Спиртовая растирка
Для приготовления потребуются: спирт, йод, анальгин.
Как готовится растирка:
- Все сливается в темную бутылку, которая плотно закрывается.
- Таблетки растираются.
- Порошок засыпается в бутылку.
После использования чувствуется тепло в обработанном участке. При повреждениях на коже втирать такое средство не рекомендуется. В растирку добавляются другие ингредиенты по рекомендации врача.
Хвойные ванны
Ингредиенты: сухая хвоя, вода.
Как готовится:
- Сначала создается отвар из растений. Хвоя кипятится в течение 20 минут.
- Полученный отвар нужно остудить, затем процедить сквозь марлю или сито.
- В наполненную ванну выливают горячий отвар.
Ванну нужно принимать от 20 до 30 минут в течение 5-7 дней. Кроме хвои, хороших результатов удастся добиться от березовых листьев, ромашки, череды.

Настойка из молодых сосновых почек
Ингредиенты лучше собирать в чистом месте весной. Нужно отдавать предпочтение почкам малого размера в смоле, размером около 1,5 см. в них присутствует больше полезных микроэлементов.
Приготовление:
- Ингредиенты промываются водой.
- Измельчаются в блендере.
- Добавляется сахар.
- Настаивается в закрытой емкости без света 2 недели. Когда настойка становится коричневой, нужно ее употреблять.
Употреблять настойку нужно по 1 чай. лож. 3 раза в день в течение 2 недель. Хранить лекарство можно в прохладном месте больше года.
Нельзя употреблять в таких случаях: при беременности, во время грудного вскармливания, непереносимость хвои, воспаление, тромбозы, гепатиты.
Упражнения
Рассмотрим несколько полезных упражнений:
- Выдохнуть, повернуть голову до упора, чтобы мышцы шеи начали растягиваться. Кивнуть в таком положении несколько раз. При этом часто возникает похрустывание в шее. Повернуть голову в нормальное положение. Выполнить такое же упражнение для другой стороны.
- Попытаться вдавить подбородок в шею. После этого сделать круговое движение головой 5 раз. Затем нужно повторять подходы в обратном направлении.
- Положить голову на плечо и попытаться опустить лицо вниз таким образом, чтобы подбородок дотягивался до груди. После этого принять исходное положение и сделать то же самое в противоположном направлении.
Прогноз и осложнения
Лечение комка в горле при остеохондрозе продолжительное. Полностью вылечиться от этого симптома удастся после излечения причин, спровоцировавших приступ. Часто на это уходит много времени, все зависит от интенсивности разрушительных процессов в позвоночнике.
Причиной этого симптома является деформация 4-го позвонка в шейном отделе. При отсутствии необходимой терапии появляются дополнительные признаки: повышается АД и спазмы в мышцах, обусловленные раздражением нервов. Появляется боль, перетекающая в шею или руку, подвижность сустава ухудшается.
Профилактика
В профилактических целях лучше не допускать появления разрушений позвонков:

- Следить за своей осанкой.
- Пользоваться ортопедическими подушками.
- Выполнять упражнения в профилактических целях, устранять шейный остеохондроз.
- Соблюдение диетических рекомендаций.
- Пользоваться эргономичным креслом при сидячей работе.
- Не набирать лишний вес.
- Не таскать много тяжестей.
Избавиться от кома в горле при остеохондрозе шейного отдела удастся, если лечить основную болезнь. Для лучшего результата подходит комплексная терапия.
nevrology.net
Ком в горле при остеохондрозе шейного отдела: может ли быть
0
2870
Рейтинг статьи
Боль в горле, кашель, затрудненное глотание, сжатость в груди. Перечисленные симптомы могут сигнализировать не только о простуде, гриппе, астме или проблемах с сердцем. У многих пациентов возникает боль и ком в горле при остеохондрозе шейного отдела.

Ком в горле при остеохондрозе шейного отдела
Чувство затрудненного глотания, сдавленности мешает нормальной жизни, поэтому от него нужно как можно быстрее избавляться. Для этого необходимо решить проблемы с позвоночником.
Проявления шейного остеохондроза
Остеохондроз — это истощение межпозвоночных дисков, возникающее из-за нарушения обменных процессов в хрящевой ткани. Диски теряют эластичность, упругость, меняют свою естественную форму. Заболевание может локализоваться в любом отделе позвоночника.
Самой богатой симптоматикой обладает остеохондроз шейного отдела. Это связано с тем, что поврежденные диски пережимают сосуды и нервы, соединяющие спинной и головной мозг. К основным проявлениям заболевания относятся:
- боль в шее, мышцах плеч и верхней части спины, может отдавать в сердце, печень и т.п.
- головные боли;
- скованность движений при повороте головы, наклонах;
- онемение спины, плеч, верхних конечностей;
- тремор головы;
- туман в голове и перед глазами, шум в ушах;
- светобоязнь и звукобоязнь;
- тошнота;
- замедленная реакция.
У патологии есть и необычные проявления, связанные с затрудненностью глотания, ощущением комка в горле, сдавленностью в грудине и т.п. Эти симптомы вызывают сильный дискомфорт.
Разобраться с причинами возникновения неприятных ощущений можно на приеме у специалиста. Когда будет поставлен точный диагноз, можно избавиться от них с помощью стандартных методов лечения остеохондроза.
Почему возникает ком в горле
Может ли болеть горло при шейном остеохондрозе? Ответ на этот вопрос утвердительный. Воспаленные и видоизмененные межпозвоночные диски оказывают давление на нервные окончания, травмируя их. Результат травмы — воспалительный процесс во всех окружающих тканях, напряжение мышц. Глоточные мышцы не являются исключением. Человек чувствует боль в горле, у него появляется ощущение комка, иногда выделяется слизь, сдавливает грудь.
Ощущение кома в горле при остеохондрозе может появляться раньше, чем другие типичные симптомы. Человек списывает дискомфорт на простуду, проблемы с артериальным давлением, пропуская и запуская патологию.
Ощущение инородного тела в глотке усиливается во время сна. Из-за этого у человека могут начаться психологические расстройства. Появляется боязнь удушья во сне. С анатомической точки зрения этот страх ничем не обоснован, функции глотательного аппарата во время болезни не нарушаются.
Кашель при шейном остеохондрозе
Иногда у пациентов с остеохондрозом возникает и кашель. Он сухой и приступообразный. Если приступы появляются часто, у человека возникает постоянная ноющая боль в спине и в грудине, жжение и першение в горле. Появление кашля связано со спазмом мышц глотки.
Кашель может быть результатом воспаления межпозвоночных дисков в грудном отделе, спазма мышц и нарушения иннервации. Тогда появляется ощущение сдавленности в груди. Это чувство легко перепутать с симптомом заболеваний сердечно-сосудистой системы. Сдавленность провоцирует желание откашляться, после этого на время неприятное ощущение исчезает.
Если боль при глотании и кашель не проходят в течение длительного времени, от них не получается избавиться с помощью противопростудных средств, нужно обращаться к врачу и искать причины. Чем раньше будет обнаружена патология, тем легче будет ее вылечить.
Диагностика остеохондроза

Остеохондроз отражается в горле
Если болит горло, давит в груди, появляется сухость во рту, нужно пойти на прием к отоларингологу и кардиологу. Они помогут исключить сердечно-сосудистые и инфекционные заболевания как причины неприятных симптомов. После этого нужна консультация невролога.
Для постановки диагноза шейный остеохондроз пациенту проводят такие обследования:
- рентген шейного отдела;
- МРТ;
- рентген пищевода.
После подтверждения наличия патологии врач назначит средства для устранения неприятных симптомов и предупреждения разрушения хрящевой ткани. Приступать к лечению на основе личных подозрений нельзя, это усугубит ситуацию.
Как избавиться от кома в горле
Чтобы устранить боль в горле при остеохондрозе, нужно решить следующие проблемы:
- снять мышечный спазм;
- уменьшить давление на нервы.
Для лечения применяют медикаменты, физиотерапевтические процедуры, массаж и лечебную физкультуру. Методы применяют только в совокупности, по отдельности они способны убрать неприятные ощущения лишь на короткий промежуток времени.
Медикаментозное лечение
От боли в горле при остеохондрозе леденцы или полоскания содой не помогут. Для устранения первопричин явления пациенту назначают:
- анальгетики для снятия воспаления и боли;
- спазмолитики для снятия напряжения мышц шеи и глотки, уменьшения сдавливания нервов;
- средства для активизации кровообращения (они ускоряют обмен веществ в пораженном месте, приближают выздоровление).
Любые лекарственные препараты можно применять только по назначению специалиста. Если существуют противопоказания для приема медикаментов, об этом необходимо сообщить лечащему врачу.
Комплекс гимнастики
Чтобы устранить комок в горле при остеохондрозе, можно использовать простой комплекс упражнений лечебной физкультуры. Заниматься гимнастикой можно в домашних условиях.
Если болит горло при шейном остеохондрозе, помогут следующие упражнения:
- Стать ровно, руки вдоль туловища, ноги на ширине плеч. Поднять руки вверх, пятками прижаться к полу, тянуться руками, макушкой и всем телом к потолку, не отрывая ног от пола.
- Стать ровно или сесть в удобную позу. Сделать 5 наклонов головы вперед, затем вправо-влево.
- Стать ноги на ширине плеч, руки согнуть в локтях, обхватить ладонями плечи. Сделать поочередно по 5 вращений правым и левым плечом, затем 5 вращений обоими плечами.
- Сесть в удобную позу, наклонить голову вперед, чтоб подбородок уперся в яремную ямку. Вести подбородком по грудине до правого плеча, вернуться в исходную точку, затем вести до левого плеча. Повторить упражнение 10 раз.
- Встать, руки вдоль туловища. Поочередно поднимать плечи, стараться дотянуться до уха. Сделать 5 повторений на каждое плечо.
- Повторить второе упражнение.
Все упражнения нужно делать плавно. Количество повторений варьируется в зависимости от физических навыков. Если при выполнении возникает боль занятие нужно прекратить.
Применение лечебной физкультуры нужно обсудить с лечащим врачом. В период сильных обострений болевого синдрома она противопоказана.
Мануальная терапия

Массаж очень полезен и эффективен
Массаж — эффективное средство терапии заболеваний позвоночника. Он также позволяет устранить ком в горле при остеохондрозе шейного отдела.
При обострении неприятных ощущений можно сделать массаж самому себе. Для этого нужно знать основные приемы самомассажа:
- Поглаживание для расслабления. Держать голову слегка наклоненной вперед, заднюю поверхность шеи вдоль позвоночника поглаживать с небольшим нажимом пальцами обеих ладоней, плавно переходя к плечам. Провести поглаживания грудной клетки.
- Растирание для согревания. Делать легкие и мелкие щипковые движения пальцами по всей задней поверхности шеи и воротниковой зоны. Круговыми движениями растереть всю поверхность грудной клетки.
- Разминание для снятия спазма и возвращения тонуса мышцам. Сделать более глубокое пощипывание поверхности шейно-воротниковой зоны. Собрать ладонь в кулак, растереть воспаленный участок костяшками пальцев.
- Повторить поглаживания.
Для достижения положительного эффекта лучше записаться на сеансы к мануальному терапевту. Массаж должен быть регулярным.
Во время самомассажа можно использовать масла, согревающие мази, местные обезболивающие средства. Обязательно проводить манипуляции теплыми руками.
Физиотерапия
Физиотерапевтические процедуры широко применяются для лечения межпозвоночных дисков (шейный отдел). Они помогают нормализовать кровообращение, улучшают усвоение лекарственных препаратов и общее состояние пациента.
Избавиться от чувства сдавленности в груди, комка в глотке поможет ряд процедур:
- Электротерапия. Под действием электрического поля ткани прогреваются, активизируется кровообращение, проходит спазм. Электротерапия противопоказана людям с кардиостимуляторами и металлическими конструкциями в теле.
- Лазеротерапия. Лазерный луч направляют вдоль корешков спинного мозга для снятия воспаления.
- Фоноворез. Для лечения применяется ультразвук.
- Парафинотерапия. Это метод теплового лечения. На больное место прикладывают разогретый парафин.
Физиотерапевтические процедуры также имеют ряд противопоказаний, поэтому применяются только по назначению специалиста. Метод применяют только в комплексе с медикаментозным лечением.
Рекомендации пациентам с остеохондрозом
Если при шейном остеохондрозе болит горло, нужно следовать нескольким рекомендациям:
- Больше пить. Это поможет постоянно держать мышцы в тонусе и уменьшить дискомфорт. Нельзя пить слишком горячие, холодные, кислые жидкости.
- Не есть твердую пищу, все тщательно пережевывать и глотать мелкими порциями. Это снижает болевые ощущения при глотании, тонизирует мышцы.
- Делать зарядку по утрам. Дискомфортные ощущения в горле и грудине усиливаются во время покоя. Вернуть нормальное самочувствие поможет утренняя гимнастика.
- Правильно спать. Пациентам с остеохондрозом рекомендуется приобрести для постоянного пользования ортопедический матрац и подушку. Нельзя спать на животе, тогда шея подвергается нагрузке, сосуды и нервы пережимаются сильнее.
- Не пить молоко с медом. Вопреки всенародной любви, это средство раздражает стенки слизистой и усиливает боль и першение в горле.
Отличным способом лечения заболеваний позвоночника является плавание. Создается равномерная нагрузка на все мышцы спины, позвоночник выравнивается, все болезненные симптомы уходят. У метода также есть противопоказания: сердечно-сосудистые заболевания, кожные инфекции и т.п.
ком в горле при шейном остеохондрозе лечение
Боли в горле при шейном остеохондрозе
ком в горле при остеохондрозе шейного отдела
шейный остеохондроз ком в горле фото
У меня ком в горле. От чего это бывает
Шейный остеохондроз и заложенное горло влияют на все жизненные аспекты. Чем раньше обнаружиться болезнь, тем меньше усилий придется потратить на ее излечение. Если болит горло и давит в груди, нужно обращаться к врачу: симптомы могут быть вызваны нарушением строения позвоночника.
Лечение патологии занимает длительное время, но, благодаря ему, боли в горле при остеохондрозе шейного отдела исчезают полностью.
sustavkin.ru
Ком в горле при остеохондрозе шейного отдела
Чувство инородного тела в горле пациенты нередко описывают как «ком в глотке». Человек может при этом испытывать довольно неприятные ощущения – затруднение сглатывания слюны, жжение, давящие симптомы и другие. Обращаясь к отоларингологу и терапевту, проводя УЗИ-исследования, многие даже не думают, что встречается ком в горле при остеохондрозе шейного отдела позвоночника. О причинах, механизме развития, симптоматике, обследовании и правильном лечении такой проблемы пойдет речь в статье.
Причины появления кома в горле
Конечно, ком в горле и остеохондроз далеко не всегда сочетаются. Это ощущение характерно, но не обязательно для данного заболевания, поэтому о подобном симптоме слышали не все больные с диагностированным поражением шейного отдела позвоночника. Почувствовав комок в глотке, пациенты начинают лечиться от простуды – рассасывать таблетки, полоскать горло. Только при длительном отсутствии эффекта от таких таблеток человек обращается за помощью к врачу.
 На деле, вопрос, может ли шейный остеохондроз отдавать в горло, имеет положительный ответ. Этот симптом характерен для дегенеративно-дистрофических изменений в позвоночнике. Боль, периодически или постоянно присутствующая у человека, частично подавляется и преобразуется головным мозгом, и у отдельных людей обретает характер кома в горле.
На деле, вопрос, может ли шейный остеохондроз отдавать в горло, имеет положительный ответ. Этот симптом характерен для дегенеративно-дистрофических изменений в позвоночнике. Боль, периодически или постоянно присутствующая у человека, частично подавляется и преобразуется головным мозгом, и у отдельных людей обретает характер кома в горле.
Почему так происходит? Остеохондроз шейного отдела – сложное заболевание, непосредственно касающееся важного отдела позвоночника, нервов и сосудов, питающих головной мозг – центр нервной системы. Также в области шеи, кроме жизненно важных нервных стволов и артерий, проходит трахея и пищевод – не менее нужные человеку органы. Канал спинного мозга в области шеи очень тонкий, узкий, позвонки довольно хрупкие. Если происходит их малейшее смещение или рост костных остеофитов, что при остеохондрозе – не редкость, межпозвоночные диски ущемляют чувствительные нервные волокна.
Нарушение работы нервов (в том числе глоточных) вследствие их компрессии вызывает воспалительный процесс, влечет сбои трофики тканей и изменение иннервации. Мышцы компенсаторно напрягаются, чтобы поддержать страдающий позвоночник, и в этом процессе участвуют также глоточные мышечные волокна. Итогом становится першение, боль, комок в горле вкупе с разнообразными болевыми ощущениями по обеим сторонам шеи. Особенно характерен ком в горле из-за остеохондроза при поражении четвертого шейного позвонка (С4).
Среди медиков бытует еще одно мнение, почему при остеохондрозе имеют место столь странные ощущения.
Нарушение кровоснабжения головного мозга может повлечь за собой неврозы и депрессивные состояния, для которых характерны различные мнимые, навязчивые ощущения. Поэтому при запущенном шейном остеохондрозе многие пациенты жалуются на регулярный комок в горле и другие симптомы.
Они совершенно не поддаются направленному лечению, но могут уменьшаться после прохождения курса сосудорасширяющих препаратов и ноотропов.Симптомы кома в горле при остеохондрозе
 Клиническая картина при обострении остеохондроза всегда включает боль, воспаление, жжение в области шеи и плеч. Но подострое течение или ремиссия включают менее выраженную симптоматику, в том числе – чувство кома в горле. В целом, оно напоминает першение и другие неприятные ощущения при ОРВИ и простуде, но с медицинской точки зрения резко отличается от проявлений инфекции.
Клиническая картина при обострении остеохондроза всегда включает боль, воспаление, жжение в области шеи и плеч. Но подострое течение или ремиссия включают менее выраженную симптоматику, в том числе – чувство кома в горле. В целом, оно напоминает першение и другие неприятные ощущения при ОРВИ и простуде, но с медицинской точки зрения резко отличается от проявлений инфекции.
Температура, воспаление горла (миндалин, неба) отсутствуют, а на первый план выходит именно дискомфорт при глотании. По интенсивности он может не прогрессировать в течение длительного периода, напротив, часто уменьшает выраженность (в разное время суток, после отдыха и т.д.).
Ком в горле при шейном остеохондрозе не проходит при усиленном глотании слюны, после приема пищи, зато может полностью исчезнуть после лежания на валике или удобной подушке.
Специалисты именуют такой симптом при остеохондрозе разновидностью цервикалгии (боли в шее). Прочие ощущения, которые могут сопровождать ком в горле:

- Чувство присутствия постороннего предмета, косточки;
- Желание постоянно сглатывать слюну, чтобы избавиться от кома;
- Общий дискомфорт в области шеи;
- Покалывание под лопаткой и в зоне сердца;
- Боли в шее;
- Постоянная напряженность мышц;
- Болезненность кожи, мышц при касании;
- Иногда – появление боли в горле при глотании еды как при ангине;
- Онемение губ, языка;
- Сухость во рту;
- Головная боль;
- Икота.
В зависимости от локализации остеохондроза ощущения могут варьировать и сосредотачиваться в зоне корня языка, подбородка, в горле с одной стороны, в глубоких отделах глотки. У многих людей, особенно, спящих на неподходящей подушке, комок в горле усиливается ночью.
Последствиями таких ощущений может стать даже страх задохнуться, умереть, что влечет за собой депрессию, нервные расстройства. Они, в свою очередь, «замыкают круг», делая чувство комка в глотке устойчивым. На деле опасности для органов дыхания от такого кома в горле нет, но психологические ощущения могут быть довольно тяжелыми.
Как диагностировать ком на фоне остеохондроза?
С вопросом, может ли болеть горло при шейном остеохондрозе, удалось разобраться. Но все описанные выше признаки характерны для многих заболеваний, некоторые из которых очень опасны. Это – опухоли горла, гортани, пищевода, которые требуют экстренного врачебного вмешательства. Вызвать тягостные симптомы может и инородное тело, извлекать которое должен опытный хирург.
 Также комок в горле присущ всем хроническим болезнях голосовых связок, надгортанника и гортани, сужению пищевода, грыже пищеводного отверстия диафрагмы, рефлюкс-эзофагиту, некоторых другим болезням пищеварительного тракта. Ком в горле характерен и для болезней щитовидной железы. Именно поэтому следует исключить указанные заболевания, обратившись к:
Также комок в горле присущ всем хроническим болезнях голосовых связок, надгортанника и гортани, сужению пищевода, грыже пищеводного отверстия диафрагмы, рефлюкс-эзофагиту, некоторых другим болезням пищеварительного тракта. Ком в горле характерен и для болезней щитовидной железы. Именно поэтому следует исключить указанные заболевания, обратившись к:
- Терапевту;
- Отоларингологу;
- Эндокринологу;
- Гастроэнтерологу.
При исключении возможных заболеваний, с которыми дифференцируют проявления шейного остеохондроза, следует посетить невропатолога и пройти обследование позвоночника (рентгенография или КТ, МРТ). Самостоятельно ставить диагноз нельзя, как и подбирать лечение, ведь признаки остеохондроза могут маскировать другие опасные заболевания.
Комок в горле при остеохондрозе – лечение
Терапия направлена на замедление прогрессирования остеохондроза, на прекращение разрушения межпозвоночных хрящей и разрастания костных остеофитов. Это поможет снизить неприятную симптоматику, тем самым, уменьшить или полностью ликвидировать чувство кома в горле.
Без комплексного подхода устранить симптом не получится, либо он станет вновь возвращаться.
Медикаментозная терапия будет включать:
- Местное нанесение кремов, гелей с НПВП (Диклофенак, Вольтарен). Эти средства проникают в поверхностные ткани, снимают воспаление, уменьшают спазм мышц.
- Прием системных НПВП (Дексалгин, Кеторолак, Аркоксиа). В острой стадии остеохондроза без таких таблеток не обойтись – они купируют воспаление и боль уже с первых суток приема, снимают чувство сдавливания горла.
- Миорелаксанты (Сирдалуд). Препараты этой группы предназначены для расслабления мышечных волокон, устраняют зажатость и скованность мышц, снимают спазм. Обычно ком в горле на фоне приема миорелаксантов прекращает свое проявление.
- Блокады (инъекции) с анестетиками (Лидокаин, Новокаин). Такие серьезные процедуры проводит опытный врач, но эффект от них довольно скорый и выраженный. Болевой синдром исчезает, как и чувство комка в глотке. Блокады ставят курсом в 3-6 процедур.
- Уколы с глюкокортикостероидами (Дипроспан, Гидрокортизон). Кортикостероидные гормоны – мощные противовоспалительные препараты, надолго «успокаивающие» проблемную область и убирающие все неприятные ощущения.
- Хондропротекторы, витамины. Способствуют улучшению трофики тканей, восстановлению хрящей, чем снижают неприятные явления.
К сожалению, медикаменты не смогут подействовать на причину заболевания, поэтому через определенный промежуток времени симптоматика шейного остеохондроза – и ком в горле, и боль – могут вернуться. Поэтому важно сразу после диагностирования заболевания получить рекомендации специалиста по поводу выполнения ЛФК. Только лечебная гимнастика укрепит мышцы и реально замедлит развитие заболевания. Дополнять ее нужно массажем и, по показаниям:
- Иглоукалыванием;
- Электрофорезом;
- Микротоками;
- Магнитотерапией;
- Применением пневмоворотника;
- Мануальной терапией;
- Тракцией;
- Ношением воротника Шанца и т.д.
Эффективность таких мер против кома в горле, боли и воспаления будет явной: болезнь вполне можно затормозить при правильном подходе!
osteoz.ru
Комок в горле при остеохондрозе шейного отдела: симптомы, лечение
Содержание:
Часто люди страдают от дискомфорта, чувства сдавливания в шее, которое возникает на фоне остеохондроза.
Это является серьёзным сигналом ухудшения здоровья и развития заболевания.
Ощущение инородного тела или трудности с дыханием называют комом в горле при остеохондрозе шейного отдела. Часто его появление сопровождается жжением и плохой проходимостью воздуха.
Основные проявления остеохондроза
Если шейный остеохондроз отдает в горло, то спереди будет ощущаться ряд признаков схожих с простудой. Поэтому сначала сложно определить может ли болеть горло от простуды, воспаления или от остеохондроза.
Так пациент сталкивается с:
- Болями при глотании;
- Дискомфортом;
- Сдавливанием;
- Сухостью во рту;
- Нарушением глотания и проходимостью кислорода;
- Ощущением комка или другого предмета в горле.
Со временем добавляется боль в голове, головокружение, чувство тошноты, воспаление нервов, высокая температура и гипертония. Если же боли локализуются скорее в шее, чем в горле, то говорят об остеохондрозе в шейном отделе.
Симптомы наблюдаются из-за давления на нервные окончания и корешки костными наростами. Часто там располагаются межпозвонковые грыжи, из-за чего симптомы часто отличаются, очаги могут располагаться в гортани, под языком, в надплечье.
При обострении остеохондроза или обширном поражении, пациенты ощущают онемением пальцев, потерю чувствительности.
к содержанию ↑Как определить тип проблемы?
Чувство сдавливания в шее может возникать из-за ангины или бронхита, поэтому лучше обратиться к врачу и пройти полноценную диагностику.
Тогда клиническая картина будет такой:
- Комок в горле;
- Болевой синдром в области шеи;
- Трудности с дыханием;
- Боль, отдающая в руки и плечи;
- Затрудненное глотание;
- Онемение конечностей;
- Отсутствие температуры;
- Отсутствие покраснения и воспаления оболочки внутри горла.
Выделяют и такие симптомы остеохондроза, как икота, отдышка и сильная головная боль, дискомфорт и тяжелое дыхание в области груди, сердца. Для постановки диагноза нужно обратиться к лору, ортопеду, гастроэнтерологу.
Они проводят диагностику, после лечение:
- Внешний осмотр;
- Берут общий анализ крови;
- Рентгенографию позвонков;
- Рентгеноскопию пищевода;
- УЗИ или томографию.
Фото по теме:
Только на основании анализов может быть выбран курс лечения и его длительность. Если воспаление и появление комка в горле вызвано не ангиной, ОРВИ или простудой, то необходимо сдать дополнительные анализы на исследование изменений в костной структуре горла.
Заниматься самолечением в этом случае не рекомендуют, так как это ведет к ухудшению проявлений и дальнейшему развитию заболевания.
Полезное видео:
к содержанию ↑Что может быть предложено в качестве лечения?
Если начать лечение комка в горле при остеохондрозе сразу же, то можно снять общие проявления заболевания, избавиться от причины и остановить процесс разрушения костной ткани и хрящей.
Но главная направленность лечения остеохондроза – это устранения воспаления из-за сдавливания нервных корешков, смещения межпозвоночных дисков в шее, горле.
Для лечения используют:
- Согревающие мази, компрессы и растирания;
- Сухое тепло или аппаратные процедуры;
- Мануальную терапию;
- Гимнастику и йогу;
- Нестероидные противовоспалительные препараты;
- Массажи, иглоукалывание.
Фотогалерея:
к содержанию ↑Типы проблем и методы их устранения
Чтобы избавиться от каждого симптома остеохондроза, нарушений в положении хрящей в горле, стоит применять определенные методики и препараты, как показано в таблице:
| Особенности | Терапия |
|---|---|
| Устранение воспаления, улучшение дыхания и снятие болей при глотании | Фонофорез, солевые ванны, магнитотерапия не менее 8 процедур в месяц. |
| Нормализация тонуса мышц, устранение комка в горле, боли и дискомфорта | Использование согревающих мазей по типу Диклофенак, Финалгон, Фастум-гель. |
| Восстановление кровообращения, расслабление мышц, устранение дискомфорта и зажатости в горле. | Лечебный массаж, иглоукалывание, аппликатор Кузнецова курсом не менее 8-10 процедур в месяц. |
Использование препаратов, мазей, аппаратных процедур и гимнастики должно проходить только под контролем врача или физиотерапевта, чтобы не навредить суставам и позвонкам в шее при остеохондрозе.
к содержанию ↑Диета при остеохондрозе
Не меньше значения в вопросе лечения шейного остеохондроза и ощущения комка в горле имеет правильное питание.
Поэтому врачи советуют сесть пациентам на диету и придерживаться таких правил:
- Отказаться от алкоголя, сигарет, газированных напитков и кофе;
- Отказаться от копченостей, сладкого, мучного, соленого и жареного;
- Включите в рацион больше клетчатки, белков, витамина В;
- Добавьте больше блюд с рыбой, молочными продуктами, яйцами, зерновых и черного хлеба;
- Порции должны быть небольшими, но частыми, не менее пяти раз в день;
- При комке или дискомфорте в горле рекомендуют готовить жидкие каши, йогурты, пюре и овощные салаты.
Диета разрабатывается вместе с диетологом, исходя из типа заболевания, стадии, возраста и пола больного, веса и физических нагрузок.
Читайте также книгу: «17 рецептов вкусных и недорогих блюд для здоровья позвоночника и суставов».к содержанию ↑Народная медицина при лечении остеохондроза
Не менее эффективны и методы лечения остеохондроза народной медициной, которые включат компрессы и согревающие мази, приготовленные из спирта, травяных сборов или готовых настоек.
Так можно приготовить кашицу из меда с картофелем или из размоченного черного хлеба. После нанесения кашицы на горло, нужно обмотать его марлей, а после шарфом для достижения согревающего эффекта.
Не менее эффективен сок алоэ или крапивы, который нужно выдавливать и наносить на поврежденный участок в виде компресса.
Рекомендуют принимать сок сельдерея внутрь по 1 столовой ложке в день, альтернативой чего является сок четырех лимонов смешанный с мякотью из пяти чесноков. Такой курс лечения длится не менее двух месяцев, проводится только после разрешения врача.
Но наиболее эффективна народная медицина не в лечении остеохондроза, а в профилактике появления комков, болей и деформации костной ткани шеи, горла.
к содержанию ↑Какие могут быть последствия?
Если отказаться от лечения остеохондроза в шее, появления комков, зажатости и сухости во рту, то можно столкнуться с рядом последствий:
- Повышение артериального и черепного давления;
- Защемление нервных окончаний в конечностях;
- Нарушение глотания;
- Появление онемения и потеря чувствительности в пальцах и плечах;
- Отсутствие физической активности в области рук и груди.
Рекомендуем к просмотру:
Одним из наиболее ярких типов проблем является потеря чувствительности, которая развивается из-за давления на кровеносную систему, сосуды, вследствие шейного спазма при остеохондрозе.
Тогда пациенты подвержены таким симптомам:
- Давление на мышцы шеи;
- Трудности с дыханием;
- Припухлость языка;
- Жжение в горле;
- Проблемы со сном из-за отдышки;
- Головокружение;
- Повышение или снижение температуры.
Массаж и терапия у мануального терапевта при остеохондрозе
Чтобы избавиться от таких симптомов, как комок в горле при остеохондрозе, чувство жжения, пульсации и дискомфорта, стоит посетить мануального терапевта и массажиста. Они снимают проявления при помощи воздействия на отдельные группы позвонков.
Массаж позволяет вернуть эластичность мышечной ткани, подвижность поврежденных позвонков, улучшить кровообращение в сосудах капиллярах, восстановить метаболизм в клетках при остеохондрозе.
Если причина кроется в грыже или ревматизме, то может быть назначена и блокада суставов, обезболивающая терапия при остеохондрозе.
При выполнении массажа, помните, что проводить его может только специалист, сеанс длится не меньше часа, проводить их лучше два-три раза в неделю, повторять на протяжении года курс лечения остеохондроза.
Тогда удастся добиться такого эффекта:
- Активизация процесса заживления и обновления тканей;
- Восстановление иммунитета;
- Снятие общих симптомов;
- Профилактика и лечение остеохондроза на ранней стадии;
- Снятие чувства комка и зажатости в шее;
- Восстановление положения позвонков и хрящей;
- Улучшение кровообращения.
Показания и противопоказания
Лечение массажем, медикаментами и мануальной терапией при наличии остеохондроза, комка в горле рекомендуются такой группе пациентов:
- Страдающие остеохондрозом в начальной форме;
- Страдающие ревматизмом, артритом и грыжей;
- При наличии воспалений;
- При смещении дисков и позвонков в шее;
- При деформации костной ткани, появлении наростов в шее.
Есть и группа пациентов, которой не рекомендуется прибегать к мануальной терапии и приему противовоспалительных нестероидных препаратов при лечении остеохондроза, комка в горле:
- Беременные, женщины в период лактации;
- При обострении остеохондроза;
- При наличии аутоиммунных заболеваний, инфекций;
- При наличии онкологии и кисты.
Видео о том как правильно лечить шейный остеохондроз:
к содержанию ↑Заключение
Лечение остеохондроза откладывать нельзя в любом возрасте, особенно если появились проблемы с дыханием и горлом.
Позднее обращение в больницу или самолечение ведет к обострению проявлений, появлению новых и развитию остеохондроза на другие отделы позвоночника. Тогда большинство пациентов подвергается операциям, приему хондопротекторов, долгой физиотерапии и реабилитации.
А некоторые изменения в костной структуре обратить вспять нельзя совсем, поэтому пациенты становятся инвалидами или теряют часть физических возможностей из-за незначительных проблем с горлом.
Избежать этого можно при своевременном обращении в больницу и соблюдении рекомендаций врача при лечении остеохондроза.
osteohondrozinfo.com
Ком в горле при остеохондрозе шейного отдела: симптомы, лечение
Ком в горле при остеохондрозе шейного отдела обусловлен спазмом мышц глотки и шеи в момент глотания, из-за нарушений кровообращения и нервной трофики шейного отдела, также причиной спазма может быть патология психологического и соматического характера, что требует точной диагностики и последующего лечения.
Механизм развития
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…” Читать далее…
Остеохондроз позвоночника характеризуется дистрофическими нарушениями хрящевой и костной ткани позвонков, что вызывает их деформацию, сдавление тела хряща, хаотический рост остеофитов и как следствие – ряд симптомов, обусловленных сдавлением нервных корешков и сосудов.
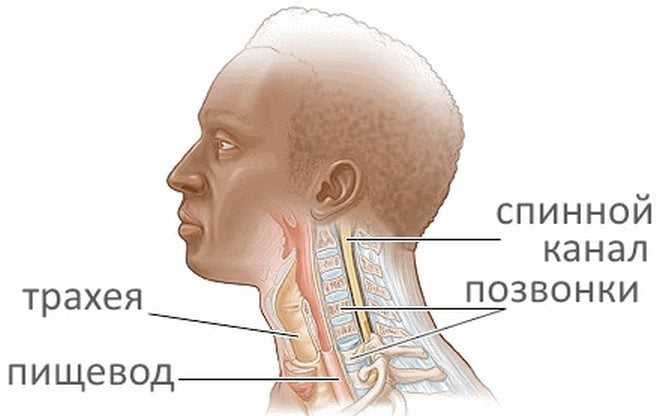
Шея является областью прохождения крупных магистральных сосудов и нервных пучков, здесь же располагаются трахея, пищевод и спинной мозг. При воспалении корешков спинномозговых нервов, зажатых деформированными остеохондрозом дисками позвонков, происходит нарушение питания мышц и органов шеи, что вызывает спазм, ощущаемый, как комок в глотке. Также подобные неприятные ощущения кома обуславливаются невротическими явлениями из-за поражения вегетативных нервных волокон, отвечающих за функции внутренних органов. В этом случае ощущение кома в горле сопровождается психологическим дискомфортом – боязнью глотания, страхом задохнуться.
Необходимо дифференцировать ком в горле при остеохондрозе от болезненных явлений, возникающих при ангине и фарингите, заболеваниях щитовидной железы и органов пищеварения, спазме стрессового характера, попадании инородного тела в гортань, грыже диафрагмы.

Симптомы и диагностика
Основные симптомы проявляются следующим образом:
- Чувство кома и першения в горле ощущается, как правило, с одной стороны по причине одностороннего смещения позвонковых дисков и защемления нервов. Характерный симптом для поражения IV шейного позвонка.
- В области поражения отмечаются постоянные боли, усиливающиеся ночью.
- Визуальный осмотр не находит препятствий для глотания и дыхания, покраснения слизистой глотки, характерного для инфекционного поражения, также не наблюдается подъема температуры.
- Жалобы на страх подавиться и задохнуться; иногда этим обусловлена потеря веса, нервные расстройства.
К клинической картине кома в горле из-за остеохондроза шеи присоединяются также другие признаки поражения позвоночника:
- Онемение верхних конечностей, ограничение подвижности плечевого пояса.
- Боль отдает из шеи в ключицу, руки.
- Головные боли, головокружения.
- Нарушения зрения.
- Одышка, нехватка воздуха.
- Дискомфорт в грудной клетке.

Диагностика
Так как ком в горле может сопровождать достаточно большое количество патологий, потенциально опасных для жизни, требуется тщательная дифференциальная диагностика этого явления. Пациентов с такими жалобами осматривает обычно несколько специалистов – ЛОР, гастроэнтеролог, невропатолог, если предварительный диагноз определяет причину в поражении позвоночника в шейном сегменте, то далее пациент направляется на инструментальную диагностику и его наблюдают уже невропатологи и вертебрологи.
В числе методов диагностики – рентгеноскопия шейного отдела позвоночника и пищевода с контрастным веществом, МРТ. Эти визуальные исследования подтверждают или опровергают наличие грыж и опухолей в области пищевода и средостения, как возможной причины кома в горле, а также выявляют дегенеративные изменения позвонков.
“Врачи скрывают правду!”
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим…
>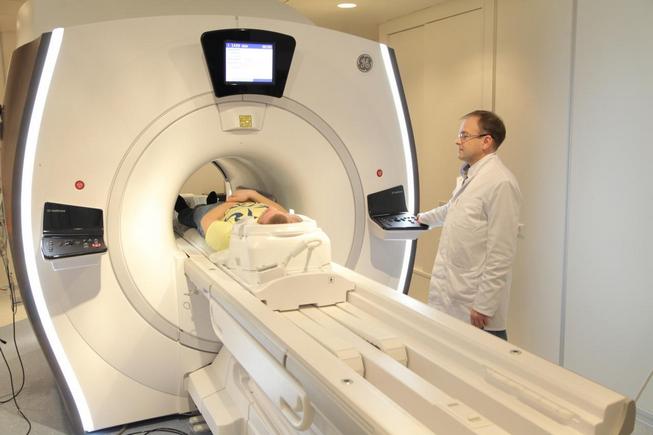
Лечение
При подтвержденном остеохондрозе шейного отдела проводится терапия, направленная не только на снятие кома в горле, но и на устранение причины его появления. На данной стадии остеохондроза редко применяется хирургическое лечение, поэтому терапия в основном заключается в назначении курса медикаментов, физиотерапии и мануальных практиках.
Назначаемые препараты. В их числе обычно нестероидные противовоспалительные средства, снимающие воспаление и спазм шейных мышц и нервных корешков. Эти препараты назначаются как локально в виде мазей и гелей, так и в виде инъекций и таблеток. Чаще всего в состав этих препаратов входят Диклофенак, Ибупрофен, Нимесулид.
Большое значение в снятии кома в горле при остеохондрозе шеи имеет физиотерапия:
- Фонофорез – на пораженную область воздействуют ультразвуковыми волнами, что усиливает эффект местно нанесенных лекарственных средств.
- Магнитотерапия – воздействие на больную область низкочастотным магнитным полем, постоянным или переменным.
- Диадинамотерапия – метод использования высоко- и низкочастотного электрического тока, для обезболивания и лучшего проникновения лекарственных веществ.
- Парафинотерапия – метод эффективен, но применим не ко всем, необходимо консультироваться с врачом перед назначением.
Мануальные практики в виде массажа, акупунктуры воротниковой зоны и плечевого пояса с мягким воздействием. Эти методы снимают спазм с мышц, восстанавливают кровообращение в пораженной области.
Физиотерапию и разновидности массажа рекомендовано проводить в период стихания обострений остеохондроза. Их нельзя назначать беременным, пациентам с повышенным артериальным давлением, при травмах и поражениях кожного покрова в области шеи, при наличии опухолей любой локализации.
Кроме перечисленных методов лечения, хороший эффект оказывает также бальнеотерапия – теплые ванны с лечебными травами и морской солью и упражнения ЛФК. Упражнения при шейном остеохондрозе назначаются только по рекомендации врача и должны проводиться при наблюдении специалиста.

Несколько базовых упражнений для шеи включают следующие:
- Исходное положение — сидя прямо. Надавить ладонью на лоб, при этом оказывая сопротивление головой. Шея и спина должны оставаться прямыми.

- В том же исходном положении медленно поворачивать голову в разные стороны. Поворачиваться нужно насколько возможно, если появляется боль, упражнение нужно прервать. Выполняется 10 подходов.

- Сидя прямо, голову наклонить вперед, стремясь коснуться груди подбородком. На вдохе неторопливо запрокинуть назад голову. Выполняется 8-10 подходов.

Все указанные лечебные мероприятия направлены на улучшение кровоснабжения шейной области, вследствие чего снимается спазм мышц, восстанавливается работа нервных волокон, снимаются неприятные симптомы, в том числе и симптом кома в горле.
Общие рекомендации включают соблюдение правильного рациона и диетическое питание со включением продуктов, влияющих на восстановление костей и хрящей, а также прием витаминов и минералов по назначению врача. Желательно избегать частых стрессов, негативно влияющих на процесс восстановления и усугубляющих симптоматику, также требуется нормальный режим сна на плотном ортопедическом матрасе и невысокой подушке.
Все терапевтические назначения проводятся только после консультации с врачом и соответствующей диагностики, так как симптом кома в горле может свидетельствовать о многих патологиях, связанных не только с опорно-двигательной системой и шейным остеохондрозом.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
sustavlive.ru


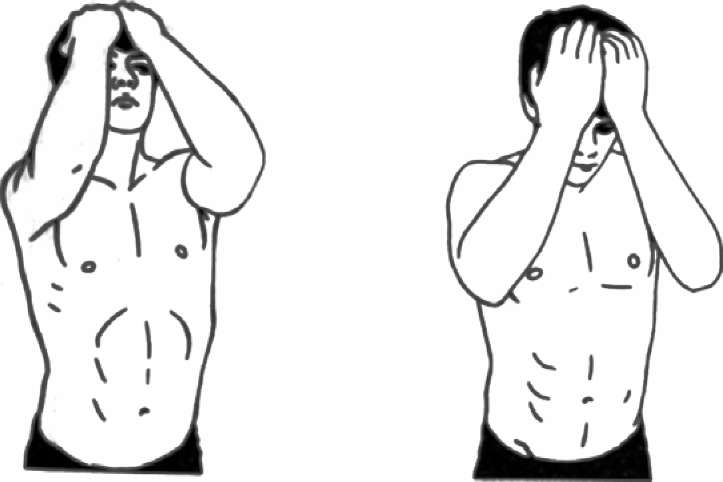
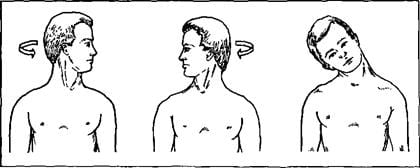
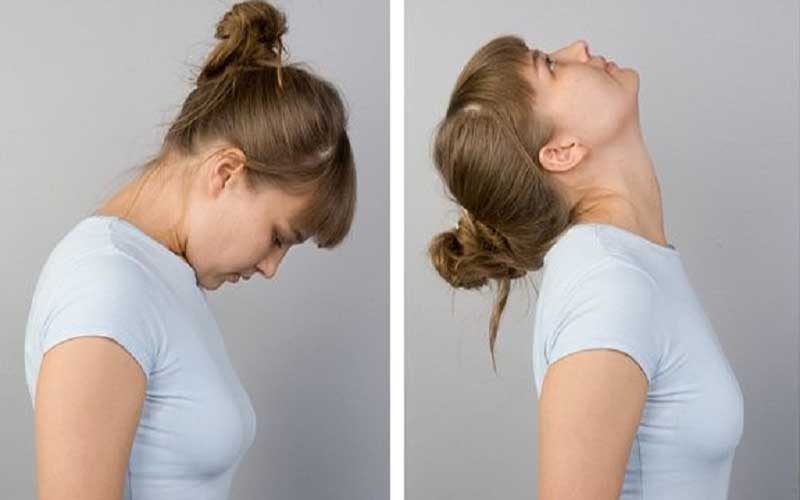













 [27], [28], [29], [30], [31], [32]
[27], [28], [29], [30], [31], [32]




 Определение ревматоидного фактора — основной лабораторны способ диагностики ревматоидного артрита.
Определение ревматоидного фактора — основной лабораторны способ диагностики ревматоидного артрита. Несколько дней перед диагностикой необходимо придерживаться особого рациона питания.
Несколько дней перед диагностикой необходимо придерживаться особого рациона питания. Забор материала на анализ делают утром натощак.
Забор материала на анализ делают утром натощак. Высокий уровень СРБ свидетельствует об обострении болезни.
Высокий уровень СРБ свидетельствует об обострении болезни. Высокая концентрация протеина свидетельствует о развитии ревматизма.
Высокая концентрация протеина свидетельствует о развитии ревматизма.

 Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения.
Дискомфортные и болевые ощущения в горле чаще всего имеют односторонний характер, поскольку диски в области шеи могут смещаться только в бок. С той стороны, где произошло смещение, возникает воспалительный процесс, нервные корешки зажимаются в позвоночном канале, в результате чего появляется ограничение подвижности, напряжение глоточных мышц и болевые ощущения. Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях.
Рассмотрим, может ли отдавать в горло при ШОХ. Как уже понятно из вышесказанного, болеть горло при шейном остеохондрозе может, и обычно эти ощущения связаны с глоточной мигренью. Это несколько иные ощущения, чем боль в горле при простудных заболеваниях. Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной:
Боль в горле при шейном остеохондрозе сопровождается следующей клинической картиной: С головокружением и головными болями связаны еще несколько ассоциированных синдромов:
С головокружением и головными болями связаны еще несколько ассоциированных синдромов: Остеохондроз шейного отдела проявляется комплексом дегенеративных изменений в костно-хрящевых структурах, суставной капсуле, связочном аппарате. Патологические процессы приводят к сосудистым нарушениям, деформации осанки, хроническим болям. У лиц старшего возраста высока вероятность развития спинального атеросклероза. Могут ли возникать боли в горле при остеохондрозе шейного отдела? Большинство людей не связывают симптом с заболеванием позвоночного столба, и длительное время принимают далеко не безвредные противовоспалительные препараты.
Остеохондроз шейного отдела проявляется комплексом дегенеративных изменений в костно-хрящевых структурах, суставной капсуле, связочном аппарате. Патологические процессы приводят к сосудистым нарушениям, деформации осанки, хроническим болям. У лиц старшего возраста высока вероятность развития спинального атеросклероза. Могут ли возникать боли в горле при остеохондрозе шейного отдела? Большинство людей не связывают симптом с заболеванием позвоночного столба, и длительное время принимают далеко не безвредные противовоспалительные препараты. Клиника заболевания разнообразна и зависит от многих факторов: возраста пациента, степени повреждения костно-хрящевых структур, сопутствующих патологий. Ирритация нервных волокон корешков шейного отдела (С1 – С7) обычно сопровождается вегетативными, сенсорными и моторными расстройствами. К основным проявлениям относят сосудистые нарушения, боли, иррадиирующие в лобные доли, глазные орбиты, корень языка, горло и область сосцевидного отростка. Неприятные симптомы усиливаются в ночное время, при чрезмерных нагрузках и резких поворотах шеи, смене положения тела. Ущемление гортанного нерва сопровождается явлениями, характерными для воспалительных процессов ротоглотки: увеличением подчелюстных лимфоузлов, першением, дискомфортом во время глотания, ощущением кома в горле. В некоторых случаях наблюдается снижение веса, авитаминоз, сухость слизистой ротовой полости, боязнь глотания.
Клиника заболевания разнообразна и зависит от многих факторов: возраста пациента, степени повреждения костно-хрящевых структур, сопутствующих патологий. Ирритация нервных волокон корешков шейного отдела (С1 – С7) обычно сопровождается вегетативными, сенсорными и моторными расстройствами. К основным проявлениям относят сосудистые нарушения, боли, иррадиирующие в лобные доли, глазные орбиты, корень языка, горло и область сосцевидного отростка. Неприятные симптомы усиливаются в ночное время, при чрезмерных нагрузках и резких поворотах шеи, смене положения тела. Ущемление гортанного нерва сопровождается явлениями, характерными для воспалительных процессов ротоглотки: увеличением подчелюстных лимфоузлов, першением, дискомфортом во время глотания, ощущением кома в горле. В некоторых случаях наблюдается снижение веса, авитаминоз, сухость слизистой ротовой полости, боязнь глотания.
 При выявленной взаимосвязи болей в горле с остеохондрозом шейного отдела, основой медикаментозной терапии являются нестероидные противовоспалительные препараты (НПВП), миорелаксанты, противосудорожные средства, антидепрессанты. Лечение горла включает полоскание травяными отварами, наложение компрессов, применение анестезирующих спреев и физиотерапию: электрофорез, гальванизацию, ингаляции, КУФ-облучение. В период обострения показан постельный режим и фиксация шейного отдела воротником Шанца. При корешковом синдроме пациента направляют в стационар, назначается локальное введение кортикостероидов, анестетиков, сосудорасширяющих средств, проводится противоотечная и тракционная терапия (вытяжение позвоночника).
При выявленной взаимосвязи болей в горле с остеохондрозом шейного отдела, основой медикаментозной терапии являются нестероидные противовоспалительные препараты (НПВП), миорелаксанты, противосудорожные средства, антидепрессанты. Лечение горла включает полоскание травяными отварами, наложение компрессов, применение анестезирующих спреев и физиотерапию: электрофорез, гальванизацию, ингаляции, КУФ-облучение. В период обострения показан постельный режим и фиксация шейного отдела воротником Шанца. При корешковом синдроме пациента направляют в стационар, назначается локальное введение кортикостероидов, анестетиков, сосудорасширяющих средств, проводится противоотечная и тракционная терапия (вытяжение позвоночника).






 Больной может испытывать неприятные ощущения, поворачивая голову.
Больной может испытывать неприятные ощущения, поворачивая голову. Тщательно изучить проблему поможет МРТ.
Тщательно изучить проблему поможет МРТ. Найз поможет при болях, снимет отечность и воспалительный процесс в проблемной области.
Найз поможет при болях, снимет отечность и воспалительный процесс в проблемной области. Воротник Шанца уберет лишнюю нагрузку с шейного отдела позвоночника.
Воротник Шанца уберет лишнюю нагрузку с шейного отдела позвоночника. В лечебных целях нужно выполнять упражнение на поднятие и опускание плеч.
В лечебных целях нужно выполнять упражнение на поднятие и опускание плеч.




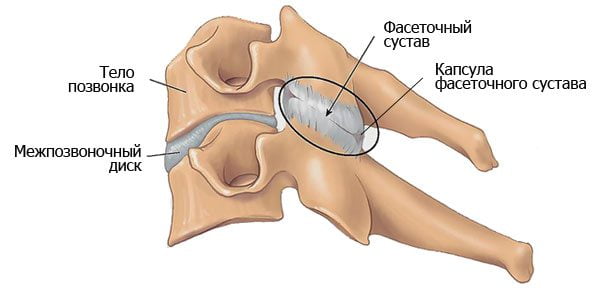
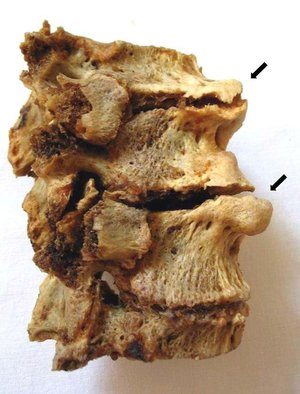
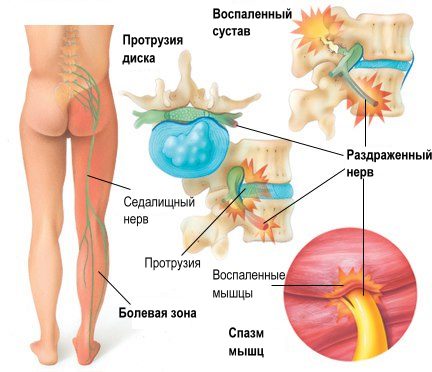
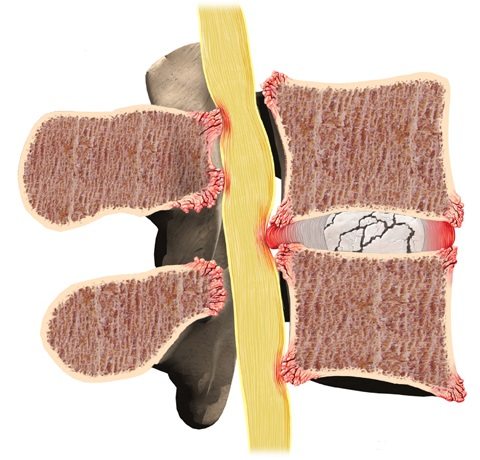
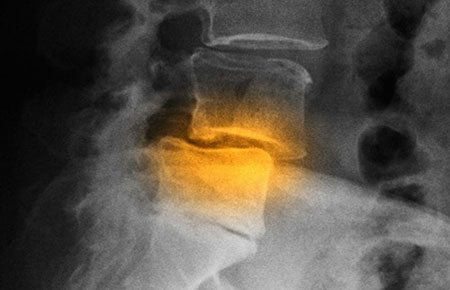
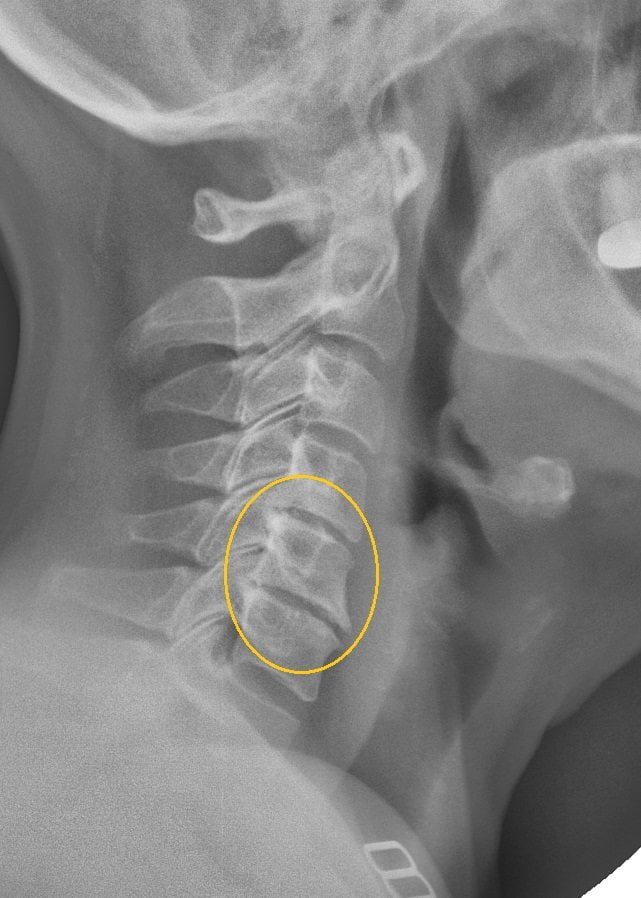


 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 
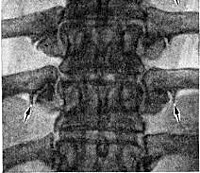
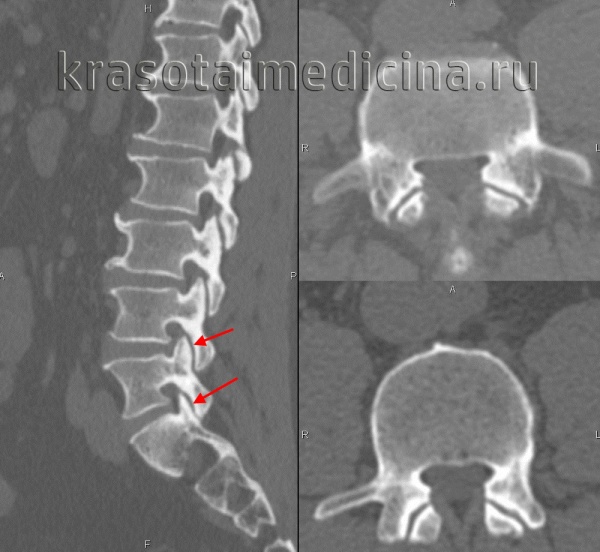
 Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
 При поражении отдела поясницы у больного могут неметь ноги.
При поражении отдела поясницы у больного могут неметь ноги. Плоскостопие может провоцировать изменения в позвоночнике.
Плоскостопие может провоцировать изменения в позвоночнике. После осмотра больного врач может направить его на МРТ.
После осмотра больного врач может направить его на МРТ. Положительный эффект наблюдается после процедур массажа.
Положительный эффект наблюдается после процедур массажа.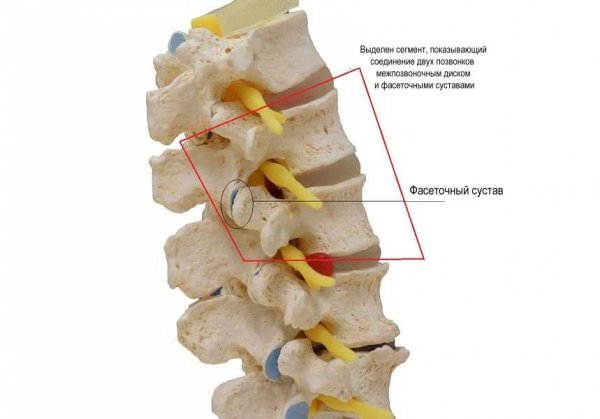
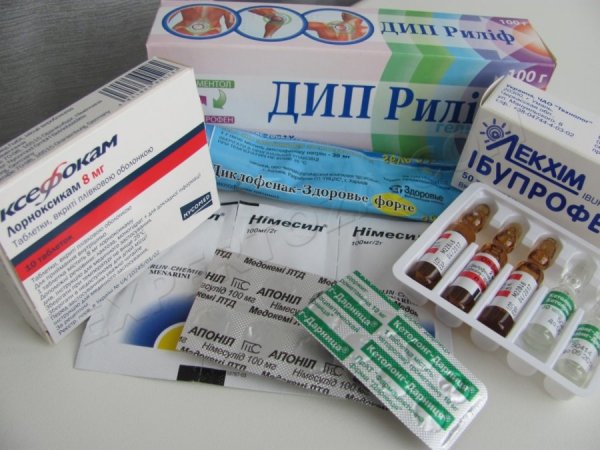
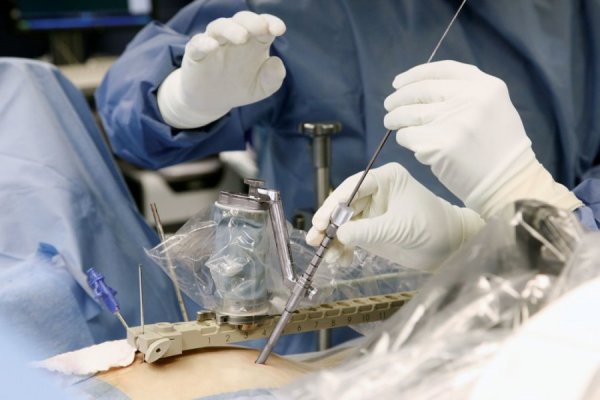
 Коленный сустав – один из крупнейших в организме человека, содержащий много синовиальной (суставной) жидкости, при занесении воспалительного фактора в которую и возникает артрит.
Коленный сустав – один из крупнейших в организме человека, содержащий много синовиальной (суставной) жидкости, при занесении воспалительного фактора в которую и возникает артрит.
 Причины появления артрита коленных суставов могут быть разными. Часто воспаление происходит в результате естественного старения и разрушения гиалинового хряща, к которому присоединяется воспаление, например из-за трения остеофитов.
Причины появления артрита коленных суставов могут быть разными. Часто воспаление происходит в результате естественного старения и разрушения гиалинового хряща, к которому присоединяется воспаление, например из-за трения остеофитов.
 Основные виды артрита коленного сустава:
Основные виды артрита коленного сустава:  СИМПТОМЫ АРТРИТА КОЛЕННОГО СУСТАВА
СИМПТОМЫ АРТРИТА КОЛЕННОГО СУСТАВА Классическую клиническую картину любой разновидности артрита образует целый комплекс симптомов, которые присоединяются и становятся более интенсивными по мере прогрессирования артрита коленного сустава. Симптомы весьма разнообразны, что обусловлено рядом моментов: большой площадью поражения, сложной конструкцией коленного сустава, степенью нагрузки на коленный сустав, возрастом и весом пациента, специфическими особенностями организма.
Классическую клиническую картину любой разновидности артрита образует целый комплекс симптомов, которые присоединяются и становятся более интенсивными по мере прогрессирования артрита коленного сустава. Симптомы весьма разнообразны, что обусловлено рядом моментов: большой площадью поражения, сложной конструкцией коленного сустава, степенью нагрузки на коленный сустав, возрастом и весом пациента, специфическими особенностями организма.
 ДИАГНОСТИКА КОЛЕННОГО АРТРИТА
ДИАГНОСТИКА КОЛЕННОГО АРТРИТА Точная диагностика на начальном этапе болезни – залог успешной борьбы с артритом коленного сустава. Артриты коленных суставов следует обнаружить как можно раньше, чтобы лечение артритов было своевременным и эффективным.
Точная диагностика на начальном этапе болезни – залог успешной борьбы с артритом коленного сустава. Артриты коленных суставов следует обнаружить как можно раньше, чтобы лечение артритов было своевременным и эффективным.
 ЛЕЧЕНИЕ АРТРИТА (ГОНИТА) КОЛЕННЫХ СУСТАВОВ
ЛЕЧЕНИЕ АРТРИТА (ГОНИТА) КОЛЕННЫХ СУСТАВОВ Тактику лечения артрита коленного сустава назначает врач-ревматолог или артролог. Могут быть рекомендованы консультации ортопеда-травматолога. Преимущественно лечение сустава бывает консервативным, но в ряде случаев может рекомендоваться оперативное вмешательство – протезирование искусственных суставов.
Тактику лечения артрита коленного сустава назначает врач-ревматолог или артролог. Могут быть рекомендованы консультации ортопеда-травматолога. Преимущественно лечение сустава бывает консервативным, но в ряде случаев может рекомендоваться оперативное вмешательство – протезирование искусственных суставов.
 Медикаментозные препараты для лечения артрита
Медикаментозные препараты для лечения артрита Глюкокортикостероиды (обычно в виде инъекций). Эти гормональные фармпрепараты при артритах применяются только в крайнем случае, при отсутствии результативности употребления НПВС. Способны быстро купировать болевой синдром в суставе.
Глюкокортикостероиды (обычно в виде инъекций). Эти гормональные фармпрепараты при артритах применяются только в крайнем случае, при отсутствии результативности употребления НПВС. Способны быстро купировать болевой синдром в суставе.
 Физиотерапия
Физиотерапия Физиотерапевтические методы, применяемые для лечения гонартрита (артрита коленных суставов) разнообразны. Следует обязательно дополнять физиотерапией лечебный комплекс, чтобы приумножить совместное действие различных средств и лечить воспаление коленного сустава гораздо действеннее.
Физиотерапевтические методы, применяемые для лечения гонартрита (артрита коленных суставов) разнообразны. Следует обязательно дополнять физиотерапией лечебный комплекс, чтобы приумножить совместное действие различных средств и лечить воспаление коленного сустава гораздо действеннее.

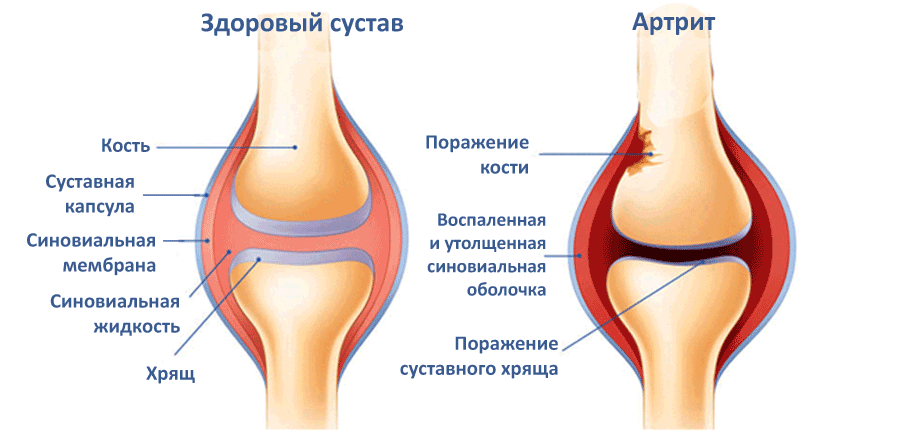
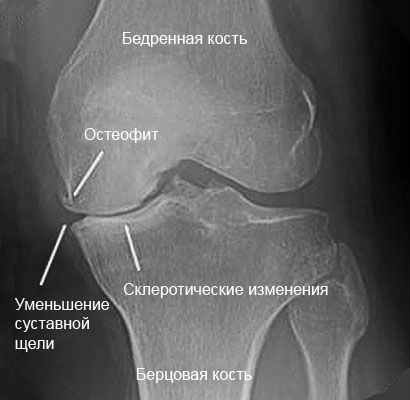

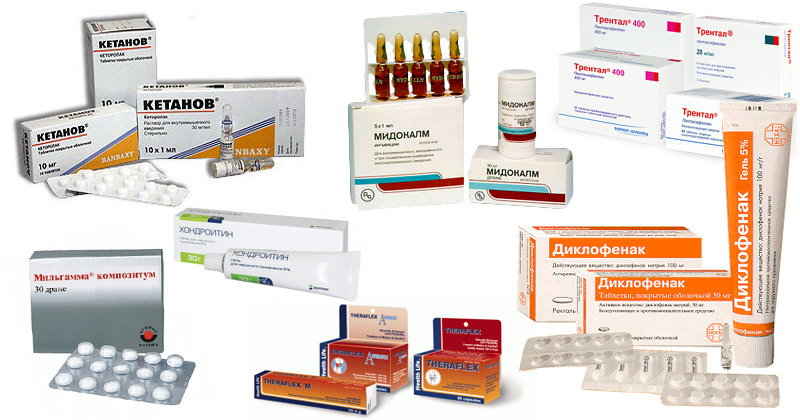
 Физиотерапевтические методы при лечении боли в колене
Физиотерапевтические методы при лечении боли в колене
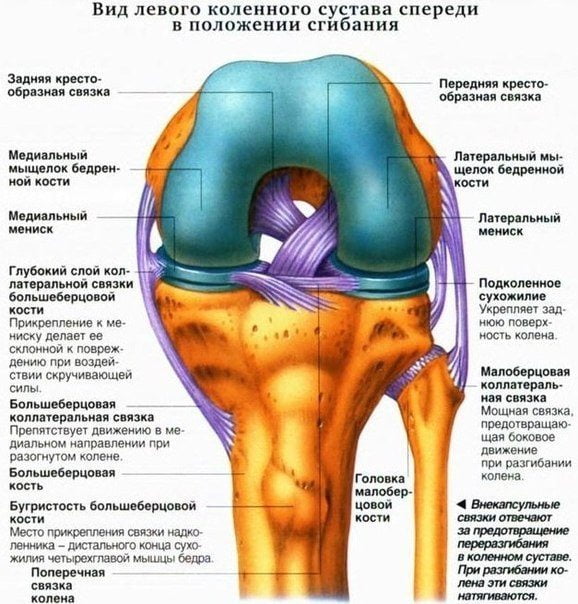




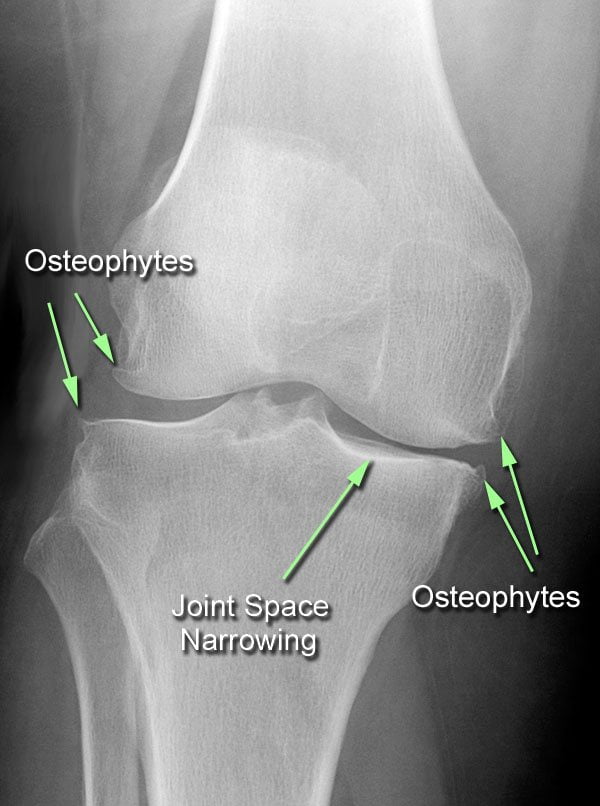






 Артрит коленного сустава
Артрит коленного сустава Препараты для лечения артрита коленного сустава
Препараты для лечения артрита коленного сустава Хондропротекторы
Хондропротекторы Неплохой альтернативой таблеткам выступают инъекции медикаментозных средств прямо в область пораженного сустава. Обычно для этих целей используют кортикостероидные гормоны, оказывающие противовоспалительное действие: Гидрокортизон, Целостон, Флостерон.
Неплохой альтернативой таблеткам выступают инъекции медикаментозных средств прямо в область пораженного сустава. Обычно для этих целей используют кортикостероидные гормоны, оказывающие противовоспалительное действие: Гидрокортизон, Целостон, Флостерон. Все упражнения, входящие в лечебный комплекс, необходимо выполнять из положения лежа или сидя, избегая чрезмерной нагрузки на сочленение и болевых ощущений. Из ЛФК исключены подскоки, любые упражнения с отягощениями в положении стоя, приседания. Во время занятий больной участок должен быть защищен бандажом для предотвращения травм и растяжений.
Все упражнения, входящие в лечебный комплекс, необходимо выполнять из положения лежа или сидя, избегая чрезмерной нагрузки на сочленение и болевых ощущений. Из ЛФК исключены подскоки, любые упражнения с отягощениями в положении стоя, приседания. Во время занятий больной участок должен быть защищен бандажом для предотвращения травм и растяжений.




 Остеохондропатия – заболевание детей и подростков, при котором в костях развивается дегенеративно-дистрофический процесс.
Остеохондропатия – заболевание детей и подростков, при котором в костях развивается дегенеративно-дистрофический процесс. Остеохондропатия бедренной кости также определяется по рентгенологическим снимкам. Выделено пять стадий изменения головки бедренной кости.
Остеохондропатия бедренной кости также определяется по рентгенологическим снимкам. Выделено пять стадий изменения головки бедренной кости. Заболевание развивается на протяжении трех-четырех лет. Воспаление поражает трубчатые кости, тела позвонков, кости нижних конечностей. Кости могут ломаться под собственным весом больного. Пациент жалуется на:
Заболевание развивается на протяжении трех-четырех лет. Воспаление поражает трубчатые кости, тела позвонков, кости нижних конечностей. Кости могут ломаться под собственным весом больного. Пациент жалуется на:
 При правильной и своевременной терапии заболевание легко поддается лечению и деформации опорно-двигательного аппарата корректируются в течение нескольких месяцев. Удается избежать дисфункции суставов, получается восстановить структуру костей.
При правильной и своевременной терапии заболевание легко поддается лечению и деформации опорно-двигательного аппарата корректируются в течение нескольких месяцев. Удается избежать дисфункции суставов, получается восстановить структуру костей.


 С поражением концевых отделов трубчатых длинных костей:
С поражением концевых отделов трубчатых длинных костей:





 Патология повреждает несколько позвонков, с выраженным деформированием, которая остается на всю жизнь. Для сохранения стандартного строения позвонков больному рекомендуется полный покой.
Патология повреждает несколько позвонков, с выраженным деформированием, которая остается на всю жизнь. Для сохранения стандартного строения позвонков больному рекомендуется полный покой.















 Через несколько дней после легкого травмирования можно использовать компрессы, успокаивающие боль и убирающие отек. Подходящие рецепты:
Через несколько дней после легкого травмирования можно использовать компрессы, успокаивающие боль и убирающие отек. Подходящие рецепты: Распространенными последствиями ушиба почек считаются:
Распространенными последствиями ушиба почек считаются: