Аневризма подколенной артерии: Аневризма подколенной артерии – лечение в Инновационном сосудистом центре: симптомы и причины – симптомы, тромбоз, лечение, в том числе народными средствами
Аневризма подколенной артерии – лечение в Инновационном сосудистом центре: симптомы и причины
Аневризма подколенной артерии – это патологическое расширение магистральной артерии, проходящей от нижней трети бедра до верхней трети голени. Она расположена довольно глубоко в ноге под коленом. Подколенная артерия является продолжением поверхностной бедренной артерии и ниже колена разделяется на передние, задние большеберцовые артерии и малоберцовую артерию. Эти артерии кровоснабжают голень и стопу, поэтому блокирование кровотока в подколенной артерии приводит к резкой недостаточности кровообращения в ноге ниже колена. Нормальный диаметр сосуда составляет около 6-10 мм.
Подколенная аневризма является фактором риска внезапной острой ишемии конечности и последующей ампутации. Неоперированные аневризмы приводят к ампутации ноги в 50% всех случаев за 3 года.
Аневризма подколенной артерии должна обязательно оперироваться в ближайшее время после установления диагноза. Не надо надеяться на то, что она “рассосётся” сама собой. Высокий риск острой ишемии и хорошие результаты плановых операций должны сподвигнуть пациента к согласию на операцию. Результаты плановых вмешательств очень хорошие.
Технологии лечения в Инновационном сосудистом центре
Сосудистые хирурги нашей клиники имеют значительный опыт диагностики и лечения как плановых, так и осложнённых поражений подколенной артерий. Основным методом лечения в нашей клинике является аутовенозное протезирование подколенной аневризмы. Эта технология показывает лучшие ближайшие и отдалённые результаты. При осложнённых аневризмах открытая операция позволяет восстановить проходимость не только подколенной артерии, но и сосудов голени. Эндоваскулярные вмешательства при расширениях данной локализации имеют очень плохие результаты из-за высокой подвижности коленного сустава.
Причины
Аневризмы подколенных артерий составляют около 1% от всех хирургических сосудистых заболеваний и часто бывают на обеих ногах. Основная причина – врождённая слабость стенки артерий, способствующая их патологическому расширению. Большинство пациентов (95%) – пожилые мужчины со средним возрастом около 71 года. Точные причины развития расширения в подколенной артерии неизвестны, но однозначно прослеживается связь с атеросклеротическими изменениями стенки сосудов. Иногда патология развивается вследствие травм подколенной области, вывихов или переломов. У пациентов с множественными аневризмами в разных артериях должна быть общая слабость в тканях. Точная природа этого до сих пор не выяснена. Склонность подколенной артерии к патологическому расширению связана с частым сгибанием и разгибанием сосуда вследствие движений в коленном суставе.
Жалобы и симптомы
Пациенты с аневризмой жалуются на чувство тяжести в подколенной области, отёк стопы поражённой конечности, иногда стреляющие боли. Чаще всего подобные жалобы носят нечёткий характер, и пациент может не догадываться о наличии у него такой опасной болезни.
При тромбозе аневризмы развивается клиническая картина острой ишемии: сильные боли в поражённой конечности, изменение цвета и кожной температуры стопы. В последующем развивается нарушение чувствительности и движений. При запущенной острой ишемии развивается окоченение голени и стопы, активные и пассивные движения невозможны из-за гибели мышц.
Течение и осложнения
Основной риск от подколенной аневризмы связан с эмболизацией – закупоркой нижележащих артерий кусками тромбов или окклюзией полости аневризмы. Оба этих осложнения могут привести к острой ишемии и гангрене ног (внезапная потеря кровоснабжения). В полости сосуда постепенно образуются сгустки крови (тромбы). Когда этот сгусток остаётся прикреплённым к стенке сосуда, он не несёт никакой опасности. Если фрагмент тромба отрывается, он может переноситься далеко от аневризмы и вызывать закупорки мелких артерий, препятствуя потоку крови к тканям ниже по течению.
Подколенная аневризма может лопнуть (разорваться), но это происходит гораздо реже, чем эмболизация. В этом случае возникает пульсирующая гематома позади колена. Одновременно с разрывом следующим этапом наступает тромбоз подколенной артерии с развитием признаков острой недостаточности кровообращения конечности. У большинства людей развивается серьёзные ишемические изменения и гибель ноги. Только операция, проведённая в ближайшие 6-12 часов после осложнения, поможет избежать ампутации.
Прогноз
Именно осложнения аневризмы являются основным поводом к максимально срочному вмешательству. В группе пациентов с аневризмой вероятность тромбоза и острой ишемии с потерей конечности составляет 20% в год. Незнание своей патологии и ложные надежды на авось приводят к развитию тяжёлых осложнений.
Плановые операции успешны у 100% больных, и их эффективность сохраняется на многие годы.
После хирургического лечения подколенной аневризмы обычно наступает выздоровление. При операциях по поводу осложнений результат лечения зависит от срочности вмешательства. Если операция выполнена в первые 6 часов от начала заболевания, то ногу возможно сохранить у 80% пациентов, а после 24 часов выходом является только ампутация.
Аневризма подколенной артерии: симптомы, лечение, операция
На бессимптомными аневризмами (размером до 2 см) ведется наблюдение под контролем дуплексного УЗИ, и проводится консервативное лечение тех заболеваний, которые причастны к развитию аневризмы.
Подробнее:
В последнее время – если операция не подвергнет пациента высокому риску – даже бессимптомную аневризму сосудистые хирурги рекомендуют устранять из-за частых осложнений, которые возникают даже при незначительных размерах аневризмы.
Многие врачи используют диаметр 2 см с признаками тромбоза или без него в качестве показания для проведения профилактической операции, что подтверждается рекомендациями Американского колледжа кардиологов / Американской кардиологической ассоциации по заболеванию периферических артерий 2005 года.[21] При бессимптомных аневризмах, превышающих 4-5 см, требуется хирургическое вмешательство, поскольку они могут вызывать острую ишемию конечностей, вторичную по причине перегиба сосуда.
При наличии симптомов требуется хирургическое лечение: либо путем открытого оперативного вмешательства, либо с помощью эндоваскулярной трансплантации стента.
- Открытый хирургический подход
При открытой операции проводится лигирование (перевязка) подколенной артерии выше колена и ниже аневризмы – с исключением данного участка из кровотока, а затем его реконструкцией (реваскуляризацией) при помощи установки аутологичного трансплантата из подкожной вены пациента или искусственного протеза сосуда. [22]
Хирургическое шунтирование считается золотым стандартом для лечения аневризмы подколенной артерии (ПАА), особенно у молодых пациентов. [23] Большая подкожная вена (GSV) является идеальным материалом, а протезные трансплантаты – надежная альтернатива GSV для хирургического шунтирования.
- Эндоваскулярный подход
В последнее время эндоваскулярные методы приобрели популярность при восстановлении подколенной артерии в качестве альтернативы открытому хирургическому подходу. Это достигается за счет иссечения аневризматического мешка с имплантацией стент-графта. Недавние исследования показывают, что стентирование подколенной артерии является безопасным альтернативным методом лечения подколенной аневризмы, особенно у пациентов с высоким риском. Преимущества эндоваскулярной техники включают более короткое пребывание в больнице и сокращенное время операции по сравнению с открытым хирургическим вмешательством. Недостатки включают более высокие 30-дневные показатели тромбоза трансплантата (9% в группе эндоваскулярного лечения против 2% в группе открытого хирургического лечения) и более высокие 30-дневные уровни повторного вмешательства (9% в группе эндоваскулярного лечения против 4% в открытой группа хирургического лечения). [24]
Острый тромбоз лечат гепарином (вводят внутривенно и путем непрерывной инфузии). А при угрожающей ишемии прибегают к тромбэктомии с последующим шунтированием подколенной артерии.
Согласно Шведскому Общенациональному исследованию 2007 года, частота потери конечностей в течение 1 года после проведенной операции составила около 8,8%; 12,0% для симптоматических и 1,8% для бессимптомных аневризм (P 25]
симптомы, фото и хирургическое лечение
Содержание статьи:
Аневризма под коленом – это нарушение структуры стенок артерии, которая проходит за суставом в подколенной впадине. Заболевание в начальной стадии протекает бессимптомно, поэтому за медицинской помощью часто обращаются, когда ситуация осложняется. Есть несколько методов лечения и профилактики патологии.
Этиология и патогенез заболевания
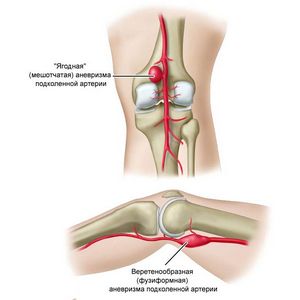 Аневризма периферических артерий случается намного реже, чем аневризма аорты. Обычно она поражает артерию, которая проходит под коленом. Реже аневризма затрагивает артерию на бедре, сонную артерию в области шеи и иногда на руках. 70% случаев аневризм периферических артерий приходится на подколенную и бедренную. Из них 4% протекают с симптоматикой разрыва, что может привести к потере конечности и смерти пациента. Поэтому крайне важно распознать заболевание как можно раньше.
Аневризма периферических артерий случается намного реже, чем аневризма аорты. Обычно она поражает артерию, которая проходит под коленом. Реже аневризма затрагивает артерию на бедре, сонную артерию в области шеи и иногда на руках. 70% случаев аневризм периферических артерий приходится на подколенную и бедренную. Из них 4% протекают с симптоматикой разрыва, что может привести к потере конечности и смерти пациента. Поэтому крайне важно распознать заболевание как можно раньше.
Аневризма — осложнение патологических деформаций подвздошной и брюшной артерий. Происходит расслоение стенки сосуда под коленом и его деформирование, выпячивание до 1,5 см. Нарушенная структура сосуда приводит к застою или замедлению кровотока в пораженном месте. Это в свою очередь приводит к осложнениям и тромбозу. Ткани в области патологии страдают от нехватки кислорода.
Специалисты выделяют две разновидности подколенной аневризмы:
- Истинная аневризма появляется как самостоятельное заболевание.
- Ложная аневризма – осложнение после пункции или хирургического вмешательства.
Признаки и симптоматика патологии
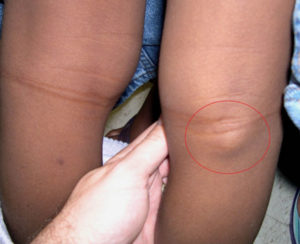
Шишка под коленом — признаки развития аневризмы
Аневризма подколенной артерии на стадии прогрессирования имеет ряд внешних и ишемических признаков:
- Выпирание узелка, шишка под коленом.
- Изменение оттенка кожных покровов в области проблемного участка.
- Неприятное ощущение пульсирующей вены.
- Боль при движении.
- Замерзание ног.
- Изменение чувствительности области поражения и в целом нижней конечности.
- Слабость мышц ноги, в особенно сложных случаях парез или паралич.
Чаще заболевание протекает без явных симптомов либо с ощущениями пульсации, боли за коленом. Видимое увеличение вены за коленом можно заметить или почувствовать.
При возникновении первых проявлений следует незамедлительно посетить ангиохирурга для консультации, наблюдения и лечения.
Возможные осложнения
Прогрессирующая аневризма способна привести к разрыву артерии. Это приводит к острой ишемии тканей нижних конечностей и показаниям к ампутации.
Частыми последствиями заболевания становятся:
- Застой крови, отеки, кислородное голодание прилежащих тканей.
- Тромбообразование.
- Некроз тканей, трофические язвы, иногда гангрена.
Вовремя назначенная терапия способна предупредить осложнения. В такой ситуации опасно заниматься самолечением и оттягивать поход к врачу.
Диагностика и лечение
МРТ коленных суставов
Перед тем как выбрать технику лечения важно правильно установить диагноз и степень заболевания. Опытный врач после осмотра и пальпации сможет выявить аневризму под коленом. Дополнительно будет назначена ангиография и/или КТ, МРТ, УЗИ.
После обследования потребуется наблюдение и консервативное лечение. Прибегать к народным методам без консультации специалиста опасно.
Выбирая метод лечения аневризмы, врач основывается на состоянии сосудов, степени поражения и других показателях. Возможные варианты:
- Открытое хирургическое вмешательство: шунтирование, лигирование и/или частичная резекция.
- Эндоваскулярное вмешательство.
- Внутриартериальный тромболиз.
Хирург принимает решение об удалении вены и протезировании участка либо о наложении лигатур, стентировании.
В половине случаев проводят протезирование, это самый распространенный метод. Остальные методы также эффективны, если они верно выбраны, правильно и вовремя осуществлены.
После операции необходимо соблюдать все рекомендации врача в отношении реабилитации. Возможно, потребуется утягивание области колена и ношение специального наколенника, бандажа.
Народные методы
Народными методами допускается пользоваться в период реабилитации для поддержания тонуса сосудов. Применяют средства на основе бузины: ветку или измельченные ягоды растения настаивают в стакане кипятка и процеживают. Принимают по чайной ложке. Также делают настой из желтушника.
Настой из ягод боярышника укрепит стенки сосудов. 2 столовые ложки кашицы из ягод заливают 0,5 л кипятка и настаивают 30 минут. Принимают за пару часов до еды.
Отвар или настой укропа помогает в послеоперационный период. Средство защищает от возможных осложнений. Настаивают в 300 мл кипятка 1 ложку высушенного и измельченного укропа. Можно сделать отвар в литре кипятка в течение получаса.
Применение народных средств обосновано только в качестве вспомогательного метода лечения.
Профилактика опасного недуга

Физическая нагрузка улучшает кровообращение и укрепляет сосуды
Аневризма коленного сустава может быть вызвана нездоровым образом жизни, наследственностью, слабостью сосудистой стенки. Рекомендуется во избежание недуга соблюдать важные правила:
- Отказаться от курения и алкоголя.
- Правильно питаться.
- Заниматься спортом, физкультурой и беречься от травм.
- Контролировать давление.
Аневризма подколенных и других артерий
Быстрая запись
Группа риска
В группу риска входят лица старшего возраста, у которых отмечаются:
- длительное пристрастие к курению;
- наличие гипертонической болезни;
- наличие атеросклеротических поражений;
- воспалительные процессы на фоне васкулитов;
- попадание инфицированных эмболов (тромбов) в просвет сосудов;
- пристрастие к пище с увеличенным содержанием животных жиров;
- наличие травм с дисфункцией кровеносных сосудов.
Симптомы
На первых порах болезнь совершенно не дает о себе знать и протекает бессимптомно. Затем клиническая картина активно меняется, и наблюдаются четкие признаки недуга. Среди них преобладают:
- опухолевидное выступающее образование;
- пульсация в месте поражения сосуда;
- острая, но постепенно утихающая боль;
- слабость конечности;
- расстройство чувствительности;
- онемение;
- холодность конечностей;
- бледность кожи с постепенным переходом к синюшности.
Как появляется и развивается
Аневризма может носить как одиночный характер, так и множественный. В нижних конечностях локализуется в зоне подколенного сустава или в районе паха (поражение бедренной артерии). Появляется в результате нарушения строения стенок сосуда и утраты его каркасности. Также могут отмечаться рубцовые изменения. Все это приводит к тому, что под воздействием кровяного давления в проблемном месте наблюдается расширение просвета артерии.
Клиническая картина начинается с нестерпимой боли. Со временем она постепенно снижается, и тогда возникают расстройства чувствительности, резкая слабость в ногах, их похолодание, онемение. Кожа бледнеет, становится синюшной. Нередко появляются мышечные контрактуры вплоть до утраты функциональности конечностей. Могут возникнуть параличи.
Насколько опасна аневризма подколенных и других артерий
Опасность заболевания состоит в том, что в ходе него способны возникнуть такие нежелательные явления, как:
- разрыв аневризмы с острой ишемией;
- тромбоз с окклюзией сосудов;
- острая артериальная недостаточность в сосудах голеностопа;
- гангрена тканей.
Методы лечения
Заболевание лечится хирургическим путем. Это – базовая методика. Она предотвращает потенциально небезопасные осложнения, включая блокировку тока крови к ноге и формирование тромбов.
В основном используют несколько способов:
- открытое хирургическое вмешательство;
- эндоваскулярное (закрытое) вмешательство.
Первое состоит в рассечении тканей и получении открытого доступа к пораженной зоне. Затем выполняется шунтирование аневризмы (ее обход). Для этого может применяться сосуд, взятый из другой части организма, или искусственный имплантат. Иссекается мешок аневризмы, чтобы предупредить сжатие расположенных рядом кровеносных сосудов.
Второе является малоинвазивной процедурой. Состоит во введении катетера через кожные покровы с последующей установкой стента – каркаса из проволоки, выполненного в цилиндрической форме. Он укрепляет стенки сосуда и предотвращает стеноз артерий нижних конечностей, разрыв аневризмы и образование тромбов. Этот метод отличается быстрым восстановительным периодом и коротким сроком пребывания в больнице.
Существует еще один метод лечения – выжидательная тактика. Она заключается в регулярном наблюдении за пораженным участком с помощью ультразвука. Ее рекомендуют при незначительном увеличении просвета артерии и бессимптомном течении болезни.
Материалы по теме:
Аневризма сонной артерии
Аневризмы – явление опасное и распространённое. Серьезность данного заболевания проявляется в том, что на каком-то участке Стенка сосуда ограниченно растягивается, и как следствие становится тонкой и легкоранимой (это похоже на грыжу, только тут стенку выпячивает кровь). А если говорить об аневризме именно сонной артерии, увеличение опасности объяснять не приходится.
Лечение аневризм артерий
Аневризм подколенных артерий чаще всего не представляет повода к операции. В данном случае медики могут посоветовать регулярно совершать пешие прогулки для обеспечения нормального кровотока. А также – не скрещивать ноги при сидении.
Заболевания сосудов ног
При современном темпе и образе жизни наша сосудистая система становится одним из самых уязвимых участков нашего организма. Нарушается кровообращение, появляются излишние нагрузки и разнообразные застойные явления в сосудах и тканях – список заболеваний сосудов нижних конечностей велик. Как правило, они имеют схожие симптомы и профилактику.
Хирургическая тактика при аневризмах подколенной артерии / Страна Врачей
Необходимость выполнения реконструктивных операций у этой категории больных в данное время разделяется не всеми сосудистыми хирургами, решение чаще всего принимается с учётом клинического протекания заболевания и параметров аневризмы.
Выбор хирургической тактики при аневризмах подколенной артерии в зависимости от типа аневризм подколенной артерии
За период с 1980 по 2007 гг. в отделении хирургии магистральных сосудов Национального института хирургии и трансплантологии имени А.А. Шалимова АМН Украины под наблюдением находились 72 больных с аневризмами подколенной артерии. Относительно 10-ти посттравматических аневризм использовалась активная хирургическая тактика, в связи с быстрым её ростом, возможностью разрыва и яркой симптоматикой. Пациенты с атеросклеротическими аневризмами подколенной артерии составляли основную группу исследования, и определение показаний к их хирургическому лечению требовало комплексного похода.
Показания для выполнения оперативного лечения аневризм подколенной артерии были разделены на абсолютные и относительные.
К абсолютным показаниям отнесли аневризмы, осложнённые тромбозом или разрывом аневризматического мешка. Также к абсолютным показаниям отнесли тромбоэмболические осложнения дистального сосудистого русла, которые сопровождались ишемией тканей в покое, или перемежающейся хромотой на дистанции меньше чем 200 м, при болевой симптоматике за счет сдавления аневризмой нервов или вен, наличие пристеночного тромба в аневризматическом мешке, аневризмы подколенной артерии больше 3 см в диаметре.
>К относительным показаниям относили тромбированные аневризмы подколенной артерии с сохранённым дистальным кровотоком, хорошо развитыми коллатералями, без ишемии покоя с перемежающейся хромотой на дистанции более 200 м, и бессимптомные аневризмы размером 2-3 см.
Виды операций при аневризмах подколенной артерии
После установления диагноза заболевания и отсутствия медицинских противопоказаний больным выполнялось хирургическое лечение. Выполненные операции были разделены на три группы:
- первая группа больных, которым восстанавливался магистральный кровоток без резекции аневризмы подколенной артерии ― 19 больных;
- вторую группу составили больные, которым выполнялась резекция аневризмы подколенной артерии с восстановлением магистрального кровотока ― 21 больной;
- третья группа ― пациенты, которым выполнялись операции, направленные на непрямую реваскуляризацию ― трое больных.
В каждой группе операции отличались по характеру использованного материала ― аутовенозного или аллопротезов, а также по длине шунтирующего материала: бедренно-подколенный, подколенно-подколенный, бедренно-берцовый.
Выбор метода оперативного вмешательства зависел от размера аневризмы, наличия или отсутствия аневризм бедренной и берцовых артерий, наличия окклюзийно-стенотических процессов артерий. Для выбора метода оперативного вмешательства, положения больного на операционном столе, выбора доступов к артериям конечности, использовали разработанную в клинике клинико-анатомическую классификацию аневризм подколенной артерии в сочетании с атеросклеротическим процессом, и размеры аневризмы. Так, при аневризмах подколенной артерии I типа, предпочтение отдавалось подколенно-подколенному шунтированию из заднемедиального доступа, положение больного на животе. Указанная тактика основывалась на гемодинамических преимуществах короткого шунта длиной 6-8 см. Для предотвращения травматизации окружающих структур резекцию аневризмы рекомендуем не выполнять, а ограничиться внутримешочным протезированием. При аневризмах II типа выбор операции зависел от состояния артерий притока и оттока. При аневризмах подколенной артерии IIа типа предпочтение отдавалось бедренно-подколенному шунтированию, желательно аутовенозным материалом, с перевязкой аневризмы при положении больного на спине. При аневризмах подколенной артерии IIб, в, г типов предпочтение отдавали перевязке аневризмы с бедренно-подколеным или бедренно-берцовым шунтированием. В любом случае пытались уменьшить длину шунта.
С учетом клинических проявлений лигирование аневризм подколенной артерии проводили при аневризмах меньше 2 см в диаметре. При аневризмах более 3 см выполняли резекцию аневризмы с внутримешочным протезированием.
При выборе доступа к аневризме подколенной артерии предпочтение отдавалось заднемедиальному доступу, так как он предоставляет широкий доступ к аневризме, к проксимально и дистально расположенным артериям, а также при положении больного на боку открывается удобный доступ к большой подкожной вене на бедре без изменения положения тела на операционном столе.
При наличии аневризмы подколенной артерии диаметром до 3 см и тромбозе ее полости выделение самой аневризмы не проводили. Выделяли неизмененные артерии выше и ниже, лигировали аневризму с обеих сторон последующим обходным шунтированием, так как при резекции аневризмы существует высокая степень риска травмирования прилегающих венозных, лимфатических сосудов, нервных стволов, возникает необходимость пересечения мышц, а соответственно увеличивается время операции и срок послеоперационной реабилитации.
При аневризмах подколенной артерии диаметром более 3 см ее выделяли и раскрывали только по задней поверхности с внутримешковой прошивкой коленных артерий и последующим восстановлением магистрального кровотока.
Для реконструкции предпочитали аутовенозный материал, и только при отсутствии последнего или несоответствия диаметров артерии и вены использовали аллопротезы.
Особенности оперативных вмешательств при аневризмах подколенной артерии
Анализируя оперативные вмешательства при аневризмах подколенной артерии, нужно отметить их разнообразие по уровню наложения анастомозов, резекционному способу, виду шунтирующего материала. Так, резекция аневризмы подколенной артерии с бедренно-подколенным шунтированием аутовеной выполнялась 4 больным, аллопротезом – 3 больным. Резекция подколенно-подколенным шунтированием аутовеной – 6-ти пациентам, аллопротезом – 8 больных. Перевязка аневризмы подколенной артерии с бедренно-подколенным шунтированием аутовеной – у 5-ти пациентов, аллопротезом – у 4-х больных, с бедренно-заднеберцовым шунтированием аутовеной – у 7-ми больных, аллопротезом – у одного пациента.
Лигирование аневризмы подколенной артерии с бедренно-переднеберцовым шунтированием аутовеной – у 3-х больных. Разъединение артериовенозной аневризмы подколенной артерии – у 2-х больных, внутрипросветная прошивка аневризмы (операция МАТАС) – у одного больного. Резекция аневризмы подколенной артерии с пластикой артерии аутовенозной заплатой – у 4-х больных. У двух больных выполнена поясничная симпатектомия, у одного пациента – резекция аневризмы без реконструктивной операции, и у одного – операция закончилась ревизией артерий подколенно-бедренного сегмента.
Резекция аневризмы подколенной артерии с разделением артериовенозной фистулы с одновременным протезированием подколенной артерии и ушиванием дефекта подколенной вены выполнена у одного больного.
В качестве венозного шунта использовали реверсированный сегмент большой подкожной вены, аллопротезирование выполнялось протезами типа «Север» и «Gora-Tex» из политетрафторэтилена (ПТФЭ).
Результаты оперативных вмешательств при аневризмах подколенной артерии
Различали хороший, удовлетворительный и неудовлетворительный результат реконструктивных операций.
Результат оперативного вмешательства считался хорошим, если послеоперационный период протекал без осложнений, на стопе определяется периферическая пульсация, уменьшались ишемические явления (исчезали боли покоя, увеличивалась дистанция движения до 500 м, заживали трофические язвы). Данные регионального систолического давления составляли в среднем 125 мм рт. ст., плечелодыжечный индекс ― 1.0, перфузионное давление 38,2 ПЭ.
Удовлетворительным считали результат, когда реконструированный сегмент функционировал, уменьшились явления ишемии нижних конечностей (исчезали боли покоя, увеличивалась дистанция ходьбы до 200 м), наблюдалась тенденция к заживлению трофических язв. Данные регионального систолического давления составляли в среднем 60 мм рт. ст., плечелодыжечный индекс ―0,50, перфузионное давление 31,3 ПЭ.
Неудовлетворительным ― если после реконструктивной операции прогрессировали явления ишемии тканей нижней конечности, развивались осложнения, приводившие к потере конечности. Основными критериями оценки результатов реконструктивных операций по поводу аневризм подколенной артерии были потеря конечности, ее причины и осложнения. Операционной смертности (смерть наступила в срок до 30 суток после операции), равно как и летальности во время операции, в нашем обследовании не было. Анализ причин потери нижней конечности у больных с аневризмой подколенной артерии показал, что во всех случаях у больных были осложнения в протекании болезни на дооперационном этапе и результат реконструктивной операции зависел от состояния дистального сосудистого русла.
Непосредственные результаты (до 30 дней) выполненных реконструктивных операций у больных с аневризмой подколенной артерии в зависимости от дооперационного состояния представлены в таблице 1.
Таблица 1
Непосредственные результаты реконструктивных операций
| Хороший результат | Удовлетворительный результат | Неудовлетворительный результат | |
| Симптоматические аневризмы подколенной артерии | 14 | 18 | 5 (2 без реконструктивных операций) |
| Асимптоматические аневризмы подколенной артерии | 15 | ____ | ____ |
При наличии осложнений результаты лечения значительно ухудшаются. Так, из 23-х больных с тромбозом аневризмы подколенной артерии, ампутация нижней конечности на уровне н /3 бедра у двоих больных выполнена первично, в раннем послеоперационном периоде ― у двоих в н/3 бедра, и у одного пациента в в/3 голени. У 2-х выполнены экономные ампутации на стопе вследствие дооперационной тромбоэмболии из аневризматического мешка. После оперативного вмешательства отек прооперированной конечности наблюдался у 2-х больных, лимфорея из п/о раны ― у 3-х, и арозивное кровотечение ― у 3-х пациентов.
Анализируя собственные наблюдения, причиной неудовлетворительных результатов в ближайшем послеоперационном периоде можно назвать недостаточность артериального кровотока голени и стопы, причиной которой были распространенный облитерирующий атеросклероз сосудов нижней конечности, осложнения аневризм подколенной артерии: тромбоз и тромбоэмболия дистального сосудистого русла.
Причиной тромбоза реконструированного сегмента было неудовлетворительное состояние дистального сосудистого русла. Частота тромбозов реконструированного артериального сегмента в собственном наблюдении – 11,6%. Анализируя причины тромбоза, нужно обратить внимание на то, что у всех этих больных отмечались осложнения в дооперационном периоде в виде тромбоза или тромбоэмболии артерий голени. Из-за указанного фактора артерии ниже реконструированного сегмента были неспособны принять магистральный кровоток. От количества сохраненных артерий голени зависел и исход операции. Двум больным была выполнена тромбэктомия из реконструированного сегмента в раннем послеоперационном периоде с восстановлением дистального кровотока.
Причины осложнений оперативных вмешательств при аневризмах подколенной артерии
Осложнения, связанные с тяжестью сопутствующих заболеваний, в раннем послеоперационном периоде наблюдались у 7-ми больных. Из них один больной находился на лечении программным гемодиализом по поводу хронической почечной недостаточности и умер от разрыва аневризмы брюшной части аорты через месяц после операции, у 5-ти пациентов наблюдалось ухудшение коронарного кровообращения, у одного больного развился ишемический инсульт, закончившийся смертью через 11 месяцев после операции.
Проанализированы отдаленные результаты по функционированию шунтов, сохранению конечности и выживаемости пациентов (таблица 2).
Таблица 2
| 5-летнее | 10-летнее | |
| Функционирования шунта | 26 (74%) | 14 (61%) |
| Сохранение конечности | 32 (91,4%) | 20 (87%) |
| Выживание пациента | 35 (76%) | 23 (50%) |
При пятилетнем наблюдении за группой неоперированных больных установлено, что у всех аневризм третьей группы в период до 30 мес. наступило осложнение ― тромбоз, по поводу чего у 4-х выполнялись операции в сосудистых отделениях по месту жительства, у одного ― закончилось ампутацией в ближайшем п/о периоде, у 5-ти ― хронической артериальной недостаточностью II степени по Фонтейну.
Во второй группе осложнения, в виде эмболии берцовых сегментов, развились у 2-х больных, больные лечились консервативно. У пациентов первой группы осложнения в виде эмболии дистального сосудистого русла развились у одного. Таким образом, в 8-ми (30,7%) случаях за пятилетний период развились осложнения, в одном случае (2,6%) закончилось ампутацией н/конечности. Из-за увеличения аневризмы, из 12-ти аневризм подколенной артерии первой группы трое пациентов перешли в группу 2 и один пациент в третью группу. Из 9-ти пациентов 2-й группы пятеро перешли в третью.
Выводы:
Тактика лечения аневризм подколенной артерии должна базироваться на комплексном подходе в диагностике с учетом клинико-анатомических особенностей каждой. Наиболее достоверным методом диагностики аневризм подколенной артерии является ультразвуковое дуплексное сканирование, чувствительность и специфичность которого достигает 100%. Артериография нижних конечностей при аневризмах подколенной артерии позволяет адекватно определить состояние дистального кровотока и выбрать тактику лечения у 60% больных.
Абсолютными показаниями к оперативному лечению аневризм подколенной артерии являются посттравматические аневризмы, аневризмы, осложненные тромбозом аневризматичного мешка, разрывом, тромбоэмболией дистального сосудистого русла, сопровождающиеся ишемией покоя, аневризмы диаметром более 3 см.
Операцией выбора при аневризмах подколенной артерии диаметром менее 3 см является перевязка аневризмы с бедренно-подколенным аутовенозным шунтированием, при размерах более 3 см резекция аневризмы с бедренно-подколенным шунтированием.
Причинами послеоперационных осложнений является неудовлетворительный дистальный кровоток, как следствие тромбоза аневризмы подколенной артерии у 80%, и тромбоэмболии дистального сосудистого русла – в 20% случаев, что свидетельствует о необходимости раннего хирургического вмешательства.
В качестве стандарта диагностики всем больным при выявлении аневризмы подколенной артерии необходимо прицельно проводить обследование аорты, что позволило выявить аневризмы брюшной части аорты в 23% случаев, а при первичном выявлении аневризмы брюшной части аорты обследовать подколенные артерии, что позволило выявить аневризмы подколенной артерии у 30% больных.
Стандартом лечения аневризмы подколенной артерии должно быть хирургическое вмешательство, которое позволяет сохранить конечность у больных с асимптомными аневризмами в 100% случаев, у больных с симптомными аневризмами в 80% случаев.
Данилец А.О.
к.м.н., сосудистый хирург
Национальный институт хирургии и трансплантологии
Аневризма подколенной артерии. Диагностика и методы лечения
Главная / Аневризма подколенной артерии. Диагностика и методы леченияАневризма подколенной артерии является наиболее распространенным типом аневризм периферических артерий, составляя 70% – 85% от общего их количества. Более 95% аневризм периферических артерий встречается у мужчин, а средний возраст пациентов — 65 лет.
Атеросклероз является пичиной заболевания более чем в 90% случаев.
Истинный патогенез (процесс формирования) такой аневризмы не известен. Большинство из них являются веретенообразными и двусторонними (до 70% случаев).
Аневризм подколенной артерии связаны с аневризмами брюшной аорты в 20% – 40% случаев, но только 1% – 2% в брюшной аорте связаны с подколенной.
Около 65% случаев являются симптоматическими, и большинство аневризм от 3 до 4 сантиметров в диаметре. Традиционно считалось, что крупные чаще вызывают симптомы, чем мелкие аневризмы, но последние исследования поставили такое мнение под сомнение. Некоторые исследования показали, что небольшие аневризмы имеют более высокий темп тромбоза.
Наиболее распространенные симптомы: ишемия нижних конечностей и ощущение пульсации. 25 – 55% больных имеют тромбоз, и 6% – 25% — дистальную эмболию. Эмболы могут привести к закупорке сосудов, что может привести к ампутации (примерно 25% случаев у пациентов с тромбоэмболией).
Разрыв аневризмы подколенной артерии случается редко, возникает только у 2% – 7% пациентов, и даже когда разрыв происходит, смертность встречается редко. Хромота присутствует у 40% таких пациентов.
ДИАГНОСТИКА И ИССЛЕДОВАНИЯ
В первую очередь физическое обследование. Аневризмы определяются как пульсирующие образования в подколенной ямке.
Первоначальным исследованием является дуплексное сканирование. Помогает диагностировать аневризмы; отличать их от других подколенных проблем, таких как киста Бейкера; точно измерить ее размер; а также выявить тромб.
Артериографии применяется не для диагностики, а скорее используется для оценки притока и оттока крови. Это может быть ценным методом в выявлении анатомии, а также возможной дистальной эмболизации. Некоторые исследователи считают, что это обязательный предоперационный тест (из-за воздействия дистального оттока на долгосрочную проходимость шунтов).
МРА и КТА ещё одни потенциальные методы визуализации. МРТ обычно проводится, когда у пациента наблюдается почечная недостаточность или аллергия на контрастное вещество, и она может обеспечить точную оценку аневризмы и кровотока вместо артериограммы. Кровоток визуализируется по задней большеберцовой и малоберцовой артерии.
ЛЕЧЕНИЕ
Размер аневризмы подколенной артерии играет меньшую роль в принятии решения для лечения по сравнению с аневризмами в других местах, таких, например, как брюшная аорта. Это происходит потому, что основная смертность от аневризм подколенной артерии происходит вследствие тромбоэмболии, а не разрыва. Таким образом, симптоматические аневризмы требуют лечения, независимо от размера.
Другие симптомы, требующие лечения: любой размер с содержанием интрамурального тромба и бессимптомные более 2 сантиметров.
Ампутация проводится у 30% у пациентов с тяжелой ишемией.
Из-за развития осложнений, вызывающих смертность, большинство хирургов приступает к лечению любой подколенной артерии с аневризмой более 2 см. На самом деле, небольшие аневризмы (по последним данным) имеют более высокую скорость тромбоэмболии. Это означает, что порог для хирургического вмешательства должен быть ниже, чем текущие руководящие принципы, и некоторые исследователи отстаивают эту позицию.
ОПЕРАТИВНОЕ ВМЕШАТЕЛЬСТВО
Используются два подхода: медиальный или латеральный.
Медиальный подход используется чаще. Он предлагает ряд преимуществ: простота доступа к поверхностной бедренной и подколенной артериям; получение доступа к подкожной вене без изменения положения пациента.
Латеральный подход используется для небольших аневризм. Он имеет уменьшенный риск, связанный с травмой нерва или сосуда и сокращает время восстановления пациента.
Широко используется альтернатива: резекция и шунтирование. Некоторые исследователи, сторонники такого подхода, предпочитают его для больших аневризм со значительными симптомами сдавления смежных структур.
Долгосрочные коэффициенты проходимости шунтов напрямую коррелируют с предоперационными ишемическими симптомами. Пятилетние показатели проходимости шунтов для бессимптомных пациентов, перенесших плановые операции от 82% до 97%, показатели проходимости для симптоматических пациентов только 39% – 70%. Пятилетние коэффициенты проходимости для подкожных венозных шунтов от 77% до 94%, для искусственных протезов от 29% до 42%.
Несколько исследований изучали роль предоперационной тромболитической терапии. Так как качество дистального оттока оказывает сильное влияние на проходимость шунтов, тромболитическая терапия может восстановить проходимость в тромбированных сосудах, тем самым улучшая отток и позволяя сохранить конечности.
ЭНДОВАСКУЛЯРНОЕ ЛЕЧЕНИЕ
Со стремительным развитием эндоваскулярных технологий и материалов, внимание было обращено и на аневризмы подколенной артерии. Лечение их с применением покрытых стентов имеют пока неоднозначные результаты. Однако при эндоваскулярном лечении у пациентов не было осложнений.
Специалисты в области сосудистой хирургии, работающие в Инновационном сосудистом центре, лечат подколенную аневризму самыми современными методами.
Аневризма подколенной артерии: что необходимо знать о заболевании и методах его лечения
Что такое аневризма подколенной артерии и чем она вызывается?
Аневризма подколенной артерии проходит позади колена.
Под термином аневризмы, мы имеем в виду место выпирания или расширения артерии, которое отличается в диаметре от нормальной артерии более чем в 1,5 раза.
Подколенная аневризма может быть определена если диаметр артерии увеличивается более чем на 2 см. Стенка артерии при этом продолжает слабеть и размер аневризмы будет расти. Аневризмы подколенной артерии бывают двусторонними в 50% случаев.
Довольно много пациентов с данным заболеванием также имеют аневризму брюшной аорты.
Заболевание, как правило, связано с атеросклеротической дегенерацией артериальной стенки; они чаще встречаются у мужчин, обычно в возрасте свыше 60 лет и курильщиков. Однако, есть и другие причины, такие как защемление подколенной артерии и синдром Марфана и Элерса-Данлоса.
Наконец, есть еще один тип аневризмы подколенной артерии, называемый ложная аневризма или pseudoaneurysma, которая возникает на фоне инфекции (микотические аневризмы) или травмы сосудистой стенки.
Каковы последствия аневризмы подколенной артерии? Каковы симптомы?
Весьма распространены случаи, когда образуется тромб в просвете оболочки артериальной стенки в области аневризмы. Тромб может полностью заблокировать артерию. Опасность в этих случаях заключается в том, что приток крови к ноге может значительно снизиться, а это грозит развитием ишемической гангрены.
Большинство аневризм подколенной артерии не вызывают никаких симптомов. Наиболее частыми симптомами являются перемежающаяся хромота при ишемии, или снижение кровообращения (происходит постепенно на хронической основе), или острая боль в ноге, когда ишемия критическая.
В некоторых случаях, особенно если аневризма достаточно большая, может произойти разрыв и кровотечение с развитием большой гематомы на ноге, либо (из-за ее размеров, даже без разрыва) может быть пережата соседняя подколенная вена или нерв рядом, вызывая отек ноги или онемение, соответственно.
Как подколенная аневризма диагностируется?
Опытный сосудистый хирург должен уметь заподозрить наличие аневризмы подколенных артерий при клиническом осмотре конечностей, в том числе пальпации под коленом.
Диагноз устанавливается с использованием визуализационных тестов, таких как дуплексное сканирование и КТ-ангиография, которые необходимы для изучения анатомической морфологии аневризмы и планирования соответствующего лечения.
Когда операция необходима и какие техники применяют?
Общее мнение состоит в том, что все подколенные аневризмы, вызывающие симптомы надо лечить, и что все аневризмы более 2 см. в диаметре, даже бессимптомные, также должны быть пролечены.
Если острая ишемия возникает вторично в результате артериального тромбоза в отношении аневризмы, риск ампутации конечности значительно увеличивается.
Способы лечения зависят в основном от анатомо-морфологических особенностей аневризмы. В настоящее время применяются следующие методы:
- Открытая хирургия, которая может включать в себя бедренно-подколенное шунтирование (с использованием венозного трансплантата) в сочетании с лигированием аневризмы или частичная резекция аневризматического мешка. Данные процедуры предпочтительны в большинстве случаев.
- Зндоваскулярное лечение с введением покрытых стентов чрескожно, т.е. аналогично баллонной ангиопластике и стентированию.
- В некоторых случаях периоперационный или интраоперационный внутриартериальный тромболизис может быть эффективным в удалении дистальных артерий ног.
Сосудистый хирург — единственный квалифицированный врач, который предложит типы лечения и поможет выбрать оптимальный способ в вашей конкретной ситуации.
Есть ли осложнения после операции?
Существуют риски, связанные с любым медицинским вмешательством; однако, это сведено к минимуму, особенно если операция проводится хорошо подготовленным сосудистым хирургом.
Врач обсудит с Вами преимущества операции и возможные риски.
После оперативного вмешательства отек оперированной ноги практически неизбежен. Кроме того, может наблюдаться утечка жидкости (лимфы) из раны (проходит сама по себе в течение недели).
Серьезные, но к счастью редкие осложнения: инфекция, кровотечение или закупорка трансплантата; для решения таких проблем может потребоваться длительное лечение антибиотиками или хирургическое вмешательство.
Как и при любой серьезной операции существует риск возникновения проблем с сердцем (особенно у курильщиков): сердечный приступ или инсульт.
Осложнения эндоваскулярного лечения: ослабление артериальной стенки, кровотечение, формирование гематомы или расслоение артерии. Еще одной проблемой может быть засорение артерий конечности (дистальнее аневризмы), уменьшение притока крови к стопе. В 1-2% случаев, операция может потребоваться, чтобы исправить эту проблему. Раневая инфекция встречается редко. Иногда аллергические реакции могут возникать, особенно среди людей, которые имели предыдущие подобные случаи.
Если у вас есть проблемы с сердцем, такие как сердечная недостаточность или астма, может возникнуть одышка, но это редко является серьезной проблемой. Также редко нарушения функции почек или почечная недостаточность могут возникнуть после эндоваскулярной процедуры, особенно если вы диабетик или имеете заболевание почек.
Что я могу сделать, чтобы помочь себе?
Вы должны внести изменения в свой образ жизни, чтобы помочь предотвратить вероятность дальнейшего повреждения артерий. Если этого не сделать, Вы будете подвержены повышенному риску сердечного приступа, инсульта или проблем с кровообращением в ногах. Эти изменения включают в себя:
- Бросить курить полностью.
- Выполнение аэробных упражнений, таких как быстрая ходьба, в течение 25 — 30 минут ежедневно.
- Поддержание идеального веса тела.
- Употребление продуктов с низким содержанием животного жира, холестерина и калорий.
- Прием лекарств (если назначил врач), для контроля кровяного давления, уровня холестерина в крови и сахарного диабета.
Обратите внимание, представленная информация не является заменой медицинской консультации и лечения.
В Инновационном сосудистом центре вам предоставят полный спектр услуг по диагностике и лечению аневризмы подколенной артерии. Более детальная информация здесь.


