Можно ли париться в бане при бурсите локтевого сустава – Как лечить бурсит локтевого сустава с помощью народных методов: компрессы, отвар и примочки
вред или польза для организма?
Издавна русский народ считал, что пар и веник способны вылечить любую болезнь. Стоило хвори появиться в доме, как медленно топили баньку и вели туда немощного.
Водные процедуры в сочетании с использованием лекарственных трав помогали победить простуду, избавляли от нервных перегрузок, омолаживали кожу.
Появилось множество поговорок, метко составленных народом. Старые люди утверждали, что русская кость тепло любит.
С помощью горячего воздуха и воды избавлялись от патологий опорно-двигательного аппарата.
А можно ли при бурсите ходить в баню, спрашивают современные пациенты, придя к врачу на прием.
Все рекомендации собраны в статье, которая адресована тем, у кого обнаружены проблемы с суставами.
Содержание статьи
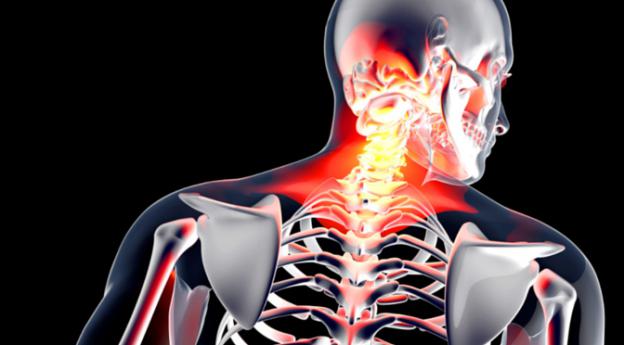
Симптоматика бурсита
При воспалении околосуставной сумки развивается бурсит. Он поражает тазобедренные и локтевые суставы, локализуется в области плеча, пальца и даже пятки.
Однако симптомы заболевания на начальной стадии довольно схожие:
- болевые ощущения в области воспаленной бурсы;
- отечность тканей;
- покраснение кожных покровов;
- частичная обездвиженность конечности.
При инфекционном бурсите может повышаться температура выше 39º. Больные испытывают дискомфорт, общую слабость.
При переходе заболевания в хроническую форму рецидивы наступают часто, но симптоматика слабо выражена.

Развитие бурсита плечевого сустава
Чтобы определить, можно при бурсите ходить в баню, необходимо точно установить диагноз.
Консультация специалиста, занимающегося лечением, поможет избежать нежелательных осложнений, которые нередко появляются при неправильном использовании тепловых процедур.
Можно ли ходить в баню при бурсите
Бурсит и баня – понятия совместимые, однако к их объединению необходимо подходить осторожно, учитывая советы профессионалов.
Под воздействием тепла и горячей воды, припарок состояние больного, имеющего проблемы с опорно-двигательным аппаратом, улучается. Происходят заметные изменения:
- активизируются метаболические процессы;
- повышается тонус;
- кровь быстрее разносит по организму полезные вещества и кислород;
- общее состояние становится бодрым.
Однако стоит учитывать, что баня при бурсите локтевого сустава рекомендована лишь в случаях, когда отсутствует обострение. Пока заболевание находится в острой форме о парилке думать не стоит.
Лучше заняться медикаментозным или домашним лечением, которое будут направлено на устранение симптомов доступными методами. Подойдут тугие повязки, компрессы.
Баня при бурсите коленного сустава, локтя или большого пальца на начальном уровне и в стадии ремиссии заболевания рекомендуется лишь тем, кто посещал парную до появления заболевания.

Поход в баню поможет избавиться от многих заболеваний
Если больной никогда не был в сауне, не переносит горячего воздуха, не стоит прибегать к крайностям. Ослабленный организм будет негативно реагировать на банные процедуры. Вместо ожидаемого выздоровления нередко происходят обострения.
Не рекомендуется парение локтевого сустава, колена, плеча, если у больного имеется ряд других патологий, при которых тепло противопоказано.
Столкнувшись с воспалением синовиальной сумки, обязательно необходимо посетить доктора, чтобы узнать, можно при бурсите ходить в баню, имея другие заболевания:
- гипертония;
- обострение язвы;
- туберкулез;
- онкология;
- проблемы с почками, камни в мочеточниках;
- цирроз;
- диарея;
- гепатит и другие.
Категорически запрещено посещать баню при бурсите, если у женщины начались месячные. Не подойдет процедура для тех, кто чувствует слабость, устал от физической работы.
Противопоказана баня при бурсите коленного, локтевого, плечевого сустава в послеоперационный период. Прогревание запрещено до полного восстановления организма.
Как правильно принимать банные процедуры
Чтобы в бане вылечить бурсит, следует придерживаться правил парения и приема тепловых процедур.
Они довольно простые, но гарантируют быстрое восстановление и отсутствие рецидивов.
Даже если париться в сауне ранее доводилось еженедельно, стоит в период болезни проявить осторожность. Наиболее приемлемым окажется щадящий режим.
На посещение парилки будет достаточно 7-10 минут. Выше первой полки с бурситом подниматься не стоит.
Учитывается самочувствие больного, его возраст. Если жар становится ощутимым, лучше покинуть помещение раньше намеченного времени.

Березовые веники в бане особенно полезны при бурситах
Важно правильно выбрать веник для парения тела. Полезными свойствами обладает береза, хотя для суставов будет неплохо пропарить тело эвкалиптом или крапивой.
С использованием веника можно выполнить массаж. Удары и похлопывания не должны быть сильными.
Отдых после парения должен проходить в комфортной обстановке. Нельзя при бурсите сразу с парной окунаться в прохладный бассейн или становиться под холодный душ.
Организм должен остывать постепенно: переохлаждение при воспалении суставов нежелательно.
После парения желательно выпить чашку теплого чая. Лучше заваривать травки, рекомендованные к использованию при лечении бурсита. Подойдет напиток, приготовленный из цветков липы, зверобоя.
Заключение
После сауны при бурсите обычно уходит боль, расслабляются мышцы, восстанавливается подвижность суставов.
Однако банные процедуры могут и навредить, поэтому только врач дает разрешение на посещение парной и точно определяет продолжительность процедуры.
В противном случае горячий пар, целебный веник лишь усугубят ситуацию и ухудшат состояние даже в состоянии ремиссии.
можно ли париться и как правильно это делать
 Бурсит представляет собой воспалительный процесс в суставной сумке. Он может поражать любой сустав, однако чаще всего локализуется в районе локтя.
Бурсит представляет собой воспалительный процесс в суставной сумке. Он может поражать любой сустав, однако чаще всего локализуется в районе локтя.
Данная патология имеет определенные особенности. На начальном этапе ее симптомы практически незаметны, однако по мере прогрессирования недуга человек может полностью утратить трудоспособность.
Лечение бурсита локтевого сустава в домашних условиях может проводится только под наблюдением специалиста.
Суть патологии
Многие люди интересуются, что такое бурсит локтевого сустава и как его лечить. Данный недуг развивается по причине воспалительного поражения локтевой синовиальной сумки. Код по МКБ-10 – M70.3. Другие бурситы локтевого сустава.
Характерным признаком патологии считается появление болезненной опухоли полукруглой формы. Без адекватной терапии она может спровоцировать гнойный бурсит, хронизацию процесса и потерю двигательной активности руки.
Бурсит. «О самом главном»
Общие правила терапии
Перед как лечить бурсит локтевого сустава в домашних условиях, следует получить консультацию специалиста. Многие люди интересуются, к какому врачу обратиться при данном недуге.
На начальном этапе развития поможет ревматолог или ортопед. В запущенных случаях потребуется консультация хирурга.
Как вылечить данное нарушение? Для этого рекомендуется соблюдать целый ряд правил:

Многие люди интересуются, можно ли париться в бане при бурсите локтевого сустава. В период обострения любые прогревания пораженной области запрещены. Во время ремиссии рекомендуется получить консультацию специалиста.
Данные рекомендации помогают лишь на раннем этапе развития недуга. Легкая форма патологии вполне поддается терапии в домашних условиях. В остальных ситуациях требуется консультация специалиста.
Медикаментозная терапия
При развитии острой формы неинфекционного бурсита нужно сразу идти к врачу. При таком диагнозе назначают консервативное лечение, которое включает несколько категорий мероприятий.
Чтобы устранить патологию, назначают специальные лекарства для перорального использования или в форме инъекций. Также может быть выписана местная терапия – мази, гели, компрессы.
При таком диагнозе обычно выписывают анальгетики и нестероидные противовоспалительные препараты. С их помощью можно устранить воспаление, уменьшить или полностью устранить основные симптомы бурсита – боль, отечность, повышенную температуру.
 К самым действенным средствам, которые позволяют решить указанные задачи, относят следующее:
К самым действенным средствам, которые позволяют решить указанные задачи, относят следующее:
Данные вещества выписывают в виде инъекций для купирования болевого синдрома. Когда неприятные симптомы пройдут, их можно использовать в таблетированной форме. Обычно курс лечения – 7-10 суток.
Лечение обязательно дополняют местными средствами. Обычно назначают готовые мази, которые обладают противовоспалительными и обезболивающими свойствами. К ним относят Фитобене, Вольтарен, Долобене.
Высокой эффективностью обладает многокомпонентный компресс. Для его изготовления потребуются такие вещества:
- Димексид – 50 мл раствора;
- вода – 50 мл;
- ампула Гидрокортизона;
- Новокаин 2 % – 20 мл раствора.
Чтобы справиться с бурситом инфекционного характера, тоже применяют обезболивающие и нестероидные противовоспалительные вещества. Однако в данном случае такие средства используют лишь для симптоматической терапии.
Основу лечения патологии должны составлять антибиотики. Такие препараты обеспечивают эффективное устранение патогенных микроорганизмов и успешно справляются с гнойным воспалением.
Конкретный антибактериальный препарат и его дозировку подбирает врач. Чаще всего применяют такие средства:
- пенициллины – Доксициклин, Амоксициллин, Аугментин;
- макролиды – Азитромицин, Кларитромицин, Ровамицин;
- цефалоспорины – Цефуроксим, Цефтриаксон, Цефепим.
Народные средства
Лечение народными средствами бурсита локтевого сустава носит вспомогательный характер. При использовании домашних рецептов категорически запрещено пренебрегать стандартными методами терапии.
К самым результативным средствам относят следующее:

Особенности питания
 Чтобы ускорить процесс выздоровления, должна соблюдаться специальная диета при бурсите локтевого сустава.
Чтобы ускорить процесс выздоровления, должна соблюдаться специальная диета при бурсите локтевого сустава.
Лечебное питание включает продукты, которые содержат витамины А, Е, С. Также в рационе должен содержаться желатин в достаточном количестве.
Потому рекомендуется есть такие блюда:
- продукты животного происхождения – рыбу, говядину, курицу, печень, молочные продукты;
- продукты растительного происхождения – капусту, свеклу, облепиху, орехи, зелень, тыкву.
Чтобы улучшить свое состояние, полезно есть заливную рыбу, холодец, кисель. Отличным вариантом станут молочные и фруктовые желе. Также в меню должна присутствовать тыквенная каша.
Период восстановления
Применение лечебных средств показано на протяжении 3 недель. В этот период пациент может испытывать боль. Данный симптом обусловлен формированием рубцовой ткани в суставе.
После завершения терапии человеку показана реабилитация. Она направлена на улучшение подвижности сустава, мышц и сухожилий.
В период восстановления применяют массаж и несложные физические упражнения. Чтобы не допустить негативных последствий, интенсивность занятий увеличивают постепенно.
Профилактика
 Чтобы предотвратить развитие бурсита, очень важно устранить факторы, которые приводят к повреждению суставных сумок. Потому профилактика включает отказ от перегрузок суставов, особенно без подготовки.
Чтобы предотвратить развитие бурсита, очень важно устранить факторы, которые приводят к повреждению суставных сумок. Потому профилактика включает отказ от перегрузок суставов, особенно без подготовки.
Также очень важно пользоваться специальными защитными приспособлениями во время спортивных занятий.
Бурсит локтевого сустава – довольно серьезная патология, которая сопровождается сильной болью и может стать причиной потери двигательной активности руки.
Чтобы справиться с недугом, можно использовать специальные лекарственные препараты и народные методы. Однако в запущенных случаях не удастся обойтись без помощи врача, который расскажет, чем лечить патологию.
Эти материалы будут вам интересны:
Похожие статьи:
- Что такое бурсит коленного сустава и как его лечить?Бурсит чаще всего возникает у молодых людей, которые ведут активный.
- Лечение эпикондилита локтевого сустава в домашних условияхНа локтевой сустав ежедневно приходится огромное количество нагрузок. Неудивительно, что.
- Чем снять воспаление локтевого сустава?Воспалительные процессы в суставах – это не возрастная болезнь, а.
Можно ли при бурсите ходить в баню: ответы врачей
Издавна русский народ считал, что пар и веник способны вылечить любую болезнь. Стоило хвори появиться в доме, как медленно топили баньку и вели туда немощного.
Водные процедуры в сочетании с использованием лекарственных трав помогали победить простуду, избавляли от нервных перегрузок, омолаживали кожу.
Появилось множество поговорок, метко составленных народом. Старые люди утверждали, что русская кость тепло любит.
С помощью горячего воздуха и воды избавлялись от патологий опорно-двигательного аппарата.
А можно ли при бурсите ходить в баню, спрашивают современные пациенты, придя к врачу на прием.
Все рекомендации собраны в статье, которая адресована тем, у кого обнаружены проблемы с суставами.
Симптоматика бурсита
При воспалении околосуставной сумки развивается бурсит. Он поражает тазобедренные и локтевые суставы, локализуется в области плеча, пальца и даже пятки.
Однако симптомы заболевания на начальной стадии довольно схожие:
- болевые ощущения в области воспаленной бурсы;
- отечность тканей;
- покраснение кожных покровов;
- частичная обездвиженность конечности.
При инфекционном бурсите может повышаться температура выше 39º. Больные испытывают дискомфорт, общую слабость.
При переходе заболевания в хроническую форму рецидивы наступают часто, но симптоматика слабо выражена.

Чтобы определить, можно при бурсите ходить в баню, необходимо точно установить диагноз.
Консультация специалиста, занимающегося лечением, поможет избежать нежелательных осложнений, которые нередко появляются при неправильном использовании тепловых процедур.
Можно ли ходить в баню при бурсите
Бурсит и баня – понятия совместимые, однако к их объединению необходимо подходить осторожно, учитывая советы профессионалов.
Под воздействием тепла и горячей воды, припарок состояние больного, имеющего проблемы с опорно-двигательным аппаратом, улучается. Происходят заметные изменения:
- активизируются метаболические процессы;
- повышается тонус;
- кровь быстрее разносит по организму полезные вещества и кислород;
- общее состояние становится бодрым.
Однако стоит учитывать, что баня при бурсите локтевого сустава рекомендована лишь в случаях, когда отсутствует обострение. Пока заболевание находится в острой форме о парилке думать не стоит.
Лучше заняться медикаментозным или домашним лечением, которое будут направлено на устранение симптомов доступными методами. Подойдут тугие повязки, компрессы.
Баня при бурсите коленного сустава, локтя или большого пальца на начальном уровне и в стадии ремиссии заболевания рекомендуется лишь тем, кто посещал парную до появления заболевания.

Если больной никогда не был в сауне, не переносит горячего воздуха, не стоит прибегать к крайностям. Ослабленный организм будет негативно реагировать на банные процедуры. Вместо ожидаемого выздоровления нередко происходят обострения.
Не рекомендуется парение локтевого сустава, колена, плеча, если у больного имеется ряд других патологий, при которых тепло противопоказано.
Столкнувшись с воспалением синовиальной сумки, обязательно необходимо посетить доктора, чтобы узнать, можно при бурсите ходить в баню, имея другие заболевания:
- гипертония;
- обострение язвы;
- туберкулез;
- онкология;
- проблемы с почками, камни в мочеточниках;
- цирроз;
- диарея;
- гепатит и другие.
Категорически запрещено посещать баню при бурсите, если у женщины начались месячные. Не подойдет процедура для тех, кто чувствует слабость, устал от физической работы.
Противопоказана баня при бурсите коленного, локтевого, плечевого сустава в послеоперационный период. Прогревание запрещено до полного восстановления организма.
Как правильно принимать банные процедуры
Чтобы в бане вылечить бурсит, следует придерживаться правил парения и приема тепловых процедур.
Они довольно простые, но гарантируют быстрое восстановление и отсутствие рецидивов.
Даже если париться в сауне ранее доводилось еженедельно, стоит в период болезни проявить осторожность. Наиболее приемлемым окажется щадящий режим.
На посещение парилки будет достаточно 7-10 минут. Выше первой полки с бурситом подниматься не стоит.
Учитывается самочувствие больного, его возраст. Если жар становится ощутимым, лучше покинуть помещение раньше намеченного времени.

Важно правильно выбрать веник для парения тела. Полезными свойствами обладает береза, хотя для суставов будет неплохо пропарить тело эвкалиптом или крапивой.
С использованием веника можно выполнить массаж. Удары и похлопывания не должны быть сильными.
Отдых после парения должен проходить в комфортной обстановке. Нельзя при бурсите сразу с парной окунаться в прохладный бассейн или становиться под холодный душ.
Организм должен остывать постепенно: переохлаждение при воспалении суставов нежелательно.
После парения желательно выпить чашку теплого чая. Лучше заваривать травки, рекомендованные к использованию при лечении бурсита. Подойдет напиток, приготовленный из цветков липы, зверобоя.
Заключение
После сауны при бурсите обычно уходит боль, расслабляются мышцы, восстанавливается подвижность суставов.
Однако банные процедуры могут и навредить, поэтому только врач дает разрешение на посещение парной и точно определяет продолжительность процедуры.
В противном случае горячий пар, целебный веник лишь усугубят ситуацию и ухудшат состояние даже в состоянии ремиссии.
Можно ли ходить в баню с бурситом
Можно ли в баню при бурсите?
Воспалительные процессы в суставах можно облегчить, используя тепловые процедуры, баня при бурсите поможет снять боль, улучшит кровообращение, повысит тонус, активизируют обменные процессы. Однако при остром течении болезни необходимо воздержаться от посещения заведения, рекомендуется пройти консультацию у врача.

Что представляет собой бурсит?
Заболевание вызывает воспалительный процесс в околосуставной сумке, поражающий суставы. Изначально происходит повреждение внутренней оболочки — бурсы, которая начинает отекать. Вследствие недуга, сумка начинает увеличиваться, становиться большей по размеру и объему. В процесс вовлекаются окружающие мягкие ткани, сухожилия, кожа.
При незначительном воспалении пациент может практически не ощущать дискомфорта, но при прогрессировании процесса боли довольно сильные и могут привести к полной потере трудоспособности. Неприятные ощущения при бурсите мешают полноценно жить, работать. Любое движение вызывает боль, которая надолго может вывести из строя без надлежащего лечения.
Симптомы бурсита
При недуге пациенты отмечают боль, которая может быть разной степени тяжести. Человек испытывает незначительный дискомфорт, сильную нестерпимую боль, возникающую при нагрузке и затрудняющую любое движение. В области воспаления образуется отек, который имеет четкие границы. В результате заболевания и в случае нагноения на участке кожа становится красного цвета.
При обычном течении болезни пациент испытывает определенный дискомфорт, при этом может слегка повыситься температура тела до 37,5 градусов. При сильном воспалении, из-за нагноения, возможно повышение температуры, лихорадка. Для того чтобы правильно лечить заболевание, важно определить, к какому типу оно принадлежит. Лечение острого, хронического и гнойного бурсита отличается. Для правильного выбора терапии следует определить вид патологии.
При остром течении недуга боль незначительная, слегка видна припухлость и покраснение кожи. Происходит повышение температуры до 38 градусов. После правильного лечения острый бурсит полностью излечивается. Если отсутствует терапия, недуг приобретает хроническую форму. При гнойном бурсите боль ярко выражена, заметно сильное покраснение кожи и припухлость в области сустава. Температура тела очень высокая, выше 39 градусов. Острый бурсит может способствовать развитию флегмоны, остеомиелита. При хронической форме недуга пациент чувствует незначительную боль, четко ограниченную опухоль в области сустава. Покраснения кожи и повышения температуры не наблюдается, подвижность не ограничена. Формируется опухолевидное образование, которое не затрудняет движение.
Можно ли париться в бане при бурсите?
Любители бани рекомендуют посетить заведение для снятия симптомов бурсита. Однако есть и противопоказания, поэтому следует получить консультации врача. Банные процедуры обладают следующими положительными воздействиями:
- происходит активизация процессов метаболизма;
- начинает ускоряться приток крови, кислорода и полезных веществ во все органы;
- повышается тонус организма;
- улучшается общее состояние.
Вернуться к оглавлению
Как правильно париться?
Вопрос о посещении бани поможет решить врач. При назначении такого лечения специалист должен учитывать, заболевания, которыми ранее болел пациент. Парился ли он до этого и насколько часто. Многое зависит от индивидуальных особенностей организма, его реакции на перегрев. Начинать курс нужно в щадящем режиме. После парилки не следует сразу окунаться в холодную воду, лучше принять теплый душ. Такие банные процедуры хорошо помогают в период ремиссии, восстановления после острых процессов.
При любом воспалении в организме, не рекомендуется париться в бане, возникает вероятность обострения недуга
Время нахождения в парилке не должно превышать 10 минут. При этом учитывают заболевания, которыми болеют пациенты, их возраст. После парилки необходимо отдохнуть в течение 20 минут. Хороший эффект для больных суставов дает массаж и самомассаж. После бани рекомендуется нанести мазь и выпить ароматный травяной чай, стакан теплой воды с долькой лимона. В сауне можно использовать ароматические масла и мед.
Однако при воздействии высокой температуры, заболевания могут обостряться. Больные ощущают облегчение, но только временное. Такие процедуры могут привести к значительному ухудшению самочувствия. Прежде чем пойти в баню следует посетить врача. При некоторых заболеваниях принимать процедуры запрещено, так как могут усилить воспалительный процесс, повысить давление, привести к осложнениям.
Можно ли в баню при бурсите?
Бурсит представляет собой воспалительный процесс слизистых суставных сумок. Как правило, эта болезнь поражает коленные, плечевый и локтевые суставы. Болезнь возникает в результате травм, разнообразных ушибов и при сахарном диабете.
Бывает бурсит острый и хронический. Острый бурсит не представляет собой опасность для здоровья, но все равно его надо лечить, Это можно делать даже в домашних условиях, делая разнообразные компрессы на больное место. А вот хронический бурсит — это уже особый случай, Он может привести к малой подвижности суставов.
Если спросить любителей бани, можно ли ходить имея бурсит в баню. То от них получишь однозначный ответ — да. Так как считается, что баня «прогревает косточки».
Но только врач может сказать полезна ли баня при бурсите, так как в отдельных случаях баня противопаказана.
Баня и подагра: польза или вред?
Многие пациенты озабочены вопросом: «При подагре можно ли париться в бане?». Ответ положительный. Ходить в парную баню при таком заболевании просто необходимо. Людям, страдающим от подагры, врачи рекомендуют посещать баню или сауну в период затихания болей и ремиссии заболевания.
Содержание
О том, что баня благотворно влияет на человека, известно с давних времен. Регулярное посещение парной полезно при болезнях дыхательной системы и ЛОР-органов. Баня помогает предотвратить заболевания сердечно-сосудистой системы, очистить организм от шлаков и токсинов, улучшить общее самочувствие и др.
Баня — незаменимый помощник в борьбе с суставными заболеваниями, такими как бурсит, остеоартроз, артрит, подагра. Многих пациентов с подагрическим артритом мучает вопрос: «Можно ли при подагре париться в бане?». В период ремиссии заболевания посещение сауны и бани является лучшим профилактическим средством против недуга.

Пациентам с диагнозом «подагра» врачи рекомендуют париться в бане и посещать сауну в период затихания болей

Подагра и баня
Люди с хронической подагрой знают, что суставные приступы и нестерпимая боль в суставах периодически повторяются. Период ремиссии сменяется острой фазой протекания болезни. Причин, провоцирующих данное состояние, много:
- лишний вес;
- нарушение диеты;
- нервное напряжение, стрессы и др.
Посещение бани пациентам с подагрой в период ремиссии просто необходимо. Горячий пар способствует расширению кровяных протоков, кровь начинает циркулировать в несколько раз быстрее. Под воздействием влажного горячего воздуха человек потеет, и вместе с потом через открытые поры выходят «вредные» и ненужные организму вещества, такие, как шлаки и токсины.
Прогревание в бане способствует расщеплению солей мочевой кислоты, которая также выходит через кожные покровы. Скопление этих солей (уратов) в организме может спровоцировать подагрический приступ и развитие почечных заболеваний.
Совет! Чтобы усилить процесс потоотделения, перед посещением парной можно смазывать
можно ли париться и как правильно это делать
Воспалительные процессы в суставах можно облегчить, используя тепловые процедуры, баня при бурсите поможет снять боль, улучшит кровообращение, повысит тонус, активизируют обменные процессы. Однако при остром течении болезни необходимо воздержаться от посещения заведения, рекомендуется пройти консультацию у врача.

Что представляет собой бурсит?
Заболевание вызывает воспалительный процесс в околосуставной сумке, поражающий суставы. Изначально происходит повреждение внутренней оболочки — бурсы, которая начинает отекать. Вследствие недуга, сумка начинает увеличиваться, становиться большей по размеру и объему. В процесс вовлекаются окружающие мягкие ткани, сухожилия, кожа.
При незначительном воспалении пациент может практически не ощущать дискомфорта, но при прогрессировании процесса боли довольно сильные и могут привести к полной потере трудоспособности. Неприятные ощущения при бурсите мешают полноценно жить, работать. Любое движение вызывает боль, которая надолго может вывести из строя без надлежащего лечения.
Вернуться к оглавлениюСимптомы бурсита
 В период обострения сустав частично теряет свою подвижность.
В период обострения сустав частично теряет свою подвижность.При недуге пациенты отмечают боль, которая может быть разной степени тяжести. Человек испытывает незначительный дискомфорт, сильную нестерпимую боль, возникающую при нагрузке и затрудняющую любое движение. В области воспаления образуется отек, который имеет четкие границы. В результате заболевания и в случае нагноения на участке кожа становится красного цвета.
При обычном течении болезни пациент испытывает определенный дискомфорт, при этом может слегка повыситься температура тела до 37,5 градусов. При сильном воспалении, из-за нагноения, возможно повышение температуры, лихорадка. Для того чтобы правильно лечить заболевание, важно определить, к какому типу оно принадлежит. Лечение острого, хронического и гнойного бурсита отличается. Для правильного выбора терапии следует определить вид патологии.
При остром течении недуга боль незначительная, слегка видна припухлость и покраснение кожи. Происходит повышение температуры до 38 градусов. После правильного лечения острый бурсит полностью излечивается. Если отсутствует терапия, недуг приобретает хроническую форму. При гнойном бурсите боль ярко выражена, заметно сильное покраснение кожи и припухлость в области сустава. Температура тела очень высокая, выше 39 градусов. Острый бурсит может способствовать развитию флегмоны, остеомиелита. При хронической форме недуга пациент чувствует незначительную боль, четко ограниченную опухоль в области сустава. Покраснения кожи и повышения температуры не наблюдается, подвижность не ограничена. Формируется опухолевидное образование, которое не затрудняет движение.
Вернуться к оглавлениюМожно ли париться в бане при бурсите?
 Тепловые процедуры улучшают кровоток.
Тепловые процедуры улучшают кровоток.Любители бани рекомендуют посетить заведение для снятия симптомов бурсита. Однако есть и противопоказания, поэтому следует получить консультации врача. Банные процедуры обладают следующими положительными воздействиями:
- происходит активизация процессов метаболизма;
- начинает ускоряться приток крови, кислорода и полезных веществ во все органы;
- повышается тонус организма;
- улучшается общее состояние.
Как правильно париться?
Вопрос о посещении бани поможет решить врач. При назначении такого лечения специалист должен учитывать, заболевания, которыми ранее болел пациент. Парился ли он до этого и насколько часто. Многое зависит от индивидуальных особенностей организма, его реакции на перегрев. Начинать курс нужно в щадящем режиме. После парилки не следует сразу окунаться в холодную воду, лучше принять теплый душ. Такие банные процедуры хорошо помогают в период ремиссии, восстановления после острых процессов.
При любом воспалении в организме, не рекомендуется париться в бане, возникает вероятность обострения недуга
Время нахождения в парилке не должно превышать 10 минут. При этом учитывают заболевания, которыми болеют пациенты, их возраст. После парилки необходимо отдохнуть в течение 20 минут. Хороший эффект для больных суставов дает массаж и самомассаж. После бани рекомендуется нанести мазь и выпить ароматный травяной чай, стакан теплой воды с долькой лимона. В сауне можно использовать ароматические масла и мед.
Однако при воздействии высокой температуры, заболевания могут обостряться. Больные ощущают облегчение, но только временное. Такие процедуры могут привести к значительному ухудшению самочувствия. Прежде чем пойти в баню следует посетить врача. При некоторых заболеваниях принимать процедуры запрещено, так как могут усилить воспалительный процесс, повысить давление, привести к осложнениям.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
можно ли париться и как правильно это делать
 Бурсит представляет собой воспалительный процесс в суставной сумке. Он может поражать любой сустав, однако чаще всего локализуется в районе локтя.
Бурсит представляет собой воспалительный процесс в суставной сумке. Он может поражать любой сустав, однако чаще всего локализуется в районе локтя.
Данная патология имеет определенные особенности. На начальном этапе ее симптомы практически незаметны, однако по мере прогрессирования недуга человек может полностью утратить трудоспособность.
Лечение бурсита локтевого сустава в домашних условиях может проводится только под наблюдением специалиста.
Суть патологии
Многие люди интересуются, что такое бурсит локтевого сустава и как его лечить. Данный недуг развивается по причине воспалительного поражения локтевой синовиальной сумки. Код по МКБ-10 – M70.3. Другие бурситы локтевого сустава.
Характерным признаком патологии считается появление болезненной опухоли полукруглой формы. Без адекватной терапии она может спровоцировать гнойный бурсит, хронизацию процесса и потерю двигательной активности руки.
Бурсит. «О самом главном»
Общие правила терапии
Перед как лечить бурсит локтевого сустава в домашних условиях, следует получить консультацию специалиста. Многие люди интересуются, к какому врачу обратиться при данном недуге.
На начальном этапе развития поможет ревматолог или ортопед. В запущенных случаях потребуется консультация хирурга.
Как вылечить данное нарушение? Для этого рекомендуется соблюдать целый ряд правил:

Многие люди интересуются, можно ли париться в бане при бурсите локтевого сустава. В период обострения любые прогревания пораженной области запрещены. Во время ремиссии рекомендуется получить консультацию специалиста.
Данные рекомендации помогают лишь на раннем этапе развития недуга. Легкая форма патологии вполне поддается терапии в домашних условиях. В остальных ситуациях требуется консультация специалиста.
Медикаментозная терапия
При развитии острой формы неинфекционного бурсита нужно сразу идти к врачу. При таком диагнозе назначают консервативное лечение, которое включает несколько категорий мероприятий.
Чтобы устранить патологию, назначают специальные лекарства для перорального использования или в форме инъекций. Также может быть выписана местная терапия – мази, гели, компрессы.
При таком диагнозе обычно выписывают анальгетики и нестероидные противовоспалительные препараты. С их помощью можно устранить воспаление, уменьшить или полностью устранить основные симптомы бурсита – боль, отечность, повышенную температуру.
 К самым действенным средствам, которые позволяют решить указанные задачи, относят следующее:
К самым действенным средствам, которые позволяют решить указанные задачи, относят следующее:
Данные вещества выписывают в виде инъекций для купирования болевого синдрома. Когда неприятные симптомы пройдут, их можно использовать в таблетированной форме. Обычно курс лечения – 7-10 суток.
Лечение обязательно дополняют местными средствами. Обычно назначают готовые мази, которые обладают противовоспалительными и обезболивающими свойствами. К ним относят Фитобене, Вольтарен, Долобене.
Высокой эффективностью обладает многокомпонентный компресс. Для его изготовления потребуются такие вещества:
- Димексид – 50 мл раствора;
- вода – 50 мл;
- ампула Гидрокортизона;
- Новокаин 2 % – 20 мл раствора.
Чтобы справиться с бурситом инфекционного характера, тоже применяют обезболивающие и нестероидные противовоспалительные вещества. Однако в данном случае такие средства используют лишь для симптоматической терапии.
Основу лечения патологии должны составлять антибиотики. Такие препараты обеспечивают эффективное устранение патогенных микроорганизмов и успешно справляются с гнойным воспалением.
Конкретный антибактериальный препарат и его дозировку подбирает врач. Чаще всего применяют такие средства:
- пенициллины – Доксициклин, Амоксициллин, Аугментин;
- макролиды – Азитромицин, Кларитромицин, Ровамицин;
- цефалоспорины – Цефуроксим, Цефтриаксон, Цефепим.
Народные средства
Лечение народными средствами бурсита локтевого сустава носит вспомогательный характер. При использовании домашних рецептов категорически запрещено пренебрегать стандартными методами терапии.
К самым результативным средствам относят следующее:

Особенности питания
 Чтобы ускорить процесс выздоровления, должна соблюдаться специальная диета при бурсите локтевого сустава.
Чтобы ускорить процесс выздоровления, должна соблюдаться специальная диета при бурсите локтевого сустава.
Лечебное питание включает продукты, которые содержат витамины А, Е, С. Также в рационе должен содержаться желатин в достаточном количестве.
Потому рекомендуется есть такие блюда:
- продукты животного происхождения – рыбу, говядину, курицу, печень, молочные продукты;
- продукты растительного происхождения – капусту, свеклу, облепиху, орехи, зелень, тыкву.
Чтобы улучшить свое состояние, полезно есть заливную рыбу, холодец, кисель. Отличным вариантом станут молочные и фруктовые желе. Также в меню должна присутствовать тыквенная каша.
Период восстановления
Применение лечебных средств показано на протяжении 3 недель. В этот период пациент может испытывать боль. Данный симптом обусловлен формированием рубцовой ткани в суставе.
После завершения терапии человеку показана реабилитация. Она направлена на улучшение подвижности сустава, мышц и сухожилий.
В период восстановления применяют массаж и несложные физические упражнения. Чтобы не допустить негативных последствий, интенсивность занятий увеличивают постепенно.
Профилактика
 Чтобы предотвратить развитие бурсита, очень важно устранить факторы, которые приводят к повреждению суставных сумок. Потому профилактика включает отказ от перегрузок суставов, особенно без подготовки.
Чтобы предотвратить развитие бурсита, очень важно устранить факторы, которые приводят к повреждению суставных сумок. Потому профилактика включает отказ от перегрузок суставов, особенно без подготовки.
Также очень важно пользоваться специальными защитными приспособлениями во время спортивных занятий.
Бурсит локтевого сустава – довольно серьезная патология, которая сопровождается сильной болью и может стать причиной потери двигательной активности руки.
Чтобы справиться с недугом, можно использовать специальные лекарственные препараты и народные методы. Однако в запущенных случаях не удастся обойтись без помощи врача, который расскажет, чем лечить патологию.
Эти материалы будут вам интересны:
Похожие статьи:
- Что такое бурсит коленного сустава и как его лечить?Бурсит чаще всего возникает у молодых людей, которые ведут активный.
- Лечение эпикондилита локтевого сустава в домашних условияхНа локтевой сустав ежедневно приходится огромное количество нагрузок. Неудивительно, что.
- Чем снять воспаление локтевого сустава?Воспалительные процессы в суставах – это не возрастная болезнь, а.
Можно ли при бурсите ходить в баню: ответы врачей
Издавна русский народ считал, что пар и веник способны вылечить любую болезнь. Стоило хвори появиться в доме, как медленно топили баньку и вели туда немощного.
Водные процедуры в сочетании с использованием лекарственных трав помогали победить простуду, избавляли от нервных перегрузок, омолаживали кожу.
Появилось множество поговорок, метко составленных народом. Старые люди утверждали, что русская кость тепло любит.
С помощью горячего воздуха и воды избавлялись от патологий опорно-двигательного аппарата.
А можно ли при бурсите ходить в баню, спрашивают современные пациенты, придя к врачу на прием.
Все рекомендации собраны в статье, которая адресована тем, у кого обнаружены проблемы с суставами.
Симптоматика бурсита
При воспалении околосуставной сумки развивается бурсит. Он поражает тазобедренные и локтевые суставы, локализуется в области плеча, пальца и даже пятки.
Однако симптомы заболевания на начальной стадии довольно схожие:
- болевые ощущения в области воспаленной бурсы;
- отечность тканей;
- покраснение кожных покровов;
- частичная обездвиженность конечности.
При инфекционном бурсите может повышаться температура выше 39º. Больные испытывают дискомфорт, общую слабость.
При переходе заболевания в хроническую форму рецидивы наступают часто, но симптоматика слабо выражена.

Чтобы определить, можно при бурсите ходить в баню, необходимо точно установить диагноз.
Консультация специалиста, занимающегося лечением, поможет избежать нежелательных осложнений, которые нередко появляются при неправильном использовании тепловых процедур.
Можно ли ходить в баню при бурсите
Бурсит и баня – понятия совместимые, однако к их объединению необходимо подходить осторожно, учитывая советы профессионалов.
Под воздействием тепла и горячей воды, припарок состояние больного, имеющего проблемы с опорно-двигательным аппаратом, улучается. Происходят заметные изменения:
- активизируются метаболические процессы;
- повышается тонус;
- кровь быстрее разносит по организму полезные вещества и кислород;
- общее состояние становится бодрым.
Однако стоит учитывать, что баня при бурсите локтевого сустава рекомендована лишь в случаях, когда отсутствует обострение. Пока заболевание находится в острой форме о парилке думать не стоит.
Лучше заняться медикаментозным или домашним лечением, которое будут направлено на устранение симптомов доступными методами. Подойдут тугие повязки, компрессы.
Баня при бурсите коленного сустава, локтя или большого пальца на начальном уровне и в стадии ремиссии заболевания рекомендуется лишь тем, кто посещал парную до появления заболевания.

Если больной никогда не был в сауне, не переносит горячего воздуха, не стоит прибегать к крайностям. Ослабленный организм будет негативно реагировать на банные процедуры. Вместо ожидаемого выздоровления нередко происходят обострения.
Не рекомендуется парение локтевого сустава, колена, плеча, если у больного имеется ряд других патологий, при которых тепло противопоказано.
Столкнувшись с воспалением синовиальной сумки, обязательно необходимо посетить доктора, чтобы узнать, можно при бурсите ходить в баню, имея другие заболевания:
- гипертония;
- обострение язвы;
- туберкулез;
- онкология;
- проблемы с почками, камни в мочеточниках;
- цирроз;
- диарея;
- гепатит и другие.
Категорически запрещено посещать баню при бурсите, если у женщины начались месячные. Не подойдет процедура для тех, кто чувствует слабость, устал от физической работы.
Противопоказана баня при бурсите коленного, локтевого, плечевого сустава в послеоперационный период. Прогревание запрещено до полного восстановления организма.
Как правильно принимать банные процедуры
Чтобы в бане вылечить бурсит, следует придерживаться правил парения и приема тепловых процедур.
Они довольно простые, но гарантируют быстрое восстановление и отсутствие рецидивов.
Даже если париться в сауне ранее доводилось еженедельно, стоит в период болезни проявить осторожность. Наиболее приемлемым окажется щадящий режим.
На посещение парилки будет достаточно 7-10 минут. Выше первой полки с бурситом подниматься не стоит.
Учитывается самочувствие больного, его возраст. Если жар становится ощутимым, лучше покинуть помещение раньше намеченного времени.

Важно правильно выбрать веник для парения тела. Полезными свойствами обладает береза, хотя для суставов будет неплохо пропарить тело эвкалиптом или крапивой.
С использованием веника можно выполнить массаж. Удары и похлопывания не должны быть сильными.
Отдых после парения должен проходить в комфортной обстановке. Нельзя при бурсите сразу с парной окунаться в прохладный бассейн или становиться под холодный душ.
Организм должен остывать постепенно: переохлаждение при воспалении суставов нежелательно.
После парения желательно выпить чашку теплого чая. Лучше заваривать травки, рекомендованные к использованию при лечении бурсита. Подойдет напиток, приготовленный из цветков липы, зверобоя.
Заключение
После сауны при бурсите обычно уходит боль, расслабляются мышцы, восстанавливается подвижность суставов.
Однако банные процедуры могут и навредить, поэтому только врач дает разрешение на посещение парной и точно определяет продолжительность процедуры.
В противном случае горячий пар, целебный веник лишь усугубят ситуацию и ухудшат состояние даже в состоянии ремиссии.
Можно ли ходить в баню с бурситом
Можно ли в баню при бурсите?
Воспалительные процессы в суставах можно облегчить, используя тепловые процедуры, баня при бурсите поможет снять боль, улучшит кровообращение, повысит тонус, активизируют обменные процессы. Однако при остром течении болезни необходимо воздержаться от посещения заведения, рекомендуется пройти консультацию у врача.

Что представляет собой бурсит?
Заболевание вызывает воспалительный процесс в околосуставной сумке, поражающий суставы. Изначально происходит повреждение внутренней оболочки — бурсы, которая начинает отекать. Вследствие недуга, сумка начинает увеличиваться, становиться большей по размеру и объему. В процесс вовлекаются окружающие мягкие ткани, сухожилия, кожа.
При незначительном воспалении пациент может практически не ощущать дискомфорта, но при прогрессировании процесса боли довольно сильные и могут привести к полной потере трудоспособности. Неприятные ощущения при бурсите мешают полноценно жить, работать. Любое движение вызывает боль, которая надолго может вывести из строя без надлежащего лечения.
Симптомы бурсита
При недуге пациенты отмечают боль, которая может быть разной степени тяжести. Человек испытывает незначительный дискомфорт, сильную нестерпимую боль, возникающую при нагрузке и затрудняющую любое движение. В области воспаления образуется отек, который имеет четкие границы. В результате заболевания и в случае нагноения на участке кожа становится красного цвета.
При обычном течении болезни пациент испытывает определенный дискомфорт, при этом может слегка повыситься температура тела до 37,5 градусов. При сильном воспалении, из-за нагноения, возможно повышение температуры, лихорадка. Для того чтобы правильно лечить заболевание, важно определить, к какому типу оно принадлежит. Лечение острого, хронического и гнойного бурсита отличается. Для правильного выбора терапии следует определить вид патологии.
При остром течении недуга боль незначительная, слегка видна припухлость и покраснение кожи. Происходит повышение температуры до 38 градусов. После правильного лечения острый бурсит полностью излечивается. Если отсутствует терапия, недуг приобретает хроническую форму. При гнойном бурсите боль ярко выражена, заметно сильное покраснение кожи и припухлость в области сустава. Температура тела очень высокая, выше 39 градусов. Острый бурсит может способствовать развитию флегмоны, остеомиелита. При хронической форме недуга пациент чувствует незначительную боль, четко ограниченную опухоль в области сустава. Покраснения кожи и повышения температуры не наблюдается, подвижность не ограничена. Формируется опухолевидное образование, которое не затрудняет движение.
Можно ли париться в бане при бурсите?
Любители бани рекомендуют посетить заведение для снятия симптомов бурсита. Однако есть и противопоказания, поэтому следует получить консультации врача. Банные процедуры обладают следующими положительными воздействиями:
- происходит активизация процессов метаболизма;
- начинает ускоряться приток крови, кислорода и полезных веществ во все органы;
- повышается тонус организма;
- улучшается общее состояние.
Вернуться к оглавлению
Как правильно париться?
Вопрос о посещении бани поможет решить врач. При назначении такого лечения специалист должен учитывать, заболевания, которыми ранее болел пациент. Парился ли он до этого и насколько часто. Многое зависит от индивидуальных особенностей организма, его реакции на перегрев. Начинать курс нужно в щадящем режиме. После парилки не следует сразу оку
Бурсит локтевого сустава – лечение в домашних условиях народными средствами
Бурсит представляет собой воспалительный процесс в суставной сумке. Он может поражать любой сустав, однако чаще всего локализуется в районе локтя.
Данная патология имеет определенные особенности. На начальном этапе ее симптомы практически незаметны, однако по мере прогрессирования недуга человек может полностью утратить трудоспособность.
Лечение бурсита локтевого сустава в домашних условиях может проводится только под наблюдением специалиста.
Суть патологии
Многие люди интересуются, что такое бурсит локтевого сустава и как его лечить. Данный недуг развивается по причине воспалительного поражения локтевой синовиальной сумки. Код по МКБ-10 – M70.3. Другие бурситы локтевого сустава.
Характерным признаком патологии считается появление болезненной опухоли полукруглой формы. Без адекватной терапии она может спровоцировать гнойный бурсит, хронизацию процесса и потерю двигательной активности руки.
Бурсит. «О самом главном»
Общие правила терапии
Перед как лечить бурсит локтевого сустава в домашних условиях, следует получить консультацию специалиста. Многие люди интересуются, к какому врачу обратиться при данном недуге.
На начальном этапе развития поможет ревматолог или ортопед. В запущенных случаях потребуется консультация хирурга.
Как вылечить данное нарушение? Для этого рекомендуется соблюдать целый ряд правил:
- При появлении воспаления в районе локтя нужно надеть на сгиб эластичную повязку. Это поможет снизить уровень двигательной активности и обеспечить пораженной области отдых.
- Чтобы минимизировать дискомфорт, врачи советуют прикладывать к больному участку горячий, а затем и холодный компресс.
- Чтобы предотвратить прогрессирование воспаления, нужно обеспечить пораженному суставу полный покой и исключить движения.
- После ослабления боли можно начинать двигать суставом. Но интенсивность движений увеличивают постепенно.
Многие люди интересуются, можно ли париться в бане при бурсите локтевого сустава. В период обострения любые прогревания пораженной области запрещены. Во время ремиссии рекомендуется получить консультацию специалиста.
Данные рекомендации помогают лишь на раннем этапе развития недуга. Легкая форма патологии вполне поддается терапии в домашних условиях. В остальных ситуациях требуется консультация специалиста.
Медикаментозная терапия
При развитии острой формы неинфекционного бурсита нужно сразу идти к врачу. При таком диагнозе назначают консервативное лечение, которое включает несколько категорий мероприятий.
Чтобы устранить патологию, назначают специальные лекарства для перорального использования или в форме инъекций. Также может быть выписана местная терапия – мази, гели, компрессы.
При таком диагнозе обычно выписывают анальгетики и нестероидные противовоспалительные препараты. С их помощью можно устранить воспаление, уменьшить или полностью устранить основные симптомы бурсита – боль, отечность, повышенную температуру.
К самым действенным средствам, которые позволяют решить указанные задачи, относят следующее:
- Анальгин;
- Ибупрофен;
- Мелоксикам;
- Пироксикам;
- Целекоксиб.
Данные вещества выписывают в виде инъекций для купирования болевого синдрома. Когда неприятные симптомы пройдут, их можно использовать в таблетированной форме. Обычно курс лечения – 7-10 суток.
Лечение обязательно дополняют местными средствами. Обычно назначают готовые мази, которые обладают противовоспалительными и обезболивающими свойствами. К ним относят Фитобене, Вольтарен, Долобене.
Высокой эффективностью обладает многокомпонентный компресс. Для его изготовления потребуются такие вещества:
- Димексид – 50 мл раствора;
- вода – 50 мл;
- ампула Гидрокортизона;
- Новокаин 2 % – 20 мл раствора.
Все компоненты нужно аккуратно перемешать. Затем взять марлю и сложить ее в несколько раз. Пропитать лечебной смесью и приложить к пораженному суставу на 40-60 минут. Такие компрессы нужно делать дважды в сутки до купирования симптомов бурсита.
Чтобы справиться с бурситом инфекционного характера, тоже применяют обезболивающие и нестероидные противовоспалительные вещества. Однако в данном случае такие средства используют лишь для симптоматической терапии.
Основу лечения патологии должны составлять антибиотики. Такие препараты обеспечивают эффективное устранение патогенных микроорганизмов и успешно справляются с гнойным воспалением.
Конкретный антибактериальный препарат и его дозировку подбирает врач. Чаще всего применяют такие средства:
- пенициллины – Доксициклин, Амоксициллин, Аугментин;
- макролиды – Азитромицин, Кларитромицин, Ровамицин;
- цефалоспорины – Цефуроксим, Цефтриаксон, Цефепим.
Народные средства
Лечение народными средствами бурсита локтевого сустава носит вспомогательный характер. При использовании домашних рецептов категорически запрещено пренебрегать стандартными методами терапии.
К самым результативным средствам относят следующее:
- Собрать хвойные ветки и шишки, залить водой и поставить на полчаса вариться. Затем еще 12 часов настаивать. Готовый экстракт должен иметь коричневый цвет. Данное средство нужно вылить в ванну и принимать ее 20 минут.
- Сделать на 10 минут компресс изо льда. Когда боль практически пройдет, приложить теплый компресс. Его можно сделать из травяного отвара или обыкновенного картофеля. В первом случае можно использовать ромашку, тысячелистник, лопух.
- Взять стакан воды, добавить чайную ложку меда и столько же яблочного уксуса. Принимать по 2 стакана в сутки. Делать это рекомендуется 2 недели.
- Высушить яичную скорлупу, очистить от пленки и измельчить до состояния порошка. Затем смешать ее с кислым молоком, чтобы получить однородную массу. Из полученной смеси сделать компресс для локтевого сустава. Важно следить, чтобы локоть оставался в тепле. Для этого применяют целлофан и махровую ткань. Проводить процедуру рекомендуется 5 дней. Если болевой синдром останется, нужно на 5 дней прерваться и снова повторить терапию.
- Смешать 100 г сливочного масла и 15 г прополиса. Принимать полученную смесь по 1 небольшой ложке. Делать это рекомендуется трижды в сутки.
- Размягчить капустные листья при помощи скалки, после чего смазать их растительным маслом. Приложить к локтевому суставу и обернуть его чем-нибудь теплым. С такой повязкой нужно ходить в течение суток, после чего заменить ее новой.
- Взять по 1 большой ложке меда и измельченного хозяйственного мыла, а также 1 луковицу. Все ингредиенты перемешать и поместить на подготовленную ткань. Приложить компресс к локтю, после чего обернуть его шерстяной тканью. Выполнять данную процедуру в течение недели.
- Эффективным средством от бурсита является мазь Вишневского. Данное средство наносят на хлопчатобумажную ткань, сбрызгивают водкой или тройным одеколоном, затем прикладывают к пораженной области. Спустя определенное время процедуру рекомендуется повторить.
Особенности питания
Чтобы ускорить процесс выздоровления, должна соблюдаться специальная диета при бурсите локтевого сустава.
Лечебное питание включает продукты, которые содержат витамины А, Е, С. Также в рационе должен содержаться желатин в достаточном количестве.
Потому рекомендуется есть такие блюда:
- продукты животного происхождения – рыбу, говядину, курицу, печень, молочные продукты;
- продукты растительного происхождения – капусту, свеклу, облепиху, орехи, зелень, тыкву.
Чтобы улучшить свое состояние, полезно есть заливную рыбу, холодец, кисель. Отличным вариантом станут молочные и фруктовые желе. Также в меню должна присутствовать тыквенная каша.
Период восстановления
Применение лечебных средств показано на протяжении 3 недель. В этот период пациент может испытывать боль. Данный симптом обусловлен формированием рубцовой ткани в суставе.
После завершения терапии человеку показана реабилитация. Она направлена на улучшение подвижности сустава, мышц и сухожилий.
В период восстановления применяют массаж и несложные физические упражнения. Чтобы не допустить негативных последствий, интенсивность занятий увеличивают постепенно.
Профилактика
Чтобы предотвратить развитие бурсита, очень важно устранить факторы, которые приводят к повреждению суставных сумок. Потому профилактика включает отказ от перегрузок суставов, особенно без подготовки.
Также очень важно пользоваться специальными защитными приспособлениями во время спортивных занятий.
Бурсит локтевого сустава – довольно серьезная патология, которая сопровождается сильной болью и может стать причиной потери двигательной активности руки.
Чтобы справиться с недугом, можно использовать специальные лекарственные препараты и народные методы. Однако в запущенных случаях не удастся обойтись без помощи врача, который расскажет, чем лечить патологию.
Эти материалы будут вам интересны:
Похожие статьи:
- Что такое бурсит коленного сустава и как его лечить? Бурсит чаще всего возникает у молодых людей, которые ведут активный…
- Лечение эпикондилита локтевого сустава в домашних условиях На локтевой сустав ежедневно приходится огромное количество нагрузок. Неудивительно, что…
- Чем снять воспаление локтевого сустава? Воспалительные процессы в суставах – это не возрастная болезнь, а…
Можно ли при бурсите ходить в баню — Боли в ногах
Ежегодно увеличивается число больных с заболеваниями костей и суставов. Все чаще встречается такая болезнь, как подагра. К росту числа больных с этим заболеванием приводит чрезмерное употребление жирной пищей (фаст-фуд), некачественная обувь, наследственная предрасположенность и другие процессы, которые могут нарушить метаболизм в организме. На это заболевание можно воздействовать различными способами. Можно ли при подагре греть ноги или ходить в баню? Постараемся разобраться.
Подагра

Эта неприятная болезнь характеризуется накоплением мочевой кислоты в крови, что вызывает поражение суставов и почек. В дельнейшем происходит нарушение обменных процессов, микроциркуляции и выведения токсинов. В суставах начинает постепенно откладываться соли мочевой кислоты, формируются тофусы. Кроме того, мочевая кислота откладывается и в подкожной клетчатке, вызывая зуд и раздражение. При несвоевременном лечении болезнь способна привести к мочекаменной болезни. К причинам развития болезни можно отнести:
- Чрезмерное употребление алкоголя и жирной пищи.
- Курение более 10 сигарет в день длительный период времени.
- Малоактивный, малоподвижный образ жизни.
- Прием некоторых лекарственных средств.
Как известно, подагра является болезнью зажиточных людей, что обуславливает их малоактивный образ жизни и насыщенный продуктовый рацион. Но особенно часто люди интересуются следующим вопросом: «Как влияет перепад температуры на болезнь, и можно ли парить ноги при подагре?».
Влияние температурных перепадов
Безусловно, имеется сильное влияние темпетратурных условий на суставы. Особенно это хорошо видно при подагре. Проведено множество исследований, где доказано, что те, кто любят ходить в баню или сауну значительно реже страдают подагрическими расстройствами. Благоприятное воздействие горячей температуры чувствуют люди, у которых имеется:
- Остеоартроз.
- Остеохондроз.
- Артрит.
- Бурсит.
- Подагрическая болезнь.
Горячая температура оказывает обезболивающий эффект при подагре, позволяет больному чувствовать облегчение в области пораженных суставов, уменьшается и даже совсем проходит скованность. Важно знать что, что нельзя посещать баню или сауну в период обострения болезни, для этого периода характерно:
- Болезненность пораженного сустава.
- Покраснение.
- Напряженность тканей (отечность).
- Повышение общей и местной температуры.
Только в период спокойной ремиссии можно ходить в такие места, иначе можно усугубить воспалительный процесс. Перед посещением бани рекомендуется пройти обследование у врача и исключить острый период, гипертоническую болезнь и другие патологические процессы в острой форме.
Можно ли ходить в баню?

Подагрическая болезнь, это патология обменных процессов, а где лучше всего восстанавливать скорость этих процессов? Конечно же, в бане. В хорошо прогретой бане улучшается:
- Потоотделение (выведение токсинов и шлаков).
- Местный и общий кровоток.
- Скорость метаболизма продуктов.
- Скорость обменных процессов на клеточном уровне.
- Стимуляция образования внутрисуставной жидкости.
- Скорость роста и заживления поврежденных элементов сустава.
- Нервно-психическое состояние.
Кроме температурного воздействия, в бане можно использовать дополнительные средства для борьбы с подагрой. Например, очень полезно применять различные настойки и отвары в момент прогревания. Вдыхание ароматизированных масел также благоприятно влияет на дыхательную систему и кожу. Специально подобранные веники специфически влияют на процесс выздоровления сустава, для лечения подагры подойдут: крапивные, березовые и эвкалиптовые веники.
Баня при подагре активно выводит мочевые кислоты с потом, поэтому следует как можно больше употреблять жидкости (воды или чая на растительных травах).
Правила посещения

Перед горячими процедурами необходимо подготовить свой организм. Для этого предварительно можно соблюдать диету, исключив:
- Красное мясо.
- Мидии.
- Мозги.
- Сердце.
- И другую белковую пищу.
Можно запастись отварами для поливания каменки, настойками для втирания в больные суставы и другими полезными средствами. Важно помнить о защитных средствах и мероприятиях. К защитным средствам можно отнести головной убор (защитит от горячего пара голову) и ухватку для рук. Предупредительные мероприятия начинаются еще дома, к ним можно отнести измерение артериального давления (при высоких цифрах отменить поход), соблюдение вышеописанной диеты, постепенное увеличение жара, также нужно ограничить разовое посещение парилки 5 минутами.
Важно исключить такие мероприятия, как обливание холодной водой после парки. Холодная вода как стресс для нашего организма, неблагоприятно воздействует на сосуды, экстренно их сужая.
Можно ли ходить в сауну?

Важное отличие сауны от бани заключается в том, что сауна имеет преимущественно сухой горячий воздух. Процесс нагревания тела более специфичен, что сказывается на суставах. Безусловно, лечебный эффект от сауны также присутствует, но он значительно слабее выражен. Для оптимального лечебного эффекта можно перед походом в горячий зал намазать пораженные участки суставов медом, он поспособствует улучшенному кровообращению и потоотделению. Применение различных отваров и масел также целесообразно. Важным пунктом при посещении таких мест является повышенное употребление воды или отваров мочегонного действия. Такое дополнение позволяет выводить из организма соли и кислоты, которые отравляют его. Важно учесть, что нельзя употреблять:
Можно ли париться при бурсите локтя
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание:
- Что такое отёк локтевого сустава?
- Чем опасно?
- Причины возникновения
- Травма
- Артрит
- Артроз
- Подагра
- Эпикондилит
- Классификация
- Симптомы
- Диагностика
- Лечение
- Лечение в домашних условиях
- Профилактика
Что такое отёк локтевого сустава?
Отёк локтевого сустава (бурсит), возникает как ответная реакция организма на повреждение или воспалительный процесс в суставных тканях. Отёчность может проявляться слабо, и никак не влиять на подвижность руки, а может быть сильно выраженной и значительно ограничить движения. К возникновению бурсита могут приводить травмы и некоторые внутренние заболевания.
Чем он опасен?
Появление отёка в области сустава нельзя оставлять незамеченным. Если отёк произошёл в результате травмы, рекомендуется посетить травматолога. Серьёзные травмы локтя необходимо лечить, во избежание присоединения вторичной инфекции и появления сильных хронических болей в руке.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отёк, развившийся в результате воспалительных заболеваний, представляет собой не менее опасное состояние. Область поражения может существенно увеличится, сильно деформируя и тем самым ограничивая подвижность руки.
Причины возникновения
Развитие бурсита может быть спровоцировано следующими факторами:
- Травма.
- Артрит.
- Артроз.
- Подагра.
- Эпикондилит.
Резкое нарастание отёка обычно наблюдается при травме локтевого сустава. Медленное и безболезненное появление отёков больше свойственно латентным воспалительным процессам.
Травма
Травмы локтевого сустава часто происходят в повседневной жизни. Переломы, вывихи и ушибы приводят к повреждению фиброзной капсулы, синовиальной оболочки, костной ткани и непосредственно суставного хряща. Такие травмы неизбежно приводят к появлению отёков смешанного типа, которые вызваны скоплением синовиальной жидкости и крови.
Артрит
Артриты любой формы (псориатический, ревматический, подагрический) могут приводить к развитию бурсита. Биохимический состав синовиальной жидкости меняется, и развивается острый воспалительный процесс, как в суставных сумках, так и в хряще, что в свою очередь приводит к увеличению объёма синовиальной жидкости.
Артроз
Дегенеративное заболевание опорно-двигательного аппарата вызывающее разрушение хряща и воспаление суставных сумок (синовит). В воспалительный процесс постепенно вовлекается весь сустав, и мягкие ткани и костные структуры. Развитие синовита приводит к усиленной выработке суставной жидкости. Визуально это проявляется отёком и покраснением.
Подагра
Болезнь, вызываема избыточной концентрацией мочевой кислоты, и проявляющаяся отложением кристаллов уратов в разных частях тела. Мочекислые соединения раздражают ткани, вызывая в них воспалительные процессы, с образованием подагрических шишек вокруг поражённого сустава.
Эпикондилит
Данная патология представляет собой воспалительно-дегенеративное поражение сухожилий, кости и надкостницы с наружной и внутренней стороны сустава. При эпикондилите, припухлость, является отёком мягких тканей на фоне воспаления.
Классификация
Классификация бурсита проводится по следующим параметрам:
| По локализации | межкостный межкост |














 Обезболивающие мази для суставов колен используются для облегчения боли и устранения причин ее возникновения. Болезни суставов коленей ограничивают деятельность человека. Вызывают боли и затрудняют движение.
Обезболивающие мази для суставов колен используются для облегчения боли и устранения причин ее возникновения. Болезни суставов коленей ограничивают деятельность человека. Вызывают боли и затрудняют движение.
 Такие средства помогают обезболить проблемные сочленения.
Такие средства помогают обезболить проблемные сочленения. Препараты согревающего типа помогают при отеках.
Препараты согревающего типа помогают при отеках. Можно пользоваться средствами, содержащими лавандовое масло.
Можно пользоваться средствами, содержащими лавандовое масло. В составе противовоспалительных средств может быть лидокаин.
В составе противовоспалительных средств может быть лидокаин.













 Рецепт №1. Щелочные (фосфатные) соли вызывают остеохондроз. Они, как правило, откладываются на позвоночнике. Очистить его поможет отвар из груши. Для приготовления целительного напитка для очищения и укрепления суставов потребуются молодые побеги груши.
Рецепт №1. Щелочные (фосфатные) соли вызывают остеохондроз. Они, как правило, откладываются на позвоночнике. Очистить его поможет отвар из груши. Для приготовления целительного напитка для очищения и укрепления суставов потребуются молодые побеги груши. Рецепт №4. Поможет очистить суставы от солей и избавить от подагры настойка из семян укропа. Следует взять один стакан сырья и пол-литра спирта. Настаивать неделю, затем процедить. Готовую настойку принимают по чайной ложке, ее рекомендуют разводить в 2 столовых ложках воды. Курс лечения с учетом трехразового приема лекарства – 15 дней.
Рецепт №4. Поможет очистить суставы от солей и избавить от подагры настойка из семян укропа. Следует взять один стакан сырья и пол-литра спирта. Настаивать неделю, затем процедить. Готовую настойку принимают по чайной ложке, ее рекомендуют разводить в 2 столовых ложках воды. Курс лечения с учетом трехразового приема лекарства – 15 дней. ецепт №7. С отложением вредных солей на суставах можно бороться с помощью сельдерея. К тому же эта овощная культура очень богата витаминами и ценными микроэлементами, необходимыми для здоровья. Из корней растения готовят такой целебный настой.
ецепт №7. С отложением вредных солей на суставах можно бороться с помощью сельдерея. К тому же эта овощная культура очень богата витаминами и ценными микроэлементами, необходимыми для здоровья. Из корней растения готовят такой целебный настой.

 Рецепт №10. Есть очень вкусное и полезное средство, которое очистит суставы от всего лишнего. Это всеми любимый – мандарин! В день следует съедать не менее семи штук этого цитруса.
Рецепт №10. Есть очень вкусное и полезное средство, которое очистит суставы от всего лишнего. Это всеми любимый – мандарин! В день следует съедать не менее семи штук этого цитруса.





































 Согласно последним научным данным каждый второй человек хотя-бы раз в жизни сталкивается с патологиями суставов и позвоночника. Заболевания ОДА (опорно-двигательного аппарата) сопровождают сильные боли и дискомфортные ощущения, особо заметные при выполнении повседневных движений.
Согласно последним научным данным каждый второй человек хотя-бы раз в жизни сталкивается с патологиями суставов и позвоночника. Заболевания ОДА (опорно-двигательного аппарата) сопровождают сильные боли и дискомфортные ощущения, особо заметные при выполнении повседневных движений.

 предотвращает развитие дегенеративных процессов в суставах. Препятствует распространению патологических процессов в другие здоровые ткани.
предотвращает развитие дегенеративных процессов в суставах. Препятствует распространению патологических процессов в другие здоровые ткани.



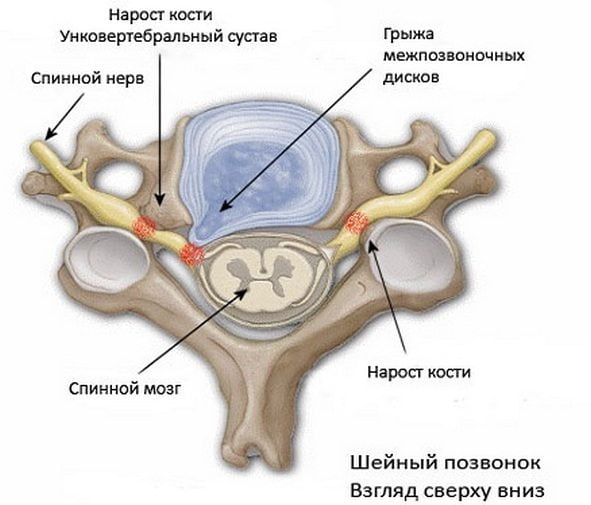
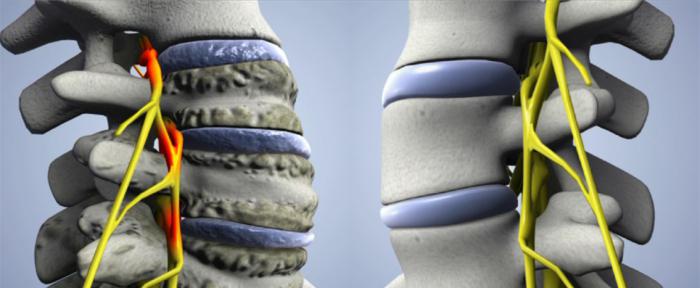
 Унковертебральный артроз шейного отдела позвоночника – это разновидность деформирующего артроза . Суть заболевания заключается в том, что изнашивается хрящевая прослойка внутри суставов, в данном случае межпозвоночный диск.
Унковертебральный артроз шейного отдела позвоночника – это разновидность деформирующего артроза . Суть заболевания заключается в том, что изнашивается хрящевая прослойка внутри суставов, в данном случае межпозвоночный диск.
 При унковертебральном артрозе назначают амбулаторное лечение. Основные направления при терапии заболевания – это устранение болевых ощущений и восстановление двигательной функции. В период обострения принимаются меры для организации мышечного покоя в повреждённом районе, с этой целью применяют воротник Шанца.
При унковертебральном артрозе назначают амбулаторное лечение. Основные направления при терапии заболевания – это устранение болевых ощущений и восстановление двигательной функции. В период обострения принимаются меры для организации мышечного покоя в повреждённом районе, с этой целью применяют воротник Шанца.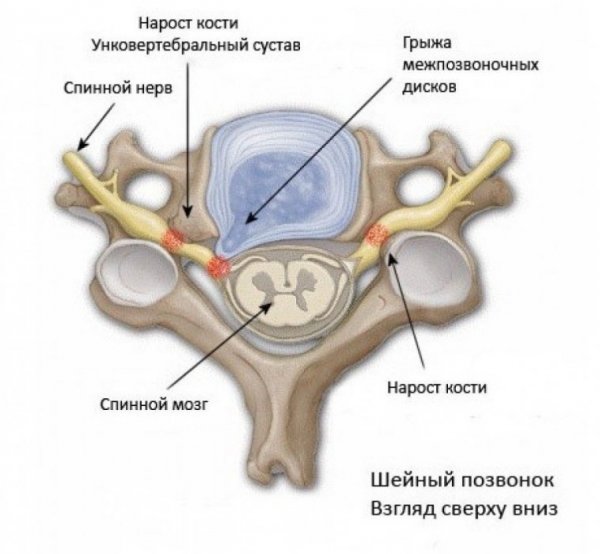







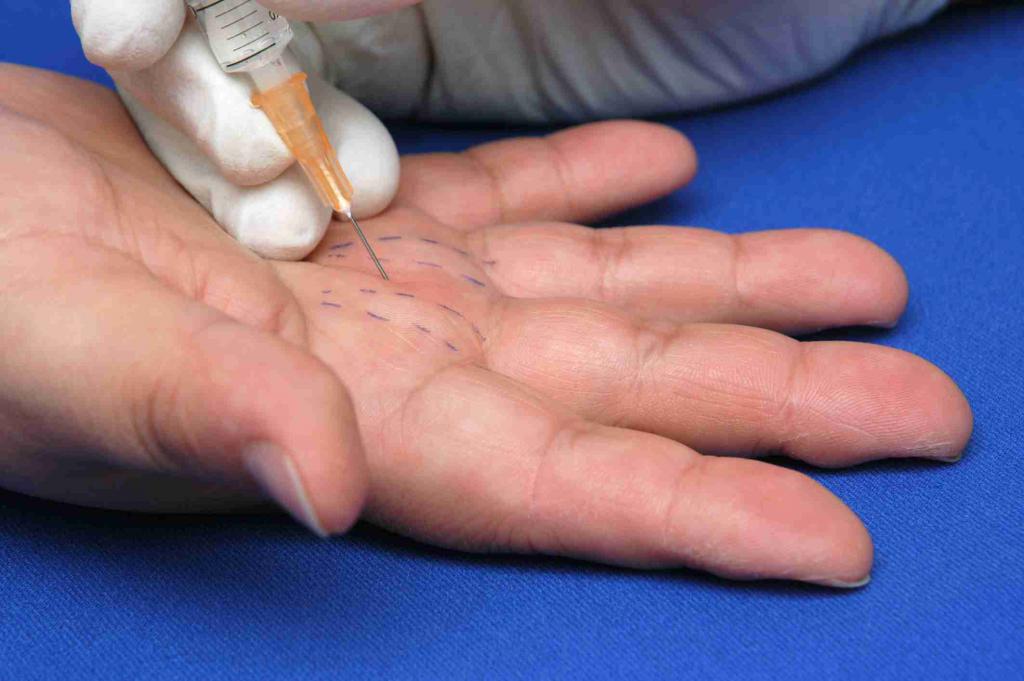















 Синдром щелкающего пальца — это достаточно распространенная патология кистей рук, проявляющаяся болезненной блокировкой в согнутом состоянии одного или нескольких пальцев. От данного недуга, как правило, страдают женщины зрелого возраста. Чаще блокируется большой палец.
Синдром щелкающего пальца — это достаточно распространенная патология кистей рук, проявляющаяся болезненной блокировкой в согнутом состоянии одного или нескольких пальцев. От данного недуга, как правило, страдают женщины зрелого возраста. Чаще блокируется большой палец.




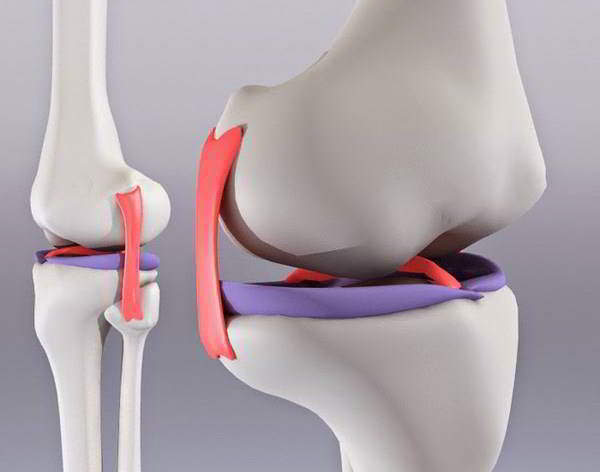
 Чтобы хорошо работал сустав, его гиалиновые хрящи должны быть нужной толщины, суставная капсула и синовиальная оболочка – не воспаленные, синовиальная жидкость – в требуемом количестве. Если ее меньше нормы, хрящи начинают тереться один о другой, причиняя нам боль и потихоньку разрушаясь. Вот почему восстановление синовиальной жидкости в организме так важно. Но биомеханическая роль – не единственная работа синовии. Когда человек двигает рукой-ногой, его суставы сперва сжимаются. При этом из хрящей выделяется так называемая интерстициальная жидкость, которая смешивается с синовией и очищается от ненужных веществ. При возвращении руки-ноги в прежнее положение интерстициальная жидкость втягивается обратно. То есть синовиальная жидкость питает хрящи, осуществляет метаболический обмен, удаляет из сустава через лимфатические сосуды мертвые клетки, выполняет барьерную (защитно-иммунную) функцию.
Чтобы хорошо работал сустав, его гиалиновые хрящи должны быть нужной толщины, суставная капсула и синовиальная оболочка – не воспаленные, синовиальная жидкость – в требуемом количестве. Если ее меньше нормы, хрящи начинают тереться один о другой, причиняя нам боль и потихоньку разрушаясь. Вот почему восстановление синовиальной жидкости в организме так важно. Но биомеханическая роль – не единственная работа синовии. Когда человек двигает рукой-ногой, его суставы сперва сжимаются. При этом из хрящей выделяется так называемая интерстициальная жидкость, которая смешивается с синовией и очищается от ненужных веществ. При возвращении руки-ноги в прежнее положение интерстициальная жидкость втягивается обратно. То есть синовиальная жидкость питает хрящи, осуществляет метаболический обмен, удаляет из сустава через лимфатические сосуды мертвые клетки, выполняет барьерную (защитно-иммунную) функцию.












 После получения травмы сочленения в нем моет начаться воспаление и появится избыток жидкости.
После получения травмы сочленения в нем моет начаться воспаление и появится избыток жидкости. Глистная инвазия может провоцировать уменьшение жидкости в суставах.
Глистная инвазия может провоцировать уменьшение жидкости в суставах. При синовите колено может болеть, появляется краснота.
При синовите колено может болеть, появляется краснота. Если патология стала хронической, то нужны внутрисуставные уколы.
Если патология стала хронической, то нужны внутрисуставные уколы. Для нормализации состояния сочленений можно воспользоваться Мелоксикамом.
Для нормализации состояния сочленений можно воспользоваться Мелоксикамом.
 остеофиты на костях
остеофиты на костях
 На начальной стадии развития патологии сочленений решить проблему поможет изменение рациона и снижение интенсивности физических нагрузок.
На начальной стадии развития патологии сочленений решить проблему поможет изменение рациона и снижение интенсивности физических нагрузок. Чтобы восстановить нужный объем синовии, больному может потребоваться несколько уколов Суплазина.
Чтобы восстановить нужный объем синовии, больному может потребоваться несколько уколов Суплазина. В сливах много серы, необходимой для здоровья сочленений.
В сливах много серы, необходимой для здоровья сочленений. Сочленениям полезны витамины группы B.
Сочленениям полезны витамины группы B. Среди народных методов пользуется популярностью употребление желатина.
Среди народных методов пользуется популярностью употребление желатина.
 При травме, уровень повреждения может значительно отличаться от ситуации. Основной момент — это сила и длительность повреждающего фактора.
При травме, уровень повреждения может значительно отличаться от ситуации. Основной момент — это сила и длительность повреждающего фактора. Истории наших читателей!
Истории наших читателей!  Хирургическое вмешательство проводится при сильных ушибах с отрывом мышц и связок. Глубоких и больших гематомах.
Хирургическое вмешательство проводится при сильных ушибах с отрывом мышц и связок. Глубоких и больших гематомах. Локтевой сустав мало защищен мягкими тканями, его ушиб может быть не только поверхностным, но и осложняться повреждением суставной сумки и хряща. А особенности кровообращения и иннервации этого сочленения обусловливают при этой травме избыточное образование рубцовой ткани и костных выростов – оссификатов. К тому же, даже легкий ушиб локтя обычно причиняет сильную боль. Разработка движений в локтевом сочленении сложна, потому как оно соединяет между собой три кости (плечевую, лучевую и локтевую). Ввиду этих особенностей к лечению ушиба локтевого сустава стоит относиться очень серьезно.
Локтевой сустав мало защищен мягкими тканями, его ушиб может быть не только поверхностным, но и осложняться повреждением суставной сумки и хряща. А особенности кровообращения и иннервации этого сочленения обусловливают при этой травме избыточное образование рубцовой ткани и костных выростов – оссификатов. К тому же, даже легкий ушиб локтя обычно причиняет сильную боль. Разработка движений в локтевом сочленении сложна, потому как оно соединяет между собой три кости (плечевую, лучевую и локтевую). Ввиду этих особенностей к лечению ушиба локтевого сустава стоит относиться очень серьезно.
 Первая помощь при ушибе локтевого сустава.
Первая помощь при ушибе локтевого сустава.
 При ушибе происходит кровоизлияние, которое распространяется в мягкие ткани. Вместе с этим выделяются активные вещества, вызывающие появление болезненных ощущений, покраснения, отека и повышения температуры местных тканей.
При ушибе происходит кровоизлияние, которое распространяется в мягкие ткани. Вместе с этим выделяются активные вещества, вызывающие появление болезненных ощущений, покраснения, отека и повышения температуры местных тканей. Ушиб нерва является еще одним осложнением травмы. Поскольку локтевой нерв находится близко к коже, при ушибе он травмируется достаточно часто. Боль переходит в область предплечья, плеча, на ладони возникает чувство покалывания. Может онеметь мизинец и ослабеть кисть.
Ушиб нерва является еще одним осложнением травмы. Поскольку локтевой нерв находится близко к коже, при ушибе он травмируется достаточно часто. Боль переходит в область предплечья, плеча, на ладони возникает чувство покалывания. Может онеметь мизинец и ослабеть кисть. Для обездвиживания подойдет любой подручный материал (доска, палка, арматура, ветка дерева и т.д.). Для обеспечения мягкости такую шину рекомендуется обмотать тканью или другим материалом, к примеру, травой.
Для обездвиживания подойдет любой подручный материал (доска, палка, арматура, ветка дерева и т.д.). Для обеспечения мягкости такую шину рекомендуется обмотать тканью или другим материалом, к примеру, травой. Целесообразно в течение первых суток после травмы прикладывать холод на пораженную область на 40 минут. Процедуру повторить 4 раза.
Целесообразно в течение первых суток после травмы прикладывать холод на пораженную область на 40 минут. Процедуру повторить 4 раза.
 ушиб локтевого сустава от перелома. Это имеет большое значение при оказании первой помощи. Тут нельзя забывать, что перелом представляет собой серьезную травму, которую нельзя пытаться лечить в домашних условиях.
ушиб локтевого сустава от перелома. Это имеет большое значение при оказании первой помощи. Тут нельзя забывать, что перелом представляет собой серьезную травму, которую нельзя пытаться лечить в домашних условиях.


 помогут снять специальные противовоспалительные препараты. Оптимально подходит найс.
помогут снять специальные противовоспалительные препараты. Оптимально подходит найс.





 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 



 Актуальность. Генерализованная «гипермобильность суставов» (ГС) широко распространена среди пациентов с диагностированной хронической болью. При этом во многих случаях этот синдром (ГС), являющийся причиной боли, не диагностируется, так как врачи при осмотре пациента обычно нацелены на выявление ограничения подвижности суставов, а не расширения ее диапазона ([!!!] кроме того, у таких пациентов не отмечается отклонений в лабораторных показателях).
Актуальность. Генерализованная «гипермобильность суставов» (ГС) широко распространена среди пациентов с диагностированной хронической болью. При этом во многих случаях этот синдром (ГС), являющийся причиной боли, не диагностируется, так как врачи при осмотре пациента обычно нацелены на выявление ограничения подвижности суставов, а не расширения ее диапазона ([!!!] кроме того, у таких пациентов не отмечается отклонений в лабораторных показателях).

 Подавляющее большинство людей с ГС не только не испытывают боли, но и получают дополнительное преимущество в таких видах деятельности, как легкая атлетика, акробатика, балет, где необходима большая гибкость.
Подавляющее большинство людей с ГС не только не испытывают боли, но и получают дополнительное преимущество в таких видах деятельности, как легкая атлетика, акробатика, балет, где необходима большая гибкость.



 статья «Синдром гипермобильности суставов в ревматологии» Сатыбалдыев А.М., ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия (журнал «Современная ревматология» №2, 2017) [читать];
статья «Синдром гипермобильности суставов в ревматологии» Сатыбалдыев А.М., ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой», Москва, Россия (журнал «Современная ревматология» №2, 2017) [читать]; статья «Лечение гипермобильного синдрома» Беленький А.Г. («РМЖ» №24 от 27.11.2005) [читать]
статья «Лечение гипермобильного синдрома» Беленький А.Г. («РМЖ» №24 от 27.11.2005) [читать]
 Обычно врачи сталкиваются с ограниченной, а не с избыточной подвижностью суставов. Сами пациенты редко обращаются к врачу с подобной проблемой. Во многих случаях она не доставляет человеку проблем и он сосуществует с ней с малых лет, но в определенный момент отклонение может резко осложниться. Преимущественно это происходит в подростковом возрасте.
Обычно врачи сталкиваются с ограниченной, а не с избыточной подвижностью суставов. Сами пациенты редко обращаются к врачу с подобной проблемой. Во многих случаях она не доставляет человеку проблем и он сосуществует с ней с малых лет, но в определенный момент отклонение может резко осложниться. Преимущественно это происходит в подростковом возрасте.








 При подобных признаках родители должны посетить врача и пройти полное обследование у ортопеда. Специалист обязательно назначит ультразвуковое исследование тазобедренного сустава, которое поможет выявить позднее окостенение головки бедренной кости. В отдельных случаях целесообразно провести и рентгенологическое обследование – на изображении будет отчетливо видно скошенность наружного края вертлужной впадины и уплощение ее крыши.
При подобных признаках родители должны посетить врача и пройти полное обследование у ортопеда. Специалист обязательно назначит ультразвуковое исследование тазобедренного сустава, которое поможет выявить позднее окостенение головки бедренной кости. В отдельных случаях целесообразно провести и рентгенологическое обследование – на изображении будет отчетливо видно скошенность наружного края вертлужной впадины и уплощение ее крыши.
 В первый же месяц после рождения врачи назначают ребенку широкое пеленание. Оно делается следующим образом: обычная фланелевая пеленка складывается прямоугольником шириной 15 см (приблизительно, допускается +- 2 см), ее прокладывают между ножками ребенка, которые согнуты в коленках и разведены в стороны на 60-80 градусов. Края пеленки доходят до колен, завязками она фиксируется на плечах младенца.
В первый же месяц после рождения врачи назначают ребенку широкое пеленание. Оно делается следующим образом: обычная фланелевая пеленка складывается прямоугольником шириной 15 см (приблизительно, допускается +- 2 см), ее прокладывают между ножками ребенка, которые согнуты в коленках и разведены в стороны на 60-80 градусов. Края пеленки доходят до колен, завязками она фиксируется на плечах младенца.

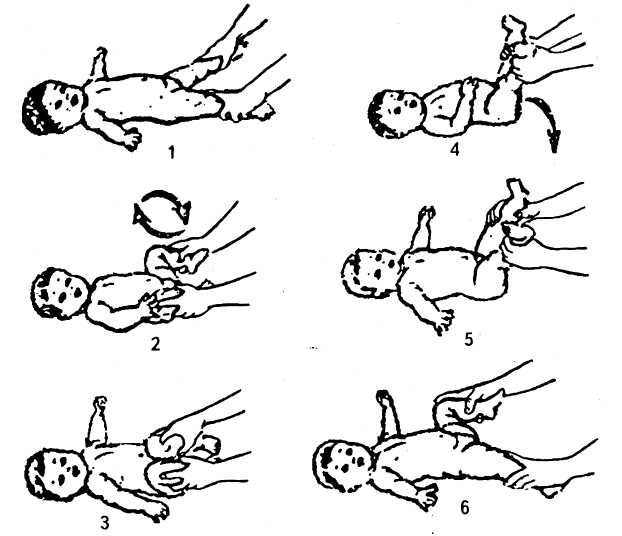
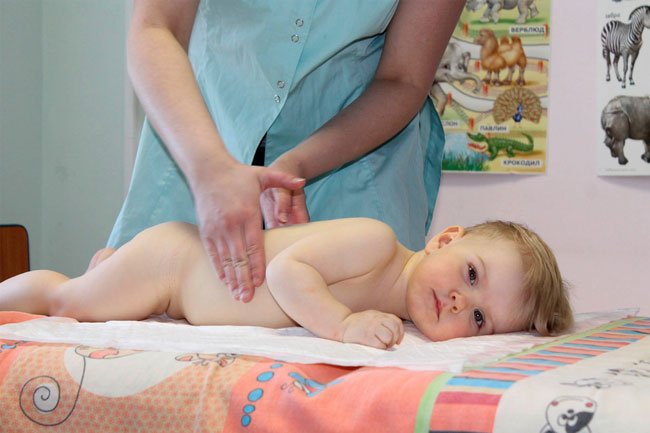
 Даже если лечение прошло успешно, ребенок с диагнозом дисплазия тазобедренных суставов остается на диспансерном учете у врача-ортопеда на длительный срок – в некоторых случаях до полного прекращения роста. Специалисты рекомендуют выполнять контрольное рентгенологическое обследование тазобедренных суставов 1 раз в 2 года. Ребенку накладываются ограничения на физические нагрузки, рекомендуется посещение специальных ортопедических групп в дошкольных и школьных учреждениях.
Даже если лечение прошло успешно, ребенок с диагнозом дисплазия тазобедренных суставов остается на диспансерном учете у врача-ортопеда на длительный срок – в некоторых случаях до полного прекращения роста. Специалисты рекомендуют выполнять контрольное рентгенологическое обследование тазобедренных суставов 1 раз в 2 года. Ребенку накладываются ограничения на физические нагрузки, рекомендуется посещение специальных ортопедических групп в дошкольных и школьных учреждениях. Загрузка…
Загрузка…