Симптомы радикулита и лечение – Радикулит – симптомы, причины, виды и лечение радикулита
Радикулит – виды, симптомы, лечение, причины, диагностика
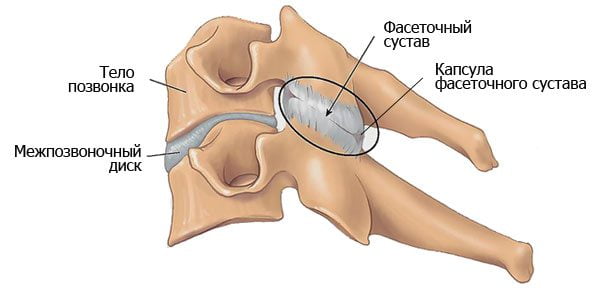
Радикулит – это заболевание нервной системы, характеризующееся повреждением корешков спинного мозга.

Спинномозговые корешки формируют нервные волокна, которые регулируют работу всех систем организма. Симптоматика заболевания определяется уровнем расположения повреждения этих самых волокон.
Согласно данным статистических исследований, радикулит поражает каждого восьмого жителя планеты в возрасте старше 40 лет. К группе риска развития заболевания также относятся профессиональные спортсмены и лица умственного труда, работа которых связанна с продолжительным сидением.
Виды радикулита
В зависимости от локализации воспалительного процесса выделяют следующие виды болезни:
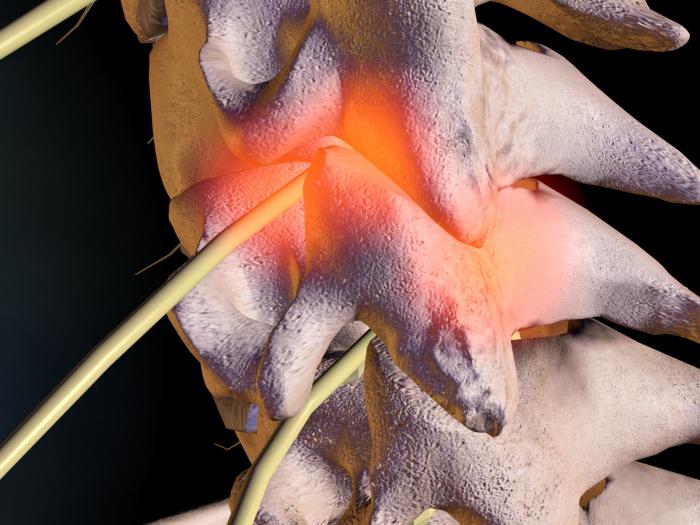
- Шейный радикулит, который возникает в результате защемления корешка спинного мозга в шейном отделе позвоночника. В большинстве случаев поражается его нижняя часть. Для этого вида заболевания характерны болевые ощущения или онемение какой-либо стороны затылка и шеи. Потеря чувствительности или боли могут распространяться на плечи, руки. В запущенных стадиях шейный радикулит вызывает слабость и атрофию верхних конечностей. Пациенты иногда жалуются на сильный дискомфорт за грудиной и в верхней части живота, который усиливается при повороте головы, кашле или движении корпусом. Возможны приступы икоты, головокружение и ухудшение слуха;
- Грудной радикулит, который развивается вследствие дегенеративных изменений в реберно-позвоночных суставах на фоне разрушения межпозвоночных дисков. Боли в грудной клетке носят острый характер и воспринимаются больными как «прострел». Грудной радикулит часто проявляется в форме межреберной невралгии. При этом болевые ощущения локализуются в передней части грудной клетки и между лопаток, отдают в голову, лицо и руки. Такой радикулит вместе с межреберной невралгией может иметь признаки патологии легких или приступа стенокардии;
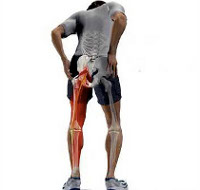
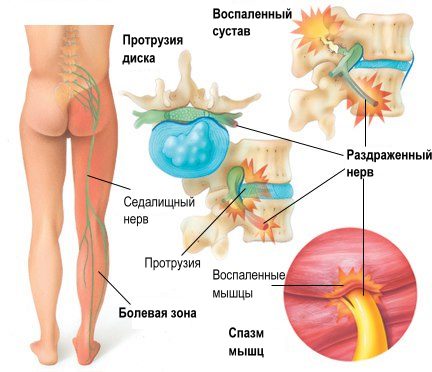
- Поясничный радикулит (люмбаго), который провоцируется тяжелым физическим трудом и переохлаждением. Иногда «прострелы» возникают даже при неосторожных телодвижениях и сопровождаются острыми болями в пояснице, отдающими в ягодицы и распространяющимися по наружному краю ноги, в результате чего происходит ее онемение. Первые приступы радикулита поясничного отдела, как правило, длятся несколько минут и проходят самостоятельно. В дальнейшем они могут усугубляться и повторяться гораздо чаще. Поясничный радикулит провоцирует гипертонус мышц, последствием которого может стать искривление позвоночника;
- Крестцовый радикулит (ишиас), который возникает с поясничным корешковым синдромом и характеризуется защемлением корешков, формирующих седалищный нерв. Заболевание сопровождается выраженными и затяжными болями, распространяющимися от поясницы и крестца по задней части ноги. Пациент при этом не может полностью согнуть конечность и испытывает неудобства при ходьбе.
Причины радикулита
Наиболее частой причиной развития радикулита является остеохондроз, при котором в тканях позвоночника происходят определенные дегенеративные изменения в такой последовательности:
- Во-первых, межпозвоночные хрящевые диски становятся менее эластичными;
- Во-вторых, мышечные спазмы усиливают давление, за счет чего уменьшается щель между двумя позвонками;
- В-третьих, в местах соединения измененных межпозвоночных дисков с позвонками откладываются соли;
- В-четвертых, образовавшиеся вследствие этого выступы оказывают сильное давление на нервные корешки.
Как правило, радикулит развивается остро при поднятии тяжестей, резких или неловких телодвижениях, травмах спины, переохлаждении, стрессах, инфекциях, интоксикациях или нарушении обмена веществ.
Симптомы радикулита
Основным симптомом радикулита является острая боль, которая усиливается при любом движении. Пациенты жалуются на полную или частичную потерю чувствительности в области пораженного нерва.
К симптомам радикулита также относятся головокружение, ухудшение слуха, мышечная слабость, потеря равновесия при ходьбе, что обусловлено нарушением кровоснабжения мозга.
Заболевание может сопровождаться расстройством функций мочевого пузыря и желудочно-кишечного тракта (чаще всего наблюдаются при крестцовом радикулите).
Диагностика радикулита
Диагностировать данное заболевание может только врач-невропатолог. Чтобы подтвердить диагноз, он может направить пациента на дополнительные исследования:
- анализы крови и мочи;
- денситометрия;
- ультразвуковое исследование органов забрюшинного пространства, малого таза и брюшной полости;
- сканирование костей позвоночника;
- магнитно-резонансная и компьютерная томография;
- рентгенография позвоночника в боковой и прямой проекциях таза и тазобедренного сустава, а также других частей скелета (при наличии показаний).

Лечение радикулита
Лечение радикулита представляет собой комплекс медикаментозных и физиотерапевтических процедур, направленных не только на устранение болевых ощущений, но и на восстановление нормального функционирования позвонков.
Терапия заболевания должна осуществляться в щадящих для больного условиях. При лечении радикулита ему необходимо обеспечить покой. Место, на котором он лежит не должно прогибаться, поэтому под него кладут жесткий щит. Пациенту следует ограничить движения того места позвоночника, где произошло воспаление корешка спинного мозга. Для этого врач может порекомендовать жесткий фиксирующий корсет, но носить его можно не более 3 часов в день.
Для уменьшения болевого синдрома пациентам назначают курс нестероидных противовоспалительных препаратов. Если боли характеризуются повышенной интенсивностью, обезболивающие средства вводят внутримышечно, если слабой – используют свечи или таблетированные формы лекарств. В больнице для купирования болевого синдрома врач может осуществить новокаиновую блокаду поврежденного нерва.
Эффективны в лечении радикулита и местные методы, которые включают в себя использование перцового пластыря, противовоспалительных и разогревающих мазей с эфирными маслами, пчелиным и змеиным ядом.
В стационарных или амбулаторных условиях больному могут назначить иглорефлексотерапию и физиотерапевтические процедуры. После купирования болевого синдрома иногда требуется вытяжение позвоночника. Данная процедура выполняется исключительно в условиях стационара квалифицированным специалистом.
Для устранения радикулита эффективно применяют лечебную физкультуру и массаж, а также мануальную терапию. Однако до начала занятий пациенту необходимо проконсультироваться с невропатологом и пройти рентгенологическое обследование для исключения грыжи межпозвонкового диска, поскольку мануальная терапия может спровоцировать ее отрыв.
Профилактика радикулита
Для предупреждения развития заболевания рекомендуется:
- регулярно выполнять комплексы физических упражнений, направленных на развитие мышечного корсета;
- избегать переохлаждения и длительного пребывания в наклонном положении;
- ограничить нагрузки на позвоночник и поясницу;
- избавиться от лишнего веса.
zdorovi.net
виды патологии, симптомы, причины, лечение
Вопреки расхожему мнению радикулит не является самостоятельным заболеванием.
Данный симптом зачастую у людей ассоциируется только с поражением костной ткани позвоночника, но на самом деле он указывает на повреждение или защемление нервных корешков спинного мозга, спровоцированное травмами, заболеваниями или воспалением.
Рассмотрим подробнее синдром называемый радикулит, его симптомы и лечение.

Один из самых распространенных вопросов, среди людей имеющих боли в спине: что такое радикулит и как его лечить?
Симптом, называемый радикулит характеризуется сильными болевыми ощущениями в области спины, вызванной воспалением или травмированием нервов спинного мозга.
По области развития и локализации появления болевых симптомов делиться на:
- Шейный;
- Грудной;
- Поясничный.

Наиболее часто проявляются признаки радикулита у женщин, людей среднего возраста старше 30 лет и у пожилой группы населения.
Симптом способен проявляется как в острой форме, так и в случае игнорирования причин возникновения приобретать хроническую форму.
Развивается на фоне заболеваний вызывающих дегенеративные изменения в тканях позвоночного столба, таких как остеохондроз. Также этому способствуют различные проявления нарушения осанки: лордоз, кифоз.
К негативным факторам сопутствующим развитие симптоматики относятся воспалительные процессы вызванные травмами, перенапряжением мышц или инфекционными заболеваниями.
Лечение радикулита заключается в выявлении и устранении основной причины вызывающие болевые ощущения. Терапия, как правило, требует комплексного подхода с применением медикаментозного и физиотерапевтического лечения.

Шейный
Шейный отдел наиболее подвижная часть позвоночного столба. Болевые симптомы шейного радикулита проявляются при изменении положения тела в пространстве.
Часто сдавливание нервов в этих не обладающих большой прочностью и небольших по размеру позвонках может вызывать и другие симптомы:
- Головокружения;
- Нарушение остроты зрения и слуха.
Пронзающая боль способна иррадиировать в плечи и верхние конечности – руки. В таком случае говорят о возникновении шейно-плечевого радикулита.
Грудной
Данный вид синдрома по характеру проявления болевых симптомов очень похож по проявлениям межреберной невралгии. Симптоматика может проявляться как острыми приступами, так и периодами.
Вид боли может носить следующий характер:
- Острая, жгучая или тупая боль в районе ребер;
- Тик одной или нескольких мышц;
- Покраснение кожи;
- Усиление боли при дыхательных движениях, чихании, кашле.
Данный симптом причиняет пациенту большие неудобства, так как ограничивает движение грудной клетки и мешает пациенту естественно дышать.

Поясничный
Что такое поясничный радикулит? Поясничный радикулит или пояснично-крестцовый радикулитимеет разнообразные симптомы, и лечение требует индивидуального подхода.
Считается самой распространенной патологией среди людей имеющих жалобы на боли в спине.
Характеризуется сдавливанием нервных окончаний в нижних отделах позвоночного столба и наиболее часто проявляется следующими признаками:
- Ограничение в движении поясничного отдела позвоночника;
- Пронзающая боль при наклонах и поворотах тела;
- Пациенту трудно встать на пальцы ног или их согнуть;
- Нарушение чувствительности конечностей.
При поражении и защемлении нервных окончаний в области формирования седалищного нерва патологию называют – ишиасом.
Крестцовый радикулит может иррадиировать болевую симптоматику в нижние конечности, а именно: тазобедренный сустав, голень и стопу.
На основании данных приведенных национальным центром статистики здоровья населения в США самой частой причиной потери трудовой активности человека в возрасте до 45 лет являются боли в спине.
Каждый третий человек этого возраста имеет симптоматику радикулита вызванного причинами носящих хронический характер.
Сила проявления болевого синдрома, зависит от уровня поражения нервных корешков и места их локализации.
Симптомы радикулита имеют признаки патологии, которая его вызывает. В подавляющем большинстве случаев причиной является остеохондроз.

Основныесимптомы радикулита следующие:
- Болевая симптоматика в районе локализации повреждения: пронзающая или тупая боль, чувство жжения в тканях в месте воспаления;
- Скованность в движениях. Интуитивное сгибание колен во время сна или при попытке сесть или наоборот встать. Может наблюдаться онемение конечностей, самопроизвольные элементарные движения мышц – мышечный тик;
- При шейном радикулите могут наблюдаться: головокружение, снижение остроты зрения и слуха;
- Крестцовый радикулит – боль в пояснице часто иррадиирует сильными прострелами в ноги или так называемыми симптомами люмбаго.
Также может наблюдаться покраснение кожного покрова, потоотделение, покалывания и чувство «мушек» под кожей.
Боль способна как внезапно появляться, так и затихать. В острой фазе симптомы могут наблюдаться от нескольких дней до нескольких недель.

Позвоночный столб – это главная осевая часть скелета человека. Состоит из 24 позвонков разделенных межпозвонковыми дисками.
Помимо того что он участвует в движении туловища и головы одной из функций которую выполняет позвоночник – это защита спинного мозга.
Спиной мозг связывает наш головной мозг со всем остальным телом. Там проходят чувствительные и двигательные нервы одни, из которых позволяют нам ощущать все, что мы делаем, а другие позволяют выполнять разные двигательные функции: ходить, наклоняться и т.д.
В разные стороны от спинного мозга ответвляются нервные пучки, которые на латинском языке называются «radicula» (корешок) именно оттуда и происходит название симптома.
Так вот радикулит – это воспаление или повреждение тех самых «radicula» возникшие в силу различных факторов. Также имеется и другое название – радикулопатия.

Вследствие возрастных изменений, большой физической нагрузки на спину или развития патологий таких как остеохондроз, происходит утончение или повреждение межпозвонкового диска.
Вследствие чего происходит надрыв фиброзного кольца и гелеобразное содержимое диска выпячивается и сдавливает один или несколько нервных корешков.
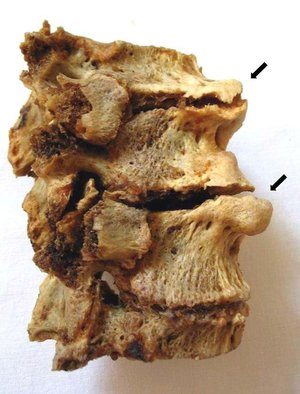
В результате дегенеративных изменений тканей позвоночника не редко в качестве компенсации утончения межпозвоночного диска по краям позвонка образуются наросты называемые – остеофиты.
При определенных положениях тела остеофиты могут, как бы смыкаться между собой провоцирую защемление нерва, и вызывать боль.

К основным факторам возникновения болевой симптоматики специалисты также относят следующие причины:
- Нарушение статики осанки вследствие: остеохондроза, лордоза, кифоза, сколиоза;
- Механические травмы позвоночника;
- Инфекционные заболевания. Некоторые инфекции способны повреждать миелиновую оболочку нервов, тем самым делая его наиболее подверженным травмированию;
- Нарушение обмена веществ;
- Стресс;
- Наличие остеофитов – костных новообразований.
Причины радикулита часто вызывает банальное переохлаждение, в том числе и локальное. В результате, которого в организме в качестве защитной реакции начинается дрожь мышц.
Вследствие чего мышцы непроизвольно напрягаются, чтобы обеспечить организму нормальную теплопродукцию и тем самым вызывают болевые ощущения.
Эффективное лечение радикулита зависит от точного поставленного диагноза. После первоначального осмотра пациента и пальпации проблемных зон может быть поставлен диагноз острый радикулит.
Но для выявления очага причины боли специалист может назначить следующие дополнительные исследования:
- Рентгенологическое исследование – позволяет выявить степень дегенеративных изменений в костной ткани позвоночника;
- Магниторезонансная или компьютерная томография – помогают выявить повреждения в хрящевой ткани и около позвоночных мягких тканях;
- УЗИ внутренних органов – делается для того чтобы исключить патологию внутренних органов – некоторые из них имеют сходную с радикулитом симптоматику.
Также дополнительно для выявления возможного наличия инфекционного возбудителя могут быть назначены анализы крови и мочи.
Чтобы исключить риск сердечных патологий назначают электрокардиограмму.

На вопрос: как быстро вылечить радикулит? Однозначного ответа не существует.
Данный симптом имеет много причин, и лечение требует индивидуального подхода к пациенту, и терапия назначается на основании конкретного поставленного диагноза.
При появлении сильной болевой симптоматики в домашних условия лечение радикулита заключается в восстановлении кровообращения в пораженном участке. Для этого можно использовать любые разогревающие мази или сделать самомассаж в области очага в течение нескольких минут.
Внимание! На вопрос: можно ли при радикулите заниматься физкультурой? Ответ – да! Но только после снятия воспаления. Более того полный отказ от физических упражнений приводит к слабости скелетной мускулатуры и увеличивает сроки выздоровления.
Лучше конечно прибегнуть к помощи домочадцев самому подобную процедуру более или менее успешно можно сделать, если у вас проявился радикулит поясничный или шейный, а вот с грудным типом данную процедуру провести практический невозможно.

Медикаментозная терапия разных форм синдрома, в том числе и лечение поясничного радикулита – самого распространенного. Прежде всего, заключается в приеме противовоспалительных нестероидных препаратов для купирования воспалительного процесса.
Внимание! Во избежание усугубления состояния,лечение радикулита с помощью некоторых видов массажей и ЛФК комплексов, запрещено во время острой фазы развития патологии.
Для снятия перенапряжения мышечной ткани применяются миорелаксанты и используют разные виды физиотерапии: ЛФК, прогревания, массаж, вытягивание позвоночного столба, иглоукалывание.
Эффективным способом считается комплексное использование ультразвуковой терапии и сероводородных ванн.
Как вылечить радикулит, если традиционные медикаментозные методы лечения не помогают? Если терапия не дает положительных результатов на протяжении 3- 6 месяцев специалисты могут рассматривать вопрос хирургическом вмешательстве.

При долгом нестерпимом болевом синдроме специалист может назначить лечение радикулита с помощью анальгетических блокад.
Их делают с помощью шприца. Анальгетик вводят непосредственно вместо сосредоточения болевых симптомов. Данный метод не считается терапией патологии, так как не лечит причину, а является инструментом для снятия боли.
Как лечить радикулит поясницы или как в народе говорят поясной радикулит,нам подсказывает народная медицина. Некоторые целители считают русскую баню отличным средством, которое хорошо помогает от радикулита.
Необходимо хорошо прогреть больное место и лечь спасть хорошенько укутавшись. Наутро, как утверждают отзывы, болезнь отступит.
Внимание! Лечить поясничный радикулит при помощи банных процедур в период обострения воспалительного процесса и без консультации врача – запрещено!
Также пояснично-крестцовый тип радикулита лечат при помощи ошпаренных кипятком листьев лопуха, березы или липы. Их толстым слоем накладывают на очаг боли, завязывают шерстяным платком на 1 -2 часа утром и вечером перед сном.

Народная медицина может являться хорошей дополнительной терапией к основному лечению. Но как эффективно лечить пояснично-крестцовый радикулит может ответить только специалист после проведения необходимых исследований.
Чтобы максимально избавиться от неприятной болевой симптоматики необходимо бороться с патологией всеми доступными способами. Наиболее эффективным способом профилактики является правильное питание.
Диета при радикулите и некоторых других заболеваниях опорно-двигательного аппарата в совокупности с физически активным образом жизни, диета позволяет снизить риск рецидива патологии, почти наполовину.

Для этого следует помнить следующие правила:
- Максимально сократить потребление соли и сахара. Эти продукты содействуют задержке воды в организме. Любое воспаление сопровождается отеком, которое неизбежно вызывает боль, задержка воды в организме лишь усугубляет ситуацию. По этой же причине стоит отказаться от острых приправ, крепкого кофе и чая и т.д.;
- Для процесса восстановления пораженных тканей необходимо потреблять достаточное количество белка. Сюда относятся следующие продукты: куриная грудка, нежирный творог, молоко;
- Для восстановления нервной системы увеличиваем потребление продуктов содержащие в своем составе витамины группы В и магний. К таким продуктам относятся: листовая зелень, зеленые овощи: болгарский перец, огурцы, белокочанная капуста.
Также не стоит забывать об адекватном потреблении калорий в сутки и поддержание нормальной массы тела. Избыточные килограммы приводят к лишней нагрузке на позвоночный столб.
Помните — Радикулит не болезнь. Что это такое? Это симптом, и причины возникновения патологии могут быть разные. Что делать если вас часто стала преследовать боль в спине?
Ответ один – незамедлительно обращаться к врачу для выяснения причин, особенно если болевой синдром отдает в ногу. Это может свидетельствовать о защемлении седалищного нерва, бездействие в этой ситуации способно привести к инвалидности.
Видео о симптомах и причинах возникновения радикулита:
sustavinfo.ru
Пояснично-крестцовый радикулит – причины, симптомы, диагностика и лечение
Пояснично-крестцовый радикулит — клинический симптомокомплекс, обусловленный дегенеративно-дистрофическими изменениями и вторичным воспалением спинномозговых корешков в поясничном и крестцовом отделах позвоночника. Проявляется вариабельными болевыми синдромами: люмбалгией, люмбаго и люмбоишиалгией. Диагностика базируется на жалобах, результатах осмотра и пальпации поясничной области, наличии положительных симптомов Ласега, Нери, Бехтерева и типичных триггерных точек, данных рентгенографии позвоночника. Терапия осуществляется противовоспалительными, обезболивающими, витаминными, вазоактивными фармпрепаратами и физиопроцедурами.
Общие сведения
Пояснично-крестцовый радикулит является наиболее часто встречающейся формой радикулита. Второе место после него принадлежит шейному радикулиту. Заболевают преимущественно лица после 35-летнего возраста, пик заболеваемости приходится на возрастной период 40-50 лет. Пояснично-крестцовый радикулит связан с неадекватными статико-динамическими нагрузками на позвоночник и занимает первое место среди причин временной нетрудоспособности в связи с поражением периферической нервной системы. Наиболее подвержены заболеванию лица, которые в силу своей профессиональной деятельности вынуждены поднимать тяжести, находиться в положении наклона или длительно сидеть, т. е. работники сельского хозяйства, грузчики, сварщики, строители, водители и т. п. Пояснично-крестцовый радикулит отличается, как правило, продолжительным ремиттирующим течением с рецидивами от 1 раза в 2-3 года до нескольких раз в год. В связи с широкой распространенностью радикулита пояснично-крестцовой локализации вопросы его эффективного лечения являются актуальной проблематикой современной неврологии, вертебрологии и мануальной терапии.
Пояснично-крестцовый радикулит
Причины пояснично-крестцового радикулита
Согласно общепринятым представлениям патогенетическую основу радикулита составляют дегенеративно-дистрофические процессы (остеохондроз, спондилоартроз, поясничный спондилез), происходящие в позвоночном столбе. Основными факторами, способствующими развитию этих процессов, выступают гиподинамия, расстройства обмена веществ (ожирение, сахарный диабет), травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника), чрезмерная статическая или динамическая нагрузка на позвоночный столб, аномалии развития позвоночника или нарушения осанки, приводящие к искривлению позвоночника с образованием сколиоза или поясничного гиперлордоза.
В результате дегенеративных процессов в межпозвонковых дисках уменьшается высота последних, ослабляется связочный аппарат, дополнительная нагрузка ложится на мышцы, удерживающие позвоночник. Мышечное перенапряжение приводит к возникновению болевого синдрома. Кроме того, разрастающиеся остеофиты могут раздражающе воздействовать на выходящие из позвоночника нервные корешки, также провоцируя болевой синдром. Болевая ирритация, в свою очередь, обуславливает спазм позвоночных сосудов поясничного отдела. В условиях ухудшенного кровоснабжения и венозного застоя возникает вторичное воспаление. Спровоцировать пояснично-крестцовый радикулит способна межпозвоночная грыжа поясничного отдела. На первых порах симптомы радикулита обусловлены раздражающим воздействием межпозвоночной грыжи на спинномозговой корешок. По мере увеличения грыжи, она сдавливает корешок, обуславливая нарушение его функций.
К триггерам, провоцирующим обострение радикулита пояснично-крестцовой локализации относятся: подъем тяжести, резкий поворот или наклон в пояснице, переохлаждение, общие инфекционные заболевания (ОРВИ, грипп, бронхит), длительная статическая нагрузка на поясницу (например, у водителей-дальнобойщиков), интоксикация. Возможно сочетанное воздействие указанных факторов.
Симптомы пояснично-крестцового радикулита
Различают 3 основных клинических синдрома: люмбалгию, люмбаго и люмбоишиалгию. Люмбалгия — это подострая боль в пояснице, имеющая тупой и длительный характер. Усилению люмбалгии способствуют наклоны в пояснице и повороты туловищем, длительная ходьба, стояние, сидение. Уменьшаются боли в горизонтальном положении при снятии нагрузки с позвоночника. Люмбаго — остро возникающая резкая боль в пояснице, описываемая пациентами как «прострел». Возникает внезапно, обычно при подъеме тяжелого, повороте или наклоне туловища. Зачастую вынуждает пациента «застыть» в определенном положении, поскольку любые движения вызывают резкую боль. О люмбоишиалгии говорят, когда боль в пояснице иррадиирует в одну или обе ноги и сопровождается парестезиями, онемением и вегетативно-трофическими изменениями пораженной конечности.
Для каждого из клинических синдромов характерны в той или иной мере выраженные объективные изменения, фиксируемые неврологом или вертебрологом в ходе первичного осмотра. В первую очередь обращают на себя внимание произвольное ограничение подвижности в поясничном отделе позвоночника и анталгическая поза пациента. При осмотре поясницы может отмечается перекос туловища в здоровую сторону, тоническое сокращение длинных мышц спины. Пальпаторно мышцы напряжены и болезненны.
Существует целый ряд триггерных точек, надавливание на которые вызывает болезненность. Основное клиническое применение получили точки Гара и точки Балле. К первым относятся точка в области крестцово-подвздошного сочленения, точки над остистыми и поперечными отростками IV-V поясничных позвонков, точка над задне-верхней остью подвздошной кости. Вторые представлены паравертебральными точками поясничного отдела, крестцово-ягодичной, бедренной, подколенной, а также точками на голени и стопе. Возникновение боли при нажатии на точки ягодичной области и ноги характерно для люмбоишиалгии и не наблюдается при люмбаго и люмбалгии. Также для люмбоишиалгии типично распространение боли по ходу нервов дистально от места надавливания.
В остром периоде пояснично-крестцовый радикулит характеризуется также наличием ряда специфических симптомов. Отмечается усиление боли в пояснице при кашле и чихании (симптом Дежерина), сглаженность подъягодичной складки (симптом Бонне), непроизвольное сгибание ноги на пораженной стороне, когда пациент садится из положения лежа на спине (симптом Бехтерева), боль пояснице при подъеме прямой ноги в положении лежа на спине (симптом Ласега), усиление боли при резком наклоне головы вперед (симптом Нери).
Диагностика пояснично-крестцового радикулита
Как правило, выше указанные клинические симптомы позволяют врачу диагностировать пояснично-крестцовый радикулит. Проведение электромиографии или электронейромиографии дает возможность подтвердить уровень поражения нервно-мышечного аппарата. Обязательно выполняется рентгенография позвоночника в 2-х проекциях. Зачастую она выявляет признаки остеохондроза, подвывих позвонков, искривление позвоночника, аномалии его развития (люмбализацию, сакрализацию и пр.).
Необходимым моментом является исключение таких серьезных причин люмбоишиалгии и люмбалгии как опухоли спинного мозга и позвоночника, нарушения спинального кровоснабжения, межпозвоночная грыжа, менингомиелит. Насторожить врача должен выраженный корешковый синдром, протекающий с чувствительными и двигательными нарушениями, плохо поддающийся терапии. При наличии показаний пациентам назначается МРТ позвоночника, при невозможности ее выполнения — КТ. МРТ дает возможность диагностировать грыжу, опухоль, воспалительные изменения спинального вещества; определить размеры очага поражения, стадию развития грыжи; оценить степень компрессии позвоночного канала.
Лечение пояснично-крестцового радикулита
Лечебная тактика базируется на купировании болевого синдрома и всех его составляющих (воспалительного, мышечно-тонического, компрессионного компонента). Фармакотерапия комплексная, состоит из назначения противовоспалительных и обезболивающих препаратов (амидопирин+бутадион, метамизол натрия, диклофенак, нимесулид и пр.), миорелаксантов ( толперизона гидрохлорид, баклофен), витаминов гр. В (тиамина, пиридоксина, цианокобаламина), улучшающих местное кровообращение средств (никотиновой к-ты). При интенсивном болевом синдроме целесообразны лечебные паравертебральные блокады с введением глюкокортикостероидов. Противовоспалительным и обезболивающим эффектом обладает местное применение УФО, электрофорез, УВЧ, магнитотерапия. Для купирования боли может использоваться рефлексотерапия.
Эффективных средств, позволяющих устранить или остановить происходящие в позвоночнике дегенеративные процессы, пока не существует. Некоторый эффект отмечается при применении хондропротекторов (глюкозамина, Хондроитинсульфата, экстракт из морских рыба и др.). С целью устранения подвывихов позвонков и для увеличения межпозвонкового пространства может проводиться мануальная или тракционная терапия. При межпозвоночной грыже, обуславливающей стойкий к терапии болевой синдром или компрессию корешка с выпадением его функции, возможно хирургическое удаление грыжи с диском (дискэктомия, микродискэктомия).
После стихания острого периода, в котором пациентам рекомендован покой, постепенно приступают к занятиям лечебной физкультурой в сочетании с миофасциальным массажем пояснично-крестцового отдела позвоночника и физиолечением. Регулярная гимнастика способствует укреплению мышц позвоночника и поясницы, что позволяет избежать дальнейших рецидивов. Пациентам также рекомендованы занятия плаваньем, водо- и грязелечение.
Прогноз и профилактика пояснично-крестцового радикулита
В большинстве случаев пояснично-крестцовый радикулит хорошо поддается терапии. Острый период удается купировать в течение 5-7 дней. Вопрос последующих рецидивов зависит от того, насколько получается устранить провоцирующие их факторы (перегрузки, подъем тяжестей, избыточный вес и т. п.), а также от выполнения пациентом рекомендаций о регулярных занятиях ЛФК, посещении бассейна, периодическом прохождении курсов массажа.
Профилактика пояснично-крестцового радикулита сводится к соблюдению адекватного режима трудовой деятельности, избеганию подъема чрезмерных тяжестей и других нагрузок на позвоночник, ведению активного образа жизни, рациональному питанию, своевременной коррекции нарушений обмена веществ и т. п.
www.krasotaimedicina.ru
симптомы, лечение в домашних условиях, народными средствами
Радикулит провоцируется сдавливанием нервных корешков в позвоночнике. В зависимости от локализации он бывает шейным, грудным и поясничным, каждый вид имеет свои характерные симптомы. Чаще всего эта патология возникает при остеохондрозе.
Для устранения острого болевого синдрома применяют медикаменты. Консервативная терапия включает и такие методы, как массаж, лечебная физкультура, компрессы, растирания мазями, приготовленными по народным рецептам.
1
СимптомыОсновные симптомы радикулита – простреливающая боль, проявляющаяся внезапно, и потеря гибкости позвоночника. Болевой синдром при растяжении нервных окончаний становится острее.
| Локализация радикулита | Симптоматика |
|---|---|
| Шейный отдел | Боль в затылочной части головы, скованность мышечных групп в этой области, снижение подвижности шеи. При включении в патологический процесс шейно-плечевой области боль передается в верхние конечности и спину. Для устранения дискомфорта пациент пытается принять удобную позу – голова склонена чуть в сторону. Если радикулит шейного отдела сочетается с остеохондрозом, то проявляются такие симптомы, как головокружение, неловкость движений и снижение слуха |
| Грудной отдел | Поражение нервных корешков в этой области ведет к появлению болевых ощущений в верхней части спины и чувства тяжести в груди. Приступообразные боли усиливаются при вдохе, чихании, кашле, повороте туловища и поднятии рук |
| Поясничный отдел | Боль передается на ноги и низ живота. Болевые ощущения распространяются по седалищному нерву. Если пациент постоянно находится в защитно-рефлекторной позе, при которой дискомфорт снижен, то постепенно развивается искривление позвоночника. В определенных случаях возможно онемение ног и потеря коленных рефлексов. |
Резкие боли в спине должны стать поводом к посещению врача. Симптоматика может быть связана с другой патологией. К примеру, поясничный радикулит можно легко спутать с почечнокаменной болезнью. Подобная ошибка в самостоятельной диагностике чревата осложнениями. При камнях в почках категорически запрещено ставить согревающие компрессы и принимать горячие ванны, а при радикулите эти методы широко используются.

Упражнения для позвоночника в домашних условиях
2
ЛечениеЛечение радикулита в домашних условиях является возможным только после консультации со специалистом. Врач должен установить перечень возможных лечебных мер, определить схему терапии.
Для купирования острого болевого синдрома врачи могут назначить препараты в форме таблеток или инъекций. Консервативная терапия также включает выполнение массажа, лечебную физкультуру, народные средства.
На период лечения запрещены чрезмерные физические нагрузки. Чтобы не спровоцировать осложнения, следует избегать переохлаждений и сквозняков, резких движений. При избыточном весе нужно постараться сбросить лишние килограммы, что благоприятно скажется на состоянии позвоночника.


Список эффективных хондропротекторов при остеохондрозе позвоночника
2.1
ПрепаратыПервым делом необходимо устранить болевой синдром, воспаление и отечность тканей. Добиться поставленных целей нужно за короткие сроки, что является возможным только при использовании препаратов в виде инъекций.
Для ликвидации воспалительного очага и быстрого купирования боли при острой стадии радикулита обычно назначают Кетонал. Есть другое средство – Вольтарен. Он обладает сильным противовоспалительным эффектом, но его не используют более двух дней.


Также назначают уколы такими препаратами, как:
- Амбене;
- Диклоберл.
Медикаменты в форме инъекций не показаны для многократного применения. Обычно их вводят один раз в условиях стационара, после чего дома переходят на препараты в форме таблеток, мазей, свечей. Они также должны быть назначены лечащим врачом.


Причины, симптомы и методы лечения люмбаго
2.2
МассажЛюбые виды массажа запрещены при межпозвоночной грыже.
Мануальная терапия в домашних условиях включает сразу несколько методик:
- точечный;
- классический;
- медовый;
- баночный.
Все они призваны помочь пациенту справиться с болевым синдромом. Точечный разрешается применять в стадию обострения радикулита, а остальные методики показаны для использования, только когда купирован острый болевой синдром.
Показания и противопоказания для проведения массажа. Абсолютные и временные причины для отказа от массажа
Чтобы эффект от массажа соответствовал его предназначению, необходимо следовать некоторым правилам:
- 1. При отсутствии необходимой квалификации у близких/родственников сеансы массажа следует доверить опытному специалисту. В особенности это касается точечного массажа. Остальные методики более легкие, но при этом и они имеют свои правила.
- 2. Руки массажиста должны быть ухоженными, чтобы процедура не провоцировала раздражение у пациента, так как она должна способствовать расслаблению мышц, а не наоборот.
- 3. Массажист должен знать анатомическое строение тела человека и причину заболевания, чтобы не навредить пациенту.
- 4. Если при выполнении массажа самочувствие пациента ухудшается, необходимо прекратить процедуру.
2.2.1
ТочечныйСуть точечного массажа заключается в воздействии на отдельные точки организма, отвечающие за те или иные функции. Расположены эти точки там, где нервы максимально приближены к поверхности. Так как на пораженную область можно воздействовать рефлекторно и отдаленно, то точечный массаж применяется и в острую стадию радикулита.
Точечный массаж применяется для расслабления мускулатуры, находящейся в гипертонусе. Воздействуют на точки, расположенные вдоль позвоночника, где находятся места выхода спинномозговых нервов.


Акупунктурные точки на спине
На точку воздействуют не более 4 минут. Сначала массажист должен определить нужную точку, после чего словно ввинтить палец по часовой стрелке, задержавшись на 1-3 секунды при максимальной глубине, и обратно «вывинтить» палец. Подобные действия необходимо повторить несколько раз, при этом один прием должен занимать около 15 секунд. Атрофированные мышцы стимулируют таким же образом, но только быстрее, применяют больший нажим и резкий отрыв пальца.
2.2.2
КлассическийСамый популярный вид массажа – классический. Он применим для лечения любых патологических процессов в области спины.
Использовать классические приемы для терапии радикулита необходимо с учетом следующих положений:
- Сразу после купирования острых болей препаратами нельзя применять грубые приемы. К таковым относят выжимание и рубление.
- Если болевые импульсы преобладают в конечностях, то массаж разрешается выполнять только на спине.
- Большую часть времени (около 40%) массажист должен применять прием разминания.
- При мышечной дистрофии продолжительность растираний следует увеличить до 50%.
- При гипертонусе отдельной мышечной группы, занимающей небольшую область, нужно больше применять вибрационный прием.


Приемы классического массажа
При воздействии на мышечные узелки начинают с периферии. Поглаживающими движениями постепенно переходят к его центру, при этом выявляют болевые точки и уделяют им больше внимания. Мышцы, отвечающие за разгибание-сгибание позвоночного столба, должны быть разработаны щадящим образом. Для них используют метод послойного сдвигания мышечной ткани от остистых отростков в наружном направлении.
| Область массирования | Схема и нюансы процедуры |
|---|---|
| Шейный отдел | На эту область необходимо воздействовать в щадящем режиме, поскольку нельзя оказывать сильное давление на сосуды шеи. Стоит помнить, что на боковой поверхности шеи находится бифуркация сонной артерии с каротидным синусом. Стимуляция его способна привести к изменению артериального давления, спровоцировать неприятные ощущения в области сердца. Массаж головы начинают от макушки и двигаются к периферии, после чего прорабатывают шею. Используют преимущественно приемы поглаживания, разминания, растирания и поколачивания. Вибрации в шейном отделе нежелательны |
| Грудной отдел | Для расслабления плечевого пояса может быть применен вибрационный прием, при этом он запрещен в области проекции сердца. Разминания осуществляют послойно, без лишних усилий, постепенно увеличивая глубину воздействия по мере размягчения мышц |
| Поясничный отдел | В этой области должны преобладать выжимания и поглаживания. На второй неделе массажа начинают прорабатывать таз и ноги. Для сегментарного массажа применяют легкую вибрацию, разминание, поглаживание. При интенсивной боли массируют крестец, после чего переходят к крестцово-подвздошной области (пациента усаживают), а затем выполняют массаж конечностей приемами, направленными от периферии к центру. При массировании поясничной зоны можно применить такую технику, как сотрясение таза. Для этого пациента усаживают, массаж ставить ладонь ребром между крылом и ребрами подвздошной кости, несколько внедряясь внутрь, после чего выполняет вибрационные перемещения ладони к позвоночнику. При возникновении боли процедуру сразу прекращают |
По мере улучшения самочувствия пациента увеличивают интенсивность массажа, но также избегают возникновения болевых ощущений. При правильно проведенной процедуре пациент должен чувствовать легкость и уменьшение боли.
Спустя несколько процедур может проявиться побочный эффект, который обуславливается включением в зоны болевого импульса ранее незадействованных тканей. Чтобы предотвратить подобное последствие, необходимо массировать группы мышц, которые могут быть ответственны за пережатие нервов.
2.2.3
МедовыйМедовый массаж можно причислить к народным методам. Он широко используется для устранения солевых отложений в шейной области. Принцип его основан на том, что при загустевании меда массажисту приходится выполнять преодолевающие движения для отрыва ладоней, тем самым глубоко воздействуя на мышцы спины. Кроме того, при втирании меда осуществляется противовоспалительный эффект.
До начала процедуры рекомендуется разогреть спину приемами классического массажа. Также следует удостовериться, что у пациента нет аллергической реакции.
После того как спина разогрета, к массируемому месту осуществлен прилив крови, наносят медовую массу в небольшом количестве (3-4 чайные ложки на всю спину). Продукт пчеловодства распределяют по участкам спины, не отрывая рук. Затем приступают к растиранию спины, пока мед не станет прилипать к рукам. После этого переходят к отлипающим, рывковым движениям.
Последний прием используют до тех пор, пока медовая масса не приобретет серый оттенок. После завершения процедуры спину накрывают полотенцем и одеялом. Спустя 15-20 минут мед со спины смывают.
2.2.4
БаночныйМассаж с применением банок основан на механизме действия вакуума. При разреженном воздухе усиливается ток крови и лимфы к месту, куда присосана банка, что активизирует трофические процессы.
Принципы баночного массажа:
- 1. До проведения процедуры спину нужно разогреть путем применения классического массажа. Это обусловлено тем, что методика резко теряет в эффективности, если рабочая область кожного покрова тщательно не подготовлена. Кроме того, это способно вызвать дискомфорт и болевые ощущения.
- 2. Для симметричного укрепления мышц банки нужно ставить по паравертебральным областям с обеих сторон от позвоночного столба.
- 3. Массажные движения (перемещение присосавшейся банки) должны выполняться по ходу тока лимфы, как и при классическом массаже.
- 4. Одну банку разрешено двигать не более, чем на 4-5 см в одну сторону.
- 5. Воздействовать следует не только на мышцы, но и на акупунктурные точки, оказывая рефлекторное воздействие.
- 6. После процедуры пациент должен лежать некоторое время, но уже под одеялом, чтобы сохранить согревающий эффект.


Схема движения банок
Одну процедуру проводят в течение 10 минут. Эффект становится заметен спустя 5-6 сеансов. При этом для выполнения баночного массажа могут быть применены специальные стеклянные или полимерные банки. Использовать вторые намного легче, поскольку их достаточно немного сплюснуть перед подведением к кожному покрову.


Как ставят стеклянные банки
2.3
Народные средства наружного примененияСредства из народной медицины используют в качестве дополнения к основной медикам
spina-health.com
Радикулит шейный, грудной, пояснично-крестцовый: симптомы и лечение

Вопреки расхожему мнению радикулит не является самостоятельным заболеванием. Это симптомокомплекс, возникающий при раздражении или же сдавлении спинномозговых корешков. И если раньше считалось, что радикулит возникает преимущественно у пожилых людей, то сейчас он наблюдается и у молодых.
Оглавление: 1. Причины 2. Виды радикулита - Симптомы шейного радикулита - Симптомы грудного радикулита - Симптомы пояснично-крестцового радикулита 3. Диагностика 4. Лечение - Медикаментозное лечение - Немедикаментозное лечение
Причины развития радикулита
Нервные корешки отходят от спинного мозга. Сначала они проходят в позвоночном канале, а затем через фораминальные отверстия выходят из него. Всевозможные заболевания позвонков способны приводить к сдавливанию корешков из-за чего и возникают симптомы радикулита.
Основные причины, приводящие к ущемлению корешков:
- Остеохондроз;
- Спондилез;
- Спондилит;
- Спондилоартроз;
- Остеопороз;
- Травмы позвоночника;
- Опухоли и метастазы позвоночного столба.
 Зачастую к возникновению радикулита приводит именно остеохондроз позвоночника. Это дегенеративно-дистрофическое заболевание, поражающее межпозвоночные диски. Диски постепенно утрачивают влагу, теряют свои амортизационные свойства, становятся более восприимчивыми к физической нагрузке. Фиброзное кольцо диска истончается, появляются трещины, через которые пульпозное ядро выпирает наружу в позвоночный канал. Так формируется грыжа межпозвоночного диска. Грыжа сдавливает прилегающие корешки спинного мозга, провоцирует их отек и воспаление.
Зачастую к возникновению радикулита приводит именно остеохондроз позвоночника. Это дегенеративно-дистрофическое заболевание, поражающее межпозвоночные диски. Диски постепенно утрачивают влагу, теряют свои амортизационные свойства, становятся более восприимчивыми к физической нагрузке. Фиброзное кольцо диска истончается, появляются трещины, через которые пульпозное ядро выпирает наружу в позвоночный канал. Так формируется грыжа межпозвоночного диска. Грыжа сдавливает прилегающие корешки спинного мозга, провоцирует их отек и воспаление.
 У пожилых людей развиваются гипертрофия отростков сустава, утолщение связок и суставных капсул, фиброз дисков, краевые разрастания (остеофиты). Эти изменения именуются спондилезом. Такие трансформации приводят к сужению межпозвоночных отверстий, позвоночного канала с дальнейшим сдавлением спинномозговых корешков.
У пожилых людей развиваются гипертрофия отростков сустава, утолщение связок и суставных капсул, фиброз дисков, краевые разрастания (остеофиты). Эти изменения именуются спондилезом. Такие трансформации приводят к сужению межпозвоночных отверстий, позвоночного канала с дальнейшим сдавлением спинномозговых корешков.
Виды радикулита
Различают такие виды радикулита:
- Шейный;
- Грудной;
- Пояснично-крестцовый.
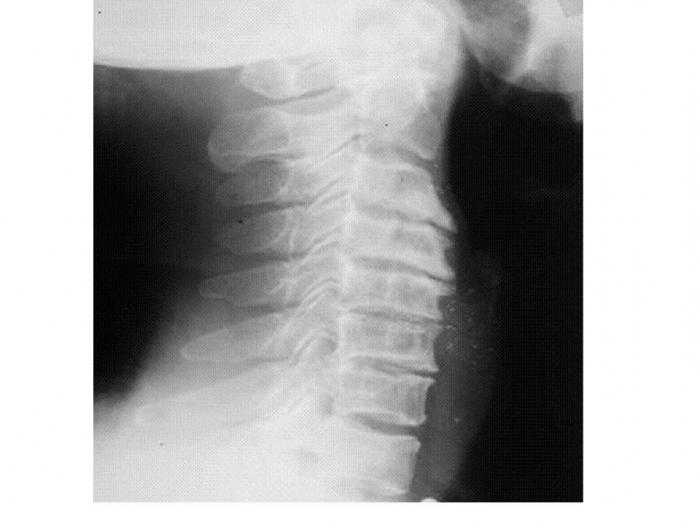
Симптомы шейного радикулита
Этот вид радикулита встречается нечасто.
Отмечаются такие симптомы как:
- Стойкая сильная стреляющая или даже режущая боль в шее;
- Снижение кожной чувствительности в зоне иннервируемой корешком;
- Снижение сухожильных рефлексов верхних конечностей;
- Гипотрофия мышц верхних конечностей.
При межпозвоночной грыже чаще всего сдавливаются нижние шейные корешки. Так, при радикулопатии VI шейного позвонка боль иррадиирует в I-II пальцы кисти, отмечается снижение рефлекса с двуглавой мышцы, а при поражении VII шейного позвонка боль распространяется на II-III пальцы кисти, наблюдается снижение рефлекса с трехглавой мышцы.
При спондилезе зачастую сдавливаются верхние шейные корешки. Это приводит к появлению боли в затылке, шее, руках.
Симптомы грудного радикулита
 Стоит отметить, что грудной радикулит встречается нечасто. Прежде всего, потому, что грудной отдел позвоночника малоподвижен, это и предотвращает появление в позвонках этого отдела дистрофических изменений.
Стоит отметить, что грудной радикулит встречается нечасто. Прежде всего, потому, что грудной отдел позвоночника малоподвижен, это и предотвращает появление в позвонках этого отдела дистрофических изменений.
При этом виде радикулита отмечаются тупые боли в спине, которые внезапно усиливаются при движении, вдохе и иррадиируют по ходу межреберных нервов. Боли могут носить опоясывающий характер. Кроме того, боли за грудиной, возникающие при грудном радикулите могут имитировать приступы стенокардии.
Обратите внимание: при появлении постоянных тупых или опоясывающих болей в спине и признаков сдавления спинного мозга (нижний парапарез, тазовые нарушения) нужно исключить опухоли и метастазы позвоночника, а также инфекционное поражение позвонков.
Симптомы пояснично-крестцового радикулита
Это наиболее распространенная форма радикулита. Проявляется сильно выраженной стреляющей или даже пронизывающей болью, которая может отдавать в ягодичную область, заднюю поверхность бедра, голени. Боль заметно усиливается при натуживании, движении, длительном нахождении в одной позе и даже во время кашля. Обычно пациенты с радикулитом находятся в немного согнутом положении. Больной находит спасение, если ложится на здоровую сторону и прижимает к животу согнутую беспокоящую ногу.

Во время осмотра больного с поясничным радикулитом определяются симптомы натяжения. Так симптом Ласега считают положительным, если при подъеме выпрямленной больной ноги возникает усиление боли, иррадиирующей в зону иннервации защемленного спинномозгового корешка. А сгибание ноги в коленном суставе уменьшает болевые проявления.

Симптом Вассермана проверяют следующим образом: человека укладывают на живот и медленно поднимают выпрямленную ногу вверх или же сгибают ее в коленном суставе. Если во время проведения этих манипуляций боль усиливается, значит, у человека имеется поясничный радикулит.
Кроме того, у больных с поясничным радикулитом могут наблюдаться гипотрофия и снижение тонуса мышц ноги. Иногда на фоне резкого усиления боли может возникнуть парез стопы, от которого, впрочем, получается избавиться за несколько месяцев при адекватном лечении.
При массивной грыже нижнепоясничных дисков могут сдавливаться корешки конского хвоста спинного мозга. Это состояние характеризуется тем, что резко нарастают боли в ногах, развивается нижний вялый парапарез, появляются задержка мочеиспускания, а также недержание кала. Подобные нарушения требуют экстренного хирургического вмешательства.

У пожилых людей вследствие дистрофических изменений в поясничных позвонках происходит хроническое сдавливание корешков конского хвоста. Основной симптом, наблюдаемый при этом нарушении, это перемежающаяся хромота: при ходьбе или же длительном стоянии возникают двусторонние боли в ногах, а также покалывание, онемение в этой области. Если же больной немного сгибается вперед и садится, это приводит к уменьшению боли.
Диагностика
Боль в спине может развиваться не только на фоне дегенеративных изменений в позвоночнике или межпозвоночной грыже, но также и при опухолях, метастазах в позвоночном столбе. Поэтому для определения причины радикулита следует провести диагностику. Для изучения состояния позвоночного столба используют такие методы:
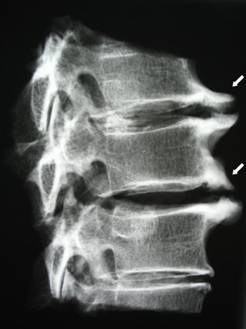
Так при радикулите, вызванным остеохондрозом позвоночника, на рентгенографии удается определить снижение высоты межпозвоночных дисков, гипертрофию суставных отростков, наличие остеофитов, сужение позвоночного канала.

Проведение МРТ позвоночника позволяет визуализировать в мельчайших деталях тела позвонков, сосуды, связки, а также мягкие ткани. Этот метод диагностики позволяет выявить сдавление нервных корешков, высоту межпозвоночного диска, нестабильность позвонков, краевые разрастания.
Дискография представляет собой рентгенологическое исследование межпозвоночного диска, путем введения в пульпозное ядро контрастного вещества. Введенная жидкость заполняет все имеющиеся дефекты межпозвоночного диска и позволяет визуализировать, к примеру, трещины, через которые пульпозное ядро выходит наружу с образованием грыжи.
Лечение радикулита
Устранить неприятные симптомы радикулита можно придерживаясь определенного режима. Так, после появления корешковых болей несколько дней нужно придерживаться постельного режима, причем больному рекомендовано лежать исключительно на твердой поверхности в максимально удобной позе. Следует избегать излишней физической активности, ведь даже обычные повороты или наклоны туловища способны усилить боль.
Медикаментозное лечение радикулита
Для борьбы с симптомами радикулита используют следующие группы препаратов:
- Нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Пироксикам, Нимексил) — устраняют боль.
- Миорелаксанты (Мидокалм, Сирдалуд) — устраняют мышечный спазм.
- Средства, улучшающие циркуляцию (Пентоксифилин, Актовегин) — способствуют улучшению питания нервных корешков.
- Хондропротекторы (Терафлекс, Структум) — для восстановления хрящевой ткани межпозвоночных суставов.
- Витаминно-минеральные препараты (витамин Д, группы В, кальций) — для восстановления костной и нервной тканей.
Немедикаментозное лечение
Основная цель при беспокоящей хронической боли в спине заключается не только лишь в ее купировании, а в систематическом увеличении двигательных возможностей человека. Этого можно добиться с помощью лечебной гимнастики, массажа, мануальной терапии. Все эти методы лечения направлены на упрочнение мышечного корсета, а также растяжение спазмированных мышц.

При тяжелом корешковом синдроме, не подающемуся консервативному лечению, показано хирургическое вмешательство.
Григорова Валерия, медицинский обозреватель
6,517 просмотров всего, 1 просмотров сегодня
 Загрузка…
Загрузка… okeydoc.ru
Радикулит поясничный: симптомы и медикаментозное лечение
Основные физические нагрузки, которым подвергается человек, ложатся на позвоночник. Неудивительно, что боли в спине, особенно в области поясницы, знакомы большинству населения земного шара. Своевременно обнаруженные симптомы и медикаментозное лечение поясничного радикулита позволяют не только устранить боль и остановить деформацию костных тканей, но и предупредить огромное количество заболеваний внутренних органов.
Потому что здоровье позвоночника — основа, определяющая функциональность всех жизненно важных систем организма человека.
Содержание материала:
Поясничный радикулит: причины возникновения
Радикулит — это патологическое состояние, при котором поражаются нервные волокна спинного мозга. Недуг сопровождается болью в разных участках спины и нарушением двигательных возможностей.
Тип радикулита определяют по месту локализации пораженных тканей. Наиболее распространенным считается пояснично крестцовый радикулит.

Острая форма поясничного радикулита отличается кратковременностью проявлений, поэтому больные в этот период редко обращаются к врачу. Отсутствие адекватного лечения приводит к образованию хронической формы патологии, при которой приступы болезненности учащаются и становятся более интенсивными.
Радикулит не считается самостоятельным заболеванием, а расценивается как признак развития болезней спины. Основная причина появления радикулита — остеохондроз позвоночника и его осложнения — межпозвонковая грыжа, протрузия.
Особенности развития остеохондроза
Развитию остеохондроза предшествуют:
- травмы позвоночника, включая ушибы;
- повышенные физические нагрузки;
- опухолевые образования в периферической нервной системе;
- нарушение обменных процессов в организме;
- изменение состава крови, вследствие гормональных нарушений;
- осложнения, вызванные туберкулезом, болезнью Бехтерева, ревматоидным артритом;
- аутоиммунные заболевания;
- врожденные дефекты и генетическая предрасположенность;
- стрессы и бессонницы;
- воспалительные явления.
На первом этапе развития остеохондроза происходит нарушение кровообращения в пораженном участке. В результате нехватки питания и воды, хрящевая прослойка межпозвоночных дисков, обеспечивающая гибкость позвоночника, постепенно истончается и усыхает.

На фоне потери эластичности межпозвоночных дисков происходит их деформация или смещение, нарушается целостность фиброзного кольца, а ядро, расположенное внутри позвонков, выпячивается наружу. При этом происходит сдавливание седалищного нерва (ишиаса) и развиваются воспалительные процессы, характерные для пояснично-крестцового радикулита.
В числе фактов риска возникновения радикулита — переохлаждения, простуды, малоподвижный образ жизни, курение, плоскостопие, лишний вес, нарушение осанки, избыток жирной пищи в рационе на фоне дефицита белка.
Симптомы заболевания и методы диагностики
Развитие поясничного остеохондроза происходит постепенно. Появление признаков радикулита возможно уже на стадии первичных дистрофических изменений тканей межпозвоночных дисков.

Характерные симптомы радикулита:
- появление тупых или острых болей в области поясницы — свидетельство повреждений нервных волокон. Обострение болевого синдрома при физической активности и напряжении, связанном с кашлем, чиханием, подъемом тяжестей;
- ограничение двигательных возможностей при наклонах;
- переход болевых ощущений в конечности, бедра, икроножные мышцы;
- прострелы в пояснице, ягодицах;
- онемение кожи в конечностях, чувство покалывания — результат нарушения передачи нервных импульсов при повреждении нервов;
- общая мышечная слабость — признак прерывистости нервных импульсов. Длительное поражение нервных тканей приводит атрофии мышц.
В зависимости от характера симптоматики, различают такие виды радикулита, как люмбаго и ишиас. При люмбаго болевой синдром возникает в результате резких движений или нервного напряжения. При ишиасе боли носят стреляющий характер и наблюдаются в ягодицах, бедрах и голенях.
Диагностические мероприятия
Для постановки диагноза необходимо полное медицинское обследование. На первом диагностическом этапе проводится сбор анамнеза — изучение и анализ жалоб пациента, выяснение характера недомогания и его локализации. Проводится физиологический осмотр.
Для получения полного объема диагностической информации неврологи используют анализ мочи и крови, рентгенологические исследования, компьютерную томографию и магнитно-резонансную томографию.
В качестве дополнительных диагностических мер может применяться УЗИ внутренних органов, рентген легких и ЭКГ.
Особенности лечения пояснично-крестцового радикулита
Для устранения симптомов радикулита необходимо лечение основного заболевания. Для этого врачи используют медикаментозный и немедикаментозный способ воздействия. Выбор метода зависит от формы патологии, и могут отличаться при лечении острого и хронического радикулита.
В момент обострения пациентам рекомендуется принять обезболивающее средство и растереть поясницу согревающей мазью. Любые физические нагрузки при этом исключаются. Более того, в течение нескольких дней больному необходимо соблюдать постельный режим.

Полный курс лечения поясничного радикулита может включать следующие меры:
- медикаментозную терапию (уколы, таблетки, мази) — анальгетики, нестероидные противовоспалительные средства, миорелаксанты, хондопротекторы, мочегонные препараты, антибиотики, иммуномодуляторы, витамины;
- физиотерапевтические процедуры — ЛФК, аппаратное воздействие, массаж, вытяжение позвоночника;
- операционное вмешательство.
Любые виды лечебного воздействия должны выполняться по рекомендации и под контролем квалифицированных специалистов.
Медикаментозное лечение поясничного радикулита
Прием медикаментов позволяет устранить большинство патологических процессов, возникающих при поясничном радикулите — боль, воспаление, отечность, слабость мышц, спазмы, нарушение обмена веществ, поражение хрящевой ткани, снижение иммунитета.
Устранение болевого синдрома
Эффективное устранение болевого синдрома при радикулите достигается с помощью анальгетиков, обезболивающих препаратов — таблеток, инъекций, мазей. Хорошими обезболивающими свойствами отличаются: Парацетамол, Анальгин, Кеторолоак и Нефопам.
Нередко для купирования боли применяют лекарства с двойным эффектом — снимающие и болевые, и воспалительные процессы одновременно.
Лечение воспаления
Противовоспалительные лекарства — первоочередный выбор неврологов при лечении радикулита. НПВС — нестероидные противовоспалительные средства обеспечивают подавление воспалительных проявлений и обладают выраженными болеутоляющими свойствами.
Для устранения воспалений, чаще всего, медики применяют:
- Аспирин. Принимают после еды. Суточная доза — 200мг;
- таблетки Диклофенак. Норма — 50-100 мг в сутки;
- Ибупрофен — таблетки. Максимальная доза — 2,4 г в день;
- Индометацин — таблетки и капсулы. Первичный прием — 25 мг после еды с последующим увеличением дозы при отсутствии эффекта;
- Нимесулид — таблетки. Принимают дважды в день по 100 мг.
Прием лекарственных препаратов — обязательная составляющая комплексной терапии, применяемой при лечении поясничного радикулита.
Улучшение трофики тканей
Деформация хрящевых тканей и последующие воспалительные процессы сопровождаются ухудшением питания клеток. Для улучшения трофики тканей необходим прием сосудистых препаратов и антигипоксантов — Эуфиллина, Никотиновой кислоты.
Перечисленные лекарственные средства улучшают кровоснабжение в пораженных участках и способствуют восстановлению естественной структуры тканей.
Местное лечение: мази, пластыри, растирки
Местное лечение радикулита наружными средствами обеспечивает обезболивающий и противовоспалительный эффект. Мази, кремы и растирки устраняют спазмы и способствуют расслаблению мышц, повышают интенсивность кровотока и обменных процессов.

Мази на основе змеиного или пчелиного яда обладают свойством усиления иммунных сил организма.
Для запуска восстановительных процессов в пораженных тканях применяют муравьиный или камфорный спирт, настойку перца или пластырь с перцовой пропиткой.
Уколы от радикулита
Инъекционное воздействие позволяет быстро купировать боль и снять воспаление.
Наиболее эффективными считаются уколы от радикулита с применением:
- Кетонал — нестероидное средство, быстро снижающее воспалительные процессы;
- Диклофенак — эффективный препарат для купирования боли и воспалений. Не рекомендован к применению более двух дней подряд;
- Новокаин. Новокаиновая блокада — наиболее распространенный способ быстро остановить острый приступ радикулита.
- Мильгамма — сочетание лидокаина и витаминов. Устраняет боль, подавляет патологические процессы, обеспечивает питание пораженных тканей.
Применение инъекций позволяет эффективно и быстро устранить симптомы радикулита, но не основную причину заболевания. Для полного излечения необходима комплексная терапия, предусматривающая одновременное воздействие различными видами средств, включая немедикаментозные.
Лечение при беременности
В период беременности центр тяжести тела смещается, и нагрузка на поясницу становится значительной. Наряду с этим, в организме беременной происходит изменение обменных процессов, что может выразиться в дефиците витаминов и минералов.
Поэтому, в качестве лечебной меры рекомендуется ввод в рацион дополнительного количества продуктов, содержащих необходимые вещества.

Если у беременной наблюдается острое развитие радикулита, в первом и втором триместрах допускается прием Индометацина и Ибупрофена. Для улучшения кровотока беременным назначают Курантил, способствующий притоку крови к очагам поражения.
Кроме того, крайне важно обеспечить поддержку позвоночника и снизить нагрузки на него посредством ношения корсетов и специальной одежды для беременных.
Меры профилактики заболевания
В большинстве случаев, боли в спине возникают, вследствие неправильного образа жизни человека.
Чтобы избежать болезней позвоночника и сохранить двигательную активность, врачи рекомендуют:
- поддерживать мышцы в тонусе, обеспечивая регулярную, но умеренную физическую активность;
- заняться плаванием и выполнением упражнений лечебной физкультуры;
- избегать переохлаждений и сквозняков;
- исключить или снизить до минимума воздействие вредных привычек;
- позаботиться о полноценном рационе, включающем витамины, растительные масла, продукты, богатые кальцием и клетчаткой;
- не поднимать тяжести, ограничить выполнение тяжелых физических работ;
- бороться с лишним весом;
- избегать стрессовых ситуаций.
Мощным профилактическим фактором может стать сохранение осанки — прямая спина обеспечивает равномерность нагрузки на позвоночник и позволяет избежать чрезмерного давления на отдельные участки.
attuale.ru
Симптомы и признаки радикулита у женщин: как определить его точно?
Боли спины и суставов по статистике являются одной из самых распространенных проблем у женщин со здоровьем. Человеческий скелет не молодеет, все хрящевые и суставные соединения имеют предел прочности. Сидячая работа, малоподвижный или, напротив, активный образ жизни, хождение на каблуках, беременность – все это, так или иначе, влияет на наше состояние и на наш позвоночник.
Если такие ситуации запустить, то начинается радикулит. Под ним понимают воспаление нервных корешков, которые проходят через позвоночные отверстия. Часто его еще путают с невралгией, но радикулит все же более сложный случай. Боль при этом столь сильна, что буквально скручивает человека – не заметить ее просто невозможно.
Львиная доля случаев заболевания – это осложнения от остеохондроза. К сожалению, все равно остается часть прецедентов, когда болезнь появляется из-за защемлений, травм, падений. Тут можно порекомендовать только быть осторожнее и аккуратнее.
Одновременно в группу риска входят и активные спортсмены, и те, кто в основном сидит в офисе или за компьютером. Поэтому для здоровья спины и позвоночника лучше найти золотую середину между этими видами занятости.
Виды радикулита
Эта болезнь очень разнообразна, очагов воспаления тут просто масса, что часто затрудняет точную диагностику и выбор правильного лечения. Поэтому самостоятельно нельзя ставить себе диагноз – только опытный специалист сможет это сделать. Можно выделить такие виды недуга:
- Шейный радикулит.
- Грудной.
- Пояснично-крестцовый.
- Поясничного отдела.
- Шейно-плечевой.
Читайте также: Виды пластырей от радикулита
Как видно, некоторые области воспаления могут быть совмещены, что, конечно, добавляет неприятных моментов. Кроме того, болезнь может протекать в острой форме. Это значит, что она проявляет себя внезапно, зачастую после травмы, сильного напряжения. Если вовремя вылечить такую вспышку, то ее забывают без следа. А вот хронический радикулит возникает постепенно, особенно если вы игнорируете проблемы со спиной, тянущие боли.
К сожалению, неумение следить за своим состоянием и преобладающее число работ, не требующих активности, меняют возрастной цензор болезни. Раньше она считалась недугом пенсионеров. Сегодня ею страдают женщины и мужчины среднего возраста, и даже студенты.
Симптомы радикулита у женщин
Как это ни печально, но также чаще радикулитом стали болеть именно женщины и девушки, хотя раньше это был настоящий бич мужчин. Трудно сказать, с чем это связано. Возможно, некоторые представительницы прекрасного пола не умеют правильно распределить нагрузку, посещая многочисленные тренажерные залы и йогу. Кроме того, очень высокий каблук, который вы носите постоянно, заставляет неправильно распределять массу тела и приводит к различным зажимам. Работа в офисе, за компьютером – распространенная причина радикулита.
Для каждого типа заболевания характерны свои симптомы, и, что логично, зона локализации. Можно выделить следующие моменты:
- шейный радикулит – очень болит шея, невозможно даже немного повернуть голову. Любые движения этой области вызывают боль. Невозможно держать равновесие нормально, ухудшается слух и болит голова;
- при грудном радикулите боль опоясывает грудную клетку. Она очень похожа с грудной невралгией – болевые симптомы ощущаются на вдохе, глубоко вдохнуть кажется невозможным, повернуться или лечь на бок – тоже;
- поясничный и крестцовый отдел – боль при нагибании, попытках нормально сесть, отдает в ноги и седалищный нерв, крутит колени. Зачастую даже лежать больно.
Примечательная особенность – при радикулите боль может притупляться, а потом снова появляться. Например, если вы долго лежите, то вам порой кажется, что болезнь отступила, но вот вы встаете – и сразу ощущаете простреливания.
Еще одна характерная черта радикулита – потеря чувствительности. Она может быть полной, но и частичной. Она наблюдается именно там, где воспалился нерв, например, в районе поясницы или шеи. Если случай совсем запущенный, то у вас вообще могут неметь ноги и руки. Также появляются такие побочные симптомы:
- тремор конечностей;
- слабость в теле;
- потеря работоспособности;
- головные боли, мигрени;
- головокружение и потеря сознания;
- нарушение координации;
- ослабление слуха и зрения.
Чита
spinadoctor.ru















 Узнайте инструкцию по применению Карипазима при грыже позвоночника, а также о нюансах проведения электрофореза с препаратом.
Узнайте инструкцию по применению Карипазима при грыже позвоночника, а также о нюансах проведения электрофореза с препаратом.


 Что такое грыжа Шморля и как лечить образование в поясничном отделе позвоночника? У нас есть ответ!
Что такое грыжа Шморля и как лечить образование в поясничном отделе позвоночника? У нас есть ответ!





















 Для приготовления компресса корни растения провариваются.
Для приготовления компресса корни растения провариваются. Отвар пьют трижды в сутки по 200 мл.
Отвар пьют трижды в сутки по 200 мл.







 Отвар можно употреблять теплым или горячим, вместо воды или чая. Он является безвкусным, поэтому пьется легко. При желании его можно подсластить с помощью натурального меда.
Отвар можно употреблять теплым или горячим, вместо воды или чая. Он является безвкусным, поэтому пьется легко. При желании его можно подсластить с помощью натурального меда. Устранить воспалительные процессы поможет спиртовая настойка, приготовленная на листьях и цветах растения. Рецепт выглядит так:
Устранить воспалительные процессы поможет спиртовая настойка, приготовленная на листьях и цветах растения. Рецепт выглядит так:
 Для получения выраженного результата действовать нужно следующим образом:
Для получения выраженного результата действовать нужно следующим образом:
 Для приготовления компресса корни растения провариваются.
Для приготовления компресса корни растения провариваются. Отвар пьют трижды в сутки по 200 мл.
Отвар пьют трижды в сутки по 200 мл. Мы уже говорили с вами о полезных свойствах семян подсолнуха, однако не только семена растения несут пользу, оказывается, эффективным от многих заболеваний является и его корень.
Мы уже говорили с вами о полезных свойствах семян подсолнуха, однако не только семена растения несут пользу, оказывается, эффективным от многих заболеваний является и его корень.


 Отвар можно употреблять теплым или горячим, вместо воды или чая. Он является безвкусным, поэтому пьется легко. При желании его можно подсластить с помощью натурального меда.
Отвар можно употреблять теплым или горячим, вместо воды или чая. Он является безвкусным, поэтому пьется легко. При желании его можно подсластить с помощью натурального меда. Устранить воспалительные процессы поможет спиртовая настойка, приготовленная на листьях и цветах растения. Рецепт выглядит так:
Устранить воспалительные процессы поможет спиртовая настойка, приготовленная на листьях и цветах растения. Рецепт выглядит так:
 Для получения выраженного результата действовать нужно следующим образом:
Для получения выраженного результата действовать нужно следующим образом: Мы уже говорили с вами о полезных свойствах семян подсолнуха, однако не только семена растения несут пользу, оказывается, эффективным от многих заболеваний является и его корень.
Мы уже говорили с вами о полезных свойствах семян подсолнуха, однако не только семена растения несут пользу, оказывается, эффективным от многих заболеваний является и его корень. В корнях подсолнечника содержится множество полезных микроэлементов
В корнях подсолнечника содержится множество полезных микроэлементов Заготовка и просушка корней подсолнечника
Заготовка и просушка корней подсолнечника Корни подсолнуха можно купить в аптеках
Корни подсолнуха можно купить в аптеках Отвар корня подсолнуха — эффективное лечебное средство
Отвар корня подсолнуха — эффективное лечебное средство Процеживание отвара для компресса из корня подсолнечника
Процеживание отвара для компресса из корня подсолнечника








 Теносиновит
Теносиновит Боль
Боль МРТ
МРТ Глюкокортикоиды
Глюкокортикоиды Анестетик
Анестетик


















 Среди травм ног самая распространенная — ушиб мягких тканей. Он возникает при ударе о тупой предмет или падении. Сильная боль, кровоизлияние, отек ноги после ушиба приносят значительные неудобства, а иногда даже ограничивают подвижность.
Среди травм ног самая распространенная — ушиб мягких тканей. Он возникает при ударе о тупой предмет или падении. Сильная боль, кровоизлияние, отек ноги после ушиба приносят значительные неудобства, а иногда даже ограничивают подвижность. Чем раньше будет оказана помощь, тем меньшее повреждение получит конечность.
Чем раньше будет оказана помощь, тем меньшее повреждение получит конечность. Итак, обследование проведено, диагноз ограничивается ушибом мягких тканей ноги. Дальнейшее лечение может осуществляться в домашних условиях.
Итак, обследование проведено, диагноз ограничивается ушибом мягких тканей ноги. Дальнейшее лечение может осуществляться в домашних условиях.









 Пациенты часто предъявляют жалобы на то, что у них болит свод стопы. Зачастую бывает непросто достоверно установить правильный диагноз.
Пациенты часто предъявляют жалобы на то, что у них болит свод стопы. Зачастую бывает непросто достоверно установить правильный диагноз.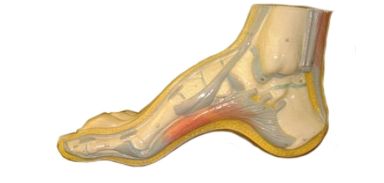 Мозоли являются самой распространенной причиной появления болей в ступнях, ведь каждый хотя бы раз сталкивался с этой проблемой. Возникновению мозолей способствует плохо подобранная обувь, наличие у человека плоскостопия, избыточная масса тела, повышенная предрасположенность кожи к ороговению.
Мозоли являются самой распространенной причиной появления болей в ступнях, ведь каждый хотя бы раз сталкивался с этой проблемой. Возникновению мозолей способствует плохо подобранная обувь, наличие у человека плоскостопия, избыточная масса тела, повышенная предрасположенность кожи к ороговению.
 Плоскостопие представляет собой разновидность статической деформации стоп. В группу риска развития данного недуга попадают лица, работа который сопряжена с долговременным нахождением в стоячем положении.
Плоскостопие представляет собой разновидность статической деформации стоп. В группу риска развития данного недуга попадают лица, работа который сопряжена с долговременным нахождением в стоячем положении.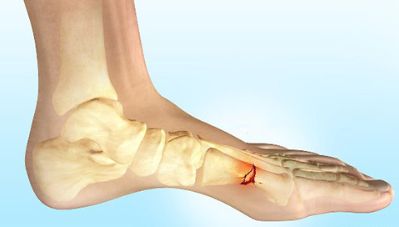 Подагра – это системное заболевание, при котором в тканях организма откладываются кристаллические соединения моноурата натрия.
Подагра – это системное заболевание, при котором в тканях организма откладываются кристаллические соединения моноурата натрия.
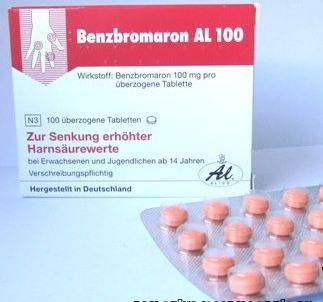 Пациенты с умеренной почечной недостаточностью могут использовать бензбромарон, однако он негативно сказывается на работе печени. Профилактика подагрических атак за первый месяц антигиперурикемической терапии может быть достигнута колхицином или нестероидными противовоспалительными средствами. Если при подагре пациент принимает мочегонные препараты по поводу сопутствующих патологий, необходимо отменить их прием.
Пациенты с умеренной почечной недостаточностью могут использовать бензбромарон, однако он негативно сказывается на работе печени. Профилактика подагрических атак за первый месяц антигиперурикемической терапии может быть достигнута колхицином или нестероидными противовоспалительными средствами. Если при подагре пациент принимает мочегонные препараты по поводу сопутствующих патологий, необходимо отменить их прием. Вальгусная деформация стопы (лат. hallux valgus) так же как и плоскостопие является видом статической деформации. Она рассматривается как следствие плоскостопия. Это искривление плюсне-фалангового сустава I пальца ноги с образованием так называемой «шишки» в области сустава.
Вальгусная деформация стопы (лат. hallux valgus) так же как и плоскостопие является видом статической деформации. Она рассматривается как следствие плоскостопия. Это искривление плюсне-фалангового сустава I пальца ноги с образованием так называемой «шишки» в области сустава. Ушибы – это одни из самых распространенных травм. Они появляются в результате тупых ударов.
Ушибы – это одни из самых распространенных травм. Они появляются в результате тупых ударов.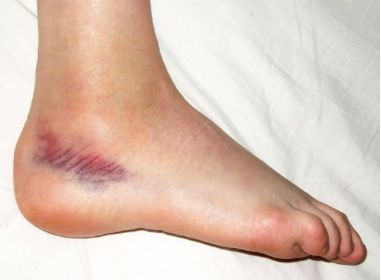 Частая проблема спортсменов. Данная травма случается во время физической активности. Боль в стопе возникает при растяжении связок голеностопного сустава.
Частая проблема спортсменов. Данная травма случается во время физической активности. Боль в стопе возникает при растяжении связок голеностопного сустава. Перелом представляет собой нарушение целостности кости.
Перелом представляет собой нарушение целостности кости.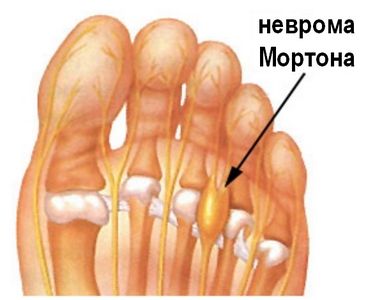 Неврома Мортона представляет собой утолщение нерва стопы, провоцирующее боль в области между III и IV пальцами, то есть примерно в середине стопы. Это идиопатическое состояние, причины развития которого не выявлены.
Неврома Мортона представляет собой утолщение нерва стопы, провоцирующее боль в области между III и IV пальцами, то есть примерно в середине стопы. Это идиопатическое состояние, причины развития которого не выявлены. Пяточная шпора – это костный остеофит (нарост), который формируется на пяточной кости. В роли причины патологии выступает плоскостопие.
Пяточная шпора – это костный остеофит (нарост), который формируется на пяточной кости. В роли причины патологии выступает плоскостопие. Из-за длительного прогрессирования сахарного диабета у пациента нарушается иннервация и микроциркуляция, стабильность костно-суставного аппарата в дистальных отделах нижних конечностей, развивается синдром диабетической стопы. Стопа подвержена повышенной травматизации и инфицированию условно-патогенной микрофлорой.
Из-за длительного прогрессирования сахарного диабета у пациента нарушается иннервация и микроциркуляция, стабильность костно-суставного аппарата в дистальных отделах нижних конечностей, развивается синдром диабетической стопы. Стопа подвержена повышенной травматизации и инфицированию условно-патогенной микрофлорой. Артрит стопы может поражать любые ее суставы. Это воспаление сустава, возникающее в результате многочисленных причин.
Артрит стопы может поражать любые ее суставы. Это воспаление сустава, возникающее в результате многочисленных причин.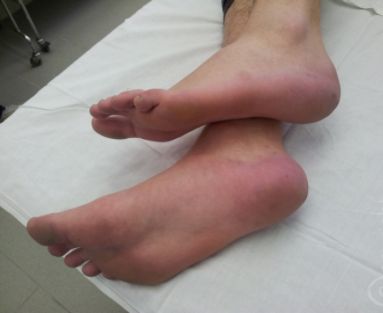 Эритромелалгия (болезнь Митчелла) – это патология сосудистой системы с нарушением периферических вазомоторных рефлексов.
Эритромелалгия (болезнь Митчелла) – это патология сосудистой системы с нарушением периферических вазомоторных рефлексов.







 Благодаря продольному и поперечному своду, что образуют кости, связочному аппарату: сухожилиям и мышцам стопа может выдерживать нагрузку, смягчать толчки при движении, удерживать равновесие, отталкиваться.
Благодаря продольному и поперечному своду, что образуют кости, связочному аппарату: сухожилиям и мышцам стопа может выдерживать нагрузку, смягчать толчки при движении, удерживать равновесие, отталкиваться. При сахарном диабете — эндокринном заболевании появляется «диабетическая стопа» в сопровождении онемения в ступнях, отеков и язв. Если болит подошва, передвигаться больному становится тяжело, ноги слабеют, приходится пользоваться тростью.
При сахарном диабете — эндокринном заболевании появляется «диабетическая стопа» в сопровождении онемения в ступнях, отеков и язв. Если болит подошва, передвигаться больному становится тяжело, ноги слабеют, приходится пользоваться тростью. При фасците необходимо:
При фасците необходимо: Плоскостопие у ребенка может привести к сколиозу позвоночника. Уже при первых шагах можно заметить у них признаки патологий:
Плоскостопие у ребенка может привести к сколиозу позвоночника. Уже при первых шагах можно заметить у них признаки патологий: Лечение направляют на устранение болевых синдромов, обострений и причин, что приводят к разрушению структуры кости. В индивидуальном порядке назначают:
Лечение направляют на устранение болевых синдромов, обострений и причин, что приводят к разрушению структуры кости. В индивидуальном порядке назначают:
.jpg)


 В некоторых ситуациях место, где ощущается боль может немного опухать, у некоторых людей повышается температура тела. Иногда наблюдаются и другие симптомы болей в данной области стопы.
В некоторых ситуациях место, где ощущается боль может немного опухать, у некоторых людей повышается температура тела. Иногда наблюдаются и другие симптомы болей в данной области стопы. Причиной боли в своде стопы может быть и подагра. В суставах начинает откладываться в разном количестве мочевая кислота. В связи с этим ноги человека начинают сильно опухать, со временем развивается воспалительный процесс. В таком случае боль в ступне, особенно там, где находится середина стопы, невероятно сильная и может возникать даже от легкого прикосновения к коже.
Причиной боли в своде стопы может быть и подагра. В суставах начинает откладываться в разном количестве мочевая кислота. В связи с этим ноги человека начинают сильно опухать, со временем развивается воспалительный процесс. В таком случае боль в ступне, особенно там, где находится середина стопы, невероятно сильная и может возникать даже от легкого прикосновения к коже. Пяточная шпора – это весьма неприятное явление, которое характеризуется образованием нароста на пятке у человека. Данный нарост не только вызывает сильную боль, но и нарушает функции работы больной ноги.
Пяточная шпора – это весьма неприятное явление, которое характеризуется образованием нароста на пятке у человека. Данный нарост не только вызывает сильную боль, но и нарушает функции работы больной ноги. Итак, для того чтобы убрать болезненные ощущения в своде стопы, стоит выполнять следующие рекомендации.
Итак, для того чтобы убрать болезненные ощущения в своде стопы, стоит выполнять следующие рекомендации. Откажитесь от обуви на каблуках до тех пор, пока вы не избавитесь от болезненных ощущений. Затем можно будет одевать каблук не выше 5 см, иначе нога и непосредственно свод стопы, будет подвергаться слишком сильной нагрузке.
Откажитесь от обуви на каблуках до тех пор, пока вы не избавитесь от болезненных ощущений. Затем можно будет одевать каблук не выше 5 см, иначе нога и непосредственно свод стопы, будет подвергаться слишком сильной нагрузке.














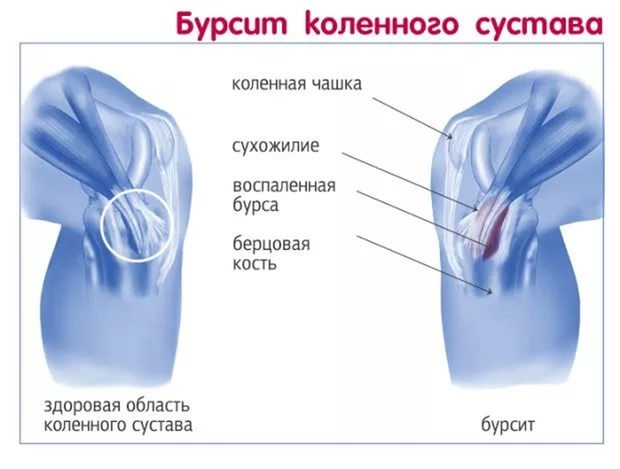
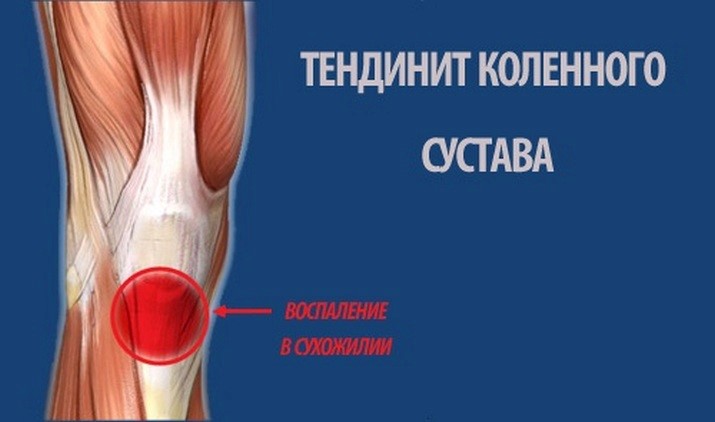
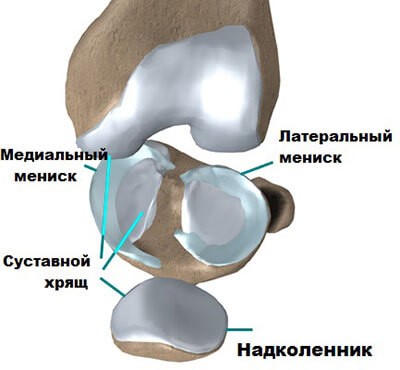
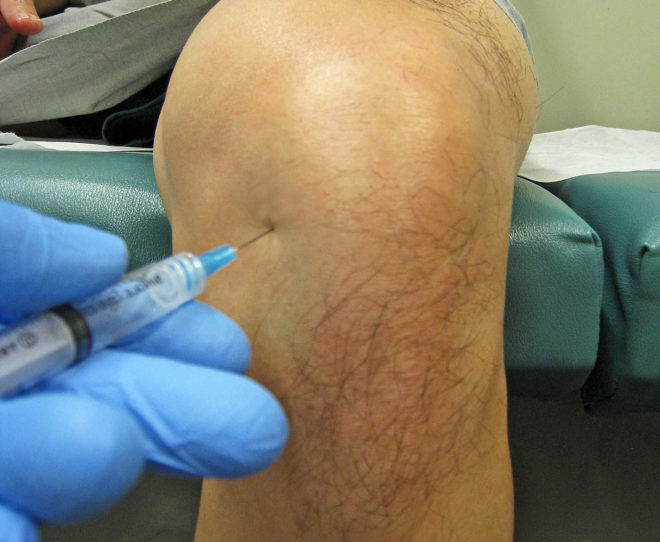
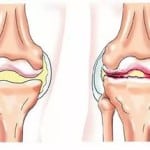 Травмы коленного сустава. Сильные ушибы, переломы, вывихи, сопровождающиеся разрывом суставной капсулы или повреждениями мениска, неизбежно ведут к развитию воспалительного процесса – в этом случае гонартрит называется посттравматическим.
Травмы коленного сустава. Сильные ушибы, переломы, вывихи, сопровождающиеся разрывом суставной капсулы или повреждениями мениска, неизбежно ведут к развитию воспалительного процесса – в этом случае гонартрит называется посттравматическим. Коленный сустав имеет достаточно сложное анатомическое строение. Суставное сочленение образуется тремя костями – большеберцовой, бедренной и надколенником. Вокруг них находятся соединительные ткани, сухожилия, связки и мышцы, поверхности соприкасающихся суставных элементов выстланы хрящевой прослойкой.
Коленный сустав имеет достаточно сложное анатомическое строение. Суставное сочленение образуется тремя костями – большеберцовой, бедренной и надколенником. Вокруг них находятся соединительные ткани, сухожилия, связки и мышцы, поверхности соприкасающихся суставных элементов выстланы хрящевой прослойкой. На какой бы стадии болезни не обратился пациент за врачебной помощью, в первую очередь следует обеспечить полный покой больной конечности. Это означает, что пациент должен как можно меньше двигаться, рекомендован постельный режим. А если передвижений не избежать, то следует использовать костыли.
На какой бы стадии болезни не обратился пациент за врачебной помощью, в первую очередь следует обеспечить полный покой больной конечности. Это означает, что пациент должен как можно меньше двигаться, рекомендован постельный режим. А если передвижений не избежать, то следует использовать костыли. Гонартрит – опасное заболевание коленного сустава, которое развивается незаметно, но в дальнейшем приводит к развитию инвалидности и полной неподвижности колена.
Гонартрит – опасное заболевание коленного сустава, которое развивается незаметно, но в дальнейшем приводит к развитию инвалидности и полной неподвижности колена. Лечение гонартрита коленного сустава 1 степени проводится с минимальным использованием медикаментов. Большой упор делается на такие методы, как физиотерапия и рефлексотерапия. Главное при этом – полностью затормозить разрушение хряща и восстановить то, что уже было разрушено.
Лечение гонартрита коленного сустава 1 степени проводится с минимальным использованием медикаментов. Большой упор делается на такие методы, как физиотерапия и рефлексотерапия. Главное при этом – полностью затормозить разрушение хряща и восстановить то, что уже было разрушено. Терапевтические и профилактические меры по восстановлению коленного сустава после гонартрита – очень длительный процесс. Пациенту важно набраться сил и терпения при заболевании и обратится к профессионалу, чтобы правильно продиагностировать и вовремя назначить лечение.
Терапевтические и профилактические меры по восстановлению коленного сустава после гонартрита – очень длительный процесс. Пациенту важно набраться сил и терпения при заболевании и обратится к профессионалу, чтобы правильно продиагностировать и вовремя назначить лечение. Современная медицина не может предложить волшебной таблетки, которая сможет навсегда избавить от повреждений коленного сустава и болей в нём. Но есть средства и процедуры, которые могут значительно уменьшить болевой синдром и замедлить прогрессирование гонартрита.
Современная медицина не может предложить волшебной таблетки, которая сможет навсегда избавить от повреждений коленного сустава и болей в нём. Но есть средства и процедуры, которые могут значительно уменьшить болевой синдром и замедлить прогрессирование гонартрита.
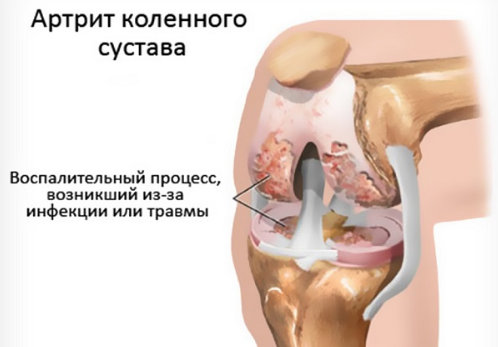
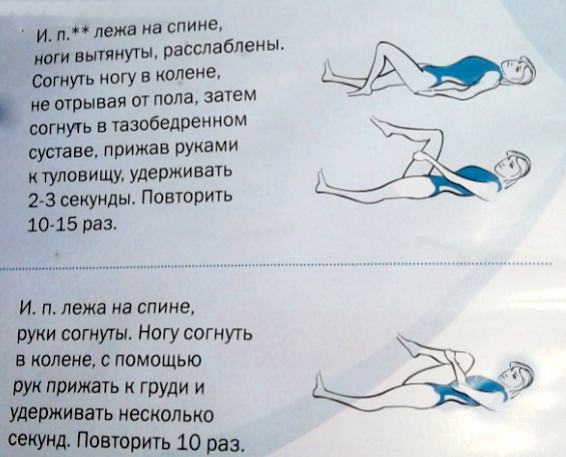
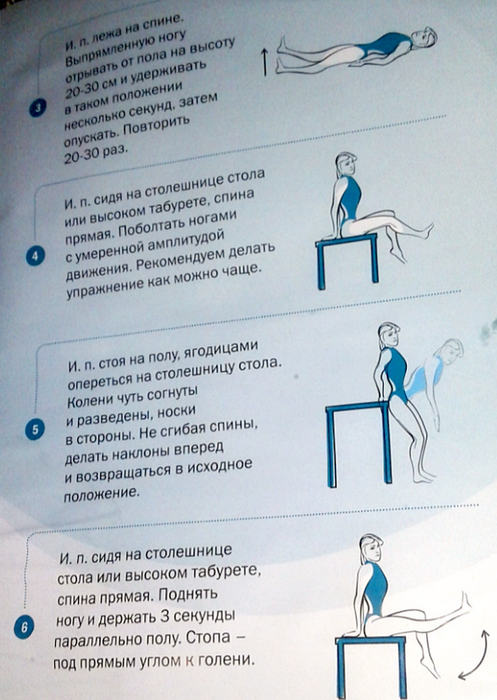
 Как вылечить псориатический артрит народными средствами? Особенность лечения псориатического артрита заключается в необходимости комплексного подхода, устранения ревматоидных симптомов.
Как вылечить псориатический артрит народными средствами? Особенность лечения псориатического артрита заключается в необходимости комплексного подхода, устранения ревматоидных симптомов. Лечение проводится на основе лечебного сбора, берут по 5 г вереска обыкновенного, листьев ежевики, мать-и-мачехи, 20 листков березы.
Лечение проводится на основе лечебного сбора, берут по 5 г вереска обыкновенного, листьев ежевики, мать-и-мачехи, 20 листков березы. Нормальную ловкость и подвижность пальцам вернет смесь из листьев сельдерея, лимона, меда. Рецептура предусматривает измельчить и смешать равное количество ингредиентов. Полученное средство оставляют на 3 дня настояться, принимают по ложке за полчаса до еды трижды в сутки.
Нормальную ловкость и подвижность пальцам вернет смесь из листьев сельдерея, лимона, меда. Рецептура предусматривает измельчить и смешать равное количество ингредиентов. Полученное средство оставляют на 3 дня настояться, принимают по ложке за полчаса до еды трижды в сутки. Лечение псориатического артрита в домашних условиях предусматривает курс ванн, приготовленных на основе еловых веток. Свежесрубленные ветки заливают кипятком, настаивают полтора часа. Когда вода остынет до температуры 38 градусов, в нее погружают ноги или руки. После процедуры необходимо тепло одеться, лечь в постель, полежать не менее часа. Оптимальный курс терапии длится не менее 5-7 ванн.
Лечение псориатического артрита в домашних условиях предусматривает курс ванн, приготовленных на основе еловых веток. Свежесрубленные ветки заливают кипятком, настаивают полтора часа. Когда вода остынет до температуры 38 градусов, в нее погружают ноги или руки. После процедуры необходимо тепло одеться, лечь в постель, полежать не менее часа. Оптимальный курс терапии длится не менее 5-7 ванн. Против признаков псориатического артрита готовят народные мази, например, хорошим вариантом является средство на основе масла эвкалипта. В качестве вспомогательных веществ в составе присутствуют цветки донника лекарственного, соцветия зверобоя продырявленного, шишки хмеля.
Против признаков псориатического артрита готовят народные мази, например, хорошим вариантом является средство на основе масла эвкалипта. В качестве вспомогательных веществ в составе присутствуют цветки донника лекарственного, соцветия зверобоя продырявленного, шишки хмеля. Некоторым пациентам больше по душе использование звездчатки средней. Растение широко распространено на всей территории страны, она растет повсеместно как сорняк. Стебли травы необходимо хорошо высушить, класть в стельки для обуви, которую потом носят на босую ногу. После ходьбы конечности необходимо помыть теплой водой. Спустя пару сеансов проходит выраженный обезболивающий эффект.
Некоторым пациентам больше по душе использование звездчатки средней. Растение широко распространено на всей территории страны, она растет повсеместно как сорняк. Стебли травы необходимо хорошо высушить, класть в стельки для обуви, которую потом носят на босую ногу. После ходьбы конечности необходимо помыть теплой водой. Спустя пару сеансов проходит выраженный обезболивающий эффект. При народном лечении псориатического артрита необходимо придерживаться специальной диеты, пища должна быть богата минеральными веществами. Примечательно, что в случае с псориатическим артритом следует избегать употребления большого количества витаминов, особенно аскорбиновой кислоты. Причина проста – при аутоиммунном заболевании нежелательно повышать иммунитет.
При народном лечении псориатического артрита необходимо придерживаться специальной диеты, пища должна быть богата минеральными веществами. Примечательно, что в случае с псориатическим артритом следует избегать употребления большого количества витаминов, особенно аскорбиновой кислоты. Причина проста – при аутоиммунном заболевании нежелательно повышать иммунитет. Псориатический артрит представляет собой хроническое воспалительное заболевание суставов, развивающееся на фоне псориаза. Нередко оно возникает в связи с ослаблением иммунной системы.
Псориатический артрит представляет собой хроническое воспалительное заболевание суставов, развивающееся на фоне псориаза. Нередко оно возникает в связи с ослаблением иммунной системы. Правильно подобранные народные средства обладают очевидными преимуществами при лечении псориатического артрита.
Правильно подобранные народные средства обладают очевидными преимуществами при лечении псориатического артрита. Настойка из почек сирени обладает сильно выраженными обезболивающими и противовоспалительными свойствами.
Настойка из почек сирени обладает сильно выраженными обезболивающими и противовоспалительными свойствами. Березовые почки богаты аскорбиновой кислотой, жирными кислотами, виноградным сахаром, дубильными веществами, фитонцидами и другими компонентами, обеспечивающими быстрейшее заживление покровов кожи.
Березовые почки богаты аскорбиновой кислотой, жирными кислотами, виноградным сахаром, дубильными веществами, фитонцидами и другими компонентами, обеспечивающими быстрейшее заживление покровов кожи. На его основе легко готовится мазь для лечения псориатического артрита.
На его основе легко готовится мазь для лечения псориатического артрита. Для обертываний при псориатическом артрите рекомендуется использовать свежие целые листья капусты и мать-и-мачехи.
Для обертываний при псориатическом артрите рекомендуется использовать свежие целые листья капусты и мать-и-мачехи. Существуют и другие растительные препараты, эффективные при лечении псориатического артрита.
Существуют и другие растительные препараты, эффективные при лечении псориатического артрита.
 В первую очередь страдают мелкие суставы кистей и стоп, а также более крупные локтевые и коленные суставы. Симптомы артрита могут проявиться на одном или нескольких суставах, никак не связанных. На ранних стадия заболевания работа суставов ограничивается ощущением дискомфорта и болей в области пораженных суставов. С прогрессом течения заболевания происходят нарушения структуры хряща в суставе, что может привести к анкилозу (полная потеря подвижности в суставе).
В первую очередь страдают мелкие суставы кистей и стоп, а также более крупные локтевые и коленные суставы. Симптомы артрита могут проявиться на одном или нескольких суставах, никак не связанных. На ранних стадия заболевания работа суставов ограничивается ощущением дискомфорта и болей в области пораженных суставов. С прогрессом течения заболевания происходят нарушения структуры хряща в суставе, что может привести к анкилозу (полная потеря подвижности в суставе).
 Отвар одуванчика — оказывает положительный эффект на больные суставы. 6 г сухого истолченного сырья 1 стаканом воды, кипятить 10 минут, настаивать 30 минут. Принимать по 1 столовой ложке 3 раза в день до еды.
Отвар одуванчика — оказывает положительный эффект на больные суставы. 6 г сухого истолченного сырья 1 стаканом воды, кипятить 10 минут, настаивать 30 минут. Принимать по 1 столовой ложке 3 раза в день до еды.
























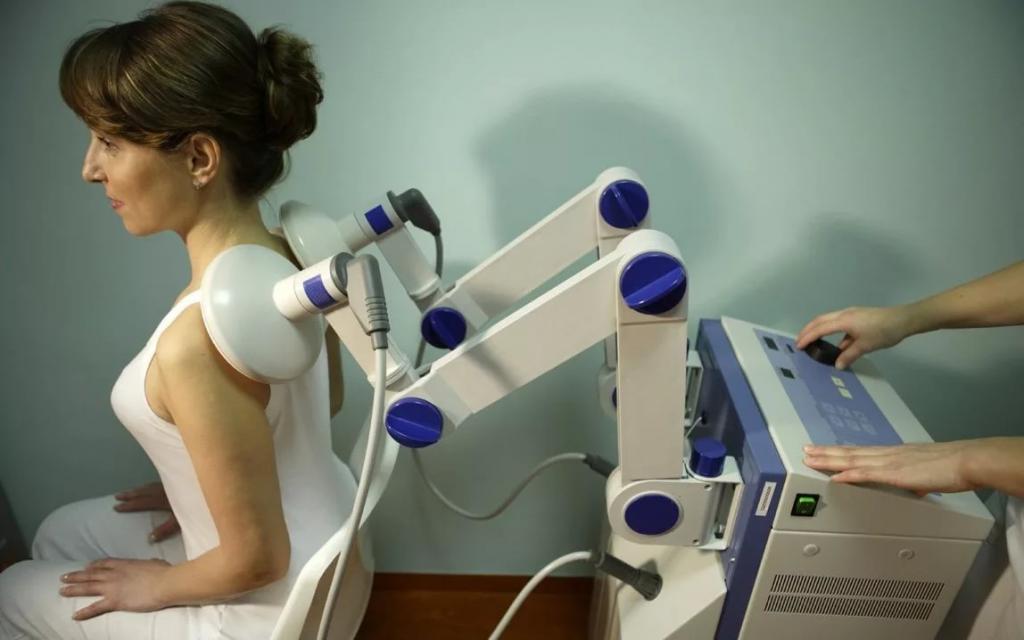

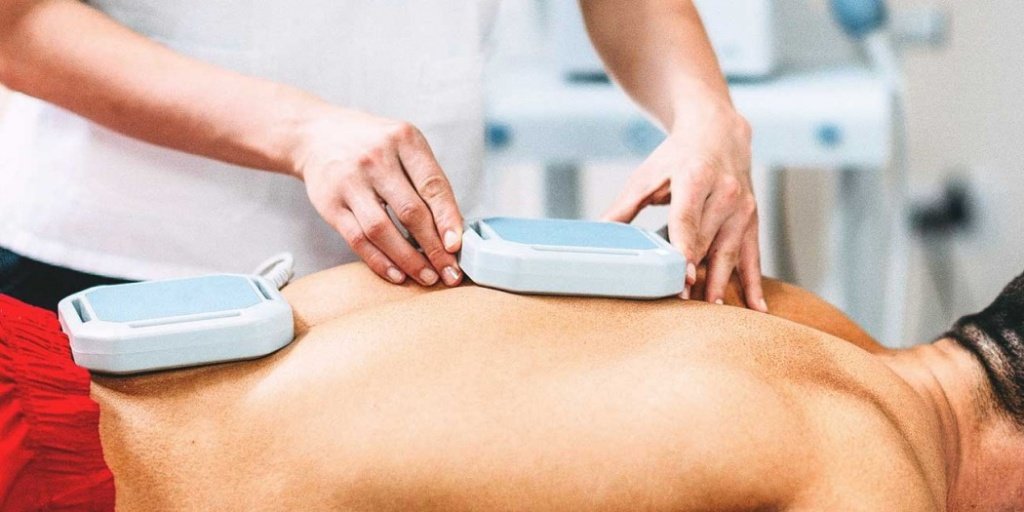
 Григорий Олегович Гревцев
Григорий Олегович Гревцев