Если болят колени к какому врачу идти – К какому врачу обращаться, если болит колено, кто лечит боль в коленных суставах
К какому врачу обращаться, если болит колено, кто лечит боль в коленных суставах
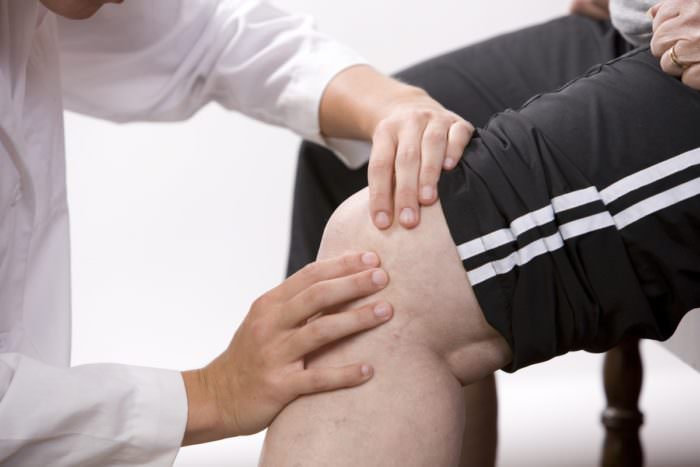
Нередко человек жалуется на постоянные или периодические боли в колене, пытается лечить заболевание с помощью народных средств, но проблема усугубляется. Если болит колено, к кому идти, к какому врачу обращаться должен знать каждый. Коленный сустав является наиболее крупным в организме человека.
Соединяет он бедренную и 2 берцовых кости: большую и малую. Хрящевая прослойка служит, чтобы смягчить толчки при сгибании, способствует уменьшению нагрузки на позвоночник, ослабляет трение суставных костей. Помощь ноге при сгибании оказывают кости сочленения, соединенные прикрепленными к ним мышцами, сухожилиями и связками, которые прикрывает коленная чашечка. Травмам подвергаются одинаково часто все составляющие сочленения.
Почему болит колено
Нередко боли в колене, хруст, щелканье в коленном суставе объясняют переменой погоды, простудой, упадком жизненных сил. В патологии коленного сустава имеют место функциональные нарушения. Но в подавляющем большинстве случаев имеет место дегенеративный или воспалительный процесс.
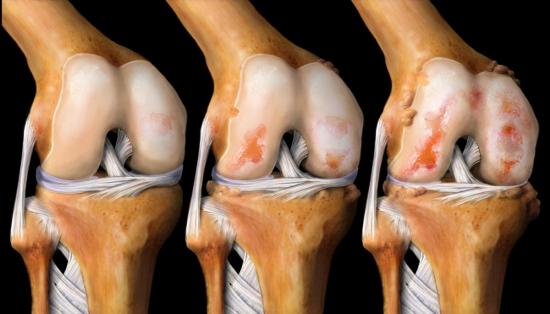
Очень часто, когда болят колени, диагностируются артрозы, причиной развития которых является недостаток необходимых веществ, чтобы обеспечить нормальное функционирование коленного сустава. Артрозы – патология пожилого возраста, они являются признаком изнашивания организма. От артрита артроз отличается необратимостью структурных изменений.

Хруст нередко указывает на наличие препятствия, мешающего нормальному движению конечности
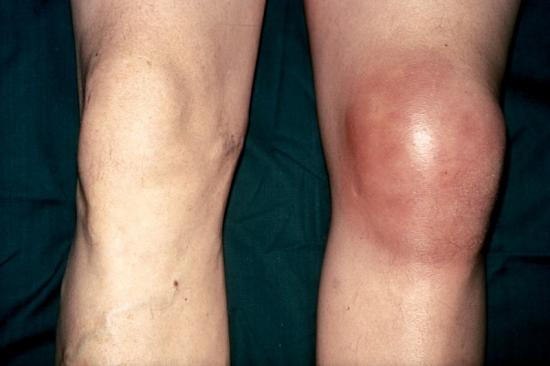
При характерных симптомах патологии коленного сустава: болях в колене, хрусте, щелканьи, повышении местной температуры, невозможности до конца согнуть колено – следует срочно обратиться к врачу, который окажет помощь или даст совет, к врачу какого профиля обратиться.
Патологиями коленного сустава занимаются:
- Травматолог.
- Ревматолог.
- Невролог.
- Остеопат.
- Хирург.
Травматолог
Врач, который лечит суставы, на первом приеме направит больного на исследования для подтверждения или исключения присутствия травматических повреждений. При рентгенографии определяется, присутствует ли узурация поверхностей хряща, что указывает на ревматологическую патологию. Рентгенологическое исследование покажет, есть ли нарушения целостности костного аппарата, толщину межсуставной щели.
МРТ позволит диагностировать патологию в самом начале ее развития, дает возможность выявить патологию повреждения структуры тканей, оценить стадию артрита и артроза. Проведение исследования МРТ обязательно при спортивной травме, когда существуют подозрения на переломы, вывихи, присутствие различных новообразований.
Если болят колени, врач-травматолог прописывает обезболивающие противовоспалительные нестероидные препараты: Диклофенак, Ибупрофен, Кетопрофен. Ушибы в большинстве случаев лечатся дома. Если обнаруживается ушиб легкой степени, необходимо обеспечить иммобилизацию пораженного сустава при помощи эластичной повязки.
Когда сильно повреждены мениски и присутствуют надрывы связок, доктор накладывает по всей длине ноги гипсовую шину или тутор. Если повреждения привели к гемартрозу или синовиту, сначала необходимо извлечение крови или синовиальной жидкости из пораженной области с последующим введением в нее Новокаина.

В случае серьезных ушибов следует наложить на больное колено лангету
Ревматолог
Ревматолог – терапевт, специализирующийся на диагностике и терапии болезней ревматологического профиля, включающего иммунные нарушения и воспалительные процессы. Значительная часть ревматологических патологий проявляется воспалительным процессом в суставах. Боли в коленном суставе, а также под коленом могут вызываться ревматическим артритом, вызванным инфекционным агентом.
Ревматоидный артрит – хроническая патология, разрушающая поверхности хрящей. Во время приема лечащий врач назначает исследования, помогающие определить вид ревматологической болезни, при котором болят ноги в коленях. При лабораторном исследовании крови наблюдается повышение скорости оседания эритроцитов (СОЭ), лейкоцитоз.
Анализ на антистрептолизин дает возможность подтвердить или опровергнуть наличие ревматизма. РФ (ревматоидный фактор) подтверждает присутствие ревматоидного артрита. Терапия ревматизма коленного сустава включает комплекс лечебных мероприятий. Лечебное воздействие направляется на устранение причины болезни и ее симптомов. Медикаментозная терапия проводится включением :
- Антибактериальных препаратов.
- Нестероидных противовоспалительных средств.
- Иммуносупрессоров.
- Глюкокортикоидов.
- Поливитаминов.
Когда проходит обострение, ревматолог назначает физиопроцедуры: инфракрасные прогревания, электрофорез, парафинные аппликации. Народная медицина применяет для терапии ревматизма коленного сустава прогревание песком и глиной спереди и сзади
Когда идти к хирургу
У многих людей профессия хирурга вызывает только ассоциации с неотвратимыми оперативными вмешательствами. По этой причине на прием к хирургу идут, когда другого выхода нет. Это является заблуждением: врач лечит суставы различными методами. Преобладающая часть работы хирурга заключается в консервативной терапии, и только в крайнем случае прибегают к хирургическому вмешательству.
Хирург-ортопед, прибегая к оперативному методу, осуществляет лечение различных нарушений в коленном суставе. После удаления кисты Бейкера коленного сустава при адекватной терапии пациент возвращается к нормальной жизни через 10 дней. В запущенных случаях при артрозе коленного сустава происходит сращение костей, колено прекращает сгибаться. В таких случаях применяют эндопротезирование сустава, замену пораженного органа трансплантатом.
В большинстве случаев наблюдается качественное функционирование нового сустава в течение долгого времени.
Читайте также:
Остеопат
Врач-остеопат использует новые подходы при терапии коленного сустава. В начале обследования врач проводит полное тестирования ног, выявляя все сбои функций составляющих частей конечности. Учитывается следующее:
- положение ступни,
- повреждения внутри кости,
- положение суставов колена,
- мышечный тонус сгибателей и разгибателей,
- состояние связок,
- положение бедренной кости.

Определяются показатели при помощи мануальных техник руками врача
После тестирования конечности врач исследует кости таза, крестец, выявляет, как они соотносятся с ногами и позвоночником. Особое внимание врач обращает на баланс левой и правой конечности, присутствие мышечной дистонии. Проведя тестирования, остеопат составляет точную картину наличия дисфункций, вызывающих болевые ощущения в колене.
Лечение после диагностики базируется на биомеханических принципах: расслабление перенапряженных мышц, укорочение связок убирается методом растягивания. В результате достигается баланс частей системы нижних конечностей. После расслабления колена происходит заметное улучшение его функций, что приводит к исчезновению болевых ощущений.
Консультация невролога
Врач-невропатолог лечит коленный сустав при обнаружении неврологических нарушений. Болевые ощущения под кожным покровом колена, частичное онемение в области коленного сустава, покалывание под кожей получило название парестезии. Обычно эти симптомы проявляются при повреждениях периферических нервов. Подобные симптомы проявляются при движении.
Боль в колене может возникнуть при защемлении нерва при невропатии, рассеянном склерозе, диабетической невропатии. Болевые ощущения в коленном суставе в таких случаях требуют точной диагностики и адекватного лечения у невролога. Болевые ощущения в коленном суставе, хруст и щелканье в колене не являются симптомами, от которых можно избавиться самостоятельно, не прилагая особых усилий. Полноценная жизнь с поврежденным коленом невозможна.
В случаях затягивания с посещением врача больной поддается опасности стать инвалидом. Каждый врач лечит коленные суставы при помощи специфических методов, характерных для его специализации. Обладая информацией о том, к какому врачу идти, если болит колено, следует безотлагательно отправляться на прием к специалисту. В случаях, когда пациент попадает не по адресу, врач направит больного на прием в соответствии с представленными жалобами.
elemte.ru
к какому врачу обращаться при болях
Когда болит колено, важно проконсультироваться со специалистом, но к какому врачу обращаться? Болевой симптом находится на стыке нескольких медицинских специализаций. Разобраться самостоятельно бывает затруднительно. В случае незначительной, не говоря уже о сильной, боли в колене, главное, дойти до врача и получить первичную помощь.
Какие специалисты нужны?

Колено – крупнейший и самый сложный сустав в организме человека. Боль в колене может быть спровоцирована множеством факторов, в том числе различными заболеваниями.
Факт! Боль бывает отраженной. Такую симптоматику могут давать некоторые болезни позвоночника, при которых нагрузка на ноги распределяется неравномерно.
Поэтому универсального ответа на вопрос – какой врач лечит коленный сустав – нет. Каждую ситуацию необходимо рассматривать отдельно. После первичного приема станет ясно к какому специалисту обращаться с данной патологией.
Терапевт
Итак, если болят колени, к какому врачу идти? При первичном обращении доктор помогает выяснить, что собой представляют описанные симптомы – болезнь суставов или системное заболевание, маскирующееся под другими проблемами.
Проводит лечение коленных суставов, если боль в них – симптомы других болезней, например, возрастного остеопороза или легкого реактивного артрита.
Ревматолог
Проводит амбулаторное лечение, если при заболеваниях соединительных тканей и суставов начались воспалительные процессы.
К ревматологу чаще всего обращаются при артритах и аутоимунных заболеваниях. Его профилем также считаются воспалительные процессы, связанные с обменом веществ.
Стоит ли беспокоиться, если щелкает колено? Читайте тут.
Травматолог-ортопед
Осмотр и консультация травматолога-ортопеда требуется при механическом повреждении колена – ушибе или травме и других суставных патологиях, например, тугоподвижности ног после переломов и ушибов.
Для справки! Травма – самая распространенная причина боли в колене.
Врачи этой специализации лечат заболевания опорно-двигательной системы:
- остеохондропатия;
- остеопороз;
- деформирующий остеоартроз.
Травматолог-ортопед преимущественно занимается суставами, которые подверглись посттравматическим или дегенеративным изменениям.
Факт! Суставные болезни – то, с чем сталкиваются большинство врачей в своей практике. Если постановка диагноза, связанная с болью в колене, лежит вне их компетенции, то они ответят на вопрос – к какому врачу обратиться за профильной консультацией.
Чего ждать на первичном приеме?
Когда и к какому врачу обращаться при болях в коленях – решение пациента. Вне зависимости от этого выбора, задача врача – правильная диагностика и составление плана лечения.
Сбор анамнеза
Постановке диагноза будет предшествовать опрос и осмотр. Во время составления анамнеза врача будут интересовать ответы на вопросы:
- Как давно возникли неприятные ощущения?
- Какой образ жизни ведет пациент?
- Была ли нанесена травма или ушиб колену?
- Был ли ранее травмирован этот сустав?
А также наличие и описание следующих симптомов у пациента:
- Характер боли – острая или тупая, кратковременная или постоянная.
- Жалобы на хруст коленного сустава. Это может оказаться симптомом дегенеративно-дистрофических процессов в сочленении или результатом его нетренированности.
- Ограниченная подвижность коленного сустава объясняется болью или нарушением выработки суставной жидкости.
- Внезапная утрата подвижности в колене (блокада сустава) сигнализирует о глубоком разрушении сочленения или является симптомом одного из дегенеративных заболеваний.
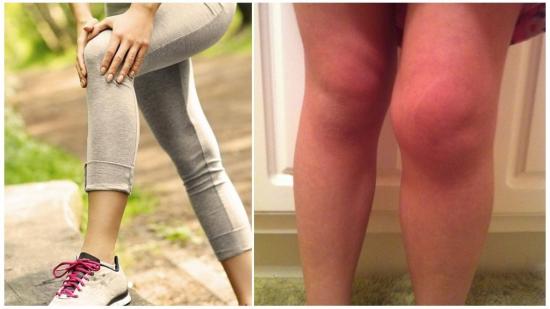
- Наличие признаков воспаления, например, опухлость и покраснение.
- Наличие ярко выраженных изменений в суставе, шишек или бугров.
Совокупность этих показателей в медицине называют суставным синдромом.
На основе полученной информации возможно поставить лишь предварительный диагноз. Без результатов анализов клиническая картина остается не полной, поэтому невозможно выяснить окончательный диагноз.
Анализы
Результаты анализов помогают определить степень развития паталогического процесса и его локализацию. Обращаясь к врачу с жалобой на боль в коленном суставе, в зависимости от причин, стоит ждать частичный или полный список направлений на обследования:
- Лабораторные анализы, например, анализы крови и суставной жидкости.
- Инструментальные исследования, например, томография или рентген.
- Артроскопия – эндоскопическое исследование суставной полости изнутри.
За диагностическими мероприятиями следуют лечебные. Когда врач лечит коленные суставы, применение комплексного подхода позволяет устранить симптомы и воздействовать на причины и механизм развития патологии.
Методы лечения
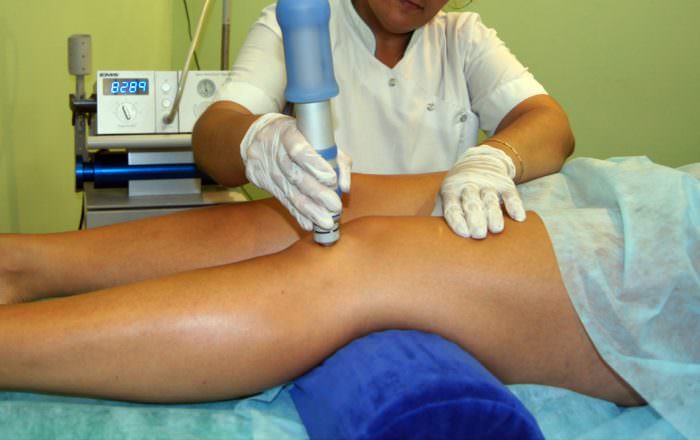
Физиотерапия для устранения острых признаков заболевания коленного сустава.
Если болят колени, лечение можно проводить разными методами. В этот процесс могут быть вовлечены доктора других специальностей. Все зависит от поставленного диагноза и степени распространения заболевания.
Ортопедическая коррекция
Фиксацией колена ортезом или гипсовой повязкой обеспечивается покой суставу. Для снижения нагрузки на колено рекомендуют использовать трости. Необходимость в подобных мероприятиях возникает в острый период заболевания или после хирургического вмешательства (коррекции).
Медикаментозная терапия
Медикаменты может назначить врач любой специализации. Общепринятые стандарты терапии предполагают определенный список препаратов для лечения того или иного заболевания.
Важно! Любая суставная патология требует медикаментозного лечения, которое назначает лечащий врач, проводится оно в строгом соответствии с рекомендациями специалиста.
Для ликвидации острых явлений используются инъекционные формы, которые в последствии заменяются на таблетированные или местные препараты.
Физиотерапия
Врач-физиотерапевт устраняет острые признаки заболевания с помощью оптимально подобранных для пациента процедур. Это способствует уменьшению боли и воспаления, стимулирует кровообращение и активизацию биохимических процессов в пораженных тканях.
Лечебная физкультура
Врач ЛФК разрабатывает комплекс упражнений для коленного сустава и контролирует правильность их выполнения. Это позволяет повысить тонус мышц, особенно четырехглавой, и приводит к стабилизации коленного сустава.
Массаж
Консервативный способ, который применяется при боли в суставах. Массажист воздействует не только на область коленного сустава, но и на бедро и голень.
Такие манипуляции руками профессионала помогают расслабить мышцы и усилить кровоток в ткани. Благодаря этому происходит заживление повреждений и восстановление двигательной функции.
Хирургическое вмешательство
Если результат от консервативного лечения отсутствует, то обращаются к хирургам. Чаще всего к их помощи прибегают при травмах и выраженном остеартрозе. Хирургическое вмешательство оправдано и при деструктивных артритах.
Хирурги удаляют патологические образования и нежизнеспособные ткани, занимаются протезированием коленного сустава. Артроскопическое выполнение операций приводит к сокращению восстановительного периода. Однако пациентам требуется иммобилизация и услуги врача-реабилитолога.
У каждой из этих методик свои особенности и эффективность лечения зависит от уровня квалификации врача.
Отложить или сходить на прием?

Боль или неприятные ощущения в колене знакомы каждому. При единичном и редком проявлении подобных симптомов редко кто задается вопросом о том, к какому врачу идти? Тем не менее, это может быть ошибкой. Существуют заболевания, которые развиваются медленно. Отсутствие лечения будет только усугублять ситуацию, лишая человека качества жизни и свободы передвижения. Поэтому желательно, когда только начало болеть колено, обратиться к врачу за консультацией и узнать о вариантах лечения и возможной профилактике.
При наличии следующих симптомов требуется незамедлительное обращение к врачу:
- сильная боль при нагрузке;
- видимые изменения на колене;
- деформация коленной области;
- постоянная или периодически возникающая боль.
Какими бы не были причины возникновения болезненных ощущений в колене – это сигнал о начале патологических изменений и пренебрегать этим опасно. Своевременно оказанная помощь – гарантия эффективного лечения. Поэтому вопрос, что делать, когда болят колени и какому врачу идти, имеет первоочередную важность.
prokoleni.ru
Болит колено – к какому врачу обращаться за лечением

Если болит колено, к какому врачу обращаться? Это зависит от того, что именно в нем болит. Проблема может быть с костью, суставом, связками, сухожилиями, хрящами (мениск) или мышцами. Выбор специалиста зависит от проблемы, но направить к нему должен терапевт, первоначально оценивающий ситуацию.
Выбор врача в зависимости от причин
Если причина неясна, первое обращение – к терапевту. Однако если известно, что имела место травма, нужно прийти к травматологу. Он окажет первую необходимую помощь, даст рекомендации по восстановлению, по своему усмотрению отправит к другому специалисту. Подозрение на травму возникает после падения на колено, удара, чрезмерной растяжки. Точно определит наличие травмы (трещин, перелома, разрыва связки, мениска) рентген. Другой большой кластер причин боли в колене – артриты и артрозы разных видов.

При каких дополнительных признаках обращаться к врачу
Если боль в колене возникла первый раз без видимых причин, нужно поискать причину в тесной одежде или длительном неудобном положении.
Если боль повторяется, нужно обследоваться.
Сопутствующими тревожными признаками являются:
- Боль, которая регулярно возвращается снова и снова, и даже усиливается;
- Невозможность согнуть и разогнуть колено;
- Припухлость колена, покраснение кожи на нем;
- Коленка становится горячей;
 Подъем температуры во всем теле, озноб;
Подъем температуры во всем теле, озноб;- Боль усиливается при движении;
- Колено скрипит или хрустит;
- Видна или прощупывается деформация;
- Кожа периодически немеет;
- Появилась гематома;
- Есть покалывание или судороги;
- Кожа посинела;
- Боль не дает спокойно спать, работать и т. д.
К какому врачу обращаются, если болит колено?
Как уже было сказано, первоначально нужно получить направление к терапевту (за исключением случаев травмы). Он проведет соответствующий осмотр, назначит анализы, исследования, поставит первоначальный диагноз или сделает предположения насчет него.
Если суставы колена или стопы были неправильно развиты, что и повлекло за собой боль, решать проблему будет ортопед. Он назначит ношение соответствующей обуви, которая исправит походку и уменьшит нагрузку на коленный сустав. Многие даже не подозревают, что их проблема связана с неправильным формированием стопы. Точно так же боль в колене может быть вызвана нарушением осанки, как у взрослых, так и у детей.
Искривление позвоночника приводит к неверному распределению нагрузки на суставы ног, в результате чего одно колено вынуждено работать гораздо больше. Поскольку такие нагрузки на одну ногу не предусмотрены природой, начинается боль.
Осанку исправляют остеопаты, массажисты, специалисты по лечебной физкультуре. Наибольший эффект достигается при применении их в комплексе.

Даже неправильная осанка может стать причиной боли в колене
Порой боль в колене не имеет никаких видимых причин. Врач провел все необходимые обследования, но не нашел травмы или болезни. Возможно, что причина в нарушениях работы нервной системы. Ведь в колене, как и во всем теле, есть нервные окончания.
Физиотерапевт помогает восстановиться после болезни или травмы колена, однако для получения его помощи нужно направление терапевта. К травматологу можно обратиться и без направления. Он сам порекомендует обращение к другим специалистам, если это необходимо.
В некоторых случаях необходимо оперативное вмешательство, которым занимается хирург. Это крайние ситуации, такие как замена сустава или мениска, сшивание мениска, установка импланта взамен поврежденного элемента колена.
Боль в колене – обращение к травматологу
В отличие от болей, вызванных артритом или артрозом, боль от травм обычно острая. При заболеваниях она ноющая, тупая. А при повреждении, как правило, сильно выраженная. Но нужно учитывать, что травма часто происходит на фоне разрушения сустава по причине болезней. Артрит медленно снижает прочность сустава, в результате чего в нем легко появляются трещины, он становится подвержен переломам, просветы в нем сужаются.
Если на фоне этого произошла травма, то первое обращение должно быть к травматологу, чтобы он лечил непосредственно повреждение. А второе – к терапевту, чтобы он назначил процедуры, которые укрепляют кость, связки, мышцы, останавливают патологический процесс, восстанавливают ткани. Таким образом, лечение должно вестись параллельно по двум направлениям.

К травматологу чаще всего обращаются при повреждении коленного сустава
Особенно подвержены травмам колена дети (ввиду их подвижности), спортсмены, танцоры, работники физического труда (грузчики, строители). Даже бытовой подъем тяжестей (например, сумки с продуктами) может негативно сказаться на коленке.
Если Вы входите в эти категории риска, и появилась боль в колене, стоит задуматься о посещении травматолога. Если он не найдет проблемы, тогда нужно записаться к терапевту.
Травмы, из-за которых может болеть колено:
- Разрыв мениска;
- Растяжение;
- Вывих;
- Перелом;
- Смещение сустава.
Действия, к которым может привести повреждение колена:
- Прыжки;
- Падение на коленку;
- Бег;
- Подъем по лестнице;
- Езда на велосипеде.
Разумеется, это не означает, что езда на велосипеде или бег плохи сами по себе. Если движения совершаются не резко и не слишком продолжительное с непривычки время, вреда не будет.
Когда при боли в колене нужно обращаться к врачу-терапевту
При подозрении не на травму, а на болезнь нужно обращаться к врачу-терапевту. В этом случае боль ноющая, периодически возникающая и проходящая, тупая, редко – острая. Обычно усиливается к вечеру, может днями и даже неделями не давать о себе знать.
 Самые распространенные заболевания, которые диагностируют врачи:
Самые распространенные заболевания, которые диагностируют врачи:
- Остеоартрит. Сустав постепенно разрушается. В отличие от многих других болезней суставов, вызывает самую сильную боль не вечером, а по утрам.
- Киста Бейкера. Ее симптомом является припухлость колена с задней стороны.
- Инфекционная болезнь. Чаще всего сопровождается поднятием температуры. Существуют несколько разновидностей, таких как септический бурсит, инфекционный артрит, остеомиелит.
- Рассекающий остеохондрит. Возникает при нарушении кровоснабжения сустава или отдельных его частей. Болезнь чревата отмиранием тканей и, как следствие, потерей функциональности.
- Защемление нерва. В этом случае проблема не в суставе, а в нерве, и после устранения защемления боль проходит сама.
- Гонартроз. Несмотря на медленное развитие болезни, она приводит к очень неприятным последствиям, вплоть до деформации колена. Одним из симптомов является характерный хруст и появление наростов.
Что нужно делать до посещения врача при боли в колене
В отсутствие своевременного обращения к врачу болезнь колена может принять явно выраженные формы. Человек постепенно теряет способность двигаться, уменьшается гибкость суставов и хрящей, движения причиняют всю большую боль, неприятные ощущения появляются даже в состоянии покоя. При отсутствии лечения (и в случае травмы, и в случае артрита/артроза) дело может дойти до инвалидизации.
Но запись к врачу, прохождение обследований, постановка диагноза занимают какое-то время. Нужно воспользоваться подручными средствами, чтобы облегчить боль в колене и препятствовать развитию болезни. Самый простой способ облегчения боли – приём обезболивающих – ацетаминофена, аспирина, ибупрофена, напроксена.
Нельзя принимать обезболивающие перед посещением врача, поскольку это смажет клиническую картину и затруднит постановку верного диагноза.
Более щадящий способ уменьшения боли в колене – приложение к колену пакета со льдом. Его нужно завернуть в ткань и приложить к поврежденному органу на 10-20 минут.
Если есть подозрение на травму, зафиксировать колено повязкой может только тот, кто имеет соответствующее образование (врач, медсестра) или прошел курсы по первой медицинской помощи. В противном случае можно только навредить. Не нужно без необходимости сгибать и разгибать коленку. Эти движения показаны на стадии выздоровления, но не когда ногаеще сильно повреждена.

Пакет со льдом, оставленный на колене на некоторое время, уменьшит болевые ощущения
Болит колено во время плохой погоды – нужно ли обращаться к врачу?
Кости и суставы реагируют болью на повышение влажности воздуха, снижение температуры. Могут дать о себе знать старые травмы. Не всегда при этих симптомах нужно обращаться к врачу. Ослабленный травмой или болезнью сустав колена уже не будет таким же сильным, как и прежде, и периодические болезненные ощущения в нем – норма. Если человек прошел лечение и соблюдает поддерживающую терапию, а боль в колене периодически возникает, когда холодает, нужно немного чаще наносить на колено мазь, делать прогревания, соблюдать покой.
Если боль становится острой, нарушается подвижность сустава, дискомфорт продолжается несколько дней, нужно обратиться к врачу. Это может быть рецидив заболевания или новая болезнь.
Болит коленка сбоку
Если болит одно колено сбоку с внутренней стороны, вероятнее всего, повреждена боковая связка. Проблема также сопровождается отеком и острой болью. Если болит под коленом, это может быть варикоз.

Сбоку колено может болеть по разным причинам
Боли в коленях у ребенка – к какому врачу обращаться
В отношении детей действуют те же правила, что и в отношении взрослых. С той лишь разницей, что с детской болью в колене нужно обращаться не к терапевту, а к педиатру. Он при необходимости направит к другим специалистам. И, если имела место травма, нужно сразу же посетить травматолога.
У детей тоже могут встретиться такие «взрослые» заболевания как артроз, хотя и реже. Чаще они подвержены травмам из-за падений на колени. Хруст без боли еще не является симптомом проблемы, поскольку детские органы еще не сформированы, и суставы очень подвижны.
Очень опасна и симптоматична боль в колене у ребенка после перенесенного гриппа, ОРВИ. В этом случае на фоне ослабленного иммунитета в коленке может развиться инфекция, которая впоследствии приведет к потере возможности двигаться. С таким осложнением нужно сразу же идти к врачу-педиатру.
У некоторых детей встречается врожденный порок мениска. Пока организм молодой, сохранить подвижность при помощи операции легко. Определить наличие такого порока поможет рентген. Ребенок будет жаловаться на постоянную боль в колене. Также на порок указывает припухлость органа. К врачу нужно обращаться и тогда, когда малыш жалуется на покалывание, онемение, или когда кожный покров изменил свой цвет.
mysustavy.ru
К какому врачу обратиться, если болят колени
Из этой статьи вы узнаете, к какому врачу обратиться, когда болят колени. Какие процедуры проведет врач для диагностики. К кому идти и почему, если нет доктора нужной специальности.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
К какому врачу идти, если болят колени? Специализация врача, который может помочь устранить боль в коленях, зависит от причины возникновения дискомфорта:
| Специальность доктора | Причина обращения |
|---|---|
Травматолог | Болезненности предшествовал ушиб колена |
Спортивный врач | Боль в колене сопровождает любую физическую активность – развивается хроническая патология (бурсит, тендинит) |
Артролог | Боль и «ломота» в суставе Отек, покраснение |
Ревматолог | Внесуставные патологические явления – мышечная боль в локальной области, кожная сыпь и пр. Больной жалуется на приступообразные боли в коленях, возникающие на фоне общих расстройств в организме (ревматоидного, подагрического артрита) |
Фтизиатр | Подозрения на туберкулезное бактериальное поражение сустава – сильная боль при пальпации, озноб, отечность мягких тканей, повышение температуры тела |
Венеролог | Симптомы инфекционного артрита – высокая температура тела, сильная локальная боль, мигрень, тошнота |
При отсутствии профильных врачей с любыми локальными симптомами (если болит колено при сгибании, разгибании, хруст, покраснение, припухлость сустава и пр.) пациент может обратиться к ортопеду – широкому специалисту по болезням опорно-двигательного аппарата.
Подробный разбор: при болях в колене, когда и к какому врачу надо записаться
Боли в коленях часто сопровождаются и другими симптомами. Однако, вне зависимости от выраженности болей и других признаков, не стоит тянуть с визитом к доктору, если больно сгибать коленки, так как с любыми заболеваниями суставов шутить нельзя.
Когда обращаться к травматологу
Если незадолго до возникновения неприятных ощущений вы ушиблись коленом или упали, то вам необходимо обратиться к специалисту по травмам – травматологу. Особенно срочно это нужно сделать, если у вас присутствуют один или несколько из следующих признаков:
- Боли при сгибании.
- Боли при любой физической активности.
- Боли в колене в покое.
- Отечность.
- Невозможность двигать суставом.
- Видимая деформация колена.
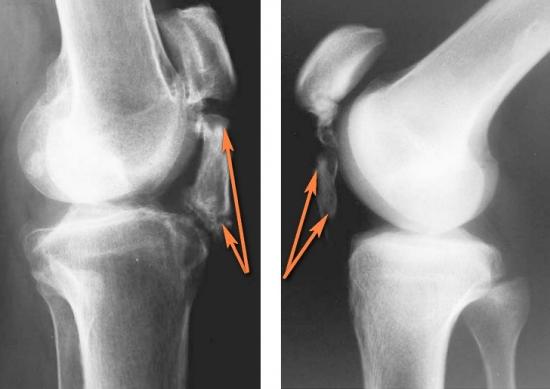
Они могут свидетельствовать о травмах различной степени тяжести (в зависимости от выраженности симптомов). Это может быть ушиб мягких тканей, растяжение, надрыв или разрыв связок, повреждения менисков, внутрисуставный перелом надколенника, бедренной или большеберцовой кости, вывих коленного сустава, нарушение целостности хряща.
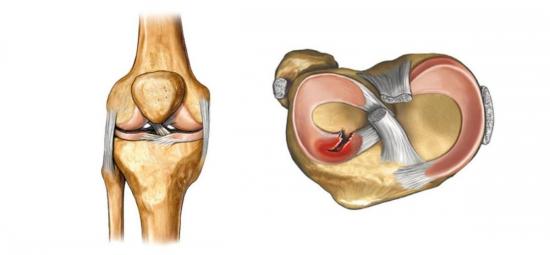
 Строение коленного сустава, прилегающих связок и хрящей. Нажмите на фото для увеличения
Строение коленного сустава, прилегающих связок и хрящей. Нажмите на фото для увеличенияКогда обращаться к спортивному врачу
Если вас регулярно беспокоят боли в коленях после физической активности, не списывайте их на банальную усталость. Они часто свидетельствуют о хроническом заболевании – тендините собственной связки надколенника – воспалении из-за постоянных микротравм, которые вызваны чрезмерными нагрузками на ноги.
 Тендинит собственной связки надколенника
Тендинит собственной связки надколенникаЕсли же колено болит и опухло, то у вас может быть бурсит – воспаление синовиальной сумки (полость, окруженная оболочкой, заполненная жидкостью и отграниченная от окружающих тканей капсулой). Эта болезнь тоже часто беспокоит спортсменов, которые испытывают значительные нагрузки на ноги.
 Препателлярный бурсит и другие бурсы коленного сустава
Препателлярный бурсит и другие бурсы коленного суставаЛечением этих двух заболеваний у спортсменов занимается спортивный врач. Иногда он может перенаправить человека к ортопеду.
Когда обращаться к ортопеду
К ортопеду следует обратиться, если боль в колене сопровождается любым из этих симптомов:
- хруст, припухлость, покраснение;
- повышение местной температуры кожи на колене;
- ограничение подвижности сочленения;
- боль и «ломота» в суставе на погоду;
- боль в мышцах, окружающих сустав;
- ощущение перенапряжения в мышцах вокруг коленного сустава;
- деформации колена.
Ортопед – широкий специалист по опорно-двигательному аппарату. Он может заниматься лечением практически всех заболеваний суставов, особенно если в поликлинике нет врачей более узкой специализации. Также он лечит болезни, деформации и врожденные патологии позвоночника, костей и мышц.
Также ортопед диагностирует и лечит артрозы, артриты, периартриты (воспаления околосуставных тканей):
- бурситы – синовиальной сумки;
- тендиниты – сухожилий;
- тендовагиниты – сухожильной оболочки;
- лигаментиты – связок;
- фиброзиты – околомышечных оболочек;
- миозиты – мышц.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияЧасто врач специализируется и на травматологии, и на ортопедии. Травматолог-ортопед принимает пациентов как с заболеваниями, так и с повреждениями суставов, костей и околосуставных тканей.
Когда обращаться к артрологу
Артролог, в отличие от ортопеда, занимается только суставами и не лечит другие части опорно-двигательного аппарата.
К этому специалисту можно обращаться при тех же симптомах, что и к ортопеду. Он также лечит артриты, артрозы, воспалительные заболевания суставов и околосуставных тканей. Однако занимается он этим на более профессиональном уровне.
Артролог выполняет сложные диагностические манипуляции, такие как артроскопия и пункция:
- Артроскопия – мини-хирургическая операция, при которой через прокол внутрь сустава больного вводят камеру и могут точно диагностировать причину боли в колене.
- Пункция – при отеке сустава специальной иглой выполняют забор жидкости для ее исследования. Она может также выполняться в лечебных целях – для удаления выпота (скопление жидкости, вышедшей из кровеносных сосудов).
Артролог-хирург может назначать и выполнять операции на суставах.
Когда обращаться к ревматологу
Если сильно и в виде приступов болят колени – к какому врачу обращаться? К узкому специалисту – ревматологу. Сфера деятельности медика – заболевания суставов, связанные с общими расстройствами в организме:
- ревматоидный артрит – воспаление суставов из-за атаки иммунитетом их клеток;
- подагрический артрит – воспаление суставов из-за отложения солей.
Ревматоидный артрит сопровождается также чувством скованности в суставе, ограничением подвижности, в дальнейшем – деформациями. Для подагры характерны сильные опухания и покраснения пораженной области.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияРевматолог также занимается выявлением и лечением внесуставных проявлений ревматизма и подагры.
Консультации других врачей
Если есть подозрение на туберкулезное бактериальное поражение сустава, к какому врачу надо обращаться при болях в коленях? В этом случае понадобится осмотр фтизиатра.
При инфекционном артрите врач может отправить вас на консультацию к венерологу – бактерии, вызывающие ЗППП, могут поражать суставы, даже если болезнь протекала скрыто, без выраженных симптомов.
Методы диагностики заболевания
Любой врач сначала выслушает жалобы пациента, изучит его анамнез и проведет первичный осмотр. Далее – направит на дополнительные обследования:
- Рентген – для оценки состояния костных концов сустава, а также надколенника (для исключения или подтверждения его перелома).
- УЗИ – для осмотра мягких тканей.
- КТ или МРТ, если УЗИ не дало нужной информации.
- Артроскопия.
- Пункция.
- Анализы крови: общий, на ревматоидный фактор, на инфекции.
Теперь вы знаете, к какому врачу обратиться при болях в коленях. Главное – решить этот вопрос вовремя.
Помощь смежных специалистов
- Чтобы определиться с правилами питания, полезными для суставов, вас направят к диетологу. Он составит рацион, учитывающий ваше заболевание коленей, сопутствующие болезни, особенности организма и род вашей деятельности.
- Специалист по лечебной физкультуре подберет индивидуально подходящие упражнения. При этом он учтет причину, по которой болит коленный сустав, степень заболевания (для определения посильного уровня нагрузок), уровень физической подготовки и общее состояние организма.
- Помощь реабилитолога понадобится в период восстановления после операций на суставах. Это позволит быстрее восстановиться и вернуться к нормальной жизни.
Первоисточники информации, научные материалы по теме
- Коленный сустав: повреждения и болевые синдромы. Руководство по диагностике и лечению повреждений и некоторых заболеваний коленного сустава. Гиршин С. Г., Лазишвили Г. Д., 2007.
- Закрытые повреждения коленного сустава. Клинический протокол диагностики и лечения.
https://docplayer.ru/44817128-Klinicheskiy-protokol-diagnostiki-i-lecheniya-zakrytye-povrezhdeniya-kolennogo-sustava.html - Артроскопическая диагностика в лечении заболеваний и повреждений суставов. А. В. Королев и соавт., 2008.
http://web-local.rudn.ru/web-local/uem/iop_pdf/156-Korolev.pdf - Избранные лекции по ревматологии. Г. Г. Багирова. М.: Медицина, 2011.
- Диагностика ревматических и системных заболеваний соединительной ткани. Практическое руководство. Окороков А. Н., М.: Медицинская Литература, т. 2.
- Диагностика ревматических и системных заболеваний соединительной ткани. Практическое руководство. Окороков А. Н., М.: Медицинская Литература, т. 2.
osustave.com
к какому врачу идти, к кому обратиться
Ежедневно человек выполняет немыслимое количество движений руками, ногами, головой, много ходит. Именно поэтому наши ноги испытывают большие нагрузки, часто подвержены травмам.
Очень часто в кабинете врача оказываются пациенты, жалующиеся на то, что болит коленный сустав, и не знающие, что в таких ситуациях делать, какое начать лечение, к какому врачу обращаться. Колено подвергается травмам чаще по сравнению с другими суставами. Связана такая статистика со сложностью строения колена, частыми падениями, при которых оно страдает первым.
Строение коленного сустава
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
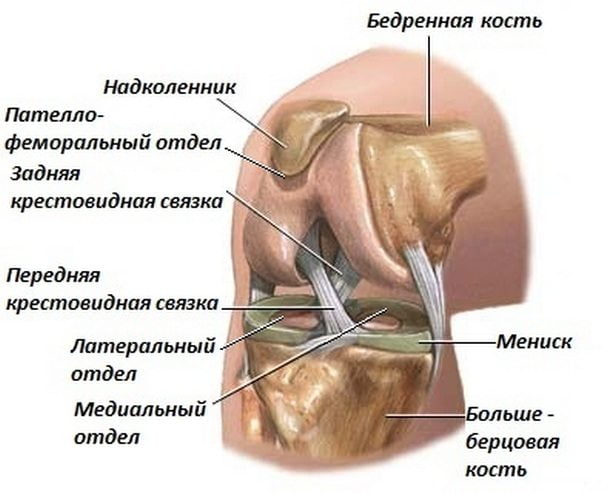
Коленный сустав – самый крупный в организме человека. Он соединяет собой три кости: бедренную и две берцовых (малую и большую). Для смягчения толчков при сгибании/разгибании, амортизации, уменьшения нагрузки на позвоночник, снижения силы трения между костями сочленения есть хрящевая прослойка, по форме напоминающая полумесяц и носящая название «мениск». Кости сочленения соединены при помощи прикрепленных к ним мышц, сухожилий, связок, которые прикрыты коленной чашечкой — именно они помогают ноге при ее сгибании. Все составляющие сочленения равноценно подвержены травмам.
Причины боли в колене
Когда болят колени, жизнь уж точно не будет казаться прекрасной. Часто болевые ощущения приобретают изнуряющий характер: не утихают ни днем, ни ночью, а принимаемые обезболивающие если и помогают, то ненадолго.

Боль в коленном суставе может возникать по разным причинам, по-разному она может проявлять себя, различен и ее характер.
Частые причины болезненности в коленном суставе:
Стоит ли сразу бить тревогу и идти к врачу? Решать вам, но лучше не откладывать визит. А к какому именно специалисту обращаться, если болят коленные суставы, разберемся дальше.
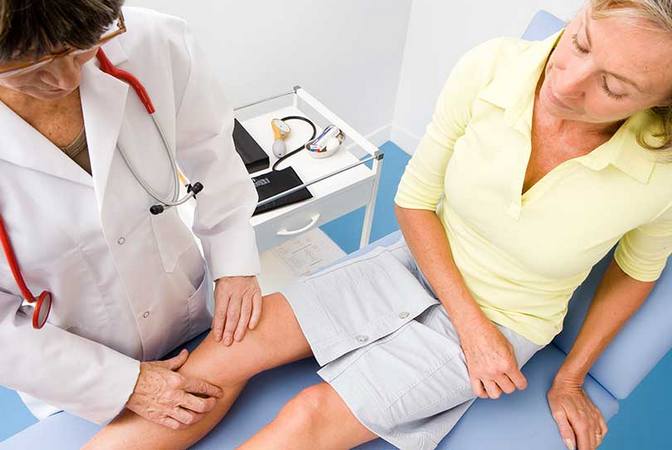
На какие симптомы необходимо обратить внимание
Бывают случаи, когда болезненность в коленном сочленении возникает эпизодично. Угрозы здоровью она не несет, определенных неудобств тоже. Причинами ее кратковременного появления могут быть неудобная поза, слишком тесная одежда. В таких случаях стоит устранить неудобство и некоторое время понаблюдать. Если ощущения не вернулись, то можно вздохнуть с облегчением.
Иногда бывают признаки, на которые нельзя не обратить внимание.
- Боль возникает регулярно в конце рабочего дня.
- Появляется при сгибании или разгибании коленного сустава, поворотах, ходьбе, беге, в состоянии покоя.
- Нарушилась двигательная способность.
- Появились отек, покраснение, колено горячее на ощупь.
- На суставе заметны наросты, есть деформация, набухания, выпирание.
- Наблюдается повышение температуры тела, озноб или даже лихорадка.
- Перед тем как начал болеть сустав, была получена травма.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Если возник хотя бы один симптом из списка, стоит немедленно обратиться к врачу, чтобы начать лечение.
Характер боли в колене
Боль может быть различной по характеру, длительности, частоте появления, возникать при определенных условиях. От того, как она себя проявляет, будут зависеть диагноз и лечение.
По характеру бывает:
- острая;
- тупая;
- ноющая;
- острая, с прострелами.
Условия возникновения:
- При сгибании или разгибании коленного сочленения.
- Во время присаживания на корточки.
- В состоянии покоя.
- Только во время резких движений: при прыжке, беге.
Чем может сопровождаться:
- прострелами или пульсацией;
- хрустом в коленном суставе;
- покалыванием, онемением;
- посинением кожных покровов;
- обширной гематомой;
- внутренними или наружными кровотечениями.
Какие специалисты занимаются лечением
Если болит коленное сочленение, неважно, при каких условиях возникает боль (при сгибании, во время ходьбы или в состоянии покоя). Стоит немедленно обратиться к врачу, который назначит лечение в соответствии с поставленным диагнозом.
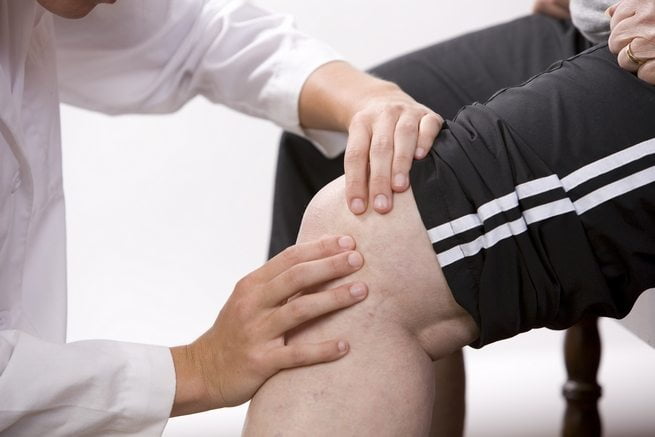
Кто будет лечить больное коленное сочленение, определяется тем, что стало причиной неприятных ощущений. Чаще всего вопросами терапии занимаются следующие врачи:
- Ортопед – занимается лечением коленных сочленений, если они болят из-за неправильно сформированной стопы (плоскостопие, косолапость), деформаций или недоразвитости суставов (дисплазия).
- Остеопат – занимается проблемами неправильной осанки, повлекшими возникновение неприятных ощущений в ногах. Если болят колени из-за спазма мышц, связок и сухожилий, то остеопат – именно тот врач, который своими руками вылечит это состояние и к которому придется обратиться.
- Мануальный терапевт – врач, который продолжит начатый другими специалистами курс терапии при помощи лечебного массажа для профилактики возникновения различных заболеваний.

- Невролог или невропатолог – врач, который возьмется за лечение коленного сочленения при неврологических нарушениях.
- Терапевт – исключит возможные заболевания, поставит верный диагноз, назначит правильное лечение или отправит при необходимости к докторам более узкой специализации.
- Травматолог – займется лечением ноги, если болезненности предшествовали полученные травмы, ушибы, растяжения, переломы. Этому врачу придется разбираться, почему болит нога при разгибании или сгибании, раздается хруст при сгибании. В его же компетенцию входит наложение гипса или лангеты при трещинах и переломах.
- Хирург – врач, к которому придется обратиться, если лечение коленного сочленения у вышеперечисленных специалистов не принесло результата и требуется операция. Операцию могут проводить по замене сустава, сшивании мениска, введению хондропротекторов.
Заключение
Неприятные ощущения, хруст в коленях при сгибании и разгибании – далеко не безобидный симптом, который можно проигнорировать. Поскольку коленное сочленение – самое подвижное и травмоопасное место человеческого тела, а с поврежденным коленом вряд ли получится полноценно жить, то затягивать с лечением не стоит. На вопрос, к какому врачу стоит обратиться, если болит колено при сгибании и разгибании, ходьбе по лестнице или в состоянии покоя, можно ответить так: обратиться лучше всего сначала к терапевту. Он разберется в причинах, диагнозе и либо сам назначит лечение, либо предоставит сделать это другим специалистам, прекрасно разбирающимся в суставных патологиях.
Если синдром возник спонтанно во время ношения тесной одежды или обуви, при неудачном повороте туловища, но прошел так же быстро, как возник, то причин для беспокойства нет. Если же неприятные ощущения возникают при сгибании или разгибании колена или, что хуже, в состоянии покоя — это верный признак воспаления тканей и связок сустава. В данном случае без полноценного лечения не обойтись.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Боли в коленях к какому врачу обратиться
К какому врачу идти, если болит колено
Болезненные ощущения в области колена могут потревожить во время пешей прогулки, обыкновенных приседаний. Если уменьшить нагрузку на ноги, боль отступает. Если неприятные симптомы вновь проявляются, важно знать, к какому врачу обращаться.
Большинство людей свыкаются с неприятными ощущениями, стараясь не нагружать ноги. Такой подход к здоровью ведет к осложнениям. Исключите самолечение, после самостоятельного лечения возникают осложнения. Заболевания суставов развиваются долго, если не лечить, колени утратят функции, возобновить прежние качества невозможно. Если суставы колен болят давно, обратитесь к врачу, лечащему болезни ног. Чтобы узнать, к какому врачу обращаться, определите причины болезненных симптомов.

Почему возникает боль в колене
Боль в коленном суставе провоцируют факторы, не привлекающие внимания пациента. Часто врачу приходится лечить последствия травмы. По характеру повреждения, травмы бывают:
- Удар;
- Сильное падение;
- Неправильные движения.
Повреждения нижних конечностей — вывих, повреждения связок, сухожилий, менисков, перелом. Симптомы травмы распознают по внешнему виду, колено краснеет, отекает, чувствуется сильная боль. При сильном ударе, пациент чувствует покалывание, холодок — свидетельство нарушения кровоснабжения. Помните, именно профессионал лечит заболевания правильными методами.
Боль в колене возникает при болезни сустава. Коленные суставы постоянно подвергаются нагрузкам. Если напряжение на колени велико, возникают тендиноз, тендинит, бурсит. В группе риска — профессиональные спортсмены, люди, ходящие на длительные расстояния, носящие, поднимающие тяжести.

Причиной боли в колене бывает артроз. Возникает в пожилом возрасте, вследствие физиологических изменений, сопутствующих болезней.
Первые признаки артроза чувствуются при прогулках, поднятии на лестницу. Пациент ощущает хруст и боль в области колен. На первых стадиях болезни колени перестают болеть после отдыха, если вовремя не обратиться к врачу, отдых не поможет избавиться от болезненных симптомов.
Если колено болит целый день, ночью боль усиливается — воспален сустав. Причина артрита — инфекция, патологические изменения тканей хряща. Больной страдает из-за болезненных ощущений, колено становится горячим, припухлым. Для уменьшения боли пациент непроизвольно сгибает ногу в колене. Чтобы остановить прогресс болезни, обратитесь к врачу, лечащему сустав.
Также боли провоцируются:
- Доброкачественными или злокачественными опухолями костной ткани;
- Если больной страдает коксартрозом, боль, кроме области тазобедренных суставов, отдаёт в колено;
- Иногда суставы болят у подростков, при быстром взрослении. Часто боль указывает на нарушения кровообращения, что проходит, но не стоит игнорировать поход к врачу.

Как ослабить боль в колене
Чтобы знать, к кому обращаться, нужно знать, когда, почему начали болеть колени, точный диагноз установит врач. Если поход к доктору затруднен, а коленные суставы болят, примите меры, снимающие напряжение с нижних конечностей. Исключая нагрузку, отмените долгие прогулки, занятия спортом, отдайте предпочтение отдыху по несколько минут на протяжении дня. Не забывайте обратиться к врачу в ближайшее время.
Если коленный сустав болит вследствие травмы, немедленно идите к врачу, лечащему суставы. Он установит диагноз, назначит лечение. Чтобы ослабить боль, к поражённому колену приложите пакет со льдом. Поместите ногу выше, чтобы колено было приподнято. Незамедлительно обращайтесь к врачу при симптомах:
- Нога болит сильно, невозможно наступить;
- Колено распухло, покраснело, повышается температура тела;
- Коленный сустав деформирован;
- Боль в колене не прекращается.

К какому врачу идти, если болит колено
Если болезненные симптомы возникли от травмы, обращайтесь к врачу-травматологу, ортопеду, хирургу. Если у болезни хронический характер, обращайтесь к ревматологу. Не знаете причину боли, хотите избавиться от неприятных симптомов, обратитесь к массажисту, физиотерапевту, мануальному врачу.
Как лечат боль в коленном суставе
Врач обследует пациента, устанавливает причину боли, затем лечит. Для исследования проводят:
- Аппаратные исследования. УЗИ, рентгенография, МРТ, томография;
- Артроскопическую диагностику — введение в суставную полость эндоскопа;
- Лабораторные анализы. Дают узнать об общем состоянии здоровья пациента.
При лечении травмированного коленного сустава, врач накладывает гипс, устанавливает ортезы, вправляет кости. Прибегает к хирургическому вмешательству для удаления обломков костей.
Если колено болит вследствие воспалительных процессов, врач лечит заболевания препаратами следующих групп:
- Кортикостероиды, оказывают обезболивающее, противовоспалительное действия,
- Нестероидные препараты снимают воспаления, боли. Медикаменты группы используются, чтобы в дальнейшем провести специальный массаж, гимнастику. Нестероидные медикаменты не лечат причину заболевания, устраняют симптомы на время. Об этом предупреждает врач;
- При заболеваниях коленных суставов врач назначает хондропротекторы. Группа препаратов считается основой для лечения, они воздействуют на причину болезни. Врач приписывает несколько курсов хондропротекторной терапии, препарат лечит болезнь медленно, результат виден через несколько месяцев;
При помощи профессионала болезнь коленных суставов можно полностью вылечить. Чтобы убрать боль, врач выписывает кремы, гели, мази — они быстро действуют, проникая в ткани. Подобные препараты не лечат заболевание, устраняют болевые симптомы. Боль снимают компрессами. Лечебное средство наносят перед сном, чтобы суставы находились в покое.
В запущенных случаях врач назначает инъекции, специальный препарат вводят в сустав. Эта группа препаратов эффективна, но лекарствами нельзя злоупотреблять, они вызывают сильное воздействие на организм.
Мануальные процедуры способны облегчить болевые симптомы пациента, такой способ лечения эффективен на первых стадиях заболевания.
Врач оценит состояние больного, назначит лечение. Обратитесь в медицинскую клинику после выявления отклонения от нормального функционирования коленных суставов.
К какому врачу идти если болит колено: куда обращаться при болях в суставах
Каждый день человек выполняет огромное количество движений ногами, руками, головой, а также много ходит. Ноги испытывают постоянную нагрузку и часто получают травмы.
Часто к врачу приходят люди, сообщающие, что болит коленный сустав. Пациенты не знают, что делать в такой ситуации, какое лечение необходимо. Более того, не каждый человек может вовремя сориентироваться и определить правильно, какой врач лечит коленный сустав.
Коленный сустав подвергается травмам очень часто. Такая негативная статистика объясняется тем, что на колено часто падают, и оно имеет сложное анатомическое строение.
В группе риска находятся спортсмены, люди с ожирением, а также работники, которые часто переносят тяжести.
Особенности строения коленного сустава
Коленный сустав один из крупных суставов тела, он соединяет в себе три кости: большую, малую берцовые и бедренную. Хрящевая прослойка в форме полумесяца, называется «мениск», она служит для:
- смягчения толчков при разгибании/сгибании,
- амортизации,
- снижения нагрузки на позвоночник,
Помимо этого, кости колена соединяются с помощью прикрепленных мышц, сухожилий и связок, покрытых коленной чашечкой. Именно такая структура обеспечивает сгибательную и подвижную функцию колена. Все элементы сочленения колена в равной степени подвержены травмам.
Причины боли
 Когда болит колено, это существенно затрудняет выполнение привычных действий. Если у болей изнуряющий и продолжительный характер, и они не проходят ни днем, ни ночью, то врач необходим.
Когда болит колено, это существенно затрудняет выполнение привычных действий. Если у болей изнуряющий и продолжительный характер, и они не проходят ни днем, ни ночью, то врач необходим.
Коленный сустав болит по самым разным причинам, кроме этого дискомфортные ощущения могут быть разного характера и интенсивности.
К самым распространенным причинам боли в коленном суставе относят:
- Слишком большая нагрузка на колено,
- Деформация сустава,
- Разрыв мениска,
- Механические повреждения: трещины, ушибы, переломы, травмы,
- Воспалительные заболевания: артрозы, артриты,
- Разрыв заднего рога мениска коленного сустава.
Каждый решает сам, стоит ли идти к врачу, если имеются вышеперечисленные явления. Однако, лучше всего не затягивать с этим визитом. Важно разобраться к какому именно врачу следует обращаться.
Симптомы, на которые нужно обязательно обратить внимание
Иногда боль в коленном суставе появляется эпизодично, нет угроз здоровью и потенциальных неудобств. Причины кратковременного появления боли – неудобная одежда или поза. В этих случаях нужно убрать неудобство и понаблюдать за своим состоянием некоторое время, при этом, не обращаясь к врачу, который лечит коленные суставы.
На следующие признаки нужно обращать внимание в любом случае:
- Боль появляется ежедневно после рабочего дня,
- Боль начинается при разгибании или сгибании коленного сустава, а также при ходьбе, поворотах, беге и покое,
- Нарушается двигательная способность,
- Появляется покраснение и отек, температура сустава повышается,
- На суставе есть наросты, он выпирает, набухает, деформируется,
- Температура тела повышается, возникает лихорадка и озноб,
- Перед возникновением боли, человек получил травму.
Необходимо отметить, что если у человека есть хотя бы один симптом из перечня выше, то обращаться к врачу стоит незамедлительно, поскольку требуется лечение.
Характер болевых ощущений
Боль может возникать лишь при некоторых условиях, быть разной силы в зависимости от определенных факторов. От того, как себя проявляет боль, зависит лечение и диагноз.
Боль может быть:
- При разгибании и сгибании колена,
- В процесс присаживания на корточки,
- В спокойном состоянии,
- Только при резких движениях – беге или прыжке.
- Болит колено при ходьбе.
Дискомфорт может сопровождаться:
- Пульсацией и прострелами,
- Судорогами и хрустом коленного сустава,
- Онемением и покалыванием,
- Обширной гематомой,
- Посинением кожи,
- Наружными и внутренними кровотечениями.
Какой врач лечит боли в колене
 Если болит колено, то вне зависимости от условий ее возникновения (в спокойном состоянии, во время движения, при разгибании и т.д.), важно обращаться к врачу и не решать проблему самостоятельно, чтобы не получить необратимые осложнения.
Если болит колено, то вне зависимости от условий ее возникновения (в спокойном состоянии, во время движения, при разгибании и т.д.), важно обращаться к врачу и не решать проблему самостоятельно, чтобы не получить необратимые осложнения.
Профиль врача, к которому человек обращается для лечения колена, определяет тем, что стало причиной дискомфорта. В большинстве случаев сустав лечит:
- Остеопат – врач, который лечит проблемы неправильной осанки, которая повлекла боль в конечностях. Если болят коленные суставы вследствие спазма мышц, сухожилий или связок, то остеопат решит проблему.
- Ортопед – врач, лечащий проблемы коленных сочленений, которые появились вследствие неправильно развитой стопы, то есть при плоскостопии или косолапости. Также боль появляется из-за недоразвитости суставов (дисплазии) или деформации.
- Мануальный терапевт продолжает начатое другими врачами. Такой врач применяет различные варианты лечебного массажа для лечения заболеваний позвоночника, связок и суставов. Массаж может применяться и в профилактических целях.
- Невропатолог – врач, который лечит сочленение при неврологических нарушениях.
- Терапевт исключает возможные заболевания, ставит определенный диагноз, назначает правильное лечение. Если возникает необходимость, врач направляет человека к узкоспециализированным врачам.
- Травматолог лечит нижние конечности, если они болят вследствие растяжений, травм, ушибов, переломов и других нарушений. Врач разбирается в причинах болей ног при сгибании и разгибании, в том, почему возникает хруст и снижение мышечной силы ног. В компетенцию этого врача входит наложение лонгеты и гипса при разнообразных переломах и трещинах.
- Хирург это врач, к которому нужно обратиться, если у вышеперечисленных специалистов лечение не принесло результатов. Хирургическое вмешательство может осуществляться при сшивании мениска, замене коленного сустава и введении хондропротекторов.
Заключительная информация
 Дискомфортные ощущения в коленях при разгибании и разгибании совсем не безобидное явление, их нельзя игнорировать и пускать проблему на самотек.
Дискомфортные ощущения в коленях при разгибании и разгибании совсем не безобидное явление, их нельзя игнорировать и пускать проблему на самотек.
Коленное сочленение является наиболее травмоопасным местом человеческого тела, более того, оно и самое подвижное. С поврежденной конечностью человек никак не сможет вести нормальную полноценную жизнь, поскольку этот дефект будет существенно ограничивать движения.
На вопрос, к какому врачу следует обратиться при болях в колене, можно ответить таким образом: обращаться сначала всегда лучше к терапевту. Этот врач профессионально разберется в причинах и диагнозе. Часто терапевт никуда далее не направляет пациента, а сам назначает лечение. В других случаях терапевт направляет пациента к врачу более узкой специализации, например, к ревматологу.
Если болевой синдром начинается спонтанно, во время ношения тесной обуви или одежды, неудачном повороте тела, и проходит быстро, то, скорее всего, нет причин для беспокойства.
Если дискомфортные ощущения появляются при разгибании и сгибании колена, особенно в спокойном состоянии ног, то это достоверный и характерный симптом воспаления связок и тканей. В этом случае не обойтись без квалифицированного лечения, о чем и говорят специалисты в видео в этой статье.
К какому врачу обратиться при боли в колене

Согласно статистике, боли в суставах различной интенсивности испытывают почти 90% населения планеты. Этому способствуют не только заболевания, но и нарушения целостности сустава в результате механического воздействия – травмы.
Суставы коленей травмируются чаще других, поскольку на них приходится основная нагрузка, и не только при ходьбе. Строение данного сочленения довольно сложное, а защищает его только кожный покров. При случайном падении колено легко повредить, и иногда такие травмы могут сказываться не сразу.
К кому обратиться?
Медицинскую помощь оказывают различные специалисты, их профиль определяется причиной патологии. К какому врачу обращаться, если болит колено? Сначала нужно посетить терапевта, который проведет первичный осмотр, и по его результатам назначит лечение или направит к узкому специалисту. Возможно, надо будет записаться к ревматологу, ортопеду или травматологу.
Если произошла травма ноги вследствие удара или падения, можно сразу, не теряя времени, сходить к травматологу.
Ревматологи занимаются диагностикой и лечением болезней суставов, их профиль:
Доктора-ревматологи лечат также болезни соединительной ткани, системные васкулиты и васкулопатии. К ортопеду направляют, когда болят колени из-за ревматоидного артрита, артроза, бурсита, вывиха.
Чтобы не ошибиться, и попасть к нужному специалисту, лучше предварительно посоветоваться с врачом общей практики – терапевтом.
Когда нужен врач
Несомненно, любую болезнь легче вылечить на ранней стадии, когда симптомы выражены слабо, а болевые ощущения умеренные. Если болят колени, не стоит откладывать визит в поликлинику, нужно обратиться к врачу при первых же признаках.
О неполадках в суставном сочленении может свидетельствовать:
- усталость после физических нагрузок;
- хруст и щелчки, возникающие при сгибании-разгибании;
- ограничение подвижности;
- скованность сустава, особенно по утрам.
При некоторых состояниях возможно появление отека и покраснения, при этом температура кожного покрова над коленом также повышается. Острые симптомы трудно не заметить, однако в случае хронического течения заболевания клиническая картина смазана. Человек долгое время не обращает внимания на некоторые неудобства, и поэтому не идет к врачу. Особенно это характерно для таких патологий, как артрозы, остеоартрозы, менископатии, тендопатии и пр. Причина их развития – дистрофические поражения, которые часто имеют врожденные или наследственные предпосылки.
Некоторые из болезней возникают из-за нарушений обменных процессов в организме. Для большинства патологий дистрофического характера свойственно хроническое течение с постепенным нарастанием симптомов, которые проявляются регулярно и могут быть довольно острыми. Зачастую они возникают из-за слишком высокой нагрузки на колено, несоразмерной его возможностям.
Посттравматические болезни могут иметь воспалительное или дистрофическое течение, но их пусковым механизмом всегда является травма.
Диагностика и методы лечения
Если болит колено, то к какому врачу вы бы ни обратились, основная терапия будет направлена на купирование болевого синдрома и снятие воспаления. Сначала проводится физикальный осмотр пациента, и назначаются необходимые исследования:
- рентгенография;
- анализы крови и мочи;
- УЗИ коленного сустава;
- магнитно-резонансная или компьютерная томография.
По результатам обследования назначается лечение. В зависимости от полученных данных будет решено, к какому врачу идти, если болит колено.
Медикаментозную терапию при заболеваниях суставов и травмах назначают в любом случае, независимо от причины патологии. Соответственно общепринятым стандартам рекомендуется прием следующих лекарственных средств:
- нестероидных противовоспалительных – Диклофенак, Ксефокам, Нимесил;
- хондропротекторов – Мукосат, Терафлекс;
- гормональных – Дипроспан, Гидрокортизон, Флостерон и пр.;
- антибиотиков;
- цитостатиков.
По мере улучшения состояния инъекции заменяют таблетированной формой лекарств или средствами местного действия – гелями и мазями.
Если причина в неправильно сформированной стопе или деформации суставов, поможет ортопед. Ортопедические мероприятия особенно необходимы в остром периоде и после хирургических вмешательств.
Чтобы обеспечить больным коленям покой, накладывают гипсовую повязку или используют специальные приспособления для фиксации – ортезы. В некоторых случаях рекомендуется применять трость, с целью снижения нагрузки на ноги.
Остеопат – это профессионал в области заболеваний опорно-двигательной системы. Он поможет, если нарушения осанки повлияли на функции коленного сустава, или в случае смещения костных структур. В остеопатии не используются симптоматические средства, а выявляется биомеханический сбой в работе костно-мышечной системе нижних конечностей.
Основная цель остеопатического лечения – достижение баланса всех составных частей системы ног путем расслабления перенапряженных мышц, стимулирования ослабленных и растяжения укороченных связок.
Невролог или невропатолог
Неврологи занимаются лечением, если болит коленный сустав из-за каких-либо неврологических нарушений – например, воспаления подколенного нерва.
Травматолог
Это тот доктор, к которому следует обращаться при ушибах, растяжениях, переломах, а также в случае затрудненного сгибания-разгибания и дискомфортных ощущений под коленом. В компетенцию травматолога входит накладывание гипса и лангет при переломах и трещинах костей.
Мануальный терапевт
Специалист по мануальной терапии поможет в период реабилитации, когда основные симптомы будут устранены. Он проведет курс лечебного массажа для профилактики рецидивов.
Роль физиотерапевта
После проведения основной терапии, которую назначил врач от боли в колене, применяются физиотерапевтические процедуры. С их помощью уменьшаются боль и воспаление, улучшается кровообращение, и активизируются обменные процессы в пораженном суставе и окружающих тканях. При выборе процедуры учитывается наличие сопутствующих патологий пациента, чтобы исключить негативное влияние на организм.
При проблемах с коленями может назначаться:
- электрофорез;
- ультрафиолетовое облучение;
- УВЧ-терапия;
- лечение парафином;
- лазерные процедуры;
- бальнеотерапия;
- магнитотерапия.
Когда необходим врач ЛФК
Для здоровья опорно-двигательного аппарата в целом и коленных суставов в частности, крайне важна физическая активность. Однако подбирать упражнения и их интенсивность нужно обязательно в соответствии с возможностями пациента и типом заболевания.
Нормальное функционирование суставов невозможно без адекватной нагрузки и двигательной активности, поэтому для пациентов разрабатываются специальные гимнастические комплексы. Упражнения для коленного сустава подбираются индивидуально врачом ЛФК и выполняются под его контролем.
Вначале все движения выполняются лежа и сидя, а позже – стоя, и с утяжелителями. Для восстановления колена очень важен тонус четырехглавой мышцы бедра, поскольку именно это помогает стабилизировать коленный сустав. Все упражнения делаются плавно и без рывков, чтобы не спровоцировать боль. При этом врач следит, какой темп нужно взять при выполнении, и сколько подходов сделать.
Для того чтобы усилить кровоток в тканях и расслабить мышцы, применяется массаж. С его помощью можно добиться окончательного заживления повреждений и улучшить двигательную способность. Массажист лечит, применяя поглаживания и растирание, а также давление и разминание мышц возле сустава. Стандартный курс массажа составляет в среднем 10 сеансов, в качестве альтернативы предлагается пройти обучение, и делать массаж самому.
Когда идти к хирургу
При отсутствии должного эффекта от консервативного лечения, обращаются за помощью к хирургам. Чем лечат и как спасают они своих пациентов? Современные хирургические операции крайне редко проводятся с применением большого разреза, на коленном суставе практикуется в основном малоинвазивная артроскопия – эндоскопический метод универсального назначения. Путем введения артроскопа можно не только оценить состояние костей и суставов, но и провести замену или удаление поврежденных тканей, а также восстановить сустав.
При разрыве мениска или крестообразных связок применяют трансплантаты из собственных связок пострадавшего (бедренных, например) или искусственные.
Преимущество артроскопии перед артротомическим вмешательством очевидно – надрезы минимальны и составляют всего 3–5 мм, послеоперационных рубцов практически не остается. Пациенты переносят такое вмешательство хорошо, осложнения бывают редко и легко устраняются, а восстановительный период гораздо короче, чем после тяжелой артротомии.
Меры предосторожности
Перед тем как пойти к врачу, лучше зафиксировать ногу эластичным бинтом, чтобы не травмировать ее еще больше. В качестве опоры рекомендуется взять с собой палку или трость – так будет удобнее идти.
Абсолютно не допустимо самостоятельное вправление вывихов и переломов, придание ноге физиологического положения. Если травма причиняет невыносимую боль, имеется открытая рана, в которой видна кость или сустав, передвигаться не получится, и необходимо сразу вызвать скорую медицинскую помощь.
Боль, хруст, щелчки и дискомфорт в коленях – это небезобидный симптом, который пройдет сам собой. А поскольку коленное сочленение наиболее подвижное и травмоопасное место, качество жизни может заметно снижаться. Поэтому не стоит затягивать с посещением врача, а если трудно сориентироваться, к кому именно – идите к участковому терапевту, он даст нужные направления и поможет разобраться в причинах.
Источники:
http://otnogi.ru/simptomy/boli/k-kakomu-vrachu-idti-esli-bolit-koleno.html
К какому врачу идти если болит колено: куда обращаться при болях в суставах
http://moyaspina.ru/raznoe/kakomu-vrachu-obratitsya-boli-kolene
ostamed.ru
К какому врачу обращаться если болит колено: терапевт, ревматолог, ортопед
Боль в колене приносит дискомфорт пациенту, и существенно снижает качество жизни. Поэтому когда появляется такой симптом, то возникает необходимость в консультации врача. Но в большинстве случаев больной не знает, какой доктор лечит суставы. Это становится частой причиной позднего диагностирования серьезных суставных патологий. Поэтому когда коленка отекает, и появляется сильная боль, необходимо немедленно проконсультироваться с врачом.

Возможные причины боли
Болезненность суставов становится неотъемлемой частью жизни пожилых людей. Это происходит в результате физиологического старения хрящевой и костной ткани. Но болят коленные суставы и у молодых. Причиной возникновения боли в колене является влияние таких факторов:
- врожденные отклонения в формировании суставов;
- чрезмерные нагрузки, связанные с профессиональной деятельностью;
- травма колена;
- избыточный вес;
- плоскостопие;
- развитие суставных патологий, таких как артрит, артроз, подагра.
При каких симптомах обращаться к врачу?
 При появлении отека колена не стоит откладывать визит к врачу.
При появлении отека колена не стоит откладывать визит к врачу.Длительное время после появления дискомфорта в колене пациент не идет в больницу, так как считает его пустяковым отклонением, не требующим лечебных мероприятий. Незначительная боль в суставе может стать началом развития серьезной патологии. Поэтому к врачу необходимо спешить при появлении таких симптомов:
Вернуться к оглавлениюПри появлении одного или нескольких симптомов, следует немедля обратиться за помощью в медицинское учреждение.
К какому врачу обращаться при болях в колене?
Консультация терапевта
В зависимости от причины поражения коленного сустава выбирается врач, к которому следует идти за помощью. В этом больному поможет терапевт, занимающийся определением причины патологии. В его кабинете находятся медицинские карточки пациентов, поэтому сначала необходимо посетить именно этого специалиста. Терапевт может поставить предварительный диагноз и направить к соответствующему профильному специалисту, который лечит коленные суставы.
Вернуться к оглавлениюТравматолог
 Травматолог во время осмотра обнаруживает наличие переломов.
Травматолог во время осмотра обнаруживает наличие переломов.Чаще всего причиной боли в колене становится его травмирование. Это может быть перелом, ушиб, вывих, растяжение сухожилий или связок. Поэтому в таком случае может помочь травматолог. Заменяет этого специалиста хирург, чья профессиональная деятельность направлена на оперативное лечение при травмировании сочленений. Часто подобного рода поражения сопровождаются хрустом при сгибании или разгибании.
Вернуться к оглавлениюЧем поможет ортопед?
Частой причиной боли в коленке становится напряжение в суставе, вызванное неправильным формированием стопы. Поэтому необходимо вовремя начать лечение плоскостопия или косолапости. А также отрицательно влияет на работу коленного сочленения такие врожденные патологии, как дисплазия. Нейтрализация этих болезней приведет к уменьшению боли в колене.
Вернуться к оглавлениюФизиотерапевт
Одним из методов лечения поражения сочленений является физиотерапия. Эти мероприятия применяются для снижения болевого синдрома и нейтрализации воспалительного процесса. Поэтому один из профильных специалистов, который лечит коленный суставы, может направить на процедуры к физиотерапевту. Эта методика является вспомогательной и применяется только в сочетании с медикаментозным лечением.
Вернуться к оглавлениюИнфекционист
 Инфекционист поможет определить степень заболевания.
Инфекционист поможет определить степень заболевания.Если причиной того, что колено опухает и болит, становится инфекционное заболевание, то за помощью нужно обращаться именно к этому врачу. Поэтому важно сообщить ему о перенесенных ранее патологиях. К таким болезням относятся:
- реактивный артрит;
- туберкулез;
- сепсис;
- гепатит группы В и С;
- краснуха.
Невропатолог
Опухоль и боль под коленом может свидетельствовать об ущемлении нерва или воспалительном процессе, возникшем в подколенной части сустава. В таком случае нелишним будет проконсультироваться у невропатолога, так как неврологические отклонения нуждаются в специальном лечении. К этому врачу нужно идти, когда появляется онемение или ощущение «ползанья мурашек» в сочленении.
Вернуться к оглавлениюМассажист
Этот специалист, так же как и физиотерапевт, занимается лечением боли в коленке только в комплексе с другими консервативными методами. Массаж способствует расслаблению мышц и способствует улучшению кровообращения. Часто его совмещают с использованием согревающих мазей и компрессов. Это способствует снижению болевого синдрома, что значительно улучшает самочувствие пациента.
Вернуться к оглавлениюРевматолог
 Во избежания осложнений остеоартрита нужно обратится к специалисту ревматологу.
Во избежания осложнений остеоартрита нужно обратится к специалисту ревматологу.Когда колено распухло и болит при сгибании или разгибании, то необходимо обратиться за консультацией к этому специалисту. Он поможет устранить воспаление в больном сочленении. Ревматолог занимается лечением таких патологий:
- ревматоидный артрит;
- подагра;
- артроз;
- остеоартрит.
Вернуться к оглавлениюЛечением суставных болезней должен заниматься врач, а самодиагностика и самолечение приводит к осложнениям и инвалидности.
Профилактические мероприятия
Здоровый образ жизни с умеренными нагрузками на коленки уменьшает риск развития суставных патологий. В группе риска спортсмены, люди пожилого возраста и пациенты с врожденными отклонениями в формировании суставов. Чрезмерное физическое напряжение, так же как и сидячий образ жизни, отрицательно сказываются на состоянии сочленений. Если есть проблемы с избыточным весом, то нужно обратиться за консультацией к диетологу, так как лишние килограммы увеличивают нагрузку на коленный сустав. Поэтому таким пациентам следует быть особенно внимательными к питанию. При появлении незначительного дискомфорта в колене, необходимо поспешить к врачу, так как запущенные формы болезней труднее вылечить.
osteokeen.ru


 Подъем температуры во всем теле, озноб;
Подъем температуры во всем теле, озноб;










 Движение сопровождается характерным хрустом в коленном суставе.
Движение сопровождается характерным хрустом в коленном суставе. Исследование установит степень повреждения мягких и костных тканей.
Исследование установит степень повреждения мягких и костных тканей. Средство использую как дополнительную терапию.
Средство использую как дополнительную терапию.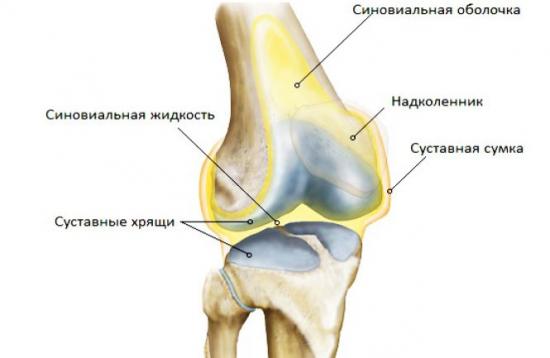
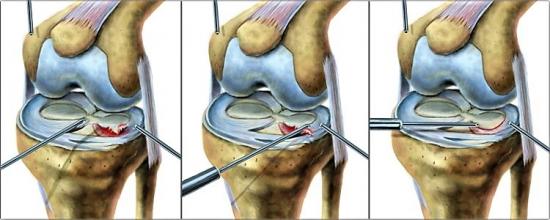










 Квалифицированный врач подробно расскажет, что делать дальше, чтобы избежать осложнений и рецидива. Скорее всего, пациенту следует пересмотреть образ жизни. В первую очередь для профилактики заболеваний коленных суставов необходимо отказаться от прежнего объема физических нагрузок и найти золотую середину.
Квалифицированный врач подробно расскажет, что делать дальше, чтобы избежать осложнений и рецидива. Скорее всего, пациенту следует пересмотреть образ жизни. В первую очередь для профилактики заболеваний коленных суставов необходимо отказаться от прежнего объема физических нагрузок и найти золотую середину. Чаще всего рекомендуются:
Чаще всего рекомендуются: На сегодняшний день поражения коленных суставов занимают лидирующую строчку среди прочих заболеваний опорно-двигательного аппарата. Это неудивительно ведь возникающие спазмы могут появиться как из-за например, повышенной нагрузки, так и в результате серьезных патологий. Особенно при этом заметна боль в колене при ходьбе по лестнице. Чтобы разобраться почему болит колено при подъеме, и что делать при этом мы расскажем далее в статье.
На сегодняшний день поражения коленных суставов занимают лидирующую строчку среди прочих заболеваний опорно-двигательного аппарата. Это неудивительно ведь возникающие спазмы могут появиться как из-за например, повышенной нагрузки, так и в результате серьезных патологий. Особенно при этом заметна боль в колене при ходьбе по лестнице. Чтобы разобраться почему болит колено при подъеме, и что делать при этом мы расскажем далее в статье. По другому деформирующий артроз или остеоартроз станет еще одним обстоятельством влекущим боль в коленном суставе. При патологии хрящевая ткань истончается, стирается как-бы обнажая кость. Человек не то что не может спускаться с лестничного пролета, вся прогулка вызывает у него сильнейшие мучения. Причины хвори наследственность, употребление гормональных, лишний вес, тяжелые физические нагрузки. Вторичный гонартроз бывает вследствие травм, артрита, опухолей. О нем свидетельствуют отечность, деформация места, скованность в утренние часы. Невозможно согнуть, разогнуть ногу, слышен хруст.
По другому деформирующий артроз или остеоартроз станет еще одним обстоятельством влекущим боль в коленном суставе. При патологии хрящевая ткань истончается, стирается как-бы обнажая кость. Человек не то что не может спускаться с лестничного пролета, вся прогулка вызывает у него сильнейшие мучения. Причины хвори наследственность, употребление гормональных, лишний вес, тяжелые физические нагрузки. Вторичный гонартроз бывает вследствие травм, артрита, опухолей. О нем свидетельствуют отечность, деформация места, скованность в утренние часы. Невозможно согнуть, разогнуть ногу, слышен хруст. Иначе воспаление в синовиальной сумке провоцирует боль в колене при подъеме по лестнице, а также спускании вниз, любом передвижении. Недуг локализуется в подколенной части, либо над ней. Основанием для начала заболевания становятся травмы, инфекции, артрит, излишние физические нагрузки. О процессе говорит краснота участка, припухлость, повышение температуры очага.
Иначе воспаление в синовиальной сумке провоцирует боль в колене при подъеме по лестнице, а также спускании вниз, любом передвижении. Недуг локализуется в подколенной части, либо над ней. Основанием для начала заболевания становятся травмы, инфекции, артрит, излишние физические нагрузки. О процессе говорит краснота участка, припухлость, повышение температуры очага. Недуг влечет воспаление околосуставных тканей. В процесс вовлекаются сухожилия, мышцы, связки. Факторов для подобного великое множество: переохлаждения, долгое стояние на ногах, травмирования, гиподинамия, эндокринные расстройства, сахарный диабет, ожирение, гормональный сбой в организме. Дополнительные пред поссылы артрит, артроз, атеросклероз. О периартрите говорит появление дискомфорта в коленной части, особенно проявляется при закидывании ноги на ногу, долгих прогулок.
Недуг влечет воспаление околосуставных тканей. В процесс вовлекаются сухожилия, мышцы, связки. Факторов для подобного великое множество: переохлаждения, долгое стояние на ногах, травмирования, гиподинамия, эндокринные расстройства, сахарный диабет, ожирение, гормональный сбой в организме. Дополнительные пред поссылы артрит, артроз, атеросклероз. О периартрите говорит появление дискомфорта в коленной части, особенно проявляется при закидывании ноги на ногу, долгих прогулок. К таким относят патологии вызванные вирусами, бактериями стафилококками, стрептококками, остеомиелит. Последний провоцирует разрушительную реакцию в костном материале. Развиваясь в коленке влекут появление покраснения, отечности, увеличение температуры очага. Ко всему прочему добавляется общая слабость, вялость, озноб, лихорадка, ухудшение аппетита, болезненные недомогания в пораженной области.
К таким относят патологии вызванные вирусами, бактериями стафилококками, стрептококками, остеомиелит. Последний провоцирует разрушительную реакцию в костном материале. Развиваясь в коленке влекут появление покраснения, отечности, увеличение температуры очага. Ко всему прочему добавляется общая слабость, вялость, озноб, лихорадка, ухудшение аппетита, болезненные недомогания в пораженной области. Возникновение боли в коленном суставе при ходьбе.
Возникновение боли в коленном суставе при ходьбе. Независимо от причин, вызывающих болезнь Остуга-Шлаттера, симптомы заболевания проявляются нарастающими болями в колене при передвижении, сгибании и разгибании колена и подъеме по лестнице.
Независимо от причин, вызывающих болезнь Остуга-Шлаттера, симптомы заболевания проявляются нарастающими болями в колене при передвижении, сгибании и разгибании колена и подъеме по лестнице. Иногда люди отмечают возникновения неприятных ощущений и боли при приседании. Причиной этого может стать гонартроз.
Иногда люди отмечают возникновения неприятных ощущений и боли при приседании. Причиной этого может стать гонартроз.






 Уколы «Дипроспан»
Уколы «Дипроспан» Показания
Показания Побочные реакции
Побочные реакции
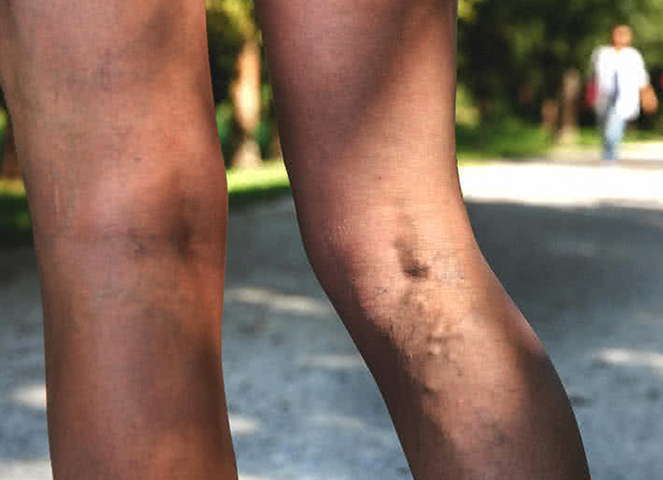
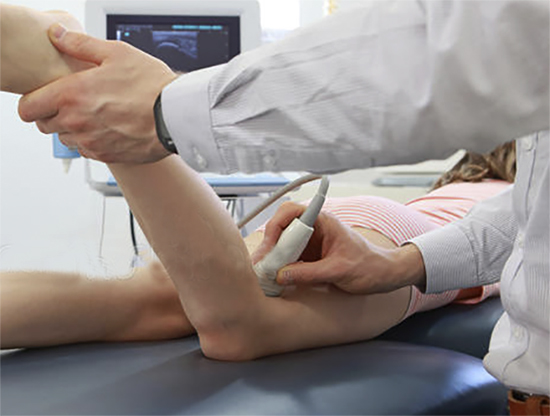
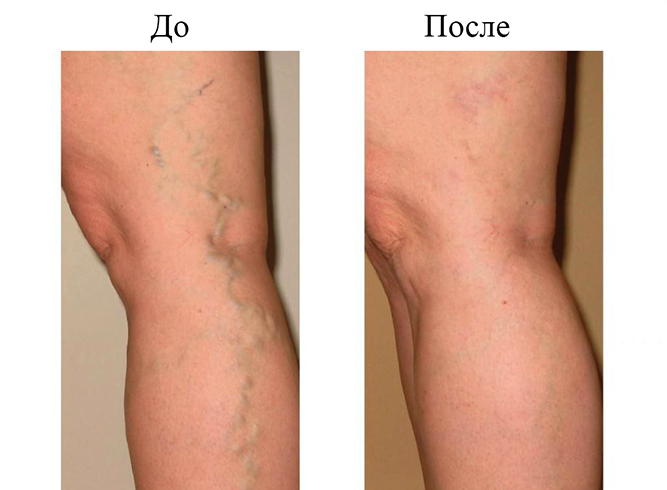






 На первых этапах развития варикозное расширение, как правило, не доставляет особых хлопот и беспокойства человеку. Связано это с незначительным воспалительным процессом. Если своевременно не принять необходимые меры, заболевание будет прогрессировать. Происходит это постепенно, занимая в некоторых случаях десятки лет.
На первых этапах развития варикозное расширение, как правило, не доставляет особых хлопот и беспокойства человеку. Связано это с незначительным воспалительным процессом. Если своевременно не принять необходимые меры, заболевание будет прогрессировать. Происходит это постепенно, занимая в некоторых случаях десятки лет.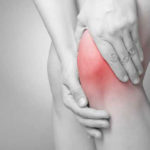 Чтобы поставить наиболее точный и правильный диагноз специалист должен провести визуальный осмотр конечностей пациента, исследовать состояние вен посредством ультразвукового дуплексного сканирования. Такой тип диагностики отличается тем, что обеспечивает врачу возможность рассмотреть состояние не только поверхностных, находящиеся под кожным покровом вен, но и более глубоких.
Чтобы поставить наиболее точный и правильный диагноз специалист должен провести визуальный осмотр конечностей пациента, исследовать состояние вен посредством ультразвукового дуплексного сканирования. Такой тип диагностики отличается тем, что обеспечивает врачу возможность рассмотреть состояние не только поверхностных, находящиеся под кожным покровом вен, но и более глубоких. Для предотвращения развития заболеваний, связанных с нарушениями в функционировании сосудистой системы, рекомендуется вести здоровый образ жизни, разнообразить рацион питания, употреблять достаточное количество жидкости.
Для предотвращения развития заболеваний, связанных с нарушениями в функционировании сосудистой системы, рекомендуется вести здоровый образ жизни, разнообразить рацион питания, употреблять достаточное количество жидкости.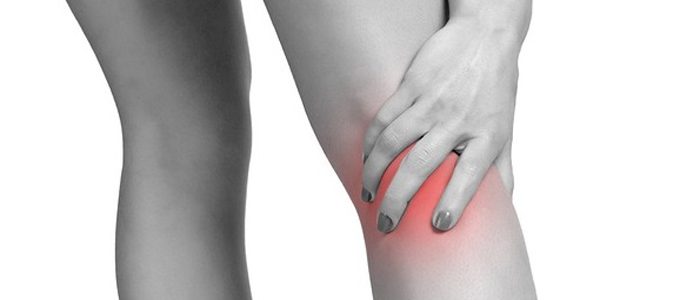
 Чаще всего симптоматика связана с варикозным расширением сосудов в этой области.
Чаще всего симптоматика связана с варикозным расширением сосудов в этой области. Признаком дальнейшего усугубления ситуации может быть вздутие вены.
Признаком дальнейшего усугубления ситуации может быть вздутие вены. Для обследования доктор может назначить пациенту БАК-посев крови.
Для обследования доктор может назначить пациенту БАК-посев крови. Индовазин поможет обезболить проблемное место и устранить отек в нем.
Индовазин поможет обезболить проблемное место и устранить отек в нем. Женщинам с такой проблемой в период беременности показано специальное поддерживающее белье.
Женщинам с такой проблемой в период беременности показано специальное поддерживающее белье.

























 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.





 Ферматрон характеризуется тем, что в его составе содержится действующее вещество, аналог естественной суставной жидкости. Это лекарственное средство выпускается в виде уколов, которые вводятся прямо в полость сустава. Ферматрон способствует быстрому устранению болезненных ощущений, снимает воспалительный процесс, а также помогает выработке естественной гиалуроновой кислоты, при этом восстанавливая хрящевую ткань и подвижность сустава. Для прохождения полного курса терапии достаточно сделать 5 уколов, по одному в неделю.
Ферматрон характеризуется тем, что в его составе содержится действующее вещество, аналог естественной суставной жидкости. Это лекарственное средство выпускается в виде уколов, которые вводятся прямо в полость сустава. Ферматрон способствует быстрому устранению болезненных ощущений, снимает воспалительный процесс, а также помогает выработке естественной гиалуроновой кислоты, при этом восстанавливая хрящевую ткань и подвижность сустава. Для прохождения полного курса терапии достаточно сделать 5 уколов, по одному в неделю. Препарат Суплазин считается своего рода заменителем естественной суставной жидкости. Активным его веществом является часть гиалуроновой кислоты. Она помогает поддерживать требуемые функции и деятельность сустава и оказывает требуемое обезболивающее воздействие. Это средство вводится инъекционным путем непосредственно в полость сустава. Курс проведения терапии составляет 3 процедуры по 1 уколу один раз в неделю.
Препарат Суплазин считается своего рода заменителем естественной суставной жидкости. Активным его веществом является часть гиалуроновой кислоты. Она помогает поддерживать требуемые функции и деятельность сустава и оказывает требуемое обезболивающее воздействие. Это средство вводится инъекционным путем непосредственно в полость сустава. Курс проведения терапии составляет 3 процедуры по 1 уколу один раз в неделю. Препарат Остенил представляет собой водный раствор солей натрия. Это достаточно хорошее и эффективное средство, которое помогает:
Препарат Остенил представляет собой водный раствор солей натрия. Это достаточно хорошее и эффективное средство, которое помогает: Новые хондропротекторы с экстрактами лекарственных растений помогают быстро восстановить подвижность суставов, уменьшить воспаление и устранить имеющиеся болезненные ощущения. Ярким примером этой группы хондропротекторов считается Пиаскледин. Это средство содержит масло соевых бобов и авокадо. Благодаря наличию подобных компонентов подобный препарат способствует:
Новые хондропротекторы с экстрактами лекарственных растений помогают быстро восстановить подвижность суставов, уменьшить воспаление и устранить имеющиеся болезненные ощущения. Ярким примером этой группы хондропротекторов считается Пиаскледин. Это средство содержит масло соевых бобов и авокадо. Благодаря наличию подобных компонентов подобный препарат способствует:
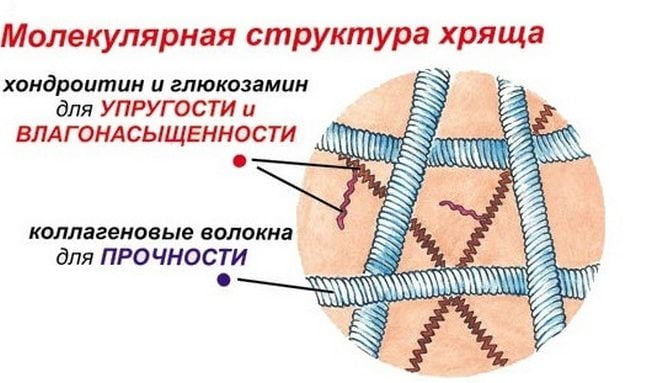
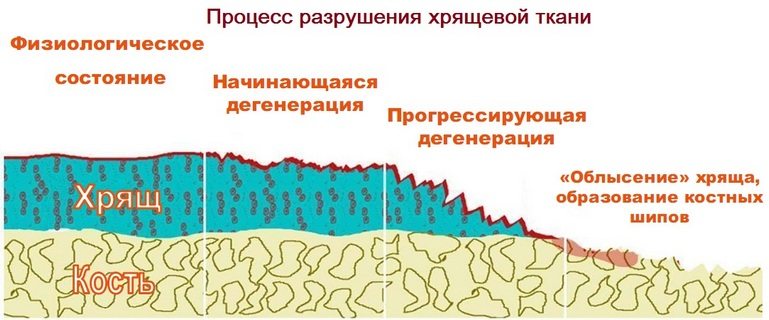

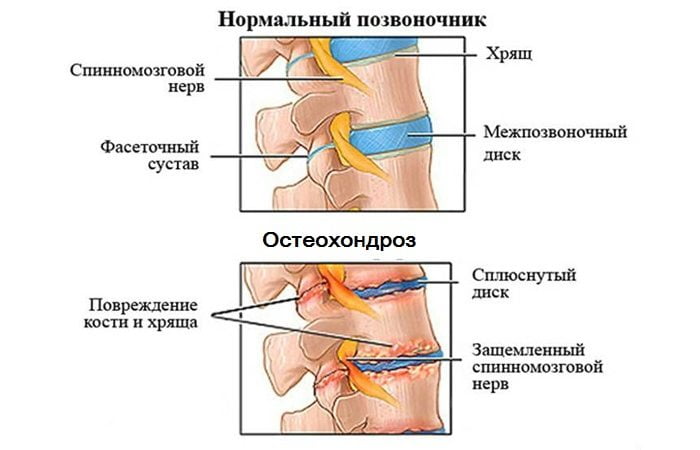
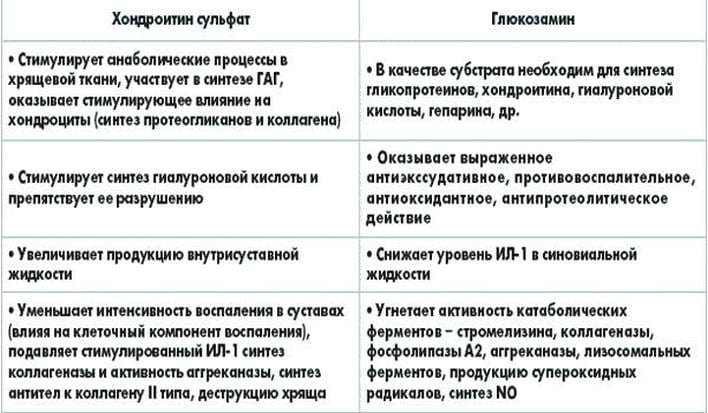
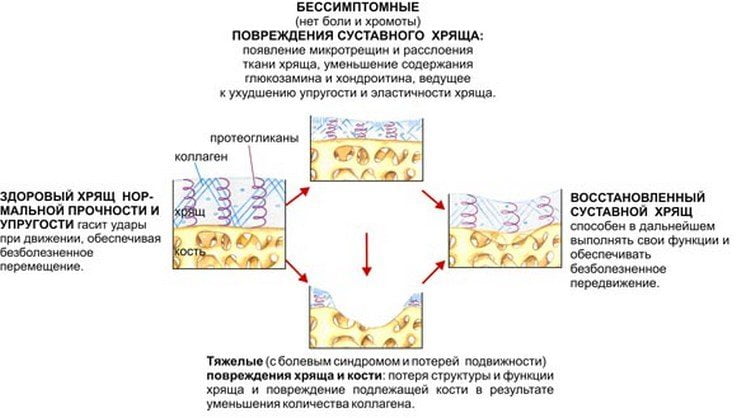
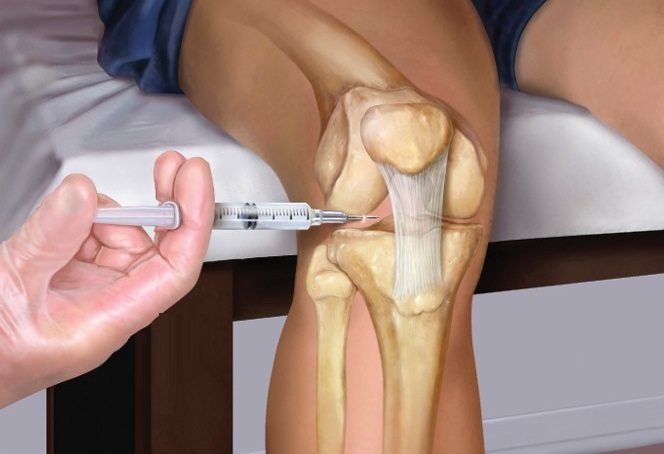
 Дегенеративные болезни опорно-двигательного аппарата характеризуются дистрофическими изменениями хряща. В дальнейшем поражение хрящевой ткани приводит к возникновению интенсивного болевого синдрома и нарушению подвижности. Чтобы улучшить состояние пациента, врачи рекомендуют принимать препараты-хондропротекторы для суставов, которые эффективны при начальной стадии суставных патологий.
Дегенеративные болезни опорно-двигательного аппарата характеризуются дистрофическими изменениями хряща. В дальнейшем поражение хрящевой ткани приводит к возникновению интенсивного болевого синдрома и нарушению подвижности. Чтобы улучшить состояние пациента, врачи рекомендуют принимать препараты-хондропротекторы для суставов, которые эффективны при начальной стадии суставных патологий. I поколение — лекарства натурального происхождения, в составе которых присутствуют растительные экстракты и вытяжка хрящей животных;
I поколение — лекарства натурального происхождения, в составе которых присутствуют растительные экстракты и вытяжка хрящей животных;

 Остеохондроз. При заболевании назначают таблетки, способствующие восстановлению разрушенной хрящевой ткани и купирующие болевой синдром. К ним относятся Дона, Хонда Эвалар, Терафлекс, Артра.
Остеохондроз. При заболевании назначают таблетки, способствующие восстановлению разрушенной хрящевой ткани и купирующие болевой синдром. К ним относятся Дона, Хонда Эвалар, Терафлекс, Артра. Артра;
Артра; Артра — таблетки американского производства, применяемые при артрозах и остеохондрозах. Изготавливаются на основе глюкозамина и хондроитинсульфата, способствуют уменьшению болезненности и восстановлению хрящевой ткани межпозвоночных суставов. Эти таблетки-хондропротекторы считаются очень эффективными. Противопоказанием к их приёму является детский возраст до 15 лет. Допускается употребление лекарства людям, страдающим диабетом и астмой.
Артра — таблетки американского производства, применяемые при артрозах и остеохондрозах. Изготавливаются на основе глюкозамина и хондроитинсульфата, способствуют уменьшению болезненности и восстановлению хрящевой ткани межпозвоночных суставов. Эти таблетки-хондропротекторы считаются очень эффективными. Противопоказанием к их приёму является детский возраст до 15 лет. Допускается употребление лекарства людям, страдающим диабетом и астмой. Терафлекс — комбинированный английский медикамент в виде капсул и крема. Последний позволяет усилить эффект. Средство способствует снижению болевого синдрома и улучшению регенерационных процессов поврежденной ткани на начальных стадиях заболевания. В состав лекарства входят глюкозамин и хондроитин, которые восстанавливают хрящ. Курс лечения длится не меньше 21 дня. Запрещено принимать препарата при фенилкетонурии — болезни, характеризующейся нарушением обмена фенилаланина.
Терафлекс — комбинированный английский медикамент в виде капсул и крема. Последний позволяет усилить эффект. Средство способствует снижению болевого синдрома и улучшению регенерационных процессов поврежденной ткани на начальных стадиях заболевания. В состав лекарства входят глюкозамин и хондроитин, которые восстанавливают хрящ. Курс лечения длится не меньше 21 дня. Запрещено принимать препарата при фенилкетонурии — болезни, характеризующейся нарушением обмена фенилаланина. Пиаскледин — лекарство, выпускаемое в форме капсул. Способствует регуляции обмена веществ в хрящевых тканях и замедлению их дегенеративных изменений. Кроме того, медикамент уменьшает интенсивность болевых ощущений, стимулирует синтез коллагена и протеогликанов. Применяется в составе комплексного лечения остеоартроза коленных суставов.
Пиаскледин — лекарство, выпускаемое в форме капсул. Способствует регуляции обмена веществ в хрящевых тканях и замедлению их дегенеративных изменений. Кроме того, медикамент уменьшает интенсивность болевых ощущений, стимулирует синтез коллагена и протеогликанов. Применяется в составе комплексного лечения остеоартроза коленных суставов. Структум — французский хондропротектор в форме капсул. Средство способствует улучшению метаболических процессов в хрящах сустава и их восстановлению. Активным веществом препарата является хондроитина сульфат натрия, ускоряющий заживление костных тканей при остеопорозе и переломах. Нельзя принимать Структум при тромбофлебите и в возрасте младше 15 лет.
Структум — французский хондропротектор в форме капсул. Средство способствует улучшению метаболических процессов в хрящах сустава и их восстановлению. Активным веществом препарата является хондроитина сульфат натрия, ускоряющий заживление костных тканей при остеопорозе и переломах. Нельзя принимать Структум при тромбофлебите и в возрасте младше 15 лет. Артрадол — российский препарат на основе хондроитина, выпускаемый в ампулах по 100 мл. Сульфат хондроитина, являясь основным компонентом хрящевого матрикса, способствует регуляции обмена веществ в соединительных тканях, нормализации выработки синовиальной жидкости и ослаблению деструктивных процессов.
Артрадол — российский препарат на основе хондроитина, выпускаемый в ампулах по 100 мл. Сульфат хондроитина, являясь основным компонентом хрящевого матрикса, способствует регуляции обмена веществ в соединительных тканях, нормализации выработки синовиальной жидкости и ослаблению деструктивных процессов.
 Траумель — гомеопатическое средство, обладающее противоспалительным, иммуномодулирующим и регенерирующим эффектом. Производится в форме таблеток, инъекционного раствора, мази и геля. Быстро помогает снять боль при растяжениях и травмах. Рекомендуется использовать лекарство при спондилите, периартрите, ревматоидном полиартрите, гемартрозе, остеохондрозе. Наружные средства назначают при геморрагиях в суставную сумку.
Траумель — гомеопатическое средство, обладающее противоспалительным, иммуномодулирующим и регенерирующим эффектом. Производится в форме таблеток, инъекционного раствора, мази и геля. Быстро помогает снять боль при растяжениях и травмах. Рекомендуется использовать лекарство при спондилите, периартрите, ревматоидном полиартрите, гемартрозе, остеохондрозе. Наружные средства назначают при геморрагиях в суставную сумку. избегать сильной нагрузки на больной сустав;
избегать сильной нагрузки на больной сустав;








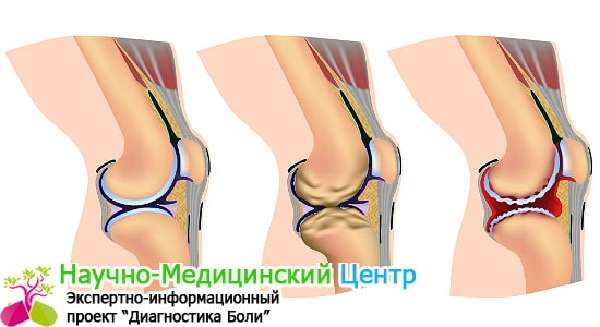

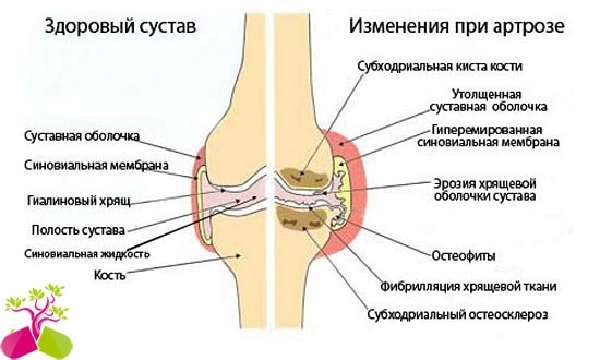


 Загрузка…
Загрузка…


 Почему болит колено при сгибании, разгибании и ходьбе.
Почему болит колено при сгибании, разгибании и ходьбе.


 Воспалительные заболевания ткани сустава приводят к деформации хрящевых тканей с накоплением в полости сустава экссудата. Наиболее часто регистрируют реактивный артрит, возникающий после травм или на фоне переохлаждения.
Воспалительные заболевания ткани сустава приводят к деформации хрящевых тканей с накоплением в полости сустава экссудата. Наиболее часто регистрируют реактивный артрит, возникающий после травм или на фоне переохлаждения.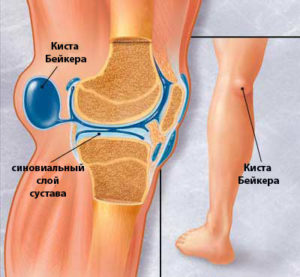 Опухоль в подколенной ямке наполнена синовиальной жидкостью. Основные симптомы недуга – боль во время движения, отек во впадине под коленным суставом. Возникает вследствие возрастных изменений либо после травмы.
Опухоль в подколенной ямке наполнена синовиальной жидкостью. Основные симптомы недуга – боль во время движения, отек во впадине под коленным суставом. Возникает вследствие возрастных изменений либо после травмы. Недуг возникает вследствие долгой гипотермии, травм, грыжи, сосудистых патологий. Кроме того ишиас проявляется на фоне переутомления нижних конечностей, например длительного сидения на корточках. При продолжительном пребывании в таком положении у человека происходит деградация суставных хрящей, что способствует появлению артрозов. Болевые ощущения возникают при сгибании ноги в тазобедренном и коленном суставах.
Недуг возникает вследствие долгой гипотермии, травм, грыжи, сосудистых патологий. Кроме того ишиас проявляется на фоне переутомления нижних конечностей, например длительного сидения на корточках. При продолжительном пребывании в таком положении у человека происходит деградация суставных хрящей, что способствует появлению артрозов. Болевые ощущения возникают при сгибании ноги в тазобедренном и коленном суставах.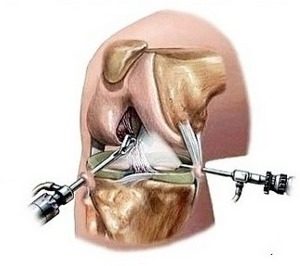
 Избавиться от дискомфорта и восстановить хрящевую часть сустава помогают хондропротекторы: «Дона», «Диацереин»,«Артрон», «Румалон», «Артра», «Артепарон», «Артро-Актив».
Избавиться от дискомфорта и восстановить хрящевую часть сустава помогают хондропротекторы: «Дона», «Диацереин»,«Артрон», «Румалон», «Артра», «Артепарон», «Артро-Актив». При суставных болях требуется изменить рацион. Для каждого недуга разработан свой диетстол, но есть и общие рекомендации. В меню включают:
При суставных болях требуется изменить рацион. Для каждого недуга разработан свой диетстол, но есть и общие рекомендации. В меню включают:
 Повреждение связок провоцирует острые приступы боли.
Повреждение связок провоцирует острые приступы боли. Болезнь развивается на фоне дегенеративных изменений сустава.
Болезнь развивается на фоне дегенеративных изменений сустава. Исследование установит степень повреждения тканей.
Исследование установит степень повреждения тканей. Препараты группы НПВС снимут боль и воспаление.
Препараты группы НПВС снимут боль и воспаление. Присоединение бактериальной инфекции провоцирует осложнения.
Присоединение бактериальной инфекции провоцирует осложнения. Под воздействием тока лекарство действует на клеточном уровне.
Под воздействием тока лекарство действует на клеточном уровне.
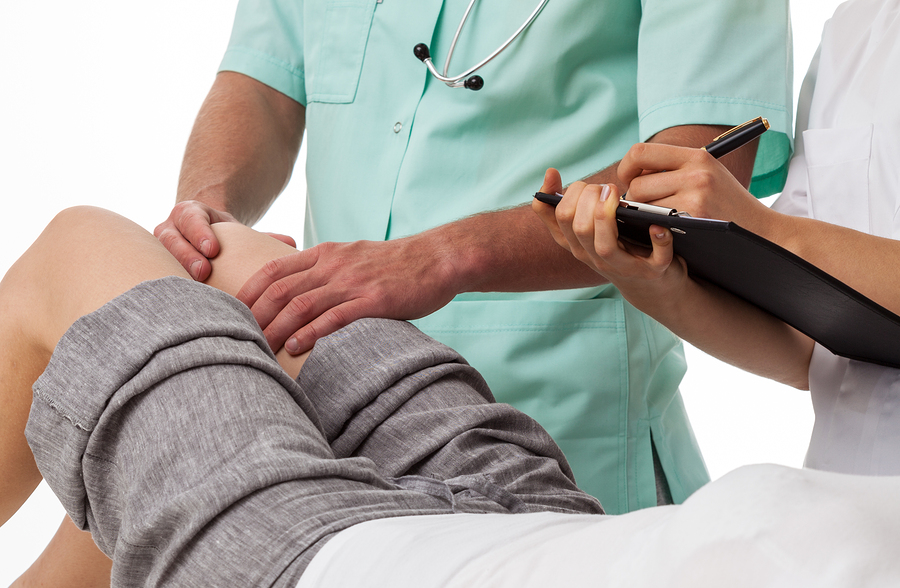


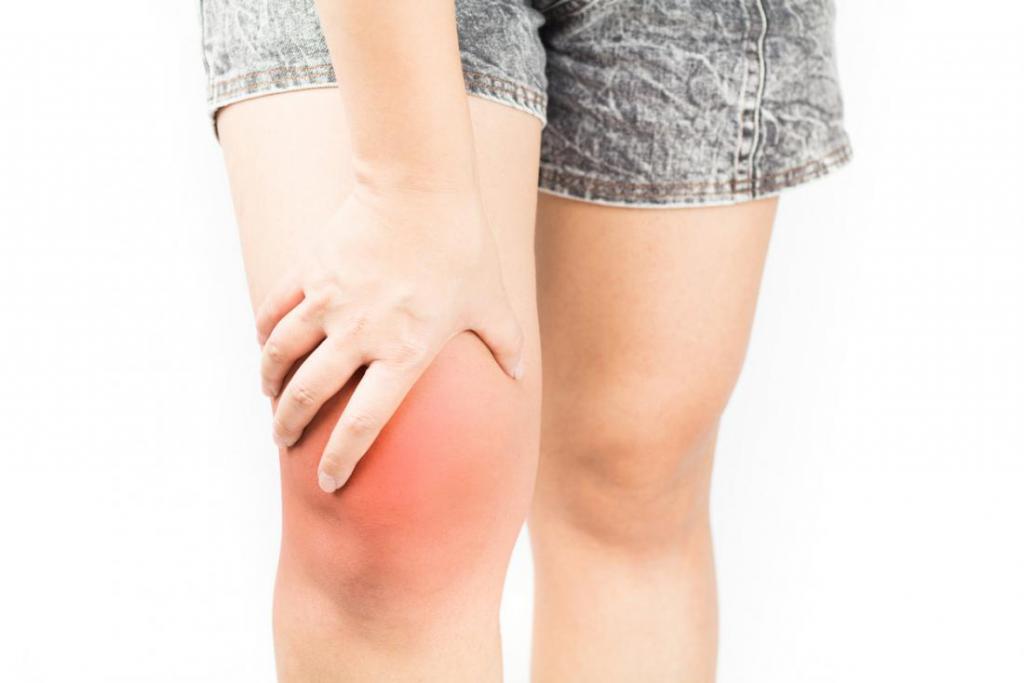


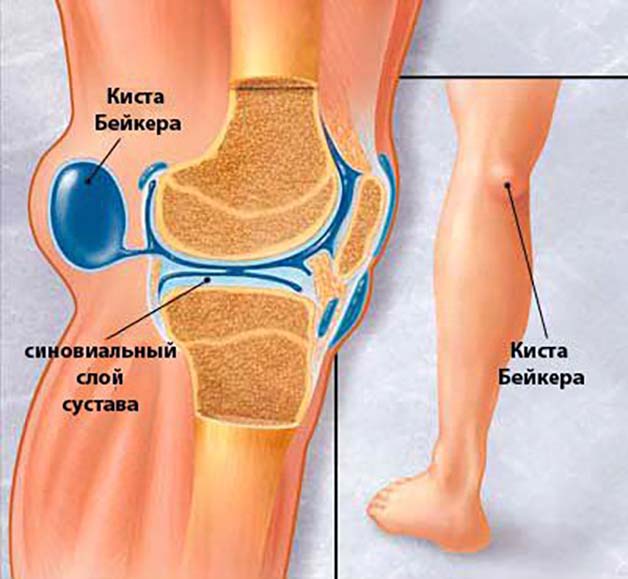

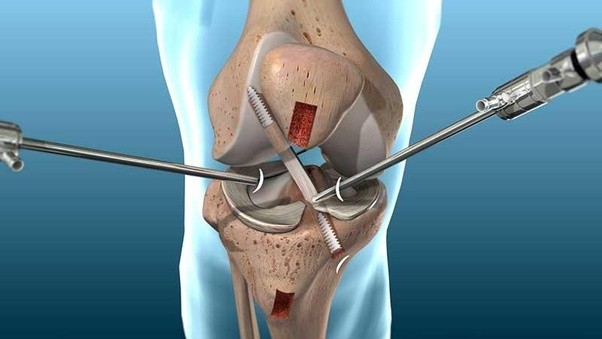

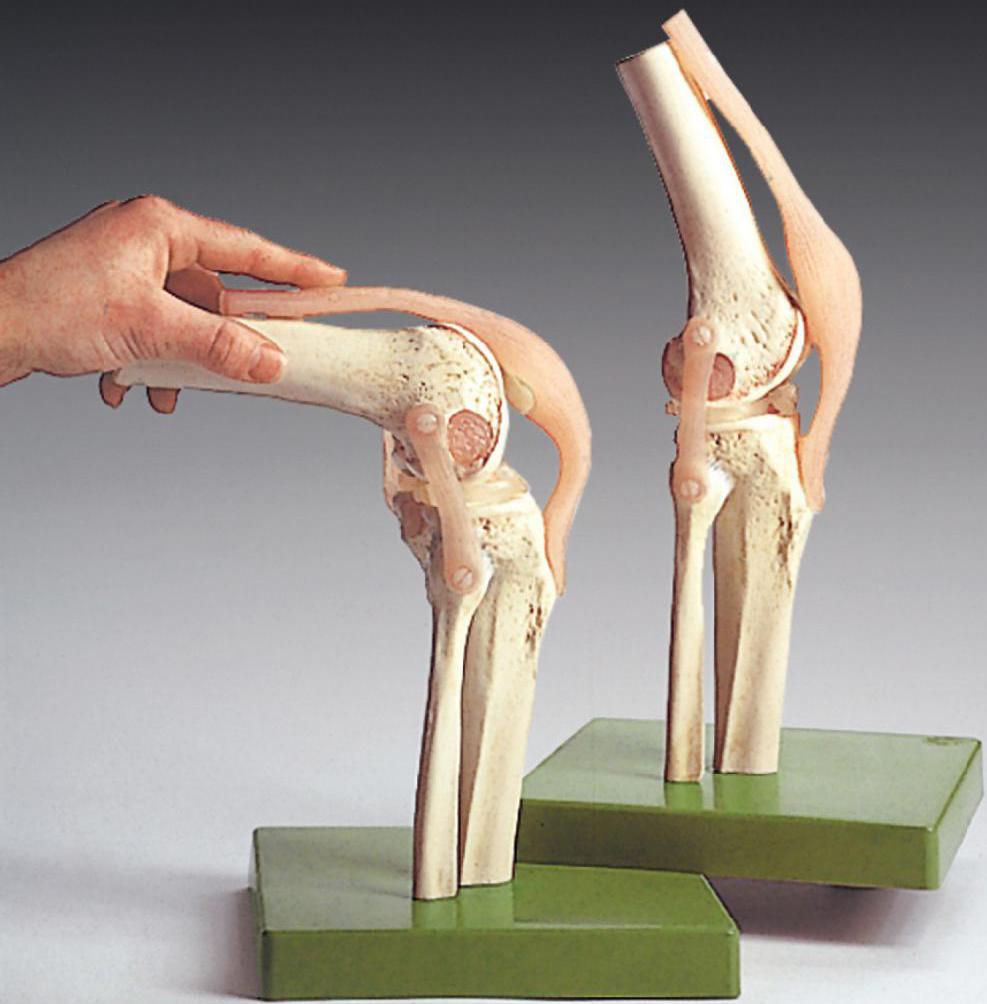







 Также боли возникают в связи с травмами:
Также боли возникают в связи с травмами: Из-за интенсивных нагрузок могут возникать воспалительные процессы в коленях. В начальной стадии воспаления боли носят тянущий характер. Постепенно происходит изнашивание хряща, затрудняется движение. Необходимо начать лечение сразу, восстановить поражённое сочленение. Применяются обезболивающие и противовоспалительные средства. Тренировки нужно прекратить.
Из-за интенсивных нагрузок могут возникать воспалительные процессы в коленях. В начальной стадии воспаления боли носят тянущий характер. Постепенно происходит изнашивание хряща, затрудняется движение. Необходимо начать лечение сразу, восстановить поражённое сочленение. Применяются обезболивающие и противовоспалительные средства. Тренировки нужно прекратить.
 Состояние называется периоститом. Первичный процесс развивается после ушиба кости. Появляется гематома, что может привести к воспалению надкостницы. Вторичный является признаком остеомиелита, определяется с помощью рентгена, на котором просматривается отслоение надкостницы.
Состояние называется периоститом. Первичный процесс развивается после ушиба кости. Появляется гематома, что может привести к воспалению надкостницы. Вторичный является признаком остеомиелита, определяется с помощью рентгена, на котором просматривается отслоение надкостницы.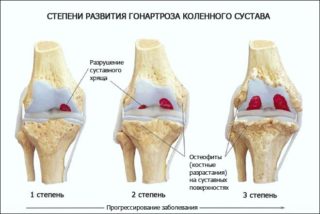 Проявление болезни:
Проявление болезни:
 Коленные суставы — важнейшая часть опорно-двигательной системы человека. От их здоровья зависит, насколько свободно двигается человек, испытывает ли он дискомфорт при ходьбе, ухудшается ли его качество жизни. Чаще всего пациенты жалуются на боли в коленях, связанные с остеоартрозом или артритом, но также крайне распространены боли в ногах под коленями. Эти боли не менее значимы и опасны, чем боли в самих суставах. Легкий дискомфорт может превратиться в действительно сильную боль, которая переносится с трудом и заметно затрудняет ходьбу и подвижность пациента.
Коленные суставы — важнейшая часть опорно-двигательной системы человека. От их здоровья зависит, насколько свободно двигается человек, испытывает ли он дискомфорт при ходьбе, ухудшается ли его качество жизни. Чаще всего пациенты жалуются на боли в коленях, связанные с остеоартрозом или артритом, но также крайне распространены боли в ногах под коленями. Эти боли не менее значимы и опасны, чем боли в самих суставах. Легкий дискомфорт может превратиться в действительно сильную боль, которая переносится с трудом и заметно затрудняет ходьбу и подвижность пациента.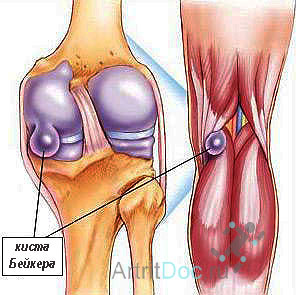



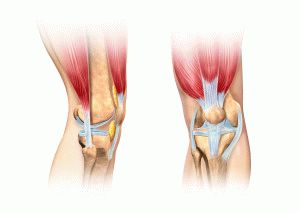
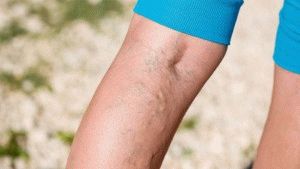






 Лечение
Лечение








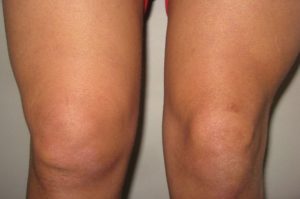








 Коленный сустав образован дистальным (нижним) концом бедренной кости, проксимальным (верхним) концом большеберцовой кости и надколенником. На концах обеих костей имеются парные мыщелки – медиальный (внутренний) и латеральный (наружный). Они представляют собой эллипсовидные образования, увеличивающие площадь суставных поверхностей.
Коленный сустав образован дистальным (нижним) концом бедренной кости, проксимальным (верхним) концом большеберцовой кости и надколенником. На концах обеих костей имеются парные мыщелки – медиальный (внутренний) и латеральный (наружный). Они представляют собой эллипсовидные образования, увеличивающие площадь суставных поверхностей.
 Отек колена может быть довольно незначительным или достигать больших размеров (выше коленного сустава на 5-7 см). Отек колена во всех случаях связан с воспалительным процессом.
Отек колена может быть довольно незначительным или достигать больших размеров (выше коленного сустава на 5-7 см). Отек колена во всех случаях связан с воспалительным процессом.
 Нижние конечности могут опухать в разных местах, и эта симптоматика доставляет человеку не только болевые ощущения, но и общий дискомфорт. Прежде чем определять, что стало причиной опухоли, нужно ознакомиться сначала с терминологией этого процесса. Опухоль представляет собой новообразованную ткань, которая появляется в том или ином участке нижней конечности в результате влияния негативных факторов или первичных заболеваний.
Нижние конечности могут опухать в разных местах, и эта симптоматика доставляет человеку не только болевые ощущения, но и общий дискомфорт. Прежде чем определять, что стало причиной опухоли, нужно ознакомиться сначала с терминологией этого процесса. Опухоль представляет собой новообразованную ткань, которая появляется в том или ином участке нижней конечности в результате влияния негативных факторов или первичных заболеваний.



 Если заболевание раковое, то помимо оперативного вмешательства требуется проведение курсов химической и лучевой терапии. Также понадобится прием обезболивающих средств, ведь опухоль колена сопровождается болевым синдромом.
Если заболевание раковое, то помимо оперативного вмешательства требуется проведение курсов химической и лучевой терапии. Также понадобится прием обезболивающих средств, ведь опухоль колена сопровождается болевым синдромом.



































 Боль в суставе
Боль в суставе Анатомия колена
Анатомия колена Травма мениска
Травма мениска Киста Бейкера
Киста Бейкера ЛФК при болях
ЛФК при болях

 Синовит развивается в синовиальных сумках. Сумки выполняют роль амортизаторов. Полость синовиального кармана заполнена густой жидкостью. Она позволяет сумке принимать любую форму. Крупные карманы располагаются между основаниями костей. При движении синовиальные полости снижают трение между крупными костями.
Синовит развивается в синовиальных сумках. Сумки выполняют роль амортизаторов. Полость синовиального кармана заполнена густой жидкостью. Она позволяет сумке принимать любую форму. Крупные карманы располагаются между основаниями костей. При движении синовиальные полости снижают трение между крупными костями. Боль характерна и для кисты коленного сустава. Киста формируется при разрастании стенок синовиальной сумки. Новообразование образуется из нароста на стенке кармана. Полость кисты имеет одну или несколько камер. Камера заполнена синовиальной жидкостью. При сильном воспалительном процессе киста заполнена гноем.
Боль характерна и для кисты коленного сустава. Киста формируется при разрастании стенок синовиальной сумки. Новообразование образуется из нароста на стенке кармана. Полость кисты имеет одну или несколько камер. Камера заполнена синовиальной жидкостью. При сильном воспалительном процессе киста заполнена гноем. Проблемы с сосудами также считаются причиной появления боли в колене сбоку с внутренней стороны. На этом участке проходит крупная бедренная артерия. Она поставляет кровь к тканям сустава. Кровь содержит питательные вещества, необходимые для активного клеточного обновления.
Проблемы с сосудами также считаются причиной появления боли в колене сбоку с внутренней стороны. На этом участке проходит крупная бедренная артерия. Она поставляет кровь к тканям сустава. Кровь содержит питательные вещества, необходимые для активного клеточного обновления.
 Многие люди путают артрит и артроз. Артрит не вызывает разрушение твердой оболочки скелетного каркаса.
Многие люди путают артрит и артроз. Артрит не вызывает разрушение твердой оболочки скелетного каркаса.
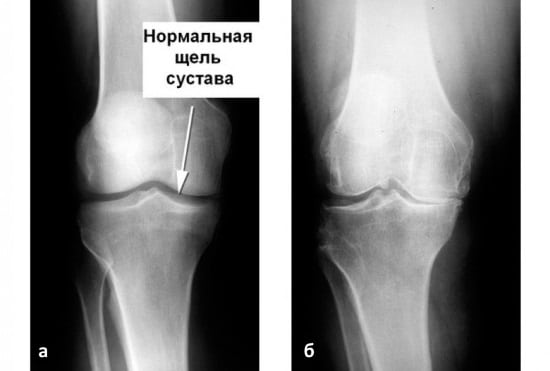
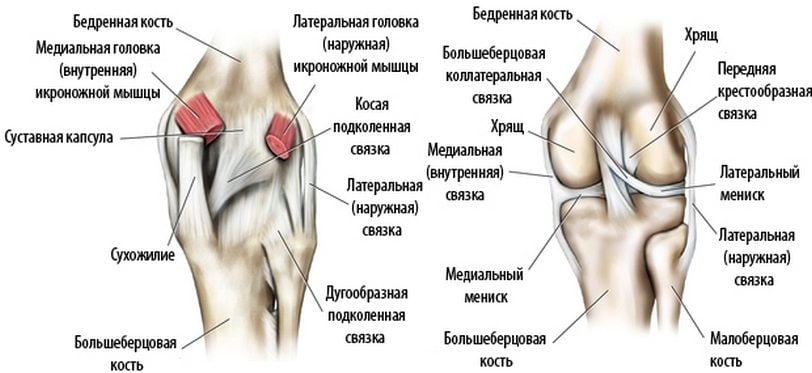

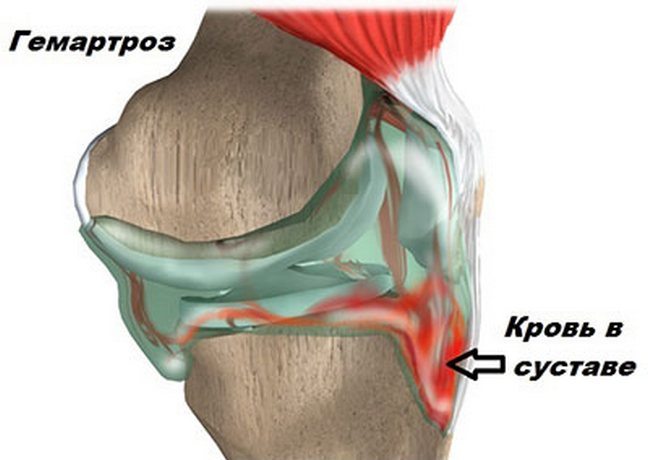



 В области коленного сочленения сходятся бедренная и берцовая кости, которые соединяют между собой четыре связки:
В области коленного сочленения сходятся бедренная и берцовая кости, которые соединяют между собой четыре связки: Кроме травмы у человека могут появиться новообразования в области коленного сочленения. Злокачественная опухоль встречается редко. Бывает первичная — встречается в 1% случаев, и вторичная – при прорастании очагов из других органов и систем. Фактором риска является радиоактивное облучение или частые травмы.
Кроме травмы у человека могут появиться новообразования в области коленного сочленения. Злокачественная опухоль встречается редко. Бывает первичная — встречается в 1% случаев, и вторичная – при прорастании очагов из других органов и систем. Фактором риска является радиоактивное облучение или частые травмы. Артерия, находящаяся сзади колена, утрачивает эластичность. Из-за этого происходит ее увеличение. Появляется в виде небольшой пульсирующей опухоли. На первой стадии себя не проявляет, но впоследствии оказывает влияние на подвижность сустава. При нагрузке болит.
Артерия, находящаяся сзади колена, утрачивает эластичность. Из-за этого происходит ее увеличение. Появляется в виде небольшой пульсирующей опухоли. На первой стадии себя не проявляет, но впоследствии оказывает влияние на подвижность сустава. При нагрузке болит. Болезнь чаще возникает у людей после 40 лет. Симптомы варикозного расширения вен:
Болезнь чаще возникает у людей после 40 лет. Симптомы варикозного расширения вен: Существует три вида гонартрита. Самый распространенный – ревматоидный. Температура в суставе повышается, наблюдается отек и тугоподвижность. В зависимости от места локализации воспаления, наибольшая болезненность чувствуется сзади или по бокам сустава.
Существует три вида гонартрита. Самый распространенный – ревматоидный. Температура в суставе повышается, наблюдается отек и тугоподвижность. В зависимости от места локализации воспаления, наибольшая болезненность чувствуется сзади или по бокам сустава. Воспаление сухожилий, которыми мышцы прикрепляются к костям, вызывает тендинит коленного сустава. Заболевание характерно для спортсменов, организм которых не успевает восстанавливаться после тяжелых нагрузок. В результате микроскопических множественных повреждений возникает воспаление. В состоянии покоя симптомы самостоятельно проходят.
Воспаление сухожилий, которыми мышцы прикрепляются к костям, вызывает тендинит коленного сустава. Заболевание характерно для спортсменов, организм которых не успевает восстанавливаться после тяжелых нагрузок. В результате микроскопических множественных повреждений возникает воспаление. В состоянии покоя симптомы самостоятельно проходят.

 Народные методы направлены на снятие воспаления, которое является причиной боли. Используют солевые компрессы, витаминные маски и обертывания коленного сустава, мази для улучшения кровотока.
Народные методы направлены на снятие воспаления, которое является причиной боли. Используют солевые компрессы, витаминные маски и обертывания коленного сустава, мази для улучшения кровотока.

























 По возможности необходимо принять обезболивающий препарат или использовать мазь. Если была получена травма, можно приложить лед или холодный предмет.
По возможности необходимо принять обезболивающий препарат или использовать мазь. Если была получена травма, можно приложить лед или холодный предмет.











