Воспаление копчика у женщин – Воспаление копчика у мужчин и женщин: симптомы и лечение, что делать, если воспалился
симптом, лечение, что делать, если воспалился
Копчик является костью, входящей в состав позвоночного столба. Данный отдел является конечным в его строении. Образование представлено сросшимися рудиментарным позвонками, который имеет небольшие размеры и частичную подвижность.
Актуальность
Воспалительные процессы в копчике не являются распространённой патологией. Наиболее часто боли спровоцированы заболеваниями в расположенных рядом анатомических областях, а также не воспалительными состояниями.
Наиболее часто встречается воспаление копчика у женщин. Это объясняется большим процентом лиц с сидячим образом жизни, а также особенностями строения костей таза. У мужчин воспаление встречается реже, его могут путать с дегенеративными процессами в области копчика или креста.
Важно! Возрастной контингент различный, что во многом объясняется причинами.
При врожденных аномалиях строения копчика и рядом расположенных отделов заболевание беспокоит пациента с детского возраста. При травмах или последствиях дегенеративных изменений подвержены развитию патологии лица зрелого возраста.
Причины
Существует две основные группы причин, из-за которых может воспалиться копчик. К ним относят инфекционные процессы, которые повреждают не только костную ткань, но и рядом расположенные отделы, а также дегенеративные процессы в костях, которые приводят к ущемлению нервных волокон и кровеносных сосудов, нарушая трофику тканей.
Для развития данных процессов требуется воздействие провоцирующих факторов, к которым относят:
- преимущественно сидячий образ жизни,
- травматическое воздействие,
- переохлаждение,
- период беременности,
- использование тесной одежды, вызывающей сдавливание сосудов,
- наследственные нарушения в строении копчика или наличие опухолевых процессов.
Симптомы
Развитие симптоматики имеет различное течение. Она зависит от типа патологического процесса. При острых воспалительных состояниях симптомы ярко выражены, что заставляет пациента немедленно обратиться за помощью к специалисту. При хроническом воспалении копчика симптомы стёрты и, поэтому течение может быть длительным.
Основным проявлением является болевой синдром. Он локализован в области копчика или крестца с четким определением границ или переходом на рядом лежащие отделы. Пациент отмечает усиление боли при смене положения, а также во время присаживания. Впоследствии она развивается и в покое, что в значительной степени ухудшает качество жизни пациента.
При осмотре выявляется участок покраснения, с локальной гипертермией. Нагноение кожных покровов или костных тканей сопровождается появлением уплотнения с резкой болезненностью и флюктуацией. При массивном воспалительном процессе нарушается общее самочувствие с повышением температуры тела, головной болью, слабостью и усталостью.
Диагностика
Подтверждение диагноза воспаления копчика в некоторых случаях может занять длительное время. Особенно часто это возникает при малосимптомном течении и отсутствии характерных проявлений. Выбор необходимого метода определяется после выяснения жалоб у пациента, осматривается копчиковая зона, а также производится ее пальпация. На основании полученных данных можно использовать рентгенографию позвоночного столба, в частности, крестца и копчика. Метод позволяет исключить травмы, вызванные нарушением целостности костного отростка, а также дегенеративные состояния. Он отличается невысокой диагностической ценностью и невозможностью оценки мягких тканей. Их поражение можно выявить только после образования гнойных очагов.
Большей диагностической ценностью пользуются такие методы исследования, как компьютерная или магнитно-резонансная томографии. Они позволяют выявить патологию на ранних стадиях развития, особенно в хронической форме течения.
Ультразвуковое сканирование необходимо выполнять при изменениях в области мягких тканей. Уточняется уровень распространения, глубина и предполагаемый вид поражения. Исследование является общедоступным и не инвазивным.
Косвенными признаками, а также реакции организма в ответ на воспаление копчика, является получение данных при анализе крови. Общеклинический метод определяет уровень лейкоцитов и скорости оседания эритроцитов. Данные показатели при остром и массивной поражении значительно увеличиваются. При формировании абсцесса и флегмоны проводят пункцию очага с забором содержимого и последующим уточнением чувствительности к антибактериальным средствам.
Медикаментозное лечение
Данное направление терапии воспаления копчика включает использование сразу нескольких групп лекарственных средств. Комплексный механизм их действия направлен на уменьшение выраженности болевого синдрома, снятие воспаления, а также предотвращение размножения бактериальных агентов. К основным группам относят:
- нестероидные противовоспалительные средства. При курсовом лечении они снимают отек, покраснение и болевой синдром. В зависимости от тяжести процесса подбирают соответствующую лекарственную форму. Это могут быть таблетки или инъекции;
- анальгетики. Их назначение позволяет снять или уменьшить выраженную боль. Предпочтение отдают уколам или местным формам;
- антибактериальные средства. Применение данных препаратов необходимо с лечебной и профилактической целью. Курсовое лечение уничтожает бактериальную флору. Предпочтение на начальных этапах отдают антибиотикам широкого спектра действия, далее осуществляют подбор в зависимости от чувствительности возбудителя.
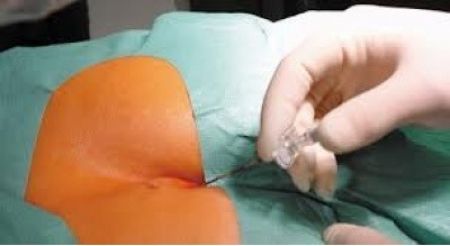
Введение анальгетиков в область копчика на длительное время обеспечивает обезболивающий эффект.
Читайте также:
Оперативное лечение
Назначение хирургических методов показано в случае появления абсцесса или свища с гнойным содержимым. Вскрытие и санация очага необходима для предотвращения распространения инфекции и генерализации процесса. Процедура заключается в снятии покрышки из кожных покровов и удалении скопившегося гноя. Важно не только выполнить опорожнение полости, но и провести её промывание с постановкой дренажа. С целью промывания можно использовать физиологический раствор и антибиотик.
В некоторых случаях оперативное вмешательство проводится при травматических воздействиях с развитием перелома и появлением обломков, вызывающих выраженный болевой синдром.
Методы физиотерапии
Включение данных процедур в комплекс терапии при лечении воспаления копчика позволяет ускорить выздоровление и улучшить эффект от лекарственных или оперативных методов. Её использование возможно на этапе стихания острого процесса или при хроническом течении. Выбор наиболее оптимального вида физиотерапии проводится специалистом с учётом особенностей состояния. Среди них эффективными считают электрофорез с лекарственными средствами, применение парафинотерапии и грязелечения. Выполнение массажа ограничено из-за возможности травматизации тканей.
Народные рецепты
Использование народных рецептов в лечении воспаления копчика достаточно распространено. Во многом это объясняется хорошим терапевтическим эффектом. Назначение показано лишь в комплексе с лекарственными средствами, так как достичь желаемого результата не всегда возможно. Поэтому перед началом лечения необходимо проконсультироваться со специалистом, который оценит необходимость данного метода, а также выберет наиболее подходящие компоненты.
Внимание! Широко используется в клинической практике использование местных средств, таких как примочки, компрессы или растирки.
К народным методам следует отнести растирку, изготовленную из 2 частей мёда и одной части уксуса. В первые сутки втирание происходят на протяжении каждого часа, в последствии снижая частоту применения до 3 раз в сутки.
Прикладывание настойки прополиса помогает в течение короткого периода времени устранить боль и воспалительную реакцию. Для этого следует намочить ватный диск или ватно-марлевую повязку в спиртовой настойке и приложить к пораженному участку, оставив на 10–15 минут. Делать процедуру разрешено до 2–3 раз в сутки.
Компресс из мёда, творога и медицинского спирта. Смешав полученные ингредиенты в единую массу необходимо распределить их на марлевой салфетке, которая прикладывается к очагу воспаления. Для развития теплового эффекта необходимо укрыть салфетку целлофаном. Компресс оставляют на ночь, после чего отмечают снижение выраженности воспалительной реакции.
Преимуществом данных методов является возможность их использования в домашних условиях.
Осложнения
Несвоевременно начатое или неправильно подобранное лечение, а также ошибки диагностики с определением причины, может приводить к развитию осложнений. Наиболее благоприятным из них является переход в хроническое течение без выраженной клиники с относительно редким развитием обострений.
Среди опасных последствий следует выделить развитие массивного гнойно-воспалительного процесса. К данным патологиям относят флегмоны и абсцессы. Подобные состояния характеризуются вовлечением других тканей в воспалительный процесс с возможностью попадания в кровеносное русло и разносом по организму. Абсцесс и флегмона сопровождаются общим ухудшением самочувствия с развитием системной воспалительной реакции. Она сопровождается повышением температуры тела, интоксикацией и изменением лабораторных показателей. При отсутствии терапии повышается риск развития сепсиса, представляющего угрозу для жизни.
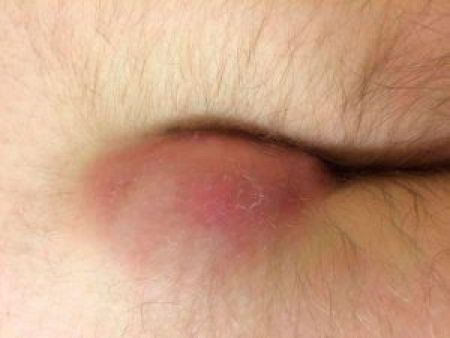
Абсцессы в ягодичной области склонны к быстрому распространению на соседние отделы.
Профилактика
Назначение профилактических методов во многом позволяет устранить факторы риска. Данные процедуры назначаются на ранних стадиях патологического процесса или до его формирования. В данный комплекс входят такие процедуры, как:
- ранее проведение диагностики после травматического воздействия, патологиях со стороны органов малого таза у женщин, простаты у мужчин и прямой кишки;
- своевременное обращение за медицинской помощью при первых проявлениях симптомов заболевания;
- регулярное выполнение физических упражнений, направленных на стимуляцию кровообращения, улучшение иннервации и укрепление мышц;
- осуществление грамотного подбора одежды, которая не будет стеснять движений и пережимать нервы и сосуды.
Данные мероприятия позволяют не только предотвратить воспаление копчика, но и улучшить прогноз при развившемся состоянии.
Самое важное
Несмотря на низкую частоту встречаемости подобного заболевания, патология может существенно нарушать качество жизни пациента. Появление первых симптомов требует раннего обращения за медицинской помощью и назначения лечения. Несвоевременное начало терапии повышает риск развития осложнений и удлиняет период реабилитации.
Воспаление копчика у женщин и мужчин: симптомы и лечение
Воспаление копчика происходит обычно по причине травм и постоянного давления на копчиковую область и крестец. Воспалительный процесс чреват такими осложнениями, как абсцесс и флегмона, распространение гнойного процесса вглубь тканей. Лечится воспаление копчиковой области обычно нестероидными противовоспалительными препаратами. Если уже развились осложнения, возможно, потребуется хирургическое вмешательство. При подозрениях на то, что копчик воспалился, постарайтесь не тянуть время и скорее обратиться к врачу.

Если не обратиться к врачу и не начать лечить воспалительный процесс копчиковой области как можно раньше, заболевание может перейти в хронику. Чаще всего копчик воспаляется по следующим причинам:
- «Сидячие» профессии, недостаток двигательной активности;
- Сильное физическое напряжение;
- Травматические воздействие на крестцовые и некоторые другие позвонки;
- Метаболические нарушения;
- Дефицит кальция;
- Защемление нервов;
- Костные заболевания;
- Искривления и дегенеративно-дистрофические процессы позвоночника;
- Воспаления мочеполового аппарата;
- Нарушения работы прямой кишки;
- Сдавливающие штаны;
- Анальные трещины;
- Доброкачественные и злокачественные новообразования;
- Воздействие низких температур.
- Езда на коне, жесткие сиденья;
- Беременность;
- Сахарный диабет.

Основной симптом воспаления копчика – болевые ощущения. По-другому симптоматика может быть и не выражена, что несколько затрудняет диагностику. Схожие проявления имеют травматические воздействия и новообразования в районе копчика. Если у женщины боли становятся сильнее, когда она наклоняется, скорее всего проблема связана либо с маткой, либо с мочевым пузырем.
Боль становится сильнее, когда пациент меняет позу или делает резкие движения. Выраженные болевые ощущения возникают, когда человек пытается сесть. Если патология долгое время оставалась без лечения, ставится тяжелее даже ходить или стоять. Копчиковая область краснеет, кожный покров оказывается раздражен, становится чувствительнее. Воспалительный процесс копчика становится опасной болезнью, если долгое время оказывается без лечения. Чтобы понять, что имеет место именно воспаленный копчик, врач использует УЗИ, МРТ и Компьютерную томографию, рентгенографическое исследование. Поначалу болевой синдром слабо выражен, но со временем укрепляется и доставляет серьезные проблемы пациенту. Осложнениями могут стать:
- Появление копчиковой кисты;
- Парапроктит;
- Рост свищевых образований;
- Экземы кожного покрова;
- Гнойники и абсцессы;
- Гнойные болезни кожи;
- Флегмона.
Абсцессы копчика
Кожа сильно краснеет и отекает, резко повышается температура. После движений и во время сидения болевой синдром становится ярче. Такая патология обычно требует хирургического вмешательства. Гнойник разрезают и выкачивают содержимое. Затем на протяжении реабилитационного периода ранку промывают обеззараживающими растворами. Еще одна причина во всю мочь бежать с воспалением копчика к врачу – это возможность такого осложнения, как абсцесс. При абсцессе есть опасность проникновения нагноений вглубь и образования флегмоны.
Абсцесс нельзя лечить с помощью народных рецептов, нельзя растирать мазями и прикладывать компрессы.
Этим медицинским термином обозначается гнойный процесс, который происходит не в каком-то конкретном очерченном месте. Флегмона поражает обширную область тканей. Происходит это из-за большого количества нагноений кожи и абсцессов копчика.
Кожа сильно краснеет без явных границ, ткани отекают, пациента мучает сильный жар. При прикосновениях возникает резкий болевой синдром. Это осложнение абсцесса копчика опасно тем, что может прогрессировать и затронуть ягодицы, спинную область и ткани живота.
В первую очередь необходимо облегчить боли. Поэтому используются анестетики (как наружного, так и внутреннего применения), нестероидные противовоспалительные медикаменты (Ибупрофен, Диклофенак). В тяжелых случаях могут быть назначен прием таких средств в инъекционной форме. С осторожностью можно использовать и разогревающие гели, такие как Капсикам или Финалгон. Важную роль в лечении симптоматики играют сеансы физиолечения:
- Ультразвуковая терапия;
- Низкочастотный ток;
- Грязевые ванны;
- Лечение парафином;
- Магнитные поля;
- Электрофорез с обезболивающими.
Даже после того, как заболевание удалось победить, воспалительный процесс может возобновиться. Чтобы этого не случилось, нужно в первую очередь исключить причины, по которым это произошло в первый раз. Кроме того, нужно проконсультироваться с лечащим врачом, подойдут ли вам как профилактические меры иглорефлексотерапия, сеансы у мануального терапевта и массажиста. Другой важный момент – упражнения лечебной гимнастики. Если не уделять внимание профилактике, воспалительный процесс может начинаться раз за разом, пока не перейдет в хронику.

Профилактические упражнения
Движения выполняются из положения лежа спине, около десяти повторений будет достаточно:
- Сгибаем нижние конечности в коленном суставе. Поднимаем тазовую область кверху. Следим при этом за тем, чтобы плечевой пояс прижимался к поверхности. Кроме того, можно при этом зажимать мячик между коленками;
- Мячик зажать между ступнями и сконцентрироваться на растяжке копчика в сторону, противоположную голове. Мячик сдавливать и растягиваться около пяти секунд;
- Другая версия последнего упражнения выполняется с согнутыми в коленном суставе ногами.
Народные рецепты
Народная мудрость предлагает большое количество рецептов лечения воспалительного процесса. Помните только о том, что воспаление копчика – заболевание серьезное и может привести к осложнениям, если не наблюдаться у врача, который назначит адекватное лечение. С его разрешения, или если в ближайшие сутки нет возможности добраться до больницы, попробуйте следующие народные компрессы и растирки:
- На кусочек старого текстиля капнуть прополисом, купленным в аптеке. Использовать как мазь или компресс дважды в сутки;
- Смешать одну часть 9% уксусной кислоты и две части меда. Растирать больное место копчика, используя кусок ткани. Руками стараться не трогать, чтобы минимизировать контакт с уксусной кислотой;
- Смешать две ложки сливочного масла и одну ложку дегтя. Положить на копчиковую область, прикрыть целлофаном и оставить, пока вы спите;
- Купите настойку полыни в аптеке. Смочив кусок материи, прикладывайте к воспаленной области. Чтобы действие усилилось, чередуйте с предыдущим рецептом;
- Смешать голубую грязь с несколькими уксусными каплями. Уложить на воспаленный копчик, накрыть целлофаном, оставить так на время сна;
- Водку, мед и редьковый сок смешать. Использовать как мазь, и употреблять понемногу внутрь;
- Можно мазать копчик обычным йодом на время сна. При этом важно не забывать тепло укрываться.


Как лечить боли в копчике в домашних условиях

К какому врачу обратиться, когда болит копчик

Невралгия пояснично крестцового отдела позвоночника
Воспаление копчика – причины, симптомы и лечение
Копчик – рудиментарный комплекс сросшихся между собой позвонков, внешне имеющих вид перевернутой пирамиды. Ее основание соединено с нижним отделом позвоночника, вершина расположена свободно. При травматическом воздействии или сидячем образе жизни может развиваться воспаление копчика. Также этот процесс может иметь место при попадании в копчиковую зону инфекции. Существуют и другие не менее опасные причины.
Основные причины возникновения болезни
Копчик может воспалиться по различным причинам, которые можно разделить на две большие группы: общие и местные. К числу общих причин относят болезни, оказывающие опосредованное воздействие на рудиментарный орган:
- болезни кишечника;
- заболевания прямой кишки;
- иммунодефицит;
- очаги хронической инфекции в организме;
- нарушение кальциевого обмена.

Вследствие патологии мочеполовой системы может развиваться воспаление копчика у мужчин. Как правило, к развитию такой сопутствующей патологии приводит аденома предстательной железы. Воспаление копчика у женщин нередко является последствием длительно протекающих негативных процессов в яичниках и мочевыводящих путях.
К местным причинам воспаления относятся:
- сидячий образ жизни;
- травмы копчика;
- беременность;
- длительное давления стесняющей одежды;
- частые переохлаждения;
- кисты и опухоли копчика;
- региональные нарушения кровообращения;
- дистрофические процессы костной и хрящевой ткани.
Патология нижних отделов позвоночника – болезнь любителей верховой езды. Длительные ударные нагрузки при езде рысью крайне негативно сказываются на состоянии позвоночного столба.
Симптомы и проявления воспаления
В форме тупых хронических болей в нижней части позвоночника проявляется неосложненное воспаление копчика. Как правило, пациенты связывают его появление с длительным сидением на одном месте. По мере развития болезни может возникнуть местная гипертермия, покраснение кожи над копчиком и болезненность при нажатии на него.
Постепенная картина развития болезни характерна для воспалений, вызванных инфекционными патологиями. При травмах боль возникает сразу и обычно имеет высокую интенсивность.
По мере развития воспалительного процесса в копчиковой зоне могут возникать осложнения. При этом в зоне патологии появляется гной, пропитывающий окружающие ткани. Развивается флегмона и появляются общие симптомы воспаления. Больные жалуются на резкую болезненность в нижних отделах спины, повышение температуры тела, слабость, утомляемость, боли в мышцах и головные боли.

При отсутствии необходимого лечения гнойный процесс может прогрессировать быстро или переходить в хроническую форму. При быстром развитии болезнь оканчивается сепсисом и смертью больного. Хроническая форма протекает с периодами ремиссии и обострениями на протяжении многих лет. Нередко результатом становятся злокачественные новообразования в области копчика.
Диагностика и лечение болей и воспаления в копчике
Выявление воспаления производится на основании имеющейся клинической картины и жалоб пациента. Дополнительными методами обследования, позволяющими минимизировать риск ошибочного диагноза, является клинический анализ крови, рентгенография и магнитно-резонансная томография нижнего отдела позвоночника.
Неспецифическим признаком воспаления является увеличение количества лейкоцитов и повышение скорости оседания эритроцитов. На рентгенографическом снимке отмечаются нечеткие ограниченные участки, обладающие повышенной прозрачностью.
Начальные стадии патологического процесса могут никак не проявляться при рентгенографии. В таком случае диагноз ставится на основании имеющейся симптоматики, анамнеза больного и изменений в составе крови.

Медикаментозное лечение
Терапия болезни обязательно должна проводиться комплексная. Это позволит не только устранить саму патологию, но и избежать ее повторения. Лечение воспаления копчика проводится по трем основным направлениям:
- снятие болевого синдрома;
- купирование воспалительных явлений и отека;
- борьба с гнойными осложнениями.
Для уменьшения боли могут применяться местные обезболивающие средства (лидокаиновый пластырь) или препараты общего действия (диклофенак, кеторол в таблетках или инъекциях). Аналогичным способом производится снижение интенсивности воспаления. Средства, оказывающие такое действие одновременно являются и обезболивающими. Противовоспалительный эффект наиболее сильно выражен у ибупруфена, диклофенака и ортофена. Преимущественно обезболивающим действием обладает анальгин и кеторол.
Для снятия отека с мышц, расположенных в непосредственной близости от очага воспаления, может применяться массаж, электрофорез с противоотечными или противовоспалительными средствами и физиотерапия.
Непосредственная борьба с гнойными процессами осуществляется посредством назначения больному антибактериальных средств. Такими препаратами являются антибиотики широкого спектра действия (амоксиклав, цефтриаксон, ампициллин). В исключительных случаях допускается применение других антибиотиков (имипенем, меропенем, ципрофлоксацин).
Параллельно с этиотропной и симптоматической терапией больным назначаются общеукрепляющие лекарства (поливитамины), средства, улучшающие микроциркуляцию в зоне воспаления (трентал, пентоксифиллин) и при необходимости стимуляторы иммунитета (т-активин).
Хирургическое лечение
Оперативное вмешательство требуется при переломах копчика, а также в случае образования свищей, кист и объемных абсцессов. Очаги инфекции механически санируются и обрабатываются растворами антибиотиков, в рану ставится дренаж, по которому отходит раневое отделяемое и образующийся гной. После, производится ушивание свищевых дефектов.
Необходимость операции не исключает необходимости медикаментозной терапии. Больным также назначаются антибиотики, обезболивающие или противовоспалительные средства, витамины и антиагреганты.
Упражнения от боли в крестце и копчике
Народные методы лечения воспаления нижнего отдела позвоночника
Если доступа к медицинскому учреждению нет, что делать при воспалении копчикового образования? В такой ситуации лечение воспаления копчика может производиться с использованием методик народной медицины:
- Компресс из прополиса. Настойку в количестве нескольких капель следует нанести на салфетку и обрабатывать пораженную область несколько раз в день. Допускается наложение компресса на время, не превышающее 15 минут.
- Масло с дегтем. Для приготовления компресса потребуется 2 столовые ложки сливочного масла и 1 ложка березового дегтя. Компоненты подогревают и смешивают до получения однородной массы. Полученный состав наносят на салфетку и накладывают на место воспаления, накрыв сверху целлофаном и плотной тканью. Компресс допускается накладывать на всю ночь.
- Йод. Воспаленный участок обрабатывают спиртовым раствором йода. Процедуру проводят перед сном, после нанесения накрывают больное место теплым одеялом. Обрабатывать копчик следует 3 раза в неделю на протяжении месяца. При отсутствии заметного облегчения через 2-3 процедуры следует сменить метод терапии.
Воспалительные процессы в области копчика – серьезная патология, игнорирование или неправильное лечения которой может привести к серьезным последствиям. Народные способы могут применяться только при отсутствии доступа к квалифицированной медицинской помощи. Во всех остальных случаях следует обратиться к врачу.
Причины, симптомы и лечение воспаления копчика
Малоподвижный образ жизни нередко является провокатором появления болевого синдрома в области копчика. Самым распространенным заболеванием является воспаление копчика. Такая болезнь появляется у офисных работников и тех, кто мало двигается. Преимущественно, больной не сразу обращает внимание на дискомфортные ощущения в участке копчика, а это может послужить сигналом о начале воспалительного процесса. 
Основные причины
Факторы, приводящие к воспалительному процессу в области копчика, условно разделяются на несколько групп:
- Предрасполагающие к развитию заболевания.
- Болезни, оказывающие влияние на появление воспаления.
Наиболее часто воспалительный процесс в области копчика образуется из-за:
- Малоподвижного и сидячего образа жизни.
- Застойных процессов в отделе поясницы.
- Больших физических нагрузок.
- Травм некоторых позвоночных отделов.
- Ушибов и травм крестца.
- Недостатка кальция в организме.
- Нарушения обмена веществ.
- Ущемления спинного и седалищного нерва.
- Поражения костей.
- Нарушения опорно-двигательной системы.
- Воспаления мочеполовой системы.
- Заболеваний прямой кишки.
- Тесной одежды, оказывающей давление на копчик.
- Рубцов в области заднего прохода.
- Опухоли.
- Переохлаждения.
Кроме того, воспаление копчика может развиваться при старении организма, существенном давлении на копчик в случае верховой езды. Боль носит тупую и ноющую характеристику. Если не оказать надлежащее лечение, то воспалительный процесс приобретет хроническое течение.
Преимущественно, болевые симптомы приобретают большую интенсивность в случае смены положения тела. Больному не предоставляется возможности сидеть, появляется чувство дискомфорта. Если воспаление было запущено, то больному даже трудно передвигаться. На копчике начинается покраснение, кожный покров разражен и отличается повышенным уровнем чувствительности.
Такое заболевание у женщин и мужчин достаточно опасно, если не предпринять надлежащих мер. Вначале болезненные ощущения незаметны, но со временем усиливаются и доставляют большой дискомфорт больному. Впоследствии может привести к таким осложнениям, как:
- Киста копчика.
- Парапроктит.
- Развитие свища.
- Экзема кожного покрова.
- Гнойные абсцессы.
- Пиодермия.
Симптомы, характерные для развития воспалительного процесса копчика, заключаются в болевом синдроме. Поэтому нередко диагностика заболевания достаточно трудна по единственному признаку. Так, это может быть простой ушиб или перелом. 
Болевые симптомы носят различную характеристику. В случае посттравматического воспаления, симптомы носят резкий и острый характер. Это обуславливается ушибами, переломами или трещинами. Болевые симптомы бывают временными или постоянными. В различных позах болевые симптомы имеют свойство снижения или повышения своей интенсивности.
В том случае, если болевые симптомы усиливаются при наклоне, то это является свидетельством наличия хронического заболевания. У женщин это может обуславливаться болезнью матки или придатки.
Диагностика и лечение
В случае появления первых болезненных ощущений в области копчика, стоит сразу же обращаться к специалисту, чтобы уточнить диагноз. Он назначит обследование и правильное лечение.
В случае воспалительного процесса в области копчика невропатологом будет назначено рентгенологическая диагностика органов малого таза, ультразвуковое обследование и магнитно-резонансная томография поясничной позвоночной области.
Для уменьшения болезненных ощущений и снятия напряжения мышц у женщин и мужчин назначаются мази и препараты с обезболивающим воздействием на основе нестероидного типа противовоспалительных средств, а также перцовый пластырь. Средства, чтобы снять болевой синдром выпускаются в форме инъекций, мазей и таблеток, к примеру, Индометацин, раствор Новокаина, Ибупрофен. Используются также мази с согревающим воздействием: Финалгон, Капсикам. Если течение воспаления копчика осложнено, то применяется местная анестезия.
В случае перетекания заболевания в хроническую форму назначаются сеансы массажа. Облегчения болевого синдрома достигается путем пальцевого массажа мышц тазового дна и прямой кишки.
Снятие боли и воспаления возможно при помощи физиотерапии:
- Лечения ультразвуком.
- Лечебных грязей.
- Ультравысокочастотной терапии.
- Электролечения.
- Парафиновых аппликаций.
- Диадинамических токов.
- Дарсонвализации.
Для профилактики и лечения используется мануальные терапевтические мероприятия, иглоукалывание и лечебная гимнастика. Касательно последнего, то упражнения должны выполняться медленно, ритмично, не совершая больших промежутков между занятиями. Вот некоторые упражнения:
- Поднимается таз вверх. Исходная позиция: лежа на полу при этом ноги согнуть в коленях. Поднимается таз вверх, при этом плечи нужно опустить к полу. К такому упражнению не лишним будет добавить мяч, который зажат между коленями.
- Нужно лечь горизонтально на спину, мяч зажимается стопами и представляется, будто вытягивается копчик в противоположную от макушки сторону. Мяч нужно сдавливать на протяжении 5 секунд.
- Усложняется предыдущее упражнение: сгибаются ноги в коленях и все делается точно также. Повторяется упражнение 10-15 раз.
Пациенты с воспаленным копчиком должны пересмотреть свой образ жизни, осуществлять больше движения, можно записаться в спортивную секцию. Среди спортивных видов положительной эффективностью обладают такие занятия, как: бег, плавание, катание на велосипеде, ходьба. 
У беременных женщин лечение проводится под строгим контролированием врача, так как большое количество средств имеют свои противопоказания. У женщин назначается ношение специализированного бандажа, способствующего снижения маточного давления на участок копчика.
Копчик может снова воспалиться – то есть начнется вторичный воспалительный процесс. Для предупреждения возникновения заболевания в будущем стоит устранить первопричины воспаления. Если этим пренебречь, то симптомы каждый раз будут возникать вновь. Лечение требует серьезного отношения, так как осложнения могут привести к хирургическому вмешательству.
Народные средства лечения
Разрешается лечение заболевания народными средствами, которые помогают избавиться от воспаления, болевого синдрома, отечности и покраснения в области копчика. Так, применяются растирания, ванночки, компрессы. Народная медицина рекомендует применять:
- Компрессы с прополисом. На салфетку добавляется несколько капель прополисной настойки. Прикладывается и смазывается участок копчика несколько раз в сутки.
- Компресс из меда и уксуса. Чтобы получить однородную смесь берутся составляющие в соотношении 2:1. Полученная масса выкладывается на мягкую ткань для пропитки, после чего растирается копчик.
- Компресс из дегтя березы и сливочного масса. Для того чтобы приготовить смесь потребуется 20 г сливочного масла и 10 г дегтя. Ингредиенты хорошо перемешиваются между собой, выкладывается масса на больной участок и накрывается полиэтиленовой пленкой. Оставляется компресс на ночь. Такое средство поможет в случае ушиба, и даже кисты копчика.
- Компресс из полыни. Мягкая ткань смачивается в полынной настойке и прикладывается к месту воспаления. Чтобы достичь лучшего результата, можно чередовать с компрессом предыдущей рецептуры.
- Компресс из голубой глины. Берется полкило голубой глины и 5 мл уксуса. Тщательно перемешивается. Перед отправкой ко сну, смесь выкладывается на копчик и накрывается полиэтиленовой пленкой. Нужно укрыться одеялом и оставить компресс на ночь.
- Компресс из водки и меда. Смесь приготавливается из 125 мл водки 10 г меда и сока редьки. Все ингредиенты тщательно перемешиваются. Полученная смесь может применяться как для приема внутрь, так и для растирания в процессе массажа на воспаленной области.
- Компресс из картофельных ростков. На этиловом спирте настаиваются картофельные ростки на протяжении 10 суток. Применять нужно для натирания в области, где больше всего выражен болевой синдром. Данная смесь не подходит для приема внутрь, так как является очень ядовитой, зато предоставляет отличное обезболивающее воздействие. Для компресса применяются растения длиной 2 см. Ростки промываются, просушиваются, и только после этого заливаются спиртом.
- Лечение йодом. На ночь больной участок смазывается йодом. Спать нужно под теплым одеялом. Выполняется процедура три раза в неделю в течение месяца. Спустя пару дней можно почувствовать облегчение.
- Ванночки из ге
Воспаление копчика у женщин и мужчин: симптомы и лечение
Воспаление копчика – это патология, для которой характерно поражение нижнего отдела позвоночного столба. Копчик – это несколько сросшихся позвонков крестцового отдела позвоночника. Он имеет форму изогнутой пирамиды, расположенной основанием кверху. Позвонки, которые образуют эту структуру, несколько отличаются от остальных. Копчик считается рудиментарным органом, тем не менее, он выполняет важную функцию, являясь местом прикрепления многих мышц и связок малого таза. Вместе с этим, копчик позволяет равномерно распределять нагрузки, является опорой при таких движениях, как наклоны.
Подвижность этой части позвоночника особенно важна для женщин во время родов. В связи с перечисленными выше особенностями воспаление копчика может стать большой проблемой для человека, а также привести к развитию многих тяжелых осложнений. Чтобы избежать этого, необходимо начинать лечебные процедуры как можно раньше.
Эта часть позвоночника чаще всего страдает при сидячем образе жизни. При этом воспаление копчика является одним из наиболее часто встречающихся патологических процессов. Подвержены ему все люди, чья деятельность связана с длительным нахождением в сидячем положении.
Обычно мало кто обращает внимание на первые признаки воспаления, когда есть только дискомфорт, и нет болевых ощущений. О том, каковы причины, симптомы и основные методы лечения воспаления копчика, мы расскажем в этой статье.
Причины заболевания
Воспалительные изменения в копчике связывают с двумя причинными факторами. Первый – это изменения в структуре органа, протекающие в нем патологические процессы. Второй – заболевания других органов, которые могут осложниться или привести к развитию воспаления в копчике. Болезнь может протекать без участия микробной флоры (асептическое воспаление). Обычно это связано с атрофическими изменениями в тканях, что связано с нарушением микроциркуляции. Причинами для этого могут быть:
- гиподинамия;
- регулярное длительное нахождение в положении сидя;
- беременность;
- травматические повреждения опорно-двигательного аппарата;
- переохлаждения;
- опухолевые процессы и кисты копчика;
- физические нагрузки.

Боли в копчике часто отмечаются у беременных женщин
К болезням, которые приводят к развитию воспаления в тканях копчика, относят следующие:
- патология эндокринной системы;
- заболевания, которые связаны с дистрофическими изменениями в костной и хрящевой ткани, ускоренным ее старением;
- хронические болезни почек, мочевыводящих путей и кишечника;
- защемление седалищного нерва;
- простатит;
- иммунодефициты;
- травмы других отделов опорно-двигательного аппарата;
- нарушения обмена кальция и других микроэлементов;
- хронические запоры;
- рубцовые изменения в прямой кишке.
По статистике более трети всех жалоб, связанных с болью в копчике, относят к идиопатическим, то есть не имеющих конкретную причину. У женщин наиболее часто встречается кокцигодиния, которая отрицательно сказывается на качестве жизни пациенток. В этом случае боль может быть разлитой, отдавать в промежность, усиливается при нагибании, во время полового акта и дефекации.
У мужчин такая патология наблюдается в 5-6 раз реже, что связано с отличиями в строении органов малого таза. Чаще у них отмечается артроз крестцово-копчикового сочленения, который возникает вследствие дистрофических изменений в опорно-двигательном аппарате.
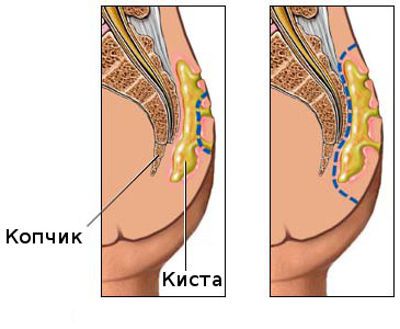
Образование кисты на месте воспаления
Многие заболевания могут сопровождаться болевым синдромом с иррадиацией в область крестца или копчика. Например, при невралгии седалищного нерва пациент может жаловаться на приступообразные боли жгучего характера. Такие же проявления могут свидетельствовать о воспалительных процессах в матке и ее придатках (маточных трубах и яичниках), поражении крестцово-копчиковых соединений в связи с отложением солей или другими причинами.
Часто с признаками кокцигодинии к врачам обращаются пациенты с остеохондрозом и другими патологиями различных отделов позвоночника, болезнями кишечника, геморроем, кистами тех или иных органов и тканей. Те люди, которые много времени проводят в сидячем положении, часто отмечают у себя появление сильной боли в крестце. Часто провоцирующим фактором для начала болезни является выраженный стресс.
Резкой болезненностью с ограничением движения в пояснице сопровождается ущемление корешков нервов и ишиалгия. Часто боль в области крестца возникает у женщин во время беременности, когда возрастает нагрузка на эту часть позвоночника. Особенно часто это наблюдается в случае, если плод имеет крупные размеры, беременность протекает с осложнениями, отмечаются признаки нехватки микроэлементов и витаминов.
Если нарушается нервно-мышечная регуляция тазового дна, имеются заболевания позвоночника, например, грыжи межпозвоночных дисков, прямой кишки (например, геморрой, проктит, анальные трещины, сигмоидит), рубцовые деформации, опущение промежности, то резко возрастает риск развития воспалительных процессов в области крестца.
Большинство пациентов, которые жалуются на боли в копчике, ранее перенесли травмы, например, ушибы или переломы вследствие падения. Боль может возникнуть также из-за длительного катания на велосипеде или бега по неровной поверхности – в этих случаях возрастает риск вывихов, трещин или смещений в крестцово-копчиковых сочленениях. В этих случаях симптомы возникают не сразу, могут появиться через несколько лет. Обычно для пациента это становится неожиданностью, он не может ходить или сидеть, хотя еще совсем недавно он был полностью здоров.
В таких случаях больному рекомендуется обратиться к мануальному терапевту, который сможет правильно диагностировать причину боли и провести все необходимые лечебные мероприятия. Самостоятельно такие клинические проявления не исчезают, они могут мучить пациента в течение многих лет, неожиданно появляясь и снова ослабевая.
Симптомы
Главное проявление воспаления копчика – болевые ощущения, которые могут быть различного характера и интенсивности в зависимости от причины заболевания. Пациент может жаловаться на появление покалывающей, острой или тупой (ноющей) боли, которая становится более выраженной в положении сидя, при движениях, наклонах. Также отмечается болезненность области крестца при касании, покраснение кожного покрова в этом месте, местное повышение температуры. Если больной долгое время не обращается к врачу, и воспалительный процесс развивается в значительной степени, то интенсивность боли возрастает до такой степени, что пациент не может ходить.
Проявления заболевания одинаковы как для мужчин, так и для женщин. На ранних стадиях болезнь может не доставлять значительного дискомфорта, однако с течением времени симптоматика нарастает, существенно снижается качество жизни. Исключением можно считать только те варианты патологии, которые связаны с травматическим поражением. В этом случае признаки появляются в ближайшее после травмы время и постепенно ослабевают.
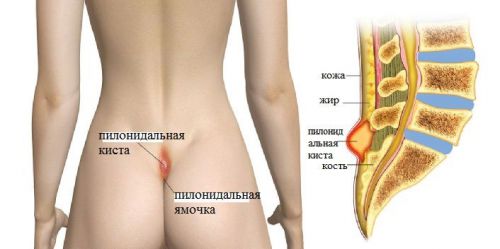
Образование свища на месте копчиковой кисты
Такой признак, как болевой синдром, не является специфичным только для воспаления копчика. В связи с этим часто бывает сложно установить истинную природу болезни, бывает, что ставится ошибочный диагноз. Это заболевание часто путают с травмами поясницы и крестца, переломами, кистами.
Болевой синдром при различных патологиях может иметь свой характер. Например, при травмах часто отмечаются резкие, острые боли. Наличие такого признака может говорить об ушибе мягких тканей, трещине или переломе как самого копчика, так и близлежащих элементов опорно-двигательного аппарата. Боль при этом может быть как постоянной, так и ослабевающей со временем.
Если симптоматика появляется при наклоне, то это скорее говорит о заболеваниях внутренних органов, например, болезнях женской половой системы или мочевого пузыря.
Осложнения
Если пациент долгое время не обращается к врачу, то воспаление в области копчика может привести к появлению различных осложнений. Усиление болевых симптомов может свидетельствовать о том, что к изначально асептическому воспалению присоединилась бактериальная инфекция. Такой процесс сопровождается образованием большого количества гноя, может привести к появлению свищей или абсцессов.
При распространении инфекционного процесса возможно образование флегмоны или кожных гнойных заболеваний – пиодермии. У мужчин воспаление копчика может привести к парапроктитам – поражению жировой клетчатки, окружающей прямую кишку.
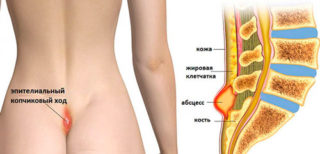
Зачастую воспаление копчика приводит к образованию кисты. В этом случае также повышается температура тела, возникает отек и покраснение в области крестца. В тяжелых случаях, если пациент не обращается к врачу и не получает необходимого лечения, появляется копчиковый свищ.
Это образование представляет собой небольшой канал, который соединяет полость кисты с окружающей средой. Образоваться такой свищ может во многих случаях. Когда копчик воспален, присоединилась бактериальная инфекция, что вызвало образование большого количества гноя. Изнутри канала выстилается эпителиальной тканью, из-за чего он не зарастает самостоятельно.
Чаще всего это осложнение отмечается у пациентов мужского пола среднего возраста. Долгое время канал никак себя не проявляет, больной может жаловаться только на незначительные периодические гнойные выделения в области крестца, повышенную влажность кожного покрова, мацерацию кожи, а также зуд.

При лечении боли в области крестца эффективен массаж
Если иммунный статус пациента нарушен, то при травмах крестца и копчика возрастает вероятность быстрого развития абсцесса. В этом случае после его вскрытия появляется незаживающий свищевой канал, один или несколько.
Кроме приобретенных причин развития этого осложнения, существуют также врожденные предпосылки – при некоторых аномалиях у человека могут наблюдаться эпителиальные копчиковые ходы. Эти образования связаны с рудиментарной природой копчика, который является неразвившимся зачатком хвоста. В этом случае свищевой ход возникает на месте редуцированных мышц «хвоста», на месте которых остаются небольшие точечные отверстия, из которых торчат тонкие пучки волос.
Такой свищ может никогда не побеспокоить пациента, но в некоторых случаях он может закупориваться и воспаляться. Это явление также будет проявляться болевым синдромом и признаками интоксикации организма – повышением температуры тела, отеком тканей. Течение патологического процесса в этом случае не отличается от характерного для воспаления непосредственно копчика – также может выделяться гной, появляться кисты и новые свищи. В некоторых случаях может появиться экзема.
Лечение копчиковых свищей только хирургическое, если использовать только медикаментозные методы, то воспалительный процесс и выделение гноя стихнут, но через некоторое время все вернется. Операция заключается в удалении или иссечении свищевого канала.
Лечение
При появлении первых признаков болезни следует обратиться к врачу. Лечением воспалительных процессов в копчике занимается хирург или проктолог. Также поставить такой диагноз может невролог. Для диагностики необходимо провести рентгенологическое исследование органов малого таза, УЗИ поясничной области, магнитно-резонансную томографию.
После постановки диагноза назначают лечебные мероприятия. Беременным женщинам требуется консультация акушера-гинеколога. Это связано с тем, что некоторые препараты могут быть противопоказаны во время беременности.
В зависимости от причины заболевания меняется и лечебная тактика. При вторичном поражении копчика в первую очередь требуется провести лечение основного заболевания, из-за которого воспалился этот отдел позвоночного столба. Для уменьшения выраженности болевого синдрома, снятия проявлений воспаления, отека и покраснения кожи применяют нестероидные противовоспалительные препараты и обезболивающие. Если проявления выражены умеренно, то для купирования боли можно применять пероральные формы препаратов. В случае сильной боли необходимо внутримышечное введение лекарственных средств.
Боль – это защитная реакция организма, она может приводить к выраженному мышечному спазму, которые только усиливают проявления патологии. Для уменьшения напряжения мышц и стимуляции кровообращения в пораженной области пациентам назначаются такие лекарственные средства, как миорелаксанты. Если воспаление связано с присоединением бактериальной инфекции, то требуется назначение антибиотиков.
В терапии воспаления копчика и его осложнений выделяют следующие цели:
- снятие болевых ощущений;
- снижение выраженности воспалительного процесса и отека;
- устранение гнойного воспаления.
Если пациент обращается в подостром периоде болезни, то главной целью лечения будет улучшение микроциркуляции в районе копчика, местных защитных реакций организма, предотвращение прогрессирования заболевания и возникновения осложнений. Таким больным показано делать массаж (если отсутствуют гнойничковые изменения на коже), принимать витаминные препараты и средства, содержащие необходимые микроэлементы. Вместе с этим рекомендуется физиотерапия в виде УВЧ, ультразвука, грязевых ванн.
Для улучшения кровообращения и снижения риска развития спаечных процессов пациентам рекомендуется выполнять лечебную физкультуру, которая включает в себя упражнения для области таза. Большую пользу оказывают такие упражнения, как бег, спортивная ходьба или плавание.

Для улучшения кровотока в области поясницы и крестца рекомендуется заниматься лечебной физкультурой
Кроме врачебных методов терапии можно использовать и народные средства для лечения воспаления копчика. Цели этих процедур такие же – улучшение кровообращения в пораженной области. Для этого эффективными считаются компрессы с полынью, прополисом или подорожником.
Если нет противопоказаний, то можно делать ванночки с экстрактом герани. Для снятия отеков большую эффективность имеют растирания соком редьки, маслом лаванды или пихты. Стоит напомнить, что все народные способы лечения необходимо согласовывать с лечащим врачом, чтобы избежать осложнений.
Народные методы лечения являются симптоматическими, так как все они направлены на борьбу только с проявлениями болезни. Лечением первопричины воспалительного процесса должен заниматься только квалифицированный врач. Можно очень долго использовать различные компрессы или ванночки, но, если пациент не получает необходимой патогенетической терапии, которая направлена на механизм развития болезни, то такие способы не дадут должного результата.
Любые лечебные средства необходимо назначать только тогда, когда это необходимо, что касается и фитопрепаратов. Неправильно проведенное лечение может оказаться не только неэффективным, но и привести к развитию многих осложнений, которые уже потребуют хирургического лечения. Многие осложнения, связанные с присоединением бактериального воспаления, могут привести к тяжелым последствиям для организма, в том числе и угрожающим жизни.
Если вы отмечаете у себя перечисленные выше признаки заболевания, то рекомендуется как можно скорее обратиться к специалисту. Если вовремя не начать терапию, то состояние может значительно ухудшиться, могут появиться осложнения, для лечения которых придется прибегнуть к оперативному вмешательству. Особенно важно серьезно относиться к своему здоровью тем людям, чья работа подразумевает длительное сидение на одном месте.
классификация по болевым ощущениям, причины, лечение
Заболевания копчика в большинстве случаев лечить начинают, только когда они достигли серьезной стадии, так как на болезненные явления люди сидячих профессий внимания обращают мало, объясняя это усталостью, вызванной сидячей позой.
Между тем даже небольшой дискомфорт в этой области может свидетельствовать о начале в ней воспалительных процессов. Вызывать болевой синдром могут заболевания костного и мышечного аппарата и болезни органов, расположенных возле нижнего отдела позвоночника.
При болезненности в районе копчика боль может возникать не в нем, а в области к ней прилегающей.
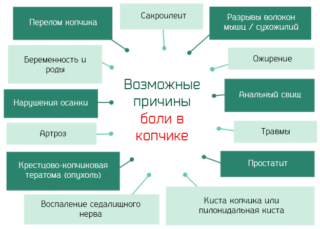
Причинами воспаления копчика и органов возле него могут являться:
- травмы;
- болезни позвоночника – остеохондроз, смещение дисков и т.д.;
- патологии тазовых костей;
- заболевания кишечника: геморрой, проктит, трещины прямой кишки и другие;
- болезни мочевыделительной системы: цистит, пиелонефрит, уретрит;
- простатит у мужчин;
- опущение промежности, воспаления гинекологических органов, опущение мышц тазового дна у женщин;
- кисты копчика;
- нагрузка при положении сидя, особенно если приходится на сидеть мягком;
- тесная одежда.
Порядка 30% жалоб на боли в копчике относят к идиопатическим.
Одним из наиболее частых воспалений копчика у женщин является кокцигодиния. Это заболевание значительно ухудшает качество жизни, боль отдается в промежность и ягодицы, трудно становится выполнять естественные действия – нагибаться, заниматься сексом, осложняется акт дефекации.
У мужчин болезнь встречается в 6 раз реже – это объясняется анатомическими особенностями строения таза. Артроз крестцово-копчикового сочленения возникает при дистрофических процессах тканей скелета в этой области.
Заболевание может долго находиться в состоянии ремиссии и обостряться при увеличении нагрузок или переохлаждении. Боли тупые и острые, в состоянии покоя затихают.
По характеру боли и времени ее возникновения можно приблизительно диагностировать заболевание, которое ее вызывает.
- Боли в копчике возникают при попытке подняться из положения сидя. Такая иррадиация характерна для спаечных процессов в самом низу живота и рубцов после хирургического вмешательства в области промежности.
- Боли в нижнем отделе позвоночника возникают при наклоне. К ним приводят воспалительные заболевания органов малого таза: придатков, мочевого пузыря, матки; геморрой, заболевания тазобедренных суставов, кисты различной локализации органах малого таза и копчика.
- Острые болезненные ощущения в копчике и ягодицы вызывает невралгия седалищного нерва.
- Тянущие тупые боли свидетельствуют о воспалительных процессах в репродуктивной системе.
- Боли возникают ниже конечного отдела позвоночника – это может быть при опущении промежности, при свище или ректальных трещинах в заднем проходе, переломе рудиментарного сегмента, его подвывихе. Боли остаются, даже если травмы были зафиксированы несколько лет назад.
- Если симптомы – боли выше копчика постоянного характера, усиливающиеся при физических нагрузках и прикосновениях, то скорее всего, это невралгия – воспаления нервов, исходящих из крестцового или поясничного отделов позвоночника.
- У женщин боли в конечном отделе позвоночника бывают связаны с менструацией, беременностью, родами. У мужчин часто встречается «джиповая болезнь» – последствия езды на гусеничной технике или крупногабаритных мотоциклах – транспорте с высоамплитудной вибрацией.
- Сильные болевые ощущения вызывает киста копчика и ее гнойное воспаление.
- Копчик – это рудиментарное образование, конечный отдел позвоночника, из которого формировался хвост. При врожденной патологии – редукции мышц хвоста – у основания копчика возникает полая трубочка, своеобразный свищ, не связанный с самой костной тканью.
Это есть киста, которую называют еще пилонидальный синус или свищ. В этой полой трубочке накапливаются слущенные эпителиальные клетки, естественные жидкости – кровь и лимфа, что образует питательную среду для патогенной флоры, если она туда проникнет. О своей особенности развития человек уже узнает на фазе воспаления, толчок к которому дают инфекционные заболевания и состояния, вызванные травмой или переохлаждением.
- Также на болезни копчика влияют возрастные изменения, факторы внешней среды, поражения костной системы инфекциями или аутоиммунные заболевания.
Несмотря на общие симптомы, лечение воспаления копчика начинается только после точного выяснения причины, вызвавшей заболевание.
В большинстве случаев боли являются побочными симптомами болезней, которые развиваются в близлежащих органах, поэтому лечить следует именно основные заболевания. В некоторых случаях для устранения воспалительных процессов назначают антибиотики.
- Устранить последствия травм помогают физиотерапевтические процедуры, рефлексотерапия, массажные воздействия.
- Назначаются противовоспалительные препараты, обезболивающие и слабительные, чтобы убрать напряжение при излишних физических усилиях. Иногда приходится прибегать к блокадам, назначению стероидных средств.
- Для уменьшения болезненных ощущений во время сидения применяют специальные приспособления – подкладки под ягодицы, похожие на спасательный круг. Это помогает разгрузить область копчика от дополнительной нагрузки.
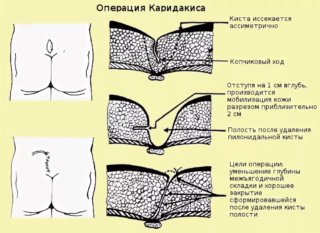
- Воспаление кисты копчика нельзя вылечить средствами народной медицины. Требуется обязательное хирургическое вмешательство, чтобы снизить риск возникновения инфекции в подкожном канале.
- При гнойном воспалении кисты копчика полость вскрывается, вычищается, удаляются ответвления. Во время реабилитационного периода проводятся регулярные перевязки, необходимо уменьшить двигательную активность, избегать температурных перепадов, контролировать положения тела. На реабилитацию отводят до 6 недель, но риск повторного инфицирования довольно высок. Как осложнения появляются свищи, гнойные абсцессы, экзема эпидермиса в окружающей области. Из отверстий эпителиального копчикового хода начинается постоянное выделение гноя.
- Подключаются антибиотики при воспалении кисты копчика, после устранения острого процесса проводится повторная процедура очистки полости и радикальное устранение кисты – иссечение всех полостей и рубцовой ткани. Операция проводится под анестезией, пациент сам может выбрать способ обезболивания – местный или общий.
После операции необходимо находиться под наблюдением врача не менее 6 недель. 3 недели нельзя сидеть или лежать на спине, запрещается поднимать тяжести.
Требуется ежедневно промывать межъягодичную область, используется для этого только душ – ванну принимать нельзя категорически. В зоне оперативного вмешательства необходимо в течение полугода выполнять эпиляцию.
Народная медицина при болях в нижнем отделе позвоночника, причиной которых не является воспаление кисты, советуют растирания согревающими мазями и компрессы из настоек, изготовленных из растительных препаратов.
Хирургическое вмешательство проводится при тяжелых травмах.
А вот снять дискомфорт помогут следующие методы:
- Компресс из голубой глины с яблочным уксусом – столовая ложка уксуса на 500 г глины;
- Мазь из мумие и розового масла – компоненты смешиваются в равных количествах;
- Растирка из меда, редьки и спирта. 100 г меда, 150 г сока редьки, 50 г спирта.
Уменьшить болезненные проявления помогут занятия лечебной физкультурой:
- Исходное положение – лежа на спине, ноги согнуты в коленях, руки – на внутренней стороне коленных суставов. Нужно стараться соединить колени, мешая этому действию самостоятельно;
- Также в положении на спине между коленями зажать мяч, при этом руками пытаться уменьшить выпячивание живота;
- Упражнение выполняется также лежа. Мяч зажат между стопами – его требуется приподнимать и фиксировать по 7-10 секунд;
- Исходное положение, как при первом упражнении, только руки вдоль туловища. Таз равномерно приподнимают.
Все упражнения, снимающие боли в копчике, выполняются медленно, достаточно до 6-8 повторов.
Возникновение болезненности в области копчика во время перемены положения тела или в состоянии покоя является причиной, чтобы обратиться к врачу. Этот симптом может помочь выявить многие воспалительные процессы в организме и устранить их на ранней стадии.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
причины, симптомы, лечение и фото
Содержание статьи:
Несмотря на то что копчик является рудиментарным продолжением позвоночного столба, важность его нельзя недооценивать: он выполняет опорную функцию, вместе с седалищными костями принимая на себя вес тела при сидении, а также служит местом крепления сухожилий и связок мышц тазового дна, удерживающих жизненно важные внутренние органы. С болью в области копчика часто сталкиваются люди, ведущие малоподвижный образ жизни или занятные на сидячей работе; в этом случае наиболее вероятной причиной дискомфорта в нижней части спины можно назвать воспалительный процесс, обусловленный недостаточным кровоснабжением и питанием тканей.
Основные причины воспаления копчика у мужчин и женщин
 Воспалительные процессы в костной ткани копчика могут быть обусловлены либо хроническим нарушением кровоснабжения данной области, либо являться следствием других локальных или системных патологий.
Воспалительные процессы в костной ткани копчика могут быть обусловлены либо хроническим нарушением кровоснабжения данной области, либо являться следствием других локальных или системных патологий.
Наиболее частыми причинами нарушения кровообращения следует считать:
- малоподвижный образ жизни;
- чрезмерные нагрузки на позвоночник, к примеру, при поднятии тяжестей;
- сидячая работа;
- переохлаждение;
- беременность;
- травмы нижних отделов позвоночника;
- сдавление области копчика тесной одеждой;
- компрессия опухолевыми новообразованиями.
Патологиями, осложнением которых может стать воспаление копчика, являются:
- дистрофико-дегенеративные заболевания костной и хрящевой ткани различной этиологии;
- эндокринные и метаболические нарушения;
- гнойно-воспалительные поражения костной ткани — остеомиелит копчика;
- компрессия седалищного нерва;
- запоры;
- хронические заболевания мочеполовой системы — простатит у мужчин, эндометриоз у женщин;
- гнойные воспаления мягких тканей копчика — абсцесс копчика, флегмона;
- возрастные нарушения кальциевого обмена — остеопения и остеопороз;
- патологии толстого кишечника;
- геморрой.
Главным симптомом воспаления копчика у женщин и мужчин является болевой синдром. Характер болевых ощущений зависит в немалой степени от первопричины воспаления. Боль может быть тупой, ноющей, острой, режущей, усиливающейся при движении, натуживании, дефекации. Также боль может сопровождаться и другими симптомами: покраснением, отечностью мягких тканей в области копчика, повышением температуры тела.
Диагностика
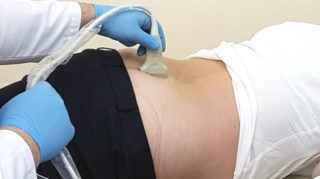
Один из методов аппаратной диагностики — УЗИ копчика
В зависимости от характера патологии, заниматься лечением воспаления копчика может хирург, невропатолог или проктолог, однако первичную диагностику, как правило, осуществляет терапевт. Во время осмотра врач определит локализацию и характер болевых ощущений, состояние кожных покровов в районе поражения и локальных лимфоузлов.
Для уточнения клинической картины и степени вовлечения тканей в патологический процесс используются инструментальные и лабораторные методы диагностики:
- клинический анализ крови позволяет выявить неспецифические признаки воспаления: увеличение скорости оседания эритроцитов и повышение количества лейкоцитов;
- рентгенографическое исследование помогает оценить состояние костной ткани, выявить нарушения её целостности, наличие свищей, секвестров, остеофитов, новообразований;
- ультразвуковое исследование позволяет выявить изменения в мягких тканях, окружающих копчиковую кость, и органах малого таза;
- магнитно-резонансная и компьютерная томография используются для получения максимально точной картины области патологии с возможностью послойного ее изучения.
Совокупность полученных данных позволяет выявить первопричину развития воспалительного процесса и выбрать тактику лечения.
Методы терапии
Выбор методов лечения при воспалении копчика у мужчин и женщин в первую очередь зависит от причин его возникновения. В большинстве случаев основная роль отводится медикаментозной терапии, хирургические методы используются значительно реже.
Медикаментозная терапия
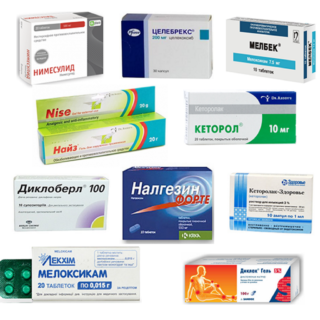 Прием медикаментов — основной способ лечения воспалительных процессов различной этиологии.
Прием медикаментов — основной способ лечения воспалительных процессов различной этиологии.
- Нестероидные (ибупрофен, диклофенак, нимесулид) и глюкокортикостероидные (преднизолон) противовоспалительные препараты позволяют купировать воспалительный процесс и уменьшить выраженность болевых ощущений.
- Выраженный болевой синдром корректируется инъекционной блокадой с использованием лидокаина, новокаина и сходных по действию с ними препаратов.
- Лечение воспалительного процесса инфекционной природы требует применения системной антибиотикотерапии с учетом резистентности возбудителя.
- При боли и воспалении, вызванных компрессией нервных окончаний спазмированной мышцей, назначаются препараты-миорелаксанты.
- Для улучшения кровообращения и кровоснабжения тканей применяются комплексные препараты, такие как Актовегин.
Для устранения болевого синдрома местно могут применяться мази и гели с противовоспалительным и местно-раздражающим действием.
Оперативное вмешательство
 Операция показана при нарушениях целостности тканей, а также при наличии гнойных очагов в тканях. Это наиболее эффективный метод лечения остеомиелита, сводящий к минимуму риск развития рецидивов заболевания.
Операция показана при нарушениях целостности тканей, а также при наличии гнойных очагов в тканях. Это наиболее эффективный метод лечения остеомиелита, сводящий к минимуму риск развития рецидивов заболевания.
Абсцесс мягких тканей в области копчика вскрывают, оставляя дренажное отверстие для предотвращения скопления экссудата в области операции. Хирургической резекции подлежат и гнойные очаги при остеомиелите копчиковой кости. Во время операции удаляются костные секвестры и некротизированные участки, при необходимости они замещаются аутотрансплантатом.
Если консервативные методики лечения не приносят желаемого эффекта, а стойкие выраженные болевые ощущения существенно снижают качество жизни больного, может быть принято решение об ампутации копчиковой кости.
Хирургическое лечение не отменяет применения медикаментов: пациентам по показаниям назначаются противовоспалительные препараты, антибиотики, миорелаксанты и витаминно-минеральные комплексы.
Народные методы лечения
Методы и средства народной медицины могут использоваться в качестве вспомогательной терапии при лечении воспаления копчика исключительно после консультации с лечащим врачом. Необходимо помнить, что самолечение может не принести ожидаемого результата и усугубить ситуацию.
Среди наиболее популярных рецептов народной медицины для лечения воспалительных заболеваний копчика можно выделить:
- Компрессы с настойкой прополиса. Салфетки, пропитанные настойкой, накладывают на область копчика на 15-20 минут под теплую шерстяную повязку. Компрессы помогают улучшить кровообращение, а природные противовоспалительные и противомикробные свойства прополиса позволяют ускорить выздоровление.
- Дегтярно-масляные компрессы. Подогретые на водяной бане и перемешанные до однородной консистенции 2 части сливочного масла и 1 часть березового дегтя наносят на область болевых ощущений под теплый компресс и оставляют на ночь.
- Йод. Спиртовой раствор йода наносят на кожу в области воспаления под теплый компресс на несколько часов. Процедуру следует выполнять через день до полного выздоровления.
- Мазь из мёда и уксуса. Смешанные в пропорции 2 к 1 мед и столовый уксус, слегка подогретые на водяной бане, втирающими движениями наносят на область копчика несколько раз в день.
При воспалительных процессах в области копчика применяются еловая смола, компрессы из отвара луковой шелухи, аппликации листьев подорожника, полыни, лопуха.
Возможные осложнения и прогноз
 Прогноз течения заболевания определяется индивидуально в зависимости от тяжести течения патологии, причины её возникновения и общего состояния здоровья больного. Общим остается лишь одно правило: чем раньше было выявлено заболевание и начаты лечебные мероприятия, тем выше возможность благоприятного исхода и тем ниже риски развития сопутствующих осложнений.
Прогноз течения заболевания определяется индивидуально в зависимости от тяжести течения патологии, причины её возникновения и общего состояния здоровья больного. Общим остается лишь одно правило: чем раньше было выявлено заболевание и начаты лечебные мероприятия, тем выше возможность благоприятного исхода и тем ниже риски развития сопутствующих осложнений.
При несвоевременном и неправильном лечении воспаления копчика симптомы заболевания могут нарастать, приводя к потере трудоспособности и возможности полноценно двигаться. При воспалении инфекционного характера в патологический процесс вовлекаются окружающие ткани, а также жизненно важные органы малого таза, нарушаются их функции. Чаще всего страдают нижние отделы толстого кишечника, а также репродуктивные органы.
Остеомиелит копчика опасен образованием вторичных гнойных очагов в костной ткани и системным заражением крови при нарастании микробной массы, создающим угрозу летального исхода.
Гнойные свищи и абсцессы при неправильном лечении имеют тенденцию к рецидивированию, а также малигнизации – озлокачествлению клеток.
Профилактические меры
Так как основной причиной развития воспалительных процессов в тканях копчика является нарушение кровообращения и инфекционные заболевания, к профилактическим мерам можно отнести соблюдение следующих правил и рекомендаций:
- Не стоит длительное время находиться в неподвижной позе, при сидячей работе каждые несколько часов следует проводить разминку.
- Следует ограничить нагрузку на позвоночник при занятиях спортом и иными видами физической деятельности.
- Любые очаги инфекции в организме необходимо своевременно выявлять и лечить, не допуска распространения заболевания.
Воспаление копчика — заболевание, которое хорошо поддается коррекции на начальных стадиях. Не стоит игнорировать боль – тревожный сигнал организма. При возникновении первых симптомов следует обращаться за квалифицированной медицинской помощью.
Воспаления копчика – причины, симптомы и лечение воспаления у мужчин и женщин
Копчик – рудиментарный комплекс сросшихся между собой позвонков, внешне имеющих вид перевернутой пирамиды. Ее основание соединено с нижним отделом позвоночника, вершина расположена свободно. При травматическом воздействии или сидячем образе жизни может развиваться воспаление копчика. Также этот процесс может иметь место при попадании в копчиковую зону инфекции. Существуют и другие не менее опасные причины.
Основные причины возникновения болезни
Копчик может воспалиться по различным причинам, которые можно разделить на две большие группы: общие и местные. К числу общих причин относят болезни, оказывающие опосредованное воздействие на рудиментарный орган:
- болезни кишечника;
- заболевания прямой кишки;
- иммунодефицит;
- очаги хронической инфекции в организме;
- нарушение кальциевого обмена.
Вследствие патологии мочеполовой системы может развиваться воспаление копчика у мужчин. Как правило, к развитию такой сопутствующей патологии приводит аденома предстательной железы. Воспаление копчика у женщин нередко является последствием длительно протекающих негативных процессов в яичниках и мочевыводящих путях.
К местным причинам воспаления относятся:
- сидячий образ жизни;
- травмы копчика;
- беременность;
- длительное давления стесняющей одежды;
- частые переохлаждения;
- кисты и опухоли копчика;
- региональные нарушения кровообращения;
- дистрофические процессы костной и хрящевой ткани.
Наиболее часто вопросы о том, что делать, если воспалился копчик, задают люди в возрасте 35-45 лет и старше, имеющие сидячую работу и не занимающиеся спортом. Именно эта категория относится к основной группе риска. У молодых и физически активных людей патология если и встречается, то чаще носит травматический характер.
Патология нижних отделов позвоночника – болезнь любителей верховой езды. Длительные ударные нагрузки при езде рысью крайне негативно сказываются на состоянии позвоночного столба.
Симптомы и проявления воспаления
В форме тупых хронических болей в нижней части позвоночника проявляется неосложненное воспаление копчика. Как правило, пациенты связывают его появление с длительным сидением на одном месте. По мере развития болезни может возникнуть местная гипертермия, покраснение кожи над копчиком и болезненность при нажатии на него.
Постепенная картина развития болезни характерна для воспалений, вызванных инфекционными патологиями. При травмах боль возникает сразу и обычно имеет высокую интенсивность.
По мере развития воспалительного процесса в копчиковой зоне могут возникать осложнения. При этом в зоне патологии появляется гной, пропитывающий окружающие ткани. Развивается флегмона и появляются общие симптомы воспаления. Больные жалуются на резкую болезненность в нижних отделах спины, повышение температуры тела, слабость, утомляемость, боли в мышцах и головные боли.
При отсутствии необходимого лечения гнойный процесс может прогрессировать быстро или переходить в хроническую форму. При быстром развитии болезнь оканчивается сепсисом и смертью больного. Хроническая форма протекает с периодами ремиссии и обострениями на протяжении многих лет. Нередко результатом становятся злокачественные новообразования в области копчика.
Диагностика и лечение болей и воспаления в копчике
Выявление воспаления производится на основании имеющейся клинической картины и жалоб пациента. Дополнительными методами обследования, позволяющими минимизировать риск ошибочного диагноза, является клинический анализ крови, рентгенография и магнитно-резонансная томография нижнего отдела позвоночника.
Неспецифическим признаком воспаления является увеличение количества лейкоцитов и повышение скорости оседания эритроцитов. На рентгенографическом снимке отмечаются нечеткие ограниченные участки, обладающие повышенной прозрачностью.
Начальные стадии патологического процесса могут никак не проявляться при рентгенографии. В таком случае диагноз ставится на основании имеющейся симптоматики, анамнеза больного и изменений в составе крови.
Медикаментозное лечение
Терапия болезни обязательно должна проводиться комплексная. Это позволит не только устранить саму патологию, но и избежать ее повторения. Лечение воспаления копчика проводится по трем основным направлениям:
- снятие болевого синдрома;
- купирование воспалительных явлений и отека;
- борьба с гнойными осложнениями.
Для уменьшения боли могут применяться местные обезболивающие средства (лидокаиновый пластырь) или препараты общего действия (диклофенак, кеторол в таблетках или инъекциях). Аналогичным способом производится снижение интенсивности воспаления. Средства, оказывающие такое действие одновременно являются и обезболивающими. Противовоспалительный эффект наиболее сильно выражен у ибупруфена, диклофенака и ортофена. Преимущественно обезболивающим действием обладает анальгин и кеторол.
Для снятия отека с мышц, расположенных в непосредственной близости от очага воспаления, может применяться массаж, электрофорез с противоотечными или противовоспалительными средствами и физиотерапия.
Все вышеназванные методики используются только на стадии реконвалистенции (выздоровления) или в период ремиссии заболевания.
Непосредственная борьба с гнойными процессами осуществляется посредством назначения больному антибактериальных средств. Такими препаратами являются антибиотики широкого спектра действия (амоксиклав, цефтриаксон, ампициллин). В исключительных случаях допускается применение других антибиотиков (имипенем, меропенем, ципрофлоксацин).
Параллельно с этиотропной и симптоматической терапией больным назначаются общеукрепляющие лекарства (поливитамины), средства, улучшающие микроциркуляцию в зоне воспаления (трентал, пентоксифиллин) и при необходимости стимуляторы иммунитета (т-активин).
Хирургическое лечение
Оперативное вмешательство требуется при переломах копчика, а также в случае образования свищей, кист и объемных абсцессов. Очаги инфекции механически санируются и обрабатываются растворами антибиотиков, в рану ставится дренаж, по которому отходит раневое отделяемое и образующийся гной. После, производится ушивание свищевых дефектов.
Необходимость операции не исключает необходимости медикаментозной терапии. Больным также назначаются антибиотики, обезболивающие или противовоспалительные средства, витамины и антиагреганты.
Упражнения от боли в крестце и копчике
Народные методы лечения воспаления нижнего отдела позвоночника
Если доступа к медицинскому учреждению нет, что делать при воспалении копчикового образования? В такой ситуации лечение воспаления копчика может производиться с использованием методик народной медицины:
- Компресс из прополиса. Настойку в количестве нескольких капель следует нанести на салфетку и обрабатывать пораженную область несколько раз в день. Допускается наложение компресса на время, не превышающее 15 минут.
- Масло с дегтем. Для приготовления компресса потребуется 2 столовые ложки сливочного масла и 1 ложка березового дегтя. Компоненты подогревают и смешивают до получения однородной массы. Полученный состав наносят на салфетку и накладывают на место воспаления, накрыв сверху целлофаном и плотной тканью. Компресс допускается накладывать на всю ночь.
- Йод. Воспаленный участок обрабатывают спиртовым раствором йода. Процедуру проводят перед сном, после нанесения накрывают больное место теплым одеялом. Обрабатывать копчик следует 3 раза в неделю на протяжении месяца. При отсутствии заметного облегчения через 2-3 процедуры следует сменить метод терапии.
Воспалительные процессы в области копчика – серьезная патология, игнорирование или неправильное лечения которой может привести к серьезным последствиям. Народные способы могут применяться только при отсутствии доступа к квалифицированной медицинской помощи. Во всех остальных случаях следует обратиться к врачу.
Симптомы и лечение воспалительных процессов в области копчика
Воспалительные процессы в области копчика (иногда неправильно называемые воспалением копчика) могут быть обусловлены различными причинами. Самые частые из них – инфекционные заболевания кожи в этой зоне.
Все воспалительные процессы крестцово-копчиковой области условно можно разделить на следующие группы:
- Воспаление кожи и мягких тканей области копчика (абсцесс, флегмона)
- Воспалительный процесс в параректальной клетчатке – парапроктит.
- Воспалительный процесс в костной структуре копчика (остеомиелит, дегенеративно-воспалительные заболевания крестца и копчика)

Воспалительные процессы в области копчика могут быть обусловлены различными причинами. Самые частые из них – инфекционные заболевания кожи в этой зоне.
Абсцесс крестцово-копчиковой области
Причины
Основные причины формирования абсцесса в области копчика и крестца:
- Нагноение эпителиального копчикового хода (пилонидальный синус, эпителиальная копчиковая киста, ЭКХ). Данная патология чаще встречается у мужчин (примерно у трех мужчин на одну женщину).
- Гидрадениты, или воспаление апокринных потовых желез, которые в большом количестве располагаются в области копчика.
- Нагноение атером, опухолевидных образований, формирующихся при закупорке протока сальной железы. Часто встречается у людей, занимающихся спортом, при недостаточной уборке спортзала и личной гигиене.
- Травмы копчика с повреждением кожных покровов, нагноение посттравматических гематом.
Среди микроорганизмов, способствующих развитию воспалительного процесса, на первом месте располагаются стафилококки, эпидермальные стрептококки, кишечная палочка, реже протей и др.
О фурункулах и чирьях на копчике читайте здесь.
Факторы, способствующие формированию абсцесса:
- Снижение иммунитета, как местного, так и общего, под воздействием курения, алкоголя, хронических стрессов и др.
- Повышенная потливость, отделение кожного сала, недостаточная гигиена крестцово-копчиковой области.
- Сопутствующие заболевания, такие как сахарный диабет, аутоиммунные состояния, экзема, заболевания соединительной ткани и сосудистая патология, некоторые заболевания эндокринной системы.
- Переохлаждение.
Симптомы
Абсцесс области копчика характеризуется выраженным покраснением и отеком кожных покровов, повышением температуры (местной, в зоне воспаления, и общей (симптомы общей интоксикации при абсцессах выражены сильно)).
Можно отметить резкую болезненность в зоне воспалительного процесса, причем она зависит от положения тела (естественно в положении сидя боль будет сильнее, потому что производится дополнительное давление на пораженную область) и физической нагрузки. Исключение составляет развитие абсцесса на фоне сахарного диабета, болевой синдром при данной патологии уменьшается за счет периферической полинейропатии.

Рисунок 1 – Абсцесс крестцово-копчиковой области, обусловленный ЭКХ
Осложнения
Осложнения абсцесса:
- Флегмона копчика и ягодичной области.
- Инфекционно-токсический шок.
- Сепсис.
Лечение
Хирургическое лечение абсцесса заключается во вскрытии и дренировании гнойного очага, назначении антибактериальной терапии и физиолечения. В послеоперациионном периоде проводятся перевязки, промывание раны с растворами антисептиков.
Если абсцесс обусловлен воспалением и нагноением эпителиального копчикового хода, то вторым этапом хирургического вмешательства является иссечение ЭКХ и ведение раны одним из следующих способов: подшивание краев раны ко дну, пластика перемещенным кожным лоскутом, открытым способом.
Выбор тактики зависит размера абсцесса, наличия и распространенности затеков, гнойных карманов.
Абсцессы крестцово-копчиковой области (да и других локализаций тоже) нельзя лечить народными средствами, особенно делать компресссы, натирания, припарки. Почему? Лечение народными средствами обычно направлено на ускорение прорывания абсцесса на поверхность кожи, при этом забывается тот факт, что распространение и выход инфекции может продолжиться под кожей вглубь мягких тканей или подкожно в другие области, что приведет к развитию флегмоны.
Без лечения абсцессы либо распространяются дальше с формированием флегмоны, либо переходят в хроническую стадию с образованием свищевых ходов.
Флегмона
Флегмона отличается от абсцесса отсутствием четких границ, своеобразной капсулы, представляет собой разлитой процесс, распространяющийся по клетчаточным пространствам и соединительнотканным фасциям.
Причины
Основные причины формирования флегмоны в области копчика и крестца – нагноение эпителиальной копчиковой кисты, нагноение атером и потовых желез, фурункулез, пролежни, особенно у больных сахарным диабетом.
Ведущая роль в формировании флегмоны принадлежит золотистому стафилококку, эпидермальным стрептококкам, синегнойной и кишечной палочке, а также анаэробной флоре.
Факторы, способствующие развитию данного заболевания, те же, что и при образовании абсцессов.
Симптомы
При флегмоне в области первичного очага инфекции наблюдаются следующие симптомы: яркая гиперемия (покраснение кожи), которая как бы «растекается» в стороны, выраженный распространенный отек мягких тканей в области поражения и общие симптомы интоксикации (повышение температуры до 39-40°С, явления инфекционно-токсического шока).
Патологический процесс мягких тканей сопровождается выраженными болями и болезненностью при пальпации. Флегмона мягких тканей крестцово-копчиковой области будет стремится к распространению на спину, ягодичную область, переднюю брюшную стенку, что связано с малым количеством подкожной жировой клетчатки в зоне крестца и копчика.

Рисунок 2 – Флегмона мягких тканей крестцово-копчиковой области, ягодичной области и бедра
Осложнения
Осложнения флегмоны:
- Инфекционно-токсический шок.
- Сепсис.
Лечение
Хирургическое лечение флегмон заключается во вскрытии гнойного очага, широком рассечении, иссечении некротизированных тканей, дренировании, массивной инфузионной и антибактериальной терапии. После стихания воспалительного процесса требуется кожная пластика. Терапия флегмон сложна, приводит к инвалидизации больного.
Проктит
Причины
Воспаление стенки прямой кишки развивается у лиц, имеющих проблемы со стулом (частые поносы и запоры), геморрой, новообразования прямой кишки, кишечную инфекцию (например, дизентерия), аутоиммунные заболевания (язвенный колит, болезнь Крона).
Симптомы
Клинические симптомы проктита зависят от его формы. Острый проктит характеризуется болезненностью при дефекации, невозможности сходить в туалет из-за болей, ложными позывами на дефекацию, зудом и ощущением жжения в области прямой кишки, в кале обнаруживаются слизисто-гнойные выделения.
При наличии язвенных дефектов на слизистой прямой кишки в кале может наблюдаться свежая кровь в умеренном количестве.
При хроническом вялотекущем проктите симптомы выражены слабо либо могут отсутствовать. Часто единственными жалобами являются наличие зуда и кровянистых, слизисто-гнойных выделений в конце дефекации.
При отсутствии лечения либо при неадекватной терапии может развиваться парапроктит.
Парапроктит
Парапроктитом называется воспаление клетчатки, окружающей прямую кишку (параректальной).
Причины
Парапроктиты являются осложнениями острого и хронического проктитов, острой стадии геморроя, нагноения анальных трещин. Инфекция при данных патологиях может проникать в клетчаточные пространства прямой кишки – подслизистое, подкожное, ишиоректальное, тазово-прямокишечное, позади прямокишечное.

Рисунок 3 – Парапроктиты: а) подкожный; б) ишиоректальный; с) тазово-прямокишечный; д) подслизистый
Симптомы
Клинические симптомы парапроктитов зависят от формы заболевания. При остром парапроктите они выражены максимально:
- При подкожном парапроктите отек и гиперемия кожных покровов в области ануса, боли (особенно при сидении, приседаниях) и болезненность при пальпации в области абсцесса, затруднение и болезненность акта дефекации, симптомы общей интоксикации (повышение температуры, слабость, ломота).
- Подслизистый парапроктит характеризуется в большей степени нарушением акта дефекации, его болезненностью и ложными позывами, а также возможно появление в кале гнойного и слизистого отделяемого. Боли при сидении, вставании из положения сидя менее выражены. Симптомы общей интоксикации те же.
- Ишиоректальный парапроктит отличается по своему течению в связи с его более глубокой локализацией. Боли ощущаются пациентом глубже, тянущего или пульсирующего характера, при дефекации усиливаются вследствие сокращения мышц тазового дна. Гиперемия и отек первоначально мало выражены, постепенно нарастают и достигают максимума к концу первой недели заболевания. Симптомы интоксикации ярко выражены.
- Тазово-прямокишечный парапроктит встречается реже остальных форм, симптомы интоксикации преобладают над местными. Болевой синдром локализуется в полости малого таза, внизу живота, в спине, в области копчика.

Рисунок 5 – Подкожный парапроктит
Хронический парапроктит характеризуется образованием свищевых ходов на кожные покровы промежности, в районе анального отверстия, кожи крестцово-копчиковой области, появлением рубцов в перианальной области.
Лечение
Лечение парапроктитов, как и других абсцессов, заключается во вскрытии гнойного очага и постановке дренажа, рассечении и иссечении свищевых ходов, антибактериальной и инфузионной терапии. Послеоперациионный период сопровождается перевязками, промыванием раны растворами антисептиков.

Рисунок 5 – Вскрытие ишиоректального и тазово-прямокишечного парапроктита
Остеомиелит копчика
Остеомиелит крестца и копчика может быть посттравматическим (после травмы крестцово-копчиковой области) и гематогенным (занос инфекции из других очагов на фоне снижения иммунитета). 8,2% от всех остеомиелитов костей таза развивается в крестцово-копчиковой области, при этом часто в процесс вовлекается крестцово-копчиковое сочленение.

Рисунок 6 – Частота остеомиелитов разной локализации: крыло подвздошной кости, крестцово-подвздошное сочленение, крестцово-копчиковое сочленение, тело и ости подвздошной кости
Симптомы
Основные симптомы остеомиелита: локальная болезненность при пальпации костной структуры, боли, связанные с физической нагрузкой на копчик: ходьба, сидение, приседания, наклоны. При выходе гнойного содержимого за пределы кости образуются свищевые ходы на коже, а также затеки в клетчаточные пространства: прямокишечное, ишиоректальное, подкожное в области промежности. Кожа вокруг свища изменена: гиперемирована, отечна, из отверстия наблюдаются гнойные либо сукровичные выделения.
Клиническая картина затеков совпадает с клиникой парапроктитов соответствующей локализации. Симптомы интоксикации ярко выражены при остром остеомиелите, при хроническом наблюдается похудание, снижение аппетита, а вот повышение температуры тела может быть незначительным, субфебрильным.

Рисунок 7 – Остеомиелит крестца на КТ
Лечение
Лечение остеомиелитов крестца и копчика включает в себя сочетание консервативных и оперативных методов: антибактериальная терапия, назначение иммуностимуляторов, физиотерапия, рассечение свищевых ходов, резекция копчика, секвестрэктомия с сохранением надкостницы.
Дополнительные источники:
- Инфекции в хирургии: рук. для врачей. В.К. Гостищев.
- Флегмоны и абсцессы: современные возможности лечения. Л.А. Блатун, Институт хирургии им. А.В. Вишневского РАМН, г.Москва. Журнал «Лечащий врач», №1-2, 2002.
- Лечение эпителиального копчикового хода. С.О. Тренин, Л.С. Гельфенбейн, А.В. Шишков, В.А. Масленников. Хирургия. Журнал им. Н.И. Пирогова.




 С возрастом постепенно снижается эластичность и тонус мышечной ткани, что ведет к ослабеванию мышечного корсета и повышению нагрузки на позвоночник. Создаются все условия для смещения костных элементов с их правильного анатомического места. Повышают риск появления подобного дефекта воспалительные заболевания позвоночника, остеохондроз, протрузии и грыжи. В редких случаях смещение позвонков пояснично-крестцового отдела может появиться после пребывания в одной позе на протяжении длительного времени.
С возрастом постепенно снижается эластичность и тонус мышечной ткани, что ведет к ослабеванию мышечного корсета и повышению нагрузки на позвоночник. Создаются все условия для смещения костных элементов с их правильного анатомического места. Повышают риск появления подобного дефекта воспалительные заболевания позвоночника, остеохондроз, протрузии и грыжи. В редких случаях смещение позвонков пояснично-крестцового отдела может появиться после пребывания в одной позе на протяжении длительного времени.
 Если объем дефекта достигает ¾ от диаметра позвоночника, происходит критическое поражение нервных окончаний, отходящих от спинного мозга. В этом случае у пациентов появляются жалобы на онемение нижних конечностей и нарушения работы органов малого таза. Передвигаться человеку становится крайне тяжело. Возможны непроизвольные мочеиспускания и дефекация.
Если объем дефекта достигает ¾ от диаметра позвоночника, происходит критическое поражение нервных окончаний, отходящих от спинного мозга. В этом случае у пациентов появляются жалобы на онемение нижних конечностей и нарушения работы органов малого таза. Передвигаться человеку становится крайне тяжело. Возможны непроизвольные мочеиспускания и дефекация.
 В первую очередь врач проводит сбор анамнеза и внешний осмотр пациента. К лабораторным методам диагностики, применяющимся при этом заболевании, относятся общий и биохимический анализы крови. Для оценки состояния структур позвоночника назначаются:
В первую очередь врач проводит сбор анамнеза и внешний осмотр пациента. К лабораторным методам диагностики, применяющимся при этом заболевании, относятся общий и биохимический анализы крови. Для оценки состояния структур позвоночника назначаются:




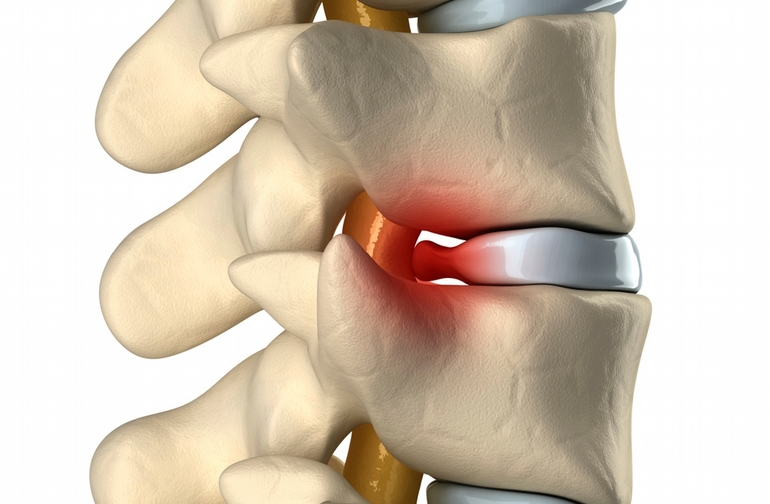
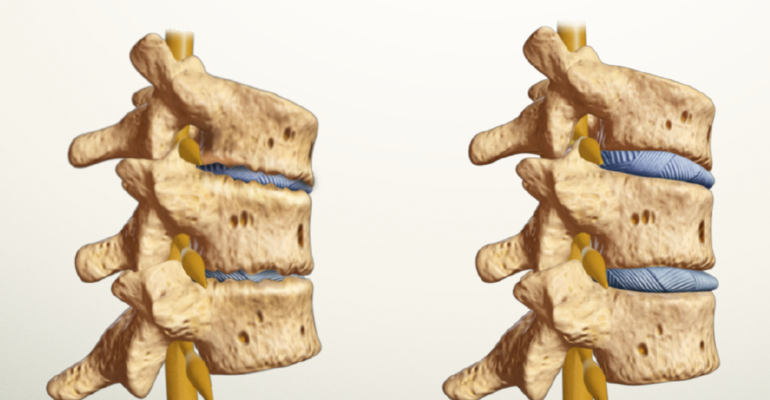

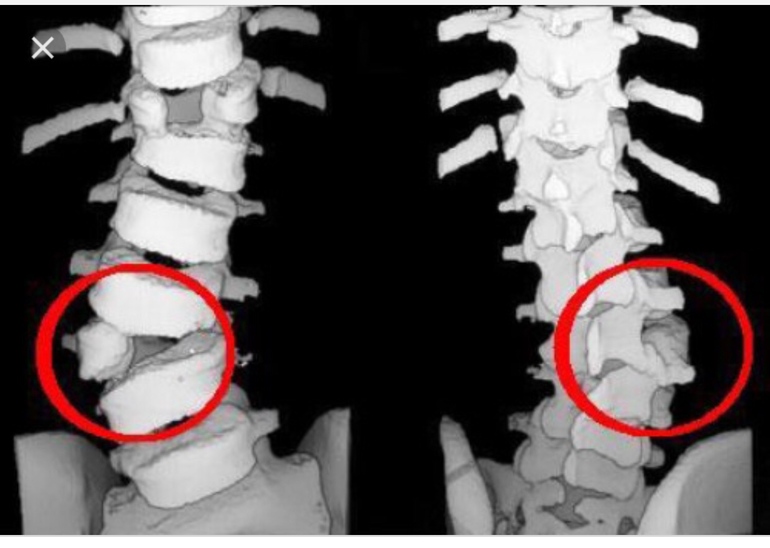
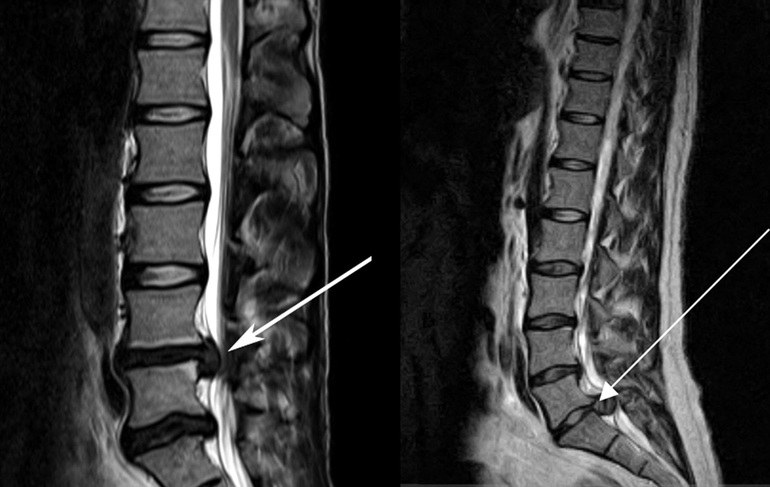
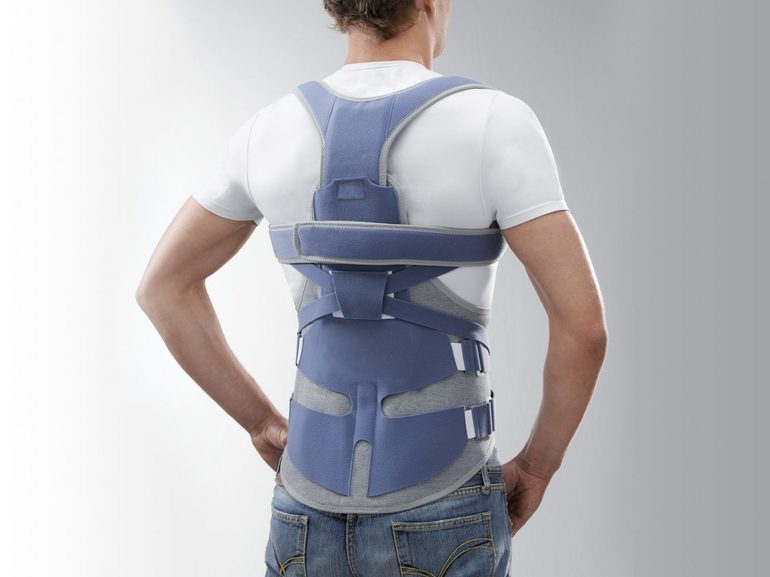
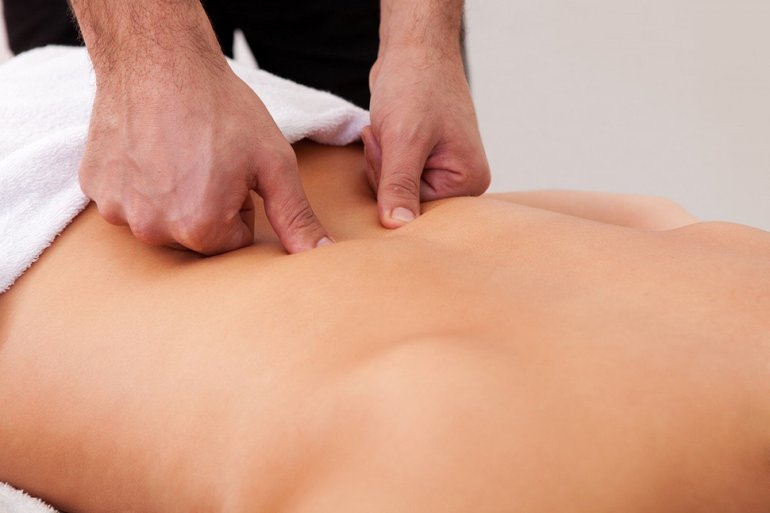
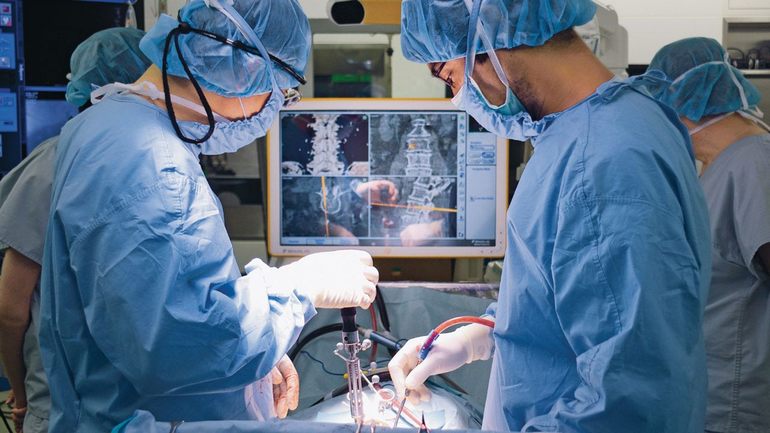
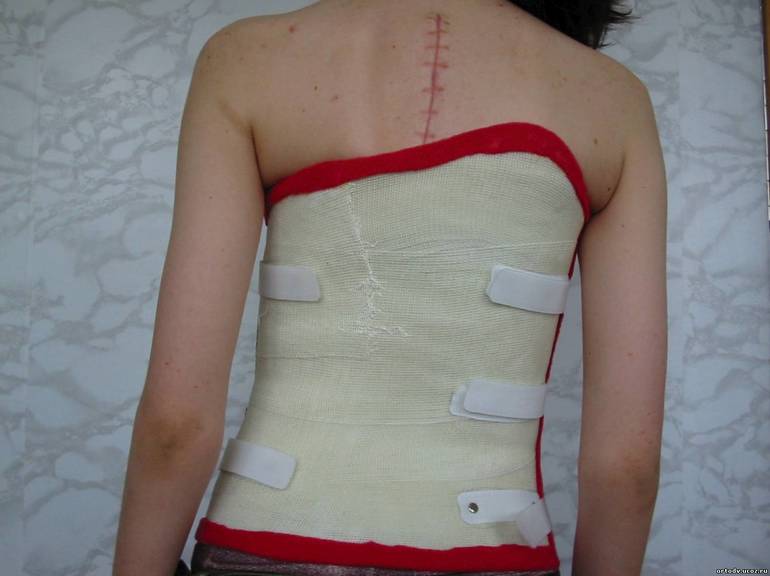












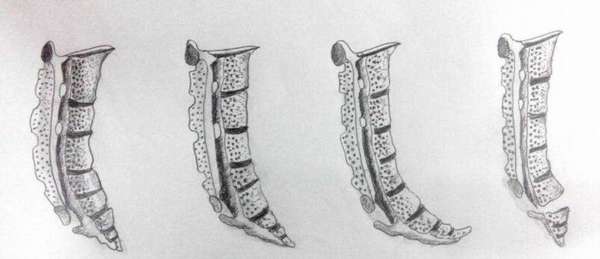

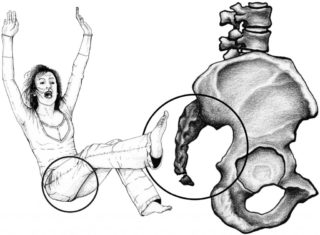
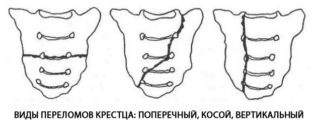 При травмировании копчика можно получить разные повреждения: растяжение и разрыв связок, ушиб, подвывих и вывих, перелом без смещения и с ним. Трещина – явление нередкое. В медицине под этим термином обозначается незаконченный перелом. Он может быть:
При травмировании копчика можно получить разные повреждения: растяжение и разрыв связок, ушиб, подвывих и вывих, перелом без смещения и с ним. Трещина – явление нередкое. В медицине под этим термином обозначается незаконченный перелом. Он может быть: При подозрениях на травму нижнего отдела позвоночника необходимо оказать помощь до приезда врача. Больного нужно уложить в горизонтальное положение таким образом, чтобы область копчика ни с чем не соприкасалась — на бок или на живот. К месту повреждения специалисты рекомендуют приложить лед или холодную грелку. При нестерпимых болях можно дать анальгетик, обязательно записать название и дозировку.
При подозрениях на травму нижнего отдела позвоночника необходимо оказать помощь до приезда врача. Больного нужно уложить в горизонтальное положение таким образом, чтобы область копчика ни с чем не соприкасалась — на бок или на живот. К месту повреждения специалисты рекомендуют приложить лед или холодную грелку. При нестерпимых болях можно дать анальгетик, обязательно записать название и дозировку. После того как острый период закончится, в терапевтическую схему обязательно включается:
После того как острый период закончится, в терапевтическую схему обязательно включается: Умение правильно падать – лучшая профилактика описываемого дефекта. При потере равновесия нельзя валиться на спину. Нужно сгруппироваться и перекатиться. Специалисты советуют тренироваться в домашних условиях, используя мягкие маты.
Умение правильно падать – лучшая профилактика описываемого дефекта. При потере равновесия нельзя валиться на спину. Нужно сгруппироваться и перекатиться. Специалисты советуют тренироваться в домашних условиях, используя мягкие маты.





 Детский церебральный паралич (ДЦП) – сложное заболевание центральной нервной системы, которое развивается во время внутриутробного периода, при родах или в первое время после рождения ребенка. Методика массажа при ДЦП у детей – комплекс мер, направленный на лечение болезни. В случае раннего медицинского вмешательства можно добиться положительных результатов. Правильно проведенные процедуры способны улучшить кровообращение, активизировать обмен веществ, увеличить мышечную массу и настроить адаптационные способности неокрепшего организма.
Детский церебральный паралич (ДЦП) – сложное заболевание центральной нервной системы, которое развивается во время внутриутробного периода, при родах или в первое время после рождения ребенка. Методика массажа при ДЦП у детей – комплекс мер, направленный на лечение болезни. В случае раннего медицинского вмешательства можно добиться положительных результатов. Правильно проведенные процедуры способны улучшить кровообращение, активизировать обмен веществ, увеличить мышечную массу и настроить адаптационные способности неокрепшего организма. Рекомендации:
Рекомендации: Чтобы расслабить и привести мышцы в тонус, а также свести к минимуму порочные позы малыша, выполните следующие упражнения:
Чтобы расслабить и привести мышцы в тонус, а также свести к минимуму порочные позы малыша, выполните следующие упражнения: Сегментарная методика массажа при ДЦП у детей используется для воздействия на плечевые и тазовые мышцы, нижних и верхних конечностей. Для выполнения процедур используйте следующие упражнения:
Сегментарная методика массажа при ДЦП у детей используется для воздействия на плечевые и тазовые мышцы, нижних и верхних конечностей. Для выполнения процедур используйте следующие упражнения: Исходное положение малыша – на животе. Начните упражнения с легкого поглаживания позвоночника (удерживайте расстояние в 2 см). Направьте движения от ягодиц к голове и обратно. Продолжите процедуру, используя массажные движения. Уделите особое внимание лопаточной зоне.
Исходное положение малыша – на животе. Начните упражнения с легкого поглаживания позвоночника (удерживайте расстояние в 2 см). Направьте движения от ягодиц к голове и обратно. Продолжите процедуру, используя массажные движения. Уделите особое внимание лопаточной зоне. Начните детский массаж при ДЦП с поглаживающих движений рук. Между каждым упражнением повторяйте поглаживания. Разотрите ручки круговыми движениями от ладошки к плечу. Слегка разомните плечевую область.
Начните детский массаж при ДЦП с поглаживающих движений рук. Между каждым упражнением повторяйте поглаживания. Разотрите ручки круговыми движениями от ладошки к плечу. Слегка разомните плечевую область. Для ног выполняются точно такие же движения. Положите ребенка на спину. Возьмите правую ногу малыша, выполните несколько поглаживающих движений в сторону паха, не обделяя вниманием бедро и голень. Массаж коленной чашечки выполнять не рекомендуется.
Для ног выполняются точно такие же движения. Положите ребенка на спину. Возьмите правую ногу малыша, выполните несколько поглаживающих движений в сторону паха, не обделяя вниманием бедро и голень. Массаж коленной чашечки выполнять не рекомендуется. Михеева Екатерина
Михеева Екатерина



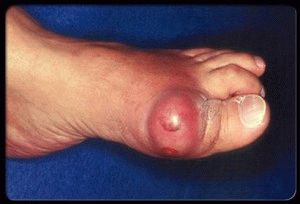
 Совершеннолетие приносит молодым людям не только возможность ощутить себя взрослыми, но и время призыва на воинскую службу. Всем известно, что призывник в обязательном порядке должен проходить полное медицинское обследование, по результатам которого и выноситься решение – годен или не годен молодой человек для армии.
Совершеннолетие приносит молодым людям не только возможность ощутить себя взрослыми, но и время призыва на воинскую службу. Всем известно, что призывник в обязательном порядке должен проходить полное медицинское обследование, по результатам которого и выноситься решение – годен или не годен молодой человек для армии. Артрит, заболевание, имеющее большое количество первопричин и форм. Среди видов данного заболевания, выведенных в «Расписании болезней», пребывают:
Артрит, заболевание, имеющее большое количество первопричин и форм. Среди видов данного заболевания, выведенных в «Расписании болезней», пребывают:



 Совершеннолетие приносит молодым людям не только возможность ощутить себя взрослыми, но и время призыва на воинскую службу. Всем известно, что призывник в обязательном порядке должен проходить полное медицинское обследование, по результатам которого и выноситься решение – годен или не годен молодой человек для армии.
Совершеннолетие приносит молодым людям не только возможность ощутить себя взрослыми, но и время призыва на воинскую службу. Всем известно, что призывник в обязательном порядке должен проходить полное медицинское обследование, по результатам которого и выноситься решение – годен или не годен молодой человек для армии. Артрит, заболевание, имеющее большое количество первопричин и форм. Среди видов данного заболевания, выведенных в «Расписании болезней», пребывают:
Артрит, заболевание, имеющее большое количество первопричин и форм. Среди видов данного заболевания, выведенных в «Расписании болезней», пребывают:
























 Тенденции современной медицины утверждают, что холод имеет лечебные свойства.
Тенденции современной медицины утверждают, что холод имеет лечебные свойства.
 Стоит отметить что терапевтические свойства холода использовали еще наши предки много веков назад.
Стоит отметить что терапевтические свойства холода использовали еще наши предки много веков назад.
 Их особенность состоит в том, что они одновременно могут оказывать два вида воздействия на организм:
Их особенность состоит в том, что они одновременно могут оказывать два вида воздействия на организм: Соблюдение одного температурного режима в аппарате достигается за счет постоянной циркуляции холодной воды через специальный отсек, наполненный льдом.
Соблюдение одного температурного режима в аппарате достигается за счет постоянной циркуляции холодной воды через специальный отсек, наполненный льдом.
 Для такой терапии используют модульные холодовые аппараты, которые состоят из следующих элементов:
Для такой терапии используют модульные холодовые аппараты, которые состоят из следующих элементов:
 Методика эффективна при бурситах.
Методика эффективна при бурситах. Раздробленный лед необходимо сложить в резиновый мешочек для компресса.
Раздробленный лед необходимо сложить в резиновый мешочек для компресса. Тенденции современной медицины утверждают, что холод имеет лечебные свойства.
Тенденции современной медицины утверждают, что холод имеет лечебные свойства.
 Стоит отметить что терапевтические свойства холода использовали еще наши предки много веков назад.
Стоит отметить что терапевтические свойства холода использовали еще наши предки много веков назад.
 Их особенность состоит в том, что они одновременно могут оказывать два вида воздействия на организм:
Их особенность состоит в том, что они одновременно могут оказывать два вида воздействия на организм: Соблюдение одного температурного режима в аппарате достигается за счет постоянной циркуляции холодной воды через специальный отсек, наполненный льдом.
Соблюдение одного температурного режима в аппарате достигается за счет постоянной циркуляции холодной воды через специальный отсек, наполненный льдом.
 Для такой терапии используют модульные холодовые аппараты, которые состоят из следующих элементов:
Для такой терапии используют модульные холодовые аппараты, которые состоят из следующих элементов:












 Переломы хирургической шейки плеча составляют чуть больше пяти процентов от всех переломов. Из за особенностей строения кости и ее функциональных особенностей эта травма может сделать человека инвалидом. Кости плеча ломаются от падения, ударов, в первую очередь у пожилых людей, в большинстве случаев пострадавшими являются женщины. Занимаясь лечебной гимнастикой возможно добиться быстрого восстановления.
Переломы хирургической шейки плеча составляют чуть больше пяти процентов от всех переломов. Из за особенностей строения кости и ее функциональных особенностей эта травма может сделать человека инвалидом. Кости плеча ломаются от падения, ударов, в первую очередь у пожилых людей, в большинстве случаев пострадавшими являются женщины. Занимаясь лечебной гимнастикой возможно добиться быстрого восстановления. Переломы хирургической шейки плечевой кости очень опасны, поскольку возможно кровоизлияние, выздоровление может быть неполным, в будущем возможно нарушение движений. Лечение производится путем репозиции обломков, наложения гипса и последующего наблюдения. Хирургическое вмешательство в основном нужно для правильной репозиции, а это редкость, в большинстве случаев поставить кость в правильное положение получается без операции.
Переломы хирургической шейки плечевой кости очень опасны, поскольку возможно кровоизлияние, выздоровление может быть неполным, в будущем возможно нарушение движений. Лечение производится путем репозиции обломков, наложения гипса и последующего наблюдения. Хирургическое вмешательство в основном нужно для правильной репозиции, а это редкость, в большинстве случаев поставить кость в правильное положение получается без операции. Лечебная гимнастика начинается сразу же после сращения кости, с началом периода реабилитации. Все упражнения должны просматриваться врачом и гимнастическим инструктором. Нужно восстановить естественную амплитуду конечности, лечебная гимнастика и ЛФК уменьшает боль, с помощью активизации обмена веществ ускорются восстановительные процессы после перелома.
Лечебная гимнастика начинается сразу же после сращения кости, с началом периода реабилитации. Все упражнения должны просматриваться врачом и гимнастическим инструктором. Нужно восстановить естественную амплитуду конечности, лечебная гимнастика и ЛФК уменьшает боль, с помощью активизации обмена веществ ускорются восстановительные процессы после перелома. Период от семи до восьми недель считается тренировочным, ведь к этому времени функции хирургической шейки плеча после перелома должны быть восстановлены. Излишних нагрузок нужно избегать, но себя жалеть не стоит. Руку можно поднимать (стоя), вращать, также можно висеть на перекладине, отжиматься от пола, возможно нагружать себя гантелями до пяти килограмм. Укреплять следует ротаторные манжеты и дельтовидную мышцу — основные мышцы, которые двигают плечевым суставом. Нужно заниматься с гимнастической палкой, заведенной за спину, плавать в бассейне удобным стилем.
Период от семи до восьми недель считается тренировочным, ведь к этому времени функции хирургической шейки плеча после перелома должны быть восстановлены. Излишних нагрузок нужно избегать, но себя жалеть не стоит. Руку можно поднимать (стоя), вращать, также можно висеть на перекладине, отжиматься от пола, возможно нагружать себя гантелями до пяти килограмм. Укреплять следует ротаторные манжеты и дельтовидную мышцу — основные мышцы, которые двигают плечевым суставом. Нужно заниматься с гимнастической палкой, заведенной за спину, плавать в бассейне удобным стилем. Кисти на плечах, локти перед лицом, разводим локти. После разведение локтей сделать десять круговых движений.
Кисти на плечах, локти перед лицом, разводим локти. После разведение локтей сделать десять круговых движений. Гимнастическая палка — подъем вверх, через стороны над головой, имитация гребли, имитация рыбалки на поплавок, рыбалки на блесну.
Гимнастическая палка — подъем вверх, через стороны над головой, имитация гребли, имитация рыбалки на поплавок, рыбалки на блесну.

























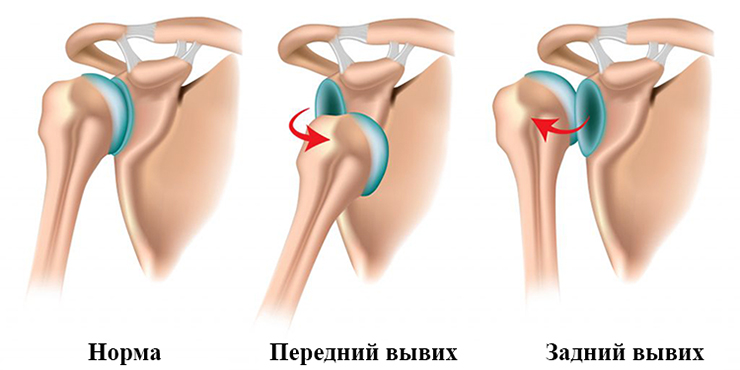





 Загрузка…
Загрузка… 
























