Китайская гимнастика суставная гимнастика: Китайская гимнастика для позвоночника и суставов – Китайская гимнастика для суставов в домашних условиях
Китайская гимнастика для позвоночника и суставов
Китайская гимнастика для суставов — система для оздоровления. Веками разрабатываемый комплекс упражнений помогает снимать мышечное напряжение и улучшать состояние суставов. Основа в укреплении тела и поддержке духовного состояния.

Выполнение упражнений предотвращает развитие заболеваний, замедляет старение. Омолаживающая техника не требует применения специальных средств. Система направлена на обновление человеческого тела естественным путём.
Суставная гимнастика комплекс упражнений
Гимнастика «цигун» — методика, разработанная 6-7 тысяч лет назад. Комплекс простейших упражнений помогает поддержать тело в тонусе. Тренировки по методике похожи на лечебную физкультуру. Но комплекс упражнений направлен на собирание ци — внутренней энергии, и отдыха. Снимается физическое утомление, усталость мышц, тело расслабляется.
Многоуровневая методика включает 4 направления:
- лечебное — применяется для оздоровления тела;
- медитативное — тренировки необходимы для снятия напряжения, отдыха тела;
- профилактическое — предотвращает развитие серьёзных заболеваний позвоночника и суставов;
- боевое — методика применима для изучения восточных единоборств, отвечает за дыхание во время отработки приемов.
Лечебное направление рассчитано на комплексное воздействие:
- восстанавливает кровообращение;
- нормализует давление;
- очищает сосуды;
- снимает напряжение в мышцах;
- благотворно влияет на иммунитет и ЦНС;
- помогает от головной боли.
Цигун выглядит как обычная зарядка с плавными движениями, и включает технику правильного дыхания. Эффективна в первую очередь китайская гимнастика для позвоночника, упражнения направлены на снятие напряжения с мышц.
«Спазмы мышц нарушают здоровые функции тела: важно делать гимнастику, чтобы расслабить тело».
Распространены только три первых направления упражнений. Боевая часть цигун объединена с практиками восточных единоборств.

Правила выполнения
Достижение результатов после применения упражнений ощутимо в первые дни. Но, как и другие тренировки, цигун важно делать правильно.
Основные правила китайской гимнастики:
- Упражнения делать регулярно — в противном случае никакой эффективности достигнуто не будет. Стоит повторять комплекс не менее 3 раз в неделю. Спустя месяц боль покинет область поясницы, спазмы больше не будут поражать ноги, и пройдут ощущения в коленях.
- Упражнения выполняются полностью — никакой выборки делать нельзя. Делая гимнастику только для спины, можно упустить из вида коленные суставы.
- Главное — последовательность! От простейших к сложным упражнениям.
Упражнения не принесут должного эффекта без правильного дыхания. Изучение дыхательной гимнастики стоит на первом месте. С выдохом уходит отрицательная энергия, а со вдохом человек наполняется положительной силой.

«Физические тренировки нужно обязательно сочетать с техникой дыхания!»
Техника дыхания позволяет обеспечить организм кислородом при выполнении упражнений. Цигун станет обычной аэробикой, если не применять дыхательную гимнастику. Используется всего одна треть от объема легких, что не позволяет достаточно насытить организм. В результате физических упражнений человек начинает тяжело дышать, почти задыхаться. Это провоцирует усталость, а не достижение расслабленного состояния.
Основные упражнения
Суставная гимнастика направлена именно на позвоночник и суставы в теле человека. Стоит понимать — цигун будет бесполезен при воспалениях и травмах. Это не полноценное лечение, а поддерживающая методика. Также при проблемах с осанкой, ведущих к образованию горба. Упражнения не принесут вреда при поздних стадиях, напротив — помогут облегчить боль.

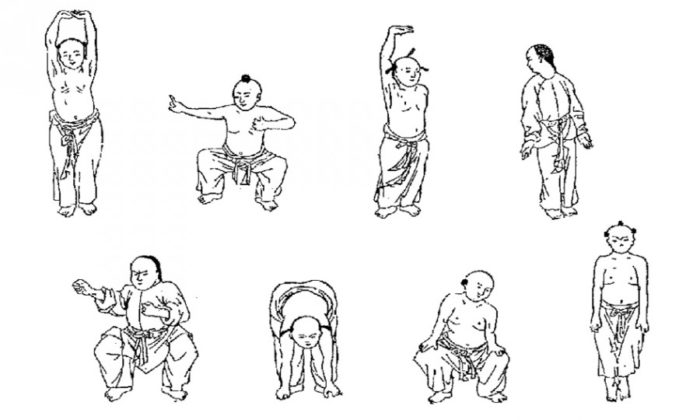
Основные составляющие гимнастики насчитывают 18 типов. Лечение спины и суставов предполагает использования восьми из них:
- Голова наклоняется вниз, до касания подбородком шеи. Руки вытягиваются вдоль, ноги плотно прилегают друг к другу. Плавно наклониться вперед до упора, задержаться в положении и распрямиться.
- Поднимите руки, удерживая их распрямленными на уровне плеч. Медленно развернуться вправо, используя только верх, после повторить при повороте в левую сторону.
- Прижать ноги, сцепить кисти в замок и вытянуть руки над головой. Слегка потянуться, после совершить плавный наклон вперед — тело должно быть горизонтально полу. Продержаться 2-3 секунды в таком положении.
- Медленно наклониться вниз, удерживая ладони раскрытыми — они должны задеть пол.

Исходное положение всегда стоя, колени не сгибать — так достижение эффекта будет быстрее.
- Встать прямо, поддерживая осанку, после поднимать полусогнутые ноги по очереди. Колено обязательно дотянуть до груди, либо подбородка. После медленно разогнуть ногу, полностью выпрямив и опустить на пол.
- Выпрямить руки в разные стороны, после выпрямлять ноги так, чтобы они достали до ладоней. Прекратить при появлении боли в пояснице.
- Кисти рук сомкнуть в замок, завести их за голову. Тело вытягивать вверх — показателем выполнения станет чувство растягивания в позвоночнике. Можно услышать хруст позвонков — это нормально.
- Завести руки за голову, после наклоняться в разные стороны, плавно раскачиваясь на носочках. Но ноги должны остаться прямыми и сведенными. Наклон длится не меньше 3 секунд.
Гимнастика эффективна даже при выполнении в домашних условиях. В основном задействовано туловище и ноги, руки выполняют вспомогательную роль. Занятия подойдут для растяжения позвоночных мышц.

«Поднятие руки»
Комплекс также включают специальные занятия для рук, выполняемые стоя. Они не входят в суставную часть гимнастики, помогая при нарушениях пищеварения.
Следует сделать долгий вдох, одновременно плавно поднимая руки на уровень плечевого пояса. Постепенно руки опускают на выдохе, держа так, словно перед собой придерживается большой мяч. Левую кисть поднимается над головой. Правая кисть опускается таким образом, словно между руками натянута нить.
«Вначале используйте гимнастический шар, чтобы легко запомнить правильное положение рук».

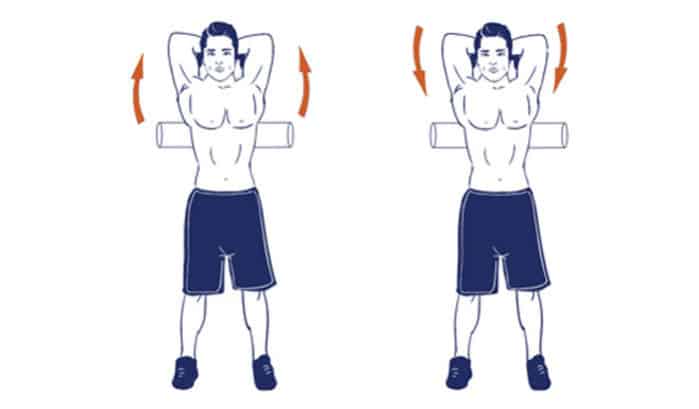
«Расширение грудной клетки»
Не сильно согнутые в коленях ноги, прямая спина. На вдохе разведенные в стороны руки поднимаются на уровень плеч. При дыхании напрячь грудную клетку, а не живот. На выдохе руки сводятся до соприкосновения ладоней. Руки возвращаются в начальную позицию, упражнение повторяется.
«Лодка»
Ноги сгибаются в коленях, выполняется наклон вперед. Руки отводят назад в распрямленном положении, а колени распрямляют. Ногами описывают круг, не отрывая их друг от друга. Руки остаются в том же положении.

Подводим итог
Гимнастика Китая давно доказала эффективность. Положительный момент в том, что её можно выполнять в домашних условиях. Комплекс не требует дополнительного снаряжения — гимнастического коврика или шара. Единственное условие — свободная, не стесняющая движений, одежда. Первые тренировки нужно проводить под присмотром специалиста. Он обучит правильной технике дыхания, поддержит при выполнении упражнений.
Китайская разминка: Универсальная суставная гимнастика
Прекрасный метод повышения энергетики, раскрепощения тела и омоложения организма. Это китайская разминка – универсальная гимнастика для суставов и мышц.
Китайская рпазминка отлично тренирует чувство равновесия, развивает вестибулярный аппарат, помогает снять лишнее напряжение. Может использоваться как в виде отдельной практики, так и в качестве разминки перед физическими нагрузками. Отменное средство снятия утренней вялости, особенно на оздоровительных голоданиях. Рекомендуется к каждодневному применению или хотя бы 2-3 раза в неделю. По времени китайская разминка занимает 10-15 минут. Другое название: энергетическая зарядка.
Китайская разминка или Энергетическая зарядка
Китайская разминка пошагово
1. Вращение головой
Встаньте прямо, ноги на ширине плеч. Закройте глаза и делайте круговые движения головой. Проделайте 10 вращений, затем, не открывая глаз, быстро сдвиньте ноги вместе и встаньте на носки, вытянув руки вверх и соединив ладони. Постарайтесь сохранить равновесие на 10-15 секунд. Повторите вращения головой в другую сторону.
Подписывайтесь на наш аккаунт в INSTAGRAM!
2. Круговое движение плеч
Вращайте плечи 5 раз вперед и столько же назад. Потом одновременно вращайте одно плечо вперед, а другое назад. Через 5 кругов поменяйте направление.
3. Вращение кистями
Вытяните руки перед собой. Делайте круговые вращения кистями. Локти и плечи старайтесь держать неподвижными. 10 вращений внутрь и столько же наружу.
4. Вращение предплечьями
Вытяните руки перед собой. Делайте круговые вращения предплечьями. Локти и плечи старайтесь держать неподвижными. По 10 кругов внутрь и наружу.
5. Вращение рук
Круговые вращения прямыми руками. Старайтесь обеспечить максимальную амплитуду движения. Постепенно наращивайте скорость вращения. По 15 кругов вперед и назад.
6. Соединение локтей
Поднимите руки над головой. Постарайтесь при этом соединить локти. Через несколько секунд опустите руки. Упражнение повторите 3 раза. Хорошо встряхните руки и ноги. Немного отдохните.
7. Наклоны в стороны
Встаньте прямо. Ноги расположите на две с половиной ширины плеч друг от друга. Руки разведите в стороны. На выдохе начинайте медленно наклоняться влево. Предельно наклонившись вбок, задержите дыхание. Замрите в этом положении на 15-20 секунд. Выпрямляясь, делайте медленный вдох. Повторите упражнение с наклоном вправо.
8. Повороты корпуса
Встаньте прямо, ноги на ширине плеч. Руки сложите перед грудью. На выдохе начинайте плавный поворот всем корпусом вправо. Сопровождайте его движением головы и взгляда. Ступни ног при этом не должны двигаться. Оставайтесь в этом положении 15-20 секунд. Повторите упражнение в другую сторону.
9. Наклон вперед
Исходная позиция остается прежней. На выдохе начинайте наклон корпуса вперед. Прогибайте при этом спину. Взгляд устремлен вверх. Достигнув нижней точки, задержите дыхание. Оставайтесь в этом положении 15-20 секунд.
10. Наклон назад
Ноги на ширине плеч, руки на поясе. На выдохе начинайте наклон корпуса назад. Достигнув крайней точки, задержите дыхание. Тело старайтесь держать расслабленным. Сохраняйте это положение 15-20 секунд. Вернитесь в исходную позицию. Хорошо встряхните руки и ноги. Немного отдохните.
Подписывайтесь на наш канал VIBER!
11. Вращение бедрами
Встаньте прямо, ноги на ширине плеч. Руки сложите лодочкой перед грудью. Начинайте вращение бедрами. Старайтесь, чтобы двигался только таз и бедра. Руки, плечи, ноги и голову стремитесь держать неподвижными. Сделайте по 15 кругов в каждую сторону.
12. Перекаты бедер
Исходная позиция остается прежней. Начинайте движение бедер вбок. При этом слегка перекатывайтесь на ребрах ступней. Тело макисмально расслабьте. Голову и плечи старайтесь держать неподвижными. Сделайте 15-20 мощных и плавных движений. Хорошо встряхните руки и ноги. Немного отдохните.
13. Вращение ступней
Встаньте на одну ногу. Вторая поднята и согнута так, чтобы колено было на уровне пояса. Эта позиция называется «журавль». Начинайте вращение ступней поднятой ноги. Старайтесь стоять прямо, сохраняя равновесие. Вращайте ступню по 10 раз в каждую сторону. Стремитесь делать круг по полной амплитуде. Повторите упражнение с другой ногой.
14. Вращение голеней
Снова примите позицию «журавль». Зафиксируйте ступню в жестком «замке». Носок оттянут, но пальцы загнуты на себя. Проводите вращение голенью от колена до ступни. Колено и бедро старайтесь держать неподвижными. Проведите по 10 вращений в каждую сторону. Поменяйте стойку.
15. Вращение бедер
Снова примите позицию «журавль». Сделайте по 10 вращений бедром в каждую сторону. Старайтесь удерживать равновесие. Повторите упражнение, поменяв ногу. Хорошо встряхните руки и ноги.
16. Приседания
Встаньте прямо, ноги на ширине плеч. Несколько раз резко присядьте, выбрасывая вперед руки. Делайте при этом мощный выдох. Вставая, делайте медленный вдох.
На этом разминка закончена. Упражнения прошли по телу сверху вниз от головы до ног. Признаком хорошей разминки является ощущение прилива тепла к телу, расслабление и раскрепощение мышц.опубликовано econet.ru.
Саша Барей
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Упражнение китайской гимнастики для здоровья суставов
В Китае наука о сохранении здоровья имеет более чем трехтысячелетнюю историю. С древних времен врачи разрабатывали различные методы укрепления и улучшения здоровья без приема лекарств. Благодаря своей практичности, простоте и эффективности при отсутствии побочных эффектов данные методы очень популярны и широко применяются в наши дни не только в самом Китае, но и во многих оздоровительных центрах по всему миру.
Мы расскажем о терапевтических упражнениях для лечения и профилактики суставов рук и ног, а также познакомим вас с практическим выполнением некоторых из них.
Терапевтические упражнения китайской медицины для суставов рук
В наш XXI век нанотехнологий вся работа руками сводится к нажатию кнопочек и клавиш различных приспособлений, в разы упростивших бытовую жизнь. Поэтому зачастую мышцы рук становятся дряблыми, атрофируются и деградируют, причем не с наступлением естественных процессов старения, а гораздо раньше. В погоне за внешним видом мы забываем, что не количество мышечной массы и не уход за кожей способствуют здоровью рук.
Казалось бы, еще несколько десятилетий назад болезни суставов были связаны с возрастными факторами. К примеру, хронические болезни, вызванные потерей подвижности в плечевых суставах, называли не иначе как «50-летними плечами», или «застывшими (замерзшими) плечами». В настоящее же время, согласно статистическим данным Всемирной организации здравоохранения, наблюдается резкое омоложение болезней. Врачей уже не удивляют случаи развития артритов и артрозов у детей и молодежи.
Естественно, что причины возникновения болезней различаются по своей этиологии, но все специалисты в основном едины во мнении, что именно малоподвижный образ жизни (гиподинамия) является самым провоцирующим фактором деградации суставов. Почему же наши руки так уязвимы? Это происходит не только из-за сложности и неповторимости некоторых суставов и мышечного строения, не только из-за специфичности двигательной функции, но и из-за некоторых заблуждений, которые не чужды даже профессионалам — лечащим врачам.
Мы привыкли устранять любые проблемы, связанные с суставами, медикаментозным способом. Конечно же, чтобы снять острую или хроническую боль, легче глотнуть таблетки и оставить сустав в покое. Мы забываем, а иногда и не знаем, что любая обездвиженность или блокада обезболивающими средствами, устраняющая чувствительность мышц при движении, наносят непоправимый ущерб суставам, так как способствуют атрофии мышц.
Человек попадает в замкнутый круг: чем меньше он двигается, тем больше возникает проблем в опорно-двигательном аппарате; но чем больший дискомфорт вызывают движения, тем меньше хочется двигаться.
Вспомним уроки анатомии: наши суставы могут осуществлять движения только благодаря эффективной работе мышечно-связочного аппарата, именно способность мышечной ткани сокращаться и расслабляться, крепость и эластичность связок и сухожилий двигают суставы. Но чтобы сам мышечно-связочный аппарат не давал сбоев, он должен обильно снабжаться кровью. Приток же свежей крови, несущей клеткам кислород и питание, осуществим только при активном движении человека.
Малоподвижное состояние верхних конечностей при отсутствии физических упражнений уменьшает циркуляцию крови, их питание становится недостаточным, нарушается водно-солевой обмен в тканях, и как итог — мышцы атрофируются, связки и сухожилия ослабевают, весь этот так называемый крепежный материал перестает поддерживать суставы, они же, в свою очередь, начинают медленно, но верно разрушаться.
Плохая новость заключается в том, что процессы деградации на этом не остановятся. Учитывая, что всё в нашем теле взаимосвязано и вовлечено в общий круг кровообращения, разрушению подвергнутся многие жизненно важные органы, а учитывая, например, тесную связь верхнеплечевого пояса с шейным отделом позвоночника, наш мозг — уникальный компьютер, аналогов которому нет в Природе, — начнет недополучать кислород, переносимый кровью, что чревато совсем уж большими проблемами.
И вот еще почему так важно сохранять здоровье рук. Согласно традиционной китайской медицине, вдоль рук проходят важнейшие меридианы — легких, толстого и тонкого кишечника, сердца и перикарда. Укрепление здоровья рук позволяет наладить их эффективную работу,будет препятствовать возникновению заболеваний в перечисленных органах, даст возможность живительной энергии ци и крови беспрепятственно течь по меридианам.
А теперь — хорошая новость.
В арсенале традиционной китайской медицины существует немало методов, способствующих сохранению здоровья суставов рук. Эти методы веками трансформировались и бережно передавались из поколения в поколение. Лучшие из них мы предлагаем вашему вниманию в уникальном видеокурсе «3 Лучших Комплекса Упражнений Цигун И Яншен Для Здоровья Вашей Спины И Суставов».
А для того , чтобы вы (точнее ваши руки) получили мгновенную пользу от чтения этой статьи, прервите на несколько минут чтение и прямо сейчас выполните одно замечательное упражнение, просто следуя инструкциям ниже (попробовав хотя бы раз, вы полюбите его и станете делать постоянно). Оно называется
«Полет рук как крыльев»
Исходное положение: ноги врозь, расстояние между стопами — 1–1,5 ширины плеч. Плечи расслаблены, руки в свободном положении. Взгляд направлен вперед (шаг 1).
1. Согнуть руки в локтях и отвести их назад-вверх. Взгляд направлен на левый локоть (фото шаг 2, 3).
2. Не останавливая движение, вывести руки вперед, локти направлены вверх, кисти рук обращены друг к другу тыльными сторонами. Взгляд направлен на левый локоть (шаг 4).
3. Кисти рук поднять вверх на уровень переносицы и выполнить движение обеими руками вниз. Взгляд направлен вперед (шаг 5, 6).
4. Вернуться в исходное положение.
5. Согнуть руки в локтях и отвести их назад-вверх. Взгляд направлен на правый локоть.
6. Не останавливая движение, вывести руки вперед, локти направлены вверх, кисти рук обращены друг к другу тыльными сторонами. Взгляд направлен на правый локоть.
7. Кисти рук поднять вверх на уровень переносицы и выполнить движение обеими руками вниз. Взгляд направлен вперед.
8. Вернуться в исходное положение.
Выполнить упражнение 8 раз.

Упражнение “Полет рук как крыльев”. Шаги 1, 2, 3

Упражнение “Полет рук как крыльев”. Шаги 4, 5, 6
Регулярно выполняйте его, и вы сможете увеличить подвижность в суставах рук, предотвратить их деформацию, раннее старение, возникновение многих болезней (или ускорите лечение уже имеющихся: таких, как «замороженные плечи», плечелопаточный периартрит, «болезни художника», «локоть теннисиста», «локоть пловца», запястный туннельный синдром, артриты, артрозы и так далее).
Оно поможет:
- Уменьшить давление на нервные окончания и таким образом снять напряжение, скованность и спазмы мышц, вызванных длительными фиксированными положениями, связанными с профессиональной деятельностью; улучшить циркуляцию крови и беспрепятственное течение энергии по каналам меридианов рук;
- Увеличить эластичность связок, сделать их и сухожилия более прочными на разрыв, благодаря чему возрастет диапазон движений в суставах и снизится риск повреждения тканей;
- Повысить тонус мускулатуры, силу и выносливость, увеличить запасы энергии в мышцах рук, что снизит риск повреждения при любых нестандартных движениях, рывках, подъемах тяжести;
- Увеличить выработку синовиальной жидкости, питающей и смазывающей соприкасающиеся хрящи, что, в свою очередь, уменьшит их трение, а значит, и износ;
- Ускорить процессы вывода шлаков, что, в свою очередь, снизит риск возникновения воспалительных процессов и застойных явлений;
- Увеличение двигательной функции рук позволит улучшить движение крови по сосудам, движение жидкости в межклеточном пространстве, движение лимфы по лимфатическим сосудам, движение нервного импульса по нервному волокну, что позитивно скажется на работе верхнего отдела позвоночника и, соответственно, на мозговой деятельности.
- И не стоит забывать, что сильный плечевой сустав стабилизирует мышцы спины и груди. И, конечно же, поможет женщинам улуч шить внешний облик рук, подтянуть кожу, бороться с целлюлитом, добиться красивой линии плеч и улучшить осанку.
Уникальность упражнения “Полет рук как крыльев” заключается в том, что его практика в большей степени, помимо укрепления расположенных на поверхности крупных мышц, так или иначе задействованных в повседневной жизни, заставляет включаться в работу глубинные мелкие мышечные группы, от правильного функционирования которых зависит здоровье суставов рук, но которые в силу бездействия человека со временем подвергаются риску атрофирования, что в конечном итоге неминуемо приведет к разрушению суставов.
Чтобы ваша практика была эффективной, соблюдайте несколько простых правил: выполняйте подьем рук на вдохе, опускайте руки на выдохе, ни в коем случае не задерживайте дыхание. Дышите естественно и ровно; время и количество повторений напрямую зависят от вашего уровня физической подготовки. На начальном этапе во избежание получения травм сократите количество повторов; амплитуда движения и прилагаемые усилия должны тщательно контролироваться.
Упражнение можно выполнять на рабочем месте, особенно если ваша профессиональная деятельность связана с долговременными фиксированными положениями тела. При наличии серьезных суставных заболеваний, риска возникновения внутренних кровотечений, в послеоперационный период, при получении в прошлом механических травм (вывихи, переломы, разрывы мягких тканей) рекомендуется перед практикой предварительно проконсультироваться с профессиональным врачом. опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
гимнастика китайская для суставов цигун
Лечебная гимнастика Цигун для позвоночника и суставов — видео
Боли в суставах хотя бы иногда встречаются у каждого человека и, как правило, это становится для нас абсолютной неожиданностью и воспринимается как признак приближения старости. Современная фармакология предлагает множество различных кремов и мазей, для того чтобы облегчить боль, но облегчение не уберёт боль насовсем. Рано или поздно она вернётся и снова даст о себе знать.


Гораздо эффективнее будет заняться лечебной гимнастикой Цигун для суставов, ведь с её помощью можно не только избавить себя от болей, но и предотвратить их появление. Вне зависимости от вашего возраста, ряд простых и не требующих усилий упражнений придаст вашему телу лёгкости, а суставам прочности и надёжности, да так, что молодые ещё позавидуют вашему здоровью.
Цигун для суставов и позвоночника
Гимнастика Цигун для суставов была изобретена ещё в Древнем Китае, а над некоторыми упражнениями работали и целители, которые славились тем, что даже безнадёжного пациента могут поставить на ноги в рекордно короткие сроки. Весь комплекс упражнений лежит в основе многих азиатских боевых искусств, так как столь простой и эффективный способ поддерживать свои суставы в хорошей форме заинтересовал многих создателей единоборств. Китайская гимнастика Цигун для суставов за всё время своего существования не потеряла своей эффективности и всё также пользуется огромной популярностью в Китае и других восточных государствах. Благодаря простому комплексу упражнений вы сможете:
• очистить суставы от накопившихся вредных веществ, попадающих туда из печени; • придать суставам былую подвижность и гибкость, не занимаясь при этом растяжкой;
• предотвратить возникновение возможных осложнений в виде артрита или любого другого заболевания.
Цигун для суставов ног
Цигун для суставов ног эффективно помогает избавиться от возникших болей и не требует никакой специальной подготовки. Комплекс простых упражнений эффективно очистит суставы и подарит им лёгкость и гибкость на долгие годы. Цигун для лечения суставов можно делать в любое время и в любом месте, главное выделить несколько свободных минут.
Цигун для суставов рук
Делая упражнения для каких-то конкретных суставов, главное сосредотачивать своё внимание на этом суставе и направлять внутреннюю энергию организма на решение этой проблемы. Медленные плавные движения, которыми так славится Цигун для суставов, позволяют не отвлекаться на происходящее вокруг и полностью сосредоточиться на правильных движениях.
Цигун для коленных суставов
В коленях находятся одни из самых главных суставов в человеческом организме, и именно они чаще всего подвержены различным травмам и болям, из-за которых даже обычная ходьба причиняет боль. Цигун для коленных суставов позволяет эффективно избавиться от болей и предотвратить возможные заболевания.
Полный курс упражнений вы сможете посмотреть здесь:
Китайская гимнастика для позвоночника цигун: упражнения
Цигун – это не просто китайская гимнастика, это целая система культуры и философии, пришедшая из Древнего Китая. Её название складывается из двух иероглифов и в приблизительном переводе означает управление жизненной энергией. На своей родине цигун существует более семи тысяч лет.
Со временем начали образовываться различные направления этой гимнастики. Отдельно появился лечебный цигун, который постепенно разделился еще на несколько узкоспециализированных учений, среди которых существует и особая система цигун для позвоночника.
ВАЖНО ЗНАТЬ! Единственное средство от БОЛЕЙ В СУСТАВАХ, артрита, артроза, остеохондроза и других заболеваний опорно-двигательного аппарата, рекомендованное врачами! Читать далее…
Что такое цигун?
Несмотря на древность, искусство цигун особенно востребовано в современном мире с его бесконечным сидением в офисе, за компьютером, лежанием дома на диване и отсутствием движения. Согласно статистике каждый человек сегодня имеет ту или иную проблему с позвоночником или суставами, и решить их только с помощью лекарственных препаратов практически невозможно.
Кажется, на первый взгляд, что ничего сложного в такой гимнастике для спины нет, ведь в её основе лежит всего три принципа:
- Регуляция дыхания.
- Регуляция движения своего тела.
- Регуляция своего психического состояния.
Другими словами, лечебный эффект цигун складывается из удобного положения тела, правильного дыхания и умения сосредотачиваться на своих ощущениях. Однако простым это кажется только на первый взгляд. Сложность заключается в том, что нельзя учиться воплощать сначала один какой-то принцип, а затем все остальные. Выполняя каждое упражнение цигун надо уметь сочетать их все.
Выполняя упражнения для спины, вы должны занять удобную позицию, выровнять дыхание и сосредоточиться на циркуляции жизненной энергии. Только при соблюдении этих трех условий гимнастика цигун для позвоночника будет оказывать своё лечебное действие. Начинающим иногда трудно выработать необходимую концентрацию, но чем дольше вы будете заниматься, тем легче получиться сосредотачиваться.
Кому подходит?
Главное достоинство цигун для позвоночника – исключение высоких физических нагрузок. Большинство упражнения, особенно для начального уровня, просты и понятны в исполнении. Благодаря этому, такая гимнастика подходит практически каждому. Все движения требуют неторопливого темпа, отсутствия напряжения не только телесного, но и духовного и сосредоточенности на положительных эмоциях. Заниматься ею можно:
- Людям любого, в том числе и преклонного возраста.
- Тем, кто страдает ограниченной подвижностью суставов.
- Людям с сердечно-сосудистыми заболеваниями.
- Независимо от уровня физической подготовки.
Что же касается показаний, то помочь такая гимнастика способна при множестве различных состояний. Причем использоваться она может не только в качестве профилактики, но и включаться в схемы лечения таких проблем, как:
- Повреждения позвоночника и суставов, вызванные травмами или возрастными изменениями.
- Восстановление после операций и травм.
- Нарушения осанки, независимо от их вида.
- Воспаления и дегенеративные патологии суставов, независимо от причин их вызвавших.
- Скованность в суставах, спровоцированная офисно-диванным образом жизни.
Противопоказания
Абсолютных противопоказаний гимнастика цигун для позвоночника не имеет. Однако существует ряд ситуаций, когда делать упражнения для спины можно только под присмотром инструктора и после консультации врача. К таким состояниям относятся:
- Заболевания, связанные с нестабильностью суставов и позвонков.
- Тяжелые степени деформации суставов или позвоночника, сопровождающиеся нарушением формы грудной клетки и сдавливанием внутренних органов.
- Период после травм позвоночника или перенесённых операций.
- Период реабилитации после протезирования или пластики позвоночника и суставов.
В этих случаях комплекс упражнений цигун для позвоночника и суставов будет подбираться индивидуально и включать в себя упражнения со сниженной степенью нагрузок.
Правила занятий
Основные упражнения гимнастики для спины и суставов довольно просты и не потребуют от вас никаких особых навыков или физической подготовки. Однако прежде чем взяться за их выполнение стоит запомнить несколько правил:
- Перед выполнением упражнения воздержитесь от еды, между этими двумя событиями должно пройти минимум 1,5 часа.
- Лучше выполнять упражнения для спины и суставов на свежем воздухе, так как насыщение крови кислородом повысит их эффективность. Если же выйти на улицу возможности нет, то обязательно хорошо проветрите помещение перед началом.
- Для занятий используйте свободную, не мешающую движениям одежду, лучше из натуральных тканей.
- Во время гимнастики контролируйте дыхание и сердцебиение. Их учащение служит сигналом того, что вы прилагаете ненужные усилия или слишком спешите. В этом случае остановитесь, восстановите дыхание и пульс, а потом вернитесь к выполнению цигун.
- Делать упражнения нужно в медленном темпе с постепенным увеличением нагрузок.
Выполнения упражнений не должны вызывать боли, дискомфорт в суставах. Их появление свидетельствует о том, что упражнение для вас слишком сложное и к нему стоит вернуться через некоторое время, когда позвоночник и мышцы спины окрепнут.
Базовый комплекс
В гимнастике цигун для спины довольно много упражнений и рассчитаны они на разную подготовку, возраст и состояние позвоночника. Но существует базовый комплекс, который направлен на восстановление оптимального состояния позвоночника и суставов и может использоваться в большинстве случаев. Итак:
- Встаньте прямо, так чтобы ступни были вместе, а руки сцеплены в замок впереди и опущены вниз. Поднимайте сцепленные руки вверх над головой и одновременно тянитесь за ними, поднимаясь на носочки. Затем, вернитесь к исходному положению. Дыхание, как и сами движения, должно быть медленным и ритмичным. Повторите пять раз.
- Стойка такая же, но руки слегка согнуты в локтях и сцеплены в замок над головой. Верхней частью корпуса нужно совершать покачивания влево и вправо, медленно, не прилагая к этому усилий, как бы по инерции. При этом, не задерживаясь в начальном положении. Движения должны напоминать колебания маятника в часах. В крайней точке нужно задержаться на две-три секунды. Общее время упражнения две минуты. Затем повторить то же самое, но уже в стойке со слегка согнутыми в коленях ногами.
- В прямой стойке с руками на поясе потянитесь подбородком вперед, до ощущения приятного напряжения в мышцах шеи. Задержитесь на две-три секунды в крайней точке, а затем также потянуться затылком назад. Повторить шесть раз.
- В прямой стойке с согнутыми в локтях и поднятыми над головой руками делайте наклоны, так же как и во втором упражнении, но теперь выпрямляя руки при наклоне и опять сгибая их, когда возвращаетесь в исходное положение. При выпрямлении рук нужно прочувствовать приятное напряжение мышц спины. Время упражнения – две минуты.
- В прямой стойке и со сцепленными наверху в замок руками сделайте поворот корпуса насколько хватит гибкости, при этом вытягивая руки в сторону. Помните, что упражнения не должны доставлять никаких неприятных ощущений и выполняться без напряжения. Повторите шесть раз, затем проделайте то же самое еще шесть раз, но уже с поворотом шеи.
Этот комплекс упражнений является самым простым и доступным. Гимнастика цигун включает в себя множество разнообразных вариантов, из которых можно подобрать идеально вам подходящий. Начав с простых упражнений, вы постепенно сможете перейти на более высокий и сложный уровень, а занимаясь постоянно, на долгие годы избавитесь от проблем с позвоночником и суставами.
Лечебная гимнастика цигун для суставов | Видео упражнения
Удивительная культура загадочного Китая манит мистическими древними учениями, одним из которых является цигун. Лечебная гимнастика цигун на протяжении тысячелетий помогала поддерживать гармоничный баланс телесного и духовного здоровья адептов.
Для нас более привычным является понятие ци, как энергии циркулирующей в нашем теле. Медленные пасы руками приводят в движение невидимые потоки, помогая практикующим восстанавливать здоровье и предотвращать развитие болезней, исходящих из энергетического поля. Так чем же лечебная гимнастика цигун может помочь суставам? Какое воздействие оказывает она на грубый физический мир?
Под цигун понимают как простейшие дыхательные упражнения для начинающих, так и сложные для понимания комплексы, направленные на гармонизацию ци и приведение человека к медитативному состоянию. Спектр применения этой системы от лечения физических болезней до достижения гармонии в душе. Каждый может найти для себя нечто полезное. Лечебная гимнастика цигун – это системная практика. Перерывы в занятиях или перенапряжение для ускорения результата крайне нежелательны. Восток – дело тонкое и не терпит спешки.
Фильм, который вы увидите, содержит подробные инструкции к выполнению каждого упражнения. В нем демонстрируется лечебная гимнастика цигун для суставов. Упражнения простые и не требуют много места для выполнения. Помните о главном правиле любого действия – не навреди! Внимательно слушайте комментарии и следите за тренером.
Цигун: упражнения для суставов (ФОТО)
Как часто при болях в суставах, спине, пояснице мы начинаем принимать таблетки! А ведь избавиться от многих проблем со здоровьем, например, артрита, можно при помощи несложной гимнастики — комплекса упражнений лечебного цигуна «Синг шен джуан».
Комплекс упражнений цигуна «Синг шен джуан» (Xing shen zhuan) направлен на оздоровление позвоночника и всех суставов, улучшение кровоснабжения внутренних органов и головного мозга, увеличение жизненной силы, снижение стресса и усталости.
«Преимущество этого комплекса в том, что он начального уровня. То есть не требует специальной физической подготовки и подойдет абсолютно всем», — говорит Ли Минь, мастер цигуна, тайцзицюань и ушу Центра китайской культуры «Хэдао».
Эта гимнастика особенно рекомендована при сколиозе, остеохондрозе, искривлении осанки, а также при повышенном артериальном давлении, мигрени и многих других проблемах. Она хороша для расслабления и позволяет сбалансировать ум и эмоции.
«Делая упражнение на определенную часть позвоночника или конкретные суставы, направляйте все свои мысли и энергию именно туда. Так вы проработаете отдельную зону максимально», — советует Ли Минь. Движения мастер рекомендует выполнять медленно и плавно, без рывков, дышать ровно. По ощущениям фазу напряжения в теле должна сменять фаза расслабления.
Комплекс упражнений цигуна «Синг шен джуан»
Цигун: упражнения для шеи
Встаньте ровно, ноги на ширине плеч, руки поставьте на пояс. Макушкой тянитесь вверх, старайтесь вытягивать, удлинять позвоночник. Аккуратно опустите подбородок к груди, затем отведите затылок назад. Первые несколько раз делайте это движение с небольшой амплитудой, чтобы расслабить мышцы шеи. Затем увеличивайте амплитуду, задействовав и плечевой отдел позвоночника. Повторите движение 9 раз.
Встаньте ровно, ноги на ширине плеч, руки на поясе. Макушкой тянитесь вверх, вытягивайте, удлиняйте позвоночник. Осторожно опустите подбородок к груди, как будто пытаетесь поднырнуть, затем, вытягивая шею, потянитесь за макушкой назад. У вас должно быть ощущение, что подбородком вы рисуете круг. Повторите 9 раз.
Из того же исходного положения тянитесь затылком максимально вверх и медленно рисуйте им восьмерку, прорабатывая все семь позвонков шейного отдела позвоночника. Начертите 9 таких восьмерок.
Встаньте ровно, ноги на ширине плеч, руки опустите вдоль тела. Поднимите ладони вверх перед корпусом, плавно разведите их в стороны. Сделайте несколько волнообразных движений ладонями.
Затем, немного согнув локти, сведите лопатки так сильно, как можете. Затылок при этом отведите назад. Расслабьтесь, вернувшись в предыдущее положение. Повторите 3 раза. В конце упражнения выполните волнообразное движение, максимально задействовав руки и плечи.
Цигун: упражнение для рук и пальцев
Встаньте ровно, ноги на ширине плеч, руки разведите в стороны. Поднимите пальцы рук вверх, создавая напряжение в ладонях. Не расслабляя ладони, сведите лопатки, вернитесь в исходное положение. Повторите 3 раза. Сохраняя напряжение в ладонях, разведите пальцы и соберите их. Затем соберите пальцы рук вместе, направив их вниз. Согните мизинец, безымянный, средний и указательный пальцы и соедините их с большим. Раскройте ладони, сохраняя напряжение. Расслабьте руки волнообразным движением, как и в предыдущем упражнении.
Цигун: упражнения для грудного отдела позвоночника
Встаньте ровно, ноги на ширине плеч, ладони положите на ребра. Скрутите грудную клетку относительно таза влево максимально далеко, вернитесь в исходное положение и повторите движение в правую сторону. Повторите 3 раза.
Встаньте ровно, ноги на ширине плеч, руки поднимите перед собой на уровне плеч, они должны образовать круг. Вытягивая позвоночник, уводите грудную клетку влево и вверх. Когда понимаете, что достигли максимально возможной точки, направляйте грудную клетку вправо и вверх. У вас должно быть ощущение, что рисуете грудной клеткой восьмерку. Повторите 3 раза.
Встаньте ровно, ноги на ширине плеч, руки поднимите вверх. Постепенно, позвонок за позвонком, опускайтесь вниз до тех пор, пока руками не коснетесь пола. В этом упражнении важно, чтобы руки всегда тянулись вперед по касательной, чтобы вытяжение позвоночника совершалось по кругу. Создается ощущение, будто руки вместе с корпусом охватывают большой мяч. Оставаясь в этом положении, скрутите корпус относительно таза влево и вправо.
Затем, положив ладони на пол, постарайтесь максимально сильно подвести грудную клетку и лоб к коленям и наоборот выгнитесь, подняв макушку вверх. После этого плавно поднимайтесь, прорабатывая каждый позвонок. В завершении упражнения сделайте волнообразное движение всем телом. Повторите 3 раза.
Цигун: упражнения для тазового отдела позвоночника
Разведите стопы широко, согните колени максимально сильно, ладони поставьте на пояс. В этом положении выполните 9 круговых движений копчиком влево и 9 вправо.
Повторите такие же круговые движения в менее глубоком приседании.
Цигун: упражнение для суставов ног и всего позвоночника
Встаньте ровно, стопы поставьте шире плеч, носки разведите в стороны. Поднимите руки перед корпусом вверх, затем разведите их в стороны и медленно опуститесь в глубокое приседание, ладони при этом соедините внизу. Расположите соединенные ладони пальцами вверх перед корпусом и выполните грудной клеткой восьмерку. Повторите 3 раза.
Встаньте ровно, стопы поставьте шире плеч, носки направьте внутрь, колени согните. Руки скруглите и выведите вперед. Корпус при этом наклоните вперед. Немного прогнитесь в пояснице. Не разгибая колен, отведите корпус назад, раскрыв руки в стороны. Повторите 3 раза.
Цигун: упражнение для всех суставов ног
Встаньте ровно, ноги вместе, колени немного согните, ладони поставьте на пояс. Отклонитесь корпусом назад так, чтобы почувствовать напряжение в коленях. Макушкой тянитесь вверх. Задержитесь в этом положении на 3-5 минут.
Цигун: упражнения для суставов голеностопа
Встаньте ровно, ноги на ширине плеч, руки на поясе. Согните левое колено и поднимите его до параллели бедра с полом. Вытяните носок, затем пятку, повторите 3 раза. Затем сделайте круговое движение стопой по 3 раза вправо и влево и повторите все для правой ноги.
То же самое сделайте, вытянув ногу вперед
Выполняйте комплекс упражнений цигуна «Синг шен джуан» ежедневно утром и вечером, и ваш позвоночник станет сильным и гибким, осанка красивой, а суставы здоровыми!
Хотите заниматься цигун онлайн?
В фитнес-видеотеке «ЖИВИ!» вы найдете все выпуски программы «Цигун» с Владом Маркиным.
Противопоказания цигун
Несущая здоровье людям, древняя китайская гимнастика цигун показана людям любого возраста, начиная с 14 лет. Она помогает накапливать энергию, изменяет её циркуляцию внутри организма, осуществляет энергетическую чистку. И, как следствие, укрепляет и защищает здоровье.
Существует гимнастика цигун для позвоночника, дыхательная, для глаз, для похудения, для суставов, гимнастика от близорукости. Избавляя человека от нервного напряжения и возвращая душевное спокойствие, она восстанавливает работоспособность, обеспечивает профилактику болезней, а в отдельных случаях и избавляет от многих недугов.Жёстких противопоказаний у цигун очень мало. По сути, это шизофрения и гипертония в стадии обострения. К ним же можно отнести гнойничковые высыпания на коже, кровотечения и сильные обострения каких-либо психических или воспалительных заболеваний. Тем не менее, имеются постоянные противопоказания для тех, кто хочет освоить китайскую гимнастику цигун самостоятельно. Это, прежде всего —
болезни сердца, а именно:
- мерцательная аритмия, некомпенсированные пороки, аневризма аорты, пароксизмальная тахикардия и дистрофия миокарда
- болезни опорно-двигательного аппарата
- заболевания крови
- нейроинфекции
- некоторые сильные повреждения позвоночника и сложные черепно-мозговые травмы
- злокачественные опухоли.
Однако, если занятия гимнастикой цигун проходят под руководством Мастера, после беседы и обсуждения проблемы, с его согласия занятия при этих заболеваниях возможны в щадящем режиме.
К временным противопоказаниям относятся:
- постоянный приём большого количества лекарств
- хронические заболевания — при их обострении
период после операций - усталость (физическая) и физическая тяжёлая работа
- переохлаждение или перегрев
- повышение или понижение температуры тела
- серьёзные занятия спортом (параллельно)
- переполненный желудок
- только спустя 4 часа после парной
В то время, когда человек не находит возможности заниматься с профессионалом, специалисты по китайским методикам иногда отмечают чрезмерное накопление в голове человека энергии «ци». Девитация от «deviatio» — отклонение ( с латинского) возникает от того, что нарушается динамика передвижения жизненной энергии. Вялость, сонливость или бессонница, головная боль или стеснение в груди — вот их основные признаки. В более сложном случае может возникнуть дезорганизация психики человека, сопровождающаяся ложными галлюцинациями, иллюзиями и ощущениями нереальности.
Здесь поможет консультация специалиста, а именно цигун-терапевта.
Применение китайской гимнастики цигун для поддержания здоровья позвоночника
Рассмотрим уникальный методический комплекс, позволяющий вылечить спинные заболевания — цигун.
Эти упражнения направлены на лечение, профилактику болезней позвоночника, а также на восстановление организма после лечебных мероприятий.
Говоря о заболеваниях спины, обычно подразумеваются деформации и разрушительные процессы в позвоночнике.
Позвоночный столб — основа опорно-двигательного аппарата, если он будет больным, ограничится двигательная активность, человек будет испытывать болезненные ощущения.
Содержание
Цигун позволяет избавиться от проблем со спиной либо предупредить их. Все упражнения направлены на бережное восстановление здоровья и профилактику позвоночных заболеваний.
Для чего нужна гимнастика цигун
Даже самое «жесткое», негибкое и неспортивное тело можно разработать так, что оно станет лёгким и пластичным.
Чтобы достичь такого эффекта, необходимо изменить все свои принципиальные взгляды на физическую работу с мышечной и костной системой тела.
Необходимо научиться максимальной концентрации и выполнять упражнения очень внимательно. При переходе из одного положения в другое, усилия должны прилагаться минимальные.
Цигун — необыкновенно эффективная китайская гимнастика, позволяющая добиться максимальной расслабленности мышц, вылечить грыжи, остеохондроз и сколиоз, раскрыть суставы, придать телу большую подвижность, выровнять осанку, наладить кровоснабжение и укрепить сухожилия.
Рассмотрим чем полезна гимнастика цигун в конкретных случаях.
Если вы ведёте сидячий образ жизни
Большее количество рабочего времени вы проводите, сидя за компьютером в офисном помещении? По дороге «дом-работа-дом» добираетесь опять же сидя: в автомобиле или общественном транспорте?
Это значит, что вашему телу чужда большая двигательная активность, и оно постоянно находится в неудобном положении.
Постоянно ощущаете затёкшие мышцы, испытываете желание размять плечи, шею?
Пришло время подумать о здоровье своего позвоночника.
Гимнастика цигун позволит максимально раскрыть суставы и значительно улучшить кровоснабжение во всём теле, что благотворно скажется на работе мозга: он сможет работать в течение долгого времени и не переутомляться.
Не жалейте времени на упражнения — благодаря методике цигун вы восстановите своё здоровье, наберётесь сил, многократно увеличите работоспособность.
Если у вас от природы плохая осанка
Если единственным способом, которым вы пытаетесь исправить сутулость, являются периодические распрямления спины, вы никогда не избавитель от недуга.
Чтобы качественно проработать мышцы, просто необходимо выделить время на занятия гимнастикой цигун.
Уже через несколько первых занятий вы ощутите лёгкость и свободу в некогда зажатой части позвоночного столба, отлично укрепите мышцы и сухожилия, поддерживающие спину.
Постепенно ваша осанка станет просто идеальной, примет естественную и грациозную форму, вне зависимости от того, в каком положении ваше тело находится в пространстве.
Лечение заболеваний позвоночника и суставов
Заболевания опорно-двигательного аппарата: боли в суставах, пояснице, люмбаго, остеохондроз, сколиоз и грыжи встречаются всё чаще не только у стариков, но и у совсем юных девушек и парней.
Лечение таких заболеваний требует очень быстрой реакции: состояние больного с каждым днём ухудшается в геометрической прогрессии, вплоть до необходимости операционного вмешательства.
Чтобы ускорить лечение и устранить негативные последствия заболеваний и нужна гимнастика цигун. Выполнение предлагаемых методикой упражнений не требует особой физподготовки.
Воздерживаться от гимнастики нужно только людям во время острых болезненных состояний.
Травмы
Тело может потерять подвижность вследствие механических повреждений.
Из-за травм мышцы, поддерживающие спину, будут находиться в постоянном напряжённом состоянии.
Именно поэтому их необходимо прорабатывать с помощью гимнастики цигун.
Предлагаемый цигун комплекс упражнений хорош в целях восстановления естественной подвижности тела и нейтрализации посттравматических последствий.
Цигун — отличная альтернатива активным видам спорта, если здоровье из-за перенесённых травм не позволяет ими заниматься.
Возрастные изменения
Даже если в молодости вы обладали идеальной осанкой и могли похвастаться здоровым позвоночником, не исключено, что в старости проблемы со спиной всё же появятся.
Сила тяжести — вещь такая: сухожилия и мышцы ослабляются, небольшие прогибы позвоночного столба усугубляются, пациент испытывает дискомфорт и даже боль. Всё это — признаки так называемой «старческой» сутулости.
Цигун помогает избежать подобного исхода событий.
И чем раньше вы приступите к занятиям, тем проще будет восстановить молодость тела, поддерживая его в хорошем, здоровом состоянии.
К тому же упражнения настольно мягкие и при том эффективные, что ими можно заниматься в любом возрасте, не опасаясь негативной реакции организма.
Как влияет китайская гимнастика на позвоночник
Гимнастика цигун комплексно воздействует на организм, позволяя добиться впечатляющих результатов:
- исправить осанку: избавиться от сутулости и искривления;
- избавиться от ощущения «затёкших» мышц;
- улучшить состояние больного при заболеваниях позвоночника: снять болезненные ощущения, устранить дискомфорт;
- исправить «старческую сутулость»;
- снять напряжение с мышц, поддерживающих спину в прямом положении;
- устранить последствия травм.
При всём списке полезных воздействий, цигун — это ещё и очень лёгкий комплекс, выполнять который может человек любого возраста, физической формы, пола и веса.
Особенности выполнения упражнений
Чтобы добиться наиболее впечатляющих результатов, необходимо придерживаться некоторых правил гимнастики цигун.
- Максимальное расслабление. Важно научиться расслабляться так, чтобы каждая клеточка тела находилась в спокойном состоянии.
- Правильное дыхание. Китайские целители справедливо полагали, что верное дыхание — основа гимнастики, позволяющая добиться максимально верного распределения энергетических центров.
- Концентрация. Вы должны прочувствовать как и для чего делается каждое упражнение.
Это три кита, на которых построена вся система цигун.
Здоровье спины
По отзывам пациентов, гимнастика цигун даёт просто невероятные результаты для здоровья спины. И неудивительно — китайская медицина славится своим внимательным отношением к каждой точке человеческого тела.
Китайская суставная гимнастика
Главная прелесть суставной гимнастики заключается в том, что упражнения, на которых она базируется, доступны для выполнения людям любого возраста – и детям, и пожилым.
Кроме того, упражнения не являются сложными, и не требуют большого физического напряжения. Еще одно дополнительное преимущество суставной гимнастики – она не требует значительного времени, но является эффективной.
Суставная гимнастика разрабатывает все мышцы и суставы тела. Такие упражнения можно использовать как предварительные перед значительной физической нагрузкой, например, силовой тренировкой. Цель суставной гимнастики – укрепить суставы и позвоночник, межпозвонковые диски, выпрямить позвоночный столб. Упражнения – плавные, мягкие, способствующие выработке межсуставной жидкости, освобождению от солей, лишних килограммов, омоложению организма в целом, нормализации работы щитовидной железы.
Китайская суставная гимнастика примечательна еще и тем, что способствует не только физическому, но и психологическому укреплению здоровья человека. Ее используют как основную методику оздоровительной системы восстановления человека. Систематические занятия повышают тонус мышц, гибкость, укрепляют связки, суставы. Психологическая ценность занятий суставной гимнастикой заключается в том, что она способствует улучшению настроения, повышению активности, ободряет человека, повышает уверенность в себе и воспитывает силу воли.
Начинать заниматься суставной гимнастикой нужно с простых упражнений примерно по 20 минут в день. Лучше заниматься каждый день с утра (через 2 часа после еды, примерно за час до отхода ко сну). Важно следить за своим дыханием (ровное, спокойное) и осанкой (прямая).
Зачем нужна суставная гимнастика, польза от нее определяется уже после нескольких занятий. Важно не забывать о задействовании всех суставов, мышц и сухожилий организма, уделять должное внимание упражнениям для позвоночника и коленей. Упражнения рекомендуется выполнять с головы до ног.
Головой – наклоны, вращения (по 20-30 раз в каждую сторону). Руками – вращения за и против часовой стрелки (40-50 раз), «мельница». Ногами – махи (в каждую сторону по 40 раз), упражнение необходимо выполнять без опоры. Затем – наклоны (по 40-50 в каждую сторону), вращения тазом (за и против часовой стрелки, 40-50 раз), повороты корпуса. Остальные упражнения – приседания, прыжки, отжимания и подтягивания – выполняются в произвольном количестве – на сколько хватит сил.
Оздоровительная гимнастика цигун для суставов рук.
Расскажу вам о простом упражнении, в котором участвуют одновременно все суставы рук. Именно оно сыграло большую роль в моей жизни.
После травмы локтевого сустава, операции и трех месяцев в гипсе я вступила на длительный путь борьбы за восстановление функций своей руки. Прошла всё, что было предложено и нашей медициной, и альтернативные методы испробовала. В целом получила неплохой результат. Но главное, что этот период жизни подарил мне интересное знакомство с лечебно-оздоровительной гимнастикой цигун.
Хочу показать вам одно упражнение цигун для суставов рук. У него красивое название: «Полет рук как крыльев»
Движение очень простое, но сколько же труда мне стоило научиться его делать своей покалеченной рукой. Зато теперь это упражнение всегда со мной — оно незаменимо для суставов рук. Я, на основе личного опыта, с уверенностью могу сказать, что это упражнение полезно всем:
- Оно сохранит ваши руки подвижными до глубокой старости.
- Предотвратит различные заболевания суставов рук, такие как артрит, артроз, плечелопаточный периартрит, запястный туннельный синдром и другие.
- Уменьшит давление на нервные окончания и как следствие уменьшится напряжение, скованность и спазмы мышц.
- Увеличение диапазона движения в суставах позволит улучшить движение крови по сосудам. А это скажется на мозговой деятельности — улучшится снабжение мозга кислородом, так как существует тесная связь плечевого пояса с шейным отделом позвоночника.
- При выполнении упражнения укрепляются не только крупные мышцы, но и включаются в работу мелкие мышцы, которые в повседневной жизни часто бездействуют и постепенно атрофируются. А от их функционирования во многом зависит здоровье суставов рук.
Почему необходимо заботиться о здоровье рук
Хочу обратить ваше внимание на такой факт: главная причина проблем суставов рук кроется в малоподвижном образе жизни. В течение дня у многих из нас руки имеют меньшую нагрузку, чем ноги. Также сложность строения суставов руки делает их более уязвимыми. А при возникновении какого-либо заболевания можно попасть в замкнутый круг: больно – не хочется двигаться, а чем меньше сустав двигается, тем больше усугубляется проблема.
Лично я сейчас много времени провожу за компьютером. Можно представить в каком положении находятся мои руки. Так что это упражнение просто спасает. Меньше минуты требуется, чтобы встать и сделать 8 движений, а эффект потрясающий. И не только для рук – чувствуется общий прилив энергии, уходит усталость, лучше соображает голова.
Есть ещё одна причина заботиться о здоровье рук. В основе традиционной китайской медицины лежит теория о движении энергии ЦИ по 14-ти меридианам тела человека. Вдоль линии рук проходят очень важные из них: меридиан легких, сердца и перикарда, толстого и тонкого кишечника. Если энергия беспрепятственно течёт по меридианам, то и органы им соответствующие будут в порядке. А на эффективную работу этих энергетических каналов влияет в частности подвижность рук, здоровье суставов. Упражнение «Полет рук как крыльев» — хороший помощник в этом деле.
А теперь посмотрите, пожалуйста, как делается это упражнение. Ноги на ширине плеч, руки поднимайте на вдохе, опускайте на выдохе. Дыхание не задерживайте.
Если у вас были травмы суставов рук или имеются серьезные заболевания, то рекомендуется предварительно проконсультироваться с лечащим врачом.
виды китайской гимнастики, упражнения для начинающих
Восточные традиции с многовековой историей чтут во всем мире. Опыт и знания великих мудрецов доказали свою эффективность вне времени, традиций и вероисповедания. Большой популярностью пользуется китайская гимнастика.
Мощная система оздоровления укрепляет здоровье и продлевает молодость. Она наполняет энергией, укрепляет тело и дух. Восточная гимнастика снимает мышечное напряжение, улучшает состояние суставов.
С помощью выполнения несложных упражнений можно предотвратить множество проблем с организмом и замедлить процессы старения.
Цигун: особенности, базовая практика (упражнения для начинающих)


В Китае одной из наидревнейших гимнастик считается цигун. Свое она начало берет с 3-го столетия нашей эры. Название произошло от термина «Ци», означающего жизненную энергию. Китайские ученые доказали, что с возрастом энергия ци иссякает и этот процесс начинается после 30 лет. Энергетическая зарядка возобновляет и улучшает циркуляцию энергии, делает ее поток непрерывным.
Эффективная методика направлена на укрепление и оздоровление организма. На родине ее применяют для лечения и профилактики болезней в народной и традиционной медицине. Организм буквально расцветает и молодеет. Многим людям нравится медленный темп выполнения упражнений. Особенно полезна гимнастика для пожилых людей, которым она позволяет продлить молодость.
Для начинающих китайская дыхательная гимнастика будет достаточно сложной, им потребуется некоторое время на освоение техники ее выполнения.
Цигун принято разделять на пять направлений: боевое, лечебное, философское, общее и авторское. Каждое из них имеет свои особенности и три степени овладения.
Освоение гимнастики заключается в тренировке специальной техники дыхания, расслаблении сознания и тела, тренировке поз и освобождении от эмоций. Правильное выполнение упражнений укрепит духовную и физическую силу, восстановит организм и окажет благотворное влияние на самого человека.
Регулярные занятия позволят избавиться от лишнего веса, сократить период обострения болезни, замедлить процессы старения, поднять настроение и предотвратить развитие хронических заболеваний. Цигун позволит лучше узнать свое тело и научит контролировать его.
Эффективность напрямую зависит от правильности выполнения. Все упражнения должны выполняться размеренно и без спешки.
Каждому человеку индивидуально подбираются занятия опытным инструктором. Выполнять их нужно ежедневно по тридцать минут. Переусердствовать также не следует, потому что хроническая усталость негативно отразится на здоровье.
Цигунотерапия помогает при следующих заболеваниях:
- колитах, язвах;
- сердечно-сосудистых заболеваниях;
- гипертонии;
- воспалениях мочеполовой системы;
- проблемах с позвоночником;
- депрессии и невротических расстройствах.
Система включает чередование дыхательных упражнений с гимнастикой. Выполнять их нужно под спокойную и успокаивающую музыку. Значение музыки важное, потому что она оказывает положительное влияние на психику. Беспокойство и тревоги уходят вместе с физической слабостью.
Правила выполнения
Важно соблюдать последовательность элементов и не менять их местами. Необходимо контролировать дыхание. Оно не должно быть прерывистым и резким. Вдохи и выдохи делают неглубокие нижней частью живота. Спина должна быть максимально ровной. Для того чтобы энергия «ци» могла распространяться по всему телу, движения должны быть легкими, плавными и расслабленными.
Лучше всего заниматься на открытом воздухе или в хорошо проветренном помещении. Одежда должна быть удобной и изготовленной из натуральных тканей. Не рекомендуются водные процедуры за час до начала занятий. Прием пищи должен быть не ранее чем через тридцать минут после комплекса.
Основные упражнения
«Поднятие руки»
Помогает пи нарушениях работы органов пищеварения, гармонизирует энергетический статус и очищает тело от негатива. Выполняется оно стоя.
Делают вдох, и медленно поднимают руки до уровня плеч. Затем делают выдох и руки опускают, округляя их так, словно держат большой мяч. Кисть левой руки разворачивают от себя, делают неглубокий вдох и поднимают над головой. В это время опускают кисть правой руки, и руки должны растягивать незримую нить. Руки меняют и повторяют упражнение.
«Расширение грудной клетки»
Принимают исходное положение – стоят на слегка согнутых ногах, спина прямая.
Делают вдох и поднимают верхние конечности на уровень плеч, разводят их в стороны. Сосредотачиваются на грудной клетке. Выдох, сводят ладони друг к другу. Принимают исходное положение и упражнение повторяют.
«Лодка»
Ноги сгибают и наклоняются вперед. Руки отводят назад и выпрямляют колени. Выполняют круговое движение ногами.
Ушу: особенности, базовая практика (упражнения для начинающих)


Достоинство данной гимнастики заключается в высокой эффективности и положительном влиянии на организм. При этом она очень простая в выполнении. Упражнения оказывают благотворное влияние на органы дыхания, суставы, мышцы и кровеносную систему.
При регулярном выполнении комплекса повышаются защитные функции организма, замедляются процессы старения, человек лучше узнает свое тело. С его помощью можно добиться спокойствия и умиротворения.
Данная гимнастика наиболее полезна людям с лишним весом, в зрелом возрасте и тем, кто постоянно находится в стрессовых ситуациях.
Школа ушу насчитывает множество направлений и течений, каждое из которых имеет свои секреты и особенности. Для того чтобы выбрать оптимальный вариант нужно внимательно ознакомиться с каждым из них. Наиболее популярным направлением ушу являются тренировки монахов шаолиня.
Правила выполнения
Упражнения будут наиболее эффективными, если их выполнять в расслабленном состоянии. Каждый элемент выполняется 9 раз. Заниматься нужно через час после приема пищи или за полчаса до него. В течение одних суток можно делать не более 3-х подходов. Снять напряжение мышц можно с помощью простого расслабляющего массажа.
Упражнения
Растяжка грудных мышц
Руки согнуты в локтях, которые находятся на одной линии с плечами. Ладони опущены вниз, а указательные пальцы смотрят друг на друга. На счет раз-два локти двигают назад и возвращаются на начальную позицию. Затем делают руками рывки назад. Элементы чередуют и повторяют каждый по 2 раза.
Разработка плечевого сустава
Левая рука опущена вниз, а правая поднята вверх. На счет раз-два руки отводят назад. Меняют положение, и повторяют движение. На каждую руку необходимо сделать по 10 повторений.
Разогрев плечевых мышц
Руками делают по 20 круговых вращений вперед и назад.
Тайчи: особенности, основная практика


Этот вид гимнастики идеально подходит для начинающих. Размеренные и плавные движения напоминают танец. Простота и легкость комплекса сделали его популярным среди пожилых людей.
Доказана эффективность упражнений для оздоровления организма. Они позволяют избавиться от лишнего веса и вернуть стройность и легкость тела. Поэтому упражнения тайчи часто применяют для похудения.
На родине методику используют для реабилитации пациентов после полученных травм и перенесенных серьезных заболеваний. Заниматься могут абсолютно все люди, независимо от возраста и пола: маленькие дети, женщины и мужчины, пожилые дамы и господа.
Правила выполнения
Выполняется эта китайская зарядка при помощи мышц и визуализации всех действий. Все движения должны быть плавными без резких рывков. Дыхание нужно контролировать, чтобы оно было ритмичным и медленным. Эмоции также должны быть под контролем.
Заниматься лучше всего в первой половине дня, а в идеале на рассвете. Не стоит настраивать себя на мгновенный результат. Чтобы увидеть первые изменения, потребуется некоторое время. Но при регулярных занятиях результат закрепится надолго.
Основные упражнения
До тех пор, пока будут освоены основные навыки тайчи, лучше выполнять гимнастику под руководством опытного инструктора. Это позволит избежать многих ошибок, которые допускают новички. Но при желании освоить базовые упражнения можно и самостоятельно.
«Погружение»
Выполняют его стоя. Ноги стоят на ширине плеч, их слегка сгибают в коленях и стараются распределить массу тела равномерно на обе ступни. Фиксируют положение, делают вдох, медленно поднимают руки перед собой до уровня плеч. Руки сгибают и разгибают.
«Бросок»
Стоят прямо. Медленно прогибаются назад. Одна рука поднята и ладонь находится на уровне лба, а вторая противоположно ей снизу. Вдыхают и резко делают выброс поднятой рукой.
«Объятия луны»
Принимают исходное положение и поднимаются на носочки правой ноги, а пяткой упираются щиколотку левой ноги. Руки вытягивают вперед и округляют так словно охватывают ими округлую поверхность.
Выполняется этот элемент на вдохе. После ноги меняют и повторяют движение.
Цзяньфей: особенности, базовая практика (упражнения для начинающих)


Восточная культура таит в себе много тайн. Занавес секретности немного приоткрывает гимнастика цзяньфэй. Она дарит молодость, красоту и долголетие. Ее результаты поражают. С помощью трех простых упражнений можно кардинально изменить внутренний мир и физическое состояние.
Регулярные занятия позволяют в буквальном смысле растопить жир. Людям с лишним весом выполнение комплекса цзяньфэй позволяет подтянуть свое тело и придать ему правильные формы. Гимнастика приведет в норму обмен веществ, снизит аппетит и нормализует эмоциональное состояние. За счет этого обеспечивается стабильное снижение веса.
Правила выполнения
Занятия должны быть регулярными. Только в этом случае можно рассчитывать на эффективный результат. При появлении головокружения необходимо снизить интенсивность нагрузок. Не обязательно выполнять все упражнения сразу. Их можно делать в течение дня.
Основные упражнения
«Лотос»
Устраняет усталость, обеспечивает спокойствие и бодрость, повышает иммунитет.
Садятся на пол или стул в позе «Будда». Спину держат ровно, подбородок и плечи должны быть опущены. Ладони обеих рук располагают на бедрах. Глаза закрывают и в течение 5 минут дышат размеренно и протяжно. Во время дыхания живот и грудная клетка не должны двигаться.
Затем еще столько же дышат до полного расслабления. В последние 5 минут, не контролируя процесс, человек достигает умиротворения и полного покоя. После окончания упражнения нужно посидеть некоторое время не открывая глаз.
«Лягушка»
Для улучшения метаболизма и нормализации веса делают это упражнение.
Нужно сесть на устойчивый стул расставить ноги так, чтобы икры были перпендикулярны бедрам. Локтями упираются в колени. Правую ладонь сжимают в кулак и накрывают ее ладошкой левой руки. Тело должно принять удобную позу. Необходимо прикрыть глаза и упереться кулаком в лоб. Дальше идет дыхательная часть.
Медленно и плавно вдыхают воздух то ртом, то носом и направляют воздух в область живота. Затем останавливаются и концентрируются на своем внутреннем состоянии. Дыхание должно быть брюшным, а не грудным, только в этом случае упражнение будет выполнено правильно.
«Волна»
Благодаря способности упражнения утолять голод, им можно заменять вечерний прием пищи.
Нужно лечь на спину, расслабиться и поднять ноги немного согнув их в коленях. Стопы должны упираться в пол. Ладонь одной руки находится на грудной клетке, а вторая на животе. Живот втягивают и медленно вдыхают. Дыхание задерживают примерно на 2 секунды, а затем выдыхают, втягивая грудь и надувая живот. Можно помогать себе ладонями. Движения груди и живота должны напоминать волну.
Многим людям китайская гимнастика помогает избавиться от психологических проблем. Поклонники китайской зарядки имеют хорошее здоровье и красивый внешний вид. Они физически развиты и значительно выносливее в физическом и моральном плане.
Китайская суставная гимнастика: комплекс простых упражнений для выполнения в домашних условиях, лечебная тренировка мастера Го, видео урок правильных вращений
Восточные дыхательные методики практикуются как эффективный метод лечения и профилактики заболеваний суставов и опорно‐двигательного аппарата. Они направлены на восстановление баланса между сознанием, энергией и здоровым духом в теле человека. Ощущение гармонии эффективно снимает усталость, избавляет от стресса, нормализует давление и восстанавливает обмен веществ.
Упражнения в китайской гимнастике выполняются в сопровождении глубокого дыхания, что способствует активизации и концентрации внутренней энергии. Выполнение такого комплекса расслабляет мышцы, увеличивает их эластичность и повышает тонус.
Китайская гимнастика для суставов и позвонков имеет благоприятное воздействие на общее психологическое состояние человека, повышает настроение, увеличивает активность и воспитывает силу воли.
Регулярное выполнение комплекса упражнений китайской гимнастики при заболеваниях суставов и опорно‐двигательного аппарата способно улучшить подвижность суставов, снизить болевые ощущения в околосуставных мышцах и расслабить их, перераспределить нагрузку по несущему элементу скелета.
Эффективность лечебной китайской гимнастики для суставов
Восточные практики направлены на восстановление правильной циркуляции жизненной энергии в теле человека, которая определяет физическое и духовное здоровье. Восстановление опорно‐двигательной системы в китайской гимнастике происходит без значительных силовых нагрузок, что подходит каждому человеку любого возраста и физического состояния.
Правильное выполнение комплекса упражнений по китайской методике способствует:
- улучшению общего состояния человека путём освобождения его сознания и активизации потоков жизненной энергии;
- правильному распределению нагрузки на позвоночник;
- снижению компрессии нервных корешков позвоночника;
- купированию болевого синдрома в поврежденных суставах;
- торможению деструктивных процессов в суставах, восстановлению подвижности.
Тренировка особенно эффективна при малоподвижном образе жизни, изменениях в суставах и позвоночнике, которые определены износом и старением, болях и дегенеративно‐деформирующих процессах в суставных тканях.
Подробнее про эффективность китайской гимнастике читайте в этой статье.
Условия и принципы выполнения, правила, задачи
При выполнении комплекса упражнений важно придерживаться ряда правил:
- Только регулярное выполнение упражнений позволит эффективно справиться с острыми болевыми ощущениями в области позвоночника и суставов. Выполнять нужно минимум 3 раза в неделю.
- При выполнении упражнений необходимо придерживаться чётко определённой их последовательности, выполнять движения в полном объёме.
- Начинать необходимо с простых упражнений и постепенно наращивать нагрузку в процессе тренировки.
- Перед тем, как приступить к выполнению упражнений китайской гимнастики, необходимо проконсультироваться со специалистом.
- Выполнять все элементы упражнений рекомендуется плавно и медленно, тренировка должна напоминать пластичный танец.
ВАЖНО! При возникновении сильного дискомфорта в суставах следует прекратить гимнастику. Не рекомендуется выполнять китайский комплекс при гематомах и отёках.
При заболеваниях суставов и опорно‐двигательного аппарата необходимо следить за интенсивностью дыхания. Вдох и выдох важно совершать в одном темпе, во время процесса использовать брюшную полость. При правильном глубоком дыхании воздух попадает в лёгкие через нос. Это обеспечивает постоянное поступление кислорода ко внутренним органам и помогает использовать лёгкие в полном объёме.
Подробнее о принципах выполнения китайской гимнастики читайте в этой статье.
Общий комплекс простых упражнений
Рекомендуется выполнять следующий гимнастический комплекс упражнений:


Упражнение 1
Встаньте ровно. На вдохе направьте прямые руки вверх, одновременно с этим поднимаясь на носочки. Ладони поверните друг к другу. На выдохе опуститесь. Повторите упражнение 8‒10 раз.
- Исходное положение сохраните. Согните немного руки в локтях, сцепите их в замок. Поднимите кисти вверх и имитируйте покачивание маятника, стараясь сохранить равновесие. На каждую сторону выполните 10‒12 наклонов. Старайтесь не прогибать в пояснице спину.
- Исходное положение то же. Немного согните колени. Поднимая руки вверх, выходите в позицию на носочках уже с легкого приседания. Следите, чтобы работали мышцы бёдер, а не поясницы. Повторите 10 раз.
- Прямые ноги сведите вместе. Наклоните немного вперед подбородок. Делайте наклоны вперед и назад, избегая резких движений. Упражнение повторите 8‒10 раз.
- Встаньте ровно. Ноги расставьте на ширине плеч. Выполняйте подъемы ноги, сгибая её в колене. Старайтесь устремить её как можно выше. Сделайте 10‒12 повторов на каждую ногу.
Подробнее об общем комплексе китайских упражнений читайте в этой статье.
Как китайский доктор мастер Го лечит суставы?
Китайский доктор мастер Го лечит суставы упражнениями, которые выполняются в размеренном темпе, с минимальной амплитудой движений. Это приводит к гармонии и состоянию полного душевного покоя.
Для проработки суставов рук рекомендуется следующий гимнастический комплекс:


Упражнение 2
Встаньте. Прямые руки разведите в стороны. Сжимайте и разжимайте пальцы рук, не допуская сильного мышечного напряжения.
- Руки расположите вдоль тела. На вдохе поднимите их вверх, стараясь держать спину ровно. Сделайте легкий наклон вправо, затем в другую сторону.
- Сохраняя положение тела, правую руку поднимите вверх, а левую опустите вдоль туловища. Согните правую конечность в локте, заводя её за голову, а левой сделайте замок. Постойте так 5 секунд, затем смените руки.
- Стоя, разведите руки в стороны. Осуществляйте махи вперед и в стороны, стараясь соприкоснуться лопатками.
Каждое гимнастическое упражнение для суставов необходимо повторить 7–10 раз.
Овладеть китайской гимнастикой для суставов очень просто. Начать можно с базового комплекса упражнений китайской суставной гимнастики, который подойдет новичкам, пожилым людям.
Выполняют его следующим образом:


Упражнение 2 из комплекса
Сядьте на пол. Спина ровная. Расслабьте плечи и положите ладони на пол, немного сгибая руки в локтях.
- Ритмично, раскрывающим движением, выполняйте вращающие действия стопами. Старайтесь задействовать даже пальцы ног. Левую стопу вращайте по направлению влево, а правую – вправо. Круг описывайте и коленями. Помогайте немного ладонями, придерживая коленные суставы по бокам.
- Повторите упражнение, только теперь направляя движение вовнутрь.
Чтобы вернуть былую работоспособность тазобедренным суставам, выполняйте такую китайскую гимнастику:


Упражнение 3
Лягте на спину. Почувствуйте, что вам комфортно, позвоночник находится в привычном положении и вы готовы продолжать гимнастику.
- Руки раскиньте немного по сторонам, направляя ладони вниз, или расположите конечности над головой.
- Соедините ноги стопами, сгибая колени. Полежите 2–3 минуты в таком положении.
- Старайтесь устремить стопы к себе. Насколько близко к бёдрам вы поднимете стопы на первом этапе ‒ не важно. Необходимо войти в позицию, где пальцы ног и пятки плотно касаются друг друга.
- Далее выполняйте махи коленями, задействуя внутреннюю часть бедра. Не разрывайте стопы между собой.
- Сделайте 15‒17 махов. Прекратите движения. Медленно вернитесь в исходное положение.
Данный комплекс китайской гимнастики поможет разработать тазобедренный сустав, вернуть ему подвижность, снять боли.
Видео с гимнастикой для коленей
Ниже можно посмотреть видео с уроком китайской гимнастики для суставов коленей.
Противопоказания
Не рекомендуется проводить лечебную китайскую гимнастику для суставов в домашних условиях при таких симптомах:
- повышенная температура тела;
- высокое артериальное давление;
- вирусные заболевания;
- послеоперационные состояния;
- сильный болевой синдром;
- гематомы.
ВАЖНО! Стоит избегать тренировок при расстройствах психики или нервной системы, требующих квалифицированного медицинского сопровождения.
Итоги:
- Упражнения в китайской гимнастике выполняются в сопровождении глубокого дыхания, что способствует активизации и концентрации внутренней энергии.
- Особо эффективными китайские упражнения будут при заболеваниях суставов для восстановления и профилактики, искривлении позвоночника и проблемах с осанкой, а также при лёгких травмах позвоночника, слабости в мышцах тела и сухожилиях.
- При выполнении простых китайских упражнений для суставов необходимо придерживаться ряда правил, а также следить за интенсивностью дыхания.
- Прежде чем приступать к выполнению упражнений, убедитесь в том, что у вас отсутствуют противопоказания.
Гимнастика Тай Чи для суставов: цели и задачи, как работает и помогает ли при болях, подготовка, разминка и основные упражнения из китайской практики
Тай Чи – вид боевого искусства, который используется как лечебная гимнастика. В основе этой системы лежит стремление человека к крепкому здоровью и долголетию. Гимнастику практикуют для улучшения обмена веществ, укрепления мышц и суставов. Плавные, спокойные, расслабляющие движения утром способствуют общему пробуждению организма, а вечером помогают снять усталость и напряжение.
Китайская практика профилактирует износ суставов. Все движения выполняются в медленном темпе и подходят пациентам любого возраста с сопутствующими патологиями, при которых ограничена двигательная активность.
Польза гимнастики
Упражнения восстанавливают и увеличивают подвижность суставов. Этой гимнастикой под наблюдением специалистов могут заниматься люди с хроническими заболеваниями сочленений.
В основе восточной практики Тай Чи находится внутренний компонент – сознание человека, которое контролирует и запускает все процессы в организме. Это отличает восточную практику от общеевропейской медицины, которая исключает влияние сознания на общее состояние здоровья человека. Внутренний компонент проявляется выражением энергии движениями рук и глубоким дыханием, что позволяет добиться состояния душевного покоя.
Выполняя гимнастику Тай Чи для суставов, внимание человека сосредоточено на движениях и равновесии. Это является основой для активизации клеток коры головного мозга и усиливает циркуляцию крови в организме. Так происходит укрепление нервной системы и здоровья человека. Полное расслабление в мышцах избавляет от зажимов и блоков, а движения становятся лёгкими и естественными. Чем медленнее выполняется движение, тем легче сосредоточиться на его деталях и правильности выполнения.
ВАЖНО! Все восточные методы тренировок требуют подготовки и обучения. Они выполняются под руководством специалиста.
Набирает популярность практика использования суставной гимнастики Тай Чи в санаториях и больницах. Во время выполнения упражнений Тай Чи необходимо следить внимательно глазами за своими руками. При этом происходит полное расслабление, внимание концентрируется на выполнении движений, развивается осязание, слух, равновесие, тренируется концентрация волевых усилий, улучшается острота зрения.
Лёгкие движения помогают нормализовать циркуляцию крови, восстановить обменные процессы в организме, увеличить силу сердечных мышц, повысить работоспособность кровеносных сосудов, стабилизировать артериальное давление. Каждое упражнение сопровождается равномерным дыханием, что развивает мышцы грудной клетки, увеличивает объём лёгких и насыщает организм кислородом.
Косвенным образом во время выполнения упражнений задействованы и внутренние органы. Происходит увеличение притока крови к ним, улучшается перистальтика кишечника, ускоряются пищеварительные и обменные процессы.
Гимнастика Тай Чи активно применяется как профилактика артрозов и нарушений подвижности суставов. Упражнения укрепляют опорно‐двигательный аппарат, мышцы, связки и суставы. В связи с тем, что в тренировке задействованы все мышцы тела, происходит общее наращивание мышечной массы, формируется правильная осанка. Все движения направлены на снятие напряжения с поясницы и шейных отделов позвоночника, что особо полезно тем, кто ведет сидячий или малоподвижный образ жизни. Гимнастика оказывает равномерную и умеренную нагрузку на весь организм, поддерживает нормальную подвижность суставов, эластичность связок и мышечный тонус.
Основной траекторией движения в упражнениях гимнастики Тай Чи от боли в суставах является круг. Такие манипуляции не требуют резких, дополнительных усилий, мышцы расслаблены, суставы не выпрямляются до конца и остаются немного согнутыми. Это позволяет адаптировать движения под любого человека.
Показания и противопоказания
Гимнастика Тай Чи рекомендована при заболеваниях опорно‐двигательного аппарата, суставов, позвоночника, органов кровообращения, органов дыхания, нервной системы. Китайскую практику можно выполнять для профилактики суставных патологий.
Выполнение упражнений без консультации со специалистом может нанести вред организму.
При попытке самостоятельного изучения практики могут возникнуть проблемы с выполнением упражнений, неправильным распределением нагрузки или лишними усилиями, что может только усугубить ситуацию.
Ограничения во время выполнения упражнений относятся к уровню персональной нагрузки, которая должна подходить общему состоянию здоровья человека, активности его тела, возрасту и показаниям к применению гимнастики.
Главными противопоказаниями к выполнению упражнений гимнастики Тай Чи являются:
- Психические заболевания. Во время выполнения упражнений нервная система максимально задействована, что может усугубить психическое состояние человека.
- Декомпенсированная сердечная, почечная или печеночная недостаточность.
- Нарушение свертываемости крови.
- Инфекционные заболевания опорно‐двигательного аппарата, другие патологии, передающиеся воздушно‐капельным путем.
- Обострение хронического заболевания.
Принципы, цели и задачи
Данная практика даёт единение души и тела, вселяет уверенность в себе, учит находить равновесие в физическом и ментальном мире. Заниматься гимнастикой Тай Чи для суставов можно в любом возрасте.
Упражнения рассчитаны на упрощение выполнения движений в повседневной жизни. Практикующие пациенты замечают, что со временем им проще сохранять равновесие, их суставы становятся подвижными, движения ‒ плавными и четкими.
Тай Чи предполагает выполнение каждого движения плавно, размеренно, ритмично, погружаясь в лёгкое медитативное состояние.
ВАЖНО! Стоит учесть, что акцент во время гимнастики для суставов нужно делать не на достижении спортивных результатов, а именно на улучшении своего физического и эмоционального состояния. Наращивание нагрузки должно быть постепенным, без перегрузки мышц и суставов.
Цели гимнастики Тай Чи для суставов:
- улучшение общего состояние организма;
- нормализация обменных процессов в повреждённых тканях суставов;
- предотвращение образования отёчности;
- нормализация кровообращения;
- укрепление мышц, возвращение эластичности связкам.
Гимнастика Тай Чи, выполняемая на регулярной основе, способна снизить проявление симптоматики при артрите, артрозе, после переломов.
Задачи гимнастики из практики Тай Чи:
- поддержание работы вестибулярного аппарата;
- возвращение нормального функционирования суставов;
- улучшение функционирования центральной нервной системы;
- устранение болевого синдрома;
- купирование развития заболеваний и хронизации болезненных состояний.
При правильном подходе к выполнению упражнений можно улучшить состояние суставов, вселить уверенность в скором выздоровлении и снять психическое напряжение.
Если хотите заниматься гимнастикой в домашних условиях самостоятельно, комплекс безопасных упражнений читайте в этой статье.
Как подготовиться к тренировке?
Перед началом выполнения упражнений обязательно необходимо разогреться. Тело должно быть готово к практике, чтобы гимнастика действительно была эффективной. Для этого делают разминку, состоящую из простых упражнений.
Рекомендуется подготовиться к тренировке любым другим способом, который не просто разогреет мышцы, но и немного успокоит разум, например:


Езда на велосипеде
езда на велосипеде;
- лёгкая пробежка в парке;
- упражнения с инвентарём и т.д.
После разогрева обязательно нужно сделать растяжку. Если есть травмы, то делать это необходимо максимально осторожно и плавно. Острая боль недопустима. При сильном дискомфорте растяжку необходимо прекратить.
Главное, чтобы после разминки с растяжкой оставалось ощущение лёгкости в мышцах и суставах.
Если хотите провести тренировку в домашних условиях и начать с плечевого сустава, то перечень упражнений читайте в этой статье.
Разминка
Чтобы подготовиться к гимнастике, следует выполнить такие упражнения:
- Встаньте ровно. Вытяните руки перед собой, сожмите кисти в кулаки и выполняйте вращательные движения.
- Исходное положение сохраните. Поочередно сгибайте и разгибайте локти, вытягивая кисти перед грудью.


Упражнение 3
Стоя на полу, согните ногу в колене, поднимите. Потом опустите и выпрямите конечность. Выполните упражнение другой ногой.
- Лёжа на полу, вытяните руки ровно. Поставьте ноги на стопы, согнув коленные суставы. Отводите конечность в сторону, избегая сильного дискомфорта. Затем поставьте ногу в исходное положение.
- Положение тела сохраните. Руки положите на пол ладонями вниз. Разведите их в стороны, обеспечивая себе фиксацию на месте. Согнутые в коленях конечности отведите вправо. Затем верните в исходное положение, а после ‒ повторите упражнение влево.
Каждое движение выполняйте по 8‒10 раз, делайте 1–2 подхода. Разминку закрепите массажем или легким самомассажем. Для этого используйте растирающие движения без сильного надавливания на кожу.
Здесь прочитайте о простых техниках утренней суставной гимнастики.
Комплекс упражнений для начинающих
Начинать гимнастику Тай Чи для суставов можно с самых простых упражнений, которые оказывают благотворное влияние на кровоток, обменные процессы и вестибулярный аппарат.
Выполняйте следующие движения:
- Встаньте прямо и выпрямьте спину. Плечи опустите без особого напряжения в мышцах спины. Ноги немного согните в коленях, стопы плотно зафиксируйте на полу. Руки мягко и плавно согните в локтях. Поочередно поднимайте их на уровень груди, немного перемещая к области солнечного сплетения, затем возвращайте в исходное положение.
- Оставайтесь в том же положении. Согните руки в локтях. Правую ногу поставьте на основание пальцев. Руки скрестите перед грудью, немного присядьте, затем вернитесь в исходное положение.


Упражнение 3
Руки положите на бедра. Выполняйте ими вращательные движения по и против часовой стрелки. Постепенно увеличивайте амплитуду движений.
- Встаньте с упором на одну ногу, согнув её немного в колене. Вторую отведите назад, стопу завернув в сторону. Поочередно выводите немного согнутые в локте руки вперед. Кисть должна быть мягкой, направленной ладонью вперед.
- Ноги на ширине плеч. Руками упритесь в пояс. Согните правую ногу в колене. Напрягая бедро, выводите её вперед и поставьте в начальное положение. Повторите другой ногой.
Каждое упражнение нужно выполнить по 10‒12 раз. Темп всегда плавный, без резких движений. Постарайтесь отслеживать свои ощущения, акцентировать внимание на своем теле, не отвлекаясь от гимнастики на сторонние мысли.
Завершите комплекс дыхательной гимнастикой. Сядьте на стул и держите спину ровно. Закройте правую ноздрю большим пальцем руки и сделайте вдох. Затем переместите палец на левую ноздрю и выдохните. Воздух вдыхайте медленно, набирая полные лёгкие. Сделайте 20 циклов. Затем немного посидите с закрытыми глазами, завершите практику.
Если вам за 50 лет, вы не хотите начинать с гимнастики Тай Чи, прочитайте о безопасных упражнениях при артрозе здесь.
Видео с разъяснениями специалиста
Посмотрите на видео, как правильно поэтапно выполнять гимнастику Тай Чи.
Итоги:
- Гимнастика Тай Чи используется как средство избавления от стрессов, для улучшения обмена веществ, укрепления мышц и суставов.
- Во время выполнения упражнений гимнастики Тай Чи необходимо следить глазами за руками. При этом происходит полное расслабление тела, внимание концентрируется на выполнении движений, развивается осязание, слух, равновесие, активизируется ощущение расстояния, тренируется концентрация волевых усилий. Тай Чи позволяет сохранить и улучшить зрение.
- При попытке самостоятельного изучения практики могут возникнуть проблемы с выполнением упражнений, неправильным распределением нагрузки или лишними усилиями. Рекомендуется заранее проконсультироваться со специалистом.
- Убедитесь в отсутствии противопоказаний, прежде чем приступать к выполнению упражнений.
- Тай Чи предполагает выполнение каждого движения плавно, размеренно, ритмично, погружаясь в лёгкое медитативное состояние.
- Перед началом выполнения упражнений необходимо сделать разминку, чтобы разогреть мышцы и подготовить их к предстоящей нагрузке. После разминки рекомендуется лёгкий массаж.
- Завершить тренировку можно дыхательной гимнастикой.


















 Правильный выбор подушки и кровати поможет избежать пережатия нервов шеи во сне
Правильный выбор подушки и кровати поможет избежать пережатия нервов шеи во сне
 Массаж области шеи — отличный способ снять усталость и напряжение мышц, а также убрать боль.
Массаж области шеи — отличный способ снять усталость и напряжение мышц, а также убрать боль.




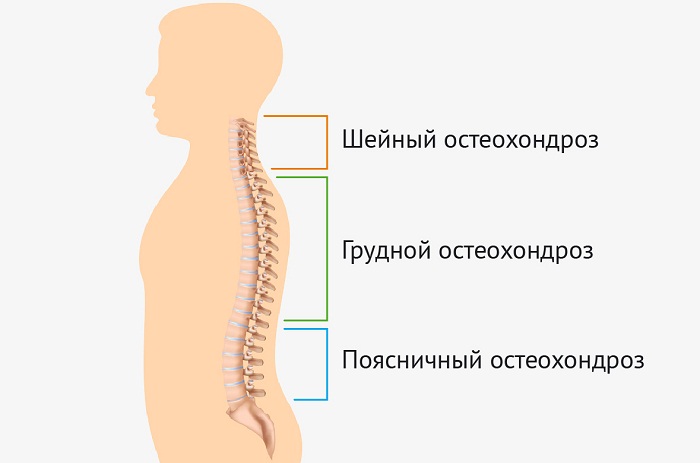



















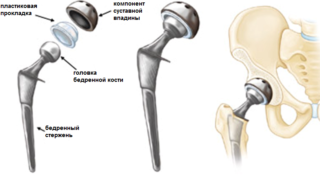


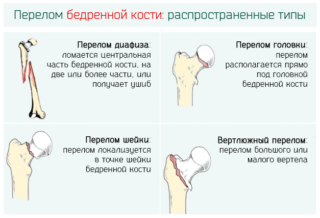 Основными причинами нарушения целостности бедра являются:
Основными причинами нарушения целостности бедра являются: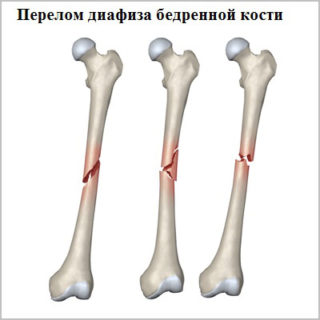

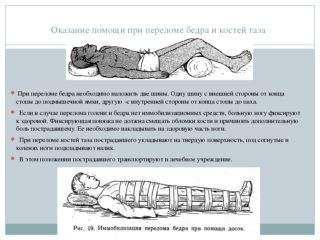
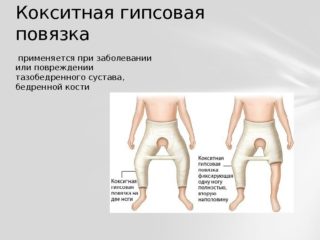 Повреждения кости без смещения чаще всего лечатся консервативными методами. Основной целью такой терапии является сопоставление отломков кости, их фиксация и дальнейшая реабилитация. Место травмы обезболивается с помощью раствора Новокаина. Затем накладывается гипсовая лангета, бандаж или кокситная повязка.
Повреждения кости без смещения чаще всего лечатся консервативными методами. Основной целью такой терапии является сопоставление отломков кости, их фиксация и дальнейшая реабилитация. Место травмы обезболивается с помощью раствора Новокаина. Затем накладывается гипсовая лангета, бандаж или кокситная повязка.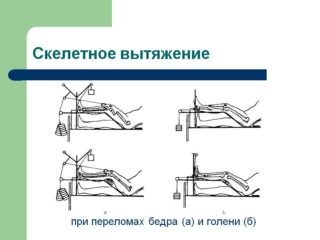 При некоторых видах травм со смещением использовать гипс нецелесообразно, например, при чрезвертельном переломе. В этом случае применяется техника скелетного вытяжения, при котором отломки кости выравниваются естественным образом за счет правильно подобранной нагрузки на конечность. Тяжесть груза подбирается исходя из локализации повреждения и общего состояния пациента.
При некоторых видах травм со смещением использовать гипс нецелесообразно, например, при чрезвертельном переломе. В этом случае применяется техника скелетного вытяжения, при котором отломки кости выравниваются естественным образом за счет правильно подобранной нагрузки на конечность. Тяжесть груза подбирается исходя из локализации повреждения и общего состояния пациента.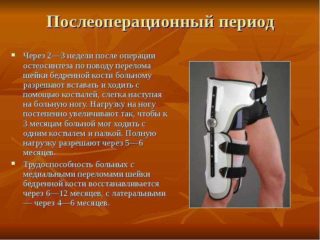 Срок восстановления зависит от организма пострадавшего и может длиться до 12 месяцев. В процессе реабилитации используются:
Срок восстановления зависит от организма пострадавшего и может длиться до 12 месяцев. В процессе реабилитации используются: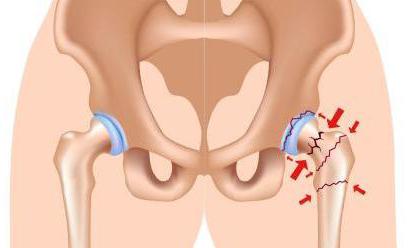











 Анатомическое расположение (красным)
Анатомическое расположение (красным)
 Малая берцовая кость человека является меньшей костью голени, при ходьбе она практически не несёт ощутимой физической нагрузки. Одна из главных функций этой части нижней конечности – участие в развитии и формировании голеностопного и коленного суставов. Даже несмотря на то, что кости ног более массивны, чем скелет рук, их травмирование достаточно распространено среди населения. Перелом малоберцовой кости в большинстве случаев происходит одновременно с большеберцовой, что чревато такими осложнениями, как смещение костных отломков и остеомиелит. Однако, если ломается только малая берцовая кость, лечение будет проходить быстрее и эффективней.
Малая берцовая кость человека является меньшей костью голени, при ходьбе она практически не несёт ощутимой физической нагрузки. Одна из главных функций этой части нижней конечности – участие в развитии и формировании голеностопного и коленного суставов. Даже несмотря на то, что кости ног более массивны, чем скелет рук, их травмирование достаточно распространено среди населения. Перелом малоберцовой кости в большинстве случаев происходит одновременно с большеберцовой, что чревато такими осложнениями, как смещение костных отломков и остеомиелит. Однако, если ломается только малая берцовая кость, лечение будет проходить быстрее и эффективней.
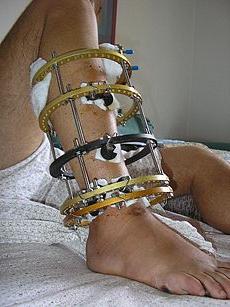

 При травмировании проксимального отдела возникает острая боль, которая усиливается при прощупывании конечности. Нога становится короче, на нее невозможно ступить, в колене не сгибается. Не получается даже пошевелить больной конечностью.
При травмировании проксимального отдела возникает острая боль, которая усиливается при прощупывании конечности. Нога становится короче, на нее невозможно ступить, в колене не сгибается. Не получается даже пошевелить больной конечностью. Травма или перелом МБК может возникнуть вследствие повреждения головки или шейки. Такое случается довольно редко. Чаще всего подобный перелом совмещается с другими травмами голени. Человек сразу чувствует в колене сильную боль. Тем не менее нога способна сгибаться и разгибаться.
Травма или перелом МБК может возникнуть вследствие повреждения головки или шейки. Такое случается довольно редко. Чаще всего подобный перелом совмещается с другими травмами голени. Человек сразу чувствует в колене сильную боль. Тем не менее нога способна сгибаться и разгибаться. Лечение переломов чаще всего проводится амбулаторно. На конечность накладывается гипсовая повязка. Кроме этого, конечность может дополнительно закрепляться специальными приспособлениями. Для того чтобы посчитать по времени, сколько срастается большая кость берцовая, начинать нужно с момента фиксации ноги.
Лечение переломов чаще всего проводится амбулаторно. На конечность накладывается гипсовая повязка. Кроме этого, конечность может дополнительно закрепляться специальными приспособлениями. Для того чтобы посчитать по времени, сколько срастается большая кость берцовая, начинать нужно с момента фиксации ноги.












 На внутренней стороне нижнего эпифиза располагается суставная сторона, обеспечивающая соединение таранной кости и латеральной лодыжки. Чуть выше в малоберцовой кости имеется небольшая шероховатость, соединяющаяся с малоберцовой вырезкой в большой берцовой кости. Кзади на малой берцовой кости имеется лодыжковая борозда. В этом углублении проходит сухожилие малоберцовой мышцы.
На внутренней стороне нижнего эпифиза располагается суставная сторона, обеспечивающая соединение таранной кости и латеральной лодыжки. Чуть выше в малоберцовой кости имеется небольшая шероховатость, соединяющаяся с малоберцовой вырезкой в большой берцовой кости. Кзади на малой берцовой кости имеется лодыжковая борозда. В этом углублении проходит сухожилие малоберцовой мышцы.





 Shutterstock
Shutterstock Depositphotos
Depositphotos Depositphotos
Depositphotos












 Копчик играет важную роль в распределении нагрузки на организм. Он служит опорой при движении, приседании, сгибании туловища.
Копчик играет важную роль в распределении нагрузки на организм. Он служит опорой при движении, приседании, сгибании туловища.
 Возникает из-за болезненных отклонений от нормального состояния организма. Такие отклонения вызваны:
Возникает из-за болезненных отклонений от нормального состояния организма. Такие отклонения вызваны: Иногда родоразрешение проходит с осложнениями: расхождение костей лобкового симфиза при потугах. Такое сильное механическое воздействие на копчиковую кость вызывает длительные болезненные ощущения после родов.
Иногда родоразрешение проходит с осложнениями: расхождение костей лобкового симфиза при потугах. Такое сильное механическое воздействие на копчиковую кость вызывает длительные болезненные ощущения после родов. Эффективны аппликации из гомеопатических мазей (Traumel) в комбинации с эфирными маслами. Подойдет масло чайного дерева. Их совместное применение послужит для устранения мышечного напряжения, обезболивания на местном уровне.
Эффективны аппликации из гомеопатических мазей (Traumel) в комбинации с эфирными маслами. Подойдет масло чайного дерева. Их совместное применение послужит для устранения мышечного напряжения, обезболивания на местном уровне.



 Природная деформация связок в малом тазу. Примерно с 16 недели беременности под воздействием больших доз прогестерона мышцы низа спины подвергаются размягчению, что в дальнейшем облегчает прохождение плода по родовым путям.
Природная деформация связок в малом тазу. Примерно с 16 недели беременности под воздействием больших доз прогестерона мышцы низа спины подвергаются размягчению, что в дальнейшем облегчает прохождение плода по родовым путям. Травмы копчика – показание для проведения кесарева сечения. Для некоторых рожениц это неприемлемо по личным причинам, однако выбирать не приходится. Если неправильно сросшийся копчик может принести вред плоду, вызвав родовые травмы, при этом осложнить родоразрешение, кесарево – оптимальный выбор, комфортный для матери и малыша.
Травмы копчика – показание для проведения кесарева сечения. Для некоторых рожениц это неприемлемо по личным причинам, однако выбирать не приходится. Если неправильно сросшийся копчик может принести вред плоду, вызвав родовые травмы, при этом осложнить родоразрешение, кесарево – оптимальный выбор, комфортный для матери и малыша.

 Упражнения на фитболе (гимнастическом мяче). Эффективные упражнения, но требуют определенной сноровки. Противопоказаны при повышенном тонусе матки и угрозе прерывания. Заниматься с фитболом можно вплоть до последних недель беременности.
Упражнения на фитболе (гимнастическом мяче). Эффективные упражнения, но требуют определенной сноровки. Противопоказаны при повышенном тонусе матки и угрозе прерывания. Заниматься с фитболом можно вплоть до последних недель беременности.








 Следует отметить, что при ушибах и растяжениях связок боль усиливается постепенно, а не даёт о себе знать сразу же после травмы. Но если берут сомнения в отношении того, какой вид повреждений имеет место, а признаки, симптомы — довольно спорны, то лучше тогда предполагать более тяжёлый вариант травмы, оказывая доврачебную помощь, как при вывихе. Всегда намного опаснее недооценить тяжесть повреждений.
Следует отметить, что при ушибах и растяжениях связок боль усиливается постепенно, а не даёт о себе знать сразу же после травмы. Но если берут сомнения в отношении того, какой вид повреждений имеет место, а признаки, симптомы — довольно спорны, то лучше тогда предполагать более тяжёлый вариант травмы, оказывая доврачебную помощь, как при вывихе. Всегда намного опаснее недооценить тяжесть повреждений.














 Ушиб головы — это механическое закрытое повреждение тканей головы без явного нарушения целостности кожи.
Ушиб головы — это механическое закрытое повреждение тканей головы без явного нарушения целостности кожи.





 При ушибе головы страдает мозг.
При ушибе головы страдает мозг.

 Ушиб головы в затылочной части характеризуется теми же симптомами.
Ушиб головы в затылочной части характеризуется теми же симптомами. Ушиб головой, как и любая черепно-мозговая травма, приводит к последствиям, если вовремя не предпринять соответствующие меры.
Ушиб головой, как и любая черепно-мозговая травма, приводит к последствиям, если вовремя не предпринять соответствующие меры.
 Гематома – это кровоизлияние, при котором кровь накапливается в тканях и не изливается наружу. Гематома является последствием ушиба головы, важно оперативно подойти к правильному лечению.
Гематома – это кровоизлияние, при котором кровь накапливается в тканях и не изливается наружу. Гематома является последствием ушиба головы, важно оперативно подойти к правильному лечению.
 Для лечения применяют компресс из глины:
Для лечения применяют компресс из глины: Реакция и последствия будут у каждого человека индивидуальными.
Реакция и последствия будут у каждого человека индивидуальными.