Остеоартроз реберно позвоночных суставов – Артроз реберно-позвоночных суставов: лечение артроза грудного отдела, реберно-поперечных суставов и сочленений
Артроз реберно-позвоночных суставов: симптомы и лечение
Если вас беспокоит ощущение боли и скованности в грудине вдоль позвоночника, не торопитесь принимать сердечные капли, ведь причиной этому состоянию может быть развитие артроза. Когда речь заходит о проблемах в работе опорно-двигательного аппарата, в голову сразу приходят коленные, тазобедренные, шейные и даже поясничные суставы. Но в медицине существует еще один вид такого заболевания, который встречается редко. Название ему — артроз реберно-позвоночных суставов. Локализация дистрофических изменений приходится на грудной отдел, а болезнь — наиболее частая причина болей.
Что такое артроз реберно-позвоночных суставов?
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
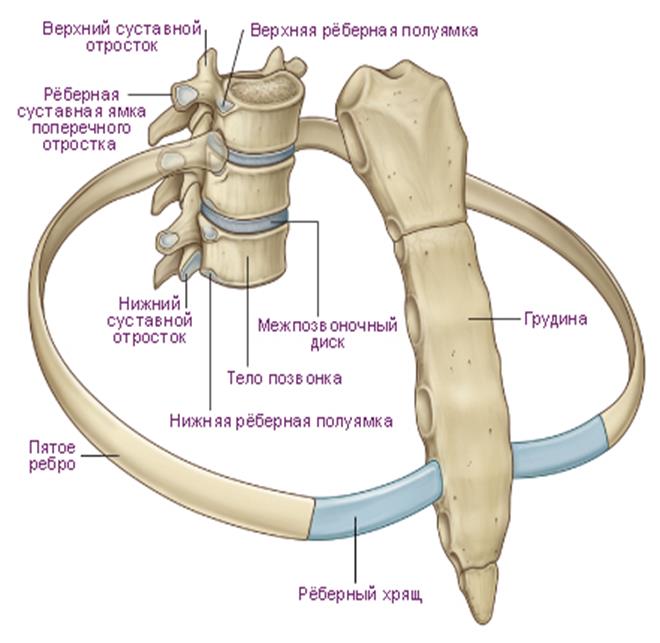
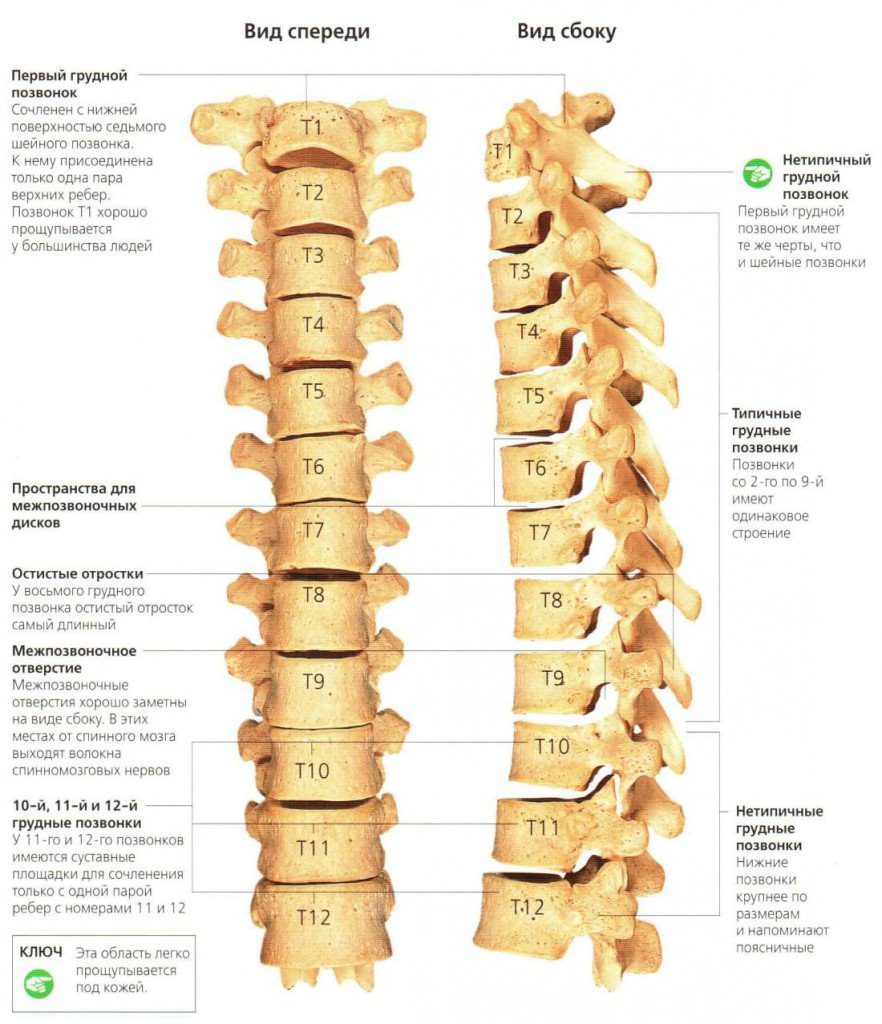
Грудной отдел включает 12 позвонков. По своему строению они отличаются от поясничных или шейных тем, что имеют меньший диаметр и длину. Но остистые отростки у них несколько длиннее. Чтобы позвонки могли соединяться друг с другом, им необходимы пары симметричных сочленений, расположенных между этими отростками. Они носят название межпозвоночных, фасеточных или дугоотростчатых. Такие костные сочленения есть во всех отделах хребта, кроме крестца и копчика. В этом участке позвонки срослись между собой. В грудном отделе они плоские и малоподвижные.
Анатомия грудного отдела позвоночника.
Артроз реберно-позвоночных суставов – это разрушение хрящей и сухожилий между краями сочленений позвонков, редчайшая форма остеоартроза или спондилоартроза. Дегенеративные изменения прогрессируют, хрящи и сухожилия воспаляются, а любое трение в зоне воспаления вызывает болевой синдром и скованность. Самая распространенная локализация дистрофических нарушений при реберно-позвоночной патологии – 9 и 10 ребра.
Изменения в сочленениях позвоночника часто приводят к нарушению функциональности всего опорно-двигательного аппарата. И если до недавнего времени считалось, что заболевание свойственно пожилым людям, у которых естественные процессы старения сказываются на скорости обменных реакций, то сейчас оно встречается и среди молодых людей старше 30-40 лет. У мужчин риски развития реберно-позвоночных патологий в 3-5 раз выше, чем у женщин. Большинство случаев приходится на период от 20 до 35 лет.
Схема кровеносных сосудов.
Реберно-позвоночный артроз развивается постепенно и проходит несколько стадий. Под действием провоцирующих негативных факторов грудной отдел спины подвергается воздействию извне. В ответ на раздражитель в области хрящей и сухожилий возникает воспаление. Если оно повторяется, патология переходит в хроническую форму. Возникает компенсаторная реакция – разрастание соединительной ткани в области дистрофии и формирование остеофитов. Это приводит к ухудшению подвижности суставов, деформации. Процесс замыкается: воспаление провоцирует деформацию, а деформация порождает воспаление. Чем больше изменений в суставе, тем более выраженными становятся симптомы заболевания: боль различной степени интенсивности, ограничение подвижности тела, амплитуда которого постепенно стремится к нулю.
Артроз реберно-позвоночных сочленений часто проявляется в виде синовита – рецидивирующего воспалительного процесса в хрящах и сухожилиях. В период обострения человек испытывает боль, мешающую двигаться. Во время хронического течения никаких признаков недомогания не отмечается.
Виды и причины его развития
Реберно-позвоночный артроз бывает первичным и вторичным. Классификация по форме зависит от причин патологических нарушений. Первичному артрозу присущи неявные формы течения, при которых определить причину появления дистрофических изменений невозможно. Такой диагноз обычно ставят людям пожилого возраста, у которых развитие нарушений связывают с естественными процессами старения.

Природа возникновения патологии вторичного типа более-менее ясна. Причины заболевания:
- воспалительные болезни;
- травмы спины и компрессия позвонков;
- эндокринные заболевания;
- инфекции, в том числе туберкулез;
- генетические факторы;
- врожденные нарушения в формировании позвоночника;
- плоскостопие, как следствие нарушенной амортизации стопы;
- чрезмерная физическая активность, не связанная с трудовой деятельностью;
- нарушение осанки из-за малоподвижного образа жизни;
- проблемы с метаболизмом.
Артроз реберно-поперечных сочленений может развиваться и в зависимости от состояния самого позвоночника. Спровоцировать его могут спондилолистез, межпозвоночная грыжа, остеохондроз, спондилоартроз и другие болезни спины грудного отдела.
Симптомы заболевания
Признаки реберно-позвоночных патологий идентичны и имеют общие черты. Человек ощущает боль в спине разной интенсивности в зависимости от стадии болезни, которая может усиливаться при внешней нагрузке. В состоянии покоя больной дискомфорта не испытывает. Утренней скованности при заболевании не отмечается, если не считать стартовой боли в начале движения. Другие признаки — незначительная отечность мягких тканей, покраснение кожи. Но чаще эти симптомы отсутствуют.
При усугублении состояния больного признаки принимают более выраженный характер. Боли становятся интенсивными, ограничение подвижности в сочленениях — более сильными. В зависимости от того, какие суставы грудины повреждены, реберный артроз имеет отличия.
При разрушении костных и хрящевых структур между ребрами и позвонками характерны следующие симптомы:
- появление болевых ощущений в спине в области грудной клетки;
- дискомфорт усиливается при глубоких вдохах и во время движения;
- в зоне локализации воспаления может отмечаться отек тканей и болезненность;
- появляются рефлекторные спазмы в области позвоночника;
- в суставах постепенно ухудшается подвижность, которая приводит к сильным болям даже при дыхании;
- скованность при движении проходит в короткое время;
- во время движения могут возникать хруст и щелчки в спине.
Иногда реберно-позвоночный артроз какое-то время протекает бессимптомно. Часто узнать о болезни удается случайно, при плановой рентгенографии. Сначала признаки выражены слабо. Однако клиническая картина изменяется с прогрессированием патологии. Симптомы усиливаются к концу дня после продолжительного напряжения спины, вызывая ее утомление. Воспаление распространяется в основном на сочленения нижней части грудной клетки. Наиболее часто этот вид патологии диагностируют у женщин старше 40 лет.
Воспаление соединения ребер с грудиной встречается намного реже. В основном оно развивается из-за системных заболеваний, травм и инфекций. Клинические признаки реберно-поперечного артроза:
- появление неприятных ощущений по краю грудины;
- выраженный болевой синдром возникает при максимальном вдохе;
- воспаление реберно-поперечных сочленений незначительно;
- при пальпации отмечается легкий отек мягких тканей;
- рефлекторные спазмы в области позвоночника отсутствуют;
- скованность подвижности суставов продолжается достаточно долго.
Этот вид заболевания редко приводит к серьезной деформации грудной клетки, не вызывает сильной боли при дыхании. Течение патологии более благоприятное, чем при реберно-позвоночной.
Любой из видов артроза негативно влияет на осанку. В состоянии покоя и при движении у больного формируется перманентно-сутулая поза, когда плечи опускаются и поворачиваются вперед. При отсутствии лечения в структуре позвонков и сухожилий продолжают формироваться дистрофические процессы, разрушающие целостность костно-хрящевого аппарата. Если болезнь принимает тяжелое течение, решается вопрос о трудоспособности такого пациента и о его дальнейшей инвалидности.
Методы диагностики
Чтобы выявить артроз реберно-позвоночных сочленений, потребуются различные методы диагностики. Это нужно, чтобы выявить поражение этих суставов, которые способны маскироваться под целый букет болезней спины. С этой целью пациенту назначаются следующие виды инструментальных методов:
- рентген грудной клетки в нескольких проекциях. Дает возможность обнаружить остеофиты, незначительные деформации, косвенные признаки воспалений. Выраженные дистрофические нарушения специалист может определить без помощи рентгенографии;
- компьютерная томография более информативна на начальных стадиях болезни, чем рентгенография;
- магнитно-резонансная томография — самый эффективный способ выявить заболевание на ранних стадиях;
Последние два метода проводятся не всегда. Это связано с дорогим оборудованием. Не все клиники располагают сложной аппаратурой и не всем пациентам стоимость диагностики доступна.
- ультразвуковое исследование позволяет обнаружить явление синовита.
Лабораторно-клинические тесты при реберно-позвоночных артрозах неэффективны и мало как отражаются в них. В диагностических целях их не используют.
Методы лечения болезни
Заболевания опорно-двигательного аппарата требуют комплексного подхода. Лечение должно быть направлено на купирование боли, устранение воспалительного очага, восстановление тканей, предупреждая дальнейшее разрушение суставов и сухожилий. Терапия реберно-позвоночных артрозов включает следующие меры:
- Использование лекарственных препаратов.
- Физиопроцедуры.
- Мануальная терапия.
- Массаж.
- Посещение санитарно-курортных учреждений.
- Народная медицина.
Медикаментозное лечение
Чтобы облегчить боль и воспаление в поврежденных областях, пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты. Их действие направлено на снижение болевого синдрома, устранение воспаления и отека тканей. Продолжительность приема таких препаратов зависит от стадии заболевания, клинической картины и не оказывает негативного воздействия на другие органы и системы. Использовать нестероидные противовоспалительные средства можно на любой стадии болезни, но наибольшая эффективность от такой терапии отмечается, когда сустав еще не деформирован.
Хотя видео о лечении остеохондроза, все изложенные принципы актуальны и для темы этой статьи:
Широко применяется в терапевтических целях лекарственные препараты для наружного применения. Они нормализуют кровообращение в тканях, улучшают их питание, устраняют воспаление, отеки, боль. В эту категорию входят мази и гели. Самая оптимальная для эффективного использования гелей, мазей — начальная и средняя стадии патологии. Как только суставы начинают претерпевать дистрофические изменения, результат от такого лечения сводится к нулю.
При сильных мышечных спазмах больному назначаются миорелаксанты для снятия напряжения, расслабления тканей в поврежденных болезнью местах. Для восстановления хрящевых структур используются хондропротекторы. В их составе содержатся хондроитин и глюкозамин, которые по своим свойствам близки к натуральным суставным структурам. Эти лекарства призваны укреплять и защищать больное сочленение, стимулируя его восстановление и регенерацию.
Применение лекарственных препаратов – это симптоматическое лечение, которое без комплексного подхода не в состоянии полностью избавить человека от проблемы.
Физиотерапия и ЛФК при реберных артрозах
Физиотерапия и физические упражнения укрепляют мышцы сочленений, увеличивают их выносливость. Они способствуют снижению массы тела, чем сокращают нагрузку на суставы. Посильные занятия спортом, физическая активность благоприятствуют восстановлению хрящевой ткани, что помогает бороться с болезнью. После занятий лечебной физкультурой мышцам необходимо расслабиться, поэтому больному потребуются курсы массажа.
Физиотерапевтические методики при реберно-поперечном артрозе:
- лазерная терапия. Под воздействием лазерного луча, действующего на область локализации воспаления, удается иссечь поврежденные ткани и купировать очаг разрушения сустава. Боль и отек постепенно проходят. Чтобы процесс не возобновился, больному необходимы систематический диагностический контроль, прием хондропротекторов;
- магнитотерапия. Методика аналогична лазерному лечению, за исключением того, что действующим механизмом в ней выступает магнит;
- ультразвук и фонофорез;
- гальванизация;
- иглотерапия. Относится к мануальной терапии. Этого недостаточно для полного исцеления. Используется в комплексе с другими технологиями.
Наибольший терапевтический эффект от таких методик достигается при лечении больного в санитарно-курортных условиях. Так пациент может комплексно подходить к проблеме. Методы мануального лечения, фито- и гирудотерапии пока недостаточно изучены, поэтому не рекомендуются в качестве самостоятельных терапевтических методик.
Радикальные методы лечения
Когда в суставах уже начинаются деформации, консервативная медицина не в состоянии бороться с артрозом. Больному показано оперативное лечение. При несложных случаях деформации, дистрофии из поврежденного сочленения иссекаются фрагменты разрушенного хряща. После операции воспалительный процесс удается купировать.
Если дистрофические изменения слишком выражены, то хирургическое лечение проводится эндопротезированием с заменой деформированного костного соединения на искусственное. После радикального лечения наступает период реабилитации, включающий прием медикаментов, лечебную физкультуру, соблюдение диеты, профилактические мероприятия.
Возможные осложнения
Любое заболевание без лечения чревато развитием серьезных осложнений, реберно-позвоночный артроз — не исключение. Столкнувшись с болезнью, люди редко обращаются за помощью к специалистам. Вместо этого они лечатся народными средствами, что не всегда оправдано.
Если не лечить воспаление реберно-поперечных и позвоночных сочленений, то их состояние может существенно усугубиться. К осложнениям относятся:
- ограничение подвижности, функциональности сочленений;
- сдавливание нервных волокон, кровеносных сосудов, снабжающих ткани кислородом и питательными веществами;
- развитие хронических заболеваний позвоночника, деформаций суставов, формирование остеофитов;
- появление патологий во внутренних органах.
Опираясь на симптоматику реберно-позвоночных патологий, врач может диагностировать болезни легких или сердца — клиническая картина этих патологий довольна похожа. В этом кроется коварство болезни. Неправильная диагностика или неверно назначенное лечение — дополнительные причины развития осложнений у больного.
Как предупредить развитие патологии?
Как предупредить развитие артроза реберно-позвоночных суставов? Зная причины, развития дегенеративных нарушений можно избежать, если заниматься их профилактикой. Исключение — травмы спины, которые предупредить невозможно. Для профилактики реберно-позвоночных артрозов врачи рекомендуют физическую активность: больше ходить пешком, ездить на велосипеде, плавать, включать разные виды физических нагрузок.

Хорошим профилактическим эффектом обладает хула-хуп. Вопреки всем мифам, что это приспособление для вращения туловищем негативно сказывается на состоянии внутренних органов, прекрасно прорабатываются все позвоночные хрящи и сухожилия. Улучшается циркуляция крови вдоль спины, ткани получают больший объем кислорода и питательных веществ.
Контроль массы тела также предупреждает развитие патологических нарушений в сочленениях. Важно придерживаться специальной диеты, чтобы не набирать вес, но питаться полноценно и сбалансированно. При чрезмерных нагрузках на костные соединения у спортсменов и людей, чья работа связана с тяжелым физическим трудом для предупреждения артроза необходимо разумно подходить к тренировкам или нагрузкам.
Если появились первые признаки, схожие по своей симптоматике с заболеваниями костных сочленений, следует обратиться к врачу, пройти полное обследование. Если диагноз подтвердится, помните: реберно-поперечный артроз – не приговор, а призыв к действию. Комплекс методов консервативной терапии и физиолечения помогут справиться с болезнью.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Артроз реберно позвоночных сочленений, варианты лечения суставов
Артроз рёберно-позвоночных сочленений встречается редко, так как позвоночник в грудном отделе не подвергается интенсивной нагрузке. Патология вызывается дегенеративными изменениями, в большинстве случаев её диагностируют у людей пожилого возраста. Первые признаки отклонения практически незаметны, поэтому болезнь быстро переходит в острую или хроническую форму.
Описание и причины
Артроз рёберно-грудинного сочленения заключается в дистрофических и дегенеративных процессах в суставах. Такая патология является довольно редкой. Способствовать её развитию может травма или заболевание грудного отдела. Чаще всего поражается область 9−10 ребра. Причины патологии следующие:

- проблемы с обменом веществ;
- большие физические нагрузки;
- плоскостопие;
- наследственная предрасположенность;
- лишний вес;
- заболевания спины;
- неправильная осанка;
- гиподинамия;
- травма позвоночника;
- инфекционное воспаление.
Как и другие виды артроза, это заболевание имеет первичную и вторичную форму. Развитие первого типа происходит по причине замедленного метаболизма и старения суставов. Вторичная форма возникает вследствие травмы позвоночника, воспалительного процесса или гормонального нарушения.
Механизм развития и симптомы
Заболевание не возникает в один момент, оно проходит ряд стадий. На первых этапах симптоматика практически незаметна, поэтому пациент может даже не подозревать о патологии. Механизм развития артроза рёберно-позвоночных суставов грудного отдела следующий:
- Провоцирующий фактор оказывает воздействие на позвоночные сочленения.
- В суставе образуется воспаление.
- Воспалительный процесс приобретает хронический характер.
- Соединительная ткань разрастается, формируются костные наросты.
- Нарушается подвижность сочленений, начинается процесс их деформации.
- Образуется патологический круг — воспаление приводит к деформации, а деформация — к воспалению.
Со временем сустав меняет свою форму, как следствие, пациент ощущает сильные боли. Двигательная активность постепенно снижается. Главный симптом — сильная боль, которая усиливается при нагрузке на спину. В состоянии покоя дискомфорт практически не наблюдается. Утренняя скованность также отсутствует.
В процессе развития отклонения симптоматика становится более выраженной. Боль приобретает интенсивный характер, подвижность становится ограниченной. Нарушение костных и хрящевых структур отличается следующими симптомами:
- боль в области грудной клетки;
- дискомфорт при глубоком вдохе;
- рефлекторные спазмы в позвоночнике;
- хруст и щелчки в спине.
В некоторых случаях симптоматика отсутствует, а о патологии можно узнать только по результатам плановой рентгенографии. Воспалительный процесс чаще всего наблюдается в сочленениях нижней части грудной клетки. Часто такой тип артроза диагностируется у женщин после 40 лет.
Рёберно-поперечный артроз встречается еще реже. Он имеет такие признаки:
- боль по краю грудины;
- отсутствие рефлекторных спазмов в позвоночнике;
- незначительное воспаление в рёберно-поперечных сочленениях.

- боль по краю грудины;
- отсутствие рефлекторных спазмов в позвоночнике;
- незначительное воспаление в рёберно-поперечных сочленениях.
Любая разновидность артроза значительно деформирует осанку. У пациента формируется перманентно-сутулая поза, то есть плечи опускаются и немного выворачиваются вперёд. Если вовремя не начать лечение, костно-хрящевой аппарат полностью разрушается. Состояние пациента может сильно усугубиться (вплоть до инвалидности).
Методы диагностики
При первых симптомах патологии необходимо обратиться к врачу-ортопеду. Если деформация началась вследствие перенесённой травмы, то нужна консультация травматолога. Во время сбора анамнеза врач выясняет:
- характер и интенсивность болевых ощущений;
- возможные причины развития отклонения;
- наличие хронических заболеваний;
- особенности образа жизни пациента;
- сопутствующую симптоматику.

- характер и интенсивность болевых ощущений;
- возможные причины развития отклонения;
- наличие хронических заболеваний;
- особенности образа жизни пациента;
- сопутствующую симптоматику.
Второй этап диагностики предполагает непосредственный осмотр пациента врачом. Специалист пальпирует область груди, выясняет, нет ли отёков и спазмированных мышц. Чтобы определить характер и интенсивность боли, проводятся функциональные пробы.
Последний этап диагностики — инструментальное исследование. Оно позволяет отличить артроз от остеоартроза рёберно-позвоночных суставов и межпозвоночной грыжи. Назначаются следующие процедуры:
- рентгенография;
- КТ;
- МРТ;
- артроскопия.
Рентгенография позволяет определить характер поражений. Эта процедура является основной во время диагностики. При помощи КТ и МРТ можно увидеть состояние мягких тканей. Артроскопия проводится посредством введения в сустав через небольшой разрез специального устройства. Результаты диагностики дают возможность определить форму и стадию артроза, а также возможные причины, которые способствовали развитию деформации.
Варианты лечения
Лечение артроза должно быть комплексным. Оно состоит из ряда мероприятий. По показаниям врач назначает:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- мануальное лечение;
- лечение в санаторно-курортном учреждении.
Хирургическое вмешательство проводится крайне редко, так как рёберные суставы очень маленькие. Важно вовремя начать лечение, чтобы остановить прогрессирование патологии.
Медикаменты и физиопроцедуры
Чтобы устранить симптоматику заболевания, назначается приём лекарственных средств. Нестероидные противовоспалительные препараты способны снять сильную боль, которая провоцируется воспалительным процессом. Избавиться от спазма и ослабить мышцы помогут миорелаксанты. Медикаментозное лечение не устраняет причину отклонения, но помогает улучшить общее состояние пациента. При длительном использовании лекарства могут вызвать побочные эффекты.
Непосредственное воздействие на источник патологии оказывают хондропротекторы. Они укрепляют хрящевую ткань, т. к. в их составе присутствует глюкозамин и хондроитин. Эти вещества близки по своему составу к тканям хряща. Хондропротекторы изготавливаются из натуральной основы, поэтому они практически не вызывают побочных проявлений. Терапия таким препаратом может длиться от 3 до 12 месяцев.
Физиотерапевтические процедуры позволяют укрепить мышцы возле сочленений. Врач может назначить следующие манипуляции:
- лазерное лечение;
- магнитотерапию;
- ультразвук;
- фонофорез;
- гальванизацию;
- иглотерапию как одну из разновидностей рефлекторной физиотерапии.

- лазерное лечение;
- магнитотерапию;
- ультразвук;
- фонофорез;
- гальванизацию;
- иглотерапию как одну из разновидностей рефлекторной физиотерапии.
При помощи лазера оказывается воздействие на воспалённые участки. Повреждённые ткани иссекаются, очаг повреждения купируется, боль и отек устраняются. Чтобы не допустить повторного развития воспалительного процесса, назначается приём хондропротекторов. Аналогичный эффект имеет магнитотерапия.
Наибольшего терапевтического эффекта можно достичь в условиях санатория. Это объясняется тем, что пациент получает комплексный и постоянный уход. В качестве вспомогательных мер могут использоваться мануальная терапия и народные методы.
Народные средства и массаж

Народные средства и массаж
Существует ряд средств, которые помогают не только избавиться от проявлений артроза, но и улучшают общее состояние пациента. Это могут быть разного рода компрессы, растирки и домашние мази.
Для устранения болевых ощущений используется капуста. На её основе делается компресс. Свежий лист необходимо пропитать цветочным мёдом и приложить к поражённому участку. Такую процедуру необходимо проводить ежедневно перед сном. Компресс удерживается в течение ночи и убирается утром.
Вместо аптечных мазей можно использовать домашнюю растирку. Перед её использованием нужно проконсультироваться со специалистом и провериться на отсутствие аллергической реакции. Для приготовления обезболивающего средства потребуется корень девясила и водка. Настаивать растирку необходимо в тёмном месте 2 недели. Для получения хорошего терапевтического эффекта препарат рекомендуется втирать каждый день.
Не менее эффективными будут компрессы из овсяных хлопьев. Их необходимо отварить до консистенции густой каши. Готовый продукт в теплом виде наносится на хлопковую или шерстяную ткань. Компресс приложить к поражённому участку, сверху прикрыть полиэтиленом и оставить на всю ночь. Хороший эффект можно получить только от свежесваренной каши.
Мануальная терапия позволяет улучшить кровообращение, снять боль и восстановить правильное положение позвонковых суставов. Массаж может проводиться только в период ремиссии. Если его делать во время обострения, то слишком велика вероятность значительного ухудшения состояния пациента.

Массаж должен проводить только квалифицированный специалист. Он индивидуально подбирает методику воздействия в зависимости от особенностей пациента. Самомассаж может быть опасным. Процедуру рекомендуется делать ежедневно. Для достижения терапевтического эффекта потребуется от 10 до 15 сеансов.
Хирургическое вмешательство

Хирургическое вмешательство
Если консервативное лечение не дает эффекта, то врач может назначить оперативное вмешательство. В большинстве случаев проводится артроскопия. Этот метод предполагает введение специального устройства в поражённые сочленения и удаление сгустков крови и части поражённого сустава. Это малоинвазивный вариант лечения, поэтому разрез минимальный и заживает очень быстро.
Для терапии запущенных случаев проводится эндопротезирование. Процедура заключается в замене больного сустава на искусственный. Операция довольно сложная, поэтому период восстановления длительный.
Возможные осложнения и прогноз
Без своевременного и правильного лечения возможны серьёзные осложнения, которые часто приводят к инвалидности. В этом случае терапия исключительно народными методами может усугубить состояние пациента. К числу осложнений относятся следующие клинические ситуации:
- значительное ограничение подвижности сочленений;
- сдавливание кровеносных сосудов и нервных волокон;
- сильная деформация суставов;
- формирование остеофитов;
- развитие хронической стадии заболевания;
- патологические отклонения в других органах.
Важно также правильно провести диагностику, так как артроз рёбер имеет схожую симптоматику с заболеванием сердца или лёгких.
На ранних стадия патологию очень тяжело определить, поэтому большинство пациентов обращается к врачу, когда болезнь находится в запущенной форме. Консервативное лечение поможет уменьшить интенсивность патологии и остановить дегенеративный процесс. На последних стадиях требуется оперативное лечение, но и оно не поможет полностью восстановить подвижность сочленений.
Профилактические меры

Профилактические меры
Лечение артроза является длительным процессом, поэтому важно вовремя проводить профилактические меры. Первым делом необходимо пересмотреть привычное питание. Оно должно быть максимально сбалансированным. В рацион нужно включить все обходимые витамины и минералы для восстановления хрящевой ткани.
Масса тела должна быть в пределах нормы. Женщинам рекомендуется отказаться от высоких каблуков, так как они усиливают нагрузку на позвоночник. Регулярные занятия спортом помогут укрепить позвоночник. Полезными будут профилактические массажи. Ежегодно необходимо проходить осмотр у ортопеда.
Артроз рёберно-позвоночных суставов является довольно редкой патологией. Несмотря на это, она может привести к серьёзным осложнениям, которые значительно ухудшают качество жизни человека. Чтобы не допустить развития заболевания, необходимо постоянно проводить профилактику.
Артроз реберно-позвоночных суставов грудного отдела: причины, симптомы, лечение
Артроз реберно-позвоночных суставов – довольно редкая патология, однако это не умаляет опасности, которую она представляет. Эти сочленения представляют собой цилиндрический сустав, который задействован почти при любом движении. Что является причиной болезни, и как ее правильно лечить?
Причины
Для развития дегенеративно-деформирующего процесса необходимо сочетание ряда факторов, и только тогда можно говорить о высокой вероятности развития патологии реберных сочленений.
Итак, среди причин:
- Эндокринные заболевания. Так, сахарный диабет ухудшает усвояемость кальция, и количество этого минерала к клеткам сочленений поступает в меньшем, чем это необходимо, количестве.
- Травмы этой зоны. К счастью, в бытовых условиях подобные травмы случаются нечасто.
- Избыточный вес. С одной стороны, лишний вес изменяет нормальную анатомию опорно-двигательного аппарата и является косвенной причиной развития артроза. С другой стороны, при избыточном потреблении пищи количество токсинов и солей из нее способствует разрушению и нарушению структуры костной ткани.
- Врожденные анатомические аномалии суставов грудного отдела.
- Плоскостопие. Неправильная амортизация стопы с большой долей вероятности приведет к дегенеративным изменениям костной ткани. Вопрос лишь в том, где они будут локализованы.
- Нарушение обмена веществ. Они не всегда подразумевают излишний вес. Нередко подобные изменения имеют люди с нормальным весом или даже с его недостатком.
- Неправильная осанка. Как и в случае с плоскостопием, осанка, которая не является анатомически правильной, является провоцирующим фактором для развития реберно-поперечного артроза.
- Редкие, но значительные физические нагрузки. К развитию патологических процессов в позвоночнике может привести, например, перевозка мебели при переезде. Если человек не увлекается спортом, и его мышечный корсет оставляет желать лучшего, то вся масса тяжести может повредить суставные капсулы, и диагноз «артроз» – лишь вопрос времени.
Среднестатистический пациент, которому может быть поставлен диагноз «артроз реберно-позвоночных соединений», человек солидного возраста со значительно нарушенным общим метаболизмом и ухудшенной усвояемостью питательных компонентов из пищи, с высокой степенью изношенности межпозвоночных дисков. Чаще всего дегенеративные процессы затрагивают IX-X сочленения ребер с позвоночником, чуть реже – III-V. Артроз остальных грудных позвонков почти не встречается.
При постановке диагноза врач также указывает, является ли заболевание первичным или вторичным. В первом случае деформирующие изменения костной ткани происходят без провоцирующих факторов и смежных заболеваний. Болезнь развивается вследствие общего старения организма, когда утончение позвонковой щели и замещение ее остеофитами является естественным процессом.
Вторичный артроз грудино-реберных сочленений является следствием какой-то другой болезни (травмы, плоскостопия и т. д.), а поэтому этот вид заболевания диагностируется и у молодых людей. Можно ли в этом случае полностью вылечить артроз реберно-позвоночных суставов при устранении основной причины его появления? К сожалению, если дегенеративные процессы запущены, то их можно только остановить, но полностью восстановить разрушенную костную ткань уже не удастся.

Боль при артрозе реберно-позвоночных суставов может появляться при наклоне и длительном стоянии
Симптомы
Остеоартроз суставов грудного отдела имеет богатую симптоматику. Клиническая картина пациента такова:
- Боль. Она сконцентрирована в зоне соединения позвонков грудного отдела позвоночника и ребер. Пациент испытывает болевые ощущения в ребрах и груди, но не в позвоночном столбе. Наряду с этим, боль может переходить и на мышцы, прилегающие к этим отделам позвоночника. Интенсивность боли нарастает при длительном стоянии. К концу рабочего дня человек испытывает сильный дискомфорт в области грудного отдела позвоночника, и это – без значительных нагрузок. Также болевые ощущения могут появляться при наклонах. Типичным признаком для постановки диагноза и дифференциации боли при артрозе этой зоны является отсутствие дискомфорта с утра и в течение нескольких часов после пробуждения.
- Локальная гипертермия. При прикосновении к грудному отделу позвоночника можно почувствовать, что кожа в этой зоне значительнее теплее.
- Спазмы мышц позвоночного столба при сильных физических нагрузках, в том числе при быстрой ходьбе и беге. Для восстановления мышечных движений требуется отдых.
- Формирование у пациента сутулости как во время движения, так и в статичном положении.
- Припухлость суставов – при обострении заболевания.
- Треск и пощелкивание суставов в грудном отделе позвоночника во время движения.
При прогрессировании заболевания локализация всех клинических проявлений может расширяться и выходить за пределы реберных сочленений. Болевые симптомы артроза реберно-позвоночных суставов очень схожи с теми, которые появляются при стенокардии, межреберной невралгии, ишемической болезни, некоторых заболеваниях органов пищеварительного тракта.
Истинная причина дискомфорта за грудиной нередко длительное время маскируется под маской вышеназванных диагнозов. Выявление артроза не отрицает возможность этих заболеваний у пациента. И наоборот, не всегда боли за грудиной – это проявления дегенеративных изменений сочленений. Возможно, для более точной постановки диагноза придется пройти консультацию у нескольких врачей.
Читайте также:
Лечение
Подобные заболевания следует лечить у нескольких специалистов сразу – вертебролога, ортопеда, хирурга, артрополога, невролога, травматолога. Диагноз устанавливается на основании осмотра пациента, симптоматики, сбора анамнеза и результатов аппаратных исследований – УЗИ, МРТ, рентгенография. Терапия традиционно проводится лекарственными препаратами. Сначала пациенту прописывают нестероидные противовоспалительные препараты, которые снижают активность воспалительного процесса, уменьшают болевые ощущения и снижают отечность этой зоны.
Они могут быть в виде таблеток или инъекций, вводимых непосредственно в место, где локализован процесс. Наряду с анальгетиками, могут быть назначены и миорелаксанты. Они способствуют уменьшению мышечных спазмов и связанного с этим дискомфорта за грудиной. Другая часть терапии – физиолечение. Необходимо усилить приток крови к больному суставу, чтобы процесс восстановления пошел быстрее. Для этих целей применяется иглотерапия, которая обладает местным раздражающим действием.
Для пациентов, у которых имеются нарушения свертываемости крови (низкое протромбиновое время), будет полезным пройти несколько сеансов гирудотерапии. При попадании в кровь, слюна пиявок способствует разжижению крови. Среди методов физиотерапии полезным будет и грязелечение. Эта процедура способствует улучшению кровотока и восстановлению микроциркуляции в сочленениях и прилегающих к ним мышцах. На реабилитационном этапе пациенту в обязательном порядке назначаются хондропротекторы. Принимать их нужно длительно, от нескольких месяцев до года.
Эти современные препараты – лучшие защитники суставов, которые приостанавливают дегенеративные разрушающие процессы в суставах.

Массаж можно делать только у специалиста со специальным образованием. Перед сеансом лучше попросить массажиста показать лицензию на этот вид деятельности. Лечение проводят только по назначению лечащего врача
Можно ли делать массаж таким пациентам? Да, но с некоторой оговоркой. Массаж должен делать только специалист, который знает особенности этого заболевания. Неправильные массажные движения (сила воздействия, интенсивность, длительность процедуры) могут нанести вред, и клиническая картина заболевания только усилится. Более полезной таким пациентам считается мануальная терапия. Специалист снимет защемление нервных пучков и восстановит анатомическое расположение позвоночных суставов.
Можно ли делать таким пациентам гимнастику? Да, но только ту, какую пропишет врач. Никаких травматических видов спорта, где высока вероятность падения. Нежелательно и выбирать вид физической нагрузки высокой интенсивности, который только усилит истирание позвонков. Наиболее полезным считается плавание, поскольку в этом случае на позвоночник не действует главная разрушающая сила – вес человека. В запущенных случаях пациенту может быть прописано ношение ортопедического корсета для поддержания сочленений.
Хирургические методы лечения
Они проводятся крайне редко и только тогда, когда традиционная терапия не дала эффекта. В этих случаях врач может предложить провести денервацию суставов. Это малоинвазивная процедура, при которой непосредственно в зону поражения вставляются иглы. На них направляют ультравысокочастотные токи. В результате этого выделяется тепловая энергия, которая проникает прямо в больной сустав. Происходит коагуляция (прижигание) нерва. Прохождение в этой зоне болевого импульса блокируется и основная симптоматика ликвидируется.
В тяжелых случаях может потребоваться операция, при которой хирург удаляет часть деформированного сустава для стабилизации позвоночного столба. Артроз реберно-позвоночных суставов – болезнь сложная, в первую очередь, своим диагностированием. Пока пациент попадает в кабинет к нужному специалисту, проходит очень долгое время. Регулярное наблюдение за своим состоянием и своевременная консультация у опытных врачей – залог хорошего здоровья.
Артроз реберно позвоночных суставов – симптомы и лечение


Что если не лечить артроз реберно-позвоночных суставов?
- значительно ограничивается подвижность позвоночника;
- происходит сдавление нервных стволов и артерий;
- развивается спондилез;
- нарушаются функции внутренних органов.
Кроме того, проблемы может спровоцировать неправильная диагностика. Так, симптомы артроза позвоночных сочленений напоминают проявления заболеваний легких, сердца. Больные также могут путать признаки артроза с инфарктом миокарда.
Причины: почему развивается болезнь?
Врачи выделяют несколько ведущих факторов, способствующих формированию артроза в реберно-позвоночных сочленениях. Это замедленный обмен веществ, характерный для пожилых пациентов, изношенность хрящевой ткани, присутствие травматических повреждений в анамнезе. Образованию артроза способствуют:
- травмы ребер;
- гормональные расстройства;
- врожденные диспластические процессы в суставах;
- артрит;
- инфекция в средостении.
Лечение артроза позвоночных сочленений
Основными методами лечения и профилактики осложнений являются консервативная терапия и физиолечение.
Как правило, полностью устранить патологию не удается, однако традиционная и народная терапия позволяет избавиться от симптоматики и существенно улучшить качество жизни пациентов
Для купирования основной симптоматики пациентам назначают:
- НПВС в виде таблеток, инъекций, мазей и кремов (Диклофенак, Мовалис, Ибупрофен) для устранения болевого синдрома, уменьшения отечности, воспаления и его осложнений. В сложных ситуациях вместо указанных препаратов назначают кортикостероиды.
- Разогревающие средства на основе природных компонентов.
- Хондропротекторы (Хондроитин, Глюкозамин). Способствуют восстановлению и защите хрящевой ткани суставов, улучшают обменные процессы, снимают боль.
- Миорелаксанты. Способствуют устранению боли, снимают излишнее напряжение с мышц.
Физиолечение и ЛФК


Физиотерапия, лечебная гимнастика и курсы массажей не используются в отдельности как самостоятельные методики и являются дополнением к основному лечению. При остеоартрозе реберно-позвоночных суставовэффективны:
- Электрофорез с применением анальгетика для устранения боли, воспаления и улучшения обменных процессов в тканях;
- иглоукалывание;
- Лазерная и магнитная терапия;
- Ультразвуковое воздействие для купирования боли и неприятных ощущений;
- Фонофорез;
- Тепловые компрессы для стимуляции кровообращения и регенерации тканей.
Процедуры имеют противопоказания и назначаются только после тщательного обследования.


Комплекс ЛФК составляется лечащим врачом на основе индивидуальных особенностей пациента и его болезни
При артрозе реберно-грудинных сочленений эффективны следующие типовые группы:
- Прогибы в разных положениях;
- Повороты и наклоны головы;
- Подъемы туловища из лежачего положения.
Первые несколько дней интенсивность упражнений должна быть слабой. Со временем сложность их выполнения наращивается. Наряду с этим применяется также и мануальная терапия курсами от десяти до пятнадцати процедур.
Хирургическое вмешательство может стать необходимой мерой при неэффективности медикаментозного лечения. Для этого применяют два основных способа:
- Артроскопия. В ходе операции делается небольшой разрез, через который удаляются скопления жидкости и крови, а также частицы поврежденных тканей.
- Эндопротезирование. При серьезных деструктивных поражениях деформированный сустав заменяется на титановый эндопротез.
Оперативное вмешательство требует длительного реабилитационного периода, включающего в себя покой и полноценный отдых пациента, а также прием профилактических медикаментов и постепенное возвращение подвижности.
Наряду с основными методиками применяются и рецепты народной медицины:
- Компресс из овсяных хлопьев. Небольшое количество сырья заливают кипятком до образования стандартной кашицы. Продукт наносят на пораженный участок и закрывают сверху марлевой повязкой, пищевой пленкой и теплым шарфом. Полезно оставлять компресс на ночь.
- Мазь на основе жидкого меда. Одну-две столовые ложки продукта смешать с тремя граммами мумие и несколькими каплями масел сандала и ели. Втирать массажными движениями в течение десяти минут. Оставлять под утеплением на три-четыре часа.
- Компресс из корня хрена. Натереть плод на мелкой терке, выложить в марлевую салфетку и приложить к пораженной области. Рекомендуется готовить компресс перед сном.
Самостоятельно назначать терапию или использовать средства народной медицины без консультации специалиста категорически запрещено. Это может быть просто неэффективным, что приводит к дальнейшему развитию болезни. Более того, прием неподходящих средств может способствовать прогрессированию заболевания.
- использование медикаментов;
- воздействие на пораженные зоны ультразвуком, магнитным полем;
- сеансы мануальной терапии;
- массаж;
- соблюдение диеты;
- иглоукалывание.
Хирургическое вмешательство для лечения артроза позвоночных сочленений практически не применяется. Используется комплексная терапия, которая включает несколько эффективных методов наряду с соблюдением правильного режима физических нагрузок и питания. Для реабилитации больных и предупреждения рецидивов назначают лечебную физкультуру. Упражнения разрабатываются исключительно врачами с учетом физиологических особенностей пациента.
Лечить артроз очень непросто. Это заболевание имеет неуклонно прогрессирующее течение и не может быть вылечено раз и навсегда. Поскольку суставы ребер очень небольшие и поражаются редко, хирургическое лечение артроза очень затруднено.


В основном для терапии используют консервативные методики:
- Применение медикаментов.
- Физиотерапия суставов.
- Лечебная физкультура.
- Массаж.
- Народные средства.
При первых признаках болезни необходимо подумать о вторичной профилактики. Чтобы артроз не прогрессировал, нужно снизить лишний вес, правильно питаться, изменить характер работы и отдыха.
Более подробные советы по изменению образа жизни можно получить у лечащего врача.
Медикаментозное
Применение лекарственных средств для лечения артроза носит симптоматический характер за исключением хондропротекторов. Эта группа препаратов восстанавливает обмен веществ внутри пораженных суставов, что способствует их репарации. Боль проходит спустя 3–6 месяцев после начала терапии, но дегенерация замедляется уже с первых недель приема.
К симптоматическим препаратам относятся:
- Нестероидные противовоспалительные средства – большая группа лекарств для лечения воспаления и боли.
- Глюкокортикостероиды – гормональные противовоспалительные препараты, используются довольно редко.
- Миорелаксанты – полезны при реберно-поперечном артрозе. Снимают боль за счет расслабления мышц спины.
- Местные раздражающие средства – мази, гели и кремы с природными обезболивающими компонентам. Особенно эффективны при воспалении сочленений грудины.
Физиотерапия
В лечении артроза суставов ребер особенно широкое применение нашла физиотерапия. Этот способ благоприятно влияет на симптомы болезни и замедляет её прогрессирование.
Среди методик физического воздействия наиболее ценные:
- Лечение лазером.
- Магнитотерапия.
- Ультразвук и фонофорез.
- Гальванизация.
- Иглотерапия.
Эти методики широко представлены в санаториях, где лечение артроза будет наиболее полноценным и эффективным.
Гирудотерапия, мануальное лечение, фитотерапия – способы, влияние которых на организм изучено недостаточно. Не рекомендуется обращаться к народным целителям без одобрения врача.
ЛФК и массаж
Не стоит забывать и физкультуре. Именно лечебные упражнения при артрозе помогают в значительной степени повлиять на болезнь.
ЛФК выполняется по следующему алгоритму:
- Первые занятия рекомендуется проводить под контролем специалиста.
- Врач поможет подобрать оптимальный курс упражнений.
- Необходимо ежедневное выполнение физкультуры, хотя бы по полчаса в день.
- Нагрузка и частота занятий должны постепенно возрастать.
- Не следует выполнять упражнения в период обострения.
- Во время ремиссии рекомендуется посещать бассейн.
После любой физической нагрузки мышцы рекомендуется расслабить. Помочь в этом может сеанс массажа. Процедуру должен выполнять специалист, чтобы не усугубить состояние здоровья.
Артроз суставов ребер вполне можно контролировать, важно соблюдать советы специалиста и вовремя обращаться за помощью.

 Терапия помогает восстановить подвижность суставов и позвоночника.
Терапия помогает восстановить подвижность суставов и позвоночника.Для получения позитивной динамики терапию артроза проводят комплексно. Одновременно с назначением медикаментозных препаратов применяют физиотерапевтические методы, назначают ЛФК. Хороший эффект приносят иглоукалывание и мануальная терапия. Оперативное вмешательство при реберно-грудном артрозе не применяют. Местно назначают кремы и гели с согревающим эффектом, содержащие порошок красного перца, яд пчел или змей. Они восстанавливают микроциркуляцию, нормализуют обмен в реберно-позвоночных суставах.
Патогенез и механизм развития артроза
На первом этапе при артрозе реберно-позвоночных суставов на позвоночник и грудные структуры воздействуют патологические факторы. Организм локально реагирует развитием воспалением разной степени интенсивности. Чем агрессивнее фактор, тем сильнее ответ тела на провоцирующую причину. Если купировать процесс на данном этапе, все нормализуется и развитие болезни пресечется. В противном случае воспалительный процесс рецидивирует регулярно и хронизируется. Формируется стабильный вариант артроза реберно-позвоночных структур.
В далекой перспективе (несколько месяцев-лет) наблюдается компенсаторная реакция организма. Разрастаются особые костные структуры — остеофиты. Они нарушают нормальную двигательную активность в реберно-позвоночных суставах. Наступает деформация указанных структур, которая приводит к изменению рельефа тела. Процесс закольцовывается: деформация влечет воспаление, а воспаление — деформацию.
Таков типичный механизм формирования патологического процесса вне зависимости от стадии.


Артроз никогда не развивается одномоментно. Это заболевание проходит ряд последовательных стадий, первые из которых даже не беспокоят пациента.
Механизм развития артроза реберных суставов можно представить следующим образом:
- На область сочленения воздействует провоцирующий фактор.
- В полости сустава возникает воспалительный ответ.
- Воспаление повторяется неоднократно и приобретает хронический характер.
- Компенсаторной реакций организма является разрастание соединительной ткани и костных выростов – остеофитов.
- Эти явления нарушают подвижность сочленений и приводят к их деформации.
- Возникает патологический замкнутый круг – воспаление приводит к деформации, а деформация вызывает воспалительный ответ.
Постепенно сустав всё больше изменяет свою форму, начинает сильно болеть. Движения ограничиваются постепенно, и вскоре амплитуда приближается к нулю.
Причины и факторы риска развития
Среди наиболее распространенных и вероятных причин развития артроза реберно-позвоночных суставов грудного отдела выделяют:
- Травмы позвонков;
- Генетические нарушения;
- Эндокринные патологии;
- Врожденные деформации позвоночника;
- Нарушение осанки;
- Износ суставов, связанный с постоянными физическими нагрузками и возрастными изменениями;
- Дистрофия тканей суставов и позвонков;
- Сколиоз и другие заболевания позвоночника;
- Развитие инфекционных заболеваний.
Выделяют также факторы, повышающие вероятность возникновения реберно-позвоночного артроза на фоне имеющихся нарушений:
- Снижение активности обмена веществ;
- Плоскостопие;
- Избыточная масса тела;
- Эпизодичность физических нагрузок (проведение мероприятий, связанных с физическим трудом, при малоподвижном образе жизни).
Прогноз и возможные осложнения
На ранних стадиях остеоартроз довольно легко поддается купированию, но редко диагностируется ввиду того, что пациенты не обращают внимания на симптоматику.
Проявление последних стадий болезни консервативными методами устранить практически невозможно, поэтому в таких случаях применяется оперативное вмешательство.
Кроме того, прогрессирование деструкций вызывает следующие осложнения:
- Нарушения работы других систем и внутренних органов;
- Деформацию и сдавливание грудной клетки;
- Значительное ограничение подвижности;
- Сдавливание капилляров и нервов.
Формы и степени развития патологии
Всего выделяют 3 степени становления болезни:
- На 1 стадии течения патологического процесса недуг протекает в латентной фазе (скрытая степень артроза). Симптоматика артроза 1 степени минимальна, клиническая картина практически отсутствует. Пациент испытывает незначительный болевой синдром в области реберных структур. Дискомфорт иррадиирует в позвоночник. Наблюдается минимальная скованность движений в позвоночнике.
- Вторая степень имеет уже более выраженные проявления. Болевой синдром становится куда интенсивнее, преследует пациента по утрам и в ночное время суток. Становление патологии усугубляется деформациями хрящевой ткани, однако подвижность все еще сохраняется.
- Третья степень сопровождается постоянными неутихающими болями в позвоночнике и ребрах. Формируются области неподвижности (анкилозы), которые исключат нормальную функциональную активность позвоночного столба. Это финальная стадия течения болезни. Как правило, выставляется инвалидность (3-2 группа).
Степени напрямую обуславливают интенсивность признаков недуга.

 Появление отечности в зоне ребер может свидетельствовать о наличии болезни.
Появление отечности в зоне ребер может свидетельствовать о наличии болезни.Для реберно-позвоночного артроза характерно постепенное прогрессирование с нарастанием клинической симптоматики. В патологический процесс вовлекается 7, 9, 10 пары. Острая, резкая боль возникает в позвонковых сочленениях, далее распространяется на ребра и грудь, паравертебральную область. Может охватывать мышечную ткань, проявляться, как склеротомные боли.
- припухлость в зоне суставов;
- местная гипертермия;
- появление щелчка при движениях;
- спазм диафрагмальных мышц;
- формирование сутулости грудного отдела позвоночника.

 Болевые ощущения усиливаются в зависимости от стадии.
Болевые ощущения усиливаются в зависимости от стадии.- Латентный реберно-позвоночный артроз. Ведущий симптом — это боль. Она возникает в ребрах и позвоночнике при нагрузках, длится недолго и самостоятельно проходит. Утром отмечается скованность.
- Вторая степень. Характерно усиление болевых приступов, которые могут возникать даже при вдохе, движения болезненные и затрудненные. Деформация костно-хрящевых структур нарастает.
- Третья степень. Болевой синдром в суставах присутствует постоянно. Из-за выраженной резкой боли снижается работоспособность. Пациентам сложно выполнять простые действия, в результате чего назначается инвалидность. Деформация значительно ограничивает объем движений.
Артроз реберно-позвоночных суставов: методы терапии
Что такое артроз реберно-позвоночных суставов?
В пожилом возрасте из-за медленного обмена веществ, износа хрящей и перенесенных травм грудной клетки развивается редкое заболевание – артроз реберно позвоночных суставов. Такой тип артроза возникает из-за деградации хрящевой ткани в соединениях ребер и позвонков (7), чаще всего затрагивает 9 и 10 пары реберно позвоночных сочленений.
Формы заболевания и их причины
По своей этиологии артроз реберно позвоночных сочленений делится на 2 формы:
Первичный артроз (неявный).
Такой диагноз ставится тогда, когда не выявлены явные причины артроза. Чаще ставится пожилым пациентам. В этом случае артроз возникает из-за старения суставов, замедлении обмена веществ, нарушения слаженной работы целых систем органов.
Вторичный артроз (явный).
Причины такого артроза установлены:
- Травма;
- Воспаление;
- Врожденные дисплазия;
- Гормональные нарушения.
Такая форма артроза может развиться из-за туберкулеза, ревматоидного артрита, гнойных воспалений в грудной полости.
Симптоматика заболевания
Любой вид артроза развивается постепенно, в том числе и в реберно позвоночных суставах. Выделяют 3 стадии развития болезни, каждая из которых имеет свои симптомы:
- I степень – латентный артроз. Эта стадия может длиться годами, не причиняя особого беспокойства. Главный симптом – боль в ребрах после нагрузок. Реже боль может возникать в позвоночнике. Длительность болевых ощущений небольшая – после отдыха все проходит. По утрам появляется скованность в позвоночнике.
- II степень. Усиливается деформация костей и хрящевой ткани. Боли становятся более продолжительными и сильными. Появляются болевые ощущения при дыхании, движения позвоночника затруднены.
- III степень. Постоянная и сильная боль мешает работать, выполнять простейшие действия. Пациент признается нетрудоспособным. Деформация хрящевой и костной ткани сильно ограничивает движения. При дальнейшем развитии болезни, ставится инвалидность.
При появлении дискомфорта и болей в грудной клетке, как можно быстрее обратитесь к врачу. Своевременная терапия поможет избежать серьезных осложнений артроза, а правильно подобранные процедуры помогут вернуть подвижность и гибкость спине.
Диагностика заболевания
Для постановки дифференциального диагноза необходимо провести ряд обследований, так как артроз реберно позвоночных суставов имеет схожие симптомы с болезнями дыхательной системы, позвоночника.
- Рентгенография грудной клетки в разных проекциях;
- Магнитно-резонансная томография;
- Компьютерная томография.
Лабораторные анализы при артрозе реберно позвоночного соединения не специфичны – показатели СОЭ повышены, наличие в крови мочевой кислоты, С-реактивного белка. Такие показатели характерны при любом воспалительном процессе.
Кроме этих обследований, врач может назначить УЗИ органов грудной полости, позвоночных артерий и вен.
Методы лечения
Лечение артроза должно проходить комплексно. Кроме медикаментозной терапии, врач-ортопед назначает физиотерапевтические процедуры, массажи, лечебную физкультуру. Для усиления эффекта лечебный мероприятий можно использовать некоторые рецепты народной медицины.
Медикаментозная терапия
Для снятия болевых ощущений и воспалительного процесса назначаются нестероидные противовоспалительные лекарственные средства (диклофенак, фенилбутазон, индометацин). Для местного применения назначаются обезболивающие мази на основе этих препаратов (вольтарен, дип релиф), а также согревающие мази на основе пчелиного или змеиного яда, красного перца. Такие гели усиливают кровообращение в области артроза, ускоряют обмен веществ в хрящевой ткани реберно поперечных суставов.
При сильных болях в капсулу сочленения вводят инъекции кортикостероидных препаратов. Боль и воспаление купируются в течении нескольких дней, однако такую процедуру можно проводить не чаще 3 раз в год.
Реберно-позвоночная блокада (Видео).
Для восстановления хрящевой ткани назначаются хондропротекторы (сустагард, терафлекс, хондроксид). Они питают и поддерживают хрящи, поставляют необходимые для синтеза вещества, запускают регенерацию хрящевой ткани и продукцию суставной жидкости. Препараты принимают курсами от месяца до полугода, при необходимости – курс приема повторяют через несколько месяцев.
Физиотерапия
После снятия болевых ощущений и воспаления врач-ортопед назначает курсы физиотерапевтических процедур:
- Ультразвуковая терапия;
- Магнитная, лазерная терапия;
- Лечебные ванны;
- Рефлексотерапия;
- Гирудотерапия (лечение пиявками).
Физиотерапевт подбирает процедуры индивидуально, с учетом стадии заболевания, аллергических реакций пациента.
Лечебная гимнастика и массаж
Для возвращения подвижности и развития гибкости спины назначается лечебная физкультура, массажи.
Гимнастические упражнения проводятся исключительно под присмотром врача в условиях стационара. Физиотерапевт контролирует распределение нагрузки на спину, правильность выполнения упражнений. Часто в упражнениях используются гимнастические мячи.
Нагрузка в начале курса занятий должна быть минимальна, с каждым занятием сложность упражнений должна постепенно возрастать. Гимнастику необходимо выполнять каждый день по 30-40 минут.
Кроме того, в периоды ремиссии артроза можно посещать бассейн, занятия аквааэробикой. Вода снижает нагрузку на реберно позвоночные суставы и помогает поддержать тонус мускулатуры туловища.
После занятий мышцы расслабляют при помощи массажа. Процедуру должен выполнять врач-физиотерапевт, хорошо знающий особенности заболевания.
Массаж благоприятно воздействует на кожу, подкожножировой слой, мышцы, суставы, связки и сухожилия, а также на кровеносную, лимфатическую, нервную и дыхательную систему.
Народные методы лечения
В домашних условиях можно использовать компрессы, мази и растирки, приготовленные по народным рецептам.
Компресс из хрена
Компресс хорошо согревает, усиливает местное кровообращение и обмен веществ, снимает болевые ощущения. Для приготовления необходимо натереть хрен на мелкой терке, завернуть в хлопковую ткань и нагреть на водяной бане. Приложить к больной спине, оставить на ночь.
Мазь на основе меда
Мазь хорошо снимает воспаление, питает, ускоряет обменные процессы. Для усиления эффекта в мед можно добавить несколько капель эфирного масла ели, сандала, 2-3 г мумие. Легкими, массажными движениями нанести смесь на спину, растирать 10-15 минут. Утеплить, оставить на 3-4 часа или до утра.
Растирка на основе меда
На основе меда готовится растирка для лечения артроза. 2-3 ложки меда смешать с глицерином, 4-5 каплями йода и 50 мл спирта. Смесь настоять в темном месте ночь. При помощи ватных шариков растирать спину массажными движениями. Курс применения растирки – 3-4 недели.
Обязательно проведите тест на аллергию перед применением какого-либо рецепта. Нанесите небольшое количество выбранного средства на кожу внутренней поверхности предплечья и оставьте на 2-4 часа. Если в течение этого времени покраснений, шелушений, сыпи не появилось, можно спокойно использовать средство.
Оперативное лечение
При отсутствии положительных результатов терапевтического лечения, назначается хирургическая операция. На 1-2 стадии артроза проводится артроскопия – из полости соединения извлекаются кусочки деградирующего хряща, сгустки крови. Такая операция помогает купировать воспаление.
Для снятия болевого синдрома хирурги «отключают» нервные окончания при помощи теплового воздействия.
На 3 стадии реберно поперечного артроза может назначаться эндопротезирование – замена старого, деформированного позвоночного сустава на искусственный.
Ряд важнейших профилактических мер
Проводить профилактику всегда легче, чем лечить болезнь.
Основные принципы профилактики артроза грудного отдела позвоночника:
- Правильное рацион, содержащий все необходимые витамины, микроэлементы и аминокислоты, необходимые для поддержания и регенерации хрящевой ткани. Кроме того, можно принимать специальные биологически активные пищевые добавки.
- Регулярная гимнастика для спины. Хорошо подойдет йога, стретчинг, плавание. Занятия должны приносить удовольствие, не вызывать болезненных ощущений.
- Профессиональный массаж помогает расслабить мышцы после тяжелого трудового дня, усиливает кровообращение. Хороший, грамотный мануальный терапевт способен вернуть здоровье спине, вернуть ей подвижность и гибкость.
- Если в этом есть необходимость, нужно избавиться от лишнего веса. Дополнительные килограммы – это нагрузка на позвоночник.
- Женщинам стоит меньше ходить в обуви на высоком каблуке. Каждый дополнительный сантиметр каблуков увеличивает нагрузку на позвоночник на 8-9 кг. Это может стать причиной не только артроза, но и межпозвоночных грыж.
Заключение
Артроз реберно позвоночных суставов – хроническое заболевание. Но при правильном и своевременном лечении, можно добиться длительной, стойкой ремиссии. Ответственный подход к своему здоровью лежит в основе долгой и счастливой жизни.
Еще интересные статьи:
Артроз реберно-позвоночных суставов грудного отдела: причины, лечение реберных сочленений
Артроз реберно-позвоночных суставов: причины симптомы и лечение заболевания.
Причины развития остеоартроза реберно-позвоночных структур множественны, потому можно утверждать, что описываемая патология имеет полиэтиологический характер.
Болезнь не начнется, если нет сочетания сразу нескольких указанных ниже факторов:
- Избыточная масса тела. Настоящий бич современного человечества. В результате набора избыточной массы тела, жировые отложения формируются в области живота и груди, а потому увеличивают статическую и динамическую нагрузку на костно-мышечную систему и опорно-двигательный аппарат вообще. Страдает не только грудной отдел, но также колени, бедра и остальные крупные суставы. Вывод — избыточная масса тела негативно сказывается на всем скелете. Кроме того, повышенный вес свидетельствует в пользу неправильного липидного обмена. В ходе этого вторичного или первичного патологического процесса наступает отложение шлаков и токсинов в организме. Вредные вещества разрушают хрящи и ткани.
- Травматические повреждения тканей грудного отдела и реберных структур. Речь может идти о банальных ушибах, частичных и полных переломах различного рода. Даже после полного заживления последних, велик риск развития артроза по причине нарушения нормального кровообращения в тканях.
- Травмы позвоночника и окружающих структур. Сказывается столь же негативным образом на состоянии всего опорно-двигательного аппарата.
- Неправильное питание. Алиментарный фактор является едва ли не основным в деле формирования патологического процесса. Речь может идти о диабете, гипотиреозе, гипертиреозе и иных заболеваниях эндокринного профиля.
- Врожденные патологии позвоночного столба. Вызывают изменение характера распределения нагрузки на скелет и суставы. Итог уже понятен. Статические и динамические факторы разрушают хрящи.
- Гиподинамия и, как следствие, нарушение осанки. Также как и врожденные травмы и патологии позвоночного столба, этот фактор приводит к изменению характера распределения статической и динамической нагрузки.
- Генетические заболевания, ассоциированные с нарушениями остеогенеза и синтеза соединительной ткани.
- Длительные и тяжелые физические нагрузки статического характера. Например, долгое удержание груза на вытянутых руках и т.д. Чем интенсивнее механические факторы, тем агрессивнее протекает патологический процесс.
- Плоскостопие.
- Наследственность. Если в семейном анамнезе присутствует артроз, велика вероятность становления подобного же заболевания в фенотипе у конкретного пациента.
- Врожденные патологии опорно-двигательного аппарата (дисплазия и иные).
Вот лишь наиболее распространенные причины, которые были неоднократно зафиксированы клинически.
В пожилом возрасте из-за медленного обмена веществ, износа хрящей и перенесенных травм грудной клетки развивается редкое заболевание – артроз реберно позвоночных суставов. Такой тип артроза возникает из-за деградации хрящевой ткани в соединениях ребер и позвонков (7), чаще всего затрагивает 9 и 10 пары реберно позвоночных сочленений.
Первичный артроз (неявный).
Такой диагноз ставится тогда, когда не выявлены явные причины артроза. Чаще ставится пожилым пациентам. В этом случае артроз возникает из-за старения суставов, замедлении обмена веществ, нарушения слаженной работы целых систем органов.
Вторичный артроз (явный).
Причины такого артроза установлены:
- Травма;
- Воспаление;
- Врожденные дисплазия;
- Гормональные нарушения.
Такая форма артроза может развиться из-за туберкулеза, ревматоидного артрита, гнойных воспалений в грудной полости.
Для постановки дифференциального диагноза необходимо провести ряд обследований, так как артроз реберно позвоночных суставов имеет схожие симптомы с болезнями дыхательной системы, позвоночника.
- Рентгенография грудной клетки в разных проекциях;
- Магнитно-резонансная томография;
- Компьютерная томография.
Лабораторные анализы при артрозе реберно позвоночного соединения не специфичны – показатели СОЭ повышены, наличие в крови мочевой кислоты, С-реактивного белка. Такие показатели характерны при любом воспалительном процессе.
Кроме этих обследований, врач может назначить УЗИ органов грудной полости, позвоночных артерий и вен.
Методы лечения
Лечение артроза должно проходить комплексно. Кроме медикаментозной терапии, врач-ортопед назначает физиотерапевтические процедуры, массажи, лечебную физкультуру. Для усиления эффекта лечебный мероприятий можно использовать некоторые рецепты народной медицины.
Для снятия болевых ощущений и воспалительного процесса назначаются нестероидные противовоспалительные лекарственные средства (диклофенак, фенилбутазон, индометацин). Для местного применения назначаются обезболивающие мази на основе этих препаратов (вольтарен, дип релиф), а также согревающие мази на основе пчелиного или змеиного яда, красного перца. Такие гели усиливают кровообращение в области артроза, ускоряют обмен веществ в хрящевой ткани реберно поперечных суставов.
При сильных болях в капсулу сочленения вводят инъекции кортикостероидных препаратов. Боль и воспаление купируются в течении нескольких дней, однако такую процедуру можно проводить не чаще 3 раз в год.


Для восстановления хрящевой ткани назначаются хондропротекторы (сустагард, терафлекс, хондроксид). Они питают и поддерживают хрящи, поставляют необходимые для синтеза вещества, запускают регенерацию хрящевой ткани и продукцию суставной жидкости. Препараты принимают курсами от месяца до полугода, при необходимости – курс приема повторяют через несколько месяцев.
Физиотерапия
После снятия болевых ощущений и воспаления врач-ортопед назначает курсы физиотерапевтических процедур:
- Ультразвуковая терапия;
- Магнитная, лазерная терапия;
- Лечебные ванны;
- Рефлексотерапия;
- Гирудотерапия (лечение пиявками).
Физиотерапевт подбирает процедуры индивидуально, с учетом стадии заболевания, аллергических реакций пациента.
Для возвращения подвижности и развития гибкости спины назначается лечебная физкультура, массажи.
Гимнастические упражнения проводятся исключительно под присмотром врача в условиях стационара. Физиотерапевт контролирует распределение нагрузки на спину, правильность выполнения упражнений. Часто в упражнениях используются гимнастические мячи.
Нагрузка в начале курса занятий должна быть минимальна, с каждым занятием сложность упражнений должна постепенно возрастать. Гимнастику необходимо выполнять каждый день по 30-40 минут.
После занятий мышцы расслабляют при помощи массажа. Процедуру должен выполнять врач-физиотерапевт, хорошо знающий особенности заболевания.
Массаж благоприятно воздействует на кожу, подкожножировой слой, мышцы, суставы, связки и сухожилия, а также на кровеносную, лимфатическую, нервную и дыхательную систему.
В домашних условиях можно использовать компрессы, мази и растирки, приготовленные по народным рецептам.
Компресс из хрена
Компресс хорошо согревает, усиливает местное кровообращение и обмен веществ, снимает болевые ощущения. Для приготовления необходимо натереть хрен на мелкой терке, завернуть в хлопковую ткань и нагреть на водяной бане. Приложить к больной спине, оставить на ночь.
Мазь на основе меда
Мазь хорошо снимает воспаление, питает, ускоряет обменные процессы. Для усиления эффекта в мед можно добавить несколько капель эфирного масла ели, сандала, 2-3 г мумие. Легкими, массажными движениями нанести смесь на спину, растирать 10-15 минут. Утеплить, оставить на 3-4 часа или до утра.
На основе меда готовится растирка для лечения артроза. 2-3 ложки меда смешать с глицерином, 4-5 каплями йода и 50 мл спирта. Смесь настоять в темном месте ночь. При помощи ватных шариков растирать спину массажными движениями. Курс применения растирки – 3-4 недели.
Обязательно проведите тест на аллергию перед применением какого-либо рецепта. Нанесите небольшое количество выбранного средства на кожу внутренней поверхности предплечья и оставьте на 2-4 часа. Если в течение этого времени покраснений, шелушений, сыпи не появилось, можно спокойно использовать средство.
Оперативное лечение
При отсутствии положительных результатов терапевтического лечения, назначается хирургическая операция. На 1-2 стадии артроза проводится артроскопия – из полости соединения извлекаются кусочки деградирующего хряща, сгустки крови. Такая операция помогает купировать воспаление.
Для снятия болевого синдрома хирурги «отключают» нервные окончания при помощи теплового воздействия.
На 3 стадии реберно поперечного артроза может назначаться эндопротезирование – замена старого, деформированного позвоночного сустава на искусственный.
Проводить профилактику всегда легче, чем лечить болезнь.
Основные принципы профилактики артроза грудного отдела позвоночника:
- Правильное рацион, содержащий все необходимые витамины, микроэлементы и аминокислоты, необходимые для поддержания и регенерации хрящевой ткани. Кроме того, можно принимать специальные биологически активные пищевые добавки.
- Регулярная гимнастика для спины. Хорошо подойдет йога, стретчинг, плавание. Занятия должны приносить удовольствие, не вызывать болезненных ощущений.
- Профессиональный массаж помогает расслабить мышцы после тяжелого трудового дня, усиливает кровообращение. Хороший, грамотный мануальный терапевт способен вернуть здоровье спине, вернуть ей подвижность и гибкость.
- Если в этом есть необходимость, нужно избавиться от лишнего веса. Дополнительные килограммы – это нагрузка на позвоночник.
- Женщинам стоит меньше ходить в обуви на высоком каблуке. Каждый дополнительный сантиметр каблуков увеличивает нагрузку на позвоночник на 8-9 кг. Это может стать причиной не только артроза, но и межпозвоночных грыж.
Заключение
Артроз реберно позвоночных суставов – хроническое заболевание. Но при правильном и своевременном лечении, можно добиться длительной, стойкой ремиссии. Ответственный подход к своему здоровью лежит в основе долгой и счастливой жизни.
Артроз реберно поперечных суставов — редкая форма остеоартроза. Артроз в реберных суставах возникает у пожилых людей, у которых изношена суставная сумка, защитная ткань, есть изменение структуры межпозвоночных дисков.
Анатомия реберно-позвоночных суставов
Реберные сочленения с позвоночником представлены двумя суставами:
- Сустав головки ребра. Он образован соединением реберной ямкой на теле позвонка и суставной поверхностью головки ребра.
- Реберно-поперечный сустав. Это сочленение реберной ямки поперечных отростков грудных позвонков и суставной поверхности бугорка ребра. Реберно-поперечный артроз встречается чаще.
Суставные поверхности покрыты гиалиновым хрящом. Сочленение укреплено четырьмя связками и имеет тонкую суставную капсулу. Оба сустава являются цилиндрическими и функционально связанными, то есть при дыхании движения в суставах происходят синхронно.
Этиология развития заболевания
В основном патология развивается у людей пожилого возраста, спортсменов, лиц, испытывающих большие физические нагрузки. Специалисты выделяют 2 формы артроза.
Если определенных причин заболевания нет, то можно говорить о первичной форме. Чаще ею страдают пожилые пациенты, когда артроз реберно-поперечных суставов возникает по причине их естественного изнашивания. При вторичной форме артроза четко выявлены причинные факторы.
Основными факторами ее развития могут быть:
- травмы;
- некоторые инфекции;
- воспалительные процессы в суставах;
- системные заболевания;
- генетические нарушения;
- длительные, тяжелые нагрузки на позвоночник;
- избыточный вес.
Таким образом, артроз суставов позвоночника является полиэтиологическим заболеванием. То есть на его развитие влияет не один, а несколько факторов.
На первом этапе при артрозе реберно-позвоночных суставов на позвоночник и грудные структуры воздействуют патологические факторы. Организм локально реагирует развитием воспалением разной степени интенсивности. Чем агрессивнее фактор, тем сильнее ответ тела на провоцирующую причину. Если купировать процесс на данном этапе, все нормализуется и развитие болезни пресечется. В противном случае воспалительный процесс рецидивирует регулярно и хронизируется. Формируется стабильный вариант артроза реберно-позвоночных структур.
В далекой перспективе (несколько месяцев-лет) наблюдается компенсаторная реакция организма. Разрастаются особые костные структуры — остеофиты. Они нарушают нормальную двигательную активность в реберно-позвоночных суставах. Наступает деформация указанных структур, которая приводит к изменению рельефа тела. Процесс закольцовывается: деформация влечет воспаление, а воспаление — деформацию.
Таков типичный механизм формирования патологического процесса вне зависимости от стадии.
Всего выделяют 3 степени становления болезни:
- На 1 стадии течения патологического процесса недуг протекает в латентной фазе (скрытая степень артроза). Симптоматика артроза 1 степени минимальна, клиническая картина практически отсутствует. Пациент испытывает незначительный болевой синдром в области реберных структур. Дискомфорт иррадиирует в позвоночник. Наблюдается минимальная скованность движений в позвоночнике.
- Вторая степень имеет уже более выраженные проявления. Болевой синдром становится куда интенсивнее, преследует пациента по утрам и в ночное время суток. Становление патологии усугубляется деформациями хрящевой ткани, однако подвижность все еще сохраняется.
- Третья степень сопровождается постоянными неутихающими болями в позвоночнике и ребрах. Формируются области неподвижности (анкилозы), которые исключат нормальную функциональную активность позвоночного столба. Это финальная стадия течения болезни. Как правило, выставляется инвалидность (3-2 группа).
Степени напрямую обуславливают интенсивность признаков недуга.
Почему развивается артроз
Дегенеративно-дистрофические изменения в хрящах возникают вследствие повышенной нагрузки на сустав или являются следствием нарушения обмена веществ. Грудной отдел позвоночника не несет значительной физической нагрузки, да и подвижность его ограничена. Именно поэтому артроз реберно-позвоночного и грудино-реберного сочленения встречается реже, чем остальных суставах.
Нарушения метаболизма в хрящах может быть вызвано следующими факторами:
- Эндокринные заболевания (сахарный диабет, нарушение функции щитовидной и половых желез).
- Гиподинамия, ведущая к ухудшению микроциркуляции.
- Ожирение.
- Неполноценное питание.
- Перенесенные травмы суставов грудного отдела позвоночника.
- Врожденные аномалии строения позвонков.
- Воспаление в суставах, вызванное инфекцией (например, туберкулезом).
Артроз реберно-поперечных суставов развивается в сочленениях на уровне 9-10 ребра, реже 3-5. Нарушение питания хряща приводит в первую очередь к его обезвоживанию и появлению микротрещин. Такой «сухой» хрящ значительно теряет свою амортизационную способность, и нагрузка на сустав возрастает.
Это приводит к возникновению микротравм и воспалительного процесса. В результате воспаления происходит компенсаторное разрастание хрящевой ткани, которая впоследствии постепенно превращается в костную. Анатомически это выглядит как появление костных наростов (остеофитов) как в полости сустава, так и рядом с ним.
Признаки
На начальном этапе заболевания никаких изменений в самочувствии человек не ощущает. Как правило, симптомы появляются уже на второй стадии болезни, когда хрящ подвергается существенным изменениям и возникают остеофиты.
Наиболее частой жалобой является боль в области грудного отдела позвоночника. Как при любом артрозе, боль носит стартовый характер, то есть усиливается в начале движения, а потом, в процессе двигательной активности, проходит. После физической нагрузки боль появляется вновь.
Для артроза реберно-позвоночных суставов характерно, что боль в нижней части грудной клетки усиливается при нагрузках, связанных с интенсивным дыханием. В это же время может чувствоваться специфический хруст или щелчки в сочленении.
Кроме болевых ощущений возможны следующие проявления:
- Чувство скованности в грудной клетке.
- Болезненность при пальпации реберно-позвоночной зоны.
- Хруст при поворотах или наклонах туловища.

По мере прогрессирования заболевания интенсивность болевого синдрома возрастает, что связано с компрессией (сдавлением) корешков позвонковых нервных волокон
Со временем человек начинает компенсаторно сутулиться, чтобы уменьшить спазм мускулатуры и облегчить боль.
Вопрос о решении инвалидности
На установление группы инвалидности могут претендовать только лица, страдающие 3 степенью описываемого патологического процесса, но и это не гарантия. Новый подход предполагает, что на присвоение группы инвалидности могут претендовать только лица, которые не способны нормально жить и трудиться с заболеванием. Важную роль играют такие факторы, как:
- Степень ограничения подвижности в позвоночнике.
- Степень воздействия патологии на иные органы и системы.


Каждый из описанных критериев оценивается определенным количеством баллов в процентном соотношении. При наличии 40 и более процентов устанавливается 3 группа инвалидности и т.д.
Диагностика
Диагностикой патологий опорно-двигательного аппарата занимаются специалисты по ортопедии или травматологии, если имело место поражение травматического характера. Первичный прием предполагает устный опрос пациентка на предмет жалоб, их давности, длительности, характера, интенсивности.
Также необходимо собрать индивидуальный и семейный анамнез, дабы выявить все заболевания, которые могли бы повлиять на состояние опорно-двигательного аппарата негативным образом. Для непосредственной диагностики артроза показаны следующие манипуляции:
- Пальпация потенциально пораженных областей.
- Функциональные тесты не определение болевых реакций и степени подвижности реберно-позвоночных сочленений.
- Рентгенография реберных и позвоночных структур. Дает возможность определить характер и степень поражения. В диагностике артроза играет первостепенную роль.
- КТ и МРТ исследования. МРТ считается золотым стандартом в деле обследования пациентов с подозрениями на артроз.
- Артроскопия. Применяется сравнительно редко.
В комплексе данных исследований достаточно для постановки и верификации диагноза. Если есть возможность, лучше провести магнитно-резонансную томографию в первую же очередь.
Боли в грудной клетке могут являться признаками самых различных заболеваний как опорно-двигательной системы, так и внутренних органов. Не редко выявляется их сочетание. Поэтому любой болевой синдром требует обращения к специалисту для выявления его причины.
Также прочитать: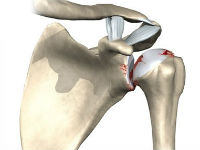
 Артроз плеча
Артроз плечаПомимо сбора анамнеза, расспроса и осмотра пациента, врач назначает обследование:
- Рентгенография. Этот метод является основным при диагностике остеоартроза. На снимках выявляется сужение суставной щели, субхондральный остеосклероз и остеофиты. Более точным методом, особенно на ранней стадии заболевания, является компьютерная томография (КТ), позволяющая получить трехмерные рентгеновские снимки суставов.
- Магнитно-резонансная томография. Она назначается для оценки состояния сосудистых и нервных пучков в зоне патологии.
- Дополнительные методы. Их применяют для того, чтобы исключить патологию внутренних органов, имеющую сходную симптоматику (ишемическая болезнь сердца, заболевания желудочно-кишечного тракта или органов дыхания, межреберная невралгия и другие). В этих случаях врач может назначить ЭКГ, УЗИ брюшной полости, биохимический анализ крови, рентген легких.
Профилактика


Профилактические меры заключаются в сбалансированном питании, регулярных умеренных физических нагрузках, своевременном лечении заболеваний внутренних органов, курсовом профилактическом приеме хондропротекторов в среднем и пожилом возрасте.


Дегенеративные заболевания суставов гораздо легче предотвратить, чем лечить
Артроз реберно-позвоночных суставов является заболеванием, поражающим хрящевую, а затем и костную ткань сустава. Оно имеет прогрессирующее течение и характеризуется нарастанием болевого синдрома в грудной клетке и ограничением подвижности реберно-позвоночных сочленений.
На ранних этапах заболевания развитие патологии можно остановить. Необходимы, в первую очередь, изменения в образе жизни пациента, а в период обострения – применение лекарственных средств.
Какие методы физиотерапии доступны?
Лечение включает в себя прием медикаментов, физиотерапию и ЛФК. Несколько реже применяется массаж.
Предполагает прием фармацевтических средств следующих групп:
- Противовоспалительных нестероидного происхождения для купирования воспаления (Кетопрофен, Кеторолак, Найз, Диклофенак, Ибупрофен, Нурофен и иные).
- Кортикостероиды. Применяются в крайних случаях, если развивается интенсивное воспаление, которое не снимается обычными нестероидными препаратами. Это Преднизолон и Дексаметазон.
- Хондропротекторы, вроде Структума и его аналогов. Способствуют защите хрящевых структур от разрушения. Нормализуют питание клеток на местном уровне.
- Анальгетики. Снимают болевой синдром. Подойдут классические средства на основе метамизола натрия: Анальгин. Баралгин и другие.
- Спазмолитики и миорелаксанты. Нормализуют состояние мышечных структур, которые спазмируются и дают еще более интенсивный болевой синдром.
Препараты указанных групп существуют как в форме таблеток для перорального приема, так и в форме мазей и гелей для местного использования.
Физиолечение
Показано назначение магнитотерапии, электрофореза, прогреваний горячей смолой.
ЛФК и массаж
Конкретные упражнения ЛФК назначаются только врачом, в домашних условиях прибегать к упражнениям недопустимо. Все должно проходить под контролем лечащего врача. Комплексы также подбираются специалистом. Массаж назначается в фазе компенсации.
Важно! Как ЛФК, так и массаж назначаются только в подострой фазе течения болезни или в период ремиссии. В противном случае велика вероятность усугубления артроза.
Не занимайтесь самолечением, ваш врач поможет вам выписать правильные препаратыЛечение артроза реберно-поперечных суставов напрямую зависит от полученных данных после полного обследования пациента. Консервативное лечение заключается в соблюдении специальной диеты, о которой лечащий доктор должен рассказать пострадавшему еще при первом его посещении. Первоначально врач назначает медикаментозную терапию, в которую входит прием противовоспалительных и обезболивающих средств.
Применение хондропротекторов возможно, если рентгенологическое исследование показало наличие хрящевой ткани. Лекарства укрепляют хрящевую ткань, способствуют ее регенерации. Препараты изготавливают из натуральных компонентов, но их нельзя принимать детям. В отличие от НПВС и хондропротекторов, глюкокортикостероиды при данном заболевании используют очень редко.


Медикаментозное лечение заключается в применении средств для наружного использования. К ним относятся мази, крема и гели, способные снять воспаление и уменьшить болевые ощущения. Если боли слишком сильные, врачи рекомендуют проводить инъекции. Лечение не ограничивается применение медикаментозных средств. Можно использовать нетрадиционные способы терапии.
При артрозе реберно-позвоночных суставов также рассматривают лечение с помощью физиопроцедур. Терапия может проходить в санаторно-курортных условиях, или пациент должен самостоятельно посещать больницу, когда врач назначит очередной прием для проведения процедур. Физическое воздействие полезно при артрозе любой локализации. Пациентам с диагнозом артроз реберно-поперечных суставов рекомендуются такие методики:
- лазеротерапия;
- магнитотерапия;
- фонофорез;
- гальванизация.
Также полезна мануальная терапия. При артрозе важно начать вести здоровый образ жизни и регулярно заниматься с физиотерапевтом. Лечебные упражнения помогут улучшить микроциркуляцию крови, благодаря чему в ткани лучше поступает кислород и питательные вещества. Каждые полгода следует посещать врача. Иногда заболевание начинает быстро прогрессировать, чтобы предупредить его развитие важно регулярно обследоваться и проходить профилактику.
Для предупреждения развития артроза позвоночника необходимо научиться правильно распределять нагрузку, контролировать вес тела, соблюдать двигательный режим, и посещать мануального терапевта для нормализации кровотока. Массаж необходимо проводить хотя бы по 2–3 курса в год, который состоит из 10–15 процедур.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl Enter.
Диагностические мероприятия
При первом посещении артролога, ревматолога или ортопеда-травматолога проводится сбор анамнеза пациента и его семьи. Врач проводит физический осмотр пострадавшего, прощупывая больные соединения, и выясняя источник болевых ощущений.
Методы исследования артроза реберно-позвоночных суставов ограничены. В данном случае провести ультразвуковую диагностику не получится, она доступна, только если поражены крупные суставы, например, коленный, плечевой или тазобедренный. Для постановки диагноза ревматологи используют рентгенологическое исследование, магнитно-резонансную и компьютерную томографию. Благодаря двум последним методикам, есть возможность увидеть скрытые патологии костных структур, включая опухоли на ранних стадиях формирования.
Если у пациента появилась боль в грудном отделе, врач назначит лабораторные исследования. Возможно, понадобиться сдать кровь, чтобы определить ее биохимический состав, позволяющий выявить воспаление, а рентген поможет обнаружить очаг воспаления. Все исследования важны для постановки точного диагноза, оттого насколько точно пациент рассказал о своем состоянии и от полученных данных, после проведения визуализационных исследований, зависит назначение лечения.
Профилактика неспецифична. Показаны следующие мероприятия:
- Отказ от вредных привычек: курения и злоупотребления алкоголем.
- Прохождение профилактических осмотров у ортопеда раз в год.
- Снижение веса до нормальных показателей.
- Изменение рациона.
- Своевременное лечение заболеваний и коррекция патологических состояний.
Артроз реберно-позвоночных структур опасен и может привести к инвалидности. Чтобы этого не случилось, рекомендуется своевременно пройти лечение под контролем лечащего специалиста-ортопеда. Желательно не терять времени. Как только проявился дискомфорт — отправляться к врачу.
Ранняя диагностика позволяет остановить патологический процесс и сохранить подвижность сустава.
После обращения пациента, врач проводит следующие диагностические мероприятия:
- сбор анамнеза — врач выясняет причины развития заболевания и какие симптомы беспокоят пациента;
- осмотр пораженного сустава и взятие функциональных проб;
- инструментальные исследования — МРТ, рентген, компьютерная томография.
Рентген — наиболее информативный метод обследования. Рентгеновские снимки делаются в трех проекциях. На них можно увидеть степень сужения суставной щели, остеофиты, уплотнения концов костей, прилежащих к хрящу. Видео в этой статье рассказывает о рентгенологическом методе диагностики заболевания.


Артроз реберно-позвоночных суставов — диагноз подтверждает рентгенологическое исследование
На основании клинических и инструментальных исследований ставится диагноз артроз межпозвоночных суставов и назначается лечение.
Артроз реберно-позвоночных суставов грудного отдела: причины, лечение реберных сочленений
Артроз реберно-позвоночных суставов относится к дегенеративно-дистрофическим заболеваниям человека. Обычно такие болезни поражают более крупные суставы (тазобедренный, коленный, суставы кисти или межпозвоночные сочленения). Но, тем не менее, артроз реберно-позвоночных сочленений тоже встречается, часто маскируюсь под другие патологии.
Анатомия реберно-позвоночных суставов
Реберные сочленения с позвоночником представлены двумя суставами:
- Сустав головки ребра. Он образован соединением реберной ямкой на теле позвонка и суставной поверхностью головки ребра.
- Реберно-поперечный сустав. Это сочленение реберной ямки поперечных отростков грудных позвонков и суставной поверхности бугорка ребра. Реберно-поперечный артроз встречается чаще.
Суставные поверхности покрыты гиалиновым хрящом. Сочленение укреплено четырьмя связками и имеет тонкую суставную капсулу. Оба сустава являются цилиндрическими и функционально связанными, то есть при дыхании движения в суставах происходят синхронно.
Почему развивается артроз
Дегенеративно-дистрофические изменения в хрящах возникают вследствие повышенной нагрузки на сустав или являются следствием нарушения обмена веществ. Грудной отдел позвоночника не несет значительной физической нагрузки, да и подвижность его ограничена. Именно поэтому артроз реберно-позвоночного и грудино-реберного сочленения встречается реже, чем остальных суставах.
Нарушения метаболизма в хрящах может быть вызвано следующими факторами:
- Эндокринные заболевания (сахарный диабет, нарушение функции щитовидной и половых желез).
- Гиподинамия, ведущая к ухудшению микроциркуляции.
- Ожирение.
- Неполноценное питание.
- Перенесенные травмы суставов грудного отдела позвоночника.
- Врожденные аномалии строения позвонков.
- Воспаление в суставах, вызванное инфекцией (например, туберкулезом).
Артроз реберно-поперечных суставов развивается в сочленениях на уровне 9-10 ребра, реже 3-5. Нарушение питания хряща приводит в первую очередь к его обезвоживанию и появлению микротрещин. Такой «сухой» хрящ значительно теряет свою амортизационную способность, и нагрузка на сустав возрастает.
Это приводит к возникновению микротравм и воспалительного процесса. В результате воспаления происходит компенсаторное разрастание хрящевой ткани, которая впоследствии постепенно превращается в костную. Анатомически это выглядит как появление костных наростов (остеофитов) как в полости сустава, так и рядом с ним.
Признаки
На начальном этапе заболевания никаких изменений в самочувствии человек не ощущает. Как правило, симптомы появляются уже на второй стадии болезни, когда хрящ подвергается существенным изменениям и возникают остеофиты.
Наиболее частой жалобой является боль в области грудного отдела позвоночника. Как при любом артрозе, боль носит стартовый характер, то есть усиливается в начале движения, а потом, в процессе двигательной активности, проходит. После физической нагрузки боль появляется вновь.
Для артроза реберно-позвоночных суставов характерно, что боль в нижней части грудной клетки усиливается при нагрузках, связанных с интенсивным дыханием. В это же время может чувствоваться специфический хруст или щелчки в сочленении.
Кроме болевых ощущений возможны следующие проявления:
- Чувство скованности в грудной клетке.
- Болезненность при пальпации реберно-позвоночной зоны.
- Хруст при поворотах или наклонах туловища.
По мере прогрессирования заболевания интенсивность болевого синдрома возрастает, что связано с компрессией (сдавлением) корешков позвонковых нервных волокон
Со временем человек начинает компенсаторно сутулиться, чтобы уменьшить спазм мускулатуры и облегчить боль.
Диагностика
Боли в грудной клетке могут являться признаками самых различных заболеваний как опорно-двигательной системы, так и внутренних органов. Не редко выявляется их сочетание. Поэтому любой болевой синдром требует обращения к специалисту для выявления его причины.
Помимо сбора анамнеза, расспроса и осмотра пациента, врач назначает обследование:
- Рентгенография. Этот метод является основным при диагностике остеоартроза. На снимках выявляется сужение суставной щели, субхондральный остеосклероз и остеофиты. Более точным методом, особенно на ранней стадии заболевания, является компьютерная томография (КТ), позволяющая получить трехмерные рентгеновские снимки суставов.
- Магнитно-резонансная томография. Она назначается для оценки состояния сосудистых и нервных пучков в зоне патологии.
- Дополнительные методы. Их применяют для того, чтобы исключить патологию внутренних органов, имеющую сходную симптоматику (ишемическая болезнь сердца, заболевания желудочно-кишечного тракта или органов дыхания, межреберная невралгия и другие). В этих случаях врач может назначить ЭКГ, УЗИ брюшной полости, биохимический анализ крови, рентген легких.
Лечение
Успех лечения дегенеративных заболеваний в значительной степени зависит от того, на какой стадии начата терапия. На ранних стадиях артроза прогрессирование заболевания можно остановить при комплексном подходе к лечению. Он включает:
- Правильное питание.
- Лечебную физкультуру.
- Физиотерапевтические процедуры.
- Народные методы.
- Лекарственные препараты.
- Прием общеукрепляющих средств, витаминных и минеральных комплексов, хондропротекторов.
Питание
Так как дегенерация в большинстве случаев является нарушением обмена веществ и снижением скорости общего метаболизма, то сбалансированное питание является важным фактором в терапии. В рационе должны преобладать овощи, фрукты, зелень, цельнозерновой хлеб, рыба и нежирное мясо, холодец, желе, творог, орехи.
Также важно поддерживать водный баланс, выпивая около 2 – х литров чистой воды в день (чай, кофе, соки не учитываются). Не рекомендуются полуфабрикаты, продукты, содержащие сахар, солености, копчёности, жирное мясо.

Прием пищи рекомендуется 5 раз в день – 3 основных приема и 2 перекуса, состоящих из фруктов или овощей
Лечебная физкультура
Физические нагрузки должны быть регулярными и адекватными. Необходимы как общие нагрузки, так и специальный комплекс ЛФК. К рекомендованным общим нагрузкам относятся:
- Пешая ходьба.
- Скандинавская ходьба.
- Плавание.
- Лыжи.
- Йога
- Фитнес.
Кроме этого, необходим специальный комплекс упражнений, подобранный индивидуально. Начинать занятия нужно только в период ремиссии, заболевания, постепенно увеличивая нагрузку.
Физиотерапевтические процедуры
Физиотерапия относится к вспомогательным методам лечения. Однако правильно подобранные процедуры являются весьма эффективным способом для улучшения микроциркуляции в зоне поражения и ускорения процессов регенерации. Применяется:
- Магнитотерапия.
- Лечебные ванны.
- Парафинотерапия.
- Электрофорез с лидазой.
- Лечебные грязи.
Народные методы
Применяются сборы лекарственных трав для улучшения обмена веществ и вывода токсинов. Кроме этого, могут использоваться настойки для растирания и компрессы. Перед тем как применять методы народной медицины, необходимо проконсультироваться со специалистом.
Лекарственные препараты
Медикаменты назначаются в период обострения для снятия болевого синдрома и воспалительного процесса. На ранних стадиях артроза обычно ограничиваются местными средствами, так как они не несут общей токсической нагрузки на организм.
Применяют мази и гели, содержащие анальгетики и противовоспалительные средства. Наиболее эффективны Вольтарен Эмульгель, Нурофен Экспресс гель, Амелотекс. По мере прогрессирования заболевания болевой синдром становится интенсивнее и приходится принимать препараты в таблетках.
Все лекарственные средства этой группы имеют противопоказания и серьезные побочные эффекты, поэтому их назначают коротким курсом. Самолечение в данном случае недопустимо.
Витаминно-минеральные комплексы и хондропротекторы
К сожалению, пищу в супермаркетах нельзя назвать образцом натурального питания и получить из нее необходимый ежедневный набор полезных веществ становится все труднее. Поэтому врачи рекомендуют дополнительно принимать витамины и минералы. Прием хондропротекторов (добавки, укрепляющие и защищающие хрящевую ткань) всем людям старше 40 лет является обязательным.
Профилактика
Профилактические меры заключаются в сбалансированном питании, регулярных умеренных физических нагрузках, своевременном лечении заболеваний внутренних органов, курсовом профилактическом приеме хондропротекторов в среднем и пожилом возрасте.

Дегенеративные заболевания суставов гораздо легче предотвратить, чем лечить
Артроз реберно-позвоночных суставов является заболеванием, поражающим хрящевую, а затем и костную ткань сустава. Оно имеет прогрессирующее течение и характеризуется нарастанием болевого синдрома в грудной клетке и ограничением подвижности реберно-позвоночных сочленений.
На ранних этапах заболевания развитие патологии можно остановить. Необходимы, в первую очередь, изменения в образе жизни пациента, а в период обострения – применение лекарственных средств.























 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »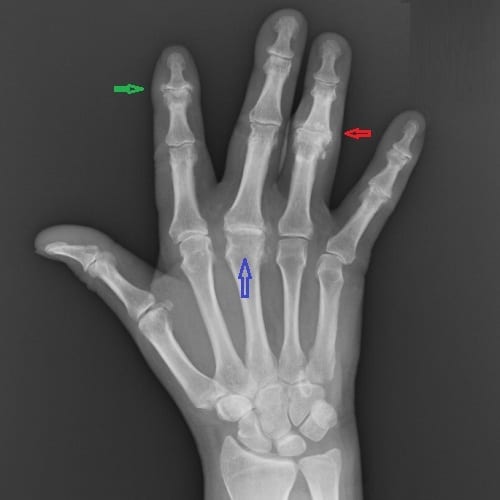
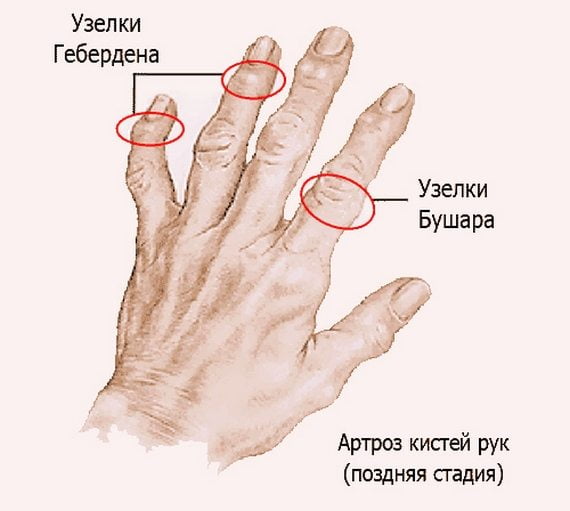











 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »




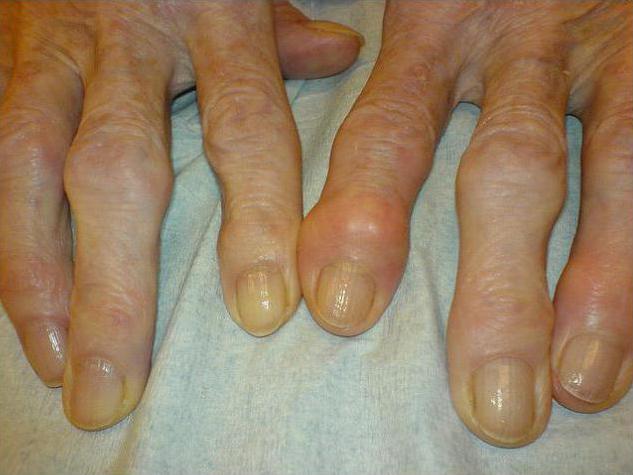
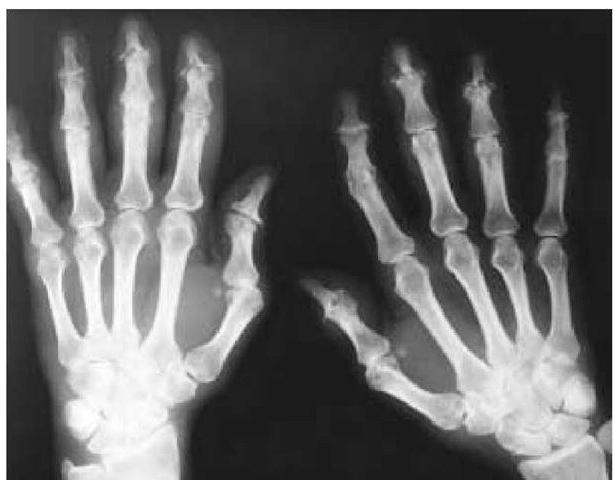





 Отложение солей считается основной причиной подагры
Отложение солей считается основной причиной подагры Рыбные продукты с малым содержанием жиров должны быть в рационе при подагре
Рыбные продукты с малым содержанием жиров должны быть в рационе при подагре К употреблению запрещены не все виды рыбы
К употреблению запрещены не все виды рыбы Лучше существенно ограничить прием рыбы при острой форме патологии
Лучше существенно ограничить прием рыбы при острой форме патологии




 Правильное питание при подагре является вопросом, которому необходимо уделять особое внимание
Правильное питание при подагре является вопросом, которому необходимо уделять особое внимание Рыбу можно есть не чаще двух-трех раз в неделю – строго в отварном или парном виде
Рыбу можно есть не чаще двух-трех раз в неделю – строго в отварном или парном виде Данный продукт необходимо подбирать с осторожностью
Данный продукт необходимо подбирать с осторожностью Также необходимо строго придерживаться правил приготовления рыбных блюд
Также необходимо строго придерживаться правил приготовления рыбных блюд


 … по образному выражению J.С. Calve (1875 – 1954 гг., франц. хирург), “кости слишком мало, а хряща – слишком много” (Рейнберг С.А.).
… по образному выражению J.С. Calve (1875 – 1954 гг., франц. хирург), “кости слишком мало, а хряща – слишком много” (Рейнберг С.А.). ЭТИОЛОГИЯ
ЭТИОЛОГИЯ Позвоночник моет быть единственным местом поражения или вовлекаться в процесс при множественных гранулемах. Эозинофильная гранулема (vertebra plana) позвоночника является относительно редкой патологией. В 1924 г. J. Calve описал заболевание, ведущим признаком которого был плоский позвонок.
Позвоночник моет быть единственным местом поражения или вовлекаться в процесс при множественных гранулемах. Эозинофильная гранулема (vertebra plana) позвоночника является относительно редкой патологией. В 1924 г. J. Calve описал заболевание, ведущим признаком которого был плоский позвонок.  Основные клинико-рентгенологическая признаки заболевания в зависимости от стадии процесса:
Основные клинико-рентгенологическая признаки заболевания в зависимости от стадии процесса: первая стадия – появляются боли в области позвоночника; отмечаются общая слабость, недомогание, субфебрильная температура тела, повышение СОЭ до 20 – 40 мм/час; при пальпации и визуально определяются выпячивание остистого отростка пораженного позвонка, небольшой углообразный кифоз, сколиоз, умеренное напряжение региональной паравертебральной мускулатуры; рентгенологическая картина в первые шесть месяцев проявляется очагами деструкции в переднецентральной части тела позвонка, остеопорозом в теле пораженного позвонка; в этот период заболевания сходство со специфическим процессом дополняется еще наличием тени «натечного абсцесса», что объясняется реактивным воспалением и напряжением мышц, соответствующих уровню пораженного эозинофильной гранулемой позвонка; в этот период заболевания в течение последующих 5 – 6 месяцев могут появляться новые очаги деструкции в теле позвонка;
первая стадия – появляются боли в области позвоночника; отмечаются общая слабость, недомогание, субфебрильная температура тела, повышение СОЭ до 20 – 40 мм/час; при пальпации и визуально определяются выпячивание остистого отростка пораженного позвонка, небольшой углообразный кифоз, сколиоз, умеренное напряжение региональной паравертебральной мускулатуры; рентгенологическая картина в первые шесть месяцев проявляется очагами деструкции в переднецентральной части тела позвонка, остеопорозом в теле пораженного позвонка; в этот период заболевания сходство со специфическим процессом дополняется еще наличием тени «натечного абсцесса», что объясняется реактивным воспалением и напряжением мышц, соответствующих уровню пораженного эозинофильной гранулемой позвонка; в этот период заболевания в течение последующих 5 – 6 месяцев могут появляться новые очаги деструкции в теле позвонка; вторая стадия (стадия компрессии позвонка) – вследствие ослабления (костной) структуры позвонка происходят патологические микропереломы; в результате таких переломов возникают кровоизлияния в очаг поражения; в этот период заболевания тело позвонка как бы сплющивается до 1/4 высоты с выстоянием его переднего отдела на несколько миллиметров; незначительно снижается высота диска над пораженным позвонком, нижний позвонок представляется расширенным; как правило, развивается сдавление спинного мозга, чаще в грудном отделе; такая картина держится около одного года;
вторая стадия (стадия компрессии позвонка) – вследствие ослабления (костной) структуры позвонка происходят патологические микропереломы; в результате таких переломов возникают кровоизлияния в очаг поражения; в этот период заболевания тело позвонка как бы сплющивается до 1/4 высоты с выстоянием его переднего отдела на несколько миллиметров; незначительно снижается высота диска над пораженным позвонком, нижний позвонок представляется расширенным; как правило, развивается сдавление спинного мозга, чаще в грудном отделе; такая картина держится около одного года;
 третья стадия – восстановление формы тела позвонка до 2/3 его начальной высоты; данный период наиболее продолжительный, длится от 6 месяцев до 4 лет; патологический процесс при правильном лечении медленно претерпевает обратное развитие в течение от 6 месяцев до 2 лет; в начале этого периода появляется заметное уплотнение в центре тела, задних отделах, уплотняются также обе замыкательные пластины, начинается постепенное восстановление высоты тела позвонка.
третья стадия – восстановление формы тела позвонка до 2/3 его начальной высоты; данный период наиболее продолжительный, длится от 6 месяцев до 4 лет; патологический процесс при правильном лечении медленно претерпевает обратное развитие в течение от 6 месяцев до 2 лет; в начале этого периода появляется заметное уплотнение в центре тела, задних отделах, уплотняются также обе замыкательные пластины, начинается постепенное восстановление высоты тела позвонка. Позвоночник человека – сложное анатомическое образование, основной составляющей которого являются позвонки. На момент рождения ребёнка ни одна структура позвоночника не является полностью развитой, а окончательное формирование позвоночного столба заканчивается уже в возрасте 18 – 20 лет, и происходит под воздействием функциональной нагрузки. Подвижность позвоночного столба полностью зависит от того, как будут соединены все его структуры между собой.
Позвоночник человека – сложное анатомическое образование, основной составляющей которого являются позвонки. На момент рождения ребёнка ни одна структура позвоночника не является полностью развитой, а окончательное формирование позвоночного столба заканчивается уже в возрасте 18 – 20 лет, и происходит под воздействием функциональной нагрузки. Подвижность позвоночного столба полностью зависит от того, как будут соединены все его структуры между собой. Лечение платиспондилии проводится в зависимости от формы заболевания. Если это врождённая патология, то в большинстве случаев здесь вероятна только посимптомная терапия. По мере взросления ребёнка и при проявлении более сильных симптомов возможно оперативное вмешательство по устранению развившегося сколиоза.
Лечение платиспондилии проводится в зависимости от формы заболевания. Если это врождённая патология, то в большинстве случаев здесь вероятна только посимптомная терапия. По мере взросления ребёнка и при проявлении более сильных симптомов возможно оперативное вмешательство по устранению развившегося сколиоза.

 Из-за отсутствия своевременной терапии могут развиться серьезные осложнения. Человек перестает нормально двигаться, нарушается работе сердечно-сосудистой, кровеносной и дыхательной систем.
Из-за отсутствия своевременной терапии могут развиться серьезные осложнения. Человек перестает нормально двигаться, нарушается работе сердечно-сосудистой, кровеносной и дыхательной систем.
 Обычно диагностировать эту патологию удается по появляющейся болезненности при наклоне туловища назад. Причина того в появившемся остистом отростке.
Обычно диагностировать эту патологию удается по появляющейся болезненности при наклоне туловища назад. Причина того в появившемся остистом отростке. Чаще всего синдром Клиппеля-Фейля сопровождается серьезными нарушениями в работе сердечно-сосудистой, дыхательной, нервной системах.
Чаще всего синдром Клиппеля-Фейля сопровождается серьезными нарушениями в работе сердечно-сосудистой, дыхательной, нервной системах.

 Системный остеопороз – хроническое прогрессирующее заболевание скелета, которое проявляется снижением плотности костной ткани, что снижает прочность костей и в несколько раз повышает риск развития перелома. Может быть отдельной болезнью или синдромом, который может проявляться при других патологиях.
Системный остеопороз – хроническое прогрессирующее заболевание скелета, которое проявляется снижением плотности костной ткани, что снижает прочность костей и в несколько раз повышает риск развития перелома. Может быть отдельной болезнью или синдромом, который может проявляться при других патологиях. Лечение системного остеопороза начинается с правильной диеты. Основная её задача – наладить достаточное поступление в организм кальция и витамина Д. Рекомендуется отказаться от кофе, вредных привычек, солёной пищи. Кальций следует преимущественно потреблять в виде молочных продуктов, но не стоит забывать, что лучшее соотношение для всасывания кальция – это 1 грамм жира на каждые 10 мг кальция.
Лечение системного остеопороза начинается с правильной диеты. Основная её задача – наладить достаточное поступление в организм кальция и витамина Д. Рекомендуется отказаться от кофе, вредных привычек, солёной пищи. Кальций следует преимущественно потреблять в виде молочных продуктов, но не стоит забывать, что лучшее соотношение для всасывания кальция – это 1 грамм жира на каждые 10 мг кальция. Снижение плотности костной ткани провоцирует хрупкость костей.
Снижение плотности костной ткани провоцирует хрупкость костей.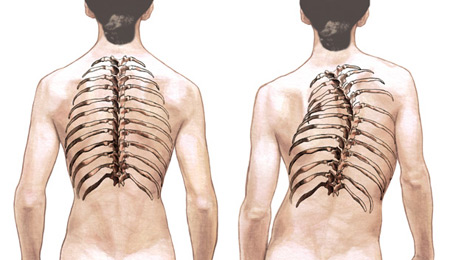 На фоне дегенеративных изменений костной ткани нарушается осанка.
На фоне дегенеративных изменений костной ткани нарушается осанка. Исследование установит степень изменения плотности костей.
Исследование установит степень изменения плотности костей. Бифосфонаты принимают строго по назначению врача.
Бифосфонаты принимают строго по назначению врача.
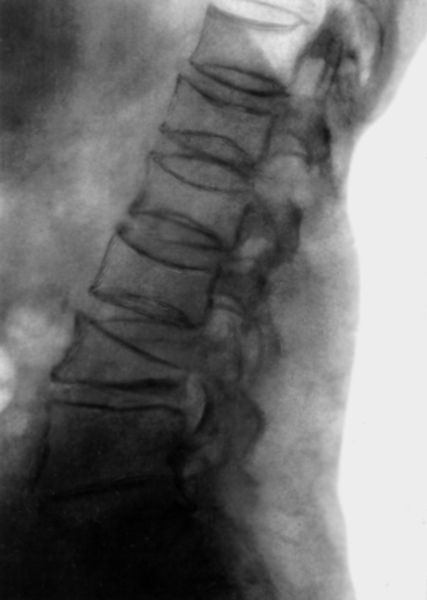 Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: деформация тел позвонков по типу рыбьих”>
Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: деформация тел позвонков по типу рыбьих”> больной с системным остеопорозом”>
больной с системным остеопорозом”>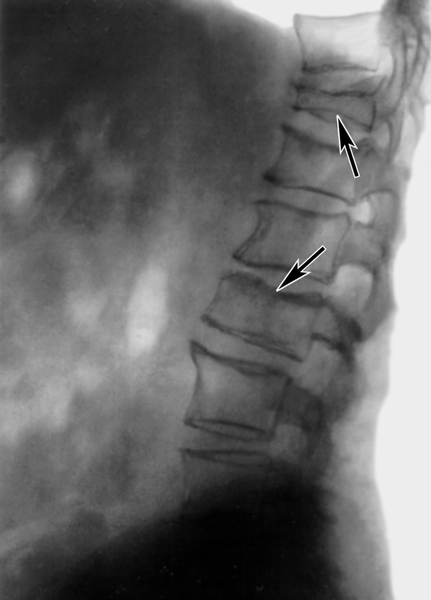
 Соединение плечевой кости и лопатки заключено в суставную капсулу. Поверхность головки и лопаточная впадина выстланы хрящевой тканью, что обеспечивает беспрепятственное скольжение. Внутри суставной капсулы находится синовиальная жидкость, которая питает хрящевую ткань и не дает ей стираться.
Соединение плечевой кости и лопатки заключено в суставную капсулу. Поверхность головки и лопаточная впадина выстланы хрящевой тканью, что обеспечивает беспрепятственное скольжение. Внутри суставной капсулы находится синовиальная жидкость, которая питает хрящевую ткань и не дает ей стираться. ельтовидная — одна из крупнейших. Она располагается сверху и снаружи сочленения, тем самым полностью защищая его с трех сторон. Эта мышца прикрепляется к трем костям: плечевой, ключичной и лопаточной. Напрямую в движении не участвует.
ельтовидная — одна из крупнейших. Она располагается сверху и снаружи сочленения, тем самым полностью защищая его с трех сторон. Эта мышца прикрепляется к трем костям: плечевой, ключичной и лопаточной. Напрямую в движении не участвует. Вывих. Такая травма встречается достаточно часто. Происходит она, когда головка выскакивает из лопаточной ямки. При неоднократных подобных травмах может развиться привычный вывих.
Вывих. Такая травма встречается достаточно часто. Происходит она, когда головка выскакивает из лопаточной ямки. При неоднократных подобных травмах может развиться привычный вывих.



















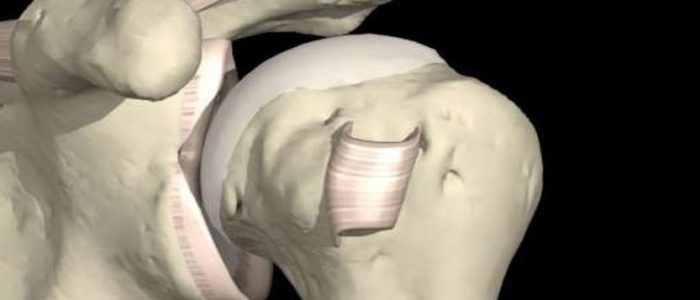
 Признаком развивающейся патологии является болевой синдром в области сочленения.
Признаком развивающейся патологии является болевой синдром в области сочленения.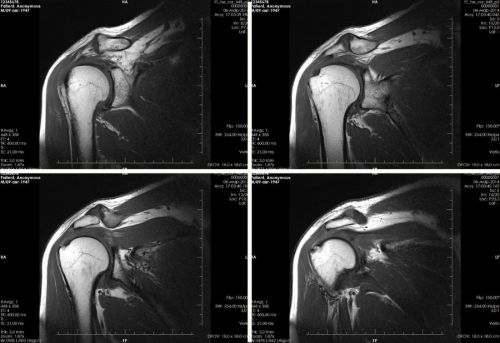
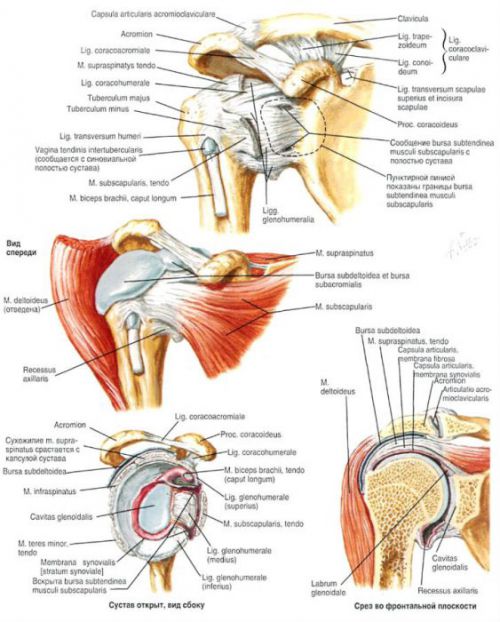
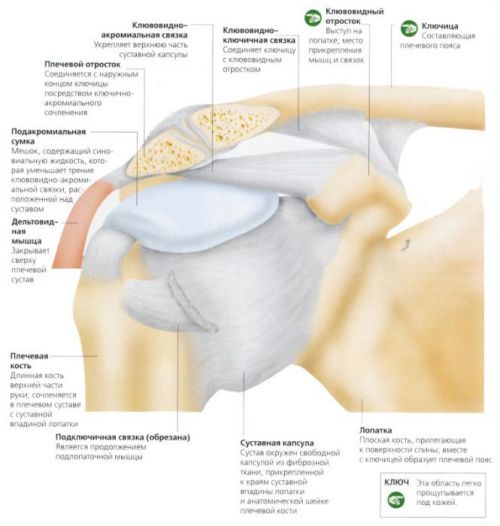
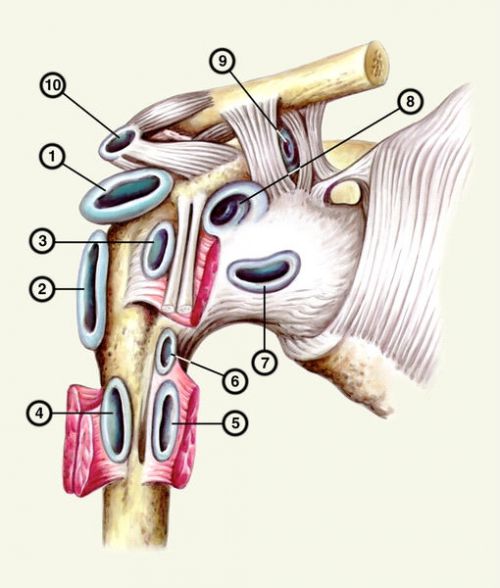
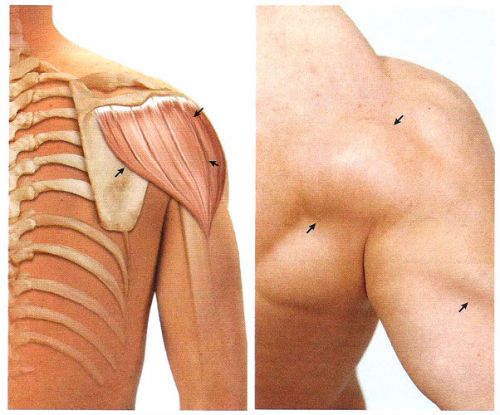

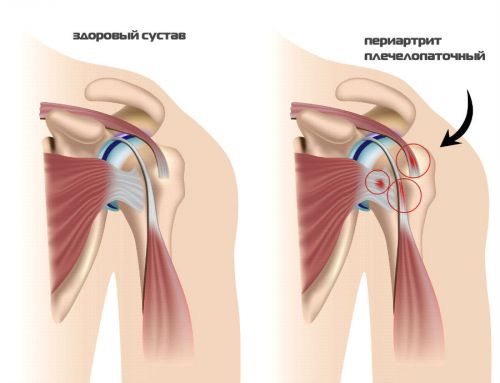
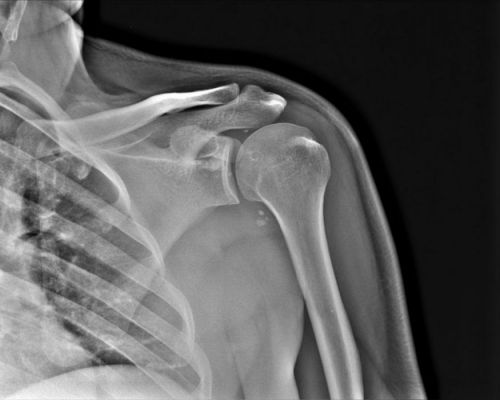





 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »



















 Нажмите на фото для увеличения
Нажмите на фото для увеличения Связки колена. Нажмите на фото для увеличения
Связки колена. Нажмите на фото для увеличения Строение коленного сустава. Нажмите на фото для увеличения
Строение коленного сустава. Нажмите на фото для увеличения




 В случае разрыва связок коленного сустава пострадавший может надолго выпасть из нормального ритма жизни. Можно ли предупредить столь серьезную и болезненную травму? Сколько заживает такое повреждение? Какие меры профилактики и современные методы терапии? Возможно ли лечение в домашних условиях? Что поможет связкам быстрее срастись?
В случае разрыва связок коленного сустава пострадавший может надолго выпасть из нормального ритма жизни. Можно ли предупредить столь серьезную и болезненную травму? Сколько заживает такое повреждение? Какие меры профилактики и современные методы терапии? Возможно ли лечение в домашних условиях? Что поможет связкам быстрее срастись?
 На сегодняшний день применяют следующие виды оперативного вмешательства:
На сегодняшний день применяют следующие виды оперативного вмешательства: 














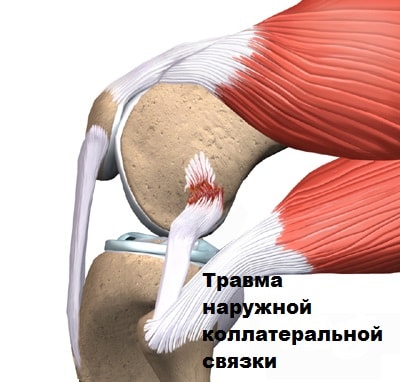


 Малоинвазивный метод хирургического вмешательства. В его рамках локализация сустава поддаётся небольшим проколам, через которые соответственно вводится артроскоп, снабженный камерой визуализации и подсветкой, полая игла, также специализированный артроскопический инструмент. Проколы имеют малый размер, что позволяет колену быстрее заживать, а непосредственно суставу – менее подвергаться рискам развития различных осложнений в виде вторичных бактериальных инфекций, накопления синовиальной жидкости и так далее.
Малоинвазивный метод хирургического вмешательства. В его рамках локализация сустава поддаётся небольшим проколам, через которые соответственно вводится артроскоп, снабженный камерой визуализации и подсветкой, полая игла, также специализированный артроскопический инструмент. Проколы имеют малый размер, что позволяет колену быстрее заживать, а непосредственно суставу – менее подвергаться рискам развития различных осложнений в виде вторичных бактериальных инфекций, накопления синовиальной жидкости и так далее.