Системный остеопороз – Тяжелый системный остеопороз смешанного генеза. Остеопороз системный. Показания для лекарственной терапии остеопороза
Системный остеопороз: клиника, диагностика, методы терапии
Системный остеопороз — это поражение скелета, которое затрагивает все его отделы. В патогенезе болезни важная роль принадлежит нарушению обмена кальция и баланса между замедленным образованием костной ткани и ускоренным ее разрушением.
Происходит снижение минеральной плотности костей, параллельно уменьшается прочность частей опорно-двигательного аппарата. Эти изменения обуславливают хрупкость элементов скелета, возникает высокий риск переломов. Симптомы резорбции костей встречаются у 50% женщин старше 55 лет.
Содержание страницы
Этиология системной резорбции костей
Снижение прочности костного каркаса — физиологическое явление, типичное для пожилого возраста. Чаще всего это наблюдается у женщин после наступления менопаузы, что объясняется резким падением выработки эстрогенов.
Недостаток половых гормонов может быть обусловлен не только климаксом, но и наличием аденомы гипофиза, сопутствующей соматической патологией, применением изнурительных диет и чрезмерными нагрузками физического или эмоционального характера. Особенно быстро остеопороз развивается на фоне раннего климакса, в том числе связанного с удалением яичников.
У мужчин изменения костей обычно появляются после 65 лет. К остеопорозу приводит врожденное недоразвитие и возрастная гипофункция половых желез.
Способствуют ускоренному разрушению костей следующие патологические обстоятельства:
- гиперфункция паращитовидных желез, щитовидной железы, надпочечников;
- наличие в анамнезе травм костей, полученных в любом возрасте;
- наследственная предрасположенность;
- хрупкое телосложение;
- бесконтрольный или длительный вынужденный прием некоторых лекарств (транквилизаторы, гормоны щитовидной железы, глюкокортикостероидные препараты, противоопухолевые средства).
Если после наступления менопаузы были зафиксированы переломы при минимальных внешних воздействиях, с большой вероятностью можно предположить их повторение, особенно в течение первых 5 лет. Чаще это касается пациентов, не получающих полноценного лечения и нарушающих рекомендации врачей.
Факторы риска
Ускоряют патологический процесс низкая физическая активность, плохое питание, курение и алкоголизм.
Провоцирующим фактором системного остеопороза и патологических переломов является гиповитаминоз витамина D. Он способствует усвоению кальция и встраиванию минерала в костный каркас.
Кроме того, этот витамин влияет на проведение нервных импульсов и косвенно улучшает координацию движений, что снижает риск травм из-за падений.
Различают следующие причины дефицита витамина D:
- хроническая почечная недостаточность с повышенным выделением кальция и других минералов с мочой;
- длительный постельный режим в связи с постоперационным периодом или перенесенной травмой;
- заболевания пищеварительных органов с нарушением процессов всасывания минералов и витаминов;
- лучевая терапия при онкологических болезнях;
- работа на вредных производствах.
Не на все факторы можно воздействовать, но нужно сделать все, чтобы избежать переломов и инвалидности.
Разновидности и степени тяжести патологии
Выделяют две основные формы системного остеопороза:
- первичный — обусловлен возрастом, выраженным дефицитом минералов и белков в рационе, отягощенной наследственностью;
- вторичный — развивается на фоне других болезней и лекарственной терапии.
Чаще встречается первичные разновидности патологии, наибольший процент случаев составляет сенильный остеопороз, который развивается у пожилых людей вследствие сниженной функции половых желез.
Различают несколько степеней тяжести системного остеопороза:
- Нет жалоб, диагноз может быть выставлен по результатам специальных методов обследования.
- Жалобы на периодические боли в определенном отделе скелета. На рентгенограмме видны участки просветления, подтверждающие уменьшение минеральной плотности костей.
- Постоянные боли, ограничения объема движений. На рентгене контуры костей нечеткие, размытые, костно-мозговой канал расширен. Часто обнаруживают трещины в костях или следы заживающих переломов.
- Суставы деформируются, движения минимальные. На рентгеновских снимках кости светлые, размытые, практически прозрачные.
Клиника болезни
Симптомы системного остеопороза отличаются разнообразием и неспецифичностью, их можно спутать с признаками многих заболеваний.
Основные проявления патологии:
- Болевой синдром. Локализация: Пояснично-крестцовая область, тазобедренные и коленные суставы, в области спины. На начальных этапах болезни возникают неприятные ощущения, проходящие на фоне отдыха. Постепенно они трансформируются в ноющие боли постоянного характера, усиливающиеся после нагрузок и по ночам.
- Слабость и быстрая утомляемость мышц.
- Изменение осанки — сутулость, уменьшение роста. Походка становится более медленной и неуверенной, иногда появляется хромота.
- Ночные судороги в стопах и икроножных мышцах.
- Негативный психо-эмоциональный фон.
- Отечность ступней и крупных суставов, несущих основную нагрузку.
- Деформация позвоночника с прогрессированием сутулости и развитием сколиоза.
На поздних стадиях болезни суставы деформируются, их функциональность значительно уменьшается. Болевой синдром распространяется на тазовые кости, ребра, верхние конечности, характерной чертой является низкая эффективность нестероидных противовоспалительных средств и анальгетиков.
Часто подозрение на системный остеопороз появляется при переломе лучевой кости или другого участка скелета при минимальном внешнем воздействии.
Особенность: самые уязвимые участки скелета при системном остеопорозе — тела позвонков и шейка бедренной кости.
Развитие болезни неуклонно прогрессирует, скорость усугубления патологии зависит от возраста пациента, наличия сопутствующих болезней, степени деминерализации костей, адекватности назначенного лечения.
Способы диагностики
Поскольку остеопороз длительно протекает бессимптомно, диагноз часто выставляется уже на запущенных стадиях. При этом используются различные диагностические приемы. Как правило, специалисты начинают с лабораторных методов обследования.
Биохимический анализ крови показывает:
- снижение уровня кальция;
- повышенная концентрация фосфора;
- изменение активности щелочной фосфатазы.
Также важны показатели эстрогенов, гормонов щитовидной железы, содержание белковых фракций. В анализ мочи о распаде костной ткани свидетельствуют наличие кальция и фрагментов коллагена, входящего в состав костного каркаса.
Определить системный остеопороз помогают методы рентгенодиагностики. Выявляются следующие признаки:
- нарастание прозрачности костей, очаги просветления в структурах таза и черепа;
- увеличение вертикальной исчерченности тел позвонков;
- уплотнение замыкательных пластинок;
- переломы костей различных отделов скелета;
- уменьшение толщины кортикального слоя трубчатых костей.
Для поздних стадий заболевания характерны деформации тел позвонков. Чаще наблюдаются рыбьи позвонки, что типично после длительной гормонотерапии или их клиновидная форма, свойственная постменопаузальному остеопорозу.
Только по рентгенологической картине выставить диагноз невозможно. Специалист основывается на совокупном анализе результатов различных методов обследования.
Денситометрия позволяет установить вымывание кальция на ранних сроках болезни. Это достоверный и быстрый способ диагностики патологии. За норму приняты значения минеральной плотности костной ткани, характерные для здоровых людей до 40 лет. Диагноз остеопороза подтвержден, если показатели обследования меньше нормы на 2,5 стандартных значения.
Иногда проводится костная биопсия, результаты которой позволяют уточнить характер патологии.
Как лечить остеопороз
Поможет правильно спланировать лечение знание следующих факторов:
- установление причины остеопороза;
- выявление степени разрежения костной структуры;
- подтверждение переломов костей, полученных в нетравматичных обстоятельствах.
В запущенных случаях и при сложностях постановки диагноза пациента направляют на стационарное обследование и лечение в отделение ортопедии. Выбор оптимальной врачебной стратегии борьбы с остеопорозом зависит от тщательного сбора анамнеза, оценки состояния пациента и результатов инструментального обследования, в первую очередь денситометрии.
Цели терапии: повышение костной массы и прочности костей, прекращение вымывание минералов из костного каркаса, проведение мероприятий для уменьшения риска получения травм.
Медикаментозное лечение
Основу лекарственной терапии составляют следующие средства:
- Препараты кальция для восполнения его дефицита в организме. Эффективны при старческом остеопорозе. Действие возрастает при параллельном приеме бисфосфанатов, гормонов и лекарств с содержанием фтора. Использование кальция в качестве монотерапии действенно только на этапе профилактики.
- Витамин D и его производные. Улучшают усвоение кальция. Особенно показан в пожилом возрасте и на фоне длительного приема глюкокортикостероидных гормонов. Активным влиянием на кальциевый обмен отличаются Альфа-кальцидол, Кальцитриол.
- Гормонотерапия — Кальцитонин (Миакальцик), способствует встраиванию кальция в кости. Обладает некоторым обезболивающим эффектом, поэтому часто рекомендуется при переломах тел позвонков. Показан при возрастных костных изменениях, при длительной гормонотерапии, иммобилизации. Женщинам в постменопаузе при отсутствии противопоказаний назначают эстрогены.
- Бисфосфонаты (Ксидифон, Фосамакс) останавливают вымывание минералов из элементов скелета. Эффективны при сенильной и стероидной форме патологии.
- Препараты фтора (Оссин) — действенны при сочетанном приеме с препаратами кальция, витамина D, способствуют укреплению костной структуры.
Особенность: нельзя принимать одновременно препараты фтора и кальция, нужен интервал в несколько часов. Это обеспечивает хорошее усвоение минералов.
В молодом возрасте по строгим показаниям иногда назначают анаболические стероиды для наращивания мышц. Крепкий мышечный корсет может спасти от падений и травм.
При болевом синдроме применяются нестероидные противовоспалительные средства, анестетики, миорелаксанты и спазмолитики.
Необходим лабораторный и инструментальный контроль состояния костей для проверки эффективности лечения системного остеопороза — не реже 1 раза в полгода.
Показания к срочному началу лекарственной терапии
Существуют предпосылки немедленного назначения медикаментов для борьбы с остеопорозом:
- низкая плотность костей по данным денситометрии;
- наличие в анамнезе переломов, полученных при незначительных травмах;
- возраст 70—75 лет и упоминание о перенесенных переломах в нетравматичных условиях.
Если в связи с состоянием здоровья, специалисты рекомендуют пациенту длительный прием кортикостероидов, с профилактической целью должны одновременно назначаться кальцийсодержащие препараты и витамин D.
Применение физиотерапии
Важно регулярное выполнение индивидуально подобранного специалистом комплекса лечебной физкультуры. Количество упражнений и кратность повторений должно постепенно возрастать. Полезно плавание, бег трусцой, легкие силовые упражнения, дозированная ходьба, прогулки в солнечные дни.
Физиопроцедуры оказывают хорошее оздоровительное действие. Широко применяется электрофорез с растворами кальция, противовоспалительными средствами, витаминами. Эффективны грязелечение, радоновые ванны, дозированное ультрафиолетовое облучение, магнитотерапия.
При стабилизации состояния костей рекомендуется проведение массажа по щадящей методике. Во время сеанса пациент не должен испытывать дискомфорта и боли.
В качестве вспомогательной меры подходит также использование ортопедических приспособлений, в том числе корсетов.
Прогноз заболевания
Исход патологии определяется степенью деминерализации костей, распространенностью процесса, возрастом и состоянием здоровья пациента. Наиболее серьезным отягощающим фактором являются переломы костей. Так, перелом шейки бедра приводит к длительной иммобилизации, что чревато летальным исходом в 4 случаях из 10.
Патологические, плохо срастающиеся переломы, деформации суставов на фоне нарастающей хрупкости костей приводят к утрате работоспособности и ограничению самообслуживания. Обычно запущенные случаи системного остеопороза закачиваются инвалидностью.
При назначении адекватной и своевременной терапии, останавливающей разрушение костей, прогноз болезни благоприятный.
Ответы на вопросы
Выставлен диагноз остеопороза. Как предотвратить переломы?
Помогают следующие меры:
- лечебная гимнастика для улучшения координации и укрепления мышц;
- хорошее освещение в комнатах для исключения травм;
- фиксация на полу ковров, чтобы пациент не споткнулся;
- использование подходящих очков и линз при плохом зрении;
- применение тростей, костылей, ходунков для более уверенного передвижения;
- использование противоскользящего коврика для ванны.
Какие существуют способы профилактики системного остеопороза?
Профилактика заболевания довольно проста. Она включает следующие правила:
- активный и подвижный образ жизни с умеренными физическими нагрузками;
- сбалансированное по всем ингредиентам и соответствующее возрасту питание с достаточным содержанием кальция;
- отказ от вредных привычек, что особенно важно женщинам в период менопаузы;
- прием витаминно-минеральных комплексов, обогащенных кальцием;
- прохождение ежегодной диспансеризации;
- своевременное лечение различных хронических болезней, в частности желудочно-кишечного тракта.
В каких случаях при остеопорозе дают инвалидность?
Это необходимо при утрате человеком работоспособности, возможности самостоятельно передвигаться и обслуживать себя. Такое происходит при выраженной деформации позвоночника вследствие переломов тел позвонков. Также поводом для инвалидности могут стать переломы, которые не срастается или срастаются неверно, особенно приводящие к осложнениям со стороны жизненно важных органов.
Заключение
Проявления системного остеопороза свидетельствуют о серьезном нарушении здоровья и требуют неотложной лечебной помощи. Вылечить заболевание невозможно, но остановить его прогрессирование вполне вероятно. Для этого важна своевременно назначенная комплексная терапия и настрой пациента на достижение положительного результата проводимого лечения.
Системный остеопороз (часть 1)
Общая продолжительность: 24:16
00:00
Родионова Светлана Семеновна, профессор, доктор медицинских наук, руководитель Научного центра Института травматологии и ортопедии:
– Добрый день.
Сегодня мы будем говорить о системном остеопорозе. Это заболевание, которое на сегодняшний день является социальным. В риске его развития очень много социальных факторов, на которых я остановлюсь.
Что такое системный остеопороз. Это заболевание скелета, которое характеризуется снижением массы костной ткани, нарушением ее микроархитектоники. Все это приводит к уменьшению, снижению прочностных свойств кости. Соответственно, повышает риск переломов.
Это определение ВОЗ, которое было сделано в 1994-м году. На самом деле заболевание как отдельная нозологическая форма выделено еще в 1941-м году и относится к группе метаболических остеопатий. К той группе, куда входит остеомаляция, болезнь Педжета и гиперпаратиреоидная остеодистрофия.
Прежде всего, хотелось сказать о высокой распространенности заболевания. Это понятно. Почему. Это болезнь социальная, точно также как гипертония. Чем более развито общество, тем чаще и вероятнее встреча с этим заболеванием.
Сегодня в мире около 200 миллионов женщин страдает системным остеопорозом. Чем старше женщина, тем больше вероятность того, что это заболевание может у нее быть.
Если женщины в возрасте от 60-ти до 70-ти лет – это каждая третья женщина, то среди женщин старше 80-ти лет практически две женщины из трех болеют системным остеопорозом.
Классификаций существует очень много. Но самая первая и наиболее распространенная классификация – это выделение первичного и вторичного системного остеопороза.
Первичный остеопороз выделяет 4 формы: ювенильный, идиопатический, постменопаузальный, сенильный. Я не буду долго останавливаться еще на классификациях. Это выделение форм первичного остеопороза существует еще с 1941-го года.
В основу этого разделения на формы остеопороза, прежде всего, вкладывали возраст. Ювенильный – это в возрасте до 25-ти лет. Идиопатический – 25 – 50. Постменопаузальный – это форма системного остеопороза, которая регистрируется у женщин с менопаузой. Старше 75-ти лет – это сенильная форма остеопороза.
Вторичный остеопороз – все формы системного остеопороза, которые выявляются на фоне какого-то существующего заболевания. Например, патология эндокринной системы, ревматические болезни, прием лекарственных препаратов (например, стероидов).
03:12
Системный остеопороз протекает без переломов или осложняется переломами. В тех случаях, когда системный остеопороз осложняется переломом, говорят о патологическом переломе. Именно патологическом переломе. Диагноз звучит так, например: системный остеопороз, осложненный патологическим переломом тела позвонка или шейки бедра либо любой другой кости.
Причины первичного остеопороза. Конечно, надо учитывать генетические факторы. Затем неблагоприятные воздействия внешней среды, куда входят плохая экология, нарушение питания, особенности образа жизни (низкая физическая активность).
Сегодня низкая физическая активность и такие вредные привычки как курение, злоупотребление алкоголем, наркотики – это серьезный фактор риска, который приводит к развитию остеопороза. Все чаще именно эти причины становятся или лежат в основе увеличения числа больных системным остеопорозом среди детей, подростков. Этот фактор сегодня необходимо учитывать.
Патогенез остеопороза. Это очень сложный вопрос. Сегодня просто говорить о патогенезе остеопороза невозможно. Учитывая наши возможности и время, я решила представить его в виде схемы. Это может быть нарушение гистогенеза клеток остеобластов (ОБ) и остеокластов (ОК) – клеток, которые отвечают за процессы воспроизводства, то есть существования и ремоделирования костной ткани.
Костная ткань – очень подвижная живая структура. Там постоянно происходят процессы рассасывания и образования, с момента рождения и до окончания жизни. Главная роль, которая выпадает на долю этих клеток – это создание новой костной ткани и ее рассасывание. Но гистогенез клеток ОБ и ОК может или подвержен воздействию системных гормонов. Это паратиреоидный гормон, половые гормоны.
В то же время функция клеток очень тесно зависит от целого ряда цитокинов, или локальных факторов роста. Здесь существует обратная связь. Нарушение гистогенеза клеток влияет на локальные факторы роста, а эти факторы роста, в свою очередь, влияют на гистогенез клеток ОБ и ОК. Все это вместе приводит к нарушению ремоделирования костной ткани. Это может быть в виде усиления процесса резорбции. Это всегда приводит к дефициту массы костной ткани.
06:30
Может быть противоположная ситуация. Интенсивность резорбции остается в пределах нормы. Но в силу каких-то причин нарушается процесс костеобразования. По крайней мере, у детей с ювенильным остеопорозом имеется ряд работ, в которых показано, что именно нарушение клеток-предшественников ОБ запускает развитие этого дефицита костной ткани и формирование или развитие системного остеопороза.
Ситуация может быть еще более неожиданной. Интенсивность резорбции и интенсивность костообразования как будто протекают адекватно, но результирующая масса костной ткани остается в дефиците. Все это приводит к развитию той величины дефицита костной ткани, которая укладывается в картину системного остеопороза.
Как вообще в нормальной костной ткани протекает процесс резорбции, костеобразования. Это фазовый процесс, но он протекает не сразу в норме, не сразу по всей массе костной ткани, а в отдельных участках костной ткани, которые называются базисными многоклеточными единицами. Работают эти базисные многоклеточные единицы рассогласованно. Эта рассогласованность действий базисных многоклеточных единиц чаще всего и поддерживает нормальную функцию ткани.
Когда согласованно в очень многих базисных многоклеточных единицах происходит потеря костной ткани, например, резорбция (идет процесс резорбции и потери костной ткани), это может привести к дефициту костной ткани. Хотя интенсивность резорбции не выходит за пределы возрастной нормы.
Но самое главное, зачем я показываю этот слайд – чтобы вы прочитали слово «минерализация». Когда образуется новая костная ткань (остеоидная), ее образуют ОБ, затем осуществляется процесс минерализации.
Я показываю этот слайд, чтобы вам подчеркнуть еще один раз, что при системном остеопорозе процесс минерализации никогда не нарушается. Просто костной ткани становится меньше. Когда мы говорим о системном остеопорозе, мы говорим о потере костной ткани, о дефиците костной массы, но ни в коем случае не о деминерализации.
Слово «деминерализация» или «нарушение минерализации» может подходить, только когда мы говорим о другой метаболической остеопатии – об остеомаляции. Там, где действительно нарушается процесс костной ткани.
09:31
Клинические проявления очень мозаичны. Нет патогномоничных симптомов системного остеопороза. Есть совокупность клинических проявлений, которые позволяют нам заподозрить или подумать об этом заболевании. Например, боли в спине, дискомфорт. Очень характерно, что эти боли появляются именно при физической нагрузке и уходят в покое.
Это отличает болевой синдром от остеохондроза или деформирующего артроза, когда боли сохраняются и в покое.
Наконец, более типичное проявление остеопороза – это наличие переломов. Переломы при системном остеопорозе возникают при низкой энергетической травме. Что это значит. Например, падение с высоты роста. Женщина подняла трехлитровую кастрюлю. Приготовила борщ, подняла кастрюлю, почувствовала резкую боль в спине. На рентгенограмме выявляется деформация тела позвонка.
Переломы, которые могут возникнуть при чихании, при кашле, при резком повороте, при торможении машины – это все низкие энергетические переломы. Именно они характерны для системного остеопороза.
Еще один симптом, на который чаще всего не обращают внимания ни пациенты, ни врачи – это снижение в росте.
Более позднее проявление системного остеопороза – переломы шейки бедра. Именно переломы шейки бедра и сделали систему остеопороза столь актуальной сегодня. Это переломы, которые требуют самых больших материальных и моральных затрат.
Для диагностики системного остеопороза очень важным моментом, кроме обычной рентгенографии, является еще рентгеновская денситометрия. Это метод неинвазивной оценки массы костной ткани. Вообще внедрение этого метода в клиническую практику можно сказать сделало революцию в диагностике остеопороза. Стало возможным выявлять эту потерю костной ткани и ставить этот диагноз.
Надо помнить о том, что на самом деле рентгеновская денситометрия выявляет потерю костной массы при любой метаболической остеопатии (при той же остеомаляции). Сегодня следует говорить о том, что рентгеновская денситометрия обладает высокой специфичностью, но недостаточной чувствительностью, потому что не позволяет выявить всех больных. Этим мы часть больных лишаем лечения.
12:47
Хочу вам сказать следующее. Когда лично я стала применять этот метод в клинической практике, я была в полном восторге от него. Но очень скоро заметила, что пациентки пожилого возраста, имеющие несколько переломов тел позвонка в поясничном отделе позвоночника и перелом шейки или перелом шейки бедра, имеют совершенно нормальные показатели массы костной ткани.
Это следует учитывать и не ставить во главу угла именно рентгеновскую денситометрию для исключения диагноза системного остеопороза. Этим методом мы выявляем потерю костной ткани. Диагноз «системный остеопороз» – это диагноз клинический, который должен ставиться на основании клиники, возможности (неразборчиво, 13:37) совокупности рентгено (неразборчиво, 13:38) признаков и, наконец, рентгеновской денситометрии.
Несколько ниже я покажу вам собственные данные, как это все выглядит на практике. Столбик, где написано «переломы» – это все пациенты с диагнозом системного остеопороза и имеющие типичные для системного остеопороза переломы тел позвонков. «Голубой» столбик – это доля лиц, у которых потеря массы костной ткани, соответственно, минус 2,5 стандартных отклонения или даже эта потеря была больше.
Мы видим, что часть больных с настоящим системным остеопорозом оказывались без диагноза. Это всегда надо иметь в виду, когда мы пользуемся рентгеновской денситометрией. Нормальные показатели или недостаточно выраженные по отдельным мерам (минус одно стандартное отклонение) еще не позволяют этого больного полностью сбросить со счетов и не пытаться уточнить, есть у него диагноз системного остеопороза или нет.
15:01
Есть такая точка зрения, что не надо начинать с рентгеновской денситометрии для постановки диагноза системного остеопороза. Сначала клиника, анамнез, уточнение факторов риска, рентгенография, только затем проведение рентгеновской денситометрии.
Конечно, рентгеновская денситометрия – незаменимый метод для контроля за эффективностью лечения, если мы нашли эту потерю в начале при постановке диагноза пациенту.
Сегодня говорят о валидизированной методике диагностики остеопороза. По рекомендации ВОЗ считается, что по своей диагностической ценности она даже может превысить рентгеновскую денситометрию.
Что здесь учитывается. Возраст, наличие переломов в анамнезе, указание на проведение гормонотерапии, низкая масса тела, наличие таких факторов риска, как курение, злоупотребление алкоголем, ранняя менопауза, аменорея, гипогонадизм, длительная иммобилизация, недостаточное поступление кальция с пищей, указание на то, что мама или бабушка имели перелом шейки бедра. Это те факторы риска, которые врача-клинициста заставляют подумать о наличии системного остеопороза у данного пациента или пациентки и соответствующим образом его обследовать.
Типичные переломы для остеопороза. Это переломы тел позвонков, переломы шейки бедра и перелом луча. Перелом луча – это перелом, который можно считать, что является предвестником, маркером того, что здесь надо думать об остеопорозе. Эти женщины попадают в группу риска.
При системном остеопорозе возможны и другие переломы. Это переломы костей таза, грудной клетки, ребер, плеча. В моей практике было несколько случаев, когда первые переломы у пациентов с остеопорозом – это были перестроечные переломы при небольшой нагрузке, при небольшой травме. Переломы большеберцовых костей.
Даже в Институте ортопедии и травматологии не сразу разобрались с этими переломами. Нам пришлось сделать несколько рентгенограмм, чтобы все-таки увидеть эти перестроечные переломы, затем обследовать этих больных, провести им рентгеновскую денситометрию и подтвердить наличие системного остеопорооза.
Конечно, проблема системного остеопороза, ее социальная значимость определяется количеством переломов. На слайде показано общее число переломов в Северной Европе – это данные 2005-го года. Переломы на фоне остеопороза. Красные столбики – это число переломов, которые связаны с остеопорозом.
18:21
Вот почему системный остеопороз занимает 4-е место (сейчас, говорят, переместился на пятое) среди всех причин инвалидности и смертности. Вероятнее, не от самого остеопороза, а от переломов шейки бедра. Даже не в момент перелома, а от тех осложнений, которые потом развиваются у этих больных.
Сегодня 68% всех переломов, находящихся в стационаре – это переломы, которые возникают на фоне системного остеопороза. В том числе, часть пациентов – это пациенты, которые получили даже высокоэнергетическую травму. Это самые трудные случаи для диагностики.
Человек падает со второго этажа, получает переломы многих костей скелета. Его расценивают как человека с посттравматическими переломами и соответствующим образом лечат. Вдруг перелом не срастается. Не срастается в положенные сроки, в два положенных срока, три года не срастается. Начинают его обследовать. Оказывается, у человека системный остеопороз, поэтому перелом у него (одни или два) не срастается.
Исходы переломов шейки бедра. 20% умирают в течение первого года, 40% не могут передвигаться без костылей, а 80% испытывают затруднения при самообслуживании.
Я хотела бы остановиться на причинах этой механической несостоятельности костной ткани. Самый главный признак остеопороза – низкая масса кости, затем структурные нарушения. Сегодня очень большое значение придается качественным нарушениям костной ткани.
Роль снижения массы костной ткани. Это очевидно. Более половины всех переломов шейки бедра и тел позвонков у больных остеопорозом происходит на фоне низкой массы костной ткани. Потери превышают 2,5 SD по Т-критерию.
20:24
Факторы риска перелома. Если масса костной ткани снижается даже на одно стандартное отклонение, риск перелома шейки бедра увеличивается в полтора, а при большем снижении, даже в 2,5 раза. Но оказалось, что у пациентов при низких значениях переломы шейки бедра происходят не чаще, чем при нормальных ее значениях в той же возрастной группе.
Как это так, возможно ли это. Мы провели следующее исследование. Выявили больных с системным остеопорозом, часть из которых имела переломы шейки бедра. Затем провели сравнение. Величина потери массы костной ткани в группе пациентов, имеющих переломы шейки бедра на фоне системного остеопороза, и просто пациенты с системным остеопорозом без перелома шейки бедра.
Это была работа, выполненная в 2000-м году. Оказалось, что в группе с переломами масса костной ткани выше, чем в группе без переломов. Эти данные дали основание нам и, соответственно, вам говорить о том, что потеря костной ткани не всегда приводит к риску перелома. Необходимо учитывать еще некоторые структурные параметры. Например, толщина передне-нижнего отдела кортикального слоя шейки бедра, порозность кортикального слоя перелома, длина шейки бедренной кости.
Проведенные исследования в ЦИТО, затем в других институтах показали, что осевая длина шейки бедра у женщин имеет значение. Чем более длинная шейка, тем более высокий риск возникновения перелома. У мужчин этой закономерности мы не нашли. У женщин оказалось, что структурные особенности шейки бедра оказывают влияние на прочность костной ткани независимо от величины потери массы костной ткани.
Наконец, я бы хотела остановиться на качестве костной ткани. Качество костной ткани – это размеры и форма кристаллов гидроксиапатита, структура костных протеинов, микроархитектоника трабекул, жизнеспособность клеток костной ткани, способность к восстановлению микропереломов.
Форма кристаллов гидроксиапатита (сканирующая электронная микроскопия) при остеопорозе и в норме. При остеопорозе кристаллы гидроксиапатита увеличиваются, а прочностные их свойства снижаются. Причем уменьшение кристаллов гидроксиапатита, которые наблюдаются на фоне приемов фармпрепаратов, используемых для лечения системного остеопороза, увеличивает активность химического взаимодействия минералов с неорганическими веществами костной ткани. Это положительно сказывается на массе костной ткани.
Накопление микропереломов. Имеются многочисленные исследования, в которых показано, что при системном остеопорозе количество микропереломов накапливается больше, чем в норме.
Вообще-то микропереломы – это двигатель прогресса. Нормальная жизнедеятельность костной ткани всегда протекает с микропереломами, но их количество определенное. Чем больше их накапливается и замедляется процесс восстановления костной ткани, тем вероятнее формирование дефицита костной ткани.
что это, симптомы и лечение
Позвоночник – это важная часть опорно-двигательного аппарата человека. Он не только поддерживает нашу спину в правильном положении, но и концентрирует на себе множество связок, мышц и нервных волокон. Кроме того, позвоночный столб – это еще одна ступень защиты спинного мозга человека.
Такое заболевание, как системный остеопороз, способно снизить плотность костной ткани, привести к серьезным последствиям для организма. Рассмотрим, чем опасен такой недуг, как его правильно диагностировать и начать своевременно лечить.
Что такое системный остеопороз
Системный остеопороз позвоночника делает вашу кость тоньше – в ней появляются очень мелкие поры, которые постепенно становятся все более и более широкими. Соответственно, это приводит к тому, что позвонки становятся менее прочными.
Так как на позвоночный столб приходятся большие нагрузки, то даже от неправильного подъема небольшого веса вы можете заработать компрессионный перелом. Более того, потенциально увеличивается опасность отделения осколков, которые способны сильно травмировать как спинной мозг, так и ткани, которые его окружают. Это потребует серьезного и длительного лечения.
Причины заболевания
От появления симптомов системного остеопороза не застрахован никто. Представители европеоидной расы вообще, по статистике, сильнее предрасположены к возникновению такого недуга.
Есть несколько факторов риска, которые потенциально способны увеличить опасность появления недуга:
- Пожилой возраст. В нем начинается постепенное вымывание из костей кальция, и без правильной диеты и лекарств риск очень велик.
- Аллергия на молочный белок. Человек в таком положении лишается одного из главных источников кальция и укрепляющих кости витаминов.
- Женский пол. По статистике, нарушение плотности кости у женщин встречается в три раза чаще, чем у мужчин.
- Проблемы с менструальным циклом. В этом случае у женщины начинается нехватка эстрогенов, что напрямую влияет на то, как себя «чувствуют» кости.
- Неправильный образ жизни. Подвержены таким заболеваниям курильщики, люди, потребляющие слишком много алкоголя, соленой или сладкой пищи.
Виды системного остеопороза
Важно не только понять, что такое системный остеопороз позвоночника, но и определить его вид. Существует первичный и вторичный типы такой болезни, различающиеся как по симптомам, так и по причинам, которые приводят к их возникновению.
Первичный
Основной фактор риска для появления такой болезни – это большой возраст пациента. Часто появляется у представительниц слабого пола в период наступления менопаузы. Заболевание развивается само по себе по причине гормональных сбоев, постепенного вымывания полезных веществ, недостатка движения.
Вторичный
Такая форма болезни часто выступает в качестве дополнения к другим заболеваниям и провоцируется ими. Нередко встречается утончение кости на фоне неполадок в работе щитовидной железы или сахарного диабета. Некоторые лекарства также могут стимулировать ухудшение состояния пациента. Проблема может возникать на фоне травм, а также склеродермии.
Формы заболевания
Кроме описанных выше видов, существует и несколько форм заболевания. Это:
- Локальный. Часто наступает после получения человеком травмы, например после перелома. Могут спровоцировать такие проблемы также многочисленные ожоги, токсическое воздействие и многое другое. В этом случае кость затрагивается в месте получения повреждения.
- Региональный. В таком случае охват определенной области проявляется неравномерно. Весь скелет не затрагивается, но поражаются несколько суставов и костей. Системный неравномерный остеопороз достаточно сложен в диагностировании.
- Околосуставный. Еще один метаболический вид, поражающий ткань кости, расположенной рядом с суставом. Кроме того, есть опасность возникновения проблем с тканями. Часто возникает, к примеру, на кистях и стопах.
- Диффузный. Будет характеризоваться постепенным истончением костей под действием неправильного образа жизни, потери витаминов и минералов скелетом. Часто из-за этого появляется горб, возникает сутулость, случается перелом.
Признаки
Важно не только понимать, что это такое, системный остеопороз, но и как его распознать на раннем этапе. Симптомы болезни следующие:
- Сильный дискомфорт в месте, где сосредоточено остеопатическое повреждение.
- Человек ощущает, что его мышцы ослабли или слишком сильно напряглись, чтобы компенсировать снижение несущей способности костей.
- Появление боли. Она может быть сосредоточена как в конкретной области, так и резонировать в близлежащие ткани.
- Сильное изменение осанки. Человек либо склоняется вбок, либо становится сутулым и не может нормально передвигаться.
- Часто возникают травмы различного характера, в том числе переломы и трещины.
- Рост человека становится меньше. Это происходит из-за того, что в позвоночнике возникают компрессионные переломы, а следовательно, высота позвонков становится меньше.
Как диагностировать
Прежде чем начать лечение системного остеопороза, нужно правильно определить место локализации такого повреждения кости. Его можно увидеть даже на рентгене – он показывает, что кости стали пористыми и количество вещества в них уменьшилось. Кроме того, врач собирает анамнез и смотрит на то, какие у вас были жалобы и результаты анализов.
Способы лечения
Во многом на успешность лечения будет влиять причина развития такого типа заболевания. Есть несколько способов:
- Диета. Человеку назначают программу питания с большим количеством кальция и магния.
- Прием витаминных комплексов. С ними в организм поступают витамины Д и К. Они обеспечивают лучшее усвоение кальция и магния.
- Физиотерапия. Направлена на снятие болевого синдрома и укрепление мышечного каркаса вашего тела. Часто применяются массаж и электротерапия.
- Хирургическое лечение показано только в крайних случаях, при сильных осколочных повреждениях позвонков.
Профилактика системного остеопороза
Чтобы вас не так сильно волновали симптомы и лечение системного остеопороза, стоит позаботиться о его правильной профилактике. Чтобы риск заболевания стал меньше, старайтесь вести правильный образ жизни, больше гуляйте на свежем воздухе, не забывайте о продуктах, богатых магнием и кальцием, а также биологически активных добавках. Отказ от курения и регулярные физические упражнения обеспечат существенное улучшение состояния.
Системный остеопороз – симптомы и лечение
 Системный остеопороз – хроническое прогрессирующее заболевание скелета, которое проявляется снижением плотности костной ткани, что снижает прочность костей и в несколько раз повышает риск развития перелома. Может быть отдельной болезнью или синдромом, который может проявляться при других патологиях.
Системный остеопороз – хроническое прогрессирующее заболевание скелета, которое проявляется снижением плотности костной ткани, что снижает прочность костей и в несколько раз повышает риск развития перелома. Может быть отдельной болезнью или синдромом, который может проявляться при других патологиях.
На сегодняшний день 35% всех женщин и 20% мужчин, которые стали жертвами переломов, страдали не выявленным до этого остеопорозом. И чаще всего такие люди получают перелом шейки бедра. Особенность системного остеопороза — возникать он может по самым разным факторам, среди которых на первое место выступают:
- Наличие остеопороза у родственников.
- Преклонный возраст.
- Женский пол.
- Вес меньше 60 кг.
- Хрупкое телосложение.
- Непереносимость молочных продуктов.
- Гормональные нарушения.
- Периоды аменореи.
- Бесплодие.
- Адинамия.
- Курение.
- Алкоголизм.
Кроме того, одним из факторов развития может стать и длительный приём некоторых видов лекарственных средств – глюкокортикостероидов, антикоагулянтов, цитостатиков, антибиотиков тетрациклинового ряда.
Клиническая картина
Симптомы системного остеопороза долгое время остаются не выявленными. Получая те или иные травмы, пациент даже не подозревает о наличии у него этого коварного недуга. Чаще всего обратиться к врачу заставляют болезненные ощущения в спине, которые долго не походят и не снимаются приёмом обезболивающих препаратов. Переломы тел позвонков и их дужек проходят практически всегда без развития симптомов. Однако у человека начинает развиваться кифоз и увеличивается шейный лордоз, что приводит к так называемому вдовьему горбу.
Такие приступы нельзя сопоставить с травмой в прошлом, так как переломы позвоночника нередко случаются сами собой. Боль длится примерно неделю, после чего стихает, и человек возвращается к своей обычной жизни. Со временем становится всё сложнее сидеть и вставать из положения сидя. Само же течение заболевания не предсказуемо, а между переломами позвонков интервал может составлять от нескольких месяцев до нескольких лет.
Среди других признаков патологии можно отметить:
- Снижение роста.
- Повышенный тонус спинных мышц.
- Болезненность при пальпации позвоночника.
- Сутулость.
- Усиление поясничного лордоза.
- Укорочение позвоночного столба.
- Увеличение складок кожи по бокам тела.
Болевой синдром встречается довольно редко, а вот такое серьёзное осложнение, как перелом шейки бедра – очень часто. Для женщин также типичны множественные переломы рёбер особенно в период постменопаузы.
Сегодня различают два вида этой патологии – медленный и быстрый остеопороз. В первом случае в самом начале заболевания болей практически нет, однако в дальнейшем они начинают проявлять себя очень часто. Во втором случае есть острое начало, которое напоминает клиническую картину люмбаго, что связано с компрессионным переломом тела позвонков. Это может произойти при неловком движении или поднятии тяжести.
Диагностика
Диагностика включает в себя несколько видов. Во-первых, это объективный осмотр, сбор анамнеза, измерение роста и взвешивание. Во-вторых, это такие методы, как КТ или МРТ, а при необходимости и рентген. В-третьих, биохимические анализы крови. И, наконец, исследование биоптата костной ткани.
Выявить ранее начало заболевания на рентгенограмме невозможно. Это можно сделать только при использовании КТ или МРТ. Огромное значение имеет исследование костной ткани в динамике.
Консервативная терапия
 Лечение системного остеопороза начинается с правильной диеты. Основная её задача – наладить достаточное поступление в организм кальция и витамина Д. Рекомендуется отказаться от кофе, вредных привычек, солёной пищи. Кальций следует преимущественно потреблять в виде молочных продуктов, но не стоит забывать, что лучшее соотношение для всасывания кальция – это 1 грамм жира на каждые 10 мг кальция.
Лечение системного остеопороза начинается с правильной диеты. Основная её задача – наладить достаточное поступление в организм кальция и витамина Д. Рекомендуется отказаться от кофе, вредных привычек, солёной пищи. Кальций следует преимущественно потреблять в виде молочных продуктов, но не стоит забывать, что лучшее соотношение для всасывания кальция – это 1 грамм жира на каждые 10 мг кальция.
Медикаментозное лечение включает в себя приём сразу нескольких групп препаратов. Во-первых, это препараты, которые влияют на метаболизм костной ткани. Это препараты кальция и витамин Д, остеохин, оссеино-гидроксиапатитный комплекс. Во-вторых, средства, которые угнетают разрушение костной ткани — эстрогены для женщин в период постменопаузы, кальцитонин, бисфосфонаты, препараты стронция. Препараты, которые стимулируют образование костной ткани – терипаратид, соли фтора, соматотропный гормон.
Инвалидность при системном остеопорозе чаще всего наступает на фоне неправильного либо отсутствующего лечения. Поэтому все женщины и мужчины после 50 лет должны обязательно посещать врача и делать все необходимые анализы для раннего выявления патологии.
Тяжелый системный остеопороз смешанного генеза. Остеопороз системный. Показания для лекарственной терапии остеопороза
К группе метаболических остеопатий, ведущих к деструкции костной ткани относят системный остеопороз. Заболевание проявляется генерализованно, в процесс вовлекаются все костные и суставные структуры. Серьезная патология развивается на фоне повышенной деминерализации, снижаются показатели плотности костей. Они становятся пористыми и ломкими. Болевой синдром и патологические переломы – основные симптомы, с которыми больные попадают на прием к травматологу. Остеопороз занимает 4-е место в мире среди неинфекционных болезней и в любой момент осложняется переломами разных отделов скелета.
Почему ломаются кости: причины системного остеопороза
Тяжелая генерализованная патология охватывает все костные ткани организма, не ограничиваясь четкими пределами. Именно поэтому остеопороз называют системным. Плотность костей понижается из-за метаболических нарушений, в результате которых высокий уровень резорбции преобладает над остеосинтезом. На развитие системного остеопороза одновременно влияют несколько провоцирующих факторов, поэтому ортопеды рассматривают болезнь, как многофакторную и полиэтиологическую. Основные причины:
- неблагоприятные внешние воздействия;
- малоподвижный образ жизни;
- генетическая предрасположенность;
- радиоактивное облучение;
- чрезмерное потребление фосфора;
- прием ряда медикаментов: гепарина, барбитуратов;
- голодание, ведущее к кальциевому дефициту.
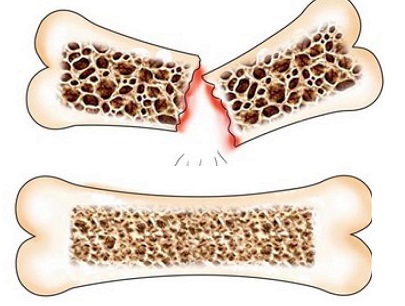 Снижение плотности костной ткани провоцирует хрупкость костей.
Снижение плотности костной ткани провоцирует хрупкость костей.Костная ткань утрачивает прочность и крепость, количество остеобластов резко снижается. Ее масса сокращается в объеме. Врачи выделяют ряд состояний и заболеваний, ускоряющих наступление системного остеопороза:
- ранняя менопауза;
- дисфункция надпочечников;
- гипертиреоз;
- беременность и лактация;
- гипогонадизм;
- болезни органов пищеварения;
- почечная патология.
Пациентам из группы риска обязательно нужно соблюдать профилактические меры, чтобы избежать обострений и осложнений системного остеопороза.
Как не пропустить тревожные признаки: симптомы болезни
Системный остеопороз проявляется разнообразно и генерализованно. Симптомы возникают в любом отделе костно-мышечной системы организма. Пациенты жалуются на приступы боли в пояснице, крестцово-копчиковом отделе, тазобедренных суставах. Они усиливаются при движении и физической нагрузке, ночью и в состоянии покоя облегчения не наступает. Беспокоят неприятные ощущения между лопатками, вдоль позвоночника. Справиться с болью помогают только обезболивающие препараты.
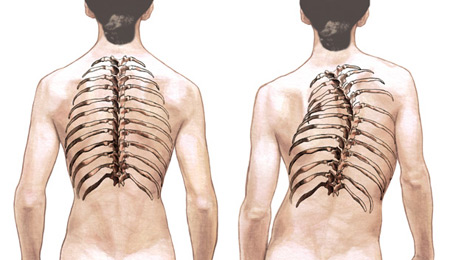 На фоне дегенеративных изменений костной ткани нарушается осанка.
На фоне дегенеративных изменений костной ткани нарушается осанка.При остеопорозе поражаются крупные суставы верхних и нижних конечностей: голеностопный, коленный, локтевой. В области мелких суставных соединений стоп и кистей отмечают отек и припухлость. По мере прогрессирования патологического процесса возникает их деформация и деструкция. Болят тазовые кости, спина и ребра. Одними из первых симптомов становятся переломы, локализующиеся в предплечье и голени. Переломы позвоночника способствуют появлению «горба аристократки». Совокупность симптомов, помогающих поставить диагноз остеопороз:
- Частые случайные переломы рук и ног.
- Формирование патологической осанки: лордоза, кифоза, сколиоза.
- Компрессионные переломы позвонков.
- Поражение крупных и мелких суставов конечностей.
- Острые приступы боли в любых костях скелета, сменяющиеся хронической болезненностью.
Методы диагностики системного остеопороза
 Исследование установит степень изменения плотности костей.
Исследование установит степень изменения плотности костей.При постановке диагноза хирурги и травматологи выявляют разносторонние жалобы, собирают анамнез, пальпируют костно-мышечную систему. Диагноз подтверждают при помощи лабораторных и инструментальных методов обследования. Для этого назначают следующий алгоритм диагностических процедур:
- ОАК, ОАМ;
- исследование половых, щитовидных и надпочечниковых гормонов;
- рентгенографию;
- биохимию крови;
- денситометрию.
Лечение: эффективные методы и препараты
Традиционно в терапии заболевания одновременно участвуют несколько врачей: травматолог, ортопед, хирург, ревматолог, эндокринолог. Она включает фармакологические средства, бальнеотерапию фитотерапию, физиотерапию, массаж, ЛФК. Для снятия болевого приступа эффективно назначают электрофорез, лазер, УЗИ. Цель терапии:
- снизить риск переломов;
- приостановить деструкцию;
- улучшить обменные процессы;
- восстановить костную массу.
 Бифосфонаты принимают строго по назначению врача.
Бифосфонаты принимают строго по назначению врача.Учитывая множественность причин системного остеопороза, врачи назначают комбинированное лечение. В схему входят медикаментозные средства из разных групп. При сопутствующих гормональных дисфункциях женщинам вводят эстрогены, мужчинам препараты тестостерона. Одновременно назначают таблетированные л
Системный остеопороз руководство для врачей. Остеопороз позвоночника — серьезное системное заболевание
– хроническое прогрессирующее заболевание скелета, которое проявляется снижением плотности костной ткани, что снижает прочность костей и в несколько раз повышает риск развития перелома. Может быть отдельной болезнью или синдромом, который может проявляться при других патологиях.
На сегодняшний день 35% всех женщин и 20% мужчин, которые стали жертвами переломов, страдали не выявленным до этого остеопорозом. И чаще всего такие люди получают перелом шейки бедра. Особенность системного остеопороза — возникать он может по самым разным факторам, среди которых на первое место выступают:
- Наличие остеопороза у родственников.
- Преклонный возраст.
- Женский пол.
- Вес меньше 60 кг.
- Хрупкое телосложение.
- Непереносимость молочных продуктов.
- Гормональные нарушения.
- Периоды аменореи.
- Бесплодие.
- Курение.
- Алкоголизм.
Кроме того, одним из факторов развития может стать и длительный приём некоторых видов лекарственных средств – , антикоагулянтов, цитостатиков, антибиотиков тетрациклинового ряда.
Клиническая картина
Симптомы системного остеопороза долгое время остаются не выявленными. Получая те или иные травмы, пациент даже не подозревает о наличии у него этого коварного недуга. Чаще всего обратиться к врачу заставляют болезненные ощущения в спине, которые долго не походят и не снимаются приёмом обезболивающих препаратов. Переломы тел позвонков и их дужек проходят практически всегда без развития симптомов. Однако у человека начинает развиваться и увеличивается шейный лордоз, что приводит к так называемому вдовьему горбу.
Такие приступы нельзя сопоставить с травмой в прошлом, так как переломы позвоночника нередко случаются сами собой. Боль длится примерно неделю, после чего стихает, и человек возвращается к своей обычной жизни. Со временем становится всё сложнее сидеть и вставать из положения сидя. Само же течение заболевания не предсказуемо, а между переломами позвонков интервал может составлять от нескольких месяцев до нескольких лет.
Среди других признаков патологии можно отметить:
- Снижение роста.
- Повышенный тонус спинных мышц.
- Болезненность при пальпации позвоночника.
- Сутулость.
- Усиление поясничного лордоза.
- Укорочение позвоночного столба.
- Увеличение складок кожи по бокам тела.
Болевой синдром встречается довольно редко, а вот такое серьёзное осложнение, как перелом шейки бедра – очень часто. Для женщин также типичны множественные переломы рёбер особенно в период постменопаузы.
Сегодня различают два вида этой патологии – медленный и быстрый остеопороз. В первом случае в самом начале заболевания болей практически нет, однако в дальнейшем они начинают проявлять себя очень часто. Во втором случае есть острое начало, которое напоминает клиническую картину люмбаго, что связано с компрессионным переломом тела позвонков. Это может произойти при неловком движении или поднятии тяжести.
Диагностика
Диагностика включает в себя несколько видов. Во-первых, это объективный осмотр, сбор анамнеза, измерение роста и взвешивание. Во-вторых, это такие методы, как КТ или МРТ, а при необходимости и рентген. В-третьих, биохимические анализы крови. И, наконец, исследование биоптата костной ткани.
Выявить ранее начало заболевания на рентгенограмме невозможно. Это можно сделать только при использовании КТ или МРТ. Огромное значение имеет исследование костной ткани в динамике.
Консервативная терапия
Лечение системного остеопороза начинается с правильной . Основная её задача – наладить достаточное поступление в организм кальция и витамина Д. Рекомендуется отказаться от кофе, вредных привычек, солёной пищи. Кальций следует преимущественно потреблять в виде молочных продуктов, но не стоит забывать, что лучшее соотношение для всасывания кальция – это 1 грамм жира на каждые 10 мг кальция.
Медикаментозное лечение включает в себя приём сразу нескольких групп препаратов. Во-первых, это препараты, которые влияют на метаболизм костной ткани. Это препараты кальция и витамин Д, остеохин, оссеино-гидроксиапатитный комплекс. Во-вторых, средства, которые угнетают разрушение костной ткани — эстрогены для женщин в период постменопаузы, кальцитонин, препараты стронция. Препараты, которые стимулируют образование костной ткани – терипаратид, соли фтора, соматотропный гормон.
Инвалидность при системном остеопорозе чаще всего наступает на фоне неправильного либо отсутствующего лечения. Поэтому все женщины и мужчины после 50 лет должны обязательно посещать врача и делать все необходимые анализы для раннего выявления патологии.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатные книги: “ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать” | «6 правил эффективной и безопасной растяжки»
- Восстановление коленных и тазобедренных суставов при артрозе – бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины – Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника – в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
Остеопороз относится к метаболическим системным заболеваниям позвоночника, связанным с уменьшением плотности костной ткани позвонков. Название «метаболическое» ясно говорит о том, что виной болезни являются какие-то невидимые для нашего глаза скрытые обменные процессы, происходящие в нашем организме. Остеопороз позвоночника развивается практически бессимптомно, но последствия его — одни из самых трагичных . Поэтому знать признаки этого недуга крайне важно для проведения своевременной диагностики и лечения.
Остеопороз позвоночника: симптомы и лечение
Главные отличительные особенности остеопороза:
- Это болезнь преимущественно пожилого возраста
- Болеют чаще женщины. Уровни заболевания:
- Среди женщин — до 33%
- Среди мужчин — до 20%
- Остеопороз — самый травмоопасный недуг :
Увеличение пористости костей приводит к компрессионному перелому, происходящему при малейших провоцирующих факторах — падениях и ушибах, неудачных движениях и нагрузках. В старости такие переломы становятся причинами инвалидности и ранней смерти
- Разрушению постепенно подвергаются не только , но и крупные суставы: особенно тазобедренный и коленный

Причины и факторы остеопороза
По своим причинам остеопороз позвоночника можно подразделить на первичный и вторичный .
Этиология первичного остеопороза
- Гормональные изменения в период менопаузы у женщин старше 50 лет :
Уменьшение количества эстрогена в климактерический период приводит к тому, что через 10 лет после наступления менопаузы женщины теряют примерно 50% своей костной массы. Косточки женщин с возрастом буквально тают, а вес, также благодаря гормональным сбоям, напротив, склонен увеличиваться. Это противоречие и приводит к опасности непроизвольных переломов - Старческие
Остеопороз системный – это… Что такое Остеопороз системный?
заболевание, относящееся к группе метаболических остеопатий. В развитии заболевания ведущую роль отводят нарушению механизмов моделирования и ремоделирования костной ткани. О. с. может быть как результатом воздействия неблагоприятных факторов внешней среды, так и генетических дефектов. Последнее подтверждают случаи системного остеопороза, которые наблюдаются у нескольких членов одной семьи. Активными мутагенными факторами являются ионизирующее излучение, некоторые химические соединения, вирусы. Факторами риска развития системного остеопороза могут быть раннее наступление менопаузы, гиперфункция коры надпочечников, гипертиреоз, гипогонадизм, избыточное потребление фосфора, голодание (недостаточное поступление кальция), длительное применение таких препаратов, как гепарин, барбитураты, алкоголь, курение, чрезмерное потребление кофе, гиподинамия и др. В ряде случаев заболевание развивается на фоне беременности и в период лактации, а также при патологии желудочно-кишечного тракта. Чаще действуют одновременно несколько факторов риска, поэтому заболевание считается полиэтиологическим многофакторным. Клиническая картина. Проявления О. с. разнообразны. Одним из наиболее постоянных его симптомов является боль в поясничной области, крестце, в тазобедренных суставах. Больные обычно отмечают чувство тяжести между лопаток, общую мышечную слабость и нарушение походки. При некоторых формах первым проявлением заболевания может быть боль и деформация голеностопных суставов или появление припухлости и боли в области стоп с постепенным распространением ее на крупные суставы нижних и мелкие верхних конечностей. В последующем присоединяется боль в костях таза, ребрах, которая усиливается при физической нагрузке. Дальнейшее прогрессирование процесса сопровождается стойким болевым синдромом, который не исчезает в покое и нередко вынуждает длительно принимать анальгетики. Иногда первым проявлением О. с. бывает патологический перелом костей нижней трети предплечья. Ни один из симптомов не является патогномоничным и может наблюдаться при многих других метаболических остеопатиях, миеломной болезни. Течение заболевания чаще медленное, но прогрессирующее. Самопроизвольное обратное развитие описано только у некоторых больных с транзиторной формой системного остеопороза (например, у юношей при идиопатическом ювенильном остеопорозе, у женщин на фоне беременности или в период лактации). При прогрессировании заболевания нарушение минерализации кости с каждым годом увеличивается, что сопровождается снижением ее механической прочности. В результате отмечают патологические переломы, вторичные деформации, которые нередко приводят к инвалидности. Диагноз. Важнейшую роль в диагностике О. с. отводят рентгенологическому исследованию, при котором отмечают снижение плотности тени костей (остеопения), усиление вертикальной исчерченности тел позвонков, склероз субхондральных пластинок, многочисленные вдавленные переломы в центральных отделах субхондральных пластинок, переломы тел позвонков (рис. 1), костей таза, шеек бедренных костей, других костей скелета. Характерны также истончение кортикального слоя длинных трубчатых костей, перестроечные процессы по типу зон Лоозера в шейках бедренных костей (рис. 2) и костях таза. В некоторых случаях наблюдаются зернистые очаги просветления в длинных трубчатых костях, а также в костях черепа и кистей. При некоторых формах О. с. возможны особенности рентгенологические картины. Так, при стероидной форме болезни в отличие от постменопаузальной чаще встречается деформация тел позвонков по типу рыбьих (рис. 3). Клиновидная деформация тел позвонков у больных с постменопаузальной формой возникает без видимой травмы, а при О. с. у лиц молодого и среднего возраста подобная деформация тел позвонков может выявляться после подъема тяжести или падения с высоты своего роста. Многочисленные компрессионные переломы тел позвонков, которые ранее описывали как гормональную спондилопатию или остеопоротическую спондилопатию, целесообразнее обозначать как платиспондилию с учетом того, что подобная рентгенологическая картина может наблюдаться не только при различных формах О. с., но и при других заболеваниях и метаболических остеопатиях. Как правило, связи подобной деформации тел позвонков с эндокринными нарушениями не отмечается. Переломы шеек бедренных костей чаще встречаются у больных с сенильной формой О. с., а костей таза — у лиц молодого и среднего возраста. Ни один из рентгенологических симптомов не является патогномоничным, т.к. подобные изменения могут отмечаться при остеомаляции, остеопоротической форме миеломной болезни и др. В связи с этим рентгенологические изменения, как и клинические, должны рассматриваться только в совокупности с другими данными. Большое значение для установления диагноза имеют результаты лабораторных исследований. При О. с. возможны гипокальциемия, повышение уровня фосфора в крови с сохранением его нормальной экскреции и тубулярной реабсорбции, снижение или повышение активности щелочной фосфатазы, транзиторная гиперкальциурия, повышенное выделение с мочой оксипролина. В случаях, когда гипокальциемия сочетается с повышенным выделением оксипролина и некоторым повышением уровня щелочной фосфатазы, необходимо проводить дифференциальный диагноз с остеомаляцией (Остеомаляция). Нередко в диагностике заболевания используют инвазивные и неинвазивные методы определения массы кости. К неинвазивным методам относятся рентгеноденситометрия, рентгеноморфометрия, гамма-фотонная абсорбциометрия. Рентгеноморфометрический и рентгеноденситометрический методы довольно просты, занимают мало времени, однако позволяют определять главным образом массу кортикальной части кости и проводить измерение лишь в области фаланг или II пястной кости, которые поражаются при О. с. не в первую очередь. Самыми уязвимыми отделами скелета при системном остеопорозе считаются позвоночник и шейка бедренной кости, поэтому наибольшую ценность имеют данные о состоянии этих отделов скелета. Их позволяют получать двуфотонная абсорбциометрия и компьютерная томография.Инвазивный метод оценки массы кости — гистоморфометрия материала, полученного при биопсии крыла подвздошной кости. Он позволяет получить количественную характеристику таких параметров костной ткани, как объем губчатой кости, ширина трабекул, ширина кортикальной пластинки и порозность.
Во всех случаях, когда имеются трудности в диагностике О. с. по клинико-рентгенологической картине и биохимическим данным, больного следует направить в специализированный ортопедический стационар. Лечение. Использование только препаратов кальция не останавливает прогрессирования патологического процесса и не увеличивает массу кости. Применение анаболических гормонов способствует увеличению главным образом мышечной массы. Данные в отношении лечебного эффекта эстрогенов противоречивы. Применение их, несомненно, патогенетически оправдано при О. с., развившемся на фоне Гипогонадизма у женщин. Кальцитонин обладает выраженным обезболивающим эффектом, но не останавливает прогрессирования процесса. Кроме того, длительное применение кальцитонина может привести к вторичному гиперпаратиреозу и увеличению резорбции кости. Широкое применение для лечения О. с. нашли препараты фтора, т.к. их введение в результате замещения гидроксильных ионов в оксиапатите приводит к увеличению объема кости, улучшает структуру кристаллической решетки. Но новообразованный под влиянием фторидов матрикс слабо минерализован, поэтому лечение препаратами фтора (оссин, корреберон, тридин) необходимо сочетать с назначением активных метаболитов витамина D и препаратов кальция. Лечение фторидами длительное, не менее 21/2 года. Суточная доза глюконата кальция составляет 1,5 г. В связи с тем, что фтор образует с кальцием нерастворимые соединения, прием фтора и кальция нельзя совмещать по времени, и интервал между их приемом должен составлять несколько часов. С препаратами фтора нельзя также одновременно принимать молочные продукты, каши, приготовленные на молоке. В тех случаях, когда при системном остеопорозе наблюдается гипокальциемия, лечение необходимо дополнять приемом оксидевита (активный метаболит витамина D), что улучшает всасывание кальция в кишечнике. Лечение различных форм системного остеопороза только активными метаболитами витамина D основано на данных о нарушении всасывания кальция в кишечнике. Имеются данные о том, что назначение оксидевита в течение 1 года у больных с постменопаузальной формой заболевания, при остеопорозе у лиц молодого и среднего возраста, а также при остеопорозе, развившемся на фоне сахарного диабета, стабилизирует рентгенологическую картину, устраняет болевой синдром (уже через 2—5 месяцев после начала лечения), прекращает потерю губчатой кости, сохраняет толщину трабекул и ширину кортикальной пластинки кости. У части больных на фоне лечения оксидевитом отмечается достоверное увеличение ширины трабекул и кортикальной пластинки, что свидетельствует о влиянии препарата на процессы моделирования и ремоделирования. В каждом конкретном случае необходим индивидуальный подбор дозы препарата и длительности курса лечения. Так же, как и при лечении препаратами фтора, необходим биохимический контроль не реже 1 раза в 6 месяцев. Обязательными компонентами лечения О. с. являются ЛФК, массаж. При мышечной слабости рекомендуют гидрокинезотерапию. Индивидуально определяется лечебный двигательный режим, назначаются терренкур, ближний туризм или прогулки. В комплекс лечебных мероприятий входит ортезирование. По показаниям назначают ношение корсетов.Нарушение процессов ремоделирования и моделирования у больных О. с. исключает возможность хирургического лечения переломов шейки бедренной кости или других переломов без предшествующего и последующего консервативного лечения.
Библиогр.: Кон Р.М. и Рот К.С. Ранняя диагностика болезней обмена веществ, пер. с англ., с. 350, 398, М., 1986; Нарушение обмена кальция, под ред. Д. Хита и С.Дж. Маркса, пер. с англ., М., 1985.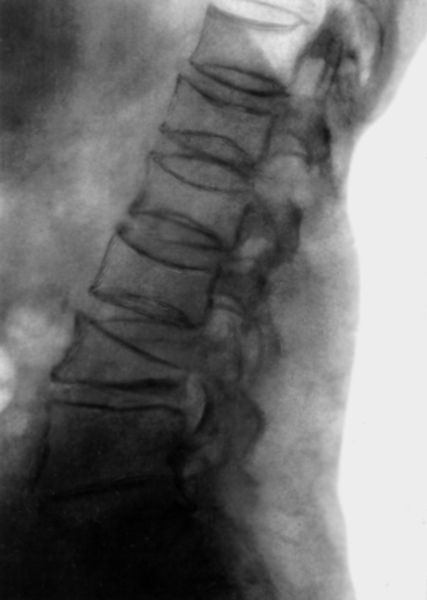 Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: деформация тел позвонков по типу рыбьих”>
Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: деформация тел позвонков по типу рыбьих”>Рис. 3. Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: деформация тел позвонков по типу рыбьих.
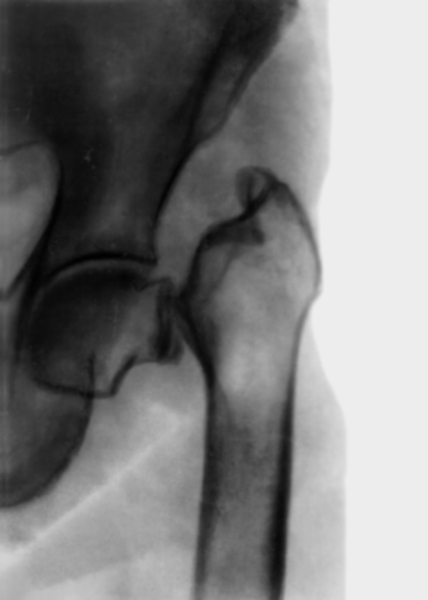 больной с системным остеопорозом”>
больной с системным остеопорозом”>Рис. 2. Рентгенограмма области тазобедренного сустава (прямая проекция) при патологическом переломе шейки бедренной кости у больной с системным остеопорозом.
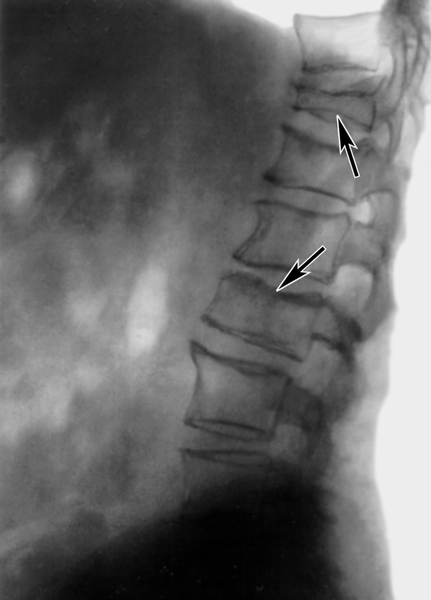
Рис. 1. Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного с системным остеопорозом: отмечается снижение рентгенологической плотности тел позвонков (остеопения), склероз субхондральных пластинок и вдавленные переломы в их центральных отделах (указаны стрелками).

