Лучшие витамины для суставов – ТОП-14 лучших препаратов с витаминами для укрепления суставов и связок, костей, хрящей спортсменов, при болях в мышцах по отзывам наших клиентов
Витамины для суставов, связок и костей
Каждому человеку для здоровья, сил и бодрости необходимы различные полезные вещества. На соединительные ткани и кости возложены важные функции, для выполнения которых нужен особый витаминный комплекс, действие которого направлено на защиту и замедление процессов разрушения, питание и укрепление костной и соединительной тканей.
Медикаменты с подобным действием выделены в отдельную группу и называются хондопротекторы, что в переводе означает – защищающий сустав.
Витамины, необходимые суставам
Для стабильного и правильного функционирования организма в нем должен содержаться конкретный набор витаминов и микроэлементов в определенной концентрации. Хондроитин и глюкозамин не обеспечат слаженную, бесперебойную работу суставов. Специалисты выделяют около десятка полезных веществ, с помощью которых формируются здоровые кости и суставы.
Прежде всего, витамины нужны людям, которые болеют или имеют предрасположенность к таким патологиям, как артрит, артроз, ломкость костей, остеопороз, нарушения подвижности суставов, хрусты.
Наибольшую ценность для суставов имеют следующие микроэлементы.
- Кальций обеспечивает прочность и эластичность суставов, в случае дефицита кальций вымывается из костей и поступает в кровеносную систему. Микроэлемент необходимо употреблять вместе с витамином D, чтобы кальции усваивался в полном объеме;
- Хондроитинсульфат – вещество, которое входит в хрящевую ткань, препятствует ее разрушению, замедляет дегенеративные процессы, активизирует синтез синовиальной жидкости;
- Глюкозамин – вещество является строительным материалом и необходимо для синтеза хондроитинсульфата;
- Коллаген – белок, из которого состоят многие соединительные ткани, если его недостаточно, суставы становятся ломкими, теряют прочность;
- Сера – входит в аминокислоты, необходимые для синтеза, формирования и функционирования соединительной ткани, активного роста хрящевой ткани, придает прочность и эластичность костяной ткани, помогает снять воспаление. Сера необходима для лечения растяжений и симптомов артритов;
- Омега-3 и Омега-6 – жирные кислоты, которые обеспечивают здоровье суставов, эффективно устраняют воспаление, выводят из организма токсины, активизируют обменные процессы.
- Селен – один из самых сильных антиоксидантов, уничтожает вирусы;
- Группа минералов остеотропной группы – необходима для синтеза коллагена, профилактики остеопороза и переломов;
- Фосфор поддерживает здоровое состояние костей.
Все перечисленные минералы действуют только в комплексе, необходимы для огромного количества химических и обменных реакций, управляют работой всего организма, активизируют процессы регенерации тканей и суставов.

Также нужно помнить о витаминах для суставов:
- Витамины группы В устраняют воспаление, укрепляют волокна коллагена, стимулируют процессы метаболизма, восстанавливают суставы;
- Витамин А – один из самых сильных антиоксидантов, необходим для формирования костей и суставов, как оксидант, ретинол оказывает защитное действие и препятствует деформацию тканей, укрепляет иммунитет;
- Витамин Е активизирует процессы регенерации, активизирует процессы метаболизма, защищает белки от разрушения, замедляет старения – внешние и внутренние;
- Витамин С очищает организм от радикалов и токсинов, продлевает молодость суставов, необходим для синтеза волокон коллагена и усваивания витаминов А и Е, укрепляет работу иммунной системы;
- Витамин D вспомогательный элемент для усваивания кальция, укрепляет суставы и хрящи;
- Витамин К достаточно редкий, но он также важен для формирования костей и синтеза белков, активизирует метаболические процессы, препятствует развитию остеопороза.

Симптомы дефицита полезных веществ
Необходимо понимать, что нехватка разных витаминов и микроэлементов в организме проявляется по-разному.
- Дефицит кальция проявляется усталостью, сухостью кожи, ломкостью ногтей, ощущается онемение конечностей, случаются судороги. Со стороны опорно-двигательной системы развивается остеопороз, костная ткань деформируется и разрушается;
- Дефицит хондроитинсульфата отражается на количестве синовиальной жидкости, в результате появляется боль, усиливающаяся во время движения и физических нагрузок, воспаляются суставы;
- Нехватка глюкозамина приводит к быстрому износу хрящей и суставов;
- Если организму не хватает коллагена, кожа теряет эластичность, а стенки сосудов и костная ткань теряют эластичность;
- Дефицит витаминов группы В проявляется целым комплексом симптомов – усталость, онемение конечностей, расстройства пищеварения, боли в мышцах, желтоватый оттенок кожи;
- Нехватка витаминов А и Е приводит к развитию воспалительных процессов в суставах, появляется перхоть, восстановление хрящевой ткани и костей происходит медленнее;
- Дефицит витамина D провоцирует размягчение костей, развивается кариес, снижается зрение;
- Нехватка серы провоцирует болезненность суставов, ломкость ногтей, развиваются болезни печени;
- Дефицит Омега-3 и Омега-6 приводит к суставным воспалениям, болезням сердца и опорно-двигательной системы, снижаются защитные функции организма, развиваются гормональные нарушения;
- Если недостаточно селена, появляется болезненность суставов, снижается концентрация внимания;
- При нехватке остеотропных минералов кости деформируются, становятся ломкими, а связки теряют эластичность;
- Дефицит фосфора приводит к болям в суставах и мышечной ткани, развиваются воспалительные процессы.

Чтобы определить концентрацию каждого витамина в крови, нужно сдать анализ крови.
Витамины для разных категорий людей
Витаминные комплексы принято делить не только по составу, но и по категории людей, для которых они предназначены. Чаще всего витамины представлены такими группами.
- Для людей преклонного возраста, когда все процессы замедляются, и организм не может самостоятельно синтезировать нужные вещества. Полезных веществ, содержащихся в продуктах питания, не достаточно. Прием хондопротекторов направлен, прежде всего, на восполнение дефицитных полезных веществ, необходимых для регенерации и питания соединительной ткани и суставов;
- Для спортсменов. В данном случае речь идет о высоких нагрузках, как правило, профессиональные спортсмены работают с нагрузками, которые выше привычного максимума. Прием витаминных препаратов направлен на активизацию процессов регенерации, устранение воспаления и болевого синдрома. Кроме этого, хондопротекторы обеспечивают организм в достаточном количестве питательными веществами для быстрого восстановления;
- Для беременных. Во время вынашивания малыша женский организм испытывает серьезные, нетипичные нагрузки. Действие витаминов укрепляет соединительную ткань и кости и препятствует развитию суставных патологий.
Не стоит принимать аптечные витаминные препараты самостоятельно. Предварительно нужно сдать анализ и определить, каких витаминов не хватает.

Особенно осторожно нужно подбирать витамины для беременных.
Витамины для профессиональных спортсменов
Учитывая, что нагрузки спортсменов значительно превосходят среднестатистические, их метаболизм протекает быстрее и важно подобрать витамины, которые укрепляют суставы, защищают их травм и повреждений. Также необходимо обеспечить защиту хрящей, ведь именно они нейтрализуют удары, смягчают резкие повороты.
Спортсмены выбирают для себя витаминные составы, которые предотвращают преждевременный износ суставов и хрящей. Биологические добавки необходимы для восстановления суставов после нагрузок и питания их необходимыми полезными веществами.
Регулярный прием витаминных препаратов защищает межпозвонковые диски.
Основные критерии выбора витаминов для спортсменов:
- Возраст;
- Уровень нагрузки;
- Наличие заболеваний;
- Состояние опорно-двигательного аппарата.
Особого внимания требуют тяжелоатлеты и спортсмены, которые получили травму, и проходят восстанавливающую терапию.
Витамины должны обеспечивать организм необходимым строительным материалом для регенерации волокон мышечной ткани, устранения микротравм и лечения суставных патологий.
Все спортсмены, независимо от возраста, вида спорта и степени нагрузок, нуждаются в следующих витаминах:
- Хондроитин и глюкозамин – основа хрящевой ткани, стимулируют синтез синовиальной жидкости, при регулярном приеме исчезает хруст в суставах, меньше ощущается усталость, суставы быстрее восстанавливаются после тренировок;
- Метилсульфометан – вещество является источником серы, незаменимо при травмах для быстрого восстановления двигательной активности;
- Коллаген – восстанавливает суставы и хрящи;
- Омега-3 – полезные жиры, присутствующие в рыбьем жире и растительных маслах, повышают эластичность суставов, снижают вероятность травм и воспалительных процессов.
Прием витаминов необходимо поддерживать сбалансированной системой питания и физиотерапевтическими процедурами.
Витамины для пожилых людей
У пациентов в почтительном возрасте проблемы с суставами, как правило, уже в запущенной форме – хрящи находятся в плачевном состоянии, многие из них деформированы и сильно стерты. Ситуация усложняется тем, что организм не в состоянии самостоятельно синтезировать необходимые для здоровья суставов вещества – коллагена, хондроитина и глюкозамина.
Кроме этого, в пожилом возрасте иммунная система работает не в полную силу, в организме часто происходят воспалительные процессы.
Учитывая перечисленные факты, нужно подбирать максимально сбалансированный витаминный комплекс, чтобы восполнить запас всех дефицитных полезных веществ.
Чтобы витаминный комплекс подействовал в полную силу, его прием комбинируют с полноценным, сбалансированным питанием и лечебной гимнастикой – упражнения нужно подбирать индивидуально для каждого пациента. Только при комплексном подходе можно добиться положительного результата – активизировать кровоток и обменные процессы, чтобы в ткани поступали питательные вещества и кислород.

При необходимости врач помимо витаминных препаратов назначает другие медикаменты, если необходимо устранить симптомы сопутствующей патологии.
Витамины для пожилых людей:
- Витамин Д – можно приобрести в форме капсул;
- Глюкозамин и хондроитин – присутствуют в препаратах торговой марки «Доппель Херц» с аналогичным названием, «Терафлекс», а также во многих биологически активных добавках;
- Витамины финского производства на основе рыбьего жира;
- «Ортомол Артро Плюс» — витаминный комплекс, направленный на восстановление суставов;
- «Коллаген Ультра» — состав дополнен ацетилсалициловой кислотой для лучшего усваивания;
- «Артривит» — БАД, в составе которого много компонентов, нейтрализующих отек и боли в суставах;
- «Сустанорм» — активизирует синтез полезных веществ, в том числе, простагландина;
- «Кальцемин» — восстанавливает кальциево-фосфорный обмен.
У пожилых людей проблемы с суставами диагностируются очень часто, грамотно подобрать медикаментозную терапию и комплекс витаминов поможет ревматолог. Врач назначает необходимые обследования и анализы, схема терапии расписывается только на основе результатов диагностики и направлена на поддержание функциональности и здоровья суставов.
Все биологически активные добавки – это не лекарственные препараты, их действие не способно решить проблему, а используется в качестве профилактической меры. Категорически запрещено заниматься самолечением, когда в организме происходят дегенеративные и патологические процессы.
Витамины для беременных
Беременность, как правило, сопровождается дискомфортом разной интенсивности. Зачастую врачи называют их «нормальными» и рекомендуют перетерпеть боль. Однако проблемы с суставами могут спровоцировать сильный болевой синдром. Прежде всего, нужно определить причину и источник дискомфорта.
Чаще всего во время беременности женщины сталкиваются с артритом, существует более ста разновидностей этой патологии.
Только врач на основе диагностики определит точный диагноз и назначит соответствующее лечение.
Самая распространенная причина дискомфорта в суставах – дефицит кальция. Подтвердить диагноз поможет биохимический анализ крови. В этом случае назначают препараты кальция и витамина Д. Кроме этого, необходимо пить больше молока, кушать творог, рыбу, яйца и печень.
Необходимо понимать, что не каждая боль во время беременности требует лечения и приема витаминов. Болевой синдром развивается из-за увеличения веса и возрастающей нагрузки.

Если же боль не проходит после отдыха и во сне, нужно немедленно обратиться к врачу и определиться со схемой терапии.
Когда следует начинать прием витаминов?
- Когда с пищей поступает недостаточное количество полезных веществ, проверить этот факт нужно с помощью анализа крови;
- При постоянных нагрузках – спортивных, физических;
- Гиподинамия;
- Наследственность и предрасположенность к суставным заболеваниям, если у близких родственников были или есть любые патологии соединительной ткани.
Витаминный комплекс действует только в сочетании со сбалансированным питанием, умеренными физическими нагрузками.
Если вас беспокоит дискомфорт, не пытайтесь лечить его самостоятельно, обратитесь к врачу, чтобы определить – что является причиной болей и подобрать адекватную схему терапии.
названия витаминных комплексов для укрепления и восстановления
Для придания прочности костям нужны витамины и минералы. Связки очень нуждаются в коллагене. Ежедневно вместе с пищей мы получаем эти элементы, и они посредством кровеносной системы доставляются к месту назначения. Здесь они усваиваются при определенных условиях. Например, очень важным элементом для успешного усвоения минералов является холекальциферол. Витамины для суставов играют чрезвычайно важную роль, без них кости, связки и сухожилия не имеют нужной прочности. Начинаются различные патологические процессы.
Особенности приема
Основной элемент, необходимый для суставов и костей, – кальций (Са). Он входит в основу кости и обеспечивает прочность суставным элементам. При вымывании кальций перераспределяется в пользу других систем и органов. Эвакуируется кальций из костной системы, где находится в большом количестве. В данном случае под угрозу попадает позвоночник.
Логичным решением в данной ситуации является добавление кальция в рацион как при помощи таблеток, так и с продуктами питания. Однако это не является панацеей, поскольку семьдесят пять процентов такого кальция не усвоится, если в организме будут отсутствовать фосфор, магний и витамины Д3 и К2.
Добавить минералы в перечень лекарств тоже непросто, поскольку переизбыток способен спровоцировать еще более худшие последствия для организма – избыток кальция откладывается на стенках сосудов и провоцирует образование бляшек в сосудах и тканях. Это, в свою очередь, может стать причиной развития инсульта и онкологии. Спасительным в данной ситуации будет витамин К2, который будет очищать сосуды и перераспределять кальций в нужное место.
Пациентам, страдающим от заболеваний эндокринной системы, а также тем, кто курит и употребляет спиртные напитки, нужно помнить, что у них Са всасывается из кишечника гораздо хуже. Также проблемы с усвоением элемента у тех, кто придерживается вегетарианства, ест слишком много продуктов, насыщенных жирами, сладкого, употребляет напитки с газом и кофе.
Для костей
Для стабилизации и улучшения функционирования костей и суставов людям обязательно нужны витаминные элементы:
- А – непосредственный участник в реакциях метаболизма фосфора, а также Са. Еще на этапе внутриутробного развития этот элемент способствует формированию тканей плода. Если в организме недостаточность каротина, то существенно ослабляется иммунитет, повышается риск заболеваемости инфекционными патологиями, остеопорозом, возрастает риск повреждений – вывихов, переломов, растяжений и разрывов связок. Бета-каротин, выступающий в роли антиоксиданта, замедляет старение, защищает суставные элементы от атрофии и деформаций. За эти свойства каротин получил название витамин молодости;
- С – синтезирует коллаген, нужный для гибкости суставных элементов, хрящевой ткани. Аскорбиновая кислота отличается эффективной борьбой с воспалительными процессами и антибактериальным действием, а даже противостоит суставным патологиям, которые спровоцированы вирусными агентам. Витамин С будет способствовать продуцированию коллагена и укреплению элементов сустава;
- Е – улучшает способности регенерации организма, замедляет процессы деградации клеток и нейтрализует свободные радикалы, неблагоприятным образом воздействующие на сочленение. Для успешного использования витамина Е обязательным условием является присутствие в определенном объеме аскорбинки;
- В – вся группа В чрезвычайно важна при заболевании костей и суставов, а также для предупреждения развития патологических процессов. Важные элементы активизируют всасываемость магния, активно участвуют в метаболизме солей и минеральных веществ. Пантотеновая кислота уменьшает болезненность в сочленениях. Пиридоксин делает более мощным коллагеновый слой на поверхности костной ткани, улучшает метаболизм магния, солей и минералов, а цианокобаламин налаживает деятельность синтезаторов тканей кости;
- Д – является активным участником метаболизма Са и фосфора, а также предупреждает деструктивные процессы.
Для суставов
Витамины прекрасно укрепляют здоровье, они жизненно важны для всех реакций, происходящих у живых существ. Но не менее полезными и такими же важными являются минералы. Их у людей тоже часто не хватает, поэтому приходится добавлять минеральные комплексы извне в виде синтезированных препаратов.

Так под микроскопом выглядит необходимый человеку коллаген
Хрящевая ткань требует поступления таких веществ:
- хондроитин – является неотъемлемым элементов всех хрящей и главным участником в процессе синтеза хрящевой ткани. Выполняет роль строительного элемента в сочленениях. Лучше всего усваивается с каротином и фолиевой кислотой. Но не менее важными в этом процессе являются аскорбиновая кислота, токоферол, а также холекальциферол. Работает на регенерацию хрящевой ткани при повреждениях в результате травм и деструктивных процессов, особенно в крупных суставах, например, коленных;
- коллаген – неотъемлемый компонентом кожи, сухожилий, костей и связок; элемент соединительной ткани, придает ей не только прочность, но и способность к растяжению;
- метилсульфонилметан – разновидность соединения серы, укрепляет ткани костей и хрящей, благодаря ему устраняются судороги, регулируются метаболические процессы в костной ткани;
- глюкозамин – активный участник синтеза хрящевой ткани, помогает укреплять связочно-сухожильный комплекс. Является одной из частей хондроитина и способствует регенерации суставных тканей. Вещество влияет на метаболические процессы в мембране и хрящевой ткани, затормаживает процессы старения тканей и может положительно воздействовать при болях, обеспечивая их снижение;
- марганец – улучшает переносимость кислорода кровью и обеспечивает питание позвоночника и межпозвонковых дисков;
- кремний – элемент для улучшения качественных характеристик коллагена, повышает эластичность хрящей, а если его недостаточно, то вместе с кремнием существенно уменьшается и наличие в организме кальция;
- сера – элемент связывается с другими минералами в метаболических реакциях в костной ткани, а благодаря селену сера лучше усваивается;
- селен – оказывает антиоксидантное действие, а также препятствует появлению болезненности в сочленениях. Благодаря селену, улучшается усвоение организмом других микроэлементов, а также лучше проходит регенерация после повреждений сустава;
- медь – активный компонент для восстановления хрящей. Она делает крепче соединительнотканные элементы, выводит излишек свободных радикалов, улучшает вместе с аскорбинкой продуцирование коллагена, способствует насыщению клеток кислородом. Медь проявляет обезболивающее действие, снимает воспаление и уничтожает патогенные микроорганизмы;
- гиалуроновая кислота – является представителем группы несульфированных гликозаминогликанов. Это соединение обеспечивает прочность и упругость хряща, делая его устойчивым к сдавливанию. В организме людей этот элемент продуцируется независимо от поступления извне, но с течением времени его количество существенно уменьшается, поэтому возникают патологии суставов и необходимость пить медикаменты;
- аденозилметионин – вещество у людей, благодаря ему ткань хрящей регенерирует. Под влиянием этого вещества клетки элементов суставов растут и обновляются. Аденозилметионин благоприятствует снятию болезненности в суставах.
Кроме минеральных веществ, укрепление суставов и связок нужно проводить и витаминными комплексами. Витамин С будет улучшать продуцирование коллагена и укреплять элементы сочленений. Токоферол служит для увеличения подвижности сухожилий и связок посредством стабилизации жиров в клеточной мембране и даже укрепит сухожильно-связочный комплекс.
СПРАВКА. Витамин РР увеличивает мобильность в сочленении и способствует выведению интерлейкинов. Незаменимыми элементами для укрепления костей и суставов являются гамма-линолевая и линолевая кислоты.
Кому необходимы витамины
Витамины для костей и суставов рекомендованы для терапии патологий костной системы, но не все люди помнят, что важна еще профилактика. Витамины обязательны для приема следующим категориям пациентов:
- людям пожилого возраста;
- спортсменам;
- беременным женщинам.
Для людей старшего возраста прием витаминов актуален по одной простой причине – их организм значительно меньше вырабатывает нужных веществ сам и все больше нуждается в их поступлении извне.
Часть питательных веществ для суставов и связок поступает в организм с пищей, но патологии ЖКТ, уже имеющиеся к преклонному возрасту, не дают возможности их усваивать полноценно. В этом случае пациенты нуждаются в хондропротекторах. Эти препараты отлично восполнят дефицит необходимых элементов, будут легко усваиваться и принесут максимальный эффект больному.
Спортсмены – особая категория пациентов, которые как никто нуждаются в поступлении дополнительных веществ. При повышенных нагрузках суставы у спортсменов подвергаются микротравмам, симптомы которых могут и не проявляться на начальном этапе.
При этом суставные элементы работают по системе гиперкомпенсации и для этого требуют дополнительных ресурсов в виде витаминов и микроэлементов. Препараты для суставов на основе витаминов снижают риск получения травм, а также улучшают регенерацию хрящевой ткани при уже полученных повреждениях. Для такой категории пациентов есть специальные спортивные витамины.
Витамины для беременных играют двойную роль – обеспечивают полезными элементами и организм матери, и ребенка. Суставы ощущают гормональные перестройки и теряют основные структурные элементы. Женщины могут обезопасить себя от таких последствий беременности, если будут пить витамины. Какие именно витамины лучше пить беременным, подскажет гинеколог.
Читайте также:
Рекомендации
Для естественного пополнения витаминов, необходимых для суставного сочленения и костей, необходимо в первую очередь правильно питаться. Это тот минимум, который любой человек может выполнять без особых усилий.

Лучше всего получать витамины естественным образом
Сбалансированное, правильное питание – лучшие источники витаминов для крепких и мощных суставов. Если все время пополнять организм полезными веществами, то дефицита не будет.
Необходимыми для суставов являются витамины группы В, витамины Д, токоферол, каротин и аскорбиновая кислота. Их увеличенное количество будет необходимо тем, кто уже имеет патологии суставных элементов и позвоночника, а здоровым людям будет достаточно потреблять дневную норму.
ВАЖНО! Среди микроэлементов полезными будут кальций, медь, гиалуроновая кислота, глюкозамин, хондроитин, аденозилметионин. Чтобы получить эти элементы, нужно кушать продукты, в которые входит желатин – студень, густые бульоны, заливное.
Из продуктов питания получать витамины лучше всего. Во-первых, они легче усваиваются по сравнению с препаратами, произведенными фармацевтической промышленностью. Во-вторых, состав природных компонентов приближен к потребностям человека. Лучше всего приобретать экологически чистую продукцию и готовить блюда самостоятельно.
Обзор препаратов
Если у человека есть проблемы с суставами, возникает необходимость быстро пополнить запас витаминов, чтобы нормализовать работу опорно-двигательной системы. Сделать это можно при помощи синтетических препаратов, содержащих различные полезные вещества для суставов. Среди таких витаминных комплексов есть возможность приобрести Артривит, Сустанорм, Коллаген Ультра, Кальцемин и другие. Рейтинг возглавляют ведущие отечественные препараты.
Артривит – поливитаминный комплекс для мышц и суставов, содержащий аскорбиновую кислоту, холекальциферол, витамины группы В, а также в состав препарата входят марганец, селен, глюкозамин, бор, кремний, медь. Содержатся растительные экстракты – люцерна, корень солодки, черный клопогон и корень шлемника. Благодаря содержанию таких элементов, лекарство Артривит активизирует метаболические реакции, улучшает питание тканей, борется с отечностью, хрустом и болезненностью в суставах. Применять рекомендовано по две капсулы ежедневно в течение месяца, а если нужно, то курс лечения продляют.
Сустанорм – комплекс витаминов, содержащий бромелайн, хондроитин сульфат, глюкозамин, аскорбиновую кислоту и марганец. Врачи назначают его при воспалении суставов инфекционного происхождения, артрозе. Рекомендован Сустанорм и для профилактики, если человек испытывает активные физические нагрузки, например, спортсмены. Принимают витамины Сустанорм по одной капсуле в день, пить медикамент нужно три месяца.
Препарат Коллаген Ультра относится к легкоусваиваемым формам коллагена. Производится из животного сырья. В комплекс Коллаген Ультра входит аскорбиновая кислота, мальтодекстрин, гидролизат коллагена, ксантановая камедь. Рекомендован препарат для придания крепости суставным элементам, и при необходимости восстанавления хрящевой поверхности мениска. В день рекомендовано пить по одному пакету, а продолжительность курса – полтора месяца.
Кальцемин – средство для регулировки Са и фосфора в организме людей. При дефиците этих веществ Кальцемин поможет предупредить болезни опорно-двигательной системы, пародонта, зубов. Действует препарат против остеопороза. В составе препарата медь, марганец, цинк, витамин Д, карбонат и цитрат кальция. Рекомендован по одному драже дважды в сутки, курс лечения – один месяц.
С профилактической целью препарат рекомендован женщинам во время вынашивания малыша, а благодаря соединению ингредиентов в Кальцемин Адванс их советуют пожилым пациентам.

Кальцемин Адванс разработан с учетом возрастных особенностей пациентов
Ортомол Артро плюс включает в своем составе желатин с глицином. Также в него входят каротиноиды, Са, селен, глюкозамин. Ключевой элемент – хондроитин, цинк, токоферол, каротин, фолиевая кислота и холекальциферол. Витаминный комплекс используется как добавка к пище и рекомендуется врачами при артрите, чтобы восстановить хрящи, поддерживать кости и суставы во время активной физической нагрузки, при появлении хруста, в период послеоперационной и посттравматического восстановления. Пьют по 2 капсулы дважды в день, курс терапии – один месяц.
При приеме витаминов нужно подбирать их не только по количеству полезных компонентов, но и согласно рекомендациям. Например, детям лучше всего выбирать Компливит, Пиковит, Витрум Кидс, а для взрослых будут полезными совершенно другие наименования. Приобрести витамины можно в аптеке, но делать это строго по рекомендации специалиста с учетом наличного дефицита веществ. Среди представленных здесь комплексов есть и американские, и японские, и отечественные медикаменты. Последние усваиваются лучше всего и не продаются по высоким ценам.
Витамины для суставов необходимы каждому человека на определенном периоде его жизни. С каждым годом человеческий организм теряет Са и многие необходимые ему вещества, поэтому о поддержании здорового образа жизни нужно заботиться заранее, ведь при развитии заболеваний суставов одними только витаминами вылечиться не удастся.
Лучшие препараты для суставов на iHerb (Айхерб)
Суставы – важная составляющая человеческого скелета, от их работы зависит каждое наше движение. Именно суставы предупреждают трение, разрушение костей, обеспечивают их плавное скольжение. Однако суставные мышцы и ткани со временем изнашиваются, теряют свою эластичность. Организм нужно дополнительно поддерживать витаминами и специальными микроэлементами. На сайте Айхерб для суставов можно найти огромное количество добавок. Это различные витамины, хондропротекторы, коллагеновые напитки.
Не все знают, какие добавки на Айхерб правильно выбрать в конкретном случае. Конечно, назначения врачей никто не отменял, в первую очередь с заболеваниями суставов нужно обращаться в поликлинику. Но иметь общее представление о действиях препаратов должен каждый человек, заботящийся о своем здоровье.
Причины болезней суставов
Болезни суставов – очень распространенное явление, причем все чаще ими начинают страдать достаточно молодые люди. Причин много, заболевание возникает не на пустом месте, а развивается под действием неблагоприятных факторов. К основным из них относятся:
- Инфекционные заболевания. Бактерии стрептококка, туберкулезные палочки способны поражать дополнительно и суставные ткани. В результате в организме начинаются воспалительные изменения – артриты. Развитию неспецифического полиартрита часто способствуют носоглоточные аденовирусные инфекции.
- Болезни сосудов приводят к сбою микроциркуляции суставного хряща. Его питание ухудшается, в результате создаются условия для беспрепятственного проникновения патогенных микроорганизмов, появлению воспаления.
- Дисбаланс нагрузки на суставы и способности хрящевой ткани ей сопротивляться. Суставные хрящи в таких условиях быстро изнашиваются, суставы деформируются и болят.
- Механическое воздействие, травмы. Избыточное давление на суставы возникает в результате долгого статичного нахождения в одной позе, напряженной физической работы, резкого поднятия тяжестей. Происходит постепенная механическая деформация суставов.
- Нервно-психические нагрузки. Затяжные стрессы, неразрешимые проблемы, длительные неприятные эмоциональные ощущения приводит к накапливанию негативных эмоций, вызывают хроническую усталость, нервное истощение, чувство постоянной тревожности. Это вызывает избыточное выделение в организме кортикостероидных гормонов, в результате чего уменьшается количество смазки в суставах, разрушаются суставные хрящи. Следствием часто становится развитие тазобедренного артроза.
- Иммунные нарушения. Неспособность организма противостоять инфекционным заболеваниям, слабый иммунитет достаточно часто становится причиной суставных заболеваний.
- Аллергия не редко сопровождается изменениями и болями суставов. Это вызвано обостренной чувствительностью к аллергенам иммунных клеток. Обычно при аллергии суставный синдром протекает на фоне общих инфекционных процессов.
- Наследственность – распространенная причина болезней суставов. В таком случае нужно особенно тщательно выполнять профилактические мероприятия, регулярно проходить обследования, избегать провоцирующих факторов.
- Малоподвижная работа, низкая физическая активность приводит к нарушениям циркулирования крови в суставах, и, как следствие, к их заболеваниям.
- Эндокринные патологии вызывают нарушение минерального обмена. В результате костная ткань разрушается, хрящи и связки размягчаются, становятся более податливыми. Могут развиваться обменно-дистрофические артрозы, остеопороз.
К любым симптомам – болям, похрустыванию, отекам, скованности нужно относиться с должным вниманием. На начальных стадиях можно справиться с большинством заболеваний. В запущенном виде они могут принести немало проблем, вплоть до оперативного вмешательства.
На сайте Айхерб для суставов есть целый раздел с БАДами, помогающими поддержать здоровье.
Глюкозамин, хондроитин, MSM с Айхерб для суставов, их функции
Глюкозамин и хондроитин относятся к естественным элементам хрящевой ткани. Они способны останавливать разрушительные процессы в хрящах, предупреждая инвалидность.
Функции глюкозамина
- участие в синтезе белков и липидов;
- снижение выработки ферментов, которые разрушают хрящевую ткань;
- замедление окислительного процесса, стимулирующего активность медиаторов воспаления, то есть веществ, инициирующих воспалительные процессы в организме.
Функции хондроитина
Хондроитин по строению и функциям напоминает глюкозамин. Это основная часть гиалинового хряща из синовиальной жидкости, улучшающего ее смазочные функции. Хондроитина сульфат влияет на суставы следующим образом:
- уменьшает воспалительный процесс;
- стимулирует хрящевые клетки на синтез внеклеточных структур ткани;
- замедляет процессы разрушения в хрящевой ткани, работает как хондропротектор.
Оба компонента, глюкозамин и хондроитин, эффективны каждый сам по себе, но в комплексе терапевтический эффект увеличивается в разы.
Функции MSM
Метилсульфанилметан, или MSM, или просто органическая сера – неизменный участник всех метаболических процессов организма, регенерирующих клетки. От дефицита MSM начинают болеть суставы, стареть кожа. В комплексе с хондропротекторами вещество оказывает мощное действие на суставы:
- защищает от разрушения мышцы;
- участвует в белковом синтезе;
- защищает от воспаления;
- предупреждает суставные заболевания.
Выбираем на Айхерб:
- Solgar, Glucosamine Hyaluronic Acid Chondroitin MSM – уникальный комплекс для суставов состоит из компонентов, каждый из которых дополняет друг друга. Глюкозамин снимает болевые синдромы, хондроитин увеличивает эластичность суставов, гиалуроновая кислота защищает их от изнашивания, метилсульфонилметан (МСМ) регенерирует клетки и поддерживает иммунную систему. Немалое число пользователей Айхерб уже оценили эту добавку.
- Now Foods, Glucosamine & Chondroitin with MSM – высококачественная добавка одного из ведущих американских производителей. Сбалансированная формула БАДа гарантирует максимально положительное воздействие на суставы, постепенно восстанавливает их здоровье.
- Nature’s Way, FlexMax, глюкозамина гидрохлорид – легко усваиваемая и эффективная добавка для здоровья суставов. Производится по запатентованной технологии с использованием растительных волокон, защищающих желудочно-кишечный тракт от раздражения при приеме таблеток.
Коллаген для суставов на Айхерб
Коллаген – это особый вид белка, состоящий из множества волокон. Без должного его количества в организме кожа теряет упругость, а связки – прочность и эластичность, снижается подвижность эластичных соединений. В синтезе белка участвует большое количество ферментов, витаминов, аминокислот и микроэлементов.
В молодости количество коллагена в организме успевает вовремя восстанавливаться. Чем старше становится человек, тем медленнее происходит процесс регенерации. В результате страдают хрящи, связки, коллаген в которых становится хрупким, не может обеспечить нужную упругость. Чтобы восстановить количество этого белка, нужно принимать специальные препараты с коллагеном. На Айхерб их можно найти в виде таблеток или желатиновых капсул.
Для достижения видимого эффекта коллаген нужно принимать достаточно продолжительное время. Восстановление его количества в соединительной ткани и хрящах происходит не сразу, а постепенно.
Что выбрать на Айхерб:
- Neocell, Super Collagen + C – продукт американской компании, специализирующейся на производстве препаратов с содержанием коллагена. Двадцать лет назад у основателя бренда были большие проблемы со здоровьем. После пережитого инсульта атрофировались мышцы, произошли значительные изменения в работе суставов. В ходе исследований было выяснено, что важную роль в восстановлении суставов играет именно коллаген. После его приема Аль Квадри (основатель компании Neocell) полностью выздоровел. Сейчас бренд Neocell – признанный мировой лидер по производству БАДов с коллагеном.
- California Gold Nutrition, CollagenUP – бестселлер на Айхерб, добавка удовлетворяет суточную потребность человека в коллагене. У препарата большое количество положительных отзывов, свидетельствующих о высоком качестве и эффективности. Улучшает подвижность суставов, эластичность тканей, предотвращает возможные травмы из-за хрупкости костей.
- Great Lakes Gelatin Co., гидролизат коллагена – препарат, специально предназначенный для суставов. Выпускается в виде порошка, который можно растворять не только в воде, но и любых других напитках. Средство снимает боль в суставах, предотвращает воспаления в хрящах, поддерживает клетки соединительной ткани.
Витамины для суставов с iHerb
Витамины – неизменные и важные участники всех окислительных процессов для образования энергии и обновления белковых молекул. В таких реакциях может быть задействовано до 5–6 витаминов, причем недостаток одного не даст завершиться всему процессу. Их дефицит в организме грозит остеопорозом, артрозами, артритами, уязвимостью перед переломами.
Какие витамины важны для суставов:
- C – он блокирует деятельность болезнетворных агентов, которые грозят бактериальным или вирусным поражением суставов. А недостаток этого витамина у людей с повышенными физическими нагрузками при малейшей травме может привести к кровоизлиянию в сустав.
- D – укрепляет кости и суставы, влияет на усвоение фосфора и кальция, предотвращает паталогические изменения в костной системе.
- E – увеличивает подвижность суставов, в дуэте с витамином C блокирует свободные радикалы, разрушающие суставные оболочки.
- A – не дает хрящевой ткани разрушаться, усиливает фосфорно-кальциевый обмен в организме.
- B – снижает болевые ощущения, уравновешивает количество солей, способствует проникновению минералов через коллагеновый слой.
Какие витамины для суставов выбрать на Айхерб:
- Solgar, No. 7, для комфорта и поддержки суставов – разработчики позиционируют комплекс как естественную альтернативу глюкозамину нового поколения. Судя по отзывам покупателей, это действительно так. Улучшения состояния суставов, их гибкости и подвижности наступают уже через неделю приема препарата. В составе витамин C в виде аскорбата кальция, растительные экстракты корня имбиря, куркумы, белой кости ивы.
- Controlled Labs, Orange Triad, Multi-Vitamin – мультивитаминный комплекс, который особенно рекомендуется принимать спортсменам и людям с тяжелыми физическими нагрузками. Препарат содержит линейку эффективных, проверенных витаминов, благотворно влияющих на здоровье суставов. Это популярная добавка среди покупателей Айхерб.
- Osteo Bi-Flex, Joint Health, Triple Strength + Vitamin D – комплекс для здоровья суставов от крупнейшей американской фармацевтической компании. Благодаря активным компонентам в составе препарат не просто снимает симптомы, а оказывает лечебное действие. Причем терапевтический эффект поддерживается длительное время.
Итак, что же лучше выбрать для суставов на Айхерб – хондропротекторы, коллаген или витамины?
Все компоненты одинаково важны для организма и в равной степени полезны для суставов. Однако безвыходных ситуаций не бывает, предлагаем два препарата, в составе которых содержатся все перечисленные элементы:
- Labrada Nutrition, ElastiJoint, Joint Support Formula – просто спасение для спортсменов и людей, испытывающих боли в суставах. Комплекс восстанавливает, укрепляет связки и хрящевые ткани, обезболивает, устраняет воспалительные процессы, продлевает здоровье и молодость суставов.
- Universal Nutrition, Animal Flex Powder – уникальное соединение хондропротекторов, гидролизата коллагена, витаминов, селена, марганца и цинка. БАД работает мощно и точно, обеспечивая защиту суставов от ежедневного износа (в результате тяжелых тренировок или возрастных изменений). Значительно снижается риск получения травмы, так как препарат содержит смазочный и восстановительный комплекс из гиалуроновой кислоты и запатентованной смеси цетил-меристриловых кислот. А еще у этой добавки безумно приятный апельсиновый вкус!
Важно!
В любом случае, какую бы добавку для суставов с Айхерб вы не выбрали, к приему препаратов нужно подходить максимально обдуманно, лучше проконсультироваться с лечащим врачом.
 Загрузка…
Загрузка…Какие витамины для суставов нужно принимать :: SYL.ru
Патология суставов
Поднимаясь по лестнице, мы нередко слышим щелчки, скрип, а иногда и ощущаем боль в колене. Эти симптомы являются явными признаками проблем с суставами. От неизбежного следствия физических нагрузок страдают люди преклонного возраста, а также спортсмены. Главным образом это изнашивание суставов. Данная патология наблюдается практически у шестидесяти миллионов живущих на нашей планете человек. Для того чтобы избежать проблемы, следует регулярно принимать витамины для суставов. Они служат для поддержки и нормализации функций костной системы.
 Витамины для суставов
Витамины для суставовОсобая формула разнообразных добавок, рекомендуемых для облегчения боли и снижения воспалительного процесса, позволяет остановить процессы повреждения в хрящевой ткани. При этом сохраняется подвижность суставов. Самыми распространенными компонентами таких биологически активных комплексов являются бромелин, хондроитин, аминоглюкоза и метилсульфонилметан. Данные вещества можно приобрести в аптечной сети и по отдельности. Витамины для суставов оказывают следующее терапевтическое воздействие:
– снижают воспалительные процессы и риск дополнительных травм;
– восстанавливают ткани суставов, а также связки;
– снижают нагрузку, вызванную трением.
 Витамины для суставов «Глюкозамин» рекомендуются для сохранения, восстановления и образования тканей хряща. Препарат «Метилсульфонилметан» принимается для укрепления связок. Этому процессу способствует входящая в состав витаминной добавки сера. Витамины для суставов «Хондроитин» содержат вещество, отвечающее за гибкость и мягкость тканей хряща. Помимо этого, прием данного препарата позволяет устранить вредное влияние энзимов (эти вещества способствуют изнашиванию хряща). Существуют также комплексные добавки. В их состав входят комбинации хондроитина с глюкозамином, а также сочетания этих двух веществ с метилсульфонилметаном. Как правило, такие витамины для суставов имеют более низкую цену по сравнению с препаратами, в состав которых входит только один активный компонент. Легкость каждого движения поможет сохранить и препарат «S-аденозил-L-метионин». Он содержит в своем составе вещество, способствующее образованию новых клеток ткани хряща. Регулярный прием данного средства в течение нескольких недель позволит снизить болевые синдромы, возникшие при травмировании суставов и связок. Полезен для снижения изнашиваемости хряща витамин D. Его прием в комбинации с другими биологическими добавками позволит значительно снизить болевые симптомы в суставах.
Витамины для суставов «Глюкозамин» рекомендуются для сохранения, восстановления и образования тканей хряща. Препарат «Метилсульфонилметан» принимается для укрепления связок. Этому процессу способствует входящая в состав витаминной добавки сера. Витамины для суставов «Хондроитин» содержат вещество, отвечающее за гибкость и мягкость тканей хряща. Помимо этого, прием данного препарата позволяет устранить вредное влияние энзимов (эти вещества способствуют изнашиванию хряща). Существуют также комплексные добавки. В их состав входят комбинации хондроитина с глюкозамином, а также сочетания этих двух веществ с метилсульфонилметаном. Как правило, такие витамины для суставов имеют более низкую цену по сравнению с препаратами, в состав которых входит только один активный компонент. Легкость каждого движения поможет сохранить и препарат «S-аденозил-L-метионин». Он содержит в своем составе вещество, способствующее образованию новых клеток ткани хряща. Регулярный прием данного средства в течение нескольких недель позволит снизить болевые синдромы, возникшие при травмировании суставов и связок. Полезен для снижения изнашиваемости хряща витамин D. Его прием в комбинации с другими биологическими добавками позволит значительно снизить болевые симптомы в суставах. Обеспечить легкость движений способна и гиалуроновая кислота. Входящий в ее состав активный компонент играет роль специфической смазки для суставов. При этом уходит возникшая в них боль и усталость.
Обеспечить легкость движений способна и гиалуроновая кислота. Входящий в ее состав активный компонент играет роль специфической смазки для суставов. При этом уходит возникшая в них боль и усталость.Витамины для костей и суставов
Для обеспечения процесса синтеза новых клеток организму требуется достаточное количество задействованных в этом процессе элементов. Препараты, основным фармакологическим действием которых является укрепление суставов и костей, должны иметь в своем составе кальций и глюкозамин, хондроитин и витамин D, а также коллаген в виде желатина. К таким средствам относится «Коллаген Ультра», витаминный комплекс «Витальций» и многие другие добавки.
Витамины для суставов и связок
Для возвращения легкости каждому движению и получения максимального эффекта следует употреблять добавки специальными курсами. Для суставов и связок рекомендуется использовать глюкозамин и хондроитин. Желательно, чтобы эти вещества входили в состав одной добавки. При восстановлении здоровья связок и суставов необходим также коллаген. Его прием осуществляется в виде желатина. Устранить боли поможет метилсульфонилметан. Его также следует включить в курс оздоровления.
Витамины для суставов и связок спортсменов: рейтинг, состав, отзывы
Люди, занимающиеся спортом даже на любительском уровне, часто сталкиваются с травмами и различными болями. Повышенные физические нагрузки особенно сказываются на состоянии суставов и связок. Они могут даже подвергаться серьезным дегенеративным изменениям. Связано это еще и с тем, что организм спортсмена часто испытывает дефицит витаминов и минералов. Поэтому атлетам рекомендуется соблюдать особую диету и принимать дополнительно специальные препараты. Особенно актуальны витамины для суставов и связок спортсменов. Они помогают восполнить дефицит микроэлементов, питают суставную и хрящевую ткань и помогают предотвратить травмы.
Для чего спортсменам нужно принимать витамины
При повышенных физических нагрузках особенно страдают суставы и связки. Это приводит к появлению хронических болей, развитию воспалительных процессов и даже к дистрофическим изменениям. Поэтому так важно принимать витамины для суставов и связок. Спортсменов, испытывающих высокие нагрузки, опасность получения травмы преследует практически постоянно.
 Поэтому необходимо обеспечить поступление в организм веществ, которые укрепят опорно-двигательный аппарат и предотвратят травмирование суставов и связок. Особенно большим нагрузкам они подвергаются при занятиях бодибилдингом или пауэрлифтингом. Частые микротравмы хрящевой ткани приводят к развитию остеоартроза, который излечить тяжело.
Поэтому необходимо обеспечить поступление в организм веществ, которые укрепят опорно-двигательный аппарат и предотвратят травмирование суставов и связок. Особенно большим нагрузкам они подвергаются при занятиях бодибилдингом или пауэрлифтингом. Частые микротравмы хрящевой ткани приводят к развитию остеоартроза, который излечить тяжело.Какие проблемы могут быть у спортсменов
Если у обычных людей артрит начинает развиваться чаще всего в пожилом возрасте, то спортсмены знакомы с этим заболеванием с молодости. Особенно подверженны изменениям коленные суставы. Чаще всего они воспаляются у футболистов, бегунов, штангистов и борцов. Подвергаются опасности травм и другие суставы – лучезапястный, локтевой и голеностопный. Но наиболее частой проблемой спортсменов является растяжение связок. Такого вида травмы встречаются при занятии любым видом спорта. И чтобы это предотвратить, нужно обеспечить организм всеми нужными для суставов и связок витаминами и минералами.

Какие микроэлементы необходимы для суставов
Для здоровья опорно-двигательного аппарата необходимо правильное питание, с которым в организм поступает достаточное количество витаминов и минералов. Многие из них необходимы для суставов и связок. Если с пищей их поступает недостаточно, при повышенных физических нагрузках развиваются дегенеративные процессы и возрастает опасность травмы. Какие же микроэлементы наиболее важны для здоровья суставов и связок?
- Кальций – это основной минерал, с помощью которого формируется костная ткань. От него зависит ее прочность и функционирование суставов.
- Селен обладает способностью восстанавливать поврежденные ткани и уменьшать боли в суставах. Этот микроэлемент улучшает усвоение других витаминов и минералов.
- Омега-3 жирные кислоты нужны для улучшения подвижности суставов и профилактики любых заболеваний опорно-двигательного аппарата.
- Бор и марганец улучшают обмен веществ, способствуют выработке коллагена.
- Фосфор и медь укрепляют кости и связки.
- Гиалуроновая кислота улучшает подвижность суставов.
Самые важные витамины для суставов и связок спортсменов
- Правильное формирование хрящевой и костной ткани невозможно без витамина А. Его мощное антиоксидантное действие защищает суставы от повреждений. А из-за недостатка витамина А снижается иммунитет и возрастает опасность развития инфекционно-воспалительных заболеваний опорно-двигательного аппарата.
- Витамин Е способствует замедлению процессов старения в организме и ускоряет регенерацию тканей.
- Витамин С очень важен не только для профилактики инфекционно-воспалительных заболеваний. Он участвует в синтезе коллагена, в его присутствии лучше уваиваются витамины А и Е.
- Витамин D способствует укреплению хрящевой ткани.
- Витамины группы В оказывают обезболивающий и противовоспалительный эффект, усиливают процессы регенерации и ускоряют синтез коллагена.
- Витамин К очень важен для формирования костной массы и синтеза белка остеокальцина.

Каким должен быть состав витаминных добавок для суставов
Конечно, по отдельности принимать все эти компоненты сложно – пришлось бы пить одновременно множество таблеток. Поэтому были разработаны специальные витамины для суставов и связок спортсменов. Состав их может быть разным, но самые эффективные препараты содержат такие вещетва:
- глюкозамина сульфат;
- хондроитина сульфат;
- коллаген, лучше всего в виде желатина;
- кальций в биодоступной форме;
- метилсульфамилметан, который хорошо снимает боли;
- витамины D, Е, А и С;
- кальций.
Какие есть аптечные препараты
Довольно часто, особенно при повышенных физических нагрузках, человеку не хватает тех микроэлементов, которые он получает с пищей. Поэтому многим врачи рекомендуют приобретать витамины для суставов и связок спортсменов в аптеке. Сейчас существует множество таких препаратов:
- “Кальцинова” содержит как раз те микроэлементы, недостаток которых приводит к заболеваниям суставов и связок;
- “Кальцемин” – комплексная минерально-витаминная добавка, которая применяется при любых заболеваниях опорно-двигательного аппарата;
- “Артра МСМ Форте” не только помогает в регенерации хрящевой ткани, но и участвует в синтезе веществ, необходимых для нормальной работы суставов;
- “Кондронова” – очень хорошие витамины для суставов и связок спортсменов;
- “Натекаль” – эффективный регулятор кальциево-фосфорного обмена;

- “Триовит” – комплексная добавка, полезная для людей, подвергающихся тяжелым физическим нагрузкам;
- “Энджой NT” восстанавливает и укрепляет связки, возвращает подвижность суставам.
Как выбрать витамины
Предпочтение следует отдавать тем препаратам, которые уже давно используются и получили много положительных отзывов. Рекомендации можно получить у своего тренера или лечащего врача. Кроме того, нужно хорошо изучить особенности действующих компонентов добавок и при их выборе внимательно читать состав. Сейчас фармакологическая промышленность выпускает разные витамины для суставов и связок спортсменов. Как выбрать лучший препарат?
- Не стоит приобретать добавки, включающие в себя очень много разных компонентов, так как многие витамины и минералы могут взаимодействовать друг с другом, что оказывает неблагоприятный эффект.
- Предпочтение нужно отдавать препаратам, не содержащим ароматизаторов, красителей, других веществ, которые могут вызвать аллергические реакции.
- Обращать внимание на количество действующих веществ в добавке.
- Существуют витаминные добавки в таблетках, порошках, капсулах и даже в инъекциях. Нужно выбирать те, которые удобно принимать.
- Перед приемом какого-либо препарата, даже по рекомендации врача, нужно внимательно изучить инструкцию, где описаны все противопоказания и побочные действия.
Как правильно принимать
Спортивные витамины для суставов и связок нужно пить курсами. Продолжительность – не менее двух месяцев. Людям, серьезно занимающимся спортом, рекомендуется проводить такие курсы лечения 2-3 раза в год.
 А если появились какие-то проблемы с суставами и связками, или человек восстанавливается после травмы, нужно строго соблюдать рекомендации врача, а заниматься можно только под присмотром тренера. В таком случае лечение должно включать в себя не только специальную комплексную добавку для спортсменов, но и витаминно-минеральный комплекс. Дополнительно рекомендуется также принимать коллаген в виде желатина. Дозировку препаратов должен установить врач, но чаще всего рекомендуют пить по 1-2 таблетки 2-3 раза в день во время еды.
А если появились какие-то проблемы с суставами и связками, или человек восстанавливается после травмы, нужно строго соблюдать рекомендации врача, а заниматься можно только под присмотром тренера. В таком случае лечение должно включать в себя не только специальную комплексную добавку для спортсменов, но и витаминно-минеральный комплекс. Дополнительно рекомендуется также принимать коллаген в виде желатина. Дозировку препаратов должен установить врач, но чаще всего рекомендуют пить по 1-2 таблетки 2-3 раза в день во время еды.Самые популярные витамины
Можно принимать любые витаминно-минеральные комплексы. Положительное действие, конечно, от них будет, но для более быстрого усвоения и высокого эффекта стоит выбирать специальные препараты. При их производстве применяются инновационные технологии, сохраняющие все микроэлементы в первозданном состоянии. На популярность витаминных добавок также влияет их цена – ведь принимать их нужно длительное время. Поэтому самыми покупаемыми препаратами стали такие:
- “Ортомол Артро Плюс” назначают как спортсменам, так и пожилым людям при артритах, для восстановления после травм. Эта комплексная добавка содержит микроэлементы, необходимые для нормального функционирования суставов.
- “АртриВит” – специально подобранные витамины для укрепления суставов и связок. Препарат полностью восполняет дефицит микроэлементов и восстанавливает хрящевую ткань.
- “Коллаген Ультра” в порошке принимают для восстановления менисков, суставов и связок. Он укрепляет их и снимает воспаление. Кроме того, препарат способствует выработке внутрисуставной жидкости, что улучшает подвижность суставов.
- “Сустанорм” обычно назначают при инфекционно-воспалительных заболеваниях суставов, но иногда рекомендуют спортсменам, занимающимся шейпингом или бодибилдингом.
Спортивные комплексные добавки
Такие препараты можно найти в специальных отделах аптек и супермаркетов. Или же спросить у фармацевта, какие есть витамины для суставов и связок спортсменов. Рейтинг самых эффективных препаратов такой:
- Лидирует по популярности среди спортсменов добавка “Универсал Анимал Флекс”. Ее основные действующие компоненты – хондроитин и глюкозамин. Кроме укрепления костей, наращивания массы мышц и улучшения подвижности суставов, препарат обладает противовоспалительным эффектом. Этим можно объяснить, почему так популярны витамины для суставов и связок спортсменов “Флекс”.

- “Бон Бост” содержит биодоступные формы кальция и фосфора, глюкозамин и хондроитин. Кроме того, в него входит уникальный растительный компонент, ускоряющий регенерацию костной ткани.
- “Геленг Форте” представляет собой гидролизат коллагена в комплексе с витаминами и минералами. Он укрепляет связки и улучшает состояние суставов.
- “Эластик Джойнт” эффективно укрепляет суставы благодаря оптимальному содержанию хондроитина, глюкозамина, коллагена и витамина С. Многие считают, что это лучшие витамины для суставов и связок спортсменов.
Отзывы о приеме препаратов
Конечно, действие витаминных добавок очень индивидуально. И то, что помогло одному, для другого может быть бесполезным. Но большинство спортсменов единодушны в том, что одним из лучших препаратов является “Анимал Флекс”. Они отмечают, что он быстро помогает восстановиться после травм и повышает подвижность суставов. Эфективным считается также препарат “Терафлекс”. О нем хорошо отзываются как сами спортсмены, так и врачи-травматологи.


 Существует расхожее мнение, что при болях в спине следует хорошенько прогреться. Это не совсем верно, в некоторых случаях тепловое воздействие действительно оказывает благотворное влияние и приносит облегчение, а в других – напротив может нанести существенный вред. Так, париться в бане при остеохондрозе можно далеко не всегда. Всё зависит от степени тяжести и причин болезни.
Существует расхожее мнение, что при болях в спине следует хорошенько прогреться. Это не совсем верно, в некоторых случаях тепловое воздействие действительно оказывает благотворное влияние и приносит облегчение, а в других – напротив может нанести существенный вред. Так, париться в бане при остеохондрозе можно далеко не всегда. Всё зависит от степени тяжести и причин болезни.





 Банные процедуры строго запрещены при следующих симптомах:
Банные процедуры строго запрещены при следующих симптомах: 
 Случаются ситуации, когда тело действительно не справляется с перегревом и человек просто не выдерживает.
Случаются ситуации, когда тело действительно не справляется с перегревом и человек просто не выдерживает. Врачи разрешают посещать баню при отсутствии воспаления и болевых синдромов. Следует учитывать, что помимо них в организме могут происходить и другие патологии, которые являются противопоказанием к проведению банных процедур.
Врачи разрешают посещать баню при отсутствии воспаления и болевых синдромов. Следует учитывать, что помимо них в организме могут происходить и другие патологии, которые являются противопоказанием к проведению банных процедур.



 Препарат Драстоп тормозит процесс дегенерации хрящевой ткани, стимулирует процессы регенерации суставного хряща, способствует восстановлению суставной сумки.
Препарат Драстоп тормозит процесс дегенерации хрящевой ткани, стимулирует процессы регенерации суставного хряща, способствует восстановлению суставной сумки. 




 Препарат Артрофиш – натуральный комплекс из хрящевой ткани морских организмов, эффективен в качестве общеукрепляющего средства при повышенных нагрузках на опорно-двигательный аппарат.
Препарат Артрофиш – натуральный комплекс из хрящевой ткани морских организмов, эффективен в качестве общеукрепляющего средства при повышенных нагрузках на опорно-двигательный аппарат. 


 Препарат Artrilife (Артрилайф) – биологически активная добавка, которая рекомендуется к применению при лечении заболеваний опорно-двигательного аппарата, при восстановлении после травм, при болях в суставах, для профилактики.
Препарат Artrilife (Артрилайф) – биологически активная добавка, которая рекомендуется к применению при лечении заболеваний опорно-двигательного аппарата, при восстановлении после травм, при болях в суставах, для профилактики. 

 Аптека “Watsons” Киев, вулиця Льва Толстого, 5А,
Аптека “Watsons” Киев, вулиця Льва Толстого, 5А,

 Чаще всего встречается грыжа на колесе передней оси, что влечет такие последствия:
Чаще всего встречается грыжа на колесе передней оси, что влечет такие последствия:







 Ультразвуковая допплерография – это эффективный метод оценки проходимости сосудов. Наряду с УЗДГ, ТКДГ является популярной услугой в кабинетах ультразвуковой диагностики. Как разобраться в загадочных медицинских аббревиатурах и выбрать процедуру, которая подойдет именно в вашем случае?
Ультразвуковая допплерография – это эффективный метод оценки проходимости сосудов. Наряду с УЗДГ, ТКДГ является популярной услугой в кабинетах ультразвуковой диагностики. Как разобраться в загадочных медицинских аббревиатурах и выбрать процедуру, которая подойдет именно в вашем случае?
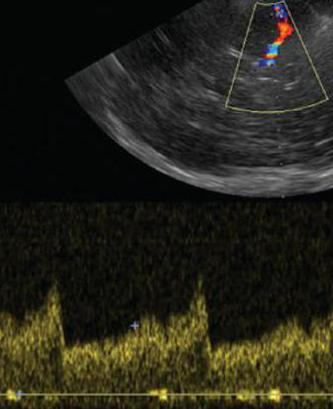
 УЗДГ основана на эффекте Доплера и ориентирована на определение скорости и траектории движения эритроцитов в кровотоке, от которых отражается ультразвук. Метод позволяет выявить проходимость сосудов и на основании полученных данных сделать выводы о возможных патологиях и сосудистых заболеваниях.
УЗДГ основана на эффекте Доплера и ориентирована на определение скорости и траектории движения эритроцитов в кровотоке, от которых отражается ультразвук. Метод позволяет выявить проходимость сосудов и на основании полученных данных сделать выводы о возможных патологиях и сосудистых заболеваниях.
 Основная разница между ТКДГ и УЗДГ заключается в их целевом назначении. УЗДГ – это не только общее название для всех методов звуковой допплерографии, но и способ оценить состояние сосудов конечностей и других доступных частей тела по косвенным признакам кровотока. ТКДГ из-за сложности проведения является отдельной методикой обследования, однако больше ни в чем разницы между ней и УЗДГ нет, так как решаются одинаковые задачи, а принцип обеих диагностик основывается на эффекте Доплера.
Основная разница между ТКДГ и УЗДГ заключается в их целевом назначении. УЗДГ – это не только общее название для всех методов звуковой допплерографии, но и способ оценить состояние сосудов конечностей и других доступных частей тела по косвенным признакам кровотока. ТКДГ из-за сложности проведения является отдельной методикой обследования, однако больше ни в чем разницы между ней и УЗДГ нет, так как решаются одинаковые задачи, а принцип обеих диагностик основывается на эффекте Доплера.
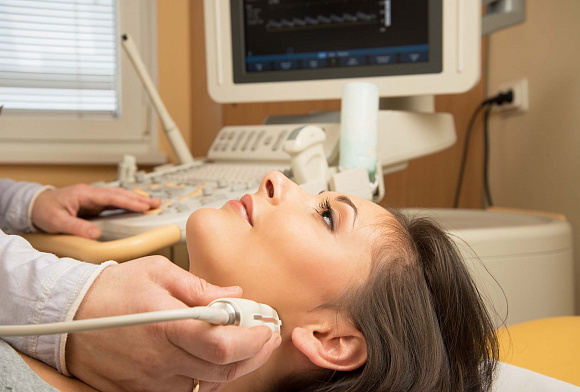
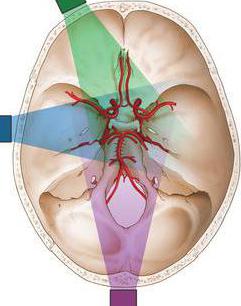
 Сегодня ультразвуковая диагностика по праву считается одной из самых безопасных и информативных. Она применима в разных областях медицины, используется и для определения отклонений в сосудистой системе. При возникновении необходимости исследования сосудов применяется ТКДГ, которая расшифровывается как транскраниальная допплерография сосудов головного мозга.
Сегодня ультразвуковая диагностика по праву считается одной из самых безопасных и информативных. Она применима в разных областях медицины, используется и для определения отклонений в сосудистой системе. При возникновении необходимости исследования сосудов применяется ТКДГ, которая расшифровывается как транскраниальная допплерография сосудов головного мозга.
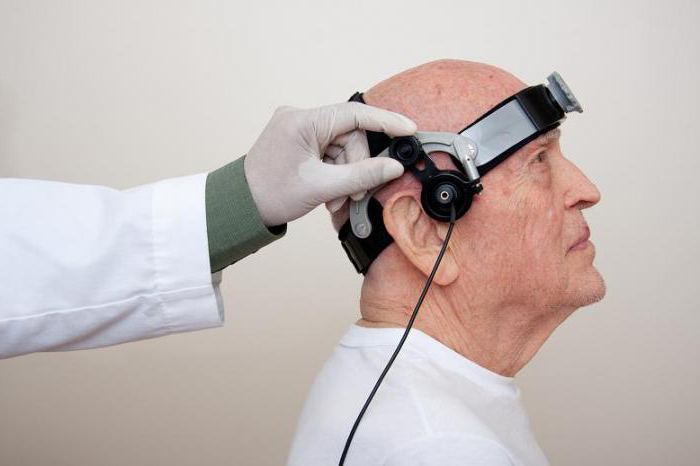
 Важно не только понимать, что это такое – ТКДГ сосудов головного мозга, но и знать, как проводится такая процедура. В ее ходе пациенту нужно будет лежать на спине, в это время врач нанесет на исследуемую область специальный гель, после чего приложит датчик и будет перемещать его вдоль хода артерий. Может понадобиться дышать чаще, а также поворачивать голову определенным образом. Неприятные ощущения в процессе ТКДГ для осмотра сосудов головного мозга исключены, пациент чувствует лишь нажатие датчиком.
Важно не только понимать, что это такое – ТКДГ сосудов головного мозга, но и знать, как проводится такая процедура. В ее ходе пациенту нужно будет лежать на спине, в это время врач нанесет на исследуемую область специальный гель, после чего приложит датчик и будет перемещать его вдоль хода артерий. Может понадобиться дышать чаще, а также поворачивать голову определенным образом. Неприятные ощущения в процессе ТКДГ для осмотра сосудов головного мозга исключены, пациент чувствует лишь нажатие датчиком.

 При септическом артрите сочленение становится горячим и красным.
При септическом артрите сочленение становится горячим и красным. После выявления возбудителя заболевания назначается прием антибиотиков.
После выявления возбудителя заболевания назначается прием антибиотиков. Дополнительно к основному лечению можно приготовить настойку на каштановых соцветиях.
Дополнительно к основному лечению можно приготовить настойку на каштановых соцветиях. Закаливание способствует нормальной работе иммунной системы.
Закаливание способствует нормальной работе иммунной системы.










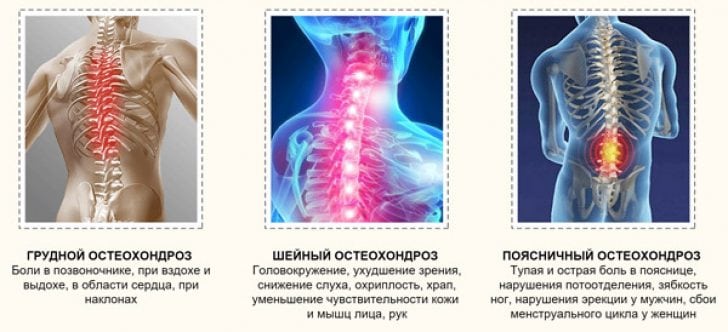
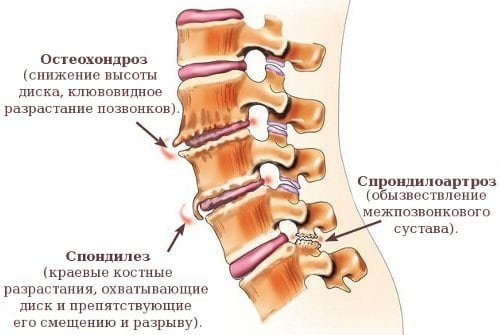
 Существует 4 стадии остеохондроза позвоночника, при протекании которых постепенно проявляются все существующие проблемы и нарушения, связанные с данной патологией.
Существует 4 стадии остеохондроза позвоночника, при протекании которых постепенно проявляются все существующие проблемы и нарушения, связанные с данной патологией.
















 Межпозвоночная грыжа – это одно из самых сложных заболеваний позвоночника, при котором происходит смещение деформированного межпозвоночного диска и выход части поврежденного диска за пределы своих границ.
Межпозвоночная грыжа – это одно из самых сложных заболеваний позвоночника, при котором происходит смещение деформированного межпозвоночного диска и выход части поврежденного диска за пределы своих границ. Протрузия диска – 1 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро в своих границах, образуют подвижный фрагмент.
Протрузия диска – 1 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро в своих границах, образуют подвижный фрагмент. Основной жалобой является боль. Выпячивание дисков (протрузия) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвоночного диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва.
Основной жалобой является боль. Выпячивание дисков (протрузия) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвоночного диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва. Часто боли возникают в юношеском возрасте после умеренных физических нагрузок, неудобного положения на рабочем месте или в постели. Болезнь может возникать при наклоне с одновременным поворотом в сторону, нередко в сочетании с «неправильным» поднятием тяжестей. Затем в течение суток появляются боль и слабость в одной из ног. При движениях, кашле, чихании или натуживании боли в спине и ноге усиливаются и часто становятся настолько сильными, что больной нуждается в постельном режиме.
Часто боли возникают в юношеском возрасте после умеренных физических нагрузок, неудобного положения на рабочем месте или в постели. Болезнь может возникать при наклоне с одновременным поворотом в сторону, нередко в сочетании с «неправильным» поднятием тяжестей. Затем в течение суток появляются боль и слабость в одной из ног. При движениях, кашле, чихании или натуживании боли в спине и ноге усиливаются и часто становятся настолько сильными, что больной нуждается в постельном режиме.

 • Нарушение подвижности в поясничном отделе позвоночника (блок)
• Нарушение подвижности в поясничном отделе позвоночника (блок)