Остеомиелит гематогенный у взрослых – описание и классификация заболевания, причины и симптомы воспаления, методы диагностики и лечения, возможные осложнения и меры профилактики
острый и хронический, у взрослых
 Гематогенный остеомиелит — неспецифическое гнойное воспалительное заболевание костного мозга. Возможно поражение любой кости, но, чаще поражаются длинные трубчатые кости, тазовые, челюсть, лопатки.
Гематогенный остеомиелит — неспецифическое гнойное воспалительное заболевание костного мозга. Возможно поражение любой кости, но, чаще поражаются длинные трубчатые кости, тазовые, челюсть, лопатки.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Причины
 Возбудителем этой болезни в основном является золотистый стафилококк, может быть пневмококк, стрептококк, протей.
Возбудителем этой болезни в основном является золотистый стафилококк, может быть пневмококк, стрептококк, протей.
Заболевание появляется на фоне септикопиемии, при переносе с кровотоком гнойного эмбола в губчатую либо трубчатую кость.
Наиболее склоны дети грудного и школьного возраста, у взрослых лиц встречается редко.
Развитию заболевания предшествуют факторы:
- Гнойные болезни подкожной клетчатки, кожных покровов, системных органов, носоглотки.
- Переохлаждение организма.
- Снижение иммунных сил.
- Микротравмы слизистых мембран носоглотки, кожи лица.
- Сепсис.
- Вирусы.
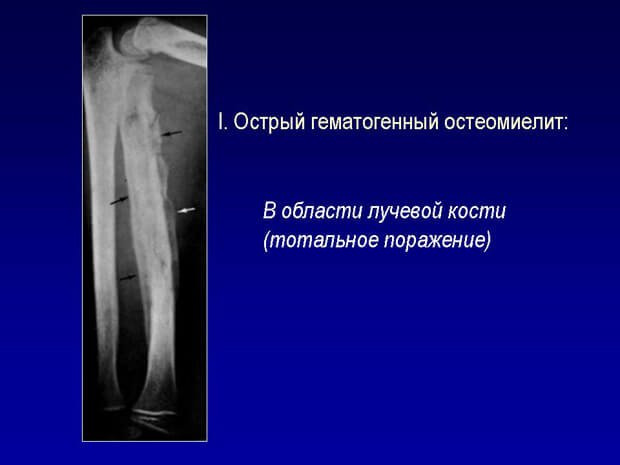
Острый процесс
 Острый гематогенный остеомиелит, развивается стремительно, без каких — либо предвестников.
Острый гематогенный остеомиелит, развивается стремительно, без каких — либо предвестников.
Клиническая картина по симптоматике схожа со многими инфекционными болезнями, что осложняет раннюю постановку диагноза пациенту.
Встречается редко, развивается на фоне занесения в костную ткань условно — патогенной микрофлоры с током крови.
Чаще встречается у мужчин из-за большего количества травм.Поражается в основном позвоночный столб, клиническая картина имеет стертый характер.
Больные отмечают общее недомогание, гипертермия поднимается до 38. Отмечается ограниченное поражение костной ткани, секвестрации встречаются редко. Воспалительный процесс не переходит на суставы.
Поражение конечностей
Первоначальными симптомами болезни является волнение, апатия, теряется аппетит.
Пропадает сон, возникает гипертермия, диарея, могут появиться диспепсические явления (тошнота, рвота).
Спустя день от возникновения инфекционного процесса гипертермия достигает отметки 38,5 — 39,5.
Признаки интоксикации усиливаются, кожные покровы будут бледными, вплоть до цианоза (синюшность).
Болевой синдром в конечностях приобретает выраженный острый характер, больной может придавать конечности вынужденное положение. Активных движений нет, инертные (пассивные) ограниченны.
Стремительно нарастает пастозность в пораженном месте. Если в поражена плечевая кость — пастозность может затронуть грудную клетку, если бедренная — может охватывать брюшную стенку, голень.
При гнойном застое становится видна подкожная сосудистая сетка. Кожные покровы напряжены, присутствует местная гипертермия.
Возникновение пастозности свидетельствует о начале развития поднадкостничного абсцесса.
Впоследствии прорыва, кожа становится гиперемированной, состояние пациента улучшается. Может развиться многочисленное поражение кости, через 7 — 14 дней от появления первичного очага.
Признаки поражения верхней челюсти
Болезнь может возникнуть неожиданно, начинается гипертермия до отметок 39 — 40.
Быстро нарастает коллатеральный отек — приводит к закрытию глазной щели.
Назальное дыхание усложнено либо полностью отсутствует, инфильтраты перетекают во флегмоны, абсцессы.
Буквально через пару суток возникают свищи во рту, в месте внешнего и внутреннего уголка глаз. После образования свищей состояние начинает улучшаться, гипертермия становится субфебрильной, появляется аппетит, улучшается сон.
Это состояние начинает перетекать в хроническую, рецидивирующую форму.
Из свищей выделяется гнойно — кровянистая жидкость. Ход свища взбухающий, покрыт интенсивными красноватыми грануляциями, облегающие ткани воспалены.
При продолжительном течении свищевой ход становится узким, отделяемое в небольшом количестве, окружающие ткани без видимых изменений.
При очагах в носовых костях и синусите признаки локализуются в носовой полости. Из носа начинает отходить гнойно — серозное отделяемое, назальное дыхание полностью отсутствует.
Развивается пастозность внутреннего уголка глаз, которая спускается на нижнее веко, глаз прикрывается. Отечность переходит в область лица.
Признаки остеомиелита нижней челюсти
Представляет изолированный очаг, может комбинировать с костями лицевого скелета.
При этой форме поражение идет в одной половине челюсти.
Происходит быстрое течение болезни, через день гипертермия доходит до 38,5, интоксикация нарастает, появляется болевой синдром.
Формирование свищей, абсцесса начинается значительно позже, чем при заболевании верхней челюсти (чаще такой тип поражения переходит в хроническое течение).
Секвестрация (отхождение омертвевших тканей) возникает через несколько месяцев, может достигать 6 месячного срока.
Видео
Хронический процесс
 Хронизация (последовательный или вторичный процесс) гематогенного остеомиелита развивается на исходе острого периода болезни. Часто этот процесс развивается при позднем, неполноценном лечении, при недостаточном дренировании пораженной кости от гнойного содержимого.
Хронизация (последовательный или вторичный процесс) гематогенного остеомиелита развивается на исходе острого периода болезни. Часто этот процесс развивается при позднем, неполноценном лечении, при недостаточном дренировании пораженной кости от гнойного содержимого.
Имеет 2 фазы: ремиссия и рецидив. Рецидив происходит на фоне переохлаждения, травм, сниженном иммунитете. В отличие от острой фазы имеет более стертое течение.
Гипертермия имеет субфебрильные цифры, пропадает болевой синдром. Кость пастозна, двигательные функции ограниченны. Формируется многие свищи.
Просвет у отверстия незначительный, гранулирован, из него регулярно в небольшом количестве вытекает гнойное содержимое. Свищ исчезает вследствие отхождения секвестра либо удаляется хирургом.
Если гнойное содержимое скапливается, происходит увеличение температуры, свищ заново вскрывается. Вокруг секвестров может сформироваться капсула с клоакой, которая ведет в свищевой ход.
Ремиссия способна держаться от нескольких недель до нескольких лет.
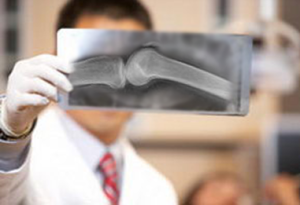
При хронической форме выделяют типы секвестров:
- Центральный.
- Корковый (кортикальный).
- Проникающий.
- Тотальный.
- Губчатый.
- Венечный (циркуляторный).
Лечение
 Терапия острой формы должна быть комплексной и своевременной.
Терапия острой формы должна быть комплексной и своевременной.
Это всегда долгосрочный процесс, больной находится на стационарном лечении под постоянным наблюдением медицинского персонала.
Лечение гематогенного остеомиелита включает:
- Антибактериальную терапия с учетом восприимчивости флоры к антибиотику.
- Снятие интоксикационных проявлений.
- Иммунокорригирующая терапия.
- Иммобилизация конечности, наложение гипсовой лангеты.
- Биостимуляция.
- Витаминотерапия.
- Анаболические гормональные препараты.
- Лазерное облучение крови.
- Плазмофорез.
- Гемосорбция.
- Гипербарическая оксигенация (ГБО).
- Физиотерапия.
- Противовоспалительные средства.
- Сульфаниламидные препараты.
- Антистафилококковые гамма — глобулины.
На фоне медикаментозной терапии проводят оперативное вмешательство. Производят вскрывание флегмоны совместно с многочисленной остеоперфорацией. В разрез вставляются катетеры, чтобы проводить введение антибиотиков и антисептиков внутрь кости.
Могут произвести секвестрэктомию (поднадкостная резекция), после операции производят иммобилизацию конечности. Возобновляют медикаментозную терапию.
Проводят трепанацию — разрез, через который вводят дренажную трубку, для обеспечения оттока гнойного содержимого.
Лечение хронической формы
 При рецидиве хронического гематогенного остеомиелита применяют:
При рецидиве хронического гематогенного остеомиелита применяют:
- Антимикробные средства.
- Общеукрепляющие средства.
- Витаминотерапия (С, А, В1, В12).
- Гемотрансфузия, переливание плазмы.
- Физиотерапия.
- Дезинтоксикационная терапия.
При свищевых формах применяют местную терапию в виде протеолитических ферментов (трипсин, химопсин). Они помогают очищению раны от некротических остатков ткани.
Показано оперативное вмешательство, наиболее благополучный период проведения между 6 — 12 месяцами от начала развития болезни.
Проводят некротомию пораженной ткани, удаляют все свищи. Производят пломбировку костных тканей консервированным хрящом.При трепанации тканей проводят удаление гноя, грануляций, внутренних оболочек полости до неизмененных тканей, осуществляют постановку дренажной трубки, рану ушивают.
Дренаж чаще используют проточно-промывной. При обширном поражении рекомендована пластика костной полости.
Гематогенный остеомиелит
Гематогенный остеомиелит
 Гематогенный остеомиелит — заболевание, характеризующееся многообразием клинических проявлений, сложностью раннего распознавания, тяжелым и стремительным течением, нарушением функций многих систем организма.
Гематогенный остеомиелит — заболевание, характеризующееся многообразием клинических проявлений, сложностью раннего распознавания, тяжелым и стремительным течением, нарушением функций многих систем организма.
Этиология и патогенез. Гематогенный остеомиелит встречается преимущественно у детей и подростков, значительно реже у взрослых. Возбудителем заболевания может быть любой гноеродный микроорганизм, чаще стафило- и стрептококки. Проникновение возбудителя в кровь может происходить различными путями: через слизистую оболочку полости рта, поврежденную кожу. Большое значение имеет предшествующая гнойная инфекция в других органах. У детей грудного возраста источником острого гематогенного остеомиелита может быть нагноение пупка. При остром гематогенном остеомиелите может поражаться любая кость, но чаще процесс локализуется в метафизе длинных трубчатых костей (бедренной, большеберцовой и плечевой). Из плоских костей чаще поражаются кости таза,челюсти, лопатки.
Острый гематогенный остеомиелит начинается с образования воспалительного очага в костном мозге, затем процесс распространяется на гаверсовы каналы и надкостницу. Воспаление имеет диффузный характер, сопровождается некрозом костного мозга. Гнойное расплавление уже на третьи сутки от начала заболевания может приводить к формированию гнойников. Гной скопляется под надкостницей, а при омертвении ее прорывается в окружающие ткани с развитием межмышечной, а затем и подкожной флегмоны. Вокруг очагов воспаления происходит рассасывание костной ткани, распространяющееся на всю пораженную кость. Кроме остеопороза, к 3—4-й неделе возникают некрозы костной ткани с образованием костных секвестров. Патологоанатомически и рентгенологически секвестр имеет неправильную форму, окружен секвестральной полостью, выполненной гноем и отделенной от остальной части кости демаркационным валом. Гной из очага оттекает наружу через свищ, образовавшийся на месте прорыва флегмоны, или через операционные разрезы. В ряде случаев отторгаются и секвестры. С образованием секвестров процесс принимает хроническое течение.
Острый гематогенный остеомиелит, как правило, начинается внезапно, высоким подъемом температуры и появлением болей, часто не резких и неопределенной локализации, в одной из конечностей. Развиваются явления токсикоза с повторной рвотой. В течение первых суток общие явления преобладают над местными, так что остеомиелит может быть принят за общее инфекционное заболевание, особенно при токсической форме, когда возможна потеря сознания, судороги, резкое ухудшение сердечной деятельности, падение кровяного давления. Через 1—2 дня боль в конечности становится локальной, очень сильной, резкой; в ряде случаев больной придает конечности вынужденное положение. Активные движения в ней отсутствуют, пассивные резко ограничены. Быстро нарастает отек мягких тканей в области пораженной кости. Он распространяется на соседние области и достигает иногда значительных размеров. При локализации очага в бедренной кости отек может распространяться на переднюю брюшную стенку и голень, при поражении плечевой кости — на грудную клетку. При застойных явлениях в конечности нередко выявляется подкожная венозная сеть. Кожа напряжена, отмечается местное повышение температуры. Изменяется состав крови (высокий лейкоцитоз, ускоренная РОЭ, сдвиг формулы влево).
Появление отека соответствует началу образования поднадкостничного абсцесса. После его прорыва в мягкие ткани возникает гиперемия кожи, определяется подкожная флюктуация. При разрезе или самопроизвольном прорыве гноя через кожные покровы состояние больного улучшается, температура тела понижается, уменьшаются явления токсикоза. При образовании метастатических гнойных очагов в других костях, внутренних органах или тканях общее состояние больного ухудшается. В связи с ранним применением антибиотиков подобное септическое течение остеомиелита наблюдается редко.
Острый гематогенный остеомиелит возникает преимущественно у детей (по Т. П. Краснобаеву, в 75%). Мальчики заболевают в 2—3 раза чаще девочек. Преобладают поражения длинных трубчатых костей (83—84%): на первом месте — бедренной, затем большеберцовой и плечевой. Летальность при остром остеомиелите не превышает 1%.
Возбудителем острого гематогенного остеомиелита может быть любой гноеродный микроорганизм: стафилококк, стрептококк, диплококк и др. Резко возросла этиологическая роль стафилококка, устойчивого к воздействию антибиотиков.
Патогенез острого гематогенного остеомиелита окончательно не выяснен, однако считается доказанным, что гнойный процесс в кости возникает в предварительно сенсибилизированном организме. Повторное попадание бактерий в кровь играет роль разрешающей дозы. Возбудитель может проникать в кровь через слизистые оболочки ротовой полости, лимфоидное глоточное кольцо, поврежденную кожу. Источником инфекции может быть воспалительный очаг в других органах, у грудных детей — гнойный омфалит. Бактериальный эмбол из этих гнойных очагов переносится током крови в кость, где развивается гнойный очаг.
Клиническая картина. Первые признаки заболевания проявляются беспокойством или вялостью ребенка, отказом от пищи, плохим сном, жидким стулом, повышением температуры. Это общие симптомы для всех инфекций. Развитие заболевания происходит крайне быстро. Обычно через сутки от начала заболевания температура достигает 38,5- 39,5С, появляются симптомы резкой интоксикации: кожные покровы лица приобретают выраженную бледность, нередко цианотичность, у детей первых месяцев жизни развивается адинамия. Уже на ранних этапах заболевания появляются припухлость и инфильтрация мягких тканей в полости рта, что нередко упускают из вида или неверно интерпретируют. Этот симптом крайне важен в диагностике заболевания, так как позволяет дифференцировать гематогенный остеомиелит от общих детских инфекций.
Для гематогенного остеомиелита лицевого скелета характерно раннее возникновение свищей. Диагностика затруднена тем, что выраженные признаки заболевания сглаживаются: снижается температура, уменьшается отек, улучшается общее состояние ребенка. Остеомиелит вследствие этого иногда остается нераспознанным.
Отмечена зависимость характера клинического течения острого гематогенного остеомиелита от наличия септических проявлений. У больных с септическими проявлениями заболевания процесс медленно купируется, нередко принимает генерализованный характер и затяжное течение с последовательным возникновением множественных гнойных очагов в костях скелета, в том числе и лицевого. Развитие сепсиса, таким образом, способствует переходу острого периода в хронический.
Для гематогенного остеомиелита костей лицевого скелета, кроме раннего формирования свищей, характерно образование секвестров. Последнее выявляется при целенаправленном рентгенологическом обследовании ребенка, которое проводят в стационарных условиях после соответствующей подготовки ребенка. Постоянным рентгенологическим признаком гематогенного остеомиелита служит резорбция костной ткани, очаговая или тотальная, вплоть до лизиса отдельных участков челюсти. Нередко выявляют свободно лежащие в кости зачатки зубов. Они поддерживают хронический процесс и являются, по сути, секвестрами.
Гематогенный остеомиелит верхней челюсти
Гематогенный остеомиелит верхней челюсти возникает чаще в первый месяц жизни, затем нередко до 1 года, очень редко встречается в возрасте 3-7 лет. Мальчики и девочки болеют с одинаковой частотой. У новорожденных и детей раннего возраста заболевание нередко возникает внезапно среди полного здоровья с резкого повышения температуры до 39-40 °С. В течение первых суток может закрыться глазная щель в результате резко нарастающего коллатерального отека (рис. 57, вклейка). Носовое дыхание нередко затруднено, а иногда и совсем отсутствует. Воспалительные инфильтраты быстро трансформируются в абсцессы и флегмоны. Свищи появляются на ранних стадиях заболевания, иногда уже на 2-е сутки. Свищи обнаруживаются в полости рта, в преддверии полости рта, на нёбе, у внутреннего и наружного угла глаза. При возникновении свищей сразу же улучшается общее состояние, температура снижается до субфебрильной, больной становится активным, ест, спит. Наступает фаза так называемого мнимого благополучия. Заболевание принимает хроническое рецидивирующее течение.
Отделяемое из свищей обильное, гнойно-кровянистое. Свищевой ход выполнен выбухающими, сочными ярко-красными грануляциями с выраженной инфильтрацией окружающих тканей. При длительном течении процесса свищевой ход становится узким, отделяемое скудным, реакция окружающих тканей не выражена. Образованию свищей могут предшествовать абсцессы и флегмоны. Последние служат частым осложнением гематогенного остеомиелита. При поражении верхней челюсти флегмоны возникают чаще всего в полости орбиты, в подглазничной, скуловой, височной областях. Могут наблюдаться комбинации флегмон нескольких областей.
При поражении костей носа и синуситах все проявления локализуются в полости носа, и при риноскопическом исследовании определяют выбухание латеральной стенки полости носа к носовой перегородке, отсутствует носовое дыхание, выделения — обильные серозные или серозно-гнойные. Рано появляется отек у внутреннего угла глаза, который затем, начиная с верхнего века, распространяется на нижнее веко. Закрывается глазная щель с последующим распространением отека на лицо и верхнюю губу.
Особое внимание следует обратить на выделения из носового хода. При наличии описанной симптоматики и выделениях из одного носового хода следует заподозрить свищи в полости носа.
При внешнем благополучии скрыто существующие в челюстях очаги инфекции активизируются при неблагоприятных для организма условиях. Этими очагами инфекции часто бывают погибшие зачатки временных и постоянных зубов. Все симптомы в этих случаях соответствуют острому остеомиелиту, но в костной ткани имеются грубые изменения в виде очагов деструкции и склероза.
Гематогенный остеомиелит нижней челюсти
Гематогенный остеомиелит нижней челюсти выявляют или в виде изолированного очага, или в сочетании с поражениями других костей лицевого скелета и опорно-двигательного аппарата. Заболевание диагностируют чаще у детей от 1 мес жизни и до 1 года.
Развитие общих симптомов заболевания происходит быстро. Обычно через сутки от начала заболевания температура достигает 38,5 °С, появляются признаки резкой интоксикации и болевой синдром. Ребенок отказывается от пищи, крайне беспокоен. Эти симптомы являются общими для всех инфекций, что затрудняет раннюю диагностику. Изолированное поражение нижней челюсти у детей до 1 года в 80 % наблюдений сопровождается сепсисом. В отличие от поражения верхней челюсти, характерно медленное развитие местных симптомов заболевания. Появляются припухлость и инфильтрация мягких тканей лица и полости рта. При отсутствии рациональной терапии возникают флегмоны в под-нижнечелюстной, околоушно-жевательной, субмассетериальной областях, в крылочелюстном пространстве. Флегмоны крылочелюстного и субмассетериального пространства сопровождаются выраженным тризмом.
Абсцедирование гнойных очагов с формированием свищей происходит в более поздний период, чем при поражении других костей лицевого скелета. Свищи локализуются в области переходной складки и челюстно-язычного желобка, в ретромолярном и крылочелюстном пространствах. У детей старших возрастных групп возможно появление свищей в поднижнечелюстной и области подбородка.
Процесс чаще, чем на верхней челюсти и в других костях лицевого скелета, принимает хроническое рецидивирующее течение. Нередко поражается половина или вся челюсть. Гибнут зачатки временных и постоянных зубов. Разрушаются мыщелковый отросток и ветвь челюсти. Секвестрация наступает очень поздно, через несколько месяцев, иногда полгода. При поражении нижней челюсти нередко выявляется гиперпластическая реакция, которая развивается спустя 3-5 мес от начала заболевания. Нижняя челюсть поражается чаще в сочетании с трубчатыми костями, в то время как для остеомиелита верхней челюсти и других костей лицевого скелета характерно одновременное поражение плоских костей.
Гематогенный остеомиелит нескольких костей лицевого скелета
Гематогенный остеомиелит нескольких костей лицевого скелета выявляется у трети больных, чаще у детей первого года жизни. Характерно одновременное поражение верхней челюсти соскуловой костью, решетчатым лабиринтом, костями носа, глазницы и лобной кости. Для данной группы больных сепсис отмечался в 70,9 % случаев
Тяжесть клинического состояния таких больных обусловлена как тотальным поражением верхней челюсти, так и распространением процесса на другие кости лицевого скелета, а нередко и двусторонней локализацией очагов. Процесс часто сопровождается флегмонами глазницы и абсцессами у внутреннего и наружного угла глаза.
При поражении носовых костей флегмоны образуются реже, так как быстро налаживался отток через вскрывшиеся свищи в носовые ходы. При поражении скуловой кости флегмоны возникают в скуловой и височной областях, реже они отмечаются в подглазничной и околоушно-жевательной областях. В редких случаях течение флегмон осложняется флебитом поверхностных и глубоких вен лица.
В хронической стадии формируются свищи, развивается секвестрация кости и в дальнейшем возникают изъяны нижнеглазничного края и дна глазницы.
Нередко через 2-3 года возникают рецидивы, которые клинически протекают как острое заболевание.
Сочетанное поражение лицевого и других отделов скелета
Болезнь выявляется нередко. Заболевают дети как 1-го года жизни, так и старших возрастных групп. Преобладает первичное поражение трубчатых костей с последующим возникновением гематогенного остеомиелита в лицевом скелете и, как правило, нижней челюсти. При этом кости лицевого скелета могут поражаться одномоментно или спустя несколько месяцев и лет после возникновения процесса в опорно-двигательном аппарате.
Рентгенологическое исследование как основной метод оценки степени поражения кости показан всем детям как в острой, так и в хронической фазах воспаления. Рентгенологические симптомы на верхней челюсти, в скуловой и других костях среднего отдела лица выявляются к 3-му дню заболевания и характеризуются диффузной деструкцией у детей первых месяцев жизни. В старших возрастных группах рентгенологические изменения нестоль интенсивно выражены, как у новорожденных и детей до года. При своевременно начатом лечении уже через 2-3 нед от начала заболевания в зоне поражения начинают преобладать репаративные процессы. У больных данной возрастной группы секвестры образуются редко и, как правило, бывают одиночными, выявляются они спустя месяц после начала заболевания.
Деструктивные процессы в нижней челюсти новорожденных и детей в возрасте до года развиваются в 1-ю неделю заболевания. Сначала определяется разрежение костной ткани малой интенсивности, в виде очагов, затем, по мере нарастания деструктивного процесса, оно становится более выраженным, отдельные очаги сливаются в крупные участки деструкции. Образующиеся секвестры могут быть мелкими единичными, или секвестрируют большие анатомические образования (мыщелковый отросток, дистальный отдел ветви челюсти). Нередко преобладают репаративные изменения в кости, развивается остеосклероз, периостальные наслоения ассимилируют с костью и вызывают выраженную деформацию челюсти в виде ее утолщения.
При гематогенном остеомиелите происходит гибель зачатков временных и постоянных зубов, что выявлено у 35 % больных. Погибшие зачатки существуют как секвестры, но решить, погибли зачатки или нет, на начальных стадиях заболевания довольно сложно. Даже в тех случаях, когда вокруг зачатков рентгенологически не выявляются костные структуры, они нередко остаются интактными. Вопрос о гибели зачатков не должен решаться поспешно.
Данные иммунологических исследований свидетельствуют, что факторы естественной резистентности у всех больных снижены.
Учет динамики показателей позволяет осуществить выбор оптимального метода лечения и в ранние сроки, в случае необходимости проводить иммунотерапию для предупреждения перехода процесса в подострую и хроническую стадии.
Бактериологические исследования отделяемого из верхних дыхательных путей (нос, зев), свищей, пунктата и остеомиелитического очага и раны у больных с различными формами гематогенного остеомиелита лицевого скелета выявляют преобладание патогенного стафилококка. Он обнаруживается как в чистой культуре, так и в ассоциациях. Из гнойного отделяемого высевается в чистой культуре грамотрицательная микрофлора — протей и синегнойная палочка.
Бактериологические исследования крови не всегда дают положительные результаты. Таким образом, бактеремия или не выявляется или отсутствует на различных стадиях болезни. Выделенные штаммы микроорганизмов чувствительны к гентамицину, линкомицину, фузидину, рифампицину, неомицину, канамицину, цепорину, кефзолу, ампициллину, оксациллину, ампиоксу. Не чувствительны к пенициллину, метициллину, левомицетину, тетрациклину, стрептомицину, эритромицину, олеандомицину.
Диагноз. Диагностика острого гематогенного остеомиелита порой бывает чрезвычайно трудна, особенно на ранних стадиях заболевания. Диагностические ошибки обусловлены рядом факторов. Локальный процесс в кости часто возникает на фоне общего заболевания. В клинической картине острого остеомиелита нет патогенетических признаков. Часто на первый план выступают общие симптомы, которые мало отличаются от симптомов других инфекционных или гнойных заболеваний. Врач при первом осмотре лихорадящего ребенка думает в первую очередь о наличии у него наиболее часто встречающегося банального заболевания (ангины, пневмонии, острого респираторного заболевания и др.). Все еще бытует ошибочное представление, что диагностика остеомиелита возможна только на основании позитивных рентгенологических данных, в то время как ранний диагноз острого остеомиелита можно поставить только на основании клинических признаков.
Несвоевременная диагностика — основная причина перехода заболевания в хроническую форму. Только ранние выявление и комплексное лечение могут предупредить переход острого процесса в хроническую стадию. Слабо минерализованные ткани лицевого скелета новорожденных и детей первых лет жизни очень быстро подвергаются необратимым некротическим изменениям.
Лечение. Включает консервативные и хирургические методы. Хирургическое лечение обязательно в острый период заболевания. Объем этого вмешательства может быть различным, но только активная хирургическая тактика приводит к купированию процесса. Задержка вмешательства, отсутствие необходимого радикализма приводят к распространению процесса и переходу его в хроническую фазу. Своевременное вскрытие и дренирование первичного очага воспаления обычно прерывает процесс. Дренирование ран, контраппер-туры, введение антисептических, ферментных препаратов, антистафилококкового бактериофага и антибиотиков непосредственно в раны усиливает лечебный эффект.
Наряду с активным хирургическим проводится и консервативное лечение. Назначают противовоспалительные, десенсибилизирующие препараты, интенсивную инфузионную дезинтоксикационную и общеукрепляющую терапию. До получения результата бактериологических исследований используют антибиотики широкого спектра действия в массивных дозах как внутримышечно, так и внутривенно группами по несколько курсов. Преимущество отдают антибиотикам, обладающим тропизмом к костной ткани (линкомицин, фузидин, кефзол). Обязательно назначение сульфаниламидных препаратов. В острый период заболевания проводят пассивную иммунотерапию в виде антистафилококкового гамма-глобулина, антистафилококковой плазмы, переливания свежецит-ратной крови, а также прямого переливания крови родителей, предварительно иммунизированных стафилококковым анатоксином по короткой схеме. Проводят контроль кислотно-щелочного состояния и его коррекцию. Протеолитические ферменты применяют как внутримышечно, так и местно, что дает выраженный лечебный эффект. Используют физиотерапию в виде ультрафиолетового облучения рефлексогенных зон шеи и очага воспаления, поля УВЧ, электроионофорез, лазеротерапию.
Среди частых осложнений, которые возникают при гематогенном остеомиелите костей лицевого скелета, отмечаются анемия, рецидивы и обострения, энтероколиты, пневмония, миокардит, абсцесс перегородки носа, гибель мыщелкового отростка, атрофия зрительного нерва и гибель глазного яблока. При множественных сочетанных поражениях костей лицевого скелета и других отделов скелета гематогенный остеомиелит может закончиться летально, вследствие развивающихся осложнений и генерализации гнойно-септического процесса.
Ранняя активная терапия приводит к полному излечению, в то время как задержка хирургического вмешательства и недостаточный его объем обусловливают переход заболевания в хроническую стадию, возникновение осложнений и тяжелых исходов.
Важным вопросом организации помощи данному контингенту больных является выбор лечебного учреждения. Анализ работы нескольких детских лечебных учреждений убеждает, что только содружественная работа педиатра, детского челюстно-лицевого хирурга, окулиста, ЛОР-врача может обеспечить эффективное лечение. Сложившаяся на сегодня практика не всегда способствует оптимальным условиям для лечения больного. Дети с гематогенным остеомиелитом костей лицевого скелета длительно находятся на лечении в соматических отделениях, куда осуществляются кратковременные нерегулярные визиты хирургов. Хирургические вмешательства нередко оказываются в ненадлежащих условиях соматических отделений. Характер и объем оказанной помощи не способствует достижению цели.
В других случаях дети находились в отделениях, не обеспеченных интенсивной терапией. Хирургическая помощь оказывалась часто хирургами общего профиля, недостаточно знакомыми со спецификой течения патологического процесса в данной области. В данный момент следует признать оптимальной организацию лечения детей с острым гематогенным остеомиелитом костей лицевого скелета в детских хирургических отделениях крупных больниц, имеющих все условия для интенсивной терапии и работы детских челюстно-лицевых хирургов или хирургов-стоматологов в штатах. Лечение больных средних и старших возрастных групп с хроническим гематогенным остеомиелитом целесообразно осуществлять в детских челюстно-лицевых или стоматологических отделениях.
Гематогенный остеомиелит — симптомы, лечение, диагностика
Гематогенный остеомиелит представляет собой гнойное воспаление кости, которое возникает при наличии в организме болезнетворных бактерий, опухолевого процесса и условно-патогенной микрофлоры при условии снижения иммунитета. Отличительная черта заболевания в многообразии симптомов, сложности раннего диагностирования, стремительном и тяжелом течении, нарушении работы других органов организма.

Кто входит в группу риска
Как правило, гематогенный остеомиелит проявляется у людей с ослабленной иммунной системой. В группу риска входят:
- дети дошкольного возраста;
- люди старше 60 лет;
- пациенты с врожденными или приобретенными иммунодефицитами;
- больные с сепсисом;
- больные с опухолевыми недугами;
- люди, страдающие хроническими инфекциями.
Как показала практика, симптомы гематогенного остеомиелита чаще всего можно наблюдать у детей. Объясняется это повышенной восприимчивостью детского организма к различного рода инфекциям.
 — основной возбудитель недуга. Реже гематогенный остеомиелит вызывается кишечной палочкой, стрептококком и пневмококком. Началу заболевания предшествует попадание в кровь микробов (бактериемия). Острый остеомиелит у новорожденных может возникнуть из-за проникновения инфекции через пуповину.
— основной возбудитель недуга. Реже гематогенный остеомиелит вызывается кишечной палочкой, стрептококком и пневмококком. Началу заболевания предшествует попадание в кровь микробов (бактериемия). Острый остеомиелит у новорожденных может возникнуть из-за проникновения инфекции через пуповину.
Виды и стадии развития заболевания
Различают 3 основных вида недуга:
В развитии острого остеомиелита нет ничего особенного. Патология проявляется классически — при попадании болезнетворных организмов во внутрикостные сосуды с образованием воспалительного процесса. Наиболее часто заболевание наблюдается у подростков мужского пола, однако может развиться и у новорожденного ребенка или пожилого человека.
Локализация этой формы недуга, как правило, приходится на бедренную, плечевую и большеберцовую кости. Вследствие этого прослеживается некая закономерность между длиной кости и развитием недуга. Острый гематогенный остеомиелит у детей начинается обычно как тяжелое инфекционное заболевание, причем общие симптомы сначала превалируют над местными.

Рентгенологические признаки позволяют выявить 4 варианта развития остеомиелита:
- Обрывной — симптомы хорошо проявляются, восстановление происходит очень интенсивно. Прогноз — благоприятный, полное выздоровление можно наблюдать в течение 2–3 месяцев.
- Затяжной — симптомы заметны слабо, восстановление происходит крайне медленно, но через полгода организм справляется с недугом.
- Молниеносный — наиболее быстрый и тяжелый вид болезни, характерный для гематогенного остеомиелита с заражением золотистым стафилококком. В кровь в большом количестве попадают бактерии, разрушаясь, они выделяют агрессивный эндотоксин. Как следствие — артериальное давление резко понижается до нулевой отметки, головной мозг погибает.
- Хронический — характерно длительное течение (более 6–8 месяцев) с периодами ремиссии и рецидивов. В период перехода из острой стадии в хроническую больной ощущает некоторое облегчение и может ошибочно принять это за начало выздоровления. Последствия хронического остеомиелита неприятны, так как сильно влияют на качество жизни и могут привести к разрушению сустава.
Посттравматический остеомиелит развивается вследствие попадания в кость болезнетворных микроорганизмов открытым путем при контакте с загрязненным предметом или средой. Причины, из-за которых развилось заболевание, определяют его вид:
- послеоперационный;
- огнестрельный;
- вследствие открытого перелома и пр.

Первичный хронический остеомиелит в последнее время распространен. Этому способствует загрязнение окружающей среды, некачественные продукты питания, низкий иммунитет у населения, неправильное использование медикаментов и т.д. Данная форма заболевания протекает очень вяло, что затрудняет его диагностирование.
Симптомы гематогенного воспаления
Различное течение заболевания позволяет разделить его на 2 формы: локальную и генерализованную.
Локальный остеомиелит выражается сильной распирающей болью в пораженном месте. Определить очаг заболевания не составит особого труда, так как даже при легком постукивании больное место отзывается неприятными ощущениями. Движения пациента ограничены, кожа над очагом воспаления горячая и приобретает красноватый оттенок, может наблюдаться сильный отек.
 Начало генерализованного остеомиелита схоже с локальным, но спустя некоторое время можно заметить признаки интоксикации. Температура тела больного резко повышается до 39–40° С, появляется озноб и обильный холодный пот.
Начало генерализованного остеомиелита схоже с локальным, но спустя некоторое время можно заметить признаки интоксикации. Температура тела больного резко повышается до 39–40° С, появляется озноб и обильный холодный пот.
Множественные метастатические очаги, распрос траняющиеся в другие органы, усугубляют картину. Вследствие этого не исключено гнойное поражение почек или легких, гнойный перикардит, эндокардит, поражение головного мозга. Нередко наблюдается сыпь, сильные головные боли, судороги. По мере распространения инфекции наступает недвижимость, прекома и кома. Общее состояние такого больного крайне тяжелое.
траняющиеся в другие органы, усугубляют картину. Вследствие этого не исключено гнойное поражение почек или легких, гнойный перикардит, эндокардит, поражение головного мозга. Нередко наблюдается сыпь, сильные головные боли, судороги. По мере распространения инфекции наступает недвижимость, прекома и кома. Общее состояние такого больного крайне тяжелое.
Очень часто предлагаемая терапия оказывается нерезультативной, и больной умирает за считанные часы.
Современный подход к диагностике
Определяет заболевание специалист на основании жалоб пациента, внешнего осмотра и показателей лабораторных исследований, которые подтверждают наличие инфекции. Если врач видит перебои в работе других органов или замечает, что недуг захватывает другие области, то рекомендует консультацию соответствующих специалистов. Для определения разрушения кости и выявления заполненных гноем ходов назначаются следующие методы:

Рентген рекомендуется делать несколько раз через определенный интервал времени. Связано это с тем, что симптомы на начальной стадии болезни на рентгенограммах могут не проявиться.
Терапевтические методы
Лечение гематогенного остеомиелита в домашних условиях невозможно. Как правило, пострадавшего помещают в отделение травматологии. Терапия направлена на выполнение таких задач:
- ликвидацию патогенных микроорганизмов;
- остановку распространения инфекции;
- удаление отмерших тканей;
- восстановление потерянных функций.
Терапия построена на 3 общих принципах:
- Хирургическая обработка гнойных очагов. Производится вскрытие области с гнойным содержимым, санация и последующая тампонада. На этом этапе рекомендуется полностью исключить движение пораженной кости.
- Антибактериальная терапия. Препарат подбирает исключительно лечащий врач исходя из индивидуальных особенностей пациента и клинической картины заболевания.
- Симптоматическая терапия.

Для улучшения состояния и скорейшего выздоровления пациента рекомендуется комплексная терапия. В ее основу, помимо общих терапевтических методов, включаются: различные физиотерапевтические методы, иммунокоррекция, употребление поливитаминных препаратов. При хроническом течении недуга рекомендуется санаторно-курортное лечение, например использование лечебных грязей.
Профилактика гематогенного остеомиелита
Говорить о выздоровлении можно, только если удалось избежать рецидива. Причем симптомы недуга не должны проявляться в течение 2–3 лет. Но как известно, заболевание легче предупредить, чем потом искать методы лечения. Профилактика болезней кости включает в себя:
- здоровый образ жизни;
- правильное питание;
- устранение стрессовых ситуаций;
- регулярную поддержку иммунной системы;
- своевременное устранение очагов инфекции, таких как кариес или гайморит;
- своевременное обращение к специалистам при травмах и огнестрельных ранениях;
- исключение самолечения.
Гематогенный остеомиелит — тяжелое заболевание, лечение которого требует не только адекватной терапии, но и усилий со стороны пациента.
Выполнение всех предписанных врачом назначений поможет сохранить здоровье и избежать серьезных нарушений в работе организма.
Острый остеомиелит > Клинические протоколы МЗ РК
В случаях поздней диагностики остеомиелита выраженные деструктивные изменения в костной ткани, очаги сниженного кровотока и некроза создают благоприятные условия для размножения анаэробных микроорганизмов. При этом в комплекс антибактериальной терапии дополнительно включают активные в отношении анаэробов препараты группы метронидазола (флагил, трихопол) из расчета 7,5 мг/кг 3 раза в сутки.
Противовоспалительные методы физиотерапевтического лечения остеомиелита: УВЧ-терапия, инфракрасная лазеротерапия, гипербарическая оксигенация.Хирургическое вмешательство
Общие принципы лечения острого гематогенного остеомиелита такие же, как при других гнойно-септических заболеваниях: воздействие на очаг, на возбудителя болезни и повышение общей сопротивляемости организма. Применяют различные варианты декомпрессивной перфорации кости в 2-3 участках с целью вскрытия и дренирования костномозгового канала. Устранение повышенного внутрикостного давления предотвращает дальнейший некроз кости, способствует прекращению болей и улучшению общего состояния больного. Внутрикостные промывания через перфоративные отверстия различными растворами (например, изотоническим раствором хлорида натрия с протеолитическими ферментами и антибиотиками) обеспечивают более быстрое и полное удаление гноя и других продуктов распада из кости, что создает условия для ускорения восстановительных процессов и уменьшает.
Общий стандарт оперативного лечения больных хроническим гематогенным остеомиелитом должен включить следующие действия:
– Удалить нежизнеспособные мягкотканевые структуры.
– Выделить кость на всем протяжении предполагаемого объема резекции.
– Резекция кости по уровню макроскопически здоровой ткани.
– Трепанационная и внутрикостная резекция на всем протяжении очага поражения, обеспечивающие возможность полной некрэктомии метаэпифизарной зоны и вскрытия свободных отделов костномозгового канала.
– В большинстве случаев между костью и зашитой раной мягких тканей необходимо установить аспирационно-промывную систему.
– При значительной инфильтрации, экземе, индурации мягких тканей, оголении кости и не убежденности в полноценности некрэктомии рану мягких тканей зашивать не следует.
Фиксация приемлема в случаях угрозы перелома длинных трубчатых костей и нестабильности при спондилитах; способы фиксации индивидуальны, от гипса до накостных и внеочаговых пластин и конструкций.
Развитие послеоперационной лихорадки септического характера является поводом к ревизии операционной раны.
Нагноение раны и переход ее в свищ – рассматривать, как обоснованное показание к повторной операции.
Профилактические мероприятия
Профилактика хронического остеомиелита во многом зависит от рационального лечения заболевания в острой стадии. Локализовать гнойное воспаление, не допустить некротических изменений в костной ткани, что приводит в последующем к секвестрации, т.е. к хроническому остеомиелиту, можно при ранней госпитализации больного в хирургический стационар.
Важнейшим моментом в профилактике хронического гематогенного остеомиелита остаются максимально ранняя диагностика и рано начатое интенсивное лечение острого остеомиелита.
Профилактика травматического остеомиелита состоит в предотвращении вторичного инфицирования ран, в тщательной первичной хирургической обработке ран при открытом переломе костей и в учете показаний и противопоказаний к металлоостеосинтезу.
Предупреждение послеоперационного остеомиелита предусматривает более четкое определение показаний и противопоказаний к операции, профилактику интраоперационного и послеоперационного инфицирования ран.
При хроническом остеомиелите прогноз для жизни можно считать благоприятным, очень редко хирургические вмешательства заканчиваются летально.
Число умерших в результате осложнений хронического остеомиелита (преимущественно амилоидоза паренхиматозных органов и последствий малигнизации) тоже невелико, хотя в поздние сроки болезни амилоидоз внутренних органов встречается чаще. Выздоровление больного, полное восстановление функции опорно-двигательного аппарата всецело зависят от эффективности лечения. Можно утверждать, что только при хирургическом лечении хронического остеомиелита удается достичь выздоровления.
Дальнейшее ведение
После заживления раны или возможности перевязок в амбулаторных условиях, больной выписывается на дальнейшее амбулаторное лечение.
Реабилитация после перенесѐнного остеомиелита, особенно если для его лечения была необходима операция, долгий и кропотливый процесс. Реабилитацию можно разделить на три этапа – медицинская, социальная и профессиональная.
Медицинская реабилитация должна быть направлена не только на прямое медикаментозное лечение организма, но и на психологическую подготовку пациента к будущей жизни.
Социальная или бытовая реабилитация заключается в том, чтобы человек как можно быстрее адаптировался к простой бытовой жизни, то есть заново научился сам за собой ухаживать и самостоятельно пользоваться элементарной бытовой техникой.
Главная цель профессиональной реабилитации – добиться того, чтобы человек как можно быстрее смог вернуться к общественно полезному труду. Чем короче будет временной отрезок между медицинской и профессиональной реабилитациями, тем лучше. По этой причине рекомендуется даже в течение процесса лечения по возможности заниматься своей основной деятельностью, чтобы максимально сохранить навыки работы.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
Критериями эффективности лечения служат следующие показатели:
1. Динамика клинического улучшения.
2. Длительность гипертермии.
3. Динамика улучшения показателей клинических анализов крови.
4. Динамика внутрикостного давления (для острого гематогенного остеомиелита).
5. Динамика изменений цито- и бактериологических показателей.
6. Динамика рентгенологических изменений.
Этап заканчивается в связи с улучшением с нормализацией основных показателей общего анализа крови, температуры тела, инструментальных методов исследования (на рентгенограммах отмечается стойкое улучшение структуры кости, иногда наличие небольшой костной полости при отсутствии очагов костной деструкции).
Хронический гематогенный остеомиелит
Хронический гематогенный остеомиелит (ХГО) развивается после перенесенного острого и характеризуется многолетним течением, когда чередуются периоды обострения и ремиссии (относительного благополучия). Морфологическим субстратом для подобного течения заболевания, как правило, является участок погибшей в результате перенесенного острого воспаления кости. Со временем он отторгается живой костью, и формируется секвестр, находящийся обычно в костной полости – секвестральной коробке. Частой составляющей ХГО являются гнойные свищи, представляющие собой патологические ходы в тканях, соединяющие остеомиелитическую полость с внешней средой. Обычно свищ открывается на коже своим наружным отверстием и является своеобразным дренажом, сбрасывающим во внешнюю среду избыток образующегося гноя. Являясь безусловной патологией, свищ, тем не менее, позволяет пациенту иногда жить многие месяцы и годы с минимальными проявлениями воспалительного процесса. Когда свищ закрывается или он не в состоянии выполнить дренирование патологического внутрикостного очага, создаются условия для обострения заболевания. Появляются или усиливаются боли, повышается температура, наблюдаются местные признаки острого воспалительного процесса (отек, покраснение и т.д.). В дальнейшем может развиться параоссальная флегмона, либо вновь откроется гнойный свищ. Как правило, пациенты с обострением ХГО в экстренном порядке обращаются за медицинской помощью. Несвоевременно оказанная помощь в этом случае таит в себе опасность распространения гнойного процесса на окружающие ткани, усиления интоксикации, развития сепсиса.
Диагностика хронического гематогенного остеомиелита
Диагностика ХГО в большинстве случаев не представляет затруднений, поскольку обычно пациенты с таким диагнозом уже давно находятся в поле зрения специалиста, знакомого с особенностями течения заболевания. Однако судить о структурных изменениях кости: их характере, выраженности и распространенности можно только на основании проведенного инструментального обследования больного. Обследование начинается с обзорной рентгенографии, которая дает возможность выявить основные патологические изменения в костной ткани. При этом многие детали поражения кости могут быть недоступны даже для опытного глаза. При этом их оценка чрезвычайно важна при планировании хирургического вмешательства, которое является основным способом лечения пациентов, страдающих ХГО. Возможности мультиспиральной рентгеновской компьютерной томографии позволяют объективизировать и детально визуализировать изменения костных структур, что особенно важно при поражении массивных костей, какими являются, например, кости таза, грудина и т.д. Более того, современная инструментальная диагностика остеомиелита в значительном числе случаев предусматривает обязательное выполнение компьютерной томографии (КТ). При ХГО она является абсолютно необходимой. Наличие гнойного свища считается основанием для проведения фистулографии. Исследование предполагает введение в свищевой ход рентгеноконтрасного вещества, с последующим выполнением серии рентгеновских снимков. Фистулография в первую очередь необходима для планирования хирургического вмешательства, поскольку все гнойные свищи подлежат удалению. Магнитно-резонансная томография в диагностике хронического гематогенного остеомиелита имеет вспомогательное значение, помогая в ряде случаев выявить распространенность поражения окружающих кость мягких тканей, в том числе гнойные затеки в сложных анатомических зонах, например, при остеомиелите таза.
Рис. 1. Наружное отверстие гнойного свища у больного хроническим гематогенным остеомиелитом бедренной кости. Определяются многочисленные рубцы после выполненных ранее хирургических вмешательств.
Рис. 2. Фистулограмма того же больного. Определяется утолщение и деформация пораженной остеомиелитом бедренной кости. Контрастное вещество, введенное в наружное отверстие свища, попадает в параоссальную и внутрикостную гнойные полости.
Рис. 3. КТ того же больного. Определяется обширная остеомиелитическая полость в бедренной кости.
Рис. 4. ХГО локтевой кости. Последняя значительно утолщена и деформирована. В костной полости определяется секвестр.
Рис. 5. КТ бедренной кости. Поперечный срез на уровне дистального метаэпифиза. В остеомиелитической полости определяется свободно лежащий костный секвестр.
Рис. 6. Фистулограмма пациента, страдающего ХГО бедренной кости. Контрастируются множественные гнойные свищи, расположенные как в мягких тканях, так и проникающие в остеомиелитическую полость.
Рис. 7. Рентгенологическая картина ХГО бедренной кости. Анамнез заболевания более 40 лет. Определяются выраженные структурные изменения бедренной кости (утолщение, деформация, множественные остеомиелитические полости с расположенными в них секвестрами). Для уточнения объема и характера деструктивных изменений необходимо выполнение КТ.
Лечение хронического гематогенного остеомиелита
Основным методом лечения ХГО является хирургический. Задачи хирургического лечения заболевания включают в себя удаление секвестров и нежизнеспособных участков костной ткани, дренирование костной полости. В ряде случаев возникает необходимость пломбировки или пластики костной полости. Хирургическая тактика и техника при лечении ХГО определяются как распространенностью патологического процесса, так и непосредственно анатомическими особенностями пораженной кости. Важное значение при лечении остеомиелита отводится оценке состояния окружающих мягких тканей, поскольку они имеют важное значение в кровоснабжении кости. Рубцовые и деструктивные изменения окружающих кость мягких тканей существенным образом усложняют задачу хирургического лечения остеомиелита. В ряде случаев на помощь приходят различные кожно-пластические операции.
Одним из основополагающих принципов хирургического лечения ХГО является принцип “не навреди”. Это означает то, что неудачно проведенная операция при остеомиелите может существенно ухудшить как общее состояние пациента (например, в результате массивного кровотечения), так и вызвать серьезные функциональные нарушения (послеоперационные переломы, контрактуры суставов и др.).
Хирургическое лечение ХГО наряду с профессиональными навыками требует наличие специального инструментария, позволяющего с минимальной травмой достичь остеомиелитического очага, который при ХГО часто расположен внутрикостно, а также удалить патологически измененные участки, не нарушая кровоснабжения оставшейся кости.
Консервативное лечение дополняет хирургическое или является единственным при наличии противопоказаний или отказе больного от хирургического вмешательства. Задача консервативного лечения в этих случаях будет сводиться к уменьшению выраженности воспалительных явлений. Оно включает в себя антибактериальную, дезинтоксикационную терапию, физиотерапевтическое лечение, промывание свищей растворами антисептиков.
Рис. 8. Обзорная рентгенограмма пациента, страдающего ХГО плечевой кости. В проксимальном отделе кости определяются выраженные костно-деструктивные изменения, расположенные со стороны костно-мозгового канала, т.е. эндостально.
Рис. 9. Фистулограмма того же больного. Введенное в свищ контрастное вещество попадает внутрь кости, образуя депо в остеомиелитической полости в зоне проксимального метаэпифиза плечевой кости.
Рис. 9. Рентгенограмма того же пациента после проведенного хирургического лечения. Выполнена трепанация плечевой кости с остеонекрсеквестрэктомией.










































































 головная боль при шейном остеохондрозе
головная боль при шейном остеохондрозе
 Возможное внутричерепное давление
Возможное внутричерепное давление






















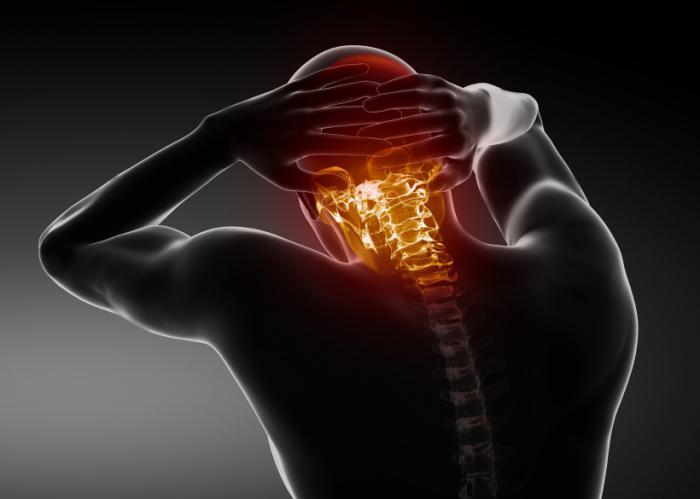
















 Ревматоидный артрит – это болезнь, которая имеет не только медицинское, но и социальное значение. Ведь поражает оно людей в основном от 30 до 45 лет, то есть в самом расцвете их трудовой деятельности.
Ревматоидный артрит – это болезнь, которая имеет не только медицинское, но и социальное значение. Ведь поражает оно людей в основном от 30 до 45 лет, то есть в самом расцвете их трудовой деятельности.
 В начальной стадии заболевания прогноз достаточно хороший.
В начальной стадии заболевания прогноз достаточно хороший.









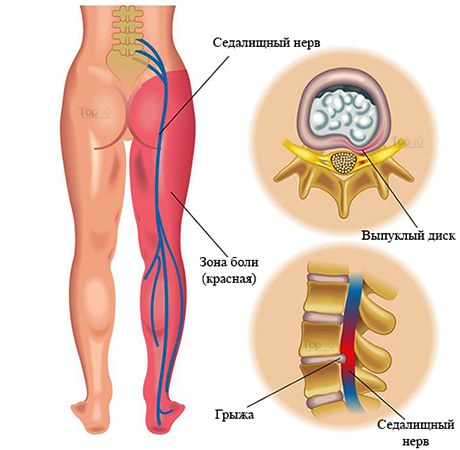
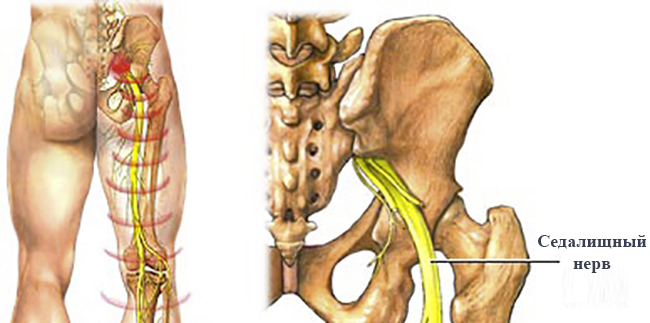
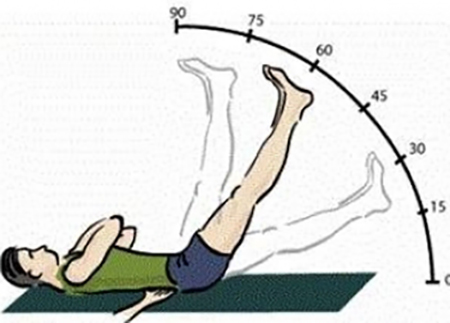







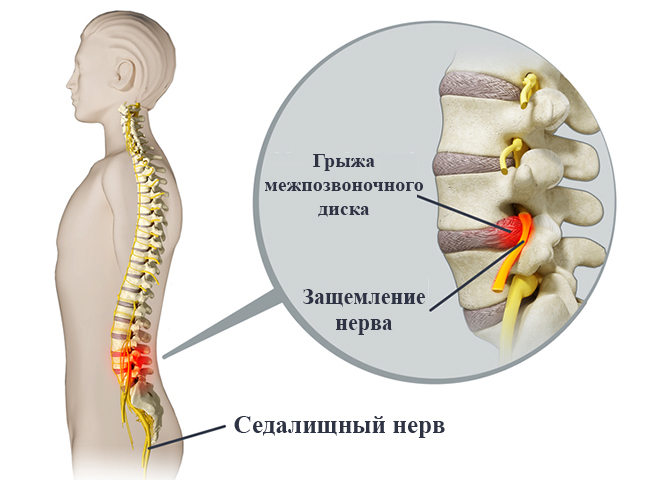
 Лечение невралгии седалищного нерва состоит из комплекса мероприятий, которые позволяют:
Лечение невралгии седалищного нерва состоит из комплекса мероприятий, которые позволяют:

















 Загрузка…
Загрузка…






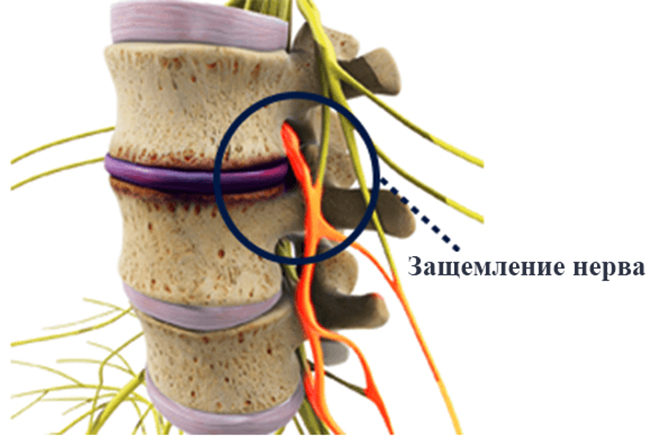
 Защемление шейного позвонка (нерва) – одна из самых распространённых патологий в молодом и среднем возрасте.
Защемление шейного позвонка (нерва) – одна из самых распространённых патологий в молодом и среднем возрасте. Защемление позвонков (нервов) шейного отдела – серьёзный диагноз. Самолечение здесь недопустимо, так как может вызвать немало самых разных осложнений. Поэтому при проявлении первых же признаков заболевания надо немедленно обратиться к врачу.
Защемление позвонков (нервов) шейного отдела – серьёзный диагноз. Самолечение здесь недопустимо, так как может вызвать немало самых разных осложнений. Поэтому при проявлении первых же признаков заболевания надо немедленно обратиться к врачу.





































 Растяжение мышцы – это травматическое повреждение мышечных волокон или соединения мышцы и сухожилия. Происходит растяжение мышцы при чрезмерном натяжении мышц или связок, при перенапряжении мышц в результате нагрузок выше допустимых для данного организма.
Растяжение мышцы – это травматическое повреждение мышечных волокон или соединения мышцы и сухожилия. Происходит растяжение мышцы при чрезмерном натяжении мышц или связок, при перенапряжении мышц в результате нагрузок выше допустимых для данного организма. Через 48 ч травмированному участку полезно тепло. Можно использовать согревающие компрессы, горячие ванны. Очень эффективен и удобен на этом этапе лечения растяжения мышц НАНОПЛАСТ форте – лечебный обезболивающий противовоспалительный пластырь. Подробнее >>>
Через 48 ч травмированному участку полезно тепло. Можно использовать согревающие компрессы, горячие ванны. Очень эффективен и удобен на этом этапе лечения растяжения мышц НАНОПЛАСТ форте – лечебный обезболивающий противовоспалительный пластырь. Подробнее >>>
 Растяжение мышц достаточно распространенная травма, которая может произойти после занятий спортом на не разогретые мышцы, также от чрезмерных физических нагрузок и в быту.
Растяжение мышц достаточно распространенная травма, которая может произойти после занятий спортом на не разогретые мышцы, также от чрезмерных физических нагрузок и в быту. — занятие спортом, без проведения разминки для разогрева мышц;
— занятие спортом, без проведения разминки для разогрева мышц; — медиальный эпикондилит, боль проявляется во внутренней стороне сустава, болевые ощущения усиливаются при сгибании руки;
— медиальный эпикондилит, боль проявляется во внутренней стороне сустава, болевые ощущения усиливаются при сгибании руки; Важно: нельзя прикладывать лед прям к коже, это может ее травмировать, сначала поврежденную область покрывают защитной тканью, например, полотенцем.
Важно: нельзя прикладывать лед прям к коже, это может ее травмировать, сначала поврежденную область покрывают защитной тканью, например, полотенцем.
 «Ибупрофен»,
«Ибупрофен», Анальгезирующие местные средства: «Диклофенак», «Кетонал», «Финалгель», «Фастум», «Вольтарен», «Долгит» и другие.
Анальгезирующие местные средства: «Диклофенак», «Кетонал», «Финалгель», «Фастум», «Вольтарен», «Долгит» и другие. 2-3 свежих картофеля необходимо натереть, добавляют мелконарезанную капусту и перемешивают, соблюдая пропорцию 2:1.
2-3 свежих картофеля необходимо натереть, добавляют мелконарезанную капусту и перемешивают, соблюдая пропорцию 2:1.
 Растяжение мышц – это травма связочно-мышечного аппарата, вызванная чрезмерной нагрузкой натяжением. Чаще всего такая проблема возникает при интенсивной физической работе и занятиях спортом, когда движения оказываются слишком быстрыми и активными. Большую роль в механизме травмы играет неподготовленность мышц к интенсивной работе.
Растяжение мышц – это травма связочно-мышечного аппарата, вызванная чрезмерной нагрузкой натяжением. Чаще всего такая проблема возникает при интенсивной физической работе и занятиях спортом, когда движения оказываются слишком быстрыми и активными. Большую роль в механизме травмы играет неподготовленность мышц к интенсивной работе. Лечение растяжения мышц – это длительный процесс, который продолжается от одной недели до полутора месяцев. Важно сразу после полученной травмы оказать помощь пострадавшему. Нужно ограничить движение в области поврежденных мышц на 48 часов. При растяжении мышц спины в течение двух суток нельзя поднимать тяжести, делать повороты и наклоны. Если произошло растяжение мышц бедра, голени, то больной должен разгрузить конечность – например, соблюдать постельный режим или передвигаться с помощью костылей.
Лечение растяжения мышц – это длительный процесс, который продолжается от одной недели до полутора месяцев. Важно сразу после полученной травмы оказать помощь пострадавшему. Нужно ограничить движение в области поврежденных мышц на 48 часов. При растяжении мышц спины в течение двух суток нельзя поднимать тяжести, делать повороты и наклоны. Если произошло растяжение мышц бедра, голени, то больной должен разгрузить конечность – например, соблюдать постельный режим или передвигаться с помощью костылей.