Поясничного остеохондроз как лечить: Поясничный остеохондроз: симптомы, лечение в Красноярске
Остеохондроз пояснично-крестцового отдела позвоночника: аспекты патогенеза, диагностики и лечения
П.В. Галкин
кандидат медицинских наук
Боль в пояснице (люмбаго) и боль, отдающая в ногу по ходу седалищного нерва (ишиас) являются одной из самых распространенных жалоб, с которыми пациенты обращаются за медицинской помощью. В связи с тем, что эти симптомы встречаются довольно часто в общей популяции, а также отмечается их неуклонный рост, диагностика и лечение таких больных будет оставаться одним из основных направлений деятельности нейрохирургических стационаров. Несмотря на широкое распространение данной патологии, хирургическое удаление грыжи межпозвонкового диска (МПД) требуется лишь у 10% пациентов с клинической картиной люмбоишалгии. У оставшейся части больных лучший эффект оказывает консервативное лечение, включающее медикаментозную терапию, лечебную физкультуру, использование физиотерапевтических методов лечения, а также возвращение к прежней повседневной физической активности.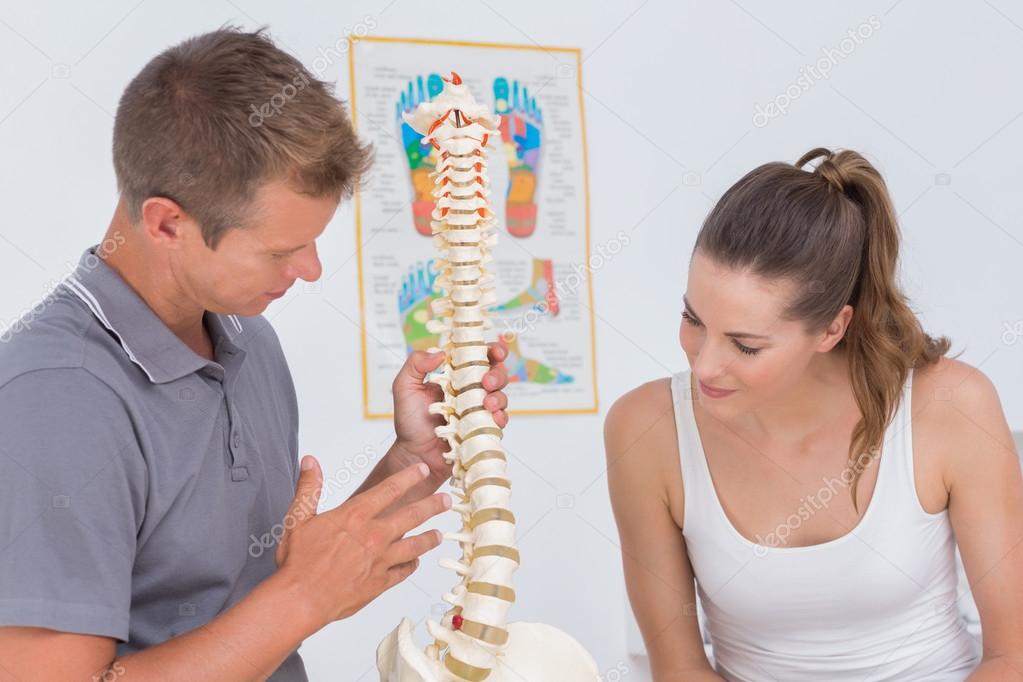
Хирургическое лечение оправдано лишь в тех случаях, когда уровень компрессии спинномозгового корешка, определенный клинически, соответствует данным обследования, подтверждающим разрыв фиброзного кольца с “выпадением” грыжи МПД в просвет позвоночного канала [3–6]. Результаты хирургического лечения у пациентов с небольшими протрузиями диска, как правило, разочаровывают доктора и самого пациента. Методом, позволяющим установить точный диагноз, является магнитно–резонансная томография (МРТ). Приблизительно у 10% людей общей популяции невозможно проведение рутинного МРТ по причине клаустрофобии (боязни закрытых пространств). У этой категории лиц возможно использование так называемого “открытого” МРТ, правда, с соответствующей потерей качества полученных изображений. Больным, ранее перенесшим хирургическое лечение, требуется проведение МРТ с контрастным усилением для отграничения послеоперационных рубцово–спаечных изменений от истинного грыжевого выпячивания диска. У больных с подозрением на грыжевое выпячивание МПД, когда выполнение МРТ невозможно, либо полученные результаты малоинформативны, компьютерно–томографическая (КТ) миелография приобретает особую диагностическую ценность.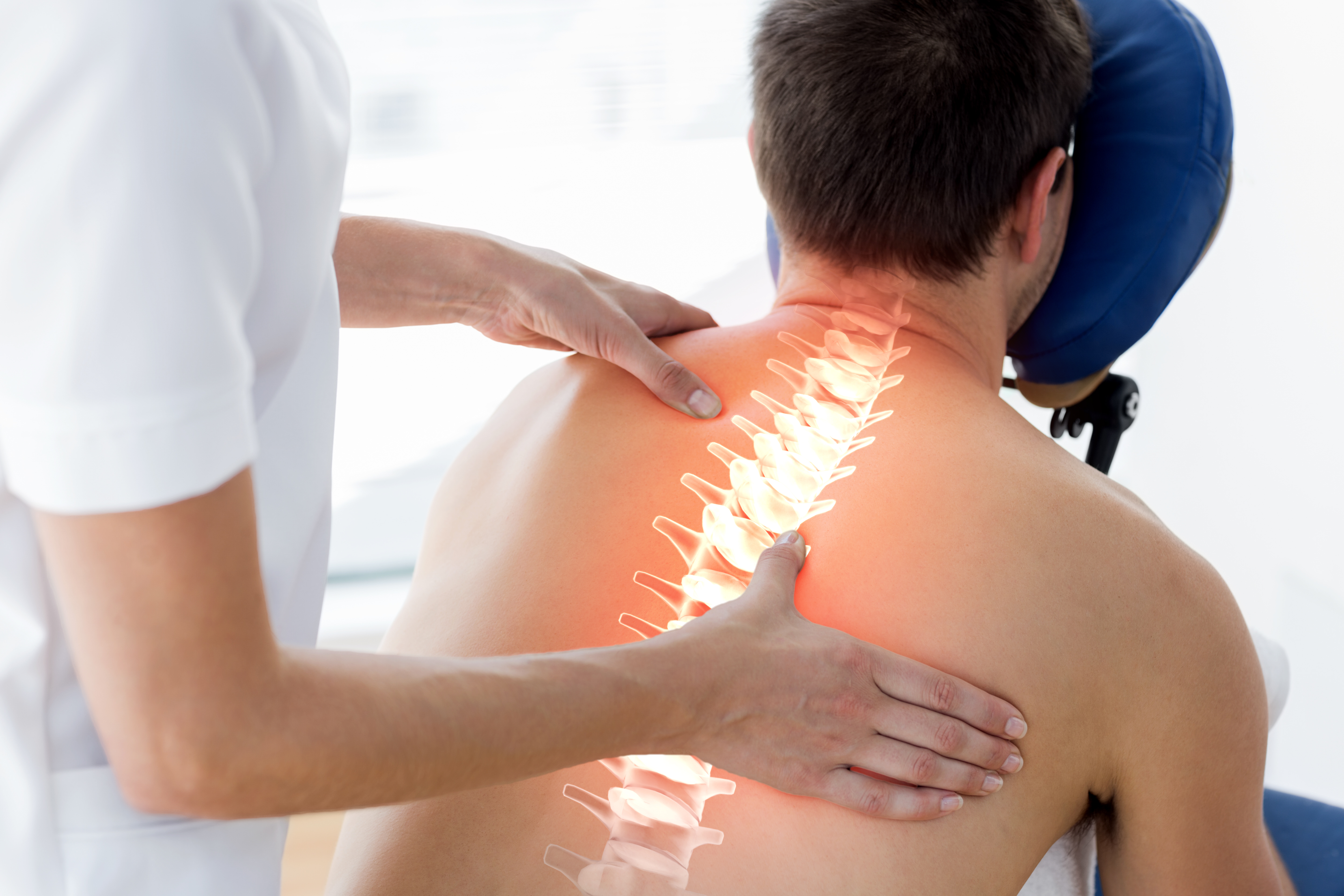
Специалисты лучевой диагностики, интерпретирующие результаты полученных исследований, как правило, преувеличивают степень поражения диска по причине невозможности сопоставления клинических данных с “находками” при томографии. Такие заключения, как “изменения соответствуют возрасту пациента”, практически никогда не встречаются в протоколах исследований. Несмотря на совершенствование нейровизуализационных методик, ответственность за правильно постановленный диагноз лежит на плечах клинициста, поскольку лишь он может сопоставить клиническую картину с данными, полученными при томографии. Повышение разрешающей способности томографов незначительно улучшило исходы хирургического лечения, зато стали выявляться отклонения от нормы у асимптомных больных.
Изучение процессов, сопровождающих дегенеративно–дистрофическое поражение позвоночника, претерпело серьезный прогресс за последние годы. Артропатия дугоотростчатых суставов широко распространена в общей популяции и выявляется довольно часто у лиц средней и старшей возрастной группы при проведении КТ–исследований. Дегенеративные изменения МПД, также имеющие широкое распространение, довольно часто обнаруживаются, и более специфичным методом для их диагностики является МРТ. При этом нередки выраженные изменения МПД, не сопровождающиеся разрывом фиброзного кольца, а лишь проявляющеися незначительным “выбуханием” диска в просвет позвоночного канала либо межпозвонковых отверстий. В ряде случаев дегенеративные процессы, происходящие в МПД, могут приводить к разрушению фиброзного кольца с последующими разрывами, что вызывает миграцию части пульпозного ядра за пределы диска со сдавлением прилежащих корешков спинного мозга. Утверждение, что если отмечается боль в ноге, то обязательно должно быть ущемление корешка спинного мозга, не совсем верно. К болям в ягодице с иррадиацией по задней поверхности бедра может приводить как дегенерация самого МПД, так и дугоотростчатых межпозвонковых суставов. Для истинного приступа ишалгии, вызванного компрессией корешка нерва грыжей МПД, характерна боль, иррадиирующая по задней поверхности бедра и голени.
Дегенеративные изменения МПД, также имеющие широкое распространение, довольно часто обнаруживаются, и более специфичным методом для их диагностики является МРТ. При этом нередки выраженные изменения МПД, не сопровождающиеся разрывом фиброзного кольца, а лишь проявляющеися незначительным “выбуханием” диска в просвет позвоночного канала либо межпозвонковых отверстий. В ряде случаев дегенеративные процессы, происходящие в МПД, могут приводить к разрушению фиброзного кольца с последующими разрывами, что вызывает миграцию части пульпозного ядра за пределы диска со сдавлением прилежащих корешков спинного мозга. Утверждение, что если отмечается боль в ноге, то обязательно должно быть ущемление корешка спинного мозга, не совсем верно. К болям в ягодице с иррадиацией по задней поверхности бедра может приводить как дегенерация самого МПД, так и дугоотростчатых межпозвонковых суставов. Для истинного приступа ишалгии, вызванного компрессией корешка нерва грыжей МПД, характерна боль, иррадиирующая по задней поверхности бедра и голени.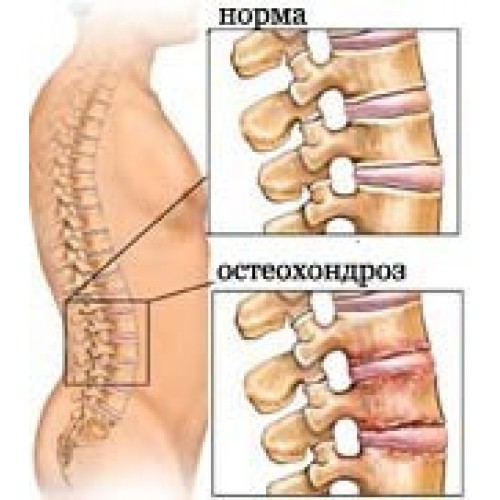 Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается. Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга.
Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается. Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга.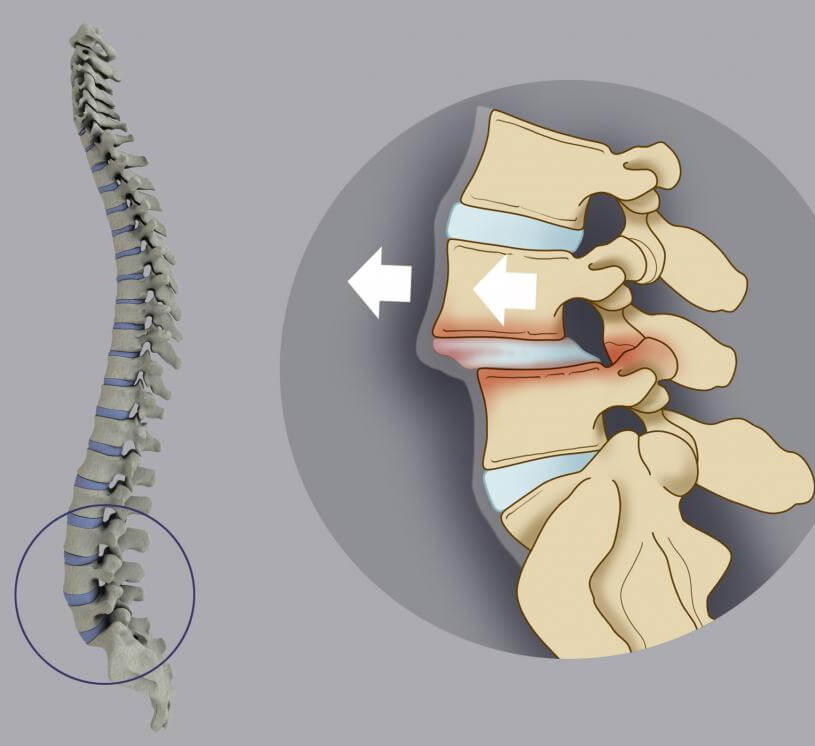 Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Необходимо четко представлять себе механизмы, ведущие к развитию грыжевого выпячивания МПД, чтобы рекомендовать пациентам объем допустимых движений, не забывая о рабочей деятельности. Силы, способствующие формированию грыжевого выпячивания, являются следствием дегенеративных изменений в МПД и снижения вертикальных размеров (высоты) как фиброзного кольца, так и пульпозного ядра. Выбухающий фрагмент МПД в 80% смещается в задне–боковом направлении, внедряясь при этом в просвет позвоночного канала и медиальные отделы межпозвонкового отверстия. Такому смещению грыжи МПД в сторону от средней линии способствует удерживающая сила задней продольной связки. До 10% грыжевых выпячиваний локализуются латерально и распространяются в межпозвонковое отверстие (фораминальные грыжи) либо у наружного края отверстия, где из него выходит спинномозговой корешок, тем самым сдавливая его.
В процессе жизнедеятельности дегидратационные и дегенеративные изменения приводят к потере высоты МПД. Эти патологические процессы вовлекают как фиброзное кольцо, так и пульпозное ядро. Более выраженное разрушение пульпозного ядра на фоне сопутствующей дегенерации фиброзного кольца, как правило, ведет лишь к потере высоты МПД без его значимых выбуханий. При преимущественных изменениях в фиброзном кольце вертикальные силы, воздействующие на сохранившееся пульпозное ядро и являющиеся производной собственного веса, а также сил мышц спины, действующих на диск в боковом направлении, оказывают избыточное давление на оставшийся фрагмент пульпозного ядра, удержать который на месте не в состоянии дегенеративно измененные волокна фиброзного кольца. Суммирование этих двух сил приводит к росту центробежного давления на МПД, которое совместно с растягивающей составляющей, действующей на волокна фиброзного кольца, может приводить к его разрыву и выбуханию фрагментов оставшегося пульпозного ядра. После того, как сформировалось грыжевое выпячивание, а “избыточный” фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
После того, как сформировалось грыжевое выпячивание, а “избыточный” фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
Избыточная и резкая физическая нагрузка, оказываемая на спину пациента, на фоне существующего дегенеративно–дистрофического поражения позвоночника, как правило, является лишь пусковым моментом, который приводит к развернутой клинической картине компрессионного корешкового синдрома, что нередко и ошибочно расценивается самим больным, как первопричина люмбоишалгии. Клинически грыжа МПД может проявляться рефлекторными и компрессионными синдромами. К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.
К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.
Как было отмечено выше, хирургическое лечение при дегенеративно–дистрофическом поражении позвоночника целесообразно лишь у 10% больных, остальные 90% хорошо реагируют на консервативные мероприятия. Основными принципами использования последних являются:
1) купирование болевого синдрома;
2) восстановление правильной осанки для поддержания фиксационной способности измененного МПД;
3) ликвидация мышечно–тонических расстройств;
4) восстановление кровообращения в корешках и спинном мозге;
5) нормализация проводимости по нервному волокну;
6) устранение рубцово–спаечных изменений;
7) купирование психо–соматических расстройств.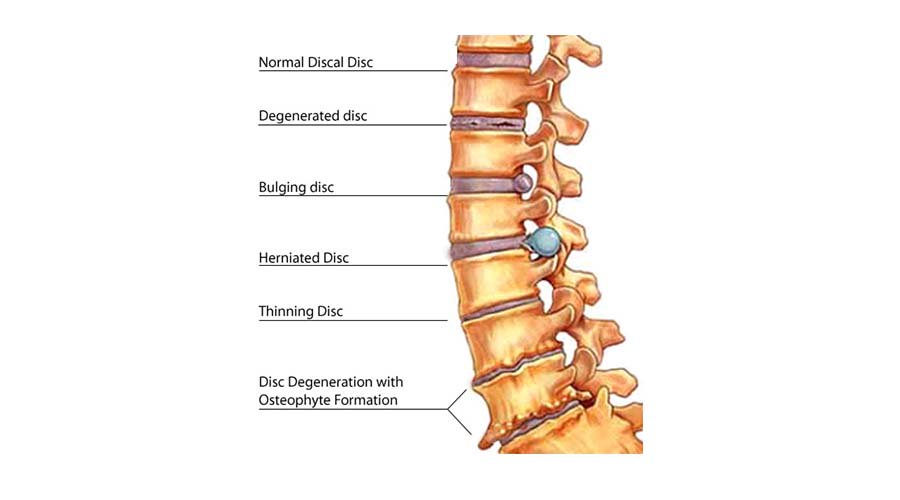
Методы консервативного лечения включают различные ортопедические воздействия на позвоночник (иммобилизация корсетом, вытяжение, мануальная терапия), физиотерапию (лечебный массаж, лечебная физкультура, иглорефлексотерапия, электролечение, грязелечения, различного рода прогревания), паравертебральные, перидуральные блокады и медикаментозную терапию. Лечение дегенеративно–дистрофического поражения позвоночника должно быть комплексным и поэтапным. Как правило, общим принципом консервативных мероприятий является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиопроцедур.
Анальгетический эффект достигается назначением диклофенака, кетопрофена, лорноксикама, трамадола. Выраженным анальгетическим и противовоспалительным эффектом обладает лорноксикам, существующий как в инъекционной, так и таблетированной формах. В острой стадии воспаления возможно назначение до 16 мг лорноксикама в сутки, по стихании болевого синдрома; обычно через 5–7 дней целесообразно перейти на таблетированную форму с приемом до 2–х недель.
НПВП являются самыми широко применяемыми лекарственными средствами при дегенеративно–дистрофическом поражении позвоночника. Они оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением фермента циклооксигеназы (ЦОГ–1 и ЦОГ–2), регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. У пожилых и пациентов с факторами риска побочных эффектов терапию НПВП целесообразно проводить под “прикрытием” гастропротекторов (омепразол, ранитидин). У таких больных по завершении курса инъекционной терапии НПВП целесообразен переход на таблетированные формы ингибиторов ЦОГ–2, имеющих меньшую выраженность побочных эффектов со стороны желудочно–кишечного тракта (нимесулид, мелоксикам).
Для устранения болей, связанных с повышением мышечного тонуса, в комплексную терапию целесообразно включать миорелаксанты центрального действия: тизанидин по 2–4 мг 3–4 раза в сутки либо толперизон внутрь по 50–150 мг 3 раза в сутки или в внутримышечно по 100 мг 2 раза в сутки.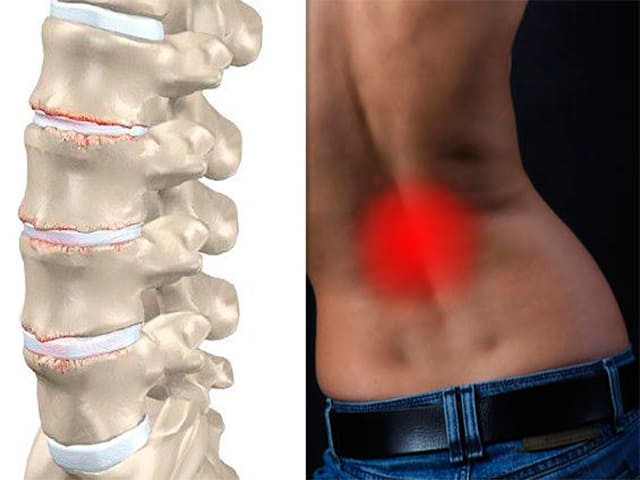
Механизм действия тизанидина существенно отличен от механизмов действия других препаратов, используемых для снижения повышенного мышечного тонуса, поэтому его применение обосновано, когда отсутствует антиспастический эффект других средств. Преимуществом тизанидина по сравнению с другими миорелаксирующими препаратами, использующимися по тем же показаниям, является то, что при снижении мышечного тонуса на фоне назначения тизанидина не происходит уменьшения мышечной силы. Тизанидин является производным имидазола, и его эффект связан со стимуляцией α2–адренергических рецепторов. Он избирательно угнетает полисинаптический компонент рефлекса растяжения и оказывает независимое антиноцицептивное и умеренное противовоспалительное действие. Тизанидин снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетной мускулатуры. Тизанидин также обладает гастропротективным действием, что оправдывает его применение в комбинации с НПВП.
Хирургическое лечение дегенеративно–дистрофического поражения позвоночника оправдано при неэффективности комплексных консервативных мероприятий (в течение 2–3 недель) у больных с грыжами МПД (как правило, размером более 10 мм) и некупирующейся корешковой симптоматикой. Существуют экстренные показания к оперативному вмешательству при “выпавшем” секвестре в просвет позвоночного канала и выраженном сдавлении корешков спинного мозга. Развитию каудального синдрома способствует острая радикуломиелоишемия, приводящая к выраженному гипералгическому синдрому, когда даже назначение наркотических анальгетиков, использование блокад (с глюкокортикоидными и анестезирующими средствами) не уменьшает выраженности болей. Важно заметить, что абсолютный размер грыжи диска не имеет определяющего значения для принятия окончательного решения об оперативном вмешательстве и должен рассматриваться в связи с клинической картиной и находками, обнаруженными при томографическом исследовании.
В 95% случаев при грыжах МПД используется открытый доступ в позвоночный канал.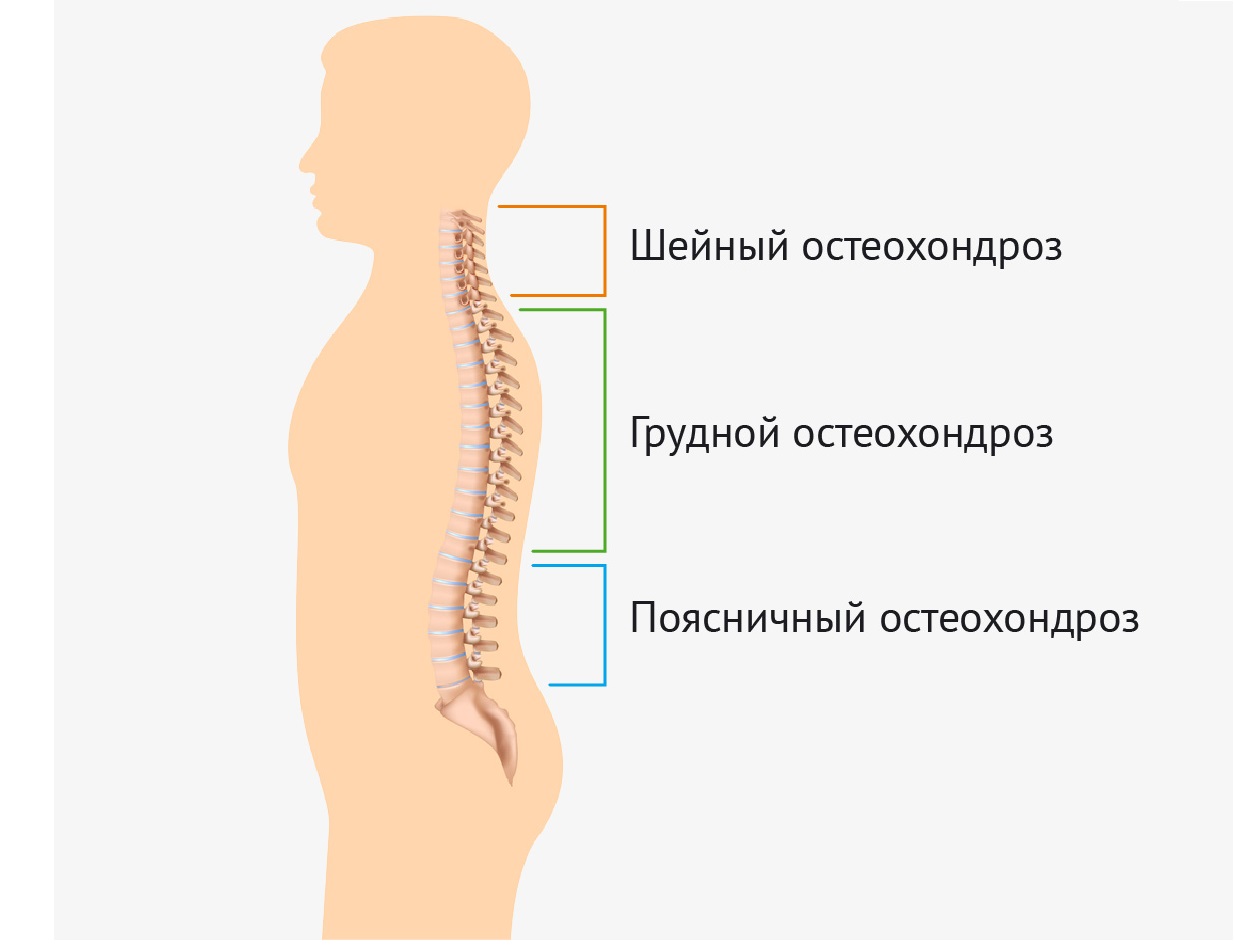 Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.
Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.
В заключение еще раз хотелось бы подчеркнуть необходимость тщательного клинического обследования и анализа томограмм для принятия оптимального решения о выборе тактики лечения конкретного пациента.
ФОРМА записи на приём…
Поясничный остеохондроз | Симптомы, лечение остеохондроза поясничного отдела позвоночника в Ижевске
Поясничный остеохондроз развивается в результате дегенеративно-дистрофического поражения межпозвоночных дисков поясничного отдела позвоночника. При отсутствии своевременного лечения возникают тяжелые осложнения, которые приводят к инвалидности.Отделение неврологии в клинике Елены Малышевой оказывает квалифицированную медицинскую помощь пациентам с остеохондрозом поясницы. Наши врачи помогут остановить развитие дегенеративных изменений и облегчить ваше состояние.
Симптомы остеохондроза поясничного отдела
Признаки болезни на ранней стадии выражены слабо, обычно они проявляются скованностью и некоторым ограничением подвижности. Со временем возникают продолжительные болезненные ощущения в пояснице. Происходит сужение позвоночного отверстия и защемление нервных корешков. Боли отдают в крестец и нижние конечности, в некоторых случаях во внутренние органы. Они усиливаются при наклонах, резких движениях и поворотах, часто становятся невыносимыми.
Со временем возникают продолжительные болезненные ощущения в пояснице. Происходит сужение позвоночного отверстия и защемление нервных корешков. Боли отдают в крестец и нижние конечности, в некоторых случаях во внутренние органы. Они усиливаются при наклонах, резких движениях и поворотах, часто становятся невыносимыми.Кроме этого выделяют следующие симптомы остеохондроза поясничного отдела позвоночника:
- жжение, онемение, покалывание, ощущение ломоты в бедре;
- слабость, трудности при ходьбе, быстрое наступление усталости;
- мышечные спазмы и напряжение в спине;
- снижение рефлексов;
- прихрамывание на одну или обе ноги;
- искривление, «перекос», сколиоз в пояснице;
- нарушение контроля над процессами мочеиспускания и дефекации.
Заболевание нужно своевременно лечить, иначе оно может перейти в протрузию или межпозвоночную грыжу.
Наши специалисты профессионально подходят к диагностированию симптомов и лечению остеохондроза поясничного отдела позвоночника, что позволяет купировать как рефлекторные, так и компрессионные синдромы:
- люмбаго – прострел;
- люмбалгия – продолжительные ноющие боли;
- люмбоишиалгия – иррадиация в ягодицу и ногу, вдоль седалищного нерва;
- радикулопатия – защемление корешков спинного мозга;
- радикулоишемия – сдавливание корешков и питающих их сосудов.
Диагностирование
Специалисты медицинского центра проводят тщательную диагностику, которая позволяет правильно установить диагноз и определить стадию развития заболевания.Диагностирование заболевания осуществляется в 2 этапа:
- сбор анамнеза, позволяет получить сведения о начале и развитии болезни, описание интенсивности боли, информацию о действиях, положениях тела, способах, снижающих или повышающих выраженность симптомов;
- врачебный осмотр, при котором невролог обнаруживает клинические проявления болезни.
 Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.
Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.
Лечение поясничного остеохондроза
У нас проводится комплексное лечение остеохондроза поясничного отдела, которое назначается в зависимости от индивидуальных особенностей организма.Лечащий врач подбирает для больного наиболее оптимальную схему терапии на основе:
- типа и выраженности нарушения;
- чувствительности к определенным препаратам;
- возраста, состояния здоровья;
- предварительного прогноза течения заболевания.
- обезболивание;
- улучшение циркуляции крови;
- снятие воспаления;
- возвращение подвижности суставам;
- регенерация пораженных тканей;
- устранение нервных расстройств, спровоцированных постоянной болью.

Выполняя все рекомендации, больной сможет избавиться от болезненных приступов, воспаления и других неприятных проявлений.
Преимущества лечения в клинике Елены Малышевой
Пациенты обращаются в наш медицинский центр за качественным и эффективным лечением. Многолетний опыт и профессиональный подход неврологов клиники позволяет быстро и правильно поставить диагноз «пояснично-крестцовый остеохондроз» еще на раннем этапе и своевременно начать необходимую терапию. Благодаря квалифицированным врачам пациенты полностью излечиваются или наблюдают заметные улучшения в самочувствии.Важными преимуществами медицинского центра являются:
- качественный сервис и высокий уровень подготовки специалистов;
- внимательное отношение сотрудников к своей работе и здоровью пациентов;
- наличие новейшего оборудования;
- доступная стоимость.
Мы обеспечиваем высокое качество обслуживания и оказания медицинских услуг. Центр Елены Малышевой в Ижевске – это разумный выбор пациентов, оправдывающий ожидания.
Запись на прием к врачу неврологу
Чтобы узнать, какое лечение остеохондроза пояснично-крестцового отдела позвоночника необходимо именно вам, проконсультируйтесь с неврологом. Записывайтесь на прием с помощью заявки на сайте или по телефону (3412) 52-50-50.Остеохондроз поясничного отдела позвоночника – Клиника «Ноосфера»
Наиболее распространенное заболевание позвоночного столба – поясничный остеохондроз. Первые признаки заболевания можно наблюдать у пациентов перешагнувших 30-летий возраст. Болезнь обусловлена уязвимостью именно этого участка позвоночника. Из-за постоянной нагрузки происходит деформация позвонков и уменьшение эластичности межпозвоночных дисков.
Как возникает остеохондроз поясничного отдела позвоночника
Поясничный отдел находиться в нижнем участке позвоночного столба. Этот участок принимает на себя максимальную нагрузку, так как большая часть тела поддерживается тазовой костью. Именно поэтому так распространен поясничный остеохондроз.
Различные заболевания спины – расплата человека за прямохождение. Поясница, испытывает наиболее сильную нагрузку во время физической активности. Дегенеративные процессы в этом отеле всегда сопровождаться сильной болью и скованностью движения всего позвоночника.
Позвоночник представляет собой цепь позвонков, разделенных межпозвоночными дисками. Поясничный отдел состоит из 5 позвонков. Диски позволяю позвоночнику быть гибким.
При развитии остеохондроза нарушается кровообращение и обменные процессы. Меняется структура межпозвоночных дисков. Внутреннее студенистое вещество выпячивается. Фиброзное кольцо может не выдержать такой нагрузки и треснуть. Происходит сдавливание нервных окончаний, проявляющееся острой болью, отдающей в нижние конечности. В случае отсутствия лечения, дегенерация тканей продолжиться. Опасное осложнение – потеря чувствительности ног.
Чем опасен остеохондроз поясничного отдела позвоночника
Межпозвоночный диск окружен фиброзным кольцом, которое некоторое время сдерживает развитие патологии. На первоначальном этапе диагностируется протрузия – состояние, когда межпозвоночный диск выдавливается со своего естественного места положения. Если заболевание продолжает прогрессировать, нарушается целостность фиброзного кольца (трещина или разрыв). Студенистое ядро выпячивается или выпадает в межпозвоночный канал. Такая патология определяется как межпозвоночная грыжа. Нервные отростки защемляются, в результате чего нерв воспаляется. Больной испытывает сильную острую боль. Поясничный остеохондроз прогрессирует в радикулит.
Кроме указанных осложнений, в случае не лечения поясничного остеохондроза, развивается ишиас или воспаление седалищного нерва. Симптомы заболевания могут быть разнообразными. Основной – сильная, острая, стреляющая боль. Она может отдавать в ягодицу, ногу. Время от времени наблюдается онемение мышц. Больной пытается избежать боли, принимая неправильную позу. В результате состояние только усугубляется.
Остеохондроз опасен развитием другого заболевания – компрессионной миелопатии. Это тяжелейшее осложнение, в результате которого происходит сдавливание спинного мозга и кровеносных сосудов.
Не лечение остеохондроза вызывает проседание позвоночника. В результате происходит сдавливание внутренних органов. В последствии у женщин диагностируются сопутствующие заболевания матки. У мужчин наблюдается серьезное нарушение потенции.
Если не уделить должного внимания лечению остеохондроза, может развиться так называемый синдром «конского хвоста». В результате поражения пучка нервных стволовых окончаний может развиться полный или частичный паралич ягодиц и нижних конечностей.
Причины поясничного остеохондроза
Факторов, провоцирующих заболевание много. Основные следующие:
- Неактивный образ жизни. Особенно, если много времени проводиться в сидячем положении;
- Чрезмерная нагрузка;
- Гормональные нарушения вследствие болезней щитовидной железы;
- Нарушение метаболизма;
- Ревматоидный артрит и другие болезни позвоночных суставов;
- Травмы, особенно крестового отдела и поясницы.
Есть определенна группа людей, более подверженная развитию остеохондроза поясничного отдела. В группу риска входят люди:
- Пожилого возраста;
- С лишним весом и ожирением;
- С врожденными или приобретенными заболеваниями. Например, плоскостопие, искривление или недоразвитость позвоночника.
- Имеющие генетическую предрасположенность.
- С нарушением сна, в состоянии стресса;
- Определенных профессий – водители, строители или грузчики, программисты.
- Определенного рода деятельности, например тяжелоатлеты;
- Не способные правильно организовать питание, курильщики.
Симптомы остеохондроза поясничного отдела
Основной симптом заболевания – сильная боль в пораженном участке. Проявляется на 2-3 степени заболевания. В дальнейшем происходит сдавливание дисков, нарушение стабильности позвоночного столба, возникновение воспалительных процессов. Как следствие, начинают проявляться различные признаки заболевания:
- Распространение неприятных ощущений на ягодицы, паховую область;
- Скованность движений в поясничном отделе;
- Хроническая люмбалгия или острое люмбаго, выражаемое в «простреле»;
- Постоянное напряжение мышечного корсета;
- Нарастание боли, при усилении нагрузки;
- Острая боль при попытке сменить позу, после длительной ее фиксации;
- Снижение чувствительности нижних конечностей, ощущение холода;
- Нарушение потоотделения
- В положении сидя или лежа, ощущение покалывания в области поясницы и в ногах;
- Побледнение пораженного участка кожи, сильная сухость, шелушение.
Диагностика поясничного остеохондроза
При появлении первых болевых или других симптомах, немедленно обратитесь к врачу, чтобы купировать болезнь на ранних стадиях, не позволяя ей прогрессировать. Специалисты клиники «Ноосфера» в Санкт-Петербурге используют следующие методы для установления правильного диагноза:
Отзывы о лечении
Большое спасибо врачам и другому персоналу клиники. Я лечилась у Вас второй раз (ранее в 2018 году)и получила прекрасную мед.помощь. Подробности болезни можно узнать из лечебной истории. Врачам Есипову В.И., Яну В.Ю., Друяну М.В., консультанту Лапенко И.К. огромная благодарность за опыт и профессионализм, отзывчивость и доброжелательность, внимательность и вежливость, оперативное решение всех вопросов. «Ноосфера» – отличная клиника на фоне многих других. Я очень довольна результатом лечения.
Элинсон Раиса Петровна Все отзывы пациентов
Диагностика поясничного остеохондроза
При первых симптомах остеохондроза поясничного отдела обратитесь к специалисту. Это позволит избежать тяжёлых последствий болезни. Врач клиники «Ноосфера» в Санкт-Петербурге с помощью комплексного обследования поставит правильный диагноз. Мы используем следующие методы диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Лабораторные исследования
Лечение остеохондроза поясничного отдела позвоночника
Врачи наших клиник в Санкт-Петербурге знают, как вылечить поясничный остеохондроз без операции. Для этого мы используем больше 20 видов консервативных методов. Консервативное лечение снимает симптомы и останавливает развитие болезни.
Наш доктор назначает пациенту индивидуальный курс лечения с учётом стадии болезни, возраста, пола и особенностей организма. Лечение остеохондроза поясничного отдела позвоночника займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в пояснице пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Курс лечения составляется из следующих процедур:
- Резонансно-волновая ДМВ терапия
Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона
Внутрисуставные уколы ферматрона – это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).
- Реабилитация на тренажёре Thera-Band
Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника
Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение
Медикаментозное лечение суставов и позвоночника в клинике “Ноосфера” применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Лечение остеохондроза поясничного отдела позвоночника
Специалисты нашей клиники способны успешно справиться с болезнью при помощи консервативных методов лечения. То есть пациент может полностью избавиться от заболевания, не прибегая к хирургической операции. Прогрессивная схема терапии купирует болезнь и избавляет больного от сопутствующих симптомов.
Для каждого пациента подбирается индивидуальный курс лечения. Он строиться в зависимости от степени деформации позвоночника, возраста пациента и прочих особенностей организма. Полный курс обычно занимает не более 1,5 месяца. Он включает обязательные еженедельные процедуры и отслеживание изменение состояния пациента со стороны врача. После первой недели терапии исчезает основной симптом поясничного остеохондроза – сильная боль.
После прохождения курса лечения в клинике «Ноосфера» пациент почувствует полное облегчение: исчезнет боль, снимется мышечное напряжение, устраняться воспалительные процессы. С помощью лечебных процедур происходит деликатное высвобождение нервных отростков от защемления. Это способствует нормализации обменных процессов, в результате чего ускоряется процесс регенерации. Физиотерапевтическое лечение направлено на укрепление мышечного корсета. Это основная профилактика образования протрузии и межпозвоночной грыжи.
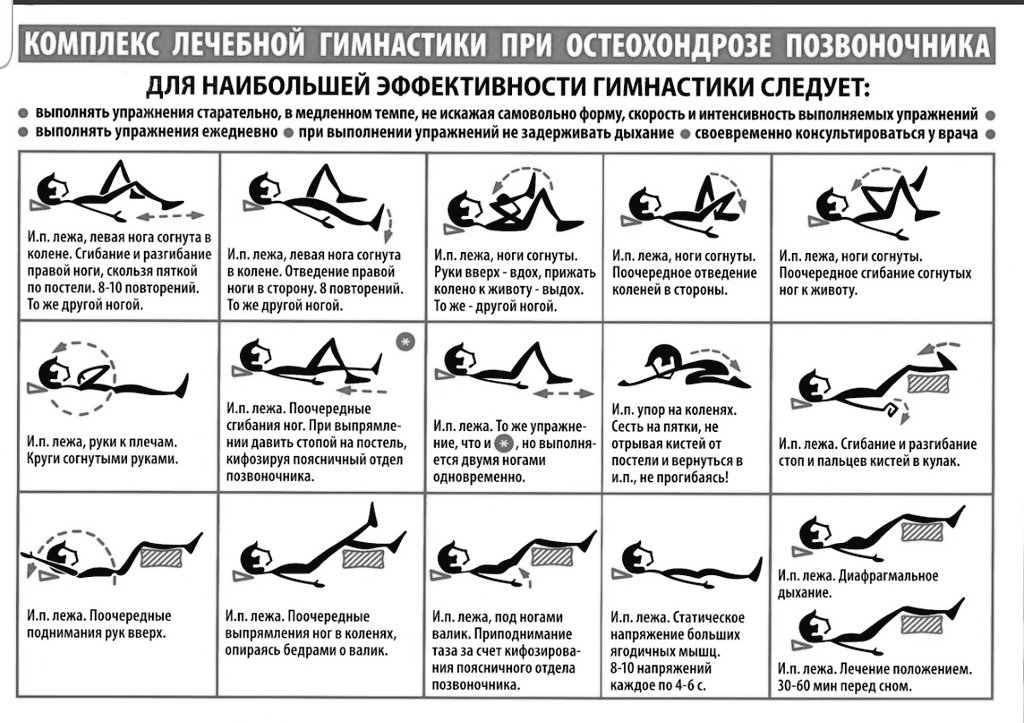
Для того чтобы болезнь не вернулась снова, пациент долен выполнять полученные от врача рекомендации, изменить привычный жизненный уклад и ежедневно выполнять лечебные упражнения из полученной на руки методички.
Профилактика
Для того, чтобы предупредить поясничный остеохондроз, следует приучить себя выполнять следующие рекомендации:
- работая за настольным компьютером, старайтесь держать ровную осанку, делать перерывы для того, чтобы размять тело;
- убеляйте время плаванию и закаливанию;
- при выборе стула, отдавайте предпочтения моделям с ровной спинкой;
- приобретите ортопедический массаж;
- поднимая тяжести, присядьте, в начале, на корточки, и только потом, с такого положения поднимайте тяжелую вещь;
- нося грузы, распределяйте их в обе руки;
- как можно меньше носите обувь на высоком каблуке;
- избегайте резкого и длительного понижения температуры воздуха.
Остеохондроз поясничный – цены на диагностику, лечение и реабилитацию Кунцевский лечебно-реабилитационный центр
Что такое остеохондроз
Поясничный остеохондроз — это дистрофическая патология позвонков в области поясницы. Заболевание воздействует не только на позвоночник, но и на нервно-сосудистую систему. Симптоматика разделяется на вертебральный и внепозвоночный синдромы. В первом случае симптомы проявляются только на позвонках, а вот втором оказывают воздействие на нервы и сосуды.
Симптомы остеохондроза поясничного отдела
Вертебральный синдром:
-
искривление позвоночника;
-
напряжение мышц поясничного отдела;
-
снижение подвижности позвонков в районе поясницы;
-
болевые ощущения.
Внепозвоночные симптомы могут быть рефлекторными и корешковыми.
Рефлекторный синдром сопровождается:
-
постоянной или резкой болью в поясничном отделе после физической активности;
-
утренней скованностью и снижением подвижности из-за постоянного напряжения мышц;
-
прострелами в поясницу или ногу;
-
онемением, покалыванием или жжением, а также снижением чувствительности нижних конечностей;
-
нарушениями в работе кишечника и мочевого пузыря, а также в работе половой функции;
-
раздражительностью, резкими сменами настроения и быстрой утомляемостью.
Корешковые симптомы возникают из-за влияния остеохондроза поясницы на нервную систему. К ним относятся:
-
слабость в мышцах;
-
снижение чувствительности;
-
корешковая боль;
-
снижение рефлексов или полное их выпадение.
Причины возникновения поясничного остеохондроза
Главная причина развития остеохондроза поясницы — нагрузка на позвоночник распределяется неравномерно. Заболевание может начать развиваться из-за привычки носить на одном плече сумку, спать в сидячем положении или слишком мягкой поверхности, носить анатомически неправильно сконструированную обувь. Кроме того, в этиологии остеохондроза поясничного отдела играют роль такие факторы, как:
-
физическая нагрузка, превышающая норму для организма;
-
нервно-эмоциональный кризис;
-
нарушения в процессе обмена веществ;
-
заболевания желудочно-кишечного тракта;
-
генетическая предрасположенность;
-
нарушение осанки во время развития опорно-двигательной системы;
-
гиповитаминоз, вызванный неправильным питанием;
-
многоплодная беременность;
-
курение.
К дополнительным причинам можно отнести малоподвижный образ жизни, избыточный вес и травмы спины.
Диагностика
Для постановки диагноза следует обращаться к неврологу. Лечение поясничного остеохондроза без заключения невролога не только малоэффективно, но и опасно. В зависимости от клинической ситуации, врач направит пациента на МРТ, УЗИ, КТ. Наша клиника располагает требуемой диагностической базой для комплексного выявления и лечения патологии.
Какой врач лечит
Главный и высокоэффективный способ лечения остеохондроза поясничного отдела — мягкая мануальная терапия. Медикаментозное лечение, физиотерапия и ЛФК могут быть вспомогательными методами. Именно мануальный терапевт поможет быстро справиться с заболеванием.
Методы лечения
Мануальная терапия — это комплекс высокоэффективных методов, который позволяет вернуть мышцам природную физиологию, устраняет спазмы и стабилизирует питание позвонков. Межпозвонковые диски — это единственная часть человеческого организма, которая питается только благодаря работе мышечных структур и не имеет сосудов. Питание самих позвонков также напрямую связано с мышцами, которые их окружают. При этом во время поясничного остеохондроза болят именно мышечные ткани. В нашей клиники используются продвинутые техники мануальной терапии при остеохондрозе поясничного отдела:
Квалификация наших специалистов позволяет эффективно использовать все эти методы для лечения заболевания.
Реабилитация и восстановление образа жизни
Пациенту может быть назначена специальная диета, которая улучшить метаболические процессы и поможет насытить организм витаминами, питательными веществами и минералами. Питаться при остеохондрозе рекомендуется дробно, около 5-6 раз в день. В основу рациона страдающих остеохондрозом должны входить кисломолочные и молочные продукты, нежирное мясо, рыба и птица, а также холодец, оливковое масло и заливные блюда.
Следует ограничить прием мучных и кондитерских изделий, а также употреблять в пищу меньше соленого и сладкого. В течение дня важно выпивать не меньше 1,5 л жидкости: желательно, чтобы это была вода. Стоит пить меньше крепкого чая, кофе, газированных и алкогольных напитков.
Образ жизни при остеохондрозе
Людям, страдающим поясничным остеохондрозом, рекомендуется следующее:
-
посещать баню или сауну, чтобы прогревать мышцы и суставы;
-
регулярно делать лечебный массаж, если проявления патологии усугубляются;
-
плавать, заниматься спортивной ходьбой, играть в активные игры;
-
выполнять специальные упражнения для развития опорно-двигательного аппарата.
При остеохондрозе нельзя:
-
поднимать и переносить тяжести;
-
долго заниматься физической работой в согнутом положении;
-
спать на мягкой кровати и высокой или неудобной подушке;
-
носить обувь на высоком каблуке;
Все эти ограничения помогут быстрее справиться с заболеванием и усилить эффект от мануальной терапии.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Остеохондроз и его профилактика
Погорелова Любовь Николаевна
заведующая отделением общей неврологии,
врач-невролог высшей квалификационной категории
Остеохондроз и его профилактика
Забота о собственном здоровье – это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния.
Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек – сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены – словом, добиваться разумными путями подлинной гармонии здоровья.
Остеохондроз и причины его возникновения
Остеохондроз – заболевание хрящевых поверхностей костей опорно-двигательного аппарата, преимущественно позвоночника (а так же тазобедренных и коленных суставов). Остеохондроз имеет четыре стадии развития.
Чтобы понять суть этого заболевания, необходимо хотя бы в общих чертах разобраться в строении позвоночника. Позвонки соединены друг с другом связками и межпозвоночными дисками. Отверстия в позвонках образуют канал, в котором находится спинной мозг; его корешки, содержащие чувствительные нервные волокна, выходят между каждой парой позвонков. При сгибании позвоночника межпозвоночные диски несколько уплотняются на стороне наклона, а их ядра смещаются в противоположную сторону. Проще говоря, межпозвоночные диски – это амортизаторы, смягчающие давление на позвоночник при нагрузках. Массовая заболеваемость связана, прежде всего, с вертикальным положением человека, при котором нагрузка на позвоночник и межпозвоночные диски значительно выше, чем у животных. Если не научится правильно сидеть, стоять, лежать, то диск потеряет способность к выполнению своей функции (амортизация) и спустя некоторое время внешняя оболочка диска растрескается, и образуются грыжевые выпячивания. Они сдавливают кровеносные сосуды (что приводит к нарушению спинального кровообращения) или корешки спинного мозга, а в редких случаях и сам спинной мозг. Эти изменения сопровождаются болевыми ощущениями и рефлекторным напряжением мышц спины.
ОДНА ИЗ САМЫХ ЧАСТЫХ ПРИЧИН БОЛЕЙ В СПИНЕ – ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА С ПОРАЖЕНИЕМ МЕЖПОЗВОНОЧНЫХ ДИСКОВ
|
Тела позвонков на разрезе |
Амортизирующая функция межпозвоночного диска |
|
|
Осложнение остеохондроза позвоночника – грыжа межпозвоночного диска |
При остеохондрозе диски теряют упругость, расплющиваются, растрескиваются |
По статистике чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает остеохондрозом. Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Это может быть вызвано:
- работой, связанной с частыми изменениями положения туловища – сгибаниями и разгибаниями, поворотами, рывковыми движениями,
- подниманием тяжелых грузов,
- неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей,
- занятиями физкультурой и спортом без учета влияния больших физических нагрузок,
- неблагоприятными метеоусловиями – низкая температура при большой влажности воздуха.
Но нельзя сказать, что если вы будете в точности следовать всем указаниям, то остеохондроз вам не грозит. Ведь причиной возникновения этого заболевания могут быть травматические повреждения.
ВИДЫ ОСТЕОХОНДРОЗА
По локализации различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего диагностируется поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12%).
Остеохондроз шейного отдела позвоночника
Родители часто говорят расхожую фразу, обращенную к малышам: «Не верти головой!». Врачи призывают к обратному: «непременно вертите головой». В любом возрасте. Только так вы сможете избежать опасного заболевания – остеохондроза шейного отдела позвоночника.
Шея предназначена природой не только для того, чтобы удерживать голову и поворачивать ее в разные стороны, что, кстати, с годами для людей нетренированных, не следящих за своим здоровьем, становится делом довольно сложным. Через область шеи проходят спинной мозг, артерии, питающие головной мозг, нервные корешки и стволы, осуществляющие нервную связь с руками, сердцем, легкими.
Жалобы при этом виде остеохондроза самые разнообразные: боли в сердце, головные боли, головокружение с кратковременной потерей сознания (из-за нарушений кровоснабжения головного мозга), боли в плечевом суставе или по всей руке.
Остеохондроз грудного отдела позвоночника
Боль, возникающая время от времени в грудном отделе позвоночника, знакома каждому, кто занимается тяжелым физическим трудом. Как правило, эти болезненные, неприятные ощущения служат первым признаком того, что в организме начинает развиваться достаточно неприятное заболевание – остеохондроз грудного отдела позвоночника. Часто этот недуг поражает лиц, так называемых сидячих профессий: конструкторов, операторов ЭВМ, водителей автомашин.
Но совсем необязательно, что у вас, даже если вы каждый день перетаскиваете тяжелые предметы или вынуждены долгие часы сидеть за письменным столом, будет остеохондроз.
Надежная преграда болезни – правильная осанка. Спину при ходьбе старайтесь держать прямой, плечи – расправленными. Формировать осанку, как вы сами понимаете, надо с раннего возраста. Но можно этим заняться и в 30, и в 40 лет. Вот уж действительно – лучше поздно, чем никогда!
Остеохондроз поясничного отдела позвоночника
Вначале возникают тупые боли в области поясницы и в ногах, затем обычно отмечаются онемение конечностей, значительное увеличение болей при резких движениях туловищем, при тряске.
ПРОФИЛАКТИКА
Профилактика остеохондроза шейного отдела позвоночника
Выполнение упражнений в течение длительного времени — надежная профилактика остеохондроза шейного отдела позвоночника. Вот ряд упражнений для профилактики этого вида остеохондроза:
- Надавите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд.
- Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь (3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо. Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
- Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.
- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча (5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Эти упражнения рекомендуется включать в утреннюю гигиеническую гимнастику, а также выполнять их в течение рабочего дня. Делать их можно и сидя и стоя. Однако совершать круговые вращательные движения головой нельзя ни в коем случае. Это может привести к травме.
Профилактика остеохондроза грудного отдела позвоночника
Если вы к тому же будете регулярно выполнять упражнения (указанные ниже) развивающие и поддерживающие тонус мышц спины и живота, обеспечивающие нормальную подвижность всех сегментов грудного отдела позвоночника, то остеохондрозу вас не одолеть.
- И.п. – стоя; делая вдох, встаньте прямо, руки вниз, ноги вместе. Вытяните руки вверх – выдох. Прогнитесь назад и сделайте глубокий вдох. Затем опустите руки, наклонитесь вперед, чуть скруглив спину, опустите плечи и голову – выдох. Повторите 8 – 10 раз.
- И.п. – сидя на стуле. Заведите руки за голову – вдох, максимально прогнитесь назад 3 – 5 раз, опираясь лопатками о спинку стула, – выдох.
- И.п. – встаньте на четвереньки. Максимально прогните спину и задержитесь на 2 – 3 секунды в этом положении. Голову держите прямо. Вернитесь в и.п. и снова проделайте то же упражнение 5 – 7 раз.
- И.п. – лягте на живот и упритесь руками в пол. Силой максимально прогнитесь назад, стараясь оторвать корпус от пола.
- И.п. – лежа на животе, руки вдоль тела. Прогнитесь в грудном отделе позвоночника, пытаясь максимально поднять вверх голову и ноги.
Эти упражнения, разгружающие грудной отдел позвоночника, советуют выполнять на протяжении дня во время коротких перерывов в работе. В упражнениях с 3 по 5-е дыхание произвольное. 4-е и 5-е упражнения выполняйте 5 – 8 раз. Эти упражнения можно включать в утреннюю гимнастику. Очень полезно выполнить несколько движений после работы. Главное, чтобы профилактический комплекс вы делали ежедневно, тогда вы надежно застрахуете себя от остеохондроза.
ОРТОПЕДИЧЕСКИЙ РЕЖИМ
Как правильно сидеть
- избегайте слишком мягкой мебели – она не для вас. Чтобы масса тела чрезмерно не давила на позвоночник, корпус должен поддерживаться седалищными буграми, а это возможно только на жестких сиденьях.
- к той мебели, на которой вам приходится сидеть подолгу, предъявляются следующие требования: высота стула, кресла должна соответствовать длине голени – надо чтобы нога упиралась в пол; для людей маленького роста рекомендуется подставить под ноги скамеечку; максимальная глубина сиденья приблизительно 2/3 длины бедер.
- под столом должно быть достаточное пространство для ног, чтобы их не надо было сильно сгибать.
- если вы вынуждены долго сидеть, старайтесь примерно каждые 15 – 20 мин. немного размяться, поменять положение ног.
- следите за тем, чтобы спина плотно прилегала к спинке стула.
- сидите прямо, не сильно наклоняя голову и не сгибая туловище, чтобы не напрягать мышцы тела.
- если по роду деятельности вам приходится подолгу ежедневно читать, сделайте приспособление на столе (пюпитр) поддерживающее книгу на достаточной высоте и наклонно к столу, чтобы верхнюю часть туловища вам не надо было наклонять вперед.
- за рулем автомобиля старайтесь сидеть без напряжения. Важно чтобы спина имела хорошую опору. Для этого между поясницей и спинкой кресла положите тонкий валик, что позволит сохранить поясничный сгиб. Голову держите прямо. После нескольких часов вождения выйдите из машины и сделайте элементарные гимнастические упражнения: повороты, наклоны, приседания — по 8-10 раз каждое.
- перед экраном телевизора не сидите и не лежите долго в одной позе. Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Как правильно стоять
Когда человек долго стоит, позвоночник испытывает значительные нагрузки, особенно поясничный его отдел.
- меняйте позу через каждые 10-15 мин., опираясь при этом то на одну то на другую ногу, это уменьшит нагрузку на позвоночник.
- если есть возможность, ходите на месте, двигайтесь.
- время от времени прогибайтесь назад, вытянув руки вверх, сделайте глубокий вдох. Этим можно несколько снять усталость с мышц плечевого пояса, шеи, затылка, спины.
- если вы моете посуду, гладите белье, попеременно ставьте то одну, то другую ногу на небольшую скамеечку или ящик. Страдающим остеохондрозом гладить лучше сидя или поставив гладильную доску так, чтобы не приходилось низко наклоняться.
- во время уборки квартиры, работая с пылесосом, также старайтесь низко не наклоняться, лучше удлините шланг дополнительными трубками. Убирая под кроватью, под столом встаньте на одно колено.
- чтобы поднять предмет с пола опуститесь на корточки или наклонитесь, согнув колени и опираясь рукой о стул или стол. Так вы не перегружаете поясничный отдел позвоночника.
Как правильно лежать
Спать лучше не на мягкой постели, но и не на досках. Постель должна быть полужесткой, чтобы тело, когда человек лежит на спине, сохраняло физиологические изгибы (шейный лордоз, грудной кифоз и поясничный лордоз). Для этого:
- на всю ширину кровати или дивана положите щит, а сверху поролон толщиной 5-8 см. Накройте его шерстяным одеялом и стелите простыню.
- при отдаче боли в ногу можно под коленный сустав подкладывать валик из пледа – это уменьшает растяжение седалищного нерва и снимает боль в ноге.
- когда болит спина, многие пациенты предпочитают спать на животе. Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.
- любителям сна на боку можно спать, положив одну ногу на другую, а руку – под голову.
Встать с постели утром больным с острыми проявлениями остеохондроза бывает очень трудно. Поступайте так:
- сначала сделайте несколько простых упражнений руками и ногами;
- затем если вы спите на спине, повернитесь на живот;
- опустите одну ногу на пол;
- опираясь на эту ногу и руки, перенесите вес тела на колено и постепенно вставайте, не делая резких движений.
И еще один совет. Тем, кто любит баню, предпочтительнее сухой пар (сауна), а во время обострения и от сауны придется отказаться.
Как правильно поднимать и перемещать тяжести
Одна из основных причин обострения остеохондроза и образования грыж межпозвоночного диска, особенно в пояснично-крестцовом отделе – подъем и перенос тяжестей. Остро, неожиданно возникает боль в пояснице в тех случаях, когда поднимают тяжести резко, рывком, а затем переносят тяжелый предмет в сторону, поворачивая при этом туловище.
Как правильно переносить тяжести
- тяжелую ношу не носите в одной руке, особенно на большое расстояние, чтобы не перегружать позвоночник, разделите груз и несите его в обеих руках. Недопустимо держать тяжесть, резко сгибаться и разгибаться (наклоняться назад).
- вообще больному с остеохондрозом поднимать и переносить тяжести более 15 кг нежелательно. Советуем приобрести тележку или сумку на колесиках.
- для переноски тяжестей на значительные расстояния очень удобен рюкзак с широкими лямками. Вес полного рюкзака распределяется на вес позвоночника, да и руки остаются свободными.
Как правильно поднимать тяжести
- наденьте, если у вас есть, пояс штангиста или любой широкий пояс;
- присядьте на корточки, при этом спина должна быть прямой, шея выпрямлена;
- ухватив двумя руками тяжесть, поднимайтесь, не сгибая спину.
И в заключение, самый важный совет. Если возникла острая боль в любом отделе позвоночника, не стоит заниматься самолечением таблетками и мазями. Обратитесь за помощью к квалифицированному неврологу – следует установить точный диагноз, снять болевой синдром и разработать план дальнейшего лечения.
симптомы, причины и лечение – как проявляется и как
При поражении каждого отдела позвоночника есть свои специфические симптомы:
- Шейный отдел: головные боли, головокружения, боли и онемение плеч, рук. В некоторых случаях формируется синдром позвоночной артерии: артерия, питающая головной и спинной мозг, сдавливается, что вызывает мучительную пульсирующую головную боль в области виска или затылка. Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы.
- Грудной отдел: ощущение «кола в груди», боли, которые пациенты часто считают связанными с сердцем или внутренними органами.
- Пояснично-крестцовый отдел: боли и онемение в пояснице и ногах, могут быть неприятные ощущения в области малого таза.
Причины остеохондроза
Главная причина остеохондроза — дегенеративные изменения в хрящевой ткани межпозвоночного диска, в результате которых они теряют упругость и эластичность. Позвоночный диск уменьшается в объеме, становится плотным и перестает полноценно амортизировать. Даже в процессе обычной ходьбы твердые позвонки, состоящие из костной ткани, не слишком упруго пружинят на хрящевых прослойках между ними, а практически соприкасаются друг с другом, сдавливая при этом нервные волокна. Из-за этого подвижность позвоночника ограничивается, появляются постоянные боли, распространяющиеся на спину и конечности, спровоцированные сдавленными нервными корешками.
Причины дистрофических изменений могут быть разными. Главный предрасполагающий фактор — особенности питания. С рождения хрящевая ткань получает необходимые вещества двумя путями: из кровеносных сосудов и из межпозвоночной жидкости. К 23-25 годам сосуды полностью зарастают, остается один способ питания. Питание хрящевой ткани через межпозвоночную жидкость возможно во время движения позвоночника, когда происходит циркуляция жидкости: во время сжатия и разжатия дисков жидкость распадается на питательные вещества. Поэтому после 30 лет резко возрастает риск дистрофии хрящевой ткани межпозвоночных дисков, особенно при недостаточной физической активности.
Дистрофические процессы разрушения дисков усугубляют интенсивные тренировки (особенно без разминки), травмы, любая патология скелета (включая плоскостопие и нарушение осанки), так как она меняет распределение нагрузки на позвоночник. Избыточный вес оказывает такое же действие. Существует и генетическая предрасположенность к остеохондрозу — рыхлая хрящевая ткань, склонная к дистрофическим процессам.
Стадии остеохондроза позвоночника
Остеохондроз — прогрессирующее заболевание, но переход к каждой следующей стадии происходит постепенно. Одной из стадий развития остеохондроза являются так называемые грыжи диска. Диски состоят из твердой оболочки, которая называется фиброзным кольцом, и из полужидкого ядра. Грыжи дисков возникают, когда фиброзное кольцо диска истончается и рвется, через разрыв выпячивается ядро, сдавливаются нервные корешки, что сопровождается усилением болей и еще большим снижением амортизирующих свойств диска. Скорость развития симптомов зависит от образа жизни, проводимого лечения и индивидуальных особенностей организма.
Стадия 1
Появляются характерные жалобы, постоянные или периодические. Часто их провоцируют физические нагрузки или вынужденное положение тела. На рентгенограмме — минимальное сужение межпозвонковых щелей или норма.
Стадия 2
Симптомы усиливаются, так как происходит потеря стабильности диска (хрящевая ткань выбухает в окружающее ее фиброзное кольцо), которые сдавливают нервные корешки. На рентгенограмме — заметное сокращение межпозвонкового расстояния или смещение позвонков, могут появляться разрастания костной ткани.
Стадия 3
Появляются грыжи межпозвоночных дисков, называемые также протрузия или пролапс дисков, диск все больше выходит в окружающие ткани, что приводит к повреждению сосудов и нервов, поэтому боли усиливаются, ограничивая движение в конечностях и вызывая их онемение.
Стадия 4
Стадия фиброза диска. Диск затвердевает, его заменяет рубцовая ткань, по краю разрастаются костные выступы, межпозвонковое расстояние заметно уменьшается. Подвижность позвоночника значительно снижается — он буквально костенеет.
Диагностика заболевания
Предварительный диагноз врач ставит на основании характерных жалоб и данных осмотра. Оцениваются болезненность в определенных точках, мышечный тонус, чувствительность, амплитуда движений, осанка. Уточнить стадию остеохондроза и подтвердить диагноз помогают инструментальные методы исследования. Чаще всего на первоначальном этапе назначают рентгенографию интересующего отдела позвоночника. Снимки наглядно демонстрируют, есть ли сокращение расстояния между позвонками, то есть имеет ли место истончение хряща, и как далеко зашел процесс. Если по результатам рентгенографии врач предполагает наличие межпозвонковых грыж, он назначит более информативный метод исследования — магнитно-резонансную томографию (МРТ). Послойное сканирование и хорошая визуализация мягких тканей позволяют с абсолютной точностью подтвердить или опровергнуть диагноз грыжи межпозвоночного диска.
Как лечить остеохондроз позвоночника?
Лечение остеохондроза всегда комплексное и продолжительное. Его задача — не только купировать боль, снять мышечное напряжение, но и остановить дальнейшее развитие заболевания, то есть повлиять на его причину. Чем лечиться в каждом конкретном случае, решает врач. Медикаменты обычно дополняют лечебной физкультурой, массажем, мануальной, физио- и рефлексотерапией. Если консервативная терапия не дает желаемого эффекта, показано хирургическое лечение.
Медикаменты
Основная цель при обострении остеохондроза — купировать воспаление и сопровождающие его боль, мышечный спазм. Для этого назначают нестероидные противовоспалительные средства (НПВС) в сочетании с миорелаксантами, которые понижают тонус скелетной мускулатуры, уменьшают мышечные спазмы и сдавленность нервных корешков. Улучшить состояние нервных корешков помогают препараты витаминов группы В. Обычно курс лечения длится 7-10 дней. Прием лекарств внутрь дополняют местным лечением: на область поражения наносят мази или гели, содержащие НПВС или просто разогревающие, чтобы усилить кровоснабжение, обмен веществ и быстрее остановить воспаление. Наружные средства быстро обезболивают, так как действующее вещество проникает в очаг воспаления, минуя пищеварительную систему и общий кровоток, но их недостаточно для полноценного лечения.
Остеохондроз: причины, симптомы, профилактика – Официальный сайт ГБУЗ “Городская поликлиника №1 г. Сочи” МЗКК
Суть заболевания сводится к нарушению структуры тканей позвонков и межпозвоночных дисков, что приводит к снижению их эластичности и изменению формы. Значительно уменьшается промежуток между позвонками, и в этом месте наблюдается потеря стабильности позвоночника. Патологическое разрушение тканей сопровождается защемлением нервных окончаний, идущих от спинного мозга, и приводит к постоянному напряжению спинных мышц. Наблюдается возникновение болей спины и прочей симптоматики, присущей остеохондрозу. Ослабление межпозвоночных дисков становится причиной развития такой патологии, как позвоночная грыжа, а дальнейшее течение заболевания приводит к деградации суставов позвоночного столба и межпозвоночных связок. Происходит формирования костных отростков — остеофитов.
Различают три формы остеохондроза — шейный, грудной и поясничный. Все присущие заболеванию остеохондроз симптомы часто наблюдаются у людей, предпочитающих активным физическим нагрузкам сидение за компьютером. В результате продолжительного нахождения в неестественной для позвоночника позе формируются нарушения осанки, деградация спинных мышц, приводящие к различным патологиям позвоночника.
Симптоматика заболевания
Остеохондроз спины является хроническим заболеванием, отличается чередованием периодов обострения и ремиссии. Периоду обострения во многом способствуют многочисленные физические нагрузки.
Клиническая картина заболевания во многом зависит от локализации патологии, также различаются и синдромы остеохондроза:
- Шейный остеохондроз выражается болями в области шеи, руках, для него характерны приступы головной боли и онемения пальцев. В тяжёлых случаях происходит защемление позвоночной артерии, что становится причиной ещё большего ухудшения состояния больного;
- Признаки остеохондроза грудного выражаются в острой или ноющей боли в спине, затруднённом дыхании, болевых ощущениях в районе сердца;
- Поясничный остеохондроз начинается с болей в области поясницы и нижних конечностей, постепенно усиливающихся при движении. У больных часто наблюдаются расстройства мочеполовой системы, может появиться ослабление потенции у мужчин, и дисфункция яичников у женщин.
- В ряде случаев встречается разновидность смешанного остеохондроза, относящегося к наиболее тяжёлой форме заболевания, и симптомы остеохондроза позвоночника в этом случае также смешанные.
Как проводится диагностика
Первичный диагноз остеохондроз межпозвонковых дисков устанавливают, принимая во внимание симптомы остеохондроза спины, указанные больным при обращении в клинику. Осмотр на спинной остеохондроз состоит из проверки позвоночника больного в различных положениях, при условии покоя и движения. После завершения процедур осмотра больной подвергается аппаратной диагностике, при помощи которой происходит подтверждение первоначального диагноза, его уточнение либо опровержение. Нередко результаты обследования выявляют ряд сопутствующих заболеваний, которые можно отнести к осложнениям — грыжа, радикулит и др. От правильной диагностики во многом зависит успешность определения формы и стадии остеохондроза. Следует помнить, что диагностирование и рекомендации, как избавиться от остеохондроза, находятся в области компетенции невропатолога, все процедуры должны проходить только под его наблюдением.
Причины развития остехондроза
В медицине действует правило, согласно которому остеохондроз представляет собой совокупность нескольких факторов и начинает проявляться в следующих случаях:
- Проблемы с обменом веществ могут быть причиной заболевания позвоночника;
- Предрасположенность к патологии, закреплённая на генном уровне, является причиной болезни остеохондроз;
- Неполноценное физическое развитие. К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;
- Токсическое отравление организма и некоторые инфекции бывает причиной заболевания остеохондроз;
- Приобретённые травмы опорно-двигательного аппарата, возрастная или профессиональная регрессия;
- Травмы и ушибы позвоночного столба;
- Лишний вес, отсутствие нормального питания и несоблюдение диеты, авитаминоз и дегидратация организма также приводят к остеохондрозу;
- Вредные привычки и периодические стрессы.
- Выделяются косвенные причины остеохондроза, но все их можно объединить в одну группу, относящуюся к неправильному образу жизни.
Принципы лечения остеохондроза
Лечение остеохондроза подразумевает под собой использование комплекса мероприятий, которые необходимо выполнять достаточно длительный период времени (от 1-3 месяцев + около 1 года на реабилитацию), на что многие пациенты реагируют весьма неоднозначно. Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Лечение остеохондроза проводится двумя основными методами: консервативное и хирургическое лечение. Кроме того, существуют общие рекомендации при лечении остеохондроза, такие как — диета, проведение реабилитации. Консервативное лечение остеохондроза направлено на купирование болевого синдрома, нормализацию работы позвоночника и его составляющих, а также предупреждение дальнейших дистрофических изменений в “оси” человека. Оно включает в себя: медикаментозную терапию, физиотерапию, лечебную физкультуру (ЛФК), массаж, гидромассаж, мануальную терапию, вытяжение позвоночника. Оперативное лечение остеохондроза применяется при неэффективности консервативного способа. Назначается лечащим врачом или консилиумом врачей. Также может быть использовано при сильных поражениях позвоночника и его составляющих.
Способы профилактики
Наиболее действенный способ, как бороться с остеохондрозом, заключается в соблюдении режима правильного питания и занятиях гимнастикой. При остеохондрозе позвоночника и лечения с помощью гимнастики наибольшую эффективность показали следующие:
- Массаж поясничной зоны, области спины и конечностей, проводимый по утрам;
- Прыжки на месте, упражнения на турнике;
- Периодические паузы для физкультуры во время работы, 7–9 упражнений вполне достаточно для профилактики заболевания;
- Посещение бассейна, особенно рекомендуется специалистами плавание на спине.
Большинство пациентов задумывается, как начать лечение остеохондроз спины, когда болезнь уже начинает прогрессировать. В этом случае к общим рекомендациям необходимо давать упражнения из комплекса лечебной физкультуры, направленные на растяжение позвоночного столба.
Когда появляется остеохондроз, необходимо придерживаться строго сбалансированного режима питания, преимущественно основанного на белковой пище, но максимально исключить из повседневного рациона грибы. Следует ограничиться от употребления солёной, жирной пищи, в том числе и домашних солений. Сахар, мучные и кондитерские изделия также противопоказаны. Вредные привычки придётся оставить, воздержаться от чрезмерного употребления кофе и основанных на нём продуктов. Суточный объем выпиваемой жидкости не должен превышать 1 литра, а количество приёмов пищи необходимо удерживать в значении 5–7 за день. Нехватка витаминов и полезных веществ, показываемая анализами, требует немедленного их восполнения.
Заболевание остеохондроз, его симптомы и лечение изучены досконально и борьба с ним вполне возможна. Своевременное обращение к врачу, тщательная диагностика здоровья и строгое соблюдение всех рекомендаций лечащего врача повышают положительный прогноз на выздоровление!
Поясничный остеохондроз: как лечить эффективно?
Диагноз остеохондроз поясничного отдела позвоночника – частая причина обращения к врачу с жалобами на регулярные боли в спине. Специалисты говорят, что остеохондроз – это не диагноз, а, прежде всего, образ жизни. Поэтому его лечение и профилактика включают, помимо прочего, кардинальное изменение своих повседневных привычек. Пренебрежение симптомами остеохондроза может привести к серьезным проблемам со здоровьем.
Остеохондроз поясничного отдела: кто особенно подвержен риску?
При остеохондрозе в тканях позвоночного столба происходят дегенеративные изменения. Это может произойти из-за непомерных нагрузок, поэтому особенно подвержены риску люди из группы риска, постоянно занимающиеся ручным трудом и поднятием тяжестей. Также болезнь может начать прогрессировать из-за травм спины. Часто на боли в спине жалуются профессиональные спортсмены, испытывающие чрезмерную нагрузку на поясницу во время занятий спортом.Также спровоцировать остеохондроз может пассивный образ жизни. Сегодня сотрудники офиса и люди, ведущие пассивный образ жизни, все больше страдают от этого заболевания.
Если говорить о возрасте, то несколько десятилетий назад остеохондроз был одним из заболеваний, которое диагностировали в основном у людей пожилого возраста. При спазме позвонки и межпозвонковые диски становятся менее подвижными и эластичными, значительно снижается их устойчивость к травмам и различным деформациям. Сегодня на болезнь все чаще жалуются люди в возрасте до 30 лет.
Лечение остеохондроза поясничной области
Лечение заболевания, прежде всего, направлено на то, чтобы остановить прогрессирование и вернуть позвоночник в правильное с анатомической точки зрения положение. Процесс лечения подходит комплексно. Первоначальная задача – снять обострение, что выполняется с помощью массажа, растяжки, мануальной терапии, лечебной физкультуры, специально разработанной диеты и других вспомогательных процедур. Все эти методы используются для дальнейшего лечения, которое в среднем длится 2-3 месяца.По прошествии этого времени уже можно наблюдать изменения к лучшему. Когда наступает облегчение, важно закрепить результат, чтобы не произошло рецидива.
Инновационные методы лечения остеохондроза
Положительный результат в закреплении результата – это правильный комплекс физических упражнений под контролем квалифицированных реабилитологов. Пациентам, страдающим лишним весом, показано соблюдение диеты, увеличение и правильное распределение ежедневных упражнений.
Эффективность в закреплении результата лечения остеохондроза поясничного отдела позвоночника показал финско-немецкий метод Давида, который применяется в Центре укрепления позвоночника и суставов. Он более глубоко воздействует на мягкие ткани, улучшает выносливость глубоких мышц, что стабилизирует позвоночник, устраняет асимметрию мышц и способствует восстановлению эластичности межпозвонковых дисков. Метод Дэвида, в первую очередь, изучает тонкие и глубокие мышцы спины, отвечающие за правильную фиксацию позвонков и межпозвонковых дисков.Это позволяет им выдерживать сильные нагрузки.
В профилактических целях и для лечения остеохондроза на тренажерах Дэвид проводит курс из 24 занятий. Как правило, если пациент занимается два раза в неделю по полтора часа, облегчение наступает в среднем через 5-6 процедур.
Изменить образ жизни – навсегда избавиться от остеохондроза
Однако для полноценного и успешного лечения не хватает медикаментозных и физических методов.Полная победа над болезнью возможна только в результате кардинального изменения образа жизни и бытовых привычек. Обращать внимание на свое здоровье нужно ежедневно, без праздников и выходных.
Хорошая профилактическая мера – посещение бассейна 2-3 раза в неделю. В домашних условиях положительный эффект дает ежедневное проведение 200 приседаний, которые следует распределять в день. Этого будет достаточно, чтобы предотвратить и улучшить кровообращение.
Измените свой образ жизни в сторону правильного сочетания работы и спорта, сбалансированного питания с достаточным количеством жидкости и белков, необходимых одновременно с началом лечения.В противном случае даже успешное избавление от симптомов болезни не гарантирует, что через некоторое время болезнь не вернется снова.
Центр укрепления позвоночника и суставов при Институте вертебрологии и реабилитации уже 17 лет является лидером в области лечения позвоночника. Более чем в 95% случаев пациенты института избавляются от заболеваний позвоночника, в том числе от поясничного остеохондроза, без хирургического вмешательства.
Рассекающий остеохондрит – Диагностика и лечение
Диагноз
Во время медицинского осмотра ваш врач будет нажимать на пораженный сустав, проверяя области отека или болезненности.В некоторых случаях вы или ваш врач сможете почувствовать незакрепленный фрагмент внутри сустава. Ваш врач также проверит другие структуры вокруг сустава, например, связки.
Ваш врач также попросит вас двигать суставом в разных направлениях, чтобы проверить, может ли сустав двигаться плавно в нормальном диапазоне движений.
Визуализирующие тесты
Ваш врач может назначить один или несколько из следующих тестов:
- Рентгеновские снимки. Рентген может показать аномалии костей сустава.
- Магнитно-резонансная томография (МРТ). Используя радиоволны и сильное магнитное поле, МРТ может предоставить подробные изображения как твердых, так и мягких тканей, включая кости и хрящи. Если рентгеновские снимки кажутся нормальными, но симптомы все еще сохраняются, врач может назначить МРТ.
- Компьютерная томография (КТ). Этот метод объединяет рентгеновские изображения, полученные под разными углами, для получения изображений поперечных сечений внутренних структур.Компьютерная томография позволяет врачу детально рассмотреть кость, что может помочь определить местонахождение незакрепленных фрагментов в суставе.
Лечение
Лечение рассекающего остеохондрита направлено на восстановление нормального функционирования пораженного сустава и облегчение боли, а также снижение риска остеоартроза. Ни одно лечение не работает для всех. У детей, кости которых все еще растут, костный дефект может зажить после периода отдыха и защиты.
Терапия
Первоначально ваш врач, скорее всего, порекомендует консервативные меры, которые могут включать:
- Дайте отдых суставу. Избегайте действий, вызывающих нагрузку на суставы, таких как прыжки и бег, если у вас повреждено колено. Возможно, вам понадобится какое-то время использовать костыли, особенно если из-за боли вы хромаете. Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель.
- Физиотерапия. Чаще всего эта терапия включает в себя растяжку, упражнения на диапазон движений и упражнения для укрепления мышц, поддерживающих пораженный сустав. После операции также обычно рекомендуется физиотерапия.
Хирургия
Если у вас есть незакрепленный фрагмент сустава, если пораженный участок все еще присутствует после того, как ваши кости перестали расти, или если консервативное лечение не помогает через четыре-шесть месяцев, вам может потребоваться операция. Тип операции будет зависеть от размера и стадии травмы, а также от степени зрелости ваших костей.
Подготовка к приему
Сначала вы можете проконсультироваться со своим семейным врачом, который может направить вас к врачу, специализирующемуся на спортивной медицине или ортопедической хирургии.
Что вы можете сделать
- Запишите свои симптомы и когда они начались.
- Перечислите основную медицинскую информацию, включая другие состояния, которые у вас есть, и названия лекарств, витаминов или добавок, которые вы принимаете.
- Отметьте недавние несчастные случаи или травмы , которые могли повредить вашу спину.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может помочь вам вспомнить, что вам говорит врач.
- Запишите вопросы, которые нужно задать своему врачу, чтобы максимально использовать время приема.
При рассекающем остеохондрите врачу следует задать следующие основные вопросы:
- Какая у меня самая вероятная причина боли в суставах?
- Есть другие возможные причины?
- Мне нужны диагностические тесты?
- Какое лечение вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Как долго мне нужно будет принимать лекарства?
- Могу ли я пройти операцию? Почему или почему нет?
- Есть ли ограничения, которым я должен следовать?
- Какие меры по уходу за собой мне следует предпринять?
- Что я могу сделать, чтобы мои симптомы не повторились?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Когда у вас появились симптомы?
- У вас опухли суставы? Они запираются или выдают за вас?
- Что-нибудь улучшает или ухудшает ваши симптомы?
- Насколько ограничивает ваша боль?
- Вы повредили сустав? Если да, то когда?
- Ты занимаешься спортом? Если да, то какие?
- Какие методы лечения или ухода за собой вы пробовали? Что-нибудь помогло?
Авг.04, 2020
Показать ссылки- Maruyama M, et al. Диагностика и лечение рассекающего остеохондрита головки плечевой кости. Журнал ортопедической науки. 2018; 23: 213.
- Рассекающий остеохондрит. Американская академия хирургов-ортопедов. https://orthoinfo.aaos.org/en/diseases–conditions/osteochondritis-dissecans. По состоянию на 6 августа 2018 г.
- Hergenroeder AC, et al. Рассекающий остеохондрит (ОКР): клинические проявления и диагностика.https://www.uptodate.com/contents/search. Доступ 2 августа 2018 г.
- Рассекающий остеохондрит. Информационный центр по генетическим и редким заболеваниям. https://rarediseases.info.nih.gov/diseases/12703/osteochondritis-dissecans. Доступ 7 августа 2018 г.
- Hergenroeder AC, et al. Лечение рассекающего остеохондрита (ОКР). https://www.uptodate.com/contents/search. Доступ 2 августа 2018 г.
- Руководство по безопасности для юных спортсменов. Американская академия хирургов-ортопедов.https://orthoinfo.aaos.org/en/staying-healthy/a-guide-to-safety-for-young-athletes. По состоянию на 8 августа 2018 г.
- Ласковский Е.Р. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 8 августа 2018 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicРассекающий остеохондрит
Рассмотрение подходов, Медикаментозная и поддерживающая терапия, Хирургическая терапия
Автор
Маниш Кумар Варшней, MBBS, MRCS Доцент кафедры ортопедии, Медицинский колледж леди Хардиндж и ассоциированные больницы, Индия
Раскрытие информации: Ничего не разглашать.
Соавтор (ы)
Шах Алам Хан, MBBS, MS, MRCS (Edin), MCh (Orth), FRCS Адъюнкт-профессор кафедры ортопедии Всеиндийского института медицинских наук, Индия
Раскрытие: Ничего не разглашать.
Ашок Кумар, старший ординатор MBBS , отделение ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: раскрывать нечего.
Прашант Инна, MBBS, MS, DNB Консультант по детской ортопедической хирургии, Манипальные больницы Бангалора и больницы доктора Малати Манипал, Индия
Прашант Инна, MBBS, MS, DNB является членом следующих медицинских обществ: Медицинский совет Индия, Индийская ортопедическая ассоциация, Национальная академия медицинских наук (Индия)
Раскрытие: Ничего не говорится.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Ian D Dickey, MD, FRCSC, LMCC Хирург-ортопед, Colorado Limb Consultants, Денверская клиника конечностей из группы риска; Медицинский директор, Денверская сеть саркомы Сары Кэннон; Штатный хирург отделения ортопедии пресвитерианской больницы / больницы Святого Луки; Адъюнкт-профессор кафедры химической и биологической инженерии, Университет штата Мэн
Ян Д. Дики, доктор медицины, FRCSC, LMCC является членом следующих медицинских обществ: Канадская ортопедическая ассоциация, Общество хирургов-ортопедов штата Мэн, Ассоциация выпускников клиники Майо, Опухоль опорно-двигательного аппарата Общество, Ортопедическое общество Новой Англии, Королевский колледж хирургов Канады
Раскрытие информации: Получен гонорар от Stryker Orthopaedics за консультацию; Получал гонорары от Cadence за выступления и преподавание; Получил грант / средства на исследования от Wright Medical для исследований; Получал гонорары от Angiotech за выступления и преподавание; Получил гонорары от Ферринга за выступления и преподавание.
Главный редактор
Харрис Геллман, MD Хирург-консультант, Центр рук Броварда; Добровольный клинический профессор ортопедической хирургии и пластической хирургии, кафедры ортопедической хирургии и хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Клинический профессор хирургии, Юго-восточная медицинская школа Нова
Харрис Геллман, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии медицинской акупунктуры, Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского общества хирургии кисти, Арканзас Медицинское общество, Медицинская ассоциация Флориды, Ортопедическое общество Флориды
Раскрытие информации: раскрывать нечего.
Блог/ Сообщение / 4 лучших домашних метода лечения остеохондроза позвоночника
С возрастом наш позвоночник естественным образом начинает дегенерировать, обычно начиная с 25 лет. Хотя естественный износ позвоночника является обычным явлением, потеря воды и смазки в хрящах оказывает дополнительное давление на суставы позвоночника, что может привести к нестабильности позвоночника и, возможно, к остеохондрозу.
Остеохондроз позвоночника может вызывать изнуряющую боль в спине, мешать повседневной деятельности и раздражать пациентов инвазивными методами лечения.К счастью, есть много способов вылечить остеохондроз в домашних условиях. Сочетание упражнений, лекарств, тепла и лазерной терапии может помочь вам жить полноценной жизнью, уменьшая и уменьшая боль в спине, вызванную остеохондрозом.
Продолжайте читать, чтобы узнать больше о домашних методах лечения боли, вызванной остеохондрозом позвоночника.
Упражнение
Важный аспект любого режима здоровья, тщательная тренировка может быть особенно полезной при включении в планы лечения остеохондроза позвоночника.Ходьба, бег трусцой, плавание и лечебная гимнастика – хорошие варианты предотвращения жесткости суставов и предотвращения дальнейшего развития остеохондроза костей и хрящей.
Однако крайне важно не забыть поговорить со своим врачом о том, какие упражнения лучше всего подходят для вас, если у вас остеохондроз, поскольку чрезмерная нагрузка и без того хрупких костей и хрящей может привести к дополнительным осложнениям и боли.
Тепловая терапия
Нагревание – это хорошо известный метод снятия боли в теле, а также один из наиболее распространенных методов, поскольку он невероятно прост.Электрогрелки и бутылки можно купить в разных магазинах, или вы даже можете сделать самодельную грелку. При остеохондрозе позвоночника приложите грелку к спине, чтобы успокоить приступы боли и облегчить воспаление суставов и хрящей.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты – хороший способ быстро и эффективно облегчить боль, вызванную остеохондрозом позвоночника; однако эти лекарства на самом деле не лечат первопричины заболевания и должны использоваться только как часть более комплексного плана лечения.
Эти лекарства облегчают боль, уменьшая воспаление. Такие препараты, как аспирин и ибупрофен, чрезвычайно распространены и их можно купить без рецепта в большинстве аптек. Если после приема безрецептурных лекарств вы все еще страдаете от боли, вызванной остеохондрозом позвоночника, вы также можете поговорить со своим врачом о лекарствах, отпускаемых по рецепту, и обезболивающих, которые могут лучше справиться с сильной болью.
Аппараты для лазерной терапии
Устройства для лазерной терапии – отличный способ лечить боль при остеохондрозе в домашних условиях.Такие устройства, как HandyRX, используют целебные свойства трех различных энергий – видимого красного светодиода, инфракрасного лазера, магнитной энергии и индукции – для лечения хронической боли, работая над уменьшением воспаления и ригидности мышц для комплексного подхода к облегчению боли.
Устройства лазерной терапии низкого уровня (НИЛИ), такие как ранее упомянутый HandyRX, являются одним из лучших неинвазивных методов лечения хронической боли. Эти устройства нетоксичны и представляют собой более естественную альтернативу долгосрочному применению лекарств, которые могут вызывать стойкие побочные эффекты.HandyRX также является портативным, что позволяет вам эффективно снимать боль везде, где бы вы ни находились, и позволяя вам жить своей жизнью, не сталкиваясь с хронической болью.
Устали от болей в спине, вызванных угнетающим вас остеохондрозом? Возьмите под свой контроль свою жизнь, избавившись от хронической боли с помощью лазерного терапевтического аппарата HandyRX!
Остеохондроз
1. По мере роста костей остеохондроз может развиваться в различных частях тела.В позвоночнике обычно поражается нижняя часть грудного отдела позвоночника (между лопатками) и верхний поясничный отдел позвоночника или поясница.
2. Считается, что остеохондрит, который вызывает воспаление растущей кости, вызван дополнительной нагрузкой на позвоночник. Плохая осанка (в частности, сутулость), вероятно, способствует этому состоянию. Остеохондроз возникает после того, как воспаление стихло.
3. Воспаление вызывает размягчение костной ткани, и группа из 3-4 позвонков вместе деформируется с эффектом заклинивания, что локально увеличивает прямой изгиб позвоночника (кифоз).
4. Это размягчение также может позволить дискам проталкиваться в верхнюю или нижнюю поверхности позвонков, создавая характерные узлы Шморля, которые проявляются на рентгеновском снимке.
5. В большинстве случаев болезнь Шейерманна не вызывает симптомов и, следовательно, часто не диагностируется. Иногда это может вызвать боль в спине. Основной эффект наступает в более позднем возрасте:
Поскольку группа позвонков, пораженных остеохондрозом в подростковом возрасте, более изогнута вперед, чем прилегающие области позвоночника, это увеличивает механическую нагрузку на участок выше или ниже области остеохондроза.
Кроме того, обычно изогнутая группа в области остеохондроза менее гибкая, чем соседние участки, поэтому соседние области подвергаются большей механической нагрузке.
Увеличенный изгиб и снижение гибкости могут означать повышенную восприимчивость к травмам связок, мышц, а иногда и дисков в этих соседних областях во взрослой жизни.
По оценкам, 25-30% взрослых имеют признаки старого остеохондроза позвоночника.
6.План действий
Людям с остеохондрозом позвоночника могут помочь следующие меры:
1. Провести обследование. Пройдите оценку, чтобы увидеть, как это влияет на вас, и получите несколько советов по лечению и ведению домашнего хозяйства.
2. Наиболее важным фактором является сохранение гибкости. Упражнения, особенно растяжка и осторожные манипуляции, могут помочь улучшить гибкость.
3. Поддерживайте мышцы в хорошем тонусе с помощью специально разработанной программы упражнений.
4. Будьте осторожны с осанкой, особенно избегайте сутулого положения сидя.
Межпозвонковый остеохондроз (остеоартроз / износ позвоночника),
Нижний отдел поясничного отдела позвоночника подвержен большим механическим нагрузкам из-за того, что мы, люди, ходим прямо. Дегенеративные изменения зависят от возраста и напряжения. Незначительные случаи очень распространены. Здесь вопрос не столько в том, прогрессируют ли они, сколько в том, насколько быстро развивается сужение и вызывает ли оно клинические жалобы.
При правильной позе и работе таким образом, чтобы не повредить спину, упражнения выполняются мягко, что помогает сохранить ее здоровье и избавить от боли как можно дольше. Важным фактором здесь является сильная, функционирующая мускулатура спины.
С помощью kybun вы можете интегрировать тренировки для спины в свой распорядок дня, не тратя дополнительное время.
Термин стеноз позвоночного канала ( стеноз позвоночного канала ) относится к сужению позвоночного канала.Чаще встречается у пожилых людей и обычно в области поясничного отдела позвоночника. Чаще всего поражаются сегменты между третьим и четвертым, а также четвертым и пятым телами позвонков поясничного отдела позвоночника.
Клинический результат изначально нехарактерен. Функциональные нарушения, боль и раздражение седалищных нервов могут быть вызваны целым рядом самых разных патологических изменений в поясничном отделе позвоночника. Claudicatio spinalis – типичный симптом стеноза позвоночного канала.Пациенты жалуются на тянущие боли в передней и задней части ног после ходьбы на небольшое расстояние.
В ходе нормального процесса старения позвоночные диски уменьшаются в высоте, что приводит к межпозвонковый остеохондроз ; протрузия межпозвоночного диска с одной стороны, костные разрастания на телах позвонков с другой ( спондилофитов / остеофитов ). Развивается также артроз суставов малых позвонков (спондилоартроз ).Эта комбинация приводит к сужению позвоночного канала в форме песочных часов.
Стеноз может принимать различные формы. Иногда относительно неповрежденный межпозвоночный диск смещается в пространстве между позвонком и «сползает» в сторону. Это закупоривает позвоночный канал с одной стороны, вызывая более серьезные жалобы.
Стеноз часто прогрессирует, и скорость его развития варьируется. Однако через несколько лет состояние перестает ухудшаться. Неврологические сбои случаются редко.
В крайних случаях пострадавший не может пройти более 100 метров. В таких случаях требуется дополнительная диагностика и специальная терапия.
Параллельно можно использовать весь спектр доступных болеутоляющих средств. Это часто необходимо, прежде всего, для того, чтобы сделать возможным целенаправленное обучение. Лечение в первую очередь сосредоточено на физических мероприятиях , таких как расслабляющие упражнения, электротерапия и тренировочная терапия , но не на использовании обезболивающих.Однако это лечение не всегда эффективно в зависимости от клинической картины.
Немедленное облегчение, особенно у пожилых пациентов, возможно с помощью снятия или стабилизации опор для торса / тканевых корсетов . Это может облегчить состояние межпозвоночных дисков.
Тем не менее в некоторых случаях операция требуется. Хирургическая декомпрессия позволяет снова расширить позвоночный канал. В менее тяжелых случаях эффективна установка межостистого спейсера между отростками позвоночника для расширения позвоночного канала и каналов выхода нервов.
Укрепление кора, стабилизация мускулатуры спины особенно важно при дегенеративных изменениях позвоночника (признаки износа). Это может улучшить стабильность и безопасность, которые были утеряны, облегчить боль и снова дать возможность ходить на большие расстояния.
Укрепление мускулатуры спины и стабилизация позвоночника
- Обувь kybun имеет мягкую эластичную подошву, которая не ограничивает движения стопы, но обеспечивает свободу движения во всех направлениях.Ходьба по мягкой, эластичной поверхности и связанная с этим нестабильность обуви кибун тренирует мускулатуру и выпрямляет тело. (То же самое относится и к коврику кибун с мягким, упругим ковриком)
- Укрепляется ядро, стабилизирующее мускулатуру позвоночника, которое, в свою очередь, служит для растяжения позвоночника. Это снимает напряжение и одновременно стабилизирует спину. Вы снова можете ходить в более вертикальном положении и дольше.
- Активизируя ядро, стабилизируя мускулатуру спины, также стимулируется глубокое кровообращение, что способствует заживлению травм.
Более вертикальная осанка и предотвращение износа
- Сидение в течение длительного времени, особенно с плохой осанкой, вызывает одностороннюю нагрузку на мышцы и позвоночник. Недостаточно используемые мышцы со временем ослабевают и укорачиваются. С другой стороны, мышцы при чрезмерном одностороннем напряжении реагируют напряжением. Это приводит к болям в шее, бедрах и спине и, как следствие, к дальнейшему неправильному положению. Этот порочный круг может впоследствии привести к износу позвоночника.
- Стоя на мягком, эластичном, упругом коврике кибуна или ходьба в обуви кибун расслабляет, растягивает и тренирует мышцы, а также помогает телу принять естественное вертикальное положение.Это снимает напряжение и дисбаланс. Мышцы стоя и позы целенаправленно укрепляются. Боль в спине можно уменьшить, переключаясь между напряжением и расслаблением мышц.
- Более вертикальное положение создает нагрузку на межпозвоночные диски с правильным осевым выравниванием, поэтому они остаются здоровыми.
Специфические начальные реакции с дегенеративными изменениями позвоночника (признаки износа):
Если вы еще не привыкли к коврику для обуви кибун / коврику кибун и также долгое время страдали от боли в спине, ваша знакомая боль может сначала несколько усилиться.При правильном использовании коврика для обуви кибун / коврика кибун эта боль должна быть облегчена, как только мускулатура спины станет сильнее благодаря тренировкам кибун.
Помните «Советы по применению» ниже и обратитесь за советом к своему дилеру kybun, если вы не уверены или у вас есть дополнительные вопросы, связанные с использованием наших продуктов.
Щелкните здесь, чтобы ознакомиться с общими первоначальными реакциями, которые испытывают новички в коврике кибун и новичках в обуви кибун: Первоначальные реакции
Для получения информации о специальных упражнениях в обуви кибун или базовых упражнениях на коврике кибун нажмите здесь: упражнения кибун
Если вы чувствуете боль в спине обувь кибун или коврик кибун, или если ваша привычная боль усиливается, это может иметь несколько причин (например,грамм. незнакомая, более прямая поза тела, напряженные мышцы, непривычные движения для спины).
Мы советуем вам выполнять упражнения кибун регулярно, время от времени. Они расслабляют мышцы и выпрямляют тело. Снимается напряжение в спине и особенно в межпозвонковых дисках. В результате боль в спине должна уменьшиться всего через несколько часов или дней.
Выберите упражнения кибуна, которые подходят именно вам! Некоторые клиенты предпочитают более легкие движения, в то время как другие находят полезными более интенсивные упражнения; это очень индивидуально.
Выберите обувь kybun с эффектом отскока на меньше. Обеспечивает большую устойчивость средней части стопы. Попросите вашего дилера kybun показать вам различные модели.
Если вы чувствуете себя нестабильно в обуви кибун или ищете дополнительное тренировочное устройство для использования дома, коврик кибун – идеальная альтернатива. Укрепить мускулатуру стопы, голени и спины можно в домашних условиях на мягком эластичном пружинящем коврике. Вы можете держаться за неподвижный объект, если чувствуете себя нестабильным.Коврик кибун также доступен различной толщины (чем толще, тем интенсивнее тренировка). Обратитесь за советом к местному дилеру кибунов.
Если вы сильно устали, несмотря на упражнения кибун, или если вы чувствуете боль, или в случае бокового / медиального перекатывания голеностопного сустава на подошву кибун, мы советуем вам взять короткую обувь кибун / коврик для разрыва кибуна пока симптомы не исчезнут.
Обязательно сохраняйте вертикальное положение , избегайте чрезмерно длинных шагов и держите взгляд вперед (не смотрите в пол).Вы должны ходить прямо на подошве обуви kybun и исправить любой боковой / медиальный перекат голеностопного сустава !
Если боль продолжается или появляется чувство онемения, обратитесь к своему дилеру kybun и попросите его совета.
После 18 полных марафонов и нескольких полутонов мне недавно пришлось бросить бег из-за болей в пояснице и ногах. Медицинский диагноз: стеноз позвоночного канала. Но я не переставал двигаться. Благодаря сочетанию обуви кибун и пилатеса я могу совершать длительные пешие походы и походы по прекрасной финской природе.
С начала января 2015 года я (77 лет) не могла пройти более 50 метров из-за онемения и боли в обеих ногах. Мне поставили диагноз «Центральный стеноз» поясничного отдела позвоночника. Несколько врачей сказали мне, что мне нужно будет сделать операцию на позвоночнике. Моя жена Ставроула (72 года) имела похожую проблему год назад. Она не могла пройти более 30 метров из-за боли в левой ноге. Диагноз: «Боковой стеноз». Она преодолела свою проблему после интенсивной физиотерапии, иглоукалывания, упражнений и прогрессивной ходьбы в обуви кибун после того, как ее рекомендовал ее физиотерапевт.После всего лечения она прошла 2 км без отдыха, поэтому она предложила мне сначала попробовать такой же подход. После 4 месяцев терапии я смог пройти около 1 км. Я не решалась покупать кроссовки kybun, даже если они мне очень нравились, потому что попробовала их в течение одного дня. Моя жена уговаривала меня купить их, потому что, по ее словам, это не обычная обувь, а ценное оборудование. Я колебался из-за стоимости, которая составляла почти половину моей пенсии. Спустя два месяца после ношения этих чудесных туфель я очень доволен своим решением купить их.Я хожу с женой каждый день по 75 минут в быстром темпе. Мы соревнуемся друг с другом в том, кто финиширует первым. Наша цель – проходить 10 км в день в обуви кибун за пару лет, когда мы будем отмечать 50-летие свадьбы.
Наверх
Лечение остеохондроза позвоночника в Киеве, Черкассах и Кропивницком
Остеохондроз позвоночника – постепенное разрушение хрящевого слоя между позвонками, вызывающее нарушение иннервации и кровоснабжения позвоночника и спинного мозга.
В здоровом состоянии пространство между позвонками заполнено эластичными дисками, выполняющими амортизационную функцию. Но гиподинамия, постоянное вынужденное сидение, несбалансированное питание или травмы приводят к уплотнению, истиранию или другому разрушению фиброзного кольца. Из-за износа диска позвонок «сжимается», смещается относительно других участков позвоночника, защемляя сосуды и нервы.
Невропатологи выделяют несколько видов остеохондроза:
- Остеохондроз шейных позвонков.Чаще всего диагностируется у офисных работников. Распространенность заболевания объясняется еще и тем, что диски между шейными позвонками самые тонкие и хрупкие. Искривление позвоночника сдавливает сосуды, питающие мозг, вызывая расстройства нервной системы;
- Остеохондроз грудного отдела. Он встречается реже, но его особенно сложно диагностировать. Признаки повреждений напоминают заболевания сердечно-сосудистой системы. Появляются давящие боли в груди, нарушается работа сердца, а также легких, желудочно-кишечного тракта;
- Остеохондроз позвоночника.Провоцирует острую боль, распространяющуюся на поясницу, низ живота, ягодицы и бедра. Ухудшается кровоснабжение нижних конечностей, что приводит к их ослаблению, нарушению подвижности и пониженной чувствительности.
В сложных случаях диагностируется мультисегментарный остеохондроз, поражающий сразу несколько отделов позвоночника.
Причины и симптомы
Невропатологи выделяют несколько причин развития остеохондроза. В группу риска входят люди всех возрастов, ведущие малоподвижный образ жизни, злоупотребляющие алкоголем и сигаретами.Несбалансированное питание, когда организм не получает достаточного количества микро- и макроэлементов, также вызывает дегенеративные нарушения опорно-двигательного аппарата.
Другие причины следующие:
- механические травмы позвоночника;
- нарушение обмена веществ;
- лишний вес;
- повышенная нагрузка на позвоночник (физическая нагрузка, интенсивные занятия спортом, беременность).
Признаки патологии зависят от локализации проблемы. Но к наиболее частым симптомам можно отнести следующие:
- боли в спине простреливающие до верхних или нижних конечностей, груди, ребер;
- нарушения в работе дыхательной, сердечно-сосудистой систем, желудочно-кишечного тракта;
- головокружение, головные боли и плохая память и внимание;
- снижение слуха и зрения;
- Онемение пальцев рук и ног.
Чем тяжелее поражение тканей при остеохондрозе, тем сильнее выражены симптомы заболевания.
Процедура лечения
В задачи невролога входит определение стадии заболевания, оценка степени дегенеративного процесса и выбор эффективного плана лечения для пациента. Сначала проводится диагностика, предполагающая осмотр пациента, после чего его направляют на анализы крови и дополнительное обследование.
Затем составляется план лечения.Фармакологическая терапия включает обезболивающие, противовоспалительные и общеукрепляющие препараты, также назначаются хондропротекторы. В период выздоровления пациенту противопоказаны высокие физические нагрузки. Также невролог может направить на сеансы мануальной терапии или на курс физиотерапии.
Подробнее о лечении остеохондроза Вы можете узнать в медицинском центре «ДокторПРО» в Киеве, Черкассах и Кропивницком.
.

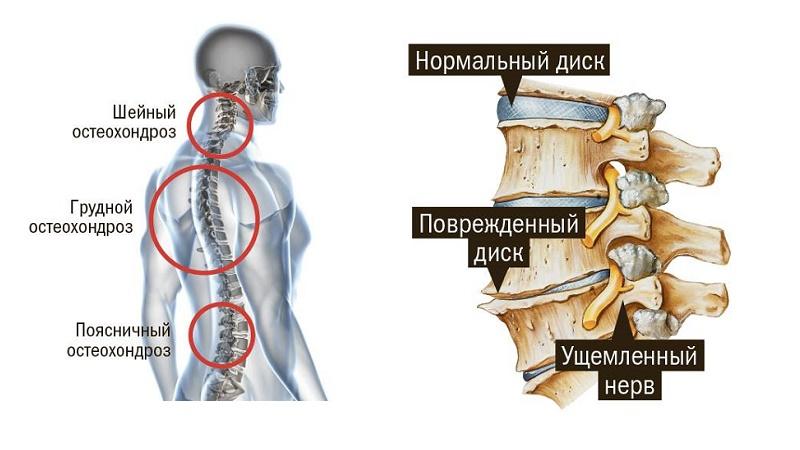 Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.
Обследование включает выявление болезненных участков, проверку рефлексов и мышечной силы.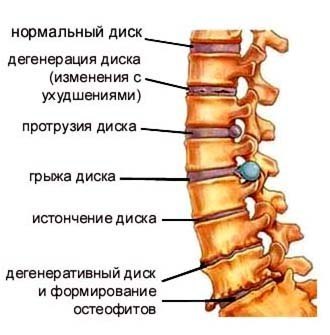

























 Колено со стороны чашечки
Колено со стороны чашечки







 Растирающие приемы имеют глубокое воздействие на массажируемые материи. Влияние растиранием осуществляется на кожу, подкожно-жировую клетчатку. Растирающие приемы способствуют расслаблению, снятию напряжения, нормализации кровотока в тканях. Воздействие массажа помогают разогреть кожные покровы и клетчатку, сокращают проявления отечности и воспалительного процесса, помогают возвращать эластичность тканей.
Растирающие приемы имеют глубокое воздействие на массажируемые материи. Влияние растиранием осуществляется на кожу, подкожно-жировую клетчатку. Растирающие приемы способствуют расслаблению, снятию напряжения, нормализации кровотока в тканях. Воздействие массажа помогают разогреть кожные покровы и клетчатку, сокращают проявления отечности и воспалительного процесса, помогают возвращать эластичность тканей. Еще одна техника – защипывание кожи. Захватите небольшой кусочек кожи возе коленного сустава и приступайте к смещению ее вверх и вниз. Завершается массирование коленного сустава поглаживающими действиями по нему.
Еще одна техника – защипывание кожи. Захватите небольшой кусочек кожи возе коленного сустава и приступайте к смещению ее вверх и вниз. Завершается массирование коленного сустава поглаживающими действиями по нему. Далее необходимо провести выжимание и потряхивание коленного сустава.
Далее необходимо провести выжимание и потряхивание коленного сустава.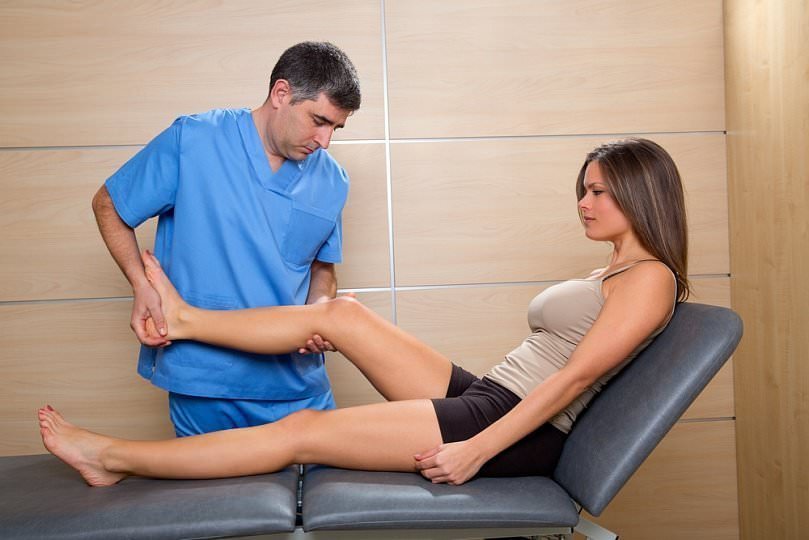



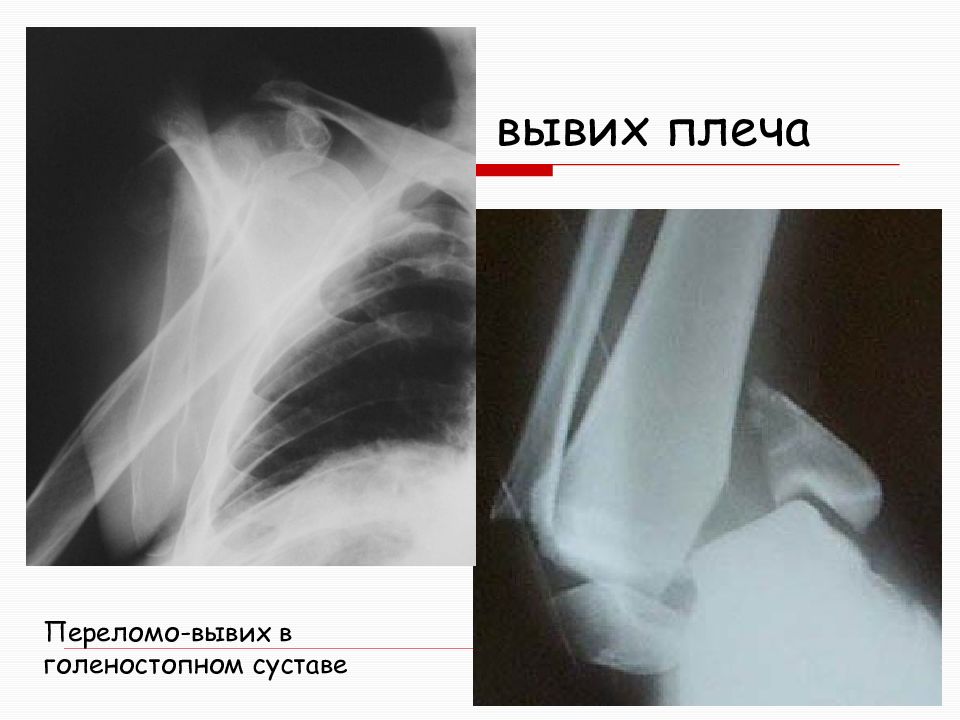
 К ним относятся надостная, подостная, малая круглая и подлопаточная мышцы, которые образуют вращательную манжету.
К ним относятся надостная, подостная, малая круглая и подлопаточная мышцы, которые образуют вращательную манжету.
 При этом также происходит отрыв губы, но только не в переднем отделе, а в заднем.
При этом также происходит отрыв губы, но только не в переднем отделе, а в заднем.  Кроме того, суставная впадина лопатки у некоторых людей может быть слишком наклонена вперед (передняя инклинация), или назад (задняя инклинация), что будет способствовать вывихам вперед или назад соответственно. Бывает и гипоплазия суставной впадины (несформировавшаяся нижняя часть суставной впадины). Кроме того, вывихам могут способствовать и несколько других редких анатомических особенностей.
Кроме того, суставная впадина лопатки у некоторых людей может быть слишком наклонена вперед (передняя инклинация), или назад (задняя инклинация), что будет способствовать вывихам вперед или назад соответственно. Бывает и гипоплазия суставной впадины (несформировавшаяся нижняя часть суставной впадины). Кроме того, вывихам могут способствовать и несколько других редких анатомических особенностей. При повторных вывихах боли значительно меньше либо ее вообще может не быть. Это обусловлено тем, что мягкотканые структуры, стабилизирующие сустав, были повреждены в ходе предыдущих вывихов.
При повторных вывихах боли значительно меньше либо ее вообще может не быть. Это обусловлено тем, что мягкотканые структуры, стабилизирующие сустав, были повреждены в ходе предыдущих вывихов.
 Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.).
Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.). Теперь четко видно, что вывих передний. Головка плечевой кости (рыжая стрелка) сместилась относительно суставной впадины лопатки (синяя стрелка) кпереди и располагается под ключицей (зеленая стрелка).
Теперь четко видно, что вывих передний. Головка плечевой кости (рыжая стрелка) сместилась относительно суставной впадины лопатки (синяя стрелка) кпереди и располагается под ключицей (зеленая стрелка).  Однако увидеть такой перелом можно в том случае, если хирург знает о такой патологии и специально обращает на нее внимание. Гораздо более яркая картина такого перелома видна на уже упомянутых нами рентгенограммах в осевой проекции.
Однако увидеть такой перелом можно в том случае, если хирург знает о такой патологии и специально обращает на нее внимание. Гораздо более яркая картина такого перелома видна на уже упомянутых нами рентгенограммах в осевой проекции.  Виден перелом нижне-переднего края суставной впадины лопатки.
Виден перелом нижне-переднего края суставной впадины лопатки.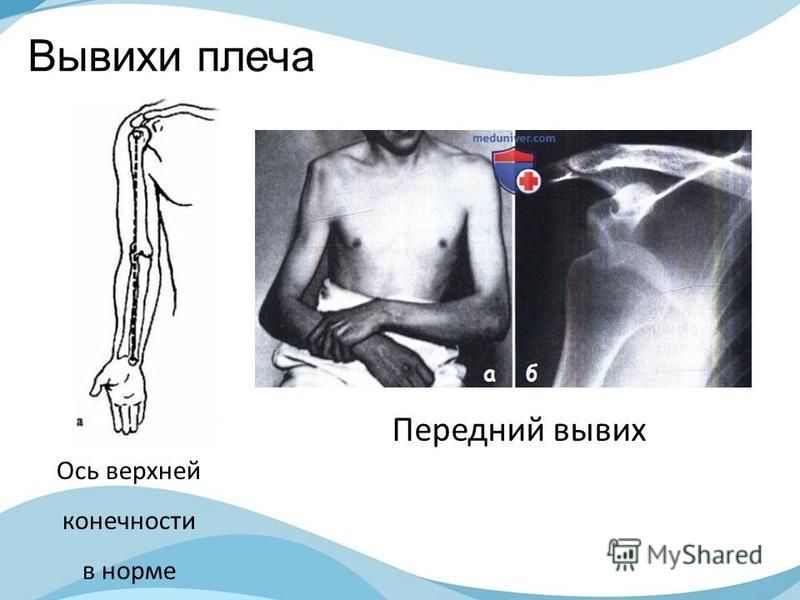 SLAP повреждения означают разрывы губы, т.е. происходит не отрыв губы целиком, а ее разрыв на две части (как правило), при этом внешняя часть остается прикрепленной к кости. Чаще SLAP повреждения возникают в верхней части суставной губы, там, где к надсуставному бугорку прикрепляется сухожилие длинной головки двуглавой мышцы плеча. При этом разрыв губы при SLAP повреждении может затрагивать и само сухожилие длинной головки двуглавой мышцы плеча.
SLAP повреждения означают разрывы губы, т.е. происходит не отрыв губы целиком, а ее разрыв на две части (как правило), при этом внешняя часть остается прикрепленной к кости. Чаще SLAP повреждения возникают в верхней части суставной губы, там, где к надсуставному бугорку прикрепляется сухожилие длинной головки двуглавой мышцы плеча. При этом разрыв губы при SLAP повреждении может затрагивать и само сухожилие длинной головки двуглавой мышцы плеча.  Эти повреждения тоже встречаются редко, но ваш врач должен знать о них – как известно, найти можно только ту проблему, о существовании которой ты знаешь.
Эти повреждения тоже встречаются редко, но ваш врач должен знать о них – как известно, найти можно только ту проблему, о существовании которой ты знаешь.  После диагностики врач производит попытку закрытого, т.е. безоперационного вправления вывиха. Для этого применяются специальные приемы, которые показаны на иллюстрациях ниже. На самом деле способов закрытого вправления гораздо больше, и мы показываем вам только самые распространенные. Перед вправлением вывиха проводят обезболивание – как правило в сустав вводят раствор новокаина.
После диагностики врач производит попытку закрытого, т.е. безоперационного вправления вывиха. Для этого применяются специальные приемы, которые показаны на иллюстрациях ниже. На самом деле способов закрытого вправления гораздо больше, и мы показываем вам только самые распространенные. Перед вправлением вывиха проводят обезболивание – как правило в сустав вводят раствор новокаина.  Кроме того, уже упоминавшийся импрессионный перелом Хилл-Сакса может возникнуть и при вправлении.
Кроме того, уже упоминавшийся импрессионный перелом Хилл-Сакса может возникнуть и при вправлении.

 Быстрое утомление — признак заболевания.
Быстрое утомление — признак заболевания. Отклонение кисти и пальцев в сторону появляется на развернутой стадии болезни.
Отклонение кисти и пальцев в сторону появляется на развернутой стадии болезни. В курс лечения врач может включить и специальные мази.
В курс лечения врач может включить и специальные мази. Заболевание может поразить конечности и человек будет ощущать их онемение.
Заболевание может поразить конечности и человек будет ощущать их онемение.































 Загрузка…
Загрузка…

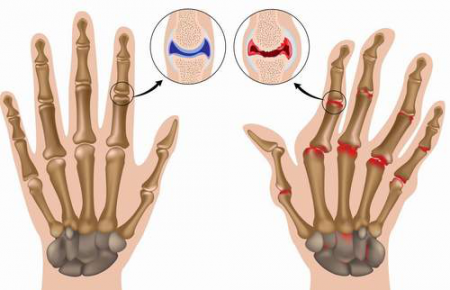

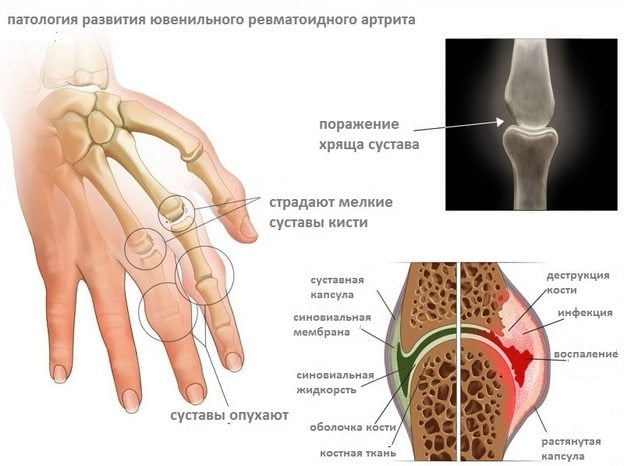

 Использование всех доступных способов лечения ревматоидного полиартрита позволяет остановить его прогресс, снизить осложнения, а затем подавить основные проявления полиартрита. Исход ревматического полиартрита зависит в основном от:
Использование всех доступных способов лечения ревматоидного полиартрита позволяет остановить его прогресс, снизить осложнения, а затем подавить основные проявления полиартрита. Исход ревматического полиартрита зависит в основном от:







 Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона…
Я устал повторять! Если начали болеть суставы рук и ног, немедленно уберите из рациона… 
 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 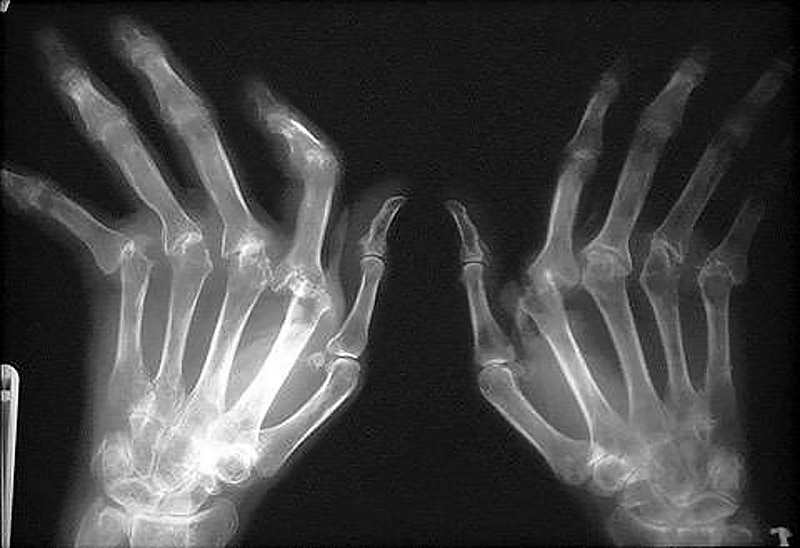 Деформация суставов при артрите
Деформация суставов при артрите
 Немедикаментозное лечение включает соблюдение диеты. Ослабленный организм нуждается в полиненасыщенных жирных кислотах, которые в достаточном количестве присутствуют в жирной морской рыбе и растительных маслах. Ограничивается употребление жареных и маринованных блюд с большим содержанием соли и приправ.
Немедикаментозное лечение включает соблюдение диеты. Ослабленный организм нуждается в полиненасыщенных жирных кислотах, которые в достаточном количестве присутствуют в жирной морской рыбе и растительных маслах. Ограничивается употребление жареных и маринованных блюд с большим содержанием соли и приправ. Лекарственный электрофорез
Лекарственный электрофорез Didactic board, anatomy, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, lateral view
Didactic board, anatomy, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, lateral view Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view
Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view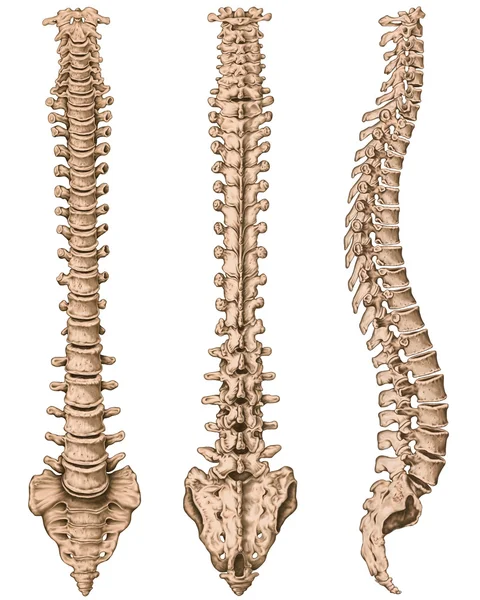 Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view
Anatomy of human bony system, human skeletal system, the skeleton, spine, columna vertebralis, vertebral column, vertebral bones, trunk wall, anatomical body, anterior, posterior and lateral view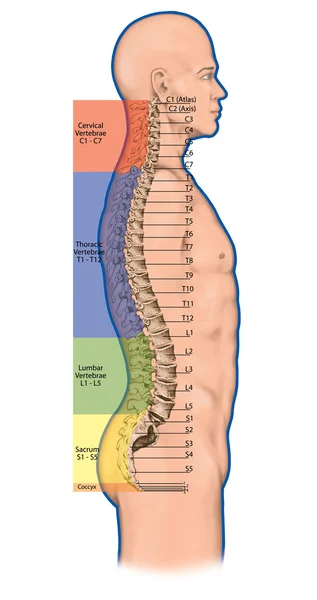 Didactic board,anatomy of human bony system, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, anatomical body, lateral view
Didactic board,anatomy of human bony system, human skeletal system, the skeleton, spine, the bony spinal column, columna vertebralis, vertebral column, vertebral bones, anatomical body, lateral view
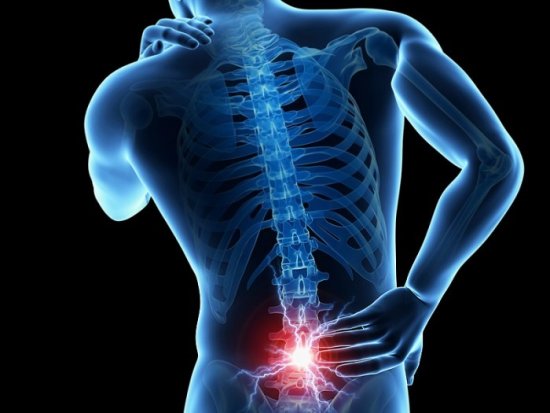











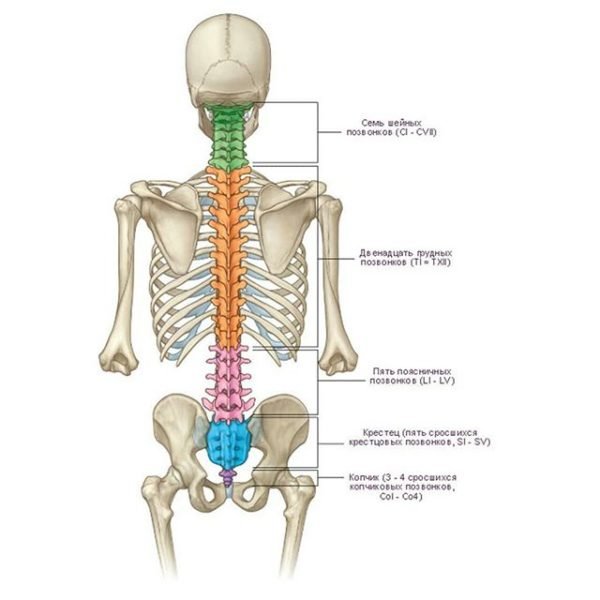
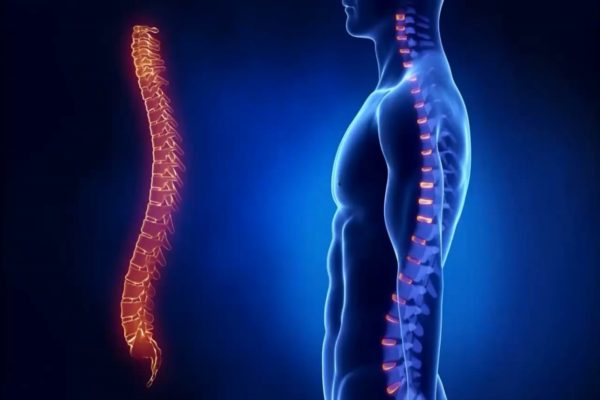
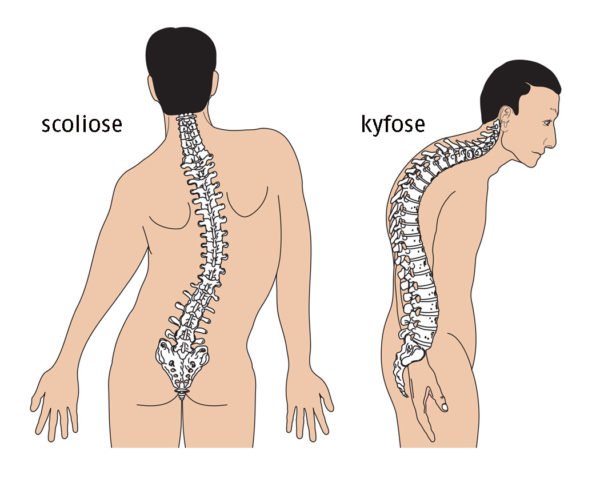

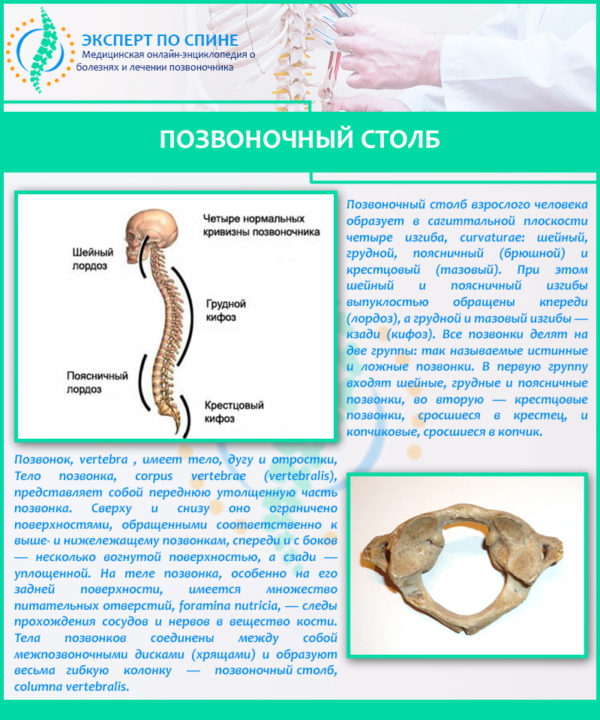
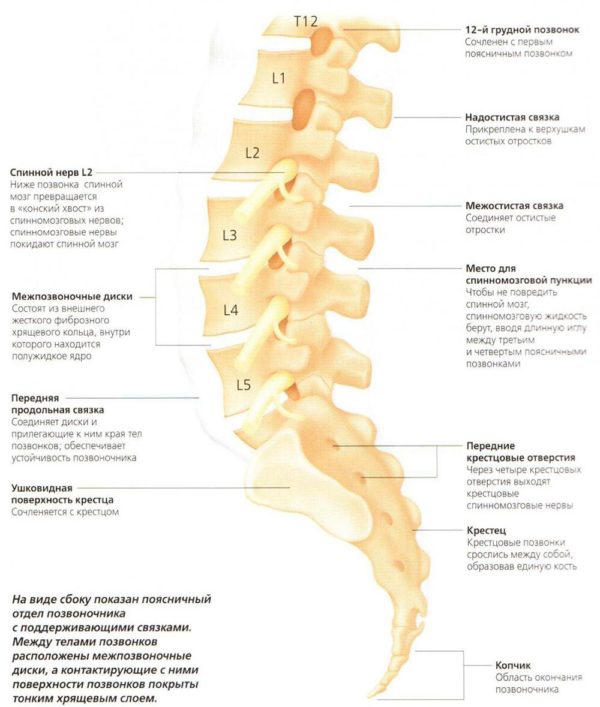
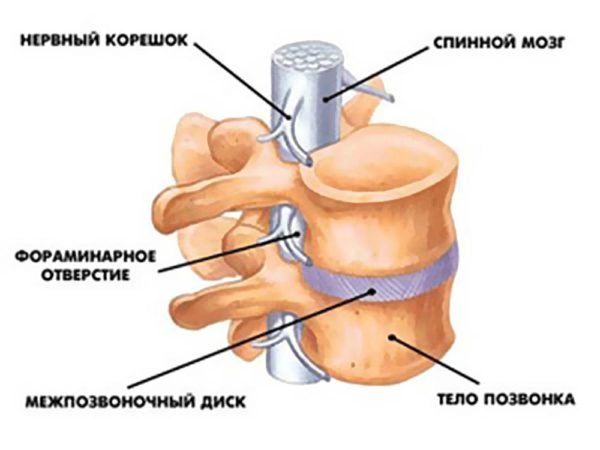
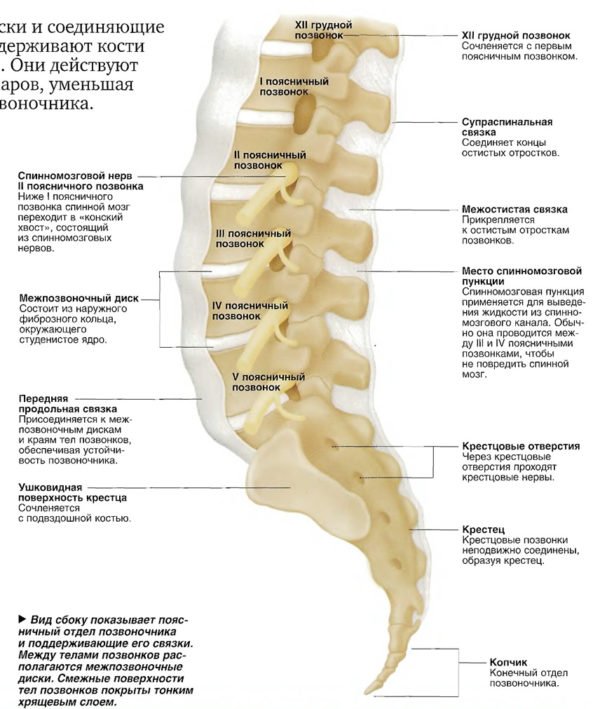
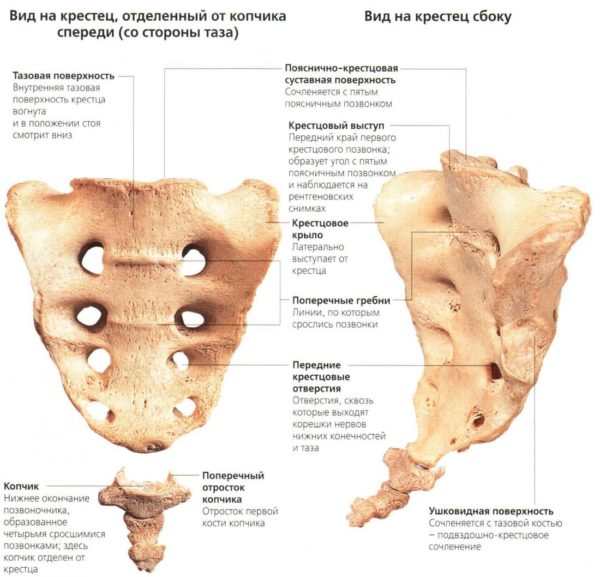
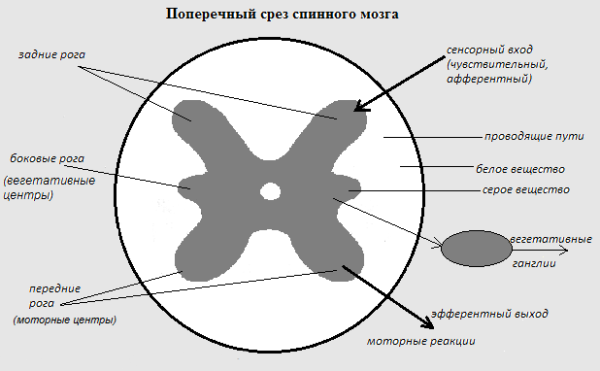
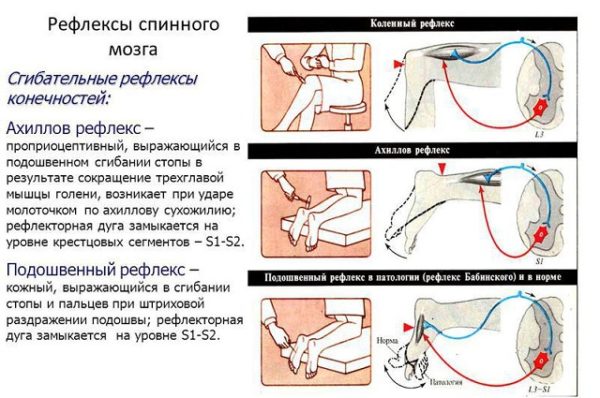
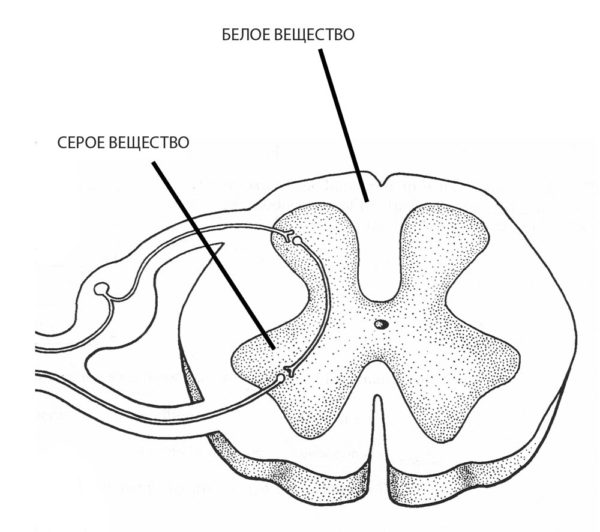
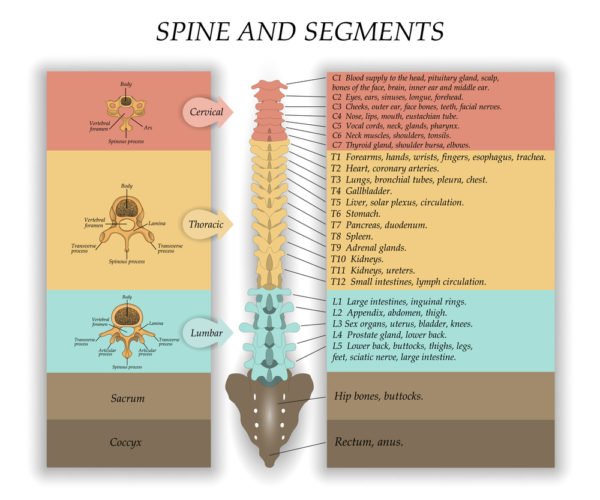
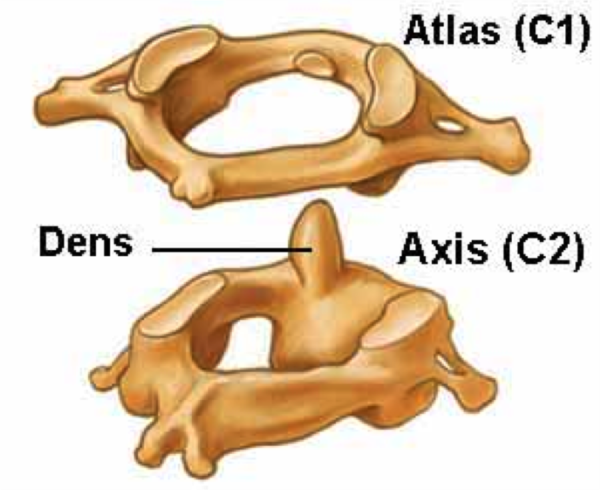




 Хотя на сайте производителя есть более подробное описание действия бальзама
Хотя на сайте производителя есть более подробное описание действия бальзама 


















 Резкая, почти невыносимая боль в нижней части спины – ощущение, с которым многие знакомы не понаслышке. Очень часто причиной её появления является защемление нерва в поясничном отделе позвоночника. Помимо сильных болевых ощущений, может быть нарушена работа самого нерва, а вместе с ним органов и тканей, связанных с ним. Без лечения защемлённая нервная ткань воспаляется, частично атрофируется. Больное место отекает, усиливается боль, возникает радикулит (воспаление ущемлённого нерва).
Резкая, почти невыносимая боль в нижней части спины – ощущение, с которым многие знакомы не понаслышке. Очень часто причиной её появления является защемление нерва в поясничном отделе позвоночника. Помимо сильных болевых ощущений, может быть нарушена работа самого нерва, а вместе с ним органов и тканей, связанных с ним. Без лечения защемлённая нервная ткань воспаляется, частично атрофируется. Больное место отекает, усиливается боль, возникает радикулит (воспаление ущемлённого нерва).
 Прежде всего, следует помнить, что во время острого приступа боли, не стоит разогревать спину. Дело в том, что в проблемном месте возникает отёк, а повышение температуры увеличивает приток крови к этому месту. В результате отёк усиливается и увеличивает давление на нервную ткань. При прогревании поясницы, боль временно может утихнуть, но спустя некоторое время вернётся снова, с ещё большей силой.
Прежде всего, следует помнить, что во время острого приступа боли, не стоит разогревать спину. Дело в том, что в проблемном месте возникает отёк, а повышение температуры увеличивает приток крови к этому месту. В результате отёк усиливается и увеличивает давление на нервную ткань. При прогревании поясницы, боль временно может утихнуть, но спустя некоторое время вернётся снова, с ещё большей силой. Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.
Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.