Узи костей и суставов – что показывает исследование коленного, тазобедренного, плечевого, голеностопного, локтевого и лучезапястного сустава
УЗИ костей | Компетентно о здоровье на iLive
Исследование костной структуры с помощью ультразвукового метода (УЗИ) невозможно. Однако, ультразвуковой метод может использоваться для оценки поверхности кости и кортикального слоя. Прицельное исследование костной поверхности проводится при ревматоидном артрите, травме, различных инфекциях. Краевые эрозии и синовиальные изъязвления наилучшим образом выявляются при ультразвуковом исследовании.
Методика проведения УЗИ костей.
Продольное и поперечное сканирование следует проводить перпендикулярно поверхности кости. Режим тканевой гармоники помогает более четкой визуализации контуров костных структур, выявлению костных фрагментов, выступов и впадин. Режим панорамного сканирования позволяет получить отображение костных структур на большом протяжении. Данные изображения легче интерпретировать клиницистам, можно получать сопоставимые с МРТ срезы и, кроме того, имеется возможность одновременной оценки мышц и сухожилий.
Эхокартина кости в норме.
Костные структуры отражают ультразвуковой луч, поэтому получает отображение только поверхность кости, которая выглядит как яркая гиперэхогенная линия. Визуализация периоста возможна лишь при его патологических изменениях.
Патология кости и периоста.
Переломы. Небольшие переломы или трещины также могут быть выявлены при ультразвуковом исследовании. Зона перелома выглядит как прерывистость контуров костной поверхности. При УЗ-ангиографии в зоне образующейся костной ткани видна гиперваскуляризация. С помощью ультразвука можно вести мониторинг консолидации переломов. Через 2 недели после перелома образуется грануляционная ткань с обильной сосудистой реакцией. Затем на этом месте образуется фиброзная ткань с гиперэхогенными участками. Размеры гиперэхогенной зоны постепенно увеличиваются, усиливается акустическая тень. Отсутствие гиперваскуляризации в зоне перелома, гипоэхогенная ткань в зоне перелома, жидкость – признаки плохого срастания перелома. Это может привести к образованию ложного сустава.
Дегенеративные изменения. Дегенеративные изменения характеризуются изменениями костной ткани. При этом суставная поверхность кости становится неровной, из-за появления на ней краевых костных разрастаний.
Ложные суставы. Образуются после неправильно сросшихся переломов кости. Ложные суставы бедра наблюдаются после остеосинтеза закрытых переломов диафиза бедра, если операция осложнилась нагноением, остемиелитом, если были удалены или секвестрированы костные отломки, в результате чего образовался костный дефект. Они выглядят как прерывистость контура по ходу кости с наличием неровности контуров и дистальной акустической тени.
Эрозии при остеомиелите. При остеомиелите жидкостное содержимое может выявляться в области периоста в виде гипоэхогенной полоски на кортикальной поверхности кости. При хроническом остеомиелите реакция со стороны периоста определяется как утолщение периостальной пластины.
Протезы. Ультразвуковое исследование после протезирования металлическими конструкциями является ведущим в выявлении периартикулярных осложнений в связи с тем, что проведение МРТ у большей части этих пациентов невозможно.
К острым осложнениям после протезирования относят возникновение гематом. Основные осложнения – возникающие в отдаленном периоде протезирования – это инфицирование и расшатывание сустава. При ультразвуковом исследовании специфическим признаком инфицирования считается появление жидкости вокруг искусственного сустава. Другим признаком можно считать растяжение псевдокапсулы сустава.
Опухоли. Рентгенография, КТ, МРТ и сцинтиграфия костей скелета – методики, широко применяющиеся для диагностики и стадирования опухолей костной и хрящевой ткани. Рентгенография применяется для первичного предсказания гистологической формы опухоли (костеобразующая, хрящеобразующая и др.). В свою очередь КТ наиболее часто используется для диагностики опухолей, неопределяемых при рентгенографии. МРТ является методом выбора при стадировании сарком, лимфом и доброкачественных образований, характеризующихся быстрым ростом. При некоторых доброкачественных образованиях, сопровождающихся отеком мягких тканей, таких, например, как остеобластома, остеоидная остеома, хондробластома и эозинофильная гранулома, из-за сложности картины оценка изменений затруднена. Поэтому данные МРТ желательно дополнить ультразвуковым исследованием. Для опухолевого поражения различных структур костно-мышечной системы характерно наличие мягкотканного компонента, который хорошо виден на УЗИ как дополнительное образование “плюс ткань”; определяются также нарушение целостности структуры кости и присутствие большого количества дополнительных опухолевых сосудов.
Остеогенная саркома. Остеогенная саркома является одной из наиболее злокачественных первичных опухолей костей. Частота этой опухоли среди первичных опухолей скелета достигает 85%. Заболеванию чаще подвержены лица детского и молодого возраста. Клинически проявляется болями, которые возрастают по мере роста опухоли. Быстро нарастает и ограничение подвижности в суставе. Преимущественно поражаются метафизарные отделы длинных трубчатых костей (в основном бедренной и болыпеберцовой). Рентгенологически опухоль проявляется наличием “козырька” на границе наружного дефекта кортикального слоя кости и внекостного компонента опухоли в виде остеофита. Симптом “игольчатых спикул” характеризует распространение опухоли за пределы кости. При ультразвуковом исследовании опухоль проявляется локальным утолщением кости с нарушением кортикального слоя и наличием гиперэхогенных включений в центральных отделах опухоли с выраженным дистальным акустическим эффектом. По периферии образования обычно выявляются деформированные опухолевые сосуды.
Хондросаркома. Частота хондросарком среди первичных злокачественных опухолей костей составляет до 16% и занимает по частоте второе место после остеосаркомы. Заболевают чаще в возрасте 40-50 лет. Наиболее частой локализацией являются кости таза, ребра, грудина, лопатка, проксимальный отдел бедренной кости. Клинически проявляется умеренными болями при значительных размерах опухоли. Отличаются медленным ростом. Рентгенологически трудны для диагностики на ранних стадиях, позднее выявляются вследствие обызвествления в центральных отделах опухоли.
При ультразвуковом исследовании определяется как крупное образование с бугристыми контурами, пониженной эхогенности, с микрокальцинатами в центральных отделах и питающими деформированными опухолевыми сосудами. Лечение хондросарком хирургическое.
Фибросаркома. Частота фибросарком составляет до 6%. Возраст больных колеблется от 20 до 40 лет. Почти четверть всех опухолей локализуется в дистальном метафизе бедренной кости, реже – в проксимальном отделе болыпеберцовой кости.
Клинически проявляется малоинтенсивными непостоянными болями. Как правило, опухоль болезненна при пальпации, несмещаема по отношению к кости, бугристая. Рентгенологически характеризуется наличием эксцентрично расположенного очага с нечеткими контурами, отсутствием зоны склероза и известковых отложений. Иногда имеется периостальная реакция. Ультразвуковые характеристики схожи с хондросаркомой.
Вследствие большой протяженности опухоли, для более точной оценки ее локализации и взаимосвязи с подлежащими структурами рекомендуется использовать режим панорамного сканирования.
В отличие от злокачественных у доброкачественных опухолей присутствуют четкие, достаточно ровные контуры, сохранность кортикального слоя кости и организованный характер сосудов. К наиболее типичным доброкачественным опухолям относят остеому, остеоидную остеому, остеобластому, хондрому, хондробластому, хондромиксоидную фиброму, остеобластокластому, десмоидную фиброму и др.
ilive.com.ua
Узи суставов и костей — Все про суставы

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Ювенильный ревматоидный артрит (ЮРА) – одно из наиболее частых и инвалидизирующих ревматических заболеваний у детей [1, 2]. Заболеваемость ювенильным ревматоидным артритом составляет 2-16 случаев на 100 000 детского населения в возрасте до 16 лет. Распространенность ювенильного ревматоидного артрита в разных странах составляет 0,05-0,6%. Распространенность ювенильного ревматоидного артрита у детей до 18 лет на территории Российской Федерации – 62,3 на 100 000, первичная заболеваемость – 16,2 на 100 000. У подростков распространенность ювенильного ревматоидного артрита составляет 116,4 на 100 000 (у детей до 14 лет – 45,8 на 100 000), первичная заболеваемость – 28,3 на 100 000 (у детей до 14 лет – 12,6 на 100 000). Чаще ревматоидным артритом болеют девочки. Смертность составляет 0,5-1%.
Ювенильного ревматоидный артрит – хроническое воспалительное заболевание суставов неизвестной этиологии и сложного патогенеза [3, 4]. Оно характеризуется неуклонно прогрессирующим течением, что приводит к инвалидизации. Среди множества проявлений ювенильного ревматоидного артрита одним из ведущих является суставной синдром, характеризующийся припухлостью, повышением местной кожной температуры над суставом, скованностью и болью в суставе. Патогенез связан с аутоиммунными нарушениями в первую очередь с ревматоидными факторами (антителами к иммуноглобулинам) и иммунокомплексными процессами, которые приводят к развитию синовита, а в ряде случаев и генерализованного васкулита. Деформацию суставов при ревматоидном артрите связывают с образованием и разрастанием в синовиальной оболочке грануляционной ткани, которая постепенно разрушает хрящ и субхондральные отделы костей с возникновением узур (эрозий), развитием склеротических изменений, фиброзного, а затем и костного анкилоза. Характерные подвывихи и контрактуры обусловлены отчасти и изменениями сухожилий, серозных сумок и капсулы сустава (рис.1). Как известно, лучевые методы диагностики представлены рентгенографическим исследованием, магнитно-резонансной томографией (МРТ), компьютерной томографией (КТ) и ультразвуковым исследованием (УЗИ). Рентгенография в большинстве случаев позволяет определить поражение суставов при вовлечении в патологический процесс только костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения. Но, обладая рядом несомненных достоинств, традиционная рентгенография уже не может полностью удовлетворять потребности современной медицины в ранней диагностике заболеваний суставов в первую очередь в оценке воспалительных и дегенеративно-дистрофических изменений сухожильно- связочного аппарата и окружающих мягких тканей. Без всякого сомнения, МРТ является одним из самых эффективных методов исследования мягких тканей, костей и суставов, особенно их внутренних структур. Но высокая стоимость МРТ, трудность ее проведения у детей младшего возраста (в большинстве случаев детям до 3-х лет МР-исследования проводятся под наркозом) и относительно малое число МР-томографов не позволяют считать это обследование методом выбора при диагностике ревматоидного артрита. УЗИ позволяет оценить мягкие ткани сустава, хрящевую ткань и кортикальный слой костной ткани, а также связки, сухожилия, соединительнотканные элементы, жировую клетчатку, сосудисто-нервные пучки. Легкодоступность, быстрота и экономичность исследования позволяют данный метод использовать в диагностике ювенильного ревматоидного артрита на начальном этапе обследования пациента [5].
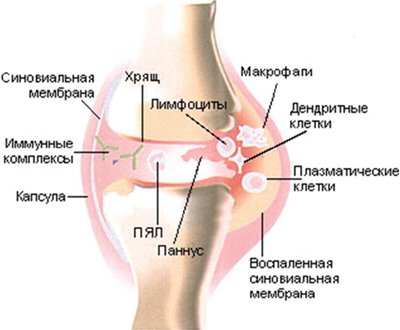
Рис. 1. Схематическое изображение сустава при ювенильном ревматоидном артрите.
Среди поражений суставов в 80% случаев коленный сустав поражается в первую очередь, в 40% – голеностопный сустав, в 20 % – плечевой сустав. На примере коленного сустава, как наиболее часто вовлекающегося в патологический процесс, мы выявили УЗ критерии поражения костной и хрящевой ткани, а также сухожильно-связочного аппарата.
Нами обследовано 25 детей с суставным синдромом в возрасте от 1 года до 16 лет, из них 20 девочек и 5 мальчиков. Всем пациентам проводили рентгенографическое исследование, МРТ и УЗИ суставов. Диагноз был поставлен по клиническим и лабораторным данным.
Ультразвуковое исследование коленных суставов проводилось по разработанной ранее методике, при этом оценивали структуру гиалинового хряща, наличие свободной жидкости в полости сустава, состояние кортикального слоя мыщелков большеберцовой и бедренной костей, а также сосудистую реакцию мягких тканей сустава с помощью методики УЗ-ангиографии.
В ходе проведенных исследований было установлено, что у 30% (8 детей исследуемой группы) рентгенографические исследования коленного сустава (КС) изменения не показали. Однако эхографическая картина того же сустава показала начальные изменения в виде умеренного неравномерного истончения гиалинового хряща и незначительного количества жидкости в области сустава. Кортикальный слой был представлен в виде неровных и размытых контуров, отмечалось утолщение кортикального слоя надколенника, что позволило сделать предположение о начальных проявлениях артрита, которые были позже подтверждены лабораторными исследованиями (рис. 2).
Рис. 2. Эхограммы коленного сустава.
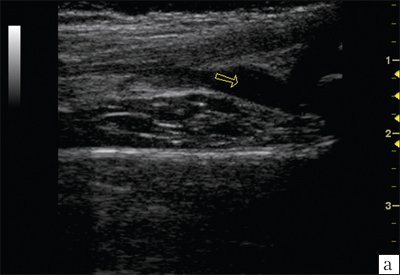
а) Синовит в полости сустава.
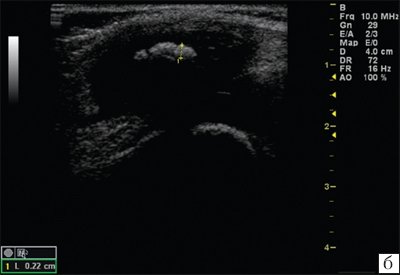
б) При начальных проявлениях ювенильного ревматоидного артрита.
У 70% (17 детей исследуемой группы) при эхографии визуализировалось наличие свободной жидкости в полости коленного сустава и изменения хрящевой и костной ткани. Кортикальный слой костей, образующих сустав, выглядел в виде прерывистой гиперэхогенной линейной структуры с формированием так называемых “эрозивных” участков. Хрящевая ткань имела вид “древообразных разрастаний” (рис. 3). При УЗ-ангиографии отмечалась гиперваскуляризация. Эти дегенеративные изменения хрящевой и костной ткани соответствовали наличию ювенильного ревматоидного артрита II-III стадии развития, что и подтверждалось данными рентгенологического исследования и МРТ.
Рис. 3. Эхограммы коленного сустава при ювенильном ревматоидном артрите II-III стадии.
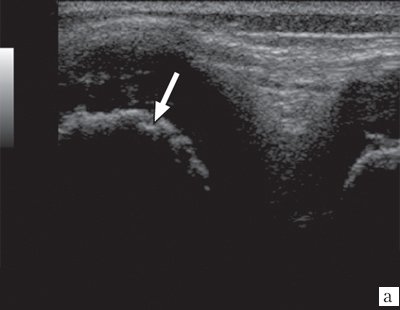
а) Кортикальный слой с формированием “псевдоэрозий”.
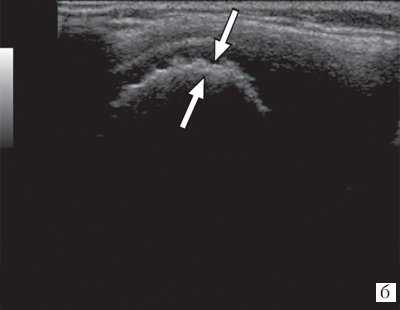
б) “Псевдоутолщение” кортикального слоя.
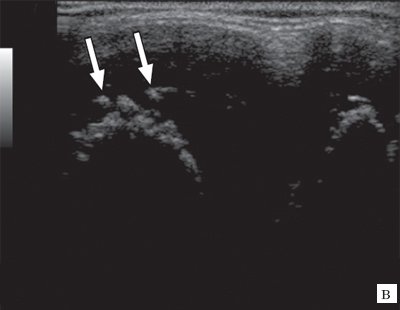
в) Хрящевая ткань в виде “древообразных разрастаний”.
Таким образом, ультразвуковое исследование является высокоинформативным, легкодоступным и экономичным методом исследования, который можно использовать в ранней диагностике ювенильного ревматоидного артрита у детей.
Литература
- Алексеева Е.И. Ювенильный ревматоидный артрит // Педиатрия. М.: Издательская группа “ГЭОТАР-Медиа”. 2005.
- Мерта Дж. Артралгия и артриты // Consiliummedicum. 1999. Т. 1 N5.
- Petty R.E., Southwood T.R., Baum J. et al. Revision of proposed classification criteria for juvenile idiopathic arthritis. J. Rheumatol 2001.
- Алексеева Е.И., Шахбазян И.Е. Принципы патогенетической терапии тяжелых системных вариантов венильного ревматоидного артрита. Аутоиммунные болезни. М.: 2002.
- Алешкевич А.И., Малевич Э.Е. Рентгенологическая и ультразвуковая диагностика дегенеративно-дистрофических поражений коленного сустава. Материалы научно-практической конференции “Новые технологии в медицине: диагностика, лечение, реабилитация”. Минск, 21-22 ноября 2002 г.

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Source: www.medison.ruЧитайте также
sustav.nextpharma.ru
УЗИ костей | Анализы-Узи
При исследовании костей традиционно используют рентгенологические методы, потому что только они способны показать подробную структуру костной ткани и помочь выявить самые разнообразные патологии скелета. Тем не менее, периодически мы можем слышать о возможности проведения УЗИ костей. На первый взгляд, в выполнении этой процедуры нет никакого смысла: зачем ее делать, если ультразвуковые волны просто отражаются от любой твердой поверхности? Но, оказывается, в некоторых случаях УЗИ элементов скелета возможно. Когда же?
Что «видит» УЗИ костей
Да, ультразвук действительно не проникает за пределы кортикальной пластинки кости – ее наружного, самого плотного и твердого слоя. Но это не значит, что УЗИ не может использоваться для оценки состояния поверхности кости. С этой целью оно и применяется в диагностике, хотя, конечно, прибегают к нему нечасто.
На экране поверхность кости выглядит как гиперэхогенное образование ярко-белого цвета. При наличии неровностей, эрозий и других изменений, свидетельствующих об определенных заболеваниях, характер картинки несколько меняется.
Показания к проведению УЗИ
Несмотря на довольно скромные возможности метода, потенциально его можно использовать в довольно большом числе случаев.
Диагностика переломов и трещин
Наличие трещин, осколков и, тем более, расхождения костей достаточно хорошо определяется при УЗИ. Более того, делать выводы о повреждении косвенно можно по изменениям в окружающих место перелома тканях. Наличие воспаления, ушиба, гематомы свидетельствует в пользу возможного нарушения структуры кости.
Диагностика заболеваний костей и суставов
Неровности в костях при подагре, ревматоидном артрите и других коллагенозах, туберкулезная, остеомиелитическая или другая деструкция, неравномерная структура костей при миеломной болезни, разрежение костного вещества при остеопорозе, эрозии, краевые разрастания и синовиальные изъязвления при патологии суставов – все это можно определить посредством УЗИ и использовать для уточнения или постановки диагноза.
Определение срастания переломов
При помощи УЗИ удается отследить процессы срастания переломов, причем, следить за этим процессом можно не только по состоянию костей, но и по изменениям в окружающих тканях. С началом срастания перелома увеличивается васкуляризация тканей, то есть, улучшается их кровоснабжение, что можно видеть по УЗИ. Если подобного не наблюдается, а в зоне перелома скапливается жидкость, это говорит о замедлении срастания костей и повышенном риске образования ложного сустава.
Ложным суставом называют осложнение перелома, при котором обломки костей не срастаются друг с другом; со временем каждый из них «закрывается» плотным кортикальным слоем, а между ними остается прослойка мягких тканей. Соответственно, в этом месте кость остается подвижной, и именно поэтому не сращенный участок перелома называют ложным суставом. УЗИ позволяет без труда и с высокой точностью определить это нарушение.
Как проводится УЗИ костей
Если Вам «повезет» отправиться на это исследование, можете не ждать от него ничего особенного: оно проводится так же, как и другие виды УЗИ. Врач нанесет на Вашу кожу гель и будет водить по ее поверхности датчиком, одновременно глядя на экран, где появится изображение поверхности кости.
Процедура совершенно безболезненна, за исключением тех случаев, когда у больного предполагается свежий перелом, трещина или другое подобное нарушение. Однако в этих случаях боль обусловлена не самой манипуляцией, а особенностями заболевания или травмы. Видя состояние больного, доктор обязательно будет проводить исследование максимально бережно и осторожно.
В зависимости от природы болезни и величины изучаемой области, процедура продлится от 10 до 25 минут. Результаты будут готовы почти сразу после окончания диагностики. Готовиться к УЗИ костей не нужно.
Противопоказания и «побочные эффекты»
Никаких физиологических ограничений к проведению УЗИ костей нет. Исключение составляют лишь те случаи, когда кожа над костью, которую предполагается изучить, повреждена. Тогда к ней нельзя прикладывать датчик из-за риска инфицировать ранки и ссадины и занести туда частицы геля.
Что касается «побочных эффектов», то никаких негативных явлений и последствий от процедуры ждать не нужно: ни когда Вы непосредственно ее проходите, ни в дальнейшем.
Как физическое явление, ультразвук представляет довольно большую ценность, когда речь идет о заболеваниях костей. Например, более интенсивные, чем при диагностике, ультразвуковые волны применяются в лечебных целях, ими воздействуют на области переломов, чтобы ускорить их срастание. И даже ультразвук, используемый с диагностическими целями, полезен в плане получения информации об элементах скелета, которые, казалось бы, не могут быть изучены при его помощи. Поэтому, если Вам порекомендуют УЗИ костей, посетите эту процедуру. Пусть от нее можно получить не так много сведений, но все они будут важны при постановке диагноза и последующем назначении лечения.
Похожие статьи
analizi-uzi.com
Обследование суставов
При обследовании суставов пациенты часто бывают удивлены выбором метода, который рекомендует им врач. Происходит это потому, что сустав — сложная многокомпонентная структура, и «заглянуть внутрь» тут еще труднее, чем при болезнях многих других органов.
Из чего же, из чего же сделаны наши суставы
В формировании «типового» сустава — где бы он ни находился, в голове или в ноге — участвуют различные по составу и функции образования. Во-первых, это как минимум две (бывает и больше) кости. Их соприкасающиеся (суставные) поверхности покрыты хрящом и вместе окружены своего рода «муфтой» — суставной капсулой. Внутри нее кости омываются суставной жидкостью для уменьшения трения.
Во-вторых, это связки — эластичные «фиксаторы» с разных сторон сустава, придающие ему упругость, гибкость и не дающие развалиться. Также к суставу можно отнести мышцы, приводящие его в движение, и сухожилия, которыми эти мышцы прикреплены к разным частям сустава. (Анатомически это отнесение не совсем точно, но для обследования имеет смысл, поскольку повреждения сухожилий часто приводят к боли именно в суставе.)
Читайте также:
Болезни плечевого сустава
Грамотный читатель скажет: ну и что тут сложного? Мы знаем, что костная ткань лучше всего визуализируется рентгеновскими методиками — «классическим» рентгеном и КТ, а для мягких и жидких тканей (т. е. сумок, связок, сухожилий, хрящей и суставной жидкости) есть УЗИ и МРТ. В сущности, это верно, но есть нюансы.
Суставы и рентген

Действительно, рентгенография незаменима, когда проблема именно с костью. На снимках врач видит надсуставные переломы, формирование костных выростов (часто их называют «шипами» — так кость реагирует на чрезмерные длительные нагрузки), метастатическое или туберкулезное повреждение кости. Но существует и другой рентген-метод, о котором знают не все.
Gráphō — писать, skopeo — смотреть. Если рентгенография — это получение снимка (на пленке или на диске), то рентгеноскопия — получение изображения на экране. Сперва больной сустав осматривают в обычном, спокойном состоянии, а затем дают ему нагрузку. (Для этого у врачей-рентгенологов есть набор специальных грузов, которые нужно брать в руку, резинок, которые требуется оттягивать ногой, и других приспособлений.)
Врач, буквально глядя «сквозь» пациента, видит, как ведет себя работающий сустав. Причем в этом случае он может оценить работу именно связок и сухожилий. Сами они не видны на рентгене, но их состояние понятно по изменению ширины и формы суставной полости, направлению смещения костей и пр.
Суставы и УЗИ

Повреждения связок, сухожилий, травмы мышц, воспалительные и дегенеративные заболевания хряща в целом встречаются чаще, чем патологии костей, поэтому обычно диагностику суставов начинают с УЗИ. Методика позволяет оценить объем и «мутность» суставной жидкости (признаки воспаления), выявить разрывы и даже ушибы мышц, надрывы мышц, сухожилий и менисков.
Однако нужно иметь в виду существование хитро расположенных связок, которые со всех сторон прикрыты костями. Это, например, внутрисуставные связки коленного сустава — передние крестообразные (ПКС). Кости не пропускают ультразвук, поэтому обследование ПКС приходится проводить с помощью куда более дорогой МРТ.
Особые случаи

Так или иначе, иногда без дорогих высокотехнологичных методик не обойтись. Скажем, в случае сложного внутрисуставного перелома (когда ломается часть кости внутри суставной капсулы) пациента направят на КТ, чтобы выявить возможные отломки в самой полости сустава. Причем сделают это безотлагательно, поскольку острые костные «щепки» могут серьезно повредить внутренние структуры сустава.
МРТ, кроме уже упомянутой диагностики повреждений ПКС, используют для еще более интересных вещей. Например, этот метод дает возможность оценить обмен веществ в хрящевой ткани — т. е. насколько хорошо всасываются и эффективно работают применяемые лекарства.
На грани между лечением и диагностикой стоит артроскопия — инвазивная методика, когда внутрь сустава вводят специальный инструмент. Меняя насадки, можно осмотреть пациента, ввести лекарство, убрать нежизнеспособные ткани и т. д.
Ну и, конечно, значение для любой диагностики имеют время возникновение боли, ее продолжительность, реакция на нагрузку и даже цвет кожи над суставом. Поэтому отвечайте на все вопросы врача и будьте здоровы!
Лидия Куликова
Фото istockphoto.com
apteka.ru
цена в Москве, сделать УЗИ опорно двигательного аппарата в МХЦ
Показания
- Врождённые заболевания – неправильное развитие (дисплазия), синдром Марфана, сопровождающийся крайней суставной подвижностью, врождённые вывихи и подвывихи.
- Травмы – свежие и застарелые, а также их последствия. Метод обнаруживает разрывы мышц, сухожилий, повреждение менисков, суставной сумки. Однако ультразвук не проходит через кости, поэтому обнаружить переломы или внутренние костные повреждения методика не может. В данном случае нужно делать КТ или рентген. Не получится определить повреждения средней части мениска. УЗИ показывает только состояние его передних и задних рогов.
- Боли в суставах, ограничение подвижности, припухлость, УЗИ диагностирует ревматические поражения, отложение солей, воспалительные процессы.
- Трудности во время ходьбы, вызванные суставными проблемами – неполным сгибанием, болью, ограничением движения.
- Щелчки и хруст при движении конечностями, пальцами.
- Воспаление на фоне половых инфекций, гнойных процессов, бруцеллеза и других заболеваний. В этом случае возможно развитие бактериальных артритов. Поражение часто сопровождается высокой температурой и ухудшением общего состояния.
- Припухание суставных тканей, возникшее на фоне ангины или скарлатины. Это могут быть первые признаки ревматизма – заболевания, вызванного нарушением работы иммунной системы.
- Прогрессирующая тугоподвижность, сопровождающаяся болями и метеочувствительностью – признаки ревматоидного полиартрита.
- Возрастные дегенеративные поражения, возникающие у лиц пожилого возраста – утрата подвижности, скованность, деформация тканей.
- Воспаление, возникшее на фоне псориаза, аллергии, сахарного диабета, болезней крови. В этом случае УЗ-диагностика покажет причину воспалительной реакции.
- Изолированный артрит коленного сустава, который может быть признаком болезни Гоффа – воспаления жирового суставного тела (липоартрита). Болезнь часто возникает у спортсменов, танцоров и тех, кто занят тяжёлым физическим трудом.
- Подозрение на наличие внутрисуставных или околосуставных образований (опухолей, кист).
УЗИ входит в предоперационную подготовку больных с суставными патологиями. Обследование позволяет врачу выбрать наилучший метод проведения операции.
Результаты ультразвукового обследования
Глядя на изображение, появляющееся на мониторе, врач-УЗИст оценивает состояние нервов, сухожилий, хрящей. При различных патологиях диагностируются сухожильные надрывы, разрывы тканей (полные и неполные).
Измеряется толщина хрящевой ткани, составляющая в разных суставах от 1 до 5 мм. При дегенеративных поражениях хрящевой слой истончается, и его толщина может доходить до полмиллиметра.
Оценивается состояние синовиальной оболочки, выстилающей поверхность суставной сумки. Утолщение наблюдается при ревматизме, инфекционных артритах, подагре. Иногда обнаруживаются опухоли, синовиомы, ганглии и гемангиомы. Могут даже обнаружиться злокачественные новообразования – синовиальные саркомы.
Врач также оценивает наличие выпота жидкости в полости сустава. При присоединении гнойной инфекции внутрисуставная жидкость мутнеет.
Осматривается околосуставная слизистая сумка, воспаление которой наблюдается при бурсите.
Все данные отражаются в заключении, с которым нужно обратиться к ревматологу, травматологу, ортопеду, хирургу, который назначит лечение выявленной патологии.
В ходе лечения часто назначается повторное УЗИ. Бояться этого не стоит, поскольку даже многократное проведение УЗ-диагностики не оказывает отрицательного влияния на организм.
Наши партнеры
openclinics.ru
УЗИ костно-суставной системы. + | Портал радиологов
Возможности комплексной ультразвуковой диагностики репаративного остеогенеза в норме при переломах длинных костей у детей.
Ватолин К.В.¹, Пыков М.И.¹, Выборнов Д.Ю.² , Гуревич А.И.¹ , Синицына Н.В.¹
¹ГОУ ДПО «Российская медицинская академия последипломного образования Минздравсоцразвития России», г. Москва.
²ГОУ ВПО «Российский государственный медицинский университет Минздравсоцразвития России», г. Москва.
Введение
В последние годы отмечается рост детского травматизма в нашей стране. Это связано с увеличением ДТП, с уходом детей в профессиональные и экстремальные виды спорта. Среди разнообразных травматических повреждений опорно-двигательного аппарата у детей одно из лидирующих мест занимают переломы длинных трубчатых костей [12,13].На современном этапе развития детской травматологии и ортопедии основными методами диагностики травматических повреждений опорно-двигательного аппарата являются классические рентгенологические методы исследования, а в ряде случаев PКТ и МРТ. В то же время использование PКТ и МРТ в практической медицине ограничено из–за: высокой стоимости исследований, незначительной их распространенности в клиниках, а также сложности проведения у пациентов детского возраста (т.е. необходимости специальной подготовки) [14,15,21].
В настоящее время рентгенография остается ведущим методом диагностики при переломах длинных трубчатых костей у детей и контроле за их репарацией. На сегодняшний день подробно изучена рентгенологическая картина консолидации переломов длинных трубчатых костей. Однако данный метод недостаточно информативен и не позволяет оценить структуру повреждения мягких тканей, процесс формирования первичной (соединительнотканной) рентгенонегативной мозоли, а самое главное, оценить состояние кровеносного русла в зоне травматического повреждения и васкуляризацию регенерата, от которого зависит проблема прогнозирования нормального течения репаративного остеогенеза у детей [3,8,11,16,18,19,20].
Учитывая, все вышесказанное, мы пришли к выводу, что на сегодняшний день рентгенологический метод исследования необходимо дополнить комплексным ультразвуковым методом исследования. Этот метод широко используют для диагностики травматических повреждений и воспалительных заболеваний костей и суставов, остеохондропатий, а также для оценки объемных образований опорно-двигательного аппарата. Основными достоинствами ультразвуковой диагностики по сравнению с другими лучевыми методами являются ее безопасность, неинвазивность, высокая информативность, широкая доступность, возможность многократного динамического выполнения, а также эта методика не требует специальной подготовки пациента к исследованию опорно-двигательного аппарата. Благодаря появлению новых высокочастотных линейных датчиков (с частотой сканирования 7-17 Мгц) и УЗ допплерографии, УЗ метод позволяет полипозиционно оценить рентгенонегативные и рентгенопозитивные структуры: хрящ, сухожилия, связки, мышцы, синовиальные сумки, сосуды, нервы, подкожно – жировой слой, кожу, надкостницу, структуру регенерата; поверхность кости, кортикальный слой кости, а также кровоснабжение в интересующей нас области. Однако внутреннюю структуру неповрежденной костной ткани (компактное и губчатое вещество кости) оценить при УЗИ не представляется возможным из-за высокого отражения УЗ сигнала от поверхности кости [1,2,5,6,7,11,21,27]. Из отечественных и зарубежных литературных источников мы выяснили, что по данной проблеме имеются единичные публикации, которые проводились преимущественно у взрослых [4,9,22,25,26]. Поэтому данная проблема побудила нас провести это исследование у детей.
Цель исследования
Цель нашего исследования направлена на изучение динамической эхографической картины репаративного процесса при переломах длинных трубчатых костей у детей.
Материалы и методы
Исследования проводились на базе ДГКБ им Н.Ф. Филатова в отделении ультразвуковой диагностики КДЦ на современных ультразвуковых аппаратах Vivid3, Vivid 7 и Logiq P5 (GE HE, США).Наша методика включала в себя проведение комплексного УЗ-исследования: это сканирование в В-режиме для оценки структуры мягких параоссальных тканей, поверхности кости, надкостницы и регенерата, а в режимах УЗ ангиографии: цветовом картировании и спектральной допплерометрии оценивался кровоток в зоне повреждения. Было обследовано 72 пациента (43 мальчика (60%) и 29 девочек (40%)) в возрасте от 2 до 16 лет с переломами длинных трубчатых костей различной локализации, после проведения консервативного лечения (закрытой репозиции и иммобилизации конечности гипсовой лонгетой), а также после хирургического лечения – металлоостеосинтеза: с фиксацией костных отломков металлоконструкциями (спицами, пластинами, винтами, аппаратом Илизарова). УЗД проводилась на разных сроках репаративного процесса (начиная с 1 суток от момента репозиции и заканчивая сроком в 1-3 мес.) в режиме реального времени с использованием широкополосных линейных датчиков с частотой сканирования 5-13.5 Мгц через специально сделанный доступ –«окно» в гипсовой лонгете. После снятия гипса исследование зоны перелома осуществлялось полипозиционно (по всей окружности сегмента конечности). При анализе результатов исследования 72 детей с переломами верхних и нижних конечностей со смещением, все пациенты были распределены по возрасту и локализации перелома (Таблица 1)
Таб. 1. Распределение пациентов с переломами длинных трубчатых костей по возрасту и локализации перелома
Локализация перелома
Возраст детей
Всего
Итого%
2-4 года
5-7 лет
8-10 лет
11-13 лет
14-16 лет
Проксимальный сегмент плечевой кости (метаэпифиз)
1
1
2
2,8%
Диафиз плечевой кости
1
1
1
3
4,2%
Метадиафиз плечевой кости
1
1
2
2,8%
Диафиз костей предплечья
1
2
4
8
7
22
30,5%
Дистальный сегмент костей предплечья (метадиафиз и метаэпифиз)
1
3
7
11
10
32
44,4%
Диафиз бедренной кости
1
1
2
2,8%
Дистальный сегмент бедренной кости (метадиафизарный отдел)
1
1
2
2,8%
Кости голени: диафиз
1
2
1
4
5,5%
Кости голени: метадиафизарный отдел
1
1
1
3
4,2%
Всего
2
6
15
25
24
72
100%
Итого %
3%
8%
21%
35%
33%
100%
УЗ сравнение мягкотканых, костных структур и гемодинамических показателей кровотока проводили со здоровой конечностью.
Результаты исследований и их обсуждение
Обследование пациентов начиналось в В-режиме: с ультразвуковой оценки структуры мягких параоссальных тканей и поверхности кости здоровой конечности, а затем поврежденной конечности с первоначальным использованием продольного сканирования вдоль длинной оси конечности, а затем с применением по возможности других проекций (поперечных, косых). Далее в процессе исследования использовались методики ЦДК, ЭД и ИД. При ультразвуковом исследовании верхних конечностей пациенты находились в положении сидя, а нижних конечностей в положении лежа.
В норме в В-режиме: при УЗИ неповрежденной конечности мягкие параоссальные ткани хорошо дифференцированы, средней эхогенности, однородные [1,2,5,6,7,11,23,24]. Кожа выглядела в виде гиперэхогенной гомогенной линейной структуры (тяжа). Толщина кожи варьировала в зависимости от локализации. Подкожно-жировой слой преимущественно имел пониженную эхогенность и неоднородную структуру, с чередующимися гиперэхогенными тонкими волокнами. Однако эхогенность и толщина подкожно-жировой клетчатки также вариабельны и зависели от возраста ребенка, чем ребенок старше, тем толще подкожно-жировой слой. Мышечная ткань: гипоэхогенная, разделена множеством гиперэхогенных соединительнотканных прослоек и имела перистую структуру. Прослойки постепенно переходили в сухожильную часть мышцы. Мышцы всегда имели меньшую эхогенность, чем подкожно-жировая клетчатка и сухожилия. При ЦДК и ИД в мышцах определялись единичные локусы кровотока. Сухожилия у мышц конечностей длинные и узкие; при продольном ультразвуковом сканировании имели линейную структуру и повышенную эхогенность. Некоторые сухожилия имеют синовиальную оболочку. Синовиальные влагалища визуализировались как тонкие, толщиной 1-3мм, гипо- или анэхогенные полоски по периферии сухожилия. При ЦДК и ИД кровоток в них не определялся, за исключением участка «брыжейки сухожилия», которое содержит сосудисто-нервный пучок, снабжающий сухожилие. Связки по эхоструктуре схожи с сухожилиями. Внесуставные связки выглядели как гиперэхогенные линейные фибриллярные структуры, а внутрисуставные визуализировались как гипоэхогенные линейные структуры. Кровоток в норме не фиксировался. Надкостница не визуализируется. Поверхность кости (кортикальный слой) определяется в виде яркой непрерывной гиперэхогенной линейной четкой структуры, дающей за собой дистальную акустическую тень. Кортикальный слой имел четкие и ровные наружный и внутренний контуры. Толщина его в норме от 0,5 до 1,5 мм. Компактное вещество кости не визуализируется (рис.1). На границе метаэпифизарных отделов длинных костей у детей определяются эпифизарные ростковые зоны, которые представлены хрящевой тканью. При УЗИ в норме зоны роста определяются в виде гипоэхогенной однородной структуры, заключенной в гиперэхогенные контуры (рис.2). Гипоэхогенный компонент представлен неминерализованной частью суставного хряща. Наружный гиперэхогенный контур суставного хряща представляет собой место контакта с синовиальной жидкостью. Внутренний гиперэхогенный контур суставного хряща расположен на границе с субхондральной костью, представляет собой область соединения минерализованной части глубокой зоны суставного хряща и субхондральной кости.
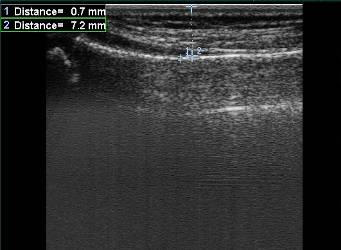
Рис. 1. Ребенок 4 года. Продольное УЗИ метадиафизарного отдела левой лучевой кости в н./т и мягких параоссальных тканей в норме. В В-режиме поверхность кости определяется в виде непрерывной гиперэхогенной линейной структуры с четким, ровным контуром, толщиной до 1-1.5 мм. Мягкие ткани средней эхогенности, дифференцированы на все структуры.
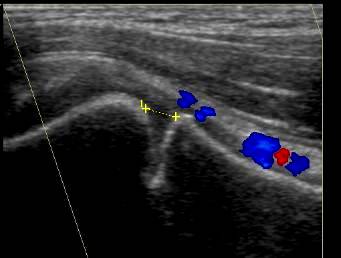
Рис. 2. Ребенок 13 лет. Продольное УЗИ метаэпифизарного отдела правой плечевой кости в в./т, зоны росткового хряща, мягких тканей и метаэпифизарных сосудов в норме, в В-режиме и режиме цветового картирования. В В-режиме поверхность метафиза и эпифиза определяется в виде непрерывного гиперэхогенного линейного контура, который прерывается в ростковой зоне. Ростковая зона хряща представлена гипоэхогенной однородной структурой, расположенной между эпифизом и метафизом. В режиме ЦДК определяются метафизарные сосуды.
В норме при проведенииУЗ ангиографии(ИД, ЦДК и ЭД) кровоток в области мягких параоссальных тканей и вдоль поверхности кости не регистрировался (т.е. был не изменен) на уровне диафизарных отделов костей. На уровне метаэпифизарных отделов длинных трубчатых костей фиксировался кровоток в проекции ростковых зон, в гиалиновом хряще и в мягких тканях; преимущественно фиксировались артериальные сосуды мышечного типа и единичные вены (рис.3). При исследовании магистральных сосудов конечностей в артериях регистрировался кровоток с высоким индексом периферического сопротивления, характерный для сосудов магистрального типа строения. В венах тип кровотока преимущественно был монофазный или двухфазный [9,10,22,25].
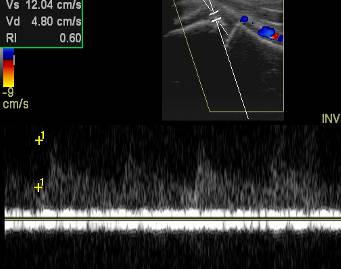
Рис. 3. Ребенок 13 лет. Продольное УЗИ метаэпифизарного отдела правой плечевой кости в в/т, в норме с оценкой кровоснабжения данной области, в триплексном режиме. Визуализируется эпифизарный артериальный сосуд, с нормальным индексом периферического сопротивления.
Результаты ультразвуковых исследований при переломах
На 1-2 сутки:При продольном и поперечном ультразвуковом исследовании зоны перелома у всех детей отмечалась прерывистость гиперэхогенного кортикального слоя кости различного размера, смещение костных отломков (чаще боковое). Изменение структуры мягких параоссальных тканей в виде их утолщения и неоднородности (отечность, гематома, инфильтрат). Надкостница не определялась. Толщина кортикального слоя оставалась в пределах нормы. Межотломковая зона (зона диастаза) определялась в виде гипоэхогенного линейного участка, а в некоторых случаях в ней определялись мелкие свободно лежащие костные фрагменты в виде гиперэхогенных или повышенной эхогенности включений разного размера и формы (рис.4).Наличие дополнительных металлоконструкций, установленных в зоне повреждения на поверхности кости (накостные пластины) или внутри костномозгового канала (спицы, тены, шурупы, аппарат Илизарова) при УЗИ визуализировались соответственно месту расположения металлофиксатора в виде яркой гиперэхогенной структуры линейной (пластины, тены, спицы) или полукруглой (шурупы, гвозди) формы, с четкими ровными контурами, толщиной от 1 до 2 мм, дающие за собой дистальную акустическую тень. В режимах цветовой ангиографии кровоток в области интереса не фиксировался (рис.5).
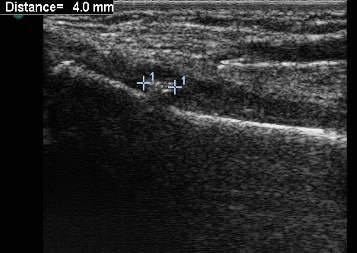
Рис. 4. Ребенок 12 лет. Продольное УЗИ метадиафизарного перелома левой локтевой кости в н./т. В В-режиме определяется прерывистость кортикального слоя кости и наличие дополнительного свободного костного фрагмента над зоной перелома.
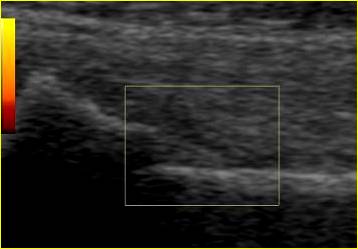
Рис. 5. Ребенок 10 лет. Продольное УЗИ метадиафизарного перелома левой лучевой кости в н./т, со смещением костных фрагментов. В В-режиме определяется прерывистость кортикального слоя кости и смещение костных фрагментов. В режиме ЭД кровоток в зоне повреждения не фиксируется.
На 3-6 сутки:в В-режиме сохраняется зона дефекта поверхности кости и выраженные изменения со стороны мягких параоссальных тканей в виде гематомы или инфильтата, и отека. Однако к этому периоду происходит появление периостальной реакции в виде гипоэхогенной однородной структуры, линейной формы, различной протяженностью, с четкими неровными контурами, толщиной от 1.5 до 4 мм, прилежащей к кортикальному слою костных отломков и перекрывающей межотломковую щель (рис.6). Выраженность данной реакции будет зависеть от локализации, вида перелома, положения костных отломков и метода лечения. При ЦДК происходит появление кровотока в проекции периоста и в мягких параоссальных тканях. При ИД фиксировались единичные венозные сосуды со скоростью 3-15 см/с, а также мелкие артериальные сосуды, преимущественно мышечного типа с индексом периферического от 0,55 до 0,7 и максимальной скоростью кровотока от 9 до 30 см/с (рис. 7).
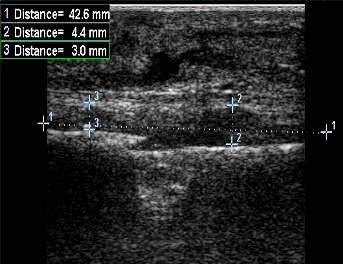
Рис. 6. Ребенок 13 лет. Продольное УЗИ метадиафизарного перелома правой лучевой костив н./т, со смещением. В В-режиме визуализируется периостальная реакция (инфильтрат) в виде гипоэхогенной, однородной структуры, линейной формы, с неровными контурами, перекрывающий межотломковую щель. Снижена дифференцировка мягких тканей (мягкие ткани повышенной эхогенности, неоднородные по структуре).
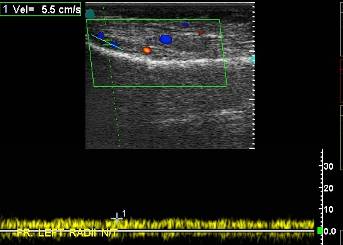
Рис. 7. Ребенок 4 года. Продольное УЗИ метадиафизарного перелома левой лучевой кости в н./т. В режимах ЦДК и ИД отмечается появление васкуляризации в зоне повреждения и фиксируется мелкий венозный сосуд со скоростью 5,5 см/с.
На 7-14 суткипри сканировании в В – режиме сохранялись изменения в мягких тканях: постепенно уменьшалась их толщина (уменьшался отек), однако сохранялась неоднородная структура в виде инфильтрата или гематомы. При диафизарных и метадиафизарных переломах преимущественно периостально определялось формирование первичной соединительно-тканной мозоли: вначале в виде гипоэхогенной структуры с неровными четкими контурами толщиной от 2 до 4—5 мм, однородной, которая располагалась над костными фрагментами и межотломковой щелью (рис.8). Постепенно к 14 суткам эхогенность первичного регенерата повышалась, и регенерат становился изоэхогенным и неоднородным. При метаэпифизеолизах и эпифизеолизах формирование первичного регенерата преимущественно определялось эндостально под зоной перелома (при метаэпифизеолизах) или по ходу зоны роста (при эпифизеолизах). в виде участка неправильной овальной формы, различного размера, гипо- или изоэхогенного с единичными мелкими гиперэхогенными включениями размером до 1 мм, а к 14 суткам в этой области количество мелких гиперэхогенных включений увеличивалось. При наличии накостных пластин периостальный мягкотканый регенерат формировался над и под пластиной и был значительно толще до 10-13 мм. При наличии внутрикостных спиц, тенов преобладало формирование эндостального регенерата, тогда как периостальный регенерат был выражен недостаточно толщиной до 5 мм. В режиме цветовой и спектральной допплерометрии отмечалось локальное усиление кровотока в зоне интереса с появлением мелких артериальных сосудов с низким периферическим сопротивлением 0,43-0,55 и мелких венозных сосудов со скоростью кровотока 5-8 см/с (рис.9).
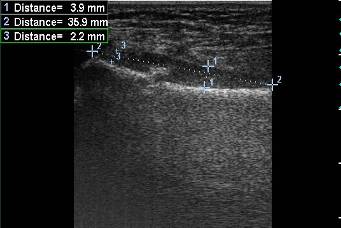
Рис. 8. Ребенок 12 лет. Продольное УЗИ метадиафизарного перелома левой локтевой кости в н./т. В В-режиме определяется формирование первичного периостального регенерата в виде гипоэхогенной однородной структуры, линейной формы толщиной до 4 мм, перекрывающей межотломковую щель.
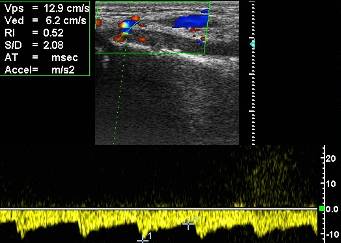
Рис. 9. Ребенок 12 лет. Продольное УЗИ метадиафизарного перелома левой лучевой кости в н./т. В режиме ЦДК и ИД определяется артериальный сосуд с низким индексом периферического сопротивления.
На 15-27 сутки происходило постепенное восстановление нормальной эхоструктуры мягких тканей (организация гематомы, уменьшение размеров инфильтрата и отека). Зона диастаза между отломками постепенно уменьшалась в размере и становилась выражено неоднородной. Края костных фрагментов приобретали нечеткие, неровные контуры. В этот период продолжалось формирование первичного регенерата с переходом во вторичную костную мозоль. При диафизарных и метадиафизарных переломах периостально структура первичного регенерата приобрела повышенную или высокую эхогенность, линейную форму, неровные контуры, стала неоднородной. Таким образом, формирующаяся костная мозоль определялась в виде линейных гиперэхогенных структур разного размера, частично соединяющихся между собой и перекрывающих зону перелома. Толщина мозоли варьировала (рис.10). При метаэпифизарных переломах первичная эндостальная мозоль стала повышенной эхогенности и выраженно неоднородной по структуре за счет наличия множественных мелких гиперэхогенных включений размером от 2 до 3мм, близко расположенных друг к другу. Щель между костными фрагментами также была заполнена гиперэхогенными включениями, которые соединяли края костных отломков, что свидетельствовало о формировании вторичной интермедиарной костной мозоли (рис. 11). При эпифизеолизах формирование первичной эндостальной мозоли происходило по ходу ростковой зоны хряща или непосредственно по ходу эпифизарной пластинки в виде увеличения и неоднородности ростковой зоны, за счет наличия мелких множественных гиперэхогенных включений, уплотнения и утолщения эпифизарной пластинки. Интенсивность кровотока в области интереса постепенно уменьшалась, сосуды определялись в виде единичных пикселей, а показатели периферического сопротивления постепенно повышались (0,58-0,7) (рис. 12).
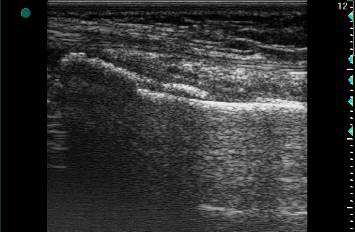
Рис. 10. Ребенок 12 лет. Продольное УЗИ метадиафизарного перелома левой лучевой кости в н/т. В В-режиме определяется формирование вторичной периостальной костной мозоли в виде яркой гиперэхогенной структуры с неровными контурами, частично перекрывающую межотломковую щель.
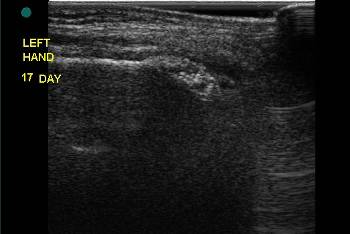
Рис. 11. Ребенок 7 лет. Продольное УЗИ метаэпифизарного перелома левой лучевой кости в н./т. В В-режиме отмечается формирование вторичной эндостальной костной мозоли в виде множественных мелких гиперэхогенных включений близко расположенных друг к другу и сливающихся между собой.
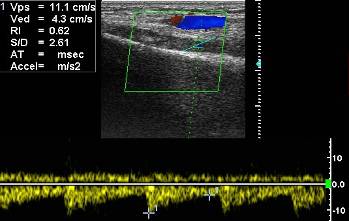
Рис. 12. Ребенок 12 лет. Продольное УЗИ метадиафизарного перелома левой лучевой кости в н/т. В режимах цветовой ангиографии определяется уменьшение кол-ва сосудов в проекции регенерата и мягких тканей. В проекции регенерата визуализируется единичный артериальный сосуд с нормальным индексом периферического сопротивления.
К 28 суткам и далеепроисходило полное сращение зоны перелома за счет сформированной костной мозоли. При метадиафизарных и диафизарных переломах периостальный костный регенерат полностью перекрывал зону дефекта кости и определялся как гиперэхогенная линейная непрерывная дугообразная структура, с четкими неровными контурами, толщиной до 2.0 мм, соответствующая кортикальному слою кости (рис.13). При метаэпифизарных переломах эндостальная мозоль не визуализировалась, а наружный кортикальный слой кости приобрел четкие, волнистые контуры. При эпифизарных переломах зона росткового хряща вновь стала гипоэхогенной, однородной (как в норме), размеры этой зоны нормализовались, а эпифизарная пластинка приобрела неровный, гиперэхогенный контур. Зона дефекта исчезла. Поверхность кости в месте перелома стала неровной. Структура параоссальных мягких тканей восстановилась. При ЦДК и ИД режимах на 28е сутки произошло ослабление кровотока и его полное исчезновение в проекции сформированной костной мозоли и в мягких параоссальных тканях (кровоток в области интереса не фиксировался; что соответствовало исследованию кровотока на здоровой конечности).
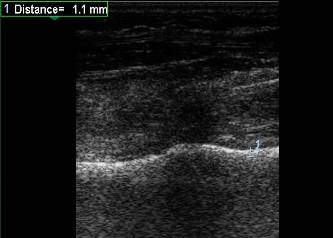
Рис. 13. Ребенок 11 лет. Продольное УЗИ срастающегося диафизарного перелома правой локтевой кости. В В-режиме определяется сформированная костная мозоль в виде линейной гиперэхогенной непрерывной дугообразной структуры, дающая за собой слабую дистальную акустическую тень.
При ультразвуковом исследовании пациентов с закрытыми переломами длинных трубчатых костей со смещением, учитывалась: локализация перелома, вид перелома, наличие смещения костных фрагментов, срок лечения и метод лечения, а также средние сроки сращения сломанной кости, зависящие от возраста ребенка и локализации перелома [3,4,8,15,16,18,19]. На основании полученных данных, мы выявили определенные особенности УЗ-картины репаративного процесса у детей с переломами длинных костей, которые позволили выделить следующие стадии течения остеорепарации у детей с переломами костей предплечья [17] (Таблица 2)
Таб. 2. Ультразвуковая картина динамики репаративного остеогенеза по стадиям при переломах длинных костей предплечья у детей
1 стадия
Острых циркуляторных нарушений (1-2 сутки).
2 стадия
Появления периостальной реакции и васкуляризации в области повреждения (3-6 сутки).
3 стадия
Формирование первичной (соединительнотканной) мозоли (7-14 сутки).
4 стадия
Формирования вторичной костной мозоли (15-28 сутки).
Процессы остеорепарации при переломах плечевой кости и костей нижних конечностей (бедренной, большеберцовой и малоберцовой костей) протекали значительно длительнее, поэтому 3 и 4 стадии остеорепарации соответствовали 7 – 60 суткам [3,8,16].
Выводы
Таким образом, использование комплексного метода ультразвуковой диагностики в детской травматологии при переломах длинных трубчатых костей у детей позволяет оценить формирование костной мозоли на ранних рентгенонегативных стадиях перелома, получить информацию о состоянии кровотока в области формирования регенерата, спрогнозировать течение репаративного остеогенеза и дать оценку его интенсивности.
radiomed.ru
УЗИ суставов и костей | «Московский Доктор»
| Брюшной аорты с допплерографией | 1500 |
| Допплер сосудов щитовидной железы | 2000 |
| Допплеровское исследование (без акушерского УЗИ) | 2000 |
| Допплеровское исследование (в комплексе с акушерским УЗИ) | 3500 |
| Допплеровское исследование полового члена без фрам. нагрузки | 2500 |
| Допплеровское исследование полового члена с фарм.нагрузкой без стоимости препаратов | 5000 |
| Допплеровское исследование полового члена с фарм. нагрузкой + стоимость препаратов | 8500 |
| Допплеровское исследование сосудов почек | 2000 |
| Дуплексное сканирование артерий верхних конечностей | 2200 |
| Дуплексное сканирование артерий нижних конечностей | 2700 |
| Дуплексное сканирование артерий почек | 2300 |
| Дуплексное сканирование вен верхних конечностей | 2200 |
| Дуплексное сканирование вен нижних конечностей | 3000 |
| Дуплексное сканирование сосудов шеи (сонной и позвоночной артерии) | 3000 |
| Запись на диск | 800 |
| Здоровье женщины (УЗИ органов брюшной полости, Узи мочевого пузыря, УЗИ органов малого таза УЗИ молочных желез, УЗИ щитовидной железы, УЗИ почек и надпочечников) | 7000 |
| Здоровье мужчины (УЗИ органов брюшной полости, Узи мочевого пузыря, ТРУЗИ, УЗИ органов мошонки, УЗИ щитовидной железы, УЗИ почек и надпочечников) | 7000 |
| Транскраниальное дуплексное сканирование сосудов головы (ТКДС) | 3000 |
| УЗИ 3D | 3600 |
| УЗИ Гайморовых пазух | 2500 |
| УЗИ акушерское (доплата +1 плод) | 1200 |
| УЗИ беременность до 12 недель | 2200 |
| УЗИ беременность (большие сроки) | 3000 |
| УЗИ брюшной полости: печень, желчный пузырь, поджелудочная железа, селезенка | 2300 |
| УЗИ желчного пузыря (функциональная проба) | 850 |
| УЗИ исследование яичников (контроль доминантного фолликула)фолликулометрия | 1600 |
| УЗИ лимфатических узлов (1регион) | 1000 |
| УЗИ молочных желез с региональными лимфоузлами | 1600 |
| УЗИ мочевого пузыря | 1000 |
| УЗИ мышц тазового дна (промежности) | 1200 |
| УЗИ мягких тканей 1 область | 1350 |
| УЗИ одного сустава | 1600 |
| УЗИ органов малого таза (трансабдоминально) | 1600 |
| УЗИ органов малого таза (трансвагинально) | 1800 |
| УЗИ органов малого таза (трансвагинально+трансабдоминально) | 2400 |
| УЗИ органов мошонки с ЦДК | 1600 |
| УЗИ парные суставы | 2600 |
| УЗИ почек | 1600 |
| УЗИ мочевыводящей системы (почки, мочевой пузырь, мочеточники и надпочечники) | 2000 |
| УЗИ предстательной железы (трансабдоминально) | 1400 |
| УЗИ предстательной железы (трансаректально) | 1600 |
| УЗИ предстательной железы (трансректально+трансабдоминально) | 2200 |
| УЗИ слюнных желез | 1500 |
| УЗИ щитовидной железы | 1800 |
| Узи сустава | 1800 |
| Эхокардиография (УЗИ сердца) | 3000 |
| Холтер ( суточное мониторирование ЭКГ) | 3000 |
| Регистрация и расшифровка ЭКГ | 1100 |
| Расшифровка результатов ЭКГ сторонних клиник | 500 |
| УЗИ ДЕТЯМ: | |
| Узи-скринингдля детей 1-го года жизни расширенный.(сердце,бр/п, головного мозга ,почек, тазобедренных суставов) | 9850 |
| Узи тазобедренных суставов | 1700 |
| Узи головного мозга (Нейросонография) | 2000 |
| Узи вилочковой железы | 1500 |
| Узи сердца-ЭХОКГ (Эхокардиография) | 3000 |
| Узи мякгих тканей | 1500 |
| Узи сосудов | 4500 |
| Узи лимфотических узлов | 1500 |
| Узи сосудов головного мозга (Доплерография) | 3500 |
| Узи гайморовых пазух носа | 2500 |
| Узи брюшной полости | 2400 |
| Узи щитовидной железы | 1800 |
| Узи малого таза (абдоминально) | 2400 |
| Узи молочных желез | 1850 |
| Узи почек и мочевого пузыря | 2500 |
| Узи мочевого пузыря с определением остаточной мочи | 1300 |
| Узи почек | 1800 |
| УЗи слюнных желез | 1500 |
| Узи желудка (водно-сифонная проба) | 1700 |
| Узи желчного пузыря с определением функции (холецистография) | 1900 |
uzi-md.ru


 Читайте также:
Читайте также: