Урогенитальные артриты – Урогенный реактивный артрит: классификация, признаки и лечение
Урогенный реактивный артрит: классификация, признаки и лечение
- Классификация урогенных реактивных артритов
- Этиология развития урогенного реактивного артрита
- Клинические признаки развития урогенного реактивного артрита
- Осложнения в течении урогенного реактивного артрита
- Лечение реактивного артрита
Существует несколько видов артрита, которые подпадают под термин урогенный реактивный артрит. Стоит отметить, что этот реактивный артрит проявляется воспалением синовиальной оболочки суставов вследствие осложнения течения генитальной инфекции. Подобные осложнения развиваются крайне редко, но при неправильном или несвоевременном подходе к лечению могут приводить к тяжелым последствиям, в том числе к инвалидности.
Урогенный реактивный артрит чаще встречается у мужчин, чем у женщин. Статистические данные показывают, что примерно 80% случаев заболеваемости урогенным реактивным артритом припадают на представителей сильного пола, в то время как у женщин показатели заболеваемости колеблются всего на уровне 20%. Такое неравное соотношение объясняется разностью микрофлоры половых органов у мужчин и женщин, что делает представительниц прекрасного пола более устойчивыми с иммунной стороны к ряду патогенных инфекций, способных вызвать развитие воспалительного процесса в суставной сумке.
Классификация урогенных реактивных артритов
Рассматривая международную классификацию, можно выделить 3 основных вида реактивного артрита, которые могут иметь урогенную этиологию. Стоит сразу отметить: несмотря на то что воспалительный процесс в суставах вызывается инфекцией мочеполовой системы, все же место локализации первичного процесса может быть в разных органах половой системы. До сих пор неизвестно, играет ли какую-либо роль место локализации воспалительного процесса в органах мочеполовой системы, но все же считается, что наибольший риск развития сопутствующего реактивного артрита наблюдается после или во время течения уретрита. Виды урогенного артрита и частоту их появления необходимо рассмотреть отдельно.
- Болезнь Рейтера. Считается, что это заболевание развивается на фоне хламидийного инфицирования мочеполовой системы. Как правило, болезнь Рейтера развивается на фоне уретрита, цервиита, орхоэпидидимита, простатита и других заболеваний, вызванных поражением тканей органов хламидиями. Болезнь Рейтера считается наиболее часто встречающимся вариантом артрита, вызванного инфекциями мочеполовой системы, так как на него припадает примерно 60% случаев развития урогенных артритов. В международной классификации этот вид артрита числится под кодом М02.3
- Гонококковый артрит. Этот вид урогенного реактивного артрита развивается на фоне ряда инфекционных заболеваний, вызванных гонококковой инфекцией. Гонококковый реактивный артрит наиболее часто развивается вовремя или сразу после перенесения таких заболеваний, как простатит, уретрит, цервиит, орхоэпидидимит, которые были спровоцированы развитием гонококковой инфекции. На гонококковый артрит припадает примерно 16% случаев развития этой болезни суставов после перенесенной ранее инфекции мочеполовой системы. Гонококковый артрит числится в международной классификации под кодом А54.4.
- Другие реактивные артропатии, числящиеся в международной классификацией под кодом М2.8, также являются последствиями перенесенного ранее заражения мочеполовой системы. В основном на этот вид урогенного реактивного артрита припадает примерно 20% случаев заболеваемости. Основными патогенными возбудителями воспаления суставной сумки считаются уреаплазма и микоплазма, которые стали причиной развития ряда начальных заболеваний мочеполовой системы.
Вне зависимости от микроорганизмов, ставших толчком для развития реактивного артрита, сам процесс развития заболевания суставов схож, как и клинические проявления.
Этиология развития урогенного реактивного артрита
В научной медицинской среде нет общего мнения относительно этиологии этого заболевания, но все же на основе клинических исследований были выявлены основные составляющие этого процесса. В основе развития болезни лежит аутоиммунная реакция, поэтому при исследовании суставной жидкости не обнаруживается бактерий или маркеров их присутствия. Аутоиммунная реакция — это сбой в системе иммунитета, при котором антитела, вырабатываемые организмом для борьбы с начальной инфекцией, расположенной в мочеполовой системе, начинают идентифицировать ткань синовиальной мембраны как инородную. При реактивном артрите механизм аутоиммунной реакции довольно сложен, так как его запускает внесуставная инфекция, расположенная далеко от места локализации суставов.
Причины таких сбоев в иммунной системе до сих пор не установлены, но имеется 2 теории относительно того, почему антитела, призванные бороться с инфекцией, начинают нападать на здоровую суставную ткань. Согласно первой теории, основная проблема развития такой реакции кроется в сходстве антигенов, выделяемых клетками синовиального мешка и тех, что выделяют некоторые виды патогенных микроорганизмам для защиты от иммунной реакции. Вторая теория объясняет факт развития аутоиммунной реакции несколько иначе. Возможная причина развития воспаления в суставе кроется в попадании в суставную сумку фрагментов умерших бактерий, которые иммунитет отмечает как инородные тела. В этом случае организм отправляет антитела по «адресу», но так как болезнетворных бактерий нет, происходит сбой, и антитела начинают нападать на ткани суставов, что приводит к неинфекционному воспалительному процессу.
Существует также теория генетической предрасположенности к развитию реактивного артрита, которая тоже не лишена основания, ведь на самом деле у одних больных инфекции мочеполовой системы проходят бесследно, без каких-либо осложнений, а у других наблюдаются столь серьезные воспалительные процессы суставной ткани. Процессы развития аутоиммунной реакции связываются с наличием антител группы HLA.
Кроме того, рассматривается теория, согласно которой патогенные микроорганизмы в процессе своей жизнедеятельности модифицируют антитела, которые изначально вырабатываются организмом для борьбы с ними. Модифицированные антитела начинают нападать на здоровые ткани суставов, которые, возможно, имеют какие-то схожие черты с патогенными организмами, но при этом не трогают патогенные бактерии. Модифицированные антитела не распознаются иммунной системой как патогенные, поэтому иммунитет не препятствует разрушению здоровых тканей.
Клинические признаки развития урогенного реактивного артрита
Клинические проявления реактивного артрита начинают наблюдаться примерно через 30 дней после инфицирования организма патогенными микроорганизмами. В некоторых случаях проявления реактивного артрита наблюдаются уже через 2 недели после проявления симптоматики со стороны инфицированных органов мочеполовой системы. Могут быть выделены 2 основных стадии развития любого вида реактивного артрита.
- Первая стадия урогенного реактивного артрита. Эта стадия развития артрита характеризуется наличием инфекционной составляющей. Как правило, речь идет о наличии патогенных бактерий в уретре, но может наблюдаться и поражение других органов мочеполовой системы. На этой стадии наблюдаются все симптомы заболевания мочеполовой системы и формируется иммунологический ответ на патогенные антигены.
- Вторая стадия урогенного реактивного артрита. На этой стадии развития реактивного артрита наблюдается иммуннопатогенная составляющая, которая сопровождается иммуннокомплексной реакцией, при которой имеет место поражение тканей синовии сустава. Кроме того, могут развиться симптомы конъюнктивита.
Наиболее характерные симптомы поражения суставов при урогенных реактивных артритах наблюдаются в суставах нижних конечностей, то есть в коленях и стопах. Можно выявить ряд клинических симптомов, которые сопровождают развитие урогенного реактивного артрита.
- Боль в суставе.
- Несимметричное поражение сустава.
- Наличие припухлости в области пораженного сустава. В редких случаях этот симптом может отсутствовать.
- Ригидность. Снижение подвижности сустава отчетливо наблюдается при ходьбе и сопровождается сильными болевыми ощущениями.
У определенного процента больных наблюдается осложнение течения болезни фасциитом, дактилитом и тендовагинитом. В редких случаях острый реактивный артрит могут сопровождать сильнейшие боли в суставах и мягких тканях, прилегающих к ним. Для урогенных реактивных артритов характерным является поражение от 1 до 5 суставов. После определенного периода течения болезни также могут поражаться мягкие ткани, расположенные около суставов. При этом имеет место деформация суставов пальцев.
Осложнения в течении урогенного реактивного артрита
При определенных неблагоприятных факторах может развиться ряд осложнений течения артрита. Одним из самых распространенных осложнений является появление хронической форумы артрита, что со временем ведет к полному разрушению поврежденных суставов и может стать причиной распространения болезни на другие элементы, со стороны которых ранее не наблюдалось выраженной симптоматики.
Течение урогенного хронического артрита всегда сопровождается периодом обострений и ремиссий, поэтому вылечить полностью это заболевание не всегда возможно, даже при условии использования современных медицинских средств. К распространенному осложнению этих видов реактивного артрита можно отнести сильные деформации суставов и появление контрактуры. Деформация сустава приводит к тому, что он более не может выполнять свою функцию при движении. Кроме того, подобные явления существенно снижают прочность отдельных его элементов, что может привести к сложным переломам.
Контрактура — это процесс, при котором наблюдается хаотическое сжимание связок или мышц, расположенных вблизи сустава. В случае наличия легкой контрактуры могут наблюдаться редкие подергивания ног в разных областях. При сильной контрактуре нервные подергивания становятся более отчетливыми и сильными. В некоторых случаях хронический реактивный артрит полностью разрушает сустав, это приводит к тому, что полностью исчезает его двигательная способность и появляются сильнейшие боли при попытке движения сустава. К наиболее редким осложнениям урогенного реактивного артрита относится катаракта, которая может привести к полной слепоте.
Лечение реактивного артрита
Можно выделить 3 важнейших компонента лечения реактивного артрита.
- Санация очага инфекции. Для подавления очага инфекции и устранения всех бактерий, которые могут быть в организме, назначается курс антибиотиков, рассчитанный на длительный срок применения. Как правило, антибактериальная терапия длится не менее 4-х недель, что позволяет полностью удалить бактерии, вызвавшие иммунную реакцию из всех органов и тканей. Правильно подобранная антибактериальная терапия позволяет существенно снизить длительность атаки иммунитета на суставы и обеспечить устойчивое излечение без риска развития рецидива.
- Подавление воспалительного процесса в суставах. Для устранения воспалительного процесса используются глюкортикостероиды. Эти препараты назначаются как в виде кремов для наружного применения, так и в виде внутрисуставной инъекции. Кроме того, для снижения воспалительного процесса могут назначаться иммуномодуляторы, которые значительно способствуют устранению главного фактора воспаления, то есть снижают атаки антителами, которые вырабатываются организмом для борьбы с инфекцией в мочеполовой системе.
- Реабилитация. После устранения патогенных бактерий и воспалительного процесса необходим ряд мер, направленных на восстановление подвижности сустава. Для восстановления подвижности и эластичности составляющих сустава используется курс лечебной физкультуры, массаж и другие манипуляции.
Диагностика урогенного реактивного артрита предполагает внешний осмотр и сбор анамнеза, а, кроме того, проведения ряда анализов для выявления инфекции в мочеполовой системе, ставшей причиной развития иммунологического ответа. После постановки диагноза врач, основываясь на клинической картине, назначает адекватное лечение этого заболевания. Хронический урогенный артрит может потребовать дополнительных средств для устранения воспалительного процесса.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
artrozmed.ru
Реактивные артриты – причины, симптомы, диагностика и лечение

Реактивные артриты – асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Общие сведения
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии – сходства антигенов инфекционного возбудителя и суставных тканей – иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.

Реактивные артриты
Классификация реактивных артритов
С учетом этиологической обусловленности выделяют следующие группы реактивных артритов:
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже – суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита – кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами – сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов – лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
www.krasotaimedicina.ru
симптомы и лечение, причины заболевания
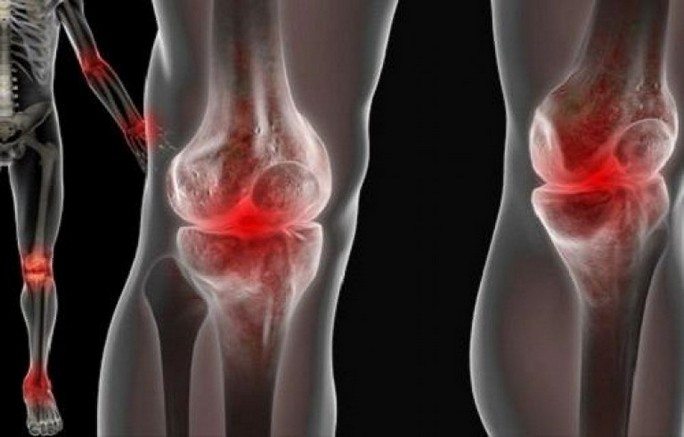
Реактивный артрит развивается у 3% пациентов, перенесших хламидийную урогенитальную инфекцию. Он диагностируется у 4% больных кишечными инфекционными заболеваниями. У детей патология обнаруживается исключительно редко. Наиболее часто реактивный артрит поражает мужчин 20-40 лет, у женщин он выявляется в 20 раз реже. В его лечении используются консервативные методы — прием антибиотиков и анальгетиков, проведение физиотерапевтических и массажных процедур, ЛФК.
Общие сведения о реактивном артрите
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует…” Читать далее…
Реактивный артрит — воспалительное заболевание крупных и мелких суставов. Он развивается на фоне урогенитальной, кишечной инфекции или спустя некоторое время после ее излечения. Для патологии характерно последовательное вовлечение в воспалительный процесс органов мочеполовой системы, глаз, суставов. Не у всех людей, в чей организм проникли инфекционные возбудители, возникает реактивный артрит. Установлена взаимосвязь между воспалительным поражением суставов и носительством антигена НLA-B27. В этом случае вероятность развития аутоиммунного заболевания выше в 50 раз.
Причины возникновения патологии
Избирательность реактивного артрита обусловлена генетической предрасположенностью. После внедрения в организм возбудителей урогенитальных и кишечных инфекций они гематогенным путем проникают в синовиальную жидкость. В результате их контакта с антигенами НLA-B27 образуются сложные белковые комплексы, сходные по структуре с клетками суставных тканей. Иммунной системой вырабатываются антитела для уничтожения чужеродных белков, но атакуют они собственные клетки организма, что приводит к развитию асептического воспалительного процесса.
Хламидиоз
Хламидии — шаровидные болезнетворные бактерии, паразитирующие в организме человека в форме цитоплазматических включений. Возбудителем урогенитального реактивного артрита становятся C. trachomatis. В большинстве случаев заражение происходит при незащищенном половом контакте. Реже хламидии передаются от человека к человеку бытовым путем, например, через постельные и туалетные принадлежности. Возможно также заражение ребенка во время его прохождения по родовым путям.
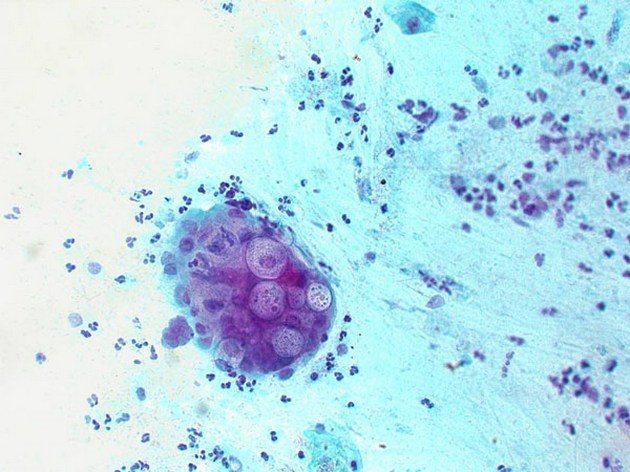
Хламидии под микроскопом.
Другие мочеполовые инфекции
Реже в роли этиофакторов реактивного артрита выступают возбудители уреаплазмоза и микоплазмоза. Это мельчайшие микроорганизмы семейства микоплазм — промежуточное звено между вирусами и бактериями (не имеют ДНК и клеточной оболочки). В 70-80% случаев заболевание протекает в форме бессимптомного носительства. Но при некорректной работе иммунной системы после проникновения бактерий в организм запускается воспалительный процесс в суставах.
Кишечные инфекции
Спровоцировать развитие реактивного артрита способны возбудители кишечных инфекций — иерсинии, сальмонеллы, дизентерийная палочка, кампилобактерии, клостридии. Эти болезнетворные бактерии передаются от человека к человеку обычно бытовым путем, попадают в организм вместе с продуктами питания. Риск заражения кишечными инфекциями повышается при употреблении пищи, не подвергшейся термической обработке.
Дыхательные инфекции
Возбудители инфекций, поражающих верхние и нижние дыхательные пути, крайне редко становятся причиной развития реактивного артрита. Тем не менее, в медицинской литературе описаны подобные случаи. Наиболее часто в роли этиофакторов выступают вирусы. Они содержат особые белки, сходные по структуре с клетками синовиальных оболочек. Поэтому иммунная система атакует не только вирусы, но и суставные структуры.
Другие инфекционные болезни
Предпосылкой к реактивному артриту могут стать вирусные гепатиты, ВИЧ и другие бактериальные и вирусные инфекции. Основное отличие патогенеза — отсутствие возбудителей непосредственно в суставах. Толчком к развитию воспаления становятся исключительно продуцируемые иммунной системой антитела. Поэтому есть вероятность постановки неправильного диагноза. Проводится комплексное лечение инфекционного артрита, в то время как необходимо использование иммуномодуляторов.
Характерные признаки и симптомы патологии
Для реактивного артрита характерна классическая триада клинических проявлений — последовательное поражение глаз, урогенитального тракта и суставов. Первые признаки возникают примерно через 2-4 недели после симптомов инфекции. Клиника сохраняется на протяжении 3-12 месяцев. Затем выраженность симптомов начинает постепенно ослабевать, вплоть до их полного исчезновения. Это не означает, что человек полностью выздоровел. Под действием провоцирующих внешних или внутренних факторов может возникнуть рецидив реактивного артрита с вовлечением в хронический воспалительный процесс здоровых суставов.
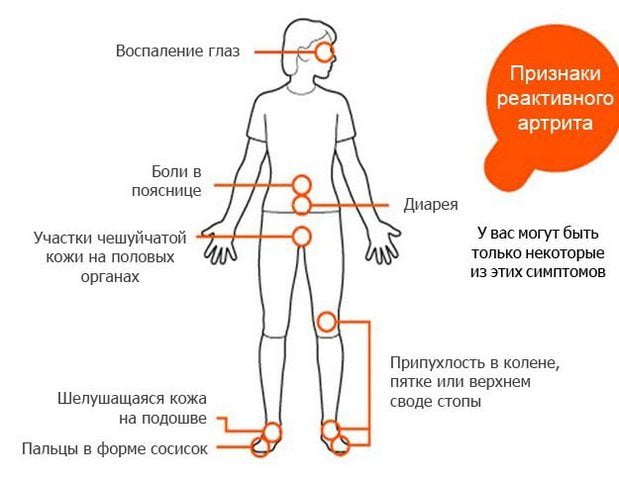
Суставные
Реактивный артрит всегда манифестирует остро, с поражением нескольких суставов ног. Чаще всего в воспалительный процесс вовлекаются межфаланговые, плюснефаланговые, пяточные, коленные, голеностопные сочленения. Возникают ноющие, давящие боли, усиливающиеся при ходьбе. Суставы увеличиваются в размерах, кожа над ними отекает, краснеет, становится горячей на ощупь. Температура тела повышается до 37-38 градусов, появляются слабость, недомогание, быстрая утомляемость.
Внесуставные
Внесуставные признаки реактивного артрита возникают перед суставными. Вначале развевается уретрит — воспаление стенок мочеиспускательного канала. Для патологии характерны болезненные ощущения, жжение, зуд при опорожнении мочевого пузыря. Учащаются позывы к мочеиспусканию, при этом отделяется незначительное количество мочи.
Вскоре к уретриту присоединяется конъюнктивит. Веки краснеют, отекают, воспаляется слизистая, появляются светобоязнь, зрительные расстройства, перед глазами мелькают черные точки, цветные пятна.
К какому врачу обратиться
Лечением реактивного артрита занимается ревматолог. Но так как самостоятельно установить причину болей в суставах маловероятно, то целесообразно обратиться к врачу общего профиля — терапевту. Он назначит необходимые диагностические мероприятия, а после изучения их результатов направит пациента к ревматологу. В обследовании, а также дальнейшем лечении могут принимать участие инфекционисты, венерологи, урологи, гинекологи, отоларингологи, гастроэнтерологи.
Методы диагностики болезни
Под симптомы реактивного артрита могут маскироваться другие патологии, поражающие суставы ног. Это деформирующий остеоартроз, в том числе гонартроз, инфекционный, ревматоидный, подагрический артрит, бурсит, тендовагинит, синовит. Поэтому проводится тщательная дифференциальная диагностика для исключения этих заболеваний, а также для выявления причины ухудшения самочувствия пациента.
Сбор анамнеза
Первичный диагноз может быть выставлен на основании сочетанного поражения глаз, мелких и крупных суставов ног, уретры. Значение также имеют данные анамнеза. На развитие реактивного артрита указывают недавно перенесенные или еще протекающие урогенитальные, кишечные, респираторные инфекции. Врач расспрашивает пациента о наличии аутоиммунных патологий у родственников, например, псориаза или анкилозирующего спондилоартрита.

Лабораторные исследования
Протекающий в организме воспалительный процесс обнаруживается на этапе проведения общеклинических анализов по увеличению уровня лейкоцитов, повышенной скорости оседания эритроцитов. В биохимической и серологической диагностике реактивного артрита наиболее востребован метод полимеразной цепной реакции, позволяющий установить видовую принадлежность инфекционных агентов.
Дополнительно исследуется синовиальная жидкость. Признаками патологии становятся ее низкая вязкость, повышенный уровень лейкоцитов, плохое формирование муциновых сгустков.

Инструментальные исследования
С помощью рентгенографии можно выявить признаки поражения суставов — сужение суставной щели, эрозии костных поверхностей. На выполненных в двух проекциях снимках визуализируются пяточные шпоры, паравертебральная оссификация, периостит костей стоп. В большинстве случаев не требуется проведение артроскопии.
Для более детального изучения суставных структур иногда назначается МРТ, позволяющая оценить состояние хрящей, мышц, связочно-сухожильного аппарата, нервных стволов, кровеносных сосудов.
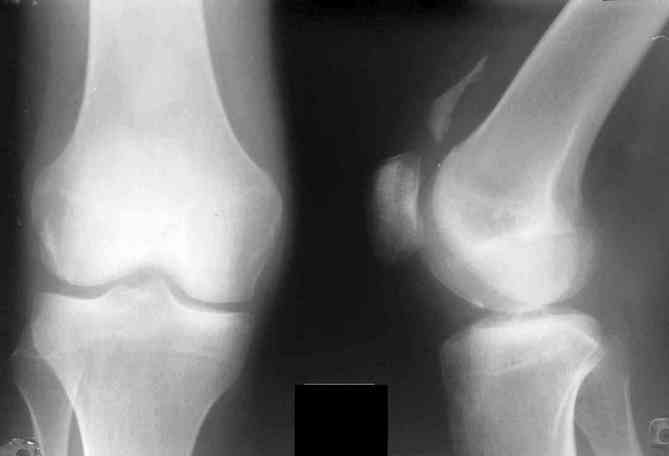
Как проходит лечение реактивного артрита
Пациентам показана комплексная терапия патологии. Одновременно проводится лечение инфекции, спровоцировавшей развитие артрита, устранение симптомов поражения уретры, слизистой глаз и суставов. Основная задача терапии — достижение устойчивой ремиссии.
Медикаменты
В лечебные схемы включаются антибиотики, к которым патогенные микроорганизмы наиболее чувствительны. Чаще всего используются тетрациклины, макролиды, фторхинолоны, цефалоспорины, полусинтетические пенициллины. Для профилактики осложнений антибиотикотерапии применяются противогрибковые средства, гепатопротекторы, эубиотики, сбалансированные комплексы витаминов и микроэлементов.
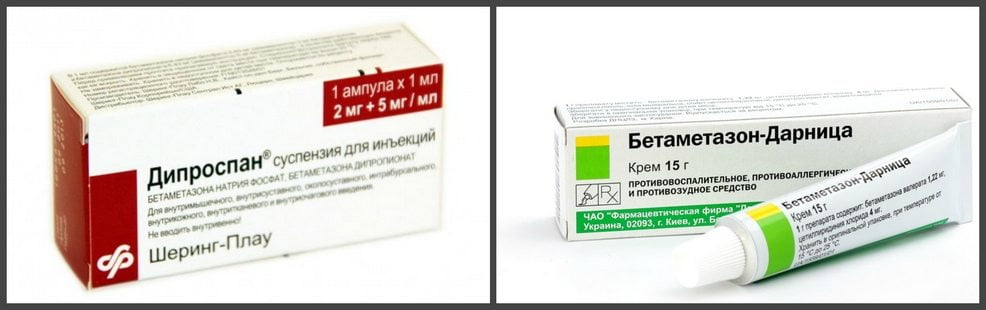
| Группа препаратов для лечения реактивного артрита | Наименования лекарственных средств |
| Иммуносупрессоры | Азатиоприн, Сульфасалазин, Метотрексат |
| Ингибиторы ФНО | Этанерцепт, Инфликсимаб |
| Глюкокортикостероиды | Метилпреднизолон, Дипроспан, Флостерон, Дексаметазон |
| Нестероидные противовоспалительные средства | Диклофенак, Индометацин, Мелоксикам, Кеторолак, Нимесулид, Лорноксикам, Ибупрофен, Эторикоксиб, Целекоксиб, Рофекоксиб |
| Препараты для локального нанесения | Димексид, Вольтарен, Ортофен, Найз, Кеторол, Нурофен, Долгит, Быструмгель |
Физиолечение
В физиотерапии реактивного артрита применяются магнитотерапия, синусоидально-модулирующие токи, криотерапия, лазеротерапия, озокеритолечение, аппликации с парафином, УВЧ-терапия.
Для купирования выраженных болей проводится фонофорез или электрофорез с глюкокортикостероидами, анестетиками, витаминами группы B, хондропротекторами.

Оперативное лечение
Необходимости в хирургическом лечении пациентов не возникает. В некоторых случаях с помощью пункции из сустава извлекается экссудат, а его полость обрабатывается растворами с противомикробной и антисептической активностью.
Лечебная гимнастика и массаж
Занятия лечебной физкультурой проводятся под руководством врача ЛФК сразу после купирования сильных болей и острого воспаления. Целями ежедневного выполнения упражнений становятся укрепление мышц, улучшение кровообращения, повышение объема движений в суставах. Пациентам показаны неглубокие выпады и приседания, имитация езды на велосипеде в положении лежа.
Лечебная гимнастика всегда сочетается с сеансами классического, вакуумного, акупунктурного массажа. Во время процедур массажист воздействует на напряженные мышцы, выполняя разминания, поглаживания, вибрации. После проведения 10-20 сеансов устраняются болезненные ощущения, нарушения чувствительности, тугоподвижность, мышечные спазмы.
Народные методы
На стадии ремиссии врачи разрешают пациентам избавляться от остаточных дискомфортных ощущений с помощью народных средств. Используются мази домашнего приготовления, настои и отвары лекарственных трав, водочные и масляные настойки, компрессы. Их слабый терапевтический эффект обусловлен местнораздражающим, согревающим, отвлекающим действием.

Диета
Лечебная диета не является самостоятельным методом терапии реактивного артрита. Ее соблюдение не позволяет снижать выраженность симптоматики, ослаблять воспалительные процессы. Ревматологи рекомендуют только исключить из рациона продукты с высоким содержанием жиров и алкоголь, провоцирующие обострение заболевания.
Возможные последствия
У каждого десятого пациента после перенесенного реактивного артрита наблюдается деформация стоп, развивается плоскостопие. При отсутствии врачебного вмешательства хронический воспалительный процесс приводит к постепенному разрушению хрящевых и костных структур, провоцирует появления деформирующего артроза. В результате частичного или полного сращения суставной щели возникает анкилоз, или обездвиживание сустава.
Прогноз заболевания
Только в 35% диагностированных случаев можно говорить о полном излечении. Симптомы патологии исчезают в течение 5-6 месяцев и больше не появляются. Примерно у такого же количества больных отмечены рецидивы артрита спустя несколько лет. У 25% пациентов патология медленно, но упорно прогрессирует. К тяжелому поражению суставов и позвоночного столба течение реактивного артрита приводит в 5% случаев.
Меры профилактики
Основная профилактика заболевания исключается в предупреждении развития урогенитальных или кишечных инфекций. Если не удалось избежать заражения, то необходимо обратиться за медицинской помощью при первых признаках патологии. Врачи рекомендуют также 1-2 раза в год проходить полное обследование, особенно при наличии у родственников каких-либо аутоиммунных заболеваний.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
sustavlive.ru
Диагностика реактивного артрита
Для диагностики реактивного артрита важное значение имеет правильно собранный анамнез и использование адекватных лабораторных и инструментальных методов обследования больных. Вместе с тем клиническая картина реактивного артрита практически никогда не ассоциируется с предшествующей перенесенной инфекцией, в связи с чем диагноз заболевания в большинстве случаев основан на клинических проявлениях внесуставного инфекционного процесса, данных анамнеза и результатах лабораторных тестов.
Программа лабораторной диагностики при подозрении на реактивный артрит включает исследование периферической крови и мочи, синовиальной жидкости, мазков из уретры, цервикального канала, конъюнктив, копрокультур с целью идентификации этиологического фактора. Используются также иммунологические, культуральные и молекулярно-биологические методы исследования.
Лабораторные и инструментальные методы диагностики реактивного артрита
| Методы исследования | Урогенитальные реактивные артриты | Постэнтероколитические реактивные артриты |
| Общеклиническое исследование крови | Ускорение СОЭ | Нейтрофильный лейкоцитоз, ускорение СОЭ |
| Анализ мочи | Лейкоцитурия | Норма |
| «Острофазовые» реакции (СРБ, сиаловые кислоты, фибриноген) | Содержание повышено соответственно активности заболевания | Содержание повышено соответственно активности заболевания |
| Ревматоидный фактор | Отсутствует | Отсутствует |
| Антинуклеарные антитела | Отсутствует | Отсутствует |
| Антиген HLA-B 27 | Выявляется в 80-90 % случаев | Выявляется в 70 % случаев |
| Микроскопия мазков из уретры, цервикального канала, конъюнктив | Выявление хламидий | Результат отрицательный |
| Посев кала на дизгруппу | Результат отрицательный | Высев патогенной микрофлоры |
| Серологическое исследование (РИГА с иерсиниями, сальмонеллами, шигеллами, кампилобактером) | Результат отрицательный | Выявление антител в диагностическом титре (1 : 200 и выше) |
| Реакция иммунофлюоресценции (прямая и непрямая) | Обнаружение антигенов хламидий в сыворотке крови и СЖ | Результат отрицательный |
| Иммуноферментный анализ | Обнаружение хламидийных антител (lg различных классов) в сыворотке крови и СЖ | Результат отрицательный |
| Серологические методы (РСК с хламидийным антигеном) | Выявление антител к хламидиям в диагностическом титре (1 : 64 и выше) | Результат отрицательный |
| Культуральные методы | Выделение С. trachomatis в культуре клеток in vitro | Результат отрицательный |
| Молекулярно-биологические методы | Выявление хламидийной ДНК (РНК) | Выявление ДНК причинных микроорганизмов |
| Исследование СЖ | Нейтрофильный лейкоцитоз при остром течении, преобладание лимфоцитов и моноцитов при хронических формах; снижение вязкости СЖ; повышение уровня белка и комплемента | |
| Ректороманоскопия, фиброколоноскопия | Воспалительные изменения толстой кишки (у 25 % больных) | Гистологическая картина острого или хронического воспаления толстой кишки |
| Рентгенографическое исследование | Отек околосуставных тканей; кистовидная перестройка эпифизов; околосуставной остеопороз; единичные эрозии при хронических формах РеА; периостит; энтезит; спондилит; сакроилеит (чаще односторонний) | |
У некоторых больных постэнтероколитическими реактивными артритами при посеве кала на дизгруппу может выявляться патогенная микрофлора. При серологическом исследовании на антитела в РИГА к иерсиниям (сальмонеллам, шигеллам, кампилобактеру) определяются соответствующие антитела в диагностических титрах (1 : 200 и выше).
Бактериоскопия клинического материала от больного урогенитальным реактивным артритом (выделений из уретры, цервикального канала, конъюнктив) в некоторых случаях позволяет выявить цитоплазматические включения хламидий (тельца Хальберштедтера – Провацека) – крупные ретикулярные тельца (окрашиваются в синий цвет по Романовскому – Гимзе) и (или) мелкие элементарные тельца (окрашиваются в фиолетово-красный цвет).
Наиболее распространенными иммунологическими методами диагностики хламидийной инфекции являются реакция иммунофлюоресценции (прямая и непрямая), основанная на взаимодействии хламидийных антител с родоспецифическими хламидийными антигенами, и иммуноферментный анализ. Первый метод в настоящее время широко используется для лабораторной диагностики урогенитальных хламидиозов, однако отличается невысокой специфичностью и чувствительностью (65-97 %). Иммуноферментный метод позволяет определить наличие хламидийных антител в сыворотке крови больного (иммуноглобулинов различных классов), он удобен для скрининговых исследований, но его результаты во многом зависят от качества тест-систем. При этом в ранней фазе иммунного ответа (острая стадия) у больных обнаруживаются, как правило, антитела класса IgM. Пик концентрации приходится на вторую неделю после инфецирования, затем титр постепенно снижается, и через 2,5-3 мес. специфические IgM в крови не выявляются. Антитела класса IgG начинают обнаруживаться примерно через 1 мес. после начала заболевания и могут выявляться на низком уровне в течение многих лет. IgA-антитела появляются в крови в конце 1-го месяца после инфецирования и выявляются до тех пор, пока хламидийный антиген остается доступным для иммунокомпетентных клеток.
Серологическая диагностика хламидийной инфекции затруднена из-за наличия у больных недостаточно напряженного иммунного ответа вследствие низкой иммуногенности хламидий. Вместе с тем использование реакции связывания комплемента (РСК) у пациентов с хроническими вариантами течения заболевания может подтвердить диагноз, который считается положительным только при значении титра антител больше 1 : 64.
Культуральный метод дает возможность выделять возбудитель в культуре клеток in vitro и в настоящее время считается «золотым стандартом» лабораторного обнаружения хламидий. Вместе с тем эта методика трудоемкая, относительно дорогая, а получение результатов отсрочено до 72 ч. Кроме того, диагностическая ценность этого метода снижается у больных с хроническими вариантами заболевания, многократно получающих курсы антибактериальной терапии.
Среди молекулярно-биологических методов исследования наиболее часто используется метод полимеразной цепной реакции (ПЦР-анализ), в основе которого лежит многократное увеличение числа копий специфического участка хламидийной ДНК (РНК). Метод дает возможность определять антигены возбудителя в различном клиническом материале (кровь, сыворотка, синовиальная жидкость, слюна, выделения из уретры, цервикального канала, эякулят и др.). Данный метод является относительно недорогим, а с учетом его высокой чувствительности и специфичности (80-100 %) он по праву занимает лидирующее место в лабораторной диагностике.
Вместе с тем к интерпретации результатов ПЦР-анализа необходимо подходить критично. Это связано с несколькими причинами. Во-первых, в нашей стране отсутствуют стандартизированные реактивы (праймеры) для постановки этой реакции. Во-вторых, с помощью этого метода можно определить только небольшую часть генома хламидии, что зачастую не является абсолютным критерием жизнеспособности микроорганизма. В частности, в литературе имеются сведения о том, что применение панбактериальных 16S РНК-праймеров позволило идентифицировать в СЖ больных реактивным артритом, остеоартрозом, а также здоровых лиц фрагменты нуклеиновых кислот одного или нескольких микроорганизмов, в том числе и тех, которые в обычных условиях не вызывают воспаления суставов. Этот факт подтверждает существующую точку зрения об отсутствии абсолютной стерильности суставов в норме, а также свидетельствует о возможном случайном заносе в суставную полость фрагментов микробов – «свидетелей» перенесенной инфекции. Следует учитывать тот факт, что хламидийная ДНК может выявляться у пациентов еще длительное время после окончания курса антибактериальной терапии, в связи с чем положительные результаты ПЦР-анализа могут быть причиной гипердиагностики хламидиоза.
Таким образом, для идентификации возбудителя реактивного артрита предпочтительно последовательно использовать несколько диагностических методов: для определения антигенов хламидий – иммунофлюоресцентный метод или ПЦР-анализ, для определения титров антител к хламидиям – иммуноферментный анализ, при контроле эффективности лечения лучше использовать культуральный метод.
Рентгенологически на ранних этапах болезни обычно не выявляется каких-либо изменений со стороны суставов, за исключением признаков отека околосуставных мягких тканей и синовита. В более поздние сроки обнаруживаются периостит, кистевидная перестройка в эпифизах костей, костные разрастания в местах прикрепления ахиллова сухожилия и подошвенной фасции. Околосуставной остеопороз развивается при длительном воспалительном процессе в суставах. Эрозивные поражения суставных поверхностей встречаются, как правило, при хронических вариантах течения реактивного артрита у HLA-B27+ больных, чаще при синдроме Рейтера.
При хроническом течении реактивного артрита у 25 % HLA-B27+ больных наблюдается асимметричное поражение подвздошно-крестцовых сочленений. При рентгенографии позвоночника у 20 % больных выявляются признаки спондилита, энтезита, иногда анкилоза.

Рентгенограмма. Реактивный артрит. Двусторонний сакроилеит
Из новых диагностических методов все чаще стали применять КТ и ЯМРТ. Использование этих методов позволяет выявлять изменения костей и околосуставных тканей, визуализация которых при выполнении обычной рентгенографии не представляется возможной.
Для диагностики синовита и выявления патологических изменений в костях скелета применяется сцинтиграфия – метод лучевой диагностики, основанный на оценке распределения радиофармацевтического препарата технеция 99тТс в изучаемом органе или ткани. При активном воспалении синовиальной оболочки сустава при реактивном артрите отмечается повышенное диффузное накопление 99тТс в этой зоне, при сакроилеите – гиперфиксация его в области подвздошно-крестцовых сочленений. Метод сцинтиграфии суставов характеризуется более высокой чувствительностью по сравнению с рентгенологическим методом и во многих случаях позволяет выявить изменения значительно раньше.
В последние годы для исследования суставов более широко стали применять метод ультразвукового сканирования суставов. С его помощью можно визуализировать те анатомические структуры, которые плохо доступны исследованию другими методами. Ультразвуковое сканирование позволяет диагностировать минимальный суставной выпот, определять в динамике состояние синовиальной оболочки, хряща и суставной капсулы, дает возможность выявить изменения пяточной кости, уплотнения сухожилий, прилегающих мышц и др.
Для диагностики характера поражения суставов используются и инвазивные методы, в частности артроскопия. Наиболее часто артроскопия проводится при поражении коленного сустава, который удобен для данной процедуры благодаря своим анатомическим особенностям. Для осмотра доступны синовиальная оболочка, суставной хрящ, верхняя поверхность менисков, передняя и задняя крестовидные связки. При хроническом синовите наблюдаются утолщение и гиперемия синовиальной оболочки, ворсины утрачивают свою прозрачность и увеличиваются в размерах. Нередко в полости сустава визуализируются свободно лежащие или фиксированные на синовиальной оболочке сгустки фибрина или хрящевой детрит.
Помимо осмотра сустава, при проведении артроскопии имеется возможность выполнить биопсию тканей сустава с последующим морфологическим исследованием. При микроскопическом исследовании полученного материала в ряде случаев удается идентифицировать этиологический фактор (хламидии), а при использовании иммунофлюоресцентных методов – антигенный материал, входящий в состав иммунных комплексов.
Следует подчеркнуть, что артроскопия может использоваться не только с диагностической, но и с лечебной целью. Так, интенсивное орошение сустава изотоническим раствором хлорида натрия с последующим введением глюкокортикоидов (дипроспана) позволяет добиться быстрого купирования активности воспалительного процесса.
В ряде случаев для диагностики внесуставных проявлений у больных реактивным артритом используют ректоромано- или фиброколоноскопию, при этом у большинства больных постэнтероколитическим реактивным артритом нередко обнаруживаются изменения слизистой оболочки, характерные для острого или хронического колита.
Болезни суставов
В.И. Мазуров
medbe.ru
Реактивный артрит – симптомы, диагностика и лечение
Содержание статьи
Что такое реактивный артрит?
Реактивный артрит – тип артрита воспалительной природы, который поражает суставы, но его проявления могут затронуть глаза, кожу и мочевыводящие пути (мочевой пузырь, влагалище, уретра). Заболевание развивается на фоне проникновения в кровоток патогенных бактерий из одной или большего числа областей организма, перечисленных ниже:
- Урогенитальный тракт. Бактериальное заражение может распространяться через влагалище или по уретральному каналу в ходе полового акта либо подниматься по уретре до мочевого пузыря.
- Желудочно-кишечный (ЖК)тракт. Бактерии проникают в организм вместе с инфицированной пищей или едой, которая контактировала с зараженной поверхностью.
Как правило, реактивный артрит сопровождается опуханием, ригидностью и болезненностью в области колен, голеностопов и пальцев ног. Изредка симптоматика заболевания распространяется только на пальцы ног.
Иногда с реактивным артритом связаны два других состояния:
- Конъюнктивит. Воспалительное заболевание, для которого характерны покраснение и отек глаз.
- Уретрит. Воспаление мочеиспускательного канала.
Реактивный артрит обычно развивается в течение периода от 2 до 4 недель после инфицирования. Эта инфекция не отличается высокой контагиозностью, однако бактериальное заражение передается от человека к человеку.
Кто подвержен инфицированию?
Чаще всего от реактивного артрита страдают мужчины в возрасте до 40 лет включительно. Исследования показывают, что они – по сравнению с женщинами – подвержены инфицированию половым путем в 9-тикратном масштабе. Тем не менее, без учета гендерного распределения, представители обеих полов имеют равные шансы на заражение пищевыми продуктами.
Симптомы реактивного артрита
Для симптоматики реактивного артрита наиболее характерно воспаление, локализованное в области суставов, глаз, мочевого пузыря и мочеиспускательного канала. Изредка заболевание сопровождается появлением язв и высыпаниями на коже. Ниже перечислены симптомы, характерные для различных участков тела.

Поражения суставов
- Болезненность и отек в коленях, голеностопах, ступнях – изредка – в соединениях пальцев рук и запястьях
- Отек сухожилий (тенденит) или в местах крепления сухожилий к кости (энтезит)
- Боль в пятке или болезненная шпора (костный нарост на пятке)
- Боль, локализованная в области поясницы и ягодиц
- Спинальное воспаление (спондилит) либо воспалительный процесс, затрагивающий нижний отдел спины в области соединения позвоночника с тазом (сакролит)
Симптомы поражения глаз
- Покраснение глазного яблока
- Болезненность глаз и раздражение
- Помутнение зрения
Перечисленные симптомы могут быть признаками как воспалительного процесса на поверхности глазного яблока или век (конъюнктивит), так и заболевания сосудистой оболочки глаза (увеит).
Симптомы мочеполовой системы
- Боль при мочеиспускании
- Частые позывы к мочеиспусканию
Реактивный артрит может сопровождаться смазанными симптомами, которые появляются и исчезают на протяжении периода от нескольких недель до нескольких месяцев. В связи с этим они могут быть малозаметны на ранней стадии болезни. Манифестация проявлений, связанных с мочеполовой сферой, обычно характерна для начала недуга, но у женщин она может и не появиться. Иногда эта симптоматика сопровождается конъюнктивитом либо поражение глаз возникает уже после проявлений в мочеполовой системе. Явные признаки артрита обычно возникают в последнюю очередь.
При правильном лечении, здоровье и подвижность большинства пациентов с реактивным артритом полностью восстанавливаются через несколько месяцев после появления первых симптомов болезни. Тем не менее, они могут сохраняться до года, но при этом иметь слабую выраженность и не препятствовать повседневной активности. У некоторых пациентов длительность реактивного артрита имеет долгосрочный характер со слабой выраженностью симптоматики. Согласно результатам исследований, от 10 до 15% пациентов снова сталкиваются с проявлениями болезни из-за повторного заражения. Чаще всего возвращение болезни сопровождается болью в спине и манифестацией артрита. У некоторых пациентов с тяжелым хроническим артритом, который не поддается лечению, разрушаются суставы.
Причины реактивного артрита
Развитие реактивного артрита иногда связано с воздействием определенных бактерий. Чаще всего с этим заболеванием ассоциируются такие микроорганизмы:
- Chlamydia trachomatis. Простейшая, которая передается при половом контакте. Инфицированными оказываются влагалище, мочевой пузырь или уретра.
- Salmonella, Shigella, Yersiniaи Campylobacter. Перечисленные бактерии обычно инфицируют желудочно-кишечный тракт.
Изредка бактерия Chlamydia pneumonia, провоцирующая респираторные инфекции, может являться причиной развития реактивного артрита.
У врачей нет единого мнения относительно того, почему часть людей, инфицированных этими бактериями, заболевают, а часть пациентов – нет. Однако исследователям удалось выделить лейкоцитарный антиген человека (HLA) B27, у носителей которого выявлена повышенная вероятность развития реактивного артрита. Не у всех людей, которым передался этот ген, развивается заболевание.
Диагностика реактивного артрита
Реактивный артрит сложно диагностировать, поскольку нет единого специализированного теста, который позволил бы сразу выявить заболевание. В зависимости от интенсивности симптоматики пациенту может понадобиться консультация ревматолога.
Список некоторых методов диагностики, которые позволяют выявить реактивный артрит:
- Физический осмотр.Для постановки диагноза врач ознакомится с анамнезом заболевания, симптомами и наличными проблемами со здоровьем. Специалист обследует суставы, чтобы выявить признаки воспаления и проверить диапазон их подвижности. Также обследованию подлежат глаза, кожа, тазовые соединения и гениталии.
- Лабораторные анализы. Исследование образцов крови, мочи и кала поможет исключить другие патологии со схожими проявлениями и подтвердить предварительный анализ. Рекомендованы также исследования для оценки ряда таких параметров как: интенсивность воспалительного процесса; выявление антител, характерных для других типов артрита; признаки актуального или недавнего инфицирования; генное присутствие HLA B27, которое иногда наблюдается у пациентов с реактивным артритом.
- Образцы тканей. Для выявления признаков заболевания может потребоваться изучение образцов тканей горла, уретры (у мужчин) и шейки матки (у женщин).
- Исследование суставной жидкости. Врачом может быть осуществлен забор синовиальной жидкости из колена для обнаружения признаков инфицирования или воспаления. Также рекомендовано изучение взятого материала на наличие кристаллов мочевой кислоты, присутствие которых может свидетельствовать о развитии подагры – состояния, связанного с артритом.
- Рентгенография. Врачу может потребоваться визуальная оценка состояния позвоночника, суставов, соединений таза, наличия отложений кальция и других признаков реактивного артрита.
Лечение реактивного артрита
Реактивный артрит неизлечим. Цель терапии при этом заболевании – устранить инфицирование и установить контроль над симптоматикой.
Команда медиков
Поскольку реактивный артрит может иметь разную локализацию, в лечении пациента могут принимать участие врачи разной специализации. Вероятно, основным специалистом среди них будет выступать ревматолог, подготовка которого непосредственно позволяет заниматься лечением артрита. Вероятно привлечение врачей следующих специальностей:
- Дерматологдля излечения симптомов, связанных с кожными покровами
- Гинекологдля лечения генитальных проявлений патологии у женщин
- Офтальмологдля лечения поражений глаз
- Ортопедобеспечивает хирургическое вмешательство в случаях выраженного разрушения суставов
- Физиотерапевтосуществляет контроль и рекомендации относительно физических нагрузок пациента
- Урологдля лечения проявлений болезни в мочеполовой системе мужчин и женщин
Медикаментозная терапия
Для устранения проявлений заболевания инфекционной природы назначают прием антибиотиков. Комплекс других лекарств предназначен для устранения болезненности и воспаления. К ним относятся:
- Нестероидные противовоспалительные препараты (НПВП). Эти лекарства часто выступают препаратами первой линии и объединяют аспирин, ибупрофен и напроксен. Принцип действия всех НПВП заключается в блокировании веществ, называемых простагландинами, которые играют заметную роль в развитии воспаления и болезненности. Указанные медикаменты выпускаются в виде таблеток, капсул и порошков.
- Кортикостероиды. Препараты этого ряда помогают быстро купировать воспаление. В случаях острого воспаления возможны их инъекции непосредственно в пораженный сустав. Как правило, такие инъекции лечащий врач назначает, когда симптоматику заболевания не удается облегчить. Кортикостероиды также доступны в виде кремов и лосьонов для нанесения непосредственно на кожу.
- Болезнь-модифицирующие базисные противовоспалительные препараты (БПВП). У некоторых пациентов с реактивным артритом острую симптоматику не удается купировать при помощи указанных выше лекарств. В этом случае лечащий врач может назначить противоревматические лекарства болезнь-модифицирующего ряда (БПВП). Они подавляют реакцию иммунной системы и состоят из двух групп: традиционные БПВП и новое поколение, называемое биологическими препаратами.
Физическая активность
Упражнения помогают не только поддерживать, но и улучшать функциональность суставов. Силовые упражнения укрепляют мышцы в области сустава, что обеспечивает его поддержку. Упражнения, направленные на увеличение подвижности соединений, расширяют диапазон мобильности суставов и сокращают их ригидность. Также могут оказаться полезны упражнения на растяжение и занятия в воде. Перед началом занятий физкультурой следует проконсультироваться с врачом, чтобы он порекомендовал соответствующую программу либо обратиться к сертифицированному специалисту по фитнесу или физиотерапии.
Самоконтроль при реактивном артрите
Самоконтроль подразумевает активное участие пациента, поскольку оно имеет большое значение для улучшения состояния.
Программа самоконтроля включает организацию хранения продуктов питания при надлежащей температуре и их правильное приготовление. Такой подход позволит избежать размножения в продуктах пищевых бактерий, которые могут спровоцировать развитие реактивного артрита. Также заболевание может развиться на фоне инфекции, передающейся половым путем. Снизить риск такого артрита может использование презервативов.
Ключом к сохранению гибкости суставов является физическая активность. Гиподинамия может обернуться скованностью соединений. Сильные мышцы защитят суставы. Перед тем, как приступить к тренировкам, следует посоветоваться с лечащим врачом. Также важно нормализовать вес, полноценно питаться и найти баланс между ежедневной активностью и отдыхом.
artritpobedim.ru
Артрит реактивный урогенный
Урогенный реактивный артрит: классификация, признаки и лечение
Важно! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Существует несколько видов артрита, которые подпадают под термин урогенный реактивный артрит. Стоит отметить, что этот реактивный артрит проявляется воспалением синовиальной оболочки суставов вследствие осложнения течения генитальной инфекции. Подобные осложнения развиваются крайне редко, но при неправильном или несвоевременном подходе к лечению могут приводить к тяжелым последствиям, в том числе к инвалидности.
Урогенный реактивный артрит чаще встречается у мужчин, чем у женщин. Статистические данные показывают, что примерно 80% случаев заболеваемости урогенным реактивным артритом припадают на представителей сильного пола, в то время как у женщин показатели заболеваемости колеблются всего на уровне 20%. Такое неравное соотношение объясняется разностью микрофлоры половых органов у мужчин и женщин, что делает представительниц прекрасного пола более устойчивыми с иммунной стороны к ряду патогенных инфекций, способных вызвать развитие воспалительного процесса в суставной сумке.
Классификация урогенных реактивных артритов
Рассматривая международную классификацию, можно выделить 3 основных вида реактивного артрита, которые могут иметь урогенную этиологию. Стоит сразу отметить: несмотря на то что воспалительный процесс в суставах вызывается инфекцией мочеполовой системы, все же место локализации первичного процесса может быть в разных органах половой системы. До сих пор неизвестно, играет ли какую-либо роль место локализации воспалительного процесса в органах мочеполовой системы, но все же считается, что наибольший риск развития сопутствующего реактивного артрита наблюдается после или во время течения уретрита. Виды урогенного артрита и частоту их появления необходимо рассмотреть отдельно.
- Болезнь Рейтера. Считается, что это заболевание развивается на фоне хламидийного инфицирования мочеполовой системы. Как правило, болезнь Рейтера развивается на фоне уретрита, цервиита, орхоэпидидимита, простатита и других заболеваний, вызванных поражением тканей органов хламидиями. Болезнь Рейтера считается наиболее часто встречающимся вариантом артрита, вызванного инфекциями мочеполовой системы, так как на него припадает примерно 60% случаев развития урогенных артритов. В международной классификации этот вид артрита числится под кодом М02.3
- Гонококковый артрит. Этот вид урогенного реактивного артрита развивается на фоне ряда инфекционных заболеваний, вызванных гонококковой инфекцией. Гонококковый реактивный артрит наиболее часто развивается вовремя или сразу после перенесения таких заболеваний, как простатит, уретрит, цервиит, орхоэпидидимит, которые были спровоцированы развитием гонококковой инфекции. На гонококковый артрит припадает примерно 16% случаев развития этой болезни суставов после перенесенной ранее инфекции мочеполовой системы. Гонококковый артрит числится в международной классификации под кодом А54.4.
- Другие реактивные артропатии, числящиеся в международной классификацией под кодом М2.8, также являются последствиями перенесенного ранее заражения мочеполовой системы. В основном на этот вид урогенного реактивного артрита припадает примерно 20% случаев заболеваемости. Основными патогенными возбудителями воспаления суставной сумки считаются уреаплазма и микоплазма, которые стали причиной развития ряда начальных заболеваний мочеполовой системы.
Вне зависимости от микроорганизмов, ставших толчком для развития реактивного артрита, сам процесс развития заболевания суставов схож, как и клинические проявления.
Этиология развития урогенного реактивного артрита
В научной медицинской среде нет общего мнения относительно этиологии этого заболевания, но все же на основе клинических исследований были выявлены основные составляющие этого процесса. В основе развития болезни лежит аутоиммунная реакция, поэтому при исследовании суставной жидкости не обнаруживается бактерий или маркеров их присутствия. Аутоиммунная реакция — это сбой в системе иммунитета, при котором антитела, вырабатываемые организмом для борьбы с начальной инфекцией, расположенной в мочеполовой системе, начинают идентифицировать ткань синовиальной мембраны как инородную. При реактивном артрите механизм аутоиммунной реакции довольно сложен, так как его запускает внесуставная инфекция, расположенная далеко от места локализации суставов.
Причины таких сбоев в иммунной системе до сих пор не установлены, но имеется 2 теории относительно того, почему антитела, призванные бороться с инфекцией, начинают нападать на здоровую суставную ткань. Согласно первой теории, основная проблема развития такой реакции кроется в сходстве антигенов, выделяемых клетками синовиального мешка и тех, что выделяют некоторые виды патогенных микроорганизмам для защиты от иммунной реакции. Вторая теория объясняет факт развития аутоиммунной реакции несколько иначе. Возможная причина развития воспаления в суставе кроется в попадании в суставную сумку фрагментов умерших бактерий, которые иммунитет отмечает как инородные тела. В этом случае организм отправляет антитела по «адресу», но так как болезнетворных бактерий нет, происходит сбой, и антитела начинают нападать на ткани суставов, что приводит к неинфекционному воспалительному процессу.
Существует также теория генетической предрасположенности к развитию реактивного артрита, которая тоже не лишена основания, ведь на самом деле у одних больных инфекции мочеполовой системы проходят бесследно, без каких-либо осложнений, а у других наблюдаются столь серьезные воспалительные процессы суставной ткани. Процессы развития аутоиммунной реакции связываются с наличием антител группы HLA.
Кроме того, рассматривается теория, согласно которой патогенные микроорганизмы в процессе своей жизнедеятельности модифицир
www.sustavguru.ru
Реактивный артрит
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные).
Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями.
Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.
История
Термин «реактивный артрит» впервые введен финскими учеными К. Aho, K. Sievers и Р. Ahvonen, в 1969 году описавшими возникновение артрита при энтероколите, вызванном иерсиниями. При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
Позже, по мере развития методов визуализации и лабораторной диагностики, в суставной среде больных были обнаружены внутриклеточные включения Chlamydia trachomatis, фрагменты ДНК и РНК микробов, а также циркулирующие иммунные комплексы. Позднее было выяснено, что в норме сустав не является стерильным, и в нем зачастую присутствует различные микроорганизмы.
По мере изучения была выявлена тесная взаимосвязь реактивного артрита с антигеном HLA–B27. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27 и могут повреждать при иммунном ответе собственные ткани организма.
Этиология
На сегодняшний день способность вызывать реактивный артрит выявлена у многих микроорганизмов:
Возбудители кишечных инфекций:
Yersinia enterocolitica
Yersinia pseudotuberculosis
Salmonella enteritidis
Salmonella typhimurium
Shigella flexneri
Shigella sonnei
Shigella Newcastle
Campylobacter jejuni
Clostridium difficile
Возбудители урогенитальных инфекций:
Chlamydia trachomatis
Возбудители инфекций дыхательных путей:
Mycoplasma pneumoniae
Chlamydophila pneumoniae
Эпидемиология
После перенесенной хламидийной урогенитальной инфекции реактивный артрит развивается в 1 — 3 % случаев. После кишечной — в 1,5 — 4 % случаев. Заболевают люди в возрасте 20 — 40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Патогенез
В развитии реактивного артрита выявлен феномен перекрестного реагирования антител к возбудителю с антигеном HLA-B27 главного комплекса гистосовместимости организма хозяина. Возможным объяснением этого является теория «молекулярной мимикрии» — структурное сходство белков клеточной стенки бактерий с белками клеток больного человека.
Существует несколько иммунологических гипотез патогенеза реактивного артрита.
Антиген-презентативная гипотеза: согласно ей комплекс HLA-B27 способен представлять на себе микробные пептиды, вызывающие артрит. Взаимодействуя с цитотоксическими CD8 Т-лимфоцитами, они вызывают лизис клеток хрящевой ткани и воспалительный процесс.
Нарушения сборки тяжелых цепей антигена HLA-B27: предложена в 2000 году R.A. Colbert и соавторами. Согласно ей, под воздействием полисахаридов микробных клеток нарушается синтез тяжелых цепей антигена HLA-B27. Это ведет к нарушению активности макрофагов, снижает эффективность их иммунного ответа и уничтожения бактериальных клеток, и может приводить к развитию воспаления в суставе.
Цитокиновая гипотеза. Предложена J. Sieper в 2001 году. Основана на исследованиях, показывающих дисбаланс цитокинов у больных реактивными артритами. Выявлено снижение Тh2-иммунного ответа (продукция ИФ-γ, ФНО-α, ИЛ-2 и ИЛ-12) в пользу Th3-иммунного ответа (синтез ИЛ-4 и ИЛ-10). При этом в макрофагах синовиальной жидкости снижается продукция ИФ-γ и ФНО-α и увеличивается продукция ИЛ-4, что способствует персистенции бактерий в суставе. Данная гипотеза находится в разработке и до настоящего времени окончательно не сформулирована.
В настоящее время положение о реактивных артритах как стерильных утратило свою актуальность. Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%). При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке.
Клиническая картина
Поражение суставов: Развивается в течение месяца после перенесенной инфекции. Поражаются преимущественно крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев) с одной стороны. Также могут быть вовлечены и другие суставы, редко более шести, часто возникает артрит крестцово-подвздошных суставов (сакроилеит) и вышележащих отделов позвоночника.
Поражение сухожилий: Вместе с суставами часто поражаются и сухожилия, в месте их прикрепления к кости, сухожильные сумки пальцев стоп и кистей с развитием дактилита.
Поражение слизистых оболочек: Конъюнктивит — чаще малосимптомный или бессимптомный, кратковременный. Могут развиваться неинфекционные уретрит, кольцевидный баланит, цервицит, эрозии полости рта, увеит.
Поражение кожи: Кератодермия (keratoderma blennorrhagica) — безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях.
Поражение ногтей: Чаще выявляется на пальцах стоп: жёлтое окрашивание, шелушение и разрушение ногтя.
Системные проявления: Увеличение лимфоузлов, особенно паховых. Перикардит, миокардит, приводящий к нарушениям проводимости сердца; недостаточность аортального клапана, плеврит, воспаление почек (гломерулонефрит). Возможно развитие полиневрита.
Синдром Рейтера
Основная статья: синдром Рейтера
Классическое проявление реактивного артрита, сочетает в себе «триаду Рейтера»: поражение суставов (артрит, синовит), глаз (конъюнктивит, увеит), и слизистых мочеполовых органов (уретрит). В случае присоединения кожных проявлений (кератодермия) носит название «тетрада Рейтера». Впервые описана Бенджамином Броди, а затем в 1916 году немецким военным врачом Гансом Конрадом Рейтером у переболевшего дизентерией солдата.
В настоящее время рассматривается как особая форма реактивного артрита. Заболевание начинается через 2 — 4 недели после перенесенной хламидийной или кишечной инфекции, чаще с поражения урогенитального тракта. Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Диагностика
Диагностические критерии
Критерии III Международного совещания по реактивному артриту (Берлин, 1996 г):
Периферический артрит:
Асимметричный
Олигоартрит (поражение до 4 суставов)
Преимущественное поражение суставов ног
Инфекционные проявления:
Диарея
Уретрит
Возникновение за 2-4 нед до развития артрита
Лабораторное подтверждение инфекции:
При наличии клинических проявлений инфекции — желательно
При отсутствии явных клинических проявлений инфекции — обязательно
Критерии исключения — установленная причина развития моно- или олигоартрита:
Спондилоартрит
Септический артрит
Кристаллический артрит
Болезнь Лайма
Стрептококковый артрит
Дифференциальная диагностика
Септический артрит: протекает в виде моноартрита. Отличается высоким лейкоцитозом синовиальной жидкости (20 000—100 000/мкл), положительные результаты бактериального посева.
Вирусный артрит могут вызывать вирусы краснухи, парвовирус, аденовирус, вирус гепатита B, вирусы герпеса различных типов, вирус паротита, энтеровирусы, Коксаки-вирусы и др. В анамнезе часто прослеживается связь с вирусной инфекцией или вакцинаией. В клинике более выражен синдром артралгический синдром (боли в суставах), чем артритический (отек, гиперемия). В течение 1-2 нед симптомы исчезают без остаточных явлений.
Постстрептококковый артрит: появляется на фоне или спустя 1-2 нед после перенесенной стрептококковой инфекции, характеризуется одновременным вовлечением средних суставов, повышением титра анти-стрептококковых антител. Часто у больных выявляются хронические очаги инфекции в носоглотке (тонзиллит, фарингит, гайморит). Действие НПВП может оказаться замедленным, улучшение лабораторных показателей незначительным.
Ревматоидный артрит: отличается клиника. Специальных маркеров не существует. При реактивном артрите происходит воспаление сухожилий из за этого частый симптом – боль в пятке. Представляет сложности для дифференцирования в случае дебюта у молодых людей олигоартритом, несимметричности поражений и серонегативности. Требуется тщательный поиск триггерных инфекций, динамическое наблюдение.
Анкилозирующий спондилит: Единственное отличие это рентген КПС(крестцово-подвздошное сочленение) и тазобедренных суставов: если сакроилеит односторонний или отсутствует то реактивный артрит (БР), а если двухсторонний не менее 2 стадии, либо односторонний не менее третьей стадии – то Анкилозирующий спондилит. Но для ранней диагностики это не годится, так как эти изменения проявляются лишь после нескольких лет болезни. Есть все основания считать что затянувшийся реактивный артрит перейдет в Анкилозирующий спондиартрит, и может считать некой стадий развития болезни.
Псориатический артрит: трудности возникают при развитии артрита ранее появления кожных симптомов. Для исключения реактивности проводится поиск триггерных инфекций и наблюдение в динамике.
Болезнь Лайма: имеет характерный эпиданамнез: пребывание в эндемических зонах, укус клеща. В крови выявляются антитела к роду Borrelia.
Туберкулезный артрит: имеются общие симптомы туберкулеза: интоксикационный синдром, субфебрилитет, вегетативные нарушения. Боли в суставах преимущественно в ночное время, явления артрита. Диагноз подтверждается рентгенологическими данными, анализом синовиальной жидкости, биопсией синовиальной оболочки.
Лабораторная диагностика
К обязательным исследованиям относятся: общий анализ крови, мочи, выявление хламидий и антител к ним, исследование на наличие ВИЧ-инфекции, гонококков, исследование кала на Salmonella, Shigella, подтверждение отсутствия антиядерных антител и ревматоидного фактора.
Исследование на результат:
Общий анализ крови: лейкоцитоз, повышение СОЭ, нормохромная анемия.
Общий анализ мочи: возможна протеинурия, микрогематурия, лейкоцитурия
АТ, ПЦР: к хламидиям часто положительны
АТ: к гонококкам положительны только в случае микст-инфекции
Анализ кала: Возможно выявление сальмонелл, шигелл
Антиядерные АТ: Отсутствуют
Ревматоидный фактор: Отсутствует
Дополнительные исследования включают анализ синовиальной жидкости. Признаками достоверного диагноза реактивного артрита являются: низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000-10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Инструментальные исследования
Обязательные: рентгенологическое исследование пораженных суставов. Характерно: изменения могут быть замечены только при длительном течении заболевания; возможно выявление одностороннего сакроилеита, чаще у носителей антигена HLA-B27. Грубые изменения кости и хряща, оссификаты — нехарактерны.
Дополнительные: эхокардиография (выявление поражения аортальных клапанов).
Лечение
Исход болезни тесно связан с уничтожением (эрадикацией) возбудителя, в связи с чем необходимо длительное применение антибактериальных препаратов. Цели симптоматического лечения — устранение болей и воспаления в суставах.
Лечение обычно проводится амбулаторно, госпитализации требуют случаи тяжелого артрита с системными проявлениями, неясные случаи, требующие уточнения диагноза.
Немедикаментозное лечение
Показан двигательный режим: покой пораженной конечности в течение первых двух недель заболевания, однако фиксация сустава и иммобилизация не показаны. Холод на пораженный сустав. В дальнейшем назначается ЛФК по индивидуальному плану. Необходимости придерживаться специальной диеты нет.
Лекарственная терапия
1. Антибактериальная терапия имеет первостепенную важность в случае выявления хламидийной инфекции, проводится длительно. Применяются препараты в основном трех групп, действующих на внутриклеточные микроорганизмы: макролиды, фторхинолоны и тетрациклины.
Препараты выбора:
Доксициклин 0,3 г в сутки, внутрь в 2 приёма в течение 30 дней;
Азитромицин 1 г в сутки в первый день, затем по 0,5 г/сут внутрь в течение 30 дней;
Кларитромицин 0,5 г в сутки, внутрь в 2 приёма в течение 30 дней;
Спирамицин 9 МЕ в сутки, в 3 приёма в течение 30 дней.
Препараты второго ряда (при непереносимости или неэффективности вышеуказанных ЛС):
Офлоксацин 600 мг в сутки внутрь в 2 приёма в течение 30 дней;
Ципрофлоксацин 1500 мг в сутки, внутрь в 2 приёма в течение 30 дней;
Ломефлоксацин 400—800 мг в сутки, внутрь в 1-2 приёма в течение 30 дней.
В случае энтероколита эффективность антибиотиков не доказана.
2. НПВП — оказывают симптоматическое действие: снимают боль и воспаление суставов.
Диклофенак внутрь 2-3 мг/кг/день в 2-3 приема;
Напроксен внутрь 15-20 мг/кг/день в 2 приема;
Ибупрофен внутрь 35-40 мг/кг в 2-4 приема;
Нимесулид внутрь 5 мг/кг в 2-3 приема;
Мелоксикам внутрь 0,3-0,5 мг/кг в 1 прием.
Все без исключения НПВС оказывают негативное влияние на желудок и почки! Поэтому небходимо использовать наименьше возможную дозу.
При приеме НПСВ необходимо следить за анализами крови для контроля почек и печени. Так же обязательно использовать препараты для защиты желудка (Омепрозол…)
3. Глюкокортикоиды — при тяжелом течении артрита применяются для внутрисуставного введения. Необходимым условием является исключение септического артрита.
4. Иммуносупрессоры — применяются при тяжелом и затяжном течении, появлении признаков спондилоартрита, высокой активности артрита.
Сульфасалазин 2 -3 / г/сут.
Метотрексат по 7,5-15 мг/нед. (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов)
Азатиоприн 150 мг/сут (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов)
Течение и прогноз
Продолжительность первичного случая в среднем составляет 3-6 мес. Зачастую симптомы сохраняются до 12 и более месяцев. Отмечается большая склонность к развитию рецидивов у больных с синдромом Рейтера, как из-за возможности реинфицирования, так персистирования хламидийной инфекции.
Исход острого в хронический артрит наблюдается у 20-50 % больных.
В 15 % случаев развивается тяжелое нарушение функции суставов.
Наиболее тяжелое протекание реактивного артрита — у ВИЧ-инфицированных больных.
Сроки временной нетрудоспособности при остром течении составляют 30-60 дней, при подостром 35-65 дней, при обострении хронического — 30-35 дней.
При затяжном течение реактивного артрита, имеется большая вероятность перехода его в одно из хронических заболеваний группы серонегативных спондиартритов (Анкилозирующий спондилит)
Профилактика
Профилактика реактивного артрита сводится к профилактике вызывающих его инфекций: соблюдение гигиенического режима в отношении кишечных инфекций, кипячение воды, мытье рук, соблюдение правил хранения и приготовления пищи. Людям, имеющим положительный антиген HLA-B27, рекомендуется профилактический прием антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сут). Для профилактики хламидиоза применяются средства защиты при случайных половых контактах.
www.revmatolog-saratov.ru

