Сколько срастается челюсть – сколько заживает, как проявляется и какие могут быть последствия, питание и противопоказания во время восстановления
Сколько заживает перелом челюсти – когда начинает срастаться
Тех, кто получил челюстно-лицевую травму, в первую очередь волнует вопрос: перелом челюсти сколько заживает. Поскольку такой перелом встречается достаточно редко (от общего числа травм на челюстно-лицевые приходится всего около пяти процентов), немногие знают, что с ним делать.
Специалисты в области стоматологии и челюстно-лицевой хирургии отмечают, что подобная травма непосредственно влияет на зубы, нижнюю область лица и даже на головной мозг, по этой причине восстановление проходит тяжело и может быть сопряжено с рядом осложнений. Примечательно, что перелом челюсти редко можно получить в быту. Как правило, люди травмируются во время занятий единоборствами, в драке или при взаимодействии с огнестрельным оружием. Поэтому перелом челюсти практически всегда диагностируется вместе с сотрясением или другими повреждениями головного мозга.
Такая травма в большинстве случаев лишает больного возможности разговаривать и нормально питаться.
Также при таком увечье, помимо воздействия на головной мозг, возникает риск потери зубов, возникновения проблем со слухом и зрением. Из-за этого перелом челюсти может принести гораздо больше негативных последствий, чем кажется на первый взгляд.
Разновидности переломов челюсти
Челюстно-лицевая травма – собирательное название для разного рода повреждений. В свою очередь, их подразделяют на виды. Такое повреждение может быть следствием травмы головы и мозга. Из-за этого срастается перелом обычно долгое время. Поэтому период восстановления и характер лечения в разных случаях отличаются.

Существуют такие виды повреждения челюсти:
- Повреждение без смещения (неполное) – фрагменты кости остаются на месте.
- Повреждение со смещением (полное) – фрагменты кости смещаются под разными углами.
- Открытый перелом – травма характеризуется открытыми ранами на слизистой, языке и во рту.
- Закрытый перелом – мягкие ткани остаются целыми.
Симптомы переломов нижней челюсти отличаются в зависимости от вида и степени сложности травмы. Однако при любом виде перелома у больного наблюдается отек лица, острые болевые ощущения, а также возникают сложности с произношением слов.
Читайте также
Плечевой сустав, благодаря своей анатомии, обеспечивает руку наиболее высокой подвижностью. Именно мобильность делает…
Сколько заживает перелом челюсти
Больных волнует вопрос, сколько заживает перелом челюсти, и как быстро можно вернуть прежнюю функциональность челюстно-лицевого аппарата. Медики не могут дать однозначный ответ. Ведь в зависимости от индивидуальных особенностей организма длительность процесса восстановления разнится. При легких повреждениях челюсти, которые правильно лечат, кости срастаются уже через месяц. Даже спустя три недели, пациент может вернуться к привычному образу жизни. Но, что касается переломов с осложнениями, то процесс восстановления может затянуться на длительное время, вплоть до года.

После основного лечения, в обязательном порядке необходимо пройти курс реабилитации, который включает в себя физиотерапевтические методы, лечебную разминку и коррекцию рациона.
В основном, лечение перелома челюсти заключается в объединении обломков кости и их плотной фиксации. Кроме этого, больному прописывают медикаментозное лечение с сильнодействующими обезболивающими. При тяжелых травмах нижняя часть лица фиксируется специальными металлическими спиралями, стержнями и иными конструкциями.
Факторы, осложняющие прогноз выздоровления
К разным видам переломов применяются различные методы лечения. Основой успешного восстановления является грамотная фиксация костных фрагментов, которая обеспечит правильное кровообращение в пораженной области и реабилитирует функции челюсти. Ткани восстанавливаются дольше, если при травме были задеты сосуды, обеспечивающие доступ кислорода и всех полезных веществ, которые способствуют регенерации при повреждении мягких тканей.
Важно учитывать степень сложности перелома. При серьезных травмах порой возникает необходимость хирургического вмешательства.
Ведь если специалистам в ходе операции приходилось сращивать осколки, а после накладывать шины, гипс или другие фиксирующие конструкции, то травма требует значительно большего времени для полного заживления. Поэтому, когда врачам приходится собирать кость по частям и зашивать образовавшиеся разрывы, гарантии быстрого восстановления нет. К тому же, в таких случаях после операции приходится на время обездвиживать пораженную область. По этой причине специалисты отказываются делать прогнозы, ведь если есть риск возникновения осложнений, которые повлияют на время восстановления.
Читайте также
В травматологии нередко встречается перелом коленного сустава. Такая травма чревата многими серьезными осложнениями…
Возможные последствия челюстного перелома
Если не уделить образовавшейся травме должного внимания и вовремя не обратиться к специалистам, возможен ряд последствий, которые могут проявиться после снятия фиксирующей повязки или непосредственно во время периода заживления.

К таким последствиям относятся:
- Затруднения при вдохах и выходах.
- Сложности во время глотания слюны и при жевании.
- Деформация области угла нижней челюсти (косметический дефект).
- Постоянные болезненные ощущения.
- Появление дефектов речи.
- Полное одеревенение всей нижней лицевой области.
- Возникновение проблем с прикусом.
- Риск смещения зубов.
Пациент, у которого неправильно сросся перелом челюсти, будет постоянно чувствовать значительный дискомфорт. Примечательно, что недомогание может быть не связано непосредственно с челюстно-лицевой областью. Например, при деформации челюсти пациент нередко страдает приступами головокружения, тошноты, периодически головной болью. Поэтому врачи предупреждают о том, что легче вылечить перелом, чем устранять неприятные последствия неправильного лечения после него.
Возможно ли обойтись без шинирования
Для более прогрессивного процесса реабилитации специалисты в некоторых случаях прибегают к процедурам шинирования и шунтирования. При шинировании перелома челюсти фиксируют в нужном положении при помощи специального пластикового устройства. Конструкция накладывается непосредственно на область перелома, но если у пациента диагностируется осложненный перелом, то к ней добавляются специальные штифты, кольца и крючки. Помимо устройства, на челюсть пациенту накладывают фиксирующую повязку, таким образом, создавая полную иммобилизацию суставов и костной ткани. Лечебный процесс будет проходить в течение двух месяцев.

Шунтирование предполагает фиксацию костных обломков при помощи накладывания шины. Шина состоит из цепляющих петелек и резиновых стяжек.
Последняя процедура применяется для того, чтобы ослабить давление на челюсть и другие кости и суставы.
Вышеуказанные меры оказывают помощь при травме с осложнениями, которую невозможно вылечить без вспомогательных мер.
Как принимать пищу при переломе
Любое увечье, связанное с челюстно-лицевой областью, мешает человеку нормально питаться из-за временной физической неполноценности. Поэтому, в зависимости от степени тяжести увечья, специалисты подбирают альтернативные варианты для того, что облегчить прием пищи пациенту с травмой челюсти. К таким вариантам относятся:
- Поилки с трубками, которые позволяют больному принимать пищу без задействования жевательного аппарата. Такая процедура проводится, если человек не может самостоятельно пережевывать и глотать. Пища вводится непосредственно в пищевод и попадает в желудок. Поэтому продукты не должны быть горячими и крупно порезанными. Метод может быть применен при домашнем лечении.
- В больничных стенах больного кормят через зонд. Как правило, это происходит в первые дни после операции. Зонд транспортирует еду сразу в желудок.
- Если больной находится без сознания, то его кормят при помощи капельницы.
- Если не получается вводить необходимые питательные вещества внутривенно и пациент все еще находится в бессознательном состоянии, то тогда врачи прибегают к клизме.

При повреждении челюсти можно употреблять в пищу следующие продукты:
- Молочные каши.
- Перетертые мясные блюда (например, с бульоном).
- Супы-пюре.
- Питание для детей.
- Молочные напитки.
- Пюре из фруктов и овощей.
Читайте также
Важно помнить, что пациент должен употреблять пищу без резких ограничений в калориях. В противном случае ему грозит снижение активности восстановительных процессов.
Мнение медиков
Специалисты отмечают, что в случаях повреждения челюсти к лечению стоит приступать сразу же после диагностики. Длительность восстановления, в среднем, по разным подсчетам (в зависимости от сложности увечья) варьируется от тридцати до девяноста дней. Врач должен определить методику лечения, которой пациент будет придерживаться до конца восстановительного периода. Основной целью в лечении такой травмы является предотвращение воспалительных процессов и возникновения осложняющих факторов, а также реабилитация и дальнейшее сохранение жевательной функции.
При сложных повреждениях специалисты рекомендуют обратиться к пластическому хирургу, который может прибегнуть к процедуре протезирования. Также медики могут назначить ряд других процедур, которые помогут восстановиться после столь тяжелого увечья и полностью возобновить все функции.

Итоги
Как видно из материала, челюстно-лицевое повреждение может отрицательно сказаться не только на общем состоянии больного, но и на отдельных органах. Однако не нужно отчаиваться, ведь медицина не стоит на месте, и теперь больному предлагается ряд альтернативных вариантов, которые помогут ускорить период заживления и реабилитации после повреждения. Одним из таких является метод остеосинтеза, который помогает собрать костные обломки и полностью реабилитировать челюстно-лицевые кости, приведя их в естественный анатомический вид. Поэтому теперь даже самые тяжелые увечья можно вылечить быстрее и эффективнее с помощью инновационных методов, способствующих оперативному заживлению.
Но тем, кому диагностировали легкую степень повреждения, можно обойтись консервативными методами реабилитации. Главное – обеспечить полную иммобилизацию пораженной зоны на определенный отрезок времени.
Важно понимать, что, несмотря на длительность процесса восстановления, полная реабилитация возможна, только если исправно соблюдать все предписания врача. В таком случае положительная динамика может наступить быстрее, а значит и выздоровление наступит спустя не такие уж и длительные сроки. Поэтому в некоторых случаях стоит помнить, что оперативность выздоровления также зависит и от пациента.
Сколько заживает перелом челюсти
Перелом челюсти – это очень тяжёлое повреждение, полученное вследствие сильного воздействия (удара) в лицо. Результатом такого воздействия может являться повреждение челюстной кости и кожных покровов. Этот перелом не зря считается одним из самых редких и составляет не более пяти процентов от всего разнообразия случаев, сложность которого заключается в расположении рядом с челюстью головного мозга, наличие зубов. Обстоятельства, по которым может быть получена данная травма, сложно назвать простыми и обычными. Сломать челюстную кость можно вследствие огнестрельного ранения, спортивной деятельности или драки. Как правило, данный тип перелома почти всегда сопровождает сотрясение мозга.

Характеристики и виды переломов
Данный вид перелома существенно ограничивает повседневную жизнь, ведь становится почти невозможным нормально питаться, есть огромный риск потери зубов, легко испортить эстетичный вид лица и это только малые последствия. Гораздо страшнее потерять слух или травмировать мозг. Поэтому для человека, перенёсшего подобную травму, очень важно поскорее привести себя в прежнюю форму и выздороветь без последствий.
Это повреждение, как правило, сопровождают и другие соседствующие травмы. Именно для этого специалисты и группировали их по нескольким видам. Таким образом, по локализации травмы делят на:
- Находящиеся в углу нижней челюсти, так называемая ангулярная травма (от лат. angulus – «угол», «кривой»).
- Травмы, расположенные в зоне подбородка – ментальные.
- Клыковые травмы.
- Резцовые.
Если перелом был в самом месте удара, то он называется прямым, а если место удара было прямо противоположным, то перелом имеет название непрямого. Он также бывает закрытым, при котором идёт повреждение костей, и открытым, когда кожные покровы разрываются.
Также можно выделить:
- Переломы со смещением, где кости сходят с привычного расположения.
- Полный перелом. При таком виде травмы кость выступает в наклоне.
- Оскольчатый. Он является наиболее опасным из вышеперечисленных типов, так как осколки беспорядочно разбросаны по области травмы и за её пределами.
- Без смещения. При нём повреждается только кость, но она остаётся на своём прежнем анатомическом месте.

Рентгенография: перелом со смещением отломков
Сколько заживает челюсть после перелома? Заживление каждого вида переломов происходит всегда по-разному, поэтому каких-то конкретных сроков нет и в процессе составления прогноза на выздоровление, нужно учитывать огромное количество различных факторов, которые могут оказать влияние на данный процесс. Время на срастание костей, может быть совершенно разным, даже если были идентичные случаи, если были разные осложнения или травмы.
Причины, приводящие к осложнениям
В случаях с патологией очень трудно составить прогноз, как срастается сломанная челюсть, потому что нарушение ткани кости вызвано наследственным фактором. Лечение такой травмы зависит напрямую от вида патологии, а также от общего состояния организма, иммунной системы и прочих факторов. Например, некоторые патологии просто невозможно вылечить. Например, при нарушении, вызванном онкологией, туберкулёзом костной ткани, кисты, нарушении обменных процессов в организме, надежда на положительный исход лечения почти нулевая.
Травмы, полученные вследствие недостатка в организме минералов и витаминов, требуют очень длительного периода восстановления и комплексной коррекции состояния. Отдельного внимания заслуживают инфекционные процессы, которые и привели к травме впоследствии. Очень сложно предсказать, когда происходит срастание сломанной челюсти, вызванное туберкулёзом в случаях, когда стадия запущена настолько, что без особых усилий можно повредить сочленение.
Факторы, отрицательно влияющие на прогноз
Разные виды переломов требуют разное количество времени для проведения лечения. Для успешного процесса заживление одной из самых главных вещей является правильное фиксирование обломков для полного кровоснабжения и нормальной работы повреждённых клеток. Чем правильнее лечение и ответственнее специалист, тем регенерация и клеточное деление будет происходить быстрее. Процесс срастания костей сократится.
Очень важно знать, как лечили данный перелом – с помощью гипса и шин или с собиранием челюсти по кусочкам. Есть большая разница между сломанной костью, рядом с которой не было пострадавших участков и костью, которая была раздавлена на множество осколков.
Последствия недолеченного перелома
При слабой фиксации кости заживление проходит в разы медленнее, ведь для того, чтобы срастание происходило быстро и качественно, сломанную кость необходимо прочно закрепить.
На вопросы пациентов «Как долго заживает перелом челюсти?» ответить крайне сложно, ведь надо учесть и такой фактор, как незавершённое лечение. В случаях, когда пациент обратился за помощью слишком поздно или же если процесс лечения был по каким-то причинам приостановлен или не завершён должным образом, могут возникнуть самые неожиданные последствия опасные для жизни и влияющие на состояние всей системы организма. Тяжёлый перелом требует большего времени для лечения, ведь риск возникновения осложнений выше.
Недолеченный перелом может вызвать:
- Неправильный прикус, потерю зубов, сложность при пережёвывании пищи.
- Загнивание на месте перелома и воспаление в близлежащих органах.
- Потерю обоняния.
- Неправильное срастание костей.
- Очень сильные и постоянные боли.
- Привести к смерти пациента в тяжелых и запущенных случаях.
Если обратиться к статистике, то становится видно, что в десяти случаях повреждения челюсти лишь единичный случай наблюдается у женщин. Как же скоро можно встать на ноги после столь тяжёлой травмы и как будет происходить заживление и процесс реабилитации? Доврачебная помощь включает в себя ряд мер по устранению болевых симптомов, а также остановку крови. Во-первых, челюсть должны обездвижить для предотвращения удушья больного от собственной рвоты в случаях западения языка или сотрясения головного мозга. А само лечение травмированной области производится посредством операции при помощи остеосинтеза. Части челюсти при этом методе скрепляются особыми конструкциями.

Проведена накостная пластика
Методы лечения можно разделить на 2 вида:
- Оперативный метод или остеосинтез, с помощью которого обломки челюсти фиксируются особыми конструкциями из металла. Операция проводится при помощи специальных шин, которые закрепляют травмированную зону. Данная процедура производится при переломах с большим количеством осколков, а также при переломах, при которых кости сходят со своих анатомических мест.
- Остеопластика применяется при помощи разнообразных средств. Например, металлические спицы, штифты, стержни, особые пластмассы с системой моментального затвердевания, маленькие пластины из металла. Главной целью операции является фиксирование травмированных и смещённых частей.

Компьютерная томография. Шинирование при переломе нижней челюсти. Шины с обычном алюминиевой проволоки
Сколько заживает сломанная челюсть
Период восстановления состоит из процедур физиотерапии, приёма лекарственных препаратов, витаминно-минерального комплекса, антибиотиков, которые вводятся прямо в перелом, обеззараживание раны и полости рта. Санация должна производиться как в больнице сначала, так и дома впоследствии. Если травма была серьёзная, то лечение будет долгим и кропотливым , а восстановление после перелома челюсти займёт большее количество времени, и пациенту понадобится немало терпения, чтобы пройти весь процесс реабилитации от начала до конца.
Степень тяжести заболевания во многом предопределяет исход последующего лечения. Немаловажную роль играет в процессе выздоровления и возраст пациента, его физическое состояние, иммунитет. Чем больше возраст у пациента дольше будет происходить заживление. По данным специалистов, самый обычный перелом у молодого человека может задержать его в больнице на месяц или более, а на выздоровление потребуется ещё больше времени. После выхода из больницы основные обязанности будут лежать на самом пациенте или тех, кто будет ухаживать за ним, потому что соблюдение правил послеоперационного периода обязательно. Чем тщательнее пациент будет исполнять предписанные врачебные рекомендации, тем быстрее ему удастся вернуться к нормальной жизни. В период реабилитации необходимо свести передвижение к минимуму, ограничить контакт с животными, детьми во избежание повторного травмирования челюсти.

Рентгенография в момент перелома и снимок после проведения накостной пластики
Примерное время лечения перелома с осложнениями у взрослого человека от 50 до 65 дней, а шины снимаются приблизительно через месяц, а если в лечении принимал участие остеосинтез, то всё будет выставляться строго индивидуально лечащим врачом.
Сколько срастается перелом челюсти при использовании комплекса реабилитационных мер? По времени лечение уменьшается примерно на неделю, но при этом это очень нужная процедура для повышения обмена веществ и улучшения микроциркуляции крови, происходит профилактика воспалительных образований.
К процессу лечения нужно относиться очень серьёзно, ведь он очень сложный и трудоёмкий, зависящий не только от специалиста, проводившего операцию, а также от самого пациента, в силах которого соблюсти все врачебные предписания. Реабилитационный период необходим для сросшейся кости иначе она сможет потерять свою функциональность. И что считать окончательной формой выздоровления – выписку из больницы или восстановление работоспособности остаётся под вопросом. Только с помощью совместной работы в команде, пациент и лечащий врач смогут добиться выздоровления и возвращения пациента к нормальной жизни. Будьте здоровы!
Лечение переломов нижней челюсти. Спорные моменты.
Спасибо всем, кто оставил комментарии и поддержал мою задумку про стоматологический ликбез. Теперь у меня есть, чем заняться в свободное от работы время, и, думаю, первые записи об анатомии зубов появятся уже на следующей неделе.
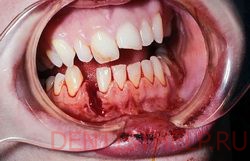
А пока я хочу вернуться к актуальной теме последнего времени – переломам нижней челюсти. Точнее, к лечению переломов нижней челюсти. В нем существует масса спорных моментов – шинировать-не шинировать, оперировать-не оперировать, удалять-не удалять… И, как показала практика, единого мнения по этим спорным моментам до сих пор нет.
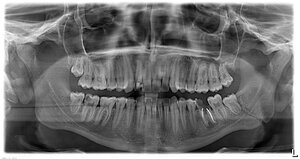
(пример правильного лечения ангулярного перелома нижней челюсти)
Ниже я постараюсь обозначить четкие критерии, исходя из которых выбирается тактика лечения переломов. Если кто-то из моих коллег не согласен с нижесказанным – я жду аргументированные комментарии. Давайте побеседуем об этом.
Спорный момент №1. Нужно ли что-то делать вообще?
Даже в самых простых случаях (односторонний закрытый перелом вне зубного ряда без смещения отломков) необходимо, как минимум провести мероприятия, направленные на профилактику возможных осложнений:
– случайного смещения отломков челюсти
– возможного инфицирования области перелома
– развития воспалительных явлений в окружающих область перелома мягких тканях
– случайной повторной травмы
Для этого нужна временная, на пару недель, иммобилизация нижней челюсти любым доступным способом, проще говоря, зафиксировать ее в прикусе. Это можно сделать с помощью пращевидной повязки, но гораздо удобнее (и надежнее) прибегнуть к лигатурному межчелюстному связыванию (например, по Айви). Имейте ввиду, чем больше связок сделано – тем лучше. Классические две связки по Айви (обычно в области четверок-пятерок) создают большую нагрузку на пародонт зубов и могут привести к их повреждению. Поэтому делать нужно, минимум, четыре.
Если же перелом сложный (со смещением, множественный, двух- или трехсторонний, открытый, в пределах зубного ряда), то лечение нужно обязательно. В противном случае можно остаться инвалидом.
Спорный момент №2. Пращевидная (элластическая) повязка.
Смысл ее – создать видимость” лечения”. Даже при лечении травм нижней челюсти без повреждения целостности кости (ушибах и вывихах) польза от нее крайне сомнительная.
Во-первых, вряд ли пациент будет носить ее в том режиме, который рекомендует доктор.
Во-вторых, даже при очень тугом бинтовании существует значительная подвижность нижней челюсти, которая может привести к осложнениям.
В-третьих, пользоваться ей очень неудобно. Она громоздкая и некрасивая.
В-четвертых, эластическая повязка пережимает сосуды лица, что создает дополнительный дискомфорт, не говоря уже о риске развития синдрома длительного сдавливания (СДС).
Насколько мне известно, на курсе хирургической стоматологии в университетах до сих пор заставляют студентов шить эти самые пращевидные повязки. С той же практической пользой можно заставить студентов-юристов учиться современной юриспруденции по законнику великопетровских времен.
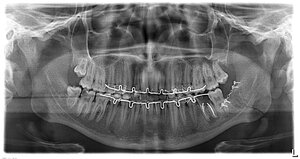
Спорный момент №3. Шинировать или нет?
Как я уже отмечал выше, иммобилизация нижней челюсти требуется в любом случае, даже при переломах без смещения. Пусть временная, но требуется. Ибо лечить потом осложнения гораздо неприятнее.
В случае перелома нижней челюсти со смещением полноценное шинирование ОБЯЗАТЕЛЬНО, вне зависимости от локализации перелома.
Иногда шинирование применяют также для лечения травматических вывихов и ушибов нижней челюсти. Я думаю, что это оправдано.
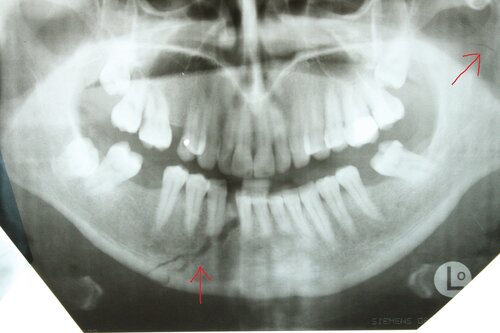
до лечения
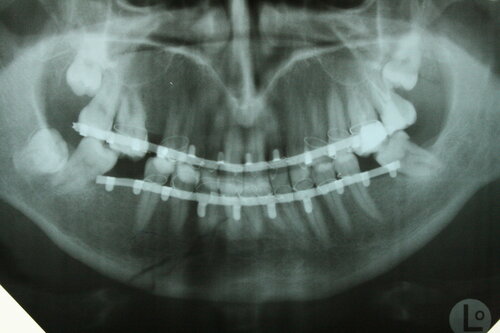
после репозиции и иммобилизации отломков шинами Васильева с межчелюстной резиновой тягой
Спорный момент №4. Зачем нужны шины Тигерштедта, если есть межзубное связывание?
Вся прелесть шин Тигерштедта состоит в том, что они равномерно распределяют нагрузку на весь зубной ряд. Поэтому, несмотря на всю их громоздкость, они меньше повреждают зубы, чем, скажем, две лигатурные связки по Айви. Последние часто либо перегружают, либо вытягивают зубы из десны, причем до такой степени, что их потом не спасти.
Переломы челюстей со смещением с помощью лигатурного связывания иммобилизировать нельзя – оно не создает нужной фиксации и может мешать правильной репозиции отломков.
Также в случае с резиновыми тягами пациент чувствует себя более безопасно. В случае каких-то проблем (например, при рвоте или тошноте, иногда сопровождающих черепно-мозговые травмы) резинки можно легко перерезать ножницами и открыть пациенту рот. В случае с проволочными лигатурами сделать это невозможно, что приведет к асфиксии рвотными массами и смерти пациента.
Запомните – пациентам с сочетанной черепно-мозговой травмой жесткое связывание противоказано!
Некоторые локализации переломов требуют вытяжения, которое создает резиновая тяга.
Ну и, последнее – чем меньше у пациента зубов, тем больше показаний для применения шин Тигерштедта.
Спорный момент №5. Шины Васильева или шины Тигерштедта?
Разница следующая: шины Тигерштедта изготавливаются индивидуально, в то время как стандартные шины Васильева выпускаются медицинской промышленностью. Нужно ли говорить, что все индивидуальное работает лучше, нежели стандартное?
Форма шин Васильева (лента с крючками) такова, что под ними часто образуются пролежни, повреждается пародонт и эмаль зубов. В то время как правильно изготовленные индивидуальные шины Тигерштедта наносят зубам гораздо меньший ущерб.
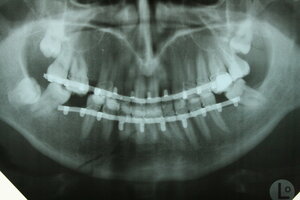
стандартная ленточная шина имени Васильева. Широкая и неудобная.

индивидуальная проволочная шина имени Тигерштедта. Обратите внимание на ее толщину и размеры
Спорный момент №6. Нужно ли удалять зубы из области перелома?
Чаще да, чем нет. Зубы из области перелома удаляются в следующих случаях:
– если это зуб мудрости. Причем неважно, ретинированный он или нет.
– если это многокорневой зуб и линия перелома проходит между его корней.
– если это зуб с невылеченным периодонтитом или какими-то периапикальными воспалительными процессами (например, кистой или гранулемой).
– если зуб не подлежит лечению или перелечиванию по ортопедическим или терапевтическим показаниям.
– если зуб подвижен, вне зависимости от степени подвижности.
– если зуб мешает правильной репозиции и фиксации отломков челюсти.
– если зуб сильно поврежден (например, низкий перелом коронки с обнажением пульпы). Это условное показание к удалению, иногда такие зубы можно сохранить.
– если зуб вывихнут или вколочен.
Во всех остальных случаях зубки можно сохранить, но они требуют тщательного наблюдения.
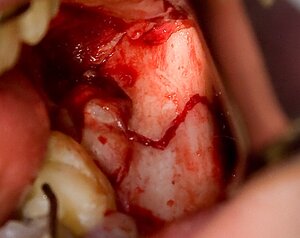
ретинированная восьмерка прямо в линии перелома

Одно движение – и нет больше восьмерки.
Спорный момент №7. Делать ли остеосинтез?
Накостный остеосинтез ОБЯЗАТЕЛЕН при любых переломах челюсти со смещением отломков, либо если существует угроза такого смещения.
Он также необходим, если нет возможности надежно иммобилизировать нижнюю челюсть (например, при отсутствии большей части зубов).
Также не стоит забывать, что длительное ношение шин сильно повреждает зубы и пародонт и иногда, после шинирования, пациент вынужден тратить массу времени и денег на восстановление поврежденных зубов и десен. Поэтому, чем меньше пациент носит шины – тем лучше. А остеосинтез позволяет сократить время иммобилизации челюсти буквально до считанных дней (7-14 дней максимум).
К тому же, современные технологии делают подобную операцию очень комфортной и безопасной. Иногда даже не требуется госпитализации.
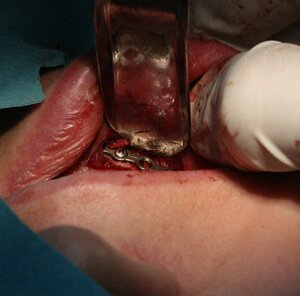
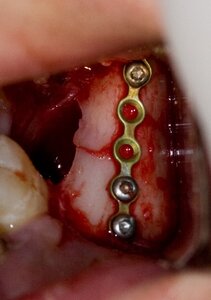
Спорный момент №8. Остеосинтез минипластинами или чем-то еще?
Если не рассматривать минипластины, то остеосинтез можно сделать спицей Киршнера, скобой с памятью формы или даже внеротовым аппаратом (например, аппарат Рудько или Бернадского).
Но наиболее удобным и безопасным на сегодняшний день является именно остеосинтез минипластинами. Внеротовые аппараты забудьте и никогда больше не вспоминайте.
Спорный момент №9. Операция остеосинтеза делается из полости рта или через разрезы на коже?
Современные технологии (в том числе, эндоскопия) позволяют провести операцию остеосинтеза в любом участке нижней челюсти из полости рта, без кожных разрезов.
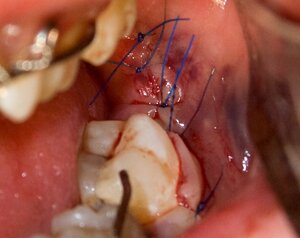
вид операционной раны после остеосинтеза
Спорный момент №10. Когда снимать шины Тигерштедта?
Чем пациент старше – тем больший срок требуется для реабилитации.
Если не проводилась операция остеосинтеза, шины можно снять на 30-45 день, в зависимости от локализации и сложности перелома.
После операции остеосинтеза шины можно снять через 5-14 дней, также в зависимости от сложности перелома.
Спорный момент №11. Нужно ли ждать, пока на рентгене исчезнет линия перелома?
Не нужно. Можно спокойно снимать иммобилизационные шины в указанные выше сроки.
Очень часто линию перелома видно в течение полугода после получения травмы или даже дольше. Это не значит, что полгода нужно ходить с шинами.
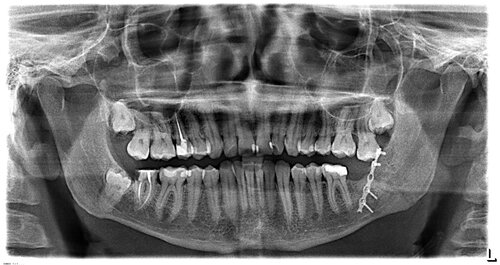
ортопантомограмма через 4,5 месяцев после операции остеосинтеза
Спорный момент №12. Нужно ли принимать какие-то лекарства после операции остеосинтеза или после шинирования?
Чаще всего нужно. Любой перелом со смещением в пределах зубного ряда является открытым. Это значит, что существует риск инфицирования места перелома (особенно в условиях затруднения гигиены из-за шинирования) и развития травматического остеомиелита. А это травматический остеомиелит – очень-очень страшная штука.
Если перелом без смещения и находится за пределами зубного ряда – от антибактериальной терапии можно отказаться.
Спорный момент №13. Целесообразен ли прием витаминов и препаратов кальция для ускорения заживления перелома?
Да, целесообразен. Особенно нужны витамины группы Д, витамины С и Р, при повреждениях нервов – витамины группы В.
Прием препаратов кальция считаю излишним, поскольку после перелома уровень кальция в крови увеличивается и он просто не усваивается организмом. Об этом я уже писал.
Спорный момент №14. За какое время заживает перелом нижней челюсти.
Сроки заживления переломов очень индивидуальны и зависят от локализации и сложности перелома, возраста пациента и проводимого лечения. Но, в среднем, срок полной реабилитации составляет 45-60 дней.
Спорный момент №15. Справедливо ли мнение, что перелом нижней челюсти возник из-за недостатка кальция в организме?
Нет, это миф. Почему – читайте здесь.
Увы, но чаще всего переломы нижней челюсти случаются по глупости…
Спорный момент №16. Для лечения переломов нижней челюсти нужно обязательно госпитализироваться.
Нет, не обязательно. Шинирование при переломах нижней челюсти можно провести в условиях амбулаторной клиники. Оно, собственно, и должно там проводиться.
Операция остеосинтеза также может быть проведена в обычной стоматологической клинике, за исключением случаев перелома мыщелкового и венечного отростков и высоких переломов ветви нижней челюсти.
ОБЯЗАТЕЛЬНА госпитализация пациентов в случае сочетанной, особенно черепно-мозговой, травмы, при сложных или осложненных переломах нижней челюсти или невозможности провести лечение в амбулаторных условиях.
О том, что можно сделать в обычной стоматологической клинике, читайте здесь>>
Такие дела.
Может быть, есть еще какие-то непонятные Вам моменты в лечении переломов и травм нижней челюсти? Давайте их обсудим!
Спасибо за внимание.
С уважением, Станислав Васильев.
Перелом челюсти: симптомы, лечение, время заживления, питание и последствия
Перелом челюсти — это частичный или полный дефект лица, сопутствующий изменением в костной ткани. Нередко случается под действием внешних сил, которые оказывают давление неподвластное кости.
В травматологии часто регистрируются переломы в области суставного отростка, иногда фиксируются нарушения в углах нижней челюсти, реже в верхней.
Типы переломов
В зависимости от нарушения определяют:
1. Переломы нижней челюсти:
• Полный – травма, при которой происходит смещение осколков челюсти.
• Неполный – протекает без смещения осколков.
• Открытый – при этом дефекте прослеживается разрыв слизистой оболочки полости рта и мягких тканей лица.
• Закрытый – без нарушения мягких тканей.
2. Перелом верхней челюсти:
• Верхний – образуется при боковом ударе, кость отходит от черепа.
• Средний – выявляется при горизонтальном ударе в кости носа или в область зубных рядов при сомкнутых челюстях.
• Нижний – при ударе в верхнюю губу, при открытой челюсти.
Если говорить про степени тяжести, то выделяют:
• с большим количеством осколков;
• одной трещиной;
• двумя трещинами;
• большим количеством трещин.
По зоне расположения травмы бывают:
• Между медиальных резцов.
• Между латеральным и медиальным резцами.
• По клыковой линии.
• У подбородочного отверстия.
• В области угла нижней челюсти.
Факторы повреждения
1. ДТП.
2. Падение.
3. Сильный дар.
4. Огнестрельное оружие.
5. Занятия спортом.
6. Опухоль костной ткани.
7. Остеомиелит.
8. Туберкулёз.
9. Нарушения в метаболизме.
10. Удаление зубных рядов.
11. Имплантация зубов.
Чаще всего травма встречается у мужчин, чем у женщин.
Симптомы болезни
1. Отёк щёк, носа.
2. Онемение губ.
3. Кровоизлияние.
4. Тошнота, рвота.
5. Асимметричность лица.
6. Онемение в области глаз.
7. Глазные блоки опущены в низ.
8. Отсутствие обоняния.
9. Покраснение кожи.
10. Повышение температуры.
11. Боль при пальпации.
12. Изменение прикуса.
Первая медицинская помощь
Обязательно нужно знать, что делать в первую очередь:
1. Фиксация челюсти при помощи повязки. Необходимо соединить верхнюю и нижнюю челюсти и зафиксировать, обездвижив их. Но нужно выполнять эти действия только с человеком, который в сознании, так как без сознания велик риск западания языка и попадание рвотных масс в дыхательные пути.
2. Если есть кровоизлияние, то необходимо его остановить стерильной тканью и приложить холод.
3. Нужно следить, чтобы ротовая полость была чистой и не наполнялась рвотными массами и кровью.
4. Не тревожить пострадавшего до приезда врача. Лучше посадить его или уложить на бок.
5. При сильной боли можно дать обезболивающие препараты.
Диагностика
При первом осмотре часто распознают односторонний и двусторонний отёк. Также отмечается нарушение контура челюсти. Слюна выглядит характерно, окрашена кровью. Специалист проверяет все признаки патологии, проводит пальпацию нижней зубной дуги и зубных лунок.
Пациента просят сомкнуть челюсти и сообщить о неудобстве, если такое имеется. Также рассматривается работа челюстей в целом: выдвижение вперёд, вниз.
Проводится рентгенологическое обследование и МРТ, благодаря которым возможно точно проследить нарушение.
Лечение
Самое важное в этом случае – нельзя заниматься самолечением. Необходимо сразу же обратиться к специалисту. Чем быстрее начнётся лечение, тем скорее пациент пойдёт на поправку.
В основном начало лечения характеризуется:
• Очищение раны и её дезинфекция.
• Выравнивание перегородки, если она была смещена.
• Операция. Соединение осколков и целых костей. В сложнейших случаях проводят пластические операции с использованием протезов.
• Обезболивание.
• Наложение шины на месяц для полного обездвиживания. Шинирование челюсти зависит от типа травмы, оно может быть на одной стороне, на двух для более сильного закрепления, и при переломе сразу двух челюстей применяется двухчелюстное шинирование. Благодаря такой фиксации сокращается риск неправильно сросшийся и несросшийся костной ткани.
Наложения шины можно избежать, зафиксировав перелом повязкой, но так высок риск осложнений.
• Также используются металлические спицы, которые закрепляют кости.
• Сшивание ран.
Далее начинается этап реабилитации. В который входит курс лечебной гимнастики и механотерапия, гигиена рта.
Сколько заживает перелом челюсти
Единого ответа врач не может дать, так как всё зависит от характера травмы и от возраста пациента. Если лёгкое повреждение, то для сращения костей понадобится около месяца, а если сложное, то восстановление может протекать около года. С увеличением возраста, возрастает и период лечения.
Как снять отёк
Посттравматические отеки проходят на протяжении 7 дней, в это время необходимо:
1. Прикладывать холод.
2. Прикладывать ватку, смоченную содово-солевым раствором на 15 минут.
3. Во время сна использовать высокую подушку, чтобы кровь лучше циркулировала.
4. Необходимо избегать стрессов, они способны повышать давление и отрицательно влиять на припухлость.
Питание
При травме процесс кормления будет осложнён, так что поправки в питании необходимы. При лечении челюсти должны быть зафиксированы, и пока они срастаются, больному хотя бы первый месяц потребуется питаться в основном только жидкой пищей через трубочку.
В его питание войдут бульоны, супы, пюре из овощей и фруктов, каши. И речи быть не может о добавлении специй, соли. После снятия шины не стоит перестраиваться сразу на твёрдую пищу, это нужно делать потихоньку. Необходимость вызвана не только заживлением челюстей после травмы, но и восстановлением функций ЖКТ.
Последствия
Факторы, вызывающие повторное лечение:
1. Пожилой возраст пациента.
2. Хронические заболевания.
3. Неправильно оказанное лечение.
4. Алкоголизм.
Если оставить нарушение без должного внимания или провести лечение не правильно, то могут появиться осложнения. Их можно подразделить на общие и местные, не воспалительные и воспалительные. А по времени они разделяются на ранние и поздние. К осложнениям относятся:
• перемена прикуса;
• смещение зубных рядов;
• преграда в процесс дыхания;
• болевые ощущения при глотании и жевании;
• дефект речи;
• нагноения;
• артрит;
• гайморит;
• нарушения в работе нервной системы.
Профилактика
В медицине для избегания последствий после переломов челюстей используют новокаиновые блокады, которые позволяют нормализовать ликвородинамику, дыхание, мозговое кровообращение.
Также назначают антибиотики в область вокруг повреждения, УВЧ терапии, проводится гормонотерапия и рентгенологическое наблюдение, спазмолитические препараты, прописываются поливитамины с необходимой концентрацией кальция.
Немаловажную роль в лечении играет использование мумиё. Оно оказывает быстрое отчищающее, заживляющее действие на ткани, повышает физиологические функции. Нормализуется температура и сон.
В использовании мумиё тоже есть хитрости. Например, горную смолу можно употреблять внутрь. Всего лишь нужно взять немного отчищенного мумиё 1-2 грамма принять внутрь и запить водой. Такую процедуру нужно делать на голодный желудок. Но не нужно забывать и о внешнем нанесении этого средства на поражённую зону до полного высыхания.
Перелом нижней челюсти без смещения лечение срок срастания – Здоровье полости рта
Перелом челюсти представляет собой тяжелую патологическую ситуацию, при которой нарушается линейная целостность костей, формирующих нижнюю челюсть. Происходит это под действием какого-либо травматического фактора, интенсивность которого превосходит прочность кости. Перелом нижней челюсти является довольно распространенной патологией, которая встречается среди всех возрастных категорий, однако наиболее часто от нее страдают молодые мужчины в возрасте от 21 до 40 лет. Связано это с несколькими факторами, которые определяются как социально-экономическим статусом и образом жизни, так и анатомо-физиологическими особенностями. Перелом зуба – это травма зуба, полученная при воздействии механической силы. При переломе нарушается анатомическая целостность корня зуба или его коронки. Причинами перелома зуба являются механические травмы, полученные в результате удара, падения или же во время жевания, когда в пище присутствуют твердые инородные тела. Фронтальные зубы верхней челюсти более подвержены переломам, чем зубы нижней челюсти, нередко переломы зубов сочетаются с их неполными вывихами.
Причины
Переломы нижней челюсти возникают в результате воздействия какого-либо травматического фактора, сила действия которого превосходит запас прочности кости. В большинстве случаев это происходит в результате падений, ударов, дорожно-транспортных происшествий, спортивных и профессиональных несчастных случаев. Тем не менее, последствия травматического воздействия далеко не во всех случаях одинаковы и зависят не только от интенсивности, но также от ряда других факторов, среди которых особое значение имеет физиологическое и структурное состояние кости до травмы. В медицинской практике принято выделять два основных вида переломов, при которых нарушается целостность костных структур, но которые являются результатом несколько различных причинно-следственных связей. В зависимости от типа перелома, соответствующего классификации, основанной на первоначальной причине развития перелома, выбирается наиболее адекватная лечебная и профилактическая тактика. Выделяют следующие виды переломов:- Патологический перелом. Термин “патологический перелом” подразумевает ситуацию, в которой повреждение кости возникло на фоне травматического фактора низкой интенсивности либо ежедневной двигательной активности. В основе данного вида переломов лежит какая-либо структурно-функциональная патология костной ткани, которая вызвала ее значительное ослабление. На сегодняшний день существует большое количество болезней, которые в той или иной степени могут спровоцировать патологические переломы. Наибольшее значение при переломе челюсти имеет остеомиелит, так как данный недуг нередко поражает челюстные кости, распространяясь из очагов хронической инфекции в тканях зубов. Кроме того, патологические переломы могут возникать вследствие развития злокачественных или доброкачественных новообразований в пределах кости (как первичных, развивающихся из клеток либо самой кости, либо костного мозга, так и метастатических, принесенных током крови или лимфы из отдаленных очагов). Нарушение метаболизма некоторых веществ, недостаточное питание или недостаточное поступление витаминов и минералов, хронические инфекции, врожденные заболевания, лечение препаратами, подавляющими клеточное деление, и многие другие состояния и недуги могут вызвать серьезные структурные изменения кости, приведя к ее ослаблению с последующим переломом.
- Травматический перелом. Травматический перелом представляет собой повреждение кости, которое развилось на фоне какого-либо механического воздействия высокой интенсивности. В большинстве случаев данный тип недуга развивается в результате прямого или опосредованного удара, который возникает на фоне падения, дорожно-транспортного происшествия, огнестрельного ранения или множества других возможных причин. При данном типе недуга состояние костных структур и их функция до перелома находятся в пределах нормы.
- область между первыми резцами;
- область прикрепления клыков;
- область между малыми коренными зубами;
- область угла нижней челюсти;
- мыщелковый отросток нижней челюсти.
- Открытый перелом. Открытые переломы нижней челюсти являются наиболее часто встречающейся формой травматизма данной кости. Связано это с тем фактом, что при возникновении линии разлома в области тела челюсти, на которой находятся зубные альвеолы, возникает дефект слизистой, и костные отломки вступают в контакт с ротовой полостью. Переломы ветвей челюсти также могут быть открытыми, однако из-за особенностей их расположения (прикрыты мощными жевательными мышцами с одной стороны и основанием черепа с другой), такой тип травмы встречается крайне редко. Перелом угла челюсти может быть как открытым, так и закрытым. Открытые переломы представляют определенную опасность, так как выставленная во внешнюю среду кость считается потенциально зараженной болезнетворными бактериями, которых в ротовой полости огромное количество. Без принятия должных мер во время лечения (или при отсутствии лечения как такового) в нижней челюсти может развиться инфекционно-воспалительный очаг, который довольно тяжело поддается лечению.

- Закрытый перелом. Закрытый перелом характеризуется расположением костных отломков в пределах интактных (неповрежденных) кожных покровов. Закрытые переломы, как уже писалось выше, характерны для ветвей нижней челюсти и для ее угла. Закрытые переломы являются гораздо менее опасными и при лечении нуждаются только в сопоставлении костных отломков.
- Перелом со смещением. Перелом со смещением отломков возникает в том случае, если фрагменты кости утрачивают свое нормальное взаимоотношение и смещаются под действием каких-либо внутренних (тяжесть кости, тяга мышц) или внешних (направление и сила удара, смещение при движении) факторов.
- Перелом без смещения отломков. При переломе без смещения между костными фрагментами существует патологический дефект (щель или линия перелома), однако отломки соотносятся корректно. Подобная ситуация характерна для неполных переломов, при которых часть костной ткани сохраняет свою целостность, а также для переломов, развившихся под действием травматического фактора низкой интенсивности.
- Оскольчатый перелом. Оскольчатый перелом нижней челюсти встречается довольно редко, но для него характерно наличие множества костных отломков, которые в той или иной степени смещены. Особенностью данного перелома является то, что, во-первых, для его возникновения необходимо приложение большой силы к небольшому участку кости (например, при ударе молотком), а во-вторых, оскольчатые переломы нуждаются в хирургическом лечении, так как значительно дестабилизируют кость.
 При остеомиелите нижней челюсти развившийся инфекционный процесс стимулирует воспалительную реакцию, под влиянием которой изменяется среда и локальный метаболизм. Кроме того, усиливается тромбообразование, возникает локальная закупорка сосудов, происходит некроз (отмирание) костной ткани. В полости под зубом формируется гной, зубные связки ослабевают, причинный зуб и расположенные рядом зубы приобретают патологическую подвижность, начинают шататься. Из-за нарушения питания кости она становится более хрупкой, теряет свою первоначальную прочность. Особенно выражено это при тотальном остеомиелите, то есть в тех случаях, когда патологический инфекционно-воспалительный процесс охватывает всю нижнюю челюсть. Одонтогенный остеомиелит является одной из наиболее частых причин патологических переломов нижней челюсти. Данный недуг сопровождается сильной болью в пораженной области, усиливающейся при жевании, гнилостным запахом изо рта, кровоточивостью из ротовой полости, покраснением и отеком кожи над очагом.
При остеомиелите нижней челюсти развившийся инфекционный процесс стимулирует воспалительную реакцию, под влиянием которой изменяется среда и локальный метаболизм. Кроме того, усиливается тромбообразование, возникает локальная закупорка сосудов, происходит некроз (отмирание) костной ткани. В полости под зубом формируется гной, зубные связки ослабевают, причинный зуб и расположенные рядом зубы приобретают патологическую подвижность, начинают шататься. Из-за нарушения питания кости она становится более хрупкой, теряет свою первоначальную прочность. Особенно выражено это при тотальном остеомиелите, то есть в тех случаях, когда патологический инфекционно-воспалительный процесс охватывает всю нижнюю челюсть. Одонтогенный остеомиелит является одной из наиболее частых причин патологических переломов нижней челюсти. Данный недуг сопровождается сильной болью в пораженной области, усиливающейся при жевании, гнилостным запахом изо рта, кровоточивостью из ротовой полости, покраснением и отеком кожи над очагом.Симптомы
Симптоматика перелома челюсти довольно разнообразна. В большинстве случаев данная патология сочетается с рядом внешних проявлений, а также с рядом субъективных ощущений. Однако, так как довольно часто перелом челюсти сочетается с черепно-мозговыми травмами, при которых пострадавший может находиться в бессознательном состоянии, наибольшее значение имеют именно те клинические проявления, которые врач может увидеть при осмотре. Перелом нижней челюсти сопровождается следующими симптомами:- Боль. Боль при переломе челюсти выраженная и особенно сильная в месте перелома или месте воздействия травматического фактора. Болевое ощущение значительно усиливается при движении челюсти, а также при жевании или во время разговора. Связано появление боли с повреждением надкостницы (тонкая оболочка кости, содержащая большое количество нервных окончаний), а также с развитием воспалительной реакцией в месте перелома. Повреждение нервов, которое может возникнуть в некоторых редких и тяжелых случаях также сопровождается выраженными болевыми ощущениями.

- Кровотечение.Так как более чем в восьми случаях из десяти перелом челюсти является открытым, у больных возникает кровотечение. Обычно кровь изливается в ротовую полость, однако сосуд может кровоточить и через кожу, в зависимости от места повреждения и воздействия травматизма. Возникает кровотечение как результат повреждения кровеносных сосудов, расположенных в надкостнице, кости и мягких тканях. При закрытых переломах кровотечение также существует, но из-за невозможности выхода во внешнюю среду кровь скапливается в месте повреждения и образует сгустки. Следует отметить, что большие объемы кровопотерь указывают на повреждение крупного сосуда и нуждаются в экстренной медицинской помощи.
- Отек лица.Отечность возникает не только в зоне воздействия травматического фактора, но также и в других местах возникновения переломов. Отек проявляется значительным увеличением объема мягких тканей в области перелома, пастозностью, потеплением и покраснением кожи. Возникает отек по причине воздействия провоспалительных веществ на кровеносные сосуды, которые расширяются и становятся более проницаемыми для жидкого компонента крови. Следует отметить, что увеличение половины или всего лица при переломе челюсти может возникать также и из-за кровотечения в мягких тканях или под кожей.
- Повреждение кожных покровов.Так как перелом нижней челюсти в большинстве случаев развивается после воздействия какого-либо сильного травматического фактора, он обычно сопровождается различными повреждениями лица и головы. В большинстве случаев отмечается наличие ссадин и ран. Иногда выявляется перелом других костей лица (верхняя челюсть, кости черепа, носовые кости), а также повреждение шейного отдела позвоночника и спинного мозга.
- Изменение рельефа кости нижней челюсти.Смещение костных отломков, которое возникает при переломе, в той или иной степени изменяет рельеф кожи, покрывающей соответствующую область. Это может быть заметно как при визуальном осмотре (при значительном смещении), так и только при внимательном ощупывании челюсти. Ощупывать челюсть следует осторожно, начиная с противоположной перелому части (или наиболее удаленной), следуя кончиками пальцев по нижнему краю.
- Отраженная боль.При давлении на подбородок возникает выраженное болевое ощущение в области перелома. Связано это с некоторым перемещением костных отломков и раздражением нервных окончаний.
Перелом зуба
Перелом зуба – травматическое повреждение зуба, сопровождающееся нарушением целостности его корня или коронки. Встречаются различные виды перелома зуба: перелом эмали, дентина и корня зуба. Проявляются резкой подвижностью и смещением травмированного зуба, интенсивной болью. При переломах коронки зуб удается сохранить с последующим косметическим восстановлением, при переломе корня – требуется его удаление. При травме корня высок риск развития периостита, остеомиелита и др. осложнений.Перелом зуба
Перелом зуба – это травма зуба, полученная при воздействии механической силы. При переломе нарушается анатомическая целостность корня зуба или его коронки. Причинами перелома зуба являются механические травмы, полученные в результате удара, падения или же во время жевания, когда в пище присутствуют твердые инородные тела. Фронтальные зубы верхней челюсти более подвержены переломам, чем зубы нижней челюсти, нередко переломы зубов сочетаются с их неполными вывихами.Клинические проявления перелома зуба
При переломе зуба возникает сильная нестерпимая боль, пострадавший испытывает затруднения при открытии рта и при смыкании зубов. Кроме того, перелому зуба предшествует какая-либо травма, отмечается кровоточивость десен и патологическое расшатывание зуба. Болезненные ощущения при механическом и термическом раздражении зависят от типа и локализации перелома, а так же от подвижности зуба. Во время осмотра обнаруживается отек мягких тканей приротовой полости и точечные кровоизлияния в кожу и слизистую. Перелом коронки зуба клинически проявляется в виде ее дефекта, часто такой перелом сопровождается вскрытием пульповой камеры. При переломе корня зуба, зуб становится подвижным, его перкуссия резко болезненна, а коронка иногда приобретает розовый оттенок. Перелом зуба может быть незначительным в виде откола эмали зуба, либо значительными когда отмечается перелом дентина с обнажением или без обнажения пульпы и перелом корня зуба. Полными называются переломы со вскрытием пульпы, неполными – без вскрытия пульпы.Диагностика
Перелом челюсти можно заподозрить на основании опроса больного, данных осмотра и клинического обследования. Однако в большинстве случаев для окончательной постановки диагноза требуются дополнительные инструментальные исследования, позволяющие диагностировать как непосредственно перелом, так и ряд существующих и потенциальных осложнений данного явления. Следует отметить, что при патологических переломах диагностический процесс не ограничивается только лишь выявлением места и типа перелома, но и предполагает ряд дополнительных радиографических и лабораторных исследований, нацеленных на выявление первоначальной костной патологии. Тем не менее, так как абсолютное большинство людей, поступающих в травматологические отделения больниц с переломом челюсти, пострадали в ходе различных травматических обстоятельств, их обследование считается рутинным и включает осмотр и ряд дополнительных процедур. Перелом челюсти выявляют с помощью следующих методов:- простая рентгенография;
- ортопантомография;
- компьютерная томография;
- магнитно-резонансная томография.
- Диагноз ставится стоматологом на основании наличия травмы в анамнезе болезни, характерных клинических проявлений и жалоб пациента. Перед выбором методики лечения проводят одонтометрическое и рентгенологическое исследование. Тактика лечения и прогноз зависят от степени повреждения тканей зубной эмали. Так, если при отломе фрагмента коронки вскрытия полости зуба не произошло, то проводится реставрация зуба: коронка подлежит восстановлению при помощи композитных пломбировочных материалов.
- Продольный, оскольчатый и косой переломы корня зуба требуют удаления зуба, так как корень в этом случае невозможно использовать в качестве опоры для штифта. После экстракции зуба необходимо решение вопроса о протезировании. Современная стоматология предлагает альтернативный способ замещения образовавшегося в результате перелома зуба дефекта зубного ряда – проведение имплантации зубов.
- Поперечный перелом корня зуба позволяет восстановить зуб с помощью искусственной металлокерамической коронки.
- Так же тактика лечения зависит от уровня перелома зуба, если перелом произошел в верхней части, то канал пломбируется, а верхушечная часть зуба остается без вмешательств. При переломе в срединной части показана трепанация зуба с удалением пульпы, далее канал пломбируют, а обломки зуба соединяют с помощью штифтов.
- При переломе зуба, который сопровождается вскрытием его полости и повреждением пульпы, поврежденная пульпа должна быть удалена, а корневой канал запломбирован. Если есть необходимость, то используют внутриканальные штифты и пломбировку коронковой части зуба.
- Переломы любой сложности с сохранением корня зуба позволяют установить внутриканальный штифт после вычищения и пломбировки канала, что позволяет, не прибегая к зубопротезированию, восстановить целостность и функциональность зубного ряда.
- Пломбировка корневых каналов является лишь частью лечения, после которого нужно полностью восстановить анатомическое положение зубов. Это позволяет избежать формирования неправильного прикуса и исключить травмы во время смыкания зубов.
- Лечение переломов зубов необходимо проводить в максимально короткие сроки, так как при отсутствии контакта с зубом антагонистом возникает наклон и смещение соседних зубов. Это может потребовать дополнительного ортодонтического лечения перед протезированием.
- Клиническое обследование
- одностороннее смещение челюсти из-за укорочения тела с одной из сторон;
- патологическая подвижность челюсти;
- визуализация костных отломков в глубине раны;
- нарушение рельефа кости;
- асимметрия при открытии рта;
- спазм жевательных мышц;
- крепитация (хруст) костных отломков при движении.
 При подозрении на перелом нижней челюсти выполняется рентгенография как верхней, так и нижней челюсти в прямой и боковой проекции, которая также охватывает область лицевого скелета, свод и основание черепа, несколько шейных позвонков. В результате диагностика не ограничивается только лишь одной костью, а охватывает целое анатомическое образование. При переломе нижней челюсти рентгенография позволяет определить локализацию щели перелома, количество переломов, наличие либо отсутствие осколков, степень их смещения. При переломе верхней челюсти по рентгенограмме оценивается вовлеченность соседних костных структур, а также отмечаться затемнение верхнечелюстных пазух (в результате кровоизлияния в них). Следует отметить, что, несмотря на свои преимущества, рентгенография обладает рядом существенных недостатков, среди которых наиболее существенным является необходимость облучения пациента. С точки зрения гигиены окружающей среды, одной из задач которой является оценка радиологического фона и его воздействия на организм, проведение нескольких рентгенографических процедур увеличивает дозу облучения человека, но общее воздействие на здоровье при этом относительно небольшое. Однако, так как эффекты от ионизирующей радиации могут «накапливаться», крайне не рекомендуется подвергаться воздействию облучения без необходимости. Ортопантомография Ортопантомографией называется рентгенологический метод исследования, который позволяет получать панорамный снимок зубочелюстной системы. Выполняется с помощью специального аппарата – ортопантомографа, в котором изображение получается путем вращения источника рентгеновских лучей и пленки вокруг зафиксированной головы обследуемого пациента. В результате этого на пленке получается панорамное изображение зубных рядов, а также верхней и нижней челюсти и близлежащих костных образований. Данный метод исследования позволяет определить наличие и количество переломов костей челюсти, повреждения височно-челюстного сустава и зубов. Вся процедура занимает не более пяти минут и является относительно безвредной. Компьютерная томография (КТ) Сегодня метод компьютерной томографии является предпочтительным для диагностики переломов челюсти, так как дает более точную и детальную информацию. В основе метода также лежит рентгеновское излучение – пациент помещается в специальный компьютерный томограф, а вращающийся вокруг него рентгеновский аппарат делает множество снимков. После компьютерной обработки получается четкое послойное изображение исследуемой области, а при необходимости можно даже создать трехмерное изображение лицевого скелета. КТ дает четкую информацию о наличии и количестве переломов, локализации щели перелома, позволяет выявить небольшие переломы верхней и нижней челюсти, переломы и трещины близлежащих костных структур, визуализировать мелкие осколки, которые могут быть не видны на простой рентгенограмме. Компьютерная томография показана в следующих ситуациях:
При подозрении на перелом нижней челюсти выполняется рентгенография как верхней, так и нижней челюсти в прямой и боковой проекции, которая также охватывает область лицевого скелета, свод и основание черепа, несколько шейных позвонков. В результате диагностика не ограничивается только лишь одной костью, а охватывает целое анатомическое образование. При переломе нижней челюсти рентгенография позволяет определить локализацию щели перелома, количество переломов, наличие либо отсутствие осколков, степень их смещения. При переломе верхней челюсти по рентгенограмме оценивается вовлеченность соседних костных структур, а также отмечаться затемнение верхнечелюстных пазух (в результате кровоизлияния в них). Следует отметить, что, несмотря на свои преимущества, рентгенография обладает рядом существенных недостатков, среди которых наиболее существенным является необходимость облучения пациента. С точки зрения гигиены окружающей среды, одной из задач которой является оценка радиологического фона и его воздействия на организм, проведение нескольких рентгенографических процедур увеличивает дозу облучения человека, но общее воздействие на здоровье при этом относительно небольшое. Однако, так как эффекты от ионизирующей радиации могут «накапливаться», крайне не рекомендуется подвергаться воздействию облучения без необходимости. Ортопантомография Ортопантомографией называется рентгенологический метод исследования, который позволяет получать панорамный снимок зубочелюстной системы. Выполняется с помощью специального аппарата – ортопантомографа, в котором изображение получается путем вращения источника рентгеновских лучей и пленки вокруг зафиксированной головы обследуемого пациента. В результате этого на пленке получается панорамное изображение зубных рядов, а также верхней и нижней челюсти и близлежащих костных образований. Данный метод исследования позволяет определить наличие и количество переломов костей челюсти, повреждения височно-челюстного сустава и зубов. Вся процедура занимает не более пяти минут и является относительно безвредной. Компьютерная томография (КТ) Сегодня метод компьютерной томографии является предпочтительным для диагностики переломов челюсти, так как дает более точную и детальную информацию. В основе метода также лежит рентгеновское излучение – пациент помещается в специальный компьютерный томограф, а вращающийся вокруг него рентгеновский аппарат делает множество снимков. После компьютерной обработки получается четкое послойное изображение исследуемой области, а при необходимости можно даже создать трехмерное изображение лицевого скелета. КТ дает четкую информацию о наличии и количестве переломов, локализации щели перелома, позволяет выявить небольшие переломы верхней и нижней челюсти, переломы и трещины близлежащих костных структур, визуализировать мелкие осколки, которые могут быть не видны на простой рентгенограмме. Компьютерная томография показана в следующих ситуациях:- при наличии двух и более переломов, определенных рентгенологически;
- переломы челюсти с вовлечением зубных рядов;
- подозрение на переломы соседних костных образований;
- перед оперативным лечением переломов челюсти.
Лечение
Оперативное лечение переломов челюсти
Оперативное лечение перелома челюсти, которое показано большинству пациентов, и которое в медицине называется остеосинтезом, является основным эффективным методом восстановления целостности кости. Для лечения переломов применяют следующие виды остеосинтеза:- Наружный остеосинтез представляет собой методику лечения переломов, при которой через костные фрагменты перпендикулярно к оси кости вводят специальные спицы, которые затем закрепляют вне кости на особом аппарате. Подобная тактика позволяет сопоставлять отломки и разгружать место перелома, тем самым частично возвращая функционал кости на время лечения.

- Внутрикостный остеосинтезосуществляется с помощью специального проводника, который вводится в мозговой канал кости и проводится через место перелома. Обычно данный метод используют для лечения переломов диафизов длинных трубчатых костей.
- Накостный остеосинтезпредполагает накладывание металлической пластины на место перелома после восстановления анатомической позиции отломков. Для фиксации пластины используют шурупы или винты, которые ввинчивают в кость. Такой способ позволяет быстро вернуть функцию кости и не требует наложения гипса.
- Чрескостный остеосинтез.При чрескостном остеосинтезе спицы, проволоку или гвозди, фиксирующие перелом, проводят под углом через место перелома таким образом, чтобы были зафиксированы обе части кости до линии излома.
- наличие крупных и мелких костных осколков;
- сильное смещение отломков и, как следствие, невозможность их сопоставления без оперативного вмешательства;
- переломы за зубным рядом;
- патологический воспалительный или неопластический процесс в области перелома;
- реконструктивные операции;
- малое число здоровых устойчивых зубов на костных отломках.
Костный шов
Для наложения костного шва область перелома обнажают от мягких тканей с боковой и внутренней стороны. В отломках производят отверстия, через которые после сопоставления проводят проволоку, которой и фиксируют фрагменты. Проволока может быть изготовлена из нержавеющей стали или титана. В некоторых случаях вместо проволоки используют синтетические нити, однако из-за их меньшей прочности данный способ имеет ограниченное применение. Данный метод остеосинтеза показан во всех случаях свежих переломов нижней и верхней челюсти, при которых нет значительного смещения костных отломков. Противопоказаниями к данному методу являются:- воспалительный процесс в зоне перелома;
- наличие множества мелких костных осколков;
- остеомиелит;
- огнестрельные ранения в данной области;
- наличие дефектов кости.
Накостные металлические пластины
Накостные металлические пластины широко используются в челюстно-лицевой хирургии, так как, во-первых, позволяют уменьшить травматизм мягких тканей во время операции (необходимо рассечение кожи и мышц только с одной, боковой стороны), что положительно сказывается на периоде восстановления и на времени сращения кости, а во-вторых, позволяют лучше фиксировать отломки в зонах, подверженных сильным динамическим нагрузкам. Для фиксации костных отломков используют небольшие узкие пластины из титана или нержавеющей стали, которые прикручивают шурупами в области перелома таким образом, чтобы линия излома была жестко зафиксирована.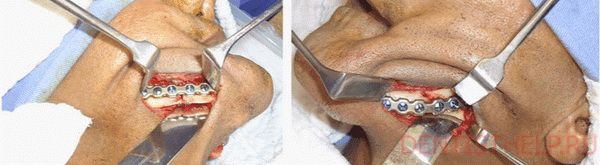 Также в качестве скрепляющих материалов могут быть использованы быстротвердеющие пластмассы, специальный клей (резорциновые эпоксидные смолы), скобы из металла с памятью, спицы Киршнера. Для закрытого остеосинтеза могут быть использованы различные внеротовые спицы и скобы. К ним относятся S-образные и унифицированные крючки, спицы Киршнера, статические и динамические внеротовые аппараты для иммобилизации и др. Выбор метода фиксации индивидуален и во многом определяется особенностями перелома.
Также в качестве скрепляющих материалов могут быть использованы быстротвердеющие пластмассы, специальный клей (резорциновые эпоксидные смолы), скобы из металла с памятью, спицы Киршнера. Для закрытого остеосинтеза могут быть использованы различные внеротовые спицы и скобы. К ним относятся S-образные и унифицированные крючки, спицы Киршнера, статические и динамические внеротовые аппараты для иммобилизации и др. Выбор метода фиксации индивидуален и во многом определяется особенностями перелома.