Скарф остеотомия – Остеотомия Скарф: ход операции, осложнения, реабилитация
Остеотомия Скарф: ход операции, осложнения, реабилитация
Вид оперативного лечения, при котором проводится рассечение кости с предупреждением ее дальнейшего сращения, называется Scarf- остеотомия первой плюсневой кости. Применяется при вальгусной деформации большого пальца на стопе. Особенность методики — Z-образное выполнение. Этот вид операции является наиболее приемлемым для удаления шишки на ноге из-за особых преимуществ.
Скарф-остеотомия
Что собой представляет?
Целью оперативного вмешательства является Z- образное распиливание кости и ее дальнейшее сращивание в корректном положении. Костные отломки фиксируются в необходимом положении винтами. При этом гипс не нужен, так как используемая конструкция обеспечит достаточную стабилизацию косточки в правильной позиции. Метод Scarf -остеотомии помогает восстановить стопу согласно анатомическим нормам, устранить ее деформационные изменения, что избавит пациента от боли и устранит проблему подбора обуви.
Показания и противопоказания
Операцию назначают пациентам со средней и тяжелой формами вальгусной деформации. Также оперативная коррекция аномального выпячивания требуется, когда:
- обнаружен врожденный дефект у ребенка,
- изменяется положение суставов стопы вследствие других болезней (рахита, патологии Паджета, остеопороза),
- происходит деформация при нарушении роста (патология Блаунта),
- нестабильность связок.
Кроме распластанности переднего отдела стопы, наблюдается ряд осложнений, требующих коррекции:
- молоткообразная деформация 2—5 пальцев,
- образование натоптышей на подошве,
- неврома Мортона,
- бурсит Taylor.
Не рекомендуется проведение Скарф-остеотомии при плохом сращении кости, а также когда диагностирован:
- ожирение,
- остеопороз,
- инфекции,
- ревматоидный артрит.
Ход операции
От основания большого пальца и доходя до плюсневой кости, хирург рассекает ступню с внутренней стороны. Когда достигает кости, с помощью микропилы делается Z-образный вырез в первой плюсне. Таким способом легче отделить головку от основания и перенаправить в нужное положение. Головку первой плюсневой кости располагают под правильным углом, а ее части закрепляют титановыми креплениями, крепко фиксирующими кость. При отсутствии аллергии и дискомфортных ощущений винты оставляют. Если пациент жалуется на дискомфорт или появилась аллергия, после успешной реабилитации их удаляют.
Длительность операции составляет несколько часов. Требуется общий или спинномозговой наркоз.
Возможные осложнения
После проведения осложнений не возникает, случаи их крайне редки. Все зависит от профессионализма врача, правильности выбора способа лечения и поведения самого пациента до операции и в период реабилитации. К осложнениям относятся:
- воспалительный процесс,
- рецидив заболевания,
- плохое сращивание костей,
- передаточная метатарзалгия.
Плюсы и минусы
Scarf- остеотомия отличается рядом преимуществ перед другими техниками:
- Дает возможность менять направление проблемной кости — сместить и повернуть.
- Реален вариант сделать длиннее или короче плюсну.
- С целью ослабления нагрузки на первый фаланговый сустав стопы костные фрагменты возможно передвинуть вниз или вверх.
Минусов у этого способа немного:
- сложности в проведении операции,
- повышенная травматичность,
- вероятность разлома косточки во время установки крепления,
- ослабление винта,
- необходимость изъятия фиксаторов из-за возникновения аллергии или дискомфорта.
Реабилитация
После проведения остеотомии для реабилитации пациента достаточно 1—1,5 месяца. Полное восстановление функций большого пальца стопы наблюдается уже через месяц—полтора. Уже на 2-е сутки после операции рекомендуется посильная нагрузка на нижние конечности. Но все упражнения должны выполняться в ортезе, который снимает нагрузку с передней части стопы и перенаправляет ее на пятку.
Загрузка…xn--h1aeegmc7b.xn--p1ai
Scarf остеотомия стопы – эффективный метод коррекции вальгусной деформации
Scarf-остеотомия применяется для корректирования умеренно выраженного вальгусного деформирования у большого пальца ноги. Данная операция более универсальная, если сравнивать ее с шевронной, и имеет целый ряд плюсов.
Преимущества Scarf-остеотомии
- позволяет латерально смещать и поворачивать внутри фрагмент головки плюсневой кости, что помогает достичь большей конгруэнтности сустава;
- дает возможность удлинять её в случае недостаточной продольной величины;
- позволяет смещать костные фрагменты в медиальную сторону при варусной деформации пальцев;
- дает возможность перемещать их в плантарную (книзу) и в дорсальную (кзади) сторону, что помогает достичь уменьшения нагрузок на внутреннюю часть стоп и область первого фалангового сустава;
- позволяет укорачивать первую плюсневую кость при чересчур большой её длине либо заметной деформации;
- дает возможность поворачивать костные фрагменты в поперечной плоскости (супинация) в случае, если наблюдается пронация суставов.
Как проводится операция
В процессе проведения скарф-остеотомии хирург делает разрез на внутренней стороне ступни от основания пальца к самому началу плюсневой кости. После этого сбоку у первой плюсневой косточки вырезают Z-образный клин. Затем её головку у большого пальца смещают под нужным углом.
Чтоб данный сдвиг прошел без напряжений, изменяется местоположение сухожилий, тянущих большой палец в направлении к центру. Деформированную суставную капсулу с внешней стороны отделяют. Кости фиксируют в нужном положении двумя небольшими титановыми винтами. Скарф-остеотомия проводится при спинномозговом или общем наркозе, так что пациент не чувствует боли. Титановые винты после заживления, если они не вызывают никакого дискомфорта, не удаляют.
Послеоперационный период
Время выздоровления занимает обычно от 3-х до 6-и недель. Сразу же после хирургической операции разрешены нагрузки на стопу в специальном ортезе, снимающим давление на переднюю часть ноги. Его нужно будет носить по крайней мере в течение шести недель. По истечении этого срока можно будет одевать широкую обувь.
forefoot.ru
Остеотомия SCARF коррегирующая для 1 плюсневой кости
Остеотомия SCARF – это вид оперативного вмешательства, при помощи которого можно устранить вальгусную деформацию большого пальца ноги. В процессе проведения операции хирург проводит рассечение кости, что в дальнейшем дает возможность ей правильно срастись. Такая операция имеет ряд преимуществ, которые мы сегодня и рассмотрим.
Вальгусная деформация большого пальца стопы – это не что иное, как шишка на ноге. Такое деформирование является дефектом не только с косметической стороны, но и с физической. Если вальгусная деформация достигнет больших размеров, то надетая на ногу обувь будет натирать выступающую кость.
Подготовка

Когда необходимо вмешательство
После поступления пациента в клинику, ему назначается ряд анализов:
- общий анализ крови и мочи;
- определение уровня сахара в крови;
- анализ крови на СПИД, гепатит, RW;
- флюорография;
- рентген конечности.
Время пребывания пациента в клинике не занимает более пяти дней. Как правило, спустя два-три дня, если состояние пациента стабильно, и он быстро идет на поправку, его выписывают домой.
Операция
Данный вид оперативного вмешательства позволяет: изменить направления части плюсневой кости, если требуется, можно изменить длину плюсневой косточки, во избежание сильных нагрузок на первый палец можно произвести направление костных участков вверх или вниз.
Оперативное вмешательство проводится или под общим, или под местным наркозом. Как правило, операция не занимает много времени. Во время операции хирург производит разрез с внутренней части стопы.
После того как доступ к участку получен, врач при помощи специального инструмента вырезает выступающий участок кости в виде буквы Z. Данные манипуляции позволяют развернуть кость большого пальца в нужном направлении. Для того чтобы после таких операций двигательные функции стопы пришли в норму, производится направление местоположения сухожилий.
Деформированный участок суставной капсулы подвергается удалению. Части костей скрепляются титановыми винтами, которые позволяют обеспечить их максимальное скрепление. После того как кость будет полностью сращена, винты удаляются, если же они не приносят дискомфортных ощущений пациенту, их могут оставить.
Процесс (видео)
Противопоказания
Данный вид оперативного вмешательства имеет ряд противопоказаний:
В остальных случаях процедуру можно проводить без опасения.
Восстановление

Деформация 1 плюсневой фаланги
Реабилитационный период после остеотомии скарф не занимает более полутора месяца. При грамотном проведении операции, восстановление двигательных функций большого пальца происходит за три-четыре недели.
Спустя пару дней после операции, врачи рекомендуют производить нагрузки на стопу. Однако делать это нужно только в специальном ортезе, так как он позволяет снять большую часть давления, направленного на переднюю часть стопы. После остеотомии SCARF осложнения бывают крайне редко.
В основном, на быстрое восстановление влияют:
- грамотное проведение операции;
- правильный подбор методики проведения операции;
- соблюдение всех рекомендаций врача пациентом.
После операции возможны такие осложнения как неправильное сращивание кости или развитие инфекции.
Остеотомия SCARF – это великолепная возможность исправить косметический недостаток на большом пальце стопы. Несмотря то, что операция считается легкой, только от грамотности специалиста зависит положительный исход. Однако, многое зависит и от пациента, если он не будет соблюдать рекомендации врача, восстановительный период, способен занять очень много времени.
Дата обновления: 11.12.2017, дата следующего обновления: 11.12.2020
nogi.guru
Операции при Hallux valgus |
Как сказал мой один знакомый, очень хороший ЛОР-врач по поводу возможности консервативного лечения искривленной перегородки носа: «Если на улице упал забор, нужно вызывать спецтехнику и ставить его на место». Оперировать. Без вариантов. Также и с вальгусной деформацией. Не стоит надеяться, что различные ортопедические средства (стельки, вкладыши) решат проблему. Да, все это хорошо на ранних стадиях, но если вы читаете эту статью, то вероятно методы консервативной терапии себя уже исчерпали.
Чем всегда нравилась травматология, так это тем, что в ней переплетены врачевание и ремесло. Причем ремесло на грани искусства. Это все хорошо видно в способах хирургической коррекции Hallux valgus: у врача каждый случай будет уникальным! Коррекция каждой стопы будет иметь свои особенности.
Сейчас известно более 200 методик оперативного лечения вальгусной деформации (по другим источникам — более 300). Многие из них приводили к плохому прогнозу в лечении ввиду того, что к моменту их появления не понимали механизма формирования вальгусной деформации. Другие техники были мало отличимы от «оригинала», дополненные авторскими «штрихами». Развитие хирургии — это метод проб и подбора лучших вариантов. Стоит отметить лишь те немногие методики, которые были проверены временем, усовершенствованы и применяются в настоящее время. И что еще очень важно: косметическая хирургия совершенно неуместна при Hallux valgus. Чтобы появились показания к операции, пациента должна беспокоить боль, которая не корректируется обычной сменой обуви и ортопедическими изделиями.
Операции при вальгусной деформации можно разделить на группы: операции на мягких тканях, операции на костях и их комбинации.
Операции на мягких тканях
Операция Сильвера (Silver)
Суть методики — отсечение сухожилия приводящей мышцы большого пальца стопы. Как правило является одним их этапов комбинированных методик.
Операция Мак-Брайда (Mc.Bride)
Сухожилие приводящей мышцы не просто отсекается, а переносится. Довольно часто сочетается с операцией Шеде.
На рисунке изображено создание «тоннеля» через головку плюсневой кости и проведение сухожилия приводящей мышцы через него. В разных модификациях Мак Брайда сухожилие может подшиваться к капсуле и головке плюсневой кости, либо фиксироваться на тыльной стороне головки. У модификаций та же цель: уменьшить угол между плюсневыми костями.
Операция Манна (R.A. Mann)
Операция дистального высвобождения мягких тканей (Distal soft tissue procedure). Является на настоящее время неотъемлемой частью многих комбинированных операций. Цель процедуры — восстановление положения сесамовидных костей в области большого пальца.
Сесамовидные кости при вальгусной деформации смещаются латерально. Возврат их в прежнее анатомическое положение осуществляется путем отсечения сухожилия приводящей мышцы большого пальца от латеральной сесамовидной кости, иссечение латеральной коллатеральной связки, выполнение послабляющих разрезов на наружной поверхности капсулы сустава и пересечение плюснесесамовидной связки. Возможно выполнение ее через артроскоп. В таком случае значительно уменьшается травматичность операции.
Операции на костях
Клиновидная остеотомия Акина (Akin)
Небольшая по объему и технически относительно простая операция. Производится клиновидная резекция в области проксимальной фаланги большого пальца. Обычно сейчас применяется в комбинации с другими методиками. Изолированно применяется при межфаланговом вальгусе.
Техника операции. Проводится продольный разрез над головкой плюсневой кости, затем разрез продлевается дистально. Резекция начинается отступом от сустава на 5-7 мм. Само основание клина обычно 3-4 мм. Костные фрагменты фиксируются спицами, швами, или специальными скобками.
Операция Шеде-Брандеса
Эту методику можно назвать «классической». Несмотря на то, что имеет ряд недостатков, применяется до сих пор. Суть операции — удаление внутренней части головки первой плюсневой кости. Это и есть удаление той самой косточки. Как по словам некоторых пациентов «просто взять и отрезать шишку». Операция Шеде в чистом виде. В 1929 году Брандес рекомендовал резецировать основание проксимально фаланги большого пальца.
Отношения специалистов к методике Шеде-Брандеса неоднозначны, тем более, что выглядит она «калечаще». И хотя есть наблюдения за отдаленными результатами лечения (до 23 лет), имеющими положительный результат (Кудинский Ю.Г., 1967 год), все же имеются и более прохладные отзывы.
К положительным моментам операции можно отнести ее относительную простоту. К тому же может выполняться без наложения жгута (важно для пациентов с хронической венозной и артериальной недостаточностью) и без сложного инструмента и металлоконструкций. Быстрый срок восстановления. Не противопоказана пациентам с остеопорозом, поэтому часто выполняется пожилым пациентам. Минусы операции лежат в особенностях техники. Удаление основания фаланги приводит к нарушению функции переката стопы. К тому же укорачивается большой палец (особенно у пациентов с античной формой стопы, которым показания ограничены). Также не увеличивает объем движения в большом пальце при его ригидности, Hallux rigidus («болезнь сборщика мидий»). При ригидности первый этап выполняется по Келлеру. Категория пациентов: малоподвижные и пожилые люди с признаками артроза в плюснефаланговом суставе
Артродез плюснефалангового сустава
Суть операции заключается в фиксации головки плюсневой кости о основной фаланги большого пальца, в результате чего сустав становится неподвижным соединением.
Цель такого вмешательства — сделать сустав при выраженной вальгусной деформации прочно выровненным и неподвижным. В последующем в большинстве случаев снимается болевой синдром, так как устраняется движение в измененном суставе. Артродез большого пальца стопы обычно выполняется у пациентов, у которых уже есть выраженный артроз или тяжелая форма Hallux rigidus. Однако это вмешательство может быть успешно использовано при тяжелой вальгусной деформации (Hallux valgus).
Чтобы превратить две кости в суставе в неподвижное соединение, нужно с суставной поверхности полностью удалить хрящ — это приведет к срастанию. Кости нужно сопоставить таким образом, чтобы обеспечить максимально выгодное функциональное положение. Соединение фиксируется при помощи двух или трех винтов, хотя нередко используется металлическая пластина для стабилизации соединения.
В зависимости от возраста и общего состояния больного, на восстановление уходит 6-12 недель. В течение этого времени допускается ходьба с упором на пятку. Или же носится специальная ортопедическая обувь, типа Cam Walker Boots.
Какие могут быть осложнения?
Осложнения возникают редко и связаны обычно с проблемами с заживлением раны или с нарушением срастания стабилизируемых костей. Что касается специфических проблем, то для хирурга важной задачей является правильный выбор угла отклонения большого пальца. В противном случае возникает чрезмерная нагрузка неподвижный палец при ходьбе.
Шевронная остеотомия
Ее еще называют остеотомией Остина (osteotomy Austin), так как впервые была произведена врачом Dale W.Austin в 1962 году в США. Название «шевронная» — в честь военной нашивки США, шеврона, V-образной формы.
Основное преимущество шевронной остеотомии — относительная простота выполнения операции и длительно сохраняющийся положительный результат.
Есть различные варианты этой операции. Разница заключается изменением площади срезов. Или изменением длины плеч этой буквы «V». Площади сечения могут быть одинаковыми, а могут быть разными. Такие различия вариантов связаны с совершенствованием методики к различным клиническим ситуациям. Варианты шевронной остеотомии в основном связаны с изменением направления и длины распила костей.
Показания для остеотомии Остина
Операция рекомендована лицам, имеющим вальгусную деформацию легкой и умеренной степени (при угле рассогласования 1 и 2 плюсневой кости не более 17 градусов). Хороший результат бывает при отсутствии выраженных изменений в головке плюсневой кости.
Техника операции.
Производится Y-образный разрез капсулы сустава (так называемый «доступ шампанского»).
Затем производится высвобождение наружной поверхности головки плюсневой кости от сухожилия.
Затем следует основной этап операции — производится V-образный распил, который отделяет головку первой плюсневой кости.
Далее производится смещение головки кнаружи и фиксация ее винтом или шовным материалом. Оставшаяся выступающая внутрь кость иссекается.
В последующем восстанавливается капсула сустава, стабилизируется медиальная коллатеральная связка и накладываются швы на кожу.
Реабилитация.
После операции Остина пациентом практически на следующий день разрешают ходить, но только с упором на пятку и в обуви на жесткой подошве. Разумеется, физическую активность после операции следует ограничить. В обычной обуви ходить можно через 1,5 месяца. Полностью здоровыми пациенты себя чувствуют через 3-4 месяца. В редких случаях восстановление может продолжаться до 9 месяцев. Очень долго сохраняется отек в области операции (усиление кровообращения и формирование костной мозоли).
Какие осложнения бывают после шевронной остеотомии
Если говорить о редких, но очень опасных заболеваниях, неспецифичных для хирургии и травматологии: инфекционные осложнения, травматизация нерва и тромбоз глубоких вен.
Когда речь идет о специфических осложнениях операции Остина, говорят о неправильном расположении после операции головки плюсневой кости. Крайне редко требуется повторная операция. Менее чем у 3% пациентов описано нарушение кровообращения в головке плюсневой кости. Последствия этого очень различны. И еще. При ослаблении капсулы сустава возможно другое трудно корректируемое состояние — hallux varus (hallux valgus наоборот)
Операция Лудлоффа и операция Мау (operation Mau)
Операция Лудлоффа (Ludloff) — это хирургическая техника, которая может быть применена при умеренной вальгусной деформации (hallux valgus). Методика впервые применена и описана ее автором в 1918 году. Методика основана на клиновидном распиле первой плюсневой кости и смещении дистальной части кости кнутри. Кость смещают, чтобы исправить основную проблему вальгусной деформации — слишком большой угол между 1 и 2 плюсневыми костями. Операция Мау на первый взгляд отличается незачительной деталью: положением распила.
Техника операции включает в себя создание в боковом доступе к плюсневой кости и формированию клиновидного дефекта. Затем производится смещение дистальной части плюсневой кости так, чтобы уменьшить метатарзальный угол. Кость стабилизируется чаще всего с помощью винтов, а иногда и пластиной. Капсула сустава дополнительно прошивается, чтобы уменьшить вальгусное отклонение.
Восстановление после операции Лудлоффа длительное, не менее 6 недель. Это связано с тем, что необходимо формирование полноценной костной мозоли в области операции. Через 8-12 недель допускается ходьба в обуви с широким носком. Для многих пациентов в области операции остается стабильная припухлость, поэтому рекомендуется воздерживаться от узких туфель
Какие могут быть неприятности?
Конечно, есть универсальные: инфекция, проблемы с ранами. Но отметить стоит особые осложнения операции Лудлоффа:
— Травма нерва. Есть риск повреждения нерва на внутренней поверхности стопы — внутренней веточки поверхностного малоберцового нерва. Кроме того, также возможно ранение нерва, ответственного за первый межпальцевый промежуток (ветвь глубокого малоберцового нерва. При повреждении возникает онемение и чувство сильного жжения. Очень редко возникает стабильный региональный болевой синдром.
— Замедленная консолидация или отсутствие консолидации. Попросту кости не срастаются. Такое бывает крайне редко и требует повторной операции.
— Рецидив вальгусной трансформации. Иногда такое может произойти со временем и может потребовать пересмотра хирургической техники.
— Hallux varus — чрезмерное отклонение большого пальца кнутри. Это довольно необычное осложнение после операции Лудлоффа.
— Ограничение подвижности плюснефалангового сустава. Причиной этого осложнения может быть рубцовые изменения в области основания большого пальца. Лечение как правило консервативное, но при выраженном артрозе может потребоваться хирургическое вмешательство.
Остеотомия SCARF
Эта операция была предложена в 1926 году доктором Майером (Mayer), но активно метод стал применяться с 70 годов. В России эта методика появилась еще позже: хирурги начали осваивать ее лишь с 2000 года.
Сам по себе термин SCARF описывает форму разреза кости, которую использует хирург во время операции. Термин имеет архитектурные и столярные корни и определяется как «соединение, сделанное выемкой, канавкой, скрепляя две части вместе с формированием прочного непрерывного элемента». Если проще, то это способ соединения деревянного бруса без увеличения сечения.
Когда подобный Z-образный распил применяется в травматологии стопы, говорят о SCARF остеотомии.
Большой плюс скарф-остеотомии в том что имеется возможность смещать костный фрагмент в трех плоскостях и возможности врача в моделировании анатомии очень расширены.
Остеотомия включает Z-образный разрез первой плюсневой кости, который затем может быть перемещен и закреплен в новом положении. Фиксация осуществляется обычно двумя винтами. В последующем удаляется избыточная кость с внутренней поверхности. Во время операции проводится коррекция коллатеральных связок, идущих по боковым поверхностям пальца. Операция нередко сочетается с другими методиками, например остеотоми
vpalamarchuk.ru
Scarf остеотомия при лечении hallux valgus Текст научной статьи по специальности «Клиническая медицина»
Лікарю, що практикує 1 попило
To General Practitioner 1paBMa
УДК 617.587-007.56-007-089 ПРОЗОРОВСКИЙД.В., РОМАНЕНКО К.К, ЕРШОВ Д.В.
ГУ «Институт патологии позвоночника и суставов им. проф. М.И. Ситенко НАМН Украины», г. Харьков
SCARF ОСТЕОТОМИЯ ПРИ ЛЕЧЕНИИ HALLUX VALGUS
Резюме. В статье приведены данные ретроспективного анализа результатов лечения вальгусного отклонения 1-го пальца стопы у 35 пациентов (44 стопы) с использованием SCARF остеотомии. Средний возраст пациентов составил 51 год и 3 месяца. Средний период наблюдения за пациентами после операции — 16 месяцев. Определены рентгенометрические показатели, проведена оценка по шкале AOFAS. Отмечено улучшение результатов по шкале AOFAS (с 52 до 91,5 балла) и снижение показателей М1Р1-, М1М2-угла и угла PASA на момент контрольного осмотра. Данные результаты свидетельствуют о высокой эффективности использования SCARF остеотомии.
Ключевые слова: hallux valgus, SCARF остеотомия 1-й плюсневой кости.
Введение
Поперечная распластанность переднего отдела стопы в сочетании с вальгусным отклонением 1-го пальца (hallux valgus) — распространенная форма патологии, которая является частой причиной обращения к врачу ортопеду-травматологу.
Несмотря на распространенность и длительную историю изучения этой проблемы, на современном этапе отсутствует единый взгляд на большинство вопросов, начиная с эпидемиологических данных и этиологии и заканчивая единым протоколом лечения. Точные данные о распространенности h.valgus неизвестны. По результатам систематического обзора и метаанализа 78 статей (497 тыс. пациентов) о распространенности h.valgus были отмечены увеличение заболеваемости с возрастом и большая предрасположенность лиц женского пола [13].
Среди причин развития h.valgus обращают на себя внимание внешние и внутренние факторы. К внутренним предрасполагающим факторам относят плоскую стопу, metatarsus primus varus, ревматоидный артрит, коллагенопатии и нейромышечные заболевания, к внешним — ношение тесной обуви и обуви с высоким каблуком [1, 6, 16].
Вальгусное отклонение 1-го пальца в сочетании с варусным отклонением 1-й плюсневой кости сопровождается развитием болезненного выпячивания (воспаленной бурсы) по медиальной поверхности головки 1-й плюсневой кости, которое подвергается механическому давлению в обуви и является одной из основных жалоб, предъявляемых пациентами. Следует подчеркнуть, что, как правило, h.valgus — проявление поперечной распла-станности переднего отдела стопы, характеризующейся комплексом патологических изменений, а именно молоткообразной деформацией 2-5-х пальцев, развитием болезненных гиперкератозов (натоптышей) на подо-
швенной поверхности в проекции головок 2-5-х плюсневых костей, невромой Мортона, бурситом Taylor и др., сочетание которых получило в зарубежной литературе название hallux valgus complex [16].
Развитие h.valgus приводит к нарушению функции опоры и ходьбы, трудностям в подборе обуви, ухудшению качества жизни [10] и влияет на устойчивость у пациентов пожилого возраста [11].
Лечение h.valgus остается предметом продолжающихся исследований как отечественных, так и зарубежных ученых. В США ежегодно проводится более 200 000 операций по поводу вальгусного отклонения 1-го пальца, а в Финляндии оперативные вмешательства на переднем отделе стопы занимают 5-е место по частоте выполнения среди ортопедических операций [13, 18]. M. Torkki (2001) провел сравнительное исследование эффективности различных методов лечения h.valgus, показав уменьшение болевого синдрома и улучшение качества жизни среди людей, которым было проведено хирургическое лечение, по сравнению с пациентами, лечившимися консервативно, и группой, в которой лечение не проводилось вообще [17].
Описано более 400 методов оперативного лечения h.valgus [1]. При этом, как отмечено в систематическом обзоре различных хирургических методов лечения данной патологии (Ferrari J., 2004), имеется недостаток контролируемых рандомизированных исследований, а также практически отсутствуют работы, демонстрирующие результаты долгосрочных наблюдений после проведенного хирургического лечения [8].
На современном этапе ведущим оперативным методом лечения h.valgus является проведение кор-
© Прозоровский Д.В., Романенко К.К., Ершов Д.В., 2013 © «Травма», 2013 © Заславский А.Ю., 2013
132
Травма, ISSN 1608-1706
Том 14, №2 • 2013
ригирующих остеотомий на 1-м луче в сочетании с вмешательством на мягкотканном аппарате 1-го плюсне -фалангового сустава для коррекции положения 1-го пальца и нормализации сухожильно-мышечного баланса [3, 15]. При этом выбор вида остеотомии 1-й плюсневой кости и ее локализации (проксимальная, диафизарная, дистальная) зависит от степени тяжести деформации и определяется индивидуально в каждом конкретном случае.
Одной из наиболее популярных техник остеотомии 1-й плюсневой кости является SCARF остеотомия. Термин SCARF — это перевод на английский язык фразы «le trait de Jupiter» (франц. «стрела Юпитера»). Подобную технику используют плотники для соединения досок путем Z-образной обработки их концов, что обеспечивает их перекрытие и позволяет соединять в одно целое [7, 16].
SCARF остеотомия представляет собой Z-образную остеотомию 1-й плюсневой кости (рис. 1). Данная техника впервые описана M. Meyer (1926), однако получила свою популярность значительно позже, с внедрением принципов стабильно-функционального остеосинтеза АО [6, 20]. Наибольший вклад в развитие и совершенствование данной техники внесли L.S. Barouk [6], а также L.S. Weil и A.N. Borelli [19, 20].
Целью данной работы явился ретроспективный анализ и оценка ближайших результатов лечения h.valgus у 35 пациентов (44 стопы) с использованием SCARF остеотомии.
Материалы и методы
В период с 2010 по 2012 год в клинике института под нашим наблюдением находилось 35 пациентов (44 стопы) с поперечно-распластанной деформацией переднего отдела стопы и вальгусной деформацией 1-го пальца. Среди них было 34 женщины и один мужчина. Средний возраст пациентов на момент операции составил 51 год и 3 месяца. Средний срок наблюдения в послеоперационном периоде — 12 месяцев. На этапе предоперационного планирования всем пациентам проведено клиническое, рентгенологическое обследование, плантоскопия и стабилография. Выбор метода и объема оперативного вмешательства у пациентов с вальгусным отклонением 1-го пальца стопы определялся по результатам клинического и рентгенологического обследований. Важное значение для выбора вида остеотомии имели значения следующих параметров: углов M1P1, M1M2, PASA (Proximal Articular Set Angle) и DASA (Distal Articular Set Angle) [2, 7]. Так, например, SCARF остеотомия выполнялась при угле варусного отклонения 1-й плюсневой кости М1М2 в интервале от 13 до 18°. При угле М1М2 более 18° проводили проксимальную остеотомию первой плюсневой кости, менее 13° — шевронную остеотомию. При угле М1М2 менее 13° предпочтение отдавалось шевронной остеотомии из-за ее малотравматичности и простоты выполнения. При угле М1М2 более 18° осуществляли проксимальную остеотомию первой плюсневой кости, так как технически SCARF остеотомию было выпол-
нить затруднительно из-за небольшой плоскости перекрытия костных фрагментов во время их фиксации, что влекло за собой невозможность провести стабильный остеосинтез и дать раннюю функциональную нагрузку в послеоперационном периоде. В случае необходимости дополнительно выполнялась остеотомия по Akin на проксимальной фаланге 1-го пальца (выполнена на 29 стопах). Показаниями для ее осуществления являлись наличие клинически выраженной вальгусной деформации или ротации 1-го пальца после проведения SCARF остеотомии, а также случаи, когда имелся патологический угол DASA [6, 7].
Операция SCARF остеотомии выполнялась под спинальной анестезией, на время вмешательства на голень накладывался пневматический кровоостанавливающий турникет. Среднее время операции составило 45 минут.
Протокол операции: через линейный разрез кожи длиной до 8 см, по медиальной поверхности стопы в проекции дистальной трети 1-й плюсневой кости и 1-го плюснефалангового сустава, послойно рассекались мягкие ткани, через дорсомедиальный доступ выполнялся латеральный релиз, который включал релиз плюснесесамовидного аппарата, отсечение сухожилия m.adductor hallucis от основания проксимальной фаланги 1-го пальца. После этого по медиальной поверхности 1 плюснефалангового сустава осуществлялась Г-образная капсулотомия, удалялся костно-хрящевой экзостоз головки 1-й плюсневой кости. Остеотомию 1-й плюсневой кости начинали с продольного распила диафиза. Поперечные распилы выполняли под углом 80° к оси М2, в проксимальном направлении, что облегчало смещение подошвенного фрагмента и уменьшало натяжение мягких тканей. По завершении остеотомии подошвенный фрагмент смещали латерально. При необходимости коррекции угла PASA проводили медиальную ротацию подошвенного фрагмента. Фрагменты фиксировались в корригированном положении 2 винтами Barouk. Особое внимание уделялось точному выбору длины винтов для предупреждения пенетрации винта в плюснесесамовидное сочленение. После этого выполнялась медиальная капсулорафия, благодаря которой достигалась центрация сесамовидного аппарата, предварительно мобилизованного в латеральном отделе. Объем движений в плюснефаланговом суставе проверяли до зашивания раны.
В послеоперационном периоде пациентам разрешалась ранняя нагрузка (со 2-го дня после операции) с ходьбой в течение 5—8 недель в специальной обуви Barouk без опоры на передний отдел стопы. Средний период пребывания в стационаре составил 7 дней (от 4 до 10 дней). Полная нагрузка на стопу разрешалась через 8 недель, после проведения контрольного рентгенографического обследования [3].
С целью иллюстрации данного вида хирургического лечения h.valgus приводим следующий клинический пример. Пациентка Ж., 45 лет, история болезни № 80129, поступила в клинику института с жалобами на вальгусную деформацию первого пальца левой сто-
Том 1Д, №2 • 2013
www.mif-ua.com
133
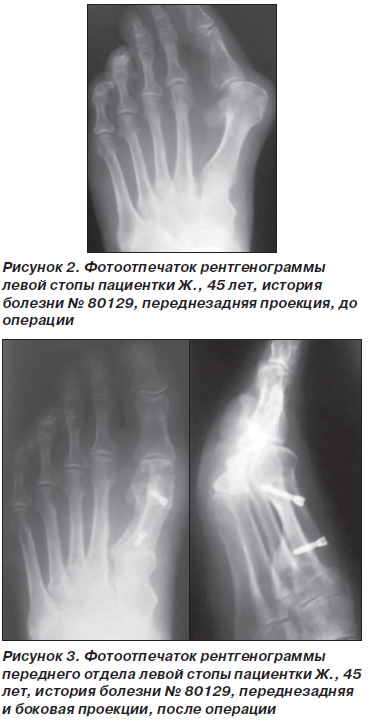
пы, боль в области первого плюснефалангового сустава при ходьбе, затруднение при подборе обуви. На рентгенограмме: величина М1Р1-угла составила 30°, М1М2 — угла между первой и второй плюсневыми костями — 16°, PASA — 9°, DASA — 8° (рис. 2).
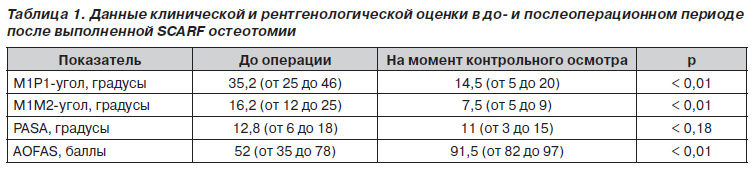
В плановом порядке было выполнено оперативное вмешательство: реконструкция переднего отдела левой стопы в объеме: операция Шеде, латеральный релиз 1-го плюснефалангового сустава, отсечение сухожильной части m.adductor hallucis, SCARF остеотомия первой плюсневой кости с фиксацией винтами Barouk (рис. 3).
Результаты
Результаты лечения оценивались клинически с использованием шкалы AOFAS, также выяснялась субъективная оценка пациентом результата лечения (по 4-балльной шкале — «отлично», «хорошо», «удовлетворительно», «неудовлетворительно») [4]. Проведено сравнительное изучение рентгенометрических показателей (М1Р1-угол; М1М2-угол; PASA, величины укорочения 1-й плюсневой кости) до операции и на момент контрольного осмотра. Статистическая обработка полученных данных проводилась с использованием t-теста.
На контрольный осмотр явились 30 из 35 пациентов. Из них 27 пациентов (90 %) были полностью удовлетворены результатом лечения. Данные о рентгенометрических исследованиях в до- и послеоперационном периоде представлены в табл. 1.
Рисунок 1. Схематическое изображение SCARF остеотомии
Результаты проведенного анализа показали статистически значимое уменьшение всех исследуемых угловых параметров (МІРІ, М1М2) на момент контрольного осмотра. Отмечено улучшение средней оценки по шкале АОБА8 с 52 до 91,5 балла (р < 0,01). Среднее укорочение 1-й плюсневой кости составило 1,1 мм (от 0,7 до 1,8 мм), при этом на момент контрольного осмотра случаев метатарзалгий не выявлено. У 2 пациентов из-
Рисунок 2. Фотоотпечаток рентгенограммы левой стопы пациентки Ж., 45 лет, история болезни № 80129, переднезадняя проекция, до операции
Рисунок 3. Фотоотпечаток рентгенограммы переднего отдела левой стопы пациентки Ж., 45 лет, история болезни № 80129, переднезадняя и боковая проекции, после операции
Таблица 1. Данные клинической и рентгенологической оценки в до- и послеоперационном периоде после выполненной SCARF остеотомии
Показатель До операции На момент контрольного осмотра Р
М1Р1-угол, градусы 35,2 (от 25 до 46) 14,5 (от 5 до 20) < 0,01
М1М2-угол, градусы 16,2 (от 12 до 25) 7,5 (от 5 до 9) < 0,01
PASA, градусы 12,8 (от 6 до 18) 11 (от 3 до 15) < 0,18
AOFAS, баллы 52 (от 35 до 78) 91,5 (от 82 до 97) < 0,01
13Д
Травма, ISSN 1608-1706
Том 1Д, №2 • 2013
за частичного рецидива вальгусного отклонения 1-го пальца (М1Р1-угол до 20°) результат лечения удовлетворительный. В указанных случаях, по данным рентгенографии, отмечена коррекция межплюсневого угла М1М2, однако сохранялась вальгусная ориентация суставной фасетки головки 1-й плюсневой кости, что и явилось причиной частичного рецидива деформации в послеоперационном периоде. Данный рецидив был обусловлен игнорированием коррекции угла PASA (не было выполнено медиальной ротации подошвенного фрагмента 1-й плюсневой кости). Однако сами пациенты оценили результат как удовлетворительный и от проведения повторного хирургического вмешательства отказались.
Дискуссия
На сегодняшний день общепринято, что не существует универсального метода при лечении h.valgus. Многие авторы отмечают большие возможности коррекции при использовании SCARF остеотомии [5, 9, 15]. Разработаны многочисленные модификации данной оперативной техники: «короткий» SCARF [14], «длинный» SCARF [6], «обратный» SCARF [12]. Все они, как правило, включают Z-образную остеотомию 1-й плюсневой кости, которую впоследствии фиксируют 2 винтами Barouk, латеральный релиз капсулы 1-го плюснефалангового сустава, удаление медиального костно-хрящевого экзостоза головки 1-й плюсневой кости и медиальную капсулорафию. Данную оперативную технику диафизарной остеотомии часто сочетают с остеотомией Akin, что дает дополнительные преимущества в коррекции угловых параметров деформации [5, 7].
В 2000 году L.S. Weil представил результаты лечения 889 из 2120 пациентов. Несмотря на наличие к моменту заключительного анализа данных лишь 42 % прооперированных пациентов, был отмечен в целом положительный результат оперативной методики с коррекцией М1М2-угла с 15,8° до операции до 9,88° на момент обследования [20].
Большая часть авторов сходится во мнении, что данная методика и ее модификации показывают хорошие послеоперационные результаты при выполнении по соответствующим показаниям. В данной работе мы также отметили статистически значимое изменение рентгенометрических угловых параметров переднего отдела стопы (уменьшение М1М2-угла и М1Р1-угла), а также улучшение оценки по шкале AOFAS в послеоперационном периоде.
Выводы
1. Полученные результаты позволяют считать остеотомию SCARF операцией выбора при лечении вальгус-ной деформации первого пальца стопы при угле варус-ного отклонения М1 не более 18°.
2. Остеотомия SCARF позволяет нормализовать основные рентгенанатомические параметры осевых взаимоотношений суставных поверхностей первого луча стопы, а именно углов M1P1, М1М2 и PASA.
Список литературы
1. Карданов А.А. Оперативное лечение деформаций первого луча стопы: история и современные аспекты/[АА Карданов и др.]. — М.: Медпрактика, 2008. — 103 с.
2. Корж Н.А. Современные рентгенанатомические параметры в диагностике поперечно-распластанной деформации переднего отдела стопы / Н.А. Корж, Д. В. Прозоровский, К.К. Романенко // Травма. —
2009. — Т. 10, № 4. — С. 445-450.
3. Корж Н.А. Тактика лечения пациентов в послеоперационном периоде после ортопедических оперативных вмешательств на переднем отделе стоп / Н.А. Корж, Д.В. Прозоровский, К.К. Романенко и др. // Травма. — 2011. — Т. 12, № 1. — С. 61-64.
4. Прозоровский Д.В. Оценка результатов хирургического лечения деформаций переднего отдела стопы (обзор литературы) / Д.В. Прозоровский // Український морфологічний альманах. — 2010. — Т. 8, № 3. — С. 114-116.
5. Berg R.P. Scarf osteotomy in hallux valgus: a review of 72 cases / R.P. Berg, P.G. Olsthoorn, R.G. Poll// Acta Orthop. Belg. — 2007. — 73. — P. 219-223.
6. Barouk L.S. Forefoot reconstruction / L.S. Barouk. — Paris: Springer, 2005. — 2nd ed. — 388р.
7. Campbell W.C. Campbell’s operative orthopaedics / W.C. Campbell, S.T. Canale, H. James et al. — 11th ed. — Philadelphia, PA: Mosby/Elsevier, 2008.
8. Ferrari J. Interventions for treating hallux valgus (ab-ductovalgus) bunions (Review) / J. Ferrari, T. Prior // The Cochrane Database of Systematic Reviews. —
2004. — № 1.
9. Lin J.S. Surgical treatment of hallux valgus: a review / J.S. Lin, J. Bustillo // Current Opinion in Orthopedics. — 2007Mar. — Vol. 18, issue 2. — P. 112-117.
10. Lazarides S. Association amongst angular deformities in hallux valgus and impact of the deformity in health related quality of life / S. Lazarides, Al. Hildreth, V. Pras-sanna, I. Talkhani// Foot and Ankle Surgery. — 2005. — Vol. 11. — P. 193-196.
11. Menz H. Gait instability in older people with hallux valgus / H. Menz, S. Lord // Foot and Ankle International. —
2005. — Vol. 26 (6). — P. 483-9.
12. Miller J.M. The inverted Z bunionectomy: quantitative analysis of the SCARF and inverted SCARF bunionectomy osteotomies in fresh cadaveric matched pair specimens / Miller J.M., Stuck R., Sartori M. et al. // J. Foot Ankle Surg. — 1994. — 33. — 455-62
13. Nix S. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis / S. Nix, M. Smith, B. Vicenzino // J. Foot and Ankle Research. —
2010. — Vol. 3. — P. 21.
14. Pollack R.A. Critical evaluation of the short Z bunionectomy /R.A. Pollack, R.A. Bellacosa, K.R. Higgins et al. // J. Foot Surg. — 1989. — 28. — 158-61.
15. Robinson A.H.N. Modern concepts in the treatment of hallux valgus // A.H.N. Robinson, J.P. Limbers // J. Bone Joint Surg. — 2005. — Vol. 87-B. — P. 1038-45.
16. Southerland J.T. McGlamry’s Comprehensive Textbook of Foot and Ankle Surgery / [J.T. Southerland, J.S. Boberg,
Tom 14, №2 • 2013
www.mif-ua.com
135
M.S. Downey et al.]. — 4h ed. — Lippincott Williams & Wilkins, 2012. — P. 314-322.
17. Torkki M. Hallux valgus: immediate operation versus 1 year of waiting with or without orthoses: a randomized controlled trial of209patients / M. Torkki, A Malmivaara, S. Seitsalo et al. //Acta Orthop. Scand. — 2003. — Vol. 74. — 209-215.
18. Thompson F.M. The High Price of High-Fashion Footwear / F.M. Thompson, M.J. Coughlin // J. Bone Joint Surg. Am. — 1994. — Vol. 76. — P. 1586-1593.
19. Weil L.S. Modified Scarf bunionectomy: our experience in more than 1000 cases / L.S. Weil, A.N. Borelli// J. Foot Surg. — 1991. — Vol. 30. — P. 609-22.
20. Weil L.S. Scarf osteotomy for correction of hallux valgus. Historical perspective, surgical technique, and results // Foot Ankle Clin. — 2000. — Vol. 5. — P. 559.
Получено 28.03.13 □
Прозоровський Д.В., Романенко К.К., Єршов Д.В.
ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка НАМН України», м. Харків
SCARF ОСТЕОТОМІЯ ПРИ ЛІКУВАННІ HALLUX VALGUS
Резюме. У статті наведені дані ретроспективного дослідження результатів лікування вальгусного відхилення 1-го пальця стопи в 35 пацієнтів (44 стопи) із використанням SCARF остеотомії. Середній вік пацієнтів становив 51 рік та 3 місяці. Середній період після операції — 16 місяців. Визначені рентгенометричні показники та проведена оцінка за шкалою AOFAS. Відзначено покращення результатів за шкалою AOFAS (із 52 до 91,5 бала) та зниження рентгенометричних показників М1Р1-, М1М2-кута та кута PASA на момент контрольного огляду. Результати роботи свідчать про високу ефективність використання SCARF остеотомії.
Ключовї слова: hallux valgus, SCARF остеотомія 1-ї плюсне-вої кістки.
Prozorovsky D.V., Romanenko K.K., Yershov D.V.
State Institution «Institute of Spine and Joint Pathology named after M.I. Sitenko of National Academy of Medical Sciences of Ukraine», Kharkiv, Ukraine
SCARF OSTEOTOMY IN THE TREATMENT OF HALLUX VALGUS
Summary. The article provides the data of retrospective analysis of treatment outcomes of SCARF osteotomy for hallux valgus in 35 patients (44 feet). Average age of patients was 51 year and 3 months. Average follow-up period — 16 months. Radiographic indices were determined, evaluation according to AOFAS scale has been carried out. There were observed the improvement of the results by AOFAS scale (from 52 to 91.5 points) and reduction in parameters of M1P1-, M1M2-angle and PASA-angle at the time of follow-up visit. These results show high efficiency of SCARF osteotomy use.
Key words: hallux valgus, SCARF osteotomy of the first metatarsal.
136
Травма, ISSN 1608-1706
Tom 14, №2 • 2013
cyberleninka.ru
Особенности стопы и функции стопы. Хирургическое удаление косточек на ногах: Chevron, SCARF, Weil, Wilson. Шеврон, Скарф, Вейль, Вилсон. Натоптыши на ногах. Реабилитация после операции. Удаление косточек на ногах лазером.
Лечение Hallux Valgus (удаление косточек на ногах)
Направлений в лечении практически любой патологии как правило два: консервативное и оперативное.
Говоря о Hallux Valgus едва ли мы можем говорить о консервативном лечении. Скорее речь должна идти о профилактике развития деформации, о замедлении развития уже сформированной деформации и об уменьшении болевых ощущений, т.е. об облегчении существующего состояния.
Так почему же мы не можем консервативно излечить уже деформированные стопы?
Ответ лежит в патоморфологических изменениях стопы, которые уже наступили. Следует обратить внимание, что эти изменения формировались годами, а чаще десятилетиями, они являются стойкими и затрагивают практически все заинтересованные структуры: кости, связки, мышцы и сухожилия. Сухожилия мышц, капсулы суставов, которые противостоят нарастанию деформации, а в норме удерживают первый палец в правильном положении, перерастянуты, отмечается их гипотрофия и недостаточность функции. К ним относятся внутренняя часть капсулы плюснефалангового сустава с вплетающимися в нее сухожилиями отводящей первый палец мышцами, а так же наружная часть капсулы первого клино-плюсневого сустава и межплюсневые связки.

К структурам, способствующим удержание порочного положения и, к сожалению, дальнейшему прогрессированию деформации, относятся сокращенная и уплотненная наружная часть капсулы первого плюснефалангового сустава, сухожилия мышц, приводящих большой палец, а также сухожилия сгибателей и разгибателей 1 пальца, которые из-за изменения направления их оси и положения сесамовидных костей теперь действуют как мышцы, приводящие первый палец, усугубляя деформацию (соответственно называемы структурам, надо их подсвечивать). Сухожилия и капсулы суставов этой группы уплотнены, укорочены, находятся в повышенном тонусе (подсветить их все).
Отсюда становится понятным, что никакими ортезами, стельками, различными видами гимнастик невозможно изменить возникший нарушенный баланс сил, который формировался очень многие годы. В сети мы часто видим рекламу различных корректоров положения первого пальца с обещанием вернуть его нормальное положение за считанные недели даже при средних и выраженных степенях деформации. К сожалению, действительность и данные клинических исследований ведущих мировых клиник патологии стопы показали, что это невозможно. Болеутоляющий и корректирующий эффекты от использования ортезов, шин или межпальцевых вкладышей могут быть лишь профилактическими, т.е. применяться лишь при тенденции к данной патологии или в самой начальной ее стадии. Сравнительные исследования показали, что после одного года использования данных приспособлений при средней и тяжелой степенях деформации терапевтический эффект отсутствует.
Откладывание же операции или консервативное лечение при средней или тяжелой степени Hallux Valgus в противоположность оперативному не несет в себе никакого положительного влияния.
Однако мы можем предотвратить появление данной патологии или значительно уменьшить степень ее развития, если еще с раннего детства создать все условия для созревания здоровой стопы с хорошо сформированными сводами, а в дальнейшем поддерживать созданный баланс ношением удобной обуви, занятиями физкультурой, направленной на укрепление мышц, ношением ортопедических стелек при необходимости.
legsart.com.ua
SCARF остеотомия при лечении hallux valgus – Ортопедия – Травматология – Каталог статей
Введение
Поперечная распластанность переднего отдела стопы в сочетании с вальгусным отклонением 1-го пальца (hallux valgus) — распространенная форма патологии, которая является частой причиной обращения к врачу ортопеду-травматологу.
Несмотря на распространенность и длительную историю изучения этой проблемы, на современном этапе отсутствует единый взгляд на большинство вопросов, начиная c эпидемиологических данных и этиологии и заканчивая единым протоколом лечения. Точные данные о распространенности h.valgus неизвестны. По результатам систематического обзора и метаанализа 78 статей (497 тыс. пациентов) о распространенности h.valgus были отмечены увеличение заболеваемости с возрастом и большая предрасположенность лиц женского пола [13].
Среди причин развития h.valgus обращают на себя внимание внешние и внутренние факторы. К внутренним предрасполагающим факторам относят плоскую стопу, metatarsus primus varus, ревматоидный артрит, коллагенопатии и нейромышечные заболевания, к внешним — ношение тесной обуви и обуви с высоким каблуком [1, 6, 16].
Вальгусное отклонение 1-го пальца в сочетании с варусным отклонением 1-й плюсневой кости сопровождается развитием болезненного выпячивания (воспаленной бурсы) по медиальной поверхности головки 1-й плюсневой кости, которое подвергается механическому давлению в обуви и является одной из основных жалоб, предъявляемых пациентами. Следует подчеркнуть, что, как правило, h.valgus — проявление поперечной распластанности переднего отдела стопы, характеризующейся комплексом патологических изменений, а именно молоткообразной деформацией 2–5-х пальцев, развитием болезненных гиперкератозов (натоптышей) на подошвенной поверхности в проекции головок 2–5-х плюсневых костей, невромой Мортона, бурситом Taylor и др., сочетание которых получило в зарубежной литературе название hallux valgus complex [16].
Развитие h.valgus приводит к нарушению функции опоры и ходьбы, трудностям в подборе обуви, ухудшению качества жизни [10] и влияет на устойчивость у пациентов пожилого возраста [11].
Лечение h.valgus остается предметом продолжающихся исследований как отечественных, так и зарубежных ученых. В США ежегодно проводится более 200 000 операций по поводу вальгусного отклонения 1-го пальца, а в Финляндии оперативные вмешательства на переднем отделе стопы занимают 5-е место по частоте выполнения среди ортопедических операций [13, 18]. M. Torkki (2001) провел сравнительное исследование эффективности различных методов лечения h.valgus, показав уменьшение болевого синдрома и улучшение качества жизни среди людей, которым было проведено хирургическое лечение, по сравнению с пациентами, лечившимися консервативно, и группой, в которой лечение не проводилось вообще [17].
Описано более 400 методов оперативного лечения h.valgus [1]. При этом, как отмечено в систематическом обзоре различных хирургических методов лечения данной патологии (Ferrari J., 2004), имеется недостаток контролируемых рандомизированных исследований, а также практически отсутствуют работы, демонстрирующие результаты долгосрочных наблюдений после проведенного хирургического лечения [8].
На современном этапе ведущим оперативным методом лечения h.valgus является проведение корригирующих остеотомий на 1-м луче в сочетании с вмешательством на мягкотканном аппарате 1-го плюснефалангового сустава для коррекции положения 1-го пальца и нормализации сухожильно-мышечного баланса [3, 15]. При этом выбор вида остеотомии 1-й плюсневой кости и ее локализации (проксимальная, диафизарная, дистальная) зависит от степени тяжести деформации и определяется индивидуально в каждом конкретном случае.
Одной из наиболее популярных техник остеотомии 1-й плюсневой кости является SCARF остеотомия. Термин SCARF — это перевод на английский язык фразы «le trait de Jupiter» (франц. «стрела Юпитера»). Подобную технику используют плотники для соединения досок путем Z-образной обработки их концов, что обеспечивает их перекрытие и позволяет соединять в одно целое [7, 16].
SCARF остеотомия представляет собой Z-образную остеотомию 1-й плюсневой кости (рис. 1). Данная техника впервые описана M. Meyer (1926), однако получила свою популярность значительно позже, с внедрением принципов стабильно-функционального остеосинтеза АО [6, 20]. Наибольший вклад в развитие и совершенствование данной техники внесли L.S. Barouk [6], а также L.S. Weil и A.N. Borelli [19, 20].
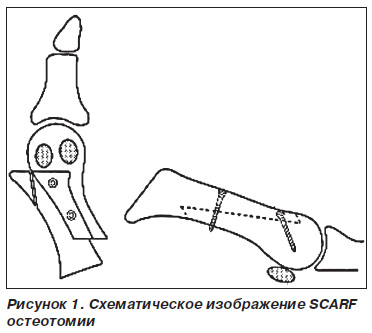
Целью данной работы явился ретроспективный анализ и оценка ближайших результатов лечения h.valgus у 35 пациентов (44 стопы) с использованием SCARF остеотомии.
Материалы и методы
В период с 2010 по 2012 год в клинике института под нашим наблюдением находилось 35 пациентов (44 стопы) с поперечно-распластанной деформацией переднего отдела стопы и вальгусной деформацией 1-го пальца. Среди них было 34 женщины и один мужчина. Средний возраст пациентов на момент операции составил 51 год и 3 месяца. Средний срок наблюдения в послеоперационном периоде — 12 месяцев. На этапе предоперационного планирования всем пациентам проведено клиническое, рентгенологическое обследование, плантоскопия и стабилография. Выбор метода и объема оперативного вмешательства у пациентов с вальгусным отклонением 1-го пальца стопы определялся по результатам клинического и рентгенологического обследований. Важное значение для выбора вида остеотомии имели значения следующих параметров: углов M1P1, M1M2, PASA (Proximal Articular Set Angle) и DASA (Distal Articular Set Angle) [2, 7]. Так, например, SCARF остеотомия выполнялась при угле варусного отклонения 1-й плюсневой кости М1М2 в интервале от 13 до 18°. При угле М1М2 более 18° проводили проксимальную остеотомию первой плюсневой кости, менее 13° — шевронную остеотомию. При угле М1М2 менее 13° предпочтение отдавалось шевронной остеотомии из-за ее малотравматичности и простоты выполнения. При угле М1М2 более 18° осуществляли проксимальную остеотомию первой плюсневой кости, так как технически SCARF остеотомию было выполнить затруднительно из-за небольшой плоскости перекрытия костных фрагментов во время их фиксации, что влекло за собой невозможность провести стабильный остеосинтез и дать раннюю функциональную нагрузку в послеоперационном периоде. В случае необходимости дополнительно выполнялась остеотомия по Akin на проксимальной фаланге 1-го пальца (выполнена на 29 стопах). Показаниями для ее осуществления являлись наличие клинически выраженной вальгусной деформации или ротации 1-го пальца после проведения SCARF остеотомии, а также случаи, когда имелся патологический угол DASA [6, 7].
Операция SCARF остеотомии выполнялась под спинальной анестезией, на время вмешательства на голень накладывался пневматический кровоостанавливающий турникет. Среднее время операции составило 45 минут.
Протокол операции: через линейный разрез кожи длиной до 8 см, по медиальной поверхности стопы в проекции дистальной трети 1-й плюсневой кости и 1-го плюснефалангового сустава, послойно рассекались мягкие ткани, через дорсомедиальный доступ выполнялся латеральный релиз, который включал релиз плюснесесамовидного аппарата, отсечение сухожилия m.adductor hallucis от основания проксимальной фаланги 1-го пальца. После этого по медиальной поверхности 1 плюснефалангового сустава осуществлялась Г-образная капсулотомия, удалялся костно-хрящевой экзостоз головки 1-й плюсневой кости. Остеотомию 1-й плюсневой кости начинали с продольного распила диафиза. Поперечные распилы выполняли под углом 80° к оси М2, в проксимальном направлении, что облегчало смещение подошвенного фрагмента и уменьшало натяжение мягких тканей. По завершении остеотомии подошвенный фрагмент смещали латерально. При необходимости коррекции угла PASA проводили медиальную ротацию подошвенного фрагмента. Фрагменты фиксировались в корригированном положении 2 винтами Barouk. Особое внимание уделялось точному выбору длины винтов для предупреждения пенетрации винта в плюснесесамовидное сочленение. После этого выполнялась медиальная капсулорафия, благодаря которой достигалась центрация сесамовидного аппарата, предварительно мобилизованного в латеральном отделе. Объем движений в плюснефаланговом суставе проверяли до зашивания раны.
В послеоперационном периоде пациентам разрешалась ранняя нагрузка (со 2-го дня после операции) с ходьбой в течение 5–8 недель в специальной обуви Barouk без опоры на передний отдел стопы. Средний период пребывания в стационаре составил 7 дней (от 4 до 10 дней). Полная нагрузка на стопу разрешалась через 8 недель, после проведения контрольного рентгенографического обследования [3].
С целью иллюстрации данного вида хирургического лечения h.valgus приводим следующий клинический пример. Пациентка Ж., 45 лет, история болезни № 80129, поступила в клинику института с жалобами на вальгусную деформацию первого пальца левой стопы, боль в области первого плюснефалангового сустава при ходьбе, затруднение при подборе обуви. На рентгенограмме: величина М1Р1-угла составила 30°, М1М2 — угла между первой и второй плюсневыми костями — 16°, PASA — 9°, DASA — 8° (рис. 2).
В плановом порядке было выполнено оперативное вмешательство: реконструкция переднего отдела левой стопы в объеме: операция Шеде, латеральный релиз 1-го плюснефалангового сустава, отсечение сухожильной части m.adductor hallucis, SCARF остеотомия первой плюсневой кости с фиксацией винтами Barouk (рис. 3).
Результаты
Результаты лечения оценивались клинически с использованием шкалы AOFAS, также выяснялась субъективная оценка пациентом результата лечения (по 4-балльной шкале — «отлично», «хорошо», «удовлетворительно», «неудовлетворительно») [4]. Проведено сравнительное изучение рентгенометрических показателей (M1P1-угол; M1M2-угол; PASA, величины укорочения 1-й плюсневой кости) до операции и на момент контрольного осмотра. Статистическая обработка полученных данных проводилась с использованием t-теста.
На контрольный осмотр явились 30 из 35 пациентов. Из них 27 пациентов (90 %) были полностью удовлетворены результатом лечения. Данные о рентгенометрических исследованиях в до- и послеоперационном периоде представлены в табл. 1.
Результаты проведенного анализа показали статистически значимое уменьшение всех исследуемых угловых параметров (M1P1, M1М2) на момент контрольного осмотра. Отмечено улучшение средней оценки по шкале AOFAS с 52 до 91,5 балла (p < 0,01). Среднее укорочение 1-й плюсневой кости составило 1,1 мм (от 0,7 до 1,8 мм), при этом на момент контрольного осмотра случаев метатарзалгий не выявлено. У 2 пациентов из-за частичного рецидива вальгусного отклонения 1-го пальца (M1P1-угол до 20°) результат лечения удовлетворительный. В указанных случаях, по данным рентгенографии, отмечена коррекция межплюсневого угла М1М2, однако сохранялась вальгусная ориентация суставной фасетки головки 1-й плюсневой кости, что и явилось причиной частичного рецидива деформации в послеоперационном периоде. Данный рецидив был обусловлен игнорированием коррекции угла PASA (не было выполнено медиальной ротации подошвенного фрагмента 1-й плюсневой кости). Однако сами пациенты оценили результат как удовлетворительный и от проведения повторного хирургического вмешательства отказались.
Дискуссия
На сегодняшний день общепринято, что не существует универсального метода при лечении h.valgus. Многие авторы отмечают большие возможности коррекции при использовании SCARF остеотомии [5, 9, 15]. Разработаны многочисленные модификации данной оперативной техники: «короткий» SCARF [14], «длинный» SCARF [6], «обратный» SCARF [12]. Все они, как правило, включают Z-образную остеотомию 1-й плюсневой кости, которую впоследствии фиксируют 2 винтами Barouk, латеральный релиз капсулы 1-го плюснефалангового сустава, удаление медиального костно-хрящевого экзостоза головки 1-й плюсневой кости и медиальную капсулорафию. Данную оперативную технику диафизарной остеотомии часто сочетают с остеотомией Akin, что дает дополнительные преимущества в коррекции угловых параметров деформации [5, 7].
В 2000 году L.S. Weil представил результаты лечения 889 из 2120 пациентов. Несмотря на наличие к моменту заключительного анализа данных лишь 42 % прооперированных пациентов, был отмечен в целом положительный результат оперативной методики с коррекцией М1М2-угла с 15,8° до операции до 9,88° на момент обследования [20].
Большая часть авторов сходится во мнении, что данная методика и ее модификации показывают хорошие послеоперационные результаты при выполнении по соответствующим показаниям. В данной работе мы также отметили статистически значимое изменение рентгенометрических угловых параметров переднего отдела стопы (уменьшение М1М2-угла и М1Р1-угла), а также улучшение оценки по шкале AOFAS в послеоперационном периоде.
Выводы
1. Полученные результаты позволяют считать остеотомию SCARF операцией выбора при лечении вальгусной деформации первого пальца стопы при угле варусного отклонения М1 не более 18°.
2. Остеотомия SCARF позволяет нормализовать основные рентгенанатомические параметры осевых взаимоотношений суставных поверхностей первого луча стопы, а именно углов M1P1, M1M2 и PASA.
lancet.ucoz.ru

